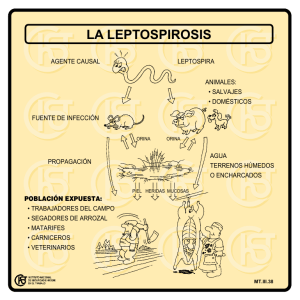
Actualización Técnicos Especialistas en Laboratorio del Servicio
Anuncio

Actualización Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud Tema 11 Cambiar el epígrafe 4 por la que sigue: 4. Sangre, suero, plasma La sangre es un líquido que recorre el cuerpo humano, realizando múltiples funciones vitales: surtir de nutrientes a las diferentes células, recoger elementos de desecho, control de la temperatura… La sangre se compone de una parte líquida y una forme claramente diferenciadas: 1. Parte líquida: compuesta por el plasma, líquido intersticial que baña a los elementos formes. Cuando eliminamos el fibrinógeno del plasma obtenemos suero. 2. Parte forme: compuesta por todas las células sanguíneas. Se añade un apartado 6: 6. Orina. 6.1. Análisis macroscópico de la orina 6.1.1. Análisis de la orina Debemos recordar que el laboratorio tiene la última palabra en cuanto a la recogida y conservación de la muestra de orina, ellos son los responsables de aceptar o no la muestra para su análisis. Lo ideal sería que la muestra se analizara inmediatamente tras su recogida, si no es posible la guardaremos en el refrigerador hasta que se pueda hacer su análisis. Otra posibilidad es usar conservadores químicos hasta el momento de su análisis. Estos son muy útiles cuando debemos recoger orina de 24 h para una prueba determinada. Si hacemos uso de estos conservantes debemos anotarlo en el tarro de recogida, ya que pueden alterar determinados parámetros. El análisis de la orina se realiza con mucha asiduidad a los pacientes hospitalizados, por ser un buen indicador de la salud/enfermedad del paciente y no ocasionar grandes molestias. El análisis básico de la orina comprende 4 categorías: – Características generales: color, olor, pH, densidad… – Determinaciones químicas: glucosuria, proteinuria, hemoglobinuria… Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud – Examen microscópico: células, cristales, bacterias… – Detección y cuantificación de la bacteriuria. Toma de muestra Hay muchas formas de recoger la muestra de orina; la técnica elegida dependerá del paciente y de los parámetros buscados, pero, independientemente del tipo de técnica debemos lavar las manos y los genitales con agua y jabón, aclarando con abundante agua limpia, antes de recoger la muestra, así evitaremos contaminarla y que salgan valores erróneos. Si es posible desecharemos la primera parte de la micción, aunque, como vamos a ver a continuación, esto no siempre es posible. En los adultos la muestra será recogida en un recipiente de plástico estéril, con un tapón de rosca y una capacidad de 100 ml, suficiente para realizar todas las pruebas pertinentes. Los pacientes que hayan recogido la orina en tarros de mermelada, aceitunas… deben ser informados convenientemente y no recoger la muestra. En los adultos que presenten problemas de incontinencia urinaria la muestra será recogida por medio de un sondaje uretral, si la técnica se realiza con la debida asepsia la muestra no estará contaminada. En los niños pequeños que no controlan sus esfínteres la orina será recogida en bolsas de polietileno flexible, estas bolsas se adhieren a los genitales externos de los niños y las dejaremos el tiempo necesario. En los niños en los que no podamos usar bolsas recolectoras de orina realizaremos una punción suprapúbica para la recogida de la muestra, también está indicada en cultivos anaerobios. Si necesitamos recoger orina de cada riñón para analizarlas por separado realizaremos una cateterización ureteral, introduciremos un catéter por uretra, pasaremos la vejiga y lo introduciremos por los uréteres hasta llegar a la pelvis renal donde recogeremos la orina. Otra técnica de recogida es la “técnica de los tres vasos”, donde recogeremos la orina de una misma micción en tres vasos diferentes para poder estudiar el origen de las células u elementos que aparecen en una muestra previa. La primera muestra contendrá elementos uretrales, vesicales, ureterales y renales. La segunda contendrá elementos vesicales, ureterales y renales, pero no los uretrales. La tercera se recoge tras un masaje prostático y contendrá líquido prostático. Para los parámetros normales podemos utilizar la orina de cualquier momento del día, si pedimos una muestra de sedimento la orina que debemos recoger es la primera de la mañana por ser la más concentrada. Si el parámetro que buscamos se elimina de forma irregular a lo largo del día (hormonas, proteínas…) pediremos al paciente que recoja la orina de 24 h, así podemos conseguir valores representativos. Pediremos al paciente que rechace la primera orina de la mañana, a partir de ese momento recogerá toda la orina excretada hasta la primera orina de la mañana siguiente que quedará incluida, en un recipiente de plástico que ha de ser rígido, opaco y con un tapón de rosca. La orina debe guardarse en todo momento en un frigorífico para evitar el deterioro de la misma y la consiguiente alteración de los resultados. En cuanto la orina sea recogida será llevada al laboratorio. Para no falsear los errores obtenidos informaremos al paciente de apuntar la cantidad de líquidos que ha tomado durante el día de recogida. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud La orina comienza a deteriorarse en muy poco tiempo, sufriendo alteraciones de color, olor, pH, disminución de la glucosuria…, por esto la orina que no va a ser analizada inmediatamente tras su recogida será conservada en el frigorífico o le serán añadidos conservantes de la orina, y siempre en recipientes opacos para evitar que se destruyan el urobilinógeno y la bilirrubina. La orina con pH ácido (inferior a 6) se conserva mejor. Los conservantes de la orina que se pueden usar son muy variados, pero casi todos son antimicrobianos, para avisar al laboratorio rotularemos el bote de recogida con el conservante añadido, algunos de los más usados son: – Ácido bórico: útil para conservar hormonas, aunque dificulta la determinación de la glucosa y aumenta la precipitación de los cristales de ácido úrico. La concentración utilizada es de 0,3 g/100 ml. – Fluoruro sódico: útil para conservar los valores de la glucosuria durante 24 h. – Para conservar el pH < 3 usaremos HCl, así mantendremos el ácido vanilmandélico y los aminoácidos. – Para conservar el pH en niveles de 6-7 usaremos ácido acético y mantendremos los niveles de porfirinas. – Timol: aunque es útil para las determinaciones de 24 horas altera sensiblemente la determinación de las proteínas por provocar su precipitación. Las concentraciones a las que suele ser utilizado son de unos 5-10 ml de una solución al 10% en isopropanol. – Formol: no se debe utilizar para la determinación de proteínas ni de glucosa. Se utilizarán 1-2 gotas al 10% por cada 25 ml de orina. 6.1.2. Valoración preanalítica Cuando las muestras recogidas llegan al laboratorio, antes de ser analizadas determinaremos una serie de parámetros. 6.1.2.1. Muestra aceptable Para que una muestra sea aceptada por el laboratorio debe cumplir unos requisitos, que son los que siguen a continuación: – La muestra llegada correctamente etiquetada: nombre del paciente, número de historia, hora de recogida de la muestra…, incluida la petición debidamente rellena. – El tipo de envase y la cantidad recogida son los adecuados. – Se ha conservado de forma correcta y durante el tiempo adecuado. – Carece de signos visibles de contaminación. El laboratorio tiene capacidad para anular una muestra que no considere aceptable por no haber sido recogida de la forma adecuada o por no presentar debidamente rellena la petición. De igual forma el laboratorio es el responsable de facilitar los diferentes tarros de recogida y la información necesaria. Debemos recordar que existen casos en los que los pacientes entregan directamente las muestras al laboratorio y éstos son los responsables de explicar de forma eficaz y sencilla las normas para la recogida. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 6.1.2.2. Color de la orina El color normal de la orina es amarillo, esta tonalidad es debida a los cromógenos que contiene, dependiendo de la concentración de éstos el tono de la orina será más o menos claro. El principal cromógeno es el urocromo. Si el tono de la orina no es amarillento se deberá a diversas patologías: – Coloración rojiza: debida a la presencia de hematuria más o menos intensa. Si la coloración es rojo–púrpura será debida a la porfiria (alteración hereditaria de la síntesis del grupo hemo). Para detectar de donde proviene la hematuria realizaremos la técnica de los tres vasos. Si la paciente es mujer tendremos que descartar que la sangre provenga de la menstruación. – Coloración parda: debido a la presencia de abundante bilirrubina directa, el paciente lo define como orina de “color coñac”. También es posible que sea debido a una hematuria intensa donde la hemoglobina ya se ha degradado en otros pigmentos. – Coloración pardo–naranja o rojo–naranja: se debe a la presencia de urobilina. – Coloración pardo–amarilla o pardo–verdosa: si la espuma es blanca nos encontramos con una orina muy concentrada, si es amarilla nos hallamos ante la presencia de bilirrubina. En la ictericia obstructiva la orina puede adquirir tonos verdes. – Coloración negra o marrón oscura: puede deberse a varias razones; a la presencia de metahemoglobina, a la presencia de melanina en la orina, o a que nos encontramos ante enfermos de alcaptonuria (enfermedad del metabolismo de la tirosina). – Aspecto lechoso: puede ser debido a una concentración elevada de colesterol y triglicéridos por un síndrome nefrótico o fractura ósea, se denomina lipiduria. A la presencia de parafina procedente de cremas vaginales. A la presencia de pus en la orina (piuria). O a la presencia de linfa en la orina, se denomina quiluria y es muy extraña. Ante la aparición de una orina de color anormal lo primero que debemos hacer es preguntar al paciente qué medicación está tomando y cuáles son sus hábitos alimenticios, ya que hay fármacos y alimentos que dan coloraciones especiales en la orina. 6.1.2.3. Turbidez La orina normal es completamente transparente, aunque debido a la presencia de sales y cristales puede adoptar un aspecto algo turbio, sobre todo si la orina es concentrada y ha permanecido algún tiempo en reposo, que se eliminará agitándola, estas sales y cristales normales en la orina son: ácido úrico, fosfatos, uratos, carbonatos y oxalatos. En la orina normal también es normal encontrar hilos de mocos de las vías urinarias. Si la turbidez aparece en la orina recién emitida será por alguna de las siguientes causas: – Presencia elevada de bacterias u hongos. – Presencia de una cantidad importante de leucocitos o hematíes. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud – Presencia de abundante moco de las vías urinarias debido a una inflamación de las mismas. – Presencia de líquido prostático. – Presencia de semen. – Presencia de materia fecal. – Alteraciones del pH. 6.1.2.4. Olor La orina normal posee un olor característico, que será más intenso si la orina está concentrada, solamente en la insuficiencia renal aguda la orina puede carecer de olor. Cuando la orina se ha contaminado y no es válida como muestra exhala un olor amoniacal debido a la degradación de la urea. La orina puede ver alterado su olor si el paciente presenta determinadas enfermedades, en la siguiente tabla observamos algunos de ellos: Enfermedad Olor Enfermedad de la orina con olor a jarabe de arce Jarabe de arce Tirosinemia Rancio Fenilcetonuria Ratones 6.1.2.5. Volumen La excreción de orina normal en un adulto es de 850-2.000 ml al día, apareciendo una cantidad media de 1.500 ml/día, en los niños la cantidad es algo superior. Como es evidente, estos valores están directamente relacionados con el balance hídrico que presente el paciente. El balance hídrico se establece de la siguiente forma: Aporte de líquidos – Eliminación de líquidos Considerando como aporte todo lo que se introduce en el organismo: líquidos bebidos, transfundidos, administrados por vía nasogástrica… y como pérdidas todo lo que sale: orina, vómitos, sudoración… En un individuo normal el balance hídrico debe ser nulo, es decir, debe eliminar la misma cantidad de líquidos que ingiere. Si el individuo presenta una emisión de orina superior a 2.000 ml de orina al día se denomina poliuria, es uno de los síntomas de diabetes, entre otras alteraciones. Debemos distinguir entre poliuria y polaquiuria, que es un número mayor de micciones al día pero con un total normal de orina emitida y que es muy frecuente en las infecciones de las vías urinarias. En el lado opuesto de la poliuria tenemos la oliguria, emisión inferior a los 500 ml de orina al día, si los niveles están por debajo de los 100 ml se denomina anuria. Si nos encontramos ante uno de estos casos lo primero que debemos hacer es sondar al paciente, ya que puede ser debido a una retención urinaria, si no es debido a una retención debemos ponerlo en conocimiento del médico, ya que puede deberse a alteraciones graves. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 6.1.3. Determinación de la densidad La densidad es una proporción entre el volumen total de orina y la cantidad de solutos que presenta. El valor normal de la densidad urinaria es de 1.005 – 1.030 y se determina por medio de un urinómetro. Al introducir la orina en el urinómetro el flotador nos marcará la densidad que presenta. Esta prueba hay que realizarla a una temperatura determinada, normalmente a 15 ºC, si la temperatura de la muestra es otra deberemos realizar una corrección que consiste en añadir o restar 0,001 a la cantidad obtenida por cada 3 ºC de diferencia que aparezcan en nuestra muestra. 6.1.4. Determinación del pH urinario Urinómetro La determinación del pH se suele realizar mediante tiras reactivas que ya vienen diseñadas para esto. El pH de la orina oscila entre 4,5-8,2, aunque lo normal es que aparezcan unos valores aproximados de 6. La tira reactiva suele ser múltiple, permitiendo la lectura de varios datos de forma simultánea. La técnica es muy básica y consiste en introducir la tira durante 5 segundos en la muestra de orina, colocarla en un papel de filtro para eliminar el exceso de orina y contrastar el color aparecido con la escala que presenta el bote. En el caso del pH los reactivos son el rojo de metilo y el azul de bromotimol y la escala de colores oscila entre el naranja y el azul. Como ocurre con todas las tiras reactivas deben ser guardadas en lugares secos y frescos para evitar la alteración de los reactivos. 6.2. Análisis bioquímico de la orina 6.2.1. Determinación de la proteinuria En un individuo sano los niveles de proteinuria son insignificantes, oscilando entre 2-8 mg/dl de orina, las proteínas que encontramos son en su mayoría globulinas de la fracción , principalmente albúmina, aunque encontramos a todos los tipos en cantidades ínfimas. El aumento de estos niveles de proteinuria será indicativo de una enfermedad, estando en relación directa los niveles de proteinuria y la gravedad de la enfermedad renal. Dependiendo de los valores obtenidos podemos encontrarnos con: – Proteinuria intensa: valores superiores a 4 g/día. Aparece principalmente en glomerulonefritis y síndrome nefrótico. – Proteinuria moderada: valores que oscilan entre 0,5-4 g/día. – Proteinuria mínima: valores inferiores a 0,5 g/día, corresponden a riñones poliquísticos. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud También existen otros casos no patológicos que justifican la presencia de proteinuria en la muestra de orina, los principales casos que nos podemos encontrar son: – Proteinuria ortostática: aparece en jóvenes y se caracteriza por una proteinuria que sólo aparece durante el día y desaparece por la noche. – Proteinuria funcional: es una proteinuria que no aparece como consecuencia de una alteración renal, sino con otras alteraciones como la fiebre o las situaciones de estrés. – Proteinuria falsa: errores en la toma de muestra. Los métodos que existen para la determinación de la proteinuria son muy diversos; a continuación explicaremos los principales. 6.2.1.1. Método de las tiras reactivas Las proteínas presentan la capacidad de cambiar el color del azul de tetrabromofenol, si introducimos una tira que presente este reactivo en una muestra de orina el color del reactivo cambiará de amarillo a verde – azulado. La técnica es muy simple y el método está comercializado; podemos encontrarlo de 2 formas: – Individualizada (Albustix ®): consiste en tiras que sólo presentan este reactivo, en sus extremos presenta un cuadradito impregnado del reactivo adecuado. – Múltiples (N – Multistix ®): consiste en tiras que presentan varios reactivos diferentes para la determinación de diferentes parámetros simultáneos. Ambos métodos deben presentar en su envase una tabla que especifica los colores originales del reactivo y los colores que adoptan éstos al ponerse en contacto con muestras que contengan proteínas. Independientemente del tipo de tira reactiva que sea, la técnica es la que sigue: – Mezclar la muestra de orina de forma adecuada, la muestra no debe estar centrifugada. – Introducir la tira reactiva durante unos segundos. – Sacar la tira y colocarla sobre un papel de filtro para que se absorba el resto de la orina. – Acercar la tira a las tablas presentes en los distintos tipos comercializados y comprobar el resultado. – Siempre que el color del reactivo vire de amarillo a verde azulado la prueba se considera positiva. Estos métodos son muy rápidos y muy utilizados para este tipo de determinaciones aunque dependen del grado de objetividad de la persona que realiza la prueba. 10 Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 6.2.1.2. Método de Dhommée Es un método que puede ser cuantitativo o cualitativo y que se basa en la precipitación de las proteínas en presencia del reactivo de Dhommée. Composición del reactivo de Dhommée Ácido tricloroacético 1g Ácido cítrico 2,5 g Ácido pícrico 0,5 g Agua destilada 100 ml Para la determinación cualitativa bastará poner en contacto 5 ml de la muestra de orina con unas gotas del reactivo, si se produce la precipitación la prueba será positiva, la muestra de orina presenta niveles de proteínas; si no aparece el precipitado la prueba será negativa, la muestra no presenta proteínas en niveles valorables. Si queremos realizar la prueba de forma cuantitativa deberemos seguir los siguientes pasos: 1. Poner 10 ml de la muestra de orina en un tubo de centrífuga. 2. Añadir 5 ml del reactivo. 3. Dejar reposar durante 10-15 minutos. 4. Centrifugar durante 3-5 minutos a 2000 rpm. 5. Leer la altura en el tubo de centrífuga y comprobar en la tabla de Dhommée los niveles de proteínas presentes. Precipitado cm3 Precipitado (décimas de cm3) 0 1 2 3 4 5 6 7 8 9 0 0 0.1 0,25 0,37 0,5 0,7 0,85 1 1,15 1,30 1 1,50 1,60 1,75 1,85 2 2,1 1,25 2,35 2,50 2,60 2 2,75 2,85 3,0 3,15 3,25 3,40 3,50 3,60 3,75 3,90 3 4 4,1 4,25 4,4 4,5 4,6 4,75 4,90 5 5,2 6.2.1.3. Método de Biuret Es el mismo método que se utiliza para el recuento total de proteínas en sangre: se basa en la formación de complejos violetas azulados formados por las proteínas cuando las colocamos en un medio alcalino. Estos complejos pueden ser cuantificados por espectrofotometría a 545 nm. La muestra de orina debe ser de 24 horas y estar conservada con sustancias que no alteren la presencia de proteínas en la muestra. El tubo debe estar rotulado con el conservante elegido. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 11 La técnica es la que sigue: – Mezclar en un tubo 0,5 ml de la muestra y 5 ml de una solución de ácido tricloroacético al 5%. – Dejar reposar 5 minutos – Centrifugar durante 10 minutos a 5.000 rpm. – Decantar el sobrenadante. – Rotular 3 tubos como blanco, problema y patrón y añadir lo siguiente en cada tubo: Muestra Reactivo Biuret Patrón Blanco – 5 ml – Problema Precipitado obtenido 5 ml – Patrón – 5 ml 0,1 ml – Dejar reposar 20 minutos a temperatura ambiente. – Efectuar la lectura a 545 nm, el color permanecerá estable durante varias horas. Los valores normales oscilan alrededor de 0,1 g/l. 6.2.1.4. Método turbidimétrico con ácido tricloroacético Si ponemos en contacto las proteínas con ácido tricloroacético se insolubilizan; por métodos espectrofotométricos podemos averiguar la cantidad de proteínas insolubilizadas. 6.2.2. Determinación de los niveles de glucosuria En las personas sanas los niveles de glucosuria son muy pequeños, aproximadamente 100 mg/día, si los niveles de glucemia son muy elevados los riñones no serán capaces de filtrar todo el azúcar y aparecerá una glucosuria elevada, de igual forma si el riñón se encuentra dañado no será capaz de realizar el filtrado adecuado del azúcar apareciendo una glucosuria elevada. Existen casos fisiológicos como es el embarazo en el cual no existe una alteración renal, simplemente se aumenta el índice de filtración glomerular y puede aparecer glucosuria con niveles normales de glucemia. Los métodos para la determinación de los niveles de glucosuria son muy variados; a continuación explicamos los principales. 6.2.2.1. Método de la tira reactiva Es muy parecido al método de la tira reactiva para la determinación de la proteinuria; la técnica es la misma y el reactivo cambia de color verde a pardo. 12 Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud Las reacciones que tienen lugar son las siguientes: – Glucosa oxidasa Glucosa + O2 + H2O Ácido glucónico + H2O2 – Peroxidasa H2O2 + indicador cromógeno + H2O Este método nos indicará la presencia de glucosa en la muestra si el reactivo cambia de color y la ausencia si no lo hace. 6.2.2.2. Test de Fehling Para la realización de esta prueba utilizamos dos soluciones diferentes: 1. Solución de Fehling A: SO4 Cu + SO4 H2 + Agua destilada. 2. Solución de Fehling B: tartrato sódico potásico, Na (OH) y agua destilada. El reactivo está formado por partes iguales de ambas soluciones. La técnica es la que sigue: – Poner en un tubo de ensayo 0,5 ml de la muestra de orina y 2 ml del reactivo. – Calentar a ebullición durante 2 minutos. – Comprobar la aparición del precipitado. Si el precipitado aparece la prueba será positiva, la orina presenta niveles de glucosa detectables, si no lo hace consideraremos que la muestra no presenta niveles de glucosa. Los niveles de glucosa se establecen según el color del precipitado según el siguiente cuadro: Amarillo + Amarillo – anaranjado ++ Rojo +++ Actualmente este método está en desuso. 6.2.2.3. Test de Benedict Es el método más utilizado actualmente, y también se basa en la precipitación de las sales de cobre. La técnica es la que sigue: – Poner en un tubo de ensayo 5 ml del reactivo y añadir 8 gotas de la muestra de orina. – Mezclar bien. – Introducir el tubo en un baño de agua hirviendo durante 5 minutos. – Dejar enfriar. – Observar el precipitado. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 13 La presencia de precipitado y el color del mismo nos indican el resultado de la prueba tal y como se aprecia en la siguiente tabla. Coloración Registro Niveles de glucosa Opacidad azul clara o verde sin presencia de precipitado – 0-100 mg/100 ml Color verde con precipitado amarillo + 100-500 mg/100 ml ++ 500-1.400 mg/100 ml +++ 1.400-2.000 mg/100 ml ++++ > 2000 mg/100 ml Color amarillo – verdoso con precipitado amarillo Color naranja con precipitado amarillo Sobrenadante claro y precipitado naranja – rojizo 6.2.2.4. Método de la orto – toluidina Si colocamos la glucosa en un medio ácido que presente orto – toluidina se formarán unos complejos de color verde azulado que pueden ser cuantificados por métodos espectrofotométricos a 620 nm. La técnica es la que sigue: – Rotular 3 tubos como blanco, problema y patrón y añadir lo siguiente. Muestra O - toloudina Patrón Agua destilada Problema 100 µl 4 ml – – Blanco – 4 ml – 100 µl Patrón – 4 ml 100 µl – – Colocar durante 5 minutos en un baño de agua a 100 ºC. – Introducir los 3 tubos en un baño de agua fría durante otros 5 minutos. – Realizar las lecturas a 620 nm. El color permanecerá estable durante una hora. Los valores normales oscilan entre 0-20 mg/100 ml. 6.2.3. Determinación de cuerpos cetónicos Los cuerpos cetónicos provienen de la degradación de los ácidos grasos y se forman en el hígado, podemos encontrarnos tres formas principales: – Ácido acetil – acético: también denominado ácido diacético, es el precursor de los otros dos, hallándose en una proporción del 20%. – Ácido - hidroxibutírico: es el que encontramos en mayor cantidad en los análisis normales, encontrándose en una proporción del 78%. – Acetona: es el que encontramos en menor cantidad en los análisis normales, encontrándose en una proporción del 2%. 14 Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud La aparición de los cuerpos cetónicos en la orina se denomina cetonuria y puede ser debida a varios factores como: ayunos prolongados o perturbaciones metabólicas como la diabetes. Normalmente los tres aparecen de forma simultánea, no siendo necesaria su determinación por separado. Por esta razón algunas de las técnicas no son sensibles para las tres formas. 6.2.3.1. Determinación de la cetonuria por el método de la tira reactiva El método es el mismo que el explicado con anterioridad, los reactivos utilizados en este caso son el nitroprusiato sódico, glicina y fosfato ácido de sodio. Si la prueba es positiva, es decir, existe cierta cantidad de cuerpos cetónicos en la muestra el cuadradito de la tira presentará un aspecto púrpura. Esta técnica no es sensible para el -hidroxibutírico, aunque sí para los otros dos, siendo más sensible para el ácido aceto–acético. 6.2.3.2. Determinación de la cetonuria por el método de Rothera En este caso la determinación se realizará en un tubo de ensayo; la técnica es la que sigue: – Colocar en un tubo de ensayo 5 ml de la muestra de orina. – Añadir 2 – 3 gotas de nitroprusiato sódico al 10%. – Añadir 1 g de sulfato de amonio. – Mezclar bien. – Inclinar el tubo de ensayo y dejar caer por la pared 1 ml de amoniaco concentrado. – Esperar 90 segundos. Si en este tiempo aparece un anillo de color rosa–púrpura la prueba se considera positiva, si el anillo aparece de otro color (marrón) o no aparece se considerará negativa. Si la prueba es positiva se valorará según la siguiente tabla. Valoración Apariencia Negativa No aparece anillo o no es del color indicado Indicios (+) Anillo de color leve que aparece lentamente Moderada (++) Anillo de color adecuado pero estrecho. Elevada (+++) Anillo de color e intensidad adecuados y ancho. 6.2.4. Determinación de bilirrubina Los pigmentos biliares (bilirrubina y biliverdina) aparecen de la degradación de los eritrocitos, esto ocurre de forma fisiológica y, normalmente no se encuentran en sangre en proporciones suficientes para ser detectadas en orina. La única bilirrubina que puede atravesar la barrera es la bilirrubina directa por ser hidrosoluble, como Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 15 consecuencia sólo podremos detectarla cuando aparezca alguna alteración que origine el aumento de este tipo. Estimaremos valores elevados de bilirrubina cuando sean superiores a 0,05-0,1 mg/dl. 6.2.4.1. Determinación de la bilirrubina mediante azul de metileno Esta prueba es muy simple y se realiza muy rápido, siendo muy utilizada en los laboratorios. La técnica es como sigue: – Colocar en un tubo de ensayo 5 ml de la muestra. – Añadir 2 gotas de azul de metileno. – Comprobar la coloración. Al añadir el reactivo aparecerá una coloración azulada, si la muestra presenta bilirrubina se transformará en verde, de lo contrario permanecerá azul. 6.2.4.2. Determinación de la bilirrubina por el método de Fouchet Para poner de manifiesto el pigmento utilizaremos el reactivo de Fouchet, que se prepara de la siguiente forma: Reactivo de Fouchet Ácido tricloroacético 24 g Cloruro férrico al 10% 10 ml Agua destilada 100 ml La técnica es como sigue: – Colocar en un tubo de ensayo 10 ml de la muestra. – Añadir 5 ml de solución de cloruro bárico al 10%. – Agitar y filtrar. – Introducir una tira de papel de filtro. – Dejar caer unas gotas del reactivo de Fouchet. – Esperar reacción. – Si la prueba es positiva aparecerá una coloración verdosa. 6.2.4.3. Determinación por medio de la tira reactiva Al igual que ocurre con otras determinaciones la bilirrubina puede medirse por medio de tiras reactivas; en este caso el reactivo utilizado es el 2,4 dicloroanilina, que virará a marrón si la orina presenta bilirrubina. 6.2.4.4. Determinación de urobilinógeno El urobilinógeno se forma a partir de la bilirrubina, sobre la que actúan las bacterias saprofitas del paciente. Este urobilinógeno se puede eliminar por la orina, por las heces, denominándose estercobilina o volver a la circulación normal. 16 Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud De forma fisiológica la cantidad eliminada por orina en 24 horas oscila entre 5-3 mg. De forma patológica aumentarán los niveles siempre que aumenten los niveles de bilirrubina o aparezca una alteración que impida su reabsorción normal. Determinación del urobilinógeno mediante tiras reactivas El método es similar a las otras ocasiones, siendo en este caso el reactivo utilizado el paradimetilaminobenzaldehído y una solución ácida. La escala de colores entre los que puede virar el reactivo va desde el amarillo hasta un marrón oscuro y la tira ha de leerse a los 60 segundos de ser impregnada. Determinación del urobilinógeno mediante el método de Érlich – Poner 5 ml de la muestra en un tubo de ensayo. – Añadir 3 gotas de reactivo de Érlich (paradimetilaminobenzaldehído). – Dejar 5 minutos en reposo. – Comprobar el cambio de color. – Si la reacción es positiva la muestra virará a un tono rojo cereza. Reactivo de Érlich Paradimetilaminobenzaldehído 10 g Ácido clorhídrico 75 ml Agua destilada 75 ml 6.2.5. Determinación de nitritos De forma fisiológica la orina no debe presentar ningún tipo de bacterias, es decir, debe ser estéril. En muchas ocasiones los análisis se realizan por sospecha de una infección urinaria. Muchas de las bacterias que contaminan la orina son enterobacterias capaces de transformar los nitritos, siendo fácilmente detectables por métodos sencillos. La determinación de nitritos se realiza por medio de tiras reactivas con ácido arsenílico y 1, 2, 3, 4, tetrahidro-quinolina–3–ol. Si aparecen nitritos el reactivo virará a tonalidades rosadas. 6.3. Estudio del sedimento urinario 6.3.1. Sedimento urinario Podemos definir al sedimento como el depósito que deja sobre el fondo de un recipiente la sustancia sólida contenida en un líquido en estado de suspensión. Partiendo de esta definición consideramos al sedimento urinario como el material no soluble que se deposita en el fondo de un recipiente en el cual se encuentra la muestra, de forma espontánea o por centrifugación. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 17 Realizaremos una observación microscópica de este sedimento para comprobar la presencia o ausencia de parámetros patológicos en la orina del paciente. El equipo necesario para el estudio básico del sedimento es el que enumeramos a continuación: – Una centrifugadora simple. – Un microscopio estándar con una buena fuente de luz. – Filtros de luz polarizante. – Tinciones. – Medios de cultivo y equipos de cristal adecuados. – Incubadora. – Refrigerador. Para realizar un examen del sedimento pediremos al paciente que recoja la primera orina de la mañana, por ser la más concentrada y facilitar el hallazgo de elementos formes; normalmente nos basta con una enumeración cualitativa o semicuantitativa de los elementos encontrados. Buscamos: – Células. – Cilindros. – Cristales. – Bacterias. – Hongos. – Espermatozoides. – Contaminantes o artefactos. 6.3.2. Examen microscópico del sedimento Para examinar el sedimento debemos seguir los siguientes pasos: – Mezclar 10 – 15 ml de la muestra de orina y colocarlo en un tubo de centrifugación cónico. – Centrifugar durante 5 minutos a 1.500 - 2.000 rpm. – Desechar el sobrenadante. – Resuspender el sedimento en 1 ml de la orina. Si el sedimento resultante está claro colocaremos una gota en un portaobjetos y pondremos sobre ella un cubreobjetos, entonces iniciaremos el examen. Iniciaremos el examen con una ampliación baja, buscando cilindros y otros elementos formes, aumentando después la ampliación para buscar células, cristales… Debemos realizar el recuento de, al menos, 12 campos, los resultados que entregamos son la media de los obtenidos en los 12 campos. Es importante cambiar la luz para distinguir las diferentes estructuras buscadas, utilizar una luz central amortiguada para el estudio de rutina y una luz oblicua para buscar elementos delicados. Además de los métodos rutinarios podemos realizar técnicas especiales con el fin de lograr una mejor definición de algunas estructuras. 18 Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 6.3.2.1. Contraste de fases Usaremos un condensador y un objetivo especiales para aumentar el contraste mejorando la visibilidad y definición de estructuras con un índice de refracción similar al medio que las rodea. El microscopio de fases retrasa la longitud de onda de la luz difractada, produciendo un halo en las superficies de índices de refracción distintos. Esto es muy útil en cilindros hialinos o células difíciles de visualizar en condiciones normales por ser traslúcidas. Actualmente su uso es principalmente en la investigación, aunque se ha utilizado en bacteriología, citología y otros campos con buenos resultados, permitiendo obtener fotografías de objetos que resultaban invisibles con el microscopio ordinario. 6.3.2.2. Interferencia diferencial Proporciona al objeto una aparente tridimensionalidad, permitiendo definir formas geométricas, junto con la resolución vertical se pueden identificar objetos especialmente pequeños. Esta técnica también favorece la distinción de colores. 6.3.2.3. Luz polarizada Podemos transformar el microscopio corriente en un microscopio de luz polarizada con un polarizador y un analizador, esta técnica resulta especialmente interesante para identificar sustancias de doble refracción o anisotrópicas, como los cuerpos grasos. 6.3.2.4. Filtros Si colocamos un filtro debajo del condensador nos ayudará a observar los detalles de las diferentes estructuras del sedimento. El color del filtro dependerá de la estructura que queramos observar. Color del filtro Color de la estructura Amarillo Azules Verde Rojas Igual color que la estructura Estructuras fuertemente teñidas 6.3.2.5. Tinciones Aunque algunos autores opinan que el estudio del sedimento sin teñir es suficiente, cuando realizamos tinciones sobre el mismo ponemos de relieve una serie de estructuras que son más difíciles de observar sin la tinción. Ayudándonos a diferenciar bacterias y células. Existen multitud de tinciones que están explicadas de forma detallada en cualquier manual de laboratorio; a continuación comentamos las más comunes. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud Nombre de la tinción 19 Estructura que pone de relieve Gram Es una de las principales tinciones; diferencia entre bacterias gram – positiva (púrpura) de las gram – negativa (rojo). Azul de metileno y fucsina fenicada Morfología general de los microorganismos. Ziehl - Neelsen Bacterias ácido – alcohol resistentes. Tinción de la cápsula Bacterias encapsuladas. Tinta china Bacterias encapsuladas. Tinción de flagelos Bacterias flageladas. Sternheimer- Malbin Leucocitos. Eosina Y Hematíes, para diferenciarlos de los cuerpos grasos ovales. Sudán III Cuerpos lipídicos. Iodo Contaminantes vegetales. Nitroprusiato de benzidina Levaduras de los hematíes. 6.3.3. Identificación de células 6.3.3.1. Hematíes Los hematíes son células sin núcleo con forma de disco bicóncavo; en el sedimento sin teñir aparecen con tonos pálidos. Su tamaño puede variar dependiendo de la concentración de la orina pero siempre serán más pequeños que los leucocitos y las células epiteliales, con un diámetro de 7,5 micras y un espesor de 2 micras. Hematíes Podemos considerar como normal el recuento de 2 o 3 hematíes por campo, un número mayor se denomina hematuria y siempre será patológico, excepto si la técnica de recogida ha sido traumática (punción suprapúbica traumática…) o se ha contaminado con sangre vaginal por encontrarse la paciente en fase de menstruación. 20 Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud La cantidad de sangre presente en la orina puede variar mucho, puede ser invisible a primera vista o hacer que la orina se tiña de un intenso color rojo. La primera señal de la presencia de sangre en la orina suele ser un botón rojo que aparece en el fondo del tubo tras ser centrifugado. Para poner en evidencia la presencia de hematuria utilizaremos una serie de test para la hemoglobina, como el de la Bencidina o Guaiac. Además estos test nos sirven para diferenciar los hematíes de otros elementos con los que se suelen confundir, como las células de levadura. La aparición de hematuria debe hacernos pensar en un proceso patológico y debe bastar para iniciar un estudio en profundidad del sistema urinario. Los procesos a los que está unido este descubrimiento son muy variados: lesión del glomérulo, lesión de los túbulos, lesión de la pelvis renal, presencia de cálculos, procesos inflamatorios…, o procesos sistémicos sin relación inicial con el sistema renal. Por esta razón debemos realizar un estudio en profundidad del paciente, y determinar la etiología de la hematuria. La presencia de una orina de color rojizo no siempre es debida a la presencia de hematuria, la orina también se puede teñir de este color por la ingestión de determinados medicamentos como el piramidón o la antipirina, o a la presencia de porfirinas en la orina (porfirinuria). 6.3.3.2. Leucocitos Los leucocitos que solemos encontrar en la orina son polimorfonucleares, con formas redondeadas, varios núcleos y gránulos en su citoplasma. Su tamaño es intermedio entre los hematíes y las células epiteliales, entre 12-15 µ. Leucocitos Consideramos como normal encontrar un recuento leucocitario de 3 – 5 leucocitos por campo, un número mayor se denomina leucocituria, y será indicativo de algún proceso infeccioso en el sistema urinario. Si los leucocitos encontrados son piocitos nos encontramos ante una piuria, indicando procesos supurativos en alguna zona del sistema urinario: riñón (pielonefritis), vejiga (cistitis) o uretra (uretritis). La presencia de pus en la orina suele ser intermitente, originando orina turbia si es muy intensa. Cuando nos encontramos con una orina turbia debemos eliminar como razón principal la concentración de fosfatos y albúmina, para decidirnos por las concentraciones elevadas de piocitos como última opinión. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 21 6.3.3.3. Células epiteliales Debido a las importantes alteraciones morfológicas y degenerativas que presentan las células epiteliales es difícil distinguir sus tipos; cuando podemos hacerlo encontramos las siguientes células epiteliales diferentes: – Células del epitelio tubular: Son células un poco mayor que los leucocitos y pueden adoptar formas cúbicas o de columnas, proceden del sistema tubular del riñón. El túbulo proximal suele dar células con formas de columnas y bordes festoneados, el túbulo distal suele dar células cúbicas sin bordes festoneados y los tubos colectores pueden dar células cúbicas o columnas. Consideraremos con normal la aparición de hasta 2 células por campo, un número mayor sería indicativo de una degeneración del parénquima renal. Células epiteliales tubulares – Cuerpos grasos ovales: La mejor forma de detectarlos es con un aumento bajo y una luz amortiguada, debido al elevado índice de refracción de los componentes grasos que lo forman. Si lo observamos de esta manera se detectarán como manchas negras, a mayor aumento podemos observarlos como células epiteliales cargadas de gotitas de componentes refractarios. Para facilitar su identificación podemos teñir el sedimento o usar luz polarizante. Su presencia parece estar relacionada con nefropatías importantes, indicando una degeneración tubular extensa. – Células del epitelio de transición: Son células que pueden adoptar formas variadas; piriformes, redondeadas, con forma de raqueta…, con un diámetro 2 – 4 veces superior al de los leucocitos. Pueden proceder de la pelvis renal, uréteres, vejiga o uretra y su aparición indica una exfoliación anormal del territorio. También se han asociado a la presencia de una neoplasia. Células epiteliales de transición Células epiteliales escamosas 22 Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud – Células de epitelio escamoso: Son grandes células aplanadas cuyo núcleo puede aparecer intacto o ser imposible de distinguir. Estas células pueden adoptar formas enrolladas semejantes a cigarrillos. Es muy común encontrarlas en las muestras de orina y provienen de la uretra, si no se acompañan de leucocitos no tendrán significado clínico. 6.3.3.4. Histiocitos Los histiocitos son células fagocitarias que van a adoptar diferentes formas y tamaños en el sedimento urinario, sus bordes son irregulares y su núcleo puede adoptar formas redondeadas o alargadas. En su citoplasma aparecen numerosas vacuolas que pueden aparecer rotas al observarlas, siendo sólo identificable su núcleo. Debemos tener cuidado de no confundirlas con células epiteliales tubulares. Su presencia indica procesos inflamatorios o reacciones inmunes. 6.3.3.5. Cuerpos de inclusión citomegálicos Estos cuerpos de inclusión pueden aparecer en el citoplasma de diferentes células encontradas en el sedimento urinario, haciendo su tamaño sea hasta 4 veces superior al normal. A las células que los poseen se les denomina “ojos de búho”. Aparecen como entidades individuales granulosas y acidófilas y pueden estar separadas del citoplasma por un halo claro. Su aparición está relacionada con enfermedades citomegaloblásticas. 6.3.3.6. Células malignas Las células neoplásicas son difíciles de identificar, ya que pueden presentar una gran variedad de tamaños y formas. Su principal característica radica en las alteraciones de su núcleo, normalmente más grande, y su citoplasma hipercromático. Cuando aparecen indican neoplasias en el sistema urinario, se encuentran con mayor frecuencia en neoplasias de la pelvis renal, pero también debemos buscarlas en orinas hematúricas. 6.3.3.7. Células de levadura Son células de formas ovoides, incoloras y con una pared de doble refracción que hace que se confundan a menudo con los hematíes. Para distinguirlos de los hematíes debemos saber que son insolubles en soluciones ácidas y alcalinas y no se tiñen con eosina. 6.3.4. Identificación de cilindros Son estructuras formadas por diferentes elementos que se aglutinan en los túbulos renales adquiriendo su forma, su aparición se denomina cilindruria. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 23 La aparición de cilindros en el sedimento urinario no implica la presencia de un proceso patológico, ya que pueden aparecer en individuos sanos tras ejercicios intensos o en orinas concentradas o muy ácidas. Por regla general, sin embargo, la presencia de cilindros implica una disfunción de la nefrona, que filtra elevadas cantidades de proteínas u otras sustancias. Dependiendo del túbulo en el cual se forman los cilindros pueden presentar tres tamaños: estrecho, intermedio y ancho. 6.3.4.1. Cilindros hialinos Son cilindros formados por proteínas y material mucoide del túbulo. Son incoloros y con un índice de refracción cercano al medio que los rodea, esto dificulta enormemente su localización. El uso de filtros verdes, contraste de fases o microscopía con interferencia diferencial facilitan su detección. Presentan longitud variable, bordes regulares y puntas redondeadas, su tamaño, como ocurre con todos los cilindros, dependerá del lugar de formación. Dependiendo de los elementos que lo forman podemos encontrar: – Cilindros hialinos granulosos: presentan restos celulares granulosos. – Cilindros hialinos celulares: presentan células tubulares en su matriz. – Cilindros hialinos grasos: presentan gotitas grasas en su matriz. La presencia de cilindros hialinos en el sedimento urinario está relacionada siempre con proteinuria, aunque puede ser indicativa de procesos patológicos severos como el mieloma múltiple. 6.3.4.2. Cilindros de epitelio tubular Son cilindros formados por acúmulo de células epiteliales descamadas; son difíciles de diferenciar, ya que para ello debemos detectar las diferentes membranas celulares. Son indicativos de procesos patológicos en los túbulos renales. Si su aparición coincide con la presencia de grasa en el interior del cilindro podemos pensar en la presencia de un síndrome nefrótico. 6.3.4.3. Cilindros granulosos Su origen no está muy claro, parecen ser el resultado de la degeneración de los cilindros del epitelio tubular, donde las células comenzarían a descomponerse formando los cilindros granulosos. Al comienzo de la descomposición aparecerán cilindros con aspecto granuloso grueso, si la descomposición continúa se transformará en gránulos finos. Estos cilindros pueden adoptar formas diversas, siendo curvos por una zona y rectos por otra, más delgados por una zona que por otra… Sus indicaciones son las mismas que en los cilindros epiteliales, ya que provienen de éstos. 24 Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 6.3.4.4. Cilindros leucocitarios Son formaciones proteicas donde han quedado atrapados leucocitos, son difíciles de distinguir de los cilindros de células epiteliales, ya que algunas veces éstos se encuentran en descomposición. Para distinguir estos cilindros realizamos la tinción de Sternheimer – Malbin, apareciendo los núcleos de los leucocitos teñidos de color púrpura inmersos en una matriz rosada. Debemos tener cuidado , ya que al realizar la centrifugación de la orina los leucocitos pueden formar agrupaciones cilíndricas que podemos confundir con cilindros. Estos cilindros provienen siempre de los túbulos, siendo siempre indicativos de alteraciones renales intrínsecas. 6.3.4.5. Cilindros hemáticos Son agrupaciones proteicas en cuyo interior han quedado atrapados hematíes, son fáciles de identificar porque las membranas de los diferentes hematíes se pueden diferenciar con claridad, presentan una tonalidad rojiza característica. La identificación se complica si los hematíes han comenzado a degradarse. Su presencia es indicativa de una hemorragia en la nefrona o procesos inflamativos o degenerativos. 6.3.4.6. Cilindros con morfología especial – Cilindros anchos: son cilindros formados en los túbulos colectores, por esto son mucho mayores que los otros, normalmente pertenecen al tipo epitelial, aunque puede presentar cualquier elemento en su interior. Su aparición suele deberse a una disminución del flujo renal de la zona, si aparecen en un gran número indican el estadio final de una enfermedad renal grave. – Cilindros estrechos: son cilindros formados en túbulos cuya luz está disminuida por cicatrices o tumefacción de la zona. – Cilindros contorneados: cilindros formados en los túbulos contorneados. – Cilindroides: no son verdaderos cilindros acaban en punta y presentan bordes irregulares. 6.3.4.7. Cilindros asociados a componentes anormales de la orina – Cilindros céreos: presentan tonalidades amarillentas y un alto índice de refracción, suelen ser más cortos, anchos y opacos. – Cilindros amiloides: produce una reacción tintorial azul con el azul de metileno, ya que es metacromático, su naturaleza química no está bien definida aunque parece ser que presenta proteínas y polisacáridos. – Cilindros de uratos: formados por varias sales de ácido úrico. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 25 6.3.5. Identificación de cristales En la composición normal de la orina existen multitud de elementos que pueden adoptar formas de cristales; la formación de los mismos dependerá de la concentración de estos elementos en la orina, del pH … La presencia de cristales en la orina se denomina cristaluria. La aparición de cristaluria puede no tener importancia clínica o ser indicativa de varios procesos patológicos, dependerá del tipo de cristal ante el cual nos encontremos y su concentración en la orina. Aunque los diferentes cristales que podemos encontrarnos adoptarán formas precisas y fácilmente reconocibles, disponemos de varios métodos para distinguirlos, como la luz polarizada, o métodos químicos que nos ayudarán a identificar el tipo de cristal ante el cual nos encontramos. Entre las características más importantes de estos cristales podemos indicar la refracción de los mismos. La capacidad de determinados cristales de brillar sobre un fondo oscuro, al observarlos bajo una luz polarizada se denomina birrefringencia, si el cristal aparece en un tono azul diremos que presenta birrefringencia positiva y si aparece en un tono amarillo será negativa. Existen otros métodos químicos simples que nos servirán para identificar varios tipos de cristales; a continuación presentamos un esquema de los principales. 6.3.5.1. Cristales de oxalato cálcico Aparecen en orinas con pH ácido, neutro o ligeramente alcalino. Son cristales incoloros que presentan formas octaédricas o de sobre. Presentan una refracción doble y son fácilmente reconocibles, aunque pueden ser confundidos con algunos tipos de cristales de ácido úrico. Suelen aparecer en personas en cuya alimentación abundan los alimentos ricos en oxalato: tomate, ajo, naranjas o espárragos. Cristales de oxalato cálcico También aparecerán en personas con un metabolismos alterado incapaz de digerir el oxalato, en estos casos el diagnóstico es más importante, ya que los cristales de oxalato se asentarán por todo el organismo pudiendo ocasionar la muerte del paciente. Están muy relacionados con cálculos urinarios, pudiendo llegar a provocar una insuficiencia renal. 3.3.5.2. Cristales de fosfato cálcico y otros fosfatos Aparecen en orina de pH alcalino, suelen adoptar formas de prismas o cristales plumosos incoloros. Los cristales de fosfato cálcico y fosfatos triples son muy corrientes en infecciones urinarias, estasis y paraplejía, aunque no presentan interés clínico. También suelen aparecer en personas que ingieren gran cantidad de frutas. 26 Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud Fosfato cálcico, amónico y magnésico 6.3.5.3. Cristales de cistina Aparecen en orinas ácidas, en forma de placas hexagonales incoloras con un alto índice de refracción. Son insolubles en ácido acético, alcohol, acetona y éter y solubles en ácidos (principalmente en HCl) y álcalis (principalmente en amonio). Esta solubilidad en amonio nos permite diferenciarla del ácido úrico, que forma placas parecidas. Para demostrar la presencia de estos cristales debemos estudiar la orina en fresco, ya que las bacterias acaban rápidamente con ellos. Aparecen en familias en las que la cistina parece sustituir al ácido úrico. Cristales de cistina 6.3.5.4. Cristales de carbonato cálcico Aparecen normalmente en orinas alcalinas aunque también podemos encontrarlos en orinas neutras o débilmente ácidas. Suelen adoptar formas amorfas o de rombos, siendo fácilmente distinguidos de los de oxalato cálcico mediante la adición de ácido acético. Podemos encontrarlos formando cálculos. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 27 6.3.5.5. Cristales de ácido úrico y uratos Aparecen en orina ácida, adoptando formas muy diversas: rombos, prismas, placas…, sus tonalidades son igualmente variadas: rojo, marrón, amarillo o incoloros. La aparición de cristales de ácido úrico no tiene especial interés, aunque están relacionados con pacientes de gota, en los cuales los cristales pueden aparecer en cualquier zona del cuerpo si los niveles de ácido úrico son suficientemente altos, y en otras patologías como cálculos, leucemia o linfoma maligno, por lo tanto deberemos llevar a cabo una historia clínica completa y, si es necesario, un estudio completo del paciente. Cristales de ácido úrico 6.3.5.6. Cristales de leucina y tirosina Aparecen en orina ácida, ambos presentan tonos amarillos y son refractantes. La tirosina aparece formando haces o rosetas y sus cristales en álcalis, ácidos minerales y muy poco en éter, alcohol y acetona. La leucina aparece formando gotas en cuyo interior aparece una cruz típica si se observan con luz polarizada, aunque también pueden adoptar formas de agujas agrupadas. La aparición de estos cristales es indicativa de una hepatopatía grave, su color amarillo viene dado por la bilirrubina presente. Cristales de tirosina (a) y de leucina (b) 6.3.5.7. Cristales de ácido hipúrico Son cristales que pueden aparecer en orinas con cualquier pH, adoptan formas variadas de prismas, manojos de agujas o estrellas, son incoloros o amarillentos, debido a los pigmentos de la orina. Son similares a los cristales de ácido úrico pero más solubles en agua y éter que éstos, por lo que son fácilmente diferenciables, además son muy birrefringentes. Cristales de ácido hipúrico 28 Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 6.3.5.8. Cristales de bilirrubina Aparecen en pacientes con niveles altos de bilirrubinuria, pudiendo alterar a otros cristales presentes en la orina. Adoptan formas de agujas en tonos marrones. 6.3.5.9. Cristales de creatinina Aparecen de forma casi permanente en la orina de niños pequeños, en la orina de los adultos es extraño observarla, adopta formas hexagonales. Cuando aparecen en adultos son indicativos de procesos patológicos musculares como: miositis difusa, miastenia gravis, poliomielitis…, ya que la creatinina es un producto de la destrucción endógena del músculo. 6.3.5.10. Cristales de colesterol No es frecuente encontrarlos en orina, cuando aparecen forman placas o prismas transparentes, bajo una luz polarizada podemos observar una cruz en su interior. Son muy solubles en cloroformo y éter, pero insolubles en alcohol. Aparecen en pacientes que presentan una obstrucción de los conductos linfáticos abdominales o cuya ingesta de grasas es muy elevada. 6.3.5.11. Formas cristalinas de fármacos – Aspirina: cristaliza en forma de prisma o estrella y presenta una birrefringencia positiva, aparecerá en orina con cantidades mínimas del fármaco y poco después de su ingestión, ya que se absorbe rápidamente. – Acetofenitidina: cristaliza en forma de manojos estrellados. – Cafeína: puede adoptar formas muy variadas: placas o tijeras, presenta una alta birrefringencia. – Sulfonamidas: presenta formas muy variadas, siendo confundida a menudo con cristales de ácido úrico, pero son solubles en acetona. – Antihistamínicos: su forma más común es hexagonal, aunque pude adoptar otras formas. La presencia de estos cristales en orina no presenta interés clínico excepto en el caso de una posible toxicidad. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 29 Tema 13 Ampliamos el apartado 1: 1.4. Triglicéridos Están formados por una molécula de glicerol que presenta esterificados sus grupos hidroxilos por 3 ácidos grasos. Presenta cadenas que oscilan entre los 16-22 átomos de carbono. Forman parte de las grasas, fundamentalmente de origen animal, y constituyen el tipo de grasa más transportado en el organismo. Para realizar este transporte los triglicéridos, al igual que ocurre con el resto de los lípidos, se combinarán con proteínas que serán las encargadas de distribuirlos por el organismo. Aunque sus niveles varían con la edad, podemos decir que los valores de normalidad son de 150 mg/dl, aunque en cardiópatas suele exigirse valores inferiores a 100 mg/dl. 1.4.1. Función de los triglicéridos Entre las funciones de los triglicéridos en el organismo podemos encontrar: – Reserva energética. – Aislantes térmicos. – Generadores de calor metabólico. – Protección mecánica. 1.5. Colesterol El colesterol es un lípido que podemos encontrar en el hígado, páncreas, médula espinal y cerebro en altas concentraciones, aunque también aparece en otros tejidos y en el plasma. El colesterol está formado por una molécula de esterano a la que se unen varios radicales que conformarán una cabeza polar, constituida por el grupo hidroxilo, y una cola apolar, formada por sustituyentes alifáticos. El colesterol es insoluble en agua y viajará por el torrente sanguíneo como complejos macromoleculares, principalmente LDL y VLDL. En personas sanas los valores normales de colesterol en plasma son de 150-200 mg/100mL. 1.5.1. Funciones del colesterol Entre las funciones del colesterol en el organismo podemos encontrar: – Estructural. – Precursor se varias sustancias: vitamina D, hormonas sexuales, hormonas corticoesteroideas y sales biliares. 30 Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 1.6. Ácidos grasos Un ácido graso es una molécula lipídica que presenta una cadena hidrocarbonada lineal con un número par de carbonos. En su extremo presentará un grupo carboxilo. Los ácidos grasos forman parte de la bicapa lipídica de las membranas celulares y suelen encontrarse en forma de triglicéridos. 1.6.1. Funciones de los ácidos grasos Entre las funciones de los ácidos grasos en el organismo podemos encontrar: – Papel energético. – Papel estructural. – Precursores de diferentes sustancias como las prostaglandinas, tromboxanos y leucotrienos. 1.7. Fosfolípidos Los fosfolípidos se componen de un glicerol unido a dos ácidos grasos y un grupo fosfato. Los fosfolípidos más abundantes son la cefalina, lecitina, fosfatidilinositol, ácido fosfatídico y fosfatidilserina. Los fosfolípidos son sustancias antipáticas, con una región hidrófoba y una hidrófila. 1.7.1. Funciones de los fosfolípidos Entre las funciones de los fosfolípidos en el organismo podemos encontrar: – Papel estructural en la membrana celular. – Papel activador de enzimas. – Componente del surfactante pulmonar. – Componentes del detergente de la bilis. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud31 Tema 15 Ampliamos el apartado 4: 4.22. Glucoproteína TAG – 72 Es una glucoproteína mucínica cuyos valores normales deben ser inferiores a 6 U/ml. Se encuentra aumentado en la afección hepática, renal crónica, alteraciones ginecológicas y pulmonares. Su principal aplicación está en el carcinoma gástrico donde ha presentado mayor sensibilidad que el CEA y el CA-19-9, aunque también aumenta en carcinomas colorrectales, pulmonares y ováricos. 4.23. Tiroglobulina Es una glucoproteína cuyos valores normales deben ser inferiores a 27 ng/ml, aunque existen algunas variaciones dependiendo del método usado. Sus concentraciones se encuentran elevadas en pacientes con neoplasias foliculares y papilares. No es útil en el diagnóstico de la enfermedad ya que aumenta igualmente en otras patologías tiroideas, aunque es un buen marcados del seguimiento de la enfermedad. Tema 24 Sustituido por el que se adjunta al final de esté apéndice. Tema 25 Ampliamos el tema con una apartado 3 y 4: 3. Enfermedades de transmisión sexual ETS Las enfermedades de transmisión sexual (ETS) en muchos países son el grupo de infecciones más frecuentes. Pueden ser causa de infertilidad, embarazos ectópicos, abortos, infecciones congénitas y perinatales, cáncer de cérvix, ano y pene. Además, la existencia de úlceras genitales aumenta el riesgo de transmisión del virus del SIDA a partir del paciente infectado. – En el tracto genital normal existe una flora bacteriana cuya función es evitar la adherencia de microorganismos patógenos. En la uretra como flora predominante se encuentra estafilococos coagulasa negativos, corinebacterias y anaerobios. En vagina normal predominan los lactobacilos. 32 Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud – Entre los microorganismos recuperados en el tracto genital y que son considerados patógenos se encuentran: 1. Bacterias: N. gonorroheae, Chlamydia trachomatis, Gardnerella vaginalis, Haemophilus duchrey, N. meningitidis, Ureaplasma urealyticum… 2. Hongos: Candida sp y otros. 3. Virus: citomegalovirus, herpes simplex. 4. Parásitos: Trichomonas vaginalis. Muchas mujeres son portadoras del Streptococcus agalactiae (SHA), que puede ser transmitido a un neonato por el canal del parto ocasionando enfermedades sistemáticas graves, con lo que es importante considerarlo en mujeres gestantes. También existen agentes etiológicos de distintas patologías pero no se aíslan de forma rutinaria. Entre estos se encuentran Calymmatobacterium granulomatis, Treponema pallidum, Sarcoptes scabiei, piojos… Es importante tener en cuenta que no es rara la infección con más de un agente etiológico. Las ETS pueden cursar con exudado genital (entre los microorganismos que lo producen destacan N. gonorrhoeae, C. trachomatis, U. urealyticum, Candida sp, Gardnerella vaginalis, T. vaginalis) o bien con úlceras o tumoraciones (T. pallidum, H. ducreyi, C. granulomatis…). 3.1. Recolección y transporte de muestras Conviene realizar más de una forma para disponer de suficiente cantidad de exudado para realizar las distintas pruebas. En la recogida exudado uretral, si éste es abundante, no es necesario introducir el hisopo. Si no es abundante se introduce un hisopo urogenital de algodón unos 2 cm en el interior de la uretra, rotándolo antes de retirarlo. A partir de este tipo de muestra es posible aislar C. trachomatis, pero, al ser un microorganismo intracelular, hay que extraer células epiteliales de la mucosa uretral. Un exudado uretral puede darse tanto en hombres como en mujeres infectados con N. gonorrhoeae, T. vaginalis, aunque en mujeres puede enmascararse por las secreciones vaginales. 3.2. Examen microscópico El primer paso tras la extracción del exudado es realizar un examen en fresco para investigar la presencia de leucocitos (indicativos de reacción inflamatoria), células clave (infección por G. vaginalis), Trichomonas y levaduras. También pueden realizarse tinción de Gram o más específicas para el microorganismo buscado (ej. Tinción de Ziehl para N. tuberculosis o Giemsa en Chlamydias). Según lo que se observe se continúa la investigación realizando los cultivos y pruebas de identificación adecuadas. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud33 4. Aportaciones del laboratorio al diagnóstico de las enfermedades de ETS 4.1. Treponema pallidum: SÍFILIS Métodos directos Debido a la dificultad que plantea su cultivo se han desarrollado numerosas pruebas atendiéndose al diagnóstico serológico de la sífilis, aunque no es de gran dificultad el diagnóstico mediante la observación del antígeno, es decir del treponema móvil por observación microscópica en campo oscuro, también se usó como método directo la tinción argéntica. Métodos serológicos Se clasifican las reacciones sifilíticas en dos grandes grupos: Pruebas cardiolipídicas (inespecíficas) y pruebas treponémicas (específicas). Se recomienda FTA-ABS como prueba de gran sensibilidad y especificidad. 4.2. Neisseria gonorrhoeae: GONORREA Métodos directos Se efectúa por identificación del gonococo en los productos patológicos, y en algunos casos por métodos serológicos. La tinción gram en varón es muy sugestiva de la presencia de gonococos. Observándose como diplococos gram negativos en disposición intra o extracelular. En mujer no es tan válida la tinción, por la escasa presencia, la contaminación de la muestra con otra flora bacteriana y las secreciones vaginales, tampoco es válido en tomas rectales. Cultivo: se desarrolla muy bien en medios enriquecidos en agar chocolate con polivitex, y en medios selectivos, que además lleven antibióticos, tipos Thayer-Martin y NYC, con la precaución de procesar rápidamente la muestra ya que es muy lábil a la desecación, en caso contrario se ha de transportar en medio Stuart, Amies o similar (medio semisólido no nutritivo reductor y tamponado, puede conservarse unas 6 horas). Los cultivos se han de incubar a 35-37 ºC en atmósfera de CO2, apareciendo a las 48 h colonias típicas de aspecto mucoides, el test de la oxidasa lo diagnostica con una presunción del 95 %, pasando a procesar los test bioquímicos, siendo muy útil la galería de identificación API quadFerm+ que lleva, los test de glucosa, maltosa, lactosa, sacarosa Dnasa, siendo N. gonorrhoeae sólo positiva a la glucosa. 4.3. Chlamydia trachomatis Métodos directos Para un buen diagnóstico es necesario que la toma de muestra se haga de forma correcta, que se realizará por raspado con un hisopo del endocérvix y del exocérvix si se va a realizar mediante citología para observar las células metaplásicas. 34 Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud Tinción: Giemsa o Papanicolau. Mediante el estudio citológico por tinción celular podemos observar los corpúsculos de inclusión celular, pero este procedimiento es solo orientativo. Métodos inmunofluorescencia directa Las técnicas de inmunofluorescencia directa son más específicas, emplean Ac monoclonales obtenidos de ratón, que se conjugan con isotiocianato de fluoresceína, para relevar la presencia de los corpúsculos clamidiales, la toma de muestras ha de ser por raspado endocervical en la mujer (2 cm) y uretral (3-4 cm), previa limpieza de las secreciones, se extiende la muestra en un portaobjeto de IF, y se le añade los AC monoclonales marcados con fluoresceína. Enzimoinmunoensayo Existen varios métodos ELISA en fase sólida, en la que se fijan AC monoclonales, que se incuban con una suspensión tamponada de la muestra a estudiar y con un conjugado Ac-enzima con peroxidasa de rábano picante, que reacciona con el complejo Ag-Ac de la esfera, la enzima unida al complejo se revela mediante reacción enzimática desarrollando un color medible a 492 nm. Cultivo: sería el método idóneo de estudio, pero por sus características de desarrollo es complejo y no es fácilmente adaptable a cualquier laboratorio, ya que su desarrollo se ha de hacer en líneas celulares en monocapa siendo las más usadas las de McCoy. Serología Es un método útil, ya que las clamidias producen altos títulos de Ac, usándose métodos de fijación de complemento y más habitualmente de inmunofluorescencia indirecta. También existen métodos ELISA. 4.4. Candida albicans Métodos directos Es una levadura, con forma ovoidea y que se reproduce por gemación, crecen en agar Sabouraud, formando colonias lisas, blanco cremosas a las 24 horas del cultivo, cuando el cultivo envejece esas colonias toman forma estrellada en cultivos en agar sangre y agar chocolate, lo que facilita el diagnóstico, también se identifica fácilmente por el test de filamentación, que se realiza preparando una suspensión de la colonia en suero humano y a las dos horas se observa al microscopio la formación de tubos germinales, característica exclusiva de esta levadura. 4.5. Trichomonas vaginalis Métodos directos El diagnóstico se realiza por observación microscópica fácilmente visualizable por su movilidad espasmódica, en el examen en fresco, tomando de la secreción vaginal y resuspendida en solución salina. Se puede observar formas en las que claramente se ve el núcleo en la parte anterior del parásito y una o más estructuras de las que surgen cuatro flagelos. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud35 4.6. Gardnerella vaginalis Métodos directos Aunque en sí no es complejo el diagnóstico ya que a veces por el simple examen en fresco, observando microscópicamente la descamación celular, debido al poder de adhesión a las células glucogénicas, que aparecen rebozadas de bacterias, lo que se denomina “clue cells o células clave”, identificando de esta forma el 80-85 % de las Gardnerellas, con la tinción de gram se observa en los exudados vaginales teñido como gram negativo en forma de pequeños cocobacilos. En los caso dudosos se cultiva, crece en medios enriquecidos con sangre humana y atmósfera de CO2, a las 24-48 h a 37 ºC, en forma de pequeñas colonias de 0,5 mm de diámetro. El exudado producido por la infección de T. vaginalis suele ser muy purulento en la mujer lo que colabora al diagnóstico. En el varón el diagnóstico es más complejo, en primer lugar porque con frecuencia es asintomático sin producción de supuración uretral y sólo en algunos casos produce uretritis que suelen ser por lo general poco purulentas. 4.7. Herpes virus genital Se diagnóstica por las lesiones típicas que produce, tipo vesiculosas y ulceradas. La localización de estas es en la vulva, vagina, cuello uterino y recto fundamentalmente y prepucio en varones. No obstante el laboratorio dispone de test para su diagnóstico, los más frecuentes son Inmunofluorescencia directa del raspado de la lesión, test serológicos de EIA, y la propia citología de la lesión. 4.8. Condiloma acuminado Los condilomas acuminados son lesiones papilomatosas producidas por el papilomavirus. Aparecen fundamentalmente en labios mayores y menores de la mujer, y en el pene del varón, generalmente en la zona prepucial, y en ambos sexos en la zona anal, se desarrollan las lesiones de una forma exuberante, tomando forma de coliflor en la mujer y en al varón como pequeñas verrugas. 4.9. Haemophilus dudreyi Agente causal del chanco blando, llamado así para diferenciarlo del sifilítico o chancro duro, con menor incidencia que otras enfermedades de ETS suele surgir como brotes epidérmicos. Es un bacilo corto, que se cultiva en agar sangre enriquecido, tomando una extensión de las bubas pinchadas, se tiñen como gram negativos. Se han desarrollado también técnicas de inmunofluorescencia indirecta. 36 Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud Tema 31-34 Abreviaturas de inmunología: Ac: anticuerpo. Ag: antígeno. Rc: receptor. LT: linfocito T. LB: linfocito B. S.C: sistema complemento. IC: inmunocomplejo. Fc: fracción constante de inmunoglobulina. Ig: inmunoglobulina. PMN: Polimorfonucleares. NK: natural Killers. Tema 35 Actualizamos el apartado 1.2.: 1.2. Propiedades físicas de la sangre 1.2.1. Volumen El volumen oscila entre 4,5 - 5,5 L en las mujeres y 5-6 L en el hombre. Cuando el volumen sanguíneo se encuentra dentro de los valores normales se denomina normovolemia; si es superior hipervolemia e hipovolemia si es inferior. En los tres casos anteriores las variaciones pueden ser referentes a los cuerpos formes denominándose hipersitemia a su aumento y oligositemia a su disminución. De lo cual podemos concluir otras dos definiciones: – Hemoconcentración: hipovolemia + hipersitemia. – Hemodilución: hipervolemia + oligositemia. 1.2.2. Densidad La densidad sanguínea varía con el número de cuerpos formes y composición del plasma. Su valor es de 1,005 g/ml. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud37 1.2.3. Viscosidad Todos los líquidos tienen la propiedad de modificar su forma como consecuencia de la mutua atracción entre sus moléculas, y es a lo que llamamos viscosidad. En el caso de la sangre ésta es dependiente de su contenido en células y del tamaño de las mismas. De manera que un aumento en el número o tamaño de la parte celular en relación con la parte líquida o plasma conlleva a un aumento de la viscosidad. Hay además otras causas por las que la viscosidad sanguínea puede encontrarse aumentada o disminuida. Por ejemplo, la temperatura hace disminuir la viscosidad, de lo cual podemos deducir que en un sujeto con fiebre la viscosidad está por debajo de los valores normales. Otras circunstancias son: – Concentración de proteínas: el aumento de los niveles normales de proteínas en la sangre eleva de forma directa la viscosidad de la misma. – La dieta: aumenta con una alimentación rica y abundante. Por el contrario disminuye con el ayuno, aumento en la ingesta de líquidos, dieta rica en vegetales, etc. – El ejercicio: valores disminuidos ante un trabajo corporal moderado. – En el caso de la sangre venosa su alto contenido en CO2 hace que el hematíe se “hinche”, de manera que la sangre venosa es más viscosa que la arterial que tiene una viscosidad mas baja por su contenido en O2. 1.2.4. Velocidad de sedimentación globular Podemos definir la VSG como el tiempo que tardan los eritrocitos en sedimentar una vez sacados del torrente sanguíneo y dejados en reposo. Se cuentan sólo los eritrocitos por ser la clase celular más importante en la sangre total. Tema 41-42 Actualizamos el apartado 4.1. por el que sigue a continuación: 4.1. Elección del donante A fin de contribuir a garantizar un nivel elevado de calidad y seguridad de la sangre y sus componentes, equivalente en todos los Estados miembros de la Comunidad Económica Europea, así como para contribuir a reforzar la confianza del ciudadano en la transfusión, se adoptó la Directiva 2002/98/CE del Parlamento Europeo y del Consejo, de 27 de enero de 2003, por la que se establecen normas de calidad y de seguridad para la extracción, verificación, tratamiento, almacenamiento y distribución de sangre humana y sus componentes y por la que se modifica la Directiva 2001/83/CE, así como la Directiva 2004/33/CE, de la Comisión, de 22 de marzo de 2004, por la que se aplica la Directiva 2002/98/CE, del Parlamento Europeo y del Consejo en lo que se refiere a determinados requisitos técnicos de la sangre y los componentes sanguíneos. 38 Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud Este Real Decreto recopila y ordena en un mismo texto toda la normativa nacional anteriormente referida en materia de hemodonación y requisitos técnicos, a la vez que incorpora al ordenamiento jurídico interno las disposiciones de la citadas Directivas 2002/98/CE y 2004/33/CE. Por otra parte, la Ley 16/2003, de 28 de mayo, de Cohesión y Calidad del Sistema Nacional de Salud, en su artículo 59, entre las acciones que se deben realizar para la mejora de la calidad enumera, entre otras, el registro de acontecimientos adversos sobre aquellas prácticas que resulten un problema potencial de seguridad para el paciente. En función de estos nuevos cambios los criterios de selección de donantes de sangre total y aféresis queda como sigue: a) Edad del donante. Los límites de edad oscilan entre 18 y 65 años, quedando los donantes de más de 60 años a criterio médico. b) Peso del donante. El peso corporal debe ser mayor de 50 kg. c) Pulso y tensión arterial. En cada donación se comprobará que el pulso y la tensión arterial se encuentran dentro de límites adecuados para la extracción. d) Nivel de hemoglobina en la sangre del donante, debe ser igual o mayor a 125 g/l en mujeres y mayor o igual a 135 g/l en hombres. e) El nivel de proteínas totales en sangre del donante de plasmaféresis debe ser superior o igual a 60 g/l. Se realizará como mínimo una determinación anual. f) Nivel plaquetario en sangre de donantes de aféresis: El número de plaquetas debe ser superior o igual a 150 × 109/l. g) El intervalo mínimo entre dos extracciones consecutivas de sangre total, salvo circunstancias excepcionales, no podrá ser inferior a dos meses. El número máximo de extracciones anuales no podrá superar el número de cuatro para los hombres y de tres para las mujeres. h) La cantidad de sangre extraída en cada ocasión deberá tener en cuenta el peso del donante, y no deberá superar el 13 por 100 del volumen sanguíneo teórico del donante. 4.1.1. Criterios de exclusión permanente de donantes homólogos. 1. Enfermedad cardiovascular: padecer o haber padecido enfermedad cardiovascular grave, excepto anomalías congénitas curadas. 2. Enfermedad del sistema nervioso central (SNC): historia de enfermedad del SNC grave. 3. Diátesis hemorrágica: historia de coagulopatía hemorrágica. 4. Episodios repetidos de síncope, o antecedentes de convulsiones: 5. Enfermedad gastrointestinal, genitourinaria, hematológica, inmunológica, metabólica, renal o respiratoria grave, activa, crónica o recidivante. 6. Diabetes que precisa tratamiento con insulina. 7. Hipertensión arterial grave. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud39 8.Enfermedades infecciosas. Padecer o haber padecido: – Hepatitis B: excepto las personas negativas al antígeno de superficie de la hepatitis B (AgHBs), cuya inmunidad haya sido demostrada. – Hepatitis C. – Síndrome de Inmunodeficiencia Adquirida o ser portador del VIH I/II. – Infección por Virus Linfotrópico Humano de células T (HTLV I/II) o ser portador de anticuerpos anti-HTLV I/II. – Babesiosis. – Kala Azar (Leismaniosis visceral). – Tripanosomiasis americana por Tripanosoma Cruzi (enfermedad de Chagas)*: los donantes nacidos, o hijos de madres nacidas, o que han sido transfundidos en países donde la enfermedad es endémica, podrán ser aceptados si una prueba validada, dirigida a la detección de portadores de la enfermedad, resulta negativa. 9.Cáncer: excepto tumor localizado con completa recuperación. 10.Encefalopatías espongiformes transmisibles; enfermedad de Creutzfeldt-Jacob y variante de la enfermedad de Creutzfeldt-Jacob: personas con antecedentes familiares, o personas que hayan sido sometidas a trasplante de córnea o duramadre o que en el pasado hubieran recibido tratamiento con medicamentos derivados de glándula pituitaria humana. Quedan asimismo excluidas las personas con estancia superior a 12 meses en el Reino Unido durante el período 1980-1996. 11.Consumo de drogas: antecedente de consumo de drogas por vía intravenosa o intramuscular no prescritas, incluido tratamiento esteroideo u hormonal para aumento de la musculación. 12.Personas sometidas a xenotrasplantes. 13.Conducta sexual: exclusión de personas cuya conducta supone riesgo elevado de contraer enfermedades infecciosas graves transmisibles a través de la sangre y componentes sanguíneos. 14.Transfusiones: exclusión de personas con antecedentes de haber sido transfundidos en el Reino Unido o en países donde son endémicos: paludismo, sida, infección por HTLV y enfermedad de Chagas. 4.1.2. Criterios de exclusión temporal para donantes homólogos. 1. Infecciones.-Se excluirán durante y como mínimo las dos semanas posteriores al restablecimiento clínico completo de una enfermedad infecciosa, salvo para las infecciones que se detallan a continuación en las que se aplicarán los criterios siguientes: – Brucelosis: dos años tras el restablecimiento completo. – Osteomielitis: dos años tras la curación confirmada. – Fiebre Q: dos años tras la curación confirmada. – Sífilis: un año tras la curación confirmada. 40 Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud – Toxoplasmosis: seis meses tras el restablecimiento clínico. – Tuberculosis: dos años tras curación confirmada. – Fiebre reumática: dos años tras la desaparición de los síntomas, salvo que existan pruebas de afección cardiaca crónica. – Fiebre superior a 38°: dos semanas tras su desaparición. – Afección pseudogripal: dos semanas tras la desaparición de síntomas. – Paludismo: * Personas que han vivido en zona palúdica durante los cinco primeros años de vida: se excluirán tres años tras el regreso de la última visita a la zona endémica, siempre y cuando no presenten síntomas. El período de exclusión puede reducirse a cuatro meses si una prueba inmunológica o genómica molecular validada para el diagnóstico de paludismo resulta negativa. * Personas con antecedentes de paludismo: se excluirán durante tres años tras la interrupción del tratamiento y en ausencia de síntomas. Con posterioridad, estas personas podrán ser admitidas si una prueba inmunológica o genómica molecular validada para el diagnóstico de paludismo resulta negativa. * Personas asintomáticas que han visitado zonas endémicas: se excluirán durante seis meses tras abandonar la zona endémica, excepto si una prueba inmunológica o genómica molecular validada para el diagnóstico de paludismo resulta negativa. * Personas con antecedentes de afección febril no diagnosticada durante una visita a zona endémica o en los seis meses posteriores: se excluirán durante tres años tras la desaparición de los síntomas. Se podrá reducir a cuatro meses si una prueba inmunológica o genómica molecular validada para el diagnóstico de paludismo resulta negativa. * Virus del Nilo Occidental: exclusión durante 28 días tras abandonar una zona en la que se detectan casos de transmisión a humanos. 2. Exposición al riesgo de contraer una infección transmisible por transfusión. Exclusión durante seis meses (o durante cuatro meses, si la prueba de detección del virus de la hepatitis C mediante tecnología de amplificación genómica del ácido nucleico -NAT- resulta negativa) en caso de: Endoscopia con instrumental flexible, Salpicadura de sangre a mucosa o lesión con aguja, Transfusión de componentes sanguíneos, Trasplante de tejidos o células de origen humano, Cirugía mayor, Tatuaje o perforaciones de piel o mucosas («piercing»), Acupuntura, salvo la practicada por un profesional cualificado con agujas estériles desechables y Personas con riesgo debido a contacto doméstico directo o relación sexual con personas afectas de hepatitis B. 3. Personas cuya conducta o actividad sexual supone un riesgo elevado de contraer enfermedades infecciosas graves que puedan ser transmitidas por la sangre: tras el cese de la conducta de riesgo, exclusión durante un período determinado por la enfermedad en cuestión y por la disponibilidad de pruebas apropiadas en cada caso. Técnicos Especialistas en Laboratorio del Servicio Andaluz de Salud 41 4. Vacunación. – Virus o bacterias atenuados: exclusión durante cuatro semanas. – Se excluirá durante un año si la vacuna se administra tras la exposición. 5. Otras exclusiones: – Embarazo: exclusión de seis meses tras el parto o interrupción del embarazo, salvo en circunstancias excepcionales y a discreción del médico. – Cirugía menor: exclusión de una semana. – Tratamiento odontológico: tratamiento menor a cargo de un dentista o higienista dental: Exclusión durante 24 horas. Otros tratamientos odontológicos (extracciones, obturaciones radiculares, y tratamientos análogos) se considerarán cirugía menor. – Medicación: la exclusión estará basada en la naturaleza del medicamento, su modo de acción y la enfermedad motivo de la terapéutica. 6. Exclusión por situaciones epidemiológicas concretas. Exclusión en consonancia con éstas.