ver
Anuncio

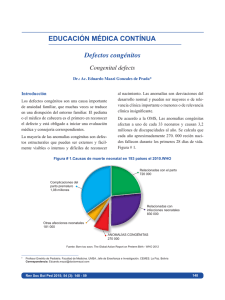
TALLER DE GENÉTICA CLÍNICA ENFOCANDO LA PREVENCIÓN DE ANOMALÍAS CONGÉNITAS Dra. Francisca Masllorens Dra. Luz Teiber Dra. Patricia Kaminker PROGRAMA DE ESTRATEGIAS PEDIÁTRICAS A NIVEL DE APS PARA DISMINUIR EL IMPACTO EN LA MORBIMORTALIDAD INFANTIL ORIGINADO POR ANOMALÍAS CONGÉNITAS. Grupo de Genética SAP Salud Pública “La ciencia y el arte de prevenir las enfermedades, prolongar la vida, y promover la salud a través de esfuerzos organizados de la sociedad” Acheson, 1988 genealogía ABORDAJE CLÍNICO Anamnesis detallada Embarazo Integración diagnóstica Búsqueda en base de datos Interdisciplina Asesoramiento genético Seguimiento, Tratamiento Prevención 2aria. Parto y evolución Estudios complementarios Examen físico minucioso ¿Qué se entiende por Defectos /Anomalías Congénitas (DC /AC)? “ Los Defectos Congénitos son anomalías que afectan la estructura o función de un órgano o parte del cuerpo y que está presente desde el nacimiento” CONGÉNITO = GENÉTICO LOS TRASTORNOS GENÉTICOS SON SIEMPRE CONGÉNITOS AUNQUE PUEDEN MANIFESTARSE EN DISTINTAS ETAPAS DE LA VIDA Mitos acerca de los defectos congénitos ‘Los defectos congénitos son infrecuentes’ ‘Los defectos congénitos no son prevenibles’ (PREVENCIÓN PRIMARIA !) ‘Los defectos congénitos no pueden ser curados’ (PREVENCIÓN SECUNDARIA! ). MITOS I ‘Los defectos congénitos son infrecuentes’ Mortalidad proporcional según grupos de causas de defunción, niños de 0-1 año, Argentina, 2008. Desnutrición y anemias 0,5% Sist. Circulatorio 1,2% Causas Externas 2,4% Otras causas definidas 3,5% Enf. Infecciosas y Parasitarias 3,9% Causas mal definidas Enf. Sist. Respiratorio Malformaciones Congénitas Perinatales 5,7% 7,9% 24,5% 50,6% Fuente: Estadísticas Vitales, www.deis.gov.ar,Año 2008, Ministerio de Salud de la Nación En Argentina, durante el primer año de vida el 24,5% de todas las muertes se deben a defectos congénitos mayores, siendo el 12,15% entre 1 a 4 años y 5,1 % para los niños entre 5 y 14 años. Datos de las Estadísticas Vitales 2007. MS. REDOBLAR LOS ESFUERZOS PARA SU DIAGNÓSTICO MANEJO Y PREVENCIÓN TASA DE MORTALIDAD INFANTIL SALUD MATERNO INFANTO JUVENIL EN CIFRAS UNICEF-SAP 2009 EPIDEMIOLOGÍA DE TRANSICIÓN •El mejoramiento de los índices de salud en general, en un número de países en vías de desarrollo, determinan un incremento proporcional del peso relativo en la morbimortalidad infantil debido a trastornos genéticamente determinados. •El porcentaje de la contribución se estimó en alrededor del 25% en Latinoamérica •La importancia de los trastornos genéticos y otras anomalías congénitas tiende a ser reconocida en los países cuando la tasa de mortalidad infantil cae debajo de 40% (Modell y Kuliev 1998). (OMS 1997). Fuente: MOD, 2006 Porcentaje de muertes infantiles debidas a defectos congénitos Tasa de Mortalidad Infantil (por 1000 nacidos vivos) Relación entre la tasa de mortalidad infantil y el porcentaje de muertes infantiles por defectos congénitos Contribución relativa de los defectos congénitos a la mortalidad infantil Tasa de mortalidad infantil Muertes infantiles por defectos congénitos MITOS II ‘Los defectos congénitos no son prevenibles’ (PREVENCIÓN PRIMARIA !) ‘Los defectos congénitos no pueden ser curados’ (PREVENCIÓN SECUNDARIA! ). EL PRIMER PASO HACIA LA PREVENCIÓN ES CONOCER LAS CAUSAS Síndrom e de Dow n Alteraciones Cromosómicas Desconocido Alteraciones Génicas 6% 50 % 7.5% 20-30% 5-10% Enf.de Células Falciform es Alteraciones Multifactorial Teratógenos Fis ura de labio y/ o paladar Focom elia debida a Talidom ida DCTN ENFERMEDADES GENÉTICAS CATEGORÍAS ETIOLÓGICAS CARIOTIPO MASCULINO NORMAL 46,XY Cromosómica. (1/150 RNV) 8% Mortinatos- 50% AE Alelo s Mendeliana o monogénica. (2%)-5% de egresos de los hospitales pediátricos Multifactorial. (60%-?) 1/1000 RNV MCC No tradicional. Impronta genómica Herencia mitocondrial Epigenética Cromosomas Homólogos Dra. Patricia Kaminker Hospital Pedro de Elizalde IMPACTO DE LOS TRASTORNOS GENÉTICOS •Colectivamente presentan un impacto al nacimiento de 50/1000. 2%-3% Neonatos presenta una anomalía mayor (50% causa genética). •30 % Admisiones Hospitales Pediátricos. •50% Sordera, Ceguera y RM severo Milunsky,A., 1998 Emery and Rimoin,1996 OMS 1999 Jorde et Al. 2004. Teiber- Barreiro -2009 El rol del pediatra es fundamental Orientando un manejo adecuado desde la misma puerta de entrada al sistema sanitario como lo es el nivel primario de atención de salud. FOMENTAR LA PREVENCIÓN PRIMARIA DETECTANDO FACTORES DE RIESGO ASESORAMIENTO PRECONCEPCONAL IDEAL !! ARTICULANDO EL SEGUIMIENTO DE LOS AFECTADOS PREVENCIÓN SECUNDARIA genealogía ABORDAJE CLÍNICO Anamnesis detallada Embarazo Integración diagnóstica Búsqueda en base de datos Interdisciplina Asesoramiento genético Seguimiento, Tratamiento Prevención 2aria. Parto y evolución Estudios complementarios Examen físico minucioso ANTECEDENTES FAMILIARES Genealogía mínima de tres generaciones (hermanos, padres, tíos, abuelos y primos) La genealogía es una herramienta poderosa tanto para el diagnóstico como para la prevención. No debe faltar en ninguna historia clínica. ANTECEDENTES GENEALÓGICOS DETECCIÓN DE FACTORES DE RIESGO PARA AC •Marco socio-económico . •Nivel de alfabetización de los padres. •Edad y estado de salud. •Escolaridad. •Consanguinidad. •Dificultad para la concepción. •Fallas reproductivas. •Mortinatos. •Antecedente conocido de trastorno genético en la familia. •Familiares cercanos (hermanos, padres, tíos, abuelos, y primos) que reúnan los criterios de sospecha de patología genética. DETECCIÓN DE FACTORES DE RIESGO PARA AC DURANTE LA GESTACIÓN Historia prenatal detallada Antecedentes significativos •Requerimientos nutricionales de macro y micro nutrientes. •Plan de Vacunación Materna. Factor RH. •Controles prenatales efectuados, incluyendo técnicas de DPN. •Exposición a posibles teratógenos (medicación, ingesta de alcohol, cuadros infecciosos maternos, fiebre, DBT, maniobras abortivas, otros ). •Metrorragias / Pérdida de líquido amniótico. •Hallazgos ecográficos (malformaciones, alteraciones del crecimiento y desarrollo fetal, RCIU , polihidramnios/oligoamnios). •Movimientos Fetales. Factores Teratogénicos El 7% de los defectos congénitos son causados por teratógenos . Alcoholismo materno : no hay umbral. Ac. Retinoico: Isotretinoína: suspender 1 mes antes Acitretin: suspender 2 años antes Etretinato: suspender 4 años antes Vit.A: umbral 10.000 U / día. Enfermedades maternas: infecciosas, DBT, lupus, fenilcetonuria no tratada. Alcohol Hidantoína Hipertermia . Derivados de Prostaglandinas. Citostáticos. Rad. ionizante: umbral > 20 RAD. Aminopterina Valproato DETECCIÓN DE FACTORES DE RIESGO PARA AC Parto y período neonatal: •Consignar el tipo de parto, semanas de gestación, peso de nacimiento y días de internación hasta el alta. •Complicaciones perinatales. •Resultados de tamizaje neonatal. Evolución posterior: •Tener presente los CRITERIOS DE SOSPECHA para AC incluyendo los trastornos genéticos. TRASTORNOS GENÉTICOS CRITERIOS DE SOSPECHA •ANOMALÍAS MORFOLÓGICAS •SIGNOS FUNCIONALES •ANTECEDENTES FAMILIARES •DUDA ANOMALÍAS MORFOLÓGICAS ANOMALÍAS MORFOLÓGICAS Anomalías mayores/ menores Únicas o Múltiples “Fenotipo peculiar” Exámen Físico detallado y búsqueda anomalías internas Pautas antropométricas SIGNOS FUNCIONALES DETECCIÓN DE FACTORES DE RIESGO PARA AC Examen físico minucioso y detallado: Medir sistemáticamente perímetro cefálico y talla y percentilar por tablas acorde a sexo y edad. Si es necesario efectuar diagrama de curva de crecimiento. Evaluar proporciones corporales. Evaluación de genitales externos. Consignar las dismorfias y/o malformaciones : (aunque no se conozca el termino exacto del tipo de dismorfia o malformación, describirla con palabras sencillas) . Observar piel (atrofia cutanea, manchas) y faneras (anomalías de dientes, cabello y uñas). Consignar signos neurológicos tales como: Hipo / hipertonía muscular, trastornos de marcha, movimientos anormales, pérdida de fuerza muscular, hiperkinesis, trastornos sensoriales, y nistagmo entre otros. Pautas madurativas . (RM !!). CUÁNDO DERIVAR AL GENETISTA •Progenitor, hermano u otro pariente con problemas similares a aquellos observados en el paciente. •Historia familiar positiva de trastorno familiar o niño perteneciente a grupo de alto riesgo por antecedentes familiares. •Historia de retardo de crecimiento intrauterino y/o desarrollo posterior escaso. •Patrón anormal de crecimiento (estatura corta, obesidad, crecimiento excesivo). •Genitales ambiguos o anormales, pubertad de comienzo precoz o tardío. •Microcefalia, macrocefalia o anomalías de las suturas craneanas. •Facies anormal o de características inusuales. •Proporciones corporales anormales, asimetría corporal. •Malformaciones congénitas mayores o menores. CUÁNDO DERIVAR A L GENETISTA •Debilidad muscular, movimientos anormales. •Diátesis hemorrágica. •Infecciones recurrentes. •Sordera y/o ceguera. •Conducta o comportamiento inusual en especial si está asociado a cuadro dismórfico o malformativo. •Retardo en la adquisición de las pautas psicomotoras o retardo mental. •Autismo/ Espectro autista •Psicosis infantil. •TGD. •Hipotonía, hipertonía, cuadro convulsivo, pérdida de pautas madurativas ya adquiridas . El genetista orientará los estudios específicos para completar la evaluación , intentar encuadre diagnóstico y efectuar el Asesoramiento Genético. Estudio Complementarios Interconsultas Búsqueda en Bases de Datos Estudios complementarios : Se solicitarán acorde al caso, dejando eventualmente los estudios de alta complejidad, a criterio del especialista en el caso de efectuarse interconsultas. Si hay dismorfias o alguna malformación, recordar la pesquisa sistemática de otras posibles anomalías. Puede ser de utilidad solicitar ecografía abdominal y cerebral ( si hay fontanela permeable), examen ocular con fondo de ojo, evaluación cardiológica, y radiología sencilla. Interconsultas con otras especialidades: Se realizarán de acuerdo al caso. (Neurología, Endocrinología, Cirugía, Cardiología , Genética, otras ). Es conveniente que las consultas en bases de datos para diagnóstico sean realizadas por el especialista. Ejemplos de Estudios Genéticos • Citogenéticos • Moleculares El diagnóstico preciso y oportuno es esencial en el manejo de las anomalías congénitas pues en él se basan las medidas terapéuticas y de prevención eficaces posteriores. EJEMPLOS DE ÉXITO EN MEDIDAS PREVENTIVAS REf.: Dra. Rosa Liascovich 2013 IMPACTO DE LA REDUCCIÓN DE LA EDAD MATERNA EN LA PREVALENCIA DE SÍNDROME DE DOWN Determinantes Edad Materna Numero de nacimientos/año = 3.1 millones % madres > 35 años = 9% 5% Educacion en el Intervenciones riesgo (Edad materna) Etapas claves de la vida Resultados Edad Reproductiva Concepcion RN Afectados Nacimiento Sobrevida con calidad de vida 4,750 3,790 20% reducción En prevención primaria de las AC, no se deberían escatimar esfuerzos, porque ésta es la única que evita la patología y, por tanto, el sufrimiento. GRACIAS !! Es la forma más efectiva de ejercer la relación costo /beneficio que se puede abordar en las actividades de salud pública. LO QUE EL MÉDICO DE ATENCIÓN PRIMARIA DEBE RECORDAR I: Ejemplos de factores de riesgo sobre los que pueden operar medidas de prevención eficaces a nivel de APS: -Marco socio-económico-Niveles de alfabetización parental -Requerimientos nutricionales de macro y micro nutrientes. -Plan de vacunación materna. LO QUE EL MÉDICO DE ATENCIÓN PRIMARIA DEBE RECORDAR II: -Enfermedades maternas de riesgo (ej: obesidad , DBT, HTA, epilepsia, hipotiroidismo, infecciones de trasmisión materno-fetal, etc). -Identificación de agentes potencialmente teratogénicos (hipertermia, alcohol, drogas de abuso, fármacos tales como anticonvulsivantes, anticoagulantes, etc). -Riesgos originados en la edad reproductiva. LO QUE EL MÉDICO DE ATENCIÓN PRIMARIA DEBE RECORDAR III: -Criterios de sospecha de riesgo para trastornos genéticos y derivación oportuna al especialista. Este punto incluye la identificación de familias de riesgo aumentado en función a sus antecedentes: Consanguinidad, antecedentes de hijos afectados, dificultad para la concepción, fallas reproductivas, mortinatos, retardo mental ,etc.






![120 Flujo Luminoso [Lm]: 12450 / 11687 / 10387 Vida Útil [H]](http://s2.studylib.es/store/data/005361285_1-61baece436beb3c64c4dcd17a4d82b1d-300x300.png)