1. NOMBRE DE LOS MEDICAMENTOS CARBAMAZEPINA
Anuncio

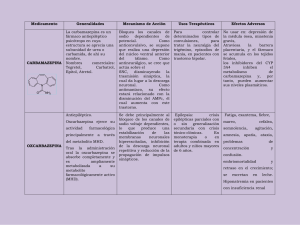
1. NOMBRE DE LOS MEDICAMENTOS CARBAMAZEPINA NORMON 400 mg Comprimidos EFG. CARBAMAZEPINA NORMON 200 mg Comprimidos EFG. 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA Cada comprimido de CARBAMAZEPINA NORMON 400 mg contiene: Carbamazepina (D.C.I.) ....... 400 mg Cada comprimido de CARBAMAZEPINA NORMON 200 mg contiene: Carbamazepina (D.C.I.) ....... 200 mg 3. FORMA FARMACÉUTICA Comprimidos. 4. DATOS CLÍNICOS 4.1. Indicaciones terapéuticas Crisis epilépticas parciales con sintomatología compleja o simple. Crisis epilépticas primaria y secundariamente generalizadas con componente clónico-tónico. Formas epilépticas mixtas. Manía y tratamiento profiláctico de la enfermedad maníaco-depresiva: Carbamazepina se ha utilizado en pacientes con depresión endógena y depresión orgánica, ejerciendo en estos últimos un efecto antidepresivo mejor. En la depresión endógena, carbamazepina se muestra más favorable cuando el paciente presenta trastornos afectivos bipolares y registros EEG irregulares. 1 Se utiliza sola o en asociación con otros fármacos en pacientes con depresión endógena y orgánica. Neuralgia esencial del trigémino. Neuralgia esencial del glosofaríngeo. Síndrome de deshabituación al alcohol: Carbamazepina es activa frente a las convulsiones e hiperexcitabilidad que se presentan durante el síndrome de abstinencia del etanol. 4.2. Posología y forma de administración Antes de iniciar el tratamiento en pacientes de origen chino Han y tailandés cuando sea posible deberán hacerse pruebas para identificar la presencia del alelo HLA-B*1502, ya que este alelo predice el riesgo grave de carbamazepina de desarrollar el Síndrome de StevensJohnson (ver sección 4.4). Epilepsia: Siempre que sea posible se recurrirá a la monoterapia. Los comprimidos de carbamazepina se administrarán durante o después de las comidas con un poco de líquido. Es conveniente instaurar la dosis de forma progresiva y ajustarla individualmente, determinando la dosis óptima mediante niveles plasmáticos (entre 5 y 10 µg/ml). Cuando carbamazepina se instaure en sustitución de una medicación anterior, ésta se retirará gradualmente. Adultos: Inicialmente 200 mg, 1-2 veces al día, e incrementar gradualmente en 200 mg al día a intervalos semanales hasta obtener la dosis óptima, habitualmente 200-400 mg cada 812 horas. En raras ocasiones se han administrado hasta 1.600 mg diarios. Niños: 10-20 mg por kg de peso al día, distribuidos en 2 ó 3 tomas. Utilizar los comprimidos de 200 mg. - Hasta 1 año: 100 a 200 mg diarios. 2 - De 1 a 5 años: 200-400 mg diarios. - De 6 a10 años: 400-600 mg diarios. - De 11 a 15 años: 600-1.000 mg diarios. Terapia de asociación: Carbamazepina puede utilizarse sola o asociada con otro fármaco anticonvulsivante. En el caso de la asociación, el ajuste de la dosis de carbamazepina deberá hacerse de forma gradual, manteniendo o disminuyendo los otros fármacos, salvo fenitoína, cuya dosis podrá incrementarse. Manía y profilaxis de la enfermedad maníaco-depresiva: La dosis oscila entre 400 y 1.600 mg/día, siendo la usual de 400-600 mg/día, repartida en 2 ó 3 tomas. Neuralgia del trigémino: Inicialmente 200-400 mg/día e incrementar paulatinamente hasta que se instaure la analgesia (generalmente 200 mg 3-4 veces al día); posteriormente reducción gradual hasta la dosis mínima eficaz. En pacientes de edad avanzada o hipersensibles es conveniente iniciar el tratamiento con 100 mg 2 veces al día. La dosis habitual de mantenimiento es de 400-800 mg/día. Deshabituación alcohólica: Como promedio, 200 mg 3 veces al día, pudiendo aumentar la dosis los primeros días a 400 mg 3 veces al día según la gravedad de los síntomas. Al principio del tratamiento puede ser necesario asociar hipnóticos y sedantes (p. ej. clometiazol, clordiazepóxido). Una vez remitido el estadío agudo, se continuará administrando carbamazepina en régimen monoterápico. 4.3. Contraindicaciones 3 CARBAMAZEPINA NORMON está contraindicada en pacientes con: - Depresión de la función hematopoyética. - Hipersensibilidad a carbamazepina. - Bloqueo auriculoventricular. - Porfirias. 4.4. Advertencias y precauciones especiales de empleo Carbamazepina puede causar anemia aplásica y agranulocitosis con un riesgo 11 veces superior al de la población general, aunque el riesgo de la población no tratada sea bajo (aproximadamente 4,7 pacientes por millón de población y año en el caso de la agranulocitosis y 2 pacientes por millón de población y año para la anemia aplásica). En la mayoría de los casos (81%) la agranulocitosis ocurre durante los tres primeros meses de la terapia y son pocos los que aparecen tras cinco años de tratamiento. Se recomienda una dosificación cautelosa en pacientes con lesiones hepáticas, renales, cardiovasculares, edad avanzada y glaucoma. La disminución de las tasas de leucocitos y plaquetas que puedan presentarse durante el tratamiento con este fármaco no tienen que estar necesariamente asociadas con el uso de carbamazepina. Si la leucopenia es asintomática, no progresiva o fluctuante, no es necesario suspender la medicación y sólo se interrumpirá cuando el tratamiento es progresivo, viene acompañado de manifestaciones clínicas (p. ej., fiebre o dolor de garganta), o evoluciona a condiciones más serias como la anemia aplásica y la agranulocitosis. Debido a la muy baja incidencia de anemia aplásica y agranulocitosis, son improbables la aparición de cambios hematológicos menores durante la monitorización de los pacientes con carbamazepina. Es fundamental antes de iniciar el tratamiento con carbamazepina, examinar el cuadro hemático y la función hepática. Después realizar análisis hemáticos, primero semanalmente durante el primer mes y luego mensualmente, especialmente en aquéllos que reciban dosis 4 muy altas y finalmente, vigilar la función hepática. Si el paciente muestra reacciones cutáneas alérgicas, deterioro hepático, cómputo bajo de leucocitos o plaquetas, deberá monitorizarse estrechamente y si existiera cualquier evidencia de depresión de la médula ósea, interrumpir el tratamiento. Cuando éste se interrumpe bruscamente, la transición a otros medicamentos debe hacerse con diazepam. Carbamazepina puede suponer un riesgo en los pacientes con historia de reacción hematológica adversa a cualquier fármaco. El alelo HLA-B*1502 en individuos de origen Han chino y tailandés se ha asociado con el riesgo de desarrollar reacciones cutáneas graves como Síndrome de Stevens Johnson (SSJ) cuando fueron tratados con carbamazepina. Siempre que sea posible estos individuos deben ser examinados para este alelo antes de iniciar el tratamiento con carbamazepina. Si estos pacientes dan positivo, la carbamazepina no debe ser utilizada a menos que no exista otra opción terapéutica. Los pacientes examinados que dieron negativo para el alelo HLA-B*1502 presentan bajo riesgo de desarrollar el Síndrome de Stevens Johnson, aunque las reacciones podrían seguir apareciendo muy raramente. No se conoce por falta de datos si todos los individuos del sureste asiático presentan este riesgo. Se ha observado que el alelo HLA-B*1502 no está asociado al SSJ en la población Caucásica. Debido a su moderada actividad anticolinérgica, vigilar estrechamente a los pacientes que presenten aumento de la presión intraocular. Carbamazepina puede disminuir la tolerancia al alcohol, por lo que no se recomienda el consumo de bebidas alcohólicas. Debido a la relación del fármaco con otros compuestos tricíclicos, debe tenerse en cuenta la posibilidad de activación de una psicosis latente y en pacientes ancianos de confusión y agitación. 5 Administrar con precaución y con estrecha vigilancia médica en pacientes con enfermedad cardiovascular grave, trastornos hepáticos o renales, en ancianos y cuando se produzca un cambio de tratamiento de carbamazepina a otros agentes antiepilépticos. Carbamazepina no está indicada en ausencias (petit mal), por ser en general ineficaz y porque se le ha atribuido que excepcionalmente puede exacerbar las crisis de ausencias atípicas. En niños menores de 3 años, se recomienda no sobrepasar la dosis de 200 mg/día. 4.5. Interacción con otros medicamentos y otras formas de interacción Las interacciones potencialmente peligrosas se producen con: - Anticoagulantes orales, ya que puede sufrir trastornos hemorrágicos cuando este fármaco se retira de forma súbita y, por tanto, se debe reducir la dosis del anticoagulante. - Anticonceptivos orales, ya que las mujeres pueden quedar embarazadas durante el tratamiento con carbamazepina, por incremento del metabolismo de los componentes del anticonceptivo, motivado a su vez, por la inducción de las enzimas dependientes del citocromo P450. Las mujeres tratadas con carbamazepina deberán recibir 50 µg de estrógeno con una dosis alta de progesterona. - Propoxifeno, ya que favorece ciertos efectos tóxicos de carbamazepina como dolor de cabeza, vértigos, ataxia y náuseas. Propoxifeno, además, interfiere con el metabolismo y el aclaramiento del anticonvulsivante. - Inhibidores de la monoaminooxidasa, pues se ha observado un incremento de las arritmias cardíacas, crisis hipertensivas y estados convulsivos cuando se asocian con carbamazepina. Por ello, se recomienda evitar su empleo simultáneo y dejar al menos un período de 14 días entre éstos y la propia carbamazepina. - Anticonvulsivantes que causan inducción de las enzimas microsómicas hepáticas. Así fenitoína, fenobarbitona, primidona, metosuximida y etosuximida disminuyen las concentraciones plasmáticas de carbamazepina, mientras que ésta puede inducir al 6 metabolismo de fenitoína y del ácido valproico. El efecto del ácido valproico sobre los niveles sanguíneos de carbamazepina no está claramente establecido, aunque existe el dato consistente del incremento de la relación carbamazepina epóxido/carbamazepina. 7 Otras interacciones significativas son: La capacidad de carbamazepina de acortar la vida media de doxiciclina. El ácido salicílico incrementa la concentración de carbamazepina en plasma. Algunos fármacos anticonvulsivantes como carbamazepina afectan al metabolismo del calcio y de la vitamina D causando osteomalacia. Con el litio causa reacciones neurotóxicas. La administración simultánea de carbamazepina con eritromicina, triacetiloleandomicina, troleandomicina, viloxacina, cimetidina, isoniacida, fluoxetina o bloqueantes de los canales de calcio (p. ej. verapamilo y diltiazem), eleva los niveles plasmáticos de la primera, con el consiguiente aumento de efectos tóxicos (vértigos, cefalea, ataxia, diplopia y nistagmo). Se ha informado que se reducen en un 50% los niveles sanguíneos del haloperidol, cuando se asocia a carbamazepina. 4.6. Embarazo y lactancia Se estima que tanto la epilepsia como su tratamiento conllevan un riesgo de malformaciones de un 4% al nacimiento (aproximadamente el doble que en la población normal). En consecuencia, es necesario planificar muy cuidadosamente el embarazo de las mujeres epilépticas y tener en cuenta las siguientes consideraciones: a las enfermas en edad fértil se les prescribirá carbamazepina en régimen de monoterapia siempre que sea posible; en el embarazo, especialmente durante los tres primeros meses, se estudiará cuidadosamente la necesidad de su utilización; la paciente debe ser informada de que si se queda embarazada, no debe suspender bruscamente la medicación sin consultar con su neurólogo. Durante el embarazo, disminuye la concentración plasmática de carbamazepina; lo que podría dar lugar a la aparición de una crisis. No se debe discontinuar el tratamiento en pacientes en los que hay que prevenir crisis mayores, por la posibilidad de precipitar el estado epiléptico con hipoxia y riesgo de amenaza de la vida. En casos individuales, cuando la gravedad y la frecuencia de la crisis no suponen una amenaza seria para la paciente, deberá considerarse el tratamiento antes y durante el embarazo. No se puede afirmar que las crisis menores no supongan peligro para el embrión y el feto. 8 Se desconoce el efecto de carbamazepina sobre el parto. Durante la lactancia, la concentración de carbamazepina en la leche materna, varía entre el 30% y el 60% de la concentración plasmática de la madre. Aunque la cantidad ingerida por el lactante es pequeña para causar cualquier reacción adversa, se prescindirá de la lactancia natural a no ser que resulte imprescindible para el niño. 4.7. Efectos sobre la capacidad de conducir vehículos y utilizar maquinaria Carbamazepina puede producir efectos adversos que afecten la capacidad de los pacientes para conducir automóviles o manejar maquinaria peligrosa y deben evitarse situaciones que precisen un estado especial de alerta. 4.8. Reacciones adversas La incidencia de reacciones adversas varía entre el 33-50%. Aunque en su mayor parte son moderadas, están relacionadas con la dosis, son transitorias y suelen desaparecer sin necesidad de interrumpir la terapia. Entre las reacciones adversas que pueden amenazar la vida, se encuentra la anemia aplásica, aunque en este caso no está definida una relación causa-efecto. Con poca frecuencia ocurren casos de hepatitis fatal, dermatitis exfoliativa grave y síndrome de Stevens-Johnson. Entre las reacciones adversas graves e irreversibles, destacan las erupciones eritematosas de la piel, cuya incidencia está comprendida entre el 3% y el 10% de los pacientes que reciben por vez primera el fármaco; suelen acompañarse de prurito y afectan particularmente a las manos. Ocasionalmente pueden extenderse y asociarse con otras manifestaciones de alergia tales como fiebre, linfoadenopatía, alteraciones de la función hepática e ictericia colestática y hepatocelular. 9 Otras reacciones adversas observadas son: leucopenia, lupus eritematoso, oliguria con presión sanguínea elevada, hematuria, proteinuria e insuficiencia renal (que puede relacionarse con el efecto antidiurético del fármaco), bradicardia e insuficiencia cardíaca, hiponatremia (debido a un incremento de la hormona antidiurética circulante, en la que influye la edad y la relación dosis/nivel del fármaco). Entre las reacciones adversas sintomáticas, las más comunes son: mareos, náuseas, vómitos y astenia. Estos síntomas, relacionados con la dosis, desaparecen cuando ésta se reduce. Se ha descrito un trastorno de hipersensibilidad multisistémica caracterizada por erupción, fiebre, linfoadenopatía y hepatitis. Finalmente, las restantes reacciones adversas observadas, agrupadas por sistemas, son las siguientes: Sistema hematopoyético: Pancitopenia, depresión de la médula ósea, leucocitosis, eosinofilia, porfiria intermitente aguda. Se han observado discrasias sanguíneas fatales, debiendo monitorizar al paciente con respecto a la anemia aplásica, agranulocitosis y trombocitopenia. Piel: Erupciones pruríticas, urticaria, necrolisis epidérmica tóxica (síndrome de Lyell), reacciones de fotosensibilidad, alteraciones en la pigmentación de la piel, eritema multiforme y nodoso, púrpura, agravamiento del lupus eritematoso diseminado. Alopecia y diaforesis. Hirsutismo. Sistema cardiovascular: Insuficiencia cardíaca congestiva, edema, agravamiento de la hipertensión, hipotensión, síncope y colapso, agravamiento de la enfermedad arterial coronaria, arritmias y bloqueo auriculoventricular, tromboflebitis primaria, recurrencia de tromboflebitis. Algunas de estas complicaciones resultaron fatales. 10 Sistema respiratorio: Hipersensibilidad pulmonar caracterizada por fiebre, disnea, neumonitis y neumonía. Sistema genitourinario: Frecuencia urinaria, retención urinaria aguda, azoemia, impotencia. Albuminuria, glucosuria, nitrógeno ureico elevado. Sistema nervioso: Vértigo, somnolencia, alteraciones de la coordinación, confusión, agitación, dolor de cabeza, fatiga, visión borrosa, alucinaciones visuales, acomodación y diplopía transitoria en los ancianos, alteraciones óculo motoras, nistagmos, alteraciones de la expresión, movimientos involuntarios anormales, neuritis periférica, parestesias, depresión con agitación, dificultad para hablar, tinnitus, hiperacusia. Sistema digestivo: Distrés y dolor abdominal, diarrea, estreñimiento, anorexia, sequedad de boca y de faringe, incluyendo glositis y estomatitis. Ojos: Derrame, opacidades de la lente cortical, conjuntivitis. Metabolismo: Fiebre y escalofríos. Otros: Aumento del colesterol, HDL y triglicéridos. Meningitis aséptica. Tumefacción de los ganglios linfáticos. 4.9. Sobredosificación Los primeros síntomas y signos de la sobredosis ocurren a 1-3 horas de la administración, siendo frecuentes las alteraciones neuromusculares (agitación, temblores, convulsiones, ataxia, vértigo, trastornos psicomotores o de la conciencia, incluso coma profundo); respiratorias (respiración irregular, depresión respiratoria); gastrointestinales (náuseas, vómitos); cardiovasculares (taquicardia, hipotensión, hipertensión, eritema de la cara, trastornos de la conducción); renales (anuria, oliguria, retención) y alteraciones en el electrocardiograma. Tales reacciones son en general benignas y suelen ser graves a dosis muy elevadas (60 g). 11 Tratamiento: No hay antídoto específico frente a la toxicidad de carbamazepina. Deberán tomarse medidas para mantener una función cardiorrespiratoria adecuada. Después se procederá a la evacuación del fármaco mediante lavado gástrico y administración de carbón activado para prevenir su ulterior absorción. Se tomarán medidas de carácter general y tratamiento sintomático. Para favorecer la excreción del fármaco se efectuará hemodiálisis (si hay insuficiencia renal) y administración de diuréticos o diuresis forzada y laxantes (en pacientes conscientes puede utilizarse el jarabe de ipecacuana). Como anticonvulsivantes pueden utilizarse diazepam o fenobarbital, aunque pueden intensificar la depresión respiratoria, hipotensión y coma. Durante unos días se vigilará la respiración y la función cardíaca (electrocardiograma), tensión arterial, temperatura corporal, reflejo pupilar y función renal y vesical. 5. PROPIEDADES FARMACOLÓGICAS 5.1. Propiedades farmacodinámicas Carbamazepina pertenece al grupo farmacoterapéutico N03A (Antiepilépticos). Actúa inhibiendo la propagación del impulso nervioso desde el foco epiléptico. Otras acciones son la reducción de la transmisión nerviosa a nivel del núcleo trigeminal, sedante, anticolinérgica, antidepresiva, relajante muscular, antiarrítmica, antidiurética e inhibidora de la transmisión neuromuscular. Carbamazepina suprime los ataques de epilepsia psicomotora, automatismo o epilepsia parcial con sintomatología completa (epilepsia temporal), aunque también actúa en el gran mal o crisis tónico-clónicas generalizadas y en las crisis focales motoras o epilepsia jacksoniana y prácticamente no actúa en el pequeño mal o ausencias. Carbamazepina ejerce un efecto psicotropo que facilita la readaptación social del paciente. 12 Carbamazepina es eficaz en régimen monoterápico o combinado con neurolépticos, antidepresivos y litio para tratar la manía y prevenir la enfermedad maníaco-depresiva. Carbamazepina impide la aparición de paroxismos dolorosos en la mayoría de los casos de neuralgia esencial del trigémino. Carbamazepina eleva el umbral convulsivo rebajado del SNC en el síndrome de deshabituación del alcohol y reduce el riesgo de ataques. También mejora rápidamente los síntomas psíquicos y vegetativos. 5.2. Propiedades farmacocinéticas El margen terapéutico de la concentración plasmática en estado estacionario fluctúa entre 21 y 42 µmol/l (equivalentes a 5-10 µg/ml). En humanos, la farmacocinética de carbamazepina es diferente si el fármaco se administra en dosis únicas o dosis reiteradas, como consecuencia de la autoinducción enzimática que provoca. Como consecuencia de ello, la semivida de eliminación es de 25-65 horas tras dosis única y de 12-17 horas tras administración continuada. Se estima que la absorción varía entre el 72% y el 96%, siendo ésta lenta e irregular, con una t max que varía entre 4 y 24 horas. En niños, existe una relación dosis/concentración plasmática más baja que la de los adultos, probablemente por un aclaramiento más rápido. Hay evidencia de un mayor aclaramiento de carbamazepina durante el embarazo que revierte algunos días o semanas después del parto. Carbamazepina se fija entre un 70-80% a las proteínas séricas y, debido a su lipofilicidad, penetra fácilmente a través de las membranas celulares en los tejidos y líquidos del organismo. El volumen de distribución varía entre 0,8 y 2 l/kg. La concentración de carbamazepina en el cerebro es similar a la del plasma, mientras que en los líquidos cefalorraquídeo y amniótico supone entre el 17 y 31% de la concentración plasmática. La 13 concentración de la sustancia inalterada en la saliva refleja la fracción libre en el plasma (2030%). Se metaboliza ampliamente en el hígado (96-97%), dando lugar entre otros, al metabolito activo carbamazepina 10,11-epóxido. La principal vía de excreción es la renal, excretándose el 2-3% de la dosis administrada por orina sin metabolizar y el resto, como metabolitos. En las heces se encuentran cantidades no mensurables de carbamazepina. 5.3. Datos preclinicos sobre seguridad Por vía oral las DL 50 de carbamazepina en animales son: 2030 (1100-3750) mg/kg en el ratón, 3930 (3850-4025) mg/kg en la rata, 2060 (1500-2360) mg/kg en el conejo y 920 mg/kg en el cobayo. En el estudio de toxicidad subcrónica de carbamazepina en rata por vía oral, donde se administraron dosis de hasta 200 mg/kg, no se observaron efectos tóxicos importantes. Tampoco se detectaron alteraciones importantes macro y microscópicas en pulmón, riñón, bazo, hígado, páncreas, corazón e intestino. La administración de carbamazepina a ratones preñados los días 6 a 16 del embarazo, causó efectos teratógenos tales como paladar hendido (defecto que también se presenta en el hombre), exencefalia, aumento de los ventrículos cerebrales, hernia umbilical o exónfalo y ojos abiertos. Además, se han encontrado efectos adversos de carbamazepina en los estudios de reproducción en ratas a niveles de dosis 10 a 25 veces superiores a la dosis máxima humana diaria de 1.200 mg. Tales alteraciones fueron: costillas soldadas, paladar hendido, anoftalmos o ausencia congénita de los tejidos que rodean los ojos y pérdida de peso de las crías. 6. DATOS FARMACÉUTICOS 6.1. Relación de excipientes 14 Celulosa microcristalina, Almidón glicolato sódico (de patata sin gluten), Sílice coloidal y Estearato de magnesio. 6.2. Incompatibilidades No se han descrito. 6.3. Periodo de validez El período de validez es de 4 años. 6.4. Precauciones especiales de conservación En su envase original, no requiere precauciones especiales de conservación. No obstante, debe evitarse la humedad manteniendo el envase en ambiente seco. 15 6.5. Naturaleza y contenido del recipiente CARBAMAZEPINA NORMON 400 mg Comprimidos: Envases conteniendo 30 y 100 comprimidos en embalaje alveolar (blister) de PVC-aluminio y un prospecto. Envase clínico conteniendo 500 comprimidos en embalaje alveolar (blister) de PVC-Aluminio y un prospecto. CARBAMAZEPINA NORMON 200 mg Comprimidos: Envases conteniendo 50 y 100 comprimidos en embalaje alveolar (blister) de PVC-aluminio y un prospecto. Envase clínico conteniendo 500 comprimidos en embalaje alveolar (blister) de PVC-Aluminio y un prospecto. 6.6. Instrucciones de uso y manipulación No se requieren instrucciones especiales. 6.7. Nombre y domicilio permanente del titular de la autorización de comercialización LABORATORIOS NORMON, S.A. Ronda de Valdecarrizo, 6 – 28760 Tres Cantos – Madrid (ESPAÑA) Fecha de revisión del texto: Septiembre/ 2012 16