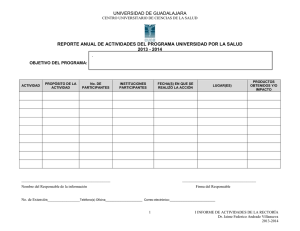
evaluación y manejo del dolor en el ser
Anuncio

UNIVERSIDAD REGIONALAUTÓNOMA DE LOS ANDES UNIANDES FACULTAD DE CIENCIAS MÉDICAS TEMA: EVALUACIÓN Y MANEJO DEL DOLOR EN EL SERVICIO DE EMERGENCIA DEL HOSPITAL PROVINCIAL GENERAL LATACUNGA TRABAJO DE INVESTIGACIÓN PREVIO A LA OBTENCIÓN DEL TÍTULO DE MÉDICO CIRUJANO AUTOR JIMENA ANDRADE TUTOR: DR. VIRGILIO OLIVO AMBATO-ECUADOR 2012 CERTIFICACIÓN Dr. Virgilio Olivo DIRECTOR DE TESIS CERTIFICO: Que se ha supervisado el presente trabajo titulado EVALUACIÓN Y MANEJO DEL DOLOR EN EL SERVICIO DE EMERGENCIA DEL HOSPITAL PROVINCIAL GENERAL LATACUNGA el mismo que está de acuerdo con lo establecido por la Facultad de Ciencias Médicas de la Universidad Regional Autónoma de Los Andes UNIANDES por lo tanto autorizamos su presentación ante el tribunal respectivo Dr. Virgilio Olivo ……………………………… I AUTORÍA DE LA TESIS ANDRADE GONZÁLEZ JIMENA OLIMPIA estudiante de la Facultad de Medicina de la Universidad Regional Autónoma de los Andes UNIANDES declaro en forma libre y voluntaria que el presente trabajo descrito cuyo tema es titulado EVALUACIÓN Y MANEJO DEL DOLOR EN EL SERVICIO DE EMERGENCIA DEL HOSPITAL PROVINCIAL GENERAL LATACUNGA los criterios, opiniones, análisis e interpretación y todos los demás aspectos vertidos son de mi absoluta responsabilidad y autoría. Ambato, Septiembre 2012 (f). . . . . . . . . . . . . . . . . . . . . . . . . . Jimena Olimpia Andrade González CI: 1804375960 II DEDICATORIA DEDICO ESTE TRABAJO A DIOS MI GUÍA Y MI COMPAÑERO DEL DIARIO CAMINAR DE LA VIDA, A MIS PADRES MI MAYOR ORGULLO Y FORTALEZA A MI HIJA FERNANDA MICAELA RAZÓN DE MI VIVIR PILAR FUNDAMENTAL DE MI SUPERACIÓN A MI ESPOSO MI COMPAÑERO DE VIDA Y AMOR MI APOYO INCONDICIONAL A MIS HERMANOS FRANCISCO PAOLA Y MARIE A MIS HIJOS DE AMOR ANAHÍ MARTIN Y JOSELINE QUIENES SIEMPRE ESTUVIERON A MI LADO LES AMO JIMENA III AGRADECIMIENTO A DIOS QUIEN A LO LARGO DE MI VIDA ME HA LLENADO DE BENDICIONES Y OPORTUNIDADES QUIEN ME REGALO EL MEJOR MOTOR DE VIDA Y LUCHA MI HIJA A MIS PADRES TALLADORES DE MI SER COMPAÑEROS DE MIL BATALLAS DE LAS CUALES E SALIDO VICTORIOSA GRACIAS A UDS. QUIENES HAN LOGRADO HACER DE MI LA MUJER QUE HOY SOY. A MI ESPOSO Y A MI HIJA QUIENES ME HAN LLENADO DE AMOR Y ME HAN BRINDADO EL TIEMPO QUE LES PERTENECÍA ESTANDO SIEMPRE JUNTO A MI. A MIS HERMANOS E HIJOS DE AMOR QUIENES HAN COMPARTIDO CONMIGO ESTE LARGO CAMINO JAMÁSDEJÁNDOME SOLA. A MIS ABUELITOS QUIENES CON SUS PALABRAS SABIAS Y AMOR FORJARON MI FUTURO CON VALIOSOS CONSEJOS. A MIS PRIMOS ING. JORGE GOYES E ING. SHARON ALVARES QUIENES SIEMPRE ME APOYARON A LO LARGO DE MI FORMACIÓN. A MIS MAESTROS, MÉDICOS QUIENES CON SUS ENSEÑANZAS ME HAN LLEVADO A LA CULMINACIÓN DE MI CARRERA CON LOS CUALES APRENDIDO A DESARROLLARME TANTO PROFESIONAL COMO PERSONALMENTE DE UNA MANERA MUY ESPECIAL AL DR. VIRGILIO OLIVO QUIEN EN MI FORMACIÓN INCULCO EN MI VALORES ÚNICOS PARA DESEMPEÑARME COMO EXCELENTE PROFESIONAL Y SER HUMANO PARA TENER SIEMPRE COMO PRIORIDAD EL BIENESTAR DE LOS PACIENTES Y AL DR. NELSON LAICA QUIEN ME APOYADO EN ESTE PROYECTO Y ME AYUDADO A DESARROLLARME EN UNA MANERA ESPECIAL A NIVEL PERSONAL. JIMENA IV ÍNDICE GENERAL CERTIFICACIÓN DEL ASESOR………….………………………………… I AUTORÍA DE TESIS……………… ............…………………………………. II DEDICATORIA………………………………………………………………… III AGRADECIMIENTO………………………………………………………….. IV ÍNDICE GENERAL……………………………………………………………. V RESUMEN EJECUTIVO………………………………………………………… 1 SUMMARY………………………………………………………………………... 3 INTRODUCCIÓN………………………………………………………………… 4 CAPITULO I EL PROBLEMA PLANTEAMIENTO DEL PROBLEMA…………………………………………..6 FORMULACIÓN DEL PROBLEMA…………………………………………….. 7 DELIMITACIÓNDEL PROBLEMA…………………………………………….. 8 OBJETIVOS……………………………………………………………………….... 9 OBJETIVO GENERAL……………………………………………………………. 9 OBJETIVOS ESPECÍFICOS……………………………………………………... 10 JUSTIFICACIÓN………………………………………………………………….. 11 V CAPITULO II MARCO TEÓRICO ANTECEDENTES INVESTIGATIVOS…………………………………………….12 FUNDAMENTACIÓNTEÓRICA…………………………………………………..17 EMERGENCIA Y DESASTRE…..………………………………………………….17 DOLOR………………………………………………………………………………...22 ANATOMÍA DEL DOLOR………………………………………………………….23 FISIOLOGÍADEL DOLOR…………………………………………………………25 CLASIFICACIÓN DEL DOLOR……………………………………………………28 SEMIOLOGÍA DEL DOLOR……………………………………………………......32 DIAGNOSTICO DEL DOLOR………………………………………………….......34 TRATAMIENTO DEL DOLOR…………………………………………………......40 CALIDAD DE ATENCIÓN EN SALUD……………………………………………70 HIPOTESIS……………………………………………………………………………76 OPERACIONALIZACION DE VARIABLES……………………………………..76 CAPITULO III MARCO METODOLÓGICO MODALIDAD DE INVESTIGACIÓN………………………...……………….…..77 TIPO DE INVESTIGACIÓN…………………………………………………….….77 POBLACIÓN YMUESTRA.…………………………………………………….….78 MÉTODOSTÉCNICAS E INSTRUMENTOS…………….……………………..79 VI MÉTODOS Y TÉCNICAS EMPÍRICAS…………………………………………...79 INTERPRETACION DE RESULTADOS………………………………………….80 ENCUESTAS REALIZADAS A PERSONAL MEDICO………………………….81 ENCUESTAS REALIZADAS A PACIENTES…………………………………....97 DATOS OBTENIDOS DE LA GUÍA DE OBSERVACIÓN DE EVALUACIÓN Y MANEJO DEL DOLOR…………………………………………………………….100 VERIFICACION DE LA HIPOTESIS…………………………………………….106 CONCLUSIONES..…………………………………………………………………109 RECOMENDACIONES….…………………………………………………………110 CAPITULO IV MARCO PROPOSITIVO TITULO……………………………………………………………………………....111 CARACTERIZACION DE LA PROPUESTA……………………………….….. .111 INCIDENCIA DE LA PROPUESTA…………………………………………..…..111 OBJETIVOS……………………………………………………………………........112 OBJETIVO GENERAL……………………………………………………….…….112 OBJETIVOS ESPECÍFICOS………………………………………………….……112 PRESENTACIÓN DETALLADA………………………………………………….112 DESARROLLO DE LA PROPUESTA…………………………………………… 112 BIBLIOGRAFÍA…………………………………………………………………… 130 ANEXOS……………………………………………………………………………. 133 VII RESUMEN ANTECEDENTES En el Hospital Provincial General Latacunga los pacientes que acuden al servicio de Emergencia no obtienen una adecuada valoración ymanejo del dolor una de las causas principales es el desconocimiento por parte del personal médico así como la falta de utilización de escalas diagnosticas del dolor en el servicio lo que da como consecuencias las siguientes situaciones;demora de la cicatrización de heridas debido al aumento del tono simpático, ingresos más prolongados en la unidad de cuidados intensivos o en el hospital, mayor riesgo de morbilidad pulmonar, incluida la neumonía debido a respiración limitada entre los principales que podemos mencionar. OBJETIVO:Diseñar estrategias que permitan valorar el dolor mediante escalas para realizar un manejo adecuado. MATERIALES Y MÉTODOS.- Se encuesto a 10 internos rotativos y 5 médicos responsables del servicio, a 100 pacientes a los que se les pregunto acerca del evaluación y manejo del dolor en el servicio de Emergencia, conocimiento de escalas de de valoración del dolor, medicación utilizada, calidad de atención y estado general luego de recibir tratamiento así como la utilización de una guía de observación de fichas 0.08 donde se obtuvieron los siguientes resultados. RESULTADOS: El 66% de pacientes que acudieron al servicio de emergencia no obtuvieron una valoración adecuada del dolor; mientras que el 92% recibieron un manejo inadecuado; el 87% del personal médico no utiliza escalas evaluativas para la evaluación del dolor en el servicio yel 70% de pacientes considera que la calidad de atención es mala y el 30% que es buena. CONCLUSIONES El manejo del dolor en el servicio de emergencia del Hospital Provincial General Latacungaes inadecuado. La causa principal para el diagnóstico y manejo inadecuado del dolor es la falta de conocimiento y utilización de escalas de evaluación del dolor por parte del personal médico. 1 La falla en el control del dolor se determina como una atención deficiente o inadecuada traducida en mala calidad de atención. PALABRAS CLAVES: Dolor, evaluación, manejo, calidad de atención. 2 ABSTRACT BACKGROUND In the Provincial General Hospital Latacunga patients presenting to Emergency do not get adequate pain management assessment and one of the main causes is the failure on the part of medical personnel and the lack of diagnostic use of pain scales in the service which gives the following situations as consequences; delayed wound healing due to increased sympathetic tone, income longer in intensive care unit or hospital, increased risk of lung disease, including pneumonia caused by breathing limited between we can mention the key. OBJECTIVE: Develop strategies to assess pain using scales for proper management. MATERIALS AND METHODS. - Was surveyed and 10 internal rotating 5 doctors responsible for the service, 100 patients who were asked about the assessment and management of pain in the emergency service, knowledge of scales of pain assessment, medication used, quality of care and general health after treatment and the use of guided observation of 0.08 tokens where the following results were obtained. RESULTS: 66% of patients presenting to the emergency did not get a proper assessment of pain, while 92% received inadequate management, 87% of medical staff does not use evaluation scales for pain assessment in service and 70% of patients considered that the quality of care is poor and 30% which is good. CONCLUSIONS • Pain management in the emergency department of Provincial General Hospital Latacunga is inadequate. • The main cause for the diagnosis and inadequate pain management is the lack of knowledge and use of pain assessment scales for medical personnel. • Failure to control pain is determined as a poor or inadequate care translated into poor quality of care. KEYWORDS: Pain, evaluation, management, quality of care 3 INTRODUCCIÓN El dolor es quizá uno de los síntomas más comunes que se presenta en una enfermedad, es una experiencia sensorial y emocional desagradable que experimenta la persona de una manera que es única para él, razón por la que el dolor es referido y vivido en cada paciente de manera diferente. El dolor es además un problema para el paciente, ya que puede ser grave, muy intenso y causar molestia y sufrimiento; puede incluso provocar incapacidad para realizar las actividades normales de cualquier persona, incluso aquellas recreativas o laborales, esenciales para la adecuada salud mental, es también un problema físico, psicológico y social, que puede afectar el desenvolvimiento y conducta normal de un individuo. La importancia fisiológica del dolor es que tiene un significado biológico de preservación de la integridad del individuo, es un mecanismo de protección que aparece cada que hay una lesión presente o parcial en cualquier tejido del organismo, que es capaz de producir una reacción del sujeto para eliminar de manera oportuna el estímulo doloroso. Por estas razones instintivas, los estímulos de carácter doloroso son capaces de activar a todo el cerebro en su totalidad y poner en marcha potentes mecanismos que están encaminados a una reacción de huida, retiramiento, evitación y/o búsqueda de ayuda para aliviarlo El dolor es entonces un mecanismo de alerta que indica al individuo la posibilidad de daño inminente o manifiesto, de mal funcionamiento del propio organismo; está encaminado para que el individuo considere esto y busque auxilio. Se han realizado diversas clasificaciones del dolor, las cuales son variables dependiendo del autor, pero básicamente podemos definir dos modalidades: dolor agudo (<6 meses) y dolor crónico (>6 meses). El dolor agudo se percibe de 0.1 segundos después del contacto con el estímulo doloroso; el impulso nervioso generado viaja hacia el sistema nervioso central a través de fibras de una alta velocidad de conducción (Aδ). Dura segundos, minutos o incluso días; pero generalmente desparece cuando la afección que lo origina llega a término. En la mayor parte de las ocasiones es producido por estimulación nociva, daño tisular o enfermedad aguda; el dolor agudo casi no se percibe en algún tejido profundo del organismo. 4 El dolor crónico tarda 1 segundo o más en aparecer y aumenta lentamente su frecuencia e intensidad durante segundos, minutos o varios días, persiste más allá del tiempo razonable para la curación de una enfermedad aguda, por lo que se le asocia a un proceso patológico crónico que provoca dolor continuo; se relaciona con las estructuras profundas del cuerpo; no está bien localizado y es capaz de producir un sufrimiento continuo e insoportable. 5 CAPITULO I EL PROBLEMA El ideal de esta investigación es determinar que si no existe una adecuada valoración del dolor no de puede llegar a un tratamiento correcto haciendo un estudio analítico de los pacientes tratados en el servicio de emergencia del Hospital Provincial General Latacunga sacando conclusiones correctivas que de una u otra manera lleven a tener un mejor manejo del paciente que acude con dolor. 1.1 PLANTEAMIENTO DEL PROBLEMA El dolor es un síntoma motivo de consulta frecuente en los Servicios de Urgencias. Tiene un carácter subjetivo y es referido por el paciente como desagradable desde un punto de vista sensorial y emocional. El dolor es indeseable en todas las situaciones, pero en los pacientes oncológicos es donde adquiere un componente más importante. Según la Sociedad Internacional del Estudio del Dolor (IASP) éste se define como una “experiencia sensorial y emocional desagradable que se asocia a una lesión tisular presente o potencial, o descrita en términos de tal lesión”. A nivel mundial tenemos que en España consideran que la medición y tratamiento del dolor es una asignatura pendiente en el servicio de Emergencia ya que solo el 9% de los hospitales disponen de programas de formación específicos en dolor para su plantilla de profesionales en urgencias por lo tanto se llega a la determinación de que el tratamiento del dolor esta muy lejos de ser el optimo en el Estado Español. Siguiendo las recomendaciones de la Organización Mundial de la Salud (OMS), el tratamiento farmacológico del dolor debe ser escalonado, administrando dosis regulares, evitando la prescripción a demanda y aumentar la eficacia analgésica para asi tomar el control del dolor con la utilización de las pautas terapéuticas correspondientes; en el país contamos con el servicio de Diagnostico y Tratamiento del Dolor en el Hospital Luis Vernaza que fue creado en el 2007, y constituyó el primer centro de tratamiento del dolor agudo y crónico asociado a una entidad hospitalaria en la ciudad de Guayaquil. 6 Dicho servicio se ha caracterizado, desde sus inicios, por brindar una amplia gama de procedimientos intervencionistas en dolor. Brindamos el servicio más amplio y completo en el tratamiento integral del paciente con dolor, incorporando nuevas técnicas y estudios propios al manejo intervencionista de nuestros pacientes. La misión desde un inicio ha sido incorporar dentro del sistema sanitario a un grupo olvidado y maltratado, como son los pacientes que sufren patologías dolorosas crónicas. Realidad del Servicio de Emergencia del Hospital Provincial General Latacunga Personal del Servicio En Servicio de Emergencia del Hospital Provincial General Latacunga consta de un médico devengante de beca el cual se integro al servicio el último mes que hace la función de jefe del servicio, cuatro médicos residentes, una obstetriz, cuatro internos rotativos, 6 licenciadas de enfermería, 3 auxiliar de enfermería, no se cuenta con guardia de seguridad. Área física 1 consultorio de triaje 1 sala con 6 camillas designadas para atención del paciente de trauma y clínica. 1 cuarto critico con una camilla 1 consultorio de atención ginecoobstetrica 1 sala de observación con 3 camas Servicios de apoyo Laboratorio 24 horas Rx 12 horas Ecosonografia 8 horas TAC 12 horas y emergencia Farmacia 24 horas Limpieza las 24 horas 3 choferes de ambulancia 7 Manejo del servicio de Emergencia Elárea medica el servicio de Emergencia es liderado por un médico Emergenciologo devengante de beca, cuatro médicosresidentes de Emergencia que realizan guardia cada cuarto día, que son la fortaleza del servicio, 4 internos rotativos de las especialidades básicas, designados al área para cumplir rotación de una semana; la demanda de atención medica se suple con médicos residentes de llamada de las diferentes especialidades, que acuden de acuerdo a la necesidad del servicio. En cuanto al personal de enfermería, cada turno contamos con 2 enfermeras y 1 auxiliar de enfermería. Como mencionamos la atención medica es otorgada en el mejor de los casos, por médicos residentes que se encuentran iniciando su vida profesional y sobre todo por internos rotativos que no cuentan con la experiencia suficiente para realizar un diagnostico y tratamiento adecuado; sumamos e este déficit de personal, un espacio físico totalmente reducido y afuncional, que constituyen grandes debilidades para la alta demanda de pacientes. El problema se hace mucho mas notorio, si consideramos que no contamos con servicios de imagen las 24 horas, que como sabemos es un puntal fundamental para un diagnostico y manejo adecuado de nuestros pacientes. Estos son algunos de los factores que intervienen en el inadecuado manejo del dolor y la mala calidad de atención. Nuestro servicio, cada vez recibe un numero mayoritario de pacientes, es asi que en el ultimo año se atendieron a 27.185 pacientes, 720 semanales y un promedio de 60 a 100 pacientes diarios según datos del centro de estadística del Hospital Provincial General Latacunga. 1.1.1 FORMULACIÓN DEL PROBLEMA ¿Cómo mejorar la valoración y manejo del dolor en el servicio de Emergencia del Hospital Provincial General Latacunga? 1.1.2 DELIMITACIÓN DEL PROBLEMA El objeto de Estudio son la hojas 08 de pacientes que acudieron al servicio de Emergencia del Hospital Provincial General Latacunga, encuestas al personal médico, pacientes internos rotativos del servicio. 8 Campo de acción: Dolor Objeto de estudio: Evaluación y manejo del dolor Área: Emergencia Aspecto: Manejo del dolor DelimitaciónEspacial: Servicio Emergencia Latacunga Delimitación Temporal: Junio Agosto 2012 9 Hospital Provincial General 1.2 OBJETIVOS 1.2.1 Objetivo general Determinar la evaluación y manejo del dolor en el servicio de emergencia para mejorar la calidad de atención. 1.2.2 Objetivos específicos Fundamentar científicamente emergencia, dolor: evaluación y manejo,calidad de atención. Diagnóstico de la situación actual de manejo del dolor en el servicio de emergencia en el Hospital Provincial General Latacunga. Diseñar estrategias que permitan valorar el dolor mediante escalas para realizar un manejo adecuado. 10 1.3 JUSTIFICACIÓN Este trabajo fue realizado debido a la alta demanda de pacientes que acuden al servicio de emergencia del Hospital Provincial General Latacunga motivo por el cual se trata de establecer si se da un tratamiento adecuado del dolor según su intensidad. Esta investigación es factible realizar porque se dispone del apoyo del personal de estadística del Hospital Provincial General Latacunga además del personal médico. Este trabajo permitirá exponer con datos reales el porcentaje de pacientes que acuden al servicio de emergencia y fueron o no valorados y manejados correctamente de acuerdo a la intensidad de dolor que presentaba, tipo de calidad de atención que se brinda en la unidad de salud, conocimiento y utilización de escalas de manejo del dolor por parte del personal médico, utilización de guía de manejo del dolor. Se pensó en realizar esta evaluación ya que esta información nos es de mucha utilidad para poder realizar un manejo correcto y así aliviar al paciente y evitar complicaciones que implican alteraciones clínicas y psicológicas respectivamente aumentando el número de pacientes en el área de hospitalización todo esto consecuencia de una mala valoración que conlleva a un mal uso de analgésicos y falta de control del problema que en esta caso es el dolor, esperando poder aportar de una manera eficaz realizamos la investigación con el fin de poder fomentar o establecer los parámetros adecuados para tener una evaluación correcta y así llegar a un manejo eficaz y adecuado para controlar este problema. La presente investigación se realizó con ayuda de docentes de la Universidad Regional Autónoma de Los Andes UNIANDES Médicos Hospital Provincial General Latacunga y personal estadístico deHospital Provincial General Latacunga. 11 CAPÍTULO II MARCO TEÓRICO 2.1 ANTECEDENTES INVESTIGATIVOS Se realizó una revisión bibliografía previa en la biblioteca de la facultad de ciencias médicas de la universidad UNIANDES, donde no se encontró temas relacionados a la presente investigación por lo que se recurrió al internet donde se encuentra el siguiente trabajo: TEMA: La medición y tratamiento del dolor agudo, asignatura pendiente en los servicios de urgencia LUGAR Y AÑO: Servicio de Urgencias Centros médicos españoles 2011 AUTOR: Sociedad Española de Medicina de Urgencias y Emergencias (SEMES) Dr. Alberto Camba Dr. Josep Lluis Aguilar Dra. Rosalía de la Torre CONCLUSIÓN El dolor es una realidad recurrente en los servicios de urgencia. De hecho, el dolor agudo es la principal sintomatología que aduce el 43% de los pacientes que ingresan en urgencias hospitalarias. Según un reciente estudio epidemiológico, realizado por la Sociedad Española del Dolor en colaboración con la Sociedad Española de Medicina de Urgencias y Emergencias (SEMES) y presentado con motivo del Día Mundial del Dolor, la medición y el tratamiento del dolor es una asignatura pendiente en la unidad de urgencias hospitalarias. De hecho, en 4 de cada 10 centros consultados, la medición del dolor mediante una escala sistematizada es escasa o nula. Además, sólo el 9% de los hospitales disponen de programas de formación específicos en dolor para su plantilla de profesionales en urgencias. 12 Sólo 1 de cada 10 hospitales consultados en esta investigación incluye un programa de tratamiento del dolor agudo en el área de urgencias en sus Unidades de Dolor –en el caso de que dispongan de una- o en el protocolo institucional para el abordaje del dolor agudo. En opinión del Dr. Alberto Camba, presidente de la Sociedad Española del Dolor (SED), “los resultados de este estudio demuestran que el tratamiento del dolor está muy lejos de ser óptimo en todo el Estado español” El dolor músculo-esquelético, el más frecuente e intenso en urgencias. El reciente estudio realizado por la Sociedad Española del Dolor, con la colaboración de la Sociedad Española de Medicina de Urgencias y Emergencias (SEMES), apunta al dolor como la principal causa de ingreso en un 43% de las admisiones en urgencias. Según detalla el Dr. Josep Lluis Aguilar, coordinador del Grupo de Trabajo de Dolor Agudo de la SED, “ese volumen de casos se distribuye según dolor asociado a traumatismos (39,2%), dolor grave (27,7%) y pacientes con agudización de dolor crónico (15, 9%)”. El dolor músculo-esquelético justifica el ingreso en urgencias de 8 de cada 10 pacientes, con especial incidencia de cuadros de lumbo-ciatalgias. En este sentido de frecuencia, les siguen los dolores de carácter abdominal (12%) y, en menor medida, las dolencias torácicas (3%) e isquémicas o neuropáticas (1,5%). En cuanto a su intensidad, los dolores agudos asociados a traumatismos y, en general, de tipo músculo-esquelético, son también los más fuertes registrados en los servicios de urgencia (38,8%). Intensos son también los dolores asociados a las vías urinarias (25,4%) y los de naturaleza torácica (11,9%) y abdominal (9%). El 42% de los hospitales españoles no evalúan el dolor en urgencias La medición sistematizada del dolor en los protocolos de actuación de las urgencias hospitalarias es otro de los puntos que precisan de una mejora sustancial. Las cifras ofrecidas por la SED apuntan a que, en el 42% de los hospitales evaluados, no se cuantifica el dolor de manera frecuente en urgencias. Una práctica totalmente desaconsejable ya que en opinión de la Dra. Rosalía de la Torre, miembro del Grupo de Trabajo de Dolor Agudo de la SED, “medir el dolor en el servicio de urgencias resulta fundamental”. Para explicar la importancia de la estimación del dolor, la Dra. De la 13 Torre alude a un símil cotidiano: “¿Un sastre podría hacer un traje si no tiene las medidas?” Pero las carencias de medición también afectan a la valoración del resultado del tratamiento analgésico aplicado en urgencias. De hecho, en un 36% de los centros, no se cuantifica con frecuencia el efecto de ese tratamiento en el dolor original. Además, en un 30% de los hospitales, tampoco es habitual la evaluación del dolor en el momento del alta médica. En cuanto al sistema de medición del dolor más frecuente entre los servicios de urgencias que implementan esa práctica clínica, encontramos la Escala Visual Analógica, EVA (54%), seguida de la Escala Verbal Numérica, EVN (39,7%) y de la escala categórica (15,9%). Con respecto a los tratamientos contra el dolor más generalizados en las urgencias hospitalarias, destacan en primer lugar el paracetamol y los antiinflamatorios no esteroideos (73,3%), seguidos a una considerable distancia por los opioides débiles (25,4%), los opioides mayores (16,9%) y las infiltraciones y bloqueos (8,5%). 14 TEMA:Parámetros de práctica para el manejodel dolor agudo perioperatorio LUGAR Y AÑO:México D. F. mayo-junio 2005 AUTORES: Dr. Uriah Guevara-López, Dr. Alfredo Covarrubias-Gómez, Dr. Ramón Delille-Fuentes Dr. Andrés Hernández-Ortiz Dr. Raúl Carrillo-Esper Dra. Diana Moyao-García CONCLUSIÓN El manejo inadecuado del dolor perioperatorio es causa de graves complicaciones médicas, estancia hospitalaria prolongada y sufrimiento innecesario; por esta razón, resulta importante aplicar las mejores estrategias de tratamiento. Como todo parámetro de práctica, este documento fue generado en forma sistemática por un grupo de expertos, con el propósito de auxiliar al personal de salud para tomar las mejores decisiones orientadas al control del dolor perioperatorio. Aunque ampliamente difundido, el manejo farmacológico del dolor “por razón necesaria” es inadecuado y debe ser sustituido por protocolos hospitalarios,que consideren el entrenamiento del personal médico y paramédico, así como la educación del paciente, orientados al objetivo de disminuir la experiencia dolorosa en el perioperatorio. De igual forma, debe incluirse un método de evaluación y documentación periódica y objetiva del dolor experimentado por cada paciente. La terapia analgésica también deberá ser proporcionada de forma individualizada y se elegirá de acuerdo con la intensidad del dolor en cada intervención quirúrgica. Las opciones de tratamiento incluyen el uso de analgésicos no opioides, opioides, analgesia regional e incluso técnicas no farmacológicas como coadyuvantes de la terapia farmacológica. El mejor agente analgésico será el que permita reducir el dolor al máximo con la menor incidencia de efectos adversos. En las poblaciones pediátrica y obstétrica, así como en pacientes sometidos a cirugía ambulatoria, deberán tomarse en cuenta algunas consideraciones especiales debido a los cambios biopsicosociales que los caracterizan. Finalmente, estos parámetros serán la base de las futuras guías de manejo del dolor perioperatorio en México. 15 TEMA:Parámetros de práctica para el manejo del dolor agudo LUGAR Y AÑO:Salvador Zubiran D. F. septiembre-octubre 2005 AUTORES: Dr. Uriah Guevara-López, Dr. Alfredo Covarrubias-Gómez, Dr. Andrés Hernández-Ortiz CONCLUSIÓN El dolor agudo es un padecimiento común en el ámbito hospitalario. Debido a la complejidad que representa su manejo, resulta importante contar con parámetros de práctica que asistan al personal médico y paramédico sobre la toma de decisiones en este rubro. En México y diversos países se han formado grupos de consenso que han generado recomendaciones para lograr este objetivo. Este reporte presenta los resultados de un grupo multidisciplinarlo de especialistas que exploraron mediante encuesta el estado que guarda el manejo del dolor agudo en el país, a la vez de analizar la evidencia científica contenida en la literatura y proponer los presentes parámetros de práctica. 16 2.2 FUNDAMENTACIÓNTEÓRICA 2.2.1 EMERGENCIA Y DESASTRE Se define como emergencia a las alteraciones en las personas, la economía, los sistemas sociales y el medio ambiente, causadas por sucesos naturales, generadas por la actividad humana o por la combinación de ambos, que no alteran de manera severa la estructura social y cuyas acciones de respuesta pueden ser realizadas con los recursos localmente disponibles.1 Se define como desastre a las alteraciones intensas en las personas, la economía, los sistemas sociales y el medio ambiente, desencadenados por sucesos naturales, generados por la actividad humana o por la combinación de ambos, que producen una alteración significativa en la estructura social y suelen superar la capacidad de respuesta de la localidad afectada.1 La emergencia, puede ser aceptablemente atendida por la comunidad afectada ya sea con medios humanos, insumos médicos, alimentos, infraestructura, etc, y el desastre requiere intervención externa, es decir la emergencia puede ser controlada con medios propios y el desastre con ayuda externa incluso internacional. CORRELACIÓN ENTRE EMERGENCIAS Y DESASTRES 1 Los daños de un evento adverso ocurren por una coincidencia de causalidades y no de casualidades. En su origen los desastres y las situaciones de emergencia pueden compartir factores etiológicos y algunas características generales: Complejidad causal. Complejas tramas de factores de vulnerabilidad posibilitan que una amenaza se pueda convertir en un evento adverso. Carácter cíclico. Muchos desastres y situaciones de emergencia son recurrentes y tienen períodos de retorno reconocibles. Previsibilidad. La mayor parte de estos eventos pueden ser previstos -por sus períodos de retornoo incluso esperados en determinadas estaciones como ocurre con las lluvias o los huracanes; pocas veces hay desastres “inesperados”, son más bien intempestivos. 17 Variedad de los daños. Una amplia gama de daños puede esperarse, en la salud ocurren daños calificables como graves y, en la propiedad, como pérdidas. Altos costos. Los costos ocasionados son elevados y crecientes. Las poblaciones expuestas que muestran mayor susceptibilidad para ser afectados por emergencias cotidianas –accidentes, violencias y patología común– incrementan su pobreza y su proclividad a nuevas adversidades.1 2.2.2 SERVICIO DE EMERGENCIA13 El Servicio de Emergencias a un servicio que ofrece un tratamiento inicial de pacientes con un amplio espectro de enfermedades y lesiones, algunas de las cuales pueden ser potencialmente mortales y requieren atención inmediata. En algunos países, los servicios de urgencias se han convertido en importantes puntos de entrada para quienes no tienen otros medios de acceso a la atención médica. Los servicios de emergencia de la mayoría de los hospitales operan todo el día, aunque los niveles de dotación de personal intenten de reflejar el volumen de pacientes. La mayoría de los pacientes buscan el Departamento de Emergencia en la tarde y horas de la noche. Un servicio de urgencias típico tiene varias áreas diferentes, cada una especializada para los pacientes con niveles de gravedad o tipos de la enfermedad. Un servicio de emergencia está conformado por: 18 ESTRUCTURA FÍSICA24 Denominamos estructura física a lugar donde vamos a prestar la asistencia. En algunossistemas de emergencias extrahospitalarios, la estructura física la constituye el lugar delsuceso (lugar donde se produce la demanda asistencial) sea vía pública, domicilio o lugarpúblico y los recursos materiales que aporta el equipo de emergencias. En la mayoría de losservicios de urgencias, la estructura física es el área de urgencias, la cual estará integrada portodo aquello necesario para una demanda asistencial urgente. Son dependencias del área deurgencias (se citan la mayoría de áreas que existen actualmente en los servicios de urgencias,independientemente de que sean hospitalarios o extrahospitalarios): 1. Área de Admisión 2. Sala de Espera 3. Área de Clasificación triage 4. Área de Críticos (cuarto o sala de reanimación) 5. Consultas (Policlínica) 6. Área de Observación 7. Área de Tratamientos Cortos y Unidades de Corta Estancia 8. Área de Semicríticos (opción existente en algunos hospitales) 9. Área de pruebas Complementarias: englobaría tanto a Laboratorio de Urgencias comoa Sala de Radiodiagnóstico. 10. Quirófanos de Urgencias. 11. Áreas no asistenciales: aseos de pacientes y personal sanitario, sala de estar/descansodel personal sanitario, almacén de medicación, etc. Todas estas áreas deben de tener un flujo o circuito asistencial debidamente preestablecido, deforma que la atención urgente se preste de la forma adecuada y en el lugar más idóneo. Personal29 Médico Responsable: Debe existir un Responsable del servicio, que reúna las siguientescaracterísticas: ser médico especialista y tener una experiencia de trabajo en Emergencia de al menos 5 años; y además ejercer la máxima autoridad sobre todo el 19 personaladscrito al mismo, incluyendo los facultativos de otros departamentos, cuandorealicen actividad en él. Facultativos: el Servicio debe disponer de personal médico suficiente paragarantizar la adecuada asistencia a todos los pacientes que recibe y trata, teniendo siempre el control del médico especialista. Consideramos que sería recomendable que hubiera médico especialista por cada 30-40 pacientes. En el caso de los hospitales docentes se recomendaría 1 médico especialista y 1 residentepor cada 40-50 pacientes. El triage debe ser responsabilidad sea responsabilidad de un un médico por turno destinado específicamente a este fin. Personal de enfermería: El Servicio debe disponer de un Enfermero Responsablede la gestión de todo el proceso de enfermería. Además debe disponer de personal de enfermería y auxiliar de enfermería, ennúmero necesario para asegurar la calidad asistencial, dependiendo dichonúmero también tanto del volumen de pacientes atendidos como de la estructura. Sería recomendable que dichonúmero, por turno de trabajo, no fuera inferior a un/a enfermero/a por cada 30-40 pacientes, y un/a auxiliar por cada 40-50 pacientes. En el supuesto de que el triaje sea responsabilidad del personal deenfermería, debe haber, como mínimo, una enfermera por turno destinadaespecíficamente a este fin. Personal no sanitario: el Servicio debe disponer de personal administrativo (almenos en turno de mañana una secretaria) y de servicios generales (celadores yotras categorías) para garantizar el servicio las 24 horas de cada día. Debegarantizarse la limpieza las 24 horas del día. Por concepción una área de emergencia debe atender a pacientes con patología emergente urgente, sin embargo gran afluencia de pacientes corresponden a la “USO INADECUADO DEL SERVICIO DE EMERGENCIA”ya que en muchos de los casos 20 corresponden a pacientes que no pudieron acceder a un turno por consulta externa, o que requieren la prescripción de medicación de patologías crónicas o únicamente para obtener certificado médico para ausencia laboral. Instalaciones especiales, la capacitación y el equipo13 Un departamento de urgencias requiere diferentes equipos y diferentes enfoques. Los pacientes suelen llegar con condiciones inestables, por lo que debe ser tratada rápidamente. Pueden llegar con alteración del nivel de conciencia y la información, tales como su historial médico, alergias, y el tipo de sangre no puede estar disponible. El personal del departamento de emergencias está capacitado para trabajar de forma rápida y eficaz, incluso con un mínimo de información. El personal del departamento de emergencias también debe interactuar eficazmente con los proveedores de atención prehospitalaria, tales como técnicos sanitarios, auxiliares sanitarios, y otros que en ocasiones se basa en el departamento de emergencias. Los proveedores de equipos prehospitalarios pueden usar equipos desconocidos para el médico promedio, pero los médicos del departamento de emergencias debe ser experto en el uso (y de forma segura la eliminación de) los equipos especializado. Paros cardiacos y los traumas graves son relativamente comunes en los departamentos de emergencias, por lo que desfibriladores, ventiladores automáticos y las máquinas de la CPR, controladores de sangrado deben constar en el servicio, además de equipos como electrocardiograma. Porque el tiempo es un factor esencial en el tratamiento de emergencia, departamentos de emergencias suelen tener sus propios equipos de diagnóstico para evitar la espera de los equipos instalados en otros lugares en el hospital. Casi todos tienen una sala de rayos X, y muchos tienen ahora las instalaciones de radiología completa, incluyendo equipos de TC y equipos de ultrasonografía. Servicios de laboratorio pueden ser manejados de manera prioritaria por el laboratorio del hospital, o los departamentos de emergencias pueden tener su propio "STAT Lab" para los laboratorios básicos (hemograma, grupo sanguíneo, las pantallas de toxicología, etc) que debe ser devuelto rápidamente. 21 Médicos en formación13 Los médicos en formación forman una gran parte de la atención médica en los servicios de emergencia. Son llamados médicos residentes e internos rotativos de medicina y son supervisados por los médicos especialistas. Muchos médicos rotan por el servicio de urgencias durante su año de formación o como parte de un programa de rotación de especialidades de formación en la práctica general en Medicina. 2.2.3 DOLOR2 El dolor es una sensación desagradable que generalmente constituye una señal de alarma con respecto a la integridad del organismo, es una sensación molesta y aflictiva de una parte del cuerpo por causa interior o exterior.33 El dolor es considerado como el quinto signo vital ya que nos ayuda a establecer un importante problema de salud por el cual atraviesa el paciente 23. Funciona como sistema de alarma para el individuo.23 Facilita conductas reparadoras.23 Posee un componente social en comunicación con el peligro. 23 El dolor es la percepción de las señales por mecanismos nerviosos en la médula espinal y en el encéfalo.2 La nocicepción es la detección de lesión mística por transductores colocados en la piel y otros tejidos y la propagación de la información al sistema nervioso central por las fibras A-δ y C de los nervios periféricos.2 El sufrimiento es la respuesta afectiva negativa generada en el S.N.C. por el dolor o por muy diversos estímulos emocionales, como aislamiento, depresión, miedo, angustia.11 Las conductas del dolor son las acciones o inacciones de una persona que denotan la presencia de daño místico, como quejarse, gesticular, tomar píldoras analgésicas, rechazar el trabajo y buscar ayuda médica. 3 22 a) ANATOMÍA DEL DOLOR4 Las vías involucradas en la transmisión de los impulsos dolorosos comienzan en receptores especiales denominados nociceptores, que son terminaciones nerviosas libres que se encuentran en diferentes tejidos corporales como son piel, vísceras, vasos sanguíneos, músculo, fascias, cápsulas de tejido conectivo, periostio, hoz cerebral; los demás tejidos apenas cuentan con terminaciones nociceptivas . Estos receptores a su vez transmiten la información a través de fibras nerviosas que son clasificadas dependiendo de su diámetro y grado de mielinización en fibras A y C. Se ha calculado que hay cerca de 200 fibras tipo C por cm2. Las fibras A se subdividen a su vez en los tipos a, b , g y d . De todos estos tipos, solo los tipos Ad y C conducen los impulsos nociceptivos. Para poder transmitir la información nociceptiva los nociceptores poseen un alto umbral de estímulo y la capacidad para codificar la intensidad del estímulo en una frecuencia de impulsos. En la primera sinapsis del asta posterior y a todo lo largo del eje neural existe una alta modulación de la transmisión de los impulsos aferentes.4 Un nervio periférico tiene varios tipos de fibras, dentro de las cuales van incluidas las nociceptivas.4 Fibras nerviosas para la conducción del dolor Tipo de Velocidad fibra (m/s) Ab 40-80 Ad 1 2.5-36 Ad 2 2.5-36 C 0.5-1.7 Estímulos Luz intensa, Mielinización movimiento cabello Fuerzas mecánicas Mecánicos, térmicos de +++ ++ + - Polimodal (químicos) Markenson JA, Mechanisms of chronic pain. Am J Med 1996 Las fibras tipo Ad transmiten impulsos de origen mecánico y térmico que son correlacionadas con el dolor agudo; mientras que las fibras de tipo C conducen dolor crónico que son fundamentalmente de naturalezaquímica.4 Las fibras A y C terminan en neuronas de segundo orden en el cuerno dorsal de la médula espinal, donde los neurotransmisores involucrados son la sustancia P y el 23 péptido relacionado con el gen de la calcitonina (CGRP)). En el asta posterior, se logra un alto grado de procesamiento sensitivo que incluye la integración, selección, abstracción local y diseminación de estímulos, con lo que se logra la modulación de la nocicepción y otras sensaciones mediante un complejo procesamiento a nivel local, el cual es activado por los fenómenos de convergencia, sumación, excitación e inhibición, procedentes de la periferia, de interneuronas locales, del tallo cerebral y del cerebelo. Por esta situación, el asta posterior es un sitio de plasticidad notable y se le ha llamado compuerta, donde los impulsos dolorosos son "filtrados", es decir, modificados en sus características.4 En esta compuerta las fibras del tacto penetran en la sustancia gelatinosa y sus impulsos pueden inhibir la transmisión de las fibras del dolor, quizá por inhibición presináptica. Esta compuerta es también el sitio de acción de la hiperalgesia y de los opioides.4 Las fibras A y C terminan en interneuronas excitatorias que pueden ser de tipo INE (interneurona excitatoria) o en interneuronas inhibitorias (INI), las cuales bloquean la nocicepción. Las interneuronas INE establecen la sinapsis con la neurona involucrada con el acto reflejo. H el cuerpo celular de las neuronas aferentes primarias se encuentra en los ganglios de la raíz dorsal. De la lámina I emerge fibras que forman el haz espinotalámico directo (neoespinotalámico) que cruza la sustancia blanca anterolateral del lado contrario (contralateral) y asciende hacia la región ventrobasal del tálamo, lo hace junto a la vía del lemnisco medio el cual conduce tacto, por lo tanto, el dolor agudo es bien localizado. Algunas fibras terminan en el grupo nuclear posterior del tálamo. Desde estas arreas talámicas se transmiten los impulsos hacia otras áreas del cerebro y de la corteza somatosensitiva. El neurotransmisor de las células en la médula espinal es el glutamato.5 El dolor de tipo agudo y rápido de localiza con mucha más exactitud que el dolor del tipo lento y crónico. Pero si la estimulación de receptores del dolor no se acompaña de un estimulo simultaneo de receptores del tacto, no resultaría posible localizar con exactitud y el dolor y se percibiría solamente en una zona de 10 cm alrededor del área estimulada. En cambio, cuando se estimulan al mismo tiempo los receptores táctiles que excitan el sistema de la columna dorsal-lemnisco medial, la localización resulta casi exacta.5 24 Las terminaciones de dolor de las fibras del dolor de tipo C secretan dos neurotransmisores: el glutamato y la sustancia P. La sustancia P se libera con mayor lentitud y su concentración se eleva en un plazo de segundos o incluso minutos. Se ha sugerido que la doble sensación de dolor que se percibe después de un estimulo doloroso podría obedecer a que el glutamato produce una sensación de dolor agudo, mientras que la sustancia P transmite una sensación más lenta.5 b) FISIOLOGÍA DEL DOLOR2 El proceso de transducción es el proceso primario en la fisiología del dolor, es llevado a cabo por los nociceptores; los cuales son activados en presencia de daño tisular o inflamación; procesos en los cuales su liberan sustancias que activan los receptores específicos de las fibras sensoriales; los cuales pueden activar directamente canales iónicos de voltaje o compuerta de ligando, o por medio de otros receptores asociados a proteínas Gs, los cuales producen un aumento en la concentración intracelular de AMPc, que a su vez fosforila a proteincinasas. El proceso inflamatorio y el daño celular liberan una gran cantidad de sustancias que también actúan sobre los receptores; el efecto neto de todas estas sustancias y estímulos es excitar a la neurona y mover el potencial de membrana para llevar al umbral de disparo hacia el potencial de acción. Los nociceptores poseen un alto umbral, cuando se alcanza éste umbral y se produce un potencial de acción, impulsos nerviosos generados son conducidos a la médula espinal donde son liberados neurotransmisores excitadores, los cuales, mediante vías específicas como la espinotalámica espinorreticular y espinomesencefálica llegan al sistema nervioso central a partir del cuerno posterior de la médula espinal donde se libera también un gran repertorio de sustancias neurotransmisoras y neuromoduladoras, muchas de las cuales son neuropéptidos que no son encontrados en otras fibras nociceptoras. De ahí son enviados al tálamo, y del tálamo a diferentes lugares de la corteza como son, corteza anterior del giro del cíngulo, entre otras; las cuales son activadas en respuesta al dolor. El tráfico de impulsos hacia el sistema nervioso central también es controlado por vías descendentes a nivel de los cuernos posteriores 2. Transducción8 Nociceptores. Los nociceptores son distinguidos de otras fibras nerviosas sensoriales con base en su morfología, velocidad de conducción a estímulos mecánicos. Los nociceptores tienen terminaciones pobremente diferenciadas, con umbrales altos 25 sensibles al daño y conducen impulsos nerviosos a través de pequeñas fibras Ad (mielinizadas y rápidas) y fibras C (lentas y amielínicas). Los nociceptors polimodales responden a sustancias químicas, calor, estímulos mecánicos ( fibras aferentes C) o a calor y estímulos mecánicos ( aferentes Ad 2). Las unidades mecanorreceptoraas espciales (Ad 1 aferentes) son nociceptores que tienen lenta adaptación; de hecho, los receptores al dolor se adaptan muy poco o nada en lo absoluto. Además, las fibras aferentes Ad 1 responden a fuertes presiones; produce las primeras sensaciones dolorosas bien localizadas, asociadas con daño inmediato; en tanto que las fibras C conducen las sensaciones secundarias que son pobremente localizadas y persistentes. 8 Los nociceptores tienen canales y receptores específicos que no son encontrados en otro tipo de fibras sensoriales mielinizadas del SNC. Todas estas particularidades y los neurotransmisores y mediadores liberados parecen ser los responsables de que los impulsos conducidos sean característicos de dolor. 8 Funciones neuroefectoras: La causa más importante de dolor clínico es la inflamación, la cual da lugar a cambios químicos bien definidos que ocurren en el lugar donde ocurrió daño tisular y en los procesos de enfermedad. El pH bajo y una variedad de mensajeros llamados algógenos son los causantes del dolor, las sustancias son: citocinas, Prostaglandinas, Histamina, 5-hidroxitriptamina, péptidos, acetilcolina, etc. Los nociceptores cuando son activados por estímulos nocivos, liberan neuropéptidos en sus cuerpos celulares, es decir, en el cuerno dorsal (sustancia P, CGRP) que actúan en la periferia, pero también las células nociceptoras aferentes primarias estimulan a las neuronas simpáticas posganglionares para que liberen NE, ATP, y otras sustancias ya mencionadas. 3 La activación de las células pueden ser regulados positiva o negativamente por algunas de las siguientes sustancias:3 Bradicinina. Liberada en el daño tisular y presente en el exudado de inflamación, sensibiliza a los nociceptores para otros estímulos como temperatura y tacto, actúa sinergisticamente con la serotonina 3. Protones. La disminución del pH producto de la inflamación.3 Serotonina: La liberación del factor estimulante de plaquetas por parte de los mastocitos que provocan hiperalgesia.3 26 Histamina. Los mastocitos cuando son estimulados por sustancia P liberan histamina. Potencia los efectos de PG en las células endoteliales.3 Citocinas: Tienen diversos efectos e interacciones, las más importantes son: IL1, induce PGE2 en células no nerviosas. 3 Prostaglandinas. Sensibilizan a los estímulos, vía AMPc. Activan directamente nociceptores directamente durante la inflamación.3 Adenosina. Producida durante la inflamación estimula fibras C. 3 Sustancia P. Localizado en las neuronas de la raíz dorsal de la médula espinal es transportada hacia la periferia y liberada después de la activación de los nervios. Intensifica el dolor por mecanismos que involucran inflamación, liberación de PG, liberación de enzimas lisosomales, estimula citocinas y activa linfocitos.3 Péptido relacionado con el gen de la calcitonina (CGRP). Es el más abundante y potente vasodilatador en las fibras aferentes primarias. Modula la percepción del dolor en la periferia y cuerno dorsal de la médula espinal. 3 Oxido nítrico. La sustancia P y bradicinina liberan ON de las células del endotelio vascular. Produce vasodilatación, participa en la hiperalgesia. 3 Neutrófilos. Los neutrófilos son los efectores primarios en los sitios de inflamación.3 c) CONDUCCIÓN DEL IMPULSO DOLOROSO Y TRANSMISIÓN SINÁPTICA9 La señal viaja desde el cuerno posterior de la médula espinal hacia el cerebro de manera generalmente rápida, a un promedio de velocidad de 170 m/s. Las fibras procedentes de los nociceptores terminan en el cuerno dorsal de la medula espinal, aquí son liberados diversos neurotransmisores. El gen de la ciclooxigenasa 2 (cox-2) que codifica la proteína que convierte el ácido araquidónico en la molécula PGH2, precursora de prostaglandinas es también regulado pero agudamente en los casos de inflamación. 27 d) PERCEPCIÓN DEL DOLOR EN EL CEREBRO11 Por las vías anatómicas ya descritas y por otras tantas, los impulsos dolorosos llegan al cerebro, la intensidad percibida provocada por dolor evocado por diferentes impulsos se correlaciona con un incremento del flujo sanguíneo regional en las siguientes estructuras cerebrales: bilateralmente el vermis del cerebelo, putámen, tálamo, ínsula y corteza anterior del cíngulo; contralateralmente se activan las áreas somestésica primaria (SI) y secundaria (SII). La corteza motora suplementaria y área premotora ventral contralaterales también son activadas. El nivel alto de complejidad y de organización de este proceso de percepción del dolor, las innumerables y desconocidas conexiones entre las diversas áreas cerebrales hacen difícil establecer con claridad el sitio exacto que percibe el dolor como tal si es que existe dicha área. Tradicionalmente se considera que el área somestésica primaria (SI) es uno de los principales sitios con que se percibe el dolor, es activada cuando se presentan estímulos dolorosos y es asociada a estados patológicos de dolor, esta activación es latmente modulada por factores cognoscitivos que alteran la percepción del dolor, incluidos la atención y la experiencia previa. Actualmente se considera que el papel de SI es principalmente como modulador de aspectos sensoriales del dolor, incluidos la localización e intensidad. La corteza insular y la corteza anterior del giro del cíngulo son relacionadas con los estímulos dolorosos térmicos y las áreas 5 y 7 de Brodmann (lóbulo parietal posterior) son las regiones mejor relacionadas con la percepción del dolor e) CLASIFICACIÓN3 El dolor se lo clasifica desde diferentes puntos de vista asi tenemos: Cronológica: - Dolor agudo: consecuencia inmediata de la activación de los sistemas nociceptivos por una noxa. Desaparece con el periodo normal de curación. Función de protección biológica dura aproximadamente 2 semanas. Hiperactividad del SNA. Escasos síntomas psicológicos. Buena respuesta al tratamiento habitual. -Dolor subagudo:consecuencia de la activación de los sistemas nociceptivos dura entre 2 semanas y 3 meses. 28 - Dolor crónico: persistente, que puede perpetuarse por un tiempo prolongado después de una lesión, e incluso, en ausencia de ella. No función de protección biológica dura mas de 3 meses. Importantes síntomas psicológicos. Refractario al tratamiento habitual En función de la naturaleza u origen del dolor: -Inflamatorio: Es un dolor que suele mejorar con la actividad y empeorar con el reposo y se intensifica por la noche. -Mecánico: Este empeora con la actividad y mejora con el reposo. -Neuropatico: Es debido a la lesión de un nervio, y la sensación de dolor se suele sentir en el recorrido del nervio, además se suele acompañar de hormigueos y entumecimiento. Según el curso -Continuo: Persistente a lo largo del día y no desaparece. -Irruptivo: Exacerbación transitoria del dolor en pacientes bien controlados con dolor de fondo estable. a) Dolor incidental es un subtipo del dolor irruptivo inducidopor el movimiento o alguna acción voluntaria del paciente. Según la intensidad -Leve: Puede realizar actividades habituales. -Moderado: Interfiere con las actividades habituales. -Severo: Interfiere con el descanso. Según su localización -Central, su causa se encuentra en las vías o centros sensitivos dentro del mismo neuroeje. -Periférico a) Somático, cuando su origen está en los miembros o en las paredes del cuerpo, tales como son las neuralgias, neuritis, plexalgias, radiculitis, etc. b) Visceral, cuando éste se origina en las vísceras de abdomen y tórax, el dolor se localiza sobre el tejido que recubre al órgano en cuestión, esto generalmente ocurre 29 sobre la piel del tórax y del abdomen, el dolor periférico vegetativo o simpático a aquel que se debe a irritación del simpático. -Superficial El dolor se nota en la piel o justo por debajo, y suele aparecer cuando las estructuras afectadas están muy cerca de la piel que las cubre. a)Punzante agudo, intenso, de corta duración, es muy bien localizado, se produce exactamente sobre el sitio de la agresión y es de utilidad en las reacciones de defensa. b) Urente es más difuso y es continuación del anterior -Profundo: El dolor se nota en planos más profundos como en el hueso o en ciertos músculos y articulaciones. a) Somático: Se produce por la excitación anormal de nocioceptores somáticos superficiales o profundos (piel, mus-culoesquelético, vasos, etc). Es un dolor localizado, punzante y que se irradia siguiendo trayectos nerviosos. b) Visceral: Se produce por la excitación anormal de nocioceptores viscerales. Este dolor se localiza mal, es continuo y profundo. Asi mismo puede irradiarse a zonas alejadas al lugar donde se originó. Frecuentemente se acompaña de síntomas neurovegetativos. -Referido: Es una variedad de dolor profundo, en el que el dolor se trasmite atraves de las estructuras profundas a puntos alejados del lugar de origen. -Irradiado El dolor se siente a lo largo de todo el recorrido de un nervio o raíz nerviosa. Como puede ser la ciática que se produce por una hernia discal En este caso también, el dolor puede aparecer por la combinación de estos componentes . En función de la forma en que aparece: -Persistente o continuo Es un dolor que está siempre presente aunque pueda intensificarse o atenuarse a lo largo del tiempo. -Cíclico Existen periodos de dolor seguidos de periodos libres de dolor, esto puede variar a lo largo del día o de las estaciones. 30 Según la fisiopatológia: -Dolor somático. El dolor somático es el resultado del daño a un tejido, lo que causa la liberación de químicos de las células dañadas que median el dolor y la inflamación por medio de abundantes nociceptores.4 El dolor somático es típicamente de aparición reciente, bien localizado y se describe como agudo, punzante o de carácter pulsante. Su causa es usualmente aparente. El dolor somático se origina de terminales nerviosas específicas, lo que lo hace típicamente localizado. Algunos ejemplos típicos incluyen laceraciones, desgarros, fracturas o dislocaciones.4 -Dolor visceral16Los nociceptores del dolor visceral son muy similares a aquellos encontrados en las paredes de la piel y cuerpo. Sin embargo, los nociceptores viscerales son menos en número y cuando son estimulados, producen un dolor poco localizado, difuso y con una molestia poco definida generalizada, opresiva, que puede ser referida desde un sitio remoto del daño primario. Las fibras aferentes viscerales convergen en el mismo cuerno dorsal que las fibras aferentes somáticas lo que resulta en un dolor referido al área cutánea inervada a ese nivel. Las causas de dolor visceral incluyen isquemia, necrosis, inflamación, espasmo muscular y distensión de un órgano hueco. Por ejemplo, las contracciones rítmicas del músculo liso pueden resultar en una molestia visceral. Las contracciones reflejas del músculo esquelético abdominal producto de un peritoneo inflamado producen un abdomen rígido. Las fibras viscerales aferentes primarias usualmente viajan junto a las fibras autonómicas. Por ejemplo, las fibras aferentes torácicas y abdominales viajan con las fibras del sistema nervioso simpático; las fibras esofágicas y faríngeas viajan con las fibras aferentes vagales y glosofaríngeas; y las fibras de las estructuras perineales profundas viajan con las parasimpáticos sacrales. De manera que, la marca clásica del dolor visceral es incluir síntomas autonómicos como nausea, vómito, hipotensión, bradicardia y sudoración. El objetivo del tratamiento del dolor visceral es el de identificar y reducir o eliminar los factores causales. En general, el dolor visceral es tratado como el dolor somático y puede responder mejor a las terapias con opioides.16 31 -Dolor neuropático El dolor neuropático se refiere a un daño a una estructura nerviosa lo que lleva a un proceso aberrante en el sistema nervioso periférico y/o central. El dolor neuropático se distingue del dolor nociceptivo somático o visceral debido a que el dolor nociceptivo resulta de la activación de nociceptores por un estimulo nocivo, mientras que el dolor neuropático es el resultado del daño a un nervio. Sin embargo, frecuentemente se encuentra la presencia de una coexistencia de un dolor neuropático y nociceptivo.14 Los pacientes que experimentan un dolor neuropático usualmente se quejan de disestesias quejas dolorosas anormales las cuales son típicamente diferentes de cualquier experiencia dolorosa anterior. Frecuentemente el dolor es descrito como quemante, electrizante o como una descarga. El examen físico puede revelar alodinia (dolor al tacto), hipalgesia o hiperalgesia (disminución relativa o aumento de la percepción de un estímulo nocivo), o hiperpatia (una respuesta dolorosa exagerada). En el dolor neuropático, los síntomas inicialmente se experimentan de manera distal al sitio de la lesión, mientras que en el dolor nociceptivo, los síntomas son inicia dos aparentemente del sitio de la lesión. El dolor neuropático se experimenta comúnmente por los pacientes con condiciones como diabetes, esclerosis múltiples, herniación de disco y HIV. El dolor neuropático puede resultar del tratamiento con radiación o quimioterapia. 14 -Dolor psicógeno18es un dolor no orgánico, que surge como consecuencia de padecimientos de origen psíquico. Entre ellos, puede incluirse los que aparecen en las neurosis (histeria, estados obsesivos compulsivos, estado de ansiedad e hipocondriasis) y en la psicosis (esquizofrenia en forma de alucinaciones y especialmente en los trastornos afectivos en forma de equivalentes).No hay que olvidar que el dolor psicógeno forma parte de los síndromes dolorosos crónicos, que es real y que precisa de un tratamiento específico por el psiquiatra. f) SEMIOLOGÍA DEL DOLOR:28 QUE PREGUNTAR COMO PREGUNTAR 32 1. Fecha aparente de comienzo 1. Cuando empezó el dolor 2. Fecha real de comienzo 2. Nunca antes tuvo este dolor 3. Intensidad 3. Es muy intenso 4. Causa aparente 4. Cuál cree que fue la causa para que aparezca el dolor 5. Sitio del dolor 5. Donde nace el dolor 6. Irradiación 6. Hacia donde se va el dolor 7. Tipo de dolor 7. Como es el dolor 8. Síntomas acompañantes 8. Junto con el dolor que otras molestias 9. Relación con el tipo de alimentos 9. Ha notado si algún alimento en particular le alivia o aumenta el dolor? 10. Horario 11. Periodicidad 12. Relación con el vomito 13. Relación con la orina 14. Relación con la deposición 10. A qué hora del día aparece el dolor 11. El dolor ha venido a días seguidos? 12. Cuando vomita alivia el dolor? 13. Cuando orina alivia el dolor? 14. Cuando hace la deposición alivia el dolor? 15.Hay alguna posición en la que alivie o empeore 15. Relación con la posición o los decúbitos el dolor? 16. Que medicamentos a tomado para el dolor? 16. Relación con los medicamentos 17. A tenido cambios desde que inicio el dolor? 17. Evolución 18. Estado actual 18. Actualmente como se encuentra el dolor? Antigüedad: dependiendo del periodo que lo sufra, podremos ubicar su importancia y gravedad. Continuidad o periodicidad: hay dolores que manifiestan un lapso temporal. Frecuencia: si lo ha presentado varias veces y en cuanto tiempo o si es la primera vez. Localización e irradiación: donde se ubica el dolor, donde se inicio, si se mantiene en el mismo sitio o si por el contrario fue irradiándose o propagándose. Carácter: se refiere a las características del dolor, como: Opresivo, constrictivo: como si alguien comprimiera (angina de pecho) Cólicos: con exacerbaciones, característico de vísceras huecas. Punzante: sensación de puñalada. Dolor pleurítico (puntada de costado). Quemante o urente: sensación de ardor que quema (herpes zoster). 33 Gravativo: sensación de pesadez (derrame pleural) Pulsátil: es rítmico, asociado al pulso, algunas cefaleas, abscesos. Intensidad: se refiere a la magnitud del dolor, se solicita al paciente que lo refiera en una escala de 10 ptos, donde 10 es el máximo de intensidad. Inicio: cuando comenzó y como se inició, lo hizo progresivamente o fue intenso desde el comienzo. Circunstancia de aparición: estaba en estado de reposo, en actividad física, o después de la ingesta de alimentos, sin relación con la ingesta, frente un estado de stress, etc. Evolución: se mantuvo inalterable, ¿después de alcanzar un máximo, disminuyo? ¿aumento? Disminuyó y luego aumento, etc. Posibles relaciones de estas variaciones con posiciones. Factores que lo modifican:está relacionado con la evolución, las modificaciones se relacionan con posiciones (posición antálgicas)?, con la ingesta de medicamentos?, alimentos?, después de cuánto tiempo?, con el vómito?, con la evacuación intestinal? Síntomas concomitantes: Palidez, sudoración, vómitos, etc. Pueden estar relacionados con la causa del dolor o ser provocado por el dolor mismo. 28 g) DIAGNOSTICO DEL DOLOR 1. Medición subjetiva del dolor La medición subjetiva es la forma más frecuentemente utilizada para medir el dolor. Existen numerosos métodos psicofísicos para evaluar los distintos rangos de dolor, tanto si éste se considera desde un punto de vista unidimensional o puntual, tanto como si se evalúa desde un punto de vista más complejo o multidimensional. De esta forma, el campo de medición del dolor supraluminal puede ser dividido en tres categorías:20 a)Métodos unidimensionales.Tratan el dolor como una dimensión única o simple, y valoran exclusivamente su intensidad. la intensidad del dolor y la sensación de disconfort asociada . b) Métodos duales.Consideran dos dimensiones, la intensidad del dolor y la sensación de disconfort. 34 c)Métodos multidimensionales.Valoran aspectos sensoriales y no sensoriales de la experiencia dolorosa incluyendo su intensidad, cualidad y aspectos emocionales. MEDICIÓN UNIDIMENSIONAL12 Aunque el dolor puede ser conceptualizado y descrito a partir de distintos parámetros tales como la intensidad, la frecuencia, e incluso la duración, la revisión de la literatura evidencia de forma clara que ha sido el parámetro de la intensidad el que se ha convertido en el principal protagonista.10 Así, la medición subjetiva simple aborda el dolor desde un concepto unidimensional, como un fenómeno unitario, y por tanto mide tan sólo su intensidad. Los parámetros unidimensionales más utilizados para medir la respuesta dolorosa, de uso común para estudiar el dolor experimental, son: a) el umbral doloroso b) el umbral discriminativo c) la tolerancia al dolor d) la escala discriminativa. a) El umbral doloroso se define como el punto de estimulación en que el individuo comienza a percibir una sensación como dolorosa o como la intensidad de estímulo capaz de provocar en un sujeto la aparición de dolor en un 50% de las ocasiones. b) El umbral del dolor es, por definición, una medida mínima de dolor por lo que no tiene correlación con el dolor clínico, el cual es siempre supraluminal, incluso a intensidad moderada. El umbral del dolor es propio de cada ser humano por lo tanto es percibido como tal por cada individuo tenemos así que las personas con un umbral doloroso elevado necesita un estimulo fuerte para percibir el dolor como tal, mientras que las personas con un umbral doloroso disminuido necesitan únicamente de un estimulo leve para percibirlo como tal. 35 c) El umbral discriminativo se define como el intervalo de estímulos o la distancia entre dos puntos de estímulos que pueden ser discriminados. d) La tolerancia al dolor, esencialmente, es el umbral más alto del dolor experimental, y se refiere al punto en que el individuo no está dispuesto a aceptar el estímulo nocivo a una magnitud mayor o durante más tiempo, expresando su deseo de abandonar el experimento.23 Métodos estímulo-dependientes Existen numerosos métodos psicofísicos para evaluar el umbral doloroso. “Método de los Límites”descrito por Engen, en el cual se administran estímulos de intensidad creciente y decreciente. “Método de Adaptación” el propio sujeto ajusta la intensidad del estímulo. “Método del Estímulo Constante” se presentan un conjunto de estímulos constantes de forma secuencial “Escala Numérica”, introducida por Downie en 1978, es una de las más comúnmente empleadas. El paciente debe asignar al dolor un valor numérico entre dos puntos extremos (0 a 10). Aunque al sujeto se le pide que utilice valores numéricos para indicar el nivel de su dolor, la utilización de palabras claves, así como unas instrucciones previas, son necesarias si esperamos que el paciente conceptualice su dolor en términos numéricos. Con este tipo de escala el dolor se considera un concepto unidimensional simple y se mide sólo según su intensidad. 12 “Escala Descriptiva Simple” (EDS) o de valoración verbal, fue descrita por Keele en 1948 Representa el abordaje más básico para medir el dolor, y generalmente es útil para el investigador, debido a lo fácil de su aplicación. También considera el dolor de un modo unidimensional (p.ej., no dolor / 36 levemoderado/ intenso). A cada uno de estos términos se les asigna una puntuación entre 0: no dolor, y 4: dolor intenso. El paciente no suele encontrar gran dificultad en utilizar esta escala para indicar el nivel de su dolor, pero plantea el problema de que una misma palabra puede tener diferente significado para distintos pacientes. La “Escala Visual Analógica” (VAS), ideada por Scott Huskinson en 1976, es el método de medición empleado con más frecuencia en muchos centros de evaluación del dolor. Consiste en una línea de 10 cm que representa el espectro continuo de la experiencia dolorosa. La línea puede ser vertical u horizontal y termina en ángulo recto en sus extremos. Sólo en los extremos aparecen descripciones, “no dolor” en un extremo y “el peor dolor imaginable” en el otro, sin ninguna otra descripción a lo largo de la línea. Su principal ventaja estriba en el hecho de que no contienen números o palabras descriptivas. Al paciente no se le pide que describa su dolor con palabras específicas, sino que es libre de indicarnos sobre una línea continua la intensidad de su sensación dolorosa en relación con los dos extremos de la misma. La VAS es un instrumento simple, sólido, sensible y reproducible, siendo útil para reevaluar el dolor en el mismo paciente en diferentes ocasiones. 27 En la Escala de Estimación de Magnitud el sujeto describe la magnitud de la sensación evocada asignando un número al primer estímulo provocado y posteriormente asigna nuevos números a los estímulos subsecuentes. Si la segunda sensación es juzgada como el doble de intensa que la primera, se le asigna un número que corresponde al doble de la primera sensación. El primer estímulo (fijo o arbitrario) se considera el estímulo estándar, y la primera respuesta valorada constituye el modelo de partida. Con este método, teóricamente, se obtiene una escala del tipo intervalo-nivel, con un punto cero verdadero que permitiría usar múltiplos, tal como “el dolor es un tercio del que tenía antes del analgésico”. MEDICIÓN BIDIMENSIONAL12 La naturaleza dual del dolor ha sido reconocida a lo largo de la historia científica y filosófica. El dolor es a la vez una sensación somática y un estado de intensa percepción 37 que propicia un comportamiento tendente a minimizar el daño corporal y a promover la curación La intensidad del dolor y su componente anhedónico (disconfort) han sido evaluados por diversos métodos. Las mismas escalas de categoría verbal han servido para distinguir intensidad álgica y disconfort.23 MEDICIÓN MULTIDIMENSIONAL8 Cualquier profesional que haya examinado a pacientes con dolor puede verificar la gran variedad de cualidades que acompañan a dicha sensación. Éste puede ser descrito como profundo o superficial, quemante, punzante, sordo.8 Las escalas multidimensionales de dolor pretender superar las limitaciones de aquéllas que únicamente evalúan un aspecto, y tienen su sedimento y sustrato teórico en nuevas conceptualizaciones.8 En este sentido, la lógica subyacente a su desarrollo parte de que si la experiencia dolorosa está conformada por distintos componentes, será pues necesario evaluarlos conjuntamente.8 Primero, las escalas que miden separadamente la dimensión cuantitativa y el disconfort, valoran dimensiones comunes a todos los tipos de dolor, bien sea agudo, crónico o experimental.8 Estas escalas proporcionan un lenguaje coloquial de uso común muy extendido para describir y comparar la variedad de la experiencia dolorosa. En contrapartida, las escalas multidimensionales enfatizan las diferencias entre las distintas sensaciones dolorosas, y tienen en cuenta características capaces de diferenciar a distintos síndromes dolorosos. 8 Segundo, las escalas bidimensionales asumen una dimensión dual; sin embargo, las multidimensionales empíricamente determinan numerosas características relevantes del dolor, sin asumir a priori aspectos compartimentados de la estructura de la experiencia 38 dolorosa. De esta forma, toda la gama de cualidades de la experiencia de dolor puede ser evaluada mediante tres tipos de abordajes multidimensionales:8 1. Con escalas multidimensionales que valoran el dolor inducido experimentalmente. 2. Con escalas multidimensionales compuestas de items con descriptores verbales. 3. Utilizando escalas preexistentes para evaluar las sensaciones de dolor evocadas experimentalmente. Gracely & Naliboff establecen 4 criterios para aumentar el número de dimensiones a estudiar, teniendo en cuenta que un método multidimensional sólo incrementa su utilidad sí: 1. Añade precisión a la información del dolor, aumentando la fiabilidad del estudio. 2. Incrementa la sensibilidad diagnóstica. 3. Aumenta la comunicación sobre el síntoma y por tanto la empatía con el sufrimiento del enfermo. 4. Mejora la correlación entre datos neurofisiológicos y psicológicos. 2. Medición objetiva del dolor21 Correlatos fisiológicos La obtención de parámetros que permitan valorar objetivamente el dolor experimental ayudará a confirmar la validez de una estimación subjetiva del dolor en los ensayos experimentales, clarificar la participación de otros elementos implicados en la experiencia dolorosa. En este sentido se han venido utilizando distintos procesos fisiológicos en relación con la sensación dolorosa.21 Registro directo de los nervios periféricos La aplicación de estímulos eléctricos a los nervios periféricos, activa las fibras nerviosas de conducción rápida y lenta dando lugar a descargas vegetativas y respuestas de dolor. Dicha activación se asociaba a un estímulo nociceptivo como la descarga eléctrica. 21 Índices vegetativos o autonómicos 39 El dolor se acompaña de una serie de manifestaciones vegetativas, que traducen una hiperactividad del sistema nervioso autónomo. En base a ello, se ha intentado valorar el dolor mediante la determinación de índices que reflejen la actividad autónoma vegetativa, como la tensión arterial, la frecuencia cardiaca, la conductancia de la piel y la sudoración. 21 Registros electro miográficos Segun Chapman, la tensión muscular desempeña un papel muy importante en algunos síndromes dolorosos como la cefalea o el dolor de espalda. 21 Potenciales evocados Se refiere a la relación entre la actividad eléctrica cerebral y el dolor provocado mediante la aplicación de estímulos nociceptivos. 21 La amplitud de las ondas cerebrales al incrementar la intensidad del estímulo, observándose una correlación con el grado de dolor referido. También se ha observado que la disminución del dolor tras la administración de analgésicos, produce una disminución de la amplitud de las ondas registradas.21 Registro EEG Los registros electroencefalográficos se han empleado para monitorizar estados inespecíficos de excitación en el transcurso de estudios analgesiométricos, así como para valorar la eficacia de determinados métodos psicológicos en la reducción de dichos estados de excitación.21 No obstante, la validez de tales estudios, según Bromm y Scharein, resulta incuestionable porlo que respecta a la valoración experimental de la experiencia dolorosa. 21 h) TRATAMIENTO DEL DOLOR PRINCIPIOS DEL MANEJO DEL DOLOR16 DOLOR AGUDO 40 La Sociedad Americana del Dolor ha identificado un número deestrategias para mejorar el manejo del dolor agudo, incluyendo: 1. Reconocimiento y tratamiento temprano del dolor. 2. Brindar información sobre analgésicos disponibles. 3. Definición de políticas para el uso de tecnologías analgésicas. 4. Revisión de procesos y resultados en el manejo del dolor con el objetivo de un mejoramiento continuo. DOLOR CRÓNICO Algunos de los principios fundamentales del manejo del dolor fueron definidos originalmente para el dolor postoperatorio, pero sonaplicables a todas las áreas con dolor agudo, a saber: 1. El dolor sin alivio produce efectos adversos fisiológicos y psicológicos. 2. Una evaluación adecuada del control del dolor requiere un compromiso delpaciente, frecuencia de las evaluaciones y de la intensidad del dolor, así comode su analgesia. 3. Un tratamiento efectivo requiere de flexibilidad y ajuste de las dosis de manera individual más que de una aplicación rígida de formularios y prescripciones. 4. El dolor es mejor tratarlo tempranamente, por que el dolor establecido esmucho más difícil de tratar. 5. Aunque no siempre es posible el eliminar el dolor completamente, este si se puede disminuir hasta un nivel tolerable. 6. La responsabilidad ulterior sobre el tratamiento para el alivio del dolor debe recaer en el personal más experimentado. 7. La seguridad y efectividad de la analgesia depende en mucho de una adecuada educación sobre el dolor y programas formales de calidad y evaluación de procesos. para evaluar regularmente la efectividad del manejo del dolor. NORMAS PARA EL USO DE LA ESCALA ANALGÉSICA15 1. La subida de peldaño analgésico depende exclusivamente del fallo del escalón anterior (uso de fármacos en dosis plenas). 41 2. No depende de la supervivencia esperada, ni de la expresión de dolor del paciente (componente emocional). 3. Ante un dolor crónico, seguimos la escalera. Comenzaremos por el nivel 1 y si no hay mejoría aumentaremos la dosis de ese escalón hasta alcanzar dosis plenas, pudiendo combinarlos entre sí. Si no hubiera mejoría podría pasarse al escalón dos asociando opiáceos menores. 4. Si hay fallo en un escalón el intercambio entre fármacos del mismo escalón no mejora la analgesia (excepto en escalón 3). 5. La combinación de los fármacos debe ser adecuada, evitando las prescripciones de más de un AINE o la prescripción de opioides mayores y menores. 6. Si no hay una buena analgesia en el segundo escalón se debe subir al tercer escalón. 7. Los coanalgésicos deben prescribirse en base a la causa (etiopatogenia del dolor). 8. Cuando se sube de escalón analgésico debe mantenerse el coanalgésico. 9. Si estamos en el escalón 3, NO podemos sustituir un fármaco de ese nivel por otro del escalón inferior (2) porque podríamos desarrollar un síndrome de abstinencia. 10. El escalón 1 puede combinarse con el escalón 2 y/o escalón 3, pero LOS ESCALONES 2 y 3 NO SE PUEDEN ADMINISTRAR CONJUNTAMENTE porque se antagonizan (compiten con el mismo receptor). 11. Los fármacos coadyuvantes pueden usarse en todos los escalones y su uso no condiciona el cambio de escalón. 42 12. Los opiáceos son los fármacos de mayor poder analgésico y si se administran en combinación con los AINE (inhibidores de la COOX) producen efectos aditivos, lo que permite disminuir la dosis empleada de opiáceos y disminuir las reacciones adversas medicamentosas. 13. El tratamiento del dolor crónico se basa en dos pilares fundamentales: El tratamiento debe ser pautado, no a demanda, y emplear las dosis menores. Su administración debe ser secuencial. 14. No deben administrarse placebos. 15. Es necesaria la monitorización del síntoma mediante una escala estandarizada (escala subjetiva del dolor, escala analógica visual EVA para poder ir ajustando el tratamiento en función de las necesidades del paciente, debiéndose evaluar de nuevo cada 24-48 horas desde su introducción. MANEJO TERAPÉUTICO DEL PACIENTE CON DOLOR21 El objetivo del tratamiento del dolor es mantener al paciente sin dolor el máximo tiempo posible, teniendo en cuenta siempre que prevenir el dolor es mejor que disminuirlo. Asegurar el descanso nocturno y utilizar los fármacos adecuados con los menores efectos secundarios. La vía de elección es la oral, si bien la vía sublingual y transdérmica son otra alternativa disponible para algunos preparados analgésicos. Las vías subcutánea e intravenosa deben reservarse para pacientes con alteraciones en la deglución, para la supresión del dolor intenso y cuando los requerimientos analgésicos del enfermo exijan la instauración de una perfusión intravenosa continúa. PAUTA FARMACOLÓGICA EN EL TRATAMIENTO DEL DOLOR17 Siguiendo las recomendaciones de la Organización Mundial de la Salud (OMS), el tratamiento farmacológico del dolor debe ser escalonado, administrando dosis regulares, evitando la prescripción a demanda e intentado usar una medicación coadyuvante para reducir los efectos secundarios y aumentar la eficacia analgésica 43 Lablanca Pérez, Collantes Casanova A. Escala terapéutica de la OMS. Manual práctico del dolor. Madrid: PBM S.L.; 2009. MANEJO DEL DOLOR Lablanca Pérez, Collantes Casanova A. Escala terapéutica de la OMS. Manual práctico del dolor. Madrid: PBM S.L.; 2009. No opioides - fármacos del primer escalón - dolor leve25 Estos analgésicos tienen un límite en el alivio del dolor, es el denominado techo analgésico, es decir, llega un momento que aunque se aumente la dosis del medicamento no aumenta el alivio del dolor. Además no mejora su eficacia administrando varios medicamentos de este tipo a la vez. AINEibuprofeno, ketorolaco. 44 Otros: paracetamol o acetaminofén, metamizol (o dipirona ). Opioides débiles - fármacos del segundo escalón - dolor moderado26 En este escalón se incorporan como analgésicos los opioides débiles y se mantienen los AINE del primer escalón ya que los opioides actúan en el sistema nervioso central y los analgésicos no opioides en el sistema nervioso periférico. El tramadol ha mostrado una mayor eficacia y menores efectos secundarios en este nivel. La dosis puede incrementarse hasta llegar al techo de eficacia ya que los opiodes débiles también tienen un techo analgésico Opioides débiles: Tramadol, codeína. Hay autores que sitúan la buprenorfina en el tercer escalón pero es importante señalar que al ser un agonista no puro tiene techo analgésico, a diferencia de los agonistas puros opioides fuertes como la morfina, fentanilo y metadona. Opioides fuertes - fármacos del tercer escalón - dolor grave25 En este escalón se sustituyen los opioides débiles por los opioides fuertes como analgésicos y se mantienen los AINE del primer escalón. Cuando la administración no es posible por vía oral se aplicarán los medicamentos por vía transdérmica o subcutánea. En este escalón el cambio o la rotación de un medicamento a otro -del mismo escalóndebe hacerse si se produce fallo en el control del dolor, toxicidad, tolerancia o dolor refractario. Opioides fuertes: Morfina, fentanilo. 2.2.4 DESCRIPCION DE LOS PRINCIPALES ANALGESICOS Dentro de los principales analgésicos tenemos: DROGAS DE ACCION CENTRAL DROGAS DE ACCION PERIFERICA Bloquea la liberación de sustancias nocivas en Actúa en el sitio donde ocurre el daño el cerebros y elevan la modulación inhibitoria Aines Opiodes Ibuprofeno Opioides debiles 45 Paracetamol Tramadol Ketorolaco Codeina Metamizol Opioides fuertes Morfina Buprenorfina Fentanyl Clasificación de aines6 PARACETAMOL6 -ACETAMINOFÉN -ACETAGEN, ANALGAN, TEMPRA 1. Mecanismo de Acción Analgésico y antipirético; bloquea la generación del impulso doloroso a nivel periférico. Actúa sobre el centro hipotalámico regulador de la temperatura es un inhibidor debil de las Cox 2 por lo tanto posee poca acción antiinflamatoria. 46 2. Indicaciones terapéuticas - Oral o rectal: fiebre; dolor de cualquier etiología de intensidad leve. 3. Posología - Oral: ads.: 1g/6-8 h o ads. y niños > 12 años: 500-650 mg/4-6 h; máx. 4 g/día. Niños desde 0 meses: 15 mg/kg/6 h o 10 mg/kg/4 h. I.R.: Clcr< 10 ml/min: intervalo mín. entre tomas, 8 h; Clcr 10-15 ml/min, 6 h. Ancianos, reducir dosis en un 25%. - Rectal: lactantes de: 10 kg, 150 mg/6h, máx. 750 mg/día; 13-18 kg, 150 mg/4-6 h, máx. 900mg/día; 20 kg, 150-300 mg/4-6 h, máx. 1.2 g/día. Niños de: 12-16 kg, 300-325 mg/8h, máx. 1g/día 17-23 kg, 300-325 mg/6 h, máx. 1.5g/día 24-40 kg, 300-325 mg/4-6 h, máx. 2.5g/día. Ads. y adolescentes: 600-1.3 g/6h, máx. 5g/día. Intervalo mín. entre dosis, 4 h. I.R. grave: mín. intervalo entre dosis, 6 h. 4. Modo de administración: Comprimido bucodispersable: deshacer en la boca antes de ser tragado. Granulado efervescente: disolver en un vaso de agua, tomar cuando cese el burbujeo. Solución oral: puede tomarse diluida en agua, leche o zumo de frutas o bien directamente. Polvo para solución oral: tomar disuelto en agua. Granulado para solución oral: disolver en 1/2 vaso de agua fría y tomar inmediatamente. 47 5. Advertencias y precauciones Alcohólicos o en caso de I.H.: no sobrepasar 2 g paracetamol/día. Niños < 3 años. Asmáticos sensibles al AAS reacción cruzada. Evitar uso prolongado en anemia, afección cardiaca o pulmonar e I.R. grave. Riesgo de daño hepático grave con dosis altas. Vía IV, precaución en malnutrición crónica y deshidratación. 6. Contraindicaciones Insuficiencia hepática Contraindicado en insuficiencia hepatocelular grave. Precaución en caso de I.H. no sobrepasar 2 g paracetamol/día e intervalo mín. entre dosis, 8 h. Uso ocasional aceptable, pero la administración prolongada de dosis elevadas aumenta el riesgo de aparición de efectos adversos. Insuficiencia renal Precaución. Uso ocasional aceptable, pero la administración prolongada de dosis elevadas aumenta el riesgo de aparición de efectos renales adversos. I.R.: Clcr < 10 ml/min: intervalo mín. entre tomas, 8 h; Clcr 10-15 ml/min, 6 h. 7. Interacciones Aumenta efecto (a dosis > 2 g/día) de: anticoagulantes orales. Hepatotoxicidad potenciada por: alcohol, isoniazida. Biodisponibilidad disminuida y potenciación de la toxicidad por: anticonvulsivantes. Niveles plasmáticos disminuidos por: estrógenos. Disminuye efecto de: diuréticos de asa, lamotrigina, zidovudina. Acción aumentada por: probenecid, isoniazida, propranolol. Efecto disminuido por: anticolinérgicos, colestiramina. Absorción aumentada por: metoclopramida, domperidona. Aclaramiento aumentado por: rifampicina. Puede aumentar toxicidad de: cloranfenicol. Lab. Sangre: aumento de glucosa, teofilina y ác. úrico; reducción de glucosa por método oxidasa-peroxidasa. Orina: aumenta valores de metadrenalina y ác. úrico; falsos + en determinación de ác. 5hidroxi indol acético en pruebas con el reactivo nitrosonaftol. Aumenta tiempo de protrombina. Suspender 3 días antes de pruebas de función pancreática mediante bentiromida. 48 8. Embarazo Cat. B. No recomendado su uso durante el embarazo ya que atraviesa la placenta; valorar beneficio-riesgo. 9. Lactancia Compatible. Aunque se excreta en leche en pequeñas cantidades, no se ha detectado en la orina de lactantes. Puede utilizarse a dosis terapéuticas. 10. Reacciones adversas Raras: malestar, nivel aumentado de transaminasas, hipotensión, hepatotoxicidad, erupción cutánea, alteraciones hematológicas, hipoglucemia, piuria estéril. 11. Presentación Tb 500 mg Tb 1 gr Gotero 15ml 100mg/ml Gotero 30ml 100mg/ml Solución Oral 120ml 120mg/5ml Solución Oral 60ml 120mg/5ml Solución Oral 120ml 150mg/5ml Solución Oral 60ml 150mg/5ml Solución Oral 120ml 160mg/5ml Solución Oral 60ml 160mg/5ml Supositorio 125mg Supositorio 250mg Supositorio 300mg Tableta 50 mg acetaminofén más 25 mg codeína IBUPROFENO6 - ANALGION, BUPREX, FEMEN 1. Mecanismo de acción 49 Inhibición de la síntesis de prostaglandinas a nivel periférico. 2. Indicaciones terapéuticas Artritis reumatoide (incluyendo artritis reumatoide juvenil), espondilitis anquilopoyética, artrosis y otros procesos reumáticos agudos o crónicos. Alteraciones musculoesqueléticas y traumáticas con dolor e inflamación. Tto. sintomático del dolor leve o moderado (dolor de origen dental, dolor posquirúrgico, dolor de cabeza, migraña). Dismenorrea primaria. Cuadros febriles. 3. Posología Oral. - Procesos dolorosos de intensidad leve-moderada y cuadros febriles: 200-400 mg/4-6 h ó 400 mg/6-8 h; máx. 1.200 mg/día ó 600 mg/6-8 h; máx. 2.400 mg/día. - Artritis reumatoide: 1.200-1.800 mg/día; mantenimiento: 800-1.200 mg/día; máx. 2.400 mg/día. - Dismenorrea 1 aria : 400 mg hasta alivio del dolor; máx. 1.200 mg/día. Cáps. duras de liberación prolongada "300": 600 mg/2 veces al día, en fase aguda: 900 mg/2 veces al día; mantenimiento: 300-600 mg/2 veces al día. Comp. retard "600": 600 mg/12 h; mantenimiento: 600-1.200 mg/día. Comp. liberación prolongada "800": ads. 12 años: 1.600 mg/día (dosis única). En situaciones graves o agudas: 2.400 mg/día (800 mg/mañana y 1.600 mg/tarde). Niños: 20-30 mg/kg/día en 3-4 tomas. Artritis reumatoide juvenil: máx. 40 mg/kg/día. Rectal. Ads.: 500 mg/4 h. Niños: administrar a partir de 3 meses de edad (6.0 kg de p.c.). Máx. 20-30 mg/kg/día, máx. 3 días. I.R. leve-moderada y/o I.H. leve-moderada, reducir dosis. 4. Modo de administración: Vía oral. Administrar con comidas o con leche especialmente si se notan molestias digestivas. 50 5. Contraindicaciones Hipersensibilidad a ibuprofeno o a otros AINE, historial previo de reacción alérgica (AAS u otros AINE); pacientes que padezcan o hayan padecido: asma, rinitis, urticaria, pólipos nasales, angioedema; antecedentes de hemorragia gastrointestinal o perforación relacionados con ttos. anteriores con AINE, úlcera péptica/hemorragia gastrointestinal activa o recidivante (2 o más episodios diferentes de ulceración o hemorragia comprobados); enf. inflamatoria intestinal activa; disfunción renal grave; disfunción hepática grave; insuf. cardiaca grave; diátesis hemorrágica u otros trastornos de la coagulación; tercer trimestre de la gestación. 19 6. Advertencias y precauciones I.H. leve-moderada (reducir dosis inicial); I.R. leve-moderada (reducir dosis inicial); ancianos; niños con deshidratación grave; antecedentes de: colitis ulcerosa, enf. de Crohn; antecedentes de HTA y/o insuf. cardiaca; asma bronquial; trastornos hematopoyéticos, lupus eritematoso sistémico o enf. mixta del tejido conectivo. Riesgo de hemorragia gastrointestinal, úlcera o perforación es mayor cuando se utilizan dosis crecientes de AINE, en pacientes con antecedentes de úlcera y ancianos. Valorar riesgo/beneficio en: HTA, ICC, enf. coronaria establecida, arteriopatía periférica y/o enf. cerebrovascular, porfiria intermitente aguda. En tto. de larga duración con factores de riesgo cardiovascular conocidos (HTA, hiperlipidemia, diabetes mellitus, fumadores). Puede enmascarar síntomas de infecciones (evitar en caso de varicela). Control a sometidos a cirugía mayor. Control renal, hepático y hematológico. Riesgo de reacciones cutáneas al inicio del tto. Utilizar dosis mín. eficaz durante el tiempo más corto posible para minimizar las reacciones adversas. Puede alterar la fertilidad femenina. Vía rectal: alteración del recto o del ano. 19 7. Interacciones Reduce eficacia de: furosemida, diuréticos tiazídicos. Reduce efecto hipotensor de: ß-bloqueantes, IECA. Reduce efecto de: mifepristona. Aumenta niveles plasmáticos de: digoxina, fenitoína y litio. Aumenta toxicidad de: metotrexato, hidantoínas, sulfamidas. Potencia lesiones gastrointestinales con: salicilatos, fenilbutazona, indometacina y otros AINE. 51 Aumenta efecto de: hipoglucemiantes orales e insulina. Efecto aditivo en la inhibición plaquetaria con: ticlopidina. Aumenta riesgo de hematotoxicidad con: zidovudina. Potencia tiempo de sangrado de: anticoagulantes. Aumenta riesgo de nefrotoxicidad con: tacrolimús, ciclosporina. Riesgo aumentado de hemorragia y úlcera gastrointestinal con: corticosteroides, bifosfonatos o oxipentifilina. Riesgo de hemorragia con: extractos de hierbas. 8. Embarazo Cat. B (D). No recomendado en el 1º y 2º trimestre de embarazo a menos que sea absolutamente necesario. Contraindicado 3 er trimestre de embarazo, por cierre prematuro del ductus arteriosus, aumento del riesgo de hemorragia materno-fetal y posible disminución de la contractilidad uterina. 9. Lactancia El ibuprofeno y sus metabolitos pasan en bajas concentraciones a la leche materna. Hasta la fecha no se conocen efectos dañinos en niños, por lo que en general no es necesario interrumpir la lactancia con leche materna durante un tratamiento corto con la dosis recomendada para dolor y fiebre. 10. Reacciones adversas Dispepsia, diarrea, náuseas, vómitos, dolor abdominal; erupción cutánea; fatiga o somnolencia, cefalea, mareo, vértigo. Los pacientes que experimenten mareo, vértigo, alteraciones visuales u otros trastornos del sistema nervioso central mientras estén tomando ibuprofeno, deberán abstenerse de conducir o manejar maquinaria. Si se administra una sola dosis de ibuprofeno o durante un periodo corto, no es necesario adoptar precauciones. 11. Presentación Comprimido 200, 400, 600 y 800 mg Solución Oral 100 ml 100mg/5ml Solución Oral 120 ml 100mg/5ml 52 Solución Oral 60 ml 100mg/5ml Gotero 30ml 40mg/ml MANEJO DEL DOLOR MODERADO TRAMADOL6 - TRAMAL 1. Mecanismo de Acción Analgésico de acción central, agonista puro no selectivo de los receptores opioides µ, delta y kappa, con mayor afinidad por los µ. 2. Indicaciones terapéuticas Dolor de moderado a severo. 3. Posología Ajustar dosis según intensidad del dolor y respuesta. Administrar el tiempo estrictamente requerido. IM, SC, IV o en infus.: 1amp (100 mg) en 100 ml SS 0.9% PERFUSIÓN IV INTERMITENTE: Diluir la dosis prescrita en 50-100 ml de SS 0.9%, SG5%. Administrar en 30-60 min. PERFUSIÓN IV CONTINUA: Diluir la dosis prescrita en 500 ml de SS 0.9% o SG5% y administrar preferentemente en un ritmo de 30 – 60 ml/hora. Inicial 100 mg en la 1 a h 50-100 mg (dolor moderado) 50 mg cada 10-20 min (dolor severo) sin sobrepasar 250 mg Mantenimiento 50-100 mg/6-8 h. Para todas las vías, máx. 400 mg/día. Niños < 12 años: no recomendado; sólo puede usarse vía parenteral a una dosis unitaria de 1-1,5 mg/kg. 4. Contraindicaciones Hipersensibilidad. Insuf. respiratoria grave. Epilepsia no controlada con tto. I.R. e I.H. graves. Intoxicación aguda con hipnóticos, 53 analgésicos centrales, opioides, psicofármacos o alcohol. Tto. con IMAO o en 2 sem tras interrumpirlos. Tto. con linezolid. No usar para tto. del s. de abstinencia. Lactancia. 5. Advertencias y precauciones Mayores de 75 años, I.R. e I.H. moderadas: prolongar intervalos de dosificación. Precaución en dependientes de opioides, con tendencia al abuso, traumatismo craneal, shock, perturbación del conocimiento de origen desconocido, depresión respiratoria, hipertensión intracraneal, porfiria aguda, alteraciones del tracto biliar, epilépticos, tendencia a convulsiones o tratados con medicamentos que disminuyen el umbral convulsivo o depresores del SNC. Bajo potencial de dependencia, pero a largo plazo puede inducir tolerancia, dependencia y síndrome de abstinencia.19 6. Insuficiencia hepática e Insuficiencia renal Contraindicado en I.H. e I.R grave. En insuficiencias moderadas, prolongar intervalos de dosificación. 7. Interacciones Riesgo de sindrome serotoninérgico con: IMAO, ISRS, triptanes, linezolid. Toxicidad potenciada por: depresores centrales, cimetidina. Riesgo de depresión respiratoria por: otros derivados de morfina, benzodiazepinas, barbitúricos. Efecto disminuido por: carbamazepina, agonistas/antagonistas opiáceos (ej. buprenorfina, nalbufina, pentazocina), naltrexona. Riesgo de convulsiones con: ISRS, antidepresivos tricíclicos, antipsicóticos, neurolépticos, mefloquina, bupropión y otros medicamentos que reducen el umbral convulsivo. Aumenta el INR y equimosis con: cumarínicos. Requerimientos incrementados por: ondasetrón (dolor posoperatorio). 8. Embarazo Cat C. No se recomienda su uso durante el embarazo salvo que sea claramente necesario. Atraviesa la barrera placentaria e independientemente de la dosis, su uso crónico puede inducir síntomas de abstinencia en los neonatos. Las dosis elevadas 54 administradas en las últimas semanas de la gestación, aunque sea durante períodos breves, pueden inducir depresión respiratoria en neonatos. 9. Lactancia Durante el período de lactancia, aproximadamente un 0,1% de la dosis materna se secreta a la leche. Se recomienda no administrar tramadol durante el período de lactancia. Tras la administración de una dosis única de tramadol, normalmente no es necesario interrumpir la lactancia. Sin embargo, si es necesaria una administración repetida durante varios días, más de 2 ó 3 días, deberá interrumpirse la lactancia. La lactancia materna está contraindicada si es necesario un tratamiento a largo plazo después del nacimiento. 10. Reacciones adversas Mareos, cefaleas, confusión, somnolencia, náuseas, vómitos, estreñimiento, sequedad bucal, sudoración, fatiga. Los analgésicos opioides pueden disminuir la capacidad mental y/o física necesaria para realizar tareas potencialmente peligrosas (p.ej. conducir un coche o utilizar máquinas), especialmente al inicio del tratamiento, tras un aumento de la dosis o un cambio de formulación, y/o al administrarlo conjuntamente con otros medicamentos. Se debe advertir a los pacientes que no conduzcan ni utilicen máquinas si sienten somnolencia, mareo o alteraciones visuales mientras toman tramadol, o hasta que se compruebe que la capacidad para realizar estas actividades no queda afectada. 11. Sobredosificación En caso de depresión respiratoria usar como antídoto naloxona. 0.4 – 2 mg IV c/2 min max 10 mg 12. Presentación Tab. 37.5 mg de tramadol + 325 mg de acetaminofen Cap. 50 mg Gotas 100 mg 1 ml Amp. 50 mg 1 ml Amp. 100 mg 2ml 55 KETOROLACO6 - DOLGENAL, NOMADOL, TORADOL 1. Mecanismo de acción Inhibe la actividad de la ciclooxigenasa, y por tanto la síntesis de prostaglandinas. A dosis analgésicas, efecto antiinflamatorio menor que el de otros AINE. 2. Indicaciones terapéuticas Inyectable: tto. a corto plazo del dolor moderado o severo en postoperatorio y dolor causado por cólico nefrítico. Oral: tto. a corto plazo del dolor leve o moderado en postoperatorio. 3. Posología IM (lenta y profunda en el músculo) o IV. Inicial: 10 mg seguidos de 10-30 mg/4-6 h, según necesidad para controlar el dolor; en caso de dolor muy intenso iniciar con 30 mg. Cólico nefrítico dosis única de 30 mg. Dosis máx. ads.: 90 mg. Ancianos: 60 mg. Duración total del tto. no > 2 días. Oral: 10 mg/4-6 h, máx. 40 mg/día. Duración total del tto. no > 7 días. 4. Contraindicaciones Hipersensibilidad al ketorolaco trometamol u otros AINE (posibilidad de sensibilidad cruzada con AAS y otros inhibidores de la síntesis de prostaglandinas); úlcera péptica activa; antecedente de ulceración, sangrado o perforación gastrointestinal; síndrome completo o parcial de pólipos nasales, angioedema o broncoespasmo; asma; insuf. cardíaca grave; I.R. moderada a severa; hipovolemia o deshidratación; diátesis hemorrágica y trastornos de la coagulación, hemorragia cerebral; intervenciones quirúrgicas con alto riesgo hemorrágico o hemostasis incompleta; no debe utilizarse asociado con otros AINE ni con AAS, incluyendo los inhibidores selectivos de la ciclooxigenasa-2; terapia anticoagulante con dicumarínicos o con heparina a dosis plenas; uso concomitante con: probenecida, sales de litio, pentoxifilina (riesgo de sangrado gastrointestinal); embarazo, parto o lactancia; niños < 16 años; profilaxis analgésica antes o durante la intervención quirúrgica. 19 5. Advertencias y precauciones 56 Ancianos, I.H. (elevación transitoria de parámetros hepáticos), antecedentes de enf. inflamatoria intestinal (colitis ulcerosa y enf. de Crohn), I.R. leve (½ dosis sin superar los 60 mg/día), descompensación cardiaca, HTA o patología similar (produce retención hídrica y edema), administración simultánea con metotrexato (potencia su toxicidad). Riesgo de toxicidad gastrointestinal grave (irritación gastrointestinal, sangrado, ulceración y perforación) en particular ancianos, inhibe la agregación plaquetaria y prolonga el tiempo de sangría, precaución tto. con anticoagulantes heparina. Monitorizar función renal y hepática. Riesgo de reacción cutánea al inicio del tto. y reacciones anafilácticas (broncoespasmo, rubor, rash, hipotensión, edema laríngeo y angioedema). Puede afectar la fertilidad femenina. 6. Interacciones Reduce eficacia de: furosemida, diuréticos tiazídicos. Reduce efecto hipotensor de: ß-bloqueantes, IECA. Reduce efecto de: mifepristona. Aumenta niveles plasmáticos de: digoxina, fenitoína y litio. Aumenta toxicidad de: metotrexato, hidantoínas, sulfamidas. Potencia lesiones gastrointestinales con: salicilatos, fenilbutazona, indometacina y otros AINE. Aumenta efecto de: hipoglucemiantes orales e insulina. Efecto aditivo en la inhibición plaquetaria con: ticlopidina. Aumenta riesgo de hematotoxicidad con: zidovudina. Potencia tiempo de sangrado de: anticoagulantes. Aumenta riesgo de nefrotoxicidad con: tacrolimús, ciclosporina. Riesgo aumentado de hemorragia y úlcera gastrointestinal con: corticosteroides, bifosfonatos o oxipentifilina. Riesgo de hemorragia con: extractos de hierbas. 7. Embarazo Contraindicado. 8. Lactancia Contraindicado. 9. Efectos sobre la capacidad de conducir 57 Algunos pacientes experimentan somnolencia, mareo, vértigo, insomnio o depresión durante el tratamiento. Por este motivo, especialmente al principio del tratamiento, se recomienda precaución al conducir vehículos o utilizar máquinas. 10. Reacciones adversas Irritación gastrointestinal, sangrado, ulceración y perforación, dispepsia, náusea, diarrea, somnolencia, cefalea, vértigos, sudoración, vértigo, retención hídrica y edema. 11. Presentación Comprimido 10mg Solución inyectable 3ml30 mg Solución inyectable 1ml 30mg Solución inyectable 2ml 60mg SI NO SE CONTROLA EL DOLOR Utilizar la combinación Tramadol + Ketorolaco Tramadol 100 mg Ketorolaco 30 o 60 mg 58 MANEJO DEL DOLOR SEVERO MORFINA6 - M- ESLON 1. Mecanismo de acción Analgésico agonista de los receptores opiáceos µ, y en menor grado los kappa, en el SNC. 2. Indicaciones terapéuticas - Sol. Inyectable de morfina hidrocloruro al 1% o 2%: procesos dolorosos de intensidad severa; dolor postoperatorio inmediato; dolor crónico maligno; dolor asociado a IAM; dispnea asociada a insuf. ventricular izda. y edema pulmonar; ansiedad ligada a cirugía. - Formas orales: tto. prolongado del dolor crónico intenso; dolor postoperatorio. 19 3. Posología Individualizar dosis según severidad del dolor y respuesta. En general: Sol. inyectable de morfina hidrocloruro al 1% o 2%: Vía SC o IM: Adultos: 5-20 mg/4 h. Niños: 0,1-0,2 mg/kg/4 h, máx. 15 mg/24 h. Iny. IV lenta: ads.: 2,5-15 mg en 4-5 min; en IAM se pueden administrar dosis en aumento (1-3 mg) hasta cada 5 min. Niños 0,05-0,1 mg/kg, máx. 15 mg/24 h. Dosis inicial IV:diluir 1 ampolla en 9 ml de SS 0.9% (1ml = 1mg). Comenzar administrando 2 – 3 ml de la dilución IV lentamente y seguircada 5 min con 1 ml hasta conseguir los efectos deseados, aparición de efectossecundarios o dosis máxima de 2 –3 mg/kg de peso. - Perfus. IV continua: ads.: Modos de preparaciòn: 100 mg Cloruro morfico + 90 ml de Solucion Salina 0.9% 59 Diluir la dosis prescrita en 500-1000 ml de Solución Salina ó Solución Glucosada 5% Disolver 4 ampollas de cloruro mórfico en 250 ml de suero glucosado al 5%, y administrar a un ritmo de 5 gotas/min ( 2,4 mg/h). Inicial 0,8-10 mg/h Mantenimiento 0,8-80 mg/h; hasta 440 mg/h en exacerbaciones. Niños: dolor crónico intenso, 0,04-0,07 mg/kg/h; Mantenimiento en dolor crónico, 0,025-1,79 mg/kg/h Analgesia postoperatoria, 0,01-0,04 mg/kg/h Neonatos, máx. 0,015-0,02 mg/kg/h. Epidural lumbar:sólo ads.: 5 mg; si es preciso, dosis adicionales de 1-2 mg al cabo de 1 h; máx. 10 mg/24 h. Intratecal lumbar: sólo ads.: 0,2-1 mg/24 h. Formas de liberación normal de sulfato de morfina (sol. oral, comprimidos): > 13 años: inicial, 10-20 mg/4-6 h 6-12 años: máx. 5-10 mg/4h 1-6 años: máx. 2,5-5 mg/4h. No usar en < 1 año. Comp. Liberación retardada cada 12 h, de sulfato de morfina: Ads.: inicial, 30 mg/12h Niños con dolor oncológico intenso: Inicial, 0,2-0,8 mg/kg/12 h. Ajustar con incrementos de dosis del 25-50%. Dolor posquirúrgico (sólo ads. tras recuperar función intestinal): < 70 kg, 20 mg/12 h; 60 > 70 kg, 30 mg/12 h. Cáps. liberación retardada cada 12 h Inicial, 10-20 mg/12 h. Al pasar de tto. parenteral a oral incrementar dosis para compensar la reducción del efecto analgésico con vía oral. Abuso de dosis orales vía parenteral pueden dar un desenlace fatal. 4. Modo de administración: Los comprimidos de liberación prolongada deben tragarse enteros y no romperse, masticarse o triturarse. Cáps. de liberación prolongada: ingerir enteras. En caso de dificultad pueden abrirse y mezclar el contenido con comida semisólida o administrar por sonda nasogástrica. Inyectable: el paciente debe estar tumbado. 5. Contraindicaciones Hipersensibilidad. Depresión respiratoria, traumatismo craneal, presión intracraneal elevada, íleo paralítico o sospecha del mismo, abdomen agudo, vaciado gástrico tardío, enf. obstructiva de vías aéreas, asma bronquial agudo, insuficiencia respiratoria, cianosis, hepatopatía aguda, administración con IMAO o en 2 sem tras interrumpirlos. Embarazo. Lactancia. Administración preoperatoria o en las 1 as 24 h de postoperatorio. Niños < 1 año. Trastornos convulsivos. Intoxicación alcohólica aguda. Administración epidural o intratecal en caso de infección en el lugar de iny. o alteraciones graves de la coagulación. 6. Advertencias y precauciones Reducir dosis en ancianos, hipotiroidismo, I.R., I.H., insuf. adrenocortical o shock. Precaución en trastornos convulsivos, hipotensión con hipovolemia, historial de abuso de sustancias, enf. del tracto biliar, pancreatitis, enf. inflamatoria intestinal, hipertrofia prostática, estreñimiento crónico, trastornos urogenitales, asma crónica, estados con reserva respiratoria reducida (ej. cifoscoliosis, enfisema y obesidad severa), cor pulmonare, taquicardia supraventricular. La suspensión brusca provoca s. de 61 abstinencia. Riesgo de abuso, dependencia y tolerancia. Vía parenteral, disponer de equipos de reanimación.19 7. Insuficiencia hepática Insuficiencia renal Precaución. Reducir dosis. 8. Interacciones Crisis de hiper o hipotensión con: IMAO (ver Contraindicaciones). Depresión central aumentada por: tranquilizantes, anestésicos, hipnóticos, sedantes, fenotiazinas, antipsicóticos, bloqueantes neuromusculares, otros derivados morfínicos, antihistamínicos H1, alcohol. Incrementa actividad de: anticoagulantes orales, relajantes musculares. Efecto reducido por: agonistas/antagonistas opioides (buprenorfina, nalbufina, pentazocina); no asociar Riesgo de estreñimiento severo con: antidiarreicos antiperistálticos, antimuscarínicos. Efecto bloqueado por: naltrexona; no asociar. Riesgo de hipotensión con: antihipertensivos, diuréticos. 9. Embarazo Produce dependencia física en feto y abstinencia neonatal. No recomendable en embarazo y parto por riesgo de depresión respiratoria neonatal. 10. Lactancia Evitar, se excreta en leche materna. 10. Reacciones adversas Los analgésicos opioides pueden disminuir la capacidad mental y/o física necesaria para realizar tareas potencialmente peligrosas (p.ej. conducir un coche o utilizar máquinas),especialmente al inicio del tratamiento, tras un aumento de la dosis o tras un cambio de formulación, y/o al administrarlo conjuntamente con otros medicamentos. Se debe advertir a los pacientes que no conduzcan ni utilicen máquinas si sienten somnolencia, mareo o alteraciones visuales mientras toman morfina, o hasta que se compruebe que la capacidad para realizar estas actividades no queda afectada. 62 Confusión, insomnio, alteraciones del pensamiento, cefalea, contracciones musculares involuntarias, somnolencia, mareos, broncospasmo, disminución de la tos, dolor abdominal, anorexia, estreñimiento, sequedad de boca, dispepsia, nauseas, vómitos, hiperhidrosis, rash, astenia, prurito. Depresión respiratoria. Retención urinaria (más frecuente vía epidural o intratecal). 11. Sobredosificación Si hay depresión respiratoria administrar 0,4-2 mg naloxona IV; puede repetirse cada 23 min según respuesta hasta un total de 10-20 mg 12. Presentación Cap. 10, 30, 60 y 100 mg Solución oral 3% fco 30 ml Amp. 10 mg ml BUPRENORFINA6 -TEMGESIC, TRANSTEC 1. Mecanismo de acción Agonista/antagonista opiáceo que se une a los receptores µ y kappa del cerebro. 2. Indicaciones terapéuticas Tto. de sustitución de la dependencia mayor de opiáceos. 3. Posología Sublingual, pacientes ≥ 15 años: inicial, 0,8-4 mg/día en dosis única 4 h después del último consumo de opiáceo Aumentar progresivamente según necesidad; máx. 16 mg/día. Una vez estabilizado el paciente reducir dosis gradualmente. 4. Contraindicaciones Hipersensibilidad. Niños < 15 años. I.H. o insuf. respiratoria graves. Intoxicación alcohólica aguda o delirium tremens. Asociación con metadona o analgésicos opioides para estadio III. 63 5. Advertencias y precauciones I.H., I.R., traumatismo craneoencefálico, aumento de presión intracraneal, hipotensión, hipertrofia prostática, estenosis uretral, asma, insuf. respiratoria. Riesgo de depresión respiratoria y dependencia. La retirada, tras tto. largo, puede causar abstinencia 6. Interacciones Aumento de depresión sobre el SNC con: otros opioides, ciertos antidepresivos, antagonistas de receptores H1 sedantes, barbitúricos, ansiolíticos distintos de benzodiazepinas, neurolépticos, alcohol, clonidina. Con benzodiazepinas puede resultar en muerte por depresión respiratoria. Riesgo de síndrome de abstinencia con: naltrexona. Posible intensificación de los efectos de opiáceos con: IMAO. 7. Embarazo Dosis altas al final de embarazo, pueden inducir depresión respiratoria en neonatos. 8. Lactancia Dado que la buprenorfina pasa a la leche materna y debido a sus propiedades morfínicas, se encuentra contraindicada en la lactancia. 9. Reacciones adversas Insomnio, cefalea, lipotimia, mareos, hipotensión ortostática, estreñimiento, náuseas, vómitos, astenia, somnolencia, sudación. Buprenorfina puede causar somnolencia, mareo u otros síntomas que pueden alterar la capacidad de conducción, especialmente cuando se toma con alcohol o depresores del sistema nervioso central. Por lo tanto se recomienda precaución cuando se realicen las actividades mencionadas anteriormente. 10. Presentación Tableta sublingual 0.4 y 2 mg Tableta sublingual 0.2 mg Parche 35, 52.5, 70 mcg/h 64 SEDACIÓN MIDAZOLAM6 1. Mecanismo de acción Incrementa la actividad del GABA al facilitar su unión con el receptor gabaérgico. 2. Indicaciones terapéuticas y Posología - Sedación consciente antes y durante procedimientos diagnósticos o terapéuticos con o sin anestesia local: IV: ads. < 60 años: Inicial: 2-2,5 mg Dosis de ajuste: 1 mg Total: 3,5-7,5 mg. Ads. ≥ 60 años/debilitados o con enf. crónicas: Inicial: 0,5-1 mg Ajuste: 0,5-1 mg Total:< 3,5 mg. Niños de 6 meses a 5 años: Inicial:0,05-0,1 mg/kg Total:< 6 mg. Niños de 6-12 años: Inicial: 0,025-0,05 mg/kg Total:< 10 mg. Rectal: niños > 6 meses:0,3-0,5 mg/kg. IM: niños 1-15 años: 0,05-0,15 mg/kg. - Premedicación de la anestesia: IV: ads. < 60 años: 1-2 mg repetidos. Ads. ≥ 60 años/debilitados o con enf. crónicas: inicial 0,5 mg, escalado de dosis lento, según necesidad. IM: ads. < 60 años: 0,07-0,1 mg/kg. Ads. ≥ 60 años/debilitados o con enf. crónicas: 0,025-0,05 mg/kg. Niños de 1-15 años: 0,08-0,2 mg/kg. Rectal: Niños > 6 meses: 0,3-0,5 mg/kg. 65 - Inducción de la anestesia: IV: ads. < 60 años: 0-15-0,2 mg/kg (0,3-0,35 sin premedicación). Ads. ≥ 60 años/debilitados o con enf. crónicas: 0,1-0,2 mg/kg (0,15-0,3 sin premedicación). - Componente sedante en anestesia combinada: IV: ads. < 60 años: dosis intermitentes de 0,03-0,1 mg/kg o perfus. continua de 0,030,1 mg/kg/h. - Sedación: IV: ads.: Inicial: 0,03-0,3 mg/kg en incrementos de 1-2,5 mg Mantenimiento: 0,03-0,2 mg/kg/h. Recién nacidos < 32 sem de edad gestacional: 0,03 mg/kg/h. Recién nacidos > 32 sem. y hasta 6 meses: 0,06 mg/kg/h. Niños > 6 meses: Inicial 0,05-0,2 mg/kg/h Mantenimiento: 0,06-0,12 mg/kg/h. Solución para infusión: diluir 15 mg en 100-1.000 ml de SS 0,9% o glucosa 5% y 10% o LR. Niños con peso < a 15 kg no utilizar concentraciones de midazolam > 1 mg/ml. Oral, ads.: 15 mg/día. Ancianos o I.R.: 7,5 mg. En I.H. reducir dosis. No sobrepasar 2 sem; proceso de reducción gradual ajustar en cada paciente. 3. Modo de administración: Oral, IV, IM PERFUSION:Diluir 10 ampollas (150 mg) en 500 ml de SS 0.9%, y pasar a un ritmo entre 2,510 mg/hora (8-33 ml/h = 3-11gotas/min.). 4. Contraindicaciones Hipersensibilidad a benzodiazepinas, miastenia gravis, insuf. respiratoria severa, síndrome de apnea del sueño, niños (oral), I.H. severa, para sedación consciente de pacientes con insuf. respiratoria grave o depresión respiratoria aguda. 66 5. Advertencias y precauciones Niños, ancianos, insuf. respiratoria crónica, I.H., I.R., alteración de la función cardiaca, miastenia gravis. Riesgo de inducir amnesia anterógrada, reacciones psiquiátricas y paradójicas (más frecuentes en niños y ancianos). Después de un uso continuado hay riesgo de tolerancia, dependencia (física y psíquica). La interrupción brusca tras un uso continuado provoca síndrome de abstinencia. No usar en ansiedad asociada a depresión ni como tto. primario de enf. psicótica. Precaución en pacientes sensibles pueden aparecer reacciones de hipersensibilidad. Reevaluar la situacón clínica del paciente a intervalos regulares. Por vía parenteral utilización exclusiva en hospital con equipos de reanimación adecuados. Precaución extrema en recién nacidos y lactantes prematuros, riesgo de apnea. Evitar administración IV rápida en pacientes pediátricos con inestabilidad cardiovascular. Insuficiencia hepática Contraindicada en I.H. severa por riesgo asociado de encefalopatía. Precaución en I.H. leve-moderada, retraso en la eliminación. Insuficiencia renal Precaución, reducir dosis. 6. Interacciones Acción y toxicidad potenciada por: verapamilo, diltiazem, itraconazol, fluconazol, ketoconazol, eritromicina, claritromicina, roxitromicina, atorvastatina, nefazodona. Toxicidad potenciada por: inhibidores de proteasa. Disminución de concentración mínima alveolar de: anestésicos en inhalación (vía IV). Acción potenciada por: antipsicóticos, hipnóticos, ansiolíticos/sedantes, antidepresivos, analgésicos narcóticos, antiepilépticos, anestésicos, antihistamínicos sedantes, antihipertensivos de acción central. Efecto sedante potenciado por: alcohol. Concentración plasmática disminuida con: rifampicina, carbamazepina/fenitoína, efavirenz, hierba de San Juan. 7, Embarazo No utilizar a menos que sea absolutamente necesario. 67 8. Lactancia Se excreta en pequeña cantidad en la leche materna. Se recomienda a las madres lactantes que no den de mamar durante 24 h después de la administración de midazolam. 9. Efectos sobre la capacidad de conducir Midazolam induce el sueño. Puede alterar la capacidad de reacción, dificultar la concentración y producir amnesia, especialmente al inicio del tratamiento o después de un incremento de la dosis. Asimismo, es posible que la somnolencia persista a la mañana siguiente de la administración del medicamento. No se aconseja conducir vehículos ni manejar maquinaria cuya utilización requiera especial atención o concentración, hasta que se compruebe que la capacidad para realizar estas actividades no queda afectada. 10. Reacciones adversas Depresión respiratoria y apnea (IV), dolor punto de aplic. (IM), somnolencia, sedación prolongada, confusión, euforia, alucinaciones, fatiga, cefalea, mareos, ataxia, amnesia anterógrada, depresión, reacciones psiquiátricas y paradójicas. Convulsiones en lactantes y recién nacidos. 11. Sobredosificación Antídoto flumazenilo. 0.2 mg IV se puede repetir 0.1 mg c min max 1mg. 12. Presentación Tab. 7.5 mg Amp. 15mg 3ml Amp. 5mg 5ml 2.5.7 FÁRMACOS COADYUVANTES O COANALGÉSICOS Son fármacos cuya acción principal no es la analgesia, pero que tienen una actividad analgésica en determinadas situacioneso síndromes dolorosos. Antidepresivos Amitriptilina, nortriptilina, imipramina. Presentan unaactividad analgésica independiente y en dosis inferiores a laantidepresiva. Su inicio reacción es a los 3-5 días 68 y están indicadosen el tratamiento del dolor neuropático disestésicocontinuo, más aún cuando existen síntomas depresivos asociados;siendo menos eficaz en el dolor lancinante. Las reaccionesadversas medicamentosas son la hipotensión ortostática,la retención aguda de orina, la somnolencia y laxerostomía y hay que tener precaución en las arritmias, elglaucoma y el prostatismo. Anticonvulsionantes Pregabalina. Fármaco de segunda línea en terapia combinadadel dolor y en el dolor neuropático, muy útil en neuralgiapostherpética y en la neuropatía diabética. Posología:comenzar con 150 mg al día repartida en 2-3 tomas e incrementara 300 mg al día a los 7 días (a los 3-5 días en el dolorneuropático). Reacciones adversas medicamentosas: somnolencia,mareo, inestabilidad que puede condicionar caídas,alteraciones hematológicas y hepáticas, edema periférico. Benzodiacepinas Diazepam. Está indicado en el dolor crónico/ansiedad, espasmosmusculares y en el dolor miofascial. Posología: la víasublingual es de inicio más rápido, pero de menor duración. Se administrarán 5 mg por la noche, 2,5 mg cada 8 horas,ajustándose la dosis según la respuesta. Reacciones adversasmedicamentosas: somnolencia, sedación, efecto paradójico ansiedad, agitació. Midazolam. Indicado en el dolor agudo asociado a crisisde pánico. Tiene un manejo fácil por su vida media corta 4 horas y no ser acumulable. Se puede administrar en bolosubcutáneo para crisis agudas. La amnesia que provocaes útil en las crisis de pánico. Posología: 5-10 mg sublingualo subcutáneo, pudiendo aumentar la dosis según su respuesta. Reacciones adversas medicamentosas: amnesia y sedación. Alprazolam. Indicado en el dolor lancinante/paroxísticoy asociado a crisis de pánico. Tiene menos eficacia que el clonazepam para el dolor segunda elección. Posología: 0,25 mg cada 8 horas vía oral, aumentando la dosis nocturna hasta3 mg cada 24 horas. Reacciones adversas medicamentosas:somnolencia y sedación. 69 Corticoides Dexametasona. Está indicado su uso en el dolor neuropáticopor infiltración o compresión nerviosa, cefalea por hipertensiónintracraneal, compresión medular o dolor nociceptivode cualquier origen. Es el corticoide de elección por sualta potencia, tiene una vida media larga y escaso efecto mineralcorticoide. La administración de bolos iniciales de 20-40 mg suelen ser eficaces. Puede administrarse vía oral, subcutáneao intravenosa. Posología: en caso de dolor porinfiltración o compresión nerviosa se administrarán 4 mgcada 12 horas. Si el dolor es secundario a cefalea por hipertensiónintracraneal se administrarán entre 4-8 mg cada 12horas. En caso de compresión medular, 4-8 mg cada 6 horas. En el dolor nociceptivo, 2-4 mg cada 24 horas. Reaccionesadversas medicamentosas: toxicidad aguda (hiperglucemia,hipertensión arterial y alteraciones neuropsiquiátricas). Presentatoxicidad a largo plazo (síndrome de Cushing, alteracionesde la piel y del tejido conectivo), osteoporosis, miopatíaproximal, inmunodepresión, candidiasis, etc. 2.6 CALIDAD DE ATENCIÓN EN SALUD30 “Otorgar atención médica al usuario, con oportunidad, competencia profesional y seguridad, con respeto a los principios éticos de la práctica médica, tendente a satisfacer sus necesidades de salud y sus expectativas”. En este proceso intervienen factores como: • Oportunidad: lleva implícito el compromiso de otorgar la atención médica en el momento que el paciente la necesita, para satisfacer sus necesidades de salud, sin tiempos de espera no justificados y sin diferimientos. • Competencia profesional del personal de salud, congruente con las necesidades de salud de los pacientes que se atiende, incluyendo su calidad científico-técnica, determinada por la vigencia de sus conocimientos médicos, sus habilidades para realizar los procedimientos requeridos y su experiencia, que le dé la capacidad de actuar y resolver situaciones imprevistas. 70 Para el mantenimiento de la competencia profesional se dispone de programas de capacitación y actualización continuas, cursos y congresos, de tal forma que sea factible para los profesionales de la salud alcanzar la certificación y recertificación requeridas por el Consejo de Especialidad correspondiente y, sobre todo, el cumplimiento del compromiso moral y la responsabilidad legal que se asume con el paciente. Seguridad en el proceso de atención, implica la ausencia de daño como consecuencia de la atención misma; que esté libre de riesgos, eventos adversos y que sea confiable. Especial cuidado deberá tenerse con la identificación e informe de los eventos adversos ocurridos, tendentes a la puesta en práctica de acciones para su prevención y solución. Si bien un evento adverso puede ser justificable, su ocultamiento nunca lo es. Los principales eventos adversos incluyen infecciones intrahospitalarias, caídas de cama o camilla, reacciones medicamentosas graves, transfusión de sangre incompatible; cirugía en paciente, región, órgano o lado corporal equivocados; complicaciones quirúrgicas graves, suicidios prevenibles y robo o entrega de recién nacido equivocado . Respeto a los principios éticos de la práctica médica, partiendo del concepto de ética médica que la define como: la “disciplina que fomenta la buena práctica médica, mediante la búsqueda del beneficio del paciente, dirigida a preservar su dignidad, su salud y su vida”. Se propone considerar los siguientes principios: beneficencia, equidad, autonomía,confidencialidad, respeto a la dignidad, solidaridad, honestidady justicia. Satisfacción de las necesidades de salud del paciente, en congruencia con sus condiciones particulares y de la gravedad de su enfermedad, para estar en condiciones de ofrecer curación de la enfermedad, control del padecimiento, mejoría del paciente, paliación de sus síntomas, especialmente dirigida a quitarle el dolor y la angustia, el apoyo moral en las etapas terminales y, en su caso, una muerte serena, preferentemente en el ambiente familiar. Desde el enfoque de la salud pública, la calidad de la atención incluye cobertura de la población, disminución de la morbilidad, disminución de la mortalidad e incremento en el tiempo y calidad de vida. Es relevante la desaparición y control de las enfermedades 71 prevenibles por vacunación, la disminución de las secuelas y la prevención y rehabilitación de las discapacidades.32 Una atención con calidad debería concluir invariablemente con la satisfacción de los usuarios(pacientes y familiares), con los resultados de la atención y con la calidad de los servicios recibidos. Para lograr esta satisfacción debe tenerse en cuenta la accesibilidad de los servicios, la oportunidad de la atención, en cuanto a tiempos de espera y diferimientos; la congruencia de las instalaciones con los servicios que se requiere otorgar; la suficiencia y capacidad profesional del personal, con el nivel de atención que se requiere otorgar y la suficiencia de los recursos materiales para otorgarla. El usuario espera que la atención no sea interrumpida, que el trato sea personalizado y amable y el mobiliario cómodo, y, sobre todo, que se satisfagan sus necesidades de salud. Un elemento fundamental para que los servicios se puedan otorgar con calidad es la satisfacción de las expectativas deltrabajadorcon el desempeño de su trabajo, en función de que disponga de los recursos para otorgar la atención con calidad, de que se le otorgue el reconocimiento que corresponda, que la remuneración sea congruente con la magnitud, calidad y complejidad del trabajo realizado; que existan oportunidades para su capacitación y superación, posibilidades de ascenso en función del servicio civil de carrera y de que exista seguridad en el puesto Los propósitos de una atención de calidad deberán guardar una estrecha congruencia con la misión y la visión de la institución y del servicio; estos propósitos deberán estar centrados en el paciente y dirigidos a satisfacer sus necesidades de salud, sus expectativas y ser congruentes con las circunstancias del entorno. Es necesario tener en cuenta que en la prestación de los servicios médicos, el “cliente” es parte integrante del proceso de atención y, por lo tanto, su satisfacción con los servicios médicos recibidos no estará únicamente en los resultados obtenidos, sino también en el proceso mismo de la atención y en la participación del cliente. Sobre estas bases se debe alinear los procesos hacia el logro de una atención centrada la satisfacción de las necesidades de salud del paciente y sus expectativas, partiendo de la política de otorgar la atención médica con competencia profesional, con seguridad para el paciente y con apego a los principios éticos de la práctica médica.32 72 2.6.1 PARÁMETROS PARA UNA ATENCIÓN DE CALIDAD EN SALUD31 1. Relación proveedor/a usuaria/o. Se refiere al vínculo que establece el o la proveedor/a con las/os usuarias/os. En este ámbito es importante observar si el trato es respetuoso, amable, interesado en lo que le pasa a quien es nuestro usuario y si existe interacción de persona a persona y no una relación de poder o paternalista. Asimismo, es necesario evaluar si se respetan las normas de cortesía propias del lugar (por ejemplo: saludar, ofrecer asiento, etc.). 2. Intercambio de Información entre proveedor/a y usuaria/o. Se refiere precisamente a la adecuada retroalimentación que se da entre ambas personas y que permite al proveedor/a contar con una información completa y veraz acerca del usuaria/o, con el fin de poder brindarle un buen servicio. Es importante que exista el tiempo adecuado para escuchar y realizar una entrevista competente y amable, dando confianza al usuario/a para contestar los datos requeridos y expresar dudas. Se debe tomar en cuenta, que muchas veces en Salud Sexual y Reproductiva, la información requerida tiene que ver con un ámbito muy intimo y privado de la persona, por lo que si no se ha generado confianza suficiente, el usuario puede omitir información. 3. Capacidad y Competencia Técnica. Es importante que los/as profesionales realicen una atención integral, viendo a quienes atienden como individuos y no como un órgano, un problema, o un caso clínico. Implica además, estar al día en los programas de salud; actualizados en nuestro ámbito de acción y practicar medicina basados en la evidencia científica, para poder entregar al niño, su madre y la familia, todas las prestaciones que correspondan. Implica también orientar a los/as usuarios al cumplimiento de los programas de salud, o realizar interconsulta de cualquier problema que pesquisemos, aunque no tenga que ver directamente con la atención que estamos realizando en ese momento. Por ejemplo derivación a: Vacunación, Programa Nacional de Alimentación Complementaria, etc. También requiere aplicar nuestros conocimientos, para educar a las madres, padres y figuras de apoyo en el cuidado de la salud propia y de sus hijos/as, asi como en habilidades para la crianza. No menos importante es, conocer las limitaciones que se tienen, a fin de efectuar diagnósticos adecuados y referencias a otros especialistas cuando sea necesario. 73 4. Mecanismos para incentivar los seguimientos. Describe los medios y acciones con que cuentan los/las profesionales y como los aplican con el objeto de lograr que las personas atendidas asistan a los controles programados. Se requiere de habilidades para motivar a los/las usuarios/as a cumplir las citas, explicándole los objetivos del control, las ventajas de efectuar la próxima actividad de salud en la fecha prevista y los beneficios que se recibirán. También implica la utilización de todos los medios disponibles a nuestro alcance, para lograr el cumplimiento de las atenciones y programas. Por ej: uso de medios de comunicación o recursos de la comunidad. 5. Interrelación con otros Servicios. Se refiere al conocimiento que los/las profesionales tienen de las atenciones y servicios con que cuenta el sistema y el extra-sistema y del cuando, como, donde y a quien, referir aquellos problemas o patologías que este fuera de su alcance resolver. Es importante que estén informados de los pormenores de la atención que prestan otros establecimientos, con el fin de dar orientaciones claras y precisas (por ejemplo: el horario en que atienden). Esto debe incluir tanto la red publica como privada, e instituciones sin fines de lucro. 6. Comunicación. Verbal: Es el lenguaje formal con que el/la proveedor/a se comunica con la persona atendida y es importante que este sea el adecuado para ella. Es deseable que los/las profesionales adapten los términos médicos al lenguaje de las/los usuarias/os según su edad, nivel educacional, etc, acompañando el termino medico con la palabra usada en forma informal. No Verbal: Se refiere al lenguaje corporal que manifiesta quien atiende (posturas, gestos, ademanes, actitud). En este punto es importante conservar la coherencia, entre lo que se está diciendo y lo que está mostrando el cuerpo y el rostro (por ej: interés, desinterés, apuro, impaciencia, empatía, etc.) 7. Privacidad. 74 Aquí son relevantes las características del lugar en que se realiza la atención y la forma en que se atiende. La reunión de estas condiciones debe permitir una relación interpersonal en un ambiente de privacidad. Es imprescindible la actitud de respeto, mostrada no solo por quien atiende, sino también por el resto del personal. Por ejemplo: Un sala de atención puede ser aislado, aparentemente adecuado, pero si existe personal que circula, o entra y sale durante la atención, se convierte en un lugar sin privacidad. 22 8. Confidencialidad. Todos los/as profesionales de salud están obligados/as a la confidencialidad, esto es, al resguardo de la información que entregan las personas atendidas. Es un elemento esencial en la atención de Salud, donde la confidencia obtenida pertenece al ámbito mas privado de la vida de las personas. Los profesionales y los servicios de salud deben contar con sistemas seguros para resguardar la privacidad. 9. Presentación y Orden. Se refiere tanto a la presentación personal de quienes brindan la atención, como al orden y aseo del establecimiento asistencial. Es indispensable contar con un lugar limpio, puesto que de no ser así, las personas consideran que se les esta faltando el respeto, que no se las considera. También hay que observar si el lugar tiene las comodidades mínimas Por ejemplo, si esta adecuadamente ventilado en Verano y calefaccionado en Invierno. Especialmente importante, es la limpieza de los servicios higiénicos utilizados por el público. 10. Aspectos Negativos y Observaciones. Es muy importante identificar las barreras a la calidad de atención. Para esto se puede observar y consignar cualquier evento que estuviera perturbando o favoreciendo la atención. Resulta muy útil que pidamos a alguien, que no sea de nuestra unidad, que realice un sencillo flujo grama de la atención que estamos brindando, observe el sistema y nos de su opinión. Por ejemplo, donde pueden estar las causas de las demoras, que podrían estar enfrentando nuestros/as usuarias/os. 11. Trabajo en Equipo 75 El Trabajo en Equipo nos permite, ponernos de acuerdo en la visión del Servicio que queremos prestar, emitir mensajes coherentes logrando mayor credibilidad con nuestras/os usuarias/os, mejorar la calidad de la atención y trabajar en armonía. Este punto es importantísimo si queremos lograr una atención integral de las personas y prevenir el estrés personal y laboral, ya que un buen trabajo en equipo facilita nuestra atención y mejora nuestra satisfacción laboral. 2.3 HIPÓTESIS Con una evaluación y manejo adecuado del dolor en el servicio de emergencia del Hospital Provincial General Latacunga se mejorara la calidad de atención. VARIABLE INDEPENDIENTE: Evaluación y manejo del dolor. VARIABLE DEPENDIENTE: Calidad de atención. 2.4 OPERACIONALIZACION DE VARIABLES INTENSIDAD DEL DOLOR DEFINICIÓN CONCEPTUAL DEFINICIÓN OPERACIONAL INDICADOR FUENTE TIPO INTENSIDAD DEL DOLOR MEDICIÓN DEL DOLOR SEGÚN LA INTENSIDAD LEVE 2-4 MODERADO 5-7 SEVERO 8-10 HOJAS 08 PACIENTES CUALITATIVO ADECUADO INADECUADO HOJAS 08 PACIENTES CUALITATIVO EXCELENTE BUENA REGULAR PACIENTES CUALITATIVO MANEJO DEL DOLOR TRATAMIENTO DEL DOLOR CALIDAD DE ATENCIÓN ATENCIÓN AL PACIENTE VALORACIÓN DEL MANEJO DEL DOLOR SEGÚN MEDICAMENTOS UTILIZADOS PACIENTES 76 CAPITULO III 3. MARCO METODOLÓGICO 3.1 Modalidad de Investigación Esta investigación de estudio se basa en el modelo cualicuantitativo. Cualitativo, porque ayuda a entender la amplitud y compresión del problema, puesto que le interesa la interpretación a profundidad del fenómeno en estudio y genera la comprensión del fenómeno social y sus características basándonos en las variables guía de evaluación y manejo del dolor y calidad de atención. Cuantitativo, porque para la investigación se utilizó la estadística descriptiva aplicada mediante métodos de recolección de información y su interpretación mediante modelos matemáticos y estadísticos, así como su exposición mediante tablas y gráficos realizados con los datos obtenidos de las encuestas realizadas a los médicos y pacientes así como los datos obtenidos de la revisión de las hojas 08. 3.2 Tipos de Investigación Sincrónica: Porque se estudia el fenómenos en un corto período. Explicativa: Porque busca el porqué de los hechos, estableciendo relaciones de causa- efecto. Correlacional: porque busca conocer cómo se comporta una variable dependiendo del comportamiento de la otra Descriptiva: Porque es una observación actual de los casos, procurando una interpretación racional, aplicada por cuanto ofrece propuestas factibles para el mejoramiento. Aplicada: Porque se encamina a la solución práctica del problema, generalizable o no. Campo: Porque se realiza un estudio cuantitativo del comportamiento del objeto, basado en opiniones informantes y su interpretación valorativa. 77 3.3 Población y Muestra POBLACIÓN:La población en estudio está constituida por 100 pacientes atendidos en el servicio de Emergencia del Hospital Provincial General Latacunga período Junio - Agosto 2012, también está constituida por 5 médicos Y 10 internos rotativos. MUESTRA: El universo de estudio lo constituyen 100 pacientes atendidos en el servicio de Emergencia del Hospital Provincial General Latacunga y 5 médicos y 10 internos rotativos. 27.185 pacientes n Z 2 PQN Z 2 PQ Ne 2 Con población finita: n = Tamaño de la muestra Z = Nivel de confiabilidad 1.65 P= Probabilidad de ocurrencia (0,5) Q = Probabilidad de no ocurrencia 1 - 0.5 = 0.5 N = Población e = Error de muestreo 0.082 (82%) N Z2 PQN Z2PQ E2 NE2 NUM DEN 27185 1,65 6796,25 0,680625 0,082 182,79194 18502,7906 183,472565 n 100,847724 Se trabajará con 100 pacientes 78 2,7225 0,006724 Métodos, técnicas e instrumentos Métodos teóricosEn el desarrollo de la investigación se utilizó el método inductivo deductivo que me permitió lograr los objetivos propuestos y ayudaron a verificar las variables planteadas. Método Inductivo – DeductivoFue necesario partir de conceptos generales en los que se basó la investigación, para poder identificar cada uno de los casos particulares que nos permitieron elaborar la respuesta al problema para confirmar y /o reajustar criterios sobre las tendencias que presenta, en nuestro contexto el problema estudiado. Método de lo abstracto a lo concretoEste método de investigación es necesario en el proceso de construcción de evidencias y alternativas de solución (Lo concreto) del problema planteado como momento abstracto. 3.5 Métodos y técnicas empíricas Guía de observación La guía de observación se realizó mediante la técnica de “observar”, los hechos y fenómenos, que ocurrieron en el trayecto de dicha investigación. La observación es un elemento fundamental de todo proceso investigativo, en ella se apoya el investigador para obtener el mayor número de datos. En la aplicación de esta técnica, el investigador registra lo observado, mas no interroga a los individuos involucrados en el hecho o fenómeno social. Guía de observación Utilizadapara la obtención de datos de fichas 08 Fichas 08 Fue el instrumento que se utilizó para recolectar datos. Encuesta 79 Este instrumento de investigación fue necesario para recolectar datos que fueron indispensables en el desarrollo de la investigación, la misma que fue realizada a médicos, internos rotativos y pacientes todos ellos pertenecientes al servicio de Emergencia del Hospital Provincial General Latacunga. 3.6Interpretación de resultados. Para la realización este trabajo de investigación cuyo tema es evaluación y manejo del dolor en el servicio de emergencia se utilizaron como métodos de obtención de datos encuestas rápidas realizadas a 5 médicos 10 internos rotativos y 100 pacientes, y sobre todo una guía de observación realizada sobre la base de hojas 08 donde finalmente se sustenta este trabajo investigativo. 80 3.7.1 Encuesta dirigida a médicos e internos rotativos 1. Conocimiento de guía de evaluación y manejo del dolor CONOCIMIENTO SI NO TOTAL NUMERO 0 15 15 PORCENTAJE 0% 100% 100 Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos PORCENTAJE; NUMERO PORCENTAJE TOTAL; 100 CONOCIMIENTO DE UNA GUIA DE EVALUACION Y MANEJO DEL DOLOR NUMERO; PORCENTAJE; SI; 0 SI; 0% NUMERO; NO; 15 PORCENTAJE; NO; 100% NUMERO; TOTAL; 15 Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos ANALISIS E INTERPRETACION Según datos obtenidos de le encuesta realizada a médicos e internos rotativos encontramos que el 100% no conoce de una guía de evaluación y manejo del dolor como apoyo para realizar un diagnostico y manejo adecuados. 81 2. Utiliza Ud. alguna escala para evaluar el dolor UTILIZACION SI NO TOTAL NUMERO PORCENTAJE 2 13% 13 87% 15 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos NUMERO PORCENTAJE NUMERO; NO; 13 NUMERO; TOTAL; 15 UTILIZACION DE ESCALAS EVALUATIVAS DEL DOLOR NUMERO; SI; 2 PORCENTAJE; SI; 13% PORCENTAJE; NO; 87% PORCENTAJE; TOTAL; 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos ANALISIS E INTERPRETACION El 87% del personal médico que labora en el servicio de Emergencia no utiliza escalas evaluativas para el diagnostico del dolor como resultado a ello el personal medico no realiza una valoración apropiada. 82 3. Que escala de valoración del dolor utiliza QUE ESCALA UTILIZA DESCRIPTIVA VERBAL VISUAL ANALOGICA OMS NUMERICA NINGUNA TOTAL NUMERO 2 0 0 0 13 15 PORCENTAJE 13% 0% 0% 0% 87% 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos QUE ESCALA DE VALORACION UTILIZA NUMERO PORCENTAJE PORCENTAJE; PORCENTAJE; VISUAL DESCRIPTIVA VERBAL; 13% ANALOGICA; PORCENTAJE; PORCENTAJE; PORCENTAJE;PORCENTAJE; 0% OMS; 0% NUMERICA; 0% NINGUNA; 87% TOTAL; 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos ANALISIS E INTERPRETACION Solo el 13% del personal médico utiliza la escala descriptiva verbal esto infiere de manera considerable en que no se de un diagnostico preciso del dolor. 83 4. Cree ud necesaria la implementacion de una escala evaluativa IMPLEMENTACION DE ESCALAS SI NO TOTAL NUMERO PORCENTAJE 15 100% 0 0% 15 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos NUMERO; SI; 15 NUMERO; NUMERO PORCENTAJE CREE NECESARIA LA TOTAL; 15 IMPLEMENTACION DE ESCALAS EVALUATIVAS DEL DOLOR PORCENTAJE; SI; 100% NUMERO;PORCENTAJE; NO; 0 NO; 0% PORCENTAJE; TOTAL; 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos ANALISIS E INTERPRETACION El 100% del personal médico cree necesaria la implementación de una escala evaluativa del dolor con lo que se mejorara ostensiblemente el diagnostico el los pacientes. 84 5. Que escala de valoración recomendaría Ud. ESCALA VISUAL ANALOGICA ESCALA OMS DESCRIPTIVA VERBAL NUMERICA TOTAL NUMERO 2 10 0 3 15 PORCENTAJE 13% 67% 0% 20% 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos QUE ESCALA DE VALORACION RECOMENDARIA NUMERO PORCENTAJE PORCENTAJE; VISUAL ANALOGICA; 13% PORCENTAJE; ESCALA OMS; 67% PORCENTAJE; DESCRIPTIVA VERBAL; 0% PORCENTAJE; NUMERICA; 20% PORCENTAJE; TOTAL; 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos ANALISIS E INTERPRETACION La escala recomendada en un 67% por el personal de salud es la de la OMS en vista de que otorga al medico una aproximacion diagnostica acorde y pautas de tratamiento especificas. 85 6. Que medicamentos utiliza ud para manejo del dolor MEDICAMENTOS LOS INDICADOS SEGÚN SU INTENSIDAD LOS DISPONIBLES EN LA UNIDAD TOTAL NUMERO PORCENTAJE 2 13 15 13% 87% 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos NUMERO; LOS NUMERO; NUMERO PORCENTAJE DISPONIBLES TOTAL; 15 MEDICAMENTOS UTILIZADOS PARA EN LA UNIDAD; MANEJO13DEL DOLOR NUMERO; LOS PORCENTAJE; INDICADOS SEGÚNLOS SU INDICADOS SEGÚN SU INTENSIDAD; 2 INTENSIDAD; 13% PORCENTAJE; LOS DISPONIBLES EN LA UNIDAD; 87% PORCENTAJE; TOTAL; 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos ANALISIS E INTERPRETACION El 87% del personal médico e internos rotativos utilizan los medicamentos que disponen en la unidad de saludlo que inside de gran manera en la prescripción improcedente de analgésicos. 86 7. Aquella situación de salud que se presenta repentinamente, pone en riesgo la vida del paciente, y requiere atención inmediata, corresponde a a) Emergenciarespuesta correcta b) Urgencia c) Desastre SITUACION QUE REQUIERE ATENCION INMEDIATA NUMERO PORCENTAJE EMERGENCIA 2 13% URGENCIA 12 80% DESASTRE 1 7% TOTAL 15 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos NUMERO; NUMERO; NUMERO PORCENTAJE TOTAL; 15 SITUACION URGENCIA; QUE REQUIERE 12 ATENCION INMEDIATA NUMERO; EMERGENCIA PORCENTAJE; ;2 EMERGENCIA ; 13% PORCENTAJE; PORCENTAJE; URGENCIA; NUMERO; DESASTRE; 80% DESASTRE; 1 7% PORCENTAJE; TOTAL; 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos ANALISIS E INTERPRETACION Únicamente el 13% del personal médico conoce la definición de emergencia lo que nos da a entender de la falta de actualización de terminología médica necesaria. 87 8. Situación de salud que se presenta repentinamente y no pone en riesgo la vida del paciente, pero requiere de atención dentro de las siguientes 2 o 3 horas a) Emergencia b) Urgencia respuesta correcta c) Desastre SITUACION QUE REQUIERE ATENCION DENTRO DE 2 O 3 HORAS EMERGENCIA URGENCIA DESASTRE TOTAL NUMERO PORCENTAJE 6 1 8 15 40% 7% 53% 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos NUMERO PORCENTAJE NUMERO; TOTAL; 15 SITUACION QUE REQUIERE ATENSION DENTRO DE 2 O 3 NUMERO; HORAS NUMERO; DESASTRE; 8 EMERGENCIA; 6 PORCENTAJE; NUMERO; EMERGENCIA; PORCENTAJE; URGENCIA; 1 40% URGENCIA; 7% PORCENTAJE; DESASTRE; 53% PORCENTAJE; TOTAL; 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos ANALISIS E INTERPRETACION Únicamente el 7% tiene conocimiento acerca de la definición de urgencia lo que implica que asi como desconocen la definición especifica de urgencia desconocerán la manera de actuar frente a ella en lo que corresponde al tiempo. 88 9. La aseveración. “Alteraciones en las personas, la economía, los sistemas sociales y el medio ambiente, causadas por sucesos naturales, generadas por la actividad humana o por la combinación de ambos, que no alteran de manera severa la estructura social y cuyas acciones de respuesta pueden ser realizadas con los recursos localmente disponibles”. Corresponde a: a) Urgencia b) Emergencia respuesta correcta c) Desastre d) B y c son correctas ALTERACION SUPERADA POR RECURSOS PROPIOS URGENCIA EMERGENCIA DESASTRE EMERGENCIA Y DESASTRE TOTAL NUMERO 2 1 2 10 15 PORCENTAJE 13% 7% 13% 67% 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos NUMERO; NUMERO; NUMERO TOTAL; 15 ALTERACION QUEPORCENTAJE PUEDEN EMERGENCIASER Y DESASTRE; SUPERADA POR RECURSOS 10 PROPIMENTE DISPONIBLES PORCENTAJE; NUMERO; NUMERO; NUMERO; PORCENTAJE; PORCENTAJE; PORCENTAJE; EMERGENCIA EMERGENCIA ; Y DESASTRE; PORCENTAJE; URGENCIA; 2 DESASTRE; 2 URGENCIA; EMERGENCIA ; DESASTRE; 1 TOTAL; 100% 67% 13% 13% 7% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos ANALISIS E INTERPRETACION Según datos obtenidos únicamente el 7% conoce la definición de emergencia, sus causas y capacidad de superación,lo que implica la falta de conocimiento en lo relacionado a Emergencia. 89 10. La aseveración: Alteraciones intensas en las personas, la economía, los sistemas sociales y el medio ambiente, desencadenados por sucesos naturales, generados por la actividad humana o por la combinación de ambos, que producen una alteración significativa en la estructura social y suelen superar la capacidad de respuesta de la localidad afectada. a) Urgencia b) Emergencia c) Desastrerespuesta correcta d) B y c son correctas ALTERACION QUE SUPERA LA CAPACIDAD DE RESPUESTA URGENCIA EMERGENCIA DESASTRE EMERGENCIA Y DESASTRE TOTAL NUMERO 1 1 2 11 15 PORCENTAJE 7% 7% 13% 73% 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos NUMERO; NUMERO PORCENTAJE NUMERO; EMERGEN ALTERACION QUE SUPERA TOTAL; 15 CIA Y LA CAPACIDAD DE… DESASTRE; 11 PORCENTA JE; PORCENTA PORCENTA PORCENTA NUMERO; NUMERO; NUMERO; PORCENTA EMERGEN JE; JE; JE; DESASTRE; URGENCIA;EMERGEN CIA Y JE; TOTAL; URGENCIA; EMERGEN DESASTRE; 2 1 CIA ; 1 100% DESASTR… 13% 7% CIA ; 7% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos ANALISIS E INTERPRETACION Según datos obtenidos de las encuestas realizadas al personal,médico del servicio de emergencia nos encontramos que el 13% conoce la definición específica mientras el 87% la desconoce por lo tanto se considera que para superar esta situación deberá experimentar una situación errónea antes de lograr superarla. 90 11. El Área de hospitalización de corta estancia para la atención, tratamiento, y reevaluación de pacientes con daños de moderada complejidad, en un período que no debe exceder de 12 horas. Corresponde a: a) Sala de Observación respuesta correcta b) Sala de reanimación Cuarto critico c) Área de emergencia d) A y c son correctas NUMERO SALA DE OBSERVACION SALA DE REANIMACION, CUARTO CRITICO AREA DE EMERGENCIA A Y C SON CORRECTAS PORCENTAJE 3 20% 6 5 1 15 TOTAL 40% 33% 7% 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos NUMERO; NUMERO PORCENTAJE TOTAL ; 15 AREA DE HOSPITALIZACION DE CORTA ESTANCIA NUMERO; SALA DE REANIMACI NUMERO; ON, CUART AREA DE NUMERO; O CRITICO; 6 EMERGENCI PORCENTAJ SALA DE E; SALA DE A; 5 NUMERO; A OBSERVACI PORCENTAJ REANIMACI PORCENTAJY CPORCENTAJ SON PORCENTAJ ON; 3 DE E; A Y C SON E; TOTAL ; E; SALA DE ON, CUART E; AREA CORRECTAS; OBSERVACI O CRITICO; EMERGENCI CORRECTAS; 1 100% 40% A; 33% ON; 20% 7% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos ANALISIS E INTERPRETACION Únicamente el 20% del personal médico contesta acertadamente lo que nos da a entender la falta de conocimiento en lo relacionado al área de Emergencia. 91 12. De las siguientes aseveraciones mencione lo verdadero: a) Los medicamentos analgésicos, así como el tipo de dolor (central y periférico), se clasifican en analgésicos de acción central y periférica b) Los medicamentos de acción periférica (AINEs) pueden clasificarse en AINEs salicílicos y No Salicílicos c) El paracetamol en un AINE no salicílico d) Todo es verdad respuesta correcta SEÑALE LO VERDADERO Los AINES se clasifican en centrales y periféricos Los AINES son salicilicos y no salicilicos El paracetamol es un AINE no salicilico Todo es verdad Total NUMERO PORCENTAJE 10 67% 3 20% 2 0 15 13% 0% 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos NUMERO; Los AINES se clasifican en centrales y perifericos ; 10 NUMERO PORCENTAJE RESPUESTA VERDADERA NUMERO; Total; 15 NUMERO; Los PORCENTAJE; NUMERO; El son Los AINES seAINES PORCENTAJE; paracetamol y no clasifican salicilicos en Los AINES son PORCENTAJE; ; 3 es un AINE no centrales ysalicilicos salicilicos y no El paracetamol NUMERO; PORCENTAJE; PORCENTAJE; salicilico; 2 perifericos ; salicilicos ; es un AINE noTodo Todo es es Total; 100% 67% 20% salicilico; 13% verdad verdad ; 0 ; 0% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos ANALISIS E INTERPRETACION El 100% de personal encuestado no responde acertadamente lo que nos da a entender en la desactualización en la que se desenvuelven en su práctica médica. 92 13. Los siguientes medicamentos analgésicos son AINEs no salicílicos excepto a) Diclofenacorespuesta correcta b) Paracetamol c) Metamizol SON AINES NO SALICILICOS EXEPTO Diclofenaco Paracetamol Metamizol Total NUMERO PORCENTAJE 2 13% 8 54% 5 33% 15 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos NUMERO; NUMERO Total; 15 SON AINES NOPORCENTAJE SALICILICOS EXEPTO NUMERO; Paracetamol ;8 NUMERO; PORCENTAJE Diclofenaco; ; 2 Diclofenaco; 13% NUMERO; Metamizol; 5 PORCENTAJE ; PORCENTAJE Paracetamol ; Metamizol; ; 54% 33% PORCENTAJE ; Total; 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos ANALISIS E INTERPRETACION Únicamente el 13% de los encuestados responden acertadamente acerca de la clasificación de los AINEs lo que corrobora el desconocimiento de medicamentos analgésicos. 93 14. Las acciones y efectos farmacológicos de los AINEs comprende: mencione lo verdadero a) Acción analgésica, antiinflamatoria y antipirética b) Acción analgésica, antiinflamatoria antipirética y antiagregante plaquetaria c) Acción analgésica, antiinflamatoria, antipirética, antiagregante plaquetaria y acción uricosúrica ACCIONES DE LOS AINES Analgesica, antipiretica, antiinflamatoria Analgesica, antipiretica, antiinflamatoria, antiagregante plaquetaria Analgesica, antipiretica, antiinflamatoria, antiagregante plaquetaria, acción uricosurica Total NUMERO 4 PORCENTAJE 27% 10 67% 1 15 6% 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos NUMERO; Analgesica, an ACCIONES DE tipiretica, antii nflamatoria, a ntiagregante plaquetaria; 10 NUMERO; Analgesica, an tipiretica, antii PORCENTAJE; nflamatoria; 4 Analgesica, an tipiretica, antii nflamatoria; 27% LOS AINES NUMERO; Total; 15 NUMERO; PORCENTAJE; Analgesica, an PORCENTAJE; Analgesica, an tipiretica, antii Analgesica, an tipiretica, antii nflamatoria, a tipiretica, antii nflamatoria, a nflamatoria, antiagregante ntiagregante plaquetaria, ac ntiagregante plaquetaria, ac ido plaquetaria; ido 67% uricosurica; 1 uricosurica; … NUMERO PORCENTAJE PORCENTAJE; Total; 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos ANALISIS E INTERPRETACION Únicamente el 6% del personal medico conoce las funciones especificas de los medicamentos que utilizan a diario por lo que insisto en el desconocimiento en el que ejercen su práctica médica. 94 15. El tiempo empleado entre el abordaje del paciente con dolor hasta que se otorga la atención en el servicio de emergencia del hospital HPG Latacunga es: a) Adecuado b) Prolongado c) Muy prolongado TIEMPO EMPLEADO ENTRE EL ABORDAJE DEL PACIENTE Y ATENCION ADECUADO PROLONGADO MUY PROLONGADO TOTAL NUMERO PORCENTAJE 5 10 0 15 Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos NUMERO PORCENTAJE NUMERO; TOTAL; 15 TIEMPO EMPLEADO ENTRE EL ABORDAJE DEL PACIENTE Y LA NUMERO; PROLONGADO; ATENCION 10 NUMERO; ADECUADO; 5 PORCENTAJE; ADECUADO; 33% PORCENTAJE; PORCENTAJE; NUMERO; MUY MUY PROLONGADO; PROLONGADO; PROLONGADO; 67% 0% 0 PORCENTAJE; TOTAL; 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos ANALISIS E INTERPRETACION El 67% del personal considera que el tiempo entre el abordaje del paciente al servicio y la atención es prolongada lo que implica mala calidad de atención y complicaciones en el paciente. 95 33% 67% 0% 100% 16. Un elemento fundamental para otorgar servicios de calidad es la satisfacción de las expectativas deltrabajador en el desempeño de su trabajo. En función de lo manifestado ¿Cree usted que el servicio de emergencia del HPGL otorga al personal médico las condiciones laborables más indispensables para la realizar una atención de calidad? a) Siempre b) Casi siempre c) A veces d) Nunca Cree usted que el servicio de emergencia del HPGL otorga al personal médico las condiciones laborables más indispensables para la realizar una atención de calidad NUMERO Siempre Casi siempre Aveces Nunca Total PORCENTAJE 0 9 6 0 15 0% 60% 40% 0% 100% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos NUMERO; NUMERO PORCENTAJE Series3 Series4 Total; 15 CUENTAN CON CONDICIONES NUMERO; LABORALES INDISPENSABLES Casi siempre; PARA 9BRINDAR ATENCION DE… NUMERO; Aveces; 6 PORCENTAJE; PORCENTAJE; Casi siempre; PORCENTAJE; PORCENTAJE; NUMERO; Series3; Series4; NUMERO; PORCENTAJE; Total; 100% 60% Aveces; 40% Nunca; Siempre; Siempre; Siempre; Siempre; 00%0 0 Nunca; 0 0% Elaborado por Jimena Andrade Fuente: Encuesta dirigida a médicos e internos rotativos ANALISIS E INTERPRETACION El 60% del personal del servicio de Emergencia consideran que de alguna forma cuentan con los medios necesarios para desarrollar sus actividades en el servicio. 96 3.7.2 Encuesta realizada a pacientes 1. Con que intensidad de dolor llego Ud. al servicio de emergencia INTENSIDAD DEL DOLOR NUMERO PORCENTAJE LEVE 0 0% MODERADO 25 25% SEVERO 75 75% TOTAL 100 100% Elaborado por Jimena Andrade Fuente: encuestas realizadas a pacientes NUMERO 0; NUMERO 0 PORCENTAJE 0% INTENSIDAD DE DOLOR CON LA TOTAL; 100 QUE LLEGARON NUMERO AL 0; SERVICO DE SEVERO; 75 EMERGENCIA NUMERO 0; MODERADO; 25 PORCENTAJE 0% ; MODERADO; 25% PORCENTAJE 0% ; SEVERO; 75% PORCENTAJE 0% ; TOTAL; 100% Elaborado por Jimena Andrade Fuente: encuestas realizadas a pacientes ANÁLISIS E INTERPRETACIÓN El 75 % de los pacientes acuden por dolor severo lo que determina que el paciente acude al servicio de emergencia cuando presenta una molestia considerable, con dolor que únicamente puede ser tratado por el personal de salud por lo tanto debe haber el uso correcto de fármacos. 97 2. Como se sintió Ud. luego de recibir el tratamiento, calmo el dolor ESTADO DEL PACIENTE CALMO POR COMPLETO EL DOLOR DISMINUYO EL DOLOR PERMANECE IGUAL TOTAL NUMERO 0 15 85 100 PORCENTAJE 0 15% 85% 100% Elaborado por Jimena Andrade Fuente: encuestas realizadas a pacientes NUMERO NUMERO ; NUMERO ; PORCENTAJE TOTAL; PERMANE 100 CE IGUAL; 85 ESTADO DEL PACIENTE SI CALMO O NO EL DOLOR PORCENTNUMERO ; PORCENT NUMERO AJE; ; DISMINUY CALMO O EL AJE; CALMO DISMINUY PORPOR DOLOR; COMPLET COMPLET 15 O EL DOLOR; O ELO EL 15% DOLOR; DOLOR; 0 0 PORCENT AJE; PERMANE CE IGUAL; 85% PORCENT AJE; TOTAL; 100% Elaborado por Jimena Andrade Fuente: encuestas realizadas a pacientes ANÁLISIS E INTERPRETACIÓN El 85 % de los pacientes no obtuvieron mejoría en el dolor con el que acudieron a la casa de salud por lo tanto se llega a la conclusión de que el manejo es inadecuado la causa principal es el desconocimiento y falta de capacitación del personal médico. 98 3. Como califica Ud. la calidad de atención en la unidad de salud CALIDAD DE ATENCIÓN EXCELENTE BUENA MALA TOTAL NUMERO 0 30 70 100 PORCENTAJE 0% 30% 70% 100% Elaborado por Jimena Andrade Fuente: encuestas realizadas a pacientes NUMERO CALIDAD DE PORCENTAJE ATENCION NUMERO; TOTAL; 100 NUMERO; MALA; 70 NUMERO; BUENA; 30 PORCENTAJE; NUMERO; EXCELENTE; EXCELENTE; 0% 0 PORCENTAJE; BUENA; 30% PORCENTAJE; MALA; 70% PORCENTAJE; TOTAL; 100% Elaborado por Jimena Andrade Fuente: encuestas realizadas a pacientes ANÁLISIS E INTERPRETACIÓN El 75% de los pacientes atendidos en el servicio de Emergencia califican la atención como regular mientras el 25% la califican como buena ya que no obtuvieron control del problema que en este caso es el dolor. 99 3.7.3 Datos obtenidos de la guía de observación de evaluación y manejo del dolor 1. Distribución de población general por edades DISTRIBUCION POR EDAD INFANCIA Y NIÑEZ 0--13 AÑOS ADOLECENCIA 14- 20 AÑOS ADULTO JOVEN 21- 38 ADULTO MADURO 39-60 ADULTO MAYOR MAS DE 61 AÑOS TOTAL NUMERO PORCENTAJE 14 14% 52 52% 12 12% 12 12% 10 10% 100 100% Elaborado por Jimena Andrade Fuente: guía de observación de evaluación y manejo del dolor NUMERO PORCENTAJE DISTRIBUCION SEGÚN EDAD NUMERO; TOTAL; 100 NUMERO; ADOLECENCIA 14- 20 AÑOS; 52 NUMERO; NUMERO; NUMERO; ADULTO PORCENTAJE; INFANCIA Y NUMERO; ADULTO MAYOR MAS PORCENTAJE; PORCENTAJE; PORCENTAJE; ADULTO NIÑEZ 0--13 ADULTO JOVENMADURO 39- DE 61 AÑOS; ADOLECENCIA INFANCIA Y ADULTO PORCENTAJE; MAYOR MAS AÑOS; 14 21- 38; 12 60; 12 10 61 AÑOS; PORCENTAJE; NIÑEZ 0--13 14- 20 AÑOS;ADULTO JOVENMADURO 39- DE 52% AÑOS; 14% 21- 38; 12% 60; 12% 10% TOTAL; 100% Elaborado por Jimena Andrade Fuente: guía de observación de evaluación y manejo del dolor ANÁLISIS E INTERPRETACIÓN En los datos obtenidos para esta investigación contamos con 100 pacientes los cuales se distribuyeron según edad obteniendo el mayor porcentaje a pacientes en edades entre 14 a 20 años con el 52% el motivo es que por ser adolecente tienen mayor riesgo de accidentes laborales y accidentes de tránsito que de por si causan un dolor severo. 100 2. Distribuciónde población por sexo GENERO HOMBRES MUJERES TOTAL NÚMEROS PORCENTAJES 47 47% 53 53% 100 100% Elaborado por Jimena Andrade Fuente: guía de observación de evaluación y manejo del dolor Series1; POR SEXOMUJERES; 53 Series1; HOMBRES; 47 Series2; MUJERES; 53% Series2; HOMBRES; 47% Elaborado por Jimena Andrade Fuente: guía de observación de evaluación y manejo del dolor ANALISIS E INTERPRETACION Dentro de la distribucion de pacientes por genero encontramos un mayor porcentaje de mujeres que acuden al servicio de emergencia con un 53% y hombres con un 47% tomando en cuenta que el umbral del dolor en los hombres es mas elevado que en las mujeres. 101 3. Distribucion de poblacion por edad hombres HOMBRES DISTRIBUCION POR EDAD INFANCIA Y NIÑEZ 0--13 AÑOS ADOLECENCIA 14- 20 AÑOS ADULTO JOVEN 21- 38 ADULTO MADURO 39-60 ADULTO MAYOR MAS DE 61 AÑOS TOTAL NUMERO PORCENTAJE 10 20% 16 35% 8 18% 8 17% 5 10% 47 100% Elaborado por Jimena Andrade Fuente: guía de observación de evaluación y manejo del dolor NUMERO PORCENTAJE NUMERO; TOTAL; 47 DISTRIBUCION POR EDAD HOMBRES NUMERO; ADOLECENCIA NUMERO; 14- 20 AÑOS; NUMERO; 16 INFANCIA Y NUMERO; ADULTO NUMERO; PORCENTAJE; NIÑEZ 0--13 ADULTO JOVENMADURO 39- ADULTO PORCENTAJE; PORCENTAJE; PORCENTAJE; ADULTO AÑOS; 9 MAYOR MAS 21- 38; 8 60; 8 INFANCIA Y ADOLECENCIAPORCENTAJE; ADULTO MAYOR MAS DE 61 AÑOS; 5 PORCENTAJE; NIÑEZ 0--13 14- 20 AÑOS;ADULTO JOVENMADURO 39- DE 61 AÑOS; 35% AÑOS; 20% 21- 38; 18% 60; 17% 10% TOTAL; 100% Elaborado por Jimena Andrade Fuente: guía de observación de evaluación y manejo del dolor ANÁLISIS E INTERPRETACIÓN Del total de pacientes hombres distribuidos por edades tenemos que el mayor porcentaje corresponde a los pacientes entre 14 y 20 años con un 35% siendo esta la población más susceptible a factores externos que causan daño y dolor intenso como accidentes deportivos, accidentes de tránsito, accidentes laborales. 102 4. Distribución de poblacion por edad mujeres MUJERES DISTRIBUCION POR EDAD INFANCIA Y NIÑEZ 0--13 AÑOS ADOLECENCIA 14- 20 AÑOS ADULTO JOVEN 21- 38 ADULTO MADURO 39-60 ADULTO MAYOR MAS DE 61 AÑOS TOTAL NUMERO 3 6 31 6 7 53 PORCENTAJE 7% 11% 58% 11% 13% 100% Elaborado por Jimena Andrade Fuente: guía de observación de evaluación y manejo del dolor NUMERO PORCENTAJE NUMERO; TOTAL; 53 DISTRIBUCION POR EDAD MUJERES NUMERO; ADULTO JOVEN 21- 38; 31 NUMERO; NUMERO; PORCENTAJE; NUMERO; NUMERO; ADULTO ADULTO PORCENTAJE; ADULTO PORCENTAJE; PORCENTAJE; PORCENTAJE; INFANCIA ADOLECENCIA Y MAS MADURO 39-MAYOR ADULTO MAYOR MAS ADOLECENCIA ADULTO INFANCIA Y NIÑEZ 0--13 DE 61 AÑOS; 7 PORCENTAJE; 6 14- 2014AÑOS; 6 JOVEN 21- 38;60; DE 61 AÑOS; 20 AÑOS; MADURO 39NIÑEZ 0--13 AÑOS; 3 58% 13% TOTAL; 100% 11% 60; 11% AÑOS; 7% Elaborado por Jimena Andrade Fuente: guía de observación de evaluación y manejo del dolor ANÁLISIS E INTERPRETACIÓN Dentro de la distribución demujeres por edades tenemos que el mayor porcentaje con el 58 % corresponde a pacientes entre 21 y 38 años este resultado se debe a la mayor exposición de accidentes que causan dolor severo como accidentes domésticos, laborales. 103 5. Pacientes con un diagnostico adecuado e inadecuado PACIENTES VALORADOS ADECUADA O INADECUADAMENTE VALORACIÓN NUMERO PORCENTAJE ADECUADA 34 34% INADECUADA 66 66% TOTAL 100 100% Elaborado por Jimena Andrade Fuente: guía de observación de evaluación y manejo del dolor Series1; INADECUADA; EVALUACION DE DOLOR 66 Series1; ADECUADA; 34 Series2; ADECUADA; 34% Series2; INADECUADA; 66% ADECUADA INADECUADA Series1 34 66 Series2 34% 66% Elaborado por Jimena Andrade Fuente: guía de observación de evaluación y manejo del dolor ANALISIS E INTERPRETACION Según los datos obtenidos mediante la guia de observacion de hojas 08 tenemos que el 66% son valorados inadecuadamente lo que implica un problema tomando en cuenta que del parametro evaluatorio depende el tratamiento, esto conlleva a problemas de toda indole teniendo como causa principal el desconocimiento y la no utilización de escalas evaluativas por parte del personal médico. 104 6. Manejo del dolor PACIENTES MANEJADOS ADECUADA O INADECUADAMENTE MANEJO NUMERO PORCENTAJE ADECUADO 8 8% INADECUADO 92 92% TOTAL 100 100% Elaborado por Jimena Andrade Fuente: guía de observación de evaluación y manejo del dolor Series1; INADECUADO MANEJO DEL DOLOR ; 92 Series2; Series1; ADECUADO; ADECUADO; 8 8% Series2; INADECUADO ; 92% ADECUADO INADECUADO Series1 8 92 Series2 8% 92% Elaborado por Jimena Andrade Fuente: guía de observación de evaluación y manejo del dolor ANALISIS E INTERPRETACION Dentro del los datos obtenidos mediante la guía de observación de hojas 08 acorde al manejo del dolor tenemos que el 92% de pacientes tuvieron un mal manejo, por lo que podemos inferir que la situación frente a la que nos encontramos se convierte a un problema de salud muy importante la causa principal es el desconocimiento por parte del personal médico y la falta de utilización de escalas de evaluación y manejo del dolor entre otras. 105 7. Pacientes manejados inadecuadamente con 2 aines USO DE ANALGÉSICOS MAS DE 1 ANALGÉSICO 1 ANALGÉSICO TOTAL NUMERO PORCENTAJE 8 9% 84 91% 92 100% Elaborado por Jimena Andrade Fuente: guía de observación de evaluación y manejo del dolor PACIENTES MANEJADOS INADECUADAMENTE Series4; MAS DE 1 ANALGESICO; 9% Series4; 1 ANALGESICO ; 91% Elaborado por Jimena Andrade Fuente: guía de observación de evaluación y manejo del dolor ANALISIS E INTERPRETACION Según datos obtenidos el 9% de los pacientes mal manejado son tratados con 2 AINES lo que implica que existe un mal uso de analgesicos consecuencia del desconocimiento por parte del personal mèdico de los efectos que pueden producir el uso inadecuado de medicamentos y la prescripción innecesaria. 106 3.8 verificación de la hipótesis En el desarrollo de este trabajo de investigación cuya idea a defender es “con una evaluación y manejo del dolor en el servicio de emergencia del Hospital Provincial General Latacunga se mejorara la calidad de atención”, realizamos una serie de preguntas tanto al personal médico como a los pacientes y una guía de observación sobre la base de las hojas 0.08, con las que procedemos a verificar las variables de la hipótesis de la siguiente manera: Con la pregunta N° 5 de la guía de observación que dice: “existe una valoración adecuada del dolor"donde únicamente el 34% obtuvieron una valoración adecuaday la pregunta N° 2 de encuesta realizada al personal médico que dice:“utiliza Ud. alguna escala de valoración del dolor”el 87% del personal no utiliza ninguna escala por lo tanto se concluye en que no se obtiene un diagnostico adecuado y si se lo obtiene es erróneo y finalizando tenemos, con lo mencionado verificamos el componente de valoración de la variable independiente. Con la pregunta N° 6 de la guía de observación que dice “existe un tratamiento adecuado del dolor”, únicamente el 8% cuenta con un tratamiento adecuado,yla preguntaN°12 13 y 14 de la encuesta realizada al personal médico referente al conocimiento de los medicamentos analgésicos donde se constata el pésimo conocimiento de los mismos, validamos el componente del manejo del dolor de la variable independiente. Finalmente con la preguntaN°3 de la encuesta realizada a pacientes que dice: “como califica Ud. la calidad de atención del servicio”el 70% lo califica como mala; con la pregunta 15 que dice: El tiempo empleado entre el abordaje del paciente con dolor hasta que se otorga la atención en el servicio de emergencia del hospital Provincial General Latacunga es: donde el 67% considera que el tiempo es prolongado con lo cual validamos la variable dependiente de la hipótesis. 3.8.1 Validación de la idea a defender a través del chi cuadrado FRECUENCIA OBSERVADA (FO) MANEJO / ESTADO INADECUADO NO CALMO DISMINUCION 15 14 107 IGUAL 63 TOTAL 92 3 18 ADECUADO TOTAL 1 15 4 67 8 100 IGUAL 61,64 5,36 67 TOTAL 92 8 100 FRECUENCIA ESPERADA (FE) MANEJO / ESTADO INADECUADO ADECUADO TOTAL NO CALMO DISMINUCION 16,56 13,8 1,44 1,2 18 15 Para el cálculo del chi Cuadrado se requiere la frecuencia observada y la frecuencia esperada, que ya se calcularon anteriormente y aplicamos la formula X2 = (O – E) 2/E O 15 3 14 1 63 4 E 16,56 1,44 13,8 1,2 61,64 5,36 X2 (O-E)2/E 0,14695652 1,69 0,00289855 0,03333333 0,03000649 0,34507463 2,24826952 Se ha obtenido un chi cuadrado calculado de 2.24; se requiere luego calcular el chi cuadrado critico para lo cual se debe calcular grados de libertad GL y determinar el nivel se significancia p que par este caso será 0.2 GL= Chi cuadrado crítico = 3.22 2 > Chi cuadrado calculado = 2.25 CONCLUSIONES 108 Con la realización de este trabajo de investigativo hemos llegado a la conclusión de que los pacientes que acuden al servicio de Emergencia del Hospital Provincial General Latacunga no cuentan con una valoración adecuada del dolor por lo tanto no obtienen un buen manejo lo cual influye tanto a nivel de salud como personal en varios aspectos teniendo como causa principal el desconocimiento y la falta de capacitación del personal médico así como la ausencia de una guía de evaluación y manejo del dolor en el servicio. La falla en el control del dolor se traduce en mala calidad de atención. Es necesaria la utilización de escalas evaluativas del dolor así como una guía de manejo para mejorar el tratamiento y así brindar una atención de calidad. Además de ser un problema en el área de salud también afecta psicológicamente y a la vez en las relaciones interpersonales y la economía, disminución de productividad laboral y aumento de morbilidad al prescribirse medicación innecesariamente por los efectos adversos graves que pueden producir. RECOMENDACIONES 109 Al director del Hospital Provincial General Latacunga que realice una capacitación acerca de evaluación y manejo del dolor para el personal médico del servicio de Emergencia. Al personal médico que labora en Emergencia, se recomienda utilizar escalas evaluativas del dolor para realizar un diagnostico adecuado. Al personal de enfermería capacitarse acerca de la administración, modos de preparación y dosis de medicamentos utilizados para el control del dolor. Al personal médico realizar una prescripción tomando en cuenta factores como economía, disponibilidad, edad, comorbilidades, contraindicaciones. CAPITULO IV 110 efectos adversos, MARCO PROPOSITIVO TITULO IMPLEMENTACION DE ESCALAS DE DIAGNOSTICO Y DE TRATAMIENTO PARA UN AMNEJO ADECUADO DEL DOLOR EN LOS PACIENTES QUE ACUDEN AL SERVICIO DE EMERGENCIA DEL HPGL 4.1 Caracterización de la propuesta El dolor es un síntoma motivo de consulta frecuente en los Servicios de Urgencias. Tiene un carácter subjetivo y es referido por el paciente como desagradable desde un punto de vista sensorial y emocional. El dolor es indeseable en todas las situaciones, pero en los pacientes oncológicos es donde adquiere un componente más importante. Según la Sociedad Internacional del Estudio del Dolor (IASP) éste se define como una “experiencia sensorial y emocional desagradable que se asocia a una lesión tisular presente o potencial, o descrita en términos de tal lesión”. Siguiendo las recomendaciones de la Organización Mundial de la Salud (OMS), el tratamiento farmacológico del dolor debe ser escalonado, administrando dosis regulares, evitando la prescripción a demanda e intentado usar una medicación coadyuvante para reducir los efectos secundarios y aumentar la eficacia analgésica La Organización Mundial de la Salud, la Asociación Internacional para el Estudio del Dolor, y la Federación Mundial de Sociedades de Anestesiólogos se han ocupado desde hace mucho tiempo de dictar pautas y de divulgar acerca de la necesidad del alivio del dolor. 4.2 Incidencia de la propuesta Esta estrategia de realizar relación de correspondencia entre escalas tiene como finalidad dar un apoyo al personal médico para que la evaluación del dolor sea adecuada, rápida y eficaz y así poder llegar a un diagnostico correcto de los pacientes que acuden al servicio de Emergencia del Hospital Provincial General Latacunga, brindarles el tratamiento adecuado y hacerles sentir que en la unidad de salud y el servicio se brinda una atención de calidad. 4.3 Objetivos 111 General Correlacionar la escala descriptora verbal con la escala numérica para el diagnostico adecuado del dolor e interrelacionar con la escala OMS para el manejo adecuado de los pacientes que acuden al servicio de emergencia del HPGL Específicos Describir la escala descriptora verbal y escala numérica como herramientas diagnosticas; y escala OMS para manejo del dolor. Unificar las escalas evaluativas para mejorar la eficacia diagnostica Interrelacionar la escala dg unificada con la escala OMS para valoración y manejo adecuado Describir los medicamentos analgésicos mas utilizados. 4.3 Pracetamol Ketorolaco Tramadol Morfina Presentación detallada Se realizara una correlación entre escalas evaluativas, teniendo así la escala descriptora verbal y la escala numérica para sustentarla como base a la escala OMS y asi poder llegar a un diagnostico y manejo adecuado del dolor. Teniendo asi la escala numérica que cuenta con valores del 1 al 10 y la escala descriptora verbal dolor suave, leve,moderado, severo, extremo dolor, el peor dolor imaginable; luego de obtener esta escala fusionada se la interrelacionara con la escala OMS. 4.4 Desarrollo de la propuesta 4.4.1 Descripción de escalas “Escala Numérica”, introducida por Downie en 1978, es una de las más comúnmente empleadas. El paciente debe asignar al dolor un valor numérico entre dos puntos extremos (0 a 10). Aunque al sujeto se le pide que utilice 112 valores numéricos para indicar el nivel de su dolor, la utilización de palabras claves, así como unas instrucciones previas, son necesarias si esperamos que el paciente conceptualice su dolor en términos numéricos. Con este tipo de escala el dolor se considera un concepto unidimensional simple y se mide sólo según su intensidad. 12 “Escala Descriptora verbal”Esta escala es utilizada para pacientes que pueden establecer su dolor mediante el dialogo y no suelen encontrar gran dificultad en utilizar esta escala para indicar el nivel de su dolor en la cual encontramos los siguientes parámetros. Dolor suave Dolor leve Dolor moderado Dolor severo Extremo dolor El peor dolor imaginable Escala OMS No opioides - fármacos del primer escalón - dolor leve25 Estos analgésicos tienen un límite en el alivio del dolor, es el denominado techo analgésico, es decir, llega un momento que aunque se aumente la dosis del medicamento no aumenta el alivio del dolor. Además no mejora su eficacia administrando varios medicamentos de este tipo a la vez. AINEibuprofeno, ketorolaco. Otros: paracetamol o acetaminofén, metamizol. Opioides débiles - fármacos del segundo escalón - dolor moderado26 En este escalón se incorporan como analgésicos los opioides débiles y se mantienen los AINE del primer escalón ya que los opioides actúan en el sistema nervioso central y los analgésicos no opioides en el sistema nervioso periférico. El tramadol ha mostrado una mayor eficacia y menores efectos secundarios en este nivel. La dosis puede 113 incrementarse hasta llegar al techo de eficacia ya que los opiodes débiles también tienen un techo analgésico Opioides débiles: Tramadol, codeína. Hay autores que sitúan la buprenorfina en el tercer escalón pero es importante señalar que al ser un agonista no puro tiene techo analgésico, a diferencia de los agonistas puros opioides fuertes como la morfina, fentanilo y metadona. Opioides fuertes - fármacos del tercer escalón - dolor grave25 En este escalón se sustituyen los opioides débiles por los opioides fuertes como analgésicos y se mantienen los AINE del primer escalón. Cuando la administración no es posible por vía oral se aplicarán los medicamentos por vía transdérmica o subcutánea. En este escalón el cambio o la rotación de un medicamento a otro -del mismo escalóndebe hacerse si se produce fallo en el control del dolor, toxicidad, tolerancia o dolor refractario. Opioides fuertes: Morfina, fentanilo. Analgesia radical - último escalón - dolor grave refractario o extremo dolor métodos invasivos mas coanalgesicos Cuando el dolor no desaparece con las soluciones anteriores y se vuelve refractario u ocasiona unos efectos secundarios indeseables debe considerarse la aplicación de procedimientos más radicales. Estos procedimientos pueden incluirse en un amplio tercer escalón o, considerarse medidas analgésicas de un cuarto y hasta un quinto escalón. 4.4.2 Relación de correspondencia entre escalas evaluativas ESCALA NUMERICA ESCALA DESCRIPTORA VERBAL 10 ---------- 10 EL PEOR DOLOR IMAGINABLE 9 --------- 8 --------- 7 --------- 8-9 EXTREMO DOLOR 114 6 --------- 5 --------- 4 --------- 3 -------- 2 -------- 1 --------- 0 -------- 6-7 DOLOR SEVERO 4-5 DOLOR MODERADO 2-3 DOLOR LEVE 0-1 DOLOR SUAVE 4.4.3 Interrelación a la escala OMS ESCALA OMS ESCALA FUSIONADA Manejo con AINEs 0-3 dolor suave, dolor leve Manejo con opioides débiles 4-5 dolor moderado Manejo con opioides fuertes 6-9 dolor severo, extremo dolor Métodos invasivos mas coanalgesicos 10 el peor dolor imaginable 4.4.4 Descripción de los principales analgésicos PARACETAMOL6 -ACETAMINOFÉN -ACETAGEN, ANALGAN, TEMPRA 1. Mecanismo de Acción Analgésico y antipirético; bloquea la generación del impulso doloroso a nivel periférico. Actúa sobre el centro hipotalámico regulador de la temperatura es un inhibidor debil de las Cox 2 por lo tanto posee poca acción antiinflamatoria. 2. Indicaciones terapéuticas - Oral o rectal: fiebre; dolor de cualquier etiología de intensidad leve. 3. Posología - Oral: ads.: 1g/6-8 h o ads. y niños > 12 años: 500-650 mg/4-6 h; máx. 4 g/día. Niños desde 0 meses: 15 mg/kg/6 h o 10 mg/kg/4 h. 115 I.R.: Clcr< 10 ml/min: intervalo mín. entre tomas, 8 h; Clcr 10-15 ml/min, 6 h. Ancianos, reducir dosis en un 25%. - Rectal: lactantes de: 10 kg, 150 mg/6h, máx. 750 mg/día; 13-18 kg, 150 mg/4-6 h, máx. 900mg/día; 20 kg, 150-300 mg/4-6 h, máx. 1.2 g/día. Niños de: 12-16 kg, 300-325 mg/8h, máx. 1g/día 17-23 kg, 300-325 mg/6 h, máx. 1.5g/día 24-40 kg, 300-325 mg/4-6 h, máx. 2.5g/día. Ads. y adolescentes: 600-1.3 g/6h, máx. 5g/día. Intervalo mín. entre dosis, 4 h. I.R. grave: mín. intervalo entre dosis, 6 h. 4. Modo de administración: Comprimido bucodispersable: deshacer en la boca antes de ser tragado. Granulado efervescente: disolver en un vaso de agua, tomar cuando cese el burbujeo. Solución oral: puede tomarse diluida en agua, leche o zumo de frutas o bien directamente. Polvo para solución oral: tomar disuelto en agua. Granulado para solución oral: disolver en 1/2 vaso de agua fría y tomar inmediatamente. 5. Advertencias y precauciones Alcohólicos o en caso de I.H.: no sobrepasar 2 g paracetamol/día. Niños < 3 años. Asmáticos sensibles al AAS reacción cruzada. Evitar uso prolongado en anemia, afección cardiaca o pulmonar e I.R. grave. Riesgo de daño hepático grave con dosis altas. Vía IV, precaución en malnutrición crónica y deshidratación. 6. Contraindicaciones Insuficiencia hepática Contraindicado en insuficiencia hepatocelular grave. Precaución en caso de I.H. no sobrepasar 2 g paracetamol/día e intervalo mín. entre dosis, 8 h. Uso ocasional 116 aceptable, pero la administración prolongada de dosis elevadas aumenta el riesgo de aparición de efectos adversos. Insuficiencia renal Precaución. Uso ocasional aceptable, pero la administración prolongada de dosis elevadas aumenta el riesgo de aparición de efectos renales adversos. I.R.: Clcr < 10 ml/min: intervalo mín. entre tomas, 8 h; Clcr 10-15 ml/min, 6 h. 7. Interacciones Aumenta efecto (a dosis > 2 g/día) de: anticoagulantes orales. Hepatotoxicidad potenciada por: alcohol, isoniazida. Biodisponibilidad disminuida y potenciación de la toxicidad por: anticonvulsivantes. Niveles plasmáticos disminuidos por: estrógenos. Disminuye efecto de: diuréticos de asa, lamotrigina, zidovudina. Acción aumentada por: probenecid, isoniazida, propranolol. Efecto disminuido por: anticolinérgicos, colestiramina. Absorción aumentada por: metoclopramida, domperidona. Aclaramiento aumentado por: rifampicina. Puede aumentar toxicidad de: cloranfenicol. Lab. Sangre: aumento de glucosa, teofilina y ác. úrico; reducción de glucosa por método oxidasa-peroxidasa. Orina: aumenta valores de metadrenalina y ác. úrico; falsos + en determinación de ác. 5hidroxi indol acético en pruebas con el reactivo nitrosonaftol. Aumenta tiempo de protrombina. Suspender 3 días antes de pruebas de función pancreática mediante bentiromida. 8. Embarazo Cat. B. No recomendado su uso durante el embarazo ya que atraviesa la placenta; valorar beneficio-riesgo. 9. Lactancia Compatible. Aunque se excreta en leche en pequeñas cantidades, no se ha detectado en la orina de lactantes. Puede utilizarse a dosis terapéuticas. 117 10. Reacciones adversas Raras: malestar, nivel aumentado de transaminasas, hipotensión, hepatotoxicidad, erupción cutánea, alteraciones hematológicas, hipoglucemia, piuria estéril. 11. Presentación Tb 500 mg Tb 1 gr Gotero 15ml 100mg/ml Gotero 30ml 100mg/ml Solución Oral 120ml 120mg/5ml Solución Oral 60ml 120mg/5ml Solución Oral 120ml 150mg/5ml Solución Oral 60ml 150mg/5ml Solución Oral 120ml 160mg/5ml Solución Oral 60ml 160mg/5ml Supositorio 125mg Supositorio 250mg Supositorio 300mg Tableta 50 mg acetaminofén más 25 mg codeína KETOROLACO6 - DOLGENAL, NOMADOL, TORADOL 12. Mecanismo de acción Inhibe la actividad de la ciclooxigenasa, y por tanto la síntesis de prostaglandinas. A dosis analgésicas, efecto antiinflamatorio menor que el de otros AINE. 118 13. Indicaciones terapéuticas Inyectable: tto. a corto plazo del dolor moderado o severo en postoperatorio y dolor causado por cólico nefrítico. Oral: tto. a corto plazo del dolor leve o moderado en postoperatorio. 14. Posología IM (lenta y profunda en el músculo) o IV. Inicial: 10 mg seguidos de 10-30 mg/4-6 h, según necesidad para controlar el dolor; en caso de dolor muy intenso iniciar con 30 mg. Cólico nefrítico dosis única de 30 mg. Dosis máx. ads.: 90 mg. Ancianos: 60 mg. Duración total del tto. no > 2 días. Oral: 10 mg/4-6 h, máx. 40 mg/día. Duración total del tto. no > 7 días. 15. Contraindicaciones Hipersensibilidad al ketorolaco trometamol u otros AINE (posibilidad de sensibilidad cruzada con AAS y otros inhibidores de la síntesis de prostaglandinas); úlcera péptica activa; antecedente de ulceración, sangrado o perforación gastrointestinal; síndrome completo o parcial de pólipos nasales, angioedema o broncoespasmo; asma; insuf. cardíaca grave; I.R. moderada a severa; hipovolemia o deshidratación; diátesis hemorrágica y trastornos de la coagulación, hemorragia cerebral; intervenciones quirúrgicas con alto riesgo hemorrágico o hemostasis incompleta; no debe utilizarse asociado con otros AINE ni con AAS, incluyendo los inhibidores selectivos de la ciclooxigenasa-2; terapia anticoagulante con dicumarínicos o con heparina a dosis plenas; uso concomitante con: probenecida, sales de litio, pentoxifilina (riesgo de sangrado gastrointestinal); embarazo, parto o lactancia; niños < 16 años; profilaxis analgésica antes o durante la intervención quirúrgica. 19 16. Advertencias y precauciones Ancianos, I.H. (elevación transitoria de parámetros hepáticos), antecedentes de enf. inflamatoria intestinal (colitis ulcerosa y enf. de Crohn), I.R. leve (½ dosis sin superar los 60 mg/día), descompensación cardiaca, HTA o patología similar (produce retención hídrica y edema), administración simultánea con metotrexato (potencia su toxicidad). Riesgo de toxicidad gastrointestinal grave (irritación gastrointestinal, sangrado, 119 ulceración y perforación) en particular ancianos, inhibe la agregación plaquetaria y prolonga el tiempo de sangría, precaución tto. con anticoagulantes heparina. Monitorizar función renal y hepática. Riesgo de reacción cutánea al inicio del tto. y reacciones anafilácticas (broncoespasmo, rubor, rash, hipotensión, edema laríngeo y angioedema). Puede afectar la fertilidad femenina. 17. Interacciones Reduce eficacia de: furosemida, diuréticos tiazídicos. Reduce efecto hipotensor de: ß-bloqueantes, IECA. Reduce efecto de: mifepristona. Aumenta niveles plasmáticos de: digoxina, fenitoína y litio. Aumenta toxicidad de: metotrexato, hidantoínas, sulfamidas. Potencia lesiones gastrointestinales con: salicilatos, fenilbutazona, indometacina y otros AINE. Aumenta efecto de: hipoglucemiantes orales e insulina. Efecto aditivo en la inhibición plaquetaria con: ticlopidina. Aumenta riesgo de hematotoxicidad con: zidovudina. Potencia tiempo de sangrado de: anticoagulantes. Aumenta riesgo de nefrotoxicidad con: tacrolimús, ciclosporina. Riesgo aumentado de hemorragia y úlcera gastrointestinal con: corticosteroides, bifosfonatos o oxipentifilina. Riesgo de hemorragia con: extractos de hierbas. 18. Embarazo Contraindicado. 19. Lactancia Contraindicado. 20. Efectos sobre la capacidad de conducir Algunos pacientes experimentan somnolencia, mareo, vértigo, insomnio o depresión durante el tratamiento. Por este motivo, especialmente al principio del tratamiento, se recomienda precaución al conducir vehículos o utilizar máquinas. 21. Reacciones adversas 120 Irritación gastrointestinal, sangrado, ulceración y perforación, dispepsia, náusea, diarrea, somnolencia, cefalea, vértigos, sudoración, vértigo, retención hídrica y edema. 22. Presentación Comprimido 10mg Solución inyectable 3ml30 mg Solución inyectable 1ml 30mg Solución inyectable 2ml 60mg SI NO SE CONTROLA EL DOLOR Utilizar la combinación Tramadol + Ketorolaco Tramadol 100 mg Ketorolaco 30 o 60 mg TRAMADOL6 - TRAMAL 1. Mecanismo de Acción Analgésico de acción central, agonista puro no selectivo de los receptores opioides µ, delta y kappa, con mayor afinidad por los µ. 121 2. Indicaciones terapéuticas Dolor de moderado a severo. 3. Posología Ajustar dosis según intensidad del dolor y respuesta. Administrar el tiempo estrictamente requerido. IM, SC, IV o en infus.: 1amp (100 mg) en 100 ml SS 0.9% PERFUSIÓN IV INTERMITENTE: Diluir la dosis prescrita en 50-100 ml de SS 0.9%, SG5%. Administrar en 30-60 min. PERFUSIÓN IV CONTINUA: Diluir la dosis prescrita en 500 ml de SS 0.9% o SG5% y administrar preferentemente en un ritmo de 30 – 60 ml/hora. Inicial 100 mg en la 1 a h 50-100 mg (dolor moderado) 50 mg cada 10-20 min (dolor severo) sin sobrepasar 250 mg Mantenimiento 50-100 mg/6-8 h. Para todas las vías, máx. 400 mg/día. Niños < 12 años: no recomendado; sólo puede usarse vía parenteral a una dosis unitaria de 1-1,5 mg/kg. 4. Contraindicaciones Hipersensibilidad. Insuf. respiratoria grave. Epilepsia no controlada con tto. I.R. e I.H. graves. Intoxicación aguda con hipnóticos, analgésicos centrales, opioides, psicofármacos o alcohol. Tto. con IMAO o en 2 sem tras interrumpirlos. Tto. con linezolid. No usar para tto. del s. de abstinencia. Lactancia. 5. Advertencias y precauciones Mayores de 75 años, I.R. e I.H. moderadas: prolongar intervalos de dosificación. Precaución en dependientes de opioides, con tendencia al abuso, traumatismo craneal, shock, perturbación del conocimiento de origen desconocido, depresión respiratoria, hipertensión intracraneal, porfiria aguda, alteraciones del tracto biliar, epilépticos, tendencia a convulsiones o tratados con medicamentos que disminuyen el umbral 122 convulsivo o depresores del SNC. Bajo potencial de dependencia, pero a largo plazo puede inducir tolerancia, dependencia y síndrome de abstinencia.19 6. Insuficiencia hepática e Insuficiencia renal Contraindicado en I.H. e I.R grave. En insuficiencias moderadas, prolongar intervalos de dosificación. 7. Interacciones Riesgo de sindrome serotoninérgico con: IMAO, ISRS, triptanes, linezolid. Toxicidad potenciada por: depresores centrales, cimetidina. Riesgo de depresión respiratoria por: otros derivados de morfina, benzodiazepinas, barbitúricos. Efecto disminuido por: carbamazepina, agonistas/antagonistas opiáceos (ej. buprenorfina, nalbufina, pentazocina), naltrexona. Riesgo de convulsiones con: ISRS, antidepresivos tricíclicos, antipsicóticos, neurolépticos, mefloquina, bupropión y otros medicamentos que reducen el umbral convulsivo. Aumenta el INR y equimosis con: cumarínicos. Requerimientos incrementados por: ondasetrón (dolor posoperatorio). 8. Embarazo Cat C. No se recomienda su uso durante el embarazo salvo que sea claramente necesario. Atraviesa la barrera placentaria e independientemente de la dosis, su uso crónico puede inducir síntomas de abstinencia en los neonatos. Las dosis elevadas administradas en las últimas semanas de la gestación, aunque sea durante períodos breves, pueden inducir depresión respiratoria en neonatos. 9. Lactancia Durante el período de lactancia, aproximadamente un 0,1% de la dosis materna se secreta a la leche. Se recomienda no administrar tramadol durante el período de lactancia. Tras la administración de una dosis única de tramadol, normalmente no es necesario interrumpir la lactancia. Sin embargo, si es necesaria una administración repetida durante varios días, más de 2 ó 3 días, deberá interrumpirse la lactancia. 123 La lactancia materna está contraindicada si es necesario un tratamiento a largo plazo después del nacimiento. 10. Reacciones adversas Mareos, cefaleas, confusión, somnolencia, náuseas, vómitos, estreñimiento, sequedad bucal, sudoración, fatiga. Los analgésicos opioides pueden disminuir la capacidad mental y/o física necesaria para realizar tareas potencialmente peligrosas (p.ej. conducir un coche o utilizar máquinas), especialmente al inicio del tratamiento, tras un aumento de la dosis o un cambio de formulación, y/o al administrarlo conjuntamente con otros medicamentos. Se debe advertir a los pacientes que no conduzcan ni utilicen máquinas si sienten somnolencia, mareo o alteraciones visuales mientras toman tramadol, o hasta que se compruebe que la capacidad para realizar estas actividades no queda afectada. 11. Sobredosificación En caso de depresión respiratoria usar como antídoto naloxona. 0.4 – 2 mg IV c/2 min max 10 mg 12. Presentación Tab. 37.5 mg de tramadol + 325 mg de acetaminofen Cap. 50 mg Gotas 100 mg 1 ml Amp. 50 mg 1 ml Amp. 100 mg 2ml MORFINA6 - M- ESLON 1. Mecanismo de acción 124 Analgésico agonista de los receptores opiáceos µ, y en menor grado los kappa, en el SNC. 2. Indicaciones terapéuticas - Sol. Inyectable de morfina hidrocloruro al 1% o 2%: procesos dolorosos de intensidad severa; dolor postoperatorio inmediato; dolor crónico maligno; dolor asociado a IAM; dispnea asociada a insuf. ventricular izda. y edema pulmonar; ansiedad ligada a cirugía. - Formas orales: tto. prolongado del dolor crónico intenso; dolor postoperatorio. 19 3. Posología Individualizar dosis según severidad del dolor y respuesta. En general: Sol. inyectable de morfina hidrocloruro al 1% o 2%: Vía SC o IM: Adultos: 5-20 mg/4 h. Niños: 0,1-0,2 mg/kg/4 h, máx. 15 mg/24 h. Iny. IV lenta: ads.: 2,5-15 mg en 4-5 min; en IAM se pueden administrar dosis en aumento (1-3 mg) hasta cada 5 min. Niños 0,05-0,1 mg/kg, máx. 15 mg/24 h. Dosis inicial IV:diluir 1 ampolla en 9 ml de SS 0.9% (1ml = 1mg). Comenzar administrando 2 – 3 ml de la dilución IV lentamente y seguircada 5 min con 1 ml hasta conseguir los efectos deseados, aparición de efectossecundarios o dosis máxima de 2 –3 mg/kg de peso. - Perfus. IV continua: ads.: Modos de preparaciòn: 100 mg Cloruro morfico + 90 ml de Solucion Salina 0.9% Diluir la dosis prescrita en 500-1000 ml de Solución Salina ó Solución Glucosada 5% Disolver 4 ampollas de cloruro mórfico en 250 ml de suero glucosado al 5%, y administrar a un ritmo de 5 gotas/min ( 2,4 mg/h). Inicial 0,8-10 mg/h 125 Mantenimiento 0,8-80 mg/h; hasta 440 mg/h en exacerbaciones. Niños: dolor crónico intenso, 0,04-0,07 mg/kg/h; Mantenimiento en dolor crónico, 0,025-1,79 mg/kg/h Analgesia postoperatoria, 0,01-0,04 mg/kg/h Neonatos, máx. 0,015-0,02 mg/kg/h. Epidural lumbar:sólo ads.: 5 mg; si es preciso, dosis adicionales de 1-2 mg al cabo de 1 h; máx. 10 mg/24 h. Intratecal lumbar: sólo ads.: 0,2-1 mg/24 h. Formas de liberación normal de sulfato de morfina (sol. oral, comprimidos): > 13 años: inicial, 10-20 mg/4-6 h 6-12 años: máx. 5-10 mg/4h 1-6 años: máx. 2,5-5 mg/4h. No usar en < 1 año. Comp. Liberación retardada cada 12 h, de sulfato de morfina: Ads.: inicial, 30 mg/12h Niños con dolor oncológico intenso: Inicial, 0,2-0,8 mg/kg/12 h. Ajustar con incrementos de dosis del 25-50%. Dolor posquirúrgico (sólo ads. tras recuperar función intestinal): < 70 kg, 20 mg/12 h; > 70 kg, 30 mg/12 h. Cáps. liberación retardada cada 12 h Inicial, 10-20 mg/12 h. 126 Al pasar de tto. parenteral a oral incrementar dosis para compensar la reducción del efecto analgésico con vía oral. Abuso de dosis orales vía parenteral pueden dar un desenlace fatal. 4. Modo de administración: Los comprimidos de liberación prolongada deben tragarse enteros y no romperse, masticarse o triturarse. Cáps. de liberación prolongada: ingerir enteras. En caso de dificultad pueden abrirse y mezclar el contenido con comida semisólida o administrar por sonda nasogástrica. Inyectable: el paciente debe estar tumbado. 5. Contraindicaciones Hipersensibilidad. Depresión respiratoria, traumatismo craneal, presión intracraneal elevada, íleo paralítico o sospecha del mismo, abdomen agudo, vaciado gástrico tardío, enf. obstructiva de vías aéreas, asma bronquial agudo, insuficiencia respiratoria, cianosis, hepatopatía aguda, administración con IMAO o en 2 sem tras interrumpirlos. Embarazo. Lactancia. Administración preoperatoria o en las 1 as 24 h de postoperatorio. Niños < 1 año. Trastornos convulsivos. Intoxicación alcohólica aguda. Administración epidural o intratecal en caso de infección en el lugar de iny. o alteraciones graves de la coagulación. 6. Advertencias y precauciones Reducir dosis en ancianos, hipotiroidismo, I.R., I.H., insuf. adrenocortical o shock. Precaución en trastornos convulsivos, hipotensión con hipovolemia, historial de abuso de sustancias, enf. del tracto biliar, pancreatitis, enf. inflamatoria intestinal, hipertrofia prostática, estreñimiento crónico, trastornos urogenitales, asma crónica, estados con reserva respiratoria reducida (ej. cifoscoliosis, enfisema y obesidad severa), cor pulmonare, taquicardia supraventricular. La suspensión brusca provoca s. de abstinencia. Riesgo de abuso, dependencia y tolerancia. Vía parenteral, disponer de equipos de reanimación.19 7. Insuficiencia hepática Insuficiencia renal Precaución. Reducir dosis. 127 8. Interacciones Crisis de hiper o hipotensión con: IMAO (ver Contraindicaciones). Depresión central aumentada por: tranquilizantes, anestésicos, hipnóticos, sedantes, fenotiazinas, antipsicóticos, bloqueantes neuromusculares, otros derivados morfínicos, antihistamínicos H1, alcohol. Incrementa actividad de: anticoagulantes orales, relajantes musculares. Efecto reducido por: agonistas/antagonistas opioides (buprenorfina, nalbufina, pentazocina); no asociar Riesgo de estreñimiento severo con: antidiarreicos antiperistálticos, antimuscarínicos. Efecto bloqueado por: naltrexona; no asociar. Riesgo de hipotensión con: antihipertensivos, diuréticos. 9. Embarazo Produce dependencia física en feto y abstinencia neonatal. No recomendable en embarazo y parto por riesgo de depresión respiratoria neonatal. 10. Lactancia Evitar, se excreta en leche materna. 10. Reacciones adversas Los analgésicos opioides pueden disminuir la capacidad mental y/o física necesaria para realizar tareas potencialmente peligrosas (p.ej. conducir un coche o utilizar máquinas),especialmente al inicio del tratamiento, tras un aumento de la dosis o tras un cambio de formulación, y/o al administrarlo conjuntamente con otros medicamentos. Se debe advertir a los pacientes que no conduzcan ni utilicen máquinas si sienten somnolencia, mareo o alteraciones visuales mientras toman morfina, o hasta que se compruebe que la capacidad para realizar estas actividades no queda afectada. Confusión, insomnio, alteraciones del pensamiento, cefalea, contracciones musculares involuntarias, somnolencia, mareos, broncospasmo, disminución de la tos, dolor abdominal, anorexia, estreñimiento, sequedad de boca, dispepsia, nauseas, vómitos, hiperhidrosis, rash, astenia, prurito. Depresión respiratoria. Retención urinaria (más frecuente vía epidural o intratecal). 11. Sobredosificación 128 Si hay depresión respiratoria administrar 0,4-2 mg naloxona IV; puede repetirse cada 23 min según respuesta hasta un total de 10-20 mg 12. Presentación Cap. 10, 30, 60 y 100 mg Solución oral 3% fco 30 ml Amp. 10 mg ml BIBLIOGRAFIA 1. Organización Panamericana de la Salud Edición 2011 129 2. Guyton AC, Hall JA, Tratado de fisiología médica, 10ª ed., McGraw-Hill 2001, 669-680 3. Ganong WF, Fisiología médica, 16ª ed, Manual moderno 1998, 160-167 4. Markenson JA, Mechanisms of chronic pain. Am J Med 1996, 101 (suppl 1A): 6s-18s 5. Alderete JA. Manual clínico del dolor. México, Ciencia y cultura latinoamericana, 1999: 1-20 6. Gonzalez MA. Manual de terapéutica. 2008 2009 2-33 7. Cogill, RC, Sang CN, Maisong JM, Iadrola MJ. Pain intensity procesing within the human brain: A bilateral distribuided mechanism. Journal of neurophysiology 2005; 82(4):1934-43 8. Dubner R, Gold M, Colloquim: The neurobiology of the pain. Proc natl Sci USA 2005; 96(14):7627-30 9. Hill RG, Molecular basis for the perception pain. Neuroscientist 2001; 7(4): 282-92 10. Chapman CR, Casey KL, Dubner R, et al. Pain measurement: an overview. Pain 2006; 22: 1-31. 11. Yaksh TL, Hammond DL. Peripheral and central substrates involved in the rostral transmission of nociceptive information. Pain 2009; 13: 1-85. 12. Raj PP, ed. Tratamiento práctico del dolor 2ª ed., Madrid: Ed. Mosby, 1995. 13. Mayhew, Les; Smith, David (December de 2006). págs. 2, 34L.A. Pallás Beneytoa, O. Rodríguez Luísb, G. Jarava Rola, J. Llabrés Díaza y C. Peñalver Pardinesc Servicios de aMedicina Interna y bMedicina Familiar y Comunitaria. Complejo Hospitalario de Albacete. Albacete. cServicio de Urgencias. Hospital General de Albacete. 2008. 14. Canal J, Rosaura MM, Barceló A, Barallat E. Fenómeno de hiperalgesiaen el tratamiento del dolor neuropático. 130 15. García M, Herrera Silva J, Aguilar-Luque. Tratamiento del dolor en Atención Primaria.. 2000;7:453-9. 16. García-Quetglas E, Aranza JR. Guía práctica de fármacos y dolor.Madrid: Grunenthal, S.A.; 2005. 17. Lablanca Pérez, Collantes Casanova A. Escala terapéutica de la OMS. Manual práctico del dolor. Madrid: PBM S.L.; 2009. 18. De Márquez C. Analgésicos no opioides. Avances en cuidados paliativos. Las Palmas de Gran Canaria: GAFOS; 2008. 19. Maganto V, Murillo antiinflamatorios. El G. Fármacos control del analgésicos, sufrimiento antipiréticos evitable. y Terapia analgésica.Madrid: Tours; 2009. 20. Bejarano PF, Osorio Noriega R, y cois. (1985). Evaluación del dolor: adaptación del cuestionario de Mc Gill. Rev Col Anest, 13: 321-351. 21. National Pain Foundation (Fundación Nacional para el Tratamiento del Dolor)www.painconnection.org 22. Pain Care Bill of Rights (Derechos de la atención del dolor)www.painfoundation.org/Publications/BORenglish.pdf 23. Pain Resource Guide: Getting the Help You Need(Guía de recursos para el tratamiento del dolor: cómo obtener la ayuda que necesita)www.painfoundation.org/Publications/PainResourceGuide2007.pdf 24. Información detallada en Anexo I: Norma de organización de los Servicios de Guardia de los establecimientos asistenciales. Res. nº 428 Ministerio de Salud de la Nación. Departamento General de Enfermeria de Swiss Medical Group 25. Treatment Options: A Guide for People Living with Pain(Opciones de tratamiento: una guía para las personas que viven dolor)www.painfoundation.org/Publications/TreatmentOptions2006.pdf 131 con 26. American Pain Foundation. Spotlight on Cancer Pain: Challenges to Optimal Pain Control. The PainCommunity News. Winter 2007;7:1. Disponible en www.painfoundation.org. 27. Brennan F, Carr DB, Cousins M. Pain management: a fundamental human right. Pain Med. 2007;105:205-221. 28. JACQUIER CP, BILBENY LN. El dolor, aspectos básicos y clínicos. Santiago de Chile: Mediterráneo; 1997: 281-292. 29. Emergency department planning and resource guidelines. Ann Emerg Med, 2005;45: 231-238 30. . Donabedian A. La Calidad de la Atención Médica. México: La PrensaMédica Mexicana;1994. 31. Instituto Mexicano del Seguro Social, Dirección de Prestaciones Médicas.Guías de Supervisión y Evaluación de las Unidades Médicas de Alta Especialidad. México IMSS;2003. 32. Normas de la Sociedad Española de Dolor para el tratamiento del dolor agudo. Rev Soc. Esp Dolor 1998; 5: 379-386 33. Sistema ISO 9000 o evaluación de la calidad de la atención médicaVolumen 76, No. 2, Marzo-Abril 2008 http://www.medigraphic.com/pdfs/circir/cc-2008/cc082o.pdf ANEXOS ENCUESTA A USUARIOS INTERNOS 132 Encuesta para la realización del proyecto de tesis, previo a la obtención del Título de médico cirujano cuyo tema es EVALUACION Y MANEJO DEL DOLOR EN EMERGENCIA Dirigida al personal médico e internos rotativos que labora en el servicio de emergencia del HPGL, para recabar información acerca de la valoración y manejo del dolor en el servicio. Favor conteste una sola alternativa, Señale con una x si usted es: MÉDICO RESIDENTE ( EMERGENCÍOLOGO ( ) ) MÉDICO INTERNO ROTATIVO ( ) SEÑALE CON UNA X LA RESPUESTA QUE UD CONSIDERE CORRECTA Y REAL 1. ¿Conoce ud de una guía de evaluación y manejo del dolor en el servicio? SI …….. NO ……. 2. ¿Utiliza ud alguna escala para evaluar el dolor? SI ……. NO ……. 3. ¿Que escala de valoración del dolor practica usted en sus pacientes ? a) Escala descriptiva verbal. b) Escala visual analógica. c) Escala OMS. d) Escala numérica 4. Cree usted necesaria la implementación de una escala de valoración del dolor en el servicio? a) SI b) NO 133 5. Cual escala de valoración del dolor recomendaría usted? a. Escala visual analógica. b. Escala OMS. c. Escala descriptiva verbal d. Escala numérica 6. ¿Que medicamentos utilizados para el manejo del dolor? LOS INDICADOS SEGÚN SU INTENSIDAD ……… LOS QUE SE DISPONE EN LA UNIDAD DE SALUD ……… 7. Aquella situación de salud que se presenta repentinamente, pone en riesgo la vida del paciente, y requiere atención inmediata, corresponde a d) Emergencia e) Urgencia f) Desastre 8. Situación de salud que se presenta repentinamente y no pone en riesgo la vida del paciente, pero requiere de atención dentro de las siguientes 2 o 3 horas d) Emergencia e) Urgencia f) Desastre 9. La aseveración. “Alteraciones en las personas, la economía, los sistemas sociales y el medio ambiente, causadas por sucesos naturales, generadas por la actividad humana o por la combinación de ambos, que no alteran de manera severa la estructura social y cuyas acciones de respuesta pueden ser realizadas con los recursos localmente disponibles”. Corresponde a: e) Urgencia f) Emergencia g) Desastre h) B y c son correctas 134 10. La aseveración: Alteraciones intensas en las personas, la economía, los sistemas sociales y el medio ambiente, desencadenados por sucesos naturales, generados por la actividad humana o por la combinación de ambos, que producen una alteración significativa en la estructura social y suelen superar la capacidad de respuesta de la localidad afectada. e) Urgencia f) Emergencia g) Desastre h) B y c son correctas 11. El Área de hospitalización de corta estancia para la atención, tratamiento, y reevaluación de pacientes con daños de moderada complejidad, en un período que no debe exceder de 12 horas. Corresponde a: e) Sala de Observación f) Sala de reanimación Cuarto critico g) Área de emergencia h) A y c son correctas 12. De las siguientes aseveraciones mencione lo verdadero: e) Los medicamentos analgésicos, así como el tipo de dolor (central y periférico), se clasifican en analgésicos de acción central y periférica f) Los medicamentos de acción periférica (AINEs) pueden clasificarse en AINEs salicílicos y No Salicílicos g) El paracetamol en un AINE no salicílico h) Todo es verdad 13. Los siguientes medicamentos analgésicos son AINEs no salicílicos excepto d) Diclofenaco e) Paracetamol f) Metamizol 14. Las acciones y efectos farmacológicos de los AINEs comprende: mencione lo verdadero 135 d) Acción analgésica, antiinflamatoria y antipirética e) Acción analgésica, antiinflamatoria antipirética y antiagregante plaquetaria f) Acción analgésica, antiinflamatoria, antipirética, antiagregante plaquetaria y acción uricosúrica 15. El tiempo empleado entre el abordaje del paciente con dolor hasta que se otorga la atención en el servicio de emergencia del hospital HPG Latacunga es: d) Adecuado e) Prolongado f) Muy prolongado 16. Un elemento fundamental para otorgar servicios de calidad es la satisfacción de las expectativas deltrabajador en el desempeño de su trabajo. En función de lo manifestado ¿Cree usted que el servicio de emergencia del HPGL otorga al personal médico las condiciones laborables más indispensables para la realizar una atención de calidad? e) Siempre f) Casi siempre g) A veces h) Nunca Encuesta realizada a pacientes 1. SEÑALE CON UNA X LA RESPUESTA QUE UD CREA CONVENIENTE 136 ¿CON QUE INTENSIDAD DE DOLOR LLEGO UD A ESTA CASA DE SALUD? LEVE …….. MODERADO……. SEVERO …….. 2. ¿COMO SE SIENTE UD LUEGO DE HABER RECIBIDO EL TRATAMIENTO? CALMO POR COMPLETO EL DOLOR …… DISMINUYO EL DOLOR ….… PERMANECE IGUAL ……. 3. ¿COMO CALIFICA UD LA CALIDAD DE ATENCIÓN EN LA UNIDAD DE SALUD? EXCELENTE ……. BUENA ……. MALA …….. FICHA EVALUATIVA HOJAS 08 EVALUACION DEL DOLOR 137 A/I A= ADECUADO I= INADECUADO EDAD: DIAGNOSTICO: MANEJO ANALGESICO 1: ANALGESICO 2: A/I A= ADECUADO I= INADECUADO 138 MORBILIDAD HPGL SERVICIO DE EMERGENCIA 2011 HOSPITAL PROVINCIAL GENERAL DE LATACUNGA ASEGURAMIENTO DE LA CALIDAD CONSULTAS EN EMERGENCIA 2011 53,5 4,1 25,7 16,7 100 1727 137 847 248 2959 85,64 79 30 47 340 496 14,36 1806 167 894 588 3455 100,00 139 49,0 4,3 20,8 25,8 100 718 72 197 168 1155 70,04 63 27 51 353 494 29,96 781 99 248 521 1649 100,00 % TOTAL 1174 103 499 618 2394 100,00 INGRESOS 77 18 42 340 477 19,92 % 1097 85 457 278 1917 80,08 ATENCIONES 50,1 4,3 21,7 23,9 100 TOTAL 1074 92 466 513 2145 100,00 INGRESOS 89 33 42 299 463 21,59 52,3 4,8 25,9 17,0 100 JUNIO ATENCIONES TOTAL 985 59 424 214 1682 78,41 % INGRESOS MAYO % TOTAL 1545 118 741 482 2886 100,00 INGRESOS 54 21 46 317 438 15,18 ATENCIONES TOTAL 1491 97 695 165 2448 84,82 % INGRESOS 52,4 2,6 33,2 11,7 100 MARZO ATENCIONES % 1869 93 1185 419 3566 100,00 ABRIL EMERGENCIA ESPECIALIDAD MEDICINA GENERAL CIRUGIA PEDIATRIA GINECO-OBSTETRICIA TOTAL GENERAL PORCENTAJE % 37 19 53 276 385 10,80 ATENCIONES AÑO 2011 TOTAL ESPECIALIDAD MEDICINA GENERAL 1832 CIRUGIA 74 PEDIATRIA 1132 GINECO-OBSTETRICIA 143 TOTAL GENERAL 3181 PORCENTAJE % 89,20 Fu ente : Dpto de Estadistica del HPGL Elaborado por:Ing. M. Herrera FEBRERO INGRESOS ATENCIONES ENERO 47,4 6,0 15,0 31,6 100 46,7 3,9 14,8 34,6 100 816 73 229 201 1319 72,79 70 24 34 365 493 27,21 886 97 263 566 1812 100,00 140 46,9 2,6 17,5 33,0 100 706 47 268 214 1235 73,73 53 16 30 341 440 26,27 759 63 298 555 1675 100,00 % TOTAL 924 52 345 651 1972 100,00 INGRESOS 74 19 27 333 453 22,97 % 850 33 318 318 1519 77,03 ATENCIONES 46,5 5,1 17,4 31,0 100 TOTAL 890 97 334 594 1915 100,00 INGRESOS 64 15 30 355 464 24,23 48,9 5,4 14,5 31,2 100 DICIEMBRE ATENCIONES TOTAL 826 82 304 239 1451 75,77 % INGRESOS NOVIEMBRE % TOTAL 818 68 260 605 1751 100,00 INGRESOS 60 24 40 357 481 27,47 ATENCIONES TOTAL 758 44 220 248 1270 72,53 % INGRESOS 47,8 4,8 17,6 29,8 100 SEPTIEMBRE ATENCIONES % 940 94 345 586 1965 100,00 OCTUBRE EMERGENCIA ESPECIALIDAD MEDICINA GENERAL CIRUGIA PEDIATRIA GINECO-OBSTETRICIA TOTAL GENERAL PORCENTAJE % 67 22 41 346 476 24,22 ATENCIONES AÑO 2011 TOTAL ESPECIALIDAD MEDICINA GENERAL 873 CIRUGIA 72 PEDIATRIA 304 GINECO-OBSTETRICIA 240 TOTAL GENERAL 1489 PORCENTAJE % 75,78 Elaborado por: Ing. Marco Herrera Z. AGOSTO INGRESOS JULIO EMERGENCIA ATENCIONES AÑO 2011 45,3 3,8 17,8 33,1 100 141 142 143