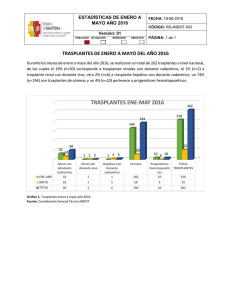
REPUBLICA DEL ECUADOR MINISTERIO DE SALUD PUBLICA
Anuncio

REPUBLICA DEL ECUADOR MINISTERIO DE SALUD PUBLICA ORGANISMO NACIONAL DE TRASPLANTES DE ORGANOS Y TEJIDOS (ONTOT) LEY NACIONAL DE TRASPLANTES DE ORGANOS Y TEJIDOS REGISTRO OFICIAL N° 492 DEL 27 DE JULIO DE 1994 N° 58 CONGRESO NACIONAL EL PLENARIO DE LAS COMISIONES LEGISLATIVAS Considerando: Que es necesario contar con disposiciones legales actualizadas que normen las prácticas médicas relacionadas con la obtención, para trasplante, de órganos y demás componentes anatómicos humanos, y precautelen los derechos de las personas que los donen o lo recepten; y, En ejercicio de sus facultades constitucionales, expide la siguiente: LEY DE TRASPLANTE DE ORGANOS Y TEJIDOS CAPITULO I DEFINICIONES FUNDAMENTALES Art. 1.- Para los efectos de esta Ley, se entenderá por: a) Trasplante.- Es el reemplazo, con fines terapéuticos, de componentes anatómicos en una persona, por otros iguales y funcionales, provenientes del mismo receptor o de un donante vivo o muerto; b) Componentes anatómicos.- Son los órganos, tejidos, células y, en general, todas las partes que constituyen el organismo humano; c) Donante.- Es la persona de la cual durante su vida o después de su muerte, se extraen componentes anatómicos en buen estado funcional, para trasplantarlos en otra persona o utilizarlos con fines terapéuticos; d) Receptor.- Es la persona en cuyo cuerpo se implantan componentes anatómicos provenientes de otro organismo humano; y, e) Autoinjerto o trasplante unipersonal.- Es el reemplazo en una persona de unos componentes anatómicos por otros provenientes de su propio organismo. CAPITULO II DE LA MUERTE CEREBRAL Art. 2.- Un grupo de tres médicos que no pertenezcan al equipo de trasplantes, uno de los cuales por lo menos, será neurólogo o neurocirujano, previamente a los procedimientos destinados a la utilización de órganos o componentes anatómicos para fines de trasplante, certificará la muerte cerebral a través de la ausencia irreversible de las funciones del tallo encefálico de la persona donante. Para los efectos señalados en el incis o precedente se deberá identificar la totalidad de los siguientes signos, en dos oportunidades distintas, durante un lapso no inferior a dos horas: a) b) c) d) e) f) g) h) Coma irreversible; Ausencia de respiración espontánea; Apnea después de dos minutos de retirado el respirador; Pupilas permanentemente midriáticas y arrefléxicas al estímulo luminoso; Ausencia de reflejos óculo-cefálicos; Ausencia de reflejos óculo-vestibulares; Ausencia de reflejo faríngeo; y, Inactividad bio-eléctrica comprobada por electro encefalograma plano. Estos criterios no tendrán validez en presencia de hipotermia inducida, alteraciones tóxicas y metabólicas reversibles, y cuando se haya estado administrando a la persona donante barbitúricos o cualquier medicamento depresor del sistema nervioso central. La certificación a la cual se hace referencia en el primer inciso de este artículo será firmada por los tres miembros del grupo médico. CAPITULO III DE LA EXTRACCION Y TRASPLANTE DE ORGANOS Y COMPONENTES ANATOMICOS Art. 3.- Cualquier persona podrá donar en vida componentes anatómicos cuando se cumplan los siguientes requisitos: a) Que el donante sea mayor de edad, en goce de plenas facultades mentales y con un estado de salud adecuado para el procedimiento de extracción; b) Que el donante y el receptor hayan sido previamente informados de las posibles consecuencias de su decisión y otorguen su consentimiento en forma escrita, libre, conciente y desinteresada. Este consentimiento deberá anexarse a sus respectivas historias clínicas. c) Que el receptor del comp onente anatómico que vaya a ser extraído sea una persona previamente determinada; y, d) Que la extracción de partes o tejidos o la remoción de órganos no implique para el donante riesgo de incapacidad funcional temporal o permanente. Art. 4.- Una vez producida la muerte de una persona en los términos de esta Ley, se podrá disponer de todos o parte de sus componentes anatómicos cuando exista donación previa, consentimiento escrito de los familiares o la presunción de consentimiento para la donación sin objeción alguna. Art. 5.- El retiro de los componentes anatómicos de un cadáver será efectuado por los médicos que integran el equipo de trasplantes o por profesionales médicos autorizados por ese equipo. Los profesionales médicos que integraren el equipo de trasplantes, o los autorizados para realizar el retiro de los componentes anatómicos de un cadáver, suscribirán por triplicado un acta en la cual dejarán constancia del estado de los componentes retirados. Art. 6.- En caso de muerte natural o violenta, y cuando los médicos puedan declarar fehacientemente la causa de la muerte, podrá realizarse el retiro de órganos y componentes anatómicos de conformidad con lo dispuesto en esta Ley. En caso de muerte violenta, los médicos que hubieren realizado una extracción de órganos o materiales anatómicos deberán presentar inmediatamente al juez que conociere la respectiva causa un informe detallado sobre el estado del material anatómico retirado. La extracción a la que se refiere este artículo solo podrá realizarse cuando no interfiera en los resultados finales de la autopsia. Art. 7.- Los trasplantes de órganos y componentes anatómicos se realizarán en hospitales e instituciones de salud que cuenten con la autorización del Ministerio de Salud Pública y se encuentren dotados, por lo menos, de lo siguiente: a) b) c) d) e) f) g) h) i) Laboratorio de inmunología con capacidad para realizar pruebas de la especialidad, para los controles pre y post-operatorios; Laboratorio de hematología, bioquímica y microbiología; Servicio de neurología y electro-encéfalografía; Servicio de cardiología y medicina general; Servicio de alergología; Servicio quirúrgico y de anestesia, con equipo completo, inclusive para realizar la circulación extra corpórea entre el donante y el receptor, cuando el tipo de trasplante así lo requiera, para el caso de personas vivas; Servicio de recuperación especial y exclusivo para trasplantes e injertos, con monitores suficientes y adecuados; Equipos para la conservación de órganos y componentes anatómicos para el trasplante o injerto; e, Grupos médicos altamente especializados en trasplantes e injertos y en las diversas ramas de la medicina relacionadas con los órganos o componentes anatómicos que fueren a trasplantarse o injertarse. CAPITULO IV DE LA EXTRACCION Y TRASPLANTE DE CORNEAS Art. 8.- En los términos previstos por esta Ley, con excepción de la certificación de muerte cerebral, se podrán extraer córneas hasta ocho horas después del fallecimiento de la persona. Art. 9.- La extracción de córneas se realizará exclusivamente por personal médico especializado y debidamente autorizado por las instituciones de salud donde funcionen bancos de ojos. En casos de muerte accidental, la extracción se realizará con la presencia del médico legista y de las autoridades legales competentes. CAPITULO V DE LA DONACION DE COMPONENTES ANATOMICOS Art. 10.- La donación en vida de componentes anatómicos para fines de trasplante requerirá de la declaración del consentimiento del donante, otorgada ante un Notario del lugar en donde resida o se encuentre en tránsito. A esta declaración se incorporará el correspondiente informe psiquiátrico sobre la normalidad de sus facultades mentales. En la declaración notarial se hará constar, entre otros datos, la identidad del donante, su expresa voluntad de hacer la donación, la determinación del componente anatómico que será donado y los nombres y apellidos de la persona receptora de la donación. Art. 11.- La donación señalada en el artículo precedente sólo podrá hacerse cuando el receptor sea padre, madre, hijo o hermano. Cuando circunstancias excepcionales lo justificaren, de acuerdo con lo que establezca el Reglamento de esta Ley, la donación podrá efectuarse entre parientes hasta el cuarto grado de consanguinidad y segundo grado de afinidad. Art. 12.- El consentimiento del donante no podrá ser sustituido ni complementado. Sin embargo, podrá ser revocado, en forma verbal, hasta el momento mismo de la intervención quirúrgica, mientras conserva la capacidad para expresar su voluntad. Esta revocatoria no generará obligación de ninguna clase ni dará lugar a indemnización por daños y perjuicios. Art. 13.- Ni los padres, ni los guardadores, ni ninguna otra persona, podrán otorgar el consentimiento para donar, con fines de trasplante u otra operación semejante, órganos o componentes anatómicos de sus hijos, pupilos o representados. Exceptúanse de la prohibición del inciso precedente los casos de donación de médula ósea, que podrá ser autorizada exclusivamente por los padres, cumpliendo las condiciones y limitaciones establecidas en esta Ley y su Reglamento. Art. 14.- La oposición expresa de la persona para que después de su muerte se realice la extracción de órganos u otros componentes anatómicos de su cuerpo se hará constar, sin formalidad especial alguna, en la ficha de ingreso en el servicio de admisión del centro médico o en su historia clínica, siempre y cuando no la hubiere expresado con anterioridad. Esta oposición podrá referirse a todo tipo o clase de órganos o componentes anatómicos o solamente a alguno de ellos. Cuando se tratare de menores de edad o pacientes con deficiencia mental, la oposición podrá hacerse constar por intermedio de quienes ostentaren la patria potestad, tutela o representación legal. Art. 15.- La inexistencia de la oposición expresa señalada en el artículo precedente dará lugar a la presunción de consentimiento para la donación, que no obstante podrá ser objetada por uno o más familiares dentro del cuarto grado de consanguinidad o segundo de afinidad, de conformidad con lo que establezca el Reglamento de esta Ley. CAPITULO VI DEL BANCO DE ORGANOS, COMPONENTES ANATOMICOS Y LIQUIDOS ORGANICOS Art. 16.- El Ministerio de Salud Pública creará o autorizará el funcionamiento de bancos de órganos, componentes anatómicos y líquidos orgánicos. Estos bancos podrán ser dependientes del Ministerio o estarán vinculados obligatoriamente a un centro asistencial u hospitalario que hubiere obtenido la correspondiente licencia sanitaria de funcionamiento. En el Reglamento de esta Ley constarán los requisitos que deberán cumplir los centros asistenciales u hospitalarios para obtener la licencia mencionada en el inciso precedente. Art. 17.- El Ministerio de Salud Pública abrirá un Registro Nacional de Organos y Componentes Anatómicos Recuperados. Art. 18.- Los órganos y componentes anatómicos serán distribuidos, siguiendo un estricto orden de prioridad científica, por una comisión integrada por un delegado del Ministerio de Salud Pública, un delegado de la Federación Médica y un delegado designado conjuntamente por los organismos gremiales de los profesionales especializados en esta materia. Los delegados de la Federación Médica y de los gremios de profesionales especializados serán designados de acuerdo con las disposiciones del Reglamento de esta Ley. CAPITULO VII DE LA PROMOCION Art. 19.- El Ministerio de Salud Pública realizará, autorizará y coordinará campañas de educación e información para promover una conciencia solidaria de la población a favor de los enfermos que necesiten trasplantes y de la donación y el registro de órganos post-mortem. Art. 20.- Las instituciones públicas y privadas existentes y las creadas o que se crearen con la finalidad de promover, investigar y realizar trasplantes, podrán celebrar convenios de cooperación con instituciones similares, nacionales e internacionales, con sujeción a las normas legales vigentes. CAPITULO VIII DE LAS PROHIBICIONES Y SANCIONES Art. 21.- Prohíbese la comercialización de órganos y componentes anatómicos. Quienes violaren esta disposición y ofrecieren o recibieren, directa o indirectamente, beneficios económicos u otros semejantes para la entrega y obtención de órganos u otros materiales anatómicos de personas vivas o fallecidas, serán reprimidos con prisión de uno a tres años. CAPITULO IX DISPOSICIONES GENERALES Art. 22.- Las operaciones de trasplante se efectuarán únicamente cuando exista un diagnóstico que asegure posibilidades claras de una sustancial mejora de la calidad y esperanza de vida del receptor. Art. 23.- Las disposiciones de esta Ley no serán aplicables a los casos de sangre humana y sus componentes, espermatozoides, óvulos, embriones y placenta. CAPITULO X DEROGATORIA Art. 24.- Derógase la Ley N° 64, Reformatoria del Código de la Salud publicada en el Registro Oficial N° 707, del 15 de junio de 1987. DISPOSICION TRANSITORIA El Presidente de la República, dentro del plazo máximo de noventa días, contados a partir de la publicación de esta Ley en el Registro Oficial, dictará su Reglamento. ARTICULO FINAL.- Esta Ley entrará en vigencia a partir de su publicación en el Registro Oficial. Dado en Quito, en la Sala de Sesiones del Plenario de las Comisiones Legislativas del Congreso Nacional del Ecuador, a los cinco días del mes de julio de mil novecientos noventa y cuatro. f.) Samuel Bellettini Zedeño, Presidente del Congreso Nacional.- f.) Abg. Abdón Monroy Palau, Secretario del Congreso Nacional Palacio Nacional, en Quito, a veinte de julio de mil novecientos noventa y cuatro. PROMULGUESE. f.) Sixto A. Durán-Ballén C., Presidente Constitucional de la República. Es copia.- Certifico: f.) Dr. Carlos Larréategui, Secretario General de la Administración Pública. REPUBLICA DEL ECUADOR MINISTERIO DE SALUD PUBLICA ORGANISMO NACIONAL DE TRASPLANTES DE ORGANOS Y TEJIDOS (ONTOT) REGLAMENTO A LA LEY DE TRASPLANTE DE ORGANOS Y TEJIDOS REGISTRO OFICIAL N° 356 Quito, 8 de julio de 1998 N° 1600 REPUBLICA DEL ECUADOR MINISTERIO DE SALUD PUBLICA ORGANISMO NACIONAL DE TRASPLANTES DE ORGANOS Y TEJIDOS (ONTOT) REGLAMENTO A LA LEY DE TRASPLANTE DE ORGANOS Y TEJIDOS REGISTRO OFICIAL N° 356 Quito, 8 de julio de 1998 N° 1600 Fabián Alarcón Rivera PRESIDENTE CONSTITUCIONAL INTERINO DE LA REPUBLICA Considerando: Que el Plenario de las Comisiones Legislativas del H. Congreso Nacional, expidió la Ley N° 58 de Trasplante de Organos y Tejidos, la que fue promulgada en el Registro Oficial N° 492 de 27 de julio de 1994; Que es necesario reglamentar la práctica médica relacionada con la obtención, para trasplante de órganos y más componentes anatómicos humanos, para precautelar de mejor manera los derechos y la salud de las personas que los donan y de los receptores; Que precisa la expedición urgente de normas regla mentarias que faciliten la utilización adecuada y oportuna de los órganos y componentes anatómicos, situación que implica un aporte científico imponderable en beneficio de la salud de las personas; Que la misma Ley en diversos capítulos de su estructura advierte la necesidad de reglamentar aspectos de tanta importancia relacionados con la salud y bienestar de las personas; y, En uso de las atribuciones constitucionales y legales, Decreta: EXPEDIR EL SIGUIENTE REGLAMENTO PARA LA APLICACIÓN DE LA LEY DE TRASPLANTE DE ORGANOS Y TEJIDOS. CAPITULO I DISPOSICION GENERAL Art. 1. La extracción y trasplante de órganos y componentes anatómicos, estarán sujetos a las disposiciones señaladas en la Ley, las previstas en este reglamento y normas, disposiciones y resoluciones del Organismo Nacional de Trasplante de Organos y Tejidos, ONTOT. CAPITULO II CERTIFICACION DE MUERTE CEREBRAL Art. 2. La certificación de muerte cerebral, previa a los procedimientos destinados a la utilización de órganos o componentes anatómicos con fines de trasplante, será indispensable solo en caso de trasplante de riñón, corazón, hígado, páncreas, intestino y pulmones. En caso de tejidos como piel, córnea y huesos será suficiente la certificación usual de muerte, por parte de un médico. Art. 3. El procedimiento para trasplante de órganos y tejidos, se halla sujeto al control que al efecto ejercerá el ONTOT. Art. 4. En niños, se aplicará el período de observación de acuerdo con los criterios y diagnósticos de muerte cerebral vigentes a la fecha del fallecimiento. Art. 5. Se utilizará un certificado único de muerte cerebral, que será completado por los profesionales a los que hace referencia el Art. 2 de la Ley de Trasplante de Organos y Tejidos, considerando en él los parámetros mencionados en el citado artículo. CAPITULO III DE LA EXTRACCION Y TRASPLANTE DE ORGANOS Y COMPONENTES ANTATOMICOS Art. 6. A fin de que tengan fiel cumplimiento y aplicación los requisitos señalados en el Art. 3 de la Ley, para la donación en vida de componentes anatómicos, se aplicará el siguiente procedimiento: a) El grupo médico de trasplante, realizará la evaluación del estado de salud física y mental del donante, la que consistirá en un minucioso examen general y en particular del órgano a extraer, con los procedimientos y tecnologías más adecuados para el caso, a fin de que los riesgos a asumir el donante, sean minimizados hasta un margen razonable para cualquier procedimiento quirúrgico. Si fuera necesario un diagnóstico respecto al estado mental de la persona, se podrá acudir al apoyo del especialista correspondiente; b) No podrá procederse a la extracción de un órgano o componente anatómico, sin que previamente el donante y el receptor hayan sido informados, por el coordinador de trasplantes hospitalario o del servicio de la especialidad comprometida o, a su vez por quien haga las veces del mismo, sobre las posibles consecuencias y secuelas físicas o psicológicas de su decisión y sobre la evolución previsible en uno y otro caso; c) La decisión del donante y la comprensión del receptor y de los procedimientos cumplidos, deberán quedar asentados en un formulario que para el efecto elaborará el ONTOT, en el que además deberán firmar dos testigos; d) Para el caso en que el donante sea menor de edad, como es el de excepción señalado en el inciso 2do. del Art. 13 de la Ley, relativo a la donación de médula ósea, podrá ser autorizada exclusivamente por los padres del menor; e) No podrá extraerse un componente anatómico, si no se ha predestinado el receptor, a quien igualmente se le instruirá de las circunstancias señaladas en el literal anterior; f) Debe explicarse de manera obligatoria al donante, que dentro de un margen razonable de posibilidades, la extracción de partes o tejidos y la remoción de órganos, no implicará riesgos de incapacidad funcional, temporal o permanente; y, g) Además del formulario con el consentimiento, que va agregado a la historia clínica, deberá enviarse un informe al Organismo Nacional para su registro y control, quien lo mantendrá en su archivo. Art. 7. Toda persona mayor de 18 años, podrá realizar una donación previa, para después de su muerte y la realizará por medio de una declaración escrita en una tarjeta de donación que será distribuida y coordinada en los hospitales estatales, del IESS, de la Junta de Beneficencia, clínicas y hospitales privados, en la misma que se hará constar él o los órganos que autoriza o prohíbe extirpar. Si no existe particularización, se supone que la donación es de todos los órganos. Esta autorización puede ser revocada por la misma persona, en el mismo documento. La tarjeta de donación será elaborada por el M.S.P., a través del organismo correspondiente (ONTOT). Art. 8. El vínculo familiar con motivo de autorizaciones para la donación, será acreditado de la siguiente manera, en forma excluyente: cónyuge, hijo mayor de 18 años, padres y hermano mayor de 18 años. En caso de encontrarse presentes dos familiares con igual grado de parentesco y poder de decisión, bastará que uno se oponga para que no se realice la extracción. Art. 9. Una vez producida la muerte de una persona, en los términos de la Ley materia de este Reglamento, se podrá disponer de todos o parte de sus componentes anatómicos, cuando se cumplan las circunstancias previstas en el Art. 4 de la misma, siendo obligación del médico o equipo de médicos que intervengan, el verificar hasta el último momento que no exista la oposición señalada y prevista en el Art. 14. Se presume la inexistencia de la oposición cuando no medie ninguna de las limitaciones señaladas al respecto. Art. 10. Se considera equipo de trasplante, todo el personal que participa en el acto quirúrgico y en el manejo clínico; sus integrantes son solidariamente responsables del cumplimiento de las exigencias y requisitos señalados en la Ley y en este Reglamento. Los profesionales que integran el equipo de trasplante deberán tener la suficiente capacitación y experiencia en la especialidad correspondiente, la certificación de cada grupo de especialistas en particular, será refrendada por el Ministerio de Salud Pública en coordinación con el ONTOT como organismo regulador competente. Art. 11. En caso de muerte natural, es suficiente la certificación de los médicos que determinen la muerte cerebral, para proceder a la extracción de los órganos y/o tejidos, después del conocimiento de los familiares acerca del diagnóstico de muerte. Art. 12. En caso de muerte violenta, una vez autorizado el levantamiento del cadáver, se puede proceder con el acto de extracción, cuyo protocolo se agregará al informe de autopsia. Art. 13. En ningún caso, los gastos incurridos en el proceso de la donación, serán sufragados por los familiares del donante. Art. 14. Los trasplantes contemplados en la Ley se realizarán con intervención de médicos previamente facultados por la autoridad competente y en Centros Médicos a los que exigirá que hayan cumplido con todas las regulaciones sanitarias señaladas en la Ley y dispongan de implementación técnica para cada caso de trasplante en particular. Además, todos los centros de ablación o implante, su personal médico y técnico, serán acreditados de acuerdo a los estándares que fije la comisión respectiva del ONTOT, el que será responsable solidario de la acreditación de los establecimientos que no cumplan con los requisitos, así como en los casos en que no se hayan reveído las acreditaciones para Centros de Trasplantes, que por alguna razón, hubieran disminuido sus condiciones físicas, de personal, equipos o instrumental. Art. 15. Para que un hospital o clínica sea habilitado para realizar trasplantes, según la especialidad, deberá reunir los siguientes requisitos: A. Trasplantes de corazón, pulmón, páncreas, riñón, hígado e intestino: a) Dos quirófanos adyacentes para uso simultáneo; b) Material quirúrgico adecuado y suficiente para cada tipo de cirugía; y, c) Laboratorio de la especialidad, rayos X y ecografía con acceso directo a terapia intensiva, que dispondrá personal médico permanente las 24 horas del día. B. Trasplantes de corazón, pulmones y válvulas: Además de lo anotado en el literal A, deberán disponer: a) Servicios de cirugía con posibilidades de uso continuo; y, b) Equipos de hemodinamia y circulación extracorpórea dentro de la clínica u hospital. C. Trasplantes de hígado, páncreas e intestino: Además de lo consignado en el literal A, deberá contarse con: a) Servicio de cirugía general; y, b) Equipo de radiología con intensificador de imágenes, dentro del quirófano, para uso en cualquier momento, incluso transoperatorio. D. Extracción e injerto del riñón: Además de lo consignado en el literal A, deberá contarse con: a) Servicio de cirugía general; y, b) Equipos para diálisis intra y extracorpórea. E. Extirpación o injerto de elementos osteoarticulares, piel y córneas: Deberá disponer de: a) Quirófano; b) Instrumental adecuado para la especialidad; c) Equipo de rayos X con intensificador de imágenes para uso intraoperatorio, solo para sistema osteoarticular; y, d) Microscopio especular para uso intraoperatorio, en trasplante de córneas. Art. 16. Excepcionalmente, se realizará la ablación en centros no calificados previamente, cuando exista una razón muy importante, como por ejemplo la distancia o dificultad de trasladar al donante. Este centro deberá cumplir con equipamiento mínimo indispensable, para garantizar un correcto manejo quirúrgico. El ONTOT determinará y coordinará cuales son estos centros. CAPITULO IV DE LA EXTRACCION Y TRASPLANTE DE CORNEAS Art. 17. Después de haberse establecido el fallecimiento de una persona a través del certificado médico respectivo, sin que sea necesario certificar la muerte cerebral, conforme lo determina el Art. 2 de la Ley, no podrán extraerse las córneas de cadáveres que no hayan sido sometidos a exámenes completos, incluso virales para descartar enfermedades infectocontagiosas. La extracción del tejido corneal se puede hacer hasta ocho horas después del fallecimiento de la persona. Art. 18. Tanto la extracción como el trasplante de córneas, se realizará exclusivamente por personal médico especializado y debidamente autorizado por las instituciones de salud, donde funcionan bancos de ojos y que tengan la acreditación del ONTOT. CAPITULO V DE LA DONACION DE COMPONENTES ANATOMICOS Art. 19. Para el caso de donación en vida, de componentes anatómicos, los Centro Médicos autorizados dispondrán de un formulario único emitido por el Ministerio de Salud, a través del ONTOT. Art. 20. Para la donación en vida de componentes anatómicos con fines de trasplante, la declaración de consentimiento del donante se la otorgará ante un Notario Público, a la que se anexará el correspondiente informe psiquiátrico sobre la normalidad de sus facultades mentales. En la declaración notarial se harán constar, además de los datos señalados en el Art. 14 inciso 2do. de la Ley, cualquier otro que desee consignarlo el donante. Art. 21. Aparte de los parientes señalados en la Ley, por excepción puede realizarse la donación a favor de parientes hasta el cuarto grado de consanguinidad y segundo de afinidad, cuando el receptor no tenga los referidos en la Ley. El parentesco deberá certificarse ante una Notaría del Cantón, con cédulas de ciudadanía y dos testigos idóneos. Art. 22. La objeción familiar será de tipo excluyente, en el siguiente orden: El cónyuge; El conviviente que haya mantenido unión de hecho en los términos reconocidos por la Ley: a) Hijo mayor de 18 años; b) Cualquiera de los padres; c) Cualquiera de los hermanos mayor de 18 años; d) Padres políticos; y, e) Hermanos políticos. El vínculo familiar será acreditado, a falta de otra prueba, mediante declaración jurada y escrita. Art. 23. La presunción de consentimiento para una donación surge ipso-jure si no existe oposición expresa. La oposición a esta presunción deberá efectuarse por escrito de parte de cualquiera de los familiares mencionados en el Art. 15 de la Ley y Art. 22 de este Reglamento, con la presencia de dos médicos o dos testigos idóneos, de todo lo cual se dejará constancia en la ficha de ingreso en el Servicio de Admisión del Centro Médico o en la Historia Clínica, siempre y cuando no se hubiere expresado al respecto con anterioridad. Art. 24. En caso de ausencia de los parientes señalados en el artículo 22, por más de seis horas, después de la declaratoria de muerte, a pesar de haber hecho todas las gestiones necesarias para localizarlos y de no ser esto posible, se solicitará al Juez de Instrucción competente la autorización para practicar la ablación, quien deberá pronunciarse acto seguido, dada la naturaleza del procedimiento clínico y quirúrgico. En caso de muerte violenta, se seguirán los mismos procedimientos. Art. 25. Para el caso de donación de médula ósea deberá cumplirse con los protocolos que establezca la comisión respectiva del ONTOT. CAPITULO VI DEL BANCO DE ORGANOS, COMPONENTES ANATOMICOS Y LIQUIDOS ORGANICOS Art. 26. La reglamentación estará a cargo del ONTOT. La licencia tendrá validez por un período no mayor de tres años y podrá ser revocada por parte de la autoridad competente (ONTOT), si se demuestra una disminución de las condiciones que permiten su habilitación. La renovación de la licencia se la realizará previa inspección, control y análisis de resultados, por parte de la entidad reguladora nacional; estas renovaciones tendrán validez por igual tiempo y podrán efectuarse indefinidamente, si el Centro Médico cumple con todas las indicaciones y reglamentos del Organismo Nacional. Art. 27. El ONTOT, siendo un organismo de control y coordinación, abrirá y llevará un Registro Nacional de Organos y Componentes Anatómicos recuperados y entregados a los respectivos receptores. Art. 28. El ONTOT, constituirá la comisión que distribuirá los órganos y componentes anatómicos, mediante una reglamentación especial y siguiendo un estricto orden de prioridad científica. La conformación de esta comisión estará de acuerdo con la Ley. Art. 29. El ONTOT, dentro de la escala de prioridades, establecerá como primario el otorgamiento de los órganos en secuencia en el ámbito nacional. En último término, si no hay receptores idóneos en el País, se podrá enviar a otros países con los que el organismo haya establecido convenios. Art. 30. Cualquier entidad de salud pública o privada, que tenga autorización para efectuar ablaciones de órganos, componentes anatómicos y líquidos orgánicos, no podrá comercializar con ellos y solo serán cobrados estrictamente los valores específicos producto de la ablación y conservación de estos órganos, componentes anatómicos y líquidos orgánicos. CAPITULO VII DE LA PROMOCION Art. 31. El Ministerio de Salud a través del ONTOT, realizará, autorizará y coordinará campañas de educación e información, para todo nivel de la población, fomentando la conciencia solidaria a favor de los enfermos que necesiten de la donación de órganos y trasplante. Todo evento de carácter cultural, social o deportivo, que tenga como finalidad promocionar o difundir esta actividad solidaria, de contenido humano y científico, contará con el respaldo y auspicio de las autoridades estatales de salud y afines. Art. 32. El ONTOT, será el organismo que coordinará todas las actividades que se realicen en torno a la temática de trasplantes de órganos y tejidos dentro del País y sus acciones estarán enmarcadas en las leyes y normas que para su funcionamiento se expedirán. CAPITULO VIII DE LAS SANCIONES Art. 33. Quienes infrinjan la Ley en la forma determinada en el Capítulo de las Prohibiciones y Sanciones, quedan además sujetos a la correspondiente indemnización de daños y perjuicios que puedan derivarse de dichos actos. CAPITULO IX DISPOSICION FINAL Art. 34. Las acciones médico clínicas y las intervenciones quirúrgicas de extracción y trasplante, se ejecutarán únicamente cuando se aseguren con claridad las circunstancias de salud establecidas en el Art. 22 de la Ley y Art. 6 de este Reglamento. De la ejecución del presente Reglamento, que entrará en vigencia una vez publicado en el Registro Oficial, encárgase al Ministro de Salud Pública. Dado y firmado en Quito, 6 de julio de 1998. f.) Dr. Fabián Alarcón Rivera, Presidente Constitucional Interino de la República. f.) Dr. Asdrúbal de la Torre, Ministro de Salud Pública. Es fiel copia del original.- Lo certifico: f.) Dr. Wilson Merino M., Secretario General de la Administración Pública. REPUBLICA DEL ECUADOR MINISTERIO DE SALUD PUBLICA ORGANISMO NACIONAL DE TRASPLANTES DE ORGANOS Y TEJIDOS (ONTOT) DECRETO EJECUTIVO PARA LA CREACIÓN DEL ONTOT REGISTRO OFICIAL N° 516 Del 18 de Febrero del 2002 DECRETO No. 2302 REPUBLICA DEL ECUADOR MINISTERIO DE SALUD PUBLICA ORGANISMO NACIONAL DE TRASPLANTES DE ORGANOS Y TEJIDOS (ONTOT) DECRETO EJECUTIVO PARA LA CREACIÓN DEL ONTOT REGISTRO OFICIAL N° 516 Del 18 de Febrero del 2002 DECRETO No. 2302 Gustavo Noboa Bejarano PRESIDENTE CONTITUCIONAL DE LA REPUBLICA Considerando: QUE, la Ley No. 58 de Trasplante de Organos y Tejidos, fue expedida el 20 de julio de 1994 y promulgada en el Registro Oficial No. 492 de 27 del mismo mes y año; QUE, mediante Decreto Ejecutivo No. 1600, expedido el 6 de julio de 1998 y promulgado en el Registro Oficial Suplemento No. 356 de 8 del indicado mes y año, se expidió el Reglamento para la Aplicación de la Ley de Trasplante de Organos y Tejidos; QUE, los artículos 1 y 32 del Reglamento señalado en el considerando anterior, determinan que el ente encargado de los trasplantes de órganos y tejidos, será el Organismo Nacional de Trasplante de Organos y Tejidos, ONTOT; QUE, mediante Acuerdo Ministerial No. 01403 de 3 de junio de 1999, publicado en el Registro Oficial No. 220 de 25 de junio de 1999, se crea con sede en la ciudad de Quito la Comisión Nacional de Trasplante de Organos y Tejidos (CONTOT); QUE, con Acuerdo Ministerial No. 1808-A, publicado en el Registro Oficial No. 343 de 21 de diciembre de 1999, se deroga el Acuerdo Ministerial No. 01403 de 3 de junio de 1999, publicado en el Registro Oficial No. 220 de 25 de junio de 1999, y se crea con sede en la ciudad de Quito el Organismo Nacional de Trasplante de Organos y Tejidos (ONTOT), adscrito al Ministerio de Salud Pública, bajo la dependencia de la Dirección General de Salud; QUE, es necesario adecuar las disposiciones del Acuerdo Ministerial No. 1808-A, publicado en el Registro Oficial No. 343 de 21 de diciembre de 1999, a las disposiciones del Reglamento para la aplicación de la Ley de Trasplante de Organos y Tejidos; y, En ejercicio de las atribuciones que le confiere el numeral 9 del artículo 171 de la Constitución Política de la República y el artículo 11 literal g) del Estatuto del Régimen Jurídico Administrativo de la Función Ejecutiva, Decreta: Art. 1. Ratificar la creación y las actividades del Organismo Nacional de Trasplantes de Organos y Tejidos cuyas siglas son ¨ONTOT¨, con sede en la ciudad de Quito; adscrito al Ministerio de Salud Pública, bajo la dependencia de la Dirección General de Salud. Art. 2. El Organismo Nacional de Trasplante de Organos y Tejidos (ONTOT) tendrá como objetivo principal el implementar las políticas nacionales de trasplante, el control de los procedimientos para trasplantes de órganos y tejidos y el cumplimiento de las normas bioéticas de los mismos. Art. 3. Para normatizar y orientar las acciones de los trasplantes de órganos y tejidos de los estamentos de salud del país, dentro de la estructura del ONTOT se establece el Consejo Nacional de Trasplantes (CNT), que estará integrado por los siguientes miembros: a) El Director General de Salud del Ministerio de Salud Pública, o su delegado; b) Un representante de la máxima autoridad del Area Médica del Instituto Ecuatoriano de Seguridad Social (IESS); c) Un representante de la Sanidad Militar de las Fuerzas Armadas; d) Un representante de la Sanidad de la Policía Nacional; e) Un representante de la Junta de Beneficencia de Guayaquil; f) Un representante de la Sociedad Ecuatoriana de Trasplantes de Organos y Tejidos (SETOT); g) Un representante de las asociaciones de clínicas y hospitales privados calificados para la actividad de trasplantes; y, h) El Director Ejecutivo del ONTOT (Secretario del CNT). Art. 4. Todos los miembros del Consejo Nacional de Trasplantes (CNT) tendrán un delegado suplente. Tanto el representante principal como el suplente serán designados por la institución que representan de acuerdo con su propia normativa interna. Art. 5. El Consejo Nacional de Trasplantes de Organos y Tejidos, estará presidido por el Director General de Salud o su delegado. En ausencia del Presidente o de su delegado, lo subrogará quien sea designado de entre sus miembros en la sesión correspondiente y de acuerdo a su reglamento interno. Art. 6. El Consejo Nacional de Trasplantes (CNT) sesionará ordinariamente, cada tres meses previa convocatoria con ocho (8) días de anticipación por el Presidente del Consejo y extraordinariamente por resolución del Presidente o a petición escrita de por lo menos cinco de sus miembros. En esta reunión sólo podrá tratarse los asuntos que consten en la convocatoria. Art. 7. El quórum para la instalación y funcionamiento del Consejo Nacional de Trasplantes (CNT) será la mitad más uno de sus miembros. Las resoluciones se tomarán por mayoría absoluta de votos de los miembros concurrentes a la sesión. Art. 8. Son funciones del Consejo Nacional de Trasplantes las siguientes: a) Hacer cumplir la Ley de Trasplante de Organos y Tejidos y su reglamento a las personas naturales y jurídicas que tengan relación con estos procedimientos; b) Aprobar el reglamento interno, la Estructura Orgánica Funcional del ONTOT previo dictamen favorable de la Oficina de Servicio Civil y Desarrollo Institucional (OSCIDI), las normas y procedimientos técnicos, la proforma presupuestaria y otras acciones que sean propuestas por la Dirección Ejecutiva, observando para ello las disposiciones legales vigentes sobre la materia; y, c) Determinar las políticas, conocer y aprobar los planes, programas de acción y otras propuestas que sean presentadas por la Dirección Ejecutiva; en coordinación con los estamentos estructurales de dicha dependencia. Art. 9. El Organismo Nacional de Trasplantes de Organos y Tejidos tendrá una Dirección Ejecutiva, que será el órgano operativo institucional; estará a cargo de un Director quien será también el Secretario del CNT. El Director Ejecutivo deberá ser un médico (a) involucrado en la temática de trasplantes, será designado por el Director General de Salud y durará cuatro (4) años en sus funciones pudiendo ser reelegido por un período más. Art. 10. El Orgánico Estructural y Funcional de la Dirección Ejecutiva, se establecerá en el reglamento interno aprobado por el CNT previo dictamen favorable de la Oficina de Servicio Civil y Desarrollo Institucional (OSCIDI), en el que constarán las coordinaciones regionales 1, 2, y 3 (Sistema Regionalizado de Servicios de Salud). Art. 11. La Dirección Ejecutiva tendrá un Asesor Jurídico, designado por el Director General de Salud. Art. 12. El Consejo Nacional de Trasplantes, tendrá un Comité de Bioética. Art. 13. El Comité de Bioética estará integrado por los siguientes miembros: a) El Presidente de la Comisión de Bioética del Consejo Nacional de Salud (CONASA); b) El Presidente del Comité Etico Independiente de la Academia Ecuatoriana de Medicina; c) El Presidente de la Sociedad Ecuatoriana de Bioética; d) Un representante de la Conferencia Episcopal Ecuatoriana; e) Un representante de la Defensoría del Pueblo; y, f) El Asesor Jurídico del ONTOT, con voz y sin voto, actuará como secretario. Este Comité tendrá un grupo de profesionales, capacitados en trasplantes, quienes actuarán en calidad de asesores técnicos en los casos que lo amerite y de acuerdo al área de su especialidad. Art. 14. El Consejo Nacional de Trasplantes tendrá un Comité de Control y Vigilancia de Trasplantes de Organos y Tejidos. Art. 15. El Comité de Control y Vigilancia de Trasplantes de Organos y Tejidos estará integrado por: a) Los coordinadores regionales del ONTOT; b) Un representante de la Sociedad Ecuatoriana de Trasplantes de Organos y Tejidos; c) El Asesor Jurídico del ONTOT (con voz y sin voto); d) El Director Ejecutivo del ONTOT; quién hará de Secretario (con voz y sin voto); y, e) Un representante de la Defensoría del Pueblo. Este Comité tendrá un grupo de profesionales, capacitados en trasplantes, quienes actuarán en calidad de asesores técnicos en los casos que lo amerite y de acuerdo al área de su especialidad. Art. 16. Las funciones de estos Comités de Bioética y de Vigilancia constarán en el reglamento interno del ONTOT. Art. 17. El financiamiento del Organismo Nacional de Trasplantes de Organos y Tejidos (ONTOT), contará con los siguientes recursos: a) Las asignaciones del Estado constantes en el Presupuesto General del Ministerio de Salud Pública; b) Las contribuciones de entidades públicas y privadas, nacionales o extranjeras; c) El producto de asignaciones provenientes de entidades públicas y privadas, nacionales o extranjeras para investigaciones y publicaciones; d) Las donaciones, herencias o legados de personas naturales o jurídicas, nacionales o extranjeras, realizadas a favor del ONTOT; y, e) Los recursos autogenerados. Art. 18. La administración de los recursos fiscales que financian el Organismo Nacional de Trasplantes de Organos y Tejidos, se sujetará a la Ley de Presupuestos del Sector Público y al control respectivo por parte de la Contraloría General del Estado. Art. 19. Los recursos económicos del ONTOT estarán destinados exclusivamente para: a) El funcionamiento y, gastos administrativos; b) La promoción de las actividades relacionadas con los tratamientos trasplantológicos en el país; c) La ejecución y coordinación de campañas de educación e información a la comunidad para promover una actitud solidaria a favor de los enfermos que necesitan trasplantes y de la donación y el registro de órganos y tejidos; d) EL fomento de la procuración de órganos y materiales anatómicos necesarios a los fines de este Organismo, a través de la coordinación adecuada dentro del Sistema Regionalizado de Servicios de Salud; y, e) Las demás actividades necesarias para el cumplimiento de sus fines. Art. 20. Derógase expresamente todas las normas de igual o menor jerarquía que se opongan al presente Decreto. Art. 21. De la ejecución de este decreto, que entrará en vigencia a partir de su publicación en el Registro Oficial, encárguense los señores ministros de Economía y Finanzas y de Salud Pública. Dado en el Palacio Nacional, en Quito, a 5 de febrero del 2002. f.) Gustavo Noboa Bejarano, Presidente Constitucional de la República. f.) Carlos Julio Emanuel Morán, Ministro de Economía y Finanzas. f.) Patricio Jamriska Jácome, Ministro de Salud Pública. Es fiel copia del original.- Lo certifico. f.) Marcelo Santos Vera, Secretario General de la Administración Pública. REPUBLICA DEL ECUADOR MINISTERIO DE SALUD PUBLICA ORGANISMO NACIONAL DE TRASPLANTES DE ORGANOS Y TEJIDOS (ONTOT) REGLAMENTO TECNICO ADMINISTRATIVO ORGANICO FUNCIONAL* * Quito, septiembre del 2001 Documento aprobado por del 2002 el Consejo Superior del ONTOT el día ORGANISMO NACIONAL DE TRASPLANTES DE ORGANOS Y TEJIDOS (ONTOT) REGLAMENTO TECNICO ADMINISTRATIVO ORGANICO FUNCIONAL* INTRODUCCION Para muchos es conocido que en el Ecuador se viene realizando trasplantes de diversos órganos y tejidos desde hace algo más de 25 años, teniendo primordial importancia los trasplantes renales que han sido objeto de programación en algunas unidades médicas del Ecuador. En este sentido, la Seguridad Social, con sus Hospitales de Quito y Guayaquil (Carlos Andrade Marín y Maldonado Carbo), ha sido la pionera en ejecutarlos bajo un plan de trabajo adecuadamente estructurado; lamentablemente sin continuidad. Asimismo, otras entidades de salud, tanto públicas como privadas, han procurado mantenerse al ritmo de los avances médicos y han realizado, en diferentes oportunidades trasplantes renales con un éxito meritorio. Cabe mencionar las actividades desarrolladas en los últimos años y que tiene relación con trasplantes de huesos, médula ósea, cardíaco y recientemente hepático, con éxito; pero, desafortunadamente en forma similar, aislada y sin una planificación que sustente su continuidad. A pesar de estas circunstancias, los trasplantes en el Ecuador han carecido de una norma que los guíe, de una estructuración nacional que ordene y reglamente su ejercicio, lo que ha dado lugar a que en varias oportunidades, muchas organizaciones de salud hayan realizado incursiones trasplantológicas sin cuidar las fundamentales normas técnicas y hayan elaborado, por si solas, los instrumentos administrativos y técnicos que solamente han servido para su aplicación local. Por otro lado, el país ha desaprovechado permanentemente la capacitación de muchos profesionales quienes no han tenido la oportunidad de satisfacer su interés; y las instituciones, particularmente oficiales, han desperdiciado este elemento humano, eje fundamental para un adecuado ordenamiento técnico y administrativo de los trasplantes; teniendo en cuenta que, esta rama especializada de la medicina, es un área multidisciplinaria que requiere la participación activa de muchos profesionales y, por otro lado, adecuadamente capacitados. Frente a esta situación algunos profesionales ecuatorianos se preocuparon de fomentar la idea de elaborar y establecer los mecanismos adecuados, legales y técnicos que normen y regulen tanto la organización de los centros médicos así como el ejercicio profesional de los especialistas. Especial mención son los nombres de los Dres. Ignacio Ramírez, Ricardo Ortiz San Martín, Rómulo Campaña, Cristóbal Santacruz y otros. Esta aspiración se cristalizó a partir de la promulgación de la Ley No. 159, de Trasplantes de Organos y Tejidos, expedida el 20 de julio de 1994 e inscrita en el Registro Oficial No. 492 del 27 del mismo mes y año. Complementando la Ley y para que ésta tenga su adecuada aplicación, mediante Decreto Ejecutivo No. 1600, expedido el 6 de julio de 1998 y promulgado en el Registro Oficial No. 356 del 8 del indicado mes y año se expidió el Reglamento para la aplicación de la Ley de Trasplantes de Organos y Tejidos Posteriormente, mediante Acuerdo Ministerial No. 01808-A, del 29 de noviembre de 1999, se crea, con sede en la ciudad de Quito, el Organismo Nacional de Trasplantes de Organos y Tejidos (ONTOT), inscrito en el Registro Oficial No. 343 del 21 de diciembre de 1999. De esta manera, el ONTOT se convierte en un organismo dependiente del Ministerio de Salud Pública y, directamente de la Dirección Nacional de Salud y que tiene características especiales en lo relacionado con sus aspectos técnico y administrativo; pues, de acuerdo a la Ley, es un organismo con autonomía técnica, administrativa y financiera. Sin embargo, al momento presente, el Acuerdo Ministerial que crea el ONTOT se halla en entredicho legal por alguna de las circunstancias que finalizaron en la emisión del mencionado documento. Esta situación se halla en proceso de regulación jurídica. La misión básica del ONTOT, en cumplimiento a lo que estipula la Ley es la de controlar los procedimientos para trasplantes de órganos y tejidos en el Ecuador y regular y normar los condicionamientos bioéticos de los mis mos. Por otro lado, se encarga de propender al desarrollo tecnológico y humano, contribuir a la solución de los procesos terminales a través de la ejecución de trasplantes de órganos y tejidos en los pacientes ecuatorianos que lo requieren. Si bien es verdad que, dentro del cuerpo de la Ley y del Reglamento a ésta, el ONTOT prevé una estructura general establecida, se hace indispensable la elaboración de su Reglamento Interno que será la norma de los procedimientos del ONTOT y que deberá contemplar todas las características operativas que describe la Ley. El Reglamento del ONTOT es la piedra angular para la correcta aplicación de la Ley y de su Reglamento. Adicionalmente, ante la carencia ordenada de Normas y Procedimientos Técnicos y Administrativos, se hace pertinente la elaboración de varias alternativas para la conceptualización operativa de la Ley: Organigrama Técnico y Administrativo, su Orgánico Funcional; la norma para la Acreditación de las Unidades Médicas aptas para ejecutar trasplantes (Acreditación de Unidades Médicas) y la guía general de las Normas y Procedimientos Técnicos. Estos aspectos que son prioritarios permitirán al ONTOT iniciar sus actividades con criterio y con pleno conocimiento operativo de la Ley y de su Reglamento. CAPITULO I GENERALIDADES 1. El Organismo Nacional de Trasplantes de Organos y Tejidos (ONTOT) se rige por las leyes vigentes que regulan los Servicios Médicos Nacionales, el Código de la Salud, los Estatutos y Reglamentos pertinentes, las Resoluciones que dictare el Consejo Nacional de Trasplantes (CNT) del ONTOT, las disposiciones de la Dirección General de Salud y los convenios que, ocasionalmente puedan establecerse con otras Instituciones. 2. El presente Reglamento rige para todas las personas que presten sus servicios en el ONTOT y para los usuarios del mismo. Cada Area de Especialidad, elaborará los manuales técnico las Normas y Procedimientos, en sujeción al presente Reglamento y a las normas institucionales respectivas. 3. Su sede es la ciudad de Quito CAPITULO II DE LA NATURALEZA Y FINES 4. El Organismo Nacional de Trasplantes de Organos y Tejidos (ONTOT) es dependencia del Ministerio de Salud Pública del Ecuador y del Consejo Nacional de Trasplantes del Organismo. 5. El Organismo Nacional de Trasplantes de Organos y Tejidos (ONTOT), se crea como entidad estatal de derecho público, con personería jurídica, mediante Acuerdo Ministerial No. 01808-A, del 29 de noviembre de 1999, con sede en la ciudad de Quito, inscrito en el Registro Oficial No. 343 del 21 de diciembre de 1999. De esta manera, el ONTOT se convierte en un organismo dependiente del Ministerio de Salud Pública y, directamente de la Dirección Nacional de Salud, con características especiales en lo 6. relacionado con sus aspectos técnico y administrativo; pues, de acuerdo a la Ley, es un organismo con autonomía técnica, administrativa y financiera. 7. La misión básica del ONTOT, en cumplimiento a lo que estipula la Ley es la de controlar los procedimientos para trasplantes de órganos y tejidos en el Ecuador y regular y normar los condicionamientos bioéticos de los mismos. 8. Es finalidad del Organismo Nacional de Trasplantes de Organos y Tejidos (ONTOT) dar cumplimiento a las prestaciones que señala la Ley, a la comunidad ecuatoriana y a quienes acudan a solicitar sus servicios, de acuerdo a las disposiciones legales existentes, a aquellas emanadas del Consejo Nacional de Trasplantes (CNT) y a las que oportunamente se dictaren. 9. Son funciones del Organismo Nacional de Trasplantes de Organos y Tejidos (ONTOT): 9.1. Hacer cumplir la ley de Trasplantes de Organos y Tejidos y sus Reglamentos a todas las personas e instituciones que tengan relación con estos procedimientos. 9.2. Proponer a la Dirección General de Salud del Ministerio de salud Pública del Ecuador las normas técnicas a que deberá responder el trasplante de órganos y tejidos y toda otra actividad incluida en la Ley de Trasplantes de Organos y Tejidos. 9.3. Hacer cumplir las normas de la Ley, con relación a la habilitación de establecimientos en que se practiquen actos médicos comprendidos en la temática; determinar el perfil de los profesionales que practiquen dichos actos, habilitación de bancos de órganos y de materiales anatómicos, de acuerdo al Capítulo VI, Artículo 16 de la Ley de Trasplantes de Organos y Tejidos. 9.4. Intervenir en los centros donde se practiquen actividades relacionadas con trasplantes de órganos y tejidos que incurran en actos u omisiones que signifiquen el incumplimiento de lo establecido en la Ley de Trasplantes de Organos y Tejidos y su Reglamento. 9.5. De acuerdo a normas dictadas por la Dirección General de Salud del Ministerio de Salud Pública, el ONTOT procederá a la suspensión y/o revocatoria de una habilitación cuando se verifique el incumplimiento de las condiciones y garantías de seguridad, eficacia y calidad de funcionamiento, el uso indebido u otras irregularidades en relación a la reglamentación de la ley. 9.6. Coordinar la inspección periódica, destinada a verificar que los establecimientos, donde se realizan las actividades comprendidas en la Ley de Trasplantes de Organos y Tejidos, se ajusten a ésta y su reglamentación. 9.7. Propiciar, acreditar y coordinar actividades de docencia, capacitación y perfeccionamiento de los recursos humanos vinculados con la temática y acorde con las necesidades. 9.8. Promover la investigación científica, mantener intercambio de información nacional e internacional y realizar publicaciones periódicas vinculadas con la temática. 9.9. Evaluar publicaciones y documentaciones e intervenir en la autorización de investigaciones que se realicen con recursos del ONTOT y relacionadas con el trasplante. 9.10. Determinar si son apropiados los procedimientos inherentes al mantenimiento de potenciales donantes cadavéricos, diagnóstico de muerte, ablación, preservación y transporte de órganos, de acuerdo a normas que reglan la materia. 9.11. De acuerdo a los Artículos 17 y 18 del Capítulo VI de la Ley de Trasplantes de Organos y Tejidos, el Organismo coordinará el registro nacional de órganos y materiales anatómicos recuperados y su distribución a nivel nacional, así como también la recepción y el envío a nivel internacional. 9.12. Dirigir las acciones que permitan mantener actualizada la lista de espera de receptores potenciales de órganos y materiales anatómicos en el orden nacional, coordinando su acción con organismos regionales o provinciales de similar naturaleza. 9.13. Efectuar las acciones inherentes al seguimiento de los pacientes trasplantados, con fines de control estadístico. 9.14. Proponer normas y prestar asistencia técnica a las entidades relacionadas con las actividades de trasplantes. 9.15. Dar asistencia técnica, a los tratamientos trasplantológicos que se realicen en establecimientos acreditados, y colaborar en la obtención de subsidios, préstamos o subvenciones a aquellos pacientes seleccionados, siempre y cuando, la condición socioeconómica de los mismos lo justifique mediante evaluación pertinente. 9.16. Promover y asistir la creación y desarrollo de centros de trasplante, de extracción y/o trasplante de órganos, de acuerdo a la capacidad asistencial y nivel de complejidad. 9.17. Celebrar convenios con otras entidades para su participación en el sistema. 9.18. En concordancia con los Artículos 19 y 20 de la Ley de Trasplante de Organos y Tejidos, el ONTOT ejecutará, autorizará, avalizará y coordinará campañas de educación e información para promover la conciencia solidaria en la población, a favor de los enfermos que necesiten trasplante y de la donación y registro de órganos postmorten; y, 9.19. Realizar toda acción necesaria para el cumplimiento de sus fines de conformidad con la Ley de Trasplantes de Organos y Tejidos y su reglamentación. 10. El Organismo Nacional de Trasplantes de Organos y Tejidos (ONTOT) forma parte del Sistema de Servicios de la Salud del Ecuador, siendo responsable de las acciones de atención de la salud del área de su influencia, a nivel nacional, que le compete. 11. La relación de dependencia del Organismo Nacional de Trasplante de Organos y Tejidos (ONTOT), con los Organismos Superiores es la siguiente: a) Consejo Nacional del ONTOT; b) Dirección General de Pública; c) Ministerio de Salud Pública Salud del Ministerio de Salud Las líneas de comunicación serán establecidas por las disposiciones administrativas y legales correspondientes y definidas por las dependencias administrativas respectivas. CAPITULO III DE LA ORGANIZACIÓN 12. El Organismo Nacional de Trasplante de Organos y Tejidos (ONTOT) depende de la Dirección General de Salud del Ministerio de Salud Pública y estará conformado por la siguiente estructura técnica y administrativa: 12.1. Consejo Nacional de Trasplantes de Organos y Tejidos: El Consejo Nacional de Trasplantes de Organos y Tejidos (CNT) tendrá los siguientes dignatarios: a. El Director General de Salud del Ministerio de Salud Pública, o su delegado; b. Un representante de la máxima autoridad del Area Médica del Instituto Ecuatoriano de Seguridad Social (IESS); c. Un representante de Sanidad Militar de las Fuerzas Armadas; d. Un representante de Sanidad de la Policía Nacional; e. Un representante de la Junta de Beneficencia de Guayaquil; f. Un representante de la Sociedad Ecuatoriana de Trasplantes de Organos y Tejidos (S.E.T.O.T.); g. Un representante de las Asociaciones de Clínicas y Hospitales Privados calificados para la actividad de trasplantes; h. El Director Ejecutivo del ONTOT (Secretario del CNT). 12.1.1. Coordinadores regionales (1,2,3). 12.1.2. Dependencias: - Comité de Bioética - Comité de Vigilancia 12.2. Dirección Ejecutiva: - Director Ejecutivo - Dependencias: - Asesoría Jurídica - Asesoría Técnica - Centro Informático - Secretaría 12.2.1. Consejo Ejecutivo - Responsables de las áreas administrativas y técnicas del ONTOT 12.2.2. Subdirección Técnica - Subdirector Técnico - Dependencias: - Area de Investigación - Area de Educación - Area de Información Científica - Area de Procedimientos 12.2.3. Subdirección Administrativa-Financiera - Subdirector Administrativo-Financiero - Dependencias: - Area Económica y Financiera - Area de Recursos Humanos 12.2.4. Coordinador Regional 1 - Coordinador Médico Regional - Dependencias: - Coordinadores Hospitalarios 12.2.5. Coordinador Regional 2 - Coordinador Médico Regional - Dependencias: - Coordinadores Hospitalarios 12.2.6. Coordinador Regional 3 - Coordinador Médico Regional - Dependencias: - Coordinadores Hospitalarios 13. El Consejo Nacional es la máxima autoridad dentro del ONTOT 14. El Presidente nato del Consejo Nacional del ONTOT es el Director General de Salud del Ministerio de Salud Pública. El Director Ejecutivo del ONTOT será nombrado por el Director General de Salud y actuará en calidad de Secretario del organismo y reemplazará al Presidente del Consejo Nacional en su ausencia o por delegación de éste. 15. 16. Los miembros del Consejo Nacional actuarán en calidad de Vocales y serán elegidos por cada una de las instituciones y asociaciones que lo conforman. 17. Los representantes institucionales tendrán un delegado suplente. Tanto el representante principal como el suplente serán designados por la institución a la que representan, de acuerdo a su propia normativa interna. 18. Los Comités adscritos como dependencias del Consejo Nacional tendrán el carácter de asesores y serán nominados en forma ad-honorem, por el Consejo Nacional acorde a sus características personales y profesionales que lo ameriten. 19. El Comité de Bioética está conformado por miembros ajenos al ONTOT y serán los siguientes: - El Presidente de la Comisión de Bioética del Consejo Nacional de Salud; - El Presidente del Comité Etico Independiente de la Academia Ecuatoriana de Medicina; - Un representante de la fraternidad ecuménica; - El Presidente de la Defensorìa del Pueblo; - El Presidente de la Sociedad Ecuatoriana de Bioética; y - El Asesor Jurídico del ONTOT ( con voz y sin voto), quien actuará como Secretario del Comité. 20. Este Comité contará con un grupo de profesionales, capacitados en trasplantes, quienes actuarán en calidad de asesores técnicos en los casos que lo ameriten y de acuerdo al área de su especialidad. 21. El Comité de Control y Vigilancia de Trasplantes de Organos y Tejidos estará conformado por: - Los Coordinadores Regionales del ONTOT; - Un representante de la Sociedad Ecuatoriana de Trasplantes de Organos y Tejidos; - El Director Ejecutivo del ONTOT, quién hará de Secretario (con voz y sin voto). - El representante de la Defensorìa del Pueblo o su delegado; y - El Asesor Jurídico del ONTOT ( con voz y sin voto), quien actuará como Secretario del Comité. 22. La Dirección Ejecutiva estará conformada por el Director Ejecutivo, quien será el responsable del funcionamiento del Organismo. 23. La Dirección Ejecutiva contará con los siguientes órganos de apoyo directo: - El Comité Ejecutivo; - La Asesoría Jurídica; - La Asesoría Técnica; - El Centro Informático; y - La sección de Comunicación Social. Además dispondrá de la Secretaría y la sección de Archivo. 24. La Asesoría Jurídica tendrá como responsable a un jurista de acreditada solvencia profesional y humana. Será designado por el Director General de Salud en base a un concurso abierto de títulos y merecimientos. Durará en sus funciones cuatro años. 25. La Asesoría Técnica estará constituida por un grupo calificado de profesionales médicos capacitados en trasplantes. Serán seleccionados en base a sus merecimientos técnicos y científicos y con una sólida base ética y moral. Su nombramiento estará a cargo del Director Ejecutivo y durarán en sus funciones dos años, pudiendo ser reelegidos. 26. El Centro Informático estará constituido por un responsable experto en sistemas mecanizados de información. Además contará con la participación de un grupo de profesionales médicos quienes serán los encargados de prestar su asistencia técnica médica para el correcto funcionamiento del sistema de información del ONTOT. 27. La sección de Comunicación Social contará con personal experto en materia de promoción, marketing y difusión social. El responsable será un profesional altamente capacitado en la materia, con amplia experiencia en medios de difusión comunitaria y será nombrado por el Director Ejecutivo previo concurso de merecimientos. 28. El Comité Ejecutivo está integrado de la siguiente forma: - Director Ejecutivo, - Subdirector Técnico Médico, - Subdirector Administrativo Financiero, - Representante de la Asesoría Técnica - El Asesor Jurídico - El responsable del Centro Informático; y - El responsable de Comunicación Social 29. La Subdirección Técnico-Médica, una dependencia directa de la Dirección Ejecutiva contará con un Subdirector que será un profesional médico con acreditada capacidad técnica y administrativa, que haya demostrado honestidad y ética profesional y experiencia en las áreas de administración de servicios, investigación médica y educación académica. Será nombrado por el Director Ejecutivo en base a un concurso de merecimientos. Durará en sus funciones cuatro años. 30. La Subdirección Técnico-Médica tendrá bajo su dependencia las áreas de: Investigación Biomédica, Educación, Información Científica y de Procedimientos. Es de prever que, en un futuro cuente con responsables calificados para cada una de estas áreas. 31. La Subdirección Administrativa y Financiera, igualmente dependencia directa de la Dirección Ejecutiva contará con un Subdirector que será un profesional graduado en administración o rama afín, con acreditada capacidad técnica y administrativa, que haya demostrado honestidad y ética profesional y experiencia en las diversas áreas que contempla la administración de servicios de salud (presupuestos, administración contable). Será nombrado por el Director Ejecutivo en base a un concurso de merecimientos. Durará en sus funciones cuatro años. 32. La Subdirección Administrativa-Financiera tendrá bajo su dependencia las áreas: Económica y Financiera y de Recursos Humanos. Es de prever que, en un futuro cuente con responsables calificados para cada una de estas áreas. 33. Coordinadores Regionales. Acorde al Sistema Regionalizado de Servicios, el ONTOT cuenta con tres Coordinadores Regionales: - Coordinación Regional 1. Está constituida por las provincias de Carchi, Imbabura, Esmeraldas, Pichincha, Cotopaxi, Tungurahua, Chimborazo, Sucumbíos, Napo y Pastaza y Orellana; - Coordinación regional 2. Está conformada por las provincias de: Manabí, Guayas, Los Ríos, Bolívar, El Oro y Galápagos; y - Coordinación Regional 3. Esta región comprende las provincias de Cañar, Azuay, Loja, Morona Santiago y Zamora Chinchipe. 34. Los Coordinadores Regionales 1, 2 y 3 dependerán jerárquicamente de la Dirección provincial de Salud de Pichincha, Guayas y Azuay, respectivamente y funcionalmente dependen de la Dirección Ejecutiva del ONTOT. Serán nombrados por el Director General de Salud, en base a una terna propuesta por el Director Ejecutivo. 35. Cada oficina de Coordinación Regional contará con un Coordinador Médico, una secretaria ejecutiva y un conserje. 36. Los Coordinadores Regionales participarán en el Consejo Nacional de Trasplantes. 37. Coordinación Hospitalaria. 37.1. La Coordinación Hospitalaria estará integrada por los Coordinadores Hospitalarios, quienes dependerán jerárquicamente de la Dirección del Hospital respectivo y funcionalmente del Coordinador Regional que le corresponde. Serán nombrados por el Director del Hospital, previa calificación selectiva de méritos y de características profesionales adecuadas. en concordancia con el Reglamento de Acreditación Hospitalaria. 37.2. El equipo de Coordinación Hospitalaria de Trasplantes se hallará constituido por médicos y enfermeras de planta de cada uno de los centros médicos calificados y acreditados de acuerdo a las normas respectivas. CAPITULO IV DE LAS FUNCIONES DEL CONSEJO NACIONAL DEL ONTOT 38. El Consejo Nacional de Trasplantes es el más alto nivel normativo del ONTOT. Del mismo emanarán las disposiciones generales normativas y de control del Organismo así como las disposiciones y normas técnicas y administrativas generadas en los niveles respectivos. 39. El Consejo Nacional de Trasplantes es la máxima autoridad del ONTOT y será el responsable de la definición de las políticas generales del Organismo y del control de los programas, planes y proyectos que se ejecuten en él. 40. Las funciones del Consejo Nacional del ONTOT son: 40.1. Definir las políticas generales del ONTOT, 40.2. Elaborar y aplicar las normas de control para las actividades desarrolladas por el ONTOT, 40.3. Conocer y aprobar los Reglamentos, Manuales, Instructivos y otros documentos de orden administrativo-técnico elaborados en los niveles respectivos, así como los programas y presupuestos anuales presentados por el Director Ejecutivo del ONTOT. 40.4. Colaborar con las diferentes dependencias del ONTOT en el desarrollo de sus funciones, planes y programas respectivos. 40.5. Mantener reuniones trimestrales a fin de conocer y evaluar la ejecución de las acciones desarrolladas en el ONTOT. 40.6. Auditar el ejercicio económico anual del ONTOT en base a los informes respectivos. 40.7. Conocer, aprobar y autorizar la firma de convenios, acuerdos o programas del ONTOT con otras instituciones afines o con organismos nacionales o internacionales que fueran elaborados en las dependencias respectivas del Organismo y presentados por el Director Ejecutivo. 40.8. Aprobar el Reglamento del ONTOT, la estructura Orgánico-funcional del ONTOT, la Proforma Presupuestaria, cálculo de recursos y cuenta de inversiones y elaborar anualmente la memoria y balance, en base a los documentos presentados por el Director Ejecutivo. 40.9. Aprobar las retribuciones de los miembros del Consejo y de otros funcionarios del ONTOT cuyos montos serán presentados por el Director Ejecutivo. 40.10. Delegar al Director Ejecutivo aquellas funciones que no se hallen contempladas en el Reglamento del ONTOT. DEL PRESIDENTE DEL CONSEJO NACIONAL DE TRASPLANTES 41. Representar al Consejo Nacional de Trasplantes en todos sus actos. 42. Convocar y presidir las reuniones del Consejo en las que tendrá voz y voto, el cual será dirimente en caso de empate. 43. Invitar a participar, con voz pero sin voto a representantes de sectores interesados cuando se traten temas específicos de su área de actividad. 44. Adoptar todas las medidas que, siendo competencia del Consejo, no admitan dilación, sometiéndolas a consideración del mismo en la subsiguiente sesión. 45. 46. Delegar funciones en otros miembros del Consejo, con el acuerdo de éste; y Cumplir y hacer cumplir las resoluciones del Consejo. DEL COMITE DE ETICA 47. 48. El Comité de Etica es un organismo independiente, conformado por un grupo de personas de elevada calidad científica, ética y humana que tiene como principal responsabilidad revisar y aprobar los protocolos para el ejercicio de procedimientos médicos y de investigación biomédica y, de esta manera salvaguardar los derechos, seguridad y bienestar de las personas" Las funciones principales del Comité Etica son: 48.1. Asegurar la protección, seguridad e integridad de los pacientes y revisar los aspectos metodológicos, éticos y legales de los protocolos médicos y de investigación, relacionados con trasplantes, con énfasis cuando se incluya a población vulnerable. 48.2. Velar por los derechos, el respeto y la seguridad de las personas involucradas en los protocolos médicos y de investigación sobre trasplantes. 48.3. Controlar el cumplimiento de los básicos principios éticos: Respeto a las personas, Principio de Beneficencia, Principio de justicia. 48.4. Elaborar su propio Reglamento 48.5. Revisar y aprobar los aspectos éticos de los protocolos médicos y de Investigación, relacionados con trasplantes, que sean presentados al ONTOT de acuerdo a las normas éticas y morales aceptados a nivel mundial. 48.6. Aprobar o rechazar los protocolos y proyectos revisados 48.7. Controlar permanentemente el desarrollo de los protocolos y proyectos aprobados. 48.8. Suspender en cualquier momento la ejecución de un proyecto de acuerdo a la evaluación periódica realizada 48.9. Evaluar los informes médicos y de investigación resultado de los procesos clínicos y de investigación aprobados por el ONTOT. 48.10. Determinar los aspectos relevantes desde el punto de vista ético de aquellos protocolos que no requieran la obtención del consentimiento informado o no sea posible su obtención (situaciones de urgencia), siguiendo los requerimientos regulatorios para este tipo de circunstancias. 48.11. Conocer, informar y sugerir soluciones sustentadas en la ley y la ética, cualquier reclamo que surja en las fases del proceso de donación-trasplante. 48.12. Remitir sus informes y decisiones al Consejo Nacional para su trámite respectivo o la aplicación de lo pertinente. 48.13. Organizar y mantener un archivo de documentos, cuyo contenido deberá ser protegido y guardado por lo menos por un tiempo no menor a 4 años. DEL COMITE DE VIGILANCIA 49. Las funciones del Comité de Vigilancia son: 49.1. Velar por la correcta aplicación de los criterios de distribución de eficacia del sistema y procesos afines; órganos y por la 49.2. Vigilar la transparencia en la correcta distribución a nivel nacional de los recursos económicos; y 49.3. ley. Remitir sus informes y sugerencias al Consejo Nacional quien procederá de acuerdo a la DEL DIRECTOR EJECUTIVO 50. 51. La Dirección Ejecutiva (Director Ejecutivo) del ONTOT constituye el más alto nivel ejecutivo del mismo; y de ella o a través de ella se emitirán las disposiciones técnico-administrativas necesarias para su funcionamiento. El Director Ejecutivo es la máxima autoridad del Organismo y es responsable de la programación, dirección, organización ejecución y control de las acciones del ONTOT y sus funciones específicas son las siguientes: 51.1. Representar al Organismo Nacional de Trasplantes de Organos y Tejidos (ONTOT) en todos sus actos. 51.2. Convocar, cuando fuese necesario, a los Comités de Etica y Vigilancia. 51.3. Efectuar la contratación de personal para la realización de labores extraordinarias que no puedan ser ejecutadas con los recursos de planta permanente, fijando las condiciones y su retribución. 51.4. Elaborar los programas de atención, educación e investigación, de promoción y de informática, en coordinación con las áreas correspondientes y de acuerdo con la planificación, políticas generales definidas por el Consejo Nacional y someterlo a consideración y aprobación de este estamento. 51.5. Presentar al Consejo Nacional, hasta el 30 de julio de cada año, las necesidades del ONTOT para la programación y proforma presupuestaria del año siguiente. 51.6. Conocer, cumplir, divulgar y hacer cumplir el presente Reglamento y disposiciones emitidas por las autoridades competentes del ONTOT. todas las 51.7. Convocar y presidir las reuniones del Comité Ejecutivo y organizar y supervisar el funcionamiento de los otros Comités del ONTOT. 51.8. Colaborar con las áreas respectivas en la elaboración y revisión de los Manuales Administrativos y de Procedimientos Técnicos y estudiar y aprobar los respectivos Manuales internos del ONTOT. 51.9. Velar porque las funciones generales, de educación, de investigación, de informática y de promoción del ONTOT, sean de la más alta calidad y de acuerdo a los postulados institucionales. 51.10. Responsabilizarse del empleo racionalizado de los Recursos Humanos, Económicos y Materiales del ONTOT, según las atribuciones y facultades que le fueren concedidas o delegadas. 51.11. Mantener con sus colaboradores inmediatos, reuniones técnico-adminitrativas semanales o con mayor frecuencia, según las necesidades del ONTOT. 51.12. Tramitar o resolver: licencias, ascensos, traslados, sanciones de personal, de acuerdo a las atribuciones y facultades que le fueren concedidas o delegadas. 51.13. Solicitar a las autoridades respectivas las becas, participación en congresos y demás actividades académicas y de capacitación, según las políticas y reglamentos de la Institución y las necesidades del ONTOT. 51.14. Fomentar y coordinar las actividades científicas, así como las de educación e investigación. 51.15. Responsabilizarse, como único funcionario autorizado, de entregar información a los medios de comunicación colectiva, sobre cualquier asunto referente al ONTOT y suscribir todas las comunicaciones de la misma. 51.16. Atender al público con horario establecido, a fin de conocer los reclamos de los usuarios y/o familiares, los problemas existentes en la comunidad y sus relaciones recíprocas con el ONTOT, y proporcionar información oficial y las soluciones que fueren de su competencia. 51.17. Emitir las disposiciones necesarias y realizar reuniones con el personal del ONTOT, para proporcionar la información adecuada sobre los diferentes programas, facilitar la coordinación interna y externa y lograr una elevada motivación en el trabajo. 51.18. Recibir, analizar y legalizar los informes pertinentes de las diferentes dependencias del ONTOT y darles el trámite correspondiente. 51.19. Adquirir o solicitar a los niveles adecuados, los equipos, instrumental, materiales, fármacos y otros insumos requeridos por el ONTOT, de acuerdo a las necesidades de los programas aprobados y según las disposiciones y delegaciones vigentes. 51.20. Velar por el bienestar del personal y conocer los problemas técnicos y disciplinarios del mismo. 51.21. Efectuar el control económico del ONTOT, de acuerdo a las leyes, normas e instructivos vigentes. 51.22. Cumplir las horas de trabajo estipuladas en su nombramiento de acuerdo al nivel de complejidad del ONTOT. 51.23. Presentar al Consejo Nacional los informes semestrales y anuales de las labores realizadas por el ONTOT o cuando fuere requerido, comunicar con oportunidad las novedades administrativas o técnicas del Organismo, las medidas adoptadas o sugerir las soluciones respectivas y consultar la conducta a seguirse en los casos no previstos en este Reglamento. 51.24. Todas aquellas que le fueran encargadas o delegadas por parte del Consejo Nacional. 52. 53. El Director Ejecutivo del ONTOT podrá ser reemplazado temporalmente o subrogado por el Subdirector Técnico-Médico y en casos especiales por el profesional médico que acordare el Consejo Nacional. El ONTOT, a través de la Dirección Ejecutiva realizará las siguientes funciones adicionales: 54. Coordinación: El ONTOT, como organismo oficial tiene como objetivo particular servir de apoyo a los profesionales hospitalarios, realizando todas aquellas actividades organizativas que escapan al ámbito local. Las principales actividades de coordinación son: - Coordinación extrahospitalaria de extracción de órganos; - Actualización y mantenimiento de las listas de espera de los órganos no renales (hígado, pulmones, páncreas y otros); - Búsqueda de receptores; - Oferta de órganos; - Cooperación de intercambios renales; - Coordinación de transporte aéreo/terrestre de equipos de trasplante y órganos para injerto; 55. - Canalización de informes de pacientes para evaluación pre-trasplante; y Canalización de solicitudes de piezas óseas, válvulas cardíacas u otros tejidos . Normativos e informes: Elaboración de informes técnicos relacionados directamente con los trasplantes de órganos y tejidos solicitados por las autoridades sanitarias competentes. 56. Estudios: - Recolección de datos sobre la actividad extractora y trasplantadora; - Elaboración de la base de datos y publicarla; y - Evaluación de requerimientos sanitarios: legales, humanos y materiales. 57. Información, promoción, difusión y aval: - Sobre la actividad trasplantadora y temas de interés sanitario dirigido a administraciones sanitarias, coordinadores, profesionales, organizaciones internacionales, asociaciones de enfermos y medios de comunicación; - Información al público en general: campañas de sensibilización social, emisión de tarjetas de donantes, información sobre cualquier duda acerca de la donación y trasplantes 24 horas al día, difusión de material informativo, didáctico, de trabajo, etc., entre los profesionales de la coordinación y el trasplante; - Elaboración y difusión, a través de todos los medios, de material audiovisual; - Participación en cursos de formación continuada y de post-grado así como en congresos nacionales e internacionales. DE LOS COMITES Y ASESORIAS 58. Los Comités y las Asesorías tienen por objeto colaborar con el Director Ejecutivo en el manejo del Organismo y/o cumplir funciones específicas según su naturaleza. Estarán integrados por el personal profesional y técnico que por sus conocimientos y experiencia fueren considerados idóneos. 59. El ONTOT contará con los Siguientes Comités y Asesorías Permanentes: a) Comité Ejecutivo, b) Asesoría Jurídica, c) Asesoría Técnica, d) Centro de Informática, y f) Comunicación Social. Los miembros de estas Comisiones serán nombrados por el Director Ejecutivo de acuerdo a sus capacidades y merecimientos, excepto el Asesor Jurídico, quien será nominado por el Director General de Salud. 60. Son funciones del Comité Ejecutivo: 60.1. Colaborar con la Dirección Ejecutiva en la formulación y ejecución de planes de desarrollo del Organismo; 60.2. Analizar en forma sistemática las labores técnicas y administrativas del Organismo, puntualizando las definiciones y sugiriendo las medidas correctivas oportunas. 60.3. Elaborar el programa de trabajo del Organismo. 60.4. Conocer y asesorar sobre los programas de los diferentes Comités de la unidad y supervisar el funcionamiento de los mismos. 61. Concurrirán al Comité Ejecutivo, con voz informativa, otros funcionarios del ONTOT o personas invitadas, cuando fueren requeridos por el Director Ejecutivo. 62. El Comité Ejecutivo sesionará ordinariamente cada mes y en forma extraordinaria, cuando el Director Ejecutivo del Organismo lo estime conveniente. 63. El Comité Ejecutivo podrá solicitar a los niveles superiores, la creación de las áreas o servicios y dependencias necesarios, de conformidad con la demanda y los estudios técnicos correspondientes. 64. Son funciones de la Asesoría Jurídica: 64.1. Colaborar con la Dirección Ejecutiva en la revisión y ajuste jurídico y legal de los planes y programas de desarrollo del Organismo; 64.2. Analizar en forma sistemática los documentos, las labores técnicas y administrativas del Organismo, puntualizando las definiciones legales y jurídicas y sugiriendo las medidas correctivas oportunas. 64.3. Contribuir en la elaboración del programa de trabajo del Organismo. 64.4. Conocer y asesorar, desde el punto de vista legal, los programas de los diferentes Comités de la unidad y supervisar el funcionamiento de los mismos. 64.5. Concurrir al Comité Ejecutivo, con voz informativa, a las sesiones previstas o, cuando fuere requerido por el Director Ejecutivo. 64.6. Asesorar y coordinar todos los actos de la Dirección Ejecutiva y elaborar los documentos que tengan contenido o aspectos legales que ameriten su participación. 65. 64.7. Asesorar en el ámbito jurídico a los Comités de Bioética y de Vigilancia. Forma parte sin voz y sin voto. Son funciones de la Asesoría Técnica: 65.1. Colaborar con la Dirección Ejecutiva en la formulación y ejecución de planes y programas sobre trasplantes que programe el Organismo; 65.2. Colaborar con la Dirección Ejecutiva en el análisis sistemático de las actividades técnicas sobre trasplantes, puntualizando las definiciones y sugiriendo las medidas correctivas oportunas. 65.3. Colaborar con la Dirección Ejecutiva en la elaboración de los programas de trasplantes, de acuerdo a cada especialidad trasplantológica. 65.4. Sus integrantes o uno de ellos concurrirán al Comité Ejecutivo, con voz informativa, cuando fuere requerido por el Director Ejecutivo y en los casos que, por su especialidad lo amerite. 65.5. Colaborar, a petición del Director Ejecutivo, en la elaboración, revisión o análisis de programas específicos sobre trasplantes, normas y procedimientos u otros documentos técnicos que proponga el Organismo. 66. Son funciones del Centro de Informática: 66.1. Mantener y cuidar el sistema de Información Estadística del ONTOT. 66.2. Laborar, bajo un sistema de turnos, las 24 horas del día; 66.3. Responsabilizarse de la recolección, registro, procesamiento, control y archivo de los datos del Registro Nacional de Trasplantes del Organismo. 66.4. Responsabilizarse de la apertura oportuna e inmediata de los registros de donantes, receptores, casos de muerte cerebral o por paro cardíaco que lleguen al ONTOT e ingresarlos al sistema mecanizado del Organismo, previo el cumplimiento de los requisitos técnicos y legales establecidos en los respectivos manuales. 66.5. Revisar permanentemente los ingresos de datos llegados al sistema, e informar periódica y permanentemente al Director Ejecutivo para los trámites pertinentes de identificación, registro, destino y validación de órganos, donantes y receptores, según su prioridad. 66.6. Revisar permanentemente los documentos de los procesos, ingresados en la base de datos mecanizada, para verificar su integridad y correcto cumplimiento. 66.7. Incorporar con oportunidad y exactitud, a las respectivas fichas de datos, los informes u otros documentos procedentes de las diferentes áreas que conforman el sistema. 66.8. Responsabilizarse de la recolección, tabulación, análisis y presentación de la información estadística periódica del Organismo, de acuerdo con el sis tema establecido y reportarla oportunamente a los niveles superiores. 66.9. Codificar y registrar en los egresos hospitalarios, los diagnósticos, defunciones e intervenciones quirúrgicas de trasplantes, de acuerdo a la clasificación internacional (de ser pertinente). 66.10. De acuerdo al funcionamiento y aplicación progresiva del sistema de Información, recomendar las modificaciones pertinentes para mejoramiento del mismo. 66.11. Solicitar oportunamente los materiales e insumos necesarios para el permanente y correcto funcionamiento del sistema, llevar una hoja de vida de los equipos y elaborar un programa de mantenimiento preventivo del mismo. 67. Son funciones de la Comunicación Social: 67.1. Responsabilizarse de la programación, ejecución, control y evaluación de la información interna y externa del Organismo de acuerdo a las normas establecidas. 67.2. Acorde al criterio del Director Ejecutivo y de la programación del Organismo, colaborar en la elaboración del Programa de difusión, educación a la comunidad, promoción de los objetivos, procedimientos, etc. del ONTOT. 67.3. Coordinar y controlar la ejecución de los procesos de difusión que haya contratado el ONTOT e informar oportunamente su evolución al Director Ejecutivo. 67.4. Responsabilizarse de la coordinación y protocolo en todos los acontecimientos sociales, académicos y administrativos del ONTOT. 67.5. Responsabilizarse de la atención, procesamiento y difusión de la información así como de su veracidad, oportunidad y eficiencia, en coordinación con el Director Ejecutivo. 67.6. Proporcionar a los medios de comunicación colectiva la información oficial autorizada por el Director Ejecutivo del Organismo y coordinar la realización de entrevistas o reportajes. 67.7. Atender a quien lo requiera, en forma oportuna y amable, fomentar las mejores relaciones entre el personal y el público y procurar el mejoramiento de la imagen del Organismo. DEL SUBDIRECTOR TECNICO MEDICO 68. Es la segunda autoridad médica del ONTOT y reemplazará o subrogará al Director Ejecutivo en su ausencia o por delegación de él. 69. El Subdirector Técnico-Médico es la autoridad inmediata superior de las áreas de Investigación, Educación, Información Científica y de Procedimientos. Sus funciones específicas serán: 69.1. Conocer, cumplir y hacer cumplir el presente Reglamento y las disposiciones que se emitieren, por parte del Consejo Nacional, autoridades oficiales pertinentes y del Director Ejecutivo. 69.2. Formar parte del Comité Ejecutivo y presidirlo en ausencia del Director Ejecutivo. 69.3. Mantener por lo menos una reunión semanal con todos los responsables de las áreas adscritas a su cargo. 69.4. Encargarse, por delegación del Director Ejecutivo, en lo que corresponde a los diferentes estamentos del ONTOT, para la revisión, registro y mantenimiento de una base de datos sobre el personal técnico, tanto para los nombramientos, promociones y reubicaciones del personal del Organismo. 69.5. Atender al público, con el horario establecido. 69.6. Presentar al Director Ejecutivo del ONTOT, los proyectos y la revisión correspondiente de los Manuales Administrativos, de Procedimientos y otros documentos que le correspondan para su aprobación y ejecución. 69.7. Presentar al Director Ejecutivo, en los primeros días de enero y julio, los informes semestral y anual de actividades desarrolladas por las áreas a su cargo, con la evaluación respectiva. 69.8. Colaborar con la Dirección Ejecutiva, en la presentación de necesidades para la elaboración de la programación general y de la proforma presupuestaria anual. 69.9. Responsabilizarse del empleo racionalizado de los Recursos Humanos, Económicos y Materiales de las áreas a su cargo. 69.10. Solicitar y controlar la adquisición de artículos de urgente necesidad que no existieren en el Organismo de acuerdo con las disposiciones emitidas al respecto. 69.11. Laborar a tiempo completo y con horario regular y en los días feriados alternar con el Director Ejecutivo para el control del Organismo. 70. El Subdirector Técnico-Médico, a través de los responsables de las áreas a su cargo, tendrá las siguientes funciones adicionales: 70.1. Responsabilizarse de la programación, ejecución y control de los programas de investigación, educación, Información Científica y de Procedimientos, aprobados por las autoridades respectivas. 70.2. Será el encargado de la elaboración de los planes de desarrollo de la investigación científica y de la educación, en todas sus aplicaciones, así como de su normatización, planificación, conducción y coordinación, acordes a las políticas planteadas por el Organismo. 70.3. Hacer que la investigación y la educación médica en el campo de los trasplantes sirvan como aporte a las soluciones de los problemas prioritarios de la comunidad nacional en general y para el desarrollo científico y tecnológico del Organismo. 70.4. Colaborar con la Dirección Ejecutiva y las dependencias técnicas y administrativas correspondientes en la determinación de las prioridades y en la elaboración del programa institucional de investigación y educación en el campo de trasplantes, en concordancia con las políticas establecidas. 70.5. Diseñar y normar la ejecución de los proyectos de investigación y los planes de educación y capacitación del Organismo. 70.6. Evaluar y controlar la ejecución de los programas de investigación y educación del ONTOT. 70.7. Evaluar y asesorar a los profesionales del ONTOT a fin de que estén en capacidad de ejecutar los proyectos de investigación programados. 70.8. Coordinar con los organismos pertinentes la programación del adiestramiento y capacitación del personal del ONTOT, definiendo contenidos y participando en su ejecución. 70.9. Programar y organizar la recolección, producción y difusión de la información científica. 70.10. Establecer y ejecutar convenios, nexos y colaboración con el FUNDACYT, universidades y otros organismos nacionales e internacionales afines. 70.11. Programar y ejecutar el presupuesto operativo de investigación, educación, información científica y de procedimientos. 70.12. Diseñar, estructurar y mantener el Centro de Información Científica y la Biblioteca del ONTOT, que prestarán sus servicios al personal del mismo o a quien lo solicite, de acuerdo a las regulaciones internas respectivas. 70.13. Ser responsable de la integridad y conservación de los libros, revistas y publicaciones y equipos mecanizados de información bibliográfica científica confiados a su cuidado, y de facilitar el uso de los mismos al personal del ONTOT 70.14. Colaborar, en coordinación con la Asesoría Técnica y la Dirección Ejecutiva en el diseño, elaboración, ejecución y control de las Normas y Procedimientos Técnicos de la especialidad. 70.15. Procurar la recolección, revisión y coordinación de la producción científica del ONTOT y procurar su publicación. 70.16. Procurar el establecimiento de un órgano periódico de difusión científica a nivel nacional. 70.17. Colaborar en la producción de material informativo, de promoción y de educación programados por el ONTOT. 70.18. Organizar la ejecución de cursos periódicos de formación y capacitación para profesionales. 70.19. En coordinación con los profesionales especialistas en trasplantes, de la Asesoría Técnica, elaborar, poner a punto y controlar los procedimientos de todo el proceso de procuración, extracción, mantenimiento, trasplante y seguimiento clínico de todo el proceso de la trasplantología. DE LA SUBDIRECCION ADMINISTRATIVA FINANCIERA 71. El Subdirector Administrativo-Financiero será el responsable de las áreas Administrativos y Económicos y de Recursos Humanos del ONTOT. Es el encargado de planificar, organizar, ejecutar, supervisar y evaluar todas las actividades administrativo-financieras de las dependencias del área, sobre la base de normas legales y disposiciones emanadas del Consejo Nacional de Trasplantes. Sus funciones son: 71.1. Colaborar con el Director Ejecutivo y el Subdirector Técnico-Médico en la planificación y control de los programas administrativos y económicos del Organismo. 71.2. Cumplir y hacer cumplir el presente Reglamento y las disposiciones emitidas por las autoridades de la Institución y por el Director Ejecutivo. 71.3. Coordinar las funciones de las dependencias a su cargo con las demás áreas del ONTOT. 71.5. Mantener por lo menos una reunión semanal, con todas los áreas a su cargo. 71.6. Colaborar con el Director Ejecutivo y el Subdirector Técnico-Médico en la supervisión del funcionamiento del ONTOT y conocer sus necesidades y problemas. 71.7. Atender al público con un horario establecido a fin de conocer los problemas administrativos suscitados y proporcionar las soluciones que estuvieren dentro de sus atribuciones. 71.8. Presentar al Director Ejecutivo del ONTOT los proyectos y la revisión correspondiente de los Manuales Administrativos y de Procedimientos Técnicos de las dependencias a su cargo. 71.9. Responsabilizarse del empleo racionalizado de los recursos Humanos, Económicos y Materiales de su área. 71.10. Aprobar los turnos y asignaciones de trabajo de los Servicios Administrativos a su cargo. 71.11. Recibir la información sobre pérdidas, deterioros, mala utilización de equipos, materiales, insumos y otros e iniciar el trámite respectivo ante los organismos pertinentes para el establecimiento de responsabilidades. 71.12. Presentar a la Dirección Ejecutiva del Organismo, en los primeros días de Enero y Julio, los informes semestrales y anuales de las actividades desarrolladas por las dependencias a su cargo, con la evaluación respectiva. 71.13. Colaborar con la Dirección Ejecutiva del ONTOT en la presentación de necesidades para la elaboración de la proforma presupuestaria anual. 71.14. Elaborar la proforma Presupuestaria anual del ONTOT y ponerla a consideración del Director Ejecutivo para su trámite al Comité Nacional. 71.15. Responsabilizarse de que las jornadas y turnos de trabajo de las áreas a su cargo, estén de acuerdo con lo estipulado en las Leyes y Reglamentos vigentes. 71.16. Coordinar con el Director Ejecutivo y con las demás áreas del ONTOT la asignación de nombra mientos, designaciones, creación de cargos y otros temas relacionados con Recursos Humanos para su trámite correspondiente. 71.17. Coordinar la realización de los concursos relacionados con nombramientos, ascensos y demás aspectos del personal del ONTOT y emitir los informes respectivos al Director Ejecutivo para su proceso oportuno. 71.18. Velar por la seguridad del personal del ONTOT en sus locales de trabajo, coordinando con las dependencias respectivas de la Institución. 71.19. Responsabilizarse del manejo económico del ONTOT, en todo lo que le fuere asignado según las disposiciones y reglamentos pertinentes. 71.20. Supervisar que el ONTOT mantenga los niveles necesarios para su correcto y oportuno abastecimiento de equipos, repuestos, materiales, útiles y otros insumos. 71.21. Tramitar el traspaso, bajas de equipo y otros activos del ONTOT previo Visto Bueno del Director Ejecutivo y de acuerdo al Reglamento del Sector Público. 71.22. Supervisar la recepción, distribución y consumo de materiales y otros artículos utilizados en el ONTOT, y controlar las reparaciones de equipos, enseres e instalaciones. 71.23. Laborar a tiempo completo con horario regular, y alternar en los días feriados con los asistentes de Administración, en el control del ONTOT. 72. La Subdirección Administrativa-Financiera, contará para su funcionamiento con las secciones de: presupuesto, contabilidad y tesorería. A través de estas dependencias tendrá a su cargo las siguientes funciones especiales: 72.1. Planificar, organizar, dirigir, coordinar y controlar las actividades administrativas y financieras de corto y mediano plazo del ONTOT, mediante la formulación de planes, programas y presupuestos. 72.2. Normar el proceso administrativo-financiero mediante la emisión de instructivos y manuales de procedimientos. 72.3. Evaluar periódicamente los resultados obtenidos en la gestión administrativa y financiera e introducir las medidas correctivas que sean necesarias. 72.4. Presentar estudios e informes semestrales al Director Ejecutivo sobre las actividades respectivas del ONTOT. 72.5. Asesorar al Director Ejecutivo en las acciones administrativas y la toma de decisiones en la planificación y programación de su gestión. financieras para 72.6. Controlar la administración presupuestaria tanto de operaciones como de inversiones del ONTOT, en base a normas legales y disposiciones emanadas del ONTOT. 72.7. Controlar y evaluar periódicamente el sistema contable y los resultados obtenidos y disponer la implementación de medidas correctivas que sean necesarias. 72.8. Responsabilizarse de la custodia, manejo y utilización de los fondos del ONTOT, en sujeción a las disposiciones legales e institucionales pertinentes. 72.9. Elaboración de planillas, pagos, cobranzas, depósitos, informes y otros movimientos económicos del ONTOT. 72.10. Controlar el movimiento del Fondo Rotativo, de acuerdo con las normas y disposiciones establecidas para su manejo. 72.11. Llevar los registros contables correspondientes al movimiento económico del ONTOT. 72.12. Coordinar sus actividades con la Contabilidad General y el presupuesto del ONTOT. DE LOS COORDINADORES REGIONALES DE TRASPLANTES 73. Los Coordinadores Regionales de Trasplantes son profesionales médicos con dedicación exclusiva. Constituyen el puente administrativo y Técnico entre el Director Ejecutivo y los Coordinadores Hospitalarios de cada región. 74. El Coordinador Regional depende jerárquicamente de la Dirección Provincial de Salud que le corresponde y funcionalmente del Director Ejecutivo del ONTOT. 75. Son funciones del Coordinador Regional de Trasplantes: 75.1. Organización de la estructura regional - Participación en el proceso de acreditación de centros sanitarios de la región para la práctica de la extracción y trasplante de órganos y tejidos. - Participación en la planificación de actividades relacionadas con la donación y trasplante de órganos de la región, potenciando una red de centros detectores, extractores y de trasplantes. - Información y formación continuada de los equipos de Coordinación Hospitalaria. 75.2. Coordinar los aspectos técnicos: - Aspectos judiciales, forenses y mortuorios. - Transporte aéreo y terrestre. - Equipos trasplantadores. 75.3. Conocimiento de las necesidades de trasplantes de los distintos programas mediante el análisis de las listas de espera. 75.4. Coordinación permanente con el Centro de Informática de la Dirección Ejecutiva y los Coordinadores Hospitalarios a fin de mantener actualizado el Banco de Datos sobre donantes, receptores, personas con muerte cerebral y paro cardíaco. 75.5. Elaboración de informes de actividades y estadísticas sobre donaciones, extracciones y trasplantes de la región. 75.6. Elaboración de una memoria anual de actividades. 75.7. Promoción de donaciones. 75.8. Participación activa, a través del Consejo Nacional de Trasplantes y del Director Ejecutivo en la programación y desarrollo de actividades que puedan favorecer a los programas de trasplantes. DE LOS COORDINADORES HOSPITALARIOS DE TRASPLANTES 76. 77. La función principal y fundamental de los Coordinadores Hospitalarios es la obtención de órganos y tejidos. Para cumplir con este objetivo realizará: 76.1. Detección activa de donantes potenciales de órganos. 76.2. Seguimiento de las distintas fases del proceso de generación de órganos. 76.3. Ofrecer soporte técnico adecuado y oportuno. 76.4. Control de calidad. Además de su función en la obtención de órganos y tejidos, el Coordinador Hospitalario de Trasplantes debe participar en: 77.1. Investigación. 77.2. Docencia. 77.3. Gestión. 77.4. Colaboración con la Dirección del Hospital en la organización y estructuración de los equipos de extracción y trasplante de órganos. 77.5. Colaboración directa en el mantenimiento y actualización de las listas de espera. 77.6. Recopilación y evaluación de los registros de donación y extracción y trasplante de órganos de su centro. 77.7. Elaboración de informes periódicos, oportunos y permanentes, sobre todas las actividades de la coordinación y envío de los mismos a la coordinación regional. 77.8. Colaborar en la estructuración y funcionamiento del Comité de Trasplantes del Centro Hospitalario como órgano asesor. 77.9. Relacionarse con los servicios hospitalarios implicados en el proceso de donacióntrasplante como también con asociaciones o entidades afines. 77.10. Colaboración en el sistema de información de la Dirección Ejecutiva del ONTOT, con el Registro de Donantes, Registro de Trasplantes, Listas de Espera de órganos no renales, etc. DE LA SECRETARIA Y CENTRAL DE CORRESPONDENCIA 78. La Secretaría y Central de Correspondencia dependen de la Dirección Ejecutiva del ONTOT y sus funciones son: 78.1. Responsabilizarse de la recepción, trámite, coordinación, elaboración, envío y archivo de la correspondencia del ONTOT. 78.2. Asistir al Director Ejecutivo en todas las tareas propias de la Secretaría y en aquellas que le encomendaren en otras áreas del ONTOT, de ser requerida. 78.3. Organizar y mantener un adecuado archivo de la correspondencia y demás documentos del ONTOT. 78.4. Colaborar como Secretaria Asistente en las sesiones del Comité 78.5. Organizar y supervisar las Secretarías de las diferentes áreas o el momento que éstas se creen. Ejecutivo. dependencias en 78.6. Elaborar y revisar las normas y procedimientos para el manejo de correspondencia de la unidad y someterlos a la aprobación del Director Ejecutivo. ORGANISMO NACIONAL DE TRASPLANTES DE ORGANOS Y TEJIDOS (ONTOT) NORMAS GENERALES PARA TRASPLANTES DE ORGANOS Y TEJIDOS ASPECTOS REGULATORIOS PARA EL TRASPLANTES DE ORGANOS Y TEJIDOS EXTRACCIÓN Y TRASPLANTE DE ÓRGANOS Y TEJIDOS Los progresos científico-técnicos de los últimos años en el campo de la Medicina y de la Biología y, concretamente, en lo relativo al diagnóstico de muerte encefálica, a la preservación de órganos y tejidos y a la práctica de los trasplantes, han hecho necesaria la actualización de las normas legales y técnicas que regulen estos procedimientos y que han sido recogidas en la Ley de Trasplantes La Ley establece que la extracción de órganos u otras piezas anatómicas de fallecidos podrá hacerse previa comprobación de la muerte. La muerte puede ser secundaria a procesos que conduzcan primariamente a un daño completo e irreversible de las funciones encefálicas -muerte encefálica- o a procesos que conduzcan a un paro cardiorespiratorio (aun no contemplado en la Ley ecuatoriana) Sin embargo, si reglamenta la obtención de órganos viables para trasplante por fallecimiento en situación de muerte cerebral. Como argumento al criterio anterior, la realidad actual determina la validez de órganos obtenidos por fallecimiento en situación de parada cardiaca, siempre que se puedan aplicar procedimientos de preservación de órganos en la persona fallecida. Esta modalidad de obtención de órganos está validada por la realidad clínica y ampliamente admitida por los profesionales del trasplante de órganos, tanto a nivel nacional como internacional. Así se ratifica en la Conferencia sobre donantes en asistolia de Maastricht -Holanda- en marzo de 1995 y en el Documento de Consenso Español sobre donación de órganos en asistolia, de 27 de noviembre de 1995. En tal sentido, sería de esperar que como propuesta, en un futuro, se inste al Gobierno a "proceder a la revisión y, en su caso, actualización de la normativa reguladora de los trasplantes y, en concreto, en los aspectos relativos a los criterios de muerte cerebral y la donación en asistolia". En ese tipo de donaciones, y para mantener la viabilidad de los órganos, resulta imprescindible realizar precozmente técnicas de preservación de los órganos, encaminadas a disminuir el daño secundario a la isquemia que sufren los órganos en el tiempo que transcurre desde el diagnóstico de muerte hasta la extracción. Por tanto, ha de articularse un mecanismo eficaz y de suficiente agilidad que permita la inmediata autorización judicial para la obtención de los órganos en los casos en que ésta sea necesaria. Por otro lado, sería adecuada una revisión relacionada al diagnóstico de muerte cerebral, frente a los avances de la tecnología actual, de probada eficacia y seguridad, para realizar dicho diagnóstico. Asimismo, se hace necesario la aplicación de las disposiciones que regulan los requisitos que deben reunir los centros para ser autorizados a realizar actividades de extracción y trasplante de órganos y tejidos, adaptando los procedimientos administrativos a la distribución de competencias de centros asistenciales hoy existentes, y prever mecanismos de evaluación y supervisión de las citadas actividades. Definiciones: Consideramos adecuado recordar permanentemente las definiciones que, articuladas en nuestra Ley, permiten establecer lenguaje común y criterios de consenso. Acreditación: Es el procedimiento de evaluación de la calidad de los recursos institucionales, periódico y reservado que tiende a garantizar la calidad de atención a través de estándares previamente aceptados. Los estándares pueden ser mínimos (definiendo el piso o base o umbral) o más elaborados y exigentes definiendo distintos niveles de satisfacción. La acreditación precede la categorización. Podría decirse que un establecimiento asistencial “acredita” o es “acreditado” cuando el ordenamiento y organización de sus recursos y actividades conforman un proceso cuyo resultado final tiende a obtener una atención médica asistencial de adecuada calidad. El ONTOT acreditará a las instituciones de salud que cumplan con los requisitos señalados en el Reglamento de Acreditación. Anestesiólogo: Profesional médico especializado en administrar anestesia a los pacientes que se someten a diferentes procedimientos quirúrgicos. Banco de Tejidos: Establecimiento donde se conservan tejidos para su trasplante. El ONTOT creará o autorizará el funcionamiento de Bancos Tejidos. Cardiólogo: Profesional médico especializado en la prevención, diagnóstico y tratamiento de las enfermedades del corazón. Centro de extracción de órganos y tejidos de donante vivo: centro sanitario que cumpliendo los requisitos especificados en la Ley, posee la autorización correspondiente para el desarrollo de la actividad de extracción de órganos de donantes vivos. Centro de extracción de órganos y tejidos de donantes fallecidos: centro sanitario, que cumpliendo los requisitos legales de acreditación, posee la autorización correspondiente para el desarrollo de la actividad de extracción de órganos y tejidos de donantes fallecidos. Centro de trasplantes de órganos y tejidos: centro sanitario, que cumpliendo los requisitos especificados en la Ley y en el Reglamento de Acreditación, posee la autorización correspondiente para el desarrollo de la actividad de trasplantes de órganos y tejidos. Cirujano Cardíaco: Profesional médico especializado en la prevención, diagnóstico y tratamiento quirúrgico de las enfermedades del corazón. Cirujano General: Profesional médico especializado en la prevención, diagnóstico y tratamiento quirúrgico de las enfermedades del abdomen. Cirujano Toráxico: Profesional médico especializado en la prevención, diagnóstico y tratamiento quirúrgico de las enfermedades de los pulmones. Cirujano Vascular: Profesional médico especializado en la prevención, diagnóstico y tratamiento quirúrgico de enfermedades arteriales y venosas. Comité de Bioética: Dependencia del Consejo Nacional de Trasplantes, integrado por un grupo de personas de elevada calidad científica, ética y humana, que tiene como principal responsabilidad revisar y aprobar los protocolos para el ejercicio de procedimientos médicos y de investigación. Comité de Control y Vigilancia: Dependencia del Consejo Nacional de Trasplantes, encargado de controlar y vigilar los aspectos técnicos y administrativos de los trasplantes.. Comité Hospitalario de Trasplantes: Conjunto de profesionales y personas capacitadas en el campo de trasplante (s) que encargados de definir las políticas técnicas y el manejo de los trasplantes en su Unidad Médica. Coordinador de Trasplantes: Profesional médico o de apoyo médico responsable de detectar probables donantes, cuidar de los mismos, obtener de los profesionales autorizados el diagnóstico de muerte cerebral, mantener el cadáver, coordinar para que se ejecuten los exámenes laboratoriales necesarios incluyendo virales, prueba cruzada y coordinar los procedimientos de extracción y trasplante. Diagnóstico de Muerte Cerebral: el diagnóstico y certificación de la muerte de una persona, se basará en el cese irreversible de las funciones cardiorrespiratorias o de las funciones encefálicas, conforme establece la disposición legal pertinente. Donante fallecido: se considera donante fallecido a aquella persona difunta de la que se pretende extraer órganos y tejidos, que, cumpliendo los requisitos establecidos en la legislación nacional, no hubiera dejado constancia expresa de su oposición. Donante vivo: se considera donante vivo a aquella persona que cumpliendo los requisitos establecidos en la Ley, efectúe la donación en vida de aquellos órganos, o parte de los mismos, cuya extracción sea compatible con la vida y cuya función pueda ser compensada por el organismo del donante de forma adecuada y suficientemente segura. Endocrinólogo: Profesional médico especializado en la prevención, diagnóstico y tratamiento de las enfermedades de las glándulas. Equipo de Trasplantes: Grupo de profesionales con formación académica y experiencia calificada en las diferentes áreas y tipos de trasplantes de órganos y tejidos. Extracción de Órganos y Tejidos: proceso por el cual se obtienen el o los órganos o los tejidos de un donante vivo o fallecido para su posterior trasplante en uno o varios receptores. Gastroenterólogo: Profesional médico especializado en la prevención, diagnóstico y tratamiento de las enfermedades del tubo digestivo y sus anexos. Hematólogo: Profesional médico especializado en la prevención, diagnóstico y tratamiento de las enfermedades de la sangre y de los órganos hematopoyéticos. Hospital de Especialidades: Es la Unidad de Salud de la más alta complejidad, de preferencia nacional o Regional, destinada para realizar diagnóstico y tratamiento de pacientes en las diferentes especialidades médicas. Inmunólogo: Profesional médico especializado en la prevención y diagnóstico del tratamiento de las enfermedades inmunológicas. Lista de Espera: Es el registro de los pacientes que se encuentran esperando diferentes tipos de trasplantes y que han cumplido con los requisitos exigidos para ingresar a dicho registro. Muerte Cerebral: Es la ausencia irreversible de las funciones del tallo encefálico de la persona donante, certificada de acuerdo a la Ley y su Reglamento. Nefrólogo: Profesional médico especializado en la prevención, diagnóstico y tratamiento clínico de las enfermedades renales. Neumólogo: Profesional médico especializado en la prevención, diagnóstico y tratamiento clínico de las enfermedades de los pulmones. Neurocirujano: Profesional médico especializado en la prevención, diagnóstico y tratamiento quirúrgico de las enfermedades del sistema nervioso y capacitado para diagnosticar muerte cerebral. Neurólogo: Profesional médico especializado en la prevención diagnóstico y tratamiento clínico de las enfermedades del sistema nervioso y capacitado para el diagnóstico de muerte cerebral. ONTOT: Es el Organismo Nacional de Trasplantes de Órganos y Tejidos, cuya función básica es la de definir las políticas nacionales de trasplantes; el control y el cumplimiento de la Ley de Trasplantes y sus Reglamentos. Órgano: Es aquella parte diferenciada del cuerpo humano constituida por diversos tejidos que mantiene su estructura, su vascularización y capacidad para realizar funciones fisiológicas necesarias para la vida. Protocolos para Trasplantes: Documentos que definen las normas y procedimientos técnicos y administrativos del proceso de los trasplantes y en los cuales constan todos los datos e información que deben ser cumplidos obligatoriamente por los responsables de las diferentes fases de los trasplantes. Receptor: Es aquella persona que recibe el trasplante de uno o varios órganos o tejidos con fines terapéuticos. Registro de Profesionales: Base de datos en la que constan los profesionales que están capacitados, registrados y autorizados para el ejercicio de una u otra actividad relacionada con trasplantes. Sistema de Información: Son los diferentes medios escritos, videograbados o computarizados que se utilizarán para registrar, almacenar, analizar y proveer aquella información a los usuarios del sistema de trasplantes. “Software”: Base de datos mecanizado, desarrollada por el ONTOT, para el registro, almacenamiento, análisis y documentación de las diferentes fases del proceso de trasplantes. Tejido: Es un grupo de células especializadas y organizadas que desempeñan una o más funciones específicas en el cuerpo humano como son la córnea, el tejido óseo, la piel, la médula ósea, etc. Trasplante de Órganos y Tejidos: utilización terapéutica de los órganos y tejidos humanos que consiste en sustituir uno o más órganos y/o tejidos enfermos, o su función, por otro sano procedente de un donante vivo o de un donante fallecido. Urólogo: Profesional médico especializado en la prevención, diagnóstico y tratamiento clínico-quirúrgico de las enfermedades del aparato génito-urinario. CONSIDERACIONES ÉTICAS Es asimismo indispensable la observancia de los principios éticos y morales que tienen relación con los trasplantes. Por ello, la extracción de órganos humanos procedentes de donantes vivos o de fallecidos se realizará con finalidad terapéutica, es decir con el propósito de favorecer la salud o las condiciones de vida de su receptor sin perjuicio de las investigaciones que puedan realizarse adicionalmente. En todo caso, la utilización de órganos y tejidos humanos deberá respetar los derechos fundamentales de la persona y los postulados éticos de la investigación biomédica. Dentro de este aspecto, la Confidencialidad es una obligación a respetarse. Por ello, no podrán facilitarse ni divulgarse informaciones que permitan la identificación del donante y del receptor de órganos humanos. Los familiares del donante cadavérico no podrán conocer la identidad del receptor, ni el receptor o sus familiares la del donante y, en general, se evitará cualquier difusión de información que pueda relacionar directamente la extracción y el ulterior injerto o implantación. La información relativa a donantes y receptores de órganos humanos será recogida, tratada y custodiada en la más estricta confidencialidad. El deber de confidencialidad no impedirá la adopción de medidas preventivas cuando se sospeche la existencia de riesgos para la salud individual o colectiva. El cumplimiento de las normas éticas y morales obliga a los equipos de trasplantes y a todos funcionarios administradores del sistema a salvaguardar los derechos de las personas en todas sus manifestaciones. No se podrá percibir gratificación alguna por la donación de órganos humanos por el donante, ni por cualquier otra persona física o jurídica. La realización de los procedimientos médicos relacionados con la extracción no será, en ningún caso, gravosa para el donante vivo ni para la familia del fallecido. Se prohíbe hacer cualquier publicidad sobre la necesidad de un órgano o tejido o sobre su disponibilidad, ofreciendo o buscando algún tipo de gratificación o remuneración. No se exigirá al receptor precio alguno por la donación del órgano trasplantado. En todo caso, en circunstancias de muerte cerebral, se efectuarán por el médico encargado de la extracción, las técnicas de preservación para asegurar la viabilidad de los órganos, previa comunicación al Juzgado de Instrucción competente, a fin de que si lo estima necesario, pueda establecer cualquier limitación o indicación positiva para su práctica. Transcurrido el tiempo establecido en los protocolos respectivos, desde la comunicación sin que el Juzgado haya formulado indicación alguna en los casos previstos por la Ley, se iniciarán las técnicas de mantenimiento del potencial donante, extrayendo previamente muestras de líquidos biológicos y cualquier otra muestra que pudiera estimarse oportuna en un futuro de acuerdo con los protocolos técnicos relacionados con este objeto. CENTROS DE TRASPLANTE DE ORGANOS Y TEJIDOS HUMANOS REQUISITOS GENERALES MINIMOS: El trasplante de órganos humanos sólo podrá realizarse en aquellos centros sanitarios que dispongan de autorización específica para su práctica conforme a los requisitos señalados en el Reglamento de Acreditación de Unidades Médicas para Trasplantes. Para poder ser autorizados, los centros trasplantadores de órganos humanos deberán reunir los siguientes requisitos generales mínimos: 1. Estar autorizado como centro extractor de órganos de donantes fallecidos y acreditar de una actividad suficiente como para garantizar la viabilidad y calidad del programa de trasplante 2. Disponer de una organización sanitaria y un régimen de funcionamiento adecuado para realizar la intervención que se solicita. 3. Disponer de los servicios sanitarios necesarios para garantizar la realización, el seguimiento adecuado y el correcto tratamiento de las eventuales complicaciones que la práctica de este trasplante precise. 4. Disponer de la unidad médica y quirúrgica correspondiente con el personal sanitario suficiente y con demostrada experiencia en el tipo de trasplante del que se trate. 5.; Garantizar la disponibilidad de facultativos especialistas con experiencia probada en el diagnóstico y tratamiento de las complicaciones del trasplante a desarrollar. 6. Disponer de las instalaciones y material necesarios para garantizar un adecuado proceso de trasplante, tanto en el preoperatorio como en la intervención en sí y el postoperatorio. 7. Disponer de un Servicio de Anatomía Patológica con los medios técnicos y humanos necesarios para el estudio de complicaciones asociadas al trasplante y poder realizar los posibles estudios post-mortem. 8. Disponer de un Laboratorio de Microbiología donde se puedan efectuar los controles de las complicaciones infecciosas que presenten los pacientes. 9. Disponer de una Coordinación Hospitalaria de Trasplante y de aquellos protocolos que aseguren la adecuada selección de los receptores, el proceso de trasplante y el seguimiento postoperatorio inmediato y a largo plazo que garanticen la calidad de todo el procedimiento terapéutico. 10. Disponer de un registro, de acceso restringido y confidencial, donde constarán los trasplantes realizados con los datos precisos para la identificación de los donantes, de tal forma que permita en caso necesario el adecuado seguimiento de los órganos trasplantados en el centro. 11. Disponer de un registro adecuado que permita evaluar la actividad de los trasplantes realizados en el centro, así como los resultados obtenidos. 12. Garantizar la disponibilidad de un laboratorio de Inmunología y una Unidad de Histocompatibilidad con los medios técnicos y humanos neces arios para garantizar la correcta realización de los estudios inmunológicos necesarios para la monitorización pre y postrasplante; o en su lugar la posibilidad de un Centro de referencia para estos fines. 13. Las unidades médicas y quirúrgicas implicadas en los diferentes tipos de trasplantes se adecuarán, en todo momento, a los progresos científicos existentes en la materia y seguirán protocolos diagnósticos y terapéuticos actualizados de acuerdo a la práctica médica generalmente aceptada. TRANSPORTE DE ÓRGANOS Asimismo, se hace indispensable observar los procedimientos técnicos y logísticos para el transporte de órganos. El transporte de órganos desde el centro extractor hasta el centro trasplantador se efectuará en las condiciones y medios de transporte adecuados, según las características de cada órgano y se acompañará de la siguiente identificación y documentación: 1. Etiquetado exterior que contiene: Identificación Completa (datos de filiación del donante) a. Órgano: Tipo de órgano humano b. Procedencia y destino del órgano: instituciones involucradas con el nombre de los responsables del envío y la recepción, sus direcciones y teléfonos de contacto. c. Día y hora de salida del hospital extractor. 2. La documentación que obligatoriamente deberá acompañar al envío será: a. Informe sobre las características del órgano y soluciones de preservación. b. Informe sobre las características del donante y relación de las pruebas o estudios realizados y sus resultados. c. Informe del centro extractor extranjero donde consten los estudios efectuados al donante necesarios para demostrar la viabilidad del órgano y la ausencia de enfermedad transmisible susceptible de constituir un riesgo para el receptor. 3. El transporte de órganos potencialmente infeccioso, deberá ajustarse a las normas internacionales de bioseguridad. RELACIONES DE COORDINACIÓN CON EL ONTOT a. Coordinación de la distribución e intercambio de órganos y tejidos para su trasplante. b. Actualización y gestión de las listas de espera de ámbito nacional para trasplantes de órganos y tejidos. c. Coordinación de la logística del transporte de equipos de trasplante y de órganos y/o tejidos humanos para trasplante. d. Promoción de estudios e investigaciones que puedan hacer progresar los conocimientos y las tecnologías relacionadas con la obtención de órganos y tejidos y su trasplante. e. Recogida, análisis, elaboración y difusión de datos sobre la actividad de extracción y trasplante de órganos y tejidos. f. Desarrollo y mantenimiento de registros de origen y destino de los órganos y tejidos obtenidos con la finalidad de trasplante. g. Establecimiento de medidas para garantizar la calidad y seguridad de los órganos y tejidos obtenidos para trasplante. h. Información, promoción y difusión de las actividades de donación y trasplante de órganos y tejidos a las administraciones sanitarias, profesionales sanitarios, agentes sociales y público en general. Promoción de la formación continuada del personal sanitario que realice estas actividades. i. j. Cooperación con organismos y organizaciones internacionales semejantes en todas aquellas acciones que se acuerden por estimarse beneficioso en el campo de los trasplantes. INSPECCIÓN, SUPERVISIÓN Y MEDIDAS CAUTELARES 1. La inspección y supervisión de las unidades de coordinación de trasplantes y centros que participan en los procedimientos de la actividad extractora y/o trasplantadora corresponden al Organismo Nacional de Trasplantes de Organos y Tejidos (ONTOT). A este fin, las unidades y centros deberán proporcionar toda la información en la forma y modo en que sea solicitada en relación con la actividad para la que hayan sido autorizados. 2. Si se detectase una actuación o situación irregular que pudiera comprometer la salud y/o la seguridad de los pacientes, se procederá a adoptar las medidas preventivas y cautelares a que se refieren los artículos pertinentes de la Ley, de su Reglamento y de las Normas Internacionales de Bioseguridad, y a notificarlo inmediatamente a la Coordinación Regional correspondiente correspondiente y al Organismo Nacional de Trasplantes de Órganos y Tejidos (ONTOT) a fin de adoptar las medidas pertinentes CONSIDERACIONES ESPECIALES Las siguientes observaciones deberán ser tomadas en cuenta en los casos que lo ameriten y que se hallan sujetas a normas jurídicas y técnicas especiales. a. b. Las actividades relativas a la utilización de tejidos humanos. El cordón umbilical y los progenitores hematopoyéticos obtenidos del mismo, no se consideran productos de desecho. La hemodonación, sangre y plasma humanos, bancos de sangre y productos sanitarios. c. Los embriones y fetos humanos, sus células, tejidos y órganos que se regulan por las normas especiales, sobre donación y utilización de embriones y fetos humanos o de sus células, tejidos u órganos. d. Los gametos, y las técnicas de reproducción asistida. e. La mera obtención de sustancias, órganos o tejidos humanos con la finalidad exclusiva de realizar estudios y análisis clínicos u otros fines diagnósticos o terapéuticos f. El pelo, las uñas, la placenta y otros productos humanos de desecho. g. La realización de autopsias clínicas. h. La donación/consentimiento de una persona para que su cadáver pueda ser utilizado para estudio, enseñanza o investigación. PROTOCOLOS DE DIAGNOSTICO Y CERTIFICACION DE LA MUERTE PARA LA EXTRACCION DE ORGANOS DE DONANTES FALLECIDOS 1. Diagnóstico y certificación de muerte: El diagnóstico y certificación de muerte de una persona, se basará en la confirmación del cese irreversible de las funciones cardiorrespiratorias (muerte por parada cardiorrespiratoria) o de las funciones encefálicas (muerte encefálica).. 2. Criterios diagnósticos de muerte encefálica: 1o. Condiciones diagnósticas: - Coma de etiología conocida y de carácter irreversible. Debe haber evidencia clínica o por neuroimagen de lesión destructiva del Sistema Nervioso Central compatible con la situación de muerte encefálica. 2º. Exploración clínica neurológica: 1. El diagnóstico de muerte encefálica exige siempre la realización de una exploración neurológica que debe ser sistemática, completa y extremadamente rigurosa. 2. Inmediatamente antes de iniciar la exploración clínica neurológica hay que comprobar si el paciente presenta: a. Estabilidad hemodinámica b. Oxigenación y ventilación adecuadas c. Temperatura corporal, superior de 32º C d. Ausencia de alteraciones metabólicas, sustancias o fármacos depresores del Sistema Nervioso Central, que pudieran ser causantes del coma e. Ausencia de bloqueantes neuromusculares. 3o. Los tres hallazgos fundamentales en la exploración neurológica son los siguientes: a. Coma arreactivo, sin ningún tipo de respuestas motoras o vegetativas al estímulo algésico producido en el territorio de los nervios craneales; no deben existir posturas de descerebración ni de decorticación. b. Ausencia de reflejos troncoencefálicos: reflejos: fotomotor, corneal, oculocefálicos, oculovestibulares, nauseoso y tusígeno y de la respuesta cardiaca a la infusión intravenosa de 0,04 mg/Kg de sulfato de atropina (test de atropina). c. Apnea, demostrada mediante el "test de apnea", comprobando que no existen movimientos respiratorios torácicos ni abdominales durante el tiempo de desconexión del respirador. 4º. La presencia de actividad motora de origen espinal espontánea o inducida, no invalida el diagnóstico de la muerte encefálica. 5º. Condiciones que dificultan el diagnóstico clínico de Muerte encefálica. - Determinadas situaciones clínicas pueden dificultar o complicar el diagnóstico clínico de muerte encefálica, al impedir que la exploración neurológica sea realizada de una forma completa o con la necesaria seguridad. Tales condiciones son: a. 1. b. Pacientes con graves destrozos del macizo craneofacial o cualquier otra circunstancia que impida la exploración de los reflejos troncoencefálicos. Intolerancia al test de la apnea. c. Hipotermia (temperatura central inferior a 32ºC). d. Intoxicación o tratamiento previo con dosis elevadas de fármacos o sustancias depresoras del Sistema Nervioso Central. e. Niños menores de un año de edad. Periodo de observación - El periodo de observación debe valorarse individualmente, teniendo en cuenta el tipo y gravedad de la lesión causante, así como las pruebas instrumentales realizadas. - Siempre que el diagnóstico sea únicamente clínico, se recomienda repetir la exploración neurológica según los siguientes periodos: a. A las seis horas: en los casos de lesión destructiva conocida . b. A las veinticuatro horas: en los casos de encefalopatía anóxica. c. Si se sospecha o existe intoxicación por fármacos o sustancias depresoras del Sistema Nervioso Central, el periodo de observación debe prolongarse, a criterio médico, de acuerdo a la vida media de los fármacos o sustancias presentes y a las condiciones biológicas generales del paciente. d. Los periodos de observación reseñados pueden acortarse a criterio médico, de acuerdo con las pruebas instrumentales de soporte diagnostico realizadas (ver apartado 4). 4. Pruebas instrumentales de soporte diagnóstico. - Desde un punto de vista científico no son obligatorias exceptuando la Electroencefalografía las siguientes situaciones: 1. Las referidas en el apartado 2.5º, 2. En ausencia de lesión destructiva cerebral demostrable por evidencia clínica o por neuroimagen. 3. Cuando la lesión causal sea primariamente infratentorial. - Sin embargo, con el fin de complementar el diagnóstico y acortar el periodo de observación, sería recomendable la realización de alguna prueba instrumental. - En el caso particular de que la etiología causante del coma sea de localización infratentorial, la prueba instrumental a realizar debe demostrar la existencia de lesión irreversible de los hemisferios cerebrales (Electroencefalograma o prueba de flujo sanguíneo cerebral). 1º. El número y tipo de test diagnósticos instrumentales a utilizar debe valorarse de forma individual, atendiendo a las características particulares de cada caso y a las aportaciones diagnósticas de las técnicas empleadas. Las pruebas instrumentales diagnósticas son de dos tipos: a. Pruebas que evalúan la función neuronal: 1.ª Electroencefalografía 2.ª Potenciales evocados b. Pruebas que evalúan el flujo sanguíneo cerebral: 1.ª Arteriografía cerebral de los 4 vasos 2.ª Angiografía cerebral por substracción digital (arterial o venosa) 3.ª Angiogammagrafía cerebral con radiofármacos capaces de atravesar la barrera hematoencefálica intacta. 4.ª Sonografía Doppler transcraneal - En un futuro, podrán añadirse aquellas pruebas instrumentales de soporte diagnóstico que acrediten absoluta garantía diagnóstica. Diagnóstico de muerte encefálica no complicada Ante un coma de causa conocida, y una vez excluida la existencia de situaciones que pudieran dificultar el diagnóstico clínico y de acuerdo a la Ley, la demostración de inactividad bioeléctrica, comprobada por electroencefalograma plano, puede ser diagnosticado de muerte encefálica; debiendo repetirse la exploración clínica neurológica y el electroencefalograma en dos oportunidades distintas en un lapso no menor a dos horas. Diagnóstico de muerte encefálica en situaciones especiales En aquellas condiciones clínicas en las que existen circunstancias que dificultan o complican el diagnóstico clínico, cuando no haya lesión destructiva cerebral demostrable por evidencia clínica o por neuroimagen y cuando exista una lesión causal que sea primariamente infratentorial, además de la exploración neurológica deberá realizarse, al menos, una prueba instrumental de soporte diagnóstico confirmatoria. Recién nacidos, lactantes y niños: a) El diagnóstico clínico de muerte encefálica en recién nacidos, lactantes y niños, se basa en los mismos criterios que en los adultos, aunque con algunas peculiaridades. La exploración neurológica en neonatos y lactantes pequeños debe incluir los reflejos de succión y búsqueda. En neonatos, especialmente los pretérmino, la exploración clínica debe repetirse varias veces, ya que algunos reflejos del tronco pueden no haberse desarrollado o ser de incipiente aparición, lo que hace a estos reflejos muy vulnerables. b) El periodo de observación varía con la edad y con las pruebas instrumentales realizadas: 1.ª Neonatos pretérmino: Aunque no existen recomendaciones internacionalmente aceptadas, se deben realizar dos exploraciones clínicas y dos Electroencefalogramas separados por al menos, cuarenta y ocho horas. Este periodo de observación puede reducirse si se realiza una prueba diagnóstica que muestre ausencia de flujo sanguíneo cerebral. 2.ª Recién nacidos a término hasta dos meses: dos exploraciones clínicas y dos Electroencefalogramas separados por al menos, cuarenta y ocho horas. Este período de observación puede reducirse si se realiza una prueba diagnóstica que muestre ausencia de flujo sanguíneo cerebral. 3.ª Desde dos meses a un año: dos exploraciones clínicas y dos Electroencefalogramas separados por al menos veinticuatro horas. La segunda exploración clínica y el electroencefalograma pueden omitirse si se demuestra por medio de una prueba diagnóstica la ausencia de flujo sanguíneo cerebral. 4.ª Entre uno y dos años: dos exploraciones clínicas separadas por doce horas (en presencia de lesión destructiva) o veinticuatro horas (cuando la causa del coma es encefalopatía anóxica isquémica). Estos periodos de observación pueden reducirse si disponemos de una prueba diagnóstica adicional. Diagnóstico de muerte por parada cardiorrespiratoria 1. Diagnóstico: 1o. El diagnóstico de muerte por criterios cardiorrespiratorios se basará en la constatación de forma inequívoca de ausencia de latido cardíaco, demostrado por la ausencia de pulso central o por trazado electrocardiográfico, y de ausencia de respiración espontánea, ambas cosas durante un período no inferior a cinco minutos. 2.º La irreversibilidad del cese de las funciones cardiorrespiratorias se deberá constatar tras el adecuado periodo de aplicación de maniobras de reanimación cardiopulmonar avanzada. Este periodo, así como las maniobras a aplicar se ajustarán dependiendo de la edad y circunstancias que provocaron la parada cardiorespiratoria. En todo momento deberán seguirse los pasos especificados en los protocolos de reanimación cardiopulmonar avanzada que periódicamente publican las sociedades científicas competentes. 3.º En los casos de temperatura corporal inferior a 32 grados se deberá recalentar el cuerpo antes de poder establecer la irreversibilidad de la parada y por lo tanto el diagnóstico de muerte. 2. Maniobras de mantenimiento de viabilidad y preservación. El equipo encargado del procedimiento de preservación ó extracción sólo iniciará sus actuaciones cuando el equipo médico responsable del proceso de reanimación cardiopulmonar haya dejado constancia escrita de la muerte especificando la hora del fallecimiento. En los casos que sea necesaria la autorización judicial, se procederá como sigue: a. Se podrán reanudar las maniobras de mantenimiento de flujo sanguíneo a los órganos y se realizará la oportuna comunicación al Juzgado de Instrucción sobre la existencia de un potencial donante. b. Tras la respuesta positiva del Juzgado o bien transcurridos quince minutos sin respuesta negativa del mismo, se podrá proceder a la extracción de una muestra de sangre de 20 cc y si fuera posible de 20 cc orina y 20 cc de jugos gástricos (de acuerdo al Protocolos especiales que deberán desarrollarse), que quedarán a disposición del Juzgado de Instrucción. Posteriormente se procederá a iniciar las maniobras de preservación. c. Una vez obtenida la correspondiente autorización judicial, se podrá proceder a la extracción de órganos. REQUISITOS ESPECÍFICOS DE LOS CENTROS DE TRASPLANTES DE ÓRGANOS 1. Los requisitos específicos de los centros de trasplante de órganos serán los siguientes: Trasplantes Renales: Disponer de una Unidad de Nefrología, y de Urología y/o de Cirugía General y Digestiva y/o Cirugía Vascular con personal suficiente y con demostrada experiencia para garantizar la correcta realización de estos trasplantes y el adecuado seguimiento, diagnóstico y tratamiento de las eventuales complicaciones de estos pacientes. Trasplantes Cardíacos: Disponer de una Unidad de Cardiología y Cirugía Cardiaca con personal suficiente y con demostrada experiencia en cirugía cardiaca que precise circulación extracorpórea y la disponibilidad de una Unidad de Hemodinámica con la experiencia necesaria en técnicas de cardiología invasiva para garantizar la correcta realización de estos trasplantes y el adecuado seguimiento y tratamiento de las eventuales complicaciones de estos pacientes. Trasplantes Pulmonares: Disponer de una Unidad de Neumología y Cirugía Torácica con personal suficiente y demostrada experiencia en cirugía pulmonar y la disponibilidad de realización de pruebas de función respiratoria necesarias para garantizar la correcta realización de estos trasplantes y el adecuado seguimiento diagnóstico y tratamiento de las eventuales complicaciones de estos pacientes. Trasplantes de Corazón-pulmón: Los centros deberán cumplir los requisitos especificados para la realización de trasplantes cardiacos y pulmonares. Trasplantes Hepáticos: Disponer de una Unidad de Gastroenterología-Hepatología y de Cirugía General y Digestiva con personal suficiente y demostrada experiencia en cirugía hepatobiliar para garantizar la correcta realización de estos trasplantes y el adecuado seguimiento, diagnóstico y tratamiento de las eventuales complicaciones de estos pacientes. Trasplantes Pancreáticos: Disponer de una Unidad de Endocrinología y de Cirugía General y Digestiva o de Urología con personal suficiente y con demostrada experiencia en cirugía hepatobilio-pancreática para garantizar la correcta realización de estos trasplantes y el adecuado seguimiento, diagnóstico y tratamiento de las eventuales complicaciones de estos pacientes. Trasplantes Intestinales: Disponer de una Unidad de Gastroenterología y de Cirugía General y Digestiva con personal suficiente y con demostrada experiencia en cirugía hepatobilio - pancreática para garantizar la correcta realización de estos trasplantes y el adecuado seguimiento, diagnóstico y tratamiento de las eventuales complicaciones de estos pacientes. 2. Para la realización de cualquier otro trasplante múltiple de órganos sólidos, será imprescindible estar autorizado como centro de trasplante de cada órgano a trasplantar. 3. Para el caso de trasplantes infantiles será necesario disponer de una autorización específica del centro, en la que se tendrá en cuenta la disponibilidad de medios adecuados y del personal facultativo con la experiencia suficiente para ello. LA ACREDITACION DE LA CALIDAD. Consideraciones Generales La obtención de un certificado de Acreditación Hospitalaria crea mejores perspectivas para la institución. En nuestro país, no existen unidades médicas que llevan el sello de calidad. La acreditación no es otra cosa que una carta de presentación, pero se activará cuando lo exija el cumplimiento de la Ley. De hecho, en los Estados Unidos hubo una explosión en este campo cuando el sistema de salud anunció que sólo iba a aceptar establecimientos acreditados. Las unidades de salud que decidan este tipo de auditoria, tendrán garantía acerca del cumplimiento de las condiciones básicas de calidad y seguridad tanto para los pacientes como para los administradores y autoridades. La gerencia de una unidad de salud puede tener varias razones para decidirse a obtener una acreditación. "El acceso a los mercados financieros, la posibilidad de operar programas de entrenamiento para graduados o la necesidad de contar con un sistema de alerta antes de que surjan los problemas", son algunos de los motivos, según criterios internacionales. La acreditación de unidades para trasplantes, siendo una condición indispensable para el ejercicio médico de la especialidad es periódica y confidencial y siempre será ejercida por las autoridades y organismos pertinentes (ONTOT), a través de estándares previamente conocidos. "La eficacia, efectividad, eficiencia y equidad son algunos de los componentes básicos de la calidad en la atención médica", dice Arce. Y señala que la eficiencia se relaciona con diferentes áreas: eficiencia de producción, clínica y de distribución. La eficiencia de producción consiste en producir servicios a un razonable costo. La eficiencia clínica pretende que los profesionales de la salud utilicen bienes y servicios para producir el mejor nivel de salud. Y la eficiencia de distribución consiste en la capacidad de proveer atención de alta calidad a los miembros de una población de modo de obtener el mejor nivel de salud. Las unidades de salud que necesiten la acreditación, deben cumplir con ciertos requisitos preliminares: no estar ubicada en zona de aislamiento geográfico, estar habilitada por la autoridad sanitaria, contar con un cuerpo médico propio que garantice la continuidad de la atención, estar ubicada en una zona no anegadiza, disponer de agua potable así como de control de insectos y otros condicionamientos contemplados en el Reglamento de Acreditación de Unidades Médicas para Trasplantes. Si el establecimiento cumple con todos los estándares, el ONTOT entregará la acreditación plena, que tendrá una vigencia de cuatro años. Pero si además de cumplir los estándares también cumple con las recomendaciones para el mejoramiento, que son una serie de condiciones que superan el requisito mínimo, recibe el certificado de acreditación con mérito. En el campo de la acreditación es conveniente tener en claro ciertos principios básicos. Una habilitación es un requisito obligatorio que brinda una entidad estatal, nacional o provincial, con el fin de evaluar la estructura sin tomar en cuenta el funcionamiento ni sus resultados. La categorización, en cambio, otorga la calificación de acuerdo a niveles de riesgo o complejidad crecientes, determinando el lugar que el prestador ocupa dentro del sistema de atención y las prácticas específicas que puede realizar. La acreditación evalúa no sólo la estructura sino también la funcionalidad de las instituciones. Considera pautas sobre trabajo realizado y califica la totalidad de un establecimiento. Incluye en su evaluación desde la edificación y el equipamiento, hasta el resultado final que se obtiene y el grado de satisfacción del paciente. Tiene periodicidad fija y las normas se refieren a un nivel intermedio entre un óptimo conocido y un mínimo aceptable de requerimientos, de acuerdo a parámetros de referencia en el lugar donde actúa la institución. La acreditación es una metodología de evaluación de calidad para establecimientos de salud, que surgió en los Estados Unidos en la segunda década del siglo XX y fue definida en los años '50 a partir de la creación de lo que hoy se llama Joint Commission on Accreditation of Healthcare Organizations. Algunas de las áreas que se evalúan son: Dirección Administración Recursos humanos Guardia Consultorios externos Hemoterapia Cirugía Hospitalización Historias clínicas Laboratorio Diagnóstico por imágenes Radio Terapia Esterilización Medicina nuclear Infraestructura Neonatología Lavandería Rehabilitación Farmacia Biblioteca Servicio social Cuidados críticos CONSIDERACIONES FINALES El trasplante es un procedimiento médico que consiste en la extracción de un órgano (o parte de un órgano) perteneciente a un individuo vivo o muerto, para ser implantado en otro individuo con sus funciones limitadas. El trasplante puede salvar la vida a personas en las que un órgano vital ha dejado de funcionar y puede además en otros casos mejorar sustancialmente la calidad de vida por ejemplo a aquellas personas que están sometidos a tratamiento de diálisis. Esta alternativa terapéutica, posibilita en muchos casos dar solución a patologías antes no tratables que llevaban al paciente inevitablemente a la muerte. En el caso del riñón, los pacientes cuentan con una terapéutica, la diálisis, que permite prolongar su vida hasta la llegada del trasplante. El trasplante posibilita que mejore sustancialmente su calidad de vida, ya que deja de depender de la máquina de diálisis y dispone de su tiempo como cualquier otra persona, pudiendo volver a las actividades cotidianas como el trabajo, el estudio o la atención de la familia, además de permitirle mejorar el estado general de su salud. En el caso de otros órganos, como el corazón o el hígado, cuando dejan de funcionar no existe una terapéutica paralela hasta la llegada del órgano. Así es que las personas que se encuentran en espera no logran hacerlo por tiempos prolongados y si no es posible la obtención de un órgano compatible en el corto tiempo, la persona ve seriamente comprometida su vida. En el caso de los trasplantes de tejidos éstos posibilitan mejorar sustancialmente la calidad de vida de quienes los reciben. Como el caso de cierto tipo de ceguera en la cual el trasplante de córneas les permite recuperar su visión, o de los reemplazos de huesos que pueden evitar una amputación, o de válvulas cardíacas que tienen enormes ventajas sobre las válvulas mecánicas. En nuestro país existen alrededor de 1200 pacientes en diálisis, de ellos entre el 30 al 40 % son receptores potenciales de trasplante renal. Son niños, jóvenes y adultos de distintos sexos y de distinta condición económica, que en muchos casos se han encontrado repentinamente en esta situación y que jamás creyeron que a ellos pudiera pasarles. Los trasplantes con Donante Vivo, en el caso del riñón o del hígado una persona viva emparentada puede ser donante de otra que esté en espera, ya que podemos vivir con un solo riñón y el hígado puede segmentarse. La legislación vigente sólo contempla la donación entre vivos en caso de ser parientes directos. Esta limitación garantiza que no habrá ningún tipo de retribución económica por la donación. De todas formas existe una tendencia en nuestro país a limitar este tipo de prácticas ya que sin duda es preferible que el órgano provenga de un donante fallecido. En la década del 90 las curvas de crecimiento de procuración mundial se aplanan en casi todos los países, esto se debe fundamentalmente al crecimiento en la indicación de trasplantes por sus buenos resultados. Aparece entonces la necesidad de incrementar el insumo básico de los trasplantes, los órganos. La escasez de órganos es motivo de preocupación hoy en todo el mundo. Es así que, a nivel mundial donde este tema médico pretende desarrollarse, se impulsaron distintas acciones de información y concientización acerca de la donación de órganos, para generar en la población una actitud positiva respecto del tema. El reto en la actualidad es el lograr una donación suficiente para cubrir las necesidades de nuestra sociedad; la solución radica, según ha sido la experiencia en otros países, en la concientización de diferentes sectores de la sociedad: El médico, de quién se esperaría un mayor interés en la participación en este tipo de terapéutica y una mejor capacitación. El poder judicial, con un compromiso tal, que sin descuidar los aspectos legales de los procedimientos, favoreciera el aprovechamiento de órganos, con pleno conocimiento de las regulaciones vigentes y con la agilidad necesaria, para no entorpecer el curso de la donación, aun en los casos en los que hubiera una averiguación previa. Las autoridades de educación, a través de la incorporación en los programas escolares de información veraz, que fomente una actitud positiva hacia los trasplantes de órganos y tejidos Los medios masivos de comunicación, con una difusión veraz del trasplante y de sus propósitos, evitando desorientar a la sociedad con rumores falsos, que se ha comprobado desalientan la donación por parte de los familiares, condenando automáticamente a los enfermos que probablemente estén en la espera de una donación cadavérica. La población en general, a quien le corresponde la responsabilidad de proporcionar los órganos a través de la anuencia que otorgue para tomarlos a partir de sus familiares fallecidos, requiriéndose una mayor y organizada interacción institucional, compartiendo todo tipo de recursos con la finalidad de incrementar la captación de órganos para trasplante de origen cadavérico. REPUBLICA DEL ECUADOR MINISTERIO DE SALUD PUBLICA ORGANISMO NACIONAL DE TRASPLANTES DE ORGANOS Y TEJIDOS (ONTOT) NORMAS GENERALES PARA TRASPLANTES DE ORGANOS Y TEJIDOS CON DONANTE CADAVERICO NORMAS GENERALES PARA TRASPLANTES DE ORGANOS Y TEJIDOS CON DONANTE CADAVERICO 1. TRASPLANTE DE HIGADO El primer trasplante de hígado de la historia fue realizado en Denver, EEUU, por el Dr. Starzl. Durante la década del ´70 los resultados son desalentadores pero en 1976, es descubierta por Borel, una nueva sustancia, la Ciclosporina, que revolucionará la práctica trasplantológica. La Ciclosporina actúa bloqueando la respuesta inmunológica de rechazo, inhibiendo los linfocitos T. En 1983, el National Institute of Health Consensus Development Conference Statement propone el trasplante de hígado como una opción terapéutica de primer orden. El trasplante de hígado ha revolucionado el campo de la hepatología, ya que se presenta como única opción terapéutica a aquellos pacientes (niños y adultos) que presentan una patología terminal. Criterios para Distribución Hepática Categorías clínicas: 1. Emergencia Adultos y Pediátricos: Hepatitis fulminante, pacientes adultos internados en Unidad de Terapia Intensiva (UTI) con severo deterioro del sensorio -en coma III/IV – en Asistencia Respiratoria Mecánica (ARM), paciente pediátrico con deterioro del sensorio en coma hepático sin requerimiento ARM, no necesariamente internado en UTI; retrasplante inmediato por no función primaria del injerto; trombosis vascular aguda con gangrena hepática. 2. Urgencia: 2.1. Urgencia A (adultos): Hepatitis subaguda – Falla Hepática (FH) Encefalopatía I y II; complicaciones amenazantes de la vida (alto riesgo). Se incluyen en esta categoría todos los Potenciales Receptores (PR) adultos internados en UTI con insuficiencia hepática grave que reúna no menos de dos de los siguientes criterios clínicos: a) b) c) d) e) 2.2. Urgencias A (pediátricos): Hepatitis subaguda - FH Encefalopatía I y II; Complicaciones amenazantes de la vida. Se incluyen en esta categoría todos los PR PEDIATRICOS con insuficiencia hepática grave que reúnan no menos de dos de los siguientes criterios clínicos: a) b) c) d) e) 2.3. ConARM. Medicado con drogas vasoactivas a dosis necesarias para el mantenimiento del volumen minuto y presión arterial. En hemodiálisis por insuficiencia renal aguda secundaria e insuficiencia hepática severa. Con sangrado incontrolable refractario al tratamiento de escleroterapia y farmacoterapia. Con Quick inferior al 25%. Coagulopatía severa IRN mayor de 3. Hiponatremia igual o menor a 117 mEq/l refractaria a tratamiento. Ascitis - Edema refractario al tratamiento (ambos con repercusión hemodinámica) Síndrome Hépato-Renal (S.H.R). Hemorragia digestiva sostenida intratable. Fístulas A-V pulmonares (con PO2 menor o igual a 60 mmHg). Urgencias B: todos los PR, adultos y pediátricos, no externables por causas médicas, que requieran un período de internación no inferior a 15 días. 3. Electivos: pacientes que no revistan las categorías anteriores. Secuencia de Distribución: a) b) c) d) e) f) g) Lista Nacional de Receptores en Emergencia. Lista Regional de Receptores en Urgencia A. Lista Nacional de Receptores en Urgencia A. Lista Regional de Receptores en Urgencia B. Lista Nacional de Receptores en Urgencia B. Lista Regional de Receptores en Electivo. Lista Nacional de Receptores en Electivo. Procedimiento de Asignación 1. Compatibilidad ABO a) b) c) Emergencia: - Grupo sanguíneo compatible - Grupo sanguíneo incompatible Urgencia: - Grupo sanguíneo compatible Electivo: - Isogrupo - Grupo sanguíneo compatible (prioridad para PR con grupos AB y B con más de 6 meses en Lista). En todas las situaciones clínicas el criterio de desempate será la antigüedad en Lista de espera en cada categoría, a igualdad de dicha antigüedad se dará prioridad al paciente de menor edad. 2. TRASPLANTE DE PANCREAS El objetivo del trasplante de páncreas en pacientes con diabetes tipo I es doble, establecer un estado de normoglucemia sin el aporte exógeno de insulina, y prevenir, interrumpir o revertir el desarrollo de las complicaciones secundarias de la diabetes. Hasta la fecha, la amplia mayoría de los trasplantes de páncreas se han realizado en diabéticos a los que simultáneamente se les ha implantado un riñón. El trasplante de páncreas tiene como objetivo mejorar la calidad de vida de los pacientes diabéticos. 3. TRASPLANTE DE RIÑON El Trasplante Renal es una de las terapéuticas universalmente aceptadas para el tratamiento de la Insuficiencia Renal Crónica (IRCT), enfermedad a la cual se puede llegar a través de múltiples vías. La IRCT es un diagnóstico funcional, es decir no describe una enfermedad en particular sino un conjunto de manifestaciones clínicas y/o humorales que son consecuencia de la pérdida progresiva y permanente del funcionamiento renal. El agregado de terminal, implica que este deterioro funcional es de grado extremo, y que de no iniciar algún tratamiento sustitutivo de la función renal, sobrevendrá la muerte. El hecho de que la IRCT cuente con tratamientos alternativos que suplanten la función del riñón (Hemodiálisis, Diálisis Peritoneal), capaces de mantener a los pacientes con vida durante muchos años (en la actualidad la expectativa de vida de un paciente en diálisis supera los 10 años), hace que las listas de espera de trasplante renal sean cuantitativamente superiores a las de otros órganos que no cuentan con tratamientos alternativos. El trasplante renal como modalidad terapéutica debe ajustarse a indicaciones precisas, al igual que cualquier otro tratamiento, de lo que se desprende que no todos los pacientes con IRCT son candidatos a recibir un trasplante. Asimismo los pacientes trasplantados renales deben observar un número importante de normas de forma estricta, ya que de su cumplimiento depende buena parte del éxito del tratamiento. El riñón implantado se encuentra amenazado por una serie de factores diferentes que deben mantenerse bajo control: hipertensión arterial, dislipemias, excesos alimentarios, efectos colaterales del tratamiento utilizado, y episodios de Rechazo Agudo (RA). Para evitar el RA es necesario plantear un esquema de tratamiento meticuloso, que asegure un nivel de inmunosupresión suficiente como para impedir su aparición, así como también evitar una inmunosupresión excesiva que fomentaría la aparición de complicaciones infecciosas. No sólo una buena selección del receptor es suficiente, sino que el apropiado tratamiento inicial junto al diagnóstico oportuno de las complicaciones, con su consiguiente tratamiento, aumenta en forma significativa tanto las posibilidades de una buena evolución a corto, mediano y largo plazo de la función del riñón, así como la rehabilitación del individuo trasplantado. Criterios para distribución renal A los fines de la confección de las listas de Potenciales Receptores (PR) se estructurarán tres Regiones con sus correspondientes listas de distribución, más una lista nacional integrada por los receptores de todas las regiones del país. Estas listas de potenciales receptores serán registradas y controladas por el ONTOT. I. Definición del Receptor Pediátrico Se considera como tal a todo PR menor o igual a 18 años en el momento de la distribución, siendo el puntaje otorgado: 4 puntos a menor o igual a 11 años y 3 puntos de 12 a 18 años. II. Definición del Receptor Hipersensibilizado PR con un Cross-match positivo contra panel mayor o igual al 80% excluidos los autoanticuerpos. El puntaje otorgado será de 4 puntos. III. Definición de Tiempo en Lista de Espera: Se considerará válida la fecha de ingreso al programa por primera vez. En caso de retorno a lista de espera por retrasplante se considerará la nueva fecha, a excepción de los pacientes cuya sobrevida del injerto haya sido menor o igual a 6 meses. Criterios de Distribución y Asignación de Órganos Cadavéricos: 1) Se confeccionará una lista única para ambos riñones dividida en las siguientes sublistas: a) b) c) d) PR con 6 compatibilidades Regionales PR con 6 compatibilidades Nacionales PR Regionales PR Nacionales Criterios para la Asignación de Listas de Espera: 1) Asignación de acuerdo al Grupo Sanguíneo. 2) Orden de prioridad que resulte de la suma del puntaje obtenido del escore de acuerdo a la calidad y cantidad de antígenos compartidos, del puntaje obtenido según la edad del receptor y la situación inmunológica del receptor hipersensibilizado 3) En caso de igualarse los puntajes, tendrá la prioridad el PR con mayor antigüedad en Lista de Espera y de coincidir la fecha de inscripción tendrá prioridad el de menor edad. 4. TRASPLANTE DE CORAZON Son incluidos en el plan de trasplante cardíaco aquellos pacientes con una enfermedad cardiaca terminal, que no responde a tratamiento médico y/o quirúrgico convencional y cuyo pronóstico de vida con o sin tratamiento es menor a un año. Datos epidemiológicos conocidos de insuficiencia cardiaca patológica, señalan que su frecuencia se ha incrementado en los últimos años a nivel universal. En el Ecuador, la patología cardiaca ocupa los primeros lugares considerados como causa general de muerte y para ambos sexos. El trasplante constituye una alternativa terapéutica en el amplio espectro del tratamiento para esta enfermedad en su momento de padecimiento, cuando otras opciones no responden a las expectativas terapéuticas y al pronóstico evolutivo de la enfermedad. Las indicaciones más frecuentes de trasplante cardíaco son: • • • • • La miocardiopatía de cualquier etiología en su estado final y que condicionan clase funcional III y IV Aquellos con arritmias ventriculares complejas y antecedentes de muerte súbita. Las cardiopatías congénitas complejas sin solución quirúrgica convencional. Estadíos finales de fibroelastosis endomiocárdica. El retrasplante por falla del injerto En la población pediátrica el grupo más importante es el de cardiopatías congénitas, en un 80% en menores de un año y un 30% para pacientes entre 1 y 18 años. Sólo un 4% tiene indicación por patología valvular. Criterios para distribución de órganos intratorácicos. Categorías para trasplante cardíaco y cardiopulmonar 1. Emergencia: Pacientes con asistencia ventricular izquierda y/o derecha internados en UTI con: - Corazón artificial total - Balón de contrapulsación intraaórtico - ARM con paciente intubado - Membrana Oxigenadora Extracorpórea 2. Urgencia: Receptores que cumplan los criterios: - Internados en UTI con: -Tratamiento de agentes inotrópicos para mantener un adecuado volumen minuto -Todos los Receptores menores de 6 meses de edad 3. Electivos: Todas las demás situaciones Categorías para trasplante pulmonar uni o bipulmonar 1. Emergencia: -Internados en UTI, intubados y con ARM -Membrana Oxigenadora Extracorpórea 2. Urgencia: - Internados en UTI con asistencia respiratoria no invasiva 3. Electivos Criterios de Asignación de órganos intratorácicos 1. Los PR en categoría de Emergencia para trasplante uni o bipulmonar tendrán prioridad en la adjudicación de los PR para trasplante cardiopulmonar en categoría de Urgencia o Electivos. 2. En una misma categoría tendrán prioridad en la adjudicación los PR para trasplante de bloque cardiopulmonar sobre los receptores de trasplante uni o bipulmonar. 3. En una misma categoría tendrá prioridad en la adjudicación el receptor de mayor antigüedad de inscripción en esa categoría. Esta situación comprende a los receptores de Emergencia, Urgencia y Electivo. Secuencia de Distribución a) b) c) d) e) Lista Nacional de Receptores en EMERGENCIA Lista Regional de Receptores en URGENCIA Lista Regional de Receptores en ELECTIVO Lista Nacional de Receptores en URGENCIA Lis ta Nacional de Receptores en ELECTIVO 5. TRASPLANTE DE PULMON Los inicios del trasplante cardiopulmonar se ubican en Standford en el año 1981. Mientras que el primer trasplante unipulmonar fue llevado a cabo por el Toronto Transplant Group en la ciudad de Toronto, Canadá, en el año 1983. En el año 1986, por el mismo grupo de trasplante, fue realizado el primer trasplante bipulmonar en bloque. Desde estos primeros trasplantes la técnica quirúrgica y del manejo clínico de los pacientes han ido evolucionando. En algunos casos los especialistas se inclinan por la variante del trasplante uni o bipulmonar en lugar del cardiopulmonar (bloque corazón-pulmón).En primer lugar por la escasez de donantes, y por los buenos resultados obtenidos con esta estrategia. Dejando el trasplante cardiopulmonar para pacientes con hipertensión pulmonar secundaria o cardiopatías congénitas complejas. Según informe de la Sociedad Internacional de Trasplante Cardíaco y Pulmonar, hasta el año 1994 se efectuaron en el mundo 500 trasplante unipulmonares y 300 bipulmonares, con una supervivencia del injerto del 50% y 45 % respectivamente. Criterios para distribución de órganos intratorácicos Categorías para trasplante cardíaco y cardiopulmonar 1. Emergencia: Pacientes con asistencia ventricular izquierda y/o derecha internados en UTI con: - Corazón artificial total - Balón de contrapulsación intraaórtico - ARM con paciente intubado - Membrana Oxigenadora Extracorpórea 2. Urgencia: receptores que cumplan los criterios: - Internados en UTI con: - Tratamiento de agentes inotrópicos para mantener un adecuado volumen minuto - Todos los Receptores menores de 6 meses de edad 3. Electivos: Todas las demás situaciones Categorías para trasplante pulmonar uni o bipulmonar 1. Emergencia: - Internados en UTI, intubados y con ARM - Membrana Oxigenadora Extracorpórea 2. Urgencia: internados en UTI con asistencia respiratoria no invasiva 3. Electivos Criterios de Asignación de órganos intratorácicos 1. Los PR en categoría de Emergencia para trasplante uni o bipulmonar tendrán prioridad en la adjudicación de los PR para trasplante cardiopulmonar en categoría de Urgencia o Electivos. 2. En una misma categoría tendrá prioridad en la adjudicación los PR para trasplante de bloque cardiopulmonar sobre los receptores de trasplante uni o bipulmonar. 3. En una misma categoría tendrá prioridad en la adjudicación el receptor de mayor antigüedad de inscripción en esa categoría. Esta situación comprende a los receptores de Emergencia, Urgencia y Electivo. Secuencia de Distribución a) b) c) d) e) Lista Nacional de Receptores en EMERGENCIA Lista Regional de Receptores en URGENCIA Lista Regional de Receptores en ELECTIVO Lista Nacional de Receptores en URGENCIA Lista Nacional de Receptores en ELECTIVO 6. TRASPLANTE DE HUESOS De lo que se tiene conocimiento, fue Macewen, en 1881, quien hizo la primera publicación en Londres de la utilización de un aloinjerto óseo; el ruso Yuri Pensky, en 1893, en su tesis de grado trata de los problemas relacionados con trasplantes articulares y parece ser que fue el primero en trabajar en cirugía experimental en ovejas y perros realizando homotrasplantes de articulaciones; el francés Alexis Carrel, en 1873, también publicó trabajos experimentales sobre trasplantes de miembros y órganos en animales. En 1925, Lexer de Friburgo, en Alemania, publicó dos resultados sobre trasplantes de tejidos y de articulaciones completas. Posteriormente otros continuaron por ese camino y no podemos dejar de mencionar al Dr. Alberto Inclán de Cuba, que en el año de 1942 publicó un artículo sobre el uso de injertos de hueso preservado en cirugía ortopédica; a Wilson, en 1951, a Hyatt y Buttler en los Estados Unidos, en los años cincuenta, cuando funda el Banco de Tejidos “La Marina”, así como a Ottolengui en 1966, a Parrish en 1973, Volkov en 1970, Brown en 1976, Mankin en 1983, el cual alcanzó 75 % de buenos resultados de un total de 200 aloinjertos. Hoy en día la experiencia clínica ya ha demostrado que los injertos humanos (autoinjertos y homoinjertos) constituyen el mejor material para la reparación y reconstrucción de procesos que afectan al sistema músculo esquelético. El implante de tejido óseo posee peculiaridades que lo diferencian de los trasplantes de órganos sólidos. No se trata de una intervención vital, como en el caso del trasplante de hígado o de corazón, puesto que existen otras alternativas terapéuticas: se pueden utilizar otros materiales (menos adecuados) o se puede proceder a la amputación de los segmentos lesionados con la consecuente mutilación o invalidez En comparación con estas alternativas, el trasplante de tejido óseo presenta grandes ventajas, ya que es una modalidad quirúrgica con menor morbilidad y ofrece una mejor calidad de vida al trasplantado. Banco de Huesos Un Banco de Huesos es una organización multidisciplinaria encargada de la obtención, preparación y almacenamiento de tejidos humanos (huesos, cartílagos, articulaciones, tendones, etc.) preservados para su utilización posterior como implantes o injertos en cirugía ortopédica. Para su correcto funcionamiento de acuerdo a las leyes y normas que lo rigen, debe seguir una metodología probadamente eficiente, garantizando de esta manera la bioseguridad de los tejidos a implantar. Esto se logra siguiendo estándares internacionales de procesamiento y conservación, así como una rígida selección de donantes. Tanto el procesamiento como la envoltura de los distintos elementos se realizan bajo estrictas condiciones de asepsia, teniendo en cuenta que estos elementos criopreservados no son sometidos a procesos de esterilización ya que estos desnaturalizan y disminuyen las condiciones y poder osteogénico de los mismos. La conservación se realiza en congeladores de ultrabaja temperatura a -80°, o temperaturas muy inferiores cuando se utilizan mecanismos de descenso programado a -140°. Los elementos permanecen empaquetados en forma segura y son sometidos a controles bacteriológicos periódicos. Aunque las primeras referencias sobre la preservación de huesos fueron efectuadas por Oliet en 1867, no fue hasta 1942 cuando Inclán aportó las primeras experiencias clínicas con el empleo electivo de hueso preservado. Desde entonces, numerosas modalidades de conservación han sido ensayadas buscando las mejores características biológicas y mecánicas del material almacenado, posibilitando su utilización clínica en diferido. En Argentina la existencia del Banco de Tejidos data de muchos años atrás, ya que la Argentina ha sido pionera mundial en criopreservación ósea En 1947, el Dr. Otolenghi en el Hospital Italiano de Buenos Aires, utilizó implantes masivos de huesos criopreservados para el tratamiento de tumores óseos. Hoy sus trabajos son la referencia obligada de todos quienes se inicien en este tema. El primer Banco de Huesos en el Ecuador se creó en el Servicio de Ortopedia y Traumatología del Hospital “Carlos Andrade Marín”, en la ciudad de Quito, en 1986 y el primer paciente en recibir un aloinjerto del Banco fue un paciente de 58 años, en un caso de revisión de una prótesis total de cadera por aflojamiento. 7. TRASPLANTE DE MEDULA OSEA La médula ósea es un tejido de aspecto gelatinoso que rellena las cavidades de los huesos, en ella es abundante la presencia de células hematopoyéticas o progenitoras (stem cells) que producen determinados componentes sólidos de la sangre (glóbulos rojos, blancos y plaquetas). El trasplante de médula ósea es una de las soluciones conocida para determinados enfermedades como la leucemia, aplasia medular, mieloma múltiple, linfoma maligno, talasemia mayor, así como de otras enfermedades de la sangre. Mediante esta técnica, se destruye la médula enferma del paciente, introduciéndose a continuación la que se ha extraído al donante. La destrucción de la médula del receptor tiene un doble objetivo: crear un espacio vital para que aniden y prendan las células del injerto, y en caso de ocupación por células tumorales, hacerlas desaparecer. Así, las células sanas reemplazan a las enfermas y comienzan a producir células sanguíneas sanas en un plazo relativamente corto de tiempo. Ante la imposibilidad del tratamiento de una de las patologías mencionadas mediante un trasplante autólogo, y de no existir compatibilidad con los familiares consanguíneos (lo que daría lugar a un trasplante alogénico, el paciente ingresa en una lista de espera internacional. La dificultad de encontrar un donante compatible es muy grande: sólo el 25% de los enfermos que lo precisan disponen de una persona compatible dentro de su familia. El 75% restante necesita un donante no emparentado para poder recuperar la salud, y esto es aún más difícil: se calcula que la probabilidad de encontrarlo es de 1 / 40.000. Por esta dificultad en cuanto a la histocompatibilidad de este tejido, es por lo que se han creado bancos internacionales, pues de esta manera hay mayores posibilidades de encontrar un donante compatible. Tipos de Trasplante Trasplante AUTÓLOGO: El trasplante autólogo de médula ósea (TAMO) es la reinfusión de médula del propio paciente para la protección de la mielotoxicidad producida por altas dosis de quimioterapia, radioterapia o ambas tras su administración con fines erradicativos antineoplásticos. Se aplica también con el mismo fin el trasplante autólogo de sangre periférica (TASP), que incluso pueden ser empleadas complementariamente. Es indicativo en leucemias agudas en remisión, especialmente la leucemia aguda mieloide. En algunas circunstancias clínicas se indica la enfermedad de Hodgkin. En los últimos años se ha empleado en pacientes con mieloma y algunos tumores sólidos como cáncer de mama. En el caso de los trasplantes autólogos, la demora entre la recolección de células hematopoyéticas y su posterior reinfusión es de varios días, semanas o incluso meses. Esta circunstancia determina que para mantener la viabilidad celular casi íntegra durante dicha demora, sea preciso recurrir a técnicas de criopreservación. Trasplante ALOGÉNICO: El trasplante alogénico de médula ósea es aquel en el que se utiliza un dador histocompatible, prácticamente idénticos, por lo general familiar principalmente hermano. En algunas circunstancias clínicas puede estar indicada la búsqueda de un dador no emparentado, fenotípicamente idéntico en algunos registros internacionales de donantes de médula ósea. Una indicación clásica es la anemia aplástica grave. La mayoría son pacientes jóvenes afectos de leucemia mieloide crónica en la fase de la afección. En algunos casos, se indica en trastornos congénitos. 8. TRASPLANTE DE PIEL La primera descripción de un trasplante de piel la realizó Reverdin en 1869, tras lograr un autoinjerto en uno de sus pacientes. Hasta entonces se desconocían los aspectos inmunológicos y se creyó que se podía utilizar piel de otro individuo con buenos resultados. En 1874 Menzel, y posteriormente en 1881 Girdner, fueron los primeros que usaron la piel de un cadáver en el tratamiento de pacientes. La transmisión de enfermedades infecciosas y el rechazo inmunológico se convirtieron en los principales escollos en la práctica de los aloinjertos . A comienzos de siglo se planteó la necesidad de ser más restrictivos en la selección de donantes y en 1925 se recomendó usar la piel de personas sanas. La Segunda Guerra Mundial, donde los acontecimientos bélicos se llevaron miles de vidas por quemaduras, actuó de acicate pata tratar de superar los inconvenientes. Hasta entonces el paciente quemado era un condenado a muerte. Pacientes con el 30% o 40% de su cuerpo quemado morían en un 50% de los casos. Gracias a los avances de los últimos tiempos, en especial en los aspectos de cobertura transitoria y cobertura definitiva, los pacientes con el 70% o más de la superficie corporal quemada pueden conservar la vida. Fundamentalmente los injertos homólogos de piel cadavérica y el cultivo de epidermis son los responsables que se puedan mantener con vida quemados que antes eran imposible salvar. Una serie de factores ha acompañado estos avances, tales como el desarrollo de unidades especiales de quemados, con una infraestructura técnica importante y equipos médicos multidis ciplinarios, así como sistemas de aislamiento eficaces y la posibilidad de contar con un espectro importante de antimicrobianos locales y antibióticos sistémicos. A su vez, los avances en el campo de la anestesia y la reanimación ha permitido plantear como tratamiento de elección, la reanimación precoz de los tejidos quemados necróticos para suprimir la causa fundamental de la enfermedad: la escara, tejido necrótico que contiene productos tóxicos que matan al paciente. Definición del injerto de piel Es un fragmento de piel privado de su aporte sanguíneo y que levantado de su zona donante puede trasplantarse a un lecho receptor. La piel libre tiene capacidad de prendimiento sobre cualquier superficie cruenta que esté suficientemente vascularizada. En las primeras 24 hs. la piel se nutre por el paso de plasma exudado de la herida al sistema capilar del trasplante, luego de 24 a 72 hs. el crecimiento de nuevos capilares en el lecho del receptor invaden el injerto y producen la revascularización definitiva. Puede utilizarse el injerto de piel total, respetando en su totalidad la capa dérmica, o los injertos dermoepidérmicos, se utiliza en diferentes grosores (finos, intermedios, gruesos) en injertos parciales. Es de destacar la importancia de la investigación y experimentación en el uso de técnicas de cultivo tisular. El cultivo tisular de la piel ablacionada, posibilita la expansión de los radios de cobertura del tejido inicial, hasta una superficie mil veces superior a la original. Criterios para la asignación de piel de origen cadavérico • La distribución de la piel estará sujeta y dependerá de la cantidad de tejido disponible en el Banco de Piel, en relación a la cual se aplicarán las prioridades establecidas en el presente. • Las prioridades de adjudicación serán exclusivamente las que se detallan a continuación, sin que tenga incidencia alguna las posibilidades económicas del paciente y al hecho de contar o no con cobertura de atención médica de carácter legal o convencional. • La piel criopreservada se asignará prioritariamente a los pacientes quemados. Se priorizará a los pacientes con quemaduras profundas tipo "B" que pertenezcan al grupo III y IV de la Tabla Benaim, quedando descartados los pacientes con quemaduras de tipo "A" y "AB". • Se tomará a los efectos de establecer la prioridad para la asignación del tejido la fecha prevista de eliminación de la escara. • De coincidir dos o más pacientes en las circunstancias establecidas en los apartados C) y D) se aplicarán los siguientes criterios: edad y patologías concomitantes: tipo y extensión de la quemadura (lo cual dará un panorama del pronóstico vital según los sistemas de evaluación utilizados actualmente en la atención de pacientes quemados, según Benaim y Garcés). Del análisis del pronóstico vital surgirán las siguientes prioridades para los receptores: a) b) c) d) • Pacientes del grupo IV de Garcés. Pacientes del grupo III Pacientes del grupo II Pacientes del grupo I. De existir dos o más potenciales receptores dentro de un mismo grupo de prioridades, se tendrán en cuenta los siguientes criterios: 1) Se dará prioridad a los menores de 15 años 2) A igualdad de prioridad y grupo de edad se priorizará al paciente con mayor índice numérico (Garcés). 3) Concurriendo la misma prioridad, igual grupo de edad e índice numérico, se tendrá en cuenta la fecha y hora de la solicitud del tejido, siempre que no fuera posible satisfacer todos los requerimientos. 9. TRASPLANTE DE CORNEAS La córnea forma la parte del transparente de la túnica fibrosa del globo ocular y por ende es el paso obligatorio de los rayos luminosos que van a impresionar la retina desencadenando el fenómeno de la visión. Se halla constituida por un epitelio pavimentoso estratificado no queratinizado que asienta sobre una me mbrana hialina (membrana de Bowman). Por debajo de esta se encuentra el estroma o parénquima corneal. El cual en su lado interno se halla tapizado por una segunda membrana hialina (membrana de Descemet) que a su vez es revestida por una monocapa de células endoteliales. En la córnea sana, la transparencia que caracteriza a este tejido, se debe predominantemente a la función de la células endoteliales. Cuando la córnea pierde su trasparencia, ya sea por cualquier causa u origen, los rayos luminosos no pueden impresionar la retina y por lo tanto disminuye la agudeza visual. Muchas veces el tratamiento médico es ineficiente para recobrar la transparencia corneal y es allí donde cobra importancia la posibilidad del trasplante. El primero en sugerir la posibilidad de retornar la transparencia de la córnea mediante tejido corneal sano fue Erasmus Darwin en 1803. En 1906, Edward Konrad Zirm de la escuela de Praga, quien logra el primer trasplante con éxito en un operario que se había quemado los ojos con un caústico. En la Argentina, el Dr, Antonio Manes, quien había estudiado en Praga, realizó un trasplante de córnea en el Hospital Rawson el 26 de octubre de 1928. Posteriormente, el Dr. Jorge Malbrán en la década de los 40, fue el precursor que estimuló a muchos a incursionar en la cirugía del trasplante. El Receptor: Todo paciente que requiere un trasplante debe ser evaluado convenientemente antes de someterse a la operación. Deberá tenerse en cuenta el estilo de vida del paciente, edad, sus condiciones higiénicas, su ocupación y necesidades visuales, todo lo cual condicionará en gran medida la realización o no del trasplante. En la distribución de este tejido existen Listas de prioridades y de urgencias, a estas últimas se las considera siempre en primer término tanto a nivel regional como nacional. Se consideran urgencias a las córneas perforadas y a los abscesos. Dentro de las prioridades 1, se incluyen los descementocele con peligro de perforación, los queratoconos agudos, los menores de 14 años, la ceguera corneal unilateral con pérdida de globo ocular contralateral. Criterio para distribución de córneas La distribución de córnea se realizará regionalmente observando las siguientes prioridades: 1.1. A) Lista de urgencia regional. B) Lista de urgencia nacional. 1.2. Lista única Regional conforme los siguientes criterios de prioridad: A) B) C) D) E) Lista de Histocompatibilidad tisular: el criterio de histocompatibilidad a utilizar para la asignación de córneas a potenciales receptores con indicación de reinjerto con rechazo previo, será prioritario cuando donante y receptor compartan tres (3) o más antígenos, o cuando compartan (2) DR. El profesional responsable del paciente será quien decida la aceptación o el rechazo del tejido, debiendo comunicar su decisión al ONTOT por medio fehaciente. Ceguera bilateral. Menores de quince (15) años. Orden cronológico (antigüedad) en Lista de Espera, en un rango de más o menos de diez (10) años respecto a la edad del donante. Lista general por orden cronológico de la inscripción en lista de espera. La lista de urgencia estará integrada por pacientes con diagnóstico de: a) b) Córnea perforada. Absceso corneal. La permanencia de potenciales receptores por histocompatibilidad tisular estará constituida por los pacientes con indicación de reinjerto con rechazo previo. El requerimiento deberá ser formulado expresamente por el médico tratante. En tales casos, es obligatoria la tipificación del paciente. Cuando la ablación haya sido realizada por personal de un Banco de Ojos (en el caso de haberlo) habilitado, la asignación de una de las córneas se realizará de acuerdo con la lista de espera de receptores inscriptos por los profesionales del establecimiento. Los oftalmólogos formalmente adheridos al Banco podrán actuar como ablacionistas delegados por dicho Banco en su área de operatividad. La otra córnea será remitida al Banco de Ojos centralizado (en el caso de organizarlo) y dependiendo del lugar de realización de la ablación. 10. TRASPLANTE DE VALVULAS CARDIACAS La historia de la cirugía de las cardiopatías valvulares ha estado marcada, desde un principio, por la búsqueda de un sustituto ideal para aquellos casos en los que los procedimientos de reparación han sido infructuosos o no han estado indicados por la extensión de las lesiones. Dwigth Harken, Nina Braunwald y Albert Starr fueron los pioneros de la cirugía valvular utilizando prótesis no biológicas. Las válvulas humanas tienen grandes ventajas terapéuticas en determinadas patologías, frente a las válvulas de origen mecánico, por ejemplo: en la población adulta y pediátrica que se desaconseja el uso de medicación anticoagulante mejora los índices de curación en endocarditis valvulares, en malformaciones congénitas, estenosis valvulares, etc. Banco de Válvulas El objetivo de este Banco es el de brindar tejidos valvulares garantizados en su calidad para todo paciente que así lo requiera a través del equipo médico habilitado a tal fin, respetando las disposiciones legales existentes para la asignación. Esta asignación puede provenir de equipos públicos o privados, regionales o nacionales. Este Banco deberá contar con: • Un área quirúrgica en donde se realizan los procesos de disección, preparación de soluciones crioprotectoras y envasado de los tejidos valvulares con máximas medidas de bioseguridad, bajo campanas de flujo laminar. • Una sede de crioconservación constituido por una rampa de descenso térmico graduado para el proceso inicial de enfriamiento de los materiales a criopreservar, para luego destinarlos al tambor congelador que funciona con nitrógeno líquido con temperaturas entre - 140 grados C y -190 grados C. Además cuenta con un termo para transporte de tejidos alimentado con nitrógeno, para mantener las características de criocongelamiento en el tambor de depósito hasta el momento de la descongelación previa al uso en el quirófano. Además debe poseer un área de limpieza y preparación de materiales y un sector administrativo. REPUBLICA DEL ECUADOR MINISTERIO DE SALUD PUBLICA ORGANISMO NACIONAL DE TRASPLANTES DE ORGANOS Y TEJIDOS (ONTOT) REPUBLICA DEL ECUADOR MINISTERIO DE SALUD PUBLICA REGLAMENTO PARA LA ACREDITACION DE HOSPITALES E INSTITUCIONES DE SALUD PUBLICA, PRIVADA Y SEMIPRIVADA PARA LA EXTRACCIÓN Y TRASPLANTE DE ORGANOS Y TEJIDOS* QUITO, SEPTIEMBRE DEL 2001 * Versión aprobada en la reunión del Conejo Superior del ONTOT, el 19 de febrero del 2002. REGLAMENTO PARA LA ACREDITACION DE HOSPITALES E INSTITUCIONES DE SALUD PUBLICA, PRIVADA Y SEMIPRIVADA PARA LA EXTRACCIÓN Y TRASPLANTE DE ORGANOS Y TEJIDOS. El presente Reglamento regula la acreditación de hospitales e instituciones, donde se realicen actividades relacionadas con la obtención y utilización de órganos y tejidos humanos para trasplante de los mismos. Art. 1. DEFINICIONES FUNDAMENTALES: A efectos de este Reglamento, se entenderá por: Acreditación: Es el procedimiento de evaluación de la calidad de los recursos institucionales, periódico y reservado que tiende a garantizar la calidad de atención a través de estándares previamente aceptados. Los estándares pueden ser mínimos (definiendo el piso o base o umbral) o más elaborados y exigentes definiendo distintos niveles de satisfacción. La acreditación precede a la categorización. Podría decirse que un establecimiento asistencial “acredita” o es “acreditado” cuando el ordenamiento y organización de sus recursos y actividades conforman un proceso cuyo resultado final tiende a obtener una atención médica asistencial de adecuada calidad. El ONTOT acreditará a las instituciones de salud que cumplan con los requisitos señalados en el Reglamento de Acreditación. Banco de Organos y Tejidos: Establecimiento donde se conservan órganos y tejidos para su trasplante. El ONTOT creará o autorizará el funcionamiento de Banco de Órganos, componentes anatómicos y líquidos orgánicos. Centro de extracción de órganos de donante vivo: Centro sanitario que cumpliendo los requisitos especificados en la Ley, posee la autorización correspondiente para el desarrollo de la actividad de extracción de órganos de donantes vivos. Centro de extracción de órganos de donantes fallecidos: Centro sanitario, que cumpliendo los requisitos legales de acreditación, posee la autorización correspondiente para el desarrollo de la actividad de extracción de órganos de donantes fallecidos. Centro de trasplantes de órganos: Centro sanitario, que cumpliendo los requisitos especificados en la Ley y en el Reglamento de Acreditación, posee la autorización correspondiente para el desarrollo de la actividad de trasplantes de órganos. Comité de Bioética: Dependencia del Consejo Nacional de Trasplantes, integrado por un grupo de personas de elevada calidad científica, ética y humana, que tiene como principal responsabilidad revisar y aprobar los protocolos para el ejercicio de procedimientos médicos y de investigación. Comité de Control y Vigilancia: Dependencia del Consejo Nacional de Trasplantes, encargado de controlar y vigilar los aspectos técnicos y administrativos de los trasplantes.. Comité de Trasplantes de Hospital: Conjunto de profesionales especializados en trasplante (s) que encargados de definir las políticas técnicas y el manejo de los trasplantes en su Unidad Médica. Coordinador de Trasplantes: Profesional médico, de apoyo médico responsable de detectar probables donantes, cuidar de los mismos, obtener de los profesionales autorizados el diagnóstico de muerte cerebral, mantener el cadáver, solicitar y evaluar los exámenes laboratoriales necesarios incluyendo virales, prueba cruzada y coordinar los procesos de donación y extracción de órganos. Diagnóstico de la Muerte: El diagnóstico y certificación de la muerte de una persona, se basará en el cese irreversible de las funciones cardiorrespiratorias o de las funciones encefálicas, conforme establece la disposición legal pertinente. Donante fallecido: Se considera donante fallecido a aquella persona difunta de la que se pretende extraer órganos, que, cumpliendo los requisitos establecidos en la legislación nacional, no hubiera dejado constancia expresa de su oposición. Donante vivo: Se considera donante vivo a aquella persona que cumpliendo los requisitos establecidos en la Ley, efectúe la donación en vida de aquellos órganos, o parte de los mismos, cuya extracción sea compatible con la vida y cuya función pueda ser compensada por el organismo del donante de forma adecuada y suficientemente segura. Equipo de Trasplantes: Grupo de profesionales con formación académica y experiencia calificada en las diferentes áreas y tipos de trasplantes de órganos y tejidos. Extracción de Órganos y Tejidos: Proceso por el cual se obtienen el o los órganos o los tejidos de un donante vivo o fallecido para su posterior trasplante en uno o varios receptores. Hospital Extractor: Institución de salud nivel II o III, acreditada por el ONTOT para realizar extracciones en donantes cadavéricos y que ejecutan cirugías de emergencia y programadas iguales a las que se realizarán en el donante vivo o cadavérico. Hospital Trasplantador: Institución de Salud nivel III o IV, de acuerdo al criterio de la OPS/OMS, en la que rutinariamente se vienen realizando de manera planificada procedimientos quirúrgicos de trasplante de órganos y tejidos, autorizados por el ONTOT. Lista de Espera: Es el registro de los pacientes que se encuentran esperando diferentes tipos de trasplantes y que han cumplido con los requisitos exigidos para ingresar a dicho registro. Muerte Cerebral: Es la ausencia irreversible de las funciones del tallo encefálico de la persona donante, certificada de acuerdo a la Ley y su Reglamento. ONTOT: Es el Organismo Nacional de Trasplantes de Órganos y Tejidos, cuya función básica es la de definir las políticas nacionales de trasplantes; el control y el cumplimiento de la Ley de Trasplantes y sus Reglamentos. Órgano: Es aquella parte diferenciada del cuerpo humano constituida por diversos tejidos que mantiene su estructura, su vascularización y capacidad para realizar funciones fisiológicas necesarias para la vida. Son órganos: los riñones, el corazón, los pulmones, el hígado, el páncreas, el intestino, el estómago y todos los que con similares características puedan ser extraídos y trasplantados en otra persona con fines terapéuticos. Protocolos: Documentos que definen las normas y procedimientos técnicos y administrativos del proceso de los trasplantes y en los cuales constan todos los datos e información que deben ser cumplidos obligatoriamente por los responsables de las diferentes fases de los trasplantes. Receptor: Es aquella persona que recibe el trasplante de uno o varios órganos o tejidos con fines terapéuticos. Registro de Profesionales: Base de datos en la que constan los profesionales que están capacitados, registrados y autorizados para el ejercicio de una u otra actividad relacionada con trasplantes. Sistema de Información: Son los diferentes medios escritos, videograbados o computarizados que se utilizarán para registrar, almacenar, analizar y proveer información a los usuarios del sistema de trasplantes. “Software”: Base de datos mecanizado, desarrollada por el ONTOT, para el registro, almacenamiento, análisis y documentación de las diferentes fases del proceso de trasplantes. Tejido: Es un grupo de células especializadas y organizadas que desempeñan una o más funciones específicas en el cuerpo humano como son la córnea, el tejido óseo, la piel, la médula ósea, etc. Trasplante de Órganos y Tejidos: Utilización terapéutica de los órganos y tejidos humanos que consiste en sustituir uno o más órganos y/o tejidos enfermos, o su función, por otro sano procedente de un donante vivo o de un donante fallecido. Art. 2. CENTRO DE EXTRACCIÓN DE ÓRGANOS DE DONANTE VIVO: Requisitos generales y procedimientos para la concesión, renovación, y extinción de la autorización de actividades. 2.1 La extracción de órganos procedentes de donantes vivos para su ulterior trasplante en otra persona solo podrá realizarse en las unidades de salud expresamente autorizados por el ONTOT. 2.2 Para poder ser autorizados, las unidades de salud, en donde se realizan estas actividades deberán reunir los siguientes requisitos: 2.2.1 Estar autorizado como centro de extracción de órganos procedentes de donante fallecido y como centro de trasplante del órgano para el que se solicita la autorización de extracción de donante vivo. Deberá disponer: 2.2.2 De personal médico y de enfermería suficiente y con acreditada experiencia para la correcta valoración del donante y la realización de la extracción. 2.2.3 De las instalaciones y material necesarios para garantizar la correcta realización de las extracciones. 2.2.4 De los servicios sanitarios necesarios para garantizar el adecuado estudio preoperatorio del donante y el correcto tratamiento de las eventuales complicaciones que puedan surgir en el mismo. 2.2.5 De protocolos que aseguren la adecuada selección del donante, el proceso de la extracción y el seguimiento postoperatorio inmediato y a largo plazo que garanticen la calidad de todo el proceso. 2.2.6 Que exista certificación de la relación familiar entre el donante y el receptor según lo establecido por la Ley de Trasplantes de Organos y Tejidos y su Reglamento. 2.2.7 De la existencia de los siguientes formularios para la recolección oportuna de datos: 2.2.7.1 ONTOT-01-01Protocolo de Recolección de datos del donante vivo relacionado. 2.2.7.2 ONTOT-02-01 Protocolo de Recolección de datos del receptor. 2.2.7.3 ONTOT-03-01 Formulario de Consentimiento para la donación de donante vivo relacionado. 2.2.7.4 ONTOT-04-01 Formulario de Consentimiento del Receptor. 2.2.7.5. Formulario de Autorización para Procedimiento de Extracción. Art. 3 CENTROS DE EXTRACCIÓN DE ÓRGANOS DE DONANTES FALLECIDOS: La extracción de órganos de donantes fallecidos sólo podrá realizarse en las unidades de salud que hayan sido expresamente autorizados por el ONTOT. Requisitos y procedimiento para la concesión, renovación y extinción de la autorización de actividades. 3.1 Para ser debidamente autorizados, los centros de extracción de órganos de donantes fallecidos deben reunir los siguientes requisitos: 3.2 3.2.1 Deberá disponer: De una organización y un régimen de funcionamiento que permita asegurar la ejecución de los procedimientos de extracción de forma satisfactoria. 3.2.2 De una unidad de coordinación hospitalaria de trasplante que será responsable de coordinar los procesos de donación y extracción. 3.2.3 Del personal médico y de los medios técnicos que permitan comprobar la muerte en la forma indicada en la Ley de Trasplantes de Organos y Tejidos y su Reglamento. 3.2.4 Del personal médico, de enfermería, de los servicios sanitarios y medios técnicos suficientes para la correcta valoración y mantenimiento del donante de acuerdo a los protocolos pertinentes. 3.2.5 De la existencia de formularios del Protocolo de Recolección de datos del donante cadavérico (ONTOT-05-01). 3.2.6 De un registro de acceso restringido y confidencial, donde se recogerán los datos necesarios que permitan identificar las extracciones realizadas, los órganos obtenidos y el destino de los mismos, y con las medidas que garanticen el anonimato y confidencialidad. 3.2.7 Del personal, de instalaciones y servicios adecuados para la restauración del cuerpo de la persona fallecida, una vez realizada la extracción. Así mismo se deberá permitir el acceso o visita de sus familiares y allegados si así se solicitara. 3.2.8 Garantizar la disponibilidad de un laboratorio adecuado para la realización de aquellas determinaciones que se consideren en cada momento necesarias y que permitan una adecuada evaluación clínica del donante. 3.2.9 De las instalaciones, el personal médico y de enfermería así como del material necesario para garantizar la correcta realización de las extracciones. 3.2.10 Mantener un archivo de sueros durante un período mínimo de 10 años, al objeto de hacer, si fuesen necesarios, controles biológicos. La extinción o suspensión de los centros autorizados para obtener órganos humanos se hará en conformidad a lo previsto en los acápites 4.5, 4.6, 4.7 y 4.8 del Artículo 4 de este Reglamento, y para trasplantes renales, lo dispuesto en el acápite 4.9. Para los otros órganos y tejidos, el ONTOT los regulará oportunamente. 3.2.11 3.2.12 Los centros sanitarios autorizados para la extracción de órganos adoptarán las medidas necesarias a fin de garantizar que los ciudadanos que en ellos ingresen y sus familiares tengan pleno conocimiento de las regulaciones sobre donación y extracción de órganos con fines terapéuticos. 3.2.13 En la autorización del centro, se determinará la persona responsable a quién corresponda dar la conformidad para cada intervención. 3.2.14 La solicitud de la acreditación deberá contener: 3.2.14.1. El nombre del o de los responsables del proceso de donación y extracción. 3.2.14.2. Memoria con la descripción detallada de los medios que tiene el centro a su disposición, de acuerdo con los requisitos exigidos en el numeral 3.2, del presente Reglamento. 3.2.15 Duración: concedida la autorización, ésta tendrá una duración por un período de vigencia de cuatro años, al término del cual se podrá proceder a su renovación previa constatación por el ONTOT que persisten las condiciones y requisitos que dieron lugar a la concesión de la misma. En ningún caso se entenderá prorrogada automáticamente. 3.2.16 Modificaciones: cualquier tipo de modificación sustancial que se produzca en las condiciones, estructura, responsables o funcionamiento del centro, deberá ser notificada al ONTOT y podrá dar lugar a la revisión de la autorización e incluso considerando la trascendencia de dichas modificaciones, podría llegarse a la extinción de la misma aun cuando no hubiera vencido el período de vigencia. 3.2.17 Los centros de extracción de órganos deberán proporcionar al ONTOT toda la información que sea solicitada en relación con la actividad autorizada. Art. 4 PROCEDIMIENTO PARA LA CONCESIÓN, RENOVACIÓN Y EXTINCIÓN DE LA AUTORIZACIÓN A LOS CENTROS DE TRASPLANTE DE ÓRGANOS. 4.1 El trasplante de órganos humanos habrá de realizarse en las unidades de salud que hayan sido autorizados específicamente para cada una de sus modalidades por el ONTOT. 4.2 La solicitud de la autorización deberá ser dirigida al ONTOT y deberá contener: 4.2.1 El tipo de trasplante a realizar. 4.2.2 La relación de médicos responsables del equipo de trasplante, así como la documentación que acredite su calificación. 4.2.3 Memoria con la descripción detallada de los medios de que dispone el centro, de acuerdo con los requisitos exigidos para la realización de la actividad correspondiente. 4.2.3.1 El área física deberá disponer de: 4.2.3.2 Hospitalización adecuada bajo cuidado de personal del programa de trasplantes. 4.2.3.3 Area quirúrgica adecuada para la extracción y el trasplante de órganos. 4.2.3.4 Unidad de Cuidados Intensivos (UCI) para el manejo adecuado del paciente crítico. 4.2.3.5 Unidad de diálisis con controles de calidad adecuados. 4.2.3.6 Unidad de Imagen: radiología general, ecosonografía, estudios especiales. 4.2.3.7 Laboratorio con capacidad de determinación de pruebas en sangre, orina, de química general, pruebas funcionales, de acuerdo al requerimiento de cada órgano o tejido a ser trasplantado: bacteriología; serología básica para pruebas inmunológicas, virus, hongos y fácil acceso a otros laboratorios para pruebas especiales como laboratorio de histocompatibilidad. 4.2.3.8 Anatomía patológica. 4.2.3.9 Emergencia. 4.2.3.10 Atención de medicina interna y sus especialidades. 4.2.3.11 Psiquiatría o sicología. 4.2.3.12 Neurología – Electroencefalografía. 4.2.3.13 Atención quirúrgica, general y de especialidades. 4.2.3.14 Unidad de anestesia y recuperación. 4.2.3.15 Unidad de enfermería con entrenamiento en el manejo del paciente crítico y en trasplante. 4.3 Duración: concedida la autorización, esta tendrá una duración por un período de vigencia de cuatro años, al término del cual se podrá proceder a su renovación previa constatación por el ONTOT, de que persisten en él las condiciones y requisitos que dieron lugar a la concesión de la misma y se cumplen. 4.4 Reportes anuales con carácter de obligatoriedad de actividades al ONTOT, para la correcta evaluación y para el registro nacional de donación y trasplante. 4.5 Haber realizado un mínimo de 10 trasplantes por año a partir del segundo año de autorización, a partir del 3er año deberá demostrarse un crecimiento progresivo de la actividad hasta 15 trasplantes y a veinte a los 4 años de actividad trasplantadora. 4.6 Sobrevida anual del injerto igual o mayor de un 70% para trasplantes renales de donación cadavérica e igual o mayor de 80% para los trasplantes de donantes vivos, y que la sobrevida de los pacientes sea mayor de un 90%, en el primer año post-trasplante 4.7 De no cumplirse con los parámetros cuantitativos de sobrevida descritos en el acápite 4.6, el centro deberá presentar un análisis de morbi-mortalidad que justifiquen los resultados. De esa forma el ONTOT decidirá la renovación, suspensión temporal o extinción de la autorización. 4.8 El ONTOT, a la vista de los resultados obtenidos en los trasplantes realizados por el centro, podrá reconsiderar las autorizaciones concedidas. 4.9 Los acápites del 4.5 al 4.7 corresponden a las Unidades de Salud que hayan sido autorizadas a la realización de trasplantes renales. 4.10 Modificaciones: cualquier tipo de modificaciones sustanciales que se produzca en las condiciones, estructura, responsable o funcionamiento de la Unidad, deberá ser notificada al ONTOT y podrá dar lugar a la revisión de la autorización incluso considerando la trascendencia de dichas modificaciones, podría llegarse a la extinción de la misma aún cuando no hubiera vencido el período de vigencia. El ONTOT notificará a la Dirección General del Ministerio de Salud Pública, las decisiones que se adopten en relación con las unidades trasplantadoras de órganos humanos que se regulan en la presente disposición y que deban figurar en el registro general de unidades, servicios y establecimientos de salud. 4.11 4.12 Las distintas modalidades de trasplantes de órganos que existen o pudieran aparecer como fruto del desarrollo científico-técnico, podrán ser contempladas en las siguientes dos relaciones: 4.12.1 Modalidades expresamente autorizadas, a través de la normativa del ONTOT en la que se desarrollan los requisitos técnicos y condiciones mínimas que han de cumplir los centros y servicios que vayan a realizarlas: El ONTOT, una vez comprobado el cumplimiento de dichas condiciones y requisitos, podrá conceder la autorización. 4.12.2 Modalidades para las que no existe una regulación expresa por parte del ONTOT podrá autorizar con carácter provisional a un determinado centro y servicio para su desarrollo. Art. 5 CENTRO DE TRASPLANTES DE ÓRGANOS Y TEJIDOS HUMANOS. REQUISITOS MINIMOS. 5.1 El trasplante de órganos y tejidos humanos podrá realizarse en aquellas Unidades de Salud que dispongan de autorización específica para su práctica conforme con los requisitos señalados en el artículo anterior. 5.2 Para poder ser autorizados, los Centros de Trasplantes de Organos y Tejidos humanos deberán reunir los siguientes requisitos: 5.2.1 Estar autorizados como centro extractor de órganos y tejidos de donantes fallecidos y acreditar una actividad suficiente para garantizar la viabilidad y calidad del programa de trasplantes. 5.2.2 Disponer de una organización sanitaria y régimen de funcionamiento adecuado para realizar la intervención que se solicita. 5.2.3 Disponer de servicios de atención necesarios para garantizar la realización, el seguimiento adecuado y el correcto tratamiento de las eventuales complicaciones que la práctica de este trasplante precise. 5.2.4 Disponer de una unidad médica y quirúrgica con personal de salud suficiente y con adecuado 5.2.5 entrenamiento en el tipo de trasplante que se trate. Garantizar la disponibilidad de especialistas experimentados en el diagnóstico y tratamiento de las complicaciones del trasplante a realizar. 5.2.6 Disponer de instalaciones y materiales necesarios para garantizar el adecuado proceso del trasplante desde el preoperatorio, la intervención y el postoperatorio según los reglamentos y protocolos establecidos por el ONTOT. 5.2.7 Disponer de un servicio de anatomía patológica con los medios técnicos y humanos necesarios para el estudio de complicaciones asociadas al trasplante y poder realizar los estudios postmorten. 5.2.8 Disponer de un laboratorio de microbiología donde se puedan realizar los controles de las complicaciones infecciosas que presenten los pacientes. 5.2.9 Disponer de un Comité de Trasplantes y de protocolos dictados y aprobados por el ONTOT, unificados que aseguren la adecuada selección de los receptores, el proceso del trasplante y el seguimiento postoperatorio inmediato y a largo plazo que garanticen la calidad de todo el procedimiento. 5.2.10 5.2.11 Disponer de una Unidad de Coordinación Hospitalaria de Trasplantes. Disponer de un registro de acceso restringido y confidencial, con los trasplantes realizados, datos que identifiquen a los donantes y permita un adecuado seguimiento de los órganos y tejidos trasplantados en el centro. 5.2.12 Disponer de un registro que permita evaluar la actividad de los trasplantes en los centros, así como los resultados obtenidos. 5.2.13 Garantizar el acceso a un laboratorio de inmunología e histocompatibilidad con los medios técnicos y humanos capaces de garantizar los estudios inmunológicos necesarios para la monitorización pre y postrasplante. 5.2.14 Adecuación de las unidades médicas a los progresos científicos y nuevos protocolos diagnósticos y terapéuticos que el desarrollo nos ofrece. Art. 6 REQUISITOS ESPECÍFICOS DE LOS CENTROS DE TRASPLANTE DE ÓRGANOS Y TEJIDOS. 6.1 Para la realización de trasplantes renales: Disponer de servicios de Nefrología, y de Urología y/o de Cirugía General y/o Cirugía Vascular cuyo personal médico especializado en diferentes áreas, deberán tener entrenamiento para garantizar la adecuada preparación, trasplante, seguimiento y un adecuado manejo del diagnóstico y tratamiento de las eventuales complicaciones de estos pacientes. 6.2.1 Para la realización de trasplantes cardiacos: Disponer de Servicios de Cardiología y Cirugía Cardiaca, con personal suficiente y con demostrada experiencia en cirugía cardiaca, que precise circulación extracorpórea y la disponibilidad de una Unidad de Hemodinámica con la experiencia necesaria en técnicas de cardiología invasiva para garantizar la correcta realización de estos trasplantes y el adecuado seguimiento y tratamiento de las eventuales complicaciones de estos pacientes. 6.2.2 Para la realización de trasplantes pulmonares: Disponer de Servicios de Neumología y Cirugía cardiotoráxica con personal suficiente y demostrada experiencia en cirugía pulmonar y la disponibilidad de realización de pruebas de función respiratoria necesarias para garantizar la correcta realización de estos trasplantes y el adecuado seguimiento diagnóstico y tratamiento de las eventuales complicaciones de estos pacientes. 6.4.1 Para la realización de trasplantes de corazón-pulmón: Los centros deberán cumplir los requisitos especificados para la realización de trasplantes cardiacos y pulmonares. 6.5 Para la realización de trasplantes hepáticos: Disponer de Servicios de GastroenterologíaHepatología, Hematología, de Cirugía General y Digestiva con personal suficiente y demostrada experiencia en cirugía hepatobiliar para garantizar la correcta realización de estos trasplantes y el adecuado seguimiento de diagnósticos y tratamientos de las eventuales complicaciones de estos pacientes. 6.6 Para la realización de trasplantes pancreáticos: Disponer de Servicios de Endocrinología, de Cirugía General, Digestiva y de Urología con personal suficiente y con demostrada experiencia en cirugía hepatobilio-pancreática para garantizar la correcta realización de estos trasplantes y el adecuado seguimiento, diagnóstico y tratamiento de las eventuales complicaciones de estos pacientes. 6.7 Para la realización de trasplantes intestinales: Disponer de Servicios de Gastroenterología y de Cirugía General y Digestiva con personal suficiente y demostrada experiencia en cirugía intestinal para garantizar la correcta realización de estos trasplantes y el adecuado seguimiento, diagnóstico y tratamiento de las eventuales complicaciones de estos pacientes. 6.8 Para la realización de otro tipo de trasplante, o múltiple de órganos sólidos, será imprescindible estar adecuadamente autorizado por el ONTOT. 6.9 Para los trasplantes infantiles, será imprescindible una autorización del centro en cuestión por el ONTOT. El centro que vaya a realizarlo debe contar con medios adecuados y personal facultativo con experiencia suficiente. Art. 7 SOBRE LA UNIDAD DE COORDINACIÓN Y EL COMITÉ DE TRASPLANTE HOSPITALARIO. 7.1 Los hospitales acreditados dispondrán de la Unidad de Coordinación Hospitalaria y el Comité Hospitalario de Trasplantes. 7.2 La Unidad de Coordinación Hospitalaria estará formada por un médico capacitado, (el coordinador hospitalario) y personal médico o de enfermería (coordinadores hospitalarios auxiliares) adiestrados con los métodos de coordinación, igual al número de programas activos de trasplante de órganos del hospital. 7.3 El Coordinador Hospitalario será un médico del hospital, capacitado en los procesos de la coordinación de trasplantes. 7.4 Es un colaborador directo de la dirección médica sin dependencia jerárquica de los equipos de trasplantes, en estrecha relación con ellos e interdependencia con la Coordinación Regional respectiva. 7.5 El Comité Hospitalario de Trasplante estará integrado por el director médico, el coordinador hospitalario y el titular o su representante de los departamentos, servicios o unidades del hospital vinculados al trasplante de órganos y tejidos. REGLAMENTO SOBRE LOS REQUISITOS Y CONDICIONES DE LOS PROFESIONALES Y TÉCNICOS PARA LA REALIZACIÓN DE MANIOBRAS DE COORDINACIÓN, EXTRACCIÓN Y TRASPLANTE DE ÓRGANOS Y TEJIDOS. Art. 8 SOBRE ACREDITACIÓN DE LOS PROFESIONALES PARA EL EJERCICIO DE SUS FUNCIONES EN MATERIA DE DONACIÓN Y TRASPLANTE DE ÓRGANOS Y TEJIDOS. 8.1 La acreditación del personal de salud dedicado a la extracción, trasplante y tratamiento adecuado de las complicaciones deberá estar registrado y autorizado por el ONTOT. 8.2 Los médicos especialistas ecuatorianos y extranjeros cuyas carreras de grado, post-grado, subespecialidad y otro tipo de grado académico como maestrías y doctorados, para poder ejercer deberán cumplir con los requerimientos legales vigentes en el Ecuador. 8.3 La solicitud de acreditación profesional deberá ser sometida al ONTOT por el centro de trasplante que solicita su acreditación o por un centro al que ya le ha sido otorgado, cuyo especialista es nuevo en el grupo de trasplante. 8.4 La capacitación y experiencia en la especialidad debe estar acreditadas mediante el título de especialista y los entrenamientos y adiestramientos en el área de trasplantes con dedicación de por lo menos seis (6) meses para las especialidades clínicas y quirúrgicas en centros nacionales acreditados o por certificaciones de centros internacionales reconocidos, debidamente legalizados por las autoridades competentes de nuestro país. 8.5 La detección y mantenimiento del donante, así como la coordinación de los equipos de extracción y trasplante de órganos y tejidos, el seguimiento y reporte de los resultados y mecanismos de control de calidad del proceso de donación y trasplante, deberá ser realizado por el coordinador hospitalario de trasplantes. 8.6 La preparación, extracción y trasplante de riñón y uréter, su seguimiento y el tratamiento de sus posibles complicaciones deberá ser realizado por un equipo médico compuesto por cirujanos urólogos, cirujanos generales, cirujanos vasculares, médicos nefrólogos, y otras especialidades debidamente acreditadas por el ONTOT. 8.7 La preparación, extracción y trasplante de corazón, vasos y estructuras vasculares su seguimiento y tratamiento de sus posibles complicaciones deberá realizarlo un equipo de médicos y técnicos compuesto por cardiólogos, hemodinamistas, intensivistas y cirujanos cardiovasculares. 8.8 Para la preparación, extracción y trasplante de pulmón, su seguimiento y tratamiento de sus posibles complicaciones el equipo de trabajo deberá estar constituido por médicos neumólogos, intensivistas, médicos fisiatras, cirujanos torácicos y/o cirujanos cardiovasculares. 8.9 Para la preparación, extracción y seguimiento de los pacientes a quienes se les trasplante: hígado, páncreas, intestino y trasplante multiorgánico abdominal y el tratamiento de sus posibles complicaciones, el equipo lo compondrán gastroenterólogos, intensivistas, endocrinólogos, cirujanos generales y vasculares. 8.10 Para la preparación, extracción y trasplante de elementos del sistema osteoarticular: médicos reumatólogos, cirujanos ortopédicos y traumatólogos. 8.11 Para la preparación, extracción y trasplante de piel: médicos cirujanos especialistas en cirugía plástica y quemados. 8.12 Para la preparación, extracción y trasplante de córneas y demás tejidos constitutivos del ojo: Médicos oftalmólogos. 8.13 Para la preparación, extracción y trasplante de tejidos constitutivos del oído medio y externo: Médicos cirujanos otorrinolaringólogos y cirujanos plásticos y reconstructivos. 8.14 Para la preparación, extracción y trasplante de duramadre: Médicos relacionados con la especialidad en la que será utilizada la duramadre. 8.15 Para la preparación, extracción e implantes de tejidos dentarios erupsionados y no erupsionados: Odontólogos y cirujanos máxilo-faciales. 8.16 Para la preparación, extracción y trasplante de elementos del sistema nervioso periférico: Médicos neurocirujanos, cirujanos ortopédicos y especialistas en cirugía plástica y reconstructiva. 8.17 Para la preparación, manipulación y trasplante de progenitores hematopoyéticos, así como la extracción y transfusión de médula ósea, su seguimiento y tratamiento de sus posibles complicaciones: Médicos hematólogos, oncólogos, anestesiólogos y otros. 8.18 Para la preparación, extracción, trasplante y cuidados operatorios, deberá ser parte del equipo, el especialista en anestesiología con experiencia en trasplantes. 8.19 Para la preparación y el seguimiento del paciente trasplantado formarán parte del equipo: Especialistas en la conducta, infectología, patología, psiquiatría, y personal de enfermería y de laboratorio debidamente entrenado.