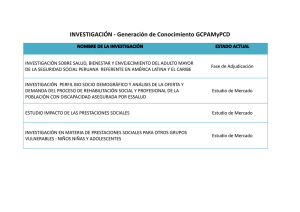
objetivo estratégico nº 2
Anuncio

OBJETIVO ESTRATÉGICO Nº 2 TÍTULO OBJETIVO ESTRATÉGICO Prevenir y reducir la morbilidad, la discapacidad y mortalidad prematura por afecciones crónicas no transmisibles, trastornos mentales, violencia y traumatismos. Esta parte del documento desarrolla las estrategias a implementar del Objetivo Estratégico de Enfermedades Crónicas No Transmisibles, Violencias y Traumatismos. En total contiene once subtemas: la mayoría presenta un indicador de impacto dentro de este mismo OE (cardiovasculares, cáncer, diabetes, enfermedad renal crónica, respiratorias crónicas, trastornos mentales. afecciones músculo-esqueléticas, accidentes de tránsito, y violencia doméstica) o dentro de otro OE (órganos de los sentidos), o tiene dos indicadores (salud bucal). Las estrategias aquí expuestas están referidas fundamentalmente al enfrentamiento de estas entidades nosológicas. Es relevante destacar que casi todos los otros OE dan cuenta de distintos niveles de abordaje de los temas aquí presentados: así el OE Nº3 presenta la prevención de factores de riesgo específicos (tabaco, alcohol, drogas ilícitas, sexo seguro, actividad física y malnutrición/obesidad); el OE Nº1 presenta algunos elementos de enfermedades transmisibles relacionadas con desarrollo de cáncer (virus papiloma, Helicobater pylori); el OE Nº4 muestra estrategias basadas en el ciclo vital para las enfermedades y su prevención; el OE Nº5 y Nº6 muestran estrategias para reducir inequidades y determinantes ambientales (incluidos los laborales) que impactan en estas enfermedades; y los OE Nº7 y Nº8 están orientados a mejorar los servicios sanitarios que pueden contribuir a la prevención y tratamiento de las enfermedades. Sin duda se trata de uno de los apartados centrales en este documento. Sin embargo, está lejos del nivel de desarrollo esperado (tanto en texto, como en indicadores propuestos). Temas como la forma de presentación del problema de Hipertensión Arterial, la coordinación de estrategias integrales en el abordaje de las enfermedades dentro del OE, y el nivel de la evidencia presentada, hacen necesaria una reflexión y un ordenamiento lógicos, tanto dentro del OE como en su relación con el resto del texto, para obtener una propuesta coherente. Estos serán los desafíos de las etapas próximas. 2.1 META DE IMPACTO Mejorar la sobrevida a 1 año de los pacientes post-infarto agudo al miocardio (IAM) y ataque cerebrovascular (ACV) agudo. ESTRATEGIAS UTILIZADAS El GES ha sido la principal estrategia que ha contribuido a mejorar la sobrevida de los pacientes que han sufrido un evento cardiovascular. Garantiza la atención de toda 35 persona que consulta por sospecha de IAM, la trombolisis en los servicios de urgencia (incluido los servicios de urgencia en APS) dentro de un plazo máximo de 6 horas para toda persona con IAM y elevación del segmento ST, la hospitalización para continuar el tratamiento médico, y el tratamiento farmacológico post-alta. A los pacientes con ACV agudo, se garantiza el diagnóstico precoz por imágenes que permite establecer el tipo de evento cerebrovascular, la embolización del aneurisma en las hemorragias aneurismáticas y la hospitalización y prevención secundaria de todo ACV isquémico. Por otra parte, el GES también garantiza el tratamiento de por vida de todo paciente hipertenso y/o diabético, que haya sufrido o no un evento cardiovascular previo. En el sistema público de salud, las garantías están incorporadas al Programa de Salud Cardiovascular (PSCV), para el tratamiento y seguimiento no sólo de hipertensos y diabéticos sino también para los pacientes con dislipidemia, en quienes la intensidad del tratamiento se basa en el nivel de riesgo cardiovascular absoluto de cada persona. Tanto la cobertura como los niveles de compensación de las personas en control en el PSCV han aumentado en forma significativa durante los últimos años: la población hipertensa beneficiaria estimada bajo control entre los años 2004 y 2009 ha aumentado en 1,5 veces (de 923.143 a 1.422.022, respectivamente) y la compensación de personas con presión arterial <130/85 mm Hg, de 39% a 51,3%. La población diabética beneficiaria estimada bajo control en este mismo período aumentó 1,8 veces (222.642 a 567.677 respectivamente) y la compensación, medida por los niveles de HbA1c <7%, 2,4 veces de 15,6% a 38,1%. ACTORES RELEVANTES La implementación del GES en el sistema de salud público y privado ha sido posible con el apoyo de las Sociedades Científicas (Cardiología, Neurología e Hipertensión), quienes han participado activamente en el desarrollo de las Guías de Práctica Clínica y también en la difusión y capacitación de médicos y otros profesionales de colaboración médica a quienes les corresponde aplicar las recomendaciones. Se destacan los aportes del Grupo de Estudio Multicéntrico del Infarto (GEMI) de la Sociedad Chilena de Cardiología, a través de un Registro Nacional de IAM en una red de hospitales públicos y privado y una línea de investigación sobre la efectividad del tratamiento en esta patología en Chile. En el diagnóstico del IAM se destaca la incorporación de nuevas tecnologías como es la telemedicina para el diagnóstico electrocardiográfico a la distancia del IAM, como también un mayor acceso a scanner para el diagnóstico de los ACV agudos. El Programa de Investigación de Factores de Riesgo Cardiovascular (PIFRECV) de la Universidad de Talca, ha contribuido a la generación de Tablas Chilenas de Riesgo Coronario, instrumento que se utiliza en la atención primaria del sistema público de salud para la clasificación del riesgo CV para una atención diferenciada según nivel de riesgo (Icaza G., 2009). 36 Relevantes resultan en la implementación de diversas estrategias relacionadas con la meta, por un lado, el desempeño de los sistemas de rescate pre-hospitalarios, y por otro, el rol que juegan los medios de comunicación masivos. EVIDENCIAS El tratamiento y pronóstico de un paciente con IAM o ACV es tiempo-dependiente, por lo que se debe reducir al máximo el tiempo entre el inicio de los síntomas y el inicio de la administración del tratamiento. La demora entre el inicio de los síntomas y el tratamiento puede deberse a factores relacionados con el paciente, en su dificultad de reconocer la seriedad del problema que se traduce en una demora en solicitar atención médica; con la atención médica pre-hospitalaria, por la prolongación de los tiempos de evaluación, tratamiento y transporte del paciente a un centro hospitalario, y también demoras en el centro asistencial en la atención del paciente y el inicio del tratamiento de reperfusión (trombolíticos o angioplastia primaria). El pronóstico y sobrevida posterior del paciente, no sólo dependen de la severidad y tratamiento del cuadro clínico inicial, sino también de las estrategias de prevención secundaria. El objetivo principal del tratamiento de un paciente con IAM o un ACV isquémico es acceder lo más rápidamente posible al tratamiento de reperfusión del tejido isquémico, ya sea por fibrinólisis o la angioplastia primaria. El pronóstico está directamente relacionado con la precocidad de la instalación del tratamiento, con un aumento de la mortalidad a medida que aumenta el tiempo entre el inicio de los síntomas y el tratamiento de reperfusión. La administración de la trombolisis antes de las 3 horas desde el inicio de los síntomas de un IAM ha demostrado ser el plazo de mayor efectividad, con un efecto benéfico decreciente posterior: la mortalidad se reduce en 30% en pacientes tratados a 1 hora de inicio de síntomas, 25% a las 2-3 horas y 18% a las 4-6 horas. Se evitan 30 muertes por cada 1.000 pacientes tratados antes de las 6 horas y 20 muertes por 1.000 pacientes tratados entre 7-12 horas (FTT, 1994). En el caso del infarto cerebral, la eficacia es también tiempo dependiente con una OR de buen resultado de: 2,8 si se realiza los primeros 90 minutos; 1,6 entre 91 y 180 minutos; 1,4 entre 181 y 270 minutos; y 1,2 entre 271 y 360 minutos (Hacke W. et al., 2004). Las campañas educativas dirigidas a la población general y particularmente a la población de alto riesgo CV, pueden contribuir a mejorar la capacidad de las personas en reconocer los síntomas de un posible evento isquémico coronario o cerebral para solicitar una consulta precoz. Un mejor acceso y disponibilidad de servicios de emergencia médica con personal entrenado en la pesquisa diagnóstica y el tratamiento de estos pacientes también contribuye a reducir el tiempo de acceso a tratamiento. El sistema de salud debe propender a reducir los tiempos de traslado a las unidades de emergencia, mejorar la capacidad de estos centros para identificar, diagnosticar e iniciar terapias de reperfusión antes de 60 minutos de la primera consulta, medidas que salvan el tejido cardíaco y/o cerebral, respectivamente. En situaciones especiales en que el tiempo de transporte a un centro asistencial exceda los 60 minutos, se podría considerar la trombolisis pre-hospitalaria, que se ha demostrado factible de realizar con seguridad (The Cardiac Society of Australia and New Zealand, 2004). Un meta-análisis, evidenció reducción en la mortalidad sobre el 17% con 16 37 muertes evitadas por cada 1000 pacientes tratados con fibrinólisis prehospitalaria (Morrison LJ et al., 2000). Así como en décadas pasadas se desarrollaron unidades coronarias para la atención hospitalaria de los pacientes con IAM, se hace necesario desarrollar una atención especializada para los pacientes con ataque cerebral agudo. Las UTACs (Stroke units en inglés) es la intervención más costo efectiva para disminuir letalidad, discapacidad y costo en la atención de pacientes con ataque cerebrovascular agudo (Warlow CP et al., 2003; Stroke Units Trialist’ Collaboration, 2005; Saposnik G. et al., 2008). La organización de servicios especializados para la atención de estos pacientes se ha extendido por países de Europa, Estados Unidos y el núcleo Australasia, mientras que en Chile su desarrollo ha sido incipiente y se continúa brindando una atención basada en un modelo obsoleto que ha probado ser ineficaz e ineficiente. La prevención secundaria a través de la correcta prescripción de las medidas terapéuticas recomendadas en las Guías de Práctica Clínica (Kushner FG et al., 2009; Smith SC et al., 2006) para los pacientes que han tenido un IAM, y la adherencia a estas indicaciones, han probado ser efectivas en reducir las tasas de mortalidad con una gradiente inversa entre la aplicación de un mayor número de terapias de prevención secundaria con una menor mortalidad (Chew DP et al., 2009). Entre estas medidas está la adherencia al tratamiento farmacológico (ej. aspirina, estatinas), y el apoyo para lograr hacer cambios permanentes en el estilo de vida (ej. dejar el hábito de fumar, reducir la ingesta de sal, grasas saturadas, y/o incorporar la actividad física en la rutina diaria). Aún cuando existe buena evidencia que los tratamientos de prevención secundaria mejoran el perfil de riesgo cardiovascular, la funcionalidad y la calidad de vida de los pacientes coronarios, como también la mortalidad general (RR 0,85) y la recurrencia de nuevos eventos coronarios (RR 0,83) (Clark A et al, 2005) es uno de los aspectos más deficitarios en el cuidado y seguimiento de los pacientes que han tenido un evento cardiovascular. 2.2 META DE IMPACTO Reducir la tasa ajustada de mortalidad por cáncer al 2020. ESTRATEGIAS UTILIZADAS Actualmente, la Unidad de Cáncer del MINSAL, desarrolla conjuntamente con grupos de trabajo de especialistas, los fundamentos y las principales estrategias a nivel nacional de las intervenciones sanitarias, basadas en el conocimiento y la evidencia biomédica disponible en los cuatro componentes básicos del control del cáncer, como son: Prevención Vacunación contra la hepatitis B dirigida a menores y grupos de riesgos (hasta ahora profesionales de salud), aunque es deseable aumentar su administración a grupos de adolescentes, pretende impactar en la incidencia del cáncer hepático. Se requiere mejorar las campañas comunicacionales. También se ha elaborado y publicado material educativo específico para la población, y se han llevado a cabo campañas comunicacionales masivas para prevención de factores de 38 riesgo modificables en cáncer y para favorecer estilos de vida saludable. Además se tomaron medidas legislativas, como la Ley del tabaco, reglamento de camas solares, protección de los trabajadores al aire libre; que apunten a la prevención y cesación del hábito antitabáquico, consumo moderado de alcohol, sexualidad segura, fotoprotección, a revalorar los ambientes laborales y del hogar saludables: todos conducentes a estilos de vida sana en entornos saludables y a reducir los riesgos de desarrollar ECs, entre ellas, cáncer. Una gran fortaleza en este sentido han sido las alianzas con grupos claves, tanto con las universidades –en la formación de recursos humanos para el Programa Nacional de Cáncer, en el área básica y de post grado con un perfil holístico e integrado a la historia natural de los tumores malignos– como con organizaciones internacionales como la OPS/OMS, ALACP, Alianza Latinoamericana Contra el Cáncer, entre otros –en el desarrollo de estrategias regionales contra el cáncer. Se elaboraron Guías Clínicas para pacientes con cáncer y sus familias: esta fue una iniciativa que se realizó mediante la compra de servicios, sin embargo, requiere mayor desarrollo y validación para evaluar su impacto. La capacitación de líderes sociales y ONG en prevención del cáncer, fue una estrategia realizada dentro del marco de la 2ª Semana de Lucha contra el cáncer, en conjunto con otras instituciones como FONASA, Superintendencia de Salud, además de “Salud Responde”. Estuvo dirigida a representantes de ONG que trabajan en cáncer, siendo muy bien acogida entre los participantes. La ejecución de la Semana de Lucha contra el Cáncer, constituye la instancia en que se refuerzan las actividades, principalmente de difusión, comunicación al público respecto del tema cáncer. Además, involucra en su desarrollo la interacción de diferentes agentes del sector y del extrasector, incluyendo a la comunidad. La evaluación es positiva, aunque requiere contar con mayor apoyo de las autoridades para mejorar y dar relevancia al tema en los medios de comunicación masivos. Detección y confirmación diagnóstica En este aspecto, se dirigen los esfuerzos hacia la detección de cánceres en estadios tempranos, factor que aumenta su valor pronóstico positivo en términos de curación. El tamizaje con PAP cada tres años a mujeres entre 25 a 64 años y confirmación histológica de los casos detectados: la cobertura del PAP vigente en los últimos tres años en mujeres de riesgo, es una estrategia que ha tenido comprobado impacto en el tiempo en la reducción de la mortalidad por cáncer cervicouterino, logrando una reducción del 57,3% en el grupo de 25 a 64 años entre 1987 y 2008 (18,2 a 7,7 por 100.000 mujeres entre 25 a 64 años), además, está en el Examen de Medicina Preventiva (EMPA). Actualmente, tanto el tamizaje como la confirmación, tratamiento y seguimiento, son parte de las patologías AUGE. También se logró la inclusión gratis en el EMP de una mamografía cada tres años para mujeres presuntamente sanas de 50 a 54 años, además del aumento progresivo de la disponibilidad de mamografía en APS para los casos con sospecha de patología maligna. A lo anterior se suma la garantía de confirmación diagnóstica incluida en EMPA. La evaluación de esta estrategia ha sido positiva, mostrando un aumento en los casos 39 detectados en estadios In Situ, I y II de un 42,9 a un 69,4% entre 1999 y 2009. Sin embargo, es necesario aumentar el grupo de tamizaje de 50 a 69 años, y repetir el examen cada dos años para lograr impacto en la mortalidad a largo plazo. También se debe aumentar la disponibilidad de ecografías mamarias y establecer la acreditación de centros de imágenes mamarias en el país. La disponibilidad de ecografía abdominal en APS y ASS para ambos sexos de 35 a 49 años con sospecha de colelitiasis, es una estrategia cuyo impacto en la reducción de la mortalidad por cáncer de vesícula, se debe evaluar a más largo plazo. Igualmente, es deseable su ampliación al quinquenio precedente (30-34), y mejorar el acceso a cirugía (colecistectomía), particularmente en regiones de alta prevalencia (Maule). Por último, la disponibilidad de EDA, Test de Ureasa y biopsia en pacientes de 40 años y más con sospecha de cáncer gástrico y confirmación de los casos positivos (Helicobacter pylori), ha permitido mejorar la resolutividad en APS y seleccionar y priorizar los casos y su derivación a especialista. Tratamiento y seguimiento Estas estrategias están dirigidas a efectuar los mejores tratamientos primarios, adyuvantes y el seguimiento para cánceres con intención curativa, y en algunos en que la evidencia demuestra mejoría en la extensión de la sobrevida. La evaluación según los OS 1999- 2008 ha sido muy favorable en la reducción de la mortalidad por cánceres. Para disminuir la variabilidad en la aplicación y ejecución de tratamientos y seguimientos se han desarrollado Guías de Prácticas Clínicas avaladas por la MBE para el tratamiento de los cánceres en régimen AUGE con actualizaciones periódicas. También, se han elaborado protocolos clínicos, que incluyen su financiamiento (vía PPV-PPC) para tratamientos en algunos cánceres con intención curativa no AUGE. Se ha procurado la disponibilidad de arsenal terapéutico esencial para cánceres en AUGE (asegurados por Ley) y No AUGE. Se ha realizado el estudio de brechas de RRHH y de la cartera de servicios disponibles para el tratamiento de cada tipo de cáncer, según estándares de atención y se ha fomentado la formación de RRHH en consecuencia con las estrategias anteriores. Se ha procurado la entrega de cuidados paliativos y del alivio del dolor, que permiten la continuidad de la atención para cánceres progresivos, en etapa no curable, permitiendo mejorar la calidad de vida de estos pacientes y sus familias. La Ley AUGE-GES, ha sido una importante estrategia de apoyo en el control del cáncer en Chile, permitiendo, a través principalmente de la garantía de oportunidad, mejorar la atención de los pacientes con cáncer. ACTORES RELEVANTES Todos contribuyentes al desarrollo de las actuales y futuras estrategias: 40 Las comisiones asesoras integradas por grupos de especialistas (en su mayoría constituyen el universo de especialistas en cáncer del país, tanto en el ámbito académico, asistencial, de investigación como de sociedades científicas), tanto para el desarrollo de estrategias de salud pública como para el desarrollo de GPC, protocolos, manuales y material educativo. Las Sociedades Científicas: Cancerología, Urología, Dermatología y venereología, Patólogos, Hematología adultos y hemato oncología pediátrica, Ginecología-obstetricia, Cirujanos, Radiología, Radioterapia oncológica, Asociación para el estudio del Dolor; tanto para ampliar el espectro de participación y consenso en la definición de estrategias de prevención y control, como para la operación de cada protocolo. OPS/OMS, para participar activamente en el logro de las metas regionales de lucha contra el cáncer. ONG nacionales e internacionales dedicadas a cáncer del niño y adulto, para efectivamente facilitar la participación de voluntarios, pacientes y familiares de pacientes de cáncer, y para conocer e integrar sus necesidades y demandas manifiestas. Red latinoamericana de lucha contra el cáncer, Asociación Latinoamericana de Cuidados Paliativos, Bancos de tumores y otros; para tener socios colaboradores y aliados en temas de interés regional y realizar las acciones necesarias conjuntas, como en lo referente, por ejemplo, a medicamentos de alto costo. SEREMI educación: Facultades de Medicina, Escuelas del área de la salud (pre y post grado); para que desde las políticas de salud a las políticas educacionales, se realicen esfuerzos integrados y conjuntos. Círculo de Periodistas de Salud, CIPES: para mejor comunicar los derechos y deberes de la comunidad respecto de la prevención de factores de riesgo hasta la paliación. Con el Departamento de Estupefacientes y Psicotrópicos del Instituto de Salud Pública de Chile; para la necesaria provisión, distribución y control del uso terapéutico de estupefacientes y psicotrópicos para su conocimiento a nivel nacional e internacional (JIFE, INCB) EVIDENCIAS Respecto de la evidencia médica disponible, las mejores recomendaciones para el control de factores de riesgo de cáncer son: Educación y difusión de estrategias para prevención de factores de riesgo modificables, favorecer estilos de vida saludable, entre ellas particularmente el consumo de frutas y verduras, el ejercicio diario y no fumar, disminuyen el riesgo de cáncer colorrectal (CCR) (2B). Vacunar contra VPH 16 y 18 a mujeres que no hayan tenido contacto con los genotipos incorporados en la vacuna, como complemento de un Programa de tamizaje con citología (1A). 41 La erradicación de Helicobacter pylori proporciona no solo un potencial mecanismo para impedir la progresión de lesiones preneoplásicas y eventualmente prevenir el cáncer (1A)2, estrategia costo efectiva para Chile que tiene demostrada alta prevalencia de portadores aunque exista reinfección (resultados de retratar HP v/s cirugía por cáncer gástrico). De igual modo; lograr mantener cobertura con PAP vigente iguales o mayores al 80% en mujeres de 25-64 años, reduce la morbimortalidad por cáncer cervicouterino (2A); el tamizaje cada dos años con mamografía asociada o no a EFM en mujeres de 50-74 años (2B). Aún con evidencia intermedia, pero de amplia utilización en países con alta mortalidad y prevalencia de CCR (España), recomiendan que en personas de 50 años y más con: anemia crónica sin causa aparente, rectorragia o hematoquezia, cambio en el hábito intestinal, rectorragia sin síntomas anales, masa abdominal palpable, masa rectal palpable y obstrucción intestinal baja; se debe sospechar CCR y efectuar colonoscopia con biopsia (2B). Esta estrategia debería implementarse en regiones de alta prevalencia desde el 2011 en adelante, en la cohorte de hombres y mujeres de 50 años. La colecistectomía preventiva en grupo de 35-49 años puede reducir el riesgo de cáncer de vesícula, con evidencias nacionales de costo-efectividad (4C). 2.3 META DE IMPACTO Contribuir a disminuir el impacto poblacional en calidad de vida y muerte prematura, de los pacientes aquejados de enfermedades respiratorias crónicas definidos en los Programas IRA y ERA. ESTRATEGIAS UTILIZADAS Desde el punto de vista asistencial, se incluyeron estrategias relacionadas con acceso asegurado a terapia estandarizada de Asma EPOC, Neumonía y SBOR, capacitación de un equipo no medicalizado sobre manejo normado de pacientes respiratorios crónicos, terapia oportuna estándar de exacerbaciones, acceso a radiología diagnóstica, y estudios de función pulmonar a nivel de atención primaria. Oxigenoterapia a pacientes EPOC avanzados y VMNI tanto en adultos como en niños, y se inició la estrategia anti tabaco y rehabilitación ambulatoria. Se insistió en cobertura de inmunizaciones en grupos de riesgo. Todo ello redundó en aumento de la capacidad de resolución de CPS disminuyendo la presión sobre recursos complejos a nivel hospitalario. Se presentan de manera esquemática algunos hitos relevantes: Creación de Programa ERA En el año 2001 se crea un programa de manejo a nivel de la atención primaria de las Enfermedades Respiratorias del Adulto (ERA) llegando a dotar con “Salas ERA” y personal profesional especialmente capacitado, a más de 550 consultorios a nivel nacional (Resolución Exenta Nº809, 2001). Este programa vino a complementar al Programa IRA de demostrado impacto en las enfermedades respiratorias infantiles (MINSAL, 2003). 42 Creación Programa Oxigenoambulatorio y Programa Asistencia Ventilatoria no Invasiva El Programa Nacional de Oxigenoterapia se ejecuta a través del nivel secundario de salud y de las salas ERA en la atención primaria, y dentro del plan de GES en las nuevas patologías AUGE a partir del año 2006, centrando la operación en la instalación de concentradores y en el mejor control domiciliario. Actualmente existen alrededor de 2.500 pacientes bajo control (MINSAL, 2010) en su domicilio, lo cual ha favorecido los costos asociados a hospitalización. Sin embargo, existen aún muchos pacientes con limitaciones crónicas de flujo aéreo y otras patologías respiratorias que no pueden contar con este beneficio, ya que el programa tiene cupos limitados y solo garantizados para pacientes GES. En el programa Nacional de Ventilación no invasiva (AVNI - AVNIA, MINSAL, 2010), las estrategias del MINSAL apuntan a reforzar todas las acciones sanitarias que permitan mejorar aún más las coberturas y resultados en salud respiratoria del niño y adulto, abordando estas patologías desde la perspectiva de las GES o programas específicos que permitan integrar la totalidad de la red asistencial desde el nivel primario al terciario. El Programa Nacional de Asistencia Ventilatoria No Invasiva (AVNI) asegura que los usuarios y sus familias reciban prestaciones regulares entregadas en sus domicilios por profesionales de la salud contratados por el nivel primario de atención. Es pionero en el continente, sitúa a Chile como el único país de Latinoamérica que está explorando este campo de prestaciones ambulatorias especializadas en medicina respiratoria. Actualmente, se encuentran 300 pacientes bajo control con esta modalidad en sus domicilios, que cuentan con la tecnología necesaria para entregar soporte ventilatorio, con la apropiada supervisión de un equipo de salud especialmente entrenado. El desarrollo de programas de aumento de resolutividad y ambulatorización del cuidado de los pacientes respiratorios crónicos, como son el programa de Asistencia Ventilatoria no invasiva en niños y adultos, y el programa de Oxigenoterapia Domiciliaria, han determinado una disminución de los requerimientos de hospitalización y, por ende, de los costos sanitarios para el sistema y una mejor calidad de vida para estos pacientes que previamente requerían de prolongadas hospitalizaciones (Maquilon C. et al, 2001). Inclusión de patologías respiratorias Crónicas en GES Dentro de los grandes logros de la década 2000-2010, se destacan la incorporación de enfermedades respiratorias crónicas al sistema de GES, tales como el asma bronquial en todas las edades, la Enfermedad Pulmonar Obstructiva Crónica (EPOC) de manejo ambulatorio, la Oxigenoterapia ambulatoria y domiciliaria de los pacientes con EPOC, Displasia Broncopulmonar, Fibrosis Quística y la Neumonía de manejo ambulatorio. Esto ha favorecido el acceso y la oportunidad en la atención de patologías con alta letalidad en grupos vulnerables y de sectores más marginados (Guías clínicas, MINSAL 2006). Fortalecimiento de Salas IRA, inclusión Programa al per cápita año 2005 Al ser incluidas las salas IRA a la modalidad de asignación de recursos per cápita en el año 2005, el programa contó con el financiamiento asegurado en los centros de APS como parte de la dotación habitual, sumando las prestaciones a la cartera de servicios del 43 nivel ambulatorio. Se ha favorecido también la inclusión de las prestaciones en el Modelo de Salud Familiar y la participación de los profesionales. Fortalecimiento de la evaluación de Función Pulmonar y Rehabilitación Pulmonar en Atención Primaria (dotación de recursos físicos y capacitación nacional) En el año 2006, con la inclusión de las patologías respiratorias al GES, se realizó compra de materiales para salas IRA-ERA y para nivel secundario para la función pulmonar (espirómetros portátiles, espirómetros avanzados para nivel secundario, pirómetros, etc.). Junto con ello, se impartió la capacitación a nivel nacional, para acreditar a médicos, kinesiólogos y enfermeras para su uso. Si bien esta capacitación se efectúo a nivel nacional, no se logró acreditar al 100% de los profesionales de las salas IRA-ERA, llegando a cubrir solo a un 25%. El programa IRA-ERA en este decenio debe impulsar estrategias que favorezcan las competencias del personal para la detección precoz de los pacientes crónicos respiratorios. ACTORES RELEVANTES La estrategia del MINSAL fue difundida e incorporada a las acciones asistenciales de grupos extrasistema, incluyendo FFAA, Universidades y Sistema privado de Salud. Su participación contribuyó a permear grupos relacionados con riesgo ambiental y profesional. EVIDENCIAS Incluyen aspectos relacionados con áreas de promoción, prevención, tratamiento y rehabilitación. Se incluye tópicos asociados a la equidad y ruralidad. Detección precoz y Categorización de severidad en Atención Primaria de patologías Crónicas Respiratorias La realización de espirometría como método de tamizaje o screening en población de riesgo general para el diagnóstico de enfermedad respiratoria, se basa en estudios poblacionales, principalmente europeos y nórdicos. La indicación de estudio espirométrico tiene un mejor rendimiento cuando este se indica en presencia de síntomas respiratorios, especialmente si estos son de carácter crónico. (Trappenburg JC et al., 2009). Esta indicación cobra mayor importancia cuando está presente el antecedente tabáquico en el caso de pacientes con EPOC (Toljamo, T. et. al., 2010; Lyngso, AM. et al., 2010). En el caso del asma bronquial, todos los estudios poblacionales demuestran un elevado sub diagnóstico, posiblemente asociado a un desconocimiento de la población de las características de la enfermedad y las repercusiones de una terapia tardía. (Lai CK et al., 2009). La evidencia demuestra que el personal médico y de salud entrenado en el manejo de esta enfermedad, mejora el diagnóstico, tratamiento, educación, monitoreo y adherencia de la patología (Clark NM. Et al., 1998). La categorización de la severidad del asma y de la EPOC es útil para tomar decisiones respecto al tratamiento y manejo de los pacientes, siendo importante reconocer que este concepto considera tanto la severidad de la enfermedad subyacente como su respuesta al tratamiento. La adecuada categorización de severidad y el logro del control adecuado del 44 tratamiento paciente con asma, permite ajustar el tratamiento y disminuir las recurrencias (Myers T., 2008). La espirometría, es una herramienta objetiva que, junto con la clínica, permite asignar severidad a la patología obstructiva y forma parte de la recomendación de todas las guías clínicas de asma (Global Strategy for Asthma, 2006). Contribuir a establecer que el tabaquismo es un hábito socialmente inaceptable Que determina un severo daño en los pacientes respiratorios crónicos y sus familias, estimulándolos a declarar a sus hogares como libres del humo de cigarrillo. Hay suficiente evidencia de que la implementación de políticas de ambientes libres de humo de tabaco disminuye el consumo y, de forma importante, la exposición al humo ambiental de tabaco (HAT). En hogares con fumadores se ha demostrado que la estrategia de Hogares Libres del Humo del Tabaco (HLHT) disminuye la exposición de niños al HAT, reduce el consumo en adultos y en jóvenes, aumenta el abandono exitoso del hábito e influye en la decisión de no iniciar el hábito tabáquico en niños (Pierce J., 2008; Mills A., 2009; Wakefield M.; 2000). Por otra parte, se ha demostrado que no existe desplazamiento del consumo de tabaco desde los espacios públicos al hogar, cuando se implementan leyes de ambientes 100% libres del humo del tabaco (Haw J., 2007). Adoptar la estrategia de HLHT se ha asociado con un aumento de casi 5 veces en el abandono por más de 90 días del hábito de fumar y las restricciones voluntarias a fumar en hogares reportan una significativa reducción en la exposición al HAT (entre 20% y 50%) en niños de 0-17 años (Messer K., 2008). La implementación de la estrategia se ha hecho en forma integral, incluyendo a escolares, dirigentes y eventos comunitarios y, muy especialmente, al personal de salud (Zubair K., 2010; Siddiqi K., 2010). La recomendación de expertos señala que para garantizar el éxito de los HLHT se debe mejorar el conocimiento sobre HAT y entrenar en la aplicación de la estrategia a profesionales de la salud y a los padres (Alwan N., 2010). Determinar los factores que inciden en la mejoría y bienestar en la calidad de vida relacionada a salud (CVRS) en pacientes con ECR: La OMS ha conceptualizado la calidad de vida como la percepción de bienestar y salud de la persona en las dimensiones psicoemocional, social, física, ocupacional laboral, cognitiva y sexual. Un aporte estratégico en la mejoría de la calidad de vida han sido los programas complementarios al manejo de la patología crónica, las evidencias científicas muestran que el uso prolongado en el tiempo de oxigeno suplementario en etapas avanzadas del EPOC (Sanjuán B., 2002), prolonga la sobrevida de los pacientes y mejora la calidad de ésta. Las evidencias muestran que en etapas más precoces de la enfermedad no mejora la sobrevida, sin embargo, la percepción de bienestar del paciente se hace evidente en esta población (Sanjuán B., 2005; Mahler DA. 2000; Cranston JM., 2008). El impacto económico y social que generan las enfermedades respiratorias crónicas en la población es relevante, y debe incorporarse en la evaluación y propuesta de manejo en el nivel primario de salud. Un mecanismo apropiado para este abordaje es la evaluación de la calidad de vida de los pacientes y el impacto de programas que intervienen en aspectos fundamentales del diario vivir (Schwartzman L., 2003). De acuerdo a las investigaciones, la calidad de vida de personas con enfermedades respiratorias crónicas refleja directamente el estado de gravedad y evolución de la enfermedad, y es un buen indicador de las exacerbaciones (Vidal A., 2007). 45 Autocuidado en pacientes Crónicos La necesidad de educación en autocuidado, está dada por la gran carga de enfermedad atribuible que presentan los pacientes con enfermedad respiratoria crónica, especialmente con diagnostico de EPOC. Los estudios han demostrado un impacto significativo expresado en la disminución de reingresos hospitalarios y en consultas a profesionales clínicos, ambos resultados son relevantes por sí solos para justificar el autocuidado, especialmente por la disminución en los costos del sistema sanitario en el uso de camas criticas en períodos de mayor demanda, como es en invierno. (Effing T. et al., 2010). Es necesario aportar mayor evidencia a efectos del autocuidado en percepción de disnea, exacerbaciones y calidad de vida relacionada a salud en estos pacientes. Aumentar la adherencia al tratamiento de pacientes crónicos respiratorios, con el fin de disminuir complicaciones (ASMA y EPOC) La adherencia al tratamiento es un factor importante a la hora de evaluar el éxito de los programas de patologías crónicas. En asma, las tasas de adherencia son particularmente problemáticas y generalmente oscilan entre 30 a 70%, donde los niños presentan cifras menores al 50%, haciéndolos vulnerables al daño progresivo y a las consecuencias de las exacerbaciones (Milgrom H., 1996; Coffman JM., 2008; Cicutto L., 2005; Guevara JP., 2003; Bravata DM., 2009; Shames RS., 2004). En EPOC sucede una situación similar, sin embargo, la evidencia disponible demuestra que los pacientes con estadios moderado y severo que realizan rehabilitación pulmonar, disminuyen sus exacerbaciones. (Lacasse Y. et al., 2008). 2.4 META DE IMPACTO Incrementar la proporción de personas con diabetes controladas: HbA1c <7%, presión arterial <130/80 mm Hg y colesterol LDL <100 mg/dl (cobertura efectiva). ESTRATEGIAS UTILIZADAS Durante la década recién pasada, el Plan AUGE ha garantizado el tratamiento de por vida de todo paciente diabético beneficiario del sistema público de salud y de las ISAPRES. Las garantías incluyen consultas y controles por un equipo de salud multidisciplinario (médico/enfermera/nutricionista), exámenes de laboratorio (HbA1c, perfil lipídico, orina completa, microalbuminuria) y de diagnóstico (ECG, fondo de ojo), medicamentos (hipoglicemiantes orales, insulina, antihipertensivos y estatinas según indicación médica) y autocontrol en pacientes en tratamiento con especialista con esquemas complejos de tratamiento, al momento del diagnóstico y seguimiento de por vida. En el sistema público de salud, las garantías están incorporadas al Programa Salud Cardiovascular (PSCV), para el tratamiento y seguimiento no sólo de los pacientes diabéticos, sino también de hipertensos y dislipidémicos, en quienes la intensidad del tratamiento se basa en el nivel de riesgo cardiovascular absoluto de cada persona. A diciembre 2009, 38,4% de los personas diabéticas bajo control en el PSCV tenía HbA1c <7% y 19,8% tanto la HbA1c <7% y presión arterial <130/80 mmHg. 46 Además, desde 1998, se promueve el uso de un instrumento para evaluar la calidad de atención del paciente diabético, inicialmente denominado DIABCARE (en papel), luego QUALIDIAB (CD), hoy QUALIDIAB-Chile (http://qualidiabchile.minsal.cl en-línea). La cobertura de su aplicación es aún muy baja lo que no ha permitido utilizarlo para hacer monitoreo y evaluar los resultados de las intervenciones en los pacientes diabéticos, especialmente en relación a la efectividad para reducir la prevalencia de las complicaciones. ACTORES RELEVANTES La implementación del GES en el sistema de salud público y privado ha sido posible con el apoyo de la Sociedad Chilena de Endocrinología y Diabetes, cuyos representantes han participado activamente en el desarrollo de las Guías de Práctica Clínica desde el inicio del Plan AUGE (año 2005), y también en la difusión y capacitación de médicos y profesionales de la salud no médicos, a quienes les corresponde aplicar las recomendaciones. Las ONG han contribuido en el ámbito de la educación: la Fundación de Diabetes Juvenil (FDJ) con estrategias innovadoras dirigidas a las personas con diabetes tipo 1 y a los con diabetes tipo 2 insulinorequirentes y la Asociación de Diabéticos de Chile, en la educación del equipo de salud que se desempeña en el nivel primario de atención. El Centro Colaborador OPS/OMS para la Atención Primaria de Salud, Escuela de Enfermería, PUC, en la innovación a través del desarrollo de modelos de atención remota en salud (Piette J. et al., 2006). La OPS en coordinación con la Fundación Mundial de la Diabetes (World Diabetes Foundation) ha desempeñado un rol importante en fortalecer las capacidades tanto de los profesionales de la salud como de los pacientes a través del auspicio para el desarrollo de programas educativos en-línea (Escobar MC, 2010). Gran parte de estas iniciativas han sido patrocinadas y apoyadas por la industria farmacéutica a nivel nacional e internacional. EVIDENCIAS La evidencia científica ha demostrado en forma inequívoca una relación directa entre el control no sólo de los niveles de glicemia, sino también del control de la presión arterial y de los lípidos en la reducción de las complicaciones micro y macrovasculares de la diabetes (UKPD Study Group, 1998; Hansson L. et al, 1998). No obstante la evidencia de la eficacia en el manejo y control de esta enfermedad, existe una brecha importante entre lo que es necesario y lo que efectivamente se logra en la práctica. Los establecimientos del nivel primario de atención en Chile siguen aplicando a las enfermedades crónicas un modelo tradicional de atención para enfermedades agudas, de carácter episódico y centrado en la atención del médico. Se hace necesario reformar el sistema de la salud que permita mejorar el cuidado de las personas con enfermedades crónicas. La OMS propone un Marco de Referencia para la Innovación en el Cuidado de las Enfermedades Crónicas (OMS, 2002) que corresponde a una adaptación internacional del Modelo de Cuidado de Pacientes Crónicos desarrollado por Wagner y cols. (Wagner, 47 BT. et al, 1996; Improving Chronic Illness Care - Web.). Este marco señala los principales componentes del sistema de salud que deben ser considerados para mejorar el cuidado de estas personas que incluyen: un ambiente favorable (política general de salud), organización del sistema de salud y de la comunidad, y la atención del paciente. Algunos elementos del Modelo que han demostrado ser efectivos según la evidencia científica disponible son: atención centrada en el paciente en su contexto socioeconómico cultural; un rol más protagónico de las enfermeras dentro del equipo de salud; la gestión del cuidado con actividades específicas para el seguimiento y monitoreo de aspectos básicos del cuidado; el uso del teléfono u otras formas de telecuidado para el seguimiento (Piette J., 2005); modelos de apoyo entre pares (Heisler M., 2006); empoderamiento del paciente y su grupo familiar cuidador para lograr el automanejo y autocuidado requerido para el control de la enfermedad (Lorig KR. et al., 2001, 2002 y 2006); y el uso de un sistema de información que facilite un cuidado más eficiente y efectivo de la población diabética que depende del establecimiento. Es un hecho que el entrenamiento, educación y competencias en general del personal de salud en la actualidad, no es la adecuada ni la necesaria para manejar a pacientes con enfermedades crónicas. Lo que hoy se observa son: médicos apurados, que no tienen la información biosicosocial suficiente para proveer una atención “centrada en el paciente”; dificultad para que los pacientes tengan acceso oportuno a un profesional de salud ya sea en forma presencial o a través de telecuidado, lo que redunda en atenciones de urgencia innecesarias; falta de información y coordinación entre los cuidados otorgados en los diferentes niveles de la red de servicios; falta de continuidad en los cuidados para garantizar los mejores resultados; insuficiente capacitación y apoyo a los pacientes para el automanejo de su condición; paciente y familiar cuidador no son considerados parte integral del equipo de salud. El desafío es avanzar hacia un sistema de atención que provea cuidados proactivos, integrales, integrados y coordinados para mantener al paciente con diabetes lo más saludable posible. 2.5 META DE IMPACTO Reducir la incidencia de Enfermedad Renal Crónica terminal (ERC etapa 5). ESTRATEGIAS UTILIZADAS La principal estrategia utilizada para prevenir la enfermedad renal crónica etapa 5 (o insuficiencia renal crónica terminal), condición que requiere de terapia de sustitución renal, ya sea trasplante o diálisis, ha estado centrada en el buen control de las personas de alto riesgo de desarrollar una ERC, principalmente diabéticos e hipertensos, condiciones que están incluidas en el listado de condiciones con GES desde el año 2005 (MINSAL 2008 y 2009). Más recientemente y con el propósito de dar mayor prioridad a las intervenciones preventivas, se incluyó en el listado GES, la Prevención de la ERC (MINSAL 2009) que 48 garantiza tanto el diagnóstico, como el tratamiento, exámenes de laboratorio y los fármacos para el manejo terapéutico de la ERC. Estas nuevas orientaciones recomiendan utilizar fórmulas basadas en el nivel de creatinina plasmática para la estimación de la velocidad de filtración glomerular (VFGe), y la detección de daño renal mediante albuminuria, lo que permite la identificación precoz de aquellas personas en mayor riesgo para hacer una intervención que detenga o retarde la progresión de la ERC. En el sistema público de salud, se ha promovido la aplicación de una Pauta de Detección y Prevención de la Progresión de ERC a todas las personas con factores de riesgo de ERC, particularmente a los diabéticos e hipertensos en el Programa Salud Cardiovascular (PSCV); la Pauta señala la conducta terapéutica a seguir según la condición clínica y etapa de la ERC en que se encuentra el individuo. Más recientemente se han desarrollado estrategias piloto de capacitación y fortalecimiento de los equipos en atención primaria para hacer la detección precoz y manejo nefropreventivo de las personas en riesgo. ACTORES RELEVANTES El apoyo y la participación de las Sociedades Chilenas de Nefrología, Endocrinología y Diabetes y de Hipertensión en la elaboración de las Guías de Práctica Clínica GES y la capacitación de los equipos de salud, han contribuido a la implementación de las nuevas directrices técnicas para la prevención y/o control de los pacientes con ERC. Se destacan también el Programa de Nefroprevención en la Atención Primaria de Salud de la Facultad de Medicina de la Universidad de Concepción y el Instituto de Nefrología de esa misma ciudad. EVIDENCIAS La prioridad en el manejo de los pacientes con ERC hasta hoy ha estado centrada en el manejo de la etapa final avanzada e irreversible de la enfermedad, con un manejo preventivo insuficiente en etapas iniciales o más “leves”, reversibles o posibles de controlar. La incorporación de la Prevención de la Enfermedad Renal Crónica en el Plan AUGE el 2009, es un paso en la dirección correcta, pero requiere de estrategias para asegurar su efectiva implementación. El desafío está en la identificación de la población con ERC en una etapa inicial de la enfermedad a través del tamizaje de la población de alto riesgo y un abordaje terapéutico más agresivo, para así lograr reducir las altas tasas de incidencia de eventos adversos, principalmente cardiovasculares, muerte prematura y la progresión de la ERC hacia una etapa terminal e irreversible. El diagnóstico de ERC se basa en la presencia de daño renal (albuminuria) y la VFGe. De ahí la importancia de identificar a aquellas personas con una VFGe menor de 60 ml/min y/o albuminuria (> 30 mg/día), quienes tienen un mayor riesgo: de muerte, de hacer un evento cardiovascular, y de hospitalización. Aquellos con una VFGe <45 ml/minuto tienen un riesgo aún mayor (Go A. et al., 2004). 49 En las personas con diabetes, el adecuado control de las cifras de presión arterial, el control de la proteinuria y el control glicémico, HbA1c <7%, son los aspectos más importantes en la prevención de la progresión de la enfermedad renal crónica. La microalbuminuria es un indicador precoz de nefropatía atribuible a la diabetes. La presencia de microalbuminuria se relaciona fuertemente con una aparición posterior de proteinuria (macroalbuminuria) y la progresión hacia una insuficiencia renal crónica terminal. El objetivo terapéutico en estos pacientes es lograr detener la progresión de la ERC con el uso de inhibidores de la enzima convertidora (IECA) o antagonistas de los receptores de la angiotensina II (ARAII) (Lewis EJ et al., 2001; Jafar TH et al., 2001; Brenner BM et al., 2001; Chiurchiu C. et al., 2005). En los pacientes no diabéticos con ERC (ej. hipertensos, glomerulopatías), el control de la presión arterial, la proteinuria y los lípidos es igualmente válido que en aquéllos con nefropatía diabética. En estos sujetos, el diagnóstico de daño renal se basa en el nivel de proteinuria y no se recomienda investigar microalbuminuria ya que no está demostrado que sea un indicador de progresión de ERC. Otro grupo de riesgo son los pacientes con familiares de 1er grado con ERC, antecedentes de uropatía obstructiva y enfermedades inmunológicas. Los niveles elevados de colesterol LDL, además de ser un factor de riesgo cardiovascular, constituye un factor de riesgo independiente de progresión de la ERC. El objetivo terapéutico en estos pacientes es lograr al menos un colesterol LDL <100 mg/dL (The SHARP Collaborative Group, 2010). La recomendación a los laboratorios de informar la VFGe basada en el nivel de creatinina plasmática, se asocia con un aumento de consultas al nefrólogo especialmente de aquellos pacientes de más alto riesgo de ERC: mujeres, personas de edad más avanzada y aquellos con co-morbilidades (Hemmelgarn B et al., 2010). Esta mayor referencia al nivel secundario, que inicialmente puede ser indiscriminada y de menor calidad, debe ser ajustada con una concomitante educación del médico de atención primaria y el uso apropiado de las Guías Cínicas disponibles. La consulta nefrológica oportuna en etapa 4 de ERC y antes de iniciar una terapia de reemplazo, mejora el pronóstico, reduce la mortalidad y los mayores costos asociados al tratamiento, en comparación con aquellos que son referidos tardíamente o de urgencia para iniciar esta terapia (Obrador GT et al., 1998; Innes A et al., 1992; Jungers P et al., 1993; Cooper B et al., 2010). 2.6 META DE IMPACTO Disminuir la prevalencia de discapacidad severa 1 en las personas con esquizofrenia, depresión, trastorno bipolar, trastornos ansiosos o trastornos debidos al consumo de alcohol y sustancias psicoactivas. 1 Persona con discapacidad severa: Una persona será certificada como con discapacidad severa cuando presenta entre un 50 y un 94% de restricciones en la participación o limitaciones en las actividades propias de su edad a causa de sus condiciones de salud. Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud. OPS/OMS, Reunión Nº 54, Ginebra, 2001. 50 ESTRATEGIAS UTILIZADAS En la última década, se han utilizado las siguientes estrategias, que se presentan de manera esquemática: Aumento de la cobertura de detección y tratamiento Desde el punto de vista administrativo, se llevó adelante el GES (Depresión en personas de 15 años y más, Primer Episodio de Esquizofrenia, y Tratamiento de personas menores de 20 años con consumo perjudicial y dependencia leve a moderada de Alcohol y Drogas). Además se impulsó el Programa Integral de SM en APS (para todos los beneficiarios FONASA). Si bien se pudo objetivar un aumento de cobertura de tratamiento de condiciones asociadas a discapacidad severa, no hay mediciones de resultados específicos. Implementación del modelo comunitario de atención en salud mental y psiquiatría Este modelo ha sido paulatinamente implementado a través de: APS en el centro de la red de atención y responsable de la continuidad de cuidados; centros de salud mental comunitaria para la especialidad ambulatoria; atención de salud mental y psiquiatría en hospitales generales; hogares y residencias protegidas; clubes sociales; talleres laborales protegidos; incorporación de nuevas prestaciones en listado de prestaciones FONASA (MAI), (ej. Programa de Rehabilitación tipo I y tipo II); cierre de las unidades de larga estadía en hospitales psiquiátricos. La población objetivo de estas instancias es todos los beneficiarios FONASA. Se pudo comprobar el desarrollo de la red de atención y un aumento de cobertura de tratamiento. Capacitación del RRHH De modo de dotar al sistema de salud de las competencias necesarias: apoyo con becas parciales y coordinación con centros formadores para un importante número de cursos, entre otros: Diploma “Salud Mental Comunitaria” con MEDICHI; Diploma “Gestión del Cuidado de Enfermería en Salud Mental” con Escuela Enfermería de la U. de Chile; Diploma “Salud Mental de niños/as y de sus cuidadores”, con MEDICHI; Diploma “Gestión en Salud Mental”, Esc. Salud Pública U. de Chile; Curso Prevención del Suicidio; etc. La población objetivo y los resultados son similares al de la estrategia anterior. Convenios con otras instituciones A través de distintas modalidades de cooperación CONACE-MINSAL-FONASA (población general) y CONACE-MINSAL-FONASA-SENAME (población adolescentes infractores de ley), se logra impactar en beneficiarios FONASA y adolescentes entre 14 y 18 años condenados por ley penal adolescente, resultando en un aumento de cobertura de tratamiento. Elaboración de Normativas Durante la década se han confeccionado diversas Normativas y Orientaciones Técnicas, Guías Clínicas, Reglamentos, con población objetivo de todos los beneficiarios FONASA (en algunos casos para la población general). 51 Existe la percepción de homogeneización y mejora de la calidad de atención, aunque tampoco hay medición de resultados específicos. ACTORES RELEVANTES Diversos actores participan e influyen en el alcance de la meta propuesta. Entre ellos destacan ONG, fundaciones y corporaciones (Corporación Bresky; Centro de Rehabilitación y Reinserción Sociolaboral Cultiva; Fundación Rostros Nuevos; Fundación Paréntesis; Hogar de Cristo; ASPAUT; Corporación de Ayuda al Paciente Mental; Fundación Ortodoxa Nectario; Corporación Programa Caleta Sur; etc.), agrupaciones de usuarios y familiares de personas con discapacidad de causa psíquica y otros (Departamentos Municipales de Discapacidad; Consejos Comunales de Discapacidad de la SOFOFA), hogares y residencias protegidas. Entre las principales estrategias y actividades de estas instancias se encuentran: talleres laborales protegidos; capacitación y formación laboral; microempresas y empresas familiares; centros diurnos; clubes sociales de integración; difusión, sensibilización, información; defensoría y abogacía; y puestos de trabajo protegido. Finalmente, las comunidades terapéuticas, a través del tratamiento y rehabilitación ambulatorio intensivo y residencial de personas con dependencia a alcohol y drogas. EVIDENCIAS Se debe utilizar el concepto de discapacidad establecido en el artículo 5º de la Ley 20.422, coincidente con lo señalado en la Convención sobre los Derechos de las Personas con Discapacidad y con la definición instituida por la OMS, a saber: “Persona con discapacidad es aquella que teniendo una o más deficiencias físicas, mentales, sea por causa psíquica o intelectual, o sensoriales, de carácter temporal o permanente, al interactuar con diversas barreras presentes en el entorno, ve impedida o restringida su participación plena y efectiva en la sociedad, en igualdad de condiciones con las demás” (2010). En el caso de las deficiencias de causa psíquica, no basta con el diagnóstico de trastorno mental, es necesario evaluar hasta qué punto la interacción entre el trastorno y las barreras del entorno, generan desventajas para la persona (ONU 2006). Esto sólo se logra aplicando instrumentos estandarizados de evaluación de la discapacidad en estudios poblacionales de prevalencia de trastornos mentales (la Ley 20.422, del 10 de febrero del 2010, establece normas sobre igualdad de oportunidades e inclusión social de personas con discapacidad). La detección temprana y el tratamiento oportuno, integral y de calidad son los principales elementos de prevención de la discapacidad originada por trastornos mentales. La rehabilitación y reinserción psicosocial es fundamental para reducir la tasa de discapacidad en personas con trastornos mentales y, considerando que la discapacidad es el resultado de la interacción entre la enfermedad mental y las barreras del entorno, es 52 condición imperiosa el compromiso y participación de diversos sectores sociales para actuar coordinadamente sobre esas barreras. 2.7 META DE IMPACTO Disminuir la tasa de personas con restricción de movilidad estandarizada por sexo y edad. ESTRATEGIAS UTILIZADAS En Chile, las personas en situación de discapacidad, transitoria o permanente, se han enfrentado a una histórica baja oferta de servicios de rehabilitación, tanto en la red pública como privada de salud. Según los estudios realizados, solo un 6,9% de las personas identificadas en situación de discapacidad accede a atenciones de rehabilitación. En la red pública de salud el desarrollo de la rehabilitación y la incorporación de una mirada integral a los problemas de salud que presentan las personas con discapacidad ha ido cobrando fuerza en los últimos cuatro años, pero persisten brechas en recursos humanos y físicos que generan dificultades de acceso, son fuente de inequidades, comprometen la posibilidad de mejorar la calidad de vida de las personas y aumentan los costos sociales asociados. Se pretende mantener la línea de desarrollo iniciada que tiene cinco elementos centrales, que se describen a continuación de manera esquemática: Fortalecer y desarrollar recursos de rehabilitación a nivel de la atención primaria y hospitales de menor complejidad que, trabajando con el inter-sector, sea capaz de resolver la gran mayoría de los desafíos planteados por las personas en situación de discapacidad o riesgo de adquirirla El cierre progresivo de las brechas a este nivel requiere asumir los distintos desarrollos ya alcanzados, las especificidades de cada comuna y de cada SS, y es un proceso continuo que considera, además, que al aumentar los recursos van aumentando las competencias y responsabilidades de cada instancia. Figura 1. Rehabilitación integral en APS y hospitales comunitarios de salud familiar Artrosis (Avance Ges) Rehabilitación Integral Sala/Equipo rural de RBC Corto y mediano plazo Fortalecer, desarrollar y reorientar recursos de rehabilitación a nivel de hospitales de mayor complejidad y polos de desarrollo 53 Para poder asumir el conjunto de necesidades de rehabilitación, se requiere el desarrollo armónico de la red. Las personas hospitalizadas que presentan patología discapacitante o potencialmente discapacitante, requieren que existan capacidades instaladas de rehabilitación integral en los hospitales, capaces de prevenir complicaciones secundarias, explorar las capacidades remanentes, involucrar a la persona y/o a su familia en el tratamiento y coordinar con la red familiar, de salud y el inter-sector, los procesos de seguimiento cuando así se requiera, incidiendo positivamente en los tiempos de hospitalización requeridos, en sus condiciones de alta y en su inserción social posterior. El foco de este desarrollo debe estar en dar respuesta a la demanda interna de rehabilitación incorporándola desde las unidades de cuidado intensivo. Fortalecer y desarrollar el componente de rehabilitación en las prestaciones incorporadas al régimen de Garantías Explícitas en Salud Fortalecer y desarrollar instancias de trabajo con los centros formadores de profesionales de la salud Para que se incorpore la rehabilitación integral en general y la discapacidad en particular en su visión y malla curricular, se generen instancias de capacitación e investigación en el área, se amplíen los cupos de formación de médicos especialistas en Medicina Física y Rehabilitación y se creen centros formadores de técnicos ortesistas y protesistas. Fortalecer y desarrollar el trabajo con el inter-sector En los distintos niveles de trabajo y en el nivel central, en especial con MIDEPLAN y SENADIS, pero también con SENAMA, SENAME y otras organizaciones del estado y privadas que comparten la población objetivo, a fin de desarrollar políticas y estrategias complementarias con acciones convergentes, hacer sinergia y optimizar el uso de los recursos que cada uno invierte. ACTORES RELEVANTES Al considerar la situación de discapacidad –originada en un déficit o deficiencia de la persona, el resultado de la interacción con otras condicionantes, especialmente del ambiente social– los actores relevantes para una respuesta de rehabilitación integral son de múltiples áreas. A nivel de los organismos centrales del Estados, los tres primeros dependen de MIDEPLAN y ello pone en relieve la necesidad de enfrentar en conjunto el desarrollo de políticas para la población en situación de discapacidad o en riesgo de adquirirla. SENADIS, como encargado de articular las políticas públicas relacionadas con las personas en situación de discapacidad (PsD) permanente. Apoya la implementación de los centros en que se implementa la rehabilitación de base comunitaria, se requiere mantener el trabajo coordinado para asegurar la continuidad de los centros en que se invierte. Financia ayudas técnicas y prótesis para personas no cubiertas por GES u otras instituciones, se requiere fortalecer el apoyo técnico en la indicación y control de calidad de ellos así como concordar los tiempos y recursos cuando se requiere un apoyo directo en la ejecución. 54 SENAMA, encargado de desarrollar políticas públicas hacia el adulto mayor. Tiene una red de centros de adulto mayor en que, entre otras actividades, se hace prevención de discapacidad y hogares de acogida de adultos mayores dependientes. Se requiere fortalecer el trabajo conjunto a nivel comunal a fin de potenciar el uso de los recursos. Chile Crece Contigo, es un programa intersectorial de protección a la infancia. Complementa el programa de control de salud de la gestación y del control niño, en particular, conjuntamente se han implementado salas de estimulación temprana para niños con rezago a nivel de los establecimientos de atención primaria. SENAME, dependiente del Ministerio de Justicia, en sus hogares también acoge a menores en situación de discapacidad por distinto origen, entre ellos, motor. Se requiere mejorar la coordinación para definir la forma en que el Estado responde a las necesidades de salud de estos menores en la red pública. Gobiernos regionales y comunales, instancias que implementan las políticas públicas relacionadas a las personas en situación de discapacidad, identifican otros factores de vulnerabilidad y financian proyectos de prevención y tratamiento de personas en situación de discapacidad de distinto origen. Se requiere fortalecer el trabajo en red. Hay múltiples organizaciones privadas orientadas a prevenir y tratar a personas en situación de discapacidad y/o riesgo de adquirirla, tales como las mutuales de seguridad para la población laboralmente activa, Teletón, Alter Ego, CETRAN, etc. Se requiere crear instancias de conocimiento mutuo para desarrollar la complementariedad y enriquecer la práctica de la rehabilitación. Centros formadores de profesionales de rehabilitación. La discapacidad y la rehabilitación integral deben incorporarse desde la formación de pregrado en las distintas carreras de salud y se requiere diseñar un trabajo conjunto para ir cerrando las brechas en recursos profesionales del área. Colegios profesionales y sociedades científicas del área de rehabilitación. Se requiere mantener la colaboración en el desarrollo del componente de rehabilitación en Guías Clínicas y difusión de las políticas públicas de rehabilitación. EVIDENCIAS El acceso a rehabilitación, como factor decisivo en los potenciales resultados en salud, posee importante evidencia para múltiples cuadros patológicos, así como para el pronóstico a largo plazo de patologías crónicas En relación a grupos objetivos en líneas de prevención de discapacidad y, en particular, de limitación de la movilidad, la mayor cantidad de publicaciones se orienta al trabajo con el adulto mayor. Cualquiera sea la causa de la pérdida o disminución de la movilidad, los ejercicios terapéuticos son la intervención terapéutica que tiene mayor respaldo en medicina basada en la evidencia, solo o asociado a otra forma de terapia. 55 Hay evidencia para respaldar el enfoque integral en el tratamiento de las personas en situación de discapacidad o en riesgo de adquirirla. En general, se espera que las estrategias a implementar mejoren acceso y adherencia a los tratamientos; den continuidad al manejo de las personas en situación de discapacidad; enfoquen el tratamiento de la persona en situación de discapacidad con una dimensión integral, biosicosocial, teniendo como objetivo final su inserción social; incorporen a todos los actores relevantes en la rehabilitación de la persona en situación de discapacidad al trabajar con los distintos nodos de la red de salud, red familiar y social; incorporen y comprometan a la persona y/o a la familia y/o al cuidador en el plan de tratamiento; disminuyan la incidencia de complicaciones prevenibles por acciones de rehabilitación en la persona hospitalizada, acortando los días de estadía y mejorando su condición de alta; mejoren el nivel de resolutividad de la atención primaria de salud y, con ello, disminuyan la presión sobre los centros de mayor complejidad, posibilitando el acceso de personas con patologías que lo requieren; permitan incidir en el desarrollo de patologías agudas que pueden evolucionar a la cronicidad; y permitan optimizar los recursos destinados a responder a las necesidades de personas en situación de discapacidad desde los distintos entes del Estado y sector privado. 2.8 META DE IMPACTO Incrementar autovalencia en actividades de la vida diaria en personas con discapacidad de origen sensorial. ESTRATEGIAS UTILIZADAS Durante la última década se han llevado adelante, de manera esquemática, las siguientes 3 líneas estratégicas: Alineamiento técnico Esta estrategia se ha planteado como un elemento básico, esencial para optimizar la intervención terapéutica de las personas en situación de discapacidad en general, en el claro entendido de que la red pública de habilitación y rehabilitación se encuentra en fase de instalación y desarrollo, por lo que se ha producido una diferencia entre la ejecución y el Modelo Terapéutico Biosicosocial (MBSS), ofrecido como marco referencial para los procesos de habilitación y rehabilitación en Chile. Identificada la brecha técnica, se plantea: a) Desarrollo de las Orientaciones técnicas (Guías de Práctica Clínica) para dos acciones vinculadas a la intervención de las personas que presentan sordera sensorio-neural (implante coclear) y la adaptación de audífonos. b) Adicionalmente, se ha capacitado en Modelo Biosicosocial, intervención comunitaria y Rehabilitación Basada en Comunidad (RBC). Se ha sistematizado una parte de los procesos de evaluación, diagnóstico e intervención terapéutica, diagnóstico e intervención terapéutica en este ámbito, a los profesionales de la red, promoviendo un alineamiento horizontal de las acciones en la misma. 56 En términos generales, y solamente considerando lo concerniente a División De Prevención y Control de Enfermedades DIPRECE, estos desarrollos han consumido el 30% de las horas profesionales de la Unidad de Discapacidad y Rehabilitación (UDR) y un 26% del presupuesto asignado durante los últimos 4 años. Reformulación del Lenguaje Uno de los aspectos fundamentales dentro de cualquier estrategia de intervención en el ámbito de la regulación y rectoría en discapacidad, es la actualización y homologación de la lógica y el lenguaje con que serán descritas las situaciones de discapacidad en que se encuentran los usuarios y sus familias. Siguiendo esa línea de trabajo, se desarrolló entre el 2005 y 2010, el Instrumento de Valoración de Desempeño en Discapacidad (IVADEC), que actualmente se encuentra en su tercera versión. Este instrumento, se basa en el modelo conceptual del CIF (Clasificador Internacional del Funcionamiento de la Discapacidad y de la Salud).y está enfocado hacia la evaluación del impacto en los aspectos de actividad y participación, lo cual resulta aplicable a toda la población en situación de discapacidad, independientemente del origen de esta. Se ha actualizado el modelo, sistema y mecanismos de calificación y certificación de discapacidad en base a una lógica biosicosocial (BSS), con la consecuente homologación de procesos de calificación y certificación a nivel nacional. Lo anterior, vinculando de paso, las acciones técnicas de intervención terapéutica y el proceso médico-administrativo de certificación a través de una misma lógica y lenguaje de descripción. Se han empleado recursos propios y de la cooperación multilateral brindada por OPS/OMS, invirtiendo aproximadamente un 20% del total de horas profesionales disponibles anualmente en UDR, unido a 6 asesorías OPS/OMS y al 16% del presupuesto destinado a las actividades de la Unidad los últimos cuatro años. Desarrollo de la Oferta Local Como parte del proceso de desarrollo de la red de habilitación y rehabilitación, se han instalado un total de 85 Centros Comunitarios de Rehabilitación (CCR), 97 Salas de Rehabilitación Integral (RI), reforzando además un número importante de hospitales de baja complejidad con recursos humanos y alta complejidad con equipamiento. Es importante destacar la coordinación y cooperación con el SENADIS (heredero del FONADIS), que ha contribuido a la instalación de los CCRs, mediante proyectos locales con duración anual, que han reforzado con recursos humanos y equipamiento un número importante de CCR e iniciativas susceptibles de ser incorporadas a futuro dentro de la estrategia RBC. Igualmente, el Gobierno del Japón ha apoyado la instalación inicial de los CCRs, a través de su Embajada en Chile, específicamente en el marco de su programa de Asistencia a Proyectos Comunitarios (APC). Incremento de la oferta efectiva de habilitación y rehabilitación, con la consecuente cobertura asociada, con fuerte énfasis en APS. Al tratarse de una estrategia ejecutada en las redes asistenciales, la mayor parte de los recursos invertidos se han aplicado en esa Subsecretaría, considerando un promedio 57 aproximado de M$ 3.000.000 / año entre 2007 y 2010, a lo que se suma el 10% de las horas profesionales de la UDR en la subsecretaría de salud pública. ACTORES RELEVANTES Por tratarse de un área en que potencialmente pueden estar involucrados una cantidad importante de actores externos relevantes, solo se mencionarán los con mayor peso específico en términos del objetivo a cumplir: SENADIS: Indudablemente, fortalecer y perfeccionar la relación de cooperación entre el Servicio Nacional de la Discapacidad y el MINSAL es gravitante en el cumplimiento efectivo de los OSD, pues en la ejecución del plan de acción se plantean proyectos conjuntos y acciones sinérgicas que permitan agilizar y perfeccionar el desarrollo de la red de habilitación y rehabilitación. Importante destacar, el papel de impulsor de nuevas políticas que ahora cumple SENADIS, lo que debiera catalizar positivamente algunos procesos de vinculación intersectorial. Ministerio de Educación: Tomando en cuenta que una parte importante de la población en situación de discapacidad requiere de inclusión educativa y requiere de un importante soporte de salud que facilite este proceso, en especial la de origen auditivo, es esencial establecer lazos de cooperación y articulación de servicios con el sector educación, tanto en los niveles de ejecución como de regulación y rectoría, homologando lenguaje, lógica y modelo de intervención en la medida de lo posible. JUNJI: En la misma lógica anterior, la etapa pre escolar resulta clave en términos de la inclusión educativa posterior, por lo que establecer sinergia con JUNJI es central para el proceso de transición salud-educación. Municipios: Dada la convicción de que la mejor oferta de habilitación y rehabilitación, debe necesariamente plantearse con una proyección comunitaria, concebida en una lógica de pertinencia cultural, contextualización local y reconstrucción de redes sociales de apoyo, es imprescindible incorporar acciones específicas con los Municipios, más allá de la supervisión técnica sobre APS, que aseguren una correcta articulación de las alternativas, beneficios e iniciativas que apoyan a las personas en situación de discapacidad y sus familias en un enfoque territorial. SOFOFA: Dada la importancia que tiene la inclusión laboral, en especial de la población adulta joven y madura con baja visión, se identifica como un actor y aliado potencial importante a la Comisión de Discapacidad de la SOFOFA, que se proyecta territorialmente mediante los Consejos Comunales de la Discapacidad, articulando una red nacional a nivel comunal. Una relación de cooperación e información fluida, permitiría emplear ambas estructuras (SOFOFA – MINSAL), en las labores de intermediación laboral e inclusión productiva de las personas intervenidas. Sociedades Científicas: Dada la necesidad de mejorar y producir constantemente orientaciones técnicas para las diferentes situaciones de discapacidad, es necesario establecer canales de cooperación técnica fluidos con las diferentes sociedades científicas vinculadas al área, compartiendo desarrollos técnicos y consensuando estructura y contenidos de la oferta de servicios que se planteará a los usuarios. 58 Colegios Profesionales: Al igual que en el punto anterior, la cooperación con los diferentes colegios profesionales vinculados, y la apertura de espacios de discusión y acuerdo con ellos, facilitará la consecución de los OSD. En términos del escenario planteado, es posible calificarlo como favorable, en términos de alineamiento y orientación general, pero a la vez complejo, desde la perspectiva de la necesaria coordinación y mecanismos de monitoreo, evaluación y registro. EVIDENCIAS Este objetivo se orienta al propósito de mejorar las capacidades de las personas en situación de discapacidad de origen sensorial, auditiva y visual, en un primer aspecto vinculado a las Actividades de la Vida Diaria (AVD), con miras a avanzar posteriormente en el área de las actividades instrumentales más complejas. Cualitativamente, en el mediano plazo se espera incrementar las competencias básicas de las personas favoreciendo una mayor capacidad de inserción en los ámbitos de la educación (para efecto de los niños constituye el mayor ámbito de participación) y laboral (con enfoque de recuperación de capital humano país), enfatizando en el aporte que el sector salud puede hacer directamente a estas dos metas intersectoriales. Dado que se trata de un proceso de instalación y desarrollo, es complejo presentar evidencia aplicable a la realidad país. De todas formas existe claridad y consenso internacional en los siguientes elementos: Enfoque anticipatorio En términos de discapacidad resultante de déficit sensorial, es claro que la detección, diagnóstico e intervenciones terapéuticas en etapas tempranas mejoran el nivel de funcionamiento final de las personas e impactan positivamente la inclusión social, protección económica, inclusión educativa y laboral de estos. En el caso de niños, permitirá la incorporación al sistema educativo regular para la mayoría de ellos, y con respecto a los adultos, re-incorporación productiva (no necesariamente laboral). Tecnología adecuada La incorporación de la tecnología adecuada, no necesariamente de punta, significa muchas veces eliminación del efecto del déficit (claro ejemplo el implante coclear) o compensación de las limitaciones de actividad y restricciones de participación que disminuyen el impacto social y económico de este. Soporte y apoyo a la cuidadora o cuidador Existe consenso en que estrategias que consideran el apoyo o soporte a la cuidadora o cuidador tienen un doble efecto de protección y prevención. Primero en la cuidadora o cuidador familiar, al permitirle manejar de mejor manera la sobredemanda que significa el cuidado; y segundo, en la persona con discapacidad, al mejorar las condiciones de cuidado, elemento especialmente importante en el caso de alta dependencia. Rehabilitación Basada en Comunidad OPS/OMS ha redefinido la RBC como una estrategia no solo válida, sino imprescindible en los sistemas de habilitación y rehabilitación modernos, vinculándola a los ejes rehabilitación y desarrollo comunitario con función clínico-social, al aportar servicios de 59 atención y reconstituir la red social de la PcD y su familia. Lo anterior no solo mejorando el desempeño individual, sino como factor de protección al evitar el aislamiento de estas personas. 2.9 META DE IMPACTO Meta A: Aumentar en un 33% los niños de 6 años libres de caries (pasar de 30% a 40%). Meta B: Disminuir el daño por caries (COPD) de los niños de 12 años de nivel socioeconómico bajo, en un 14% (pasar de 2,2 a 1,9%). ESTRATEGIAS UTILIZADAS En los últimos años se ha reforzado la estrategia de instalación, tempranamente en la vida, de hábitos saludables de higiene y alimentación a través del Programa de Promoción y Prevención en Salud Bucal de niños y niñas preescolares. El que cuenta, actualmente, con dos componentes. El primero es aquel en establecimientos de educación de párvulos: Se basa en la instalación temprana de hábitos de higiene bucal y alimentación saludable en el jardín infantil. Este programa se inició como piloto el año 2006 y ahora se encuentra en fase de expansión, con una cobertura de 30.000 párvulos de 66 comunas distribuidas en 14 regiones del país. Hasta el momento se han incorporado establecimientos dependientes de JUNJI e INTEGRA. Sin embargo, el diseño y evaluación de proceso se han realizado en forma conjunta con JUNJI, INTEGRA, MINEDUC y JUNAEB. El segundo componente es el que se desarrolla en Centros de Salud de Atención Primaria realizado por el equipo pediátrico en el Control del Niño Sano: consiste en educar a los padres o tutores sobre buenos hábitos de salud bucal. Para esto se ha reforzado la capacitación en Salud Bucal de los equipos pediátricos de atención primaria. No existen registros de cobertura de este componente en particular. Dentro de las estrategias utilizadas en la última década, cabe destacar el uso masivo de fluoruros. Para disminuir la caries dental se ha implementado la fluoración del agua potable, que continúa siendo la medida más efectiva y equitativa de lograr la exposición comunitaria a los efectos preventivos del fluoruro. Esta medida cuenta con un amplio respaldo de la OMS. En el país se ha implementado la fluoración del agua progresivamente, en 14 de las 15 regiones, alcanzando hasta ahora una cobertura cercana al 72% de la población. En zonas rurales dónde la fluoración del agua no está indicada, por no existir redes de agua potable, o bien, tener coberturas demasiado pequeñas, el MINSAL y la JUNAEB implementaron el programa de alimentación escolar con leche fluorada (PAE/F), con el que se beneficia a los escolares rurales de 1º a 8º básico, que representan los grupos de edad de mayor riesgo de tener caries dentales. Actualmente, el PAE/F se desarrolla en las escuelas rurales desde la IV región al sur, abarcando once regiones, 240 comunas, con un total aproximado de 3.520 escuelas y 210.000 niños. 60 Otra de las estrategia impulsadas, es la de proteger y limitar el daño de la Salud Bucal en las edades de mayor riesgo biológico a través de atención odontológica integral. Los dientes recién erupcionados tienen mayor riesgo de caries, debido a que estos terminan su mineralización en boca, por lo tanto, la aplicación de medidas preventivas en forma oportuna, disminuye el riesgo de caries. Al mismo tiempo, no todos los dientes tienen el mismo riesgo de desarrollar caries, siendo los molares los más susceptibles. En base a los períodos de erupción de estos dientes, tanto en la dentición temporal como en la definitiva, y a las edades en que las personas son más vulnerables a la educación en salud, es que se han priorizado las siguientes edades (DEIS y SS, MINSAL 2009): a) 2 años: Ya está en boca el primer molar temporal y es un muy buen momento de reforzar los buenos hábitos de higiene y alimentación en los niños. Además es la edad en que se introduce el uso de pasta dental fluorada. La selección de esta edad es pensando principalmente en un refuerzo de las medidas preventivas, sin embargo, los niños con daño por caries deben recibir al menos procedimientos de inactivación de caries. Cobertura: 30% con alta odontológica del total de niños de 2 años inscritos en APS. b) 4 años: A esta edad ya están en boca todos los dientes temporales, por lo que se pueden reforzar las medidas preventivas y, además, el niño tiene mayor madurez para colaborar con el odontólogo, para que este pueda realizar la restauración de sus piezas dañadas, si las hubiera. Cobertura: 33% con alta odontológica del total de niños de 4 años inscritos en APS. c) 6 años: Periodo de inicio de la erupción de la dentición definitiva, siendo una de las primeras piezas en erupcionar, el primer molar. En este periodo es muy importante tratar las piezas dañadas en la dentición temporal, para disminuir la carga bacteriana, y proteger las piezas recién erupcionadas para prevenir la aparición de lesiones cariosas en ellas. Desde el año 2005, la Atención Odontológica integral de los niños de 6 años, forma partes de las GES. Cobertura: 67% con alta odontológica del total de niños de 6 años inscritos en APS. d) 12 años: A esta edad ya están casi todos los dientes definitivos en boca, a excepción del tercer molar (muela del juicio), y coincide con la erupción del segundo molar definitivo. Cobertura: 68% con alta odontológica del total de adolescentes de 12 años inscritos en APS. e) Embarazadas: A pesar de no ser una edad, la atención integral de la embarazada tiene por objetivo disminuir el riesgo de patología bucal en el recién nacido, ya que disminuye la carga bacteriana de la madre y se refuerza la educación en salud bucal, en un periodo de mayor vulnerabilidad. Actualmente la atención odontológica integral de la embarazada es una GES. Cobertura: 50% con alta odontológica del total de embarazadas bajo control en APS. Por último, se ha desarrollado Vigilancia Epidemiológica, a través de una vigilancia de la prevalencia de patología bucal en edades índice sugeridas por OMS, de hábitos de higiene bucal y consumo de hidratos de carbono, de acceso a la atención odontológica y de fluoruros de uso masivo. ACTORES RELEVANTES 61 De manera esquemática se presentan los actores e instancias fuera del sector sanitario que desempeñan un papel relevante en la consecución de las metas propuestas: JUNJI, INTEGRA, JUNAEB, y MINEDUC, participan en la mesa nacional y en las regionales del Programa de Promoción y Prevención en Salud Bucal de niños preescolares. Existe colaboración de los establecimientos de educación de párvulos. Sin embargo, el escenario es incierto para la obtención de los recursos necesarios. Las empresas Sanitarias, responsables de la implementación, desarrollo y autocontrol del Programa de Fluoración del Agua Potable, para prevenir caries dentales. Escenario favorable, ya que existe normativa que lo regula y Superintendencia de Servicios Sanitarios y Autoridad Sanitaria controlan el cumplimiento. El único escenario adverso es la oposición de la VIII región para la fluoración del agua. La JUNAEB en convenio con el MINSAL realiza el Programa de Alimentación Escolar (PAE) con leche fluorada. Escenario favorable, ambas instituciones vigilan coordinadamente este programa, según norma técnica. Los Municipios, JUNAEB y Prestadores de ISAPRES, participan en proteger y limitar el daño de la Salud Bucal en las edades de mayor riesgo biológico, a través de las prestaciones de Atención Odontológica Integral, para párvulos y escolares. Falta coordinación en estas tareas. El escenario es complejo porque no siempre se comparten las metas. Las Universidades y Sociedades Científicas realizan capacitación del recurso humano odontológico para mejorar sus competencias. Colaboración favorable, pero falta priorizar según las necesidades del país. Las Universidades, Sociedades Científicas, Colegio de Cirujano Dentistas AG y empresas privadas del rubro de la higiene bucal, desarrollan campañas de educación de la población directamente, o bien, a través de publicidad con contenidos de autocuidado en salud bucal. Estrategias favorables, sin embargo, falta liderazgo y coordinación. EVIDENCIAS Se han identificado 5 estrategias que cuentan con respaldo en la literatura internacional, y que podría implementarse en Chile: Fortalecer actividades promocionales en Salud Bucal (Recomendación B) en Embarazadas, Adultos responsables de preescolares y escolares, y Preescolares y escolares de enseñanza básica Se ha observado que las patologías bucales son evitables con simples medidas de autocuidado aplicadas desde la gestación (Minah G. et al., 2008; American Academy on Pediatric Dentistry et al., 2008) y que en niños pequeños la promoción de hábitos saludables debe ser realizada a través de múltiples intervenciones y programas de promoción para padres. Mejorar el acceso a los fluoruros de la población (Recomendación A) 62 Las investigaciones muestran que el flúor es más efectivo en la prevención de caries cuando bajos niveles de flúor son mantenidos en forma constante en la cavidad oral (Petersen, 2003). Revisiones sistemáticas indican que la fluoración del agua y el uso de pastas dentales fluoradas reducen sustancialmente la prevalencia e incidencia de caries dental (Jones S. et al., 2005). Recientemente, ochenta expertos de treinta países han reafirmado la eficiencia, costo-efectividad y seguridad del uso diario de fluoruros. Confirmando que el acceso universal a los fluoruros es parte de los derechos humanos básicos en salud, 2006). El acceso a medidas masivas de fluoración (fluoración agua y leche): la fluoración del agua se asocia con un aumento de la proporción de niños libres de caries y con una disminución en el número de dientes afectados por caries (McDonagh MS. et al., 2000). Hay insuficientes estudios con evidencia de buena calidad que examinan los efectos de la leche fluorurada en la prevención de la caries dental. Estos estudios sugieren que la leche fluorurada es beneficiosa para los niños escolares, especialmente en su dentición permanente (Yeung CA. et al., 2006). El cepillado de dientes con pasta fluorada en establecimientos educacionales: la evidencia internacional muestra que el uso de dentrífico fluorurado es eficaz en la prevención de caries (Marinho VC. et al., 2003; Twetman S. et al., 2003) siendo la frecuencia del cepillado un factor fundamental, a mayor frecuencia de exposición aumenta la protección contra las caries, estimándose un 14% de aumento de la fracción preventiva cuando se realiza un cepillado con fluoruros dos veces, en comparación a realizarlo una vez por día. La efectividad aumenta con la concentración de fluoruros disponibles, especialmente en poblaciones de mayor riesgo cariogénico (MINSAL 2008). Finalmente, el acceso a barniz de flúor a los niños de más alto riesgo: existe clara evidencia del efecto inhibidor de caries de los barnices fluorurados (Marinho VC. et al., 2003), recomendándose su uso tanto para pacientes de alto riesgo cariogénico, en menores de tres años con caries temprana de la niñez, escolares con piezas definitivas en erupción, como para tratamiento de remineralización en lesiones incipientes, en adolescentes, en caso de sensibilidad cervical aumentada y en pacientes con hiposalivación (MINSAL, 2008). Fortalecer alianzas intra e intersectoriales para prevenir y reducir las patologías bucales en la población preescolar y escolar (Recomendación C) (International Union for Health Promotion and Education, 1999) Programas integrados para disminuir los factores de riesgo que son comunes a las patologías crónicas de mayor prevalencia en el país (alimentación no saludable, sedentarismo, tabaco, alcohol, mala higiene, etc.) (Petersen PE, 2003) Trabajo con sector educación: programas basados en centros de enseñanza. Los centros de enseñanza han demostrado ser lugares rentables para las intervenciones de promoción de la salud. La evidencia indica que se consigue un mayor grado de eficiencia cuando los programas son de máximo alcance y “holísticos”, relacionando a los centros escolares con los organismos públicos y los sectores encargados de la salud, y cuando se desarrollan durante varios años. Hay que prestar atención especial a la formación de los profesores en promoción de la salud. 63 Incorporar el Componente de Salud Bucal al modelo de Atención Integral con enfoque Familiar y Comunitario (Recomendación C) El enfoque Familiar y Comunitario, bajo el paradigma biosicosocial, permite abordar al individuo y su familia como un sistema en permanente proceso de integración y adaptación a su medio ambiente físico, social y cultural y a través de intervenciones costo efectivas lograr satisfacer las necesidades y expectativas de la comunidad respecto a mantenerse saludable (Douglas AB. et al., 2009; Mattila ML. et al., 2000; MINSAL 2008b). Mejorar los mecanismos de monitoreo, control y evaluación de los programas odontológicos con criterios (enfoque) de calidad: Según Donabedian, esto implica realizar evaluación de estructura, proceso y resultados. 2.10 META DE IMPACTO Disminuir la tasa de mortalidad por accidentes de tránsito por causas seleccionadas (imprudencia y consumo de alcohol en la conducción). ESTRATEGIAS UTILIZADAS El alcance de las medidas que el sector Salud puede implementar para reducir la magnitud de la mortalidad por accidentes de tránsito es reducido y circunscrito. Entre las utilizadas en los últimos diez años, se encuentran las cuatro que se detallan a continuación. La población objetivo en todas ellas, es la población general: Mejoramiento de la atención de urgencias y de los procedimientos y equipos de rescate de personas que sufren traumatismos Durante los últimos años la atención de urgencias y el desarrollo de sistemas de rescate han crecido en forma importante en el país. Ello ha contribuido a reducir la letalidad asociada a los traumatismos en general. Sin embargo, no se cuenta con seguimiento e información al respecto. Los registros de atenciones de urgencia por accidentes de tránsito en el país, varían entre 1550 y 1780 por semana, un 5 y 6 % del total de las atenciones de urgencia lo son por causas externas. Las hospitalizaciones por toda causa externa (traumatismos y envenenamientos) son alrededor de 800 personas por semana (DEIS MINSAL). Competencia y autoridad para impulsar cambios legislativos que incluyan medidas que inciden en la siniestralidad y mortalidad en el tránsito El MINSAL en su rol de Autoridad de Salud ha generado o realizado indicaciones a proyectos de ley buscando establecer medidas legales que contribuyen a prevenir los accidentes de tránsito, en particular en el campo de la conducción bajo el efecto del alcohol, a saber, reducción de los niveles de alcoholemia legalmente pemitida, incrementos de sanciones para la condución bajo efectos del alcohol, inclusión de advertencias en etiquetas y envases de bebidas alcohólicas, restricciones de la publicidad y promoción de bebidas alcohólicas. Actualmente, fines del año 2010, unos se encuentran en fase de segundo trámite, en la discusión parlamentaria y otro ingresando al Parlamento con fuerte respaldo del Ejecutivo. 64 Los resultados efectivos que estas medidas puedan lograr, son por ahora, sólo potenciales. Sin embargo, de ser implementados su efectividad puede ser determinante. Impulso a la generación de planes regionales y comunales de prevención accidentes de tránsito asociados al consumo de alcohol A partir de la convocatoria al intersector, realizada por las SEREMI de Salud, observaron rápidos y promisorios avances iniciales, los que, sin embargo, luego debilitaron cuando se requirió de un mayor sustento político y financiero para instalación efectiva. de se se su En todo caso, se demostró que era posible la convergencia de actores que en esta materia habían desarrollado un accionar paralelo y sin mayor coordinación o sin mayor influencia y efectividad, como Salud, Carabineros de Chile, Conace, Injuv, Mutuales, Gabinetes de Tránsito de Municipios y otros sectores. Entre el 2007 y el 2009, la totalidad de las Regiones y cerca de treinta comunas contaban con mesas de trabajo intersectorial para la instalación formal de planes de prevención con diverso grado de respaldo de los gobiernos regionales y/o comunales. Además, desarrollaban diversas actividades de carácter preventivo educativo, que persisten hasta ahora. Los resultados de esta labor no han sido evaluados. Recopilación, sistematización y publicación de información estadística oficial sobre mortalidad por accidentes de tránsito La información que recoge y sistematiza Carabineros de Chile y que publica Conaset, cubre el período de 24 horas luego del siniestro de tránsito. Incluye tipo, causas, distribución geográfica y otras características del siniestro, de los conductores y las víctimas, así como de las consecuencias, medidas en muertes y lesiones graves menos graves y leves, según números absolutos y tasas. De acuerdo a esta información, la mortalidad “inmediata” (dentro de las primeras 24 horas) muestra en las últimas décadas un decremento sostenido en relación al parque vehicular, pero en relación a la población, la tendencia es una estabilización luego de una aguda alza en los noventa y otra menor en el inicio de la década pasada. Así mismo, la discapacidad a causa de lesiones originadas, que en el recuento inmediato de Carabineros, alcanzan a 4,5 lesionados graves y a 24 lesionados de cualquier severidad, por cada fallecido, es muy incierta y requiere de mayor estudio en particular, para estimar adecuadamente los costos asociados a los accidentes de tránsito. Por otra parte, el DEIS MINSAL, recopila información desde diversas fuentes, que permite conocer la utilización de los SS por las personas que sufren traumatismos secundarios a accidentes de tránsito y, eventualmente, su evolución y discapacidad secuelar, egresos hospitalarios, atenciones en servicios de urgencia, población bajo control, defunciones. A partir de los certificados de defunción, el DEIS MINSAL entrega las cifras oficiales de mortalidad, sin límite de tiempo, esto es, incluye tanto la mortalidad “inmediata” como la que ocurre después de ese período. El peso que en esas cifras tiene el subregistro de “accidente de tránsito”, en los certificados de defunción, no ha sido medido. 65 Con la consideración antes señalada, las muertes por accidentes de tránsito en los últimos años, muestran una clara estabilidad desde el 2002 al 2007, con oscilaciones importantes en las muertes de mujeres, que no alcanzan a incidir en las cifras para ambos sexos. Las tasas ajustadas de los últimos 18 años, permiten apreciar también la tendencia a la estabilidad. ACTORES RELEVANTES Hasta ahora, los actores involucrados en la prevención de la accidentabilidad en el tránsito, han sido congregados por la CONASET, organismo conformado por los Ministros de Transportes, que lo preside, Interior, Secretaría General de la Presidencia, Secretaría General de Gobierno, Justicia, Obras Públicas, Vivienda y Urbanismo, Salud, Educación y Carabineros de Chile. Su Secretaría Ejecutiva, depende administrativamente del Ministerio de Transporte. La composición de la Comisión, ya suficientemente fuerte, podría generar una presencia y autoridad considerablemente mayor a la que ha demostrado desde su creación en 1993. Además, el Parlamento se encuentra habitualmente activo con iniciativas legislativas que dicen relación con la seguridad vial. Los Municipios concentran una fracción determinante de los condicionantes de la seguridad vial. A través de sus Departamentos de Tránsito, otorgan y renuevan las licencias para conducir vehículos, determinan el sentido de circulación de los vehículos, señalizan adecuadamente las vías públicas y, en general, aplican las normas generales sobre tránsito y transporte públicos en cada comuna. Además, otorgan las patentes que permiten circular a cada vehículo motorizado, por cualquier ruta y camino público del país. Los Juzgados de Policía Local, adscritos administrativamente al Municipio, tienen carácter vecinal, ejercen su jurisdicción dentro del territorio comunal, tienen por función conocer, tramitar y resolver aquellas causas cuyo conocimiento por Ley son de su competencia, como la Ley de Tránsito. En el ámbito de la sociedad civil, la industria automotriz, incluido el comercio asociado, las empresas constructoras y concesionarias de rutas y calles, las que proporcionan condiciones de seguridad a la circulación vial (eléctricas, de señalización, de rescate, etc.), las Mutuales de Seguridad, las empresas de seguros, Automóvil Club de Chile, y muchas otras, contribuyen a los niveles de seguridad vial del país. EVIDENCIAS Hoy día se dispone de los conocimientos, las experiencias y las herramientas para que un país pueda ser mucho más efectivo en la prevención de la accidentabilidad vial. Muertes y lesiones son resultantes finales de un complejo conjunto de factores que transforman un evento prevenible en un siniestro. Entre ellos se reconoce los derivados de la conducta de las personas, conductores, pasajeros y peatones, de las condiciones de los vehículos que ocupan las vías de circulación y el diseño, y estado de estas últimas. Pero también son factores intervinientes y componentes del estado de situación, la existencia y grado de cumplimiento de leyes y regulaciones; los niveles de respaldo e influencia efectiva que 66 muestran las políticas y planes de seguridad vial; y la competencia y fortaleza de los organismos responsables de llevar adelante esas políticas. La llamada matriz de Haddon (1968) identifica 3 factores de riesgo sobre los cuales se debe intervenir: el factor humano, el de los vehículos y equipamientos y el del ambiente vial; y tres fases en relación al evento: previa, intra y posterior al mismo. Los mayores esfuerzos en el diseño, planificación e implementación de intervenciones preventivas se han dirigido a los vehículos, las calles, rutas y caminos y al conductor. Sin embargo, en Chile y en el mundo entero, alrededor del 50% de las víctimas fatales son peatones, ciclistas, motoristas y pasajeros del transporte público, considerados “usuarios vulnerables de las vías de tránsito”. Se detallan a continuación, las estrategias que buscarán incidir en la meta sanitaria de la década, las que han sido seleccionadas debido a la potencia de las evidencias que sustentan su efectividad. Ellas son las siguientes: Reducir niveles de alcoholemia permitida a 0,5% en adultos y a 0,2% en jóvenes y personas que obtiene su primera licencia de conducir En términos prácticos, se propone implementar una modificación legal de la Ley N° 18.290, de Tránsito, que unifique las actuales dos condiciones “bajo influencia del alcohol” y “ebriedad”, bajo una sola denominación “conducción bajo efectos del alcohol”, y la fije en 0,5 gramos por litro para el adulto, a partir de su segunda licencia de conducir, y en 0,2 gramos por litro para aquellas personas de cualquier edad que obtienen su primera licencia de conducir. El legislador podrá establecer el tiempo de vigencia de la primera licencia de conducir. Los estudios muestran que la presencia de alcohol en la sangre de un conductor (alcoholemia) en niveles menores que 0,5 gramos por litro de sangre, ya afectan diversas funciones que se utilizan en la conducción de vehículos y que desde 0,5 a 0,8 gramos por litro, el deterioro en los rendimientos se hace cada vez más marcado y generalizado (Moskowitz H. et al., 1988). La probabilidad de siniestro de los conductores con alcoholemia de 0,5g/l es el doble, con 0,8g/l es diez veces mayor que con alcoholemia 0, y con 1,5 o más, el riesgo se multiplica cientos de veces. Este ascenso en la curva de riesgo es aún mayor para accidentes fatales, accidentes de un solo vehículo y en conductores jóvenes (Babor T. et al, 2003). Varios países han establecido límites más bajos a la alcoholemia permitida para conducir, en vista de la fuerte evidencia de su efectividad como política pública, con resultados consistentemente positivos, duraderos y costo-efectivos, sobre la accidentabilidad (Johna B. et al., 2000; Mann RE. Et al., 2001). Así, por ejemplo, Australia obtuvo declinaciones entre 8 y 18% en accidentabilidad en diferentes estados, al reducir la alcoholemia legal a 0,5g/l (Henstridge J. et al., 1997), y en diversos estados de los EEUU, entre 9 y 24% (Shults RA. et al., 2001; Hingson R. et al., 2003). Los conductores novatos y los adolescentes y jóvenes, muestran mayor riesgo de accidentes de tránsito y de accidentes asociados al consumo de alcohol, debido a su menor experiencia con la conducción y con el beber, y por la naturaleza más temeraria que, en general, muestran los jóvenes, y que después se modera o equilibra. Las políticas dirigidas a controlar este mayor riesgo han incluido un menor nivel de alcoholemia legal, suspensión automática de la licencia y otras. La comparación de 12 estados de EEUU 67 que aprobaron leyes de “tolerancia cero” para los conductores menores de 21 años, mostró una reducción en la proporción de accidentes nocturnos, de un solo vehículo, con resultados de muertes, 20% mayor que los estados vecinos que no lo habían hecho (Hingson RW., et al., 1994). Fortalecimiento de la fiscalización policial sobre la sobriedad de conductores, más incremento sustancial de las sanciones administrativas (suspensión de licencias de conducir) El objetivo sustantivo es la protección efectiva de la vida y la salud de aquellos usuarios más vulnerables de las vías de tránsito, frente a la conducción de vehículos bajo los efectos del alcohol. La fiscalización policial, tiene una primera finalidad de educación y modificación de las conductas constitutivas de infracciones a la ley y reglamentos. La efectividad de la fiscalización policial depende de su intensidad, permanencia, visibilidad y consistencia con las consecuencias que se siguen de las infracciones referidas a los tribunales. La percepción de mayor probabilidad de ser sorprendido en infracción es, a la postre, el mecanismo psicológico que hace la diferencia en la conducta del conductor. Ello se cumple cabalmente en las infracciones de tránsito seleccionadas, conducción bajo efectos del alcohol y velocidad de desplazamiento. La fiscalización policial de las condiciones físicas del conductor, mediante el uso masivo, visible y aleatoria de la detección de alcohol en el aire espirado (alcotest), muestra altos niveles de efectividad, aunque varía según la metodología de aplicación. Si la fiscalización aplica alcotest a aquellos conductores en los que la policía considera que han estado bebiendo, en lugares de alto riesgo de que así sea (por ejemplo, en lugares de alta densidad de locales de expendio de alcohol, de noche en fines de semana), muestra efectos positivos, pero considerablemente menores que si se aplica en forma aleatoria o al azar. En efecto, no más de un 10% de los conductores con alcohol son efectivamente detectados, en un estudio en Australia (Watson B. et al., 1994) y, en EEUU., una estimación confiable es que la policía detecta no más de un 50% de los conductores bajo efectos del alcohol que son controlados (Mc Knight AJ. et al., 2001). La metodología aleatoria consiste en la aplicación de la prueba del aire espirado, como un componente rutinario de los controles que la policía realiza al azar, esto es, aunque los conductores no sean susceptibles de sospecha de haber bebido alcohol o participado en una infracción o accidente. Los lugares, días y horas de aplicación son variables y no son previamente anunciados, sin embargo, el procedimiento es altamente frecuente, visible y publicitado a través de los medios. Rehusarse a practicar la prueba es considerado estar en infracción. En diversas revisiones de fiscalizaciones con aplicación de alcotest se demuestra que la aplicación aleatoria fue seguida de una reducción de los accidentes con y sin resultados de muertes (13 a 36% de reducción), que es hasta dos veces más efectivo que la fiscalización en puntos de chequeo no aleatorio, que los efectos dependen de la frecuencia de las fiscalizaciones y que si ellas son de suficiente frecuencia, los efectos perduran varios años más tarde (Gross W. et al, 2008). Las medidas para reducir la velocidad de los vehículos a niveles de bajo riesgo son variadas: mitigadores en irregularidad de los pavimentos, trazados de calles o detectores 68 de velocidad estáticos y permanentes o en patrullaje policial. Su efectividad es alta, dependiendo del grado de intensidad y la efectividad de las sanciones ulteriores a las infracciones (Wilson C., et al, 2010). No todas las sanciones que suceden a las infracciones tienen similares niveles de efectividad. La evidencia que sustenta qué medidas más drásticas en penalidades y multas tienen un impacto positivo, es más bien débil. Incluso ello puede llegar a ser contraproducente si el sistema judicial resulta demasiado lento o sobrecargado (Ross HL., et al, 1989). En cambio, la sanción que sí demuestra un impacto consistente es la suspensión de la licencia para conducir, tanto para las infracciones por conducir bajo la influencia del alcohol como por otras causales. Los infractores tienden a reincidir más frecuentemente si no se aplica suspensión de licencia y, a la inversa, aquellos que recibieron sanciones de suspensión de licencia más prolongadas, reinciden menos frecuentemente (Homel R. et al., 2004). La inmediatez de la medida en sí misma también ha sido evaluada con resultados consistentes y positivos (5% de reducción de accidentes asociados a consumo de alcohol y 26% de reducción de accidentes fatales, en EEUU). Reestructuración del sistema de otorgamiento de licencias de conducir La obtención de un permiso para conducir un vehículo motorizado por el espacio vial, en el que coinciden usuarios de diverso grado de vulnerabilidad, muestra exigencias muy diversas en distintos países y ellas parecen correlacionarse con la siniestralidad en el tránsito. La gradualidad en los privilegios que conlleva la obtención de licencias de conducir, particularmente en los jóvenes, es una medida que cuenta con amplia recomendación de expertos, a partir de los buenos resultados obtenidos en algunos países (OMS, 2008). La aplicación de screening de beber en riesgo (Babor TF., et al, 2001) y de intervenciones breves (Moyer A., et al., 2002), ha mostrado alta afectividad en el ámbito clínico, que puede extenderse al del otorgamiento y/o renovación de licencias de conducir si éste incluye un componente de salud más claro que el que actualmente se utiliza en Chile. Hay experiencias de otros países cuya aplicabilidad a la realidad de Chile debe estudiarse. Actualmente hay en marcha un proyecto que creará un sistema de licencias por puntaje, procedimiento que está siendo utilizado en otros países. Sin perjuicio de ello, medidas necesarias indican que el país debe perfeccionar sustancialmente el procedimiento para conceder este permiso y utilizarlo como una poderosa medida de prevención. Potenciar el sistema de vigilancia e información para la toma de decisiones de corto plazo y largo plazo sobre seguridad vial (vías, vehículos y factor humano) Todos los Informes y conferencias de expertos y de organismos internacionales respaldan y recomiendan fortalecer los sistemas de información en accidentes, en especial aquellos con diseños, funcionamiento y recursos, que permiten la toma de decisiones en tiempo real (OMS, 2004, 2009 y 2009b). Potenciar los sistemas de rescate y de atención de urgencia a víctimas de accidentes de tránsito 69 Es la responsabilidad más sensible que descansa en el sector salud. El objetivo básico es aumentar la sobrevida y funcionalidad en los sujetos con traumatismos secundarios a accidentes de tránsito. Los tiempos y efectividad del cuidado prehospitalario son relevantes, así como los que se proporcionan en los servicios de emergencia (Carron PN. et al, 2010). 2.11 META DE IMPACTO Disminuir tasa de femicidios en mayores de 15 años. ESTRATEGIAS UTILIZADAS Las principales estrategias utilizadas por el sector para enfrentar el problema, son el trabajo intersectorial, la regulación, la detección activa y sistemática en la atención de salud y la atención a las víctimas. Intersectorialidad Dada la complejidad del problema, las acciones son, necesariamente, intersectoriales. La detección, protección y recuperación de los daños en las víctimas que realiza el sector salud son acciones importantes, pero nunca suficientes para poner fin a la violencia. El MINSAL ha participado activamente en todas las instancias creadas a nivel estatal para disminuir la VIF, generadas y coordinadas por el SERNAM, ministerio que tiene estas responsabilidades en su mandato legal. Así mismo, ha convocado y ha respondido a la convocatoria de las organizaciones sociales y no gubernamentales (ONG) que han jugado un importante papel en hacer visible el problema, para realizar acciones en conjunto. La VIF es uno de los ámbitos de trabajo del Consejo Consultivo de Equidad de Género y Salud de las Mujeres del MINSAL, y de la colaboración con el Observatorio Equidad de Género en Salud y el Observatorio de Género y Equidad de género en salud entre 2006 y 2010. A pesar de los avances, principalmente en el ámbito de los delitos sexuales, no existe aún una política nacional para enfrentarla, ni se utilizan protocolos y sistemas de registro comunes. Regulación La primera estrategia del sector fue la de dotar a sus prestadores de instrumentos normativos y orientadores para que consideraran la violencia como causa de daño y les ofrecieran orientación como parte de la atención habitual a las personas. Desde el año 2008, se elaboran, aprueban y difunden a la red asistencial, numerosos documentos con este objetivo, y se realiza alguna capacitación en su utilización, aunque la cobertura de esta es limitada. No se cuenta con información acerca de la utilización efectiva de estos instrumentos ni de su impacto en la atención. Detección activa y sistemática en la atención de salud Se han realizado esfuerzos por instalar preguntas en diversas atenciones, acerca de posible VIF como causa de los problemas de salud en las mujeres ofreciendo una oportunidad segura de informar de la violencia que sufren, entregando información para que conozcan el riesgo que corren los niños y otros miembros de la familia y ayuda para iniciar el proceso de poner fin a la violencia o para acceder a protección. Su objetivo es acortar el tiempo que suele mediar entre el inicio de la violencia y el acceso a servicios. 70 También han existido esfuerzos por instalar la detección sistemática de signos de maltrato en los niños. Desde el año 2008 se implementa en los Servicios de Urgencia de ocho hospitales de la Región Metropolitana, un Programa con financiamiento de FONASA, que ofrece a mujeres que son atendidas por lesiones, la aplicación de un cuestionario breve (tres preguntas, validado para población de habla hispana) para la detección de violencia intrafamiliar; consejería a las mujeres que la sufren y atención especializada según necesidades. El programa ha sido valorado positivamente por prestadores y usuarias. El año 2009, el 14% de las mujeres a las que se aplicó el cuestionario refirió estar sufriendo violencia y recibió consejería. Los motivos de consulta más frecuentes fueron golpes en la cabeza, trauma ocular, dolor abdominal, mareos, heridas cortantes, violencia sexual y politraumatismo. El 27% de estas mujeres accedió a tratamiento de especialidad, principalmente por problemas ginecológicos y traumatismos (luxación, esguince, fractura y TEC). En la atención primaria de personas adultas mayores se realizan, desde el año 2009, como parte de Examen de Salud (ESFAM) algunas preguntas para detectar violencia. Hasta junio de ese año, 1.498 personas adultas mayores refirieron estar sufriéndola, el 75% eran mujeres (DEIS MINSAL). La aplicación de la pauta de “Evaluación Psicosocial Abreviada” a beneficiarias que ingresan al Programa de Protección Integral a la Infancia “Chile Crece Contigo”, ha permitido identificar, hasta febrero del 2009, a 2.487 gestantes que reportaban haber sufrido o estar sufriendo VIF, a las que se ofreció orientación y apoyo. El registro realizado, a nivel nacional durante el año 2008, de las atenciones médicas de urgencia asociadas a VIF, reportó que fueron otorgadas 19.308 atenciones de este tipo a personas de todas las edades y que el 74,4% eran mujeres (DEIS MINSAL). Atención integral a las Víctimas Se desarrollan programas de atención a las víctimas con el objetivo de disminuir el impacto de la VIF en la salud de las mujeres, ofreciéndoles una atención de salud acorde a sus necesidades y derechos y entregándoles información y orientación para acceder a protección e iniciar acciones para superar su condición de víctimas (Constitución Política de la República; Código Procesal Penal). A partir del año 2004, el “Programa de Atención integral para mujeres que viven Violencia Intrafamiliar en establecimientos de APS”, ofrece a las mujeres evaluación integral, consulta social y jurídica, intervención psicosocial grupal, derivación a redes de apoyo y, si corresponde, plan de protección. La Red Asistencial Pública atendió, en el año 2009, a 31.937 víctimas. Su financiamiento está considerado en el per cápita de APS. El año 2005 se comienza la instalación de Salas de Primera Acogida para víctimas de violencia sexual, y al año 2009 existen en 20 servicios de urgencia de hospitales, al menos una en cada región del país. El convenio MINSAL–SERNAM (R.E. MINSAL Nº 405, 2007) permitió atender al 68% de las mujeres ingresadas en una casa de acogida en un establecimiento de Salud: urgencia, ginecológica, de salud mental y medicina general (2007). 71 Más que una estrategia del sector, la atención clínica de agresores (denunciados en base a la ley VIF) referidos por un juez o jueza como medida accesoria y que conlleva la suspensión del procedimiento, es el cumplimiento de una función asignada por la ley. El año 2008 fueron atendidos 5.730 agresores, en 303 comunas del país. ACTORES RELEVANTES Los principales actores con los cuales el sector salud debe coordinarse para la derivación de las víctimas identificadas en la atención de salud para su protección, reparación no sanitaria y habilitación o empoderamiento para superar la violencia, así como para contribuir a la prevención primaria de la VIF, tienen responsabilidades distintas y diferentes formas de actuación. El Ministerio de Defensa cuenta, para la recepción de denuncias, auxilio a víctimas en flagrancia de delitos, entrega orientación e información, con Carabineros de Chile, que tiene importante y tradicional presencia en los servicios de urgencia, y con la Policía de Investigaciones de Chile. Esta última institución cuenta con dos “Centros de Atención a Víctimas de Agresiones Sexuales” –CAVAS- uno en la RM y otro en la V región, que reciben denuncias y entregan asistencia a víctimas de delitos sexuales, realizan educación preventiva, peritajes y forman especialistas. El Servicio Nacional de la Mujer – SERNAM dispone de 90 Centros de Prevención y Atención de la VIF. Focaliza su intervención en la violencia intrafamiliar que sufren las mujeres, especialmente la que se produce en las relaciones de pareja. El año 2009, fueron atendidas por primera vez 20.992 mujeres y reingresaron 8.460. SERNAM cuenta también con 25 “Casas de acogida” para mujeres y sus hijos víctimas de violencia con riesgo vital derivadas por fiscales, a las que ingresan alrededor de 1.000 cada año. El Ministerio del Interior cuenta, en 11 regiones, con 18 Centros de Asistencia de Víctimas de Delitos Violentos – CADV (entre los cuales están los parricidios y los delitos sexuales) con la función de entregar apoyo a quienes hayan sido víctimas de este tipo de delitos y de coordinar la oferta del Estado para atenderlas. Entregan orientación e información y, eventualmente, derivación a los servicios de reparación disponibles de la Red de Asistencia a Víctimas - RAV, entre los cuales está la red asistencial pública. El Ministerio de Justicia, para cubrir las necesidades de niños y adolecentes en riesgo o sufriendo maltrato, cuenta, en el SENAME con: el Programa Explotación Sexual Infantil (14 proyectos en 9 regiones y Oficinas de Protección de Derechos (OPD); los Centros Integrales Infanto Juvenil – CIJ, los Programas de Intervención Familiar – PIF; los Centros de Intervención Breve destinados a la Prevención Focalizada; los Programas Especializados de Administración Directa; las Residencias especializada; los programas complementarios con foco en la familias (Fortalecimiento Familiar, Familias de Acogida) y los Centros de Intervención Especializada – PIE. La Corporación de Asistencia Judicial cuenta con Centros y Unidades de Atención a Víctimas de Delitos Violentos con abogados, psicólogos y asistentes sociales que entregan orientación e información para resolución de problemas socio-jurídicos. El Ministerio Público cuenta con la Unidad de Atención a Víctimas y Testigos – URAVIT, que entrega atención (psicológica, asistencia social, orientación legal, contacto con la red 72 social y preparación para juicio oral); protección (ordenada por un fiscal, por un juez, ingreso a una casa de acogida de SERNAM para proteger a la víctima y a su familia y mecanismos de autoprotección) y reparación (demanda civil). La Red Chilena Contra la Violencia Doméstica y Sexual agrupa a 70 organizaciones sociales y no gubernamentales y realiza actividades de coordinación de las acciones de denuncia pública de la violencia contra las mujeres y de sensibilización a los distintos sectores de la sociedad; propone y exige políticas públicas y leyes para la prevención, atención, sanción y erradicación de toda forma de violencia contra las mujeres; impulsa estudios e investigaciones; monitorea la aplicación de programas de atención a las mujeres en los marcos de convenciones suscritas y ratificadas por el Estado de Chile, fomentando el control ciudadano. El Observatorio de Género y Equidad, ONG creada para el seguimiento, evaluación y reflexión colectiva. Integrado por instituciones y organizaciones de mujeres de la sociedad civil, aporta a la profundización de la democracia, al control ciudadano de los compromisos contraídos por el Estado, influye en las políticas destinadas a la igualdad entre hombres y mujeres. Los Centros de Prevención y Atención de la VIF de SERNAM también realizan difusión y abogacía de la problemática de la violencia contra las mujeres. Los medios de comunicación masiva han sido sensibles a los esfuerzos de la sociedad civil y de SERNAM y jugado un rol importante en despertar el interés de la opinión pública acerca del problema. De hecho, el único estudio sobre femicidio en Chile fue realizado en base a información de prensa. Sin embargo, el enfoque con que se informa es, no solo morboso, sino, muy a menudo, perpetuador de los estereotipos que legitiman la violencia machista e insinúan alguna responsabilidad de las víctimas. EVIDENCIAS Existe evidencia y experiencia suficiente de que acciones propias de salud pueden reducir la severidad y recurrencia de las agresiones que sufren las mujeres y acortar el tiempo que media entre el inicio de la violencia y el acceso de una mujer a los servicios que pueden ayudarla, y por lo tanto contribuyen a disminuir sus consecuencias más graves en las mujeres, incluso la muerte. Numerosos estudios, varios de ellos randomizados y de alta calidad, demuestran que la detección, mediante preguntas directas realizadas en la atención de salud de mujeres adolescentes y adultas es efectivo para disminuir la severidad y recurrencia de los episodios de violencia y para aumentar el uso de servicios y las conductas de autoprotección. Un estudio realizado en cinco países de Latinoamérica, con mujeres de habla hispana atendidas en servicios de salud sexual y reproductiva, demostró la validez de un instrumento breve para la detección sistemática de la violencia de género, con alta sensibilidad y especificidad. Este instrumento está incorporado a las Pautas de Orientación para Operadores en el Primer Nivel de Atención de Salud en el Uruguay. 73 También se ha demostrado (estudio randomizado) que un cuestionario auto administrado es tan efectivo como las preguntas realizadas en una entrevista clínica por un profesional de salud, en términos de reconocer la violencia, la comodidad del paciente y del profesional y el tiempo utilizado. Existe amplio consenso de expertos respecto a la efectividad de la detección y recomendaciones para su realización principalmente en EEUU, Inglaterra, Canadá y España. Respecto a la intervención, existen suficientes estudios que demuestran la efectividad de la consejería. Un estudio randomizado y controlado, de alta calidad, demostró la efectividad de un protocolo aplicado en una sesión de treinta minutos de consejería por una matrona entrenada (Hong Kong). El protocolo aplicado se asoció a menor daño psicológico y violencia física leve, mejor funcionamiento físico, mejora de limitaciones por problemas físicos y por problemas emocionales y menor depresión. Existen dos estudios de revisión sistemática de evidencia en este mismo sentido. Uno recomienda que los medico gineco-obstetras, enfermeras de urgencias y matronas, realicen consejería breve y derivación cuando una mujer responde afirmativamente a las preguntas sobre posible violencia (USA). El otro concluye con esa misma recomendación para las matronas (Inglaterra). Hay consenso de numerosas sociedades científicas, colegios profesionales, centros académicos de Canadá, Australia, Inglaterra, EEUU de que la consejería u orientación es efectiva para disminuir la recurrencia y prevenir las consecuencias más severas de la violencia contra las mujeres. Existe alguna evidencia y amplio consenso de expertos que, en la atención de urgencia, el dar oportunidad a las mujeres para hablar de la violencia, entrevistándolas solas en algún momento de la atención y preguntar directamente cuando hay sospecha o signos sugerentes, es efectivo para detectar la violencia y ofrecer orientación y apoyo, aumentando la seguridad de las mujeres. REFERENCIAS META DE IMPACTO 2.1: Mejorar la sobrevida a 1 año de los pacientes post-infarto agudo al miocardio (IAM) y ataque cerebrovascular (ACV) agudo. Chew DP et al. (2009). Potential survival gains in the treatment of myocardial infarction. Heart 2009 95:1844-1850. Clark A et al. (2005). Meta-Analysis: Secondary Prevention Programs for Patients with Coronary Artery Disease. Ann Intern Med 2005;143:649-672. Fibrinolytic Therapy Trialists' (FTT) Collaborative Group (1994). Indications for fibrinolytic therapy in suspected acute myocardial infarction: collaborative overview of early mortality and major morbidity results from all randomised trials of more than 1000 patients. Lancet. 1994;343:311-22. Hacke W, Donnan G, Fieschi C et al; ATLANTIS Trials Investigators; ECASS Trials Investigators; NINDS rt-PA Study Group Investigators (2004). Association of outcome with early stroke treatment: pooled analysis of ATLANTIS, ECASS, and NINDS rt-PA stroke trials. Lancet 2004; 363(9411):768–74. 74 Icaza G et al (2009). “Estimación de riesgo de enfermedad coronaria mediante la función de Framingham adaptada a la población chilena”. Rev Méd de Chile 2009; 137:12731282. Kushner Frederick G., Mary Hand, Sidney C. Smith, Jr, Spencer B. King III, Jeffrey L. Anderson, MD, Elliott M. Antman et al. (2009) Focused Updates: ACC/AHA Guidelines for the Management of Patients With ST-Elevation Myocardial Infarction (Updating the 2004 Guideline and 2007 Focused Update) and ACC/AHA/SCAI Guidelines on Percutaneous Coronary Intervention (Updating the 2005 Guideline and 2007 Focused Update). A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation. 2009; 120: 2271-2306. Morrison LJ, Verbeek PR, McDonald AC, et al (2000). Mortality and prehospital thrombolysis for acute myocardial infarction: a meta-analysis. JAMA. 2000;283:2686-92. Saposnik G et al (2008). Variables Associated With 7-Day, 30-Day, and 1-Year Fatality After Ischemic Stroke. Stroke 2008;39:3218-2324. Smith Sidney C., Jr, MD; Jerilyn Allen, RN, ScD; Steven N. Blair, PED; Robert O. Bonow, MD; Lawrence M. Brass, MD; Gregg C. Fonarow, MD; et al. (2006). AHA/ACC Guidelines for Secondary Prevention for Patients With Coronary and Other Atherosclerotic Vascular Disease: 2006 Update. Circulation. 2006;113:2363-2372. Stroke Units Trialist’ Collaboration (2005). A systematic review of specialists multidisciplinary team (stroke unit) care for stroke in patients. Stroke Module of Cochrane Database of Systematic Reviews (3); 2005. The Cardiac Society of Australia and New Zealand, Pre-Hospital Fibrinolysis Guidelines Working Party. (2004). Guidelines for pre-hospital administration of fibrinolytic therapy by New Zealand general practitioners. Disponible en: http://www.nzgg.org.nz/guidelines/dsp_guideline_popup.cfm?guidelineCatID=3&guidelineI D=75 [Consulta 5 de enero de 2009] Warlow CP et al (2003). Stroke Seminar. Lancet 2003; 362:1211-24. META DE IMPACTO 2.2: Reducir la tasa ajustada de mortalidad por cáncer al 2020. Andia K, Marcelo, Gederlini G, Alessandra y Ferreccio R, Catterina. (2006). Cáncer de vesícula biliar: Tendencia y distribución del riesgo en Chile. Rev. Med. Chi;134 (5):565574. Bergström A, Pisani P, Tenet V et al. (2001). Overweight as an avoidable cause of cancer in Europe. Int J Cancer 2001;91:421-30. Byers T. (2000). Diet, colorrectal adenomas, and colorrectal cancer. N Engl J Med; 342;1206-7. 75 Calvo A., Pruyas M., Nilsen E. Verdugo P. (2001). Pesquisa poblacional de cáncer gástrico en pacientes sintomáticos digestivos, periodo 1996-2000 Rev Med Chi 2001; 129: 749-755. Colditz GA, Cannuscio CC, Frazier AL.(1997). Physical activity and reduced risk for colon cancer: implications for prevention. Cancer Causes Control;8:649-67. Duffy, S. W., L. Tabar, et al. (2002). "The impact of organized mammography service screening on breast carcinoma mortality in seven Swedish counties." Cancer 95(3): 45869 Eslick G., Lim L., Byles J., et al (1999). Association of Helicobacter pylory Infection With Gastric Carcinoma: A Meta -Analysis. Am J Gastroenterol 1999;94:2373-2383. Fijten GH, Starmans R, Muris JW et al. (1995). Predictive value of signs and symptoms for colorrectal cancer in patients with rectal bleeding in general practice. Fam Pract;12:27986. Freedman, G. M., P. R. Anderson, et al. (2003). Routine mammography is associated with earlier stage disease and greater eligibility for breast conservation in breast carcinoma patients age 40 years and older. Cancer 98(5): 918-25. Friedenreich CM. (2001). Physical activity and cancer prevention: from observational to intervention research. Cancer Epidemiol Biomarkers Prev;10:287-301. Giovanucci E. (2001). An updated review of the epidemiological evidence that cigarrette smoking increases risk of colorrectal cancer. Cancer Epidemiol Biomarkers Prev 2001;10:725-31. Helfand M, Marton KI, Zimmer-Gembeck MJ et al.(1997). History of visible rectal bleeding in a primary care population. Initial assessment and 10-year follow up. JAMA;277:44-8. Hewitson P, Glasziou P, Irwig L, Towler B, Watson E. (2008). Detección del cáncer colorrectal con la prueba de sangre oculta en materia fecal (Hemoccult) (Cochrane Review). In: La Biblioteca Cochrane Plus, Issue 2, 2008. Oxford: Update Software. Jackson, V. (2002). "Screening Mammography: Controversies and Headlines." Radiology 225(2): 323-326. Kim YI. (2000). AGA technical review: impact of dietary fiber on colon cancer occurrence. Gastroenterology;118;1235-57. Michels KB, Giovanucci E, Joshipura et al. (2000). Prospective study of fruit and vegetable consumption and incidence of colon and rectal cancers. J Natl Cancer Inst;92:1740-52. IARC Working Group on the Evaluation of Cancer Preventing Agents. (2002). Weight control and physical activity. Lyon: International Agency for Research on Cancer. Ministerio de Salud (MINSAL), Gobierno de Chile. Programa Nacional de Cáncer Cérvico Uterino. In: Unidad de Cáncer. 76 NHS Executive (2000). Cancer referral guidelines: referral guidelines for suspected cancer. London: The Executive;2000. (Health Service circular HSC 2000/013).[cited 3 Jul 2002]. Available from url: http://www.doh.gov.uk/pdfs/hsc20013.pdf. Tabar, L., G. Fagerberg, et al. (1989). The Swedish two county trial of mammographic screening for breast cancer: recent results and calculation of benefit. J Epidemiol Community Health 43(2): 107-14. Thurfjell, E. and J. Anders (1996). Breast Cancer Survival Rates with Mammographic Screening: Similar Favourable Survival Rates for Women Younger and Those Older than 50 Years." Radiology 201(2):421-27. Uemura N., Okamoto S., Yamamoto S., Matsumura N., Yamaguchi S., Yamakido M., Taniyama K., Sasaki N. and Schlemper J. (2001). Helicobacter Pylori infection and the development of gastric cancer. N Engl J Med 2001, 345: 784-789 META DE IMPACTO 2.3: Contribuir a disminuir el impacto poblacional en calidad de vida y muerte prematura, de los pacientes aquejados de enfermedades respiratorias crónicas definidos en los Programas IRA y ERA. Alwan, Nireen, Kamran Siddiqi, Heather Thomson, Joy Lane, Ian Cameron (2010). Can a community-based “smoke-free homes” intervention persuade families to apply smoking restrictions at home?. Journal of Public Health, October 7, 2010. Bravata DM, Gienger AL, Holty JE, Sundaram V, Khazeni N, Wise PH, McDonald KM, Owens DK (2009). Quality improvement strategies for children with asthma: a systematic review. Arch Pediatr Adolesc Med. 2009 Jun;163(6):572-81. Cicutto L, Murphy S, Coutts D, O’Rourke J, Lang G, Chapman C, et al. (2005). Breaking the access barrier: Evaluating an asthma center’s efforts to provide education to children with asthma in schools. Chest 2005;128(4):1928-35. Clark NM, Gong M, Schork MA, Evans D, Roloff D, Hurwitz M, et al. (1998). Impact of education for physicians on patient outcomes. Pediatrics 1998;101(5):831-6 Coffman JM, Cabana MD, Halpin HA, Yelin EH. (2008). Effects of asthma education on children's use of acute care services: a meta-analysis. Pediatrics. 2008 Mar;121(3):57586. Conace (1994-2008) Estudios http://www.conacedrogas.cl/portal/index.php?option=com_content&view=article&id=245&It emid=403 Cranston JM, Crockett AJ, Moss JR, Alpers JH (2008). Oxígeno domiciliario para la enfermedad pulmonar obstructiva crónica (Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus, 2008 Número 4. Oxford: Update Software Ltd. Disponible en: http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 3. Chichester, UK: John Wiley & Sons, Ltd.). 77 Effing T, Monninkhof EM, van der Valk PDLPM, van der Palen J, van Herwaarden CLA, Partidge MR. (año). Educación en Autocuidado para pacientes con Enfermedad Pulmonar Obstructiva Crónica. http://www.bibliotecacochrane.com/BCPGetDocument.asp?SessionID=116148&D [visitado el 26 de octubre de 2010]. Global Strategy for Asthma Management and Prevention (2006). http://www.ginasthma.com/Committees.asp?l1=7&l2=2 Haw, Sally J.; Gruer, Laurence (2007).Changes in exposure of adult non-smokers to secondhand smoke after implementation of smoke-free legislation in Scotland: national cross sectional study. BMJ 2007; 335 : 549 doi: 10.1136/bmj.39315.670208.47 Lacasse Y, Goldstein R, Lasserson TJ, Martin S.(2008). Rehabilitación pulmonar para la enfermedad pulmonarobstructiva crónica (Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus, 2008 Número 4. Oxford: Update Software Ltd. Disponible en: http://www.update-software.com Lai CK, Beasley R, Crane J, Foliaki S, Shah J, Weiland S. (2009). Global variation in the prevalence and severity of asthma symptoms: phase three of the International Study of Asthma and Allergies in Childhood (ISAAC).; International Study of Asthma and Allergies in Childhood Phase Three Study Group. Thorax. 2009 Jun;64(6):476-83. Lyngso, A.M., et al. (2010). Early detection of COPD in primary care--the Copenhagen COPD Screening Project. BMC Public Health, 2010. 10: p. 524. Mahler, Donald A. (2000). How Should Health-Related Quality of Life Be Assessed in Patients With COPD?. Chest. 117.2_ suppl. 54S febrero 2000 vol 117 nº 2 supl 545-575 Maquilón C, Chiong H, Bello S et al. (2001). Estudio comparativo de costo anual en salud entre usuarios de oxígeno domiciliario y pacientes en lista de espera. Rev Méd Chile. v.129.p.395-403. Messer, Karen, Mills, Alice L., White, Martha M, Pierce, John P. (2008). The effect of smoke-free homes on smoking behavior in the U.S. American Journal of Preventive Medicine 2008; 35 (3). Milgrom H, Bender B, Ackerson L, et al.(1996). Noncompliance and treatment failure in children with asthma. J Allergy Clin Immunol 1996; 98:1051–1057 Mills, Alice L; Messer, K; Gilpin, Elizabeth A.; Pierce, John P. (2009). The effect of smokefree homes on adult smoking behaviour: A review. Nicotine and Tobacco Research, Vol. 11, Number 10, October 2009, 1131-1141. Ministerio de Salud (MINSAL), Gobierno de Chile: (2001) Resolución Exenta Nº809 del 3 de Abril del 2001, Programa ERA. (2003) Norma Técnica, Res. Exenta 2282, Norma Programa ERA. (2005) Población bajo control 2005. DEIS. [Consultado el 8 de septiembre de 2010] http://www.minsal.deis.cl (2006) Guía Clínica Asma Menor de 15 años GES. http://www.redsalud.gov.cl/portal/url/item/7222754637f08646e04001011f014e64.pdf 78 (2006) Guía Clínica EPOC, GES. http://www.redsalud.gov.cl/portal/url/item/7222754637e78646e04001011f014e64.pdf (2007) Garantías Explicitas en Salud del Régimen General de Garantías en Salud. Decreto nº 44 de 2007. Publicado en Diario Oficial de 31/01/2007. http://webhosting.redsalud.gov.cl/transparencia/public/ssp/marconormativo.html. [Consultado el 2 de noviembre de 2010] (2008) Estudio Carga Enfermedad en Chile, Departamento de Epidemiología. Consultado el 3 de noviembre de 2010] http://epi.minsal.cl/epi/html/invest/cargaenf2008/minuta21-07-2008.pdf. (2010) Registros Estadísticas Mensuales 2010. DEIS. [Consultado el 10 de agosto del 2010] http://www.minsal.deis.cl Registro y Vigilancia de egresos hospitalarios. DEIS [Consultado el 10 de agosto del 2010] http://www.minsal.deis.cl Programa AVNI, Asistencia Ventilatoria no invasiva en niños y niñas, www.avni.cl [visitado el 30 de octubre 2010] Programa AVNIA, Asistencia Ventilatoria no invasiva en Adultos, www.avnia.cl [visitado el 30 de octubre 2010]. Programa Oxigenoterapia Ambulatoria en niños y Adultos, www.oxigenoambulatorio.cl National Health Survey USA 2009, MMWR. http://www.cdc.gov/pcd/es/2009_jul_toc.htm, [consultado el 9 de noviembre de 2010] Organización Mundial de la Salud (2004) Estadísticas http://www.who.int/healthinfo/statistics/bodgbddeathdalyestimates.xls de Mortalidad. Organización Panamericana de la Salud. http://new.paho.org/hq/. Pierce, J; León, M.E. (2008). Special Report: Policy: Effectiveness of smoke-free policie. http://oncology.thelancet.com, Vol 9 July 2008. On behalf of the IARC Handbook Volume 13 Working Group and IARC Secretariat. Sanjuán Benito (2002). Disnea y calidad de vida en la enfermedad pulmonar obstructiva crónica. Arch Bronconeumol 2002;38(10):485-8. Sanjuán Benito (2005). Medición de la calidad de vida: ¿cuestionarios genéricos o específcos?. Arch Bronconeumol. 2005;41(3):107-9. Schwartzman, Laura (2003). Calidad de vida relacionada con la salud: Aspectos Conceptuales. Cienc. enferm. v.9, n.2, Concepción, diciembre 2003. Shames RS, Sharek P, Mayer M, Robinson TN, Hoyte EG, Gonzalez-Hensley F, et al. (2004). Effectiveness of a multicomponent self-management program in at-risk, schoolaged children with asthma. Annals of Allergy, Asthma, & Immunology. 2004;92(6):611-8. Siddiqi K, Sarmad R, Usmani RA, Thomson H, Cameron I (1010).. Smoke-free homes: an intervention to reduce second-hand smoke exposure in households. Int J Tuberc Lung Dis. 2010 Oct; 14(10):1336-41. Timothy R Myers (2008). RRT-NPS, Guidelines for Asthma Management: A Review and Comparison of 5 Current Guidelines.. Respir Care 2008;53(6):751–767. 79 Toljamo, T., et al. (2010). Early detection of COPD combined with individualized counselling for smoking cessation: a two-year prospective study. Scand J Prim Health Care, 2010. 28(1): p. 41-6. Trappenburg, J.C., et al. (2009). Action Plan to enhance self-management and early detection of exacerbations in COPD patients; a multicenter RCT. BMC Pulm Med, 2009. 9: p. 52. U.S. Preventive Services Task Force (2008). Ref: Screening for Chronic Obstructive Pulmonary Disease Using Spirometry: U.S. Preventive Services Task Force Recommendation Statement. Ann Intern Med 2008;148:529-34. Vidal, Alberto, Gastón Duffau y Carlos Ubilla (2007). Calidad de vida en el niño asmático y su cuidador. Rev Chil Enf Respir 2007; 23:160-166. Wakefield, Melanie A.; Chaloupka, Frank J.; Kaufman, Nancy J.; Orleans, C Tracy; Barker, Dianne C.;, Ruel, Erin E. (2000). Effect of restriction on smoking at home, at school and public places on teenage smoking: cross sectional study. BMJ, Volume 321, 5 August 2000 Wolf FM, Guevara JP, Grum CM, Clark NM, Cates CJ. (2003). Educational interventions for asthma in children. Cochrane Database Syst Rev. (2003);(1):CD000326. Zubair Kabir, Hillel R. Alpert, Patrick G. Goodman, Sally Haw, Ilan Behm, Gregory N. Conolly, Prakash C, Gupta, Luke Clancy (2010). Special Report: Effect of smoke-free policies on second-hand smoke exposure levels in children: an evidence summary. Pediatric Health August 2010, Vol. 4, Nº 4, Pages 391-403. META DE IMPACTO 2.4: Incrementar la proporción de personas con diabetes controladas: HbA1c <7%, presión arterial <130/80 mm Hg y colesterol LDL <100 mg/dl (cobertura efectiva). Escobar MC.(2010). E-access to diabetes education and information. A Report from The Diabetes Summit for Latin America, Bahia, Brazil, June 30th-July 2nd. World Diabetes Foundation. Pract Diab Int Supplement 2010:pag.21. Hansson L, Zanchetti A, Carruthers SG et al. for the HOT Study Group (1998). Effects of intensive blood-pressure lowering and low dose aspirin in patients with hypertension: principal results of the Hypertension Optimal Treatment (HOT) randomized trial. Lancet; 351:1755-62. Heisler M. (2006). Building Peer Support Programs to Manage Chronic Disease: Seven Models for Success. California HealthCare Foundation. Lorig KR, Bodenheimer T, Holman H, Grumbach K. (2002). Patient Self-Management of Chronic Disease in Primary Care. JAMA, 288(19):2469-75. Lorig KR, Sobel DS, Ritter PL, Laurent D, Hobbs M. (2001). Effect of a Self-Management Program on Patients with Chronic Disease. Effective Clinical Practice, 4(6), 256-262. 80 Lorig KR, Ritter PL, Laurent DD, Plant K. (2006). Internet-Based Chronic Disease SelfManagement: A Randomized Trial. Medical Care, 44(11), 964-71. Piette J. (2005). Using Telephone Support to Manage Chronic Disease. California HealthCare Foundation. Piette J et al. (2006). Use of telephone care in a cardiovascular disease management program for type 2 diabetes patients in Santiago, Chile Chronic Illness; 2(2): 87-96. The Chronic Care Model. 2006-2010 Improving Chronic Illness Care. http://www.improvingchroniccare.org/index.php?p=The_Chronic_Care_Model&s=2 UKPD Study Group. (1998). Tight blood pressure control and risk of macrovascular and microvascular complications in type 2 diabetes: UKPDS 38. UK Prospective Diabetes Study Group. BMJ 1998;317:703-13. Wagner, B.T. Austin and M. Von Korff (1996). The Chronic Care Model, Improving Chronic Illness Care.18 E.H. Organizing care for patients with chronic illness. Milbank Quarterly 74: 511-544. World Health Organization (2002). Innovative care for chronic conditions: Building blocks for action. Geneva. META DE IMPACTO 2.5: Reducir la incidencia de Enfermedad Renal Crónica terminal (ERC etapa 5). Brenner BM et al (2001). RENAAL Study Investigators. Effects of losartan on renal and cardiovascular outcomes in patients with type 2 diabetes and nephropathy. N Engl J Med. 2001;345(12):861-869. Chiurchiu C et al. (2005). Angiotensin-Converting Enzyme Inhibition and Renal Protection in Nondiabetic Patients: The Data of the Meta-Analyses. J Am Soc Nephrol 16: 58-63. Cooper B et al, for the IDEAL Study (2010). A Randomized, Controlled Trial of Early versus Late Initiation of Dialysis. N Engl J Med 2010; 363:609-619 Go A et al. (2004). Chronic Kidney Disease and the Risks of Death, Cardiovascular Events, and Hospitalization. N Engl J Med 2004;351:1296-1305. Hemmelgarn B et al. (2010). Nephrology Visits and Health Care Resource Use Before and After Reporting Estimated Glomerular Filtration Rate. JAMA 2010;303(12):1151-1158. Innes A et al. (1992). Early deaths on renal replacement therapy: The need of early nephrological referral. Nephrol Dial Transplant 1992;7:467-471. Jafar TH et al. (2010) Angiotensin-converting enzyme inhibitors and progression of nondiabetic renal disease: a meta-analysis of patient-level data. Ann Intern Med. 2010;135(2):73-87. 81 Jungers P, et al. (1993). Late referral to maintenance dialysis: Detrimental consequences. Nephrol Dial Transplant 1993;8:1089-1093. Lewis EJ et al. (2001). Collaborative Study Group. Renoprotective effect of the angiotensin-receptor antagonist irbesartan in patients with nephropathy due to type 2 diabetes. N Engl J Med. 2001;345(12):851-860. Ministerio de Salud (MINSAL) Gobierno de Chile: (2008). Guía Práctica Clínica GES: Hipertensión arterial primaria o esencial en mayores de 15 años. (2009). Guía Práctica Clínica GES: Diabetes Mellitus tipo 2. (2009b). Prevención secundaria de Insuficiencia Renal Crónica Terminal. Obrador GT, Pereira BJG. (1998). Early referral to the nephrologist and timely initiation of renal replacement therapy: A paradigm shift in the management of patients with chronic renal failure. Am J Kidney Dis 1998;31:398-417. The SHARP Collaborative Group. (2010) LB-FC6. Presented at: Renal Week 2010; Nov. 16-21, 2010; Denver. META DE IMPACTO 2.6: Disminuir la prevalencia de discapacidad severa en las personas con esquizofrenia, depresión, trastorno bipolar, trastornos ansiosos o trastornos debidos al consumo de alcohol y sustancias psicoactivas. Crowther R, Marshall M, Bond G, Huxley P. (2001). Vocational rehabilitation for people with severe mental illness. Cochrane Database of Systematic Reviews 2001, Issue 2. Art. No.: CD003080. DOI: 10.1002/14651858.CD003080. Gayetot D, Ansseau M, Triffaux JM. (2007). When depression does not end. Resistant depression: recent clinical and therapeutic aspects. Hôpital de Jour Universitaire La Clé, ULg, Liège, Belgique. Rev Med Liege. 2007 Feb;62(2):103-11. Jeffrey A. Lieberman, MD; Discussants: Dolores Malaspina, MD, MSPH, and L. Fredrik Jarskog, MD. (2006). Preventing Clinical Deterioration in the Course of Schizophrenia: The Potential for Neuroprotection. An expert panel review of clinical challenges in psychiatry Moderator. Primary Psychiatry;13 (4 suppl 2):1-16. Kuoppala J, Lamminpää A. (2008). Rehabilitation and work ability: a systematic literature review. Rehabil Med. 2008 Nov;40(10):796-804. Lecrubier Y. (2008). Recognizing and effectively treating depression. French National Institute of Health and Medical Research, Hôpital Pitié Salpêtrière, Paris, France. CNS Spectr. Jul;13(7 Suppl 11):5-9. Marshal M; R Crowther; A Almaraz-Serrano; F Creed; W Sledge; H Kluiter; C Roberts; E Hill; D Wiersma (2001). Systematic reviews of the effectiveness of day care for people with severe mental disorders: (1) Acute day hospital versus admission; (2) Vocational rehabilitation; (3) Day hospital versus outpatient care. Health Technology Assessment 2001; Vol. 5: No. 21. 82 Marshall Max, John Rathbone (2006). Early Intervention for psychosis. Art. No: CD004718. DOI: 10.1002/14651858.CD004718. Cochrane Database of Systematic Reviews, Issue 4. McIntyre RS, O'Donovan C. (2004). The human cost of not achieving full remission in depression. Department of Psychiatry, University of Toronto, Ontario. Can J Psychiatry Mar;49(3 Suppl 1):10S-16S. Meschan Jane, Foy, MD, Marian F. Earls, MD. (2004). A Process for Developing Community Consensus Regarding the Diagnosis and Management of AttentionDeficit/Hyperactivity Disorder. American Academy of Pediatrics (AAP). Ministerio de Planificación (2010). Ley 20.422. Establece normas sobre igualdad de oportunidades e inclusión social de personas con discapacidad. Febrero 2010. ONU (2006). Convención Internacional sobre los Derechos de las personas con discapacidad. 13/12/2006. Parameshvara Deva (2006). Psychiatric rehabilitation and its present role in developing countries. World Psychiatry. October; 5(3): 164–165. Rössler Wulf (2006). Psychiatric rehabilitation today: an overview. World Psychiatry. October; 5(3): 151–157. Thornicroft Graham, MD Michele Tansella, MD. (2004). Review article. Components of a modern mental health service: a pragmatic balance of community and hospital care. Overview of systematic evidence. The British Journal of Psychiatry 185: 283-290. The Royal College of Psychiatrists. Thornicroft Graham, Atalay Alem, Renato Antunes Dos Santos, Elizabeth Barley, Robert E. Drake, Guilherme Gregorio, Charlotte Hanlon, Hiroto Ito, Eric Latimer, Ann Law, Jair Mari, Peter Mcgeorge, Ramachandran Padmavati, Denise Razzouk, Maya Semrau, Yutaro Setoya, Rangaswamy Thara, and Dawit Wondimagegn (2010). A guidance on steps, obstacles and mistakes to avoid in the implementation of community mental health care. World Psychiatry June 9(2): 67–77.WP. META DE IMPACTO 2.7: Disminuir la tasa de personas con restricción de movilidad estandarizada por sexo y edad. Agency for Health Care Policy and Research (AHCPR), Department of Health and Human Services. (1999). Rehabilitation for Traumatic Brain Injury. www.ahcpr.gov. Cope DN. (1995). The effectiveness of traumatic brain injury rehabilitation: a review. Brain Injury;9(7):649-70. Khan F. (2010). Rehabilitation in Guillain Barre Síndrome. Australian Family Physician; 33:1013-1017 Lin, JH. (2001). Influence of admission functional status on functional gain and efficience of rehabilation in first time stroke patients. Kaohsiung, J. Med. Sci. June;17 (6):312-8. 83 Malec JF, Basford JS. (1996). Postacute brain injury rehabilitation. Arch Phys Med Rehabil;77:198-207. Meythaler Jay M.JD y cols. (1997). Rehabilitation outcomes of patients who have developed Guillain-Barré syndrome. American Journal of Physical Medicine and Rehabilitation; 76(5):411-419 Miller WC, Curt A, Elliott S et al. (2006). SCIRE Spinal Cord Injury Rehabilitation Evidence. Vancouver. Chapter 22:1-89 Royal College of Physicians (2010). Capítulo B. Guía Escocesa ACV. Patients and careers should have and early active involvement in the rehabilitation process. Wagner AK, Fabio T, Zafonte RD, Goldberg G, Marion DW, Peitzman AB. (2003). Physical medicine and rehabilitation consultation: relationships with acute functional outcome, length of stay, and discharge planning after traumatic brain injury. Am J Phys Med Rehabil;82(7):526-36. Yan H Ang, Daniel K Y Chan, Derrick M K Heng and Qing Shen (2003). Patient outcomes and length of stay in a stroke unit offering both acute and rehabilitation services. MJA; 178: 333-336. META DE IMPACTO 2.8: Incrementar autovalencia en actividades de la vida diaria en personas con discapacidad de origen sensorial. Referencias pendientes META DE IMPACTO 2.9: Aumentar en un 33% los niños de 6 años libres de caries (pasar de 30% a 40%); y disminuir el daño por caries (COPD) de los niños de 12 años de nivel socioeconómico bajo, en un 14% (pasar de 2,2 a 1,9%). American Academy on Pediatric Dentistry; American Academy of Pediatrics (2008). Policy on early childhood caries (ECC): classifications, consequences, and preventive strategies. Pediatr Dent. 2008;30(7 Suppl):40-3. Douglass AB, Douglass JM, Krol DM. (2009). Educating Pediatricians and Family Physicians in Children's Oral Health. Acad Pediatr. 2009; 9:452–6 Jones S, Burt BA, Petersen PE, Lennon MA. (2005). Uso eficaz de fluoruros en la salud pública. Bull World Health Organ 2005;83 (9): 670-6. International Union for Health Promotion and Education (1999). The evidence of Health Promotion Effectiveness. Shaping Public Health in a New Europe. A Report for the European Commission. Bruselas – Luxemburgo (versión española). Marinho VC, Higgins JP, Logan S, Sheiham A. (2003). Topical fluoride (toothpastes, mouthrinses, gels or varnishes) for preventing dental caries in children and adolescents. Cochrane Database Syst Rev. 84 Mattila ML, Rautava P, Sillanpää M, Paunio P. (2000). Caries in five-year-old children and associations with family-related factors. J Dent Res. 2000 Mar;79(3):875-81. McDonagh MS, Whiting PF, Wilson PM, Sutton AJ, Chestnut I, Cooper J, Misso K, Bradley M, Treasure E, Kleijnen J. (2000). Systematic review of water fluoridation. BMJ 2000;321(7):855-859. Minah G, Lin C, Coors S, Rambob I, Tinanoff N, Grossman LK. (2008). Evaluation of an early childhood caries prevention program at an urban pediatric clinic. Pediatr Dent. NovDec;30(6):499-504. Ministerio de Salud (MINSAL), Gobierno de Chile: (2008) Norma de Uso de Fluoruros en la Prevención Odontológica. Norma General Técnica Nº 105. (2008b) En el Camino a Centro de Salud Familiar. Subsecretaría de Redes Asistenciales. (2009) DEIS REM septiembre 2009. Petersen PE. (2003). The World Oral Health Report 2003. Continuous improvement of oral health in the 21st century - the approach of the WHO Global Oral Health Programme. World Health Organization. Twetman S, Axelsson S, Dahlgren H, Holm AK, Kallestal C, Lagerlof F, et al. (2003). Caries-preventive effect of fluoride toothpaste: a systematic review. Acta Odontol Scand. 2003;61(6):347-55 Yeung CA, Hitchings JL, Macfarlane TV, Threlfall AG, Tickle M, Glenny AM. (2006). Fluoridated milk for preventing dental caries (Cochrane Review). In: The Cochrane Library, Issue 1. WHO, FDI, IADR (2006). Global Consultation on Oral Health Through Fluoride. Geneva (Switzerland) /Ferney-Voltaire (France). META DE IMPACTO 2.10: Disminuir la tasa de mortalidad por accidentes de tránsito por causas seleccionadas (imprudencia y consumo de alcohol en la conducción). Babor TF., Higgins–Biddle J., Saunders JB. (2001). AUDIT. The alcohol use disorders identification test: Guidelines for use in primary care. OMS. Babor, Tomas y cols.(2003). Alcohol: no ordinary commodity, research and public policy. Oxford University Press. (Citando a Borkenstein et al.). Carron PN, Taffe P, Ribordy V, Schoettker P, Fishman D, Yersin B.(2010). Accuracy of prehospital triage of trauma patients by emergency physicians: a retrospective study in western Switzerland. Eur J Emerg. Med. 2010 Aug 19. [Epub ahead of print] CONASET. Estadísticas. www.conaset.cl 85 Goss W, Van Bramer D, Gliner A, Porter R, Roberts G, DiGuiseppi C. (2008). Increase police patrols for preventing alcohol impaired driving. (Revisión Cochrane: Revisión sistemática de 32 estudios). Cochrane Database Syst Rev. 2008 Oct 8;(4):CD005242. Haddon Jr. W. (1968). The changing approach to the epidemiology, prevention, and amelioration of trauma: the transition to approaches etiologically rather than descriptively. American Journal of Public Health 1968, 58: 1431–1438. Henstridge J., Homel R., MacKay P. (1997). The long term effects of random breath testing in four Australian states. Atime series analysis. Camberra, Australia: Federal Office of Road Sefety. (citado por Babor et al.). Hingson R W., Heeren T., Winter M. (1994). Effects of lower legal blood alcohol limits for young and adult drivers. Alcohol, Drugs and Driving 10, 243–52. Hingson, R., Winter M. (2003). Epidemiology and consequences of Drinking and Driving. NIAAA. Accesible. En http://pubs.niaaa.nih.gov/publications/arh27-1/63-78.pdf Homel, R., R. Carvolth, et al. (2004). "Making licensed venues safer for patrons: what environmental factors should be the focus of interventions?" Drug Alcohol Rev 23(1): 1929. Jonah B., Mann R. Macdonald S., et al. (2000). The effect of lowering legal alcohol blood limits: a review. Proceedings of the 15th International Conference on Alcohol, Drugs and Traffic Safety, 2000. En www.icadts.com Mann R E., Macdonald S., Stoduto G., et al. (2001). The effects of introducing or lowering legal per se blood alcohol limits for driving: an international review. Accident Analysis and Prevention 33: 560–83. Mc Knigth A.J., Voas R.B. (2001). Prevention of alcohol–related road crashes. En Heather, Peters and Stockwell “International handbook of alcohol dependence and problems”, pp. 741 – 70; Chichester, UK: John Willey and Sons. Ministerio de Salud (MINSAL), Gobierno de Chile. DEIS. [Información extraída el 6 de noviembre 6 de 2010.] Moskowitz H., Robinson C. (1988). Effects of low doses of alcohol on driving–related skills: a review of the evidence. (Technical Report) Washington D.C.: National Highway Traffic Sefety Administration, 1988. Moyer A., Finney J W., Swearingen C E., Vergun P. (2002). Brief interventions for alcohol problems: a meta-analytical review of controlled investigations in treatment seeking and no treatment seeking populations. Addiction 97: 279 – 292. OMS. UNICEF (2008). World Report on Child Injury Prevention. En http://www.who.int/violence_injury_prevention/child/injury/world_report/en/ Organización Mundial de la Salud (OMS): (2004) Informe sobre la Situación Mundial de la Seguridad Vial. 86 (2009) Informe sobre la Situación Mundial de la Seguridad Vial. En http://www.who.int/violence_injury_prevention/road_safety_status/2009/es/ (2009b) Towards safer roads and healthier transport choices. European status report on road safety. Ross H L., Voas R B. (1989). The new Philadelphia story: The effects of severe penalties for drunk driving. Washington D.C.: AAA Foundation for Traffic Safety. Shults R A., Elder R.W., Sleet D A. (2001) Task Force on Community Preventive Services. Review of evidences regarding interventions to reduce alcohol–impaired driving. American Journal of Preventive Medicine 21 (Suppl. 1), 66–88. Watson B., Fraine G. (1994). Enhancing the effectiveness of RBT in Queensland. Proceedings of the Conference on alcohol–related road crashes: social and legal approaches, pp. 31–49 Brisbane, Queensland, Australia; Centre for Crime Policy and Public Safety, Griffith University. Wilson C, Willis C, Hendrikz JK, Bellamy N. (2010). Speed enforcement detection devices for preventing road traffic injuries. Cochrane Database Syst Rev. 2010; 10:CD004607. META DE IMPACTO 2.11: Disminuir tasa de femicidios en mayores de 15 años. (2005) Asistencia a Mujeres en Situación de Violencia Doméstica. Pautas de Orientación para Operadores en el Primer Nivel de Atención de Salud. Área de Violencia de Género. Programa Nacional de Salud de la Mujer y Género; Dirección Salud de la Población; Dirección General de la Salud. Ministerio de Salud Pública; Instituto Nacional de las Mujeres. Ministerio de Desarrollo Social; República Oriental de Uruguay. Documento de trabajo. (2004). Consensus Guidelines on Domestic Violence. Revised: Second Edition. The National Consensus Guidelines on Identifying and Responding to Domestic Violence Victimization in Health Care Settings. www.endabuse.org. American College Nurse Midwives (1999). Handbook for Health and Social Service professional Responding to abuse during Pregnancy. Family Centred Maternity and New Born Care: national Guidelines. The Association of Woman health, Obstetric and Neonatal Nurses College Family Physicians of Canada America College of Obstetrician and Gynaecologists Education Bulletin Nº 255. Anglin D, Sachs C. (2003). Preventive care in Emergency Department: Screening for Domestic Violence. Acad Emerg Med. 2003 Oct;10(10):1118-27. British Association for Emergency Medicine, Clinical Effectiveness Committee (2006). Guideline for The Management of Domestic Violence. Review January 2006. British Columbia Reproductive Care Program (2003). Intimate Partner Violence During The Perinatal Period. Obstetric Guideline Nº 13. Bybee & Sullivan (1999). Reducing violence using community-based advocacy for women with abusive partners. Journal of Consulting and Clinical Psychology, 67(1), 43-53. 87 Bybee & Sullivan (2002). The process through which a strengths-based intervention resulted in positive change for battered women over time. American Journal of Community Psychology, 30(1), 103-132. Calyton Victoria (2001). Is therapy/counselling/group work more effective than no treatment for women who are victims of domestic violence?. Centre for Clinical Effectiveness, Evidence Centre Evidence Report, www.med.monash.edu.au/healthservices/cce/evidence. Chen PH, Rovi S. Washington J, Jacobs A, Vega M. Pan KY, Johnson MS, Ann Fam. (2007). Randomized Comparison of 3 methods to screen for domestic in family practice Med, 2007, Sept-Oct; 5(5): 430-5. Family Violence Prevention Fund (2004). National Consensus guidelines on identifying and responding to domestic violence victimization en health care setting. San Francisco; 2004 feb. 1 Fernández MC, Herrero S, Buitrago F, Ciurana R, Chocron L, García J, et al. (2003). Violencia doméstica. Madrid: Sociedad Española de Medicina de Familia y Comunitaria, Ministerio de Sanidad y Consumo. Ferris L, Nurani A, Silver L. (1999) “A handbook dealing with Woman Abuse and The Canadian Criminal Justice Sistem: Guidelines for Physicians”. For the Family Violence Prevention Unit, Health Canada. Institute for Clinical Improvement (ICSI) (2004). Guideline: Domestic Violence. Domestic Violence. Bloomington (MN) 2004. Institute for Clinical Systems Improvement (ICSI). (2006). Guideline: Domestic Violence, 09–2006. Domestic Violence. Bloomington (MN). Klevens J. Sadowski L (2005). Domestic Violence Counselling. Domestic violence towards women, Clinical Evidence 2005;13:1-3 www.clinicalevidence.com. McFarlane, J., Parker, B., Soeken, K., Silva, C., & Reel, S. (1998). Safety Behaviours of Abused Women Following an Intervention Program offered During Pregnancy. Journal of Obstetrical, Gynaecological and Neonatal Nursing. McFarlane J, Soeken D, Wiist W. (2000). An evaluation of interventions to decrease Intimate Partner Violence to pregnant women. Public Health Nursing 17, 443-451. MacFarlane J., Groff J., O’Brien J., Watson K. (2006). Secondary Prevention of Intimate Partner Violence: A Randomized Controlled Trial. Nursing Research, 55(1):52-61, January/February 2006. MacMillan HL, Wathen CN, Jamieson E, BoyleM, McNutt LA, Worster A, Lent B & Webb M . (2006). “MacMaster Violence Against Women Research Group”. Approaches to screening for intimate partner violence in health care settings: A randomized trial. JAMA , 2006; 296(5): 530-536. 88 MacMillan HL, Wathen CN. (2001). Prevention and treatment of violence against women: systematic review & recommendations. London (ON): Canadian Task Force on Preventive Health Care (CTFPHC). Majdalani MP, Alemán M, Fayanás R, Guedes A, Mejía RM. (2005). “Validación de un cuestionario breve para detectar situaciones de violencia de género en las consultas clínicas”. Rev. Panameña de Salud Pública. 2005; 17(2):79–83. Ministerio de Salud (MINSAL), Gobierno de Chile: (1998). “Guía para la detección y respuesta al maltrato físico y abuso sexual en los servicios de urgencia” (1998). Manual de Apoyo Técnico para la Intervenciones en Salud en Violencia Intrafamiliar. “Plan Nacional de Salud Mental y Psiquiatría”. (1998). “Orientaciones técnicas y programáticas en maltrato infantil”. (2004). “Programa de Atención Integral para Mujeres que viven VIF en Establecimientos de Atención Primaria”. Guía Clínica para la Atención Primaria: Violencia Intrafamiliar, Detección, Diagnóstico y Tratamiento. (2004). Manual para Atención Primaria: Intervención Psicosocial de grupo para el tratamiento de la VIF. (2004). “Normas y guía clínica para la atención en servicios de urgencia de personas víctimas de violencia sexual” (2007). Orientaciones técnicas para la atención en “Salas de Primera Acogida para Personas Víctimas de Violencia Sexual” en servicios de Urgencia generales, pediátricos y de maternidades. Convenio MINSAL - SERNAM – Casas de Acogida. R.E. Nº 405 del 24.08.07 (2008). “Política de Salud en Violencia de Género” R. E. Nº276, 2008 (2009) Política de equidad de género en Salud. National Health Institute (NHS) (2004) “Maternal History Taking”. Best Practice Statement ~ April 2004. NHS Quality Improvement Scotland 2004. ISBN 1-84404-253-7. First published April 2004 Nursing Best Practice (2005). Guideline: Woman Abuse: Screening Identification and Initial response RNAO Nursing Best Practice Program Registered par L’Association des Inforimières Autoriseés de Ontario, March 2005, Summary of Recommendations Canada Nurses’ Association. Olive P (2007). Care for emergency department patients who have experienced domestic violence: a review of the evidence base. Journal Clinical Nursing, September, 16(9):173648. OMS (1997). Women’s Health and Development. Violence against women: a priority health issue. Geneva: World Health Organization; 1997. p. 27-30 [consultado 18/04/2005]. Versión en español disponible en: http://www.who.int/gender/violence/en/violencia_infopack1.pdf Parker B, McFarlane J, Soeken K, Silva C, Reel S (1999). Testing an Intervention to prevent further abuse to pregnant women. Research in Nursing & health 22, 59-62. Royal College of Midwives UK (2006). Domestic abuse: pregnancy, Birth and Puerperium. 89 Society of Obstetricians and Gynaecologists of Canada (SOGC) (2005). Intimate Partner Violence Consensus Statemen”. Clinical Practice Guidelines, No 157, April 2005. Sullivan, CM (2000). A model for effectively advocating for women with abusive partners. In J.P. Vincent & E.N. Jouriles (Eds.), Domestic violence: Guidelines for research-informed practice (pp. 126-143). London: Jessica Kingsley Publishers. Sullivan CM. (2003). Using the ESID Model to Reduce Intimate Male Violence Against Women. American journal of Community psychology 2003; 32(2-4):295-303. *(ESID: Experimental Social Innovation and Dissemination) Tiwari A, Leung WC, Leung TW, Humphreys J, Parker B, Ho PC. (2005). A randomised controlled trial empowerment training for Chinese abused pregnant women in Hong Kong. BJOG. Sep; 112(9):1249-56. Victorian Community Council Against Violence, The Royal Australian College of General Practitioners (2006). Management of the whole family when Intimate Partner Violence is present: Guidelines for Primary Care Physicians, Published by Victorian Government Department of Justice, Melbourne Victoria Australia, May 2006. Vives-Cases, Carmen, Diana Gil-Gonzáleza, Mercedes Carrasco-Portiñoa y Carlos Álvarez-Dardeta (2006). “Detección temprana de la violencia del compañero íntimo en el sector sanitario: ¿Una intervención basada en la evidencia?” Medicina Clínica. Vol. 126, n. 3 (2006). ISSN 0025-7753, pp. 101-104 Wathen CN, MacMillan HL (2003). Interventions for violence against women: scientific review. JAMA, 2003, vol 289(5): 589-600. Wathen CN, MacMillan HL (2003). Prevention of violence against women: recommendation statement from the Canadian Task Force on Preventive Health Care. CMAJ Sep 16;169(6):582-4. [28 references] PubMed - Canadian Task Force on Preventive Health Care (CTFPHC) Web site. 90 PROPUESTA DE RESULTADOS ESPERADOS DE OE 2 Enfermedad Renal Crónica RE1 1.4 1.5 Control y Manejo Clínico Porcentaje anual de pacientes diabéticos de alto riesgo* de Enfermedad Renal Crónica en Programa de Salud Cardiovascular, que reciben tratamiento con IECA o ARA II, por SS Porcentaje anual de pacientes diabéticos de alto riesgo* de Enfermedad Renal Crónica en Programa de Salud Cardiovascular, que presentan un examen de Microalbuminuria dentro del último año, por SS. Porcentaje anual de laboratorios clínicos, que informan la Velocidad de Filtración Glomerular basada en el valor de la creatinina plasmática, por SS (revisar) Porcentaje anual de Establecimientos de AP, que cuentan con Programa de Nefroprevención*, por SS Porcentaje anual de pacientes en etapa 4 de Enfermedad Renal Crónica, que ingresan a diálisis con acceso vascular maduro, por SS RE 2 2.1 Capacitación Porcentaje anual de Establecimientos de AP, que participan en capacitación en Nefroprevención*, por SS 1.1 1.2 1.3 CV RE 1 1.1 T 1.2 T 1.3 T 1.4 T 1.5 1.6 T 1.7 1.8 1.9 1.10 RE 2 2.1 2.2 2.3 2.4 2.5 RE 3 3.1 3.2 Oportunidad de la Atención Tiempo promedio anual entre inicio de los síntomas de IAM y el diagnóstico, por SS Tiempo promedio anual entre inicio de los síntomas de ACV y el diagnóstico, por SS Tiempo promedio anual entre diagnóstico de IAM con SDST y la reperfusión, por SS Tiempo promedio anual entre diagnóstico de ACV e inicio dela reperfusión, por SS Programa de Comunicación Social* con contenidos de reconocimiento de síntomas de IAM y ACV, evaluado al menos cada 3 años. Porcentaje de anual de personas de 35 y más años, que conocen síntomas de IAM y ACV, por SS Orientaciones Técnicas* del programa de Salud Cardiovascular relacionadas al reconocimiento de síntomas de IAM y ACV, revisadas/evaluadas al menos cada 5 años GPC actualizada, que incorpora componente de educación de síntomas de ACV, al menos cada 5 años GPC actualizada, que incorpora componente de educación de síntomas de IAM, al menos cada 5 años Porcentaje anual de pacientes que consultan por dolor precordial priorizados en el acceso, en el Servicio de Urgencias, por SS Porcentaje anual de pacientes que consultan por sospecha de ACV priorizados en el acceso a atención, en el Servicio de Urgencias, por SS Calidad de la Atención ACV Porcentaje anual de hospitales de alta complejidad, que cuentan con al menos un neurólogo en servicios de urgencia 24/7, por SS Porcentaje anual de hospitales de baja y mediana complejidad, que cuentan con sistema de consulta a neurólogo a través de telemedicina*, por SS Porcentaje anual de hospitales de alta complejidad, que cuentan con Unidad de Tratamiento de Ataque Cerebral*, por SS Porcentaje al menos trianual de pacientes hospitalizados con ataque cerebrovascular hemorrágico agudo, que son atendidos de acuerdo a estándares de atención de GPC, por SS Porcentaje al menos trianual de ACV isquémicos atendidos en hospitales, que reciben reperfusión, por SS Prevención Secundaria Porcentaje anual de pacientes con ACV o IAM hospitalizados, que reciben Intervención Educativa* previo al alta, para generar adherencia al tratamiento, por SS. Porcentaje anual de egresos hospitalarios por ACV e IAM, evaluados en atención de AP dentro de los primeros 3 meses post alta y dentro del primer año según protocolo de GPC (PA, tabaco, actividad física, colesterol, en Programa de Salud Cardiovascular), por SS. Respiratorio RE 1 1.1 1.2 1.3 RE 2 2.1 2.2 2.3 RE 3 3.1 Cobertura de Atención y Detección Precoz Porcentaje anual de la población general, que se encuentra bajo control en programas de ERA e IRA, por SS Porcentaje anual de EMPA realizados, que cuentan con Módulo de Detección Precoz de Enfermedad Respiratoria Crónica* aplicado, por SS (revisar ¿equivale a cobertura de EMPA?) Porcentaje anual de alumnos de primero y octavo básico del Programa de Salud Escolar*, que reciben aplicación de ISAAC*, por SEREMI Calidad de la Atención Porcentaje anual de pacientes con patología respiratoria crónica bajo control, que cuentan con categorización de severidad por capacidad funcional, por SS. Porcentaje anual de pacientes con patología respiratoria crónica moderada y severa que, asisten a al menos una sesión de rehabilitación por SS Porcentaje de establecimientos, que cuentan con profesionales capacitados/actualizados en programas educativos y de autocuidado en pacientes crónicos respiratorios, al menos durante los últimos tres años, por SS Prevención Secundaria Porcentaje anual de paciente crónicos respiratorios, que incorporan la estrategia de Hogares Libres de Humo de Tabaco*, por SS 91 Diabetes RE 1 1.1 T 1.2 1.3 1.4 1.5 RE 2 2.1 2.2 Modelo del Cuidado de Pacientes Crónicos Tasa anual de egresos hospitalarios por amputaciones por pie diabético (vasculopatía periférica en diabéticos), por SS. Porcentaje anual de establecimiento de AP, que aplican el modelo*, por SS (revisar, ¿modelo de atención de crónicos?) Porcentaje anual de establecimiento de AP, que aplican estrategia de telecuidado* por SS Porcentaje anual de establecimiento de AP, que aplican estrategia "apoyo por pares"*, por SS Porcentaje anual de establecimiento de AP, que cuentan con vinculación formal con organizaciones sociales o comunitarias para apoyar cambios de conducta*, por SS QUALIDIAB-Chile Porcentaje anual de establecimientos de AP, que aplican estrategia de Qualidiab*, por SS Porcentaje anual de pacientes con QUALIDIAB, aplicado durante el último año, por SS Cáncer RE 1 1.1 1.2 RE 2 2.1 2.2 2.3 2.4 2.5 RE 3 3.1 T 3.2 T 3.3 3.4 Control de Factores de Riesgo Programa de Comunicación Social* con contenidos de fotosensibilidad, fotoprotección, tabaco, alimentación saludable, evaluado al menos una vez cada tres años. Incorporación de vacuna contra VPH al PNI (revisar) Detección y Confirmación Diagnóstica Porcentaje trianual de mujeres entre 25 y 64 años de edad, que cuentan con PAP en los últimos 3 años, por SS. Porcentaje trianual de mujeres entre 50 y 74 años, que cuentan con mamografía realizada dentro de los últimos 2 años, por SS (revisar fuente) Porcentaje anual de pacientes con sospecha de Cáncer Colo-Rectal* que acceden a confirmación diagnóstica con colonoscopía y biopsia en al menos 12 meses, por SS (revisar factibilidad de medición) Porcentaje anual de personas con colelitiasis comprobada no AUGE, que acceden a colecistectomía preventiva en al menos 12 meses, por SS Porcentaje de pacientes menores de 40 años con sospecha de Cáncer Gástrico, que accede a confirmación diagnóstica en al mensos 3 meses, por SS (revisar factibilidad de medición) Tratamiento Porcentaje anual de pacientes incorporados a régimen AUGE por cáncer, que sobreviven a 5 años, por SS Porcentaje anual de pacientes incorporados a programa especial de TPH*, que sobreviven a los 5 años, por SS Porcentaje anual del listado completo de medicamentos esenciales para el tratamiento por cáncer que no sufren quiebre de stock . Porcentaje de cierre de brechas en formación de RRHH en cáncer según estándares de atención. Salud Bucal (6 años y 12 años) RE 1 1.1 T 1.2 1.3 1.4 1.5 RE 2 2.1 2.2 2.3 2.4 RE 3 3.1 Calidad y Modelo de Intervención Preventivo Promocional Porcentaje bianual de niños (2 y 4 años), que cuentan con un adulto responsable que se considera capaz de cuidar de su salud bucal, por comuna (revisar edad) Porcentaje anual de establecimientos de AP, que cuentan con equipos pediátricos capacitados en componente de salud bucal* en control sano, por SS. Porcentaje anual de establecimientos pre-escolares (dependientes de JUNJI), que cuentan con Programa Educativo de Padres* en operación, por SEREMI Estrategia Educativa en Salud Bucal* evaluada y adecuada para embarazadas, al menos cada 5 años. Porcentaje anual de establecimientos escolares (municipales), que cuentan con programa educativo operativo en Salud Bucal*, por SEREMI Acceso Porcentaje bianual de establecimientos pre-escolares (JUNJI, INTEGRA, Municipales), que cuentan con espacio físico e insumos de cepillado adecuado*, por SEREMI Porcentaje anual de establecimientos pre-escolares (JUNJI, INTEGRA, Municipales) seleccionados por alto riesgo cariogénico, que aplican barniz de flúor semestralmente, por SEREMI Porcentaje bianual de establecimientos escolares (Municipales), que cuentan con espacio físico e insumos de cepillado*, por SEREMI Porcentaje anual de establecimientos escolares (Municipales) seleccionados por alto riesgo cariogénico, que aplican barniz de flúor semestralmente, por SEREMI Modelo Integral de Atención Bucal Porcentaje anual de Centros de Salud Familiar, que cuentan con Modelo de Atención Integral*, por SS (revisar centro AP como denominador) 92 Violencia Doméstica RE 1 1.1 1.2 1.3 1.4 RE 2 Trabajo Intersectorial Recomendaciones de Políticas Públicas* relacionadas a Violencia Intrafamiliar destinada al intersector elaboradas/actualizadas al menos cada 3 años Porcentaje anual de comunas, que incluyen componente de Violencia Intrafamiliar* en su Plan Comunal de Salud, por SEREMI. Porcentaje anual de establecimientos de AP, que aplican instrumento de detección y ofrecen consejería y derivación a las mujeres víctimas de violencia, por SS Programa de Comunicación Social* con contenidos de Violencia Intrafamiliar, evaluado al menos una vez cada año (revisar participación comunitaria) 2.2 2.3 Marco Normativo Porcentaje anual de servicios de urgencia de hospitales de alta y mediana complejidad, que aplican protocolos de detección, evaluación de riesgo vital y derivación* en violencia de género, por SS. Orientaciones Técnicas* para abordaje de VIF en atención de salud, revisadas/actualizadas al menos cada 5 años. Porcentaje anual de programas de salud del ciclo vital, que incorporan en su marco normativo componentes del abordaje de la VIF RE 3 3.1 Oferta de Servicios Porcentaje anual de establecimientos de AP, que cuentan con convenio asistencial vigente con Casas de Acogida*, por SEREMI RE 4 4.1 4.2 RRHH Proponer ítem de VIF en examen médico nacional Porcentaje anual de establecimientos, que participan en capacitación en VIF*, por SS 2.1 Trastornos Mentales RE 1 1.1 1.2 RE 2 2.1T 2.2T 2.3T 2.4T 2.5T 2.6T 2.7T 2.8T 2.9 2.10 RE 3 3.1 3.2 3.3 3.4 3.5 3.6 3.7 RE 4 4.1 Medición Medir la prevalencia nacional de trastornos mentales y su discapacidad asociada, al menos una vez en la década. Porcentaje quinquenal de mediciones periódicas*, que incorporan módulos de evaluación breve de discapacidad* asociada a trastornos mentales. Cobertura Tasa anual de mujeres embarazadas, que ingresan a tratamiento por depresión, por SS Tasa anual de madres de menores de 2 años, que ingresan a tratamiento por depresión, por SS (revisar factibilidad de medición) Tasa anual de adolescentes, que ingresan a tratamiento por depresión, por SS Tasa anual de adolescentes, que ingresan a tratamiento por trastornos asociados al consumo de alcohol y otras drogas, por SS Tasa anual de niños, que ingresan a tratamiento por trastornos hipercinéticos de la actividad, por SS (revisar factibilidad de medición) Tasa anual de niños, que ingresan a tratamiento por trastornos de las emociones de comienzo habitual en la infancia y adolescencia, por SS (revisar factibilidad de medición) Tasa anual de población de 15 años y más, que ingresan a tratamiento por trastorno bipolar, por SS (revisar factibilidad de medición) Tasa anual de población de 15 años y más, que ingresan a tratamiento por Trastornos Ansiosos, por SS (revisar factibilidad de medición) Tasa anual de equipos de salud mental infanto-adolescente conformados*, en población menor de 20 años, por SS Tasa anual de aplicación de instrumento de pesquisa de trastornos mentales*, en población general, por SS Calidad Porcentaje anual de ingresos por depresión, que son dados de alta, por SS Porcentaje anual de ingresos por consumo perjudicial o dependencia de alcohol y drogas, que son dados de alta, por SS Porcentaje anual de personas ingresadas a tratamiento por esquizofrenia, que abandonan el tratamiento, por SS Porcentaje bianual de ingresos por depresión, dependencia de alcohol y drogas que cuentan con un plan integral de tratamiento individual, por SS Porcentaje anual de personas ingresadas por primer episodio de esquizofrenia, que realizan alguna actividad regular*, por SS. Porcentaje anual de personas en tratamiento por depresión, dependencia de alcohol y drogas, y esquizofrenia con discapacidad psíquica*, que han recibido programas de rehabilitación integral psicosocial*, por SS Porcentaje anual de ingresos por depresión, consumo perjudicial o dependencia de alcohol y drogas, esquizofrenia, que son atendidos de acuerdo a estándares de atención de GPC, por SS Intersector Política Nacional de Salud Mental, construida y evaluada intersectorialmente (al menos con los sectores Vivienda, Educación, Trabajo y Previsión Social, Deportes y Recreación, Justicia y Transportes y Telecomunicaciones, Universidades, Medios de Comunicación de Masas), al menos cada 5 años 93 Accidentes de Tránsito RE 1 1.2 Abogacía Recomendaciones de Políticas Públicas* relacionadas a accidentes de tránsito destinadas al intersector, elaboradas/actualizadas al menos cada 3 años. (recomendaciones debe incluir al menos: regulación de niveles de alcoholemia; fiscalización policial en conducción; sistema de otorgamiento de licencias de conducir; y sistema de vigilancia epidemiológica) Porcentaje de regiones, que cuentan con tasa estándar de aparatos de alcohol espirado por parque vehicular RE 2 2.1T 2.2 Sistemas de Rescate Tasa anual de letalidad por accidente de tránsito, a los 5 días, por SEREMI SAMU (pendiente) 1.1 Músculo-Esquelético RE 1 1.1 1.2 1.3 1.4 1.5 RE 2 2.1 2.2 Redes de Rehabilitación Tasa anual de centros comunitarios de rehabilitación, por población general, por SS Porcentaje anual de Hospitales de alta y mediana complejidad, cuyos profesionales de rehabilitación (fisiatras, kinesiólogos, Terapeutas Ocupacionales, Fonoaudiólogos, enfermera, AS, psicóloga, etc.) consensuan* un plan de tratamiento integral* con la persona hospitalizada y/o su familia, por SS (revisar factibilidad de medición) Porcentaje anual de salas UCI de hospitales de alta y mediana complejidad, que tienen horas asignadas de fisiatra para la atención de sus pacientes, incorporando el modelo de atención precoz de rehabilitación*, por SS Orientaciones Técnicas* relacionadas a rehabilitación en AP, revisadas/actualizadas al menos cada 2 años Porcentaje anual de comunas, que incluyen componente de rehabilitación* en su Plan Comunal de Salud, por SEREMI. Focalización de Recursos Porcentaje anual de comunas consideradas vulnerables*, que tienen acceso* a prestaciones de rehabilitación, por SS Porcentaje anual de personas trabajadoras de 20 a 60 años que adquirieron una condición potencialmente discapacitante, de comunas consideradas vulnerables*, que se reincorporan a una actividad remunerada, por SEREMI (revisar factibilidad de medición) Órganos de los Sentidos RE 1 1.1 1.2 RE 2 2.1T 2.2T 2.3 2.4 Diagnóstico Precoz Porcentaje anual de menores de 1 año, que recibe evaluación temprana de déficit sensorial (auditivo-visual)*, por SS (revisar factibilidad de medición) Porcentaje anual de menores de 1 año detectados tempranamente con déficit sensorial (audio-visual)*, que reciben diagnóstico, por SS (revisar factibilidad de medición) Intervención Oportuna Porcentaje anual de personas con déficit auditivo, que presentan limitación en Actividades de la Vida Diaria*, por SEREMI Porcentaje anual de personas con déficit visual, que presentan limitación en Actividades de la Vida Diaria*, por SEREMI Porcentaje anual de menores de 1 año diagnosticados con déficit sensorial congénito, que reciben intervención, por SS (revisar factibilidad de medición) Porcentaje anual de personas diagnosticadas con déficit sensorial adquirido*, que reciben intervención, por SS (revisar factibilidad de medición) 94