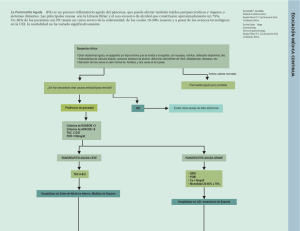
SERVICIO DE EMERGENCIA DEPARTAMENTO DE EMERGENCIA
Anuncio

º “AÑO DE LA CONSOLIDACION ECONOMICA Y SOCIAL DEL PERU” SERVICIO DE EMERGENCIA DEPARTAMENTO DE EMERGENCIA Y CUIDADOS CRITICOS ok GUIAS DE PRÁCTICA CLINICA (GPC) SERVICIO DE EMERGENCIA Los protocolos o Guía de Práctica Clínica, son solo “Guías para el manejo de las enfermedades y/o tratamiento, no es una regla, debe ser supervisada por la magnanimidad de la inteligencia humana, siendo el juicio clínico la razón suprema que debe prevalecer sobre cualquier guía. “La Medicina en general y la Cirugía en particular no son ciencias exactas” AÑO 2010 Autores: 1.- Dr. Guillermo, CHÁVEZ REYES, Médico Cirujano General. Jefe del Servicio de Emergencia 2.- Dr. William, ROJAS PEREZ, Médico Emergencista 3.- Dr. Paúl Ricardo, CANDELA JACINTO, Médico Intensivista 4.- Dr. Wellington, KOO VENEGAS, Medicina Interna 5.- Dr. Luís Ricardo, LOPEZ LACHIRA, Médico Intensivista 6.- Dr. Hernán, SANDOVAL MANRIQUE, Médico Intensivista 7.- Dr. Teobaldo Otto, Quintana Cáceda, Médico Intensivista Jefe del departamento de Emergencia y Cuidados Críticos 8.- Dr. Jorge Izaguirre Rodríguez, Médico Pediatra 9.- Srta. Dalú Coral Vela, Secretaria Nuestro Agradecimiento a: Dr. Celso Antonio del Carmen, Zelaya Vidal Director General del Hospital Santa Rosa Dr. Marco Antonio, Pérez Mendoza Sub Director General del Hospital Santa Rosa Y a todos aquellos que apoyaron y colaboraron en la confección de estas Guías de Práctica Clínica. 2 INDICE GUIAS DE PRÁCTICA CLINICA: Pàg. INTRODUCCION……………………………………………………………………..04 I. ABDOMEN AGUDO QUIRURGICO….........................................................05 II. APENDICITIS AGUDA…………………….……………………………………12 III. COLECISTITIS AGUDA…………………..…………………………………….18 IV. PLASTRON APENDICULAR………………..………………………………..23 V. TRAUMATISMO ENCEFALO CRANEANO (TEC)………………………….26 VI. HEMORRAGIA DIGESTIVA MASIVA…………………………………………37 VII. SINDROME CORONARIO AGUDO…………………………………………...46 VIII. PANCREATITIS………………………………………………………………….55 IX. SHOCK SEPTICO……………………………………………………………….64 X. INSUFICIENCIA RESPIRATORIA AGUDA (IRA)…………………………..79 3 INTRODUCCION La Medicina no es una ciencia exacta y se actualiza constantemente; a diario se describen nuevos esquemas de tratamiento, así como se descubren nuevos fármacos, por lo que los profesionales de la salud están obligados a estar actualizados constantemente. Uno de los pilares que sustentan un Servicio Asistencial de calidad es la excelencia de la formación de sus profesionales y su permanente capacitación. Por lo tanto, es función de la Jefatura del Servicio de Emergencia, el asegurar que sus Profesionales de la Salud estén adecuadamente formados y en permanente actualización, con el objetivo de ofrecer una atención de alta calidad técnica, eficaz y oportuna, que se ajuste a las necesidades de la demanda de la población que atiende. Los Protocolos o Guías de Prácticas Clínicas, son solo una orientación para el manejo de los problemas que traen los usuarios, no son reglas de aplicación rígida, el juicio clínico del profesional Médico prevalece sobre cualquier guía que debe ser supervisada por la inteligencia humana; de otro lado estos documentos deben ser actualizados según convenga a los intereses de los pacientes y el establecimiento. . 4 GUIAS DE PRACTICA CLINICA I. NOMBRE Y CODIGO: ABDOMEN AGUDO QUIRURGICO II.- DEFINICION Proceso patológico evolutivo y grave de la cavidad y pared abdominal, con repercusión sistémica, exige diagnóstico rápido y tratamiento quirúrgico de emergencia y/o urgencia para evitar complicaciones graves o la muerte. Causa: Inflamatorio-infeccioso, traumático, perforación, obstrucción, hemorrágico, vascular, torsión, mixto. III.- CUADRO CLINICO Antecedentes: Episodios similares, operaciones previas, tolerancia alimentaria, analgésicos administrados. 1. SIGNOS Y SINTOMAS A.- DOLOR: Evaluar: Inicio, localización, progresión, duración, intensidad, irradiación, migración, condiciones que alivian o exacerban, asociación. Tipos de dolor: a) Cólico (calambre).- Producido por contractura músculo liso, mal localizado, corresponde a víscera hueca. b) Gravativo.- De presión, pesadez por “distensión progresiva del órgano” corresponde a órganos sólidos. c) Ardor.- Urente (Quema).- Es por “irritación de mucosa” corresponde a esófago, estómago o duodeno. d) Penetrante.- Hincada (como sable) corresponde a dolor de víscera hueca con compromiso peritoneo por “penetración de mucosa a serosa”. e) Referido.- Distante al sitio de origen del proceso original. B.- NAUSEAS Y VÓMITOS: Comúnmente acompaña al dolor, casi siempre relacionado a: a) Irritación de Nervios Peritoneo-Mesenterio.Ej. Apendicitis, torsión quiste ovario). En apendicitis el vomito se presenta 3-4 horas después de iniciado el dolor. En obstrucción intestinal alta el vomito es temprano. En la obstrucción intestinal baja el vomito es tardío. Cambios de característica en obstrucción intestinal: 1° Contenido gástrico 2° Biliar 3° Intestinal amarillo verdoso 4° Fecaloide, marrón claro u oscuro, considerar como sinónimo de obstrucción intestinal. 5 b) Obstrucción de víscera hueca: Biliar, uterino, uréter, intestino o apéndice: C.- NO ELIMINACIÓN DE FLATOS. D.- FIEBRE O HIPOTERMIA. E.- DEFENSA Y CONTRACTURA DE PARED ABDOMINAL. F.- DISTENSIÓN ABDOMINAL, por falta de pasaje del tubo digestivo. 2. EXAMEN FÍSICO ECTOSCOPIA: Observar facies, sudoraciones, posiciones, etc. INSPECCION: • Expresión pálida o lívida con diaforesis generalmente en perforación de víscera hueca, pancreatitis o estrangulación intestinal. • Expresión pálida cadavérica con respiración jadeante generalmente en Hemorragia intra abdominal. • Mirada apagada: Ojos hundidos, con vómitos frecuentes generalmente en Obstrucción Intestinal. • Posición antálgica para limitar movimientos, generalmente en peritonitis. • Cicatrices anteriores. AUSCULTACION: • Los Ruidos Hidro Aéreos (RHA) se escuchan uno cada dos minutos. • Su ausencia implica falta de actividad peristáltica. • En obstrucción intestinal los RHA aumentan de frecuencia e intensidad hasta alcanzar timbre metálico o de cascada llamada también signo de lucha. PERCUSION: • Se usa para valorar el tamaño de órganos sólidos (hígado, bazo), sensibilidad de cuadrantes. • Se busca matidez por presencia de líquido (Ascitis), timpanismo por presencia de aire (neumoperitoneo) localizado o generalizado, desaparición de matidez hepática, etc. PALPACION: Detectar zonas de dolor, tumores, órganos aumentados de tamaño. • Presencia de dolor a descompresión, dolor provocado en la inflamación (Signo Blumberg o rebote). • Defensa por contractura muscular. • Signos clásicos de sensibilidad: Murphy, Mac Burney, Blumberg, Rovsing. • Palpar orificios inguinales, femorales asegurándose que no hay dolor o masa palpable. EXPLORACIÓN RECTAL Y VAGINAL: 6 CLASIFICACIÓN A. ABDOMEN AGUDO INFLAMATORIO O SUPURATIVO: PERITONITIS. 5.- Diverticulitis complicada 6.- Diverticulitis de Meckel 7.- Pelvi peritonitis y/o Piosalping 8.- Quiste de ovario a pedìculo torcido 1 Apendicitis aguda y complicada 2.- Colecistitis aguda y complicada 3.- Pancreatitis aguda abscedada 4.- Perforación de víscera hueca B. ABDOMEN AGUDO TRAUMATICO: 1.- Cerrado o contuso: Hemorragia - Peritonitis 2.- Abierto: Hemorragia – Peritonitis C. ABDOMEN AGUDO POR PERFORACION: 1.- Perforación de víscera hueca: Ulcera péptica, divertículos, esófago, estómago e intestinos. D. ABDOMEN AGUDO OBSTRUCTIVO (ÍLEO MECÁNICO): 1.- Obstrucción intestinal aguda 2.- Vólvulos 3.- Atresias 4.- Megacolon aganglionar 5.- invaginación intestinal 6.- Hernias y sus variedades 7.- Bridas y adherencias 8.- Neoplasias 9.- Cuerpos extraños (bezoares) 10.- Íleo biliar 11.- Parásitos intestinales E. ABDOMEN AGUDO HEMORRÀGICO: 1.- Embarazo ectópico complicado 2.- Ruptura uterina 3.- Ruptura de bazo 4.- Ruptura de hígado 5.- Úlcera péptica perforada o sangrando 6.- Pancreatitis necro hemorrágica 7.- Poliposis intestinal complicada 8.- Aneurisma aórtico u otra arteria roto. F. OCLUSIVO VASCULAR: 1.- Trombosis mesentérica o de vena porta. G. DE PARED ABDOMINAL: 1.- Hernia estrangulada 2.- Incarcerada Æ Valorar adecuadamente para decidir conducta quirúrgica H. TORCIONES: 1.- Testicular 2.- Ovario 3.- Quistes I. MIXTO: 7 IV. EXAMENES AUXILIARES: 1. LABORATORIO: Hemograma, Urea, Glucosa, Creatinina, Bilirrubinas, Fosfatasa Alcalina, Electrolitos, Proteína C reactiva, Amilasa, AGA, Examen Completo de Orina, Perfil de Coagulación, otros según necesidad. “Leucocitosis elevada significa proceso inflamatorio o infección activa”. “Amilasa sérica aumentada: pancreatitis aguda, úlcera péptica perforada, oclusión intestinal, colecistitis”. 2. RADIOLOGIA: Simple de pie y decúbito: Presencia de aire en el estomago; distribución de aire en intestinos delgado y grueso; Niveles hidro aéreos (Asa centinela); presencia de aire libre (Neumoperitoeno) sub diafragmático (signo Jover); presencia de liquido (Ascitis) en cavidad peritoneal (velo difuso o imagen de vidrio despulido); grosor de las paredes intestinales (Signo de Reboque), calcificaciones. Esta radiografía debe ser tomado en decúbito supino; de pié previamente parado como mínimo 10 minutos o en decúbito lateral. 3. ULTRASONIDO: Útil en padecimientos agudos vesiculares, colecciones, masas, etc. 4. TAC: Útil para traumatismos abdominales con lesión de víscera maciza, absceso o tumores, colecciones, retroperitoneo, en dudas diagnosticas con otros métodos. 5. PUNCION ABDOMINAL GUIADA: 6. PARECENTESIS: 1.- Convencional o guiada. 2.- Lavado peritoneal diagnóstica (LPD): - Útil en abdomen agudo de origen incierto - Traumatismos cerrados de abdomen - Donde no es posible realizar una exploración abdominal minuciosa (Coma). - Certeza diagnóstica llega a un 95% en los positivos. Laboratorio: Presencia de sangre microscópica. Cuenta de más de 100,000 glóbulos rojos/mm3. Cuenta de más de 500 glóbulos blancos/mm3. Presencia de amilasa en el líquido extraído Presencia de bilis. Presencia de bacterias. 8 V. DIAGNOSTICO: 1. CRITERIOS DE DIAGNOSTICO: Diagnóstico Temprano: Reglas de oro. “Hacer el diagnóstico oportuno, decidir conducta quirúrgica antes de administrar analgésicos. “Ante duda diagnóstica, mas vale una laparotomía en blanco, antes que una familia de negro” Regla general que orienta a conducta quirúrgica: 1.- Pacientes previamente sanos o agravamiento de un cuadro crónico existente 2.- Dolor abdominal progresivo hacia intenso 3.- Con duración de 6 o más horas. 4.- Que no responden a los analgésicos comunes 5.-Corresponden generalmente a procesos quirúrgicos. 2. VI. DIAGNOSTICO DIFERENCIAL: Con cuadros de abdomen agudo médico y peritonismo. MANEJO SEGÚN NIVEL DE COMPLEJIDAD Y CAPACIDAD RESOLUTIVA: TRATAMIENTO MEDICO: 1.- Manejo hidroelectrolítica. 2.- Analgésicos diagnosticado y decidido la conducta quirúrgica. 3.- Antibioticoterapia. 4.- Sonda nasogástrica. 5- Sonda vesical Tratamiento Quirúrgico Convencional o Videoesdoscopica 9 VII. FLUXOGRAMA: ABDOMEN AGUDO QUIRURGICO Valorar: Historia clínica, (Tacto rectal y/o Vaginal) Valorar exámenes auxiliares: Lab., Imágenes, LPD., Endoscopías ¾ Hemodinamicamente Inestable -Taquicardia - Hipotensión - Fiebre ¾ Diagnóstico duda diagnóstica mayor de 6 horas Hemodinamicamente estable Programar para tratamiento quirúrgico Manejo por Especialidades Médicas (tratamiento de rescate) - Preparación pre operatoria - Consentimiento informado Valoración por Cirujano Decisión quirúrgica Tratamiento quirúrgico 10 VIII. REFERENCIAS BIBLIOGRAFICAS: 1. - Agresta, I. Michelet, G. Coluci, N. Bedin. Emergency laparoscopy A community hospital experience. Surg Endosc (2000) 14: 484–487. 2.- Altamirano C, Catán F, Toledo G, Ormazábal J, Lagos C, Bonacic M et al. Cirugía abdominal de urgencia en el adulto mayor. Rev Chil Cir 2002; 54: 654-7. 3.- Álvarez A, Barrero R, Prado J. Morbilidad y mortalidad en los ingresados de urgencia en el servicio de cirugía general. Rev Cubana Cir 1990; 29(4):54758. 4. - ATLS .7° Edic., American Colllege of surgenos; Trauma abdominal, Pag.155 5.- Blazquez Casanovas Magda R, Martínez García Carlos, Hernández Alonso José, López Sánchez Rafael. Morbilidad y mortalidad por abdomen agudo quirúrgico en el niño. Rev Cub Cir 1993; 32(2): 114-121. 6.- Cuevas del Pino, D. Palomares Rabadán, D. Blanco Bravo, A. Dolor Abdominal Agudo. En: Julián Jiménez A, editor. Manual de Protocolos y Actuación en Urgencias. Madrid: Nilo Gráficas; 2003.p. 207-212. 7.- De la Llera G. Miranda A.Z. y col. Relaparotomías: Revisión de un año. Hospital Universitario “Calixto García”. Revista Médica CSS. (Panamá) Dic1998. Vol27. No.3: 3-10. 8.- Gill B D, Jenkins J R: Eficacia en proporción al costo en la evaluación inicial del tratamiento de cuadros abdominales agudos: Clin Q North Am; 1996; 1; 71-81 9.- Gori, J; Lorusso, R y Colaboradores. Enfermedad Pelviana Inflamatoria. Ginecología de Gori. Editorial El Ateneo, 2ª Edición. Capítulo 11. 2001:210223. 10.- Martínez de Jesús FR, Gallardo Hernández R, Morales Guzmán M, Pérez Morales AG. Retardo en la hospitalización, el diagnóstico y la intervención quirúrgica de la apendicitis aguda. Rev Gastroenterol Mex 1995; 60(1): 1721. 11. - Schwartz,S.I. at el: Principles of surgery, 7°Edición. McGraw-Hill, New York 1999. 12. -Silen W. Cope´s Early Diagnosis of the Acute Abdomen. 18th edition. Oxford University Press. Oxford, 1991 11 GUIAS DE PRACTICA CLINICA I. NOMBRE Y CODIGO: II. DEFINICIÓN: APENDICITIS AGUDA CIE10-K35 Es un proceso inflamatorio focal agudo del apéndice cecal, cuya etiología específica no se puede establecer en la mayoría de los casos, siendo generalmente obstructivo. III. DIAGNOSTICO: 1. CRITERIOS DE DIAGNOSTICO: Básicamente clínico y tacto rectal. A. APENDICITIS AGUDA NO COMPLICADA: 1. Síntomas: Dolor Epigástrico o peri umbilical, que se localiza en cuadrante inferior derecho, nauseas, vómitos e hiporexia; habitualmente fiebre ligera, malestar general. Ocasionalmente diarreas o estreñimiento, disuria. La localización del dolor puede varias de acuerdo a las variaciones de localización del ciego y apéndice en el ciego, como también la edad. 2. Signos: Al inicio no se evidencia dolor, al cabo de algunas horas hiperalgesia progresiva en cuadrante inferior derecho; puede haber ausencia de temperatura o menor a 38ºC, generalmente disociación de temperatura oral rectal en 1ºC; tener presente los signos positivos de: Mc. Burney, Rovsing, Psoas, Lanz, Lecene, Morirs, Sherre, Blumberg. Tacto rectal, puede ser normal al principio, luego dolor y/o abombamiento palpable en fondo de saco lateral derecho. 3. B.- Procedimientos Auxiliares: Hemograma: Generalmente leucocitosis moderada con desviación izquierda. Sedimento urinario: Generalmente normal o algunos leucocitos. Radiografía Simple de abdomen: No existen cambios específicos. Ecografía: No existen cambios específicos. APENDICITIS AGUDA COMPLICADA: 1.- Síntomas: Además de los mencionados, la temperatura puede ser mayor a 38ºC, taquicardia. 12 2.- Signos: Puede haber masa palpable o no en cuadrante inferior derecho, aumento de resistencia de la pared abdominal (Blumberg generalizado), posición antálgica. Tacto rectal: Tumoración a abombamiento palpable, doloroso en fondo de saco lateral derecho. Hemograma: Puede haber gran leucocitosis izquierda, a veces granulaciones tóxicas. con desviación Orina completa: Puede ser normal o presentar leucocitos y cilindros granulosos, hematuria. Radiografía Simple de abdomen: Puede haber presencia de asa centinelas (nivel hidroaéreo). Ecografía Abdominal: Puede mostrar líquido libre o tumoración o apéndice cecal. 3. Procedimientos Auxiliares: Hemograma: Puede haber gran leucocitosis con desviación izquierda, a veces granulaciones toxicas. Orina Completa: Puede ser normal o presentar leucocitos y cilindros granulosos, hematuria. Radiografía Simple de abdomen: Puede haber presencia de asa centinelas (nivel hidroaereo). Ecografía Abdominal: Puede mostrar líquido libre o tumoración o apéndice cecal. 2. DIAGNOSTICO DIFERENCIAL: 1.1 CUADRO ATIPICO: • Edades extremas: Lactante y Anciano. • En tratamiento previo: analgésico, antibiótico. • Localización atípica: Retrocecal, uréter, infección urinaria simula 1.2 ENFERMEDAD DE VIAS URINARIAS: Infección, cálculos renales. 1.3 Anexitis 1.4 Embarazo ectópico.. 1.5 Patología Ovárica. 1.6 Enfermedad pélvica inflamatoria. 1.7 Enfermedades inflamatorias ileales. 1.8 Enfermedades del ciego. 1.9 Tumor carcinoide: 0.2 – 0.3 %, del total de apendicitis. 1.10 Otros tumores 13 MICRO-ORGANISMOS COMUNES: Bacteroides, Escherichia coli, streptococcus, staphylococcus, enterococcus. CLASIFICACION CLINICO-PATOLOGICA A.- NO COMPLICADA 1.- CATARLA O CONGESTIVA 2.- FLEMONOSA O EDEMATOSA 3.- SUPURADA, EMPIEMATOSA O ESFACELANTE IV. B.- COMPLICADA 1.- GANGRENADA O NECROSADA 2.- PLASTRON APENDICULAR 3.- ABSCESO PERIAPENDICULAR 4.- PERFORADA 5.- PERITONITIS LOCAL O GENERAL 6.- PILEFLEBITIS 7.- SEPSIS MANEJO SEGÚN NIVEL DE COMPLEJIDAD Y CAPACIDAD RESOLUTIVA TRATAMIENTO: A. MEDICO: Pre-operatorio:- nada por vía oral (NPO): • • • • • Reposición hidroelectrolítica EV. Antibiótico terapia profiláctica o terapéutica: según cuadro clínico. Usar analgésicos sólo si ya se decidió tratamiento quirúrgico y el dolor sea intenso. Preparar zona operatoria, baño normal o de esponja, rasurado ó tricotomía solo por indicación precisa. Si es necesario: Sonda naso gástrica y/vesical, PVC., etc. Profilaxis antibióticas en apendicitis no complicada: Debe ser de uso racional por 24 horas (tres dosis), se recomienda dosis única. • Cefalosporinas de primera, segunda o tercera generación. • Aminoglucósidos. • Asociados: Aminoglucósidos con metronidazol o Clindamicina Ciprofloxacina Antibiótico terapéutico: Debe ser de uso racional, mayor de 7 días: • Cloranfenicol mas aminoglucósido. • Metronidazol o Clindamicina con aminoglucósido. • Ceftriaxona con metronidazol o clindamicina. • Ciprofloxacina con metronidazol o clindamicina. 14 B. QUIRURGICO: Debe ser realizado en las primeras 24 horas B1. APENDICECTOMIA CONVENCIONAL O LAPAROSCOPICO NIVEL DE COMPLEJIDAD EN CIRUGIA: C EXAMENES PRE – OPERATORIOS 1.- Hemograma. 2.- Grupo sanguíneo y Factor Rh. 3.- Perfil de coagulación. 4.- Orina Completa. 5.- Radiografía de pulmones. 6.- Riesgo quirúrgico: 5 y 6 en mayores de 40 años 7.- Otros exámenes a criterio del Médico C. CRITERIOS DE ALTA: • Apendicitis no complicada: 24 a 72 horas, en buenas condiciones: Afebril, tolerancia oral, dolor mínimo, herida operatoria en buenas condiciones. • Apendicitis complicada: De acuerdo a evolución, en buenas condiciones: sin fiebre, tolerancia oral, sin drenes, herida operatoria con infección controlada. Descanso médico: Individualizar cada caso según evolución clínica, los parámetros son: • Apendicitis no complicada: 7 días. • Apendicitis complicada: 2 a 3 semanas 15 V. FLUJOGRAMA HISTORIA LINICA EXAMENS AUXILIARES APENDICITIS HOSPITALIZACION PREPARACIÓN ENDOVENOSOS ANTIBIOTICOS SALA DE OPERACIONES CATARRAL FLEMONOSA SUPURADA ANTIBIÓTICO PROFILAXIS APENDICECTOMIA GANGRENOSA COMPLICADA PERITONITIS LOCAL PERITONITIS DIFUSA ANTIBIÓTICOS 7 – 10 DIAS APENDICECTOMIA APENDICECTOMIA LAVADO PERITONEAL ? SF 100 cc / Kp HERIDA CERRADA DRENAJE OPCIONAL DRENAJE HERIDA ABIERTA 16 VI. BIBLIOGRAFÍA: 1.- Astroza G, Cortéz C, Pizarro H, Umaña M, Bravo M, Casas R. Diagnóstico clínico en apendicitis aguda: una evaluación prospectiva. Rev Chil Cir 2005, 57(4): 337-9. 2.- Baracco Miller, Victor y Col. Rev.Médica Herediana: Apendicitis Aguda en el anciano; 1,996 3.- Barboza E. Diagnóstico 1,978, Vol.2, Nº 11-12 4.- Brayant Lint,T : Journal Laparoendoscopic Surgeon, 1, 992:2. 5.- Caballero F, Duarte T, Morales L. Guías de Manejo Clínico. Apendicitis aguda. 6.- Carol EH. The SAGES Manual. Springer NY 1,999. 7.- Cervantes, Jorge y Col. cirugía laparoscopica y toracoscopica, McGraw-Hill Interamericana, 1,996. 8.- Cueto García, Jorge. cirugía laparoscopica, McGraw-Hill Interamericana, 1,997. 9.- Del Real L. Guías de manejo clínico. Apendicitis aguda: Complicaciones: Tribuna Médica, 1991. 10.- Díaz-Ufano Peral, Aurelio y Colab. cirugía general abdomen, Coleg.Méd del Perú, 1984. 11.- Ferraina P, Oria A. cirugía de michans. Ed. El Ataneo, 5 Ed. 2008 12.- Nitechi S. Y Colab: British J. Surg. Abril 1,993; Vol. 9. Nº 4. Tratamiento actual de las masas inflamatorias apendiculares. 13.- Rojas OL, González A, Gómez E, Torres E. Apendicitis aguda: diagnóstico y tratamiento. 14.- Schwartz Seymour I y Col. principles of surgery, 1989. 15.- Temple CL, Ann Surg 221:278, Huchcroft SA, Temple WJ. The natural history of appendicitis in adults. A prospective study: 1995. 16.- Zuidema G, Yeo Ch: Cirugía Del Aparato Digestivo: Edición Shackelford, Ed. Panamericana, 5 Ed. 2007. REVISTAS: 1.- American Society of Health Pharmacists (ASHP). Therapeutic guidelines on antimicrobial prophylaxis in surgery. 1999 2.- Antimicrobial Prophilaxis in Surgery. Med Lett. Drugs Ther. 1,997 3.- Scottish Intercollegiate Guidelines Network (SIGN). Antibiotic Prophylaxis in Surgery Publ 45. July 2000. 4.- SIGN. Antibiotic Prophylaxis in Surgery, Publ 45 July 2000. 17 GUÍA DE PRÁCTICA CLÍNICA I. NOMBRE Y CODIGO: II. DEFINICION: COLECISTITIS AGUDA CIE-10: K81.0 COLICO BILIAR: Es un dolor espasmódico de corta duración, no requiere internamiento, cede a antiespasmódicos y/o analgésicos, si el dolor persiste por mas de seis horas a pesar del tratamiento instalar antibioticoterapia, antiespasmódicos y/o analgésicos por vía endovenosa, si no mejora considerar Colecistitis Aguda. COLECISTITIS AGUDA: Es la inflamación de la mucosa vesicular por obstrucción del conducto cístico por un calculo e infección bacteriana secundaria, representa el 90% y se denomina colecistitis litiásica; el 10% es con ausencia de cálculos, se denomina colecistitis alitiásica, éste suele ocurrir en pacientes graves de UCI, politraumatismos, quemaduras, sepsis, o nutrición parenteral larga. Epidemiología, representa el 5-10% de los abdómenes agudos, OBJETIVOS: * Aliviar el dolor * Diagnosticar y tratar oportunamente. * Evitar complicaciones III. CUADRO CLINICO: A. SINTOMATOLOGIA: Dolor tipo cólico gravativo en hipocondrio derecho y/o epigastrio, a veces irradiado a la escápula derecha, puede acompañar de náuseas, vómitos, hiporexia o escalofríos, el 75% refiere antecedentes de cólico biliar. B. IV. EXAMEN CLINICO: Fiebre moderada (< 38.8°C)l, puede haber ictericia leve (10%), dolor a la palpación en hipocondrio derecho (signo de Murphy positivo), con defensa o peritonismo localizado. En el 30% de los casos se puede palpar la vesícula biliar. Las colecistitis graves se dan con mayor frecuencia en ancianos y diabéticos. EXAMENES AUXILIARES: LABORATORIO: Hemograma: Leucocitosis moderada 12000-200000/dl con desviación a la izquierda, si es mayor sospechar complicaciones graves (colecistitis gangrenosa, absceso perivesicular o colangitis). Bilirrubinas: Puede aumentar hasta 4 mg/dl en un 10%. Transaminazas: Puede aumenta levemente en un 10%, es inconstante. Fosfatasa Alcalina: Puede aumenta levemente. Amilasa: Puede aumentar levemente. 18 DIAGNOSTICO POR IMÁGENES: Radiografía Simple de Abdomen: En un 10-15% pueden observarse los cálculos. Aire en pared vesicular o vías biliares. Ecografía: Sensibilidad y especificidad del 95%. Criterios mayores: Cálculo en cuello vesicular o conducto cístico, engrosamiento de la pared vesicular >4mm, aire intramural, signo de Murphy ecográfico positivo, diámetro vesicular mayor de 4.5 cm.. Criterios menores: Presencia de Cálculos en la vesícula biliar, engrosamiento de la pares vesicular <4mm., barro biliar, mucosa vesicular desprendida, valorar diámetro de colédoco y vías biliares intrahepáticas TAC: Valor limitado, su uso es para detectar complicaciones: Abscesos, perforación, patología de colédoco, pancreatitis. V. ESTADIOS: a) C.A. Edematosa o Flemonosa b) C.A. Supurada (Abscesos en pared) c) C.A. Gangrenosa (Necrosis de pared) d) C.A. Enfisetamosa por gérmenes productoras de gás intra o perivesicular (Clostridium) e) Hidrocolecisto VI. DIAGNOSTICO: 1. Diagnostico Diferencial: • Cólico Biliar, Colangitis, Icterícia Obstructiva de causa no litiásica. • Hepatitis Aguda. • Quistes, absceso o tumores hepáticos • Úlcera péptica. • Obstrucción intestinal. • Pancreatitis aguda. • Cólico renal. • Otros: Apendicitis aguda, Obstrucción intestinal, infarto agudo miocardio, neumonía basal VII. MANEJO SEGÚN NIVEL DE COMPLEJIDAD Y CAPACIDAD RESOLUTIVA: 1. Tratamiento: Siempre iniciar por tratamiento médico, tratamiento quirúrgico si procede. A. MEDICO: • NPO • SNG, si es necesario. • Agua y electrolitos. • Analgesia parenteral (no poner mórficos pues pueden producir espasmos en el esfínter de Oddi). • Protección gástrica, Ranitidina u bloqueadores de bomba. • Antibióticos: Amoxicilina-Clavulánico 1-2 gr. EV, c/8Hs. • Piperacilina/Tazobactam 4/0.5 gr. EV, c/8Hs. • Ciprofloxacino 200-400 mg. EV, c/8-12 Hs. • Ceftriaxona 1 gr. EV, c/12 Hs. o 2gr. EV,c/24 Hs. • Cefuroxima 500 mg. EV, c/8-12 Hs. 19 En casos graves añadir Metronidazol 500 gr iv/8h (1,5 gr/24h) o cambiar a Imipenem 500 mg/6h. Gérmenes aislados: E. coli, Klebsiella pneumoniae, Salmonella tifi, Pseudômona aeruginosa, Enterobacter cloacae, Proteus mirabilis, Clostridium perfringens, Bacteróides fragilis. B. QUIRURGICO, Convencional o laparoscópico. Colecistectomía de urgencias, en el periodo de 24-72 horas desde el inicio de la enfermedad. Colecistectomía diferida, electiva o programada en pacientes no complicados de más de 72 horas de evolución, será sometido a colecistectomía entre las 6 a 8 semanas. Colecistostomía percutánea guiado por Eco/TAC o colecistectomía con anestesia local, indicado en estado grave por sepsis, alto riesgo de cirugía. (Edad, enfermedades). 2. Manejo Post-Operatorio: • NPO • Reposición hidroelectrolítica • Iniciar vía oral: si no hay náuseas, vómitos, elimina flatos, presencia de ruidos hidroaéreos. • Deambulación temprana 3. Criterios de Alta: No nauseas, no vómitos, tolerancia oral , no fiebre, dolor leve, sin drenes. VIII. COMPLICACIONES: Complicaciones más frecuentes en ancianos y diabéticos: – Perforación vesicular: 10% de las colecistitis (Niemer 1984) • Tipo I: Libre a cavidad, absceso o peritonitis. • Tipo II: Perforación subaguda localizada (Plastron) • Tipo III: Perforación con fístula entre vesícula y otros órganos, puede observar aerobilia. • Empiema vesicular o piocolecisto, 1-5% de las colecistitis puede ir ahocicado a sepsis. 20 IX. FLUJOGRAMA COLESISTITIS AGUDA DIABÉTICO, ANCIANO ICTERICO, SEPTICO ALTO RIESGO BAJO RIEGO TRAT. MÉDICO Tratamiento frecuente del cuadro clínico No efectivo Efectivo Colecistectomía o colecistostomóa guiado con anestesia local Análisis preoperatorios, Bilirrub. transam, AGA, Electrol., F.Alcal. Ecog.Abd., Rx.Pulmones, RQ. Antibióticos Hidratación Antiespasm-Antálg Tratamiento quirúrgico dentro de las 72 horas Colecistect. diferido dddddddddddiferido Antibióticos Hidratación Antiespas-Antálg Análisis preop, Bilir. Transam, AGA, Electrol., F.Alcal. Ecog.Abd., Rx.Pulmones, RQ. Colecistectomía diferido A las 6 – 8 semanas 21 X. - BIBLIOGRAFIA 1) Barwood NT., Valinsky L., Hobbins MS. Fletcher DR., Knuiman MW., Ridout SC. Changing methods of imaging the common bile duct in the laparoscopic cholecystectomy era in western Australia: Implications for surgical procedures. Ann Surg 2002. 2) Bisgaard T, Klarskov B, Rosenberg J, et al. Characteristics and prediction of early pain after laparoscopic cholecystectomy. Pain 2001;90(3): 261-9 3) Bregante M, Pirchi D, Castagneto G: La colangiografía intraoperatoria selectiva en colecistitis aguda, Rev. Argent. Cirug., 2006; 91 (3-4): 100-104 4) Caratozzolo E, Massani M: Usefulness of both operative cholangiography and conversion to decrease major bile duct injuries during laparoscopic cholecystectomy. J HBP Surg 2004; 11: 171-175. 5) Debru E, Dawson A, Leibman S: Does rutineintraoperative cholangiography prevent bile duct transection? Surg Endosc 2005; 19: 589-593. 6) Gadacz TR. Update on laparoscopic cholecystectomy including a clinical pathway. Surgical Clinics of Noth America 2000; 80(4):1127-9. 7) Lee D.W.: Chung S.C.Biliary infection. Baillieres Clin Gastroenterol, 11: 707724, 1997 8) Lee KT, Wong SR, Cheng JS, et al. Ultrasound-guided percutaneous cholecystostomy as an initial treatment for a cute cholecystitis in elderly patients. Dig Surg 1998;15:328-332. 9) Patelin JB, Laparoscopic common bile duct exploration. Surg Endosc. 2003 Sep 10 10) Turcotte J, Cirugía del Aparato Digestivo Shackelford, Ed.Panamericana, 5°Edic,2007 11) Urbach D, Stukel T. Rate of elective cholecystectomy and the incidence of severe gallstone disease. CMAJ 2005; 172:1015-9. 12) Zucker, K. Cirugía laparoscópica. Segunda edición. Editorial Médica Panamericana. España. 2003. p 3 13) Zuidema G, Yeo Ch, Cirugía del Aparato Digstivo Shackelford, Ed.Panamericana, 5°Edic,2007 14) Revista de Gastroenterología del Perú Vol. 17, Nº 3 Año 1997 15) Yass S, Perry Y, Venturero M, et al.What does affect the outcome? A retrospective multifactorial regression analysis. Surg Endosc 2000; 14:661-652 22 GUIAS DE PRÁCTICA CLINICA I. NOMBRE Y CODIGO: II. DEFINICION PLASTRON O FLEMÓN APENDICULAR Es una variante en la evolución de la apendicitis aguda en la cual el apéndice infectado se cubre de tejidos vecinos (intestino, epiplón) formando una masa infiltrada de pus que bloquea el proceso infeccioso. III. DIAGNOSTICO: 1. CRITERIOS DE DIAGNOSTICO Clínico, Imágenes, laboratorio y tacto rectal. SINTOMAS: • Dolor abdominal mayor de 5 días de evolución. • Fiebre no mayor de 38.5ºC. • Aumento de la frecuencia del pulso, a veces diarrea. SIGNOS: Masa palpable y sensible en fosa iliaca derecha. Tacto rectal.- masa palpable en fondo de saco derecho. IV. EXAMENES AUXILIARES: 1. LABORATORIO: Hemograma: leucocitosis con desviación izquierda. Amilasa: ligeramente aumentado. Otros exámenes de acuerdo a necesidad 2. V. RADIOLOGIA: Radiografía Simple de Abdomen: Apelotonamiento de asas intestinales. Ecografía: Presencia de masa compleja, puede verificarse con TAC y RM abdominal. MANO SEGUN NIVEL DE COMPLEJIDAD Y CAPACIDAD RESOLUTIVA 1. Tratamiento: a) hidratación y manejo hidroelectrolítico. 2. Criterios Para Tratamiento Médico: Paciente hemodinámicamente estable (buen estado general) con mayor de 5 días de evolución, masa palpable en fosa iliaca derecha de origen apendicular, ausencia de reacción peritoneal local o general o sepsis. 1.- Hospitalización por lo menos 48 horas. 2.- Endovenoso para antibiótico terapia e hidratación. 3.- Iniciar dieta líquida y aumentar según tolerancia. 4.- Antibiótico terapia de tratamiento para aerobio y anaerobio. 23 • • • • Cloranfenicol mas aminoglucósido. Metronidazol o Clindamicina con aminoglucósido. Ceftriaxona con metronidazol o clindamicina. Ciprofloxacina con metronidazol o clindamicina. 5.- Analgésicos y antipiréticos condicional a dolor o fiebre. 6.- Monitorización de la masa de fosa iliaca derecha con ecografía según evolución del paciente por lo menos una vez por semana. Si empeora el cuadro clínico con manifestaciones sistémicas, realizar tratamiento quirúrgico. 3. CRITERIOS PARA TRATAMIENTO QUIRURGICO: Nivel de complejidad en Cirugía: B Paciente hemodinámicamente inestable con signos de sepsis y reacción peritoneal. Hemograma: Gran leucocitosis con desviación izquierda. Ecografía: presencia de colección periapendicular o liquido libre en cavidad peritoneal. Procedimiento quirúrgico convencional o laparoscópico: Abordaje del absceso y masa, manejo del muñón, lavado de la cavidad abdominal y drenaje. 4. Criterios de Alta Sin haber sido operado: Si tolera la dieta completa con cuadro clínico estable, sin fiebre, dar de alta con indicaciones escritas para cirugía posterior. Post operado: De acuerdo a evolución, en buenas condiciones: sin fiebre, buena tolerancia oral, sin drenes, herida operatoria con infección controlada. Recomendación para control permanente por escrito. Descanso médico: Individualizar cada caso según evolución clínica. * Mayor a 3 semanas 24 VI. REFERENCIAS BIBLIOGRAFICAS 1. Andersson R, Petzold M, Annals of surgery 246(5):741-748, November 2007. 2. Benavides Buleje JA, García Borda FJ, Guadarrama González FJ, Lozano Salvá LA. Manual Práctico de Urgencias Quirúrgicas. Hospital Universitario 12 de Octubre. 1998. 3. Castorena AHG, Medicina perioperatoria, Edit Prado 1ra Ed, 2008. pp 6263. 4. Mass. J Pediatr Surg 37 (6): 882 – 886, 2002. 5. Samuel M, Hosie G, Holmes K: Prospective evaluation of nonsurgical versus Surgical management of appendiceal. 6. Santos Jr J, Martins Jr A, Féres O, et al: Plastrón apendicular. Tratamiento conservador con apendicectomía electiva retardada. Rev Col Bras Cir 12 (4): 82 – 85, 1990. 7. Schwartz. Principios de Cirugía, 8°ed. Ed. Interamericana McGraw- Hill, 2001. 25 GUIA DE PRÁCTICA CLINICA I. NOMBRE Y CODIGO: TRAUMATISMO ENCEFALO CRANEANO (TEC) II. DEFINICIÓN: Se define el Traumatismo Encéfalo Craneano, como el daño que compromete la cara, cuero cabelludo, cráneo y su contenido. a) Fisiopatología: Es producida por el impacto mecánico sobre estructuras encefálicas provoca la lesión del tejido nervioso por dos mecanismos: El traumatismo encéfalo craneano genera dos tipos de daño, uno primario o directo produciendo la noxa, y otro secundario que depende de la activación de la cascada inflamatoria con alteración vasomotriz y de permeabilidad vascular llevando a la muerta celular. 1.- DAÑO PRIMARIO: Agresión mecánica que lesiona vasos y nervios, dos tipos de impacto: ¾ ¾ Estático (pedrada), por impacto. Dinámico: Por movimientos bruscos, generalmente tránsito: dos efectos en el cerebro: a) Movimiento de traslación: Desplazamiento brusco de masa encefálica induciendo cambios en la Presión intracraneal (PIC). b) Movimiento de rotación: Produce degeneración axonal difusa, contusiones, laceraciones y hematomas intracerebrales. LESIONES OSEAS: Fractura de cráneo. LESIONES ENCEFALICAS DIFUSAS: • Conmoción. • Lesión axonal difusa. LESIONES ENCEFALICAS DIFUSAS: • Contusión y hemorragia intracraneal: • Hemorragia meníngea: Hematoma Epidural, Subdural y Subaracnoidea • Hemorragia y Laceración Cerebral: Hemorragia Intraparenquinal, Lesión por empalamiento y por arma de fuego 2.- DAÑO SECUNDARIO: Lesión cerebral por injuria inflamatoria, sistémica o intracraneal, aparece en minutos, horas e incluso primeros días postraumatismo, la injuria sistémica e hipotensión arterial es la etiología más frecuente y de mayor repercusión en el pronóstico, el mecanismo nocivo guarda relación con el descenso de la Presión de Perfusión Cerebral (PPC) y la génesis de isquemia cerebral global. 26 Origen Sistémico.- Hipotensión arterial, hipoxemia, hipercapnea, anemia, hipertermia, hiponatremia, hiperglisemia, hipoglisemia, acidosis, síndrome de respuesta inflamatoria sistémica. Origen Intracraneal.Hipertensión endocraneana, espasmo vascular cerebral, cconvulsiones, edema cerebral, hiperemia, hematoma cerebral tardío, disección carotídea OTROS MECANISMOS SECUNDARIOS: - El desorden electrolítico, pirexia prolongada, hipertensión endocraneal (HEC) afecta el pronóstico del TEC. - La presión que generan la hipertensión endocraneana produce compresión del bulbo raquídeo y enclavamiento cerebral con compromiso vascular y nervioso. La convulsión focal o general durante la fase aguda del TEC produce lesión secundaria al disminuir el flujo sanguíneo cerebral (FSC) y consumo cerebral de oxígeno. “Como respuesta inespecífica a una gran variedad de injurias cerebrales, el edema cerebral está presente, de forma focal o difusa, en la fase más aguda del TEC. Todos los tipos de edema cerebral descritos (Vasogénico, Citotóxico, Neurotóxico, Intersticial, Hidrostático, Osmótico) presentan algún periodo de TEC, siendo los más frecuente el cito-neurotóxico y vasogénico”. ESTADISTICA Y EPIDEMIOLOGIA: La hipoxemia aislada incrementa la mortalidad en un 2%, si se asocia a hipotensión arterial se duplica. La epilepsia postraumática se presenta en aproximadamente 15% de los TEC graves. Se produce 200 casos nuevos de TEC/100.000 habitantes, 80% es leve, 10% moderados y 10% grave. Mayor incidencia en los varones en una relación varón/mujer de 3/1; grupo etáreo entre los 15 y 29 años. Corresponde a accidentes de tráfico el 73%, caídas el 20%, lesiones deportivas 5% y otros el 2%. Las contusiones cerebrales pueden evolucionar y coalescer a grave desde minutos, horas hasta días formando un hematoma intracerebral que requiere evacuación quirúrgica inmediata en el 20% de los pacientes, por lo que debe repetirse la TAC a las 12 o 24 horas de la TAC inicial o de acuerdo a necesidad 27 III.- CUADRO CLÍNICO: CLASIFICACIÓN DEL TRAUMATISMO ENCEFELOCRANEANO - Cerrado - Alta velocidad (Choque automóvil) - Baja velocidad (Caída, asalto) Mecanismo - Penetrante Gravedad - Leve - Moderado - Grave - Fractura de bóveda - Fractura de base - Herida por proyectil de arma de fuego - Otras heridas penetrantes - Escala de coma Glasgow 14-15 - Escala de coma Glasgow 9-13 - Escala de coma Glasgow 3-8 - Lineal Vs estrellado - Deprimido / No deprimido - Abierta / Cerrada - Con/sin fuga de líquido cefalorraquídeo - C7S parálisis del VII par craneal Morfología - Lesión intracraneal focal - Lesión intracraneal difusa - Hematoma Epidural - Hematoma Subdural - Hematoma Intracerebrales - Contusión leve - Concusión clásica - Daño axonal difuso Escala de Coma de Glasgow (ECG) Puntuación OJO VERBAL MOTOR ---------Obedece órdenes 6 -----Orientado Localiza dolor 5 Apertura espontánea Confuso Retira 4 A estímulos verbal Palabras Flexión anormal 3 inapropiadas (Decorticación) A estímulo doloroso Sonidos Extiende (Flacidez) 2 incomprensible No responde No responde No responde 1 TEC LEVE (ESCALA DE COMA GLASGOW 14-15) PACIENTE CON PÉRDIDA DE CONOCIMIENTO MENOR A 15 MINUTOS Y GLASGOW MAYOR DE 14 CARACTERISTICA: Paciente despierto, o amnésico por el traumatismo, breve historia de pérdida de conocimiento muy difícil de confirmar, buen porcentaje confundido por embriaguez u otras intoxicaciones. Mas o menos el 80% la recuperación es rápida; un 3% evolucionan a TEC grave. 28 En Rx Cráneo evaluar.- Fracturas, depresiones, calcificación, posición de glándula hipófisis, niveles hidroaéreos de senos paranasales, neumoencéfalo, fracturas de huesos de la cara, cuerpo extraño. Rx de columna cervical.- Si hay dolor espontáneo o a palpación cervical. Considerar TAC si perdida de conciencia ha sido mayor de 5 minutos, amnesia, cefalea intensa o persistente, déficit neurológico focal o difuso. Si hay anomalía en TAC, o persiste sintomatología o anomalía neurológica internar al paciente e interconsultar a neurocirugía. PACIENTE ASINTOMATICO LUCIDO EN TIEMPO ESPACIO Y PERSONA: CARACTERISTICA: Paciente asintomático, lúcido en tiempo espacio y persona, no signos neurológicos observar 2 a 4 horas y si sigue clínicamente normal dar de alta acompañado de una persona que cuide las próximas 24 horas entregándole información por escrito y regresar a Emergencia si presenta los signos de alarma: Dolor de cabeza persistente e intenso, convulsión, vómitos, salida de líquido o sangre por nariz u oído, conducta extraña, una pupilas mas grande que la otra, doble visión, movimientos raros de ojos, cambios en forma de respirar, no usar sedantes, no tomar bebidas alcohólicas, solo analgésicos leves y esporádicos; si no presenta control en consulta externa. Paciente el alerta = Glasgow 14-15 Anamnesis: Mecanismo de lesión, tiempos de lesión, Pérdida de conciencia, recuperación de la conciencia, amnesia retrógrada o anterógrada, cefalea; alcohol o drogas Examen clínico sistemático: signos de focalización neurológico, pupilas, pérdidas de sangre o líquido cefalorraquídeo por oído, nariz o cavidad orbitaria Rx o TAC cráneo o cuello si es necesario OBSERVACION U HOSPITALIZACION 1.- Si no se dispone de TAC 2.- TAC anormal 3.- Deterioro de estado de consciencia 4- Cefalea persistente moderada a grave 5- Intoxicación alcohólica o por drogas 6- Fractura de cráneo 7- Fuga de líquido cefalorraquídeo o sangre: Oído, nariz u cavidad orbitaria. 8.- Lesiones asociadas importantes. 9.- Nadie que lo cuide en casa 10.- Incapacidad de regresar en caso de agravarse 11.- Amnesia o deterioro de estado de consciencia 12.- Historia de pérdida de conciencia ALTA El paciente clínica y neurológicamente estable, con indicación de signos de alarma por escrito 29 TEC MODERADO (ESCALA DE COMA GLASGOW 9-13) Pérdida de conocimiento mayor a 15 minutos y Glasgow 9 a 13 Característica: obedecen órdenes sencillas, habitualmente confusas o somnolientas, con déficit neurológico como hemiparesia. Todos deben ser internados en emergencia de 12 a 24 horas, con observación estricta de enfermería y reevaluación médica y neurológica frecuente. TAC obligatorio con seguimiento a las 12 y 24 horas Aproximadamente el 10% al 20% se deterioran y pasan a TEC grave. Paciente confuso o somnoliento, capaz de obedecer ordenes sencillas = Glasgow 9-13 Anamnesis: Mecanismo de lesión, tiempos de lesión, Pérdida de conciencia, recuperación de la conciencia, amnesia retrógrada o anterógrada, cefalea; alcohol o drogas Examen clínico sistemático: signos de focalización neurológico, pupilas, pérdidas de sangre o líquido cefalorraquídeo por oído, nariz o cavidad orbitaria Obligatorio Rx o TAC cráneo y Rx cuello, estudios de laboratorio básicos OBSERVACION U HOSPITALIZACION OBLIGATORIO El 90% buena evolución Valoración neurológica frecuente El 10% se deteriora, y pasa a TEC grave, manejo en Trauma Shock o UCI. 30 TEC GRAVE (ESCALA DE COMA GLASGOW 3-8) Lesión más pérdida de conocimiento mayor a 6 horas con Glasgow de 3 a 8 horas CARACTERISTICA: Incapaz de obedecer órdenes. Descartar y/o corregir situaciones que incrementan el deterioro de la conciencia, tales como: Alcohol, drogas, shock, hipoxemia severa, etc. Considerar los siguientes signos: 1.- Anisocoria 2.- Déficit motor. 3.- Fractura abierta de cráneo con exposición de masa encefálica. 4.- Salida de líquido céfalo raquídeo o sangre. 5.- Deterioro neurológico. 6.- Fractura deprimida de bóveda craneana. PRIORIDAD PARA VALORACION INICIAL DE TEC GRAVE 1.- Evaluación ABCDE 2.- Examen neurológico rápido y dirigido, Glasgow y pupilas con presión arterial estable o no 3.- Si PA sistólica no puede ser elevada a mayor de 100mmHg con resucitación agresiva, se convierte en prioridad establecer la causa de la hipotensión, y la evaluación neuroquirúrgica se convierte en prioridad secundaria; practicar lavado peritoneal diagnóstica o Ecografía urgentes o Laparotomía exploratoria; luego realizar la TAC cerebral , si hay evidencia de lesión con efecto de masa intracraneal a realizar ventriculografía aérea y craneotomía . 4.- Si luego de reanimación la PA sistólica aumenta a mayor de 100mmHg. Con evidencia clínica de masa intracraneal (pupilas y clínica neurológica) es prioritario realizar TAC cerebral para no retrazar tratamiento neurológico, el LPD o ecografía se puede realizar en el área de TAC o quirófano. 5.- Si PA sistólica se corrige temporalmente y decae, realizar cualquier esfuerzo de realizar TAC antes de pasar a sala de operaciones para LE o toracotomía, “Requiere gran juicio clínico y cooperación entre el cirujano y neurocirujano” 31 Paciente con déficit de conciencia Glasgow 9-13 - Evaluación ABCDE - Evaluación primaria y reanimación cardio respiratoria - Evaluación secundaria y antecedentes - Admisión a trauma shock Reevaluación Neurológica - Apertura ocular - Respuesta motora - Respuesta verbal - Reacción pupilar - Reflejo oculocefálico (“Ojo de muñeca) - Reflejo oculovestibular (Pruebas calóricas) - Respuesta corneal Terapéutica - Manitol - Hiperventilación moderada - Anticonvulsivantes Diagnóstico por Imágenes (Preferente en orden descendente) - TAC de cráneo - Ventrículograma aéreo - Angiograma Pruebas de laboratorio 32 IV. MANEJO SEGÚN RESOLUTIVA NIVEL DE COMPLEJIDAD Y CAPACIDAD TRATAMIENTO MEDICO: Objetivo General: Prevenir el daño secundario al cerebro ya lesionado. Principio básico: Si a la neurona lesionada se le provee un medio optimo puede restaurar su función, si se le ofrece un medio subóptimo puede morir. “Esperar a ver que pasa” puede ser desastroso, apresurar el diagnóstico y tratamiento es de gran importancia, TAC inmediato. TRATAMIENTO INICIAL DE LAS SITUACIONES DE AMENAZA VITAL: 1.- Asegurar la permeabilidad de la vía aérea con control de la columna cervical. 2.- Estabilizar estado cardiopulmonar. 3.- Oxigenación y ventilación adecuada, Pa O2 > 70 mmHg., 4.- Evaluación del estado neurológico. 5.- Investigar otras lesiones traumáticas 6.- Mantener la cabeza a 30° sobre plano horizontal 7.- Mantener temperatura normal. 8.- Mantener Presión arterial media > 90 mmHg. 9.- Mantener volumen sanguíneo normal, control de hemorragias 10.-Mantener electrolitos normales 11.-Mantener Hemoglobina > 10 gr/dl. 12.-Mantener Osmolaridad plasmática > 200 md/dl 13.-Mantener Glicemia < 200 mg/dl 14.-Profilaxis de convulsiones y antibiótico profilaxis 15.-Analgesia adecuada MEDICAMENTOS: • Antibióticos, preferible de amplio espectro, siempre en traumatismos penetrantes y abiertos fractura de base de cráneo. • Manitol en solución al 20%. - EV: 0.5 a 1g/Kpc, en bolo por 5 minutos, cada 2 a 3 horas. - EV: 1-2 gr/kp., en bolos, repetir c/6 Hs. • Furosemida, usar EV a 0.3-0.5mg/Kpc, no en hipotenso. • Esteroides, eficaz para disminuir edema cerebral en proceso inflamatorio tumoral, en edema por traumatismo parece no ser útil (Controversial). • Barbitúricos, no usar en hipotensión o hipovolemia, controversial su uso en fase aguda. • Anticonvulsivantes: Fenitoína usar en fase aguda, previene crisis convulsiva en la primera semana. Dosis de ataque, EV, es 1g., no mas de 50mg/minuto. Dosis de mantenimiento, EV, 100mg c/8horas, ajustando dosis terapéutica. Fenobarbital: 100 mg c/ 8Hs VO o IM o EV. En convulsión prolongada: Diazepam o lorazepam . 33 V. CRITERIOS DE REFERENCIA Y CONTRA REFERENCIA: Especificar claramente cuando el problema debe ser solucionado en otro nivel de atención informar lo siguiente: 1.- Edad 2.- Mecanismo y hora de la lesión 3.- Estado respiratorio y cardiovascular. 4.- Examen neurológico preferencial, incluido Glasgow, con énfasis e respuesta motora y estado pupilar. 5.- Lesiones asociadas 6.- resultado de estudios de imagen, de preferencia TAC 7.- Tratamiento de hipotensión e hipoxia 34 VI.- FLUJOGRAMA: GCS ≤ 8 INTUBACION GCS 9-13 GCS14-15 PERDIDA DE CONCIENCIA Rx..CRANEO Rx. CERVICAL TAC CRANEO NO PERDIDA CONCIENCIA DOLOR CERVICAL Rx. CERVICAL PATOLOGICO Rx. CRANEO NORMAL PATOLOGICO ALTA CIRUGIA NO QUIRURGICO CGS > 14 CGS ≤ 13 NORMAL CGS ≤ 13 HOSPITAL CGS > 14 HOSPITAL LESIONES ASOCIADAS, REQUIEREN SEDACION UCI 35 VII. BIBLIOGRAFÍA 1. Alderson P, Roberts I, Corticosteroids in acute traumatic brain injury: a systemic review of randomised trials, BMJ 1997;314: 1855-9. 2. American College Of Surgeons, ATLS, 7ma. Edition, Pág 158. 3. Bullock R, Chesnut RM, et al. Guidelines for the management of severe head injury. Brain Trauma Foundation. Eur J Emerg Med 1996; 3: 109-27. 4. 5. Espinoza T, Complicaciones graves em neurocirugía:Neurocirugía vol.36 N° 1, enero-marzo 1978. Lapierre F. Guidelines concernant les traumatismes craniens graves. Societe Francaise de Neurochirurgie 1998;44: 132-5. 6. Maggiora P, Gidekel A. Rol de los corticoides en el trauma de cráneo severo: Un interrogante no resuelto; Rev.Argent.Neuroc.2004, 18:152. 7. Rosner MJ, Rosner SD, Johnson AD: Cerebral perfusion pressure management protocols and clinical reeulsts. Journal of neurosurgery 1995; 83:949-962. 8. Varela Hernández A, Pardo Camacho G, et al: Rev Mex Neuroci 2005; 6(6): 488-490 36 GUIA DE PRACTICA CLINICA I. NOMBRE Y CODIGO: HEMORRAGIA DIGESTIVA MASIVA CIE-10: K 92.2 II. DEFINICION: 1. Emergencia médico quirúrgica por pérdida aguda de sangre procedente del tubo digestivo desde el esófago al ano. Se clasifica en hemorragia digestiva alta (HDA) si proviene por encima del ángulo duodenoyeyunal de treitz y hemorragia digestiva baja (HDB) si proviene por debajo de este. 2. ETIOLOGIA: • HDA: várices esofágicas (20-30%), en el estómago y duodeno la úlcera péptica (30-50%), lesión aguda de la mucosa gástrica secundaria a stress o fármacos y otras: laceración esofágica en el síndrome de Mallory-Weiss (58%), esofagitis, duodenitis, neoplasia • HDB: divertículos, angiodisplasia, neoplasia, colitis isquémica, colitis infecciosa, pólipos, hemorroides (rara vez ocasionan pérdida masiva de sangre) 3. FISIPATOLOGIA: Va a depender del tipo de lesión, pero al final la manisfestación clinica es común si el sangrado digestivo es abundante o masiva (30-40% del volumen circulante) esto es sinónimo de shock hipovolémico por disminución del retorno venoso, originado en la disminución del volumen intravascular efectivo, con disminución del gasto cardiaco. La sangre en el tubo digestivo aumenta el peristaltismo, la flora bacteriana intestinal procesa las proteínas liberando amoniaco y el hígado lo convierte en urea, incrementando sus niveles plasmáticos; en pacientes con hepatopatía este proceso se interrumpe y es causa de encefalopatía. Las lesiones agudas de mucosa gástrica se dan en el contexto de un estrés fisiológico profundo, quemaduras extensas, trauma del SNC, shock, DOMS, insuficiencia renal o hepática. 4. EPIDEMIOLOGIA: En general, un 90% de hemorragias digestivas son altas y un 10% son bajas. La HDA es una de las causas más frecuentes de demanda de atención urgente, con una incidencia de 100-160 casos por 100, 000 habitantes/año. Constituye la principal urgencia gastroenterológica, y la 1º causa de mortalidad después del cáncer (10-14%), asociándose a enfermedades concomitantes y a la edad. La HDA por várices esofágicas: es la primera causa de morbimortalidad, secundario a hepatopatía crónica. La incidencia en el hombre es el doble que en la mujer y se incrementa esta patología con la edad (50-60 años). El 16% requiere cirugía urgente. 37 III. FACTORES DE RIESGOS ASOCIADOS: 1. Medio ambiente: hepatitis B, estancia hospitalaria prolongada. 2. Estilo de vida: alcoholismo, ingestión de AINES, enfermedad ulcerosa, corticoterapia prolongada, dieta con excesivas sustancias irritantes, stress. 3. Factores hereditarios: familiares directos con cáncer gástrico o de colón. IV CUADRO CLINICO: 1. Síntomas: ardor o dolor epigástrico, sensación de frialdad, dolor y distensión abdominal, náuseas, vómitos, disfagia Signos: melena (heces negras, brillantes, pastosas y malolientes), hematemesis (vómito de sangre roja fresca o restos hemáticos digeridos), hematoquecia, ortostatismo, hipotensión, taquicardia, depresión del sensorio, oliguria- anuria, a menudo se encuentra abdomen blando no doloroso o hay leve dolor, distensión abdominal, peritonismo, palidez de piel y mucosas. 2. Interacción cronológica y características asociadas. La anamnesis y la exploración física incluye la búsqueda de estigmas de cirrosis, enfermedades hematológicas, cicatrices de operaciones, irritación peritoneal y tacto rectal para identificar las características de las heces. La intensidad de la hemorragia depende de la pérdida aguda de sangre y de las consecuencias sobre el estado hemodinámica del sujeto. HD LEVE < 1000 cc (<20%) Estable hemodinámicamente V. HD MODERADO 1000- 1500 cc (20-25%) Palidez, diaforesis, frialdad Ortostatismo, Lipotimia, Flujo urinario se mantiene HD SEVERO > 1500 cc (> 30%) Shock Hipovolémico Oliguria ( < 400 ml/ 24 h.) Alteración del sensorio DIAGNOSTICO: 1. Criterios: a. Sangrado activo profuso y recurrente evidente vía oral y/o rectal: hematemesis, melena, hematoquecia, rectorragia. b. Inestabilidad hemodinámica, en relación directa a la severidad del sangrado y la respuesta cardiovascular y vasomotora en respuesta a la hipovolemia: • Hipotensión arterial (disminución de PAM < 60 mmHg.) • Vasoconstricción periférica (Palidez) • Taquicardia (incremento >120 lpm) • Hipoperfusión renal: oliguria. • Trastorno del sensorio secundario a hipoxia isquémica • Disminución de la Presión Venosa Central (PVC) • Disminución del gasto cardiaco. c. Descenso de hematocrito y hemoglobina (antes de 24 horas no confiable). d. Necesidad de transfusiones de hemoderivados ininterrumpidas > 4- 6 U. e. Aumento de urea plasmática (2-3 veces v.n.), 38 VI. EXAMENES AUXILIARES: 1. De patología clínica: Grupo sanguíneo y Rh, Pruebas cruzadas, Hemograma completo, Creatinina- Urea (BUN), calcio, Perfil de coagulación con recuento de plaquetas, AGA, Electrolitos venoso, Perfil hepático. 2. De imágenes: RX de abdomen : seudoobstrucción, neumoperitoneo, neumatosis; Ecografía abdominal para excluir trombosis venosa portal (signo de carcinoma hepatocelular). 3. De exámenes especializados complementarios Endoscopía precoz para diagnóstico, tratamiento y pronóstico. Gammamgrafía para diagnóstico de divertículo de Meckel. Angiografía selectiva, si no se localiza el sitio de sangrado VII. MANEJO SEGÚN NIVEL DE COMPLEJIDAD Y CAPACIDAD 1. RESOLUTIVA: MEDIDAS GENERALES Y PREVENTIVAS (cuadro compensado): Nivel I-II: • Evaluación rápida del estado hemodinámico del paciente para su estabilización y resucitación inmediata. • Control de signos vitales: PA, FC, pulso • Acceso EV: 1 o 2 vías periféricas de buen calibre (Nº 16, 18), preferencia MSD • Iniciar fluidoterapia agresiva con cristaloides (ClNa 0.9%) ó coloides (Poligelina 3.5%) para mantener PA y FC en niveles normales. • Oxigenoterapia y sonda foley, en inestabilidad hemodinámica • Paciente estable reposo absoluto, posición DDI si presenta vómitos o en Trendelemburg si está en shock. • Colocar SNG, considerar lavado gástrico con agua a temperatura ambiente. • Intubación orotraqueal para protección de aspiración en casos de hematemesis masiva, paciente agitado, no colabora y/o shock. • Evaluar severidad de la hemorragia, organizar el manejo específico y coadyuvante de la causa del sangrado y considerar transferencia. Nivel III: • Además de lo anterior, continuar fluidoterapia IV, apoyo con hemoderivados hasta estabilización de signos vitales y se procederá con exámenes para identificar el origen de la pérdida hemática • En pacientes alcohólicos administrar tiamina parenteral (síndrome de Wernicke). • Monitoreo de las funciones vitales, PAM, PVC, oximetría • Control de drenaje por SNG: confirma y valora severidad de sangrado (pronóstico), y terapéutica (descompresión). Aspirado negativo no lo excluye. • Transfusión de paquetes globulares compatible o grupo O Rh negativo sin prueba cruzada. Corregir coagulopatía con plasma fresco congelado, si TP > 13” (INR >1) y concentrado de plaquetas si es < 50,000/ mm3 39 • • • • Monitoreo de diuresis horaria Antagonistas H2, inhibidor de Bomba de protones (Omeprazol, pantoprazol), en bolo o infusión continua (sangrado por úlcera gastroduodenales). Ver TABLA I Terapia temporal de sangrado agudo por várices: somatostatina, octreótido, vasopresina con nitroglicerina y secundariamente taponamiento esofágico (sonda de Minnesota, Sengstaken-Blakemore), Betabloqueadores, medidas que no evitan el resangrado. Ver TABLA II 2. TRATAMIENTO DEFINITIVO: a) Hemostasia por endoscopía dentro de las 12-24 horas de iniciada la hemorragia o del ingreso del paciente al hospital. Objetivos: • Determinar la causa de la hemorragia y su pronóstico (Clasificación de FORREST o Score ROCKALL). Ver TABLA III y IV • Determinar la topografía del sangrado, si no es posible observar la lesión, • Terapéutica: hemostasia endoscópica. Ver TABLA V. • Identifica los factores de riesgo endoscópicos para resangrado. b) Ganmagrafía, con glóbulos rojos marcados con Tecnesio 99, para determinar el nivel de sangrado, útil si sangrado es > 0.5 cc por minuto. c) Cirugía, el 10-15% de hemorragias gastrointestinal requerirán tratamiento quirúrgico. Indicaciones: • Hemorragia no controlada en 24-48 horas, • Inestabilidad hemodinámica con sangrado activo, resangrado refractario • Transfusiones más de 6 unidades en 24 horas • Fracaso o imposibilidad terapéutica endoscópica • En cáncer, diverticulitis con sangrado persistente. • Hemorragia complicada, al coexistir con obstrucción o perforación. En pacientes con hemorragia por hipertensión portal rara vez está indicada la cirugía de emergencia (derivaciones). 3. TERAPÉUTICA Y METAS: • Fluidoterapia IV para mantener estabilidad hemodinámica y asegurar adecuada diuresis. • Hemoderivados para asegurar adecuada distribución de O2 y restablecer la hemostasia • Adecuado balance con el fin de no empeorar la hipertensión portal • Control del sangrado médico y/o quirúrgico 4. EFECTOS ADVERSOS O COLATERALES DEL TX Y SU MANEJO: • Edema agudo pulmonar post fluido terapia agresiva, sobre todo en adultos mayores o cardiópatas. Se debe iniciar tratamiento diurético. • Insuficiencia Renal Aguda por shock persistente, revertir hipovolemia, posibilidad de inicio de terapia de reemplazo renal. • Reacción transfusional, valorar uso de sangre compatible o grupo 0 Rh negativo 40 5. SIGNOS DE ALARMA: Factores de riesgo de mayor hemorragia o mortalidad elevada: • Edad más de 60 años, • Enfermedades concurrentes (DM2, ICC, insuficiencia renal, arteriopatía coronaria, coagulopatía, cirrosis hepática, alcoholismo crónico). • Hipotensión persistente, necesidad de cirugía de emergencia, y hemorragia por cáncer o várices. • Endoscopia: Vaso visible con/sin sangrado activo por asociarse a resangrado, • Hospitalizaciones frecuentes por HD, Estancia hospitalaria prolongada. 6. CRITERIOS DE ALTA: Aspectos clínicos y exámenes auxiliares que permita garantizar la resolución de la enfermedad • Estabilidad hemodinámica • No evidencia de sangrado activo, luego de 48-72 horas de observación • Estabilización del hematocrito > 30% • Buena tolerancia de dieta • Adecuada tolerancia oral de tratamiento médico • Medio interno estable • No enfermedades concurrentes descompensadas 7. PRONÓSTICO: Depende de la causa del sangrado digestivo y condiciones de resangrado. Control por consultorio externo de Medicina o Gastroenterología cada 15 o 30 días. VIII. COMPLICACIONES: • Neumonía por aspiración: intubación si GS < 8. • Sepsis: iniciar cobertura antibiótica (translocación bacteriana) • Síndrome hepatorrenal: adecuada hidratación y uso razonable de diuréticos • Insuficiencia cardiaca congestiva: Balance Hídrico Estricto, vigilar diuresis, monitoreo hemodinámico, apoyo diurético. • Encefalopatía hepática, usar manitol, descontaminación intestinal, lactulosa • Complicaciones de la escleroterapia 10-30%: causa directa de muerte, úlceras esofágicas (necrosis, mediastinitis, bacteriemia, sepsis) IX. CENTRO DE REFERENCIA Y CONTRAREFERENCIA: En general los pacientes con sangrado agudo por várices deben ser tratados en una UCI con monitorización cardiaca y apoyo multidisciplinario (Gastroenterólogo, Cirujano general, Banco de Sangre, Laboratorio) El nivel de atención depende del cuadro clínico y la magnitud de la hemorragia: Leve…………………………Nivel I-II (Observación-ambulatorio) Moderado – severo…………..Nivel III-IV (Hospitalización). 41 X. FLUXOGRAMA HEMORRAGIA DIGESTIVA Control PA, FC, Pulso, oximetría 2 vías IV periférica (Nº 14-16) GS, Rh/ pruebas cruzadas, HGMA Historia clínica, evaluar situación hemodinámica Exploración, SNG- Sonda Foley, tacto rectal HDA HDB Monitoreo de signos vitales LEVE Sin repercusión hemodinámica MASIVO PAS < 100 mmHg. FC > 100 lpm Hipoperfusión Transfusión PG > 6 U MODERADA Ortostatismo, lipotimia, piel Hospitalizar UCIN-UCI Endoscopia electiva Estabilización Hemodinámica I/C Cirugía Tratamiento VO posible Endoscopia Urgente Falla No dx Angiografía Referencia a Cirugía ALTA Variceal No variceal Escleroterapia, Endoligadura Sonda S-B (24h) Somatostatina, octreótido Tx encefalopatía Inyectoterapia, Método térmico Omeprazol, pantoprazol, Antag.H2 Somatostatina. octreótido No control, Resangrado CIRUGÍA UCI Æ UCIN SALA GRAL. 42 XI. ANEXOS: TABLA I. Manejo inicial en HDA: Bloqueadores H2 o Inhibidor de Bomba de Protones. RANITIDINA 50 mg. EV C/ 6-8 horas Infusión: 0.25 mg./Kg./h (controversial) OMEPRAZOL 40 mg. EV 1 amp. Diluída en 100 cc. PANTOPRAZOL pasar en 40 mg. EV 20 – 30 min. c/12 Hs. Bolo inicial de 80 mg, + SS 100cc x 20 minutos Infusión continua a 8 mg/hora por 72 h. TABLA II. Tratamiento de HDA por várices esofágicas Somatostatina 250 ug/ 2ml/ amp. Octreótide Otros: Bolo inicial de 250 ug. IV Infusión continua de 250 ug/hora durante 24 -30 horas Se diluye 12 amp. En 500 ml de SS a 42 ml/hora. No requiere monitorización tan exhaustiva como con la vasopresina Bolo inicial IV 50-100 ug Infusión continua de 25- 50 ug./hora, durante 2-3 días. Puede usarse vía subcutánea. Taponamiento esofágico: Sonda de Minnesota Sonda Balón de Sengstaken-Blakemore Esclerosis transendoscópica de las várices Ligadura transendoscópica con bandas de las várices TABLA III. Clasificación de FORREST: signos endoscópicos de valor pronóstico FORREST I Sangrado Activo Ia. Chorro Ib. Capa FORREST II Sangrado detenido reciente IIa Vaso visible (UCI-UCIN) IIb. Coágulo IIc. Manchas planas Rojas – marrones 80 % resangrado 30 – 50 % resangrado UCI-UCIN Observación FORREST III Sangrado inactivo, pasado Fibrina blanca No resangrado Alta Ia, Ib, y IIa requieren de terapia endoscópica 43 TABLA IV. Escala de riesgo clínico de Rockall TABLA V. Hemostasia Endoscópica en Hemorragia Gastrointestinal ACTUALMENTE ACEPTADA Controversial FUTURA Método Térmico: • Electrocoagulación • Probeta caliente • LASER Inyectoterapia: • Adrenalina • Solución esclerosante • Etanol • Suero salino Terapia Tópica: • Tampón ferromagnético • Colágeno • Factores de coagulación Hemoclip Suturas Balones 44 XI. REFERENCIAS BIBLIOGRÁFICAS 1. Ulloa Capestany et al. Clinical Practice Guidelines for Upper Gastrointestinal Bleeding. Medisur 2009; 7(1): 106-111 2. Alan N. Barkun, Marc Bardou. International Consensus Recommendations on the Management of Patients With Nonvariceal Upper Gastrointestinal Bleeding. Ann Intern Med. 2010;152:101-113. 3. Polly E.Parsons, Jeanine P. Wiener-Kronish. Secretos de los cuidados intensivos. Mc Graw- Hill Interamericana. 2ª edición. Mexico 2000. 4. Rockall TA, Logan RF, Devlin HB, Northfield TC. Risk assessment after acute upper gastrointestinal haemorrhage. Gut. 1996; 38:316-21. 5. Velásquez H. Hemorragia digestiva por várices esófago gástrica. Acta med. peru. 2006;23(3):156-161. 6. Yoza M. Tratamiento de la hemorragia digestiva según los niveles de atención. Acta med. peru. 2006; 23(3):180-183. 7. Rockall TA, Logan RFA, Devlin HB, Northfield TC, for the National Audit of Acute Upper Gastrointestinal Haemorrhage. Selection of patients for early discharge or outpatient care after acute upper gastrointestinal haemorrhage. Lancet. 1996;347:1138-1140. 45 GUIA DE PRÁCTICA CLINICA I. NOMBRE Y CODIGO: SINDROME CORONARIO AGUDO Infarto de Miocardio Agudo CIE10 I21 Angina Inestable CIE10 I20 II. DEFINICIÓN: Los pacientes con aterosclerosis coronaria pueden sufrir diversos síndromes clínicos con grados variables de oclusión de las arterias coronarias. Entre éstos están la angina inestable, el infarto de miocardio sin elevación del segmento ST y el infarto de miocardio con elevación del segmento ST. Cada uno de ellos puede producir muerte súbita por causas cardiacas. 1. ETIOLOGÍA Y FISIOPATOLOGÍA: La ateromatosis coronaria aislada, sin trombosis, es un proceso lento y muchas veces subclínico. Las placas ateromatosas “se complican” cuando sufren erosión, fisuración o rotura, desencadenando hemorragia, agregación plaquetaria y trombosis. En la mayoría de los casos este proceso cursa de forma asintomática, con la formación de un trombo no oclusivo o una hemorragia limitada al interior de la placa, seguida de una fase de cicatrización con un depósito de colágeno y fibrosis, que da como resultado una placa estabilizada pero más estenótica. Pero si el proceso es extenso, provocará isquemia aguda 2. EPIDEMIOLOGIA: Aproximadamente la mitad de las muertes posthospitalización ocurren súbitamente. Estudios basados en la comunidad realizados durante la era pre-trombolítica mostraron que la mortalidad global por IAM (pre, intra y posthospitalaria) a los 30 días era aproximadamente un 50%, y casi la mitad de estas muertes ocurrían en las dos primeras horas. Esta alta mortalidad prehospitalaria se ha alterado poco en los últimos años, aunque sí ha disminuido de forma considerable la mortalidad de los pacientes tratados en el hospital. El grado de efectividad de las terapias de reperfusión y la presencia de complicaciones van a ser los determinantes de la mortalidad en los pacientes admitidos en el hospital que han sufrido un Infarto Agudo de Miocardio. III. FACTORES DE RIESGO ASOCIADO: Los factores de riesgo cardiovascular se pueden clasificar en dos grupos: 1. Modificables: • MAYORES: Tabaquismo, elevación de colesterol LDL, disminución de colesterol HDL, hipertensión arterial, diabetes mellitus. • MENORES: Obesidad, conducta y estrés, alcohol, factores infecciosos (Clamydia, CMV, VHS, H. pylori), hipertrigliceridemia, hiperhomocistinemia, factores hemostásicos y hormonales. 2. No modificables: Edad, sexo y antecedentes familiares de cardiopatía isquémica 46 IV. VALORACIÓN Y DIAGNOSTICO: 1. CUADRO CLÍNICO: • Dolor torácico isquémico: Es el principal síntoma ¾ Instauración: Súbita ¾ Intensidad: Variable, en ocasiones insoportable. ¾ Localización: Retroesternal, opresivo, irradiado a hombro, cuello y/o espalda. ¾ Factores moduladores: En la angina estable, el dolor cede con el reposo, lo que no sucede en los SCA. • Sintomatología vegetativa: Náuseas, vómitos y diaforesis, debido a una importante estimulación simpática secundaria al dolor intenso producido. • Disnea. • Sensación de muerte inminente. • A veces, sobre todo en ancianos, pueden predominar los síntomas de insuficiencia cardiaca. Puede aparecer síncope o palpitaciones, embolismo cerebral o periférico. • En algunos enfermos, sobre todo diabéticos, hipertensos o ancianos, puede cursar de forma silente. 2. EXÁMENES AUXILIARES: Electrocardiograma: Ascenso o depresión del segmento ST o inversión dinámica de la onda T o ECG no diagnóstico o normal. Laboratorio: - Creatinfosfokinasa: La actividad plasmática de la creatinfosfokinasa (CK) aumenta entre las 4 y 8 horas después del comienzo del IAM y empieza a normalizarse entre los 3 y 4 días. Se puede elevar también en pacientes con enfermedades musculares, intoxicación etílica, inyecciones intramusculares, embolismo pulmonar y traumatismos. En la práctica, un aumento de la actividad plasmática de CK-MB puede considerarse sugerente de isquemia miocárdica aguda excepto en el caso de traumatismos o cirugía sobre estos órganos. También puede elevarse tras cirugía cardiaca, miocarditis o insuficiencia renal. - Mioglobina: Se libera entre las 3 y las 20 horas con un promedio de 11.4 horas. Es muy poco específica. - Troponinas cardiacas: Existen dos tipos: • TROPONINA I: Aumenta a las 6 horas y se mantiene elevada entre 710 días. No aparece en pacientes con enfermedades musculares. TROPONINA T: Aumenta a las 4-6 horas y permanece elevada 10-14 días. Puede aparecer en pacientes con enfermedad musculoesquelética e insuficiencia renal. Imágenes: Ecocardiografía: Permite evaluar las alteraciones de la contractilidad miocárdica. Ayuda además a la realización del diagnóstico diferencial de otras causas de dolor torácico. 47 3. DIAGNÓSTICO DE IAM: Precisa uno de los siguientes criterios: • Típico ascenso y normalización de los marcadores de necrosis (troponinas o CKMB) con al menos uno de los siguientes: • Síntomas isquémicos • Aparición de ondas Q en el electrocardiograma • Cambios isquémicos en el electrocardiograma (elevación o descenso de ST) • Intervencionismo coronario previo (pacientes sometidos a angioplastia) • Alteraciones anatomopatológicas típicas de infarto agudo. 4. DIAGNÓSTICO DIFERENCIAL: • Disección aórtica • Pericarditis • Miocarditis • Embolia pulmonar. V. MANEJO: Todo paciente con SCA debe ser admitido en Unidad de Shock Trauma (UST). Evaluación inmediata: • Signos vitales • Saturación de oxígeno • Vía i.v periférica • ECG de 12 derivaciones en < de 10 min del ingreso. • Anamnesis y examen físico breves dirigidos (para identificar candidatos a reperfusión) • Lista de comprobación de fibrinolíticos; revisar contraindicaciones • Obtener marcadores cardiacos iniciales • Estudios iniciales de electrólitos y coagulación • Radiografía portátil de tórax en <30 min. • Valoración por Cardiología y/o UCI según el caso. Tratamiento general inmediato: . MONA: - Oxigeno: 4 l/min por cánula nasal - Nitroglicerina sublingual: • Dosis: 0.4 mg (0.15-0.6 mg) SL cada 5 min si persiste el dolor (max 3 tab). - AAS vía oral • Para todos los pacientes con SCA, a menos que exista una verdadera alergia a la aspirina (en ese caso considerar clopidogrel) (Clase I). • Dosis:entre 160 y 325 mg., diciéndole al paciente que mastique y trague la pastilla, salvo contraindicación. - Morfina • Forma de administración: Diluir una ampolla (10 mg en 1 cc) en 9 ml de suero fisiológico (1 mg = 1 ml de la dilución). Poner 3 ml cada 5 – 10 minutos hasta una dosis máxima de 3 mg/kg. Si precisa, iniciar una infusión intravenosa contínua con bomba (4 ampollas diluidas en 25 cc. de suero glucosado al 5% 48 en una perfusión inicial de 15 ml./hora). Precauciones:Vigilancia de la posible depresión respiratoria (Utilización de Naloxona IV:1 ampolla de 0,4 mg), o de la vagotonía: (Utilizaremos Atropina a dosis de 0,5 mg). . - Meperidina: • Indicado en pacientes con alta sospecha de infarto inferoposterior y vagotonía severa (Bradicardia, hipotensión, trastornos de la conducción AV). • Forma de administración: Diluir una ampolla (100 mg. en 2 cc.) en 8 ml.de suero fisiológico y poner 2,5 ml. de la dilución cada 5 – 10 minutos hasta un máximo de una ampolla. . CONTROL DE LA SINTOMATOLOGÍA VEGETATIVA: Náuseas y vómitos, con utilización de antieméticos. ESTRATIFICACIÓN DE RIESGO DE LOS PACIENTES, según hallazgos electrocardiográficos y clínicos para determinar tratamientos específicos. SÍNDROME CORONARIO AGUDO CON ELEVACIÓN DE ST (SCACEST) - IDENTIFICACIÓN ELECTROCARDIOGRÁFICA: - Onda de lesión subepicárdica en al menos dos derivaciones contiguas: 0,1mV en derivaciones del plano frontal y 0,2 mV en derivaciones precordiales. Se considera la presencia de bloqueo agudo de rama izquierda como alteración equivalente al ascenso del ST. - TRATAMIENTO ANTIISQUÉMICO INICIAL: • NITROGLICERINA: • Forma de administración: Infusión intravenosa controlada con bomba. • Dosis: 10-20 ug/minuto, aumentando la dosis en 5-10 ug/minuto cada 5-10 minutos, monitorizando cuidadosamente la respuesta clínica y hemodinámica. • Tratamiento de las complicaciones a la terapia con Nitroglicerina: Bradicardia o hipotensión: 1° Suspender el tratamiento, 2° Elevar los miembros inferiores, 3° Administrar • Atropina: 0,5 mg. IV. . BETABLOQUEANTES: • Aquellos pacientes con SCACEST y presencia de dolor isquémico contínuo o recurrente, taquiarritmias (fibrilación auricular con respuesta ventricular no controlada), y de riesgo intermedio o alto, deben ser tratados con betabloqueantes, inicialmente de forma intravenosa y con posterior tratamiento vía oral, salvo contraindicación, independientemente de la realización de trombolisis o angioplastia primaria. • Atenolol: Administrar 5-10 mg./IV. Repetir a los 5-10 minutos si la frecuencia no es menor de 60 latidos/minuto y la TAS no es menor de 100 mm. Hg. Administración oral: 25-100 mg./día de forma indefinida. • Metoprolol: Administrar 5 mg. en un intervalo de 1-2 minutos, repitiendo la dosis de 5 mg. con un intervalo de 5 minutos hasta dosis 49 • • • máxima de 15 mg. Administración oral: Dosis inicial de 50 mg. cada 12 horas durante un día y luego 100 mg. de mantenimiento. Esmolol: Dosis: 0,5 mg/kg. en un minuto, seguido de infusión continua a 0,05mg./kg./minuto hasta una dosis máxima de 0,3 mg/kg. minuto. Carvedilol: Iniciar tratamiento con 6,25 mg. 1/2 a 1 comprimido cada 12 horas. Propranolol: Comenzar con 10-20 mg. cada 6/8 horas. • CALCIOANTAGONISTAS • IAM. Verapamil y Diltiazem: Pacientes con indicaciones para tratamiento con betabloqueantes, que presentan contraindicaciones clínicas • INHIBIDORES DE LA ECA: • Captopril: Comenzar con una dosis inicial oral de 6,25 mg. Posteriormente aumentar a 25 mg./3 veces al día hasta un máximo de 50 mg./3 veces al día según tolerancia. • Enalapril: Oral: Iniciar con dosis única de 2,5 mg., ajustando hasta un máximo de 20 mg./2 veces al día. Intravenoso: Tratamiento inicial con un bolus de 1,25 mg./IV a pasar en 5 minutos y posteriormente de 1,25 mg. a 5 mg. IV cada 6 horas. TRATAMIENTO ANTIAGREGANTE: • AAS (Ya referido anteriormente) • Clopidogrel: Dosis: Tratamiento inicial de 300 mg. en una sola toma seguido de 75 mg./día. TRATAMIENTO ANTITROMBÍNICO: • En el SCACEST el tratamiento antitrombótico está determinado por la técnica de reperfusión que se emplee. • • Heparina sódica: Dosis: HNF 60 U/kg IV (max 4000 U) bolo, seguido 12 U/kg/hr (max 000 U/hr) en infusión IV continua por 48 horas, mantener aPTT of 50-70 segundos. Control de aPTT cada 6h x 4. Repetir aPTT 6 horas despúes de cada cambio de dosis de heparina. -- REPERFUSIÓN: • TROMBOLÍSIS: Usar reperfusión farmacológica: Alteplasa (t-PA) o Estreptoquinasa. Si se considera angioplastia derivar a otro centro de mayor complejidad. • Indicaciones: • La evidencia respecto al beneficio clínico de los fibrinolíticos es muy superior cuando se administran dentro de las primeras 6 horas y muy inferior a partir de las 12 horas. • Contraindicaciones: • ABSOLUTAS: Hemorragia activa, sospecha de rotura cardiaca, disección aórtica, antecedentes de ictus hemorrágico, cirugía o traumatismo craneal menor de dos meses, neoplasia intracraneal, fístula o aneurisma, ictus no 50 • • hemorrágico menor de 6 meses, traumatismo importante menor de 14 días, cirugía mayor, litotricia menor de 14 días, embarazo, hemorragia digestiva o urinaria menor de 14 días. RELATIVAS: HTA no controlada (mayor de 180/110), enfermedades sistémicas graves, cirugía menor hace menos de 7 días, cirugía mayor más de 14 días y menos de 3 meses, coagulopatía conocida que implique riesgo hemorrágico, pericarditis, tratamiento retiniano reciente con láser. -- Complicaciones: • La complicación fundamental de los agentes trombolíticos es el sangrado, siendo la hemorragia intracraneal la que determina la mortalidad secundaria a este tratamiento. Ante evidencia de hemorragia severa, debe administrarse por vía intravenosa y lentamente agentes antifibrinolíticos (ácido traxenámico, a dosis de 10 mg./kg de peso o ácido aminocaproico 0,1 mg./kg. de peso). -- Dosis: • Estreptoquinasa 1, 5 millones de unidades en 100 ml. de suero fisiológico a pasar en 60 minutos. • Alteplasa 15 mg. en bolo IV y posteriormente 0,75 mg./kg (max 50mg) IV a pasar en 30 minutos, seguido de 0,5mg/Kg(max 35mg) IV infusión en 60 min. (máx total de dosis 100mg). Asociar heparina IV durante 24-48 horas. Criterios de alta: todo paciente con criterios de alta pasa a UCI o UCIN Pronóstico: reservado SINDROME CORONARIO AGUDO SIN ELEVACIÓN DE ST (SCASEST) IDENTIFICACIÓN ELECTROCARDIOGRÁFICA: • Descenso de ST de más de 1 mm. (0,1 mV) en dos o más derivaciones contiguas asociado a contexto clínico compatible indica SCA. • Ondas T invertidas (de más de 1 mm) en derivaciones con ondas R. • Desviación inespecífica del segmento ST y cambios de onda T menos de 1 mm. (menos específico). • Aparición transitoria de bloqueos de rama coincidiendo con el dolor. ESTRATIFICACIÓN DE RIESGO Y TRATAMIENTO ESPECÍFICO DEL SCASEST: Hay que tener en cuenta que estas directrices son orientativas y hay que valorarlas en función de las características individuales de cada paciente. Los pasos a seguir en un paciente con probable SCASEST serán: 1) Medidas generales de los pacientes con SCA. 2) Solicitud de segunda determinación de marcadores entre las 6-12 horas del inicio del dolor. TRATAMIENTO ANTIISQUÉMICO: (Las formas de administración, efectos secundarios y contraindicaciones de los fármacos están reflejados en el apartado del SCACEST). 51 • • • • • NITROGLICERINA: Se puede contemplar su uso si no existen contraindicaciones. BETABLOQUEANTES: CALCIOANTAGONISTAS: Los antagonistas del calcio son los fármacos de elección en la angina vasoespástica. La utilización de dihidropiridinas y betabloqueantes es una asociación segura para el control de la angina refractaria. Se ha evidenciado un aumento en la incidencia de IAM en tratamiento con monoterapia de la angina inestable. TRATAMIENTO ANTIAGREGANTE • Aspirina • Clopidogrel INHIBIDORES DE LOS RECEPTORES GLICOPROTEICOS GPIIb/IIIa PLAQUETARIOS: • Tirofiban: • 1°) Pacientes con SCASEST que van a ser sometidos a revascularización precoz. 2°) Pacientes con SCASEST de alto riesgo que no se van someter a revascularización precoz. Dosis: 0,4 µg/kg/minuto IV a pasar en 30 minutos. Continuar después con dosis de mantenimiento de 0,1 µg/ kg/minuto en infusión IV. Precauciones: Recuperación de la función plaquetaria a las 4-8 horas de suspender el fármaco. -- HEPARINA SÓDICA (ya indicado) -- HEPARINAS DE BAJO PESO MOLECULAR • Ventajas: Mayor actividad antiXa en relación con la actividad anti-Iia, presentan menor sensibilidad al Factor 4 plaquetario, lo que lleva a una incidencia menor de trombocitopenia secundaria y un efecto anticoagulante • más predecible, mayor comodidad en la administración, no requiere monitorización de laboratorio, mayor beneficio respecto a la heparina no fraccionada en los resultados de los diferentes estudios en combinación con Aspirina. • Enoxaparina: Dosis: 1 mg/kg subcutáneo dos veces al día durante 2-8 días administrado con Aspirina. • Dalteparina: Dosis: 1 mg/kg subcutáneo dos veces al día durante 2-8 días asociado a Aspirina. TROMBOLISIS: No se recomienda su utilización en el SCASEST. -- ANGIOPLASTIA Y CIRUGÍA DE REVASCULARIZACIÓN. VI. COMPLICACIONES: • Las complicaciones que puede desarrollar un paciente con SCA se derivan del grado de isquemia/necrosis residual y su detección precoz es básica para disminuir la morbi-mortalidad a corto plazo. Las principales complicaciones son taqui y bradiarritmias, rotura de la pared libre del tabique interventricular, disfunción o rotura del músculo papilar, angina y pericarditis postinfarto, disfunción ventricular y complicaciones tromboembólicas. • Las muertes hospitalarias, con frecuencia, se deben a un gasto cardiaco bajo (incluidos ICC y “shock” cardiogénico), y la mayoría ocurren en las 52 primeras 24 a 48 horas. Otras causas son el IM recurrente y la rotura cardiaca. VII. CRITERIOS DE REFERENCIA Y CONTRA REFERENCIA • El paciente será referido a otro centro hospitalario según capacidad de resolución, en los siguientes casos. • Si durante la evaluación inicial el paciente presenta: FC ≥100 l.p.m. y PAS ≤100 mmHg o Edema pulmonar (estertores) o Signos de “shock” cualquiera de estas situaciones, considerar la estratificación de prioridades para derivar a un centro de mayor complejidad en el que se pueda realizar cateterización cardiaca y revascularización. • Indicaciones de Angioplastia y cirugía de revascularización La coordinación de referencia se establecerá según Norma Técnica de MINSA. VIII. FLUXOGRAMA/ALGORITMO 53 IX. REFERENCIAS BIBLIOGRAFICAS 1. Bertrand ME et al. Manejo de los síndromes coronarios agudos en pacientes sin elevación persistente del segmento ST. Eur Heart J 2002;23:1809-1840. 2. Arós F et al. Guías de actuación clínica de la Sociedad Española de Cardiología en el infarto agudo de miocardio. Rev Esp Cardiol 1999; 52: 919-956. 3. Alcalá Llorente M.A.Angina inestable: Aproximación terapéutica actual. Edikamed. Barcelona;2000. 4. Braunwald E. Riesgo coronario e isquemia miocárdica. En: Braunwald E. A textbook of Cardiovascular medicine. 5th ed. New Yoik: Saunders; 1999. p 24901. 5. Masip J, Actualización en el tratamiento de los síndromes coronarios agudos. Med Clin (Barc) 1999; 113: 294-308. 6. Guía de atención Cardiovascular De emergencia. American Heart Association. 2006 54 GUIA DE PRÁCTICA CLINICA I. NOMBRE Y CODIGO: PANCREATITIS AGUDA. II. DEFINICION: (CIE10: K85). Proceso inflamatorio agudo del tejido pancreático que puede comprometer tejido peri pancreático y órganos a distancia. (Atlanta Symposium) . IIA.- Etiología & Fx de Riesgo: Litiasis Biliar y Alcohol : 60-90% Idiopáticas : 10-15% (2/3 micro litiasis, barro biliar) Múltiples Causas : 10% • • • • • • • Infecciosas Virus: Parotiditis, Coxsackie, CMV, HVA, HVB. Bacterias: Micoplasma, Legionella, TBC. Parasitarias: Ascariasis. SIDA: Cryptococcus, Toxoplasma, Mycobacterium Avium, Cryptosporidium. Metabólicas Hipertrigliceridemia, Hiperlipoproteinemia, Insuficiencia renal, Hígado grado del Embarazo, Hipercalcemia, Hiperparatiroidismo. Medicamentos Hipersensibilidad: 1 mes: Azatioprina, Metronidazol, Aminosalicilatos. Semanas – meses: pentamidina, ácido valproico, dideoxinosina. Sobredosis: acetaminofen. Anatómicas Divertículo Duodenal o periampullar, coledoceles, estenosis pancreáticas o ampollares, páncreas divisum, tumor de ampolla y del páncreas, disfunción del esfínter de ODDI. Vasculitis: LES, Esclerodermia, PAN. Hereditaria: Aguda recidivante (Autonómica Dominante) pancreatitis crónica (calcificaciones 60%), fibrosis quística. Trauma: Post – PCRE, Post –quirúrgicas. Veneno de alacrán GUIA DIAGNOSTICA 1: EVALUAR FACTORES DE RIESGO Y SEVERIDAD EN ADMISION • • • • • Edad (>55a) Æ Mayor comorbilidad. Obesidad (IMC>30) Æ Mayor complicaciones locales y sistémicas. Falla Orgánica en admisión. Æ Progresión de falla de 01 órgano a falla multiorgánica es predictor de alta mortalidad ; de igual forma , falla orgánica persistente por mas de 48 hrs. es predictor de mortalidad Efusión Pleural o Infiltrados pulmonares Æ a las 24 hrs. correlaciona con mayor severidad y mortalidad. 55 “Pacientes con estos factores deben continuar en una unidad de alta supervisión.” IIB.-Fisiopatología: • Activación de Tripsina en los Acinos Pancreáticos. • Inflamación Intra Pancreática. • Inflamación Extra Pancrática + SIRS. • Severidad mediada por disbalance entre Fx Pro y Antiinflamatorios. IIC.- Epidemiología: 210 000 ingresos al año x Pancreatitis Aguda (PA) en USA. III. CUADRO CLINICO: Dolor abdominal epigástrico irradiado a espalda (1/2 de casos) típicamente “en cinturón” (1/2 de casos) con frecuencia asociado a nausea y vómito. disminución de los ruidos hidroaéreos, y reacción peritoneal. IV. DIAGNOSTICO: V.A.- Criterios de Dx: Dx con 2 de 3: 1- Dolor abdominal característico 2- Amilasa y/o Lipasa 3 veces sobre el valor normal 3- Signos Tomográficos característicos * • Amilasa sérica tiende a permanecer elevada por + tiempo q la Lipasa. • Elevación enzimática no correlaciona con severidad de PA. • Amilasa puede incrementarse en macroamilasemia, parotiditis, carcinomas. • Enzimas no sirven para seguimiento ni pronóstico. • Ecografía de ingreso para determinar litiasis como causa de PA antes q con fines Dx de PA. Además la dilatación de vía biliar común (VBC) no es sinónimo de cálculos en VBC • TEM Contrastada es estudio de imágenes ideal para detección, severidad y complicaciones de PA. V.B. - Dx Diferencial: Isquemia o infarto mesentérico, Ulcera gástrica o duodenal perforada, cólico biliar, aneurisma disecante de aorta, IAM cara inferior. GUIA DIAGNOSTICA 2: VALORACION DE SEVERIDAD POR LABORATORIO AL INGRESO o <= 48 HORAS. Escalas para valoración (PA leve vs severa) mas útiles en admisión son • APACHE II alto al ingreso y en primeras 72 hrs correlaciona con mayor mortalidad (<4% con APACHE <8 , y 11-18% con APACHE >8) En general un APACHE II que se incrementa en las primeras 48 hrs es indicador de severidad • Hematocrito. Al ingreso, 12 hrs y 24 hrs para valorar la necesidad de reposición de fluídos . En PA severa , hay una importante perdida de fluido 56 • • • V. intavascular al tercer espacio , lo que se manifiesta por un Hto elevado , esto a su vez lleva una menor perfusión del tejido pancreático y necrosis , por lo que la hemoconcentración se considera un predictor de pancreatitis necrotizante. Estudios recientes mencionan que la escala de Ranson tiene un pobre valor predictivo de severidad en PA. PCR niveles mayores a 150 a las 72 hrs. son indicadores de necrosis con una sensibilidad y especificidad del 80%. EXAMENES AUXILIARES: Bioquímica: • Elevación de los niveles séricos de enzimas pancreáticas (amilasas, lipasas) por lo menos tres veces por encima de los límites superiores de la normalidad. Amilasas (5-10 v/n) eleva a las 6h, dura 72 h (+ sensible) no sirve de pronóstico. Amilasa 3v/n sensibilidad 85% especificidad 91% 97% • Lipasas eleva durante 6-7 días (+ específico) Lipasa 3v/n sensibilidad 100% especificidad • Tripsina (suero) Elisa: muy costoso. • Tripsinógeno en orina (test rápido) Radiológico: • Rx Abdomen: Enfisema subcutáneo, asa centinela, borramiento del psoas, Íleo difuso. • Ecografía: tamaño Páncreas: cabeza 3.5 -4cm., cuerpo 3.5-2.5cm, cola 1.52.5cm en 62.95% de ayuda; 40% no se logra ver el páncreas por interpocisiòn de gas; ayuda en origen biliar y seguimiento de complicaciones. • Ecoendoscopia: edema, necrosis y complicaciones, colédoco litiasis. • Tomografía Axial computarizada de abdomen contrastada: ayuda a excluir otros diagnósticos, determina severidad, identifica complicaciones, es el estándar de oro para la confirmación de pancreatitis aguda. Indicación de TAC: • Sospecha de pancreatitis aguda grave por predictores. • Insuficiencia orgánica múltiple. • Falta de mejoría clínica • Sospecha de necrosis infectada: T> 38 C; dolor progresivo intenso, leucocitosis, taquicardia, hipotensión. Resultado de TAC • Pancreatitis aguda Intersticial: Inflamación y edema, la micro circulación no se altera. • Captación homogénea del contraste en TAC • Pancreatitis aguda necrotizante: No captación homogénea del contraste en un área de 3cm o más. TAC Contrastada (TCC) : “No todas las PA requieren estudio TAC.” • Una indicación al ingreso puede ser para diferenciar PA de otra seria condición intraabdominal (x ej ulcera perforada). 57 • • • • Durante la hospitalización, puede usarse para distinguir PA Intersticial vs Necrotizante ante evidencia clínica de mayor severidad y deterioro clínico. El estudio debe realizarse idealmente a las 72 hrs de ingreso . En caso de deterioro renal o alergia al contraste se puede realizar TAC sin contraste. Criterios de Balthazar-Ranson son indicadores de severidad en relación con el grado de necrosis. TCC en detección de complicaciones de PA: colecciones, compromiso de órgano sólido(infarto esplénico), complicaciones vasculares (seudo aneurisma, trombosis de vena esplénica), ascitis pancreática. “No olvidar que la falla orgánica (y especialmente la disfunción multiorgánica) son más importantes que la extensión de necrosis en severidad y mortalidad en PA.” GUIA DIAGNOSTICA 3: DETERMINACION DE SEVERIDAD DURANTE HOSPITALIZACION. • • • VI. Necrosis pancreática y falla orgánica son los más importantes marcadores de severidad en PA. Distinción entre PA Intersticial y PA Necrotizante se realiza a las 72 hrs. de hospitalización por TC contrastada. Falla Orgánica: Los mayores índices de mortalidad están en relación con falla multiorgánica, (shock, insuficiencia respiratoria, y falla renal) en especial si es sostenida (>48hrs.) Tabla 4. MANEJO SEGÚN NIVEL DE COMPLEJIDAD Y CAPACIDAD RESOLUTIVA: TRATAMIENTO DE SOPORTE: • Ayuno estricto, NPO. • Sonda Naso gástrica: sólo cuando íleo y vómito persistentes. • Fluidos endovenosos: hidratación con el cloruro de sodio 9%o 40-100 ml/Kg./día mantener una adecuada diuresis. • NPO>5 días se debería iniciar nutrición enteral o parenteral • Analgésicos: Meperidina ó Petidina 30 a 50 mg. diluido en 7cc de CI/Na al 9%o endovenoso condicional al dolor intenso, alternativa: tramadol, codeína E.V. • Evaluar uso de alcohol. Iniciar protocolo de abstinencia con tiamina. • Iniciar dieta liquida luego de 24 h sin dolor al examen. MEDIDAS ESPECÍFICAS: Pancreatitis severa: • Manejo en UCI. • Antibiótico profiláctico: Necrosis > 30% del órgano imipenem 500mg c/8 EV ó ciproloxacino 400mg c/12 EV + metronidazol 500 mg. c/8h EV x 2-4 semanas. Sospecha de Necrosis Pancreática Infectada: • Repetir tomografía + aspiración por aguja fina, si se confirma entonces manejo quirúrgico. • Soporte Nutricional en pancreatitis aguda severa o en ayuno > 5 días El uso de la NPT disminuye la morbilidad y la mortalidad 58 • • • La NPT: complicaciones, costos, y efectos colaterales. La nutrición enteral temprana con sonda nasoyeyunal presenta mejores resultado costo-beneficio que la NPT. La PCRE debe limitarse a pacientes con pancreatitis aguda severa con < de 72h de evolución cuya etiología sea de origen biliar. Manejo quirúrgico: Frente a una pancreatitis necrotizante, en ausencia de mejoría clínica con el tratamiento médico con evidencia de falla orgánica debe realizarse una punción y cultivo para buscar evidencia de infección. Si esta se halla la indicación es debridamiento quirúrgico. GUIA DE TRATAMIENTO 1: TERAPIA DE SOPORTE: • • • • • • • • • • “Tratamiento de soporte con medidas de prevención de hipoxemia y un adecuado aporte de fluidos son críticos en el manejo del paciente con PA” *** NPO Control de signos vitales y Sat O2 cada 4 hrs. Suplemento de O2 las primeras 48 hrs. , y gasometría arterial si Sat O2 < 95% y/o signos clínicos de hipoxemia( incluyendo disnea o hipotensión refractaria a aporte de fluidos IV). Aporte agresivo de fluidos IV para contrarrestar hipovolemia por: pérdidas al tercer espacio ,vómitos, diaforesis y > permeabilidad vascular por mediadores inflamatorios . Hemoconcentración (Hto>= 44%) conlleva taquicardia, hipotensión, < perfusión renal , e IRA pre renal. Monitoreo por PVC es generalmente no requerido. Hipovolemia también condiciona isquemia intestinal , traslocación bacteriana (TB) y liberación de endotoxinas , causa importante de infección pancreática secundaria. TB y endotoxinas condicionan liberación de citokinas y NO que incrementan injuria pancreática y falla orgánica (en especial falla respiratoria). Manejo del dolor debe realizarse idealmente con analgésicos narcóticos IV. GUIA DE TRATAMIENTO 2: PASO A UCI. “Falla orgánica sostenida (u otro indicador de severidad) es indicación de ingreso a UCI,” VII. COMPLICACIONES: Complicaciones Locales: Colecciones de líquido. • Abscesos pancreáticos. • Pseudoquistes. • Compromiso órganos contiguos. • Ictericia obstructiva. • Ascitis pancreática. Complicaciones Sistémicas: Pulmonares: derrame pleural, atelectasia, neumonía, absceso mediastinal, hipoxemia, SDRA. 59 • • • • • • • VIII. Cardiovascular: derrame pericárdico, cambios EKG, tromboflebitis, CID. SNC: psicosis y embolia grasa. Necrosis grasa: nódulos eritematosos, hueso, pleura, mediastino, sistema nervioso. Hemorragia digestiva: úlcera péptica, hemobilia, pancreatitis necrohemorrágica, várices, trombosis vena porta. Renal: oliguria, azoemia, trombosis vena renal. Metabólico: Hiperglicemia, Hipocalcemia, Hiperlipidemia. Hematológico: CID. CRITERIOS DE REFERENCIA Y CONTRAREFERENCIA: Referencia: • Necesidad de TAC o RM. • Pancreatitis aguda severa con menos de 72h con coledocolitiasis y/o colangitis y necesidad de drenaje por PCRE. • En situaciones de pseudoquiste con compresión extrínseca de órganos y alteración de la fisiología con necesidad de drenaje endoscópico. • Complicaciones de pancreatitis y necesidad de diálisis. • En caso de pancreatitis aguda severa con necesidad de unidad de radiología intervensionista para punción y/o drenaje de abscesos o diagnóstico de necrosis infectada.Contrarreferencia: • Solucionado el caso de referencia se puede contrareferir. 60 IX. FLUXOGRAMA DIAGNOSTICO DE PANCREATITIS AGUDA Evaluación de Severidad PANCREATITIS LEVE PANCREATITIS SEVERA Manejo en sala de Hospitalización Manejo en UCI Antibiótico profilaxis Investigar etiología Ecografía abdominal en todos los pacientes TAC dinámica a las 24 horas RM si fuera necesario Litiasis biliar Erradicación de La litiasis Monitorizar y tratar las complicaciones Pancreatitis necrotizante Necrosectomía PCRE en menos 72h Esfinterotomía Tratar otros factores etiológicos Erradicación de litiasis 61 X. ANEXOS: ANEXO 1: CRITERIOS DE SEVERIDAD DE RANSON PANCREATITIS AGUDA NO BILIAR > 55 años > 16,000/mm > 200mg > 350U/L > 250 U/L > 10% > 5mg < 60mmhg < 8mg/dl > -4meq > 6 litros Mortalidad: 1% 15% ANEXO 2: INGRESO Edad Leucocitosis Glicemia LDH Sérica TGO sérica 48 horas HTO bajo Nitrógeno Ureico PAO2 Calcio sérico Déficit de base Secuestro de líquido < 3 criterios 3-4 criterios PANCREATITIS AGUDA BILIAR > 70 años > 18,000/mm > 220mg/dl > 4000U/L > 250 U/L > 10% > 5mg < 60mmhg < 8mg/dl > -5meq > 5 litros 40% 5-6 criterios 100% 7 ó > APACHE II (Acute Physiology and Chronic Health Evaluation II) 62 ANEXO 3 INDICE DE GRAVEDAD DE PANCREATITIS AGUDA SEGÚN TAC DINAMICA (1) Tipo pancreatiti Baltasa Punto *Descripción morfológica s r* s PAL A 0 Páncreas Normal PAL B 1 Aumento páncreas focal y PAG C 2 PAN D 3 difuso PAN E 4 Extensión de necrosis Puntos OH 0% 0-30% 30%-50% mayor 50% 0 0 2 4 6 B + Inflamación peri pancreática C + colección líquida única D + 2 o mas colecciones líquidas peri pancreática y/o presencia de gas Suma de grado + extensión: I. 0-3 píos = pancreatitis aguda leve (PAL) Mortalidad 3% Complicaciones 8% II. 4-6 píos = pancreatitis aguda grave (PAG) Mortalidad 9% Complicaciones 40% III. 7-10 píos = pancreatitis aguda necròtica (PAN) Mortalidad 17% Complicaciones 92% 63 GUÍA DE PRÁCTICA CLÍNICA I. NOMBRE Y CÓDIGO: SHOCK SÉPTICO (CIE 10:A41.9) II. DEFINICIÓN: Estado circulatorio en que la insuficiente perfusión de los tejidos conduce a disfunción progresiva de órganos, y puede inducir a daño orgánica irreversible. El Shock no es en si mismo una enfermedad sino el desenlace común de distintas causas. La hipoperfusión y la hipotensión son características fundamentales de su definición. En los adultos se considera Shock, una disminución de la presión arterial sistólica (PAS) < 90 mm Hg o una presión arterial media (PAM) < 60 mm Hg. O un descenso de la PAS > 40 mm Hg., respecto a la presión basal en hipertensos. Sin embargo puede existir shock, manifestado por hipoperfusión de órganos sin la presencia de hipotensión marcada y éste puede manifestarse por cambios en el estado mental, oliguria o acidosis láctica. 2.1. Tipos de Shock: • Hipovolémico : Hemorragia, diarreas, quemaduras, vómitos, etc. • Cardiogénico : Infarto de miocardio agudo, insuficiencia congestiva, etc. • Obstructivo : Embolia pulmonar aguda, efusión pericárdica, etc. • Distributivo : Séptico, neurogénico, anafiláctico, etc. 2.2. Estadios de shock: • Shock establecido: Se refiere al paciente que presenta todos los signos de shock, y requiere modificaciones del esquema terapéutico y quizá soporte avanzado de vida. • Shock compensando: Hace referencia al paciente que recibiendo algún tipo de soporte, mantiene una estabilidad hemodinámica. • Shock refractario: Paciente que recibiendo el soporte básico y avanzado de vida persiste en estado de Shock 2.3. Etiología: La sepsis y el shock séptico puede ser causada por cualquier microorganismo patógeno: gram positivo, gram negativo, anaerobio, micobacteria, virus, hongos, etc. 64 La proporción de sepsis por bacterias gram positivas ha aumentado en las últimas décadas debido al mayor desarrollo tecnológico y un incremento en el uso de procedimientos invasivos. Un estudio grande encontró la siguiente incidencia de gérmenes causantes de sepsis - Gram positivos: 52% - Gram negativos: 38% - Polimicrobiano: 5% - Anaerobios: 1% - Hongos: 5% 2.4. FISIOPATOLOGÍA: Las alteraciones fisiopatológicas vistas en la sepsis y shock séptico resultan de la compleja interacción que se produce luego de la activación de las células de la inmunidad natural, la producción bifásica de citokinas pro y antiinflamatorias y de las diferentes cascadas inflamatorias. Los elementos bacterianos que inducen la activación de la respuesta del huésped son el lipoposacárido en el caso de las bacterias gram negativas, las exotoxinas y los elementos de la pared celular como el peptoglicano o el ácido lipoteicoico en el caso de las bacterias grampositivas. Estos elementos se unen a los receptores TLR de la células inmunes del huésped. Se han demostrado una serie de receptores de este tipo a los que se unen componentes microbianos como lipoarbinomannan (micobacterias), flagelinas (bacterias flageladas), zymosan (hongos) o RNA de doble cadena (virus). Entre los cambios que ocurren como resultado de la activación de la respuesta del huésped tenemos: - Activación de células inmunes como macrófagos, linfocitos Th-1 y Th2. - Activación y agregación de PMNs con liberación de productos que producen injuria tisular y capilar - Activación y agregación plaquetaria con liberación de mediadores inflamatorios y procoagulantes. - Producción de citokinas proinflamatorias como IL-1, TNF-, IL-8 65 - Liberación de citokinas antiinflamatorias como IL-1ra, IL-10, IL-6. - Activación de cédulas endoteliales con liberación de sustancias vasoactivas e incremento en la producción de oxido nítrico. - Activación de la vía alterna del sistema del complemento con producción de sustancias quimiotácticas comoC5a. - Activación del sistema de coagulación con depleciçon de factores de coagulación y proteína C. Los efectos que producen estos sistemas activados son entre otros: - Daño a nivel capilar e incremento de la permeabilidad capilar. - Vasodilatación con disminución del volumen intravascular efectivo e incremento del gasto cardiaco. - Depresión de la contractibilidad cardiaca. - Incremento no compensado del consumo de oxígeno. - Alteración en la perfusión esplácnica y de órganos. - Trastornos en el uso de sustratos metabólicos para la producción de energía. III.- FACTORES DE RIESGO: a. Factores de riesgo para el desarrollo de sepsis y shock séptico: • Estados de inmunosupresión: VIH, corticoterapia, uso de inmuno-supresores. • Cáncer, malignidad hematológica. • Neutropenia severa. • Uso de sondas y catéteres. • Procedimientos diagnósticos en tracto gastrointestinal o urológico. • Asplenia. • Enfermedades crónicas: como por ejemplo Diabetes, Cirrosis, etc. • Quemaduras extensas • Cirugía abdominal complicada. • Infección Nosocomial. • Uso previo de antibióticos b. Factores asociados a mayor mortalidad en sepsis y shock séptico: • Candidemia o bacteriana por Enterococo. • Infección intraabdominal. 66 • Infección respiratoria baja • Infección de foco no determinado. c. Factores relacionados a mortalidad temprana (<3 días de la admisión): • Disfunción creciente de órganos. • pH arterial < 7.33 • Shock refractario • Focos múltiples de sepsis • Niveles altos de puntajes SAPS IV.- CUADRO CLÍNICO: El estado de shock se manifiesta no sólo por la hipotensión arterial, sino por signos de hipofusión tales como palidez cutánea con frio y sudoración, taquicardia, confusión, Obnubilación mental y aprehensión. Tal estado corresponde a una condición de disminución del gasto cardiaco, vasoconstricción periférica e hipo metabolismo general. Los signos y manifestaciones clínicos son: a. Cianosis y frialdad cutánea, particularmente en extremos dístales de extremidades. b. Palidez y falta de recirculación, demostrable en el pulpejo de los dedos de manos y pies o en el lecho de las unas, con un llenado capilar > de 3 segundos. c. Colapso de las venas subcutáneas por vasoconstricción adrenérgica. d. Taquicardia también fundamentalmente un fenómeno adrenérgico. e. Trastornos del sensorio: angustia, aprehensión y obnubilación mental, que en gran parte se deben a disminución del flujo sanguíneo cerebral. f. Oliguria, con volúmenes urinarios de menos de 0.5 mlkg, por hora en el adulto y de menos de 1.0 ml/kg/hora en el niño, como consecuencia de la disminución de la perfusión renal. g. Hipotensión arterial, con descenso de la presión sistólica y conservación de la diastólica (disminución de la presión diferencial). La hipotensión es una manifestación principal, a la que mayor atención se le presta, pero a veces erróneamente, como la única señal del estado de shock. Se considera que existe hipotensión cuando el valor de la PAS es < a 90 mm Hg o una PAM < 60 mm Hg. En una persona hipertensa hay hipotensión cuando la PAS desciende en 40 mm Hg con respecto al valor basal. 67 Los fenómenos compensatorios pueden mantener niveles normales de presión arterial, por lo cual puede llegarse a la pérdida hasta el 30% del volumen circulatorio antes de que se produzca hipotensión clínica; la presencia de la taquicardia y palidez como signos precoces, permiten su reconocimiento. Cuando aún esté conservado el valor sistólico de la presión arterial, el paciente presenta hipotensión postural u ortostática: el valor desciende más de 10 mm Hg al sentar súbitamente a la persona o ponerla de pie. En el shock séptico el cuadro clínico inicialmente es de vasodilatación periférica, aumento del gasto cardíaco y aumento del trabajo cardiovascular, una condición hiperdinámica que se manifiesta, en forma características, por piel caliente y roja. Esto ha sido denominado shock caliente. Las manifestaciones del foco de infección pueden incluir entre otras: - Pulmonar: tos, expectoración purulenta, disnea. - Urinario: molestias urinarias, cambios en las características de la orina (sedimento, mal olor). - Abdomen: dolor abdominal, íleo. - Sistema nervioso: cefalea, trastorno del sensorio Manifestaciones de disfunción de órganos: - Pulmonar: disnea, incremento del trabajo respiratorio, rales pulmonares. - Cardiovascular: hipotensión, llenado capilar lento, oliguria, cambios en el sensorio - Hematológico: púrpura, rash petequial. - Sistema nervioso: trastorno del sensorio, disminución de la fuerza muscular - Renal: oliguria - Hígado: ictericia V.- DIAGNOSTICO: Este se puede dar a través de criterios clínicos, ya mencionados y de criterios hemodinámicos. Criterios hemodinámicos: • PAM igual o menor de 60 mm Hg o una PAS menor de 90 mm Hg. • En pacientes hipertensos una disminución de la PAS de 40 mm Hg. respecto a su basal. • 68 VI.- EXÁMENES AUXILIARES: Laboratorio: Hematología, bioquímica (glucosa, creatinina, urea, enzimas hepáticas. Proteínas, otros), perfil de coagulación análisis de gases arteriales, electrolitos, examen de orina, ácido láctico sérico. Cultivos de fluidos corporales. Imágenes: Radiografía de tórax y abdomen. Ecografía TAC- TEM Complementarios: Electrocardiograma. VII.- MANEJO SEGÚN NIVEL DE COMPLEJIDAD Y CAPACIDAD RESOLUTIVA: a) Medidas de manejo general: • Oxigenoterapia a alta concentración mediante una máscara con reservorio 15 lts/min. Y persistir la hipoxemia cuantificada mediante el análisis de gases arteriales o pulso – oximetría o un trabajo ventilatorio ineficiente se procederá a intubación endotraqueal y uso de ventilación mecánica precoz. • Fluidoterapia: la resucitación con fluidos se realizara mediante la administración de suero salino inicialmente un volumen de 2000 a 3000 cm utilizando dos vías venosas periféricas de 14 G o 16 G, evaluando la respuesta con la monitorización de la presión arterial, frecuencia cardiaca, diuresis horaria, y la presencia de signos de sobrecarga de volumen. • Inmediatamente se colocará un catéter venoso central para la administración racional de la fluidoterapia. Se utilizará el Reto de Fluidos evaluando la respuesta según la modificación de la Presión Venosa Central (PVC). • Fármacos inotrópicos: De continuar la inestabilidad hemodinámica a pesar de • una adecuada resucitación con volumen expresada por una adecuada presión venosa central (PVC) o una presión de olucisión de la arteria pulmonar (POAP) debe iniciarse la administración de fármacos vasoactivos: o Dopamina: Dosis. Inicial endovenosa de 5 ug/Kg/min mediante bomba de 69 infusión. La administración es continua y se modificará de acuerdo a la respuesta hemodinámica. Dosis máxima de 20 uglKg/min. Debe ser aplicada por vla venosa central de preferencia. o Norepinefrina: Dosis inicial endovenosa 0.1 ug/Kg/min., dosis titulable hasta 15 ug/Kg/min. Administrar por bomba de infusión y vía venosa central. o Dobutamina: Dosis inicial endovenosa 2.5 ug/Kg/min mediante una bomba de infusión. La administración es continua y se modificará de acuerdo a la respuesta hemodinámica. Dosis máxima 10 ug/Kg/min. o En situaciones extremas podrán utilizarse estas drogas de manera simultánea en los pacientes dependiendo del grado de shock que presente. • Terapia Antibiotica: La terapia antibiótica intravenosa debe ser iniciada dentro de la primera hora del reconocimiento de la sepsis severa, luego que se hayan tomado los cultivos apropiados (Grado de recomendación E). La terapia antibiótica empírica inicial debe incluir uno o más antimicrobianos que sean activos contra los patógenos mas probables y que tenga buena penetración al tejido que se supone es la fuente de la infección. La elección de los anbióticos debe estar guiada por los patrones de susceptibilidad de os gérmenes en la comunidad y en el hospital (Grado de recomendación D). El régimen antimicrobiano debe ser reevaluado a las 48 – 72 horas en base a la información clínica y bacteriológica con el objetivo de usar un antibiótico de espectro reducido para evitar el desarrollo de resistencia, disminuir el riesgo de efectos adversos y reducir los costos. Una vez que el germen causal ha sido identificado, no hay evidencia que la terapia de combinación sea más efectiva que la monoterapia. La duración de la terapia generalmente es de 7 a 10 días y está guiada por la respuestAclínica (Grado de recomendación E) Algunos expertos recomiendan terapia combinada para infecciones por Pseudomona aeroginosa (Grado de recomendación E) Muchos expertos usan terapia de combinación para pacientes neutropenicos con sepsis severa o shock séptico y continúan la terapia 70 de amplio espectro mientras dure la neutropenia (Grado de recomendación E). • Terapia Corticosteroides: Es recomendable el uso de corticoides intravenosa, como por ejemplo hidrocortisona 200 a 300 mg/día por 7 días, divididos en 3 ó 4 dosis o en infusión continua, en pacientes con shock séptico que requieren vasopresores para mantener la presión arterial, pese a un adecuado reemplazo de fluidos (Grado de recomendación C). Algunos expertos usan un test de estimulación con 250 ug de ACTH para identificar a los que responden con un incremento > 9 ug/dl en el cortisol, 30 a 60 minutos después de la administración de ACTH, para descontinuar la terapia en estos pacientes (Grado de recomendación E). Algunos expertos disminuyen la dosis de corticoides después de la resolución del shock séptico (Grado de recomendación E). Algunos expertos consideran reducir la dosis de corticosteroides al final de la terapia (Grado de recomendación E). No debe usarse dosis altas de corticoides, hidrocortisona > 300 mg/día, para el tratamiento del shock séptico Los corticoides no deben usarse en el tratamiento de la sepsis en ausencia de shock. Puede continuarse la terapia de mantenimiento con corticoides o en dosis de reemplazo en aquellos pacientes con historia de corticoterapia previa o historia endocrina anterior (Grado de recomendación E). Tratamiento Extraordinario y Coadyuvante: En este nivel de complejidad se manejara el shock mediante medidas extraordinaria de tratamiento no convencionales así como las complicaciones del shock persistente y refractorio. Tales como el uso de:Ventilación mecánica convencional y no convencional. b) Manejo específico: Simultáneamente al manejo general y específico, debe realizarse la evaluación integral del paciente para determinar el grado de shock, procediéndose a iniciar el manejo del mismo. Manejo del Shock Séptico El manejo y tratamiento consiste en: 71 • Inicio precoz del tratamiento médico (antibioticoterapia) o quirúrgico de causa del shock distributivo. • Administración de líquidos intravenosos para mantener el volumen circulatorio. Se prefieren las soluciones cristaloides; usualmente se comienza con 1-2 litros en un periodo de 30-60 minutos en el adulto; en los niños 10-20 ml/kg. La administración subsiguiente de líquidos depende del estado hemodinámico, a juzgar por la diuresis horaria, la presión arterial y la frecuencia cardiaca, se debe realizar el monitoreo hemodinámico: presión venosa central y parámetros de presión, flujo y resistencia de precarga y poscarga cardiaca. Se recomienda el monitoreo del gasto cardiaco de manera continua. • Agentes inotrópicos, usualmente dopamina, dobutamina, norepinefrina, si el paciente no responde en cuanto a los valores de la presión venosa central o del gasto cardíaco. Es importante remarcar en el shock séptico: • El uso racional y adecuado de antibióticos de acuerdo al foco infeccioso inicial, y modificación según resultados de los cultivos. • Conducta quirúrgica inmediata luego de conseguir la estabilización hemodinámica, especialmente si el foco infeccioso está localizado. Monitoreo del shock Durante la persistencia del shock debe realizarse el monitoreo hemodinámico, ventilatorio, neurológico, gasto urinario, entre otros. El monitoreo hemodinámico.- se realizará midiendo la presión venosa central (PVC), cuantificando el gasto cardíaco y variables hemodinámicas de presión, resistencia y flujos. Las técnicas de medición del gasto cardíaco son: a. Método invasivo de thermodilución a través de la colocación de un catéter en la arteria pulmonar para determinar presiones y resistencias. Esta relacionada a infección asociada a catéter (4 a 5%) Y presenta ocasionalmente dificultades técnicas en su aplicación. La medición no es continua. b. Método semi invasivo a través del uso de una sonda esofágica que utiliza el principio Doppler en la arteria aorta descendente para determinar flujos y 72 resistencias. La medición es continua. Limitación relativa cuando el paciente esta despierto. El Monitoreo Ventilatorio.- Se efectuará midiendo los parámetros oximétricos y la mecánica respiratoria. a. Los parámetros oxigenatorios a cuantificar son: Pa/Fi02. PaC02, Gradiente Alvéolo arterial y Shunt Arteriovenoso. b. Los parámetros de mecánica respiratoria son: frecuencia respiratoria, volumen tidal, presión pico y presión media de vía respiratoria, compliance dinámica y estática, presión positiva en vía aérea (cuando se utilice el ventilador mecánico). El Monitoreo neurológico.- Se efectuará mediante la evaluación del paciente aplicando la Escala de Glasgow. En casos de asociación son episodios convulsivos se efectuará el monitoreo electroencefalográfico continuo. En casos de sospecha de hipertensión endocraneana se medirá la presión intracerebral y la temperatura central de preferencia. De ser posible se cuantificará la presión de perfusión cerebral y la saturación de oxigeno cerebral. En casos de usar fármacos para producir sedóanalgesia y relajación neuromuscular en pacientes en ventilación mecánica. Se podría realizar el monitoreo del estado de sedación y/o monitoreo neuromuscular. El Monitoreo urinario.- Se determinará cuantificando el gasto urinario: volumen/minuto. Volumen/hora, midiendo densidad urinaria, el sodio urinario y la fracción de eyección del sodio. El Monitoreo Intrabdominal.- Ante presencia de shock séptico asociado a patología intrabdominal (médica o quirúrgica) y/o presencia de síndrome de hipertensión intrabdominal o síndrome compartamental, es recomendable efectuar el monitoreo continuo de la presión intrabdominal. El Monitoreo Nutricional.- En todo paciente en estado de shock y que además reciba soporte nutricional artificial (enteral y/o parenteral) debe realizarse el monitoreo del estado nutricional. Aplicando las técnicas biométricas, laboratoriales y calculando el balance nutricional. 73 VIII.- COMPLICACIONES: El shock en fases avanzadas o en condiciones de rápida evolución ocasiona el síndrome de disfunción multiorgánica y afecta a los órganos y sistemas: IX.- • Cerebro : Encefalopatía metabólica • Corazón : Injuria coronaria aguda y arritmias • Riñón : Insuficiencia renal aguda. • Respiratorio : Injuria pulmonar aguda. • Hematológico : Trastornos de coagulación • Metabólico : Desórdenes electrolíticos • Nutricional : Desnutrición hipercatabólica. • Gastrointestinal : Hemorragia digestiva, hepatopatía aguda CRITERIOS DE REFERENCIA Y CONTRAREFERENCIA Referencia.- De requerir el paciente alguno de estos procedimientos especiales serán derivados a otra Institución que cuenten con estos procedimientos. • La bomba de balón intra-aórtica es útil en casos seleccionados. • Hemofiltración sanguínea. • Cirugía de alta complejidad: Cirugía de rescate coronario, autotransfusión. • Radiología intervencionista para descomprimir foto infeccioso poco accesible. Contrareferencias.- Todo paciente estabilizado metabólicamente y controlado el factor causante de la descomposición, retornará al lugar del Servicio de origen con indicaciones claras y precisas. Nota: ¾ Según la severidad y gravedad del año el paciente pasara a UCI luego de la evaluación del medio Intensivista. ¾ Una vez tratado el cuadro de fondo y estando estable el paciente, pasara a sala de hospitalización. 74 X.- SHOCK SEPTICO: MANEJO INICIAL • • • • ¿SOSPECHA DE SEPSIS? • • Cultivos Tinción GRAM I. CONSISTENTES CON DIAGNÓSTICO DE SEPSIS? Anamnesis Examen Clínico Epidemiologia Exámenes Auxiliares • Hematología • Bioquímica • Perfil de coagulación • Examen de Orina • Análisis de Gasas Arteriales • Electrocardiograma • Radiografía de tórax • Exámenes • Complementarios II. ¿INESTABILIDAD? ESTABILIZARLO -Permeabilizar Vía Aerea -Permeabilizar Vía Endovenosa -Reto de Fluidos/Inotropicos -Monitorizar funciones vitales -Controlar diuresis -Vigilar Estado de Sensorio -Interconsultar a cuidados intensivos SI NO MANTENER LA ESTABILIDAD (Controlar Patología de Fondo) III.¿DIAGNOSTICO CONFIRMADO? Diagnostico Diferencial: SIRS (Síndrome de respuesta inflamatoria sistémica) Valorar Necesidad de: -Hospitalización -Interconsulta a cuidados intensivos -Exámenes complementarios -Iniciar antibióticoterapia -Procedimientos invasivos. ¿DIAGNOSTICO DUDOSO? -Repetir algoritmo -Exámenes complementarios -Solicitar Valoración Interdisciplinaria 75 SHOCK SEPTICO: MANEJO ESPECIFICO TRATAMIENTO ESPECIFICO SEPTICO TIPO DE TRATAMIENTO INSTITUIDO ¿FOCO YA HA SIDO IDENTIFICADO? SI ESPECIFICO: (Germen y su sensibilidad Son conocidas NO ESTUDIO DE SEGUIMIENTO EMPIRICO: (Germen y su sensibilidad Son sospechosos) ESTUDIO DE DIAGNOSTICO PROFILACTICOS: ¿RESPUESTA ES FAVORABLE? NO CONSIDERAR SIGUIENTES POSIBILIDADES: - Diagnóstico inicial incorrecto. - Dosis insuficiente de drogas. - Otros tipos de Shock. - Error en la administración. - Necesidad de Cirugía. - Entidad no infecciosa. SI CONTINUAR TRATAMIENTO INICIADO 76 XI. REFERENCIAS BIBLIOGRAFICAS 1. Moss M, Martin GS. A global perspective on the epidemiology of sepsis. Intensive Care Med 2004, 30:527-9 2. Angus DC, Wax RS. Epidemiology of sepsis. An update. Cnt Care Med 2001, 29(Suppl):S 109-16 3. Martin GS, Mannino DM et al. The epidemiology of sepsis in the United States from 1979 through 2000. N Engi 3 Med 2003, 348:1546-54. 4. Annane D, Aegerter P et al. Cuffent epidemiology of septic shock. The CTJBRéa Network. Am J Resp Cnt Care Mcd 2003, 168:165-72. 5. Brun-Buisson C, Doyon F et al. The French ICU Group fon Severe Sepsis. Incídence, risk factors, and outcome of severe seosis and septic shock in aclults: A multicenter, prospective study in emergency JAMA 1995, 274:968-74. 6. Fariñas Álvarez C, Fariñas MC et al. Analysis of risk factors for nosocomial sepsis in surgical patients. Br 3 Surg 2000, 87:1076-8 1. 7. Bochud PY, Calandra T. Pathogenesis of septic shock: new concepts and implications fon future treatment. Br J Mcd 2003, 326:262-6. 8. Hotchkiss RS, Karl LE. The pathophysiology and treatment of septic. N Engi J Med 2003, 348:138-50. 9. Sessler CN, Shepherd W. New concepts in septic shock. Cuff Op Cnt Care 2002, 8:465- 72. 10. Riederman NC, Ren-Feng Guo, Warcl PA. The enigma of sepsis. 3 Clin Jnvest 2003, 112:460-7. 11. Finney SJ, Evans TW. Emerging therapies in severe sepsis and septic shock Thorax 2002, 57(Suppl II):ii8—14. Glück T, Opal SM. Advances in sepsis therapy. Drugs 2004, 64:837-59 SEPSIS. 12. Hom KB. Evolving strategies in the treatment of sepsis and systemic inflammatory response syndrome (SIRS). Q J Med 2004, 91:265-77 13. Vincent JL, Abraham E et al. Reducing mortality in sepsis : new directions. Cnt Care 2002, 6(Suppl 3):S1-18 14. • Wheeler AP, Bernard GR. Treating patients with severe sepsis and septic shock. N Engi J Mcd 1999, 340:207-14 15. Vincent JL. New therapies in sepsis. Chest 2005, 112:330S-8S. 16. Heid TK, Cross AS. Sepsis. Curr Treatment Options lnfect Dis 2001, 3:7-17. 77 17. Abraham E, Bernard GR et al. Prornoting a better understanding of sepsis. The International Sepsis Forum, April 2002, pp 1-12. 18. Key NS, Wesley Ely E. Coagulation inhibition in sepsis. Curr Opinion Hematology 2002, 9:416-2 1. 19. Bernard GR, Vincent JL et al, from The PROWESS Study Group. Efficacy and safety of recombinant human activated protein C for severe sepsis. N Engl J Mcd 2001, 344:699-709. 20. Vincent JL, Angus DC et al from The PRO WESS Study Group. Effects of drotrecogin alfa (activated) on organ dysfunction in the PRO WESS trial. Cnt Care Med 2003, 3 1:834-40. 21. Bando F, Caimi TM et al. Antithronbin III (ATIII) replacement in patient with sepsis and/or postsurgical complications: a controlled double blind, randornized, multicenter study. Intensive Care Mcd 1998, 24:336-42. 22. Arndt P, Abraham E. Immunological therapy of sepsis: experimental therapies. Intensive Care Mcd 2001, 27:S104-15. 23. Cohen J. Adjunctive therapy in sepsis: a critical analysis of the clinical trial programme. Br Mcd Buil 1999, 55:212-25. 24. Read RC. Experimental therapies for sepsis directed against tumour necrosis factor. J Antimicrob Chemother 1998, 45(Suppl A):65-9. 25. Martin C, Viviand X et al. Effect of norepinephrine on the outcome of septic shock. Cnt Care Mcd 2000, 28:2758-65. 26. Annane D. Resurrection of steroids br sepsis resuscitation. Minerva Anestesiol 2002:68:127-31. 27. Nystróm PO. The systemic inflammatory response syndrome: definitions and etiology. J Antimicrob Chemother 1998, 41(Suppl A): 1-7 28. Levy MM, Fink MP et al. 2001 SCCMJESICMJACCP/ATS/SIS International Sepsis Definitions Conference. Cnt Care Mcd 2003, 31:1250-6. Carrillo Esper R, Contreras Domínguez V. Consenso Latinoamericano de Sepsis y Shock Séptico. Definiciones y Epidemiología. Marzo 2003, pp 1-24. 29. Pacheco C, Besso J, España JV. Conenso Latinoamericano de Sepsis. Antibióticoterapia. Marzo 2003, pp 1-19. 78 GUÍA PRÁCTICA CLÍNICA I NOMBRE Y CÓDIGO: INSUFICIENCIA RESPIRATORIA AGUDA (CIE-10: J96.0) II DEFINICIÓN: Severa alteración en el intercambio gaseoso pulmonar debido a anormalidades en cualquiera de los componentes del sistema respiratorio, que se traduce en hipoxemia con o sin hipercapnia. Es la incapacidad del sistema pulmonar de satisfacer las demandas metabólicas del organismo y se evidencia por disminución de la PaO2 < 60 mmhg aumento de la Pa CO2 > 50 mmhg ó ambas. Etiología: Las causas de la insuficiencia respiratoria aguda (IRA) son múltiples y no es infrecuente la co-existencia de dos ó mas causas para el desarrollo de la misma según el nivel anatómico se tiene las siguientes causas: Sistema Nervio Central Accidente Cerebro Vascular, de sedantes, Traumatismo encéfalo craneano. Sistema Nervioso Periférico Síndrome de Guillán Barre, porfiria. Placa mioneural Tétanos, miastenia gravis Músculos respiratorios Poliomielitis Caja Torácica Cirugía de tórax, trauma Vías Aéreas Asma, enfermedad pulmonar obstructiva crónica (EPOC). Obstrucción respiratoria alta. 9 Pulmones Neumonía, fibrosis pulmonar, edema agudo. 9 Arteria pulmonar Embolia pulmonar 9 9 9 9 9 Fisiopatología: Alteraciones en el recambio gaseoso: La transferencia de oxigeno del alveolo al capilar pulmonar depende de: 9 Adecuada presión alveolar de oxigeno (PA O2) 9 Normal difusión de O2 a través de la membrana alveolar capilar 9 Adecuada relación existente entre ventilación alveolar y perfusión capilar (VA/QC) Falla Oxigenatoria (hipoxemica): 9 Trastornos de la difusión 9 Desequilibrio ventilación – Perfusión (V/Q) 9 Shunt intrapulmonar Falla Ventilatoria Hipercapnica): 9 Aumento de producción endógena de CO2 sin elevación de la ventilación alveolar 9 Disminución de la ventilación minuto (VE) 9 Aumento de la ventilación de espacio muerto (VD), no compensado por un aumento de la ventilación minuto. 79 Fatiga de los músculos respiratorios La hipoxemia e hipercapnia producen un incremento notable y sostenido del trabajo respiratorio para mantener la ventilación minuto. Esta no puede mantenerse por mucho tiempo luego del cual se produce fatiga de los músculos respiratorios. Epidemiología: Es una de las causas más frecuentes de ingreso a los servicios de emergencia, se encuentran entre las 5 primeras cusas de ingreso. III IV FACTORES DE RIESGO: 9 Edad mayores de 60 años 9 Obesidad 9 Enfermedad crónica cardiorespiratoria 9 Aspiración de contenido gástrico 9 Sepsis 9 Trauma craneoencefálico y desorden vascular cerebral con GLASGOW < 8 9 Enfermedad neuromuscular de progresión rápida CUADRO CLÍNICO : Signos y síntomas relacionados con la enfermedad de fondo, más los relacionados a hipoxemia, hipercapnia y acidosis respiratoria. HIPOXEMIA GENERALES Cianosis Disnea Taquipnea Uso músculos accesorios Disnea HIPERCAPNIA Taquipnea V CIRCULATORIAS Taquicardia Arritmia Angina pecho Insuficiencia cardiaca Hipertensión arterial Hipotensión arterial Arritmia Hipotensión NEUROLOGICAS Ansiedad, convulsiones Incoordinación motora Cambios personalidad Coma Confusión, sopor, asterixis Mioclonias Convulsiones Coma DIAGNOSTICO: 9 Valoración Clínica 9 Exámenes auxiliares: Análisis de gases arteriales mediante la medición de: o Pa O2 o PaCO2 o Ph sanguíneo 80 Clasificación de Tipos de Insuficiencia Respiratoria: PaO2 PaCO2 Tipo 1: OXIGENATORIA Menos de 60mm/hg Normal o disminuido GRADIENTE aumentada a-A pH Tipo 2: VENTILATORIA Menos 85mm Hg Mayor 50 mmHg en agudos Mayor 60mm Hg(EPOC*) Normal MIXTA Menos 60 mmHg Mayor 50 mmHg aumentada Menor 7.35 (*) EPOC = Enfermedad pulmonar obstructiva crónica 9 Grado de Hipoxemia: Pa/Fi es parámetro para evaluar injuria pulmonar (presión arterial de O2 entre la fracción inspirada de oxigeno) Normal : >300 Leve :225-299 Moderada :175-224 Severa :100-174 Muy severa :<100 9 Gradiente Alveolo Arterial ( G(A-a)) es la diferencia entre la presión alveolar de oxigeno (PAO2) y la presión arterial de oxigeno (PaO2). Permite diferenciar si la patología es de origen pulmonar G (A-a) = PAO2 – PaO2 = 8-15 mmHg 9 PAO2 = FiO2 x (P.bar-P.H2O)-PCO2/R V.N. de PaO2=109 respiratorio aíre ambiente Fio2 Pbar PH 2O R VI = fracción inspirada de oxigeno (a nivel del mar = 0.21) = presión barométrica ( a nivel del mar = 760) = presión de vapor de agua ( a nivel del mar = 47) = cociente respiratorio (=0.8) EXÁMENES AUXILIARES: 9 Análisis de gases arteriales 9 Hemograma completo, hematocrito 9 Electrocardiograma 9 Radiografía tórax 9 Otros exámenes complementarios y según nivel de atención: TAC (tomografía axial computarizada) pulmonar 81 Manejo: 9 Asegura la permeabilidad de la vía aérea y desobstruirla inmediatamente 9 Vigilar las constantes vitales 9 Administración de O2 adecuada para mantener saturación de O2 > 92%, el nivel de conciencia y el estado hemodinámico. 9 Aspiración de secreciones 9 Introducir una cánula de mayo, para evitar la caída de la lengua hacia atrás si existe compromiso del sensorio 9 Si es preciso recurrir a la intubación endotraqueal de existir personal entrenado 9 Canalizar vía venosa y administrar fluidos 9 Nebulizaciones ó inhalaciones con fenoterol ó salbutamol : 5 gotas en 5 ml de agua destilada por 10 minutos y repetir según valoración clínica. 9 Soporte ventilatorio con resucitador manual si fuera necesario hasta su transferencia 9 Referencia oportuna 9 Mantener una saturación > 92% bajo cualquier modalidad de aporte de oxigeno 9 Exámenes de laboratorio (análisis, bioquímica, cultivos) y diagnostico por imágenes radiografía de tórax 9 Recuperación y mantenimiento del estado hemodinámico 9 Monitoreo de saturación de oxigeno y EKG 9 Manejo en Shock Trauma 9 Tratamiento de la causa 9 Intubación endotraqueal de persistir hipoxemia severa 9 Soporte ventilatorio si cumple criterios 9 Ventilación mecánica con modos convencionales y no convencionales 9 Monitoreo hemodinámico 9 Monitoreo neurológico 9 Colocación de vía venosa central 9 Monitoreo ventilatorio: oximetría de pulso y capnografía 9 Manejo nutricional precoz Tratamiento Específico: Corrección de la hipoxemia: corregir saturación a > 95%, evitar FiO2 > 50% por más de 24 horas y mantener PaO2 a > 90mm Hg 9 Si responde a oxigenoterapia: sospechar alteración Ventilación/perfusión, hipoventilación, trastorno de difusión o disminución de FiO2 9 Si no responde a oxigenoterapia convencional: sospechar shunt. Uso inmediato de FIO2 alto y presión positiva al final de la espiración (PEEP) mediante ventilación mecánica. 82 FLUJO lt/min 1 2 3 4 5 6 7 8 9 10 12 FIO2 DE ACUERDO AL FLUJO DE 02 ADMINISTRADO BOGOTERIA MASCARA CON MASCAR NASAL RESERVORIO VENTURI 24 28 32 24 36 30 40 44 60 35 70 80 40 90 96 50 Nota: En pacientes con EPOC o pacientes oxigeno dependientes se debe administrar oxigeno a bajo flujo, utilizando las máscaras tipo venturi. 9 Corrección de la acidosis respiratoria: debe ser lenta, por riesgo de convulsiones, coma o muerte. Se corrige mejorando la ventilación a través de la ventilación asistida mediante uso del ventilador mecánico. 9 Tratamiento postural: Incluye decúbito supino, decúbito lateral sobre el lado sano o de cúbito prono 9 Hidratación adecuada 9 Mantenimiento del gasto cardiaco adecuado 9 Tratamiento de la enfermedad de fondo Tratamiento sintomático (antipiréticos, evitar depresores respiratorios) 9 Prevención de complicaciones Terapia Ventilatoria 9 Indicaciones de intubación endotraqueal: manejo de secreciones y previa a soporte ventilatorio invasivo 9 Considerar el retraso prudente de uso del ventilador mecánico si enfermedad de fondo es reversible, asma, edema, neumotórax. 9 Indicaciones de ventilación mecánica. o Apnea o Hipoxemia grave (Pa02< 40% ó < 50 a pesar de FI02< 60% o Fatiga muscular o Hipercapnia progresiva + PM < 7.2 o acidosis respiratoria descompensada o Deterioro de conciencia (Glasgow < 8) 83 RECOMENDACIONES PARA VENTILACIÓN MECÁNICA SEGÚN PATOLOGÍA DE BASE Síndrome Distress Respiratorio del adulto Injuria pulmonar aguda Asma VT (ML/Kg) 6 – 10 P meseta < 35 cmh20 6-8 6-8 Enfermedad 12-15 Neuromuscular FRECUENCIA FLUJO por minuto Lts.min. 12-20 40-60 I:E PEEP 1:2 1:1 Para Pa02>60mmHg 12-14 mantener Poo2 en nivel basal 7-9 80-100 1:3 No inicialmente y en Pa02>60mHg 80-100 <1:2 12-15 >60 1:2 Monitorizar auto peep No suele necesitar 9 En determinado casos, según la valoración clínica y la disponibilidad de recursos, se utilizara la ventilación mecánica no invasiva: o Edema agudo de pulmón o EPOC descompensado Ubicación durante la estancia en Sala de Observación de Emergencia 9 Aporte de oxigeno por métodos convencionales en patología aguda no complicada 9 Retención de C02 por drogas que van a revertir rápidamente Alta Medica: 9 No necesidad de aporte de oxígeno (saturación arterial mayor a 92% a aire ambiental) 9 No necesidad de apoyo ventilatorio (PaC02 inferior a 45 mmHg sin apoyo ventilatorio en pacientes sin enfermedad pulmonar crónica retenedoras de C02 y en pacientes retenedores de C02 con pH sanguíneo mayor a 7.35 9 Corrección de la patología de fondo. A su domicilio indicaciones: 9 Manejo de la patología de fondo VII. COMPLICACIONES 9 Intoxicación por oxígeno 9 Narcosis por PaC02 y coma metabólico 9 Infecciones asociada a ventilación mecánica 9 Barotrauma 9 Descompensación hemodinámica 9 Arritmias cardiacas 84 VIII. IX. CRITERIOS DE REFERENCIA Y CONTRA REFERENCIA Una vez tratado el cuadro de fondo y estando estable el paciente debe ser contrarrreferido a su establecimiento de salud de origen con recomendaciones necesarias para su seguimiento. las FLUXOGRAMA O ALGORITMOS FIGURA 1. ALGORITMO PARA LA TERAPIA CON OXÍGENO MANEJO DE OXIGENACION PaO2 < 60 torr ↑ FiO2 (hasta 0.6) PaO2 > 60 torr Monitorizar PaO2 PaO2 < 60 torr Ventilación Mecánica con PEEP PvO2 > 35 torr 85 FIGURA 2. ALGORITMO PARA EL MANEJO DEL PEEP MANEJO DEL PEEP PaO2 < 60 con FiO2 > 0.6 PaO2 > 60 torr Qs/Qt < 25% PaO2 < 60 torr ↑ PEEP Qs/Qt > 25% PvO2 > 35 torr PvO2 < 35 torr PaO2 > 60 torr Estabilizar Recambio Gaseoso y ↓ PEEP Qs/Qt < 25% PvO2 < 30 torr PCWP < 12 ↑ Volumen vascular PvO2 > 35 torr PvO2 < 35 torr INOTROPICOS PEEP = PvO2 > 35 torr PvO2 < 35 torr ↓ PEEP 86 X. REFERENCIA BIBLIOGRAFICA 1. Dammers RR, Irwin Rs Management of hypercapnic respiratury failury: asystematic approach. Respi Care 1979; 4;328 2. F. Martines y col. Urgencias Respiratorias. Medicine 1999; 7(121) 5653-5659 3. J.M: Torres Actitud Urgente ante la disnea aguda en atención primaria. Semergen 1998;24(9)743-747 4. J- Rodriguez Insuficiencia respiratoria aguda, tratamiento medicine 1997; 7(36): 1578-1581 5. J.Ruiz de Oña y col. Insuficiencia respiratoria etiología, manifestaciones clínicas y diagnosticos. Medicine 1997; 7(36) 1574-1577 6. J.C. Montejo Manual de Medicina Intensiva Mosby 1995 7. L.Puente y Col. Insuficiencia Respiratoria Aguda Medicine 1997; 7 (36) 15691573 8. Mac Gras Manual de terapéutica Médica y procedimientos de urgencias. Mexico 1997 133-138 9. Milberg JA Davis DR. Steinberg KP. Et al. Improved survival of patiens with acute respiratory distress syndrome: 1983 – 1993. Jama 1995; 107:1721 10. Murray JF The normal lung; the basis for diagnosis and treatment of lung disease Philadelphia; WB Saunders. 1976;171 11. Narins RG Emmett M. Simple and mixed acid-base disorders: a practical approach Medicine . 1980;59;161 12. Schuster DP. What is acute lung ingury? What is ARDS? Chest 1995;107;1721 13. T. Michell SDRA. Hospital San Juan de Costa Rica 1998 14. West JB. Pulmonary pathophysiology: the essentials. Philadelphia: Williams & Wilkins 1998;17 87