tratamiento - Comunidad de Madrid
Anuncio

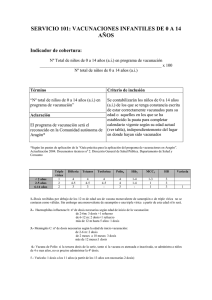
VACUNACIÓN FRENTE A LA RUBÉOLA EN MUJERES EN EDAD FÉRTIL Control del Síndrome de Rubéola Congénita Vacunación frente a la rubéola en mujeres en edad fértil ÍNDICE 1. INTRODUCCIÓN 2. CARACTERÍSTICAS DE LA RUBÉOLA Y DEL SÍNDROME DE RUBÉOLA CONGÉNITA 3. INMUNIDAD FRENTE A LA RUBÉOLA 4. VACUNACIÓN FRENTE A LA RUBÉOLA DE MUJERES EN EDAD FÉRTIL 5. VACUNAS FRENTE A LA RUBÉOLA 5.1 Vacunas disponibles y sus características 5.2 Indicaciones 5.3 Inmunogenicidad y efectividad. 5.4 Condiciones generales de uso 5.5 Pautas de administración 5.6 Precauciones y contraindicaciones 5.7 Reacciones adversas 6. BIBLIOGRAFIA Dirección General de Salud Pública y Alimentación 2 Vacunación frente a la rubéola en mujeres en edad fértil 1. INTRODUCCIÓN La rubéola es una enfermedad infecciosa de distribución mundial que habitualmente cursa como una enfermedad leve. Sin embargo, la infección durante los primeros meses de gestación puede ocasionar desde aborto o muerte fetal a la complicación denominada Síndrome de Rubéola Congénita (SRC) caracterizado por múltiples secuelas principalmente en cerebro, corazón, ojos y oídos. La rubéola es considerada por tanto un importante problema de Salud Pública dada la importancia de la infección congénita por producir efectos teratogénicos. El principal objetivo de los programas de vacunación frente a la rubéola es la prevención de la infección congénita, incluido el SRC. En el año 2003, y desde una perspectiva integral de maximizar la eficiencia de los programas de vacunación, la Región Europea de la Organización Mundial de la Salud (OMS), acordó un Plan estratégico integrado para eliminar el sarampión y prevenir el SRC. El Plan establece como objetivos la interrupción de la transmisión del sarampión indígena y la reducción de la incidencia del SRC a menos de 1 caso por 100.000 nacidos vivos para el año 2010. La OMS recomienda instaurar una serie de claves estratégicas para conseguir estos objetivos, insistiendo en: alcanzar y mantener altas coberturas de vacunación con las dos dosis de vacunación infantil y de adolescentes, proporcionar una segunda oportunidad de vacunar mediante actividades suplementarias de inmunización para la población susceptible al sarampión y la rubéola, asegurar la protección frente a la rubéola de las mujeres en edad fértil y reforzar el sistema de vigilancia para la investigación de los casos y la confirmación por laboratorio. Entre las estrategias de vacunación recomendadas, en la Comunidad de Madrid se viene realizando desde 1981 (año en que se introduce en el calendario de vacunación infantil la vacuna triple vírica, Sarampión-Rubéola-Parotiditis, a los 15 meses de edad para niños y niñas), la estrategia que persigue la eliminación de la rubéola y el SRC mediante la vacunación universal de niños y adolescentes. Así mismo, se aconseja reforzar la vigilancia epidemiológica y asegurar la inmunidad frente a la rubéola de las mujeres en edad fértil. Si bien las tasas de incidencia de la enfermedad en los últimos años muestran una escasa circulación del virus, en el año 2005 se ha producido un brote comunitario de rubéola en la población residente en la Comunidad de Madrid. Entre el 1 de enero y el 31 de agosto se han producido 460 casos de rubéola, lo que supone un 71,8% de los casos detectados desde el año 1998. El 41,6% han sido mujeres, de las que el 94,5% tienen entre 15 y 49 años. El 56,2% de los casos detectados proceden de fuera de España, la mayoría de países latinoamericanos. El 39,5% de los hombres y el 80,1% de las mujeres son inmigrantes. La circulación del virus en nuestra Comunidad ha sido favorecida probablemente por el gran incremento de población susceptible procedente de otros países ocurrido en los últimos años. Esta situación se está reflejando en un aumento del número de casos especialmente en la población con mayor nivel de susceptibilidad de nuestra población: población inmigrante y población masculina autóctona. El mantenimiento de las actividades de vigilancia epidemiológica y el desarrollo de estrategias de vacunación frente a rubéola de estos grupos de población susceptible, Dirección General de Salud Pública y Alimentación 3 Vacunación frente a la rubéola en mujeres en edad fértil especialmente el de mujeres en edad fértil, es fundamental para abordar el control del SRC, en consonancia con las recientes recomendaciones de la OMS. 2. CARACTERÍSTICAS DE LA RUBÉOLA Y DEL SÍNDROME DE RUBÉOLA CONGÉNITA La rubéola es una enfermedad vírica exantemática que en niños y adultos es normalmente benigna. El reservorio es el hombre y el virus se transmite por vía respiratoria replicándose en la mucosa nasofaringea y en los ganglios linfáticos locales. La viremia ocurre 5-7 días después de la exposición y en las mujeres embarazadas el virus infecta la placenta y al feto en desarrollo. El periodo de incubación es de 14 días con un rango de12-23 días. Los síntomas son normalmente leves y los estudios serológicos han demostrado que el 20%-50% de las infecciones de rubéola son subclínicas (estos casos también transmiten la enfermedad). El primer síntoma es habitualmente un exantema maculopapular en cara y cuello que se extiende al resto del cuerpo durante 1-3 días. Previamente aparecen linfadenopatías retroauriculares y occipitales, fiebre menor de 39º C, malestar general y conjuntivitis leve. Otras manifestaciones clínicas posibles son artralgias y artritis (principalmente en adultos) y menos frecuentemente, trombocitopenia y encefalitis. La infección congénita de rubéola y el Síndrome de Rubéola Congénita se produce por la infección en la gestación temprana. Justo después de la concepción y en las primeras 8-10 semanas de gestación, la infección por rubéola puede ocasionar múltiples defectos fetales en más del 90% de los casos, y a menudo termina en aborto. El riesgo disminuye progresivamente. Los defectos fetales son raros después de la 16 semana de gestación, aunque los defectos auditivos neurosensoriales pueden ocasionalmente producirse por encima de la semana 20. LOS DEFECTOS ASOCIADOS CON EL SRC SON 9 Oftálmicos (Ej. Cataratas, microftalmia, glaucoma, retinopatía pigmentaria, corioretinitis). 9 Auditivos (Ej. sordera neurosensorial). 9 Cardiacos (Ej. Ductus arterioso persistente, defectos del tabique ventricular). 9 Craneofaciales (Ej. microcefalia). El SRC puede presentarse con manifestaciones neonatales que incluyen meningoencefalitis, hepatoesplenomegalia, hepatitis y trombocitopenia. La neumonía intersticial es una complicación del SRC en la infancia. Los niños con SRC que sobreviven el periodo neonatal, además de los defectos congénitos, tienen un riesgo aumentado de desarrollar diabetes mellitus tipo 1 y tiroiditis. Las manifestaciones del SRC pueden retrasarse de 2 a 4 años. Los niños con SRC pueden excretar el virus durante 1 año o más en las secreciones faríngeas y en orina y por tanto pueden transmitir la infección a sus contactos. Dirección General de Salud Pública y Alimentación 4 Vacunación frente a la rubéola en mujeres en edad fértil 3. INMUNIDAD FRENTE A LA RUBÉOLA Las personas generalmente se pueden considerar inmunes frente a la rubéola si tienen documentación de vacunación con al menos una dosis de vacuna de rubéola (Triple vírica u otra vacuna atenuada que contenga rubéola), siempre que hayan sido administradas durante o después de su primer cumpleaños o tengan evidencia serológica de inmunidad frente a la rubéola (Ig G + por Elisa). Las personas que tienen resultados serológicos dudosos se deben considerar susceptibles salvo que tenga evidencia de vacunación adecuada posterior o resultados serológicos positivos posteriores. Aunque solo se requiere evidencia documentada de la administración de una dosis de vacuna frente a la rubéola para considerar a todas las personas protegidas frente a la enfermedad, los niños deben recibir 2 dosis de vacuna triple vírica siguiendo las recomendaciones oficiales (apartado 5.2). Estas 2 dosis se administran por el componente frente al sarampión. La fecha de nacimiento supone solo una presunción de evidencia de inmunidad frente a la rubéola pero no garantiza que la persona sea inmune. Por tanto la fecha de nacimiento no es una aceptable evidencia de protección para las mujeres en edad fértil. Así mismo, el diagnóstico clínico de la rubéola es inespecífico y no puede ser considerado garantía de inmunidad. Dado que muchas enfermedades producen rash similar al de la rubéola y que muchas infecciones de rubéola son asintomáticas o pasan desapercibidas, la única evidencia real de infección previa de rubéola es la presencia en suero de Ig G. Ocasionalmente, una persona con historia documentada de vacunación frente a la rubéola puede ser Ig G negativa por ELISA. Estas personas deben recibir una dosis de vacuna triple vírica y no necesitan volver a realizarse la prueba serológica. GARANTIA DE INMUNIDAD FRENTE A LA RUBÉOLA 9 Administración de al menos una dosis de vacuna frente a la rubéola (triple vírica u otra vacuna atenuada que contenga rubéola) durante o después del primer cumpleaños, correctamente documentada. 9 Evidencia serológica de inmunidad frente a la rubéola (Ig G + por Elisa) El diagnóstico clínico de rubéola no se puede considerar garantía de inmunidad. Dirección General de Salud Pública y Alimentación 5 Vacunación frente a la rubéola en mujeres en edad fértil 4. VACUNACIÓN FRENTE A LA RUBÉOLA DE MUJERES EN EDAD FÉRTIL La vacuna triple vírica debe ser ofertada a todas las mujeres en edad fértil (hasta los 49 años de edad) que no tienen una aceptable evidencia de inmunidad frente a la rubéola, en todos los contactos con el sistema sanitario. Las oportunidades para vacunar a las mujeres susceptibles incluyen las revisiones sistemáticas de sus hijos o las vacunaciones de estos. El hecho de que sigan apareciendo casos de rubéola en mujeres en edad fértil indica la necesidad de continuar potenciando la vacunación de los adolescentes susceptibles y de las mujeres en edad fértil, y la ausencia de efectos teratogénicos de la vacuna nos indica que esta práctica es segura. La vacunación de las mujeres en edad fértil susceptibles a la rubéola debe 9 Ser parte rutinaria de la práctica médica habitual. 9 Estar entre las recomendaciones habituales de los centros de planificación familiar y de las revisiones ginecológicas. 9 Recomendarse rutinariamente antes de dar de alta en un hospital, maternidad u cualquier otro centro médico, salvo que exista alguna contraindicación específica. No es necesario hacer prueba serológica previa a la vacunación y puede representar un obstáculo para esta. 5. VACUNAS FRENTE A LA RUBÉOLA La rubéola es una enfermedad frente a la que se está vacunado en España desde hace casi 30 años. En 1977 se introdujo en el calendario de vacunación infantil la vacuna de la rubéola para las niñas de 11 años junto con la vacuna de sarampión a los 9 meses de edad. En 1981 se modifica este calendario sustituyendo la vacunación de sarampión a los 9 meses por la vacuna triple vírica a los 15 meses de edad. En 1996, la Comunidad de Madrid aprobó la sustitución de la vacuna de rubéola a las niñas de 11años por vacuna triple vírica a niños y niñas. En 1999 se adelanta esta segunda dosis a los 4 años de edad, dejando de manera transitoria la de los 11 años que se elimina definitivamente en 2004. En el momento actual el calendario de vacunación infantil de la Comunidad de Madrid incluye una dosis de triple vírica a los 15 meses y una segunda dosis a los 4 años. Así mismo, en la Cartera de Servicios de Atención Primaria está incluida la vacunación frente a la rubéola a las mujeres entre 15 y 34 años (hay una propuesta de ampliación hasta los 49 años en la próxima revisión de Cartera) con serología negativa o inmunización negativa, desconocida o dudosa. Dirección General de Salud Pública y Alimentación 6 Vacunación frente a la rubéola en mujeres en edad fértil 5.1 Vacunas disponibles y sus características La cepa de vacuna frente a la rubéola que se emplea en la actualidad, la RA 27/3, es una vacuna viva atenuada vírica. Fue aislada por primera vez en 1965 por el Instituto Wistar. El virus se atenúa mediante 25-30 pases en cultivos celulares, usando células diploides humanas. El virus de la rubéola vacunal no se transmite salvo en el caso de la lactancia (ver precauciones), aunque el virus puede ser aislado de la nasofaringe de los vacunados. En España la vacuna frente a la rubéola solo esta disponible combinada con sarampión y parotiditis, formando la denominada genéricamente vacuna triple vírica. Existen disponibles dos de estas vacunas con una composición variable según la cepa y los medios de cultivo utilizados en su preparación. Dirección General de Salud Pública y Alimentación 7 Vacunación frente a la rubéola en mujeres en edad fértil Vacunas Triple Vírica disponibles en España Nombre comercial PRIORIX® VACUNA MSD TRIPLE ANTI- SARAMPIÓN, RUBÉOLA, PAROTIDITIS® Laboratorio Glaxo Smith Kline Sanofi Pasteur MSD Forma farmacéutica Presentación Volumen por dosis Composición Excipientes y trazas Polvo y disolvente para solución inyectable Polvo liofilizado en vial y Vial con liofilizado y vial jeringa precargada con con disolvente diluyente 0.5ml - Virus del sarampión, -Mezcla de virus vivos derivada de la cepa atenuados del sarampión de la cepa Swarz. Cultivos Edmonston atenuada por Enders. Cultivo celular de tisulares de embrión de embrión de pollo. pollo. -Vacuna con virus vivos de -Virus vivos atenuados de la parotiditis, cepa Jeryl la parotiditis de la cepa Lynn (nivel B) del virus de RIT 4385 (derivada de la parotiditis. Cultivo Jeryl Lynn). Cultivos celular de embrión de tisulares de embrión de pollo. pollo. -Vacuna con virus vivos de -Virus vivos atenuados de la rubéola, cepa Wistar RA la rubéola de la cepa Wistar RA 27/3. A partir de 27/3, atenuados cultivados células diploides humanas. en células diploides -Aminoácidos 9 mg. -Albúmina humana 1mg. -Lactosa anhidra 32 mg. -Manitol 8 mg. -Sulfatoneomicina 25 mcg. -Sorbitol 9 mg. -Fenol rojo. -Diluyente agua para inyección Dirección General de Salud Pública y Alimentación - Neomicina 25 mcg. -Albúmina humana 0.3 mcg. -Otros: fosfato sódico dibásico, bicarbonato sódico, medio 199, medio mínimo esencial Eagle, rojo fenol, sorbitol, fosfato potásico monobásico, fosfato potásico dibásico, gelatina hidrolizada, sacarosa, L-glutamato monosódico. -Agua para inyectable. 8 Vacunación frente a la rubéola en mujeres en edad fértil 5.2 Indicaciones La vacuna triple vírica está indicada para la inmunización activa frente al sarampión, parotiditis y rubéola de niños a partir de los 12 meses de edad, adolescentes y adultos. La vacuna triple vírica es la vacuna de elección cuando se va a intervenir sobre cualquiera de las tres enfermedades después del primer año de vida, salvo que exista contraindicación de alguno de sus componentes. 9 No hay evidencia del incremento del riesgo de reacciones adversas por vacunar a personas que ya son inmunes a alguna de estas enfermedades. En la Comunidad de Madrid, la vacuna triple vírica está indicada a nivel poblacional en los siguientes grupos: 9 El Calendario de Vacunación infantil contempla en la actualidad la administración de 2 dosis de vacuna, la primera a los 15 meses de edad y la segunda a los 4 años. La primera dosis se puede adelantar a los 12 meses de edad en situación de riesgo, e igualmente la segunda se puede adelantar por esta situación (Ej, durante un brote, viajes internacionales, etc.). La recomendación general es la administración de 2 dosis de vacuna triple vírica separadas 1 mes (como mínimo 28 días) y administradas después del primer año de vida. 9 Como prolongación de las recomendaciones hechas hasta la fecha en Calendario: Todos los nacidos después de 1985 residentes en la Comunidad de Madrid deben tener administradas dos dosis de vacuna triple vírica. 9 En el marco del “Plan de Eliminación del Sarampión en la Comunidad de Madrid” se contemplan otros grupos de especial riesgo. 9 Todas las mujeres en edad fértil, es decir aquellas comprendidas entre los 15 y los 49 años de edad, deben tener asegurada la inmunidad frente a la rubéola mediante una dosis de vacuna correctamente documentada o serológia positiva. Debe realizarse un esfuerzo especial en población de especial riesgo como personas inmigrantes dado que la vacunación frente a la rubéola no está muy extendida en los países en vías de desarrollo. Así mismo, es importante asegurar que las mujeres seronegativas frente a la rubéola, identificadas durante el embarazo, sean orientadas sobre vacunación después del parto. 5.3 Inmunogenicidad y efectividad La vacuna triple vírica induce anticuerpos protectores detectables en el 96-98% de los vacunados. Produce una inmunidad tan sólida como la inducida por la infección natural. Más del 99% de las personas que reciben dos dosis separadas al menos 1 mes después de cumplir 1 año de edad, desarrollan evidencia serológica de protección. La vacunación induce inmunidad celular y humoral. Los primeros anticuerpos aparecen entre los 12-15 días y el pico máximo a los 21-28 días. La vacunación suprime la inmunidad celular. Esta supresión dura aproximadamente 4 semanas. Dirección General de Salud Pública y Alimentación 9 Vacunación frente a la rubéola en mujeres en edad fértil La cepa RA 27/3 es muy eficaz. En estudios clínicos el 95%-100% de las personas susceptibles de 12 meses o mayores desarrollan anticuerpos frente a la rubéola a los 21-28 días de la vacunación. La inmunidad producida por la vacuna se asume que es para toda la vida, aunque los anticuerpos frente a la rubéola pueden caer hasta niveles indetectables. Un estudio de persistencia de inmunidad después de la vacunación con triple vírica ha demostrado que el 97% de los vacunados permanecen seropositivos por encima de los 15 años de la vacunación. 5.4 Condiciones generales de uso Vacunas Triple Vírica. Condiciones generales de uso Nombre comercial VACUNA MSD TRIPLE ANTI- SARAMPIÓN, RUBÉOLA, PAROTIDITIS® PRIORIX® Subcutánea, aunque Vía de administración también puede usarse Subcutánea intramuscular Lugar de administración Preferiblemente en la cara externa de la parte superior del brazo Intervalo entre dosis 28 días a partir de los 12 meses de vida Se pueden administrar simultáneamente con otras Administración conjunta con otras vacunas vacunas Si no se administra simultáneamente con otra vacuna parenteral de virus vivos atenuados debe dejarse un mes de intervalo entre ambas Conservación vacuna liofilizada Almacenar entre +2º C y +8º C Debe ser administrada inmediatamente después de la Conservación vacuna reconstitución. Si no, almacenar entre +2º C + 8º C y reconstituida protegida de la luz Desechar en 8 horas 5.5 Instrucciones de uso y manipulación Para la reconstitución, utilizar únicamente el diluyente suministrado, ya que carece de conservantes o de otras sustancias antivíricas capaces de inactivar la vacuna. Dirección General de Salud Pública y Alimentación 10 Vacunación frente a la rubéola en mujeres en edad fértil Antes de la administración, se debe inspeccionar visualmente el disolvente y la vacuna reconstituida, para detectar cualquier partícula extraña y/o variación del aspecto físico. En el caso de que se observe cualquiera de ellos, se desechará el diluyente o la vacuna reconstituida. La vacuna se debe reconstituir añadiendo el contenido entero del envase que contiene el diluyente, al vial que contiene el polvo liofilizado. Después de añadir el diluyente al polvo liofilizado, se debe agitar bien hasta que el polvo se disuelva completamente. La vacuna debería inyectarse inmediatamente después de la reconstitución. Si no es posible, se debe conservar entre +2º - +8º C y utilizarse en las 8 horas siguientes a la reconstitución. El alcohol u otros agentes desinfectantes pueden inactivar los virus atenuados de la vacuna, por lo que se deben evaporar de la piel antes de la administración de la misma. 5.6 Precauciones y contraindicaciones En general la vacunación esta contraindicada en caso de afecciones febriles graves, embarazo, inmunodeprimidos, historia de reacción anafiláctica a la neomicina o administración reciente de inmunoglobulinas u otros derivados sanguíneos. Sin embrago, es importante tener en cuenta las siguientes consideraciones: 9 Alergias: En las personas alérgicas al huevo el riesgo de una reacción alérgica grave como anafilaxia después de la vacunación con triple vírica es bajísimo y no se recomienda realizar pruebas cutáneas previas. Los últimos datos sugieren que la mayoría de las reacciones anafilácticas que se producen con la vacuna triple vírica no están asociadas a hipersensibilidad a los antígenos del huevo sino que se deben a otros componentes de la vacuna. Estudios clínicos han demostrado que la alergia al huevo no debe ser considerada por más tiempo como una contraindicación absoluta de vacunación con triple vírica. Como norma de precaución se recomienda, solo en personas con historia de reacción anafiláctica al huevo, derivarlas a un servicio de alergia. Así mismo, se dispone de una vacuna frente al Sarampión y Rubéola (Moruviraten®) libre de antibióticos y derivados del huevo. Algunas vacunas triple vírica contienen gelatina hidrolizada como estabilizador por lo que debe ser administrada con extrema precaución en pacientes con historia previa de anafilaxia a la gelatina o a productos que contengan gelatina. También contienen trazas de neomicina (25 mcg), por lo que no debe ser administrada a personas con historia de anafilaxia a la administración tópica o sistémica de neomicina. Sin embargo, la alergia a la neomicina se manifiesta la mayoría de las veces por dermatitis de contacto. En estas personas la reacción a la neomicina que contiene la vacuna triple vírica se manifiesta por eritema, nódulo pruriginoso o pápula a las 48-96 horas de la vacunación. Por tanto, la historia de dermatitis de contacto a la neomicina no contraindica la vacunación con triple vírica. 9 Embarazo: La vacuna triple vírica no debe administrarse a mujeres embarazadas debido al riesgo teórico, nunca demostrado, sobre el desarrollo del feto. No se han producido casos de SRC en más de 1.000 mujeres susceptibles embarazadas vacunadas accidentalmente. Por tanto, no es necesario realizar un test de embarazo antes de realizar la vacunación. Si la mujer quiere quedarse embarazada, se le Dirección General de Salud Pública y Alimentación 11 Vacunación frente a la rubéola en mujeres en edad fértil recomendará que deje un intervalo de 1 mes desde la vacunación. Así mismo, la vacunación accidental frente a la rubéola durante el embarazo no es una indicación de aborto terapéutico. 9 Inmunodeficiencia o inmunosupresión: La replicación del virus vacunal puede verse exacerbada en personas que padecen enfermedades inmunodeficientes y en otras personas inmunodeprimidas, por lo que la vacunación esta contraindicada. Existen muchas enfermedades (Ej. Inmunodeficiencia congénita, infección por VIH, enfermedades malignas) y terapias con agentes inmunosupresores (Ej. grandes dosis de corticoides, quimioterapia, antimetabolitos o radiación) que pueden causar inmunodepresión severa. Sin embargo, en otras situaciones el grado en que el sistema inmune está comprometido depende del estado en que se encuentra la infección y del tratamiento que se aplica en cada fase. Por este motivo, en última instancia debe ser el médico que atiende a estos pacientes quien valore la posibilidad de vacunación. • Personas infectadas por VIH: Dado que la vacunación triple vírica en personas infectadas por VIH sintomáticos y asintomáticos no severamente inmunodeprimidos se ha asociado con un nivel de anticuerpos variable, en ocasiones menor que en personas sanas, pero no con efectos adversos graves o inusuales, se recomienda la vacunación a todos los pacientes asintomáticos y valorar la vacunación en pacientes sintomáticos susceptibles. • Administración de corticoides: La administración sistemática de corticoides puede producir una depresión del sistema inmune. Se considera que dosis de prednisona iguales o mayores de 2 mg/Kg de peso al día o un total de 20 mg por día, produce suficiente inmunosupresión para contraindicar la administración de vacunas vivas atenuadas, dado que no se puede garantizar su seguridad. Las personas que reciben corticoides sistémicos a estas dosis o mayores diariamente o en días alternos por un periodo igual o superior a 14 días deben retrasar la vacunación con vacuna triple vírica al menos 1 mes después de finalizado el tratamiento. La terapia con corticoides normalmente no contraindica la administración de vacunas víricas atenuadas cuando el tratamiento es menor de 14 días, las dosis son bajas o intermedias, se administran por vía tópica (piel, ojos), por aerosol o intrarticular. • Pacientes con quimioterapia: Las personas con enfermedades malignas en remisión que no son inmunes cuando son diagnosticadas de la enfermedad, deben recibir la vacunación al menos 3 meses después de terminar la quimioterapia. 9 Enfermedades agudas moderadas o graves: Las personas con estas enfermedades no deben de ser vacunadas hasta que la enfermedad se resuelva. Sin embargo, en el caso de enfermedades menores como otitis media, enfermedades respiratorias menores, etc., incluso tomando antibióticos, no contraindica la vacunación frente a la rubéola. Igualmente, la posibilidad de una tuberculosis no diagnosticada no es una razón para retrasar la vacunación. Aunque la vacuna disminuye la reacción de hipersensibilidad durante 4 a 6 semanas, no hay evidencia de que la vacunación exacerbe una Dirección General de Salud Pública y Alimentación 12 Vacunación frente a la rubéola en mujeres en edad fértil tuberculosis no diagnosticada. Por este motivo, la realización de la prueba de tuberculina antes de la vacunación con triple vírica se considera innecesaria. Si la prueba esta indicada se puede realizar a la vez que la vacunación. Si no se realiza conjuntamente se aconseja esperar de 4 a 6 semanas después de la vacunación. 9 Receptores de derivados sanguíneos: Estos productos pueden interferir la respuesta a la vacuna de la rubéola (triple vírica en general) por lo que la vacunación debe realizarse 2 semanas antes de su administración o retrasarse al menos 3 meses (depende del producto utilizado). Si el intervalo ha sido menor se aconseja repetir la dosis de vacuna después de haber transcurrido el tiempo recomendado. La administración de la Gammaglobulina anti-Rh generalmente no interfiere la respuesta a la vacuna de rubéola y no contraindica la vacunación post parto en mujeres susceptibles. Sin embargo, se aconseja que se realice la prueba serológica en estas mujeres 6-8 semanas después de la vacunación para asegurar la seroconversión. 9 Lactancia: Aunque el virus de la vacuna de rubéola puede ser aislado de la nasofaringe, los vacunados no transmiten la enfermedad salvo ocasionalmente en el caso de mujeres lactantes vacunadas. En esta situación, el niño puede ser infectado, presumiblemente a través de la leche y puede desarrollar un rash leve, pero no se han declarado efectos graves. Estos niños infectados por la leche materna se ha demostrado que responden normalmente a la vacunación frente a la rubéola a los 15 meses de edad. Por tanto, la lactancia no contraindica la vacunación frente a la rubéola y no modifica las pautas de vacunación del niño. 5.7 Reacciones adversas La tolerancia de la vacuna triple vírica, en líneas generales es buena. Los efectos adversos derivan de cada uno de sus componentes. El síntoma más frecuente (aproximadamente en el 5-15% de los vacunados) es la fiebre superior a 39.5º C, asociada generalmente al componente sarampión, a los 5-12 días. Exantema transitorio a los 7-10 días después de la vacunación en un 4-5% de los vacunados. Trombopenia transitoria, complicación rara, puede aparecer hasta 2 meses después. Erupciones y urticaria en el lugar de la inyección, poco importantes y de frecuencia muy baja. Las reacciones anafilácticas inmediatas son extremadamente raras, menos de un caso por millón de dosis administradas. Artralgias, generalmente en pequeñas articulaciones periféricas, asociadas al componente rubéola. Encefalitis, los estudios han demostrado que la evidencia no es adecuada para aceptar la relación causal. Encefalopatía se estima en un caso por cada dos millones de dosis administradas, la ausencia de un síndrome clínico específico o un test de valoración específico impiden la valoración de causalidad. Varios estudios de vigilancia han notificado casos en asociación temporal con la vacunación y puede presentarse 6-15 días después. Probablemente coincide en el tiempo con alteración neurológica grave presentada en el individuo sin que sea causado por la inmunización. Enfermedad producida por virus vacunal en pacientes inmunodeprimidos. Tumefacción parotidea 15-20 días después de su aplicación y con poca frecuencia se han comunicado reacciones alérgicas a algún componente de la vacuna (antígenos, excipientes, coadyuvantes). Dirección General de Salud Pública y Alimentación 13 Vacunación frente a la rubéola en mujeres en edad fértil Además se han descrito efectos adversos que, aunque algunos de ellos están relacionados en el tiempo con la vacuna, no existe evidencia de relación causal como son sordera neurosensorial, meningitis y orquitis. 6. BIBLIOGRAFIA 1. World Health Organization. 2003. Strategic measles and congenital rubella infection in the European Region of WHO. 2. Centers for Disease Control and Prevention. Measles, Mumps, and Rubella.Vaccine use and strategies for elimination of measles, rubella and congenital rubella syndrome and control of mumps. Recommendations of the Advisory Committee on Immunization Practices /ACIP).MMWR 1998; 47 (RR8). 3. WHO, Rubella vaccines. WHO position paper. Weekly Epidemiological Record Nº 20, 2000, 75,161-169. 4. Centers for Disease Control and Prevention. Revised ACIP recommendation for avoiding pregnancy after receiving a rubella-containing vaccine. MMWR 2001; 50 (49):1117. 5. Centers for Disease Control and Prevention. Control and prevention of rubella: evaluation and management of suspected outbreaks, rubella in pregnant women and surveillance for congenital rubella syndrome. MMWR 2001; 50(RR12). 6. Subdirección General de Promoción de la Salud y Epidemiología. Dirección General de Salud Pública. Vacunación en adultos. Recomendaciones año 2004. Madrid, Ministerio de Sanidad y Consumo, 2005. 7. Plotkin S.A. Rubella vaccine. En: Vaccines. 3rd Edition. Plotkin and Orenstein, eds. W.B. Saunders Company. Pennsylvania. 1999; 409-39. 8. American Academy of Pediatrics. Rubella. In: Pickering L ed. Red Book: 2003 Report of the Committee on Infectious Diseases. 26th ed. Elk Grove Village, IL: American Academy of Pediatrics, 2003: 536-41. Dirección General de Salud Pública y Alimentación 14