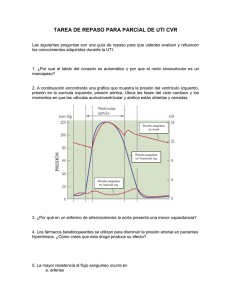
1 el papel de las nuevas técnicas de imagen
Anuncio

1 EL PAPEL DE LAS NUEVAS TÉCNICAS DE IMAGEN EN LA PATOLOGÍA TÓRACO-RESPIRATORIA VISTO POR EL CLÍNICO J. Ruiz Manzano1, I. García Olivé2 Jefe Clínico de Neumología. 2Especialista en Neumología. Servicio de Neumología. Hospital Universitari Germans Trias i Pujol. Badalona. Barcelona. 1 INTRODUCCIÓN Desde el descubrimiento de los rayos X en 1895 por W Conrad Roentgen, las técnicas de imagen han pasado a formar parte de la actividad diaria de los médicos. La Neumología, obviamente, no ha sido ajena a esta herramienta. Así, a medida que las técnicas ya conocidas han ido evolucionando, y otras inexistentes han ido apareciendo, la práctica clínica se ha ido modificando, adaptándose a los nuevos tiempos. Gracias a las técnicas de imagen, los neumólogos hemos mejorado nuestros conocimientos de la especialidad y además hemos aprendido a compartirlos con los otros especialistas implicados. En este sentido, es de destacar la buena sintonía que existe entre los neumólogos y los radiólogos en general y los radiólogos intervencionistas en particular. Sin duda la gravedad de la patología respiratoria que compartimos, hemoptisis y TEP, entre otras, y la excelente eficiencia de las técnicas intervencionistas guiadas por la imagen, han contribuido en sobre manera, a la buena armonía que caracteriza a nuestra relación. La endoscopia respiratoria es la técnica de imagen intrínsecamente ligada a la neumología. La incorporación de la ecografía a la broncofibroscopia ha supuesto un importante avance en el estudio de extensión de la neoplasia broncopulmonar y ha hecho posible el estudio histológico de lesiones que anteriormente eran inaccesibles por vía no invasiva. Merced a esta nueva técnica, la ultrasonografia-endobroncoscópica (USEB), el campo de actuación de los neu- mólogos se ha ampliado y la especialidad se ha fortalecido. La variedad de técnicas de imagen aplicadas a la neumología es considerable, la mayoría de ellas están ligadas con la radiología y la medicina nuclear. Para el presente capitulo, hemos preferido más que realizar un repaso exhaustivo de todas ellas, concentrar nuestra atención en tres de las técnicas que actualmente tiene mayor aplicabilidad práctica en neumología. La tomografia computarizada (TC) helicoidal, la Tomografia computerizada por emisión de positrones (TC-PET) y la ultrasonografia torácica. TOMOGRAFÍA COMPUTARIZADA HELICOIDAL (TC HELICOIDAL) La aparición de la TC helicoidal a principios de los años 90 del siglo pasado supuso una importante mejoría en la calidad de la imagen respecto la TC utilizada hasta entonces. No sólo la calidad de la imagen era mejor, sino que la imagen se obtenía en mucho menos tiempo (apenas unos segundos), con lo que se disminuían los artefactos producidos por el movimiento. Posteriormente, se desarrollaron TC helicoidales con multidetectores, lo cual permitía el registro de diferentes canales de información con cada rotación, que a su tiempo eleva, en función de su configuración, la capacidad de registrar distintos cortes respecto los TC con un solo detector. Nuevamente, esto se traduce en un aumento en la velocidad de realización de la prueba. 1 Figura 1. Nódulo pulmonar solitario, al inicio (derecha) y a los 10 meses (izquierda). Se aprecia un ligero aumento de diámetro. Figura 2. Reconstrucción tridimensional del mismo nódulo, al inicio (derecha) y a los 10 meses (izquierda). Se aprecia un considerable aumento del volumen. Este aumento de la velocidad permite realizar cortes finos durante una breve pausa respiratoria. Esto permite obtener una mejor resolución de la imagen axial e imágenes multiplanares de mejor calidad comparado con los aparatos con un solo detector. Así, se consigue estudiar mejor las vías aéreas, los vasos, el parénquima pulmonar (incluida la valoración del nódulo pulmonar solitario) (Figs. 1 y 2) , y la pared torácica(1-4), e incluso es útil en el estudio del Estudio de la vía aérea Desde la práctica desaparición de la broncografía, la visualización de la vía aérea ha estado limitada a imágenes axiales de la zona de interés. En la actualidad, las reconstrucciones realizadas con la TC con multidetector permiten el estudio de la vía aérea hasta los bronquios subsegmentarios. Esto, además, ofrece la ventaja que se están estudiando simultáneamente diferentes zonas del pulmón(1) (Fig. 3). En la actualidad las vías aéreas centrales pueden ser escaneadas en unos pocos segundos, permitiendo después la realización de una reconstrucción en 3 dimensiones (3D). A pesar que las imágenes axiales se consideran el patrón oro para el estudio de la vía aérea, presenta una serie de limitaciones que es preciso tener en cuenta: menor capacidad para detectar estenosis sutiles; infra estimación de la extensión craneocaudal de la enfermedad; dificultad para comprender las relaciones tridimensionales de la vía aérea, y una mala representación de las vías oblicuas respecto el plano axial. Por todo ello, no son la mejor herramien- 2 Figura 3. Reconstrucción de la vía aérea. ta para el estudio de las estenosis de la vía aérea o para alteraciones congénitas complejas(2,3). La posibilidad de estudiar la vía aérea más allá de grandes obstrucciones de la misma, y la facilidad con la que se puede estudiar la vía aérea convierte esta técnica en un complemento ideal de la broncoscopia. Además, permite realizar un estudio de imagen en los diferentes estadíos del ciclo respiratorio, con lo que se consigue un estudio funcional que puede ser útil para el diagnóstico de anomalías funcionales como la traqueobroncomalacia(2,3). Por lo que a la enfermedad pulmonar intersticial se refiere, la TC de alta resolución se ha convertido en la herramienta indispen- Figura 4. TACAR de paciente con Histiocitosis X. Figura 5. TACAR que muestra afectación en mosaico. Figura 6. Corte axial que muestra circulación pulmonar. Figura 7. Corte coronal que muestra circulación pulmonar. sable para su estudio, hasta el punto que permite evitar la biopsia pulmonar en muchos de los casos (Figs. 4 y 5). Esta técnica también puede ser útil para la planificación y el seguimiento de la colocación de un stent en la vía aérea. Estudio de los vasos La TC con multidetectores goza de una gran aceptación en el campo del estudio de la vascularización pulmonar, habiendo superado, en ocasiones, incluso a la angiografía convencional, ya que permite ver en las reconstrucciones tridimensionales vasos que de otro modo se podrían haber obviado (Figs. 6 y 7). Ha demostrado ser útil para el diagnóstico de patología aórtica, de arterias coronarias (Fig. 8) y, ya en el campo de la Neumología, para estudio de la anatomía venosa y la tromboembolia pulmonar (TEP)(1). Se puede utilizar para el estudio de las venas a nivel torácico, para el estudio de la obstrucción de la vena cava, de la trombosis de la subclavia, para diagnosticar algunas anomalías como son las duplicaciones o mal- 3 Figura 9. Trombo en arteria pulmonar derecha. Figura 8. Arteria coronaria derecha. formaciones arteriovenosas pulmonares (permitiendo separar estas últimas en simples o complejas), y también para una mejor planificación del tratamiento(1). La tomografía computarizada con multidetectores ha supuesto un gran avance para el diagnóstico de la TEP, hasta el punto de haberse convertido en la primera exploración objetiva para confirmar la sospecha clínica de TEP. Diversos estudios han confirmado su excelente sensibilidad y especificidad(5), pero ha sido el estudio PIOPED II(6) el que ha tenido más impacto en el diagnóstico de la TEP. Se trata de un estudio prospectivo, multicéntrico, que pretende estudiar la precisión de la TC espiral con contraste, sola o bien realizada conjuntamente con la flebo TC, en el diagnóstico de la TEP aguda. A todos los pacientes incluidos en el estudio se les realizó una predicción clínica de TEP mediante la escala de Wells, y además se realizó gammagrafía de ventilación-perfusión, ecografía de extremidades inferiores, e incluso angiografía por substracción digital de las arterias pulmonares, en caso que las pruebas anteriores no hubieran sido concluyentes. Posteriormente se les realizó tomografía con multide- 4 tectores y, para averiguar si mejoraba el rendimiento diagnóstico, también se les añadió la venografía de extremidades inferiores. Se comparó el resultado de la TC con un estándar de referencia que consistía en una composición de los datos obtenidos con las otras exploraciones. La exclusión de la TEP requería la normalidad de estas tres exploraciones junto con un valor en la escala de riesgo de TEP según la escala de Wells inferior a 2. La sensibilidad de la angioTC fue del 83% y la especificidad del 96%. El valor predictivo positivo combinado con probabilidad clínica alta o baja fue del 96%. La sensibilidad de la asociación angio-TC y flebo-TC para la TEP fue del 90% y la especificad del 95%. En el 6,1% las imágenes no fueron concluyentes para llegar al diagnóstico definitivo. Estos resultados son mejores que los obtenidos en el estudio PIOPED I con la gammagrafía pulmonar de perfusión-ventilación. En ese estudio la especificidad de la prueba fue sólo del 41%(7). Por todo ello, si se dispone de la tecnología, la angioTC debe considerarse hoy en día como la principal exploración para el diagnóstico actual de la TEP, habiendo desplazado a la gammagrafía pulmonar en la prioridad de las pruebas objetivas(8) (Figs. 9 a 12). Los investigadores de PIOPED II han publicado recientemente que la ultrasonografía por compresión de las extremidades inferiores añadida a la angio-TC Figura 10. Tromboembolia pulmonar bilateral. Figura 11. Tromboembolisa pulmonar derecho. Figura 12. Tromboembolia pulmonar. equivale a la flebo-TC añadida a la angio-TC a la hora de diagnosticar o excluir la trombosis venosa profunda, por lo que recomiendan que se elija la exploración en función de su disponibilidad, seguridad y coste(9). Hemoptisis La hemoptisis, se define como la emisión de sangre, que procede del árbol traqueobronquial, por la boca. Es una situación potencialmente muy grave, que requiere de una atención inmediata. Entre sus principales causas se encuentran las enfermedades de la vía aérea (bronquitis, bronquiectasias), las infecciones (abscesos, tuberculosis, infecciones fúngicas), neoplasias (primarias o metástasis), enfermedades autoinmunes Figura 13. Paciente con hemorragia pulmonar. o enfermedades cardiovasculares (aneurismas, malformaciones arteriovenosas, etc.) entre otras. Aparte de las medidas básicas (analítica, gasometría arterial, radiografía de tórax), puede requerir la realización de técnicas invasivas para localizar el sangrado (broncoscopia) o para localizar el sangrado e intentar controlarlo (arteriografía con embolización). La tomografía computarizada de alta resolución (TACAR) de tórax es una herramienta no invasiva muy útil para el manejo inicial de la hemoptisis amenazante (Figs. 13 y 14). Aunque no está disponible en 5 último, los hallazgos logrados mediante TC con multidetectores puede informar de posibles variaciones anatómicas de la normalidad o peligros potenciales como pueden ser aneurismas peribronquiales o intraluminales(10,11). Figura 14. Radiografía de tórax del mismo paciente, sin alteraciones significativas. todos los centros, es una herramienta que puede resultar de mucha utilidad, especialmente la tomografía computarizada con multidetectores. Por un lado, permite un estudio muy detallado del parénquima pulmonar y del mediastino, lo que podría informar de la etiología de la hemoptisis en los breves segundos que dura la prueba. Por otro lado, los nuevos aparatos permiten la exploración de estudios angiográficos de alta resolución que pueden ser de gran ayuda a los radiólogos intervencionistas o a los cirujanos torácicos de la cara a la localización del sangrado. Por TOMOGRAFÍA COMPUTARIZADA POR EMISIÓN DE POSITRONES (TC-PET) La aparición de la TC-PET y su aplicación práctica a principios de este siglo ha supuesto una importante novedad en el campo de la Oncología, al conseguir esta prueba mejorar el abordaje diagnóstico y terapéutico de los pacientes con enfermedad de origen tumoral. La combinación de la información metabólica que ofrece la PET, con la imagen anatómica de la TC convencional (Fig. 15), ha supuesto una importante mejora en los resultados de la PET(12). Para ello, es necesario disponer de equipos híbridos y estaciones de fusión, que todavía no están al alcance de la mayoría de los centros en nuestro país. La PET se basa en la diferencia de captación de diferentes trazadores metabólicos por parte de las células neoplásicas. El trazador metabólico o radiofármaco más utilizado es la 2-[18F]fluoro-2-desoxi-D-glucosa (18FFDG), que de hecho, es el único trazador metabólico aceptado para PET por el Ministerio de Sanidad y Consumo. Figura 15. Foco hipermetabólico que corresponde a neoplasia pulmonar de lóbulo superior izquierdo. 6 Figura 16. Falso positivo del TC-PET debido a sarcoidosis. Indicaciones en Neumología La mayoría de las indicaciones de TC-PET en Neumología son en el campo de las enfermedades malignas. Estas indicaciones son: la caracterización del nódulo pulmonar solitario, la estadificación mediastínica y extratorácica del carcinoma de pulmón no microcítico (CPNM), de otras enfermedades malignas como el linfoma, la valoración de la respuesta al tratamiento en el CPNM, el seguimiento, detección y pronóstico en el CPNM, la planificación de tratamientos de radioterapia y la detección de enfermedad pleural maligna(13,14). En el caso del nódulo pulmonar solitario, el tamaño y la actividad metabólica del mismo determinan el grado de captación de 18F-FDG por parte de las células. Esta actividad metabólica depende de la vascularización del nódulo, de la tasa de glicólisis celular y la expresión de moléculas transportadoras de glucosa y de las enzimas intracelulares de fosforilización y fosforilación. Se consideran malignos aquellos nódulos captantes, mientras que aquellos con baja o nula captación, se consideran benignos, con una sensibilidad que rondaría el 97% y una especificidad de casi el 78%(15). Causas de falsos positivos, es decir, de nódulos hipercaptantes de etiología no neoplásica son las enferme- dades inflamatorias e infecciosas (sarcoidosis (Fig. 16), tuberculosis, aspergilosis, etc.), la tromboembolia pulmonar, o la hiperglicemia. Entre las causas de falsos negativos hallaríamos el pequeño tamaño de un nódulo (inferior al centímetro) o bien que se trate de una neoplasia con bajo grado de malignidad (carcinomas broncoalveolar, tumor carcinoide, etc.)(16). La expresión numérica del grado de captación de 18F-FDG es el índice de captación estándar (en inglés SUV, por standarized uptake value), y es un factor pronóstico independiente del estadío clínico y del tamaño de la lesión acerca de la evolución de los pacientes. Un valor más elevado de SUV se asocia a tumores de mayor grado, con un peor pronóstico. También ha demostrado ser útil en la estadificación del CPNM. Para un mejor estudio del tumor primario existen cuatro situaciones en las que la TC-PET ofrece unas ciertas ventajas, y son: colapso distal al tumor, en caso de nódulos satélite, para valorar la presencia o no de afectación pleural y para la elección del mejor sitio para obtener muestras. En el primer caso, la prueba permitiría diferenciar el tejido tumoral (hipercaptante) de la atelectasia o incluso la neumonitis. En el estudio de los nódulos satélite, la actitud sería parecida a la del nódulo pulmonar solitario. Para el estudio de la pleura, también puede ayudar si existe hiperactividad en en el engrosamiento o en algún nódulo que se haya podido visualizar por TC o resonancia magnética (RM). En estos casos debe tenerse en cuenta que el antecedente de pleurodesis por talco, ya que esto puede ser causa de falso positivo. Por último, puede ayudar a seleccionar aquellas zonas en que las muestras anatomopatológicas sean más rentables, es decir, aquellas zonas de mayor captación. La TC-PET también es útil para el estadiaje mediastínico en el CPNM, con una sensibilidad que en función de los estudios puede oscilar entre el 79 y el 91% y una especificidad entre el 86 y el 91% para detectar metástasis mediastínicas(17,18) (Fig. 17). Posteriormente estos valores positivos deben confirmarse mediante el estudio anatomopatológico del tejido, bien mediante procedimentos endoscópicos (punción aspiración 7 Figura 17. Múltiples zonas de hipercaptación correspondientes a adenopatías mediastínicas. con aguja fina (PAAF) a ciegas o guiada por ultrasonografía), bien mediante mediastinoscopia. Es útil también para la detección de metástasis a distancia en estos pacientes, lo cual excluye la posibilidad de un tratamiento quirúrgico curativo. Por lo que respecta al tratamiento, la TC-PET puede ser útil en dos situaciones: una es para monitorizar la efectividad de este tratamiento, y la otra es para planificar la radioterapia. Al informar de la actividad metabólica de la lesión, permite una valoración no influenciada por el tamaño, por lo que no confunde la posible fibrosis peritumoral con el tumor en sí (cosa que puede ocurrir al estudiar la respuesta únicamente mediante TC)(13). Actualmente se considera que para tener una respuesta metabólica parcial el SUV debería reducirse entre un 15 y un 25% respecto del basal. A pesar de existir trabajos esperanzadores al respecto(19), aún no se disponen de suficientes datos para sustituir los actuales criterios de respuesta al tratamiento (que utilizan la reducción de la masa tumoral mediante TC). Aún existen pocos datos, pero la TC-PET puede ser útil para planificar la radioterapia en pacientes con CPNM. Por un lado permitiría una mejor delimitación del tumor. También permitiría diferenciar las zonas de mayor actividad(13,20), y con ello quizás también se 8 puede conseguir un aumento de las dosis de radiación a nivel del tumor con unos niveles de toxicidad iguales a los de la radioterapia no planificada por TC(21). ULTRASONOGRAFÍA TORÁCICA La ultrasonografía también es una técnica de imagen recientemente introducida en el estudio de las enfermedades torácicas. Básicamente existen dos tipos: una es mediante la introducción de un endoscoscopio con un ultrasonógrafo en el extremo (ultrasonografía endobronquial (USEB) cuando se trate de una endoscopia bronquial, ultrasonografía endoscópica (USE) cuando se trate de una endoscopia digestiva), la otra es la ultrasonografía transtorácica. Ultrasonografía endobronquial Desde la publicación del primer artículo sobre ultrasonografía endobronquial, esta técnica ha avanzado de un modo espectacular, permitiendo diagnosticar y estatificar neoplasias que unos años antes habrían requerido de métodos quirúrgicos. Existen dos tipos de ultrasonografía endobronquial: la radial y la lineal. La radial consiste en un transductor rotatorio en el extremo distal del broncoscopio, que produce una imagen de 360º alrededor del eje mayor Figura 18. Extremo distal de ecobroncoscopio lineal. Figura 19. Tumor laterotraqueal derecho. del broncoscopio. Por su parte, la lineal consiste en un transductor en el extremo distal. Este transductor está formado por un número mayor de pequeños transductores alienados formando una línea curva, que genera una imagen de 50º paralela al eje mayor del broncoscopio (Fig. 18). A pesar de partir del mismo concepto, la técnica y las indicaciones pueden diferir en algunos aspectos. Así, para el estudio de adenopatías mediastínicas o hiliares o de masas pulmonares, se pueden utilizar ambas técnicas, y se escogerá una u otra en función de su localización. Por el contrario, la ultrasonografía endobronquial radial es la de elección para el estudio del nódulo pulmonar solitario, de la profundidad de la invasión de la vía aérea por parte del tumor, o para seleccionar la vía aérea para realizar algún tipo de terapia endobronquial. Otro punto en el que difieren las dos técnicas es que en el caso de la lineal, el procedimiento de la punción se realiza en tiempo real, es decir, bajo observación directa, mientras que en el caso de la radial se retira el ultrasonógrafo y por el mismo canal de trabajo se introduce el instrumento seleccionado para la toma de biopsias(23). Es una técnica relativamente reciente que permite el abordaje de tumores (Fig. 19) y ganglios (Figs. 20 y 21) mediastínicos y ha demostrado su utilidad en el estudio de la neoplasia broncopulmonar(24-30) (Figs. 22 y 23). Es una técnica poco invasiva y sin apenas com- Figura 20. Ganglio subcarinal, con aguja de punción en su interior. plicaciones(31), por lo que se ha hecho en una herramienta muy atractiva en la estadificación de la neoplasia broncopulmonar, campo en el que se han focalizado la mayoría de estudios(24-30). Posteriormente, a medida que se ha ido popularizando su utilización se han publicado nuevas utilidades: para el diagnóstico de sarcoidosis(32), de metástasis de neoplasias no pumonares(33) o bien para el diagnóstico de linfoma(34). También se ha descrito que las muestras obtenidas mediante ultrasonografía endobronquial pueden ser útiles para detectar mutaciones del Epidermal Growth Factor 9 Figura 22. Preparación muestra citológica tras punción guiada por ultrasonografía endobronquial. Figura 21. Ganglio hiliar. Receptor (EGFR)(35), la presencia de las cuales está relacionada con una buena respuesta del CPNM a los inhibidores de la tirosina-quinasa. Ultrasonografía transtorácica A pesar de diferentes circunstancias que podrían ser un límite a su utilización (como el hecho que el pulmón está envuelto por una estructura ósea que no permite el paso de las ondas y que el pulmón normal no es un buen transmisor de ultrasonidos)(36), la utilización de la ultrasonografía torácica por parte del neumólogo ha aumentado en los últimos años. Por un lado como herramienta de diagnóstico por la imagen, y por otro, como guía para realizar alguna técnica intervencionista, ofrece muchas ventajas respecto la radiografía de tórax convencional. Eso puede ser más evidente, en el enfermo crítico, en el que muy frecuentemente la radiografía no es de la calidad deseada(37). Como se ha dicho, es una herramienta que se ha expandido rápidamente, y es útil para el estudio de lesiones periféricas, de la pleura, de la pared torácica, el diafragma o incluso el mediastino. La principal difi- 10 Figura 23. Muestra citológica. cultad es intrínseca a la situación y a la composición del pulmón. Así, en un paciente sano, se puede estudiar únicamente hasta la pleura, porque más allá de ella el aire no transmitirá los ultrasonidos. Aquí aparece el concepto de “ventana de ultrasonidos” (36), que se forma por consolidación del parénquima o por derrame pleural que se interpone entre la lesión y la pared torácica, que permite a las ondas penetrar y llegar hasta la lesión intraparenquimatosa. Las indicaciones de la ultrasonografía torácica son: a) Estudio de la pared torácica: fracturas costales/osteolisis, tumores, ganglios linfáticos(36-38). BIBLIOGRAFÍA 1. Lawler LP, Fishman EK. Multi-Detector Row CT of Thoracic Disease with Emphasis on 3D Volume Rendering and CT Angiography. RadioGraphics 2001;21:1257-73. 2. Boiselle PM, Ernst A. Sate-of-the-Art Imaging of the Central Airways. Respiration 2003;70:383-94. 3. Boiselle PM, Ernst A. Recent advances in central airway imaging. Chest 2002;121:1651-60. 4. Boiselle PM, Reynolds KF, Ernst A. Multiplanar and three-dimensional imaging of the central airways with multidetector CT. AJR 2002;179:301-8. 5. Perrier A, Roy PM, Sanchez O, Le Gal G, Meyer G, Gourdier AL, et al. Multidetector-Row Computed Tomography in Suspected Pulmonary Embolism. N Engl J Med 2005; 352:1760-8. Figura 24. Empiema con múltiples loculaciones en su interior. b) El estudio de la pleura: para el estudio de los derrames se han descrito cuatro aspecto ecográficos diferentes: anecoico, complejo no septado, complejo septado y homogénemente ecogénico (Fig. 24). También sirve para estudiar engrosamientos pleurales, masas pleurales, neumotórax y para guiar el drenaje de colecciones pleurales complicadas(36-38). c) Estudio del parénquima pulmonar: neumonía y absceso de pulmón, atelectasias, lesiones cavitadas periféricas, lesiones sólidas periféricas(36-38), o incluso tromboembolia pulmonar(36-39). En esta última indicación, si bien no supera a la TC, puede ser interesante su utilización en determinadas situaciones, como por ejemplo en mujeres gestantes. Así, la ultrasonografía ofrece diversas ventajas: es una exploración que se puede realizar en la habitación del enfermo (por lo que es ideal en el caso del enfermo crítico), es relativamente asequible desde el punto de vista económico, no produce radiación, y es repetible, además de permitir la realización de técnicas diagnósticas invasivas bajo su guía. Por otro lado, también tiene algunas desventajas: la primera de ellas es que exige la presencia de la denominada “ventana de ultrasonidos”, no puede visualizar la vía aérea y es operador dependiente, aparte de ser peor que otras exploraciones en diferentes circunstancias (por ejemplo, peor que la TC en el estudio de la tromboembolia pulmonar o el mediastino)(36). 6. Stein PD, Fowler SE, Goodman LR, Gottschalk A, Hales CA, Hull RD, et al. Multidetector Computed Tomography for Acute Pulmonary Embolism. N Engl J Med 2006; 354:2317-27. 7. The PIOPED Investigators. Value of the ventilation/perfusion scan in acute pulmonary embolism. Results of the prospective investigation of pulmonary embolism diagnosis (PIOPED). JAMA 1990; 263:27539. 8. Ruiz J, Garcia-Olivé I. Diagnóstico actual de la tromboembolia pulmonar. Medicina respiratoria (pendiente de publicación). 9. Goodman LR, Stein PD, Matta F, Sostman HD, Wakefield TW, Woodard PK, et al. CT venography and compression sonography are diagnostically equivalent: data from PIOPED II. AM J Roentgenol 2007; 189: 1071-6. 10. Bruzzi JF, Rémy-Jardin M, Delhaye D, Teisseire A, Khalil C, Rémy J. Multi-detector row CT of hemoptysis. RadioGraphics 2006;26:3-22. 11. Khalil A, Parrot A, Nedelcu C, Fartoukh M, Marsault C and Carette MF. Severe hemoptysis of Pulmonary Arterial Origin. Chest 2008;133: 212-9. 12. Juweid ME, Cheson BD. PET and asessment of cancer therapy. N Engl J Med 2006;354:496-507. 13. Maldonado A, González-Alenda FJ, Alonso M, Sierra JM. Utilidad de la tomografía por emisión de positrones-tomografía computerizada (PETTC) en neumología. Arch Bronconeumol 2007;43:562-72. 14. Ell PJ. The contribution of PET/CT to improved patient Management. Br J Radiol 2006;79:32-6. 15. Gould MK, Maclean CC, Kuschner WG, Rydzak CE, Owens DK. Accuracy of positron emission tomography (PET) for the diagnosis of pulmonary nodules and mass lesions: a meta-analysis. JAMA 2001;285: 914-24. 16. Jeong YJ, Yi CA, Lee KS. Solitary Pulmonary Nodules: Detection, Characterization, and Guidance for Further Diagnostic Workup and Treatment. AJR 2007;188:57-68. 17. Pietermen RM, Van Putten JW, Meuzelaar JJ, Mooyart EL, Vaalburg W, Koeter GH, et al. Preoperative staging of non small-cell lung cancer with positron emission tomography. N Engl J Med 2000;343:25461. 18. Dwamena BA, Sonnad SS, Angobaldo JO, Wahl RL. Metastases from non-small cell lung cancer: mediastinal staging in the 1990s- metaanalytic comparison of PET and CT. radiology 1999;213:530-6. 11 19. De Geus-Oei LF, van der Heijden HF, Visser EP, Hermsen R, van Hoorn BA, Timmer-Bonte JN, et al. Chemotherapy response evaluation with 18F-FDG PET in patients with non-small cell lung cancer. J Nucl Med 2007;48:1592-8. 20. Grégoire V, Haustermans K, Geets X, Roels S, Lonneux M. PET-based Treatment Planning in Radiotherapy: A New Standard? J Nucl Med 2007:68S-77S. 21. De Ruysscher D, Wanders S, Minken A, Lumens A, Schiffelers J, Stultiens C, et al. Effects of radiotherapy planning with a dedicated combined PET-CT-simulator of patients with non-small cell lung cancer on dose limiting normal tissues and radiation dose-escalation: a planning study. Radiother Oncol 2005;77:5-10. 22. Hurther T, Hanrath P. Endobronchial sonography: feasibility and preliminary results. Thorax 1992;47:565-7. 23. Sheski FD, Mathur PN. Endobronchial ultrasound. Chest 2008;133:264270. 24. Falcone F, Fois F, Grosso D. Endobronchial ultrasound. Respiration 2003;70:179-194. 25. Krasnik M, Vilmann P, Larsen SS, Jakobsen GK. Preliminary experience with a new method of endoscopic transbronchial needle real time ultrasound guided for biopsiy for diagnosis of mediastinal and hilar lesions. Thorax 2003;58:1083-6. 26. Yasufuku K, Chiyo M, Sekine Y, Chhajed PN, Shibuya K, Iizasa T, et al. Real-time endobronchial ultrasound-guided transbronchial needle aspiration of mediastinal and hilar lymph nodes. Chest 2004;126:1228. 29. Herth FJF, Eberhardt R, Vilmann P, Krasnik M, Ernst A. Real-time endobronchial guided transbronchial needle aspiration for sampling mediastinal lymph nodes. Thorax 2006;61:795-8. 30. Monsó E, Andreo F, Rosell A, Cuéllar P, Castellà E, Llatjós M. Utilidad de la ultrasonografía endobronquial con punción-aspiración en tiempo real para la estadificación de la neoplasia broncopulmonar. Med Clin (Barc) 2007;128:481-5. 31. Bolliger CT, Mathur PN, Beamis JF, Becker HD, Cavaliere S, Colt H, et al. ERS/ATS statement on interventional pulmonology. Eur Respir J 2002;19:356-73. 32. Annema JT, Veselic M, Rabe KF. Endoscopic ultrasound-guided fineneedle aspiration for the diagnosis of sarcoidosis. Eur Respir J 2005;25:405-9. 33. Sakairi Y, Yasufuku K, Iyoda A, Suzuki M, Nakajima T, Sekine Y, et al. A solitary metastatic lung tumor from thyroid papillary carcinoma diagnosed by endobronchial ultrasound-guided transbronchial needle aspiration (EBUS-TBNA): report of a case. Surg Today 2008;38:46-8. 34. Kennedy MP, Jimenez CA, Bruzzi JF, Mhatre AD, Lei X, Giles FJ, et al. Endobronchial ultrasound-guided transbronchial needle aspiration in the diagnosis of lymphoma. Thorax 2008;63:360-5. 35. Nakajima T, Yasufuku K, Suzuki M, Hiroshima K, Kubo R, Mohammed S, et al. Assessment of Epidermal Growth Factor Receptor mutation by endobronchial ultrasound-guided transbronchial needle aspiration. Chest 2007;132:597-602. 36. Herth FJF, Becker HD. Thansthoracic Ultrasound. Respiration 2003;70: 87-94. 27. Herth FJF, Ernst A, Eberhardt R, Vilmann P, Dienemann H, Krasnik M. Endobronchial ultrasound-guided transbronchial needle aspiration of lymph nodes in the radiologically normal mediastinum. Eur Respir J 2006;28:910-4. 37. Koh DM, Burke S, Davies N, Padley SPG. Transthoracic US of the Chest: Clinical Uses and Applications. RadioGraphics 2002;22:e1. 28. Herth FJF, Rabe KF, Gasparini S, Annema JT. Transbronchial and transesophageal (ultrasound-guided) needle aspirations for the analysis of mediastinal lesions. Eur Respir J 2006;28:1264-75. 39. Mastruzzo C, Perracchio G, Poidomani G, Romano M, Crimi N, Vancheri C. Subsegmental Pulmonary Embolism: Value of Thoracic Ultrasound for Diagnosis and Follow-Up. Inter Med 2008;47:1415-17. 12 38. Beckh S, Bölcskei PL, Leesnau KD. Real-Time Chest Ultrasonography. Chest 2002;122:1759-73. 2 EL PAPEL DE LAS NUEVAS TÉCNICAS DE IMAGEN EN LA PATOLOGÍA TÓRACO-RESPIRATORIA VISTO POR EL RADIÓLOGO J. Ferreirós, A. Bustos, B. Cabeza, E. Vañó Servicio de Radiodiagnóstico, Hospital Clínico de San Carlos. Madrid. Durante muchos años, hasta la década de los setenta del pasado siglo, la radiografía de tórax, la radioscopia y la tomografía convencional han sido las herramientas de imagen básicas de los médicos implicados en el diagnóstico y manejo terapéutico de las enfermedades respiratorias y torácicas en general. La gammagrafía pulmonar, la broncografía, la punción aspirativa percutánea con aguja fina con control fluoroscópico, y la angiografía con catéter intravascular complementaban el armamento diagnóstico por imagen de que se disponía. La introducción de la tomografía axial computarizada (TAC) en la década de los setenta tuvo un gran impacto inicial en el diagnóstico de la patología intracraneal, y poco a poco se fue extendiendo el uso de esta técnica en el estudio de la patología del abdomen, del tórax y del sistema músculo-esquelético(1). En el tórax, concretamente, se consideró inicialmente indicado su empleo en la evaluación de la patología del mediastino pero pronto, a partir de finales de los años setenta y durante la década de los ochenta, se fue extendiendo su utilización al estudio de la patología pulmonar, pleural y de la pared torácica, con o sin la administración intravenosa simultánea de medios de contraste urográficos. Una limitación fundamental de la TAC en la evaluación de la patología pulmonar era su pequeña resolución en el eje cráneo-caudal, debido a que el espesor de corte que se utilizaba hasta avanzados los años ochenta, oscilaba entre 5 y 13 milímetros. Pese a ello, la TAC demostró muy pronto su superioridad sobre la tomografía convencional para el estudio de la patología pulmonar, pleural, mediastínica y de la pared torácica y del diafragma(2). La tomografía pulmonar convencional cayó poco a poco en desuso hasta su práctica desaparición. TAC DE ALTA RESOLUCIÓN (TACAR) A finales de los años ochenta Richard Webb y otros autores introducen la TACAR para el estudio de la patología pulmonar, técnica que consiguen popularizar a principios de los años noventa(3). Es sorprendente la tardanza en la aplicación de esta técnica para el estudio de la patología pulmonar, pues los equipos de TAC de tercera generación de finales de los años setenta ya reunían los requisitos técnicos necesarios para hacer estudios de alta resolución: eran capaces de hacer cortes finos del orden de 1 a 2 mm de espesor y disponían de algoritmos de reconstrucción de la imagen para resaltar los detalles finos, todo ello con equipos de TAC secuenciales, no con los helicoidales que se desarrollaron más tarde. De hecho, las primeras aplicaciones de la TACAR fueron orientadas al estudio del hueso, y la tardanza en aplicarlas al pulmón se debió probablemente a que no se conocían ni la anatomía radiológica ni la semiología radiológica pulmonar en cortes de alta resolución; los radiólogos tuvimos que aprender esta aplicación desde cero, para lo que necesitamos estudiar la anatomía patológica macroscópica de secciones pulmona- 1 Figura 1. Angio TC multidetector con reconstrucciones multiplanares (MPR). Aneurisma de la aorta torácica ascendente en imagen axial (izquierda) y reconstrucción multiplanar oblicua (derecha). res y la correlación anatomorradiológica de los distintos procesos patológicos. La TACAR ha abierto campos nuevos en las aplicaciones del diagnóstico por imagen de la patología broncopulmonar y ha cambiado el enfoque diagnóstico de distintos procesos patológicos: 1. Las bronquiectasias se diagnostican actualmente con TACAR y se ha desterrado la broncografía. Y es que con la broncografía se veían muy bien las bronquiectasias pero con TACAR se ve además el pulmón potencialmente enfermo circundante, todo ello de modo no invasivo. 2. El enfisema pulmonar se ve directamente en los cortes de TACAR, incluso se puede cuantificar global y regionalmente, con implicaciones en el diagnóstico diferencial de las insuficiencias respiratorias y en el posible manejo terapéutico de ciertos casos de enfisema con cirugía de reducción de volumen o extirpación de bullas(4,5). 3. Las enfermedades infiltrativas difusas del pulmón se estudian muy bien con TACAR, y si los hallazgos de imagen son característicos puede ser innecesaria la biopsia pulmonar en ciertos procesos, como la fibrosis intersticial pulmonar idiopática o la linfangioleiomiomatosis, siempre en un contexto clínico y funcional compatible. Otras veces, el diagnóstico de un patrón infiltrativo pulmonar no puede realizarse con la combinación de la clínica, las pruebas funcionales, la broncoscopia y la TACAR, pero aún así la TACAR es útil para tomar la decisión de si se debe hacer biopsia transbronquial o biopsia quirúr- 2 Figura 2. Angio RM de la aorta tóraco-abdominal. Proyección de máxima intensidad de señal (MIP) de una aorta normal obtenida tras la administración de gadolinio. gica abierta, y de qué lóbulos o segmentos pulmonares. Se ha puesto de manifiesto la necesidad del trabajo en equipo para el diagnóstico de las enfermedades infiltrativas pulmonares, con la colaboración de neumólogos, radiólogos, patólogos y cirujanos torácicos(6-8). En estudios de TACAR del pulmón habitualmente no es necesario irradiar todo el pulmón pues es suficiente hacer un corte de 1 mm de espesor cada 10 o más mm, con lo que se irradia solamente un 10% o menos del volumen torácico estudiado. Ello permite reducir la dosis de radiación y es especialmente importante en jóvenes y en niños. Pueden además protegerse con unos elementos ad hoc las mamas de las niñas y de las mujeres jóvenes para reducir la exposición de estos órganos aún más(7). TAC HELICOIDAL Hasta finales de los años ochenta, con la TAC convencional sólo eran posibles giros de 360º del tubo emisor de rayos X alrededor de la carcasa del TAC, y el Figura 4. Resonancia magnética del mediastino normal. La secuencia de sangre negra con doble inversión-recuperación potenciada en T1 demuestra las estructuras normales del mediastino. a) Figura 3. MPR de angio TC multidetector. Se visualiza una coartación de la aorta torácica en un plano sagital oblicuo. giro siguiente debía hacerse en sentido contrario para que el cableado recuperase su posición inicial; la mesa del paciente se desplazaba un poco entre giro y giro del tubo para hacer un corte a otro nivel. A finales de los ochenta se inventó un sistema de escobillas especiales que permitían un giro continuo del tubo emisor de rayos X alrededor de la carcasa del escáner. Este avance técnico permitió hacer un movimiento continuo de la mesa donde yace el paciente, mientras el tubo emisor de rayos X giraba sin interrupción, con lo que el haz de rayos X describía un movimiento helicoidal a través del paciente, similar al movimiento de un tornillo o de un sacacorchos. Estos primeros equipos de TAC helicoidal con una hilera de detectores supusieron un gran avance técnico al mejorarse mucho la resolución temporal, pues un gran volumen del paciente se podía explorar en varios segundos, mientras el paciente interrumpía la respiración. Con la TAC convencional, cada uno de los cortes requería una apnea del paciente, con lo que el estudio duraba mucho más. La TAC helicoidal también permitió mejorar la resolución a lo largo del eje cráneocaudal del paciente. Con todo ello y con la utilización de inyectores automáticos para la administración de b) Figura 5. Vena pulmonar anómala y arterialización sistémica pulmonar. Radiografía digital en proyección PA y L de tórax donde se observan signos de hipoplasia pulmonar derecha y una estructura tubular densa superpuesta a la silueta cardiaca (a). Angiografía por RM tras la administración de gadolinio (b): imagen MIP (izquierda) y representación volumétrica (derecha) donde se observa el vaso venoso anómalo, además de una arteria sistémica que nace de la aorta abdominal e irriga el pulmón derecho. medios de contraste yodados, se hizo posible la angiografía por TAC(9). En el tórax, concretamente, se hicieron posibles aplicaciones tales como: 1. El diagnóstico del tromboembolismo pulmonar, en competencia directa con la gammagrafía pulmonar 3 A Figura 6. Representación volumétrica y endoscopia virtual. Imágenes de representación volumétrica (izquierda) y endoscopia virtual (derecha), reconstruidas a partir de una TC multidetector torácica, que demuestran la anatomía de las vías respiratorias. B de ventilación-perfusión, y con similar valor diagnóstico. 2. El estudio de la patología de la aorta torácica y de sus ramas como los troncos supraaórticos, e incluso las arterias intercostales y bronquiales. 3. El estudio integral del paciente politraumatizado, incluyendo exploración de cráneo columna cervical, tórax, abdomen y pelvis. TAC HELICOIDAL MULTIDETECTOR Los equipos de TAC helicoidal tenían al principio una sola hilera de detectores de rayos X, pero pronto se consiguieron equipos con doble hilera, y más tarde con 4, 16, y actualmente 64 hileras de detectores. Con estos últimos equipos, la mesa del paciente avanza mucho más a cada vuelta del tubo de rayos X, pues el haz de rayos X cubre un espesor del paciente de unos 4 centímetros, que es el grosor de las 64 hileras de detectores. De este modo, con unas pocas revoluciones del tubo se cubre un mayor volumen del paciente; con los equipos modernos de TAC multidetector, la exploración del tórax se completa en muy pocos segundos. Además, cada elemento detector de rayos X tiene menos de 1 milímetro de espesor, por lo que la resolución espacial de estos equipos es submilimétrica, y es la misma en los tres ejes del espacio (cada elemento de la imagen o voxel es isotrópico). Para la inyección de medios de contraste yodados y de suero fisiológico, se emplean inyectores automáticos sofistica- 4 Figura 7. TC de alta resolución (TACAR) del pulmón. TACAR de mujer joven con hemoptisis recidivante coincidente con el ciclo menstrual. Se observan múltiples lesiones quísticas de diferente tamaño, rodeadas de parénquima pulmonar normal. Los hallazgos son muy sugerentes de linfangioleiomiomatosis. dos(10). De este modo, la TAC ya no es una técnica que hace cortes axiales sino que hace exploraciones volumétricas, que se pueden presentar de distintas formas: 1. Reconstrucciones multiplanares: en forma de cortes de cualquier espesor y resolución que se desee, ya sean axiales, sagitales, coronales u oblicuos. Incluso se hacen así cortes de calidad similar a los de la TACAR, en cualquier plano del espacio, a partir de estudios de TAC multidetector torácicos realizados para cualquier finalidad. 2. Proyecciones de intensidad máxima (MIP), similares a las imágenes de angiografía o broncografía, y proyecciones de mínima intensidad (MINIP), para el estudio de la vía aérea, enfisema y bullas(4). 3. Representaciones volumétricas coloreadas, que simulan la visión anatómica del cirujano o de la anatomía patológica macroscópica. 4. Broncoscopias virtuales, remedando la imagen que verá el broncoscopista(11). Las aplicaciones torácicas nuevas o mejoradas de la TAC que aportan los nuevos equipos multidetector incluyen, entre otras, las siguientes: 1. La TAC cardíaca y de las arterias coronarias, que no es objeto de este libro. 2. La angiografía de los grandes vasos torácicos con TAC: aorta y troncos supraaórticos, venas braquiocefálicas y vena cava superior, arterias pulmonares y venas pulmonares. Ya no parece justificado realizar arteriografías diagnósticas con catéter en estos vasos (por ejemplo en el tromboembolismo pulmonar), sino dejar esta técnica invasiva para procedimientos intervencionistas(12,13). 3. La angiografía con TAC de las arterias bronquiales en casos de hemoptisis severa, con la simultánea valoración de bronquiectasias u otra patología concomitante. 4. La valoración del árbol traqueobronquial, incluyendo la realización de broncoscopia virtual. 5. El cribado del cáncer de pulmón, cuya utilidad está todavía en fase de estudio(14,15). 6. La densitometría de los nódulos pulmonares, para la detección de calcio o grasa. 7. La volumetría de los nódulos pulmonares, en el seguimiento radiológico de los mismos. Tanto en el seguimiento del nódulo/s incidental/es como en el seguimiento de tumores tratados con quimioterapia o radioterapia(16). 8. La cuantificación densitométrica del enfisema pulmonar. 9. La estadificación más precisa de tumores torácicos primarios o metastásicos. 10.La guía de procedimientos intervencionistas diagnósticos o terapéuticos: punción aspirativa con aguja fina o biopsia pulmonar, el drenaje de colecciones pleurales, la termocoagulación con radiofrecuencia de tumores primarios o metastáticos(17,18). 11.La adquisición de datos volumétricos para la integración de la imagen anatómica precisa que pro- Figura 8. Diferentes técnicas de postprocesado con TC multidetector en un paciente con neumoconiosis por caolín complicada por una infección por Aspergillus. Imagen MPR en plano coronal, espesor de corte fino (a). Imagen de mayor espesor de corte (b). Imagen de espesor de corte grueso con técnica MIP (c). Imagen de espesor de corte grueso con técnica MINIP, demostrando las vías respiratorias y las cavitaciones (d). Imagen MIP en plano axial (e), que al igual que en (c), demuestra la vascularización pulmonar y los micronódulos. porciona la TAC con otros procedimientos diagnósticos o terapéuticos, a través de programas de ordenador tipo navegador: cardionavegador para la ablación por radiofrecuencia de arritmias u otros procedimientos, navegador broncopulmonar para guiar a la broncoscopia, y otros procedimientos diagnósticos o terapéuticos guiados por la imagen que están en desarrollo o pudieran desarrollarse. 5 Figura 9. Ablación por radiofrecuencia de masa pulmonar. Se muestran sucesivamente de izquierda a derecha las imágenes de la TC inicial con una masa pulmonar periférica, la punción aspirativa con aguja fina en la que se objetivaron células malignas, y el tratamiento con termoablación por radiofrecuencia, con el electrodo abierto abarcando la práctica totalidad de la lesión. 12. Técnicas de doble energía. Los equipos más modernos de TC helicoidal multidetector incorporan la posibilidad de adquirir datos de rayos X con diferentes energías simultáneamente. Con ello se pueden realizar técnicas de sustracción que mejoran la diferenciación tisular: presencia de calcio o de colágeno en las lesiones, o demostrar mejor el realce tisular por el contraste yodado(19,20). En pocos años, los equipos de TAC helicoidal de un solo detector serán reemplazados por equipos multidetector. Es preciso, no obstante, hacer ciertas consideraciones prácticas. Tanto para los clínicos como para los radiólogos es muy tentador explorar con técnica helicoidal multidetector a todos los pacientes, pues se obtiene una excelente representación óptima de toda la anatomía. Pero ello lleva un coste asociado, que es la radiación administrada al paciente. Es responsabilidad del radiólogo, en particular, reducir al máximo la dosis de radiación al paciente, adecuando el estudio realizado a la indicación clínica concreta. Por ejemplo, para estudiar con TAC un patrón intersticial pulmonar diagnosticado en la radiografía simple, es a menudo suficiente utilizar una técnica secuencial (no helicoidal) en la que se irradia sólo un 10% del volumen estudiado del paciente (con cortes de 1mm cada 10 mm); esto se puede hacer con equipos de TAC secuencial convencional o con TAC helicoidal multidetector, pero en estos últimos habrá que renun- 6 ciar a obtener datos volumétricos tridimensionales de todo el tórax, que requieren una dosis de radiación mucho mayor. Otro ejemplo: ante un nódulo pulmonar, la técnica óptima de TAC será un estudio volumétrico multidetector de la mayor resolución posible, optimizando eso sí la dosis de radiación, que permita por una parte confirmar la presencia del nódulo y definir su morfología, y por otra parte detectar en lo posible todos los demás nódulos adicionales que puedan estar presentes; en este ejemplo la TAC multidetector sí presenta grandes ventajas. RESONANCIA MAGNÉTICA (RM) La RM ha tenido un gran éxito en sus aplicaciones en prácticamente todo el organismo humano, excepto en el pulmón. Ello se debe precisamente a las propias características de esta técnica. La RM necesita núcleos de hidrógeno (H) para obtener su imagen. En el pulmón hay muchos H, particularmente en las moléculas de H2O que existen en la sangre de los vasos y capilares pulmonares, así como en los protoplasmas celulares y en el líquido intersticial pulmonar. Pero en el pulmón hay sobre todo mucho aire, y el aire es un enemigo de la RM debido a un fenómeno denominado susceptibilidad magnética, que dificulta mucho y altera la señal de los tejidos situados en la vecindad del aire, lo que es particularmente importante en el Figura 10. Paraganglioma mediastínico. Se demuestra la utilidad de una RM torácica para caracterizar una masa mediastínica (paraganglioma). Radiografía simple de tórax digital que demuestra una masa mediastínica paravertebral derecha (a). Secuencias de RM en diferentes planos, que demuestran la masa hiperintensa en las secuencias potenciadas en T2 (b y c) y de mayor intensidad de señal que el músculo en la secuencia potenciada en T1 (d). parénquima pulmonar. Por ello, la RM es eficaz en el tórax allí donde no hay aire, como en el mediastino, corazón, grandes vasos, pared torácica y diafragma. En el pulmón, es eficaz cuando el aire ha sido desplaza- do por masas o atelectasia. En la pleura, la RM es muy buena técnica si hay derrame pleural(9,21). Las indicaciones de la RM en la patología tóracorespiratoria a menudo compiten con las de la TAC. Hay 7 Figura 11.. PET/TC. Imágenes axiales de TC (superiores), de FDG-PET y de la fusión PET/TC (inferiores), demostrando una tumoración de pulmón no de células pequeñas parahiliar derecha, con elevada actividad metabólica. En la imagen de la derecha: proyección coronal MIP obtenida a partir de la PET. que tener en cuenta que la RM no radia al paciente, a diferencia de la TAC, pero es una técnica más engorrosa, más lenta y menos disponible. Sus indicaciones principales incluyen las siguientes: 1. RM cardíaca, que no es objeto de este libro. 2. RM de los grandes vasos torácicos: aorta y troncos supraaórticos, venas braquiocefálicas y vena cava superior, arterias pulmonares y venas pulmonares. Si existe contraindicación al contraste yodado, la angiografía por RM de las arterias pulmonares puede ser una alternativa a la TAC multidetector, si bien menos eficaz en vasos segmentarios y subsegmentarios(22,23). 3. RM del mediastino. La RM puede ayudar a la TAC en la caracterización de masas mediastínicas, particularmente quísticas. 4. RM de la pared torácica y del diafragma. La RM a menudo aventaja a la TAC en esta localización, pues define mejor la extensión local de masas en la pared torácica, con vistas a su estadificación prequirúrgica(24). 8 5. RM de la pleura. Aunque se usa poco en esta localización, pues la TAC y la ecografía son muy útiles, la RM es una buena técnica cuando hay derrames pleurales complejos. 6. RM en la estadificación tumoral. Utilizando secuencias tipo STIR y secuencias basadas en la difusión, la RM es eficaz en la estadificación de una amplia variedad de tumores malignos. En el tórax, puede detectar afectación tumoral pulmonar, pleural, mediastínica y de la pared torácica. A menudo se incluye la exploración torácica en un protocolo de examen con RM del cuerpo entero. 7. RM del pulmón. Puede proporcionar datos bastante específicos en ciertas circunstancias. Por ejemplo, con la RM se podría valorar si una masa o infiltrado pulmonar tiene contenido hemático, como en un infarto pulmonar o en una hemorragia pulmonar importante. En el tumor de Pancoast está indicada la RM para valorar la invasión del plexo braquial, lo mismo que en los tumores adyacentes a la columna; sin embargo, a menudo esta evalua- Figura 12. TACAR de fibrosis pulmonar idiopática que demuestra los hallazgos típicos de la neumonía intersticial usual, con panalización periférica y basal, bronquiectasias por tracción y distorsión de la arquitectura pulmonar. ción puede hacerse también con la TAC multidetector. Se han realizado estudios de ventilación-perfusión pulmonar con RM, utilizando oxígeno inhalado como medio de contraste paramagnético y secuencias especiales sensibles al flujo sanguíneo Otras técnicas para el estudio del pulmón con RM en vías de experimentación, son la ventilación del paciente con Helio 3 hiperpolarizado o con Xenon 129, sin embargo se trata de procedimientos sofisticados que requieren equipos complejos y no han pasado de la fase experimental(25). ECOGRAFÍA La ecografía se puede utilizar para el estudio de la patología de la pleura, mediastino y de la pared torácica, así como para guiar los procedimientos intervencionistas torácicos diagnósticos y terapéuticos. No obstante, su indicación principal en el tórax es el estudio del corazón y de los grandes vasos. TOMOGRAFÍA DE EMISIÓN DE POSITRONES (PET) Y TÉCNICAS DE FUSIÓN (PET-TAC) El estudio de los pulmones con técnicas de Medicina Nuclear se ha limitado clásicamente a la gammagrafía de ventilación-perfusión para el diagnóstico del tromboembolismo pulmonar, la gammagrafía de perfusión en la evaluación funcional previa a cirugía torá- Figura 13. Angio TC multidetector de un paciente con tromboembolismo pulmonar. Imagen axial que demuestra un gran defecto de repleción en relación con un trombo en la arteria pulmonar principal acabalgado entre las arterias pulmonares derecha e izquierda (a). Reconstrucciones MIP que demuestran la extensión del trombo en los planos coronal y sagital (b) y (c). cica, y la gammagrafía con Galio o con leucocitos marcados con Indio en la evaluación de la patología inflamatoria o infecciosa pulmonar. La PET con fluoro-desoxi-glucosa (FDG) es una técnica que permite detectar áreas hipermetabólicas, como ocurre con los tumores primarios o metastásicos del pulmón o del mediastino. Por ello se emplea en el diagnóstico diferencial del nódulo pulmonar y en la estadificación ganglionar y metastásica de tumores, y en el seguimiento tumoral. Su mayor limitación radica en su baja resolución espacial, lo que ha motivado su fusión con la TAC, que tiene una excelente resolución espacial. La técnica de fusión PET-TAC utiliza equipos mixtos y reúne las ventajas de ambas técnicas, por lo que los equipos de PET se están sustituyendo por los de PET-TAC, que se están utilizando cada vez más para la estadificación inicial y para el seguimiento de pacientes con diversos tumores, entre ellos el cáncer de pulmón, los linfomas y la afectación torácica metastásica. Dada la baja disponibilidad actual de estos equipos, se emplean habitualmente tras otra técnica de imagen como la TAC o la 9 Figura 14. Trombo aórtico. Angio TC multidetector que demuestra un defecto de repleción intraluminal en la aorta (a). RM, secuencia de sangre brillante en el plano sagital, que confirma la presencia de dicho defecto de repleción (b). Ecocardiograma transesofágico en planos axiales sin (c) y con (d) Doppler color, y en el plano longitudinal (e). RM, para resolver problemas diagnósticos concretos(26,27). La fusión de la TAC con las técnicas isotópicas se extiende también a las técnicas gammagráficas tomográficas (SPECT) y se investiga su fusión con la RM. RADIOLOGÍA INTERVENCIONISTA TORÁCICA La utilización de la TAC helicoidal como guía ha facilitado la realización de los procedimientos intervencionistas percutáneos en el tórax, tanto diagnósticos como terapéuticos: 1. La punción aspirativa con aguja fina (PAAF) o con aguja gruesa de biopsia (BAAG) de lesiones pulmonares o mediastínicas se ve muy facilitada gracias a los modernos equipos de TAC, pues se puede acce- 10 der a lesiones de menor tamaño o más profundas. Se pueden emplear técnicas de fluoro-TAC, a modo de fluoroscopia casi en tiempo real para guiar las agujas(28). La eficacia diagnóstica de la PAAF se ve incrementada si los radiólogos torácicos trabajan en equipo con los citólogos. Ello permite optimizar el número de punciones necesarias para llegar al diagnóstico, y decidir racionalmente y sobre la marcha si es necesario o no recurrir a la biopsia histológica (BAAG). 2. El drenaje terapéutico de colecciones pleurales o mediastínicas con guía de TAC, o con guía combinada de ecografía y TAC. 3. La termocoagulación con radiofrecuencia percutánea de tumores pulmonares, en pacientes no candidatos a cirugía o radioterapia, se está desarrollando como una alternativa terapéutica para el control local de tumores pulmonares primarios o metastásicos, que es bien tolerada y no disminuye significativamente la función pulmonar, lo que es muy importante en algunos pacientes que previamente la tienen comprometida. También se puede utilizar con intención paliativa, para el control del dolor en tumores con afectación extrapulmonar, como alternativa a la radioterapia. El procedimiento técnico es básicamente similar al de la PAAF diagnóstica. Su realización requiere la presencia del anestesista, dado que es un procedimiento incómodo y potencialmente doloroso de larga duración, pudiendo utilizarse sedación consciente, anestesia epidural o anestesia general. Los resultados son mejores cuanto más pequeño sea el tumor, en general se emplea en lesiones menores de 4 cm. Su eficacia a largo plazo está por demostrar(16-18). 4. La guía de la mayoría de los procedimientos terapéuticos vascular-intervencionistas torácicos continúa realizándose con radioscopia digital, pero cada vez se utiliza más la información aportada por la TAC multidetector, y posiblemente en un futuro se realice la guía con equipos de TAC multidetector ultrarrápidos, que proporcionan una información volumétrica que la radioscopia digital no puede dar. Entre otros, estos procedimientos incluyen: a) la embolización de las arterias bronquiales para el control de la hemoptisis severa, b) la colocación de endo- Figura 15. Tumor mediastínico. Se muestran la radiografía simple digital que sugiere la presencia de una masa mediastínica, la TC de tórax con contraste intravenoso que confirma la presencia de un tumor mediastínico con realce muy heterogéneo (hemangiopericitoma), y el ecocardiograma transesofágico, donde se observa la masa mediastínica (M) y se valora la función de las válvulas aórtica (*) y pulmonar (P). prótesis en el árbol traqueobronquial o en el esófago, c) la dilatación con balón y la colocación de endoprótesis intravasculares, d) la colocación de catéteres intravasculares permanentes para quimioterpia o hemodiálisis, e) el control del sangrado activo torácico en politraumatizados. DIGITALIZACIÓN DEL DIAGNÓSTICO POR LA IMAGEN En los últimos años se ha procedido paulatinamente a una digitalización total de la imagen radiológica, que se archiva y se muestra en los PACS (Picture Archiving and Communicating System). En muchos centros el proceso de digitalización es total. Los estudios de radiografía simple de tórax se adquieren directamente en paneles planos sensibles a los rayos X y se digitalizan directamente, pasando al PACS. Los demás estudios de imagen y los informes radiológicos también se incluyen directamente en el sistema informático, toda Figura 16. Angio RM de las venas pulmonares. Reconstrucción volumétrica obtenida a partir de la adquisición de angio RM de las venas pulmonares tras la administración de gadolinio, de gran interés para conocer la anatomía de las mismas previamente a la termoablación por radiofrecuencia de los focos arritmogénicos en pacientes con fibrilación auricular. También permite evaluar las venas en otras situaciones, como ante la sospecha de enfermedad venooclusiva pulmonar. la información se incluye en el RIS (Radiologic Information System) que comunica directamente con el sistema informático del hospital. El proceso de digitalización es complejo y no exento de dificultades prácticas, y requiere de recursos materiales y humanos importantes, pero es una tendencia global sin vuelta atrás. Sus ventajas son indudables: a. La petición y citación de pruebas de imagen se hace informáticamente. b. Todos los estudios de imagen actuales y previos de cada paciente están disponibles sobre la marcha, con lo que resulta fácil evaluar la evolución temporal de la patología visualizada. c. Los informes son accesibles directamente en el sistema informático. La radiografía digital de tórax tenía una resolución espacial algo menor que la radiografía convencional, por lo que se veían peor algunas lesiones, como los 11 neumotórax. Actualmente, los sistemas más modernos de panel plano ya tienen prácticamente la misma resolución espacial que las radiografías convencionales. Además, prácticamente todas las radiografías digitales son de buena calidad debido a la mayor latitud del soporte digital, lo que conlleva un número muy bajo de repetición de estudios. Se puede realizar postprocesado informático de las radiografías digitales, incluyendo técnicas de sustracción de doble energía para poner de manifiesto lesiones calcificadas o para sustraer el esqueleto, técnicas de refuerzo de bordes para mejorar la detección de lesiones como los neumotórax, modificaciones de la escala de grises, etc. Se están desarrollando métodos de ayuda al diagnóstico asistidos por ordenador (CAD: Computer Aided Diagnosis), con aplicaciones ya disponibles en el tórax, tales como la detección automática de los nódulos pulmonares en los estudios de TAC helicoidal, y el seguimiento por volumetría comparativa automática de los nódulos en estudios de TAC evolutivos(29,30). El diagnóstico por imagen en el tórax es un campo muy dinámico, particularmente tras los avances de la digitalización y sobre todo desde la introducción de la TAC helicoidal multidetector, que ha abierto nuevas aplicaciones clínicas, incluyendo la integración con otros procedimientos diagnósticos o terapéuticos. Se están haciendo muchos estudios sobre la posibilidad de hacer cribado del cáncer de pulmón con TAC helicoidal en sujetos de riesgo. En los estudios ya completados, se ha demostrado que se pueden detectar carcinomas en los estadios iniciales. Se realizan actualmente diversos estudios prospectivos de cribado con TAC de cáncer de pulmón, en los que se está evaluando si esta técnica es capaz de reducir la mortalidad por esta enfermedad(14,15,31). BIBLIOGRAFÍA 1. Ambrose J, Hounsfield G. Computerized transverse axial tomography. Br J Radiol 1973;46:148-149. 2. Jost RG, Sagel SS, Stanley RJ, Levitt RG. Computed tomography of the thorax. Radiology 1978;126:125-136. 3. Webb WR. High resolution lung computed tomography. Normal anatomic and pathologic findings. Radiol Clin North Am 1991;29:10511063. 12 4. Satoh S, Kitazume Y, Taura S, Kimula Y, Shirai T, Ohdama S. Pulmonary emphysema: histopathologic correlation with minimum intensity projection imaging, high-resolution computed tomography, and pulmonary function test results. J Comput Assist Tomogr 2008;32: 576-582. 5. Ley-Zaporozhan J, Ley S, Kauczor HU. Morphological and functional imaging in COPD with CT and MRI: present and future. Eur Radiol 2008;18:510-521. 6. Sharma S, Maycher B. Is HRCT the best way to diagnose idiopathic interstitial fibrosis? Curr Opin Pulm Med 2006;12:323-330. 7. Zompatori M, Sverzellati N, Poletti V, Bna C, Ormitti F, Spaggiari E et al. High-resolution CT in diagnosis of diffuse infiltrative lung disease. Semin Ultrasound CT MR 2005;26:332-347. 8. Gotway MB, Reddy GP, Webb WR, Elicker BM, Leung JW. High-resolution CT of the lung: patterns of disease and differential diagnoses. Radiol Clin North Am 2005;43:513-542. 9. Muller NL. Computed tomography and magnetic resonance imaging: past, present and future. Eur Respir J 2002;35:3s-12s. 10. Gruden JF. Thoracic CT performance and interpretation in the multidetector era. J Thorac Imaging 2005;20:253-264. 11. Khan MF, Herzog C, Ackermann H, Wagner TO, Maataoui A, Harth M et al. Virtual endoscopy of the tracheo-bronchial system: sub-millimeter collimation with the 16-row multidetector scanner. Eur Radiol 2004; 14:1400-1405. 12. Chiles C, Carr JJ. Vascular diseases of the thorax: evaluation with multidetector CT. Radiol Clin North Am 2005;43:543-569. 13. Perrier A, Roy PM, Sanchez O, Le GG, Meyer G, Gourdier AL et al. Multidetector-row computed tomography in suspected pulmonary embolism. N Engl J Med 2005;352:1760-1768. 14. Black C, de VR, Walker S, Ayres J, Boland A, Bagust A et al. Population screening for lung cancer using computed tomography, is there evidence of clinical effectiveness? A systematic review of the literature. Thorax 2007;62:131-138. 15. Ravenel JG, Costello P, Silvestri GA. Screening for lung cancer. AJR Am J Roentgenol 2008;190:755-761. 16. Klein JS, Braff S. Imaging evaluation of the solitary pulmonary nodule. Clin Chest Med 2008;29:15-38. 17. Thanos L, Mylona S, Pomoni M, Athanassiadi K, Theakos N, Zoganas L et al. Percutaneous radiofrequency thermal ablation of primary and metastatic lung tumors. Eur J Cardiothorac Surg 2006;30:797800. 18. Zhu JC, Yan TD, Morris DL. A systematic review of radiofrequency ablation for lung tumors. Ann Surg Oncol 2008;15:1765-1774. 19. Chae EJ, Song JW, Seo JB, Krauss B, Jang YM, Song KS. Clinical Utility of Dual-Energy CT in the Evaluation of Solitary Pulmonary Nodules: Initial Experience. Radiology 2008 September 16 (publicación electrónica antes de la impresión). 20. Thieme SF, Becker CR, Hacker M, Nikolaou K, Reiser MF, Johnson TR. Dual energy CT for the assessment of lung perfusion-Correlation to scintigraphy. Eur J Radiol 2008 September 3 (publicación electrónica antes de la impresión). 21. Frericks BB, Meyer BC, Martus P, Wendt M, Wolf KJ, Wacker F. MRI of the thorax during whole-body MRI: evaluation of different MR sequen- ces and comparison to thoracic multidetector computed tomography (MDCT). J Magn Reson Imaging 2008;27:538-545. 22. Lohan DG, Krishnam M, Saleh R, Tomasian A, Finn JP. MR imaging of the thoracic aorta. Magn Reson Imaging Clin N Am 2008;16:213-234. 23. Lohan DG, Krishnam M, Tomasian A, Saleh R, Finn JP. Time-resolved MR angiography of the thorax. Magn Reson Imaging Clin N Am 2008; 16:235-248. 24. Lee TJ, Collins J. MR imaging evaluation of disorders of the chest wall. Magn Reson Imaging Clin N Am 2008;16:355-379. 25. Matsuoka S, Hunsaker AR, Gill RR, Jacobson FL, Ohno Y, Patz S et al. Functional MR imaging of the lung. Magn Reson Imaging Clin N Am 2008;16:275-289. 26. Gomez-Leon N, Pinilla I, Rodriguez-Vigil B, Hernandez D, Reza M, Madero R. [Integrated PET/CT scanner in oncology applications: a radiologic perspective]. Radiologia 2007;49:29-36. 27. Yi CA, Lee KS, Kim BT, Shim SS, Chung MJ, Sung YM et al. Efficacy of helical dynamic CT versus integrated PET/CT for detection of mediastinal nodal metastasis in non-small cell lung cancer. AJR Am J Roentgenol 2007;188:318-325. 28. Heck SL, Blom P, Berstad A. Accuracy and complications in computed tomography fluoroscopy-guided needle biopsies of lung masses. Eur Radiol 2006;16:1387-1392. 29. Brochu B, Beigelman-Aubry C, Goldmard JL, Raffy P, Grenier PA, Lucidarme O. [Computer-aided detection of lung nodules on thin collimation MDCT: impact on radiologists' performance]. J Radiol 2007;88:573578. 30. White CS, Pugatch R, Koonce T, Rust SW, Dharaiya E. Lung nodule CAD software as a second reader: a multicenter study. Acad Radiol 2008; 15:326-333. 31. Boiselle PM, White CS. New techniques in cardiothoracic imaging. New York, Informa Healthcare USA, 2007. 13 3 APLICACIONES DE LAS NUEVAS TÉCNICAS DE IMAGEN EN LA PATOLOGÍA VASCULAR PULMONAR E. Castañer González Adjunta. Udiat-Centre Diagnòstic.Institut Universitari del Parc Taulí UAB. Sabadell. Barcelona RESUMEN El capítulo se estructura en tres partes. En las dos primeras nos centraremos en la patología de las arterias pulmonares, considerando en primer lugar a la hipertensión pulmonar , en la que la Tomografía computarizada (TC) representa en los últimos años una aproximación no invasiva que adquiere cada vez más importancia; la segunda parte la dedicaremos al tromboembolismo pulmonar agudo (TEP) y crónico; la TC angiografía, especialmente con la introducción de la TC multidetector (TCMD), se ha convertido en la exploración de referencia para el estudio del TEP agudo y suponen una nueva herramienta en el estudio del TEP crónico. Los equipos actuales permiten además evaluar las cavidades cardíacas aún sin sincronización cardiaca; la valoración de la repercusión cardiaca en el estudio de TC, tanto de la hipertensión pulmonar como del TEP, es importante por su implicación en el pronóstico de los pacientes. En tercer lugar comentaremos el importante papel que tiene la TCMD en el estudio inicial no invasivo de la hemoptisis, permitiendo en muchas ocasiones demostrar la causa de la misma y dirigir las maniobras terapéuticas. INTRODUCCIÓN El tronco de la arteria pulmonar en el adulto normal no sobrepasa los 30 mm. Las arterias pulmonares con un diámetro mayor a 0,5 mm (tronco, principales, lobares, segmentarias, subsegmentarias) son elásticas. Dichas arterias discurren paralelas a los bronquios hasta el nivel subsegmentario, y sus diámetros son similares a los de los bronquios adyacentes. Las arterias elásticas tienen gran distensibilidad y se adaptan a la eyección ventricular derecha. Las arterias pulmonares más allá de los bronquios subsegmentarios son arterias musculares, y llegan hasta los bronquiolos terminales. Distalmente la pared muscular se afina, dando lugar a las arteriolas, que llegan hasta los bronquiolos respiratorios y sacos alveolares, y acaban en una red capilar en las paredes alveolares. La circulación pulmonar es un sistema de baja presión; aproximadamente una décima parte de la resistencia de la circulación sistémica. En el pulmón existe además una segunda red vascular, la circulación bronquial (aproximadamente un 1% del volumen cardíaco), estos vasos se originan de la aorta descendente y se dirigen al hilio pulmonar siguiendo el curso de los bronquios. La circulación bronquial ejerce principalmente un papel nutricional de las paredes bronquiales, vasculares, de linfáticos y en condiciones normales no participa en el intercambio gaseoso. En circunstancias patológicas, con disminución del flujo de las arterias pulmonares, se produce un aumento de la circulación bronquial. La red de circulación bronquial comunica con la circulación pulmonar a través de múltiples anastomosis microscópicas distales. 1 HIPERTENSIÓN PULMONAR Se define como una presión pulmonar arterial media (medida por cateterismo) mayor a 25 mm Hg durante el reposo (normal 10 mm Hg), o mayor de 30 mm Hg durante el ejercicio (normal 15 mm Hg)(1). Hay numerosas clasificaciones de la hipertensión pulmonar (HTP) el año 2003 se hizo una revisión de la clasificación de la OMS que es ampliamente utilizada(2). Ésta propone 5 categorías y considera principalmente los mecanismos fisiopatológicos implicados. En este capítulo, y para simplificar, utilizaremos la clasificación según la localización de la patología: HTP precapilar e HTP poscapilar. • HTP precapilar: es la consecuencia hemodinámica de alteraciones vasculares en la circulación arterial pulmonar, principalmente en las arterias musculares. • HTP poscapilar: se debe a lesiones localizadas en la circulación pulmonar venosa; entre el lecho capilar y la aurícula izquierda). La HTP arterial idiopática (antes llamada HTP primaria) es una condición con afectación precapilar, su contrapartida idiopática, a nivel poscapilar, es la enfermedad venooclusiva pulmonar (EVOP). El aumento de la presión en la circulación pulmonar produce un remodelado de las arterias pulmonares y con el tiempo provoca insuficiencia cardíaca derecha. La afectación secundaria de las cavidades derechas conlleva un mal pronóstico. La HTP asociada a patología cardíaca, pulmonar, o hepática es mucho más frecuente que la HTP arterial idiopática. Causas de HTP precapilar • Enfermedades pulmonares que cursan con hipoxemia: Son en la práctica clínica las causas más frecuentes de HTP. Se incluyen la EPOC, fibrosis pulmonar, alteraciones ventilatorias por alteración de la pared torácica, o síndrome de la apnea del sueño. • Enfermedades del tejido conectivo: Especialmente se asocian a HTP los pacientes con esclerodermia y el síndrome CREST (calcinosis, fenómeno de Raynaud, alteraciones de la motilidad esofágica, esclerodactilia y telangiectasia). 2 • Infección por VIH: La incidencia de HTP en estos pacientes es 6-12 veces mayor que en la población general. La HTP asociada a conectivopatías y al VIH presenta unos cambios anatomopatológicos similares a la HTP idiopática. • Otras causas son: Cortocircuitos derecha izquierda de larga evolución, tromboembolismo pulmonar crónico, trombosis pulmonar arterial “in situ” (no embólica sino producida en las mismas arterias, como ocurre en la policitemia o en la enfermedad de células falciformes), o embolismo pulmonar arterial diseminado de origen no trombótico (maligno, parásitos o partículas extrañas). Causas de HTP poscapilar Incluyen enfermedades que aumentan la presión venosa pulmonar, como el fallo cardíaco izquierdo, enfermedad valvular mitral, tumoración auricular izquierda, EVOP y fibrosis mediastínica (ésta entidad también puede afectar a los vasos precapilares). Signos radiológicos Radiografía de tórax En la HTP de cualquier etiología se observa un aumento de tamaño del tronco de la pulmonar y de las arterias principales derecha e izquierda. Con frecuencia, se observa un cambio brusco del calibre con respecto a las arterias periféricas (Fig. 1). Si en la placa póstero anterior (PA) quedan representados transversalmente la arteria y el bronquio cerca del hilio, se observa un aumento del tamaño arterial respecto del bronquio. La literatura clásica sugiere que si el diámetro transverso de la arteria interlobar derecha en la placa PA excede los 16 mm se puede hacer el diagnóstico de HTP. Esta medida no suele resultar muy útil, ya que en muchas ocasiones es difícil de tomar. Tomografía Computarizada (TC) Ante la sospecha de HTP la TC tiene un papel importante en la valoración no invasiva, ya que puede ayudar a detectarla y, además, indicar las causas posibles. Figura 1. HTP en paciente con comunicación interauricular. Importante aumento del tronco (flechas) y de las arterias pulmonares principales; se aprecia también un aumento de la arteria interlobar derecha (19 mm, línea negra). Signos vasculares Diámetro del tronco de la pulmonar: Debe sospecharse HTP cuando exceda los 30 mm (Fig. 2). Este hallazgo tiene una sensibilidad del 87% y una especificidad del 89% para el diagnóstico de HTP(1). Si este dato se asocia con una relación arteria/bronquio segmentario mayor de 1 al menos en tres lóbulos, la especificidad aumenta casi al 100%(3); por este motivo, antes de sugerir este diagnóstico se deben valorar los vasos intraparenquimatosos (Fig. 3). Relación del tronco de la pulmonar con la aorta ascendente: El tronco de la pulmonar no debe ser mayor que la aorta. En caso contrario, en pacientes menores de 50 años (no suelen tener dilatación de la aorta) debe sospecharse HTP (Fig. 2). Calibre de los vasos periféricos: En pacientes con HTP puede estar disminuido abruptamente debido a vasoconstricción. Muchas veces, estos cambios no son visibles en la TC; en ocasiones pueden observarse indirectamente en forma de perfusión en mosaico (Fig. 4). Figura 2. Dilatación del tronco de la arteria pulmonar (36 mm, línea negra); el diámetro del tronco de la pulmonar es superior al de la aorta ascendente. Figura 3. HTP. Aumento del diámetro de las arterias pulmonares segmentarias (flechas) comparadas con los bronquios adyacentes. Venas pulmonares: En la HTP precapilar pueden tener un tamaño pequeño, aunque en pacientes con HTP secundaria a patología de las cavidades izquierdas pueden estar aumentadas. La dilatación de las 3 Figura 4.HTP secundaria a tromboembolismo crónico. Patrón de perfusión en mosaico, aumento del diámetro de los vasos en las áreas de mayor densidad (flechas) y brusca disminución de calibre en las áreas de hipoatenuación (cabezas de flecha). venas pulmonares interlobulillares provoca un engrosamiento de los septos, lo cual es un signo sugestivo de HTP poscapilar. Circulación bronquial: Aumenta y se hipertrofia en respuesta a la isquemia y disminución del flujo pulmonar. El aumento de la circulación bronquial ocurre con mayor frecuencia en los pacientes con HTP asociada a tromboembolismo crónico (Fig. 5), comparados con la HTP idiopática, lo que puede ser útil para diferenciar ambas entidades. Posibles complicaciones vasculares: Destacan la trombosis de las arterias proximales, las calcificaciones arterioscleróticas y, muy raramente, la disección de las arterias pulmonares. Signos en el parénquima pulmonar Patrón en mosaico: Áreas parcheadas de aumento y disminución de la densidad. Puede verse en pacientes con enfermedad vascular, enfermedad intersticial o enfermedad de la vía aérea. En la HTP, las áreas de mayor atenuación corresponden a la redistribución del flujo vascular, y en ellas el tamaño y el número de los vasos es mayor que en las áreas de hipoatenuación(4) (Fig. 4). Los hallazgos que ayudan en la distinción del mecanismo productor del patrón en mosaico son el aumento de las arterias pulmonares centrales 4 Figura 5. TEP crónico. TC con contraste, MIP axial: hipertrofia de arterias bronquiales (cabezas de flecha), y gran trombo marginal (*) en arteria principal derecha. Atrofia y recanalización de arteria interlobular derecha (flechas). (que indican HTP) y las dilataciones bronquiales y el atrapamiento aéreo en espiración (que indica patología bronquial). La atenuación en mosaico se ve con mayor frecuencia en pacientes con HTP secundaria a enfermedad vascular (especialmente TEP crónico) que en la secundaria a patología cardiaca o del parénquima pulmonar. Signos cardíacos y mediastínicos Alteraciones de las cavidades derechas: Son una consecuencia esperada en la HTP evolucionada. El aumento de presión provoca un incremento del trabajo del ventrículo derecho (VD) que se traduce en su dilatación e hipertrofia. Consideramos el VD dilatado cuando la relación entre su diámetro y el del ventrículo izquierdo (VI) es mayor que 1, y además existe aplanamiento del septo interventricular. En la TC medimos el eje corto del VD y VI en el plano axial, en el lugar de máxima amplitud para cada uno de los ventrículos (aunque sea en cortes diferentes), entre la superficie interna de la pared libre y la superficie inter- Figura 6. Dilatación del ventrículo derecho (VD), con relación VD/VI mayor que 1. Aplanamiento del septo interventricular (cabezas de flecha). Engrosamiento de la pared libre del VD (flechas). Dilatación de aurícula derecha (AD). na del septo. Se considera que existe hipertrofia del miocardio del VD si el grosor de su pared libre excede los 4 mm (Fig. 6). Alteraciones pericárdicas: Con frecuencia puede existir un pequeño engrosamiento o derrames pericárdico. Adenopatías mediastínicas: Su asociación a HTP con engrosamientos septales y opacidades en vidrio deslustrado sugiere la posibilidad de EVOP. Papel de la TC en el algoritmo diagnóstico ante la sospecha de HTP Si la clínica y la radiografía orientan a patología del parénquima pulmonar como causa de la HTP, está indicado realizar una TC torácica de alta resolución. En estos casos se puede evidenciar signos de enfermedad pulmonar infiltrativa difusa, enfisema, o bien sugerirse la posibilidad de EVOP. Por otra parte, en ocasiones la TC puede indicar la posibilidad de cortocircuitos cardíacos, al demostrar drenajes venosos anómalos que con frecuencia se asocian a comunicaciones interauriculares (Fig. 7). Estos cortocircuitos, pueden pasar desapercibidas hasta la Figura 7. Drenaje venoso anómalo (flechas) dirigiéndose a vena cava superior (*). Paciente con comunicación interauricular tipo seno venoso. edad adulta (cuando han producido clínica de HTP) y pueden no ser identificados en una ecocardiografía de rutina transtorácica (especialmente las comunicaciones inteauriculares del tipo seno venoso). La angioTC de las arterias pulmonares está indicada ante la sospecha de tromboembolismo crónico como causa de la HTP. En esta entidad, no obstante, la gammagrafía de ventilación /perfusión tiene un valor importante; si es de alta probabilidad es prácticamente diagnóstica, y si es normal excluye la posibilidad de TEP crónico. En los casos de HTP secundaria a patología de cavidades izquierdas la TC demuestra crecimiento de estas cavidades y en ocasiones engrosamientos septales. Probablemente en un futuro el estudio de la hipertensión pulmonar con Resonancia magnética (RM) va a experimentar un gran desarrollo pues esta técnica permite realizar una valoración no invasiva de los flujos y presiones en la vascularización pulmonar. La RM puede, además, efectuar análisis cualitativo y cuantitativo de la función del VD. 5 TROMBOEMBOLISMO PULMONAR Tromboembolismo pulmonar agudo El TEP y la trombosis venosa profunda (TVP) representan los extremos del espectro de una misma patología, la enfermedad tromboembólica venosa (ETV). Un 90% de los TEP se originan de trombosis venosas de los miembros inferiores. Es una enfermedad frecuente y grave que representa un 1-2% de ingresos hospitalarios, con una mortalidad intrahospitalaria entre el 6-15%. Su diagnóstico requiere de un trabajo conjunto, con una valoración clínica inicial seguida de algunas pruebas complementarias, y posteriormente con técnicas de imagen. Manifestaciones clínicas Suelen ser inespecíficas. Pueden presentar disnea, taquipnea, o dolor pleurítico, siendo algunos pacientes asintomáticos. Esta patología puede excluirse con cierta seguridad con métodos de puntuación basados en hallazgos clínicos –probabilidad preprueba–, con escalas como la de Wells, o de Ginebra, combinadas con la prueba del dímero D. Dímero D Es un producto de degradación de la fibrina, cuyos niveles plasmáticos se encuentran elevados en multitud de situaciones (TEP, TVP, infarto de miocardio, coagulación intravascular diseminada, neumonía, insuficiencia cardíaca, neoplasia, cirugía previa, ancianos). Sus valores predictivos negativo y positivo son del 98100% y del 36-44%, respectivamente. Por tanto el dímero D es útil para descartar TEP, pero no para confirmar su presencia. El estudio PIOPED II (“Prospective Investigation of Pulmonary Embolism”) recomienda que cuando el valor del dímero D sea inferior a 500 Ìg/l y la probabilidad preprueba sea baja o moderada, no se realicen más procedimientos diagnósticos(5,6). Radiografía de tórax Tiene una sensibilidad y especificidad baja. Su mayor valor es excluir otras patologías que puedan justificar la clínica del paciente, como una neumonía o insufi- 6 ciencia cardíaca. Es infrecuente ver signos típicos de TEP, como consolidación triangular periférica por infarto, ausencia de vasos por isquemia, o aumento de tamaño de las arterias centrales por un trombo masivo. La radiografía puede ser normal en un 23% de casos. La radiografía sirve para predecir la utilidad de la gammagrafía, ya que si existen signos de EPOC esta prueba será poco rentable. Gammagrafía de Ventilación-Perfusión (GVP) Su mayor limitación es el alto porcentaje de estudios de probabilidad intermedia (no diagnósticos), que en el estudio del PIOPED llegaban al 60%(7). Por otra parte, sólo el 40% de pacientes con embolismo pulmonar presentan una prueba de alta probabilidad. La GVP puede ser una alternativa útil en pacientes con alergia al contraste iodado. Arteriografía pulmonar Tradicionalmente se consideró la prueba de referencia para diagnosticar esta patología, pero actualmente la TC la ha reemplazado. Sigue estando en muchos protocolos diagnósticos, no obstante, al ser un método invasivo, rara vez se realiza. Su papel actual es como estudio previo a la realización de procedimientos terapéuticos, como fragmentación mecánica de los trombos, trombolisis intraarterial o la realización de tromboendarterectomía en casos de TEP crónico. Tomografía computarizada Introducida en los años 90 para el diagnóstico de TEP, ha reemplazado rápidamente a las otras técnicas por su mayor fiabilidad diagnóstica. Actualmente es el método diagnóstico de elección ante la sospecha de TEP. Es una prueba rápida, no invasiva y con amplia disponibilidad. Las TC multidetectores (TCMD), al poder realizar cortes más finas, permiten una visualización mejor de los vasos distales (ramas segmentarias, subsegmentarias y menores). Su sensibilidad y especificidad varía entre el 83100% y el 89-97% respectivamente, por lo que es una prueba fiable para excluir TEP, lo que permite no descoagular con un estudio negativo. El valor predic- Figura 8. TEP agudo, TC con contraste. Arteria interlobar derecha aumentada de tamaño y no opacificada (cabezas de flecha). Defectos parciales rodeados de contraste (“signo del tranvía”, flechas) en arteria interlobar izquierda y de lóbulo medio. tivo negativo (VPN) de esta prueba es muy alto, aproximadamente igual o superior al 98%, equivalente, por tanto, a una angiografía pulmonar negativa o a una gammagrafía de perfusión normal(7). Por otra parte, además de ofrecer una visualización directa de los trombos, su gran valor respecto a las otras técnicas es el alto porcentaje de ocasiones en los que proporciona información adicional y/o diagnósticos alternativos. Consideraciones técnicas El estudio es preferible en inspiración mantenida, y en dirección caudo-craneal para evitar al máximo los artefactos de movimiento respiratorio, que son mayores en las bases. En la mayoría de centros se utiliza contraste no iónico administrado a 4 ml/s. En la TCMD, con el uso de inyectores dobles y suero salino, puede disminuirse la cantidad total de contraste (aproximadamente 80-100 cc). Con la TCMD el estudio se inicia automáticamente cuando se obtiene una opacificación óptima de las arterias pulmonares. Las TCMD permiten una colimación muy fina (11,5 mm), necesaria para evitar el volumen parcial y aumentar la resolución. En pacientes obesos se puede mejorar la calidad aumentando el grosor de la imagen (2-3 mm). El solapamiento en la reconstrucción Figura 9. TEP agudo. TC con contraste: émbolos segmentarios excéntricos, formando ángulos agudos con la pared arterial (cabeza de flecha) en el LID. El eje corto del ventrículo derecho (VD), es mayor que el del ventrículo izquierdo (VI) y existe un desplazamiento del septo interventricular (cabeza de flecha); estas anomalías sugieren sobrecarga ventricular derecha. (p. ej. cortes de 1 mm cada 0,7 mm) mejora la calidad de las imágenes en el postprocesado. La visualización del estudio en un monitor es recomendable para poder ver las imágenes secuencialmente, de manera rápida. La mayoría de veces bastan los cortes axiales, aunque las reconstrucciones multiplanares pueden servir para visualizar arterias distales, con curso horizontal, y son especialmente útiles en el tromboembolismo crónico (para ver trombos marginales). Signos vasculares diagnósticos en la TC a) Defecto de llenado completo con aumento del diámetro del vaso comparado con otros vasos próximos no afectados, debido al trombo impactado (Fig. 8). b) Defecto de llenado parcial rodeado de contraste (“signo del tranvía”) (Fig. 8). c) Defecto de llenado periférico formando un ángulo agudo con la pared del vaso (Fig. 9). En el parénquima, los infartos se visualizan como condensaciones triangulares periféricas que no captan contraste, son más frecuentes cuando los trombos afectan arterias distales, de 3 mm o menos. La isquemia transitoria y la reperfusión por la circulación bronquial distal al trombo pulmonar pueden producir áreas de 7 Figura 10.TEP agudo. TC con contraste: imágen triangular periférica compatible con infarto en LID. hemorragia en las que, a diferencia del infarto, las estructuras pulmonares están preservadas. Tanto las áreas de hemorragia como los infartos son más frecuentes en los lóbulos inferiores, periféricos, y presentan una morfología triangular con el vértice apuntando hacia el hilio. También son frecuentes las atelectasias secundarias a alteraciones del surfactante por la isquemia (Fig. 10). Valoración de la gravedad del TEP. Factores pronósticos El pronóstico y el tratamiento adecuado están íntimamente relacionados con el estado hemodinámico que presenta el paciente. Hasta ahora, la TC valora la gravedad del TEP según criterios morfológicos. Por una parte puede cuantificar el grado de obstrucción de las arterias pulmonares. Una obstrucción de más del 30% causa un aumento de la resistencia vascular pulmonar suficiente para provocar una hipertensión pulmonar significativa, con estudios que reflejan que un índice de obstrucción de las arterias pulmonares supe- 8 rior al 60% se relaciona con un aumento de la mortalidad(8). En la práctica asistencial es poco frecuente realizar una cuantificación del TEP; además, la mortalidad se correlaciona con la repercusión cardiaca (que variará según el estado cardiopulmonar basal de cada paciente) independientemente del grado de obstrucción vascular. Lo que tiene más valor y no debe faltar en el informe de un estudio de TEP son los signos que indican sobrecarga de cavidades derechas(9). La medición de más valor es la relación entre los diámetros cortos internos de la luz de ambos ventrículos en su máxima dilatación; la relación VD/VI debe ser menor que 1, si es superior se correlaciona con una mayor mortalidad (Fig. 9). No obstante, si este hallazgo radiológico está aislado, cuando no hay una evidencia clínica de repercusión hemodinámica (el paciente no presenta estado de shock, ventilación mecánica, infarto de miocardio reciente, o una arritmia importante) no parece relacionarse con un peor pronóstico(10). Relevancia clínica de encontrar un émbolo periférico aislado Con la TCMD es posible demostrar pequeños émbolos periféricos (subsegmentarios) si están aislados se discute sobre su relevancia y la necesidad o no de descoagular a los pacientes. Hay tres situaciones clínicas en las que aun un émbolo pequeño requiere tratamiento(11): a) pacientes con problemas cardiopulmonares o con factores de riesgo de trombosis (p. ej., pacientes oncológicos); b) si coexiste con trombosis venosa; c) pacientes con TEP recurrente (riesgo de TEP crónico). TC-venografía (TCV) Si existen signos de TVP, su detección es indicación de tratamiento. La TCV aprovecha el contraste utilizado en la valoración de los vasos pulmonares, con un retraso de al menos 3 minutos respecto al estudio pulmonar, adquisición helicoidal con cortes de 5-10 mm de grosor con intervalo menor de 50 mm, y la inclusión en el estudio de la porción inferior del abdomen y la pelvis; extendiendose el estudio hasta la fosa poplítea. Existe un 95% de concordancia entre la ecografía y la TCV en el diagnóstico o exclusión de TVP en las extremidades. La TCV es superior a la ecografía en la demostración de trombosis pélvicas y de trombosis no obstructivas. La TCV incrementa la sensibilidad de detección de enfermedad tromboembólica del 83 al 90%. Como contrapartida, aumenta considerablemente la irradiación gonadal, por ello no es recomendable en pacientes menores de 40 años. Al ser la ecografía un buen método para el diagnóstico de TVP, en muchos centros la TCV no es utilizada sistemáticamente. Radiación En la mayoría de protocolos de TCMD para estudio de TEP la dosis efectiva está entre 3-5 mSv (equivalente a 1-2 años de exposición a la irradiación natural). El riesgo asociado a esta exposición es de aproximadamente 150 muertes por cáncer por millón de población expuesta a una exploración de detección de TEP. Este riesgo está calculado para un varón de 30 años. Para la misma cantidad de irradiación los niños tienen un mayor riesgo de cáncer radioinducido, y también las mujeres, por estar el tejido mamario incluido en el campo de irradiación. El cálculo de la radiación recibida en las mamas varía según las fuentes entre 1070 mGy, en cualquier caso muy superior al recibido en una mamografía (aproximadamente 3 mGy)(12). La importante radiación del estudio obliga a una adecuada selección de los pacientes para evitar exposiciones innecesarias, principalmente en niños y adultos jóvenes. Pacientes con alergia al contraste iodado Si el paciente presentó signos de alergia leve podría realizarse un tratamiento previo de desensibilización con corticoides. La ecografía de extremidades inferiores y la GVP serían recomendables en pacientes con alergia importante. Otra posibilidad sería realizar TC angiografía con Gadolinio (contraste utilizado en los estudios de resonancia magnética)(13). Tromboembolismo pulmonar crónico La hipertensión pulmonar secundaria a tromboembolismo pulmonar crónico es mas frecuente de lo que se pensaba y con frecuencia el diagnóstico se retrasa pues los pacientes se presentan con sintomatología no específica relacionada con el desarrollo de hipertensión pulmonar. La mayoría de trombos pulmonares agudos se resuelven sin secuelas. Por motivos que aun se desconocen un porcentaje de pacientes (4%), no hay una resolución completa, principalmente en pacientes con tromboembolismo importante o con episodios tromboembólicos recurrentes(14). El material embólico se incorpora a la pared del vaso y se recubre de células endoteliales. Como resultado se produce una estenosis vascular que puede a llevar a la HTP y al “cor pulmonale”. En la mayoría de pacientes sintomáticos existe, al menos, obstrucción del 40% del lecho vascular pulmonar. La circulación bronquial responde a la isquemia, debida a la disminución del flujo pulmonar, hipertrofiándose; también puede desarrollarse circulación colateral sistémica no bronquial que llega al parénquima por vía transpleural, El tratamiento de elección es la tromboendarterectomía (disección del trombo y la capa media adyacente), pero sólo son candidatos a ella los pacientes con trombos centrales, en arterias principales, lobares y segmentarias proximales. Signos en la TC Signos vasculares 1. En las arterias pulmonares. Los signos son similares a los descritos en la arteriografía pulmonar(15). a) Defecto de llenado completo, por retracción del trombo, con disminución de calibre y aspecto atrófico del vaso (Fig. 11). Los trombos crónicos pueden calcificar. b)Defecto de llenado parcial, con organización del material embólico: • Defecto intraluminal periférico que forma ángulos obtusos con la pared arterial (Figs.12 y 13). • Bandas: Estructuras lineales residuales ancladas a la pared del vaso (Fig. 14) (“webs”): se trata de bandas ramificadas, formando un entramado. • Estenosis y dilataciones postestenóticas (Fig. 11 y 13). 9 Figura 11. TEP crónico. Aspecto atrófico de de las arterias del lóbulo inferior izquierdo (flechas); dilatación aneurismatica de las arterias del lóbulo inferior derecho (*). 2. Circulación colateral sistémica. El aumento de la circulación sistémica, bronquial y no bronquial, se observa en un 70% de pacientes con TEP crónico (Fig. 5)(16), mucho más que en otras causas de HTP (14% en la HTP idiopática). El desarrollo de esta circulación colateral sistémica puede ocasionar hemoptisis en estos pacientes. El flujo habitual por las arterias bronquiales representa de un 1 a 2% del volumen circulatorio total. En casos de hipertensión pulmonar secundaria a tromboembolismo pulmonar crónico el flujo bronquial puede incrementarse hasta ser un 30 % del volumen circulatorio (en un intento de suplir a las arterias pulmonares estenosadas, a través de las anastomosis distales de las arterias bronquiales con las pulmonares). Signos de Hipertensión pulmonar Ya descritos en apartado previo. Signos en el parénquima pulmonar a) Patrón de perfusión en mosaico (Fig. 4). 10 Figura 12. Trombo crónico excèntrico en el lóbulo inferior izquierdo, formando ángulos agudos con la pared del vaso (cabezas de flecha). Trombo crónico (*) en arteria interlobar derecha con imagen de recanalización (flecha). b) Cicatrices residuales a infartos previos. El aspecto más sugestivo de infarto son imágenes triangulares de base periférica, pero con el tiempo estas densidades se contraen y aparecen como imágenes lineales. Estas cicatrices son más frecuentes en los lóbulos inferiores. c) bronquiectasias cilíndricas, pueden ocurrir a nivel segmentario o subsegmentario adyacentes a vasos estenosados u ocluidos(17) (Fig. 15). En estos casos, a diferencia de las bronquiectasias en pacientes con EPOC, no suelen verse impactos mucosos ni signos sugestivos de infección bronquial. Papel de la TC y RM ante la sospecha de HTP por TEP crónico La TCMD aparece como una buena alternativa frente a la arteriografía pulmonar convencional, no sólo Figura 13. Grandes trombos crónicos periféricos en las dos arterias pulmonares principales. Dilatación postestenótica de arteria del LSD (*). para realizar el diagnóstico sino también para seleccionar a los pacientes candidatos a tromboendarterectomía. La TC es más sensible que la arteriografía convencional en la detección de émbolos centrales. La TC y la RM muestran una sensibilidad similar en la detección de tromboembolismo crónico hasta el nivel de las arterias segmentarias. La TC angiografía es superior a la RM en la valoración de las arterias subsegmentarias, de las bandas intraluminales y en la demostración del engrosamiento de las paredes arteriales(18). Por otra parte la TC puede dar luz sobre otras posibles causas de HTP. La RM jugará un importante papel en el estudio del la HTP asociada a TEp crónico pues permite realizar una valoración del deterioro de las cavidades derechas. La RM permite además estimar el flujo por las arterias Figura 14. Banda residual anclada a la pared del vaso en la arteria lobar inferior izquierda (flecha). Figura 15. TEP crónico. Bronquios dilatados en el lóbulo inferior derecho, al comparar con el lado izquierdo se observa la importante disminución de los vasos acompañantes. bronquiales (el incremento del flujo por las arterias bronquiales se correlaciona positivamente con un mejor pronóstico y menor mortalidad tras la endarterectomía). No obstante en la actualidad la RM no pude reem- 11 plazar a la determinación invasiva (cateterismo de cavidades derechas) de la resistencia vascular pulmonar y de la presión en la arterias pulmonares. La TCMD en el estudio de la hemoptisis La hemoptisis se define como el sangrado que se origina en el tracto respiratorio inferior. La hemoptisis amenazante sería aquélla que, independientemente de la cantidad de sangre que se expectore, pone en peligro la vida del paciente, porque comprometa la vía aérea o bien provoque hipotensión. La hemoptisis amenazante requiere una evaluación y actuación urgente (embolización, cirugía) para salvar la vida del paciente. El estudio diagnóstico inicial de la hemoptisis amenazante se dirige a la identificación de la causa del sangrado. La TCMD permite un rápido estudio del tórax (parénquima, mediastino) y parte superior del abdomen en busca del origen del sangrado. Patofisiología y causas de hemoptisis En la mayoría de hemoptisis amenazantes están implicadas las arterias bronquiales (95% de ocasiones) pero a veces el sangrado puede originarse en arterias sistémicas no bronquiales o incluso en las propias arterias pulmonares (aneurismas, iatrogenia). Las situaciones que producen una disminución de la perfusión por las arterias pulmonares producen un incremento gradual de la circulación sistémica bronquial, a continuación enumeramos algunas de ellas: • Alteraciones que producen oclusión o estenosis de las de las arterias pulmonares: tromboembolismo pulmonar crónico, vasculitis (arteritis de Takayasu) • Anomalías congénitas: Atresia o estenosis de la arteria pulmonar. • Inflamaciones crónicas: bronquiectasias, bronquitis crónica, infecciones necrotizantes crónicas (tuberculosis, fúngicas); se asocian con la liberación de factores angiogénicos que provocan neovascularización y además un aumento de la circulación sistémica. Los vasos neoformados son frágiles y se rompen con facilidad. • Neoplasias que pueden producir neovascularización e hipertrofia de arterias bronquiales. 12 Se llama hemoptisis criptogénica cuando no se identifica una causa de la misma y eso ocurre en porcentaje variable según distintos autores (3-42%), siendo más frecuente en fumadores, es un diagnóstico de exclusión y probablemente su prevalencia se reducirá con el uso de la TC(19-21). En estos casos sería conveniente realizar un nuevo estudio de TC torácico pasados unos meses para descartar la presencia de una neoplasia oculta. En la mayoría de series, las bronquiectasias, bronquitis crónica, tuberculosis, infecciones fúngicas crónicas y neoplasias son las causas más frecuentes de hemoptisis(22). Circulación sistémica en el parénquima pulmonar La anatomía de las arterias bronquiales es muy variable. Normalmente existen una o 2 arterias bronquiales para cada pulmón que se originan independientemente o en un tronco común. En un 70 % surgen de la aorta descendente, a la altura de D5-D6 (aproximadamente al nivel de la carina), si salen en esta localización se llaman arterias bronquiales ortotópicas. Hablamos de arterias bronquiales anómalas o ectópicas cuando no se originan a nivel de D5-D6 (8-21% de causas de hemoptisis). Estas arterias bronquiales anómalas con frecuencia se originan en la concavidad del arco aórtico (15%) y con menor frecuencia de aorta torácica inferior, de arteria subclavia, arterias tirocervicales, troncos braquiocefálicos, arterias mamarias, pericardiofrénicas o arterias frénicas inferiores. Las arterias bronquiales se distinguen de la circulación sistémica no bronquial, en que llegan al parénquima pulmonar a través de los hilios pulmonares acompañando a los bronquios, pues tienen una trayectoria paralela a los mismos. En contraposición las arterias sistémicas no bronquiales no discurren paralelas a los hilios y su origen es impredecible. Las arterias sistémicas no bronquiales que con más frecuencia se ven implicadas en la irrigación del parénquima pulmonar son las arterias frénicas, pericardiofrénicas, arterias intercostales posteriores o arterias originadas en el tronco tirocervical. Estas arterias llegan al parénquima pulmonar a través del ligamento pulmonar inferior (en el caso de las arterias frénicas), a través de adheren- Figura 16. Ocupación del bronquio lateral del lóbulo medio, orientando hacia el lugar de sangrado. cias pleurales (p. ej. en el caso de las arterias intercostales) o a través de anastomosis con la circulación pulmonar en zonas de inflamación o neoplasia. Evaluación de la hemoptisis con la TCMD El estudio angiográfico en una TCMD de 16 detectores dura menos de 15 segundos. El estudio debe abarcar desde la base del cuello hasta las arterias renales, para incluir los troncos supraaórticos y las arterias infradiafragmáticas, que pueden ser las responsables de la irrigación anómala de pulmón. Se administran 120 ml de contraste a 4 ml/s. El estudio se inicia automáticamente cuando se obtiene una opacificación óptima en la aorta ascendente. Los estudios de angio TC han demostrado que ésta técnica es capaz de identificar el lugar de sangrado con la misma fiabilidad que la fibrobroncoscopia(23). Los objetivos son: a) evidenciar la enfermedad subyacente causante de la hemoptisis ya que es posible hacer un estudio detallado del parénquima y del mediastino; b) valorar las consecuencias de la hemorragia en el parénquima y vía aérea; c) realizar un mapa detallado de la vascularización pulmonar con reconstrucciones en 2D y 3D. Estos mapas ayudan a la planificación terapéutica del radiólogo intervencionista o el cirujano torácico. Figura 17. Embolismos sépticos (flecha), aneurisma de la arteria del lóbulo inferior derecho (*), derrame pleural derecho. Valoración del parénquima pulmonar Pueden evidenciarse lesiones causantes de la hemoptisis incluyendo bronquiectasias, neoplasias, infecciones agudas o crónicas (tuberculosis, aspergiloma). Si existe patología parenquimatosa bilateral la existencia de vidrio deslustrado, consolidaciones o la presencia de ocupación de los bronquios puede ayudarnos a identificar el lugar de sangrado (Fig. 16). Valoración de la circulación pulmonar y sistémica Arterias pulmonares: Deben valorarse la presencia de trombos en las arterias pulmonares. El TEP agudo es una causa conocida de hemoptisis no masiva que requiere diagnóstico y descoagulación. El TEP crónico, al provocar secundariamente una hipertrofia de arterias bronquiales, puede ser la causa subyacente (Fig. 5). Las arterias pulmonares pueden ser las responsables si se produce una invasión de la arteria, en el caso de neoplasias o infecciones necrotizantes; o si se produce un aneurisma o pseudoaneurisma, como consecuencia de enfermedad vascular (Behçet, malformaciones arteriovenosas) infección (Fig. 17) o iatrogenia (mal posicionamiento de un catéter). Arterias bronquiales: en un 95% de casos son la causa del sangrado. Un diámetro mayor de 2 mm en 13 A B Figura 18. Hipertrofia de arterias bronquiales (cabezas de flecha). su origen se considera patológico. En los cortes de TC axiales podemos verlas como pequeños puntos agrupados alrededor de la carina, pues su trayecto es muy tortuoso (Fig. 18), las reconstrucciones en diferentes planos nos permitirán ver su recorrido (Fig. 19). Las arterias bronquiales son la fuente pero el sangrado se produce en frágiles anastomosis distales, entre las arterias pulmonares y bronquiales en la submucosa bronquial, que son muy pequeñas y no logramos visualizar con la TC. La TC también puede detectar aneurismas de las arterias bronquiales, el éxito de su embolización dependerá de su localización. Es importante la identificación de posibles arterias bronquiales con origen anómalo (que pueden no ser vistas en la arteriografía) pues esta información ahorrará tiempo al radiólogo intervencionista al realizar la arteriografía (Fig. 20). Arterias sistémicas no bronquiales: Estos vasos, de procedencia diversa, se observan en la TC como arterias anormalmente dilatadas que penetran en el pul- 14 Figura 19. A) Reconstrucción MIP que muestra el trayecto de las arterias bronquiales hipertrofiadas (cabezas de flecha). B) Correlación con la arteriografía previa a la embolización (cabezas de flecha). món sin seguir a los bronquios. Su trayecto es tortuoso y se ven bien en las reconstrucciones. Es más fre- A A B B Figura 21. A) Hemoptisis en paciente con lesión en LID que se corresponde con secuestro intralobar. B) Reconstrucción de volumen que muestra el vaso sistémico (flechas) que irriga el secuestro originado en aorta abdominal (*). Figura 20. A) Reconstrucción MIP mostrando el trayecto de una arteria bronquial ectópica hipertrófica (cabezas de flecha) originándose de la arteria subclavia derecha (*). B) Correlación con la arteriografía previa a la embolización (cabezas de flecha). cuente verlas implicadas cuando existe inflamación pulmonar crónica, que habitualmente se acompaña de afectación pleural (p. ej., tuberculosis) o en anomalías congénitas (secuestro) (Fig. 21). El no reconocimiento de la contribución de estas arterias a la hemoptisis se asocia con recurrencia de la misma tras la embolización bronquial. Para poder detectarlas los estudios por TC deben incluir los troncos supraàorticos y el abdomen superior. Papel de la TC en el estudio de la hemoptisis La TC angiografía con las reconstrucciones multiplanares es capaz de identificar el origen variable y el tra- 15 yecto de las arterias responsables del sangrado ayudando en la planificación de la embolización. Es de especial importancia la detección de arterias bronquiales ectópicas o de arterias sistémicas no bronquiales. En el caso de que existan múltiples arterias patológicas la combinación con los hallazgos en el parénquima pulmonar puede orientar sobre el lugar de sangrado. 10. Stein PD, Beemath A, Matta F, Goodman LR, Weg JG, Hales CA, et al. Enlarged right ventricle without shock in acute pulmonary embolism: prognosis. Am J Med 2008 Jan;121(1):34-42. 11. Goodman LR. Small pulmonary emboli: what do we know? Radiology 2005; 234:654-658. 12. Parker MS, Hui FK, Camacho MA. Female breast radiation exposure during CT pulmonary angiography. AJR Am J Roentgenol 2005;185: 1228-1233. BIBLIOGRAFÍA 13. Remy-Jardin M, Bahepar J, Lafitte JJ, Dequiedt P, Ertzbischoff O, Bruzzi J, et al. Multi-detector row CT angiography of pulmonary circulation with gadolinium-based contrast agents: prospective evaluation in 60 patients. Radiology 2006; 238(3):1022-1035. 1. Frazier AA, Galvin JR, Franks TJ, Rosado-de-Christenson ML. From the archives of the AFIP: pulmonary vasculature, hypertension and infarction. Radio Graphics 2000;20:491-524. 14. Pengo V, Lensing AW, Prins MH et al. Incidence of chronic thromboembolic pulmonary hypertension after pulmonary embolism. N Engl J Med 2004; 350:2257-6. 2. Guías de Práctica Clínica sobre el diagnóstico y tratamiento de la hipertensión arterial pulmonar. Grupo de Trabajo sobre el diagnóstico y tratamiento de la Hipertensión Arterial Pulmonar de la Sociedad Europea de Cardiología. Rev Esp Cardiol 2005; 58(5):523-66. 15. Wittram C, Kalra MK, Maher MM, Greenfield A, McLoud TC, Shepard JA. Acute and chronic pulmonary emboli: angiography-CT correlation. AJR Am J Roentgenol 2006;186(6 Suppl 2):S421-9. 3. Remy-Jardin M, Remy J. Spiral CT angiography of the pulmonary circulation. Radiology 1999;212: 615–636. 4. Castañer E, Gallardo X, Rimola J, Pallardo Y, Mata JM, Perendreu J et al., Congenital and acquired pulmonary artery anomalies in the Adult: radiologic 0verview. Radio Graphics 2006; 26:349–371. 5. Remy-Jardin M, Pistolesi M, Goodman LR, Gefter WB, Gottschalk A, Mayo JR, et al. Management of suspected pulmonary embolism in the era of CT angiography: a statement from the Fleischner society. Radiology 2007; 245:315-329 6. Stein PD, Hull RD, Patel KC, Olson RE, Ghali WA, Brant R, et al. D-dimer for the exclusion of deep venous thrombosis and acute pulmonary embolism: a systematic review. Ann Intern Med 2004; 140:589–602. 7. Quiroz R, Kucher N, Zou KH, Kipfmueller F, Costello P, Goldhaber SZ et al. Clinical validity of a negative computed tomography scan in patients with suspected pulmonary embolism: a systematic review. JAMA 2005; 293:2012-2017. 16. Remy-Jardin M, Duhamel A, Deken V, Bouaziz N, Dumont P, Remy J. Systemic collateral supply in patients with chronic thromboembolic and primary pulmonary hypertension: assessment with multi-detector row helical CT angiography. Radiology 2005;235:274-81 17. Remy-Jardin M, Remy J, Louvegny S, Artaud D, Deschildre F, Duhamel A. Airway changes in chronic pulmonary embolism: CT findings in 33 patients. Radiology 1997;203:355-60. 18. Coulden R. State-of-the-art imaging techniques in chronic thromboembolic pulmonary hypertension. Proc Am Thorac Soc 2006;3:57783. 19. Bruzzi JF, Remy-Jardin M, Delhaye D, Teisseire A, Khalil C, Remy J. Multi-Detector Row CT of Hemoptysis. Radio Graphics 2006; 26:3-22. 20. Hiyama J, Horita N, Shiota Y, Ono T, Yamakido M. Cryptogenic hemoptysis and smoking. Chest 2002;121:1375-1376. 21. Herth F, Ernst A, Becker HD. Long-term outcome and lung cancer incidence in patients with hemoptysis of unknown origin. Chest 2001;120: 1592-1594. 8. Wu AS, Pezzullo JA, Cronan JJ, Hou DD, Mayo-Smith WW. CT pulmonary angiography: quantification of pulmonary embolus as a predictor of patient outcome initial experience. Radiology 2004;230:831–835. 22. Hirshberg B, Biran I, Glazer M, Kramer MR. Hemoptysis: etiology, evaluation, and outcome in a tertiary referral hospital. Chest 1997; 112:440444. 9. Ghaye B, Ghuysen A, Bruyere PJ, D’Orio V, Dondelinger RF. Can CT pulmonary angiography allow assessment of severity and prognosis in patients presenting with pulmonary embolism? What the radiologist needs to know. Radiographics 2006;26:23-40. 23. Revel MP, Fournier LS, Hennebicque AS, Cuenod CA, Meyer G, Reynaud P, et al. Can CT replace bronchoscopy in the detection of the site and cause of bleeding in patients with large or massive hemoptysis? AJR Am J Roentgenol 2002;179:1217-1224. 16 4 APLICACIONES DE LAS NUEVAS TECNICAS DE IMAGEN EN LA ENFERMEDAD PULMONAR OBSTRUCTIVA CRONICA (EPOC) A. Giménez, T. Franquet Sección de Radiología Torácica. Servicio de Radiodiagnóstico. Hospital de la Santa Creu y Sant Pau. ENFERMEDAD PULMONAR OBSTRUCTIVA CRONICA (EPOC) Definición La importancia de la enfermedad pulmonar obstructiva crónica (EPOC) no se ha reconocido hasta hace poco. La Organización Mundial de la Salud (OMS) y los Institutos Nacionales de Salud norteamericanos (NIH) han creado la Iniciativa Global para la Enfermedad Pulmonar Obstructiva Crónica (GOLD, Global Initiative for Chronic Obstructive Lung Disease)(1,2). Estratégicamente la GOLD definió a la EPOC como: “Aquel estado de enfermedad caracterizado por una limitación del flujo aéreo que no es completamente reversible. La limitación del flujo aéreo suele ser progresiva y asociada a una respuesta inflamatoria anormal de los pulmones a la inhalación de partículas o gases nocivos.” La EPOC es una enfermedad compleja cuya causa más frecuente es el consumo de tabaco; también se ha relacionado con la exposición al polvo de ciertos minerales, al humo de ciertos combustibles de biomasa interna en países en desarrollo y a la contaminación ambiental. La EPOC se define fisiológicamente como una limitación crónica del flujo aéreo que se traduce en una reducción del volumen espiratorio máximo (VEMS) y en un vaciado forzado lento del los pulmones. A diferencia del asma, la obstrucción de las vías aéreas no es totalmente reversible; es frecuente que una impor- tante limitación del flujo aéreo se produzca de forma asintomática. En la fisiopatología de la EPOC existe una respuesta inflamatoria anormal, en la que participan los macrófagos, neutrófilos y células T (CD8+) induciendo cambios estructurales, estenosis permanente de la vía aérea y destrucción del parénquima pulmonar. Este concepto favorece la consideración de la EPOC como una enfermedad inflamatoria crónica acompañada de hiperreactividad bronquial; la EPOC engloba a dos entidades clínicas distintas como son la bronquitis crónica y el enfisema. La bronquitis crónica (simple) se define clínicamente por la presencia diaria de tos productiva al menos durante un período de tres meses en dos años consecutivos; la tos no deberá atribuirse a otras causas cardiacas o pulmonares. El enfisema es un diagnóstico patológico caracterizado por la destrucción de las paredes alveolares que resulta en un agrandamiento anormal y permanente de los espacios aéreos, a una pérdida de elasticidad pulmonar, y a la obstrucción de las vías aéreas periféricas. DIAGNÓSTICO DE LA EPOC Clínicamente, el diagnóstico de EPOC debe considerarse siempre en pacientes adultos fumadores con tos, expectoración, o disnea. También debe sugerirse en el paciente no fumador sometido a otro tipo de exposiciones de tipo ocupacional o siendo un fumador pasivo. En los casos de historia familiar o en pacien- 1 identificar como para cuantificar el grado de obstrucción al flujo aéreo. Al ser la EPOC una patología compleja en la que inciden diferentes elementos causales, es cada vez más necesaria la caracterización precisa de cada uno de sus componentes para establecer un correcto tratamiento y una adecuada monitorización. A diferencia de la espirometría, las técnicas de imagen radiológica permiten una valoración regional de los diferentes compartimentos pulmonares afectados (p.ej. vía aérea, parénquima y vasos pulmonares). La tomografía computarizada (TC) es una técnica de imagen de elección para detectar alteraciones estructurales del parénquima pulmonar y de la vía aérea. La resonancia magnética (RM), dada la escasa densidad protónica del tejido pulmonar, a la gran cantidad de interfases tisulares causantes de artefactos de imagen y a los movimientos respiratorios y cardíacos, se considera todavía una técnica diagnóstica complementaria es fase de desarrollo. Los estudios más recientes resaltan la utilidad de la RM en la valoración de la perfusión y de la ventilación pulmonar. La TC y la RM son técnicas sensibles tanto para la detección y la caracterización fenotípica de la EPOC como también para una mejor monitorización de su tratamiento. TÉCNICAS DE IMAGEN EN EL DIAGNÓSTICO Y CUANTIFICACIÓN DE LA EPOC Figura 1. Radiografía simple de tórax en proyección PA (A) y lateral (B) que muestra hiperinsuflación pulmonar, con aplanamiento diafragmático y aumento del espacio retrosternal. tes jóvenes, debe descartarse siempre la existencia de un déficit de alfa-1-antitripsina. El diagnóstico de EPOC deberá confirmarse siempre mediante una espirometría, que servirá tanto para 2 Radiografía simple de tórax La valoración inicial de un paciente con EPOC debe incluir la realización de una radiografía de tórax en proyección posteroanterior y lateral. Sin embargo, debe tenerse en cuenta que la sensibilidad de la radiografía simple de tórax en el diagnóstico de la EPOC es baja(3). Los signos radiológicos clásicos del enfisema pulmonar (Fig. 1) incluyen: • Hiperinsuflación del parénquima: Es el signo más importante y revela la falta de elasticidad pulmonar. Suele visualizarse mejor en la radiografía lateral y se manifiesta por: - Aplanamiento o incluso inversión de los hemidiafragmas: a) es el signo más específico, b) los ángu- Figura 2. Imagen TC de tórax en ventana de pulmón en paciente con enfisema centracinar. Se observan múltiples áreas hiperlucentes que rodean a las estructuras centrilobulares. los costofrénicos son obtusos o rectos y c) la altura de la cúpula diafragmática no supera 1.5 cm sobre una línea trazada entre los senos costofrénicos anterior y posterior. - Aumento del espacio retroesternal con una distancia superior a 2.5 cm entre la pared posterior del esternón y la aorta ascendente en la radiografía lateral. - Ensanchamiento y horizontalización de los espacios intercostales. - Disminución de la excursión espiratoria de los diafragmas (<3 cm). - Presencia de bullas. • Oligohemia periférica, por destrucción del parénquima pulmonar, más marcada en los lóbulos superiores. • Efecto sobre cavidades cardiacas derechas en fases avanzadas (cor pulmonale): - Aumento del calibre de arterias pulmonares principales. - Crecimiento de cavidades cardiacas derechas. Tomografía computarizada La tomografía computarizada (TC) de tórax no es una técnica de imagen de uso rutinario en el diagnóstico de la EPOC; su uso se restringe a los casos en los que existen dudas diagnósticas(3). Figura 3. Imagen TC de tórax en ventana de pulmón en paciente con enfisema paraseptal. Se observan múltiples bullas de localización subpleural. La valoración del enfisema pulmonar mediante la TC requiere el uso de una colimación fina y de filtros de imagen de alta resolución(4). Los nuevos equipos de TC multidetector (TCMD) permiten la visualización de los espacios aéreos distales anormalmente dilatados. La TC de alta resolución (TCAR) demuestra la presencia de áreas de baja atenuación que contrastan claramente con el parénquima pulmonar normal. Para valorar correctamente el parénquima pulmonar es muy importante utilizar unos valores de ventana adecuados que se sitúan entre -600 y -700 unidades Hounsfield (UH)(5,6). En estas condiciones, la TC es una técnica de imagen de gran precisión en el diagnóstico del enfisema. Existen tres tipos de enfisema pulmonar, fácilmente identificables mediante TC: a) centrilobular o centracinar, b) paraseptal y c) panlobular. Enfisema centrilobular o centracinar: Es el tipo de enfisema más frecuente, asociándose de forma clara con el consumo de tabaco. En la TCAR, el enfisema en grado leve o moderado se manifiesta con múltiples áreas redondeadas de baja atenuación pulmonar, con tamaños entre varios milímetros y un centímetro de diámetro, y con un predominio en lóbulos superiores (Fig. 2). De forma característica, estas áreas hiperlucentes rodean a las ramas de las arterias centrilobulares. En la mayor parte de los casos estas áreas no muestran paredes visibles. Cuando la afectación es importante, la con- 3 Figura 4. Neumotórax espontáneo D en paciente con enfisema paraseptal. Imagen TC en ventana de pulmón. fluencia de las áreas hiperlucentes, dificulta el diagnóstico preciso de este tipo de enfisema. Enfisema paraseptal: Este tipo de enfisema también está asociado con el consumo de tabaco; se caracteriza por la afectación de las áreas distales del lobulillo pulmonar secundario, adoptando una localización predominantemente subpleural. Se detecta fácilmente en la TCAR, incluso en sus formas más leves. Las áreas de enfisema paraseptal de diámetro superior a 1 cm se denominan bullas (Fig. 3). En los pacientes con neumotórax espontáneo, la TCAR es muy útil para demostrar la presencia de bullas pulmonares que pasan desapercibidas en la radiografía simple de tórax (Fig. 4). Enfisema panlobular: Este tipo de enfisema se asocia con un déficit de alfa-1-antitripsina y se caracteriza por la destrucción uniforme del parénquima pulmonar (Fig. 5). Es la forma menos frecuente y, a diferencia del enfisema centrilobular, afecta fundamentalmente a los lóbulos inferiores. En ocasiones, plantea dificultad diagnóstica con la bronquiolitis obliterante. Valoración cuantitativa del enfisema La TCAR es en la actualidad el método de elección para la valoración no invasiva de los cambios patológicos en el enfisema. La utilización de la TCMD permite adquirir imágenes de grosor fino (< 1 mm) de la totalidad del parénquima pulmonar en una sola apnea. La posibilidad de realizar reconstrucciones multiplanares facilita la percepción de la distribución del enfisema (Fig. 6). 4 Figura 5. Enfisema panlobular, con afectación extensa de ambos lóbulos inferiores. La TC de tórax es también una técnica de imagen útil para la cuantificación del enfisema. Una de las técnicas más utilizadas para valorar el grado de afectación parenquimatosa en los enfermos con enfisema es la estimación visual subjetiva. La valoración visual subjetiva mediante TC se basa en la cuantificación de las zonas del parénquima pulmonar que presentan una disminución tanto del flujo vascular como de su atenuación, comparativamente con las zonas pulmonares adyacentes(7). Müller NLy col.(8) valoraron el grado de enfisema mediante la colocación de una rejilla cuadriculada (cada cuadrícula correspondía a 1 cm2) sobre las imágenes obtenidas por TC y una posterior determinación cuantitativa del porcentaje de las zonas de enfisema. Estos métodos no representaban realmente estudios cuantitativos estrictos sino más bien métodos para categorizar la afectación enfisematosa en diferentes grados según la severidad de afectación del parénquima pulmonar. Todos estos estudios iniciales demostraron que la cuantificación visual del grado de afectación pulmonar por enfisema mediante la TC se correlacionaba de modo muy significativo con los estudios cuantitativos postmortem realizados sobre cortes patológicos. Sin embargo, cuando el enfisema pulmonar se asociaba a otras alteraciones parenquimatosas, la correlación estructural y funcional no era tan precisa, demostrándose en la correlación TC-patológica una menor valoración del grado de enfisema(9). La principal diferencia entre la valoración subjetiva y la obtenida mediante métodos objetivos de cuantificación, es la reproductibilidad y concordancia de los resultados. Los métodos objetivos de valoración son independientes de los lectores, no requiriéndose un grado de experiencia para su valoración. Por otro lado, los resultados obtenidos en diferentes centros podrán ser superponibles. Por el contrario, las ventajas de los estudios de valoración subjetiva son de fácil aplicación y no requieren un “software” adicional. En una serie de 62 pacientes todos ellos candidatos a cirugía reductora de enfisema, Bankier y col.(7) compararon los resultados obtenidos de la estimación visual subjetiva mediante TC de alta resolución con los resultados de la cuantificación objetiva mediante TC y los resultados morfométricos anatomo-patológicos post-quirúrgicos. Tres lectores con diferente experiencia radiológica, valoraron subjetivamente el grado de enfisema en dos sesiones diferentes de lectura. Los tres lectores sistemáticamente sobrevaloraron el grado de enfisema y el índice de kappa osciló entre 0.431 y 0.589. Independientemente del grado de experiencia del lector, los resultados de la correlación visual subjetiva y resultados macroscópicos fueron peores que los obtenidos de la correlación objetiva y los resultados morfológicos macroscópicos. Este estudio sugiere que la valoración visual subjetiva aunque útil, deberá ser complementada con métodos objetivos cuando se requiera una valoración mas precisa del grado de afectación pulmonar. La excelente correlación TC-patológica obtenida tras comparar los hallazgos de TC con los cortes patológicos obtenidos en 20 pulmones insuflados post-mortem y valorados cuantitativamente demostró que la TC era un excelente método diagnóstico para valorar no solamente la presencia sino también la extensión del enfisema pulmonar(7,9) A partir de estos hallazgos han sido diversos los autores que han estudiado cuantitativamente el grado de afectación pulmonar por enfisema mediante tomografía computerizada(10,11). Las técnicas objetivas de valoración cuantitativa del enfisema tienen su base en que la imagen TC carac- Figura 6. Enfisema centracinar que afecta predominantemente a los lóbulos superiores. (A) TCMD con reconstrucción multiplanar en plano coronal. (B) Reconstrucción en mínima intensidad de proyección, que facilita la detección de las áreas de enfisema. teriza la densidad tisular en unidades Hounsfield (UH). Esta escala sitúa la densidad del agua alrededor de 0 UH y el aire sobre las -1000 UH. El pulmón, debido a su elevado contenido aéreo, presenta un gran número de voxels con valores negativos de UH. En el enfisema, esta proporción aumenta con un incremento global del número de voxels con UH negativas. En el individuo sano, la media de UH del pulmón se sitúa 5 Figura 7. Técnica de análisis objetivo mediante TC para cuantificación de enfisema pulmonar (A, B, C). Ejemplo en paciente normal. Figura 8. Imagen TC en LSD que muestra engrosamiento de paredes bronquiales en paciente con bronquitis crónica. alrededor de -867, sin embargo en el paciente con enfisema, el pico se sitúa alrededor de -935 UH. Existen varios métodos objetivos para el estudio TC cuantitativo del enfisema siendo uno de los más sencillos el que utiliza un valor umbral por debajo del cual se considera que el pulmón tiene enfisema. Cuanto mayor es el porcentaje de valores negativos de UH detecte el “software”, mayor porcentaje de enfisema presentará el paciente (Fig. 7). Los métodos objetivos se han utilizado hasta el momento en investigación sin existir en la actualidad una aplicación clínica clara. 6 Grosor de pared bronquial. Valoración mediante TC Múltiples estudios patológicos señalan a la pequeña vía aérea como la causante de la mayor parte de la obstrucción al flujo aéreo en los pacientes con EPOC. La limitación al flujo aéreo está estrechamente asociada con la severidad de la obstrucción de la vía área producida por exudados inflamatorios y engrosamiento de la pared bronquial (Fig. 8). Con la TCMD, es posible realizar la segmentación de la vía aérea hasta los bronquios de 6º y 7º nivel. Mediante los nuevos programas de software incorporados en los equipos de TCMD se puede estudiar el grosor de la pared bronquial a partir de las diferentes secciones obtenidas. Estas medidas se utilizan para valorar la remodelación de la pared bronquial tanto en la EPOC (bronquitis crónica) como en el asma bronquial. Estudios actuales han demostrado una buena correlación morfo-funcional en el estudio de la patología de la vía aérea(12-16). Resonancia magnética A pesar de los continuos avances técnicos tanto a nivel de equipos como en el desarrollo de nuevas secuencias, la utilidad de la RM en el estudio de las enfermedades pulmonares es todavía limitado. Las imágenes de RM pulmonar son de poca resolución espacial y tienen escasa aplicación clínica. Dichas imágenes dependen de la señal generada por la magnetización de los átomos de hidrógeno existentes en el parénquima pul- Figura 10. Patrón TC heterogéneo que simula cavitación en paciente con enfisema pulmonar y neumonía en LSI. Figura 9. Imagen de RM con helio hiperpolarizado en plano coronal, que muestra una distribución homogénea del gas en los campos pulmonares. monar cuando se someten a un campo magnético externo. Debido a la escasa concentración de protones en las moléculas de agua existentes en el tejido pulmonar, solamente una mínima parte de estos protones serán polarizados y generarán señal. Para resolver las dificultades inherentes a la composición estructural del parénquima pulmonar se está estudiando el comportamiento de diferentes gases inhalados a nivel pulmonar. El helio es un gas noble que puede hiperpolarizarse mediante una fuente láser de alta intensidad. Tras este proceso se obtiene un gas hiperpolarizado con una intensidad de señal varias veces mayor que la producida por el hidrógeno. Cuando un sistema convencional de RM se sintoniza con la frecuencia de señal característica del gas hiperpolarizado, en este caso helio, la inhalación de dicho gas originará una imagen RM de alta intensidad localizada en el interior de las zonas ventiladas traqueo-bronquiales y pulmonares (Fig. 9). La demostración del grado de enfisema y su distribución son datos importantes a tener en cuenta en aquellos pacientes que son candidatos a cirugía reductora. Además de los estudios convencionales con TC de alta resolución, la RM con helio hiperpolarizado puede ser un método diagnóstico útil para demostrar el grado de afectación pulmonar por enfi- sema(17). En el pulmón normal existe un coeficiente bajo de difusión del helio hiperpolarizado. A medida que aumenta el volumen de los espacios aéreos distales, como sucede en el enfisema, este coeficiente se incrementa. Así pues, el coeficiente de difusión del helio hiperpolarizado que detecta la RM se encuentra elevado en los pacientes con enfisema importante, a diferencia de en el paciente sano. Existen, no obstante algunos problemas inherentes al helio hiperpolarizado que condicionan en la actualidad su uso. En primer lugar los equipos de RM deben equiparse con un sistema de radiofrecuencia más amplio y con una bobina sintonizada con las frecuencias apropiadas para obtener imágenes. En segundo lugar, el Helio es un gas caro y su preparación (hiperpolarización) no está todavía disponible en forma comercial. Hasta el momento, el uso de helio hiperpolarizado no está generalizado y solamente algunos grupos de investigadores han estudiado su utilidad en determinadas áreas de la patología pulmonar. PAPEL DE LAS TÉCNICAS DE IMAGEN EN EL DIAGNÓSTICO DE LAS COMPLICACIONES DE LA EPOC Infección respiratoria La infección respiratoria es una complicación frecuente en el curso evolutivo de la EPOC. Normalmen- 7 Figura 11. Bulla sobreinfectada en LSD, con nivel hidraéreo. Imagen de radiografía simple PA (A) y lateral (B) y TC de tórax. Figura 12. Cavidad de paredes engrosadas en LSD en paciente con aspergilosis pulmonar y enfisema. Figura 13. Bronquiolitis celular de etiología bacteriana. (A) Radiografía simple de tórax localizada en LID que muestra ténues opacidades nodulillares. (B) La TC de tórax también localizada en LID demuestra múltiples nódulos centrolobulillares y patrón de “árbol en brote”. te la infección respiratoria se sospecha en base a criterios clínicos. En los pacientes con EPOC muy evolucionada la infección respiratoria se acompaña de alta mortalidad. Los agentes causales suelen ser patógenos habituales. Radiológicamente, la neumonía puede presentarse con un patrón radiológico típico, en forma de una consolidación alveolar; en los pacientes con un enfisema en grado moderado/importante o con bullas, la neumonía puede presentar un patrón radiológico heterogéneo caracterizado por zonas de consolidación con imágenes aéreas en su interior (agujeros) que simulan cavitación (Fig. 10); este aspecto se ha descrito en “queso de Gruyère”. La presencia un nivel hidraéreo en el interior de una bulla o de una cavidad pulmonar previa sugiere la presencia de infección, hemorragia o neoplasia (Fig. 11). Las lesiones cavitarias con pared engrosada se asocian con infecciones crónicas, en especial las causadas por Aspergillus, micetomas o neoplasias (Fig. 12)(18). En ocasiones la infección respiratoria afecta a la pequeña vía aérea dando lugar a una bronquiolitis celular. La inflamación de la vía aérea se asocia a un engrosamiento de la pared bronquial y/o bronquiolar y a la presencia de contenido inflamatorio a nivel intraluminal. En radiología simple de tórax, los hallazgos son difícilmente valorables. En la TCAR, la bronquiolitis celular se caracteriza 8 Figura 14. Barotrauma en paciente EPOC. En la TC torácica se observa la presencia de neumomediastino y enfisema intersticial (flechas). por la presencia de nódulos centrolobulillares e imágenes lineares en Y (patrón de “árbol en brote”) (Fig. 13). Colecciones aéreas En los pacientes con EPOC, la rotura de las bullas y la obstrucción de la vía aérea son causa frecuente de neumotórax y neumomediastino. El riesgo de barotrauma aumenta durante los episodios de exacerbación del cuadro respiratorio y en los pacientes sometidos a ventilación mecánica con presión positiva. En ocasiones, es la propia fuga aérea la que origina un empeoramiento del cuadro clínico, sobre todo en los casos de neumotórax. El neumomediastino suele ser asintomático y en ocasiones se acompaña de enfisema intersticial pulmonar secundario a la ruptura alveolar (efecto Macklin). En la radiografía simple de tórax se identifican líneas radiolucentes rodeando las diferentes estructuras mediastínicas. La TC es muy útil para demostrar la presencia de enfisema intersticial, neumomediastino y enfisema subcutáneo en las partes blandas del cuello y de la pared torácica (Fig. 14). Figura 15. Neumotórax izquierdo masivo y a tensión en paciente EPOC. El neumotórax se ve en la radiografía simple de tórax cuando su volumen es significativo y presenta su forma típica (Fig. 15). Sin embargo, en los pacientes enfisematosos es difícil distinguir un neumotórax loculado de una bulla; en estos casos la TC torácica es de gran ayuda diagnóstica. PAPEL DE LAS TECNICAS DE IMAGEN EN LA VALORACION PREOPERATORIA DEL PACIENTE EPOC Actualmente se practican diversas técnicas quirúrgicas y endoscópicas para restablecer la función pulmonar y mejorar la sintomatología clínica en los pacientes con enfisema. El trasplante pulmonar se planteará en los casos de enfermedad avanzada. Bullectomía y cirugía de reducción del volumen pulmonar La resección de bullas gigantes (bullectomía) es un procedimiento quirúrgico utilizado en los pacientes con enfisema grave asociado a bullas. La bullectomía se 9 con enfisema grave de distribución heterogénea, localizado preferentemente a los lóbulos superiores y con áreas de parénquima relativamente normal. La TCMD permite obtener un mapa prequirúrgico que es de gran utilidad para valorar la distribución de la enfermedad e indicar de forma adecuada la cirugía. Figura 16. Infección pulmonar por citomegalovirus. Patrón difuso de densidad en “vidrio deslustrado”. realiza cuando existe una limitación funcional significativa causada por la compresión que ejercen las bullas sobre el parénquima pulmonar. Tras la cirugía, la reexpansión del pulmón comprimido se acompaña de una mejora significativa de la función respiratoria. Otras indicaciones de la bullectomía incluyen: a) la hemoptisis, b) los neumotórax de repetición y c) la infección recurrente de las bullas. La TC de tórax es muy útil para seleccionar los casos potencialmente quirúrgicos; las bullas deberán ocupar al menos un tercio del volumen del hemitórax afecto para ser resecadas. Sin embargo, esta intervención se practica raramente ya que solamente un pequeño porcentaje de los enfermos con enfisema tienen bullas gigantes. La cirugía de reducción de volumen pulmonar (CRVP) es otra técnica quirúrgica encaminada a mejorar el funcionalismo pulmonar de los pacientes con EPOC mediante la resección de las áreas con mayor grado de destrucción parenquimatosa. Este procedimiento, descrito recientemente, debe considerarse como una técnica en fase de desarrollo, cuyo impacto real sobre la supervivencia todavía se desconoce. La selección de los paciente que pueden beneficiarse de la CRVP debe ser muy cuidadosa dada la elevada morbi-mortalidad asociada con este tipo de cirugía. Los mejores resultados se han obtenido en los pacientes 10 Válvulas endobronquiales en el tratamiento del enfisema La colocación de válvulas endobronquiales mediante fibrobroncoscopia es un nuevo tratamiento del enfisema avanzado todavía en fase de ensayo clínico. Consiste en introducir mediante el fibrobroncoscopio unos dispositivos con forma de paraguas en el interior de uno o varios bronquios con la intención de excluir de la ventilación áreas de parénquima pulmonar con extensa afectación enfisematosa. La capacidad multiplanar de la TCMD permite valorar las áreas del parénquima pulmonar que pueden beneficiarse de esta técnica y seleccionar minuciosamente las zonas a excluir del árbol traqueo bronquial(19). La TCMD es también de utilidad en el diagnóstico de las posibles complicaciones secundarias a este procedimiento, entre las que se encuentran el neumotórax, la neumonitis obstructiva, y la migración endobronquial de las válvulas. Trasplante pulmonar en el paciente EPOC El trasplante pulmonar es un tratamiento aceptado en los pacientes con un grado importante de EPOC. El beneficio del trasplante pulmonar radica fundamentalmente en una mejor tolerancia al ejercicio físico ya que no mejora el porcentaje de supervivencia a los 5 años (50-60%). El papel de las técnicas de imagen en el trasplante pulmonar se centra sobre todo en el diagnóstico de las múltiples complicaciones entre las que se incluyen: a) la isquemia de la vía aérea, b) el edema por reperfusión, c) las infecciones, d) el rechazo agudo, e) la bronquiolitis obliterante y f) el síndrome linfoproliferativo postrasplante(20). De todas las complicaciones citadas, la infección es la causa principal de morbimortalidad en estos pacientes. Las infecciones bacterianas son las más frecuentes y tienen una mayor prevalencia en los primeros 6 meses postrasplante. Pseudomona aeruginosa es la causa más frecuente de infección pulmonar. Los hallazgos radiológicos mas frecuentes incluyen zonas de consolidación focal o multifocal. La neumonía por citomegalovirus (CMV) es la segunda causa de infección pulmonar en los pacientes con trasplante pulmonar. Radiológicamente, los estudios pueden ser normales o mostrar un discreto aumento difuso de la densidad del parénquima pulmonar. La TC tiene mayor sensibilidad que la radiografía de tórax convencional en el diagnóstico de la infección pulmonar. Los hallazgos TC incluyen: a) densidad en “vidrio deslustrado” (Fig. 16), b) áreas de consolidación y c) opacidades nodulares de pequeño tamaño. La infección pulmonar fúngica generalmente por Aspergillus fumigatus es otra causa frecuente de infección en los pacientes con trasplante pulmonar. La forma necrotizante crónica y la bronquial invasiva afectan tanto a la zona de la anastomosis bronquial como al parénquima pulmonar. 6. Newell JD, Hogg JC, Snider GL. Report of a workshop: quantitative computed tomography scanning in longitudinal studies of emphysema. Eur Respir J 2004;23:769-775. 7. Bankier AA, De Maertelaer V, Keyzer C, et al. Pulmonary emphysema: subjective visual grading versus objective quantification with macroscopic morphometry and thin-section CT densitometry. Radiology 1999;211:851-858. 8. Müller NL, Staples CA, Miller RR, et al. « Density mask ». An objective method to quantitate emphysema using computed tomography. Chest 1988;94(4):782-787. 9. Gevenois PA, De Maertelaer V, De Vuyst P, et al. Comparison of computed density and macroscopic morphometry in pulmonary emphysema. Am J Respir Crit Care Med 1995;152:653-657. 10. Stoel BC, Stolk J. Optimization and standarization of lung densitometry in the assessment of pulmonary emphysema. Invest Radiol 2004; 39:681-688. 11. Madani A, Zanen J, De Maertelaer V, et al. Pulmonary emphysema: objective quantification at multidetector row CT-comparison with macroscopic and microscopic morphometry. Radiology 2006;238;1036-1043. 12. Deveci F, Murat A, Turgut T, et al. Airway wall thickness in patients with COPD and healthy current smokers and healthy non-smokers: assessment with high resolution computed tomographic scanning. Respiration 2004;71:602-610. 13. Orlandi I, Moroni C, Camiciottoli G, et al. Chronic obstructive pulmonary disease: thin-section CT measurement of airway wall thickness and lung attenuation. Radiology 2005;234:604-610. 14. Coxson HO, Rogers RM. Quantitative computed tomography of chronic obstructive pulmonary disease. Acad Radiol 2005;12(11):1457-1463. BIBLIOGRAFÍA 1. Nacional Institutes of Health (NIH), Nacional Heart Lung and Blood Institute (NHLBI), World Health Organisation (WHO). Global Initiative for Chronic Obstructive Lung Disease (GOLD): Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease NHLBI/WHO Workshop Report. www.goldcopd.com/ workshop/index.htlm. 2001 and update in 2003. 2. Fabbri LM, Hurd SS, for the GOLD Scientific Committee. Editorial: Global strategy for the diagnosis, management and prevention of COPD: 2003 update. Eur J Respir 2003;22:1-2. 3. Webb WR. Radiology of obstructive pulmonary disease. AJR 1997; 169(3):637-647. 15. Brillet PY, Fetita CI, Saragaglia A. Investigation of airways using MDCT for visual and quantitative assessment in COPD patients. Int Chron Obstruct Pulmon Dis 2008;3(1):97-107. 16. Achenbach T, Weinheimer O, Biedermann A, et al. MDCT assessment of airway wall thickness in COPD patients using a new method: correlation with pulmonary function tests. European Radiology 2008. 17. Van Beek EJR, Hoffman EA. Functional Imaging: CT and MRI. Clin Chest Med 2008;28(1):195-7. 18. Franquet T, Müller NL, Giménez A, et al. Smiinvasive pulmonary aspergillosis in chronic obstructive pulmonary disease : radiologic and pathologic findings in nine patients. AJR 2000;174:51-56. 4. Stern EJ, et al. CT of the lungs in patients with pulmonary emphysema. Semin Ultrasound CT MR 1995;16(5):345-352. 19. Wei SC, Heitkamp DE, Teague SD, et al. Endobronchial valves : radiographic appearance of a new device for lung volume reduction. AJR 2007;189:W92-W93. 5. Gevenois Pa, De Vuyst P, De Maertelaer V, et al. Comparison of computed density and microscopic morphometry in pulmonary emphysema. Am J Respir Crit Care Med 1996;154:187-192. 20. Krishnam MS, Suh RD, Tomasian A, et al. Postoperative complications of lung transplantation: radiologic findings along a time continuum. RadioGraphics 2007;27:957-974. 11 5 APLICACIONES DE LAS NUEVAS TÉCNICAS DE IMAGEN EN LA ENFERMEDAD PULMONAR INFILTRATIVA DIFUSA J. Alarcón ???? INTRODUCCIÓN La técnica de imagen más ampliamente aceptada para la evaluación de las enfermedades difusas del parénquima pulmonar es la tomografía axial computarizada de alta resolución (TACAR)(1). Esta exploración proporciona una imagen muy detallada del lobulillo pulmonar secundario y sus componentes, tanto que en ocasiones es posible realizar diagnósticos definitivos, que permiten incluso evitar la realización de biopsias(1) (como en la fibrosis pulmonar establecida y la histiocitosis de células de Langerhans). El desarrollo reciente de la tomografía computarizada helicoidal de múltiples filas de detectores o multicorte, y los avances en resonancia magnética, han supuesto un avance muy significativo en el diagnóstico por imagen. La resonancia sin embargo, tiene muy escasas aplicaciones en el campo de las enfermedades difusas del parénquima pulmonar. Existen algunos ensayos experimentales en modelos animales que valoran la sensibilidad en la detección de nódulos menores de 5 mm(2), así como otros estudios de cuantificación y detección de enfisema con Helio3 hiperpolarizado(3), pero sin aplicación clínica actual. La aparición de la tomografía computarizada helicoidal multicorte (TCHMC) sí ha supuesto una mejora real con respecto a la TACAR, fundamentalmente por los siguientes factores(1,4,5): • Adquisición de cortes finos cubriendo mayor longitud craneocaudal. • Posibilidad de reconstrucción volumétrica isotrópica de excelente resolución. Este hecho permite, con una única adquisición, y por tanto sin necesidad de radiar dos veces al paciente, valorar tanto el mediastino como el parénquima pulmonar con un detalle similar a un estudio de alta resolución. Con la TACAR clásica, si se precisa valorar el mediastino, es necesario realizar un nuevo estudio con el protocolo oportuno, (y por tanto radiar al paciente una segunda vez). • Mayor rapidez de adquisición, y por tanto menores artefactos por movimiento y necesidad de menor tiempo de apnea. En el presente capítulo se describen las múltiples herramientas de reconstrucción en dos y tres dimensiones (2D y 3D) que ofrece la TCHMC, y sus aplicaciones en la valoración de la enfermedad pulmonar infiltrativa difusa (EPID). NOCIONES TÉCNICAS(6) La TACAR consiste en la obtención de cortes en el plano axial de 1-1,5 mm de grosor a intervalos de 10 mm(7,8), por lo que únicamente valora el 10% del pulmón. Se considera que las enfermedades del parénquima son difusas, y que la muestra obtenida será representativa; sin embargo, es evidente que en el 90% de pulmón no visualizado, pueden existir áreas de parénquima semiológicamente importantes para establecer el diagnóstico. Esta limitación queda resuelta 1 con la TCHMC, ya que estudia la totalidad del parénquima de forma contigua, con la posibilidad de generar reconstrucciones de dos y tres dimensiones en todos los planos del espacio, disponiendo además de múltiples herramientas de postproceso de la imagen(1). El grosor de corte va a depender de varios parámetros (número de detectores que disponga nuestro equipo, tamaño de los mismos, configuración usada, etc.), pero lo más frecuente es obtener secciones de 0,75 a 1,5 mm de grosor reconstruidas a intervalos de 1 mm, por lo que el voxel, o elemento de volumen generado, es casi idéntico en los tres planos del espacio, es decir, isotrópico. Otra ventaja frente a los estudios clásicos de alta resolución, es la rapidez de adquisición. Por ejemplo, en un equipo de 16 filas de detectores, y con un tiempo de corte de 0,5 segundos, se obtendrían, en ese medio segundo, 16 imágenes contiguas de 0,75-1,5 mm cada una, lo cual permitiría cubrir todo el tórax en tiempos que varían entre 5-10 segundos. Estos avances consiguen minimizar los artefactos por movimiento respiratorio y por el latido cardiaco, requiriendo tiempos menores de apnea para completar un estudio, hecho de importancia en pacientes con disnea intensa, poco colaboradores, críticos, o en niños(4). Debido al contraste natural que nos proporciona el aire del pulmón, se pueden usar dosis de radiación bajas (100-120 Kv, y bajar el producto miliamperaje-tiempo hasta 80 mAs, o en controles sucesivos hasta 50 mAs). Adicionalmente, la mayoría de estos equipos dispone de modulación de dosis, que adecua los miliamperiossegundo a la cantidad de tejido que atraviesa el haz de rayos X, ajustando la dosis que recibe el paciente. Lo más habitual, es que en la valoración de la EPID, no sea necesaria la administración de medio de contraste intravenoso yodado. Sin embargo, cuando éste se precisa para valorar mediastino y partes blandas (por ejemplo, en sarcoidosis, o en sospecha de linfagitis carcinomatosa en pacientes con neoplasias pulmonares o extrapulmonares), solo será necesaria una única adquisición, que nos permitirá realizar las reconstrucciones necesarias para valorar ambos compartimentos(5). Debido al gran número de imágenes que se producen (aproximadamente 350-400 en un estudio de 2 tórax con un equipo de 16 filas de detectores), resulta imposible su visualización en placa convencional, por lo que la valoración del estudio debe realizarse en monitor, preferiblemente de una estación de trabajo, y desplazándonos en modo cine con el ratón. Los estudios deben almacenarse en sistemas digitales de archivo de imágenes conocidos con PACS (acrónimo de picture archiving and comunicating system), y no realizar impresión en placa (si los clínicos disponen de monitores para recibir las imágenes), o imprimir solo imágenes de referencia y/o reconstrucciones. En la estación de trabajo, además tendremos acceso al gran abanico de herramientas 2D y 3D disponibles. Vamos a describir de forma somera las más útiles en la valoración de la EPID. Reconstrucciones 2D Reconstrucciones multiplanares (MPR). La mayoría de los equipos proporcionan, además de la reconstrucción clásica en el plano axial, imágenes en coronal y sagital de forma directa e inmediata, con la posibilidad de movernos a lo largo de cada plano en tiempo real con el ratón. Estas reconstrucciones permiten valorar de forma rápida y clara la distribución de la enfermedad (apical-basal, central-periférica, subpleural-peribroncovascular...). Varios estudios(9,10) demuestran que las reconstrucciones coronales facilitan la valoración de la distribución en el plano vertical con menor número de cortes que las imágenes en el plano axial. Además son especialmente útiles en el estudio de la vía aérea. Proyección de máxima intensidad (MIP). De los datos obtenidos se proyectan los vóxeles con mayor opacidad o atenuación, y esta información se agrupa en lonchas de grosor variable. El grosor de la loncha reconstruida no debe ser mayor de 10-15 mm, ya que esta herramienta no proporciona sensación de profundidad, y todos los vasos representados se superponen. En cortes de alta resolución, tanto un nódulo como un vaso cortado transversalmente, van a identificarse como estructuras redondeadas. En contraposición, con el MIP, los vasos se representan como estructuras lineales ramificadas(11) (Fig. 1), por ello esta herramienta es especialmente útil para diferenciar nódulos de vasos, detecta un número significativamente mayor de nódulos Figura 1. Imagen MIP axial que proyecta los vóxeles de mayor atenuación, como los vasos, por lo estos se representan como estructuras lineales ramificadas, facilitando su reconocimiento. pequeños que las reconstrucciones MPR, caracteriza los nódulos dentro del lobulillo pulmonar secundario(12), y demuestra alteraciones vasculares como el aumento de calibre de las venas pulmonares en el edema, o la menor vascularización en la perfusión en mosaico, facilitando la diferenciación entre ésta y el patrón en vidrio deslustrado. Proyección de mínima intensidad (minIP). En este caso, los vóxeles de interés son los de menor valor de atenuación, por lo que con esta herramienta los vasos no se representan, pero las estructuras con contenido aéreo sí (Fig. 2). Por ello es imprescindible en la valoración de la vía aérea, en la detección, caracterización y cuantificación del patrón destructivo, especialmente si éste es sutil o incipiente, y en la valoración del patrón en vidrio deslustrado(12), permitiendo elegir el lóbulo o segmento más idóneo para la toma broncoscópica de muestras. Reconstrucciones 3D Proyección de intensidad volumétrica (VIP). Esta herramienta asigna los mayores valores de atenuación a los vóxeles más cercanos al explorador (se ven más blancos), y de forma gradual la menor atenuación a los más alejados (se ven más negros), lo que propor- Figura 2. Imagen minIP en el plano coronal. Con esta técnica se resaltan las estructuras de menor valor de atenuación, es decir con contenido aéreo. Por ello es muy útil para valorar la vía aérea y las lesiones destructivas. ciona una sensación de perspectiva. Es una técnica que elimina el problema de la superposición del MIP, ideal cuando el volumen seleccionado es grande, y que aporta un gran detalle de las relaciones anatómica complejas como en la vascularización pulmonar (Fig. 3). Reconstrucción volumétrica (VR). Se asigna color y atenuación a todos y cada uno de los vóxeles, obteniéndose imágenes que recuerdan la anatomía patológica macroscópica. Se puede representar en tonos de gris o en códigos de colores, lo que proporciona una sensación de realidad mayor que cualquier otro tipo de reconstrucción (Fig. 4). Por todo lo previamente expuesto, la clásica denominación de tomografía “axial” computarizada ha quedado obsoleta. Es necesario un cambio de mentalidad de axial a multiplanar, o mejor, a volumétrico, por lo que es recomendable referirse a esta técnica simplemente con tomografía computarizada multicorte o multidetector. Todos estos avances facilitan la detección y caracterización del patrón de afectación, pero la semiología clásica descrita para la enfermedad infiltrativa difusa en 3 Figura 3. Reconstrucción VIP en el plano sagital. Aporta una sensación de perspectiva y elimina la superposición del MIP, lo cual permite valorar con gran detalle las relaciones anatómicas, como en este caso de neumonía intersticial linfoidea asociada a síndrome de Sjögren, que presenta lesiones destructivas de distribución perivascular. la alta resolución sigue siendo perfectamente válida, y en estos patrones (reticular, nodular, aumento de atenuación y disminución de atenuación)(8) basaremos nuestra descripción. No entraremos en una descripción semiológica detallada de los procesos infiltrativos difusos del parénquima pulmonar, de la cual existe una amplia y excelente bibliografía(8,13,14), si no en las ventajas que las múltiples aplicaciones de la TCHMC proporcionan a la valoración semiológica de la EPID. APLICACIONES DE LA TCHMC EN LA ENFERMEDAD PULMONAR INFILTRATIVA DIFUSA Patrón reticular o lineal Corresponde al engrosamiento del tejido intersticial del pulmón por depósito de diferentes materiales (trasudado en el edema pulmonar, tejido fibroso y colá- 4 Figura 4. Reconstrucción volumétrica coronal de una paciente con linfangioleiomiomatosis. La imagen recuerda a la anatomía patológica macróscopica, aportando gran sensación de realidad. Figura 5. Corte anatómico de un lobulillo pulmonar secundario. Se identifican los septos conjuntivos delimitando cada lobulillo, la vénula y linfáticos discurriendo por el septo (círculo azul), y la arteriola y el bronquiolo por el centro (círculo rojo). geno en la fibrosis, células tumorales en la linfangitis carcinomatosa, etc.). El lobulillo pulmonar secundario (LPS) se define como la menor cantidad de pulmón rodeado por tejido conectivo, y corresponde a la unidad estructural del pulmón. Por el centro del mismo discurren el bronquiolo y la arteriola centrilobulillares, y por los septos conjuntivos la vénula y los linfáticos Vena pulmonar Intersticio intralobulillar o parenquimatoso Septos interlobulillares (intersticio septal o periférico) Lobulillo pulmonar secundario Arteria pulmonar Bronquiolo Intersticio axial o peribroncovascular Esquema 1. Esquema del LPS y de los espacios intersticiales. (Fig. 5) (Esquema 1). Los tres compartimentos del intersticio pulmonar descritos por Weibel se encuentran representados en el LPS(15): el compartimento axial o peribroncovascular, que rodea el bronquiolo y la arteriola centrilobulillares, el periférico o septal localizado en los septos interlobulillares, y el intersticio intralobulillar o parenquimatoso, que conecta todos los espacios entre si (Esquema 1)(8). Probablemente el grupo más importante de enfermedades en las cuales va a existir o predominar un patrón reticular corresponde a las neumonías intersticiales idiopáticas. El principal papel de los métodos de imagen en este conjunto de procesos es distinguir entre la neumonía intersticial usual (NIU) y el resto (neumonía intersticial descamativa (NID), neumonía intersticial aguda (NIA), neumonía intersticial no específica (NINE), neumonía organizada criptogenética (NEC), y bronquiolitis respiratoria asociada a enfermedad pulmonar interticial (BREIP)(16), ya que el pronóstico es malo en la primera y sensiblemente mejor en las demás (excepto la NIA). Además, en el caso de un patrón típico de NIU no es necesario realizar biopsia, mientras que en el resto de los casos, sí se precisa estudio histológico(14,16). La aparición de líneas septales, es decir el engrosamiento de los septos interlobulillares, es un hallazgo frecuente pero poco específico, que puede identificarse no solo en neumonías intersticiales, sino también en edema pulmonar, linfangitis carcinomatosa, neumonías atípicas, etc... Aunque con la resolución espacial de los actuales equipos, el patrón septal se demuestra de forma excelente, algunos autores, opinan que la utilización de la técnica minIP con grosores de loncha finos (3-5 mm) es más sensible(17) (Fig. 6). Grosores mayores de loncha (1015 mm) con minIP, ocultarán las estructuras de mayor atenuación como los vasos, o parte de los septos, pero permitirán identificar con mayor sensibilidad pequeñas zonas de panalización o bronquioloectasias por tracción, que podrían no identificarse en los cortes axiales clásicos, e indicarían alteración de la arquitectura pulmonar por fibrosis establecida (Figs. 7A y 7B). El patrón típico de NIU consiste en opacidades reticulares subpleurales, panalización basal y periférica (único criterio seguro), y bronquiectasias y/o bronquioloectasias por tracción. La existencia de áreas de infiltrado en vidrio deslus- 5 A B Figura 6. Técnica minIP con grosor de loncha de 3,5 mm que demuestra el engrosamiento de los septos interlobulillares en un paciente con edema pulmonar. trado es menos prominente en la NIU que en el resto de las neumonías intersticiales, y de hecho, la mayoría de los pacientes diagnosticados de NIU, y que presentan zonas extensas de vidrio deslustrado, tienen en realidad una NID o una NINE(14). EL minIP facilita la detección del infiltrado en vidrio deslustrado, y nos puede orientar hacia que zonas son las más idóneas para dirigir la biopsia(17). Para el diagnóstico diferencial puede ser muy útil también valorar la distribución de la afectación en los planos coronal y sagital (periférica y basal en la NIU) (Fig. 8). Una de las principales ventajas de los equipos de TCHMC en las neumonías intersticiales radica en la velocidad de adquisición, que permite obtener estudios de gran resolución espacial en pacientes muy disneicos, incapaces de mantener los periodos de apnea necesarios para un estudio de TACAR clásico. En otros procesos que cursan con un patrón septal prominente como el edema pulmonar, la herramienta MIP es útil por su capacidad para demostrar las estructuras vasculares: la demostración de venas pulmonares aumentadas de calibre asociadas al engrosamiento septal y peribroncovascular, son hallazgos definitivos de edema pulmonar (Figs. 9A y 9B). 6 Figura 7. Paciente con NIU. En el corte axial (7A) se identifica un patrón reticular irregular periférico, con áreas de vidrio deslustrado, y alguna imagen destructiva de difícil valoración. La reconstrucción minIP (loncha de 15 mm) (7B), aunque demuestra peor el patrón reticular, permite identificar las lesiones destructivas como estructuras alargadas (óvalo), compatibles con bronquioloectasias por tracción, e indicativas de fibrosis establecida. Patrón nodular Que un nódulo de pequeño tamaño (≤ 1cm) aparezca o se demuestre en un estudio TC es dependien- A B Figura 8. Reconstrucción MPR en el plano coronal de un paciente con NIU. Áreas de panalización y opacidades reticulares de distribución basal y periférica. te en gran medida de la técnica. En los estudios clásicos de alta resolución, nódulos pequeños pueden quedar en las porciones de parénquima que no se radiografían (entre dos cortes), o no aparecer como consecuencia de los movimientos respiratorios. Con los equipos de TCHMC la adquisición de las imágenes es volumétrica, y además se deben realizar reconstrucciones solapando cortes, por lo que la pérdida de información es prácticamente nula, y por tanto la proporción de nódulos pulmonares que se representan es mucho mayor(18,19). La detección de esos nódulos depende de múltiples variables: propiedades intrínsecas de la lesión (tamaño, densidad, localización), condiciones de lectura del estudio (placa vs. modo cine, tamaño de las imágenes, número de imágenes), y características inherentes al propio observador (incluyendo experiencia)(18). Ya se ha comentado el valor la herramienta MIP en la diferenciación entre nódulos y vasos, por su capacidad para representar los vasos como estructuras lineales ramificadas (Figs. 10A y 10B). Pero además, la detección de nódulos menores de 10 mm es significativamente mayor con MIP que con los cortes Figura 9. Paciente con edema pulmonar (mismo caso que figura 6). El corte axial (9A) pone de manifiesto un engrosamiento septal, en su mayoría liso, como es característico del edema, pero con una zona de aparente nodularidad (flecha). La reconstrucción MIP oblicua demuestra que la “nodularidad” corresponde a una vena (flecha negra) de calibre aumentado con respecto a la arteria (flecha blanca), confirmando el diagnóstico de edema pulmonar. finos, independientemente del plano (Figs. 11A y 11B). En un estudio de 122 nódulos en 25 sujetos, en el que participaron dos radiólogos senior y tres residentes(18), se demostró que con MIP se detectaba un mayor número de nódulos entre 3 y 9 mm estadísticamente significativo, frente a cortes axiales. 7 A A B B Figura 11. Paciente con carcinoma hepatocelular. En el corte axial (11A), es dudosa la existencia de dos nódulos milimétricos en el segmento superior del lóbulo inferior izquierdo (flechas). La reconstrucción MIP con loncha de 15 mm (11B), demuestra que ambas imágenes corresponden a vasos, pero existen incontables nódulos bilaterales de muy escasos milímetros en relación con metástasis no visibles en el corte de TACAR. Figura 10. Nódulo pulmonar menor de 5 mm en lóbulo superior derecho. En el corte axial (10A) se identifica tanto el nódulo (flecha) como los vasos adyacentes como estructuras redondeadas. La reconstrucción MIP con loncha de 12 mm (10B) representa los vasos de morfología lineal ramificada, facilitando su diferenciación del nódulo (círculo). 8 Además, también era significativa la mayor detección de nódulos centrales en áreas anatómicamente complejas como el receso pleuro ácigos esofágico o perihiliares, y se reducían las diferencias por inexperiencia del observador. Si resulta determinante mejorar la detectabilidad en un patrón micronodular, para realizar el diagnóstico diferencial del mismo, es necesario valorar la dis- Figura 12. Sarcoidosis. Reconstrucción MIP en la que se evidencia la distribución característica subpleural y peribroncovascular central de los nódulos. tribución de los micronódulos tanto en el eje craneocaudal como dentro del propio LPS(17). El MIP con grosores de loncha entre 5-10 mm es la herramienta más útil para valorar este patrón de distribución de los nódulos, ya que permite establecer la relación de los mismos con las estructuras del LPS mejor que los cortes axiales (1,17,20). Aunque puede existir superposición de los hallazgos, en la mayoría de los casos puede determinarse si los micronódulos presentan una distribución perilinfática, centrilobulillar o aleatoria(8): 1. Perilinfática: como su nombre indica, los nódulos, generalmente bien definidos, se distribuyen siguiendo el trayecto de los linfáticos pulmonares. Por tanto se van a identificar siguiendo los ejes broncovasculares, tanto centrales como periféricos (en el centro del LPS), así como en el compartimento subpleural (incluyendo la superficie de las cisuras) y en los septos interlobulillares. Dentro de los procesos más frecuentes con afectación predominante perilinfática existen algunas peculiaridades que van a facilitar la orientación diagnóstica: a. Sarcoidosis: en ella la afectación característica consiste en nódulos peribroncovasculares centrales y subpleurales de predominio en campos medios y superiores (Fig. 12). Figura 13. Reconstrucción MIP en linfangitis carcinomatosa. Nódulos de distribución preferente perivascular y septal. b. Silicosis: subpleurales y peribroncovasculares periféricos de predominio posterior en los lóbulos superiores. c. Linfangitis carcinomatosa: nódulos septales y peribroncovasculares de distribución multifocal o difusa, sin predominio craneocaudal (Fig. 13). d. Linfoma: engrosamiento nodular peribronquial. e. Sarcoma de Kaposi: nódulos peribroncovasculares, más frecuentemente centrales mal definidos y engrosamiento nodular de septos interlobulillares (Fig. 14A y14B). 2. Centrilobulillar: Los nódulos confinados al centro del LPS, se identifican separados de la superficie pleural, cisuras, y septos interlobulillares por escasos milimétros. Corresponden a patología de cualquiera de las dos estructuras que discurren por el centro del LPS (arteriola y bronquiolo). a. Procesos bronquiolares o peribronquiolares, como la diseminación endobronquial de tuberculosis y micobacterias no tuberculosas, bronquiolitis infecciosas por diversos microorganismos (Fig. 15), aspergilosis broncopulmonar alérgica, neumonías virales, neumonitis por hipersensibilidad, histiocitosis de células de Langerhans, bronquiolitis constrictiva, bronquiolitis respiratoria, bronquiolitis folicular, y otras. Al corresponder a lesiones del espacio aéreo, en ocasiones se demuestra el signo del “árbol en brote”, que corresponde a una 9 A) B) Figura 14. Sarcoma de Kaposi pulmonar. El corte de TACAR (14A) evidencia nódulos de tamaños variables y sin una distribución evidente. La reconstrucción MIP (14B), pone de manifiesto la preferente afectación perivascular, que en el contexto clínico adecuado (paciente HIV (+) con sarcoma de Kaposi cutáneo), resulta compatible con afectación pulmonar por sarcoma de Kaposi. estructura lineal ramificada en el centro del LPS, con las ramificaciones de morfología roma o nodular mal definida, y que refleja un bronquiolo centrilobulillar y sus ramificaciones dilatados y rellenos por material, generalmente moco o pus. Por tanto es indicativo de un proceso infeccioso de vía aérea distal (Fig. 15). b. Procesos vasculares y perivasculares, como el edema pulmonar, hemorragia alveolar, vasculitis e hipertensión pulmonar. 3. Aleatoria: En este caso la afectación micronodular es difusa y uniforme, afectándose todos los componentes del LPS de forma aleatoria. Es la consecuencia de una diseminación hematógena, y resul- 10 Figura 15. Bronquiolitis infecciosa. Reconstrucción MIP de 10 mm. Se demuestran nódulos de disposición centrilobulillar (óvalo), reconocibles por localizarse a escasos milímetros de los septos, superficie pleural, y en este caso de una vena. También se identifica el signo del “árbol en brote” (flecha), que refleja un bronquiolo centrilobulillar dilatado y relleno de secreciones. ta característica de procesos como tuberculosis miliar, infecciones fúngicas y metástasis hematógenas (Fig. 16). Aumento de la atenuación pulmonar El aumento de la atenuación pulmonar puede deberse a condensación, infiltrado en vidrio deslustrado o calcificación pulmonar. De todos ellos, es en el patrón en vidrio deslustrado donde los nuevos equipos de TCHMC aportan ventajas significativas con respecto a los estudios clásicos de TCAR. El patrón en vidrio deslustrado hace referencia al tenue aumento de atenuación pulmonar que permite ver las estructuras vasculares y las paredes bronquiales a su través, a diferencia de la condensación, en la cual se encuentran borradas(8). Es un término inespecífico, que traduce una alteración pulmonar por debajo del límite de resolución Figura 17. Signo del bronquio negro en el patrón en vidrio deslustrado. Paciente con neumonía intersticial aguda (NIA), en el cual resulta llamativa la diferencia de atenuación entre el aire de la luz bronquial y el infiltrado en vidrio deslustrado. Figura 16. Reconstrucción MIP de 5 mm en tuberculosis miliar. Innumerables nódulos de muy escasos milímetros de distribución aleatoria, con mayor profusión en campos inferiores como corresponde a las enfermedades con diseminación hematógena. de los equipos actuales. Estudios de correlación radiopatológica(21) han demostrado que puede ser debido a llenado o colapso parcial de los alveolos, mínimo engrosamiento o infiltración intersticial, aumento del volumen sanguíneo capilar, o incluso en estudios en espiración. Por tanto, puede reflejar enfermedad alveolar, intersticial o ambas, y habitualmente indica un proceso activo y potencialmente reversible con el tratamiento oportuno. Sin embargo, si asocia signos de fibrosis como pequeñas zonas de panalización o bronquiectasias/bronquioloectasias por tracción, probablemente representa fibrosis(13). En ocasiones resulta difícil detectar el patrón en vidrio deslustrado. El hallazgo más útil consiste en valorar la menor atenuación del aire en el interior de la luz bron- Figura 18. Reconstrucción minIP en paciente con neumonía por Pneumocystis Jiroveci. Es muy significativa la diferente atenuación entre el pulmón normal y el infiltrado central en vidrio deslustrado. Esta técnica facilita la elección del área más idónea para la toma de muestras. quial con respecto al parénquima pulmonar circundante, que en condiciones normales es similar. Este hallazgo se conoce como el signo del bronquio negro (Fig. 17). Las reconstrucciones con técnica minIP facilitan de forma muy significativa la diferencia de contraste entre las luces bronquiales, el parénquima normal, y las zonas 11 A B Figura 20. MIP en paciente con neumonía por Pneumocystis Jiroveci (mismo caso que figura 18). Las estructuras vasculares presentan un número y calibre similar, tanto en las zonas afectadas (patrón en vidrio deslustrado central), como en el pulmón normal (periférico). Figura 19. Neumonitis por hipersensibilidad. En el corte de TACAR en inspiración (19A) se evidencia un extenso patrón en vidrio deslustrado con lobulillos intercalados de menor atenuación. El estudio en espiración (19B) demuestra como el vidrio deslustrado pierde volumen y aumenta su atenuación, mientras que otros lobulillos persisten con el mismo tamaño y atenuación por atrapamiento aéreo. de pulmón afectadas(17) (Fig. 18). El minIP permite no solo identificar las áreas afectadas, sino que también es útil para cuantificarlo, y como guía para elegir el lóbulo o segmento más idóneo para la realización de un lavado broncoalveolar o toma de biopsia. Las causas de infiltrado en vidrio deslustrado son muy variadas(8), pero para realizar el diagnóstico diferencial es muy importante establecer si se trata de 12 un proceso crónico-subagudo o agudo, si presenta una distribución difusa, multifocal o nodular, y si existen o no signos de fibrosis asociada. Si se trata de una distribución multifocal se observarán áreas de vidrio deslustrado intercaladas entre parénquima pulmonar normal. En estos casos puede ser muy difícil de diferenciar del atrapamiento aéreo por enfermedad de pequeña vía, que presentan una atenuación menor que el parénquima pulmonar. Para diferenciarlo se pueden realizar cortes en espiración, ya que en esta fase respiratoria, tanto el pulmón normal como el infiltrado en vidrio deslustrado, pierden volumen y aumentan su atenuación, mientras que las zonas de atrapamiento aéreo no se modifican (Figs. 19A y 19B). Pero además, en las zonas de atrapamiento aéreo existe una disminución del número y calibre de las estructuras vasculares ya que se produce una vasoconstricción refleja secundaria a la hipoxemia de estas zonas (que se conoce como patrón de perfusión en mosaico). En contraposición, en el parénquima pulmonar normal y en las porciones afectadas en vidrio deslustrado, la vascularización no presenta alteraciones (Fig. 20). Para complicar más la situación, en algu- nos procesos como la neumonitis por hipersensibilidad, la sarcoidosis, y algunas infecciones atípicas con bronquiolitis asociada, pueden coexistir el vidrio deslustrado, el pulmón normal y áreas de atrapamiento aéreo(22). Las reconstrucciones MIP, y la posibilidad de valoración multiplanar, facilitan la valoración de estos cambios en el grosor y número de los vasos pulmonares frente a los cortes axiales clásicos(17). La existencia de signos sutiles de fibrosis asociados es otro dato clave para realizar una aproximación diagnóstica. Para ello es muy útil la valoración del estudio con minIP, que permitirá demostrar pequeñas zonas de panalización o bronquioloectasias por tracción que podrían pasar desapercibidas en los estudios de TACAR (Fig. 21A y 21B). Ante una afectación en vidrio deslustrado dominante con distribución difusa o parcheada cabrían cuatro posibilidades(23): 1. Afectación aguda y sin signos de fibrosis: edema pulmonar, hemorragia pulmonar, neumonías oportunistas (Pneumocystis Jiroveci, citomegalovirus y herpex simple), neumonía eosinófila aguda y neumonitis post-radiación aguda. 2. Afectación subaguda o crónica y sin signos de fibrosis: neumonitis por hipersensibilidad subaguda, neumonías intersticiales idiopáticas (neumonía intersticial descamativa, neumonía organizativa criptogenética, neumonía intersticial linfoide), colagenopatías, carcinoma bronquioloalveolar, neumonía eosinófila crónica, sarcoidosis y proteinosis alveolar. 3. Afectación aguda y con signos de fibrosis: neumonía intersticial aguda y síndrome de distress respiratorio del adulto. 4. Afectación subaguda o crónica y con signos de fibrosis: neumonías intersticiales idiopáticas (usual, no específica, descamativa), enfermedades del colágeno, neumonitis por hipersensibilidad en fases subaguda y crónica, y neumonitis post-radiación subaguda. Cuando el vidrio deslustrado presenta una distribución nodular, generalmente se trata de nódulos pequeños mal definidos, de localización centrilobulillar y sin signos de fibrosis. En este caso caben dos posibilidades: A B Figura 21. Corte de TACAR (21A) en paciente con NIA (mismo caso que figura 17). Afectación extensa en vidrio deslustrado. Reconstrucción minIP (21B) en la que se ponen de manifiesto irregularidades y distorsiones de la luces bronquiales en relación con bronquioloectasias por tracción, indicativas de fibrosis y no visibles el la TACAR. 1. Nódulos en vidrio deslustrado y con distribución homogénea. Generalmente son secundarios a enfermedades por inhalación: de antígenos orgánicos (neumonitis por hipersensibilidad subaguda), de humo de tabaco (bronquiolitis respiratoria y bronquiolitis respiratoria con enfermedad pulmonar intersticial) y de algunos minerales (siderosis, pulmón del protésico dental, inhalación de aluminio) 2. Nódulos en vidrio deslustrado con distribución no homogénea: se observan en las bronquiolitis infecciosas, edema y hemorragia pulmonar y vasculitis. 13 Disminución de la atenuación pulmonar La disminución de la atenuación pulmonar puede deberse a enfisema, bronquiectasias, lesiones destructivas (o quistes aéreos), perfusión en mosaico y atrapamiento aéreo. El enfisema es objeto de otro capítulo, por lo que no se tratará aquí. Las bronquiectasias son dilataciones irreversibles de las luces bronquiales, a menudo acompañadas de engrosamiento de la pared bronquial(24). Generalmente son consecuencia de una inflamación crónica, pero también pueden ser el resultado de dilataciones postobstructivas (por tumor, cicatriz, material impactado o cuerpo extraño) o estar presentes en ciertas anomalías hereditarias (síndrome de Williams-Campbell, síndrome de Mounier-Khun). Se clasifican en función de su morfología en tres tipos: cilíndricas, varicosas o arrosariadas, y quísticas. Clásicamente la TACAR ha sido la prueba de referencia para su diagnóstico, y se considera que un bronquio se encuentra dilatado, cuando el calibre de su luz excede al de la arteria acompañante(8). Sin embargo la TACAR presenta ciertas limitaciones inherentes a la técnica(5). En primer lugar pequeñas bronquiectasias pueden quedar localizadas entre dos cortes, y por tanto no ser visibles. Adicionalmente, la ausencia de afilamiento distal de la luz bronquial, que se valora mejor siguiendo el eje longitudinal del bronquio, y es un signo muy sensible, así como pequeñas dilataciones periféricas, pueden ser difíciles de identificar en cortes finos en el plano axial. Por último, la TACAR puede tener falsos positivos: Como es sabido, la arteria y el bronquio discurren adyacentes y se bifurcan de forma simultánea, pero si la arteria se bifurca más proximalmente, con la TACAR puede parecer un falso aumento de calibre de luz bronquial frente a la arteria. Estos problemas quedan resueltos con la TCHMC en virtud de la adquisición volumétrica y su capacidad multiplanar, y de hecho, estudios comparativos demuestran que la detección de bronquiectasias es significativamente mayor con la TCHMC que con la TACAR(25). Además de la visualización en los planos coronal y sagital, es muy útil la técnica minIP en planos oblicuos siguiendo el eje longitudinal del bronquio correspondiente(17) (Fig. 22A y 22B). Simon y cols. describieron un procedimiento para seguir el eje de las estruc- 14 A B Figura 22. Paciente con amplias zonas de panalización y un patrón en vidrio deslustrado. Corte de TACAR (22A). La reconstrucción coronal con técnica minIP (loncha de 5 mm) (22B) demuestra que algunas de las lesiones destructivas correspondía a bronquiectasias por tracción (flechas). turas broncovasculares con TCHMC(26) que denominaron reconstrucción “paddle-wheel” (en rueda de palas). Consiste en realizar reconstrucciones cada 9-10º siguiendo un eje de rotación, que en el caso del árbol bronquial estaría centrado en la carina, lo cual permite seguir el trayecto de cada bronquio segmentario en toda su longitud (Fig. 23). Existen un número significativo de entidades que pueden manifestarse como lesiones destructivas o quis- A B Figura 23. Técnica de “paddle-wheel” con minIP. Permite seguir el trayecto de cada bronquio en toda su longitud (ver texto). tes aéreos. Además de los procesos que cursan con panalización (fibrosis pulmonar idiopática, colagenopatías, neumonitis por hipersensibilidad en estadio final o sarcoidosis), cabe destacar la histiocitosis de células de Langerhans y la linfangioleiomiomatosis. Las reconstrucciones multiplanares, tanto de corte fino, como con técnica minIP, van a ser especialmente útiles a la hora de valorar la existencia de las pequeñas lesiones destructivas dispuestas en varias capas de distribución subpleural, y con bronquiectasias/bronquioloectasias por tracción características de la panalización, e indicativa de fibrosis establecida en estadio final (Fig. 8)(17). También la visión en los planos coronal y sagital va a permitir establecer de forma mucho más rápida y sencilla que los cortes axiales, las características diferenciales entre la histiocitosis de células de Langerhans y la linfangioleiomiomatosis. En el primer caso, las lesiones primarias corresponden a nódulos pequeños, a veces mal definidos, que en la evolución presentan Figura 24. Reconstrucción multiplanar coronal de un paciente con histiocitosis de células de Langerhans (24A) y otra con linfangioleiomiomatosis (24B). Este tipo de reconstrucciones permiten valorar de forma rápida y precisa las características y distribución de las lesiones, facilitando el diagnóstico frente a los cortes axiales (ver texto). cavitación, inicialmente de pared gruesa, para ir adelgazándose y acabar por constituir lesiones destructivas. Ambos hallazgos semiológicos, nódulos y cavidades pueden coexistir, facilitando el diagnostico, pero en 15 A C B Figura 25. Bronquiolitis constrictiva. Corte axial de TACAR (25A) en el que se demuestran áreas de menor atenuación con vascularización disminuida (especialmente en segmentos medial y anterior de LID), dilataciones de las luces bronquiales con engrosamiento de sus paredes y opacidades centrilolulillares. Reconstrucción minIP (25B) que permite demostrar que las áreas de menor atenuación son más extensas y numerosas que lo sospechado por la TACAR. La técnica MIP (25C) permite evidenciar la menor vascularización de las áreas afectadas. numerosas ocasiones el proceso se descubre cuando ya solo existen lesiones destructivas. Éstas característicamente tienen una morfología variable, algunas son redondeadas, pero otras irregulares, y predominan en los dos tercios superiores de los pulmones, con respeto de los senos costofrénicos. En contraposición, en la linfangioleiomiomatosis las lesiones son todas de morfología redondeada, aunque su tamaño sea variable, y presentan una distribución uniforme de vértices a bases (Fig. 24A y 24B). Para valorar la arquitectura general del pulmón van a ser de gran valor tanto las reconstrucciones volumétricas (Fig. 4), como la herramienta VIP que proporciona una sensación de perspectiva, evitando el problema de la superposición del MIP, y estableciendo adecuada- 16 mente las relaciones anatómicas entre lesiones destructivas grandes y la vascularización pulmonar (Fig. 3). La atenuación pulmonar está determinada, entre otras cosas por la cantidad de sangre en el tejido pulmonar. Pueden existir áreas de menor atenuación por disminución regional en la vascularización pulmonar, hecho que se conoce como perfusión en mosaico(8). Con independencia de la causa, los vasos localizados en la zona afectada son menos numerosos y de menor calibre que las zonas de pulmón normal. Esta alteración puede ser secundaria a patología propiamente vascular (embolismo pulmonar crónico), o a patología de la pequeña vía aérea (atrapamiento aéreo, como por ejemplo en la bronquiolitis constrictiva). En éste último caso, en las zonas donde existe atrapamiento ATENUACIÓN PULMONAR NO HOMOGÉNEA Vascularización pulmonar (MIP) Vasculación similar en todas las áreas Vasculación disminuida en las áreas de menor atenuación TC Espiratorio Las zonas de menor atenuación NO pierden volumen (atrapamiento aéreo) Las zonas de menor atenuación SÍ pierden volumen PERFUSIÓN EN MOSAICO POR ENFERMEDAD DE VÍA AÉREA PERFUSIÓN EN MOSAICO POR ENFERMEDAD VASCULAR Pérdida de volumen general VIDRIO DESLUSTRADO Esquema 2. Esquema del LPS y de los espacios intersticiales. aéreo se produce una hipoxemia, lo cual induce una vasoconstricción refleja, que justifica la disminución en número y calibre de las estructuras vasculares (Fig. 25A). En ocasiones es difícil diferenciar entre pulmón normal, áreas de perfusión en mosaico, y el infiltrado en vidrio deslustrado. Para ello son especialmente útiles los cortes en espiración y el MIP. Con estudios en espiración se evidenciará, que tanto el pulmón normal, como el vidrio deslustrado o la perfusión en mosaico secundaria a enfermedad vascular, perderán volumen y aumentarán su atenuación (Fig. 19). Sin embargo, las zonas de atrapamiento aéreo, permanecerán con un volumen y valores de atenuación similares al estudio en inspiración(8). Estas diferencias de atenuación se demuestran mucho mejor si se aplica la técnica minIP (Fig. 25B). El MIP es la herramienta de elección para valorar la disminución de la vascularización en el área de perfusión en mosaico, frente a la vascularización conservada del pulmón normal o de las zonas con vidrio deslustrado(17) (Fig. 25C). En el esquema 2 se establece un algoritmo diagnóstico ante un estudio TC con atenuación pulmonar no homogénea. Por otro lado el MIP también es muy útil para diferenciar entre una vascularización disminuida pero con arquitectura conservada como en el caso de la bronquiolitis constrictiva, y una alteración de la arquitectura vascular pulmonar como ocurre en el enfisema(17) (Figs. 26A y 26B). CONCLUSIONES La aparición de los equipos de tomografía computarizada multicorte ha supuesto un avance en la valoración de la enfermedad pulmonar infiltrativa difusa ya que permiten obtener estudios volumétricos de alta resolución en muy escasos segundos, con la posibilidad de realizar un amplio abanico de postprocesos y reconstrucciones en dos y tres dimensiones, minimizando los artefactos por movimiento respiratorio. 17 A ción de pequeñas lesiones destructivas, diagnóstico y cuantificación del vidrio deslustrado (minIP), detección de nódulos y su caracterización dentro del lobulillo pulmonar secundario, y diferenciación entre vidrio deslustrado y perfusión en mosaico (MIP). BIBLIOGRAFÍA 1. Hunsaker AR. Multidetetor-row CT and interstitial lung disease. Semin Roentgenol 2003; 38(2):176-185. 2. Mayo JR, Hayden ME. Hyperpolarized Helium3 diffusion imaging of the lung. Radiology 2002; 222:8-11. 3. Blederer J, Scheone A, Freltag S, Reuter M, Séller M. Simulated pulmonary nodules implanted in a dedicated porcine chest phantom: sensitivity of MR imaging for detection. Radiology 2003; 227:475-483. B 4. Schoepf UJ, Bruening RD, Hong C, Eibel R, Aydemir S, Crispin A, Becker C, Reiser MF, Multislice helical CT of focal and diffuse lung disease: comprehensive diagnosis with reconstruction of contiguous and high–resolution CT sections from a single thin-collimation scan. AJR 2001; 177:179-184. 5. Chooi WK, Morcos SK. High resolution volume imaging of airways and lung parenchyma with multislice CT. Br J Radiolo 2004; 77(Supl 1): S98-S105. 6. Lafuente J (ed). Atlas de tecnología de la Tomografía Computarizada Helicoidal Multicorte. Teoría y aplicaciones. Larrey S.L.; 2008. 7. Griffin CB, Primack SL. High-resolution CT: normal anatomy, techniques and pitfalls. Radiol Clin N Am 2001; 39(6): 1073-1090. 8. Webb WR, Müller NL, Naidich DP. Alta Resolución en TC de pulmón. 3ª ed. Madrid: Marbán Libros S.L.; 2003. 9. Remy-Jardin M, Campistron P, Amara A, Mastora I, Tillie-Leblond I, Delannoy V et al. Usefulness of coronal reformations in the diagnostic evaluation of infiltrative lung disease. J Comput Assist Tomogr 2003; 27(2):266-273. 10. Arakawa H, Sasaka K, Lu WM, Hirayanagi N, Nakajima Y. Comparison of axial high-resolution CT and thin-section multiplanar reformation (MPR) for diagnosis of diseases of the pulmonary parenchyma: preliminary study in 49 Patients. J Thoracic Imaging 2004; 19(1):2431. Figura 26. Reconstrucciones MIP en un paciente con enfisema (26A) en lóbulos superiores, con alteración de la arquitectura vascular en las áreas de destrucción, y de otro paciente con bronquiolitis constrictiva y atrapamiento aéreo (26B), en el que se demuestra menor vascularización por perfusión en mosaico en las zonas de menor atenuación (LSD Y LLI), pero con la arquitectura vascular conservada. Las principales ventajas se centran en la valoración de la distribución de los procesos (reconstrucciones multiplanares), la evaluación del patrón reticular, detec- 18 11. Zampatori M, Bnà C, Poletti V, Spaggiari E, Ormitti F, Calabrò E et al. Diagnostic imaging of diffuse infiltrative disease of the lung Respiration 2004; 71:4-19. 12. Bhalla M, Naidich DP, McGuinness G, Gruden JF, Leitman BS, McCauley DI. Diffuse lung disease: assessment with helical CT-Preliminary observations of the role of maximum and minimum intensity projection images. Radiology 1996; 200:341-347. 13. Hansell DM. High-resolution CT of diffuse lung disease. Value and limitations. Radiol Clin N Am 2001; 39(6):1091-1113. 14. Lynch DA. High-resolution CT of idiopatic interstitial pneumonias. Radiol Clin N Am 2001; 39(6): 1153-1170. 15. Weibel ER. Looking into the lung. What can it tell us?. AJR Am J Roentgenol 1979; 133:1021-1031. 16. American Thoracic Society: American Thoracic Society/European Respiratory Society international multidisciplinary consensus classification of the idiopatic interstitial pneumonias. Am J Respir Crit Care Med 2002; 165:277-304. 17. Biegelman-Aubry C, Hill C, Guibal A, Savatovsky J Grenier PA. Multi-detector row CT and popstprocessing techniques in the assessment of diffuse lung disease. Radiographics 2005; 25:16391652. 18. Gruden JF, Ouanounou S, Tigges S, Norris SD, Klauser TS. Incremental benefit of maximum intensity projection images on observer detection of small pulmonary nodules revealed by multidetector TC. AJR Am J Roentgenol 2002; 179:149-157. 19. Remy-Jardin M, Remy J, Giraud F, Marquette CH. Pulmonary nodules: detection with thick section spiral CT versus conventional CT. Radiology 1993; 187:513-520. 20. Sakai M, Muruyama S, Gibo M, Akamine T, Yoshinaga M, Iraha S, Nagata O. Can maximum intensity projection images with multidetectorrow computed tomography help to differentiate between the micronodular distribution of focal and diffuse infiltrative lung diseases? J Comput Assist Tomogr 2005; 29(5):588-591. 21. Leung AN, Miller RR, Müller NL. Parenchymal opcification in chronic infiltrative lung diseases: CT-pathologic correlation. Radiology 1993; 188:209-214. 22. Hansell DM, Wells AU, Padley SP, Müller NL. Hypersensitivity pneumonitis: correlation of individual CT patterns with functional abnormalities. Radiology 1996; 199:123-128. 23. Herraez I, Alonso N, Rodríguez C, López L, Blanco MD. Opacidad en vidrio deslustrado. Hallazgos en TCAR. XXVIII Congreso de la SERAM y XXIII Congreso Interamericano de Radiología CIR; 2006 May 26-29; Zaragoza, España. (http://www.seram.es/zaragoza2006.php) 24. Austin JH, Müller NL, Friedman PJ, Hansell DM, Naidich DP, Remy-Jardin M, Webb WR, Zerhouni EA. Glossary of terms for CT of the lungs: recommendations of the Nomenclature Committee of the Fleischner Society. Radiology 1996; 200:327-331. 25. Dodd JD, Souza CA, Müller NL. Conventional High-Resolution CT versus Helical High-Resolution MDCT in de detection of bronchiectasis. AJR Am J Roentgenol 2006;187: 414-420. 26. Simon M, Boiselle PM, Choi JR, Rosen MP, Reynolds K, Raptopoulos V. Paddle-Wheel CT display of pulmonary arteries and other lung structures: a new imaging approach. AJR Am J Roentgenol 2001; 177:195-198. 19 6 APLICACIONES DE LAS NUEVAS TÉCNICAS DE IMAGEN EN EL CÁNCER DE PULMÓN Y. Pallardó Calatayud, A.J. Revert Ventura Adjuntos. Centro asistencial: Servicio de radiología. Hospital de la Ribera. INTRODUCCIÓN El cáncer de pulmón (CP) es la neoplasia más prevalente en los países desarrollados y es la primera causa de muerte por cáncer. Pese a todos los esfuerzos dirigidos al tratamiento, la supervivencia global a los 5 años incluyendo todos los estadios (estadios clínicos) es del 14%: 61% para el estadio IA, 38% para el estadio IB, 34% para el estadio IIA, 14% para el estadio IIB, 13% para el estadio IIIA, 5% para el estadio IIIB y 1% para el estadio IV(1). La incidencia en España por comunidades es considerablemente heterogénea, pero existe un manifiesto y creciente aumento en su incidencia. En cuanto a la distribución por sexos, al igual que en otros países, existe una preponderancia en hombres, que puede alcanzar tasas superiores al 90-95%, aunque últimamente se detecta una clara tendencia hacia un incremento progresivo en mujeres. La edad media de aparición en todas las series españolas está entre los 63-67 años (50% mayores de 70 años)(2). La compleja biología del cáncer de pulmón requiere de una actuación multidisciplinar de todos los médicos implicados en el manejo individualizado de estos pacientes. Así, la aproximación terapéutica debe llevarse a cabo por equipos constituidos por neumólogos, radiólogos, cirujanos, patólogos, oncólogos y radioterapeutas, así como todo el personal sanitario auxiliar implicado en su cuidado. No deben restarse esfuerzos en la introducción de tratamientos combinados que puedan incrementar la supervivencia y la mejora en la calidad de vida de estos pacientes. Una vez establecido el diagnóstico de CP el siguiente paso es la estadificación correcta, primero con una minuciosa valoración clínica seguido de la evaluación mediante estudios de imagen. La gradación correcta del estadio clínico es crucial en la elección de la estrategia terapéutica más adecuada. Pero el papel del radiólogo no queda limitado al diagnóstico y estadificación del CP, también tiene un papel destacado en el seguimiento y puede tener una actuación complementaria en el tratamiento(3). CRIBADO Uno de los principales factores que contribuyen al mal pronóstico del cáncer de pulmón, es su diagnóstico en estadios avanzados. Los esfuerzos para el diagnóstico precoz del CP fueron inicialmente dirigidos hacia el análisis de la citología de esputo pero no dieron resultados satisfactorios. El empleo de radiografías de tórax (RT) para el cribado tampoco consiguió una reducción de la mortalidad por CP, por lo que se abandonó dicha práctica hace casi 20 años. El empleo de la TC (tomografía computarizada) torácica de baja dosis reabrió el interés por el cribado debido a que es una técnica significativamente más sensible en la detección de lesiones focales de pequeño tamaño. La particularidad técnica a destacar de la TC utilizada para el cribado del CP es el empleo de una dosis significativamente menor a los estudios convencionales. Con el empleo de un miliamperaje entre 40-50 mA y un kilovoltaje preferiblemente de 120 kV, frente a los 1 200-300 mA y 120-140 kV empleados de forma habitual, se consiguen dosis de radiación equiparables a la de una radiografía pósteroanterior y lateral de tórax(4). El objetivo del cribado es la detección de un CP en un estadio más precoz. Pero la desventaja son los falsos positivos que pueden además condicionar una iatrogenia derivada de maniobras diagnósticas invasivas. La limitación principal para el cribado es que hasta la fecha no se ha demostrado fehacientemente que disminuya la mortalidad por CP. Por contrapartida, uno de los grandes beneficios de los amplios estudios dirigidos al cribado, es que se han establecido unas pautas de actuación frente al manejo de nódulos pulmonares pequeños(3). Dichas directrices pueden resumirse en: • La ausencia de crecimiento en el tiempo de nódulos de 5-10 mm debe confirmarse durante un periodo de al menos 2 años. • El crecimiento es el criterio de referencia en el cribado para el diagnóstico de un CP. • Los focos pequeños de nódulos agrupados, suelen ser de etiología inflamatoria o residual. • Los nódulos menores de 5 mm excepcionalmente corresponden a un CP. Los resultados de los tres grandes ensayos clínicos de cribado con el empleo de TC de tórax de baja dosis pueden resumirse en(5): 1. Hay un incremento en la detección de casos en un estadio precoz lo que conlleva a un aumento de la supervivencia a los 5 años comparado con la población general. 2. No se ha podido demostrar una disminución de la mortalidad global relacionada con el tumor. 3. Debido a la baja especificidad de los nódulos de pequeño tamaño en la diferenciación entre benignidad y malignidad se generan un elevado número de exploraciones adicionales para alcanzar un diagnóstico. Esto condiciona una gran ansiedad en el paciente así como un importante gasto sanitario para obtener, en muchas ocasiones, un diagnóstico de benignidad (falsos positivos). 4. El incremento en la radiación de la población sometida a cribado hace que el riesgo de carcinoma radioinducido no sea desdeñable. 2 5. Para reducir la mortalidad global por CP, el cribado por TC necesita también disminuir la mortalidad atribuible a la cirugía y a la pérdida de la reserva pulmonar en personas que han sido sobrediagnosticadas o patológicamente infraestadificadas (p. ej. con micrometástasis ocultas)(6). Actualmente no existe evidencia de que el cribado con TC pueda alcanzar una reducción en la mortalidad global por cáncer de pulmón. DIAGNÓSTICO El diagnóstico del cáncer de pulmón se establece en dos escenarios: el paciente asintomático que en el contexto del cribado o en la RT o TC realizada por otro motivo se detecta incidentalmente un nódulo, y el paciente sintomático. Las formas de manifestación radiológica de uno y otro tipo de pacientes son diferentes. El paciente asintomático suele tener tumores más pequeños sin signos de enfermedad regional o a distancia. Sin embargo, el paciente con síntomas suele tener diseminación de la enfermedad locorregional o a distancia. La técnica de imagen preferida para la evaluación del cáncer de pulmón tanto para su diagnóstico como para su estadificación es la TC(7). Manifestaciones radiológicas Tumores periféricos: Nódulo y masa pulmonar Se define como nódulo pulmonar a la lesión focal de morfología redondeada y un tamaño inferior o igual a 3 cm y masa cuando es superior a este tamaño. El empleo cada vez más extendido de los programas de cribado con TCMD (TC de multidetectores) hace que la detección de nódulos de pequeño tamaño sea más prevalente. De hecho, la TC descubre tres veces más nódulos no calcificados que la RT, permitiendo la detección de nódulos menores de 1 cm. De estos nódulos el 11% pueden ser CP, la mayoría en estadio I. Por ello, el análisis de la semiología del NPS debe ser más prolija. Los avances en TC y PET han mejorado la caracterización de los nódulos ayudando en la diferenciación entre nódulos benignos y malig- nos de forma no invasiva. Sin embargo, muchos nódulos continúan siendo indeterminados y requieren o la caracterización temporal (seguimiento) para confirmar su estabilidad o la valoración invasiva(5). Radiografía de tórax La RT debido a la superposición de estructuras tiene menor sensibilidad en la detección de nódulos. La RT de energía dual y la Rx de sustracción temporal muestran un potencial significativo para aumentar el contraste entre las densidades del tórax y así facilitar la detección de lesiones pulmonares sutiles que a menudo son pasadas por alto. La RT de energía dual aprovecha la diferencia de la atenuación del gradiente de energía entre el hueso y las partes blandas para generar unas imágenes con selección tisular. Diferencian claramente la calcificación, lo que ayuda en la caracterización del nódulo pulmonar benigno. Mediante la reducción del ruido anatómico del hueso superpuesto, la técnica también es capaz de aumentar la sensibilidad para la detección de nódulos no calcificados. Del mismo modo, ayuda en el reconocimiento de masas hiliares y mediastínicas, la detección de estenosis traqueales, en la identificación de anomalías óseas, pleurales y de la pared torácica, y en la localización de dispositivos intravasculares. Como inconveniente a destacar es que precisan de más dosis de radiación(8). La técnica de sustracción temporal permite visualizar más fácilmente las áreas que han cambiado entre radiografías obtenidas en momentos diferentes(9). TCMD El empleo de la TCMD, gracias al incremento en la resolución espacial y temporal, ha minimizado los artefactos de volumen parcial, por lo que ha mejorado la detección y caracterización de los nódulos. No se emplea de forma rutinaria la administración de contraste intravenoso aunque es útil en la diferenciación de los nódulos de situación central o en la caracterización de las malformaciones arteriovenosas (Fig. 1A). Son recomendables adquisiciones con una colimación menor de 2 mm y un intervalo de reconstrucción del 50% que permita hacer reconstrucciones multiplana- Figura 1. Malformación arteriovenosa. A) Opacificación intensa por contraste del nido de la malformación (flecha hueca). B) Reconstrucción en modo MIP grueso axial. Arteria aferente (flecha blanca) y vena eferente (flecha negra). res (MPR) y de volumen (Fig. 1B) de calidad diagnóstica. El análisis de un nódulo se beneficia también de emplear un campo de visión (FOV) localizado. 3 Figura 2. Adenocarcinoma de pulmón con nódulos pulmonares bilaterales. A) Corte axial en el que se identifica una masa espiculada en el LM (flecha blanca). B) Corte axial caudal al anterior que muestra pequeños nódulos bilaterales (flechas negras). C) Reconstrucción axial en modo MIP que además de la masa (flecha blanca) distingue mejor los nódulos bilaterales (flechas negras). Figura 4. Hamartoma. A) Ventana de pulmón. Nódulo lobulado central en el LSI. B) Ventana de mediastino. En el interior del nódulo se identifican zonas de baja atenuación en el rango de la grasa (flecha) y calcificaciones redondas (flecha hueca), características de este tumor. C) Reconstrucción en modo MIP grueso sagital que muestra la lobulación de la lesión. cente a áreas de parénquima patológico. Las técnicas de posprocesado como la proyección de máxima intensidad (MIP) (Fig. 2), la reconstrucción de volumen (volume rendering- VR) y la visualización en modo cine, ha mejorado la detección de nódulos(10). Figura 3. Carcinoma epidermoide. Nódulo espiculado en el subsegmento lateral del segmento posterior del LSD. Engrosamientos lisos de las paredes bronquiales en paciente que cumplía criterios clínicos de bronquitis crónica. Detección de nódulos con TCMD Pese a la mayor sensibilidad pueden pasarse por alto nódulos debido a su localización central, su pequeño tamaño, su baja atenuación o su localización adya- 4 Caracterización de nódulos con TCMD Los parámetros morfológicos a evaluar, que nos permiten una aproximación diagnóstica hacia la naturaleza maligna de un nódulo, son la forma, el margen, la presencia de cavitación y la atenuación. • Margen: Irregular o espiculado es muy sugestivo de CP (Fig. 3). El margen lobulado expresa un crecimiento irregular dentro del nódulo y se asocia a nódulos malignos tanto primarios como secundarios, aunque también se ve en nódulos benignos como el hamartoma (Fig. 4). Figura 5. Carcinoma bronquioloalveolar. Nódulo semisólido con centro más denso con broncograma aéreo (flecha). Circundando la lesión sólida existe un halo de atenuación en vidrio deslustrado (cabeza de flecha). • Signo del halo: Un anillo mal definido de densidad en vidrio deslustrado circundando la lesión puede corresponder a hemorragia perinodular, a infiltración tumoral o a inflamación. Pese a no ser específico se asocia principalmente a infecciones. El tumor que más frecuentemente presenta el signo del halo es el carcinoma bronquioloalveolar (CBA) (Fig. 5). • Calcificación: Las calcificaciones puntiformes o excéntricas se asocian a malignidad y pueden verse en aproximadamente un 10% de tumores, principalmente en lesiones grandes y centrales (Figura 6). • Cavitación: Las cavitaciones centrales por necrosis, se ven más frecuentemente en el carcinoma escamoso (Fig. 7A). El CBA puede mostrar pequeñas radiolucencias internas debidas al crecimiento lepídico de las células con preservación de los bronquios (Fig. 7B). • Vidrio deslustrado: Cuando el CP se manifiesta como un nódulo pequeño el diagnóstico histológico más probable es el de hiperplasia adenomatosa atípica, Figura 6. Carcinoma epidermoide. Masa de contornos irregulares en el segmento ápicoposterior del LSI que contacta con la pared en la articulación costovertebral y presenta calcificaciones puntiformes difusas. CBA o adenocarcinoma y la probabilidad de éste último es más alta cuando se asocia al componente en vidrio deslustrado una porción sólida (Figs. 5 y 8)(11). Los nódulos pequeños según sus características de densidad se clasifican en(5): • Nódulo sólido: la probabilidad de malignidad es del 7%. • Nódulo parcialmente sólido o semisólido (Figs. 5 y 8): son los que contienen una parte sólida y otra en vidrio deslustrado. Son los que tienen la mayor probabilidad de ser malignos (63%). Cuando son mayores de 1 cm el diagnóstico más probable es el de CBA. • Nódulo no sólido (vidrio deslustrado) (Fig. 9): La probabilidad de que sean malignos es del 18% Tamaño y medida del nódulo El riesgo de malignidad se correlaciona estrechamente con el tamaño del nódulo. El contexto clínico es de suma importancia, porque en pacientes con una neoplasia conocida, nódulos incluso menores de 5 mm pueden ser malignos hasta en un 42% de casos(12). 5 Figura 8. Adenocarcinoma. Nódulo periférico sólido con broncograma aéreo y halo en vidrio deslustrado (flechas) de distribución concéntrica. Figura 7. A) Carcinoma epidermoide. TC axial en ventana de pulmón: Masa cavitada en el LID de paredes engrosadas, con proyecciones mamelonadas hacia la luz y nivel hidroaéreo. Cisura mayor (flecha). B) Carcinoma bronquioloalveolar. Nódulo espiculado con quistes aéreos (flechas) y broncograma aéreo dentro del tumor. La medición de los nódulos es extremadamente subjetiva y tiene una importante variación inter e intraobservador lo que condiciona estimaciones erróneas de 6 Figura 9. Hiperplasia adenomatosa atípica. Nódulo en vidrio deslustrado (flecha) en el LSD estable en el seguimiento. crecimiento. El empleo de métodos de medición automática o semiautomática ha reducido considerablemente el impacto de la variación entre observadores(13). Debido a que el crecimiento de un nódulo es volumétrico y no lineal, el empleo de técnicas de medición tri- Tabla 1. Manejo del nódulo pulmonar pequeño detectado por TC Tamaño nódulo Indivíduos de bajo riesgo < 4 mm No necesitan seguimiento 4-6 mm 6-8 mm > 8 mm Indivíduos de alto riesgo Seguimiento a los 12 meses Si no cambia se detiene Seguimiento a los 12 meses Seguimiento a los 6-12 meses Si no cambia se detiene Si no cambia a los 18-24 meses Seguimiento a los 6-12 meses Seguimiento a los 3-6 meses Si no cambia a los 18-24 meses Si no cambia a los 9-12 meses y a los 24 m. si no hay cambios Seguimiento a los 3, 9 y 24 meses, TC dinámico con contraste, PET y/o biopsia dimensional pueden otorgar un sistema más exacto y reproducible de medición que las medidas axiales. Sin embargo, las técnicas 3D no están exentas de error, ya que se han descrito variaciones de alrededor del 20% en la medición volumétrica, sobre todo en nódulos adyacentes al corazón. Seguimiento del nódulo Un parámetro ampliamente empleado para determinar la benignidad o malignidad de un nódulo es el tiempo de duplicación. El tiempo de duplicación del volumen de un carcinoma broncogénico oscila entre 20 y 400 días y el de una infección es de 20-30 días, aunque este último tiempo de duplicación también se ha descrito asociado al linfoma o a metástasis de crecimiento rápido. Tiempos de duplicación superiores a 400 días se han descrito en lesiones benignas como hamartomas y granulomas. El criterio clásico de 2 años de estabilidad de tamaño para que un nódulo sea considerado como benigno no se puede aplicar a los nódulos semisólidos porque los adenocarcinomas de bajo grado y el CBA tienen un tiempo de duplicación que es de hasta 1346 días. En las normas publicadas por la Fleischner Society para el manejo del nódulo pulmonar indeterminado pequeño detectado incidentalmente, se concluye que la probabilidad de que nódulos menores de 4 mm representen cánceres mortales es menor del 1%. Para nódulos de un tamaño aproximado de 8 mm la probabilidad es del 10% - 20%. Las guías de esta sociedad estratifican a los pacientes en grupos de bajo riesgo, y de alto riesgo a aquellos que son fumadores o que tienen algún otro factor de Figura 10. Carcinoma epidermoide (segunda neoplasia). TC con contraste dinámico. Captación precoz del contraste con persistencia en las tres fases mostradas. riesgo conocido (Tabla 1). Los autores consideran que los nódulos de tamaño menor de 4 mm no precisan seguimiento. Estos criterios deben aplicarse dependiendo del escenario clínico. En los pacientes con una neoplasia conocida o en los que el nódulo puede ser reflejo de un proceso infeccioso activo pueden precisar de una biopsia o un seguimiento más frecuente. Además, estas guías no son aplicables a nódulos semisólidos(14). Captación de contraste Aquellos nódulos mayores de 7 mm y menores de 3 cm son candidatos a estudios de captación. Existe un método validado hecho en un ensayo multicéntrico en el que adquieren cortes finos del nódulo antes y 1, 2, 3 y 4 minutos después de la administración de contraste a un flujo de 2 cc/s. La ausencia de captación significativa de 15 UH o menos es muy predictiva de benignidad, mientras que aquellos nódulos con incrementos de captación mayores pueden reflejar procesos inflamatorios o neoplásicos. Dicha técnica tiene una sensibilidad para malignidad del 98 % pero la especificidad para benignidad es del 58%. Esta últi- 7 ma cifra es debida a que es muy difícil diferenciar inflamación activa de malignidad. Esta técnica no es aplicable a los nódulos calcificados ni a mayores de 3 cm debido a la mayor existencia de áreas de necrosis. Los picos de captación de las lesiones malignas se deben a la angiogénesis tumoral (Fig. 10). TC de energía dual La tecnología TC de doble fuente de energía puede obtener simultáneamente imágenes con 80 kV y 140 kV. Con ello, el comportamiento de los tejidos con distinta composición tisular, cuando son sometidos a una exposición diferente en el espectro de los rayos x difiere y se caracterizan mejor las áreas de grasa, calcio, hueso, partes blandas y la captación de contraste iodado. Las técnicas de posprocesado pueden realizarse para crear unas imágenes de sustracción de la adquisición con contraste de las de sin contraste para poner de manifiesto las áreas de captación. Estas técnicas aunque están en sus inicios, son prometedoras para la evaluación de la perfusión de los nódulos pulmonares y en el cáncer de pulmón. Biopsia pulmonar Típicamente la obtención de muestras para estudio histológico o citológico se lleva a cabo en lesiones probablemente malignas, como aquellas de mayor tamaño o con un aspecto más agresivo. Los métodos de muestreo incluyen la biopsia aspiración con aguja transtorácica, la biopsia aspiración con aguja transbronquial y los métodos de cirugía videoasistida mínimamente invasiva. El empleo de TC fluoroscopia permite el abordaje percutáneo de lesiones difícilmente accesibles por los métodos de guía convencionales. PET El empleo de la PET con el análogo de la glucosa, la 18F-FDG, refleja la actividad metabólica y de perfusión de una lesión. La sensibilidad y la especificidad de esta técnica para el diagnóstico de un nódulo como maligno son del 96% y 88% respectivamente. El valor predictivo positivo menor es debido a los falsos positivos ocasionados por causas infecciosas e inflamatorias. El valor predictivo negativo queda reducido debi- 8 do a la menor resolución espacial, de hecho en lesiones menores de 1 cm la utilidad es menor, aunque con la mejoría de la tecnología los equipos más actuales pueden evaluar nódulos de 7 mm. También hay que destacar la limitación diagnóstica para tumores con baja actividad metabólica y que condicionan falsos negativos como el tumor carcinoide y el carcinoma bronquioloalveolar. RM en la valoración del nódulo pulmonar Hasta la fecha la RM se ha visto limitada en la caracterización del NPS debido a su menor resolución espacial comparada con la TCMD, a la alta susceptibilidad condicionada por las diferencias entre el espacio aéreo y el intersticio pulmonar y a la presencia del artefacto debido al movimiento cardíaco y respiratorio en secuencias de baja resolución temporal. Sin embargo, los avances técnicos, gracias a la aparición de secuencias rápidas con alta resolución temporal, han abierto un amplio campo en la caracterización del nódulo pulmonar. Un número de factores favorecen que sea el HASTE la secuencia de elección para valorar los pulmones. La mayoría de tejido neoplásico muestra alta relajación T2 con la consecuente alta señal comparado con el aire circundante del parénquima pulmonar que es de baja señal. Los vasos no tienen una señal aparente. La sensibilidad para la detección va a depender del tamaño del nódulo, siendo de casi el 95% para lesiones entre 5 y 10 mm aunque disminuye al 73% para nódulos menores de 3 mm(16). Otras secuencias que pueden tener utilidad para la detección de metástasis pulmonares son las secuencias turbo eco del espín (TSE) y 3D eco de gradiente. Las secuencias HASTE son las que tienen menos índice de artefactos por movimiento fisiológico aunque detectan menos lesiones comparadas con las TSE potenciadas en T2. Se recomienda el empleo de secuencias TSE en apnea para el estudio del pulmón. Pese a que la sensibilidad para la detección de nódulos menores de 3 mm es menor que en la TCMD, debido al dudoso significado en pacientes de bajo riesgo de estas lesiones, en los pacientes jóvenes podría ser una buena herramienta para el seguimiento de nódulos mayores de 5 mm(17). Los patrones de captación Figura 11. Mismo caso que en la figura 10. RM dinámica. Se pone de manifiesto la captación progresiva y la persistencia en la fase tardía. con RM también se han evaluado para la caracterización del nódulo pulmonar con RM dinámica (Fig. 11). La evaluación del pico de captación precoz se ve en el cáncer de pulmón y en la infección activa. Sin embargo, al igual que en otras técnicas no se puede diferenciar entre infección activa y cáncer, aunque en estos casos la evaluación clínica y evolutiva puede ser determinante. La gran ventaja sería la posibilidad de la caracterización temporal de nódulos mayores de 5 mm sin la exposición a la radiación ionizante(18). CAD en la evaluación del nódulo pulmonar Los sistemas de CAD (Computer Assisted Detection) son un método de interpretación asistida mediante un análisis computarizado de la imagen. Los esquemas del CAD han demostrado una mejoría en la detección de nódulos pulmonares tanto en RX PA y L como en TC. Los CAD se han desarrollado principalmente para su empleo como métodos de segunda lectura, dado que es un procedimiento que presenta un gran número de falsos positivos y además tienen una sensibilidad y especificidad muy variable dependiendo de la diversidad de algoritmos, y la cantidad de nódulos. Se han publicado series que encontraron que la TC detectaba el 84% de cánceres de pulmón no descubiertos por el radiólogo(19). Los nódulos con áreas en vidrio deslustrado continúan siendo problemáticos en su detección automática. Los programas de CAD también están siendo diseñados para los equipos de PET-TC integrados. Estos programas no sólo son útiles para valorar la detección y caracterización del nódulo solitario sino también en la determinación de la resolución temporal de los nódulos. También es útil para valorar Figura 12. Colapso del LSI secundario a carcinoma epidermoide. La administración de contraste pone de manifiesto la menor captación del tumor (flechas) con respecto al tumor colapsado distal. en un nódulo de características semisólidas cuando incrementa la parte sólida del mismo lo cual puede indicar una transformación a una lesión maligna. También es importante que estas técnicas estén integradas en las plataformas del PACS como una herramienta más fácilmente accesible durante la elaboración del informe radiológico. Tumores centrales El 50% de los tumores de localización central muestran signos de enfermedad localmente avanzada con colapso periférico del pulmón o neumonía obstructiva. A veces es difícil diferenciar entre el tumor central y la atelectasia lo cual puede tener implicaciones de estadificación así como de planificación del tratamiento (campo de radioterapia). La administración de contraste a veces puede minimizar este inconvenien- 9 Figura 13. Adenocarcinoma del LID. Masa subpleural que se asocia a nódulos (flecha blanca) en relación con los vasos de la pirámide basal que en los cortes axiales (A y B) se pueden interpretar como adenopatías. C) Reconstrucción MPR curva que pone de manifiesto la extensión del tumor a la aurícula izquierda (flecha negra) por la vena pulmonar inferior derecha. Figura 14. Signo del angiograma TC. A) Adenocarcinoma del LSD. Masa en el LID de baja atenuación con vasos contrastados en su interior discretamente distorsionados (flecha). B) Linfoma primario pulmonar B. Condensación alveolar densa con broncograma y angiograma TC. Derrame pleural mínimo. te por la captación distinta del tumor central y del pulmón colapsado o condensado (Fig. 12). También puede ser de ayuda realizar cortes tardíos complementando la fase vascular más precoz para poner más explícitamente de manifiesto las diferencias de captación. Los tumores de localización central pueden invadir directamente las estructuras mediastínicas o extenderse por las venas pulmonares hacia la aurícula izquierda. La TCMD es de gran utilidad en la valoración de 10 la extensión y relaciones de los tumores tanto centrales como periféricos(20) (Fig. 13). La manifestación del CP como una condensación alveolar es indistinguible radiológicamente de una neumonía, salvo por la evolución del proceso y la ausencia de respuesta al tratamiento antibiótico. Esta manifestación radiológica es más característica del adenocarcinoma así como del CBA. La semiología puede ir desde una opacidad en vidrio deslustrado focal hasta Figura 15. Tumor del sulcus superior. A) Rx de tórax: Engrosamiento del vértice pulmonar derecho (flecha blanca). B) Reconstrucción MPR coronal en ventana de mediastino que muestra masa en el sulcus superior (flecha blanca) que engloba a la arteria innominada (flecha negra). C) Reconstrucción MPR sagital. Excepcionalmente se ve el plexo braquial (flecha negra) que caudalmente engloba el tumor. D) En la reconstrucción MIP coronal en ventana de hueso se identifica la destrucción ósea (flecha hueca). una consolidación densa, pasando por distintos grados de condensación. Generalmente existen nódulos asociados en la periferia de la lesión. Un signo descrito como muy característico pero que actualmente debe valorarse con cautela, es el del angiograma TC; se caracteriza por ser una condensación de baja atenuación por el abundante contenido en moco, en el interior de la cual destacan los vasos opacificados por el contraste muy conspicuos debido a la baja atenuación del parénquima circundante (Fig. 14A). También se puede ver en neumonías bacterianas y en el linfoma pulmonar, aunque en este último la densidad del parénquima condensado suele ser mayor (Fig. 14B). TUMOR DEL SULCUS SUPERIOR Los tumores del vértice pulmonar constituyen el 3% de todos los CP y la mayoría se asocian a un mal pronóstico. Los estudios de imagen juegan un papel fundamental en el diagnóstico y estadificación de estos tumores, en la valoración de su resecabilidad, en la determinación de la aproximación más adecuada al manejo de la enfermedad y en la evaluación de la respuesta a la terapia(21). La TC, la RM y la PET/TC aportan información importante y complementaria. Mientras que la TC es adecuada para la valoración de la erosión ósea y para la estadificación de la enfermedad intratorácica (Fig. 15), la RM es superior en la evaluación de la extensión del tumor al foramen neural, al canal medular y al plexo braquial principalmente gracias a su mayor resolución de contraste (Fig. 16), dado que la capacidad multiplanar actualmente es equiparable a la de la TC. El empleo de la PET/TC contribuye en la detección de adenopatías y metástasis a distancia no sospechadas. Sin embargo, en la evaluación de la respuesta a la terapia de inducción y en la evaluación de recurrencia local las técnicas de imagen tienen un valor limitado. ESTADIFICACIÓN Pese a que la estadificación es una etapa diferente en el manejo del paciente con CP, generalmente se hace simultáneamente al diagnóstico. El sistema internacional de estadificación del CPNM es, al igual que en otros tumores, el TNM, que valora: T; el tamaño, la localización y la extensión local de tumor, N; la extensión ganglionar locorregional y M; la presencia de metástasis a distancia. Este sistema está aceptado universalmente y ofrece una estructura útil para su estadificación. El CPM se estadifica y trata de manera diferente ya que debido a su tendencia a diseminarse con rapidez se describe como: Enfermedad limitada al tórax, que puede incluir afectación de los ganglios supraclaviculares y del mediastínicos e hiliares contralaterales (que pueden incluirse en un campo de radiación) y Enfermedad extendida cuando tienen metástasis a distancia(23). La complejidad de la anatomía del tórax y de las manifestaciones del tumor primario y de su diseminación locorregional, hacen que con relativa frecuencia resulte difícil o imposible determinar la extensión del 11 Figura 17. Cáncer de pulmón estadio IV. Masa en LM y nódulos pulmonares contralaterales. Figura 18. Carcinoma epidermoide. Infiltración de la arteria pulmonar lobar superior derecha con infartos pulmonares secundarios Figura 16. Tumor del sulcus superior. A) RM secuencia sagital T1. Gran masa del vértice englobando a la arteria y vena subclavias y con infiltración del plexo braquial (flecha). B) Extensión foraminal del tumor (flechas). tumor. De estas peculiaridades destaca la fusión entre el tumor primario y las adenopatías hiliares y mediastínicas que imposibilitan discernir sus límites, o la coe- 12 xistencia del tumor con atelectasia o condensación circundante o que un derrame extenso condicione un colapso pulmonar secundario y que oculte un tumor. Técnicas de imagen La RT suele ser la primera exploración que hace pensar en el diagnóstico de CP. De la RT se puede obte- Figura 19. Carcinoma adenoide quístico tráqueobronquial. A) Reconstrucción MPR coronal desde las cuerdas vocales. Tumoración dependiente del ángulo tráqueobronquial izquierdo con infiltración de la grasa mediastínica. B) La visión proximal al tumor desde la tráquea muestra la obstrucción que condiciona la tumoración mamelonada lo que impide la visualización distal a la estenosis en la fibrobroncoscopia. C) La visión desde el bronquio principal muestra la extensión intrabronquial del tumor no visualizada en la fibrobroncoscopia. ner información suficiente para la estadificación en casos de enfermedad avanzada que obvie la realización de pruebas diagnósticas innecesarias en pacientes que no son candidatos a recibir ningún tratamiento (Fig. 17). La TCMD es el método de estadificación no invasivo estándar. Los equipos multidetectores, gracias a su mayor resolución espacial y temporal obtienen imágenes de mejor calidad permitiendo un buen posprocesado. Se consiguen delimitar con más claridad las relaciones anatómicas con la consiguiente mejora en la fiabilidad de la estadificación y la obtención de un mejor mapa de cara a la cirugía. El estudio se debe hacer con contraste intravenoso porque da información valiosa en cuanto a la relación del tumor con las estructuras hiliares y mediastínicas (Fig. 18), así como en la valoración de la afectación adenopática. También es de utilidad en la identificación de arterias sistémicas hipertróficas en relación con el tumor y que sean candidatas a embolización en los pacientes con hemoptisis. El estudio debe incluir desde el hueco supraclavicular hasta las palas ilíacas, valorándose el abdomen superior en fase portal. Se recomienda realizar la TC previo a la obtención de muestras para el análisis histológico debido a que puede orientar hacia la técnica idónea para la biopsia (Fig. 19). Evaluación de la T Las dificultades mayores estriban en la diferenciación entre tumores T3 y T4. Los tumores T3 son aquellos que infiltran a estructuras potencialmente resecables (pleura, pared, diafragma, pericardio) o están a menos de 2 cm de la carina. Los tumores T4 son irresecables por infiltración de estructuras vitales (corazón, grandes vasos, esófago, cuerpos vertebrales) o porque existen más nódulos en el lóbulo del tumor. Los criterios que apoyan a que un tumor sea resecable deben analizarse con cuidado y ayudados por todas las herramientas de posprocesado disponibles: MPR (para delimitar la relación del tumor con el ángulo tráqueobronquial, o para ver la relación con las cisuras) (Figs. 19 y 20), MIP grueso (para identificar nódulos en el mismo lóbulo o en lóbulos diferentes del tumor) (Fig. 20), reconstrucciones de volumen (para valorar las relaciones del tumor con estructuras vecinas, para delimitar la existencia de neoformación vascular que se dirige al tumor o para la realización de endoscopia virtual) (Fig. 19). Los criterios clásicos que definen un tumor como potencialmente resecable son: una superficie de contacto entre el tumor y el mediastino < 3 cm, un ángulo de contacto con la aorta < 90º, y un plano graso entre la masa y las estructuras mediastínicas. 13 Figura 20. Carcinoma epidermoide. A) Nódulo espiculado en el segmento posterior del LSD que retrae la cisura mayor (flecha). B) Además de la retracción cisural (flecha) se ve un nódulo satélite. C) Reconstrucción MPR sagital que pone de manifiesto la relación con la cisura (flechas). D) Reconstrucción MIP grueso sagital mostrando la afectación de la cisura (flechas negras) y la presencia de un nódulo en el LID (flecha hueca). Se pone de manifiesto que el supuesto nódulo satélite es una lobulación del tumor distal a la umbilicación de la cisura. Evaluación de la N La TC puede dar un excelente mapa ganglionar de los territorios torácicos, sin embargo, la gran limitación es la utilización del tamaño como criterio válido de afectación. El tamaño que se considera como punto de corte para establecer que un ganglio está afecto es que tenga un eje corto mayor de 10 mm en cualquier territorio y > de 12 mm en el espacio subcarinal. Es conocido que hasta en un 20% de ganglios de tamaño normal se encuentra infiltración por tumor y que un 40% de adenopatías mayores de 10 mm de eje corto son benignas. De hecho, pese a los avances en los equipos de TC, las cifras de sensibilidad y especificidad de la TC en el mediastino, son del 57% y 82% respectivamente. Evaluación de la M Las localizaciones más frecuentes de las metástasis del CP son pulmonares, hepáticas, óseas y suprarrenales y otras menos frecuentes son el bazo, los riñones o el páncreas. Las lesiones suprarrenales benignas son frecuentes por lo que deben intentar filiarse por métodos poco invasivos, como la RM o la PET, aunque en caso de dudas pueden pincharse. En general no se recomienda la búsqueda de metástasis en pacientes sin síntomas. Los pacientes con metástasis óseas suelen tener clínica o elevación de fosfatasas alcalinas. La gammagrafía ósea es sensible 14 pero poco específica por lo que a menudo precisa de estudios radiológicos selectivos. La RM cerebral con contraste en pacientes con clínica, es la técnica más recomendada por su mayor sensibilidad en la detección de metástasis cerebrales. En los casos de adenocarcinoma y en el carcinoma de células grandes, debido al porcentaje de metástasis en pacientes asintomáticos (3-10%), se recomienda ampliar dicho estudio aún en ausencia de sintomatología. Resonancia magnética La RM no ha demostrado ser superior a la TC en la determinación de invasión de la pared torácica ni en la afectación mediastínica. Sin embargo, destaca su papel en la evaluación del tumor del sulcus superior en el que delimita con más exactitud la infiltración del plexo braquial y la invasión del canal medular (Figs. 16 y 21). También es claramente superior en la valoración de metástasis en el SNC y en la caracterización de lesiones suprarrenales. La RM de cuerpo entero parece que es más sensible que la gammagrafía ósea para identificar lesiones óseas ya que no necesita que exista un incremento de la actividad osteoblástica para ponerlas de manifiesto. También es más específica en la caracterización de lesiones y permite delimitar la existencia de alteracio- Figura 21. Tumor del sulcus superior con extensión foraminal. A) Secuencia T1 coronal y axial (B) con supresión grasa con contraste. C) Secuencia T2 con supresión grasa. Extensión foraminal del tumor (flecha hueca). Adenopatías hiliares izquierdas (flecha blanca). nes en los órganos y diferentes estructuras incluidas en el estudio. Estadificación del CPM En el CPM habitualmente se efectúa una TC tóracoabdominal, una gammagrafía ósea y TC o RM cerebral sistemáticos pese a la ausencia de síntomas. El lugar más frecuente de afectación metastática de forma global es el hueso, pudiendo haber afectación metastásica abdominal en el 60% de pacientes y metástasis cerebrales en más del 10%. PET El empleo de la PET en la estadificación del CP cada vez está empleándose más debido a la mayor introducción de equipos integrados de PET/TC que dan una valoración morfológica y funcional. Aumenta la fiabilidad en la determinación de infiltración tumoral (T) tanto de la pared torácica como del mediastino así como en la diferenciación en los tumores centrales entre la masa obstructiva y la atelectasia o condensación distal. En la valoración adenopática mediastínica (N) ha disminuido el optimismo inicial a tenor de los resultados de diferentes metaanálisis. En ellos se demuestra que la especificidad es menor de lo esperado debido al alto porcentaje de falsos positivos y a que los tumores de baja actividad metabólica (CBA o tumores carcinoides) y de tamaño inferior a los 8-10 mm son responsables de falsos negativos. Otra limitación es la menor resolución espacial en la discriminación de adenopatías hiliares (N1) y las mediastínicas próximas al hilio (N2), con las consiguientes implicaciones terapéuticas. Los resultados negativos de TC y PET juntos no precisan confirmación histológica debido al alto valor predictivo negativo. Los resultados positivos de PET deben confirmarse por histología. La PET es superior a la TC en la estadificación mediastínica y se recomienda en todos los CP subsidiarios de tratamiento con cirugía o radioterapia en estadios IB-IIIB. En la valoración de la diseminación metastásica (M) la ventaja de la PET es su capacidad de estudiar todo el cuerpo salvo el cerebro. La forma idónea de valoración es con los equipos integrados de PET/TC. Es muy útil en la valoración de las suprarrenales, debido al elevado índice de lesiones benignas incidentales. Es superior a la gammagrafía ósea en la detección de lesiones del hueso y más específico dada la caracterización adicional con TC. En la valoración del hígado, aunque es sensible es menos específico que las técnicas estándar de imagen (ecografía, TC dinámico con contraste o RM). Difusión La técnica de la difusión en RM permite estudiar el movimiento microscópico de las moléculas de agua en los tejidos. Este parámetro posibilita determinar la presencia de una neoplasia, y su caracterización, también puede contribuir a su estadificación (Fig. 22) y seguimiento, incluso predecir la respuesta al tratamiento. Además también existe la posibilidad de hacer estudios de cuerpo entero. 15 Figura 23. Radiofrecuencia para control del dolor en Tumor de Pancoast. Mujer de 37 años con dolor no controlable por ningún método con infiltración del cuerpo vertebral (flecha). Dispositivo de radiofrecuencia con los electrodos abiertos en la pared torácica (flecha hueca). Se consiguió controlar el dolor de forma inmediata después del procedimiento. Figura 22. RM potenciada en difusión. A) TC axial con contraste y ventana de mediastino. Se observan adenopatías paratraqueales derechas y pretratraqueal. B) RM secuencia potenciada en difusión con supresión de la señal del cuerpo e inversión de la imagen. Se confirma la presencia de las adenopatías con restricción de la difusión. TRATAMIENTO Terapias mínimamente invasivas En el grupo de pacientes que no son candidatos quirúrgicos por comorbilidad cardiopulmonar, entra a formar parte del arsenal terapéutico la ablación por radiofrecuencia (RF). Otra indicación a destacar de este procedimiento es el control local del dolor resistente a otros tratamientos (Fig. 23). El principal mecanismo de acción de la RF es el daño térmico mediante la aplicación de una corriente 16 alterna dentro del tumor que condiciona una necrosis coagulativa del mismo y la consiguiente muerte celular (Fig. 24). El éxito del procedimiento comienza por una selección adecuada de pacientes. Aunque no existen unos criterios estrictos del paciente idóneo para el tratamiento con RF, la mayoría de autores se centran en aquellos pacientes con CPNM en estadios precoces, menores de 4 cm que no son quirúrgicos por comorbilidad generalmente cardiopulmonar. Dentro de los criterios de exclusión destacan aquellas lesiones que están situadas inmediatamente adyacentes a los bronquios principales, pacientes neumonectomizados, con diátesis hemorrágica no controlable o con un compromiso grave de la función respiratoria(25). La morbilidad del tratamiento está alrededor de un 15% siendo las complicaciones más frecuentes el neumotórax (20%) y el derrame pleural. El seguimiento de la lesión tratada se hace habitualmente con TC dinámico con contraste, estudiándose tanto la captación como la disminución del tamaño. El Figura 24. Adenocarcinoma del LII. A) Estudio previo al tratamiento. B) Control durante el procedimiento. C) Valoración a los 12 meses del tratamiento. Queda un neumatocele (flecha) en el lecho tumoral con retracción de las estructuras vecinas. tamaño de la lesión tratada puede aumentar durante los 6 primeros meses. También se puede hacer el seguimiento con PET debido a la complejidad en la determinación de resto tumoral o de recurrencia. Una de las ventajas de este tratamiento es que puede combinarse con otras medidas terapéuticas a destacar la asociación con radioterapia. Los resultados actuales son comparables o superiores a otras terapias actualmente disponibles, con índices de supervivencia para el CPNM estadio I del 78% al año y del 27% a los 5 años. Además es una técnica terapéutica segura con una excelente tolerancia por parte de los pacientes(26). SEGUIMIENTO Valoración de la respuesta del tratamiento con quimioterapia La evaluación de la respuesta tras la quimioterapia neoadyuvante y adyuvante se realiza generalmente con TC. Lo que debe valorar el radiólogo es la efectividad del tratamiento realizado y esto se viene determinando mediante la medición de la disminución del tamaño tumoral, tanto de la lesión primaria como de la afectación adenopática mediastínica y de las metástasis a distancia si las hubiera. Para unificar y estandarizar los criterios de respuesta al tratamiento en el paciente oncológico, en el año 2000 se introdujeron los criterios RECIST (Response Evaluation Criteria in Solid Tumors)(27). La utilidad principal del RECIST radica en que aplica unos criterios de la valoración de respuesta estandarizados en un lenguaje común. La regla primordial de la imagen en la valoración de respuesta es reconocida y se definen unas guías específicas de imagen. La medición se lleva a cabo tomando la medida unidimensional de todas las lesiones medibles y posteriormente sumándolas. Se mide el diámetro mayor de las lesiones en el plano axial y se compara con el estudio de seguimiento. En función del crecimiento o disminución de las lesiones se definen cuatro formas de respuesta: Respuesta Completa (RC); cuando no hay lesión medible, Respuesta Parcial (RP); cuando hay una disminución de tamaño del 30% de las lesiones, Enfermedad Estable (EE); cuando la modificación del tamaño no alcanza la disminución del 30% ni el aumento del 20% y Progresión de Enfermedad (PE); cuando hay un aumento de las lesiones superior al 20% o ha aparecido alguna lesión nueva. En el caso concreto del CP el comité para el cáncer de pulmón del SWOG (Southwest Oncology Group’s), está buscando una medida de respuesta mejor, más adecuada al comportamiento de éste grupo de tumores. Desde un punto de vista práctico, hay problemas en el empleo del RECIST en el cáncer de pulmón no microcítico (CPNM), porque no todos los pacientes tienen enfermedad medible en el momento de la terapia. Además, algunos pacientes que tienen enfermedad medible y responden al tratamiento, no muestran disminución del tamaño, cambian la densidad del tumor sin cambios sustanciales en los límites tumorales. Este hallazgo, según el RECIST, no debe considerarse como respuesta. Además, la tradicional respuesta tumoral no 17 Figura 25. Adenocarcinoma segundo primario. Progresión pulmonar tras lobectomía superior derecha. A y B) Ventana de mediastino y pulmón respectivamente de TC axial 6 meses después de la cirugía. C y D) TC axial con contraste con ventana de mediastino y pulmón respectivamente 7 meses después del mostrado en A y B, que pone de manifiesto un nódulo pulmonar de nueva aparición. predice la supervivencia en la enfermedad. Finalmente, la progresión en el CPNM es frecuentemente menos equívoca que la respuesta. Este grupo piensa que si se emplea la no progresión como medida de respuesta, en contra de la disminución de tamaño tumoral, pueden predecir la supervivencia más eficientemente. Demuestran que el índice de control de la enfermedad es un predictor más potente de supervivencia que el índice de respuesta del RECIST(28). 3. Ginsberg MS, Grewal RK, and Heelan RT. Lung Cancer. Radiol Clin N Am 2007;45:21-43. Seguimiento tras la cirugía El seguimiento minucioso puede comportar una detección más precoz de las recidivas o de la aparición de un segundo CP. El riesgo de presentar un segundo CP en pacientes operados de un CPNM es del 1-2% por paciente y por año y del 6% para pacientes tratados de CPM. Las recomendaciones de seguimiento no están estandarizadas, pero una orientación aproximada podría ser la siguiente: durante los dos años después de la intervención, una TC torácica con contraste cada 6 meses, dado que el mayor riesgo es el de recidiva locorregional, y a continuación una TC torácica anual que se puede hacer sin contraste, para evaluar el parénquima pulmonar ya que el mayor riesgo es el de desarrollar un segundo primario (Fig. 25). 7. Munden RF, Swisher SS, Stevens CW, Stewart DJ. Imaging of the Patient with Non–Small Cell Lung Cancer. Radiology 2005;237:803-818. 4. Swensen SJ, Jett JR, Hartman TE, Midthun DE, Mandrekar SJ, Hillman SL et al. CT screening for lung cancer: Five year prospective experience. Radiology 2005;235:259-265. 5. Henschke CI, Yankelevitz DF, Mirtcheva R, McGuinness G, McCauley D, Miettinen OS; ELCAP Group. CT screening for lung cancer: frecuency and significance of part-solid and nonsolid nodules. Am J Roentgenol 2002;178:1053-1057. 6. M. Reich. A critical appraisal of overdiagnosis: estimates of its magnitude and implications for lung cancer screening. Thorax 2008;63:377383. 8. Kuhlman JE, Collins J, Brooks GN, Yandow DR, Broderick LS. Dualenergy subtraction chest radiography: what to look for beyond calcified nodules. RadioGraphics 2006;26:79-92. 9. Kakeda S, Kamada K, Hatakeyama Y, Aoki T, Korogi Y, Katsuragawa S. et al. Effect of temporal subtraction technique on interpretation time and diagnostic accuracy of chest radiography. AJR 2006;187:12531259. 10. Valencia R, Denecke T, Lehmkuhl L, Fischbach F, Felix R, Knollmann F. Value of axial and coronal maximum intensity projection (MIP) images in the detection of pulmonary nodules by multislice spiral CT: comparison with axial 1 mm and 5 mm slices. Eur Radiol 2006;16:325332. 11. Park CM, Goo JM, Lee HJ, Lee CH, Chun EJ, Im J-G. Nodular GroundGlass Opacity at Thin-Section CT: Histologic Correlation and Evaluation of Change at Follow-up RadioGraphics 2007;27:391-408. 12. Ginsberg MS, Griff SK, Go BD, Yoo HH, Schwartz LH, Panicek DM. Pulmonary nodules resected at video-assisted thoracoscopic surgery: etiology in 426 patients. Radiology 1999;213:277-282. 1. Mountain CF. Revisions in the International System for staging lung cancer. Chest 1997;111:1710-1717. 13. Kostis WJ, Yankelevitz DF, Reeves AP, Fluture SC, Henschke CI. Small pulmonary nodules: reproducibility of three-dimensional volumetric measurement and estimation of time to follow-up CT. Radiology 2004; 231:446-452. 2. Sánchez Hernández I, Izquierdo Alonso JL, Almonacid Sánchez. Situación epidemiológica y pronóstica del cancer de pulmón en nuestro medio. Arch Bronconeumol 2006;42:594-599. 14. MacMahon H, Austin JH, Gamsu G, et al. Guidelines for management of small pulmonary nodules detected on CT scans: a statement from the Fleischner Society. Radiology 2005;237:395-400. BIBLIOGRAFÍA 18 15. Swensen SJ, Viggiano RW, Midthun DE, Müller NL, Sherrick A, Yamashita K, et al. Lung nodule enhancement at CT: multicenter study. Radiology 2000;214:73-80. 16. Schroeder T, Ruehm SG, Debatin JF, Ladd ME, Barkhausen J, Goehde SC. Detection of pulmonary nodules using a 2D HASTE MR sequence: comparison with MDCT. AJR 2005;185:979-984. 17. Bruegel M, Gaa J, Woertler K, Ganter C, Waldt S, Hillerer C, et al. MRI of the lung: value of different turbo spin-echo, singleshot turbo spinecho, and 3D gradient-echo pulse sequences for the detection of pulmonary metastases. J Magn Reson Imaging 2007;25:73-81. 22. Bruzzi JF, Komaki R, Walsh GL, Truong MT, Gladish GW, Munden RF, et al. Imaging of Non–Small Cell Lung Cancer of the Superior Sulcus Part 2: Initial Staging and Assessment of Resectability and Therapeutic Response. RadioGraphics 2008;28:561-572. 23. Silvestri G. Gould M K, Margolis M L, Tanoue LT, McCrory D, Toloza E, et al. Noninvasive Staging of Non-small Cell Lung Cancer ACCP Evidenced-Based Clinical Practice Guidelines (2nd Edition). Chest 2007; 132:178S-201S. 24. Koh D-M, Collins DJ. Diffusion-Weighted MRI in the Body: Applications and Challenges in Oncology. AJR 2007;188:1622-1635. 18. Kono R, Fujimoto K, Terasaki H, Müller NL, Kato S, Sadohara J, et al. Dynamic MRI of solitary pulmonary nodules: comparison of enhancement patterns of malignant and benign small peripheral lung lesions. AJR 2007;188:26-36. 25. Galbis-Caravajal JM, Pallardó-Calatayud Y, Revert-Ventura A, Sales-Badía JG, Esturi-Navarro R, Cuenca-Torres M. Ablación mediante radiofrecuencia guiada por tomografía computarizada de las lesiones pulmonares malignas: experiencia inicial. Arch Bronconeumol 2008;44:364-70. 19. Armato SG 3rd, Li F, Giger ML, MacMahon H, Sone S, Doi K. Lung cancer: performance of automated lung nodule detection applied to cancers missed in a CT screening program. Radiology 2002;225:685692. 26. Simon CJ, Dupuy DE, DiPetrillo TA, Safran HP, Grieco CA, Ng T, et al. Pulmonary Radiofrequency Ablation: Long-term Safety and Efficacy in 153 Patients. Radiology 2007;243:268-275. 20. Pallardó Calatayud Y, Revert Ventura AJ, Castañer González E. Actualización en la estadificación del cáncer de pulmón. Radiología 2007; 49:83-96. 21. Bruzzi JF, Komaki R, Walsh GL, Truong MT, Gladish GW, Munden RF, et al. Imaging of Non–Small Cell Lung Cancer of the Superior Sulcus Part 1: Anatomy, Clinical Manifestations, and Management. RadioGraphics 2008;28:551-560. 27. Therasse P, Arbuck SG, Eisenhauer EA, Wanders J, Kaplan RS, Rubinstein L, et al. New guidelines to evaluate the response to treatment in solid tumors. European Organization for Research and Treatment of Cancer, National Cancer Institute of the United States, National Cancer Institute of Canada. J Natl Cancer Inst 2000;92(3):205-216. 28. Tuma RS. Sometimes size doesn’t matter: reevaluating RECIST and tumor response rate endpoints. J Natl Cancer Inst 2006;98:12721274. 19 7 APLICACIONES DE LAS NUEVAS TÉCNICAS DE IMAGEN EN LA PATOLOGÍA TRAQUEAL Y MEDIASTÍNICA J. Andreu AG Hospital Vall d’Hebron. Barcelona. INTRODUCCIÓN El uso de tomografía computarizada multidetector (TCMD) se ha extendido en los últimos años en nuestra práctica diaria. Con el TCMD conseguimos estudios más rápidos y con espesores menores, todo ello aumenta la resolución y sensibilidad de las imágenes. A partir de los aparatos multidetectores de 16 coronas, se consiguen reconstrucciones multiplanares isovolumétricas, obteniendo así imágenes de la misma calidad en los tres planos habituales de estudio: axial, sagital y coronal. Todo ello ha permitido un nuevo enfoque del estudio mediastínico incluyendo el estudio traqueal y grandes bronquios, adenopatías y gracias a avances técnicos determinados a estudiar el corazón. La tráquea corresponde a una estructura aérea de una pared fina, era considerada como una zona ciega en la radiografía de tórax. La introducción de la tomografía computerizada permite una valoración axial de esta estructura que nos aporta ya una información útil en muchos procesos traqueales. La TCMD nos aporta reconstrucciones impecables y poder determinar con exactitud toda una serie de procesos de difícilmente valoración por técnicas de imagen. Determinamos con seguridad la existencia de estenosis, su localización y su severidad, además es una técnica que nos permitirá el seguimiento con una técnica que no es invasiva. También podremos valorar la pared de la traquea, sus alteraciones intrínsecas así como lesiones extrínsecas que repercuten en ella. En los tumores traqueales dispondremos de una visión anatómica que será importante cara al tratamiento de los pacientes. Estudios dinámicos con adquisiciones en expiración forzada aportan una información funcional imprescindible en el estudio de la traqueobroncomalacia, entidad que frecuentemente se asocia a otros procesos traqueales. La TCMC aporta una visión anatómica excelente de los ganglios mediastínicos, si bien los criterios diagnósticos que utilizamos basados en el tamaño de los mismos son de una sensibilidad y especificidad limitada. La combinación con otras técnicas como la tomografía por emisión de positrones (PET) nos permite mejorar claramente el valor diagnóstico. En el área que los estudios multidetectores han proporcionado un avance superior es en los estudios vasculares. Estos estudios vasculares obtienen una calidad exquisita y desplazan técnicas que hasta ahora se consideraban como técnicas de elección como ocurre en el estudio del tromboembolismo pulmonar. En el corazón las aplicaciones son cada día más consolidadas sobretodo con los aparatos multidetectores de 64 coronas y generaciones posteriores. La TCMD está llamado a ser la técnica de diagnóstico de la patología coronaria, los resultados actuales son muy prometedores y si bien ciertas limitaciones como la radiación utilizada, hacen que aun no sea una técnica ampliamente utilizada. En el resto de patología cardiaca competirá con la resonancia magnética (RM) como técni- 1 ca complementaria de los hallazgos obtenidos en la ecocardiografía. Como limitación de la técnica es la utilización de radiaciones que en estos estudios es habitualmente más alta que las antiguas exploraciones. La radiación se debe tener en cuenta y debemos aplicar criterios de reducción de las mismas como técnicas de baja dosis con buenos resultados en la literatura o bien delimitar las áreas de estudio. La variación de los protocolos de las exploraciones, aplicando criterios de reducción de dosis conseguimos reducciones incluso 6 veces en relación a los valores habituales obteniendo imágenes con una calidad diagnostico aceptable. LA TRAQUEA La traqueobroncoscopia fibróptica continúa siendo la técnica de elección para el estudio de la patología traqueal. A pesar de ello, en cierto número de casos, los hallazgos de la TCMC aportan información muchas veces suficiente para la catalogación y valoración de estos procesos traqueales. Las limitaciones técnicas para la realización de la exploración de TCMC son escasas y se concretan en pacientes que no toleran la mínima apnea necesaria para la realización de estos estudios y a la presencia de artefactos ocasionados a veces en pacientes portadores de tubo de traqueostomía(1). Estudio traqueal En el estudio habitual, la adquisición de las imágenes son axiales, que de por si permite una primera valoración de la traquea demostrando con fiabilidad la mayoría de estenosis, deformaciones de la luz, lesiones de la pared o extrínsecas. En la mayoría de casos no es necesario la administración de contraste endovenoso, únicamente en algunos casos de lesiones extrínsecas como adenopatías, lesiones tiroideas o vasculares, son de utilidad los estudios contrastados. El estudio de realiza en apnea y al final de la inspiración. En los nuevos aparatos de TCMC, un estudio completo se obtiene en pocos segundos, hecho de gran utilidad puesto que muchos pacientes con patología traqueal presentan clínica de disnea o tos y toleran mal situaciones de apnea prolongada. El área 2 de estudio de incluir toda la tráquea desde las cuerdas hasta sobrepasada la carina. En pacientes jóvenes y de edad pediátrica, más sensible a las radiaciones ionizantes puede reducirse el campo de estudio, siempre en relación a la patología del paciente, consiguiéndose estudios suficientes para un correcto diagnóstico con reducción marcada de la dosis(2). Con una sola adquisición tendremos ya la información suficiente para una valoración completa de la tráquea. Adquisiciones adicionales serán necesarias en casos de sospecha de traqueobroncomalacia, donde se realiza una secuencia en expiración forzada que nos permitirá el diagnóstico del proceso. Una vez obtenidas las secuencias imágenes axiales se puede realizar diversas reconstrucciones en 2 y 3 dimensiones fundamentales en el estudio de la tráquea(3). Disponemos de reconstrucciones en el 2 D que permite tener una visión multiplanar de la tráquea obteniendo imágenes de un alto valor diagnóstico. Una de las limitaciones de la imagen axial habitual de la tomografía computerizada era que el corte sobre la traquea no era completamente perpendicular al eje de la misma, la imagen que obteníamos muchas veces era oblicua a la luz traqueal, lo que ocasiona una cierta distorsión de la morfología, importante en casos de valoración de estenosis. Los planos de estudio sagital y coronal también muchas veces no concuerdan totalmente con el eje de la tráquea. Hoy en día de forma sencilla y rápida podemos obtener imágenes reformadas que sean perpendiculares a la tráquea demostrando con más exactitud el área y morfología propia de esta estructura anatómica. Todas estas reconstrucciones traqueales son imágenes fáciles y rápidas de obtener en las estaciones visualizadoras habituales. Rápidamente la imagen axial se puede completar con un plano coronal o sagital o incluso en un plano curvo previamente establecido (Fig. 1). Las técnicas multiplanares son básicas en el estudio de estenosis, en compresiones extrínsecas, en el seguimiento de prótesis y en la traqueobroncomalacia. Las reconstrucciones 3D requieren una elaboración más compleja. Se debe transferir las imagen a estaciones de trabajo que dispongan de programas más sofisticados, por suerte este tipo de programas están cada Figura 1. a) Reconstrucción coronal 2D reformada. Estenosis traqueal secundaria a enfermedad de Wegener. b) Reconstrucción sagital 2D reformada. Estenosis traqueal. día más disponibles en la mayoría de servicios de radiodiagnóstico. Existen 2 tipos básicos de reconstrucciones de 3D las reconstrucciones: externas e internas. Con técnicas en 3D conseguimos reconstrucciones de la superficie externa de la traquea y su relación con estructuras colindantes (Fig. 2). Además se pueden hacer reconstrucciones de la superficie interna, la llamada broncoscopia virtual (BV). Esta técnica permite navegar en el interior de la vía área. Las imágenes obtenidas semejan las que se obtiene por la traqueobroncoscopia fibróptica, es una técnica cuya utilidad esta aun por definir, pero los resultados obtenidos son muy esperanzadores. La BV se aplica en valoración de estenosis de la vía aérea, también puede tener un rol importante como técnica guía de la punción aspiración transbronquial y en el estudio de neoplasias endobronquiales. Nos permite la valoración de la vía aérea distal en casos de estenosis severas donde la traqueobroncoscopia fibróptica puede tener limitaciones. En lesiones endobronquiales y estenosis puede dar imágenes no solo de la zona proximal sino también retrogradas de una zona distal de la estenosis (Fig. 3). Dando una visión más global de la lesión que en algunos casos puede ser de utilidad. También se aplica como técnica para guiar a la punción transbronquial en el estudio de adenopatías, obteniéndose una reducción del tiempo del procedimiento y una mejoría de resultados. Actualmente Figura 2. Reconstrucción 3D. Estenosis traqueal. algunos autores para realizar este tipo de punciones transbronquiales utilizan técnicas de TCMD-fluoroscopia, en la que se controla la posición del fibroscopio durante el procedimiento por TCMD. Otras aplicaciones de la técnica como el estudio de las lesiones endotraqueobronquiales, la TCMC puede detectar pequeños nódulos traqueales, si bien es limitada en el estudio de lesiones mucosas y no detecta cambios de color, irregularidades y friabilidad de la misma que son tan útiles en el diagnostico de estos procesos(4). Además no puede distinguir entre lesiones mucosas de lesiones submucosas y existe un gran numero de falsos positivos ocasionados por las secreciones bronquiales. Así pues su utilidad como técnica en el estudio de lesiones endotraqueobronquiales no es clara(5). Debemos tener en cuenta que en realidad las reconstrucciones de las secuencias de imágenes, no crea nueva información sino lo que realiza es dar una nueva visión de la información obtenida en axial con la que obtenemos una mayor seguridad en nuestros diagnósticos. Las imágenes axiales continúan siendo parte esencial del estudio de la vía aérea, pero el com- 3 Figura 3. a) Corte axial. Cáncer de tiroides con invasión traqueal y tumoración endoluminal. b) BV. Tumor ocupando mayoritariamente la luz traqueal. c) BV. Vía aérea distal a la tumoración permeable. d) BV. Visión retrograda donde observamos un segundo nódulo traqueal. plemento de las reconstrucciones nos permite valoraciones más precisas. Aunque el TCMD es el método de imagen más útil en el estudio de la patología traqueal, en algunos casos se utiliza la RM ya que es una técnica que no utiliza radiaciones y por eso es preferible en niños en estudios de los anillos vasculares(6), también al no utilizar constaste yodado es útil en casos de contraindicación del mismo. La RM tiene una excelente diferenciación entre diferentes tejidos y así es útil en el estudio de invasión de la pared traqueal por tumores colindantes. 4 Estenosis traqueal Las estenosis traqueales son debidas a un grupo heterogéneo de entidades en las que se incluyen procesos neoplásicos, inflamatorios, compresiones extrínsecas y diversos traumas incluyendo lesiones post-intubación o post-cirugía. La presentación clínica más común de estas estenosis es disnea y estridor. La morfología de la misma depende de la etiología de la estenosis. Las estenosis post-intubación traqueal son de las más frecuentes, se sitúan en la zona subglótica, lugar donde previamente el balón traqueal ha Figura 4. Estenosis traqueales secundaria a traqueostomía. dañado la tráquea. Acostumbra a ser estenosis de menos de 2 cm, concéntricas en forma de “reloj de arena”. Las estenosis secundarias a la inserción de un tubo de traqueostomía se situarán en la zona concreta donde estaba localizada la traqueostomía (Fig. 4). Las estenosis post-inflamatorias pueden ser más irregulares, asimétricas y de extensión variable. La función de la TCMD será definir la existencia de estenosis, determinar su grado, localización y longitud(78). Los cortes axiales pueden ser suficientes para definir la existencia o no de estenosis, si bien las reconstrucciones multiplanares sagitales y coronates nos permiten con seguridad establecer este diagnóstico. El grado de la estenosis es un hallazgo útil y de gran importancia en el seguimiento de los pacientes, realizamos una valoración del área de la luz traqueal en el lugar de la estenosis y su correlación con el área de la tráquea normal de localización superior e inferior a la estenosis. Todo ello permite establecer el porcentaje de la estenosis. Esta valoración la realizamos en estudios axiales reformados para que sean perpendiculares a la luz traqueal. Cara a planificar el tratamiento quirúrgico o no de estos pacientes también es importante des- Figura 5. Prótesis traqueal con migración inferior. cribir la longitud de la estenosis y su distancia con la carina y las cuerdas bocales. Las reconstrucciones 3D permiten la detección de estenosis más sutiles y cerca de un tercio de los casos aporta información útil suplementaria para la correcta valoración de forma, longitud y grado de una estenosis traqueal. Un lugar prominente de los estudios TCMC es el seguimiento de estos pacientes después del tratamiento, detectando re-estenosis en casos postquirúrgicos y complicaciones en las prótesis como roturas o migraciones de las mismas (Fig. 5). Deformidades traqueales Existen dos entidades que se asocian a deformidades traqueales que son de fácil diagnóstico radiológico. Una es infrecuente que es la traqueobroncomegalia y otra más común que es la tráquea en sable. La traqueobroncomegalia o síndrome de MounierKunn corresponde a una dilatación de la tráquea y 5 Figura 6. a) Traqueobroncomegalia, dilatación traqueal y de bronquios proximales. b) Traqueobroncomegalia. BV. Tráquea “arrugada” con divertículos. los bronquios principales, estando el árbol bronquial más distal de calibre normal, afecta desde la primera a la cuarta generación bronquial. Está producida por una debilidad de la pared con marcada atrofia de las fibras elásticas y disminución de la capa de músculo liso(9). La causa es idiopática, en algunas enfermeda- 6 Figura 7. a) Tráquea en sable. Corte axial disminución del diámetro coronal. b) Tráquea en sable. BV. Morfología elíptica de la tráquea. des del tejido conectivo como Enlers-Danlos y Cutis laxa puede asociarse a similares dilataciones traqueales. Los pacientes presentan infecciones respiratorias de repetición. Los hallazgos TCMD son diagnóstico demostrando la dilatación traqueal. Los diámetros normales de la traquea no debe superan en el hombre Figura 8. a) Traqueobroncomalacia. Tráquea morfológicamente normal. Cicatrices pulmonares. b) Traqueobroncomalacia. Marcado colapso de la tráquea en espiración. los 27 mm. y en la mujer 23 mm. Los anillos traqueales son prominentes y frecuentemente la mucosa se hernia formando imágenes diverticulares dando una morfología “arrugada” a la tráquea (Fig. 6). La tráquea en sable consiste en una deformidad traqueal con una disminución marcada del diámetro coronal de la tráquea siendo normal el diámetro sagital (Fig. 7), el diagnóstico se realiza cuando el índice traqueal es inferior de 2/3, este índice nace de la relación entre el diámetro coronal y el sagital de la tráquea y se valorar con cortes axiales de la tráquea habitualmente por encima de cayado de la aorta. La tráquea cervical suele ser normal y la pared traqueal no suele estar engrosada. Esta deformidad se asocia a EPOC en la mayoría de casos y se observa en el 10% de los pacientes con EPOC. Su patógena es incierta y varias teorías se han especulado en su formación. En principio los pacientes se presentan con la clínica propia de la EPOC, principalmente con disnea y en algunos casos con tos recurrente. En principio no es tributaria de tratamien- Figura 9. a) Amiloidosis traqueal. Engrosamiento circunferencial de la pared. b) Amiloidosis traqueal. BV. Nódulos traqueales. to, en pacientes con mucha afectación de pruebas funcionales, pueden beneficiarse de dilataciones con prótesis o algún tipo de cirugía reconstructiva(10). Traqueobroncomalacia La traqueobroncomalacia es una entidad que presenta un excesivo colapso de la vía aérea en la espiración causada por una debilidad de las paredes de la vía aérea y cartílago, puede ser congénita y aparecer en edad pediátrica o ser adquirida y secundaria a diferentes traumas o lesiones crónicas de la traquea. Clínicamente estos pacientes presentan tos, disnea e infecciones respiratorias y pueden erróneamente cata- 7 logarse como asmáticos. Su incidencia es variable y se sitúa entre el 5-23% en las series de broncoscopias. El diagnóstico de la entidad se ha basado en los hallazgos durante la fibrobroncoscopia, visualizando un excesivo colapso de la tráquea en la espiración o con la tos. Puede presentarse como una afectación difusa de la traquea y frecuentemente afectar a bronquios proximales. También hay formas más localizadas habitualmente asociadas a áreas post-intubación, estenosis o compresiones extrínsecas. La TCMD permite el diagnóstico y lo que observamos es una marcada disminución de la luz traqueal, cuando esta disminución es superior al 50% podemos establecer el diagnóstico de traqueobroncomalacia (Fig. 8)(11). La traquea en la proyección en espiración forzada coge una morfología en semiluna que es característica definida como el signo de “ceño fruncido”. Para valorar la traqueobroncomalacia, las imágenes reconstruidas 2D en proyección sagital al final de la inspiración y de la espiración, son de utilidad para determinar la extensión cráneo-caudal del colapso excesivo de la traquea. El tratamiento es sintomático, en casos severos puede ser necesario cirugía con realización de traqueoplastia o colocación de prótesis. Es importante tener presente que la traqueobroncomalacia se asocia a diversos procesos traqueales como tráquea en sable, estenosis, policondritis recidivante, traqueobroncomegalia. Delante de estos procesos en nuestro estudio por TCMC deberemos incluir secuencias espiratorias de la tráquea para descartar esta entidad. Patología de la pared Existen raras entidades que pueden afectar a la pared traqueal, entre ellas destacamos la amiloidosis, la traqueobroncopatia osteocondroplástica, la policondritis recidivante y la enfermedad de Wegener. En la amiloidosis podemos observar el deposito submucoso de sustancia amiloide en el árbol traqueobronquial. La mayoría de pacientes son asintomáticos aunque en afectaciones extensas puede ir acompañados de síntomas respiratorios. En el estudio TCMC podemos observar la presencia de engrosamientos de la pared traqueal, focales o difusos (Fig. 9). Frecuentemente se observan nódulos traqueales y a veces estenosis irregu- 8 lares. La afectación suele ser circunferencial y se localiza preferentemente en la zona subglótica. Puede visualizarse calcificaciones asociadas. No existe un tratamiento específico y el tratamiento quirúrgico se reservara a casos seleccionados para resecar estenosis secundarias. Traqueobroncopatía osteocondroplástica corresponde a una proliferación de cartílago y hueso en la pared traqueal. Es un proceso benigno y es la mayoría de veces asintomático. Se presentan como nódulos pequeños que suelen estar calcificados, están preservado la zona posterior de la tráquea, dato de utilidad en su diferenciación con la amiloidosis. Suele afectar a la tráquea en sus 2/3 inferiores y extenderse la afectación a bronquios(12). En raros casos que se puedan asociar a estenosis son tributarios de tratamiento quirúrgico. La policondritis recidivante es una rara enfermedad inmunitaria que afecta al cartílago, preferentemente al pabellón auricular, nariz y árbol traqueobronquial. Causa engrosamiento de la pared traqueal que puede derivar en casos evolucionados a estenosis (Fig. 10) y también se observa la presencia de calcificaciones. La afectación puede ser localizada o difusa y se asocia frecuentemente a traqueobroncomalacia por lo que debe incluir en el estudio secuencias espiratorias(13). Suele estar preservada la zona membranosa posterior de la tráquea. No se suele acompañar de nódulos. El tratamiento es farmacológico con corticoides y únicamente en casos determinados de lesiones localizadas podrán ser tributarios de otros tratamientos como cirugía o colocación de prótesis traqueales. La enfermedad de Wegener es una vasculitis que puede afectar a diversos órganos con una predilección a la vía respiratoria tanto superior como inferior. La tráquea puede afectarse de forma difusa o localizada con engrosamiento circunferencial de la pared, los cartílagos no suelen estar afectados, pueden presentarse con nódulos. Cuando la afectación es localizada suele afectarse el espacio subglótico (Fig. 1). El tratamiento es médico, reservando el tratamiento quirúrgico para las secuelas del proceso(14). Tumores traqueales Los tumores traqueales no son frecuentes, podemos encontrar tumores benignos que representan alre- Figura 10. a) Policondritis recidivante. Engrosamiento de la pared y estenosis marcada. b) Policondritis recidivante. BV estenosis traqueal. dedor del 10% de los lesiones tumorales traqueobronquiales, su histología es variada pudiendo encontrar papilomas, adenomas o tumores mesenquimales. La mayoría se presentan como lesiones nodulares, habitualmente inferiores a 2 cms. En algunos casos de tumores mesenquimales, los lipomas y hamartomas, los hallazgos de la TCMD son diagnósticos al demostrar el contenido graso de los mismos(15). Los tumores malignos primarios traqueales son bastante infrecuentes, suelen ser tumores escamosos o el tumor adenomatoideo quístico. Figura 11. a) Metástasis traqueal de carcinoma de colon. Nódulo traqueal. Metástasis pulmonares. Derrame pleural derecho. b) Metástasis traqueal de carcinoma de colon. BV. Nódulo en carina. También pueden aparecer tumores secundarios, por invasión directa por ejemplo por tumores de tiroides, pulmón o esófago. Las metástasis hematógenas son más infrecuentes y los tumores primarios que más 9 Figura 12. TC-coronario. Reconstrucción arteria coronaria. comúnmente se asocian a metástasis traqueales son melanoma, mama, neoplasia del trayecto genitourinario y más raramente pulmón(16). Suelen ser lesiones poliploides (Fig. 11) y múltiples. La clínica es similar a otros tumores endoluminales y hemoptisis y tos son los hallazgos también frecuentes. ADENOPATIAS MEDIASTINICAS Los aparatos de TCMD permiten una valoración muy completa del mediastino. Los ganglios linfáticos aparece como pequeñas formaciones redondeadas en los diferentes compartimentos. La presencia de metástasis a dichos ganglios por neoplasias de pulmón o de otros orígenes tiene un valor pronóstico y gran valor en la estatificación y posterior elección del tratamiento. Para esta estadificación la técnica habitual en mayoría de guías diagnósticas es la tomografía computarizada y más concretamente el TCMD. La visión de los ganglios mediastínicos es excelente, si bien los criterios diagnósticos que utilizamos son de una sensibilidad y especificidad limitada. Consideramos que un ganglio linfático es patológico cuando su diámetro en su eje menor superior o igual a 10 mm. 10 Desgraciadamente puede haber ganglios inferiores a 10 mm con focos de metástasis en su interior. Evidentemente además no todos los ganglios aumentados de tamaño serán tumorales. Aparte del tamaño existen otros criterios que se puede utilizar en el estudio de los ganglios mediastínicos como la presencia de calcificación o densidad grasa propio de lesiones benignas o alta captación de contraste propio de ganglios neoplásicos. Con la introducción de PET estamos observando una revolución en las estudios de los ganglios mediastínicos, la prueba no está basada en criterios morfológicos, si no en criterios metabólicos, en el consumo de glucosa que es muy alto en el tejido tumoral, todo esto ocasiona tener una técnica más precisa que la TCMD en el estudio de los ganglios mediastínicos(17), además los aparatos de PET están combinados con TCMD dando a la imagen metabólica un base morfológica útil en la interpretación de los hallazgos. El PET tiene sobre todo porque tiene un alto valor predictivo negativo, pero tienen un número significativo de falsos positivos que están relacionados con procesos inflamatorios activos como la tuberculosis e incluidos a lesiones cicatrízales(18). Los falsos negativos son infrecuentes y están relacionados en lesiones pequeñas por debajo de la resolución del PET que está en 5-7 mm. En la literatura el TC tiene una sensibilidad del 51 y una especificidad de 86%(19), frente al PET que presenta una sensibilidad del 74% con una especificidad del 85%. En la práctica diaria es muchas veces confirmar la estadificación realizada por las técnicas de imagen con estudios histológicos. La mediastinoscopia continúa siendo el la técnica más sensible y especifica en el estudio de los ganglios mediastínicos. En los últimos años se han desarrollado diferentes técnicas de punción para estudio citológico de estos ganglios mediastínicos, se utiliza la vía transbronquial o transtraqueal guiada CT fluoroscopia o por imágenes de endoscopia virtual previa. La vía transesofágica guiada por ecoendoscopia también se puede utilizar para la punciones de ciertos territorios ganglionares. Así pues en el estudio de los ganglios mediastínicos, la TCMD aporta una visión morfológica muy com- pleta pero insuficiente para el diagnóstico de precisión necesario en muchos casos. La asociación con PET marca una simbiosis diagnóstica interesante puesto que aumenta el valor diagnóstico de ambas técnicas. A pesar de ello, la confirmación histológica o citológica será necesaria en un número alto de casos. CORAZÓN Sin duda donde la introducción de los nuevos equipos radiológicos de TCMC ha progresado de forma más significativa es en el estudio del corazón. El TCMC permite realizar cortes más finos en mucho menos tiempo, todo ello derivara en un marcado aumento de nuestra resolución radiológica. Además para estudiar el corazón que es un órgano en movimiento continuo y evitar la distorsión que produce en la imagen este movimiento, podemos adquirir las imágenes radiológicas de forma fraccionada y sincronizada con el electrocardiograma del paciente. Se realiza una adquisición del corazón en todas sus fases del ciclo cardiaco. Pero se puede reconstruir la imagen cardiaca de forma fraccionada y que corresponda solamente a una determinada fase del mismo. La exploración es más sofisticada que los estudios convencionales. El área de estudio es limitado y se centra propiamente en el corazón. La inyección de contraste debe ser precisa y suficiente para estudiar las diversas estructuras cardiacas. Disponemos de protocolos que administración de contraste específicos para el estudio cardiaco. Como ya se ha comentado de la adquisición está relacionada ciclo cardiaco, siendo necesario que el paciente esté rítmico y con una frecuencia cardiaca baja, por lo que en muchos protocolos de estudio se administrar un medicación previa al estudio, principalmente betabloqueantes(20). Con todo ello obtenemos imágenes cardiacas de gran calidad. Donde el avance es más claro es en el estudio de las arterias coronarias, una vez obtenidas las imágenes de estudio cardiaco se reconstruyen de forma fraccionada y multiplanar con esto conseguimos una representación de las arterias coronarias (Fig. 12) donde se podrá valorar la presencia de estenosis, mal- Figura 13. a) TC-coronario. Segmentación ventricular en sístole. b) TC-coronario. Segmentación ventricular en diástole. formaciones, etc. Es además una técnica útil para la valoración de la permeabilidad de bypass coronarios. El estudio coronario también está limitado por la presencia de calcificaciones coronarias extensas. Pero no queda aquí la función del TCMD en el corazón, sus indicaciones se van ampliando(21) pudiendo actualmente valorar el miocardio en las diferentes fases y obtener información funcional del corazón (Fig. 13) muy similar a los hallazgos que se obtienen en ecocardiografía o en estudios de RM. Un punto importante es la radiación de los pacientes, la radiación exacta es difícil de precisar puesto que depende de cada protocolo de exploración, pero es significativa y sería similar a la radiación de una coro- 11 nariografía convencional. Actualmente se están adaptando los protocolos para reducir significativamente es dosis. El TCMD se presenta como una técnica complementaria útil en el estudio de la patología cardiaca, siendo una técnica alternativa a la coronariografía diagnóstica. BIBLIOGRAFÍA 1. Sun M, Ernst A, Boiselle PM. MDCT of the central airways: comparison with bronchoscopy in the evaluation of complications of endotracheal and tracheostomy tubes. J Thorac Imaging. 2007;22:136-42. 2. Honnef D, Wildberger JE, Das Mv, et al. Value of virtual tracheobronchoscopy and bronchography from 16-slice multidetector-row spiral computed tomography for assessment of suspected tracheobronchial stenosis in children. Eur Radiol 2006;16:1684-91. 9. Menon B, Aggarwal B, Iqbal A. Mounier-Kuhn syndrome: report of 8 cases of tracheobronchomegaly with associated complications. South Med J 2008;101:83-7. 10. Mayse ML, Greenheck J, Friedman M, et al. Successful bronchoscopic balloon dilation of nonmalignant tracheobronchial obstruction without fluoroscopy. Chest 2004;126:634-7. 11. Baroni RH, Feller-Kopman D, Nishino M, et al. Tracheobronchomalacia: comparison between end-expiratory and dynamic expiratory CT for evaluation of central airway collapse. Radiology 2005;235:635-41. 12. Restrepo S, Pandit M, Villamil MA, et al. Tracheobronchopathia osteochondroplastica: helical CT findings in 4 cases. J Thorac Imaging 2004; 19:112-6. 13. Lee KS, Ernst A, Trentham DE, et al. Relapsing polychondritis: prevalence of expiratory CT airway abnormalities.Radiology 2006;240:56573. 14. Schokkenbroek AA, Franssen CF, Dikkers FG. Dilatation tracheoscopy for laryngeal and tracheal stenosis in patients with Wegener's granulomatosis. Eur Arch Otorhinolaryngol 2008;265:549-55. 3. Boiselle PM, Ernst A. State-of-the-art imaging of the central airways. Respiration 2003;70:383-94. 15. Ko JM, Jung JI, Park SH, et al. Benign tumors of the tracheobronchial tree: CT-pathologic correlation. AJR 2006;186:1304-13. 4. Finkelstein SE, Schrump DS, Nguyen DM et al. Comparative evaluation of super high-resolution CT scan and virtual bronchoscopy for the detection of tracheobronchial malignancies. Chest 2003;124:183440. 16. Chong S, Kim TS, Han J. Tracheal metastasis of lung cancer: CT findings in six patients.AJR. 2006;186:220-4. 5. Finkelstein SE, Summers RM, Nguyen DM et al. Virtual bronchoscopy for evaluation of airway disease. Thorac Surg Clin 2004;14:7986. 6. Yedururi S, Guillerman RP, Chung T et al. Multimodality imaging of tracheobronchial disorders in children. Radiographics 2008;28:e29. 7. Heyer CM, Nuesslein TG, Jung D et al. Tracheobronchial anomalies and stenoses: detection with low-dose multidetector CT with virtual tracheobronchoscopy--comparison with flexible tracheobronchoscopy. Radiology 2007;242:542-9. 8. Hoppe H, Dinkel HP, Walder B et al. Grading airway stenosis down to the segmental level using virtual bronchoscopy. Chest 2004;125:70411. 12 17. Gould, MK, Kuschner, WG, Rydzak, CE, et al Test performance of positron emission tomography and computed tomography for mediastinal staging in patients with non-small-cell lung cancer: a meta-analysis. Ann Intern Med 2003;139,879-92. 18. Konishi J, Yamazaki K, Tsukamoto E et al. Mediastinal lymph node staging by FDG-PET in patients with non-small cell lung ncer: analysis of false-positive FDG-PET findings. Respiration 2003;70:500-6. 19. Silvestri GA, Gould MK, Margolis ML et al.Noninvasive staging of nonsmall cell lung cancer: ACCP evidenced-based clinical practice guidelines (2nd edition). Chest 2007;132:178S-201S. 20. Schoepf UJ, Zwerner PL, Savino G, et al. Coronary CT angiography. Radiology 2007;244:48-63. 21. Roberts WT, Bax JJ, Davies LC. Cardiac CT, and CT coronary angiography: technology and application. Heart 2008;94:781-92. 8 APLICACIONES DE LAS NUEVAS TÉCNICAS DE IMAGEN SOBRE LA PARED TORÁCICA Y LA PLEURA A. Esteban Peris, D. Gómez Santos, J. Cabezudo Pedrazo, S. Martín Barón, M. Durán Poveda Hospital Universitario de Fuenlabrada. Fuenlabrada. Madrid. LA PARED TORÁCICA Y LA PLEURA El estudio de la pared torácica incluye todas las estructuras anatómicas que rodean los pulmones y la pleura, incluyendo los músculos intercostales, las costillas y el diafragma. La pleura es una membrana serosa de origen mesodérmico que recubre ambos pulmones, el mediastino, el diafragma y la parte interna de la caja torácica. Esta compuesta por dos capas, la pleura parietal es la hoja externa, en contacto con la caja torácica, mientras que la pleura visceral es la hoja interna, en contacto con los pulmones. La cavidad pleural es un espacio virtual entre ambas hojas pleurales, posee una fina capa de líquido con un volumen normal estimado de 0,1 a 0,2 ml/kg de peso. El estudio de la pared torácica y de la pleura se ha visto beneficiado por el desarrollo de nuevas técnicas de imagen aportando sobre todo una visión espacial óptima de la patología y de la anatomía. Consideramos que, además de la TC multicorte o helicoidal (TCH) y la resonancia magnética (RM), debemos incluir la ecografía como parte importante de nuestra exposición ya que su disponibilidad, bajo coste y eficacia hacen, que en muchas ocasiones, nos facilite y proporcione un diagnóstico correcto de la patología de la pared torácica de una forma altamente eficiente. Expondremos brevemente las nuevas modalidades de estas tres técnicas de imagen de las que se beneficia el estudio de la patología que nos compete. LA TOMOGRAFÍA COMPUTARIZADA MULTICORTE O HELICOIDAL (TCH) Desde las primeras generaciones de TC, en 1976, se han ido sucediendo nuevos avances tecnológicos encaminados a lograr una mayor rapidez y calidad en el procesado de la imagen y conseguir reconstrucciones en otros planos anatómicos diferentes del plano de adquisición, el axial. El desarrollo de los nuevos equipos de TCH que se ha producido en los últimos años, junto con la mejora de los soportes informáticos, ha supuesto un gran avance en el procesado de imagen y ha contribuido a la expansión de las reconstrucciones tridimensionales en la práctica médica, consiguiendo generar este tipo de imágenes en menor tiempo y con mayor resolución. Los importantes avances de la técnica han logrado por tanto un nuevo método de tomografía computarizada (TC), la TC helicoidal (TCH), que sincroniza el giro continuo de los detectores y del tubo productor de rayos X con el movimiento continuo de la mesa de estudio. La sincronización de todos estos movimientos hace que la resultante sea una espiral o hélice. Con esta forma de estudio conseguimos que el tiempo útil de adquisición sea el 100%, disminuyendo considerablemente el tiempo de exploración. El resultado final es la adquisición de los datos de un volumen con los que podemos reconstruir planos en los tres ejes del espacio. 1 Las reconstrucciones tridimensionales abren un nuevo campo en las posibilidades del diagnóstico por imagen, se ha beneficiado el estudio y diagnóstico de la patología de la pared torácica y la pleura. Las características de la adquisición de la imagen varían según el tipo de estudio que se vaya a realizar, sin embargo, hay puntos comunes que se dan en todos ellos como son: • Obtención de cortes finos de alta calidad lo que significa una mejora cuantitativa y cualitativa del área de estudio con una mayor resolución de la imagen en 3D. • Alta velocidad que permite disminuir el artefacto por el movimiento voluntario (deglución, apnea, etc.) o involuntario (transito intestinal, movimiento cardiaco, etc.) del paciente al mismo tiempo que consigue sincronizar la adquisición de los datos con la entrada de contraste intravenoso y obtener la mayor concentración de contraste en el punto deseado. El volumen de datos obtenido se transfiere a la estación de trabajo, que es un potente ordenador dotado de un complejo programa de tratamiento de imágenes, donde se procesa la información en dos vertientes: reconstrucciones en dos planos y tridimensionales. Las reconstrucciones en dos planos del espacio permiten la obtención de planos axiales, coronales, sagitales, inclinados y curvos con buena calidad y en muy poco tiempo, lo que rinde una información espacial de la patología pleural y de la pared torácica (Fig. 1). Con la reconstrucción tridimensional podemos definir el color que asignamos a un intervalo determinado de valor de atenuación o unidad Hounsfield (UH), su transparencia e incluso su textura, por lo que asignando distintos colores a cada intervalo de densidad obtenemos imágenes espectaculares y de gran realismo. Las imágenes en 3D pueden ser generadas por una gran variedad de algoritmos de reconstrucción. Las técnicas más usadas son: PMI (proyección de máxima intensidad), representación de superficie (Shaded Surface Display, SSD) y representación volumétrica (Volume Rendering, VR). En la estación de trabajo podemos incluso presentar en la pantalla imágenes de forma continua, lo 2 que produce un efecto de cine que constituye una realidad virtual, gracias a la cual es posible navegar a través de las diversas estructuras anatómicas. Sin embargo, y por el momento, no consideramos que sea una técnica de aplicación sistemática, ya que hay que valorar variables como el coste, tiempo de realización del postprocesado, experiencia del médico, etc., y por tanto no desplazan a las reconstrucciones en dos planos o a las imágenes axiales convencionales. Cuando se vayan asentando protocolos rigurosos su uso se extenderá sin duda, dada la calidad y la espectacularidad de las imágenes tridimensionales que es posible obtener. La gran ventaja de estas técnicas es su escasa invasividad y la comodidad para el paciente ya que se generan a partir de las imágenes obtenidas con los nuevos TCH en los estudios rutinarios. No debemos olvidar algunos datos sobre esta técnica de imagen que utiliza la radiación ionizante como fuente de energía. Las nuevas generaciones de TCH han abierto un nuevo campo en las aplicaciones e incrementado sus indicaciones, lo que supone un aumento del 40% de la dosis absorbida a nivel poblacional(1). Teniendo en cuenta datos como que la dosis de radiación de un TCH de tórax equivale a unas 400 radiografías de tórax(2) y a unas 25 mamografías de doble proyección, debemos siempre considerar esta técnica de imagen cuando la indicación de su realización esté justificada, de otro modo buscaremos alternativas como la resonancia y la ecografía que utilizan otras fuentes de energía no carcinógenas. Modos de reconstruccion tridimensional Existen tres grandes sistemas de formación de imágenes tridimensionales: Representación de superficie (SSD) Es aquella en la que únicamente se muestran los elementos de la superficie del volumen estudiado utilizando técnicas de sombreado. La representación de superficie o de superficies sombreadas fue desarrollada en los años 70 del pasado siglo, es la primera técnica de representación tridimensional aplicada al diagnóstico médico. Figura 1. Reconstrucciones biplano. A plano axial. B plano coronal. C plano sagital. D plano curvo. Se trata de un proceso mediante el cual se determinan superficies aparentes del total del volumen de datos, obteniéndose una imagen que representa las superficies derivadas. Esta técnica trata el objeto 3D a estudio como si fuese opaco(3) (Fig. 2). Como consecuencia, la imagen 3D vista con la reconstrucción de superficie muestra sólo la parte externa del objeto, no pudiéndose analizar las estructuras internas. El resultado es similar a la adquisición de la fotografía de un objeto con un foco de luz situado en un pun- to determinado y el valor de la sombra definido por el ángulo de la luz reflejada. Al mismo tiempo se puede modificar la localización del foco de luz y la cantidad de la luz ambiental. Por tanto, si representamos una estructura ósea, podremos examinar su superficie, pero no el hueso trabecular si realizáramos un “corte” sobre la reconstrucción. Por lo tanto, es sencillo comprobar cómo al representar únicamente los datos de la superficie del objeto, estamos “desperdiciando” una gran cantidad de datos del volumen del que disponemos (aquellos 3 Figura 2. Representación de superficie del tórax. que representan las estructuras internas del objeto). De hecho, en ésta técnica se utiliza menos del 10% de los datos disponibles. A cambio, al manejar pocos datos, permite una velocidad superior a otras técnicas en la representación 3D en el manejo de la imagen. Proyección de Máxima Intensidad (PMI) Es la representación de puntos de máxima intensidad (PMI) en la que se selecciona únicamente el valor máximo de HU. La PMI es una técnica de representación tridimensional que evalúa cada unidad de atenuación (vóxel) a lo largo de una línea, desde el ojo del observador a través del volumen de datos, y selecciona el valor máximo de vóxel, que es el que se representa (Fig. 3). Esta técnica de representación tridimensional es muy valiosa para la obtención de imágenes angiográficas, tanto en TAC como en RM. Sin embargo, muestra algunas limitaciones ya que se representará únicamente el material con mayor atenuación, lo que significa que un fragmento de calcio (más denso que el contraste), oscurecerá la información de la luz del vaso. 4 Representación volumétrica (VR) Es aquella en la que se integran todas las unidades de atenuación para formar la imagen. Esta técnica de representación 3D toma todo el volumen de datos adquiridos, lo que implica una mayor fidelidad en las imágenes generadas; sin embargo, el procesado de toda la información necesita ordenadores y programas informáticos muy potentes, por ese motivo esta técnica ha sido la última en incorporarse al resto de técnicas 3D rutinarias. Para la obtención de la imagen final se asignan distintos valores de opacidad a los diferentes valores del vóxel, lo que permite representar las diferentes propiedades de los tejidos, como por ejemplo la densidad(3-5) (Fig. 4). El efecto obtenido consiste en reproducir los objetos de alta opacidad más visibles sobre los objetos menos opacos, los cuales aparecerán transparentes en mayor o menor grado. El resultado es la posibilidad de ver diferentes tipos de tejidos a la vez, en lugar de ver sólo el primer tejido como sucede en el SSD; el VR permite ver simultáneamente objetos con diferentes propiedades. Figura 3. Proyección de máxima intensidad. Figura 4. Representación volumétrica. Figura 5. La representación volumétrica (VR). A sombreado en blanco y negro, B sombreado a color y C sombreado a color de múltiples objetos. Desde el punto de vista técnico la opacidad 0 se asigna a los vóxeles transparentes, por lo que no se verán en la imagen. La opacidad 1 se asigna a los vóxeles totalmente opacos que no transmiten luz pero la reflejan totalmente y obtienen así una apariencia sólida. Los vóxeles con opacidad intermedia se muestran de forma semitransparente. La representación volumétrica (VR) se puede obtener en tres formas: sombreado en blanco y negro, sombreado a color y sombreado a color de múltiples objetos (Fig. 5). 1. Sombreado en blanco y negro: El valor de sombreado de un vóxel se define por su opacidad. El resultado final es un amplio porcentaje de valores de vóxeles en cada rayo. 2. Sombreado a color: El valor de sombrado de un vóxel se define por su opacidad y la orientación local de la superficie definido por la localización del vóxel. El color se basa en el valor del vóxel. 3. Sombreado a color de múltiples objetos: al igual que el sombreado a color el valor del sombreado para el vóxel se define por su opacidad y la orientación local de la superficie por la localización del vóxel. El color se basa en el color asignado a cada objeto u objetos en caso de selección múltiple). En la figura 6 podemos apreciar las diferencias existentes entre los diferentes modos de reconstrucción de imagen 3D. Se puede apreciar en la imagen A la falta de sensación de profundidad característica de las 5 Figura 6. Modos de reconstrucción 3D. reconstrucciones MIP. En la imagen B se aprecia la poca sensación de realismo que adquiere las imágenes de reconstrucción de superficie, pero nos permite, sin embargo estudiar la pared torácica como un objeto que tuviésemos en las manos. La imagen C (VR) nos muestra toda la capacidad de esta técnica para ver las diferentes estructuras que componen el tórax de forma individual (sólo hueso) o en su conjunto. LA RESONANCIA MAGNÉTICA Las imágenes obtenidas por resonancia magnética (RM) aplicadas al campo de la pared torácica y de la patología músculo esquelética en general han alcanzado un puesto importante por la definición entre los diferentes tejidos y resolución logrados. El resto de la patología torácica, incluida la pleural, se ha visto menos favorecida por este desarrollo y los grandes avances se han producido principalmente en la TCH. Sin embargo como excepción, y por la invasión de la pared torácica que conllevan, el estudio del tumor del sulcus superior será el mas beneficiado por esta técnica de imagen. Las ventajas de la RM sobre la TC son las siguientes: a) Mayor capacidad de resolución. La RM es capaz de diferenciar tejidos con densidades radiológicas muy próximas entre sí o incluso similares si su composición es distinta. Esto la hace muy superior a otros métodos de imagen, sobre todo en el estudio del sistema músculo esquelético, donde prácticamente todos las densidades excepto el hueso están com- 6 prendidas entre la grasa y el agua. Esta capacidad para diferenciar tejidos permite obtener unas imágenes con un detalle anatómico excepcional. La gran ventaja de la resonancia magnética en la patología de la pared torácica es que es la única que detecta la señal de la médula ósea. Esto permite distinguir claramente la señal "grasa" de la médula amarilla normal de la señal "agua" de la médula reemplazada o patológica, siendo tan sensible o más que la medicina nuclear, aunque con una definición morfológica de las estructuras muy superior a ésta (Fig. 7). b) Posibilidad de obtención directa de las imágenes en todos los planos del espacio. La RM puede obtener directamente los datos en cualquier plano del estudio, como con la ecografía, y a diferencia de la TCH, que siempre debe postprocesar la imagen para obtener planos diferentes del axial. c) La obtención de estudios angiográficos sin necesidad de administrar contraste intravenoso. Puede valorar los vasos sin necesidad de administrar contraste intravenoso. Con la ayuda de secuencias y reconstrucciones especiales la RM logra obtener angiografías con una resolución similar a la de los estudios obtenidos por la TCH de última generación, pero sin emplear contraste intravenoso. Los contrastes que se emplean, en ocasiones en RM, se utilizan para potenciar la señal de aquellos tejidos que lo captan, o para estudios vasculares que requieran mayor precisión. d) No utiliza radiaciones ionizantes (RI) para la obtención de las imágenes. Su teórica inocuidad la convierte en un método de imagen menos lesivo, sin efecto estocástico ni riesgo genético como las (RI) utilizable por tanto durante el segundo y tercer trimestres del embarazo. e) El postprocesado de la imagen nos permite al igual que la TCH la obtención de reconstrucciones en dos planos y tridimensionales. No obstante, el talón de Aquiles de esta técnica continua siendo el largo tiempo de exploración que requiere, respecto a la TCH, lo que hace que, hoy por hoy, esta técnica quede relegada a lesiones en las que la diferenciación tisular o la invasión precisa de estructuras anatómicas constituya un pilar básico en el diagnóstico de la patología a estudio en la pared torácica. LA ECOGRAFÍA La ecografía en la práctica médica diaria tiene, al contrario que la RM, una mayor aplicación sobre la patología pleural que sobre la patología de la pared torácica. Al igual que la RM no utiliza radiación ionizante para producir la imagen lo que le confiere la gran ventaja de ser una técnica inocua. Es un método de imagen idóneo para la población pediátrica (donde adquiere especial relevancia en el manejo del derrame pleural paraneumónico) y mujeres gestantes. Además permite la repetición de estudios de control sin riesgo para el paciente y de forma indolora. La ecografía logra una buena diferenciación entre estructuras sólidas y líquidas, y es uno de los mejores métodos de imagen para valorar la presencia o no de contenido en el interior de la cavidad pleural y determinar si muestra signos de complicación como la presencia de septos en colecciones tabicadas. En la figura 8 podemos apreciar el estudio de una neumonía basal derecha, con complicación supurativa –abscesoy derrame pleural mediante TCH (imagen A), aparentemente sin bridas que sugieran complicación. Con la ecografía (imagen B y C) se aprecian múltiples bridas en el interior de la cavidad pleural que condicionan el manejo terapéutico. Por tanto esta exploración es más resolutiva para el estudio del líquido pleural. Figura 7. RM Columna. Hemangioma vertebral (imágenes A y B), Metástasis de carcinoma de mama (imágenes C y D) Imagen A y C potenciadas en T1. Imágenes B y D potenciadas en T2. También es la técnica de elección para el estudio de estructuras tubulares con contenido líquido, lo cual en la pared torácica queda relegado a los vasos. La aplicación de las técnicas de Doppler color permite determinar y cuantificar la existencia de flujos vasculares y su dirección en el interior de las lesiones de la pared torácica. Una de sus principales ventajas es la capacidad que tiene para obtener imágenes en infinitos planos (como la resonancia y a diferencia de la TCH). Además, junto con la radiología bajo control fluoroscópico, es la única técnica que permite una visión en "tiempo real" de la anatomía. Ello posibilita en el estudio de la pared torácica la realización de estudios dinámicos del músculo diafragma, y también su uso como guía de técnicas microinvasivas como la biopsia percutánea o la punción aspiración con aguja de diferentes calibres (PAAF; BAG, etc.). Vamos a tratar de ilustrar mediante la exposición de casos clínicos las aplicaciones de estas técnicas de ima- 7 Figura 8. Neumonía con complicación supurativa y derrame pleural complicado. Figura 9. Caso 1. 8 Figura 10. Caso 2. gen en la práctica médica diaria, que en general, nos permiten obtener una visión anatómica mas real por lo que no solo nos ayudan en el diagnostico sino también en el abordaje intervencionista o quirúrgico de las lesiones si éstas lo precisan. CASO 1 (Fig. 9) [563023] Varón de 61 años, fumador, con carcinoma de colon al que se le solicita una radiografía de tórax preoperatoria (Fig. 9A). La radiografía de tórax muestra un aumento de densidad periférico en el hemitórax derecho con una imagen altamente sugestiva de afectación de la pared costal con afectación del arco anterior de la 5ª costilla derecha. Ante la sospecha de carcinoma de pulmón con invasión costal se realiza una TCH con imágenes axiales en la que no se objetivan lesiones en el parénquima pulmonar que justifiquen dicha imagen (Fig. 9B) pero si una alteración en la parrilla costal (Fig. 9C). Se realizan reconstrucciones tridimensionales (Fig. 9D) que demuestran la presencia de una alteración en la segmentación de la parrilla costal con 9 región dorsal de la pared torácica. Se decide estudio mediante RM para tratar de tipificar la lesión y extensión de la misma. La RM muestra una lesión de partes blandas alojada en la dermis y tejido celular subcutáneo, compatible con neurofibroma, con plano graso de separación entre la lesión y la pared muscular. La RM nos permite en este caso determinar perfectamente la extensión de la lesión gracias a su capacidad de diferenciación entre los diferentes tejidos. Figura 11. Caso 3. una imagen de costilla en pala que condiciona la imagen de la radiología simple. CASO 2 (Fig. 10) [41381] Mujer de 50 años en seguimiento por carcinoma de mama ductal infiltrante (gIIc, T3, N2, M0) tratado hace dos años con mastectomía, linfadenectomia axilar, quimioterapia y radioterapia. Acude a urgencias por dolor pleurítico. Se le realiza una radiografía de tórax en la que objetiva una alteración en el contorno del hemidiafragma derecho y una discreta cantidad de derrame pleural, ambos de nueva aparición. Presentamos en la figura 10A la exploracion previa de hace 6 meses y en la figura 10B la actual donde se aprecia la patología. Se le realiza una TCH con reconstrucciones multiplanares (Fig. 10C) y 3D (Fig. 10D) que demuestran la presencia de múltiples implantes tumorales en la pleural diafragmática y derrame pleural. CASO 3 (Fig. 11) [170941] Varón de 33 años con antecedente de neurofibromatosis tipo1 conocida desde los dos años de vida. Acude a consulta por masa de partes blandas en la 10 CASO 4 (Fig. 12) [16498] Varón de 55 años que acude a consulta por tumoración en la pared lateral derecha del tórax. Durante la exploración se objetiva una masa axilar. Se solicita estudio mediante TCH de tórax que demuestra la presencia de un masa que plantea el diagnóstico diferencial entre conglomerado adenopático axilar izquierdo (Figs. 12A, B y C) y una masa sólida, probable sarcoma de partes blandas. Se realiza RM en la que se identifica una gran masa sólida de morfología irregular, hipointensa en las secuencias potenciadas en T1 (Fig. 12D) e hiperintensa en las potenciadas en densidad protónica (Fig. 12E) y T2 (Fig. 12F). Se administra gadolinio que condiciona un intenso realce de la lesión (Fig. 12G). La masa ocupa el espacio axilar y se prolonga anteriormente hacia el espacio infraclavicular y hacia posteroinferior a la región subescapular. La RM permite determinar la invasión de de los músculos subescapular y redondo menor, y demostrar la infiltración del músculo serrato que condiciona el abordaje quirúrgico. La lesión es compatible con un sarcoma e partes de blandas. CASO 5 (Fig. 13) [120956] Mujer de 47 años, mastectomizada por carcinoma de mama hace tres años y posterior cirugía de reconstrucción mamaria. Acude a la consulta de cirugía por sensación desde hace tres días de lesión palpable sobre el manubrio esternal. A la exploración impresiona de lesión de consistencia blanda., posible lipoma plano. Se solicita estudio mediante RM que demuestra la presencia de una lesión lítica en el manubrio esternal Figura 12. Caso 4. Figura 14. Caso 6. Figura 13. Caso 5. hipointensa en T1 (Fig. 13A) e hperinensa en T2 (Fig. 13B) con destrucción de la cortical anterior y componente de partes blandas asociado, compatible con metástasis ósea. CASO 6 (Fig. 14) [117740] Paciente de 17 años que refiere dolor recurrente en la región esternal que le hace acudir a urgencias en 5 ocasiones. Se solicita TCH para descartar artritis de las articulaciones condroesternales. Se realizan reconstrucciones volumétricas en MIP (Fig. 14A) y VR (Fig. 14B) en las que se identifica una asimetría en la por- 11 Figura 15. Caso 7. ción basal del manubrio esternal que condiciona una asimetría de los arcos costales y que condiciona también un mal enfrentamiento de las articulaciones en la dinámica de la pared costal que produce artritis de repetición. acompaña de derrame pleural e implantes pleurales tumorales. Se realizan reconstrucciones multiplanares y tridimensionales para valorar extensión de la lesión. (Figs. 15B, C, D y E). El diagnostico anatomopatológico fue sarcoma de Ewing. CASO 7 (Fig. 15) [235821] Paciente varón e 22 años de edad que acude a la urgencia por fiebre, dolor y tumefacción de partes blandas en pared costal izquierda de 2 meses de evolución. Se le realiza una radiografía de tórax (Fig. 15A) donde se objetiva una afectación permeativa del arco anterior de la séptima costilla izquierda. Ante la sospecha de tumor óseo se realiza una TCH donde se confirma la presencia de un tumor, posible sarcoma de Ewing, que afecta a la costilla y a la pared torácica y se CASO 8 (Fig. 16) [46644] Mujer de 50 años a la que se le realiza una radiografía de tórax por cuadro agudo de asma en la que se identifica una lesión nodular sobre campo medio pulmonar izquierdo, solo en la proyección PA. Se amplia el estudio mediante TCH objetivando la presencia de una lesión ovoidea, extrapulmonar, de densidad partes blandas sugestiva de tumor fibroso pleural (Fig. 16A). La paciente es alérgica a los contrastes yodados por lo que se decide la realización de y una 12 Figura 16. Caso 8. RM con gadolinio para valorar la captación de la lesión. Se realizan secuencias axiales potenciadas en T1 (Fig. 16B), en T2 con supresión grasa (Fig. 16C) y T1 tras la administración de gadolinio (Fig. 16D). La lesión muestra un intenso realce, característico de los tumores hipervascularizados como el tumor fibroso pleural. CASO 9 (Fig. 17) Paciente de 45 años operada de carcinoma de mama. Es reintervenida para colocación de espansor de piel para posterior colocación de prótesis. Durante es postoperatorio se produce un importante descenso del hematocrito e hinchazón de la zona quirúrgica. Se realiza un TCH de tórax para valoración de la exten- sión del hematoma que confirma la presencia de una colección de 10 x 2.5 cm localizada entre el expansor y la parrilla costal (A) y se extiende hacia craneolatearal (B). El estudio permitió la planificación de la adecuada vía de drenaje del hematoma sin lesionar el expansor. CASO 10 (Fig. 18) Paciente de 60 años, fumador, que acude al servicio de urgencias con fiebre, tos y expectoración. En la Rx de tórax (A) apreciamos una consolidación basal izquierda acompañada de una “lesión” pleural irregular, sospechosa por su disposición de afectación tumoral de la pleura. Se realiza un TCH ante la sospecha de neoplasia pulmonar con metástasis pleurales, se con- 13 Figura 17. Caso 9. Figura 19. Caso 10. firma la consolidación basal (A), sin lesión bronquial acompañante. La lesión pleural muestra valores de atenuación del agua (C), lo que indica que corresponde a derrame pleural de morfología caprichosa. Al evaluar con ventana ósea el estudio (D y E) observamos múl- 14 tiples fracturas costales que justifican la posibilidad de lesión pleural previa con formación de bridas que condicionan la morfología del derrame atípica. En la Rx de control tras tratamiento antibiótico ha desparecido la neumonía y el derrame pleural atípico. Figura 19. Caso 11. CASO 11 (Fig. 19) Paciente varón de 60 años con dolor en la región esternal de meses de evolución, a la exploración se palpa una lesión en escalón dolorosa. El paciente refiere el antecedente de accidente de tráfico hace 5 meses. Se realiza una Rx de esternón que no muestra una lesión que justifique la exploración. Con la TCH realizamos reconstrucciones MIP en coronal (A) y en sagital (B) donde se pone de manifiesto una fractura de la porción caudal del manubrio esternal sin consolidación de la línea de fractura, con esclerosis de ambos extremos, hallazgos compatibles con pseudoartrosis. CASO 12 [111643 mesotelioma] Paciente de 67 años, en seguimiento por enfermedad pleural relacionada con la exposición a asbesto que debuta con un cuadro de dolor y disnea. En la TCH 15 Figura 20. Caso 12. Figura 21. Caso 13. 16 Figura 22. Caso 14. (ver también figura 1) se identifica una afectación extensa pleural derecha irregular con múltiples imágenes de masas que afectan a la pleura lateral, basal y mediastínica y que asientan sobre una pleura patologica con grandes placas calcificadas. Los hallazgos indican el diagnóstico de mesotelioma pleural en paciente con exposición a fibras de amianto. CASO 13 [157856] Paciente fumadora a la que se le solicita una radiografía de tórax por con dolor de características pleuríti- cas (A y B) en la que se identifica importante enfisema y una masa de localización paramediastinica en el segmento apical de LSD. Al realizar el estudio de extensión del carcinoma de pulmón la masa muestra un amplio contacto con el cuerpo de D2, no obstante mediante la TCH la invasión de esta estructura queda indeterminada por lo que se amplia el estudio con RM (E y F). Esta muestra una alteración de la señal del cuerpo vertebral que indica afectación ósea y que por tanto condiciona el tratamiento de la neoplasia pulmonar. 17 CASO 14 Elastofibroma dorsi Paciente de 54 años en estudio por parestesias en ambas manos en la que se objetiva a la exploración una tumoración subescapular bilateral palpable, de consistencia blanda, sin dolor a la palpación. Se solicita una RM que muestra dos masas en las regiones subescapulares, isointensas con el músculo en todas las secuencias, presentando en su interior pequeñas áreas hiperintensas en T1 y T2 y otras hipointensas en T1 y T2. los hallazgos son diagnósticos de elastofibroma dorsi que en la actualidad no se considera un tumor sino un proceso degenerativo de las fibras elásticas. Con el rápido e imparable avance de la tecnología aplicada a la medicina tenemos muchas herramientas a nuestro alcance para delimitar y tipificar mejor las lesiones. La posibilidad de obtención de imágenes en 3D, además va a aportar nuevas visiones en el diagnóstico por imagen, con la aparición a diario de nuevas aplicaciones. A partir de ahora deberemos ir cambiando la visión axial y bidimensional de la anatomía en los estudios clásicos, por una nueva concepción tridimensional con planos en cualquier sentido del espacio. Todo esto será posible si por parte de los profesionales existe cada vez una mayor preparación y comprensión de la técnica para sacarle el máximo provecho y no caer en defectos que podrían inducir a errores diagnósticos 18 posteriores a la hora de analizar las imágenes. Por supuesto esta mejora técnica debe ir acompañada de un amplio conocimiento de la anatomía humana, para que en conjunto permitan al profesional manipular las imágenes adecuadamente y presentarlas para su análisis y diagnóstico definitivo de forma correcta. BIBLIOGRAFÍA 1. Golding S, Shrimpton P. Radiation dose in CT: are we meeting the challenge. BJR 2002:75:1-4. 2. Guía de indicaciones para la correcta solicitud de pruebas de diagnostico por imagen. Proteccion Radiológica 118, Comisión Europea, Dirección General de medio Ambiente. 2000. 3. G.E. Medical Systems. Volume Analysis 2. User guide. 2001:239-255. 4. Drebin RA, Carpenter L, Hanrahan P. Volume rendering. Comput Graph 1988; 22: 65-74. 5. Paul S, Brian S. Three-dimensional volume rendered of spiral CT data: Theory and method. 6. García Santos JM. La tomograffa computarizada y la estación de trabajo: introducción a una simbiosis. Radiología 1997; 39(2): 91-102. 7. Scott E, Elliot K. Volume-rendered three-dimensional Spiral CT: Musculo-skeletal aplications. Radiographics 1999; 19: 1143-1160. 8. Jayaram K. Three-dimensional visualization and analysis methodologies: A current perspective. Radiographics 1999; 19: 783-806. Inforad 1999; 19: 745-764. 9. Kuszyk BS, Heath DG, Bliss DF, Fishman EK. Skeletal 3D Ct: Adavantage of volume renderig over surface rendering. Skeletal Radiol 1996; 25: 207-214. 10. Kaufman A. A tutorial on volume visualization. Los Alamitos, Calif: IEEE Computer Society, 1991. Cap 1 1. Las imágenes axiales de TC para el estudio de la vía aérea: a. Tienen menos capacidad que la reconstrucción tridimensional para detectar estenosis muy sutiles. b. Infraestiman la extensión craneocaudal de las lesiones. c. Son poco útiles para comprender las relaciones tridimensionales de la vía aérea. d. Son poco útiles para representar las vías oblicuas respecto el plano axial. e. Todas las anteriores son ciertas. 2. En el estudio de la vía aérea, es cierto que: a. La broncografía es la técnica de elección para el estudio de la vía aérea. b. La TC con multidetectores es útil para el diagnóstico de traqueomalacia. c. No es útil para planificar la colocación de stents en la vía aérea. d. Nunca puede sustituir a la biopsia pulmonar en el estudio de la enfermedad pulmonar intersticial difusa. e. La ventaja de la broncografía respecto a la TC es que la broncografía permite estudiar simultáneamente diferentes áreas del pulmón. 3. En el diagnóstico de la tromboembolia pulmonar: a. La tomografía computarizada con multidetectores se ha convertido en la primera exploración objetiva para confirmar el diagnóstico. b. La sensibilidad de la TC es del 50%. c. La especificidad de la TC es inferior al 80%. d. La gammagrafía pulmonar es la técnica de elección. e. El estudio PIOPED- I ha sido fundamental para remarcar la importancia de la TC. 4. No es cierto, en el estudio de la hemoptisis, que la TC de alta resolución: a. Permite un estudio muy detallado del parénquima y del mediastino. b. Puede informar de la etiología de la hemoptisis. c. Su principal problema es que la prueba dura unos minutos. d. Puede ser útil para localizar el sangrado. e. Puede informar de posibles variaciones anatómicas. 5. Sobre la utilidad de la TC-PET en el campo de la Oncología es cierto que: a. La F-DFG es un trazador metabólico aceptado para PET. b. La PET se basa en la diferencia de captación de diferentes trazadores metabólicos por parte de las células neoplásicas. c. La combinación de TC con PET ha mejorado los resultados de esta última. d. Todas las anteriores son ciertas. e. Ninguna de las anteriores es cierta. 6. No es una indicación de la TC-PET en el campo de la Neumología: a. La caracterización del nódulo pulmonar solitario. b. La estadificación mediastínica del carcinoma de pulmón no microcítico. c. El seguimiento de enfermedades inflamatorias no neoplásicas. d. La planificación de radioterapia. e. La detección de enfermedad pleural maligna. 7. No es una de las ventajas de la TC-PET para el estudio de tumores primarios: a. Diferenciar el tejido tumoral de atelectasias o neumonitis. b. El estudio de nódulos satélite. c. Elegir la mejor zona de obtención de muestras. d. Conocer la histología del carcinoma en función de su SUV (índice de captación estándar). e. Valorar la afectación pleural. 8. En la ultrasonografía endobronquial es falso que: a. Existen dos tipos: radial y lineal. b. Es útil para el diagnóstico y estadificación del cáncer de pulmón no microcítico. c. Las muestras obtenidas no son útiles para el estudio de mutaciones en las células neoplásicas. d. Ha demostrado ser útil para diagnosticar un linfoma. e. Ha demostrado ser útil para diagnosticar sarcoidosis. 9. Dentro de los dos tipos de ultrasonografía endobronquial (radial o sectorial) es cierto que: a. La ultrasonografía radial se realiza en tiempo real. b. La ultrasonografía lineal se realiza en tiempo real. c. La ultrasonografía lineal es de elección para el estudio del nódulo pulmonar solitario. d. Todas las anteriores son ciertas. e. Ninguna de las anteriores es cierta. 10. En la ultrasonografía transtorácica es falso que: a. Se puede realizar en la habitación del enfermo. b. No produce radiación. c. Es muy útil para el estudio de la vía aérea. d. Es una exploración operador dependiente. e. El pulmón sano es un mal transmisor de ultrasonidos. Cap 2 1. Los estudios mediante TACAR del pulmón se realizan con el siguiente espesor de corte: a. 1 a 2 mm. b. 2 a 3 mm. c. 3 a 4 mm. d. 4 a 7 mm. e. 7 a 10 mm. 2. La TACAR de pulmón es un procedimiento de imagen útil para el diagnóstico de: a. El cáncer de pulmón. b. La patología neoplásica pleural. c. El tromboembolismo pulmonar. d. Las bronquiectasias. e. Las metástasis pulmonares. 3. La patología vascular torácica se estudia mejor con: a. TC convencional con contraste IV. b. TACAR. c. TC multidetector con contraste IV. d. TC helicoidal de una hilera de detectores con contraste IV. e. TC multidetector sin contraste IV. 4. Las proyecciones de mínima intensidad de señal (MINIP) son útiles para: a. El diagnóstico de los nódulos pulmonares. b. El diagnóstico de las enfermedades intersticiales. c. La realización de broncoscopias virtuales. d. El diagnóstico del tromboembolismo pulmonar. e. El estudio de la vía aérea. 5. ¿Cuál de las siguientes no es una indicación de realización de RM del tórax?: a. El diagnóstico de masas mediastínicas. b. El estudio de enfermedades intersticiales del pulmón. c. La estadificación tumoral. d. El estudio de las venas pulmonares. e. El estudio de las arterias pulmonares. 6. Los procedimientos intervencionistas diagnósticos percutáneos del tórax se guían habitualmente con: a. TC. b. RM. c. Fluoroscopia convencional. d. Fluoroscopia digital. e. Ecografía. 7. La termocoagulación por radiofrecuencia de tumores pulmonares: a. Ocasiona una reducción significativa de la función pulmonar. b. Se emplea habitualmente en lesiones de menos de 4 cm de diámetro. c. Reduce la mortalidad en la población tratada respecto a pacientes no tratados. d. Precisa anestesia general. e. Se hace fundamentalmente con fines paliativos. 8. Respecto al diagnóstico del tromboembosismo pulmonar: a. La gammagrafía de ventilación-perfusión es superior a la TC helicoidal con contraste IV. b. La arteriografía por catéter sigue siendo una técnica de elección con fines diagnósticos. c. La RM puede ser una alternativa a la TC helicoidal. d. Las técnicas modernas de imagen no son útiles en su diagnóstico. e. La TC convencional tiene una eficacia diagnóstica similar a la TC helicoidal. 9. Los equipos más modernos de TC multidetector que están en funcionamiento en nuestro entorno tienen: a. 64 hileras de detectores. b. 16 hileras de detectores. c. 2 hileras de detectores. d. 4 hileras de detectores. e. 8 hileras de detectores. 10. Los equipos de TC convencional tienen similares prestaciones a los equipos de TC multidetector en cuanto a: a. El tiempo de exploración del paciente. b. La resolución espacial en los tres ejes del espacio. c. La capacidad de realizar estudios vasculares. d. La capacidad de realizar estudios volumétricos. e. La realización de cortes de alta resolución del pulmón. Cap 3 1. En el estudio mediante TC de la hipertensión pulmonar, ¿cuál de las siguientes afirmaciones es falsa?: a. La detección aislada de un aumento de tamaño del tronco de la pulmonar es diagnóstico de hipertensión pulmonar. b. La TC puede indicar la posibilidad de cortocircuitos cardiacos al demostrar drenajes venosos anómalos. c. La TC puede mostrar alteraciones en el parénquima responsables de la hipertensión pulmonar. d. La TC puede mostrar alteraciones secundarias a la hipertensión en cavidades derechas. e. El patrón de perfusión en mosaico es una de las manifestaciones de la hipertensión pulmonar en el parénquima pulmonar. 2. ¿Cuál de estas afirmaciones sobre el patrón de atenuación en mosaico en la hipertensión pulmonar es cierta?: a. Se trata de áreas parcheadas de aumento y disminución de la densidad del parénquima pulmonar. b. Se corresponde con áreas de redistribución del flujo pulmonar. c. Se observa con mayor frecuencia en hipertensión pulmonar secundaria a tromboembolismo crónico. d. El tamaño de los vasos es superior en las áreas de mayor atenuación. e. Todas las anteriores. 3. El estudio mediante TCMD en el tromboembolismo pulmonar agudo: a. Tiene una alta sensibilidad y especificidad. b. Tiene un valor predictivo negativo igual o superior al 98%. c. Ocasiona una importante irradiación (3-5 mSv), lo que obliga a una selección de los pacientes. d. Permite visualizar, en un estudio de buena calidad, las arterias subsegmentarias y distales. e. Todas las anteriores. 4. En los estudios de TCMD realizados ante la sospecha de tromboembolismo pulmonar agudo, ¿cuál de estas afirmaciones es cierta?: a. La TC no suele ofrecer diagnósticos alternativos. b. Los infartos suelen localizarse centralmente. c. Los pacientes con signos en la TC angiografía de disfunción del ventrículo derecho tienen peor pronóstico. d. Los defectos de repleción agudos se asocian con una disminución del tamaño del vaso. e. La TC angiografía tiene una baja sensibilidad en la detección de tromboembolismo pulmonar agudo. 5. ¿Qué pacientes con hipertensión pulmonar sintomática secundaria a tromboembolismo pulmonar crónico son los mejores candidatos para la realización de tromboendarterectomía? a. Pacientes con trombos en las arterias subsegmentarias. b. Pacientes con trombos localizados en arterias principales, lobares o segmentarias proximales. c. Pacientes con vasculopatía de pequeño vaso. d. Pacientes sin hipertrofia de arterias bronquiales. e. Pacientes con derrame pericárdico. 6. ¿Cuál de las siguientes afirmación sobre el tromboembolismo pulmonar crónico es falsa?: a. La TC angiografía es más sensible que la angiografía convencional en la demostración de trombos centrales. b. La TC angiografía puede ofrecer diagnósticos alternativos. c. La TC angiografía aporta información acerca de la resistencia vascular pulmonar y presiones en cavidades derechas. d. La TC angiografía es útil para determinar si el paciente es o no operable. e. La TC angiografía es superior a la resonancia magnética en la valoración de las arterias subsegmentarias. 7. Los siguientes signos del TCMD con contraste son sugestivos de tromboembolismo pulmonar crónico, excepto uno: a. Defecto de llenado completo con disminución de calibre y aspecto atrófico del vaso. b. Bandas (estructuras lineales ancladas a la pared del vaso). c. Dilataciones postestenóticas. d. Aumento de la circulación sistémica bronquial y no bronquial. e. Defecto de llenado completo con aumento del calibre del vaso. 8. ¿Cuál de las siguientes afirmaciones sobre la utilización del TCMD en el estudio de la hemoptisis amenazante es falsa?: a. Debe abarcar desde la porción inferior del cuello a los polos renales. b. Los mapas vasculares en 2D y 3D que proporciona ayudan en la planificación terapéutica. c. Las reconstrucciones MIP permiten la visualización del trayecto tortuoso de las arterias sistémicas. d. Las arterias bronquiales están implicadas en una minoría de casos. e. Los signos de sangrado en el parénquima pulmonar pueden también ayudar a localizar el lugar de sangrado. 9. ¿Cuál de las siguientes afirmaciones sobre las arterias sistémicas no bronquiales como causantes de hemoptisis es cierta?: a. Su trayecto no es paralelo a los bronquios. b. Es más frecuente que estén implicadas si hay inflamación pulmonar con afectación pleural. c. Se ven en anomalías congénitas como el secuestro pulmonar. d. Se implican en recurrencias de la hemoptisis. e. Todas las anteriores. 10. ¿Cuál de las siguientes afirmaciones sobre la hemoptisis amenazante es falsa?: a. En un 95% de ocasiones son responsables las arterias bronquiales. b. La hemoptisis criptogénica es más frecuente en fumadores. c. En el estudio por TC del parénquima, el vidrio deslustrado y la ocupación bronquial son signos indirectos de sangrado. d. La correlación de los estudios de TCMD y la angiografía no es buena. e. En un pequeño porcentaje de pacientes las arterias pulmonares pueden ser las responsables. Cap 4 1. Los signos radiológicos clásicos del enfisema pulmonar en la radiografía de tórax incluyen: a. Aplanamiento o inversión de los hemidiafragmas. b. Aumento del espacio retroesternal con una distancia superior a 2,5 cm entre la pared posterior del esternón y la aorta ascendente en la radiografía lateral. c. Ensanchamiento y horizontalización de los espacios intercostales. d. Aumento de calibre de las arterias pulmonares principales. e. Todas las anteriores. 2. El enfisema centrilobulillar o centroacinar: a. Es el segundo tipo de enfisema, en orden de frecuencia. b. Se caracteriza en la TACAR por mostrar múltiples áreas quísticas de pared fina. c. No presenta una clara relación con el consumo de tabaco. d. Se caracteriza en la TACAR por la presencia de áreas hiperlucentes que rodean a las ramas de las arterias centrilobulillares. e. Se diagnostica con mayor facilidad en la TACAR cuando la afectación es importante y se observa confluencia de áreas hiperlucentes. 3. En la valoración cuantitativa del enfisema mediante tomografía computarizada (TC), una de las siguientes afirmaciones es falsa: a. La utilización de la TC multidetector (TCMD) permite realizar reconstrucciones multiplanares que facilitan la percepción de la distribución del enfisema. b. La valoración cuantitativa subjetiva se basa en la cuantificación de las zonas del parénquima pulmonar que presentan una disminución del flujo vascular y de la atenuación, comparativamente con las zonas pulmonares adyacentes. c. Las técnicas cuantitativas de valoración subjetiva presentan una mejor reproducibilidad y concordancia de resultados que las técnicas objetivas. d. Las técnicas objetivas de valoración cuantitativa del enfisema se basan en que la imagen TC caracteriza la densidad tisular en unidades Hounsfield (UH). e. Las técnicas objetivas todavía no tienen en la actualidad una utilidad clínica clara. 4. En la valoración mediante TC del grosor de la pared bronquial, una de las siguientes afirmaciones es falsa: a. La TC multidetector (TCMD) permite realizar la segmentación de la vía aérea hasta los bronquios de 6º y 7º nivel. b. Mediante los nuevos programas de software se puede estudiar el grosor de la pared bronquial a partir de las diferentes secciones obtenidas. c. Esta valoración es útil en el estudio de la bronquitis crónica y del asma. d. Esta valoración es útil en el estudio del enfisema. e. Estudios actuales han demostrado una buena correlación morfofuncional en la patología de la vía aérea. 5. En el papel de la resonancia magnética (RM) en el estudio de la EPOC, una de las afirmaciones siguientes es verdadera: a. La RM presenta actualmente una importante aplicación clínica en el estudio de la EPOC. b. Las imágenes de RM presentan una elevada resolución espacial en el estudio del parénquima pulmonar. c. La habitual concentración elevada de protones en el parénquima pulmonar facilita su estudio mediante RM. d. La escasa concentración de protones en el parénquima pulmonar dificulta su estudio. e. La RM no presenta ninguna utilidad en el estudio del parénquima pulmonar. 6. Sobre el papel de las técnicas de imagen en el estudio de la infección respiratoria en el paciente con EPOC, una de las siguientes afirmaciones es falsa: a. El patrón radiológico en “queso de Gruyère” en la neumonía simula cavitación y se relaciona con la presencia de enfisema y/o bullas. b. El estudio de la infección de la pequeña vía aérea no requiere prácticamente nunca la realización de TACAR. c. La presencia de un nivel hidraéreo visualizado mediante radiografía simple de tórax o TACAR sugiere infección, hemorragia o neoplasia. d. Las lesiones cavitarias con pared engrosada se asocian con frecuencia a infecciones crónicas. e. El patrón de TACAR de “árbol en brote” es sugestivo de infección de pequeña vía aérea. 7. En el estudio radiológico de las colecciones aéreas en el paciente con EPOC, una de las siguientes afirmaciones es falsa: a. En los pacientes con EPOC, la rotura de bullas y la obstrucción de la vía aérea son causa frecuente de neumotórax y neumomediastino. b. En el neumomediastino, la radiografía simple de tórax muestra líneas radiolucentes rodeando las diferentes estructuras mediastínicas. c. La radiografía simple de tórax es una técnica de gran utilidad en la demostración del enfisema intersticial. d. El neumotórax se ve en la radiografía simple de tórax cuando su volumen es significativo y presenta su forma típica. e. En los pacientes enfisematosos es difícil distinguir mediante radiografía simple de tórax un neumotórax loculado de una bulla. 8. La técnica de imagen de elección en la valoración prequirúrgica de la cirugía de reducción del volumen pulmonar es la siguiente: a. Radiografía simple de tórax. b. Tomografía computarizada con multidetectores (TCMD). c. Resonancia magnética (RM). d. Ecografía. e. Ninguna de las anteriores. 9. Con respecto a la neumonía por citomegalovirus en el paciente con trasplante pulmonar, señale cuál de entre las siguientes afirmaciones es falsa: a. La neumonía por citomegalovirus es la segunda causa de infección pulmonar en los pacientes con trasplante pulmonar. b. La radiografía de tórax convencional es la técnica de imagen de elección y la más sensible ante la sospecha de neumonía por citomegalovirus. c. La TC de tórax es la técnica de imagen de mayor sensibilidad en el diagnóstico de la infección pulmonar. d. Los hallazgos mediante TC en la neumonía por citomegalovirus incluyen áreas de densidad en “vidrio deslustrado”. e. Los hallazgos mediante TC en la neumonía por citomegalovirus incluyen opacidades nodulares de pequeño tamaño. 10. El papel de las técnicas de imagen radiológicas en el trasplante pulmonar se centra en el diagnóstico de las múltiples complicaciones, entre las que se incluyen: a. Isquemia de la vía aérea. b. Edema por reperfusión. c. Infecciones pulmonares. d. Bronquiolitis obliterante. e. Todas las anteriores. Cap 5 1. Señale cuál de las siguientes es una ventaja de la TCHMC frente a la TACAR: a. Obtención de datos volumétricos. b. Mayor rapidez de adquisición. c. Posibilidad de reconstrucción en todos los planos del espacio. d. Todas las anteriores son ciertas. e. Ninguna de las anteriores es cierta. 2. Con respecto a la TCHMC, señale cuál de entre las siguientes afirmaciones es falsa: a. Las reconstrucciones multiplanares permiten valorar de forma rápida y precisa la distribución de las lesiones en el pulmón. b. Sólo se valora en 10% del parénquima pulmonar. c. No es necesario realizar adquisiciones adicionales si se desea también estudiar el mediastino. d. La proyección de mínima intensidad (minIP) es muy útil para valorar el patrón destructivo. e. La proyección de máxima intensidad (MIP) permite diferenciar nódulos de vasos. 3. Señale la respuesta verdadera con respecto al lobulillo pulmonar secundario (LPS): a. Se define como la cantidad de pulmón contenida en un ácino. b. Por el centro discurre la arteriola y el bronquiolo. c. Por el centro discurre la vénula y el linfático. d. El LPS es demasiado pequeño para poderlo ver mediante TC. e. Las respuestas a y b son ciertas. 4. En relación a las neumonías intersticiales, señale la respuesta correcta: a. El pronóstico es similar en todas ellas. b. Siempre es necesario un estudio histológico para llegar al diagnóstico. c. En la neumonía intersticial usual (NIU) es muy característico el patrón en vidrio deslustrado prominente. d. La TCHMC no sirve para orientar sobre las zonas más idóneas para toma de biopsia. e. Todas las anteriores son falsas. 5. Si en un paciente con un patrón septal liso se demuestra mediante MIP un aumento de calibre de las venas pulmonares, lo más probable es que se trate de: a. Edema pulmonar. b. Neumonía intersticial descamativa. c. Linfangitis carcinomatosa. d. Silicosis. e. Neumonía intersticial aguda. 6. El patrón más característico de la sarcoidosis corresponde a: a. Nódulos peribroncovasculares centrales y subpleurales. b. Nódulos de distribución aleatoria. c. Patrón de “árbol en brote”. d. Predominio en campos inferiores. e. Engrosamiento liso de septos interlobulillares. 7. La herramienta más adecuada para la valoración de los nódulos de pequeño tamaño es: a. TACAR. b. Reconstrucciones sagitales. c. MIP. d. MinIP. e. Ninguna de las anteriores. 8. Indique la respuesta correcta respecto al patrón en vidrio deslustrado: a. Indica siempre afectación alveolar subyacente. b. Las reconstrucciones minIP no tienen ninguna utilidad en su valoración. c. En las zonas afectadas por vidrio deslustrado, la vascularización pulmonar está siempre disminuida. d. El signo del bronquio negro es de utilidad para detectar afectación en vidrio deslustrado. e. En la neumonía intersticial aguda existe patrón en vidrio deslustrado sin signos de fibrosis. 9. Señale la respuesta errónea con respecto a la perfusión en mosaico: a. Corresponde a áreas de menor atenuación pulmonar por vascularización pulmonar disminuida. b. Las reconstrucciones MIP permiten demostrar la menor vascularización. c. Las diferencias de atenuación se aprecian mejor si se aplica la herramienta minIP. d. En la bronquiolitis constrictiva hay siempre áreas de perfusión en mosaico. e. Nunca es secundaria a patología vascular. 10. Ante un paciente con atenuación pulmonar heterogénea, vascularización pulmonar disminuida en las áreas de menor atenuación y pérdida de volumen en todas la áreas por igual en laTC espiratoria, el diagnóstico más probable es: a. Bronquiolitis constrictiva. b. Enfisema pulmonar. c. Embolismo pulmonar crónico. d. Neumonía intersticial linfoidea. e. Linfangioleiomiomatosis. Cap 6 1. De los resultados de los ensayos dirigidos a la evaluación del cribado mediante TC de baja dosis, ¿cuál de las siguientes aseveraciones es falsa?: a. En el grupo de cribado hay un aumento de la supervivencia a los 5 años comparado con el grupo control. b. El número de falsos positivos condiciona un incremento de las pruebas diagnósticas adicionales. c. Existe una reducción de la mortalidad global relacionada con el tumor. d. Existe un incremento en la radiación de la población sometida a cribado con el consiguiente riesgo de carcinoma radioinducido. e. Los nódulos menores de 5 mm, detectados en programas de cribado, raramente se asocian a malignidad. 2. Todas las siguientes respuestas son verdaderas acerca de la radiografía de tórax de energía dual, salvo una. Señale la respuesta falsa: a. Aprovecha la diferencia de la atenuación del gradiente de energía entre el hueso y las partes blandas para generar unas imágenes con selección tisular. b. Diferencian claramente la calcificación, lo que ayuda en la caracterización del nódulo pulmonar benigno. c. Aumenta la sensibilidad para la detección de nódulos no calcificados mediante la reducción del ruido anatómico del hueso superpuesto. d. Ayuda en el reconocimiento de masas hiliares y mediastínicas, en la detección de estenosis traqueales, en la identificación de anomalías óseas, pleurales y de la pared torácica, y en la localización de dispositivos intravasculares. e. No precisa de más dosis de radiación. 3. Todas las siguientes respuestas salvo una son motivo de pasar por alto un nódulo pulmonar de pequeño tamaño en TCMD. Señale la respuesta falsa: a. Nódulo de localización central. b. Nódulo de pequeño tamaño. c. Nódulo de baja atenuación. d. Nódulo calcificado. e. Nódulo de localización adyacente a un área de condensación. 4. ¿Cuál de los siguientes tipos histológicos de cáncer de pulmón se asocia con más frecuencia al signo del halo?: a. Carcinoma bronquioloalveolar. b. Carcinoma microcítico. c. Carcinoma epidermoide. d. Carcinoma adenoescamoso. e. Carcinoma de células grandes. 5. Son ventajas de la RM en la evaluación del tumor del sulcus superior todas las siguientes salvo una: a. Evaluación del plexo braquial. b. Evaluación de la extensión intracanalicular. c. Estadificación de la enfermedad intratorácica. d. Determinación de la extensión foramina. e. La no irradiación. 6. ¿Cuáles de las siguientes son localizaciones posibles de metástasis del cáncer de pulmón?: a. Hueso. b. Pulmón. c. Suprarrenales. d. Sistema nervioso central. e. Todas las anteriores son ciertas. 7. Acerca de la RM de cuerpo entero, ¿cuál de las siguientes aseveraciones no es cierta?: a. Es más sensible que la gammagrafía ósea para identificar lesiones óseas. b. Es más específica en la caracterización de lesiones óseas. c. Permite delimitar la existencia de alteraciones en otras estructuras. d. Podría emplearse en la estadificación del CPNM. e. Es más preciso en la definición de infiltración ganglionar mediastínica. 8. Son causa de falsos negativos en el PET todos los siguientes salvo uno, señálelo: a. Carcinoma bronquioloalveolar. b. Tumor carcinoide. c. Metástasis pulmonares menores de 7 mm. d. Carcinoma microcítico. e. Adenopatías mediastínicas menores de 7 mm. 9. ¿Cuál de los siguientes es criterio de exclusión para el tratamiento de un paciente con CPNM mediante radiofrecuencia?: a. Neumonectomizado. b. Diátesis hemorrágica no controlable. c. Compromiso grave de la función respiratoria. d. Tumores adyacentes a los bronquios principales. e. Todas las anteriores son ciertas. 10. El riesgo de presentar un segundo CP en pacientes operados de un cáncer de pulmón no microcítico es: a. Menor del 1% al año de la cirugía. b. Del 1-2% por paciente y por año. c. Mayor del 5% por paciente y por año. d. No existe un riesgo mayor de desarrollar un segundo CP. e. Mayor del 10% durante el año siguiente a la cirugía. Cap 7 1 ¿Qué es falso en referencia al estudio traqueal por TCMD?: a. La mayoría de estudios se realizan 2 secuencias, una sin contraste y otra con. b. Debe incluirse carina. c. Las exploraciones no deben realizarse en apnea. d. a y b son ciertas. e. Todas las anteriores. 2. ¿En cuál o cuáles de las siguientes entidades que pueden afectar a la tráquea predomina la afectación subglótica?: a. En la estenosis postintubación. b. En la enfermedad de Wegener. c. En la policondritis recidivante. d. a y b son ciertas. e. Todas las anteriores. 3. ¿Cuál o cuáles de las siguientes entidades se asocia a traqueobroncomalacia?: a. Tráquea en sable. b. Estenosis postintubación. c. Policondritis recidivante. d. Traqueobroncomegalia. e. Todas las anteriores. 4. ¿Cuál o cuáles de las siguientes entidades suele afectar a tráquea de forma circunferencial?: a. Traqueobroncopatía osteocondroplásica. b. Policondritis recidivante. c. Enfermedad de Wegener. d. a y b son ciertas. e. Todas las anteriores. 5. ¿Qué es cierto en relación a la amiloidosis con afectación traqueal?: a. Predominio subglótico. b. Circunferencial. c. Puede presentar calcificaciones. d. a y b son ciertas. e. Todas las anteriores. 6. ¿En qué entidad es característico el signo del “ceño fruncido”?: a. Amiloidosis. b. Traqueobroncomalacia. c. Traqueobroncopatía osteocondroplásica. d. Traqueobroncomegalia. e. Enfermedad de Wegener. 7. ¿Cuál o cuáles de los siguientes tumores traqueales pueden tener grasa en su interior en los estudios TCMC?: a. Lipoma. b. Hemartroma. c. Tumor adenomatoideo quístico. d. a y b son ciertas. e. Todas las anteriores. 8. ¿Cuál o cuáles de los siguientes tumores primarios son causa de metástasis a tráquea?: a. Melanoma. b. Cáncer de mama. c. Cáncer genitourinario. d. a y b son ciertas. e. Todas las anteriores. 9. ¿Qué es cierto en relación al PET en el estudio de adenopatías mediastínicas?: a. Tiene un alto valor positivo negativo. b. Su resolución está en 10 mm. c. Es de muy alta especificidad. d. a y b son ciertas. e. Todas las anteriores son ciertas. 10. ¿Cuál o cuáles de las siguientes circunstancias limita el estudio de las coronarias por TCMC?: a. Arritmia cardiaca. b. Taquicardia. c. Extensa calcificación coronaria. d. a y b son ciertas. e. Todas las anteriores. Cap 8 1. En un traumatismo torácico severo con fractura del primer arco costal derecho, ¿cuál de estas respuestas es la correcta?: a. Una única lesión costal no implica gravedad. b. Debe realizarse un estudio ecográfico de la pared costal para descartar hematomas. c. La complicación más grave que puede presentar el paciente es el neumotórax. d. Debería realizarse una RM urgente para valorar una posible lesión medular. e. Debe realizarse una TC para descartar lesión vascular, traqueal o esofágica asociada. 2. Las principales ventajas de la ecografía como método de imagen son… Señale la respuesta incorrecta: a. Es inocua. b. Nos permite visualizar adecuadamente el parénquima pulmonar. c. Permite una buena diferenciación entre estructuras líquidas y sólidas. d. Permite la obtención de imágenes en infinitos planos. e. Permite realizar estudios vasculares sin introducir contraste intravenoso. 3. La principal ventaja de la RM como método de imagen es… Señale la respuesta correcta: a. Disponibilidad. b. Bajo coste. c. Tiempo de estudio. d. Diferenciación tisular. e. Todas son correctas. 4. La tomografia helicoidal nos proporciona la posibilidad de obtener… Señale la repuesta correcta: a. Imágenes en plano axial. b. Imágenes en plano sagital. c. Un volumen de datos. d. Imágenes en plano curvo. e. Todas son correctas. 5. ¿Cuál de estos tumores de pulmón se ha visto más favorecido con el estudio mediante RM?: a. Carcinoide. b. Hemangioma. c. Tumor de Pancoast. d. Carcinoma de células pequeñas. e. Carcinoma epidermoide. 6. ¿Qué técnica está indicada de primera elección en el estudio de una posible parálisis frénica?: a. RM dinámica. b. TCH dinámica. c. Ecografía con contraste intravenoso. d. Ecografía. e. TCH con sincronización cardiaca. 7. La TCH en el estudio de las malformaciones torácicas estará indicada: a. Siempre. b. Si se plantea la posibilidad de cirugía reparadora. c. Después de hacer una ecografía. d. Nunca. e. Si el paciente es claustrofóbico. 8. ¿Qué técnica está indicada de primera elección en el estudio de un paciente inestable con fractura de los últimos arcos costales?: a. TCH de tórax. b. TCH de abdomen. c. Ecografía con contraste intravenoso. d. Ecografía. e. RM de columna dorsal. 9. ¿Cuál de estas afirmaciones no es correcta?: a. La TCH utiliza las radiaciones ionizantes como fuente de energía. b. La RM utiliza la radiofrecuencia como parte importante para la obtención de imágenes. c. La ecografía utiliza los ultasonidos como fuente de energía. d. La radiación de una TCH de tórax equivale a dos mamografías de doble proyección. e. La ecografía permite el estudio de las lesiones en tiempo real. 10. ¿Qué técnica está indicada de primera elección en el estudio de un paciente con una enfermedad de Mondor?: a. TCH de tórax. b. TCH de abdomen. c. Ecografía con contraste intravenoso. d. Ecografía Doppler. e. RM de columna dorsal.