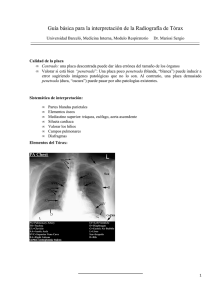
Volumen 20, Número 4, Julio
Anuncio

Sumario Órgano oficial de la Sociedad Española de Neumología y Cirugía Torácica. SEPAR. Volumen 20, Número 4, Julio-Agosto 1984 originales Un concepto actual de las bronquitis crónicas J.M. Lemoine. 143 Linfangitis carcinomatosa pulmonar. Correlaciones clínico-morfológicas. F. Muñoz Lucena, D. Martínez Parra, F. Rodríguez Panadero, N. Peña Griflán y J. López Mejias. 147 Función de una unidad de neumología en un hospital de ámbito comarcal durante un período de cinco años. J. Pujol Ribo y J. Vilaseca Bellsolá. 156 Tumores neurogénicos intratorácicos. Estudio de 23 casos. E. Monsó, R. Vidal, J. Teixidor, Ll. Bernadó, Ll. Joanmiquel, J. Morera y J. Astudillo. 160 Cáncer de pulmón, análisis de los hallazgos anatomopatológicos en cien casos de autopsias. M. Solé, J.A. Bombí, C. Llebaria, M. Cid, J. Villalta y A. Cardesa. 164 notas clínicas Hemorragia masiva procedente de pleurotomía abierta en un empiema calcificado: tratamiento con ligadura intrapericárdica de arteria y venas pulmonares. F.A. de Linera, J.L. Cofiño, J.L. Naya, J. Rodríguez y F. Gosálbez. 169 Mesotelioma pleural hipoglucemiante. C. Hernández Ortiz, E. Canalis Arrayas, J. Velasco Alonso, E. Menéndez Torre y A. Roig Verge. 173 Neumotorax catamenial: a propósito de un caso. A. Ramos Martos, J.L. Pérez Encabo, P. Baños Hidalgo y A. Palacios Giner. 176 información varia 179 ORIGINALES UN CONCEPTO ACTUAL DE LAS BRONQUITIS CRÓNICAS J.M. LEMOINE Vence. Francia. Las bronquitis crónicas constituyen una entidad nosológica definida por unos síntomas evocadores, la ausencia de anomalías radiológicas correspondientes, cambios inflamatorios de las paredes bronquiales de acuerdo con la exploración endoscópica, una etiología variada, con frecuencia compuesta, por una tendencia evolutiva a la difusión inflamatoria de los pequeños bronquios. La inflamación durante mucho tiempo parece estar circunscrita a los grandes bronquios. Se pueden presagiar favorablemente la existencia de ciertas medidas preventivas. A present concept of chronic bronchitis Chronic bronchitis is a disease defined by characteristic symptoms, absence of radiological findings, inflammatory changes in bronchial wall as assessed by endoscopy, múltiple etiology and a progressive tendency towards spreading of the inflammatory process to small bronchi. Inflammation appears to be limited to large bronchi for a very long time. Prognosis may be improved by the use of some preventive measures. Arch Bronconeumol 1984; 20:143-146. Introducción Desde 1939' datos clínicos, anatomopatológicos, fisiopatológicos y experimentales han aportado, al parecer, presiones sobre el concepto de las bronquitis crónicas. No obstante su diagnóstico es aún únicamente sintomático y su Habilidad se pone en duda, una de cada cinco veces. La tos, las expectoraciones de los bronquíticos crónicos, no son patognomónicas y no siempre están en relación con una patología bronquial. El concepto de duración tiene actualmente un valor discutible. La experiencia de 40 años de endoscopia traqueobronquial ha demostrado las limitaciones de tal comportamiento diagnóstico2: 120 enfermos (19 °7o) de una serie de 632 pacientes sucesivos catalogados de bronquitis crónicas, con imágenes pulmonares normales, no pudieron ser diagnosticados de bronquitis crónica al ser examinados por Recibido e! 1 -3-1983 y aceptado el 7-11 -1983. 11 broncoscopia: 34 (5 %) son portadores de bronquiectasias, observadas broncográficamente, 24 (4 %) presentan afecciones bronquiales cicatriciales, cuatro traqueopatías osificantes, etc.; 62 (10 %) no presentan ninguna anomalía endotraqueo-bronquial visible y están afectos de rinofaringitis. Las razones para la indicación de broncoscopia en todos estos casos fueron varias pero no siempre dependieron de los síntomas. La importancia individual y social de las bronquitis crónicas precisa de un diagnóstico más fiable; para afirmar la realidad anatomo-fisiológica de la inflamación bronquial deben cumplirse los 4 criterios siguientes: — síntomas evocadores por su duración, — ausencia de anomalías radiológicas que pudieran sugerir otras enfermedades respiratorias, — constatación endoscópica y microscópica de inflamación bronquial inespecifica, — etiología variada, a menudo diversa: patología respiratoria de la infancia, o de la edad 143 ARCHIVOS DE BRONCONEUMOLOGIA. VOL. 20. NUM. 4. 1984 adulta, poluciones aéreas, anomalías inmunológicas, defectos viscerales, etc. Es un balance difícil que no puede ser considerado en las encuestas epidemiológicas; pero no es desproporcionado a la importancia de la enfermedad y a sus posibilidades terapéuticas actuales. Otro distintivo de las bronquitis crónicas es su tendencia a que la inflamación difunda distalmente; ello no puede ser apreciado en general hasta después de una larga evolución de la enfermedad y constituye el factor primordial de gravedad de numerosas bronquitis crónicas. Síntomas evocadores Limitar los síntomas evocadores a la asociación de tos y expectoración, como actualmente se postula, hace que no se incluyan numerosos bronquíticos crónicos, particularmente todos aquellos, adultos y niños de ambos sexos, que tosen pero no expectoran3. Ciertas pretendidas expectoraciones no provienen realmente de los pulmones; son esputos rino-sali vares. • La noción de duración, de dos a tres meses por año durante dos años, es muy arbitraria en razón de largos períodos de latencia en numerosos casos de bronquitis crónica y de la falta de veracidad de las respuestas de los enfermos para quienes estos síntomas son banales e incluso les parecen normales. Cada vez más la realidad endoscópica permite dudar del valor restrictivo de los síntomas evocadores ante la frecuencia de inflamaciones bronquiales indiscutibles, inespecíficas y asintomáticas4'6, verosímilmente de larga duración: se descubren y se demuestran por endoscopia y examen microscópico ante la práctica de broncoscopias por distintas indicaciones pero sin sospecha de bronquitis crónica (caso personal). Radiología La ausencia de representación radiológica de las modificaciones inflamatorias bronquiales es un hecho bien establecido, incluso cuando se constatan por endoscopia importantes congestiones vasculares de las paredes bronquiales. A excepción del desarrollo de infecciones y de estados enfísematosos pulmonares, la radiografía de los campos pulmonares es normal, lo que distingue las bronquitis crónicas de todas las enfermedades que alteran las imágenes pulmonares y que serían responsables de los mismos síntomas. No obstante, existen bronquitis crónicas que son complicaciones perseverantes de afecciones pulmonares o pleurales, las cuales han dejado huellas pulmonares o pleurales radiológicamente persistentes. 144 Broncoscopia Las averiguaciones endoscópicas son esenciales para establecer el diagnóstico anatomofisiológico al observar los cuatro elementos más o menos agrupados que caracterizan la inflamación bronquial macroscópica: hipersecreción, condensación parietal, hiper vascularización y modificaciones de la sensibilidad tusígena; los dos primeros tienen un valor predominante. Continuamente uno se esfuerza en corroborar el aspecto endoscópico mediante el examen microscópico de biopsias de muestras lobares, teniendo presente no obstante, la existencia de ciertas discordancias7. La endoscopia traqueobronquial, especialmente con los aparatos flexibles, se ha convertido en un examen que se propone con mucha facilidad y que es tolerado de un modo remarcable por los enfermos válidos, que son la mayor parte de los bronquíticos crónicos; ello no les representa más que de dos a tres horas de indisposición. Las informaciones obtenidas son muy útiles para el pronóstico y para las indicaciones terapéuticas al eliminar una serie de eventualidades diagnósticas: bronquiectasias poco secretoras, carcinomas broncogénicos en fase precoz, etc. La clasificación de las bronquitis crónicas constituye un tiempo endoscópico primordial cuando uno quiere otorgar a la anatomía patológica un lugar destacado para determinar en qué punto se está realmente. Entonces intervienen dos elementos: la intensidad del proceso inflamatorio y su topografía8. La importancia de la hipersecreción y de la condensación mucosa aparente permite distinguir tres grados de intensidad: los dos primeros corresponden en general a modificaciones inflamatorias aparentemente reversibles de la mucosa bronquial y se ven en la gran mayoría de los casos; el tercer grado, de fuerte intensidad, corresponde a modificaciones epiteliales y del crión mucoso de los bronquios que parecen irreversibles. La clasificación siguiendo la topografía es aparentemente más importante ya que subordina la insuficiencia respiratoria. Las invasiones inflamatorias bronquiales son muy variadas; frecuentemente se establecen dos grandes categorías: las bronquitis circunscritas a los grandes bronquios y las bronquitis difusas que parecen extenderse distalmente por fuera de las posibilidades visuales de la endoscopia flexible. Algunas consideraciones clínicas (aparición de disnea después de un largo período de tos con o sin expectoración) y experimentales, permiten apuntar que las bronquitis circunscritas serían una primera etapa sin obstrucción de pequeños bronquios y que, secundariamente, después de una evolución en general por decenios, la inflamación invadiría los pequeños bronquios, provocando su obstrucción con las consecuencias bronquioloal vedares bien conocidas. Esta concepción evolutiva de la mayoría de ca12 J.M. LEM01NE.—UN CONCEPTO ACTUAL DE LAS BRONQUITIS CRÓNICAS sos de bronquitis crónica incita a dudar de la realidad del carácter inicial de una patología inflamatoria localizada solamente en los pequeños bronquios. Deben hacerse algunas observaciones: — Afirmar un cierto diagnóstico topográfico sobre bases únicamente funcionales parece un error de razonamiento: se puede, de este modo, diagnosticar de manera relativamente válida la afectación de pequeños bronquios pero no se puede afirmar la integridad de medianos y grandes bronquios; es más, no se puede certificar que la inflamación haya debutado en los pequeños bronquios, ya que en ninguna publicación se menciona el estado de traqueo-broncoscopia ni incluso de endoscopia de vías aéreas superiores. — La gran mayoría de bronquitis crónicas circunscitas a los grandes bronquios no provocan ninguna repercusión ventilatoria subjetiva ni objetiva; los exámenes funcionales ventilatorios no pueden servir ni para demostrarlas ni para afirmarlas. — Por endoscopia tráqueo-bronquial, especialmente con los aparatos flexibles, el diagnóstico topográfico parece más válido, controlado en caso necesario por biopsias de muestras bronquiales. La experiencia demuestra la participación inicial, verosímilmente primordial, de los grandes bronquios y, en aproximadamente la mitad de los vasos, la participación inflamatoria de la tráquea. Se asocian a menudo, en los fumadores y fumadoras, modificaciones inflamatorias de las vías aéreas superiores. Etiología Es múltiple y a menudo compuesta en cada caso particular. Ello es una de las razones por las que durante largo tiempo muchos autores han rehusado de considerar a las bronquitis crónicas como una entidad nosológica. Existen en realidad muchas verdaderas bronquitis crónicas. La patología respiratoria de la infancia es una de las etiologías principales10. Incluso actualmente existen numerosos adultos de mayor o menor edad que no se han beneficiado de las vacunas y que contrajeron durante su infancia enfermedades respiratorias contagiosas: tosferina, principalmente, difteria, tuberculosis primaria, complicaciones bronco-pulmonares de enfermedades eruptivas, cuyas secuelas inflamatorias bronquiales han sido muy frecuentes"-'2. Existen aún las rinofaringitis recidivantes, a menudo rebeldes al tratamiento, las cuales son más frecuentes si los padres son fumadores; a menudo, se complican con inflamaciones dscendentes bronquiales, controladas endoscópicamente, más o menos asintomáticas, con períodos de latencia prolongados, seguidos de recaídas sintomáticas, sobre todo con ocasión de poluciones aéreas. Situaciones infecciosas análogas en los adultos 13 pueden tener las mismas consecuencias bronquíticas. Las medicaciones antinfecciosas eficaces acortan las evoluciones y disminuyen los riesgos de inflamación bronquial. Pero las poluciones aéreas personales agravan aún con mayor frecuencia los riesgos de bronquitis crónica; al hecho de fumar tabaco se asocian las exhalaciones de bebidas alcohólicas (todos los alcohólicos de ambos sexos son fumadores). Parece raro que los bronquios de los fumadores que han consumido 150.000 cigarrillos (20 paquetes-año) sean normales 13 . Estos hechos junto con las anamnesis detalladas de ciertos enfermos incitan a pensar que por si sólo el hecho de fumar tabaco podría ser responsable de las inflamaciones bronquiales crónicas, de su persistencia y agravación, lo que explica la inutilidad de intentar mejorar los síntomas de los que no cesan en su tabaquismo. Las enfermedades respiratorias víricas de los niños, al igual que las de los adultos, parecen tener una acción primordial sobre la mucosa bronquial, realizando modificaciones inflamatorias que terminan a veces en necrosis extensas, obstructivas, asfixiantes. Lo más frecuente es que se trate de inflamación bronquial menos intensa con sobreinfección por gérmenes saprofitos o no que contribuyen a difundir distalmente la inflamación bronquial. De ello resultan con mucha frecuencia estados inflamatorios de larga duración, más a menudo latentes que sintomáticos, pero que se agravan ante condiciones climáticas y de polución desfavorables. Las investigaciones inmunológicas han demostrado el papel de las anomalías inmunitarias para favorecer el desarrollo, la cronocidad de las bronquitis crónicas y su complicación primordial, el enfisema pulmonar. El déficit en 1 antiproteasa parece ser actualmente la anomalía mejor conocida; ella explicaría tan sólo una pequeña cantidad de casos, no obstante,interviene en la patogenia de la bronquitis crónica y sobre todo del enfisema pulmonar. Las asociaciones casi constantes del asma con los estados inflamatorios bronquiales de larga duración' 4 son demostrativos del papel de las alergias respiratorias en el determinismo de aproximadamente el 10 % de las bronquitis crónicas. Algunos defectos viscerales parecen intervenir en la etipatogenia de ciertas bronquitis crónicas; las relaciones entre las degeneraciones quisticas del páncreas y algunas afecciones respiratorias crónicas son bien conocidas. Con frecuencia se ha incriminado a la insuficiencia renal como causa de la bronquitis llamada albuminúrica. El examen endobronquial de numerosos enfermos, afectos de distintas cardiopatias ha permitido enumerar frecuentes inflamaciones bronquiales aparentemente crónicas, sintomáticas o latentes, enmascarando más o menos a hipervascularizaciones hemoptizantes de las paredes de los grandes bronquios, a veces 145 ARCHIVOS DE BRONCONEUMOLOG1A. VOL. 20. NUM. 4. 1984 de la parte inferior de la tráquea; seria el caso particular de las lesiones mitrales y de las hipertensiones arteriales llamadas sistémicas15. Por otra parte, debe insistirsé en la importancia etiológica de las múltiples variaciones del aire inspirado, y sus variaciones físicas. La influencia del frío húmedo y nieblas generalmente polucionadas, está ampliamente demostrada por la epidemiología internacional; ello se observa anualmente en la región parisina donde las exacerbaciones bronquíticas se producen más frecuentemente en otoño que en invierno. Fue trivial, hace una treintena de años, el ver en otoño, los días de niebla. Amarilla o verde, fragmentos de hollín negro en bronquios francamente hipersecretores, lo que ahora ya no se ve gracias a la total o casi total desaparición de la polución industrial. A esta enumeración, por cierto, no exhaustiva, deberían también incriminarse como causas de bronquitis crónicas las neumoconiosis16, las lesiones tuberculosas pulmonares estabilizadas o ganglionares17'18, .las sarcoidosis endotorácicas19, los gases irritantes 20 , etc. Conclusiones El mejor conocimiento de las distintas etiologías de las bronquitis crónicas, permite comprender que en realidad se está realizando, sin premeditación, una cierta prevención: la supresión mediante las vacunas de un gran número de enfermedades infantiles de localización o repercusión bronquial21, las acciones rápidamente benéficas de los antibióticos sobre la mayoría de las enfermedades respiratorias infecciosas son verosímilmente las razones por las que son más raras las formas severas de bronquitis crónicas; se puede esperar en un futuro próximo una disminución estadísticamente significativa del número de bronquitis crónicas, especialmente si no se abandona la lucha contra la toxicomanía tabáquica, lucha que sería útil intensificar ante mujeres y jóvenes de ambos sexos. El concepto de bronquitis crónicas bien definido especialmente por la endoscopia muestra el gran interés de esta exploración, que debería ser sistemáticamente propuesta para asegurar el diagnóstico y pronóstico; debería insistirsé cada vez que se discuten sospechas más graves. No hay ninguna ra- 146 zón por la que todos los enfermos sospechosos de bronquitis crónica no se aprovechen de las enseñanzas obtenidas por la broncoscopia flexible. BIBLIOGRAFÍA 1. Ameuille P, Lemoine JM. Le concept de bronchite. Gaz Med France 1939; 46:963-965. 2. Lemoine JM, Tournant P, Dufat R. Bronchoscopie en 1'absence d'anomalies radiologiques pulmonaires. Rev Fr Mal Respl975;3:137. 3. Lemoine JM. Etude critique des éléments diagnostiques des bronchites chroniques. XV Congr Ital Tisiol. Roma, 1960. 4. Montanini N. Le bronchite chronici. Rev Suisse Tubero 1959; 16:404. 5. Lemoine JM. L'endoscopie des bronchites chroniques. Rev Suisse Tubero 1959; 16:400. 6. Lemoine JM, Pruvost G. Les bronchites chroniques latentes. Bronches 1963; 13:513. 7. Brouet G, Lemoine JM, Chrétien J. Le cadre anatomique des inflammations bronchiques chroniques non tuberculeuses. Bronches 1960; 10:10. 8. Lemoine JM, Dufat R. Un classement des bronchites chroniques. J Fr Méd Chir Thor 1967; 21:589. 9. Lamb D, Reid L. Mitotic counts, goblet cells increase and histo-chemical changes in mucous rat bronchial epithelium during exposure to sulphur dioxid. J Path Bact 1968; 96:8-12. 10. Lemoine JM, Deligné J. Le role de la pathologie respiratoire infantile dans 1'étiologie des bronchites chroniques. Bronches 1963; 13:473-475. 11. Lemoine JM, Denis J. Les bronchites chroniques postcoquelucheuses des enfants. Bronches 1974; 24:159. 12. Deligné J, Lemoine JM. Les bronchites chroniques des tuberculoses initiales des enfants. Bronches 1974; 24:35. 13. Lemoine JM. Tabagisme et bronchoscopie. BronchoPenumo 1980; 30:247. 14. Lemoine JM. Les aspects endoscopiques dans 1'asthme desadultes. Bronches 1966; 16:93. 15. Roussel Cl, Maurice P, Lemoine JM. Aspects endotrachéo-bronchiques en rapport avec les modifications du régime vasculaire pulmonaire au cours des cardiopathies. Bronches 1971; 21:61. 16. Lemoine JM, Bruninx W. Les bronches des ouvriers mineurs. J Fr Méd Chir Thor 1948; 2:79. 17. Lemoine JM. Les catarrhe bronchique chronique unilateral des tuberculeux pulmonaires. Rev Tuberc 1944-45; 9-10:206. 18. Lemoine JM, Lucas G. La pathologie des calcifications ganglionnaires bronchiques. Bronches 1951; 1:16. 19. Lemoine JM, Dufat R, Nadjn-Abadie H, Chrétien J. L'examen bronchoscopique de 300 cas de sarcoidose endothoracique (resultáis et classification morphologique). Rev Fr Mal Respl972; 1:20. 20. Lemoine JM, Fauvet J. A propos des lésions bronchiques par gaz de combat. J Fr Méd Chir Thor 1953; 7:388. 21. Lemoine JM. Possibilités thérapeutiques antiinfectieuses préventives des bronchites chroniques. Atti XIX Congr Ital Tisiol 1968. 14 ORIGINALES LINFANGITIS CARCINOMATOSA PULMONAR. CORRELACIONES CLÍNICO-MORFOLÓGICAS F. MUÑOZ LUCENA, D. MARTÍNEZ PARRA, F. RODRÍGUEZ PANADERO, N. PEÑA GRIÑAN y J. LÓPEZ MEJIAS Servicio de Neumologia. C. S. Virgen del Roció. Sevilla. Se revisan los hallazgos anatomopatológicos, clínicos, radiográficos y sus posibles correlaciones en 29 casos de linfangitis carcinomatosa pulmonar diagnosticados por necropsia. Los principales hallazgos anatomopatológicos fueron: linfangitis macroscópica (28 casos), invasión neoplásica de ganglios linfáticos biliares y mediastinicos (21 casos), nodulos tumorales diseminados bilateralmente (14 casos) y trombosis arteriales tumorales (9 casos). La asociación y distribución de estas lesiones fue distinta según la localización del tumor primitivo, sugiriendo la posibilidad de dos vías diferentes de llegada de las células tumorales al sistema linfático pulmonar. Sólo en 23 casos existieron manifestaciones clínicas respiratorias. Disnea, tos y dolor torácico fueron los síntomas más frecuentes. El hallazgo radiográfico más sobresaliente y frecuente fue la existencia de un patrón lineal de tipo intersticial que predominaba en campos superiores y medios y que muy a menudo se acompañaba de derrame pleural de morfología y extensión variables y de un número variable de micronódulos diseminados por ambos pulmones. Las correlaciones entre estos hallazgos fueron buenas, si exceptuamos las referentes a la valoración radiográfica de las adenopatías. Se discuten las posibles explicaciones de estos hechos y se comparan nuestros resultados con los de la literatura. Pulmonary carcinomatous lymphangitis. Clinical-morphologicalcorrelations The pathological, clinical and radiológica) findings in 29 cases of pulmonary carcinomatous lymphangitis, diagnosed at autopsy, and their possible correlations, are analyzed. The main pathological findings were: Macroscopical lymphangitis (28 cases), hilar and mediastinal lymph node invasión (21 cases), tumor nodes with bilateral dissemination (14 cases) and tumoral arterial thrombosis (9 cases). The association and distribution of these lesions depended on the site of the primary tumor, suggesting the possibility of two different pathways for the arrival of tumor cells to the pulmonary lymphatic system. Oniy in 23 cases there clinical respiratory features. Dyspnea, cough and thoracic pain were the most common symptoms. The most outstanding and common radiológica! finding was a lineal interstitial pattern predominating in mid and high radiológica! lung fields, very often accompanied by pleural effusion (varying in morphology and extent) and a variable number of micronodules thoughout both lungs. Correlation between these findings was good except for the case of radiológica! lymph node assessment. Possible explanations for these facts are discussed, and our are compared to those from literature. Arch Bronconeumol 1984, 20:147-155. Introducción La diseminación neoplásica de un tumor a través del sistema linfático pulmonar produce un cuadro clínico bastante característico que conocemos por el nombre de linfangitis carcinomatosa. La mayoría de las series publicadas1-4, señalan al estómago, Recibido el 7-9-1983 y aceptado el 3-3-1984. 17 bronquios y mama como las localizaciones más frecuentes de los tumores que adoptan este patrón de diseminación tumoral. Sus principales manifestaciones clínicas y radiológicas son muy similares a las producidas por la amplia gama de enfermedades que cursan con una afectación del intersticio pulmonar. Su curso clinico es generalmente muy rápido, con un desenlace fatal en la mayoría de las ocasiones en los tres-cuatro meses siguientes al co147 ARCHIVOS DE BRONCONEUMOLOGIA. VOL. 20. NUM. 4. 1984 mienzo de la sintomatología5'6. Si a todo lo anteriormente expuesto, le añadimos que en no pocas ocasiones la sintomatología causada por el tumor primitivo suele estar ausente o relegada a un plano secundario por el protagonismo de las manifestaciones respiratorias, no son de extrañar las dificultades con que en la mayoría de las ocasiones tropiezan los clínicos para su diagnóstico. Con objeto de obtener un mejor conocimiento de esta forma de diseminación tumoral, de su cuadro clínico, así como sus diferencias con otras enfermedades que afectan al intersticio pulmonar, hemos analizado los hallazgos anatomopatológicos, clínicos y radiológicos encontrados en una serie de autopsias clínicas que presentaban este modelo de diseminación tumoral. Material y métodos Hemos revisado los protocolos de 154 necropsias realizadas en enfermos procedentes del Departamento de Medicina Interna de la C. S. Virgen del Roció entre los años 1970 y 1982, en los que se pudo demostrar la existencia de una neoplasia en cualquier localización del organismo. De los 46 casos en los que existió una participación primitiva o metastásica pulmonar hemos seleccionado 29 casos en los que se comprobó la existencia de una diseminación neoplásica a través de los linfáticos pulmonares. El origen de la neoplasia en estos casos, su relación con el número de casos examinados de ese mismo origen con y sin afectación neoplásica pulmonar, asi como su tipo histológico se recogen en las tablas I y II. En cada uno de estos 29 casos hemos revisado la iconografía, preparaciones histológicas, historia clínica y radiografías ante- TABLA I TABLA II Histología de los tumores primitivos Adenocarcinoma Epidermoide Oat-cell (pulmón) C. indiferenciado 22 3 3 1 roposterior y lateral de tórax realizadas dentro del mes y medio anterior a la muerte, con especial interés en observar las correlaciones existentes entre los hallazgos anatomopatológics, clínicos y radiológicos. Todas las radiografías fueron examinadas de forma independiente por dos lectores, sin que ninguno de ellos conociese previamente los hallazgos necrópsicos encontrados en cada caso. En cada una de ellas se analizó la existencia o no y su localización de lineas A, B y C de Kerley, patrón nodular bilateral, adenopatias biliares y mediastinicas y derrame pleural o pericárdico. Al finalizar el análisis de cada radiografía se le pidió a cada lector su impresión global acerca de la existencia o no de un patrón intersticial. Resultados 1. A natomía patológica Los principales hallazgos anatomopatológicos encontrados en nuestros casos se exponen en la tabla III. Todos los casos, excepto uno, mostraron en el examen macroscópico de los pulmones uno o varios signos (engrosamiento de los septos, red blanquecina subpleural, engrosamiento de las paredes bronquiales, etc.) que nos hicieron pensar en una afectación neoplásica de los linfáticos pulmonares Distribución de los casos con linfangitis carcinomatosa según la localización primitiva de la neoplasia en 154 necropsias tumorales Tumores torácicos Pulmón Mesotelioma Tumores extratorácicos Vías biliares Hígado Colon Páncreas Estómago Vejiga urinaria Riñon Próstata Tiroides Mama Genitales Suprarrenales Hueso Melanoma Timo Diafragma Otros TOTAL 148 N.° de casos N.° de casos examinados N.° de casos con metástasis pulmonar 43 4 — 4 14 — 19 17 10 9 7 5 4 3 3 3 4 1 1 1 1 1 18 154 9 5 3 6 3 2 2 1 1 2 4 1 1 1 1 1 — 43 5 — 1 2 1 — 2 1 — 1 1 1 — — — — — 29 con linfangitis carcinom. Fig. 1. Corte pulmonar. Engrosamiento de septos pulmonares y paredes bronquiales y vasculares, mas marcada en lóbulo superior. Tumor primitivo: adenocarcinoma de páncreas. 18 F. MUÑOZ LUCENA ET AL.—LINFANGITIS CARCINOMATOSA PULMONAR. CORRELACIONES CLÍNICO-MORFOLÓGICAS (ver figs. 1, 2 y 3). La intensidad de esta afectación fue variable, oscilando entre casos que mostraban tanto en superficie como al corte una marcada red blanquecina y un engrosamiento de las paredes del árbol broncovascular, a otros en los que sólo se pudo observar un discreto reticulado en superficie y un número variable de regueros blanquecinos siguiendo el trayecto de los septos pulmonares. En 14 casos también se pudo apreciar la existencia de un número variable de nodulos de aspecto tumoral diseminados de forma uniforme por ambos pulmones y de diámetro casi siempre inferior a los dos centímetros. El examen microscópico de las preparaciones pulmonares mostró en todos los casos la existencia de unos linfáticos dilatados y con numerosas células neoplásicas en su interior (fig. 4). En dos casos de origen pulmonar no existió afectación macroscópica o microscópica de los linfáticos del pulmón contralateral. En nueve casos se pudieron observar trombosis tumorales en arterias de pequeño calibre y arteriolas en distintas localizaciones pulmonares (fig. 5). En aquellos casos en los que la permeación tumoral de los linfáticos fue más llamativa se pudieron observar rupturas en sus paredes a distintos niveles con proliferación de células neoplásicas en intersticio, bronquiolos o alveolos. En seis casos, todos de origen extrapulmonar, se observó este tipo de fenómenos a nivel de la submucosa de bronquios de mediano tamaño (fig. 6) llegando incluso la proliferación de células neoplásicas a atravesar la lámina propia del bronquio y a hacer prolusión en su luz revestida por un epitelio indemne. En tres casos en los que el tumor primitivo asentaba en vías biliares se pudieron observar zonas más o menos amplias de la periferia pulmonar en las TABLA III Hallazgos anatomopatológicos en 29 casos de linfangitis carcinomatosa Origen Origen pulmonar extrapulmortar N.° de casos Linfangitis macroscópica Linfangitis microscópica Nodulos tumorales disemidos por ambos pulmones Trombosis arteriales tumorales Afectación neoplásica de ganglios linfáticos** Derrame pleural Invasión neoplásica pleural — Patrón pseudomesotelioma Derrame pericárdico Invasión neoplásica pericard. Total 14 14* 14* 15 14 15 29 28 29 3 11 14 1 8 9 12 12 8 9 9 6 21 21 14 4 8 5 3 3 2 7 11 7 En dos casos unilateral. Afectación neoplásica de ganglios linfáticos biliares bilateralmente o biliares unilaterales más varias cadenas mediastinicas. 149 ARCHIVOS DE BRONCONEUMOLOG1A. VOL. 20. NLIM. 4. 1984 Otros hallazgos encontrados muy frecuentemente fueron la existencia de adenopatias biliares y/o medistínicas invadidas por la tumoración y derrame pleural y pericárdico (tabla III). En la mayoría de los casos con derrame pleural y pericárdico, las serosas que revisten estas cavidades se encontraron invadidas por el tumor. No obstante, queremos destacar que en un buen número de casos, casi todos de origen pulmonar, no se encontró invasión pleural y el derrame se asoció a la existencia de adenopatias biliares y/o mediastínicas invadidas por el tumor. En siete casos la pleura se encontró masivamente invadida y engrosada, formando una coraza al pulmón similar a la producida por los mesoteliomas. 5. Clínica En 23 de los 29 casos existieron distintas manifestaciones clínicas respiratorias. En 19 de ellos, dominaron el cuadro clínico. Su comienzo, en general, coincidió con el de la enfermedad fundamental y sólo en tres casos las manifestaciones clínicas del tumor primitivo precedieron a las torácicas. La edad, el sexo y los principales síntomas y signos clínicos de nuestros casos se recogen en la tabla IV. que los alveolos se encontraban tapizados por una sola capa de células tumorales, ofreciendo al microscopio óptico un aspecto del todo indistinguible al encontrado en el carcinoma bronquioloalveolar de pulmón. La distribución y asociación de estos hallazgos varió según que el origen del tumor primitivo fuese pulmonar o extrapulmonar. En general, en los casos de origen pulmonar existió una mayor afectación de los linfáticos del pulmón en el que asentaba el tumor y una menor participación de los linfáticos subpleurales con respecto al resto de los grupos. Sólo en tres casos existió una diseminación nodular tumoral bilateral y tan sólo en un caso se visualizaron trombosis arteriales tumorales. En los casos de origen extrapulmonar, por contra, la afectación de los linfáticos fue más uniforme y la mayoría de los casos (11 de 15) presentaron nodulos tumorales macroscópicos diseminados por ambos pulmones. En ocho de los quince casos se pudieron observar además trombosis arteriales tumorales en distintas preparaciones pulmonares. 150 20 MUÑOZ LUCENA ET AL.—LINFANGITIS CARC1NOMATOSA PULMONAR. CORRELACIONES CLÍNICO-MORFOLÓGICAS TABLA IV Manifestaciones clínicas en 29 casos de linfangitis carcinomatosa N.° de casos Edad media (años) Sexo (varones/mujeres) Clínica torácica — Disnea — Tos — Dolor torácico — Expectoración — Hemoptisis — Crisis broncoespásticas — Adenopatias palpables — Acropaquias Origen pulmonar Origen extrapulm. 14 57 (43-70) 14/0 14 12 9 8 5 5 15 57 (27-74) 9/6 9 9 6 4 — — Total 29 57 23/6 23 (79 21 (72 15 (52 12 (41 5 (17 5 (17 %) fo) Vo) Vo) %) %) 2 2 4 (14 %) 7 3 2 — 9(31 %) 3 (10 i7o) TABLA V Correlaciones anatomo-radiológicas en 20 casos de linfangitis carcinomatosa N Lineas A de Kerley Unilaterales Bilaterales Lineas B de Kerley Lineas C de Kirley Patrón nodular bilateral Adenopatias biliares Unilaterales Bilaterales Adenopatias mediastínicas Derrame pleural Unilateral Bilateral Engrosamiento pleural Derrame pericárdico Acienos LI L2 Falsos + LI L2 Falsos — LI L2 7 7 18 4 14 18 7 11 7 7 7 7 7 7 7 7 7 ? ? 7 7 4 5 ? 7 7 7 ? 5 7 7 7 ? 7 11 9 9 — — 2 2 4 10 2 3 2 3 — — 3 1 2 7 2 7 15 9 11 3 2 6 4 7 7 6 5 7 5 — — — — 1 2 — 2 7 7 7 — — — — 9 3 5 1 1 6 4 7 que cada lector ha encontrado los distintos parámetros analizados y su relación con los hallazgos necrópsicos. La presencia de líneas A de Kerley fue el hallazgo más frecuentemente encontrado, casi siempre localizadas en campos medios y superiores y en número y distribución variables. En aquellos casos en los que fueron muy numerosas se pudieron observar zonas más o menos amplias con una clara reticulación, lineas C, siempre en campos superiores. Las lineas B se encontraron en un número mucho menor de casos y siempre localizadas en campos medios e inferiores. La existencia de un patrón nodular bilateral, constituido por un número variable de micronódulos, y de un derrame pleural uni o bilateral fueron otros de los hallazgos frecuentes. En general existió un aceptable grado de coincidencia en el análisis radiológico efectuado por los dos lectores y entre éste y los hallazgos necrópsicos, si exceptuamos todo lo referente a la valoración de las adenopatias biliares y mediastinicas (figs. 7, 8, 9, 10, 11 y 12). Sólo en dos casos en los que el examen necrópsico demostró la existencia de micronódulos de 0,2-0,4 cm y 0,3-0,7 cm de diámetro respectivamente, diseminados por ambos pulmones no se encontró la correspondiente traducción radiológica. Por contra, en la valoración de las adenopatias biliares y en menor medida en las mediastínicas, fueron notables las discrepancias entre los hallazgos radiológicos reseñados por cada lector y entre éstos y las correspondientes alteraciones morfológicas. Discusión El sistema linfático pulmonar está constituido por dos redes de conductos; una superficial, más ostensible en las bases pulmonares y que discurre subpleuralmente por toda la periferia del pulmón recogiendo la linfa que se origina en la cavidad pleural y en las zonas más periféricas de los lobu- N: número de casos en los que existió traducción morfológica del parámetro evaluado. LI y L2: lector 1 y lector 2. El tiempo transcurrido desde el inicio de la sintomatologia respiratoria hasta la muerte osciló entre uno y cuatro meses, excepto dos casos que vivieron seis y ocho meses respectivamente. 3. Radiología Sólo en 20 de los casos nos ha sido posible disponer de una radiografía posteroanterior y lateral de tórax realizada dentro del mes y medio anterior a la muerte. En la tabla V se recoge la frecuencia con 23 151 ARCHIVOS DE BRONCONEUMOLOG1A. VOL. 20. NUM. 4. 1984 lillos pulmonares, y otra más profunda constituida fundamentalmente por los linfáticos de los septos interlobulillares y que se continúa centrípetamente hacia el hilio con los linfáticos peribronquiales y perivasculares que recogen la linfa del resto del pulmón. Los conductos que forman ambas redes poseen numerosas válvulas en su interior orientadas de tal forma que dirigen el flujo que se produce en ellos con los movimientos respiratorios hacia el hilio pulmonar. Aunque teóricamente es posible la existencia de dos circuitos de flujo linfático pulmonar en dirección hacia el hilio: uno periférico y subpleural y otro profundo y radial a través de los linfáticos que rodean al árbol broncovascular, Trapnell7 y la mayoría de autores consultados4'5'8, piensan que en circunstancias normales prácticamente la totalidad del flujo linfático pulmonar tiene lugar por el sistema profundo y radial gracias a las numerosas interconexiones que existen entre ambas redes a nivel de los linfáticos de los septos pulmonares. Dada la estructura de este complejo entramado con numerosas interconexiones entre si que forma el sistema linfático pulmonar, no es de extrañar que numerosos tumores de origen diverso lo utilicen como excelente vía de diseminación tumoral a través de los pulmones. Su exacta incidencia no es 24 F. MUÑOZ LUCENA ET AL.—LINFANGITIS CARC1NOMATOSA PULMONAR. CORRELACIONES CLÍNICO-MORFOLÓGICAS bien conocida. Haroíd' la encuentra sólo en el 8 % de sus necropsias tumorales. La localización de los tumores primitivos que la producen es muy variada, destacando por su frecuencia: estómago bronquio y mama. Yang2 en una revisión de 275 casos publicados encuentra estas localizaciones en el 75 % de ellos. La gran mayoría de los tumores que la producen son adenocarcinomas2'3. Nuestra serie presenta algunas diferencias en la incidencia y localización de los tumores primitivos con respecto a algunas de las series publicadas que creemos debidas fundamentalmente a la falta de homogeneidad en los casos examinados por cada autor. El principal hallazgo antomopatológico encontrado en nuestros casos, aunque no el único, ha sido la existencia de numerosas células neoplásicas en el interior de los vasos linfáticos, provocando una dilatación de éstos hasta el punto de hacerlos claramente visibles en el examen macroscópico de los pulmones. Casi la mitad de los casos mostraron además numerosos nodulos de distinto tamaño diseminados uniformemente por ambos pulmones. En muchas ocasiones estos nodulos estaban bien delimitados y adoptaban un patrón de diseminación miliar, reuniendo las características que Willis8 considera como orientadoras de origen hematógeno. La frecuente existencia de invasión neoplásica de los ganglios biliares y/o mediastínicos (72 %), pleura (48 %), pericardio (24 %) y la existencia de trombosis tumorales en arterias de pequeño calibre (31 %) fueron otros de los hallazgos destacados de este estudio. Si analizamos con detalle nuestros hallazgos (tabla III) se podrá observar que existen algunas diferencias en la asociación de estos hallazgos según que la localización del tumor primitivo fuera pulmonar o extrapulmonar. En el primero de los casos la distribución de la afectación del sistema linfático pulmonar no fue uniforme, predominando en el pulmón en el que asentaba el tumor, y dentro de él, en las zonas más centrales, con una menor participación de los linfáticos subpleurales. En todos los casos menos en dos, los ganglios linfáticos biliares, y muy a menudo los mediastínicos se encontraron muy aumentados de tamaño e invadidos por la neoplasia. La existencia de un patrón nodular fue rara (tres casos) y sólo en uno de estos casos, en el que se pudo evidenciar una invasión neoplásica del miocardio que afloraba a la aurícula derecha, se pudieron visualizar trombosis tumorales arteriales en distintas zonas de ambos pulmones. Todos los hallazgos anteriormente descritos nos sugieren que al menos en los casos en los que el tumor primitivo tiene un asiento pulmonar, la invasión del sistema linfático pulmonar podría producirse por metástasis linfáticas regionales hacia los ganglios biliares y mediastínicos que bloquearían la dirección centrípeta del flujo linfático pulmonar y provocarían una diseminación generaliza25 ARCHIVOS DE BRONCONEUMOLOG1A. VOL. 20. NUM. 4. 1984 da por ambos pulmones, tal y como defienden Yang2 y algunos otros autores consultados. Los hallazgos anatomopatológicos encontrados en el grupo de casos en los que el tumor primitivo fue de localización extrapulmonar tienen una menor uniformidad. No obstante merece la pena destacar que en once de los quince casos existieron numerosos nodulos tumorales diseminados por ambos pulmones y en ocho casos se pudieron visualizar trombosis tumorales en vasos arteriales en distintas localizaciones pulmonares. En seis de estos casos los ganglios biliares y mediastinicos se encontraron absolutamente libres de tumor. En ocho de los nueve casos restantes, en los que los ganglios estaban invadidos, se pudo demostrar la existencia de un patrón tumoral nodular bilateral y/o trombosis arteriales tumorales. Estos hallazgos, similares a los encontrados por Janower et al4 en sus casos (todos extrapulmonares), sugieren que al menos en aquellos casos en los que no existe una afectación neoplásica de los ganglios biliares y/o mediastinicos, y muy probablemente en la mayoría de los restantes, la vía hematógena sería la única que podría explicar la llegada de las células tumorales al sistema linfático pulmonar de forma generalizada. La traducción clínica de estos hallazgos necrópsicos fue buena y en general existió una relación entre el grado de afectación de los linfáticos pulmonares y la intensidad de las manifestaciones clínicas respiratorias del enfermo. No obstante queremos hacer notar que en seis de nuestros casos, todos de origen extrapulmonar, no encontramos ningún síntoma respiratorio consignado en sus respectivas historias clínicas a pesar de que en cinco de estos casos existieron distintos signos macroscópicos de afectación de los linfáticos pulmonares en el examen necrópsico y en tres coexistieron estas lesiones con la presencia de un número variable de nodulos tumorales diseminados por ambos pulmones. Los síntomas respiratorios encontrados con mayor frecuencia en nuestra serie fueron: disnea (72 Vo), tos (52 %) generalmente sin expectoración y dolor torácico (42 %). Otros síntomas y signos clínicos como expectoración hemoptoica, acropaquias o la existencia de adenopatias palpables estuvieron presentes en un menor número de casos y exclusivamente o con mayor frecuencia en los casos de origen pulmonar. Estos hallazgos coinciden con los encontrados por la mayoría de autores consultados13. Las crisis disneicas acompañadas de tos y sibilancias que presentaron cuatro de nuestros enfermos como principal manifestación respiratoria, también están recogidas en algunas series''3. El hallazgo radiológico más llamativo y frecuente encontrado en el examen de las radiografías de tórax de nuestros casos fue la existencia de un patrón lineal de tipo intersticial, más prominente casi siempre en los campos medios y superiores, 154 que con gran frecuencia se acompañaba de un derrame pleural de extensión y configuración variable y un patrón micronodular bilateral más o menos prominente. No obstante en cinco casos hubo coincidencia entre los dos lectores en señalar la ausencia de este tipo de patrón radiológico a pesar de que en tres de estos casos se pudieron visualizar algunas líneas A de Kerley aisladas por uno o por los dos campos pulmonares. Las correlaciones entre estos hallazgos y los encontrados en el examen necrópsico fueron buenas excepto en lo concerniente a la valoración de las adenopatias y del derrame pericárdico. Las pequeñas diferencias encontradas en la valoración del derrame pleural nos parecen de poca importancia, sobre todo si tenemos en cuenta que en algunos de los casos existió un plazo de algo más de un mes entre la fecha de realización de la radiografía y la muerte, tiempo éste más que suficiente para el desarrollo ulterior de un derrame pleural. Los casos en los que se pudo visualizar un patrón lineal de tipo intersticial en la radiografía de tórax, coincidieron con aquellos en los que existió una mayor afectación macroscópica de los linfáticos pulmonares en el examen necrópsico. Igualmente existió coincidencia anatomorradiológica en la localización y distribución de las lesiones, más uniformemente distribuidas por ambos pulmones y con un predominio en campos medios y superiores en los casos de origen extrapulmonar y menos uniformes y con predominio por el pulmón en el que asentaba el tumor en los casos de origen pulmonar. Desgraciadamente, y debido a las limitaciones que todo trabajo retrospectivo conlleva, no nos ha sido posible establecer con claridad la traducción anatómica exacta de los distintos tipos de lineas observadas en la radiografía de tórax. No obstante queremos resaltar que en todos los casos en los que se señaló la existencia de líneas A de Kerley, generalmente en campos medios y superiores de la radiografía posteroanterior o en las zonas más anteriores de la lateral, existió un engrosamiento macroscópico de los linfáticos de esas mismas zonas en el examen necrópsico. Igualmente los casos en los que se señaló la existencia de líneas C de Kerley coincidieron con aquellos casos en los que el examen necrópsico de los pulmones mostró un engrosamiento de los linfáticos más uniforme, extenso y generalizado, que en algunas zonas de corte se traducía por una auténtica reticulación. Los trabajos anatomo-radiológicos de Heitzman9 realizados en pulmones procedentes de enfermos con patología intersticial, señalan la correspondencia de las líneas A, B y C de Kerley con un engrosamiento de los septos interlobulillares. Para este autor, las diferencias en longitud, orientación y localización entre ellas sólo traducirían las diferencias existentes en el desarrollo de los septos interlobulillares en las distintas zonas pulmonares. Otros autores, como Trapnell10 y Paakko"' 12 , tam26 F. MUÑOZ LUCENA ET AL.—LINFANGITIS CARC1NOMATOSA PULMONAR. CORRELACIONES CLÍNICO-MORFOLÓGICAS bien sugieren esta interpretación en sus trabajos. Para este último autor, el engrosamiento de los septos en los casos de linfangitis carcinomatosa estaría causado por los linfáticos dilatados y rellenos de células tumorales y por una reacción fibrosa del propio septo. Felson13, por contra, sostiene que las líneas A estarían causadas por una dilatación de las anastomosis existentes entre los linfáticos perivenosos y peribronquiales. Las correlaciones encontradas entre la presencia de un patrón nodular en la radiografía de tórax y los hallazgos necrópsicos pulmonares fueron muy buenas. Sólo en dos casos en los que el examen necrópsico mostró la existencia de un número variable de nodulos diseminados por ambos pulmones con un diámetro de 0,2-0,4 cm y 0,3-0,7 cm respectivamente, ninguno de los dos lectores encontró su correspondiente traducción radiográfica. En general en todos los casos el número de nodulos encontrados en la necropsia fue ligeramente superior al sospechado por el examen radiográfico, hecho éste que va de acuerdo con los hallazgos de Nielfeíd14 y Crow 15 en sus respectivos estudios anatomo-radiológicos sobre metástasis pulmonares. Nos ha llamado la atención la marcada desproporción encontrada entre los hallazgos necrópsicos y radiológicos en lo referente a la valoración de las adenopatías. Varias serían las razones que explicarían al menos parcialmente, este hecho. Por un lado, muchos de los grupos adenopáticos (subcarinales, intertraqueoesofágicos, biliares proximales, etc.) se encuentran alojados en el seno de tejidos blandos con la misma densidad radiológica por lo que no son directamente visibles en la radiografía de tórax. Por otro lado, es posible y debido fundamentalmente a su tamaño, que al igual que ocurre con la valoración de los nodulos pulmonares, muchas de ellas puedan no tener traducción radiológica. También queremos subrayar la gran frecuencia con que hemos encontrado la presencia de derrame pleural en nuestros casos, hecho éste que puede tener interés en el diagnóstico diferencial con otras neumopatías intersticiales difusas en las que su presencia suele ser más rara. Mención especial merece el engrosamiento pleural difuso, similar al producido por los mesoteliomas, que hemos encontrado en siete de nuestros casos. Una posible explicación etiopatogénica de este tipo de invasión pleural pseudomesoteliomatosa podría venir dada por el hecho posible de que en aquellos casos, como éstos, en los que exista una afectación de los linfáticos septales y del árbol bronco vascular, ya sea por una permeación neoplásica o por cualquier otra causa, las metástasis pleurales podrían encontrar una menor resistencia para su extensión por vía linfática a través de los linfáticos subpleurales. 27 Por último, nos parece importante resaltar de cara a las implicaciones que ello pudiera tener en la metódica diagnóstica de estos casos, que en nueve de los quince casos de origen extrapulmonar se pudieron encontrar en el examen necrópsico de los pulmones proliferación de células neoplásicas en alveolos de distintas zonas periféricas pulmonares y/o proliferaciones neoplásicas en la submucosa de bronquios de mediano tamaño. La existencia de un patrón bronquiolo-alveolar al microscopio óptico en tres de los siete casos que presentaron proliferación de células tumorales en los espacios alveolares es un hecho bien conocido en las metástasis pulmonares de muchos adenocarcinomas. Rosenblatt et al 16 encontraron este tipo de patrón a nivel pulmonar en 34 casos de las 416 necropsias tumorales que revisaron. BIBLIOGRAFÍA 1. Haroíd JT. Lymphangitic carcinomatosa of the lung. Quart J Med 1952; 21:353-361. 2. Yang SP, Lin CC. Lymphangitic carcinomatosa of the lung. The clinical significance of its roentgenologic clasification. Chest 1972; 62:179-187. 3. Cervantes Requena F, Costa Roma J, Vivancos Lleida J, Blajot I, Balcells Gorina A. Linfangitis carcinomatosa pulmonar. Estudio de 21 casos. Med Clin (Barcelona) 1979; 72:231235. 4. Janower ML, Blennerhassett JB. Lymphangitic spread of metastatic cáncer to the lung. A radiologic-pathologic clasification. Radiology 1971; 101:267-373. 5. Fraser RG, Pare JA. Daignosis of diseases of the lung. 2.a ed. Philadelphia, WB Saunders, 1978. 6. Bordow RA, Stool EW, Moser KM. Manual of clinic problems in pulmonary medicine. 1. a ed. Bostón, Littie Brown and Company, 1980. 7. Trapnell DH. The peripheral lymphatics ofthe lung. Brit JRadiol 1963:36:660-672. 8. Willis RA. The spread of tumors in the human body. 3.a ed. London, Butterworth and Co, 1973. 9. Heitzman ER. The lung: radiologic-pathologic correlations. 1.a ed. Saint Louis, CV Mosby, 1973. 10. Trapnell DH. Radiological appearances of lymphangitic carcinomatosa of the lung. Thorax 1964; 19:251-260. 11. Paakko P, Sutinen S, Lahti R. Pattern recognition in radiographs ofexcised air inflated human lungs. 1. Circulatory disorders in non-emphysematous lungs. Eur J Respir Dis 1981; 62:21-32. 12. Paakko P. Pattern recognition in radiographs of excised air inflated human lungs. III. Chronic interstitial and granulomatous inflamations, scars and lymphangitis carcinomatosa in non-emphisematous lungs. Eur J Respir Dis 1981; 62:289296. 13. Felson B. Radiología torácica. 2.a ed. Barcelona, Editorial Cientifico-Médica, 1978. 14. Neifeid JP, Michaelis LL, Dopman JL. Suspected pulmonary metastases. Cáncer 1977; 39:383-387. 15. Crow L, Slavin G, Kreel L. Pulmonary metastases: a pathologic and radiologic study. Cáncer 1981; 47:2595-2602. 16. Rosenblatt MB, Lisa JR, Collier F. Primary and metastatic bronchiolo-alveolar carcinoma. Dis Chest 1967; 52:147152. 155 ORIGINALES FUNCIÓN DE UNA UNIDAD DE NEUMOLOGIA EN UN HOSPITAL DE ÁMBITO COMARCAL DURANTE UN PERIODO DE CINCO AÑOS J. PUJOL RIBO y J. VILASECA BELLSOLA Hospital General de Mollet. Mollet del Valles. Barcelona. Se analizan los resultados de hospitalización y exámenes complementarios obtenidos por una unidad de neumologia situada en un hospital comarcal en un período de cinco años, 1978-82. A la vista de los resultados obtenidos se delimita el área geográfica de influencia del hospital que comprende en total 67.000 habitantes, dividida en dos zonas de mayor y menor influencia. Se analizan los indicadores funcionales de hospitalización y los procesos casuales de la hospitalización, con mayor porcentaje de enfermedades obstructivas crónicas, infecciosas y neoplásicas. Se dan cifras de mortalidad hospitalaria (32,4-87 %). Traslados a centros de nivel superior (11) y cirugía torácica (46). Se analizan las cifras por años de biopsias pleurales, toracoscopias y exámenes de función respiratoria apreciándose su incremento. Se destaca la utilidad de centros de neumologia como el de que es objeto el estudio. Function of a pneumological unit i a district hospital during a 5-year period The results of the patients admitted to a pneumological unit in a distric hospital a 5-year period (1978-1982), as well as the laboratory studies performed during the same period, are analyzed. In view of the obtained results the geographical área of influence of the hospital, including 67.000 people is delineated; this área is divided into a greater and a smaller influence zones. Functional indicators of hospital admission, as well as the conditions causing it, are analyzed. Chronic obstructive lung disease, infectious diseases and neoplasic diseases were the most prevalent among the latter. In-hospital mortality was 32.4-87 Vo. 11 cases were referred to institutions of higher qualif ¡catión, and 46 patients were referred to thoracic surgical units. The annual rates of pleural biopsy, thoracoscopy and respiratory functional tests are analyzed; the incremeni of these is acknowledged. The usefulness of pneumology units such as the one being reported about is stressed. Arch Bronconeumol 1984; 20:156-159. Introducción Se estudian los datos de asistencia de una unidad de neumologia de un hospital de ámbito comarcal, situado en una zona del Valles Oriental de Barcelona. Los datos analizados corresponden a un período de cinco años (1978-82) y corresponden al estu- Recibido el 22-9-1983 y aceptado e] 6-12-1983. 156 dio de la zona de influencia del hospital, estudio de la hospitalización, de los indicadores funcionales según diagnósticos y exámenes complementarios. Descripción del área geográfica, hospital y servicio El hospital se halla situado en Mollet del Valles, población de 36.000 habitantes, localizada al SW del Valles Oriental, zona eminentemente industrial 28 J. PUJOL RIBO ET AL.—FUNCIÓN DE UNA UNIDAD DE NEUMOLOGIA EN UN HOSPITAL DE ÁMBITO COMARCAL DURANTE UN PERIODO DE CINCO AÑOS con población de bajo nivel económico y de reciente emigración. Dista por carretera 17 km de Barcelona. El hospital es de construcción reciente, se inició hace 10 años. Actualmente cuenta con 160 camas y es el único hospital de la población. Cumple funciones de hospital general. La Unidad de Neumología, adscrita al Servicio de Medicina Interna, inició sus actividades en 1977, cuenta con planta de hospitalización y enfermería propias con doce camas y es atendida por dos neumólogos y un cirujano torácico consultor. Tiene dependencias propias para consultas externas, broncoscopias, pruebas funcionales respiratorias y fisioterapia respiratoria. TABLA I Procedencia geográfica de los enfermos ingresados en el periodo 1978-82 % Localidad n Mollet 857 89 70 61 28 La Llagosta Parets Martorellas S. Fost Lli?á de V. Otros municipios del Valles Oc. y Or. Fuera Valles TOTAL 15 19 34 1.173 73,06 7,59 5,97 5,20 2,39 1,28 1,62 2,90 100 Fuente: Datos obtenidos del fichero alfabético de hospitalización del servicio. Resultados En la tabla I se representa la procedencia geográfica de los enfermos hospitalizados en el período analizado y en la tabla II el estudio de población de los municipios citados en la tabla I, lo que nos permite definir el área de influencia del hospital en dos zonas, una de mayor atracción que corresponde a la población de Mollet del Valles de donde proceden el 73,06 % de ingresos con el 53,9 % de habitantes del área y otra de menor influencia que corresponde a cinco municipios vecinos con el 46,1 % de habitantes que aportan el 22,42 % de los ingresos. Y que globalmente el área de influencia del hospital es de 67.193 habitantes. Los indicadores funcionales de hospitalización, tabla III, reflejan por años un incremento de la hospitalización, en cuanto a estancias e ingresos. Un promedio de estancias variable y situado globalmente en 15,93 dias. El índice de ocupación es alto y la cifra superior a 100 del año 1982, es debida a la ocupación accidental de camas de otras E.P.O.C. plantas al haber demanda de hospitalización por procesos neumológicos. La edad media de los enfermos ingresados en el periodo estudiado (tabla IV) distribuida por sexos, manifiesta un mayor promedio de edad para el sexo masculino. Los diagnósticos obtenidos en los enfermos ingresados se representan gráficamente por su mayor incidencia porcentual (fig. 1). A señalar el mayor contingente de enfermedades obstructivas con predominio de las crónicas, seguido de las infecciosas y neoplásicas. El promedio de estancia de los grupos de la figura 1 se representa gráficamente en la figura 2. La mortalidad hospitalaria (tabla V) se sitúa entre 32,4 y 87 %, según los años. En los cinco años analizados, fueron trasladados a centros hospitalarios de nivel superior 11 enfermos; dichos traslados fueron determinados por la Asma Neoplasias No respiratorias—\ 7,5 Otras enfermedades respiratorias Tbc Neumonías Bronquiectasias 33 Fig. 1. Distribución porcentual de los diagnósticos de 1978 a 1982. Datos obtenidos del libro de registro de hospitalización del Servicio. 157 ARCHIVOS DE BRONCONEUMOLOGIA. VOL. 20. NUM. 4. 1984 TABLA II Población de Mollet y municipios vecinos, 1978-82 1978 1979 1980 1981 1982 n »7o n % n % n % n % Mollet La Llagosta Parets Martorellas S. Fost Llifá 32.978 12.662 8.030 4.113 2.499 — 53,2 20,04 12,9 6,6 4 — 33.459 — 8.407 4.204 2.595 — 53 — 13,3 6,7 4,1 — 34.206 — 8.654 4.213 — — 53,4 — 13,5 6,6 — — 35.334 — 8.745 4.336 2.969 — 53,7 — 13,3 6,6 4,5 — 36.188 12.706 9.208 4.348 3.040 1.703 53,9 18,9 13,7 6,5 4,5 2,5 TOTAL 61.985 — 63.030 — 64.033 — 65.749 — 67.193 100 Fuente: Datos facilitados por los mismos ayuntamientos. Se han tomado los datos de población de derecho y en los años y poblaciones en que no consta se han contabilizado los del año anterior. Excepto en la población de Llicá de Valí en que hay una sola cifra que corresponde al año 1982, pero que las variaciones según el propio ayuntamiento con respecto a 1982 se cifran en ± 25 habitantes. TABLA III Indicadores funcionales 1978-82 Años Camas Estan• cias Ingresos Promedio estancia dias 7 11 11 11 12 2,893 3.459 3.847 3.762 4.727 18.688 165 207 278 258 265 1.173 17,53 16,71 13,84 14,58 17,82 15,39 1978 1979 1980 1981 1982 TOTAL índice Ingreocu- x 1.000 pación habit. % 72,05 86,15 95,82 93,7 115,27 92,80 2,7 3,3 4,3 3,9 3,9 — Fuente: Datos obtenidos del libro de registro de hospitalización del servicio. TABLA IV necesidad de asistencia más cualificada UVI o por cirugía de alto riesgo. Se practicaron 46 intervenciones de cirugía torácica con una mortalidad del 21,7 °/oo (1 caso). Los exámenes complementarios (tabla VI) incluyen tanto a pacientes hospitalizados como ambulatorios. Las biopsias pleurales fueron practicadas con aguja de Abrams. Las tres biopsias pleurales del año 1982 fueron obtenidas mediante pleuroscopia por reunir las indicaciones específicas. Los exámenes de función respiratoria se realizaron con neumotacómetro y ordenador. Las broncocoscopias con broncoscopio flexible. Los datos aportados reflejan un incremento anual para exploración funcional respiratoria y broncoscopias. Edad media de los enfermos ingresados 1978-82 Años Varones Mujeres 1978 1979 1980 1981 1982 56,52 59,01 55 59,77 60,14 52,40 53,7 54,19 56,23 56,74 Fuente: Datos obtenidos del libro de registro de hospitalización del servicio. Comentario Con los datos de procedencia geográfica aportados y el estudio de población hemos delimitado el área de influencia del hospital, que sirve a una zona de 67.000 habitantes distribuida en dos zonas, la de mayor atracción que corresponde a la población de Mollet del Valles y la de menor que No respiratorias Otras respiratorias E.P.O.C. Bronquiectasias Asma Neumonía T.b.c. Neoplasias 2 4 6 8 10|12141618|202224l262830|Días 158 Fig. 2. Estancia media según diagnóstico 1978-82. En ordenadas diagnósticos y en abscisas dias de estancia. Datos obtenidos del libro de registro de hospitalización del Servicio. 34 PUJOL RIBO ET AL.—FUNCIÓN DE UNA UNIDAD DE NEUMOLOGIA EN UN HOSPITAL DE ÁMBITO COMARCAL DURANTE UN PERIODO DE CINCO AÑOS TABLA V Mortalidad hospitalaria 1978-82 Años n Tasa °/00 1978 1979 1980 1981 1982 11 18 9 13 18 66,7 87,0 32,4 50,4 67,9 Fuente: Datos obtenidos del libro de registro de hospitalización de] servicio general del hospital. TABLA VI Exámenes complementarios realizados en el Servicio 1978-82 Aflos 1978* 1979 1980 1981 1982 Biopsias pleurales Ex. función respiratoria Broncoscopias 3 4 6 10 3 81 299 322 411 423 160 217 334 360 359 * Se iniciaron las exploraciones citadas ya comenzado el año por lo que los datos obtenidos no son comparables con los años siguientes. Fuente: Datos obtenidos de los libros de registro de los distintos exámenes complementarios. Abarcan tanto pacientes hospitalizados como ambulatorios. corresponde a los municipios de la Llagosta, Paréis, Martorelles, S. Fost y Llicá de Valí. Dicha zona se corresponde en parte a la que delimita el mapa sanitario de la Generalitat de Catalunya. Los indicadores funcionales de hospitalización revelan una tendencia a la estabilización por procesos neumológicos en los dos últimos años. La distribución de la hospitalización según los procesos causales refleja que las 3/4 partes de la hospitalización estudiada fue debida a seis entidades 35 clínicas, con un gran predominio de las enfermedades obstructivas crónicas, dato ya constatado por otros autores 2 y que en conjunto corresponde a una patología neumológica básica. Los demás datos reflejan cuantitativamente el trabajo realizado y serán objeto de estudios más específicos3. En resumen se ha expuesto una forma de asistencia neumológica hasta ahora poco usual, el de una unidad en un hospital de zona, que trata una patología básica y el desarrollo de unos exámenes complementarios hasta ahora privativos de los grandes centros. Hay escasas publicaciones sobre la hospitalización por procesos neumológicos en nuestro país4'5, y por otra parte, la diversificación de los recursos sanitarios hace casi imposible un estudio con rigor, especialmente a lo que se refiere a incidencias en zonas de población concretas. Lo expuesto nos anima a afirmar que puede ser útil la descentralización de la neumología, pero no en detrimento de los grandes hospitales. Si en relación con una asistencia neumológica básica en los hospitales de zona, que además de hacer la asistencia más racional y asequible al usuario, aliviaría a los grandes hospitales de la sobrecarga asistencial. Siempre y cuando esta neumología esté desempeñada por neumólogos titulados y no por otros médicos que se hayan limitado a practicar bien o mal determinadas técnicas diagnósticas. BIBLIOGRAFÍA 1. Servei de Publicacions de la Generalitat. La Sanitat a Catalunya. Mayo 1980. 2. Fenollosa Entrena B et al. Algunos aspectos epidemiológicos sobre patología pulmonar crónica hospitalaria. Arch Bronconeumol 1981; 17:211-215. 3. Vilaseca J. Experiencia en un hospital subcomarcal de una unidad endoscopia bronquial. Arch Bronconeumol 1981; 17:61-63. 4. Encuesta de Morbilidad Hospitalaria 1NE, 1978. 5. Resumen estadística asistencial. Clinic 1983; 5. 159 ORIGINALES TUMORES NEUROGÉNICOS INTRATORACICOS. ESTUDIO DE 23 CASOS E. MONSO, R. VIDAL, J. TEIXIDOR*, LL. BERNADO**, LL. JOANMIQUEL, J. MORERA y J. ASTUDILLO* Sección de Neumologia. Servicio de Cirugía Torácica*. Servicio de Anatomía Patológica**. Residencia Sanitaria Valí d'Hebrón. Barcelona. Se presentan los tumores neurogénicos intervenidos en nuestro hospital a lo largo de un período de doce años, sumando un total de 23 casos. Se analiza la frecuencia de los distintos síntomas y signos de presentación, asi como los diferentes tipos histológicos y su localización intralorácica. Se comentan los pasos diagnósticos y terapéuticos necesarios para conseguir un pronóstico óptimo en este tipo de tumores. Neurogenetic intrathoracic tumors. A report of 23 cases Neurogenetic tumors operated on in our Hospital during a 12-year period are reported. Total number of cases was 23. The frequence of the difieren! clinical presentation features is analyzed; the different histological types and intrathoracic localizations are discussed as well. The diagnostic and therapeutic steps that are necessary to obtain an óptima! prognosis of (hese tumors are analyzed. Arch Bronconeumol 1984; 20:160-163. Introducción Material y métodos Los tumores neurogénicos intratorácicos representan una fracción importante de las masas mediastínicas, que distintas series sitúan entre el 15 % y el 19 •7o1"5. Si se considera una población exclusivamente infantil esta frecuencia es incluso más elevada (alrededor del 25 •7o). Este tipo de tumores está situado en el mediastino posterior, en el área paravertebral. De forma excepcional pueden hallarse en el mediastino anterior, correspondiendo entonces a patología de los nervios frénicos o vago. Infrecuentemente plantean diagnóstico diferencial con el nodulo pulmonar, cuando se encuentran en el trayecto de un nervio intercostal. Se presenta la experiencia de nuestro hospital respecto este tipo de tumores, en cuanto a su forma de presentación y su tipo histológico. Se recogen en este trabajo los tumores neurogénicos intratorácicos que han sido intervenidos en nuestro hospital en el periodo entre 1971 y 1983. Dado que en nuestro medio no se tratan pacientes de menos de siete años de edad puede considerarse que nuestra serie representa mayoritariamente población adulta. Los tumores que nos ocupan suponen el 20,3 Vo de las masas mediastinicas intervenidas6, siendo en total 23 casos. Recibido el 11-10-1983 y aceptado el 3-3-1984. 160 Resultados Se constata en nuestra serie una mayor frecuencia en mujeres respecto a varones, en relación 2/1 (tabla I), asi como una elevada incidencia en edades medias y avanzadas de la vida, ya que sólo tres casos se presentaron en pacientes de menos de 20 años (tabla II). En 11 pacientes se detectó el tumor porque el paciente se encontraba sintomático o presentaba signos que indujeron a realizar un protocolo diagnóstico (47,8 %). Los síntomas que se observaron con mayor frecuencia fueron dolor torácico, disnea de 36 E. MONSO ET AL.—TUMORES NEUROGENICOS INTRATORACICOS. ESTUDIO DE 23 CASOS TABLA 1 Sexo N.° casos 'yo 8 15 23 34,8 65,2 100 Varones Mujeres TOTAL TABLA II Edad Años Menor de 20 años 20-40 años Mayor de 40 años TOTAL N. ü casos "h 3 11 9 23 13,1 47,8 39,1 100 TABLA III Signos y síntomas Casos Dolor torácico Disnea de esfuerzo Tos no productiva Síndrome tóxico Disfagia Infecciones resp. recurrentes Síndrome mediastinico Signo de Horner Tumoración externa Escoliosis Neurofibromatosis cutánea Total pacientes sintomáticos 11 esfuerzo y tos seca. Como signos que llevaron ulteriormente al diagnóstico se observaron síndrome mediastinico, signo de Horner y una tumoración externa. Dos enfermos eran portadores de una neurofibromatosis cutánea (tabla III). Un paciente había sido intervenido previamente de un neurilemoma intrarraquídeo. La neoplasia fue mediastínica en 21 casos (91,3 %), estando situada en un enfermo en el me- 39 diastino anterior (neurofibroma del vago). En dos pacientes la tumoración era periférica, en el trayecto de un nervio intercostal (fig. 1). Se observó en la histopatologia una elevada frecuencia de neurilemomas, seguidos por neurofibromas y ganglioneuromas. En un caso únicamente se halló una neoplasia maligna, que correspondió a un neuroblastoma (tabla IV y figuras 2, 3 y 4). En los tres tipos de tumores benignos (neurilemoma, neurofibroma y ganglioneuroma) existía una relación superponible a la de la serie global entre asintomáticos/sintomáticos, asi como entre varón/mujer. Se constataba, sin embargo, la menor edad de los pacientes afectos de ganglioneuroma, de los que ninguno sobrepasaba los 25 años. El único caso de neoplasia maligna (neuroblastoma) tenia 29 años de edad e inicialmente se en161 ARCHIVOS DE BRONCONEUMOLOG1A. VOL. 20. NUM. 4. 1984 coliosis. Ocasionalmente, y de forma más frecuente si son malignos, estos tumores pueden producir secreción hormonal que dé síntomas 810 , y puede ser útil la determinación de ácido vanilmandélico en orina para el diagnóstico8. En nuestra serie dos pacientes eran portadores de una neurofibromatosis cutánea (8,7 %); los tumores hallados en estos enfermos acostumbran a ser neuro fibromas, como se objetivó en esos dos pacientes. En otras series la neurofibromatosis cutánea se ha detectado en un 16 % de los casos7. Un único paciente presentaba una tumoración «en reloj de arena» (4,3 %), siendo la frecuencia habitual de este tipo de tumores neurogénicos alrededor del 9 Vo7. Aproximadamente la mitad de esos enfermos presentan erosiones óseas características (aumento del diámetro del foramen, erosiones vertebrales o costales)7. La localización en el trayecto de un nervio intercostal es excepcional, siendo sorprendente que en TABLA IV nuestra serie se hallara dos casos (8,7 %), uno de los cuales presentaba una tumoración externa. Histopatologia En nuestra serie, coincidiendo con otras''2, el '7o N.° casos tipo histológico más frecuente fue el de neurilemoma (56,6 %); este tipo de tumor de la cubierta nerGanglioneuroma 4 17,4 viosa casi siempre es benigno y está bien encapsulaNeurilemoma 13 56,6 Neurofibroma 5 21,7 do. El neurofibroma, neoplasia con elementos inNeuroblastoma 1 4,3 ternos y de cubierta, benigno, también es frecuente TOTAL 23 100 en la población adulta. Los ganglioneuromas, paralelamente a nuestra serie, son más frecuentes en las primeras décadas de la vida. La malignidad es baja en la población adulta, contraba asintomático, aunque cinco años después de la detección en otro hospital de un nodulo pero más frecuente en la infantil 8 . Se han detectado regresiones espontáneas y maduraciones a tumediastínico, la paciente presentó dolor torácico. Los dos pacientes afectos de neurofibromatosis mores benignos8, pero nunca en edades superiores cutánea tenían una histopatología correspondiente a los dos años". Establecer el diagnóstico previamente a la intera neurofibroma. En los enfermos ,con tumoraciones de nervio intercostal se halló un neurofibro- vención es difícil. La coincidencia entre el diagnóstico radiológico y el histológico no suele superar el ma y un neurilemoma. 25 %'. La tomografía axial mejora la definición del tumor respecto la radiología convencional, y diferencia mejor las masas de origen vascular12, Discusión pero continúa siendo necesaria la intervención En nuestra serie se aprecia una mayor incidencia quirúrgica diagnóstica y terapéutica2'3-13. Por otro en mujeres que en varones (2/1), dato que ya se ha lado, en neoplasias malignas inextirpables la exéreconstatado anteriormente'•24. Es frecuente que este sis paliativa se ha comprobado que mejora el protipo de neoplasias se detecte de forma casual en pa- nóstico si después se administra radioterapia". En cientes asintomáticos, suponiendo este grupo más los tumores benignos la extirpación es necesaria del 50 % de los casos'; sin embargo, la ausencia de porque se ha detectado malignización', y además el crecimiento posterior puede comprimir estructuras síntomas no descarta la malignidad del proceso. Los síntomas y signos más frecuentes de los tu- vitales. Las supervivencias son prolongadas en los mores neurogénicos son torácicos (dolor, disnea, tumores malignos que se tratan con exéresis y tos), pero deben valorarse también los signos radioterapia14; en caso de evidencia de metástasis neurológicos (paraparesia, signo de Horner) o la se añaden al tratamiento citostáticos (metotrexate, patología urinaria (infecciones de repetición, o ciclofosfamida y vincristina). En los tumores en reloj de arena es necesario hidronefrosis), especialmente frecuentes en pacientes afectos de neoplasias «en reloj de arena», con realizar primero la exéresis de la porción inuna parte del tumor en el canal raquídeo'-7. Las de- trarraquidea, por el peligro de hemorragia que formidades de la columna vertebral no son infre- afecte a la médula espinal si se procede a la inversa, cuentes, y en nuestra serie un paciente padecía es- con establecimiento de déficits permanentes2. 162 40 E. MONSO ET AL.—TUMORES NEUROGENICOS INTRATORACICOS. ESTUDIO DE 23 CASOS BIBLIOGRAFÍA 1. Luosto R, Koikkakainen K, Jyrala A, Franssilla K. Mediastinal tumors. A follow-up study of 208 patients. Scand J Thor Cardiovasc Surg 1978; 12:253-259. 2. Wychulis AR, Spences Payne W, Theron Clagett O, Woolner LB. Surgical treatment of mediastinal tumors. A 40 years experience. J Thor Cardiovasc Surg 1971; 62:379-391. 3. Rubush JL, Gardner IR, Boyd WC, Ehrenhaft JL. Mediastinal tumors. Review of 186 cases. J Thor Cardiovasc Surg 1973; 65:216-222. 4. Daniel RA, Diveley WL, Edwards WH, Chamberlain N. Mediastinal tumors. Ann Surg 1960; 151:783-795. 5. Levasseur Ph, Kaswin R, Rojas-Miranda A, N'Guimbous JF, Merlier M, Le Brigand H. Profil des tumeurs chirurgicales du mediastin. A propós d'une serie de 742 operes. Nouv Presse Med 1976; 5:2857-2859. 6. Roig Cutillas J, Maestre Alcacer J, Morera Prat J et al. Masas mediastinicas: estudio de 108 casos. Med Clin (Barc) 1983; 81:887-889. 41 7. Akwari OE, Spencer Payne W, Onofrio, BM, Diñes DE, Muhm JR. Dumbbell neurogenic tumors of the mediaslinum, diagnosis and management. Mayo Clin Proc 1978; 53:353-358. 8. Carisen NLT, Nielsen OH, Hertz M. Neuroblastoma, evaluationof 60 cases. Acta Paediatr Scand 1981; 70:61-66. 9. Ruiz Jiménez JI, Pérez-Aytes R, Segarra V, Trujillo A. Ganglioneuroma de mediastino. An Esp Pediat 1979; 12:151. 10. Swift PG. Watery diarrhea and ganglioneuroma with secretion of vasoactive intestinal peptide. Arch Dis Child 1975; 50:896. 11. Me Latchie GR, Young DG. Presenting features of thoracic neuroblastoma. Arch Dis Child 1980; 55:958-962. 12. Crowe JK, Brown LR, Muhm JR. Computed tomographyof the mediastinum. Radiology 1978; 128:75-87. 13. Lyons HA, Calvy GL, Sammons BP. The diagnosis and clasification of mediastinal mases. A study of 782 cases. Ann Intern Med 1959; 51:897. 14. Zajtchuck R, Bowen TE, Seyfer AE, Brott WH. Intrathoracic ganglioneuroblastoma. J Thor Cardiovasc Surg 1980; 80:605-612. 163 ORIGINALES CÁNCER DE PULMÓN. ANÁLISIS DE LOS HALLAZGOS ANATOMOPATOLOGICOS EN CIEN CASOS DE AUTOPSIAS M. SOLÉ*, J.A. BOMBI*, C. LLEBARIA-, M. CID'1'*, J. VILLALTA** y A. CARDESA* Departamento de Anatomía Patológica* y Servicio de Medicina Interna**. Facultad de Medicina y Hospital Clínico y Provincial. Universidad de Barcelona. Se estudian los hallazgos de autopsia de 100 pacientes con cáncer de pulmón. El cáncer del pulmón se halló en el 5,8 Vo de los casos en nuestra serie de autopsias. La relación varones: mujeres fue de 8:1. El adenocarcinoma fue el tipo histológico más frecuente (27 Vo) seguido del carcinoma escamoso y el carcinoma indiferenciado de células pequeñas, con un 26 %. Los restantes fueron carcinomas indiferenciados de células grandes (18 %) y carcinomas mixtos (3 %). El 80 Va de los adenocarcinomas eran de localización periférica, y el 80 "7o de los carcinomas indiferenciados de células pequeñas eran de localización central. El 82 % de los casos presentaron metástasis; entre ellos, todos los casos de carcinoma indiferenciado de células pequeñas. La localización de las metástasis fueron: ganglios linfáticos (62 %), suprarrenal (37 Vo), hígado (36 %), hueso (28 %) y SNC (22 %), principalmente. Dieciséis casos presentaban cáncer asociado (seis carcinomas de próstata, tres de laringe, dos de lengua, principalmente). En 30 % de los casos la causa de muerte fue una infección respiratoria. Lung cáncer. Analysis ofthe pathological findings in 100 necropsy cases The necropsy findings in 100 patients with lung cáncer are analyzed. Lung cáncer was found in 5.8 % of cases in our autopsy series. Male: témale ratio was 8:1. Adenocarcinoma was the most common histológica) type (27 %), followed by squamous carcinoma and small-cell non-differentiated carcinoma, both with 26 Vo. The remainder were large-cell non-differentiated carcinomas (18 %) and mixed carcinomas (3 %). 80 % of adenocarcinomas were periferally situated, whereas 80 % of small-cell non-differentiated carcinomas were centrally situated. 82 % of cases resulted in metastases; among these, all cases of small-cell non-differentiated carcinoma had metastases. The localization of these was as follows: lymph nodes (62 %), adrenal glands (37 %), liver (36 %), bone (28 %) and CNS (22 Vo). 16 cases had associated neoplasms (6 had prosthatic carcinoma, 3 had laryngeal carcinoma and 2 had tongue carcinoma, among others). In 30 % of cases the cause of death was respiratory tract infection. Arch Bronconeumol 1984; 20:164-168. Introducción El continuado incremento de la frecuencia del cáncer del pulmón, ha hecho que éste sea ya la neoplasia maligna más frecuente en el sexo masculino, tanto en nuestro país como en la mayor parte Recibido el 15-11-1983 y aceptado el 3-3-1984. 164 del mundo occidental' 7 . En España, en material de autopsia, supone el 17 % de todas las neoplasias malignas3. Son pocos, sin embargo, los estudios que definen las características de esta enfermedad en nuestro medio'•2'8"10. Los datos más recientes obtenidos en material de autopsia8"10 son en general similares a los obtenidos en otros países. Especial mención merece, en este sentido, lo referente a la frecuencia de los diferentes tipos histológicos de 42 M. SOLÉ ET AL.—CÁNCER DE PULMÓN, ANÁLISIS DE LOS HALLAZGOS ANATOMOPATOLOG1COS EN CIEN CASOS DE AUTOPSIAS cáncer de pulmón; tanto Herrero et al10 como Alameda et al8 demuestran una importante reducción de la frecuencia del carcinoma escamoso con respecto a los otros tipos histológicos, tal como ha sido observado recientemente en Estados Unidos y otros países4'5'7'"'12. El objetivo de nuestra revisión es aportar nuevos datos en relación con este hecho y estudiar otros aspectos clinicopatológicos que consideramos interesante destacar. 17 15 a> 10 Material y métodos Entre enero de 1977 y julio de 1982 se practicaron 1.801 autopsias clínicas en el Departamento de Anatomía Patológica del Hospital Clínico y Provincial de Barcelona. En 100 de ellas, el estudio autópsico demostró un cáncer primitivo de pulmón. En todos los casos se realizó una autopsia sistemática y completa, con examen macroscópico de todas las visceras y toma de muestras representativas para el examen microscópico. El cerebro fue examinado en todos los casos con excepción de ocho en los que no se obtuvo autorización para ello. Se ha realizado un análisis descriptivo de los datos referentes a edad, sexo, diagnóstico clínico, diagnóstico anatomopatológico, localización del tumor, causa de muerte, diseminación metastásica en el momento de la autopsia y neoplasias asociadas. Para ello se revisaron las historias clínicas y protocolos de autopsia. Las preparaciones histológicas de todos los casos fueron revisadas por dos de nosotros (MS y JAB). La clasificación histológica de los tumores se ha basado en los criterios de la clasificación de la OMS de 1967 para tumores pulmonares13. 40 45 50 55 60 65 70 75 80 85 90 Edad Fig. 1. Distribución por edad de los pacientes. % 100 I—I Miliar ES3 Periférico 75 Resultados En el período de tiempo estudiado (cinco años y medio), la frecuencia del cáncer de pulmón en nuestro material de autopsia ha sido del 5,8 % correspondiendo al 17,8 % del total de cánceres. Edad, sexo: 89 de los pacientes eran varones y 11 mujeres, lo cual supone una relación: 8:1. La edad variaba entre 40 y 88 años, con una media de 64,6. En la gráfica de distribución por edades se observa un pico de máxima mortalidad en el intervalo 55-60, aunque el 58 % de los pacientes tenían más de 60 años (fig. 1). Diagnóstico clínico y evolución: 71 casos habían sido diagnosticados clínicamente de cáncer de pulmón. En el resto, 29 casos, el diagnóstico se hizo en la autopsia; de ellos, 23 tenían metástasis. La patología pulmonar fue interpretada erróneamente en 17 casos; seis de ellos fueron diagnosticados como metástasis de neoplasias no pulmonares, dos como tromboembolismo pulmonar, dos como neoplasia pleural, uno como periarteritis nodosa y uno como tuberculosis. En otros 12 casos no se llegó a ningún diagnóstico (tabla I). En los casos diagnosticados, la supervivencia desde el momento del diagnóstico osciló entre un día y seis años, con una media de 128 días. Sólo 28 casos llegaron a recibir algún tipo de tratamiento específico; en 4 de ellos el tratamiento fue quirúrgico, asociado o no a quimioterapia, 11 recibieron radioterapia, asociada o no a quimioterapia y los 13 restantes recibieron só45 25 Carcinoma escamoso Adenocarcinoma C. indif. células pequeñas Fig. 2. Localización del tumor primitivo, según el tipo histológico. lo quimioterapia. La supervivencia media en los casos tratados fue 189 días, y la de los no tratados 28 días. Diagnóstico anatomopatológíco (tabla II): El adenocarcinoma, junto con el carcinoma escamoso y el carcinoma indiferenciado de células pequeñas han resultado ser los tipos histológicos más frecuentes en nuestro material, con un leve predominio del primero. Hubo además un 18 % de carcinomas indiferenciados de células grandes y tres carcinomas mixtos. Entre los adenocarcinomas se incluyen cinco casos de carcinoma bronquioloalveolar. Localización (fig. 2): El 80 % de los adenocarcinomas eran periféricos, y el 20 % eran de localización central. En cambio, el 80 % de los carcinomas indiferenciados de células pequeñas eran de localización central, y el 20 % periféricos. El carcinoma 165 ARCHIVOS DE BRONCONEUMOLOG1A. VOL. 20. NUM. 4. 1984 TABLA I Relación de los diagnósticos clínicos que se efectuaron ante-mortem Casos 71 6 5 2 2 Cáncer de pulmón Metástasis Neumonía Tromboembolismo pulmonar Neoplasia pleural Periarteritis nodosa Tuberculosis No diagnósticos 12 TABLA II Tipos anatomopatológicos del cáncer de pulmón Total Adenocarcinoma 27 26 Ca. escamoso Ca. indf. cel. pequeñas 26 18 Ca. indi. cel. grandes 3 Ca. mixto Total 100 Varón Hembra Edad media 23 24 23 16 3 89 4 2 3 2 0 11 63,03 68,15 64,40 60,38 57 64,06 TABLA III Localización de las metástasis Órgano Ganglios linfáticos — Sólo regionales — Regionales y a distancia Suprarrenal Hígado Pulmón Hueso SNC Riñon Pleura N.°casos 30 32 37 36 30 28 22 20 11 Órgano Pericardio Páncreas Tiroides Tracto G-l Bazo Corazón Peritoneo Vesícula biliar Esófago Piel Otras N.° casos 9 9 9 8 7 6 5 3 2 2 4 en contraste con la relativamente baja incidencia de metástasis ganglionares por adenocarcinoma (fig. 3). En la distribución de las metástasis extraganglionares, los órganos más frecuentemente afectados fueron las suprarrenales con el 37 % (21 % bilateral), y el hígado, con el 36 %. Destaca también la frecuencia de metástasis en hueso (28 %). Adenocarcinoma y carcinoma indiferenciado de células pequeñas mostraron una tendencia metastatizante claramente superior al carcinoma escamoso (fig. 4). El adenocarcinoma fue el tipo histológico que con más frecuencia metastatizó en hueso y sistema nervioso central, y el carcinoma indiferenciado de células pequeñas predominó en hígado, suprarrenal y riñon, al igual que en localizaciones poco usuales como páncreas, tiroides y bazo. Hay que hacer notar que en el 50 % de las metástasis hepáticas fueron por carcinoma indiferenciado de células pequeñas. Cáncer asociado (tabla IV): En nuestra serie, encontramos 16 casos de cáncer múltiple. La neoplasia más frecuentemente asociada era el carcinoma de próstata. Había también tres casos de carcinoma escamoso de laringe y dos de carcinoma escamoso de lengua. En un paciente que falleció con diseminación masiva por un adenocarcinoma de pulmón, se encontró una segunda neoplasia pulmonar, no metastatizante, de tipo escamoso. Causa de muerte (tabla V): La causa principal de muerte en nuestra serie fue la infección respiratoria (30 % de los pacientes). La neoplasia pulmonar y sus metástasis fueron responsables directas del fallecimiento en el 13 % de los casos. En el 22 % la muerte se atribuyó a sumación de factores. Otras causas menos frecuentes fueron sepsis de origen no % 100 75 escamoso mostraba una preferencia por la localización central. En nueve casos —cinco de ellos adenocarcinomas—, se hizo el diagnóstico de scar cáncer. Metástasis: El 82 % de los casos presentaba metástasis en el momento de la autopsia. Todos los carcinomas indiferenciados de células pequeñas metastatizaron, mientras que sólo lo hicieron el 74 % de los adenocarcinomas. Los otros tipos presentaron porcentajes intermedios. Las localizaciones más frecuentes se relacionan en la tabla III. En ganglios linfáticos destaca la frecuencia de las metástasis por carcinoma indiferenciado de células pequeñas tanto en ganglios regionales como a distancia.-El carcinoma escamoso también metastatizó con frecuencia (70 °?o) a ganglios regionales, 166 3 eseamos 0 n Sarcinomc c ca /Adenocarcinon•na E3 C. indif. ce^lulas peqiJenas SSiiiSS; ii;|;|; s:;::^:::::1:: 50 ; •: ..:.:.:.:.:.:.;. 1:1:1 25 í Ganglios regionales :: 1 Ganglios a distancia Fig. 3. Localización de las metástasis en los ganglios linfáticos, según el tipo histológico. 46 M. SOLÉ ET AL.—CÁNCER DE PULMÓN, ANÁLISIS DE LOS HALLAZGOS ANATOMOPATOLOGICOS EN CIEN CASOS DE AUTOPSIAS 75 Q Carcinoma escamoso E3 Adenocarcinoma r~~l C. indif. de células pequeñas 50 25 Suprarrenal Hígado Hueso pulmonar (10 %), hemorragia digestiva (6 %) y tromboembolismo pulmonar (5 %). Discusión En nuestra serie los datos referentes a la edad concuerdan aproximadamente con los referidos en otros trabajos1.4.6-8.10. En cambio, la relación varón-hembra varia significativamente de unos países a otros; en España en los últimos años, se han comunicado cifras entre 4,5:1' y 60:18; en material de autopsia, Alameda et al8 refieren una relación de 5,7:1; y Herrero et al10 de 4,8:1. En nuestra serie de 8:1. Asi, mientras en Estados Unidos la proporción de mujeres afectas de cáncer de pulmón ha aumentado considerablemente 7 '", en nuestro país, pese a que el aumento de la incidencia de esta neoplasia es paralelo al de otros países', aquella observación no puede deducirse de los datos disponibles, probablemente porque hace todavía relativamente pocos años que las mujeres han comenzado a fumar masivamente en España. TABLA IV S.N.C. Fig. 4. Relación de las metástasis más frecuentes, según el tipo histológico. La precisión del diagnóstico clínico en nuestra serie es semejante a la referida por Alameda et al8: 70,9 %. Esta cifra es inferior, sin embargo, a la observada en una revisión de 500 autopsias clínicas realizada en nuestro departamento14 en lo referente a la casuística de cáncer en general, que fue del 87,2 %. Clary et al12, en Estados Unidos, refieren una precisión del 92,8 % en el cáncer de pulmón. En esta serie, al igual que en la nuestra, el tipo histológico predominante entre los casos no diagnosticados fue el adenocarcinoma. Entre los diagnósticos erróneos, sin embargo, no cita las metástasis, siendo los más frecuentes en su serie el edema pulmonar y la bronconeümonía. La distribución topográfica de los tumores en nuestra serie es semejante a la indicada por otros autores4'6. Spencer4 refiere que un tercio de los carcinomas escamosos, tres cuartos de los adenocarcinomas y un quinto de los oat cell surgen en la periferia del pulmón, lo cual es superponible a nuestros resultados. Para Auerbach' 5 , en cambio, sólo un tercio de los adenocarcinomas son periféricos, lo cual se debe probablemente a criterios topográficos distintos. En lo referente al scar cáncer, este autor obtiene datos similares a los nuestros: Relación de los cánceres asociados al carcinoma de pulmón Localización Próstata Laringe Lengua Mama Esófago Páncreas Cérvix uterino Pulmón homolateral 47 Tipo histológico Adenocarcinoma Ca. escamoso Ca. escamoso Carcinoma ductal Ca. escamoso Adenocarcinoma Ca. escamoso Ca. escamoso Total TABLA V N,° casos 6 3 2 1 1 1 1 1 16 Causas últimas de muerte de los pacientes N. c casos Infección respiratoria Neoplasia Sepsis generalizada Hemorragia digestiva Tromboembolismo pulmonar Sumación de factores Otros 30 13 10 6 5 22 14 167 ARCHIVOS DE BRONCONEUMOLOGIA. VOL. 20. NUM. 4. 1984 6,9 % del total de carcinomas de pulmón, con una clara tendencia a aumentar. En los últimos años, numerosos trabajos en varios países han indicado un significativo aumento de la incidencia del adenocarcinoma con respecto a los otros tipos de cáncer de pulmón, especialmente en varones4'5'7'8'"'12. En Estados Unidos, las revisiones de Vincent et al7 y Valaitis et al" lo sitúan como el tipo histológico predominante. En España, Alameda et al8 sitúan en primer lugar el carcinoma indiferenciado de células pequeñas (30 °7o), seguido del escamoso (29 %), quedando muy próximo el adenocarcinoma (incluido el carcinoma bronquioloalveolar), con el 26,8 %. En nuestra serie, el adenocarcinoma aparece ya en primer lugar. Hay que tener en cuenta que la serie de Alameda et al abarca 11 años (1969-1979), y la nuestra cinco años y medio (1977-1982). Dada la curva ascendente de la incidencia de adenocarcinoma referida por Vincent et al7, creemos que la correlación entre ambas series es buena. En lo que respecta a los otros tipos histológicos, nuestros resultados concuerdan con bastante aproximación con la mayoría de las series más recientes5'7'8'16. Un dato a tener en cuenta es que la mayoría de los trabajos citados se han basado en la clasificación de la OMS de 196713, más o menos modificada; con la nueva clasificación17, que incluye el carcinoma sólido con formación de moco entre los adenocarcinomas, es de esperar que las series futuras muestren un aumento aún más considerable de la incidencia de este tipo de neoplasia. Es bien conocida la amplia distribución que suelen presentar las metástasis de cáncer de pulmón. No es raro, pues, que aparezcan en lugares tan poco usuales como tiroides, bazo o vesícula biliar. En términos aproximados, nuestros resultados en este sentido se corresponden con lo publicado hasta ahora, tanto en el cómputo global como en el desglose según el tipo histológico4'6'8'10'12. En todas las series, y también en la nuestra, hígado y suprarrenal son los órganos más frecuentemente afectados, seguidos de hueso y sistema nervioso central. La incidencia de cáncer múltiple en nuestra serie es alta (16 °?o). En la revisión de Moertel et al18 el cáncer múltiple se observó en el 5,1 <Vo de todos los casos de cáncer. En este trabajo, la neoplasia que con más frecuencia se asocia al cáncer de pulmón es también el adenocarcinoma de próstata. Probablemente la alta incidencia de doble neoplasia en nuestros casos sea debida a que en todos ellos se ha efectuado estudio microscópico de todos los órganos. Cuatro de nuestros seis casos de carcinoma de próstata ocurrieron en pacientes de más de 75 años, lo cual supone una incidencia de carcinoma prostático del 19 % en los varones de esta edad en nuestra serie. Por otro lado, la asociación de cáncer de laringe y lengua con el de pulmón es fácil de comprender en el contexto epidemiológico de estas 168 neoplasias. En un caso hemos encontrado las asociación de un adenocarcinoma con un carcinoma escamoso en el mismo pulmón, desarrollado este último de forma metacrónica; éste es un fenómeno poco referido en la literatura y esta asociación en concreto sólo la hemos visto comunicada en tres ocasiones19. Las infecciones respiratorias, seguidas de la diseminación neoplásica y la sepsis generalizada, son las principales causas de muerte en nuestra serie, al igual que en la de Clary et al'2. Alameda et al, en cambio, consideran la diseminación neoplásica como causa de muerte en el 53,7 % de sus casos8. BIBLIOGRAFÍA 1. Monturiol JM. Aspectos epidemiológicos del carcinoma bronquial. HospGen 1976; 16:341-352. 2. Bosch FX, Orta J, García A, Juvanet J, Camprodón A, Pumarola A. Cáncer mortality in Barcelona, 1960-1978. Int J Epidem 1982; 11:46-48. 3. Galindo L, Algaba F. Patología geográfica del cáncer en España. Patología 1981 (Supi): 17-26. 4. Spencer H. Pathology of the lung. Ed 3, Oxford, PergamonPress, 1977. 5. Hallgrimsson J, Thorarisson H, Tulinius H. Tumours in Iceland. 7. Malignant Epithelial tumours ofthe lung. A histological classification, epidemiológica! considerations and relation to smoking. Acta Path Microbio! Immunol Scand, Sect A 1983; 91:203-207. 6. Cárter D, Eggleston JC. Tumors of the lower respiratory tract. Atlas of tumor pathology Vol. 17, AFIP, Washington 1980. 7. Vincent RG, Picksen JW, Lañe WW. The changing histopathology of lung cáncer. A review of 1.682 cases. Cáncer 1977;39:1647-1655. 8. Alameda F, Sancho FJ, Moreno A. Neoplasias primitivas de pulmón. Experiencia en material de autopsia. Sant Pau 1983; 4:4-6. 9. López A, Martínez J, Pérez E. Datos epidemiológicos en el carcinoma broncogénico (II). Med Clin (Barcelona) 1979; 72:361-368. 10. Herrero A, Miralles MT, Fernández Ribas A, Viñuelas A, Santos A. Tumores malignos del aparato respiratorio. Patología, 198 l(Supl): 51-67. 11. Valaitis J, Warren S, Gamble D. Increasing incidence of adenocarcinoma of the lung. Cáncer 1981; 47:1042-1046. 12. Clary CF, Michel RP, Uberg NS, Honson RE. Metastatic carcinoma. The lung as the site for the clinically undiagnosed primary. Cáncer 1983; 51:362-366. 13. Kreyberg L. Clasificación histológica internacional de tumores N.° 1. Tipos histológicos de tumores pulmonares. OMS Ginebra, 1967. 14. Bombi JA, Llebaria C, Rives A. Análisis de una serie de 500 autopsias clínicas: II Diagnósticos principales. Med Clin (Barcelona) 1981; 77:185-189. 15. Auerbach O; Garfínkel L, Parks VR. Scar cáncer of the lung: increase over a 21 year period. Cáncer 1979; 43:636-642. 16. Rothschild H, Buechner H, Weish R, Vial LJ, Weinberg R. Histologic typing of lung cáncer in Louisiana. Cáncer 1982; 49:1874-1877. 17. WHO. The Worid Health Organization histologycal typing of lung tumours. Second edition. Am J Clin Pathol 1982; 77:123-126. 18. Moertel CG, Dockerty MB, Baggenstoss AH. Múltiple primary malignant neoplasm. 1. Introduction and presentation ofdata. Cáncer 1961; 14:221-230. 19. Coffman B, Crum E, Forman WB. Two primary carcinomas of the lung: adenocarcinoma and a metachronous squamous cell carcinoma. Cáncer 1983; 51:124-26. 48 NOTAS CLÍNICAS HEMORRAGIA MASIVA PROCEDENTE DE PLEUROTOMIA ABIERTA EN UN EMPIEMA CALCIFICADO: TRATAMIENTO CON LIGADURA INTRAPERICARDICA DE ARTERIA Y VENAS PULMONARES F.A. DE UÑERA, J.L. COPINO, J.L. NAYA, J. RODRÍGUEZ y F. GOSALBEZ Servicio de Cirugía Torácica. Hospital General de Asturias. Oviedo. Un paciente de 54 años, a quien se le practicó una pleurotomía abierta, para tratamiento de un empiema crónico, con calcificaciones pleurales importantes, sufrió una hemorragia severa en la cavidad pleural residual, ingresando en estado de shock hipovolémico. Controlada, inicialmente, la sangría con taponamiento, se procedió a la ligadura intrapericárdica de arteria y venas pulmonares, a través de esternotomía media, lo que detuvo la hemorragia de modo inmediato, por completo y definitivamente. Veinte días más tarde, se le practicó toracoplastia sin conseguir colapsar inicialmente la cavidad pleural residual, que lentamente se obliteró posteriormente de forma espontánea. El paciente se encuentra libre de síntomas cinco años más tarde. Massive bleeding from an open pleurotomy in a calcified empyema: treatment by intrapericardial ligation of pulmonary artery and veins A 54 year-oíd patient who had an open pleurotomy to treat a chronic empyema with significant pleural calcifications had a severe hemorrhage into the residual pleural cavity which prompted hospitalization of the patient in hypovolemic shock. After initially controlling the hemorrhage by occiusion, intrapericardial ligation of the pulmonary artery and veins was performed through a medial sternostomy which stopped the bleeding completely. A thoracoplasty was done 20 days later but the residual pleural cavity couid not be closed; this slowly took place spontaneously at a later stage. 5 year later the patient is free of symptoms. Arch Bronconeumol 1984; 20:169-172. Introducción El empiema pleural crónico postuberculosis pulmonar, fue una entidad de alta incidencia en los servicios de cirugía torácica en las décadas 50-60. Recibido el 11-4-1983 y aceptado el 21-7-1983. 49 Las posibles complicaciones del mismo, en forma de fístulas broncopleurales, colapso pulmonar, supuración crónica, E. necesitatis, etc., fueron motivo de desarrollo de numerosas técnicas quirúrgicas, que por su variedad constituyen una buena parte de la historia de la cirugía torácica. Las indicaciones de drenajes cerrados-abiertos, decorticaciones, toracoplastias intra y extrapleurales, exéresis pulmonares, en forma aislada o conjunta, 169 ARCHIVOS DE BRONCONEUMOLOGIA. VOL. 20. NUM. 4. 1984 hablan por si solas de la importancia de esta patología. La hemorragia masiva en la cámara residual post-evacuación empiennatosa es, cuando menos, un hecho infrecuente, no reportado con origen de la sangría en el sistema arteria o venas pulmonares. Se describe un caso de estas características, solventado con la ligadura intrapericárdica del pedículo vascular homolateral a través de una esternotomia, y se hace consideración sobre el empiema crónico en general y sobre esta modalidad técnica en particular. Caso clínico Un paciente, varón, de 54 años de edad, con historia antigua de tuberculosis pulmonar y fibrotórax izquierdo residual, con calcificación pleural severa fue admitido en marzo de 1976, con una historia de dos meses de fiebre y esputo purulento. Su radiografía de tórax demostró un nivel hidroaéreo y por punción aspiración se obtuvo pus, en el que crecieron enterococos. Se practicó pleurostomia abierta evacuándose 2.000 ce de liquido purulento. Los síntomas desaparecieron y fue dado de alta 10 días más tarde (fig. 1). En los siguientes 14 meses fue readmitido dos veces por fiebre y aumento en el drenaje de la pleurostomia. Fue tratado con irrigaciones de solución salina, con antibióticos, y ambas veces desaparecieron los síntomas y disminuyó el drenaje. Su fístula bronco-pleural parecía haber cerrado espontáneamente. En octubre de 1977, fue otra vez admitido a través del Servicio de Urgencias por hemorragia masía a través del orificio de la pleurostomia, de comienzo brusco dos horas antes. Se encontraba en situación de shock hipovolémico, con tensiones arteriales de 60/40; el primer hematocrito informado fue de 12 Vo y los parámetros de coagulación eran normales. Como tratamiento de urgencia, la cavidad del empiema fue empaquetada con gasas, controlándose la hemorragia. Se practicaron diversas transfusiones y en los próximos días no apareció hemoptisis ni tos, aunque si fiebre. Dos días más tarde se retiraron las gasas de la cavidad pleural, reanudándose inmediatamente una hemorragia de intensidad severa. Se procedió a un nuevo taponamiento, siendo intervenido con carácter de urgencia, practicándosele a través de una esternotomia media una triple ligadura de las venas pulmonares intrapericárdicas y de la arteria pulmonar izquierda justo después de la bifurcación de la arteria pulmonar principal. Tras el cierre de la incisión, se procedió al lavado de la cavidad empiematosa, y a la exploración de la misma con un fibroscopio a través de la pleurostomia. La cavidad estaba integramente calcificada, con numerosas espiculas tanto a nivel parietal como visceral, si bien a nivel apical entre las placas calcáreas viscerales se advertía una laceración parenquimatosa. Durante los siguientes días las irrigaciones de la cavidad pleural fueron manifiestamente libres de sangre. Veinte días después de la intervención inicial se practicó una toracoplastia con resección de las seis costillas superiores y escapulectomia parcial, dejando establecido un drenaje. Su recuperación de esta segunda intervención no presentó problemas. Fue dado de alta y en visitas subsiguientes en policlínicas se apreció una disminución progresiva del volumen del espacio pleural residual. La sangría no reapareció y los drenajes le fueron completamente retirados en diciembre de 1979. Desde aquella fecha permanece bien, sin fiebre, tos, ni drenaje (fig. 2). Discusión El empiema pleural crónico no es una entidad muy rara en nuestro medio, aunque su frecuencia está disminuyendo ostensiblemente. Entre los años 63-70 fueron tratados en nuestro servicio un total de 57 casos', y de 1970-83 solamente 36. Los que tienen origen tuberculoso generalmente presentan historias que empezaron en los años 40-50. Un empiema post-tuberculoso puede desarrollarse por infección secundaria de un derrame serofibrinoso, por perforación de una cavidad o lesión parenquimatosa y muy frecuentemente por contaminación de un espacio post-neumotorax espontáneo o terapéutico2'3. Las calcificaciones pleurales en un empiema crónico generalmente implican una evolución prolongada. Ocurren más a menudo en casos en los que la enfermedad es la tuberculosis, y son especialmente frecuentes post-neumotórax terapéuticos infecta170 50 J.M. MORALES BALLESTEROS ET AL.—HEMORRAGIA MASIVA PROCEDENTE DE PLEUROTOMIA ABIERTA EN UN EMP1EMA CALCIFICADO: TRATAMIENTO CON LIGADURA INTRAPERICARDICA DE ARTERIA Y VENAS PULMONARES dos secundariamente. El grado de calcificación varía desde puntos aislados a una completa cobertura pleural, visceral y parietal (bolsa empiemática)4'5. El grado de destrucción del parénquima por debajo de un empiema crónico, puede variar desde una condición casi normal a una fibrosis masiva y este hecho va a condicionar fundamentalmente las posibilidades de tratamiento quirúrgico6'8. La decorticación es el procedimiento de elección cuando el parénquima subyacente es aún funcionante y capaz de expansión, lo que también, en nuestra experiencia, puede suceder a veces incluso después de bastantes años de colapso pulmonar9, pero no en los casos como el ahora presentado. No existe un medio específico para determinar la reversibilidad funcional ni la capacidad reexpansiva en un colapso pulmonar, habiendo de conjugarse la radiografía, broncografía, arteriografía, etc... junto con la historia clínica del paciente y no menos con la experiencia del grupo quirúrgico. Las técnicas de colapso, toracoplastia intrapleural (Scheede) o extrapleural (Saherbruck, Bjork, etc.) pueden tener una indicación aislada en las cámaras post-drenaje cuando hay una afectación inactiva o irreversible del parénquima, conservando éste parte de su función, o bien como complemento de decorticaciones incompletas o insatisfactorias (cámaras residuales) y/o de resecciones parciales-totales (costo-pleuro-neumectomia)10.". En aquellos pacientes que presentan gran afectación general, estado séptico, «demasiado viejos o enfermos para responder a una cirugía mayor» en los que la calcificación pleural es tan extensa que no permite el colapso parietal y el parénquima subyacente no es recuperable, sigue estando indicada la pleurotomia abierta con resección costal parcial12. Siguiendo estos criterios, inicialmente, no intentamos otro tratamiento, en el caso presentado, después de la pleurostomía. De hecho, cuando posteriormente se le practicó toracoplastia, la pared torácica no colapso y la disminución inmediata del volumen de la cavidad pleural residual fue muy pequeña. Sin embargo, en los dos años siguientes, se produjo una obliteración progresiva, posiblemente por combinación de colapso lento o proliferación de tejido de granulación. Las radiografías de tórax en este período demuestran un desplazamiento medial de la línea de calcificación, pero insuficiente para producir la obliteración completa. Se sabe que las calcificaciones pleurales pueden producir hemoptisis o hemotórax, posiblemente por perforación de parénquima pulmonar por una aguja calcica", pero la hemorragia masiva por una apertura de pleurostomía es una complicación de la que no hemos encontrado referencias previas. La severidad de la pérdida sanguínea inicial, la recidiva con similares características tras la retira51 da del taponamiento, el carácter venoso de la sangre (no oxigenada), la ausencia de hemoptisis, nos hicieron pensar que la erosión era de un vaso importante, otro que el sistema bronquial o parietal, presumiblemente ramas de las arterias o de las venas pulmonares (ambas desaturadas). Nuestra experiencia tras la decorticación en fibrotórax y la confirmación de que la circulación pulmonar puede persistir tras muchos años de colapso parenquimatoso14, nos animaron a aceptar la posibilidad antecitada. Las condiciones generales del paciente, la estabilización clínica, en otro sentido, del parénquima pulmonar, nos habían hecho descartar ya previamente la indicación de una neumectomia extrapleural o de una costopleuroneumectomía, por lo que actuamos sólo para controlar la hemorragia, intentando siempre evitar la toracotomia standard, por traumática, alto riesgo, difícil técnica, posibilidad de contaminación postreseccional, etc. Se realizó una esternotomía longitudinal y ligadura intrapericárdica del pedículo vascular pulmonar homolateral, con cese inmediato y permanente de la sangría. La intervención es limpia, efectiva, bien tolerada, de fácil realización y no conlleva problemas secundarios por no afectar al sistema bronquial (nutricio) y, en todo caso, puede hasta mejorar la oxigenación sistémica al hacer desaparecer el mayor o menor cortocircuito intrapulmonar propio de un parénquima no funcionante. Además esta técnica posibilita y facilita la ulterior realización de otras intervenciones, con menor riesgo al suprimir los posibles focos de sangría perreseccional. Siendo la embolización sistémica y/o la resección pulmonar las habituales técnicas para control de las hemorragias pulmonares, la práctica de la ligadura intrapericárdica transesternotomía puede tener una precisa indicación no sólo en casos como el reportado, evidentemente raro, sino también en entidades más frecuentes, de igual o mayor trascendencia clínica. Nos referimos, fundamentalmente, a las neumonías por anaerobios (neumonías necrotizantes, gangrena pulmonar) en los que, en nuestra experiencia, son frecuentes los hemotórax y las hemoptisis masivas por necrosisrotura del sistema arteria-venas pulmonares, de difícil control en todo intento reseccional durante las fases agudas del proceso. BIBLIOGRAFÍA 1. Linera FA, Vega JL, Ibarra F, Gutiérrez A, Alonso-Lej F. Empiema pleural crónico en el adulto. Rev Med Hospital General de Asturias 1970; 3: 122. 171 ARCHIVOS DE BRONCONEUMOLOG1A. VOL. 20. NUM. 4. 1984 2. Barker WD, Neuhaus H, Langston HT. Ventilatory improvement following decortication in pulmonary tubérculosis. AnnThor Surg 1965; 1: 532. 3. Gibbson JH, Sabiston DC, Spencer FC. Surgery of the Chest. Philadelphia. WB Saunders Co, 1972. 4. Le Roux. Empyema thoracic. Brit j Surg 1965; 52: 89. 5. Sato R, Izumi Y, Matsumoto Y, Washio O. Calcified pyothorax. DisChest 1966; 50:495. 6. Chretien J, Dufat R, Lemoine JM, Maillard JM. Elude bronchoscopique de 649 patiens atteints de pleuresie chronique. Bronches 1970; 20: 41. 7. Lukomski G, Sanpiter J, Gera.simowa W, Orlow G. L'importance des examens bronchologiques dans les empyemes chroniques. Bronches 1970; 20: 121. 8. Spina G, Pigorini L, Ingrao F, Spadoni M. De la valeur 172 de 1'étude bronchique dans les indications el dans les resultáis du traitement chirurgical des empyemes chroniques de la plevre. Bronches 1970; 20: 89. 9. Savage T, Fleming HA. Decortication oí the lung in tuberculous disease. A study in 43 cases. Thorax 1955; 10: 293. 10. Kergin FG. An operation for chronic pleural empyema. J Thor Surg 1953; 26: 430. 11. Sato R, Izumi Y, Matsumoto Y, Washio O. Calcified pyothorax. Dist Ches 1966; 50: 495. 12. Yeh TJ, Hall PD, Ellison RG. Empyema thoracic: a reviewof 110 cases. Am Rev Respir Dis 1963; 88: 785. 13. Sabiston DC, Spencer FC. Gibbon's surgery of the chest, Third Edil, p. 395. 14. Bjork VO. Circulation through an atelectatic lung in man. J Thor Surg 1953; 26: 533. 52 NOTAS CLÍNICAS MESOTELIOMA PLEURAL HIPOGLUCEMIANTE C. HERNÁNDEZ ORTIZ, E. CANALIS ARRAYAS, J. VELASCO ALONSO*, E. MENENDEZ TORRE** y A. ROIG VERGE Departamento de Cirugía. Sección de Cirugia Torácica. Departamento de Anatomía Patológica.* Departamento de Medicina Interna. Sección de Endocrinología.** Ciudad Sanitaria N. a S.a de Covadonga. Se aporta un caso de tumor mesotelial benigno asociado a una hipoglucemia extrapancreática. Estos tumores son de aparición muy poco frecuente, y constituyen el síndrome de Doege-Potter. La clínica fundamental se debe a manifestaciones neurológkas durante las crisis hipoglucémicas. Sólo la ablación del tumor permite prevenir estas crisis. Hypoglycemic pleural mesotelioma A case of mesothelial benignant tumor associated to extrapancreatic hypoglycemia is reported. These tumors are very uncommon, constituting the Doege-Potter syndrome. Their main clinical features are caused by neurological symptoms during hypoglycemic crises. These can oniy be prevented by tumor resection. Arch Bronconeumol 1984; 20:173-175. Introducción Observación clínica El mesotelioma benigno de la pleura es un tumor de escasa frecuencia, y generalmente de sintomatología discreta. En ocasiones puede asociarse a manifestaciones extratorácicas, como una osteopatía hipertrófica', o menos habitualmente a una hipoglucemia de origen extrapancreático, constituyendo el síndrome que Doege y Potter describieron simultáneamente en 19302'3. La hipótesis más aceptable para explicar la etiología del síndrome hipoglucémico, es la que se basa en el aumento de una glucoproteína llamada non suppressible insulinlike (NSIL), aislada recientemente y con actividad insulínica elevada4. Aportamos un caso de mesotelioma hipoglucemiante intervenido por nosotros, y hacemos una valoración de conjunto con el resto de las escasas publicaciones que existen al respecto. Paciente de 72 años, hospitalizado por un cuadro de mareo, sudoración y confusión mental. Desde dos meses antes de su ingreso padeció varios episodios similares que cedieron espontáneamente, o tras la ingesta de alimentos. En la exploración sólo destaca una disminución del murmullo vesicular en el tercio inferior del hemitórax derecho. La radiografía de tórax (figs. 1 y 2), muestra una masa localizada a nivel de base pulmonar derecha. En la analítica hemática lo único que llama la atención son las hipoglucemias mercadas en los controles sucesivos: 14, 42, 48 y 36 mg % respectivamente, junto a valores de insulinemia normales o ligeramente elevados. La broncofibroscopia muestra una compresión extrínseca del bronquio lobar inferior derecho, sin otras alteraciones. Ecografia y TAC abdominal normales. Se decide intervención quirúrgica (fig. 3) realizándose una toracotomia lateral derecha, encontrando una masa de unos 13 cm de diámetro, con abundantes sinequias pleurales, encapsulada y situada en la base pulmonar por debajo de la pleura visceral. Tras su despegamientos se extrae integramente. El postoperatorio transcurrió sin complicaciones, existiendo una normalización inmediata de las cifras de glucemia, y una desaparición de la sintomatologia clínica. Observaciones anatomopatológicas: macroscópicamente el tumor, de morfología esférica, pesaba 625 g, su diámetro máxi- Recibido el 12-9-1983 y aceptado el 7-11-1983. 57 173 ARCHIVOS DE BRONCONEUMOLOGIA. VOL. 20. NUM. 4. 1984 mo era de 11 cm y estaba revestido por una cápsula fina, transparente. Al corte se observa un material de consistencia elástica, de color blanquecino y aspecto fibroso con cavidades quisticas miantes extrapancreáticos (THE). El síndrome hipoglucemiante se ha descrito asociado a tumores . • .. ,. , , , . , „ sin contenido alguno. A nivel histológico (fig. 4), se observa en "e origen epitelial, pero las neoplasias mas fretodos los campos estudiados una proliferación de células fusi- cuentemente asociadas a hipoglucemia son los tuformes de tamaño similar, núcleo ovalado con cromatína de mores mesenquimatosos de abdomen y tórax5 a Esfino distribuida uniformemente y ausencia de fieuras mi- pesar de su escasa incidencia. En una revisión de Shabanah en 1971, de 150 casos recopilados de mesoteliomas benignos recogidos en un período de 30 años, ninguno presentaba hipoglucemia6. Discusión Desde el punto de vista anatomopatológico los THE intratorácicos más frecuentes son los mesoteLos tumores intratorácicos hipoglucemiantes, liornas y los fibrosarcomas. En una revisión de Anconstituyen el síndrome de Doege-Potter, y se in- derson en 1979, de 115 casos de tumores mesentegran dentro del grupo de los tumores hipogluce- quimatosos de distintas localizaciones, sólo 38 174 58 C. HERNÁNDEZ ORT1Z ET AL.—MESOTELIOMA PLEURAL HIPOGLUCEMIANTL eran intratorácicos, y de éstos el 63 % eran mesoteliomas y fibrosarcomas7. Clínicamente el mesotelioma benigno suele aparecer en adultos, y con igual incidencia en ambos sexos8, puede permanecer asintomático mucho tiempo, pudiendo ser un hallazgo casual en un estudio sistemático, como ocurre en muchos de los casos publicados9. Ocasionalmente aparece dolor torácico, tos irritativa o disnea. Y como señalaron Wieman et al, en 1954, el fibrosarcoma pleural sería el tumor torácico que presenta más frecuentemente una osteoartropatía hipertrófica'. Sin embargo una hipoglucemia10, o un hipertoridismo", serian manifestaciones extratorácicas extremadamente raras, aunque reveladoras. Las crisis hipoglucémicas se presentan como confusión mental, episodios maníacos, trastornos neurológicos e incluso coma hipoglucémico. La glucemia basal suele estar por debajo de 0,50 g/1, y disminuye con la prueba del ayuno. La tasa de insulinemia suele ser normal o baja, descartando la existencia de un adenoma pancreático12. Existen varias teorías fisiopatológicas que intentan explicar esta hipoglucemia, como la existencia de una metaplasia insular del páncreas, una inhibición de la neoglucogénesis hepática, un consumo exagerado de glucosa por parte del tumor, o una secreción por parte de éste de una sustancia con actividad insulínica. Esta última teoría seria la más convincente hasta el momento, como prueban los estudios de Chandalia13, demostrando un aumento de la actividad insulínica total del suero o del tejido tumoral, medidas por métodos biológicos, en comparación con medidas de insulina por métodos radioinmunológicos normales o bajos14. En 1975, Poffenbarger aisló una glucoproteína de peso molecular 90.000, llamada non suppressible insulinlike (NSIL)4, y Maunaud en 1980, describe el segundo caso de THE con NSILP elevada, que se normalizó tras la resección quirúrgica del tumor 15 . El tratamiento es evidentemente quirúrgico, pues sólo con la extirpación del tumor desaparecen la hipoglucemia y la sintomatologia clínica'6. Se han descrito recidivas locales tras la resección quirúrgica, incluso después de 16 años del primer gesto quirúrgico 17 . A menudo la toracotomia 59 cumple un doble cometido, diagnóstico y terapéutico, ya que sólo el estudio histológico de la pieza asegurará el diagnóstico definitivo' 8 . BIBLIOGRAFÍA 1. Wierman WH, Clagett CT, Mac Donaid JR. Articular manifestations in pulmonary disease. JAMA 1954, 155:14591461. 2. Doege KW. Fibrosarcoma of the mediastinum. Ann Surg 1930;92: 955-960. 3. Potter RP. Intrathoracic tumors: case report. Radiology 1930;14:60-61. 4. Poffenbarger PL. The purification and partial characterization of an insulin like protein from human serum. J Clin Invest 1975; 56:1455-1463. 5. Thorbeck CV, Patino JV, Obispo JM, Abads Pinillos FM, Villar A, Aragoncillos P, Alvarez JP. Fibrosarcoma de pulmón hipoglucemiante. Rev Clin Esp 1979; 159:229-233. 6. Shabanah FH, Saygh SF. Solitary localized pleural mesothelioma. Chest 1971; 60:558-563. 7. Anderson N, Lockich JJ. Mesenchymal tumors associated with hypoglicemia. Cáncer 1979; 44:785-789. 8. Rodríguez Panadero F. Mesotelioma pleural. Ponencia a Simposium Nacional de Asbestosis. Sevilla, 5 y 6 de octubre, 1978. 9. Blanchon F, Vettel B, Brocard H. Elude clinique des fibromesdelaplévre. PoumonCoeur 1978; 34:145-152. 10. Aubert M, Gordeff A, Barrie J, Sarrazin R, Dyon JF, Brambilla C, Parent B, Coulomb M. Deux nouveaux cas de tumeurs pleurales bénignes hypoglycémiantes. Poum Couer 1982; 38:167-175. 11. Devroede GJ, Tirol AF. Giant pleural mesothelioma associated with hypoglycemia and hyperthyroidism. Am J Surg 1968; 116:130-134. 12. Riquet M, Zorbib M, Debesse B. Tumeurs mésenchymateuses primitives hypoglycémiantes de la plévre (Syndrome de Doege-Potter). A propos d'un cas. Poum Coeur 1982; 38:177-183. 13. Chandalia HB, Boshell BR. Hypoglycemia associated with extrapancreatic tumors. Report of 2 cases with studies on its pathogenesis. Arch Intern Med 1972; 129:447-456. 14. Nelson R, Burman SO, Kiwi R, Cherto BS, Shah J, Cantave I. Hypoglycemic coma associated with benign pleural mesothelioma. J Thorac Cardiovasc Surg 1975; 69:306-314. 15. Maunand B, Benoit A, Ben Slama C, Becot F. Tumeur mésenchymateuse hypoglycémiante de la cuisse. Présence d'une protéine circulante d'activité insulinique élevée. Nouv Presse Méd 1980; 29:2005-2008. 16. Merlier B, Le Brigand H, Wapler C. Chirurgie des tumeurs pleurales primitives. Poumon Coeur 1968; 24:521-526. 17. Utiey JR, Parker JC, Hahn RS, Bryant LR, NolinUddin K. Recurrent benign fibrosus mesothelioma of the pleura. J Thorac Cardiovasc Surg 1973; 65:830-834. 18. Bunton RW, Borrie J. Pleural fibromas: A clinical review and report of six patients. Ann Thorac Surg 1982; 33:609612. 175 NOTAS CLÍNICAS NEUMOTORAX CATAMENIAL: A PROPOSITO DE UN CASO A. RAMOS MARTOS, J.L. PÉREZ ENCABO, P. BAÑOS HIDALGO y A. PALACIOS GINER C.E. del Tórax Los Morales. Córdoba. Los autores presentan un cuadro de neumotorax espontáneo de repetición en una mujer joven coincidiendo con los episodios menstruales. Se intervino quirúrgicamente encontrándose en parénquima pequeñas bullas de enfisema. * El análisis anatomopatológico de la muestra, evidenció la presencia de endometrio ectópico, lo que condujo al diagnóstico de neumotorax catamenial secundario a endometriosis pulmonar. Se instauró asimismo tratamiento con Danazol, no habiéndose registrado recidivas hasta la fecha. Catamenial pneumothorax: report of a case A case of relapsing spontaneous pneumothorax coinciden! with menstruation in a young woman is reported. The patient was operated on, and at operation small emphysematous bullae were found within the lung. Pathological examination of the removed specimen disclosed ectopic endometrium; therefore, a diagnosis of catamenial pneumothorax secondary to pulmonar) endometriosis was made. Treatment with Danazol was aiso started, and no relapses have occurred since then. Arch Bronconeumol 1984; 20:176-178. Introducción Observación clínica El neumotorax catamenial es una entidad clínica de presentación extraordinariamente rara dentro de la patología torácica' . Se caracteriza por la presentación en mujeres de episodios repetidos de neumotorax espontáneos, coincidiendo con el inicio de la fase menstrual. Fue descrito por primera vez por Maurer 2 en 1958, habiéndose comunicado desde entonces varias decenas de casos. Mujer de 28 años de edad que ingresa de urgencia en nuestro centro en julio de 1982 por presentar un cuadro de dolor brusco en hemitórax derecho con sensación subjetiva de disnea. En la historia de urgencia, no aporta referencias sobre episodios anteriores similares. En la exploración física sólo se observaron anormalidades a nivel de tórax, disminución del murmullo vesicular en hemitórax derecho con roce pleural, hipersonoridad a percusión y disminución de vibraciones vocales. La radiografía de tórax puso de manifiesto la existencia de un neumotorax derecho parcial que afectaba al 30 Vo aproximadamente del volumen del espacio pleural, con un nivel liquido en seno costodiafragmático del mismo lado y ligera desviación contralateral del mediastino (fig. 1). Recibido el 27-9-1983 y aceptado el 3-3-1984. 176 60 A. RAMOS MARIOS liT Al..—NEUMOTORAX C A I A M E N I A L : A 1'ROPOSITO DE UN CASO mitórax derecho, y disnea más intensa que en ocasiones anteriores. En la radiografía de tórax se observó la existencia de un neumotorax completo. Ese mismo día se realiza toracotomia exploradora observándose dos pequeñas bullas, una de ellas valvular en lóbulo interior, y una zona ligeramente retráctil con una pequeña bulla en lóbulo superior. Se efectuaron resecciones cuneiformes enviándose las muestras para examen anatomo-patológico. El análisis anatomo-patológico de la muestra evidenció un estroma fibrolaxo con luces glandulares endometriales entre fibras musculares lisas y glándulas, algunas de ellas quisticas, tapizadas por epitelio cilindrico alto seudoestratificado. El diagnóstico fue de endometriosis pulmonar (fig. 2). Desde el punto de vista ginecológico no se observó patología pelviana (fue explorada en la Cátedra de Ginecología de la Facultad de Medicina de Córdoba), instaurándose tratamiento con Danazol a la dosis de 600 mg/dia durante seis meses. Hasta la fecha han transcurrido doce meses desde la realización de la toractomia no habiéndose registrado recidivas. Discusión Se realizó pleurotomia con colocación de un drenaje continuo bajo agua lográndose la reexpansión pulmonar completa. Posteriormente, una vez solucionado el problema urgente, durante la realización de la historia clínica detallada, la paciente refirió que desde hacía aproximadamente dos años, con intervalos variables y coincidiendo con el inicio de la menstruación, notaba ligero dolor en hemitórax derecho sin ninguna otra sintomatologia. Las pruebas analíticas estaban dentro de la normalidad, siendo dada de alta dos semanas después asintomática. En septiembre del mismo año, ingresa de nuevo con otro cuadro similar aunque de menos intensidad y de nuevo coincidiendo con el inicio de la menstruación. Se piensa entonces en la posibilidad de un neumotorax catamenial. Este segundo neumotorax curó con reposo y toracentesis previa, no siendo necesario efectuar pleurotomia. La paciente quedó en observación a la espera de la nueva fase menstrual. En octubre y nuevamente coincidiendo con el inicio de la menstruación comienza con un cuadro de dolor brusco en he- 61 Nuestro caso como se describe en la literatura, afectó a hemitórax derecho 3 , aunque se desconoce el porqué de esta predilección en cuanto a dicha localización —y que lo hace casi patognomónico—, se han descrito casos de presentación bilateral 4 . Existe asimismo un caso de presentación familiar en dos hermanas 5 . Su mecanismo patogénico sigue siendo obscuro, existiendo varias teorías para explicarlo 6 ". En general se acepta que la implantación de endometrio ectópico en parénquima pulmonar subpleural o diafragma es un hecho, pudiendo alcanzar el pulmón el endometrio ectópico por vía celómica o hemática 12 . En nuestro caso creemos que el mecanismo patogénico sería la implantación en parénquima subpleural de endometrio ectópico que sometido a los cambios cíclicos hormonales, daría lugar a obstrucciones valvulares en pequeños bronquiolos con formación de bullas que al romperse daría lugar a los episodios de neumotorax espontáneo. Nosotros no hemos encontrado los defectos diafragmáticos encontrados por algunos autores 7 ' 10 . En cuanto al tratamiento algunos autores proponen la intervención quirúrgica ante episodios de repetición por suponer la existencia de defestraciones a nivel de diafragma que justificaría la reiteración de los episodios de neumotorax 13 . Se ha propuesto la supresión de la ovulación con anovulatorios clásicos como medida terapéutica 3 -' 4 antes de intentar maniobras quirúrgicas, pero se han descrito recidivas durante el tratamiento 15 . En la actualidad aunque sin datos estadísticos se ha propuesto la utilización de la antigonadotrofina Danazol que se ha mostrado útil en el tratamiento de los episodios de hemoptisis por endometriosis endobronquial' 6 . En nuestro caso decidimos la intervención quirúrgica dada las opiniones tan controvertidas existentes. A pesar de ello y como se citó anteriormente, la paciente fue sometida a tratamiento con Danazol. 177 ARCHIVOS DE BRONCONEUMOLOG1A. VOL. 20. NUM. 4. 1984 BIBLIOGRAFÍA 1. Un eccezionale evento in patología torácica: il pneumotorace catameniale. Arch Osp Mare 1977/1978; 29:143-154. 2. Maurer ER, Schaal F, Méndez FR. Chronic recurring spontaneous pneumotorax due to endometriosis of the diaphragm. J Amer Med Ass 1958; 168:2013-2041. 3. Barrocas A. Catamenial pneumotorax: case report and a review ofthe literature. Am Surg 1979; 45:340-343. 4. Morota N. Catamenial pneumotorax: report of a case with simultaneóos bilateral pneumotorax and a new proposal of its pathogenesis (Autor's trns). Nippon Kyobu Shikkan Gakkai Zasshi 1981;19:382-388. 5. Hinson JM, Brigham KL, Daniell J. Catamenial pneumotorax in sisters. Chest 1981; 80:634-635. 6. Yamazaki S, Ogawa J, Koide S et al. Catamenial pneumotorax associated with endometriosis of the diaphragm. Chest 1980; 77:107-109. 7. Furman WR, Wang KP, Summer WR, Terry PB. Catamenial pneumotorax, evaluation by fiberopric pleuroscopy. Am Rev Respir Dis 1980; 121:137-140. 8. Stern H, Toóle AL, Merino M. Catamenial pneumotorax. Chest 1980; 78:480-482. 178 9. Shearin RP, Hepper NG, Payne WS. Recurreni spontaneous pneumotorax concurrent with menses. Mayo Clin Proc 1974; 49:98-101. 10. Slasky BS, Siewers RD, Lecky JW et al. Catamenial pneumotorax. The role of the diaphragmatic defects and endometriosis. Am J Roentgenol 1982; 138:639-643. 11. Laws HL, Fox LS, Younger JB. Bilateral catamenial pneumotorax. The role of the diaphragmatic defects and endometriosis. Am J Roentgenol 1982; 138:639-643. 12. Fishman. Tratado de Neumologia. Ed. DoymaMcGrawHill 1983; 1303. 13. Matsuda Y, Imaizumi K, Nakano A et al. A case of catamenial pneumotorax with endometriosis of the right diaphragm. JPN J Thorac Dis 1979; 17:179-183. 14. Kowlaski ML, Szmidt M, Rozniecki J. Catamenial pneumotorax. Eur J Resp Dis 1980; 61: 174-176. 15. Wilheim JL, Scommegna A. Catamenial pneumotorax. Bilateral occurrence while on suppresive therapy. Obstet Gynecol 1979; 55:227-231. 16. Rosenberg SM, Riddick DH. Succesful treatment of catamenial hemoptysis with Danazol. Obstet Gynecol 1981; 57: 130-132. 62 INFORMACIÓN VARIA CURSO DE ENDOSCOPIA RESPIRATORIA (XXIII Curso Teórico-Práctico de Broncología). CURSO NACIONAL S.E.P.A.R. Barcelona, del 22 al 26 de octubre de 1984 Hospital de la Santa Creu i Sant Pau Servicio A. Respiratori: Dr. R. Cornudella Organizado por la Sección de Broncología (Dres.: J. Castella, M.C. Puzo) y la Unidad de Cirugía Torácica (Dres.: C. León, G. Estrada y G. Gómez) El curso está orientado a los neumólogos con experiencia en endoscopia respiratoria que deseen perfeccionar su técnica y ampliar sus conocimien- 63 tos teóricos. El número de alumnos se limita a ocho, para asegurar una participación activa en las sesiones prácticas y en la discusión de los temas teóricos. A la solicitud de inscripción debe adjuntarse un resumen de la experiencia personal en neumología y endoscopia respiratoria. El precio de la matricula es de 18.000 ptas. socios S.E.P.A.R. y 23.000 ptas. no socios. Para la inscripción o mayor información dirigirse a: Dra. M.C. Puzo, Sección Broncología, Servicio A. Respiratorio, Hospital de la Sta. Creu i St. Pau, Av. Padre Claret, 167. Barcelona-25. Tels. 348-12-18 o 347 31 33 y 348 11 44ext. 179. 179