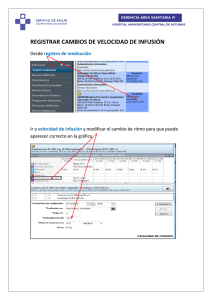
TALLER VÌAS DE ADMINISTRACIÒN MEDICAMENTOS Vía
Anuncio

TALLER VÌAS DE ADMINISTRACIÒN MEDICAMENTOS Vía subcutánea y catéter implantable OBJETIVOS: 1. Conocer las diferentes vías de administración de medicamentos sus ventajas y desventajas. 2. Comprender que el uso de la vía subcutánea y la hipodermoclisis es una alternativa segura y fácil para el manejo domiciliario del paciente paliativo. 3. Conocer como el catéter implantable puede ser usado para administrar medicamentos en cuidado paliativo al final de la vida, siempre y cuando ya no haya opción terapéutica antitumoral. CONTENIDO INTRODUCCIÓN: En cuidado paliativo uno de los puntos a tratar más importantes son las vías de administración de medicamentos. Debido a que estos pacientes pueden en el transcurso de su evolución y por lo variable de este, perder la vía oral como vía principal de administración de medicamentos y tenemos que recurrir a otras alternativas, que sean de fácil manejo, escasas complicaciones y que no alteren el estado de confort y calidad de vida del paciente. Desde hace muchos años se vienen estudiando y utilizando entonces, otras vías de administración deferentes a la vía oral que son: Vía parenteral: Vía venosa: - Central - periférica Vía intramuscular: poco utilizada porque se relaciona con alterar el confort y va en contra de la calidad de vida del paciente paliativo. Vía subcutánea: Intermitente Continua o hipodermoclisis Vía mucosa: Vía sublingual Vía rectal En este taller nos solo discutiremos la vía parenteral. Este taller no es para discutir los pro o los contra acerca de la pertinencia de la hidratación a los pacientes con cáncer avanzado, la idea es llegar a aprender y aclarar conceptos básicos sobre vías que pueden servir en un momento dado para administrar medicamentos y soluciones en pacientes que han perdido la vía oral. VÍA VENOSA: Esta es una vía que es usada en el ámbito intrahospitalario que ha demostrado ser muy eficaz para la administración rápida de medicamentos al torrente sanguíneo, mejorando el tiempo de acción, la biodisponibilidad, la concentración plasmática de los fármacos etc. Sin embargo, no se recomienda en los pacientes paliativos por las dificultades técnicas, la restricción de la movilidad que ocasiona al paciente y la poca aceptación familiar. Además se relaciona con complicaciones incomodas para el paciente como infecciones, flebitis, trombosis entre otras. VÍA INTRAMUSCULAR: No se recomienda en el paciente terminal porque es muy dolorosa e incómoda y va por tanto, en contra de la comodidad y la calidad de vida. VÍA SUBCUTANEA: La mayoría de pacientes oncológicos en fase terminal conservan la vía oral hasta días antes del fallecimiento y por lo tanto no es necesario plantearse alternativas a la misma. Sin embargo en determinadas circunstancias no hay posibilidad de administrar la medicación a través de la vía oral, necesitando en esas situaciones alternativas a dicha vía. Se puede afirmar que en la actualidad dicha alternativa es la utilización de la vía subcutánea. La vía subcutánea para la administración de fármacos se puede utilizar de dos maneras: 1. 2. Continua Intermitente 1. Vía subcutánea continua: Es aquella que es realizada por medio bien sea de un infusor o por medió de dispositivos que proporcionan medicación de manera continua al tejido celular subcutáneo. También puede ser conocida como hipodermoclísis. 2. Vía subcutánea intermitente: Que consiste en introducir la porción plástica de un yelco o una palomilla en el tejido celular subcutáneo, para administrar medicamentos periódicamente y de manera intermitente. Ventajas de la vía subcutánea: Eficacia Sencillez técnica Seguridad Aceptabilidad buena por paciente y familia Eficiencia Menos complicaciones Menores molestias e incomodidades Más económica Puede ser manejado por un cuidador entrenado. INDICACIONES Disfagia severa u odinofagia Síndrome de obstrucción intestinal Incapacidad para el control de síntomas por vía oral Alteración del estado de consciencia Agonía Nauseas, vómito incoercible y persistente Fistulas esófago traqueales o entero cutáneas proximales. Megadosis orales o duda en el cumplimiento de las dosis por parte del paciente. Debilidad extrema CONTRAINDICACIONES RELATIVAS Mala adaptación del paciente, claudicación familiar o situación social no adecuada para el manejo en domicilio. Anasarca o edema severo. Alteraciones de coagulación o trombocitopenia Hipoperfusión periférica, incluyendo estado de shock. Alteraciones locales: a.- Radiodermitis o zonas donde se esté administrando RDT17. b.- Zonas infiltradas por el tumor o con pérdida de continuidad17. c.- Zonas sometidas a cirugía radical como el caso de las mastectomias, al menos mientras persiste la induración del tejido17. d.- Infecciones de repetición en el punto de inserción. TECNICAS DE ADMINISTRACIÓN DE MEDICAMENTOS: INFUSIÓN SUBCUTÁNEA INTERMITENTE Como ya se ha dicho, la forma de elección para la administración de fármacos por vía subcutánea es la infusión continua. No obstante en aquellas situaciones en las que no dispongamos de infusores, utilizaremos la infusión intermitente. El único material necesario es una palomilla o yelco de tamaño 23 G (3/4) y una jeringa de 10 ml, administrando la medicación a través de la alargadera de la palomilla con la frecuencia que determine la biodisponibilidad del fármaco Ej. Cloruro Mórfico cada 4 horas. El punto de inserción de la palomilla se recubrirá con un apósito transparente para visualizar precozmente las reacciones locales. Las razones por las que no se recomienda utilizar habitualmente la infusión intermitente son: efecto bolo (niveles altos iniciales con posibles efectos secundarios y bajos antes de la dosis siguiente con posibilidad de reaparición de los síntomas), problemas locales y necesidad de personal sanitario para la administración de los fármacos. 2) INFUSIÓN SUBCUTÁNEA CONTINUA Para su utilización necesitamos de un dispositivo (infusor) que va liberando la medicación de manera constante en un período determinado. Aunque existen diversos tipos de infusores, con diversos grados de complejidad técnica en su utilización, mientras los enfermos permanecen en el domicilio él más indicado por su sencillez técnica es el infusor de tipo Travenol. Consiste en un cilindro de plástico en cuyo interior hay un reservorio de un material elástico que se hincha al introducir la medicación. La retracción de este globo va liberando de manera continua el fármaco en tejido celular subcutáneo. En función de la velocidad de retracción del reservorio existen infusores con duración variable, los más utilizados son los de 24 horas y 48 horas (ritmo de infusión 2 ml/h). También disponemos de infusores de mayor duración, 5 días (ritmo de infusión 0,5 ml/hora). Estos últimos estarían indicados en pacientes muy estables, en los que no es previsible que necesitemos hacer cambios en la medicación prescrita. El material necesario para la infusión continua es el siguiente: – Infusor (24 h, 48 h, 5 días) – Jeringa de 60 ml de cono – Palomilla o yelco calibre 23 G – Jeringa 10 ml – Suero fisiológico – Apósito transparente – Medicación Métodos de administración de los líquidos La administración de líquidos puede ser realizada de tres maneras: Infusión continúa durante 24 horas. Para rehidratación: solución fisiológica. 70-100 ml/h Para mantenimiento: solución fisiológica 40-80 ml/h Clísis nocturna: 1 litro durante la noche. Es más conveniente tanto para el paciente como para el staff y es igualmente efectiva. Bolos de 500 ml dos o tres veces al día. Cada bolo de 500 ml puede ser infundido en una hora Volumen Puede que algunos pacientes sólo necesiten 1 litro 3-4 veces por semana, en lugar de diariamente. Se ha sugerido que los volúmenes inferiores a un litro por día son, con frecuencia, suficientes para mantener la hidratación en los pacientes terminales. En estudios prospectivos, la duración media del área de piel para la HDC fueron 7 días. Fainsinger y col. reportaron mediante un estudio abierto prospectivo en 100 pacientes consecutivos, quienes murieron en una unidad de cuidados paliativos, de los cuales 69 recibieron HDC. El promedio de duración del área fue de 4,7 ± 5,4 días. Las más comunes causas para cambiar el sitio de la HDC fueron: escasa absorción en 47%; inflamación en 37%, sangramiento o contusión en 11 % y causas desconocidas 5%. Drogas que pueden ser administradas por infusión subcutánea Fármacos Vía subcutánea Opioides Antieméticos Sedantes Antihistamínicos Anticolinérgicos Corticoides Bloqueadores AINES Diuréticos Antibióticos Morfina Hidromorfona Codeina Tramadol Oxicodona Fentanyl Haloperidol Metoclopramida Ondansetron Granisetron Midazolam Clonazepam Prometazina Dimenhidrinato Hidroxicina Butil-bromuro hioscina Atropina Scopolamina Dexametasona (sin mezclar con otro fármaco) H2 Ranitidina Ketorolaco Diclofenaco Furosemida Ceftriaxona vial IM con lidocaina (Diluido SSN 50 a 100ml, pasar 10 a 20 minutos) Medicamentos no recomendados para uso subcutáneo: Diacepam Antibióticos (excepto ceftriaxona presentación IM con lidocaína) Metamizol Clorpromazina Fenobarbital CUIDADOS: Los cuidados se dirigirán fundamentalmente a observar la presencia de complicaciones locales que se presentan con una frecuencia baja: Eritema Endurecimiento Infección local Salida accidental de la aguja Obstrucción o acodamiento del catéter En cuanto a recomendaciones de cuando se debe cambiar el catéter subcutáneo, existe en la literatura una gran controversia aún, sin embargo, algunos autores hablar que en ausencia de problemas locales se recomienda el cambio del punto de inserción cada 5-7 días. Los infusores pueden rellenarse varias veces siendo la duración media de cada infusor de 4-5 días. Otros solo hacen referencia al cambio cada que haya una complicación del catéter y proponen cambio por tiempo cada mes. Técnica de inserción catéter: 1. Explicar el procedimiento al paciente. 2. Previa asepsia y antisepsia y lavado de manos. 3. Localice el punto de inserción del catéter (Brazo si es intermitente o dorso, tórax o abdomen si es continuo) 4. Tome la piel del paciente entre su dedo índice y pulgar (pellizco generoso) y traccionela perpendicularmente dejando la piel en forma de pirámide. 5. Inserte todo el yelco o la palomilla a 45° con el bisel hacia arriba hasta el tejido celular subcutáneo y retire el mandril. 6. Si refluyera sangre retire el yelco y cámbielo junto con el lugar de inserción. 7. Fije con un medio transparente de preferencia y coloque un tapón heparinizado. TALLER Se realizara una práctica sobre inserción de catéter subcutáneo, durante el encuentro presencial de manejo de dolor.