3.2. Alteraciones del desarrollo
Anuncio

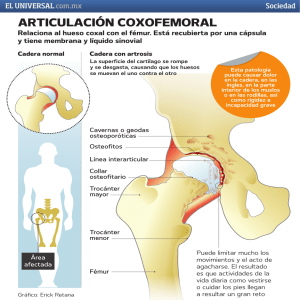
Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo 3.2. Alteraciones del desarrollo 3.2.1. Displasia de desarrollo de la cadera (DDC) Lo que durante muchos años se ha llamado congénita de luxación cadera tiene actualmente el nombre más acertado de displasia del desarrollo de la cadera (en inglés DDH, Developmental Dysplasia of the Hip) que hace referencia a un amplio espectro de procesos patológicos, desde la displasia acetabular leve a la luxación irreductible de cadera. La DDC comprende un conjunto de anomalías que representa el crecimiento anormal de los elementos que conforman la articulación de la cadera y comprende desde la inestabilidad neonatal de la cadera a la subluxación, luxación y displasia acetabular. Representa una deformidad progresiva sobre una cadera formada normalmente durante el periodo embrionario. Es característico que estos trastornos se manifiesten después del nacimiento por lo que el término de displasia del desarrollo es acertado. Todas estas alteraciones pueden ser bilateral, pero cuando afectan un solo lado es más frecuente el izquierdo. Los factores de riesgo incluyen los antecedentes familiares (laxitud ligamentosa generalizada), el sexo la presentación de nalgas y el mayor peso al nacer. Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 1 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo Hay que diferenciarla de la teratológica, la de origen neuromuscular y la secundaria a artritis. La teratológica se produce antes del nacimiento, a las doce semanas del embarazo, y son congénitas por lo que no se incluyen en la DDC. La neuromuscular es la producida por alteración neurológica, paralítica o espástica, y desequilibra las fuerzas que actúan sobra la cadera llegando a luxarla. La artritis de cadera destruye tanto los sistemas estabilizadores como el perfil óseo (cabeza de fémur y acetábulo) y posteriormente la cadera se luxa. La incidencia de la DDC es de 11,7 por cada 1.000 nacimientos: 1,3 caderas luxadas, 1,2 caderas luxables y 9,2 subluxaciones. En el lado izquierdo es más frecuente y son bilaterales en el 20% de los casos. El 70% son niñas, y es más frecuente en la raza blanca que en la negra. En la presentación de nalgas se observa en un 20% en frente del resto de presentaciones que es del 4%. En los países donde es habitual llevar a los niños pequeños en la espalda o en la cadera de la madre con las piernas abiertas la incidencia de DCC es extraordinariamente baja. Probablemente por el efecto preventivo de dicha posición. Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 2 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo La epífisis proximal del fémur es una condroepífisis que contiene el trocánter mayor, el cuello femoral y la cabeza del fémur, lo que la coloca en una situación de fragilidad a los cambios de posición, a las maniobras o a los sistemas de reducción. La consecuencia es una alteración (displasia) en el desarrollo de la articulación (epífisis proximal y acetábulo) que lleva a la alteración morfológica que facilita la subluxación, la luxación o el aplanamiento del techo del cotilo. Los cambios anatómicos que se producen aparecerán de forma progresiva en todas las estructuras para permitir la situación de cadera luxable, cadera subluxada o cadera luxada. La cápsula articular se distiende en su parte anterior y se adhiere tanto a la cabeza femoral como al ilíaco. El ligamento transverso del acetábulo, situado en la parte inferior cerrando la cavidad por abajo, se desplaza hacia arriba traccionado por la cápsula. El tendón del psoas asciende y comprime la cápsula estrechándola en reloj de arena. El ligamento redondo se elonga, el tejido del fondo del cotilo se hipertrofia, el limbus se desplaza (evertido o invertido) y se hipertrofia, y los músculos pelvifemorales se acortan. A consecuencia de esto la condroepífisis femoral se deforma aumentando la anteversión del cuello o alterando su crecimiento. Si existe compresión sobre el trocánter éste crece más lentamente y el cuello se valguiza. Si se comprime sobre el cuello o la base de la cabeza femoral, ésta se variza. Con el desplazamiento de la cabeza el cotilo se ve comprimido y disminuye su velocidad de crecimiento con lo que no se osifica en posición horizontal sino que permanece verticalizado. Todos estos cambios progresivos conforman la variabilidad del cuadro clínico pero debe entenderse como una sucesión que puede detectarse precozmente (signos de alerta) y corregirse para que no llegue a la luxación completa de la cabeza del fémur. La exploración clínica del recién nacido es el mejor método para la detección de la DDC. Ortolani detecto un signo de recolocación y resalte de cadera lo Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 3 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo que significa que está luxada. Barlow describe la posibilidad de que una cadera centrada se luxe. Esta exploración se debe realizar en el momento de nacer y repetirla a los tres meses, y se deben buscar signos de inestabilidad o de acortamiento de la extremidad. La maniobra de Ortolani se realiza de forma bilateral flexionando la cadera 90º y la rodilla 130º, colocando el pulgar sobre la parte proximal del fémur y los dedos índices y medio sobre el trocánter. Al realizar la abducción y presionar suavemente sobre el trocánter la cadera se reduce con un resalte suave y palpable. En ese momento la abducción de la cadera es completa. Se trata de una cadera luxada que se ha reducido. En la maniobra de Barlow se aduce la cadera y se presiona suavemente sobre la cara interna del muslo. Se nota la salida de la cadera que se reduce al realizar la abducción. Se trata de una cadera luxable. Estos signos explorados momento en de el nacer pueden desaparecer a las pocas horas y un segundo explorador no encontrarlos debido al tono muscular que se establece. La maniobra de la abducción de la cadera debe permitir realizar una abducción completa y simétrica. La limitación con una cierta tensión hacia los 50º-60º grados indica que la cabeza está subluxada o luxada (abducción asimétrica o limitada). Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 4 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo Los resaltes articulares no tiene valor si no se acompañan de alguno de estos signos. Entre los 3 y 12 meses la limitación a la abducción de la cadera es el mejor indicador de DDC. La ecografía es muy útil para el diagnóstico antes de los 4 meses y posteriormente lo es la radiología. Si la cadera no se trata centrándola y permitiendo su normal desarrollo, permanece luxada y ascendiendo por la contractura de los músculos, aunque el niño no camine. Posteriormente se comienzan a observar los signos de ascenso: distinto nivel de las rodillas con las piernas flexionadas (signo de Galeazzi), pliegue glúteo oblicuo y asimétrico, vulva desviada y pliegues del muslo a distinta altura. De todas formas un pliegue del muslo asimétrico sin ningún otro signo no significa nada ya que la distribución de la grasa no es idéntica en ambos lados. Los músculos se acortan y se fibrosan. En la edad de caminar (que se retrasa) se observan otros signos importantes. Al estar la cabeza del fémur cada vez más ascendida la longitud aparente de la pierna es menor y el niño cojea. Esta cojera se debe a la dismetría, a la falta de apoyo de la cabeza en el acetábulo y a la distensión de los músculos abductores que son los estabilizadores de la pelvis al levantar la pierna contraria (signo de Trendelenburg). Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 5 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo La longitud esquelética aproximadamente es normal (depende de la deformidad de la cabeza, que es pequeña) pero al estar más elevada que la contralateral se percibe como una dismetría (no esquelética). El sacro columna se horizontaliza lumbar aumenta y la su lordosis. La marcha es típicamente de pato, especialmente cuando es bilateral, con grandes oscilaciones del tronco y piernas en rotación externa. La falta de reducción y de centraje de la cabeza hace que el cotilo no se desarrolle, la cabeza envuelta por la cápsula se hace pequeña y algo deformada. La cápsula y el ligamento redondo se alargan varias veces su longitud. Los músculos de alrededor de la cadera están o distendidos o acortados y se convierten, junto con la cápsula, en los únicos elementos que estabilizan la articulación. Este es el cuadro evolutivo de la luxación completa, pero hay posibilidades intermedias. No toda subluxación se diagnostica ni tiene por que progresar a luxación. A partir de los 3 meses el estudio radiográfico es necesario. Se valora la localización de la cabeza respecto al acetábulo mediante las líneas clásicas de Hilgenreiner, la horizontal a través de los cartílagos tri irradiados y las verticales en borde óseo del cotilo. El cruce de estas líneas muestra cuatro cuadrantes. Cuando la cabeza se localiza en el inferointerno está centrada. Si está en el inferoexterno esta subluxada y si está en el superoexterno está luxada. Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 6 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo El ángulo de inclinación acetabular se mide mediante la línea que señala el acetábulo óseo. Lo normal es que sea de 30º al nacimiento, 26º a los 3 meses, 23º a los 6 meses, 22º a los 9 meses, 21º a los 9 meses y de 19º a los dos años. El ángulo de cobertura se mide desde el centro de la cabeza trazando una línea vertical y otra contra el reborde óseo del cotilo. Este ángulo de cobertura, o de Wiberg, debe ser mayor de 30º. La valoración de la línea de Shenton (continuidad del borde inferior del pubis con el borde interno del cuello femoral) es engañosa ya que la radiografía se debe realizar en rotación interna de cadera. Cuando se realiza, habitualmente, en rotación externa, toda línea de Shenton está rota. Tratamiento El tratamiento debe consistir en centrar las caderas hasta que el perfil óseo se recupere. En los seis primeros meses de vida el tratamiento es conservador y es suficiente con abducir las caderas a 90º de flexión mediante un arnés en abducción o llevar al niño colgado de la espalda con las piernas abiertas. Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 7 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo La colocación de estos arneses debe respetar una zona de seguridad en flexión de 90º y una abducción entre 35º y 75º. Se consigue el centraje de la cadera y se permiten movimientos de la pierna con lo que la cabeza va rehaciendo el cotilo. La duración del tratamiento es de 2-3 meses efectuando un seguimiento radiológico de la cadera y liberando progresivamente el niño del arnés mientras esté despierto y manteniéndolo mientras duerma. Se puede utilizar la tracción en abducción suave para lograr la reducción de la cadera luxada hasta los dos años de edad. La cadera luxada que no se centra con estas maniobras es que está ascendida y la musculatura acortada. Se debe tratar al niño con una tracción continua durante una o dos semanas, seguida de tenotomía de aductores, artrografía para comprobar la situación de la cabeza o posibles interposiciones y reducirla para colocarle un yeso en flexión, abducción y la rotación interna para que se centre. El yeso debe ser bipelvipedico y debe durar un mes, repetido en dos ocasiones más, en total tres meses. Opcionalmente deben ser dos de seis semanas cada uno. Se debe controlar la reducción con buenas radiografías. Una anteversión de cuello de fémur aumentada se compensa con una rotación interna proporcional al colocar el yeso, pero eso lleva a que posteriormente se precisará una osteotomía derotativa para alinear la extremidad. Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 8 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo La imposibilidad de reducción por interposición del limbus lleva a la reducción abierta frunciendo la cápsula articular. Si la cadera se centra pero no está adecuadamente cubierta se debe mejorar la cobertura de la cabeza mediante una osteotomía de ilíaco. La osteotomía de Salter proporciona un recubrimiento anterolateral de la cabeza y es útil en pequeños defectos de cobertura. Se realiza a nivel de la línea innominada del iliaco (osteotomía innominada), seccionándolo completamente y girando el fragmento distal a nivel de la sínfisis pubiana. Se indica por encima de los 18 meses de edad. La osteotomía de Chiari se reserva para niños mayores o adultos jóvenes. Consiste en una osteotomía transversal, algo oblicua, sobre la ceja cotiloidea seccionando todo el ilíaco y desplazando la cabeza con el isquion y pubis hacia dentro. La cápsula queda bajo la línea de osteotomía y se crea una neo articulación. Se debe estabilizar con un tornillo. La tectoplastia se indica en los casos leves de displasia, pero siempre con la cadera centrada. Se coloca injerto del mismo ilíaco en la parte lateral y anterior, sobre la cápsula articular en forma de visera. Es fácil de realizar pero tiene indicaciones limitadas. Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 9 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo Si el fémur está en valgo o anteverso realizar el mediante se debe recentraje osteotomía derrotativa y varizante. Durante todos estos procedimientos se puede provocar una lesión vascular sobre la cabeza que conduce a una osteonecrosis parecida a la enfermedad de Perthes pero de mejor pronóstico. El cuadro radiológico se aprecia varios meses después de la reducción con la habitual imagen de lisis y esclerosis que da el aspecto moteado. Se sigue de una disminución en la altura de la epífisis y posteriormente se recupera a los dos años del inicio. Epifisiolisis proximal de fémur Se trata del deslizamiento progresivo de la epífisis proximal del fémur por debilitamiento del anillo pericondral. Aparece en la adolescencia en niños obesos, más frecuente en la cadera izquierda y con una incidencia de 2 por 100.000. Se define como desplazamiento ligero cuando es menor a un tercio del diámetro del cuello. El desplazamiento moderado es cuando el cuello está desplazado entre un tercio y la mitad del diámetro de la cabeza y el deslizamiento grave cuando se ha desplazado más de la mitad del grosor del cuello. Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 10 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo Con deslizamientos superiores a 30º se debe comenzar intentando una suave reducción en tracción y realizar manualmente la flexión, abducción y rotación interna, seguida de una estabilización con un tornillo que se localiza a través de la fisis y en el centro de la cabeza. Si el desplazamiento es muy grande o no se logra la reducción manual se trata como una secuela mediante osteotomía cervical, lo más próxima a la fisis. Las complicaciones no son despreciables: necrosis de la cabeza femoral extensa, necrosis segmentaria, artrosis y osteolisis. Se sigue recomendando la fijación in situ debido a estas complicaciones. La complicación a largo plazo es la artrosis grave. Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 11 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo 3.2.2. Desalienaciones de la rodilla Durante el crecimiento el eje del fémur con la tibia (ángulo fémoro-tibial) varía en el plano frontal. La medición radiográfica del ángulo tibiofemoral en el recién nacido y hasta el año de edad muestra un varo marcado de 17º con una rápida disminución. Durante el primer año continúa disminuyendo hasta prácticamente quedar alineada la extremidad antes del segundo año. A partir de ese momento la alineación cambia a un marcado valgo de unos 10º al que se llega al principio del tercer año. El corrige valgo algo se más lentamente entre el tercero y séptimo año. Esta evolución es idéntica en niños y en niñas. En las culturas en que socialmente se está sentado en el suelo puede haber modificaciones, existiendo un mayor varismo (o una falta de valgo) entre los 9 y los 12 años. Genu varo Después de los dos años de edad un varo siempre es patológico, y la distancia intermaleolar no debe ser inferior a 8 cm. Un valgo de rodilla menor de 3º ya es un genu varo. Se acompaña de torsión interna de tibias y pronación de los pies. Puede ser congénito y adquirido. Se debe plantear el diagnóstico diferencial entre raquitismo (alteración del metabolismo óseo por descenso relativo del calcio, del fósforo o de ambos, que condiciona un crecimiento esquelético anormal) y otras enfermedades metabólicas (resistente a la vitamina D, deficiente de vitamina D, hipofosfatémico que es el más frecuente, malabsorción intestinal y la osteodistrofia renal), así como con la Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 12 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo enfermedad de Blount (osteocondrosis deformans tibiae o tibia vara) y los trastornos asimétricos del crecimiento de la fisis (traumáticos entre otros). La desviación fundamental en el genu varo se localiza en la epífisis tibial y en el genu valgo en la epífisis femoral. El tratamiento durante el crecimiento se realiza mediante corrección con férulas y al final del crecimiento con osteotomias. En el adulto hay que tratar la artrosis provocada por la desalineación. Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 13 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo Tibia vara o enfermedad de Blount Es una alteración del crecimiento del lado interno de la fisis proximal de la tibia con una incidencia menor a 1%, pero con predominio en la raza negra y en varones. Aunque es desconocido de lo origen pueden favorecer el inicio precoz de la deambulación y el sobrepeso. La forma infantil aparece entre el año y los tres años y es bilateral entre el 60% y el 80% de los casos. La forma del adolescente es menos común y aparece después de los 8 años. La forma infantil es progresiva hasta llegar a una grave deformidad con rotación interna de la tibia. Desde el punto de vista radiográfico Se la divide en seis tipos según el grado de fragmentación de la metafisis medial y su depresión. Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 14 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo La diferencia entre enfermedad de Blount inicial y el grado extremo de genu varo fisiológico es difícil de diferenciar. De manera orientativa nos sirve el ángulo metáfiso-diafisario (eje de tibia y porción más ancha de la metáfisis ósea) cuando es superior a 11º. Histológicamente es una enfermedad de la zona metafiso epifisaria con columna de cartílago irregular, zonas de condrocitos hipertroficos, fibrocartílago hipocelular y retardo en la osificación de la metáfisis, fisis y epífisis. El tratamiento depende de la edad de aparición y del tipo. En los Tipos I y II se puede tratar mediante ortesis ambulatorias en niños menores de 3 años, aunque es poco efectiva. Por ello se recomienda la osteotomía valguizante infratuberositaria de apertura acompañada, si es necesario, de una cuña de apertura epifisaria interna. En los tipos VI y VII la deformidad adaptativa en el extremo distal del fémur hace que este se valguice, por lo que hay que comenzar con una osteotomía varizante distal de fémur para dejar la interlínea horizontal seguida de la osteotomía valguizante de tibia. En la forma adolescente el pronóstico es mejor ya que evoluciona muy lentamente y el tratamiento siempre es la osteotomía tibial correctora. Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 15 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo Genu valgo Se valora el grado de genu valgo por la distancia entre maleolos internos. Se considera un valgo es patológico cuando del ángulo femoro-tibial de 9º o de la distancia intermaleolar es superior a 10 cm. El genu valgo del adolescente puede ser congénito o postraumático (fracturas proximales de tibia). En un 94% hay formas primitivas o idiopáticas (obesos o hiperlaxitud). Es una alteración benigna y no se debe tratar por debajo de los 8-10 cm. de separación, ya que tiene tendencia a la corrección espontánea. Se trata durante el crecimiento mediante férulas nocturnas y cuñas en el calzado. Antes del final del crecimiento está indicada la epifisiodesis medial de fémur y tibia calculando bien cual es el potencial de crecimiento y cuando está previsto el final del crecimiento. Cerca del final del crecimiento se indica la osteotomía correctora que se debe realizar en la zona supracondílea del fémur. Puede provocar artrosis en el adulto aunque es menos frecuente que en el genu varo. Genu antecurvado y recurvado Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 16 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo La actitud de la rodilla en flexión se denomina genu antecurvado y tiene diferentes orígenes. No es frecuente observarlo en el momento de nacer, salvo en la luxación o subluxación congénita de rodilla. Antes del final de crecimiento tiene dos grandes etiologías, la neurológica por debilidad del sistema extensor (parálisis del cuadríceps) o hipertonía del sistema flexor de la rodilla (mielomeningocele o paralisis cerebral) y la traumática. La secuela de una fractura distal de fémur o una lesión fisaria (traumática o secuela de una osteomielitis) son las más habituales. Un bloqueo articular (lesión de menisco, cuerpo libre articular) puede ocasionar una actitud en flexo y la alteración del crecimiento de las fisis que rodean la rodilla también puede ocasionar la deformidad (artritis, exóstosis múltiples). Cuando la rodilla presenta una extensión superior a los 5º-7º de la hiperextensión que ocasiona una laxitud exagerada, lo denominamos genu recurvatum. También aquí debemos observar varias etiologías. En el momento de nacer se puede observar con el nombre “genu recurvatum congénito” que se clasifica en tres grados: recurvatum, subluxación y luxación de rodilla. La artrogriposis múltiple congénita puede presentar, dentro de un cuadro general de rigideces tanto en la extremidad superior como en la inferior, una rodilla recurvada y totalmente rígida. Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 17 Ortopedia infantil Cirugía Ortopédica y Traumatología en zonas de menor desarrollo Si aparece durante el crecimiento puede tener un origen neurológico debido a la parálisis o a la hipertonía, generalmente poliomielitis o mielomeningocele. El genu recurvado moderado, sin ninguna otra alteración, es tolerado y asintomático. Si coexiste con un cuádriceps débil o paralizado (secuela poliomielítica) permite estabilizar de forma pasiva la rodilla durante la marcha. Si la alteración neurológica de la poliomielitis es importante se debe valorar si, además de cuadríceps, los isquiotibiales y el tríceps sural son activos ya que en este caso la deformidad es más grave. Básicamente el tratamiento será la osteotomía supracondilea con cuña de base posterior para antecurvar. Si a la parálisis del cuadríceps se asocia la de los flexores de la rodilla se puede realizar una tenodesis posterior y un acortamiento de la cápsula. Rodrigo Miralles (Centre de Cooperació al Desenvolupament, URV Solidaria) Universitat Rovira i Virgili (Tarragona) 18