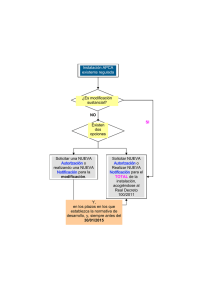
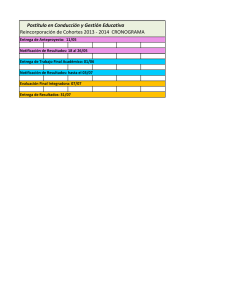
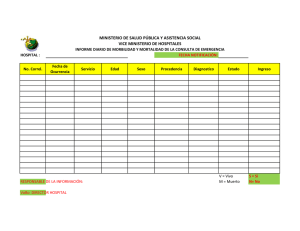
Unidad 5 final
Anuncio

Unidad 5 Vigilancia de salud pública _______________________________________________ La vigilancia de salud pública es la herramienta que los servicios de salud pública utilizan para monitorear el estado de salud de las poblaciones. Su propósito es el de proveer las bases para que de la manera más adecuada posible, las instituciones establezcan prioridades de salud pública, desarrollen planes de trabajo y tomen de acciones para promover y proteger la salud de la población. Objetivos Después de estudiar este capítulo y desarrollar los ejercicios, el lector deberá ser capaz de: • • • • • • Definir el concepto de Vigilancia de Salud Pública y describir sus componentes principales Listar los usos principales de los datos de la vigilancia Describir las fuentes potenciales de datos de la vigilancia Describir el flujo de información para enfermedades de declaración obligatoria en un país utilizando como ejemplo los EE.UU Listar los atributos que se utilizan en la evaluación de la vigilancia de salud pública Listar las consideraciones principales que hay que tener en cuenta cuando se inicia un sistema de vigilancia 304 Introducción a la vigilancia de salud pública La vigilancia de salud pública es la recolección, análisis, interpretación y diseminación continua y sistemática de datos de salud (21). Las instituciones de salud pública utilizan los datos de la vigilancia para describir y monitorear los eventos de salud que ocurren en su jurisdicción, establecer prioridades y para ayudar en la planeación, implementación y evaluación de los programas e intervenciones en salud pública. Los sistemas de vigilancia pueden ser considerados como ciclos de información, que involucran la participación delos proveedores de servicios de atención en salud, las instituciones de salud pública, y el público, como se ilustra en la figura 5.1. El ciclo se inicia cuando cuando los casos de una enfermedad ocurren y son reportados por los profesionistas de la salud a las instituciones de Salud Pública. El ciclo no se completa hasta en tanto la información de estos casos no es confiada a aquellas personas que son responsables de la prevención y control de las enfermedades y todos aquellos que “necesitan saber”. Debido a que los trabajadores de la salud, las instituciones de salud pública y el público mismo tienen responsabilidad en la FIGURA 5.1 Ciclo de la información que involucra a los proveedores de servicios de salud, las instituciones de salud pública y el público. Público Notificación Resumen de los datos, análisis y recomendaciones Prestadores de servicios de salud Instituciones de salud pública 305 prevención y control de las enfermedades, deben también ser incluidos entre quienes reciben la retroalimentación de la información de la vigilancia. Dependiendo de las circunstancias, otros que ‘necesitan saber’ pueden incluir otros organismos gubernamentales, las personas potencialmente expuestas, trabajadores, productores de vacunas, organizaciones privadas de voluntarios, legisladores en el subcomité de salud, y a muchos otros. En los EEUU, el concepto de Vigilancia de Salud Pública no incluye los datos provenientes de la administración de los programas de prevención y control, pero sí incluye el vínculo entre estos programas(11). En otras palabras, la meta de la vigilancia no es solamente la recolección y análisis de los datos, sino guiar la política y las acciones de salud pública. De hecho, se ha definido la vigilancia de salud pública como "información para la acción (15)". La figura 5.2 subraya algunas de las acciones que se toman con base en (al menos en parte) los datos provenientes de la vigilancia. FIGURA 5.2 Los componentes de la vigilancia de salud pública y las acciones de salud pública resultantes Vigilancia Acciones de salud pública Establecimiento de prioridades Planeación, implementación y evaluación de las actividades de • investigación • prevención y • control de las enfermedadades Recolección Análisis Interpretación Diseminación concepto de vigilancia de salud pública se ha desarrollado a traves del tiempo y aún se le confunde con otros usos del termino “vigilancia”. El concepto actual de vigilancia como el monitoreo contínuo de la enfermedad en la población se atribuye a Alexander D. Langmuir como parte de la misión del entonces recientemente creado Centro para el Control de las Enfermedades Transmisibles (hoy Centros para el Control y Prevención de las Enfermedades [CDC]) (10). Con anterioridad, vigilancia quería decir la observación cercana de personas que habían estdo expuestas a enfermedades transmisibles para poder así detectar los síntomas tempranos de enfermedad y así establecer un aislamiento temprano y las medidas de control. Para distinguir entre estas dos actividades de vigilancia se utiliza ahora el término de vigilancia de salud pública que describe la actividad continuada de monitoreo del estado de salud de la población y se utiliza el término de vigilancia médica para describir el monitoreo de individuos potencialmente expuestos para detectar la aparición temprana de síntomas de enfermedad 306 En la actualidad los sistemas de vigilancia de salud pública pueden tomar distintas formas. Los sistemas mas antiguos y bien establecidos son los que monitorean la existencia de enfermedades transmisibles por medio del reporte de enfermedades de notificación obligatoria por parte de trabajadores de la salud como los médicos, los laboratorios y los hospitales. El personal dedicado al control de las infecciones hospitalarias desempeña un doble papel, el de conducir la vigilancia en el hospital y el de reportar los caos de enfermedades de notificación obligatoria a las autoridades de salud. Mas recientemente se han establecido sistemas encaminados a monitorear un rango muy amplio de condiciones de salud, incluyendo las lesiones de causa externa, malformaciones congénitas, enfermedades crónicas y conductas relacionadas con la salud. Muchos de estos sistemas descansan en la utilización de fuentes de datos secundarios, estos es, el análisis de datos originalmente recolectados con propósitos distintos a la vigilancia. Por ejemplo de estos estarían registros de nacimientos y defunciones, datos de utilización de servicios de salud, registros de altas hospitalarias y también datos de encuestas nacionales o locales que son desarrolladas con otros propósitos. Aunque en este capítulo se hace especial hincapié en la vigilancia de salud pública como una actividad de las agencias de salud pública, la vigilancia de salud pública se realiza también en otros escenarios. . Por ejemplo, la vigilancia de las infecciones nosocomiales es una actividad importante en muchos hospitales. También es muy importante la vigilancia que se instituye en situaciones de emergencia, por ejemplo en campamentos de refugiados y en áreas que afectadas por desastres naturales como huracanes e inundaciones.. 307 Propósitos y usos de la vigilancia El propósito de la vigilancia en salud pública es interpretar el patrón actual de las enfermedades y el potencial de ocurrencia de enfermedad en la población para que podamos ser efectivos en la investigación, el control y la prevención de la enfermedad en la población. Históricamente las instituciones de salud respondían a la notificación de casos de enfermedades transmisibles principalmente con la aplicación de medidas estándar de control de la enfermedad como la declaración de cuarentena. Actualmente, las instituciones de salud pueden utilizar los datos provenientes de la vigilancia como la base para planear actividades de prevención y control mucho más efectivas. Sin embargo, no se usa la vigilancia en salud pública solamente para las enfermedades para las cuales ya existen medidas de control efectivas. Podemos justificar la vigilancia para servir dos propósitos adicionales: Primero, a través de la vigilancia se puede aprender más sobre la historia natural, el espectro clínico y la epidemiología de una enfermedad (quien esta a riesgo de enfermar, cuándo y dónde ocurre la enfermedad, qué exposiciones o factores de riesgo son críticos para su ocurrencia). Este conocimiento puede ayudar al desarrollo de medidas de prevención y control. Segundo, la vigilancia produce una información de base que se puede utilizar para la evaluación del impacto de las medidas de prevención y control, cuando estas se implementan. Nosotros utilizamos de manera rutinaria los datos de la vigilancia en una variedad de formas que se discuten a continuación. De manera primaria estos se relacionan con el monitoreo de la enfermedad y su ligazón con los programas de prevención y control. Monitoreo de eventos de salud Monitoreamos eventos de salud con los siguientes propósitos: • • • • • Detectar cambios inesperados en la distribución o aparición de una enfermedad Seguir las tendencias y los patrones a largo plazo Identificar cambios en los agentes o en los factores del huésped. Detectar cambios en las prácticas relacionadas con la salud Las instituciones locales de salud (y en menor grado las de nivel nacional) utilizan los datos de vigilancia para detectar aumentos súbitos en la ocurrencia de las enfermedades, como en el caso de las epidemias. C controluando sea apropiado, las agencias pueden consecuentemente iniciar las correspondientes acciones de prevención y control. 308 Las instituciones de salud de cualquier nivel necesitan estar informadas sobre los patrones y las tendencias seculares (a largo plazo) de las enfermedades en sus poblaciones y explicar cualquier cambio en ellas. Por ejemplo, la vigilancia de la malaria en los EEUU reveló varios cambios en su incidencia que fueron de interés para los oficiales de salud pública. Como se muestra en la figura 5.3, los cambios observados en la ocurrencia de malaria se pueden relacionar con la importación de casos de las guerras en el exterior, la inmigración, y el aumento en los viajes internacionales de los ciudadanos de Estados Unidos. Figura 5.3 Malaria por año de reporte, Estados Unidos, 1930-1990 Establecimiento del Programa de Drenaje para Control de Malaria Recaídas por los casos importados Recaída por regreso veteranos guerra de Korea Regreso veteranos de Vietnam Con objeto de desarrollar estrategias y anticipar necesidades quienes tomdecisiones en el campo de la salud pública tienen que conocer los patrones de la enfermedad en los diferentes grupos de riesgo. Por ejemplo, la vigilancia del SIDA incluye la identificación de las posibles fuentes de exposición. Con base en esta información hemos sido capaces de hacer seguimiento de la expansión y el cambio en los grupos de riesgo de hombres homosexuales a usuarios de drogas intravenosas. Con base en el monitoreo de de los patrones de una enfermedad en la actualidad se pueden predecir los patrones futuros . Estos pronósticos son de utilidad para la planeación la distribución de los recursos necesarios en salud. 309 Monitoreamos los cambios en los agentes y en los factores de los hospederos para evaluar el potencial de la ocurrencia de enfermedades en el futuro. Por ejemplo, los cient’ificos de laboratorio vigilan algunos agentes infecciosos para detectar cambios en su patrón antigénico o su resistencia a los antibióticos. Los virus de la influenza se encuentran entre estos agentes. Mediante la identificación de cambios antigénicos en estos virus, se puede dirigir la producción de vacunas y anticiparse a los efectos de la influenza en la comunidad. El Sistema de Vigilancia de Factores de Riesgo del Comportamiento es un ejemplo excelente de la vigilancia de factores del hospedero. Este sistema nacional vigila los cambios en factores tales como el tabaquismo, consumo de alcohol, uso del cinturón de seguridad entre otros. Como consecuencia del monitoreo de las prácticas relacionadas con la salud se han acciones en los niveles local y nacional. Por ejemplo, cuando se detectó un incremento súbito en el número de partos por cesárea en algunos hospitales, se establecieron protocolos para ayudar la toma de decisiones. manera similar, cuando se mostró que los odontólogos no estaban aumentando uso de guantes y con la misma velocidad con que aumentaba la incidencia del SIDA, las autoridades realizaron una campaña de educación intensiva los odontólogos. El vínculo con la acción en salud pública Investigación y control El reporte de enfermedades de notificación obligatoria desde las instituciones del nivel local, departamental, nacional,o aún internacional, permite la toma de acciones por parte de las agencias de salud.. Una actividad importante es la búsqueda de la fuente o las fuentes, que al ser identificadas pueden estimular otras acciones (cerrar un restaurante, dar consejo o tratamiento a pacientes asintomáticos, retirar del mercado un producto comercial, dar avisos al público) Adicionalmente, las instituciones de salud pueden intensificar su vigilancia de la enfermedad y la identificación de personas susceptibles y potencialmente expuestas en riesgo de desarrollar la enfermedad Cuando éstas personas son identificadas se les puede ofrecer pruebas diagnósticas,consejeria, tratamiento o vacunación, según las circunstancias. Por ejemplo, un registro de tuberculosis es útil para vigilar y hacer seguimiento de casos. Dentro de un lugar de trabajo, la vigilancia puede estimular actividades similares, tales como la identificación de personas en riesgo o la eliminación de peligros presentes en el lugar de trabajo. Planeación Como ya se mencionó, la meta de la vigilancia es la de proveer una base factica para la toma racional de decisiones. Cuando se vigilan los cambios en la ocurrencia de una enfermedad de acuerdo a lugar y el tiempo, se puede anticipar donde y cuando va a ser necesario designar recursos, con objeto de planear una asignación efectiva de los mismos. 310 Evaluación de las medidas de prevención y control Con frecuencia, los datos de la se usan para cuantificar el impacto de las intervenciones dentro de un programa. La figura 5.4 muestra la incidencia anual de sarampión en los Estados Unidos a lo largo de un periodo de 35 años. La disminución dramática en la incidencia de sarampión en los EEUU a mediados de los años 60 del siglo XX, refleja el impacto del Programa Nacional de Vacunación contra el Sarampión. La resurgencia de la enfermedad a finales de la década de 1980, estimuló una revisión de las recomendaciones desde un régimen de una sola dosis hacía un régimen de dos dosis de vacuna. De manera similar, las instituciones pueden utilizar los datos de la vigilancia para monitorear y modificar programas de educación y otros varios de reducción de factores de riesgo. La generación de hipótesis y la estimulación de investigación salud pública Debido a que recogemos y analizamos los datos de la vigilancia de forma continua, nuestros hallazgos con frecuencia generan preguntas e hipótesis que ayudan a generar investigaciones futuras. Por ejemplo, en 1980 la vigilancia permitió determinar la en todo el país de una nueva enfermedad, que se denominé el síndrome de choque tóxico (SCT) Con base en la revisión de los datos iniciales de la vigilancia, los epidemiólogos se dieron cuenta de que muchos de los casos ocurrían en mujeres menstruantes. Ellos llevaron a cabo una serie de estudios de casos y controles, cada vez más enfocados y en menos de un año se encontró una fuerte asociación entre el SCT y el uso de una marca específica de tapón higiénco, que fue rápidamente retirado del mercado. Figura 5.4 Tasas de incidencia annual de sarampión en los Estados Unidos, 1955-1990; recuadro corresponde a 1980-1990. Casos por cien mil habs . Casos por cien mil habs . Fuente:6 311 Incidencia 1980-1990 Otros usos de la vigilancia La prueba de una hipótesis En circunstancias especiales los datos de la vigilancia se pueden usar para probar una hipótesis sobre el impacto de una exposición en la incidencia de una enfermedad. Por ejemplo, en el año de 1973 el Registro de Malformaciones Congénitas identificó dos niños con anomalías congénitas similares cuyos padres habían usado con frecuencia unos adhesivos en espray para una artesanía con papel aluminio. Como resultado la Comisión de Seguridad del Consumidor de Productos prohibió la venta de estos compuestos adhesivos. Posteriormente, se suspendió la prohibición cuando los datos de vigilancia de malformaciones congénitas mostraron una disminución leve en el número de malformaciones en niños nacidos entre 1970-1973, a pesar de un aumento de cinco veces en las ventas de los adhesivos en espray. Archivo histórico de la actividad de las enfermedades Aunque construir un archivo histórico de la actividad de las enfermedades no es una meta principal de la vigilancia, este es un producto intermedio del proceso. Con frecuencia, las instituciones responsables publican estos datos en resúmenes anuales. Dado que se actúa con base a los datos de la vigilancia al nivel local, estos se convierten en series históricas al ser reportados a niveles sucesivamente mas altos dentro de la estructura del sistema de información en salud. Aún las series históricas de datos de la vigilancia pueden ser de utilidad. Por ejemplo, los epidemiólogos utilizan estas series para desarrollar modelos estadísticos que pueden predecir la factibilidad de las políticas propuestas para la erradicación de la polio o el sarampión (22). Fuentes de datos Se dispone de muchas fuentes de información que pueden ser utilizadas para la vigilancia de salud pública. La Organización Mundial de la Salud (OMS) ha listado las siguientes fuentes claves de información: • • • • • • Registros de mortalidad Registros de morbilidad Reportes de epidemias Informes de laboratorios (incluye los resultados de exámenes de laboratorio) Informes de investigaciones de casos individuales Encuestas especiales (e.g., admisiones hospitalarias, de enfermedades y encuestas serológicas) 312 • • • Información sobre reservorios animales y vectores Datos demográficos Datos ambientales En los estados Unidos, estas y otras fuentes de datos se han utilizado para los propósitos de la vigilancia. Algunos de estos datos son recogidos como parte de un sistema de vigilancia, y otros se recogen con otros propósitos. En las siguientes páginas se describen las fuentes de datos más comunes. Datos de Mortalidad Estadísticas vitales Las estadísticas vitales incluyen datos sobre nacimientos, defunciones, matrimonios y divorcios. Estos registros pueden estar disponibles en cosa de días o semanas a nivel local, estatal o provincial pero no son siempre codificados o ingresados al computador. El Centro Nacional de Estadísticas en Salud (CNES) del CDC recoge mensualmente una muestra nacional de los certificados de defunción y 3 meses más tarde publica un informe al respecto. El CNES también suministra datos nacionales de mortalidad anual completos al cabo de 2 o 3 años. Por otra parte, solo 121 ciudades de todo los Estados Unidos informan al CDC sobre el número de defunciones por grupos de edad , por todas las causas combinadas y por neumonia e influenza dentro delas 3 semanas inmediatas a su ocurrencia. Una semana después de recibida esta información se publica en el Informe Semanal de Mortalidad y Morbilidad (MMWR) Datos de medicina forense Los médicos legistas y forenses puede suministrar información sobre defunciones súbitas o no esperadas. Estos informes están disponibles al nivel estatal o regional e incluyen detalles sobre la causa o naturaleza de la muerte que no aparecen en los certificados de defunción. Estos informes son especialmente útiles para la vigilancia de las lesiones intencionales y no intencionales y las muertes súbitas de causa desconocida. 313 Datos de Morbilidad Enfermedades de notificación obligatoria En los EEUU cada gobierno estatal establece qué alteraciones del estado de salud tienen que declararse en su ámbito. Algunos estados requieren la notificación de tan solo 35 condiciones, mientras que otros requieren hasta 130; la mayoría de los estados también requieren que se reporte cualquier brote. Las instituciones de salud al nivel local, estatal y nacional utilizan los datos en forma rutinaria para la vigilancia de salud pública. Datos de laboratorio Los informes de los laboratorios son la base para la vigilancia de algunas enfermedades incluyendo muchas enfermedades virales y las causadas por Salmonella y Shigella. Estos pueden ser parte o no del sistema de declaración obligatoria. Datos de pacientes ambulatorios Aunque en países como Francia existe un sistema de vigilancia que hace uso extenso del manejo de datos en el computador para el análisis de los datos de visitas médicas de pacientes ambulatorios, en los Estados Unidos no existe un sistema de vigilancia similar que genere 314 información oportuna y completa sobre visitas médicas. En los niveles local y estatal, los médicos y organizaciones de mantenimiento de la salud con frecuencia cuentan con registros computarizados que pueden suministrar información sobre sus consultas de pacientes ambulatorios. En el nivel nacional, la Encuesta Nacional de Servicios de Salud Ambulatorios (realizada periódicamente por el CNES) y del ente privado Indice Nacional Terapéutico y de Drogas. Ambos generan bases de datos con base en muestreo aleatorio de visitas a consultorios médicos, consultorios de especialidades, datos de tratamiento y manejo de pacientes. Finalmente, se puede conseguir los datos de consulta externa de un red de médicos familiares que hacen reporte de alguno problemas de salud relacionados que incluyen enfermedad compatible con influenza. Temas específicos Más de 30 estados tienen algún tipo de registro de cáncer. Once de estos registros forman parte del Sistema de Vigilancia, Epidemiología y Resultados Finales (SVERF) que tiene el apoyo del Instituto Nacional del Cáncer Cada centro de SVEE se propone identificar todo paciente que tenga el diagnóstico de cáncer en un área geográfica determinada (generalmente un estado o un área metropolitana grande). El centro de SVERF recoge los datos demográficos relevantes de cada paciente y los detalles del tipo de cáncer, su localización y tratamiento. La Vigilancia posterior al mercadeo de los efectos adversos a las drogas y medicamentos y otros daños a la salud, para detectar problemas potenciales de seguridad de drogas disponibles en el mercado es responsabilidad de la Administración de Alimentos y Drogas FDA. Cada año los servicios de salud y las compañías farmacéuticas informan a la FDA sobre más de 10.000 casos de eventos adversos . En los últimos años los sistemas de vigilancia de lesiones de causa externa se han incrementado. En la actualidad, un número de sistemas en varias jurisdicciones recolectan información sobre los diferentes tipos de traumas y lesiones. En el nivel nacional, al Administración Nacional de Carreteras y Seguridad del Tráfico recoge información sobre los accidentes automovilísticos fatales que ocurren en las carreteras. Otra área actualmente en expansión es la de las enfermedades laborales. La vigilancia del envenenamiento por plomo, las neumoconiosis y otras enfermedades ocupacionales se lleva a cabo en un numero cada vez mayor de estados. Por otro lado, varios estados y el CDC están desarrollando un programa para reestablecer la vigilancia de los niveles de plomo en la sangre de los niños. 315 Encuestas de Salud y la Población General Todos los recogen información sobre la ocurrencia de algún tipo de enfermedad u otra condición adversa para la salud. Sin embargo, se han establecido algunos sistemas para vigilar el estado de salud de una muestra de ciudadanos al nivel de la comunidad. Por ejemplo, el CNES realiza periódicamente las Encuestas Nacionales de Salud y Nutrición (NHANES). En esta encuesta el CNES examina una muestra de la población de los Estados Unidos y registra los datos de exámenes clínicos y de laboratorio, y también la información demográfica, la historia médica de los encuestados, hasta ahora en tres oportunidades desde el año de 1960. El CNES también realiza la Encuesta de Entrevistas de Salud que recoge información sobre enfermedades, discapacidades y la utilización de servicios de salud de una muestra continúa de más de 40.000 viviendas de la población civil.. Finalmente, más de 40 departamentos estatales de salud en colaboración con CDC participan en el Sistema de Vigilancia de Factores de Riesgo de la Conducta. Este sistema de vigilancia utiliza entrevistas telefónicas para recoger información sobre hábitos de fumar, consumo de alcohol, uso de cinturones de seguridad, peso, hipertensión y otros factores que influyen en la salud. Sistemas de Vigilancia de Indicadores de Enfermedad Otros sistemas de vigilancia recogen información sobre indicadores de enfermedad o sobre agentes con potencial de causar enfermedad Hay cuatro categorías de estos sistemas: poblaciones de animales; datos ambientales; utilización de drogas y productos biológicos; datos de estudiantes y empleados. De estas categorías, los sistemas de animales y del ambiente funcionan como sistemas de aviso temprano del potencial de desarrollar enfermedades. Las otras dos categorías recogen información sobre indicadores de enfermedad que están más accesibles que la información sobre las enfermedades mismas. En seguida se describe cada una de estas categorías: Poblaciones de animales Es importante el monitoreo de poblaciones animales como parte de la vigilancia de algunas enfermedades. La vigilancia de animales pude incluir la detección y medición de: 1. Morbilidad y mortalidad en animales causado por una enfermedad que puede afectar a poblaciones humanas (e.g., rabia); 2. La presencia de un agente de enfermedad en animales selváticos o domésticos (e.g., encuesta de plaga en roedores o de encefalitis de San Louis en gallinas); 316 3. Cambios en el tamaño y la distribución de los reservorios animales y vectores de una enfermedad (e.g., monitoreo de las garrapatas y los ciervos que son huéspedes del agente que causa la enfermedad de Lyme). Datos ambientales Las instituciones de salud pública realizan vigilancia rutinaria del ambiente a nivel comunitario para detectar contaminación del agua municipal, de la leche y de los suministros de alimentos. Las instituciones también pueden usar la vigilancia ambiental para enfocarse en las condiciones naturales que mantienen las poblaciones de animales que pueden ser reservorios o vectores de enfermedades. Por ejemplo, las instituciones pueden vigilar los basureros de llantas y otros sitios que son criaderos potenciales de zancudos. Recientemente, otros tipos de vigilancia ambiental se han hecho importantes en años recientes, como el monitoreo de la radiación ambiental. En el sitio de trabajo la vigilancia de riesgos tales como el monitoreo de agentes químicos, biológicos y físicos potencialmente dañosos orienta las estrategias para la prevención de accidentes y enfermedades. Utilización de drogas y sustancias biológicas Los departamentos de salud de los estados y el CDC son las únicas fuentes de varias drogas y sustancias biológicas (e.g., la vacuna antirrábica, la antitoxina del botulismo y hasta 1983 de pentamidina, una droga efectiva contra Pneumocystis carinii). Así, los departamentos estatales y el CDC pueden monitorear las solicitudes para estas sustancias controladas para vigilar las enfermedades o exposiciones que tratan. Por ejemplo, el CDC se enteró de un aumento de solicitudes para pentamidina en 1981, y así reconoció la existencia de una epidemia nacional que posteriormente se llamó SIDA. Datos de estudiantes y empleados Las instituciones de salud pública utilizan los datos de ausentismo escolar para monitorear el impacto de una enfermedad viral similar a la influenza en la comunidad. Cada vez con más frecuencia se están utilizando los registros de seguros ocupacionales y otros datos de salud ocupacional, para vigilar las enfermedades y accidentes ocupacionales. 317 Ejercicio 5.1 Imagine que Ud. trabaja en un estado donde ninguna de las enfermedades mencionadas a continuación es de declaración obligatoria. Para cada patología, ¿qué fuentes de datos pueden existir para llevar a cabo un sistema de vigilancia? Describa por qué una fuente puede ser más adecuada que otra. A. Listeriosis (ver la definición de caso en el Apéndice C) B. Lesiones de la médula espinal C. Cáncer del pulmón en personas que no fuman Las respuestas, en la página 357 318 Conducción de la Vigilancia La conducción de la vigilancia requiere de recoger, analizar, interpretar y diseminar los datos de salud. En seguida se describe cada una de estas actividades: Recolección de la Información de la Vigilancia Enfermedades de notificación obligatoria Notificación desde el individuo hasta el departamento de salud local y el departamento de salud estatal. Cada estado tiene un sistema de notificación de morbilidad basado en las leyes estatales o las reglamentaciones prescritas por el consejo de estado o por el departamento de salud. En la mayoría de los estados, las autoridades de salud del estado tienen el poder conferido por las legislaturas locales para establecer y modificar los requisitos de notificación. En otros estados, solo la asamblea legislativa tiene este poder. Típicamente, las reglamentaciones especifican lo siguiente: • Las enfermedades y condiciones que deben notificarse; • Quién debe hacer la notificación; • Qué información se requiere para cada enfermedad (los estados pueden modificar esta información cuando las circunstancias requieren información distinta o adicional) La lista de enfermedades de notificación obligatoria es diferente en cada estado, lo cual refleja diferentes prioridades de salud pública. En general, un estado incluye una enfermedad en su lista si ella: (1) causa grave morbilidad o muerte, (2) puede potencialmente afectar a más gente que el caso índice, (3) puede ser controlada o prevenida. El número de casos en las listas varía desde 35 hasta más de 100. Los departamentos de salud estatales generalmente especifican dos circunstancias que deben notificarse: cualquier brote o incidencia inesperadamente alta de cualquier enfermedad, y cualquier ocurrencia de una enfermedad inusual que tiene importancia para la salud pública. Algunos estados también añadirían a su lista cualquier enfermedad que se vuelve importante desde al punto de vista de la salud pública. En la mayoría de los estados las siguientes personas son obligadas a notificar las enfermedades de notificación obligatoria: - Los médicos, odontólogos, enfermeras y otros trabajadores de salud; - Los administradores de los hospitales, clínicas, ancianatos, colegios y guarderías; - Algunos estados también requieren que las siguientes personas notifiquen: - Los directores de los laboratorios - Cualquier persona que sabe de, o sospecha la existencia de una enfermedad de notificación obligatoria. 319 Cuadro 5.1 Enfermedades y condiciones de notificación obligatoria, Estados Unidos, 1990 Enfermedades y Condiciones de Notificación obligatoria en la mayoría de los Estados Amebiasis Ántrax Botulismo (alimentario, heridas y s.e.) Brotes de parotiditis Brucelosis Campilobacteriosis Chancroide ±Cólera Difteria Encefalitis Enfermedad de Lyme Enfermedad invasiva por H. influenzae Enfermedad meningocóccica Epidemias y brotes de influenza Fiebre amarilla Fiebre Manchada de las Montañas Rocallosas Fiebre tifoidea Giaridiasis Gonorrea Granuloma inguinal Hepatitis A Hepatitis B Legionelosis Lepra Leptospirosis Linfogranuloma venéreo Malaria Meningitis aséptica Meningitis bacteriana ±Peste Poliomieltis paralítica Psitacosis Rabia humana Rubéola Rubéola congénita S. de Kawasaki S. de Reye Salmonelosis Sarampión Shigelosis SIDA Sífilis primaria y secundaria Síndrome de Choque Tóxico Tétanos ±Tifo Tos ferina Triquinosis Tuberculosis VIH Enfermedades y Condiciones de Notificación obligatoria en solamente algunos Estados Abortos Asbestosis Blastomicosis Botulismo infantil Coccidioidomicosis Cualquier enfermedad ocupacional Dengue Diarrea por E. Coli Efectos adversos de reacción medicamentosa Enfermedad estafilocóccica Enfermedad estreptocóccica Envenenamiento por plaguicidas Epidemias de impétigo Epidemias de infecciones nosocomiales Fiebre escarlatina Fiebre Q Fiebre recurrente Fiebre reumática aguda Herpes simple Histoplasmosis Infección por micobacterias atípicas Intoxicación por plomo Listeriosis Malformaciones congénitas Mordedura por animal Neumoconiosis Rabia animal Silicosis Síndrome de Guillain Barre Toxoplasmosis Tracoma Uretritis no específica Varicela Viruela Yersiniosis Fuente: 7 ±Enfermedad bajo Reglamento Sanitario Internacional 320 En la mayoría de los estados, cualquier persona que tiene la obligación de notificar enfermedades debe enviar al departamento de salud local un informe del caso dentro de una semana del diagnóstico, pero algunas enfermedades especialmente peligrosas como el botulismo, las enfermedades de cuarentena y las epidemias deben reportarse inmediatamente por teléfono. Sin embargo, algunos estados requieren que se mande el informe directamente al departamento de salud estatal. En estos estados puede ser que no hay un departamento de salud en el área donde ocurrió el caso, o por cualquier razón el departamento local no puede responder en manera efectiva o el departamento estatal ha decidido tomar la responsabilidad principal. Esta forma de recoger información, en la cual los trabajadores de salud envían informes al departamento de salud según los requisitos establecidos, se llama vigilancia pasiva. Con menos frecuencia, el personal del departamento de salud estatal puede llamar o visitar a los trabajadores para solicitar informes. Esta Vigilancia activa en general se limita a algunas enfermedades durante una época especifica, como durante o después de una epidemia. La mayoría de los departamentos de salud tienen un formulario estándar para los informes de casos. Sin embargo, algunos departamentos permiten que se notifique a través del teléfono en vez de mandar informes escritos; otros están desarrollan sistemas de notificación computarizados con telecomunicaciones. Como mínimo, la mayoría de los formularios documentan el nombre, la edad, el sexo, la raza, la dirección, el número telefónico, el nombre del jefe de familia, la fecha de inicio de la enfermedad, el nombre y número telefónico de la persona que esta notificando la enfermedad, y la fecha del informe. Si es el caso, también se reporta el sitio y la fecha de la hospitalización. Para muchas enfermedades, también se recoge información sobre el diagnóstico, las manifestaciones clínicas y los hallazgos epidemiológicos. Figura 5.5 El Ciclo de la información Informe individual de casos Notificante Estado Organización Mundial de la Salud Concentrados estadísticos de datos, análisis y recomendaciones 321 Figura 5.6 Forma de notificación de enfermedades del Estado de Washington 322 Aún cuando los autoridades tratan de lograr que se reporte cada caso de una enfermedad de notificación obligatoria, en realidad esto no ocurre. Para algunas enfermedades inusuales y graves, tales como la rabia, la plaga o el botulismo, se puede lograr una notificación de casi 100%. De otra manera, para algunas enfermedades tales como la meningitis aséptica, se puede notificar tan solo 5% de los casos. Las leyes y las reglas muchas veces incluyen sanciones, tales como una multa o la suspensión de la tarjeta profesional para las personas que no reportan una enfermedad de notificación obligatoria; sin embargo, raras veces se cumple con estos castigos. El subregistro de algunas enfermedades puede deberse a la falta de conocimiento sobre cuales enfermedades deben notificarse y como hacer la notificación o a la creencia de que no es importante hacerlo. % p a c i e n t e s Infectados 100% Sintomát icos Consulta médico 70% Cultivo 9% 28% Cultivo Positivo 7% Report e Report ea CDC 6% 5% Paciente contactado 5% Cultivos negativos de casos seguidos 2% Número desde el inicio de síntomas Notificación del departamento de salud estatal al CDC El Concejo de Epidemiológos Estatales y Territoriales (CEET) determina cuáles enfermedades deben reportarse al CDC, y hacen revisiones oportunas de la lista. En 1961, había 6 enfermedades de cuarentena (cólera, peste, fiebre recurrente transmitida por garrapatas, viruela, fiebre tifoidea epidémica y fiebre amarilla), 16 enfermedades infecciosas adicionales, y una enfermedad infecciosa de los animales (rabia). Desde aquel entonces, el CEET ha actualizado la lista varias veces, con la adición de enfermedades nuevas (síndrome de choque tóxico, 323 legionelosis, SIDA) y nuevas categorías de enfermedades (p.ej hepatitis A, hepatitis B, hepatitis no-A, no-B y hepatitis no especificada) y la suspensión de otras enfermedades (faringoamigdalitis estreptocóccica, escarlatina, varicela). La lista de enfermedades de notificación obligatoria en cada estado es más larga que la lista nacional, lo cual refleja la Vigilancia de enfermedades al nivel estatal y las condiciones de importancia local. Se publican los procedimientos para la notificación de enfermedades en el Manual de Procedimientos para la Notificación de Morbilidad Nacional y las Actividades de Vigilancia en Salud Pública, del CDC. En general, cada departamento de salud estatal envía semanalmente al CDC, por vía de telecomunicaciones computarizadas, los informes de caso de todas las enfermedades de notificación obligatoria nacional que ocurrieron en el estado en los 7 días anteriores. Estos informes representan los datos provisionales, dado que el diagnóstico puede no ser confirmado y otros datos puede estar incompletos. Los formularios finales contienen información mucho más detallada y se los envían después por correo o por vía de telecomunicaciones. En general, el estado no envía el nombre ni otros datos de identificación personal al CDC. El CDC recopila los informes de varios estados y -dentro de pocos días- publica un resumen de los datos en el ISMM. El CDC también publica informes de Vigilancia más detallados de varias enfermedades, usando los informes de caso e informes de resultados del laboratorio de epidemias y de investigaciones. Notificación del CDC a la OMS De acuerdo con normas internacionales, el CDC informa oportunamente a la OMS sobre cualquier caso de una enfermedad clasificada internacionalmente como de cuarentena: peste, cólera y fiebre amarilla. El CDC también informa sobre aislamientos del virus del influenza y hace un resúmen anual de morbilidad desde los informes de caso del año anterior. Esta práctica de notificar sobre morbilidad a niveles de gobierno cada vez más altos ayuda a informar cada nivel sobre la incidencia actual en su jurisdicción y también hace posible la recopilación de datos de áreas cada vez más grandes. Se puede utilizar estas recopilaciones para identificar factores comunes que no son obvios cuando se examina datos de un solo nivel local especialmente cuando la incidencia es baja en la mayoría de niveles locales). Otros sistemas de Vigilancia local-estatal-nacional El CDC recibe informes regulares sobre algunas enfermedades por vías diferentes al Sistema de Vigilancia Nacional de Enfermedades de Notificación Obligatoria. Por ejemplo, los Sistemas de Vigilancia para salmonelosis y shigelosis se basan en los informes de los resultados de aislamentos que los laboratorios estatales envían al CDC. 324 La vigilancia de la influenza es un sistema especialmente interesante. Dado que no sería factible informar sobre cada caso de influenza, las autoridades de salud a todos los niveles tienen que buscar otras fuentes de los datos. A los niveles estatales y locales, las autoridades utilizan los informes de brotes de enfermedaes similares a la influenza, la identificación del virus de la influenza en frotis nasofaríngeos, y los informes de ausentismo escolar (por ejemplo ausentismo mayor al 10%). Además, algunos sistemas locales vigilan los certificados de defunciones por neumonía e influenza, piden que algunos médicos seleccionados informen sobre los casos de influenza que ellos diagnostican cada semana, y piden que algunos patrones informen sobre cualquier aumento del ausentismo. Por lo menos un departamento de salud estatal vigila el número de radiografías de tórax que se realiza en los pacientes de ancianatos; cuando más del 50% de las radiografías ordenadas son radiografías de tórax, esto usualmente significa que se esta frente a una epidemia de influenza. A nivel nacional, el CDC usa cuatro sistemas diferentes de vigilancia durante la estación de influenza (desde Octubre hasta Mayo). Cada uno recibe y analiza los informes semanalmente. Los sistemas son: • • • • Un sistema basado en el laboratorio en el cual aproximadamente 60 laboratorios de los estados, las universidades y las ciudades informan sobre aislamentos de influenza cada semana. En el Sistema de Notificación de Morbilidad en 121 Ciudades, 121 ciudades y departamentos de todo el país informan el número total de muertos por edad y la proporción de muertos por neumonía e influenza cada semana. En el Sistema de Médicos Centinelas, una red de 150 médicos familiares informa sobre el número de pacientes con enfermedades similares a la influenza cada semana. Cada Epidemiólogo Estatal hace una evaluación del nivel de actividad de influenza en su estado cada semana e informa si hay "no actividad" "actividad esporádica" "actividad regional" o "actividad generalizada". 325 Figura 5.8 Cuatro sistemas diferentes de vigilancia de influenza En sentido de las manecillas del reloj: sistema basado en laboratorios, sistema de notificación de mortalidad en 121 ciudades; sistema médicos centinelas; resumen semanal de actividad de influenza por los epidemiólogos estatales. 326 Como se ve, cuando se usa información variada en todos los niveles (local, estatal y nacional) se puede hacer una evaluación confiable de la actividad de la influenza sin tener que informar sobre cada caso. Vigilancia Centinela La sub-notificación de casos causa problemas en la interpretación de los datos, dado que no se sabe cuales casos se notifican y cuales no. Como alternativa al sistema pasivo establecido por ley, las autoridades de salud a veces crean un sistema centinela. En un Sistema de Vigilancia centinela, una muestra pre-establecida de fuentes de información informan sobre todos los casos de una o más enfermedades de notificación obligatoria. En general, la muestra no es aleatoria, consiste de fuentes (p.ej médicos, clínicas, hospitales) que tienen una alta probabilidad de ver casos de las enfermedades de interés. La red de médicos que informan sobre enfermedades similares a la influenza es un ejemplo de un Sistema de Vigilancia Centinela. En muchos países en desarrollo, donde no es factible una encuesta nacional de Vigilancia de SIDA, un Sistema de Vigilancia Centinela es una alternativa práctica; con ésta estrategia, las autoridades definen poblaciones homogéneas y las regiones que hay que muestrear. Se puede identificar a las instituciones que trabajan con los grupos de interés y que pueden realizar encuestas serológicas. Posteriormente, estas instituciones llevan a cabo encuestas serológicas, por los menos cada año, para lograr estimaciones con validez estadística, sobre la prevalencia del SIDA. Sistemas de Vigilancia basados en el análisis de datos secundarios Las autoridades de salud se vuelven cada vez más creativas en el uso de datos secundarios para la Vigilancia. Datos secundarios son aquellos que se recogieron para otros propósitos. Por ejemplo, los datos de "Medicare", las epicrisis de hospitales estatales y privados y los datos de indemnización de los trabajadores se recogieron originalmente para propósitos financieros y administrativos. Otros datos se recogen para uso en el manejo del paciente o en mercadeo. Sin embargo, dado que estos datos contienen información sobre la salud, las autoridades de salud pueden analizarlos desde una perspectiva de Vigilancia. Esta estrategia es muy usada en la Vigilancia de enfermedades crónicas. Con cada vez más frecuencia, se esta utilizando ésta estrategia para las enfermedades infecciosas que aún no tienen un sistema de Vigilancia establecido (p.ej. enfermedad diarréica en los EEUU) e incluso las que ya lo tienen (p.ej. SIDA, influenza). 327 La Vigilancia basada en datos secundarios es diferente a la Vigilancia tradicional en varios aspectos: Primero, la Vigilancia tiene que realizarse a nivel comunitario y no individual, porque no se dispone de los datos de identificación personal. Segundo, esta Vigilancia se presta más para la orientación de intervenciones de largo plazo que de corto plazo, puesto que no se dispone de datos secundarios en forma inmediata, sino después de un largo proceso de recolección, recopilación y edición. Tercero, la cantidad de los datos puede ser alta, puesto que se incluye más casos que en un Sistema de Vigilancia pasiva, pero la calidad de la información necesaria para la Vigilancia es, con frecuencia, más baja. Análisis de los datos de vigilancia Se necesita conocer los patrones específicos de la ocurrencia de las enfermedades dentro de la jurisdicción de una institución de salud para poder identificar los cambios en la incidencia o riesgo de una enfermedad, y posteriormente para orientar intervenciones. Se puede conseguir esta información sólo a través de un proceso continuo y sistemático de la consolidación y análisis de los datos de Vigilancia. Como con todos los datos de la epidemiología descriptiva, hay que empezar con un análisis en términos de tiempo, lugar y persona. Tradicionalmente, se usan técnicas sencillas de tablas y gráficos para mostrar y analizar los datos. Actualmente, se esta evaluando la utilidad de técnicas más sofisticadas tales como análisis de agrupamientos, series de tiempo y mapas computarizados. Cuando se analiza los datos de vigilancia, se hace una comparación entre los datos actuales y los datos "esperados", un análisis de las diferencias entre los dos y una evaluación de la importancia de estas diferencias. En general, se base el valor esperado en las cifras de los períodos correspondientes de los años anteriores. Además, se puede comparar los datos de un área con los datos de un vecindario (p.ej. un departamento con el departamento vecino), o se puede comparar los datos de un área con los del área más grande a lo cual pertenece (p.ej. datos de un estado con datos nacionales). Tiempo En general, se realiza varios diferentes análisis por tiempo para detectar cambios agudos en la incidencia de una enfermedad. En el primer análisis se hace una comparación entre el número de casos notificados en una semana con el número de casos en las 4 semanas anteriores. Se pueden organizar estos datos en un tabla o en una gráfica, o ambas. Solo mirando la tabla o la gráfica se puede detectar cualquier incremento súbito o gradual de los casos. Este método es especialmente útil cuando se notifican los casos rápidamente. 328 Otro método común para el análisis de los datos de Vigilancia es la comparación del número de casos durante el período actual (p.ej. este mes) con el número de casos durante el mismo período en cada uno de los últimos 3 años. Para analizar las tendencias de largo plazo (tendencias seculares), es útil hacer una gráfica de la ocurrencia de la enfermedad por años. Se puede añadir a estas gráficas los acontecimientos que pudieran haber tenido un impacto sobre la tendencia secular, tales como la organización o suspensión de un programa de intervención. Figura 5.9 Casos notificados de hepatitis A por condado y semana de notificación, 1989 También es útil anotar cualquier cambio en el Sistema de Vigilancia que puede influir en la aparencia de las tendencias seculares, tales como cambios en los criterios de diagnóstico, en los requisitos para notificar una enfermedad y en el énfasis en la detección activa de casos (p.ej. investigación de casos y programas de tamizaje). Aunque se puede basar el análisis de enfermedades de notificación obligatoria en el número de casos reportados, hay dos variaciones importantes: 329 Primero, para tomar en cuenta el tamaño de la población, se puede analizar las tasas de la enfermedad. Puesto que las diferentes áreas geográficas tienen poblaciones de tamaños diferentes, incluso poblaciones que cambian de tamaño, es importante usar tasas en vez de números brutos cuando se hace una comparaciòn de áreas geográficas diferentes y para el análisis de tendencias seculares. Segundo, cuando hay una demora entre el diagnóstico y la notificación del caso, es mejor hacer una análisis de los datos por la fecha de inicio de la sintomatología que por la fecha de notificación. En estas circunstancias este método es más representativo de la incidencia de una enfermedad en el tiempo. Desafortunadamente, dado las demoras, este método es más útil para el análisis de tendencias seculares que para la detección oportuna de brotes. 330 Lugar Si se encuentra un aumento en la incidencia de una enfermedad al analizar los datos por tiempo, posteriormente se analizan los datos por lugar para determinar donde se están presentando los casos. De otra manera, aún cuando el análisis por tiempo no muestra cambios importantes, puede ser posible detectar un brote localizado si se hiciera un análisis por lugar. En la práctica, se pueden realizar los análisis por tiempo y lugar simultáneamente. Para realizar el análisis por lugar, en general se organiza los datos en una tabla o un mapa, o ambos. Aunque usualmente se toma en cuenta solo el sitio de notificación cuando se realiza un análisis por lugar, puede ser útil también analizar los datos según el sitio de exposición. Además, puede ser apropiado realizar el análisis por números brutos y por tasas. Persona Puede ser útil analizar los datos de Vigilancia según las características de las personas afectadas. En la mayoría de los formularios hay información sobre el sexo y la edad de los pacientes. Con menos frecuencia se incluye información sobre la raza. A veces se dispone de otras variables, tales como el colegio o sitio de trabajo, la hospitalización y otros factores de riesgo. Edad. En general se dispone de información confiable sobre la edad, y esta es la variable de "persona" que se analiza con más frecuencia. El primer paso en el análisis de los datos por edad es crear categorías por grupo de edad. En general se utilizan las categorías por grupo de edad pre-establecidas para cada enfermedad. Estas categorías reflejan la distribución clásica de la enfermedad por edad, con categorías más estrechas para las edades de máxima ocurrencia y categorías más anchas en las edades en las cuales la enfermedad es menos común. Si la distribución por edad cambia en el tiempo, o en diferentes lugares geográficas, se debe cambiar estas categorías para reflejar esas diferencias. Con frecuencia, es aconsejable utilizar los grupos de edad que son compatibles con los que se han usado en otras investigaciones. Las categorías estándares para varias enfermedades pediátricas son <1 año, 1 a 5 años, 5 a 9 años, 10 a 14 años, 15 a 19 años y >20 años. Al contrario, para la mortalidad por neumonía e influenza (que en general afecta más a los ancianos), las categorías son : <1 año, 1 a 24 años, 25 a 44 años, 45 a 64 años y >65 años. Puesto que más que el 60% de las muertes por neumonía e influenza ocurren en personas mayores de 65 años, se esta empezando a subdividir la última categoría así: 65 a 74 años, 75 a 85 años, >85 años. El uso de categorías más estrechas en los grupos de edad más afectados ayuda a focalizar más el problema. 331 Las categorías que se usan deben ser mutuamente excluyentes (el final de una categoría debe excluir el inicio de la categoría siguiente) y debe incluir todas las posibilidades, incluso los extremos (p.ej <1 año). Finalmente, para poder analizar los datos como tasa, se debe utilizar categorías para los datos de Vigilancia (el numerador) que sean compatibles con las categorías de los datos disponibles de la población (el denominador). En general, los datos de los censos se publican en grupos de <5 años, 5 a 9 años, 10 a 14 años y así sucesivamente en grupos de edad de 5 años. No sería posible utilizar estos datos si se organizan los datos de Vigilancia en grupos de edad así: 1 a 5 años, 6 a 10 años, 11 a 15 años etc. Raza y grupo étnico. En los EEUU, se recomienda el uso de las siguientes definiciones, categorías y reglas de codificación de la Oficina del Censo: 1. Definiciones Las categorías básicas para las estadísticas federales y la notificación de programas administrativos son las siguientes: a. Indígenas Americanos: Una persona que tiene sus orígenes en cualquier grupo indígena de América del Norte y que mantiene una identidad cultural a través de una afiliación comunitario o de tribu. b. Asiático o Isleño del Pacífico: Una persona que tiene sus orígenes en cualquier grupo indígena del Oriente Lejano, el Sureste de Asia, el subcontinente de India o las Islas del Pacífico. Esta área incluye, por ejemplo, China, India, Japón, Corea, las Islas de los Filipinos y Samoa. c. Negro: Una persona que tiene sus orígenes en cualquier grupo negro de Africa. d. Hispano: Una persona de origen Mexicano, Puertorriqueño, Cubano, Centro o Sur Americano o de otra cultura española, no importa la raza. e. Blanco: Una persona que tiene sus orígenes en cualquier grupo originario de Europa, Africa del Norte u Oriente Medio. 2. Utilización. Para ser más flexible, es mejor recoger en forma separada, los datos de raza y origen étnico. Las categorías mínimas de raza y origen étnico son las siguientes: a. Raza. Indígena Americano 332 Asiático o Isleño del Pacífico Negro Blanco b. Origen étnico Origen hispánico Origen no hispánico Si se recoge en forma separada los datos sobre raza y origen étnico, se debe poder identificar el número de personas blancas y negras que son de origen hispánico, y reportarlas en la categoría hispano. Las categorías mínimas para combinar los datos de raza y origen étnico son las siguientes: Indígena Americano Asiático o Isleño del Pacífico Negro, de origen no hispánico Blanco, de origen no hispánico Hispánico Para categorizar las personas de orígenes raciales y/o étnicos mixtos, en general se usa la categoría que refleja mejor la clasificación del individuo en su comunidad. Sin embargo, varias fuentes de datos utilizan métodos de clasificación diferentes. Por ejemplo, en certificados de nacimiento, se clasifica la raza según la raza de la madre. Factores de riesgo. Para algunas enfermedades, se recoge y analiza información sobre los factores de riesgo en forma rutinaria. Por ejemplo, para casos de hepatitis A es útil saber si algunos de los pacientes trabajan con alimentos que pueden exponer más gente. Para hepatitis B, es útil saber si un odontólogo esta vinculado con más de un caso. El análisis de factores de riesgo específicos se base en el conocimiento de la enfermedad, pero con frecuencia no se dispone de la información en los formularios estándares. Interpretación Cuando un sistema de vigilancia muestra que el patrón de una enfermedad es muy diferente a lo esperado para esta población, es necesario investigar más a fondo; cada sistema local y regional de salud con base en las políticas establecidas por el nivel central debe determinar cuantos casos más de los esperados justifican investigarse, basado en las prioridades establecidas para las diferentes enfermedades y los intereses, capacidades y recursos locales o regionales. Sin 333 embargo, presiones desde el público, los medios de comunicación o por rezones políticas, pueden estimular la investigación de un brote que el departamento de salud no considera importante. No todos los aumentos aparentes en la incidencia de una enfermedad son aumentos verdaderos. Por ejemplo, un aumento en el tamaño de la población o un mejoramiento en las técnicas de diagnóstico o en el sistema de vigilancia puede aumentar el número de casos notificados en una semana. Sin embargo, hay que tratar cualquier aumento como real hasta tanto se demuestre lo contrario. A veces, una institución de salud puede iniciar una investigación si se sospecha que dos o más casos tienen un fuente de infección común; puede sospecharse eso cuando los casos tienen algo en común, como la edad, el sexo, el sitio de residencia u ocupación, los apellidos o el tiempo de evolución de la enfermedad. A veces, médicos u otras personas informan al departamento de salud que han visto varios casos de una enfermedad que se relacionan o no epidemiológicamente. Difusión de los datos de vigilancia Un componente importante de un sistema de vigilancia es la diseminación de los datos, lo cual muchas veces se olvida. Es necesario enviar los resultados a todas las personas y organizaciones que envían (o deben enviar) informes, p.ej. trabajadores de salud y directores de laboratorios, y a todos las personas que necesitan la información para planear programas, tomar decisiones y fines administrativos. Un informe de vigilancia orientado hacía los médicos y las comunidades de salud pública sirve para informar y motivar. Un informe de Vigilancia que incluye resumenes sobre la ocurrencia de una enfermedad en tiempo, lugar y persona orienta a los médicos locales sobre la posibilidad de encontrar la condición en sus pacientes. Presentaciones claras, con el uso de gráficas, son más atractivas y más fáciles de entender que tablas con muchos detalles. Las presentaciones claras, con el uso de gráficas, son más atractivas y más fáciles de entender que las tablas con muchos detalles. Otra información útil puede incluir informes de los patrones de resistencia de los antibióticos, las recomendaciones revisadas para vacunaciones y otras medidas de prevención y control, y resúmenes de investigaciones y otros estudios. Un informe de vigilancia también puede motivar a la gente porque muestra que el departamento de salud analiza los informes que se les envían, e inicia acciones basadas en ellos. Algunos departamentos de salud publican los nombres de cada individuo e institución que les han enviado información durante el año en su último boletín de diciembre. Este esfuerzo es importante para mantener un espíritu de colaboración entre las comunidades médicas y de salud pública, que, a su vez, ayuda a mejorar el sistema de vigilancia. 334 La mayoría de los departamentos de salud locales y estatales publican un boletín cada semana o cada mes para su distribución entre las comunidades médicas y de salud públicas locales. En general, estos boletines contienen cuadros de los datos de vigilancia actuales, con el número de casos de cada enfermedad en cada período y en el período anterior y otra información relevante. Con frecuencia, contienen información adicional sobre la prevención, el diagnóstico y el tratamiento de algunas enfermedades y un resumen de investigaciones epidemiológicas actuales. Al nivel nacional, en los EEUU, el CDC suministra información adicional a través de su Informe Semanal de Morbilidad y Mortalidad (MMWR), el MMWR Resumen Anual de Enfermedades de Notificación Obligatoria, los MMWR Resúmenes de Vigilancia y los informes individuales de vigilancia, que el CDC publica directamente o en otras revistas de medicina y salud pública. Vínculo con la acción en salud pública Un sistema de vigilancia debe tener vínculos funcionales con programas de salud pública para cumplir con el propósito de recoger información para la acción. Para asegurar que se recoge la información más adecuada y que se responde a lo que se informa, la organización responsable del programa de prevención debe también hasta donde sea posible realizar la vigilancia. Para muchas enfermedades transmisibles ya se ha establecido un vínculo entre la identificación del problema y la respuesta de salud pública. En general, un brote de una enfermedad contagiosa estimula una investigación y la acción de salud pública apropiada, o ya sea el retiro del mercado de un producto contaminado con Salmonella, la exclusión del colegio y la vacunación de escolares susceptibles de contraer sarampión o el tratamiento del agua municipal contaminada con Legionella. Aún la existencia de un solo caso puede dar pie a una investigación y la implementación de medidas de control, especialmente si la enfermedad es rara y potencialmente fatal, p.ej., meningitis meningocócica, rabia, peste o cólera. Es posible además, usar los datos de vigilancia para enfocar o modificar un programa de educación, inmunización o de reducción de riesgos del ambiente. Desafortunadamente, el vínculo entre los sistemas de vigilancia de enfermedades crónicas y los programas de salud pública no está tan bien establecido. En parte, eso se debe a que la mayoría de los sistemas de vigilancia para enfermedades crónicas son relativamente recientes. Sin embargo, eso también refleja la naturaleza crónica de las enfermedaes bajo vigilancia que, en vez de necesitar de una intervención aguda, merecen programas de intervención que puedan influir en la incidencia de la enfermedad a lo largo de 10 o 20 años. 335 Ejercicio 5.2 Para responder las siguientes preguntas puede ser útil contactar con su departamento de salud local o estatal. A. Identificar los requisitos de declaración y la lista de enfermedades de declaración obligatoria de su estado o distrito. B. ¿Cómo se distribuye la información de vigilancia en su estado o localidad?. En su opinión, ¿es adecuado? Respuestas en la página 357 336 Evaluación de un sistema de vigilancia Se debe evaluar cada sistema de vigilancia periódicamente para asegurar que se está cumpliendo con sus objetivos. Una evaluación completa debe identificar cómo se puede mejorar la operación y la eficacia del sistema. En una evaluación se debe identificar: • • • • • la importancia del sistema para el problema de salud bajo estudio; los objetivos y la operatividad del sistema; la utilidad del sistema; las cualidades del sistema de vigilancia, incluyendo su simplicidad, flexibilidad, acesibilidad, sensibilidad, valor predictivo positivo y representatividad; el costo y los recursos necesarios para la operación del sistema. A continuación se describe cada uno de éstos puntos. Importancia Se puede evaluar la importancia de un daño a la salud y la importancia de tenerlo bajo vigilancia según las siguientes características: • El impacto actual de la enfermedad o El número total de casos: incidencia, prevalencia o La gravedad de la enfermedad: letalidad o La mortalidad: tasas de mortalidad específicas por edad, los años de vida potencialmente perdidos o La morbilidad: hospitalización, incapacidad o Los costos de la atención a la salud • El potencial de transmisión • La posibilidad de prevenirla Al considerar el potencial de transmisión, se reconoce la importancia de mantener bajo vigilancia las enfermedades que actualmente son poco comunes pero que pueden recurrir. Al considerar la posibilidad de prevenirla, se está tomando en cuenta el vínculo- entre la vigilancia y la intervención de salud pública. 337 Objetivos y operaciones Los objetivos de un sistema de vigilancia deben ser claros para las personas que mantienen y contribuyen al sistema. Puede ser útil considerar primero qué tipo de información se necesita para llevar a cabo un programa de prevención y control adecuado, y después establecer los objetivos más adecuados. Los objetivos pueden incluir cualquiera de las aplicaciones de la vigilancia descritas anteriormente (veáse la página ). Por ejemplo, uno de los objetivos del sistema de vigilancia puede ser determinar la ocurrencia de un evento de salud o monitorear los progresos de un programa para erradicar una enfermedad. Para caracterizar las operaciones de un sistema de vigilancia, hay que reponder a las siguentes preguntas: • • • • • • • ¿Cuál es la definición de un caso? ¿Es práctica su aplicación en este ambiente?. ¿Cuál es la población bajo vigilancia? ¿Cuál es la información que hay que recoger? ¿Es útil para el programa? ¿Cuáles son las fuentes de información? ¿Quién se supone que debe notificar los casos? ¿Quién declara realmente los casos? ¿Cómo se están manipulando los datos? ¿Cómo se envían y almacenan? ¿Los datos se están manteniendo confidenciales? ¿Cómo se están analizando los datos? ¿Quiénes están realizando el análisis? ¿Cada cuánto tiempo? ¿Con qué rigor? ¿Cómo se están distribuyendo los datos? ¿Cada cuánto? ¿A quiénes? ¿Llegan los informes a todas las personas que deben estar informadas? 338 Figura 5.11 Diagrama de flujo de un sistema de vigilancia OCURRENCIA DE UN EVENTO DE SALUD DIAGNOSTICO PUBLICO R E T R A L I M E N T A C I O N FUENTES NOTIFICADORAS RECEPTORES DE DATOS Nivel Local (Municipio) Nivel Regional (Estados) Nivel Nacional A veces es útil dibujar una gráfica de flujo para visualizar el flujo de la información dentro de un sistema de vigilancia. Utilidad Una evaluación de la utilidad de un sistema de vigilancia pretende averiguar si el sistema tiene efectos positivos. Hay que responder a las siguientes preguntas: 1. ¿Qué acciones se han realizado hasta el momento con base en la información del sistema de vigilancia? (acciones de salud pública, acciones clínicas, acciones legislativas, etc.) 2. ¿Quién ha usado la información en la toma de decisiones o la implementación de acciones? 3. ¿Cuáles son los otros usos potenciales de la información? 339 La utilidad de un sistema depende de su operatividad, incluyendo su mecanismo de retroalimentación, y de sus atributos, como se describe a continuación. Atributos Varias cualidades o atributos influyen en la operación y la utilidad de un sistema de vigilancia. Para evaluar un sistema de vigilancia hay que valorar, cualitativamente o cuantitativamente los siguientes factores: Simplicidad Un sistema sencillo es aquel que es fácil de manejar, tanto a nivel global como a nivel de cada uno de sus componentes (definición de caso, procedimientos para la notificación, etc.). En general, un sistema de vigilancia debe ser tan sencillo como sea posible, mientras que todavía cumpla con sus objetivos. Es más probable que un sistema sencillo suministre datos oportunos con el uso de menos recursos que un sistema más complejo. Flexibilidad Un sistema flexible tiene la capacidad de cambiar las condiciones de operación o las necesidades de información en poco tiempo y con pocos costos. En general, se necesita flexibilidad cuando hay cambios en la definición de caso o en los formularios o procedimientos de notificación. Un sistema flexible también puede acomodarse a nuevos daños a la salud o eventos bajo vigilancia. Aceptabilidad La aceptabilidad de un sistema refleja el deseo de participar de los individuos y las organizaciones. La proporción de personas que notifican casos (de las que deben notificar) y la calidad de la información enviada reflejan la aceptabilidad del sistema. Para los sistemas que usan entrevistas, se puede medir la aceptabilidad según el número de entrevistas terminadas. En general, la aceptabilidad de la notificación depende mucho de la cantidad de tiempo que la persona que hace la notificación tiene que emplear. También se puede considerar la aceptabilidad en términos de los vínculos entre los programas. ¿Están los directores de los programas de acción respondiendo a la información procedente del sistema de vigilancia?. Sensibilidad La sensibilidad de un sistema es su capacidad de detectar los casos que debe detectar. Se puede medir la sensibilidad a través de una comparación entre los resultados obtenidos por el sistema y los resultados obtenidos por una encuesta representativa. 340 La sensibilidad también refleja la capacidad de detectar brotes y epidemias y otros cambios en la aparición de una enfermedad. Puesto que muchos sistemas de vigilancia detectan sólo una pequeña proporción de todos los casos de una enfermedad, hay que decidir si un sistema que no tiene una sensibilidad de 100% en cuanto a la detección de casos individuales, tiene una sensibilidad suficientemente alta para la detección de problemas a nivel comunitario. Valor predictivo positivo El valor predictivo positivo es la proporción de casos notificados que realmente son casos, y la proporción de epidemias notificados que realmente son epidemias. Es decir, es una medida del valor predictivo de un caso o una epidemia notificado. Para medir el valor predictivo positivo hay que investigar si los casos y las epidemias notificados concuerdan con la definición de caso o epidemia usada por el sistema. Cuanto más ”falsos positivos” haya en un sistema de vigilancia, más bajo será el valor predictivo de los informes; los falsos positivos llevan a investigaciones no necesarias, una perdida de recursos y preocupaciones en el público. Representatividad Un sistema representativo refleja con exactitud la incidencia de una enfermedad en una población según el tiempo, la persona y el lugar, lo cual incluye la exactitud y la calidad de los datos, que están influídos por la sensibilidad y la aceptabilidad del sistema. Si se pretende hacer generalizaciones desde los datos hacia toda la comunidad, es importante que el sistema sea representativo. Cuando se calculan tasas de los datos de vigilancia, es importante asumir (sin hacer una evaluación) que el sistema sea representativo. Cuando se realiza una evaluación de la representatividad de un sistema, se pretende identificar cualquier sub-población importante que ha sido excluida de forma sistemática. 341 Oportunidad Un sistema oportuno suministra información con suficiente anticipación para poder realizar acciones al respecto. Si hay una demora en cualquier aspecto de un sistema de vigilancia -en la recogida, manejo, análisis, interpretación o diseminación de los datos- las autoridades de salud pública no pueden iniciar intervenciones rápidas. Requerimientos de Recursos (costos) Los costos directos de un sistema de vigilancia incluyen al personal y los recursos financieros que se gastan para mantener todas las etapas del sistema, incluyendo la recolección, análisis y distribución de los datos. En general, se evalúan éstos costos directos contra los objetivos y la utilidad del sistema, y el costo de modificaciones o alternativas. Conclusiones Se realiza una evaluación de un sistema de vigilancia para poder sacar conclusiones sobre su estado actual y formular recomendaciones sobre su potencial futuro. En las conclusiones, hay que evaluar si el sistema puede influir en un problema importante de salud pública, si cumple con sus objetivos, y si está funcionando de forma eficiente. Si el sistema no está cumpliendo con eso, hay que recomendar modificaciones y decidir si se va a continuar con el sistema o no. Cuando se recomiendan modificaciones, hay que reconocer que los diferentes atributos y costos están interrelacionados y pueden entrar en conflicto. Por ejemplo, un esfuerzo de mejorar la sensibilidad puede disminuir el valor predictivo positivo. Para cualquier sistema de vigilancia, algunos atributos son más importantes que otros; hay que tomar en cuenta cada atributo y su relación con los demás para asegurar que se cumpla con los objetivos del sistema. 342 Limitaciones del sistema de notificación obligatoria de enfermedades Aunque los sistemas de vigilancia no tienen que ser perfectos para ser útiles, a veces hay limitaciones que pueden comprometer su utilidad. Algunas de las limitaciones de los sistemas de vigilancia actuales son: la sub-notificación, la falta de representatividad, las demoras y la inconsistencia de algunas definiciones de caso. La sub-notificación La recolección de información para la mayoría de enfermedades de notificación obligatoria se basa en la notificación pasiva de médicos y otros trabajadores dela salud. En la mayoría de las jurisdicciones se declara sólo el 5-60% de todas las enfermedades de notificación obligatoria. El resultado más obvio de esta sub-notificación es que hay retrasos en la iniciación de intervenciones, y la ocurrencia de casos y otros daños a la salud que podrían haber sido prevenidos. Las razones que generalmente los médicos y los trabajadores de salud dan para no informar se listan en seguida. Es importante que las instituciones de salud pública reconozcan estas barreras, puesto que muchas son potencialmente corregibles. Falta de conocimiento sobre los requisitos de notificación: • No sabe que tiene responsabilidad de notificar; • Asume que otra persona (p.ej. el laboratorio) va a hacerlo; • No sabe cuáles son las enfermedades que es requerido notificar; • No sabe cómo notificar ni a quién. Actitud negativa frente a la notificación: • • • • • • • Desgaste de tiempo; Demasiado tedioso (p.ej. formulario demasiado largo y complicado); Falta de iniciativa; Falta de retro-alimentación; Falta de confianza en el gobierno. Juicios erróneos debidos a falta de conocimiento y actitud negativa Preocupación por el mantenimiento de confidencialidad del paciente; 343 • • • • Desacuerdo con la necesidad de notificar (vale la pena?); Prejuicio de que la enfermedad no es muy grave; Cree que no existen medidas efectivas de salud pública; Percepción que el departamento de salud no responde a los informes. Falta de representatividad de los casos informados. El sub-registro no es uniforme ni aleatorio. Dos sesgos importantes pueden distorsionar los datos de vigilancia. Primero, es más probable que los trabajadores de salud informen sobre casos de enfermedades graves que resultan en hospitalización que casos leves, aunque un caso leve puede ser más contagioso. Este sesgo lleva a una estimación elevada de la gravedad de la enfermedad en medidas como la razón casos-muertes. Segundo, es más probable que los trabajadores de salud informen sobre casos cuando hay mucha publicidad alrededor de una enfermedad que cuando no la hay. Este sesgo resulta en una sub-estimación de la incidencia de base de la enfermedad. Ambos sesgos influyeron en la epidemia del Síndrome de Choque Tóxico asociado con el uso de tapones vaginales en 1981. Los informes iniciales notificaron una razón casos-muertes mucho más alta que la razón encontrada en estudios previos, y los casos declarados disminuyeron después de que pasara la publicidad. Retrasos en el sistema Los retrasos pueden ocurrir en cada etapa de un sistema de vigilancia. Algunas demoras dependen de la enfermedad. Por ejemplo, los médicos no pueden diagnosticar algunas enfermedades hasta que tengan los resultados de los exámenes de laboratorio. Algunas demoras dependen del procedimiento de notificación: si los procedimientos son largos o ineficaces, se va a retrasar la declaración. Los retrasos en el análisis son más comunes cuando el sistema parece demasiado rutinario y no funcional. Finalmente, las demoras en cualquier etapa pueden acumularse y producir tardanza en la distribución de la información, que resulta de una falta de respuesta inmediata a los problemas de salud. Inconsistencia en las definiciones de caso Hasta ahora, pocas regiones han suministrado definiciones de caso para la notificación. Muchas regiones simplemente aceptan el diagnóstico del médico sin importar como se llegó a él. Por ejemplo, lo que se declara como "meningitis aséptica" puede variar de estado a estado e incluso de médico a médico dentro del mismo estado. Algunos sistemas de vigilancia estimulan la notificación de cualquier caso sospechoso, y después ellos se encargan de verificar el diagnóstico. Para mejorar la consistencia y la especificidad de la declaración de los casos, el Consejo de Epidemiológos Estatales y Territoriales (CEET) ha diseñado algunas definiciones estándar de casos. 344 Maneras de mejorar un sistema de vigilancia Las limitaciones de los sistemas de notificación de enfermedades discutidas antes nos llevan a sugerir muchos pasos a seguir por parte de las autoridades de los departamentos de salud locales y estatales para mejorar un sistema de notificación: Concientizar a los practicantes Todas las personas responsables de notificar deben ser conscientes de esa responsabilidad. El departamento de salud debe enviar información a todas las personas responsables sobre las enfermedades de declaración obligatoria y cómo notificarlas. Simplificar la notificación Los procedimientos de notificación deben ser tan sencillos como sea posible para la persona que notifica. La mayoría de los departamentos de salud aceptan informes telefónicos. Un departamento de salud incluso tiene una línea telefónica gratuita. Si se usan formularios, éstos deben estar ampliamente disponibles y ser fáciles de rellenar. Retroalimentación frecuente No se puede sobreestimar el papel de la retroalimentación. La retroalimentación puede ser en forma escrita, como un boletín mensual, o verbal, como una reunión de actualización. La retroalimentación debe ser oportuna, informativa, interesante, y relevante en la práctica. La retroalimentación debe no sólo dar información sobre los patrones de la enfermedad y las medidas de control, sino también concienciar a la gente y reforzar la importancia de la participación en una actividad de salud pública. Ampliar la red Tradicionalmente, los sistemas de vigilancia se han basado en los informes de los médicos. Aunque la notificación desde laboratorios comerciales y hospitalarios no es obligatoria en todas las regiones, ellas son una fuente muy importante de información. Otros trabajadores de salud, tales como el personal de equipos de control de infecciones y enfermeras de colegios también puede ser fuentes de información importantes. Vigilancia activa En la vigilancia activa, la responsabilidad para la notificación pasa de los trabajadores de salud a los departamentos de salud. Se ha demostrado que la vigilancia activa aumenta el número y la 345 proporción de los casos notificados. Puesto que el personal de los departamentos de salud llama a los trabajadores de salud con regularidad, la vigilancia activa también promueve más contacto personal. Sin embargo, la vigilancia activa es relativamente costosa, y no está clara la relación costo-beneficio. En la práctica,la vigilancia activa se limita a programas de eliminación, investigaciones intensivas a corto plazo, actividades de control, o problemas estacionales, como las enfermedades causadas por arbovirus. 346 Establecimiento de un sistema de vigilancia Las autoridades de salud pueden querer establecer un nuevo sistema de vigilancia en varias circunstancias, por ejemplo, en situaciones de emergencia o cuando aparece una nueva enfermedad grave; sin embargo, antes de establecer un nuevo sistema hay que considerar las justificaciones, los objetivos, las definiciones de caso y los procedimientos. Justificación ¿Realmente es necesario un nuevo sistema de vigilancia? Para responder a esta pregunta, las autoridades deben determinar si el sistema cumple con al menos uno de los siguientes criterios: 1. La enfermedad es importante, o potencialmente importante en este área. Es fácil justificar la vigilancia para enfermedades que causan la muerte o la incapacidad. 2. La vigilancia es necesaria para guiar, controlar y evaluar las medidas de prevención y control. Eso da por supuesto que existen medidas efectivas de prevención y control, y que las instituciones de salud pública van a llevar a cabo la acción apropiada. 3. La vigilancia es necesaria para establecer una incidencia de base porque existe la posibilidad de desarrollo de medidas de prevención y control en un futuro próximo. Se evaluarán estas medidas según su impacto sobre la ocurrencia de una enfermedad comparado con la ocurrencia antes de la intervención. Por eso es importante disponer de datos seguros sobre la incidencia antes de la intervención. 4. Se justifica la vigilancia porque la enfermedad es nueva, y se necesita saber más sobre los patrones de ocurrencia, el espectro clínico, los grupos de riesgo y la posibilidad de intervenir. Con frecuencia, se vigilan enfermedades tales como el Síndrome de Choque Tóxico (SCT), la Enfermedad de los Legionarios y el Síndrome de Eosinofilia-Miálgia para encontrar tantos casos como sea posible en un período de tiempo corto. Se pueden estudiar estos casos rápidamente para aprender más sobre la enfermedad, su patrón de ocurrencia, la población a riesgo y sus causas. 5. No existen suficientes fuentes de datos actualmente. Con frecuencia se pueden usar los datos ya existentes aunque no son perfectos. De otra manera, una encuesta única o periódica puede suministrar la información necesaria con menos esfuerzo. 347 Objetivos Si las autoridades de salud pueden justificar un nuevo sistema de vigilancia, el próximo paso es describir sus objetivos. Los objetivos deben describir, de forma clara, qué información se va a necesitar, quién la va a necesitar, y cómo se van a utilizar los datos. Una descripción clara de los objetivos da una fuente de consenso entre los participantes y una estructura para el diseño del sistema. Por ejemplo, el deseo de recoger información detallada sobre el caso puede competir con la necesidad de determinar el número de casos rápidamente. Si el objetivo primario del sistema es de obtener el número de casos rápidamente, se debe recoger menos información sobre cada caso para evitar demoras en la notificación. Definición de caso Hay que definir claramente cuál la condición que hay que incluir en la vigilancia. Una definición de caso clara asegurará que se está utilizando la misma medida en diferentes lugares y por diferentes personas. Algunas definiciones de caso requieren confirmación por laboratorio otras dependen de un conjunto de síntomas y signos para el diagnóstico de condiciones para las cuales no existe una prueba de laboratorio. Una definición de caso debe ser sencilla, entendible y aceptable. Debe ser práctica y manejable para las personas que tienen que notificar. Por ejemplo, si la definición de caso requiere la confirmación por el laboratorio, la prueba de laboratorio debe estar disponible en el nivel local idealmente. Idealmente, una definición de caso debe ser suficientemente sensible para identificar la mayoría de las personas con la condición bajo vigilancia, pero suficientemente específica para excluir las personas que no la tienen. Estas características y la prevalencia de la enfermedad en la comunidad, determinan la probabilidad de que un caso definido como tal sea un verdadero caso de la enfermedad. Una definición amplia (sensible, pero no muy específica) puede ser adecuada en un sitio donde la prevalencia de la enfermedad es alta, puesto que la mayoría de las personas con un cuadro clínico que llena los requisitos de la definición de caso van a tener la enfermedad. Por ejemplo, en muchos lugares de Africa la definición de un caso de malaria es "cualquier persona con fiebre". En sitios con una baja prevalencia de malaria se necesita una definición más restringida para evitar el gasto innecesario de recursos y esfuerzos. Otra consideración es si se debe notificar solo casos confirmados o todos los casos sospechosos. Las autoridades de salud pueden usar uno de las definiciones de caso de las definiciones estandarizadas del CSTE. Estas definiciones son para el uso específico en la vigilancia y pueden 348 ser diferentes a los criterios para el diagnóstico clínico. La diferencia entre los dos usos debe aclararse a los trabajadores de salud. Operaciones Los procedimientos para la recolección, interpretación y diseminación de la información deben establecerse con anticipación. Estos procedimientos deben ser sencillos y manejables. Cuando sea posible, los nuevos sistemas deben integrarse con los sistemas ya existentes para evitar la duplicación de esfuerzos y para mantener un mecanismo único de notificación. Las autoridades de salud deben aclarar y explicitar todos los procedimientos de operación. ¿El sistema se basará en vigilancia activa (datos mejores y más oportunos, más esfuerzo) o pasiva? ¿Quién debe notificar? ¿Cuáles son los mecanismos de notificación? ¿Exactamente qué información se va a recoger en los formularios? ¿Cómo se van a procesar los formularios? ¿Se va a usar número o nombres para la identificación? ¿Cómo se va a asegurar la confidencialidad? Los planes para un sistema de vigilancia deben incluir una explicación de cómo se va a realizar el análisis, incluyendo las tablas, gráficas y mapas que se van a utilizar y con qué frecuencia se van a analizar. Finalmente, los planes de distribución deben incluir cómo se van a comunicar los resultados, con qué frecuencia, a quién, y cómo se van a utilizar. Cooperación La vigilancia de salud pública es un ejemplo de cooperación entre las personas que notifican (profesionales de salud y laboratorio), que procesan (trabajadores de las instituciones de salud pública), que usan los datos con fines clínicos (trabajadores de salud), para la planificación e implementación de intervenciones en salud pública (directores y personal de programas) y otras aplicaciones. Antes de implementar un sistema de vigilancia es indispensable asegurar que todas esta personas están comprometidas con el programa. Por ejemplo, puesto que hay una sub-notificación de la mayoría de las enfermedades de notificación obligatoria, es obvio que no es suficiente sólo aprobar una ley obligando a las personas a notificar. Para ganar el apoyo y la colaboración de las personas que deben suministrar los datos, las autoridades de salud pública deben informar a los trabajadores de salud no sólo sobre sus responsabilidades de notificar, pero también sobre la importancia de hacerlo. Por su lado, las autoridades de salud deben proporcionar una retroalimentación oportuna a la comunidad médica (a través de boletines, seminarios, u otros mecanismos) para ayudar a la prevención, diagnóstico y tratamiento. 349 De forma similar, puesto que el propósito principal de la mayoría de los sistemas de vigilancia es la recogida de información para la acción, las personas responsables de la acción deben colaborar con el resto del sistema. ¿Se incluyeron los directores y personal de los programas en la toma de decisiones? ¿Se preocupan sobre la implementación del sistema de vigilancia? ¿El sistema va a suministrarles la información que ellos necesitan? ¿Van a usar los datos cuando tomen decisiones sobre el programa? Implementación Después de terminar el proceso de planificación y asegurar la colaboración de las personas involucradas, hay que implementar el sistema de vigilancia rápidamente. La recolección de los datos debe empezar tan pronto como sea posible después de la planeación para aprovechar la motivación de los trabajadores de salud. Para mantener el apoyo, también hay que analizar y difundir la información oportunamente. Así, las autoridades de salud están "compartiendo los datos, compartiendo la responsabilidad y compartiendo los créditos". 350 Ejercicios de repaso Ejercicio 5.3 Asuma que Ud. trabaja en un estado donde se ha logrado el financiamiento de un programa de prevención de lesiones a menores. Para recolectar los datos de línea de base, el equipo esta discutiendo si se debe realizar una encuesta o establecer un sistema de vigilancia. Discuta las ventajas y desventajas de estos dos enfoques. Respuesta en la página.357 Ejercicio 5.4 Discuta las ventajas relativas de un sistema de vigilancia pasivo y un sistema de vigilancia activo. La respuesta, en la página 358 351 Ejercicio 5.6 Durante los 6 años anteriores, se han notificado 1-3 casos del Síndrome de Kawasaki al Departamento de Salud Estatal. Durante los últimos 3 meses se han notificado 17 casos. Todos los casos, excepto 2, provienen de un solo departamento. Un periódico local publicó un artículo sobre uno de los primeros casos, una niña joven. Describa las causas posibles del incremento en el número de casos reportados. La respuesta, en la página 358 Ejercicio 5.7 Usted ha empezado a trabajar para el Departamento de Salud Estatal recientemente, para dirigir las actividades de vigilancia, entre otras cosas. Se computarizan todos los datos y se los envían al CDC cada semana. Sin embargo, el estado nunca ha generado sus propios tabulados para análisis. ¿Cuáles tres cuadros pueden ser de gran utilidad para ser generados por computadora cada semana? La respuesta, en la página 359 Ejercicio 5.8 La semana pasada, el laboratorio de salud pública estatal diagnosticó rabia en 4 mapaches que se capturaron en un barrio semi-rural. Se va a publicar esta información en las tablas del boletín mensual del Departamento de Salud Estatal. ¿Es eso suficiente? ¿Quién más debe ser informado? La respuesta, en la página 359 352 Respuestas a los ejercicios Respuesta al ejercicio 5.1 (página 318) A. Listeriosis: Tiene un amplio espectro de cuadros clínicos no-específicos, con una tasa de letalidad baja (excepto de los recién nacidos). Por eso, se debe basar la vigilancia en datos de morbilidad en vez de mortalidad; los diagnósticos deben confirmarse por laboratorio. Las fuentes posibles de los datos de vigilancia incluirían los informes de laboratorio, los datos de los epicrisis de los hospitales (aunque no se hospitalizan todos los casos), o añadiendo la listeriosis a la lista de enfermedades de notificación obligatoria. B. Lesión de la médula espinal. Un daño a la salud grave, con una alta mortalidad. Casi todos los casos se hospitalizan. Por eso, la vigilancia debe basarse en los datos de los hospitales y de mortalidad (certificados de defunción, datos de medicina legal). Se puede entrar en contacto los centros de traumatología regionales. También se puede explorar la posibilidad de usar los datos de los servicios de urgencias. C. Cáncer del pulmón en personas que no fuman. El cáncer del pulmón es un daño a la salud grave con una alta morbilidad y mortalidad. Desafortunadamente, los datos de las altas hospitalarias y los certificados de defunción generalmente no suministran información sobre el hábito de fumar. Para esta enfermedad, los registros de cáncer pueden suministrar la fuente de información más apropriada para la vigilancia. Como alternativa, se puede establecer un sistema de vigilancia con médicos internistas, oncólogos y otros trabajadores de salud que estén en contacto con pacientes afectados del cáncer del pulmón. Los factores que influyen en la escogencia de una fuente de información en vez de otra incluyen la gravedad de la enfermedad (hospitalización o mortalidad); la necesidad de tener un diagnóstico confirmado por laboratorio; la prevalencia de la enfermedad; la especialización del trabajador de salud; la calidad, exactitud y accesibilidad de los datos relevantes; la oportunidad de los datos relacionado con la necesidad de una respuesta rápida; y otros. Respuesta al ejercicio 5.2 (página 339) Las respuestas dependen de su departamento de salud local o estatal. Respuesta al ejercicio 5.3 (página 353) ENCUESTA Ventajas: - más control sobre la calidad de los datos; 353 - se puede recoger información más detallada sobre cada caso; - se puede identificar un espectro más amplio de accidentes, incluso aquellos que no solicitan atención médica; - se puede evaluar la incidencia y prevalencia con más exactitud; Desventajas: - más costoso, puesto que hay que recoger información "de novo" y contratar, entrenar y supervisara los entrevistadores; - representa la situación en un solo momento. Por eso puede no detectar tendencias estacionales, enfermedades raras y enfermedades rápidamente fatales; - no da información sobre los cambios en la incidencia, prevalencia o evolución de la situación con el tiempo; - puesto que los datos son retrospectivos, pueden sufrir el sesgo de memoria. VIGILANCIA Ventajas: - más barata (para el departamento de salud); - con frecuencia se pueden usar sistemas y personal ya existentes para la recolección de los datos; - se pueden vigilar las tendencias en el tiempo; - con la recolección contínua de datos se pueden conseguir suficientes casos para estudiar las personas en riesgo. Cuando se usa una encuesta, el número de casos es, en general, más bajo. Con la vigilancia, se puede seguir recogiendo datos hasta que se logre recoger suficientes casos; - en general, las personas que recogen los datos tienen otras responsabilidades, y por eso están limitados por el tiempo y por sus habilidades; - el control de la calidad puede ser un problema importante; - la calidad de los datos puede variar entre los diferentes lugares de recogida. Respuesta al ejercicio 5.4 Ventajas de un sistema de vigilancia pasivo (los trabajadores de salud deben enviar los informes directamente al departamento de salud): - fácil (para el departamento de salud); - barato; - más fácil para institucionalizar y seguir. 354 Ventajas de un sistema de vigilancia activo (el personal de los departamentos de salud pide informes de las personas que entren en contacto con la enfermedad): - más sensible (se consigue información sobre más casos); - información de más alta calidad; - información más uniforme; - más flexible; - más oportunidades para la retroalimentación y educación; - ayuda en la creación de buenas relaciones entre el personal del departamento de salud y los trabajadores de salud (que, a su vez, puede llevar a mejoras en la notificación). Respuesta al ejercicio 5.5 Razones en pro: - la vigilancia puede dar una apreciación de la prevalencia verdadera de esta enfermedad; - la infección es prevenible y curable; - si no se la trata, la infección por chlamidia es una de las causas más importantes de enfermedad pélvica inflamatoria y la infertilidad femenina; Razones en contra: - es probable que los médicos ignoren la adición de la infección por chlamidia en una lista que ellos ya consideran demasiado larga. Ellos consideran que se deben declarar sólo las enfermedades transmisibles que causan una alta mortalidad/morbilidad y que estimulan una intervención inmediata por parte del departamento de salud; - el añadir la infección por clamidia a la lista no va a mejorar ni el diagnóstico ni el tratamiento, puesto que muchas de las infecciones son asintomáticas; - por esta razón, la vigilancia va a conllevar una subestimación de la prevalencia verdadera. Los métodos alternativos pueden incluir: - establecer un sistema de vigilancia por centinelas con un grupo apropiado de trabajadores de salud (p.ej obstetras/ginecólogos); - vigilancia basada en el laboratorio. Respuesta al ejercicio 5.6 1. un cambio en el sistema de vigilancia/ políticas de declaración. 355 2. un cambio en la definición de caso. 3. mejoras en el diagnóstico: - una nueva prueba de laboratorio; - los médicos son más conscientes del síndrome, hay un nuevo médico en el pueblo etc.; - un aumento en la publicidad puede haber estimulado a la gente a acudir al médico cuando presenta síntomas similares; 4. un aumento en la declaración, esto es, más conciencia de la necesidad de declarar; 5. notificación en bloque/ agrupada (no muy probable en este caso); 6. un aumento verdadero en la incidencia. Respuesta al ejercicio 5.7 No hay respuesta única correcta. Sin embargo, una secuencia puede ser: Tabla 1: El número de casos declarados esta semana, enfermedad por departamento. (aparición de la enfermedad por lugar) Tabla 2: El número de casos declarados, enfermedad por semana (con una comparación con las 6-8 semanas previas). (aparición de la enfermedad por tiempo) Tabla 3: El número de casos declarados en las 4 semanas anteriores, enfermedad por año (con una comparación con los 5 años anteriores). (aparición de la enfermedad por tiempo) En conjunto, estas tablas indicarán si está existiendo un patrón inusual de enfermedades. Si se detecta un patrón de este tipo, se pueden explorar las características de persona. Respuesta al ejercicio 5.8 Muchos boletines de los departamentos de salud estatales no son enviados a todas aquellas personas que deben ser informadas. Aún entre las personas que reciben el boletín, no todas lo leen completo, y muchas solo ojean los artículos e ignoran las tablas. Además, la información puede tardar varias semanas en salir. 356 Esta información es importante para todas las personas que pueden estar involucradas, incluyendo: - otras instituciones de salud pública, p.ej. departamentos de salud locales en el vecindario, el personal que controla los animales, etc. - trabajadores de salud; - veterinarios; - el público. 357 Examen de autoevaluación 5 Ahora que ya ha leído la Unidad 5 y ha realizado sus ejercicios, debiera estar preparado para responder al examen de autoevaluación. Este examen está diseñado para ayudarle a establecer en qué medida ha asimilado el contenido de esta lección. Podrá volver al texto de la lección ante cualquier duda en alguna pregunta, pero recuerde que el examen final deberá realizarlo a libro cerrado. Rodee con un círculo TODAS las respuestas correctas a cada pregunta. 1.- Según se define en la lección, ¿qué actividades incluye la vigilancia epidemiológica de salud pública? (Rodee con un círculo TODO lo que proceda.) a. Recogida de datos b. Análisis de los datos c. Interpretación de los datos d. Distribución de los datos e. Intervención 2.- ¿En qué se diferencia la vigilancia de salud pública de la vigilancia médica? a. Los que desarrollan la vigilancia de salud pública generalmente no son médicos b. La vigilancia de salud pública se refiere al control de poblaciones, mientras que la vigilancia médica se refiere al control de individuos c. La vigilancia de salud pública se basa generalmente en diagnósticos confirmados por laboratorio, más que en diagnósticos clínicos d. La vigilancia de salud pública se realiza desde hospitales públicos, mientras que la vigilancia médica se realiza por agentes de salud privados 3.- La principal diferencia entre los sistemas de vigilancia de enfermedades declarables y la mayoría de los sistemas de vigilancia de enfermedades crónicas, ¿dónde se encuentra? 358 a. en la recogida de datos b. en el análisis de los datos c. en la interpretación de los datos d. en la distribución de los datos e. está vinculada a los programas 4.- Entre los usos y aplicaciones comunes de los sistemas de vigilancia epidemiológica de salud pública están: (Rodee con un círculo TODO lo que proceda.) a. detectar cambios en un agente infeccioso b. evaluar las medidas de prevención y control c. monitorizar las tendencias a largo plazo d. planificar los recursos preventivos que serán necesarios e. sugerir temas para investigaciones más exhaustivas 5.- Las estadísticas vitales son fuentes importantes de datos sobre: (Rodee con un círculo TODO lo que proceda.) a. morbilidad b. mortalidad c. prevalencia de factores de riesgo d. lesiones y discapacidades e. utilización de los recursos sanitarios por pacientes 359 desplazados 6.- Entre las fuentes importantes de datos de morbilidad están: (Rodee con un círculo TODO lo que proceda.) a. informes sobre enfermedades declarables b. informes de laboratorio c. datos de altas hospitalarias d. datos de registro de decesos e. datos de monitorización del medio 7.- Las actividades de vigilancia enfocadas al medio animal habitualmente no se dirigen a: a. detectar cambios en el tamaño y distribución de poblaciones-reservorio b. detectar cambios en el tamaño y distribución de poblaciones-vector c. detectar los agentes patógenos que podrían estar presentes d. detectar epidemias de enfermedad en poblaciones animales 8.- La Dra. Mary Smith es una médico que trabaja en la ciudad de Smallville en el Condado South. Este condado tiene un Departamento de Salud del Condado. Las enfermedades de las que ella deberá informar a las autoridades serán generalmente las que dictamine: a. el Departamento de Salud del Condado b. el gobierno del estado c. el CDC d. el Consejo Estatal y los epidemiólogos territoriales e. el equipo médico de bajas laborales 360 9.- Las normas de declaración de morbilidad habitualmente especifican: (Rodee con un círculo TODO lo que proceda.) a. las enfermedades y condiciones que deben declararse b. quién está obligado a notificar casos de enfermedades declarables c. cómo y a quién habrán de enviarse las declaraciones de casos d. qué información deberá facilitarse 10.- El número de enfermedades declarables a nivel nacional es de aproximadamente: a. 3 b. 6 c. 17 d. 30 e. 45 f. 73 11.- De acuerdo con la mayoría de las normativas de declaración de morbilidad, de entre las siguientes personas, ¿quién debe notificar a las autoridades sanitarias la aparición de una enfermedad declarable? (Rodee con un círculo TODO lo que proceda.) a. médico b. enfermera encargada del control de infecciones c. enfermera en prácticas d. director de hospital e. dentista 361 12.- La Dra. Mary Smith es una médico que trabaja en la ciudad de Smallville en el condado de South. En éste existe un Departamento de Salud del Condado. La Dra. Smith ve a un paciente con diarrea que ha regresado recientemente de un viaje por Sudamérica. La Dra. Smith sospecha que tiene cólera. Debería notificarlo a: a. Departamento de Salud del Condado b. Departamento de Salud Estatal c. CDC d. la Organización Panamericana de Salud, en representación de la Organización Mundial de la Salud e. el Departamento de Estado de los EE.UU. 13.- La vigilancia activa se caracteriza por: a. los agentes de salud toman la iniciativa de contactar con el Departamento de Salud b. el Departamento de Salud toma la iniciativa de contactar con los agentes de Salud c. el Departamento de Salud toma la iniciativa de seguir la pista de los contactos de los pacientes-caso d. el Departamento de Salud toma la iniciativa de identificar casos no detectados a través de exámenes serológicos e. el Departamento de Salud toma la iniciativa de monitorizar a los individuos expuestos para detectar signos precoces de enfermedad 14.- El análisis rutinario de los datos de vigilancia de enfermedades declarables a nivel estatal puede incluir: (Rodee con un círculo TODO lo que proceda.) a. el número de casos de una enfermedad declarados esta semana y algunas semanas previas 362 b. el número de casos de una enfermedad declarados esta semana y el número declarado durante la(s) semana(s) comparable(s) de algunos años previos c. el número de casos según edad, raza y sexo d. el número de casos por condado e. el número de casos por condado dividido entre la población del condado 15.- Una semana, el CDC recibió a través de telecomunicación electrónica en varias ocasiones más declaraciones de casos en un condado de las que se habían declarado en las 2 semanas precedentes. No se informó de ningún aumento de casos en los condados vecinos. Entre las posibles explicaciones de esto estarían: (Rodee con un círculo TODO lo que proceda.) a. epidemia b. informes duplicados c. informes acumulados d. aumento de la población del condado e. nuevo médico en el condado 16.- La razón principal de la preparación y distribución periódica de los informes de vigilancia es: a. documentar investigaciones epidemiológicas recientes b. facilitar información actualizada de la aparición de una enfermedad a aquellos que la necesiten c. facilitar copias de artículos del MMWR, informes y recomendaciones d. reconocer la contribución de aquellos que enviaron declaraciones de casos 17.- El número mínimo de casos humanos necesario para una acción del departamento de salud, como una investigación o actividades de control, es: 363 a. uno b. dos veces el número esperado c. variable, según la enfermedad, pero al menos dos casos d. variable, según la enfermedad, pero podría ser uno o cero e. variable, según el interés público y la presión política 18.- El propósito principal de evaluar un sistema de vigilancia es asegurar que el sistema: a. se dirige a un problema de salud pública importante b. tiene una buena relación coste-efectividad c. opera de la forma más eficaz posible d. desarrolla una función de salud pública de utilidad 19.- Al evaluar un sistema de vigilancia, ¿qué medidas pueden ser usadas para cuantificar la "importancia" de una enfermedad? (Rodee con un círculo TODO lo que proceda.) a. relación muertes-casos b. número de pacientes hospitalizados por la enfermedad c. años potenciales de vida perdidos a causa de la enfermedad d. costo sanitario atribuible a la enfermedad e. infectividad de la enfermedad 20.- La capacidad de un sistema de vigilancia de detectar los casos que se espera que detecte se denomina: a. valor predictivo positivo b. representatividad 364 c. sensibilidad d. especificidad 21.- Los oficiales de salud pública recientemente han emprendido acciones para superar una limitación frecuente del sistema de declaración de enfermedades. Esta limitación es: a. declaración por debajo de lo esperado b. carencia de representatividad de los casos declarados c. carencia de oportunidad temporal d. inconsistencia de las definiciones de caso 22.- Un departamento de salud a veces añade una enfermedad a la lista de enfermedades declarables si no existen medidas de control eficaces. Esta acción está justificada si: a. el departamento de salud tiene suficiente personal y puede asumir esa adición sin comprometer otras actividades b. la enfermedad está en la lista de enfermedades declarables de un estado vecino con similar población c. la enfermedad es nueva, y se espera de los informes de vigilancia que aclaren más su epidemiología 23.- La diferencia principal entre un sistema de vigilancia y una investigación es: a. un sistema de vigilancia se basa en la población b. un sistema de vigilancia es continuo c. un sistema de vigilancia no puede asegurar d. una investigación es generalmente más barata 365 confidencialidad 24.- Un departamento de salud estatal decide mejorar su sistema de declaración. El mejor paso para alcanzar esto es: a. solicitar a los departamentos de salud locales más formularios específicos de enfermedad b. asegurarse de que todas las personas con responsabilidad de declarar entiendan su papel claramente c. focalizar el sistema de declaración a una cantidad manejable de sucesos de salud, dependiendo del personal y recursos de que se dispone d. desplazar el peso de la generación de informes desde el departamento de salud al agente de salud 25.- La vigilancia de salud pública requiere la cooperación de personas responsables de: (Rodee con un círculo TODO lo que proceda.) a. facilitar declaraciones de enfermedades b. procesar declaraciones de enfermedades c. usar la información de los informes de las enfermedades para su uso clínico d. aplicar la información de los informes de las enfermedades a la planificación e intervención de salud pública Las respuestas se encuentran en el Apéndice J Si ha respondido al menos a 20 preguntas correctamente, habrá comprendido la Unidad 5 suficientemente bien como para pasar a la Unidad 6. Referencias 1. Campos-Outcalt D, England R, Porter B. Reporting of communicable diseases by university physicians. Public Health Rep 1991; 106: 579-583. 2. Centers for Disease Control. Case definitions for public health surveillance. MMWR 1990; 39 (RR-13): 1-43. 366 3. Centers for Disease Control. Guideliness for evaluating surveillance systems. MMWR 1988; 37 (S-5): 1-18. 4. Centers for Disease Control. Manual of procedures for national morbidity reporting and public health surveillance activities. 1985. 5. Centers for Disease Control. Spray adhesives, birth defects, and chromosomal damage. MMWR 1973; 22: 365-366. 6. Centers for Disease Control. Summary of notifiable diseases, United States, 1990. MMWR 1990; 30: 53. 7. Chorba TL, Berkelman RL, Safford SK, et al. The reportable diseases. I. Mandatory reporting of infectious diseases by clinicians. JAMA 1989; 262: 3018-3026. 8. Gregg MB. Surveillance (lecture notes). 1985 EIS Summer Course. Atlanta, GA: Centers for Disease Control, 1985. 9. Konowitz PM, Petrossian GA, Rose DN. The underreporting of disease and physicians' knowledge of reporting requirements. Public Health Rep 1984; 99: 31-35. 10. Langmuir AD. Evolution of the concept of surveillance in the United States. Proc Roy Soc Med 1971; 64: 681-688. 11. Langmuir AD. The surveillance of communicable diseases of national importance. N Engl J Med 1963; 268: 182-192. 12. Marier R. The reporting of communicable diseases. Am J Epidemiol 1977; 105: 587590. 13. Office of Management and Budget. Directive 15: Race and ethnic standards for federal statistics and administrative reporting. Statistical Policy Handbook 1978: 37-38. 14. Oklahoma State Department of Health. Thanks for reporting. Communicable Disease Bulletin 1984; 84:(19) 1-3. 15. Orenstein WA, Bernier RH. Surveillance: Information for action. Pediatr Clin N Amer 1990; 37: 709-734. 16. Remington PL, Smith MY, Williamson DF, et al. Design, characteristics, and usefulness of state-based behavioral risk factor surveillance. Public Health Rep 1988; 103: 366375. 17. Rosenberg MJ, Gangarosa EJ, Pollard RA, et al. Shigella surveillance in the United States, 1975. J Infect Dis 1977; 136: 458-460. 18. Sacks JJ. Utilization of case definitions and laboratory reporting in the surveillance of notifiable communicable diseases in the United States. Am J Public Health 1985; 75: 14201422. 19. Schuchat A, Broome CV. Toxic shock syndrome and tampons. Epidemiologic Reviews 1991; 13: 99-112. 20. Thacker SB, Berkelman RL. Public health surveillance in the United States. Epidemiol Rev 1988; 10: 164-190. 21. Thacker SB, Choi K, Brachman PS. The surveillance of infectious diseases. JAMA 1983; 249: 1181-1185. 22. Thacker SB, Millar JD. Mathematical modelling and attempts to eradicate measles: a tribute to the late Professor George MacDonald. Am J Epidemiol 1991; 133:517-525. 367 23. World Health Organization. The surveillance of communicable diseases. WHO Chronicle 1968; 22: 439-444. 368