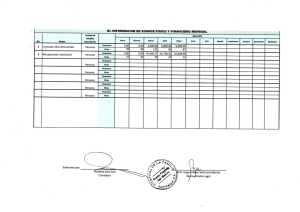
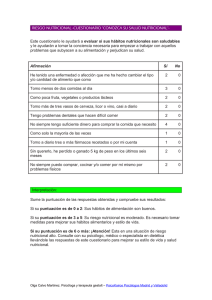
Efectos del peso al nacer en la salud de los niños durante
Anuncio

“Efectos del peso al nacer en la salud de los niños durante el primer año de vida en la ciudad de Santa Fe, Argentina” por Ainelen Liliana Radosevich Dissertação apresentada com vistas à obtenção do título de Mestre em Ciências, na área de Epidemiologia em Saúde Pública. Orientadora principal: Prof.ª Dr.ª Raquel de Vasconcellos Carvalhaes de Oliveira Segundo orientador: Prof. Dr. Luiz Antonio Bastos Camacho Buenos Aires, maio de 2015. Esta dissertação, intitulada “Efectos del peso al nacer en la salud de los niños durante el primer año de vida en la ciudad de Santa Fe, Argentina” apresentada por Ainelen Liliana Radosevich foi avaliada pela Banca Examinadora composta pelos seguintes membros: Prof.ª Dr.ª Taynãna César Simões Prof.ª Dr.ª Marilia Sá Carvalho Prof.ª Dr.ª Raquel de Vasconcellos Carvalhaes de Oliveira – Orientadora principal Dissertação defendida e aprovada em 21 de maio de 2015. Catalogação na fonte Instituto de Comunicação e Informação Científica e Tecnológica Biblioteca de Saúde Pública R131p Radosevich, Ainelen Liliana Efectos del peso al nacer en la salud de los niños durante el primer año de vida en la ciudad de Santa Fe, Argentina. / Ainelen Liliana Radosevich. -- 2015. 88 f. : tab. ; graf. Orientador: Raquel de Vasconcellos Carvalhaes de Oliveira Luiz Antonio Bastos Camacho Dissertação (Mestrado) – Escola Nacional de Saúde Pública Sergio Arouca, Rio de Janeiro, 2015. 1. Recém-Nascido de Baixo Peso. 2. Estado Nutricional. 3. Doença. 4. Lactente. 5. Peso ao Nascer. 6. Fatores Socioeconômicos. 7. Cuidado Pré-Natal. 8. Saúde MaternoInfantil. 9. Argentina. I. Título. CDD – 22.ed. – 618.240982 Este trabajo se lo dedico a mi mamá, la mejor persona de este universo AGRADECIMIENTOS Al Dr. Jaime Lazovski, por la oportunidad de formación y el apoyo institucional para realizar esta maestría. A Jorgelina Constanzi por sus infinitos favores y atención. A los docentes de FIOCRUZ, por su infinita paciencia para transmitir sus conocimientos a pesar de las dificultades del idioma, haciendo un clima de cursado y trabajo muy agradable. En especial, a Marilia Sá Carvalho y Taynãna Cesar Simões, jurados del presente trabajo y a los jurados en la calificación por sus aportes que enriquecieron el trabajo. Un gracias infinito a mis orientadores, Raquel, quien me enseñó mucho más análisis de sobrevida y R de lo que era capaz de imaginarme, pero sobretodo por su paciencia al entender mis oscilaciones entre no avanzar en días a avanzar de golpe, por su enorme ayuda y su trabajo responsable. Estuvo a mi lado en cada momento, con mucha predisposición a enseñarme y acompañarme en este proceso. A Camacho, que con sus amplios conocimientos sembró más de una duda para que viera los resultados de una forma mucho más interesante. A Juan Carlos y Sergio, grandes profesionales pero sobretodo grandes personas, por creer en mí al darme la oportunidad del primer paso en la Epidemiología y permitirme formar parte de su equipo de trabajo. Un gracias especial a Sergio, mi jefe, mi amigo, por compartir tantos ratos, por creer en mí más que yo misma, siempre a mi lado para ayudarme a crecer. Gracias sobretodo por hacerme reir cada mañana. A mis compañeros de maestria, por los momentos compartidos, el compañerismo (inclusive cuando no correspondía), el apoyo, los mates y por tantas crisis que siempre resultaron divertidas. Comencé siendo muy inexperta y me nutrí de ellos y con ellos. A mis compañeros del CONI y de la Cátedra de Bromatología por acomodarse cada vez que me ausentaba a cursar y por su apoyo incondicional siempre. Un gracias especial a Marce por su constante aliento para crecer en lo que me gusta mas allá que no sea en su rama. A Pitu y Mariela, mis compañeras de pilates. A mis amigas de Santa Fe, por entender que la tesis era, momentáneamente, lo más importante. Por estar a mi lado cada vez que necesitaba que alguien me escuchara ante cada crisis, o en el mejor de los casos, no me escucharan más.. Por apoyarme y compartir tantos ratos durante la elaboración del proyecto. A la familia Tozzi, Santi, Maria Lida, Hector, Marilí, Pedro y Fede, por el inmensurable apoyo y amor que nos dan día a día. A Cristian, por todo su amor, su apoyo y por abrirme sus puertas para que pueda estudiar, lo que facilitó mucho el proceso. Sin dudas los cursos en Buenos Aires eran lo más lindo del mes gracias a su compañía. Hoy lejos, pero en mi corazón siempre. Gracias a Nestor por dormir tantas veces (y sin chistar) en la cocina y a Ale y Edgardo por quererme y cuidarme como a una hija. A mi familia, mi papá desde el cielo, que junto a mi mamá formaron los cimientos de lo que hoy soy. A mi mamá, que con su amor de madre me apoyo infinitamente, calmó mis nervios sobre todo en este último tiempo y se mostró incondicionalmente a mi lado. Mi hermana, fiel y leona como nadie, quien tuvo mucho que ver en esta maestría sobre todo en el primer año de cursado. Gracias por apoyarme y estar a mi lado empujando para que nunca baje los brazos. RESUMEN Introducción: El peso al nacer es reconocido por su influencia en el crecimiento y desarrollo del niño durante su primer año de vida. Objetivos: Evaluar la asociación del peso al nacer, las características socioeconómicas, de la madre, de la gestación y del proceso de atención con la salud de los niños durante el primer año de vida. Métodos: Estudio de cohorte no concurrente de 407 niños, 194 nacidos con bajo peso (BP) y 213 con peso normal (PN), en Santa Fe, Argentina en el 2013. Se evaluó el efecto de variables socioeconómicas, de la madre, de la gestación y del proceso de atención sobre 3 desenlaces en la salud del niño: la ocurrencia de enfermedades, el estado nutricional (EN) al año de edad y la fluctuación del estado nutricional según las consultas postnatales (FEN). La ocurrencia de enfermedades se evaluó mediante dos abordajes: ocurrencia de alguna enfermedad y luego según tipo de enfermedad, sean eventos graves (respiratórias del tracto inferior y neumonía) y menos graves (respiratorias del tracto superior y diarreas). El EN fue mensurado mediante el IMC al año de edad y la FEN consideró el peso para la edad en las diferentes consultas postnatales, clasificando como desmejora o recuperacion nutricional. Los desenlaces EN y FEN consideraron las curvas de crecimiento según sexo y edad de la Organización Mundial de la Salud, con scores z >2 o <-2 determinando clasificación nutricional inadecuada, o de otra manera adecuada. Se utilizaron diferentes modelos semiparamétricos de Cox: libre de eventos y competitivos para la ocurrencia de enfermedades, libre de eventos para el EN y multiestado para el FEN. Se calcularon Hazard Ratios (HR) para modelos simples y para los modelos múltiplos. Todos los modelos fueron considerados adecuados según la proporcionalidad y pocos outliers fueron observados. Pvalores <0,05 indicaron significancia estadística. Resultados: La ocurrencia de enfermedades se asoció significativamente al nivel bajo de escolaridad de la madre (HR=0,64; 0,48-0,87), edad materna menor a 20 años (HR=1,54; 1,12-2,14), hábito tabáquico en la gestación (HR=1,52; 1,06-2,19), ausencia de suplementación de hierro (HR=1,42; 1,02-1,99) y nacimiento vía cesárea (HR=1,57; 1,01-2,44). No se encontró asociación con el peso al nacer y, tras estudiar los efectos según tipo de enfermedades, los resultados fueron similares, enfocándose mayormente en la ocurrencia de las de mayor gravedad. El EN inadecuado al año se asoció significativamente con las consultas prenatales inadecuadas de la madre (HR=2,57; 1,16-5,71), a la presencia de alguna enfermedad de la madre durante la gestación (HR=2,97; 1,14-7,74) y al número de enfermedades postnatales del niño mayor a 8 (HR=9,76; 1,51-63,02). En cuanto a la FEN, el BP se asoció a mayor riesgo de desmejora nutricional (HR=2,61; 1,29-5,28), al igual que el puntaje apgar inadecuado al 5to minuto (HR=3,76; 1,15-12,30). Los controles prenatales inadecuadas de la madre se asociaron negativamente a la recuperación nutricional (HR=0,56; 0,38-0,81). Conclusiones: Los factores asociados a la ocurrencia de enfermedades y estado nutricional inadecuado son prevenibles con atención prenatal y postnatal adecuada, oportuna y sostenida en el tiempo. Los resultados hallados han demostrado la importancia de la vigilancia de la salud los nuestros niños, como así también cómo políticas preventivas pueden traducirse en resultados positivos sobre su salud. Esta información es de amplia utilidad e importancia que podrían contribuir a las actuales acciones de vigilancia y control de la salud de niños. Palabras claves: Recién nacido de Bajo Peso; Estado Nutricional; Enfermedad; Lactante; Peso al Nacer; Factores Socioeconómicos; Cuidados pre-natales; Salud Materno- Infantil; Argentina ABSTRACT Introduction: Birth weight is widely recognized for its effects on child growth and development, mainly in the first year of life. Objective: The aim of this study was to evaluate the association between birth weight, socioeconomic, pregnancy, health attention and maternal factors from health outcomes in the first year of life. Methods: We conducted a cohort study including 407 newborns, 194 of them were born with low birth weight (LBW) and 213 with normal weight (NW), in Santa Fe, Argentina, in 2013. We analyzed the effects of several factors (socioeconomic, maternal, pregnancy and health attention) in three health outcomes during the first year of life: morbidity incidence, nutritional status (NS) and weight fluctuation (WF). Morbidity incidence was evaluated using two different approaches: incidence of any morbidity and according to the severity of the event. Lower respiratory events and pneumonia were considered severe and upper respiratory events and diarrhea were less severe. NS was measured using the Body Mass Index (BMI) at one year old and the WF was measured considering the date of different postnatal care visits until one year old, in other words, recovery or worsening of nutritional status. WHO Growth Standards were used, according to sex and age, with z scores >2 or < -2 indicating inadequate NS, and otherwise, adequate. Three Cox Proportional Hazard Models were used: disease-free survival model for morbidity incidence and NS at one year of age, competitive models for morbidity incidence and multi-state model for WF. Crude Hazard Ratios (HR) were obtained from univariate models and adjusted HR from multivariate models. Proportionality was tested and few outliers were identified. R2 coefficient and Pearson residuals were also used. P-values <0.05 defined statistical significance. Results: Morbidity incidence was associated with low maternal education (HR=0.64; 0,48-0,87), maternal age under 20 years (HR=1.54; 1,12-2,14), smoking during pregnancy (HR=1.52; 1,06-2,19), absence of iron supplementation (HR=1.42; 1,02-1,99) and cesarean delivery (HR=1.57; 1,01-2,44). These associations were more evident in the incidence of most severe morbidity. There was no association between birth weight and morbidity incidence. Inadequate NS at the first year of life was associated with inappropriate mother’s health care during pregnancy (HR=2.57; 1,16-5,71), presence of at least one morbidity during pregnancy (HR=2.97; 1,14-7,74) and infants’ postnatal morbidity upper 8 diseases (HR=9.76; 1,51-63,02). LBW increased the risk of a negative fluctuation (worsening of nutritional status) in infants’ NS (HR=2.61; 1,29-5,28), as well as, the apgar score at 5th minute (HR=3.76; 1,15-12,30). Inappropriate maternal health care during pregnancy was inversely associated with a positive fluctuation (recovery of nutritional status) in infants NS (HR=0.56; 0,38-0,81). Conclusions: The risk factors we have found for infants’ morbidity and inadequate nutritional status during the first year of life can be prevented with opportune, sustained and adequate prenatal and postnatal health care. Our results have shown the importance of health surveillance in children´s health and also how preventive policies could benefits children´s health. This information provides relevant and useful evidence for Public Health, in order to improve attention and surveillance on children’s health. Key words: Low Birth Weight; Nutritional Status; Disease; Infant; Birth Weight; Socioeconomic Factors; Prenatal Care; Maternal and Child Health; Argentina Lista de abreviaturas y siglas ADE- Peso Adecuado para la edad gestacional AEG- Adecuado para su edad gestacional BP- Bajo Peso CIE- Clasificación Internacional de Enfermedades CS- Centro de Salud (o Centros de Atención Primaria) DE- Desvíos Standard ENNyS- Encuesta Nacional de Nutrición y Salud FAO- Organización de las Naciones Unidas para la Agricultura FR- Factores de riesgo HC- Historias clínicas HCP- Historia Clínica Perinatal HR- Hazard Ratios HTA- Hipertensión Arterial IC- Intervalo de Confianza IDH- Índice de Desarrollo Humano IDHA- Índice de Desarrollo Humano Ampliado IMC- Índice de Masa Corporal IRA- Infecciones respiratorias agudas NV- Nacidos Vivos OMS- Organización Mundial de la Salud OPS- Organización Panamericana de la Salud PEG- Pequeños para su edad gestacional PN- Peso normal RCIU- Retraso del crecimiento intrauterino SAP- Sociedad Argentina de Pediatría SICAP- Sistema de Información de los Centros de Atención Primaria SIP- Sistema de Información Perinatal Contenido de ilustraciones y tablas Tabla 1: Distribución de las características socioeconómicas, de la madre, de la gestación, del niño y del período postnatal en 407 niños nacidos en Santa Fe, Argentina. 2013 .................................... 35 Tabla 2: Distribución de las características socioeconómicas, de la madre, de la gestación, del niño y del período postnatal por grupo de exposición en 407 niños nacidos en Santa Fe, Argentina. 2013 ........................................................................................................................................................... 40 Tabla 3: Modelos simples para la ocurrencia del total de enfermedades, enfermedades graves y enfermedades menos graves en 407 niños ........................................................................................ 46 Tabla 4: Modelos múltiple para la ocurrencia del total de enfermedades, enfermedades graves y enfermedades menos graves en 310 niños ........................................................................................ 49 Tabla 5: Modelos simples para el estado nutricional no adecuado al año en 304 niños (2013) ........ 52 Tabla 6: Modelo múltiple para el estado nutricional no adecuado al año en 273 niños (Santa Fé, 2013) ................................................................................................................................................. 54 Tabla 7: Modelos simples para la transición entre estado nutricional adecuado y no adecuado en niños nacidos en Santa Fé, Argentina (2013) .................................................................................... 56 Tabla 8: Modelo múltiple para la transición entre estado nutricional adecuado y no adecuado en 342 niños nacidos en Santa Fé ................................................................................................................. 59 Cuadro 1: Clasificación de la relación IMC/edad ............................................................................. 19 Cuadro 2: Resumo dos modelos utilizados segundo os desenlaces .................................................. 43 Figura 1: Marco teórico de los efectos en la salud de los niños durante el primer año de vida ........ 14 Figura 2: Curva de peso para edad, del nacimiento a los 6 meses de edad, niñas ............................. 24 Figura 3: Flujograma del grupo con Bajo Peso. Santa Fe, Argentina. 2013 ..................................... 32 Figura 4: Flujograma del grupo Peso normal. Santa Fe, Argentina. 2013 ........................................ 33 Figura 5: Residuos Deviance para los modelos múltiples de ocurrencia de enfermedades graves y enfermedades menos graves en niños nacidos en Santa Fé, Argentina, 2013 ................................... 51 Figura 6: Residuos Deviance para el modelo múltiple de estado nutricional no adecuado al año (Santa Fé, Argentina, 2013) .............................................................................................................. 55 Figura 7: Residuos de Pearson para el modelo múltiple multi-estado para la transición entre estado nutricional adecuado y no adecuado en niños nacidos en Santa Fé, Argentina (2013) ..................... 61 Sumário 1. INTRODUCCIÓN ........................................................................................................................... 1 2. FUNDAMENTOS TEÓRICOS ......................................................................................................... 4 Peso al nacer.................................................................................................................................... 4 Morbilidad ....................................................................................................................................... 5 Enfermedades del sistema respiratorio ........................................................................................ 6 Enfermedades diarreicas ............................................................................................................. 9 Estado nutricional.......................................................................................................................... 10 3. OBJETIVOS ................................................................................................................................. 15 Objetivo General ........................................................................................................................... 15 Objetivos Específicos ..................................................................................................................... 15 4. MÉTODOS .................................................................................................................................. 16 Diseño de estudio .......................................................................................................................... 16 Población y muestra ...................................................................................................................... 16 Provincia de Santa Fe ................................................................................................................ 16 Ciudad de Santa Fe .................................................................................................................... 16 Fuentes de información ................................................................................................................ 18 Variables de exposición ................................................................................................................ 19 Características socio demográficos ........................................................................................... 19 Características de la madre ........................................................................................................ 19 Características de la gestación................................................................................................... 20 Características del niño ............................................................................................................. 21 Características del período posnatal .......................................................................................... 21 Desenlaces ..................................................................................................................................... 22 Incidencia de enfermedades ...................................................................................................... 22 Estado nutricional al año de vida .............................................................................................. 23 Estado nutricional y fluctuación de peso................................................................................... 24 Análisis exploratorio ..................................................................................................................... 24 Análisis de sobrevida .................................................................................................................... 25 Modelo de Cox .......................................................................................................................... 25 Extensiones del modelo de Cox ................................................................................................ 25 Evento: 1era enfermedad ........................................................................................................... 27 Evento: Estado nutricional al año de vida ................................................................................. 28 Evento: Fluctuación durante el primer año de vida ................................................................... 29 Aspectos éticos.............................................................................................................................. 30 5. RESULTADOS ............................................................................................................................. 32 Desenlaces en la salud de los niños .............................................................................................. 43 Evento: Ocurrencia de la primera enfermedad ............................................................................ 44 Evento: Estado nutricional al año ................................................................................................. 51 Evento: Fluctuación del estado nutricional ................................................................................... 55 6. DISCUSIÓN ................................................................................................................................. 62 7. CONCLUSIÓN ............................................................................................................................. 75 Referencias Bibliográficas ................................................................................................................. 77 ANEXO ............................................................................................................................................... 87 1 - Spline de la variable edad materna para 1er. enfermedad en niños nacidos en Santa Fé, Argentina. ...................................................................................................................................... 87 2 - Spline de la variable edad materna para IMC inadecuado al 1 año de edad en niños nacidos en Santa Fé, Argentina. ................................................................................................................. 88 1. INTRODUCCIÓN El interes por estudiar la evolución y prognosis de niños que nacen con un antecedente prenatal adverso como lo es el bajo peso (BP), surge de la cada vez mas afianzada relación entre la nutrición en la edad temprana y la vida adulta. Si bien el BP ha sido ampliamente estudiado, poco se conoce sobre la evolución de la salud de los niños nacidos con esta condición ni los factores asociados a una mejor o peor evolución para que, quienes trabajamos en salud, podemos abrir brechas de intervención y acción. El BP al nacer, es decir, el peso al nacer inferior a 2500 gramos, es reconocido como uno de los principales factores de riesgo (FR) de morbimortalidad neonatal y postneonatal, retraso del crecimiento y del desarrollo cognitivo y de enfermedades crónicas durante la edad adulta (1). El BP representa el 15,5% de los nacimientos a nivel mundial (más de 20 millones de niños) de los cuales el 95,6% ocurren en países en vías de desarrollo (1). En estos últimos, la ocurrencia del BP al nacer representa en promedio el 17% de los nacimientos, superando ampliamente a los países desarrollados, de 7%. Esta situación no es ajena a Argentina, en donde en el año 2012 nacieron un total de 738.318 niños de los cuales el 7,05% (52.112 niños) presentó esta condición (2). Específicamente en la Provincia de Santa Fe en el año 2012, sobre un total de 53.896 partos, el 7,71% (4.159 niños) fueron de niños con BP al momento de su nacimiento (3). Tal como mencionado, los nacidos vivos (NV) con BP son considerados pacientes con mayor riesgo de morbimortalidad, especialmente durante su primer año de vida (4). Es por esto que la reducción de la incidencia del BP al nacer en un tercio entre el 2000 y 2010 ha formado parte de uno de los objetivos de “A World Fit for Children” (1, 5). En este mismo sentido, en virtud de cumplir con el Objetivo del Milenio IV sobre la reducción de la Mortalidad Infantil en un tercio de su valor en 1990 para el 2015, resulta indispensable lograr una disminución de los nacimientos con BP (1). En Argentina, más del 60% de las muertes de menores de un año ocurren en niños nacidos con BP y, entre los NV con BP, la tasa de mortalidad infantil es de 93,15 por 1.000 NV, 20 veces más alta que la tasa de mortalidad en los recién nacidos con peso normal (PN), que son aquellos con peso entre 2500 y 4000 gramos (6). 1 La variabilidad del peso al nacer de un niño se atribuye en un 40% a factores genéticos del niño y de la madre y el 60% restante a factores del ambiente de la madre (4). Numerosas investigaciones internacionales y nacionales han estudiado los factores del proceso de atención, de salud materna actual e histórica y de la condición socioeconómica asociados a la ocurrencia de un nacimiento con BP (4, 7-14). El peso al nacer es reconocido por su influencia en el crecimiento y desarrollo del niño durante su primer año de vida (15, 16). Son los primeros años de vida los que constituyen la fase más dinámica en el proceso de crecimiento y éste resulta extremadamente vulnerable a las condiciones sociales, económicas y ambientales, razón por la que es de suma importancia vigilar de forma integral el estado nutricional de los niños y sus factores de riesgo (17). Con la premisa de que las poblaciones infantiles crecen de manera similar cuando las condiciones de salud y sus ambientes son favorables para alcanzar su máximo potencial genético, diferencias en el crecimiento podrían expresar escenarios desfavorables para algunos niños, sea por antecedentes perinatales adversos, por su entorno socioeconómico, características de la madre o de la atención médica que recibe (18). Diversos estudios han demostrado que un nacimiento con BP se comporta como un factor adverso para el crecimiento y estado nutricional, especialmente en el tiempo que le toma al niño recuperar el peso (19- 21). Un niño con un estado nutricional deficitario, en conjunción con otras variables adversas es más vulnerable a enfermarse, situación que a su vez puede agravar el estado nutricional y perjudicar el crecimiento (17). Se apuntala también que la atención médica y cuidado oportuno y de calidad, acompañados de políticas sociales adecuadas y sostenidas en el tiempo, se traducen en resultados favorables para la salud del niño nacido con BP en términos de crecimiento, estado nutricional y estado de salud general (19). Si bien otros estudios son orientadores, en nuestro medio resulta escasa la información sobre los factores que determinan una mejor o peor evolución de los niños con BP al nacer. Así pues, dada la diversidad de factores asociados al peso al nacer y la importancia de esta condición sobre la morbimortalidad infantil, este estudio pretende estudiar los factores proximales y distales asociados a la ocurrencia de enfermedades, crecimiento y estado nutricional de los niños hasta su primer año de vida, según su peso al nacer. La identificación de los factores que más influyen sobre la ocurrencia del BP al momento del 2 nacimiento y sobre la evolución de los niños durante su primer año de vida permitirá orientar las intervenciones a esos factores, logrando de este modo, contribuir a las acciones de prevención y control de los eventos en estudio. 3 2. FUNDAMENTOS TEÓRICOS Peso al nacer El BP es definido por la Organización Mundial de la Salud (OMS) como el peso inferior a 2500 gramos, independiente de la edad gestacional. Observaciones epidemiológicas han demostrado que los niños con esta condición son 20 veces más propensos a fallecer que los niños con un peso al nacer mayor y además, dicha condición propende a desenlaces negativos en el corto y largo plazo (1). El BP puede ser consecuencia de un nacimiento pre término (menor a 37 semanas de gestación), a un retraso del crecimiento intrauterino (RCIU) o una combinación de ambas (1). Aquellos niños con BP al nacer como consecuencia de RCIU son también llamados pequeños para su edad gestacional (PEG), del mismo modo que un niño con BP nacido pre término y peso adecuado para su edad gestacional, es llamado adecuado para su edad gestacional (AEG). Por lo expuesto es que los nacimientos con BP constituyen un grupo heterogéneo. Los factores que se asocian a un nacimiento pretérmino y a un RCIU han sido ampliamente estudiados. Dentro de los determinantes que llevan a un nacimiento pretérmino se destacan las infecciones urinarias, Hipertensión Arterial (HTA) inducida durante el embarazo e Índice de Masa Corporal (IMC) previo a la concepción deficiente (10). El hábito tabáquico durante el embarazo y las condiciones nutricionales desfavorables de la madre se asocian a un RCIU (4). Otros estudios en países desarrollados han encontrado que enfermedades vasculares de la madre y malos antecedentes obstétricos previos, sean abortos o muerte fetal, se asocian con la ocurrencia de un nacimiento con menos de 2500 gramos (10). Un estudio seccional sobre más de 22000 nacimientos en Uruguay encontró asociación entre el nacimiento con BP, estratificado en <1500 gramos y 1500-2499 gramos, y variables asociadas a un parto pre término, como la presencia de hemorragias, amenaza de parto pretérmino, historias de abortos previos y preeclamsia. Además, la ocurrencia de BP al nacer se asoció a características de la madre, esto es edad <20 años, baja talla, IMC previo a la concepción deficiente, antecedentes obstétricos y de salud: antecedentes de 4 HTA, antecedentes de un niño con BP. Características de la gestación como la ausencia de controles prenatales e insuficiente ganancia de peso presentaron asociación con la ocurrencia de un nacimiento con BP (10). En Campinas, Brasil, hallaron que aquellos niños nacidos prematuros por cesárea, femeninos, hijos de madres de edad avanzada, con controles prenatales inadecuados y baja escolaridad tuvieron más chances de nacer con BP (13). A nivel nacional, un estudio seccional realizado en la Provincia de Neuquén, halló resultados consistentes con la literatura científica para un nacimiento de un niño de menos de 2500 gramos: controles prenatales inadecuados, historia previa de hijos nacidos con BP, madre en los extremos de edad reproductiva, IMC previo a la concepción deficiente, madre soltera y presencia de hemorragias se asociaron significativamente al nacimiento de un niño con BP (7). Resultados similares se hallaron en la Ciudad de Rosario, Provincia de Santa Fe, donde se encontró asociación entre la atención prenatal tardía e inadecuada, madres solteras, madres menores a 19 años, hábito tabáquico durante el embarazo y estado nutricional inadecuado previo al embarazo con el BP al nacer (12). Un aspecto a tener en cuenta es la suplementación de hierro y ácido fólico en la edad reproductiva de la mujer, que se utiliza como estrategia para la prevención de la anemia (y sus consecuencias asociadas) y los defectos del tubo neural, respectivamente. El déficit de hierro durante el embarazo determina una alteración en la salud materna que origina una anemia capaz de producir, en función de su intensidad, alteración en el transporte de oxigeno y nutrientes con repercusión sobre la fisiología fetal. Por lo tanto la anemia se ha asociado a BP al nacer, prematuridad y aumento de mortalidad perinatal, comprometiendo además el desarrollo físico de los recién nacidos (22). La estrategia de suplementación de estos micronutrientes es recomendada por la Dirección Nacional de Maternidad e Infancia de Argentina (23) y la OMS, que apuntala esta acción podría repercutir favorablemente en los resultados del embarazo, además de reforzar la salud materno infantil (24). Morbilidad El BP al nacer se ha asociado a una mayor incidencia de morbilidad, tanto en la infancia como en la edad adulta (1). Un niño nacido con BP es más susceptible a morbilidad por deficiencia inmunológica y mecanismos de defensa inmaduros, que se verán aún mas 5 agravados ante un estado nutricional insuficiente (15, 25, 26). La mayor susceptibilidad para padecer enfermedades de los nacidos con BP abarca hasta el período postnatal y son particularmente elevadas las tasas de morbimortalidad por hipoxia, membrana hialina, infecciones respiratorias agudas (IRA), enfermedades diarreicas agudas, entre otras de carácter infeccioso (15, 25). Un estudio sobre la influencia del BP al nacimiento en el estado de salud en el primer año en un municipio Cubano halló que los nacidos con BP tuvieron mayor frecuencia de IRA, diarreas, sepsis y anemia (25), siendo estos resultados coincidentes con otro estudio en el mismo país (27). García (28) plantea que el poder adquisitivo de una pareja es importante para el acceso a servicios de salud de calidad, atención durante la gestación y alimentación adecuada tras hallar que los niños nacidos con BP en instituciones públicas presentaron peores pronósticos en términos de incidencia de enfermedades, que aquellos nacidos en instituciones privadas. Enfermedades del sistema respiratorio Las enfermedades del sistema respiratorio son una causa frecuente de enfermedad en todos los países del mundo y ocasionan anualmente un gran número de casos en todos los grupos de edad. Estas enfermedades afectan a toda la población, especialmente a los menores de 5 años y a las personas de 65 años y más (29). Las enfermedades respiratorias son un grupo de enfermedades que afectan los pulmones y/o las vías aéreas. El capítulo X de la 10ma revisión de la Clasificación Internacional de Enfermedades, CIE 10, clasifica las enfermedades respiratorias en (J00-J99): Infecciones agudas de las vías respiratorias superiores, Influenza (gripe) y neumonía, otras infecciones agudas de las vías respiratorias inferiores, otras enfermedades de las vías respiratorias superiores, enfermedades crónicas de las vías respiratorias inferiores, enfermedades del pulmón debida a agente externos, otras enfermedades respiratorias que afectan principalmente el intersticio, afecciones supurativas y necróticas de las vías respiratorias inferiores, otras enfermedades de la pleura, otras enfermedades del sistema respiratorio (CIE 10). En nuestro país, las enfermedades del sistema respiratorio representan la tercera causa de defunción en menores de 1 año, después de las enfermedades originadas en el período perinatal y las malformaciones congénitas (30). Estas dolencias representan además la 6 primera causa de hospitalización en menores de 5 años, representando el 32% sobre el total de causas definidas de hospitalización en el año 2008 (29, 30). En la provincia de Santa Fe al igual que para el total del país, las enfermedades respiratorias son la tercera causa de mortalidad en menores de 5 años, aunque las tasas de mortalidad son inferiores al total del país, siendo la influenza y neumonía las más frecuentes (30). Una proporción importante de las consultas y hospitalizaciones por enfermedades del sistema respiratorios son de origen infeccioso (virus influenza, influenza A, influenza B, sincital respiratorio, entre otros) y entre ellas, la neumonía, la enfermedad tipo influenza y la bronquiolitis son las de mayor frecuencia y gravedad. Las afecciones respiratorias graves merecen especial interés por originar hospitalizaciones, gastos en recursos sanitarios, predisposición a enfermedades crónicas e incluso ocasionar la muerte (31). En el año 2009, año característico a nivel mundial por la pandemia de influenza, lós menores de 1 año fueron el grupo de edad que presentó la segunda tasa de notificación de neumonía y bronquiolitis (31). Los niños son más susceptibles a las enfermedades respiratorias dada su inmadurez fisiológica y las características propias de la edad. Así, la exposición de niños pequeños a los diferentes FR, especialmente factores ambientales, difiere en varios aspectos en relación al adulto y niños mayores, lo que los expone a una situación particularmente crítica en los primeros meses de vida. Entre estas condiciones se cuentan la alta relación entre superficie corporal y peso, menor calibre de la vía respiratoria, mayor depósito de partículas en el tracto respiratorio, inmadurez pulmonar e inmadurez inmunológica (32). El BP al nacer y el nacimiento pretérmino son factores asociados a la ocurrencia de enfermedades respiratorias, especialmente graves. Otros autores plantean que las enfermedades respiratorias se asocian especialmente a RCIU, ya que el desarrollo intrauterino de los pulmones podría verse afectado negativamente por factores asociados al RCIU (33-35). Tal como mencionado, los niños nacidos con BP se caracterizan por un sistema inmunitario deficitario y debilitado, que, en conjunción con una debilidad diafragmática que impide una correcta respuesta ventilatoria, podría propenderlos a estas enfermedades (25, 26). Específicamente para las enfermedades respiratorias, el RCIU fue el mejor predictor de complicaciones respiratorias en las 72 horas de vida en niños nacidos a término, definiendo 7 las complicaciones respiratorias como aquellas que requirieron asistencia mecánica ventilatoria u oxígeno terapia (34). Un estudio sobre 797 niños nacidos a pretérmino en el Reino Unido halló que aquellos niños PEG, lo que refleja un insuficiente crecimiento intrauterino, también presentaron mayor riesgo de morbilidad respiratoria en el período neonatal y durante los primeros 2 años de vida. Estos resultados fueron independientes de la terapia curativa que recibieron y de otros factores asociados a un nacimiento desfavorable (33). El hábito tabáquico pasivo y/o activo durante el embarazo es reconocido por sus efectos sobre la salud del niño en gestación, asociándose a BP al nacer y parto prematuro al momento perinatal y a diversas enfermedades respiratorias durante los primeros años de vida (26, 36- 39). Estos efectos responderían a la nicotina, un vaso constrictor placentario que reduce el flujo sanguíneo intravenoso ocasionando una disminución en la nutrición y oxigenación fetal (26, 36). En este sentido, el mencionado estudio llevado adelante en una población de bajos recursos de Chile (26) apuntaló que los hijos de madres fumadoras durante el embarazo tuvieron un riesgo significativamente mayor de padecer bronquitis obstructivas, neumonía y hospitalizaciones por enfermedades respiratorias. Tras el ajuste por otras variables, este mayor riesgo parece quedar establecido en el primer trimestre del embarazo y ser independiente de otros determinantes. Resultados similares se reportan en el Drakenstein Child Health Study donde el hábito tabáquico reportado por la madre fue uno de los factores de riesgo más fuertes para el desarrollo de neumonía (39). Un estudio de casos y controles apunta que además de la exposición pasiva al humo del tabaco, el hacinamiento, la desnutrición, la lactancia materna inadecuada y las enfermedades parasitarias se asociaron a la mayor incidencia de infecciones respiratórias agudas (IRA) en niños menores de 5 años (40). Otros factores tales como ser madre soltera ha sido estudiado en la ocurrencia de enfermedades respiratorias, estando esta condición asociada a menor nivel socioeconómico y por outra parte la menor proporción de lactancia materna, un factor ampliamente reconocido por su asociación con la incidencia de enfermedades respiratorias (32). El nivel de escolaridad alto de la madre ha sido reportado como un factor protector ante la ocurrencia de enfermedades respiratorias (32, 38, 39). El estado nutricional del niño es un importante factor asociado a la incidencia de enfermedades respiratorias. El estudio de cohorte realizado en Sudáfrica, Drakenstein Child 8 Health Study, halló una fuerte asociación entre la malnutrición y un crecimiento postnatal deficiente con la ocurrencia de neumonía, lo cual se atribuiría a un sistema inmunológico comprometido y a la deficiencia de micronutrientes. Inclusive, tras el análisis de esta variable ajustada con otros determinantes, la malnutrición atenuó la asociación de otras variables (39). Enfermedades diarreicas Las enfermedades diarreicas agudas son definidas por la OMS como la deposición tres o más veces al día de heces sueltas o líquidas, diferenciándose de la deposición frecuente de heces forme, o de consistencia suelta y pastosa, característica de los bebés amamantados (41). La CIE 10 las clasifica como enfermedades infecciosas intestinales (A09), dentro del capítulo I: ciertas enfermedades infecciosas y parasitarias, cuando el origen es presumiblemente infeccioso, excluyendo la diarrea no infecciosa y diarrea neonatal (CIE 10). A nivel mundial son la segunda causa de muerte de niños menores de 5 años (41). El origen de las enfermedades diarreicas puede ser viral, bacteriano o parasitario. Según la Sociedad Argentina de Pediatría (SAP) la mayor parte de las diarreas se adquieren por transmisión a través de la ingesta de agua no segura o de alimentos contaminados, consecuencia de la mala manipulación y condiciones higiénico-sanitarias deficientes. El BP al nacer y conjuntamente con enfermedades de base o intercurrentes que comprometan el estado inmunitario y nutricional incrementan el riesgo de diarrea (42). El bajo nivel socioeconómico, la baja escolaridad, el peso al nacer, malnutrición, incorrecta lactancia materna y la mala conducta higiénico sanitaria son los factores asociados con una mayor incidencia de enfermedades diarreicas en niños según reportan diversos estudios en India (43). Un estudio de cohorte en Kabul halló al estado nutricional deficiente como un factor de riesgo asociado a las diarreas recurrentes en niños entre 1 a 11 meses (44). Strand et al concluyeron que en niños entre 5 y 36 meses de edad la ausencia de lactancia materna se asoció de fomra Independiente a diarreas por más de 14 días y los niños entre 6 a 11 meses fueron más propensos a padecer con esta condición por más tiempo cuando comparados con niños de mayor edad (45). Resultados similares fueron hallados en Indonesia, donde la lactancia materna y un estado nutricional eutrófico se comportaron como factores de protección para diarreas agudas, tanto las causadas por rotavirus y las que no (46). Las causadas por rotavirus fueron más frecuentes en el grupo de edad de 6 a 24 meses, en consistencia con el grupo de investigación científica de la OMS (46). 9 Estado nutricional El estado nutricional del niño se define, según la Organización de las Naciones Unidas para la Agricultura (FAO) como la condición física que presenta una persona como resultado del balance entre sus necesidades e ingesta de energía y nutrientes. Está directamente relacionado con la ganancia de peso y talla en el tiempo, especialmente durante el primer año de vida, por lo que un estado nutricional deficitario se verá reflejado en los parámetros del crecimiento y desarrollo del niño (20). El diagnostico del estado nutricional comprende el análisis de dimensiones corporales y de composición corporal y, dependiendo de cuál sea el parámetro elegido para su evaluación, se puede discernir entre situaciones agudas, crónicas o una combinación de ellas (17). La relación entre el peso y la talla es ampliamente reconocida porque da una aproximación al estado nutricional, el cual puede clasificarse en eutrófico, deficitario o desnutrición, en exceso o sobrepeso u obesidad. Un estado nutricional eutrófico es aquel que se corresponde a un peso adecuado a la talla, de acuerdo a los patrones de referencia de sexo y edad. Los individuos presentan una curva de crecimiento normal, es decir que no tienen limitaciones para expresar plenamente su potencial de crecimiento y desarrollo (47). Un estado nutricional deficitario puede representar diversas formas de compromiso nutricional, entre ellas un retraso en el crecimiento. Esto ocurre cuando no es posible mantener la velocidad del crecimiento o bien, existe una desaceleración en la ganancia del peso o talla. Un individuo emaciado tiene desde un punto de vista antropométrico menor corpulencia para su altura con compromiso generalmente tanto de la masa grasa como de la masa magra (47). Finalmente, un estado nutricional en exceso es definido como una acumulación anormal o excesiva de grasa que supone un riesgo para la salud (48). Los niños tienen un aumento de la cantidad absoluta o de la proporción de grasa corporal y se mide a través del aumento del peso para la talla. De acuerdo a la magnitud del aumento del peso puede clasificarse en sobrepeso (aumento de peso leve asociado a un mayor riesgo de presentar mayor proporción de grasa corporal) u obesidad (aumento severo siempre asociado con el aumento de la grasa corporal) (47). En Argentina, la Encuesta Nacional de Nutrición y Salud (ENNyS) realizada en el año 2005, reveló que los problemas más prevalentes en niños de 6 a 60 meses de edad son la 10 baja talla, con una proporción del 8% y la obesidad, con una prevalencia un poco más elevada, de 10,4%. La baja talla es más frecuente en hogares en situación de privación económica, mientras que la de obesidad lo es en aquellos hogares sin necesidades básicas insatisfechas. La prevalencia de emaciación o desnutrición aguda es marginable en perspectivas poblaciones (49). El estado nutricional está estrechamente ligado al crecimiento y desarrollo del niño. La Organización Panamericana de la Salud (OPS) define al desarrollo infantil como un proceso que comienza desde la vida intrauterina y que envuelve varios aspectos de la vida que van desde el crecimiento físico, maduración neurológica, de comportamiento, cognitiva social y afectiva del niño. El resultado es un niño competente para responder a sus necesidades y a las de su medio, considerando su contexto de vida (50). El crecimiento es un proceso por el cual se incrementa la masa corporal de un ser vivo, debido al aumento en el número y tamaño de las células y el incremento en la sustancia intercelular. El crecimiento se traduce en un incremento de la talla, del perímetro cefálico y del peso del niño. Específicamente para la ganancia de estatura en el tiempo, desde el nacimiento hasta los 24 meses de edad los niños crecen, en promedio, alrededor de 37 cm. Esta velocidad de crecimiento, mayor en el primer año de vida que en el segundo, no se volverá a alcanzar en ninguna otra etapa de la vida. El peso por su parte, se estima que se duplica a los 4 meses de vida y se triplica al cumplir el año de edad (17). La ganancia de peso y talla del niño son parámetros reconocidos y aceptados, entre otros existentes, para evaluar y vigilar el crecimiento del niño, resumiendo en ellos varias condiciones relacionadas con la salud y el estado nutricional. Por ello, la vigilancia del crecimiento adquiere especial sensibilidad durante los dos primeros años de vida extrauterina, comportándose como indicador positivo de salud (17). En esta etapa sus tejidos crecen y maduran y dada la plasticidad es en esta etapa cuando el niño responde más a las terapias y estímulos que reciben del medioambiente (50). En concordancia, los nuevos patrones de crecimiento de la OMS tienen la premisa que el crecimiento de un niño no es independiente de la alimentación y crianza que este reciba (17, 51) Existen diversos factores que pueden comprometer el estado nutricional del niño y así, limitar su potencial crecimiento y desarrollo en las etapas tempranas de su vida. El BP al nacer ha sido documentado como antecedente prenatal adverso en el desarrollo infantil de 11 los niños durante sus primeros años de vida (17, 27, 28). Un estudio caso-control realizado en Mexico halló que al año de vida los niños nacidos con BP a termino tenían un peso significativamente menor que aquellos nacidos con más de 2500 gramos (15). Castro Mela et al (27) mediante el estudio de la evolución durante el primer año de vida de niños nacidos con BP, discriminados en aquellos que tenían RCIU y los nacidos a pretérmino, halló que los niños con BP al nacer como consecuencia de un RCIU tuvieron mayor riesgo de una evolución nutricional inadecuada cuando comparados con los niños nacidos con BP consecuencia de un nacimiento pretérmino. Se halló además que la cultura sanitaria y situación económica donde se desarrollan los niños con BP al nacer era inadecuada en aproximadamente el 60% de los casos. Los autores plantean que conductas sanitarias positivas podrían compensar los antecedentes prenatales adversos en el crecimiento. Otros factores han sido estudiados por su asociación con un estado nutricional inadecuado al año de vida. Si bien el sobrepeso u obesidad y la desnutrición al año de vida representan situaciones completamente opuestas, muchos FR son comunes a ambas desviaciones del estado nutricional. La lactancia materna, fundamental para el niño en los primeros meses de vida por ser fuentes de nutrientes y defensas inmunológicas, es ampliamente reconocida por conferir varios beneficios al lactante sobre su estado nutricional, además sobre su crecimiento y prevención de enfermedades (17, 52). Un estudio realizado en México halló a la ausencia de lactancia materna exclusiva como un factor significante sobre el desarrollo de obesidad a los 12 meses de vida (52) La baja escolaridad de ambos padres, pero especialmente de la madre, se han asociado a resultados adversos en el estado nutricional del niño y su salud general (17, 53), así como la madre soltera y adolescente (17). Una situación económica desfavorable limita el acceso a los servicios de salud, de adquisición de alimentos, de conductas de higiene, repercutiendo negativamente especialmente sobre el estado nutricional deficitario (17). Otras características de la madre y de la gestación son reconocidas como factores de riesgo de obesidad en la primera infancia: por una parte el tabaquismo durante el embarazo, puede afectar los mecanismos de regulación del apetito en el cerebro en desarrollo y por otra la diabetes materna ya que, por una alteración en el metabolismo glucosa- insulina, se pueden producir cambios en la producción y sensibilidad insulínica del feto, incrementando su 12 riesgo de obesidad (17). Un estudio de cohorte mostró que el Índice de Masa Corporal (IMC) de la madre elevado previo al embarazo fue un determinante para el IMC elevado del niño a los 14 meses resaltando la importancia de la obesidad pregestacional sobre la prognosis nutricional del niño (54), resultados que concuerdan con lo hallado en una localidad de México en niños menores de un año (52) y otros estudios (55- 58) En función de la bibliografía consultada y a partir de los datos disponibles para el presente trabajo, se elaboró el marco teórico (Figura 1) para abordar el efecto de la influencia del peso al nacer y otros factores durante el primer año de vida de los niños en la Ciudad de Santa Fe, Argentina. 13 Figura 1: Marco teórico de los efectos en la salud de los niños durante el primer año de vida Características socioeconómicas - Educación de la madre - Estado civil de la madre Características de la madre - Edad - Comorbilidades Características de la gestación - N° de visitas prenatales - Patologías - Hábito de consumo de sustancias nocivas Período postnatal - Alimentación - Calendario vacunación completo - Controles adecuados Antecedentes de la madre - Estado Nutricional antes de embarazo - Malos antecedentes obstétricos: n° de abortos, n° de niños muertos Características del niño - Peso al nacer - Edad gestacional - Puntaje Apgar Sexo Número de enfermedades en el período postnatal* Desenlaces - Incidencia de enfermedades respiratorias y diarreicas - Estado nutricional al año - Evolución nutricional adecuada *El número de enfermedades padecidas en el primer año será considerado como una variable de exposición para los eventos evolución nutricional y estado nutricional al año 14 3. OBJETIVOS Objetivo General Evaluar la asociación de la salud de los niños (morbilidad y evolución nutricional) durante su primer año de vida con su peso al nacer y características socioeconómicas, de la madre, de la gestación y del proceso de atención en niños en nacidos vivos en Santa Fe, Argentina en el año de 2013. Objetivos Específicos Describir los factores socioeconómicos, de la madre, de la gestación y del proceso de atención entre los nacidos vivos de bajo peso y nacidos vivos de peso normal. Comparar la ocurrencia de cuadros de enfermedades incidentes y la evolución nutricional durante el primer año de vida entre los nacidos vivos con bajo peso y con peso normal. Identificar los factores socioeconómicos, de la madre y del proceso de atención asociados con la ocurrencia de cuadros de enfermedades incidentes y la evolución nutricional durante el primer año de vida entre los nacidos vivos de bajo peso y nacidos vivos de peso normal. 15 4. MÉTODOS Diseño de estudio Estudio de cohorte no concurrente Población y muestra Provincia de Santa Fe Según el Censo del año 2010, Argentina posee una población de 40.117.096 de habitantes, dividida en 24 provincias. La provincia de Santa Fe se encuentra en el centro-este del país, ocupando un territorio de 133.007 km2 y es la tercera provincia más poblada del país (59). Es considerada la 10ma provincia en el ranking de acuerdo al Índice de Desarrollo Humano (IDH), de 0.846, y según el Índice de Desarrollo Humano Ampliado (IDHA) en el año 2011 en Argentina (60) y es la 10ma provincia en cuanto al Producto Interno del País. Según datos del Censo 2010, la provincia posee 3.194.537 habitantes, con una edad media de 33,97 años y un 3,05% de menores de un año inclusive. De las 1.646.676 mujeres en la provincia, el 49,32% están en edad fértil y tienen en promedio 1,98 hijos/mujer (59). En el año 2012 se registraron un total de 53.895 partos en toda la Provincia (3) En cuanto a las condiciones de vivienda, el 89,53% se encuentran en el área urbana, el 91,08% tienen agua por cañerías dentro de la vivienda y solamente el 51,15% poseen deposición de excretas ligado a la red pública. La mayoría de los habitantes son alfabetizados (93,93%) y el 3,83% de los habitantes están desempleados, siendo éstos personas mayores de 10 años que no poseen trabajo pero lo buscan (59). Ciudad de Santa Fe La Ciudad de Santa Fe es la capital de la provincia de Santa Fe, con 415. 345 habitantes (59). Cuenta con dos Maternidades oficiales pertenecientes a los Hospitales J.M. Cullen y J.B. Iturraspe. En términos de atención de población general, estos hospitales cubren la demanda de aproximadamente 300.000 personas en la ciudad y la atención de complejidad de más de un millón de personas en todo el norte y centro provincial (3). 16 El Hospital J.M. Cullen produce aproximadamente 2500 partos por año mientras que el Hospital J.B. Iturraspe atiende aproximadamente 3.500 partos anuales. Ambos hospitales además de cómo se menciono, atender los partos oficiales de la ciudad, son también los hospitales de referencia de toda la región norte de la provincia y a donde son derivados muchos partos que no pueden ser atendidos en un nivel de complejidad menor. En este sentido, de los 53.895 partos en la Provincia de Santa Fe que se registraron en el año 2012, 5.637 ocurrieron en las mencionadas maternidades y de ellos, 613 niños (10,8%) nacieron con BP (3) La población estuvo constituida por los NV entre el 01 de Enero de 2013 y el 31 de Diciembre de 2013 de las Maternidades de los Hospitales J. M. Cullen y J. B. Iturraspe, establecimientos oficiales de la Ciudad de Santa Fe, Provincia de Santa Fe, Argentina, y los únicos establecimientos públicos de la Ciudad de Santa Fe donde se realizan partos. Por otra parte, las Ciudades de Santa Fe y Santo Tome cuentan con 57 Centros de Atención Primaria en dependencia de la Región de Salud Nodo Santa Fe, distribuidos en 4 subregiones: Norte, Centro-Sur, Este y Santo Tomé. Criterios de inclusión - NV cuya madre presente domicilio en la Ciudad de Santa Fe o Santo Tomé. En aquellos casos donde este campo de información estuviese vacío, se verificaron otros campos indicadores de localidad o domicilio (barrio o dirección). Criterios de exclusión - NV con malformaciones. Muestra La base de datos estuvo conformada por niños (n=194) nacidos con <2500 gramos (bajo peso - BP), considerado como grupo de exposición, y una muestra de tamaño similar compuesta por 213 niños nacidos con peso entre 2500 y 4000 gramos (peso normal - PN). Estos 213 niños fueron seleccionados por muestreo aleatorio simple del total de 3809 niños nacidos con PN. 17 Fuentes de información Los datos sobre el embarazo que dio lugar al niño incluido en el estudio fueron recolectados de fuentes secundarias de información, específicamente del Sistema de Información Perinatal (SIP). El SIP fue desarrollado en el Centro Latino Americano de Perinatología, Salud de la Mujer y Reproductiva (CLAP-SMR OPS/OMS), con sede en la Ciudad de Montevideo, Uruguay y sus primeras experiencias datan del año 1983. Está dedicado específicamente a la salud de las madres y niños, desde el comienzo del embarazo, durante el parto y el puerperio, con el objetivo de mejorar la salud perinatal mediante el acceso a un “lenguaje común” de registro que haga posible la evaluación de la atención perinatal. Comprende recursos como: la Historia Clínica Perinatal (HCP), el Carnet Perinatal, los programas de computación, formularios complementarios para el registro de embarazos de riesgo, entre otros. En Argentina se implementó en la década del 80 y en los últimos años se ha logrado el fortalecimiento del sistema, generalizando la implementación al 100% de las jurisdicciones. Las maternidades de la Ciudad de Santa Fe envían los datos del HCP ingresados a la Dirección General de Estadísticas de Salud, Dirección Provincial de Planificación, Control de Gestión y Estadística, Ministerio de Salud de la Provincia de Santa Fe, donde son consolidados para su posterior análisis y/o uso como fuente de información. La información sobre la evolución del niño fue obtenida de las historias clínicas (HC) de cada niño en los Centros de Atención Primaria, donde se registran sus consultas realizadas. Para su consolidación se visitó cada Centro de Atención Primaria cuyo responsable hubiera autorizado la revisión y extracción de información de las HC, extrayendo información sobre cada niño. Por otra parte, la Provincia de Santa Fe cuenta con un Sistema de Información de los Centros de Atención Primaria (SICAP) donde se registran los procesos administrativos y asistenciales de los efectores del 1er nivel de atención. Sin embargo, este sistema no se encuentra implementado y/o actualizado en la totalidad de los Centros de Atención Primaria de las Ciudades de Santa Fe y Santo Tomé, puesto que el ingreso es mediante plataforma on-line, condición que no reúnen todos los Centros, o bien, funciona con dificultades. Específicamente, el sistema SICAP fue utilizado para complementar y cruzar la información recolectada de las HC en los Centro de Atención Primaria y además como 18 herramienta para determinar en qué Centro de Atención Primara realizaban los controles postnatales algunos niños incluidos en el estudio. Variables de exposición Las variables que fueron incluidas en el análisis por su relevancia teórica fueron: Características socio demográficos - Estado civil de la madre: Esta variable cuenta con 4 categorías: soltera, casada, unión formal y otros. Fue re categorizada en “con unión” (casada o unión no formal) y “sin unión” (soltera y otros). - Nivel de instrucción de la madre: Se consideró como “Bajo nivel de instrucción” aquellas madres que poseían nivel primario o no poseían instrucción. Aquellas madres con nivel de instrucción secundario o más fueron consideradas como “Alto nivel de instrucción” Características de la madre - Edad: Esta variable fue categorizada en tres: menores de 20 años, de 20 a 35 años y mayores de 35 años. La elección de esta categorización se fundó en que un embarazo en los extremos de la edad fertil de la mujer se comporta como un factor de riesgo para desenlaces negativos en su salud y la del niño (7, 61, 62). - Estado nutricional previo a la concepción: A partir de los datos de peso y talla previos a la concepción, se construyo el índice de masa corporal (IMC), referido al estado nutricional previo a la concepción. El criterio diagnóstico de la OMS clasifica al IMC en: Cuadro 1: Clasificación de la relación IMC/edad IMC Condición < 18,5 Bajo peso 18,5 -24,9 Normopeso 25-29,9 Sobrepeso > 30 Obesidad Fuente: Ministerio de Salud de la Nación Argentina, 2009. Evaluación del estado nutricional de niñas, niños y embarazadas mediante antropometría. 19 Para este estudio se agruparon las categorías “sobrepeso” y “obesidad”, resultando entonces 3 categorías para el IMC materno: “bajo peso”, “normopeso” y “sobrepeso y obesidad”. - Patologías previas al embarazo: Se relevó información sobre hipertensión arterial (HTA) previa al embarazo, cardiopatías, diabetes (DBT) tipo 1 y 2, siendo todas variable dicotómicas (Si y No). La presencia de alguna de las enfermedades mencionadas, de forma separada, fue considerada como presencia de patología. - Antecedentes obstétricos: Se relevó información sobre antecedentes de gestaciones previas, de niños nacidos muertos y de abortos. Para todas las variables mencionadas y de forma separada, se consideró como “Si” a aquellas que tenían por lo menos 1 de los eventos (gestas previas, abortos previos, niños nacidos muertos) y como “No” cuando no tenían el antecedente mencionado. Además, se relevó información sobre el período intergenésico (menor o mayor a un año). Características de la gestación - Número de controles prenatales: Como reflejo de la atención prenatal recibida se relevó información sobre el número total de consultas prenatales y se tuvo en cuenta la recomendación de la Dirección Nacional de Maternidad e Infancia de por lo menos 5 controles prenatales en embarazos de bajo riesgo (22). La cuantidad de madres sin atención prenatal era muy pequeño, razón por la que se clasificó la atención prenatal en “hasta 4 controles” y “5 controles y más. - Enfermedades durante el embarazo: Se estudiaron de forma separada las enfermedades durante el embarazo: HTA inducida en el embarazo, preeclampsia, eclampsia, anemia, infección urinaria, nefropatía y RCIU. Además, se estudió la importancia de la presencia conjunta de alguna de ellas, considerando como “Con enfermedad” cuando hubiera ocurrido al menos una de las siguientes: HTA inducida, HTA previa, preeclamsia, eclampsia, diabetes, cardiopatías, nefropatía e infección urinaria. - Hábito tabáquico: Se estudió el hábito tabáquico activo y pasivo en algún momento del embarazo y de forma separada discriminado por trimestre de embarazo, por ser estos hábitos perjudiciales para el embarazo. 20 - Violencia: Variable que refleja si la madre del niño incluido en el estudio ha estado expuesta a violencia. - Indicación de Hierro y folatos: Se incluyó en el análisis, de forma separada, la indicación de Hierro y Folatos durante el embarazo. Características del niño - Sexo - Edad gestacional: Los niños fueron categorizados en “pre término” cuando la edad gestacional al momento de nacimiento era inferior a 37 semanas de gestación y “termino” cuando ésta fuera de 37 semanas o más de gestación. - Peso para la edad gestacional: Esta variable refleja si el peso del niño era adecuado para su edad gestacional y adquiere especial importancia en niños nacidos a pre término. Esta información es completada en la HCP por el médico que atendió el parto y posee dos categorías ADE o PEG, tal como se mencionó anteriormente. - Vía de nacimiento: Se consideró la vía final de nacimiento, siendo las categorías “vaginal” o “cesárea”. - Puntaje Apgar: El puntaje Apgar es una escala de puntuación (del 1 al 10) que describe la vitalidad y estado de salud del recién nacido en el minuto 1 y a los 5 minutos de vida (63). En este estudio se trabajó con el puntaje Apgar a los 5 minutos de vida, considerando como no adecuado, un puntaje Apgar menor a 8 (64). - Alimentación al alta: Esta variable cuenta con 3 categorías: lactancia exclusiva, lactancia parcial o alimentación artificial. A los fines de evaluar la importancia de la lactancia materna, la variable fue categorizada en 2: “lactancia exclusiva” y “no lactancia exclusiva” cuando el alimento al alta fuera la lactancia parcial o artificial. - Neonatología: Se incluyó como variable de riesgo la hospitalización del niño inmediatamente luego de su nacimiento, sin ser posible considerar el tiempo de internación en neonatología. 21 Características del período posnatal - Número de controles postnatales: Esta variable fue incluida en el análisis tanto de forma continua, como categorizada en controles “adecuados” o “no adecuados”, para lo que se tuvo en cuenta la recomendación del Ministerio de Salud de la Nación (17) para un niño sano de 1 control médico entre los 7 y 10 días de vida, 1 control de forma mensual hasta los 6 meses de edad y 1 control de forma bimensual de los 6 hasta los 12 meses de edad, lo que totaliza 10 controles prenatales. - Incidencia de enfermedades durante el primer año de vida: Se tuvo en cuenta el número de enfermedades registradas en las HC de los niños. Tras el análisis de la asociación de esta variable con los desenlaces de interés (estado nutricional al año y fluctuación del estado nutricional durante el primer año de vida), fue categorizada en dos: “1 a 7 enfermedades” y “8 o más enfermidades”. - Vacunación: Para la aplicación de vacunas se tuvo en cuenta que en Argentina el calendario de vacunaciones cuenta con 10 aplicaciones de vacunas únicas o dosis de refuerzo durante el primer año de vida, considerándose como “adecuado” cuando el niño cumplió con dicho calendario y como “no adecuado” cuando éste esquema de vacunación no estuviera completo. - Internaciones: Se recolectó información sobre las internaciones registradas en la HC del niño, considerándose como “Si” haber tenido al menos una internación durante el primer año de vida. Esta variable presenta la limitación que no fue recolectada desde la institución donde ocurrió la internación, por lo que la calidad de la misma depende del registro del médico que atendió al niño en los Centros de Atención Primaria. Desenlaces Se estudió la ocurrencia de los siguientes desenlaces durante el primer año de vida: Incidencia de enfermedades: Fue evaluada mediante dos maneras: a) Se estudió el tiempo hasta la ocurrencia de algún episodio de enfermedades respiratorias, según la clasificación del capítulo X de la CIE 10, décima revisión. También, se estudió el tiempo hasta la ocurrencia de algún episodio de enfermedad 22 diarreica, según el criterio de diarrea infecciosa intestinal, de acuerdo al capítulo 1 de la CIE 10, décima revisión. b) Las enfermedades fueron agrupadas en graves y menos graves. Los eventos definidos como menos graves fueron las enfermedades respiratorias relacionados al tracto superior de las vías aéreas (códigos J00- J06 y J30-J39 de la CIE 10) y eventos diarreicos (código A09X) mientras que los eventos definidos como graves fueron las enfermedades respiratorias del tracto respiratorio inferior (códigos J09J19; J20-J22; J40-J47) y gripe y neumonía (códigos J09- J19). Estado nutricional al año de vida: Medida transversal de evaluación del crecimiento a una edad determinada que se compara con la población de referencia según sexo y edad. Se calculó el IMC según la fórmula IMC=peso/talla2 y se valoró utilizando el índice IMC/edad, tomando como referencia la clasificación correspondiente a una única evaluación propuesta por el Ministerio de Salud de la Nación Argentina para niños entre 1 a 5 años (17). La referencia utilizada fueron las Curvas de Crecimiento de la OMS (2006) adoptados por la SAP en el año 2007. El Ministerio de Salud de la Nación Argentina plantea considerar de forma conjunta los índices IMC/edad y talla/edad. En este estudio, a los fines de evaluar el estado nutricional en un punto dado, solo se utilizó el IMC/Edad, considerando que era muy pequeño el número de niños que se escapaban de los rangos de normalidad para el índice talla/edad. Para la clasificación del estado nutricional utilizando el IMC/edad se consideran 3 categorías: Normal, cuando la clasificación del IMC/edad se encuentra entre ± 2 z score, Bajo Peso, cuando la clasificación del IMC/edad está por debajo de -2 z score y Exceso de Peso, cuando la clasificación del IMC/Edad está por encima de +2 z score. En nuestro trabajo fue necesario agrupar las categorías “exceso de peso” y “bajo peso” para que el análisis estadístico fuera posible. Por lo que finalmente, el análisis del estado nutricional al año se evaluó mediante dos categorías, “adecuado” cuando el IMC/edad era Normal y “no adecuado” para las categorías Bajo peso y Exceso de peso. 23 Estado nutricional y fluctuación de peso: Para el análisis de la variación de peso durante el primer año de vida se tuvo en cuenta el peso en cada control realizado por el niño. Esta medida es además una aproximación muy empleada para reflejar el crecimiento del niño. Para la evaluación longitudinal del estado nutricional del niño se ubican las distintas mediciones de los controles sucesivos en las Curvas de Referencia y se compara la curva del niño con su referencia para edad y sexo. Se utilizaron las curvas de crecimiento de la OMS 2006, las cuales utilizan el Puntaje z (o z score) como unidad de medida, siendo esta la que brinda mayor información frente a otras. Para establecer los límites de normalidad se tuvo en cuenta la recomendación del Ministerio de Salud de la Nación para análisis poblacionales, considerándose normal a aquellos niños entre ± 2 z score (17). Figura 2: Curva de peso para edad, del nacimiento a los 6 meses de edad, niñas Análisis exploratorio El análisis de datos fue realizado mediante frecuencia, comparando las proporciones de exposiciones y desenlaces entre BP y PN, mediante el test de independencia de chi cuadrado de Pearson o el test exacto de Fisher, cuando el conteo era inferior a 5 y en tablas 2x2. Para variables cuantitativas continuas fueron calculadas medidas resumen (media y mediana), y de dispersión (desvío padrón y intervalos intercuartiles). La comparación de promedios entre categorias de desenlace se hizo mediante el t-test. La normalidad de las variables continuas fueron confirmadas por el test de Shapiro-Wilk. En todos los casos se utilizó un nivel de significancia del 5%. 24 Análisis de sobrevida Modelo de Cox En el análisis de los tres desenlaces se consideró el tiempo desde el nacimiento hasta la ocurrencia de los eventos (1era enfermedad, estado nutricional al año de vida y peso fluctuando en el tiempo). El modelo utilizado fue el modelo semi-paramétrico de Cox que permite la estimación de los Hazard Ratios (HR) considerando el tiempo hasta la ocurrencia del evento (65), controlando el efecto por lós demás FR. El modelo semi- paramétrico de Cox se define como: t| x0(t) exp (x1+ x2 + .... + xpp) 0(t) exp (x siendo 0(t) el riesgo basal en el tiempo t, xi un factor de exposición i, un coeficiente, o sea, la contribución de la variable xi en el riesgo y t| xel riesgo en el tiempo t dado los factores de exposición. Las censuras fueron determinadas por los individuos que no alcanzaron los eventos de interés hasta el tiempo final de seguimiento. Su principal ventaja es que no hace suposiciones sobre la distribución del tiempo (por lo que es no paramétrico) y su principal presupuesto es la proporcionalidad de los efectos del riesgo a lo largo del tiempo de observación (65). Sus efectos computan indirectamente en las tasas de incidencia, visto que consideran la supervivencia según el número de personas observadas en cada tiempo. Así, debido a la formula, la estimación de la razón de tasas de incidencia es obtenido por el Hazard Ratio (HR), que es exponencial de los Extensiones del modelo de Cox El modelo semiparametrico de Cox clásico considera el tiempo desde la inclusion hasta la ocurrencia de un evento. Sin embargo, en algunos desenlaces se quiere comparar o identificar los FR hasta la ocurrencia de más de un evento, llamado modelo de eventos múltiplos. Para investigar el modelo de eventos múltiplos es necesario mayor flexibilidad que en la del modelo semiparametrico de Cox clásico (hasta un único evento), llamado modelo de Cox extendido. En estos modelos, se puede considerar diferentes poblaciones en riesgo, diferentes riesgos basales (0), en dependencia entre los eventos (considerando que varios eventos son observados en un mismo individuo) y posibles ordenes entre la 25 ocurrencia de los eventos. Los principales modelos de eventos múltiplos empleados son determinados de acuerdo con los objetivos del análisis: Modelos de eventos paralelos que considera la posibilidad de que ocurran diversos eventos en un mismo indivíduo, modelos de eventos competitivos que considera la ocurrencia de solamente un evento entre diversos eventos posibles, eventos ordenados que consideran el orden en la ocurrencia de los eventos en cada individuo. De acuerdo con cada modelo, la base de datos es construida en diferente estructura y la ecuación del modelo de Cox puede ser extendida de forma de utilizar (o no) diferentes riesgos basales y/o dependencia de los eventos dentro de cada individuo. Entonces, fueron utilizados extensiones del modelo de Cox para dos desenlaces: tipo de 1era enfermedad y peso fluctuando en el tiempo. El primer desenlace consideró la posibilidad de que ocurra un único evento entre dos posibles eventos (modelos competitivos) y la segunda consideró la posibilidad de transitar entre dos eventos (en nuestro caso, dos categorías para un mismo evento) a lo largo de su seguimiento (modelos multiestado). Dada la comparación de los efectos estimados entre enfermedades graves y menos graves, se optó por utilizar modelos competitivos de riesgo especifico, visto que otros abordajes para modelos competitivos estiman factores en común para los diferentes grupos, considerando riesgos basales diferentes. La desvantaja de no estimar factores en común a los diferentes eventos fue superado por el deseo de comparar la magnitud, direccion y significancia del efecto de cada variable en cada uno de los eventos. Se enfatiza que no fue posible la utilización de modelos de eventos múltiplos ordenados, que, como mencionado, considera el orden de ocurrencia de las diversas enfermedades, ya que la única fecha de evento disponible es la fecha de ocurrencia de la primera enfermedad. Así, se realizaron modelos de Cox separados (modelos competitivos de riesgos específicos) para cada uno de los eventos (enfermedades graves y menos graves), considerando la ocurrencia del otro evento como censura. En cuanto al desenlace peso fluctuando en el tiempo, se quiere comparar los factores asociados a la variación del peso de cada niño a lo largo del tiempo, pero los modelos múltiplos competitivos citados solamente consideran la posibilidad de ocurrencia de un evento al final de seguimento. Así, una extension de los modelos competitivos llamada modelo multi estado considera las transiciones en lugar de eventos aislados, con lo que se 26 permite la estimacion de riesgos considerando diferentes riesgos basales (por transición). Por lo tanto, un único modelo es capaz de estimas diferentes HR para cada posibilidad de transitar de un evento a otro en el tiempo (65). Todos los análisis fueron realizados en el software R, versión 3.1.2 utilizando los paquetes survival, childsms y msm (66 -68). A continuación se describen los detalles de cada uno de los modelos según el desenlace en estudio. Evento: 1era enfermedad Para el estudio de este evento solo se contaba con la fecha de ocurrencia de la primera enfermedad y el número y tipo de enfermedades durante el primer año de vida. Se realizaron modelos semi-paramétricos de Cox para verificar cuales de los factores de riesgo explican la ocurrencia de la primera enfermedad, cualquiera sea el tipo. El tiempo fue definido por la diferencia entre la fecha de nacimiento y la fecha de ocurrencia de la primera enfermedad entre los casos (es decir, aquellos que tuvieron una enfermedad) y entre la fecha de nacimiento y el último control en el caso de los niños que no sufrieron enfermedades hasta cumplir un año de edad (censuras). Nacimiento Ocurrencia de enfermedad En un segundo abordaje, fueron realizados modelos semi-paramétricos de Cox, como modelos competitivos. El modelo competitivo utilizado fue del tipo riesgo específico, comparando eventos graves y menos graves. Ocurrencia de enfermedad grave Nacimiento Ocurrencia de enfermedad menos grave En cada abordaje, fueron realizados modelos simples para cada una de las co variables, con el objetivo de obtener los HR brutos. Para facilitar la comprensión de los resultados, fue creada una variable de rangos de edad materna, basándose en los efectos del modelo simple para edad materna con una funçión suavizadora del tipo spline, con el fin de verificar desvios de la linearidad y rangos de edad materna con diferentes riesgos. 27 Posteriormente fue realizado el modelo múltiple con las variables seleccionadas, cuya selección se basó en aquellas que fueron significativas en el modelo simple (p-valor<0,05) y otras por su relevancia teórica: gestaciones previas, consultas prenatales y postnatales, enfermedades de la madre durante la gestación, vía de nacimiento, sexo, puntaje apgar 5to minuto y tipo de niño (BP o PN). Es importante destacar que aquellas variables con porcentajes elevados de missing o sin información no fueron incluidas en el modelo final puesto que disminuirían considerablemente el tamaño de la muestra final, sobre la cual explorar el efecto conjunto de las variables sobre la ocurrencia del desenlace de interés. Sobre el tamaño muestral del modelo múltiple final (donde se excluyeron los individuos con datos faltantes o “missing” en alguna de las variables incluidas en el modelo) se calcularon nuevamente los HR brutos mediante modelos simples, con el objetivo de compararlos directamente con los valores ajustados por el modelo múltiple final y verificar alguna indicación de modificación de efecto. De esta forma, se garantiza la eliminación de cualquier modificación de efecto que podría deberse al tamaño de la muesta. Finalmente para la interpretación de los riesgos fueron utilizados los HR ajustadas obtenidas del modelo múltiple, con sus intervalos de confianza al 95%. Para todos los modelos se verificó interaciones y modificaciones en los efectos. Asi, para verificar modificaciones en los efectos, fueron comparados HR ajustados con HR brutos. La proporcionalidad del modelo fue verificada por los residuos de Schoenfeld y los outliers fueron verificados por los residuos Deviance. El poder de explicación del modelo fue informado por el coeficiente de determinación R2. Evento: Estado nutricional al año de vida Tal como mencionado, el estado nutricional al año fue evaluado mediante el índice IMC/edad. El IMC al año de vida fue obtenido por los datos de los controles (peso y talla) más próximo a los 12 meses. Considerando que algunos niños no poseían el valor exacto para los 12 meses de vida, se optó por considerar el valor más próximo a los 12 meses, tomándose como rango de 9 a 14 meses. Posteriormente, fueron utilizadas las curvas de crecimiento de la OMS de IMC/Edad según edad y sexo, a fin de determinar si el IMC era adecuado (z>-2 y z<2) o no adecuado (z<-2 o z>2) La evaluación del estado nutricional al año consideró el tiempo del nacimiento hasta la evaluación del IMC, que varió, aunque poco, entre los bebes. El modelo semi paramétrico 28 de Cox fue utilizado con el fin de obtener los HR hasta la ocurrencia de un evento desfavorable (IMC no adecuado). Modelos simples para cada variable fueron utilizados para identificar potenciales factores para ser incluidos en el modelo múltiple. Para facilitar la comprensión de los resultados fue creada una variable de rangos de edad materna, basándose en los efectos del modelo simple para edad materna con una función suavizadora del tipo spline, con el fin de verificar desvios de la linearidad y rangos de edad materna con diferentes riesgos. El modelo múltiple fue construido a partir de factores significativos en el modelo simple (p-valor<0,05) y por la relevancia teórica se incluyeron: escolaridad de la madre, edad materna, gestaciones previas, consultas prenatales y postnatales, habito tabaquico, enfermedad del madre, tiponiño (BP o PN), edad gestacional al nacimiento (pretermino o no) y sexo. Las variables con porcentajes elevados de missing o sin información no fueron incluidas en el modelo final puesto que disminuirían considerablemente el tamaño de la muestra final, sobre la cual explorar el efecto conjunto de las variables sobre la ocurrencia del desenlace de interés. Sobre el tamaño muestral del modelo múltiple final (donde se excluyeron los individuos con datos faltantes o “missing” en alguna de las variables incluidas en el modelo) se calcularon nuevamente los HR brutos mediante modelos simples, con el objetivo de compararlos directamente con los valores ajustados por el modelo múltiple final y verificar alguna indicación de modificación de efecto. Por último en el modelo final p-valores<0,05 de HR ajustados indicaron significancia estadística. Se verificaron posibles interaciones y modificaciones en los efectos. Asi, para verificar modificaciones en los efectos, fueron comparados HR ajustados con HR brutos. La calidad del ajuste del modelo se verificó por la evaluación de los residuos de Schoenfeld, Deviance y R2 . Evento: Fluctuación durante el primer año de vida Con el fin de verificar la fluctuación del estado nutricional de los niños en seguimiento, se utilizaron los datos de los controles. Considerando las curvas de crecimiento de OMS, el peso en cada control fue considerado como “inadecuado” si el z-score era inferior a -2 o mayor a 2 y, consecuentemente, se consideró como “adecuado” si el z-score se encontraba entre -2 y 2. El tiempo evaluado consideró la fecha del control y la fecha de nacimiento. Adecuado No adecuado 29 El modelo semi-paramétrico de Cox utilizado consideró la posibilidad de eventos múltiples (peso adecuado o peso no adecuado), llamado de “multi estado”. Este modelo permite verificar cuales de los factores explican, separadamente, la transición de un estado inadecuado para adecuado (recuperación nutricional) y la transición de un estado adecuado para uno inadecuado (desmejoramiento nutricional), considerando que el estado actual del niño (adecuado o no adecuado) dependa solo del estado inmediatamente anterior (Processo de Markov). Fueron realizados modelos simples, para cada variable, y el modelo múltiple, el cual fue construido con aquellas variables significativas en los modelos simples (p-valor<0,05) y las siguientes variables de relevancia teórica: escolaridad de la madre, edad materna, enfermedades de la madre, sexo y número de controles postnatales. Los HR fueron empleados para verificar el efecto de cada variable en cada unos de los estados. Al igual que para los otros desenlaces, aquellas variables con porcentajes elevados de missing o sin información no fueron incluidas en el modelo final puesto que disminuirían considerablemente el tamaño de la muestra final, sobre la cual explorar el efecto conjunto de las variables sobre la ocurrencia del desenlace de interés. Sobre el tamaño muestral del modelo múltiple final (donde se excluyeron los individuos con datos faltantes o “missing” en alguna de las variables incluidas en el modelo) se calcularon nuevamente los HR brutos mediante modelos simples, con el objetivo de compararlos directamente con los valores ajustados por el modelo múltiple final y verificar alguna indicación de modificación de efecto. Cada HR obtenido en modelo simple fue comparado con el HR obtenido en el modelo múltiple para verificar potenciales modificaciones de efectos. En el modelo múltiplo, p-valores<0,05 indicaron factores significativos. Finalmente, la calidad del ajuste del modelo se verificó por la evaluación de los residuos de Pearson y resíduos Escore. Aspectos éticos Este estudio cuenta con el aval del Comité de Ética e Investigación del Instituto Nacional del Epidemiología “Dr. Juan H. Jara”. Nota número 04, con fecha del 20/02/2015. 30 Además, fue presentado ante el Comité de Ética de ambos Hospitales donde se llevó adelante el estudio, ya que estos proveyeron las bases de datos de información sobre el parto y antecedentes del embarazo que dio lugar al niño incluido en el estudio. Para el resguardo y confidencialidad en el manejo de datos personales de cada niño incluido en el estudio, el nombre fue retirado y cada individuo fue codificado con un número de identificación. Solo tuvieron acceso a las historias y fichas clínicas los investigadores involucrados de forma directa en el estudio. 31 5. RESULTADOS Fueron evaluados 407 bebes, quedando la muestra conformada de la siguiente manera (Figura 3). Figura 3: Flujograma del grupo con Bajo Peso. Santa Fe, Argentina. 2013 644 niños con BP 400 niños dentro de límites 244 niños fuera de límites territoriales territoriales 377 nacidos vivos 23 nacidos muertos 4 repetidos 373 niños con BP incluidos en la cohorte 3 sin información 2 repetidos 50 fuera de límites territoriales 318 niños con BP 36 NO BUSCADOS 282 BUSCADOS 20 Hospital: sin acceso 85 no encontrados 15 CS no permitió 197 encontrados 1 CS sin acceso 1 muerto 196 con información 194 BP 2 PN BP: Bajo peso; PN: Peso normal; CS: Centro de Salud (o Centro de Atención Primaria) 32 Figura 4: Flujograma del grupo Peso normal. Santa Fe, Argentina. 2013 4835 niños con PN 3875 niños dentro de 960 niños fuera de límites límites territoriales territoriales 3809 nacidos vivos 66 nacidos muertos MUESTREO ALEATORIO SIMPLE 373 niños con PN incluidos en la cohorte 6 sin información 47 fuera de límites territoriales 320 niños con PN 29 NO BUSCADOS 291 BUSCADOS 11 Hospital: sin acceso 80 no encontrados 18 CS no permitió 211 encontrados BP: Bajo peso; PN: Peso normal; CS: Centro de Salud (o Centro de Atención Primaria) Tal como se observa en la figuras 3 y 4, en el año 2013 nacieron 644 niños con BP en las Maternidades de los Hospitales J.B. Iturraspe y J.M. Cullen de la Ciudad de Santa Fe. Tras la aplicación de los criterios de inclusión y exclusión, ingresaron a la cohorte 373 niños con BP. En cuanto a la muestra de niños con PN, es decir no expuestos, en el año 2013 nacieron 4835 niños con un peso entre 2500 y 4000 gramos, en las maternidades mencionadas anteriormente. De ellos, 3809 cumplían con los criterios de inclusión y exclusión y tras la aplicación de un muestreo aleatorio simple, quedó la muestra conformada por 373 niños, al igual que el grupo expuesto o BP. 33 Es importante destacar que en esta instancia, el cumplimiento del criterio de inclusión localidad de la madre se verificó exclusivamente mediante la información contenida en el SIP. Sobre los 746 niños se buscó información acerca de la atención postnatal en las diversas fuentes disponibles (SICAP y HCP), pero solamente fueron buscados en los Centros de Atención Primaria 282 niños del grupo de expuestos y 291 niños del grupo de no expuestos. Los niños excluidos (50 grupo BP y 47 grupo PN) se debieron a que tras rastrearlos en los sistemas on-line se corroboró que no realizaban sus controles de salud dentro de los límites establecidos en este trabajo, a pesar de que su madre declaró domicilio en la localidad de Santa Fe o Santo Tomé. Esto ocurrió principalmente para ciudades más pequeñas que se encuentran en los alrededores de Santa Fe. Finalmente, sobre las visitas a los Centros de Atención Primaria, algunos no permitieron el acceso a sus historias clínicas, a pesar de contar con el aval del Nodo de Salud de Santa Fe y otros niños referían (según SICAP) atenciones en los Hospitales donde nacieron, sin que se pueda acceder a corroborar si esta información era certera. Por lo anterior, se cuenta con información del 52% (194 niños) del grupo BP incluidos en la cohorte y del 57% (213 niños) del grupo PN incluidos en la cohorte. Uno de los niños falleció antes del primer año de vida, pero no se cuenta con información sobre la fecha de defunción, razón por la que no se evalúa dicho evento. La distribución de las variables en el total de la muestra se encuentra en la tabla 1. Se observa que una proporción muy pequeña de la muesta (0,74%) no tenía instrucción o bien, alcazaron niveles educativos mayores tipo terciario o universitario (1,24%). La mediana de la edad de la madre fue de 22 años con un rango entre 19 años (percentil 25) y 27 años (percentil 75). La prevalencia de Diabetes fue baja, y dentro de este grupo (n=11) la mayoría, 82%, presentó Diabetes Gestacional, y el resto Diabetes tipo 2. En cuanto a las caracterisiticas de la gestación, un 1,26% de las madres no realizaron controles prenatales y un 36,11% no cumplió con la recomendación del Ministerio de Salud de Argentina de por lo menos 5 controles. Finalmente, en cuanto al número de enfermedades ocurridas durante el primer año de vida, aproximadamente un 74% de los niños sufrió al menos una 34 enfermedad y la incidencia de más de 8 enfermedades estuvo presente en menos del 2% de los niños (Tabla 1). Tabla 1: Distribución de las características socioeconómicas, de la madre, de la gestación, del niño y del período postnatal en 407 niños nacidos en Santa Fe, Argentina. 2013 TOTAL n % CARACTERISTICAS SOCIOECONOMICAS Sin instrucción Escolaridad de la madre (N=401) 3 0,74 Primario 132 32,91 Secundario 261 65,08 5 1,24 Sin unión 103 25,56 Con unión 300 74,44 Terciario o Universitario Estado civil de la madre (N=403) Acompañamiento de la madre (N=390) Lugar de residencia (N=405) Vive sola 7 1,79 No vive sola 383 98,21 Santa Fe 363 89,63 Santo Tomé 42 10,37 Desnutrido 10 7,25 Eutrófico 84 60,87 Sobrepeso y Obesidad 44 31,88 Si 275 67,57 No 132 32,43 Si 11 7,91 No 128 92,09 Si 72 37,31 No 121 62,69 Si 10 4,41 No 217 95,59 Si 5 1,72 No CARACTERISTICAS DE LA MADRE Estado nutricional previo a la concepción (N=138) CARACTERISTICAS DE LA MADRE Gestaciones previas (N=407) Antecedentes de nacidos muertos (N=139) Antecedentes de abortos (N=193) Intervalo intergenésico menor 1 año (N=227) HTA previa (N=291) Diabetes (N=291) 286 98,28 Tipo 2 2 0,68 Gestacional 9 3,10 280 96,22 No Cardiopatis (N=404) Si 1 0,25 No 403 99,75 35 (cont) TOTAL n % 0 5 1,26 1 12 3,03 2 26 6,57 3 42 10,61 4 58 14,65 5 70 17,68 6 67 16,92 7 42 10,61 8 30 7,58 9 23 5,81 10 17 4,29 11 4 1,01 Si 69 17,56 No 324 82,44 Si 151 38,04 No 246 61,96 CARACTERISTICAS DE LA GESTACIÓN N° de controles prenatales (N=396) Hábito tabaquico (N=393) * Hábito tabaquico pasivo (N=397) * Violencia (N=390) * Preeclamsia (N=294) Eclamsia (N=292) Infección Urinaria (N=293) Nefropatía (N=291) HTA inducida (N=296) RCIU (N=295) Anemia (N=291) Folatos indicados (N=380) Hierro indicado (N=384) Si 3 0,77 No 387 99,23 Si 15 5,10 No 279 94,90 Si 2 0,68 No 290 99,32 Si 11 3,75 No 282 96,25 Si 1 0,34 No 290 99,66 Si 29 9,80 No 267 90,20 Si 35 11,86 No 260 88,14 Si 79 27,15 No 212 72,85 Si 272 71,58 No 108 28,42 Si 301 78,39 No 83 21,61 36 (cont) TOTAL n % Masculino 211 51,97 Femenino 195 48,03 Término 248 64,92 Pretérmino 134 35,08 Adecuado 285 88,24 Pequeño 38 11,76 Vaginal 226 55,94 Cesárea 178 44,06 Adecuado 363 96,03 No adecuado 15 3,97 Lactancia Exclusiva 245 95,70 Lactancia artificial o parcial 11 4,30 Si 58 17,42 No 275 82,58 Si 263 71,27 No 106 28,73 Adecuado 88 26,04 Inadecuado 250 73,96 Sin enfermedad 106 26,04 Graves 121 29,73 Menos graves 180 44,23 0 106 26,04 1 2 94 66 23,10 16,22 3 4 64 35 15,72 8,60 5 20 4,91 6 8 1,97 7 7 1,72 8 2 0,49 9 4 0,98 10 1 0,25 Si 35 8,60 No 372 91,40 CARACTERISTICAS DEL NIÑO Sexo (N=406) Edad gestacional (N=382) Peso para la edad gestacional (N=323) Vía de nacimiento (N=404) Puntaje Apgar 5to minuto (N=378) Alimentación al alta (N=256) Neonatología (N=333) CARACTERISTICAS DEL PERÍODO POST NATAL Vacunación completa (N=369) Controles postnatales (N=338) Primer enfermedad (N=407) Numero de enfermedades (N=407) Internaciones (N=407) HTA: Hipertensión Arterial; RCIU: Retraso del crecimiento intrauterino * Hace referencia a algún momento del embarazo 37 La asociación de las variables según el peso al nacer, es decir, grupos BP y PN se encuentran en la tabla 2. De los 407 niños, el 90% eran provenientes de la Ciudad de Santa Fe, mientras que 10% de la Ciudad vecina de Santo Tomé, distribuyéndose entre grupos de igual manera. Las características sociodemográficas: nivel máximo de escolaridad alcanzado por la madre, estado civil y acompañamiento fueron muy similares en cuanto a la distribución entre ambos grupos de exposición, sin hallarse diferencia estadísticamente significativa entre ellos (Tabla 2). En cuanto a las características de la madre, el rango de edad más prevalente para ambos grupos fue entre 20 y 35 años, 49,2% para el grupo BP y 57,7% para el grupo PN, sin encontrarse diferencias estadísticamente significativas entre ellos. Ser madre primípara fue más prevalentes entre el grupo de BP, al igual que aquellas cuyo estado nutricional no era eutrófico (sobrepeso o desnutrición), a pesar de que estas diferencias no fueron estadísticamente significativas entre grupos. Dentro del grupo BP, la prevalencia de algún tipo de Diabetes fue de 4,6%, siendo ésta significativamente mayor que en el grupo PN, de 0,9% (p=0,029) (Tabla 2). En referencia a las características de la gestación y tal como se expone en la tabla 2, el 47,8% de las madres de niños con BP no alcanzaron el número mínimo de controles prenatales recomendados, frente a un 26% de las madres de niños con más de 2500 gramos (p<0,001). Hábitos perjudiciales como el tabaquismo activo estuvo más presente en las madres de niños BP (24,9%), mientras que solo el 11,1% de madres con niños PN fumaron en algún momento del embarazo (p<0,001). Misma apreciación merece el tabaquismo pasivo, presente en el 46,7% de las madres BP frente al 34,6% de las madres del grupo PN (p=0,003). Las enfermedades de la gestación que presentaron diferencias entre grupos fueron la preeclamsia, con una prevalencia de 7,8% y de 2,1% en los grupos BP y PN, respectivamente (p=0,024) y el RCIU, el cual estuvo presente en el 20,6% de las gestaciones que tuvieron como producto un niño BP y en el 2,1% de las gestaciones de niños PN (p<0,001) (Tabla 2). 38 En cuanto a las características de los niños, la media del peso al nacer en el grupo de niños nacidos con BP fue significativamente mayor (2031 ± 401,1 gramos), que el grupo PN (3284,1 ± 342,8 gramos), p <0,001. Específicamente dentro del grupo de niños con BP (N=194), el 10% nació con menos de 1500 gramos y el 71,8% de los niños BP era pretérmino frente al 4,3% de los niños PN (p<0,001). Se halló asociación significativa entre el BP y todas las características de los niños incluidas en el análisis, exceptuando el sexo del recién nacido. Si bien se presentan diferencias entre grupos BP y PN para aquellas variables que describen el período postnatal hasta el año de vida del niño, no se hallaron diferencias significativas entre los grupos. (Tabla 2). 39 Tabla 2: Distribución de las características socioeconómicas, de la madre, de la gestación, del niño y del período postnatal por grupo de exposición en 407 niños nacidos en Santa Fe, Argentina. 2013 BP PN Categorías n % n % Primaria y menos 62 32,6 73 34,6 Secundaria y más 128 67,4 138 65,4 Sin unión 50 26,0 53 25,1 Con unión 142 74,0 158 74,9 p valor CARACTERISTICAS SOCIOECONOMICAS Escolaridad de la madre (N=401) Estado civil de la madre (N=403) Acompañamiento de la madre (N=390) Lugar de residencia (N=405) Vive sola 4 2,1 3 1,5 No vive sola 184 97,9 199 98,5 Santa Fe 173 89,2 190 90,0 Santo Tomé 21 10,8 21 10,0 < 20 años 80 41,5 74 34,7 20- 35 años > 35 años 95 18 49,2 9,3 123 16 57,7 7,5 Desnutrido 6 9,1 4 5,6 Eutrófico Sobrepeso 38 22 57,6 33,3 46 22 63,9 30,6 Si 122 62,9 153 71,8 No 72 37,1 60 28,2 0,378 0,461 0,460 0,450 CARACTERISTICAS DE LA MADRE Edad (N=406) Estado nutricional previo a la concepción (N=138) Gestaciones previas (N=407) Antecedentes de nacidos muertos (N=139) Antecedentes de abortos (N=193) Intervalo intergenésico menor 1 año (N=227) HTA previa (N=291) Diabetes (N=404) Cardiopatias (N=404) Si 3 4,9 8 10,3 No 58 95,1 70 89,7 Si 29 33,0 43 41,0 No 59 67,0 62 59,0 Si 5 5,2 5 3,8 No 92 94,8 125 96,2 Si 3 2,0 2 1,4 No 149 98,0 137 98,6 Si 9 4,7 2 0,9 No 183 95,3 210 99,1 Si No 1 0,5 0 0,0 191 99,5 212 100,0 Hasta 4 88 47,8 55 25,9 5 y más 96 52,2 157 74,1 Si 46 24,9 23 11,1 No 139 75,1 185 88,9 0,254 0,658 0,054 0,170 0,160 0,565 0,542 0,029 0,475 CARACTERISTICAS DE LA GESTACIÓN N° de controles prenatales (N=396) Hábito tabaquico (N=393) * <0,001 <0,001 40 BP Hábito tabaquico pasivo (N=397) * Violencia (N=390) * Preeclamsia (N=294) Eclamsia (N=292) Infección Urinaria (N=293) Nefropatía (N=291) HTA inducida (N=296) RCIU (N=295) Anemia (N=291) Folatos indicados (N=380) Hierro indicado (N=384) Categorías n Si 86 No PN % n % 45,7 65 34,6 102 54,3 144 76,6 Si 3 1,7 0 0,0 No 178 98,3 209 100,0 Si 12 7,8 3 2,1 No 142 92,2 137 97,9 Si 2 1,3 0 0,0 No 151 98,7 139 100,0 Si 8 5,2 3 2,1 No 145 94,8 137 97,9 Si 0 0,0 1 0,7 No 152 100,0 138 99,3 Si 19 12,2 10 7,1 No 137 87,8 130 92,9 Si 32 20,6 3 2,1 No 123 79,4 137 97,9 Si 40 26,3 39 28,1 No 112 73,7 100 71,9 Si 131 71,2 141 71,9 No 53 28,8 55 28,1 Si 143 77,3 158 79,4 No 42 22,7 41 20,6 Masculino 98 50,5 113 53,3 Femenino 96 49,5 99 46,7 Término 49 28,2 199 95,7 Pretérmino 125 71,8 9 4,3 Adecuado 102 74,5 183 98,4 Pequeño 35 25,5 3 1,6 Vaginal 83 43,2 143 67,5 Cesárea 109 56,8 69 32,5 Adecuado 157 91,8 206 99,5 No adecuado 14 8,2 1 0,5 Lactancia Exclusiva 99 90,8 146 99,3 Lactancia no exclusiva 10 9,2 1 0,7 Si 54 38,6 4 2,1 No 86 61,4 189 97,9 Si 124 72,5 139 70,2 No 47 27,5 59 29,8 Adecuado 42 28,4 46 24,2 Inadecuado 106 71,6 144 75,8 Sin enfermedad 49 25,3 57 26,8 Graves 61 31,4 60 28,2 Menos graves 84 43,3 96 45,1 p valor 0,003 0,090 0,024 0,274 0,140 0,341 0,103 <0,001 0,420 0,872 0,617 CARACTERISTICAS DEL NIÑO Sexo (N=406) Edad gestacional (N=382) Peso para la edad gestacional (N=323) Vía de nacimiento (N=404) Puntaje Apgar 5to minuto (N=378) Alimentación al alta (N=256) Neonatología (N=333) 0,322 <0,001 <0,001 <0,001 <0,001 0,001 <0,001 CARACTERISTICAS DEL PERÍODO POST NATAL Vacunación completa (N=369) Controles postnatales (N=338) Primer enfermedad (N=407) 0,355 0,229 0,769 41 BP Internaciones (N=407) N° enfermedades (N=304) Categorías n Si 21 No PN % n % 10,8 14 6,6 173 89,2 199 93,4 1a7 189 97,4 211 99,1 8 a 10 5 2,6 2 0,9 p valor 0,126 0,265 BP: Bajo peso; PN: Peso normal; HTA: Hipertensión Arterial; RCIU: Retraso del crecimiento intrauterino 42 Desenlaces en la salud de los niños Con base en la cohorte formada a partir del peso al nacer de niños nacidos en el año 2013, se realizaron diferentes análisis con el objetivo de predecir el efecto del peso al nacer y otras variables seleccionadas sobre el estado nutricional del niño y la ocurrencia de la primera enfermedad (Cuadro 2). El período de tiempo estudiado varió de acuerdo al evento de interés, pero en ninguno de ellos se extendió más de 14 meses de edad del niño. El tiempo considera el tiempo desde nacimiento hasta la ocurrencia del evento estudiado. Cuadro 2: Resumo dos modelos utilizados segundo os desenlaces DESENLACE Ocurrencia de la primer enfermedad Ocurrencia de la primer enfermedad según el tipo OBJETIVO Verificar los FR relacionados con la ocurrencia de enfermedades Comparar efectos separados de los modelos según el tipo de enfermedad Identificar los FR Estado nutricional al según asociados al 1 año evento Identificar y comparar Fluctuación del peso los FR relacionados a en las consultas desmejora y postnatales recuperación nutricional DEFINICIÓN DE EVENTO MODELO VARIABLES INDEPENDIENTES Escolaridad de la madre; Edad materna; Gestaciones previas; N° de consultas prenatales; Hábito tabáquico; Hierro Ocurrencia de la primera Modelo de Cox clásico indicado;Enfermedades de enfermedad la madre; Tipo de niño; Sexo; Vía de nacimiento; Puntaje apgar 5to minuto; Controles post-natales Ocurrencia de eventos graves Ocurrencia de eventos menos graves Modelo competitivo: riesgo especifico Escolaridad de la madre; Edad materna; Gestaciones previas; N° de consultas prenatales; Hábito tabáquico; Hierro indicado;Enfermedades de la madre; Tipo de niño; Sexo; Vía de nacimiento; Puntaje apgar 5to minuto; Controles post-natales Escolaridad de la madre; Edad materna; Gestaciones previas; N° de consultas prenatales; Hábito Estado nutricional Modelo de Cox clásico tabáquico; Enfermedades inadecuado de la madre; Tipo de niño; Sexo; Pretermino; Controles post-natales; N° de enfermedades del niño Escolaridad de la madre; Edad materna; Gestaciones previas; N° de consultas prenatales; Hábito tabáquico; Enfermedades Inadecuado Adecuado Modelo multi-estado de la madre; Tipo de niño; Adecuado Inadecuado Sexo; Pretermino; Puntaje apgar 5to minuto; Controles post-natales; N° de enfermedades del niño 43 Evento: Ocurrencia de la primera enfermedad En la tabla 3 se presentan los resultados del análisis del tiempo hasta la ocurrencia de cualquier tipo de enfermedad, denominado “total de enfermedades”, utilizando modelos simples. Las características de la gestación “nefropatías” y “eclampsia” fueron excluidas ya que no había eventos para dichas variables. El efecto de la edad materna fue testeado por spline y aunque el efecto no linear no fue significativo, se observó el efecto decreciente hasta 20 años y el efecto creciente después de los 35 años, lo que justificó el uso de la variable edad materna en rangos de edad (Anexo 1). El análisis univariado arroja que solamente el nivel de escolaridad bajo de la madre y la edad materna se asociaron al tiempo de ocurrencia de alguna enfermedad. En la tabla 4, se presenta el modelo múltiple, el cual contiene 12 variables. Se calcularon los HR brutos ajustados por el tamaño del modelo final (N=310) y su IC al 95% para las variables que ingresaron en el modelo. En contra de lo esperado, la escolaridad baja de la madre fue un factor protector para la ocurrencia de algún tipo de enfermedad, disminuyendo el riesgo significativamente en un 36%. Se observa que la edad materna menor de 20 años se comportó como un factor de riesgo, aumentando significativamente el riesgo de padecer alguna enfermedad en un 54% (p=0,009). La edad materna mayor a 35 años incrementó el riesgo en proporciones similares, pero no fue estadísticamente significativo (p=0,097). En cuanto a los hábitos del embarazo, el no haber recibido hierro durante el embarazo aumentó el riesgo significativamente en un 42% (p=0,039) al igual que el hábito tabáquico en algún trimestre, el cual aumentó el riesgo significativamente en un 52% (p=0,024). El tipo de niño, es decir, haber nacido con BP, no presentó asociación significativa con el tiempo hasta la ocurrencia de la primera enfermedad, al igual que las otras características del niño (Tabla 4). En todos los modelos simples y en el modelo múltiplo, se corroboró que no existieran fugas de proporcionalidad a través del test de Schoenfeld, condición que cumplieron todas las variables. Finalmente, el modelo final explica solo el 10,3% de la variabilidad del tiempo hasta la ocurrencia de la primera enfermedad. 44 Con la premisa de que estas covariables se pueden comportar de forma diferente según la gravedad de la enfermedad, se realizaron modelos semi-paramétricos de Cox abordados como modelos competitivos. En la tabla 3 se presentan los HR brutos de los modelos simples y su IC al 95%, según tipo de enfermedad “graves” o “menos graves”. Al igual que para el total de enfermedades, las variables eclampsia y nefropatía fueron excluidas del análisis por no presentar eventos. En referencia a las enfermedades graves, las variables significativas en los modelos simples y que incrementaron el riesgo de enfermedad grave fueron la escolaridad de la madre, el haber fumado durante el embarazo, la no indicación de hierro y la presencia de cardiopatía. Esta última variable no fue incluida en el modelo múltiplo ya que se optó por incluir la variable “enfermedades de la madre” la cual resume si la madre tuvo alguna enfermedad (o más de una), en lugar de adicionar una a una de forma separada, con lo cual correríamos el riesgo de colinearidad y de sobreestimar el efecto de las enfermedades de la madre en la ocurrencia de enfermedades de los niños. Además, esta variable “cardiopatías” presenta pocos eventos, lo que se observa por su amplio IC al 95% (Tabla 3). 45 Tabla 3: Modelos simples para la ocurrencia del total de enfermedades, enfermedades graves y enfermedades menos graves en 407 niños Total de enfermedades IC (95% ) Categorías HR Escolaridad de la madre (N=394) Primaria y menos 0,74 0,579 Estado civil de la madre (N=396) CARACTERISTICAS DE LA MADRE Sin unión 1,14 0,674 Menor 20 1,31 Mayor 35 Desnutrida Enfermedades graves IC (95% ) p valor Enfermedaeds menos graves HR IC (95% ) p valor HR p valor 0,951 0,018 0,67 0,445 0,998 0,049 0,8 0,581 1,09 0,154 1,131 0,304 0,93 0,603 1,423 0,726 1,31 0,945 1,815 0,105 1,031 1,668 0,027 1,28 0,877 1,862 0,201 1,34 0,977 1,824 0,070 1,25 0,829 1,913 0,278 0,97 0,483 1,958 0,937 1,49 0,885 2,511 0,134 1,50 0,715 3,146 0,283 0,47 0,064 3,494 0,462 2,19 0,969 4,927 0,059 Sobrepeso 1,38 0,924 2,079 0,114 1,22 0,627 2,355 0,565 1,5 0,897 2,505 0,122 Gestaciones previas (N=400) No 1,09 0,860 1,388 0,466 0,94 0,635 1,379 0,738 1,21 0,891 1,639 0,223 Antecedentes de nacidos muertos (n=264) Antecedentes de abortos (N=303) Si 0,97 0,459 2,080 0,952 1,03 0,323 3,258 0,965 0,94 0,348 2,56 0,909 Si 1,09 0,807 1,483 0,562 1,5 0,962 2,343 0,073 0,85 0,558 1,301 0,459 Intervalo intergenésico menor 1 año (N=225) Si 0,75 0,334 1,713 0,504 0,56 0,138 2,294 0,422 0,92 0,336 2,504 0,865 HTA previa (N=397) Diabetes (N=397) Cardiopatía (N=397) Si 0,93 0,347 2,506 0,891 0,52 0,072 3,701 0,511 1,28 0,407 4,01 0,675 Si 0,66 0,313 1,404 0,283 0,97 0,358 2,633 0,954 1,17 0,853 2,647 0,702 Si 3,27 0,456 23,440 0,238 9,06 1,243 66,04 0,030 - - - - N° de controles prenatales (N=389) Hasta 4 0,99 0,784 1,275 0,997 1,13 0,775 1,646 0,527 0,92 0,67 1,262 0,603 Habito tabaquico (N=386) Si 1,35 1,012 1,807 0,041 1,63 1,058 2,496 0,027 1,17 0,791 1,742 0,425 Habito tabaquico pasivo (N=390) Si 1,15 0,866 1,388 0,443 1,41 0,98 2,04 0,064 1 0,728 1,374 0,999 Violencia (N=383) Si 2,25 0,722 7,059 0,161 1,74 0,243 12,49 0,581 2,64 0,653 10,69 0,173 Preeclampsia (N=397) Si 0,88 0,484 1,616 0,691 1,01 0,412 2,469 0,986 0,8 0,356 1,813 0,598 Infección urinaria (N=397) Si 0,91 0,451 1,842 0,797 0,55 0,135 2,217 0,399 1,17 0,519 2,647 0,702 HTA inducida (N=397) Si 1,13 0,743 1,741 0,553 1,25 0,655 2,391 0,498 1,06 0,604 1,87 0,833 RCIU (N=397) Si 0,94 0,638 1,413 0,799 0,61 0,284 1,31 0,205 1,19 0,742 1,894 0,478 Anemia (N=397) Si 0,78 0,582 1,068 0,124 0,75 0,457 1,221 0,244 0,82 0,556 1,199 0,301 Folatos indicados (N=373) No 1,16 0,898 1,502 0,253 1,45 0,985 2,122 0,059 0,98 0,693 1,392 0,922 Hierro indicado (N=377) Enfermedade madre (N=304) No 1,29 0,982 1,707 0,066 1,72 1,151 2,56 0,009 1,030 0,698 1,512 0,893 Por lo menos una 0,98 0,724 1,351 0,946 0,88 0,524 1,462 0,610 1,07 0,722 1,582 0,74 CARACTERISTICAS SOCIOECONÓMICAS Edad (N=399) Estado nutricional previo a la concepción (N=137) CARACTERISTICAS DE LA GESTACIÓN 46 (Cont) Total de enfermedades IC (95% ) Categorías HR Tipo de niño (N=400) BP 0,95 0,763 Sexo (N=400) Masculino 1,14 0,908 Pretermino (N=375) Si 0,84 Peso para la edad gestacional (N=317) Pequeño Vía de nacimiento (N=397) Cesarea Puntaje Apgar 5to Minuto (N=371) Alimento al alta (N=253) Neonatología (N=330) Enfermedades graves IC (95% ) p valor HR 1,201 0,709 1,02 0,72 1,432 0,258 1,25 0,868 0,663 1,088 0,197 1,06 0,721 1,41 0,962 2,074 0,078 1,34 1,13 0,904 1,427 0,272 1,39 No adecuado 0,76 0,419 1,403 0,390 Artificial 0,74 0,350 1,591 Si 1,14 0,831 1,568 Enfermedaeds menos graves IC (95% ) p valor HR p valor 1,46 0,903 0,92 0,689 1,229 0,561 1,787 0,233 1,08 0,801 1,444 0,628 1,552 0,774 0,74 0,527 1,013 0,059 0,713 2,526 0,362 1,46 0,898 2,362 0,127 0,972 1,996 0,071 0,99 0,736 1,332 0,945 1,24 0,575 2,667 0,585 0,46 0,171 1,244 0,126 0,450 0,8 0,253 2,549 0,71 0,71 0,262 1,93 0,503 0,417 1,17 0,709 1,934 0,537 1,12 0,743 1,691 0,585 CARACTERISTICAS DEL NIÑO CARACTERÍSTICAS DEL PERÍODO POST NATAL Vacunas completas (N=364) No 0,94 0,723 1,231 0,669 0,75 0,485 1,167 0,204 1,09 0,78 1,525 0,613 Controles postnatales (N=378) Hasta 5 0,76 0,529 1,096 0,143 0,59 0,319 1,105 0,099 0,89 0,567 1,391 0,603 BP: Bajo peso; HTA: Hipertensión arterial; RCIU: Retraso del crecimiento intrauterino; HR: Hazard ratio 47 La tabla 4 presenta los HR brutos con su IC al 95% ajustados por el tamaño del modelo múltiple (N=310) y los HR ajustados del modelo múltiple con su IC al 95%. Al explorar el efecto conjunto de las co variables sobre la ocurrencia de enfermedades graves se observa que la escolaridad baja continuó siendo un factor protector en proporciones similares al modelo simple (p=0,042). Los niños de madres menor a 20 años tuvieron un 82% más de riesgo de enfermedades graves que los niños de madres entre 20 a 35 años (p=0,025). La ausencia de indicación de hierro durante el embarazo y el hábito tabáquico incrementaron el riesgo significativamente en un 93% (p=0,009) y 87% (p=0,030) respectivamente. Finalmente, el nacimiento por cesárea se comporta como un factor de riesgo significativo, aumentando el riesgo en un 57% (p=0,047). El BP no fue un factor determinante de la ocurrencia de enfermedades graves (p>0,05) (Tabla 4). 48 Tabla 4: Modelos múltiple para la ocurrencia del total de enfermedades, enfermedades graves y enfermedades menos graves en 310 niños Total de enfermedades Categorías HR Bruto (IC 95% ) HR Ajustado 0,64 (0,49-0,85) 0,64 (0,48-0,87) 1,40 (1,07-1,83) 1,24 (0,76-2,02) 1,10 (0,84-1,46) 1,54 (1,12-2,14) 1,55 (0,93-2,59) 0,95 (0,69-1,32) 0,91 (0,69-1,20) 1,37 (0,97-1,93) 1,46 (1,07-1,97) 0,88 (0,61-1,28) 0,87 (0,64-1,18) 1,52 (1,06-2,19) 1,42 (1,02-1,99) 0,81 (0,54-1,21) 0,88 (0,68-1,14) 1,15 (0,89-1,49) 1,07 (0,82-1,38) 0,80 (0,33-1,94) 0,88 (0,66-1,18) 1,14 (0,88-1,49) 1,16 (0,87-1,54) 0,88 (0,35-2,22) 0,72 (0,47-1,09) 0,67 (0,43-1,04) a (IC 95% ) Enfermedades graves p valor (ajustado) HR Bruto (IC 95% ) HR Ajustado 0,004 0,56 (0,35-0,89) 0,60 (0,37-0,98) 1,34 (0,88-2,05) 0,72 (0,30-1,82) 1,07 (0,70-1,66) 1,82 (1,08-3,08) 1,16 (0,44-3,08) 0,85 (0,50-1,45) 1,01 (0,66-1,55) 1,63 (0,98-2,73) 2,14 (1,38-3,33) 0,59 (0,30-1,17) 0,81 (0,49-1,32) 1,87 (1,06-3,29) 1,93 (1,18-3,17) 0,54 (0,26-1,12) 0,783 0,94 (0,63-1,42) 1,37 (0,91-2,06) 1,34 (0,89-2,01) 1,54 (0,56-4,20) 0,86 (0,54-1,39) 1,34 (0,88-2,04) 1,57 (1,01-2,44) 1,77 (0,59-5,30) 0,071 0,47 (0,22-1,03) 0,46 (0,21-1,03) b (IC 95% ) Enfermedades menos graves p valor (ajustado) HR Bruto (IC 95% ) HR Ajustado 0,042 0,70 (0,49-1,01) 0,67 (0,46-0,98) 1,43 (1,01-2,03) 1,66 (0,93-2,95) 1,21 (0,86-1,72) 1,40 (0,92-2,12) 1,80 (0,98-3,32) 1,01 (0,67-1,52) 0,84 (0,59-1,21) 1,20 (0,75-1,91) 1,06 (0,69-1,64) 1,09 (0,70-1,71) 0,90 (0,60-1,34) 1,34 (0,82-2,17) 1,09 (0,69-1,75) 1,02 (0,63-1,67) 0,309 0,84 (0,61-1,18) 1,03 (0,74-1,44) 0,92 (0,65-1,29) 0,27 (0,04-1,96) 0,89 (0,61-1,28) 1,03 (0,74-1,45) 0,95 (0,66-1,38) 0,30 (0,04-2,21) 0,060 0,89 (0,54-1,46) 0,82 (0,49-1,38) c (IC 95% ) p valor (ajustado) CARACTERISTICAS SOCIOECONÓMICAS Escolaridad de la madre Primaria y menos 0,037 CARACTERISTICAS DE LA MADRE Menor 20 años Edad materna Mayor 35 años Gestaciones previas No 0,009 0,097 0,763 0,025 0,767 0,556 0,112 0,058 0,977 CARACTERISTICAS DE LA GESTACIÓN N° Consultas prenatales Hasta 4 Hábito tabáquico Si Hierro indicado No Enfermedad de la madre Por lo menos una 0,361 0,024 0,039 0,301 0,392 0,030 0,009 0,098 0,589 0,240 0,709 0,930 CARACTERISTICAS DEL NIÑO Tipo de niño BP Sexo Masculino Vía de nacimiento Cesarea Puntaje Apgar 5º minuto No adecuado 0,396 0,315 0,303 0,545 0,173 0,047 0,526 0,848 0,800 0,237 CARACTERISTICAS DEL PERÍODO POST NATAL N° de controles postnatales Hasta 5 0,461 Nota: HR: Hazard Ratio; BP: Bajo Peso al Nacer; R2 a: 10,3%; R2 b:11,4%; R2 c:4,8% 49 Tras el análisis de la asociación entre las mencionadas variables y el tiempo hasta la ocurrencia de enfermedades menos graves utilizando modelos simples, ninguna variable fue determinante para la ocurrencia del evento de interés (Tabla 3), ni al ajustarlas por tamaño del modelo final (Tabla 4). Del análisis del modelo múltiple, se desprende que al controlar por otras variables, la escolaridad de la madre baja adquiere significancia sobre la ocurrencia de enfermedades menos graves comportándose, al igual que en los modelos anteriores, como protectora (p=0,037). El resto de las variables incluidas en el modelo múltiple no presentaron asociación significativa (Tabla 4). Todas las variables incluidas en los modelos para evaluar el tiempo hasta la ocurrencia de la primera enfermedad cumplieron con el supuesto de Cox de riesgos proporcionales, evaluada mediante el test de Schoenfeld (p>0,05). En el modelo de enfermedades graves se observaron apenas 13 individuos mal ajustados (outliers), con residuos Deviance entre +2 y +3, justificados por presentar el evento (enfermedad grave) y algunas características consideradas protectoras por el modelo: edad materna entre 20 y 35 años, mayoría sexo femenino, pocas madres fumadoras durante la gestación, gran parte con BP al nacer, mayoría de partos vaginales, todas con apgar al 5to minuto adecuado y la mayoría de las madres con hierro indicado durante la gestación. Además, estos outliers presentaron el tiempo de ocurrencia de la enfermedad grave debajo (mediana=33 días) de los demas con enfermedad graves (mediana=123 días) (Figura 5). En el modelo de enfermedad menos graves se observaron 17 indivíduos mal ajustados (outliers), con residuos Deviance entre +2 y +3, justificados por presentar enfermedad menos graves y algunas características consideradas protectoras por el modelo: edad materna entre 20 y 35 años, mayoría no fumadora durante la gestación, mayoría con indicación de hierro durante la gestación y mayoría de sexo femenino. Además, estos outliers presentaron el tiempo de ocorrência de enfermedad menos grave debajo (mediana=30 días) de los demas con enfermedad menos graves (mediana=127,5 días) (Figura 5). Finalmente, las variables incluidas en los modelos competitivos finales para la ocurrencia de enfermedades graves y menos graves explicaron el 11,4% y 4,8% (R2), respectivamente, de la variabilidad del evento de interés. 50 Figura 5: Residuos Deviance para los modelos múltiples de ocurrencia de enfermedades graves y enfermedades menos graves en niños nacidos en Santa Fé, Argentina, 2013 2 1 0 -1 Resíduos Deviance 3 Graves 0 50 100 150 200 250 300 250 300 Index 3 2 1 0 -2 -1 Resíduos Deviance Menos Graves 0 50 100 150 200 Index Evento: Estado nutricional al año Para la evaluación del estado nutricional al año, la muestra quedó reducida a 273 niños, ya que no se contaba con información de todos ellos hasta una edad próxima a 12 meses. De esos 273 niños, el 49,7% eran del grupo BP y el 50,3% restante del grupo PN. Según la escolaridad de la madre, el 33,6% era de baja escolaridad y el 66,3% de escolaridad alta y según las consultas prenatales el 33,6% realizaron hasta 4 consultas y el 66,5% 5 o más consultas prenatales. Estas variables se distribuyeron en igual proporción que la muestra total (407 niños). 51 Al año de vida, 5 niños tenían BP, 30 sobrepeso u obesidad y el resto de los niños (N=269) eran eutróficos. A los fines de posibilitar el análisis estadístico, se agruparon aquellos niños con BP y sobrepeso, denominados “estado nutricional inadecuado”. Tabla 5: Modelos simples para el estado nutricional no adecuado al año en 304 niños (2013) Categorías HR IC (95% ) p valor CARACTERISTICAS SOCIOECONÓMICAS Escolaridad de la madre (N=301) Primaria y menos 1,49 0,767 2,931 0,236 Estado civil de la madre (N=301) Sin unión 1,41 0,660 3,039 0,371 Acompañamiento de la madre (N=293) Vive sola - - - - Mayor 35 2,04 0,694 6,005 0,195 Menor 20 0,82 0,388 1,754 0,617 Desnutrida 2,94 0,264 32,720 0,380 Sobrepeso 7,03 1,457 34,000 0,015 Gestaciones previas (N=304) No 0,59 0,258 1,351 0,212 Antecedentes de nacidos muertos (n=201) Antecedentes de abortos (N=232) Si - - - - Si 0,85 0,348 2,101 0,732 Intervalo intergenésico menor 1 año (N=170) Si 1,81 0,240 13,740 0,563 HTA previa (N=302) Diabetes (N=302) Cardiopatía (N=302) Si 3,50 0,473 26,010 0,219 Si - - - - Si - - - - CARACTERISTICAS DE LA MADRE Edad (N=303) Estado nutricional previo a la concepción (N=110) CARACTERISTICAS DE LA GESTACIÓN N° de controles prenatales (N=298) Hasta 4 1,57 0,782 3,144 0,204 Habito tabaquico (N=293) Si 1,65 0,774 3,534 0,194 Habito tabaquico pasivo (N=296) Si 1,17 0,586 2,341 0,655 Violencia (N=291) Si - - - - Preeclampsia (N=302) Si 0,99 0,135 7,371 0,997 Eclampsia (N=302) Si 2,84 0,383 21,120 0,307 Infección urinaria (N=302) Si - - - - Nefropatía (N=302) Si - - - - HTA inducida (N=302) Si 2,51 0,886 7,164 0,083 RCIU (N=302) Si - - - - Anemia (N=302) Si 0,56 0,201 1,616 0,290 Folatos indicados (N=286) No 0,90 0,405 2,019 0,806 Hierro indicado (N=288) Enfermedade madre (N=304) No 1,41 0,634 3,175 0,395 Por lo menos una 2,17 0,938 5,012 0,070 52 (Cont) Categorías HR IC (95% ) p valor CARACTERISTICAS DEL NIÑO Tipo de niño (N=304) BP 0,51 Sexo (N=304) Masculino 0,97 - - - Pretermino (N=284) Si 0,51 0,232 1,133 0,098 Peso para la edad gestacional (N=237) Pequeño 1,10 0,332 3,645 0,875 Vía de nacimiento (N=303) Cesarea 0,84 0,457 1,747 0,743 Puntaje Apgar 5to Minuto (N=280) No adecuado 2,15 0,292 15,850 0,452 Alimento al alta (N=191) Neonatología (N=258) Artificial 0,86 0,116 6,401 0,884 Si 0,86 0,333 2,263 0,773 0,248 1,038 0,063 CARACTERÍSTICAS DEL PERÍODO POST NATAL Vacunas completas (N=284) No 1,24 0,598 2,584 0,560 Controles postnatales (N=304) Hasta 5 1,00 0,896 1,121 0,971 1a7 1,27 0,525 3,108 0,589 8 a 10 4,80 1,192 19,373 0,027 Menos graves 1,40 0,550 3,598 0,477 Graves 1,36 0,518 3,598 0,529 Si 1,06 0,323 3,472 0,923 N° enfermedades (N=304) Primer enfermedad (N=304) Internaciones (N=304) BP: Bajo peso; HTA: Hipertensión arterial; RCIU: Retraso del crecimiento intrauterino; HR: Hazard ratio En la tabla 5 se presentan los resultados del análisis univariado de cada variable con el riesgo de poseer un estado nutricional inadecuado al año. Tal como se observa, las madres con un IMC pre gestacional elevado y la ocurrencia de más de 8 enfermedades durante el año fueron los factores asociados significativamente al estado nutricional inadecuado. El riesgo linear de la Edad materna fue verificado por función suavizadora spline (p>0,05), sin embargo, se observaron diferencias en los efectos por debajo de 20 años y encima de 35 años, lo que motivo la construción de los rangos de edad (Anexo 2). Para la construcción del modelo múltiple a partir de las variables significativas en los modelos unitarios y de aquellas de relevancia teórica, se decidió no ingresar el estado nutricional de la madre previo a la concepción, a pesar de haber sido significativo, ya que esta variable tenía una importante cantidad de datos faltantes. El modelo final quedó compuesto por 11 variables: escolaridad de la madre, edad de la madre, gestaciones previas, N° de consultas prenatales, hábito tabáquico, enfermedad de la madre, tipo de niño, sexo, pretérmino, N° de controles postnatales y N° enfermedades del niño, el resto de las variables fueron excluidas. El número de consultas prenatales inadecuado y las enfermedades del niño continuaron siendo factores significativos para sufrir enfermedades de menor gravedad, tras haber sido ajustadas por otras variables. Para el resto de las 53 variables incluidas en el modelo final no se observan cambios de dirección ni magnitud en los HR brutos y HR ajustados, exceptuando las ya mencionadas (Tabla 6). Tabla 6: Modelo múltiple para el estado nutricional no adecuado al año en 273 niños (Santa Fé, 2013) Categorias HR bruto IC (95% ) p valor HR ajustado CARACTERISTICAS SOCIOECONÓMICAS Escolaridad de la madre Primaria y menos IC (95% ) p valor 1,36 0,686 2,730 0,374 1,37 0,640 2,962 0,413 Mayor 35 años 1,98 0,673 5,885 0,214 1,48 0,447 4,912 0,520 Menor 20 años 0,75 0,345 1,667 0,491 0,65 0,214 1,970 0,446 Gestaciones previas No 0,64 0,280 1,493 0,308 0,84 0,262 2,735 0,782 Nº Consultas prenatales Hasta 4 1,67 0,833 3,382 0,147 2,57 1,163 5,710 0,019 Hábito tabáquico Si 1,55 0,700 3,456 0,278 1,15 0,453 2,919 0,768 Enfermedad madre Por lo menos una 2,37 1,023 5,526 0,044 2,97 1,146 7,743 0,025 Tipo de niño BP 0,53 0,252 1,119 0,096 0,48 1,173 1,380 0,176 Sexo Pretermino Masculino 0,99 0,504 1,978 0,997 0,82 0,393 1,714 0,600 Si 0,47 0,205 1,095 0,080 0,41 0,134 1,297 0,131 Hasta 5 1,18 0,414 3,367 0,755 1,22 0,380 3,960 0,732 1a7 1,19 0,486 2,170 0,702 1,18 0,440 3,209 0,733 8 a 10 5,42 1,342 21,907 0,017 9,76 1,511 63,022 0,016 CARACTERISTICAS DE LA MADRE Edad materna CARACTERISTICAS DEL NIÑO CARACTERÍSTICAS DEL PERÍODO POST NATAL N° controles postnatales N° enfermedades niño BP:Bajo Peso; HR: Hazard ratio; R2 =12,6% Todas las variables incluidas en los modelos para evaluar el tiempo hasta la ocurrencia de la primera enfermedad cumplieron con el supuesto de Cox de riesgos proporcionales, evaluada mediante el test de Schoenfeld (p>0,05). En el análisis de los residuos Deviance fueron observados 8 individuos mal ajustados (outliers) con valores superiores a +2, todos con estado nutricional no adecuado (6 por exceso de peso y 2 bajo peso). Algunas caracteristicas consideradas protectoras por el modelo fueron encontradas en estos outliers: edad materna entre 20 y 35 años, mayoría con 5 o más consultas prenatales, madres sin enfermedad, mayoría no fumadora durante la gestación, mayoría de sexo femeninno y mayoría con controles postnatales adecuados. Además, estos outliers presentaron un tiempo de ocurrencia hasta el estado nutricional no adecuado (mediana=421 días) debajo de los demas con estado nutricional no adecuado (mediana=572 días) (Figura 6). 54 Figura 6: Residuos Deviance para el modelo múltiple de estado nutricional no adecuado al año (Santa Fé, Argentina, 2013) Las variables seleccionadas explican, en conjunto, el 12,6% del estado nutricional de los niños incluidos en nuestro estudio. Evento: Fluctuación del estado nutricional Para el estudio de la fluctuación del estado nutricional a lo largo del primer año se contó con información de 383 niños, ya que 24 fueron excluidos porque no poseían al menos dos controles de salud, por lo que nunca tuvieron riesgo de transitar entre el estado nutricional adecuado y no adecuado. Se valoraron inicialmente de forma separada la asociación de todas las co variables con la transición de un estado nutricional adecuado a no adecuado, lo que representa una “desmejora nutricional” y con la transición del estado nutricional de no adecuado a adecuado, es decir, “recuperación nutricional” (Tabla 7). Las características de la madre que fueron significativas para la desmejora nutricional fueron el estado nutricional previo a la concepción desnutrido, antecedentes de abortos y de cardiopatías, mientras que las características de la gestación hábito tabáquico activo, anemia y eclampsia también aumentaron significativamente el riesgo de desmejora 55 nutricional. Es importante destacar que el antecedente de abortos, contrariamente a lo esperado, se comportó como un factor protector para la desmejora nutricional. Por otra parte, el BP, el nacimiento a pretérmino, el puntaje apgar inadecuado y la internación en neonatología incrementaron de forma significativa el riesgo de desmejora nutricional. Por último la única característica del período postnatal asociada fue haber padecido entre 8 y 10 enfermedades durante el primer año de vida (Tabla 7). El análisis univariado también demostró que el sobrepeso de la madre previo a la concepción, las gestaciones previas, los controles prenatales y la ocurrencia de anemia durante la gestación se asociaron significativamente a la recuperación nutricional (Tabla 7). Tabla 7: Modelos simples para la transición entre estado nutricional adecuado y no adecuado en niños nacidos en Santa Fé, Argentina (2013) Categoria Estado HR Bruto IC (95% ) Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado 0,69 0,9 0,88 1,19 0,404 0,652 0,479 0,873 1,192 1,232 1,604 1,684 Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado 1,15 1,37 1,05 1,62 6,41 2,14 1,27 0,55 1,22 1,4 1,13 0,75 0,37 1,31 0,81 1,02 0,52 1,13 104,24 0,689 0,996 0,402 0,964 2,437 1,036 0,560 0,312 0,732 1,025 0,258 0,226 0,155 0,863 0,109 0,411 0,07 0,568 3,537 1,934 1,883 2,734 2,707 16,842 4,419 2,866 0,952 2,041 1,913 4,993 2,508 0,876 2,000 6,043 2,528 3,793 2,232 3.072,290 Inadecuado a adecuado 7,26 0,366 143,800 CARACTERISTICAS SOCIOECONÓMICAS Escolaridad de la madre Primaria y menos Estado Civil de la madre Sin unión CARACTERISTICAS DE LA MADRE Edad materna Menor 20 Mayor 35 Estado nutricional previo a la concepción Desnutrida Sobrepeso Gestaciones previas No Antecedentes de nacidos muertos Si Antecedentes de abortos Si Intervalo intergenésico menor 1 año Si HTA previa Si Diabetes Si Cardiopatía Si 56 (Cont) Categoria CARACTERISTICAS DE LA GESTACIÓN N° de controles prenatales Hasta 4 Hábito tabáquico Si Hábito tabáquico pasivo Si Violencia Si Preeclamsia Si Eclampsia Si Infección Urinaria Si Nefropatía Si HTA inducida Si RCIU Si Anemia Si Folatos indicados No Hierro indicado No Enfermedad madre Por lo menos una CARACTERISTICAS DEL NIÑO Tipo de niño BPN Sexo Masculino Pretermino Si Peso para la edad Gestacional Pequeño Vía de nacimiento Cesárea Puntaje Apgar 5to minuto No adecuado Alimento al alta Artificial Neonatología Si CARACTERÍSTICAS DEL PERÍODO POST NATAL Vacunas completas No N° de controles post natales Hasta 5 Estado HR Bruto IC (95% ) Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado 1,25 0,57 1,85 0,91 1,58 0,88 4,33 1,42 0,44 0,52 6,57 1,5 0,71 1,08 0,91 0,73 1,08 0,89 2,17 1,83 0,87 0,93 1,2 0,84 0,96 0,831 0,741 0,415 1,031 0,627 0,956 0,647 0,911 0,426 0,061 0,268 1,415 0,303 0,094 0,454 0,327 0,422 0,426 0,573 1,259 1,298 0,491 0,660 0,660 0,571 0,471 0,572 2,101 0,772 3,308 1,315 2,610 1,201 20,586 4,758 3,222 1,040 30,462 7,434 5,272 2,565 2,533 1,257 2,739 1,383 3,752 2,585 1,532 1,311 2,170 1,224 1,964 1,201 Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado 2,49 1,15 1,08 0,97 2,04 0,89 1,12 0,75 1,18 0,86 6,38 0,59 3,43 1,03 1,517 0,761 0,661 0,721 1,228 0,642 0,499 0,476 0,722 0,638 2,080 0,298 1,945 0,722 4,096 1,751 1,761 1,314 3,402 1,244 2,512 1,173 1,927 1,166 19,629 1,170 6,061 1,462 Adecuado a inadecuado Inadecuado a adecuado Adecuado a inadecuado Inadecuado a adecuado 0,89 0,85 1,01 0,99 0,492 0,592 0,446 0,613 1,621 1,225 2,285 1,583 57 (Cont) Categoria N° de enfermedades Estado De 1 a 7 HR Bruto IC (95% ) Adecuado a inadecuado 1,02 0,542 Inadecuado a adecuado 0,73 0,512 8 a 10 Adecuado a inadecuado 4,44 1,528 Inadecuado a adecuado 0,78 0,341 Enfermedad Si Adecuado a inadecuado 1,1 0,588 Inadecuado a adecuado 0,74 0,516 Internaciones Si Adecuado a inadecuado 1,18 0,532 Inadecuado a adecuado 0,55 0,337 BP: Bajo peso; HTA: Hipertensión arterial; RCIU: Retraso del crecimiento intrauterino; HR: Hazard ratio 1,903 1,053 12,923 1,783 2,038 1,055 2,596 1,084 Para el análisis multivariado no se incluyeron todas las variables mencionadas anteriormente, a pesar de su significancia estadística. El antecedente de abortos, estado nutricional pregestacional de la madre, anemia e internación en neonatología no fueron incluidas ya que estas variables tenían un alto porcentaje de datos faltantes, y como mencionado, reducirían la muestra final para el análisis multivariado. Finalmente las variables cardiopatía y eclampsia no fueron incluidas ya se consideró más apropiado incluir la variable “enfermedades de la madre” la cual refleja la ocurrencia de al menos una enfermedad, en lugar de una a una. Además, tanto la eclampsia como cardiopatía presentan pocos eventos, lo cual se denota en rango de sus IC al 95%. El modelo múltiplo quedó compuesto por 12 variables y un total de 342 niños, tras evaluar colinearidad y confusión entre variables sin detectarse alguna de ellas (mediante la comparación de HR brutos y ajustados). En el abordaje mediante modelos multiestados las variables que se asocian a la transición de un evento a otro pueden no hacerlo a la inversa. Ello ocurrió parcialmente en el presente trabajo, ya que tras el ajuste por otras variables, solo el BP (HR=2,61) y el puntaje apgar inadecuado (HR=3,76) se asociaron significativamente al desmejoramiento nutricional, sin hacerlo a la inversa. Por otra parte, los controles prenatales inadecuados disminuyeron en un 45% el riesgo de recuperación nutricional, cuando comparados con un embarazo con controles adecuados (Tabla 8). Al comparar los HR brutos y ajustados, no se observan diferencias marcadas en las magnitudes ni cambios de direcciones, a excepción de la variable pretérmino la cual se asocia de forma positiva y significativa al desmejoramiento nutricional pero, al ingresar al modelo múltiple cambia su dirección (es decir, se comporta como protector) ante el desmejoramiento nutricional, a pesar de no ser significativo. 58 Tabla 8: Modelo múltiple para la transición entre estado nutricional adecuado y no adecuado en 342 niños nacidos en Santa Fé Categoria Estado HR Bruto ajustado Adecuado a inadecuado 0,65 0,365 1,140 0,71 0,373 1,336 Inadecuado a adecuado 0,88 0,632 1,237 1,04 0,674 1,597 Adecuado a inadecuado 1,21 0,709 2,063 0,86 0,446 1,666 Inadecuado a adecuado 1,49 1,061 2,089 1,39 0,866 2,233 Adecuado a inadecuado 0,9 0,310 2,586 1,04 0,322 3,390 Inadecuado a adecuado 1,36 0,778 2,377 1,28 0,640 2,551 Adecuado a inadecuado 1,47 0,865 2,483 1,42 0,732 2,766 Inadecuado a adecuado 1,52 1,087 2,113 1,22 0,755 1,965 Adecuado a inadecuado 1,41 0,820 2,413 1,01 0,5540 1,8290 Inadecuado a adecuado 0,64 0,461 0,889 0,56 0,387 0,811 Adecuado a inadecuado 2,16 1,196 3,909 1,56 0,803 3,037 Inadecuado a adecuado 1,11 0,751 1,654 1,35 0,834 2,181 Adecuado a inadecuado 1,15 0,558 2,376 0,9 0,393 2,050 Inadecuado a adecuado 0,95 0,635 1,406 0,85 0,547 1,312 Adecuado a inadecuado 3,00 1,784 5,046 2,61 1,290 5,283 Inadecuado a adecuado 1,26 0,814 1,950 1,40 0,800 2,474 Adecuado a inadecuado 1,18 0,707 1,970 1,20 0,705 2,029 Inadecuado a adecuado 1,09 0,790 1,504 1,17 0,806 1,684 Adecuado a inadecuado 2,05 1,210 3,459 0,90 0,437 1,871 Inadecuado a adecuado 0,96 0,685 1,351 0,90 0,571 1,421 Adecuado a inadecuado 6,5 2,107 20,057 3,76 1,152 12,302 Inadecuado a adecuado 0,59 0,296 1,170 0,56 0,270 1,151 CARACTERISTICAS SOCIOECONÓMICAS Escolaridad de la madre Primaria y menos CARACTERISTICAS DE LA MADRE Edad materna Menor 20 Mayor 35 Gestaciones previas No CARACTERISTICAS DE LA GESTACIÓN N° de controles prenatales Hasta 4 Hábito tabáquico Enfermedad madre CARACTERISTICAS DEL NIÑO Tipo de niño Si Por lo menos una BPN Sexo Masculino Pretermino Si Puntaje Apgar 5to minuto No adecuado IC (95% ) HR ajustado IC (95% ) (Cont) 59 Categoria CARACTERÍSTICAS DEL PERÍODO POST NATAL N° de controles post natales Hasta 5 N° de enfermedades De 1 a 7 8 a 10 Estado HR Bruto ajustado Adecuado a inadecuado 1,26 0,545 2,926 1,29 0,508 3,254 Inadecuado a adecuado 1,25 0,710 2,206 1,53 0,803 2,901 Adecuado a inadecuado 1,07 0,557 2,056 0,93 0,461 1,891 Inadecuado a adecuado 0,85 0,576 1,243 0,77 0,479 1,247 Adecuado a inadecuado 4,92 1,635 14,807 3,7 0,987 13,867 Inadecuado a adecuado 1,24 0,527 2,900 0,92 0,290 2,883 IC (95% ) HR ajustado IC (95% ) BP: Bajo peso; HTA: Hipertensión arterial; RCIU: Retraso del crecimiento intrauterino; HR: Hazard ratio 60 No fue encontrada perdida de calidad de ajuste de los resíduos de Pearson en el modelos múltiple ajustado (p=0,138). Por otro lado, fueron encontrados algunos puntos influyentes por los residuos escore, como se observa en la figura 7. Al explorar las prevalencias de individuos en riesgo (observadas e esperadas) en cada uno de los estados antes de la transición, se observó pequeña superestimación del modelo en el estado nutricional adecuado y subestimación en el estado adecuado para los tiempos mas extremos (por debajo de 180 días y por encima de 400 días), por lo que fue mas evidente en el estado nutricional no adecuado (datos no mostrados). Esto podría justificar el haber encontrado solo un FR para la recuperación nutricional. Figura 7: Residuos de Pearson para el modelo múltiple multi-estado para la transición entre estado nutricional adecuado y no adecuado en niños nacidos en Santa Fé, Argentina (2013) 61 6. DISCUSIÓN El bajo peso al nacer es una condición prenatal adversa que ha sido estudiada ampliamente y se han abordado, consecuentemente, sus factores del riesgo (FR) y la significancia que tiene esta condición sobre la prognosis del recién nacido, especialmente sobre la mortalidad. En nuestro medio se han estudiado los FR que llevan a su ocurrencia, los cuales, en líneas generales, coinciden con los citados en la bibliografía científica, pero siguen siendo más escasos los estudios que han abordado la evolución de los niños con BP al nacer en términos de estado nutricional y ocurrencia de enfermedades. La mejora en la atención médica con la extensión de los cuidados intensivos neonatales han llevado a que sea mayor la proporción de niños que sobreviven a pesar de esta condición, inclusive con pesos al nacer extremadamente bajos, pero el conocimiento sobre la evolución de estos niños y más aún, cuáles son los factores que pueden determinar la mejor o peor evolución, son más escasos. La población seleccionada para este estudio se caracteriza por el predominio de estratos sociales medios y bajos de nuestra sociedad, sin embargo al comparar el nivel educativo de esta población con el resto de la Provincia de Santa Fe, el porcentaje de analfabetismo de nuestro estudio (0,73%) fue menor al de esta provincia para el año 2010 (1,8%) (INDEC, 2012). Si bien no fue una variable medida, se asume que la mayoría de la población que hace uso a los sistemas de salud públicos son personas sin cobertura en salud, lo que refleja también, limitaciones del estado socioeconómico de nuestra población estudiada. En nuestra muestra de niños con BP y PN, los factores socioeconómicos abordados (escolaridad, estado civil y acompañamiento de la madre) no presentaron asociación con el BP. Esto, contradice parcialmente con la literatura ya que por ejemplo, Bortman (1998) y Soriano Llora (2002) hallaron asociación entre el nacimiento BP y ser madre soltera en niños de la Provincia de Neuquén y en la Ciudad de Madrid, respectivamente (7, 9), así como otas investigaciones demuestran su asociación con el máximo nivel de escolaridad alcanzado por la madre (13). Sin embargo, otros estudios no encontraron a la baja escolaridad materna como un antecedente con gran influencia sobre el BP (7,9, 69). En referencia a las características de la madre solo la presencia de diabetes fue un factor asociado al BP, mientras que la edad materna extrema, ampliamente reconocida por su asociación 62 (7, 10, 13) no lo fue en nuestro estudio. Algunas características de la gestación y la mayoría de las características del niño (hábito tabáquico pasivo y activo, controles prenatales, preeclampsia, RCIU, edad gestacional, via de nacimiento, puntaje apgar inadecuado, lactancia no exclusiva y necesidad de servicios de neonatología) fueron asociados con la mayor frecuencia de BP al nacer en nuestra muestra, coincidiendo con la literatura (7, 9, 10, 13, 69). Las características de la madre y del medio socioeconómico que no se asociaron con la mayor frecuencia de BP podrían explicarse por una relativa homegeneidad de algunas características sociales en nuestra muestra. El estado nutricional de niños, junto con su crecimiento y desarrollo, son los ejes conceptuales alrededor de los cuales se va vertebrando su salud. En nuestro estudio el estado nutricional de los niños fue abordado de dos maneras: la primera de ellas mediante una única evaluación transversal al año de edad y la otra de forma longitudinal, considerando el estado nutricional del niño en cada control de salud realizado durante su primer año de vida. La evaluación longitudinal del crecimiento y nutrición del niño ofrece ventajas frente a las evaluaciones transversales o únicas puesto que operan como actividades de “vigilancia”, permitiendo así, evaluar el impacto de factores relacionados con estos parámetros y tomar decisiones oportunamente (17, 19). Se menciona que en este trabajo hemos considerado como “estado nutricional inadecuado” cuando este se encontraba por fuera de los parámetros de normalidad, sea por defecto o exceso. Si bien el abordaje clínico de un niño con un estado nutricional deficitario es diferente cuando se trata de un exceso nutricional, ambos son determinantes de resultados adversos en la salud en los años posteriores. La decisión de abordar de forma conjunta estos eventos se fundó en los escasos casos con bajo peso al año de edad (solo 5 niños). De igual forma, al excluir estos casos y realizar un nuevo análisis, no se observaron diferencias en la magnitud o dirección de los efectos estimados (datos no mostrados) Recientemente, algunos autores han puesto el foco en que una excesiva recuperación del peso en un niño nacido BP debe ser interpretado con cautela, puesto que la ganancia excesiva de peso durante el primer año de vida se asocia a complicaciones en la infancia posterior y edad adulta, especialmente insulino resistencia, obesidad, HTA, entre otros (57, 70). La mayoría de las investigaciones (15, 19, 27, 71) se orientan a estudiar la recuperación nutricional y el canal de crecimiento de niños nacidos con diversos antecedentes perinatales adversos, 63 especialmente BP, prematuridad y RCIU, mientras que no hemos hallado estudios sobre los factores que llevan a la transición entre un estado nutricional adecuado y no adecuado. Tras el análisis de los resultados de la evaluación longitudinal del estado nutricional, el BP resultó un factor asociado a la desmejora nutricional, efecto que permaneció tras haber sido ajustado por otras variables, llevando a que los niños nacidos con este antecedente tengan 1,3 veces el riesgo de quienes nacieron con un peso mayor. Estos resultados son esperables y en concordancia con la bibliografía, ya que los niños con BP tienen un mayor reto de crecimiento durante su primer año de vida, considerando una “deuda” en sus reservas energéticas, disminución de la capacidad para tolerar grandes ingestas y elevados requerimientos de energía y macronutrientes para asegurar el crecimiento acelerado (72). Arifeen et al (2000) tras estudiar el crecimiento y estado nutricional de niños hasta el año de edad y el efecto del peso al nacer, la prematuridad y el RCIU, sugirieron que el peso al nacer fue el determinante más importante para el crecimiento postnatal durante la primera infancia en la población estudiada (71). Se debe tener en cuenta igualmente que dicho estudio describió el crecimiento ponderal y las desviaciones de los canales de crecimiento (utilizando como referencia las antiguas curvas de crecimiento de NCHS) y no las oscilaciones que pudieron presentarse entre un estado de crecimiento adecuado o no adecuado. Aunque en nuestro estudio el peso del niño al nacer no está asociado a recuperación nutricional, varias investigaciones mostraron que un niño nacido con BP puede recuperar el estado nutricional acorde a su edad, lo que se denomina “catch up”, y que la velocidad del catch up dependerá de otras características que varían según la población, edad gestacional, gravedad del BP, entre otros (19, 71, 73, 74). Otra posible razón para la ausencia de asociación entre el peso del niño al nacer con su recuperación nutricional en nuestro estudio es que no fue posible diferenciar el efecto del BP según categorías (<1500 gramos y 1500-2500 gramos) dada la pequeña cantidad de de niños con muy bajo peso (<1500 gramos), pero se esperaría que los efectos se acentuaran conforme disminuye el peso al nacer. Casey (2008) plantea que los patrones de crecimiento de niños nacidos con peso entre 1500 y 2500 gramos difieren con aquellos nacidos con menos de 1500 gramos y que entre estos últimos (independiente de su edad gestacional) los que demuestran una buena recuperación nutricional (o catch up) durante el primer año de vida son más propensos a mejores resultados en términos de crecimiento y desarrollo a lo largo de su infancia (70). Se ha reportado que cuando los cuidados postnatales son apropiados, oportunos y no existen patologías graves, los niños nacidos con BP alcanzan en diferentes momentos los patrones de 64 crecimiento normales (20). Por ello que es lógico que esta condición prenatal adversa haya presentado asociación con el desmejoramiento nutricional en nuestro trabajo. Es importante mencionar que el nacimiento pretermino aumentó el riesgo de desmejoramiento nutricional de forma significativa cuando fue evaluado de forma univariada, lo que coincide con la bibliografía consultada (19, 72). Sin embargo, en nuestro estudio esta significancia se perdió tras ajustarlo por otras variables. El puntaje apgar al 5to minuto inadecuado mostró asociación con el desmejoramiento nutricional, incrementado 3 veces el riesgo frente a aquellos con un puntaje apgar adecuado. Si bien el puntaje apgar no tiene como intención describir el pronóstico del niño mucho más allá del período perinatal, muchos estudios han evaluado la asociación de este indicador con complicaciones especialmente vinculadas al neurodesarollo y mortalidad (28, 75). Un estudio realizado en Cuba encontró relación entre el puntaje apgar y el pronóstico del recién nacido en términos de mortalidad, reforzándose la asociación cuando más bajo era el puntaje y más corta la edad gestacional al nacimiento (28). El papel de las complicaciones maternas durante el embarazo y el parto sobre el puntaje apgar es contradictorio. Algunos autores no han encontrado asociación (76), mientras que ThorngrenJerneck y Herbst (2001) reportan asociación entre este indicador y características de la madre y el parto (hábito tabáquico, primaridad, edad materna, macrosomía, entre otros) (77). Así, justificaría la ausencia de significancia estadística de algunas variables (edad materna, habito tabáquico, gestaciones previas y edad gestacional al nacimiento) y decreció en efecto el puntaje apgar en el desmejoramento nutricional en modelo ajustado por todas las características del madre y del parto. Por ello, la asociación hallada en nuestro estudio podría estar reflejando complicaciones de la madre y del peuperio que dio luz a un niño deprimido, lo que consecuentemente estaría afectando de forma negativa su estado nutricional y crecimiento en el primer año de vida. Otras variables como el número de enfermedades mayor a 8 ocurridas durante el primer año de vida y el hábito tabáquico durante la gestación se comportaron como factores de riesgo significativos para la desmejora nutricional cuando fueron analizadas de forma separadas, pero perdieron significancia tras haber sido ajustados por otras variables. A pesar de esto último, el resultado tiene sentido dado que por ejemplo, un número incrementado de enfermedades puede ser resultado de un estado nutricional deficitario con compromiso de las defensas inmunológicas 65 contra enfermedades, o viceversa ya que la ocurrencia de las mismas puede suponer un compromiso del estado nutricional (27) La mejoría del estado nutricional, es decir, la transición de un estado no adecuado a uno adecuado fue 76% más frecuente con los controles prenatales adecuados de la madre. Bortman (1998) plantea que la asociación entre los controles prentales y el BP podría explicarse por las enfermedades de la madre durante la gestación que consecuentemente la lleva a realizarse más controles, y que, a su vez las enfermedades en sí se asocian al BP (7). Pero en nuestro estudio este efecto protector se mantuvo tras haber sido ajustado por la ocurrencia de al menos una enfermedad grave de la madre, reforzando la capital importancia de los controles prenatales. Por lo que en nuestro estudio, el efecto protector podría deberse a que una madre que realizó sus controles de forma adecuada es más consiente sobre los cuidados del niño. Numerosos estudios enfatizan sobre la importancia de los controles de la madre durante la gestación como una estrategia preventiva de complicaciones en el período perinatal, entre ellos el BP del niño, que mejora la salud del niño y su madre (7, 10, 11, 13, 78, 79). Tipiani y Tomatis (2006) tras evaluar la atención prenatal considerando no solo el número sino también el inicio de las mismas, concluyeron que la mala atención prenatal se asoció a prematuridad y BP (11). Un estudio realizado entre adolescentes brasileras demostraron que las chances de BP y la prematuridad asociadas al estado nutricional previo de la madre disminuían cuando la madre realizó más de 6 controles prenatales (56). Si bien estos estudios no evaluaron específicamente el efecto de los controles prenatales inadecuados sobre el estado nutricional del niño durante su primer año de vida, demuestran sus resultados adversos sobre la salud de los niños, los que claramente están íntimamente ligados a un estado nutricional no adecuado, al igual que nuestros resultados. Una mención especial merece el estado nutricional de la madre previo a la concepción, variable que se asoció de forma significativa a la transición del estado nutricional en ambos sentidos, considerando su efecto individual. No fue posible ajustarla con otros factores ya que el porcentaje de pérdidas de esta variable era alto (la talla materna, necesaria para el cálculo del IMC pregestacional, no siempre es registrada en las HC maternas) lo que reduciría el número de casos para el análisis multivariado. En nuestro estudio, tanto el estado nutricional pregestacional de la madre desnutrido y con sobrepeso aumentaron el riesgo de desmejora nutricional durante el primer año de vida. Esto se explicaría por la programación intrauterina, la cual se refiere a las 66 adaptaciones fisiológicas o metabólicas que adquiere el feto en respuesta a un microambiente adverso y pobre de nutrientes, o bien a un abastecimiento exagerado de los mismos, que suceden en una etapa crítica del desarrollo estructural o funcional de ciertos órganos y que influyen de manera permanente en las condiciones en las que el individuo se enfrentará a la vida extrauterina (80). Heerrman et al (2014) mediante un estudio do cohortes en Tennessee (EE.UU) concluyeron que la obesidad pregestacional, combinada con una excesiva ganancia de peso durante la gestación, se tradujo en mayor peso al nacer, rápida ganancia de peso en los primeros 3 meses de vida, con un incremento elevado y sostenido a través del primer año de vida, efectos que no fueron determinados por la ganancia de peso excesiva durante la gestación por sí sola (57). Resultados similares fueron hallados por Santos de Souza (2012) encontrando asociación entre el IMC pregestacional elevado de madres adolescentes y el peso del recién nacido (56) y por Black (2013) y Restrepo Mesa y Parra Sosa (2009) quienes concluyeron que el estado nutricional desnutrido de la madre contribuyó al RCIU, incidiendo así sobre el BP, lo que incrementa el riesgo de muertes neonatales y para los que sobreviven, la restricción del crecimiento y desarrollo en la primera infancia (55, 58). Como mencionado anteriormente, el estado nutricional del niño también fue abordado de forma transversal al año de vida (aproximado) de los niños incluidos en este estudio. Para dicho análisis la muestra se vio reducida a 273 niños ya que no todos cumplieron con los controles postnatales hasta el año de vida, inclusive algunos no alcanzaron hasta por lo menos los 9 meses de vida. Entre ellos, 35 (12,8%) niños presentaron un estado nutricional inadecuado, 5 (1,83%) por desnutrición y 30 por exceso (11%). Estas cifras se corresponden a los resultados de la Encuesta Nacional de Nutrición y Salud (ENNyS) del año 2005, donde la prevalencia de Bajo Peso y Obesidad para niños entre 6 y 24 meses de edad fue de 2,0% y 10,2%, respectivamente (81). La baja incidencia de desnutrición en nuestro estudio impidió separar el efecto del estado nutricional por defecto (solo 5 casos), agrupando en uns sola categoría aquellos con un IMC/edad no adecuado. En este enfoque, el BP al nacer no se asoció con la condición nutricional del niño al año de edad. Puede ocurrir que las fluctuaciones del peso durante el primer año de vida se vean suavizadas a lo largo del período estudiado, ya que, dada la plasticidad del crecimiento en esa etapa de la vida, una ganancia insuficiente de peso en un momento puede ser compensada posteriormente. El análisis longitudinal si logra captar esas variaciones pero no una única evaluación al año de vida, la cual 67 pierde información sobre los antecedentes que llevaron al niño a ese estado nutricional. Además el reducido número de niños con estado nutricional inadecuado al año de vida puede haber dificultado las estimaciones de los efectos y también ampliado sus intervalos de confianza. El estado nutricional inadecuado al año de vida se asoció significativamente con el número de controles prenatales inadecuados, variable también asociada con el desmejoramiento nutricional y discutida previamente. En referencia a las enfermedades padecidas por la madre durante la gestación y el niño en el período postnatal, a diferencia del análisis longitudinal del peso del niño, ambas fueron factores de riesgo significativos para un estado nutricional inadecuado, tras haber sido ajustado por otras variables. Aquellos niños con más de 8 enfermedades, tuvieron más de 8 veces el riesgo de un estado nutricional inadecuado al año que niños sin enfermedad. La asociación de las enfermedades de la madre durante la gestación con el estado nutricional del niño se explicaría porque la presencia de enfermedades u otras condiciones adversas (como la ganancia insuficiente de peso) ejercerían un efecto negativo sobre el funcionamiento de la placenta y consecuentemente con la capacidad del feto de utilizar los nutrientes, limitando su desarrollo. Las condiciones adversas durante la gestación limitarían la salud en término de estado nutricional y enfermedades no solo en la infancia sino en años posteriores (82). Al igual que para el estado nutricional a lo largo del año, el sobrepeso u obesidad de la madre previo a la gestación se asoció al estado nutricional inadecuado del niño, aumentando el riesgo 6 veces frente a aquellos niños producto de una madre eutrófica. Entretanto, debido a la cantidad de datos faltantes no fue posible el análisis multivariado. Un estudio realizado en México encontró que la obesidad pregestacional de la madre aumentó un 79% el riesgo de sobrepeso al año de edad, cuando ajustado por otras variables de la gestación (52). Lamentablemente en este estudio no ha sido posible abordar la alimentación que recibieron los niños durante el primer año de vida. Si bien se contaba con información de la alimentación al alta, esta variable poseía gran cantidad de datos faltantes (lo que limita su incorporación al análisis multivariado) y además, no se puede garantizar que un niño con lactancia materna exclusiva al alta haya continuado con esta alimentación ni por cuánto tiempo. Varios estudios han reportado la importancia de la lactancia materna exclusiva en la recuperación del peso de los niños nacidos con BP, y más aún, se evidencian diferencias en los canales de crecimiento cuando se introduce la 68 alimentación complementaria (72, 74). Sería de suma importancia incorporar esta variable al análisis de modo de evaluar si el efecto del BP sobre el estado nutricional (mismo sea evaluado de forma longitudinal o transversal) se modifica según el tipo de alimentación que reciba. Una importante limitación en el estudio del desenlace estado nutricional inadecuado en el año de la vida es que la mayoría de los efectos obtenidos en el estudio resultaron en sobrepeso y obesidad y sólo 5 niños tuvieron BP al año de vida. Otro desenlace abordado en este estudio fue el tiempo hasta la ocurrencia de la primera enfermedad, sean enfermedades de mayor o menor gravedad. El enfoque de la discusión será hacia las enfermedades del sistema respiratorio, sean más o menos graves, ya que los casos de diarreas fueron escasos. Tal como se ha mencionado a lo largo de este estudio, el BP es un antecedente prenatal adverso asociado a la mayor ocurrencia de morbilidad. Sin embargo esto no se vió reflejado en el análisis de la asociación del BP, el cual no ha presentado asociación significativa con la ocurrencia de algún tipo de enfermedad, ni tras discriminarlas por gravedad. Si bien nuestra hipótesis era que existía asociación (33, 35), otros FR de BP han presentado asociación significativa, por lo que, el BP podría influir de forma indirecta sobre la ocurrencia de enfermedades. La máxima escolaridad alcanzada por la madre se asoció negativamente a la ocurrencia de algún tipo de enfermedad, disminuyendo el riesgo en un 36%. Estos resultados no concuerdan con lo hallado por otros estudios y además, porque la baja instrucción de la madre es utilizado como proxi para referir un nivel sociocultural bajo, el cual influye negativamente sobre la ocurrencia de enfermedades. Este efecto protector se vió tanto en el análisis aislado como tras su ajuste por otras variables, descartando posible confundimiento. Tras estudiar en profundidad esta variable, se vió que la edad media de las madres con bajo nivel de instrucción era mayor que el de las madres con instrucción secundaria o superior. Sin embargo, este efecto no puede atribuirse a la edad materna, ya que la escolaridad baja continuó asociada al evento de forma independiente tras haber sido ajustada por la edad y otros factores. Varios autores han estudiado la relación entre la lactancia materna exclusiva y el nivel de socioeconómico (83, 84, 96). Se plantea que las madres de menores recursos económicos amamantan más a sus hijos, ya que estas no pueden acceder a sucedáneos. Esto supone un beneficio para el niño ya que la leche materna es, hasta los 6 meses de edad, el alimento por 69 excelencia y sus efectos protectores sobre la salud del niño han sido demostrados (83, 96). Un estudio realizado en Chile encontró asociación significativa de la baja escolaridad de la madre y la lactancia exclusiva por 6 meses ajustada por otras variables (96). Esta podría ser entonces una posible explicación del efecto protector de la baja escolaridad sobre la ocurrencia de enfermedades, asumiendo que una baja escolaridad es una aproximación de un estado socioeconómico bajo. Sería interesante ampliar el análisis y evaluar la alimentación que recibió el niño, pero esta es información que no poseemos, por lo cual se limita nuestra explicación del efecto de la escolaridad materna sobre la ocurrencia de enferemedades. La edad materna menor a 20 años se asoció con la ocurrencia de enfermedades, mientras que el efecto de la edad mayor a 35 años, que también es reconocida por ser una edad de riesgo, no alcanzó significancia. El embarazo en edades tempranas puede resultar, por un lado, en un impedimento a la mujer para mejorar su condición educativa y social y así, sus conocimientos sobre cuidados del niño y por otro, puede repercutir sobre la salud del feto y de la gestante, por la inmadurez fisiológica de la madre. Algunos autores presentan la asociación entre la madre adolescente y peores resultados perinatales (BP, pretérmino, entre otros) como así también durante el primer año de vida en término de incidencia de enfermedades y gravedad, evaluado a través de las internaciones (85, 86). El hábito tabáquico durante la gestación, presente en el 18% de las gestantes de nuestro estudio, presentó asociación significativa con el riesgo de enfermedades, reforzándose este efecto cuando se ajusta con otras variables de la madre, de la gestación y del niño. Este hábito es reconocido por sus efectos negativos sobre la ocurrencia de enfermedades respiratorias (26), las cuales fueron de mayor incidencia en nuestro estudio. Esta asociación podría explicarse por el efecto vasoconstrictor de la nicotina, que compromete la capacidad de la placenta de transportar nutrientes y oxígeno y por otra parte, por una disminuída capacidad pulmonar del niño de una madre fumadora (26). Se ha establecido que el efecto deletéreo del tabaco en la mujer en edad fértil queda establecido en etapas tempranas de la gestación y que inclusive podría quedar establecido aún si la madre no fumara durante la gestación. Si tenemos en cuenta que se reporta que existe una proporción de madres fumadoras que continúan con este hábito inmediatamente después del peuperio, los efectos sobre los niños podrían ser de capital importancia (26). La asociación entre hábito tabáquico y enfermedades respiratorias del infante han sido ampliamente estudiadas (37 - 39). Si bien no todos los estudios son estrictamente comparables con 70 nuestros resultados, ya que se realizan sobre poblaciones de diferentes características, edades y/o se analizan diferentes FR, la dirección de la asociación no cambia e inclusive, es un factor independiente sobre la ocurrencia de enfermedades. La ausencia de indicación de hierro en la gestación aumentó significativamente el riesgo de enfermedades en el primer año de vida en un 46%, manteniéndose esta asociación tras haber sido controlada por otras características de la gestación y del niño. En nuestro país, a pesar de las diferentes estrategias disponibles, la anemia continúa siendo una de las principales deficiencias nutricionales (91). Cuando la prevalencia de anemia es importante y no existe oferta suficiente de alimentos fortificados, la suplementación con hierro durante el embarazo tiene por objetivo su prevención en la gestante y el niño, ya que la deficiencia de hierro de la madre, estadío previo de la anemia, es un FR para la anemia en niños en la primera infancia (91). Ambos grupos son vulnerables a causa del aumento en el requerimiento de hierro relacionado con la mayor velocidad de crecimiento (87 - 89). En el niño, una de las principales consecuencias es el compromiso del sistema inmunológico y consecuentemente, mayor susceptibilidad a agentes infecciosos (87, 90). Un reciente estudio demostró que los niños con neumonía tenían niveles sanguíneos de Hierro, entre otros nutrientes, significativamente mas bajo que los niños sin neumonía (92). Si bien muchos autores hacen hincapié en la anemia gestacional y el BP del producto (93), en nuestro estudio el efecto de la ausencia de suplementación de hierro fue independiente del peso al nacer, por lo que la asociación se podría explicar por el compromiso inmunológico en el niño. Para el análisis de la ocurrencia de enfermedades mediante modelos competitivos, se valoró el efecto de las mismas variables que para el total de enfermedades, pero por separado. En referencia a las enfermedades menos graves, esto es, enfermedades de las vías aéres superiores y diarrea, solo la escolaridad baja de la madre mostró asociación, siendo el efecto protector similar al del total de enfermedades (33%). El puntaje apgar al 5to minuto inadecuado aumenta su efecto protector sobre las enfermedades menos graves, a pesar de no ser significativo. A su vez, observamos que cambia su dirección en las enfermedades graves, actuando como factor de riesgo. En sí, esta variable no actúa como protector sobre las menos graves sino que el efecto se enfoca principalmente sobre los eventos graves. 71 La ocurrencia de enfermedades graves presentó asociación significativa con la baja escolaridad de la madre, al igual que los dos análisis previos, con la edad materna <20 años, con el hábito tabáquico, con la ausencia de indicación de hierro y con el nacimiento por cesárea. A excepción del nacimiento por cesárea, las variables que mostraron asociación significativa en este modelo fueron las mismas que para el total de enfermedades, las cuales a su vez perdieron la significación en el modelo menos graves (a excepción del máximo nivel de instrucción de la madre) lo que estaría sugiriendo que el efecto de estas variables se enfoca principalemente sobre los eventos graves o del tracto inferior del sistema respiratorio. Sería importante entonces focalizar qué otras variables son las que determinan estas enfermedades menos graves, porque en caso de evolución inapropiada, pueden devenir en enfermedades graves. El análisis de enfermedades graves demostró asociación de la ocurrencia de enfermedades y un nacimiento por cesárea, cuya práctica va en aumento a nivel mundial (94), pero que en nuestro estudio en maternidades públicas representaron un porcentaje de nacimiento similar al parto vaginal. Covas (2006) plantea que una madre que dio a luz por parto vaginal tiene una recuperación más rápida y adaptación más sencilla a la alimentación al pecho, lo que podría explicar el mejor pronostico de los niños nacidos por parto vaginal (94). Investigadores daneses plantean que la relación entre el nacimiento por cesárea y la enfermedades respiratorias puede deberse al un efecto hormonal, ya que durante el trabajo de parto disminuye la producción de líquido pulmonar en el feto y aumenta su absorción, mientras crece la producción de sustancias surfactantes (95). Nuestros resultados son similares a un estudio de cohorte llevado adelante en Dinamarca en 1998, aunque en proporciones menores, que estudiaron la relación entre cesárea electiva (lo cual nosotros no podemos distinguir) y el riesgo de morbilidad en neonatos. El riesgo fue significativamente mayor en los niños nacidos por cesárea, entre para todas las dolencias respiratorias y dependió de la edad gestacional (95). Nuestros resultados demostraron la importancia de las características sociales y de los hábitos no apropiados de la madre durante la gestación sobre la salud y prognosis del niño, en termino de ocurrencia de enfermedades, ya que no se encontró asociación con características propias del niño, como ser sexo, edad gestacional, vía de nacimiento, entre otras estudiadas, mismo cuando fueron evaluados de forma aislada. Aún más, el abordaje competitivo por gravedad de enfermedad demostró que estos factores se asocian a los eventos graves, los que desmejoran y pueden comprometer en mayor medida el estado de salud del niño, inclusive su vida. En la salud del niño 72 no es lo mismo la ocurrencia de una enfermedad grave en el primer mes de vida que en el mes 11, donde el niño ha tenido oportunidad de desarrollar mecanismos de defensas. Para finalizar, es importante destacar que este trabajo fue realizado a partir de la revisión de HC de las Maternidades involucradas en el estudio y de los registros médicos de los niños en los respectivos Centros de Atención Primaria. Fue necesario visitar cada Centro de Salud de las ciudades de Santa Fe y Santo Tomé para recolectar y consolidar la información sobre su seguimiento y del trabajo de campo se desprenden algunas apreciaciones. Una de las principales limitaciones fue la pérdida de niños (85 BP y 80 PN), es decir, aquellos niños que fueron buscados activamente pero de los cuales se desconoce su prognosis y salud una vez que ha abandonado la maternidad. La ausencia parcial de un sistema que informe sobre el destino de un niño una vez que este abandona la Maternidad dificultó su hallazgo para la incorporación al seguimiento. Nuestra población objetivo se caracteriza por continuos movimientos habitacionales lo que lleva a buscar atención en diferentes Centros de Atención Primaria (seguramente aquellos que sean más cercanos al lugar donde habiten en ese momento), denominándose “niños golondrinas” lo que limita considerablemente la capacidad del médico para evaluar su seguimiento y conocer desvíos de su crecimiento, en caso de que los hubiera. Ante esto, y al no contar con un sistema de identificación único que funcione correctamente, fue necesario establecer diversos métodos de macheo para la información proveniente de diferentes Centros de Salud para un mismo niño. En otros casos, las pérdidas en el seguimiento fueron inevitables. De estas consideraciones se desprende que, tras el análisis de las características de las pérdidas, el 33% de los niños con BP perdidos nacieron con menos de 1500 gramos, frente a un 10% de los niños con BP incluidos en el seguimiento. Esto pudo haber subestimado el efecto del peso al nacer sobre los desenlaces de este trabajo, especialmente sobre la ocurrencia de enfermedades porque, tal como se ha estudiado, el riesgo de un desenlace adverso aumenta conforme disminuye el peso al nacimiento (70). El análisis de la ocurrencia de enfermedaeds merece una consideración especial. De acuerdo a la gravedad de la enfermedad, el niño puede recibir atención en un Centro de Atención Primaria o en un Hospital de mayor complejidad, por derivación médica o por búsqueda activa propia. Si la mamá del niño no informó este acontecimiento al médico que realiza los controles de rutina para el 73 niño sano, esta información no estará registrada en la HC del niño y por lo tanto, a los fines del estudio resultan datos perdidos que subestiman la ocurrencia de eventos de salud. 74 7. CONCLUSIÓN El análisis de sobrevida de una cohorte de niños desde el nacimiento hasta el 1er año de vida para el estudio de la ocurrencia de eventos desfavorables durante su evolución, como ser enfermedades y estado nutricional inadecuado, ha sido, hasta el momento, poco investigada en la literatura disponible. Conocer los factores que promueven un desarrollo saludable en el niño puede contribuir a mejorar las actuales herramientas utilizadas en la vigilancia de niños. Los principales resultados y conclusiones alcanzados en el presente estudio fueron: Las características socioeconómicas estudiadas no presentaron diferencias entre nacidos con BP y PN y la única característica de la madre diferente entre grupos fue la presencia de Diabetes. En cuanto a las características del proceso de atención, los controles prenatales, el hábito tabáquico pasivo y activo, la preeclampsia y el RCIU fueron diferentes, al igual que las características del niño edad gestacional, peso para la edad gestacional, vía de nacimiento, puntaje apgar al 5to minuto, alimentación al alta e internación en neonatología. No se encontraron diferencias en la ocurrencia de enfermedades entre los nacidos con BP y PN ni con el estado nutricional al año de vida. El BP se asoció a desmejoras en el estado nutricional a lo largo del primer año de vida. Los factores asociados al tiempo de ocurrencia de enfermedades fueron el máximo nivel de escolaridad alcanzado por la madre, la edad de la madre, el hábito tabáquico, la indicación de suplementación de hierro durante la gestación y la vía de nacimiento. Tras el estudio de la asociación según la gravedad de la enfermedad, estos efectos recayeron principalmente sobre la ocurrencia de enfermedades mas graves. Características previas de la madre y de la gestación como cantidad de consultas prenatales y enfermedades aumentaron el riesgo para la ocurrencia de un estado nutricional inadecuado, al igual que el número de enfermedades del niño durante el seguimiento postnatal. La determinación de los diferentes riesgos de transitar del estado nutricional adecuado al inadecuado presentó asociación con el BP y con el puntaje apgar al 5to minuto. El tránsito 75 de un estado nutricional inadecuado a adecuado se asoció con el número de controles prenatales de la madre durante la gestación. El abordaje de las enfermedades ocurridas durante el primer año permitió identificar los factores con mayor fuerza de asociación en nuestro medio, especialmente a aquellas de mayor gravedad y compromiso sobre la salud del infante. Merece especial reconocimiento la indicación de suplementación de Hierro durante el embarazo que, siendo una estrategia de fácil implementación y bajo costo, previno la ocurrencia de cuadros graves de enfermedades. Con base en estas evidencias y con el objetivo de que este hallazgo sea transformado en una estrategia preventiva de amplia jerarquía y alcance en nuestro medio, es de suma importancia conocer las razones de la falta de indicación del mismo y por otro, alentar su prescripción desde los servicios sanitarios. Esta mayor indicación deberá ser acompañada necesariamente de educación para su uso por las madres para lograr una mayor y prolongada adherencia al consumo de Hierro durante el embarazo. Por otra parte, el estudio del estado nutricional mediante dos abordajes mostró la capital importancia de la vigilancia continua y oportuna sobre la salud del niño, permitiendo además la determinación de diferentes riesgos según el estado nutricional actual del niño. Estos resultados exponen la necesidad de incrementar nuestros esfuerzos de apoyo, sostén y seguimientos de la salud de niños que nacen con una condición desfavorable como es el bajo peso. Se hace especial hincapié en que los factores que hemos encontrado asociados a los eventos de interés son prevenibles con atención prenatal y postnatal adecuada y oportuna. El estado nutricional y la ocurrencia de enfermedades no son eventos aislados entre sí, por lo que el trabajo responsable y sostenido desde la Salud Pública sobre estos factores determinantes contribuirán a la salud global del niño, generando mejores condiciones para que alcancen su máximo potencial en esta etapa crítica de sus vidas. Finalmente, se espera que las conclusiones alcanzadas en este estudio, una vez puestas a disposición de autoridades sanitarias, sirvan de base para definir estrategias para mejorar la adherencia de los niños y sus madres a los controles de salud, sea en la gestación como en el postparto. Que estos resultados sean traducidos en productos que cooperen y refuercen los actuales sistemas de vigilancia, para que la evaluación y seguimiento del embarazo y del niño sea una tarea altamente eficaz, siempre en pós de mejorarla salud de nuestros niños. 76 Referencias Bibliográficas 1. United Nations Children’s Fund and World Health Organization. Low Birthweight: Country, regional and global estimates. UNICEF, New York 2004. 2. Ministerio de Salud de la Nación. Dirección de Estadísticas e Información de Salud. Estadísticas Vitales: Información Básica 2012. Serie 5, No. 56. Buenos Aires, Argentina. 2013. 3. Ministerio de Salud de la Provincia de Santa Fe. Dirección Provincial de Planificación, Control de Gestión y Estadística. Dirección General de Estadística de Salud. Luque Gimena. Consulta sobre Nacidos Vivos año 2012. Santa Fe 2012. 4. Barros F, Victora C, Matijasevich A, Santos I, Horta B, Silveira M, Barros A. Preterm births, low birth weight, and intrauterine growth restriction in three birth cohorts in Southern Brazil: 1982, 1993 and 2004. Cad. Saúde Pública 2008, 24 Sup 3:S390-S398. 5. Unicef, United Nations. Outcome of the document approved at the Special Session of the General Assembly on Children on 10 May 2002 “A world fit for children”. 2002 6. Ministerio de Salud de la Nación. Dirección de Estadísticas e Información de Salud. Estadísticas Vitales: Información Básica 2008. Serie 5, No. 52. Buenos Aires, Argentina. 2009. 7. Bortman M. Factores de riesgo de bajo peso al nacer. Rev Panam Salud Publica/Pan Am J Public Health 1998; 3(5). 8. De Sarasqueta P. Mortalidad neonatal y posneonatal en recién nacidos de peso menor a 2.500 g en la República Argentina (1990-1997). Arch.argent.pediatr 2001; 99(1). 9. Soriano Llora T, Juarranz Sanz M, Valerode Bernabé J, Martinez Hernández D,Calle Purón M, Domínguez Rojas V. Estudio del bajo peso al nacer en dos áreas sanitarias de Madrid. Medicina General 2002; 43: 263-273. 10. Matijasevich A, Barros F, Díaz-Rossello JL, Bergel E, Fortaleza C, Factores de riesgo para muy bajo peso al nacer y peso al nacer entre 1500-2499 gramos. Un estudio del sector público de Montevideo, Uruguay. Arch Pediatr Urug 2004; 75(1):26-35. 77 11. Tipiani O, Tomatis C. El control prenatal y el desenlace maternoperinatal. Rev Per Ginecol Obstet 2006; 52(4):46-48. 12. Scarinci GP, Suárez MS. Factores de riesgo asociados con el bajo peso al nacer en la maternidad Martín de la Ciudad de Rosario, Provincia de Santa Fe. Actualización en nutrición 2007; 8: 52-55. 13. Carniel EF, De Lurdes Zanolli M, de Góes Monteiro Antônio MA, Moreno Morcillo A. Determinantes do baixo peso ao nascer a partir das Declarações de Nascidos Vivos. Rev Bras Epidemiol 2008; 11(1): 169-79. 14. Ganesh Kumar S, Harsha Kumar HN, Jayaram S, Kotian MS. Determinants of low birth weight: A case control study in a District Hospital in Karnataka. Indian Journal of Pediatrics 2010; Volume 77. 15. Coronel Carvajal C, Rivera Lecha, I. Peso bajo al nacer. Su influencia en la salud durante el primer año de vida. Revista Mexicana de Pediatría 2003; Vol 70. Num 6. 283-287. 16. Pinheiro CE, Pere MA, D´Orsi E. Increased survival among lower-birthweight children in Southern Brazil. Rev Saúde Pública 2010; 44(5). 17. Calvo E. Evaluación del estado nutricional de niñas, niños y embarazadas mediante antropometría. 1a.ed- Buenos Aires: Ministerio de Salud de la Nación 2009. 144p 18. Sguassero Y, Carroli B, Duarte M, Redondo N. Nuevos estándares de crecimiento de la OMS para niños de 0-5 años: su validación clínica en Centros de Salud de Rosario, Argentina. Arch Argent Pediatr 2007; 105(1):38-42. 19. Sosa Calcines, Juan Daniel, Velazco González, Nitza de la Caridad, Fernández Sancho, Diana Caridad, Hernández Nakahara, Arnaldo. Crecimiento post natal del pretérmino bajo peso para su edad gestacional hasta el año. AMC 2010; v.1 n.1 Camaguey. 20. Enriquez Clavero JO, Leon Cuevas C, González Rodríguez N, Noa Marrero L, Águila Moya O. Cambios antropométricos durante el primer año de vida en nacidos con bajo peso y peso adecuado para la edad gestacional. Rev Cubana Aliment Nutr 2000; 14(1): 39-45. 78 21. Gladstone M, White S, Kafulafula G, Neilson JP, Van den Broek N. Postneonatal Mortality, Morbidity, and developmental Outcome after Ultrasound- Dated Preterm birth in rural Malawi: A community- Based Cohort Study. PLoS Med 2011; 8(11). 22. Ministerio de Salud de la Nación, 2012. Dirección Nacional de Maternidad e Infancia. Recomendaciones para la práctica del control preconcepcional, prenatal y puerperal. 23. Ministerio de Salud de la Nación. Dirección Nacional de Maternidad e Infancia. Nutrición y Embarazo, 2012. Recomendaciones en Nutrición para los equipos de salud. 24. OMS. Administración semanal de suplementos de hierro y ácido fólico (SSHF) a mujeres en edad reproductiva: su importancia en la promoción de una óptima salud materna e infantil. Declaración de posición. Ginebra, Organización Mundial de la Salud, 2009. Disponible en: http://www.who.int/nutrition/publications/micronutrients/weekly_iron_folicacid_es.pdf. Consultado on line el 07/04/2015. 25. Ortiz Silva O, Huarte Idalmis F, Alonso Cordero ME., Álvarez Rodríguez A, Barrios Rodríguez JC. Influencia del bajo peso al nacer en el estado de salud durante el primer año de vida. Rev Cubana Pediatr 1997 Agosto; v 69, n 2. 26. Mallol VJ, Koch CE, Caro VN, Sempertegui G F, Madrid HR. Prevalencia de enfermedades respiratorias en el primer año de vida en hijos de madres que fumaron durante el embarazo. Rev Chil Enf Resp 2007; 23: 23-29. 27. Castro Mela I, Sanchez Pulles I, Medina García C, Padró Estrada R. Evolución del niño con bajo peso al nacer en su primer año de vida. MEDISAN 2000; 4(1):20-26. 28. García G IK. Influencia del nivel socioeconómico y edad materna sobre el pronóstico del recién nacido, en el período comprendido entre el primero de enero y 31 de diciembre del año 2003, en el municipio de Pereira. Scientia e Technica Año 2005; XI N° 28. 29. Ministerio de Salud de la Nación, 2010. Dirección de Epidemiología. Boletín Epidemiológico Especial. Infecciones Respiratorias Agudas. 30. Administración Nacional de Laboratorios e Institutos de Salud. Instituto Nacional de Enfermedades Respiratorias “Dr Emilio Coni”. Mortalidad por enfermedades respiratorias en menores de 5 años. Magnitud, Tendencia y Distribución Argentina, 1980 – 2006. 2008. 79 31. Ministerio de Salud de la Nación, 2010. Dirección de Epidemiología. Boletín epidemiológico anual 2010. 32. Mauricio Barria P, Mario Calvo G. Factores asociados a infecciones respiratorias dentro de los primeros tres meses de vida. Ver Chil Pediatr 2008; 79(3): 281-289. 33. Peacock JL, Lo JW, D´Costa W, Calvert S, Marlow N, Greenough A. Respiratory morbidity at follow-up of small-for-gestacinal age infants born very prematurely. Pediatric RESEARCH 2013. Volume 73. Number 4. 34. Fleischer A, Anyaegbunam A, Guidetti D, Randolph G, Merkatz I. A persistent clinical problem: profile of the term infant with significant respiratory complications. Obstet Gynecol 1992; 79:185-90. 35. Bernstein IM, Horbar JD, Badger GJ, Ohlsson A, Golan A. Morbidity and mortality among very-low-birth-weight neonates with intrauterine growth restriction. The Vermont Oxford Network. Am J Obstet Gynecol 2000; 182 (1 Pt 1): 198-206. 36. Cunningham J, Dockery DW, Speizer FE. Maternal smoking during pregnancy as a predictor of lung function in children. Am. J. Epidemiol 1994; 139 (12): 1139-1152. 37. Albernaz EP, Menezes AMB, Cesar JÁ, Victora CG, Barros CF, Halpern R. Risk factors associated with hospitalization for bronchiolitis in the post- neonatal period. Rev Saúde Pública 2003; 37(4):485-93. 38. Macedo SEC, Menezes AMB, Albernanz E, Post P, Knorst M. Fatores de risco para internação por doença respiratória aguda em crianças até um ano de idade. Rev Saúde Pública 2007; 41(3):351-8. 39. M le Roux D, Myer L, Mark P N, Heather JZ. Incidence and severity of childhood pneumonia in the first year of life in a South African birth cohort: the Drakenstein Child Health Study. Lancet Glob Health 2015; 3: e95–103. 40. Pietro Herrera, ME, Russ Duran G, Reitor Landrian L. Factores de riesgo de infecciones respiratorias agudas en menores de 5 años. Rev Cubana Med Gen Integr 2000; 16(2):160-4. 80 41. Organización Mundial de la Salud. Nota descriptiva n°330. Enfermedades diarreicas. 2013. Disponible en http://www.who.int/mediacentre/factsheets/fs330/es/. Consultado online 24/07/2014. 42. Sociedad Argentina de Pediatría. Consenso Nacional DIARREA AGUDA EN LA INFANCIA. 2003. 43. Subitha Lakshminarayanan, Ramakrishnan Jayalakshmy. Diarrheal diseases among children in India: Current scenario and future perspectives. Journal of Natural Science, Biology and Medicine 2015; Vol 6; Issue 1. 44. Aluisio AR, Maroof Z, Chandramohan D, Bruce J, Masher MI, Manaseki-Holland S et al. Risk Factors Associated with Recurrent Diarrheal Illnesses among Children in Kabul, Afghanistan: A Prospective Cohort Study. PLoS ONE 2015. 10(2): e0116342. doi:10.1371/journal.pone.0116342. 45. Strand TA, Sharma PR, Gjessing HK, Ulak M, Chandyo RK. Risk factors for extended duration of acute diarrhea in young children. PLoS ONE 2012; 7(5). 46. Salim H, Putu Gede Karyana I, Gusti Ngurah Sanjaya-Putra I, Soetjiningsih Budiarsa, Soenarto Y. Risk factors of rotavirus diarrhea in hospitalized children in Sanglha, Denpasar: a prospective cohort study. BMC Gastroenterology 2014; 14:54. 47. Carmuega E, Durán P. Centro de Estudios sobre Nutrición Infantil. Volumen 9: La evaluación del estado nutricional en Pediatría. 2000. 48. Organización Mundial de la Salud. Nota descriptiva n° 311. 2014. Disponible en http://www.who.int/mediacentre/factsheets/fs311/es/. Acceso en: 09/09/2014. 49. Durán P, Mangialavori G, Biglieri A, Kogan L, Abeyá Gilardon E. Estudio descriptivo de la situación nutricional en niños de 6-72 meses de la República Argentina. Resultados de la Encuesta Nacional de Nutrición y Salud (ENNyS). Arch Argent Pediatr 2009; 107 (5):397-404. 50. Figueiras, AC. Organización Panamericana de la Salud. Manual para la vigilancia del desarrollo infantil en el contexto de AIEPI. Washington DC. 2006. 51. Lejarraga H. Referencias y estándares de crecimiento en la Argentina. Consideraciones del grupo ad hoc para el análisis de las tablas de la Organización Mundial de la Salud y su uso en la Argentina. Arch. argent. pediatr 2007; v.105 n.2. 81 52. Cu Flores, Laura Alicia. Tesis de Maestria: Factores de riesgo perinatales, sociales y alimentarios para el desarrollo de sobrepeso y obesidad en lactantes de un año de edad. Universidad Autónoma de Querétaro 2014. [Internet] Acceso en 09/04/2015. Disponible en http://hdl.handle.net/123456789/1008. 53. Ortiz-Peralta J, Anaya J, Ávila Jimenez L. Características familiares y estado de nutrición en lactantes en una unidad de medicina familiar de Temixco, Mexico. Arch Med Fam 2003; 5(4):109113. 54. Marieke H, Manon E, Karien S. Overweight at age two years in a multi ethnic cohort (ABCD study): the role of prenatal factors, birth outcomes and postnatal factors. BMC Public Health 2011; 11(611) 2:8. 55. Restrepo Mesa SL y Parra Sosa BE. Implicaciones del estado nutricional materno en el peso al nacer del neonato. Perspect Nutr Humana 2009; 11:179-86. 56. Santos de Souza MMA, Ribeiro Baiao M, Cavalcante de Barros D, De Almeida Pinto A, La Marca Pedrosa P, Saunders C. Estado nutricional pré-gestacional, ganho de peso materno, condições da assistência pré-natal e desfechos perinatais adversos entre puérperas adolescentes. Rev. bras. Epidemiol 2012; vol.15 n°1. 57. Heerman WJ, Bian A, Shintani A, Barkin SL. Interaction between maternal prepregnancy body mass index and gestacional weight gain shapes infant growth. Acad Pediatr 2014 Sep-Oct; 14(5):463-70. 58. Black RE, Victora CG, Walker SP, Bhutta ZA, Christian P, de Onis M, Ezzati M, GranthamMcGregor S, Katz J, Martorell R, Uauy R. Lancet 2013; 382: 427–51. 59. Argentina. Instituto Nacional de Estadística y Censos - INDEC. 2014. [Internet] Acceso en: 29/07/2014. Disponible en: http://200.51.91.245/argbin/RpWebEngine.exe/PortalAction?&MODE=MAIN&BASE=CPV2010 B&MAIN=WebServerMain.inl 60. PNUD. Informe Nacional sobre Desarrollo Humano. Argentina en un mundo incierto: Asegurar el desarrollo humano en el siglo XXI. Buenos Aires: Programa Naciones Unidas para el Desarrollo, 2013. 82 61. Quesada JC, Lopez Sosa D. Edad materna, riesgo nutricional preconcepcional y peso al nacer. Rev Cubana Aliment Nutr 2000; 14(2);94-9. 62. Donoso S E, Villarroel del P, L. Edad materna avanzada y riesgo reproductivo. Rev. méd. Chile 2003; 131; 55-59 63. Apgar V, Holaday DA, Stanley James L, Weisbrot IM, Berrien, C. Evaluation of the newborn infant-second report. The Journal of the American Medical Association 1958; 168(15):1985-1988. 64. American College of Obstetricians and Gynecologist. The apgar score. ACOG Committee Opinion n°333. American Academy of Pediatrics; American College of Obstetricians and Gynecologists. Obstet Gynecol 2006; 107:1209-12. 65. Carvalho, Marilia Sá. Análise de Sobrevivencia: teoria e aplicações em saúde. 2.ed.rev.ampl. Rio de Janeiro: Editora Fiocruz,2011. 66. Therneau TM and Grambsch PM. Modeling survival. Data: Extendign the Cox Model _. Springer 2000, New York. ISBN 0-387-98784-3. 67. Mandy Vogel. Childsds: Calculation of standard deviation scores adduced from different growth standards. R package version 0.5. http://CRAN.R-project.org/packages=childsds. 2014 68. Christopher H. Jackson. Multi-state models for Panel Data: The msm package for R. Journal of Statistical Software 2011; 38(8), 1-29. URL http://www.jstatsoft.org/v38/i08/. 69. López JI, Lugones Botell M, Valdespino Pineda L M., Virella Blanco J. Algunos factores maternos relacionados con el bajo peso al nacer. Rev Cubana Obstet Ginecol 2004 ene-abr; v.30 n 1. 70. Patrick H. Casey, MD. Growth of Low Birth Weight Preterm Children. Seminars in perinatology, February 2008; Vol 32,(1):20-27. 71. Arifeen SE, Black RE, Caulfield LE, Antelman G , Baqui AH, Nahar Q, Alamgir S, Mahmud H. Infant growth patterns in the slums of Dhaka in relation to birth weight, intrauterine growth retardation, and prematurity. Am J Clin Nutr 2000; 72:1010–7. 83 72. Díaz-Argüelles Ramírez-Corría V, Porto Rodriguez AS, Monterrey P, Mustelier A. Recuperación Nutricional de recién nacidos de muy bajo durante el primer año de vida. Rev Cubana Pediatr 2003; v.75 n.2. 73. Paul B, Saha I, Dasgupta A, Chaudhuri RN. A study on catch up growth among low birth weight infants in an urban slum of Kolkata. Indian Journal of Public Health 2008; Vol.52 No.1. 74. Walker SP, Wachs TD, Grantham-McGregor S, Black MM, Nelson CA, Huff S, BakerHenningham H, Chang SM, Hamadani JD, Lozoff B, Meeks Gardner JM, Powell CA, Rahman A, Richter L. Inequality in early childhood: risk and protective factors for early child development. Lancet 2011; 378: 1325–38. 75. Vera Ehrenstein. Association of Apgar scores with death and neurologic disability. Clin Epidemiol 2009; 1: 45–53. 76. Weinberger B, Anwar M, Hegyi T, Hiatt M, Koons A, Paneth N. Antecedents and Neonatal Consequences of Low Apgar Scores in Preterm Newborns: A Population Study. Arch Pediatr Adolesc Med. 2000; 154(3):294-300. 77. Thorngren-Jerneck K and Herbst ALow. 5-minute Apgar score: a population-based register study of 1 million term births. Obstet Gynecol 2001 Jul; 98(1):65-70. 78. Herbst MA, Mercer BM, Beazley D, Meyer N, Carr T. Relationship of prenatal care and perinatal morbidity in low-birth-weight infants. Am J Obstet Gynecol 2003; 189:930. 79. Sánchez-Nuncio HR, Pérez-Toga G, Pérez-Rodríguez P, Vázquez-Nava F. Impacto del control prenatal en la morbilidad y mortalidad neonatal. Rev Med Inst Mex Seguro Soc 2005; 43 (5): 377380. 80. Garibay-Nieto N, Miranda-Lora AL. Impacto de la programación fetal y la nutrición durante el primer año de vida en el desarrollo de obesidad y sus complicaciones. Bol. Med. Hosp. Infant. Mex 2008. vol.65 no.6. 81. Ministerio de Salud de la Nación. Encuesta Nacional de Nutrición y Salud 2005. Documentos de Resultados. 2007 84 82. Moreno Villares, JM y Dalmau Serra J. Alteración de la nutrición fetal y efectos a largo plazo: ¿algo más que una hipótesis?. Acta pediátrica española 2001; Vol 59;10. 83. Cavalcanti SH, Costa Caminha MF, Figueiroa JN, Santos Braga Diegues Serva VM, Sá Barreto Luna Callou Cruz R, Cabral de Lira PI, Malaquias BF. Fatores associados a pratica do aleitamento materno exclusivo por pelo menos seis meses no estado de Pernambuco. REV BRAS EPIDEMIOL 2015; 18(1): 208-19. 84. Suarez Gil P, Alonso Lorenzo JC, Lopez Diaz AJ, Martin Rodriguez D, Martinez Suarez MM. Prevalencia y duración de la lactancia materna en Asturias. Gaceta Sanitaria 2001. Volume 15, Issue 2, 2001, Pages 104–110. 85. Ángela Vázquez Márquez A, Almirall Chávez AM, De la Cruz Chávez F, Álvarez Amoedo E, 1997. Embarazo en la adolescencia: repercusión biosocial durante el primer año de vida. Rev Cubana Pediatr 1997; v.69 n.2. 86. Gonzalez Hernandez A, Alonso Uría RM, Gutierrez Rojas AR, Campo Gonzalez A. Estudio de gestantes adolescentes y su repercusion en el recién nacido en un area de salud. Rev Cubana Pediatr 2000; v.72 n.1 Ciudad de la Habana. 87. Calvo E, Longo E, Aguirre P, Britos S. Prevención de la anemia en niños y embarazadas en la Argentina. Actualización para equipos de salud. Dirección Nacional de Salud Materno InfantoJuvenil. 2001. 88. Parkin PC, Maguire JL. Iron deficiency in early childhood. CMAJ 2103; 185(14): 1237–1238. 89. Abu-Ouf, NM and Jan MM. The impact of maternal iron deficiency and iron deficiency anemia on child’s health. Saudi Med J. 2015; 36(2): 146–149. 90. Brabin L, Brabin BJ, Gies S. Maternal iron – infection interactions and neonatal mortality, with an emphasis on developing countries. Nutr Rev. 2013; 71(8): 528–540. 91. Durán, P. Anemia por deficiencia de hierro: estratégias disponibles y controvérsias por resolver. Arch Argent Pediatr 2007; 105 (6); 488-490. 92. Zhou W, Zuo X, Li J, Yu Z. Effects of nutrition intervention on the nutritional status and outcomes of paediatric patients with pneumonia. Minerva Pedriatrica 2015 [EPUB ahead of print] 85 93. Hanieh S, HaTT, De Livera AM, Simpson JA, Thuy TT, Khuong NC, Thoang DD, Tran TD, Tuan T, Fisher J, Biggs BA. Antenatal and early infant predictors of postnatal growth in rural Vietnam: a prospective cohort study. Arch Dis Child 2015 Feb; 100(2):165-73. 94. Covas M, Alda E, Ventura S, Braunstein S, Serralunga G, Yañez L. Variación del peso durante el primer mes de vida en recién nacidos de término sanos con lactancia materna exclusiva. Arch Argent Pediatr 2006; 104(5):399-405. 95. Riesgo de enfermedades respiratorias en niños nacidos por cesárea. Rev Panam Salud Publica [Internet]. 2008 Apr [cited 2015 April28]; 23(4):285-285. Available from: http://dx.doi.org/10.1590/S1020-49892008000400009. 96. Niño RM, Silva GE, Atalah E. Factores asociados a la lactancia materna exclusiva. Rev Chil Pediatr 2012; 83 (2): 161-169. 86 ANEXO: 1 - Spline de la variable edad materna para 1er. enfermedad en niños nacidos en Santa Fé, Argentina. Curva de coeficientes Intervalo de confianza 0.5 0.0 -0.5 Spline Predito 1.0 1.5 Spline 15 20 25 30 35 40 Edad.materna 87 2 - Spline de la variable edad materna para IMC inadecuado al 1 año de edad en niños nacidos en Santa Fé, Argentina, 2013. Spline 0 -1 -2 -3 Spline Predito 1 2 Curva de coeficientes Intervalos de confianza 15 20 25 30 35 40 Edad materna 88