Cient™fico 1 - Consejo General de Colegios de Ópticos
Anuncio

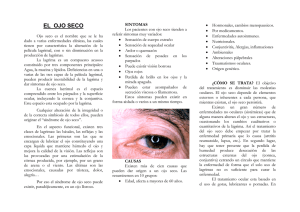
ARTÍCULOS CIENTÍFICOS Métodos objetivos y subjetivos para el diagnóstico del ojo seco: diseño y valoración clínica de un cuestionario experimental Juan Carlos Nieto Fernández, DOO; MSc; OC nº 16.136 RESUMEN El propósito de este trabajo es el de hacer un breve recordatorio acerca de una de las afecciones oculares con más incidencia en la sociedad actual: el síndrome de ojo seco (SOS); estudiando las pruebas más utilizadas, tanto objetivas como subjetivas, en el diagnóstico clínico de éste. Asimismo, dentro de las pruebas subjetivas, propondremos un cuestionario experimental, diseñado por el autor a partir de otros más empleados (Mc Monnies et al.) y discutiremos los datos obtenidos sobre un estudio clínico de 21 pacientes (N=21) sometidos a dicho cuestionario. Palabras clave Síndrome de ojo seco, tinciones vitales, film lagrimal, ojo seco hiposecretor, ojo seco evaporativo. Introducción Es bien conocido por todos nosotros el hecho de que nos encontramos ante una sociedad altamente competitiva, con necesidades diarias (laborales o no), que nos llevan a unos niveles de esfuerzo/rendimiento sumamente elevados. Este ámbito claramente competitivo, de superación, unido a unas necesidades intelectuales cada vez mayores y al desarrollo tecnológico al servicio de las mismas (el uso constante de videoterminales, por ejemplo) hacen que el organismo en general y el sistema visual, en particular, se vean sometidos a sobreesfuerzos impensables años atrás. Si a todo ello unimos, además, las malas condiciones ergonómico-posturales donde se desarrollan la mayoría de estas actividades, observaremos que existe un claro aumento en la prevalencia de muchas disfunciones oculares, binoculares y patológicas fundamentalmente, motivadas todas ellas por un desequilibrio en el binomio necesidades-capacidades. En este trabajo, abordaremos una patología-afección ocular ejemplo claro de lo anteriormente mencionado, el Síndrome de Ojo Seco (SOS), también conocido por queratoconjuntivitis seca, por el cuadro clínico que presenta. Se trata de una afección ocular cuya prevalencia en los últimos años se ha visto claramente aumentada lle- 20 mayo 393 gando a afectar a un (10-15) % de la población1,2 no clínica. Estas necesidades sociales actuales motivan que personas que anteriormente no tenían problemas de este tipo, su sistema se desequilibre y ahora manifiesten síntomas; es decir, no es que años atrás no existiesen síntomas, sino que ahora éstos se ven potenciados por un mayor uso y en situaciones más desfavorables del sistema visual. Son datos alarmantes, ya que suponen que de cada 100 pacientes que acuden a consulta, aproximadamente 15 lo serán remitiendo síntomas de ojo seco. Si consideramos ahora los portadores de LC, la prevalencia asciende a un 18-30% aproximadamente3,4. ¿Qué es el síndrome de ojo seco (SOS)? Bajo el término de SOS se engloba una serie de alteraciones que se producen en la superficie ocular anterior (incluyendo la película lagrimal) y, en los casos más extremos, los anexos oculares adyacentes (fundamentalmente los párpados). Son muchas las definiciones que se han empleado para el estudio de este término5,6,7, acorde con las nuevas teorías de la composición del film lagrimal. No obstante, la definición que consideraremos, dado que es la más reciente y completa será la siguiente8: “Trastorno de la película lagrimal, debido a una deficiencia o excesiva evaporación de ésta que origina un daño en la superficie ocular interpalpebral y está asociada a síntomas de disconfort ocular”. Gaceta Optica Imagen1. Aspecto de punteado corneal utilizando fluoresceína y filtro azul cobalto en un caso de ojo seco CUESTIONARIO PARA LA VALIDACIÓN DEL SÍNDROME DE OJO SECO (S.O.S) Nombre:……………………………… Apellidos:……………………………………. Edad:……… 1. ¿Trabaja mucho frente al ordenador? 2. ¿Trabaja en un recinto cerrado? 3. ¿Utiliza aire acondicionado / calefacción en su trabajo? 4. ¿Trabaja constantemente con luz artificial? 5. ¿Le molestan especialmente sus ojos en ambientes secos o cargados? 6. ¿Toma actualmente medicamentos diuréticos? 7. ¿Toma actualmente medicamentos antihistamínicos? (para la alergia) 8. ¿Utiliza lubricantes oculares o lágrimas artificiales normalmente? 9. ¿Utiliza actualmente lentes de contacto? 10. En caso de utilizarlas, ¿nota que le molestan más de lo normal recientemente? 11. ¿Tiene a menudo sensación de “arenilla” en sus ojos? 12. ¿Tiene a menudo sensación de “quemazón en sus ojos? 13. ¿Los nota secos con mucha frecuencia? 14. ¿Tiene a menudo sus ojos rojos? 15. ¿Tiene abundantes secreciones (legaña) al levantarse? 16. ¿Se levanta a menudo con los ojos pegados? 17. ¿Suele tener escamas o costras en los párpados? 18. ¿Su visión suele ser borrosa y mejorar sensiblemente después de parpadear? 19. ¿Suele molestarle la luz más de lo habitual? 20. ¿Tiene dificultades para masticar sin beber agua? S S S S S S S S S S S S S S S S S S S S N N N N N N N N N N N N N N N N N N N N Muestra del cuestionario de diagnóstico diseñado para la prueba No obstante, dado la globalidad de la definición, podremos encontrarnos con numerosidad de variaciones tales como las siguientes: Puede suceder que el daño de la superficie ocular sea también en la zona superior aparte de la zona interpalpebral. ● El SOS normalmente origina síntomas, pero puede darse el caso en el que el paciente manifieste signos claros que nos harían pensar en dicha afectación y que, sin embargo, permanezca asintomático. ● A pesar de que existan signos y síntomas, no podemos demostrar una alteración de la superficie ocular con los métodos de los que se dispone actualmente. ● Vemos, pues, que existen una serie de síntomas y signos que nos indicarán la presencia o ausencia de esta afección ocular. Dependiendo del tipo de alteración observada, diferenciaremos dos tipos de ojo seco9: 1. Hiposecretor: La categoría mas importante. Existe una alteración de la función lagrimal o un fallo en el paso del fluido lagrimal al saco conjuntival. 2. Evaporativo: En este caso, la función lagrimal es normal, pero existe alguna anormalidad lagrimal (causada por una patología periocular) que produce una mayor evaporación de lágrima. Gaceta Optica Métodos para el diagnóstico de ojo seco: pruebas objetivas y subjetivas El ojo seco es una patología que cursa con gran diferencia de signos y de síntomas y, en ocasiones, preTabla1. Subclasificación del Ojo Seco9 Ojo seco por deficiencia lagrimal Ojo seco por evaporación ● Ojo seco no asociado a síndrome de Sjögren ● Ojo seco asociado a síndrome de Sjögren Blefaritis Asociada: 1. Blefaritis anterior, 2. Disfunción glándula de Meibomio ● Deficiencias mucínicas asociadas ● Anomalías del parpadeo ● Anomalías del párpado y del globo ocular ● Anomalías de la superficie ocular ● Otros problemas de la película lagrimal, ej: inducidos por lentes de contacto ● sentando claros signos patológicos, éstos cursan sin ningún tipo de patología por parte del paciente. Es por ello que establecer un diagnóstico de ojo oeco es probablemente una de las decisiones clínicas más difíciles debido a varios factores9: ● Existen muy variadas causas de ojo seco, y además hay condiciones oculares externas que cursan con síntomas y signos parecidos, por ejemplo: la blefaritis estafilocócica. 393 mayo 21 ARTÍCULOS CIENTÍFICOS Los resultados de las pruebas clínicas tienen grandes limitaciones tanto en su administración como en su repetibilidad, ya que la lágrima es un sistema abierto, dinámico, sujeto a numerosas variaciones internas y externas. ● Existe un amplio espectro de gravedad de ojo ● seco, desde el “ojo seco normal” hasta el “ojo seco severo”. Además los síntomas son subjetivos y pueden no correlacionarse con signos clínicos observados. Así pues, realizaremos un breve recordatorio de las pruebas de diagnóstico del ojo seco. 1. Pruebas objetivas de diagnóstico a) Tinciones Vitales (lesiones superficiales) PRUEBA Fluoresceína Sódica Rosa de Bengala Verde Lisamina DESCRIPCION Tinción con colorante para valorar la presencia de defectos superficiales Tiñe células muertas y mucus, puede llegar a medir alteraciones del film lagrimal Tiñe células muertas, degeneradas y mucus NORMA Ausencia de tinciones Ausencia de tinciones Ausencia de tinciones b) Inestabilidad del film lagrimal PRUEBA BUT NIBUT DESCRIPCION Mide la estabilidad del film mediante la evaluación de la integridad de la capa mucínica Valora lo mismo que el BUT, pero no es invasivo, ya que no se instila fluoresceína. Se proyecta un patrón sobre la córnea NORMA ≥ 10 “ ~ 20” c) Hiperosmolaridad lagrimal PRUEBA Osmolaridad lagrimal DESCRIPCION Determina la cantidad de Na Cl en la lágrima, aumentando la concentración al disminuir la fase acuosa. Muy Sensible NORMA 300-310 u. DESCRIPCION Búsqueda de signos importantes revelantes de la existencia de OS. Valoración de la altura del menisco lagrimal NORMA Ausencia de hallazgos importantes. Altura menisco 0,5 mm aprox. d) Biomicroscopía PRUEBA Biomicroscopía e) Patrón interferencial PRUEBA Patron Interferencial DESCRIPCION NORMA Capa lipídica gris de Mediante reflexion especular y con la ayuda del tearscope® y la lámpara de hendidura se analiza el patrón. (Valora capa lipídica) color regular f) Test de Schirmer PRUEBA Schirmer Schirmer +anestesia DESCRIPCION Valoración de la producción refleja y basal de p. lagrimal Valoración únicamente de la producción basal NORMA ≥ 10 mm en 5´ ≥ 5 mm en 5´ DESCRIPCION Tira impregnada de rojo fenol, similar al Schirmer pero con reducción de estimulación refleja NORMA ≥ 15 mm en 15” g) Test drojo fenol PRUEBA Test Rojo Fenol h) Tiempo de eliminación de fluoresceína (T.E.F) PRUEBA T.E.F 22 mayo 393 DESCRIPCION Instilación de fluoresceína y valoración de presencia de colorante en lágrima tras 15´ NORMA Según escalas Disminuida en OS Gaceta Optica i) Pruebas de laboratorio PRUEBA Pruebas citológicas DESCRIPCION Toma de muestra acerca de presencia de lisozima, lactoferrina y marcadores inflamatorios 2. Pruebas subjetivas de diagnóstico En este apartado nos encontramos ante una prueba sumamente importante, pues nos revelará directamente la sintomatología del paciente y podremos correlacionarla con los signos clínicos objetivos hallados en las pruebas anteriores. En este caso, la prueba subjetiva (anamnesis) suele adoptar la forma de cuestionario, con el propósito de indagar lo máximo posible en los síntomas del sujeto. A esta parte de la evaluación diagnóstica le dedicaremos una especial atención. Son muchos los cuestionarios que se han desarrollado para el estudio subjetivo de la película lagrimal10,11 todos ellos con el propósito de obtener la mayor información del paciente utilizando para ello las preguntas lo más relevantes posible. Los más empleados en clínica son los de Rolando y Mc Monnies, ya que permiten obtener información precisa de la sintomatología del paciente y, junto con el resultado de las pruebas objetivas, podrán conducir a un mejor diagnóstico y posterior manejo del paciente. Método Tomando como base los cuestionarios clínicos de Mc Monnies y Ronaldo, y realizando sobre ellos las modificaciones correspondientes, decidimos crear un cuestionario experimental con el propósito de que formase parte de la batería de pruebas a realizar a los pacientes con sintomatología del segmento anterior asociada a sequedad ocular. Para el diseño del cuestionario, intentamos separar diferentes variables, aplicando a cada una de ellas un peso específico determinado, de tal modo que fuesen independientes en la medida de lo posible unas de las otras y que alterasen lo menos posible en la realización de la prueba. Las variables consideradas para la realización del cuestionario fueron las siguientes: a) Entorno: Las 5 primeras preguntas de nuestro cuestionario hacen referencia al entorno donde se mueve el sujeto normalmente. De este modo podremos valorar si la afectación ocular deriva de unas condiciones desafortunadas en el trabajo y de este modo podremos intentar solucionar mejor su problema mediante los consejos-ayudas pertinentes. Gaceta Optica NORMA Valores de 1,75 gr/l aprox. b) Fármacos: Las preguntas 6, 7 y 8 abarcan la posible ingesta de fármacos y la posible relación en el desorden ocular. c) Uso de LC: Valoraremos también el porte o no de LC, pues el ojo puede tener problemas únicamente con su porte por la desestabilización de la película pre o post LC. Preguntas 9-10. d) Etiología propia: En este apartado, que comprende las preguntas 11-20, valoramos los síntomas más comunes de OS, descartando de este modo el entorno, los fármacos y el uso de LC. Procedimiento clínico de la prueba El estudio fue realizado a 21 personas comprendidas dentro de un grupo no-clínico con edades entre los 23 y los 59 años con una media de edad de 36,7 años. En principio no hubo ningún factor de corte previo a la realización del test, es decir, se le presentó a toda persona cuya edad estuviese comprendida entre los 20 y los 65 años, puesto que realizarlo en personas de menor edad no habría tenido mucho sentido, pues es dentro de este grupo de edad donde podremos apreciar mayor prevalencia de la patología. Según el cuestionario de Mc Monnies, respuestas afirmativas en un número igual a 5 ó más, indicaban una posibilidad de un 90% de padecer ojo seco10. En nuestro cuestionario, al abarcar preguntas que afectan a varios factores, podremos realizar la siguiente clasificación según los resultados obtenidos: 1. Pacientes que tengan 5 ó más respuestas afirmativas entre las preguntas 11 y 20, serán catalogados como susceptibles de padecer ojo seco, independientemente del resultado de las preguntas anteriores. 2. Pacientes que tengan 3 ó más respuestas negativas en las 5 primeras, bastará con que tengan 3 respuestas afirmativas entre las preguntas 11 y 20, para ser catalogados como susceptibles de padecer SOS. De este modo aislamos el entorno para el diagnóstico de la patología. 3. Aquellos pacientes que tengan respuestas afirmativas en las preguntas 6 ó 7, necesitarán al menos 6 respuestas afirmativas entre la pregunta 11 y la 20 para ser considerados como susceptibles de padecer SOS. Tratamos de aislar de este modo la ingesta de fármacos que reducen la producción lagrimal o aumentan su evaporación. 393 mayo 23 ARTÍCULOS CIENTÍFICOS Imagen 2. Cierre del punto lagrimal mediante microtapón. De este modo se intentó aislar las variables unas de otras en la interpretación clínica del examen, de tal forma que un paciente no fuese clínicamente evaluado del mismo modo si toma medicamentos o si es usuario de vídeoterminales o portador de LC, que si es un paciente que no se ve afectado por alguna de estas variables. Resultados Puede apreciarse que el comportamiento realizando una subclasificación por edades difiere bastante de la consideración general. En este caso, vemos que en el Grupo II, el 50% de las personas analizadas eran supuestos patológicos de OS (82%) de los 21 totales; el Grupo I presentaba un 11% de supuestos afectados respecto al total de personas del grupo; (18%) de los 21 pacientes iniciales, y en los grupos III y IV, no diagnosticamos ningún paciente con el SOS. Teniendo en cuenta el procedimiento clínico del examen descrito, se obtuvieron los siguientes resultados: Del total de 21 personas a las que le fue presentado el cuestionario, y siguiendo los criterios anteriormente seleccionados, 3 personas fueron pacientes potenciales de Ojo Seco, los cuales constituían un 14,28% del total de pacientes. Esta cifra, entra dentro de los datos dados al principio del trabajo (10-15) %. Gráfica 2. Distribución según grupos de edad. Nótese como todos los OS pre-diagnosticados los aportan los grupos I y II. Discusión A la vista de los resultados obtenidos con la realización clínica del cuestionario para la detección con la mayor precocidad posible del SOS, parece ser que se corresponden muy bien con los datos que aporta la literatura para estudios de corte similar1,2. Tabla 2. Distribución de las respuestas Gráfica1. Distribución de las respuestas al cuestionario de diagnóstico Con el propósito de poder analizar la incidencia de la posible patología dentro del grupo de personas a las que se les hizo el test, dividimos a los 21 pacientes en cuatro grupos según la edad y veremos cómo fue ahora el comportamiento: Tabla 3. Prevalencia según la edad RANGO DE EDAD GRUPO I GRUPO II GRUPO III GRUPO IV 24 mayo 393 20-30 30-40 40-50 ≥ 50 Nº SUJETOS Nº SUJETOS % SUJ. CON OS CON OS RESPECTO TOTAL GRUPO 9 1 11% 4 2 50% 4 4 - Se ha intentado poner de manifiesto la independencia de las variables y se ha podido comprobar que aún existiendo un numero importante de pacientes que contestaban afirmativamente a las preguntas del cuestionario, finalmente no eran englobadas dentro de los posibles afectos de SOS, he ahí la importancia que atribuimos al peso específico de cada una de las variables y a su estudio independiente. No obstante, el número de pacientes sometidos a estudio ha sido reducido (N=21), posiblemente un estudio con una mayor extensión de la muestra analizada permitiría obtener unos resultados más globales. En cuanto a la distribución de los posibles afectos en función de los grupos de edad creados, podría parecer aparentemente paradójico que todos los pacientes con una posible tendencia a padecer SOS pertenezcan a los grupos I y II, ya que son pacientes más jóvenes y teóricamente presentan una mayor integridad anatómico-funcional del sistema visual que los pertenecientes a los grupos III y IV, sin embargo, éstos resultados pueden comprenderse mejor si consideramos que la mayor parte de los portadores de LC se encuentran entre los 15 y los 40 años, pudiendo desestabilizar la LC un film lagrimal inestable, deteriorándolo y dividiendo en “film pre-LC” y “film post-LC”, con las consecuentes molestias del paciente. Gaceta Optica Asimismo, también puede ayudarnos a comprender los resultados el hecho de que los pacientes incluidos en estos grupos de edad, suelen tener mayores exigencias de trabajo: asociadas al uso de vídeoterminales (con la menor frecuencia de parpadeo), una actividad académica importante y unas condiciones ergonómico-posturales con grandes deficiencias. Conclusiones Como conclusiones finales, mencionaríamos que, independientemente de los resultados obtenidos en la valoración del cuestionario clínico, recordaremos que esta es una prueba subjetiva, que forma parte de una batería de pruebas todas ellas encaminadas a la detección de la patología y, en ningún caso, podrá emitirse un diagnóstico únicamente con los resultados de una prueba, ya sea ésta u otra de la batería. Para realizar un diagnóstico preciso y eficaz, deberíamos realizar una serie de pruebas más que corroborasen el diagnóstico, todas ellas explicadas anteriormente durante la valoración objetiva. Según estudios realizados, los tests más habitualmente utilizados para el diagnóstico de O.S en consultas (Korb, Cornea 2000 y Kichols, Cornea 2000) son la historia o cuestionario de OS (subjetivo), y el B.U.T, tinción con fluoresceína, rosa de Bengala, y test de Schirmer. Los más utilizados según estos estudios serían la combinación entre cuestionario –fluoresceína y revisión biomicroscópica. De todos modos, tanto a los pacientes cuyas pruebas en los cuestionarios ha sido motivo de alerta (con más motivo), como para los que han obtenido unos valores normales, recomendaríamos una serie de normas de higiene palpebral y de ergonomía visual12,13: ● Aplicación de fomentos calientes: Utilizando discos desmaquillantes o gasas humedecidas con agua caliente, aplicar directamente sobre el borde libre de los párpados hasta que se enfríen y repetir. Aplicación de masajes sobre párpados con el dedo índice paralelo al borde libre del párpado, los masajes consistirán en realizar presión hacia dentro, para favorecer el drenaje de las glándulas de Meibomio. ● Limpieza del borde libre palpebral con un jabón neutro. ● Evitar exceso de aire acondicionado-calefacción. ● No dormir en habitaciones excesivamente cálidas. ● No acercarse demasiado al humo de los cigarrillos o sustancias contaminantes. ● Realización de parpadeos completos y seguidos, especialmente indicados en usuarios de LC y/o personas que usen mucho el ordenador. Recordar que la frecuencia óptima de parpadeo oscila entre 12-15/seg. Un espejo nos ayudará a “entrenarnos”. ● Revisiones optométricas anuales ante ausencia de nuevos trastornos y más frecuente ante la aparición de éstos. ● En cuanto al uso de LC, tendremos sumo cuidado en la adaptación, totalmente desaconsejadas en casos de OS severo, y en los casos menos severos, valoraremos la posibilidad de adaptar LC con una hidratación tal que minimice los efectos de OS (normalmente baja), pero que sean muy cómodas. En muchos casos deberemos desestimar la adaptación. En los casos en los que se adapte LC, deberemos indicarle al paciente el número máximo de horas de porte (normalmente inferior al porte de personas sin patología) y que al más mínimo síntoma se quiten las L.C. En estadíos finales de tratamiento, puede utilizarse el uso de LC como tratamiento usadas como apósito. Básicamente, el OS es una condición que no tiene tratamiento definitivo. El tratamiento primario será el de instilar lubricantes-lágrima artificial para eliminar molestias y mejorar la relación entre la cara anterior de la córnea y el borde interno palpebral o entre la cara anterior de la córnea y la posterior de la LC, si se usan. Otro tratamiento más agresivo consiste en la eliminación total o parcial de los mecanismos de drenaje de la lágrima mediante la obstrucción de los puntos lagrimales. * Juan Carlos Nieto Fernández desarrolla su labor profesional en el Departamento de Oftalmología de la Clínica Universitaria de Navarra. Facultas de Medicina. Universidad de Navarra. BIBLIOGRAFÍA 1. Calonge, M. Sindrome de ojo seco: ¿existen esperanzas para un tratamiento curativo? Archivos de la sociedad española de oftalmología; nº 3 marzo (2002). Editorial. 2. Brewitt, H; Sistani, F. Dry eye disease: the scale of the problem. Surv ophthalmol. 2001; 45: s199-s202. 3. Ortega de Pedro, M.T. Ojo seco y lentes de contacto. Gaceta Óptica nº 333. 10-15; 1999. 4. Lowther, G.E. Dryness, tears and contact lens wear. Usa: reed elsevier, 1997. 5. Grove, A. “Eyelids and lacrimal system” cap en “Manual of ocular Gaceta Optica diagnosis and therapy” ; 3ª edicion. Ed. Pavan langston (1984). 6. Troft, R. A. Relationship of the dry eye to ocular surface diseases”. Trans ophthal. Soc. Uk 104:452 (1985). 7. Holly, F. Lemp, M. “tear physiology and dry eye”. Surv ophthal. (22): 69-87; 1977. 8. Lemp, M. Report of the national eye institute/industry workshop on clinical trials in dry eyes. The clao journal 1995; 4: 221-232. 9. Pacheco Cutillas, M. Sindrome de ojo seco. Gaceta optica nº 322, (10-16), 1998. 10. Mc Monnies, C. W. “Key questions in a dry eye history” j. Am. Optom. Assoc. 57:512 (1986). 11. Fullard, R. , Snyder, C. “Tear and tear film anomalies” cap en “Anterior segment complications of contact lens wear” ed. Silber j.; 1994. 12. Instrucciones de higiene palpebral. Ioba. 2004. 13. Kanski, JJ 4ª edicion; 69-74 Harcourt, Madrid. 14. Vademecum informado en contactología. CNOO. Madrid, 2003. 15. Lopez Alemany, A. et al. Manual de contactologia. Ed. Scriba. 1997. 16. www.oftalmored.com/ojoseco/cap39.htm 17. www.fucalec.org/vademecum.asp 393 mayo 25