Descarga - Bioanalisis UC
Anuncio

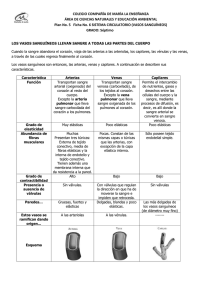
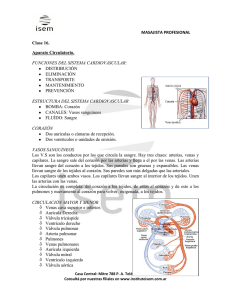
Universidad de Carabobo. Facultad de Ciencia de La Salud. Escuela de Bioanálisis. Departamento de Ciencias Morfológicas y Forenses. Cátedra de Morfología Microscópica. Profesor(as): Integrantes: Ana Karina Hernández. Víctor colmenares Johelly Rodríguez. Oswaldo Rosas Gabriela Ruiz Gabriela Ruiz O. Yessica Romero Abril 2016 SISTEMA CIRCULATORIO. El sistema circulatorio está formado por dos componentes separados pero relacionados: el sistema cardiovascular y el sistema vascular linfático. La función del sistema cardiovascular es transportar la sangre en ambas direcciones entre el corazón y los tejidos. La función del sistema vascular linfático consiste en reunir linfa y llevarla de nuevo al sistema cardiovascular. Por lo tanto el sistema linfático proporciona el transporte en un sentido, en tanto que el cardiovascular lleva a cabo una circulación en dos sentidos SISTEMA CARDIOVASCULAR. El sistema cardiovascular está constituido por el corazón, órgano muscular que bombea sangre a dos circuitos separados: el circuito pulmonar, que lleva sangre a los pulmones y fuera de los mismos, y el circuito sistemático, que distribuye la sangre a todos los órganos y tejidos del cuerpo, y fuera de los mismos. Estos circuitos consisten en: Arterias, una serie de vasos que transportan la sangre desde el corazón y se ramifican en vasos de diámetro cada vez más péquelos para abastecer de sangre a todas las regiones del cuerpo. Capilares, una red de vasos de pared delgadas en las que se intercambian gases, nutrientes, desechos metabólicos, hormonas y sustancias de señalamiento o pasan entre la sangre y los tejidos del cuerpo para conservar las actividades metabólicas normales. Venas, vasos que drenan los lechos capilares y forman vasos cada vez más grandes que regresan l corazón. ESTRUCTURAS DE LOS VASOS SANGUÍNEOS La mayor parte de los vasos sanguíneos tiene varias características que son estructuralmente similares, aunque existen diferencias y son la base para clasificar los vasos en diferentes grupos identificables. Por ejemplo, las paredes de los vasos de presión alta son más gruesas que los vasos que conducen sangre a una presión baja. Sin embargo los diámetros arteriales continúan en disminución en cada ramificación, en tanto que los diámetros de las venas aumentan en cada convergencia y así alteran las capas respectivas de las paredes de los vasos. Por lo general las arterias tienen paredes más gruesas y son de diámetros más pequeños que las venas correspondientes. Más aun, en cortes histológicos las arterias son redondas y no suelen tener sangre en luz. TÚNICA DE LOS VASOS. Estas capas concéntricas de tejido separadas, o túnicas, constituyen la pared de un vaso sanguíneo típico. La capa más interna, la túnica intima, se compone de una sola capa de células endoteliales escamosas, aplanadas que forman un tubo que recubre la luz del vaso y el tejido conectivo subendotelial subyacente. La capa intermedia, la túnica media, se compone sobre todo de células de musculo liso orientadas de manera concéntrica alrededor de la luz. La capa más externa, la túnica adventicia, está constituida en especial de tejido conectivo fibroelastico dispuesto en sentido longitudinal. La túnica íntima aloja en su capa más externa la lámina elástica interna, una banda delgada de fibras elásticas bien desarrolladas en arterias de tamaño medio. La capa más externa de la túnica media incluye otra banda de fibras elásticas, la lámina elástica externa, aunque no se distingue en todas las arterias. INERVACIÓN DE LOS VASOS Una red de nervios vasomotores del componente simpático del sistema nervioso autónomo inerva las células de musculo liso de los vasos sanguíneos. Estos nervios simpáticos postganglionares, no mielinizados, se encargan de la vasoconstricción de las paredes vasculares. Puesto que los nervios rara vez penetran en la túnica media del vaso, no hacen sinapsis directa en las células de musculo liso. En lugar de ello liberan el neurotransmisor noradrenalina, que se difunde a la media y actúa en las células de musculo liso cercana. Estos impulsos se propagan a través de las células de musculo liso mediante sus uniones intersticio, en consecuencia coordinan las contracciones de toda la capa de células de musculo liso y de ese modo recuden el diámetro de la luz del vaso. ARTERIAS Son los vasos sanguíneos eferentes es decir que transportan la sangre que sale del corazón hacia los lechos capilares, Las dos arterias más relevantes son la aorta que sale del ventrículo izquierdo del corazón y el tronco pulmonar, este ultimo transporta hacia los pulmones la sangre que sale del ventrículo derecho para ser oxigenada. La aorta sigue un arco oblicuo hacia atrás para formar el cayado aórtico de donde surge el tronco braquiocefálico, la arteria subclavia izquierda y la carótida común izquierda luego en su descenso se bifurca a nivel de la pelvis en las arterias iliacas. Las arterias se ramifican hasta que queda solamente una capa de endotelio (capilar). Las arterias poseen habilidades sensoriales debidas a los cuerpos carotideo y aórtico y el seno carotideo El seno carotideo se ubica dentro de la pared de la arteria carótida interna justo encima de la bifurcación de la carótida primitiva izquierda y permite sentir cambios en la presión arterial para enviar la información al centro vasomotor encefálico y que sucedan las regulaciones correspondientes. Los cuerpos aórticos y carotideos se hallan entre las bifurcaciones del cayado aórtico y sobre la ubicación del seno carotideo, son cúmulos de células especializadas que actúan como quimiorreceptores para medir los niveles de O2, CO2 y H+ (pH) así como enviar la señal al encéfalo por medio del nervio vago y glosofaríngeo, estos mecanismo intervienen en la regulación de la presión arterial y composición sanguínea. CLASIFICACIÓN DE LAS ARTERIAS Las arterias se dividen según su tamaño y morfología en arterias elásticas, musculares y arteriolas. Arterias elásticas: Son las más grandes con un tamaño menor a 1cm, son las ramificaciones primarias de la aorta y el tronco pulmonar. Su túnica intima posee una capa de endotelio con cuerpos de weibel-palade, debajo se halla una capa subendotelial de tejido conectivo con fibras elásticas, colagenasa, células musculares lisas y sustancia fundamental, también se encuentra una fina lamina elástica interna poco notable. La túnica media de las arteria elásticas posee gran cantidad de laminas fenestradas de fibras elásticas, las cuales se alternan con capas de células musculares lisas, la elastina es sintetizada por los miocitos junto con el colágeno, la matriz extracelular posee condrotin sulfato, fibras colágenos elásticas y reticulares. La túnica adventicia está formada por tejido conectivo laxo con presencia de colágeno y fibras elásticas, fibroblastos y macrófagos, es vascularizado con pequeños vasos (vasa basorí) que se extienden hasta la túnica media para nutrir a las células, esta inervado por terminaciones nervia vasculares. Arterias musculares: Son de tamaño mediano y representan la mayoría de arterias, estas distribuyen la sangre a órganos y sistemas su tamaño está entre 2 a 10mm. La túnica intima es más delgada compuesta de endotelio con células endoteliales de las cuales pueden salir prolongaciones que forman uniones intersticiales con células musculares lisas, una capa subendotelial de tejido conectivo con células musculares lisas y una lamina elástica interna muy prominente. La túnica media está formada en su mayor parte de células musculares lisas ligeramente más pequeñas que las de las vísceras, las cuales se ubican en capas que aumentan con la edad y pueden alcanzar hasta 40 estratos, los miocitos tienen uniones intersticiales con otros lo que permite contracciones coordinadas . La matriz extracelular la componen fibras de colágeno Tipo III, pocas fibras elásticas, condrotin sulfato. La túnica adventicia se separa de la túnica media por una lamina elástica media, está constituida de fibras colagenas, y elásticas, fibroblastos así como algunos Adipocitos diseminados, hay vascularización por medio de vasa vasorum y inervación por nervi vascularis. Arteriolas; Son las arterias más pequeñas con menos de 0.1mm, estas regulan el flujo de sangre hacia los capilares, poseen un túnica intima compuesta de endotelio sobre una fina capa de tejido conjuntivo subendotelial formado por colágeno tipo III y pocas fibras elásticas, las arteriolas más grandes pueden poseer una lamina elástica interna. La túnica media posee de 1 a 3 capas de células musculares lisas, la túnica adventicia tiene tejido conjuntivo con fibras colagenas y elásticas y pocos fibroblastos, las arteriola que desembocan en capilares son llamadas metarteriolas. VENAS Las venas son vasos que regresan sangre al corazón. En los extremos de vaciamientos de los capilares se encuentran vénulas pequeñas, el inicio del retorno venoso, que conducen sangre de los órganos y los tejidos, y la regresan al corazón. Estas vénulas vacían su contenido en venas más grandes y el proceso continúa conforme los vasos se hacen cada vez más grandes cuando regresan de nuevo al corazón. Cómo las venas no sólo sobrepasan en número a las arterias sino que por lo general tienen diámetros luminales más grandes, casi 70% del volumen sanguíneo total se encuentra en estos vasos. En cortes histológicos las venas son paralelas a las arterias; sin embargo, sus paredes suelen estar colapsadas porque son más delgadas y menos elásticas que las arteriales ya que el retorno venoso es de presión baja. CLASIFICACIÓN DE LAS VENAS Las venas se clasifican en tres grupos con base en su diámetro y el grosor de la pared: pequeñas, medianas y grandes. La estructura de las venas no siempre es uniforme, incluso en venas del mismo tamaño o en la misma vena a lo largo de su longitud total. Vénulas y venas pequeñas: Las vénulas son similares a los capilares pero más grandes que ellos; las vénulas más grandes poseen células de músculo liso en lugar de pericitos. A medida que se acumula sangre del lecho capilar, se vierte a las vénulas postcapilares. Venas medianas: Las venas medianas tienen menos de 1 cm de diámetro. Son las que drenan la mayor parte del cuerpo, incluso casi todas las regiones de las extremidades. Su túnica íntima incluye el endotelio y su lámina basal y fibras reticulares. Venas grandes: Las venas grandes regresan sangre venosa de las extremidades, la cabeza, el hígado y la pared del cuerpo directamente al corazón. Las venas grandes comprenden las venas cavas y pulmonares, la porta, las renales, las yugulares internas, las iliacas y los ácigos. La túnica íntima de las venas grandes es similar a la de las venas medianas, excepto que las primeras tienen una capa subendotelial gruesa de tejido conectivo, que incluye fibroblastos y una red de fibras elásticas. VÁLVULAS DE LAS VENAS Una válvula venosa se compone de dos hojuelas, cada una constituida por un pliegue delgado de la íntima que sobresale de la pared a la luz. Muchas venas medianas tienen válvulas que funcionan para evitar el flujo retrógrado de la sangre. Estas válvulas abundan en especial en las venas de las piernas, donde actúan contra la fuerza de gravedad. CAPILARES De las porciones terminales de las arteriolas surgen los capilares, estos forman lechos, una red de vasos de pared delgada en la que se intercambian gases, nutrientes, desechos metabólicos, hormonas y sustancias de señalamiento. Los capilares suelen ser cortos y varían de 0,25 a 1 micras en células musculares. Están formados por una capa aislada de células endoteliales, que mide alrededor de 10 a 30 micras. Estas células son aplanadas, con los extremos atenuados que se adelgazan hasta un grosor de 0,2 micras o menor, aunque un núcleo elíptico abulta hacia la luz del capilar. El citoplasma contiene un complejo de Golgi, mitocondrias, un poco de RER y ribosomas libres. Las células endoteliales de los capilares pueden incluir dos tipos de poros: poros pequeños y poros grandes. Los poros pequeños se piensa que son discontinuidades entre las uniones de las células endoteliales. Los poros grandes están representados por fenestras y vesículas de transporte. El gran número de vesículas pinociticas relacionadas con la totalidad del plasmalema es una característica de identificación de los capilares. Las células endoteliales de los capilares están enrolladas en un tubo y proporcionan a la luz un diámetro de 8 a 10 micras pero permanece constante en toda la longitud de un capilar. Este diámetro es suficiente para permitir que las células sanguíneas individuales pasen sin obstáculos. Las superficies externas de las células endoteliales están rodeadas de una lámina basal que ellas secretan. Cuando se observan en un corte transversal, las paredes endoteliales que constituyen capilares pequeños están formadas por una célula endotelial, por lo tanto las porciones de dos o más células constituyen los capilares más grandes. Estas células también secretan varias sustancias como la colagenasa tipo III, IV, V, fibronectina y laminina, todas las cuales se liberan a la matriz extracelular y se constituyen en parte en la misma. Los pericitos se localizan a lo largo de la parte exterior de los capilares y las vénulas pequeñas, y parecen rodearlos. Estas células tienen prolongaciones primarias largas, que se localizan a lo largo del eje del capilar y desde el cual surgen prolongaciones secundarias que se envuelven alrededor del capilar y forman un par de uniones de intersticio con las células endoteliales. Los pericitos compartes la lámina basal de las células endoteliales y poseen un complejo de Golgi pequeño, mitocondrias, RER, microtúbulos y filamentos que se extienden hacia las prolongaciones. Los capilares también tienen un papel de mantenimiento en la conversión de sustancias como serotonina, noradrenalina, bradicinina, prostaglandinas, y trombina en compuestos inactivos. CLASIFICACION DE LOS CAPILARES Capilares continuos: no tienen poros ni fenestras en sus paredes, se encuentran en los tejidos muscular, nervioso y conectivo, por lo tanto que en el tejido cerebral se clasifican como capilares continuos modificados. Las uniones intercelulares entre sus células endoteliales son un tipo de fascias ocluyentes, que impiden el paso de moléculas. Sustancias como aminoácidos, glucosa, nucleósidos y purinas pasan a través de la pared capilar. Las células muestran polaridad con los sistemas de transporte, de tal manera que la ATP-asa de Na+ K+ está localizada solo en la membrana celular adluminal. Las pruebas indican que la regulación de la barrera reside dentro de las células endoteliales pero está influida por productos que forman los astrocitos relacionados con los capilares. Capilares fenestrados: tienen en sus paredes poros (fenestras) de 60 a 80 nm de diámetro cubiertos por diafragma del poro. Estos capilares se encuentran en el páncreas, los intestinos y glándulas endocrinas. Los poros en capilares fenestrados tienen un puente de diafragma ultradelgado. Cuando se observan después de procesarlos con sombreado de platino y carbono, el diafragma muestra 8 fibrillas que se irradian desde un área central y forman conductos similares a cuñas, cada uno con una abertura de unos 5,5 nm. Estos complejos de poro y diafragma están separados con regularidad a unos 50nm pero se localizan en grupos; en consecuencia la mayor parte de la pared endotelial de los capilares fenestrados carecen de fenestras. Una excepción es el glomérulo renal, compuestos por capilares fenestrados que carecen de diafragma. Capilares sinusoidales: se encuentran es ciertos lugares como la medula ósea, el hígado, el bazo, algunos linfoides y glándulas endocrinas. Por su localización, los capilares sinusoidales tiene un diámetro mayor de 30 a 40 micras. También contiene muchas fenestras grandes que carecen de diafragma; la pared endotelial puede ser discontinua, lo mismo que la lámina basal, lo que permite un mayor intercambio entre la sangre y los tejidos. El endotelio es delgado y continuo en ciertos órganos como los linfoides; en otros pueden tener áreas mezcladas con zonas fenestradas como en las glándulas endocrinas. Regulación del flujo sanguíneo en un lecho capilar Anastomosis arteriovenosa: son conexiones vasculares directas entre arteriolas y vénulas que derivan el lecho capilar. Los terminales de la mayor parte de las arteriolas finalizan en lechos capilares que se llevan su sangre a vénulas para regresarla al lado venoso del sistema cardiovascular. Sin embargo, en muchas partes del cuerpo las arterias se unen en un conducto venoso para formar la anastomosis arteriovenosa (AAV). Las estructuras de los extremos arterial y venoso de la AAV son similares a la de una arteria y una vena respectivamente, en tanto que el segmento intermedio tiene una túnica media engrosada y su capa subendotelial se compone de células endoteliales rollizas modificadas y dispuestas de manera longitudinal con células de musculo liso. Cuando las AAV se cierran, pasa sangre a través del lecho capilar; cuando las derivaciones se abren, una gran cantidad de sangre deriva el lecho capilar y fluye a través de la AAV. Estas derivaciones son útiles en la termorregulación y abundan en la piel. Los lechos de la uñas y las puntas de las yemas de los dedos de las manos y de los pies están vascularizados por glomos. El glomo es un órgano pequeño que recibe una arteriola que carece de lámina elástica y adquiere una capa de células de musculo liso inervadas de manera abundante que rodea la luz del vaso y así controla en forma directa el flujo sanguíneo de la región antes de terminar en un plexo venoso. La sangre que fluye del sistema arterial está controlada por metarteriolas. Por consiguiente las metarteriolas forman la porción proximal de un conducto central, en tanto que la porción distal consiste en el conducto de desagüe, una estructura que se denomina así porque carece de esfínteres precapilares. Los conductos de desagüe drenan el lecho capilar y vierten la sangre en vénulas pequeñas del sistema venoso. Cuando los esfínteres precapilares se contraen, fluye sangre a través de conductos centrales. Deriva el lecho capilar y penetra directamente en las vénulas. Corazón El corazón es la bomba de cuatro cámaras del sistema cardiovascular, las cuatro cámaras son 2 aurículas que reciben sangre de las venas y dos ventrículos de donde surgen arterias, el corazón está formado por tres paredes que contienen: una musculatura de musculo estriado cardíaco cuya contracción impulsa la sangre. Un esqueleto fibroso que consiste en cuatro anillos fibrosos alrededor de los orificios valvulares conectados por medio de dos trígonos fibrosos a la porción membranosa interauricular e interventricular. Las paredes del corazón están compuestas por tres capas Epicardio; consiste en una capa de células mesoteliales en la superficie externa del corazón y su tejido conjuntivo subyacente. Miocardio; la capa compuesta por musculo cardiaco, el miocardio en los ventrículos es más grueso que el de las aurículas debido a la diferencia de cantidad de musculo que hay en ambas cavidades. Endocardio; consiste en una capa interna de endotelio y tejido conjuntivo subendotelial. Válvulas cardiacas Son estructuras vasculares compuestas por tejido conjuntivo revestido por endocardio, cada válvula está compuesta por 3 capas; fibrosa, esponjosa y ventricular. La fibrosa forma el centro de cada válvula y posee extensiones fibrosas del tejido conjuntivo denso no modelado de los anillos fibrosos del esqueleto cardiaco. La esponjosa está formada por tejido conjuntivo laxo ubicado en el lado auricular de cada válvula. La ventricular esta justo al lado de la superficie ventricular de cada válvula y tiene revestimiento endotelial, posee tejido conjuntivo denso con muchas fibras elásticas. Bibliografia Gartner, Leslie P; James L Hiatt, Texto atlas de histología, Nueva York, Editorial Mac Graw Hill, Capitulo 11, paginas 243-261 Ross, Michael; Wojciech Pawlina, (2008) Histología texto y atlas a color con biología celular y molecular, Buenos Aires, Editorial medica panamericana, Capitulo 13, Paginas 404-413 La mayoría de cortes han sido sacados de: Recortes de cortes histológicos del Ross Pawlina Geneser, Finn (1998) Atlas a color de histología, España, Editorial Medica panamericana, Paginas 65-72 El portal del Departamento de Patología, Unidad de Histología de la Universidad de Valencia España.