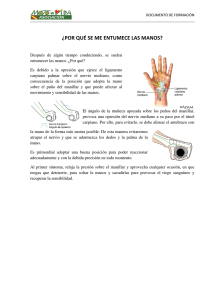
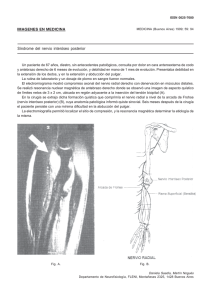
boletín informativo de la sociedad asturiana de medicina y
Anuncio

ASTURES BOLETÍN INFORMATIVO DE LA SOCIEDAD ASTURIANA DE MEDICINA Y SEGURIDAD DEL TRABAJO Julio-Diciembre 2000 Número 9 EDITORIAL EN LA CRESTA DE LA OLA: BALANCE DE UN AÑO FRENÉTICO IN MEMORIAN: SEMBLANZA DE UN MÉDICO Dr. Antonio Suárez Estrada PROTOCOLOS DE VIGILANCIA ESPECÍFICA DE LA SALUD: – Neuropatías por presión – Movimientos repetidos de miembro superior – Posturas forzadas (Reproducción autorizada por el Ministerio de Sanidad y Consumo) CURSOS, CONGRESOS, REUNIONES… ACTIVIDADES DE LA S.A.M.S.T. CURSOS, CONGRESOS, REUNIONES… • III CONGRESO ESPAÑOL EN MEDICINA Y ENFERMERÍA DEL TRABAJO • CONVOCAN: – Sociedad Española de Medicina y Seguridad en el Trabajo y – Asociación Española de Especialistas en Medicina del Trabajo. MADRID 7 - 8 y 9 de Marzo de 2001 PRÓXIMAS ACTIVIDADES DE FORMACIÓN CONTINUADA La Sociedad Asturiana de Medicina y Seguridad en el Trabajo les desea unas Felices Fiestas y un Próspero Año Nuevo ENERO: ÚLTIMAS • Día 19 de 16 a 21 y 20 de 9 a 13: RCP y desfibrilación PLAZAS automática externa (número de plazas 18). Matrícula: Socios: 15.000 No Socios: 22.000 (Incluye clases, texto y diploma de asistencia con el 85% de asistencia). • Segunda quincena (pendiente de definir): Curso de navegación en INTERNET y presentación de la página WEB de la Sociedad. Inscripción: Gratuita (imprescindible comunicar asistencia). FEBRERO: • A partir del 10 de Febrero se podrá retirar todos los días por la mañana y los martes de 17 a 20 horas, en el Colegio de Médicos, la última edición del Manual de Dermatosis Profesionales (Autor: Prof. Dr. Conde Salazar). • Día 16 a las 19.30 horas: Estrés profesional: Turnicidad, mobing, etc. Dr. Díaz Franco Presidente de la Comisión de la Especialidad de Medicina del Trabajo. Instituto de Salud Carlos III. MADRID. –2– SAMST Editorial EN LA CRESTA DE LA OLA: BALANCE DE UN AÑO FRENÉTICO Estimado/a compañero/a: ASTURES BOLETÍN INFORMATIVO DE LA SOCIEDAD ASTURIANA DE MEDICINA Y SEGURIDAD EN EL TRABAJO Nº 9 – JULIO/DICIEMBRE PUBLICACIÓN ESPECIAL Con el año 2000 se cierra un ciclo en la historia de la Sociedad Española de Medicina y Seguridad en el Trabajo resolviéndose, en parte, alguna de nuestras antiguas inquietudes, al entrar en vías de solución el problema de los MESTOS de nuestra especialidad; si bien nos deja la frustración de ver cómo UNA VEZ MÁS, se da el esquinazo a los Diplomados y se nos deja a la espera de un Real Decreto que nos traerá la convalidación automática y que se encuentra en fase de elaboración ¡paradojas de la vida y los políticos! La formación continuada, pilar que constituye la razón de ser de una Sociedad Científica, ha tenido este año un gran impulso con acciones a nuestro entender de gran envergadura como el Curso de Preparación del examen MESTOS, la publicación del MANUAL BÁSICO DE PREVENCIÓN DE RIESGOS LABORALES, del que se puso un ejemplar a disposición de cada socio, el seminario de dermatología, la edición de números monográficos de nuestro boletín del que éste con el que cerramos el ejercicio es un ejemplo y cuya publicación se demoró pendientes de la aprobación por el Ministerio de Sanidad y Consumo de los protocolos que en él aparecen. A nivel regional nos hemos visto obligados a llevar a cabo acciones de defensa de nuestros socios ante convocatorias de plazas de las Administraciones Públicas (Principado, INSALUD) en donde se minusvaloraba nuestra titulación habiendo tenido que llegar a la acción judicial, como ya os informamos. En otro orden de cosas hemos asistido a la renovación de la Presidencia de la Sociedad Española de Medicina y Seguridad en el Trabajo con lo que ello supone de nuevos aires que siempre vienen bien y que esperemos eviten la anquilosis que últimamente vivíamos. Con todo, una vez más debe quedar claro que la Sociedad SOMOS TODOS por lo que os invitamos a participar activamente remitiendo aportaciones al Boletín que todos podamos compartir y sirvan para nuestro enriquecimiento humano y profesional. S.V. Publicación y difusión controlada por la Consejería de Servicios Sociales Dirección Regional de Salud Pública Sección de Ordenación Farmacéutica ASTURIAS (Real Decreto 1416/1994, de 25 de Junio, por el que se regula la publicación de medicamentos de uso humano) Por último, expresaros los mejores deseos de esta Junta en las ya próximas fiestas de Navidad, deseando que en el año 2001 se vean cumplidas todas vuestras expectativas. Un cordial saludo de vuestro Presidente. Depósito Legal: AF-419-9B ARTURO CANGA ALONSO –3– SAMST IN MEMORIAN SEMBLANZA DE UN MÉDICO El Dr. Antonio Suárez Estrada era ovetense de nacimiento y avilesino de corazón. Estudió el Bachillerato en el Colegio Loyola y, posteriormente, cursó la carrera de medicina en la Universidad de Salamanca, residiendo en el Colegio Mayor Universitario de San Bartolomé. Finalizados los estudios de medicina brillantemente, se trasladó a Madrid para hacer la especialidad de Pediatría en la Escuela de Pediatría y Puericultura de la Facultad de Medicina, bajo la dirección del profesor Laguna. Posteriormente, hizo el curso de Medicina de Empresa en la Escuela Nacional de Medicina y Seguridad del Trabajo. ANTONIO SUAREZ ESTRADA El pasado 8 de octubre falleció nuestro compañero Antonio. Tras una penosa e incapacitante enfermedad crónica que le tuvo inmovilizado en su casa los dos últimos años, nos ha dejado. Además de ser socio fundador de nuestra Sociedad, fue su presidente y también tesorero de la misma durante su última etapa laboral. Persona afable, incondicional, y conciliadora cuando surgía algún roce, siempre trabajó para nuestra Sociedad de forma callada y desinteresada. La Junta Directiva de la Sociedad Asturiana de Medicina y Seguridad del Trabajo propondrá en la próxima Junta General de Asociados, la concesión de la medalla de oro de la Sociedad como reconocimiento a los innumerables servicios prestados a la misma, entre ellos fundar nuestra Sociedad. Desgraciadamente la tendrá que recoger su viuda, compañera fiel que no se ha separado de él durante su enfermedad ni un minuto. Las distinciones de la Sociedad fueron creadas recientemente (con las últimas modificaciones de los estatutos) y es la segunda medalla que vamos a entregar (la primera fue entregada, también a título póstumo, al Dr. D. Bernardo Mauro Aguado). El Dr. Barthe Aza, amigo y compañero de fatigas, nos ha hecho la siguiente semblanza: Durante más de treinta años ejerció la especialidad de Pediatría en Avilés, como pediatra-consultor de la Seguridad Social, con interinidad ocupó la plaza de Puericultor del Estado y trabajó como Médico de Empresa en la Mancomunidad 925, la cual creó junto con otros compañeros. Asistió a numerosos congresos y simposios, no sólo de la especialidad de Pediatría, sino también como Médico de Empresa. Publicó muchos trabajos sobre Pediatría y Medicina de Empresa, y formó parte de la Comisión Deontológica del Colegio de Médicos de Asturias, y de la Sociedad Española de Bioética, donde colaboró en la publicación de un libro sobre dicha materia. Fue también presidente de la Sociedad Asturiana de Medicina del Trabajo. Si bien su profesión era la de médico, cultivó también la faceta política y supo poner la responsabilidad cívica por encima de los intereses generales. Fue el fundador con varios amigos del partido político "Causa Ciudadana", integrado después en UCD (Unión del Centro Democrático), en el cual tuvo responsabilidades, siendo elegido concejal en el Ayuntamiento de Avilés. Estaba casado con una llanisca, Mª del Carmen Noriega, y tenía seis hijos, uno de los cuales, Antonio, es médico. Era un hombre dedicado por completo a su familia, un buen profesional de la medicina, laborioso, de nobles impulsos y elevados sentimientos, con una profunda convicción cristiana y siempre dispuesto a hacer el bien. Recordaremos con cariño a este buen profesional de la medicina y al amigo leal que siempre fue. "Tu mujer será como fructífera parra en el interior de tu casa. Tus hijos, como renuevo de olivo, en derredor de tu mesa" (Salmo-127) Descanse en la Paz del Señor. Adolfo Barthe Aza –4– SAMST NEUROPATÍAS POR PRESIÓN CONSEJO INTERTERRITORIAL SISTEMA NACIONAL DE SALUD El Consejo Interterritorial del Sistema Nacional de Salud informa favorablemente el: «Protocolo de vigilancia sanitaria específica para los/as trabajadores/as expuestos a neuropatías por presión», en abril de 2000. –5– SAMST COMISIÓN DE SALUD PÚBLICA GRUPO DE TRABAJO DE SALUD LABORAL DE LA COMISIÓN DE SALUD PÚBLICA DEL CONSEJO INTERTERRITORIAL DEL SISTEMA NACIONAL DE SALUD COORDINACIÓN DEL PROTOCOLO DEPARTAMENTO DE SALUD DEL GOBIERNO DE NAVARRA INSTITUTO NAVARRO DE SALUD LABORAL AUTORES Gabriel Delgado Bona. Servicio Navarro de Salud. Navarra. Jaime Gállego Culleré. Servicio Navarro de Salud. Navarra. Pablo Martínez Lage. Servicio Navarro de Salud. Navarra. Jose Luis Lázcoz Rojas. NORLABOR. Navarra. ASESORAMIENTO TÉCNICO Liliana Artieda Pellejero. Instituto Navarro de Salud Laboral. Navarra. Sagrario Cilveti Gubía. Instituto Navarro de Salud Laboral. Navarra. Vega García López. Instituto Navarro de Salud Laboral. Navarra. Nuestro agradecimiento a la colaboración prestada por Mariano Montori Lacalle. GRUPO DE TRABAJO DE SALUD LABORAL Montserrat García Gómez. Ministerio de Sanidad y Consumo. Madrid. Félix Robledo Muga. Instituto Nacional de la Salud. Madrid. José Antonio del Ama Manzano. Consejería de Sanidad. Castilla-La Mancha. Liliana Artieda Pellejero. Instituto Navarro de Salud Laboral. Navarra. Francisco Camino Durán. Consejería de Salud. Andalucía. Rosa Maria Campos Acedo. Consejería de Bienestar Social. Extremadura. Rosario Castañeda López. Consejería de Sanidad. Madrid. Carmen Celma Marín. Consejería de Sanidad. Valencia. Juan Carlos Coto Fernández. Instituto Vasco de Seguridad y Salud Laborales. País Vasco. Isabel Enseñat Antolí. Consejería de Sanidad y Consumo. Islas Baleares. Eduardo Estaún Blasco. Consejería de Sanidad y Consumo. Canarias. María Teresa Fernández Calvo. Consejería de Sanidad y Bienestar Social. Castilla y León. Fernando Galvañ Olivares. Consejería de Sanidad y Política Social. Murcia. Mariano Gallo Fernández. Instituto Navarro de Salud Laboral. Navarra. Isabel González García. Consejería de Sanidad y Servicios Sociales.Galicia. Asunción Guzmán Fernández. Consejería de Servicios Sociales. Asturias. Nieves Martínez Arguisuelas. Consejería de Sanidad, Bienestar Social y Trabajo. Aragón. Francisco Javier Sevilla Lámana. Consejería de Salud, Consumo y Bienestar Social. La Rioja. José Luis Taberner Zaragoza. Departamento de Sanidad y Seguridad Social. Cataluña. –6– SAMST PRESENTACIÓN Este volumen pertenece a la serie «Protocolos de Vigilancia Sanitaria Específica», editados por el Ministerio de Sanidad y Consumo y fruto del trabajo desarrollado por las Administraciones Sanitarias a través del Grupo de Trabajo de Salud Laboral de la Comisión de Salud Pública del Consejo Interterritorial del Sistema Nacional de Salud, como contribución a las actividades de prevención de riesgos laborales en nuestro país. El nuevo marco normativo en materia de prevención de riesgos laborales (Ley 31/1995, de 8 de noviembre, y normas de desarrollo) supone, entre otras cuestiones, que debe cambiar radicalmente la práctica de los reconocimientos médicos que se realizan a las y los trabajadores. De ser exámenes médicos inespecíficos, cercanos a los clásicos chequeos o cribados de carácter preventivo general, deben pasar a ser periódicos, específicos frente a los riesgos derivados del trabajo, con el consentimiento informado del trabajador, y no deben ser utilizados con fines discriminatorios ni en perjuicio del trabajador. Además de reconocer el derecho de todos los trabajadores a la vigilancia periódica de su salud, incluso prolongándola más allá de la finalización de la relación laboral en algunos supuestos, la ley encomienda a las administraciones sanitarias la tarea de dar homogeneidad y coherencia a los objetivos y contenidos de la vigilancia de la salud, mediante la elaboración de protocolos y guías de actuación, con la mirada puesta en implantar un modelo de vigilancia de la salud en el trabajo que sea eficaz para la prevención. El poder contar con criterios uniformes basados en la evidencia científica y la experiencia profesional de los participantes en los grupos de trabajo constituidos para su elaboración, permitirá alcanzar los objetivos de prevención de la enfermedad y promoción de la salud de las y los trabajadores. Efectivamente, ya establecido en la Ley General de Sanidad: «Vigilar la salud de los trabajadores para detectar precozmente e individualizar los factores de riesgo y deterioro que puedan afectar a la salud de los mismos», la recogida armonizada y periódica de datos sobre riesgos y enfermedades y su posterior análisis e interpretación sistemáticos con criterios epidemiológicos, constituye uno de los instrumentos con que cuenta la salud pública para poder identificar, cuantificar y priorizar, y por lo tanto, diseñar políticas de prevención eficaces. Para la elaboración de los protocolos, se constituyeron varios grupos de trabajo, que, coordinados por los representantes de las Comunidades Autónomas, permitiese la elaboración en paralelo de varios de ellos. Finalmente, una vez concluido el procedimiento interno de elaboración de los mismos, han sido sometidos a consulta y adecuadamente informados por Agentes Sociales (CEOE, CEPYME, UGT, CCOO y AMAT) y Sociedades Científicas (SEMST, SEEMT, AEETSL, SESPAS y SEE), con cuyos representantes se mantuvieron reuniones al efecto, en el Ministerio de Sanidad y Consumo, habiéndose incorporado a la redacción final los comentarios recibidos que se consideró mejoraban el texto presentado. El que se presenta en este volumen proporciona a los profesionales implicados en la prevención de riesgos laborales, especialmente a los sanitarios, una guía de actuación para la vigilancia sanitaria específica de las y los trabajadores expuestos a Neuropatías por presión, que será revisado periódicamente, en la medida que así lo aconseje la evolución de la evidencia científica disponible y su aplicación concreta en los centros de trabajo de nuestro país. María Dolores Flores Cerdán La Directora General de Salud Pública y Consumo –7– SAMST SUMARIO Pág. INTRODUCCIÓN ........................................................................................................................................... 7 1. CRITERIOS DE APLICACIÓN: .............................................................................................................. 1.1. Criterios de aplicación para el apartado específico del túnel carpiano ................................................. 1.2. Criterios de aplicación del apartado específico para el nervio cubital .................................................. 1.3. Criterios de aplicación del apartado específico para el plexo braquial ................................................. 7 8 8 8 2. DESCRIPCIÓN DEL PROBLEMA ......................................................................................................... 2.1. Definiciones y conceptos ....................................................................................................................... 2.2. Fuentes de exposición y usos ................................................................................................................. 2.3. Mecanismos de acción, etiopatogenia ................................................................................................... 2.4. Efectos sobre la salud ............................................................................................................................ 9 9 9 9 10 3. EVALUACIÓN DEL RIESGO ................................................................................................................... 11 3.1. Clasificación de factores de riesgo ........................................................................................................ 3.1.1. Factores de riesgo biomecánicos y ergonómicos ................................................................................ 3.1.2. Factores de riesgo por susceptibilidad individual ................................................................................ 11 11 12 3.2. Evaluación de factores ........................................................................................................................... 3.2.1. Evaluación individual ....................................................................................................................... 3.2.2. Valoración global de los factores de riesgo ........................................................................................ 12 13 14 3.3. Niveles de riesgo .................................................................................................................................... 14 4. PROTOCOLO MÉDICO ESPECÍFICO .................................................................................................. 14 4.1. Historia laboral ....................................................................................................................................... 14 4.2. Historia clínica ....................................................................................................................................... 14 4.3. Historia clínica específica ...................................................................................................................... 14 4.4. Criterios de valoración ........................................................................................................................... 15 5. NORMAS PARA LA CUMPLIMENTACIÓN DEL PROTOCOLO .................................................... 15 5.1. Apartado general para la vigilancia de las lesiones por presión de los nervios periféricos .................. 15 5.2. Apartado específico para la vigilancia de la lesión del nervio mediano en el túnel carpiano .............. 15 5.3. Apartado específico para la vigilancia de las lesiones por presión del nervio cubital .......................... 16 5.4. Apartado específico para la vigilancia de las lesiones por presión del plexo braquial ......................... 16 6. CONDUCTAS A SEGUIR SEGÚN LAS ALTERACIONES QUE SE DETECTEN .......................... 16 7. NORMATIVA APLICABLE ...................................................................................................................... 16 8. BIBLIOGRAFÍA ......................................................................................................................................... 16 ANEXOS: I. Historia laboral ............................................................................................................................................ 19 II. Apartado general. Exámen clínico neurológico .......................................................................................... 23 III. Nervio mediano en el túnel carpiano. Exámen clínico ............................................................................... 25 IV. Nervio cubital en el codo. Exámen clínico ................................................................................................. 26 V. Plexo braquial en el desfiladero torácico Exámen clínico .......................................................................... 27 VI. Glosario de exploración clínica .................................................................................................................. 28 –8– SAMST Este protocolo neurológico cubre por tanto el capítulo de las neuropatías por presión dividido en un apartado general-exámen clínico neurológico, aplicable a las neuropatías por presión en general, y otros tres apartados destinados a la detección precoz de las tres neuropatías más frecuentes en Salud Laboral: el exámen clínico del túnel carpiano, el exámen clínico del nervio cubital en el codo y el exámen clínico del plexo braquial en el desfiladero torácico. Estos cuatro apartados comparten una guía general ajustada al modelo de protocolo por exposición (sobresfuerzo, trauma acumulativo) y se complementan con un anexo clínico en el que se describe lo esencial de la historia clínica neurológica, sobre todo la topografía lesional y las maniobras de exploración, así como las posibles lesiones ocupacionales por presión que, con menor frecuencia, afectan a otros nervios. Neuropatías por presión 1. CRITERIOS DE APLICACIÓN El objeto de este protocolo es tratar de ayudar a la prevención de las neuropatías producidas por traumas repetidos en el puesto de trabajo. La detección precoz de los primeros signos y síntomas que expresan el sufrimiento neural permite intervenir médica y ergonómicamente antes de que se establezca la lesión, frecuentemente irreversible y crónica. INTRODUCCIÓN Este protocolo ha sido redactado para la prevención de las enfermedades neurológicas profesionales. Su fin fundamental es el de servir de ayuda al personal sanitario de los servicios de prevención para detectar precozmente las primeras manifestaciones neurológicas en el trabajador como consecuencia de su exposición a riesgos en el puesto de trabajo. Por tanto se ha excluido toda la patología neurotraumatológica, dado que es consecuencia de accidentes y no de la tarea reglada del trabajador. También se han excluido las compresiones de la médula espinal y de sus raíces al entender que están en el campo de la traumatología y no en el de la neurología. En un estadío inicial se caracteriza por la presencia de síntomas sugestivos tales como parestesias en la región correspondiente del nervio, que se originan en reposo, y dolor de predominio nocturno. En fases iniciales no existe insensibilidad. Para realizar un diagnóstico de neuropatía por presión, dentro de los hallazgos objetivos destacar que el signo de Phalen es el más fiable, dentro de sus limitaciones, seguido del signo de Tinel, siendo este último más inespecífico; y como tercer criterio diagnóstico mencionar el predominio del dolor nocturno. No resulta sencillo protocolizar ninguna afección neurológica para que el protocolo pueda ser aplicado por médicos sin una formación neurológica específica. La neurología es una especialidad compleja, con rasgos diferenciales respecto a las demás especialidades médicas. El más importante es el método diagnóstico en neurología. Ante el trabajador, el médico comienza por hacer un diagnóstico topográfico de la lesión, lo cual implica un conocimiento profundo de la anatomía, fisiología y propedéutica del sistema nervioso. Del diagnóstico topográfico se pasa al diagnóstico etiológico. Por la propia complejidad anatomofuncional del sistema nervioso, las manifestaciones de sus enfermedades son también complejas y conllevan una tarea meticulosa de diagnóstico diferencial. Estos apartados específicos, tanto el general como los dedicados a las lesiones neurales más prevalentes en nuestro entorno laboral, son de aplicación en aquellos trabajadores que deben transportar cargas, realizar con las extremidades movimientos repetidos, violentos o irregulares, adoptar posturas difíciles o forzadas o con apoyos repetidos o prolongados sobre zonas anatómicas en las cuales los nervios son particularmente vulnerables a la compresión o a microtraumas repetidos, incluidos los ocasionados por herramientas vibrátiles. Las neuropatías por compresión o por atrapamiento, que unificaremos bajo el término de «neuropatías por presión», se encuadran dentro del conjunto heterogéneo de riesgos laborales –9– SAMST que se engloban en términos genéricos como «sobresfuerzo laboral», «trauma acumulativo» o «lesiones por esfuerzos repetidos» (repetitive strain injuries). Por tanto, las lesiones nerviosas por presión generalmente comparten riesgos con lesiones musculares, articulares, tendinosas y vasculares en las mismas regiones anatómicas. Los oficios, puestos de trabajo y ámbitos de actividad económica de los trabajadores en riesgo de lesión neural por presión son enormemente variados dada la cantidad de actividades y tareas de riesgo (ver fuentes de exposición en apartado 2.2). A título de ejemplo, entre muchos otros oficios y puestos de riesgo, se mencionan los siguientes: • Montaje manual (electrónica, mecánica, automóvil, etc.). b. Exposición en el trabajo a riesgos de lesión del nervio mediano en el túnel carpiano: • Movimientos repetidos de muñeca y dedos. • Posturas forzadas mantenidas de la muñeca. • Apoyos prolongados sobre el talón de la mano. • Movimientos repetidos de prensión o de pinza manual. • Golpeteo repetido con el talón de la mano. • Utilización regular de herramientas vibrátiles. • Uso frecuente de herramientas con empuñadura en el talón de la mano. 1.2. Criterios de aplicación del apartado específico para el nervio cubital • Industrias de cerámica. a. Síntomas o signos clínicos sugestivos de compromiso incipiente del nervio cubital: • Industrias textiles. • Mataderos (carniceros, matarifes). • Parestesias, dolor o insensibilidad en el territorio del nervio cubital (4º, 5º dedo y aspecto cubital de la mano sin desbordar hacia el antebrazo). • Ordeñado manual. • Limpieza. • Pérdida de fuerza en interóseos. • Albañiles, empedradores, agricultores, jardineros. • Soldadores, carpinteros, pulidores, pintores, leñadores, herreros. • Deportistas (ciclistas de fondo, lanzadores de martillo, disco, jabalina). • Fenómeno de Raynaud con alguno de los dos anteriores. b. Exposición en el trabajo a riesgos de lesión del nervio cubital: • Apoyos repetidos y prolongados del codo sobre una superficie dura. • Trabajos manuales de talla, pulido, bruñido, burilado. • Sobrecarga del codo por movimientos de flexión repetidos y forzados. • Telefonistas, empleados de zapatería. • Conductores, motoristas. • Compresión continua y repetida del talón de la mano por instrumentos de trabajo. • Empleados de mudanzas, descargadores. • Utilización regular de herramientas vibrátiles. El apartado general es de aplicación en todos los trabajadores crónicamente expuestos a los riesgos enunciados en el epígrafe 2.2. Los otros tres protocolos específicos se aplicarán con los siguientes criterios: 1.3. Criterios de aplicación del apartado específico para el plexo braquial a. Síntomas o signos clínicos sugestivos de compromiso del plexo braquial en el desfiladero torácico: 1.1. Criterios de aplicación para el apartado específico del túnel carpiano • Fenómeno de Raynaud en manos. • Parestesias, dolor o insensibilidad en la zona cubital de antebrazo y mano. a. Síntomas o signos clínicos sugestivos de compromiso incipiente del nervio mediano: • Parestesias, dolor o insensibilidad en el territorio del nervio mediano. • Maniobra de Phalen y/o signo de Tinel positivos. • Torpeza para movimientos finos de los dedos durante el trabajo. b. Exposición en el trabajo a riesgos de lesión del plexo braquial: – 10 – SAMST • Flexión y extensión del tobillo: pedales (tibial anterior y posterior (c. poplíteo i.). • Transportar cargas sobre el hombro. • Transportar cargas con las manos con los brazos colgando. • Transportar cargas suspendidas de cinchas que apoyen sobre el hombro o sobre el hueco supraclavicular. • Marcha prolongada (femorocutáneo). c. Apoyos prolongados o repetidos sobre superficies duras o aristas: • Del talón de la mano (cubital, mediano). • Elevación prolongada o repetida de los brazos por encima del hombro. • Del codo (cubital). • De la cabeza del peroné (c. poplíteo e.). • Trabajo manual con los brazos extendidos semielevados sin flexión del codo. • De los dedos de la mano: empuñadura de tijeras (radial sensitivo). 2. DESCRIPCIÓN DEL PROBLEMA • Presión de cinturones inadecuados (abdominogenital, femorocutáneo). 2.1. Definiciones y conceptos • Presión de calzados inadecuados (tibial posterior, metatarsalgia de Morton). Neuropatías por presión de origen laboral son las lesiones nerviosas producidas por traumatismos repetidos a los nervios periféricos como consecuencia de las tareas desempeñadas en el puesto de trabajo que implican posturas forzadas mantenidas, esfuerzos o movimientos repetidos y apoyos prolongados o mantenidos. d. Posturas mantenidas: • Brazos por encima de los hombros (plexo braquial). • Trabajo con las manos manteniendo los brazos extendidos horizontalmente (plexo braquial). Para atribuir exclusivamente al trabajo una neuropatía tienen que concurrir dos hechos: • Piernas cruzadas (c. poplíteo e.). • De rodillas sentado sobre los talones (c. poplíteo e., tibial posterior). a. Existencia de un cuadro clínico definido de neuropatía. • En cuclillas (c. poplíteo e.). b. Factores de riesgo laborales suficientes, en cantidad y en calidad, para producir la lesión neural. • Postura de Buda (c. poplíteo e.). • Flexión del pie (tibial posterior). 2.2. Fuentes de exposición y usos • Extensión del pie (tibial anterior). Se enumeran las tareas de riesgo más frecuentes (entre paréntesis se menciona el nervio más agredido): e. Herramientas: • Las que actúan por percusión: martillos, pistoletes neumáticos (mediano y cubital). a. Carga y transporte de pesos: • Cargas pesadas sobre el hombro (plexo braquial, supraescapular, del serrato mayor). • Que actúan por rotación: cortadoras y muelas eléctricas (cubital y mediano). • Cargas suspendidas por cinchas que apoyan sobre el hombro: morrales, mochilas, armas (plexo braquial, supraescapular, del serrato mayor). • Percusión/rotación: taladros (cubital, mediano). • Con empuñadura corta y/o delgada y/o resbaladiza (cubital, mediano). • Levantar cargas y transportarlas con las manos con los brazos colgando (plexo braquial). • Pesadas para uso repetido: martillo de carpintero, hacha (cubital, mediano del serrato mayor). b. Movimientos forzados repetidos: • Prensión o pinza con la mano, sobre todo con flexión mantenida de la muñeca (mediano). • Flexión y extensión de muñeca (mediano). 2.3. Mecanismos de acción, etiopatogenia Hay al menos cinco factores biomecánicos implicados en las neuropatías por presión: • Flexión y extensión de codo (cubital). • Pronación-supinación de mano (radial, mediano). • Elevación de los brazos por encima de los hombros (plexo braquial). a. Aplastamientos de corta duración por objetos romos y duros sobre un nervio que discurre sobre un hueso. Por ejemplo, aplastamiento de los nervios digita- – 11 – SAMST • Nervio tibial posterior. Compresión en el túnel tarsiano. les en los orificios de empuñadura de unas tijeras; golpes o presiones sobre la rama superficial del nervio radial en el radio. b. Compresión mantenida y duradera de un tronco nervioso que discurre sobre un hueso. Por ejemplo, la parálisis por presión del nervio radial en el canal tricipital por apoyo mantenido durante el sueño. c. Compresión crónica recidivante. Puede darse por contracciones repetidas de los músculos vecinos del nervio. Un ejemplo es la parálisis radial en el síndrome del supinador. d. Tracción longitudinal sobre el nervio. Este mecanismo interviene en nervios con poleas anatómicas o desfiladeros, por ejemplo, el nervio mediano en el túnel carpiano, el cubital en el canal epitrócleo-olecraniano, el nervio femorocutáneo en el ligamento inguinal o el ciático poplíteo externo en la cabeza del peroné. e. Fricción y microtraumatismos repetidos por elementos intensamente móviles en la vecindad del nervio. El nervio sufre más cuando en la zona anatómica concurren procesos fibroadhesivos. Este mecanismo está implicado, por ejemplo, en el síndrome del túnel carpiano (nervio mediano) con la sobrecarga de trabajo manual y en el nervio femorocutáneo durante la deambulación desacostumbradamente prolongada. Todos estos factores biomecánicos son capaces de lesionar directamente los nervios o indirectamente por procesos fibróticos o isquémicos. Las neuropatías por presión son muy numerosas. A continuación se enumeran las más frecuentes en patología laboral: • Plexo braquial. Compresión en el desfiladero torácico. • Nervio supraescapular. Compresión en la hendidura espinoglenoidea. • Nervio radial. Compresión en axila, en el canal humeral y en la celda del supinador. • Nervio mediano. Compresión en el túnel carpiano. • Nervio cubital. Compresión en el canal epitroclear y en el canal de Guyon. • Nervio ciático poplíteo externo. Compresión en la cabeza del peroné. • Nervio tibial anterior. Compresión e isquemia en la celda tibial anterior. • Nervios interdigitales. Metatarsalgia de Morton. • Nervio femorocutáneo. Atrapamiento en el ligamento inguinal. De todas ellas, que en patología traumática accidental son mucho más numerosas, las que más frecuentemente tienen un origen laboral son las compresiones del nervio mediano en el túnel carpiano y la del nervio cubital en el canal epitroclear y en el canal de Guyon. Las compresiones del plexo braquial en el desfiladero torácico son más abigarradas en sus manifestaciones clínicas. A efectos preventivos, las lesiones por atrapamiento de las raíces entran de lleno en la patología del raquis y, por tanto, en el campo de la traumatología. Sólo las compresiones del plexo braquial, las del nervio mediano en el túnel carpiano y las del nervio cubital en el canal epitroclear y en el canal de Guyon son objeto aquí de protocolos propios. Las menos frecuentes están descritas en el anexo clínico y tienen cabida en el protocolo específico general para la vigilancia de las lesiones nerviosas por presión. 2.4. Efectos sobre la salud Los efectos sobre la salud de una lesión nerviosa dependen de la arquitectura y función de la estructura neural afectada: plexo, nervio sensitivo, motor o mixto. Los síntomas sensitivos subjetivos (dolor, parestesias), objetivos (hipoestesia, anestesia), la pérdida de fuerza y los trastornos disautonómicos, producen disconfort y diferentes grados de incapacidad laboral transitoria o permanente. Los síndromes por sobresfuerzo repetido o trauma acumulativo en el puesto de trabajo, dentro de los cuales se integran las neuropatías por presión, están aumentando en todo el mundo hasta alcanzar proporciones epidémicas en algunas industrias. Por ejemplo, en USA durante 1990 estos síndromes constituyeron el 60% de las enfermedades laborales. Casi dos millones de trabajadores tenían síntomas de síndrome del túnel carpiano. Aunque parte de este aumento puede deberse a una mejor y más precoz detección, un estilo de trabajo cada vez más competitivo y mecanizado es también responsable. Las lesiones por sobresfuerzo repetido de los miembros superiores afectan mayoritariamente a trabajadores jóvenes (20-40 años). Se producen mayoritariamente durante los primeros cinco años de exposición al factor de riesgo. Además, tienen una importante tendencia a la recidiva. De todo ello se deduce la im- – 12 – SAMST portancia de la labor preventiva mediante una detección precoz de las lesiones y la prevención mediante medidas de intervención ergonómica. Entre el conjunto de lesiones por sobresfuerzo repetido de los miembros superiores, mayoritariamente tendinosas y musculoesqueléticas, el síndrome del túnel carpiano constituye aproximadamente el 5% y las neuropatías cubitales el 3%. El resto de lesiones nerviosas constituyen una amplia miscelánea que no supera estos porcentajes. Según datos del Instituto Navarro de Salud Laboral, durante 1995 las neuropatías por presión constituyeron el 7,52% de casos incidentes con baja laboral, siendo algo más frecuentes entre las mujeres (9,20%) que entre los hombres (7,08%). La media de exposición al riesgo fue de 102 meses. En series quirúrgicas de síndrome del túnel carpiano, se achacaron al trabajo el 55% de los casos en mujeres y el 75% en hombres. En torno al 60% de los casos el síndrome es bilateral y en un 25% se asocia a neuropatía cubital en el canal de Guyon. Como es lógico, el miembro superior derecho es el más afectado, al menos entre los sujetos diestros. El abanico de profesiones, oficios, categorías profesionales y ámbitos de actividad económica es enormemente variado. Por ello, más importante que hacer un interminable listado de todos ellos, es que el personal sanitario de los servicios de prevención esté bien informado de los factores de riesgo a los que están expuestos sus trabajadores en los diferentes puestos de trabajo. (entre paréntesis se menciona el nervio más agredido): a. Carga y transporte de pesos: • Cargas pesadas sobre el hombro (plexo braquial, supraescapular, del serrato mayor). • Cargas suspendidas por cinchas que apoyan sobre el hombro: morrales, mochilas, armas (plexo braquial, supraescapular, del serrato mayor). • Levantar cargas y transportarlas con las manos con los brazos colgando (plexo braquial). b. Movimientos forzados repetidos: • Prensión o pinza con la mano, sobre todo con flexión mantenida de la muñeca (mediano). • Flexión y extensión de muñeca (mediano). • Flexión y extensión de codo (cubital). • Pronación-supinación de mano (radial, mediano). • Elevación de los brazos por encima de los hombros (plexo braquial). • Flexión y extensión del tobillo: pedales (tibial anterior y posterior, c. poplíteo i.). • Marcha prolongada (femorocutáneo). c. Apoyos prolongados sobre superficies duras o aristas: • Del talón de la mano (cubital, mediano). • Del codo (cubital). • De la cabeza del peroné (c. poplíteo e.). 3. EVALUACIÓN DEL RIESGO • De los dedos de la mano: empuñadura de tijeras (radial sensitivo). 3.1. Clasificación de factores de riesgo • Presión de cinturones inadecuados (abdominogenital, femorocutáneo). En la evaluación del riesgo hay que tener en cuenta dos tipos de factores: • Presión de calzados inadecuados (tibial posterior, metatarsalgia de Morton). d. Posturas mantenidas: • Biomecánicos y ergonómicos. • Brazos por encima de los hombros (plexo braquial). • Por susceptibilidad individual. 3.1.1. Factores de riesgo biomecánicos y ergonómicos • Trabajo con las manos manteniendo los brazos extendidos horizontalmente (plexo braquial). Son riesgos exclusivamente laborales derivados de la exposición al agente, en este caso, mecánico. El riesgo aumenta en función del tiempo de exposición, la intensidad, y la reiteración de la presión. Los factores de riesgo son los descritos en el epígrafe 2.2: fuentes de exposición, a los que se añade la frecuencia de manipulación. • Piernas cruzadas (c. poplíteo externo). Se enumeran los factores de riesgo admitidos – 13 – • De rodillas sentado sobre los talones (c. poplíteo e., tibial posterior). • En cuclillas (c. poplíteo e.). • Postura de Buda (c. poplíteo e.). • Flexión del pie (tibial posterior). • Extensión del pie (tibial anterior). SAMST e. Herramientas: • Túnel carpiano constitucionalmente estrecho. • Deformidades traumáticas, degenerativas o congénitas de los desfiladeros. • Las que actúan por percusión: martillos, pistoletes neumáticos (mediano y cubital). • Que actúan por rotación: cortadoras y muelas eléctricas (cubital y mediano). • Percusión/rotación: taladros (cubital, mediano). c. Alteraciones metabólicas, hormonales, carenciales o tóxicas que pueden contribuir al estrechamiento de los desfiladeros nerviosos o hacer a los nervios más vulnerables por producir polineuropatía que puede ser subclínica. • Con empuñadura corta y/o delgada y/o resbaladiza (cubital, mediano). Son, entre otras, las siguientes: • Pesadas para uso repetido: martillo de carpintero, hacha (cubital, mediano, del serrato mayor). • Amiloidosis. • Artritis reumatoide. • Colagenosis. f. Frecuencia de manipulación: • 1 vez cada 5 minutos • 9 veces/minuto • 1 vez/minuto • 12 veces/minuto • Diabetes mellitus. • Hipotiroidismo. • Obesidad. • Adelgazamiento intenso rápido. • 4 veces/minuto • > 15 veces/minuto • Gota. • Duración de la manipulación: - < 1 h/día. • Embarazo. - > 2 h y < 8 h. • Anovulatorios. - > 1 h y < 2 h. • Menopausia. • Ooforectomía bilateral. 3.1.2. Factores de riesgo por susceptibilidad individual: • Alcoholismo/malnutrición. • Carencia de Vitamina B12 (gastritis crónica, gastrectomía). a. De naturaleza no laboral, facilitan las lesiones neurales en el puesto de trabajo interactuando con los riesgos propiamente laborales. Los más frecuentes son los siguientes: • Fármacos potencialmente neurotóxicos: • Fármacos potencialmente neurotóxicos: • Deportes, aficiones y tareas domésticas. b. Factores anatómicos, en presencia de los cuales los nervios son más vulnerables; por ejemplo: • Fracturas o artrosis de clavícula, codo, muñeca o tobillo. – Isoniazida. – Amitryptilina. – Difenilhydantoína. – Metronidazol. – Antabús. – Perhexilina maleato. – Amiodarona. – Citostáticos. – Cloranfenicol. • Gangliones, tenosinovitis. • Neuropatía con hipersensibilidad a la compresión (neuropatía tomacular). Es una neuropatía autosómica dominante con susceptibilidad familiar a las parálisis por compresión de nervios periféricos y a parálisis indoloras del plexo braquial. Tiene hallazgos electroneurofisiológicos sugestivos. Se diagnostica por biopsia nerviosa con estudio de fibras separadas. • Escoliosis dorsal, tórax enfisematoso (estrechan el espacio costoclavicular). • Aplasia de clavícula. • Costilla cervical. • Megaapófisis transversa C7, sobre todo si tiene forma ganchuda. • Apófisis supraepitroclear del húmero (se asocia a atrapamiento del cubital y del mediano). 3.2. Evaluación por factores – 14 – SAMST 3.2.1. Evaluación individual • Presión de calzados inadecuados (tibial posterior, metatarsalgia de Morton). a. Carga y transporte de pesos Peso en carga Factor de o transporte corrección Cargas pesadas sobre el hombro (plexo braquial, supraescapular, del serrato mayor). Cargas suspendidas por cinchas que apoyan sobre el hombro: morrales, mochilas, armas (plexo braquial, supraescapular, del serrato mayor). Levantar cargas y transportarlas con las manos con los brazos colgando (plexo braquial). Factor de corrección < 1 h/día < 3 kg. 1 > 3 y <15 kg. 0,87 > 15 kg. 0,72 1 >1hy<2h 0,90 >2hy<8h 0,82 d. Posturas mantenidas • Brazos por encima de los hombros (plexo braquial). b. Movimientos forzados • Prensión o pinza con la mano, sobre todo con flexión mantenida de la muñeca (mediano) (N 90º). • Trabajo con las manos manteniendo los brazos extendidos horizontalmente (plexo braquial). • Flexión y extensión de muñeca (mediano) (N 90º + 70º). • Piernas cruzadas (c. poplíteo externo). • De rodillas sentado sobre los talones (c. poplíteo e., tibial posterior). • Flexión y extensión de codo (cubital) (N 160º). • Pronación-supinación de mano (radial, mediano) (N 90º + 90º). • En cuclillas (c. poplíteo e.). • Postura de Buda (c. poplíteo e.). • Elevación de los brazos por encima de los hombros (plexo braquial) (N 180º). • Flexión del pie (tibial posterior). • Extensión del pie (tibial anterior). • Flexión y extensión del tobillo; pedales (tibial anterior y posterior, C.P.I.) (N 30º + 50º). Factor de corrección • Marcha prolongada (femorocutáneo). < 1 h/día Flexoextensión Factor de en grados corrección Flexoextensión de la articulación solicitada menor de un tercio de la movilidad articular en grados o requerimiento similar. Flexoextensión de la articulación solicitada entre uno y dos tercios de la movilidad articular en grados o requerimiento similar. Flexoextensión de la articulación solicitada mayor de dos tercios de la movilidad articular en grados o requerimiento similar. 1 >1hy<2h 0,92 >2hy<8h 0,87 < 30% 1 > 30% <60% 0,99 • Las que actúan por percusión: martillos, pistoletes neumáticos (mediano y cubital). 0,85 • Que actúan por rotación: cortadoras y muelas eléctricas (cubital y mediano). > 60% e. Herramientas • Percusión/rotación: taladros (cubital, mediano). RESTRICCIÓN: en hombro se considerará el grado máximo a partir de los 90º de elevación. c. Apoyos prolongados sobre superficies duras o aristas • Del talón de la mano (cubital, mediano). • Con empuñadura corta y/o delgada y/o resbaladiza (cubital, mediano). • Pesadas para uso repetitivo: martillo de carpintero, hacha (cubital, mediano, del serrato mayor). • Del codo (cubital). Factor de corrección • De la cabeza del peroné (c. poplíteo e.). • De los dedos de la mano: empuñadura de tijeras (radial sensitivo). • Presión de cinturones inadecuados (abdominogenital, femorocutáneo). – 15 – Agarre bueno, sin vibración 1 Agarre mediano y/o con vibración ligera/moderada 0,94 Agarre malo y/o con vibración intensa 0,89 SAMST 3.3. Niveles de riesgo f. Frecuencia de manipulación – 1 vez cada 5 minutos Duración de la manipulación: Nivel de riesgo Puntos – < 1 h/día. I 10-7 – 1 vez/minuto – 4 veces/minuto – > 1 h y < 2 h. – 9 veces/minuto – > 2 h y < 8 h. Frecuencia de manipulación Examen Clínico Riesgo aceptable. Situación satisfactoria. 2 años 1 año II 7-5 Riesgo moderado. Valorar y planificar las modificaciones que reduzcan el riesgo. III * <5 Riesgo no tolerable. Reducción del riesgo y nueva evaluación del riesgo. – 12 veces/minuto – > 15 veces/minuto Estado de la Evaluación * Riesgo no tolerable: se deberán adoptar prioritariamente medidas para la eliminación del riesgo al nivel más bajo que sea razonablemente posible. Duración de la manipulación < 1 h/día > 1 h y < 2 h > 2 h y < 8 h 4. PROTOCOLO MÉDICO ESPECÍFICO Factor de corrección 1 vez cada 5 minutos 1 0,98 0,85 1 vez/minuto 1 0,94 0,78 4.1. Historia laboral 4 veces/minuto 0,96 0,86 0,60 9 veces/minuto 0,90 0,78 0,50 En la historia laboral se deben recoger datos referentes a: 12 veces/minuto 0,85 0,70 0,30 > 15 veces/minuto 0,65 0,50 0 • Puestos de trabajo que ha desempeñado anteriormente, con sus actividades de riesgo y el tiempo que ha estado realizando las mismas. • Puesto actual, antigüedad en el mismo, riesgos, tiempo diario de exposición al mismo, modalidad de trabajo a ritmo o no, número y tiempo de las pausas en la jornada. g. Susceptibilidad individual Se revisará si existe entre los trabajadores factores documentados de susceptibilidad individual (punto 3.1.2) Se superan adecuadamente los factores SI NO de riesgo por susceptibilidad individual? 4.2. Historia clínica 3.2.2. Valoración global de los factores de riesgo Valoración inicial de situación aceptable: 10 PUNTOS Cálculo de la valoración global Situación Peso aceptable 10 x A MoviApoyo Posturas Herra- Frecuencia Valoración mientos prolongado mantenidas mientas de maniforzados pulación x B x C x D x E x F g. Susceptibilidad personal documentada: valorar según la posible influencia que pueda tener en el riesgo: VALORACIÓN GLOBAL ––––– puntos En el ANEXO 1 proponemos un modelo de historia laboral que se completa en cuanto a exploración física se refiere con el resto de anexos, relativos al examen clínico neurológico. = Entre 1 y 0,75 Como toda historia clínica, debe contener una anamnesis: antecedentes familiares, personales; enfermedad actual; una exploración física, exploración neurológica sencilla dirigida al problema, unos exámenes complementarios igualmente adaptados a cada caso, una conclusión o juicio clínico y unas recomendaciones de prevención y de seguimiento. Este protocolo incluye un apartado como modelo para las neuropatías por presión en general y otros tres específicos para las compresiones del plexo braquial en el desfiladero torácico, para el nervio mediano en el síndrome del túnel carpiano y para el nervio cubital. 4.3. Exploración clínica específica La exploración clínica específica es una exploración neurológica dirigida al problema. Se debe prestar especial atención a los siguientes aspectos: – 16 – SAMST • Deformidades esqueléticas. diagnóstico etiológico, confirmará el cuadro clínico de neuropatía por presión. • Atrofia muscular focal. • Déficit motor de distribución plexual o troncular. Los criterios de valoración se definen como sigue: • Reflejos tendinosos (su abolición indica polineuropatía). No aptos • Sensibilidades superficiales y profundas, cuando menos la dolorosa y la térmica. Se prestará atención a que su alteración tenga una distribución coherente por la anatomía nerviosa. • Maniobras específicas para cada lesión neural o desfiladero (descritas en el anexo 6). Los exámenes clínicos específicos se incluyen en los anexos 2, 3, 4 y 5. 4.4. Criterios de valoración La valoración de los signos y síntomas se realiza en cinco grados: Grado 0 Ausencia de signos y síntomas. Grado 1 Parestesias ligeras. Grado 2 Grado 1 + dolor intermitente. Grado 3 Grado 2 + limitación funcional. Grado 4 Grado 3 + paresia o Raynaud. Aptos En observación Apto: Cuando el trabajador no presenta una afectación osteomuscular o en la anamnesis no revela una fatigabilidad anormal.El trabajador podrá desempeñar su tarea habitual sin ningún tipo de restricción. No apto: Calificación que recibe el trabajador cuando el desempeño de las tareas impliquen problemas serios de salud o ésta le imposibilite la realización de las mismas. En observación: Calificación que recibe el trabajador que está siendo sometido a estudio y/o vigilancia médica a fin de determinar su grado de capacidad. 5. NORMAS PARA LA CUMPLIMENTACIÓN DEL PROTOCOLO Para una correcta aplicación de este protocolo es necesario indicar cómo se ha vertebrado. Está compuesto de los siguientes instrumentos: El grado 0 se asignará cuando el trabajador no presente signos ni síntomas sospechosos de neuropatía por presión. El grado 1 corresponde a la aparición de parestesias ligeras. La parestesia es el síntoma más frecuente y precoz en las lesiones neurológicas periféricas de cualquier etiología y se corresponde con la irritación leve de las terminaciones nerviosas sensitivas; la alteración de la sensibilidad táctil puede también manifestarse como hipoestesia o disestesia. El grado 2 añade a las parestesias, en mayor o menor grado y duración, la presencia de dolor, habitualmente intermitente, y que indicará una acción más intensa del agente sobre el nervio periférico. El grado 3 se aplicará a los casos en que, a la presencia de parestesias y dolor, se suma la limitación funcional, indicativa de una intensidad más severa de la sintomatología neurológica sensitiva y/o de los primeros signos clínicos de lesión motora. El grado 4 supone el establecimiento de un claro déficit funcional por lesión motora y sensitiva que puede acompañarse del fenómeno de Raynaud. Previo 5.1. Apartado general para la vigilancia de las lesiones por presión de los nervios periféricos. Este apartado troncal está destinado a la detección precoz de las lesiones por presión de todos los nervios periféricos. Por tanto es de aplicación en todos los sujetos expuestos a riesgos que no son concluyentes para las tres lesiones nerviosas que, por su mayor frecuencia, han sido objeto de apartados específicos propios: el nervio mediano en el túnel carpiano, el nervio cubital en el canal epitroclear y en el canal de Guyon, y el plexo braquial en el desfiladero torácico. Si después de utilizar el apartado general se detectan signos o síntomas sugestivos de una de las tres lesiones neurales mencionadas, podría aplicarse el apartado específico correspondiente. 5.2. Apartado específico para la vigilancia de la lesión del nervio mediano en el túnel carpiano. – 17 – Este apartado es de aplicación en aquellos suje- SAMST tos que, de entrada o después de la aplicación del «protocolo específico general», se entienda que pueden estar expuestos a padecer un síndrome del túnel carpiano incipiente (ANEXO 3). 5.3. Apartado específico para la vigilancia de las lesiones por presión del nervio cubital. rramientas y tareas y reduciendo el sobresfuerzo con cambios, rotaciones o pausas más frecuentes en el puesto de trabajo, provisional o definitivamente. En presencia de neuropatía, se apartará al trabajador de la fuente de exposición y se valorará la remisión para estudio especializado en neurología. 7. NORMATIVA APLICABLE 1. Ley 31/95 de Prevención de Riesgos Laborales. Este apartado es de aplicación en aquellos sujetos que, de entrada o después de la aplicación del «protocolo específico general», se entienda que pueden estar expuestos a padecer una neuropatía cubital incipiente (ANEXO 4). 2. R.D. 39/97 de17 de enero, Reglamento de los Servicios de Prevención de Riesgos Laborales. 3. Real Decreto 1.995/78 (12-5-78) publicado en el B.O.E. de 25 de agosto por el que se aprueba el cuadro de enfermedades profesionales en el sistema de la Seguridad Social. 5.4. Apartado específico para la vigilancia de las lesiones por presión del plexo braquial. El último apartado es de aplicación en aquellos sujetos que, de entrada o después de la aplicación del «apartado específico general», se entienda que pueden estar expuestos a padecer una plexopatía braquial incipiente (ANEXO 5). 4. Real Decreto 487/97 sobre manipulación de cargas. 8. BIBLIOGRAFÍA El protocolo se aplicará a todos los trabajadores que ocupen puestos con exposición regular a riesgos como los especificados en el apartado 2.2. Para la evaluación del riesgo específico de los puestos de trabajo, previa a la decisión de planificar la exploración clínica específica, deberán seguirse los pasos indicados en el punto 3, EVALUACIÓN DEL RIESGO. A fin de facilitar la cumplimentación del protocolo, los anexos para el examen clínico se estructuran en forma de respuestas cerradas en la mayor parte de los casos. En los casos en que se admitan respuestas abiertas, deberán cumplimentarse de manera concisa. En el ANEXO 1 se dispone de un modelo general de historia laboral que también puede facilitar el seguimiento de los casos atípicos y ayudar al personal sanitario del servicio de prevención. Servirán así mismo para documentar la realización de la vigilancia de la salud. 1. Adams R, Victor M. «Principles of Neurology». Mc Graw-Hill, Inc. New York 1993. 2. Airaksinen EM, Livanainen M, Karli P, Sainio K, Haltia M. «Hereditary recurrent brachial plexus neuropathy with dysmorphic features». Acta Neurol Scand 1985; 71: 309. 3. Atterbury MR, Limke JC, Lemasters GK, Li Y, Forrester C, Stinson R, Applegate H. «Nested case-control study of hand and wrist work-related musculoeskeletal disorders in carpenters». Am J Ind Med 1966; 30: 695..32 4. Barbieri PG. «Sindrome del tunnel carpale in addetti all'assemblaggio di manufatti vari nell'industria del bresciano». Med Lav 1996; 67: 686. 5. Barnhartz S, Demers PA, Miller M, Longstreeth WY Jr, Rosenstok L. «Carpal tunnel syndrome among ski manufacturing workers». Scand J Work Environ Health 1991; 17: 46. 6. CONDUCTA A SEGUIR SEGÚN LAS ALTERACIONES QUE SE DETECTEN 6. Bermejo Pareja F. «Neurología clínica básica». Ediciones Díaz Santos; Madrid 1996. En primer lugar deberá tenerse en cuenta la actuación sobre el medio para reducir la exposición al riesgo: corregir posturas y movimientos anómalos o forzados, los apoyos prolongados, los movimientos y esfuerzos repetidos, mejorando la ergonomía de las he- 7. Beshe F, Buchtal F, Carlsen F, Knappeis GG. «Hereditary neuropathy with liability to pressure palsies. Electrographic and histopathological aspects». Brain 1972; 95: 77. – 18 – 8. Bickerstaff ER. «Neurological examination SAMST in clinical practice». Black-well Scientific Publications, Oxford, London, Edinburg, Melbourne 1976. 20. Lascelles RG, Mohr PD, Neary D, Bloor K. «The thoracic outlet syndrome». Brain 1977; 100: 601. 9. Bingham RC, Rosecrance JC, Cook TM. «Prevalence of abnormal median nerve conduction in applicants for industrial jobs». Am J Ind Med 1996; 30: 355. 21. Marqués F, Solé MD. «El síndrome del túnel carpiano. Criterios de vigilancia epidemiológica». Salud y Trabajo 1992; 94: 34. 10. Blanc PD, Faucett J, Kennedy JJ, Cisternas M, Yelin E. «Self reportes carpal tunnel : predictors of work disability fron the National Health Interview Survey Occupational Health Supplement». Am J Ind Med 1966; 30: 362. 22. Martinelli M, Carry MG. «Valutazione dell'esposizione a sovraccarico bio-meccanico degli arti superiori e indagine clinica in a popolazione femminile adetta alla alimentazione manuale di linee presso due impresse ceramiche». Med Lav 1996; 87: 675. 11. Dale WA. «Thoracic outlet compression syndrome». Arch Surg 1982; 117: 1437. 23. Moncada M. «Ergonomía correctiva. Problemas ergonómicos y microtraumas repetidos». Mapfre Seguridad 1989; 36: 35. 12. De Stefano F, Nordstrom DL, Vierkant RA. «Long-term symptom outcomes of carpal tunnel syndrome and its treatment». J Hand Surg Am 1997; 22: 200. 24. Mumenthaler M, Schiliack H. «Patología de los nervios periféricos: diagnóstico y tratamiento». Ediciones Toray SA; Barcelona 1976. 13. Dyck PJ et al (eds). «Peripheral Neuropathy» (2nd ed.) Saunders ; Phi-ladelphia, 1984. 25. Nilsson T, Hagberg M, Burstrom L, Kihlberg S. «Inpaired nerve conduction in the carpal tunnel of platters and truck assemblers esposed to hand-arm vibration». Scand J Work Environ Health 1994; 20: 189. 14. Esposito MD, Arrington JA, Blakshear MN, Murtagh FR, Silbiger ML. «Thoracic outlet syndrome in a trhowing athlete diagnosed with MRI and MRA». J Magn Reson Imaging 1997; 7: 598. 15. Färkkilä M, Aatola S, Stark J Pyykö I, Korhonen O. «Vibration-induced neuropathy among forestry workers». Acta Neurol Scand 1985; 71: 221. 16. Finelli PF. Di Benedetto M. «Bilateral involvement of the lateral cutaneous nerve of the calf in a diabetic». Ann Neurol 1978; 4: 480. 17. Garland FC, Garland CF, Doyle EJ Jr, Balazs LL, Levine R, Pugh WM, Gorham ED. «Carpal tunnel syndrome and occupation in U.S. Navy enlisted personnel». Arch Environ Health 1996; 51: 395. 18. Komanetsky RM, Novak CB, Mackinnon SE, Russo MH; Padberg AM, Louis S. «Somatosensofy evoked potentials fail to diagnose thoracic outlet syndrome». J Hand Surg Am 1996; 21: 662..33 19. Laha RK, Dujovny M, De Castro SC. «Entrapment of median nerve by supracondylar process of the humerus». J Neurosurg 1977; 46: 252. – 19 – 26. O'Brien MD. «Genitofemoral neuropathy». Brit Med J 1979, 1: 1052. 27. Oates SD, Daley RA. «Thoracic outlet syndrome». Hand Clin 1996; 12: 705. 28. Pikett JB. «Localizing peroneal nerve lesions to the knee by motor conduction studies». Arch Neurol 1984; 41: 192. 29. Puértolas C. Otero C. «Estudio de la patología del miembro superior producida por movimientos repetitivos». Salud y Trabajo 1996; 116: 10. 30. Ranney D. «Thoracic outlet: an anatomical redefinition that makes clinical sense». Clin Anat 1996; 9: 50. 31. Rempel DM, Harrison RJ, Barnharth S. «Work-related cumulative trauma disorders of the upper extremity». JAMA 1992; 267: 838. 32. Rossignol M, Stock S, Patry L, Armstrong B. «Carpal tunnel syndrome: wath is attributable to work? The Montreal study». Occup Environ Med 1997; 54: 519. 33. Sotaniemi K. «Slimmer's paralysis-peroneal neuropathy during weight reduction». J Neurol Neurosurg Psyciatry 1984; 47: 564. SAMST 34. Stallings SP, Kasdan ML, Soergel TM, Corwin HM. «A case-control study of obesity as a risk factor for carpal tunnel syndrome in a population of 600 patients presenting for independent medical examination». J Hand Surg Am 1997; 22: 211. 35. Sunderland S. «Nervios periféricos y sus lesiones». Salvat, Barcelona 1985. 36. Swash M, Schwartz MS. «Neuromuscular diseases: a practical approach to diagnosis and management». Springer-Verlag, Berlin, Heidelberg, New York 1981. 37. Swift TR, Nichols FT. «The droopy shoulder syndrome». Neurology 1984; 34: 212. 38. Tobalina Y, Alvaro Gonzalez LC, García – 20 – Andrade L. «Síndrome de apertura torácica superior y angiorresonancia diagnóstica». Rev Neurol 1996; 24: 1541. 39. Winken PJ, Bruyn GW (eds). «Handbook of Clinical Neurology». Vol 7, Part I. NorthHolland Publishing Company; Amsterdam 1970. 40. Yassi Y. «Repetitive strain injuries». Lancet 1997; 349: 943-947. 41. Yassi A, Spout J, Tate R. «Upper limb repetitive strain injuries in Manitoba». Am J Ind Med 1996; 30: 461. 42. «Guía técnica para la evaluación de los riesgos relativos a la manipulación manual de cargas». INSHT, 1998. SAMST ANEXO I HISTORIA CLÍNICO-LABORAL HISTORIA LABORAL 1. Datos de filiación del trabajador/a Apellidos y nombre: .......................................................................................................................... Sexo: V F Fecha de nacimiento: ........................................................................................................................ Nº de la SS:.................................................................... D.N.I. ......................................................... Dirección: .......................................................................................................................................... Historia Nº: ..................................................... Fecha de realización: ............................................... 2. Datos del reconocimiento Nombre y apellidos del médico del trabajo ...................................................................................... Nº de colegiado: ................................................................................................................................ Fecha de realización: ......................................................................................................................... Servicio de prevención que realiza el reconocimiento: .................................................................... Tipo (propio, ajeno, trabajador designado): ...................................................................................... 3. Exposición actual al riesgo Datos de filiación de la empresa: Empresa: .................................................... CNAE: ............................. CNO:................................... Domicilio Social: ...................................................... Localidad: ..................................................... Centro de trabajo: .............................................................................................................................. Tamaño de plantilla: .......................................................................................................................... Datos relativos al puesto de trabajo: Antigüedad en el puesto de trabajo: .................................................................................................. Descripción del puesto de trabajo: .................................................................................................... ............................................................................................................................................................ ............................................................................................................................................................ ............................................................................................................................................................ 4. Tipo de trabajo: Tiempo de tarea: Nº de horas/día en el trabajo: ............................................................................................................ < 1 h / día. > 1 h y < 2 h / día. > 2 h / día y < 8 h / día. Nº de horas/semana en el trabajo: – 21 – SAMST Tipo de tarea: A) Carga y transporte de pesos: Cargas pesadas sobre el hombro. Cargas suspendidas por cinchas que apoyan sobre el hombro: morrales, mochilas. Levantar cargas y transportarlas con las manos con los brazos colgando. B) Movimientos forzados repetidos: Prensión o pinza con la mano, sobre todo con flexión mantenida de la muñeca. Flexión y extensión de muñeca. Flexión y extensión de codo. Pronación-supinación de mano. Elevación de los brazos por encima de los hombros. Flexión y extensión del tobillo: pedales, etc. Marcha prolongada. C) Apoyos prolongados o repetitivos sobre superficies duras o aristas: Del talón de la mano. De los dedos de la mano: empuñadura de tijeras, etc. Del codo. Presión de cinturones inadecuados. De la cabeza del peroné. Presión de calzados inadecuados. D) Posturas mantenidas: Brazos por encima de los hombros. Trabajo con las manos manteniendo los brazos extendidos horizontalmente. Piernas cruzadas. De rodillas sentado sobre los talones. En cuclillas. Postura de Buda. Flexión del pie. Extensión del pie. E) Herramientas: Las que actúan por percusión: martillos, pistoletes neumáticos. Que actúan por rotación: cortadoras y muelas eléctricas. Percusión/rotación: taladros, etc. Con empuñadura corta y/o delgada y/o resbaladiza. Pesadas para uso repetitivo: martillo de carpintero, hacha, etc. Herramientas y mandos que utiliza a diario (describir): ................................................................... ............................................................................................................................................................ ............................................................................................................................................................ Frecuencia de manipulación: 1 vez cada 5 minutos. 9 veces/minuto. 1 vez/minuto. 12 veces/minuto. 4 veces/minuto. 15 veces/minuto. – 22 – SAMST Turnos de trabajo (especificar): ......................................................................................................... ............................................................................................................................................................ ............................................................................................................................................................ Pausas en el trabajo: Pausas Horas 1ª 2ª 3ª 4ª 5ª 6ª 7ª 8ª Observaciones: ................................................................................................................................... ............................................................................................................................................................ Nº de trabajadores expuestos a tareas de riesgo: .............................................................................. ¿Han sido evaluados anteriormente los riesgos de su puesto de trabajo? Si No En caso afirmativo indicar la fecha aproximada de la última evaluación: ....................................... Anotar en caso de conocerlos, qué riesgos para la salud fueron detectados: ............................................................................................................................................................ ............................................................................................................................................................ Exposiciones anteriores EMPRESA ACTIVIDAD (CNAE) OCUPACIÓN (CNO) TIEMPO (MESES) OCUPACIÓN (CNO) TIEMPO (MESES) OCUPACIÓN (CNO) TIEMPO (MESES) DESCRIPCIÓN DEL PUESTO DE TRABAJO: EMPRESA ACTIVIDAD (CNAE) DESCRIPCIÓN DEL PUESTO DE TRABAJO: EMPRESA ACTIVIDAD (CNAE) DESCRIPCIÓN DEL PUESTO DE TRABAJO: HISTORIA CLÍNICA 5. Anamnesis Hábitos y antecedentes personales: ................................................................................................ ............................................................................................................................................................ ............................................................................................................................................................ ............................................................................................................................................................ Antecedentes familiares: ................................................................................................................. ............................................................................................................................................................ ............................................................................................................................................................ ............................................................................................................................................................ Clínica: – Mano dominante: D I – 23 – SAMST – Síntomas sensitivos: Parestesias. Insensibilidad. Disestesias. Dolor irradiado. (en caso afirmativo describir): .............................................................................................. – Motores: Debilidad. Amiotrofia. (en caso afirmativo describir): .............................................................................................. – Fenómeno de Raynaud: SI: D I No – ¿Desde cuando tiene los síntomas? días:___ meses: ___ años:___ – Evolución de los síntomas: Progresiva. Fluctuante. Intermitente. ¿Aparecen o se agrava durante el trabajo?: SI No ¿Mejoran o desaparecen con el descanso?: SI No ¿Se desencadenan por alguna actividad o postura concreta? * Fuera del trabajo: No SI (describir): * En el trabajo: No SI (describir): – ¿Presentan lesiones similares otros compañeros de trabajo? Si No – ¿Practica algún deporte con regularidad?: ..................................................................................... ............................................................................................................................................................ – ¿Realiza tareas domésticas?: .......................................................................................................... ............................................................................................................................................................ – ¿Se dedica a alguna actividad extralaboral en la que realice posturas forzadas?: ......................... ............................................................................................................................................................ – Mencione sus aficiones: ................................................................................................................. ............................................................................................................................................................ – 24 – SAMST ANEXO II LESIONES POR PRESIÓN DE LOS NERVIOS PERIFÉRICOS APARTADO GENERAL EXAMEN CLÍNICO NEUROLÓGICO Hallazgos a la inspección SI NO Maniobras exploratorias de los diferentes desfiladeros SI Hallazgos anormales a la palpación de los desfiladeros nerviosos SI Fosa supraclavicular Adson NO Estrechamiento clavicular Dcha. Hiperabducción Izq Canal epitroclear Dcho. Luxación del nervio cubital a nivel del codo Maniobra de Allen Izq. Región epicondílea Dcha. Túnel carpiano Dcho. Izq. Maniobra de Phalen Izq. Canal de Guyon Dcho. Pronación contra resistencia Izq. Escotadura ciática Dcha. Maniobra del piramidal Izq. Cabeza peroneal Maniobra de Lasègue Dcha. Izq. Túnel tarsiano Dcho. Lasègue invertida Izq. Fuerza contra resistencia Signo de Tinel en los mismos desfiladeros SI Fosa supraclavicular NO Presentes y simétricos: SI En caso de alteraciones, rellenar la siguiente tabla Disminución o abolición: Dcha. Bicipital Izq. Túnel carpiano Dcho. Tricipital Izq. Canal de Guyon Dcho. Estilorradial Izq. Escotadura ciática Dcha. Cubitopronador Izq. Cabeza peroneal Dcha. Rotuliano Izq. Túnel tarsiano NO Dcho. Izq. Región epicondílea Dcha. Izq. Dcha. Izq. Reflejos tendinosos Dcha. Izq Canal epitroclear Dcha. Izq Dcha. Izq. Dcha. Izq. Dcha. Izq. Dcha. Izq. Dcha. Izq. Dcha. Izq. Dcha. Izq. Dcha. Izq. Dcho. Aquíleo Izq. – 25 – Dcha. Izq. Dcha. Izq. Dcha. Izq. Dcha. Izq. Dcha. Izq. Dcha. Izq. NO SAMST Reflejos cutaneoplantares En flexión Sensibilidad Dcha. Táctil Izq. En extensión Normal Alterada Dcha. Dolorosa Izq. Normal Alterada (dibujar y describir en lámina anexa) Signos y síntomas Grado 0 Ausencia de signos y síntomas. Grado 1 Parestesias ligeras. Grado 2 Grado 1 + dolor intermitente. Grado 3 Grado 2 + limitación funcional. Grado 4 Grado 3 + paresia o Raynaud – 26 – SAMST ANEXO III LESIONES POR PRESIÓN DE LOS NERVIOS PERIFÉRICOS NERVIO MEDIANO EN EL TÚNEL CARPIANO EXAMEN CLÍNICO Inspección Reflejos tendinosos SI Deformidad de la muñeca. Presentes y simétricos: NO SI Dcha. Izq. Abombamiento anormal Dcha. palmar de la muñeca. Izq. Amiotrofia de la eminencia Dcha. tenar. Izq. NO Nota: Si los reflejos están alterados puede no tratarse de un síndrome del túnel carpiano o existir otra patología neurológica subyacente. En caso de alteraciones, rellenar la siguiente tabla Disminución o abolición: Bicipital Otros hallazgos Dcha. Izq. SI Alteración a la palpación. Tricipital NO Dcha. Izq. Dcha. Estilorradial Izq. Signo de Tinel sobre Dcha. el nervio mediano. Izq. Déficit motor del abductor corto Dcha. Dcha. Izq. Cubitopronador Dcha. Izq. del pulgar (maniobra de la botella). Izq. Déficit sensitivo en el territorio Dcha. del nervio mediano. Izq. Anestesia. Dcha. Signos y síntomas Izq. Hipoestesia. Dcha. Izq. Test de Phalen positivo. Dcha. Izq. – 27 – Grado 0 Ausencia de signos y síntomas. Grado 1 Parestesias ligeras. Grado 2 Grado 1 + dolor intermitente. Grado 3 Grado 2 + limitación funcional. Grado 4 Grado 3 + paresia. SAMST ANEXO IV LESIONES POR PRESIÓN DE LOS NERVIOS PERIFÉRICOS NERVIO CUBITAL EN EL CODO Y EN EL CANAL DE GUYON EXAMEN CLÍNICO Inspección Reflejos tendinosos SI Amiotrofia en primer espacio Dcha. interóseo. Izq. Amiotrofia del resto de Dcha. interóseos. Izq. Amiotrofia de eminencia Dcha. hipotenar. Izq. NO Presentes y simétricos: SI En caso de alteraciones, rellenar la siguiente tabla Disminución o abolición: Bicipital Dcha. Deformidad del codo en valgo. Dcha. Izq. Izq. Tricipital Dcha. Estilorradial Dcha. Cubitopronador Dcha. Otras deformidades del codo. Dcha. Izq. Izq. Deformidad de la muñeca. Dcha. Izq. Izq. Izq. Palpación SI Luxación del nervio cubital Dcha. sobre la epitróclea. Izq. Engrosamiento y poca movilidad del nervio cubital en el canal epitroclear. NO Signos y síntomas Dcha. Izq. Bultoma doloroso en el canal Dcha. de Guyon. Izq. Signo de Tinel en el canal Dcha. epitroclear. Izq. Signo de Tinel en el canal Dcha. de Guyon. Izq. Maniobra de Allen positiva. Dcha. Izq. Déficit motor (de 0 a 5 según cuadro del anexo 6, Glosario) Cubital anterior Dcha. Flexor profundo del 5º dedo Dcha. Izq. Izq. Signo de Froment NO Dcha. SI NO Izq. SI NO Signo del capirotazo Dcha. SI NO (interóseos) Izq. SI NO Separación de los dedos Dcha. SI NO 2º y 5º Izq. SI NO – 28 – Grado 0 Ausencia de signos y síntomas. Grado 1 Parestesias ligeras. Grado 2 Grado 1 + dolor intermitente. Grado 3 Grado 2 + limitación funcional. Grado 4 Grado 3 + paresia. SAMST ANEXO V LESIONES POR PRESIÓN DE LOS NERVIOS PERIFÉRICOS PLEXO BRAQUIAL EN EL DESFILADERO TORÁCICO EXAMEN CLÍNICO Inspección, palpación y auscultación Déficit motor (de 0 a 5 según cuadro del anexo 6, Glosario) SI NO Déficit motor para la Dcha. Izq. Dcha. Constitución longilínea con Dcha. separación de los dedos. hombros caídos. Izq. Déficit motor para la Escoliosis dorsal. Dcha. oposición de los dedos. Izq. Izq. Déficit motor para la Dcha. Dcha. flexión de los dedos. Izq. Deformidad de la clavícula. Izq. Reflejos tendinosos Aspecto abombado del hueco Dcha. supraclavicular. Izq. Asimetría de pulsos radiales y de presión arterial en detrimento del lado. Dcha. Soplo supraclavicular Dcha. (arteria subclavia). Izq. Amiotrofia de interóseos. Dcha. Presentes y simétricos: SI En caso de alteraciones, rellenar la siguiente tabla Izq. Disminución o abolición: Bicipital Amiotrofia de eminencia Dcha. hipotenar. Izq. Dcha. Izq. Izq. Tricipital Dcha. Estilorradial Dcha. Cubitopronador Dcha. Izq. Izq. Amiotrofia de eminencia tenar. Dcha. Izq. Izq. Maniobras específicas Hipoestesia SI Maniobra de Adson positiva. NO SI NO Dcha. En aspecto cubital de Izq. mano y antebrazo. Izq. En otras áreas Dcha. (describir y dibujar). Izq. Maniobras de estrechamiento Dcha. del espacio costoclavicular positiva. Izq. Maniobra de hiperabducción Dcha. positiva. Izq. Dcha. Signos y síntomas – 29 – Grado 0 Ausencia de signos y síntomas. Grado 1 Parestesias ligeras. Grado 2 Grado 1 + dolor intermitente. Grado 3 Grado 2 + limitación funcional. Grado 4 Grado 3 + paresia o Raynaud. NO SAMST ANEXO VI LESIONES POR PRESIÓN DE LOS NERVIOS PERIFÉRICOS GLOSARIO DE EXPLORACIÓN CLÍNICA El fin de este anexo es facilitar al Médico del Trabajo, no necesariamente familiarizado con la propedéutica neurológica, la recogida sencilla, rápida y fiable de los signos neurológicos que acompañan o preceden a las lesiones mecánicas de los nervios periféricos que se dan con mayor frecuencia en el puesto de trabajo. El anexo incluye, entre otros, los signos y maniobras de exploración a registrar en el protocolo específico por lesiones nerviosas. 1. LESIONES NERVIOSAS POR PRESIÓN Y SOBRESFUERZO DEL HOMBRO, MENOS FRECUENTES EN EL PUESTO DE TRABAJO Por su baja incidencia y prevalencia en patología laboral no accidental, no han sido objeto de apartado específico. Haremos aquí una enumeración y descripción sucinta de las menos raras, obviando aquellas prácticamente inexistentes en el ámbito de aplicación de estos protocolos, como son las lesiones del nervio espinal, del nervio del dorsal ancho o de los nervios torácicos anteriores. 1.1. Nervio del angular y del romboides (C4-C6) CÓDIGO: CIE-9-MC 353.2. Es un nervio puramente motor destinado a los músculos angular y romboides. La función de estos músculos se explora pidiendo al sujeto que haga máxima fuerza con los codos hacia atrás mientras tiene las manos apoyadas en las caderas (en jarras). La parálisis de este nervio, si no es por heridas profundas, es excepcional por estar bien protegido por los músculos de la zona. 1.2. Nervio supraescapular (C4-C6) CÓDIGO: CIE-9-MC 353.2. También es un nervio puramente motor. El nervio supraescapular tiene un desfiladero propio formado por la hendidura escapular superior cerrada por arriba por el ligamento transverso superior de la escápula. Inerva los músculos supraespinoso e infraespinoso. En lesiones crónicas puede observarse atrofia de estos dos músculos. Las maniobras para explorar su función están ilustradas en las figuras 1 y 2. El nervio resulta vulnerable a la tracción-compresión en dicho desfiladero. La lesión mecánica del nervio supraescapular se puede dar en traba(Fig. 1) jadores que transportan cargas pesadas, directamente o con cincha, sobre el hombro; también como consecuencia de actividades que implican tracción forzada de los hombros hacia delante. Entre los antecedentes de riesgo hay que incluir las fracturas de escápula con las que puede darse una paráli(Fig. 2) sis diferida del nervio por atrapamiento en su desfiladero. 1.3. Nervio del serrato mayor (C5-C7) CÓDIGO: CIE-9-MC 353.2. Se trata igualmente de un nervio motor. Su largo trayecto sobre la pared torácica lo hace vulnerable a lesiones mecánicas. Su lesión se detecta por la aparición de escápula alada cuando el sujeto eleva contra resistencia el brazo o cuando carga el peso del cuerpo sobre las dos manos apoyadas en la pared. Su lesión en el trabajo es más frecuente que la de los dos nervios anteriores. Los riesgos mecánicos más frecuentes son la carga y transporte de pesos sobre el hombro, directamente o con cincha (morral, mochila). También se ha descrito su lesión con traumas eléctricos. También se puede lesionar por la utilización de herramientas pesadas, como hachas o martillos, con golpes cortos y violentos. – 30 – SAMST 1.4. Nervio circunflejo (C5) CÓDIGO: CIE-9-MC 353.2. Es un nervio mixto que inerva el músculo deltoides (elevación del brazo en todos los ejes del hombro) y recoge la sensibilidad de la piel de la parte externa del hombro. Su lesión mecánica es prácticamente siempre traumática (fractura o luxación del hombro), aunque también se han descrito parálisis por compresión durante el sueño. 2. COMPRESIONES DEL PLEXO BRAQUIAL EN EL HOMBRO CÓDIGO: CIE-9-MC 353.2. En su recorrido desde los agujeros de conjunción del raquis cervical hasta la axila el plexo braquial, acompañado por la arteria y la vena subclavias, atraviesa tres desfiladeros en los cuales resulta vulnerable por compresión y tracción intensas y repetidas. Estos tres desfiladeros son los siguientes: sos subclavios entran en la axila. Este espacio se estrecha por anomalías de la clavícula (callo de fractura, hipoplasia) por enfisema pulmonar y por escoliosis dorsal; también por un conjunto de esfuerzos repetidos y posturas forzadas registradas en el protocolo específico. Son más vulnerables a sufrir irritaciones vasculo-nerviosas en este hiato los sujetos de constitución longilínea con hombros caídos. Entre otras, hay dos maniobras de exploración para estrechar el espacio costoclavicular. Una consiste en pedir al sujeto que eche fuertemente los hombros hacia atrás y hacia abajo, remedando la posición forzada de militar en firmes. La otra consiste en que el explorador empuja fuertemente hacia abajo el hombro del sujeto. Ambas maniobras son positivas si desaparece el pulso radial. 2.1. El hiato escaleno posterior Es un triángulo cuyos lados son los músculos escaleno anterior y medio y la base la primera costilla. Las anomalías más frecuentes que estrechan este hiato y favorecen la lesión del plexo por sobresfuerzo en el puesto de trabajo son: a) inserción anormalmente ancha del músculo escaleno medio en la primera costilla; b) costilla cervical; c) banda fibrosa entre Megapófisis transversa C7 y la primera costilla. Las megapófisis transversas más patógenas para el plexo braquial y la arteria subclavia, en el hiato escaleno, son las que tienen forma ganchuda hacia abajo porque son las que más frecuentemente poseen la mencionada banda fibrosa. El compromiso de la arteria subclavia y potencialmente del plexo braquial en hiato se explora mediante la maniobra de Adson. Se pide a la persona que eche la cabeza hacia atrás y que la rote hacia el lado de los síntomas. En esta posición, se le invita a inspirar y mantener la inspiración al tiempo que el (Fig. 3) explorador palpa el pulso radial. Con esta maniobra se tensan los músculos escalenos. Se considera positiva si desaparece el pulso radial. 2.2. Hiato costoclavicular Es la puerta por la cual el plexo braquial y los va- 2.3. Hiato del pectoral menor Ya en la axila, el paquete vasculonervioso discurre por detrás del músculo pectoral menor, cerca de su inserción en la apófisis coracoides de la escápula. Con la maniobra de hiperabducción o hiperelevación del brazo se tensa el paquete vasculonervioso axilar y se comprime contra la inserción coracoidea del músculo pectoral menor. La maniobra resulta más eficaz y por tanto más frecuentemente positiva si la hiperelevación del brazo la hace activamente el sujeto y no pasivamente el explorador. La positividad consiste en la desaparición del pulso radial. Eventualmente el sujeto puede sentir parestesias en la mano. Tareas laborales con hiperelevación repetida o mantenida del brazo pueden producir alteraciones vasculares y nerviosas en la mano. Hay que tener en cuenta que estas maniobras resultan positivas en muchos sujetos asintomáticos. Por tanto, su positividad hay que interpretarla siempre en un contexto clínico y de riesgo laboral potencial. Se debe buscar también la aparición de soplos supraclaviculares con las tres maniobras, los cuales documentan compresión de la arteria subclavia. Los síntomas neurológicos del síndrome del hiato torácico suelen ir – 31 – SAMST acompañados, precedidos o seguidos de síntomas vasculares en forma de fenómeno de Raynaud que aparece durante el trabajo e incluso puede prolongarse después del mismo, por espasmo de la arteria subclavia. En raros casos pueden formarse aneurismas de arteria axilar y producirse embolias digitales. Más raramente aún puede trombosarse la vena subclavia. Los síntomas y, en su caso, déficits neurológicos tienen una distribución plexual inferior, con debilidad de los músculos de la mano y manifestaciones sensitivas (dolor, parestesias, hipoestesia) en el territorio cubital del antebrazo y de la mano. Cuando hay amiotrofia, ésta se localiza en la eminencia tenar por lo que se puede incurrir en confusión con un síndrome del túnel carpiano. 3. LESIONES DEL NERVIO CUBITAL. (C8-D1) CÓDIGO: CIE-9-MC 354.2. El nervio cubital es especialmente vulnerable a la presión en dos desfiladeros, el canal epitroclear en el codo y el canal de Guyon en el carpo. Los riesgos laborales específicos a registrar están detallados en el apartado específico. 3.1. Desfiladeros El canal epitroclear se sitúa en la cara dorsal de la epitróclea humeral. El apoyo sobre el codo comprime el nervio contra el lecho óseo del canal. Durante la flexión del codo, el vientre interno del músculo tríceps comprime el nervio contra el ligamento lateral interno. En personas con incompetencia de este ligamento, generalmente congénita y bilateral, el nervio cubital se luxa por encima del cóndilo medial del húmero empujado por el vientre interno del tríceps. La luxación repetida puede producir molestias y evolucionar a una parálisis cubital por microtraumatismo repetido. El canal epitroclear frecuentemente se ve invadido por osteofitos o deformado por fracturas antiguas de codo con el consiguiente riesgo de lesión nerviosa, más aún en presencia de sobresfuerzo del codo. El canal de Guyon se sitúa en el lado cubital de la cara flexora de la muñeca. Es un conducto fibroso y tortuoso en cuyo interior discurren la arteria y vena cubitales y el nervio cubital. Está formado por fascículos fibrosos que se extienden entre el hueso pisiforme y el ligamento anular del carpo. Al salir del canal de Guyon hacia la mano, el nervio cubital se divide en una rama superficial sensitiva y una motora profunda. La rama sensitiva recoge la sensibilidad de la piel palmar del 5º dedo, de la mitad cubital del 4º y de la piel dorsal de la 2º y 3ª falange de los mismos dedos. La sensibilidad de la piel de la cara dorsal de los dedos 4º y 5º hasta la articulación entre la 1ª y 2ª falange y de la región cubital del dorso de la mano, está vehiculada por la rama sensitiva dorsal del nervio cubital que se ha desprendido ya en el antebrazo. Por tanto, en la lesión del nervio cubital en el canal de Guyon está respetada la sensibilidad de la zona cubital del dorso de la mano. La rama profunda motora inerva los músculos de la eminencia hipotenar (separador, flexor corto y oponente del meñique), los interóseos (separadores de los dedos) y el adductor corto del pulgar. La rama profunda motora puede lesionarse más distalmente en la palma de la mano, después que se han desprendido las ramas para la eminencia hipotenar, por lo cual ésta queda respetada. Esta lesión puede darse por presión mantenida en la palma de la mano (parálisis del ciclista y de la cigarrera). En el canal de Guyon puede lesionarse también la arteria cubital, tanto por agresiones mecánicas, especialmente vibrátiles como por trombosis en el curso de enfermedades vasculares (tromboangeítis obliterante, panarteritis nodosa). También es lecho frecuente de gangliones. El compromiso o lesión de la arteria cubital puede manifestarse precozmente por un fenómeno de Raynaud limitado o más evidente en los dedos 4.º y 5.º. Salvo en lesiones de la rama profunda, después de dar las ramas para la eminencia hipotenar, resulta muchas veces difícil dilucidar si la lesión en una paresia cubital está localizada en el codo o en el carpo. En las lesiones en el codo la paresia suele ser más intensa en los músculos distales y las alteraciones sensitivas frecuentemente son leves. Una debilidad en el músculo cubital anterior indica que la lesión está en el codo. La palpación de un nervio cubital engrosado y poco móvil en el canal epitroclear también es un dato clínico de valor. Finalmente son los tests electroneurofisiológicos los que permiten localizar la lesión en casos dudosos. 3.2. Maniobras de exploración Músculo cubital anterior. Su paresia se produce en las lesiones cubitales en el codo y suele ser más – 32 – SAMST leve que la de los músculos distales. Se explora pidiendo al sujeto que flexione en sentido cubital la muñeca contra resistencia, al mismo tiempo que se palpa el relieve del tendón del músculo cubital anterior. Músculos interóseos. Se explora la fuerza contra resistencia de la separación de los dedos 2º y 5º. Su paresia, como la de todos los demás músculos intrínsecos de la mano, puede darse tanto en lesiones cubitales en el codo como en el carpo. canal epitroclear y palpando el nervio cubital. Con la otra mano (la izquierda para el codo derecho y viceversa) flexiona pasivamente el codo del paciente hasta los 90º. En caso de luxación, se palpa cómo el nervio salta por encima del epicóndilo medial del húmero. Alteración de la sensibilidad (Ver fig. 6). En las lesiones del canal de Guyon está respetada la sensibilidad en el dorso de la mano y del territorio dorsal de la primera falange de los dedos 4º y 5º, recogida por la rama dorsal sensitiva del nervio cubital que se desprende en el antebrazo, antes del canal de Guyon. Signo de Froment. Se invita al sujeto a coger un papel recio entre los dedos pulgares y los índices flexionados y a que tire con fuerza de los extremos. Si existe paresia del adductor del pulgar, el papel se escapa de la mano parética. El pulgar adopta una posición anómala, comparativamente con el lado sano, por acción compensadora del músculo flexor largo del pulgar. Maniobra de Allen. Esta maniobra sirve para demostrar la oclusión de la arteria cubital en el canal de Guyon en el cual se lesiona conjuntamente con el nervio cubital (apoyos repetidos sobre el talón de la mano, herramientas vibratorias). Puede darse también la oclusión en enfermedades vasculares como la tromboangeítis obliterante y la panarteritis nodosa. La maniobra de Allen se debe aplicar a todos los trabajadores con fenómeno de Raynaud y síntomas cubitales. Se pide al sujeto que cierre fuertemente el puño para dejar la mano exangüe. El explorador comprime entonces con sus dedos pulgares las arterias radial y cubital en la muñeca. Manteniendo la compresión, se le pide al sujeto que abra la mano, la cual aparece intensamente pálida. La maniobra es positiva para la arteria cubital si, al suprimir la presión sobre esta, la mano continua exangüe durante muchos segundos. Lesiones del nervio mediano Maniobra del capirotazo. La debilidad del capirotazo contra la mano del explorador se debe a la paresia de los músculos interóseos, la cual dificulta la extensión rápida de las articulaciones interfalángicas.) Luxación del nervio cubital en el canal epitroclear. La luxación del nervio, frecuentemente bilateral, se explora colocando su mano el explorador en el (C5-D1) CÓDIGO: CIE-9-MC 354.0. En patología laboral no accidental, el nervio mediano se lesiona prácticamente sólo en el túnel carpiano. Su lecho está formado por la superficie palmar de los huesos del carpo y su techo por el tenso ligamento anular del carpo. El nervio mediano comparte este concurrido espacio con los tendones y vainas tendinosas de los músculos flexores largos de los dedos. Los factores predisponentes de las lesiones del nervio mediano y las actividades laborales de riesgo están registradas en el protocolo específico incorporado en el modelo de historia clínica. Las lesiones mecánicas no accidentales de otros segmentos del nervio mediano en el puesto de trabajo – 33 – SAMST son raras. La menos rara es la que se denomina «síndrome del pronador redondo». El nervio puede irritarse o lesionarse como consecuencia de actividades que impliquen pronaciones repetidas o forzadas del antebrazo, más con el codo extendido. Los sujetos se quejan de dolor y parestesias en el territorio de distribución del nervio mediano. Las maniobras de exploración más importantes en el síndrome del túnel carpiano son las siguientes: a. Déficit motor. Los músculos centinela del síndrome del túnel carpiano son el abductor corto y el oponente del pulgar. El oponente se explora pidiendo al sujeto que apriete con fuerza la yema del pulgar contra la del meñique. tesias en el territorio de distribución del nervio y entumecimiento de los dedos. Los síntomas mejoran con la utilización de muñequeras rígidas nocturnas. c. Maniobra de Phalen. Esta maniobra y muchas variantes, provocan estrechamiento del túnel carpiano mediante el mantenimiento de posiciones de flexión o de extensión forzada del carpo. Es positiva cuando aparecen parestesias en el territorio sensitivo del nervio mediano. d. Signo de Tinel. Este signo se puede buscar en todos los desfiladeros de nervios sensitivos o mixtos. En el caso del túnel carpiano, se golpea con el martillo de reflejos a lo largo del túnel carpiano. Su positividad consiste en la evocación de parestesias en el territorio sensitivo del nervio mediano. (Fig. 12) Una manera sencilla de explorar el abductor corto del pulgar es buscar el «signo de la botella». Al abrazar una botella con la mano, el pliegue cutáneo entre el pulgar y en índice no se amolda al contorno de la botella en la mano parética. b. Trastorno sensitivo (Ver fig. 14). El área de trastorno de la sensibilidad palmar representado en la figura corresponde a lesiones del mediano antes del túnel carpiano. La piel palmar adyacente a la muñeca está inervada por un ramo sensitivo palmar que se desprende del nervio mediano antes de su entrada en el túnel carpiano. Por tanto, el trastorno sensitivo en la palma de la mano es más restringido y distal. El trastorno sensitivo subjetivo más característico en el síndrome del túnel carpiano es la llamada braquialgia parestésica nocturna que despierta al sujeto con intensas pares- 5. OTRAS NEUROPATÍAS POR PRESIÓN O ATRAPAMIENTO MENOS FRECUENTES EN EL PUESTO DE TRABAJO. 5.1. Nervio radial (C5-D1) CÓDIGO: CIE-9-MC 354.3 Parálisis radial por compresión en la axila o en el brazo. Hoy es rara en el trabajo. Se han descrito parálisis radiales producidas por herramientas que comprimen la axila (fundidores y estampadores de metal). La parálisis bilateral del radial por compresión en el brazo es conocida entre los cargadores de Oriente Medio. Las parálisis radiales por apoyos prolongados del brazo sobre superficies duras son frecuentes durante el sueño profundo en mala posición (anestesia, parálisis de los sábados, parálisis del banco del parque...) y de buen pronóstico. La paresia por compresión en el brazo es motora pura y respeta el músculo tríceps braquial. El déficit motor afecta al supinador largo y a los extensores del carpo y de los dedos (mano caída). En las lesiones por compresión en la axila está también parético el tríceps (extensión del codo) y hay trastornos sensitivos subjetivos (dolor, parestesias) y objetivos en la cara posterior del brazo (nervio cutáneo braquial posterior), en la piel radial del antebrazo y dorso de la mano, y en el dorso de la falange distal de los dedos 2º y 3º. Síndrome de la celda del supinador (arcada de Froshe). Se denomina así a la parálisis radial distal, motora pura, que suele comenzar por el extensor – 34 – SAMST propio del meñique y que aparece después de sobresfuerzos prolongados con el antebrazo. Frecuentemente se superpone con un cuadro de epicondilitis. Se achaca al atrapamiento del nervio dentro de un músculo supinador corto anormalmente endurecido o fibrosado. Lesión de la rama sensitiva superficial del nervio radial. Se produce por compresiones prolongadas o repetidas de la zona radial del antebrazo o de la muñeca (parálisis de los esposados). Lógicamente, los síntomas y signos son puramente sensitivos en el territorio cutáneo del nervio radial. Lesión de la rama digital dorsal del nervio radial. Aparece por el uso de herramientas, como tijeras, cuya empuñadura apoya sobre el territorio radial del pulgar. El cuadro clínico, consistente en parestesias y disestesias en el lado radial de la falange distal del pulgar, se denomina clásicamente «queiralgia parestésica». 5.2. Nervio abdominogenital mayor (D12-L1) CÓDIGO: CIE-9-MC 355.79 Puede lesionarse por compresión mecánica contra la cresta ilíaca (Vgr. cinturón muy apretado). Su lesión produce dolor neurálgico o parestesias en la región inguinoescrotal ipsilateral. Se buscará la existencia de hipoestesia en la misma zona. 5.3. Nervio femorocutáneo (L2-L3) CÓDIGO: CIE-9-MC 355.1. El nervio, puramente sensitivo, se lesiona por distensión-atrapamiento a su paso por el ligamento inguinal. Produce parestesias, disestesias, dolor y a veces insensibilidad en la piel de la cara externa del muslo por encima de la rodilla, cuadro denominado clásicamente «meralgia parestésica». Las molestias aparecen o empeoran con la bipedestación, la marcha prolongada y con el decúbito prono por estiramiento del nervio atrapado en el ligamento inguinal. Las molestias también empeoran con la hiperextensión del muslo sobre la pelvis (maniobra de Lasègue invertida). Raramente es bilateral y su curso es frecuentemente intermitente. Enfermedades sistémicas con neuropatía clínica o subclínica favorecen la aparición de la meralgia parestésica. 5.4. Nervio ciático mayor (L4-S3) CÓDIGO: CIE-9-MC (355.0) aguda, o (NCOC 355.0) Las lesiones por presión en actividades laborales, sin otra patología subyacente, son muy raras. Se han descrito parálisis ciáticas y ciatalgias después de permanecer muchas horas sentado o con el muslo apoyado sobre bordes duros y agudos. En el síndrome del músculo piramidal suele haber antecedente de traumatismo en la nalga o patología subyacente. Se sospecha en presencia de dolores glúteos, a veces con irradiación ciática, que aumentan al agacharse o al coger peso. El dolor se reproduce tensando el músculo piramidal mediante flexión y rotación interna del muslo. 5.5. Nervio ciático poplíteo externo (L4-S2) CÓDIGO: CIE-9-MC NCOC 355.8 Lesión en la cabeza del peroné. El tronco de este nervio mixto, rama del ciático mayor, es particularmente vulnerable a la compresión a su paso por encima de la cabeza del peroné. A veces coexisten gangliones de la articulación tibioperonea que favorecen su lesión por compresión. Las personas muy delgadas y las que han adelgazado mucho rápidamente son más vulnerables. Los apoyos repetidos y prolongados, más aún si se añade un mecanismo vibratorio, a veces simplemente personas que pasan muchas horas con las piernas cruzadas, pueden lesionar el nervio por compresión. Se pueden dar lesiones bilaterales en actividades que implican estar en posición arrodillada, en cuclillas o en posición de Buda. Si no hay patología local o neural subyacente, el pronóstico suele ser bueno. La lesión provoca paresia de los músculos eversores y dorsiflexores del pie y de los dedos. La preservación de la fuerza en el músculo tibial posterior, inversor del pie cuando éste está en flexión e inervado por la raíz L5, ayuda al diagnóstico diferencial con las lesiones de dicha raíz. También ayuda la distribución del déficit sensitivo, cuando existe, limitado a la cara externa de la pierna y empeine del pie. Nervio tibial anterior. Rama del ciático poplíteo externo que inerva los músculos tibial anterior, extensor común de los dedos, extensor largo del dedo gordo, pedio y extensor corto del dedo gordo. En la práctica, la única lesión laboral de este nervio es el «síndrome de la celda del tibial anterior». Esta celda, localizada en el territorio anteroexterno de la pierna está limitada por estructuras óseas y conjuntivas poco distensibles. De manera que el edema de los músculos contenidos en ella – 35 – SAMST crea un compromiso de espacio, compresión de los vasos y compresión e isquemia del nervio tibial y de los músculos inervados por él. Puede aparecer después de sobrecargas intensas de la musculatura anteroexterna (dorsiflexora del pie) de la pierna. Generalmente es un cuadro agudo, de manejo especializado urgente, que debuta por dolor, tensión y enrojecimiento del territorio anteroexterno de la pierna junto con paresia de los músculos dorsiflexores del pie y del dedo gordo y disminución de la sensibilidad en la piel del primer espacio interóseo. La ausencia de pulso en la arteria pedia no es obligatoria. Si no se abre precozmente la celda, en pocas horas se produce una necrosis isquémica irreversible de la musculatura anteroexterna de la pierna y del nervio tibial anterior. Hay formas crónicas e incluso bilaterales, descritas sobre todo en militares, que regresan lentamente al suprimir la sobrecarga de la musculatura. Ramos dorsales cutáneos del dorso del pie. Estos ramos se comprimen fácilmente por calzados apretados y altos, como botas de esquí o de montaña. Los síntomas son parestesias, disestesias o déficit sensitivo en el dorso del pie y del primer dedo. También por calzados estrechos, sobre todo en presencia de un hallux valgus o de alteraciones osteofíticas de la articulación interfalángica distal del primer dedo, pueden producirse parestesias o anestesia del territorio medial de la falange distal del primer dedo. 5.6. Nervio ciático poplíteo interno bajo y detrás del maleolo interno, cubierto por el ligamento anular del tarso. El sujeto aqueja disestesias dolorosas en la planta del pie que aumentan con la marcha. Hay dolor a la presión sobre el túnel tarsiano y a la flexión e inversión forzada pasiva del pie. Los síntomas pueden ser puramente subjetivos o acompañarse de hipoestesia en la planta del pie y de paresia de los pequeños músculos plantares. La compresión puede predominar en una de las dos ramas distales del ciático poplíteo interno, el nervio plantar interno o el nervio plantar externo. En tales casos, los síntomas sensitivos se localizan en la parte interna o externa de la planta del pie. Metatarsalgia de Morton. Se debe a un neuroma de un nervio digital plantar común, poco después de su bifurcación en el 3º ó 4º espacio interóseo, dando lugar a los nervios colaterales digitales sensitivos. La formación del neuroma se achaca a procesos de microtrombosis y fibrosis. Trabajadores que deben realizar bipedestación y marcha prolongadas pueden desarrollar este cuadro clínico. Consiste en dolores quemantes o eléctricos en la región de la cabeza del 3º y 4º metatarsianos e irradiación a dedos. El dolor aparece al principio durante la marcha y frecuentemente se achaca a pie plano. Después el dolor se hace permanente. Se desencadena ,el dolor comprimiendo entre sí las cabezas de los metatarsianos, abrazando y comprimiendo el metatarso con la mano. Si se detecta precozmente puede corregirse mediante calzado holgado y plantillas de apoyo retrocapital. CÓDIGO: CIE-9-MC NCOC 355.8. El tronco principal está muy protegido en el hueco poplíteo y es poco vulnerable a las lesiones por presión. Puede comprimirse crónicamente más distalmente, bajo la arcada del músculo sóleo y en el túnel tarsiano. 6. ESCALA DE VALORACIÓN DE LA FUERZA MUSCULAR Síndrome de la arcada del sóleo. El nervio ciático poplíteo interno puede ser comprimido crónicamente bajo la arcada tendinosa del músculo sóleo en individuos musculosos que deben hacer movimientos repetidos de flexión del tobillo para manejar máquinas o herramientas con pedales. La compresión se expresa por una paresia de los músculos responsables de la flexión y de la inversión del pie y de la flexión y separación de los dedos. Síndrome del túnel tarsiano. Este síndrome es raro en ausencia de patología traumática de la región maleolar, fractura o esguince, o reumatológica. Sin embargo, algunos individuos desarrollan el síndrome, uni o bilateralmente, sin patología osteoarticular conocida. La marcha prolongada y la sobreutilización del tobillo o el apoyo continuado sobre el talón en el trabajo puede favorecer este síndrome de atrapamiento. El nervio se comprime a su paso por el llamado túnel tarsiano, de- – 36 – VALORACION DE LA FUERZA 0 Ausencia total de contracción. 1 Contracción visible o palpable sin desplazamiento (isométrica). 2 La contracción produce desplazamiento sin vencer la fuerza de la gravedad. 3 La contracción vence la gravedad pero no una mínima resistencia. 4 Déficit de fuerza contra resistencia (se puede dividir en 4- y 4+ según el grado de fuerza contra resistencia). 5 Fuerza normal. SAMST MOVIMIENTOS REPETIDOS DE MIEMBRO SUPERIOR CONSEJO INTERTERRITORIAL SISTEMA NACIONAL DE SALUD El Consejo Interterritorial del Sistema Nacional de Salud informa favorablemente el: «Protocolo de vigilancia sanitaria específica para los/as trabajadores/as expuestos a movimientos repetidos de miembro superior», en abril de 2000. – 37 – SAMST COMISIÓN DE SALUD PÚBLICA GRUPO DE TRABAJO DE SALUD LABORAL DE LA COMISIÓN DE SALUD PÚBLICA DEL CONSEJO INTERTERRITORIAL DEL SISTEMA NACIONAL DE SALUD COORDINACIÓN DEL PROTOCOLO DEPARTAMENTO DE SALUD DEL GOBIERNO DE NAVARRA INSTITUTO NAVARRO DE SALUD LABORAL AUTORES Sagrario Cilveti Gubía. Instituto Navarro de Salud Laboral. Navarra. Víctor Idoate García. Servicio Navarro de Salud. Navarra. ASESORAMIENTO TÉCNICO Liliana Artieda Pellejero. Instituto Navarro de Salud Laboral. Navarra. Nuestro agradecimiento a la colaboración prestada por el equipo NORSALUD en la elaboración de este protocolo. GRUPO DE TRABAJO DE SALUD LABORAL Montserrat García Gómez. Ministerio de Sanidad y Consumo. Madrid. Félix Robledo Muga. Instituto Nacional de la Salud. Madrid. José Antonio del Ama Manzano. Consejería de Sanidad. Castilla-La Mancha. Liliana Artieda Pellejero. Instituto Navarro de Salud Laboral. Navarra. Francisco Camino Durán. Consejería de Salud. Andalucía. Rosa Maria Campos Acedo. Consejería de Bienestar Social. Extremadura. Rosario Castañeda López. Consejería de Sanidad. Madrid. Carmen Celma Marín. Consejería de Sanidad. Valencia. Juan Carlos Coto Fernández. Instituto Vasco de Seguridad y Salud Laborales. País Vasco. Isabel Enseñat Antolí. Consejería de Sanidad y Consumo. Islas Baleares. Eduardo Estaún Blasco. Consejería de Sanidad y Consumo. Canarias. María Teresa Fernández Calvo. Consejería de Sanidad y Bienestar Social. Castilla y León. Fernando Galvañ Olivares. Consejería de Sanidad y Política Social. Murcia. Mariano Gallo Fernández. Instituto Navarro de Salud Laboral. Navarra. Isabel González García. Consejería de Sanidad y Servicios Sociales. Galicia. Asunción Guzmán Fernández. Consejería de Servicios Sociales. Asturias. Nieves Martínez Arguisuelas. Consejería de Sanidad, Bienestar Social y Trabajo. Aragón. Francisco Javier Sevilla Lámana. Consejería de Salud, Consumo y Bienestar Social. La Rioja. José Luis Taberner Zaragoza. Departamento de Sanidad y Seguridad Social. Cataluña. – 38 – SAMST PRESENTACIÓN Este volumen pertenece a la serie «Protocolos de Vigilancia Sanitaria Específica», editados por el Ministerio de Sanidad y Consumo y fruto del trabajo desarrollado por las Administraciones Sanitarias a través del Grupo de Trabajo de Salud Laboral de la Comisión de Salud Pública del Consejo Interterritorial del Sistema Nacional de Salud, como contribución a las actividades de prevención de riesgos laborales en nuestro país. El nuevo marco normativo en materia de prevención de riesgos laborales (Ley 31/1995, de 8 de noviembre, y normas de desarrollo) supone, entre otras cuestiones, que debe cambiar radicalmente la práctica de los reconocimientos médicos que se realizan a las y los trabajadores. De ser exámenes médicos inespecíficos, cercanos a los clásicos chequeos o cribados de carácter preventivo general, deben pasar a ser periódicos, específicos frente a los riesgos derivados del trabajo, con el consentimiento informado del trabajador, y no deben ser utilizados con fines discriminatorios ni en perjuicio del trabajador. Además de reconocer el derecho de todos los trabajadores a la vigilancia periódica de su salud, incluso prolongándola más allá de la finalización de la relación laboral en algunos supuestos, la ley encomienda a las administraciones sanitarias la tarea de dar homogeneidad y coherencia a los objetivos y contenidos de la vigilancia de la salud, mediante la elaboración de protocolos y guías de actuación, con la mirada puesta en implantar un modelo de vigilancia de la salud en el trabajo que sea eficaz para la prevención. El poder contar con criterios uniformes basados en la evidencia científica y la experiencia profesional de los participantes en los grupos de trabajo constituidos para su elaboración, permitirá alcanzar los objetivos de prevención de la enfermedad y promoción de la salud de las y los trabajadores. Efectivamente, ya establecido en la Ley General de Sanidad: «Vigilar la salud de los trabajadores para detectar precozmente e individualizar los factores de riesgo y deterioro que puedan afectar a la salud de los mismos», la recogida armonizada y periódica de datos sobre riesgos y enfermedades y su posterior análisis e interpretación sistemáticos con criterios epidemiológicos, constituye uno de los instrumentos con que cuenta la salud pública para poder identificar, cuantificar y priorizar, y por lo tanto, diseñar políticas de prevención eficaces. Para la elaboración de los protocolos, se constituyeron varios grupos de trabajo, que, coordinados por los representantes de las Comunidades Autónomas, permitiese la elaboración en paralelo de varios de ellos. Finalmente, una vez concluido el procedimiento interno de elaboración de los mismos, han sido sometidos a consulta y adecuadamente informados por Agentes Sociales (CEOE, CEPYME, UGT, CCOO y AMAT) y Sociedades Científicas (SEMST, SEEMT, AEETSL, SESPAS y SEE), con cuyos representantes se mantuvieron reuniones al efecto, en el Ministerio de Sanidad y Consumo, habiéndose incorporado a la redacción final los comentarios recibidos que se consideró mejoraban el texto presentado. El que se presenta en este volumen proporciona a los profesionales implicados en la prevención de riesgos laborales, especialmente a los sanitarios, una guía de actuación para la vigilancia sanitaria específica de las y los trabajadores expuestos a Movimientos Repetidos de Miembro Superior, que será revisado periódicamente, en la medida que así lo aconseje la evolución de la evidencia científica disponible y su aplicación concreta en los centros de trabajo de nuestro país. María Dolores Flores Cerdán La Directora General de Salud Pública y Consumo – 39 – SAMST SUMARIO Pág. 1. CRITERIOS DE APLICACIÓN ............................................................................................................... 39 2. DEFINICIÓN DEL PROBLEMA ............................................................................................................. 39 2.1. Definiciones y conceptos ....................................................................................................................... 39 2.2. Fuentes de exposición y usos ................................................................................................................. 39 2.3. Mecanismo de acción ............................................................................................................................. 39 2.4. Efectos sobre la salud ............................................................................................................................ 40 3. EVALUACIÓN DEL RIESGO ................................................................................................................... 41 4. PROTOCOLO MÉDICO ESPECÍFICO .................................................................................................. 41 4.1 Historia laboral ........................................................................................................................................ 41 4.1.1. Exposiciones anteriores (anamnesis laboral) ...................................................................................... 41 4.1.2. Exposición actual al riesgo ............................................................................................................... 42 4.2. Historia clínica ....................................................................................................................................... 42 4.2.1. Anamnesis ...................................................................................................................................... 42 4.2.2. Exploración clínica específica ........................................................................................................... 42 4.3. Control biológico y estudios complementarios específicos ................................................................... 44 4.4. Criterios de valoración ........................................................................................................................... 44 5. NORMAS PARA LA CUMPLIMENTACIÓN DEL PROTOCOLO MÉDICO ESPECÍFICO ......... 44 6. CONDUCTA A SEGUIR SEGÚN LAS ALTERACIONES QUE SE DETECTEN ............................. 44 7. LEGISLACIÓN APLICABLE .................................................................................................................. 45 8. BIBLIOGRAFÍA ......................................................................................................................................... 45 ANEXOS: I. Evaluación del riesgo en movimientos repetidos ........................................................................................ 46 II. Historia clínico-laboral ................................................................................................................................ 48 III. Exámen del sistema osteomuscular en expuestos a movimientos repetidos .............................................. 51 IV. Glosario terminológico y de exploración del sistema osteomuscular ........................................................ 52 – 40 – SAMST • Cajeras de supermercado. • Trabajadores de la industria textil y confección. Movimientos repetidos de miembro superior • Otros. 2. DEFINICIÓN DEL PROBLEMA 2.1. Definiciones y conceptos: Se entiende por movimientos repetidos a un grupo de movimientos continuos, mantenidos durante un trabajo que implica al mismo conjunto osteomuscular provocando en el mismo fatiga muscular, sobrecarga, dolor y por último lesión. Los investigadores dan definiciones diversas sobre el concepto de repetitividad. Una de las más aceptadas es la de Silverstein, que indica que el trabajo se considera repetido cuando la duración del ciclo de trabajo fundamental es menor de 30 segundos (Silverstein et al, 1986). El trabajo repetido de miembro superior se define como la realización continuada de ciclos de trabajo similares; cada ciclo de trabajo se parece al siguiente en la secuencia temporal, en el patrón de fuerzas y en las características espaciales del movimiento. 1. CRITERIOS DE APLICACIÓN Se propone como vigilancia médica en aquellos trabajadores con tareas repetidas que supongan sobrecarga muscular durante toda o parte de su jornada laboral de forma habitual. Sin pretender dejar de lado otras ocupaciones o tareas laborales, las ocupaciones que deberán tenerse en cuenta para la aplicación del protocolo de movimientos repetidos son: • Delineantes, dibujantes. • Mecanógrafos. • Tejedores. Este protocolo trata de vigilar el riesgo de lesión musculoesquelética como consecuencia de tareas repetidas, en la zona de cuello-hombro y en la zona de la mano-muñeca fundamentalmente. 2.2. Fuentes de exposición y usos Las tareas de trabajo con movimientos repetidos son comunes en trabajos en cadenas y talleres de reparación así como en casi todas las industrias y centros de trabajo modernos, pudiendo dar lugar a lesiones musculoesqueléticas, estando reconocida como causa importante de enfermedad y lesiones de origen laboral. • Pintores. 2.3. Mecanismo de acción • Músicos. La carga de trabajo tanto estática como dinámica, junto con factores psíquicos y orgánicos del propio trabajador además de un entorno desagradable y no gratificante se suman en la formación de la fatiga muscular. Conforme la fatiga se hace más crónica aparecen las contracturas, el dolor y la lesión. Formándose un círculo vicioso de dolor. • Carniceros, pescaderos. • Curtidores. • Trabajadores del caucho y vulcanizado. • Deportistas. • Peluqueros. • Mecánicos montadores. • Escayolistas. • Conserveras. Los trabajos de investigación enfocados al estudio de lesiones por movimientos repetidos han puesto de manifiesto la existencia de factores que intervienen en la aparición de las lesiones musculoesqueléticas: – 41 – SAMST • Efecto biomecánico: – Movimientos de pronosupinación en antebrazo y/o muñeca, especialmente si son realizados contra resistencia. – Repetidas extensiones y flexiones de muñeca. – Desviaciones radiales o cubitales repetidas. – Existencia de movimientos repetidos contra resistencia. • Factores predisponentes: – Mujeres en época menstrual y embarazo. – Anomalías anatómicas: semilunar más grande, etc... – Anomalías en la calidad del líquido sinovial. • Factores desencadenantes: – Organizacionales: - poca autonomía - supervisión - carga de trabajo - manipulación manual de cargas - ciclo de la tarea – Traumatológicos. En las lesiones asociadas a los trabajos repetidos además de la repetitividad, existe un conjunto de factores que interactúan con la repetitividad y con la duración de los ciclos de trabajo, aumentando el riesgo de lesión y de fatiga. Por ejemplo, la fuerza y la repetitividad interactúan de tal manera, que las fuerzas elevadas y la repetitividad alta aumentan el riesgo de manera multiplicativa. Tanto los datos epidemiológicos como los experimentales indican que las posturas extremas aumentan el riesgo de lesiones. Igualmente las velocidades altas de los movimientos y la duración de la exposición, en minutos por día, y en el número de años, influye en el riesgo de lesiones en los trabajos repetidos. 2.4. Efectos sobre la salud Las lesiones asociadas a los trabajos repetidos se dan comúnmente en los tendones, los músculos y los nervios del hombro, antebrazo, muñeca y mano. Los diagnósticos son muy diversos: tendinitis, peritendinitis, tenosinovitis, mialgias y atrapamientos de nervios distales. Traumatismos acumulativos específicos en mano y muñeca 1. Tendinitis: es una inflamación de un tendón debida, entre otras causas a flexoextensiones repetidas; el tendón está repetidamente en tensión, doblado, en contacto con una superficie dura o sometido a vibraciones. Como consecuencia de estas acciones se desencadenan los fenómenos inflamatorios en el tendón, que se engruesa y se hace irregular. 2. Tenosinovitis: Cuando se producen flexoextensiones repetidas, el líquido sinovial que segrega la vaina del tendón se hace insuficiente y esto produce una fricción del tendón dentro de su funda, apareciendo como primeros síntomas calor y dolor, que son indicios de inflamación. Así el deslizamiento es cada vez más forzado y la repetición de estos movimientos puede desencadenar la inflamación de otros tejidos fibrosos que se deterioran, cronificándose la situación e impidiendo finalmente el movimiento. Un caso especial es el síndrome De Quervain, que aparece en los tendones abductor largo y extensor corto del pulgar al combinar agarres fuertes con giros o desviaciones cubitales y radiales repetidas de la mano. Otra variedad de tenosinovitis es el dedo en resorte o tenosinovitis estenosante digital, bloqueo de la extensión de un dedo de la mano por un obstáculo generalmente en la cara palmar de la articulación metacarpo-falángica y que afecta a los tendones flexores cuando pasan por una polea fibrosa a este nivel. En estos casos, la inflamación y engrosamiento del tendón o de su vaina, así como la presencia de adherencias por la sinovitis producida, provoca un conflicto de espacio en el normal deslizamiento del tendón y la vaina por esa polea. 3. Síndrome del túnel carpiano: se origina por la compresión del nervio mediano en el túnel carpiano de la muñeca, por el que pasan el nervio mediano, los tendones flexores de los dedos y los vasos sanguíneos. Si se hincha la vaina del tendón se reduce la abertura del túnel presionando el nervio mediano. Los síntomas son dolor, entumecimiento, hormigueo y adormecimiento de parte de la mano: de la cara palmar del pulgar, índice, medio y anular; y en la cara dorsal, el lado cubital del pulgar y los dos tercios distales del índice, medio y anular. Se produce como consecuencia de las tareas desempeñadas en el puesto de trabajo que implican esfuerzos o movimientos repetidos, apoyos prolongados o mantenidos y posturas forzadas mantenidas. 4. Síndrome del canal de Guyon: se produce al comprimirse el nervio cubital cuando pasa a través del túnel de Guyon en la muñeca. Puede originarse por flexión y extensión prolongada de la muñeca, y por presión repetida en la base de la palma de la mano. – 42 – SAMST Traumatismos acumulativos específicos en brazo y codo • Evaluación global del riesgo: Establece un diagnóstico final, indicando el nivel alcanzado en cada una de las situaciones consideradas en el puesto de trabajo. Este nivel oscila entre nivel I (situación satisfactoria) hasta nivel III (situación penosa). 1. Epicondilitis y epitrocleítis: En el codo predominan los tendones sin vaina. Con el desgaste o uso excesivo, los tendones se irritan produciendo dolor a lo largo del brazo o en los puntos donde se originan en el codo por incremento de la tensión. Las actividades que pueden desencadenar este síndrome son movimientos de impacto o sacudidas, supinación o pronación repetida del brazo, y movimientos de flexoextensión forzados de la muñeca. 2. Síndrome del pronador redondo: Aparece cuando se comprime el nervio mediano en su paso a través de los dos vientres musculares del pronador redondo del brazo. 3. Síndrome del túnel radial: Aparece al atraparse periféricamente el nervio radial, originado por movimientos rotatorios repetidos del brazo, flexión repetida de la muñeca con pronación o extensión de la muñeca con supinación. 4. Tenosinovitis del extensor largo 1º dedo: Originado por movimientos rotatorios repetidos del brazo. • Cronograma de actuación: Se establece la periodicidad de los reconocimientos médicos en función del nivel de riesgo al que está expuesto/a el trabajador/a. 4. PROTOCOLO MÉDICO ESPECÍFICO Este protocolo está dirigido a todo trabajador/a que está expuesto/a a movimientos repetidos en su puesto de trabajo. El objetivo es establecer las características específicas que debe reunir el examen de salud en este colectivo laboral. La vigilancia de trabajadores/as expuestos/as a movimientos repetidos de miembro superior comprende dos fases interdependientes: • El análisis de las condiciones de trabajo, que nos permite evaluar el riesgo del puesto de trabajo y la región anatómica que puede resultar afectada, y Traumatismos acumulativos específicos en hombros 1. Tendinitis del manguito de rotadores: los trastornos aparecen en trabajos donde los codos deben estar en posición elevada, o en actividades donde se tensan los tendones o la bolsa subacromial; se asocia con acciones de levantar y alcanzar, y con un uso continuado del brazo en abducción o flexión. 3. EVALUACIÓN DEL RIESGO Esta parte tiene como finalidad analizar el puesto de trabajo y evaluar el posible riesgo derivado de la realización de los movimientos repetidos (ANEXO I). En la bibliografía existen varios métodos de valoración y evaluación de los movimientos repetidos. Unos son checklist (Michigan, Key-serling) y otros son métodos de evaluación real de la carga física debida a la actividad (ANSI, IBV, RULA), etc. Estudiados todos ellos se propone como ejemplo un modelo de evaluación de riesgo simplificado que consta de las siguientes partes: • La vigilancia sanitaria específica de los trabajadores. 4.1. Historia laboral 4.1.1. Exposiciones anteriores (anamnesis laboral). (ANEXO II) • Estudio de las condiciones de trabajo: Consta de los siguientes apartados: • Datos de filiación del trabajador: – Nombre. – Apellidos. – Sexo. – Fecha de nacimiento. – D.N.I. – Nº de la S.S. – Dirección. • Datos del reconocimiento: – Nombre del médico del trabajo. – Fecha. – Servicio de prevención que realiza el reconocimiento. – Tipo (propio, ajeno, trabajador designado). * Factores ergonómicos: – Carga postural. – Carga física dinámica. * Factores psicosociales: – Repetitividad, monotonía. – 43 – SAMST • Exposiciones anteriores: una periodicidad ajustada al nivel de riesgo al que está sometido el trabajador, tal como se especifica en el anexo I en el cronograma de actuación y comprenderá los epígrafes que se especifican en el apartado siguiente. – Empresa. – Actividad (CNAE). – Ocupación (CNO). – Tiempo. – Descripción del puesto de trabajo. 4.2.2. Exploración clínica específica 4.1.2. Exposición actual al riesgo • Datos de filiación de la empresa: – Nombre de la empresa. – Actividad de la empresa (CNAE). – Ocupación (CNO). – Domicilio Social - Localidad - Centro de trabajo. – Tamaño de la plantilla. • Datos relativos al puesto de trabajo: – Antigüedad. – Descripción del puesto de trabajo. – Tipo de trabajo: tiempo y tipo de tarea. – Herramientas y mandos que se utilizan a diario. – Turnos de trabajo. – Pausas en el trabajo. – Riesgos detectados en el análisis de las condiciones de trabajo. – Medidas de prevención adoptadas. Se realizará la anamnesis y exploración de las regiones anatómicas implicadas en las tareas repetidas: hombros, codos, muñecas, manos y dedos (ANEXO III). El protocolo se ha diseñado pensando en una fácil exploración, que deberá ser anotada en la casilla o campo correspondiente. Estudiando la actividad específica podemos determinar cuales son las articulaciones o complejos musculotendinosos que van a realizar ese esfuerzo. De forma orientativa, y teniendo en cuenta que no se trata de un listado cerrado, se especifica la región anatómica de miembro superior a explorar en las distintas profesiones: 4. 2. Historia clínica 4.2.1. Anamnesis En la evaluación inicial después de la incorporación al trabajo, se recogerán los siguientes datos: • Historia laboral. Exposiciones anteriores. • Antecedentes personales: en este apartado debemos insistir en la búsqueda de antecedentes del sistema osteomuscular y la presencia de posibles predisposiciones individuales. • Antecedentes familiares. • Hábitos personales (alcohol, tabaco, medicamentos, especificando cantidades). • Anamnesis dirigida por aparatos. • Exploración clínica. • Analítica sistemática de sangre y orina. • Electrocardiograma a mayores de 40 años. El examen específico periódico, se realizará con – 44 – Hombro y cintura escapular – Usuarios de Pantallas de Visualización de Datos (PVD). – Pintores. – Servicio de limpieza. – Conductores de vehículos. – Trabajadores de la construcción y servicios. – Peonaje. – Personal que realiza movimientos repetidos. – Personal manipulador de pesos. – Fontanería y calefacción. – Carpinteros. – Mecánicos. – Trabajadores que utilizan las manos por encima de la altura del hombro. – Archivos y almacenes. – Trabajadores de la industria textil y confección. Brazo y codo – Mecánicos. – Fontanería y calefacción. – Personal que realiza movimientos repetidos. – Carpinteros y ebanistas. – Chapistas. – Trabajadores de la construcción y servicios. – Peonaje. – Servicio de limpieza. – Personal manipulador de pesos. – Archivos y almacenes. SAMST – Conductores de vehículos. – Usuarios de Pantallas de Visualización de Datos (PVD). – Deportistas profesionales. – Montadores de piecerío. – Industria conservera. Antebrazo y muñeca – Mecánicos. – Fontanería y calefacción. – Personal que realiza movimientos repetidos. – Carpinteros y ebanistas. – Chapistas. – Peonaje. – Servicio de limpieza. – Usuarios de Pantallas de Visualización de Datos (PVD). – Personal manipulador de pesos. – Montadores de piecerío. – Industria conservera. – Pintores. – Cadenas de montaje. La detección precoz de los síntomas es fundamental para evitar que el problema rebase los límites de la acción funcional inadecuada que produce la fatiga del tejido concreto y como consecuencia la enfermedad o lesión. La exploración clínica aporta más del 75% de los signos para la obtención del diagnóstico. Esta exploración física debería ser específicamente dirigida por la anamnesis y no por exploraciones «universales». Los pilares que sustentan la exploración son: 1. Inspección. 2. Palpación. 3. Percusión. 4. Movilidad activa y pasiva. 5. Signos clínicos. 6. Exploraciones complementarias. • Inspección: Observar los contornos articulares y ver si son normales o existen deformidades. Anotar la presencia de atrofias, cicatrices y amputaciones. La existencia de tumefacción, desviaciones de los dedos, etc. • Se buscarán por palpación y/o percusión, aquellos puntos anatómicos dolorosos. • Exploración de la movilidad activa y pasiva de: Mano y dedos * Hombros: – abducción o separación, – antepulsión o elevación, – retropulsión o atrasar, – adducción o aproximación, – rotación interna y – rotación externa. – Personal que realiza movimientos repetidos con las manos. – Chapistas. – Mecánicos. – Pintores. – Fontanería y calefacción. – Trabajadores de la construcción y servicios. – Peonaje. – Servicio de limpieza. – Personal manipulador de pesos en cadena. – Archivos y almacenes. – Conductores de vehículos. – Usuarios de Pantallas de Visualización de Datos (PVD). – Personal manipulador de pesos. – Deportistas profesionales. – Montadores de piecerío. – Industria conservera. – Personal de hostelería. – Cocina. Se incluye un glosario (ANEXO IV) en las que se describen algunas de las pruebas más frecuentes en la exploración del aparato locomotor, de gran interés para la correcta valoración de los síntomas. * Codos: – flexión, – extensión, – pronosupinación. * Muñecas: – flexión dorsal, – flexión palmar, – inclinación radial, – inclinación cubital y – pronosupinación. * Dedos: – flexión, – extensión. • La presencia de dolor y su irradiación. Especificar forma de comienzo: agudo o insidioso. Especificar curso del dolor: continuo, brotes o cíclico. – 45 – • La existencia de signos clínicos. SAMST 4.3. Control biológico y estudios complementarios específicos La valoración de los signos y síntomas se realiza en cinco grados en orden numérico: No existen indicadores biológicos, por lo tanto no corresponde en este apartado hablar sobre control biológico. La realización de otras pruebas complementarias corresponde al nivel especializado de asistencia sanitaria. 4.4. Criterios de valoración. Grado 0 Ausencia de signos y síntomas. Grado 1 Dolor en reposo y/o existencia de sintomatología sugestiva. Grado 2 Grado 1 más contractura y/o dolor a la movilización. Grado 3 Grado 2 más dolor a la palpación y/o percusión. Grado 4 Grado 3 más limitación funcional evidente clínicamente. Para considerar la lesión que presenta el trabajador «de origen laboral» se deben cumplir una serie de criterios: 5. NORMAS PARA LA CUMPLIMENTACIÓN DEL PROTOCOLO MÉDICO ESPECÍFICO • Existencia de movimientos repetidos en el puesto de trabajo. El protocolo de vigilancia de los trabajadores expuestos a movimientos repetidos comprende una evaluación del riesgo, estableciéndose tres niveles de riesgo. Se debe indicar, en el recuadro correspondiente, el nivel alcanzado en cada una de las situaciones consideradas en el puesto de trabajo. • Aparición de los síntomas después del comienzo del trabajo actual y persistencia de ellos. • Mejoría o desaparición de los síntomas con el descanso y reaparición o agravamiento tras reemprender el trabajo. • Correlación topográfica de las lesiones. • Ausencia de patología local no laboral. Se valorarán fundamentalmente los datos referidos al hombro, codo, muñecas y dedos, haciendo hincapié en los apartados referidos al dolor y a la limitación de movilidad comparándola con valores de exámenes anteriores. Los criterios de valoración se definen como sigue: Apto. No apto. En observación. Apto: Cuando el trabajador no presenta una afección osteomuscular o en la anamnesis no revela una fatigabilidad anormal. El trabajador podrá desempeñar su tarea habitual sin ningún tipo de restricción. No apto: Calificación que recibe el trabajador cuando el desempeño de las tareas impliquen problemas serios de salud o ésta le imposibilite la realización de las mismas. En observación: Calificación que recibe el trabajador que está siendo sometido a estudio y/o vigilancia médica a fin de determinar su grado de capacidad. Procediendo posteriormente, a la realización de la evaluación global del riesgo en el puesto de trabajo. Se establece un cronograma de actuación en relación a las características específicas de cada trabajador y al nivel de riesgo a que se encuentra sometido, estableciéndose la periodicidad de los exámenes periódicos. En la elaboración de la historia clínico-laboral, en las preguntas de elección única si/no, se señalará con una cruz la que corresponda. En el caso de preguntas de elección múltiple habrá que marcar con una cruz la respuesta elegida. Cuando el dato requerido sea una fecha, se contestará el día, mes y año. Si fuera imposible conocer este dato con exactitud, se anotará una fecha aproximativa. Si se trata de una respuesta abierta es muy importante proporcionar la información de forma clara y precisa. Se cumplimentará la hoja de recogida de datos del examen del sistema osteomuscular, recogiendo información sobre las diferentes áreas que se exploran para la obtención del diagnóstico y valorar la aptitud para su trabajo habitual. Lo ideal sería que todos los items o apartados fueran rellenados, evitando, si fuera posible, que alguno quedase en blanco. 6. CONDUCTA A SEGUIR SEGÚN LAS ALTERACIONES QUE SE DETECTEN En primer lugar deberá tenerse en cuenta la actuación sobre el medio para eliminar o reducir el ries- – 46 – SAMST go. Se deberán corregir posturas y movimientos anómalos o forzados, los apoyos prolongados, los movimientos y esfuerzos repetidos. En definitiva, se mejorarán las condiciones de trabajo. Se adoptarán medidas organizativas: rotaciones o pausas más frecuentes en el puesto de trabajo, de forma provisional o definitivamente, para evitar lesiones. Formación de los trabajadores e información sobre los riesgos laborales y las medidas de prevención. Control de la eficacia de la información y formación a los trabajadores. Control periódico de las condiciones, la organización y los métodos de trabajo y el estado de salud de los trabajadores. Siempre que se detecte el menor indicio de desviación de los valores considerados normales o la presencia de síntomas achacables a una enfermedad, el trabajador deberá ser remitido al especialista médico quien dictaminará y cuantificará el alcance de las lesiones realizando las pruebas complementarias oportunas. 7. LEGISLACIÓN APLICABLE 1. Ley 31/1995, de 8 de noviembre, de Prevención de Riesgos Laborales. 2. R.D. 39/1997, de 17 de enero, por el que se aprueba el Reglamento de los Servicios de Prevención. 3. R.D. 487/1997, de 14 de abril, sobre disposiciones mínimas de Seguridad y Salud relativas a la manipulación manual de cargas que entrañe riesgos, en particular dorsolumbares, para los trabajadores. 8. BIBLIOGRAFÍA 1. MARQUÉS F. «Salud y Medicina del Trabajo». Instituto Nacional de Seguridad e Higiene en el Trabajo. 1991. 2. Asociación Científica Carpe-Diem. «Bases para una normalización de la historia clínica laboral». Colección Documentos Ciemat. Junio 1993. 3. Fundación Europea para la mejora de las condiciones de vida y de trabajo. «Prevención de lesiones por esfuerzo repetitivo». Prevención Express nº 234. Marzo 1995. 4. Prevention au Travail. «Reflexiones sobre la manutención manual de cargas». Prevención Express nº 241. Octubre 1995. 5. Travail & Securité. «El peso máximo en manutención manual de cargas». «Prevención – 47 – de lesiones por esfuerzo repetitivo». Prevención Express nº 234. Marzo 1995. 6. Alvarez J.M. «Movimiento manual de cargas. Comparación entre métodos de evaluación». Revista Mapfre Seguridad nº. 56 4º trimestre 1994. 7. Chirivella C., García C., Page del Pozo A.. «Evaluación de riesgos laborales asociados a la carga física». Revista Prevención nº. 141 julio-septiembre 1997. 8. CEN. «Manual handling associated to machinerylifting and carrying of loads». Comité Europeen de Normalisation. 1990. 9. Guarner A. «Dificultades diagnósticas de los procesos del aparato locomotor en medicina del trabajo». Revista Medicina de Empresa nº 52. Septiembre 1979. 10. CSST. «Organización de las posturas en el trabajo». Prevención Express nº 264 septiembre 1997. 11. GALVEZ J.M. «Patología del hombro y entesopatías». Fundación Mapfre. 1988. 12. GUILLEN P. «Lesiones de codo, antebrazo, muñeca y mano». Fundación Mapfre. 1987. 13. LARS PETERSON. «Lesiones Deportivas. Prevención y tratamiento». Editorial Jims. 1988. 14. BUCHOLZ & COL. «Toma de decisiones en traumatología ortopédica». B.C. Decker. 1987. 15. SILVERSTEIN, B.; FINE, L.; ARMSTRONG, T.; JOSEPH, B.; BUCH-HOLZ, ,B. and TOBERTSON, M. «Cumulative trauma disorders of the hand and wrist in industry. The ergonomics of working postures. Models, methods and cases». Corlett N., Wilson J., and Manenica I. (eds.). Taylor & Francis, London, 1986. 16. GARCÍA, C.; CHIRIVELLA, C.; PAGE DEL POZO, A.; MORAGA, R.; JORQUERA, J. «Evaluación de riesgos laborales asociados a la carga física». Instituto de Biomecánica de Valencia. 1997. 17. MENDILUCE, J.; REDONDO, A. «Protocolo de vigilancia médica específica de los trabajadores. Traumatología. Equipo de desarrollo NORSALUD. 1997. SAMST ANEXO I EVALUACIÓN DEL RIESGO EN MOVIMIENTOS REPETIDOS A- FACTORES ERGONÓMICOS 2. Carga física dinámica 1. Carga postural PUNTUACIÓN La postura de trabajo hace referencia a la posición los brazos respecto al hombro, codos y muñecas durante el trabajo. Valorar las posturas y los movimientos de trabajo para hombros y codo-muñeca por separado. El análisis se efectúa sobre la postura más difícil. 1.1.- Hombro 1 Trabajo manual ligero (escribir, dibujar, PVD, contabilidad); inspección, montaje, clasificación de piezas pequeñas, conducción de vehículos ligeros. 2 Trabajo continuado de manos, brazos y tronco, manejo de materiales pesados, trabajo pesado con herramientas manuales, serrar, limar, cincelar, segar a mano. 3 Trabajo continuado de manos y brazos. Manejo de materiales pesados con desplazamientos. Llevar a perfil la puntuación obtenida. PUNTUACIÓN 1 El trabajo se realiza con los dos brazos por debajo del nivel del hombro. 2 El trabajo se realiza con un brazo por encima del nivel del hombro y con el otro brazo por debajo del nivel del hombro. 3 El trabajo se realiza con los dos brazos por encima del nivel del hombro. B. FACTORES PSICOSOCIOLÓGICOS 3. Repetitividad, monotonía PUNTUACIÓN: Llevar a perfil la puntuación obtenida. Número de operaciones diferentes por ciclo Hasta 2 De 3 a 10 Superior a 10 Inferior a 3 min. 3 3 3 De 3 a 10 min. 3 3 2 De 10 a 30 min. 2 2 1 Superior a 30 min. 1 1 1 1.2.- Codo-muñeca PUNTUACIÓN 1 2 3 Trabajos en los que existe flexión-extensión de codos-muñecas sin resistencia. Trabajos en los que existan movimientos de pronosupinación con ciclos largos (> 2 minutos). Trabajos en los que se manejan cargas < 1 Kg. Trabajos en los que existe flexión-extensión de codos-muñecas entre 45-90 o contra resistencia. Trabajos en los que existan movimientos de pronosupinación con ciclos moderados (entre 30 seg.- 1 ó 2 minutos). Trabajos en los que se manejan cargas comprendidas entre 1 Kg. y 3 Kgs. Llevar a perfil la puntuación obtenida. Trabajos en los que existe una flexión forzada por encima de 90 o y/o extensión por debajo de 45 o . Trabajos en los que existan movimientos de pronosupinación con ciclos cortos (hasta 30 seg.). Trabajos en los que se manejan cargas > 3 Kgs. Llevar a perfil la puntuación obtenida. – 48 – SAMST EVALUACIÓN GLOBAL DEL RIESGO CRONOGRAMA DE ACTUACIÓN EN TRABAJADORES/AS Rellenar la siguiente gráfica trasladando las puntuaciones obtenidas y trazando una linea de unión entre ellas, obteniendo así un perfil del puesto. FACTOR NIVEL DE RIESGO 1 2 3 A. FACTORES ERGONÓMICOS 1. - Carga postural - Hombro - Codo-muñeca 2.- Carga física dinámica • • • • • • • • • B. FACTORES PSISOCIOLÓGICOS 3.- Repetitividad, monotonía • • • EXPUESTOS/AS A MOVIMIENTOS REPETIDOS EVALUACIÓN DE RIESGOS FECHA CORRECCIÓN NIVEL DE RIESGO I NIVEL DE RIESGO 2 NIVEL DE RIESGO III 2 AÑOS 1 AÑO MEDIDAS CORRECTORAS EVALUACIÓN GLOBAL DEL RIESGO Investigado por: .................................................................................... Con la gráfica obtenida tendremos una impresión general que se interpretará atendiendo a los siguientes criterios. NIVEL DE RIESGO I Situación correcta. Sin riesgo. Riesgo trivial. Factor satisfactorio. II Situación aceptable. Riesgo aceptable o moderado. Factor a mejorar si fuera posible (diferido en el tiempo). III EXAMEN ESPECÍFICO PERIÓDICO VALORACIÓN SISTEMA OSTEOMUSCULAR ANEXO III SIGNIFICADO * Riesgo no tolerable: se deberán adoptar prioritariamente medidas para la eliminación o reducción del riesgo al nivel más bajo que sea razonablemente posible. Situación insatisfactoria. Riesgo inaceptable que precisa corrección inmediata. EVALUACIÓN GLOBAL DEL RIESGO: – Siempre que exista un 3: NIVEL III. – Si hay más doses que unos o en caso de empate: NIVEL II. – Si hay mayoría de puntos uno: NIVEL I. – 49 – SAMST ANEXO II HISTORIA CLÍNICO-LABORAL HISTORIA LABORAL 1. Datos de filiación del trabajador/a Apellidos y nombre: .......................................................................................................................... Sexo: V F Fecha de nacimiento: ........................................................................................................................ Nº de la SS:.................................................................... D.N.I. ......................................................... Dirección: .......................................................................................................................................... Historia Nº: ..................................................... Fecha de realización: ............................................... 2. Datos del reconocimiento Nombre y apellidos del médico del trabajo ...................................................................................... Nº de colegiado: ................................................................................................................................ Fecha de realización: ......................................................................................................................... Servicio de prevención que realiza el reconocimiento: .................................................................... Tipo (propio, ajeno, trabajador designado): ...................................................................................... 3. Exposición actual al riesgo Datos de filiación de la empresa: Empresa: .................................................... CNAE: ............................. CNO:................................... Domicilio Social: ...................................................... Localidad: ..................................................... Centro de trabajo: .............................................................................................................................. Tamaño de plantilla: .......................................................................................................................... Datos relativos al puesto de trabajo: Antigüedad en el puesto de trabajo: .................................................................................................. Descripción del puesto de trabajo: .................................................................................................... ............................................................................................................................................................ ............................................................................................................................................................ ............................................................................................................................................................ 4. Tipo de trabajo: Tiempo de tarea: Nº de horas/día en el trabajo: ............................................................................................................ Esporádico Continuo: > 2 h. y < 4 h. Nº de horas/semana en el trabajo: – 50 – Continuo: > 4 h. SAMST * Ciclo de Trabajo: * Manipulación de cargas: Largo: > 2 minutos. < de 1 Kg. Moderado: 30 segundos - 1 a 2 minutos. Entre 1 Kg. y 3 Kgs. Corto: hasta 30 segundos. > de 3 Kgs. * Tipo de tarea: Movimientos de hombro y cintura escapular. Movimientos de pronosupinación en codo y/o muñeca. Repetidas extensiones y flexiones de muñeca. Trabajos contra resistencia. Otros. Especificar: Herramientas y mandos que utiliza a diario (describir) .................................................................... ............................................................................................................................................................ Turnos de trabajo (especificar): Pausas en el trabajo: Pausas Horas 1ª 2ª 3ª 4ª 5ª 6ª 7ª 8ª Observaciones: ................................................................................................................................... ............................................................................................................................................................ Nº de trabajadores expuestos a movimientos repetidos: ................................................................... ¿Han sido evaluados anteriormente los riesgos de su puesto de trabajo? Si No En caso afirmativo indicar la fecha aproximada de la última evaluación: ....................................... Anotar en caso de conocerlos, qué riesgos para la salud fueron detectados: ............................................................................................................................................................ ............................................................................................................................................................ Exposiciones anteriores EMPRESA ACTIVIDAD (CNAE) OCUPACIÓN (CNO) TIEMPO (MESES) OCUPACIÓN (CNO) TIEMPO (MESES) OCUPACIÓN (CNO) TIEMPO (MESES) DESCRIPCIÓN DEL PUESTO DE TRABAJO: EMPRESA ACTIVIDAD (CNAE) DESCRIPCIÓN DEL PUESTO DE TRABAJO: EMPRESA ACTIVIDAD (CNAE) DESCRIPCIÓN DEL PUESTO DE TRABAJO: – 51 – SAMST HISTORIA CLÍNICA 5. Anamnesis * ¿Ha padecido alguna enfermedad? (recoger las citadas en el epígrafe 2.4). * Especificar trastornos congénitos o adquiridos que repercutan en en movimientos repetidos. * ¿Ha padecido fracturas o traumatismos graves? * De las enfermedades citadas anteriormente ¿Se consideró como enfermedad profesional o accidente de trabajo?. En caso afirmativo especificar cuales. * ¿Cursó con baja? Si No * ¿Presentan lesiones similares otros compañeros de trabajo? Si No * ¿Ha padecido alguna de estas enfermedades? Diabetes Mellitus. Osteoporosis. Hiperuricemia mantenida o gota. Osteomalacia. Colagenosis. Reumatismo. Hipotiroidismo. * ¿Practica algún deporte con regularidad? * ¿Realiza tareas domésticas? * ¿Se dedica a alguna actividad extralaboral en la que realice movimientos repetidos de miembro superior? * Mencione sus aficiones: ................................................................................................................. ............................................................................................................................................................ ............................................................................................................................................................ ............................................................................................................................................................ – 52 – SAMST ANEXO III EXAMEN DEL SISTEMA OSTEOMUSCULAR EN EXPUESTOS A MOVIMIENTOS REPETIDOS COLUMNA VERTEBRAL DESVIACIÓN DEL EJE ANTERO-POSTERIOR Curvas fisiológicas ant-post Cervical Dorsal Lumbar Normal Codo Aumentada Disminuida Genu Pie Test de Tinel Apófisis espinosas dolorosas Contractura muscular Columna cervical Columna dorsal Columna lumbar Signo de Finkelstein Cervical Dorsal Lumbar Bragard Dcha. Izda. Dcha. Izda. Dcha. Izda. Apto No apto En observación Descripción: ................................................................. ...................................................................................... ...................................................................................... EXPLORACIÓN NEUROLÓGICA Schober +/- VALORACIÓN: Flexión Extens. Lateralización Lateralización Rotación Rotación Dolor Irradiaizquierda derecha derecha izquierda 0/4 ción Lasègue Plano EXPLORACIÓN NEUROLÓGICA Test de Pahlen EXPLORACIÓN NEUROLÓGICA Cavo EXPLORACIÓN NEUROLÓGICA PALPACIÓN MOVILIDAD - DOLOR Valgo Dcho. Izda. DESVIACIONES DEL EJE LATERAL Eje lateral Normal Concavidad derecha Concavidad izquierda Dorsal Lumbar Varo Dcho. Izda. Dcha. Izda. +/- SIGNOS Y SÍNTOMAS Dcha. Izda. Dcha. Izda. Dcha. Izda. Grado 0 Grado 1 Grado 2 Grado 3 Grado 4 Ausencia de signos y síntomas. Dolor en reposo y/o existencia de sintomatología sugestiva Grado 1 + contractura y/o dolor a la movilización. Grado 2 + dolor a la palpación y/o percusión. Grado 3 + limitación funcional evidente clínicamente. Valsalva ARTICULACIONES: MOVILIDAD - DOLOR Articulación Abduc. Adduc. Flexión Hombro Dch. Izq. Codo Dch. Izq. Muñeca Dch. Izq. Mano y Dch. dedos Izq. Cadera Dch. Izq. Rodilla Dch. Izq. Tobillo Dch. Izq. Rot. Rot. Dolor Irradiación Alt. masa externa interna 0/4 muscular DOLOR: Forma de comienzo: Agudo Insidioso Curso: Continuo Brotes Cíclico Observaciones: ...................................................................................... ...................................................................................... ...................................................................................... Fecha de realización del protocolo: Fecha de la próxima revisión: Nombre, firma y nº de colegiado del facultativo. – 53 – SAMST ANEXO IV GLOSARIO TERMINOLÓGICO Y DE EXPLORACIÓN DEL SISTEMA OSTEOMUSULAR COLUMNA VERTEBRAL Columna lumbar: Signo de Valsalva: Aumento de la presión intrabdominal. Introducir aire en inspiración forzada y hacer fuerzas para defecar. Positividad de la prueba: dolor en el nivel metamérico sospechoso de patología discal. SIGNOS DE ESTIRAMIENTO DE LAS RAÍCES LUMBARES: Signo de Lasègue: En decúbito supino: elevación alternativa de ambas extremidades con la rodilla estirada, flexionando las caderas. Es positivo, si el dolor referido lo hace desde la columna lumbar hasta la pantorrilla, señalar los grados a los que se produce el dolor al elevar el miembro, en general no es valorable si es positivo por encima de 60º. Si el dolor se refiere a la parte posterior de las rodillas, es por retracción de los músculos isquiotibiales y es negativo. Si por el contrario, el dolor se manifiesta a lo largo de todo el trayecto del nervio ciático, es positivo. Existe el signo de Lasègue invertido que consiste en realizar la misma maniobra pero sentado elevando el miembro hacia arriba en extensión de rodillas y flexión de las caderas. Este signo es muy útil en la simulación. Igualmente otra forma de explorar el Lasègue, es hacer estirar la rodilla al paciente desde la posición de sentado, realizándose de esta manera una maniobra de estiramiento del nervio ciático, improvisada pero veraz, aunque no tenga la precisión del S.de Lasègue tradicional. Signo de Bragard: En la misma posición del signo de Lasègue, se flexiona el tobillo dorsalmente forzándolo: si el dolor aumenta con la maniobra y lo hace a menos grados que los producidos por el signo de Lasègue , es positivo; sino lo hace es negativo. Signo de Schober: Mide el grado de flexibilidad de la columna vertebral. Se efectúa una marca sobre la piel en la zona correspondiente a la apófisis espinosa de la vértebra S1, así como 10 cm. más arriba. En flexión anterior, la distancia entre las dos marcas cutáneas se amplía hasta 15 cm., mientras que en flexión posterior (reclinación) se acorta hasta 8-9 cm. – 54 – SAMST EXTREMIDADES SUPERIORES Hombros y cintura escapular: En la figura se ponen de manifiesto las distintas puntos del complejo del hombro que deben ser tenidos en cuenta. Aunque aparentemente no sea así la patología de la articulación escapulo-humeral es importante. El hombro al ser una articulación «colgante» debe soportar una gran tensión de los elementos que lo mantienen y debemos ser conscientes que tanto la musculatura escapular, como la toraco-humeral soportan una tensión muy importante y es a ella a la que tendremos que prestar una mayor atención, por ello es necesario mentalizarse en el concepto funcional de la cintura escapular. La patología tendinosa es una de las piezas más importantes en la patología del hombro. La anatomía del hombro, como ya es conocido, dispone de una estructura capsuloligamentosa llamada «manguito» que recoge los tendones de los músculos supraespinoso y de los rotadores internos y externos del hombro. En ella asienta una importante patología en relación fundamentalmente con los movimientos de abducción, antepulsión, así como del impacto de la punta del acromion contra estas estructuras tendinosas, en relación con las peculiaridades anatómicas de este hueso, que da lugar al llamado síndrome de compresión subacromial. Por otra parte la parte anterior del hombro tiene otra estructura de gran interés, que es la inserción en la cápsula articular del tendón de la porción larga del bíceps. Éste adquiere un gran protagonismo en aquellas profesiones que se ven obligados a sostener con sus brazos grandes cargas y pesos o deben realizar esfuerzos medianos pero repetidos. Finalmente las estructuras de sostén del hombro se ven frecuentemente afectadas en sus inserciones periescapulares y del raquis, en aquellos profesionales que deben realizar posturas forzadas de complejidad mecánica para estas articulaciones. Codos: La inspección de los resaltes óseos y de las inserciones músculo-tendinosas y su palpación es de gran interés para la identificación de los signos clínicos. No se debe nunca olvidar que la pronosupinación es un movimiento fundamentalmente del codo aunque diversos autores lo identifican con la muñeca, ya que es allí donde se ve y utiliza este movimiento. Sin embargo, la presencia de dolor en la cabeza del radio a nivel del codo nos pone de manifiesto los trastornos de este movimiento. – 55 – SAMST Muñecas y manos: La exploración de las manos debe recoger todos los detalles con respecto a la localización y del dolor. Son puntos de singular interés: Tabaquera anatómica: Dolor característico de las lesiones del escafoides. Sobre el hueso pisiforme, inserción del cubital anterior. Cara palmar del escafoides: asiento del tendón de los radiales flexores del carpo. Estiloides radial: Signo de Finkelstein con el se puede detectar alteraciones de los tendones abductor del pulgar (Enfermedad De Quervain o tenosinovitis estenosante) o de la propia estiloides radial que juega un papel fundamental en los movimientos de inclinación de la mano. Dorso de la muñeca: para identificar lesiones de los huesos de la primera y segunda fila del carpo. Estiloides cubital: Importante en los movimientos de lateralidad. Debe prestarse importancia a su prominencia o resalte, tanto unilateralmente como en la afecciones congénitas como la Enfermedad de Madelung (carpo triangular) o en los acortamientos tanto congénitos como adquiridos del radio (frecuentes tras fracturas de Colles) y de una gran importancia para las personas que manejan pesos o realizan movimientos repetidos con las muñecas. Articulación trapeciometacarpianas: Frecuente asiento de artritis en personas que manejan menaje de cocina o deben realizar oposiciones del pulgar forzadas como la de sostener pesos entre los dedos pulgar e índice o realizar movimientos repetidos de esa manera. Articulaciones metacarpofalángicas de los dedos: Especialmente la del pulgar sobre la que debido a su gran variedad de movimientos frecuentemente suelen aparecer artritis traumáticas. Inspección de los dedos: Los dedos son frecuentemente asiento de lesiones tanto agudas (heridas, amputaciones) como degenerativas (artritis degenerativas, reumatoide, etc) que producen deformidades en los dedos o en otras ocasiones anquilosis de estos. Puede resultar compleja la medición de la movilidad de los dedos, trataremos de explicar que el movimiento de los dedos es únicamente en flexión o en extensión, ello nos permite valorar la movilidad de los distintos dedos entre 0º y 110º en los dedos más móviles. Test de Phalen: Indica neuropatía del nervio mediano. Se examina el llamado «signo de la mano flexionada», en el que el paciente mantiene las manos en flexión palmar durante 1 minuto. En esta posición, con el dorso de las manos en contacto, se produce un aumento de la presión en el túnel carpiano. Signo de Tinel: Maniobra de percusión sobre el trayecto anatómico del nervio mediano en la articulación de la muñeca. Es positivo el signo cuando al percutir, el paciente, describe sensación de calambre que generalmente se irradia al trayecto del nervio. Lo importante es valorar la progresión en sentido distal del dolor eléctrico ya que manifiesta la recuperación de la conducción nerviosa en el nervio lesionado. – 56 – SAMST POSTURAS FORZADAS CONSEJO INTERTERRITORIAL SISTEMA NACIONAL DE SALUD El Consejo Interterritorial del Sistema Nacional de Salud informa favorablemente el: «Protocolo de vigilancia sanitaria específica para los/as trabajadores/as expuestos a posturas forzadas», en abril de 2000. – 57 – SAMST COMISIÓN DE SALUD PÚBLICA GRUPO DE TRABAJO DE SALUD LABORAL DE LA COMISIÓN DE SALUD PÚBLICA DEL CONSEJO INTERTERRITORIAL DEL SISTEMA NACIONAL DE SALUD COORDINFACIÓN DEL PROTOCOLO DEPARTAMENTO DE SALUD DEL GOBIERNO DE NAVARRA INSTITUTO NAVARRO DE SALUD LABORAL AUTORES Sagrario Cilveti Gubía. Instituto Navarro de Salud Laboral. Navarra. Víctor Idoate García. Servicio Navarro de Salud. Navarra. ASESORAMIENTO TÉCNICO Liliana Artieda Pellejero. Instituto Navarro de Salud Laboral. Navarra. Nuestro agradecimiento a la colaboración prestada por el equipo NORSALUD en la elaboración de este protocolo. GRUPO DE TRABAJO DE SALUD LABORAL Montserrat García Gómez. Ministerio de Sanidad y Consumo. Madrid. Félix Robledo Muga. Instituto Nacional de la Salud. Madrid. José Antonio del Ama Manzano. Consejería de Sanidad. Castilla-La Mancha. Liliana Artieda Pellejero. Instituto Navarro de Salud Laboral. Navarra. Francisco Camino Durán. Consejería de Salud. Andalucía. Rosa Maria Campos Acedo. Consejería de Bienestar Social. Extremadura. Rosario Castañeda López. Consejería de Sanidad. Madrid. Carmen Celma Marín. Consejería de Sanidad. Valencia. Juan Carlos Coto Fernández.Instituto Vasco de Seguridad y Salud Laborales País Vasco. Isabel Enseñat Antolí. Consejería de Sanidad y Consumo. Islas Baleares. Eduardo Estaún Blasco. Consejería de Sanidad y Consumo. Canarias. María Teresa Fernández Calvo. Consejería de Sanidad y Bienestar Social. Castilla y León. Fernando Galvañ Olivares. Consejería de Sanidad y Política Social. Murcia. Mariano Gallo Fernández. Instituto Navarro de Salud Laboral. Navarra. Isabel González García. Consejería de Sanidad y Servicios Sociales. Galicia. Asunción Guzmán Fernández. Consejería de Servicios Sociales. Asturias. Nieves Martínez Arguisuelas. Consejería de Sanidad, Bienestar Social y Trabajo. Aragón. Francisco Javier Sevilla Lámana. Consejería de Salud, Consumo y Bienestar Social. La Rioja. José Luis Taberner Zaragoza. Departamento de Sanidad y Seguridad Social. Cataluña. – 58 – SAMST PRESENTACIÓN Este volumen pertenece a la serie «Protocolos de Vigilancia Sanitaria Específica», editados por el Ministerio de Sanidad y Consumo y fruto del trabajo desarrollado por las Administraciones Sanitarias a través del Grupo de Trabajo de Salud Laboral de la Comisión de Salud Pública del Consejo Interterritorial del Sistema Nacional de Salud, como contribución a las actividades de prevención de riesgos laborales en nuestro país. El nuevo marco normativo en materia de prevención de riesgos laborales (Ley 31/1995, de 8 de noviembre, y normas de desarrollo) supone, entre otras cuestiones, que debe cambiar radicalmente la práctica de los reconocimientos médicos que se realizan a las y los trabajadores. De ser exámenes médicos inespecíficos, cercanos a los clásicos chequeos o cribados de carácter preventivo general, deben pasar a ser periódicos, específicos frente a los riesgos derivados del trabajo, con el consentimiento informado del trabajador, y no deben ser utilizados con fines discriminatorios ni en perjuicio del trabajador. Además de reconocer el derecho de todos los trabajadores a la vigilancia periódica de su salud, incluso prolongándola más allá de la finalización de la relación laboral en algunos supuestos, la ley encomienda a las administraciones sanitarias la tarea de dar homogeneidad y coherencia a los objetivos y contenidos de la vigilancia de la salud, mediante la elaboración de protocolos y guías de actuación, con la mirada puesta en implantar un modelo de vigilancia de la salud en el trabajo que sea eficaz para la prevención. El poder contar con criterios uniformes basados en la evidencia científica y la experiencia profesional de los participantes en los grupos de trabajo constituidos para su elaboración, permitirá alcanzar los objetivos de prevención de la enfermedad y promoción de la salud de las y los trabajadores. Efectivamente, ya establecido en la Ley General de Sanidad: «Vigilar la salud de los trabajadores para detectar precozmente e individualizar los factores de riesgo y deterioro que puedan afectar a la salud de los mismos», la recogida armonizada y periódica de datos sobre riesgos y enfermedades y su posterior análisis e interpretación sistemáticos con criterios epidemiológicos, constituye uno de los instrumentos con que cuenta la salud pública para poder identificar, cuantificar y priorizar, y por lo tanto, diseñar políticas de prevención eficaces. Para la elaboración de los protocolos, se constituyeron varios grupos de trabajo, que, coordinados por los representantes de las Comunidades Autónomas, permitiese la elaboración en paralelo de varios de ellos. Finalmente, una vez concluido el procedimiento interno de elaboración de los mismos, han sido sometidos a consulta y adecuadamente informados por Agentes Sociales (CEOE, CEPYME, UGT, CCOO y AMAT) y Sociedades Científicas (SEMST, SEEMT, AEETSL, SESPAS y SEE), con cuyos representantes se mantuvieron reuniones al efecto, en el Ministerio de Sanidad y Consumo, habiéndose incorporado a la redacción final los comentarios recibidos que se consideró mejoraban el texto presentado. El que se presenta en este volumen proporciona a los profesionales implicados en la prevención de riesgos laborales, especialmente a los sanitarios, una guía de actuación para la vigilancia sanitaria específica de las y los trabajadores expuestos a Posturas Forzadas, que será revisado periódicamente, en la medida que así lo aconseje la evolución de la evidencia científica disponible y su aplicación concreta en los centros de trabajo de nuestro país. María Dolores Flores Cerdán La Directora General de Salud Pública y Consumo – 59 – SAMST SUMARIO Pág. 1. CRITERIOS DE APLICACIÓN ............................................................................................................... 59 2. DEFINICIÓN DEL PROBLEMA .............................................................................................................. 2.1. Definiciones y conceptos ....................................................................................................................... 2.2. Fuentes de exposición y usos.................................................................................................................. 2.3. Mecanismo de acción ............................................................................................................................. 2.4. Efectos sobre la salud ............................................................................................................................ 59 59 59 59 59 3. EVALUACIÓN DEL RIESGO ................................................................................................................... 3.1. Estudio de las condiciones de trabajo .................................................................................................... 3.2. Evaluación global del riesgo .................................................................................................................. 3.3. Cronograma de actuación ...................................................................................................................... 61 61 61 61 4. PROTOCOLO MÉDICO ESPECÍFICO .................................................................................................. 4.1. Historia laboral........................................................................................................................................ 4.1.1. Exposiciones anteriores .................................................................................................................... 4.1.2. Exposición actual al riesgo ............................................................................................................... 4.2. Historia clínica ....................................................................................................................................... 4.2.1. Anamnesis ...................................................................................................................................... 4.2.2. Exploración clínica específica ........................................................................................................... 4.3. CONTROL BIOLÓGICO Y ESTUDIOS COMPLEMENTARIOS ESPECÍFICOS ........................... 4.4. CRITERIOS DE VALORACIÓN .......................................................................................................... 61 62 62 62 62 62 62 65 65 5. NORMAS PARA LA CUMPLIMENTACIÓN DEL PROTOCOLO MÉDICO ESPECÍFICO ......... 66 6. CONDUCTA A SEGUIR SEGÚN LAS ALTERACIONES QUE SE DETECTEN ............................. 66 7. LEGISLACIÓN APLICABLE .................................................................................................................. 66 8. BIBLIOGRAFÍA ......................................................................................................................................... 66 ANEXOS: I. Evaluación del riesgo en trabajadores expuestos a posturas forzadas ........................................................ 68 II. Historia clínico-laboral ................................................................................................................................ 70 III. Exámen del sistema osteomuscular en expuestos a posturas forzadas ....................................................... 73 IV. Glosario terminológico y de exploración del sistema osteomuscular ........................................................ 75 – 60 – SAMST hiperrotaciones osteoarticulares con la consecuente producción de lesiones por sobrecarga. Las posturas forzadas comprenden las posiciones del cuerpo fijas o restringidas, las posturas que sobrecargan los músculos y los tendones, las posturas que cargan las articulaciones de una manera asimétrica, y las posturas que producen carga estática en la musculatura. Posturas Forzadas Existen numerosas actividades en las que el trabajador debe asumir una variedad de posturas inadecuadas que pueden provocarle un estrés biomecánico significativo en diferentes articulaciones y en sus tejidos blandos adyacentes. Las tareas con posturas forzadas implican fundamentalmente a tronco, brazos y piernas. 1. CRITERIOS DE APLICACIÓN Vigilancia médica en aquellos operarios con trabajos que supongan posiciones forzadas e incómodas durante toda o parte de su jornada laboral de forma habitual. Sin pretender dejar de lado otras ocupaciones o tareas laborales, las ocupaciones que deberán tenerse en cuenta para la aplicación del protocolo el manejo manual de cargas son: 2.2. Fuentes de exposición y usos Existen numerosas actividades en las que el trabajador adopta posturas forzadas: son comunes en trabajos en bipedestación, sedestación prolongada, talleres de reparación, centros de montaje mecánico, etc., pudiendo dar lugar a lesiones musculoesqueléticas. 2.3. Mecanismos de acción Las posturas de trabajo inadecuadas es uno de los factores de riesgo más importantes en los trastornos musculoesqueléticos. Sus efectos van desde las molestias ligeras hasta la existencia de una verdadera incapacidad. • Cirujanos. • Dependientes de comercio. • Peluquería. • Mecánicos montadores. • Vigilantes. • A.T.S. y auxiliares. • Cocineros camareros. • Agricultores. • Fontaneros. • Administrativos en general. • Limpieza. • Mineros. • Albañilería en general. • Pintores. • Otras. Existen numerosos trabajos en los que el trabajador debe asumir una postura inadecuada desde el punto de vista biomecánico, que afecta a las articulaciones y a las partes blandas. Existe la evidencia de que existe una relación entre las posturas y la aparición de trastornos musculoesqueléticos, pero no se conoce con exactitud el mecanismo de acción (W. Monroe Keyserling). No existe un modelo razonablemente comprensible que permita establecer criterios de diseño y prevenir los trastornos que se producen. Aunque no existen criterios cuantitativos para distinguir una postura inadecuada, o cuanto tiempo puede adoptarse una postura sin riesgo, es evidente que la postura es un efecto limitador de la carga de trabajo en el tiempo, o de la efectividad de un trabajador. 2. DEFINICIÓN DEL PROBLEMA 2.1. Definiciones y conceptos Posiciones de trabajo que supongan que una o varias regiones anatómicas dejen de estar en una posición natural de confort para pasar a una posición forzada que genera hiperextensiones, hiperflexiones y/o 2.4. Efectos sobre la salud Las posturas forzadas en numerosas ocasiones originan trastornos musculoesqueléticos. Estas molestias musculoesqueléticas son de aparición lenta y de – 61 – SAMST carácter inofensivo en apariencia, por lo que se suele ignorar el síntoma hasta que se hace crónico y aparece el daño permanente; se localizan fundamentalmente en el tejido conectivo, sobre todo en tendones y sus vainas, y pueden también dañar o irritar los nervios, o impedir el flujo sanguíneo a través de venas y arterias. Son frecuentes en la zona de hombros y cuello. Se caracteriza por molestias, incomodidad, impedimento o dolor persistente en articulaciones, músculos, tendones y otros tejidos blandos, con o sin manifestación física, causado o agravado por movimientos repetidos, posturas forzadas y movimientos que desarrollan fuerzas altas. Aunque las lesiones dorsolumbares y de extremidades se deben principalmente a la manipulación de cargas, también son comunes en otros entornos de trabajo, en los que no se dan manipulaciones de cargas y sí posturas inadecuadas con una elevada carga muscular estática. Se definen tres etapas en la aparición de los trastornos originados por posturas forzadas: • En la primera etapa aparece dolor y cansancio durante las horas de trabajo, desapareciendo fuera de éste. Esta etapa puede durar meses o años. A menudo se puede eliminar la causa mediante medidas ergonómicas. • En la segunda etapa, los síntomas aparecen al empezar el trabajo y no desaparecen por la noche, alterando el sueño y disminuyendo la capacidad de trabajo. Esta etapa persiste durante meses. • En la tercera etapa, los síntomas persisten durante el descanso. Se hace difícil realizar tareas, incluso las más triviales. Traumatismos específicos en hombros y cuello son: 1. Tendinitis del manguito de los rotadores: El manguito de los rotadores lo forman cuatro tendones que se unen en la articulación del hombro. Los trastornos aparecen en trabajos donde los codos deben estar en posición elevada, o en actividades donde se tensan los tendones o la bolsa subacromial. Se asocia con acciones repetidas de levantar y alcanzar con y sin carga, y con un uso continuado del brazo en abducción o flexión. del grupo de fibras musculares del trapecio en la zona del cuello. Aparece al realizar trabajos por encima del nivel de la cabeza repetida o sostenidamente, o cuando el cuello se mantiene en flexión. Traumatismos específicos en mano y muñeca: 1. Tendinitis: Es un inflamación de un tendón debida, entre otras causas, a que está repetidamente en tensión, doblado, en contacto con una superficie dura o sometido a vibraciones. Como consecuencia de estas acciones el tendón se ensancha y se hace irregular. 2. Tenosinovitis: Producción excesiva de líquido sinovial por parte de la vaina tendinosa, que se acumula, hinchándose la vaina y produciendo dolor. Se originan por flexiones y/o extensiones extremas de la muñeca. Un caso especial es el síndrome de De Quervain, que aparece en los tendones abductor largo y extensor corto del pulgar debido a desviaciones cubitales y radiales forzadas. 3. Dedo en gatillo: Se origina por flexión repetida del dedo, o por mantener doblada la falange distal del dedo mientras permanecen rectas las falanges proximales. 4. Síndrome del canal de Guyon: Se produce al comprimirse el nervio cubital cuando pasa a través del túnel Guyon en la muñeca. Puede originarse por flexión y extensión prolongada de la muñeca, y por presión repetida en la base de la palma de la mano. 5. Síndrome del túnel carpiano: Se origina por la compresión del nervio mediano en el túnel carpiano de la muñeca, por el que pasan el nervio mediano, los tendones flexores de los dedos y los vasos sanguíneos. Si se hincha la vaina del tendón se reduce la abertura del túnel presionando el nervio mediano. Los síntomas son dolor, entumecimiento, hormigueo y adormecimiento de la parte de la mano: de la cara palmar del pulgar, índice, medio y anular; y en la cara dorsal, el lado cubital del pulgar y los dos tercios distales del índice, medio y anular. Se produce como consecuencia de las tareas desempeñadas en el puesto de trabajo que implican posturas forzadas mantenidas, esfuerzos o movimientos repetidos y apoyos prolongados o mantenidos. Traumatismos específicos en brazo y codo: 2. Síndrome del estrecho torácico o costoclavicular: Aparece por la compresión de los nervios y los vasos sanguíneos que hay entre el cuello y el hombro. Puede originarse por movimientos de alcance repetidos por encima del hombro. 1. Epicondilitis y epitrocleítis: En el codo predominan los tendones sin vaina. Con el desgaste o uso excesivo, los tendones se irritan produciendo dolor a lo largo del brazo, incluyendo los puntos donde se originan. Las actividades que pueden desencadenar este síndrome son movimientos de extensión forzados de la muñeca. 3. Síndrome cervical por tensión: Se origina por tensiones repetidas del elevador de la escápula y 2. Síndrome del pronador redondo: Aparece cuando se comprime el nervio mediano en su paso a – 62 – SAMST través de los dos vientres musculares del pronador redondo del brazo. • De pie, el peso en una pierna recta. • De pie con las rodillas flexionadas. • De pie con el peso en una pierna y la rodilla flexionada. • Arrodillado en una/dos rodillas. • Caminando. 3. Síndrome del túnel cubital: originado por la fexión extrema del codo. 3. EVALUACIÓN DEL RIESGO Esta parte tiene como finalidad analizar el puesto de trabajo y evaluar el posible riesgo derivado de posturas forzadas (ANEXO I). Este apartado consta de las siguientes fases: d. Fuerza o carga • Fuerza menor o igual a 10 kg. • Fuerza entre 10 y 20 kg. • Fuerza mayor de 20 kg. 3.1. Estudio de las condiciones de trabajo El estudio de las condiciones de trabajo va a depender del tipo de trabajo a analizar, la duración del ciclo y la parte del cuerpo que realiza la acción. Existen diversos métodos de valoración de las posturas en un puesto de trabajo: método Owas, Corlett, SWAT, VIRA, ARBAN, Keyserling, etc... Estudiados todos ellos, como ejemplo se propone determinar el riesgo asociado a un puesto de trabajo o a una actividad laboral concreta, mediante la utilización del método OWAS, que consideramos el más práctico y funcional. En el anexo I figuran tres cuadros en los que se muestran los niveles de riesgo de las 252 (4·3·7·3) combinaciones diferentes de posturas (de brazos, tronco y piernas) y esfuerzos de trabajo. Los autores del método recomiendan realizar una codificación de la postura cada cierto intervalo de tiempo (entre 10 y 30 segundos, dependiendo del tipo de tarea) para obtener una visión general de la totalidad de posturas adoptadas en el ciclo de trabajo analizado. 3.2. Evaluación global del riesgo El método no considera los tiempos de exposición de las diferentes actividades que realiza el trabajador debido a la imposibilidad de determinarlos con una cierta aproximación; ya que por lo general son tareas con una distribución de las cargas de trabajo de cada actividad que no es uniforme durante la jornada. Se anota el riesgo de la postura más difícil que realiza el trabajador, en el recuadro correspondiente. Este nivel oscila entre nivel 1 (situación satisfactoria) hasta nivel 4 (situación penosa). Es un método basado en la identificación de posturas de trabajo inadecuadas, y las estandariza en función de las posturas del tronco, de los brazos y de las piernas. El método también considera el nivel de carga o esfuerzo muscular. Los niveles establecidos son los siguientes: Se establece la periodicidad de los reconocimientos médicos en función del nivel de riesgo al que está expuesto/a el trabajador/a. a. Espalda • Recta. • Inclinada. • Girada. 3.3. Cronograma de actuación 4. PROTOCOLO MÉDICO ESPECÍFICO Este protocolo está dirigido a todo trabajador/a que está expuesto/a a posturas forzadas en su puesto de trabajo. El objetivo es establecer las características específicas que debe reunir el examen de salud en este colectivo laboral. b. Brazos • Ambos brazos por debajo del nivel del hombro. • Un brazo por encima del/a nivel del hombro. • Ambos brazos por encima del/a nivel del hombro. La vigilancia de trabajadores/as expuestos/as a posturas forzadas comprende dos fases interdependientes: c. Piernas • Sentado. • De pie con las dos piernas rectas. • El análisis de las condiciones de trabajo, que nos permite evaluar el riesgo del puesto de trabajo y la región anatómica que puede resultar afectada y • La vigilancia sanitaria específica de los trabajadores. – 63 – SAMST 4.1. Historia Laboral 4.2. Historia clínica 4.1.1. Exposiciones anteriores (anamnesis laboral). (ANEXO II) 4.2.1. Anamnesis En la evaluación inicial después de la incorporación al trabajo, se recgerán los siguientes datos: Consta de los siguientes apartados • Historia laboral. Exposiciones anteriores. • Datos de filiación del trabajador • Antecedentes personales: en este apartado debemos insistir en la búsqueda de antecedentes del sistema osteomuscular y la presencia de posibles predisposiciones individuales. – Nombre. – Apellidos. – Sexo. – Fecha de nacimiento. – D.N.I. – Nº de la S.S. – Dirección. • Antecedentes familiares. • Hábitos personales (alcohol, tabaco, medicamentos, especificando cantidades). • Anamnesis dirigida por aparatos. • Exploración clínica. • Datos del reconocimiento – Nombre del médico del trabajo. • Analítica sistemática de sangre y orina. – Fecha. – Servicio de prevención que realiza el reconocimiento. – Tipo (propio, ajeno, trabajador designado). • Exposiciones anteriores – Empresa. – Actividad (CNAE). – Ocupación (CNO). – Tiempo. – Descripción del puesto de trabajo. • Electrocardiograma a mayores de 40 años. El examen específico periódico, se realizará con una periodicidad ajustada al nivel de riesgo al que está sometido el trabajador, tal como se especifica en el anexo I en el cronograma de actuación y comprenderá los epígrafes que se especifican en el apartado siguiente. 4.2.2. Exploración clínica específica 4.1.2. Exposición actual al riesgo • Datos de filiación de la empresa: – Nombre de la empresa. – Actividad de la empresa (CNAE). – Ocupación (CNO). – Domicilio Social - Localidad - Centro de trabajo. – Tamaño de la plantilla. • Datos relativos al puesto de trabajo Se realizará la anamnesis y exploración de las regiones anatómicas implicadas en las posturas forzadas: columna vertebral, cintura escapular, extremidades superiores y extremidades inferiores (ANEXO III). El protocolo se ha diseñado pensando en una fácil exploración, que deberá ser anotada en la casilla o campo correspondiente. Estudiando la actividad específica podemos determinar cuales son las articulaciones o complejos musculotendinosos que van a realizar ese esfuerzo. De forma orientativa, y teniendo en cuenta que no se trata de un listado cerrado, se especifica la región anatómica a explorar en las distintas profesiones: – Antigüedad. – Descripción del puesto de trabajo. – Tipo de trabajo: tiempo y tipo de tarea. – Herramientas y mandos que se utilizan a diario. – Turnos de trabajo. – Pausas en el trabajo. – Riesgos detectados en el análisis de las condiciones de trabajo. – Medidas de prevención adoptadas. – 64 – Columna cervical – Usuarios de Pantallas de Visualización de Datos (PVD). – Maniobras forzadas (mecánicos, mantenimiento, instalaciones y montajes). – Archivos y almacenes. – Manejo de cargas en el hombro (carga y descarga). – Pintores. SAMST – Deportistas profesionales. – Montadores de piecerío. – Industria conservera. Columna dorsal y lumbar – Personal manipulador de pesos. – Trabajadores de la construcción y servicios. – Peonaje. – Albañilería. – Fontanería y calefacción. – Encofradores y estructuristas. – Conductores de vehículos. – Agricultores y ganaderos. – Trabajadores de la marina pesquera. – Celadores. – ATS/DUE. – Auxiliares sanitarios. – Pintores. Antebrazo y muñeca Hombro y cintura escapular – Usuarios de Pantallas de Visualización de Datos (PVD). – Pintores. – Servicio de limpieza. – Conductores de vehículos. – Trabajadores de la construcción y servicios. – Peonaje. – Personal que realiza movimientos repetidos. – Personal manipulador de pesos. – Fontanería y calefacción. – Carpinteros. – Mecánicos. – Trabajadores que utilizan las manos por encima de la altura del hombro. – Archivos y almacenes. – Trabajadores de la industria textil y confección. Brazo y codo – Mecánicos. – Fontanería y calefacción. – Personal que realiza movimientos repetidos. – Carpinteros y ebanistas. – Chapistas. – Trabajadores de la construcción y servicios. – Peonaje. – Servicio de limpieza. – Personal manipulador de pesos. – Archivos y almacenes. – Conductores de vehículos. – Usuarios de Pantallas de Visualización de Datos (PVD). – 65 – – Mecánicos. – Fontanería y calefacción. – Personal que realiza movimientos repetidos. – Carpinteros y ebanistas. – Chapistas. – Peonaje. – Servicio de limpieza. – Usuarios de Pantallas de Visualización de Datos (PVD). – Personal manipulador de pesos. – Montadores de piecerío. – Industria conservera. – Pintores. – Cadenas de montaje. Mano y dedos – Personal que realiza movimientos repetidos con las manos. – Chapistas. – Mecánicos. – Pintores. – Fontanería y calefacción. – Trabajadores de la construcción y servicios. – Peonaje. – Servicio de limpieza. – Personal manipulador de pesos en cadena. – Archivos y almacenes. – Conductores de vehículos. – Usuarios de Pantallas de Visualización de Datos (PVD). – Personal manipulador de pesos. – Deportistas profesionales. – Montadores de piecerío. – Industria conservera. – Personal de hostelería. – Cocina. Cadera y muslo – Personal manipulador de pesos. – Conductores de vehículos. – Policías. – Vigilantes. – Personal militar. – Personal sanitario. SAMST – Facultativos y ayudantes técnicos. – Personal auxiliar (clínico, celadores , administrativos). – Comercio. Rodilla – Conductores de vehículos y maquinaria móvil. – Montadores. – Estructuristas. – Pintores. – Chapistas. – Mecánicos. – Electricistas. – Personal militar. – Policía. – Vigilantes. – Agricultores y ganaderos. – Personal de mantenimiento. – Trabajadores de la construcción. – Deportistas profesionales. – Descargadores. – Personal que desplaza cargas a distancia. de la acción funcional inadecuada que produce la fatiga del tejido concreto y como consecuencia la enfermedad o lesión. La exploración clínica aporta más del 75% de los signos para la obtención del diagnóstico. Esta exploración física debería ser específicamente dirigida por la anamnesis y no por exploraciones «universales». Los pilares que sustentan la exploración son 1. Inspección. 2. Palpación. 3. Percusión. 4. Movilidad activa y pasiva. 5. Signos clínicos. 6. Exploraciones complementarias. • Inspección: en la columna, observar la actitud postural: cifosis, lordosis, escoliosis, gibosidad costal, tortícolis. En extremidades, observar los contornos articulares y ver si son normales o existen deformidades. Anotar la presencia de atrofias, cicatrices y amputaciones. La existencia de tumefacción, desviaciones de los dedos, etc. • Se buscarán por palpación y/o percusión, aquellos puntos anatómicos dolorosos. Pierna, tobillo y pie – Conductores de vehículos y maquinaria móvil. – Montadores. – Estructuristas. – Personal militar. – Policía. – Vigilantes. – Agricultores y ganaderos. – Trabajo en terreno irregular. – Carteros. – Repartidores de mercancías. – Personal de mantenimiento. – Trabajadores de la construcción. – Deportistas profesionales. – Personal de hostelería. – En general personas que permanecen muchas horas de pie o caminando. – Descargadores. – Personal que desplaza cargas a distancia. Se incluye un glosario (ANEXO IV) en el que se describen algunas de las pruebas más frecuentes en la exploración del aparato locomotor, de gran interés para la correcta valoración de los síntomas. La detección precoz de los síntomas es fundamental para evitar que el problema rebase los límites – 66 – • Exploración de la movilidad activa y pasiva de: a. Hombros y cintura escapular – abducción o separación, – antepulsión o elevación, – retropulsión o atrasar, – adducción o aproximación, – rotación interna y – rotación externa. b. Columna cervical, dorsal y lumbar – flexión, – extensión, – rotación derecha, – rotación izquierda, – lateralidad derecha y – lateralidad izquierda. c. Codos – flexión, – extensión, – pronosupinación. d. Muñecas – flexión dorsal, – flexión palmar, SAMST 4.4. Criterios de valoración – inclinación radial, – inclinación cubital y – pronosupinación. Para considerar la lesión que presenta el trabajador «de origen laboral» se deben cumplir una serie de criterios: e. Dedos • Existencia de posturas forzadas en el puesto de trabajo. – flexión, – extensión. • Aparición de los síntomas después del comienzo del trabajo actual y persistencia de ellos. f. Cadera y muslo – flexión, – extensión, – abducción, – adducción, – rotación interna y – rotación externa. • Mejoría o desaparición de los síntomas con el descanso y reaparición o agravamiento tras reemprender el trabajo. • Correlación topográfica de las lesiones. Se valorarán fundamentalmente los datos referidos a la columna vertebral, cintura escapular, extremidades superiores y extremidades inferiores. g. Rodillas Haciendo hincapié en los apartados referidos al dolor y a la limitación de movilidad comparándola con valores de exámenes anteriores. – flexión y – extensión. h. Tobillo Los criterios de valoración se definen como sigue: – flexión dorsal, – flexión plantar, – inversión (subastragalina) y – eversión (subastragalina). Apto. No apto. En observación. i. Pie Apto: Cuando el trabajador no presenta una afección osteomuscular o en la anamnesis no revela una fatigabilidad anormal. El trabajador podrá desempeñar su tarea habitual sin ningún tipo de restricción. – flexión, – extensión, – abducción, – adducción, – rotación interna y – rotación externa. • La presencia de dolor y su irradiación. Especificar forma de comienzo: agudo o insidioso. Especificar curso del dolor: continuo, brotes o cíclico. • La existencia de signos clínicos. No apto: Calificación que recibe el trabajador cuando el desempeño de las tareas impliquen problemas serios de salud o ésta le imposibilite la realización de las mismas. En observación: Calificación que recibe el trabajador que está siendo sometido a estudio y/o vigilancia médica a fin de determinar su grado de capacidad. La valoración de los signos y síntomas se realiza en cinco grados en orden numérico 4.3. Control biológico y estudios complementarios específicos. No existen indicadores biológicos, por lo tanto no corresponde en este apartado hablar sobre control biológico. La realización de otras pruebas complementarias corresponde al nivel especializado de asistencia sanitaria. – 67 – Grado 0 Ausencia de signos y síntomas. Grado 1 Dolor en reposo y/o existencia de sintomatología sugestiva. Grado 2 Grado 1 más contractura y/o dolor a la movilización. Grado 3 Grado 2 más dolor a la palpación y/o percusión. Grado 4 Grado 3 más limitación funcional evidente clínicamente. SAMST 5. NORMAS PARA LA CUMPLIMENTACIÓN DEL PROTOCOLO MÉDICO ESPECÍFICO El protocolo de vigilancia de los trabajadores expuestos a posturas forzadas comprende una evaluación del riesgo, estableciéndose cuatro niveles de riesgo. Se debe indicar, en el recuadro correspondiente, el riesgo de la postura más difícil que realiza el trabajador. Se establece un cronograma de actuación en relación a las características específicas de cada trabajador y al nivel de riesgo que se encuentra sometido, estableciéndose la periodicidad de los exámenes periódicos. zación y los métodos de trabajo y el estado de salud de los trabajadores. Siempre que se detecte el menor indicio de desviación de los valores considerados normales o la presencia de síntomas achacables a una enfermedad, el trabajador deberá ser remitido al especialista médico quien dictaminará y cuantificará el alcance de las lesiones realizando las pruebas complementarias oportunas. 7. LEGISLACIÓN APLICABLE 1. Ley 31/1995, de 8 de noviembre, de Prevención de Riesgos Laborales. 2. R.D. 39/1997, de 17 de enero, por el que se aprueba el Reglamento de los Servicios de Prevención. En la elaboración de la historia clínico-laboral, en las preguntas de elección única si/no, se señalará con una cruz la que corresponda. En el caso de preguntas de elección múltiple habrá que marcar con una cruz la respuesta elegida. Cuando el dato requerido sea una fecha, se contestará el día, mes y año. Si fuera imposible conocer este dato con exactitud, se anotará una fecha aproximativa. Si se trata de una respuesta abierta es muy importante proporcionar la información de forma clara y precisa. Se cumplimentará la hoja de recogida de datos del examen del sistema osteomuscular, recogiendo información sobre las diferentes áreas que se exploran para la obtención del diagnóstico y valorar la aptitud para su trabajo habitual. 3. R.D. 487/1997, de 14 de abril, sobre disposiciones mínimas de Seguridad y Salud relativas a la manipulación manual de cargas que entrañe riesgos, en particular dorsolumbares, para los trabajadores. 4. R.D. 488/1997, de 14 de abril, sobre disposiciones mínimas de seguridad y salud relativas al trabajo con equipos que incluyen pantallas de visualización. 8. BIBLIOGRAFÍA Lo ideal sería que todos los items o apartados fueran rellenados, evitando, si fuera posible, que alguno quedase en blanco. 6. CONDUCTA A SEGUIR SEGÚN LAS ALTERACIONES QUE SE DETECTEN En primer lugar deberá tenerse en cuenta la actuación sobre el medio para eliminar o reducir el riesgo. Se deberán corregir posturas y movimientos anómalos o forzados, los apoyos prolongados, los movimientos y esfuerzos repetidos. En definitiva, se mejorarán las condiciones de trabajo. 1. MARQUÉS F. «Salud y Medicina del Trabajo». Instituto Nacional de Seguridad e Higiene en el Trabajo 1991. 2. Asociación Científica Carpe-Diem. «Bases para una normalización de la historia clínica laboral». Colección Documentos Ciemat. Junio 1993. 3. MARTÍNEZ RUIZ. «Biomecánica de la columna vertebral y sus implantes» 1992. 4. Instituto Nacional de Seguridad e Higiene en el Trabajo. «Problemas de columna por sobrecarga. Síndrome de espalda dolorosa». Vigilancia médica específica protocolos médicos. Se adoptarán medidas organizativas: rotaciones o pausas más frecuentes en el puesto de trabajo, de forma provisional o definitivamente, para evitar lesiones. Formación de los trabajadores e información sobre los riesgos laborales y las medidas de prevención. Control de la eficacia de la información y formación a los trabajadores. 5. «Análisis posturales en las lesiones de columna». Prevención Express nº 225. Junio 1994. Control periódico de las condiciones, la organi- 7. DE ANTONIO GARCÍA M.. «Análisis bio- – 68 – 6. CASTELLÁ J.L., GRAU M., PINILLA J.. «Repertorio de directivas vigentes y programadas sobre seguridad y salud en el trabajo. Estructurado analíticamente». Instituto Nacional de Seguridad e Higiene en el Trabajo. 1995. SAMST mecánico de las posiciones laborales en conflicto con la columna vertebral». Revista de Medicina y Seguridad del Trabajo nº 134, enero-marzo 1987. 8. CEBERIO OLABARRÍA F.. «Prevención de la lumbalgia de origen laboral. Necesidad de una visión integral». Revista Prevención nº 91. Enero-marzo 1985. 9. «Problemas lumbares derivados del manejo de materiales». Noticias de Seguridad. Julio 1990. 10. GUILLEN P. «Lumbalgias». Fundación Mapfre. 1986. 11. KRÄMER J. «Patología del disco intervertebral». Editorial Doyma. 1986. 12. GALLI R.L.. «Urgencias ortopédicas columna vertebral». Editorial Escriba S.A. 1991. 13. SOLÉ M.D. «Microtraumatismos repetitivos: estudio y prevención». Notas Técnicas de Prevención. I.N.S.H.T. 1993. 14. Prevention au Travail. «Reflexiones sobre la manutención manual de cargas». Prevención Express nº 241. Octubre 1995. 15. Travail & Securité. «El peso máximo en manutención manual de cargas». «Prevención de lesiones por esfuerzo repetitivo». Prevención Express nº 234. Marzo 1995. 16. ALVAREZ J.M.. «Movimiento manual de cargas. Comparación entre métodos de evaluación». Revista Mapfre Seguridad nº. 56 4º trimestre 1994. 17. CHIRIVELLA C., GARCÍA C., PAGE DEL POZO A.. «Evaluación de riesgos laborales asociados a la carga física». Revista Prevención nº. 141. Julio-septiembre 1997. 18. CEN. «Manual handling associated to machinery-lifting and carrying of loads». Comité Europeen de Normalisation. 1990. 19. GUARNER A.. «Dificultades diagnósticas de los procesos del aparato locomotor en medicina del trabajo». Revista Medicina de Empresa nº. 52. Septiembre 1979. 20. CSST. «Organización de las posturas en el trabajo». Prevención Express nº 264. Septiembre 1997. 21. GALVEZ J.M.. «Patología del hombro y entesopatías». Fundación Mapfre. 1988. – 69 – 22. GUILLEN P. «Lesiones de codo antebrazo, muñeca y mano». Fundación Mapfre. 1987. 23. LARS PETERSON. «Lesiones deportivas. Prevención y tratamiento». Editorial Jims. 1988. 24. BUCHOLZ & COL. «Toma de decisiones en traumatología ortopédica». B.C. Decker. 1987. 25. SILVERSTEIN, B.; FINE, L.; ARMSTRONG, T.; JOSEPH, B.; BUCH-HOLZ, B. and TOBERTSON, M. Cumulative trauma disorders of the hand and wrist in industry. «The ergonomics of working postures. Models, methods and cases». Corlett N., Wilson J., and Manenica I. (eds.). Taylor & Francis, London, 1986. 26. GARCÍA, C.; CHIRIVELLA, C.; PAGE DEL POZO, A.; MORAGA, R.; JORQUERA, J. «Evaluación de riesgos laborales asociados a la carga física». Instituto de Biomecánica de Valencia. 1997. 27. MENDILUCE, J.; REDONDO, A. «Protocolo de vigilancia médica específica de los trabajadores». Traumatología. Equipo de desarrollo NORSALUD. 1997. 28. MUMENTHALER, M.; SCHILIACK, H. «Patología de los nervios periféricos: diagnóstico y tratamiento». Ediciones Toray S.A.; Barcelona 1976. SAMST ANEXO I EVALUACIÓN DEL RIESGO EN POSTURAS FORZADAS El análisis se efectúa sobre la postura más difícil. 1 1 1 2 2 1 1 1 1 1 2 2 1 1 1 1 1 2 2 1 1 1 1 1 2 2 1 1 1 1 1 2 2 1 1 1 1 1 2 2 1 1 2 2 2 3 3 2 2 2 2 2 3 3 2 3 2 2 2 3 3 3 2 2 2 3 4 4 3 3 3 2 3 3 3 3 2 3 2 3 4 4 4 3 2 1 1 3 4 1 1 2 1 1 3 4 1 1 2 1 1 4 4 3 1 2 1 1 4 4 3 1 2 1 2 4 4 4 1 2 1 3 4 4 4 1 2 2 2 4 4 4 2 3 2 2 4 4 4 3 3 2 3 4 4 4 2 3 3 3 4 4 4 3 4 2 3 4 4 4 2 4 3 3 4 4 4 3 FUERZA ENTRE 10 Y 20 KG. FUERZA MENOR DE 10 KG. Fuente: «Método ERGO IBV». Instituto de Biomecánica de Valencia. 1997 – 70 – SAMST 1 1 1 2 2 1 1 1 1 1 2 2 1 1 1 1 1 2 2 1 1 2 2 2 3 3 2 2 2 2 2 3 3 3 2 3 2 3 3 3 3 2 NIVEL DE RIESGO SIGNIFICADO 1 Posturas que se consideran normales, sin riesgo de lesiones musculoesqueléticas, y en las que no es necesaria ninguna acción. 2 Posturas con ligero riesgo de lesión musculoesquelética sobre las que se precisa una modifica ción aunque no inmediata. 3 Posturas de trabajo con riesgo alto de lesión. Se debe modificar el método de trabajo tan pronto como sea posible. 4 Posturas con un riesgo extremo de lesión muculoesquelética. Deben tomarse medidas correctoras inmediatamente. CRONOGRAMA DE ACTUACIÓN EN TRABAJADORES/AS 2 1 1 3 4 1 1 2 1 1 4 4 3 1 EXPUESTOS/AS A MOVIMIENTOS REPETIDOS EVALUACIÓN DE RIESGOS 2 1 2 4 4 4 1 2 2 2 4 4 4 2 3 2 3 4 4 4 2 4 2 3 4 4 4 2 NIVEL DE RIESGO 1 NIVEL DE RIESGO 2 NIVEL DE RIESGO 3 NIVEL DE RIESGO 4º 3 AÑOS 2 AÑOS 1 AÑO MEDIDAS CORRECTORAS FUERZA MAYOR DE 20 KG. Fuente: «Método ERGO IBV». Instituto de Biomecánica de Valencia. 1997 EVALUACIÓN GLOBAL DEL RIESGO Investigado por: ............................................................ EXAMEN ESPECÍFICO PERIÓDICO VALORACIÓN SISTEMA OSTEOMUSCULAR ANEXO III * Riesgo no tolerable: se deberán adoptar prioritariamente medidas para la eliminación o reducción del riesgo al nivel más bajo que sea razonablemente posible. – 71 – SAMST ANEXO II HISTORIA CLÍNICO-LABORAL HISTORIA LABORAL 1. Datos de filiación del trabajador/a Apellidos y nombre: .......................................................................................................................... Sexo: V F Fecha de nacimiento: ........................................................................................................................ Nº de la SS:.................................................................... D.N.I. ......................................................... Dirección: .......................................................................................................................................... Historia Nº: ..................................................... Fecha de realización: ............................................... 2. Datos del reconocimiento Nombre y apellidos del médico del trabajo ...................................................................................... Nº de colegiado: ................................................................................................................................ Fecha de realización: ......................................................................................................................... Servicio de prevención que realiza el reconocimiento: .................................................................... Tipo (propio, ajeno, trabajador designado): ...................................................................................... 3. Exposición actual al riesgo Datos de filiación de la empresa: Empresa: .................................................... CNAE: ............................. CNO:................................... Domicilio Social: ...................................................... Localidad: ..................................................... Centro de trabajo: .............................................................................................................................. Tamaño de plantilla: .......................................................................................................................... Datos relativos al puesto de trabajo: Antigüedad en el puesto de trabajo: .................................................................................................. Descripción del puesto de trabajo: .................................................................................................... ............................................................................................................................................................ ............................................................................................................................................................ ............................................................................................................................................................ 4. Tipo de trabajo: Tiempo de tarea: Nº de horas/día en el trabajo: ............................................................................................................ Esporádico Continuo: > 2 h. y < 4 h. * Ciclo de Trabajo: Continuo: > 4 h. * Manipulación de cargas: Largo: > 2 minutos. < de 1 Kg. Moderado: 30 segundos - 1 a 2 minutos. Entre 1 Kg. y 3 Kgs. Corto: hasta 30 segundos. > de 3 Kgs. – 72 – SAMST * Tipo de tarea: Movimientos de alcance repetidos por encima del hombro. El cuello se mantiene flexionado. Giros de columna. Movimientos de flexión o extensión forzados de la muñeca. Comprensión de nervio a través de dos vientres musculares. Desviaciones cubitales o radiales forzadas de muñeca. Rotación extrema del antebrazo. Flexión extrema del codo. Flexión mantenida de dedos. Otros. Especificar: Herramientas y mandos que utiliza a diario (describir) .................................................................... ............................................................................................................................................................ Turnos de trabajo (especificar): Pausas en el trabajo: Pausas Horas 1ª 2ª 3ª 4ª 5ª 6ª 7ª 8ª Observaciones: ................................................................................................................................... ............................................................................................................................................................ Nº de trabajadores expuestos a posturas forzadas: ............................................................................ ¿Han sido evaluados anteriormente los riesgos de su puesto de trabajo? Si No En caso afirmativo indicar la fecha aproximada de la última evaluación: ....................................... Anotar en caso de conocerlos, qué riesgos para la salud fueron detectados: ............................................................................................................................................................ ............................................................................................................................................................ Exposiciones anteriores EMPRESA ACTIVIDAD (CNAE) OCUPACIÓN (CNO) TIEMPO (MESES) OCUPACIÓN (CNO) TIEMPO (MESES) OCUPACIÓN (CNO) TIEMPO (MESES) DESCRIPCIÓN DEL PUESTO DE TRABAJO: EMPRESA ACTIVIDAD (CNAE) DESCRIPCIÓN DEL PUESTO DE TRABAJO: EMPRESA ACTIVIDAD (CNAE) DESCRIPCIÓN DEL PUESTO DE TRABAJO: – 73 – SAMST HISTORIA CLÍNICA 5. Anamnesis * ¿Ha padecido alguna enfermedad? (recoger las citadas en el epígrafe 2.4). * Especificar trastornos congénitos o adquiridos que repercutan en posturas forzadas. * ¿Ha padecido fracturas o traumatismos graves? * De las enfermedades citadas anteriormente ¿Se consideró como enfermedad profesional o accidente de trabajo?. En caso afirmativo especificar cuales. * ¿Cursó con baja? Si No * ¿Presentan lesiones similares otros compañeros de trabajo? Si No * ¿Ha padecido alguna de estas enfermedades? Diabetes Mellitus. Osteoporosis. Hiperuricemia mantenida o gota. Osteomalacia. Colagenosis. Reumatismo. Hipotiroidismo. * ¿Practica algún deporte con regularidad? * ¿Realiza tareas domésticas? * ¿Se dedica a alguna actividad extralaboral en la que realice movimientos repetidos de miembro superior? * Mencione sus aficiones: ................................................................................................................. ............................................................................................................................................................ ............................................................................................................................................................ ............................................................................................................................................................ – 74 – SAMST ANEXO III EXAMEN DEL SISTEMA OSTEOMUSCULAR EN EXPUESTOS A POSTURAS FORZADAS COLUMNA VERTEBRAL DESVIACIÓN DEL EJE ANTERO-POSTERIOR Curvas fisiológicas ant-post Cervical Dorsal Lumbar Normal Codo Aumentada Disminuida Genu Pie DESVIACIONES DEL EJE LATERAL Eje lateral Normal Concavidad derecha Concavidad izquierda Dorsal Lumbar Test de Pahlen Apófisis espinosas dolorosas Contractura muscular Test de Tinel Columna cervical Columna dorsal Columna lumbar Signo de Finkelstein MOVILIDAD - DOLOR Plano Trendelenburg Cervical Dorsal Lumbar +/- Dcha. Izda. Dcha. Izda. Dcha. Izda. EXPLORACIÓN DE CADERA Flexión Extens. Lateralización Lateralización Rotación Rotación Dolor Irradiaizquierda derecha derecha izquierda 0/4 ción +/- Dcha. Izda. EXPLORACIÓN DE RODILLA EXPLORACIÓN NEUROLÓGICA EXPLORACIÓN NEUROLÓGICA Bragard Cavo Dcho. Izda. EXPLORACIÓN NEUROLÓGICA Schober Valgo EXPLORACIÓN NEUROLÓGICA PALPACIÓN Lasègue Varo Dcho. Izda. Dcha. Izda. Lachman +/- Dcha. Izda. Dcha. Izda. Dcha. Izda. Pivot CARE Pivot CARI Cajón anterior Cajón posterior Bostezo L. Lat. Ext. Bostezo L. Lat. Int. Valsalva ARTICULACIONES: MOVILIDAD - DOLOR Articulación Abduc. Adduc. Flexión Reflexión Rot. Rot. Dolor Irradiación Alt. masa externa interna 0/4 muscular Hombro Dch. Izq. Codo Dch. Izq. Muñeca Dch. Izq. Mano y Dch. dedos Izq. Cadera Dch. Izq. Rodilla Dch. Izq. Tobillo Dch. Izq. EXPLORACIÓN MENISCAL Steimann Graham Apley Mac Murray Moragas – 75 – +/- Dcha. Izda. Dcha. Izda. Dcha. Izda. Dcha. Izda. Dcha. Izda. Dcha. Izda. Dcha. Izda. Dcha. Izda. Dcha. Izda. Dcha. Izda. Dcha. Izda. +/- SAMST VALORACIÓN: Apto No apto DOLOR: En observación Forma de comienzo: Agudo Insidioso Descripción: ................................................................. Curso: Continuo Brotes ...................................................................................... Observaciones: ...................................................................................... ...................................................................................... Cíclico ...................................................................................... ...................................................................................... SIGNOS Y SÍNTOMAS Grado 0 Grado 1 Grado 2 Grado 3 Grado 4 Ausencia de signos y síntomas. Dolor en reposo y/o existencia de sintomatología sugestiva. Grado 1 + contractura y/o dolor a la movilización. Grado 2 + dolor a la palpación y/o percusión. Grado 3 + limitación funcional evidente clínicamente. Fecha de realización del protocolo: Fecha de la próxima revisión: Nombre, firma y nº de colegiado del facultativo. – 76 – SAMST ANEXO IV GLOSARIO TERMINOLÓGICO Y DE EXPLORACIÓN DEL SISTEMA OSTEOMUSCULAR EXPLORACIÓN DE LA COLUMNA VERTEBRAL SIGNOS DE ESTIRAMIENTO DE LAS RAÍCES LUMBARES Maniobra de Schöber: Mide el grado de flexibilidad de la columna vertebral. Se efectúa una marca sobre la piel en la zona correspondiente a la apófisis espinosa de la vértebra S1, así como 10 cm. más arriba. En flexión anterior, la distancia entre las dos marcas cutáneas se amplía hasta 15 cm., mientras que en flexión posterior (reclinación) se acorta hasta 8-9 cm. Signo de Lasègue Maniobra de compresión cervical axial: Consiste en realizar con el enfermo sentado una maniobra de presión sobre la cabeza para transmitirlo a la columna cervical. El dolor se localiza en el punto lesional. Si el dolor se refiere a la parte posterior de las rodillas es por retracción de los músculos isquiotibiales y es negativo. Si por el contrario el dolor se manifiesta a lo largo de todo el trayecto del nervio ciático, es positivo. Signo de Adson: Elevación del brazo por encima del hombro en posición de abducción, palpando simultáneamente la arteria radial; la desaparición del pulso al ir elevando el brazo es signo de compresión del paquete vasculonervioso de las extremidades superiores en los músculos escalenos, por hipertrofia o por costilla cervical. Existe el signo de Lasègue invertido que consiste en realizar la misma maniobra pero sentado elevando el miembro hacia arriba en extensión de rodillas y flexión de las caderas. Este signo es muy útil en la simulación. Igualmente, otra forma menos habitual de explorar el s. de Lasègue es hacer estirar la rodilla al paciente desde la posición sentado, realizándose de esta manera una maniobra de estiramiento del nervio ciático improvisada pero veraz, aunque no tenga la precisión del s. de Lasègue tradicional. EXPLORACIÓN DE LAS RAÍCES CERVICALES En decúbito supino: elevación alternativa de ambas extremidades con la rodilla estirada, flexionando las caderas; es positivo si el dolor referido lo hace desde la columna lumbar hasta la pantorrilla. Señalar los grados a los que se produce el dolor al elevar el miembro, en general no es valorable si es positivo por encima de 60º. Signo de Bragard RAÍZ FUERZA SENSIBILIDAD REFLEJOS C5 Abducción del hombro Región deltoidea C6 Flexión del codo Extensión del carpo Borde radial del brazo Bicipital Borde radial del antebrazo. 1-2 dedos Estilorradial C7 Extensión del codo Flexión del carpo Cara posterior del brazo Cara post. del antebrazo. 2-3 dedos Flexión de los dedos Borde cubital del brazo Cara post. del antebrazo. 4-5 dedos C8 En la misma posición del signo de Lasègue, se flexiona el tobillo dorsalmente forzándolo. Si el dolor aumenta con la maniobra y lo hace a menos grados que los producidos por el signo de Lasègue, es positivo; si no lo hace, es negativo. Tricipital Síndrome de Baastdrup Afección de la columna vertebral por rozamiento de dos o más apófisis espinosas, manifestándose con dolor selectivo en la palpación de la espinosa correspondiente. COLUMNA LUMBAR Signo de Valsalva Aumento de la presión intrabdominal. Introducir aire en inspiración forzada y hacer fuerzas para defecar. Positividad de la prueba: dolor en el nivel metamérico sospechoso de patología discal. Radiológicamente se aprecia entre ambas espinosas una fina línea de esclerosis subcondral. Una variante de este síndrome es el de las megapófisis transversas de L5 cuando contactan con las alas laterales del sacro. – 77 – SAMST EXPLORACIÓN DE LAS RAÍCES LUMBOSACRAS RAÍZ FUERZA SENSIBILIDAD REFLEJOS L1 Flexión de cadera Ingle Dorso del trocánter Cremastérico L2 Flexión de cadera Abducción de cadera Cara anterior del muslo Cremastérico Adductor L3 Flexión de cadera Abducción de cadera Extensión de rodilla Cara anterior del muslo Rotuliano L4 Extensión de la rodilla Cara interna de la pantorrilla hasta cara interna del pie Rotuliano Glúteo L5 Extensión del dedo gordo Cara lateral de la pierna Flexión dorsal del tobillo Dorso del pie Tibial posterior Glúteo S1 Flexión plantar del pie Flexión de rodilla Aquíleo Planta del pie, talón Cara lateral del pie La articulación del hombro, como ya es conocido, dispone de una estructura capsuloligamentosa llamada «manguito» que recoge los tendones de los músculos supraespinoso y de los rotadores internos y externos del hombro. En ella asienta una importante patología en relación fundamentalmente con los movimientos de abducción y antepulsión, así como del impacto de la punta del acromion contra estas estructuras tendinosas, de acuerdo con las peculiaridades anatómicas de este hueso, que da lugar al llamado síndrome de compresión subacromial. Por otro lado, la parte anterior del hombro tiene otra estructura de gran interés que es la inserción en la cápsula articular del tendón de la porción larga del bíceps, ésta adquiere un gran protagonismo en aquellos trabajos que obligan a sostener con los brazos grandes cargas y pesos o a realizar esfuerzos medianos pero repetidos. Finalmente, las estructuras de sostén del hombro se ven frecuentemente afectadas en sus inserciones periescapulares y del raquis en aquellos profesionales que deben realizar posturas forzadas de complejidad mecánica para estas articulaciones. UTILIDAD DE LA TOMOGRAFÍA AXIAL COMPUTERIZADA Y LA RESONANCIA MAGNÉTICA NUCLEAR Codos Tomografía computerizada Resonancia magnética nuclear Estenosis del canal raquídeo Tumores medulares Artropatías interapofisarias Infecciones Cicatrices epidurales postquirúrgicas Tumores extramedulares Tumores primarios o secundarios Siringomielia Traumatismos raquídeos Atrofia, infarto medular, esclerosis múltiple Infección con absceso paraespinal Hernia discal La inspección de los resaltes óseos y de las inserciones músculo-tendinosas y su palpación es de gran interés para la identificación de los signos clínicos. No se debe nunca olvidar que la pronosupinación es un movimiento fundamentalmente del codo, aunque diversos autores lo identifican con la muñeca, ya que es allí donde se ve y tiene su expresión funcional este movimiento. Sin embargo, la presencia de dolor en la cabeza del radio a nivel del codo nos pone de manifiesto sus trastornos. EXPLORACIÓN DE LAS EXTREMIDADES SUPERIORES Muñecas y Manos Hombros y cintura escapular La exploración de las manos debe recoger todos los detalles con respecto a la localización del dolor. Aunque no sea así en apariencia, la patología de la articulación escápulo-humeral es muy frecuente. El hombro al ser una articulación «colgante» debe soportar una gran tensión de los elementos que lo mantienen y debemos ser conscientes que tanto la musculatura escapular, como la toraco-humeral soportan una tensión muy importante y es a ella a la que tendremos que prestar una mayor atención. Por ello es necesario tener presente el concepto funcional de la cintura escapular. Son puntos de singular interés: Tabaquera anatómica Dolor característico de las lesiones del escafoides. Sobre el hueso pisiforme, inserción del cubital anterior. Cara palmar del escafoides: asiento del tendón de los radiales flexores del carpo. La patología tendinosa es una de las piezas más importantes en la patología del hombro. – 78 – Estiloides Radial Signo de Finkelstein: Con el se puede detectar SAMST alteraciones del tendón abductor largo del pulgar (enf. de De Quervain o tenosinovitis estenosante) o de la propia estiloides radial, que juega un papel fundamental en los movimientos de inclinación de la mano. Dorso de la muñeca Para identificar lesiones de los huesos de la primera y segunda fila del carpo. Estiloides cubital Importante en los movimientos de lateralidad. Debe prestarse importancia a su prominencia o resalte, tanto unilateral como bilateral (Enf, de Madelung o carpo triangular) y en los acortamientos tanto congénitos como adquiridos del radio (frecuentes tras fracturas de Colles). Es de una gran importancia para las personas que manejan pesos o realizan movimientos repetidos con las muñecas. Articulación trapecio-metacarpiana Frecuente asiento de artritis en personas que manejan menaje de cocina o deben realizar oposiciones del pulgar forzadas como la de sostener pesos entre los dedos pulgar e índice o realizar movimientos repetidos de esa manera. Articulaciones metacarpofalángicas de los dedos Especialmente la del pulgar, sobre la que, debido a su gran variedad de movimientos, frecuentemente suelen aparecer artritis traumáticas. Inspección de los dedos Los dedos son frecuentemente asiento de lesiones tanto agudas (heridas, amputaciones) como degenerativas (artritis degenerativas, reumatoide, etc.) que producen deformidades en los dedos o en otras ocasiones anquilosis de éstos. Puede resultar compleja la medición de la movilidad de los dedos. El movimiento de los dedos es únicamente en flexión o en extensión. Ello nos permite valorar la movilidad de los distintos dedos entre 0º y 110º en los dedos más móviles. Signo de Tinel Maniobra de percusión sobre el trayecto anatómico de cualquier nervio que haya sido lesionado; es positivo cuando al percutir, el paciente describe sensación de calambre que generalmente se irradia por el trayecto del nervio. Lo importante es valorar la progresión en sentido distal del dolor eléctrico ya que manifiesta la recuperación de la conducción nerviosa en el nervio lesionado. EXPLORACIÓN DE LAS EXTREMIDADES INFERIORES Caderas Las caderas son estructuras articulares que por sus características anatómicas tienen una patología escasa y generalmente degenerativa por la gran carga que deben soportar. Sin embargo en la patología laboral se puede observar con alguna frecuencia, la aparición de las bursitis trocantéreas, inflamaciones de las bolsas sinoviales que se producen como consecuencia de posturas forzadas y ,del roce con superficies duras de los resaltes óseos (trocánter mayor). Son menos frecuentes la patología de los adductores, que en la etiología laboral son raras y generalmente ligadas a posturas muy forzadas de apertura de las piernas; también se observa en los jugadores de fútbol, profesionales y puede verse en personas que deben caminar frecuentemente por terrenos blandos (barro, arena etc.). Su máximo exponente es la osteopatía dinámica del pubis. Signo de Thomas Posición decúbito supino. Se realiza mediante la flexión forzada de una cadera, lo que produce la flexión de la cadera contralateral y es signo de rigidez articular generalmente por fenómenos degenerativos. La palpación dolorosa de la región inguinal nos hace sospechar la existencia de una artritis de cadera. El signo más característico de la cadera es el Signo de Trendelenburg: Se realiza en posición de pie. Se hace colocar al paciente sobre una cadera elevando la contralateral; si es capaz de levantar la cadera es normal. Si claudica y deja caer la cadera es positivo. Ocurre en lesiones del músculo glúteo mediano y en la inestabilidad de la cadera por luxación congénita. También se puede apreciar en las bursitis trocantéreas y en las tendinitis glúteas, que son infrecuentes. Una maniobra muy útil para la exploración de las articulaciones es el Signo del «mango de bombeo» consistente en tomar la pierna afecta haciendo presión con una mano sobre la rodilla en sentido axial y con la otra flexionándola y extendiéndola como en las antiguas bombas de agua manuales; si aparece dolor es por alteración de las sacroilíacas. Las maniobras de presión anteroposterior y lateral de las crestas ilíacas, también sirven para valorar el estado de estas articulaciones. – 79 – SAMST Exploración de las rodillas La patología de la rodilla es la de mayor incidencia dentro de la patología laboral, sin embargo no debemos olvidar que es en la practica deportiva y en la patología degenerativa donde se encuentra el grueso de las lesiones de las rodillas. Signo del «cepillo» rotuliano En el que hacemos pasar las superficies articulares de la rótula sobre el cóndilo femoral con la rodilla en extensión, notaremos una sensación similar al roce de un cepillo con tejido siendo frecuentemente doloroso y especialmente en personas que practican deporte o en aquellas que ,sufren una implantación anormalmente alta o baja de la rótulas. Es una maniobra que nunca debe dejar de realizarse. Signo de la «tecla» rotuliana Consiste en hacer presión sobre la rótula en posición de reposo, en extensión de la rodilla; si se nota el choque de las facetas rotulianas como la sensación de tocar una tecla de piano, significa que existe líquido en su interior. Es característico de los derrames articulares muy frecuentes en la rodilla; suele ser más patente si se oprime suavemente el fondo de saco subcuadricipital en derrames pequeños. Para una correcta exploración de la rodilla es necesario valorar su estabilidad ligamentosa. Se realizan las maniobras de poner en tensión los ligamentos laterales interno y externo y los ligamentos cruzados anterior y posterior. Si el ligamento explorado es insuficiente, se aprecia el despegue o deslizamiento de las superficies articulares, y en el caso más grave se habla de bostezo es decir que la articulación se entreabre al explorarla. Signo de Lachman Tomando la tibia y el fémur con ambas manos, se realizan movimientos en sentido anterior para comprobar que no existe desplazamiento anómalo de los dos extremos óseos. Signo del cajón Es una maniobra destinada a valorar los ligamentos cruzado anterior y posterior, consiste en colocar al enfermo en posición de flexión de 90º,realizando enérgicamente intentos de atraer y alejar la tibia. Si se desliza la tibia, hacia adelante o atrás existe positividad del cajón, que significa la claudicación del ligamento, bien por laxitud o por rotura de éste. externa de la tibia, sirve para valorar la existencia de lesiones asociadas del ligamento lateral externo y del cruzado anterior. Signo del Pivot CARI La maniobra del cajón se realiza en rotación interna para valorar el ligamento lateral interno y el cruzado anterior. Signos meniscales Las lesiones de los meniscos son muy frecuentes. Se suelen producir en maniobras de flexoextensión combinadas con la rotación interna o externa y es frecuente entre personas que deben saltar de una altura superior a 50 cm. como los conductores de vehículos pesados y para aquellas, que deben permanecer mucho tiempo en cuclillas, los que utilizan escaleras de mano, etc. La sistemática de la exploración es importante, debe saberse que es lo que se busca en cada momento exploratorio. Signo de Mac Murray Posición sentado con las rodillas colgando. Palpar el punto doloroso meniscal y manteniendo el dedo sobre la interlinea en el lugar del dolor, ejecutar movimientos de flexión y extensión observando la disminución del dolor en relación con el desplazamiento del menisco hacia atrás y hacia adelante. Es positivo cuando el dolor desaparece en una posición y vuelve a aparecer al volver a la posición anterior. Signo de Steiman Posición sentado con las rodillas colgando. Se efectúan maniobras de flexo-extensión combinando con rotaciones interna y externa. Steiman describió dos signos en relación el primero con el dolor en los movimientos de flexoextensión y posteriormente el combinado de flexoextensión y rotaciones interna y externa alternativa. El dolor aparece en la flexoextensión solo en las grandes lesiones meniscales (bloqueos). Sin embargo habitualmente hacemos el Steiman II que une la flexoextensión con las rotaciones, lo que nos permite realizar el estiramiento del menisco interno al realizar la rotación externa y del ,menisco externo al realizar la rotación interna; será positivo para cada menisco en una de estas posiciones. Signo de Graham-Apley Signo del Pivot CARE Consiste en una maniobra de cajón en rotación Posición decúbito prono. Maniobra de flexoextensión de la rodilla, con maniobras alternativas de ro- – 80 – SAMST tación interna y rotación externa de la misma, ejerciendo una presión axial sobre los cóndilos femorales y la meseta tibial desde la planta de los pies. Es positiva al producir dolor sobre uno de los meniscos al ejercer la presión y la rotación con estiramiento del menisco correspondiente. Maniobra de Moragas: Consiste en colocar el tobillo por encima de la rodilla contralateral, en flexión de la rodilla y desplazar ésta en sentido anteroposterior en dirección a la mesa de exploración; el dolor en la interlinea externa es positivo y signo de lesión del menisco externa. Pies cavos En los que la huella plantar se encuentra disminuida en su superficie de apoyo (12%). Pies equinos Consistentes en la rigidez en flexión del tobillo por acortamiento del tendón de Aquiles. Pies zambos Equino varo (hacia la línea media). Supinados mirando la planta del pie hacia adentro y arriba * Talalgia: Es una afeccción que frecuentemente se desarrolla en adultos obesos y se caracteriza por dolor en la inserción calcánea de la fascia plantar. Se acompaña de bursitis precalcánea y a veces de calcificación de la inserción (espolones calcáneos). Tobillo y pie El pie, como órgano efector de la marcha tiene un protagonismo importante en aquellas ocupaciones u oficios que exijan largas permanencias de pie o caminando. En la exploración del pie es muy importante conocer las deformidades ortopédicas existentes; es de sobra conocida la exclusión para realizar el Servicio Militar a las personas que padecen pies planos. Aunque ello no es razonable desde un punto de vista funcional, sí es cierto que las personas que padecen deformidades en los pies sufren frecuentemente algias en relación con el exceso de actividad de estos. Por todo ello es necesario realizar una plantigrafía que nos de el perfil anatómico del pie. Es frecuente encontrar: Pies planos En sus diversos grados (18% de los explorados). * Sesamoiditis: Son frecuentes en personas que deban permanecer largo tiempo en «puntillas» (bailarinas profesionales, ciclistas, saltadores, etc.). La presencia de uñas en teja provenzal o media caña son frecuentemente asiento de uñas incarnatas; también son frecuentes las onicogrifosis, afecciones de las uñas en las que éstas se hipertrofian en forma corniforme. Ambas producen molestias habitualmente y pueden aparecer por el uso de calzado inadecuado y/o por corte excesivo. – 81 – SAMST Con nuestros mejores deseos para vosotros. Paz y Felicidad – 82 – Actividades de la Sociedad Asturiana de Medicina y Seguridad en el Trabajo • Conversación telefónica con la Jefa del Servicio de Salud Laboral del Ministerio de Sanidad. En la reunión del día 24 de Octubre del grupo de trabajo de profesiones sanitarias de la Comisión Nacional de Seguridad y Salud las Mutuas propusieron que se contabilizara cómo tiempo para la constitución de las Unidades Básicas de Salud de los Servicios de Prevención (Documento aprobado hace varios años por el Consejo Interterritorial del Sistema Nacional de Salud y ya traspuesto por alguna de las Comunidades Autónomas a su legislación, entre ellas la nuestra) el que empleaban otros especialistas a su servicio (Traumatólogos, ORL, etc., no siempre con dedicación exclusiva). Por el momento esta iniciativa se logró paralizar en dicha reunión. De prosperar supone una lesión para nuestros intereses ya que supondría una disminución del número de plazas de Médicos del Trabajo. Ya está evaluada toda la documentación (unos 2.700 expedientes y ella estima que unos 1.000 serían de Diplomados) remitida para participar en el examen de MESTOS y parece que la mayoría cumplen los requisitos. • Conversación telefónica con la Subdirectora General de Especialidades Médicas del M.º de Educación y Cultura: Ratifica la conversación anterior en cuanto a número de solicitudes; si bien manifiesta desconocer el número de Diplomados ya que ese dato no se tuvo en cuenta al utilizar una ficha común para todas las especialidades; si bien estima que la cifra podría ser de unos 400. Se da prioridad absoluta a los MESTOS de Medicina del Trabajo que serán los primeros en realizar el examen, aunque no quiere comprometer fechas. Parece que los Diplomados también tendríamos que examinarnos. En el momento actual está en FASE MUY INICIAL (son palabras textuales) la redacción de un Real Decreto que homologaría automáticamente a los Diplomados con 5 años de ejercicio y que previsiblemente no saldrá hasta después del examen; si bien es competencia de Sanidad. • Presentación de escritos ante Oficina parlamentaria PP y Defensor del Pueblo. • Celebrado el 7/11/00 el juicio por el tema de "no ser parte interesada" en el recurso frente al Principado por la convocatoria de la plaza de jefe del servicio de Prevención de Riesgos Laborales. • Presentada la documentación complementaria solicitada para los recursos frente a las plazas de técnicos de prevención del Principado. • Anunciado el recurso contencioso frente a la plaza del Hospital Valle del Nalón. • Consultado con la Asesoría del Colegio y con otra externa la posibilidad de plantear recurso frente a la plaza de Coordinador/responsable del área de Medicina del Trabajo del Principado entienden que por el momento no procede, recomendando se esté pendiente de la resolución del Concurso por si hubiera lugar en ese momento. • Conversación con la Subdirectora General de Formación y Especialidades Médicas del Ministerio de Sanidad : Ratifica lo manifestado por la Subdirectora General de Educación en cuanto a número de solicitudes y parece que, en lo relativo a la Medicina del Trabajo, el 90% cumplen los requisitos. El Real Decreto de homologación automática para los diplomados podría estar listo en el primer semestre del 2001, después del examen. Preguntada por el contrasentido que podría suponer al ser el examen antes, manifestó que no es ningún problema, los Diplomados tendrían dos oportunidades, la que contempla el R.D. actualmente en vigor y la que se determine en el R.D. de Convalidación automática, todo depende de la urgencia en disponer del Título. • Sentencia de interés: Concertar con una Mutua la salud laboral permite despedir al Médico de empresa (Sentencia del Tribunal Supremo). El caso se ha producido en Asturias. PRESENTACIÓN OFICIAL DEL “MANUAL BÁSICO DE PREVENCIÓN DE RIESGOS LABORALES” EN EL CLUB PRENSA ASTURIANA DISTRIBUIDOR Librería Fleming Julián Clavería, 4 33006 Oviedo Teléfono 985 96 62 29 Fax 985 27 40 81 E-mail: [email protected]