RESUMEN El presente trabajo de investigación titulado
Anuncio

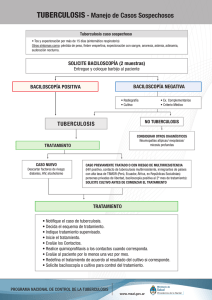
UNIVERSIDAD DE CUENCA RESUMEN El presente trabajo de investigación titulado “Cumplimiento del Tratamiento Antituberculoso en Pacientes de las Áreas de Salud 1, 2, 3 y 4 del Cantón Cuenca Período 2001-2007”; es un estudio de tipo descriptivo y retrospectivo, la información se obtuvo del libro de casos de tuberculosis de las respectivas áreas que cuentan con el programa DOTS (Tratamiento Acortado Directamente Observado) de la Dirección Provincial de Salud del Azuay, mediante formularios previamente elaborados. Se diagnosticaron 494 casos de tuberculosis pulmonar, el (88.1%) son casos nuevos y recibieron esquema UNO de tratamiento; el (11.9%) tomaron el esquema DOS de tratamiento (fracasos, multidrogoresistente, recaídas, abandonos recuperados, otros); los BK positivos (tres baciloscopías positivas) representaron el (65.8%); los Bk negativos (seis baciloscopías negativas) fueron diagnosticados clínicamente y correspondieron al (10.9%); de todos los casos hallados la edad más afectada estuvo entre los 15 a 34 años ( 38.4%); la media es 39.1, y la desviación estándar de 1.94 +/-; el sexo masculino fue el más afectado con el (54.9% ) en relación al femenino que estuvo en el (45.1%). El (65.4%) correspondió al Área Rural y al Área Urbana el (34.8%). Se realizó controles al 2do, 4to y 6to mes a los pacientes con esquema UNO, que representó el (39,1%) y en el 3ro, 5to y 8vo mes a los pacientes que tenían el esquema DOS, con el (5,7%) de tratamiento de acuerdo a la norma establecido por el DOTS. Palabras claves: Tratamiento (esquema UNO y DOS), casos nuevos; recaída, abandono recuperado, fracasos, transferencia sin confirmar, multidrogoresistente (MDR), baciloscopía positiva (BK +), baciloscopía negativa (Bk -), curado, tratamiento terminado, abandono, fallecido, tuberculosis extrapulmonar (EP), meningitis Tb. DeCS: Tuberculosis.- terapia, epidemiología descriptiva, pacientes ambulatorios, servicios de salud, Cuenca-Ecuador. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 1 UNIVERSIDAD DE CUENCA SUMMARY The present Project titled “Completion of the Tuberculosis treatment in Patients in the Health Areas 1, 2, 3, and 4 in Cuenca canton during the period 2001-2007”. It Is a study of a descriptive and retrospective type. The information was obtained from the documented cases of Tuberculosis in the respective areas which has the program DOTS (Shortened Treatment Directly Observed) from the Provincial Direction of health in Azuay using formularies previously worked out. It was diagnosed 494 cases of Pulmonary Tuberculosis, the (88.1%) were new cases and they received scheme one of treatment. The (11.9%) took the two of treatment (failures, Multidrogoresistent, relapses recovered abandoned, and others). The BK positives (three baciloscopias positives), represented the (65.8%). The BK negatives (six baciloscopias negatives). They were clinically diagnosed and It was in concerned the (10.9%) of all the found cases. The age more affected was between 15 and 34 years with the (38.4%) the average is 39.1 and the standard derivation of 1.94 +/-; the male sex was the most affected with the (54.9%) in relation to the female it was in (45.1%). The (65.4%) concerned to the Rural Area and (34.8%), concerned to the Urban Area at 2nd, 4th, and 6th months in patients with scheme one Who represented the (39.1%) and in the third, fifth and eighth month in patients that had the scheme two with the (5,7%) of treatment according to the established norm by DOTS. Keys words: Treatment (scheme one and two), new cases; relapse, recovered abandoned, failures, transference without confirming, Multidrogoresistent. Baciloscopias positive (BK+) baciloscopia negatives (BK-), cures, finished treatment, abandoned, deceased, Extrapulmonary Tuberculosis (ET), Meningitis. Tb. DeCS: TB.- therapy, descriptive epidemiology, outpatient, health services, Cuenca- Ecuador. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 2 UNIVERSIDAD DE CUENCA ÍNDICE CAPITULO I .................................................................................................. 12 INTRODUCCIÓN. .......................................................................................... 12 CAPÍTULO II ................................................................................................. 15 MARCO TEÓRICO ........................................................................................ 15 2. TUBERCULOSIS. ...................................................................................... 15 2.1. Concepto: .......................................................................................... 15 2.2. Características morfológicas del Mycobacterium Tuberculosis (Bacilo ácido alcohol resistente) ............................................................ 15 2.3. Formas clínicas de Tuberculosis .................................................... 16 2.3.1. Primoinfección Tuberculosa ......................................................... 16 2.3.2. Tuberculosis Posprimaria ............................................................. 16 2.3.3. Infección y transmisión ................................................................. 16 2.4. Factores de riesgo ........................................................................... 16 2.5. Detección y diagnóstico de casos de tuberculosis ...................... 17 2.5.1. Detección de Casos .................................................................... 17 2.5.2. Sintomático Respiratorio .............................................................. 17 2.5.3. Sintomático Respiratorio Esperado.- ............................................ 17 2.5.4. Sintomático Respiratorio Identificado.- ......................................... 17 2.5.5. Sintomático Respiratorio Examinado.- ......................................... 17 2.6. Diagnóstico de 72.6.1. Caso de Tuberculosis .................................. 17 2.6.1. Casos de Tuberculosis….................................................................17 2.6.2. Casos Según localización de la Enfermedad y Resultados de Baciloscopía .............................................................................................. 17 2.6.3. Casos Según Antecedentes de Tratamiento .................................... 18 2.6.3.6. Transferencia Recibida .................................................................. 18 2.7. Rol del laboratorio en el diagnóstico de tuberculosis ........................... 18 Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 3 UNIVERSIDAD DE CUENCA 2.7.1. Toma de la muestra ......................................................................... 20 2.7.2. Características de la muestra .......................................................... 23 2.8. Medidas de bioseguridad y normas que se deben aplicar en los laboratorios que procesan baciloscopías .................................................. 24 2.8.1. Generalidades: ................................................................................ 24 2.8.2. El ambiente y la infraestructura ....................................................... 24 2.8.3. La conducta personal ...................................................................... 24 2.8.4. El vestuario del personal .................................................................. 25 2.8.5. Aseo de pisos y mesas de trabajo .................................................... 25 2.8.6. Manejo de los desechos .................................................................. 26 2.8.7. Del procedimiento ........................................................................... 27 2.9. Diagnóstico de Tuberculosis ............................................................. 27 2.9.1. Baciloscopía ..................................................................................... 27 2.10. Técnicas de diagnóstico en laboratorio............................................ 27 2.10.1. Precauciones durante la tinción ..................................................... 32 2.11. Lectura microscópica de las láminas................................................ 33 2.11.1. Técnicas de observación ................................................................ 34 2.11.2. Informe de resultados de baciloscopía de esputo ......................... 35 2.11.3. Consecuencias de los falsos positivos y los falsos negativos ........ 36 2.12. Otras técnicas de diagnóstico ........................................................... 36 2.12.1. Cultivo ............................................................................................ 36 2.12.1.1. Indicaciones para el cultivo de Mycobacterium Tuberculosis ...... 36 2.12.2. Indicaciones de la prueba de sensibilidad ...................................... 37 2.12.3. Radiografía ................................................................................... 37 2.13. Tratamiento de la tuberculosis………………………… .................... 37 2.13.1. Esquemas de Tratamiento Antituberculoso ....................................... 37 Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 4 UNIVERSIDAD DE CUENCA 2.14. Tuberculosis Multidrogoresistencia.................................................. 38 2.14.1. La tuberculosis multidrogoresistencia (TB-MDR).- ...................... 38 2.15. Control del tratamiento .................................................................... 38 CAPÍTULO III ................................................................................................. 39 3. OBJETIVOS. .............................................................................................. 40 3.1. Objetivo General ............................................................................... 40 3.2. Objetivos Específicos ....................................................................... 40 3.3. DISEÑO METODOLÓGICO ............................................................... 40 3.3.1. Tipo de Estudio ............................................................................... 40 3. 3.2. Área de Estudio ............................................................................ 40 3.4. Criterios de Inclusión ....................................................................... 41 3.5. Método ............................................................................................... 44 3.6. Instrumentos ..................................................................................... 44 3.7. Técnica .............................................................................................. 44 3.8. Procedimiento ................................................................................... 44 3.9. Plan de análisis ................................................................................. 44 CAPITULO IV. ............................................................................................... 64 1.DISCUSIÓN. .............................................................................................. 65 2. CONCLUSIONES ...................................................................................... 66 3. RECOMENDACIONES.............................................................................. 68 REFERENCIAS BIBLIOGRÁFICAS: ............................................................ 69 ANEXOS ........................................................................................................ 72 ANEXO 1: GLOSARIO .................................................................................. 73 ANEXO 2: MAPA .......................................................................................... 74 Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 5 UNIVERSIDAD DE CUENCA ANEXO 3: FORMULARIO..................................................................... ......... 75 Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 6 UNIVERSIDAD DE CUENCA UNIVERSIDAD DE CUENCA FACULTAD DE CIENCIAS MÉDICAS ESCUELA DE TECNOLOGÍA MÉDICA LABORATORIO CLINICO CUMPLIMIENTO DEL TRATAMIENTO ANTITUBERCULOSO EN LOS PACIENTES DE LAS ÁREAS 1, 2, 3 Y 4 DE SALUD DEL CANTÓN CUENCA PERÍODO: 2001 – 2007. TESIS PREVIA A LA OBTENCIÓN DEL TITULO DE LICENCIADA EN LABORATORIO CLINICO AUTORES: Sofía Argandona Mendoza Laura Genovez Miranda Zoila Zeas Jiménez. DIRECTOR: Dr. Hugo Cañar L. Cuenca – Ecuador 2008 Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 7 UNIVERSIDAD DE CUENCA RESPONSABILIDAD Los datos, conclusiones y recomendaciones contenidas en esta investigación son de exclusiva responsabilidad de las autoras: Sofía Argandona Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. Laura Genovez Zoila Zeas 8 UNIVERSIDAD DE CUENCA DEDICATORIA SOFÍA Mi tesis la dedico con todo mi amor a tí Dios que me diste la oportunidad de vivir, con mucho cariño a mis padres que me dieron la vida y han estado conmigo en todo momento. A tí mi amado esposo por creer en mí, aunque hemos pasado momentos difíciles siempre has estado apoyándome y brindándome todo tu amor por todo esto te agradezco de todo corazón el que estés a mi lado, y a mi hija que está por nacer por ser la razón de mi existir. LAURA Deseo dejar constancia, dedicando este trabajo investigativo, a los seres que son mi fuerza e inspiración en las labores diarias que desarrollo y por brindarme el amor que me impulsa a seguir adelante, me ayudan a crecer como madre, esposa, amiga, compañera y ahora a escalar un peldaño mas en la constante superación profesional, me refiero a mi esposo, hijos y padres; razón y motivo de mi existencia como mujer. ZOILA Agradezco a Dios por permitirme llegar a culminar mis estudios, a mis padres por haberme dado la vida, a mi esposo y a mi tres hijos por el apoyo brindado quienes con su cariño me dieron fortaleza para seguir adelante. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 9 UNIVERSIDAD DE CUENCA AGRADECIMIENTO Es un valor muy hermoso la gratitud, por lo tanto vaya nuestro agradecimiento de lo más profundo de nuestro ser a todas las personas que con su valioso contingente lograron se cristalice este trabajo, en la consecución de una meta académica que permitirá superar y mejorar nuestros conocimientos en el campo de la salud. Gracias de corazón al Dr. Hugo Cañar L. Director de Tesis, que nos ha guiado con dedicación y esmero. De la misma manera al personal que labora en las Áreas de Salud del Cantón Cuenca y al programa DOTS, por la acogida brindada al permitirnos recopilar toda la información que requería nuestro estudio. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 10 UNIVERSIDAD DE CUENCA CAPĺTULO I Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 11 UNIVERSIDAD DE CUENCA INTRODUCCIÓN La tuberculosis sigue siendo un problema de salud pública en el mundo y en los países en vías de desarrollo como el nuestro, tanto por el impacto epidemiológico causado en la población más pobre y marginal así como los cambios demográficos, sociales y económicos observados en los últimos 15 años los cuales han sido muy importantes repercutiendo en el cambio de los perfiles epidemiológicos y la coexistencia de las enfermedades de tipo social como son la tuberculosis y VIH/SIDA. Según la OMS (Organización Mundial de la Salud), en el año 2005 hubo 8.8 millones de nuevos casos de Tuberculosis, distribuidos entre Asia y África Subsahariana. Los países latinoamericanos como: Brasil, Bolivia, Ecuador, Guyana, Haití, Honduras, México, Perú, República Dominicana y Nicaragua representaron el 75% del total de casos reportados en la región. La OPS (Organización Panamericana de la Salud)/OMS califica al Ecuador como uno de los países latinoamericanos con mayores problemas tanto en el tratamiento como en el seguimiento de los pacientes tratados, razón por la cual estamos ubicados entre los diez países con mayor incidencia y prevalencia de tuberculosis. Para el año 2000 constituyó la décima causa de morbi-mortalidad entre hombres y mujeres. El 79% de las Tuberculosis Pulmonares registradas en el año 2001, fueron BK+ (diagnosticados con baciloscopía), cuyo mayor impacto epidemiológico se da en las edades de 15 a 29 años (44.58%) y de 30 a 49 (27.8%); es decir afecta al grupo económicamente productivo. A la alta incidencia de TB pulmonar se suma problemas fundamentales como por ejemplo personas viviendo con tuberculosis y VIH/SIDA; esto representó el (21.5%) en el año 2001. Otra causa constituye la resistencia a los fármacos antituberculosos. Estudios realizados en un total de 997 pacientes (812 nuevos casos y 185 casos tratados) muestra que existe multiresistencia primaria (contagio de tuberculosis por bacilos Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 12 UNIVERSIDAD DE CUENCA resistentes) con un (5%) y adquirida administración de medicamentos) con el países de alta prevalencia de (resistencia por irregularidad en (24.3%). Esto nos ubica multidrogoresistencia la entre los (MDR) en la Región de América. En la provincia del Azuay, en el año 2004 la tasa de incidencia de Tuberculosis es (16.5%) por cada 100.000 habitantes y la tasa de mortalidad es 3.02. Razón por la cual esta enfermedad sigue siendo un problema socioeconómico, enfrentarla es un desafío y responsabilidad de todos los que nos preocupamos por la salud, el progreso económico y el bienestar social de los ecuatorianos. En nuestro medio no existen estadísticas sobre cumplimiento del tratamiento, abandono, recaída y multidrogoresistencia; en las áreas de salud 1, 2, 3 y 4 del Cantón Cuenca; esto nos motivó investigar conjuntamente con la Facultad de Ciencias Médicas de la Universidad de Cuenca y ReAct (Acción contra la Resistencia Bacteriana). Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 13 UNIVERSIDAD DE CUENCA CAPÍTULO II Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 14 UNIVERSIDAD DE CUENCA MARCO TEÓRICO 2. TUBERCULOSIS 2.1. Concepto: La tuberculosis (TB) es una enfermedad infecto-contagiosa crónica producida especialmente por Mycobacterium Tuberculosis, es controlable a nivel comunitario y curable de forma individual. Desde la puerta de entrada y localización habitual, el pulmón; se extiende de forma directa por diseminación broncógena, o es transportado por vía linfática o hematógena y puede afectar a riñones, huesos, aparato digestivo, sistema nervioso central, articulaciones o cualquier otro lugar del organismo y es conocida como tuberculosis extrapulmonar (EP). 2.2. Características morfológicas del Mycobacterium tuberculosis (Bacilo ácido alcohol resistente) El bacilo ácido alcohol resistente tiene aproximadamente de 1 a 10 um de longitud, se presenta delgado y alargado. También puede aparecer ligeramente curvado o inclinado. Con la fucsina lucen como finos bastoncitos de color rojo con gránulos. Se presentan aislados, en pares o en grupos sobre un fondo azul. La bacteria puede aparecer fuertemente teñida en algunas partes dando apariencia de rosario o en formas de bandas. Algunas Mycobacterias no tuberculosas pueden aparecer pleomórficas, con apariencia bacilar grande o con forma cocoide, además poseen propiedades de tinción más uniformes. En las Mycobacterias de crecimiento rápido puede variar la capacidad de retención del colorante. Fig. 1 Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 15 UNIVERSIDAD DE CUENCA 2.3. Formas clínicas de tuberculosis 2.3.1. Primoinfección Tuberculosa: Afecta al pulmón, puede ser asintomático o dar síntomas ligeros, sin embargo las inmunodeficiencias y la masividad de la infección son factores predisponentes para que se presenten las manifestaciones clínico radiológico. 2.3.2. Tuberculosis Posprimaria: Su forma más prevalente es la pulmonar de tipo adulto; es más frecuente en el sexo masculino y afecta de igual manera tanto a ancianos como a jóvenes. La sintomatología puede ser diversa predominando síntomas respiratorios. La baciloscopía y el cultivo del aspirado bronquial o gástrico obtenido en ayunas son casi siempre positivos. 2.3.3. Infección y transmisión Se transmite por vía aérea, solo a partir de una persona que padece tuberculosis pulmonar (TBP); al toser, estornudar, hablar o escupir, expulsan al aire los bacilos tuberculosos. Basta inhalar una pequeña cantidad de bacilos para contraer la infección. Una persona con tuberculosis activa no tratada, infecta una media de 10 a 15 personas al año. No todos los sujetos infectados por el bacilo de la TB necesariamente desarrollan la enfermedad. Cada segundo se produce en el mundo una nueva infección. 2.4. Factores de riesgo Los agentes de riesgo que intervienen en esta patología son: desnutrición, enfermedades debilitantes, diabetes, SIDA, tratamientos prolongados con glucocorticoides u otros fármacos inmunodepresores, es decir, todas las situaciones que determinan una depresión transitoria o permanente de la inmunidad mediada por células. La propagación de la enfermedad depende del número de bacilos presentes en pacientes con baciloscopías positivas. El grupo con mayor riesgo de contagio son aquellas que conviven con personas que tienen la infección. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 16 UNIVERSIDAD DE CUENCA 2.5. Detección y diagnóstico de casos de tuberculosis 2.5.1. Detección de Casos.- Es la identificación precoz de los enfermos con Tuberculosis Pulmonar (BK+), mediante la búsqueda permanente y sistemática de los Sintomáticos Respiratorios (SR) entre los consultantes a los servicios de salud, los contactos de pacientes, en cárceles, cuarteles y albergues. 2.5.2. Sintomático Respiratorio.- Es toda persona que presenta tos y expectoración por más de 15 días. (1) 2.5.3. Sintomático Respiratorio Esperado.- Es el número de SR que el personal de salud espera detectar. Se considera el 5% del total de consultas atendidas en mayores de 15 años en un establecimiento de salud. 2.5.4. Sintomático Respiratorio Identificado.- Es detectado por el personal de salud en los diferentes niveles de atención e inscrito en el Libro de registro de SR. 2.5.5. Sintomático Respiratorio Examinado.- Es el sintomático respiratorio identificado al que se le realiza dos o más baciloscopías. (2) 2.6. Diagnóstico de Casos 2.6.1. Caso de Tuberculosis.- Es toda persona a la que se diagnostica TB, con o sin confirmación bacteriológica y que inicia tratamiento antituberculoso. (3) 2.6.2. Casos Según localización de la Enfermedad y Resultados de Baciloscopía 2.6.2.1. Caso de Tuberculosis Pulmonar BK+.- Cuando los resultados de dos o más baciloscopías son positivas; o si un caso presenta solamente un resultado positivo. 2.6.2.2. Caso de Tuberculosis Pulmonar BK- .- Es aquel que presenta seis baciloscopías negativas, anormalidades radiológicas consecuentes con TBP activa, y decisión del médico de dar tratamiento antituberculoso completo. 2.6.2.3. Caso de Tuberculosis Extrapulmonar.- Pacientes que presentan enfermedad tuberculosa en otros órganos que no son los pulmones y que ingresa a tratamiento. (4) Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 17 UNIVERSIDAD DE CUENCA 2.6.3. Casos Según Antecedentes de Tratamiento 2.6.3.1. Caso Nuevo.- Paciente que nunca recibió tratamiento antituberculoso o solo recibió por menos de cuatro semanas. (5) 2.6.3.2. Recaída.- Paciente previamente tratado por TB, cuya condición de egreso fue curado o tratamiento terminado, que presenta nuevamente BK+ o cultivo positivo. (6) 2.6.3.3. Abandono Recuperado.- Paciente con diagnóstico de TBP o EP que recibió tratamiento por cuatro semanas o más, luego abandonó el tratamiento por dos meses, regresa al establecimiento de salud y presenta baciloscopía positiva. Cuando la BK es negativa se completa el tratamiento prescrito por primera vez y el paciente no es registrado nuevamente. 2.6.3.4. Fracaso.- Paciente que durante el tratamiento al quinto mes o más sigue presentando BK+. (7) 2.6.3.5. Otros.- Incluyen todos los casos que no corresponden a las demás definiciones mencionadas, son pacientes que siguen presentando BK+ tras haber terminado el esquema dos de tratamiento observado. 2.6.3.6. Transferencia Recibida.- Paciente transferido desde otro establecimiento de salud por cambio de domicilio. (8) 2.7. Rol del laboratorio en el diagnóstico de tuberculosis El laboratorio constituye una herramienta clave para el diagnóstico clínico de la mayor parte de patologías y especialmente el de tuberculosis. En nuestro país por tener alta prevalencia y bajos recursos económicos se utiliza la baciloscopía o examen microscópico directo de esputo como la principal herramienta para el diagnóstico de tuberculosis y el control del tratamiento. Dentro de este contexto el laboratorio debe contar con: a) Ambiente físico.- Este debe ser suficientemente ventilado e iluminado dotado del siguiente mobiliario: • Una mesa o mesón para recibir las muestras. • Un mesón pequeño para preparación de frotis. • Un lavabo de material resistente para realizar la tinción. • Un lavabo exclusivo para el aseo de las manos. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 18 UNIVERSIDAD DE CUENCA • Un mesón para la lectura microscópica. • Un espacio como parte de la oficina del laboratorio para los libros de registro. • Toallero para secarse las manos y armario para la ropa de los técnicos. Fig. 2 b) Materiales necesarios como: • Envases para muestras de esputo. • Papel absorbente para colocar en el área de trabajo. • Aplicadores de madera sin algodón. • Placas portaobjetos. • Lápiz punta de diamante o de papel si se utiliza láminas esmeriladas. • Porta placas metálicas o gradilla de tinción. • Mechero de Bunsen. • Papel filtro. • Receptáculo de metal con tapa para depositar el material contaminado. • Caja para conservar las placas después de la lectura. • Paño para limpiar los objetivos del microscopio. • Frasco gotero para aceite de inmersión. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 19 UNIVERSIDAD DE CUENCA • Frascos goteros para el kit de tinción (colorantes de fucsina, azul de metileno y el alcohol ácido) de uso diario. • Frascos de vidrio tapa esmerilada color ámbar para los colorantes de reserva. • Embudos de vidrio. Fig. 3 2.7.1. Toma de la muestra En el diagnóstico de tuberculosis por baciloscopía es necesario tener en cuenta, para que los resultados sean confiables, la muestra debe ser buena tanto en calidad como en cantidad, con el objeto de cumplir este requisito es importante tomar en consideración algunas características del envase recolector y de la técnica en la toma de muestra. 2.7.1.1. Envase recolector • Recoger la muestra en un envase seguro y hermético, de material rígido para evitar el derrame del esputo. Un envase adecuado es aquel que tiene: • Boca ancha para que el paciente al expectorar pueda colocar con facilidad directamente el esputo dentro del envase. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 20 UNIVERSIDAD DE CUENCA • Debe tener una capacidad de 50 ml. • El material debe ser transparente, para poder observar la cantidad y calidad de la muestra sin necesidad de abrirlo, con paredes donde se pueda rotular fácilmente para su correcta identificación. • Material de fácil combustión y descartable. Fig. 4 2.7.1.2. Procedimientos para la toma de muestra Para que la muestra de esputo sea buena es necesario que el paciente reciba instrucciones claras respecto a la recolección de la misma, y así evitar la formación de aerosoles que contienen al Mycobacterium tuberculosis, por esta razón se debe tomar en un lugar abierto y no en lugares cerrados o baños, y se debe realizarlo de la siguiente manera: • Tomar aire profundamente por la boca. • Retener el aire en los pulmones por unos segundos. • Toser fuertemente para eliminar la flema (gargajo, esputo). • Depositar la flema directamente en el envase, cuidando que no se derrame por la superficie externa del recipiente. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 21 UNIVERSIDAD DE CUENCA • Repetir los pasos anteriores por lo menos 3 veces para obtener una buena cantidad de flema. • Tapar bien el envase y entregar al personal de laboratorio. La lesión tuberculosa puede producir eliminación intermitente de bacilos, es posible que una muestra de esputo sea negativa un día y positiva al siguiente, por eso se debe recolectar 3 muestras para el diagnóstico. La primera muestra, el momento en que el paciente acude a la consulta, la segunda a las 24 horas en su domicilio, y la tercera al momento de dejar la segunda muestra. Fig. 5 Fig. 6 2.7.1.3. Otras técnicas para la toma de la muestra Cuando el paciente no logra expectorar y el médico considera necesario este examen, recurrimos a otros métodos para obtener secreciones pulmonares, tales como: inducción del esputo, lavado gástrico y aspirado bronquial. a) Esputo inducido Se realiza por medio de nebulizaciones con soluciones fluidificantes a temperaturas ligeramente superior a la corporal. Recoger la expectoración Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 22 UNIVERSIDAD DE CUENCA después de la nebulización y se entrega al paciente los envases para que recoja las 2 muestras posteriores. Es importante que se marque en el envase de la muestra la palabra INDUCIDO para que no sea confundido con una muestra salival. b) Lavado gástrico Se debe obtener 3 muestras en tres días diferentes, colocar en un envase estéril de 50 a 100 ml. La recolección se realizará en ayunas. Este procedimiento se lo utiliza para el diagnóstico de tuberculosis infantil y en pacientes hospitalizados. La muestra debe ser enviada directamente al laboratorio dentro de las cuatro horas posteriores a la recolección, debido a que el contenido ácido del estómago afecta la viabilidad del bacilo, en caso de que el envió tome más tiempo hay que neutralizar la muestra con 1mg de bicarbonato de sodio por cada ml. de contenido gástrico, caso contrario guardar en refrigeración hasta 24 horas. c) Lavado y aspirado bronquial Debe ser tomada solamente por médicos especialistas. 2.7.2. Características de la muestra Una muestra de esputo, puede ser calificada por el examen macroscópico como: • Saliva o mucosa.- Estas muestras pueden ser positivas solo cuando la carga bacilar es alta. • Mucopurulento.- Para realizar un buen diagnóstico, la muestra debe tener esta característica. • Sanguinolenta.- Cuando existe sangre en el moco, esta puede interferir en la lectura microscópica del frotis y en este caso se deben buscar las partículas amarillo verdosa para realizar el extendido. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 23 UNIVERSIDAD DE CUENCA Fig. 7 2.8. Medidas de bioseguridad y normas que se deben aplicar en los laboratorios que procesan baciloscopías 2.8.1. Generalidades: Las medidas de bioseguridad, son el conjunto de prácticas realizadas rutinariamente por el personal que está debidamente capacitado, frente a los diferentes riesgos producidos por agentes biológicos, físicos y químicos. La vía de infección más común de la tuberculosis es la respiratoria, por inhalación de aerosoles producidos durante la manipulación de muestras contaminadas, que fácilmente llegan a los alvéolos pulmonares, razón por la que se debe educar a los trabajadores de laboratorio. Debido a la amplia difusión de la tuberculosis en nuestro país, complicada por la presencia del VIH y la farmacoresistencia, se debe cumplir con las medidas de bioseguridad. 2.8.2. El ambiente y la infraestructura • En las puertas de los laboratorios se debe colocar la señal estándar de bioseguridad. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 24 UNIVERSIDAD DE CUENCA • El laboratorio debe contar con una adecuada iluminación, además de los servicios básicos como agua, un sistema de drenaje adecuado, luz e instalaciones de gas propano para el uso del mechero de Bunsen. • En laboratorios con ambiente único, el área de tuberculosis debe estar en las zonas de menor tránsito interno del personal y señalizarla como de “Riesgo Biológico”. • El área de lectura de baciloscopías, contará solo de los equipos y materiales de registros necesarios. • Las puertas y ventanas del laboratorio deben permanecer cerradas en el momento de procesar las muestras, durante el extendido y la coloración. • No se debe instalar el teléfono en el ambiente físico donde se encuentra el área de procesamiento de baciloscopías. 2.8.3. La conducta del personal • La entrada al laboratorio está restringida exclusivamente para el personal que labora en él. • Anualmente el personal de laboratorio debe pasar por una evaluación médica. • Toda persona que trabaja en el laboratorio y que en cualquier momento cumpla con la definición de sintomático respiratorio (tos y flema por más de 15 días) debe ser investigado con baciloscopías, según las normas del Programa de Control de Tuberculosis (PCT). • En el laboratorio está prohibido comer, beber, fumar, guardar alimentos, utensilios de cocina, aplicarse cosméticos, etc. • Mientras se está procesando las muestras debe evitar tocarse los ojos, nariz, boca y piel. • Cada vez que el laboratorista interrumpa su trabajo o se contamine debe lavarse las manos. 2.8.4. El vestuario del personal • Se debe usar mandil con mangas largas durante el procesamiento de las muestras. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 25 UNIVERSIDAD DE CUENCA • Los mandiles deben ser hervidos o esterilizados en autoclave y luego lavados con detergente o jabón. • No se debe guardar la ropa de uso diario en el laboratorio. • El personal que usa cabello largo debe mantenerlo amarrado hacia atrás y utilizar gorro obligatoriamente. • Se debe evitar el uso de joyas antes de iniciar el trabajo por los accidentes que puedan ocurrir durante el proceso. • Los zapatos deben cubrir totalmente los pies para protegerlos de eventuales derrames de ácidos y substancias infecciosas. • El personal de laboratorio debe mantener las uñas cortadas, limpias y sin aplicación de esmaltes. 2.8.5. Aseo de pisos y mesas de trabajo • El personal de limpieza debe ser capacitado y supervisado en el correcto aseo de los pisos y mesas de trabajo. • Se debe utilizar pintura lavable en las paredes y los pisos deben ser lisos para facilitar la limpieza con soluciones desinfectantes. • Los mesones deben ser de material resistente y liso (acero inoxidable preferiblemente o cerámica) para facilitar la limpieza. • No se debe guardar material de limpieza en el área de trabajo del laboratorio. 2.8.6. Manejo de los desechos • El personal de limpieza debe ser capacitado y supervisado en la correcta eliminación de los desechos y material infeccioso. • Los recipientes (tachos de basura) deben contener bolsas plásticas de color rojo para el desecho de material contaminado. • Para la eliminación de los envases de esputo, el procedimiento ideal es la descontaminación previa en autoclave o incineración caso contrario utilizar hipoclorito de sodio o fenol al 5% por 30 minutos. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 26 UNIVERSIDAD DE CUENCA 2.8.7. Del procedimiento • Se deben cumplir los procedimientos técnicos para efectuar baciloscopías, de acuerdo a las normas técnicas, tratando de reducir al mínimo la formación de gotitas, aerosoles, salpicaduras o derrames. • Se tendrá especial cuidado al destapar los envases con las muestras, al realizar el extendido y durante el calentamiento de la lámina con fucsina fenicada. • Si ocurriera un derrame accidental, debe ser cubierto inmediatamente con papel u otra material absorbente. Luego aplicar un desinfectante líquido (hipoclorito al 5% o fenol al 5%) dejarlo durante 30 minutos luego retirarlo. • Repetir la limpieza con desinfectantes. • Se reportará al jefe inmediato superior todo derrame accidental o exposición real del material infeccioso. Elaborar un informe escrito de los accidentes e incidentes y realizar una evaluación de lo ocurrido. 2.9. Diagnóstico de Tuberculosis 2.9.1. Baciloscopía: La baciloscopía es el examen fundamental para el diagnóstico y control de los casos de tuberculosis pulmonar. El bacilo tuberculoso puede infectar cualquier parte del organismo por ello al laboratorio pueden llegar muestras de origen extrapulmonar; como fluídos corporales, líquidos, pus, orina y tejidos. Si en el frotis encontramos de 1 a 9 bacilos en 100 campos microscópicos, se recomienda hacer un nuevo extendido de la misma muestra y volverlo a examinar para confirmar el diagnóstico. 2.10. Técnicas de diagnóstico en laboratorio a) Preparación del extendido: Destapar el envase de la muestra que se va a procesar. Es recomendable hacerlo sobre un papel negro para facilitar la elección de la partícula útil. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 27 UNIVERSIDAD DE CUENCA Debemos tener presente que una buena muestra es aquella que es purulenta o densa. Realizar el extendido efectuando movimientos de vaivén con el mismo aplicador apoyado horizontalmente sobre la placa hasta lograr una película uniforme formando un ovalo de un poco más de 2 cm. de longitud por 1 cm. de ancho. Fig. 8 Secar la lámina por 30 minutos (no usar calor). Tapar el envase, el cual no debe ser descartado hasta que sea diagnosticada y entregado el resultado. Finalmente poner todo el material contaminado en un balde con tapa y llevar al autoclave o incinerar. b) Fijación: Una vez secas las láminas hay que fijarlas mediante pases rápidos sobre el mechero, con el extendido hacia arriba, 3 a 5 veces durante 4 segundos. No fijar los frotis húmedos y no calentarlos excesivamente. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 28 UNIVERSIDAD DE CUENCA Fig. 9 Los extendidos no deben quedar sin colorear hasta el día siguiente y deben teñirse inmediatamente después de su fijación. c) Tinción: Método Ziehl-Neelsen Esta técnica se basa en la capacidad de las Mycobacterias de incorporar ciertos colorantes y resistir la decoloración ante la acción de ácidos y alcoholes propiedad conocida como ácido alcohol resistente. En el método de Ziehl – Neelsen el colorante que retiene es la fucsina fenicada. El método consta de tres tiempos: Primer tiempo: Coloración Colocar las láminas en los portaplacas con el extendido hacia arriba y el número hacia el técnico. Cubrir la superficie del extendido con papel filtro, añadir fucsina fenicada filtrada. Con el mechero o hisopo humedecido con alcohol calentar las láminas individualmente hasta que se produzca la emisión de vapores visibles, calentar y repetir por 2 ocasiones. Este proceso se realiza durante 5 minutos utilizando calor suave e intermitente, evitando que el colorante hierva o se seque sobre la lámina. Este tiempo se requiere para que la fucsina fenicada penetre y tiña la pared celular de la bacteria. Retirar el papel filtro con una pinza. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 29 UNIVERSIDAD DE CUENCA Enjuagar, eliminando la fucsina con un chorro de agua a baja presión para evitar que se desprenda el extendido. Fig. 10 Fig. 11 Segundo tiempo: Decoloración Cubrir la superficie del extendido con alcohol ácido por tres minutos hasta que el color rojo haya desaparecido completamente. Si es necesario repetir el procedimiento. Enjuagar la lámina con un chorro suave de agua para eliminar el alcohol ácido cuidando que el frotis no se desprenda. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 30 UNIVERSIDAD DE CUENCA Fig. 12 Tercer tiempo: Coloración con Azul de metileno Cubrir la lámina con azul de metileno y dejar por un minuto. Enjuagar las láminas con agua a baja presión para eliminar completamente el colorante. Colocar las láminas teñidas verticalmente sobre una repisa de madera para que se sequen a temperatura ambiente. Revisar la numeración de las láminas y numerarlas si esta se ha borrado durante la tinción. Fig. 13 Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 31 UNIVERSIDAD DE CUENCA Fig. 14 2.10.1. Precauciones durante la tinción Procurar que la decoloración con alcohol ácido sea lo más completa posible caso contrario puede interferir en la lectura microscópica. No se debe realizar frotis gruesos debido a que pueden desprenderse e interferir al momento de la decoloración. Limpiar la parte posterior de la lámina para eliminar los excesos de colorante. Bueno Grueso No homogéneo Mal decolorado Fino Escaso Fig. 15 Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 32 UNIVERSIDAD DE CUENCA 2.11. Lectura microscópica de las láminas • Colocar el frotis teñido con una gota de aceite de inmersión en la platina del microscopio. • Realizar la lectura con el lente de inmersión de 100X. • Se debe incluir una lámina positiva y una negativa de control, cada día de trabajo. El control positivo asegura que las substancias utilizadas en la tinción son de buena calidad y el control negativo confirma que los contaminantes ácidos resistentes no están presentes en la tinción. • La lectura debe realizarse de manera sistemática y estandarizada. Se recomienda empezar desde el extremo inferior izquierdo, después de examinar todo el campo microscópico, mover la lámina horizontalmente, de manera que los campos adyacentes hacia la derecha puedan ser examinados y no se observen 2 veces el mismo campo. Luego la lámina se desplaza verticalmente para poder leer una segunda fila de derecha a izquierda. • Existen aproximadamente 100 campos en los 2 cm. de largo que tiene el frotis. • Si existe un frotis con abundantes bacilos es suficiente examinar pocos campos de acuerdo a las normas establecidas. • Antes de reportar un frotis como negativo, deben ser revisados como mínimo 100 campos. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 33 UNIVERSIDAD DE CUENCA Fig. 16 Fig. 17 2.11.1. Técnicas de observación • El profesional o técnico debe tomarse mínimo 10 minutos para leer 100 campos microscópicos. • No se debe procesar y leer más de 25 muestras de esputo por día cuando trabaja a tiempo completo. • No se debe procesar más de 12 muestras al mismo tiempo. • En los laboratorios donde exista más de 25 muestras por día, se debe distribuir la lectura microscópica entre dos personas si esto no es posible, el mismo laboratorista puede hacerlo por etapas durante el horario laboral. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 34 UNIVERSIDAD DE CUENCA Fig. 18 2.11.2. Informe de resultados de baciloscopía de esputo Informar el número de bacilos encontrados es importante ya que se relaciona con el grado de infección que tiene el paciente y la severidad de la enfermedad. Razón por la cual el reporte debe ser no solamente cualitativo sino también semicuantitativo. (-) Negativo: No se encuentran BAAR en 100 campos microscópicos. (+) Positivo: 10 a 99 BAAR en 100 campos microscópicos. (++) Positivo: 1 a 10 BAAR por campo en 50 campos microscópicos. (+++) Positivo: Más de 10 BAAR por campo en 20 campos microscópicos. Se considera diagnóstico de tuberculosis pulmonar BK+ cuando el resultado de dos o más baciloscopías son positivas. Fig. 19 Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 35 UNIVERSIDAD DE CUENCA 2.11.3. Consecuencias de los falsos positivos y los falsos negativos a) Falsos positivos • Los pacientes comenzarán un tratamiento innecesario. • Los medicamentos antituberculosos son desperdiciados. • Los médicos pierden la confianza en el laboratorio. b) Falsos negativos • Los pacientes con tuberculosis no son tratados, resultando un padecimiento de la enfermedad, diseminación y muerte. • Si se trata de una baciloscopía de control, con un resultado negativo, la fase intensiva no se extiende a lo recomendado, resultando un tratamiento inadecuado. • Los médicos pierden la confianza en el laboratorio. 2.12. Otras técnicas de diagnóstico 2.12.1. Cultivo El cultivo en medio de Lowenstein-Jensen, es una prueba selectiva de mayor sensibilidad y especificidad que la baciloscopía. Sus resultados se obtienen después de 8 semanas. El cultivo positivo permite realizar las pruebas de sensibilidad. 2.12.1.1. Indicaciones para el cultivo de Mycobacterium Tuberculosis • Sintomático respiratorio en proceso de diagnóstico con seis baciloscopías negativas, cuadro clínico y radiológico sugestivo de tuberculosis. • Paciente con sospecha de fracaso al Esquema Uno y Dos de tratamiento que presentan baciloscopía positiva en los respectivos controles. • En muestras extrapulmonares, pacientes menores de 15 años y en multitratados. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 36 UNIVERSIDAD DE CUENCA 2.12.2. Indicaciones de la prueba de sensibilidad Cepa del cultivo positivo que sirvió para el diagnóstico de fracaso a los esquemas Uno o Dos, multitratados y pacientes con VHI positivo. 2.12.3. Radiografía Es una técnica de laboratorio cuya sensibilidad y especificidad es menor a las pruebas bacteriológicas sin embargo está indicada su utilización en forma selectiva para fortalecer el diagnóstico en pacientes con tres baciloscopías negativas y con sintomatología que sugieren tuberculosis. 2.13. Tratamiento de la tuberculosis La norma nacional del PCT, establece los criterios para la iniciación de tratamiento antituberculoso supervisado, de acuerdo al esquema de tratamiento. Los medicamentos esenciales más utilizados son: Pirazinamida (Z), Rifampicina (R), Isoniazida (H), Ethambutol (E) y Estreptomicina (S). La Estreptomicina, se la usa como alternativa al Ethambutol en meningitis tuberculosa o tuberculosis miliar. 2.13.1. Esquemas de Tratamiento Antituberculoso 2.13.1.1. Esquema UNO: Se administra a los casos nuevos con baciloscopías positivas, negativas, extrapulmonares y TB con VIH, de la siguiente manera: Dos meses con Isoniazida (H), Rifampicina (R), Pirazinamida (Z), Ethambutol (E). Cuatro meses con 3 tabletas Isoniazida y Rifampicina. Fórmula del Esquema 1: 2HRZE/4H3R3. 2.13.1.2. Esquema DOS: Pacientes que presentan recaídas, abandonos recuperados y fracasos al esquema Uno, tanto de tuberculosis pulmonar, extrapulmonar confirmados por baciloscopía, de la siguiente manera: Dos meses con Isoniazida (H), Rifampicina (R), Pirazinamida (Z), Ethambutol (E) y Estreptomicina (S). Un mes con Isoniazida (H), Rifampicina (R), Pirazinamida (Z), Ethambutol (E). Cinco meses con 3 tabletas Isoniazida (H), Rifampicina (R), Ethambutol (E). Fórmula del Esquema 2: 2HRZES-1HRZE/5H3R3E3. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 37 UNIVERSIDAD DE CUENCA Si las pruebas de sensibilidad realizadas a un paciente detectan resistencia a 2 ó 3 de los medicamentos, debe considerarse la posibilidad de tratarlo con drogas de segunda línea. 2.14. Tuberculosis Multidrogoresistencia 2.14.1. La tuberculosis multidrogoresistencia (TB-MDR).- Se manifiesta cuando las bacterias son resistentes por lo menos a la Isoniazida y a la Rifampicina, los dos medicamentos antituberculosos más potentes. El tratamiento de la TB-MDR con medicamentos de segunda línea, es más costoso, prolongado y tiene más efectos colaterales. 2.15. Control del tratamiento Para el control del tratamiento será necesario recolectar una sola muestra al final del 2do, 4to y 6to mes si el paciente está recibiendo el esquema UNO y al final del 3ro, 5to y 8vo mes si recibe el esquema DOS. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 38 UNIVERSIDAD DE CUENCA CAPÌTULO III Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 39 UNIVERSIDAD DE CUENCA 3. OBJETIVOS: 3.1. Objetivo General Determinar el cumplimiento del tratamiento antituberculoso en los pacientes diagnosticados de tuberculosis en las unidades operativas de las áreas de salud 1, 2, 3 y 4 del Cantón Cuenca durante el período 2001- 2007. 3.2. Objetivos Específicos Determinar el número de pacientes diagnosticados de tuberculosis pulmonar. Determinar el esquema de tratamiento implementado. Determinar el número de pacientes que abandonan el esquema de tratamiento. Determinar el número de pacientes con resistencia a los medicamentos antituberculosos. Determinar el número de pacientes con recaída luego de terminado los esquemas de tratamiento. Relacionar los pacientes diagnosticados de tuberculosis pulmonar con las variables de: edad, sexo, tipo de paciente, esquema de tratamiento, resultado del tratamiento. 3.3. DISEÑO METODOLÓGICO 3.3.1. Tipo de Estudio Es un estudio descriptivo retrospectivo. 3. 3.2. Área de Estudio El estudio se desarrolló en las áreas de salud 1, 2, 3 y 4 del Cantón Cuenca en la provincia del Azuay. 3.3.3. Universo y Muestra Es homogéneo finito constituído por los pacientes diagnosticados de tuberculosis pulmonar en las áreas de salud 1, 2, 3 y 4 del Cantón Cuenca durante el período 2001- 2007. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 40 UNIVERSIDAD DE CUENCA 3.4. Criterios de Inclusión Todos aquellos pacientes que estén diagnosticados de Tuberculosis Pulmonar de acuerdo al Sistema de Registro del Programa Nacional de Control de la Tuberculosis. Aquellos pacientes que presenten baciloscopía positiva en el Sistema de Registro del Programa Nacional de Control de la Tuberculosis. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 41 UNIVERSIDAD DE CUENCA OPERACIONALIZACION DE VARIABLES VARIABLE Edad DEFINICION Tiempo transcurrido desde el nacimiento hasta la fecha actual. DIMENSION Tiempo. INDICADOR Años cumplidos. ESCALA 0-14 15-24 25-34 35-44 45-54 55-64 65-85 Sexo Característica biológica que diferencia al hombre de la mujer. Característica biológica. Masculino/ Femenino. Si/No Residencia Lugar habitual donde vive una persona. Lugar donde vive una Lugar donde vive una Area 1 persona. persona. Area 2 Area 3 Area 4 Clasificación de Tb Bk (+) se considera diagnóstico de Tuberculosis pulmonar, BK "+" y BK "-" cuando los resultados de dos o más baciloscopías son positivas. Presencia del bacilo de Koch. Baciloscopía (+). Baciloscopía (+). Ausencia del bacilo de Koch. Baciloscopía (-). Baciloscopía (-). Recibió tratamiento. Si/No Presencia del bacilo luego de tratado el paciente. Recibió tratamiento. Presencia del bacilo luego de tratado el paciente Si/No Presencia del bacilo. Baciloscopía Positiva. Si/No BK (-) no se encuentran BAAR en 100 campos microscópicos. Tipo de Paciente Caso Nuevo Recaída Abandono recuperado Caso Nuevo.- Paciente que nunca recibió tratamiento antituberculoso o solo recibió por cuatro semanas. Recaída.- Paciente previamente tratado por TB, cuya condición de egreso fue curado o tratamiento terminado, que presenta nuevamente BK + o cultivo positivo. Abandono recuperado.- Paciente con diagnóstico de TBP o EP que recibió tratamiento por cuatro semanas o más, abandona el tratamiento por dos meses o más, y presenta nuevamente BK +. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 42 UNIVERSIDAD DE CUENCA Baciloscopía negativa al 6to Curado: Baciloscopía negativa al 6to mes del tratamiento. Terminado: Esquema de tratamiento terminado. Resultado del Tratamiento Fracaso: Baciloscopía positiva al 5to mes o más. mes del tratamiento. Baciloscopía negativa. Terminación del Terminación del Esquema de Esquema de tratamiento. tratamiento. Baciloscopía positiva al 5to Baciloscopía positiva al mes o más. 5to mes o más. Si/No Si/No Si/No Paciente que no termina Paciente que no termina Abandono: Paciente que no termina el tratamiento. el tratamiento. Si/No el tratamiento. Control bacteriológico Del tratamiento. Baciloscopía Esquema Uno Esquema Dos Recolectar una sola muestra al final del 2do, 4to, y 6t0 mes. Recolectar una sola muestra al final del 3ro, 5to, y 8vo mes. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. negativa Control bacteriológico en en el 2do, 4to y 6to mes. el 2do, 4to y 6to mes. Control bacteriológico Baciloscopía negativa e en el 3ro, 5to y 8vo mes. el 3ro, 5to y 8vo mes. 43 Baciloscopía negativa. Baciloscopía negativa. UNIVERSIDAD DE CUENCA 3.5. Método Los datos se obtuvieron de una fuente indirecta: del Sistema de Registro del Programa Nacional de Control de la Tuberculosis (PCT), con la autorización respectiva para la revisión de dicho registro de las unidades operativas de las áreas de Salud 1, 2, 3 y 4 del Cantón Cuenca. 3.6. Instrumentos Los datos fueron obtenidos mediante el formulario previamente elaborado. (Ver Anexo 3) 3.7. Técnica La recolección de los datos se realizó mediante la revisión del Sistema de Registro del Programa Nacional de Control de la tuberculosis (PCT), de las áreas de salud 1, 2, 3 y 4 del Cantón Cuenca, llenándose los ítems respectivos en los formularios. 3.8. Procedimiento Solicitamos la debida autorización al Director Provincial de Salud, con el fin de tener acceso a la información de las distintas áreas de salud de la provincia del Azuay. Todos los pasos contaron con la dirección del Dr. Hugo Cañar L. de manera que el estudio tenga la validez y confiabilidad. Nos preparamos sobre la manera adecuada de recolectar los datos en el formulario y tabular los resultados en los diferentes programas de computación empleados. 3.9. Plan de análisis Para el análisis estadístico se utilizó media, mediana, moda, desviación estándar y porcentaje. Los datos fueron procesados en la base de datos Spss11.5 en español. El análisis de los resultados se presenta en tablas y gráficos. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 44 UNIVERSIDAD DE CUENCA TABLA No. 1 DISTRIBUCIÒN DE LOS CASOS DE TUBERCULOSIS SEGÚN GÉNERO-ÁREAS DE SALUD 1, 2, 3 Y 4 CANTÓN CUENCA, PROVINCIA DEL AZUAY- 2001-2007. Sexo Frecuencia Porcentaje Femenino 223 45.1 Masculino 271 54.9 Total 494 100 Fuente: Sistema de Información del Programa de Control de Tuberculosis GRÁFICO No. 1 60 50 40 30 Porcentaje 20 10 0 Femenino Masculino FUENTE: Tabla 1 Elaboración: Las Autoras De los 494 casos de Tuberculosis el (54.9%) corresponde al sexo masculino y el (45.1%) al sexo femenino. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 45 UNIVERSIDAD DE CUENCA TABLA No. 2 DISTRIBUCIÓN DE LOS CASOS DE TUBERCULOSIS SEGÚN EDAD-ÁREAS DE SALUD 1, 2, 3 Y 4 CANTÓN CUENCA, PROVINCIA DEL AZUAY- 2001-2007. Edad en años Frecuencia Porcentaje 0 a 14 47 9.5 15 a 24 95 19.2 25 a 34 95 19.2 35 a 44 50 10.1 45 a 54 76 15.4 55 a 64 59 11.9 65 a 85 72 14.6 Total 494 100 Fuente: Sistema de Información del Programa de Control de Tuberculosis . GRÁFICO No. 2 20 Porcentaje 10 0 0 a 14 15 a 24 25 a 34 35 a 44 45 a 54 55 a 64 65 a 85 FUENTE: Tabla No. 2 Elaboración: Las autoras. De los 494 casos de tuberculosis el grupo etario de 0-14 años tuvo el ( 9.5%) y de 15-85 años el (90.5%); la media fue 39.1, y la desviación estándar 1.94 +/- de los casos estudiados. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 46 UNIVERSIDAD DE CUENCA TABLA No. 3 DISTRIBUCIÓN DE LOS CASOS DE TUBERCULOSIS SEGÚN ÁREAS DE SALUD 1, 2, 3 Y 4 DEL CANTÓN CUENCA, PROVINCIA DEL AZUAY- 2001-2007. Área Frecuencia Porcentaje Área '1' 130 26.3 'Área 2' 141 28.5 'Area 3' 70 14.2 'Area 4' 153 31.0 Total 494 100 Fuente: Sistema de Información del Programa de Control de Tuberculosis GRÁFICO No. 3 40 30 20 Porcentaje 10 0 Area '1' 'Area 2' 'Area 3' 'Area 4' FUENTE: Tabla No 3 Elaboración: Las Autoras De los 494 casos de tuberculosis, el área 4 presenta el (31%) de casos; seguido por el área 2 con el (28.5%), el área 1 con (26.3%) y por último el área 3 con (14.2%). Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 47 UNIVERSIDAD DE CUENCA TABLA No. 4 DISTRIBUCIÓN DE LOS CASOS DE TUBERCULOSIS SEGÚN SUBUNIDADESÁREAS DE SALUD 1, 2, 3 Y 4 CANTÓN CUENCA, PROVINCIA DEL AZUAY- 20012007. Areas 1 2 3 4 S. Unidad Operativa Centro 1 Paraíso Machángara Totoracocha Ricaurte Sidcay Nulti Paccha Llacao Centro 2 Uncovía Checa Sinincay Chiquintad Cebollar Mariano Estrella Barrial Blanco Centro 3 Tombebamba Turi Valle Santa Ana Quingeo Carlos Elizalde Vírgen de Milagro San Joaquín Sayausi Molleturo Cumbe Tarqui Jesús del Gran Poder Tamarindo Victoria de Portete San Gabriel de Chaucha Manta Real Total Frecuencia 67 10 12 17 14 3 2 3 2 83 14 4 9 3 13 4 11 33 4 2 19 7 5 73 10 10 22 7 9 5 5 2 6 3 1 494 Porcentaje 13.6 2 2.4 3.4 2.8 0.6 0.4 0.6 0.4 16.8 2.8 0.8 1.8 0.6 2.6 0.8 2.2 6.7 0.8 0.4 3.8 1.4 1 14.8 2 2 4.5 1.4 1.8 1 1 0.4 1.2 0.6 0.2 100 Fuente: Sistema de Información del Programa de Control de Tuberculosis Elaboración: Las Autoras De los 494 casos de tuberculosis la unidad operativa con mayor porcentaje fue el Centro # 1 con el (13.6%), Llacao y Nulti con (0.4%) respectivamente. El Centro # 2 con el (16.8%), Chiquintad Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 48 UNIVERSIDAD DE CUENCA tuvo el (0.6%), el Centro # 3 con un (6.7%), Turi con (0.4%), Centro # 4 con el (14.8%) y Manta Real con (0.2%). GRÁFICO No. 4 DISTRIBUCIÓN DE LOS CASOS DE TUBERCULOSIS SEGÚN SUBUNIDADESÁREAS DE SALUD 1, 2, 3 Y 4 DEL CANTÓN CUENCA, PROVINCIA DEL AZUAY- 2001-2007. centro 1 paraiso machangra totoracocha ricaurte sidcay nulti paccha llacao centro 2 uncovia checa sinincay chiquintad cebollar mariano estrella barrial blanco centro 3 tombebamba turi valle santa ana quingeo carlos elizalde virgen de milagro san joaquin sayausi molleturo cumbe tarqui jesus del gran poder tamarindo victoria de portete san gabriel de chauc manta real 0 10 20 Porcentaje FUENTE: Tabla No. 4 Elaboración: Las Autoras Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 49 UNIVERSIDAD DE CUENCA TABLA No. 5 DISTRIBUCIÓN DE LOS CASOS DE TUBERCULOSIS SEGÚN PARROQUIAS URBANAS-ÁREAS DE SALUD 1, 2, 3 Y 4 CANTÓN CUENCA, PROVINCIA DEL AZUAY- 2001-2007. Parroquias Urbanas Frecuencia Porcentaje Batán 1 0.2 Bellavista 40 8.1 Cañaribamba 1 0.2 Gil Ramírez 4 0.8 Huayna-Capac 9 1.8 Hermano Miguel 16 3.2 Machángara 12 2.4 Monay 18 3.6 Sagrario 38 7.7 San Blás 29 5.9 San Sebastián 23 4.7 Sucre 27 5.5 Totoracocha 32 6.5 Vecino 18 3.6 Yanuncay 54 10.9 Total 494 100 Fuente: Sistema de Información del Programa de Control de Tuberculosis De los 494 casos de tuberculosis la Parroquia Yanuncay tuvo el (10.9%), y el menor porcentaje Batan y Cañaribamba con el (0.2%) respectivamente. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 50 UNIVERSIDAD DE CUENCA .GRAFICO No. 5 DISTRIBUCIÓN DE LOS CASOS DE TUBERCULOSIS SEGÚN PARROQUIAS URBANAS-ÁREAS DE SALUD 1, 2, 3 Y 4 CANTÓN CUENCA, PROVINCIA DEL AZUAY- 2001-2007. 12 10 P o rc e n ta je 8 6 4 2 0 ay nc nu Ya in o a c ch Ve a c o r n to to r e s tia c a Su Se b n s Sa Bla n Sa a ri o gr sa a y ra l n g a ue M o ha n M ig ac o m a n p ac r m ca He y na z a ir e Hu a m ba il R a n G r ib ñ a ta C a v is l la Be n ta Ba FUENTE: Tabla No. 5 Elaboración: Las Autoras Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 51 UNIVERSIDAD DE CUENCA TABLA No. 6 DISTRIBUCIÓN DE LOS CASOS DE TUBERCULOSIS SEGÚN PARROQUIAS RURALES-ÁREAS DE SALUD 1, 2, 3 Y 4 CANTÓN CUENCA, PROVINCIA DEL AZUAY- 2001-2007. Parroquias Rurales Frecuencia Porcentaje Baños 11 2.2 Checa 4 0.8 Cumbe 10 2.0 Chaucha 3 0.6 Llacao 5 1.0 Molleturo 16 3.2 Nulti 3 0.6 Paccha 4 0.8 Chiquintad 3 0.6 Quingeo 5 1.0 Ricaurte 14 2.8 San Joaquin 12 2.4 Sayausí 23 4.7 Sidcay 3 0.6 Sinincay 13 2.6 Santa Ana 8 1.6 Tarqui 6 1.2 Turi 2 0.4 Valle 18 3.6 Victoria Del Portete 8 1.6 494 100 Total Fuente: Sistema de Información del Programa de Control de Tuberculosis De los 494 casos de tuberculosis, la parroquia rural con mayor número de pacientes fue Sayausí con el (4.7%) y Turi con (0.4%). Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 52 UNIVERSIDAD DE CUENCA GRAFICO No. 6 DISTRIBUCIÓN DE LOS CASOS DE TUBERCULOSIS SEGÚN PARROQUIAS RURALES-ÁREAS DE SALUD 1, 2, 3 Y 4 CANTÓN CUENCA, PROVINCIA DEL AZUAY- 2001-2007. 5 P o r c e n ta je 4 3 2 1 0 lP De ri a ct o Vi l le Va r i i T ur qu na a T anta y a s a in c n Si ca ys i in d Si y a u a q u San Jote Sa a u r o c e R i ing nta d u Q i qu ia C hc ch Pa l ti ro u N u l let o M ao ac ha Ll auc e Chmb C u ec a C hñ os Ba te or te FUENTE: Tabla No. 6 Elaboración: Las Autoras Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 53 UNIVERSIDAD DE CUENCA TABLA No. 7 DISTRIBUCIÓN DE LOS CASOS SEGÚN TIPO DE TUBERCULOSIS - ÁREAS DE SALUD 1, 2, 3 Y 4 CANTÓN CUENCA, PROVINCIA DEL AZUAY- 2001-2007. Tipo de Tuberculosis Frecuencia Porcentaje BK '+' 325 65.8 BK '-' 54 10.9 Meningitis Tb 9 1.8 Extra Pulmonar 106 21.5 Total 494 100.0 Fuente: Sistema de Información del Programa de Control de Tuberculosis GRAFICO No. 7 70 60 50 40 30 Porcentaje 20 10 0 BK '+' BK '-' Miningitis Tb Extra Pulmonar FUENTE: Tabla No. 7 Elaboración: Las Autoras Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 54 UNIVERSIDAD DE CUENCA De los 494 casos de Tuberculosis, el (65.8 %) fueron BK +, el (21.5%) TB Extrapulmonar, el (10.9%) BK - y el (1.8%) Meningitis TB. TABLA No. 8 DISTRIBUCIÓN DE LOS CASOS DE TUBERCULOSIS SEGÚN TIPO DE PACIENTEÁREAS DE SALUD 1, 2, 3 Y 4 CANTÓN CUENCA, PROVINCIA DEL AZUAY- 20012007. Tipo Paciente Frecuencia Porcentaje Nuevo 436 88.3 Recaída 22 4.5 Abandono recuperado 11 2.2 Fracaso 8 1.6 Otros 14 2.8 Transferencia recibida 1 0.2 *MDR 2 0.4 Total 494 100 Fuente: Sistema de Información del Programa de Control de Tuberculosis GRAFICO No. 8 100 80 60 Porcentaje 40 20 0 R D M bi ci re do ra pe cu re ia nc re fe ns ra T s tro O so ca ra F o on nd ba A da ai ec R vo ue N FUENTE: Tabla No. 8 Elaboración: Las Autoras Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 55 UNIVERSIDAD DE CUENCA De los 494 casos de Tuberculosis; el (88.3%) fueron pacientes nuevos, recaídas el (4.5%), otros el (2.8%), abandono recuperado el (2.2%), fracaso el (1.6%), MDR el (0.4%) y transferencia recibida el (0.2%). *MDR: Multidrogoresistencia. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 56 UNIVERSIDAD DE CUENCA TABLA No. 9 DISTRIBUCIÓN DE LOS CASOS DE TUBERCULOSIS SEGÚN ESQUEMA DE TRATAMIENTO-ÁREAS DE SALUD 1, 2, 3 Y 4 CANTÓN CUENCA, PROVINCIA DEL AZUAY- 2001-2007. Esquema tratamiento Frecuencia Porcentaje Esquema '1' 435 88.1 Esquema '2' 59 11.9 Total 494 100 Fuente: Sistema de Información del Programa de Control de Tuberculosis GRAFICO No. 9 100 80 60 Porcentaje 40 20 0 Esquema '1' Esquema '2' FUENTE: Tabla No 9 Elaboración: Las Autoras De los 494 casos de Tuberculosis, el (88.1%) recibieron esquema Uno que se administró a los casos nuevos, y el (11.9%) reciben el Esquema Dos, cuando el paciente presentaba recaída, abandono o fracaso. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 57 UNIVERSIDAD DE CUENCA TABLA No. 10 DISTRIBUCIÓN DE LOS CASOS DE TUBERCULOSIS SEGÚN CONTROL DE TRATAMIENTO-ÁREAS DE SALUD 1, 2, 3 Y 4 CANTÓN CUENCA, PROVINCIA DEL AZUAY- 2001-2007. Control de tratamiento Frecuencia Porcentaje 2 17 3.4 2-4-6 193 39.1 3-5 4 0.8 5-8 1 0.2 0 193 39.1 3-5-8 28 5.7 6 5 1.0 3 4 0.8 2-6 23 4.7 2-4 17 3.4 3-8 3 0.6 4-6 6 1.2 494 100 Total Fuente: Sistema de Información del Programa de Control de Tuberculosis GRAFICO No. 10 50 40 30 P o rcen ta je 20 10 0 6 4- 8 3- 4 2- 6 2- 3 6 8 53- 0 8 5- 5 3- 6 42- 2 FUENTE: Tabla No. 10 Elaboración: Las Autoras De los 494 casos de Tuberculosis, el (39.1%) de los pacientes que recibieron el esquema Uno de tratamiento cumplen con baciloscopías de control de acuerdo a la norma. En Tuberculosis Extrapulmonar no se realizó baciloscopías de control y la condición de egreso fue tratamiento Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 58 UNIVERSIDAD DE CUENCA terminado con el (39.1%). Los controles que se efectuaron al final del 3ro, 5to y 8vo mes en el esquema Dos, fue el (5.7%). Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 59 UNIVERSIDAD DE CUENCA TABLA No. 11 DISTRIBUCIÓN DE LOS CASOS DE TUBERCULOSIS SEGÚN RESULTADO DE TRATAMIENTO-ÁREAS DE SALUD 1, 2, 3 Y 4 CANTÓN CUENCA, PROVINCIA DEL AZUAY- 2001-2007. Resultado de tratamiento Frecuencia Porcentaje Curado 254 51.4 Tratamiento terminado 173 35.0 Transferencia sin confirmar 10 2.0 Abandono 18 3.6 Fallecido 32 6.5 Fracaso 7 1.4 494 100 Total Fuente: Sistema de Información del Programa de Control de Tuberculosis GRAFICO No. 11 60 50 40 30 Porcentaje 20 10 0 o as ac Fr do ci lle Fa o on nd ba co A n si a ci en er sf an ad in Tr rm te o nt ie am at Tr o ad ur C FUENTE: Tabla No. 11 Elaboración: Las Autoras De los 494 casos de Tuberculosis, el (51.4%) fueron pacientes curados porque baciloscopía negativa al final del tratamiento, el (35%) condición de egreso fue Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. presentaron cumplieron con el esquema y la tratamiento terminado, existieron un (6.5%) de fallecidos por 60 UNIVERSIDAD DE CUENCA enfermedades sobreañadidas como cirrosis, paro cardiorespiratorio; el (3.6%) fueron abandonos y el (1.4%) fracasos. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 61 UNIVERSIDAD DE CUENCA TABLA No. 12 DISTRIBUCIÓN DE LOS CASOS DE TUBERCULOSIS SEGÚN CULTIVO-ÁREAS DE SALUD 1, 2, 3 Y 4 CANTÓN CUENCA, PROVINCIA DEL AZUAY- 2001-2007. Cultivo Frecuencia Porcentaje Si 18 3.6 No 476 96.4 Total 494 100 Fuente: Sistema de Información del Programa de Control de Tuberculosis GRAFICO No. 12 120 100 80 60 Porcentaje 40 20 0 Si No FUENTE: Tabla 12 Elaboración: Las Autoras De los 494 casos de Tuberculosis, el (3.6%) se realizó cultivo para el diagnóstico y los (96.4%) a través de la baciloscopías. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 62 UNIVERSIDAD DE CUENCA TABLA No. 13 DISTRIBUCIÓN DE LOS CASOS DE TUBERCULOSIS RELACIONADOS CON HIVÁREAS DE SALUD 1, 2, 3 Y 4 CANTÓN CUENCA, PROVINCIA DEL AZUAY- 20012007. HIV Frecuencia Porcentaje SI 8 1.6 NO 486 98.4 Total 494 100 Fuente: Sistema de Información del Programa de Control de Tuberculosis GRAFICO No. 13 120 100 80 60 Porcentaje 40 20 0 SI NO FUENTE: Tabla 13 Elaboración: Las Autoras Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 63 UNIVERSIDAD DE CUENCA De los 494 casos de Tuberculosis los pacientes que presentaron HIV asociado con Tuberculosis fue el (1.6 %). CAPĺTULO IV Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 64 UNIVERSIDAD DE CUENCA 1. DISCUSIÓN En el presente estudio se ha encontrado 494 pacientes diagnosticados y tratados de tuberculosis durante el período 2001-2007, en las cuatro áreas de salud de la provincia del Azuay, de los cuales (88.3%) correspondieron a casos nuevos, curados (51.4%), tratamiento terminado (35%), fracasos (1.4%), abandonos el (3.6%) estos resultados tienen similitud con estudios realizados en la provincia del Pichincha que en las cuatro áreas de salud existieron 570 casos de los cuales (86.3%) fueron casos nuevos de tuberculosis, curados el (63.23%), tratamiento terminado el (18.26%), fracasos (3.68%), abandonos (5.8%); por esta razón la tuberculosis sigue siendo una enfermedad endémica en nuestro País. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 65 UNIVERSIDAD DE CUENCA 2. CONCLUSIONES Después del estudio realizado se ha podido establecer que en las áreas estudiadas (1, 2, 3, y 4) existieron 494 casos de tuberculosis dentro de los cuales: 1. El sexo más afectado fue el masculino frente al femenino con un (54.9%). 2. El (96.4%) de pacientes fueron diagnosticados mediante baciloscopía, solo el (3.6%) necesitaron cultivo. 3. El grupo etario con mayor carga de tuberculosis se encontró entre 15 a 34 años con el (38.4%). Observándose el (9.5%) en las edades de 0-14 años. 4. El área con mayor número de casos fue la # 4 con el (31%), seguido del área # 2 (28.5%) y en bajo porcentaje el área # 3 (14.2%). 5. La unidad operativa que presentó mayor número de casos fue el Centro de Salud # 2 con el (16.8 %). 6. Se encontró el (65.4%) de casos en el Área Rural, y en el Área Urbana un (34.6%). 7. La parroquia rural con más casos de tuberculosis fue Sayausí (4.7%), y la Urbana, Yanuncay con (10.9%). 8. El número de casos BK + fue de (65.8%), los Bk - fueron diagnosticados clínicamente y correspondieron al (10.9%), dentro de este grupo se encuentran los pacientes en edades comprendidas entre los 0-14 años debido que no fue posible tomar la muestra. 9. El (88.3%) fueron casos nuevos, recibieron el esquema UNO de tratamiento en tanto que existió un (2%) de fracasos o MDR y recibieron el esquema DOS de tratamiento. 10. Solo el (39.1%), se realizó baciloscopía de control al final del 2do. 4to y 6to mes de acuerdo a la norma del programa DOTS y corresponden a los BK +. 11. El (39.1%), no se realizó baciloscopías de control de acuerdo a la norma y correspondieron a tuberculosis extrapulmonar y BK -. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 66 UNIVERSIDAD DE CUENCA 12. De los 495 casos de tuberculosis el (6.5%) de pacientes fallecieron durante el tratamiento por enfermedades sobreañadidas como: cirrosis, paro cardiorespiratorio, etc. 13. El HIV estuvo relacionado con la tuberculosis solo en un (1.6%). Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 67 UNIVERSIDAD DE CUENCA 3. RECOMENDACIONES 1. Motivar a las unidades operativas de las áreas de salud búsqueda de sintomático respiratorio para detectar la casos de tuberculosis. 2. Educar a la comunidad sobre los medios de transmisión de la tuberculosis. 3. Capacitar a los profesionales y no profesionales a nivel de todas las instituciones públicas y privadas sobre la prevención, diagnóstico, control y tratamiento de la tuberculosis. 4. Capacitar a líderes comunitarios para que ellos sean quienes ayuden a detectar esta enfermedad, dentro de las comunidades. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 68 UNIVERSIDAD DE CUENCA REFERENCIAS BIBLIOGRAFICAS: 1. Organización Panamericana de la Salud, DC: OPS, Organización Mundial de la Salud. Global TB database, 18.a edición. Washington, DC: OPS; 2005. (Publicación Científica y Técnica No. 613) y de la OPS, Vol. 7, No.1, marzo de 2004, Organización Mundial de la Salud. Global TB database, 2004, Qué es la Tuberculosis. Disponible en: http://www.ops-oms.org/Spanish/DD/PUB/tuberculosis.pdf 2. OMS, Tuberculosis plan de intervención mundial, Traducción de la OPS/OMS, junio 2007. Disponible en: http://www.ops-oms.org/Spanish/AD/DPC/CD/tb-xdr-mdr-plan- 2007.pdf 3. Edgar Barillas, Pedro G. Suarez, Evaluación Rápida del Sistema de Suministro de Medicamentos de Programa de Tuberculosis de Ecuador Noviembre 24, 2004. Disponible en: http://pdf.usaid.gov/pdf_docs/Pnadd299.pdf 4. René Ramírez, María del Pilar Troya, Malki Sáenz, Equipo De Investigación Objetivo de Desarrollo del Milenio, 2006 All rights reserved. Disponible en: http://www.flacso.org.ec/docs/ODM06-102.pdf 5. OMS, Tuberculosis a Nivel Mundial, 2006.reservados todos los derechos. Disponible en: http://www.who.int/medicacentre/factsheets/fs104/es/index.html. 6. OMS, Organización Mundial de la Salud, Control mundial de la tuberculosis 2007, resultados principales, 2008. Disponible en: http://www.who.int/tb/publications/global_report/2007/key_findings/es/index.html 7. Op.cit.: http://www.ops-oms.org/Spanish/DD/PUB/tuberculosis.pdf. 8. Op.cit.: http://www.who.int/tb/publications/global_report/2007/key_findings/es/index.html Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 69 UNIVERSIDAD DE CUENCA 9. Op.cit: http://www.ops-oms.org/Spanish/AD/DPC/CD/tb-xdr-mdr-plan-2007.pdf 10. Op.cit.: http://www.ops-oms.org/Spanish/DD/PUB/tuberculosis.pdf 11. Op.cit.: http://pdf.usaid.gov/pdf_docs/Pnadd299.pdf . 12. Ministerio de Salud Pública del Ecuador-Dirección Nacional de Epidemiología, Programa Nacional de Control de la Tuberculosis, Manual de Normas, Técnicas, Métodos y Procedimientos para el Control de la Tuberculosis. Primera Edición. Quito –Ecuador 2002.Págs. 1, 2, 15 y 26. 13. MSP/ Programa Nacional de Control de la TB. Plan para el Manejo de la TBMDR en Ecuador. Julio del 2003. Págs. 28. 14. OPS/OMS, Informe de Evaluación del Programa Nacional de Tuberculosis de Ecuador. Mayo 2003. Págs. 26-30. 15. Ministerio de Salud Pública del Ecuador-Dirección Nacional de Epidemiología, Programa Nacional de Control de la Tuberculosis. Manual de Normas para el Control de la Tuberculosis en Ecuador –Julio, 2005 Págs. 9 (1) y (2). 16. Op.cit.: Ministerio de Salud Pública del Ecuador-Dirección Nacional de Epidemiología, Programa Nacional de Control de la Tuberculosis. Manual de Normas para el Control de la Tuberculosis en Ecuador Págs. 15 (3). 17. Op.cit.: Ministerio de Salud Pública del Ecuador-Dirección Nacional de Epidemiología, Programa Nacional de Control de la Tuberculosis. Manual de Normas para el Control de la Tuberculosis en Ecuador Págs. 16 (4). 18. Op.cit.: Ministerio de Salud Pública del Ecuador-Dirección Nacional de Epidemiología, Programa Nacional de Control de la Tuberculosis. Manual de Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 70 UNIVERSIDAD DE CUENCA Normas para el Control de la Tuberculosis en Ecuador Págs. 17 (5), (6), (7) y (8). 19. Op.cit.: Ministerio de Salud Pública del Ecuador-Dirección Nacional de Epidemiología, Programa Nacional de Control de la tuberculosis, Manual de Normas, Técnicas, Métodos y Procedimientos para el Control de la Tuberculosis. Págs. 25 (9). 20. Dr. José Uberos Fernández/ Tuberculosis e Inmigración. Un reto para el siglo XX, Granada, 9 de Febrero de 2006. Disponible en: http://www.sepeap.org/archivos/revisiones/infeccioso/tuberculosis2.htm 21. Ministerio de Salud Pública del Ecuador-Manual de Normas Técnicas y Procedimientos para el Diagnóstico de la TUBERCULOSIS por Microscopía Directa. Serie de Manuales Técnicos INH-LIP. Instituto De Higiene y Medicina Tropical “Leopoldo Izquieta Pérez”. GuayaquilEcuador 2006. Págs. 20-34. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 71 UNIVERSIDAD DE CUENCA ANEXOS Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 72 UNIVERSIDAD DE CUENCA ANEXO 1: GLOSARIO BAAR: Bacilo Alcohol Ácido Resistente. BK+: Baciloscopía positiva. BK-: Baciloscopía negativa. DOTS: Tratamiento Acortado Directamente Observado. E: Ethambutol. EP: Tuberculosis Extrapulmonar. H: Isoniazida. Incidencia: Número de nuevos casos registrados en un período determinado. MDR: Multidrogoresistencia. MSP: Ministerio de Salud Pública. Multiresistencia primaria: Multidrogoresistencia en pacientes nuevos. Multiresistencia adquirida: Multidrogoresistencia en pacientes antes tratados. OMS: Organización Mundial de la Salud. OPS: Organización Panamericana de la Salud. PCT: Programa de Control de la Tuberculosis. Prevalencia: Número de casos en una población en un momento determinado. R: Rifampicina. ReAct: Acción Contra la Resistencia Bacteriana. S: Estreptomicina. SR: Sintomático Respiratorio. TBP: Tuberculosis Pulmonar. TBP – BK+: Tuberculosis pulmonar – baciloscopía positiva. TBP – BK-: Tuberculosis pulmonar – baciloscopía negativa. VIH: Virus de Inmunodeficiencia Humana. Z: Pirazinamida. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 73 UNIVERSIDAD DE CUENCA ANEXO 2: MAPA. Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. 74 UNIVERSIDAD DE CUENCA ANEXO 3: FORMULARIO UNIVERSIDAD DE CUENCA FACULTAD DE CC.MM. CUMPLIMIENTO DEL TRATAMIENTO ANTITUBERCULOSO EN PACIENTES DIAGNOSTICADOS DE TUBERCULOSIS PULMONAR EN EL ÁREA 1,2 3, Y 4 DEL CANTÓN CUENCA DE LA PROVINCIA DEL AZUAY PERÍODO 2001 – 2007. 1.- Edad. 2.- Sexo. F. M. 3.- Área. 4.- Residencia: ……….. …….. Parroquia:…………… 5.-Tipo de paciente: Extra pulmonar BK+ BK- Meningitis Tb Caso Nuevo Recaída Abandono Recuperado Fracaso 6.- Resultado del Tratamiento Curado Tratamiento Terminado Transferencia sin confirmar Abandono Fallecido Fracaso. 7.- Control bacteriológico del tratamiento: Tipo de esquema. 8.- Cultivo Sofía Argandona Mendoza /2008 Laura Genovez Miranda Zoila Zeas Jiménez. Esquema 1: 2m 4m 6m Esquema 2: 3m 5m 8m Si No 75