Urgencias ambientales 733.74 KB
Anuncio

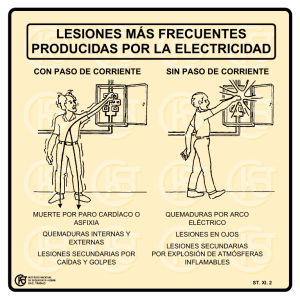
Asociación Deportivo Cultural Bomberos de Navarra Nafarroako Suhiltzaile Kirol Kultur Elkartea Urgencias ambientales Dra. Elena Santesteban Echauri Asociación Deportivo Cultural Bomberos de Navarra Nafarroako Suhiltzaile Kirol Kultur Elkartea Manual A.T.A. Urgencias ambientales 6. Urgencias ambientales 6.1. Quemaduras Las quemaduras son lesiones producidas por un agente térmico, químico o eléctrico sobre el organismo. La piel es el órgano más frecuentemente afectado, siendo la agresión térmica el factor causante en la mayoría de los casos. El agente térmico va a producir una alteración a nivel de la piel que, en casos extremos, va a conllevar alteraciones electrolíticas, hemodinámicas, respiratorias y del sistema inmunológico, asociado a trastornos musculoesqueléticos y a posteriores trastornos psíquicos. Una vez tomadas las medidas necesarias para proteger la vida del paciente, el que se aplique un tratamiento correcto con la mayor celeridad posible, va a minimizar las complicaciones y secuelas posteriores. 6.1.1. Mecanismo de producción Según el ámbito en el que se produzcan, las causas pueden ser las siguientes: • Quemaduras domésticas: - sol - escaldaduras - objetos calientes - llama - electricidad • Quemaduras industriales - llama - objetos calientes - electricidad - productos químicos De todas las quemaduras, aproximadamente el 70% se producen en el ámbito doméstico, afectando a niños en el 40% de los mismos. 181 Asociación Deportivo Cultural Bomberos de Navarra Nafarroako Suhiltzaile Kirol Kultur Elkartea 6.1.2. Clasificación de las quemaduras A) Según la extensión Saber que a mayor superficie corporal quemada (SCQ), mayor será la gravedad. Un valor aproximado del área afectada, pude obtenerse rápidamente mediante "la regla de los nueves". Esta divide la superficie corporal en 11 áreas, cada una de ellas correspondiente al 9%. Cabeza y cuello Tórax y abdomen Espalda y nalgas Cada extremidad superior Cada extremidad inferior Genitales y periné 9% 18% 18% 9% 9% 1% Existen variaciones en el cálculo de la superficie corporal quemada en niños, debido a su diferente anatomía. Así la cabeza se considera con el 19%. Cada extremidad inferior con el 13% El resto sería similar al adulto. B) Según la profundidad La profundidad de la quemadura va a estar directamente relacionada con la temperatura del agente agresor y el tiempo de duración del contacto de la piel con el mismo. 182 Manual A.T.A. Urgencias ambientales Dependiendo del grosor de la piel que se vea afectado por el agente térmico, vamos a dividir las quemaduras en diferentes grados de profundidad: • Quemaduras de primer grado: afectan a la epidermis. Existe sensación molesta o dolorosa con zona eritematosa (roja). La molestia calma a las 4872 horas. Curan sin dejar secuelas. • Quemaduras de segundo grado: - Superficiales: afectan a epidermis y dermis superficial. Forman ampollas de contenido seroso y existen zonas rojas exudativas. Son las quemaduras más dolorosas ya que dejan al descubierto las terminaciones nerviosas que detectan el dolor. Curan en 7-14 días. - Profundas: afectan a epidermis y todo el espesor de la dermis. Su aspecto es rosa pálido y tienen carácter exudativo. Son menos dolorosas que las anteriores. Suelen curar en 30 días y ocasionalmente dejan secuelas de pequeñas cicatrices. • Quemaduras de tercer grado: son quemaduras muy graves que afectan a todo el espesor de la piel y a veces a tejidos más profundos como músculos y huesos. Su aspecto va desde el carbonáceo a un blanco nacarado. Son lesiones indoloras por destrucción de las terminaciones nerviosas. Suelen dejar secuelas y son las de peor pronóstico.(dibujo piel) 6.1.3. Gravedad de las quemaduras La gravedad de una quemadura va a depender de diferentes factores como la edad del paciente, el agente causante, la extensión de la quemadura y su profundidad, etc. Así consideramos quemaduras graves aquellas: - Con una extensión de más del 25% de la superficie corporal, independientemente del grado. - De segundo grado superficial, con una extensión superior al 20% de la SCQ - De segundo grado profunda, con una extensión superior al 15% - De tercer grado, con una extensión superior al 10% de SCQ Igualmente se consideran quemaduras graves a: - Quemaduras profundas que afecten cara, manos, pies, genitales y periné - Quemaduras eléctricas de alto voltaje - Quemaduras en pacientes con enfermedades crónicas como diabetes, insuficiencia cardiaca, bronquíticos..… - Inhalación de humos 183 Asociación Deportivo Cultural Bomberos de Navarra Nafarroako Suhiltzaile Kirol Kultur Elkartea 6.1.4. Tratamiento del paciente quemado La primera medida que debemos tomar ante una quemadura será la de evitar que aumente la extensión ,profundidad y gravedad, para lo cual deberemos apartar al sujeto del lugar donde se ha producido el accidente. Controlaremos los restos de llamas que existan en sus ropas, procederemos a desvestirlo sin tratar de despegar las ropas que se encuentren pegadas a la piel. Retiraremos anillos pulseras y relojes. Aplicaremos agua a temperatura ambiente si es que no disponemos de suero salino, sobre toda la superficie quemada. El agua o suero lo aplicaremos bien directamente (nunca a presión) o bien por medio de compresas o gasa estériles. A continuación evaluaremos la vía aérea, la ventilación y el pulso (A-B-C). Buscaremos signos clínicos de obstrucción de la vía aérea y/o de quemadura inhalatoria. A todo paciente con quemaduras extensas o que se sospeche que ha inhalado "humos" se le administrará oxigeno humidificado a 10 litros con una FiO2 del 50% Las superficies quemadas son muy fácilmente contaminables por lo que será apropiado envolver al paciente en una sabana limpia si no disponemos de paños estériles. En grandes quemados va a ser prioritario que personal sanitario coloque una percusión endovenosa de suero Fisiológico y/o suero Ringer lactato. Además puede que sea necesario una intubación orotraqueal para una ventilación mecánica. También precisará analgesia y quizás sedación. Trasladaremos al paciente en ambulancia en decúbito supino con cierto grado de elevación del respaldo de la camilla. En caso de que la quemadura se produzca por un agente químico el tratamiento es el mismo. Deberemos retirarle toda la ropa o accesorios impregnados por al agente y aplicarle agua si es que no se dispone en ese mismo momento del antídoto específico. Si la quemadura se produce por una salpicadura al ojo del producto realizaremos un lavado exhaustivo con suero o agua del ojo durante 20-30 minutos. Nunca debemos olvidar que si el paciente está consciente deberemos hablarle tranquilizándolo, y explicándole en todo momento lo que le vamos a hacer. 184 Manual A.T.A. Urgencias ambientales Cosas que nunca debemos hacer: - Sumergir al paciente o aplicarle agua muy fría - Dar de beber o comer a un paciente quemado - Romper ampollas - Aplicar ungüentos caseros, antisépticos... - Arrancar las ropas adheridas a la piel. 6.1.5. Tratamiento local de las pequeñas quemaduras Saber que toda quemadura superior a un 2 % o de 2º- 3º grado ha de ser vista por personal medico. El primer paso ante una quemadura es evitar que se siga extendiendo y aliviar el dolor para lo cual aplicaremos agua corriente o suero fisiológico a temperatura ambiente (nunca hielo o agua helada) durante 5-10 minutos. Solo en caso de que se trate de una pequeña escaldadura y no precise ser tratada por personal médico podremos una vez aplicado el agua, hidratarla con alguna crema especial para quemaduras que conseguiremos en una farmacia. En Bomberos de Navarra, se utilizan mantas y vendajes de la marca Water-Jel en el tratamiento de primeros auxilios para quemados. Estos productos van tanto en las Ambulanciasrescate como en las Bombas Urbanas y Rurales de cada parque. 6.2. Inhalación de humos Una situación muy grave que puede presentarse en el entorno de un gran quemado es la lesión por inhalación de humo. Este tipo de lesión se va a producir principalmente cuando la víctima se encuentre involucrada en incendios producidos en lugares cerrados. 185 Asociación Deportivo Cultural Bomberos de Navarra Nafarroako Suhiltzaile Kirol Kultur Elkartea La evidencia o sospecha de lesión por inhalación en un quemado va a empeorar su pronóstico, de tal modo que se preconiza que ante la mínima sospecha de lesión por inhalación se traslade al paciente a un centro hospitalario para su ingreso debido a que la mortalidad, tanto precoz como tardía, es muy elevada. En pacientes quemados debemos sospechar que ha existido inhalación de humos ante la presencia de signos como son: quemaduras alrededor de la boca, vello nasal chamuscado, tos, dificultad para respirar, cianosis, ronquera, esputo carbonaceo..... 6.2.1. Diferentes gases tóxicos En los gases contenidos en el humo procedente de una combustión. El más frecuentemente implicado en las intoxicaciones es el monóxido de carbono (CO). Es un gas incoloro, sin apenas olor y con una densidad similar al aire. El CO aparece cuando se produce combustión incompleta de material orgánico en lugares cerrados, pasando a pulmones y difundiendo a sangre donde se une a la hemoglobina desplazando al oxígeno. Esto nos dará una hipoxemia severa (falta de oxigeno en todos los tejidos del organismo). Si aplicamos oxígeno al 50% a 10 litros mediante macarilla tipo venturi conseguiremos desplazar el CO de la hemoglobina y que esta vuelva a unirse al oxígeno. En intoxicaciones por monóxido la lectura que nos da el pulsioxímetro (de la saturación de la sangre por oxigeno) no es real. Por lo tanto ante una intoxicación por CO colocaremos oxigeno por mascarilla aunque los valores que nos de el pulsioxímetro sean altos. Los síntomas de la intoxicación pueden tardar en aparecer hasta 24-48 horas. Estos síntomas en intoxicaciones leves son: dolor de cabeza, fatiga, nauseas y vómitos. En intoxicaciones más graves aparecen facies enrojecida,alteraciones de la visión y la conciencia hasta llegar a un coma. Otro gas comúnmente implicado es el cianuro, procedente de la combustión de poliuretano de tapizados. Este gas produce hipoxia cerebral. En el caso de inhalación de gases hidrosolubles (amoniaco, cloro, azufre...) generalmente procedentes de la combustión de plásticos y cauchos, se produce una reacción de los mismos con el agua de la mucosa respiratoria, convirtiéndose en ácidos o álcalis fuertes, dando lugar a irritación úlceras edemas, broncoespasmo..... 186 Manual A.T.A. Urgencias ambientales 6.3. Electrocución, quemaduras eléctricas Las quemaduras de origen eléctrico tienen características especiales. Quizás la más importante es que es más grave de lo que a simple vista parece. La mayor parte de la lesión provocada se debe al calor producido por la corriente eléctrica. 6.3.1. Factores causantes de gravedad Las lesiones que se producen tras la descarga eléctrica depende de varios factores: A) El tipo de corriente: Existe corriente continua y alterna. La primera es de uso industrial y de gran voltaje. La segunda es de uso doméstico y de bajo voltaje a pesar de lo cual es más peligrosa que la continua, ya que produce espasmos musculares y tetanización que adhieren a la víctima a la fuente eléctrica, produciendo parada cardiaca. B) Voltaje: Es lo que realmente produce la quemadura. - Bajo voltaje: La lesión que se produce es menor porque genera menos calor. Pero pueden producir fibrilación ventricular. - Alto voltaje: Son más graves y se suelen producir por contacto con fuentes de 1000 voltios o más. Producen destrucción masiva de tejidos y una alteración de los centros respiratorios. Según sea el trayecto de la corriente eléctrica al atravesar el organismo, se producirán lesiones que oscilan desde la quemadura hasta la muerte por paro cardíaco o respiratorio. 187 Asociación Deportivo Cultural Bomberos de Navarra Nafarroako Suhiltzaile Kirol Kultur Elkartea C) Resistencia: Cada tejido del cuerpo tiene una resistencia distinta al paso de la corriente. Esta depende del contenido en agua de los tejidos de esta forma los tejidos de mayor a menor resistencia serán: hueso, tejido graso, tendones, piel, músculos, vasos y nervios. La corriente para distribuirse busca los tejidos con menor resistencia, por tanto los más afectados serán los nervios y los vasos. D) Duración del contacto: La cantidad de energía recibida y los efectos de la misma son proporcionales al tiempo de contacto. E) Trayecto de la corriente La corriente entrará en el cuerpo por un punto y saldrá por otro. Las direcciones más comúnmente seguidas son: mano-mano, mano-pie, cabeza-mano y cabeza-pie. Cuando la corriente pase por el corazón va a producir fibrilación ventricular o asistolia. 6.3.2. Lesiones producidas A) Piel: A primera vista no son importantes. Pero esto es engañoso, ya que a nivel profundo la agresión es muy importante. La lesión puede prolongarse en profundidad y extensión hasta unos 30 cm. de la lesión dérmica original. Marca de entrada: Tiene aspecto amarillo oscuro, deprimida cuarteada, circunscrita y poco dolorosa. Marca de salida: Es irregular, elevada y de mayor tamaño y con aspecto explosivo. Son importantes las lesiones secundarias a la combustión de las ropas tras la electrocución. B) Cardiopulmonares: Se puede producir inicialmente una parálisis de los músculos respiratorios y del diafragma dándonos apneas que si no se solucionan pueden llevar a la muerte de la víctima por parada cardiaca. También es habitual que se produzcan arritmias cardiacas: fibrilación ventricular y asistolia. 188 Manual A.T.A. Urgencias ambientales 6.3.3. Tratamiento Desconectar la corriente antes de tocar a la víctima. Si es posible desconectarla desde su fuente principal y si no lo fuera apartar al paciente con objetos no conductores y romos ( palos de madera, objetos de caucho...) Si hubiera llamas en la ropa apagarlas inmediatamente. Hacer una valoración inicial del A-B-C. Si el paciente estuviera en parada cardirespiratoria comenzar una RCP y solicitar ayuda. Monitorizar siempre al paciente aunque no haya perdido la conciencia para detectar arritmias cardiacas. Sospechar que puede tratarse de un paciente politraumatizado ya que a podido ser lanzado bruscamente por la descarga eléctrica. Determinación de la superficie corporal "externa" quemada teniendo siempre presente que siempre aparenta menos de lo que es. 6.3.4. Quemaduras por rayo La quemadura por rayo, o fulguración, está producida por una descarga eléctrica de muy alto voltaje (aproximadamente un millón de voltios). Sin embargo, la corriente es de tipo continuo y su efecto dura un tiempo mínimo (microsegundos). El rayo produce una herida de entrada, generalmente a nivel de cabeza, y una de salida, generalmente en los pies. Estas heridas tienen aspecto inflamado y ampuloso. Puede causar la muerte, generalmente por destrucción cerebral extensa o por fibrilación ventricular o asistolia. 6.4. Lesiones por frío 6.4.1. Hipotermia La hipotermia se define como el descenso de la temperatura corporal por debajo de los 35º C. El origen puede estar en una enfermedad o la exposición a aun medio frío con pérdida del calor corporal con mayor rapidez de la que el cuerpo es capaz de producirlo. Los factores que predisponen a una hipotermia son la edad, niños recién nacidos, lactantes y personas mayores, enfermedades mentales, TCE, hipoglucemia, alcohol, fármacos, malnutrición..... 189 Asociación Deportivo Cultural Bomberos de Navarra Nafarroako Suhiltzaile Kirol Kultur Elkartea Por debajo de esta temperatura el cuerpo pierde la capacidad de mantener sus funciones vitales. A) Fases y sistema 1ª Fase 37-35º C: Se producen temblores violentos e incontrolados, cansancio, torpeza, dificultad para utilizar los dedos y las manos. 2ª Fase 34.9-33º C: Temblores, entumecimiento de las extremidades, dificultad para hablar, aumento de la frecuencia cardiaca y de la tensión, apatía. 3ª Fase 32.9-28º c: Temblor fino, rigidez muscular, desorientación, disminución del nivel de conciencia, disminución de la frecuencia cardiaca y de la tensión, puede llegar hasta el coma. 4ª Fase inferior a 28º C: Coma profundo, piel totalmente violácea, tensión no detectable, muerte. Es importante saber que la hipotermia hace disminuir el metabolismo y por tanto las necesidades de oxigeno y nutrientes y aumenta la tolerancia al shock. Esto nos indica que el frío protege al cerebro de la hipoxia. Todos estos cambios son reversibles y por eso no hay que declarar muerto a un paciente sospechoso de hipotermia, hasta que no se haya restablecido una temperatura corporal de al menos 32º c y no presente signos vitales. B) Tratamiento Consiste en detener la perdida de calor y recuperar la temperatura normal. Para ello: • Trasladaremos a la víctima a un lugar protegido del frío y lo más cálido posible. • Retiraremos las ropas húmedas por otras secas. Retiraremos las joyas y prendas ajustadas. • Daremos calor con mantas, botella de agua caliente, manta eléctrica.... Seremos nosotros quien controlemos la temperatura de dichos utensilios, ya que la victima puede haber perdido la sensibilidad y producirse quemaduras. Por esto mismo controlaremos el acercamiento del paciente a hogueras, chimeneas... • Si el herido está consciente y no existe riesgo de aspiración podemos ofrecerle bebidas calientes (caco, sopas...) evitando el café y el te. • También podemos animar al herido a que realice ejercicios, flexione músculos.. 190 Manual A.T.A. Urgencias ambientales • Si el paciente se encuentra en la tercera, cuarta fase de la hipotermia no calentaremos rápidamente si no que el recalentamiento se realizará de forma paulatina y controlado por personal médico. En dicho caso, trasladarlo rápidamente. • En caso de que sea necesario maniobras de RCP no las abandonaremos hasta que el paciente pueda ser visto en un hospital o por personal médico cualificado, aunque con ello superemos los 30-40 minutos de RCP. 6.4.2. Congelaciones Se producen cuando los tejidos corporales se congelan y se forman cristales de hielo en su interior, lo cual provoca la muerte de la célula. A) Grados de congelación y tratamiento: • Enfriamiento o aterimiento: suele producirse en la punta de las orejas, nariz, dedos, manos y mejillas. La piel se empalidece y pierde la sensibilidad. Esta perdida repentina de la percepción del frío es un signo de congelación incipiente. El tratamiento consiste en calentar la zona dando un ligero masaje y abrigando la zona con ropa. Al recuperar la circulación normal se suele notar un hormigueo desagradable. • Congelación superficial: la zona afectada tiene un aspecto blanquecino y ceroso pero la piel es blanda y flexible. Puede existir dolor o escozor debido al daño causado en los nervios. El tratamiento consiste en recalentar la zona abrigándola, y dando un ligero masaje y controlando su evolución. • Congelación profunda: es una lesión muy grave. Grandes zonas de tejido se han congelado y por lo tanto han muerto. En algunos casos estas congelaciones llegan a afectar músculos, tendones y huesos. La zona congelada toma un color púrpura oscuro o rojo y está fría al tacto y dura. El tratamiento consiste en recalentar la zona congelada mediante inmersión en agua caliente (entre 30 y 41º C) durante 10-15 minutos. Se debe evitar el contacto directo con agua hirviendo, fuego y calor seco por el riesgo de quemaduras debido a la falta de sensibilidad. Si la congelación es en una extremidad mantenerla elevada para evitar la formación de edemas. Tras el recalentamiento protegeremos la zona afectada con vendajes suaves bien acolchados y estériles. Tener en cuenta que el proceso de recalentamiento suele producir mucho dolor. 191 Asociación Deportivo Cultural Bomberos de Navarra Nafarroako Suhiltzaile Kirol Kultur Elkartea 6.5. Lesiones por calor Los transtornos por el calor, son el resultado del fracaso de los mecanismos fisiológicos que mantienen la temperatura corporal. Afectan a personas que se someten a temperaturas muy elevadas o ejercicio físico que supere los límites normales o competiciones extremas. 6.5.1. Golpe de calor Aparece cuando una sobrecarga interna o externa de calor excede la capacidad de los mecanismos de enfriamiento y la temperatura corporal sube a 41º C o más. Entonces, se inician una serie de trastornos que dañan principalmente el sistema nervioso central y el sistema cardiovascular. Este proceso puede llevarnos a la muerte. Se sospechara en todo paciente que tras exposición a temperaturas elevadas presenta hipertermia y transtornos en el nivel de conciencia. A) Factores predisponentes - Exógenos: Temperaturas superiores a los 35º C o inferiores con una humedad ambiental superior al 60% - Endógenos: - Edad avanzada - Enfermedad crónica debilitante (alcoholismo, diabetes, desnutrición) - Insuficiencia cardiocirculatoria - Enfermedad cerebral orgánica - Infecciones B) Síntomas El cuadro suele comenzar con cefalea, debilidad muscular, confusión, agitación. Las principales manifestaciones son: - Temperatura superior a 41º c (rectal) - Piel seca , caliente. - Hipotensión, arritmias - Hiperventilación - Hemorragias cutaneas - Obnubilación, estupor, coma, convulsiones, alteraciones pupilares Esta patología constituye una urgencia médica con una mortalidad elevada (entre el 17 y el 70%). 192 Manual A.T.A. Urgencias ambientales C) Tratamiento Consiste en el enfriamiento rápido, energético e inmediato del paciente tras el A-B-C de la reanimación. Le retiraremos la ropa en un lugar fresco y lo rociaremos con hielo, agua fresca o cualquier liquido frío disponible. Se puede colocar compresas húmedas o bolsas de hielo envueltas en tela en axilas, ingles y cabeza El paciente debe ser trasladado a un hospital mientras le realizamos todas estas maniobras. 6.5.2. Insolación; agotamiento por calor Es un proceso que se produce tras una sudoración profusa perdiendo excesivo agua corporal y electrolitos. Los síntomas son: debilidad muscular, cefalea, nauseas, vómitos, mareos, malestar, taquicardia, calambres, hipotensión, ansiedad delirio. Para distinguirla del golpe de calor en este cuadro si se produce hipertermia no suele ser superior a los 39º C. Tratamiento: Consiste en reposo y traslado a un lugar fresco con reposición de líquidos bien vía oral (líquidos salados bebidas isotónicas,…) o bien vía venosa (suero fisiológico) 6.5.3. Calambres por calor Estos calambres acompañan a la actividad física agotadora, y se caracteriza por espasmos dolorosos de los músculos , incluso de extremidades y abdomen. La producción de sudor abundante (con alto contenido en sodio), mas la reposición inadecuada de este mineral, ocasionan hiponatremia, generando calambres. En este cuadro la temperatura corporal es normal y por lo general no hay signos de deshidratación. El tratamiento será reposo y reposición de electrolitos por vía oral o endovenosa. 6.6. Ahogamiento Se define como la muerte por asfixia tras la inmersión en agua u otros fluidos. El preahogamiento o semiahogamiento significa la supervivencia, al menos temporal, tras la sofocación por inmersión en agua. 193 Asociación Deportivo Cultural Bomberos de Navarra Nafarroako Suhiltzaile Kirol Kultur Elkartea 6.6.1. Causas · Convulsiones en pacientes epilépticos jóvenes que presentan ahogamiento en bañeras · Accidentes de navegación · Hiperventilación voluntaria: puede originar perdidas de conciencia en submarinistas. · Imprudencias infantiles por falta de supervisión por parte de los adultos. · Fármacos: sobre todo drogas depresoras del sistema nervioso central. · Alcohol: reduce la capacidad para enfrentarse a situaciones de urgencia. 6.6.2. Síntomas La taquipnea y la taquicardia son los signos que con más frecuencia aparecen. Si ya ha pasado mucho tiempo desde el comienzo del accidente podemos encontrarnos ya al paciente en apnea y sin pulso o con anoxia cerebral. La hipotermia es un síntoma habitual dependiendo de la temperatura del agua y el tiempo de inmersión. La muerte tardía suele aparecer por edema pulmonar o daño cerebral por anoxia irreversible. 6.6.3. Tratamiento El objetivo primordial es corregir la apnea o la parada cardiorrespiratoria. Puede ser que sea necesario comenzar las maniobras de reanimación dentro del agua si llegar a la orilla. Fases del ahogamiento 1 1. Inspiración profunda precediendo a la inmersión. 2 2. Espasmo de glotis y cese de la respiración. Movimientos deglutorios reflejos. Ingestión de agua y aire. 3. Espiración de aire seguido de aspiración de agua. 3 4. Inconsciencia, convulsiones, respiración ineficaz. 5 3-4 194 5. Paro respiratorio. Muerte Manual A.T.A. Urgencias ambientales Son pacientes que tienden a vomitar por lo que hay que tener presente el peligro de aspiración y colocar al paciente, una vez recuperado de la parada si la hubiese en PLS (posición lateral de seguridad). Durante el traslado comenzaremos el recalentamiento de la víctima con mantas y calefacción. Tampoco se nos debe olvidar el oxigeno y monitorizarlo para controlar las arritmias cardiacas. No debemos detener la reanimación ni declarar al paciente muerto hasta que se alcance una temperatura central de 32º C como mínimo. 6.7. Mordeduras y picaduras 6.7.1. Animales domésticos y roedores Sus mordeduras o arañazos pocas veces son graves, pero pueden producir infecciones que pueden ser locales, en el lugar de la herida, o sistémicas como el tétanos o la rabia. Deberemos valorar la gravedad de las lesiones por su localización. (son más graves las heridas en cara cuello y genitales) extensión y magnitud de la hemorragia, si existe. Para tratarlas, si existe hemorragia, haremos compresión sobre la herida. La cepillaremos con abundante agua y jabón seguido de desinfección con povidona yodada. Remitiremos al paciente a su medico para que le administre tratamiento antibiótico (ya que estas heridas se infectan muy fácilmente) y profilaxis antitetánica. La vacunación antirrábica y su profilaxis se administrarán si se demuestra que el animal padece la enfermedad. 6.7.2. Aracnidos A) Garrapatas: Son transmisoras de enfermedades infecciosas. Se fijan a la piel inoculando un veneno que provoca una zona de tejido muerto. El tratamiento consiste en conseguir que el animal extraiga las patas. Para ello utilizaremos aceite o éter. Nunca intentaremos extraerla tirando de ella con pinzas si se encuentra adherida ya que podemos originar una infección grave. B) Arañas: Suelen inocular una sustancia que origina una urticaria muy dolorosa, con edema local pudiendo evolucionar hasta la muerte del tejido. En casos graves puede aparecer bradicardia, miosis, sudoración, contracturas musculares, hipertensión, agitación y convulsiones Un caso especial es el de la tarántula que posee un veneno similar al de los heminópteros. No provoca reacciones sistémicas y el tratamiento es sintomático. 195 Asociación Deportivo Cultural Bomberos de Navarra Nafarroako Suhiltzaile Kirol Kultur Elkartea C) Escorpiones: Su picadura produce dolor intenso, edema y enrojecimiento local que cede en 48 horas o evoluciona a escara. El tratamiento consiste en la desinfección local, terapéutica sintomática incluyendo infiltración con anestésico local. D) Heminópteros: abejas, abejorros, avispas, algunas hormigas. La mayoría provocan una reacción local muy limitada (pinchazos, quemazón, eritema y pápula) que se resuelven generalmente en horas. Las picaduras en boca garganta o faringe pueden provocar grandes complicaciones debido a que se produce una inflamación en las vías respiratorias que provocan obstrucción de la misma. Las picaduras múltiples (200-400) pueden dar diarreas convulsiones y shock. Se pueden presentar en algunos casos reacciones de hipersensibilidad inmediata: grandes edemas, broncoespasmo, edema de glotis, shock produciendo la muerte en pocos minutos. El tratamiento de las picaduras sin complicación será el lavado y desinfección de la piel, extracción del aguijón con pinzas (abeja) y si el dolor y el prurito son intensos se derivará a su medico ya que precisará antihistamínicos y corticoides. 6.7.3. Reptiles A) Víboras: Existen distintos tipos según la localización geográfica. Su mordedura produce un cuadro clínico local, con edema eritematoso con dos puntos de inoculación separados por 1 cm. La afectación del paciente puede tener distintos grados: • Grado I: reacción local moderada con edema y dos puntos se inoculación separados por 1 cm. • Grado II: reacción local marcada con ampolla y muerte de tejido (muy dolorosa) con tumefacción y edema ascendente con impotencia funcional. • Grado III: manifestaciones generales como nauseas, vómitos, diarrea, hipotensión, convulsiones, shock… pudiendo llegar a la muerte. El tratamiento extrahospitalario consiste en tranquilizar al paciente, desinfectar el lugar de la picadura y extracción de cuerpos extraños si los hubiera. Aplicaremos frío local, mantendremos al paciente en reposo e inmovilizaremos la extremidad afectada. Siempre hay que trasladar al paciente a un hospital ya que se le debe mantener en observación durante 14 horas y colocarle profilaxis antitetánica y tratamiento antibiótico. B)Culebras: Son de menor toxicidad que las anteriores ya que muchas carecen de glándulas venenosas. La síntomas suele ser bastante similares a los anteriores comenzando por dolor en la zona, edema, impotencia funcional, ampolla y pudiendo llegar a un shock y la muerte después de pasar por una taquicardia, hipotensión y problemas de la coagulación de la sangre. 196