Índice de Temas: Farmacología Clínica - Volumen 4
Anuncio

INDICE DE TEMAS VOLUMEN 4
INDICE DE TEMAS VOLUMEN 4
CAPITULO 1:
FARMACOLOGÍA CLÍNICA DE LA
HORMONA ERITROPOYETINA
Química y estructura de la Ep
Eritropoyetina recombinante humana. La
unidad de Ep Sitios de elaboración de Ep
Mecanismos de acción de la
eritropoyetina Receptores de
eritropoyetina Usos terapéuticos de la Ep
Efectos adversos de la Ep
CAPITULO 2
FARMACOLOGÍA DE LAS ANEMIAS
CARENCIALES; Anemia por deficiencia
de hierro Fisiopatología de la anemia por
carencia de hierro. Fisiopatología de la
anemia por necatoriasis. Principios
terapéuticos de la anemia por déficit de
hierro. Preparados terapéuticos de hierro.
Antagonistas del Fe: deferoxamina.
Anemias megaloblásticas Deficiencia de
B12. Farmacología del ácido fólico.
Farmacología de la vitamina B12
CAPITULO 3
FARMACOLOGÍA GÁSTRICA: Aspectos
farmacocinéticos. Drogas que afectan la
acidez gástrica. Antiácidos Antagonistas
H2 de la histamina. Inhibidores de la
bomba de hidrogeniones Bloqueantes
muscarínicos. Antieméticos y
procinéticos. Metoclopramida
Domperidona. Cisaprida. Antidiarreicos.
Laxantes
CAPITULO 4
Farmacología pediátrica.
Farmacocinética pediatrica
CAPITULO 5
Farmacología geriátrica
CAPITULO 6
Prostaglandinas y productos relacionados
Usos clínicos de eicosanoides
CAPITULO 7
Analgésicos antipiréticos y
antiinflamatorios no esteroides.
Clasificación. Mecanismo de acción.
Efectos farmacológicos.Aspirina y otros
INDICE DE TEMAS VOLUMEN 4
salicilatos. Usos terapéuricos.
Paracetamo.Dipirona. Indometacina.
Ibuprofeno. Piroxicam. Ketorolac
CAPITULO 8
Farmacología de los opiodes.
Clasificación. Péptidos opiodes
endógenos. Mecanismo de acción.
Acciones farmacológicas. Tolerancia,
dependencia. Intoxicación aguda.
Farmacocinética.Usos terapéuticos.
Difenoxilato, loperamida. Propoxifeno y
otros opiodes.Antagonistas
Capitulo 9,10 y 11
Anestésicos Generales.Anestésicos
inhalatorios. Anestésicos intravenosos.
Medicación preanestésica
CAPITULO 10
Anestésicos locales.Otras acciones
farmacológicas.Indicaciones terapéuticas
CAPITULO 11
Bloqueadores neuromusculares. Efectos
indeseables.Indicaciones terapéuticas
CAPITULO 12: Fármacos que regulan el
tono muscular: Fármacos que actúan
contra la espasticidad: Dantroleno,
tizanidina, toxina botulínica tipo A,
clorzoxazona, progabide.
Riluzol, carisoprodol, pridinol,
orfenadrina, canabinoides, memantina.
Fármacos que pueden inducir síntomas
de miastenia gravis.
FARMACOLOGÍA DE LA HEMATOPOYESIS
CAPÍTULO 1:
FARMACOLOGÍA CLINICA DE LA HORMONA ERITROPOYETINA
Dr. Luis A. Malgor - Dra. Mabel E.Valsecia
de la tecnología del DNA recombinante, ha
permitido su franca incorporación como un
agente terapéutico mas, útil para el tratamie nto de la anemia de la insuficiencia renal crónica (IRC), su principal indicación en el presente, o para el tratamiento de varias otras
anemias hipoproliferativas y otros
padecimientos hematológicos del ser humano
que afectan básicamente la producción de los
glóbulos rojos (6,7,8).
Introducción
La hormona eritropoyetina (Ep) es el principal
factor regulador de la producción de los glóbulos rojos. Esta hormona, químicamente una
glicoproteina, es elaborada primariamente por
el riñón aunque una pequeña fracción tiene un
origen extrarenal (principalmente hepático) en
el adulto. La Ep fue el primer factor de crecimiento hematopoyético reconocido como tal.
Su producción se relaciona estrechamente
con la demanda y oferta de O 2 por los tejidos, de tal manera que la hipoxia activa un
sensor de O 2 en los sitios celulares de elaboración de la Ep, promoviendo su biosíntesis y
secreción, mientras que la hiperoxia inhibe
estos procesos. Constituye un típico mecanismo de retroalimentación (1,2,3).
QUIMICA Y ESTRUCTURA DE LA
ERITROPOYETINA.
La hormona Ep es una glucoproteina de 165
aminoácidos. Su PM ha sido estimado utilizando en gel de poliacrilamida-dodecyl sulfato
sódico. Numerosos estudios demo straron
variaciones en dicha estimación entre un PM
de 27.000 a 39.000 daltons. La Ep urinaria
humana purificada posee una actividad específica de 74.000 U/mg de proteína y su PM
es de 34.000 daltons. La Ep recombinante
humana alcanza una potencia mucho mayor,
210.000 U/mg de prote ína y su PM es de
30.400 daltons (9,10).
La Ep interactúa sobre las células progenitoras eritroides de la médula ósea, a través de la
unión con receptores específicos de membrana estimulando la proliferación y diferenciación celular. Actua principalmente sobre los
progenitores celulares terminales, de mayor
maduración, de la cascada celular eritropoyética. Al contrario de otros factores de crecimiento, la Ep es altamente específica actuando casi exclusivamente sobre las células eritroides medulares. (4,5).
El contenido de carbohidratos de la molécula
de Ep es del 35 % para la Ep urinaria y del
39 % para la rEp humana. Se ha sugerido que
una parte de la bioactividad de la molécula de
Ep urinaria se altera o inactiva en los procesos
de extracción, recolección y purificación. Los
carbohidratos de la glucoproteina son princ ipalmente ácido siálico (11 %) , hexosas, Nacetilglucosamina, N-acetilgalactosamina y
ácido N-acetilneuramínico (11,12).
El conocimiento de la farmacología de esta
hormona se ha incrementado progresivamente
en la última década, sobre todo a raíz de sus
actuales usos terapéuticos y su potencialidad
en tal sentido. Además, la posibilidad actual
de contar con cantidades abundantes y suficientes de Ep humana, gracias a la aplicación
1
dada. Poseen 192 aminoácidos y aunque
muchos de ellos son comunes con la Ep
humana, existen diferencias en la secuencia y
en la composición, capaces de generar respuestas inmunológicas (19).
Los estudios químicos y de purificación inicial
de la Ep urinaria humana llevados a cabo en
las Cátedras de Bioquímica y Fisiología de la
Facultad de Medicina de Corrientes, Argentina, por Espada y Gutnisky, fueron pioneros
en el área y posibilitaron en gran parte los
progresos posteriores ( 13, 14, 15, 16).
La molécula de Ep humana posee 4 cisteinas
ligadas por puentes internos de disulfuro entre
las cisteinas 29-33 y 7-161, cuya conservación es necesaria para el mantenimiento de la
actividad biológica. En tal sentido, la alkilación de los grupos sulfhidrilos produce una
pérdida irreversible de la actividad eritropoyética. Lo mismo ocurre con una extensa iodinación o luego de la sustitución de aminoácidos de la cadena glicoproteica (12,20)
La estructura y composición de los carbohidratos de la molécula de Ep son importantes
para el mantenimiento de la hormona en
circulación. El ácido siálico es necesario para
el mantenimiento de la actividad biológica “in
vivo” (17). La remoción química o enzimática del ácido siálico, desialación, expone un
residuo galactosílico en la molécula que puede
entonces ligarse rápidamente a receptores de
galactosa en los hepatocitos, lo que determina
su metabolización casi inmediata en hígado.
Por eso la Ep desialidada es eliminada del
plasma a un ritmo 20 veces mayor que la
hormona inalterada, “in vivo” y se acumula en
hígado. La desialación de la molécula de Ep
no interfiere sin embargo, con su actividad “in
vitro”. En los cultivos celulares de progenitores eritroides, la actividad eritropoyética específica de la hormona se mantiene y el estímulo para la producción de colonias eritroides
es similar al que produce la Ep inalterada.
Eritropoyetina Recombinante Humana.
El gen de la Eritropoyetina. El aislamiento,
purificación y el conocimiento de la secuencia
de aminoácidos de la molécula de Ep, facilitó
la identificación del gen responsable de la
síntesis de la misma. El gen de la Ep humana
está presente como una copia simple en el
cromosoma 7, en la región q 11-q 22 del
genoma. El gen humano posee 5 exones y 4
intrones y codifica una proteína de 193 aminoácidos, de los cuales los primeros 27 representan la secuencia hidrofóbica líder y los
166 restantes la proteína madura. Existe una
elevada homología entre el gen de Ep del
mono (90 %) y del ratón (80 %) con el gen
humano (21,22).
La glicosilación de la Ep parece ser también
necesaria para el transporte plasmástico de la
hormona y para el pasaje de la misma desde
la sangre a la médula ósea a través de las
células endoteliales de la barrera sangremédula ósea (18).
La identificación, aislamiento y clonación del
gen de la Ep humana impulsó su elaboración
en forma recombinante, por ingenieria genética. Luego de varios intentos, (la Escherichia
Coli produce una hormona carente de carbohidratos y sin actividad biológica “in vivo”)
, se incorporó el gen de la Ep humana al aparato genético de células ováricas de un hámster de origen chino. Estas células cultivadas
“in vitro”, producen en el medio de cultivo
abundantes cantidades de la hormona que
posteriormente se purifican por cromatografía
La secuencia de los aminoácidos de la molécula de Ep ha sido plenamente dilucidada en
la actualidad. La Ep humana es sintetizada
con 166 aminoácidos pero la molécula activa
posee sólo 165 amminoácidos. Una arginina
carboxilada terminal se pierde posiblemente
por acción de una carboxipeptidasa intracelular. La secuencia de los aminoácidos de la Ep
del mono y del ratón también ha sido diluci2
secuencial (23). Este procedimiento ha permitido la provisión de grandes cantidades de Ep
para su uso clínico terapéutico y para completar los estudios químicos y biofarmacológicos.
La concentración plasmá tica de Ep , ha sido
determinada por radioinmunoensayo. En personas normales la concentración de Ep en
plasma es de 10-20 U/L (o 10-20 mU/mL); o
1-2 picomoles/L
(25,26). Estas pequeñas cantidades son las
necesarias para estimular la producción diaria
de glóbulos rojos, que reemplazan fisiológicamente a los que constantemente desaparecen. En casos de anemia, la secreción de Ep
aumenta marcadamente. La hipoxia producida
por una reducción del hematocrito al 20 %
(normal 40-45 %), incrementa la concentració n plasmática de Ep en 100 veces, aproximadamente.
La eritropoyetina recombinante humana
(rEpH) es idéntica a la Ep humana natural.
Posee la misma secuencia y composición de
aminoácidos, la misma estructura de carbohidratos y oligosacaridos, idéntica fa rmacocinética, actividad biológica y actividad específica.
La administración a pacientes de rEpH no
induce la producción de anticuerpos por lo
que uso terapéutico se extendió a partir de
1989, año del primer ensayo clínico controlado, básicamente para pacientes anémicos por
IRC, y posteriormente para otras varias patologías hematológicas.
Determinación de la concentración plasmática de Eritropoyetina.
Bioensayo de la Ep: La identidad de la Ep,
originariamente negada o discutida por algunos hematólogos, sólo pudo ponerse de manifiesto al principio en experimentos en los que
la muestra conteniendo la supuesta hormona
eritropoyética, se inyecta a animales (principalmente el ratón o la rata) en los que la eritropoyesis fisiológica ha sido suprimida por
transfusiones repetidas o por permanencia de
los animales en cámaras de hipoxia, a 0.45
atmósferas, por 3 o mas semanas. El bloqueo
de la eritropoyesis normal se produce por un
marcado incremento de la masa de glóbulos
rojos circulantes (hematocritos de 70-80 %) ,
lo que ocasiona una desaparición casi total de
las células eritroides reconocibles de la médula ósea y de los reticulocitos circulantes. En
estas condiciones, si en la muestra inyectada
existe actividad de Ep, la misma puede ser
detectada por su capacidad para inducir una
rápida aparición de nuevos eritroblastos y
nueva síntesis de hemoglobina. Estos efectos
biológicos pueden a su vez mensurarse con
precisión determinando la incorporación de
Fe 59 (radioactivo) en los glóbulos rojos de
neoformación. El nivel de la captación del
Fe 59 producido, se compara con el que produce el Standard Inte rnacional aprobado,
La Unidad de Eritropoyetina. International Reference Standard B.
Una Unidad de Ep corresponde a la actividad
eritropoyética contenida en 1.48 mg del mencionado Standard Internacional. Es una preparación de Ep urinaria humana, disponible en
ampollas de 10 U en la Division of Biological
Standards, National Institute for Medical Research, Holly Hill, Hampstead , London NW3
6RB , United Kingdom (Inglaterra). También
se ha estimado que 1 U produce una estimulación de la eritropoyesis similar a la que se
observa con la administración de 5 µmol de
cobalto. Es una unidad arbitraria, como otras
muchas unidades de medida, que sin embargo
ha sido de gran utilidad para la determinación
y el manejo de la actividad eritropoyética de
la hormona. La unidad de Ep, es aceptada
internacionalmente en estudios biológicos y
para estimaciones para el uso clínico (24).
NIVELES NORMALES DE ERITROPOYETINA EN PLASMA.
3
calculándose la cantidad de Unidades presentes en la muestra (27).
noensayo, que fue desarrollado en plenitud. El
radioinmunoensayo de la Ep cuenta con una
elevada sensibilidad para la determinación de
los niveles plasmáticos normales de la hormona (30,31).
El bioensayo de la Ep no es un método muy
sensible para las mediciones de esta hormona.
Los niveles plasmáticos de personas normales
hematológicamente, son indetectables con
este método. Sólo se puede determinar y
dosar la Ep en plasma, si los niveles sanguíneos de la misma se han elevado marcadamente. Aún así, el bioensayo de la Ep ha sido
de enorme utilidad en los procesos iniciales de
la investigación de esta hormona y para el
conocimiento de sus principales acciones biológicas. Aún sigue utilizándose .
Recientemente se desarrolló un enzimoinmunoensayo para la Ep utilizando la metodología ELISA, de mas fácil ejecución, reproducible y seguro.
SITIOS DE ELABORACIÓN DE ERITROPOYETINA. EL RIÑÓN.
Desde los trabajos originales de Jacobson y
col., en 1957, (32) se aceptó que el riñón es
el órgano primario en la elaboración y secreción de la Ep. En 1960, Zangheri y col., demostraron que extractos renales normales e
hipóxicos, ejercen una clara acción eritropoyética (33). Experimentalmente fue demostrado que ratas con una nefrectomia bilateral son
incapaces de incrementar eficientemente la
producción de Ep, ante diversos estímulos
hipóxicos (34). De la misma manera, pacientes con IRC desarrollan una anemia de lenta
evolución, pero progresiva y de grave
pronóstico, a raíz de una inadecuada e
insuficiente producción de Ep. Justamente, la
administración de rEpH, en dosis apropiadas
a pacie ntes anémicos con IRC, corrige
completamente la anemia, lo que constituye
una clara evidencia de la etiología de la
misma y del rol de los riñones en la producción primaria de Ep (35).
Otros métodos de determinación de la Ep.
Cultivos celulares. Radioinmunoensayo.
El desarrollo de la metodología de los cultivos
celulares de progenitores hematopoyéticos y
su generalización en los últimos años, ha incorporado nuevos sistemas para el dosaje de
la Ep. De particular importancia son los cultivos de células eritroides para observar la
incorporación de timidina tritiada al DNA de
progenitores eritroides (28) o de deoxiuridina
tritiada al RNA (29) por la aplicación del
estímulo hormonal específico. Los ensayos
“in vitro” se llevan a cabo con células de
hígado fetal del ratón, de progenitores eritroides del bazo y médula ósea del mismo animal
y de la rata. Estos ensayos son menos específicos que los ensayos in vivo.
En los últimos años, como ya fuera mencionado, se ha conseguido la purificación de la
Ep humana y la determinación completa de la
secuencia de los aminoácidos que la componen. Ello a su vez , ha permitido el aislamiento
y la clonación del gen de la Ep y su expresión
para la producción de una hormona recombinante activa. A partir de entonces, contándose con una molécula de Ep humana pura, se
pudo elaborar anticuerpos a la Ep, con suficiente especificidad y capacidad de bloqueo
como para ser utilizados en un radioinmu-
Los estudios llevados a cabo para determinar
qué células o tejidos del riñón son los responsables de
la producción de Ep, fueron numerosos empleándose una tecnología de investigación
compleja a nivel celular y subcelular y recién
en los últimos años pudieron concretarse resultados positivos.
4
La utilización de RNAm de Ep, marcados
radioactivamente, en 2 tipos de estudios
combinados (hibridización “in situ” y autoradiografias), demostró recientemente que las
células productoras de Ep en el riñón son las
células intersticiales peritubulares. Están
localizadas por fuera de la membrana basal de
los túbulos renales, específicamente en la
corteza renal y la parte mas externa de la médula renal. Se relacionan con capilares sanguíneos y probablemente sean células endoteliales (36).
induce la transcripción del gen de Ep y se
promueve la producción de la hormona. En
condiciones normales, sólamente un pequeño
número de células activan la síntesis de Ep,
suficientes para mantener la eritropoyesis fisiológica. En caso que la hipoxia o la anemia
se incrementen, un número progresivamente
mayor de células peritubulares se incorporan
a la produción de Ep, de tal manera que una
pequeña reducción de hematocrito determina
una respuesta proporcional en la elaboración
de la hormona (37, 38).
En las células intersticiales peritubulares de las
regiones renales mencionadas, se demostró la
presencia de RNAm de Ep tanto en condiciones basales, normales, como en cantidades
mucho mayores después del estímulo hipóxico. Utilizando ratas, en un modelo experimental, se observó que la Ep renal y plasmática,
determinada por radioinmunoensayo, y el
RNAm de Ep nuclear en las células peritubulares, se incrementan marcada, rápidamente y
en forma proporcional por el estímulo anémico-hipóxico aplicado. Ello indica que la mayor parte de la Ep circulante es de novosíntesis. Cuando la hipoxia se suprime, el
RNAm de Ep disminuye rápidamente, llegando a ser indetectable en 3 horas aproximadamente, indicando que su vida media es relativamente corta.
Los estudios que involucran a las células intersticiales peritubulares como sitios de la
síntesis de Ep, han adquirido trascendencia y
aceptación en los últimos años. Sin embargo,
aun no existe un acuerdo total. Otros estudios
sugieren también a otras células renales como
posibles sitios de elaboración de Ep: células
glomerulares epiteliales, células tubulares,
células mesangiales en los glomerulos y otras.
Algunos investigadores postulan finalmente
que podría existir mas de un tipo celular renal
para la elaboración de la Ep, involucrando a
varias de las células mencionadas (5, 39).
Sitios de elaboración extrarenal de Eritropoyetina.
Se ha demostrado repetidamente en pacientes
anéfricos, y en varios animales de experimentación con nefrectomia bilateral total, que aún
en esas circunstancias persiste una capacidad
productora de Ep, que se calcula en un 10-15
% de la producción normal. En el hombre
esta pequeña cantidad residual de Ep no
alcanza para mantener una eritropoyesis normal, pero demuestra la existencia de sitios
extrarenales de elaboración de la hormona.
Se ha estimado que el 20-30 % de las células
intersticiales peritubulares de la corteza renal y
de la médula adyacente, son productoras de
Ep. Serían células especializadas para la biosíntesis de Ep, que se agrupan principalmente
en las adyacencias de los túbulos contorneados proximales. El estímulo hipóxico sería
detectado o percibido por un sensor de O2
presente en dichas células. La presencia de
anemia puede desencadenar una vasoconstricción de las arteriolas proximales, o también
un mayor consumo de O 2 por las células del
túbulo proximal, lo que ocasiona un estado de
hipoxia distal. Cuando la hipoxia alcanza cierto nivel umbral en las células peritubulares se
El hígado es el órgano principal en la producción extrarenal de Ep (40). Debe considerarse que el hígado es el órgano elaborador de
Ep durante la vida fetal y muy posiblemente
conserva un remanente de esa actividad en la
vida adulta, que sólo se pone de manifiesto
5
ante la falta de producción renal de Ep y por
intensos estímulos para la secreción de la
hormona. Las células responsables de la
producción hepática de Ep no fueron aún
claramente determinadas habiéndose incriminado, por evidencias experimentales varias,
principalmente a los hepatocitos, (específic amente a los hepatocitos que rodean la vena
hepática) y también a las células de Kupfer.
Sensor de O2 : Los mecanismos por medio
de los cuales la hipoxia desencadena el estímulo para la síntesis de Ep aún no fueron
totalmente determinados. Existe sin dudas,
una reacción sensible a los cambios en la concentración de O 2 que activa la producción de
la hormona y que se ha dado en llamar Sensor
de O2 (45). La hipoxia puede ocurrir por los
siguientes mecanismos y a través de cualquiera de ellos puede incrementarse la secreción
renal de Ep :
La producción de Ep ha sido también
demostrada en algunos extractos de tejidos,
particularmente extractos de glándulas submaxilares (39 ,41). Actualmente se ha cuestionado la elaboración de Ep por las glándulas
submaxilares, considerándose que el hallazgo
puede ser un artefacto producido por fragmentación de moléculas preexistentes de Ep,
por proteasas de las submaxilares (42).
- Reducción de la presión parcial de O2 ambiental (elevada altitud, hipobaria).
- Disminución de la capacidad de transporte
de O2 en la sangre (anemia).
-Disminución del pasaje de O2 a través de los
alvéolos pulmonares (enfermedad pulmorar
obstructiva).
Los macrófagos fetales que colonizan el hígado, formando “unidades eritropoyéticas funcionales”, que consisten en un macrófago
rodeado de eritroblastos en desarrollo, han
sido también postulados como células
productoras de Ep (43). Estos macrófagos
expresan el gen de Ep y es posible que en la
vida adulta actúen en la médula ósea, en contacto con progenitores eritroides, generando
una elaboración local de la hormona o producción paracrina de Ep, que puede desempeñar un rol importante en la regulación de la
eritropoyesis (44). En condiciones normales
ha sido estimado que el 0.2 % de los macrófagos de la médula ósea pueden expresar el
gen de la Ep. Se ha postulado que producen
una secreción basal de la hormona y que la
misma puede incrementarse hasta 5 veces por
un severo estímulo hipóxico (39). Sólo ento nces y si el stress eritropoyético no ha desaparecido, comenzaría a operar el riñón incrementado a su vez la secreción de Ep.
- Disminución del flujo sanguíneo renal (vasoconstricción arteriolas renales, ateromas,
trombosis).
- Disminución de la utilización del O2 por los
riñones (cobalto).
Ha sido postulado que el sensor de O2 se
encuentra localizado en la misma célula productora de Ep (46). Ultimamente se ha incriminado a una proteina-Hem, el Citocromo
P 558 , como el Sensor de O2 . En tal sentido, el
cobalto y el nickel producirían un incremento
en la elaboración de Ep, reemplazando al Fe
en dicha proteina (47). El incremento de la
elaboración de Ep ocurre paralelamente con
un incremento previo, de 50 a 100 veces más,
en la síntesis de RNAm de Ep en las células
productoras de la hormona (48).
Los mecanismos intracelulares de la biosíntesis de Ep fueron principalmente estudiados en
modelos experimentales “in vivo” y en cultivos líneas celulares productoras de Ep, células de un carcinoma hepatocelular, conocidas
MECANISMOS INTRACELULARES
DE SÍNTESIS DE ERITROPOYETINA.
6
como Hep 3 B y Hep G2 . Estas células
constituyen un buen sistema de análisis del
mecanismo de la síntesis de Ep. En los medios de cultivo, responden a la hipoxia con
una marcado incremento de la elaboración de
Ep. La incorporación de cobalto al medio,
también determina una respuesta similar (49).
En general, se acepta que la hipoxia desencadena en las células productoras de Ep, un
incremento del AMPc que a su vez activa a
una protein- kinasa A la que produce la fosforilación de varias proteínas (fosfoproteinas),
las que son necesarias en la transcripción del
DNA y el proceso de translación para la síntesis final de la molécula de Ep. Como para
corroborar esta postulación, la administración
de AMPc a ratones produjo un marcado incremento de la producción de Ep y de la masa globular roja (50).
En condiciones normales, el O 2 es transportado por la hemoglobina hasta la intimidad de
los tejidos, donde difunde hacia las células .
La producción de Ep y por ende el mantenimiento de una eritropoyesis normal depende
de la PO 2 a ese nivel. La PO 2 en los capilares es normalmente de 30 a 45 mm de Hg. A
medida que el O2 difunde, la PO 2 disminuye.
Debido a este gradiente de O2 en la médula
ósea la PO 2 es posiblemente de 25 a 35 mm
de Hg, que corresponde a una concentración
de 3.5 % de O2 . Esta es la concentración
que fue encontrada como la óptima para el
desarrollo de las colonias eritroides CFU-E y
BFU-E, en los cultivos. Con dicha concentración de O2 el número de colonias CFU-E fue
incrementado significativamente con cantidades de Ep tan pequeñas como 0.023 mU/ ml
(39).
Fue también demostrado que este mecanismo
básico se desarrolla con la participación de
varios segundos mensajeros y proteínas reguladoras. Concretamente, la hipoxia produciría
la liberación de varios autacoides los que activan receptores de membrana en las células
productoras de Ep. Como consecuencia se
activan proteínas G estimuladoras (Gs) , las
que activan a su vez a la adenilciclasa para
incrementar la concentración de AMPc (51).
Los segundos mensajeros involucrados son:
eicosanoides, PGE 2 , PGI2 , la 6-keto-PGE1
, adenosina, agentes agonistas adrenérgicos
beta 2 , y peróxido de hidrógeno (H 2 O2 ) que
se genera por la acción del ión superóxido (O2 ) en la hipoxia (52).
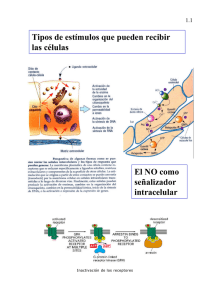
Receptor de eritropoyetina
EPO
Apoyando la postulación acerca del rol del
AMPc y algunos segundos mensajeros, fue
demostrado que la hipoxia y la vasoconstricción de las arteriolas renales produce un incremento de la PGE 2. Asimismo, la administración previa de indometacina, que bloquea
la síntesis de las PGs, inhibe el incremento de
Ep, después de la hipoxia.
S--S
MEMBRANA
Jak2
CELULAR
P
P
Jak2
Existen también varios mecanismos de retroalimentación negativa, que se ponen de manifiesto en la producción de Ep. El AMPc producido por la hipoxia, produce secundariamente una reducción del Ca++ intracelular.
Por eso, se observó en cultivos de células
Hep 3 B, que bloqueadores de los canales de
Sustratos fosforilados
Iniciación de la señal intracelular
7
Ca+ + , como el cobalto, verapamilo o diltiazem, incrementan la producción de Ep ”in
vitro”. El IP3 (inositol trifosfato), produce un
aumento de la movilización del Ca+ + intracelular a partir del retículo endoplásmico. El aumento del Ca+ + intracelular, posiblemente
aumente los niveles de una fosfoproteina inhibitoria, que ocasiona una disminución de la
síntesis de Ep.
ciales y bipotenciales, que involucran , estos últimos, a 2 líneas celulares. En relación
con la línea celular eritroide se han identific ado los progenitores bipotenciales CSF-EMeg
(Unidad formadora de colonias eritroidemergacariocítica), CSF-EEo (eritroideeosinófilos) y CSF-EP (eritroide-células plasmáticas).
Todos estos progenitores tienen capacidad de
autorenovación o autoreplicación y diferenciación hacia mas de una línea celular. Es
generalmente aceptado que el proceso proliferativo y diferenciativo de los stem cells mas
primitivos es de tipo stocástico, (ramdomizado o al azar). Estos progenitores celulares
mas primitivos , generan finalmente los llamados stem cells o progenitores comprometidos hacia una línea celular. Estos progenitores se llaman así porque tienen capacidad
proliferativa y de diferenciación pero sólo
hacia una única línea celular, que puede ser
de granulocítos, macrófagos, megacariocitos,
linfocitos o eritrocitos (54).
El DAG (Diacilglicerol) puede también jugar
un rol en los mecanismos de retroalimentación negativa de la secreción de Ep. En algunos experimentos con membranas neuronales fue observado que la hipoxia isquémica
incrementa marcadamente los niveles del
DAG, lo que ocasiona la activación de la proteinkinasa C y la fosforilación de proteínas
inhibitorias para la síntesis de Ep (53).
MECANISMOS DE ACCIÓN DE LA
ERITROPOYETINA.
La Hematopoyesis.
La hematopoyesis es un complejo sistema de
multiplicación celular que involucra mecanismos de proliferación, diferenciación y maduración . Incluye a todas las líneas celulares
que originan a todos los componentes celulares de la sangre (compartimientos megacariocítico, linfoide, granulocítico, de macrófagos,
plasmocitos, y eritrocítico). Todas la líneas
celulares hematopoyéticas se originan en una
célula madre, llamado “stem cell” troncal o
célula progenitora troncal totipotencial.
Los progenitores celulares eritroides
comprometidos hacia la línea celular eritrocítica o de los glóbulos rojos, se generan siguiendo la cascada proliferativa hemátopoyética, con la intervención de algunos factores
de proliferación no específicos como la Interleukina 3 (IL 3) y el factor estimulante de
colonias granulocitos macrófagos (CSF-GM),
y posteriormente a medida que las células se
diferencian y expresan receptores , con la
intervención también de la Ep. De acuerdo
con la teoría stocática estos factores de proliferación glicoproteicos, regulan y facilitan la
proliferación y diferenciación, pero no lo dirigen.
El “stem cell” hemátopoyético totipotencial da origen a otros pogenitores celulares
pluripotenciales , que originan a varias líneas
celulares hematopoyéticas. Un progenitor
multipotencial reconocido es el CSF-GEMM,
Unidad formadora de colonias de granulocitos-eritrocitos-megacariocitos-macrófagos,
que dá origen a dichas líneas celulares. Los
progenitores multipotenciales a su vez originan
a “stem cells” o progenitores oligopoten-
La Eritropoyesis. Progenitores celulares
eritroides.
La existencia de células progenitoras de la
progenie eritrocítica, no reconocibles en los
frotis o extendidos de médula ósea prepara8
dos con los métodos habit uales de colo ración,
se ponen en evidenvia “in vitro”, en cultivos
utilizando medios semisólidos de agar, fibrina
o mas comunmente de metilcelulosa (Iscove y
col. ,55). También se los puede observar en
medios líquidos (56), o “in vivo” utilizando la
técnica del desarrollo de colonias esplénicas
(57), en cámaras de difusión o por la incorporación del hierro radioactivo. Cada uno de
estos sistemas tiene ventajas e inconvenientes.
Un problema común en los medios de cultivo
es la presencia de ingredientes complejos, a
veces impurezas y la utilización frecuente de
suero sanguineo fetal en diferentes concentraciones con el aporte de numerosas moléculas
definidas y no definidas, que pueden influenciar el desarrollo de las colonias celulares.
BFU-E Primitivos o “Early Burst Forming Units Erythroid”.
Son las primeras células progenitoras comprometidas hacia la línea eritroide. Provienen
de la proliferación y diferenciación de progenitores hematopoyéticos oligo o bipotenciales. Como ya mencionaramos, han sido identificados varios progenitores bip otenciales,
como el progenitor eritroide-megacariocitico,
o el eritroide-eosinófilos y el eritroideplasmocitos, que dan origen a estos progenitores eritroides. Los BFU-E Primitivos son
células que en su estado inicial mas inmaduro
carecen de receptores para Ep. En ese estado
son dependie ntes de otros factores de proliferación hematopoyéticos, principalmente de la
IL-3 y del CSF-GM que inducen progresivamente su diferenciación (58,59). También
se ha postulado que la IL-9 tendría acciones
estimulantes similares. El CSF-GM, aparte de
efectos directos, potencia o facilita la acción
de la IL- 3.
Los progenitores celulares eritroides, así como también los progenitores de otras líneas
celulares, pueden distinguirse de acuerdo a
sus propiedades físicas, por sedimentación
diferencial; de acuerdo a su sensibilidad a
factores diversos de proliferación y a la Ep;
previa determinación del estado del ciclo celular, o de acuerdo a la cinética y morfología
de las colonias de células que los progenitores
dan origen, “in vitro” o “in vivo”. De acuerdo
a la cinética y morfologia de las colonias eritroides desarrolladas en medios semisólidos,
pueden distinguirse los siguientes progenitores
eritroides (6, 4):
Ha sido demostrado que la mayoría de los
BFU-E Primitivos no están en ciclo celular y
que la hipoxia aguda o la hipertransfusión sólo
producen efectos transitorios y poco evidentes sobre la proliferación de los mismos. Sin
embargo, cuando la demanda eritropoyética
es sostenida, la proliferación de los BFU-E
Primitivos se incrementa claramente (60).
Estos progenitores son también encontrados
en la sangre, desde donde pueden obtenerse
y aislarse en forma eficiente. También son
obtenidos a partir del hígado fetal y de la médula ósea.
1. BFU-E Primitivos, Unidades Formadoras
de “Burst” Eritroides Primitivos o “Early
Burst Forming Units Erythroid”.
2. BFU-E Tardios o Maduros, Unidades
Formadoras de “Burst” Eritroides Tardios o
Maduros, o Late Burst Forming Units Erythroid”.
A medida que maduran y se diferencian aumenta la sensibilidad de los BFU-E Primitivos
a la Ep. Justamente , la maduración y diferenciación de estas células se caracteriza por la
adquisición progresiva de receptores a Ep. Se
ha observado en cultivos de BFU-E Primitivos humanos, que el 90 % de los mismos es
dependiente de IL-3 en las primeras 48 horas
de incubación. La sensibilidad y dependencia
3. CFU-E , Unidades Formadoras de Colonias Eritroides o “Colony Forming Units
Erythroid”.
9
a Ep aparece recién a las 72 horas y aumenta
a medida que se diferencian y maduran.
En el medio de cultivo estos progenitores
producen grandes colonias de células eritroides reconocibles maduras (eritroblastos), de
500 o mas células, producto de las sucesivas
mitosis , a los 7 dias (médula ósea de ratas o
ratones) o a los 14 dias (médula osea humana).
cada para facilitar su estudio. En los medios
de cultivo semisólidos de metilcelulosa, requieren la presencia de pequeñas cantidades
de albúmina libre de lípidos, transferrina, ácido oleico, ácido linoleico, fosfatidilcolina,
colesterol, concentraciones fisiológicas de
IGF-1 o insulina, y Ep. Luego de 48 horas de
incubación producen colonias de eritroblastos
reconocibles (61).
BFU-E Maduros o Tardios o “Late Burst
Forming Units Erythroid”.
Ha sido observado que en casos de anemia
por deficiencia de hierro los CFU-E aumentan
su número mientras que los eritroblastos disminuyen ante la dificultad para la síntesis de
hemoglobina (62). De la misma manera, los
CFU-E se acumulan en casos de una anemia
experimental secundaria a IRC, posiblemente
por la insuficiente o inadecuada producción
de Ep, que inhibe su diferenciación y maduración hacia eritroblastos maduros (63).
Estos progenitores son progresivamente dependientes de Ep. Expresan receptores a la
hormona en número creciente a medida que
maduran para convertirse en CFU-E. Constituyen un estado intermedio entre los progenitores mas primitivos y los de mayor maduración. Forman colonias menos numerosas que
los progenitores precedentes. Los BFU-E
maduros producen colonias de células eritroides reconocibles a los 3-4 dias de incubación, en los medios de cultivos semisólidos
(médula ósea de ratas o ratones). Los progenitores BFU-E tambien poseen receptores
para otros agentes farmacológicos y hormonales, cuyo rol no está aún claramente definido. Se destacan en tal sentido los receptores
de la superfamilia para esteroides, hormonas
tiroideas, y retinoides.
Siguiendo la cascada proliferativa eritropoyética, los CFU-E dan origen a los pronormobla stos, primeras células eritroides reconocibles de la médula ósea, éstos a los eritroblastos basófilos y siguiendo la diferenciación a
eritroblastos policromáticos, ortocromáticos,
reticulocitos, los que ya pasan a la circulación
y finalmente a los glóbulos rojos maduros de
la sangre. En el proceso de diferenciación las
células eritroides completan la síntesis de
hemoglobina y progresivamente pierden el
núcleo. A medida que los eritroblastos ava nzan en su diferenciación van perdiendo progresivamente los receptores a Ep, de tal manera que los reticulocitos y posiblemente los
poli y ortocromáticos, ya no necesiten la presencia de la hormona para continuar su diferenciación.
CFU-E , Unidades Formadoras de Colonias Eritroides, “Colony Forming Units
Erythroid”.
Representan los progenitores eritroides mas
maduros. Son los mas dependientes de la Ep
y los que
expresan los receptores para la hormona en
mayor densidad. La mayoria de los CFU-E
están en ciclo celular y no pueden sobrevivir
en los medios de cultivos sin Ep. Son una
interface entre los progenitores eritroides y las
células eritropoyéticas reconocibles como
eritroblastos de la médula ósea. Los CFU-E
son una población celular que ha sido purifi-
Receptores de la Eritropoyetina.
Mecanismos de señalización y
transducción.
La Ep interacciona en las células eritroides
con un receptor de membrana, específico y
saturable. Forma parte de una superfamilia de
receptores para citoquinas , de la que parti10
cipan los receptores para IL-2, IL-3, IL-4,
IL-5, IL-6, IL-7, CSF-GM, CSF-G, LIF
(Leukemia Inhibitory Factor), GH (Growh
Hormone, somatotrofina), Prola ctina, y otros.
Estos receptores comparten varias similaridades en su estructura, como idénticas cadenas
en secuencias de aminoácidos, sugiriendo que
desencadenan similares mecanismos de señalización.
desencadenando mecanismos de regulación
en descenso (“down regulation”) o de regulación en ascenso (“up regulation”), de acuerdo
con el número de moléculas de Ep presentes
en el medio extracelular. La vida media de los
receptores fué estimada en 1 a 4 horas. En los
cultivos, la unión de la Ep a sus receptores se
facilita por la desialación de la molécula, o por
la presencia de neuraminidasa o de agentes
reductores, lo que sugiere que ni el ácido siálico ni los residuos sulfidrílicos son necesarios
para la unión.
El receptor de Ep es un polipéptido de 507
aminoácidos que posee 3 dominios: un dominio extracelular de unión a la Ep que tiene 223
aminoácidos; un dominio transmembrana de
24 aminoácidos y un dominio citoplasmático
de 236 aminoácidos. Como otros miembros
de la superfamilia de receptores para citoquinas, poseen 4 cisteinas y un “motif” triptofanserina-X-triptofan-serina (WSXWS), en el
que X es un aminoácido cualquiera, en el dominio exoplasmático. El receptor de Ep posee
además un quinto residuo de cisteina, del que
carecen los otros miembros de la superfamilia.
La cola citoplasmática del receptor de Ep
posee 2 regiones de funciones opuestas. Una
región próxima a la membrana de 103 aminoácidos, que transduce las señales proliferativas, y una región carboxi-terminal de 40
aminoácidos, que las inhibe o regula en descenso (64).
Ha sido postulado un modelo que incluye la
formación de un complejo Ep-receptor y
transducción de señales, mediante el cual una
molécula de Ep, se une en el dominio extracelular a dos moléculas de receptor, formando
un dímero. Como consecuencia , se generan
interacciones proteina-proteina en el dominio
transmembrana y reacciones que involucran a
protein-kinasas en la región citoplasmática del
receptor. Ello produce la fosforilación de ambos receptores y de sustratos adicionales,
principalmente tirosin-fosforilaciones en varias
proteinas celulares que fueron identificadas.
Ep también induce la actividad de una protein-kinasa C nuclear, en los progenitores
eritroides.
El gen responsable de la síntesis del receptor
de Ep ha sido identificado y clonado, lo que
ha facilitado el conocimiento de su estructura
y funciones. Posee 8 exones, 5 de los cuales
codifica la región extracitoplasmática, 1 la
región transmembrana y los 2 restantes la
región citoplasmática. El PM del receptor de
Ep ha sido estimado en 66.000 daltons (65)
La fosforilación del receptor de Ep, que a su
vez induce otras fosforilaciones de proteinas
de membrana o citoplasmáticas, es el mecanismo inicial de los eventos bioquímicos desencadenados por la hormona. Sin embargo, la
secuencia de otros mecanismos que finalmente determinan la proliferación y diferenciación
de los progenitores eritroides, está aún lejos
de ser bien conocido (66, 67).
En los cultivos, las células eritroides expresan
de 300 a 1000 sitios de unión por célula, 20
% de los cuales son receptores de alta afin idad y 80 % de baja afinidad. En la evolución
de la cascada eritroide los sitios de alta afinidad alcanzan su máxima expresión a nivel de
los CFU-E. La Ep regula sus receptores
Se puede hipotetizar afirmando que la Ep, por
sus efectos estimulantes de proliferación celular, debería inducir genes cuyos productos
proteicos activen la replicación del DNA, la
división celular, el crecimiento y mantenimie nto de las células rojas. Además, como la hormona es también un agente de diferenciación,
11
debería inducir genes específicos de la línea
eritroide como los que determinan la síntesis
de la hemoglobina y la glicoforina A.
todos, en ciclo celular activo. Su efecto sería
entonces promotor inicial del las mitosis (posiblemente BFU-E inmaduros) y el mantenimiento del estímulo proliferativo posterior
sobre los CFU.E.
Otros segundos mensajeros han sido también
involucrados en el mecanismo de acción de la
Ep. El AMPc y el GMPc probablemente juegen un rol modulatorio en la señalización producida luego de la activación del receptor de
Ep. El AMPc intracelular se incrementa posiblemente via adenilciclasa. También se activaría la fosfolipasa A2 y la C con la producción
de DAG (diacilglicerol) y ácido araquidónico
y la subsecuente formación de metabolitos del
araquidonato, via lipoxigenasa. Otro efecto
descripto es el rápido influjo del Ca++ al medio intracelular luego de la interacción Epreceptor.
Diferenciación eritroide: La Ep, (y posiblemente otros factores actuando en etapas
mas tempranas) al mismo tiempo que estimula
la proliferación celular, induce en los progenitores un programa de diferenciación hacia la
línea eritroide. El mismo consiste en la incorporación progresiva de elementos específicos
de la línea celular, como espectrinas eritroides, globinas, la hemoglobina y el mismo receptor de Ep, que se realiza en diferentes
etapas de la diferenciación. Posiblemente
participen también en el programa algunos
factores de transcripcion asociados. En el
proceso de diferenciación también es necesaria la presencia de nutrientes específicos como el ácido fólico, la vitamina B12 , el hierro y
posiblemente algunos otros factores de proliferación como IGF-1 y el Stem Cell Factor
(69).
ACCIONES FISIO - FARMACOLÓGICAS DE LA ERITROPOYETINA. LA
RESPUESTA CELULAR ERITROIDE
La producción de Ep y el desarrollo de sus
acciones se cumpliría de acuerdo a un modelo
o mecaqnismo que ha sido aceptado en general. De acuerdo a dicho modelo, el estado
hipóxico produce la activación del Sensor de
O2 (cit. P558 ) con lo que se induce la transcripción del gen de Ep y elaboración del
RNAm de la hormona. El aumento consecutivo de la secreción de Ep, resulta en una síntesis de productos proteicos que inducen proliferación y diferenciación celular en los progenitores eritroides.
Mantenimiento y viabilidad celular eritroide: La Ep es también necesaria para el
mantenimiento y buen estado funcional de los
glóbulos rojos. Los progenitores BFU-E tardios, que ya expresan receptores para Ep, los
CFU-E, proeritroblastos y eritroblastos basófilos son absolutamente dependientes de Ep
para su supervivencia. Los normoblastos policromáticos, ortocromáticos y reticulocitos,
aunque continuan con su diferenciación y maduración, pierden progresivamente los receptores y se compromete su supervivencia. A
medida que los progenitores pierden la dependencia a Ep se induce progresivamente la
muerte celular programada o apoptosis. Esto
demuestra de la Ep es una hormona trófica
para la línea celular eritroide .
Proliferación eritroide: Consiste fundamentalmente en un estímulo a mitosis celulares
(68). Para ello, la Ep parece actuar sobre
una población de células que estan en un estado latente, es decir en la fase G0 del ciclo
celular. El efecto proliferativo básico de la Ep
sería promover la incorporación de dichas
células al ciclo celular. Para ello, la hormona
debería actuar sobre progenitores mas precoces que los CFU-E, ya que estos están, casi
Apoptosis: Consiste en un proceso de muerte celular programada en el compartimiento
eritroide. Como se mencionara, los progenito12
res eritroides son dependientes de Ep para su
supervivencia. En ausencia de Ep, o a medida
que desaparecen los receptores, las células se
deterioran, disminuye el tamaño celular, la
cromatina nuclear se condensa homogéneamente, la envoltura nuclear se fragmenta ,
cesa la síntesis de hemoglobina y la célula
muere (70). Por el contrario, en presencia de
Ep, los progenitores continuan su diferenciación, la síntesis de hemoglobina, desarrollan la
enucleación y se convierten en reticulocitos y
glóbulos rojos funcionales.
máxima. La presencia de receptores de alta
afinidad sería entonces responsable de las
diferencias de sensibilidad a la Ep. La existencia de receptores de alta o baja afinidad puede ser determinada por otros factores de crecimiento. Se ha mencionado que la IL3 podría inducir en las células eritroides señales de
transducción que generan receptores de alta
afinidad. La sensibilidad de los receptores
puede también estar en relación con el dominio carboxi-terminal citoplasmático del receptor que induce una regulación negativa en la
respuesta eritroide, dependiendo de la fosforilación del dominio.
Apoptosis y diferenciación parecen formar
parte de un mismo proceso para mantener la
eritropoyesis dentro de los límites normales.
La célula progenitora eritroide está destinada
a seguir estos 2 caminos, o se diferencia hacia
células eritroides maduras o sufre el proceso
de apoptosis. Los progenitores eritroides
necesitan de ciertos niveles de Ep para evitar
la apoptosis y a su vez la producción de Ep
depende del estado de oxigenación de la corteza renal a nivel de las células intersticiales
peritubulares.
En resumen, la eritropoyesis normal es un
proceso en el que millones de glóbulos rojos
se producen diaramente en reemplazo de los
que desaparecen. La respuesta eritroide a los
requerimientos de glóbulos rojos depende de
la secreción de Ep y de los progenitores
CFU-E , principalmente. De acuerdo a las
demandas estos progenitores inician el camino hacia la diferenciación, o van hacia la
apoptosis. En casos de anemia o hipoxia,
aumenta la secreción de Ep, aumenta en número de CFU-E en la médula ósea y su sensibilidad a la hormona (posiblemente por un
aumento de la densidad de receptores de alta
afinidad). Como consecuencia, un número
mayoritario de progenitores van hacia la diferenciación eritroide. Si hay hiperoxia, o en
casos de hipertransfusión por ejemplo, disminuye la secreción de Ep, disminuye el número
de CFU-E y su sensibilidad a Ep, y un número mayoritario de los mismos van hacia la
apoptosis(71).
Para mantener el delicado control de la eritropoyesis, se ha postulado que podría existir
una heterogeneidad de los progenitores eritroides, sobre todo en los CFU-E. La heterogeneidad se refiere a diferencias en la sensibilidad de las células a la Ep. Se ha demostrado
que algunos progenitores CFU-E sólo necesitan la presencia de 25 mU de Ep para desarrollar colonias. En cambio otros CFU-E
requieren de 1000 mU o mas para formar
colonias. Ambos poseen la misma capacidad
potencial de diferenciación, pero requieren
cantidades muy diferentes de Ep para desarrollar ese potencial. El mecanismo de las
diferencias de sensibilidad no es bien conocido. Pueden existir diferencias en el número
total de receptores por célula o en la presencia o no de receptores de alta afinidad. El
número de receptores podría descartarse, ya
que la activación de un número pequeño de
receptores es capaz de generar una respuesta
INTERACCIONES HORMONALES,
ENTRE CITOQUINAS, Y FARMACOLÓGICAS EN LA ERITROPOYESIS.
La Ep es el factor primario en la proliferación
y diferenciación de las células eritroides. Su
falta, como en la IRC o en el estado anéfrico,
determina la aparición de una anemia hipo13
sentido están involucrados, el TNF- α (“tumor
necrosis factor”- α ) , la IL1, el IFN - γ (Interferon- γ) y el TGF-β (“transforming growth
factor”- β ) , citoquinas que se producen en
los procesos inflamatorios agudos y crónicos
y en enfermedades degenerativas. Estas citoquinas inhiben la producción de Ep renal y
también la proliferación de los progenitores
eritroides de la médula ósea. Esta parece ser
la patogenia de la anemia , conocida como
anemia hipoproliferativa de enfermedades crónicas, que se observa en enfermedades como la artritis reumatoide, en graves
infecciones crónicas, o en enfermedades oncológicas de larga evolución, en el SIDA y en
quemaduras de gran extensión y explica el
eficaz efecto terapéutico de la administración
de Ep que corrige este tipo de anemia y puede mejorar la calidad de vida de estos pacie ntes (73).
crómica, normo o microcítica de evolución
progresiva, finalmente incompatible con la
vida, salvo la aplicaciión de medidas terapéuticas adecuadas. Pero aún así no es el único
factor en la regulación de la producción de los
glóbulos rojos.
La IL3 y el CSF-GM regulan positivamente la
proliferación de los BFU-E mas inmaduros,
pero no actuan sobre la diferenciación terminal de los progenitores eritroides. Otros 2
factores, el SCF (“stem cell factor, c-kit ligand) y la IL6 parecerían actuar, tambien
positivamente, a niveles aún mas precoces de
la eritropoyesis (4, 72).
Otros factores tambien parecen ejercer un
efecto directo o indirecto en la regulación de
la eritropoyesis. Por ejemplo, ha sido identificada una una linfoquina, obtenida de una línea
celular de linfoblastos T, llamada EPA
(“erythropoieisis promoting activity”), actividad promotora de la eritropoyesis, que incrementa la proliferación eritroide “in vitro”, y
se presume tambien “in vivo”, aunque su mecanismo se desconoce. Otro factor fué hallado en el medio condicio nante de células esplénicas, de naturaleza proteica, PM 20.000
daltons, designado EpLA (“erythropoietinlike activity”), que actúa con menor actividad
que la Ep sobre los CFU-E “in vitro”. Otra
proteina interesante es la EDF (“erithroid
differentiating factor”) que fué aislada de cultivos de una línea celular de leucemia humana
que produce una forma de eritroleucemia en
ratas. En medios semisólidos este factor potencia los efectos de la Ep sobre los CFU-E.
Del intestino fetal bovino fueron aislados varios péptidos. 2 de ellos, designados como
eritrotropinas, sobre todo la eritrotropina II,
producen un efecto eritropoyético ya que
inducen un incremento de la incorporación de
timidina en precursores eritroides fetales
hepáticos (4, 6).
Los factores mencionados no son los únicos
agentes que interactúan en la eritropoyesis.
Numerosas hormonas y autacoides también
han demostrado intervenir en la modulación
de la proliferación eritroide.
La testosterona y esteroides androgénicos relacionados demostraron poseer acciones eritropoyéticas. Ha sido postulado que su
mecanismo de acción se relaciona con un
incremento de la producción renal de Ep o
con un efecto directo sobre los progenitores
celulares eritroides, o ambas cosas. Anterio rmente, nosotros demostramos que la testosterona estimula la producción de Ep en riñones
posthipóxicos de perro, aislados y perfundidos por 6 horas (74). Además, en ratas infundidas con testosterona, via i.v., en forma
contínua por 8 horas se observó un claro
efecto eritropoyético a nivel medular, que sin
embargo desaparece en ratas con nefrectomia
bilateral o si se administran conjuntamente
anticuerpos a la Ep (75). Estos resultados, y
otros similares, parecerian indicar que la testosterona al menos parcialmente, estimula la
eritropoyesis via incremento de la producción
También han sido detectados factores de
regulación negativos de la eritropoyesis. En tal
14
renal de Ep. Sin embargo, éste no sería el
único mecanismo en juego. Ha sido también
demostrado que los esteroides androgénicos
actuan, aparentemente en forma directa, sobre los progenitores eritroides medulares estimulando su proliferación (76). En los cultivos, la testosterona y los derivados del 5-Hadrostano estimulan la producción de colonias
eritroides. Los progenitores eritroides de la
médula ósea y del bazo poseen receptores
para andrógenos, que podrían desencadenar
el efecto eritropoyético tras su activación.
Nosotros observamos que la testosterona
estimula principalmente la producción de colonias BFU-E y que el efecto es directo, por
activación de su propio receptor, ya que si los
progenitores celulares provienen de ratas que
previamente han sido tratadas con ciproterona, un antagonista competitivo de la testosterona, el efecto desaparece completamente
(77). La población celular de BFU-E, pero
no la de CFU-E, se incrementa por la administración de testosterona en ratones policitémicos. Estos resultados sugieren que la testosterona y los esteroides androgénicos, modularian la eritropoyesis incrementando la
proliferación de los BFU-E induciendo su
entrada al ciclo celular y su diferenciación, a
fin de permitir que la Ep actúe plenamente
sobre la población de CFU-E, progenitores
de máxima sensibilidad a la hormona (78).
que en estas condiciones las hormonas tiroideas estimulan directamente la eritropoyesis
medular. Este efecto no fué suprimido por la
administración conjunta de anticuerpos a la
Ep (82). Las hormonas tiroideas también estimulan la formación de colonias eritroides
BFU-E tardias y CFU-E, en los cultivos a
partir de progenitores celulares provenie ntes
de animales de experimentación y del hombre
( 83) . En estos progenitores se demostró la
presencia de receptores citosólicos y nucleares para las hormonas tiroideas (84,85). Estos
hallazgos indicarían que estas hormonas también pueden ejercer efectos eritropoyéticos
directos. Una interesante interacción con agonistas β adrenérgicos ha sido además propuesta (86), luego de observar que los efectos de las hormonas tiroideas sobre la formación de las colonias eritroides fueron suprimidos por el propanolol, antagonista β . Este
hallazgo parecería indicar que el receptor β
es necesario para la expresión de las acciones
eritropoyéticas de T3 y T4. Nosotros también
observamos que T3 estimula sigificativamente
la formación de colonias BFU-E y CFU-E en
cultivos de médula ósea de ratas (81 ) y que
una mayor cinética proliferativa de los CFU-E
fué demostrada si los progenitores eritroides
medulares provienen de ratas con anemia
secundaria a una IRC experimental (87).
Aparentemente, estos progenitores se acumulan en la médula ósea de las ratas con IRC
por la insuficiente o inadecuada secreción de
Ep y generan un mayor número de colonias
en los cultivos, ante el estímulo de la Ep y de
T3. Otros estudios sugieren que las homonas
tiroideas ejercerían sus efectos eritropoyéticos a través de la participación de células
acesorias en la médula ósea (88).
Por el contrario, los estrógenos inhiben la
ertitropoyesis “in vivo”, y no tienen acciones
sobre la formación de las colonias eritroides
(79).
Las hormonas tiroideas, T3 yT4 estimulan
la eritropoyesis in “in vivo” e “in vitro” (80,
81) . Los efectos eritropoyéticos en animales
de experimentación y en el hombre fueron
relacionados con los conocidos efectos calorigénicos de T3 y T4 y la acción se relacionaría con un incremento de la producción renal
de Ep . Nosotros demostramos, en ratas nefrectomizadas bilateralmente sometidas a una
infusión i.v. continua por 8 horas con T3 y T4,
Los glucocorticoides, en concentraciones
fisiológicas, también incrementan la formación
de colonias BFU-E y CFU-E, en los cultivos
(89,90 ) . Sin embargo, la proliferación de
colonias CFU-E resulta inhibida si se utilizan
altas dosis (91) . La presencia de receptores
para los glucocorticoides fué demostrada en
15
progenitores eritroides (92). Nosotros observamos el efecto eritropoyético de la dexametasona en ratas normales, efecto que desaparece en ratas nefrectomizadas bilateralmente (93), lo que parece indicar la existencia de un estímulo de la producción de Ep
renal. En los cultivos también observamos una
mayor cinética proliferativa en respuesta a la
dexametasona, si los progenitores provienen
de ratas anémicas con IRC, efecto que tambien ocurre, como mencionamos, con Ep y
testosterona (94).
mo posiblemente involucrado en el aumento
de la producción de Ep (96).
Las hormonas hipotálamo-hipofisarias
también estimulan la esritropoyesis. En tal
sentido, el ACTH, TSH, GH, gonadotrofinas,
prolactina y ADH producen dicho efecto,
posiblemente por un estímulo previo de la
producción renal de Ep (5)..
Los agentes vasoactivos angiotensina, noradrenalina y 5-hidroxitriptamina (5-HT o
serotonina), han demostrado estimular la producción de Ep. Nosotros demostramos que
estos agentes, primariamente la angiotensina
II, producen dicho efecto por una marcada
disminución del flujo sanguineo renal y la
hipoxia consecutiva. (97).
Puede afirmarse que estas hormonas, andrógenos, glucocorticoides y T3-T4, modulan
colaborativamente con Ep, la eritropoyesis,
aunque la Ep sea el factor regulador fundamental. Es interesante destacar que las hormonas mencionadas en primer término, ejercen sus acciones activando sus receptores y
que estos forman parte de una superfamilia de
receptores intracelulares para hormonas esteroides, tiroideas y retinoides, cuya activación
desarrolla algunos efectos comunes. La modulación de la eritropoyesis podría ser uno de
estos efectos.
USOS TERAPÉUTICOS DE LA ERITROPOYETINA.
Implicancias clínicas de la determinación
de los niveles plasmáticos de Ep. La determinación de los niveles plasmáticos de Ep
puede ser de gran utilidad en el diagnóstico de
enfermedades hematológicas que cursan con
alteraciones de la producción de la ho rmona y
para establecer la terapéutica adecuada.
Otros agentes con influencia sobre la eritropoyesis son las prostaglandinas . La PGE1 ,
la PGE2 , y la prostaciclina PGI2 incrementan
al eritropoyesis “in vivo”. Sus efectos se relacionan aparentemente con un estímulo a la
liberación de Ep por el riñón (95). Se ha demostrado que la contricción de las arterias
renales del perro produce un marcado incremento de la producción de Ep y PGE pero si
se administra previamente indometacina, inhibidor de la ciclooxigenasa, este efecto desaparece. Las Pgs estimulan la elaboración de
Ep en cultivos de células mesangiales renales.
Podría postularse que las prostaglandinas
incrementan la oferta de O2 a los tejidos por
vasodilatación y estimulación de la eritropoyesis. El mecanismo por el cual las PGs incrementan la elaboración de Ep no es bien conocido. Se ha postulado que el incremento del
AMPc que producen las Pgs , es un mecanis-
En la policitemia vera o primaria, los niveles de Ep plasmática están reducidos o son
indetectables. Por el contrario, en casos de
policitemias secundarias el incremento de
la masa globular se asocia a incrementos de
los niveles de Ep.
Los niveles séricos de Ep se encuentran e levados en las siguientes enfermedades: anemia
aplástica (pueden detectarse niveles de 800 a
15.000 mU/ml de Ep), anemia por deficiencia
de hierro, algunas anemias megaloblásticas,
talasemia, y algunos sindromes mielodisplásicos.
16
En cambio los niveles plasmáticos de Ep se
encuentran disminuidos, absoluta o relativamente, en los siguientes padecimientos: anemia de la IRC, anemia del cáncer, anemias de
graves infecciones crónicas, del SIDA, de la
artritis reumatoidea, anemia de la malnutrición,
de la prematuridad y anemia del hipotiroidismo.
3. Previamente debe excluirse otras causas de
anemia, principalmente la ferropénica.
4. No administrar Ep a pacientes con ferritina
sérica menor de 100 ug/L (algunos prefieren
200ug/L).
5. No administrar Ep a pacientes con saturación de transferrina plasmática menor del 20
%.
6. No padecer de hipertensión arterial no
controlada.
7. No recibir tratamiento inmunosupresor o
antineoplásico.
8. No recibir tratamiento con drogas quelantes de los metales pesados (pueden disminiuir
el hierro circulante).
9. No padecer de intoxicación alumínica,
frecuente en pacientes dializados ya que la
anemia puede ser por aluminio.
10. No padecer insuficiencia hepática.
11. No padecer infecciones graves.
Indicaciones terapéuticas actuales de la
Eritropoyetina.
1. Anemia de la Insuficiencia Renal Crónica (IRC).
La anemia de la IRC fué el primer padecimiento eficazmente tratado con Ep (35). La
anemia acompaña a la insuficiencia renal
cuando la función de los riñones cae por debajo del 30 %. El 90 % de los pacientes en
plan de dialisis desarrolla anemia, usualmente
severa, con hematocritos por debajo del 25
%, y antes de contarse con rEp un importante
porcentaje debía recibir frecuentes transfusiones, con los graves inconvenientes emergentes
como el desarrollo de anticuerpos citotóxicos,
sobrecarga de férrica, disfunciones orgánicas,
posibilidad de contagios de enfermedades
infecciosas o virales (hepatitis, Sida ), alto
costo. Es importante fijar pautas acerca de las
condiciones que debe tener un paciente con
IRC para aceptar la prescripción de Ep (7,
8).
Evaluación de Pretratamiento con Hierro
La causa mas común de resistencia a la Ep es
la deficiencia de Fe(98). En caso de una relativa deficiencia de Fe (ferritina menor a 200
ug/L, o una saturación de transferrina menor
al 15 %) se puede suplementar la dieta con
sulfato ferroso, 300 mg ,1 a 3 veces por dia
via oral. Si hay intolerancia se puede administrar Fe parenteral, Fe-dextran, 100 mg, i.v.,
3 veces por semana postdialisis. La administración del Fe debe continuar hasta superar
los valores mencionados de ferritina y saturación de transferrina.
Condiciones que deben reunir los pacientes
anémicos con IRC, para ser tratados con
rEpH.
Dosis de rEpH: Las primeras dosis aprobadas por la FDA en USA fueron muy elevadas
en comparación a las actuales. La Ep se administra por via i.v. o por via s.c.. Por via i.v.,
,es usual una dosis de inducción que puede es
de 100/150 U/kg , 3 veces por semana, postdialisis. No es conveniente producir una mejoria muy rápida de los valores hematológicos, por ejemplo no pasar de un incremento
de 1 g/dl de hemoglobina, o 4 puntos del
hematocrito, cada 15 dias. El desarrollo de
1. Hematocrito menor del 30 % y Hemoglobina menor de 10 g/dl.
2. Comenzar el tratamiento 4 meses despues
de iniciar regularmente las dialisis. La aplicación de
dialisis puede por sí corregir
inicialmente la anemia .
17
efectos adversos (ver mas adelante) limita la
rapidez de la mejoria. Actualmente se tiende a
preferir dosis menores, de 50 U/kg con una
frecuencia de 3 veces por semana. O 35 U/kg
, via s.c., también 3 veces por semana. Por
esta via, la absorción es mas lenta y los niveles plasmáticos, aunque menos elevados son
mas sostenidos. La dosis de ma ntenimiento se
debe fijar luego de alcanzado un hematocrito
de 30/33 % o un valor fde 10/11 g/dl de
hemoglobina. Esta dosis es variable de enfermo a enfermo y debe ser encontrada.
En tal sentido ,se han demostrado niveles
elevados del Factor de Necrosis Tumoral
alfa, α TNF, de la Interleukina 1, IL1, y del
Interferon gamma, γ INF, en pacientes con
cáncer, artritis reumatoidea, infecciones parasitarias y bacterianas, en pacientes con SIDA
o con complejos relacionados con SIDA. La
administración experimental de estas citoquinas a animales produce anemia. Además inhiben el desarrollo de colonias eritroides
BFU-E y CFU-E en cultivos de medula ósea.
La Ep ha sido también administrada, utilizando similar dosificación, para el tratamiento de
la anemia en enfermos renales crónicos en la
etapa previa al ingreso al plan de dialisis. De
la misma manera que los enfermos anémicos
en dialisis permanente, el resultado del tratamiento demuestra un aumento de la energia,
del apetito, de la capacidad laboral, bienestar
y mejor calidad de vida(99).
Otras citoquinas involucradas en la respuesta
inflamatoria e inmune y que también inhiben la
eritropoyesis son el β INF, el TGFβ (Transforming Growth Factor beta) .
La anemia de enfermedades crónicas es eficazmente tratada con rEpH, en dosis similares
a las mencionadas anteriormente(101).
3. Anemia de Recien Nacidos Prematuros.
2. Anemia de enfermedades crónicas.
Esta patología se define habitualmente como
la anemia que aparece en pacientes con infecciones crónicas, o portadores de enfermedades inflamatorias de larga duración o en pacientes oncológicos. En esta anemia, la médula ósea es normal (no ha sido invadida por
el tumor, no hay hemorragias ni hemólisis),
generalmente evoluciona con hipoferremia y
depósitos de Fe normales (ferritina sérica
normal). Es de moderada intensidad, normocrómica y normocítica y los reticulocitos circulantes no se incrementan en proporción al
grado de la anemia. Se la define como de tipo
hipoproliferativa y se la puede observar en
pacientes neoplásicos crónicos, con artritis
reumatoide o infecciones graves como tuberculosis, pielo nefritis crónica y otras(100).
Esta anemia observada con cierta frecue ncia
en prematuros, se debe a una deficiente producción de Ep, posiblemente por una demora
en el cambio de producción de Ep, de hepática en el feto, a renal en el recién nacido. La
administración de rEpH, en dosis de
250U/kg, s.c., 3 veces por semana, corrige
la anemia y permite la aparición de los mecanismos normales de producción renal de
Ep(102).
4. Anemia de Enfermedades Hematológicas Crónicas.
En numerosas enfermedades hematológicas
crónicas se observa el desarrollo de una anemia refractaria a tratamientos conve ncionales.
Ello ocurre por ejemplo en patologías linfoproliferativas, linfomas malignos, mielofibrosis
idiopática, leucemia mieloide, mieloma múltiple y en sindromes mielodisplásicos. En el
último caso es habitual la presencia de otras
varias citopenias, aparte de la anemia (103).
La fisiopatología de esta anemia se relacio na
con la presencia de varias citoquinas inhibidoras de la eritropoyesis “in vitro” e “in vivo”
(73).
18
donación de las unidades sin provocar el descenso del hematocrito al tiempo de la cirugía(107).
La administración de rEpH en las dosis mencionadas previamente corrige en un alto porcentaje la anemia refractaria de estas enfermedades crónicas, mejorando la calidad de
vida de los pacientes. El tratamiento es generalmente bien tolerado. En los sindromes mielodisplásicos en tratamiento combinado de Ep
recombinante con Factor Estimulante de Colonias de Granulocitos (CSF-G) produce una
mejoría de la anemia y de la neutropenia(104,
105).
La Ep está siendo también utilizada como una
alternativa a la transfusión de sangre autóloga,
en periodos perioperativos. La Ep administrada en dosis de 600 U/kg los dias 1 y 10
produce en personas normales, un marcado
incremento del hematocrito, que llega al nivel
máximo a las 3 semanas. En un estudio controlado, 24 pacientes tratados de esa manera
incrementaron el hematocrito en 6.2 puntos a
las 3 semanas, lo que corresponde aproximadamente a 2 unidades de sangre. Este incremento permite la realización de una cirugía
sin transfusiones. Es importante la determinación de la ferritina sérica y la saturación de la
transferrina que deben estar en niveles normales. Aún en el caso que se administre concomitantemente Fe por via oral o i.v., los valores de la ferritina y tranferrina disminuyen
significativamente durante el periodo de administración de Ep, retornando a los niveles
normales 2 semanas después de terminar el
tratamiento con Ep.
5. Anemia de la Quimioterapia Antineoplásica y del SIDA.
La quimioterapia antineoplásica de distintos
protocolos y la administración de Azidothimidina para los pacientes con SIDA, habitualmente se limita por la aplasia o hipoplasia
medular o anemia aplástica que producen los
tratamientos. La administración concomnitante
de rEpH, mejora o disminuye la reacción adversa, permite un mantenimiento de dosis
mayores y determina una mejor calidad de
vida de los pacientes(101, 106).
La administración de rEpH permite también
una mas frecuente donación de sangre de
personas donantes, portadores de grupos
sanguineos raros, lo que puede ser consid erado en bancos de sangre.
como una alternativa interesante(106).
6. Usos de Ep para la Donación de Sangre Autóloga y para producir un aume nto
de la Masa Globular Roja.
Las transfusiones de sangre, aunque bien toleradas por la mayoria de las personas, se asocian sin embargo con algunos riesgos inevitables como el contagio del SIDA, o la transmisión del virus de hepatitis, citomegalovirus,
virus de Epstein-Barr y otras virosis. Estos
riesgos han determinado que la donación de
sangre autóloga para cirugías programadas
sea cada vez mas frecuente. Una persona
normal puede donar 3 ó 4 unidades de sangre, que se conserva para su uso posterior, en
un periodo de aproximadamente 4 semanas,
y su hematocrito desciende a 33 %, aproximadamente. La administración de 600 U/kg
de rEpH, i.v. ó s.c., 2 veces por semana durante ese periodo, permite habitualmente la
La Ep ha sido usada para el tratamiento de
hipotensión ortostática grave por neuropatía
autonómica que cursa con un descenso de la
masa globular y anemia. La administración de
50 U/kg, s.c., 3 veces por semana, durante 6
a 10 semanas, incrementa la masa globular y
elimina la hipotensión ortostática (108).
Una utilización irracional de Ep se ha observado en atletas que deben realizar grandes
esfuerzos físicos, ciclistas, maratonistas, corredores de cross-country y otros, quienes
podrían beneficiarse con un moderado incre19
mento del hematocrito y de la masa globular.
En estos casos es posible que el incremento
de la masa globular, unida a la deshidratación
propia del esfuerzo físico, produzca un aumento de la viscosidad sanguinea que es perjudicial para el funcionamiento muscular y lo
que es mas grave, capaz de producir trombosis.
mayor masa globular y puede afectar al 25/30
% de los pacientes tratados con Ep.
La Ep, aparte de sus efectos sobre los progenitores eritroides, también estimula el compartimiento megakariocítico y eleva el número de
plaquetas circulantes. Este efecto parece ser
responsable de algunos fenómenos de trombosis observado en pacientes tratados con
Ep. Durante la hemodialisis puede ser necesario establecer una terapia anticoagulante con
heparina, para evitar la formación de coágulos
en el acceso vascular. Otros accidentes trombóticos tambien han ocurrido, como tromb osis coronaria, cerebral , en vasos periféricos y
episodiios agudos transitorios de isquemia.
EFECTOS ADVERSOS DE LA ERITROPOYETINA.
Los pacientes anémicos tratados con rEpH, al
mismo tiempo que incrementan la masa globular, experimentan una mejoria general, una
sensación de bienestar antes no observada,
disminuye la fatiga y la astenia, aumenta el
apetito y la capacidad laboral. Algunos pacie ntes mejoran su función sexual a medida
que aumenta el hematocrito. No se ha detectado la formación de anticuerpos a la Ep y la
necesidad de recibir transfusiones desaparece. Es decir que los efectos son en general,
muy favorables para una mejor calidad de
vida de los pacientes. Sin embargo, la Ep
también puede desencadenar efectos adversos, algunos graves (109).
Como dijimios anteriormente, los pacientes en
tratamiento con Ep experimentan frecuentemente una deficiencia de Fe. Luego de varias
semanas de tratamiento, aproximadamente el
40 % de ellos demuestran un descenso de los
niveles normales de la ferritina sérica menos
de 100 ug/L, y de la saturación de transferrina
circulante a menos del 20 %. Como consecuencia el incremento de hematocrito se detiene. La administración de sulfato ferroso, via
oral, o Fe-dextran i.v., es necesaria en estos
casos para continuar la administración de Ep
y la mejoría hematológica.
Algunos pacientes padecen dolores óseos,
mialgias, fiebre, dolores abdominales y síntomas de tipo gripal.También diarrea, vómitos,
nauseas, cefaleas y mareos. Algunos pacientes experimentan una congestión de las conjuntivas y de la mucosa respìratoria. En general, estos efectos tienden a desaparecer con
el tiempo.
Convulsiones y encefalopatia hipertensiva
fueron tambien oibservadas en pacientes en
tratamiento con Ep, durante los 3 primeros
meses (99). Se relaciona aparentemente con
la rapidez del incremento del hematocrito, que
como dijimos debe ser lento y progresivo de
tal manera de no sobrepasar un aumento de 1
g/dl de hemoglobina o de 4 puntos del hematocrito, cada 15 dias En algunas estadísticas,
afecta al 5 % de los pacientes.
Los efectos adversos mas importantes son de
tipo vascular (7, 110). Frecuentemente se
desarrolla hipertensión arterial, sobre todo
diastólica, y si el paciente ya padecia de hipertensión, que no es infrecuente, la misma
tiende a agravarse debiendose incrementarse
el tratamiento instituido. El incremento de la
tensión arterial parece relacionarse con el
aumento de la viscosidad sanguinea por la
BIBLIOGRAFIA.
1. Fisher, J.W. Erythropoietin: Pharmacology, Biogenesis and Control of Production. Pharmacol. Rev. 24: 459508, 1972.
20
2. Erslev, A.J. Humoral Regulation of Red Cell Production. Blood 8: 349-357, 1953.
16. Espada, J., Brandan, N., Dorado, M. Molecular
heterogeneity of human erythropoietin. Biochim. Biop hys. Acta 359: 369-378, 1974.
3. Goldwasser, E. Erythropoietin and red cell differentiation. En: Cunningham, D., Goldwasser, E., Watson, J.,
Fox, C.F. (Eds). Control of Cellular Division and Development. Alan R. Liss, N.Y. pag. 147, 1981.
17. Lukowsky, W.A. , Painter, R.H. Studies on the role
of sialic acid in physical and biological properties of
erythropoietin. Can. J. Biochem. Cell. Biol. 50: 909-917,
1972.
4. Spivak, J.L. The mechanism of action of erythropoietin: Erythroid cell response. En: J.W. Fisher (Ed.) Biochemical Pharmacology of Blood and Bloo-Forming Organs. Springer-Verlag Berlin. Handbook of Experimental
Pharmacology. 101: 49-114, 1992.
18. Dubé, S., Fisher, J.W., Powell, J.S. Glycosylation at
specific sites of erythropoietin is essential for
biosynthesis, secretion and biological function. J. Biol.
Chem. 263: 1751-17521,1988.
5. Jelkmann, W. Renal Erythropoietin: Properties and
Production. Rev. Physiol. Biochem. Pharmacol. 104:
139-205, 1986.
19. Recny, M.A. Structural and characterization of nat ural human urinary and recombinant DNA-derived erythropoietin.. J.Biol. Chem. 262: 17156-15163, 1987.
6. Krantz, S.B. Erythropoietin. Blood 77: 419-434,
1991.
20. Sytkowski, A. J. Denaturation and renaturation of
human erythropoietin. Biochem. Biophys. Res. Commun.
96: 143-145, 1980.
7. Nimer, S.D. Molecular biology and hematology of
erythropoietin. En : Nissenson A.R. Recombinant human
erythropoietin and renal anemia. Ann. I ntern. Med. 114:
402-416, 1991.
21. Jacobs, K., Shoemaker, C., Rudesdorf, R., Neill, S.D.,
Kaufman, R.J., Mufson, A., Seehra, J., Jonwes, S.S.,
Hewick, R., Fritsch, E.F., Kawakita, M., Shimizu, T.,
Mikaye, T. Isolation and characterization of genomic
and cDNA clones of human erythropoietin. Nature 313:
806-809, 1985.
8. Adamson, J.W., Eschbach, J.W. Treatment of the
anemia of chronic renal failure with recombinant human
erythropoietin. Ann. Rev. Med 41: 349 -360, 1990.
22. Powell, J.S. Human erythropoietin gene: high level
expression in stably transfected mammalian cells and
chromosome localization. Proc. Natl. Acad. Sci. 83: 64656469, 1986.
9. Mikaye, T., Kung, C.K., Goldwasser, E. Purification
of Human Erythropoietin. J. Biol. Chem. 252: 55585564, 1977.
10. Zucali, J.R. Sulkowski E. Purification of human uri
nary erythropoietin on controlled -pore glass and silicic
acid. Exp. Hematol. 13: 833-837, 1985.
23. Davis, J., Arakawa, t., Strikland, T.W., Yphantis
D.A. Characterization of recombinant human erythrop oietin produced in chinese hamster ovary cells. Biochemistry 26: 2638-2641, 1987.
11. Dordal, M.G., Wang, F.F., Goldwasser, E. The role of
carbohydrate in erythropoietin action. Endocrinology
116: 2293-2299, 1985.
24. Annable, L., Cotes, P.M., Musset, M.W. The second
international reference preparation of erythropoietin,
human urinary, for bioassay. Bull WHO 47: 99-112,
1972.
12. Wang, F.F., Kung, C.K., Goldwasser, E. Some chemical properties of human erythropoietin. Endocrinology
116: 2286-2292, 1985.
25. Erslev, A., Caro, J., Kansu, E., Miller, O. Cobbs, E.
Plasma erythropoietin in polycythemia. Am. J. Med. 66:
243-247, 1979.
13. Gutnisky, A., Malgor, L.A., Nohr, M.L. Van Dyke,
D. Colection of erythropoietin from urine of patients
with anemia secondary to hookworm. Ann. New York
Acad. Sci. 149: 564-568, 1968.
26. Rege, A . B.Brookins, J., Fisher, J.W. A radioimmunoassay for erythropoietin: serum levels in normal human
subjects and patients with hem opoietic disorders. J. Clin.
Lab. Clin. Med. 100: 829-843, 1982.
14. Espada, J. Gutnisky, A. Purificación de eritropoyet ina humana. Acta Physiol. Latinoam. 20: 122.129, 1970.
27. Cotes, P.M., Bangham, D.R. Bioassay of erythrop oietin in mice made polycythemic by exposure to air at a
reduce pressure. Nature (London) 191: 1065-1067, 1961.
15. Espada, J. Chemistry and purification of erythropoietin. En : Fisher, J.W. (De.) Kidney Hormones, vol II.
Academic, London. pag. 37-71, 1977.
28. Brandan, N. Cotes, P. M., Espada, J. In vitro assay of
erythropoietin in fetal mouse liver cultures. II. Effects of
21
human transferrin bound iron and of serum on the sit umualtion of incorporation of H -thymidine into DNA. Br.
J. Haematol. 47: 469-478, 1981.
of immunoreactive erythropoietin from the rat submaxillary gland. Exp. Hematol. 16: 122-126, 1988.
42. Vidal, A., Carcagno, N., Criscuolo, M., Leal, T.,
Allippi, R.M., Barcelo, A., Bozzini, C.E. Interference in
the estimation of immunoreactive erythropoietin in
mouse submaxillary gland homogenates. (Abstract). Exper. Hematol. 17: 160, 1989.
29. Dunn, C.D. Jarvis, J.H., Greenman, J.M. A Quantitative assay for erythropoietin using mouse fetal liver cells.
Exper. Hemat. 3: 65-78, 1975.
30. Garcia, J.F., Ebbe, S.N., Hollander, H. O., Cutting,
M.G., Miller, M.E., Cronkite, E.P. Radioimmunoassay of
erythropoietin : circulating levels in normal and poly cythemic human beings. J. Lab. Clin. Med. 99: 624-635,
1982.
43. Bessis, M. L’ilot erythroblastique, unite fonctionnelle del la moelle osseuse. Rev. Hematol. 13: 8-11, 1958.
44. Wang, C. Q., Kodetthoor, B., Lipschitz, D. A. The
role of macrophages in the regulation of erythroid colony
growth in vitro. Blood 80: 1702-1709, 1992.
31. Lértora, J.J.L., Dargon, P. A.,Rege, A.B., Fisher, J.W.
Studies on a radioimmunoassay for human erythropoietin. J. Lab. Clin. Med. 86: 140-141, 1975.
45. Bauer, C. The physiology of oxygen sensing and
erythropoietin formation. Ann. N.Y. Acad. Sc. 178: 7071, 1994.
32. Jacobson, L.O., Goldwasser, E., Friend, W., Plzak, L.
Role of the kidney in erythropoiesis. Nature (London)
179: 633-634, 1957.
46. Tan, C.C., Eckardt, U., Firth, J.D., Ratcliffe, P.J.
Feddback modulation of renal and hepatic erythropoietin
mRNAin response to graded anemia and hypoxia. Am. J.
Physiol. 263: F474-F481, 1992.
33. Zangheri, E.O., Suarez, J.R., Fernandez,
F.O.,Campana, H., Silva, J.C., Ponce, F.E. Erythropoietic action of tissue extracts. Nature 194: 938-929, 1962.
47. Goldberg, M.A., Dunning, S.P., Bunn, H.F. Regulation of the eryhropoietin gene: Evidence of that the oxy gen sensor is a heme protein. Science 242: 1412-1415,
1988.
34. Fisher, J.W., Nelson, P.K., Beckman,B., Burdowski,
A. Kidney control of erythropoietin produ ction. En:
Renal Endocrinology. Dunn, M. (De). William and Wilkins , pag. 142-180,1982.
48. Acker, H. Cellular Oxygen Sensors. Ann. N.Y. Acad.
Sci. 178: 3-12, 1994.
35. Eschbach J.W., Egrie, J.C., Downing, M.R., Browne,
J.K., Adamson, J.W. Correction of the anemia of endstage renal disease with recombinant human erythropoietin. N. Engl. J. Med. 316: 73-78, 1987.
49. Goldberg, M.A., Gloss, G.A., Cunningham,
J.M.,Bunn, H.F. The regulated expression of erythrop oietin by two hepatoma cell lines Proc. Natl. Acad. Sci. 84:
7972-7978, 1988
36. Koury, S.T. Bondurant, M.C.., Koury, M.J. Localization of erythropoietin synthesizing cells in murine
kidneys by in situ hybridation. Blood 71: 524-529, 1988.
50. Rodgers, G.M., Fisher, J.W., George, W.J. Increse in
hemoglobin, hematocrit and red cell mass in normal mice
after treatment with cAMP. Proc. Soc. Exp. Biol. Med.
148: 380-382, 1975.
37. Lacombe, C., Da Silva, J.L., Bruneval, P. Peritubular
cells are the site of erythropoietin synthesis in the murine
hypoxic kydey. J. Clin. Invet. 81: 620-629, 1988.
51. Hagiwara, M., Pincua, S.M ., Chen, Y.L., Beckman,
B.S., Fisher, J.W. Effects of dibutyryl adenosine 3¨-5¨monophosphate on erythropoietin production in human
renal carcinoma cultures. Blood 66: 714-717, 1985.
38. Koury, S.T. Koury, M.J. Bondurant, M.C., Caro J.,
Graber, S.E. Quantitation of erythropoietin producing
cells in kidneys of mice by in situ hybridation: Correlation with hematocrit, renal erythropoietin mRNA and
serum erythropoietin concentration. Blood 74: 645-651,
1989.
52. Schooley, J.C., Malhmann, L.J. Stimulation of
erythropoiesis in the plethoric mouse by prost aglandins
and its inhibition by antierythropoietin Proc. Soc. Exp.
Biol. Med. 138: 523-524, 1971.
39. Rich, I.N. Erythropoietin production: A personal
view. Exp. Hematol. 19: 985-990. 1991.
53. Hagiwara, M., Nagakura, K., Ueno, M., Fisher, J.W.
Inhibitory effects of tetradecanoylphorbol acetate and
diacylglycerol on erythropoietin pr oduction in human
renal carcinoma cell cultures. Exp. Cell Res. 173: 129-136,
1987.
40. Fisher, J.W. Extrarenal erythropoietin production. J.
Lab. Clin. Med. 93: 695-699,1979.
41. Clemons, G.K., Elverdin, J.C., Allippi, R.M., Barcelo, A.C., Stefano, J.F., Bozzini, C.E. Exocrine secretion
22
54. Eaves, C.J., Eaves, A.C. Fundamental Control of
Hematopoiesis. En J.W. Fisher (Ed.) Biochemical Pharmacology of Blood and Bloodforming Organs. Handbook
of Experimental Pharmacology. Vol. 101, pag. 5-31, 1992.
66. Barber, D,L., D’Andrea, A.D. The erythropoietin
receptor and the molecular basis of signal transduction.
Seminars in Hematology 29: 293-304,1992.
67. Noguchi, C.T., Bae, S.K., Chin, K., Wada, Y.,
Schechter , A.N., Hankins, D. Cloning of the human
erythropoietin r eceptor gene. Blood 78: 2548-2556, 1991.
55. Iscove, N.N., Sieber, S., Erythroid colony formation
in cultures of mouse and human bone marrow: analysis of
the requirement for erythropoietin by gel filtration and
affinity chomatography on agarose concanavalin. A. J.
Cell. Physiol. 83: 309 -320, 1974.
68. Malgor, L.A., Gutnisky, A., Torales, P.R., Klainer,
E., Barrios, L. Blockade of the effects of erythropoietin
on marrow erythroid cells, in vivo, by immune serum
against erythropoietin. Acta Physiol. Latinoam. 23: 293298, 1973.
56. Krantz, S.B., Jacobson L.O. Erythropoietin and the
regulation of erythropoiesis. University of Ch icago Press,
Chicago.
69. Koury, M.J., Kelley, L.L., Bondurant, M.C. The fate
of erythroid progenitor cells. Ann. N.Y. Acad. Sci. 718:
259-270, 1994.
57. Gregory C.J. Transient erythropoietic spleen colonies: effects of erythropoietin in normal and genetically
anemic W/W V mice. J. Cell Physiol. 86: 1-83, 1975.
70. Kelley, L.L., Koury, M.J., Bondurant, M.C., Koury,
S.T., Sawyer, S.T., Wickrema, A. Survival or death of
individual proerythroblasts results from different erythropoietin sensitivities : a mechanism for controlled rates
of erythrocytes. Blood 84: 2340-2352, 1993.
58. Goldwasser, E. The effects of Interleukin-3 on hemopoietic precursor cells. En Normal and Neoplastic
hematopoiesis, Alan R. Liss, New York. Pag. 301-309,
1983.
59. Metcalf D., Direct stimulation by purified GM -CSF
on the proliferation of multipotential and erythroid precursor cells. Blood 55: 138-147, 1980.
71. Koury, M.J., Bondurant, M.C. The maintenence by
erythropoietinof viability, proliferation and mat uration of
murine erythroid precursor cells. J. Cell Physiol. 137: 6574, 1988
60. Iscove, N.N. The role of erythropoietin in regulation
of population size and cell cycling of early and late
erythroid precursors in mouse bone marrow. Cell Tissue
Kinet. 10: 323-334, 1977.
72. Metcalf, D., Johnson, G.R. Interactions between
purified GM-CSF, purified eryrthropoietin and spleen
conditioned medium on hemopoietic colony formation in
vitro. J. Cell. Physiol. 99:159-174, 1979.
61. Gregory, C.J., Eaves, A.C. Three stages of erythr opoietic progenitor cell differentiation distinguished by a
number of physical and biologic propert ies. Blood 512:
527-537, 1978.
73. Jelkmann, W.E.B., Fandrey, J., Frede, S., P agel, H.
Inhibition of erythropoietin production by citokines.
Ann. N.Y. Acad. Sci. 178: 300-311, 1994.
62. Kimura, H. Hematopoiesis in the rat: Quantitation of
hematopoietic progenitors and the response to iron deficiency anemia. J.Cell Physiol. 126: 298-306, 1986.
74. Malgor, L.A., Fisher, J.·W. Effects of testost erone on
erythropoietin production in isolated perfused kidneys.
Am. J. Physiol. 218: 1732-1736, 1970.
63. Valsecia, M., Malgor, L.A., Verges, E., de Markow sky, E.E. Effects of erythropoietic agents on kinetics of
erythroid progenitor cells from marrows of rats with hipo
andhiperprolifferative types of anemia. (Abst.) Rev.
Farmacol. Clin. Exper. 7: 356, 1992.
75. Malgor, L.A. , Barrios, L., Blanc. C.C. Effects of
testosterone on bone marrow erythroid cells of normal
and nephrectomized rats. Acta Physiol. Latinoam. 25:
179-187, 1975.
76. Fisher, J. W., Samuels, A.I., Malgor, L.A. Androgens
and erythropoiesis. Israel J. Med. Sci. 7: 892-900.1971.
64. Youssoufian, H., Longmore, G., Neumann, D., Yoshim ura, A., Lodish, H. Structure, function and activation of the erythropoietin receptor. Blood 81: 2223-2236,
1993.
77. Malgor, L.A., Valsecia, M., Vergés, E., de
M arkowsky, E.E. Effects of testosterone on bone marrow erythroid cell kinetics. (Abst.) Can. J. Physiol.
Pharmacol. 72: 227, 1994.
65. D’Andrea, A.D., Lodish H.F., Wong, G.G. Expression cloning of the murine erythropoietin receptor. Cell
57: 277-285, 1989.
78. Malgor, L.A., Valsecia, M., Vergés, E. , de Markow sky E. Efectos del pretratamiento con ciproterona in vivo
sobre las acciones eritropoyéticas de la testosterona in
23
vitro. (Abst.) Acta Physiol. Pharmacol. Therap. Latinoam. 44: 158, 1994
91. Leung, P., Gidari, A. S. Glucocorticoids inhibit
erythroid colony formation by murine fetal liver erythroid progenitor cells in vitro. Endocrinology 108: 17871794, 1981.
92. Billat, C.L. In vitro and in vivo regulation of hepatic
erythropoiesis by erythropoietin and glucocorticoids in
the rat fetus. Exper. Hematol 10: 133-140, 1982.
79. Peschle, C. Erythroid colony formation and erythropoietin activity in mice trated with estradiol benzoate.
Life Sci. 21: 1303-1310, 1977.
80. Bozzini, C.E., Niotti, H.F., Barrio Rendo, M.E. The
erythropoietic actions and calorigenic effects of isomers
of triiodothyronine. Acta Physiol Latinoam. 19: 309-316,
19
93. Malgor, L.A., Torales, P.R., Klainer, E., Barriios, L.,
Blanc, C.C. Effects of dexamethasone on bone marrow
erythropoiesis. Hormone Res. 5: 269-277, 1974.
81. Valsecia, M. Malgor, L.A., Vergés, E., de M arkowsky, E.E., Barrios, L. Direct effects of erythropoietic
hormones on CFU-E and BFU-E colony growth. Acta
Physiol. Pharmacvol. Latinoam. 38: 259, 1988.
94. Valsecia, M., Malgor, L.A., Vergés, E., de M arkow sky, E.E. Kinetics of erythroid progenitors cells in cultures from bone marrow of rats with different types of
anemia. Response to erythropoietic agents. (Abst.) Acta
Physiol. Pharmacol. Latinoam. 38: 86, 1989.
82, Malgor, L.A., Blanc, C.C., Klainer, E., Irizar, S.,
Torales, P.R., Barrios, L. Direct effects of thyroid hormones on bone marrow erythroid cells of rats. Blood 45:
671- 679, 1975.
95. Paulo, L.G., Wilkerson, R.D., Roh, B.L., George,
W.J., Fisher, J.W. The effects of prostaglandin E 1 on
erythropoietin production. Proc. Soc. Exp. Biol. Med.
142: 771-775, 1973.
83. Malgor, L.A., Valsecia, M., Vergés, E., de Markowsky, E.E. Demostration of direct erythropoietic
actions of T3 in bone marrow cell cultures. Acta Phy siol.
Pharmacol. Latinoam. (Abst.) 39: 85, 1989.
96. Gross, D.M., Fisher, J.W. Erythropoietic effects of
PGE 2 and 2 endoperixide analogs. Exp erientia 36:458459, 1980.
84. Osty, J. Characterization of triidothyronine transport
and accumulation on rat erythrocytes. Endocrinology,
123: 2303-2311, 1988.
97. Malgor, L.A., Fisher, J.W. Antagonism of angiotensin
by hydralazine on renal blood flow and erythropoietin
production. Am. J. Physiol. 216: 563-566, 1969.
85. Yoshida K., Davis, P.J. Binding of thyroid hormone
by erythrocyte cytoplasmic proteins. Biochem. Biophys.
Res. Comm. 85: 1799- 1809, 1977.
98. Koury, M.J. Investigating erythropoietin resitance.
N.Eng. J. Med. 328: 205-206, 1993.
99. Lim, V.S., DeGowin, R.L., Zabala, D., Kirchner, P.T.,
Abels, R., Perry, P., Fangman, J. Recombinant human
erythropoietin treatment in Pre-Dialysis patients. Ann.
Inter. Med. 110: 108 -114, 1989.
86. Popovic, W.J. The influence of thyroid hormones on
in vitro erythropoiesis. J.Clin. Invest. 60: 907-913, 1977.
87. Malgor, L.A., Valsecia, M., Vergés, E., de Markow sky, E.E. Enhancement of erythroid colony growth by
triiodothyronine in cell cultures from bone marrows of
anemic rats with chronic renal failure. Acta Physiol
Pharmacol. Ther. Latinoam. (enviado a publicación),
1995.
100. Means, R.T. Krantz, S.B. Progress in understanding
the pathogenesis of the anemia of chronic disease. Blood
80: 1639-1647,, 1992.
101. Leitgeb, C., Percherstorfer,, M., Fritz, E., Ludwig,
H. Quality of life in chronic anemia of cancer during
treatment with recombinant human erythropoietin. Cancer 73: 2535-2542, 1994.
88. Dainiak, N., Sutter, D.,Krezco, S. L-triiodothyronine
augments erythropoietic growth factor release from p eripheral blood and bone marrow leukocytes. Blood 68:
1289-1297,1986.
102. Maier, R.F et al. (For the European multicentre
erythropoietin study group). The effect of epoietin beta
(recombinant human erythropoietin) on the need for
transfusion en very low birth weight infants. N. Eng. J.
Med. 330: 1173-1178, 1994.
89. Golde, D.W., Bersch, N., Chopra, I.J., Cline, M.G.
Thyroid hormones stimulate erythropoiesis in vitro- Br.
J. Haemat. 37: 173-177, 1977.
90. Valsecia, M., Malgor, L.A., Vergés, E., de Markow sky, E.E. , Barrios, L. Direct effects of erythropoietic
hormones on CFU-E and BFU-E colony growth. (Abst.)
Acta Physiol. Pharmacol. Latinoam. 38:259, 1988.
103. Cazzola, M., Ponchio, L., Beguin, Y., Bergamaschi,
G., Liberato, N.L., Fregoni, V., Nalli, G., Barisi, G., Ascari, E. Subcutaneous erythropoietin for treatment of refractory anemia in hematologic disorders. Results of
Phase I/II clinical trial. Blood 79: 29-37, 1992
24
107. Rutherford, C.J., Schneider, T.J., Demsey, H., Kirn,
R.H., Brugnaras, C., Goldberg, M.A. Efficacy of different dosing regimens for recombinant human erythropoietin in a simulated perisurgical setting: the importance of
iron availability in optimazing response. Am. J. Med. 96:
139-145, 1994.
104. Negrin, R.S., Stein R., Verdiman, J., Doherty, K.,
Cornwell, J., Krantz, S., Greenberg, P.L Treatment of the
anemia of myelodisplastic sindromes using recombinant
human granulocyte-colony stimulating factor in combination with erythropoietin. Blood 882: 737-743, 1993.
105. Ludwig, H., Fritz, E., Kotzmann, H., Höcker, P.,
Gisslinger, H., Barnas, U. Erythropoietin treatment of
anemia associated with multiple myeloma. N. Engl. J.
Med. 322: 1693-1699, 1990.
108. Hoeltdke, R.D., Streeten, H.P. Treatment of orthostatic hypotension with erythropoietin. N. Eng. J.
Med. 329: 611-615, 1993.
109. Erslev, A.J. Erythropoietin. N. Eng. J. Med. 324:
1339-1344, 1991.
106. DaCosta, N.A., Hultin, N.B. Effective therapy of
human immunodeficiency virus-associated anemia with
recombinant human erythropoietin despite high endogenous erythropoietin. Am. J. Hematol. 36: 71-72, 19912.
110. Hambley, H., Mufti, G.J. Erythropoietin: an old
friend revisited. Br. Med. J. 300: 621 -622, 1990.
25
FARMACOLOGÍA DE LA HEMATOPOYESIS
CAPÍTULO 2:
FARMACOLOGÍA DE LAS ANEMIAS CARENCIALES
1. ANEMIA POR DEFICIENCIA DE HIERRO: Anemias ferroprivas o ferropénicas.
2. ANEMIAS POR DEFICIENCIA DE VITAMINA B12 y ÁCIDO FÓLICO: Anemias megaloblást icas.
Malgor- Valsecia
Anemia puede definirse como una disminución del número normal de glóbulos rojos
circulantes y de la concentración de hemoglobina en la sangre, que produce un estado
de hipoxia tisular. El estado anémico puede
tener varias etiologías siendo las mas importantes las siguientes:
dades crónicas (cáncer, graves infecciones
crónicas, artritis reumatoidea, malnutrición
del SIDA, y otras), anemia de endocrinopatías como el hipotiroidismo). Son anemias de
tipo hipoproliferativo, normocrómicas, normocíticas por insuficiente producción de eritropoyetina en la insuficiencia renal crónica.
Anemias aplásticas o hipoplásticas: pueden ser congénitas o adquiridas y se caracterizan por un déficit o detención de la proliferación y maduración de los progenitores
celulares hematopoyéticos. Las anemias
adquiridas de este tipo se relacionan frecuentemente con sustancias químicas o
fármacos (cloramfenicol, AINES, hipoglucemiantes orales, fenitoina, y otros) que desarrollan la anemia como un grave efecto adverso.
Anemias secundarias a Quimioterapia
Antineoplásica o anti-SIDA: La quimioterapia antineoplásica de distintos protocolos o
el tratamiento del SIDA con agentes como el
AZT (azidotimidina), produce una anemia de
tipo hipoplásica o aplástica por bloqueo de la
proliferación de los progenitores eritroides,
que frecuentemente limita la dosificación y el
tratamiento de los mencionados padecimientos.
Anemias por enfermedades crónicas: o
por producción anormal de citoquinas inhibitorias de la eritropoyesis como el Factor de
Necrosis Tumoral alfa, la Interleukina 1, el
Interferón gamma.
Anemias hemolíticas, por destrucción
excesiva de glóbulos rojos: estas anemias ocurren por anormalidades constitutivas
del glóbulo rojo, alteraciones primarias o
secundarias de la membrana eritrocítica, a
veces determinadas genéticamente, como
en la deficiencia congénita de glucosa-6fosfato deshidrogenasa, “sickle cell anemia”,
esferocitosis o eliptocitosis hereditaria, la
hemoglobinuria paroxística nocturna o microangiopática. Las anemias hemolíticas
también pueden ser producidas por la acción
adversa de fármacos, o de origen autoinmune, por enzimopatías o hemoglobinopatías.
Anemias carenciales (ferropénicas y m egaloblásticas): Ocurren por déficit de constituyentes esenciales para la formación del
glóbulo rojo, como el hierro, la vitamina B12 y
el ácido fólico.
Las anemias que serán consideradas son
las más frecuentes, relacionadas con un
déficit de hierro o de componentes esenciales en el proceso de la producción de gl óbulos rojos como la vitamina B12 y el ácido
fólico.
Anemias por pérdida de sangre: hem orragias agudas o crónicas.
ANEMIA POR DEFICIENCIA DE
HIERRO
Anemias por déficit o producción inadecuada de eritropoyetina: en este grupo de
anemias se incluyen la anemia de la insuficiencia renal crónica, anemias de enferme-
26
El hierro (Fe) cumple importantes funciones
en numerosos proceso celulares y sistémiccos vitales relacionados con:
En la deficiencia profunda de Fe también se
afecta la regulación de la temperatura corporal y la producción de calor, posiblemente
por trastorno del metabolismo de las hormonas tiroideas, en especial la triiodotironina.
La capacidad de trabajo disminuye acompañada de debilidad y fatiga fácil. Estos últimos signos se han relacionado con enzimas
mitocondriales dependientes de Fe, como
algunas deshidrogenasas y otras que afectan funciones mitocondriales también Fedependientes.
a)Transporte y liberación de O2 a los
tejidos como componente esencial de la
hem oglobina del eritrocito.
b) Síntesis de otras hemoproteínas,
como mioglobina molecular relacionadas con
funciones específicas de depósitos
c) Regulación de la síntesis mitocondrial del hem .
d) Utilización celular de O2: Como
componente de citocromos y oxidasas mitocondriales como el citocromo P450, citocromo-oxidasa, catalasas, peroxidasas.
e) Regulación de funciones metabólicas diversas formando parte de flavoproteínas con hierro no hem, como oxidasas, deshidrogenasas, glicerofosfato deshidrogenasa,
NADH deshidrogenasa y otras). O como
componente de la ribonucléotido reductasa
que explica la importancia que tiene el Fe en
la síntesis de ácidos nucleicos.
Importancia del hierro en el funcionamiento normal del organismo
La concentración de hiero normal en el organismo humano es de 50 mg/kg en el hombre
y 38 mg/kg en la mujer.
Podemos distinguir al hierro en:
Hierro esencial: (ligado a compuestos hem
como mioglobina o hemoglobina, enzimas
con complejos Fe-sulfuro y otras)
Hierro no esencial: (o de almacenamiento)
que se encuentra unido a la ferritina o
hemosiderina (este Fe-no esencial es mayor
en el hombre (26%) que en la mujer (13%).
La deficiencia de Fe, si es severa, afecta en
primer lugar a la producción de glóbulos
rojos, con la aparición de anemia de características propias: la anemia ferropénica. En el
primer escalón de esta patología carencial
que determina la instauración de la terapia
férrica y la corrección de la misma.
En diversos estudios se ha estimado que
aproximadamente 500 millones de personas
en el mundo poseen depósitos férricos disminuidos y que aproximadamente el 20% de
mujeres en edad fértil presentan déficit de
hierro. Se ha relacionado la disminución de
depósitos férricos en mujeres grávidas con
una mayor incidencia de prematuridad y de
recién nacidos de bajo peso y como vimos,
los niños deficientes de hierro presentan
menor desarrollo psicomotor y capacidad
cognoscitiva muchas veces no reversibles
completamente.
Si la anemia inicial no es corregida y la
pérdida de Fe es sostenida en el tiempo se
interfiere progresivamente con las demás
funciones celulares enzimáticas y metabólicas del metal y entonces el impacto sobre
la salud llega a ser mucho más grave que la
anemia. La carencia crónica de hierro afecta
el metabolismo del músculo, independientemente de la hipoxia tisular por la anemia, e
induce alteraciones importantes del SNC. Si
la carencia de Fe ocurre en niños puede
desarrollarse con el tiempo una disminución
de la capacidad cognoscitiva, trastornos del
aprendizaje, disminución de la memoria y
problemas de conducta y comportamiento;
también síntomas neurológicos como cefaleas, irritabilidad y otros como alteraciones
en el metabolismo de las catecolaminas y
de funciones dopaminérgicas en el SN.
Otras funciones alteradas por la deficiencia
crónica de Fe, involucran al tejido epitelial
con producción de koiloniquia, estomatitis
angular y atrofia papilar de la lengua, entre
otros síntomas.
Depósitos y biotransformación del hierro
En el organismo existen aproximadamente
3500-4000 mg de Fe, el 66% del total, es
decir, 2200 mg se encuentran en los glóbulos rojos, formando parte de la hemoglobina.
Un 30% (aproximadamente 1000 mg) es Fe
de depósito, localizado en el sistema retículo endotelial (SRE) y en los hepatocitos, el
resto, es decir un 4% (450 mg) corresponde
al hierro tisular, formando parte de enzimas,
cofactores, Fe mitocondrial y otras hemoproteínas.
27
El hombre normal pierde fisiológicamente 0.6
a 1 mg de Fe por día, principalmente por vía
intestinal (66%), en forma de pequeñas pérdidas de eritrocitos extravas ados, en la bilis
y exfoliación mucosa y por la piel (33%), en
la perspiración, descamación de células
epiteliales y pérdida de pelos. En la mujer en
edad fértil, las pérdidas se incrementan a
1.2-1.6 mg/día.
recién después de los 25-30 años, a partir de
esta edad y con una dieta normal, los requerimientos de Fe son de 0.9 a 1 mg/día., un
cantidad similar se pierde diariamente. En
estas condiciones los depósitos cuentan con
aproximadamente 100 mg de Fe y la ferritina
plasmática alcanza 100 ug/L. Se estima que
cada 1 ug/L de ferritina en plasma equivale a
8-10 mg de Fe en los depósitos.
El Fe se ahorra muy eficientemente. En
condiciones normales ingresa la misma cantidad de Fe que se pierde y el balance se
mantiene, este delicado equilibrio se rompe
en la carencia o déficit de Fe.
En el hombre en crecimiento y en la adolescencia y en la mujer menstruante, los requerimientos se incrementan a 1.5-1.6
mg/Fe/día, un requerimiento incrementado
similar es necesario en un adulto donador de
sangre (1 U de 500ml al año). La donación
de sangre en esas condiciones provoca una
pérdida extraordinaria de Fe y una disminución progresiva de los depósitos, que recién
retorna a los valores normales luego de varios as de la supresión de la donación de
sangre. En la mujer el balance de hierro se
estabiliza después de la menopausia, lo
requerimientos disminuyen y los depósitos
se normalizan, aunque a un nivel inferior que
el hombre. Los depósitos de hierro pueden
disminuir rápidamente pero su recuperación
es muy lenta si se cuenta únicamente con el
Fe de una dieta normal. A fin de ejemplificar
este fenómeno se realizaron experimentos
en hombres adultos normales, en los cuales
se agotaron totalmente los depósitos de Fe
por flebotomías repetidas. Después de un
año con una alimentación normal, con contenido de Fe normal, los depósitos solo alcanzaron a 200 mg de Fe, es decir que el
balance férrico fue positivo en aproximadamente 0.5 mg/día y se estima que el máximo de recuperación diaria no excede 1
mg/día, siempre con una dieta normal. Por
supuesto la recuperación de los depósitos
es mucho más rápida con la administración
terapéutica de Fe, pero aún así , con dosis
habituales por vía oral, la recuperación de los
depósitos requiere 6 o más meses de tratamiento.
Depósitos de Fe: Los sitios más importantes de depósitos de Fe son el hígado y el
SRE. Se almacena como ferritina . La proteína precursora es la apoferritina que tiene
un peso molecular de 450.000 daltons y
contiene 24 subunidades polipeptídicas derivadas de la expresión de 2 genes diferentes.
La apoferritina forma un complejo soluble con
4500 átomos de Fe por moléc ula. El Fe se
combina como un agregado polinuclear de
fosfato de óxido férrico hidratado. La ferritina
tiene una vida media de unos pocos días por
lo que el hierro de los depósitos sufre un
continuo proceso de incorporación y liberación para formar nuevas moléculas de ferritina. Reacciones de oxidación y reducción
son necesarias para la captación y liberación
del hierro de la ferritina. El hierro ferroso se
une a la apoferritina, es oxidado y pasa al
estado férrico. Inversamente la liberación del
Fe de la ferritina implica la reducción al estado ferroso.
La hemosiderina , que constituye un tercio
de la reserva normal de Fe, es la otra forma
de depósito. En este caso el Fe se libera
mucho más dificultosamente. La hemosiderina es ferritina en forma de agregados con
acúmulos de Fe, formando un complejo insoluble. Posiblemente la hemosiderina se forma por degradación proteolítica de la ferritina
en lisosomas secundarios. La determinación
de la ferritina plasmática es un proceso
indicador del estado de los depós itos de Fe
en el organismo . De la mis ma manera la
medición de la saturación de la transferrina
plasmática y de la misma manera la medición de la protoporfirina de los glóbulos
rojos es una indicación del estado de la eritropoyesis sobre todo en la deficiencia de
Fe. En el hombre los depósitos de Fe y el
balance férrico alcanzan un equilibrio estable
El mismo depósito de Fe actúa como un
primer regulador de la cinética férrica. Si el
depósito de Fe es normal, es decir alcanza
a1000 mg aproximadamente, la absorción
férrica se reduce aunque la dieta sea muy
rica en Fe. La ferritina plasmática no sufre
cambios ni los depósitos se incrementan
aunque la situación persista en el tiempo y
aún en el caso que se administre Fe en forma terapéutica. Si los depósitos se n
i crementan obligadamente encima de los niveles
28
normales, merced a la administración parenteral de 1500 mg de Fe dextran por ejemplo,
la absorción se reduce marcadamente y
persiste reducida durante mucho tiempo (por
lo menos 600 días en dicho experimento).
El segundo regulador de la cinética férrica es
la eritropoyesis. En casos de anemia por
deficiencia de Fe la absorción se incrementa
significativamente y persiste aumentada
mientras exista anemia. Cuando la anemia
se corrige la absorción de Fe se reduce y
vuelve a los niveles normales recién cuando
los depósitos se normalizan. La hormona
eritropoyetina juega un rol trascendente en el
incremento de la absorción de Fe. La adm inistración de eritropoyetina a individuos no
anémicos con depósitos de Fe normales
produce un incremento similar en la absorción férrica.
facilitada por el ácido ascórbico, ácido gástrico, lactoferrina o alimentos carneos.
En la dieta habitual existen aproximadamente 12 a 20 mg de hierro de los cuales se
absorbe aproximadamente el 10%, en un
paciente con deficiencia se absorbe aproximadamente un 25%, es decir 3-4 mg, que es
el máximo que puede absorber isi
f ológicamente el ser humano. Si diariamente se
pierde más que esa cantidad, se hace negativo el balance férrico y disminuyen los depósitos.
El mecanismo exacto de absroción no está
todavía aclarado, pero se sabe que la mucosa intestinal juega un importante papel regulador de la absorción del Fe que está en el
intestino. El Fe ferroso es del intestino se
une a la transferrina mucosa y se transforma
por medio de enzimas oxidasas en férrico y
se une a la ferritina de la mucosa intestinal.
El Fe es absorbido de acuerdo a las nec esidades, es transportado directamente al
plasma sanguíneo para su distribución o se
combina en la mucosa duodenal o yeyunal
con apoferritina y se almacena como ferritina. Si existe un exceso de Fe en el organismo ocurre un “bloqueo” parcial de la absorción de Fe por saturación de apoferritina
de la mucosa, de este modo no solo no se
absorbe Fe sino que se excreta el Fe al
desacamarse las células de la mucosa digestiva. Este bloqueo solo opera con el Fe
de las comidas. En casos de intoxicación,
las grandes cantidades de Fe superan el
bloqueo fisiológico y se absorbe masivamente por difusión pasiva aparentemente.
Farmacocinética
El aporte de hierro se relaciona con la ingesta calórica siendo de unos 7 mg/1000 kcal.,
en un adulto normal se absorben 5-10% y en
un ferropénico aproximadamente un 25%, la
mayor absorción ocurre en duodeno y prim era porción del yeyuno.
Absorción
La absorción depende de la forma que se
administre el hierro. El Fe hem (hierro ligado
a porfirinas, en carnes principalmente) se
absorbe en un 20-40% y el Fe no hem
(constituyente de alimentos vegetales) en un
5%. El Fe-no hem se absorbe mejor en forma ferrosa y en presencia de ácido ascórbico y lactoferrina y a pH gástrico ácido. La
absorción de hierro se ve disminuida por
antiácidos, fosfatos, tanatos, fitatos (de la
leche de soja) y la fibra de la dieta.
Transporte plasmático del Fe
El Fe es transportado en sangre por la transferrina, glucoproteína beta 1, de un PM de
76.000 que posee dos sitios de unión para el
Fe férrico. Es sintetizada en los hepatocitos
y es esencial para una efectiva entrega del
Fe a los progenitores eritroides. Normalmente solo el 30-35% de la transferrina se halla
saturada con Fe. Su determinación analítica
constituye un elemento importante para el
conocimiento del estado funcional de Fe. El
Fe plasmático total es de 100 a 150
ug/100ml.
La absorción del Fe hem es más rápida,
sobre todo en presencia de comidas en el
aparato digestivo , sin embargo el Fe no hem
representa la mayor cantidad del Fe de la
dieta. El Fe que llega con los alimentos generalmente se encuentra en estado férrico,
trivalente, poco soluble y poco absorbible por
su tendencia a formar óxidos, hidróxidos o
sales de tamaño molecular elevado con
aniones orgánicos o inorgánicos como fosfatos, carbonatos, oxalatos, fitatos y fibras
vegetales.
Normalmente el SRE es el principal suministrador del Fe a la transferrrina y los progenitores eritroides medulares su principal utilizador. Se ha determinado la presencia de
Para absorberse mejor debe reducirse al
estado ferroso, bivalente, acción que se ve
29
receptores específicos para transferrina en la
membrana celular. Una vez unido al receptor,
el complejo receptor transferrina-Fe es internalizado por un proceso de endocitosis y el
Fe se disocia en los endosomas y el receptor y la apotransferrina retornan a la membrana celular, donde la transferrina es liberada al plasma para iniciar un nuevo ciclo de
transporte.
La síntesis de receptores de transferrina y
la ferritina intracelular son regulados por la
concentración de Fe. Cuando el Fe es abundante la expresión de los receptores de
trasnferrina disminuye y al mismo tiempo se
incrementa la síntesis de ferritina intracelular. Inversamente en la deficiencia de Fe, las
células aumentan la síntesis de los receptores para trasnferrina y la captación de Fe y
se reduce la concentración de ferritina. El Fe
se destina principalmente a la producción de
hemoglobina en las células eritroides y se
reduce o evita su desvío a los depósitos.
Actualmente se han aislado los genes determinantes de los receptores de trasnferrina
y de la ferritina humana y se demostró la
acción del Fe para controlar la traducción de
los RNAm que codifican a la ferritina y a los
receptores de trasnferrina.
En el medio intracelular el Fe al estado ferroso es liberado de la transferrina y forma
complejos uniéndose con proteínas de bajo
PM o aminoácidos, nucleótidos, algunos
azúcares o grupos sulfhidrilos. La reincorporación del Fe a la circulación requiere una
reoxidación. En el proceso intervienen 2
enzimas llamadas ferroxidasas 1 y 2, que
contienen cobre. Por eso la deficiencia de
cobre produce entre otros efectos, una disminución de Fe plasmático y anemia por
deficiencia de Fe.
El Hem grupo prostético de muchas proteínas que contienen Fe, se sintetiza en las
mitocondrias a partir del Fe ferroso y la
protoporfirina IX. El Fe de la ferritina puede
ser también utilizado en la síntesis del Hem.
La disponibilidad de Fe , regula la síntesis
mitocondrial del Hem y de las hemoproteínas. Estas son necesarias para el transporte
y depósito de O2 como en la hemoglobina y
mioglobina., el transporte de electrones (citocromos) y numerosas reacciones de oxidación
(citocromo-oxidasas,
citocromo
P450, peroxidasas, catalasas, aldehido
oxidasas, etc.)
Excreción de Fe
Una característica importante del metabolismo férrico es la reutilización efectiva del
metal. Como ya se mencionara solo se pierde alrededor de 1 mg de Fe diariamente, el
80% del Fe plasmático se utiliza en la eritropoyesis, los glóbulos rojos tiene una vida de
aproximadamente 120 días y luego son catabolizados por el SRE. El Fe de los eritrocitos destruídos vuelve a la circulación y es
efectivamente reutilizado. Solamente el Fe
de los depósitos o el Fe circulante ligado a
la transferrina y no el de las enzimas y cofactores es utilizado en la eritropoyesis. El
rol esencial de la transferrina en el metabolismo del Fe resulta claramente evidenciado
en la atransferrinemia congénita. En esta
patología la ausencia de transferrina produce
una anemia por deficiencia de Fe caracterizada además por falta de depósitos de Fe en
el SR y sobrecarga de Fe en los hepatocitos. Este raro tipo de anemia no se corrige
con Fe, sino con la administración de transferrina i.v. . También se han descripto raros
casos de anemia por la producción de anticuerpos anti-transferrina y antireceptores de
transferrina.
Como ya mencionaramos, la capacidad del
organismo para excretar Fe es muy limitada,
la mayor excreción se realiza por descam ación de células que contienen Fe en la mucosa digestiva y la epidermis. Una situación
especial existe en el embarazo, donde la
madre cede al feto y a los tejidos placentarios el Fe necesario para el des arrollo de la
gestación. También existe una pérdida m
i portante en la hemorragia del parto y con la
leche durante la lactancia. Se estima que el
feto necesita 300 mg durante los nueve meses, la placenta, el cordón umbilical 100 mg,
con la sangre en el parto se pierden otros
100 mg y durante 6 meses de lactancia
otros 100 mg más de Fe, todo suma un total
de 600 mg, como un “costo de Fe del embarazo” que requiere un tratamiento específico
para no generar una deficiencia férrica.
Contenido de Fe en los alimentos
Los alimentos con contenido elevado de Fe
(5 mg de Fe /100g) son en general los de
origen animal, como el hígado, corazón,
vísceras, carnes, yema de huevo, ostras.
También algunos alimentos vegetales como
Rol del Fe intracelular
30
las habas, legumbres, frutas secas, germen
de trigo y levadura de cerveza. Tienen contenido de Fe moderado (entre 1-5 mg/100g) los
pescados, las aves, los vegetales verdes en
general y los cereales. Encambio alimentos
deficientes en Fe, menos de 1 mg/100mg,
son la leche, derivados lácteos y los vegetales no verdes.
a. Rápido creimiento: infancia, adolescencia
b.Embarazo
c. Eritropoyesis inefectiva
III. Déficit de la utilización del Fe
Fisiopatología de la anemia por care ncia de Fe
La anemia por carencia de Fe tiene numerosas causas etiológicas. Su intensidad es
generaalmente moderada a leve. Sin embargo existe en el nordeste argentino una etiología que adquiere importancia sanitaria
especial por sus consecuencias no solo
médico-patológicas sino taambién por su
trascendencia social. Nos referimos a la
anemia ferropénica parasitaria, por necatoriasis o anquilostomiasis. Esta parasitosis
existe en otros países latinoamericanos
(Brasil, Paraguay, Venezuela, Colombia,
entre otros) y afecta a gran número de personas. Dada la importancia de esta paras itosis en nuestro país nos referiremos a su
fisiopatología, tomandola como un ejemplo
comparable e otras etiologías.
a. Déficit funcional de la transferrina:
-atransferrinemia hereditaria
-atransferrinemia adquirida: anticuerpos anti-transferrina, anticuerpos antirreceptor de transferrina.
b. Déficit de la liberación del Fe delos
depósitos del SRE: Inflamación, deficiencia
de cobre.
IV. Déficit de la absorción del Fe
a. Enfermedades gástricas: gastritis atrófica, bloqueadores de los receptores H2,
gastrectomía.
b. Enfermedades intestinales: enferm edad
celíaca, sprue, enteritis regional, resección
quirúrgica.
Las causas más importantes de anemias por
deficiencia de Fe están especificadas en la
siguiente tabla:
c. Por fármacos: antiácidos, quelantes o
formadores de complejos: colestiramina,
tetraciclinas y otros.
Etiologías de la anemia por deficiencia
de Fe
d. Algunas dietas vegetarianas pobres
en Fe
I. Incremento de la pérdida de Fe
FISIOPATOLOGÍA DE LA ANEMIA POR
NECATORIASIS
a. Hemorragia gastrointestinal: gastritis
hemorrágica (fármacos tipo aspirina), úlcera
péptica, neoplasias, malformaciones arteriovenosas.
El Necator Americano es un helminto de 810 mm de largo que posee una cápsula bucal con dientes rudimentarios y láminas
cortantes. Las hembras de 15 mm aprox imadamente tienen el extremo posterior aguzado; los machos en cambio terminan con el
extremo ensanchado por la bolsa copulatriz.
El Necator tiene una configuración externa
con dos curvaturas (cuerpo arqueado en S
itálica) mientras que el Anquilostoma Duodenalis posee una sola curvatura (cuerpo
arqueado en C) En nuestro país predomina
la infección por Necator Americano.
b. Necatoriasis o anquilostomiasis
c. Hemorragia menstrual incrementada
d. Hemorragias urinarias
e. Hemólisis intravascular: Prótesis va lvular aórtica, hemoglobinuria paroxística noctura, anemia hemolítica autoinmune, sickle
cell anemia.
II. Incremento de los requerimientos de
Fe
La localización en el hombre es el intestino
delgado principalmente el duodeno.
31
40%del hem es reabsorbido recuperandose
así parte del hierro perdido. Una parte importante (60-70%) sigue su curso en la luz intestinal y se excreta con las heces. Por este
mecanismo y dependiendo del número de
parásitos adultos presentes en el duodeno e
intestino delgado dela paciente, se va produciendo una pérdida crónica de Fe , Tienen
menor importancia en la génesis dela anemia, las toxinas hemolíticas que poseen los
parásitos adultos. La pérdida de Fe se n
icrementa en casos de superinfección y reinfección. Roche y colaboradores, en Venezuela, han demostrado que la pérdida de
sangre que puede causar cada Anquilostoma o Necator es aproximadamente es de
0,001 a 0,04 ml diarios. Layrisse y col. calcularon la pérdida de sangre en relación al
número de huevos del parásito por gramo de
materia fecal, determinando que por cada
1000 huevos/por gramo de materia fecal, se
pierden diari amente 2,15 ml de sangre. Los
mismos investigadores demostraron que en
pacientes fuertemente parasitados existe
además un exceso de hemólisis que agrava
aún más el cuadro de pérdida sanguínea.
Evolución: a partir del huésped inicial se
eliminan los huevos juntamente con las
materias fecales, los huevos son de forma
elíptica recubiertos por una membrana
transparente, conteniendo de 2 a 4 blastómeras. En contacto con la tierra que debe
tener una determinada porosidad, grado de
humedad y oxigenación, pH adecuado y
temperatura entre 25 y 30 o C, se forma el
embrión que atraviesa la membrana y pasa a
la tierra con caracteres de larva rahbiditoides (no infectante). Luego de la formación de
los órganos genitales da origen a la larva
estrongiloides (560 micras de largo aproximadamente) y a la larva estrongiloide
enquistada que ya es infectante. Cuando se
pone en contacto con la piel del hombre la
atraviesa activamente dejando su vaina , y
por la vía hemática venosa llega al corazón
derecho y los pulmones. Atravesando los
capilares alveolares llega a la luz bronquial y
arrastrada por las secreciones bronquiales
llega a la tráquea, de allí, la larva pasa al
esófago y por éste desciende hasta el estómago y duodeno donde se fija y alcanza el
estado adulto. Se estima que el tiempo total
que requiere el parásito para llegar al estado
adulto, desde que atraviesa la piel es de 30
días. Al atravesar la piel pueden aparecer
manifestaciones como prurito, erupciones
papulosas y de urticaria. A nivel pulmonar
pueden observarse bronquitis y signos irritativos. La necatoriasis es una enfermedad de
la pobreza y bajo nivel de vida. El parásito
puede atravesar la piel si previamente el
huésped infectado ha defecado en el suelo y
si el mismo u otro ser humano camina descalzo en ese mismo suelo. Es decir que la
falta de un baño adecuado y la carencia de
calzados, constituyen causales necesarias
para la difusión de la parasitosis.
Acción patógena. Anemia por
de hierro
Cuando la pérdida excede los 7 a 8 ml de
sangre diarios (3000-4000
huevos/gr de
materia fecal) que equivalen a 3-4 mg de
hierro, la situación del paciente se vuelve
crítica, porque con una dieta normal esa
será la cantidad máxima de Fe absorbida.
En el nordeste argentino pueden encontrarse
parasitados con 10.000 a 20.000 huevos /gr
de materia fecal con lo que la pérdida sanguínea puede estimarse en 25-45 ml/día.
Desarrollandose lentamente la anemia ferropriva que puede ser de gran intensidad.
Secuencia de la anemia por deficiencia
de Fe
La primer etapa en la producción de la anemia comienza con la disminución del Fe de
los depósitos, debido a la pérdida permanente. El balance de Fe se hace negativo, pero
aún no se observa dis minución de los glóbulos rojos. Es decir que mientras la provisión
de Fe a la médula ósea sea suficiente, la
anemia no se produce. Si el balance se
mantiene negativo, los depósitos se van
vaciando lentamente y cuando estos se
agotan ya no hay suficiente aporte de Fe
para una eritropoyesis normal. La ferremia
desciende y la proporción de transferrina
saturada con Fe baja, cuando desciende al
15% , se compromete la síntesis de hem oglobina. Al comienzo la anemia es normocí-
pérdida
En la mucosa intestinal el parásito ejerce
acción exfoliativa provocando pequeñas y
continuas hemorragias por succión y expulsando pequeñas cantidades de sangre a la
luz intestinal. Una parte importante de la
sangre pasa al intestino del parásito, siendo
luego expulsada por su extremo distal y
parte se vierte por los lados de inserción de
la cabeza en la mucosa intestinal. Este es el
principal mecanismo de la anemia que ocasionan crónicamente. Los glóbulos rojos
que caen a la luz intestinal se lisan, 30-
32
tica y normocrómica, pero gradualmente va
haciendose microc ítica e hipocrómica, a
medida que la pérdida de Fe va intensificandose. La disminución del Fe circulante como hemoglobina se hace cada vez mayor.
En la etapa final de la deficiencia de Fe se
afecta el Fe tisular y el enzimático.
cual la eritropoyesis está limitada por la
deficiencia del aporte de Fe a la médula
ósea eritroide. Con esa base fisiopatológica
se debe encarar el tratamiento.
En la actualidad el mejor nivel de vida, la
difusión del conocimiento fisiopatológico de
la parasitosis, la rapidez de las comunicaciones y el inicio del tratamiento adecuado,
ha producido una mejoría en la incidencia de
la enfermedad y sobre todo en la evolución
de la misma, de tal manera que es difícil
que se llegue a la severidad de la anemia
observada hace algunos años.
Tan profunda alteración metabólica y anemia se traduce por una grave afectación
funcional de todo el organismo en su esfera
psíquica y orgánica, observandose disnea
intensa, taquicardia con soplo sistólico funcional, apatía, desgano, glositis, queilosis,
fragilidad de mucosas, en especial la esofágica, alteraciones funcionales gástricas, etc.
En el tratamiento de las anemias ferroprivas
el médico debe resolver 3 problemas: 1)
Descubrir la causa de la carencia de Fe, 2)
eliminar esta causa en lo posible y 3) Corregir el déficit de Fe.
En conclusión, la anemia por necatoriasis o
anquilostomiasis es una anemia por pérdida
de sangre y Fe, crónica a nivel intest inal,
que trae como consecuencia un vaciamiento
progresivo de los depósitos de Fe
en la
Diagnóstico diferencial de la anemia por deficiencia de hierro
Anemia por deficiencia de Fe
Hemoglobina
Ferri tina en pla sma
Ferremia
Saturación de
transferrina
Protoporfirina del
glóbulo rojo
Depósito de Fe
Eritroblastos en
médula ósea
VCM
HCM
Respuesta al tr atamiento con Fe
Anemia de enfe rmedades crónicas
Con depósitos no
vacíos
Normal
↓
Anemia de reciente comie nzo
↓
↓
Anemia crónica
↓
↓
↓
↑
Normal
Normal
↓
↓
↓
↓
↓
↓
Normal
Normal
↑
Normal o ↑
↓
Normal
Ausente
↓
Ausente
↓
Normal
↓
Normal
Normal
+ o-
Normal
Normal
+
↓
↓
+
Normal o ↓
Normal o ↓
-
VCM: Volumen corpuscular medio
HCM: Hemoglobina corpuscular media
PRINCIPIOS TERAPÉUTICOS
ANEMIA POR DEFICIT DE Fe
DE
LA
diarias y por largos períodos de tiempo, induce el desarrollo de una anemia de muy
lenta evolución, con la apariciónde cambios
adaptativos también porogresivos que permiten llegar a las cifras mencionadas. Estas
cifras serían imposibles de alcanzar, incompatiblescon la vida, si la anemia se desarrollará en forma aguda o subaguda. Lasa nemias por deficiencia de Fe por otras causas
etiológicas son generalmente de moderada
La anemia ferropénica puede alcanzar en
algunos casos gran intensidad, con cifras de
hemoglobina de 2-3 g/100 ml y hematocritos
de 8-10%. Esto ocurre principalmente en la
anemia ferropénica de la necatoriasis amer icana o anquilostomiasis, ya que la progresiva pérdida de Fe, en pequeñas cantidades
33
intensidad y no comprometen tan seriamente
la vida del paciente.
compromete aunque la concentración de Ep
plasmática sea elevada, ya que la producción se detiene por carencia de un componente esencial del glóbulo rojo. y no por falta
de estímulo proliferativo y diferenciativo de la
Ep sobre los progenitores eritroides. Por
eso, a medida que la anemia se intensifica,
aumenta proporcionalmente la secreción de
Ep, que llega a niveles muy altos. Esta
situación se especifica en el siguiente cuadro que resume algunos resultados obtenidos anteriormente en nuestro grupo de trabajo, en Corrientes, Argentina:
En todos los casos debe considerarse que la
hormona reguladora de la producción de
glóbulos rojos, la eritropoyetina (Ep), se
incrementa en la circulación en respuesta a
la anemia. Las células peritubulares del riñón
responsables de la secreción de la Ep, aumentan su producción en forma proporcional
a la intensidad de la anemia. Como la síntesis de la hemoglobina se encuentra comprometida por la carencia de Fe, la producción de glóbulos rojos aunque también se
Diagnóstico
Necatoriasis
Necatoriasis
Necatoriasis
Necatoriasis
Anemia hemolítica
Pérdida de sangre
Necatoriasis
Hb
ml
g/100 He matocrito
reticulocitos
2.2
2.4
2.6
3.3
3.1
10
12
16
14
14
2.8
7.0
2.1
2.0
2
Recuento de
huevos necator/ g/materia
fecal
17.000
19.800
38.000
37.200
----
Actividad
Ep U/mg
proteína *
3.7
15
14
----
28
3.6
12
3.6
46.200
12.2
de
de
13.2
34.3
16.8
6.1
6.1
*En condiciones normales no se detecta con este método eritropoyetina en plasma.
La situación creada en el paciente con deficiencia de Fe tiene características únicas,
coexiste una anemia de intensidad progresiva (que puede ser de gran severidad en el
caso de la necatoriasis) con elevados o muy
elevados niveles plasmáticos de Ep. Eso
explica la respuesta espectacular que se
obtiene habitualmente cuando el paciente
anémico ferropénico, se le administra Fe en
dosis suficientes. La corrección de la anemia
ocurre muy rápidamente, impulsada por el
estímulo proliferativo de la Ep unido a la
necesaria provisión de Fe. Como ya se
mencionara anteriormente, aunque en 30-45
días se alcanzan los niveles normales de
hemoglobina y hematocrito., la administración de Fe debe continuar como mínimo 6
meses, a fin de recargar los depósitos férricos del SRE.
La determinación de la ferritina sérica, luego
de ese tiempo, indicará o no la necesidad de
continuar la administración de Fe . La ferritina plasmática es un fiel indicador del estado
de los depósitos de Fe. Una concentración
normal de ferritina sérica (100 ug/L) indica
que los depósitos son normales y puede
suspenderse la terapia férrica.. Valores
inferiores a esa cifra indican la necesidad de
continuar con la administración terapéutica
de Fe.
PREPARADOS TERAPÉUTICOS DE
HIERRO
-Preparaciones de Fe para administración
oral:
El hierro utilizado en terapéutica es en general, componente de sales inorgánicas, compuestos solubles de sales ferrosas para
34
administración oral. Los más importantes
Fármaco
Sulfato ferroso (20% de Fe)
Sulfato ferrosos anhidro (30% de Fe)
Fumarato ferroso (33% de Fe)
Gluconato ferroso (12% de Fe)
Polisacarato ferroso
Carbonato ferroso
son los siguientes:
Dosis inicial (anemia ferropénica severa)
300 mg/ 2-3 veces/día
200 mg/ 2-3 veces/día
200 mg/ 2-3 veces/día
300 mg/ 2-3 veces/día
150 mg/ 2 veces/día
400 mg/ 2 veces/día
Existen además numerosas formas farmacéuticas de Fe en combinaciones en general, irracionales, ya que combina en una sola
forma farmacéutica, Fe y otros metales,
vitaminas, cofactores, minerales y otros. La
anemia de la deficiencia de Fe, correctamente diagnosticada debe ser tratada exclusivamente con sales ferrosas, que son las más
solubles y las de mejor absorción. En general no existen diferencias farmacocinéticas
importantes entre las distintas sales ferrosas.
un 30% si se lo administra con 200 mg o
más de ácido ascórbico. En este último
caso el marcado incremento de los efectos
adversos, sobre todo locales, prácticamente
hacen desaconsejable la combinación.
En realidad no es necesario estimular la
absorción del Fe ya que la fracción absorbida con las dosis especificadas cubre habitualmente todas las necesidades metabólicas y de síntes is del hem. Como vimos, la
reposición de los depósitos es lenta, puede
llevar meses, pero no depende de una mayor absorción, que se alcanza sobradamente
con las dosis terapéuticas recomendadas.
La anemia ferropénica es normocítica y
normocrómica, pero cuando los depósitos de
Fe se agotan se hace microcítica e hipocrómica.
Las dosis recomendadas en el cuadro de
preparados de Fe son las iniciales, de ataque, de una severa anemia por deficiencia de
Fe. Las dosis de mantenimiento pueden ser
reducidas a 2-3 mg de Fe/kg de peso, es
decir 200 mg de Fe aproximadamente/día.
Acciones farmacológicas y usos tera péuticos
La cinética férrica sigue los parámetros ya
explicados en la sección de metabolismo
del Fe. Las sales ferrosas son absorbidas a
lo largo del aparato GI, sobre todo en la pr imera porción del intestino delgado. Los preparados de Fe con cubierta entérica, dificultan la absorción del metal por lo que no son
recomendables. De la misma manera la
biodisponibilidad delos preparados de liberación prolongada, es limitada y su efectividad
es dudosa.
Es aconsejable la administración de las
sales ferrosas en ayunas o alejadas de las
comidas. Los alimentos reducen la biodi sponibilidad de Fe, de tal manera que la absorción puede reducirse a la mitad. Sin embargo los efectos adversos locales, náuseas y
dolor epigástrico pueden ser de tal magnitud
que para reducirlos se hace necesario adm inistrar el Fe después de las comidas, ajustando las dosis.
El Fe absorbido en el intestino delgado pasa
a la sangre y se liga inmediatamente a su
transportador, la transferrina, que transporta
el Fe hasta la médula ósea donde es incorporado a los progenitores celulares de la
línea eritroide. En casos de anemia ferropénica este proceso es realizado con rapidez y
eficacia. La proliferación y diferenciación de
los progenitores más maduros de la línea
roja, es especialmente estimulada por los
niveles elevados de Ep circulantes y como
resultado, los glóbulos rojos de neoformación
pasan en cantidades abundantes a la circulación . El acelerado proceso eritropoyético
produce también un incremento de los reticulocitos en sangre periférica, que es máximo entre los 5 y 10días de iniciado el tratamiento, pudiendo alcanzar porcentajes de
5-8% en ese tiempo.
La absorción del Fe también se reduce, como vimos, si se lo administra con antiácidos, productos lácteos, agentes alcalinizantes, fosfatos, fitatos y se incrementa hasta
Al mismo tiempo se incrementa el número
de glóbulos rojos circulante, la hemoglobina
y el hematocrito. Se produce habitualmente
una rápida mejoría sintomática, desapare-
35
ciendo la palidez, la disnea, la astenia, inapetencia y poco a poco se reduce la frecuencia cardíaca y tiende a desaparecer el
soplo sistólico funcional que acompaña frecuentemente al estado anémico. La normalización del cuadro hematológico y la mejoría
clínica se logran rápidamente (20-30 días de
tratamiento) pero la reposición total de los
depósitos de Fe lleva un tiempo mucho mayor (4-6 meses). La normalidad hematológica
solo se alcanza cuando los depósitos de Fe
llegan a las cifras normales, lo que puede
monitorearse con la determinación de la
ferritina plasmática, recordando que 100 ug/L
de ferritina corresponden a 1000 mg de Fe
en los depósitos, cifras estas normales.
Cuando se aproximan a estas cifras el tratamiento con Fe debe suspenderse ya que la
continuación puede significar sobredosificación y eventual intoxicación con Fe.
La vía parenteral está indicada solamente
cuando existen enfermedades que dificultan
la absorción como el sprue, diversos síndromes de malabsorción o en casos de pacientes sometidos a alimentación parenteral
o cuando existe una severa intolerancia
gástrica o digestiva del Fe. También en casos especiales como en pacientes psiquiátricos inhábiles para la medicación oral.
El Fe sorbitol se absorbe rápidamente por
v.i.m., siguiendo el drenaje linfático. Un alto
porcentaje (aproximadamente el 40%) de lo
que pasa a la sangre se elimina inalterado
por vía renal. El Fe dextrán puede administrarse también por v.i.v. Dosis elevadas de
Fe dextrán por vía i.v. (500 mg o más) producen incremento constante de los depósitos de Fe en el SRE de 10 a 20 mg/hora. Se
evita por esta vía un depósito de Fe en el
sitio de la inyección como oc urre en la vía
i.m. y puede persistir por varias semanas.
La administración de Fe parenteral, sobre
todo si se usa la v.i.v. puede producir importante efectos adversos, lo más importante
es la reacción anafiláctica generalizada,
dolor en el sitio de la inyección, cefaleas,
hipotensión, mareos, reacciones alérgicas
varias, urticaria y episodios tromboembólicos. Algunos de estos efectos son graves ya
que ocurren al circular libremente el Fe en la
sangre, al superar la capacidad de saturación de la transferrina.
En resumen:
Uso preventivo del Fe
La profilaxis de la pérdida de Fe en la mujer
embarazada o en la deficiencia férrica leve
puede ser manejada terapéuticamente con
dosis relativamente pequeñas de Fe. El requerimiento diario en los últimos 6 meses de
gestación, se eleva a 3-6 mg. Este requerimiento puede cubrirse fácilmente con la
administración de 30 mg de sulfato ferroso
en ayunas.
Otro uso profiláctico del Fe puede darse en
niños durante el primer año, niños nacidos a
término y con peso normal, poseen depósitos de Fe que cubren sus necesidades fácilmente durante 3 meses. Si la alimentación
es exclusivamente de leche materna, puede
ser necesaria la suplementación de Fe oral
después de los 3 meses hasta el primer
año. En niños con bajo peso al nacer (m enos de 2,5 kg) la suplementación férrica
puede iniciarse a los 2 meses.
1. Las preparaciones de Fe deben ser
exclusivamente utilizadas para la prevención o el tratamiento de la anemia de la
deficiencia de Fe
2. La administración por vía oral es de
elección para la terapéutica con sales de
Fe.
-Preparados de Fe parenterales:
Fe sorbitol o Fe sorbitex (Yectafer) v.i.m.
Fe dextrán v.i.m. o v.i.v.
3. Las sales ferrosas son las de elección.
4. La administración de Fe con otros minerales y otras vitaminas no ha demostrado
ser superior a la administración de Fe
solo.
Existen muy pocas indicaciones para el uso
de Fe parenteral. La respuesta en la deficiencia de Fe es similar a la que se obtiene
utilizando la vía oral, pero es más peligrosa
por sus efectos adversos. Por ejemplo, puede producirse una hemosiderosis ia trogénica ya que al no existir un control de la
absorción, el Fe en exceso tiende a depositarse como hemosiderina.
5. Aunque la respuesta clínica a la terapia
férrica se obtiene rápidamente (1-2 meses)
la duración del tratamiento debe ser más
prolongada (4-6 meses) a fin de er poner
36
haciéndose en forma espontánea o en respuesta al tratamiento. Esta etapa que dura
8-16 horas puede anunciar el comienzo de
una mejoría progresiva, aunque a menudo
esta atenuación de síntomas se ve interrumpida por la siguiente etapa.
los depósitos de Fe.
6. La administración de Fe por vía parenteral tiene indicaciones excepcionales y
puede producir graves efectos adversos.
INTOXICACIÓN
Etapa III:
Colapso vascular progresivo,
convulsiones y alta mortalidad al cabo de24
horas de la ingestión del Fe.
Los preparados ferrosos pueden producir
reacciones adversas de acuerdo a la vía
utilizada para su administración. El uso de
las sales ferrosas por vía oral puede provocar
en un 25% manifestaciones de intolerancia
gástrica que se traducen por molestias epigástricas, náuseas, cólicos, pirosis y diarrea
(más frecuentemente) o constipación. Estos
trastornos son en gran medida superados
fraccionando la dosis y administrando la sal
ferrosa después de las comidas.
Etapa IV: es la etapa de las complicaciones postintoxicación, caracterizada por obstrucciones intestinales, debido a cicatrices
en el estómago o intestino delgado, puede
aparecer semanas o meses después de la
intoxicación.
El tratamiento de la intoxicación aguda consiste en:
Los efectos secundarios de la terapéutica
parenteral pueden ser locales o generales.
Los locales consisten en flebitis y trombosis
(raros) cuando se usa la vía i.v., e infi ltraciones dolorosas en casos de inyección paravenosa, el uso de la vía i.m. puede provocar
inflamaciones dolorosas de los ganglios
inguinales así como manchas en la piel.
1) Vaciamiento del estómago realizando
lavajes gástricos con un líquido alcalino (bicarbonato de sodio), agregando al mismo un
quelato fijador del Fe como la deferoxamina
(5-10 mg en 100 ml de solución fisiológica),
de esta manera el Fe residual se hace poco
absorbible. El lavaje gástrico es peligrosos
luego de la primer hora, por la necrosis gástrica y la posibilidad de perforación.
Como efectos secundarios generales se
han observado dolores en la región precordial
o en las regiones lumbares, taquicardia,
enrojecimiento de la cara, sudoración profusa, fiebre, dísnea y cefaleas.
2) Después del lavado gástrico aplicar una
enema para remover el Fe del intestino inferior.
3)Tratar la acidosis y el colapso vascular.
La intoxicación aguda se observa especialmente en niños por ingestión accidental
de dosis masivas de Fe, 3 g de sulfato ferroso son generalmente letales para un niño y
18 g son letales para un adulto.
4)Secuestrar el Fe plasmático administrando
deferoxamina por vía i.m. (0,5 a 1 g cada 4,
8 0 12 horas) o si el paciente está en shock
por vía i.v. (15 mg/kg) en goteo e.v. cada 24
horas, durante 3 días.
Los efectos clínicos por ingestión de dosis
tóxicas de Fe se han dividido en 4 etapas:
Etapa I: Comienza con dolor abdominal,
náuseas y vómitos, a los 30-60 minutos, las
tabletas de Fe parcialmente disueltas pueden ser vomitadas con contenido gástrico de
color pardo o sanguinolento. Aparece irritabilidad, palidez, somnolencia y frecuentemente
diarrea sanguinolenta o negra. Los síntomas
de acidosis y colapso vascular pueden
hacerse prominentes y aproximadamente en
un 20% de los casos sobr eviene coma y
muerte en 4-6 horas.
5) Tratamiento sintomático y mantenimiento
de las condiciones fisiológicas. En caso de
pacientes en coma aplicar las medidas inespecíficas , de gran valor terapéutico (mantenimiento de las vías aéreas libres, presión
arterial, corrección de la acidosis, diuresis,
etc) necesarias en estados com atosos de
cualquier etiología.
ANTAGONISTAS DEL HIERRO:
Deferoxamina
Etapa II: Consiste en un período de mejoría con atenuación de los síntomas iniciales,
La deferoxamina es un agente quelante
específico para el hierro, utilizado en casos
37
de intoxicación aguda o en pacientes que
sufren sobrecarga del mismo (hemocromatosis).
Referencias bibliográficas
La deferoxamina denominada también desferrioxamina -B o EDDHA (ácido etilendiamino di- orto- hidroxifenilacético) conocida
comercialmente con el nombre de Desferal,
se obtiene de la ferrioxamina B, compuesto
férrico extraído de diversos actinomicetos,
que por tratamiento químico pierde el Fe.
1- Human Pharmacology - Wingard,
857-865, 1ra. edición 1990
pag.
2- Ï ron deficiency and megaloblastic anemias. L.R. Soloman. En: Handbook of Experimental Pharmacology of Blood Forming
organs. De. S.W.Fischer, vol 101, pag 137222, 1992.
Es un compuesto químico polímero derivado
del ácido hidroxámico. Se usa en forma de
sal como mesilato de deferoxamina, muy
soluble en agua.
3- Farmacología de los estados anémicos
J.López y P. Lorenzo, en Farmacología de
Velazquez, 16 edición, pag 667-686, 1992.
Acción farmacológica: Su acción fundamental es la de formar quelatos (compuestos
formados por un metal y dadores de electrones llamados ligandos que toman una estructura cíclica) con el Fe, haciendolo únicamente cuando este se encuentra en estado férrico (Fe +++ ). El quelato formado recibe
el nombre de ferrioxamina . De esta manera es capaz de captar Fe que se encuentra
formando parte de ferritina y la hemosiderina,
como así también aunque en menor extensión del hierro unido a la transferrina. El hierro de los citocromos y la hemoglobina no es
captado debido a que se encuentra en estado ferroso (Fe ++). Como la ferrioxamina es de
bajo peso molec ular se excreta fácil y rápido
por vía renal.
4-Agentes hematopoyéticos: Factores de
crecimiento, minerales y vitaminas. R.S.
Hillman. En: Goodman y Gilman, Las bases
farmacológicas de la Terapéutica, pag. 12391272, 8a. edición 1991.
5- Roche M. and Layrisse, The nature and
causes of Hookworm anemia, Teha american
Journal of Tropical Medicine and Hygiene, vol
15, Nro.6, part 2, 1966.
6- Finch, C. Regulators of Iron Balance in
Humans. Blood, Vol 84, Nro 6 (september
15) 1994, pp 1697-1702.
7- Britenham G., et al, Efficacy of deferoxamine in preventing complications of iron
overload in patients with talassemia major.
The N.Engl. J. of Med. Vol. 331 Nro.9, set.
1994.
La administración de deferoxamina e.v. es
capaz de provocar liberación de histamina y
en consecuencia puede producir hipotensión
arterial que generalmente es transitoria y
leve.
8- Taetle R. The Role Of Transferrin Receptors In Hematopoietic Cell Growth, Exp.
Hematol. 18: 360-365, 1990.
Farmacocinética: La deferoxamina se absorbe bien luego de administración parenteral, solo se absorbe 15% por vía oral. La
droga se distribuye en todo el organismo, se
metaboliza parcialmente por enzimas plasmáticas y se elimina en un 90% a las 24
horas. Debido a la presencia de ferrioxamina
la orina toma un color rosa salmón.
9- Oski, Frank, Iron Deficiency In Infancy
And Childhood. The N.Engl. J. of Med. Vol.
329 Nro.3, july 15. 1993.
10- Iron preparations. AHFS, Drug Information, pp 868-874, 1994.
Intoxicación: Es una sustancia poco tóxica
que puede provocar hipotensión arterial y
rash cutáneo por administración e.v. rápida e
irritación del trato digestivo luego de una
dosis alta por vía oral. Se ha reporteado un
caso de cataratas que podría tener significancia clínica importante porque ya fue observado en perros.
11- Gutnisky A. , Malgor, L. Lou Nohr, M;
and Van Dyke D. Colection of erythropoietin
from urine of patients with anemia secondary to hookworm. Annals of the New York
Academy of Sciences, vol. 149, pp 564568, march, 1968.
38
ANEMIAS MEGALOBLÁSTICAS
ANEMIAS POR DEFICIENCIA DE VITAMINA B12 y ÁCIDO FÓLICO:
Malgor-Valsecia
Las anemias megaloblásticas son relativamente poco comunes y generalmente se deben a deficiencia de folato (ácido fólico o
pteroilglutámico) o vitamina B12, son anemias macrocíticas e hipercrómicas. Esto
significa que en términos clínicos se debe
esperar la corrección de la anemia y el restablecimiento del tipo morfológico normal de
la médula ósea con el suministro del nutrimento faltante.
Las causas de deficiencia de folato incluyen:1-Dieta inadecuada; 2-Malabsorción
(la cual puede ser congénita o adquirida, por
ejemplo; enteropatía inducida por gluten,
esprúe, insuficiencia pancreática, sindrome
del intestino corto); 3-Inhibición de la absorción del folato dietario inducida por drogas
(fenitoína, fe nobarbital); 4-Utilización incrementada del folato (crec imiento, velocidad
metabólica incrementada, por ejemplo fiebre,
tirotoxicosis, enfermedad maligna, anemias
hemolíticas), y 5-Inhibición del metabolismo
del folato por drogas (metotrexato, pirimetamina, trimetoprima).
Las causas de la deficiencia de vitamina
B12 incluyen: 1-Insuficiencia dietaria (rara);
2-Ausencia o anormalidad de factor gástrico
intrínseco; 3-Absorción anormal del factor
complejo intrínseco de vitamina B12 como
resultado de una cirugía previa del intestino
delgado o carencia de receptores intestinales (rara), y; 4-Anomalías de la proteína de transporte de B12 heredadas.
Se han comunicado causas metabólicas de
anemia macrocítica más raras (deficiencia
de tiamina) en los hijos de matrimonios consanguíneos que presentaban anomalías
neurológicas. La anemia respondió a 25mg
diarios de tiamina.
El metabolismo del ácido fólico y de la vitamina B12 está interrrelacionado, y esto se
debe considerar cuando se instituye la terapia. Las grandes dosis de vitamina B12 pueden corregir los problemas hematológicos
que se deban a deficiencia de folato. Así
como las grandes dosis de folato pueden corregir los disturbios hematológicos que se
deban a carencia de vitamina B12. El folato,
sin embargo, no corrige el problema neurológico asociado a defi ciencia de vitamina
B12, y no se deben administrar grandes
dosis de folato hasta que se haya excluído
deficiencia de vitamina B12.
Tratamiento
DEFICIENCIA DE ACIDO FOLICO
El tratamiento de los pac ientes con deficiencia de folato involucra: 1-Corrección de la
deficiencia de folato; 2-Mejora de la enfermedad preexistente de ser posible; 3-Mejora de
la dieta incrementando la ingestión de folato,
y 4-Evaluaciones de seguimiento a intervalos para monitorear el estado clínico del
paciente.
La dosis diaria permitida más recientemente
recomendada de ácido fólico para hombres
y mujeres entre 25 y 50 años es de 200 y
180 ug/día respectivamente. Para infantes
desde el nacimiento hasta el año es de 3,6
ug/kg/día. Durante el embarazo es de 400
ug/día. Para mujeres que amamantan es de
280 ug/día los primeros 6 meses, y 260
ug/día los segundos 6 meses.
Las fuentes ricas en folato incluyen: hígado,
riñón, salvado, espinaca, espárrago, arve jas,
lentejas, y chauchas. Los vegetales de hoja
verde, la mayoría de los granos ent eros, la
carne de vaca, almendras y maní, choclo,
papas, remolacha, y brócoli contienen buenas cantidades de ácido fólico.
En los casos en que se presenta defi ciencia
de folato, se debe instituir un seguimiento terapéutico con 50-100 ug de folato por día
oralmente. Esta dosis produce una rápida
reticulocitosis en los casos de deficiencia de
folato pero no tiene efectos en los pacientes
con deficiencia de vitamina B12.
embargo, pueden estar presentes durante
varios días los grandes mielocitos, metamielocitos, y formaciones en banda.
Duración de la Terapia
La duración de la terapia depende de la patología preexistente, pero usualmente el ácido
fólico se administra durante varios meses
hasta que se haya formado una nueva población de células rojas. A menudo es posible
corregir la causa de la deficiencia y prevenir
su recurrencia (por ejemplo mejorando la
dieta, suministrando una dieta libre de gluten
para tratar la enfermedad celíaca, o tratamiento de una enfermedad inflamatoria, tal
como tuberculosis o enfermedad de Crohn).
En estos casos no hay necesidad de continuar con el ácido fólico durante toda la vida.
En otras situaciones, sin embargo, es rec omendable administrar ácido fólico continuamente para prevenir la recurrencia de la
deficiencia (por ejemplo, anemia hemolítica
crónica tal como talasemia), o en pacientes
con malabsorción que no responden a una
dieta libre de gluten.
Existe buena respuesta en la mayoría de los
pacientes con 100-200 ug de ácido fólico por
día, sin embargo es usual tratar a los pacientes deficientes con 0,5-1mg diarios oral mente.
Las preparaciones
ponibles incluyen:
comercialmente
dis -
Ampollas de ácido fólico de 15 mg en 5 ml
(Ac. Fólico FADA)
Comprimidos ranurados de 1 mg de ácido
fólico (Acifol)
Reducir el contenido de folato no reduce el
costo significativa mente, y debido a que el
ácido pteroilmonoglutámico no produce efectos colaterales salvo en pacientes con deficiencia de vitamina B12, hay pocas razones
para reducir la dosis. Es más, una dosis oral
menor puede no siempre ser efectiva en
pacientes con malabsorción del folato. En la
mayoría de los pacientes, 5 mg diarios de
ácido fólico administrados oralmente durante
7-14 días induce a una máxima respuesta
hematológica y aún en casos de malabsorción severa se absorbe suficiente folato de
esta dosis como para llenar los depósitos.
Antes de administrar el ácido fólico (en estas
grandes dosis), siempre es necesario asegurarse que no hay defi ciencia de vitamina
B12.
La anemia megaloblástica a menudo se desarrolla en pacientes que reciben drogas que
son antagonistas del ácido fólico (metotrexato, primetamina, trimetoprima, sulfasalazina).
Estas drogas inhiben la enzima que reduce
al dihidrofolato a tetrahidrofolato. En algunos
casos la deficiencia de folato puede ser severa, especialmente en pacientes con almacenamientos de folato deplecionados. En
estos casos, los antagonistas deben acompañarse con ácido folínico, una tableta de
5mg diario.
Respuesta al Tratamiento
En los casos de deficiencia funcional de folato o de cobalamina, tal como un error en el
metabolismo o el transporte, solo pueden ser
útiles dosis masivas de vitamina. El diagnóstico solo se realiza con tests bioquímicos
apropiados, a menudo sobre cultivos de fibroblastos obtenidos por biopsia de piel. Los
errores de nacimiento son raros, y los pacientes a menudo presentan deficiencia
mental, aminoacidemia, y fallas en el crecimiento más que presentar simples casos de
anemia.
La respuesta clínica y hematológica al ácido
fólico es rápida. En 1 ó 2 días el apetito del
paciente mejora (a menudo se torna vo raz) y
vuelve la sensación de bienestar, con un
incremento de la energía y del interés por el
entorno. Hay una caída en el hierro sérico (a
menudo a bajos niveles) en 24-48h y una
elevación de la reticulocitosis en 2-4 días el
cual alcanza el pico a los 4-7 días; los niveles de hemoglobina retornan a la normalidad
en 2-6 semanas. Los leucocit os y las plaquetas se incrementan con la reticulocitosis,
y los cambios megaloblásticos en la médula
ósea disminuyen dentro de las 24-48h. Sin
Deficiencia de Vitamina B12
40
En condiciones en las cuales el paciente
está en riesgo de deficiencia de vitamina B12
(gastrectomía total o resección ileal), se
debe prescribir una administración profilactica de vi tamina B12.
dentro de las 6h y ya es com pletamente
normoblástica a las 72h.
Las respuestas hematológicas rápidas también se obtienen con el uso oral de ácido fólico. Este, sin embargo, está contraindicado
ya que no tiene efectos sobre las manifestaciones neurológicas y ha demostrado precipitar o acelerar su desarrollo. Es más, la
anemia megaloblás tica nunca debe tratarse
antes de que un ensayo de ácido fólico o vitamina B12 haya determinado la causa precisa de manera tal que se pueda administrar
el tratamiento correcto. Se requiere hierro
ocasionalmente cuando se estuvo consumiendo una dieta general inadecuada que
haya sido deficiente en este mineral.
Los pacientes sospechados de defi ciencia
de vitamina B12 son sometidos a una seguimiento terapéutico con 25-100 ug de vitamina B12. Esta dosis corrige el problema
hematológico causado por la deficiencia,
pero no corrige a los pacientes deficientes
en folato. La respuesta de los reticulocitos a
esta terapia es similar a la notada en la deficiencia de fol ato.
Las dosis óptimas para niños no están bien
definidas como las de los adultos. Cuando el
diagnóstico se establece firmemente, se
pueden usar dosis de 25-100ug/d para la terapia inicial. Alternativamente, en vista de la
habilidad del cuerpo para almacenar vitamina
B12 por largos periodos, se puede empezar
la terapia de mantenimiento con inyecciones
intramusculares mensuales de dosis de
entre 200-1000ug. La mayoría de los pacientes con deficiencia de vitamina B12 requieren
maniobras terapéuticas que superen completamente el paso defectuoso y este es el medio principal por el cual se manejan a estos
pacientes.
FARM ACOLOGÍA DEL ACIDO FÓLICO
El ácido fólico es una vitamina esencial.
Para estados de deficiencia puedendarse en
adultos y chicos una dosis de 1 mg/den una
sola dosis ya sea parenteralmente u orlamente; las dosis de mantenimiento van desde 0.05 mg/d en chicos a 0.4 mg/d en mujeres embaraz adas.
Mecanismo de acción
El fosfato de piridoxal es requerido como un
cofactor. El producto resultante es 5,10metilene-tetrahidrofolato, es una coenzima
esencial en la síntesis de timidilato. En esta
reacción un grupo metilo es donado al ácido
desoxiúrico para formar ácido timidílico. Este
es un paso limitante para la síntesis del
DNA. Los cambios megalolásticos producidos por deficiencia de folatos sonsecundarios a lafalla en laa síntesis de timidilato
(Myers, 1976).
Los pacientes con deficiencia completa de
transcobalamina II responden solamente a
grandes cantidades de B12 (1mg intramuscular dos ó tres veces por semana).
El mecanismo exacto para esta respuesta
aún debe ser definido.
Los pacientes con aciduria metilmalónica
con defectos en la síntesis de coenzimas de
vitamina B12 es probable que se beneficien
con dosis masivas de vitamina B12 (1-2mg
de vitamina B12 diariamente por vía parenteral). Sin em bargo, no todos los pacientes de este grupo se benefician con la vitamina B12.
El tetrahidrofolato actúa como un aceptor de
un grupo formimino desde la histidina para
formar ácido tetrahidrofólico formimino y
ácido glutámico (Gilman et al, 1980). Dos
pasos en la síntesis síntesis de purina nucleotidos requiere derivados de ácido fólico.
Estos derivados, 5,10-metenil-tetrahidrofolato
y 10-formil-tetrahydrofolato, donan átomos de
carbono al anillo de purina en crecimiento
(Gilman et al, 1985). La utilización o generación de formato es ayudada por tetrahidrofolato y 10-formiltetrahidrofolato. El metiltetrahidrofolato es un dador de metilos en la
conve rsión de homocisteina a metionina.
En anemia megaloblástica que responde, la
reticulocitosis se comienza a incrementar al
ter cero o cuarto día, se eleva a un máximo al
sexto u octavo día, y cae gradualmente a la
normalidad alrededor del vigésimo día. La
altura del recuento de reticulocitos es inve rsamente proporcional al grado de anemia. El
comienzo de la reversión de la médula ósea
de megaloblástica a normoblástica es obvio
41
Esta reacción requiere vitamina B12 como
cofactor (Gilman et al, 1985).
Ajuste de la dosis durante la diálisis
Skoutakis et al (1975) habína reportado previamente que los paciente requieren 1 mg de
ácido fólico post- dialisis para mantener adecuados niveles séricos de folatos. En 2
estudios se ha demostrado que la cantidad
de ácido fólico que se pierde durante la diálisis es suavemente mayor o similar a la pérdida urinaria. Además en uno de estos estudios se demostró que las concentraciones
de folatos en las células sanguíneas rojas
mantuvieron (515 mg/l), un adecuado alamcenamiento de folatos (Cunningham et al,
1981; Sharman et al, 1982). Estos datos
indican que los pacientes con hemodialisis
no requieren suplementos de ácido fólico.
El ácido fólico no es una terapia apropiada
para la anemia perniciosa y megaloblastica
causada por deficiencia de vitamina B12.
Farmacocinética
Despúes de la administración oral se absorbe el ácido fólico en la porción proximal del
intestino delgado, se metaboliza en el hígado y da un metabolito activo (5-metil tetrahidrofolato), se excreta en una 30% sin
cambios en la orina.
Los derivados de folatos tienen alta afinidad
por proteínas plasmáticas sobre todo los
derivados no-metilados(Gilman et al, 1985).
Una vez absorbidos los foaltos y sus derivados son rápidamente distribuídos en todos
los tejidos corporales. El hígado almacena
cerca de la mitad de losfolatos de todo el
cuerpo. La concentración normal de folato en
los eritrocitoses de 0.175 to 0.316 mcg/mL.
Efectos adversos: alteraciones de los patrones de sueño, sueños vívidos, irritabilidad,
excitabilidad, reacciones psicóticas, convulsiones, la discontinuación de la droga produce una rápida mejoría generalmente, aunque
a veces son necesaarias 3 semanas para un
completo restablecimiento.
La exacerbación de comportamiento psicótico se asoció con suplementos de ácido
fólico. Dos pacientes esquizofrénicosque
recibieron ácido fólico por deficiencia (3 mg/d
and 1 mg/d), presentaron irritanilidad y agresividad exageradas. Los síntomas se resolvieron conla discontinuación del ácido f’ólico.
(Prakash & Petrie, 1982).
Aplicaciones clínicas: El ácido fólico es
una vitamina esencial para ser utilizada en
los estados de deficiencia. Los pacientes
más susceptibles a deficiencia de folato son
aquellos que reciben anticonvulsivantes o
anticonceptivos orales y embaraz adas.
La dosis usual por vía intramuscular, intravenosa, oral o subcutanea de ácido fólico para
la deficiencia es de 1 milligramo/día hasta la
resolución de los síntomas clinicos de deficiencia y los índices normales sanguíneos.
La dieta enfolatos recomendada para varones
de 15 años y mayores es de 0.2 milligramos/día y para mujeres de 0.18
milligramos/día . Las mujeres embarazadas requieren 0.4 milligramos/día de ácido fólico. Las
mujeres que amamantan requieren 0.28
milligramos/día los primeros 6 meses y los
segundos 6 meses 0.26 milligramos /día de
ácido fólico. En la presencia de alcoholismo, anemia hemolítica, terapia anticonvulsivante, fumadores, embarazo, adolescentes o
condiciones socioeconómicas pueden ser
necesarias altas dosis de ácido fólico (Bailey, 1992).
Se han reportado nauseas, distención abdominal , sabor amargo, urticaria, eritema,
prurito, y reacciones alérgicas
(Mathur,
1966; Woodliff & Davis, 1966).
Se ha comunicado un caso de unpaciente
que presentó reacción anaafilactoide depués
de una inyección de ácido fólico El tratamiento con epinefrina y deifenhidramina resolvió esta reacción.
El ácido fólicoha sido implicado en la depleción de Zn. Voluntarios sanos querec ibieron
400 a 500 mcg/kg/d de ácido fólico demostraron niveles plsmáticos dismiuídos de Zn,
el ácido fólico interfiere con la absorción de
Zn. (Kakar & Henderson, 1985).
La dosis usual en pediatría es de 1 mg/d
hasta la resolución de los índices. La direta
de folatos recomendada es de 0.025 a 0.035
mg/d para infantes y 0.075 mg/d para chicos
menores de 6 años, chicos de 7-14 años
podrían recibir 0.1 to 0.15mg/d (Bailey,
1992). Los neonatos pretérmino 100 microgramos diarios (Batagol, 1993).
Interacciones:
La administración conjunta de colestiramina
y ácido fólico puede causar una absorción
42
retardada de ácido fólicopor lo que se recomienda administrar el ácido fólico una horaa
antes de colestiramina o 4 a 6 horas después . Los datos in vitro demuestran que el
colestipol puede unirse al complejo cianoc obalamina/ factor intrinseco, acido fólico ,
citrato de hierro. La administración conjunta
puede disminuir la biodisponibilidad de las
preparaciones de vitaminas o minerales
(Leonard et al, 1979).
de vitamina B12; la dosis usual en el tratamiento de la anemia perniciosa o malabsorción de vitamina B12 es de 100 mcg diarios
por 5 a 10 días, siguiendo por 100 a 200
mcg por mes hasta una completa remisión,
luego la dosis de mantenimiento de 100
micrograms por mes. En forma alternativa
las dosis de 1000 mcg diarios pueden ser
usadas para el maantenimiento de estos
paientes, la deficiencia dietaria de vitamina
B12 es rara, aunque el suplemento oral de 6
mcg diarios es apropiado en vegetarianos.
El ácido fólico parece tener un rol en la absorción intestinal de vitamina B12 (cianoc obalamina), y la deficiencia de ácido fólico
dificulta la absorción de cianocobalamina
(Scott et al, 1968).
Las enzimas pancreáticas pueden interferir
con la absorciónde folatos (Russell et al,
1980). Los pacientes que toman pancreatrina
pueden necesitar suplementos de folatos.
Los extractos pancreáticos pueden inhibir la
absorción de folatos.
Farmacocinética : La inyección i.m. o s.c.
de cianocobalamina, los niveles picos son
observados a las 0.5 - 2 horas; los niveles
plasmáticos de vitamina B12 pueden ser
mantenidos con dosis i.m. de 100 mcg cada
2 a 4 semanas. La absorción oral de vitamina B12 require la presencia de factor gástrico intrínseco, el cual está ausente en anemia perniciosa; aunque, pequeñas cantidades son absorbidas por difusión simple, y
altas dosis orales (1000 mcg/d) han mantenido niveles normales de vitam ina B12en
anemia perniciosa. La vitamina B12 se enlaza en plasma a la transcobalamina II y este
complejo es transportado a los tejidos (primariamente en el hígado); la mayoría de las
dosis parenterales son eliminadas sin cambios en la orina. Pequeñas cantidades de
vitamina B12 son excretadas en la bilis, con
recirculación eritropoyética concomitante. La
vitamina B12 unida a la transcobalamina II es
rápidamente aclarada del plasma y transportada a los tejidos (hígado, médula ósea,
riñón) (Sullivan, 1970; Gilman et al, 1990).
Se observa una distribución preferencia; en
las células del parénquima hepático y el
hígado sirve como un sitio de depósito. Más
del 90% se deposita en el hígado (1 to 10
mg), donde la vitamina es es alamacenada
como una coenzima con iuna tasa de recambio de 0.5 a 8 microgramos diarios.
Luego de una dosis de 100 ug y 1000 ug por
vía parenteral de cianocobalamina la retención corporal total es de 55% y 15% respectivamente. El remanente de estas dosis es
excretado sin cambios en la orina. La retención de hidroxocobalamina ha sido mayo que
la de cianocobalamina en algunos reportes
(Anon, 1984).
La administración conjunta de ácido fólico y
fenitoína ha producido un aumento de frecuencia de convulsiones en algunos pacientes (Berg et al, 1983a; Baylis et al, 1971).
Los pacientes que reciben fenitoínacronica
suelen tener niveles subnormales de folatos
aunque la progresión a una anemia megaloblastica ocurre en menos de 21% de los
pacioentes (Flexner & Hartmann, 1960; Rivey et al, 1984; MacCosbe & Toomey, 1993).
Los folatos pueden disminuir la efectividad de
fenitoína por un probable incremento del
metabolismode la fenitoína . Aunque la
macrocitosis es
común (Reynolds et al,
1966; Klipstein, 1964;
Ibbotson et al,
1967; Rivey et al, 1984). Se ha identificado
una reducida concentración de folatos en las
células rojas (RBCs) y en líquido cefaloraquideo (CSF) en pacientes que reciben crónic amente fenoitoína(Dahike & MertensRoesler, 1967; Preece et al, 1971; Wells &
Casey, 1967; Reynolds et al, 1969; Reizenstein & Lund, 1973).
FARMACOLOGÍA DE LA
LAMINA O VITAMINA B12
CIANOCOBA-
La cianocobalamina es una forma de vitamina B12 usada en la prevención y tratamiento
de la deficiencia de vitamina B12.
Efectos adversos: Los efectos adversos de
la cianocobalamina incluyen diarrea, urticaria, rash, dolor en el sitio de la inyección, y
reacciones anafilacticas; puede ocurrir hypokalemia durante el tratamiento inicial de
Las inyecciones subcutaneas o i.m. profundas de cianocobalamina son recomendadas
a para el tratamiento inicial de la deficiencia
43
severa anemia megaloblastica. Hipersensibilidad cruzada de cianocobalamina y la
hidroxocobalamina ha sido reportada; no se
ha observado significante toxicidad con altas
dosis orales en anemia perniciosa.
cialmente aquellos con severa deficiencia es
deseada una rápida repleción de los de los
depósitos corporales(Hathcock & Troendle,
1991).
La teraapia de mantenimiento con altas
dosis orales de cianocobalamina parecen
ser efectivasy seguras, y menos costosas
que las inyecciones . La terapia oral puede
ser más útil en pacientes con poca masa
muscular.
La cianocobalamina es la vitamina B12 de
elección para el tratamiento de la anemia
perniciosa y otros estados de deficiencia de
vitamina B12.
La dosis de vitamina B12 es de 2 microgramos por día en adultos. Durante el embarazo
y la latancia, se necesitan 2.2 microgramos/día y 2.6 microgramos/día, respectivamente (USPDI, 1993). El minimo requerimiento diario de vitamina B12 es de aproximadamente 1 microgramo (Gilman et al,
1990).
Una adecuada dieta provee cantidades adecuadas de vitamina B12 para la mayoría de
los individuos y es rara la deficiencia dietaria
de vitamina B12. La administración profiláctica de vitamina B12 sola o en suplementos
multivitaminicos no es necesaria generalmente.
En vegetarianos (particularmente vegeterianos estrictos), la suplementación de vitamina B12 es apropriada para prevenir la deficiencia vitamina B12. Las dosis recomendadas de cianocobalamina es de 6 microgramos por día. Las formulaciones multivitaminicas que contienen vitamina B12 pueden
ser utilizadas, aunque esto es controversial
(AMA, 1991).
En pacientes con utilización subnormal de
vitamina B12 (ej, SIDA), se ha recomendado
cianocobalamina 1000 microgramos intramuscularmente o
subcutaneamente (profunda) una vez al mes.
Prevención de la deficiencia de vitamina
B12
Para la profilaxis de la anemia por deficiencia
de vitamina B12 secundaria a gastrectomía
o malabsorción , se debe administrar cianocobalamina 250 to 1000 microgramos im
cada mes se ha sugerido (Reynolds, 1992).
La cianocobalamina por vía parenteral es
recomendadapara el tratamiento inicial; oral
o parenteral puede ser administrada para la
terapia de mantenimiento. La cianocobal amina puede ser administrada intramuscularmente o por inyección subcutáneaa profunda. En pacientes con anemia perniciosa no
complicada o malaabsorción de vitamina B12
, la dosis inicial recomendada de cianocobalamina es de 100 microgramos diarios por
5 a 10 días, seguidos de 100 a 200 microgramos por mes hasta una completa remisión. La dosis de mantenimiento es de 100
microgramos por mes (AMA, 1991).
Tratamiento:
En pacientes con documentada deficiencia
nutricional de vitamin B12, la cianocobalamina ha sido administradaen dosis orales de
25 a 250 microgramos diarios (Olin, 1991).
Aunque, muy bajas dosis (1 microgramo/día)
han sido efectivos en muchos estudios (Stewart et al, 1970).
Dosis orales de cianocobalamina de 1000
microgramos diarios fueron efectivas para
tratar pacientes con anemia perniciosa (Berlin et al, 1968; Lederle, 1991; Hathcock &
Troendle, 1991; Crosby et al, 1980). Estas
dosis han sido usadas paraa el tratamiento
inicial y el mantenimiento, aunque algunos
investigadores han recomendado altas dosis
orales (2000 microgramos 2 veces al día)
para el tratamiento inicial (Berlin et al, 1968).
Aunque la administración parenteral puede
ser la vía de elección para el tratamiento
inicial de la mayoría de los pacientes, espe-
Los pacientes con anemia perniciosa o
deficiencia secundaria de vitamina B12 secundaria a un defecto irreverseble en la absorción requiere cianocobalamina en forma
continuaday de or vida (Gilman et al, 1990;
Sullivan, 1970; AMA, 1991).
Deficiencia complicada de vitamina B12
En pacientes con severasa complicaciones
de la anemiaa perniciosa o malaabsorción de
vitamina B12 (ej, severa anemia con insuficiencia cardíaca, trombocitopenia con hem orragias, granulocitopenia con infe cción, severo daño neurologico), se recomienda inm ediata terapia combinada con cianocobalami-
44
na (1000 ug) y ácido fólico (15 mg) (Sullivan,
1970; AMA, 1991).
puede reducir la absorción de vitamina B12
del tracto gastrointestinal. Teoricamente son
necesarias altas dosis de cianocobalamina
en pacientes que reciben PAS.
Vía Intranasal
Hay evidencias limitadas que sugieren que
un incremento sérico de cianocobalamina
intranasal en una dosis de 400 mg (forma de
gel) y son similares a cianocobalamina 100
mcg i.m. (Heimburger, 1991). However, se
necesitan mayores estudios para confirmar
estos hallazgos y la eficacia y efectividad
(Hathcock & Troendle, 1991a).
Efectos terapéuticos
Combinación con ácido ascórbico: hay
evidencia que el uso combinado de ácido
ascórbico con vitamina B12 (cianocobalamina) puede producir inactivación de la vitamina
B12 (USPDI, 1991).
Cimetidina , Famotidine
La cimetidina puede inhibir la absorción de
cianocobalamina de la dieta (Streeter et al,
1982; Salom et al,
1982). Puede requerirse suplemento con vitamina B12en pacientes con cimetidina crónica (Sorkin & Darvey,
1983).
La conversión de anemia megaloblastica a
normoblastica con hiperplasia eritroide dentro de la médula ósea es evidente dentro de
las 8 horas de una dosis i.m. de cianocobalamina en pacientes con anemia megaloblastica. Un incremento en los reticulocitos generalmentes e observa después de 2 a 5
días, seguidos por un incremento de la
hemoglobina, hematocrito, y cantidad de
eritrocitos (Sullivan, 1970; AMA, 1991;
Gilman et al, 1990).
La ranitidina y la cimetidina pueden inhibir la
absorción de cianocobalamina. El mecanismo de la interaccción no está bien definido. (Belaiche et al, 1983; Sorkin & Darvy,
1983; Steinberg et al, 1980;
Salon et al,
1982). Basados en estos datos la famotidina y la nizatidina pueden inhiir la absorción
de cianocobalamina.
Las secuelas psiquiátricas de la deficiencia
de vitamina B12 pueden calmarse dentro de
las 24 horas de iniciación del tratamiento,
mientras que las complicaciones neurologicas requieren varios meses; en pacientes
con secuelas neurológicas crónicas (meses
a años) el daño puede ser irrversible (AMA,
1991; Sullivan, 1970; Gilman et al, 1990;
Butler et al, 1981).
Colchicina
Puede reducir la absorción de vitamina B12
del tracto GI (Olin, 1991; AMA, 1991).
Acido fólico
parece tener un ro,en la absorción intestinal
de vitamina B12 y la deficiencia del mismo
dificulta su absoirción. (Scott et al, 1968).
En pacientes con trombocitopenia y leucopenia secundaria deficiencia de vitamina
B12, el recuento de plaquetas y granuloc itos
es generalmente corregido en 10 días y 2
semanas, respectivamente(Gilman et al,
1990).
Referencias Bibliograficas
- AHFS: American Hospital Formulary Service Drug Information 90. American Society
of Hospital
Pharmacists, Bethesda,
MD, 1990.
- Alperin JB et al: Studies of folic acid requirements in megaloblastic anemia in pregnancy. Arch Intern Med 1966; 117:681-688.
-Andreasen PB, Hansen JM, Skovsted L et
al: Folic acid and phenytoin metabolism.
Lancet 1971; 1:645.
-Andreason PB, Hansen JM, Skovsted L et
al: Folic acid and the half-life of dipheny lhydantoin in man. Act
Neurol Scand
1971; 47:117-119.
-Anon: CDC offers recommendations for folic
acid
prevention of neural tube defects 1983-1991. MMWR
1991; 40:513-516.
Se ha observado recaída de la anemia perniciosa después de 6 meses a 5 años de
terminada la administración parenteral de
cianocobalamina. El amplio rango de tiempo
en la recaída es atribuído a la variabilidad de
tiempo requerido para deplecionar los depósitos de vitamina B12 (Savage & Lindenbaum, 1983; AMA, 1991)
INTERACCIONES
Paraamino salicílico: La administración
crónica de ácido paraaminosalicílico (PAS)
45
-Anon: Handbook on Extemporaneous Formulations. American Society of Hospital
Pharmacists, Bethesda, MD, 1987.
-Anon: Vitamin supplements. Med Lett
Drugs Ther 1985; 27:66-68.
-Arellano-Isaac C & Rivera-Calimlim L:
Phenytoin
neurotoxicity. Drug Ther
1978; 8:152-163.
-Bailey LB: Evaluation of a new recommended dietary
allowance for folate. J
Am Diet Assoc 1992; 92:463-468, 471.
-Balmelli GP & Huser HJ: The problem of
folic acid
deficiency during pregnancy in
Switzerland. Schweiz Med Wschr 1974;
104:351.
-Barker A, Hebron BS, Beck PR et al: Folic
acid and total parenteral nutrition. J Parenter Enter Nutr 1984; 8:3-7.
-Bayliss EM, Crowley JM, Preece JM et al:
Influence of folic acid on blood-phenytoin
levels. Lancet 1971;
1:62-64.
-Berg JM, Rivey MP, Vern BA et al: Phenytoin and folic acid: individualized drug-drug
interaction. Ther Drug Monit 1983a; 5:395399.
-Briggs GG, Freeman RK & Yaffe SJ: Drugs
in Pregnancy and Lactation, 3rd ed. Williams & Wilkins, Baltimore, 1990.
-Dahlke MB & Mertens -Roesler E: Malabsorption of folic acid due to diphenylhydantoin. Blood 1967; 30:341.
-Dansky LV, Andermann E, Rosenblatt D et
al: Anticonvulsants, folate levels, and preg-
nancy outcome: a prospective study. Ann
Neurol 1987; 21:176-182.
-Flexner JM & Hartmann RC: Megaloblastic
anemia
associated with anticonvulsant
drugs. Am J Med 1960; 28:386-396.
-Gilman AG, Goodman LS (Eds): Goodman
and Gilman's The Pharmacological Basis of
Therapeutics, 8th ed. Macmillan Publishing
Co, New York, NY, 1991.
-Hommes OR & Obbens EAMT: The epileptogenic action of
Na-folate in the rat. J
Neurol Sci 1972; 16:271-281.
-Horwitz SJ, Klipstein FA & Lovelace RE:
Relation of abnormal folate metabolism to
neuropathy developing
during anticonvulsant drug therapy. Lancet 1968;
1:563565.
-Houben PF, Hommes OR & Knaven PJ:
Anticonvulsant drugs and folic acid in young
mentally retarded epileptic
patients. A
study of serum folate, fit frequency, and IQ.
Epilepsia 1971; 21:235-247.
-Hunter R, Barnes J, Oakeley HF et al: To xicity of folic acid given in pharmacological
doses to healthy
volunteers. Lancet
1970; 1:61-63.
-Ibbotson RN, Dilena BA & Horwood JM:
Studies on deficiency and absorption of
folates in patients on
anticonvulsant
drugs. Aust Ann Med 1967; 16:144-150.
-Luhby AL, Shimizu N, Davis P et al: Folic
acid deficiency in users of oral contraceptive
agents
(abstract). Fed Proc 1971;
30:239.
46
FARMACOLOGÍA GASTRICA
CAPÍTULO 3:
DROGAS USADAS EN LA MODULACIÓN DE LA FUNCIÓN GASTROINTESTINAL
Valsecia-Malgor
El tracto alimentario, el más grande sistema
orgánico del cuerpo, es un sistema continuo
que se extiende desde el esófago hasta el
recto. El sistema gastrointestinal puede ser
dividido en tracto gastrointestinal superior e
inferior. El tracto gastrointestinal superior consiste en el esófago, estómago e intestino
delgado, el que a su vez se subdivide en duodeno, yeyuno e íleon. El tracto gas trointestinal inferior se compone del intestino
grueso, el que a su vez comprende al ciego, el
colon as cendente, el colon transverso, el colon descendente, el colon sigmoideo y el recto. El tracto gastrointestinal cumple numerosas e importantes funciones fisiológicas:
tratamiento de trastornos gastrointestinales .
ASPECTOS FARMACOCINÉTICOS: Absorción de drogas.
Desde una perspectiva farmacológica el trac to
gastrointestinal desempeña una importante
función adicional: la absorción sistémica de
drogas administradas por vía oral o rectal.
Principios que rigen la absorción de las drogas:
En general, las drogas para circular, distribuirse e interactuar con sus receptores deben
previamente absorberse hacia la circulación
sistémica. La mayoría de las drogas administradas por vía oral se absorben en la porción
proximal del intestino delgado. Las propiedades fisico-químicas de una droga influyen en
la extensión y el ritmo de la absorción. Las
drogas administradas oralmente deben permanecer estables en el medio ácido del estómago y en el alcalino del intes tino delgado.
Las moléculas pequeñas son absorbidas más
rápidamente que las moléculas grandes; el
grado de liposolubilidad y la ionización en
condiciones fisiológicas o patológicas también
influye direct amente en la absorción. Otros
factores que también influyen en la absorción
gas trointestinal de las drogas son la forma farmacéutica y la presencia y gravedad de una
enferm edad.
1.Como una interfase entre elementos ingeridos y el exterior.
2.Como un órgano para la liberación, procesamiento y absorción de fluidos, electrolitos y
nutrientes.
3.Para el procesamiento final de nutrientes y
líquidos con preparación, almacenamiento y
última expulsión de materiales de deshecho.
4.Como un componente importante en el sis tema de defensas orgánicas .
5.Como un importante órgano endocrino.
6.Desde el punto de vista farmacológico como un componente importante en absorción y
biotransformación de drogas.
Estas múltiples y complejas actividades dependen de una precisa coordinación celular
influenciada y controlada por numerosos factores locales y neuro-humorales.
Las drogas deben liberarse de los componentes de la forma farmacéutica antes de absoberse. Las formas sólidas (tabletas, cápsulas) contienen habitualmente numerosos ingredientes inertes desde el punto de vista terapéutico que solo son utilizados para formar
la unidad y también para otorgarle el tamaño,
la forma, el color y posiblemente el sabor de
la forma farmacéutica. La cantidad y la cons titución de estos componentes suplementarios difiere para cada droga y también son di-
La función gastrointestinal puede altera rse por el efecto de drogas, estimulación
neuro-humoral, agentes pató genos y tox inas, ocasionando una disfunción en la
absorción, motilidad y procesos secretorios normales del intestino. Existen drogas que pueden influenciar directa o
indirectamente
la
actividad
gastrointestinal, modulan la secre ción y m otilidad y son frecuentemente usadas en el
47
ferentes de acuerdo a los distintos fabricantes. Por ello, el tiempo de desintegración de estas formulaciones puede
diferir dependiendo del laboratorio que produce
la droga. El promedio de disolución o desintegración de una forma farmacéutica y el tamaño de las partículas, influyen en la biodisponibilidad de una droga y constituye una diferencia
entre distintos fabricantes de una
misma droga.
La efectividad de muchos regímenes terapéuticos de administración oral pueden ser influenciados por la presencia de enferm edad y
disfunción del tracto GI. Por ejemplo los pacientes con SIDA y esofagitis por cándida
muchas veces no responden a la terapia con
ketoconazol; la biodisponibilidad del ketoc onazol se ve reducida probablemente por la
aclorhidria gástrica que comúnmente tienen
los pacientes con SIDA. Este efectos puede
revertirse administrando ácido clorhídrico diluido.
Algunas drogas, el grado de absorción depende de la presencia de una circulación enterohepática, captación hepática y excreción biliar, pudiendo ser útil esta circunstancia para
el diseño de regímenes terapéuticos. Es así
que en las sobredosis o intoxicaciones con
teofilina, que tiene una extensa circulación
enterohepática, se puede usar sucesivamente
carbón activado por vía oral al mismo tiempo
que la dosis inicial ha sido completamente
absorbida.
TRASTORNOS
GASTROINTESTINALES
INDUCIDOS POR DROGAS
El tracto gastrointestinal se encuentra en
riesgo de ser dañado por contacto directo de
las drogas administradas por vía oral o por
sus efectos sistémicos. Efectos adversos
comunes relacionados a medicamentos son la
gastritis erosiva, la úlcera y la diarrea, las
consecuencias pueden llevar a serias complicaciones.
El tracto GI aloja una rica flora microbiana;
algunas drogas necesitan ser metabolizadas
por estas bacterias intestinales para desarrollar su total efecto terapéutico. La acción de la
sulfazalasina en el tratamiento de la colitis
ulcerosa depende del clivaje del grupo azo por
bacterias intestinales.
Efectos adversos gástricos de los medicamentos:
Naúseas, vómitos, anorexia
Las nauseas, vómitos, molestias epigástricas
y/o anorexia, son efectos adversos descriptos
para casi todos los fármacos. Casi siempre
son síntomas banales y su consecuencia
más seria podría ser el abandono del tratamiento.
Las bacterias intestinales pueden producir
metabolitos tóxicos de algunas drogas, por
ejemplo el potencial riesgo carcinogénico de
los ciclamatos depende de la conversión del
ciclamato en un carcinógeno (la magnitud de
este riesgo es incierta en humanos).
Debido a que el tracto GI es la vía de administración de la mayoría de las drogas pueden
producirse interacciones droga-droga o droga
alimento, estas interacciones pueden influenciar la absorción y efectividad de varios agentes terapéuticos. Por ejemplo la absorción de
tetraciclinas se ve dificultada por la presencia
de cationes bivalentes (Ca, Mg, Al, etc) y la
unión e inactivación de la digital por la colestiramina.
Gastritis erosiva y úlcera
Muchos fármacos pueden producir erosiones
y ulceraciones del tracto GI (alcohol, aspirina,
corticoides, cloruro de potasio). Los analgés icos antipiréticos y antiinflamatorios no esteroides (AINEs) son utilizados por millones y
por mucho tiempo y pueden causar lesión
aguda y crónica de la mucosa del tracto GI.
Los estudios endoscópicos de lesiones agudas producidas por drogas son mejor caracterizados con aspirina, muestran el desarrollo
de hemorragia submucosa o sangrado activo
dentro de las 2 horas de ingestión de la droga.
La lesión gastroduodenal aguda puede disminuirse con la administración de esta sustancia
con cubierta entérica. Aproximadamente el
25-50% de los pacientes que utilizan regularmente AINEs pueden padecer dispepsia, aunque es raro que aparezcan síntomas severos
Hay escasos datos acerca de como influye
una enfermedad gastrointestinal sobre la biodis ponibilidad de una droga, se sabe que es
altamente variable y esencialmente impredecible. Las enfermedades gastrointestinales
pueden afectar la absorción de las drogas
debido a cambios en la motilidad en la función
secretora o debido a daños en la mucosa
gastrointestinal.
48
que obliguen a suspender la medicación. Estudios endoscópicos han mostrado aproximadamente 40-50% de gastritis erosiva, y 1025% de úlceras de estómago o duodeno, en
pacientes que usan crónicamente la aspirina.
nosocomial. Los antibióticos más frecuentemente implicados son ampic ilina o amoxicilina, clindamicina y cefalosporinas. Los estudios de laboratorio pueden revelar hipoalbuminemia, la sigmoidoscopía flexible muestra la
pseudomembrana de 3-20 mm bordeando la
mucosa colónica normal o hiperémica. Los
estudios microbiológicos revelan toxinas de C.
difficile en las heces.
La presencia o ausencia de síntomas no necesariamente predice los hallazgos endoscópicos, además las drogas que causan con
mayor frecuencia gastritis hemorrágica aguda
no son las únicas que llevan a una alta tasa
de úlceras con el uso crónico, es decir que
las mediciones endoscópicas de lesión aguda
por una droga no predicen la tasa de formación de úlceras frente al uso crónico de AINEs.
La terapia consiste en suspender el antibiótico, mantener hidratación y nutrición adecuada. Tanto vancomicina como metronidazol por
vía oral son efectivos. Metronidazol parenteral
solo debe administrarse a pacientes que no
pueden recibir la vía oral. Pueden producirse
recidivas en un 20-25% de los pacientes, debe
administrarse otro curso de estos antibióticos
si la seriedad de la colitis lo indica.
A pesar de la sensibilidad de las evaluaciones
endoscópicas la significación clínica de la
lesión no ha sido bien delineada. En un estudio caso-control que examinó complicaciones
de la úlcera (hemorragia GI y muerte) en pacientes que usaban crónicamente AINEs, se
observó que el riesgo relativo de desarrollar
hemorragia digestiva 30 días después de exposición a AINEs fue del 1.5%. No hubo relación entre la dosis o el tiempo de exposición.
DROGAS QUE AFECTAN LA ACIDEZ GÁSTRICA
Fisiología de la Secreción Ácida Gástrica
Aunque su presencia ha sido reconocida por
décadas, el conocimiento del rol fisiológico de
la secreción gás trica permanece incom pleto.
Una de las funciones más importantes de la
secreción ácida gástrica es facilitar la digestión de alimentos y otros substratos dentro del
estómago. Aunque bajo ciertas condiciones
fisiológicas y patológicas la acidez gástrica
puede dañar la mucosa duodenal, llevando a
potenciales complicaciones. Los trastornos
asociados con secreción ácida anormalmente
alta (úlcera duodenal, síndrome de ZollingerEllison) son comunes.
La terapia profiláctica con misoprostol (Citotec) que es un análogo de PgE 1 con propiedades citoprotectoras y antisecretorias, disminuye la incidencia de úlcera en pacientes con
osteoartritis que toman AINEs continuadamente y padecen dolor abdom inal.(Dajani,
1987; Silverstein et al, 1986). Las úlceras
fueron vistas en 21.7% de pacientes que recibieron placebo y 4.2 y 0.7% de pacientes que
recibieron misoprostol (100 o 200 ug/día, respectivamente). Todavía no está bien determ inada la toxicidad a largo plazo del misoprostol.
El ácido gástrico es producido y secretado por
células parietales que están localizadas en
las paredes de las glándulas oxínticas en el
fundus del estómago. La célula parietal contiene gran cantidad de mitocondrias que proveen energía a la "bomba de protones" res ponsable de la secreción de hidrogeniones.
Esto es catalizado por una
ATPasa hidrógeno-potasio, que intercambia hidrógeno
por potasio. Una vez estimulado, el ion hidrógeno es secretado en la luz del estómago,
disminuyendo el pH intragástrico.
Diarrea producida por drogas
El estado diarreico más serio inducido por
drogas es la colitis pseudomembranosa inducida por Clostridium difficile. La mayoría de
los pacientes con diarrea por antibióticos la
misma comienza durante la administración del
antibiótico y termina en menos de una semana de suspendido el tratamiento. Un pequeño
porcentaje de pacientes puede desarrollar
diarrea severa con evidencia de colitis invasiva
(fiebre, tenesmus, mucus o heces sanguinolentas) que persiste después de suspender el
antibiótico. Los pacientes en general son geriátricos y hospitalizados, la flora fecal es
condicionada por el antibiótico y adquieren la
infección con C.difficile como superinfección
Numerosos factores clínicos y ambientales
pueden influenciar el grado y la cantidad de
secreción ácida así como la integridad de la
mucosa intestinal. Fumar tabaco, consumo de
49
ciertos alimentos y bebidas, incluyendo café,
bebidas con cola y alcohol, así como el uso
de ciertas medicaciones como aspirina y
otros antiinflamatorios no esteroides (AINEs)
se asocian con acidez gástrica y úlcera péptica.
ANTIÁCIDOS
Los antiácidos han sido usados y abusados
por clínicos y consumidores de todo el mundo
por muchas décadas. A pesar de la gran popularidad del uso de antiácidos, hay controversias sobre su mecanismo de acción y su
rol en el manejo de la úlcera gastrointestinal.
La reducción de la secreción ácida gástrica
(neutralización) inducida por el antiácido ha
sido considerada el mecanismo primario de
acción del antiácido. Aunque datos recientes
indican la neutralización ácida como mec anismo primario y sugieren un efecto citoprotector de la mucosa gastrointestinal para
estas drogas.
Secretagogos específicos pueden estimular
la generación y secreción de hidrogeniones
por la célula parietal. Los 3 más importantes
secretagogos son la acetilcolina, histamina y
gastrina, los cuales son importantes "blancos"
para la manipulación farmacológica. El enlace
de estos agonistas a su receptor específico,
estimula una de las vías de los segundos
mensajeros, produciendo un incremento de
las concentraciones intracelulares de AMPc
o calcio citosólico. Esta incrementada concentración de AMPc intracelular (estimulada
por histamina) o de calcio (estimulada por
gastrina o agonistas colinérgicos) activa proteinkinasas dependientes de AMPc que generan hidrogeniones para la secreción en la luz
gástrica por la bomba ATPasa hidrógeno-potasio dependiente.
Los antiácidos reducen la acidez de los fluidos gástricos por neutralizar la secreción gástrica. Muchos compuestos y combinaciones
con antiácidos están disponibles para uso clínico, ellos varían en su potencia para neutralizar el ácido gástrico y se relacionan con
efectos adversos. A pesar de estas diferencias estudios tempranos de terapia con antiácidos carecen de un control para la dosis del
antiácido administrado, haciendo difícil la
interpretación de estos estudios.
Las drogas que actúan a este nivel podemos
clasificarlas en:
Las dosis de antiácidos fueron descriptas
como volumen (ml) administrado y/o tolerado
por el paciente con pequeña atención si fue
equipotente en los diferentes productos us ados. Además el fin terapéutico de estos estudios, por ejemplo, el pH disparado por los
fluidos gástricos o la cantidad de ácido gástrico neutralizado fue también mal definido.
Fordtran y colaboradores en un importante
estudio definieron la marcada variabilidad en la
potencia antiácida, documentando que todos
los antiácidos no neutralizan igualmente a
dosis similares (por ejemplo volumen de antiácido en ml). Datos derivados de este estudio
y de otros definen la capacidad neutralizadora
relativa de una dosis de antiác ido.
I. Antiácidos
Bicarbonato
Hidróxido de aluminio
Hidróxido de magnesio
II. Antisecretorios
a)Bloqueantes H 2
-Cimetidina
-Ranitidina
-Famotidina
b)Inhibidores de la bomba de protones
-Omeprazol
c)Bloqueantes muscarínicos
-Pirenzepina
Además estos autores describen los efectos
de buffer más pronunciados de los antiác idos
(>3 horas) cuando fueron administrados después de una comida cuando el alimento estuvo presente en el estómago. Estos datos fueron utilizados para establecer la dosis común
ahora recomendada 1 hora después de comer.
d)Agonistas prostaglandínicos
-Misoprostol
III. Protectores de la mucosa gástrica
Sucralfato (Antepsin)
Compuestos de aluminio
Bismuto
Misoprostol (derivado de PGE1)
Además de las diferencias en las dosis de los
antiácidos usados, persiste una confusión
sobre cual es el pH óptimo a disparar en el
fluido gástrico con la terapia antiácida. De
50
acuerdo con el presunto mecanismo primario
de acción, limitados estudios clínicos y experimentales fueron evaluados para definir un
específico disparo para la reducción de la
concentración de hidrogeniones del fluido
gástrico asociado con alivio sintomático y curación de la úlcera. Algunos autores recomiendan un 90% de neutralización, mientras
otros sugieren 95-99% de reducción del valor
ácido. Esta pérdida de un blanco definido en
la reducción de la concentración ácida gástrica, compromete la capacidad para evaluar
críticamente los datos e individualizar la terapia antiácida para un paciente específi co. A
pesar de la pérdida de consenso respec to a
un óptimo blanco para reducir la acidez gástrica en el tratamiento de la úlcera gastrointestinal o en el tratamiento o profilaxis de
la úlcera de stress, muchos autores indican
las dosis de antiácidos dirigidas directamente
a una temprana y completa neutralización del
ácido gástrico, por ejemplo pH gástrico ≥ 3,5.
Burget y colaboradores recientemente concluyeron que el grado y duración de la supresión
ácida fue más importante para la curación de
las úlceras duodenales, pero que la supresión
ácida >pH 3.0 no obtuvo un incremento de
cicatrización de las úlceras. Estos datos sugieren que puede existir una relación entre el
grado de cicatrización y el sitio específico de
la úlcera. Muchos estudios no hallaron efectos
de la terapia antiácida sobre la cicatrización
de las úlceras gástricas o duodenales, mientras otros han demostrado alta diferencia significativa. La pérdida de consistencia de muchos de estos estudios con respecto a las
dosis de los antiácidos necesaria para reducir
la acidez gástrica y la duración de la terapia
antiácida, ha llevado a una confusión en la
interpretación de los estudios individuales, así
como a resultados conflictivos en la eficacia
de los antiácidos. Hoy, muchos autores agregan que la administración en dosis "adecuadas" de antiácidos, promueve la cicatrización
de las heridas. Varios centros trataron de
definir las dosis adecuadas de antiácidos,
este punto fue dirigido primeramente por Peterson y colaboradores quienes ensayaron la
eficacia de altas dosis o terapia "intensiva"
para el tratamiento de la úlcera duodenal.
Estos investigadores usaron una dosis de 30
ml de antiácidos 1 y 3 horas después de cada
comida y antes de dormir (equivalente a 1008
mEq de capacidad neutralizante/día) durante
28 días en el tratamiento de úlceras duodenales diagnosticadas endoscópicamente en 74
adultos. La cicatri zación de la úlcera fue probada en 28 de 36 pacientes tratados con an-
tiácidos contra 17 de 38 pacientes que recibieron placebo.
Aunque la terapia antiácida intensiva fue mejor
que el placebo en promover la cicatrización
de las úlceras, no fue más efectiva para aliviar
los síntomas. Estos y posteriores estudios
han sido usados con los mismos esquemas
para el tratamiento de úlceras gástricas y duodenales. Estudios ulteriores de dosisrespuesta para antiácidos no fueron realiz ados, probablemente por la aparición de los
antagonistas H2 de la histamina.
Antes del advenimiento de los antagonistas H2
de la histamina, los antiácidos fueron comúnmente usados para la prevención y el
tratamiento de las úlceras de stress. Al igual
que la terapia antiácida para el tratamiento de
la úlcera gástrica y duodenal, el uso de antiácidos para la profilaxis de las úlceras de
stress ha estado bajo una variada y convulsionada historia.
El fin terapéutico de la profilaxis o el tratamiento de las úlceras de stress es la prevención del sangrado gastrointestinal. Las úlceras
de stress son comunes en pacientes en estado crítico, que sufren de politraumatismos,
traumatismo de cráneo, shock, múltiple insuficiencia de órganos, quemados y sépticos.
De acuerdo a esto, los pacientes que deben
ser admitidos en terapia intensiva reciben alguna forma de terapia antiácida o terapia antisecretoria gástrica como una medida profilác tica. En forma semejante a la terapia de la úlcera gástrica o duodenal, los estudios soportan que hay más de un 80% de eficacia en la
prevención de las úlceras de stress cuando el
pH es mantenido alrededor de 3.5.
Por último, los antiácidos proveen pronto pero
temporario alivio del dolor asociado con erosiones de la mucosa gast roduodenal. Muchos gastroenterólogos usan esta respuesta
clínica como un factor histórico m
i portante
indicativo de la úlcera péptica.
A pesar de haber sido desplazados como
agente principal en el tratamiento de las enfermedades relacionadas con el ácido siguen
siendo importantes en el control de la sintomatología como se demuestra por el consumo
importante que existe de estos agentes.
Bicarbonato de sodio
El bicarbonato de sodio es uno de los com puestos más antiguos usados como antiácido
51
y asociado a un comienzo de acción rápido y
corta duración de acción. Es poco empleado
en clínica pero posee todavía un uso popular
importante.
la acidez gástrica, o sea que no es único de
uno u otro antiácido o del calcio. Además
presentó evidencias convincentes de que muchos de estos estudios controve rsiales comparan dosis no equivalentes en su capacidad
neutralizante relativa. Así, la interpretación de
los datos sobre el carbonato de calcio que inducen efecto rebote se limitan a una fase
similar a los estudios que ensayan la eficacia
de otros antiácidos en cicatrizar las úlceras.
Estos datos sugieren que el carbonato de
calcio puede ser un producto antiácido, particularmente en aquellos pacientes que se beneficien con calcio sistémico adicional.
El bicarbonato de sodio es una sal de un ácido débil (ácido carbónico) con una base fuerte
(hidróxido de sodio), es muy soluble y reacciona en forma inmediata con el ácido clorhídrico (HCl).
CO3HNa + HCl = ClNa + CO 2 + H2 O
La reacción química de bicarbonato de sodio
y ácido gástrico resulta en la formación de
cloruro de sodio, agua y dióxido de carbono.
Eleva rápidamente el pH intragástrico a valores 7-8, esto explica el rápido alivio sintomático. Su efecto es de corta duración y puede
resultar en una retención de líquido y alcalosis sistémica y el síndrome álcali-leche. Por
esta razones el bicarbonato de sodio es raramente utilizado hoy en la terapia antiácida y si
se utiliza como antiácido se debe evitar el
tratamiento crónico o prolongado.
Hidróxido de magnesio
Muchas sales de magnesio, incluyendo óxido,
carbonato, hidróxido y trisilicato, poseen propiedades antiácidas. Las sales de hidróxido,
carbonato y óxido son más potentes que las
sales de trisilicato en su capacidad neutralizadora de la acidez gástrica. En general su
potencia antiácida es mayor que las sales que
contienen aluminio, pero menor que la del
bicarbonato de sodio o carbonato de calcio.
Los antiácidos que contienen magnesio reaccionan con el ácido formando cloruro de magnesio y agua. El magnesio también forma
sales insolubles responsables de la diarrea
asociada a los antiácidos que contienen magnesio. Estas sales de magnesio producen
catarsis osmóticamente. El hidróxido de magnesio induce la secreción de colecistokinina,
con la consiguiente contracción de la vesícula
biliar y relajación del esfínter de Oddi (efecto
colagogo), lo cual contribuye al efecto laxante
de este agente. Además parte del magnesio
administrado es absorbido sistémicamente
como cloruro de magnesio que generalmente
es rápidamente eliminado del cuerpo por los
riñones en individuos con función renal normal.
Carbonato de calcio
Al igual que el bicarbonato de sodio, el carbonato de calcio es un antiácido potente y de
rápida acción. Aunque estas dos carac terísticas farmacológicas deseables del carbonato
de calcio parecerían que lo ubican como droga de elección, los efectos adversos y los
relacionados al efecto rebote han limitado el
uso de esta droga. El carbonato de calcio
reacciona con el ácido gástrico formando cloruro de calcio, agua y dióxido de carbono. La
mayoría del cloruro de calcio es reconvertido
en carbonato de calcio insoluble en el intestino delgado.
Aproximadamente el 10% del carbonato de
calcio formado es rápidamente absorbido a la
circulación sistémica pudiendo producir una
absorción substancial de calcio y llevar a una
hipercalcemia, hipercalciuria y depósitos de
calcio en el riñón.
Hidróxido de Aluminio
Al igual que los antiácidos que contienen
magnesio muchas sales que contienen aluminio son útiles como antiácidos, incluyendo hidróxido, carbonato, fosfato y aminoacetato. El
hidróxido de aluminio es el más potente y
frecuentemente usado antiácido con alum inio.
El contacto con el ácido gástrico lleva a la
producción de tricloruro de aluminio, agua y
fosfato de aluminio insoluble. A diferencia de
los antiácidos con magnesio, el efecto adverso primario de las sales de aluminio es la
constipación. Por eso es común en la práctica
administrar sales antiácidas que contengan
Además de la relativa absorción sistémica de
calcio, una severa hipersecreción ácida "rebote" se asocia al uso de carbonato de calcio
como antiácido.
Texter recientemente hizo una revisión sobre
los efectos rebote del carbonato de calcio y
claramente demostró y llegó a la conclusión
que todos los antiácidos, sustancias buffers,
incluyendo los alimentos pueden incrementar
52
magnesio y aluminio. El aluminio se enlaza al
fos fato de la dieta, reduciendo la cantidad de
fósforo que pueda absorberse con la dieta.
Este efecto es frecuentemente utilizado en
pacientes con insuficiencia renal aguda para
reducir los niveles plasmáticos de fósforo.
Aunque la terapia crónica con sales que contienen aluminio puede llevar a la hipofosfatemia e hipercalcemia. Aunque estudios previos
sugieren que el aluminio no se absorbe sistémicamente, varios trabajos han demostrado
elevadas concentraciones de aluminio en suero y/o en hueso en pacientes que reciben
terapia crónica. El aluminio se absorbe en el
intestino delgado y pequeñas cantidades son
excretadas diari amente en la orina. En pacientes con función renal inmadura o comprometida, se puede acumular y producir seria neurotoxic idad.
fosfato suplementario. El enlace del fosfato de
la dieta por antiácidos que contienen aluminio,
es usado frecuentemente en el tratamiento de
hiperfosfatemia en pacientes con insuficiencia
renal.
Los efectos adversos asociados con la absorción sistémica de cationes de antiácidos
han sido recientemente analizados. Tanto el
calcio como magnesio y aluminio pueden absorberse luego de su administración. Efectos
adversos clínicamente importantes as ociados
con la absorción de antiácidos se observan
más frecuentemente en pacientes que reciben
tratamientos prolongados y altas dosis o con
riñón inmaduro o función renal comprometida .
-Todos los antiácidos se absorben- hay
quienes los dividen (eqivocadamente) en absorbibles y no absorbibles.
El bicarbonato de sodio se absorbe con
facilidad y pasa a integrar el pool de bicarbonato del organismo, puede producir alcalosis
metabólica transitoria y asintomática, con
alcalinización de la orina, por vía oral estos
efectos tienen poca trascendencia. Cuando se
necesita alcalinizar la orina y/o corregir la
acidosis metabólica se usa el bicarbonato por
vía i.v.
La absorción de OHMg y OHAl es lenta y por
vía oral su biodisponibilidad es baja, en individuos con función renal normal. En ins uficiencia renal crónica (con o sin diálisis) se puede
acumular suficiente Mg o Al como para producir intoxicación.
Fundamentos de la asociación OHAl + OHMg:
-Obtener un efecto rápido (hidróxido de magnesio) y más persistente (hid’roxido de alum inio)
-Antagonismo funcional a nivel de la motilidad
gástrica : el Al la disminuye, el Mg la aumenta.
-Antagonismo funcional a nivel intestinal: El
Mg es laxante, el Al es constipante.
Efectos adversos de los antiácidos:
Las complicaciones gastrointestinales n
i cluyendo diarrea y constipación son los efectos
adversos más comunes asociados a la terapia
con antiácidos. Las sales de magnesio se
asocian más frecuentemente a diarrea de tipo
osmótica dosis-dependiente, mientras que las
sales de aluminio y calcio son más frecuentemente asociadas a constipación.
Se han observado interacciones entre drogas
con el uso de antiácidos. Sobre todo a nivel
de la absorción gastrointestinal de otras drogas. El grado en el cual el antiácido puede interferir con la absorción de otra droga depende
del antiácido usado, la dosis, el tiem po de
administración y la duración del tratamiento.
Los antiácidos pueden influir sobre la absorción de otras drogas al modificar el pH gástrico, lo cual puede modificar el grado de disolución del otro compuesto. Los antiácidos pueden formar compuestos con otras drogas (por
ejemplo tetraciclinas).
Algunos autores han cuestionado esta as ociación con la administración de carbonato de
calcio, sugiriendo que la constipación puede
ser el resultado de la úlcera más que de la
administración de calcio. Aunque se hicieron
intentos para reducir la incidencia de estos
efectos sobre el tracto gastrointestinal combinando magnesio y aluminio en los antiácidos,
puede ocurrir diarrea con altas dosis de antiácidos con esta combinación.
Aunque numerosas drogas han demostrado
interactuar con los antiácidos, esta interacción farmacológica es generalmente de poca
significación clínica y puede evitarse si se
administra el antiácido separado 1-2 horas de
la otra medicación oral.
Con la excepción del fosfato de aluminio, todos los antiácidos que contienen aluminio
forman sales insolubles con fosfato, presentes
en el tracto gas trointestinal . Esta reacción
reduce la absorción sistémica de fosfato y si
la droga es tomada por períodos prolongados
puede llevar a una hipofosfatemia, requiriendo
53
Intoxicación aguda: se puede producir por
ingesta de dosis muy altas de antiácidos y
consiste en alcalosis metabólica sintomática.
El síndrome alcalino -lacteo se observaba
cuando se usaba leche + grandes dosis de
bicarbonato de sodio o calcio, ya no se utiliza
este tratamiento.
La hipermagnesemia aguda puede aparecer
en pacientes con insuficiencia renal que utilizan el magnesio como laxante, con hiperreflexia, debilidad muscular e incluso parálsis de
los músculos respiratorios.
Intoxicación crónica: se observa en pacientes
con IR, porque el Mg y Al que se absorben no
se puede eliminar. La acumulación de Mg
produce hipermagnesemia (síntomas descri ptos); la acumulación de aluminio puede producir demencia alumínica y/o osteopatía alumínica. Se trata con deferoxamina y hemodialisis, para permitir la eliminación del quelato de
aluminio más deferoxamina.
do bronquios e intestino, mientras que la estimulación del receptor H2 por la histamina es
un potente estimulo para la secreción ácida
gástrica por la célula parietal. Los efectos de
la histamina (por ej. sobre el tono vascular)
son mediados por ambos receptores H1 y H2 .
Los antihistamínicos clásicos utilizados en
preparados para la tos, resfrios, alergia (ej.
pirilamina, clorfeniramina) y el tratamiento de
reacciones alérgicas agudas (ej. difenhidramina) inhiben competitivamente los efectos de
la histamina sobre los receptores H1. Estas
drogas no influyen sobre la secreción gástrica
que resulta de la estimulación de receptores
H2 .
Numerosos antagonistas del receptor H 2 de la
histamina son aceptados para utilización clínica (Cimetidina, ranitidina, famotidina, nizatidina). Estas drogas son antagonistas
competitivos reversibles del receptor H2 de la
his tamina. Sus efectos primarios y la base
para su utilización clínica son la reducción de
la secreción ácida gástrica mediada por histamina en la célula parietal. Los bloqueantes
H2 de la histamina compiten solamente por el
receptor H2 y no tienen efectos sobre otros
receptores, incluyendo los receptores H1 de la
histamina, muscarínicos, nicotínicos o α o β
adrenérgicos. Aunque estas drogas poseen
una alta especificidad por el receptor H 2 de la
histamina, estos agentes también inhiben la
secreción de la célula parietal estimulada por
agentes colinérgicos, gastrina, alimentos o
estimulación vagal.
Por último, la incidencia y gravedad de los
efectos adversos con antiácidos es reducida,
ello explicaría su libre dispensación.
Preparados:
Hidróxido de aluminio (Pepsamar, comp. 233
mg) (Aldrox, susp. 64 mg/ml)
Hidróxido de Mg (Leche de Magnesia Philips,
susp. de 67-83 mg/ml)
OHAl + OHMg (Aludrox) (Comp., Gel)
Mylanta mousse (espuma)
Bicarbonato de sodio (no se comercializa
como monodroga, se consigue en farmacias a
granel, como polvo que se utiliza generalmente para automedicación)
Estos efectos fisiológicos extra histamina receptor de los bloqueantes H2 son probablemente el resultado de la importante n
i terdependencia que existe entre los efectos de la
vía neuroendocrina (acetilcolina), endocrina
(gastrina) y paracrina (histamina) sobre la secreción ácida de la célula parietal. Los bloqueantes H2 no afectan la motilidad gástrica,
tiempo de vaciamiento gástrico, tono del esfínter esofágico o función exocrina pancreática.
MEDICACIÓN ANTISECRETORIA
Antagonistas del Receptor H 2 de la Histamina
La histamina es un potente estimulador de la
secreción ácida gástrica por la célula parietal.
El enlace de la histamina a otros receptores
específicos incluyendo el de acetilcolina y
gastrina, activa segundos mensajeros que estimulan proteinkinasas dependientes de AMPc, estas proteinkinasa activan la bomba de
hidrogeniones es decir la ATPasa H-K dependiente, que intercambia hidrógeno por potasio a través de la superficie apical .
La histamina posee muy importantes y variadas acciones farmacológicas que son mediadas por el receptor H1 y el receptor H2 . La
estimulación del receptor H1 produce la contracción de muchos músculos lisos, incluyen-
La capacidad clínica de los bloqueantes H2
de la histamina, marcó una nueva era en la
farmacoterapia de los trastornos de la secreción ácida. Estas drogas son una buena alternativa terapéutica a los antiácidos y anticolinérgicos. Numerosos estudios clínicos y de
laboratorio, evaluaciones comparativas controladas, evaluaciones abiertas no controladas
y observaciones clínicas han sido reporteadas
describiendo los efectos de estas drogas en el
54
tratamiento de la úlcera gástrica y duodenal y
síndrome de Zollinger-Ellison, así como en la
profilaxis de la úlcera de stress. Por eso no
es sorprendente que la cimetidina y ranitidina
sean drogas muy ampliamente utilizadas en el
mundo.
se forma menos que un 5% de la dosis. Un
metabolito guanilurea que puede formarse no
enzimáticamente y puede representar una
degradación in vitro del producto se forma
menos de un 2% de la dosis. Un estudio simple que evalúa la biodis ponibilidad de la cimetidina en 5 pacientes con fibrosis quística de
9,7 a 15,2 años de edad revelan una formación
similar de metabolitos que los descriptos para
los adultos.
Numerosas y variadas reacciones adversas
han sido asociadas al uso de cimetidina,
aproximadamente un 4,5% de los pacientes
que reciben la droga, de los cuales 2,1% padecen trastornos gastrointestinales y 1,3%
sobre SNC. Las reacciones adversas sobre
SNC incluyen confusión mental, desorientación, agitación, alucinaciones y convulsiones.
Estas reacciones sobre SNC aunque inicialmente inesperadas, ya que en estudios animales se vio que la cimet idina cruza pobremente la barrera hematoencefálica, son
más comúnmente observadas en geriatría o
en pacientes muy jóvenes, o que reciben dosis muy altas o con trastornos renales o hepáticos o ambos. Schentag y col. describieron
incrementada relación de concentración de
cimetidi na en líquido cefalorraquídeo/plasma
en adultos con disfunción hepática y renal
combinada y quienes experimentaron toxicidad del SNC. El mecanismo de esta reacción
adversa es desconocido aunque podría deberse a un bloqueo de los receptores de histamina en cerebro o posiblemente otros mediadores neuroendócrinos. Los efectos endocrinos adversos relacionados con la cimetidina
incluyen ginecomastia, galactorrea, impotencia y posibili dad de disminución de la espermatogénesis. La causa exacta de estos efectos endocrinos adversos pueden ser el resultado de una acción antiandrógena de la droga.
El agrandamiento mamario asociado a cimetidina puede ser unilateral, asociado a tensión
local y es reversible al suspender la droga.
Por último, la cimetidina se asoció a un aumento de la concentración sérica de prolactina, más frecuentemente cuando la droga se
administra por vía intravenosa que por vía oral,
desconociéndose estas diferencias de eleva ciones séricas de prolactina de acuerdo a la
vía de admini stración.
La efectividad de los antagonistas H2
en
promover la cicatrización de úlceras duodenales va desde un 75-90% durante un período
de 4-6 semanas de tratamiento contra 30-40%
del placebo en el mismo período. Estos promedios son similares a los obtenidos con
altas dosis de antiácidos y no difieren para los
distintos bloqueantes H2 en dosis equipotentes.
Cimetidina
La cimetidina ha sido el primer bloqueante H2
útil para utilización clínica. En 1977 la Food
and Drug Administration (FDA) de los EEUU
aprobó el uso de cimetidina para el tratamiento de la úlcera duodenal, síndrome de
Zollinger-Ellison, y otros estados hipers ecretorios gástricos, numerosas publicaciones describen la química, farmacología, eficacia, y
seguridad de estas drogas en humanos.
La cimetidina es rápidamente absorbida con
una concentración sérica pico a los 45-90 minutos después de la administración oral. La
absorción oral aparece lineal sobre una dosis
promedio de 200-800 mg. La biodisponibilidad
de la droga es del 60%, la cual no parece
estar influenciada por la co-administración de
alimentos. Los alimentos pueden retardar el
tiempo del pico de la concentración máxima.
La administración conjunta con antiácidos
puede interferir con la absorción de cimetidina,
mientras que la administración conjunta con
sucralfato no interfiere.
La absorción por vía intramuscular es rápida
y completa (90-100%), con una concentración
plasmática máxima a los 15 minutos de la
administración. El 20% aproximadamente de
cimetidina se enlaza a proteínas plasmáticas.
La cimetidina cruza la placenta y puede haber
concentraciones subfarmacológicas en la
leche materna.
En adultos el 60-75% de una dosis de cimetidina es excretada sin cambios en la orina,
con 25-40% de metabolismo hepático y menos de un 2% de secreción biliar. Han sido
identificados 3 metabolitos. El sulfóxido es el
metabolito más importante (10-15% de la
dosis), mientras que el metabolito hidroximetil
Además la cimetidina es un potente inhibidor
del sistema enzimático microsomal hepático
Inhibe el citocromo P450). La administración
conjunta de cimetidina inhibe el metabolismo
de más de 25 drogas, prolongando de este
modo su permanencia en el organismo. Ej:
55
ción es anulado cuando la droga se administra
con alimento.
La absorción oral de ranitidina puede estar
disminuida si se administra conjuntamente
con antiácidos y existen datos conflictivos con
respecto a la interacción con sucralfato. Si el
sucralfato interfiere con la absorción el efecto
es de significancia clínica limitada. La adm inistración de propantelina con ranitidina retarda la máxima concentración de ranitidina y el
tiempo de máxima concentración por una
probable disminución en el vaciamiento gástrico. Estos efectos son de poca significación
clínica. La absorción de la ranitidina después
de la inyección intramuscular es virtualmente
completa (90-100%). La unión a proteínas
plasmáticas es del 15%, en forma similar a
cimetidina la ranitidina se excreta por la leche
materna en concentraciones subfarmacológicas. Gran parte de una dosis (70%) es eliminada sin cambios por la orina. El principal
metabolito presente en la orina es el N-óxido,
que constituye aproximadamente el 4% de la
dosis. Otros metabolitos incluyen el S-óxido y
dimetil ranitidina, aproximadamente 1% de
cada uno con respecto a la dosis administrada. El resto de la droga es eliminado por heces
con posibilidad de recirculación enterohepática.
No se hallaron significativas diferencias en la
biodisponibilidad de ranitidina entre chicos e
infantes o en pacientes geríatricos y el adulto.
Estos datos farmacológicos soportan las recomendaciones para la dosis corriente inicial
por vía oral de 2-4 mg/kg/día dividida en 2 o 3
tomas diarias y de 1-2 mg/kg/día dividida en 3
o 4 dosis diarias cuando se utiliza la vía intravenosa.
El tipo y la incidencia de efectos adversos
asociados a ranitidina parecen ser mucho menos que los hallados con cimetidina. A diferencia de la cimetidina la ranitidina no se as ocia a efectos sobre metabolismo hepático de
otras drogas, sistema endocrino o sistema
nervioso central.
Como fue descripto previamente el mecanismo primario por el cual interfiere la cimetidina con el metabolismo de otras drogas es
por su enlace al citocromo P450 en el retículo
endoplásmico del hepatocito. La cimetidina se
enlaza al citocromo P450 produciendo un
complejo citocromo-sustrato estable. El enlace de cimetidina al citocromo P450 impide el
enlace de otras drogas no teniendo acceso a
las enzimas metabolizadoras, reduciendo de
este modo su porcentaje de metabolismo.
Por el contrario la ranitidina posee menos
Benzodiacepinas
ImipraminaLidocaina
Meperidina
Procainamida
Propranolol
Teofilina
Triamtirene
Nifedipina
Fenobarbital
Fenitoína
También se ha descripto una disminución del
flujo sanguíneo hepático para los bloqueantes
H2, lo cual enlentecería la eliminación hepática de drogas flujo dependiente.
En pediatría y geriatría una de las más importantes interacciones entre drogas involucra a
la cimetidina interfiriendo competitivamente
con el metabolismo de teofilina. La administración conjunta de cimetidina-teofilina puede
producir la prolongación de la vida media de la
teofilina y del clearance produciendo acumulación de la teofilina, lo cual se asocia con un
incremento de la incidencia de reacciones
adversas y la aparición de convulsiones. Dossing y col. hallaron que la inhibición del sistema enzimático microsomal hepático por la
cimetidina ocurre dentro de las 24 hs. de iniciada la administración y persiste 2 días
después de la última dosis.
La cimetidina, más que otros antagonistas H2
, es capaz de reducir el flujo sanguíneo hepático, comprometiendo el metabolismo de drogas de alto grado de extracción hepática.
Ranitidina
A diferencia de la cimetidina la ranitidina contiene una molécula amino metil furano en
lugar de un anillo imidazol. Esta desvi ación de
la estructura del anillo imidazol permite una
droga con gran potencia y larga duración de
acción. Además la efectividad farmacológica
de la ranitidina demostró que no era necesaria
la estructura imidazólica para el reconocimiento y enlace al receptor H2 de la histamina, y que la pérdida de este tipo de anillo más
bien disminuye el tipo y la incidencia de reacciones adversas.
La biodisponibilidad de la ranitidina puede ser
variable entre 39 y 86 % con un promedio de
50%. Las concentraciones séricas de ranitidina son lineales con un rango de 50-400 mg
de dosis. Un segundo pico de concentración
sérica fue hallado por algunos investigadores.
Este carácter bifásico de la curva de concentración sérica ha sido descripto para la cimetidina. Este llamado doble pico de concentra-
56
afinidad por el citocromo P450 y se enlaza
además en forma lábil al complejo.
La terapia con ranitidina no parece estar relacionada con reacciones adversas con el sistema endocrino. La droga no modifica las
concentraciones basales de testosterona ni
causa incremento en la secreción de prolactina. La droga carece de las propiedades antiandrógenas que posee la cimetidina. Jensen
y col. describieron impotencia y ginecomastia en 9 pacientes varones tratados con cimetidina en altas dosis en síndrome de ZollingerEllison. Los 9 pacientes fueron conmutados
con dosis equipotentes de ranitidina y se controló su sintomatología, supresión de la secreción gástrica, y completa resolución de la
impotencia y ginecomastia. Esta falta de reacciones adversas sobre el sistema endocrino en relación a la cimetidina soporta fuertemente el uso de ranitidina en niños y en pacientes geriátricos.
riencia avala la eficacia del uso crónico de
antagonistas H2 en el tratamiento de úlcera
gástrica o duodenal en dosis altas, únicas, al
acostarse (300 mg de ranitidina).
Tolerancia de los antagonistas H2
La tolerancia para los efectos farmacodinámicos de los antagonistas de los receptores
H2 , ha sido puesta en evidencia a mediados
de la década del 70, después del inicio de su
difusión comercial. Aunque no ha sido estudiada con profundidad se ha descripto una
disminución de los efectos de estas drogas en
el incremento de la secreción gástrica producida por pentagastrina o por la estim ulación
por alimento, así como también una disminución en la producción basal de ácido después de una administración aguda o crónica.
La tolerancia a los antagonistas de los receptores H2 no parece ser específica de algún antagonista o tampoco relacionada con la vía de
administración ni el número de dosis administrada por día. La tolerancia tampoco se
asocia con ningún cambio en el perfil farmacocinético de la droga. el desarrollo de la tolerancia parece que ocurre agudamente durante
la primer semana de tratamiento y persiste
posteriormente. El mecanismo de esta tolerancia no es conocido, podría ser la consecuencia de una regul ación en ascenso de los
receptores a consecuencia de la hipergastrinemia que ocurre con el uso de estos agentes. La significación clínica de esta tolerancia
para pacientes con úlceras gástricas o duodenales tratados crónicamente es muy importante, el resul tado del tratamiento de esta
úlceras es significativamente mejor luego de 6
a 8 semanas de tratamiento con los antagonistas de los receptores H2 que con placebo a
pesar de que en casi todos los casos hay
desarrollo de tolerancia. Los efectos de la
tolerancia aguda y el uso profiláctico de los
antagonistas de los receptores H2 sobre el
desarrollo de las úlceras producidas por el
stress aún no fueron claramente determinados.
Famotidina
La famotidina es un antagonista de los receptores H2 de la histamina que contiene un
anillo tiazol. La droga es aproximadamente
10-15 veces más potente que la ranitidina y
40-60 veces más potente que la cimetidina
para inhibir la secreción gástrica. La eficacia y
perfil de seguridad parece ser similar al de la
ranitidina. De todos modos es un agente de
reciente liberación a la medicina clínica, por lo
tanto hay muy pocos reportes que evalúen la
famotidina.
La biodisponibilidad de la famotidina por vía
oral es de 37-45% de la dosis adminis trada .
Al igual que la ranitidina la biodisponibilidad de
la famotidina puede estar suavemente incrementada cuando se administra con alimentos y suavemente disminuida cuando se administra con antiácidos. Tam bién fue descripto
un segundo pico de concentración plasmática
cuando se administra por vía oral y parenteral. Al igual que la cimetidina y la ranitidina, la
significación clínica de este hallazgo es desconocida. Aproximadamente el 15-20% de
famotidina se une a proteínas plasmáticas.
Estudios en roedores lactantes sugieren que
la famotidina es excretada por la leche materna. Un 60-75% de famotidina se excreta por
orina sin cambios.
La ventaja primaria de famotidina con respecto
a ranitidina es la incrementada potencia y
suavemente larga vida media de eliminación,
que permite mayor intervalo entre las dosis
(ej.cada 8-12 hs) para famotidina contra 6-12
hs. la ranitidina. Por otro lado suficiente expe-
Debido a la tremenda variación farmacocinética de los antagonistas H2 de la histamina
y a las variaciones farmacodinámicos en pacientes en estado crítico, muchos investigadores sugirieron la infusión venosa continua para
este tipo de pacientes. La verdadera necesidad de este método de administración todavía no ha sido determinada. La infusión intravenosa continua de antagonistas H2 puede
proveer un beneficio lógico cuando se coad-
57
ministran con soluciones de nutrición parenteral en pacientes en terapia intensiva. Aunque
parecería que los regímenes de administración en bolo o infusión intravenosa
continua son equivalentes en eficacia terapéutica cuando el régimen mantiene cons tante el control del pH del fluido gástrico entre
3,0-4,0.
INHIBIDORES DE LA BOMBA DE PROTONES
Omeprazol
El Omeprazol es el primer agente representativo de una nueva clase de potentes agentes
antisecretorios gástricos. La droga es un benzimidazol sustituido, que suprime la secreción
ácida gástrica por inhibición competitiva de la
ATPasa hidrógeno-potasio, presente en la superficie de la célula parietal. Basado en este
nuevo mecanismo de acción, esta clase de
antisecretagogos son llamados inhibidores de
la bomba de protones.
Indicaciones, dosis, preparados de bloqueantes H2:
-Úlcera duodenal: en general la úlcera cura en
4-6 semanas, a veces es necesario prolongar
el tratamiento 8 semanas. El 90% aproximadamente presenta curación (de los cuales un
50% puede hacer recaída)
El omeprazol se administra por vía oral en
cápsulas de gelatina con gránulos con cubierta entérica para proteger a la droga de la degradación por el medio ácido del estómago.
La biodisponibilidad del omeprazol es variable
entre un 30-40% al iniciar la terapia y va incrementando a un 60-65% después del tratamiento crónico con una dosis diaria. Este
incremento de la biodisponibilidad del omeprazol en la terapia crónica puede deberse a
una reducción en la cantidad de droga que es
destruida por el ácido gástrico ya que la droga
por sí misma suprime la secreción ácida.
Una disminución del metabolismo del primer
paso por saturación de las enzimas responsables también puede contribuir a la mayor
biodis ponibilidad. Los alimentos pueden disminuir el grado de absorción pero no disminuyen la cantidad total de droga absorbida,
tampoco es afectada la absorción por antiácidos. Aproximadamente un 95% de la droga se
une a albúmina.
-Úlcera gástrica: 50-70% de los pacientes
presentan curación después de 8 semanas de
tratamiento.
-Síndrome de Zollinger-Ellison: Para ser efectivos en esta afeción, promovida por un tumor
pancreático secretante de gastrina, se deben
usar dosis altas de bloqueadores H2.
-Otras indicaciones: Esofagitis por reflujo,
mastocitosis sistémica, úlceras por stress,
preanestesia en algunas emergencia para
evitar la aspiración de jugo gástrico.
Para el tratamiento de úlcera duodenal:
Cimetidina: 800 mg vía oral antes de acostarse, o 400 mg2 veces al día. Para prevenir
recurrencias 400 mg al acostarse.
Ranitidina: 150 mg/ 2 veces/día o 300 mg al
acostarse.
El omeprazol es ampliamente metabolizado
por el sistema enzimático hepático del citocromo P450. Tres metabolitos han sido identificados, ninguno de los mismos parece ser
farmacológicamente activo para suprimir la
secreción ácida. La concentración plasmática
de hidroxiomeprazole, un derivado sulfo nado
representa 15-20% de la concentración plasmática de omeprazol. En voluntarios sanos
menos de 0,1% de la dosis es excretado en
orina sin cambios. El remanente de la droga
excretada aproximadamente 19 %) se elimina
por las heces. La vida media del omeprazol va
desde 0,5 a 1,5 hs en individuos con función
hepática normal. Estudios preliminares sugieren que unos pocos individuos (menos de 5%)
podrían ser metabolizadores lentos de om eprazol.
Famotidina: 20 mg/2veces/día o 40 mg al
acostarse
Cimetidina: Tagamet, Rupecim, Cimetidina
Medipharma, Ulcerfem. (Comp. 200 y 400 mg;
amp. 200 mg)
Ranitidina: Raticina, Taural, Acidex, Fendibina, Gastrial, Gastrosedol, Insuflén, Rolap,
Luvier, Sustac, Teogrand, Vizerul, (Comp.
150-300mg; comp. efervescentes 150 mg;
jarabe 15 mg/ml; amp. 25 mg)
Famotidina:
Pepcidine,
(Comp.40 mg)
Ulcelac,
Ulfinol
58
Aunque la vida media del omeprazol es relativamente corta, sus efectos antisecretorios
sobre la célula parietal en adultos persisten
por más de 24 horas, como resultado de ello
la droga se administra una sola vez al día.
Este efecto antisecretorio persistente parece
deberse a la acumulación de la droga en la
célula parietal. Se observó un plateau a los 4
días de la terapia, en la cantidad de ácido
gástrico suprimido por omeprazol, administrado una vez por día. Estudios de farmacología clínica en adultos revelan una reducción
de aproximadamente el 80% en la secreción
ácida basal en el pico de liberación ácida y en
la secreción ácida de 24 horas por el efecto
de dosis diarias repetidas de 20 mg de omeprazol.
la histamina en el tratamiento de la úlcera
gástrica, úlcera duodenal, úlceras duodenales
resistentes a los bloqueantes H2 y en el manejo de pacientes con síndrome de ZollingerEllison. Una complicación posible con el us o
de omeprazol, podría ser el desarrollo de carcinoide gástrico. En estudios preclínicos se
halló un 23-40% de carcinoides gástricos en
ratas, predominantemente hembras, quienes
recibieron 18-175 veces más dosis de omeprazol planeadas para humanos. Los tumores
carcinoides no se hallaron en perro y ratón,
en estudios de toxicidad. La causa de estos
tumores en ratas es desconocida, pero puede
ser debida a la inducción de hipergastrinemia,
lo cual puede ejercer efectos atróficos sobre
las células enterocromafines -like de la mucosa fúndica gás trica, induciendo a la formación
de carcinoides.
La molécula benzimidazol del omeprazol,
predispone a numerosas interacciones con
otras drogas por interferencia con el metabolismo oxidativo a nivel del sistema enz imático
hepático del citocromo P450. La interferencia
con la actividad de estas enzimas con el omeprazol es dosis dependiente y se ha demostrado que interfiere con el clearance de
diazepam, warfarina y fenitoína, mientras que
no se ha demostrado efectos con la adminis tración conjunta de omeprazol y propranolol o
teofilina. Díaz y colaboradores recientemente
demostraron que el omeprazol es un inductor
arilhidrocarbonado-like del citocromo P450 en
humanos, por ejemplo el citocromo P450 1A1
y P450 1A2. Aunque ninguna droga hasta la
fecha ha demostrado ser metabolizada por
estos subtipos de citocromos P450 1A1 Y
1A2, sin embargo ha sido demostrado que
son los mayores res ponsables de la conversión de fenacetina a acetaminofeno, tam bién se vio que son los responsables de las
alteraciones de moléculas procarcinógenas,
incluyendo hidrocarburos policíclicos y am inas y amidas aromáticas, que reactivan metabolitos responsables de la mutagénesis y
carcinogénesis química. La relevancia clínica
de es tos hallazgos y su relación (si la hay)
entre el uso de omeprazol y la aparición de
tumores carcinoides gástricos aún es desconocida. Aunque los datos preliminares sugieren que cuando la droga se administra en
dosis clíni cas de rutina (< 40 mg/día en adultos) prácticamente no se afecta el metabolismo hepático de otras drogas. La significancia clínica de esta y otras potenciales interacciones todavía no han sido determinadas.
En humanos no se han descripto hasta la fecha tumores carcinoides, la verdadera naturaleza de este efecto potencial carcinogénico
permanece especulativa. Se necesitan realizar
estudios controlados a largo plazo para determinar el potencial carcinogénico del omeprazol así como de la influencia de la droga
sobre el metabolismo de potenciales xenobióticos carcinogénicos.
Efectos adversos: Náuseas, diarrea, cólicos,
cefaleas, vértigo, somnolencia. Raramente
leucopenia, elevación de enzimas hepáticas y
rash cutáneo. El centro de farmacovigilancia
de la OMS reporteo varios casos de ginec omastia e impotencia (en distintos países)
relacionados al uso de omeprazol.
Dosis: 20-40 mg/día (máximo 8 semanas,
porque se vio en ratas que el uso prolongado
puede desarrollar tumores carcinoides e
hiperplasia de células oxínticas); en Zollinger
Ellison se han llegado a utilizar hasta 120
mg/día repartidos en 2-3 tomas.
Omeprazol (Gastec, Gastrotem, Losec, Omeprasec, Pepticus, Procelac, Ulcozol, caps 20
mg, amp. 40mg)
Se encuentra en el mercado un análogo del
omeprazol llamado lansoprazol (Ogasto),
también se usa en la úlcera péptica y reflujo
gastroesofágico, se administra por vía oral,
una vez por día (30 mg).
Se hallan en investigación clínica nuevos fármacos que son inhibidores “reversibles” de la
bomba de protones (ATPasa H+K+), son se-
El omeprazol ha demostrado ser igual y posiblemente superior a los bloqueadores H2 de
59
lectivos para esta enzima, no requieren cambios de pH ni protonarse para unirse a la
misma, su biodisponibilidad no se altera por la
secreción clorhídrica, la inhibición depende de
la farmacocinética, esto permitiría un mejor
manejo de dosis en pacientes que no requieren inhiición tan potente de la secreción como
la producida por el om eprazol. Se hallan bajo
investigación clínica: SKF 97067 y SKF
97574.
dora de ácido, aunque liberarí a aluminio en la
vecindad de la zona lesionada, como si fuera
un antiácido local. Además de ser adherente
a las superficies de la mucosa, alguna info rmación ha sugerido que el sucralfato localmente estimula la formación de prostaglandinas por la mucosa gástrica, ejerciendo un
efecto citoprotector.
La unión del sucralfato con la mucosa gástrica
dura 6 horas y después de 24 horas de una
sola dosis no quedan restos en la mucosa
gastroduodenal. Los alimentos favorecen su
desaparición en la mucosa normal, sobre la
zona lesionada no modifican las interacciones
sucralfato-proteínas.
BLOQUEANTES MUSCARÍNICOS
Los bloqueantes M muscarínicos no selectivos (tipo atropina) prácticamente han caído en
desuso para el tratamiento de gastritis, úlcera
GD y hemorragias digestivas altas, a partir de
la aparición de los bloqueantes H2. Tienen
menor eficacia y las dosis necesarias para
inhibir la secreción ácida son altas y se
acompañan de efectos adversos.
La administración conjunta con antiácidos
disminuye su efectividad por elevar el pH intragástrico, si los síntomas lo exigen se deben administrar 1-2 hs. antes o después del
sucralfato.
Pirenzepina
Es un bloqueante M1 muscarínico selectivo
aunque su eficacia terapéutica es menor que
los bloqueantes H2, solo ha demostrado efe ctividad semejante a estos agentes en la prevención de las recaídas. Debido a los efectos
anticolinérgicos (sequedad de boca, taquicardia, trastornos visuales) están contraindicados
en glaucoma de ángulo estrecho, hipertrofia
de próstata sintomática, etc.
Pirenzepina (Tabe) Dosis: 50 mg vía oral, 2-3
veces/día (comp. 25-50 mg)
El sucralfato debido a su efecto local y su
pobre absorción sistémica con efectos adversos poco frecuentes y de escasa importancia
y remiten rápido sin necesidad de suspender
el tratamiento. El más frecuente es la constipación, y en menor medida síntomas inespecíficos como sequedad bucal, nauseas, cefalea, dispepsia, mareo, etc.
El rol del sucralfato en el tratamiento de la
úlcera GD y en la protección de la nucosa
contra agresión aguda (por ej. AINEs) todavía
no está establecido. En la protección contra
lesiones por AINEs pareec ser efectivo en
tratamientos cortos, se relacionar’[ia en parte
por sus efectos liberadores de Pgs. El sucralfato es capaz de ligar el factor de crecimiento
epidermal y el factor básico de crecimiento
fibroblástico, aumentando su concentración en
la zona lesionada, pudiendo estar relacionado
este efecto con la capacidad de estimulación
de proliferación y migración celular observados
con sucralfato.
PROTECTORES DE LA MUCOSA GÁSTRICA
Sucralfato
El sucralfato es una sal básica de aluminio de
sucrosa sulfatada, formada por sacarosa sulfatada e hidróxido de aluminio. Por vía oral
tiene efecto formador de barrera. A un pH de
3-4 el sucralfato se polimeriza produciendo un
gel muy pegajoso, viscoso de color amarillo
blanquecino que se une selectivamente a las
proteínas del cráter ulceroso (albúmina, fibrinógeno, etc). Esta sustancia también puede
actuar como una barrera física protectora
contra el ácido gástrico, pepsina, y ácidos
biliares en superficies de mucosa dañada o
inflamada (teoría de la “curita”). En los hum anos este gel pastoso permanece adherente al
epitelio ulcerado durante más de 6 horas y
parecería ser más adherente a las úlceras
duodenales que a las gástricas. El sucralfato
prácticamente no posee capacidad neutraliz a-
Sucralfato (Antepsin) Comp. 1 g; solución 0,2
g/ml. Dosis: 1 g antes de cada comida y antes de dormir (si se administra después de las
comidas su eficacia es menor)
Derivados prostaglandínicos
La mucosa gástrica sintetiza PGI2 y PGE2.
Estas PGs endógenas actúan como citoprotectoras aumentan la secreción de mucus,
bicarbonato y el flujo sanguíneo local, evitando
la retrodifusión de hidrogeniones. La inhibición
60
de la síntesis de PGs por AINEs disminuye la
citoprotección y favorece el daño de la muc osa gástrica, este efecto ulcerogénico representa la más común e importante de las reacciones adversas a estos agentes.
lar la motilidad uterina, no deben administrarse a embarazadas (contraindicación absoluta)
Misoprostol (Citotec) 200 ug/ 4 veces /día.
Compuestos de Bismuto
Los compuestos de Bi son coloides que aumentan la secreción de mucus, inhiben la
actividad de pepsina y podrían interactuar con
macromoléculas del cráter formando una barrera protectora.
El bismuto por un mecanismo desconocido
contribuye a la curación de la úlcera. Se enlaza a la base de la úlcera inhibiendo la actividad de pepsina y llevando a una síntesis local
de prostaglandinas. Su efecto antimicrobiano
contra el Helycobacter pylori no produce una
erradicación predecible de este microorganismo para explicar su acción benéfica en la
úlcera. La terapéutica con dicitrato de bismuto
tripotásico combinada con antagonistas H2 de
las histamina tiene muy pocas recaídas de
úlceras después de un año de seguimiento.
Podría deberse a su efecto bactericida contra
H.pylori o su absorción sistémica y sostenida
liberación de bismuto de depósitos corporales.
Las PGE1 y E2 inhiben la secreción ácida
gástrica producida por diferentes estímulos
(gastrina, histamina). El TXA2 por el contrario
es proulcerogénico. Los receptores de prostanoides de la mucosa gástrica son del subtipo
EP3 (ligan PgE, PF2alfa, PgI2 en este orden
de potencia) este receptor está acoplado a
una proteína G inhibitoria, que inhibe a la adenilciclasa y estimula a la fosfolipasa C.
El misoprostol (análogo de PGE1) y el enprostil (análogo de PGE2) tienen vida media más
prolongada que las PGE2.
El misoprostol es un derivado de PGE, que
administrado a dosis farmacológicas inhibe la
secreción ácida, regula el flujo sanguíneo
local y tiene actividad citoprotectora sobre la
mucosa gástrica, estimulando la secreción de
bicarbonato y moco y protegiendo de los efe ctos nocivos de los AINEs.
Este derivado sintético de PGE puede cicatrizar las úlceras pépticas duodenales con sim ilar eficacia que los antagonistas H2 de la
histamina, aunque no tiene la misma potencia
sobre la úlcera gástrica o el reflujo gastroesofágico, no mejora el dolor y puede producir
diarrea y molestias GI difusas. Debido a sus
acciones abortifacientes, están contraindic ados en mujeres gestantes. En países como
Francia e Inglaterra se usa el misoprostol
combinado con un antiprogestágeno (el mifepristone) para producir el aborto.
Como profilácticos de las lesiones por AINEs,
los agonistas de PGs parecen ser superiores
a los bloqueantes H2, aunque en los estudios
hechos fueron excluídos los pacientes con
úlceras que son los que poseen mayor riesgo
de toxicidad gástrica por AINEs, además los
estudios se hicieron por 3 meses.
La aparición de evidencias de que el H. pylori
podría jugar un papel etiológico o fisiopatológico en las gastritis y úlceras no debidas a
AINEs, revitalizó el uso del Bi ya que es un
agente bactericida y posee ventajas sobre
otros antibióticos sobre el H. pyloris (amox icilina, penicilina G, eritromicina, metronidazol)
por no tener efectos sistémicos y no alterar la
flora normal.
Su uso en patología gástrica aún puede considerarse experimental se deben esperar mejores evaluaciones clínicas para poder tener
conclusiones sobre su eficacia terapéutica.
Farmacología clínica del tratamiento de
la úlcera
El tratamiento de la úlcera péptica generalmente es guiado por factores del huésped, la
localización de la misma y las complicaciones
(perforación, sangrado o dolor intratable) varios
regímenes simples, seguros y efectivos están
disponibles para la terapéutica.
Varios trabajos de investigación han demostrado que la mucosa gástrica se adapta a la
injuria por AINEs y las lesiones disminuyen a
medida que se continua el tratamiento.
No existen evidencias que la asociación fija de
AINEs + misoprostol tenga alguna ventaja
sobre el uso separado de cada droga.
Las úlceras duodenales pueden curar con
agentes que disminuyan la producción nocturna de ácido sin afectar la producción del mismo durante el día. Un régi men sería cimetidina 800 mg, una sola toma a la noche, este
Las principales reacciones adversas son diarreas y cólicos abdominales, pueden estimu-
61
régimen ha demostrado que cura la úlcera en
un 80% de pacientes después de 4 semanas
de tratamiento y en un 95% después de 8
semanas. Resultados similares se obtienen
con 300 mg de ranitidina o 40 mg de famotidina a la noche. La persistencia de dolor continuo u otra complicación podría requerir cambiar el régimen a una supresión ácida más
profunda, como por ejemplo omeprazol 20-40
mg /día o cambiar a otra droga con un mec anismo de acción diferente como el sucralfato 2
gr 2 veces al día.(Mc Farland et al, 1990).
determinar el tiempo, algunos defienden una
terapia intermitente (16% de recaídas) otros la
terapia continua (3%) La falla en la terapia
profiláctica indica una señal para reducción
ácida brusca y posibilidad de cirugía. El rol de
la erradicación de infe cciones por H.pylori en
la prevención de las recurrencias de las úlc eras todavía no ha sido determinado pero podría ser el punto crítico en el manejo de pacientes con úlcera péptica.
AGENTES ANTIEMÉTICOS Y PROCINÉTICOS
El vómito se produce por cambios coordinados del aparato digestivo y movimientos respiratorios:
El vómito es precedido por un aumento de
salivación, inspiración brusca que aumenta la
presión abdominal, cierre de epiglotis y elevación del velo palatino para impedir la aspiración, se contrae el píloro y se relaja el fundus
gástrico, cardias y el esófago, perm itiendo
que el contenido gástrico sea expulsado.
Por otro lado la hipomotilidad gástrica es un
componente frecuente de muchos trastornos
gastrointestinales. Las drogas que pueden
actuar favorablemente sobre la hipomotilidad
gas trointestinal han sido llamadas agentes
procinéticos por su efecto neto sobre el movimiento hacia delante. La enfermedad de reflujo
gastroesofágico y los trastornos del vaciamiento gástrico son las indicaciones más frecuentes para estas drogas.
La curación de la úlcera gástrica por diferentes drogas y regímenes se relaciona más con
la duración total del tratamiento que con la
capacidad de suprimir ácido en 24 hs.
Para conseguir una tasa de curación del 90%
o más obtenida en 8 semanas de terapia antisecretoria en pacientes con úlcera duodenal,
los pacientes con úlcera gástrica deberían ser
tratados por 10-12 semanas. Esto indica que
la patogénesis de la úlcera gástrica depende
menos de factores agres ivos ácido pépticos y
más de la defensa local de la mucosa. El
régimen podría ser con cimetidina 400 mg dos
veces al día o ranitidina 150 mg una vez por
día. Si después de 10-12 semanas persiste
una úlcera gástrica no curada se debería considerar una resección con biopsia para descartar la posibilidad de cáncer gástrico.
Las complicaciones de la úlcera péptica como
perforación, penetración, hemorragia GI, dolor
intratable, se tratan, en general, sin cirugía,
con fármacos.
Mecanismo de acción:
Los fármacos antieméticos pueden actuar a
nivel central y/o a nivel periférico:
El mayor dilema es como prevenir las recaídas ya que alrededor del 90% de pacientes
que curaron de úlceras duodenales con terapia antisecretoria tienen recaída dentro de un
año aproximadamente. Muchas recurrencias
son asintomáticas y no complicadas y generalmente se resuelven sin tratamiento.
Efectos periféricos:
Luego de varios vómitos, y facilitado por la
paresia gástrica, el estómago se rellena con
líquido intestinal, siendo esto importante para
comprender el efecto de fármacos procinéticos como la cisaprida, que al promover la
actividad peristáltica normal del músculo liso
gastrointestinal, por actuar sobre receptores
5-HT4, tiende a evacuar el contenido gástrico
hacia el intestino, evitando el reflujo y bloqueando de este modo el vómito.
Los pacientes con recurrencias sintomáticas
son candidatos para terapia profiláctica supresiva con bloqueadores H2 de la histamina (la
mitad de la dosis) o sucralfato 1g 2 veces al
día. Esta terapia de mantenimiento puede
reducir las recaídas a menos de un 30% dentro del año. El tiempo de utilización de la
terapia profiláctica es controvertido. Los pacientes de edad avanzada con seria enfermedad subyacente probablemente reciban de por
vida la terapia profiláctica por la potencial
morbimortalidad en este grupo. En pacientes
jóvenes sin enfermedad subyacente es difícil
Efectos centrales:
El centro del vómito está localizado en la formación reticular bulbar en el borde dors olateral y en posición ventral con respecto al núcleo tracto-solitario, posee conexiones cerca-
62
nas con los centros respiratorio y vagal, esto
facilita la coordinación de movimientos para
producir el vómito.
La ZQG está ubicada en el piso del cuarto
ventrículo en el área postrema del bulbo. Se
activa e induce vómito en la uremia, por acción de drogas (eméticos centrales como
apomorfina) y por exceso de radiaciones.
Existen aferencias excitatorias sobre el centro
del vómito que condicionan sitios fisiopatogénicos y mecanismos de acción de drogas:
En condiciones fisiológicas la ZQG tiene un
tono mediado por receptores D2 de la dopamina, posee escaso desarrollo de la barrera
hematoencefálica por lo que desde el punto de
vista farmacológico se puede actuar como una
estructura periférica. Los astrocitos son los
que comunican las neuronas con las membranas basales de los capilares controlando el
flujo de nutrientes entre las neuronas, sin
constituir una barrera hematoencefálica, los
astrocitos de la ZQG podrían recibir los estímulos químicos y liberar dopamina haciendo
conexiones de tipo sináptico y excitando a las
neuronas.
Existen además aferencias colinérgicas
laberínticas y sinapsis dopaminérgicas. La
acetilcolina, la dopamina y el glutamato estimulan esta neuronas y el GABA las inhibe,
está en discusión la existencia de aferencias
y/o receptores histaminérgicos.
1) Aferencias provenientes de receptores de
presión intracraneales (vómito que acompaña a la hipertensión intracraneana). No existen
drogas antieméticas eficaces para contrarrestar este tipo de vómitos. Los corticoides suelen utilizarse, aunque no tienen eficacia demostrada o el diurético osmótico manitol. Los
vómitos disminuyen al mejorar el cuadro neurológico.
2) Aferencias provenientes de receptores del
tracto gastrointestinal, que responden a la
presión intramural o a estímulos químicos,
por ejemplo el vómito que acompaña a trastornos gastrointestinales. En estos casos son
importantes los agonistas periféricos de 5HT4
(cisaprida, metoclopramida).
Las drogas emetizantes que actúan a este
nivel son “eméticos reflejos” y el prototipo es
la ipecacuana.
La ZQG es el lugar de acción de los ant ieméticos bloqueantes D 2 y también sería en parte
el lugar de acción antiemética de los antimuscarínicos. El efecto inhibitorio del GABA podría explicar la acción potenciadora de otros
antieméticos que poseen las benzodiacepinas, siendo muchas veces de utilidad en los
vómitos producidos por los antineoplásicos.
3) Aferencias de receptores de dolor, principalmente del tracto urogenital que inducen
vómitos en algunas afecciones genitourinarias.
Los analgésicos y el bloqueo anestésico local
contrarrestan estos vómitos.
4) Aferencias de la corteza cerebral, origina
el vómito a partir de experiencias desagradables (olores nauseabundos), de reflejos condicionados o vómito voluntario.
Bloqueo 5HT 3
Los receptores 5HT3 se ubican en zonas del
SNC con barrera hematoencefálica, en la ZQG
y en tejidos periféricos. El bloqueo 5HT3 es un
buen mecanismo antiemético, no se sabe si
es central o periférico, sin embargo en el caso
del cisplatino, el efecto más importante es
periférico.
5) Aferencias provenientes del laberinto vía
núcleos vestibulares (vómito de síndromes
vestibulares, tipo Meniere y de la cinetosis).
Las fibras de los núcleos laberínticos son
aferentes de la zona quimiorreceptora gatillo
(ZQG) y a través de ésta al centro del vómito,
siendo importante en esta vía la transmisión
colinérgica, por lo que los bloqueantes muscarínicos (escopolamina) y los bloqueantes H1
de la histamina con acciones bloqueadoras
muscarínicas como el dimenhidrinato son
útiles en el vómito de origen laberíntico.
Bloqueo D 2
Las dopamina es un activador de la ZQG, es
un mediador de los componentes motores del
reflejo del vómito a nivel gástrico y es un inhibidor del peristaltismo del tubo digestivo, por
ello los antagonistas dopaminérgicos como
metoclopramida, domperidona son efectivos
antieméticos, lo mismo que los antipsicóticos
o tranquilizantes mayores (sulpirida).
6- Aferencias de la zona quimiorreceptora
gatillo (ZQG) son de gran importancia farmacológica.
63
Agonismo 5HT4
En el tracto alimentario el receptor 5HT4 se
halló en neuronas (plexo mientérico), en células musculares lisas (túnica muscular de la
mucosa del esófago) y en células secretoras
(mucosa del colon). Estudios electrofisiológicos sugieren que el receptor 5HT4 aumenta la
transmisión nicotínica en el ganglio entérico
liberando acetilcolina de terminales nerviosas
presinápticas. Pudiendo liberarse acetilcolina
adicional de terminales nerviosas entéricas
postsinápticas porque se vio que pueden ser
bloqueadas por atropina las respuestas contráctiles en ileon y colon de animales de experimentación a agonistas de 5HT4 . La metoclopramida y cisaprida son agonistas 5HT4
produciendo, al activar estos receptores su
efecto facilitador del reflejo peristáltico o efe cto procinético.
gástrico por aumento del tono gástrico incrementando la amplitud de las contracciones del
antro y la relajación del píloro y el duodeno,
mientras incrementa también la peristalsis del
yeyuno con un resultado de aceleración del
tiempo del tránsito intestinal desde el duodeno
a la válvula ileocecal.
La metoclopramida se absorbe rápidamente
luego de la administración oral, se han observado variaciones interindividuales en las
concentraciones séricas básicas luego de varias dosis así como también en la biodisponibilidad oral (promedio 32-97%). Esta variación se debe posiblemente a el metabolismo del primer paso de esta droga. Aproximadamente el 40% de la metoclopramida
circula ligada a proteínas plasmáticas, principalmente la glicoproteina ácida alfa 1. Algunas informaciones limitadas sugieren una
distribución y pasaje de la metoclopramida en
la secreción láctea. La mayor proporción de
metoclopramida es metabolizada en el hígado
hacia los siguientes metabolitos: N-4sulfato y
N-4glucurónido, que representan el 32 al 40 %
y menos del 2% de la dosis administrada
respectivamente. Aproximadamente el 20% de
la dosis administrada se elimina por orina en
forma inalterada. La vida media de la metoclopramida en los adultos es de 2,5 a 5 hs. A
pesar que solo el 20% de una dosis se elim ina por orina sin biotransformarse, su vida media puede extenderse por más de 14 horas en
pacientes con ins uficiencia renal.
Metoclopramida
La metoclopramida (2-metoxi-5 cloropropamida) es una benzamida, prototipo de los
fármacos antieméticos procinéticos (gastro y
enterocinéticos) bloqueante de los rece ptores D2 de la dopamina y agonista de los
receptores 5HT 4 . Se desarrollaron derivados
predominantemente agonistas 5HT4 como al
cisaprida, zacoprida y cleboprida.
En el hombre la actividad procinética se vincula más a la acción agonista 5HT4 siendo la
cisaprida la droga más potente y la metoclopramida menos potente. Como la metoclopramida posee acciones sobre la motilidad
gástrica, bloqueo de los receptores D2 en
ZQG y alguna acción bloqueadora de 5HT3 es
un efectivo antiemético, mientras que los agonistas 5HT4 son más efectivos procinéticos.
Fármaco
Metoclopramida
Cisaprida
Ondansetrón
Bloqueo
D2
+++
Agonismo 5HT4
+
Bloqueo
5HT3
+/-
-
+++
-
+
+++
-
Aunque la metoclopramida puede ser una
droga efectiva para el tratamiento de desordenes de dismotilidad gastrointestinal y para
el reflujo gastroesofágico, la droga puede encontrar mayor uso como un coadyuvante en
el manejo de las nauseas y vómitos inducidos
por la quimioterapia antineoplásica. El mec anismo por el cual las drogas antineoplásicas
estimulan vómitos no es bien conocido pero
aparentemente se relacionan con una estimulación de la dopamina, histamina, serotonina y
receptores muscarínicos en el SNC. La em esis parece ser controlada por el centro del
vómito localizado en la formación reticular
lateral de la médula. El centro del vómito no
parece ser directamente sensible a estímulos
químicos sino más bien responde a impulsos
de la zona quimiorreceptora gatillo (ZQG),
localizada en el área postrema, en el centro
vestibular a través de nervios viscerales del
vago y del sis tema sim pático y probablemente
otros centros en la corteza cerebral. Así, no
es difícil de entender el uso clínico de drogas
(-) prácticamente carece de efectos
(+) orden de potencia
Por sus efectos sobre la motilidad gastrointestinal la metoclopramida promueve una coordinación de la función motora gástrica, pilórica
y duodenal, resultando en un neto efecto
propulsivo. El efecto total de estas drogas
ocurre por una aceleración del vaciamiento
64
antieméticas en combinación considerando
estas complejas interrelaciones que asocian
diferentes centros y neurotransmisores relacionados en la producción de vómitos por drogas antineoplásicas.
rren en aproximadamente 1 % de los pacientes. Estos efectos que también incluyen opistótonos, trismus, tortícolis, crisis oculogiras,
ocurren con más frecuencia en chicos y se
observan habitualmente con dosis altas. Por
ello, es conveniente la administración conjunta
de difenhidramina cuando se utilizan altas
dosis de metoclopramida como antiemético.
Parecería también prudente evitar el uso de
otras drogas que tengan actividad antagonista
de los receptores dopaminérgicos como por
ejemplo las fenotiazinas, conjuntamente con
metoclopramida. Otro efecto tóxico raro asociado con metoclopramida es la metahemoglobinemia y las consecuencias clínicas
que derivan de una elevación de las concentraciones plasmáticas de prolactina produciendo ginec omastia, galactorrea, irregularidades menstruales y tensión en los pezones
mamarios. El incremento de los niveles plasmáticos de prolactina puede tener indicaciones terapéuticas. Ehrenkranz y Ackerman administraron metoclopramida a 23 mujeres en el postparto de chicos prematuros con
dificultad en la producción láctea. En 15 de
estas mujeres la terapia con metoclopramida
(10 mg/ 8 hs/ 7 días), produjo un exitoso mantenimiento de la lactación con efectos adversos limitados para la madre y ningún efecto
para los lactantes.
La metoclopramida, es un importante componente en regímenes combinados con otras
drogas para el manejo terapéutico de nauseas
y vómitos producidos por quimioterapia y
sobre todo con el cisplatino. La eficacia de la
metoclopramida como agente antiemético a
altas dosis es posiblemente el resultado de la
habilidad de esta droga para antagonizar
competitivamente receptores dopaminérgicos
y serotoninérgicos (5HT3) en la zona quimiorreceptora gatillo, en combinación con sus
efectos sobre la motilidad gas trointestinal.
Estudios farmacológicos clínicos en pacientes
que reciben altas dosis de metoclopramida,
revelaron que no existen diferencias farmacocinéticas im portantes en comparación con
pacientes que reciben dosis convencionales
para el tratamiento de desordenes de dismotilidad gas trointestinal. Además de la dosis, el
tiempo de adminis tración de la terapia antiemética en relación con la admini stración de
drogas antineoplásicas es un importante factor en relación a la eficacia farmacoterapéutica. Para el tratamiento de nauseas y vómitos
producidos por la administración de cisplatino,
la metoclopramida puede administrarse 30
minutos antes y 90 minutos después de la
quimioterapia. Para otros regímenes quimioterápicos, por ejemplo combinaciones de ciclofosfamida o doxorrubicina, se demostró conveniente la administración de metoclopramida
cada dos horas (3 dosis) y luego cada 4 horas
(3 dosis más).
La metoclopramida puede influenciar potencialmente la biodisponibilidad de numerosas drogas administradas por vía oral a raíz
de sus efectos de incremento del tiempo de
vaciamiento gástrico y sobre la motilidad n
ites tinal. Se realizaron numerosos estudios
para clarificar esta posible interacción entre
drogas. Los resultados de estos estudios han
sido conflictivos y variables. La administración
de las drogas estudiadas principalmente en
estos voluntarios fueron aspirina, paracetamol,
cimetidina, ciclosporina, diazepam, di gitoxina,
levodopa, mexiletine, morfina y tetraciclina
entre otras. Se puede decir que la influencia
de la metoclopramida sobre la absorción gastrointestinal de las drogas administradas conjuntamente parece ser mínima y de escasa
significación clínica.
La metoclopramida es usada también con
frecuencia en pediatría, como una medida
coadyuvante para facilitar el pasaje de tubos
naso-entéricos para alimentación más allá del
píloro. Si la peristalsis del estómago es insuficiente para impulsar el tubo, la prem edic ación con metoclopramida en una dosis de 0,1
mg/kg, 10 o 20 minutos antes de iniciar el
procedimiento, resulta de utilidad.
Los efectos adversos de la metoclopramida y
su incidencia se relacionan con el incremento
de las dosis. La incidencia de efectos adversos alcanza al 20%, con mareos, inquietud,
sequedad de boca, movimiento de cabeza y
diarrea. Efectos extrapiramidales de la droga
debido al antagonismo dopam inérgico y liberación de los mecanismos colínérgicos, ocu-
También puede producir efectos adversos
debido a una excesiva acción procinética:
dolores abdominales, borborigmos, heces
blandas y diarrea.
Metoclopramida : (Reliverán, Biocur, Rupemet) Dosis habitual = 10 mg antes de las
comidas hasta 3 veces al día.
65
tos psicofarmacológicos, cuando se fracasó
con estos se utilizaron los antipsicóticos y los
resultados no fueron satisfactorios, probablemente debido al sim ilar mecanismo de acción.
.
Otros agentes como la domperidona y la cisaprida
están relacionadas químicamente
con la metoclopramida y comparten propiedades farmacológicas similares.
La sulpirida es un eficaz antiemético, pero no
tiene ventajas con la metoclopramida. Sus
efectos psiquiátricos la hacen poco deseable
como antiemético y sus efectos antipsicóticos
son inferiores a las fenotiazinas y butirofenonas, por lo que este fármaco a caído en desuso, incluso fue retirado del mercado en numerosos países.
Domperidona
Es un antiemético-procinético, con una estructura derivada de las butirofenonas (pero no
es una butirofenona, ni tiene propiedades antipsicóticas) que no atraviesa la barrera hematoencefálica, por lo que no posee efectos centrales; sin embargo atraviesa el área postrema
(que como vimos no posee esa barrera), siendo de este modo un efectivo antiemético y no
produce efectos extrapiramidales. Su actividad
procinética es débil debido a que solo es bloqueante D2 . La domperidona al igual que la
metoclopramida es un antagonista dopaminérgico que también puede producir hiperprolactinemia. Sin embargo la domperidona no parece ejercer actividades colinérgicas ya que la
atropina, por ejemplo, no ejerce ningún efecto
sobre las acciones farmacológicas de esta
droga. Después de la administración oral, la
domperidona sufre un amplio metabolismo de
primer paso por el hígado, con una biodisponibilidad oral de aproximadamente el 15%, los
niveles plasmáticos máximos ocurren luego
de 30 minutos de la administración. La mayor
parte de esta droga y sus metabolitos son
excretados por las heces. La vida media
plasmática de la domperidona es de 7-8 horas
en adultos con función hepática normal. Los
efectos colaterales más frecuentes son aparición de exantema cutáneo y prurito, cefalea,
intranquilidad, sed, sequedad bucal y diarrea.
La aparición de reacciones extrapiramidales
es rara y solo se ha descrito en niños. Se
emplea en dosis de 10 mg antes de cada
comida.
Cisaprida
La cisaprida es un derivado benzamídico, es
un agente procinético, estimulante de la motilidad gastrointestinal. Se relaciona estructuralmente con la metoclopramida. El mecanismo de acción sobre los efectos gastrointestinales es debido a su acción agonista
sobre receptores 5HT4 gastrointestinales, que
al ser activados, en forma indirecta, producirían liberación de acetilcolina en neuronas
mientéricas (plexo de Auerbach). Cisaprida no
posee acciones sobre receptores D2, no posee
acciones antieméticas directas o depresoras
del SNC y por lo tanto la administración de
esta droga no aumenta los niveles plasmáticos de la prolactina (galactorrea, ginecomastia, irregularidades menstruales) ni produce
reacciones extrapiramidales. Sus efectos son
procinéticos. Se han desarrollado análogos
como la cleboprida y la zacoprida, con similares acciones anti -5HT4 .
Al igual que la metoclopramida, la cisaprida
incrementa la presión en el esfinter esofágico
bajo y la motilidad esofágica en pacientes con
reflujo gastroesofágico y en personas normales. Acelera el vaciamiento gástrico y el tránsito intestinal desde el duodeno a la válvula
ileocecal. Los efectos estimulatorios sobre el
músculo liso gastrointestinal coordinan la
actividad motora gástrica, pilórica y duodenal
(ej. antroduodenal). A diferencia de la metoclopramida, la cisaprida incrementa también
la motilidad colónica y aumenta el vaciamiento cecal y colónico ascendente pudiendo incrementar la frecuencia de las heces en individuos sanos y en constipados, el aumento de
la defecación puede deberse en parte a la
disminución del tono del esfi nter anal por la
droga.
Domperidona: Eucitón, Ecuamón, Motilium.
Comprimidos de 10mg y suspensión oral de
1mg/ml.
Antipsicóticos
La mayoría de los antipsicóticos (excepto
tioridazinas) poseen acciones antieméticas, lo
que en dosis bajas, no sedativas, los hace
útiles en enfermedades que se acompañan de
vómitos: uremia, gastroenteritis, radiación,
quimioterapia antineoplásica, drogas con efectos eméticos como el disulfiran, derivados de
la morfina, etc. Es preferible usar metoclopramida o domperidona que carecen de efe c-
66
En forma similar a metoclopramida y domperidona, cisaprida también muestra metabolismo
hepático de primer paso luego de su administración por vía oral. La biodisponibilidad oral
es de aproximadamente el 40%. La vida media del cisapride es de aproximadamente de 7
a 10 horas y menos del 1% de una dosis oral
se excreta en forma inalterada por orina. Una
dosis de 0,2 mg/kg de peso administrada por
vía oral 3 o 4 veces por día es una dosis inicial razonable de cisapride en niños. La dosis
de cisaprida en adultos es de 5-10 mg, 15
minutos antes de cada comida y al acostarse.
Muchas veces es necesario incrementar la
dosis al doble. En pacientes geriátricos, en
insuficientes hepáticos o renales se puede
prolongar la vida media y acumularse, sin
embargo los fabricantes no aconsejan ajustar
las dosis.
rar el tiempo de vaciamiento gástrico y es timular la motilidad intestinal. Las dosis varían
de 20 a 250 mg administrados por vía oral 3
veces por día en adultos. Se cree que la eritromicina imita los efectos del polipéptido
gastrointestinal motilina. La motilina estimula
la motilidad intestinal interdigestiva, es decir
entre las comidas, pero no la motilidad pos tprandial. La utilidad clínica del glucagon se
debería a sus efectos agudos sobre el tracto
gastrointestinal, mientras que la eritromicina
parece ser beneficiosa para tratamientos crónicos en pacientes con alteraciones del vaciamiento gástrico, como por ej. la diabetes
gastroparésica.
Ondansetrón (Bloqueante 5HT3 )
Este agente prácticamente carece de efectos
sobre receptores D2 y 5HT4 . Se están utilizando en clínica otros análogos del ondans etrón como el granisetrón, el tropisetrón. La
metoclopramida y los agonistas 5HT4 son
también bloqueadores de 5HT3 pero mucho
menos potentes.
La cisaprida se utiliza para alivio del reflujo
gastroesofágico en pacientes sintomáticos
(por ejemplo acidez nocturna y regurgitación).
Además del alivio sintomático se han observado evidencias endoscópicas a corto plazo
de curación de pacientes con esofagitis por
reflujo que recibieron 10 mg de cisaprida, 4
veces por día durante 6-16 semanas, también
se disminuyó la necesidad de antiácidos durante el tratamiento con cisaprida. La cisaprida podría ser comparable en efectividad a
cimetidina y ranitidina (bloqueadores H2 ) y la
terapia combinada con estos agentes parece
ser más efectiva en el alivio sintomático y en
promever la curación que los antagonistas H2
administrados solos.
Los bloqueantes 5HT3 han sido aprobados
para el tratamiento de los vómitos por antineoplásicos. Demostraron gran eficacia en los
vómitos agudos por cisplatino (primeras 24
horas), siendo el ondansetrón el primer fármaco que logró que un porcentaje estadístic amente significativo de pacientes no vomite.
Sin embargo para la prevención de los vómitos
tardíos no demostró ser más eficaz que otros
tratamientos antieméticos.
Los bloqueantes 5HT3 carecen de efectos
bloqueantes D2 y agonista 5HT4 , por ello poseen baja potencia procinética.
Cisa prida : Prepulsid, Cinacol, Digenormotil,
Norpride, Pulsar. Comprimidos de 5 y 10 mg.
Suspensión oral de 1 mg/ml.
Cleboprida : Gastridin, Velopride. Comprimidos de 0,5 mg. Solución oral de 0,1 mg/ml.
Ampollas de 1 mg.
Tiene baja biodisponibilidad oral. El 95% de
una dosis de ondansetrón se elimina por biotransformación hepática, con una vida media
de 3-4 en adultos; 2,5 horas en niños y mayor
de 4 horas en ancianos.
Otros agentes estudiados por sus propiedades procinéticas son el glucagon y la eritromicina. El glucagon ha demostrado producir
relajación en segmentos del tracto gastrointestinal. Ha sido usado previamente a estudios radiográficos y como una terapia coadyuvante para promover el pasaje de cuerpos
extraños. El mecanismo de la acción de los
efectos gastrointestinales del glucagon no se
conoce. Una dosis empírica de glucagon para
obtener los efectos sobre el tracto gastrointestinal en chicos es de 1 mg. Estudios
obtenidos con eritromicina, indican también
que este agente puede ser efectivo para mejo-
Los efectos indeseables son difíciles de evaluar debido a que se administran con antineoplásicos que son drogas con numerosos y
severos efectos adversos.
Se han comunicado como efectos adversos
probables: constipación, elevación de transaminasa y rash.
Con algunos de estos agentes 5HT3 se ha
hallado efecto cancerígeno en roedores por lo
que es prudente no utilizarlas para otra indi-
67
cación que la emesis por antineoplásicos,
hasta que estén mejor evaluados sus efectos
adversos.
maduras debido a una infección aguda a rotavirus, produce una disminución de la superficie
absortiva de la mucosa, disminuida absorción
de líquido y una autolimitada intolerancia a la
lactosa y diarrea con ingestión de leche. Las
infecciones con E. coli o V. cólera causan
diarrea por una enterotoxina que causa excreción neta de cloruros a través de los enterocitos. En países industrializados la diarrea aguda es debida generalmente, a agentes virales
(rotavirus, Norwalk virus o similares) y no requiere tratamiento específico. Los viajeros a
países menos desarrollados están expuestos
a enfermedades diarreicas no comunes en
sus países (cólera, E. coli enterotoxígena,
entamoeba histolítica), cada una de las cuales tiene un especial manejo.
Ondansetrón: Zofrán, Cetrón, Dasentrón,
Finox. Comprimidos de 4 y 8 mg. Ampollas de
4 mg (2mg/ml)
Granisetrón: Kytril. Ampollas de 3 mg
(1mg/ml).
Tropisetrón: Navoban. Amp. 5 mg, cap. 5mg
Otros agentes antieméticos:
Cuando los vómitos son incontrolables y refractarios a tratamiento durante la quimioterapia antineoplásica se puede utilizar la nabilona, que es un agente sintético derivado de la
marihuana (delta - 9 - tetra - hidro-cannabinol),
actúa a nivel central pero no se conoce su
mecanismo de acción.
Para la mayoría de la gente que padece diarrea sin infección invasiva, con una evolución
autolimitada, la terapia es mantener un estado
adecuado de hidratación. Las sales de rehidratación oral representan el mayor avance en
la terapéutica de la diarrea severa.
Los bloqueantes H1 de la histamina con
propiedades anticolinérgicas como difenihidramina, dimenhidrinato, prometazina, cinaricina son empleados como antieméticos para
el control de vómitos y cuadros de vértigo
originados por estimulación laberíntica o por
causa del movimiento (cinetosis). Con la
misma indicación estarían los anticolinérgicos como atropina y escopolamina.
Si la diarrea no va acompañada de síntomas
de infección invasiva, puede considerarse la
terapia sintomática con antidiarreicos. Los
opiáceos y los AINEs han demostrado ser
útiles. Los compuestos adsortivos como kaolín y pectina que se han usado por siglos en
el tratamiento de la diarrea, alteran la composición de las heces (mejoran la cosmética)
pero no disminuyen el volumen o la frecuencia
y no están recomendados.
Los AINEs como aspirina e indometacina
pueden disminuir el volumen de las heces en
diarreas por infecciones agudas, pero no en el
grado que sería útil clínicamente.
Muchas veces los bloqueadores H1 se usan
en combinación con antieméticos antipsicóticos para evitar el extrapiramidalismo.
Las benzodiacepinas no son antieméticas,
pero pueden aumentar la efectividad de los
antieméticos, sobre todo en los vómitos por
antienoplásicos, probablemente por el efecto
inhibitorio del GABA en la ZQG.
Difenoxilato
El difenoxilato está relacionado químicamente
a la meperidina (es un opiáceo) y por décadas
fue el antidiarreico más frecuentemente prescripto como medicación antidiarreica. La droga habitualmente se encuentra disponible en
combinación con atropina. El difenoxilato es
ampliamente metabolizado por la vía de hidrólisis de los ésteres a ácido difenoxílico, el
cual es biológicamente activo y representa el
mayor metabolito encontrado en sangre. Menos de 1% de la droga madre es excretado
en forma inalterada por la orina. La vida media
del difenoxilato en los adultos es de 7-8 hs.
Porciones de la droga madre y/o sus metabolitos pueden sufrir recirculación enterohepática. El difenoxilato y su metabolito activo el
Los glucocorticoides (dexametasona, por
ej.) aumentan la eficacia de los antieméticos
para prevenir los vómitos de la quimioterapia
antineoplásica. El mecanismo no se conoce,
pero el efecto fue comprobado en numerosos
estudios controlados doble ciego..
ANTIDIARREICOS:
Los mecanismos por los cuales puede ocurrir
diarrea podemos clasificarlos en 4 categorías:
Incrementada osmolaridad del contenido intestinal, disminución en la absorción de líquidos,
secreción intestinal incrementada o motilidad
intestinal anormal. Alguno de estos mecanismos pueden ser responsables de la diarrea.
Por ejemplo la pérdida de células intestinales
68
ácido difenoxílico son ex cretados en la leche
materna.
intestinal. Este efecto en la motilidad intestinal se debe más posiblemente a un efecto
inhibidor (enlentecimiento) sobre la actividad
muscular de las fibras longitudinales.
Numerosos estudios controlados y no controlados han demostrado la eficacia de la loperamida en mejorar el tiempo de recuperación,
disminuyendo el número de deposiciones diarias con mejoría en la consistencia de las deposiciones. La loperamida como una droga
antidiarreica ha demostrado ser superior al
placebo y por lo menos equivalente a dosis
apropiadas de opioides (por ej. codeína) o difenoxilato.
De acuerdo a información acumulada de estudios publicados, las reac ciones adversas con
loperamida no parecen diferir de aquellas reportadas en pacientes que recibieron placebo.
Los efectos adversos asociados a loperamida
incluyen trastornos a nivel del SNC como mareos, nerviosismo, somnolencia, cefalea al
igual que constipación, vó mitos, íleo y rara
vez rash cutáneo. La perfil global de seguridad de la loperamida llevó que la FDA en los
EE.UU., autorice su venta sin prescripción, en
marzo de 1988. Sin em bargo, el potencial que
tiene la loperamida para ocasionar efectos
adversos importantes (íleo, megacolon tóxico,
etc) sugieren sea uti lizada con prudencia en
pacientes seleccionados bajo estrecha supervisión médica.
Las reacciones adversas con difenox ilato incluyen reacciones asociadas con el uso de
dosis inapropiadas, tratamiento prolongado o
dosis excesivas de agentes antidiarreicos
des criptos anteriormente. Otros efectos colaterales frecuentes del difenoxilato son el resultado de una actividad opiácea leve e incluyen sedación y somnolencia. La mayoría
de los efec tos de las reacciones adversas del
difenoxilato han sido descriptas en niños que
han sufrido intoxicación aguda seguida de una
ingestión accidental. Los síntomas iniciales
que siguen a la sobredosis habitualmente son
de un efecto atropínico leve, con la atropina
que viene conjunta en la marca comercial
Lomotil. En la sobredosis moderada o severa,
los síntomas opioides aparecen aproximadamente 2 a 3 horas después y son los que
predominan. Los síntomas incluyen bradicardia, respiración lenta y deprimida, somnolencia y letargo que pueden evolucionar a convulsiones y coma. El efecto tóxico opiáceo de la
intoxicación con difenoxilato es rápidamente
reversible con la naloxona.
Loperamida
La loperamida es un derivado alfa -difenil-buteramida, que es utilizado ampliamente por
sus propiedades como un agente antidiarreico. Esta droga sintética es estructuralmente similar al difenoxilato. Sin embargo a diferencia del difenoxilato, únicamente pequeñas
canti dades de loperamida pasan al SNC, después de una dosis farmacológica. Esta falta
de penetración, por lo menos parcialmente
explica la carencia de efectos opiáceos sobre
el SNC. Estudios animales y preliminares en
humanos sugieren que la loperamida estimula la absorción o tiene un mecanismo antisecretorio sobre la mucosa intestinal como mecanismo antidiarreico primario. Evaluaciones
subsecuentes demostraron que la loperamida
ejerce su efec to antidiarreico de un modo
similar a la codeína y otros agentes afines,
por ejemplo cambian la función motora del
intestino disminuyendo el movimiento de líquido a través del intestino. A pesar de estudios
animales previos el estudio cuidadosamente
controlado de Schiller y col. demostraron que
el efecto antidiarreico de la loperamida era
debido primariamente a cambios en la función
motora intestinal más que un cam bio en el
grado de absorción por células de la mucosa
Bismuto
Las preparaciones que contienen bismuto han
sido utilizadas por más de 2 siglos para distintos trastornos abdominales. El producto primario o inicial que contenía bismuto en los
EE.UU., salicilato de bismuto se estima está
en los botiquines de aproximadamente el 60%
de los hogares de los Estados Unidos. A pesar de este fenómeno mundial de familiaridad
del producto por los profesionales de la salud
al igual que consumidores, solo recientemente
se han llevado a cabo evaluaciones de productos con bismuto para diarrea y úlcera. Este
interés renovado en determinar la farmacinética y farmacodinamia de las sales de bismuto bajo condiciones controladas fue muy
estimulado por la reciente determinación de la
importancia del Helycobacter pylori (antes
campylobacter pylori) en las gas tritis crónica
y úlcera.
Independientemente de la forma de la sal de
bismuto administrada, únicamente pequeñas
cantidades de bismuto son absorbidas a la
cir culación sistémica, luego de una dosis terapéutica habitual. Aunque estudios prelimina-
69
res sugerían la no absorción del bismuto de
preparaciones orales, estos hallazgos fueron
más bien debidos a la que presencia de bismuto en plasma eran inferiores al límite de
detección de los ensayos tecnológicos. La espectrometría de absorción atómica es actualmente la más utilizada para medir concentraciones de bismuto en líquidos biológicos.
Froomes y col. han descripto la farmacocinética del bismuto en adultos jóvenes voluntarios
sanos y 4 pacientes bajo condiciones de dosis múltiples y dosis únicas. La vida media de
18 horas aproximadamente después de la
primera dosis fue muy diferente de la aparente
vida media de 18 a 22 días determinada después de dosis crónicas de subcitrato de bismuto durante 4 a 8 semanas. Estos datos
demuestran la necesidad de mayor evaluación
clínica del bismuto. Sin embargo las concentraciones de bismuto en plasma obtenidas en
este estudio y en evaluaciones terapéuticas
utilizando sales de subcitrato o subsalicilato,
no desaconsejan la utilización terapéutica de
estos compuestos. Aún más, la información
disponible sugiere que la eficacia del bismuto
se debe a su efecto de concentración local
más que su concentración plasmática.
La sal más comúnmente utilizada de bis muto
es el subc itrato la cual está disponible en la
mayoría de los países. A un pH menor de 4 el
subcitrato o el subsalicilato se encuentran
prácticamente hidrolizado para formar oxicloruro de bismuto y ácido salicílico o citrato de
bismuto de la sal del subcitrato. El bismuto y
el bismuto no disociado se adhieren a la superficie de la mucosa del estómago y pueden
penetrar las microvellosidades del tracto gastrointestinal. El bismuto aparentemente se
localiza en los cráteres de las úlceras encontrándose únicamente trazas del mismo en la
mucosa normal alrededor. La disociación del
bismuto de su sal ocurre primariamente en el
estómago; la absorción del salicilato se cree
ocurre en el intestino delgado. El salicilato
disponible de la sal del subsalicilato de bismuto se absorbe casi completamente. El bismuto que alcanza el intestino delgado se liga al
bicarbonato o al fosfato, formando subcarbonato de bismuto insoluble y sales de fosfato
de bismuto. Porciones de estas sales de bismuto que llegan al colon reaccionarán con
sulfito de hidrógeno de las bacterias anaeróbicas formando sulfito de bismuto insoluble que
confiere a las heces el color obscuro característico en los pacientes que reciben sales de
bismuto. Las sales de bismuto han sido utilizadas durante décadas para el tratamiento
coady uvante sintomático y la automedicación
del paciente con diarrea y otras alteraciones
gastrointestinales.
Hay un interés creciente en el uso terapéutico
de las sales que contienen bismuto en con
reconocimiento de la importancia del H. pylori
en la etiología de la gas tritis crónica y enfe rmedad ulcerosa. Esta bacteria parece tener
una afinidad única por la mucosa gástrica,
incluyendo sitios de metaplasia gástrica. Sigue siendo desconocida la forma como este
organismo estimula una respuesta inflamatoria en el estómago. Se ha demostrado que
el H.pilory secreta una proteasa que puede
degradar las glicoproteínas del moco gástrico y también es capaz de sintetizar una ureasa que genera bicarbonato y amoniaco. Esta
producción de bicarbonato puede proteger a
estos organismos del efecto bactericida del
jugo gás trico, mientras potencializan la hidrólisis enzimática de la glicoproteína de la mucosa. No se sabe si la invasión de la mucosa
gástrica del H. pylori es un evento primario o
si el organismo coloniza a una mucosa previamente inflamada. Sin embargo una unión
definitiva parece existir entre la presencia del
H.pilory y la gastritis antral y duodenitis activa, aminorando la im portancia de las drogas
que efectivamente inhiben o erradican a este
patógeno. Sin embargo parecería importante
evaluar si existe la presencia de H.pylori en
quienes se sospecha lesiones inflamatorias
de la mucosa gástrica y en particular que
responden pobremente a la terapia conve ncional con antiácidos o bloqueadores H2 de la
histamina. El régimen óptimo antimicrobiano
para la erradicación del H.pylori de la mucosa
gas trointestinal no se ha establecido. Aún no
se sabe si la terapéutica antimicrobiana es
más efectiva cuando se administra tópicamente, sistémicamente o ambas. De la experiencia disponible parecería que la terapéutica
antimicrobiana es más eficaz en aquellos individuos con una enfermedad documentada de
la mucosa gástrica, comparado con aquellos
pacientes con colonización. Una combinación
de antibióticos con sales de bismuto ha sido
utilizada en el tratamiento de H.pylori asociado a enfermedad gastrointestinal, siendo el
régimen más común bismuto más amoxicilina. Se han iniciado más recientemente estudios para eva luar el efecto terapéutico de la
combinaciones de bismuto con antibióticos
más pobremente absorbidos como la furazolidona. Existe información conflictiva con respecto a las drogas antimicrobianas lo mismo
que con las dosis y el número de las mismas,
haciendo difícil hacer una recomendación sólida o bien respaldada para el tratamiento
70
antimicrobiano de estos pacientes. Sin embargo, está claro que las sales de bismuto
son efectivas en el tratamiento de las enfe rmedades gastrointestinales. Sin embargo qué
combinación antimicrobiana, si es que es necesaria, y como debe ser dosificada asociada
a sales de bismuto está pendiente de ser
determinado.
Los efectos adve rsos asociados con el uso terapéutico de las sales de bismuto son muy
poco frecuentes. A los pacientes o sus familiares debe de informárseles sobre el oscurecimiento de las heces, debido a la ex creción
fecal de sulfito de bismuto, y el posible oscurecimiento de la lengua. Otros efectos colaterales del bismuto los cuales aparecen muy
esporádicamente, incluyen mareo leve, cefalea y constipación. En grandes dosis administradas crónicamente y particularmente en
pacientes con una función renal disminuida, el
bismuto acumulado puede ocasionar neurotoxicidad. La neurotoxicidad asociada al bismuto incluye ataxia leve, mioclonos, temblor,
y convulsiones. Además, se des cribió una
aparente epidemia de neurotoxicidad de
aproximadamente mil pacientes en Francia
entre 1973 y 1980. La razón es desconocida y
la epidemia no ha recurrido, parecería ocurrir
en aquellos pacientes que se automedican
con varias sales de bismuto por largos periodos de tiempo ( 4 semanas a 30 años) con
ingestión de grandes dosis diarias. Las concentraciones plasmáticas de bismuto en pacientes con neurotoxicidad son variables pero
parecen ser mayores de 150 a 300 µg/l, las
concentraciones plasmáticas de bismuto seguidas de dosis terapéuticas, aún por períodos prolongados de tiempo (más de 8 sem anas) han oscilado entre 50 y 70µg/l .
El potencial de las sales de bismuto para interferir con la absorción de otras drogas administradas conjuntamente no ha sido adecuadamente estudiado. La información preliminar sugiere una absorción disminuida para
tetraciclina, hierro, y calcio. cuando son administrados conjuntamente con bismuto. Las
tabletas de subsalicilato de Bi pero no el
líquido, contienen carbonato de calcio como
parte de la fórmula y por ello pueden disminuir
aún más la absorción de las tetraciclinas.,
debe utilizarse con cuidado en pacientes con
anticoagulantes (warfarina), hipoglucemiantes
orales (sulfonilureas). Por último es importante
evocar que más del 90% del salicilato adm inistrado en la fórmula de subsalicilato de Bi
se absorbe sistémicamente.
La constipación primaria es un problema clínico frecuente. Numerosos medicamentos son
causa común de constipación algunos de los
cuales se es pecifi can en la tabla :
Medicamentos que pueden causar constipación.
Antiácidos (con Ca o Al)
Anticolinérgicos(atropina)
Antihistaminicos H1 (difenhidramina)
Antidepresivos tricíclicos
Diuréticos (hipocalemia)
Metales pesados (plomo, hierro)
Opiáceos
Fenotiazina (efectos anticolinérgicos)
Resinas polistirene (colestiramina )
La constipación puede ser el resultado de
defectos en el llenado o el vaciamiento del
recto, que puede ser producido por uso de
drogas (opiáceos) o por enfermedades (hipotiroi dismo), o por obstrucción intestinal o estasis colónica causada por anormalidades estructurales o por la enfermedad de Hirschprung.
Los laxantes son comúnmente usados para
el tratamiento de la constipación ocasional o
crónica. Cuando la constipación es severa los
laxantes son utilizados para evacuar materia
fecal sólida e impactada. El curso usual de la
terapéutica con laxantes para una constipación severa crónica con materia fecal impactada es de 3 a 6 meses. Sin embargo no es
infrecuente que la terapéutica con laxantes
sea mantenida por varios años. El objetivo de
la terapéutica es permitir al megacolon dilatado disminuir en tamaño y evitar un inapropiado espasmo del esfínter externo que se
asocia con el pasaje de materia fecal de gran
tamaño y que provoca dolor. Una cantidad de
laxantes están disponibles para el consumo
general público.
Agentes formadores de volumen: Laxantes
a base de fibras alimentarias forman un masa
que actúa por contacto incrementando el
contenido de agua y el tránsito de las materias fecales. Los laxantes formadores de masa producen muy pocos efectos adversos a
excepción de producción de gas por fibras
fermentables. Aunque no existen datos muy
precisos los laxantes formadores de volumen
pueden disminuir la absorción intes tinal de
algunas drogas. Estas drogas pueden ser
glucósidos digitálicos, salicilatos y posible-
LAXANTES
71
mente derivados cumarínicos. La naturaleza
exacta del mecanismo de esta posible interacción no se conoce pero se sugiere cuidados
y precaución con la coadminitración conjunta
de medicamentos de este tipo con laxantes.
Como estos agentes son capaces de adsober
grandes cantidades de agua para la producción de la masa o volumen, han sido también
usados en pacientes con diarrea secretoria.
el colon con producción de gas. Ocasionalmente la produc ción de gas es abundante de
tal manera de aconsejarse la disminución o
supresión de las dosis de esta droga. Polietilenglicol en solución y sales de sodio y potasio son otros agentes disponibles los cuales
si se consumen en cantidades suficientes
pueden inducir un lavaje colónico suficiente
para limpiar el colon previo a estudios radiológicos o colonoscópicos.
Laxantes emolientes: Los docusatos (sódico y cálcico) son surfactantes aniónicos que
posiblemente promueven una hidratación de
las materias fecales manteniendolas blandas
y de esa manera pasan fácilmente a través del
colon. Estas drogas son usadas frecuentemente para prevenir dificultades asociadas
con la defecación. Tienen escasa indicación
en la constipación crónica excepto cuando el
paciente está restringido de líquidos o inc apaz
de incrementar en su dieta las fibras.
Los laxantes lubricantes: recubren las
heces duras y facilitan su pasaje. La posibilidad de aspiración limita su uso en pacientes
con reflujo gastroesofágico. El gusto ha sido
mejorado en muchos debido a combinación
con agentes emulsionantes. Se han descripto
posibles interferencias en la absorción de
vitaminas liposolubles, no hay estudios prospectivos que muestren este efecto.
Las enemas han sido de utilidad en el manejo
inicial de impac tación fecal. Deshidratación
hipocalcémica, hiperfosfatémica e hipernatrémica de tipo iatrogénica ha sido descripta con
el uso agresivo de estos agentes. Enemas de
aceite mineral dadas la noche antes de la
enema purgante de bifosfato pueden facilitar la
desimpactación.
Laxantes estimulantes: Los laxantes estimulantes son derivados de antraquinona (Sen,
cáscara sagrada), o deriva dos difenilmetano
(fenolftaleína o bisacodilo). Estos compuestos ejercen sus efectos laxantes por una estimulación directa de los nervios y sus efectos
se ejercen sobre el flujo neto de líquidos en la
luz del intestino grueso. El efecto adverso
más común de esta clase de laxantes son las
excesivas contracciones intestinales. El uso
de compuestos a base de sen ha sido asociado con melanosis cólica que presumiblemente es una afección benigna. La fenolftaleína puede producir reacciones alérgicas dermatológicas severas. Las dosis recomendadas de estos agentes pueden producir resultados va riables en los pacientes: la dosis que
puede ser terapéutica para un paciente puede
ocasionar severas contracciones abdominales
y diarreas en otros.
Agentes formadores de volumen:
Son capaces de producir retención de líquido
e incremento de la masa fecal produciendo
estimulación y peristalsis. Generalmente son
efectivos dentro de las 12 a 24 horas.
PSYLLIUM O MUCILAGO DE LLANTEN
ISPAGHULA HUSK,
METILCELULOSA,
POLICARBOFIL,
BRAN
EXTRACTO DE MALTA BARLEY
Laxantes a base de fibras forman una masa
que actúa por contacto incrementando el
contenido de agua y el tránsito de las materias fecales. No deben usarse cuando existe
dolor abdominal, nausea, vomitos, obstrucción
intestinal, o impactación fecal. El polvo de
PSYLLIUM puede causar reacción alérgica.
Los laxantes formadores de masa producen
muy pocos efectos adversos a excepción de
producción de gas por fibras fermentables.
Flatulencia, borborigmos; impactación es ofágica y obstrucción; picazón de ojos; dolor de
pecho; dificultades respiratorias; síntomas de
asma; rinitis; rash cutáneo; y anafilaxia.
Aunque no existen datos muy precisos los
laxantes formadores de volumen pueden disminuir la absorción intestinal de algunas dro-
Laxantes osmóticos: Los catárticos salinos
se absorben escasamente y promueven catarsis por sus propiedades osmóticas. Algunos datos preliminares sugieren que las sales
de magnesio pueden también estimular la
secreción de fluidos intestinales y la motilidad por incremento de la secreción duodenal
de colecistokinina.
Los agentes osmóticos pueden facilitar las
deposiciones por promover flujo de agua en el
colon. La distensión luminal resultante promueve la peristalsis. La glicerina, (usada solo
rectalmente) y la lactulosa son ejemplos de
esta clase de agentes. La lactulosa es un
azúcar no absorbible que puede fermentar en
72
gas. Estas drogas pueden ser glucósidos
digitálicos, salicilatos y posiblemente deriva dos cumarínicos. La naturaleza exacta del
mecanismo de esta posible interacción no se
conoce pero se sugiere cuidados y precaución
con la coadministración conjunta de medicamentos de este tipo con laxantes.
Aplicaciones clínicas: constipación, diarrea,
trastornos gastrointestinales, hipercolesterolemia, en embarazadas, pacientes geriátricos
y para regular colostomías.
Como estos agentes son capaces de ads ober
grandes cantidades de agua para la producción de la masa o volumen, han sido también
usados en pacientes con diarrea secretoria.
Los laxantes con CASCARA SAGRADA y
SEN puede producir decoloración de la orina
ácida a marrón amarillento y de la orina alcalina a rosado, rojo violáceo o marón rojizo.
(Olin, 1991).
Las dosis crónicas pueden producir nefritis.
(Gilman et al, 1990).
Laxantes estimulantes (estimulantes colónicos específicos): Los laxantes estimulantes
son derivados de antraquinona, compuestos
derivados de plantas (Sen, cáscara sagrada,
aloe), o deriva dos difenilmetano (fenolftaleína o
bisacodilo).
ABUSO DE LAXANTES:
Los laxantes deben utilizarse por cortos períodos, no más de una semana. El uso crónico de laxantes estimulantes puede producir
dependencia (síndrome de abuso de laxantes), pudiendo producirse disbalance de líquidos y electrolitos, esteatorrea, osteomalasia,
colon catártico y deficiencia de vitam inas y
minerales.
Se utilizan principalmente para el tratamiento
a corto plazo de la constipación y para evacuar el colon para examen rectal e intestinal.
(Curry & Tatum-Butler, 1990; Gilman et al,
1990).
Los preparados con Sen son más potentes
que los que contienen cascara sagrada. (Curry & Tatum -Butler, 1990).
Mecanismo de Acción
Tienen una acción directa sobre la mucosa
intestinal incrementando la tasa de motilidad
colónica, aumentando el tránsito colónico e
inhibiendo la secreción de agua y electrolitos
(Gilman et al, 1990; Godding, 1988; Thompson, 1980). Estos agentes también pueden
actuar sobre el plexo y nervios intramurales
del colon (Thompson, 1980). Tam bién poseen
propiedades ablandadoras de las heces y no
alterarían el patrón de defecación normal.
(Gilman et al, 1990; Godding, 1988).
El uso crónico de laxantes de antraquinona
puede producir debilidad de la función colónica. (Olin, 1991).
Con el uso abusivo de sen se ha producido
Finger CLUBBING, que desaparece al suspender la droga. (Reynolds, 1991; Levine et al,
1981; Silk et al, 1975; Malmquist, 1980; FitzGerald & Redmond, 1983).
Los típicos síntomas del abuso de laxantes
son dolor abdominal, debilidad, fatiga, sed,
vómitos, edema, dolor óseo (por la osteomalacia), disbalanace de fluidos y electrolitos,
hipoalbuminemia (debido a la pérdida de proteinas por la gastro-enteropatía) y síndromes
semejantes a la colitis (Longe & DiPiro, 1992).
Si el intestino no ha sido dañado permanentemente, puede requerir varios meses para
que el intestino vuelva a la normalidad sin la
asistenc ia de laxantes (Curry, 1993).
La administración oral de glucósidos de antraquinona se absorbe pobremente a nivel
intestinal, luego de ser hidrolizados por bacterias colónicas ocurre una moderada absorción. Son eliminados por la orina, bilis, heces
y leche.
El efecto adverso más común de esta clase
de laxantes son las excesivas contracciones
intestinales y decoloración de la orina. El uso
de compuestos a base de sen ha sido asociado con melanosis cólica que presumiblemente es una afección benigna. La fenolftaleína puede producir reacciones alérgicas dermatológicas severas. Las dosis recomendadas de estos agentes pueden producir resultados va riables en los pacientes: la dosis que
puede ser terapéutica para un paciente puede
ocasionar severas contracciones abdominales
y diarreas en otros.
REFERENCIAS
1. Connolly P, Hughes IW & Ryan G: Comparison of 'Duphalac' and 'irritant' laxatives
during and after treatment of chronic constipation a preliminary study. Curr Med
Res Opinion 1975; 2:620-625.
2. FitzGerald O & Redmond J:
Anthraquinone-induced clubbing associated
73
3.
4.
5.
6.
7.
8.
9.
10.
11.
with laxative abuse. Irish J Med Sci 1983;
152:246-247.
Fleischer N, Brown H, Graham DY et al:
Chronic laxative -induced hyperaldosteronism and hypokalemia simulating Bartter's
syndrome. Ann Intern Med 1969; 70:791798.
Gilman AG, Rall TW, Nies AS et al (eds):
Goodman and Gilman's The Pharmacological Basis of Therapeutics, 8th ed.
Pergamon Press, New York, NY, 1990.
Godding EW: Laxatives and the special
role of senna. Pharmacology 1988;
36(suppl 1):220-236.
Levine D, Goode AW & Wingate DL:
Purgative abuse associated with revers ible
cachexia, hypogammaglobulinaemia, and
finger clubbing. Lancet 1981; 1:919-920.
Malmquist J, Ericsson B, Hulten-Nosslin
MB et al: Finger clubbing and aspartyglucosamine excretion in a laxative-abusing
patient. Postgrad Med J 1980; 56:862864.
Marlett JA, Li BUK, Patrow CJ et al:
Comparative laxation of psyllium with and
without senna in an ambulatory constipated population. Am J Gastroenterol
1987; 82:333-337.
McHardy G: Management of chronic constipation and "Irritable bowel syndrome":
a clinical test. J La St Med Soc 1971;
123:405-408.
Martindale: The Extra Pharmacopoeia,
(electronic version).
Micromedex, Inc,
Denver, CO, 1991.
Silk DBA, Gibson JA & Murray: Reve rsible finger clubbing in a case of purgative
abuse. Gastroenterology 1975; 68:7901975.
medad inflamatoria incluye dos trastornos
crónicos de etiología desconocida, la colitis
ulcerosa (CU) y la enfermedad de Cronh (EC)
y una forma autolimitada de colitis no específica. La incidencia aguda y prevalencia de CU
y EC se estiman en alrededor de 4 a 6 casos
por 100.000 para EC y 3 a 13 por 100.000
para CU. Menos del 10% de todas las enfermedades inflamatorias ocurren durante la
primer década de la vida. La CU es un proceso crónico no-específico caracterizado por
inflamación aguda y crónica que es limitada a
la mucosa colónica. La mayoría de las colitis
ulcerativas involucran el recto con variado
grado de extensión. Por el contrario la EC es
una inflamación crónica transmural que se
extiende a través de la serosa, produciendo un
tracto sinusal, microabscesos y formación de
fístulas; la EC puede involucrar alguna porción
del tracto gastrointestinal.
Debido a que la etiología de la EC y CU es
desconocida, la terapia fue dirigida a la experiencia clínica, experiencias y errores y
aproximaciones terapéuticas se basaron en
"blancos" hipotéticos. La sulfasalazina y los
corticoides son los agentes más utilizados en
la terapéutica de enfermedades inflam atorias
que involucran al colon. Algunos datos sugieren un rol secundario a las drogas inmunosupresoras (6-mercaptopurina, azatioprina, o
ciclosporina) y/o metronidazol en pacientes
seleccionados con EC.
Sulfasalazina fue sintetizada en 1938-39 para
el uso de pacientes con artritis reumatoidea,
con variable respuesta clínica, resultados
impresionantes se observaron en pacientes
con colitis. Subsecuentemente, la sulfasalaz ina ha sido la más común droga usada en el
tratamiento de la enfermedad inflamatoria
intestinal tanto en chicos como adultos. La
sulfasalazina es un conjugado del ácido 5aminosalicílico con sulfapiridina unido por un
enlace azo. Luego de la administración oral,
una parte (20-30%) del compuesto se absorbe
como sulfasalazina en el tracto gastrointest inal proximal. El pico de concentración plasmático se describe a las 3-5 horas de la administración y es muy variable. La vida media
de la sulfasalazina va desde 5 a 16 horas, el
volumen de distribución aparente es mayor a 1
litro/kg. Se absorbe pequeña cantidad como
ácido 5-aminosalicílico y parecería no haber
conve rsión sistémica de sulfasalazina o sulfapiridina a ácido 5-aminosalicílico. Menos del
10% de la dosis administrada se excreta sin
cambios por orina como sulfasalazina. La
Comentarios: la mayoría de los laxantes
usados intermitentemente en ausencia de
contraindicaciones son relativamente seguros.
Los agentes formadores de volumen pueden
disminuir la absorción de algunos minerales,
vitaminas y drogas. La ingestión crónica de
laxantes estimulantes puede producir “colon
catártico”, aunque se necesitan
mayores
estudios para su demostración.
SALICILATOS USADOS EN LA ENFERMEDAD
GASTROINTESTINAL
Sulfasalazina
La enfermedad intestinal inflamatoria continua
pasando por importantes cambios, la enfer-
74
mayoría de la droga absorbida se excreta por
bilis y se metaboliza en el intestino delgado
distal y en el colon. Cerca del 99% de sulfas alaz ina y sulfapiridina absorbida se enlazan a
proteínas plasmáticas, primariamente albúmina. La sulfasalazina ha demostrado tener la
misma biodisponibilidad en adultos sanos o
con enfermedad inflamatoria intestinal. La
sulfasalazina no absorbida y la absorbida
sistémicamente de la droga madre, es excretada vía biliar en el intestino y es metabolizada por las bacterias colónicas a sulfapiridina y
ácido 5-aminosalicílico. Las bacterias intestinales presentes en la porción distal del intestino delgado y colon reducen el enlace azo y
liberan sulfapiridina y ácido 5-aminosalicílico.
Los pacientes con ileostomía son incapaces
de metabolizar el compuesto y la mayoría de
la droga es excretada sin cambios en la
ileostomía efluente. Luego de la reducción del
enlace azo toda la sulfapiridina se absorbe
desde el colon mientras que solo pequeñas
cantidades de ácido 5-aminosalícílico se absorben sistémicamente. La mayoría de la
sulfapiridina es excretada en orina en forma
libre o como sulfa metabolizada, mientras que
la mayoría del aminos alicílico es recobrado en
las heces. Estos datos soportan la hipótesis
que la sulfasalazina es una prodroga que deposita 5-aminosalicílico en el colon que permanece sin absorberse, produciendo su efe cto terapéutico en forma local. Además cuando
la sulfapiridina y 5-aminosalicílico son administrados separadamente como agentes individuales por la vía oral, ambos se absorben a
la circulación sistémica desde el tracto gastrointestinal proximal y se excreta como droga
madre y metabolitos en la orina. Estos datos
combinados con la experiencia de enemas
con 5-aminosalicílico demuestran que el 5aminosalicílico es la molécula primaria farmacológicamente activa.
El uso de sulfasalazina se asocia frecuentemente con reacciones adversas. Los efectos
colaterales son experimentados por un 21%
de los pacientes que reciben la droga. La
incidencia y severidad de estas reacciones
adversas parece disminuir (menos del 12%)
con la terapia crónica. La mayoría de los
efectos adversos son suaves e incluyen nauseas, vómitos, anorexia, rash cutáneo, cefalea
y menos frecuentemente diarrea y distress
epigástrico. La cefalea inducida por sulfasalazina es común y limita el uso de esta droga
en chicos. Muchos de estos efectos adversos
son dosis -dependiente y requieren el inicio de
la terapia con bajas dosis, hasta llegar a las
dosis corrientemente recomendadas. La expe-
riencia con salicilatos que son "antiinflamatorios que actúan localmente" los cuales no
contienen la molécula de sulfa han demostrado claramente que la mayoría de las reacciones adversas son debidas a la absorción sistém ica de la sulfapiridina. Das y col. describen una relación estrecha entre la incidencia
de reacciones adversas a la sulfasalazina y la
concentración sérica total de sulfapiridina (ej.
la concentración de la droga madre más los
metabolitos de sulfapiridina) de 50 mg/l. Los
pacientes con elevada concentración de sulfapiridina también fueron identificados con el
fenotipo acetilador lento.
Otros efectos serios relacionados con la sulfasalazina son las reacción tipo lupus, la
agranulocitosis y severas reacciones hepatotóxicas. Esta reacciones parecen ser debidas
a l a molécula de sulfapiridina de la sulfasalazina. Las reacciones adversas de naturaleza
alérgica aparecen tempranamente durante la
terapia (en el primer mes) y responden a la
discontinuación de la droga o altas dosis de
corticoides. En pacientes con reacciones
alérgicas menos severas, como rash cutáneo
con o sin fiebre, algunos de los investigadores
han sugerido un protocolo de desensibiliz ación para sulfasalazina. A pesar de algunos
beneficios en la desensibilización de la sulfasalazina en algunos pacientes, están en ni vestigación preparados de 5-aminosalicílico
libres de sulfonamida o 5-aminosalicílico para
utilización en enemas. Todos los pacientes
alérgicos a sulfasalazina no toleran el 5aminosalicílico tópico.
Muy pocas interacciones farmacológicas se
encontraron con sulfasalazina, sugiriendo que
aunque la sulfapiridina absorbida puede producir reacciones adversas la cantidad es ins uficiente como para interferir con las uniones
proteicas plasmáticas de otras drogas o de la
bilirrubina. La sulfasalazina ha mostrado dificultar la absorción del ácido fólico tanto en
pacientes sanos como en aquellos con enfermedad inflamatoria intestinal. Este resultado
se debe probablemente a una interacción
competitiva inhibitoria de la enzima conjugadora de folatos en el ribete en cepillo yeyunal
que es responsable de la hidrólisis del folato
poliglutamato transportado al intestino como
monoglutamato.
Los pacientes que necesitan suplemento de
ácido fólico es prudente monitorear los niveles
de B12 para evitar una anemia producida por
drogas que podría estar enmascarada por la
administración de ácido fólico.
75
La administración conjunta de colestiramina
en pacientes con EC puede disminuir la incidencia de reacciones adversas de la sulfas alazina por reducción de uniones azo. Este
efecto se debe probablemente más a la absorción de la sulfasalazina por la colestiramina. La administración conjunta de antibióticos
de amplio espectro puede disminuir el
metabolismo colónico de la sulfasalazina
presumiblemente por su efecto sobre la flora
intestinal que es la responsable de la reducción de las uniones azo. Esta interacción de
drogas es muy variable. La sulfasalazina
también ha demostrado disminuir la biodisponibilidad de la digoxina, reflejando una
disminución aproximadamente del 25% en la
digoxina.
La importancia clínica de estas interacciones
con digoxina es desconocida, pero sugiere
que cuando se deba administrar sulfasalazina
a pacientes con digoxina, la administración
oral sea separada por 1 a 2 horas. Aunque la
sulfasalazina y sulfapiridina cruzan la placenta
y se excretan por leche materna, ambas parecen ser débiles desplazadores de bilirrubina.
Estudios clínicos de sulfasalazina en el embarazo y la lactancia no demostraron efectos
fetales.
- Hansten, D.P. Drug interactions. Lea and Fe biger Eds. 6º Ed. 1985
Bibliografía
- Fabré. Terapéutica Médica . 1984
Daniel Hoyer, David Clarke et al. International
Union of Pharmacology Classification of receptors for 5-Hydroxytrytamine (Serotonin) Farmacological Reviews. Vol.46:2, 157-184, junio
1994.
- Litter Manuel. Farmacología Experimental y
Clínica . 7º Edición, 1986.
- Melmon, K.L.; Morelli, H.F.; Hoffman, B.B.;
Nieremberg, D.W. Clinical Pharmacology: basic
principles in therapeutics. 3º Ed. Mc Graw - Hill,
Inc, 1992.
- Clark, W.G.; Brater, G.D.; Johnson, A.R.; Mosby
Goth, Farmacología Médica, 1993.
- Goodman y Gilman. Las Bases Farmacológ icas de la terapéutica. 8º Edición. Ed. Panamericana. 1991
- Smith, C.M; Reynard, A.M. Farmacología. Ed.
Médica Panamericana. 1993.
- Rang, H.P.; Dale, M.M. Farmacología. Churchill
Livingstone, 1992.
- Velazco, A.; Lorenzo, P.; Serrano, J.S.; Andrés Trelles, F. Velazquez. Farmacología 16º Edición
Interamericana - Mc Graw - Hill, 1993.
- Yaffe S.F.; Aranda, J.V. Pediatric Pharmacology
W.B. Saunders Co. Philadelphia, 1992
- Dukes, M.N. Meyler’s Side Effects of Drugs
Elsevier Amsterdam, 1992
- Harrison. Principios de Medicina Interna. 11º
Edición, 1987.
76
FARMACOLOGÍA PEDIÁTRICA
CAPITULO 4:
FARMACOCINÉTICA Y FARMACODINAMIA EN PEDIATRÍA
Valsecia-Malgor
INTRODUCCIÓN
tes mayores, etc.), o dificultades en el ajuste funcional neonatal (opiáceos, y otros depresores).
La Terapéutica Farmacológica en Pediatría
se basa en la FARMACOLOGÍA PEDIÁTRICA, la cual incluye la Farma cocinética y la
Farmacodinamia durante la etapa de crecimiento y maduración (des arrollo). La farmacocinética es la rama de la farmacología
que estudia el paso de las drogas a través
del organismo, es decir, los procesos de absorción, distribución, transporte, metabolismo y excreción de los fármacos. La farmacodinamia estudia los efectos farmacológicos de las drogas y el mecanismo de acción
de las mismas a nivel molecular.
Mientras los avances en Farmacología Clínica del adulto tuvieron un gran adelanto, no
ocurrió lo mismo en Farmacología Pediátrica
(la llamada orfandad terapéutica).
Recientemente se iniciaron investigaciones
para un uso apropiado de drogas en infantes
y niños debido a que la mayoría de las veces la prescripción se realiza sobre una
base empírica en un organismo inmaduro.
La investigación básica ha demostrado claramente que el desarrollo puede afectar
marcadamente la absorción, distribución, el
metabolismo y la excreción de las drogas.
En la actualidad se reconoce que muchas
drogas pueden variar sus efectos en infantes
y niños con respecto a los adultos, aún
cuando se han hecho cuidadosos cálculos
de dosis proporcionales al peso corporal o
estimando áreas de superficie corporal. Como dijimos, los chicos no se pueden considerar farmacológicamente como "adultos
pequeños". La intensificación de la acción
de las drogas o la aparición de tox icidad
reflejan ya sea diferencias farmac ocinéticas
con el adulto o en la sensibilidad del receptor, debido a alteraciones en los sitios de
enlace o en la fuerza de enlace o unión (farmacodinamia).
Conociendo estas dife rencias, se debe tener especial precaución
cuando se prescriben fármacos a niños enfermos, sobre todo en tratamientos prolongados (más de 15 días) ya que pueden afectar los procesos de desarrollo y crecimiento
y generar importantes efectos adversos, que
a veces no ocurren en el adulto.
Desde el nacimiento hasta la edad adulta
se producen una serie de modificaciones
anatómicas, fisiológicas y bioquímicas, que
afectan los procesos de absorción distribución, metabolismo y excreción de las drogas
o fármacos y los mecanismos de acción de
las drogas, la síntesis enzimática y la producción y distribución de los receptores.
Estas modificaciones son máximas en la
época perinatal con grandes cambios y necesidades adaptativas que condicionan las
res puestas farmacocinéticas y de los receptores, cuyo desconocimiento ha llevado a
numerosos fracasos terapéuticos.
La consideración del niño, en especial el
recién nacido como si fuera un adulto pequeño ha producido casos de severa iatrogenia medicamentosa : kernicterus (por sulfas), síndrome gris del RN (cloramfenicol),
sorderas (por aminoglucósidos). Por otro
lado, la mayoría de los fármacos pueden
atravesar la placenta y actuar sobre un ser
en rápido desarrollo pudiendo provocar malformaciones estructurales (talidomida, ant ineoplásicos, antiepilépticos), retraso en el
crecimiento intrauterino (cocaína, amfetamina, nicotina), teratogenicidad del comportamiento (benzodiacepinas, tranquilizan-
Como vimos, la administración de fármacos
en Pediatría presenta algunos problemas, no
solamente por las diferencias de biodisponibilidad en las distintas edades sino que la
77
droga también puede afectar por sí mis ma
los procesos de crecimiento y desarrollo y
este efecto puede verse luego de muchos
años de cuando ocurrió la administración de
la droga (corticoides, hormonas sexuales,
hormonas tiroideas, drogas antitiroideas,
etc).
Es la rama de la Farmacología que estudia
el paso de las drogas a través del organismo
en función del tiempo y la dosis. Comprende los procesos de absorción, distribución,
metabolismo y excreción de las drogas. La
far macocinética incluye el conocimiento de
parámetros tales como el volumen apare nte de distribución de una droga que surge
de relacionar la dosis de una droga administrada con la concentración plasmática alcanzada.
Las variaciones farmacocinéticas entre pacientes pediátricos y adultos han llevado a
extensas investigaciones clínicas en Europa
y EE.UU., a pesar de las grandes limitaciones éticas. Estos estudios se orientan a variaciones en la biodisponibilidad sobre todo
en las formulaciones por vía oral, debido a
los continuos cambios fisiológicos del tracto
gastrointestinal en infantes jóvenes. También
se correlacionan la farmacocinética con las
respuestas farmacodinámicas y las interacciones entre drogas que pueden ocurrir
en infantes y chicos.
Otro parámetro es el clearance o aclaramiento de una droga, que puede definirse
como el volumen de plasma que es aclar ado
o eliminado en la unidad de tiempo. El aclaramiento renal refleja la cantidad que eliminan los riñones por unidad de tiempo. El
clearance corporal total es la suma de todos
los mecanismos de aclaramiento que actúan
sobre un determinado fármaco (como el Cl.
renal, Cl. hepático, Cl. pulmonar, etc.). El
aclaramiento de un fármaco depende de la
integridad del flujo sanguíneo y de la capacidad funcional de los órganos que intervienen en la eliminación del mismo. Conociendo el aclaramiento de un fármaco se
pueden calcular los intervalos entre las dosis
para mantener una concentración sérica
dada.
La FDA (Administración de Drogas y Alimentos de los Institutos Nacionales de Salud de los Estados Unidos), considerando la
existencia de complejos cambios y diferencias en la anatomía, bioquímica y fisiología,
en el comportamiento y maduración del SNC
y numerosos sistemas orgánicos dependientes de la edad, ha dividido la población pediátrica en 5 grupos etarios. Estos grupos
son:
1)Período intrauterino (desde la concepción al nacimiento).
2) Neonato (desde el nacimiento hasta un
mes).
3) Infante (desde un mes hasta 2 años).
4) Niño (desde 2 años hasta el comienzo de
la pubertad)
5) Adolescente (desde el comienzo de la
pubertad hasta la vida adulta).
Otro parámetro es el tiempo medio de
eliminación (t½) o vida media plasmática,
que es el tiempo requerido para eliminar del
organismo el 50% de un fármaco. También
es importante la biodisponibilidad, que es
la cantidad de droga que llega a la circulación en forma inalterada luego de los procesos de absorción.
Como vimos, la farmacocinética es la expresión matemática del paso de los fármacos a través del organismo a lo largo del
tiempo. El conocimiento de la farmacocinética de un fármaco es fundamental para una
correcta terapéutica clínica, sobre todo
cuando se relaciona con las características
far macodinámicas (mecanismo de acción y
efectos farmacológicos).
Una Terapéutica Farmacológica efectiva,
segura y racional en neonatos, infantes y
niños requiere el conocimiento de las diferencias en el mecanismo de acción, absorción, metabolismo y excreción que aparecen
durante el crecimiento y desarrollo, debido a
que virtualmente, todos los parámetros farmacocinéticos se modifican con la edad.
Además, las dosis terapéuticas en pediatría
pueden ser ajustadas por edad (que es el
mayor determinante), estado de enfermedad,
sexo y necesidades individuales. La falla en
estos ajustes puede llevar a un tratamiento
inefectivo o a la toxicidad.
Las drogas introducidas por las distintas
vías de administración en el paciente cumplen, como ya mencionara, con las siguientes etapas farmacocinéticas básicas:
1-Absorción 2-Circulación y distribución
3-Biotransformación y 4-Excreción.
FARMACOCINÉTICA
78
aproximadamente a los 3 meses. En el RN
pretérmino no se observa este descenso en
el pH gástrico, debido a la inmadurez de los
mecanismos secretores, llevando a una
aclorhidria relativa que podría favorecer la
biodisponibilidad de algunas antibióticos que
son degradados a pH ácido, como penicilinas, cefalexina, eritromicina. Estas diferencias en la cantidad y ritmo de secreción de
ácido gástrico pueden alterar la absorción
gastrointestinal de fármacos. Cualquier fármaco administrado por vía oral que pueda
alterar el pH gástrico influirá en la absorción
de otro administrado conjuntamente (interacción farmacológica).
1- ABSORCIÓN: Para que una droga realice
su acción farmacológica en el sitio de acción es necesario que cumpla los mecanis mos de absorción, pasando a través de
membranas semipermeables hasta llegar a
la sangre, dependiendo de la vía de adminis tración empleada y de las características
fisico-químicas de la misma. La absorción
tam bién depende del grado de ionización y
de la liposolubilidad de la droga, las formas
no-ionizadas y liposolubles atraviesan con
mayor facilidad y velocidad las membranas
biológicas, por un proceso de difusión si mple mediado por un gradiente de concentración. Los factores que influyen , entre otros,
son las características del fármaco y su
excipiente (concentración de la droga, tamaño molecular, grado de ionización, vehículo acuoso u oleoso, envoltura protectora,
etc.), área y tamaño de la superficie de absorción, tiempo que la droga permanece en
contacto con dicha superficie, contenido
intraluminal y flora local.
Tiempo de vaciamiento gástrico y motilidad intestinal: La mayoría de los fármacos administrados por vía oral se absorben
en el intestino delgado, por lo tanto la velocidad de vaciamiento gástrico influye en el
grado y cantidad de absorción de un fármaco. Durante el período neonatal el tiempo
de vaciamiento gástrico y la actividad peristáltica intestinal es irregular e impredecible.
El vaciado dura más tiem po que en el adulto
y depende del tipo de alimentación (sólida o
líquida). El tiempo de vaciamiento gástrico
alcanza los nive les del adulto entre los 6 y 8
meses. La motilidad intestinal varía mucho
en el período perinatal y depende de la presencia o no de alimentos. Los RN a término
tienen contracciones duodenales con una
periodicidad semejante al adulto en ayunas,
aunque es menor el número de contracciones -ráfagas. La actividad motora durante el
ayuno o entre digestiones es también menor
en los niños. Estas modificaciones fisiológicas también pueden influir en el grado de
absorción de las drogas por el tubo digestivo. La distensión del estómago es el estímulo fundamental para que se produzca el
vaciamiento gástrico, contribuyendo también
la acidez local.
-Absorción gastrointestinal: Aunque algunos xenobióticos y nutrientes se absorben
por difusión facilitada, la mayoría de los fármacos se absorben en el tubo digestivo por
difusión pasiva. Existen variables que dependen del paciente que pueden influir sobre
la velocidad y cantidad de droga absorbida:
El pH gástrico, la presencia o ausencia de
alimento, el tiempo de vaciamiento gástrico,
y la motilidad gastrointestinal . La difusión
de las drogas se realiza por un vehículo, la
sangre cuyo pH es de 7.4, en contraste con
el pH gástrico de 1-2, el yeyunal 5-6 y el del
intes tino grueso aproximadamente 8. Las
drogas con pKa ácido se mantendrán en el
estómago en estado no ionizado siendo absorbidas a este nivel rápidamente y en la
primera porción de intestino delgado (Aspirina , penicilina V), por el contrario las bases se absorberán mejor en el intes tino. Los
factores que regulan la absorción gastrointestinal se modifican durante el desarrollo
El vaciado gástrico de los líquidos es más
rápido que el de los sólidos, por eso la forma ideal de administración oral es en solución. Durante los 2-4 primeros días de vida
se ha demostrado ausencia de peristaltismo
gástrico, el estómago en esta época se va cía por una combinación de factores como
el incremento del tono de la musculatura
gástrica, la contracción del antro y la presión hidrostática. El tiempo de vaciamiento
gás trico en los RN pretérmino y a término es
prolongado, de 6 a 8 horas. A partir de los 6
meses se alcanzarían los valores del adulto.
pH gástrico: En el momento de nacer es
casi neutro, (entre 6 y 8), probablemente por
ingestión de líquido amniótico, luego en
unas horas baja rápidamente a 1,5 - 3 hasta
volver a la neutralidad en el plazo de 24 a 48
hs. Entre los 10 y 30 días, va descendiendo
en forma progresiva hasta 3,5 - 5, guardando una estrecha relación la secreción de
ácido clorhídrico con la de pepsina y factor
intrínseco y alcanza los valores del adulto
79
Presencia de alimento: La presencia de
alimento en el estómago puede alterar la absorción. Si la unión del agente a alguno de
los componentes del alimento es reve rsible,
su biodisponibilidad no se modifica, aunque
el vaciamiento es más lento, si es irreversible se modifica la biodisponibilidad y el tiem po de vaciado. Un ejemplo clásico es el de
las tetraciclinas que forman quel atos con el
calcio de la leche, disminuyendo en un 50%
la absorción. En otros casos se produce un
aumento de la biodisponibilidad debido a
que el complejo fármaco alimento se elimina
lentamente permaneciendo más tiempo en
contacto con las superficies de absorción
del
intestino,
por
ejemplo
la
hidroclorotiazida, la hidralazina, el propranolol,
la carbamacepina, la griseofulvina. No exis ten estudios definitivos entre la interacción
de los fármacos y la leche en la etapa neonatal.
y el lactobacillus acidophilus. Existen dife rencias entre lactantes, niños y adultos en
su capacidad metabolizadora de sustratos
por la microflora G-I. En niños sanos la
actividad metabólica total de flora bacterina
alcanza los valores del adulto para metabol izar ácidos biliares y esteroles neutros a los
4 años, aunque no se conocen los efectos
de dicha flora sobre el metabolismo de fármacos.
Tabla 1: FACTORES QUE PUEDEN AFECTAR LA ABSORCIÓN DE DROGAS.
______________________________
FACTORES FISICOQUÍMICOS:
Peso molecular
pKa y grado de ionización
Coeficiente de partición lípido-agua
pH y permeabilidad de la membrana en el
sitio de absorción .
Tamaño de las partículas
Actividad de las enzimas pancreáticas:
En el RN se observa una inmadurez en la
función biliar, con escasa secreción de ácidos biliares pudiendo afectar la absorción de
drogas liposolubles. En el pretérmino existe
una deficiencia de alfa -amilasa intestinal, por
ello prodrogas como el palmitato de cloramfenicol que necesitan estas enz imas para
hidrolizarse a la forma activa se absorberán
en forma irregular e incompleta. El lactante
de 4-6 meses también posee deficiencia de
la alfa amilasa y otras enzimas que influyen
en la absorción de algunas drogas.
FACTORES FISIOLOGICOS
Superficie del área de absorción
Volumen de líquido en el sito de
administración.
Presencia o ausencia de vías metabólicas y/o enzimas necesarias para la bio
transformación.
Determinantes del tiempo y cantidad de
absorción (vaciamiento gás trico, tránsito GI)
Flujo sanguíneo
Afinidad de la droga por proteínas
plasmáticas o por los tejidos.
Patologías concomitantes.
______________________________
Colonización bacteriana del tubo di gestivo: Es sabido que la microflora intestinal es capaz de metabolizar algunas drogas
e influir en su biodisponibilidad. Estas reacciones de metabolización son principalmente de hidrólisis y reducción. Durante la vida
fetal el tracto gastrointestinal es estéril.
Luego del nacimiento se produce la colonización y se detectan bacterias a las 4 a 8
horas de vida. La colonización bacteriana del
tubo digestivo es otro proceso que infl uye en
el metabolismo de las sales biliares y de los
fármacos y en la motilidad gastrointestinal.
Luego de la eliminación del meconio, las
primeras deposiciones están compuestas
por estafilococos, enterococos, streptococus viridans y otras especies coliformes. En
el aparato digestivo de un RN a término, alimentado a pecho predominan las especies
bacilares (Lactobacillus bifi dus) si es a biberón es colonizado por bacterias anaeróbicas
Se sabe que los niños a los 2 años tienen
en el intestino bacterias para biotransformar
la digoxina, sin embargo la capacidad para
inactivar este fármaco se desarrolla gradualmente y recién en la adoles cencia se
alcanzan los niveles metabólicos del adulto.
Como vimos, es difícil predecir los efectos
de la maduración sobre la biodisponibilidad
de los fármacos. Si hay demora en el vaciamiento gástrico y es irregular el peristaltismo intestinal, es impredecible la absorción.
Tiene gran importancia clínica si por estas
causas se reduce la cantidad total de fármaco absorbido, en cambio la demora en la
obtención de la concentración plasmática
máxima tiene escasas repercusiones clínicas.
80
Otras vías de absorción:
difusión a los capilares. La inyección i.m. de
sustancias solubles en agua, en solución hídrica en un área bien perfundida alcanza rápidamente concentraciones séricas similares a las conseguidas con una administración i.v.; si en cambio la sustancia se mantiene en solución oleosa la droga pasará a la
circulación en forma más lenta, liberándose
poco a poco, muchas veces se utilizan drogas de esta forma para mantener un efecto
más prolongado de una droga ( penicilina G
procaína o benzatínica por ejemplo).
Absorción rectal: La administración rec tal
de drogas es de potencial importancia terapéutica si el paciente no puede ingerir el
medicamento por vía oral y el acceso i.v. de
la droga está dificultado. La superficie rectal
es pequeña pero muy vascularizada y sirve
como importante vía alternativa para adminis trar drogas cuando las nauseas, vómitos
o convulsiones impiden la utiliz ación oral.
La absorción se hace a través de las venas
hemorroidales superiores, medias e infe riores. Las venas hemorroidales inferior y
media drenan hacia el ano y recto inferior
respectivamente, y vierten la sangre a la circulación sistémica por medio de la vena
cava inferior. En cambio las venas hem orroidales superiores vierten la sangre al sistema porta por medio de la vena mesentérica
inferior. De tal manera que una parte de las
drogas administradas por esta vía escapan a
la influencia hepática , también a la influencia de los jugos digestivos. Sin embargo, la
absorción es frecuentemente irregular e incompleta, por la retención y mezcla del
agente con las materias fecales que impiden
el contacto con la mucosa rectal. Los datos
disponibles sobre la absorción rectal de fármacos en niños son escasos, sin embargo
se ha podido comprobar que utilizando una
formulación adecuada, esta vía puede ser
tan eficaz como la vía oral (diazepam, paracetamol,) e incluso superior (hidrato de
cloral). Numerosos estudios indican en terapéutica de urgencia en estado de mal epiléptico o en conculsiones febriles, se puede
administrar diazepam en chicos de 2 semanas y hasta 11 años de edad, en dosis de
0,25 a 0,5 mg/kg, por vía rectal. El contenido de la ampolla se administra en forma de
enema o directamente con la jeringa por vía
rectal, debido a que en estos casos es difícil
acceder a una vía i.v. De este modo se alcanzan concentraciones plasmáticas máximas similares a las obtenidas por vía i.v. .
Como vimos, otro importante factor para la
absorción i.m. o subcutánea de drogas es
el flujo sanguíneo local, la hipoperfusión local como en el shock, insuficiencia cardíaca
congestiva, cambios del flujo sanguíneo en
las distintas etapas del desarrollo, modificarán la velocidad y cantidad de droga absorbida.
La velocidad y la cantidad de droga absorbida por vía i.m. puede ser variable durante los primeros 15 días de vida debido a:
1.Modificaciones adaptativas en el flujo sanguíneo local, 2.Reducida masa muscular es quelética e insuficiente contracción muscular, 3.Frecuentes alteraciones patológicas
en esta etapa como insuficiencia circulatoria
y/o distress respiratorio.
También es importante en la absorción el
grado de actividad muscular, por ejemplo
cuando se utilizan bloqueadores neuromus culares tipo curares y luego se administra
otra droga por vía i.m., puede reducirse la
absorción de esta última.
Absorción percutánea: La piel es un amplio e importante órgano para la absorción
de fármacos. Los agentes químicos, como
por ejemplo hidrocortisona, alcohol, hexaclorofeno, pentaclorofenol de los detergentes,
desinfectantes que contienen anilina, etc.;
aplicados a la piel de infantes prematuros,
pueden producir
graves intoxicaciones.
Recientemente fue revisado el desarrollo
morfológico y funcional de la piel, así como
la penetración de drogas dentro y a través
de la piel. Básicamente la absorción percutánea de un compuesto dentro de la piel
depende directamente del grado de hidratación de la piel y del área de superficie
absortiva e inversamente se relaciona con el
grosor del estrato corneo. Los neonatos sobre todo pretérmino poseen escasamente
desarrollado y queratinizado el estrato corneo y el área de superficie corporal en rela-
Absorción intramuscular: Los mis mos
factores fisicoquímicos y fisiológicos que influyen en la absorción G-I influyen en la absorción de fármacos inyectados, siendo importante en este caso la perfusión vascular
del área inyectada para permitir el pasaje del
fármaco a la circulación sistémica. Las drogas para administración intramuscular deben
ser hidrosolubles a pH fisiol ógico para que
no precipiten en sitio de la inyección, también deben ser liposolubles para permitir su
81
ción al peso es mucho mayor que en el
adulto, además poseen gran hidratación.
Teóricamente si un RN recibe la misma
dosis percutánea de un compuesto, la biodisponibilidad sistémica por kg de peso
corporal es 2-3 veces más grande en el neonato. Algunos investigadores han empezado
a utilizar la teofilina en gel para tratar apneas
neonatales, se observaron concentraciones
adecuadas hasta las 3 semanas de vida,
luego la absorción disminuye con la edad.
También se utilizó esta vía para tratar deficiencias nutricionales: por ejemplo soluciones de Iodo povidona para deficiencia de
iodo y emulsiones grasas para deficiencia
de ácidos grasos esenciales, especialmente
en la fibrosis quística.
Si la integridad de los tegumentos está
comprometida (piel denudada, quemada o
inflamada, por ejemplo) la absorción percutánea de compuestos se ve aumentada.
mia hemolítica que puede producir cuando
se administra por vía i.v.
Tabla 2: DROGAS QUE DEMOSTRARON
EFECTIVA
ABSORCIÓN
SISTÉMICA
LUEGO DE ADMINISTRACIÓN I.M. EN
NEONATOS
ANTIBACTERIANOS:
Amikacina,
Ampicilina, Penicilina G
benzatínica,
Carbenicilina,
Ticarcilina,
Oxacilina,
Nafcilina,
Piperacilina,Cefazolina, Cefotaxima, Ceftriaxona,
Ceftazidima, Clindamicina, Gentamicina,
Tobramicina, Moxalactam,
AGENTES ANTITUBERCULOSOS:
Isoniacida, Estreptomicina
ANTICONVULSIVANTES:
Diazepam, Fenobarbital
TRANQUILIZANTES MAYORES:
Clorpromazina, Prometazina.
DROGAS CARDIOVASCULARES:
Hidralazina, Procainamida
DIURÉTICOS:
Acetazolamida, Furosemida, Bumetanida
ENDOCRINOS:
ACTH,
Cortisona,
Desoxicortisona,
Glucagon, Vasopresina.
OPIÁCEOS:
Meperidina, morfina.
VITAMINAS:
K Y D
Absorción subcutánea: La absorción se
realiza del tejido celular subcutáneo hacia
los vasos sanguíneos, debido a la escasa
irrigación de esta zona, la inyección por
esta vía ofrece una liberación lenta de las
drogas, prolongando la permanencia en el
organismo de algunos agentes como por
ejemplo insulinas lentas o semilentas, vacunas, etc. Se desconocen los efectos de la
maduración sobre la farmacocinética de fármacos por esta vía. La vía subcutánea se
utiliza en niños para la administración de
morfina, para controlar el dolor en enfermedades malignas terminales.
Circunstancias patológicas que influyen
en la absorción: La hipoxia y la hipoperfusión sanguínea en los estados de shock
pueden reducir la absorción de fármacos. En
el niño mayor el hipotiroidismo aumenta la
absorción de la riboflavina y el hi pertiroidismo la disminuye.
Absorción por vía respiratoria: Los vapores de líquidos volátiles y gases anestésicos pueden administrarse por vía inhalatoria.
El acceso a la circulación es rápido debido
a la gran superficie de absorción que ofrecen
los alvéolos y la gran vascularización del sistema. En general, salvo para la anestesia
general, las drogas que se administran por
vía respiratoria cumplen un efecto local, para
el tratamiento de patologías respiratorias
como asma bronquial, rinitis alérgica (cromoglicato disódico, salbutamol, beclometasona). En RN y niños pequeños hospitalizados debido a infecciones severas del tracto respiratorio inferior (neumonías, bronquiolitis) por virus sincytial respiratorio. se
puede utilizar el ribavirin (agente antiviral de
amplio espectro) en aerosol terapia con
mascarilla de oxígeno. Se prefiere esta vía
para el ribavirin debido a que se disminuyen
los efectos tóxicos sistémicos, como ane-
TRANSPORTE Y DISTRIBUCIÓN DE LAS
DROGAS EN EL ORGANISMO
Una vez que el fármaco sufrió los procesos
de absorción ingresa a la sangre y el plasma
sanguíneo se liga a proteínas en parte y el
resto circula en forma libre, la fracción libre
es la farmacológicamente activa y la que
llega al sitio de acción (receptor, bacteria,
etc.) donde originará el efecto o acción farmacológica (farmacodinamia). Las drogas
que son ácidos débiles en general se unen a
la albúmina , lo mismo que los ácidos grasos y la bilirrubina. Mientras que las drogas
82
básicas se unen a la alfa-1-glucoproteína
ácida y en menor proporción a las lipoproteínas. El recién nacido, sobre todo el pretérmino, posee una concentración total de
proteínas disminuidas, con una menor concentración 2-3 veces menor de alfa -1glucoproteína y lipoproteínas, además existen diferencias cualitativas en la composición proteica, por la persis tencia de la
albúmina fetal con una menor afinidad, condicionando de esta manera una mayor proporción de droga libre que tenderá a desplazarse a nivel tisular, las proteínas plasmáticas recién alcanzan los valores adultos
hacia los 10-12 meses de edad. Algunas
situaciones patológicas pueden alterar la
unión a proteínas aumentando la fracción
libre de los fármacos. La presencia de sustancias maternas transferidas a través de la
placenta o propias del RN como lo ácidos
grasos libres y la bilirrubina no conjugada,
pueden actuar como com petidores en los lugares de unión a las proteínas. En los primeros días de vida la presencia de grandes
cantidades de bilirrubina libre puede competir con los fármacos de carácter ácido por
los transportadores proteicos como ocurre
con ampicilina, penicilina, fenobarbital y
fenitoína. También puede suceder lo contrario, que el fármaco desplace de su unión con
albúmina a la bilirrubina, aumentando la
concentración de bilirrubina libre y el riesgo
de ictericia nuclear. Esto puede suceder con
fármacos de carác ter ácido y gran afinidad
por la albúmina con una unión de un 80-90%
a la misma como salicilatos, indometacina,
sulfas.
de los adultos. Esas dife rencias se deben a
variables de importancia que dependen de la
edad del paciente, como la composición y
las dimensiones de los diferentes compartimientos acuosos del organismo, las carac terísticas de unión a proteínas y factores
hemodinámicos ( gasto cardíaco, flujo sanguíneo regional y permeabilidad de las membranas) .
VOLUMEN DE DISTRIBUCIÓN DE FÁRMACOS UTILIZADOS FRECUENTEMENTE
EN PEDIATRÍA
FARMACO
Vd (l/Kg)
Aspirina
0,15
Paracetamol
0,95
Amikacina
0,27
Amoxicilina
0,41
Ampicilina
0,28
Betametasona
1,4
Cafeína
0,61
Teofilina
0,46
Carbamazepina
1,4
Fenitoína
0,64
Fenobarbital
0,64
Acido valproico
0,13
Diazepam
1,1
Digoxina
7
Furosemida
0,11
Warfarina
0,11
La cantidad total y distribución del agua y
los lípidos en el organismo dependen de la
edad y son parámetros que se conocen muy
bien. Las diferencias en el Vd de lactantes y
niños se deben a los cambios que se producen en las dimensiones de los diferentes
compartimientos y en la distribución del
agua. La cantidad de agua corporal total y
agua ex tracelular es mayor en el RN, sobre
todo en pretérmino. El porcentaje de agua
corporal total es del 87% del peso corporal
en el RN pretérmino, del 77% en el RN a
término, del 73% a los 3 meses, 59% al año
de vida y 55% en el adulto. En forma semejante el contenido de agua extracelular es
del 65% en el RN pretérmino, 45% en el RN
a término, 33% a los 3 meses, 28% al año
de vida y 20% en el adulto. A medida que
disminuye el agua corporal aumenta el porcentaje de grasa corporal que en el recién
nacido es del 12-15% del peso.
La administración de dos o más drogas
puede ocasionar una interacción a nivel del
transporte, compitiendo los fármacos por el
sitio de unión proteica, pudiendo producir incremento de la fracción libre de uno de ellos
y llegar a niveles tóxicos.
El volumen de distribución aparente de un
fármaco (Vd) no es un volumen fisiológico
verdadero, sin embargo es un parámetro
farmacocinético importante que permite saber la cantidad total de fármaco que hay en
el organismo en relación con su concentración sanguínea. Conociendo el Vd de un
fármaco se puede calcular la dosis óptima
para obtener una concentración sanguínea
deseada.
Como vimos, el parámetro farmacocinético
que da una idea de la distribución extravascular de una droga es el Vd. Un Vd pe-
El Vd en neonatos, lactantes y niños mayores para numerosos fármacos es distinto al
83
queño indica una retención del fármaco a
nivel vascular, si el fármaco posee un gran
volumen de distribución es porque el mis mo
se distribuye a nivel tisular. El Vd de algunas drogas es mayor en el RN que en niños
mayores debido a la distinta distribución del
agua corporal (por ej.: fenobarbital, fenitoína,
teofilina, furosemida, aminoglucósidos).
nes de las drogas llamadas metabolitos, estos generalmente son compuestos inactivos
o con menor actividad que la droga madre.
Aunque a veces estos compuestos intermedios pueden tener actividad como el diazepam que se transforma en el metabolito Ndesmetildiazepam que posee acciones farmacológicas, la carbamacepina en epóxido
de 10-11-carbamacepina u otros fármacos
que son prodrogas y se biotransforman en
droga activa en el organismo como el sulindac que se transforma en sulfuro de sulindac
que es la droga activa. La principal biotransformación de drogas ocurre en el hígado,
aunque los pulmones, riñones, suprarrenales
y piel pueden biotransformar algunas drogas.
Las reacciones de metabolización pueden
ser reacciones no sintéticas o de Fase I y
reacciones sintéticas, de conjugación o de
Fase II.
a -Reacciones no sintéticas o de Fase I:
como la oxidación reducción, hidrólisis e hidroxilación. Estas reacciones dan un metabolito con menor actividad que la droga madre o completamente inactivo. Los procesos
de oxidación y reducción dependen del sistema enzimático del citocromo P450 y de la
NADPH-reduc tasa, presentes en la membrana del retículo endoplásmico del hepatocito.
Estas enzimas en el feto y RN tienen disminuida su actividad. Los procesos de hidrólisis dependen de enzimas del hígado (como
las deaminasas) o de la sangre (como las
esterasas plasmáticas), estas reacciones
también están disminuidas en el RN, por ello
pueden aparecer apneas por la utilización de
anestésicos locales en la madre durante el
parto. La hidroxilación de fármacos como el
fenobarbital, fenitoína, aspirina, indometacina también es menor. La N-demetilación y
la desalquilación también están disminuidas
en el RN (implica el metabolismo de diazepam y teofilina por ejemplo). La actividad
enzimática se va incrementando gradualmente hacia el primer año de vida, en forma
conjunta con las proteínas plasmáticas.
La concentración de ligandina o péptido Y
puede influir en la metabolización de fármacos en el hígado fetal, Esta proteína básica
es la responsable de la captación de sustratos por las células metabolizadoras, la ligandina se une a la bilirrubina y otros compuestos (incluidos los fármacos). Aunque esta
enzima se halla en bajas concentraciones al
nacer, se han detectado valores semejantes
al adulto a los 10 días de vida postnatal.
b- Reacciones sintéticas o de Fase II: o
de conjugación producen casi inva riable-
TABLA 3: Porcentaje de unión a proteínas plasmáticas de fármacos de uso frecuente en pediatría:
___________________________________
FÁRMACO
R.N.(%)
NIÑO(%)
___________________________________
ANTIMICROBIANOS
Penicilina
65
85
Ampicilina
12-15
15-30
Cefalotina
72
90
Cefotaxima
30-50
Nafcilina
69
89
Cloxacilina
89
93
Cloramfenicol
46
66
Gentamicina
0-30
0-30
Amikacina
0-10
0-10
Tobramicina
0-10
0-10
ANTICONVULSI VANTES:
Fenobarbital
28-43
48
Fenitoína
71-86
89
Diazepam
84-98
96
Valproato
85
85
METILXANTINAS
Cafeína
25
Teofilina
32-48
50-60
DIGITALICOS
Digoxina
14-26
23-40
DIURETICOS
Furosemida
95
95
AINEs
A.Acetilsalicílico
74
83
Paracetamol
37
48
Indometacina
95
95
ANTIHIPERTENSIVOS
Propranolol
57
85
___________________________________
METABOLISMO O BIOTRANSFORMACION DE LAS DROGAS
Los fármacos para ser eliminados del organismo deben ser transformados en compuestos más polares e hidrosolubles, facilitándose su eliminación por los riñones, bilis
o pulmones. El mecanismo de biotransformación de las drogas origina modificacio-
84
mente un metabolito inactivo estas reacciones también están catalizadas por enzimas
microsomales hepáticas que se encuentran
el retículo endoplásmico liso. La reacción
más frecuente es la glucuronoconjugación,
debido a la relativa abundancia de ácido
UDP glucurónico. Mediante este proceso la
droga puede conjugarse con ácido glucurónico (glucuronoconjugación), con ácido acético (acetilación), con ácido sulfúrico (sulfoconjugación) y con otros aminoácidos (glicocola por ejemplo). El mecanismo de las
conjugaciones es bastante complejo, por
ejemplo se requiere primero la ac tiva ción del
ácido glucurónico del com puesto uridindifosfoglucurónico el que por medio de la enzima
glucoroniltransferasa se acopla a la molécula de la droga. El proceso de acetilación (por
medio del cual se metabolizan las sulfas y
la isoniacida) requiere la presencia de la
enzima N-acetiltransferasa, en la metilación
intervienen varias metiltransferasas. La sulfatación es la única actividad enzimática totalmente madura al nacimiento. Los prematuros acetilan más lentamente que los
adultos. La conjugación con los aminoácidos está presente al nacer pero alcanza los
valores normales hacia los 6 meses. La
glucuronoconjugación está muy disminuida
en el RN, no alcanzando los valores adultos
hasta los 24-30 meses de vida, por ello las
drogas que necesitan este proceso tienden
a ac umularse en el organismo, el cloramfenicol administrado a las dosis habituales
(100 o más mg/kg/24hs) puede producir el
síndrome gris, potencialmente mortal, como
consecuencia de su deficiente metabolización. Pueden obtenerse ventajas cuando se
administra el cloramfenicol a estos mismos
pacientes ajus tando las dosis (15-50
mg/kg/24hs) para compensar la menor capacidad hepática de glucuronotransformación. El principal metabolito del cloramfenicol es el glucuronato de cloramfenicol, que
se elimina por vía renal. La glucuronoconjugación alcanza los valores del adulto entre
los 3-4 años de vida.
Como el fenómeno es inespecífico, otras
sustancias endógenas además de la bilirrubina y las drogas se metabolizan más rápidamente (hormonas esteroideas), esta inducción se considera peligrosa hasta que
sea estudiada en más profundidad.
EXCRECIÓN DE LAS DROGAS
Las drogas son eliminadas del organismo en
forma inalterada (moléculas de la fracción
libre) o como metabolitos activos o inactivos.
El riñón es el principal órgano excretor de
fármacos.
Excreción renal: Las drogas se excretan por
filtración glomerular y por secreción tubular
activa, siguiendo los mismos pasos y mecanismos de los productos del metabolismo
intermedio. Así, las drogas que filtran por el
glomérulo sufren también los procesos de
reabsorción tubular pasiva. Los mecanismos
excretores renales no están desarrollados
por completo al nacer, condicionando la farmacocinética de numerosas drogas.
Tabla 4: FACTORES RELACIONADOS
CON LA EDAD QUE ALTERAN LA FARMACOCINETICA DE FÁRMACOS EN NIÑOS:
1. ABSORCIÓN
Gastrointestinal:
pH gástrico
Tiempo de vaciamiento gástrico
Tránsito intestinal
Tipo de alimentación
Superficie de absorción
Microflora GI
Intramuscular:
Flujo sanguíneo local
Masa muscular y contracciones musculares
Percutánea:
Estructura de la capa córnea
Hidratación cutánea
2. DISTRIBUCIÓN
Flujo sanguíneo de órg anos y tejidos
Volumen y composición de compartimientos hídricos
Unión a proteínas plasmáticas
Afinidad tisular
Las enzimas microsomales son inducibles,
algunos fármacos inducen su propio metabolismo y el de otras drogas, por ejemplo el fenobarbital, la carbamacepina, la feni toína .
Debido a que el hígado neonatal se induce
en forma más rápida que el del adulto se estudió la posibilidad de estimular la síntesis
de enzimas microsomales mediante la administración perinatal de fenobarbital para
evitar la incidencia de hiperbilirrubinemia.
3.METABOLISMO
Concentración de enzimas metabolizadoras de drogas.
Alteraciones en el flujo sanguíneo hepático
4. EXCRECIÓN RENAL
Flujo sanguíneo renal
Filtración glomerular
Secreción tubular
Reabsorción tubular
85
pH urinario
Las drogas que se eliminan fundamentalmente por vía renal (furosemida, aminoglucósidos, vancomicina), presentan vida media
muy prolongada en el RN. Existen numerosos estudios sobre la farmacocinética de
los aminoglucósidos en el RN. Se observó
un aclaramiento menor en la primera sem ana de vida, que va corrigiéndose a medida
que se desarrolla la función renal, de allí la
importancia de la monitorización de las concentraciones plasmáticas de aminoglucósidos sobre todo en RN pretérmino y de bajo
peso y en los gravemente enfermos, lo mismo que en niños que presentan insuficiencia
renal.
Tabla 5: FARMACOCINÉTICA DE DROGAS DE USO FRECUENTE EN PEDIATRÍA
Fármaco
media)
Concentración
terapéutica
T½ (vida
RN
Niños
mg/l
hs.
Anticonvulsivantes
Fenobarbital
Fenitoína
Valproato
Diazepam
Xantinas
Teofilina
Cafeína
Digitalicos
Digoxina
AINEs
Aspirina
Paracetamol
Indometaci-na
Diuréticos
Furosemida
hs.
15-40
100-500
20-130
10-20
50-100
0,5
15-105
14-88
40-400
2-7
10
20-30
10-20
7-20
12-64
37-231
1,9-8,5
1,1-1,7
20-70
12-42
2,2-5,0
0,25-0,35
1,0-3,5
15-30
4,0-10
8-27
0,5-3,0
20-100
0,5-3,0
Asfixia: Las evidencias experimentales
indican que la biotransformación de numerosas drogas está afectada por la hipoxia aguda. Este concepto puede tener importantes
implicancias clínicas. Las adaptaciones
fisiológicas durante la hipoxia pueden afectar
el destino de las drogas, inhibiendo en forma
predominante la función renal. Numerosos
estudios demostraron una disminución en la
eliminación de fenobarbital, amikacina, teofi lina en RN asfi xiados. Se desconoce si la
reducción en la depuración de estas drogas
se debe a una disminución en el índice de
biotransformación de las mismas. Estos
hallazgos sugieren que los recién nacidos
asfixiados requieren la mitad de la dosis de
mantenimiento de fenobarbital que los niños
no as fixiados.
En resumen, vimos que existen considerables diferencias en la biodisponibilidad de
fármacos en el RN cuando se compara con
el adulto con respecto a todos los parámetros farmacocinéticos. Estas diferencias y
los cambios ontogénicos en estos procesos
deben ser cuidadosamente considerados
cuando se desarrollan estrategias terapéuticas en RN e infantes pequeños.
El riñón es anatómica y funcionalmente
inmaduro al nacer, con menos glomérulos
en el pretérmino que en el RN a término,
cuyo número de nefronas es similar al del
adulto. El filtrado glomerular de un fármaco
depende de la unión a proteínas plasmáticas
(solo la fracción libre puede filtrar), del flujo
sanguíneo renal y de la superficie de filtración. Todos estos factores se modifican con
la maduración, existiendo importantes diferencia interindividuales. El filtrado glomerular
se relaciona directamente con la edad gestacional. El RN de menos de 34 semanas
posee menos nefrona que el RN a término,
ya que la nefrogénesis finaliza a las 34 semanas y entre las 34-36 semanas ocurre la
maduración glomerular. La velocidad de filtración y el flujo sanguíneo renal recién alcanzan los valores del adulto hacia los 5
meses de vida.
FARMACODINAMIA
La farmacodinamia comprende el estudio del
mecanismo de acción de las drogas y de los
efectos bioquímicos, fisiológicos o farmacológicos de las drogas. El mecanismo de
acción de las drogas se estudia a nivel molecular y la farmacodinamia analiza como
una molécula de una droga o sus metabol itos interactúan con otras moléc ulas para
producir una res puesta (efecto farmacológico).
86
En farmacodinamia es fundamental el concepto de receptor farmacológico, sin embargo los receptores no son las únicas estructuras que tienen que ver con el mecanismo de acción de las drogas. Los fármacos también pueden actuar por otros mecanis mos, por ejemplo interacciones con enzimas o a través de sus propiedades fisicoquímicas (osmóticas, formación de quelatos, etc.).
Existen algunas diferencias farmadinámicas
en relación a la edad que aún no han sido
elucidadas, se observa especialmente con
drogas que actúan sobre el SNC. Es bien
conocido el ejemplo de la excitación producida en infantes por la administración de fenobarbital; lo mismo que el control del comportamiento hiperkinético por amfetamina o
metilfenidinato en niños con disfunción cerebral mínima.
Función de los receptores: No se sabe
con exactitud el estado de los receptores
farmacológicos al nacer. Se estudiaron distintas aminas simpaticomiméticas en el iris
de prematuros y neonatos a término. La
instilación de fenilefrina originó midriasis,
como respuesta de actividad de receptores
alfa adrenérgicos funcionantes. Sin embargo, el efecto de la tiramina o de la hidroxiamfetamina, que dependen de la liberación
del neurotransmisor noradrenalina sólo fue
observado en niños más maduros, existiendo una capacidad limitada para producir
y liberar neurotransmisores. El conocimiento
del estado de maduración de los receptores
adrenérgicos en algunas patologías podría
tener importancia en terapéutica. Por ejemplo en diversas afe cciones neonatales que
producen un es tado sem ejante al shock ,
siendo importante causa de mortalidad neonatal, se utilizan en general, expansores
plasmáticos para contrarrestar la hipotensión que acompaña a estos estados. Cuando los reflejos cardiovas culares están ausentes, se puede tratar eficazmente esta alteración cardiovascular con aminas simpaticomiméticas sintéticas si los receptores
adrenérgicos están presentes y son funcionantes.
En resumen, se necesitan más estudios
en Farmacología pedíatrica, para predecir
las acciones farmacológicas y/o tóxicas de
las drogas en estos pacientes en maduración y con cambios constantes .
REFERENCIAS
-Melmon and Morelli's , Clinical Pharmacology, Basic Principles in therapeutics.3a.
edición. 1992
-Nelson. Tratado de Pediatría, 14 edición.
Vol. 1. 1992.
-Avery, Neonatología, 3a. edición. 1991
-Meneghello, Pediatría. 4a. edición. Vol.2.
1992.
-Yaffe S.J., ArandaJ.V, Pediatric Pharmacology. Therapeutics Principles in Practice. 2a.
edición. 1992.
-Velazquez. Farmacología. 14 edición. 1992
-Goodman y Gilman, Las Bases Farmacológicas de la Te rapéutica. 8a. edición. 1990.
87
FARMACOLOGIA GERIATRICA
CAPÍTULO 5:
FARMACOCINETICA E INTERACCIONES ENTRE DROGAS EN GERIATRIA
Malgor-Valsecia
INTRODUCCION
más drogas que los hombres y los fármacos
de mayor uso son los siguientes:
La geriatría es una rama de la medicina que
se encarga del estudio de los problemas
biomédicos que se desarrollan en relación
con la vejez. En tal sentido los estudios
demográficos demuestran en los últimos 3040 años un notable y progresivo incremento
de la población anciana. Como consecuencia los fenómenos médicos que ocurren en
esta época de la vida son cada vez más
frecuentes por lo que el médico general, sin
haber recibido un entrenamiento específico
en esta área debe sin embargo resolver los
particularísimos
problemas
clínicoterapéuticos que ocurren en la vejez.
Drogas cardiovasculares: 55%
Drogas que actúan en el SNC: 14%
Analgésicos y antiinflamatorios:10%
Vitaminas, laxantes, antibiótIcos, suplementos alimentarios y otros: 21%
Esas mismas estadísticas establecen que
el promedio de drogas usadas por pacientes
ancianos es de 2,9 (USA). En Inglaterra y en
los países escandinavos el promedio de
droga por paciente es de 5. La conducta
prescriptiva en pacientes ancianos es en
general mucho mayor que en la población
joven, fenómeno que es aún más evidente en
pacientes internados. Por otra parte la terapéutica múltiple o polifarmacia es más frecuente en los ancianos que en la población
general. Los psicofármacos son utilizados
con mayor frecuencia en la vejez habiendose
observado un incremento especial con el
uso de ansiolíticos e hipnóticos. El uso
indiscriminado de psicofármacos se observa
aún en hogares geriátricos.
FARMACOEPIDEMIOLOGIA GERIATRICA
La definición de vejez o ancianidad depende
de factores relativos. En general, se acepta
la edad de 65 años como límite para el comienzo de la ancianidad o vejez. Sin embargo en los últimos años este concepto ha
sufrido algunos embates de quienes creen
que la ancianidad en la década última del
siglo debería comenzar a los 75 años.
Los progresos en farmacología geriátrica
en los últimos años han sido notables por lo
que existen numerosos tratamientos para
enfermedades crónicas que afectan a personas de edad avanzada. Además la terapéutica sintomática es muy común, lo que explica el empleo de múltiples medicamentos.
En cualquier caso la población anciana aumenta progresivamente. En los Estados
Unidos esta población (mas de 65 años)
representa el 12%, es decir aproximadamente 35 millones de personas. Esta población
sin embargo consume el 35% de las prescripciones de medicamentos. Se estima que
en el año 2000 el porcentaje de ancianos
será en este país del 17%. En la Argentina
la población anciana es aproximadamente el
8% de acuerdo al último censo de 1989.
También el consumo de fármacos es muy
alto y debe representar un porcentaje similar
o aún mayor.
Con respecto a los efectos adversos de las
droga en los ancianos se observó un aumento importante. En EEUU, Irlanda e Israel el
15 a 25% de los pacientes internados padecen efectos adversos a las drogas. Este
promedio es 2-3 veces mayor que lo que se
observa en pacientes menores de 30 años.
En la misma estadística, de 863 pacientes
internados 19% padeció por lo menos un
episodio de reacción adversa durante su
hospitalización. En general, puede afirmarse
que los fenómenos de sobredosis y reaccio-
De acuerdo con estadísticas en países desarrollados el 93% de los ancianos ha recibido por lo menos un tratamiento farmacológico en el último año. Las mujeres consumen
87
nes adversas se relacionan con los cambios
farmacocinéticos que ocurren en la vejez.
donde se absorben. La aclorhidria también
puede dificultar la absorción por razones
similares.
Es también frecuente que el paciente anciano no cumpla o cumpla mal las indicaciones
de una prescripción. Este es un factor al que
debe prestarse especial atención. En un
estudio estadístico se demostró que el 40%
de los ancianos no cumplen correctamente
con las indicaciones de la prescripción y a
veces ello ocasiona graves consecuencias.
Por ejemplo un anciano tratado crónicamente con un analgésico, antiinflamatorio no
esteroide (AINE) dejó de tomar ranitidina
debido a que había experimentado una clara
mejoría de su gastritis, a los 15 días fue
internado en una sala de terapia intensiva a
consecuencia de una grave hemorragia digestiva y hematemesis.
2.Drogas que modifican la motilidad ga strointestinal como los opiáceos, los anticolinérgicos o los antidepresivos tricíclicos,
dificultan la absorción en una forma más
importante en ancianos que en los jóvenes.
3. La absorción de calcio, hierro, tiamina,
vitamina B12 disminuyen con la edad, coincidiendo con la disminución de la actividad
de los procesos de transporte activo.
4. Biodisponibilidad: las drogas como
lidocaína, propranolol o labetalol que poseen
un alto índice de metabolización en el primer
paso por el hígado exhiben una mayor biodisponibilidad en ancianos que en jóvenes,
debido a la relativa insuficiencia hepática.
FARMACOCINETICA EN LA EDAD AVANZADA
En general, sin embargo, no existen grandes o muy importantes diferencias en la
absorción entre jóvenes y ancianos. Se incrementa sin embargo la variablididad interindividual en la absorción de los medicamentos.
Los principales parámetros farmacocinéticos
se modifican con el envejecimiento alterándose la respuesta a las drogas prescriptas.
Como un concepto general puede afirmarse
que los problemas farmacoterapéuticos origi nados ocurren en general porque las dosis
utilizadas resultan muy altas para los ancianos (dosaje excesivo). Por ende y como un
regla general las dosis usuales de los fármacos deben ser reduc idas para evitar sobredosis y efectos adve rsos. Los ancianos
poseen un tamaño corporal menor que la
población general, y los órganos fundamentales para la biotransformación y eliminación
de los fármacos se encuentran en una relativa insufi ciencia.
-DISTRIBUCION.
La composición orgánica es un factor muy
importante en la distribución de las drogas.
1. La cantidad total de agua corporal disminuye en los ancianos: 61% del peso corporal en jóvenes, 53% en ancianos.
2. La masa corporal magra también disminuye 19% del peso corporal en jóvenes y
12% en ancianos.
-ABSORCION.
La absorción gastrointestinal de las drogas
puede modificarse con la edad, de acuerdo
con los siguientes fenómenos:
1.La secreción basal, la acidez y la
máxima secreción de jugo gástrico disminuyen con la edad. Con frecuencia existe
hipotrofia o atrofia de la mucosa gástrica.
Como consecuencia el pH del contenido
gástrico aumenta y ello dificulta la absorción
de drogas ácidos débiles y la solubilidad de
otras. Un pH más alcalino acelera el tiempo
de vaciamiento gástrico dificultando la absorción de los ácidos débiles e incrementando la absorción de bases débiles ya que
llegan más rápidamente al intestino delgado
3.La grasa o lípidos corporales por el
contrario se incrementa: 26-33% en mujeres, 18-20% en hombres del peso corporal
en jóvenes; 38-45% mujeres, 36-38% en
hombres ancianos.
Se presume que las drogas hidrofílicas que
se distribuyen en la masa ac uosa o en la
masa magra corporal principalmente, exhibirán mayor concentración en ancianos, que
en jóvenes. El volumen de distribución de
una droga hidrosoluble es menor en el anciano con una mayor concentración plasmática. Esto se observa por ejemplo con el
88
alcohol, digoxina, cimetidina por lo que
las dosis por Kg de peso deben reducirse.
De la misma manera, drogas altamente
lipofílicas como el tiopental tienen un mayor volumen de distribución en personas
ancianas por la mayor cantidad de grasa
corporal.
medicamentos como por ejemplo ansiolíticos o hipnóticos. La mayoría de las benzodiacepinas (BZ) deben ser primero oxidadas
(metabolitos activos, fase I) y luego conjugadas (metabolitos inactivos, fase II).
Los metabolitos oxidados pueden ser activos y ligarse o unirse al receptor de BZ
(aunque en general poseen menos actividad
que la droga madre). Los metabolitos glucuronoconjugados son inactivos y se excretan
con facilidad.
4.Los transportadores plasmáticos sufren
también algunos cambios en personas de
edad avanzada. Por ejemplo laalbúmina
que actúa como transportador de drogas
ácidos débiles, disminuye su concentración
en los ancianos: 4,7 g/100 ml en jóvenes y
3.8 g/100ml en ancianos. La glicoproteína
ácida _1, por el contrario tiende a aumentar
en ancianos. Así, las drogas ácidos débiles
se unen a albúmina y como está disminuida
en el plasma aumenta la fracción libre que
es la farmacológicamente activa con la posibilidad de mayores efectos. Lo contrario
ocurriría con bases débiles (lidocaína por
ejemplo) que disminuiría la fracción libre.
Por ejemplo: la concentración de droga libre
naproxeno en ancianos es el doble que en
jóvenes (ácido débil), lo mismo pasa con
otros ácidos débiles pero en menor proporción con un 50% de incremento de droga
libre: acetazolamida, ácido valproico, diflunizal, salicilatos, warfarina, difenilhidantoína y
fenilbutazona. Algunas drogas como la fenitoína por ejemplo requieren el dosaje plasmático para una mayor seguridad en la dosificación.
Los ancianos tienen disminuídos: la masa
hepática, el flujo hepático y las oxidaciones.
Esto hace que la fase I se demore y se
acumulen droga activa y metabolitos activos,
produciendo un efecto de sobredosis y posible incremento de los efectos adversos. La
glucuronación, sulfatación y acetilación no
estarían tan afectadas en ancianos (fase II).
En pacientes con cirrosis, enfermedad hepática avanzada o en ancianos no se afecta
significativamente la actividad enzimática
conjugativa. En estos casos especiales se
puede administrar oxazepam, temazepam o
lorazepam, los cuales son metabolizados
exclusivamente por conjugación, teniendo
especial cuidado con el lorazepam, sobre
todo en ancianos por la alta incidencia de
amnesia y confusión mental que produce.
Podemos decir que las BZ de acción intermedia y prolongada son más susceptibles
de acumulación y son las que necesitan
mayores ajustes de las dosis y/o intervalos
entre las mismas en hepáticos y ancianos.
Según estudios recientes, las dosis de benzodiacepinas se deberían reducir a la mitad
en ancianos (Martindale, 1993), tratando de
evitar la vía intravenosa por la posibilidad de
producir apneas.
5. Cambios en la perfusión hística: con el
envejecimiento se observa también una disminución del gasto cardíaco y de la resistencia periférica, lo que puede traer una
disminución en los flujos sanguíneos regionales, ello puede ocasionar importantes
repercuciones en la absorción, distribución y
los efectos farmacológicos de las drogas.
Debe tenerse en cuenta la especial situación de los flujos sanguíneos de los riñones,
hígado, cerebro, pulmones, corazón, etc.
Los efectos metabólicos pueden atribuirse a
uno o más de los siguientes factores:
-Disminución de la permeabilidad de la
membrana celular del hepatocito al pasaje
de moléculas.
-METABOLISMO
En general puede afirmarse que el metabolismo hepático disminuye con la edad, los
cambios ocurren sobre todo en fase I del
metabolismo, es decir que se hallan disminuídas principalmente las oxidaciones, y
más o menos preservadas las glucuronoconjugaciones. Esto puede plantear problemas
en ancianos con la utilización de diferentes
-Alteraciones en la concentración de enzimas o hemoproteínas celulares.
-Disminución de la concentración del citocromo P450 y del sistema de NADPH.
-Disminución de la citocromo P450 reductasa.
89
También se ha observado una menor tasa
metabólica con las siguientes drogas: Imipramina y antidepresivos tricíclicos, barbitúricos, meperidina, fenilbutazona, propranolol,
quinidina, teofilina y tolbutamida. Como
mencionáramos, la disminución del metabolismo puede ser la consecuencia de la disminución del flujo sanguíneo hepático en el
anciano e hipotrofia de la masa hepática.
las drogas se incrementa y en algunos casos marc adamente.
FARMACO
VIDA MEDIA PLASMATICA
(horas)
25años(promedio)
70años(promedio
Lidocaína
Ampicilina
Cefamandole
Carbenicilina
Cefradina
Penicilina G
Aminopirina
Practolol
Propranolol
Gentamicina
Imipramina
Tioridazina
Doxiciclina
Amitriptilina
Clortali dona
Fenilbutazona
Fenobarbital
Digoxina
Litio
Diazepam
Espironolactona
La cimetidina, es un agente antiulceroso
capáz de producir disminución del flujo sanguíneo hepático e inhibición de las oxidasas
de función mixta. Lo mismo puede ocurrir
con otras dorgas inhibidoras enzimáticas
como eritromicina, cloramfenicol, etc, que
administradas conjuntamente con fármacos
que se metabolizan por oxidación (teofilina,
fenitoína, benzodiazepinas, propranolol, etc)
pueden desencadenar una interacción peligrosa por acumulación del fármaco.
-EXCRECION.
La excreción renal declina también con la
edad. El clearance de creatinina puede reducirse hasta en un 50% a los 80 años
(comparado con jóvenes de 25-30 años). Por
supuesto existe una gran variación interindividual. Entre los 20-40 años el clearance de
creatinina es de 140 ml/min. De 40-55 años
es de 127 ml/min. De 65 a 75 es de 110
mil/min y de 75 a 85 es de 95 ml/min.
La excreción de las drogas se afecta en
forma similar, la filtración glomerular y las
funciones excretoras tubulares se afectan
por igual. Esto puede resultar en un claro
incremento de la vida media de las drogas,
tendencia a acumulación y producción de
efectos tóxicos. Fácilmente de observar con
digoxina por ejemplo, que se elimina por
riñón.
1.2
1.2
1.1
1.0
0.5
0.5
3.3
6.5
2.3
2.3
18
8
12
8
53
72
73
50
18
18
28
2.6
1.7
1.0
1.4
1.2
1.0
8.2
8.6
3.0
5.1
24
16
17
13
369
100
100
70
32
80
ESTADO NUTRICIONAL Y EFECTOS DE
LOS FARMACOS.
Con frecuencia el estado nutricional de los
ancianos no es óptimo. Los mismos puede
padecer deshidratación, un déficit proteico, o
hipoproteine mia , puede afectar la síntesis
proteica, la síntesis de enzimas y por ende
la metabolización, el transporte plasmático y
la excreción. El hábito de fumar, la nicotina,
incrementa la inducción de enzimas microsomales hepáticas. Se induce así el metabolismo de algunas drogas como la teofilina.
Particularmente las siguientes drogas disminuyen su eliminación renal en ancianos:
Aminoglucósidos,
ampicilina,
cefalosporinas, doxiciclina, sulfonamidas, tetraciclinas. Tiazidas, furosemida y triamtirene.
Atenolol, digoxina. Fenobarbital, amantadina, cloropropamida.
EFECTOS ESPECIFICOS DE FARMACOS
EN EL ANCIANO:
1.ANALGESICOS.
-VIDA MEDIA PLASMATICA EN EL ANCIANO.
Los opiáceos como morfina, meperidina,
pentazocina exhiben una vida media más
prolongada y una menor metabolización en
los ancianos, por los parámetros farmacocinéticos al terados que antes mencionara-
En general por los factores farmacocinéticos
mencionados, la vida media plasmática de
90
mos. Por eso los ancianos, en general son
más sensibles que los jóvenes, sobre todo
en los referente a la depresión res piratoria.
mia, hiperglucemia, hiponatremia, hiperuricemia.
Los antiarrítmicos sobre todo quinidina,
lidocaína, procainamida, NAPA, exhiben una
vida media más prolongada en ancianos por
lo que se incrementa el riesgo de toxicidad.
Los AINEs son potencialmente más peligrosos en los ancianos. Las drogas tipo
aspirina causan con más frecuenc ia irritación de la mucosa gastrointestinal, gastritis
y hemorragia digestiva, que a veces puede
ser mortal. Los AINEs también pueden causar otros trastornos como hiperkalemia e
insuficiencia renal a veces irreversible. Por
eso los ancianos con enfermedades crónicas que requieren estos agentes como osteoartritis por ejemplo, deben ser frecuentemente controlados en su función renal, ya
que los AINE tienden a acumularse y provocar dichos efectos. Los agentes AINEs como indometacina, piroxicam, ibuprofeno
(pero no el sulindac) disminuyen el efecto
diurético de la furosemida (diurético de alta
eficacia) y antagonizan o declinan el efecto
antihipertensivo de bloqueadores beta adrenérgicos, tiazidas, inhibidores de convertasa
de angiotensina y otras drogas por inhibir la
síntesis de prostaglandinas renales. La elevación de la presión puede ser leve o severa
en paciente hipertensos cuando se administran conjuntamente los AINEs con estos
antihipertensivos.
Los bloqueantes de los canales de calcio, verapamilo o diltiazen, también producen mayores efectos en los ancianos.
Los ß bloqueantes fueron investigados
extensivamente, estos agentes pueden ser
peligrosos en enfermedad pulmonar obstructiva crónica, en arteriopatías periféricas,
insuficiencia cardíaca, síndromes depresivos, etc.
3.PSICOFARMACOS.
Los neurolépticos producen más efec tos
adversos en ancianos. Por supuesto son
útiles en indicaciones precisas, pero deben
ser estrictamente monitoreados. Los efectos
antimuscarínicos de las fenotiazinas pueden
provocar inconvenientes mayores en ancianos que en jóvenes.De la misma manera la
hipotensión ortostáticade la clorpromazina
y derivados es también más evidente que en
jóvenes. Los efectos sedativos de los neuroléptico pueden ser mayores en los ancianos.
En tal caso utilizar haloperidol que tiene
poca acción sedativa. A veces los efectos
sedativos son convenientes (usar tioridazida
en este caso). Los efectos extrapiramidales
son intensos con las butirofenonas, siendo
más evidentes en ancianos. Por supuesto
no están indicados en ancianos con enfermedad de Parkinson y a veces pueden desencadenar esta enfermedad en con sintomatología subclínica.
2.ANTICOAGULANTES.
Los cumarínicos (warfarina) pueden ser más
peligrosos en ancianos que en jóvenes, aunque aún es controversial y por ende no aceptado por todos. Algunos estudios demuestran un efecto mayor de la warfarina en su
acción inhibidora de la síntesis de vitamina
K y factores de coagulación k dependientes.
Por eso es factible la aparición de hemorragias como complicación por lo que debe
controlarse con gran cuidado el tiempo de
protrombina.
En general, la vida media de las fenotiazinas
aumenta. La tioridazina duplica su vida media plasmática en ancianos. El transporte
plasmático se modifica, ya que la fracción
libre se incrementa.
3.DROGAS CARDIOVASCULARES.
La administración de digoxina debe ser
cuidadosa ya que la excreción renal de la
que depende su vida media puede estar
disminuida. El volumen de distribución depende de la masa magra que está disminuida en ancianos. Por eso las dosis deben
ser controladas, sobre todo las iniciales.
El litio, debe ser monitoreado estrechamente por las variaciones más evidentes
del clearance renal. Debe cuidarse la interacción con diuréticos o con las dietas hiposódicas.
Los antidepresivos tricíclicos producen
mayores efectos adversos en los ancianos.
Es preferible elegir los que menores accio-
Los diuréticos pueden producir mayores
efectos adversos en los ancianos: hipokale-
91
nes antimuscarínicas posean como desipramina o nortriptilina. Los IMAO también
potencian sus efectos adversos.
lógica sea realmente racional y beneficiosa
para el mismo.
BIBLIOGRAFIA
La enfermedad de Alzheimer (pérdida progresiva de la memoria y el juicio crítico)
tiene como supuesta base bioquímica una
disminución de la colinacetilasa en el SNC y
disminución de la acetilcolina de las neuronas. Las neuronas colinérgicas tienden a
desaparecer o destruirse. También se observaron disminuciones en las concentraciones
de
noradrenalina,
dopamina,
5hidroxitriptamina y somatostatina. Estos
enfermos se agravan significativamente con
antimuscarínic os centrales. En 1990 la FDA
autorizó el uso limitado de tetrahidroam inocridina (THA) un inhibidor de colinesterasa de larga duración, sus resultados no
son aún alentadores. También el deprenil
(IMAO-B) a demostrado ciertos efectos útiles.
.Ritschel, W.A. Pharmacokinetics in the
aged. En: Pharmacologic aspects of aging.
Pagliaro L.A., Pagliaro A.M. (Eds. Mosby,
1983)
. Abrahams W.B. Cardiovascular drugs in
the ederly. Chest 98:980, 1990.
.Montgomery P.R., Berger L.G., Mitenco
P.A. y Sitar D.S. Salicylate metabolism:
Effects of age and sex in adults. Clin. Pharmacol. Therap. 39: 571, 1986.
. Katzung B. Special aspects of geriatric
pharmacology en: Basic and clinical pharmacology. Katzung B., 5ª edición, 1992.
. Vestal R. E., Montamats S.C., Nielson
C.P. Drugs in special pacients groups: The
ederly. En: Clinical pharmacology. Basic
principles in therapeutics. Melmon K.L.;
Morrelli F.H.; Hoffman B.B. y Nieremberg
D.W. (Eds). Mc Graw-Hill, Inc. 1992.
Los llamados va sodilatadores cerebrales no
poseen ningún efecto útil en esta enfermedad.
Como ya mencionáramos los ansiolíticos
producen en ancianos mayores signos de
sobredosis, confusión mental, amnesia,
sedación excesiva y dependencia.
. Vestal R. E., Cusack, B.J. Pharmacology
and aging. En: Handbook of the biology of
aging, 3th ed. Schneider E.L. y Rowe J.W.
(Eds). Academic press, San Diego, 1990.
En resumen, puede afirmarse que los pacientes con edad avanzada poseen cambios
fisiológicos en su estructura biológica que
influencian la absorción, distribución, transporte plasmático, metabolismo y excreción
de los fármacos. Por lo tanto el paciente
debe ser considerado en forma integral de
acuerdo con el déficit biológico que pueda
padecer a fin de que la terapéutica farmac o-
. Pearson M.W. y Roberts C.J. Drug induction of hepatic enzymes in the ederly. Age
ageing. 13:313, 1984.
. Clinical pharmacology. American college of
physicians. 563:647, 1986.
92
FARMACOLOGIA DE LOS EICOSANOIDES:
CAPÍTULO 6:
PROSTAGLANDINAS Y PRODUCTOS RELACIONADOS
Valsecia –Malgor
mente activos, derivados de ácidos grasos
como el ácido araquidónico.
INTRODUCCION: hace aproximadamente
60 años (en la década del 30), dos ginecólogos norteamericanos Kurzrok y Lieb observaron que tiras de útero humano se contraían cuando eran expuestas al semen hum ano. Unos años después fue descripta independientemente por Goldblat y Von Euler,
una sustancia con actividad estim ulatoria del
músculo liso (tiras aisladas de útero) y vasodepresora en glándulas genitales acces orias y semen, quienes la denominaron:
PROSTAGLANDINAS . (PGs), debido a que
el extracto inicial provenía de la próstata.
Las prostaglandinas y leucotrienes forman
parte de los llamados autacoides u hormonas locales, porque se sintetizan y liberan localmente, actúan a corta distancia,
tienen una vida media muy corta, no se almacenan, siempre se sintetizan de “novo”, y
al pasar por el hígado, pulmón o riñón, son
degradadas rápidamente.
Otros nombres que han recibido son: eicosanoides, por ser derivados de ácidos grasos de 20 carbonos. También se llaman
prostanoides.
Varios años después (1964) Bergstrom y
Sjoval aislaron la PGE2 a partir del ácido
araquidónico usando homogenados de vesícula seminal de carnero.
BIOSINTESIS
Hasta no hace muchos años se pensaba
que las PGE2 y la PGF2α eran las mas
importantes y se fabricaron miles de análogos con la esperanza de hallar algún valor
terapéutico, pero no hubo selectividad de
acción.
Las PGs y compuestos relacionados son
derivados de ácidos grasos esenciales de 20
carbonos que contienen 3, 4 o 5 uniones
dobles en la cadena lateral, esto designa el
número de la serie (1, 2 o 3 por ejemplo).
De acuerdo a la cantidad de dobles ligaduras se originan las prostaglandinas de las
diferentes series:
Desde 1972, varios descubrimientos (Moncada, Piper, Vane), causaron un cambio
radical que alejó el interés por la PGE y la
PGF. Primero se identificaron 2 endoperóx idos cíclicos ines tables, la PGG2 y la PGH2
(1973) y luego fue descubierto el tromboxano A2 (1975) y la prostaciclina o PGI2
(1976).
Las prostaglandinas de la serie 1 o PG1
derivan del ácido 8,1,14 EICOSATRIENOICO
(ácido bishomo-gamma-linoleico), tienen tres
uniones dobles.
Las prostaglandinas de la serie 2 o PG2
derivan del ácido 5,8,11,14 eicosatetraenoico o ácido araquidónico (4 uniones dobles).
Estos hallazgos de PGs o productos del
ácido araquidónico a través de la activación
de la enzima cicloxigenasa junto con la
dilucidación de vías enzimáticas diferentes
para el ácido araquidónico, como la vía lipoxigena sa, que lo transforman en leucotrienes, lipoxinas o lipoxenos permiten comprender que las prostaglandinas son solo
una fracción de los productos fisiológica-
Las prostaglandinas de la serie 3 o PG3
derivan del 5, 8, 11, 14, 17 eicosapentaenoico.
En el ser humano, el ácido araquidónico es
el precursor más abundante, por lo tanto
predomina la serie 2. Las series 1 y 3 son
93
importantes en animales marítimos, también
son abundantes en esquimales, por el tipo
de alimentación.
piensa que la COX2 estaría en el cerebro
como enzima constitutiva.
Si sobre el ácido araquidónico actúa la enzima 5-lipoxigenasa se forman los leucotrienes, potentes quimiotácticos y proinflamatorios y son los componentes de la sustancia de reacción lenta en la anafilaxia o
SRS-A. Si sobre el ácido araquidónico interviene la 15-lipoxigenasa y luego secuencialmente la 5-lipoxigenasa se formarán
las lipoxinas A y B, que también son sustancias proinflamatorias, capaces de aumentar la liberación de anión superóxido y producir degranulación de neutrófilos con liberación de enzimas lisosomales.
En el hombre, el ácido araquidónico proviene
del ácido linoleico de la dieta o se ingiere
como constituyente de la carne, se esterifica como un componente de los fosfolípidos
de las membranas o se halla en las uniones
ésteres de otros lípidos complejos. Para ser
liberado debe estar no esterificado y para
ello debe sufrir escisión hidrolítica.
El ácido araquidónico se libera de los fosfolípidos de la membrana por la acción de
fosfolipasas, que son enzimas lisosomales:
la Fosfolipasa A2 y/o la Fosfolipasa C. Si
interviene la fosfolipasa A2, que es calcio
dependiente, aumenta el calcio ni tracelular
se activa la calmodulina, pudiendo convertirse el ácido araquidónico en distintos eicosanoides como las prostaglandinas, leucotrienes, lipoxinas o lipoxenos, o puede ser
reacilado por lisofosfatídico acetiltransferasa
que lo reincorpora en los fosfolípidos. La
importancia de estos procesos depende de
cada tejido, por ejemplo los macrófagos
reacilan 15 veces más en lugar de formar
PGs o LTs.
Si sobre el ácido eicosapentaenoico actúa
la enzima 15-lpoxigenasa y luego la 5lipoxigensa se producen los lipoxenos A y
B, sustancias que producen efecto antiagregante y desagregador de neutrófilos.
Si sobre el ácido araquidónico actúa una
epoxidasa como el citocromo P450 que es
una oxidasa de función mixta, se origina
ácido eicosatrienoico que dará origen a los
lipoxinoides, se sabe poco de su función,
aunque parecen regular la liberación de algunas hormonas como la somatostatina.
La cicloxigensa o prostaglandinsintetasa
y la lipoxigenasa son enzimas microsomales que catalizan la inserción de O2 en varias
posiciones en el ácido araquidónico libre. Si
el ácido araquidónico es sustrato de la cicloxigenasa se produce la cascada de
prostaglandinas. Esta enzima se considera
el paso limitante de la mayor biosíntesis de
prostaglandinas que se produce en respuesta a estímulos físicos, químicos, hormonales y neurohormonales. Sin embargo se han
descubierto dos isoformas de la enzima
ciclooxigenasa : La cicloxigenasa 1 (COX1)
y la cicloxigenasa 2 (COX2). La COX1 es
una enzima const itutiva y está presente en
la mayoría de las células del organismo en
cambio la COX2 no está normalmente presente, es una enzima inducida por citokinas, factores de crecimiento, factores séricos. Se postula que la COX 1 es la enzima
“constitutiva”, sería la responsable de las
funciones basales dependientes de prostanoides y la COX2 es la enzima “inducida”,
se induciría en procesos inflamatorios y
puede ser
inhibida por glucocorticoides
como la dexametasona y por inhibidores
selectivos como meloxicam. Aunque se
El ácido araquidónico puede ser sustrato de
otra enzima fosfolipasa, la fosfolipasa C
que generalmente toma el ácido araquidónico ligado al fosfatidilinositol. Por una serie
de reacciones enzimáticas se produce IP3 y
DAG (inositol trifosfato y diacilglicerol) que
con la intervención de una proteína G reguladora de nucléotidos de guanina movilizan
calcio del retículo endoplásmico (IP3) y de
canales iónicos (DAG).
También se halló en tejido cerebral de
mamíferos la enzima fosfolipasa D, la cual
hidroliza los fosfolípidos y produce ácido
fosfatídico, que es un intermediario para la
liberación de araquidonato. Esta enzima es
importante en vegetales superiores, aún no
se conoce bien su función en mamíferos.
SISTEMA DE LA ENZIMA
CICLOXIGENSA (COX1 Y COX2)
Se han descubierto dos isoformas de la
enzima ciclooxigenasa : La cicloxigenasa 1
(COX1) y la cicloxigenasa 2 (COX2), también
se está investigando la existencia de una
94
probable isoforma COX3. La COX1 sería la
enzima constitutiva y está presente en la
mayoría de las células del organismo en
cambio la COX2 no estaría normalmente
presente, es una enzima inducida por
citokinas, factores de crecimiento, factores
séricos. Aunque algunos autores postulan
que la COX2 sería una enzima constituva en
cerebro. Se piensa que la COX 1 es la responsable de las funciones basales dependientes de prostanoides y la COX2 se induce en procesos inflamatorios y es inhibida
por glucocorticoides como la dexametasona
y un inhibidor selectivo el meloxicam. Es
decir que los corticoides pueden inducir la
síntesis de lipocortina que es una inhibidora
de la fo sfolipasa A2, por lo que inhibe la
sintesis de prostaglandinas y leucotrienes.,
aunque también fue observado que en los
procesos inflamatorios, los corticoides también pueden inhibir la COX2.
na a nivel de plaquetas, es agregante plaquetario y vasocons trictor. El TXA2 tiene una
vida media de 30 segundos a 37 grados y
pH 7.5 y se transforma no-enzimáticamente
en TXB2 el cual es un metabolito con muy
poca actividad, pero es estable y puede
medirse su concentración en suero.
La PGI2 es inestable, su vida media es de 3
minutos y se hidroliza no enzimáticamente
dando la 6-ceto-prostaglandina F1α, que es
estable.
La presencia de las isomerasas varía de un
tejido a otro, pulmón y bazo son capaces de
formar toda la gama de prostaglandinas, en
cambio otros tejidos no; por ejemplo las
plaquetas sintetizan TXA2 que es agregante
plaquetario intravascular, contrae músculo
liso de arterias y bronquios. La célula endotelial sintetiza PGI2 que es antiagregante,
vasodilatadora, citoprotectora gástrica y
duodenal y en aparato yuxtaglomerular libera
renina.
La enzima cicloxigensa 1, es una enzima
constitutiva,
está presente en todas las
células, con excepción del eritrocito. A través de la enzima cicloxigenasa 1 los ácidos
grasos precursores se oxigenan y ciclizan,
formando los endoperóxidos cíclicos llamados PGG2 y PGH2. La enzima que convierte
al araquidonato en PGG2 requiere hem como cofactor, y la que convierte a la PGG2
en PGH2 requiere triptofano. Estos endoperóxidos cíclicos son muy inestables químicamente y tienen una vida media de 5 minutos a 37ºC y pH de 7,5. Se isomerizan y
enzimáticamente o espontáneamente son
capaces de formar las distintas PGs como
la PGE2, PGF2α, PGD2. Las PGA2, B2 y
C2 no son endógenas, se forman a partir de
la PGE2 durante la extracción; si la PGE se
trata con ácido se forma la PGA2, si se
extrae con bases se forma la PGB2, la
PGC2 es un isómero de la PGB.
Los mastocitos liberan PGD2 sobre todo en
procesos alérgicos y otros estímulos. Produce broncoconstricción, dolor, vasodilat ación y tiene un leve efecto antiagregante.
Muchos órganos como riñón, útero, intestino, etc. sintetizan PGE2 que produce vasodilatación, natriuresis, diuresis, y antagoniza
los efectos presores de angiotensina II y
noradrenalina.
La F2α es principalmente vasocontrictora y
es producida por la mayoría de los órganos
al igual que la E2.
Durante los procesos inflamatorios se produce un aumento de síntesis de receptores
de PGs y se induce también la síntesis de
cicloxigenasa 2. La activación de COX2 que
cataliza la formación de PGs es un paso
muy importante en los procesos inflamatorios. Existen 2 genes que codifican la enzima cicloxigenasa. La CICLOXIGENASA-1
(COX-1), es produida en condiciones norm ales, de reposo; mientras que la CICLOXIGENASA-2 (COX-2) es inducida en células
endoteliales y fibroblas tos de líquido sinovial
reumatoide, por agentes inflamatorios como
la interleukina-1 (IL-1). Los datos obtenidos
sugieren que la COX-2 es la isoforma as ociada con la inflamación ya que se hallaron
niveles aumentados de COX-2 en artritis
inducida experimentalmente, así como en
La PGF2α se puede transformar en PGE2
por medio de una reductasa sobre todo a
nivel renal (se interconvierten para modular la
hemodinamia renal).
Los endoperóxidos por medio de enzimas
específicas son capaces de formar otras
prostaglandinas que son muy activas biológicamente. Si actúa la prostaciclinsintetasa se forma la prostaciclina o PGI2 que
predomina a nivel vascular, es vasodilatadora
y antiagregante plaquetaria. Si actúa la
tromboxano sintetasa el endoperóxido se
transforma en tromboxano A2, que predomi-
95
condiciones artríticas en humanos (TIPS,
aug. 1993, pag.287-290)
classification of NSAIDs, J C Frolich, Vol 18,
30-38 Jan. 1997).
Se sabe en la actualidad que la COX1 está
presente en las plaquetas y es fundamental
para la síntesis de de tromboxano A2, la
inhibición de la enzima produce un efecto
antiagregante.
Las enzimas COX 1 y 2 son inhibidas por
drogas como la aspirina, siendo éste el mecanismo más importante de las acciones
analgésicas, antipiréticas y también antiinflamatorias de las drogas AINEs (antiinflamatorios no esteroides). En la actualidad se
vienen estudiando agentes con acción inhibitoria más selectiva sobre la COX2, como el
meloxicam,
nabumetona,
etodolac
y
nim esulida, podrían evitar la producción de
los efectos indeseables que se producen
cuando se inhibe la enzima constitutiva
COX1.
Fue observado en distintos experimentos un
incremento de COX2 durante la ovulación y
en el parto. También hay una sobreexpresión de COX2, pero no COX1 en el cáncer
de piel en el ratón y en el cáncer colorectal
en el ser humano.
La activación de COX1 lleva a la liberación
de PGI2 (prostaciclina), si ocurre en endotelio el efecto es antitrombogénico y cuando
se libera por la mucosa gástrica es citoprotectiva. La citoprotección se extiende tanto
para irritantes gástricos exógenos como
para endógenos como por ejemplo el jugo
gástrico. La inhibición de la producción de
prostaglandinas citoprotectoras gástricas
por las drogas tipo aspirina es la causa más
frecuente de ulceración gástrica y hemorragia digestiva. En los riñones las prostaglandinas se sintetizan principalmente en la
corteza, médula y asa ascendente de Henle.
Las prostaglandinas ni fluencian varias funciones incluso el flujo sanguíneo renal total,
la distribución del flujo sanguíneo renal, la
reabsorción de sodio y agua y la liberación
de renina. Estas funciones con la posible
excepción de la liberación de renina dependen de la COX1. Es por ello que las drogas
tipo aspirina, pueden producir reducción de
la tasa de filtración glomerular y en la excreción de sodio y agua, pudiendo llevar a problemas clínicos relevantes, como insuficiencia renal aguda, incremento de la presión
art erial o pérdida del control farmacológico
por retención de sodio. La COX2 se halló en
escasa cantidad en pulmón humano normal
y en membranas fetales, también se piensa
que sería constituva en cerebro en el funcionamiento neuronal, en la homeostasis renal,
de vesículas seminales y en útero. Cuando
existen estímulos, la expresión y actividad
de COX1 puede aumentar 2-3 veces, mientras que la COX2 puede incrementar más de
20 veces durante la reacción inflamatoria.
Las endotoxinas inducen poderosamente la
COX2 en monocitos y macrófagos. El líquido sinovial de pacientes con artritis reumatoidea y osteoartritis posee COX2 en las
células mononucleares, endoteliales y en
las células subsinoviales fibroblastos-like.
Esto daría una clara demostración que la
mayor parte de las prostaglandinas sintetizadas en las reacciones inflamatorias de la
osteoartritis y la artritis reumatoidea son
debidas a inducción de COX2. (TIPS, A
SISTEMA DE LA ENZIMA
LIPOXIGENASA
Las lipoxigenasas son una familia de enzimas que catalizan hidroxiperoxidaciones de
ácidos grasos y otras moléculas emparentadas. Estas lipoxi genasas, en presencia de
O 2 producen un reordenamiento de dobles
ligaduras del ácido araquidónico (atrapan
átomos lábiles de H) y lo transforma en
hidroperóxido y enzimáticamente o en forma
espontanea se forman hidroxiácidos. Las
enzimas 5 y 12 lipoxigenasa están ampliamente distribuidas en tejidos de mamíferos
y células de la sangre. Act ividad significativa
de 15 lipoxigenasa solo se observó en eos inófilos.
V í a 5-lipoxigenasa : Una vez liberado el
ácido araquidónico de las membranas celulares, la enzima 5-lipoxigenasa oxigena y
cicliza al ácido araquidónico a una sustancia
intermedia llamada 5-hidroxi-peroxi-eicosatetraenoico (5-HPETE), es un hidroxiácido
inestable, que rápidamente se transforma en
5-hidroxieicosatetraenoico (5-HETE) o leucotriene A4 (LTA4), que es muy inestable y
enzimáticamente o no, va a dar origen al
LTB4 o puede conjugarse con glutation y
formar LTC4 y sus productos LTD4, LTE4 y
LTF4.
Los leucotrienes en general, son importantes mediadores de los estados alérgicos e
96
inflamatorios. Se llaman leucotrienes porque
su mayor síntesis ocurre en leuc ocitos y fue
donde se descubrieron.
producen la lipoxina A y la lipoxina B,
(LXA y LXB). Estos agentes son importantes
mediadores de la inflamación, aumentan la
liberación de anión superóxido (O-)2 en neutrófilos (que es un tóxico celular) y producen
degranulación de estas células con liberación de enzimas lisosomales como elastasa, lo cual produce agregación leucocitaria,
importante en los proc esos inflamatorios.
El LTB4 es un potente mediador de la inflamación por sus acciones quimiotácticas.
Produce migración de neutrófilos y actúa
sinérgicamente con vasodilatadores y productos de exudación. Puede producir inflamación, es un potente activador de leucocitos.
Si sobre el ácido eicosapentaenoico actúa
la enzima 15-lipoxigenasa y luego secuencialmente la 5-lipoxige nasa se producen
los lipoxenos: lipoxeno A y lipoxeno B,
(LPA y LPB). Estos también son proinflam atorios y tienen potente actividad antiagregante de neutrófilos.
En algunas patologías se detectaron niveles
aumentados de LTB4, como por ejemplo en
colitis ulcerosa, en líquido sinovial en pacientes con osteoartritis o artritis reumatoidea. También se observó un incremento de
LTB4 en la psoriasis donde produce un aumento de leucocitos de piel y acumula neutrófilos.
Si en cambio el ácido araquidónico es sustrato de epoxidasas u oxidasas de función mixta como el citocromo P450, se
formará ácido eicosatrienoico que dará origen
a
los
lipoxinoides
(epoxieicosatrienoicos), se sabe poco de su función. Existen evidencias de que regularían la
liberación de algunas hormonas como por
ejemplo la somatostatina, en forma asociada
a movilización de Ca++ intracelular. En estudios recientes fue demostrado que la hormona liberadora de hormona luteinizante
(LHRH) actúa sobre células del lóbulo anterior de la hipófisis generando segundos
mensajeros (iones Ca ++ y nucleótidos cíclicos) para la liberación de hormona luteinizante (LH) con la participación de fosfoinos itoles y araquidonato de los fosfolípidos de
membrana. Los productos de araquidonato
son derivados del eicosatrienoico generados
por monooxigenación a expensas del citocromo P450. Estos lipoxinoides no solo
aumentan la producción basal de LH desde
hipófisis anterior, sino que también aumentan la acción estimulante de LHRH sobre la
secreción de LH de la hipófisis. Estos compuestos son investigados en la actualidad
por su actividad biológica sobre músculo liso
y sobre el transporte epitelial.
Como vimos, el LTA4 también da origen a
los péptidoleucotrienes o
LTC4, LTD4,
LTE4 y LTF4, en este orden pierden potencia. La mezcla de estos leucotrienes es la
sustancia de reacción lenta en la anafilaxia
(SRS-A). Los más potentes son el LTC4 y el
LTD4.
Producen broncoconstricción y aumento de
la permeabilidad vascular. Estos leucotrienes poseen actividad espas mogénica sobre
músculos lisos y son 100 veces más potentes que la histamina o la metacolina como
broncocons trictores. Es por ello que la broncoconstricción responde muy pobr emente a
los agentes antihistamínicos, bloqueantes
H1, debido a que la histamina solo iniciaría
el proceso, mientras que los leucotrienes lo
mantienen. El tejido pulm onar humano y los
mastocitos sintetizan leucotrienes. En rinitis
alérgica y en ataques de asma, se observó
que aumenta la liberación de LTC4, D4, E4.
(TIPS, aug.1992)
Otros productos de lipoxigenasa: Lipoxinas, lipoxenos, lipoxinoides y
hepox ilinas: Existen 3 vías principales en
la metabolización de ácidos grasos por lipox igenasas: la de la 5-lipoxigenasa, la de
la 15 lipoxigenasa y la de la 12-lipoxigenasa.
Los productos formados por lipoxigenación
son importantes en reacciones de hipersensibilidad inmediata y en la inflamación.
También el ácido araquidónico puede ser
sustrato de la 12- lipoxigenasa y se forma
el 12-HPETE (12-hidroxi-peroxi-eicosa- t etraenoico), que dará origen a la hepox ilina
A3 (HxA3) y a la hepoxilina B3 (HxB3),
estos produc tos están emparentados con
leucotrienos, sus funciones fueron estudiadas en plaquetas y en leucocitos, pero aún
no son claras.
Si sobre el ácido araquidónico (o eicosatetraenoico) actúa la 15-lipoxigenasa y luego
secuencialmente la 5-lipoxigenasa , se
97
Resumen de las acciones de LTs: Como vimos,
los productos de la vía 5-lipoxigenasa como los
leucotrienes, son importantes en los procesos inflamatorios como el asma y en otras reacciones de
hipersensibilidad inmediata.
Se detectaron niveles aumentados de leucotrienes en
alergia y en algunas enfermedades inflamatorias. El
tejido pulmonar humano y los mastocitos sintetizan
leucotrienes. Se vio que en ataques de asma aume nta la liberación de leucotrienes C4, D4 y E4. En la
artritis reumatoidea el LTB4 está en alta concentración en el líquido sinovial, si se compara con individuos sanos. El LTB4 aumenta su concentración en la
colitis ulcerosa. En la psoriasis el LTB4 activa los
leucocitos de la piel y acumula neutrófilos.
clínica para el asma y la artritis reumatoidea.
METABOLISMO DE PROSTANOIDES
Metabolismo de prostagland inas
El 80-90% de las prostaglandinas al pasar
por la circulación pulmonar se metabolizan
rápidamente, por medio de omegahidroxilación, es decir la inserción de un OH
en la terminal omega de la molécula. Luego
sufren beta-oxidación de la cadena carbox ílica. Se generan metabolitos tetranor y dinor, inactivos.
Existen muchas evidencias que los leucotrienes son
mediadores del asma. Se han identificado sus productos en orina de pacientes con asma producido
por alergeno (LTE4) y en lavados broncoalveolares
(LTC4 y LTD4). También se detectó LTC4 en secreciones nasales de pacientes hipersensibles a aspirina. Estos resultados indican que estos mediadores
se liberan in vivo.
La deshidrogenación en C15 ocurre por la
enzima prostaglandin-15-deshidrogensa, que
es muy activa en riñón, pulmón y útero.La
15-deshidrogenación de las prostaglandinas
es el mecanismo fisiológico más rápido e
importante en la inactivación de las prostaglandinas.
También se detectaron LTC4, D4 y E4 en pacientes
con reacciones anafilactoides agudas a indometacina. Esto demuestra que los leucotrienes son liberados en varias condiciones alérgicas o pseudoalérgicas.
En pulmón, riñón y útero puede ocurrir interconversión de PGE2 en PGF2α, por acción
de la enzima 9-ceto-reductasa.
Los análogos estables de prostaglandinas
son más difíciles de metabolizar: como por
ejemplo la 16-16 dimetil PGE1 (utilizada
para producir aborto o dilatación cervical), o
la 15-15 metil PGE1 (misoprostol) o la 16-16
metil PGE2 (antisecretoras y citopr otectoras
gástricas, utilizadas en el tratamiento de la
úlc era gás trica).
Agentes inhibidores de la síntesis de
LTs: Los corticoides son capaces de inhibir
la fosfolipasa A2 a través de la enzima macrocortina o lipocortina y de este modo en
forma indirecta inhiben la síntesis de PGs y
LTs, lo que en parte explica sus potentes
acciones antiinflamatorias, además de la
inhibición de COX2. En terapéutica clínica
se están ensayando inhibidores de la enzima 5-lipoxigenasa, a como el Zileuton. Los
inhibidores de 5-lipoxigenasa podrían tener
un potencial terapéutico en enfermedades
como el asma, rinitis alérgica, psoriasis,
artritis reumatoidea y colitis ulcerosa.
El TXA2 se transforma en una sustancia
más estable: el TXB2, en forma rápida no
enz imática.
La PGI2 es la única prostaglandina que pasa
por la circulación pulmonar sin inact ivarse.
La PGI2 se metaboliza en vasos sanguíneos, hígado y riñón.
El Zileuton, es bien tolerado por vía oral y
produce inhibición dosis-dependiente de la
5-lipoxigenasa y por lo tanto de la síntesis
de LTB4 (800 mg inhiben la síntesis de
LTB4 por 6 horas). En artritis y colitis ulcerosa se utilizan 800 mg de zileuton 2 veces
al día para aliviar los síntomas. En el asma
se utilizan 600 mg, 4 veces al día.
En vasos sanguíneos o riñón la PGI2 por
acción
de
la
15-hidroxiprostaglandindeshidrogenasa se transforma en un producto inactivo: 6-diceto-PGF1A.
En hígado o vasos sanguíneos la PGI2 por
acción de la 9-OHPGDH se transforma en 6ceto-PGE1 que conserva propiedades antiagregantes. La PGI2 también puede biotransformarse no enzimaticamente por hidrólisis a
un producto inactivo: 6-keto-PGF1α.
Otro inhibidor selectivo de 5-lipoxigenasa es
el ICID2138, de vida media más prolongada
que el zileuton. Una sola dosis diaria de 350
mg inhibe la síntesis de LTB4 por 24 horas.
Este agente está en fase I de investigación
98
Metabolismo de leucotrienes
Ocurre principalmente en pulmón. También
los leucotrienes pueden degradarse en hígado, riñón y vasos sanguíneos por omega y
beta-oxidación de ácidos grasos, en las
cadenas laterales, produciendo metabolitos
inactivos que se eliminan por orina, en forma
semejante a las prostaglandinas.
La unión de PGE2 a su receptor produce
activación de proteína G estimulatoria, activa
la adenilciclasa y se produce aumento de
AMPc, que estimula proteinkinasas productoras de fosforilaciones y de respuestas
biológicas.
El LTB4 causa activación, degranulación y
generación de anión superóxido de leucocitos polimorfonucleares por activación secundaria de IP3.
Los efectos contráctiles de los eicosanoides
sobre músculo liso podrían ser mediados
por la liberación de calcio, mientras sus
efectos relajantes pueden ser mediados por
la generación de AMPc. Los efe ctos de los
eicosanoides sobre muchos sistemas corporales como por ejemplo el sistema inmune,
pueden explicarse en forma similar. Muchos
de los efectos contráctiles de los eicosanoides pueden antagonizarse disminuyendo las
concentraciones de calcio extracelular o
utilizando bloqueantes cálcicos.
MECANISMO DE ACCION.
RECEPTORES DE EICOSANOIDES
Los eicosanoides son sustancias de corta
vida media, alta potencia local y producen
amplia variedad de efectos al unirse a receptores celulares específicos. Estos receptores parecen estar enlazados a proteína G,
aunque su especificidad farmacológica no
está dada por un efector intracelular partic ular o segundo mensajero, sino por la cantidad y distribución de receptores sobre distintos tipos celulares.
PGI 2: Su potencia antiagregante plaquetaria
depende de su capacidad de estimular la
adenilciclasa al unirse al receptor IP, esto
aumenta el AMPc en las plaquetas y músculo liso vascular, el cual activa proteinkinasas específicas. Esta kinasas fosforilan
proteinas internas de la bomba de calcio,
antagonizando así la movilización de calcio
y disminuyendo la concentración de calcio
intracelular.
Receptores: Los eicosanoides producen
sus acciones al unirse a receptores específicos, como ocurre con las hormonas y
neurotransmisores.
Los receptores celulares específicos de
prostanoides fueron bien demostrados en:
adipocitos, hígado, cuerpo lúteo, útero y
arterias. También fueron detectados receptores para TXA2 en plaquetas.
La PGD2 también inhibe la agregación plaquetaria por activar adenilciclasa, e interactuar con el receptor DP.
Para denominarlos se coloca la letra de la
prostaglandina que es agonista potente del
mismo (ej. E o F2α) y la letra P (de prostanoide),
se los ha dividido en 5 tipos
principales:
TXA2: Tiene efecto opuesto a PGI2, produce
potente inducción de agregación plaquetaria.
El TXA 2 se une al receptor TP en la superf icie de las plaquetas, activando el metabolismo del fosfatidilinositol, llevando a la formación de IP3, este segundo mensajero
causa movilización de calcio intrac elular,
activación de calmodulinas-Ca++. El compl ejo calmodulina-calcio se une a la miosinakinasa activándola, para que fosforile a la
miosina que se une a la actina, se degranula la plaqueta y se produce la agregación
plaquetaria.
DP= receptor de PGD2
FP= receptor de PGF2α
EP= receptor de PGE2
TP= receptor de TXA2
IP= receptor de PGI2
Los receptores EP y TP a su vez están divididos en dos suptipos: EP1= contracción
del músculo liso y EP2= relajación del músculo liso; TPgamma= contracción del músculo liso y TPα (agregación plaquetaria).
También se produce diacilglicerol (DAG) que
activa proteinkinasa C, esta enzima promueve fosforilaciones de otras enzimas como
por ejemplo las ligadas a canales iónicos,
moviliza calcio intracelular y se produce
degranulación de plaquetas.
Por ejemplo el misoprostol (15-15 dimetil
PGE1) es un potente agonista del rec eptor
EP.
99
El alprostadil es agonista de EP.
El fluprostol es agonista de FP.
Los antagonistas de leucotrienes por vía
oral también se están ensayando, como el
Zafirlukast (antagonista de LTD4). Este
agente sería de utilidad para el tratamiento
del asma.
Los receptores para E2 y F2α son proteicos
y necesitan de algunos lípidos para conservar su afinidad.
Los inhibidores de 5-lipoxigenasa serían
útiles en el asma, en la anafilaxia y en procesos inflamatorios. El ZILEUTON es un
inhibidor selectivo de la 5-lipoxygenasa,
impidiendo la síntesis de leucotrienes. Se
está investigando en el tratamiento de afecciones mediadas por incremento de leucotrienes, como asma, rinitis alérgica, colitis
ulcerosa y artritis reumotaoidea
Los receptores de PGs están acoplados a
segundos mensajeros:
Los receptores DP, EP2 e IP están acoplados a proteina Gs y el segundo mensajero
es el AMPc. Al ser activados relajan el
músculo liso.
Los receptores FP, EP1 y TPα, contraen
músculo liso, al ser activados estimulan la
fosfolipasa C y los segundos mensajeros
producidos son: IP3 -DAG y Ca++.
Otros agentes que interactúan con eicosanoides: La nifedipina, inhibidor de los
canales lentos de calcio, es antagonista de
TXA2 porque impide el influjo de calcio para
la agregación plaquetaria.
También fueron identificados receptores para
leucotrienes: (LTB4, LTC4 y LTD4, LTDE4).
Todos parecen activar la fosfolipasa C. El
LTB4 posee un receptor de membrana específico en el neutrófilo que al unirse al
mismo lo activa y produce quimiotaxis.
Nifedipina y Verapamilo antagonizan el
broncoespasmo del ejercicio que es mediado por leucotrienes porque disminuyen el
influjo de calcio, impidiendo la liberación de
estos compuestos.
Antagonistas de receptores: Aún no se
han descubiero antagonistas poderosos de
los prostanoides, pero algunos ya poseen
valor práctico in vivo.
La vitamina E es una sustancia antioxidante que reduce la peroxidación lipídica,
esta vitamina inhibe la producción de tromboxano y estimula la síntesis de PGI2, debido a que el tocoferol anula los peróxidos
lipídicos y aumenta la actividad de prostaciclinsintetasa.
El bloqueante del receptor de TXA2: BM13177, se está experimentando como antitrombótico.
El sulotroban es un antagonista no prostanoide del receptor de TXA2, se administra
por vía oral, inhibe la agregación plaquetaria
y prolonga el tiempo de sangría en personas
normales o en pacientes con enfermedad
ateroesclerótica.
La cicletanina, es un agente antihipertensivo nuevo capaz de estimular la producción de PGI2, posee propiedades vasodilatadoras, natriuréticas y antiagregantes.
ACCIONES FARMACOLOGICAS
La PGI2 posee actividad citoprotectora y
antifibrinolítica: el colesterol, los LDL y la
nicotina disminuyen la síntesis de PGI2.
Cuando las PGs fueron descubiertas se
pensaba en su efecto hipotensor, natriurético y diurético (PGE2) y su proyección en la
terapéutica de la hipertensión arterial, pero
debido a su corta vida media y efectos colaterales no se pudieron utilizar para este fin.
En la diabetes, ateroesclerosis, eclamsia se
hallan disminuídos los niveles de PGI2.
Los LTs C4, D4 y E4 se liberan en mayor
cantidad en asma bronquial e hipersensibilidad inmediata.
Las PGs y tromboxanos tienen efectos bien
conocidos sobre músculo liso y plaquetas.
Otros importantes sistemas donde actúan
incluyen SNC, terminales nerviosas postganglionares autonómicas, terminales nerviosas sensoriales, órganos endocrinos y
tejido adiposo.
El LTB4 se libera en mayor cantidad en
procesos inflamatorios, artritis, psoriasis y
dermatosis.
100
de prost aciclin-sintetasa. Las células endoteliales producen, pero en pequeñas cantidades, otras PGs, incluso pueden producir
TXA2 pero en cantidades muy poco significativas.
1-Músculo liso:
-a) Vascular: El músculo liso vascular arteriolar se relaja por acción de PGE2 y PGI2,
la vasodilatación es promovida por activación
de adenilciclasa. El TXA2 y la PGF2α actúan produciendo vasoconstricción principalmente en las venas. La PGI2 es producida en el endotelio. En la microcirculación la
PGE2 también es un importante producto
endotelial. El potente vas odilatador EDRF
(factor de relajación endotelial u óxido nítrico) es liberado por el endotelio junto con
PGI2 y PGE2. La acción del EDRF es mediada por guanilciclasa en el músculo liso
vascular y su efecto no es bloqueado por
AINEs. Como vimos, la regulación de la
microcirculación no depende exclusivamente de la síntesis de PGs.
La plaqueta, una vez activada se adosa al
endotelio vascular, formando el trombo blanco o plaquetario. La plaqueta presenta receptores para prostaciclina o PGI2. Cuando
se une PGI2 a su receptor plaquetario se
activa la enzima adenilciclasa con producción de AMPc. El AMPc bloquea los dos
mecanismos de activación plaquetaria, inhibiendo la movilización de calcio, que es el
mediador de la degranulación, tanto para el
TXA2 como para el PAF. Este mecanismo
de regulación local evitaría que un proceso
fisiológico de agregación plaquetaria, que se
puso en marcha por daño endotelial, se
convierta en un proceso patológico, la
trombosis con obstrucción endoluminal.
-b)Tracto gastrointestinal: El efe cto sobre
músculo liso G-I es variable. Las PGE2 y
F2α contraen el músculo liso longitudinal. La
PGF2α contrae el músculo liso circular y la
E2 lo relaja. La administración de E2 y F2α
produce cólicos y calambres.
En conclusión podemos decir que:
-a) La inhibición total de TXA2 produce un
ligero defecto en la hemostasia, ya que la
vía del ácido araquidónico no es a
l única
responsable de la agregación plaquetaria.
-c)Vías aéreas: Las PGE1, E2 e I2 relajan
el músculo liso respiratorio, el TXA2 y la
PGF2α lo contraen.
-b)La PGI2 no es un antiagregante circ ulante, actúa a nivel local y el principal estímulo
para su síntesis es la adhesión plaquetaria.
-d)Tracto genitourinario: El músculo liso
del tracto genitourinario (especialmente el
útero embarazado a término) es contraído
por E2 y F2α (ver más adelante, acciones
sobre la reproducción).
-c) Es importante inhibir la produc ción de
TXA2 sin inhibir la producción de PGI2 en
pacientes con riesgo de enfermedades
trombóticas y/o tromboembólicas.
2-Plaquetas:
3-Organos reproductivos:
Como mencionáramos anteriormente, la
agregación plaquetaria puede ser muy afectada por los eicosanoides. La PGI2, liberada
por el endotelio vascular es antiagregante
plaquetaria y vasodilatadora, mientras que el
tromboxano A2 sintetizado por las plaquetas
es un potente agregante plaquetario y vasoconstrictor. Estas sustancias con acciones
biológicamente opuestas representan un
mecanismo fisiológico de regulación de la
interacción plaqueta-pared vascular y la
formación de trombos. La plaqueta además
posee una vía agregante independiente del
ácido araquidónico en la que interviene el
factor activador plaquetario (PAF). El endotelio vascular, por otro lado, desvía la síntesis
del ácido araquidónico hacia PGI2 por poseer
las células endoteliales gran concentración
-a)Femeninos: Los efectos de las prostaglandinas sobre útero son de gran importancia clínica.
Se ha sugerido que las prostaglandinas del
líquido seminal facilitarían la implantación
del blastocisto o el transporte del huevo y
que la secreción de PGs uterinas causan
luteolisis. La PG más importante en los
procesos de ovulación, menstruación, luteólisis e inicio del trabajo de parto, es la
PGF2α, aunque también participan la E2 y
la I2.
La propiedad constrictora de la PGF2α sobre miometrio y elementos contráctiles (actina-miosina) del folículo maduro, explica las
101
acciones sobre la ruptura folicular (ovulación)
y sobre las contracciones menstruales en el
útero no embarazado. En la mitad del ciclo
(ovulación) aparece un pico elevado de
PGF2α que coincide con los niveles máx imos de LH. Si no hubo fecundación, al final
del ciclo, se completa la involución del cuerpo amarillo (luteólisis) con bajos niveles de
progesterona y LH y un pico elevado de
PGF2α que inicia la mentruación.
4-SNC y SNP:
El SNC sintetiza prostanoides (PGE2 y
PGF2α), pero la función exacta de estos
compuestos es desconocida. El hipotálamo
sintetiza E2 y su concentración aumenta en
LCR durante la fiebre inducida por pirógenos.
Si se administran antiinflamatorios no esteroides (AINEs) se inhibe la formación de
prost aglandinas y se reduce la fiebre.
En el útero embarazado los niveles de
PGF2α son insignificantes, hasta las 24 hs
que preceden al inicio de trabajo de parto,
donde se produce un aumento de oxitocina,
siendo estas dos sustancias las responsables del inicio de parto, conjuntamente con
una caída de los niveles de progesterona.
Sin embargo, la progesterona es la gran
moduladora de la respuesta contráctil del
músculo liso uterino.
Las PGs también inhiben la liberación de
noradrenalina de terminales simpáticas presinápticas, los AINEs invierten este efecto.
El cerebro sintetiza, en condiciones patológicas, traumatismos, procesos inflamatorios
y neurológicos tromboxanos y leucotrienes,
no así en condiciones fisiológicas.
Las PGs son también importantes mediadores en procesos de hiperalgesia y dolor,
provocando una disminución del umbral de
los receptores de las terminaciones nociceptivas periféricas a estímulos físicos, químicos y humorales (calor, histamina, bradiquinina). El LTB4 es un potente hiperalgés ico.
El mecanismo íntimo de la uteroconstricción
es por aumento de la concentración de calcio intracelular en el miometrio, con inhibición del secuestro del cation por el retículo
sarcoplásmico, independiente de la acción
del AMPc. La progesterona a su vez regularía la entrada de calcio o estabilizaría la
fosfolipasa A2 miometrial o placentaria, disminuyendo la sensibilidad uterina a la F2α
durante el embarazo.
-a) Fiebre: La PGE2 produce fiebre. La
fiebre puede ser producida por distintas
noxas: destrucción tisular, infección viral,
bacteriana, etc. Los leucocitos ante estos
estímulos producen y liberan pirógeno endógeno también llamado interleukina 1 (en
menor cantidad interleukina 6, factor de
necrosis tumoral y el interferón) esta sustancia actúa sobre el centro termorregulador,
en el área preóptica del hipotalamo anterior,
produciendo la liberación de PGE 2. En esta
zona existen neuronas termodetectoras que
son las encargadas de recibir señales de
cambios térmicos en el organismo. Estas
neuronas tienen conexiones con las insensibles a la temperatura que son las que
mantienen el punto fijo. Cuando existen
pirógenos, esas interleukinas liberan PGE
en hipotálamo anterior, activa neuronas termorregulatorias sensibles al frío y deprime
neuronas sens ibles al calor en el área preóptica proveyendo una base fisiológica para la
regul ación del punto fijo de temperatura en el
termostato que no pueden mandar su señal
a las neuronas insensibles a temperatura,
perdiéndose el punto fijo, y se eleva la temperatura en un grado o más, de acuerdo al
estímulo. Las drogas tipo aspirina al inhibir
La presencia de PGs en el semen humano
facilitaría la fecundación. Se describieron
acciones como dilatación de cuello uterino,
aumento de motilidad del cuerpo y de las
trompas que facilitarían el ascenso espermático.
-b)Masculinos: El rol de las PGs en el semen es todavía objeto de conjeturas. El
mayor origen de las PGs es de las vesículas
seminales; la próstata y los testículos sintetizan solo pequeñas cantidades. El semen
de hombres fértiles contiene cerca de 400
µg/ml de PGE y PGF, existiendo 20 veces
más PGE que PGF. El hombre con bajas
concentraciones de PGs en el líquido seminal es relativamente infértil. Los factores que
regulan la concentración de PGs en el líquido seminal no se conocen bien, aunque la
testosterona regularía su producción. Los
TXs y LTs no se hallaron en el líquido seminal. Se vio que grandes dosis de aspirina
reducen el contenido de PGs del líquido
seminal.
102
la cicloxigenasa, inhiben la síntesis de PGs,
las neuronas termodetectoras se recuperan
y pueden enviar señales periféricas de pérdida de calor (vasodilatación, transpiración,
perspiración, etc) y señales centrales a las
neuronas insensibles, recuperándose la
temperatura corporal.
para la regulación del punto fijo de temperatura en el termostato .
Estas citokinas piretógenas, principalmente
la interleukina 1, actuarían como neurotransmisores que regulan la respuesta febril.
El hipotálamo sería la región clave: El área
preóptica en la termorregulación, el núcleo
paraventricular del hipotálamo secretaría
factor liberador de corticotrofina y vasopresina y estaría involucrado en la regulación de
flujos sanguíneos y y el área ventromedial y
lateral del hipotálamo que han sido implic adas en el control del apetito y la.parte pos tero-lateral del hipotálamo y tallo cerebral que
estarían involucrados en los ciclos de sueño-vigilia. Factores todos involucrados en la
respuesta febril.
Cómo el cerebro reconoce el pirógeno
endógeno? El cerebro está protegido por la
barrera hematoencefálica, que excluye grandes proteínas como el pirógeno endógeno
circulante (15.000 a 30.000 daltons). Sin
embargo el cerebro parece reconocer la
presencia de pirógeno endógeno en ciertos
sitios conocidos como órganos circunventriculares que carecen de una barrera hem atoencefálica. Los órganos circunventriculares
son pequeños grupos celulares neuronales
alrededor del borde del sistema ventricular
cerebral que contienen capilares fenestrados
que permiten el contacto con una variedad
de sustancias circulantes directamente desde la corriente sanguínea. Las neuronas
dentro del sistema circunventricular inervan
principalmente las porciones vecinas del
cerebro (hipotálamo y tallo cerebral), que
están involucrados en la regulación autonómica, endócrina y del comportamiento. Existen evidencias que ciertos órganos circunventriculares, sobre todo el órgano vasculosum, reconocen a las citokinas circulantes
liberando prostaglandinas, lo mismo que los
astrocitos y la microglia. Así, en los prim eros estadíos de la fiebre, las prostaglandinas, principalmente la E2, actúan como mediadores paracrinos en el órgano vasculosum y en áreas adyacentes inmediatas.
Recientes datos (N.E.J of Medicine, The
neurologic basis of fever, jun. 30 de 1994)
indican que la región alrededor del órgano
vasculosum es la que contiene más altos
niveles de receptores de PGE2 en el cerebro
y esta es el área más sensible a producir
fiebre cuando se inyecta PGE2 .
-b) Sueño: La PGD2 inyectada en ventrículos es capaz de producir sueño natural,
en numerosas especies incluyendo primates.
-c) Neurotransmisión: La PGE inhibe la
liberación de noradenalina de terminales
nerviosas simpáticas presinápticas. Aparentemente tienen un rol fisiológico modulador.
Los AINEs pueden producir vas oconstricción
por aumento de liberación de noradrenalina y
por inhibición de la síntesis endotelial de
PGs vasodilatadoras.
5- Neuroendocrinología:
Se ha demostrado tanto in vivo como in vitro
que los eicosanoides pueden afectar la secreción de neurohormonas. La PGE promueve la liberación de hormona del crecimiento,
prolactina, hormona estimulante de tiroides
(TSH), ACTH, FSH y LH, sin embargo tales
efectos farmacológicos no se observan en
pacientes que reciben PGE. Los productos
de lipoxigenasa también afec tan la liberación
de hormonas como vimos anteriormente.
Dada la velocidad de los eventos se piensa
que las neuronas del órgano vasculosum o
de los alrededores del área preóptica son
activadas por PGE2 y producen los proc esos
axonales en el cerebro en contacto con
otros grupos celulares y coordinan la respuesta febril. La aplicación de interleukina 1
o factor de necrosis tumoral activa neuronas
termorregulatorias sensibles al frío y deprime neuronas sensibles al calor en el área
preóptica proveyendo una base fisiológica
6- Riñón:
Las prostaglandinas regulan el flujo sanguíneo renal. Las PGE2 y la I2 aumentan el
flujo sanguíneo renal, produciendo diuresis y
natriuresis. La síntesis intrarenal de estos
autacoides se estimula por diferentes factores, por ej.: por la acción de vasoconstrictores como noradrenalina o angiotensina, por
estimulación simpática, la constricción de la
arteria renal. A nivel tubular la PGE 2 ejerce
103
una acción inhibitoria sobre la hormona antidiurética (ADH) aumentando la reabsorción
de agua y estimulando la diuresis.
ron ser mil veces más potentes que la histamina.
Un disbalance de los prostanoi des ha sido
demostrado en distintas patologías, están
aumentados en procesos inflamatorios,
shock endotóxico, síndrome de Bartter,
amenaza de aborto, dismenorrea, diabetes,
persistencia del ductus arterioso y procesos
alérgicos. Se encuentran disminuidos en
hipertensión inducida por el embazo, hipertensión arterial, síndrome de Raynaud, arteriopatías obstructivas, úlcera péptica, esterilidad masculina.
En el síndrome de Bartter, caracterizado por
hiperreninemia, hiperaldosteronismo, hipopotasemia, normotensión, y disminución de
sensibilidad o resistencia a la angiotensina,
se pudo comprobar que estos cambios están asociados a un aumento significativo de
PGs vasodilatadoras (PGE2 y PGI2), estos
pacientes se benefician con AINEs.
Las PGI2, E2 y D2, estimulan la secreción
de renina de las células yuxtaglomerulares
renales, siendo la I2 uno de los más potentes estimuladores de secreción de renina.
Los LTs tiene en la mayoría de los vasos
sanguíneos acciones vasoconstrictoras, y
en los vasos renales sus respuestas son
variadas.
USOS CLINICOS DE EICOSANOIDES
Varias investigaciones sobre compues tos
eicosanoides se han desarrollado con fines
terapéuticos. 1) Los analogos estables de
PGE1 y PGE2, estimulan el AMPc y se
utilizan como agentes citoprotectores. Otros
análogos de PGI2 también fueron aprobados
para utilización clínica. 2) También se des arrollaron inhibidores enzimáticos y antagonistas de receptores para inhibir eicosanoides “patológicos” como TXA2 y leucotrienes.
3) El conocimiento de la síntesis de eicosanoides y su metabolismo ha llevado al
desarrollo de nuevos agentes inhibidores
potentes de cicloxigenasa (AINEs) con mejores propiedades farmacoc inéticas y farm acodinámicas. Uno de los objetivos es que
inhiban las dos vías: cicloxigenasa y lipoxigenasa, el otro disminuir la toxicidad gastrica y renal de estos agentes (inhibición selectiva de COX2).
4) También se está investigando activamente sobre la manipulación de precursores de
ácidos grasos poliinsaturados como el eicosapentaenoico en la dieta, para tratar de
modificar los fosfolípidos de membrana, es
decir se formaría TXA3 con débil acción
agregante plaquetaria y PGI3 que conserva
sus propiedades anti agregantes y vasodilatadoras.
7-Tracto gastrointestinal:
La mucosa gástrica sintetiza PGI2 y PGE2.
Estas PGs endógenas actúan como citoprotectoras aumentan la secreción de mucus,
bicarbonato y el flujo sanguíneo local. La
inhibición de la síntesis de PGs por AINEs
disminuye la citoprotección y favorece el
daño de la mucosa gástrica, este efecto
ulcerogénico representa la más común e
importante de las reacciones adversas a
estos agentes.
Las PGE1 y E2 inhiben la secreción ácida
gástrica producida por diferentes estímulos
(gastrina, histamina). El TXA2 por el contrario es proulcerogénico.
En el epitelio intestinal las PGs son proinflamatorias y además favorecen la transferencia de agua hacia la luz intestinal produciendo diarrea.
8-Aparato respiratorio:
El músculo liso de las vías aéreas se relaja
por acción de la PGE1, E2 y la I2 y se contrae por el TXA2 y la F2α.
Moléculas análogas de las PGs endógenas
pero resistentes a la degradación enzimática
por sustituciones químicas de sus moléculas fueron sintetizadas por la industria farmacéutica. Las aplicaciones farmacológicas
más importantes de estos análogos son:
prevención de úlcera gástrica, mantenimiento del ductus arterioso abierto en el recién
nacido, inducción del parto, expulsión del
feto muerto, inducción de aborto, circulación
El pulmón libera distintos tipos de PGs y
LTs, el tipo de PG depende del tejido, así
por ejemplo en el árbol bronquial la más
importante es la E2, en el parénquima pulmonar la F2α y el TXA2 y en los vasos la I2.
En el pulmón, los mastocitos y monocitos
sintetizan leucotrienes C4, D4 y E4, los
cuales son broncoconstrictores y demostra-
104
extracorporea (by-pass, diálisis, hemoperfusión) en isquemia de miembros inferiores y
embolia pulmonar.
En la actualidad se combinan antagonistas
de progesterona con PGs para producir terminación del embarazo temprano. La eficacia del mifepristone (anti-progestágenos) en
combinación con PGE1, E2 y F2α. En
Francia se ha utilizado el sulprostone (un
derivado E2) se administra 48 hs después
de administrar mifepristone. En Inglaterra se
utiliza el gemeprost (derivado de PGE1). El
uso de estos derivados de PGs fue relacionado con el des arrollo de infarto agudo de
miocardio, por espasmo de miocardio que
resultaron fatales en algunos casos. En
algunos países donde el mifepristone ha
sido aprobado no se rec omienda su uso en
combinación con PGs en mujeres de más
de 35 años o que son fumadoras.
-Aborto terapéutico: Las PGs del tipo de
la E y la F son ampliamente utilizadas en
obstetricia y ginecología debido a que producen estimulación de contracciones uter inas y la maduración cervical durante el embarazo. El análogo de la PGF2α, el Dinoprost, se utiliza para la inducción del parto,
aborto y expulsión de la mola hidatiforme.
Para inducir el trabajo de parto se administra
en solución de 15 µg/ml por vía i.v., 2,5
µg/min no más de 30 minutos, ajustando la
dosis a la respuesta uterina con monitoreo y
atención contínua a los efectos colaterales:
fiebre, mareos, diarrea, taquicardia, enrojecimiento. Para expulsar el feto muerto y
retenido se puede comenzar con 5
µg/min/i.v., aumentando la dosis si es necesario, a intervalos de 60 minutos de acuerdo
a la respuesta uterina y a los efectos adve rsos que experimente la paciente. La 15metil -PGF2α (Carboprost trometamina) se
puede administrar para inducir el parto en
ruptura de membranas. También puede
usarse postparto para el tratamiento de la
hemorragia por atonía uterina.
Se ha demostrado la eficacia de un derivado
de PGE el misoprostol (Citotec) 48 hs después del mifepristone. El misoprostol individualmente carece de acción abortiva, pero
es útil en combinación con el mifepristone
para tal uso. Además parece no provocar
efectos coronarios. La utilización de esta
combinación de agentes para la terminación
precoz del embarazo debe efectuarse antes
de los 60 días de la implantación del óvulo
fecundado.
El uso indebido del misoprostol para inducir
aborto sin la combinación de antiprogestágenos ha producido efectos teratógenos, en
embarazos que continuaron. Se comunic aron casos de focomelia y otras malformaciónes congénitas en Brasil.
- Maduración cervical: Un derivado de
PGE2 la dinoprostona (Prolisina E2)R viene
en forma de tabletas vaginales ha sido usada como abortifaciente o para inducir el trabajo de parto. Sin embargo en bajas dosis y
preparada en forma de gel es capaz de promover la maduración cervical, previo al trabajo de parto. La dinoprostona produce modificaciones en la colagenasa del cuello uterino favoreciendo la maduración, estimulando
además las contracciones uterinas. Se ha
usado para producir aborto, aunque en el
95% de los casos el aborto es incompleto y
necesita intervención adicional.
En ensayos clínicos ha demostrado que la
administración intravaginal o intracervical es
capaz de producir dilatación del cuello uterino, acortando la inducción del parto, reduciendo el uso de oxitocina y disminuyendo
la tasa de cesareas.
-Ulcera gástrica: Se usan derivados de
PGE1 (misoprostol, alprostadil) o de la
PGE2 (dinoprostona) para el tratamiento de
la úlcera gástrica, estados hipersecretorios
y para la prevención de úlcera en el tratamiento prolongado con AINEs. Las dosis
efectivas por vía oral presenta efectos colaterales como diarrea, cólicos abdominales,
etc. Su efecto no es superior a los antagonistas H2 de la histamina. Generalmente se
administra misoprostol a pacientes que reciben AINEs para prevenir el desarrollo de
úlcera gástrica en dosis de 200µg cada 6
horas.
Los derivados de PGF2α pueden producir
crisis asmáticas en mujeres predispuestas y
elevar la presión arterial. Está contraindicado
en pacientes con cesáreas previas y en
casos de des proporción cefalopelviana.
Recientemente se realizó un ensayo clínico
doble ciego randomizado controlado con
placebo y fue observado que el misoprostol
utilizado en pacientes con artritis reumatoidea reduce en un 40% las complicaciones
gastrointestinales altas (sobre todo hem o-
105
rragicas) producidas por analgésicos antiinflamatorios (AINEs). Al comienzo del tratamiento se administra la mitad del comprimido de misoprostol (100 mcg) con las comidas y al acostarse,durante diez días, si el
paciente tolera la medicación se administran
200 mcg cada 6 horas (Silvrstein, F. ; Graham D et al, Misoprostol reduce serius gastrointestinal complications in patients with
rheumatoid arthritis receiving non steroidal
anti- inflamtory drugs. Ann Intern Med Aug.
1995, 124: 241-246.)
sangre por superficies artificiales que no
generan PGI2 ni óxido nítrico.
El efecto adverso más frecuente de la I2 en
estos casos es la hipotensión marcada por
su acción vasodilatadora potente.
-Transfusiones: La PGE1 y la I2 se pueden
utilizar para la concentración y el almacenamiento de plaquetas destinadas a transfusiones, debido a la capacidad antiagregante
plaquetaria de estos compuestos, dicha
acción es producida por aumento de AMPc
en las plaquetas.
-Enfermedad vascular periférica: En las
insuficiencias vasculares periféricas (oclusión arterial parcial) se utilizan PGE1 y
PGI2, las cuales mejoran la perfusión sanguínea de los miembros, con aumento del
flujo sanguíneo y disminución de la injuria
isquémica. En estadios graves de enfermedad de Raynaud se utilizaron con éxito infusiones de PGE1 (alprostadil) en dosis de 0,1
µg/kg/min.
-Urología : Una simple dosis de PGE1 aplicada intracuerpo es muy efectiva para inducir erección artificial del pene en casos de
disfunción en la erección. El único efe cto
colateral reporteado fue sensación quemante.
-Oftalmología : La PGE2 y la F2α aplicadas
tópicamente reducen la presión intraocular
por 24 hs, pueden producir dolor ocular,
fotofobia y cefalea.
Alprostadil (Prostavasin, Caverjet- intracavernoso)
El alprostadil fue recientemente aprobado
para utilización en pacientes con enfermedad oclusiva severas de las arterias periféricas.
Este agente puede administrarse por infusión i.v. o i.arterial. Los efectos adversos
cuando se realiza infusión i.a. son principalmente dolor, enrojecimiento cutáneo,
sudoración y sensación de calor en la extremidad infundida y también síntomas gastrointestinales. Generalmente son transitorios y pueden ser mitigados disminuyendo la
dosis o prolongando el tiempo de la infusión.
LATANOPROST (Xalatan) (análogo de
PGF2 α )
Es un nuevo agente antiglaucomatoso, análago de la prostaglandina F2α, de segunda
línea como hipotensor ocular.
La FDA aprobó este fármaco para ser util izado como antiglaucomatoso, en pacientes
con glaucoma de ángulo abierto e hipertensión ocular quienes no respondieron o no
toleraron otros tratamientos.
El mecanismo de acción del latanoprost
difiere de otros agentes antiglaucomatosos.
No posee efectos significativos sobre la
secreción del humor acuoso pero aumenta
el flujo de salida uveoescleral.
Se utiliza en forma tópica ocular una vez al
día, recomendándose el uso nocturno.
Efectos adversos: aumento de la pigmentación del iris sobre todo en tratamientos prolongados. En un 5-15% de los casos se
observó hiperemia conjuntival, visión borrosa,
sensación de cuerpo extraño, ardor, prurito y
queratopatía epitelial.
Las principales reacciones adversas de la
administración i.v. son enrojecimiento y
dolor venoso (tipo flebitis) , generalmente
desaparecen después de la infusión, trastornos gastrointestinales, cefalea, cansancio,
edema de la extremedad infundida entre
otros.
Impotencia: Alprostadil (Caverjet- intracavernoso) ojo... agrgar
-Circulación extracorpórea: La PGI2 se
puede utilizar para evitar microembolismos
que pueden ocurrir en los sistemas de circulación extracorpórea (diálisis renal, bypass
cardiopulmonar, hemoperfusión con carbón
activa do) debido al pasaje prolongado de la
-Ductus arterioso: En pac ientes con estenosis grave de la arteria pulmonar, donde es
importante la persistencia del ductus art erioso para la circulación pulmonar y oxigenación tisular, se puede mantener el ductus
106
permeable con PGs hasta que el paciente
se estabilice y pueda ser intervenido quirúrgicamente. Las PGs más utilizadas son la
E1 y la I2. En nuestro país se comercializa
el Alprostadil, un derivado de PGE2 (nombre
comercial Prolisina VR) para mantener el
ductus permeable previo a la cirugía de cardiopatías congénitas.
Ambas promueven la ox igenación sanguínea
al aumentar el flujo sanguíneo pulmonar al
mantener el ductus abierto. El 10% de los
pacientes R.N. y con un peso menor a 2kg
pueden presentar apnea, hipotensión y bradicardia.
Debido a su rápida metabolización pulmonar, la droga debe administrarse en forma de
infusión continua a una dosis inicial de 0,05
- 0,1 µg/kg/min, y puede luego incrementarse a 0,4 µg/kg/min . El tratamiento
prolongado ha sido asociado con fragilidad y
ruptura ductal. (Martindale 1989)
El conducto arterioso es el segmento distal
del sexto arco aórtico izquierdo, que conecta con la arteria pulmonar hacia la aorta
descendente, de modo que la sangre puede
evitar los pulmones en el feto en desarrollo.
Se mantiene permeable con bajas tensiones
de oxígeno y con la PGE2 . Este vaso se
contrae normalmente durante el primer día
de vida. Muchas veces puede quedar permeable después del parto, especialmente en
niños prematuros y de bajo peso. Aunque un
tratamiento ya establecido es el cierre quirúrgico, también puede intentarse el cierre
con drogas inhibidoras de cicloxigenasa. Si
el ductus arterioso permeable se hace evidente, la indometacina puede favorecer el
cierre y aliviar los síntomas asociados a la
insuficiencia cardíaca en el R.N. La indometacina es uno de los más potentes inhibidores de la enzima cicloxigenasa, necesaria
para la síntesis de prostaglandinas. La sensibilidad a la indometacina disminuye con el
tiempo transcurrido después del parto. Los
infantes prematuros que desarrollan distress
respiratorio por ductus arteriosus persistente
pueden ser tratados con indometacina. El
régimen típico consiste en administrar n
idometacina por vía intravenosa 0,1 a 0,2
mg/kg cada 12 hs, tres dosis. Puede esperarse el cierre en aproximadamente el 70%
de R.N. Este tratamiento se indica princ ipalmente a lactantes prematuros que pesan
entre 500 y 1700g y tienen conducto permeable con significación hemodinámica. La
principal limitación es la nefrotoxicidad, el
tratamiento debe suspenderse si el \volumen
urinario disminuye a menos de 0,6
mg/kg/hora. La insuficiencia renal, la enterocolitis, la hiperbilirrubinemia, la trombocit openia son contraindicaciones para la utilización de indometacina.
DUCTUS ARTERIOSUS PERSISTENTE.
Rol de las Pgs y AINEs
Se acepta actualmente que el ductus arterioso permeable depende de la síntesis
de prostaglandinas de PGE2 y PGI 2.
En ciertos tipos de enfermedades cardíacas
congénitas (transposición de grandes arterias, atresia pulmonar, estenosis de arteria
pulmonar) es importante mantener el ductus
arteriosus permeable para vivir, antes de ser
sometidos a cirugía. El flujo sanguíneo
pulmonar es esencial en circunstancias
donde el conducto es la princ ipal vía por la
cual la sangre no oxigenada llega a los pulmones desde el cayado de la aorta, por
ejemplo, en la atresia pulmonar o en la atresia tricúspide. La prostaglandina E relaja el
músculo liso del conducto art erioso, se
administra alprostadil (PGE 1). Al igual que
la PGE2 la PGE1 es vasodilatadora y antiagregante plaquetaria, para mantener siempre
abierto el conducto, como una alternativa a
la cirugía de urgencia. La administración de
PGE 1 por cortos períodos produce un aumento temporal del flujo sanguíneo hacia
los pulmones y mejora la saturación arterial
de oxígeno, hasta que pueda realizarse la
cirugía cardíaca correctiva necesaria. El
gran cortocircuito de derecha-izquierda de
estas malformaciones permite que la PGE
no sufra gran degradación metabólica pulmonar antes de llegar al conducto. En este
caso el proceso patológico por si mismo
facilita la llegada de la droga.
Aplicaciones clínicas de un antagonista
de lipoxigenasa : ZILEUTON
No existen contraindicaciones absolutas
para el uso de esta droga, aunque en el
caso de síndrome de distress respiratorio no
se recomienda. Los efectos adversos incluyen apnea, bradicardia, hipotensión y fiebre.
El ZILEUTON es un inhibidor selectivo de la
5-lipoxygenasa, impidiendo la síntesis de
leucotrienes. Se está investigando en el
tratamiento de afecciones mediadas por
incremento de leucotrienes, como asma,
107
rinitis alérgica, colitis ulcerosa y artritis reumotaoidea. (Carter et al, 1991; RaskMadsen et al, 1992; Bell et al, 1992; Weinblatt et al, 1992; Knapp, 1990).
Al inhibir la 5- lipoxigeasa previene la formación de leucotrienes (Carter et al, 1991;
Rask-Madsen et al, 1992). Los leucotrienes
son considerados tan importantes como las
prostaglandinas como proinflamatorios induciendo broncoconstricción y aumento de la
producción de mucus en el tracto respiratorio, incremento del flujo nasal, la permeabilidad vascular y la quimiotaxis. (Knapp, 1990;
Busse & Gaddy, 1991; Israel et al, 1990;
Carter et al, 1991; Sirois et al, 1991).
En estudios in vitro, in vivo, y ex vivo se ha
demostrado la capacidad del ZILEUTON de
inhibir la 5-lipoxygenase (Carter et al, 1991;
Sirois et al, 1991; Staerk Laursen et al,
1990; Collawn et al, 1992). Su mecanismo
de acción no es bien conocido, no actúa
sobre cicloxigenasa.
El Zafirlukast (Accolate, comp. oral) es un
antagonista selectivo del receptor de leucotrienes, efectivo para el tratamiento del asma
bronquial, se ha ensayado por vía oral en
dosis de 20 mg 2 veces al día y en dosis
inhaladas 400 mcg habiendo reduc ido el
asma inducido por ejercicio.
Mecanismo de acción: Zafirlukast es un
potente antagonista competitivo, reversible
del receptor LTD4, (Smith et al, 1990; Makker et al, 1993).
Existen escasos
datos farmacocinéticos
de Zafillukast , niveles plasmáticos máximos
ocurren 2-4 hs después de una dosis oral y
persisten 12 hs, se recobra en orina sin
cambios.
Es un agente bien tolerado. Se han relat ado
potenciales efectos adversos l;uego de la
administración oral como: cefalea, somnolencia, faringitis, rinitis, gastritis, elevación
de enzimas hepáticas, y exacerbación del
asma.
En ensayos clínicos se ha administrado
ZILEUTON 600 mg 4 veces al día a sujetos
sanos y se observó que los niveles de LTB4
se redujeron en un 77% (de 115 a 27 ng/mL)
3 horas después de la primer dosis. Durante 2 semanas de administración se observó
una disminución del 70% de LB4 y la actividad de la 5-lipoxigenasa retornó a la normalidad 7 días después de suspendido el zileuton. (Sirois et al, 1991).
Una dosis de 600 mg 4 veces por día por vía
oral de zileuton mostró eficacia en asma, y
800 mg 2 veces al día en la colitis ulcerosa.
El pico plasmático máximo ocurre dos
horas después de una dosis oral. se metaboliza por glucuronoconjugación.
En los ensayos clínicos ha sido bien tolerado, se han comunicado efectos adversos
como mareos, cefalea, insomnio , trastornos
gastrointestinales y aumento de transam inasas, en 2% de los pacientes.
Aplicaciones clínicas: El zafirlukast oral ha
demnostrado eficacia en el manejo del asma, reduciendo los síntomas y la necesidad
de beta agonistas, tiene eficacia comparable
al cromoglicato de sodio. Aunque se necesita experiencia para determinar cual es su
lugar en la terapéutica del asma y otras
enfermedades (enfermedades cutáneas no
alérgicas y alérgicas)
El montelukast es un antagonista del receptor de leukotrienes recientemente aprobado por la FDA (food and drugs administration) para prevención y tratamiento del asma
en una sola toma diaria, para adultos y niños mayores de 6 años. Ha sido est udiado
para el control crónico del asma no para el
alivio de síntomas o episodios agudos.
Siendo modestamente efectivo para el tratamiento de mantenimiento del asma ligera
a moderada. (Pediatric News 32(4):1, 1998.
© 1998 International Medical News Group)
Montelukast, es la tercer droga aprobada
como antagonista de leucotrienes, y es la
primera en ser aprobada para chicos entre 6
y 14 años. Aún no se han completado estudios en niños de 5 años o menores. Las
otras 2 el zileuton y el zafirlukast solo fueron aprobadas para pacientes mayores de
12 años. Montelukast está siendo fuertemente promovido en USA tras su aprobación
por la FDA en abril de 1998
Aplicaciones clínicas: Ha demostrado eficacia en el tratamiento del asma leve- moderado, en la rinitis alérgica y en la colitis ulcerosa, sin embargo en la artritis reumatoidea
no fue más efectivo que el placebo en un
estudio pequeño. Se necesitan más ensayos clínicos controlados para determinar su
verdadero lugar en la terapéutica.
Aplicaciones clínicas de un antagonista
selectivo del receptor de leucotrienes
(LTD4) : ZAFIRLUKAST MONTELUKAST
108
den prevenir cambios irreversibles en la función pulmonar
Los corticoides inhalados siguen siendo el
tratamiento de elección. Los modificadores
de leucotrienes como montelukast serían
una alternativa en situaciones en que los
padres se rehusan a administrar a los chicos esteroides inhalatorios, el agregado de
montelukast podría reducir la dosis de esteroides inhalatorios y potencialmente eliminar
el uso de los esteroides.
Alteraciones de eicosanoides por fármacos:
Acciones de Antiinflamatorios no esteroides (AINEs) sobre la tensión arterial:
Los AINEs tiene un efecto bien reconocido
en la tensión arterial, que ocurre después de
tratatamiento agudo o crónico en sujetos
normotensos, pacientes hipertensos sin
tratar y pacientes hipertensos tratados. Los
mecanismos son complejos y no del todo
conoc idos.
La aprobación de esta droga fue basada en
un estudio de 8 semanas de duración sobre
336 chicos de 47 centros de EEUU y Canadá, de 6-14 años de edad., quienes tenían
una historia de asma intermitente o persistente. Después de 8 semanas mostraron
mejoría en el volumen expiratorio forzado
(FEV1), 8.7% versus 4.2% in pacientes con
placebo, así como en la calidad de vida.
Montelukast fue administrado en tabletas
masticables al acostarse (201 chicos vs 135
con placebo) Todos los chicos usaban salbutamol a demanda.
Al final de este estudio, los pacientes tratados con montelukast experimentaron una
reducción del 12% del uso diario de beta 2
agonistas, comparado con un incremento
del 8.2% en los que tenían placebo. Ta mbién hubo reducción en las exacerbaciones.
La mejoría con montelukast fue “no espectacular”, es decir en el rango de mejoría del
cromoglicato.
También hubo una reducción en el uso de
esteroides inhalados y en la broncoconstricción inducida por el ejercicio en chicos
de 6 a 14 años.
Los efectos colaterales observados en este
ensayo clínico fueron debilidad, dolor de
estómago, diarrea, mareos, cefalea o dolor
bucal.
Los AINEs poco selectivos al inhibir la enzima ciclooxigenasa 1 (COX1) reducen la
producción intrarrenal de prostaglandinas
vasodilatadoras (PGE2 y PGI2). La PGE2 y
PGI2 incrementan el flujo sanguíneo renal
impiden la reabsorción tubular de sodio y
cloro, produciendo natriuresis y diuresis. La
síntesis intrarrenal de estos autacoides se
estimula por diferentes mecanismos: por
acción de vasoconstrictores como noradrenalina o angiotensina, por estimulación simpática, constricción de arteria renal, etc,. A
nivel tubular la PGE2 inhibe la hormona antidiurética (ADH) aumentando la reabsorción
de agua y estimulando la diuresis Si se
antagonizan estos efectos con los AINEs se
produce vas oconstricción principalmente de
las arteriolas glomerulares aferentes , se
reduce el flujo sanguíneo renal y la tasa de
filtración glomerular y se produce retención
de sal. Los AINEs suprimen la liberación de
renina, y la cascada de activación formada
por renina-angiotensina y aldosterona no
ocurre por ese mecanismo. Sin embargo la
hipertensión se puede agravar por la mayor
conversión extrarrenal de angiotensina I en
angiotensina II y la liberación de aldosterona. Es más complicada la interacción de los
AINEs con los agentes antihipertensivos.
Los AINEs disminuyen las acciones tubulares de los diuréticos tiazídicos y del asa,
disminuyen los efectos antihipertensivos de
bloqueadores beta, inhibidores de la enzima
de conversión de angiotensina, la hidralazina
y el prazosin, ya que parte de las acciones
antihipertensivas de estos agentes son mediadas por la liberación de PGs renales. Los
AINEs pueden causar una serie de afecciones renales, sobre todo nefritis intersticial,
debido a la inhibición de las prostaglandinas
Este agente es una herramienta farmacológica más para el tratamiento del asma. Su
lugar en la terapéutica aún no ha sido totalmente establecido, debido a que se necesitan estudios que determinen su efectividad
y seguridad en el tratamiento a largo plazo
del asma en pediatría. Los modificadores de
leucotrienes como montelukast son “antiinflamatorios razonables”, aunque aún no se
conoce la historia completa de sus acciones
antiinflamatorias, por lo que aún no son drogas de primera línea para el tratamiento del
asma.
Los corticoides inhalados siguen siendo el
tratamiento de elección, los esteroides pue-
109
10. Kumlin M, Dahlen B, Bjorck T et al: Urinary excretion of leukotriene E4 and 11-dehydrothromboxane B2 in response to bronchial provoc ations with allergen, aspirin, leukotriene D4, and histamine in asthmatics. Am Rev Respir Dis 1992; 148:96103.
11. Makker HK, Lau LC, Thomson HW et al: The
protective effect of inhaled leukotriene D4 receptor
antagonist ICI 204,219 against exercise-induced
asthma. Am Rev Respir Dis 1993; 147:1413 -1418.
12. Nathan RA, Glass M & Minkwitz MC: Inhaled ICI
204,219 blocks antigen -induced bronchoconstriction
in subjects with bronchial asthma. Chest 1994;
105:483-488.
13. Smith LJ, Geller S, Ebright L et al: Inhibition of
leukotriene D4 -induced bronchoconstriction in normal
subjects by the oral LTD4 receptor antagonist ICI
204,219. Am Rev Respir Dis 1990; 141:988.
14. Smith LJ, Glass M & Winkwitz MC: Inhibition of
leukotriene D4-induced bronchoconstriction in subjects with asthma: a concentration-effect study of ICI
204,219. Clin Pharmacol Ther 1993; 54:430-436.
15.TIPS, aug.1992
16. TIPS, aug. 1993, pag.287-290
17. J C Frolich, TIPS, A classification of NSAIDs, Vol
18, 30-38 Jan. 1997.
18.Goodman & Gilman. The pharmacological bases of
therapeutics. 9th edition.601-616, 1996
19. Bell RL, Young PR, Albert D et al: The discovery
and development of zileuton: An orally activ e 5lipoxygenase inhibitor. Int J Immunopharmacol 1992;
14:505-510.
20. Busse WW & Gaddy JN: The role of leukotriene
antagonists and inhibitors in the treatment of airway
disease. Am Rev Respir Dis 1991; 143(Suppl):103107.
21. Carter GW, Young PR, Albert DH et al: 5Lipoxygenase inhibitory activity of zile uton. J Pharmacol Exp Ther 1991; 256:929-937.
22. Collawn C, Rubin P, Perez N et al: Phase II study
of the safety and efficacy of a 5 -lipoxygenase inhib itor in patients with ulcerative colitis. Am J Gastroenterol 1992; 87:342-346.
23. Israel E, Cohn J, Dube L et al: Effect of treatment with zileuton, a 5-lipoxygenase inhibitor, in
patients with asthma. a randomized controlled trial.
JAMA 1996; 275:931-936.
24. Israel E, Cohn J, Dube L et al: Effects of zileuton
treatment on chronic stable asthma: results of a 13 week double -blind, placebo-controlled trial (abstract).
Presented at AAA Meeting, 1994.
25. Israel E, Cohn J, Dube L et al: Effects of zileuton
treatment on chronic stable asthma: results of a 13
week double blind placebo -controlled trial. Presented
at AAA Meeting, 1994.
26. Israel E, Dermarkarian R, Rosenberg M et al: The
effects of a 5-lipoxygenase inhibitor on asthma in duced by cold, dry air. N Engl J Med 1990; 323:17401744.
27. Israel E, Fischer AR, Rosenberg MA et al: The
pivotal role of 5-lipoxygenase products in the reaction
of aspirin -sensitive asthmatics to aspirin. Am Rev
Respir Dis 1993a; 148:1447-1451.
28. Israel E, Rubin P, Kemp JP et al: The effect of
inhibition of 5-Lipoxygenase by Zileuton in mild-to-
que son moduladoras de la hemodinamia
renal, la hipertensión puede ser una de las
primeras señales clínicas de esas afecciones.
Ciclosporina:
Aproximadamente un 50% de los pacientes
tratados con ciclosporina pueden padecer
hipertensión, cuando el agente se utiliza
después de un trasplante renal o cardíaco o
para tratar enfermedades autoinmunes. El
problemas es más común en pacientes
pediátricos y luego de trasplante de corazón
o corazón-pulmón. La hipertensión causada
por ciclosporina es aparentemente dosis-dependiente. El mecanismo no es del todo
conocido, pero se relaciona con una mayor
resistencia vascular renal y menor excreción
de sodio. Puede ser debido a un ligero deterioro de la función renal, vas oconstricción
renal directa, sensibilidad aumentada a catecolaminas y otros agentes presores. Estas características pueden ser observadas
por el efecto que tiene la ciclosporina sobre
las prostaglandinas y otros eicosanoides
renales como los leucotrienes. La ciclosporina puede aumentar la actividad del simpático en riñón y otros órganos .
REFERENCIAS
1. Anon: FDC Reports: The Pink Sheet. March 6,
1995; 57:16.
2. Anon: FDC Reports: The Pink Sheet. May 29,
1995a; 57:T&G-8-9.
3. Bernstein JA, Greenberger PA, Patterson R et al:
The effect of the oral leukotriene antagonist, ICI
204,219, on leukotriene D4 and histamine-induced
cutaneous vascular reactions in man. J Allergy Clin
Immunol 1991; 87:93-98.
4. Dahlen B, Zetterstrom O, Bjorck T et al: The
leukotriene-antagonist ICI-204,219 inhibits the early
airway reaction to cumula tive bronchial challenge
with allergen in atopic asthmatics. Eur Respir J 1994;
7:324-331.
5. Dahlen SE, Dahlen B, Eliasson E et al: Inhibition of
allergic bronchoconstriction in asthmatics by the
leukotriene-antagonist ICI- 204,219.
Adv Prostaglandin Thromboxane Leukot Res 1990; 21:461 464.
6. Findlay SR, Barden JM, Easley CB et al: Effect of
the oral leukotriene antagonist, ICI 204,219, on antigen-induced bro nchoconstriction in subjects with
asthma. J Allergy Clin Immunol 1992; 89:1040-1045.
7. Glass M: Initial results with oral administration of
ICI 204,219. Ann NY Acad Sci 1991; 629:143-147.
8. Henahan S: Urgent need for more ef fective antiasthma treatment. Inpharma 1995; 977:3-4.
9. Hui KP & Barnes NC: Lung function improvement
in asthma with a cysteinyl- leukotriene receptor antagonist. Lancet 1991; 337:1062-1063.
110
moderate asthma. Ann Intern Med 1993; 119:1059 1066.
29. Knapp HR: Reduced allergen-induced nasal
c ongestion and leukotriene synthesis with an orally
active 5-lipoxygenase inhibitor. N Engl J Med 1990;
323:1745-1748.
30. Liu M, Cohn J, and the Zileuton Study Group.
Effects of zileuton, a 5-lipoxygenase inhibitor, in
moderate asthma: results of a 6-month double -blind,
placebo-controlled trial (abstract). Eur Respir J 1994;
7:152S. 13. Liu M, Cohn J, and the Zileuton Study
Group: Effects of zileuton, a 5-lipoxygenase inhibitor,
in moderate asthma: results of a 6-month doubleblind placebo controlled trial. Eur Respir J 1994;
7(Suppl 18):282S.
31. Weinblatt ME, Kremer JM, Co blyn JS et al: Zileuton, A 5-Lipoxygenase inhibitor in rheumatoid arthritis.
J Rheumatol 1992; 19:1537-1541.
111
CAPÍTULO 7:
ANALGÉSICOS ANTIPIRÉTICOS Y ANTIINFLAMATORIOS NO
ESTEROIDES (AINEs)
DROGAS TIPO ASPIRINA
Valsecia -Malgor
INTRODUCCIÓN
alta prevalencia de enfermedades reumáticas
en el mundo. Aproximadamente un 8% de la
población tiene un síndrome reumático alguna vez. Sin embargo se sabe poco sobre
cuales AINEs son realmente necesarios
para un óptimo tratamiento de estas afecciones.
Las drogas analgésicas antipiréticas antiinflamatorias no esteroides (AINEs) son un
grupo de agentes de estructura química
diferente que tienen como efecto primario
inhibir la síntesis de prostaglandinas, a través de la inhibición de la enzima cicloxigenasa. Estas drogas comparten acciones farmacológicas y efectos indeseables semejantes. La aspirina es el prototipo del grupo y es
la droga con la cual los distintos agentes
son comparados. Debido a esto también son
llamadas drogas ”tipo aspirina”; otra denominación común para este grupo de agentes es
el de “AINEs” (antiinflamatorios no esteroideos) o drogas “anticicloxigenasa” debido a
que inhiben esta enzima, responsable de la
síntesis de prostaglandinas, las cuales son
mediadoras de la producción de fiebre, dolor e inflamación.
En un estudio reciente (Brooks P., Day R.,
Non esteroidal antiinflammatory drugs, diff erences and similarities. N Engl J Med, vol:
324, Nro. 24, 1717-1726, 1991) fue observado
que ocho AINEs son utilizados en el 70% de
las prescripciones y 14 son us ados en el
90% de los pacientes. Se piensa que solo 10
o 15 AINEs son neces arios para proveer una
elección razonable.
Aunque los AINEs difieren químicamente y
farmacocinéticamente se cuestiona si estas
diferencias tienen alguna consecuencia.
Hasta la fecha se sigue buscando el analgésico ideal, es decir que posee gran potencia
y m ínimos efectos indeseables.
En farmacología existen dos grupos importantes de agentes antiinflamatorios:
-a) Los antiinflamatorios esteroides o glucocorticoides, que son los más potentes antiinflamatorios (Volumen 2, capítulo 23)
-b) Los analgésicos, antipiréticos, antiinflamatorios no esteroides (AINEs) o drogas tipo
aspirina.
Esta familia de drogas está compuesta por
innumerables agentes, cuya síntesis e incorporación al mercado farmacológico se realiza
permanentemente. Existe una gran variación
interindividual en la respuesta a estos agentes
a los efectos adversos y tóxicos que
aparecen en un porcentaje de pacientes. La
potencia analgésica, antiinflamatoria, antitérmica y antiagregante plaquetaria, es vari ables con los distintos agentes.
También existen dos grupos importantes y
bien diferenciados de analgésicos: Los opiodes como la morfina, meperidina, fentanilo,
que serán descriptos en el siguiente capítulo
de este volumen y los no opiáceos o AINEs
o drogas tipo aspirina .
En el arsenal terapéutico actual los AINEs
ocupan un lugar de gran importancia. Son
agentes que en muchas patologías se utilizan crónicamente y a veces de por vida,
como por ejemplo en la artritis reumatoidea,
osteoartritis, espondilitis anquilosante, entre
otras, por lo que la relación costo-riesgo-
Las drogas tipo aspirina son los agentes más
vendidos en el mundo, son muy comúnmente
utilizadas por prescripción o automedicación.
Se expenden toneladas por año. Existe una
112
•
•
beneficio, debe ser considerada siempre por
el prescriptor, más aún cuando los agentes
más nuevos son generalmente mas costosos, con frecuencia no ofrecen grandes ventajas terapéuticas y no están bien estudiados
sus efectos a largo plazo.
El nuevo conocimiento de que existen 2
isoenzimas ciclooxigenasas y que se han
desarrollado inhibidores selectivos de la ciclooxigenasa 2 (COX2) como el meloxicam,
salicilato y nimesulida, abre un camino pata
la terapéutica más segura en pacientes con
riesgos de hemorragia gastrointestinal o deterioro de la función renal. Además serían de
utlidad en pacientes con trastornos de la
coagulación, que reciben anticoagulantes o
están programados para cirugía, es decir
cuando se necesita la fu nción plaquetaria
intacta.
•
•
•
•
•
•
•
Dipirona (Novalgina, Novemina, Lisalgil)
Fenilbutazona (se retiró por su toxicidad
hematológica)
Oxifenbutazona (Tanderil)
Gamacetofenilbutazona (Butalysen)
Pirazinobutazona o feprazona o prenazona (Analud, Carudol, Clavezona)
Clofenazona (Perclusona)
Bumadizona (Bumaflex)
Suxibuzona (Danalon)
Azapropazona (Debelex)
Las pirazolonas son inhibidores competitivos
de la cicloxigenasa. Poseen acción analgésica y antipirética en forma semejante a la
aspirina y sus acciones antiinflam atorias son
mayores. Este grupo de agentes puede producir una mayor incidencia de trastornos
hematológicos, leucopenia, agranulocitosis,
aplasia medular, y sus efectos adversos GI
son menores que los de la aspirina. Son
utilizados como antiinflamatorios y antireumáticos.
La aspirina, indometacina, piroxicam, diclofenac e ibuprofeno, son inhibidores no selectivos de COX1 y COX2, aunque algunas como el piroxicam y la indometacina poseen
afinidad alta in vitro por COX1, pudiendo se
más tóxicas a nivel GI y renal.
PARAMINOFENOL
• Fenacetina (se retiró por ser tóxica a nivel
renal)
• Acetaminofeno o paracetamol (Dirox,
Termofren, Causalón, Tempra)
CLASIFICACIÓN
El paracetamol es predominantemente antipirético, aparentemente inhibiría más selectivamente la cicloxigenasa de área preóptica
del hipotálamo (COX3 ?), también posee
acciones analgésicas, las acciones antii nflamatorias son más débiles que las de la
aspirina. Puede producir menos irritación
gástrica, debido a su escasa unión a proteínas plasmáticas interacciona poco con otros
agentes, siendo de utilidad en pacientes
anticoagulados. En dosis altas puede producir trastornos hepáticos severos .
SALICILATOS
• Ácido acetilsalicílico (AAS, Ecotrin)
• Ácido salicilico
• Acetilsalicilato de lisina (Egalgic)
• Diflunisal (Dualid)
• Sulfazalacina o salicilazo sulfapiridina
(Azulfidine)
• Salicilato de sodio (Rumisedan) (inhibición >COX2que COX1)
• Salicilamida
(Algiamida)
(inhibición
>COX2que COX1
Producen inhibición irreversible de la cicloxigenasa plaquetaria por medio de la acetilación, la aspirina es de elección como antiagregante, en dosis bajas. Los salicilatos
poseen acción analgésica, antipirética y
antiinflamatoria, pueden producir trastornos
gastrointestinales y nefritis.
INDOLES
• Indometacina (IM75, Indocid, Contumax,
Indosmos, Agilex) (alta afinidad por COX1)
• Benzidamina (Meterex, Tamás)
• Sulindac (Clinoril) Puede producir colestasis, se puede usar en enfermos renales.
• Acemetacina (Sportix, Analgel)
• Proglumetacina (Bruxel)
• Talmetacina
PIRAZOLONAS
• Antipirina o fenasona y aminopirina (se
retiraron del comercio, pueden ser mutagénicas y carcinogénicas)
La indometacina es uno de los AINEs más
potentes, pero también más tóxicos. Es útil
en ataques agudos de gota, espondilitis an-
113
•
•
•
•
•
•
•
•
quilosante, enfermedad de Barther, cierre del
ductus permeable, prolongación del parto,
aunque en este caso pueden producir cierre
temprano del ductus e hipertensión pulmonar
en el recién nacido.
La indometacina junto con el piroxicam se
une e inhibe preferentememnte a COX1, pudiendo producir efectos adversos renales y
gastrointestinales con mayor frecuencia.
Flufenamato de aluminio (Alfenamin)
Talniflumato (Somalgen)
Floctafenina (Idarac )
Glafenina (Glifanan)
Meclofenamato
Ácido tolfenámico
Ácido meclofenámico
Tolfenámico (Flocur)
Los fenamatos son inhibidores reversibles y
competitivos de la cicloxigenasa. In vitro
pueden inhibir prostaglandinas formadas. Son
más antiinflamatorios que analgésicos y
antipiréticos.
DERIVADOS DEL ÁCIDO ACÉTICO
1)
•
•
•
•
ARILACÉTICOS o FENILACÉTICOS
Diclofenac sódico (Voltarén) oral e i.m
Diclofenac potásico (Cataflam)
Aceclofenac (Bristaflam, Berlofen)
Alclofenac (Desinflam) puede producir
nefropatías, nefritis intersticial
• Ácido metiazinico (Ambrumate)
• Fenclofenac (Flenac) se acumula en médula ósea, puede producir toxicidad medular
• Fentiazaco (Ragilón)
DERIVADOS DEL ÁCIDO PROPIONICO
• Ibuprofeno (Ibupirac, Druisel) oral e i.m.
• Ketoprofeno (Lertus, Alreumun, Helenil,
Profenid, Orudis)
• Naproxeno (Alidase, Pirval) Útil en dismenorrea y odontalgias)
• Indoprofeno (Flosint)
• Procetofeno (Procetofeno)
• Fenbufen (Yicam, Apam)
• Piroprofeno (Seflenil)
• Suprofeno (Suprol, Procofen)
• Flurbiprofeno (Sinartrol)
• Fenilpropionato de lisina (Sulprofen) Oral
y parenteral.
• Fenoprofeno (Fenprorex)
• Ácido tiaprofénico
Este grupo es semejante en sus acciones a
las pirazolonas, los agentes pueden producir
toxicidad renal, hematológica y reacciones
de hipersensibilidad.
2) PIRROLACÉTICO
• Ketorolac (Dolten) (emparentado con indoles y propiónicos)
• Tolmetina (Safitex) puede producir hipersensibilidad grave.
Los derivados del ácido propiónico poseen
efectos analgésicos similares a la aspirina,
aunque sus efectos antiinflamatorios y antipiréticos son inferiores.
El ketorolac es uno de los analgésicos más
potentes recientemente introducido en el
mercado, aprobado para uso en analgesia
postoperatoria o por traumas. Se han comunicado casos de insuficiencia renal aguda en
pacientes que recibieron este agente por vía
i.m. para analgesia postoperatoria y también
severos casos de hemorragias digestivas.
OXICAMES
• Piroxicam (afinidad in vitro alta por COX1)
(Pironal, Oxa, Feldene, Solocalm, Truxa,
Axis, Piroalgin, Piroxicam)
• Tenoxicam (Tilatil)
• Sudoxicam
• Isoxicam (Xicane)
• Meloxicam (Mobic) (Inhibición selectiva
COX2)
3) PIRANOACÉTICO
• Etodolac (Arflogín) (inhibición >COX2 que
COX1
El efecto antiinflamatorio es semejante al de
las pirazolonas, efecto analgésico menor que
la aspirina, la única ventaja: su larga vida
media que permite una sola toma diaria.
Dentro de este grupo el meloxicam es un
inhibidor selectivo de COX2 y tendría menores efectos adversos gastrointestinales y
renales.
4) OTROS
• Clometacina
FENAMATOS O ARILANTRANILICOS
• Ácido mefenámico (Ponstil)
• Flufenamico (Parlef)
• Niflúmico (Flogovital)
114
DERIVADOS DEL ÁCIDO NICOTÍNICO
• Clonixinato de lisina (Dorixina, Dolnot)
• Isonixina
-Ketorolac trometamida (Ketopharm, Poenkerat) (gotas oftálmicas, analgésico tópico,
postoperatorio o traumatismo)
-Ácido salicílico (Desconphar) descongestivo
oftálmico
DERIVADOS DE LA NAFTILALCANONAS
• Nabumetona (Flambate)
(inhibe más COX2 que COX1)
Es una prodroga de origen básico que se
transforma en un metabolito activo con acciones analgésicas, antipiréticas antiinflam atorias no esteroideas.
FARMACODINAMIA
ANALGÉSICOS, ANTIPIRÉTICOS Y
ANTIINFLAMATORIOS NO ESTEROIDES
1)MECANISMO DE ACCIÓN
•
DERIVADOS DE ÁCIDOS
HETEROCÍCLICOS
Oxaprozin
Mecanismo de acción: Inhibición de la
enzima cicloxigenasa
Este mecanismo de acción de los analgésicos antiinflamatorios no esteroides ya fue
analizado en el capitulo 6 de este volumen
(Prostaglandinas). Muchos de los AINEs
poseen otros efectos bioquímicos no del todo
aclarados, sin embargo la inhibición de la
cicloxigenasa o prostaglandin sintetasa,
parece ser el principal mecanismo de acción de estos agentes y por lo tanto la inhibición de la síntesis de prostaglandinas.
DERIVADOS DE LA SULFONANILIDA
• Nimesulida (Aulin, Metaflex, Flogovital)
(inhibición >COX2 que COX1)
Menores efectso adversos GI
•
DERIVADOS DE LAS
BENZOXAZOCINAS
Nefopam
El orden de potencia como inhibidores de la
síntesis de prostaglandinas in vitro refleja su
poder antiinflamatorio in vivo.
Es un analgésico misceláneo, no opiáceo de
acción central, se sabe poco de su mecanismo de acción.Se han comunicado una
serie de efectos colaterales como naúseas,
vómitos, dolor epigástrico, sequedad bucal,
retención urinaria, mareos, confusión, taquicardia.
La mayoría de los AINEs son inhibidores
reversibles y competitivos de la cicloxigenasa, mientras que el ácido acetil salicílico es
un inhibidor irreversible, acetila la enzima en
el sitio activo, por ello es uno de los agentes
más útiles como antiagregante plaquetario
ya que inhibe la enzima cicloxigenasa plaquetaria (COX1) por toda la vida de la pl aqueta (7-11 días), como las plaquetas son
fragmentos celulares son incapaces de sintetizar nueva enzima.
AINEs DE USO TÓPICO
-Bufexamac (Parfenac)
-Etofenamato (Bayrogel, Flogol -gel, Contourgel)
-Niflúmico (Flogovital, crema)
-Piroxicam (Pironal, crema)
-Ketoprofen (Lertus, pomada)
-Indometacina (IM75)
-Flurbiprofen (gel tópico para mucosa oral y
enfermedad periodontal donde se produce
aumento de PgsE2, productoras de inflamación
y reabsorción ósea)
-Aceclofenac
-Diclofenac (Dioxaflex - gel; Oxa - gel, Deltafe nac - gel , Damixa - gel)
-Diclofenac (Dicloflanac, colirio y pomada oftá lmica)
Algunos estudios sugieren que existen otros
mecanismos de acción , sobre todo para sus
acciones antiinflamatorias. De acuerdo a
estas teorías se vio que algunos AINEs inhiben la enzima lipoxigenasa in vitro y en
algunos modelos animales utilizando diclofenac e indometacina, estos 2 agentes disminuyen los leucotrienes y prostaglandinas de
leucocitos y células sinoviales por estimular
la reincorporación de ácido araquidónico libre
en los triglicéridos de las membranas.
115
Los AINEs interfieren en muchos procesos
asociados a la membrana ce lular como la
activación de fosfolipasa C en los neutrófilos,
la de NADPH oxidasa de los macrófagos. El
piroxicam, ibuprofeno, indometacina y salic ilatos inhiben algunas funciones de neutrófilos
como por ejemplo la agregación célulacélula. Otras acciones son producidas en
diferentes grado, por ejemplo el pirox icam,inhibe la generación de peróxido de
hidrógeno en neutrófilos, sin embargo el
ibuprofeno no produce este efecto.
que carece de efectos antiagregantes plaquetarios y no produce efectos adversos gastrointestinales, pudiendo ser un agente útil en
pacientes que padecen asma inducido por
aspirina..
Inhibidores no selectivos de COX : Estas
drogas inhiben tanto COX1 como COX2 :
aspirina, indometacina, piroxicam, diclofenac, ibuprofeno. También inhiben la agregación plaquetaria, y producen efectos G-I y
renales.
Esta categoría puede subdividirse en drogas
que muestran alguna preferencia por COX1 in
vitro y que también tienen particular alto riesgo de producir efectos adversos GI como la
indometacina y el piroxicam. Las drogas con
baja afinidad por COX1 in vitro serían ibuprofeno, naproxeno, etodolac, diclofenac.
También se piensa que los AINEs pueden
inhibir algunos procesos celulares por de sacoplar las interacciones proteína-proteína
dentro de la bicapa lipídica de la membrana
celular, incluyendo los procesos regulados
por proteína G.
El descubrimiento de la existencia de por lo
menos dos isoformas de la enzima cicloox igenasa : La cicloxigenasa 1 (COX1) y la
cicloxigenasa 2 (COX2). La COX1 es una
enzima constitutiva y está presente en la
mayoría de las células del organismo en
cambio la COX2 no está normalmente presente, es una enzima inducida por citokinas, factores de crecimiento, factores séricos. Se postula que la COX 1 sería la responsable de las funciones basales dependientes de prostanoides, encargada de la
síntesis de prostaglandinas para la regulación fisiológica como la citoprotección gástrica y, renal, la regulación de flujos sanguíneos, la función renal y plaquetaria. La
COX2, que se expresa en respuesta a procesos inflamatorios (inducida) y otros mediadores y estimula la síntesis de prostaglandinas que producirán fiebre, dolor o inflamación
puede ser inhibida por glucocorticoides como la dexametasona y por inhibidores selectivos como meloxicam. Se piensa que la
COX2 estaría en el cerebro como enzima
constitutiva. (Ver capítulo 6, de este volumen)
inhibidores selectivos de COX2 : El meloxicam es un inhibidor selectivo de COX2,
los salicilatos, la nimesulida, la nabumetona
y el etodolac son inhibidores selectivos de
COX2 (pero no exclusivos), con una aparente
baja incidencia de efectos adversos renales y
GI.
2)EFECTOS FARMACOLÓGICOS
Efecto analgésico:
Los AINEs son leves a moderados analgésicos. Como vimos, el efecto analgésico parece depender la inhibición de la síntesis de
las prostaglandinas. Las prostaglandinas
parecen sensibilizar los receptores del dolor
a la estimulación mecánica o a otros mediadores químicos (ej: bradiquinina, histamina).
Las prostaglandinas producen hiperalgesia,
es decir se produce dolor con maniobras
como la estimulación mecánica que comunmente no lo produce. Los analgésicos antipiréticos no modifican el umbral del dolor y no
previenen el dolor causado por prostaglandinas exógenas o ya form adas, estas drogas
pueden producir analgesia por prevenir la
síntesis de prostaglandinas involucradas en
el dolor. Parecería que los efectos analgés icos son principalmente periféricos, aunque
estas drogas pueden tener actividad semejante u otro mecanismo de acción similar en
el SNC, posiblemente en el hipotálamo.
Además su mec anismo de acción antiinflamatorio puede contribuir a sus efectos analgésicos. No existen evidencias que durante
La aspirina inhibe muy efectivamente la
COX1, a bajas dosis es utilizada en medicina
cardiovascular como un inhibidor selectivo e
irreversible de COX1 plaquetaria. A dosis
más altas la inhibición de COX1 es generalizada y puede producir daño gastrointestinal.
A estas dosis el metabolito de la aspirina, el
salicilato es capaz de inhibir la COX2, agregando efectos antiinflamatorios. Fue observado que el saliciclato de Na es una inhibidor
de COX2, con propiedades antiinflamtorias y
116
el uso crónico de los AINEs se desarrolle
dependencia psíquica o física a estos agentes.
plaquetaria y prolongan el tiempo de sangría
debido a una inhibición de la síntesis de
tromboxano A2 en las plaquetas. En general,
el agente de elección para este efecto es la
aspirina por ser inhibidor irreversible de la
cicloxigenasa, es decir, que acetila la enz ima. Como las plaquetas son fragmentos
celulares, la cicloxigenasa queda inhibida por
el resto de la vida de esas plaquetas (7-11
días) hasta que nuevas plaquetas son formadas, sin embargo la PGI2 o prostaciclina que
se sintetiza en el endotelio vascular puede
seguir liberandose y produciendo su efecto
antiagregante y vasodilatador, sobre todo
cuando se utilizan dosis bajas de aspirina
(350 y hasta 100 mg/día). Numerosos ensayos clínicos han aportado evidencias que la
aspirina reduce la incidencia de trombosis
arterial coronaria; en un prolongado estudio
multicéntrico fue observado que 325 mg de
aspirina por día redujeron en un 40% la inc idencia de infarto en médicos varones. Esta
acción de los AINEs como antiagregantes,
muchas veces puede ser un efecto colateral
sobre todo cuando los pacientes deben ser
sometidos a cirugía.
Efectos antiinfl amatorios:
Debido a la complejidad de la respuesta inflamatoria, el mecanismo exacto de los efectos antiinflamatorios no está totalmente aclarado. (Ver acciones no dependientes de prostaglandinas de los AINEs). Las prostaglandinas parecen mediar muchos efectos inflamatorios y han mostrado producir directamente muchos de los síntomas y signos de
la inflamación, los efectos antiinflamatorios
pueden deberse en parte a la inhibición de la
síntesis y liberación de estos autacoides
durante la inflamación. Sin embargo parec erían existir, como vimos, otros mecanismos
que contribuyen a este efecto.
La patología inflamatoria es atenuada por los
AINEs, aunque en los procesos reumáticos
no se evitan las lesiones de los tejidos (art iculares) ni se detiene el progreso de la enfermedad.
Efectos a nivel vascular:
Los AINEs inhiben la síntesis de prostaciclina (PGI2) PGE2 que poseen propiedades
vasodilatadoras, pudiendo de este modo
disminuir el efecto hipotensor de bloqueadores beta, inhibidores de la enzima de conversión de angiotensina (IECA), diuréticos, entre
otros.
Efectos antipiréticos:
La aspirina y los agentes AINEs reducen la
temperatura elevada, mientras que la temperatura corporal normal es solo suavemente
afectada. La disminución de la temperatura
generalmente se relaciona por un incremento
en la disipación causado por vasodilatación
de vasos sanguíneos superficiales y puede
acompañarse de sudoración profusa. El mecanismo de acción antipirético es por inhibición de síntesis y liberación de prostaglandinas en el hipotálamo (ver Capítulo 6, Prostaglandinas y fiebre de este Volúmen).
Casi todas las prostaglandinas con excepción de la I2 son piretógenas.
FARMACOCINÉTICA
Existen similitudes y diferencias entre los
AINEs, aunque en general estos agentes se
absorben completamente por vía oral. Tienen
escasa dependencia del aclaramiento hepático y del metabolismo de primer paso hepático. Se unen con alta afinidad a la albúmina
(el de menor unión es el paracetamol) y ti enen volumen de distribución pequeño.
Paradójicamente la intoxicación con salicilatos puede producir elevación de la temperatura corporal, por aumento del consumo de
óxigeno y de la tasa metabólica, aparentemente por desacople de la fosforilación ox idativa.
Fue observado que el naproxeno y el ibuprofeno tienen acciones antiinflamatorias semejantes, dependiendo de la dosis y la concentración plasmática, en la artritis reumatoidea,
sin embargo, esto no explica la variación
individual en la respuesta a estos y otros
agentes. No se puede demostrar aún una
diferencia farmacocinética entre los pacientes que responden a AINEs y los que no
responden.
Efectos antiagregantes plaquetarios:
La aspirina y los demás agentes antiinflamatorios no esteroides inhiben la agregación
117
La absorción rectal de salicilatos es generalmente mas lenta, incompleta e insegura.
El ácido salicílico y el metilsalicilato se absorben rápidamente por piel intacta, luego de
administración tópica.
Con respecto a la vida media de estos agentes, podemos dividirlos en dos grupos de
acuerdo a su vida media de eliminación. Los
de vida media corta (menos de 6 horas) y los
de vida media larga (más de 10 horas)
Vida media corta
aspirina
diclofenac
etodolac
flufenámico
ibuprofen
indometacina
ketoprofen
tolmetina
En general los efectos analgésicos y antipiréticos de una dosis oral de salicilatos aparecen dentro de los 30 minutos, el pico plasmático máximo ocurre entre 1-3 horas y persiste aproximadam ente 3-6 horas. El efecto
antiinflamatorio en general comienza 1-4 días
de dosis continuadas. El tiempo requerido
para una adecuada acción antiinflamatoria
depende del mantenimiento de concentraciones plasmáticas durante varias semanas.
Vida media larga
diflunisal
naproxeno
nabumetona
fenilbutazona
sulindac
tenoxicam
piroxicam
oxaprozin
Estos agentes se distribuyen a través del
líquido extracelular en todos los tejidos y
liquidos del organismo. Pasan la barrera
hematoencefálica y la barrera placentaria y la
concentración de salicilatos en el plasma
fetal suele exceder a la materna, en administraciones crónicas los salicilatos pueden
acumularse en tejidos fetales y adquirir mayores concentraciones que la materna. Un 80
a 90 % de salicilatos se unen a proteínas
plasmáticas, en especial a la albúmina.
La indometacina y el sulindac sufren excreción biliar.
ASPIRINA Y OTROS SALICILATOS
La aspirina es el único de todos los AINEs
que acetila en forma irreversible la ciclox igenasa. Los otros AINEs son todos inhibidores
reversibles de la cicloxigenasa. La aspirina
es rápidamente desacetilada por esterasa en
el cuerpo produciendo salicilato, el cual por
si mismo tiene propiedades analgésicas,
antipiréticas y antiinflamatorias.
Los salicilatos se metabolizan principalmente
en el hígado, por el sistema enzimático microsomal hepático. El salicilato es conjugado
con glicina para formar ácido salicilúrico y
con ácido glucurónico formando salicilato
acil glucurónico. Pequeñas cantidades son
hidroxiladas formando ácido gentísico, de
todos los metabolitos, el ácido gentísico
parece tener actividad inhibitoria de la síntesis de prostaglandinas, aunque contribuye
escasamente a los efectos de la aspirina por
su escasa cantidad. Los salic ilatos y sus
metabolitos son rápida y totalmente excretados por orina. Pequeñas cantidades también
se eliminan por sudor, saliva y heces. La
eliminación es por filtración glomerular y
secreción tubular. La eliminación renal aumenta hasta 4 veces cuando el pH urinario
es igual o mayor que 8. A ese pH el salicilato
se ioniza y no puede reabsorberse.
El ácido salicílico es tan irritante, que solo
se usa externamente y por ello se han sintetizado derivados de este ácido para el uso
sistémico.
Farmacocinética: Los salicilatos se absorben rápidamente en el tracto gastrointestinal
(20-60 minutos), en parte en el estómago,
pero principalmente en la primera porción del
intestino delgado por difusión pasiva de las
moléculas no ionizadas. La absorción depende de la forma farmacéutica, el pH gástrico, el tiempo de vaciamiento gástrico, la tasa
de disolución. Cuando la droga es administrada con antiácidos o con leche se dificulta
la absorción.
Propiedades farmacológicas
La tasa de absorción generalmente es más
rápida con soluciones ya sea efervescentes o
no y es más lenta en tabletas con cubierta
entérica.
Analgesia: alivian el dolor de moderada a
baja intensidad, sobre todo el de origen tegumentario (mialgias, artralgias, cefaleas).
118
Acción antipiretica: disminuyen con rapidez la temperatura corporal elevada. El tratamiento de la fiebre debe realizarse cuando
incomoda al paciente o cuando hay riesgo de
convulsiones febriles, sobre todo en niños
pequeños. Los salicilatos y compuestos
relacionados son efectivos antipiréticos,
analgésicos y antiinflamatorios. La asociación de aspirina con síndrome de Reye
cuando se utiliza en infecciones virales (principalmente varicela e influenza) ha reducido
las indicaciones de la aspirina en pediatría,
es más prudente utilizar paracetamol o ibuprofeno en este grupo etario para tratamiento
de la fiebre.
años la glucosa está normal. La punción
lumbar revela menos de 8 células por mm3 en
LCR y los niveles de proteínas y glucosa son
normales.
También puede haber hipotensión, diátesis
hemorrágica e insuficiencia renal. La gravedad de la enfermedad se suele delimitar mediante estadíos que tienen en cuenta el nivel
de conciencia.
En la histopatología se revela una infiltración
microvesicular
hepática
grave
con
desorganización mitocondrial.
Debido a los síntomas inespecíficos y las
manifestaciones clínicas variables, en numerosas oportunidades se han confundido con
otras patologías como alteraciones congénitas del ciclo de Krebs o de la oxidación de
ácidos grasos, u otras intoxicaciones; por
ello debe hacerse diagnóstico diferencial con
la intoxicación por salicilatos.
El síndrome de Reye es una enfermedad
grave, predominantemente infantil con una
tasa de mortalidad de aproximadamente el
25%, que se desarrolla tras la aparente recuperación de varicela o gripe. Se caracteriza
por una encefalopatía acompañada de infiltración grasa de vísceras, principalmente el
hígado. Es típico que un niño se esté recuperando de una virosis y aparezcan vómitos y
alteración de la conciencia, puede haber
hepatomegalia y una importante elevación de
las transaminasas (por lo menos 3 veces los
niveles normales), sin ictericia. Casi todas
las víctimas de esta afección habían recibido
salicilatos como tratamiento de una enfermedad vírica, una serie de estudios de casos y
controles confirmaron la relación entre el uso
de salicilato y la enfermedad.
Los criterios clínicos para la definición de un
caso de síndrome de Reye propuesto por
Centers for Disease Control (CDC) de Atlanta
son:
a) Encefalopatía no inflamatoria aguda con
metamorfosis grasa microvesicular hepática
confirmada por biopsia o autopsia o GPT,
GOT o amonemia 3 veces mayor a su nivel
normal.
b) Si se obtiene una muestra de LCR debe
tener < de 8 mm3 .
Puede afectar a niños y adolescentes de
todas las edades, con una incidencia máx ima entre los 5 y 15 años, también fueron
descripto casos en adultos. Aunque varicela
y gripe son los virosis más descriptas, también fueron comunicados casos después de
gastroenteritis y en niños con enfermedades
inflamatorias crónicas. Cuando ceden los
síntomas de la virosis se produce una alteración aguda del estado de conciencia, de
intensidad variable y sin signos neurológicos
focales.
c) No debe haber otra explicación más razonable de las alteraciones neurológicas o
hepáticas.
Del 34 a 61 % de los pacientes que sobreviven quedan secuelas neurológicas psiquiátricas.
El mecanismo de producción de s. de Reye
cuando se utiliza aspirina en las virosis es
todavia desconocido, tampoco se ha identificado algún factor predisponente característico del apciente o alguna enfermedad prodrómica. Es posible que la predisposición genética juegue un rol, ya que se ha descrito un
caso de Reye en dos hermanos gemelos,
sería una interacción virus-huésped en individuos susceptibles, modificado por un agente
xógeno como el AAS.
Son frecuentes los vómitos y puede haber
letargia, confusión, agresividad o irritabilidad.
Aproximadamente el 50% de los casos presenta hepatomegalia, aumento de transam inasas, hiperamoniemia y prolongación del
tiempo de protrombina. En niños menores de
un año puede haber hiperventilación o episodios de apnea y convulsiones con mayor
frecuencia que en niños mayores. Puede
haber hipoglucemia, aunque en mayores de 4
El síndrome de Reye es una enfermedad
poco frecuente pero grave.
119
producir hepatotoxicidad, sobre todo en pacientes con artritis u otros trastornos del
tejido conectivo. En niños el uso de aspirina
ha sido implicado en el síndrome de Reye,
teniendo en la actualidad severas restricciones en pediatría, sobre todo en casos de
infecciones virales. Usada por vía rectal puede causar irritación.
El tratamiento de la fiebre en niños, en casos
que convenga bajar la temperatura, no debe
hacerse con aspirina, los agentes de elección en este grupo etario serían parac etamol
o ibuprofeno.
Acción antiinflamatoria: por su acción
sobre la síntesis de prostaglandinas y sobre
otros procesos celulares e inmunologicos en
el tejido conectivo, estas drogas tienen efectos antiinflamatorios, como ya fuera descripto
anteriormente.
Intoxicación crónica
Puede producirse cuando se usan dosis
altas y por tiempo prolongado. Se denomina
salicilismo, los síntomas son mareos, tinitus, sordera, sudoración, náuseas y vómitos,
cefalea y confusión mental. Pueden controlarse, reduciendo la dosis.
Acción sobre las plaquetas: la ingestión de
aspirina por individuos normales prolonga el
tiempo de sangría, aun con dosis de 100 mg.
Este efecto se debe a la acetilación de la
ciclooxigenasa plaquetaria, que queda inhibida toda la vida de la plaqueta (aprox imadamente 12 días) porque ésta no posee núcleo
para poder sintetizar nueva enzima y no se
produce el Tromboxano A2 que es un potente
agregante plaquetario. Esta es la base de la
utilización de la aspirina en la prevención del
infarto agudo de miocardio.
Intoxicación aguda
Los síntomas son hiperventilación, fiebre,
cetosis, alcalosis respiratoria, acidosis metabólica. Depresión del SNC, que puede ll evar al coma; colapso cardiovascular e insuficiencia respiratoria. En chicos puede ocurrir
somnolencia, acidosis metabólica e hipoglucemia severa. En intoxicación aguda severa,
puede intentarse el lavado gástrico, el salic ilato remanente puede ser adsorbido por carbón activado. El manejo de fluidos y electrolitos debe ser inmediato con la correción de la
acidosis, fiebre, hipokalemia y deshidratación. Se debe alcalinizar la orina, hacer
hemodialisis o hemoperfusion para removerel
salicilato del plasma.
Efectos adversos
El efecto adverso más común que ocurre con
dosis terapéuticas de aspirina es a nivel gastrointestinal, puede producir trastornos como
náuseas, vómitos, dispepsia. También puede
producir irritación de la mucosa gástrica con
erosión, ulceración, hematemesis y melena.
Antagonistas del receptor H2 de la histamina
o análogos de Prostaglandina E como el
misoprostol pueden utilizarse para tratar el
daño mucoso induc ido por drogas tipo aspirina. En un 70% de los pacientes puede ocurrir pérdida oculta de sangre por las heces, la
pérdida de sangre suave en general carece
de importancia clínica, pero en tratamientos
prolongados puede producir anemia por deficiecia de hierro. También puede producir
hemorragia digestiva pero con menor frecuencia. Algunas personas, con asma o
urticaria crónica o rinitis crónica pueden tener
mayor incidencia de hipersensibilidad a aspirina, y puede provocar urticaria, otras lesiones de piel, angioedema, rinitis y severo
broncoespasmo y disnea. Las personas sensibles a aspirina pueden demostrar hipersensibilidad cruzada con otros AINEs. La aspirina incrementa el tiempo de sangría, disminuye la adhesividad y agregación plaquetaria
y altas dosis pueden producir hipoprotrombinemia. La aspirina y otros AINEs pueden
Efectos sobre la sangre .
Además de los efectos benéficos de la aspirina sobre las plaquetas, los salicilatos pueden produc ir efectos adversos sobre la sangre como trombocitopenia, anemia aplástica,
agranulocitosis o pancitopenia. La aspirina
también puede producir anemia hemol ítica en
pacientes con deficiencia de gluc osa 6 fosfato deshidrogenasa.
Efectos sobre el tracto gastro-intestinal .
Los datos sugieren que la aspirina puede
inducir úlcera gástrica, pero la frecuencia no
es clara y no estaría relacionada con la
dosis. Todos los AINEs pueden potencialmente causar daño de la mucosa gastroi ntestinal.
Efectos sobre la audición
120
Muchos estudios indican que los salicilatos
pueden producir tinitus cuando están en concentraciones de 200 mcg por ml, aunque
existen variaciones interindividuales y a veces puede ocurrir con dosis bajas. Los pacientes con disminución preexistente de la
audición pueden no experimentar tinitus a
pesar de altas concentraciones del agente.
Después de la desensibilización, la interrupción de la administración continua hace que
reaparezca la sensibilización. (Asad SI, et
al. Effect of aspirin in "aspirin sensitive" patients. Br Med J 1984; 288: 745-8.; 2. Stevenson DD. Desensitization of aspirinsensitive asthmatics: a therapeutic alternative? J Asthma 1983; 20: 31-8.
Efectos en los riñones
Embarazo y neonato .
Aunque el abuso de combinaciones de AINEs ha sido implicado en la nefropatía por
analgésicos, el daño renal por aspirina sola
es raro. (1. New Zealand Rheumatism Association Study. Aspirin and the kidney. Br
Med J 1974; 1: 593-6., 2. Walker BR, et al.
Aspirin and renal function. N Engl J
Med
1977; 297: 1405., 3. Akyol SM, et al. Renal
function after prolonged
consumption of
aspirin. Br Med J 1982; 284: 631-2.; 4. Bonney SL, et al. Renal safety of two analgesics
used over the counter: ibuprofen and aspirin.
Clin Pharmacol Ther 1986; 40: 373-7.)
Los salicilatos cruzan la placenta. Aunque
algunos reportes incriminan a la aspirina en
la formación de anomalías congénitas no se
ha encontrado alguna evidencia de teratogenicidad . El analisis de los datos del “Slone
Epidemiology Unit Birth Defects Study” sugiere que el uso de aspirina durante los primeros meses del embarazo cuando el corazón fetal se está desarrollando no está asociado con un aumento de defectos cardíacos, aunque la capacidad de asprina de
producir desagregación plaquetaria puede ser
un riesgo potencial de alterar las plaquetas
y producir trastornos hemorrágicos en neonatos cuyas madres tomaron aspirina durante
el embarazo y complicaciones hemorrágicas
de la madre. Sin embargo no hay efectos de
significación clínica de hemorragias fetales o
neonatales. (1. Slone D, et al. Aspirin and
congenital malformations. Lancet 1976; 1:
1373-5. 2. Shapiro S, et al. Perinatal mortality and birth-weight in relation to aspirin
taken during pregnancy. Lancet 1976;
i:)Martindale - The Extra Pharmacopoeia,
1993
Efectos en el hígado
La aspirina puede inducir elevaciones moderadas de transaminasas, generalmente es
reversible al retirar la droga. (Lewis JH.
Hepatic toxicity of nonsteroidal antiinflammatory drugs. Clin Pharm 1984; 3: 12838. 2. Freeland GR, et al. Hepatic safety of
two analgesics used
over the counter:
ibuprofen and aspirin. Clin Pharmacol Ther
1988; 43: 473-9.)
Hipersensibilidad.
Estenosis rectal
Las reacciones de hipersensibilidad de aspirina tienen reacción cruzada con otros analgésicos en general la sensibilidad, es más
frecuente en sexo femenino, asma, rinitis,
atopía o polipos nasales, alergia a alimentos
o colorantes como tartrazina (Kwoh CK,
Feinstein AR. Rates of sensitivity reactions
to aspirin: problems in interpreting the data.
Clin PharmacolTher 1986; 40: 494-505.)
Se ha descripto un caso de estenosis rectal
asociado al uso de supositorios que contenían aspirina, codeína y paracetamolz (PuyMontbrun et al, 1990). Los supositorios fueron usados diariamente por 14 días, la estenosis fue acompañada de ulceración de la
mucosa y sangrado. El intestino delgado y
colon resultaron normales en los diferentes
examenes.
Desensibilización .
Trastornos del gusto
La desensibilización se ha realizado con
diferentes protocolos con aspirina oral, n
Icremendo las dosis de aspirina (30 mg) hasta que se obtiene una respuesta alérgica,
luego la aspirina es readministrada y se van
incrementando las dosis
hasta que finalmente una dosis de 650-mg es tolerada.
La aspirina y otros AINEs pueden producir
aunque más raramente ulceras orales. La
exacerbación de úlceras orales se ha comunicado en una paciente de sexo femenino
luego de la administración de estos agentes.
La discontinuación del agente ha permitido la
121
curación de las úlceras bucales. (Kaziro,
1980).Todos los AINEs pueden producir estomatisis, glositis o ulceración lingual. Puede
ser debido a una reacción generalizada como
el exantema o la hepatitis del síndrome de S.
Johnson o eritema multiforme que afecta piel
y mucosa. También puede ser debida a la
agranulocitosis farmacoinducida.
Pueden producir boca seca e inhibición de la
secreción salival. El mecanismo de daño en
estas reacciones orales aisladas no está
claro, aunque puede deberse a una inhibición
de la síntesis de prostaglandinas, como en el
caso de la producción de úlceras gástricas o
duodenales. También se puede producir un
daño importante si el paciente retiene el fármaco en la boca antes de tragarlo (ulceración), por el efecto químico directo. Las úlceras orales pueden ser ilquenoides, es raro
que estas úlceras pongan en peligro la vida
del pacientes, sin embargo causan considerables molestias.
NEs incluídos en los ensayos clínicos fueron: indometacina, sulindac, ibuprofeno, flurbiprofeno, naproxeno, piroxicam, diclofena y
tiaprofénico. Comparados con pacebo los
AINEs producen un incremento medio de las
cifras presión arterial diastólica y sistólica
de 5mmm de Hg. El efecto es más evidente
en hipertensos tratados con antihipertensivos
que en los no tratados o en normotensos.
Los resultados aún no son concluyentes. Los
AIES disminuirían el efecto antihipertensivo
de todos los agentes utilizados en el tratamieto de la hipertensión arterial, aunque el
efecto es más notable con los bloqueadores
beta adrenérgicos y los vasodilatadores que
con los diuréticos. Parecería que todos los
AINEs aumetarían la presión arterial en decúbito. Los que producen este efecto con
mayor intensidad son indometacina, ibuprofeno, y piroxicam, mientras que el AAS y el
sulindac serían los que menos efecto hipertensivo poseen. Estos resultados tampoco
son definitivos, se necesitan más estudios.
Se cree que además del efecto renal de los
AINEs intervendrían otros factores (por ejemplo sobre la resistencia vascular) pero aun no
fueron identificados
Los AINEs pueden producir sabor amargo,
sabor ácido y halitosis en numerosos pacientes..
Rabdomiolisis.
Sensibilidad cruzada:
Se ha comunicado rabdomiolisis después de
una intoxicación con salicilatos, una mujer
de 40 años tomó 40 g de aspirina intentando
suicidarse. Tuvo alcalosis respiratoria con
acidosis metabólica y se le hizo hemodiálisis
para reducir los niveles de salicilatos, se
chequearon los niveles fosfokinasa por dolor
muscular. Se diagnosticó rabdomiolisis.
Ha sido demostrada sesnsibilidad cruzada
con aspirina y otros AINEs. El ibuprofeno
causó un rash urticarial, edema laringeo en
un paciente de sexo masculino, asmático y
sensible a aspirina.
Contraindicaciones
La aspirina está contraindicada en pacientes
con hipersensibilidad a los salicilatos.
Presión arterial
Algunos ensayos clínicos han mostrado que
los antiinflamatorios no esteroides pueden
incrementar la presión arterial de personas
normales y depacientes con hipertensión leve
tratada o no con fármacos. Se ha sugerido
que podría deberse a inhibición de la síntesis
de prostaglandinas renales, lo que determinaría una más intensa reabsorción tubular de
sodio y agua.
Precauciones
Se debe usar con cuidado en pacientes con
asma, pólipos nasales, carditis severa,
hemofilia o telangectasias.También en pacientes con hipoprotrombinemia y deficiencia de vitamina K, en disfunción hepática o
renal o en pacientes que reciben anticoagulantes. También se debe tener precaución en
el primer trimestre del embarazo. Puede
ocurrir hemólisis en pacientes con deficiencia
genética de G-6-fosfato deshidrogenasa.
Recientemente se publicó un metanálsis de
varios ensayos clínicos (769 participantes)
con AINEs en los que se media la presión
arterial para valorar el efecto de estos agentes sobre la presión y los posibles factores
de riesgo. 9Johnson A., Nguyen T., Day R.
Ann Inern Med 1994 1221:289-300). Los AI-
Ferraris et al (1988) reportaron que la administración preopratoria de aspirina puede
incrementar la perdida de sangre posquirúrgi-
122
ca por lo que debe discontinuarse la aspirina
5-7 días antes de la cirugía.
La aspirina en dosis altas puede agravar el
espasmo coronario en angina de Prinzmeta
(Miwa et al, 1983).
La aspirina en dosis de 100 mg /día por vía
oral fue efectiva para prevenir la oclusión de
bypass aortocoronario luego de la cirugía.
Este agente fue administrado durante 4 meses y la permeabilidad fue mantenida en un
90% de los injertos contra 68% de los tratados con placebo (Lorenz et al, 1984).
Cáncer de colon: El uso regular de aspirina
está asociado con un riesgo reducido de
cáncer de colon. Thun et al (1991) han evaluado 662.424 pacientes adultos y fueron
seguidos por 6 años. En 4 personas que
usaban aspirina 16 o más veces por mes por
un año o más, el riego relativo de contraer
cáncer de colon disminuyó. Sin embargo, la
dieta, obesidad , ejercicios , historia familiar
o uso de paracetamol no cambiaron el riego
de cáncer. El uso de 2 aspirinas por día reduce el riesgo de desarrollar cáncer de colon
(60%) o pólipos colónicos en un 70%. La
aspirina también se asocia a una reducción
del riesgo de contraer cáncer colorectal
,Logan et al (1993), y Peleg et al (1994). En
otro estudio Gann et al (1993) no hallaron
asociación entre la ingesta de aspirina y el
cáncer colorectal. Usando datos de Physicians Health Study, donde la aspirina fue
usada en dosis 325 mg por día, no hubo
diferencias entre el riesgo de desarrollar cáncer de colon comparado con placebo en un
seguimiento de 5 años. Es decir que se necesitan mayores estudios para confirmar
estos hallazgos.
Ataques de isquemia transitorios (TIA)
El dipiridamol en dosis de 75 mg en combinación aspirina 325 mg 3 v/día fue efectivo
para prevenir el infarto primario y muerte en
un estudio controlado de 24 meses de duración, con 2500 con pacientes con diagnóstico de un reciente accidente cerebrovascular
de origen aterotrombótico (Anon, 1987a).
La dosis para ataques isquémicos transitorios es de 650 mg 2 v/día o 325 mg 4 v/día
(Boyd, 1985).
Infarto de miocardio
Varios estudios indican la eficacia de la aspirina en pacientes con infarto previo, para la
profilaxis, prevención o recurrencia del mismo. La aspirina también parece ser efectiva
en la prevención secundaria del infarto (IAM)
y del infarto de miocardio en pacientes con
angina inestable en dosis de 300 a 1500
mg/día, aunque la dosis óptima y la duración
del tratamiento aún es controvertida. La FDA
recomienda un solo comprimido por día (325
mg) en pacientes con infarto previo y angina
inestable para reducir el riesgo de muerte y/o
de infarto de miocardio no fatal. Muchos estudios siguieron a los pacientes por 1 y 2
años. Los efectos profilácticos parecen ser
mayores en el primer año pocas semanas
postinfarto. Los datos sugieren que la aspirina puede adm inistrarse con betabloqueantes
en estos casos. (Rumore & Goldstein, 1987).
Usos terapéuticos de los salicilatos
Los salicilatos son analgésicos antipiréticos
y antiinflamatorios. Son útiles en la artritis
reumatoidea, osteoartritis, tendinitis, cefaleas, dismenorrea, mialgias y neuralgias.
En la fiebre reumatica aguda suprimen la
inflamación aguda, pero no el proceso de la
enfermedad, ni la inflamación granulomatosa,
ni las cicatrices.
La aspirina en dosis de 325 miligramos por
día fue efectiva para prevenir infarto fatal y no
fatal en varones sanos sin historia previa de
infarto de miocardio (Anon, 1988; Anon,
1989).
Son útiles en la profilaxis de las enfermedades asociadas a agregabilidad plaquetaria
(coronariopatias, infarto agudo de miocardio,
isquemia cerebral transitoria etc.) siendo un
nuevo uso de estos agentes la prevención
del riesgo de infarto primario del miocardio en
hombre. El U.S. Preventive Services Task
Force recomienda bajas dosis de aspirina en
hombres de 40 años de edad con factores de
riesgo para infarto de miocardio.
Toxemia del embarazo
Diferentes estudios indican que dosis bajasa
de aspirina son efectivas para la prevención
de la toxemia del embarazo, en mujeres con
riesgo de desarrollar toxemia. Las dosis efectivas fueron de 60 a 150 mg/d. Aunque algunos trabajos demuestran que dosis de 20
mg/día pueden ser efectivas para inhibir la
cicloxigenasa plaquetaria y evitar el tromboxano que estaría en desequilibrio en esta
patología.
Permeabilidad de bypass aortocorona rio
123
en la fiebre reumática. Las dosis pediátricas
antiagregantes plaquetarias son de 1 a 2
mg/kg /24 hr, aunque un niño con trombocitopenia idiopática de 5 años recibió 2,5
mg/kg/una sola véz al día
En la fiebre reumática aguda los salicilatos
disminuyen el proceso inflamatorio agudo,
pero no afectan la progresión de la enfermedad, ni la inflamación granulomatosa posterior. Sin embargo, si el paciente tiene insuficiencia cardíaca o carditis grave los AINEs o
los corticoides por sus efectos antiinflamatorios inespecíficos pueden reducir la sobrecarga cardíaca. En la fiebre reumática aguda
suelen utilizarse dosis de 5-8 g/día en adultos y en niños 100mg/k/día cada 4-6 hs,
durante una semana, luego se reduce a 6075 mg/kg/día durante el tiempo que sea necesario.
PARACETAMOL
El uso de paracetamol como antipirético
incrementó cuando la fenacetina fue sacada
del mercado y más recientemente cuando se
aceptó ampliamente a la aspirina como agente etiológico del síndrome de Reye, lo cual
hizo que este agente (la aspirina) se restri nja en su utilización en niños sobre todo en
fiebre y enfermedades virales. Es un agente
con pocos efectos colaterales, pero también
pobres efectos antiinflamatorios y efectos
analgésicos y antipiréticos semejantes a la
aspirina.
En la artritis reumatoidea los salicilatos
son las drogas prototipos para esta afección,
producen analgesia, efecto antiinflamatorio
que permite
Además, pueden utilizarse como antipiréticos o como analgesicos en dolores leves o
moderados como cefalea, artritis, dismenorrea, mialgias, neuralgias, antiagregantes
plaquetarios.
Por ser bien tolerado y carecer de muchos
de los efectos colaterales de la aspirina ha
ganado un lugar como analgésico casero,
aunque las sobredosis agudas de este agente pueden causar dañio hepático fatal, en los
últimos años ha aumentado el número de
intoxicaciones por automedicación. En general, se debe dejar bien claro que el paracetamol posee débiles acciones antiinflamatorias, por más que se aumenten las dosis.
Usos locales: el ácido salicilico se usa topicamente como queratolitico.
INTERACCIONES: los AINEs pueden desplazar del sitio de unión a proteínas a otras
drogas. Clínicamente es importante
con
anticoagulantes orales,
hipoglucemiantes
orales, metotrexato y antidepresivos tricíclicos. Se vio que los AINEs pueden interaccionar con agentes antihipertensivos e n
icrementar la presión arterial sobre todo en
pacientes hipertensos.
Farmacocinética
El paracetamol es un agente que se absorbe
rápido y completamente en el tracto gastrointestinal. Su vida media es de aproximadamente 2 horas después de dosis terapéuticas. La unión a proteínas plasmáticas es
escasa. Cerca de un 60% de la drogas se
conjuga con ácido glucurónico, el 35% con
ácido sulfúrico y cerca del 3% con cisteína,
tambiémn se producen metabolitos hidrox ilados y desacetilados. Los niños poseen menor capacidad para la glucuronoconjugación.
Una pequeña proporción sufre N-hidroxilación
por el citocromo P450 y forma un metabolito
intermedio de alta reactividad, en condiciones
normales este metabolito reacciona con los
grupos sulfhifrilos del glutatión pero en sobredosis se agota el glutatión hepático y los
metabolitos reaccionas con los sulfhidrilos de
otras proteínas hepáticas y se puede producir necrosis hepáticas.
Dosis: La dosis oral recomendada para dolor
leve es de 325 a 650 mg c/4h y en artritis
reumatoidea es de 2.6 a 5.2 g/día; en la fi ebre reumática aguda es de 6 a 8 g/d y para
ataques de isquemia transitoria es de 650
mg 2 veces al día . 325 mg de aspirina por
día puede diminuir el riesgo de infarto de
miocardio en varones de 40 años.
Los pacientes obesos no requieren ajustes
de las dosis. (Greenblatt et al, 1986).
Las dosis pediátricas son de 65 mg/kg/d
como analgésico. Como antipirético no se
recomienda. Se usan dosis de 100 mg/kg/d
124
Efectos colaterales
los pacientes con compromiso de su función
hepática.
Respiratorios
El paracetamol puede agravar el broncoespasmo en pacientes sensibles a la aspirina y
otros analgésicos. En intoxicaciones severas
con paracetamol se puede producir depresión
respiratoria central.
Existe un relativo margen entre la dosis
máxima recomendada de 4 g y la dosis mínima tóxica de 6 g. En casos de sobredosis
la insuficiencia hepática puede continuar
hacia la necrosis hepática, temprana, y aguda. Si no se instituye rápidamente el tratamiento específico, en un corto intervalo de
tiempo de la ingestión de la droga, los daños
son irreversibles y la tasa de mortalidad es
alta. Los chicos parecen tener una relativa
res istencia hacia la hepatotoxicidad del paracetamol, aunque pueden sufrir cambios
enzimáticos y metabólicos revers ibles.
Endócrinos
Se ha comunicado hipoglucemia especialmente en niños.
PATRÓN DE REACCIONES ADVERSAS
Reacciones tóxicas y generales: Aunque
en las dosis habituales es un agente seguro,
se ha comunicado que en pacientes con
disfunción hepática importante, o con agentes que modifican las enzimas hepáticas (por
ej. etanol), en las mismas dosis se puede
agravar la disfunción hasta incluso llevar a
una insuficiencia hepática grave.
Gastrointestinales
A dosis normales, el paracetamol, a diferencia de aspirina y otros AINEs, es bien tolerado a nivel gastrointestinal.
Se han comunicado pancreatitis, pero solamente relacionadas con sobredosis.
Hipersensibilidad:
Reacciones alérgicas
incluyendo urticaria son raras, shock anafiláctico ha sido comunicado en algunos casos.
Sistema urinario
La necrosis tubular renal es generalmente
asociada a la toxicidad hepática, aunque
puede ocurrir sin daño hepático manifiesto.
Se ha comunicado nefropatía similar a la de
la fenacetina con el uso prolongado del paracetamol.
Efectos inductores de tumor: Los estudios
en animales han demostrado que el parecetamol puede ser carcinogénico cuando se
utiliza en tiempos prolongados y en altas
dosis, aunque no hay datos clínicos disponibles que avalen estos hallazgos.
Piel
Se pueden producir reacciones alérgicas o
rash en forma ocasional.
Hematológicos
Se ha comunicado trombocitopenia asociada
con anticuerpos circulantes, es muy ocasional pero está bien documentada en los reportes.
Sobredosis
Hay un estrecho margen entre la dosis diaria
máxima normal y la que puede producir
daño hepático e insuficiencia hepática aguda.
Indudablemente existen personas más susceptibles que otras a la toxicidad del paracetamol. (para algunas personas la dosis tóxica
es de 6 g, en cambio otras toleran 12 g)
En Francia se han comunicado casos de
agranulocitosis, aunque no parecería haber
sido un problema clínico significativo, lo
mismo se ha reporteado anemia hemolítica
en pacientes con deficiencia genética de
glucosa 6 fosfato deshidrogenasa.
Síntomas y diagnósticos: Mientras el daño
hepático ocurre en horas después de la ingestión, las manifestaciones clínicas aparecen en 24-48 hs. Cuando aparecen los signos primarios, ya está instalada la lesión
hepática, por ejemplo tensión y dolor abdominal, seguidos por ictericia. El daño tubular
renal ocurre junto al daño hepático, la hiperkalemia y la necrosis muscular. La necrosis
muscular se ha demostrado en autopsias en
casos fatales, por si misma acentúa el des-
Hígado
Induce daño hepático por la acumulación de
N-acetili benzoquinoneimina, un metabolito
normal producido por la biotransformación del
glutatión. La saturación de la vía de detoxificación puede producirse en casos de sobredosis, como se ha evidenciado en estos
últimos tiempos en tratamientos prolongados, aunque las dosis fueran normales, en
125
equilibrio electrolítico
hiperkalemia.
particularmente
la
DERIVADOS DE LA PIRAZOLONA:
DIPIRONA
Tratamiento: Debido a que el mecanismo del
daño parece ser por depleción de grupos
sulfidrilos del glutatión, el tratamiento consiste en el reemplazo temprano de estos grupos
administrando metionina o mejor acetilcisteína, por vía oral o i.v.. Es más efectivo si se
administra entre las 8-12 horas después de
la ingestión de la sobredosis. La única alternativa, es la hemoperfusión con carbón activado y diálisis renal, que puede ser efectiva
después de las 18 hs de la ingestión. Cuando más se demore en el tratamiento, mas
fatal será el cuadro.
La aminopirina e incluso la dipirona o metamizol se han retirado del mercado en numerosos países, debido al riesgo de agranuloc itosis y anemia aplástica que presentan estos
agentes.
La dipirona es un analgésico con amplia
experiencia de utilización en nuestro país.
Ejerce potente efecto analgésico en dolor
agudo, traumático o de otro origen. El perfil
de seguridad de la dipirona es diferente al de
otros AINEs. Sus principales problemas son
la agranulocitosis y la anafilaxia aguda. La
incidencia de agranulocitosis por cualquier
causa es de aproximadamente 4,7 por millón
de habitantes por año y el 0,8 por millón de
habitantes por año sería por dipirona, (un
caso cada 3000 usuarios). Se calcula que en
todo el mundo pueden producirse 7000 casos
por año de agranulocitosis.
Los niveles de paracetamol inferiores a 200
ug/ml son de buen pronóstico.
Acciones sobre el embarazo:
El paracetamol cruza la placenta. No se han
publicado evidencias de efectos teratogénicos, cuando se administra durante el embarazo. Se ha comunicado un caso de muerte
fetal después de una sobredosis materna de
paracetamol (30g), aunque otro caso de sobredosis de 22,5g en un embarazo de 36
semanas el feto sobrevivió.
La anafilaxia aguda grave por dipirona, shock
anafiláctico o broncoespasmo grave, tiene
una incidencia de aproximadamente 1 cada
5000 usuarios.
Situaciones de riesgo
No se recomienda el uso de paracetamol en
pacientes con disfunción hepática severa, en
alcohólicos crónicos y en caquexia. La enfermedad hepática crónica estable, no es una
contraindicación.
El riesgo de hemorragia disgestiva aguda por
dipirona es bajo.
El cuadro clínico de agranulocitosis comienza con fiebre y escalofrios. Si el paciente no
muere por una infección y se suspende rápidamente la dipirona, el cuadro hematológico
se revierte en aproximadamente una semana,
pero el paciente queda sensibilizado.
Interacciones
A veces el diflunisal incrementa los niveles
de paracetamol, mientras que los anticonceptivos orales incrementan su eliminación
renal. Las drogas inductoras enzimáticas
hepáticas pueden disminuir el riesgo de tox icidad por el paracetamol.
Farmacocinética: La dipirona es una prodroga,
se hidroliza en el tracto GI a 4metilaminoantipirina (4-MAA) su metabolito
activo, es metabolizado en el hígado a un
segundo metabolito activo 4-aminoantipirina
(4-AA). Los metabolitos activos son eliminados por orina dentro de las 3 a 5 horas.
La dipirona ha sido asociada con agranulocitosis, anemia hemolítica, anemia aplástica
anemia, shock anafiláctico y severas reacciones cutáneas. Otros efectos adversos
incluyen severo broncespasmo, hipotensión,
nauseas, vomitos, mareos, cefalea y diaforesis.
La administración de AZT con paracetamol
produce una inhibición de la glucuronoconjugación llevando a una potenciación de la
tox icidad hepática de cada droga individual.
Usos Terapéuticos paracetamol
El paracetamol es un sustituto de la aspirina
en las indicaciones como analgésico o antipirético, o cuando la prolongación del tiempo
de sangría que produce la aspirina sería una
desventaja.
Aplicaciones clínicas: La dipirona es un
analgésico, antipirético y antiinflamatorio. Sin
126
embargo, no se recomienda como analgésico
por el riesgo de efectos adversos graves,
principalmente agranulocitosis. Su indicación
es solamente en el tratamiento de la fiebre
severa o fiebre grave no controlada por otras
mediadas. Debe administrarse por cortos
períodos de tiempo.
enzimático microsomal, luego la deacilacion
extramicrosomal y por último glucuronoconjugación, aproximadamente el 10 % de la
droga es eliminada sin cambios en la orina.
Aproximadamente el 21% - 42% se elimina
por heces.
Se excreta por la leche materna y no se
recomienda en madres que amamantan. Se
han comunicado casos de convulsiones generalizadas en lactantes cuyas madres recibieron indom etacina para analgesia.
La dosis oral efectiva en pacientes con fi ebre
es de 0.5 a 1 gr 3-4 veces al día con un
máximo de dosis de 3 a 4 gramos diarios.(Reynolds, 1994; Sadusk, 1965).
La dipirona no está indicada en el tratamiento
del dolor, no ofrece ventajas con otros analgésicos.
Se utiliza para el tratamiento del dolor o inflamación moderados a severos: artritis reumatoidea, espondilitis anquilosante, osteoartritis, ataques agudos de gota. La indometacina por vía i.v. suele utilizarse como una
alternativa de la cirugía para producir el cierre
ductus arteriosus, dentro de los 10 días del
nacimiento.
Se puede administrar por vía i.m., s.c. o i.v.
en aquellos pacientes que no toleran la vía
oral. Las dosis de 0.5 a 1 g.
En niños se han usado 20 mg/k 4 veces al
día cuando la fiebre pone en riesgo la vida del
niño, otros autores recomiendan 10 a 12 mg
/kg 3-4 veces al día.
Indometacina tópica
La indometacina aplicada tópicamente fue
efectiva y redujo el diámetro de la articulación
interfalangeal en 20 pacientes con artritis
reumatoidea. Los pacientes recibi eron indometacina gel 100 mg/día en 3 aplicaciones o
spray 100 mg/día (2.5 ml/día) en 3 aplicaciones por una semana, y luego se entrecruzaron por una semana. Se encontró disconfort local en 1 paciente de cada grupo.
(Reginster et al, 1990).
Contraindicaciones: Hipersensibilidad. Historia de discrasias o presencia de depresión
medular.
Se debe tener precaución en pacientes con
anemia, asma, insuficiencia hepática o renal,
hipertensión o insuficiencia cardíaca, úlcera
péptica, porfiria.
Dipirona fue retirada de USA en el año 1979
debido a su toxicidad.
Pacientes geriátricos
Somerville et al (1986) hallaron una fuerte
asociación entre AINEs utilizados en personas mayores de 60 años y hemorragias digestivas en un estudio caso-control con 406
pacientes hospitalizados por hemorragia
digestiva por 2 años. Las drogas más comúnmente utilizadas fueron INDOMETACINA, PIROXICAM, NAPROXENO e IBUPROFENO. Se sugiere que las dosis de indometacina deben reducirse en un 25 % en pacientes geriátricos, debido a que los estudios
demuestran una disminución en el clearance
y un incremento de la vida media de indometacina en personas de edad.
Interacciones:
El uso conjunto con clorpromazina puede
producir severa hipotermia.
INDOMETACINA
La indometacina es un potente analgésico,
antipirético y antiinflamatorio no esteroide, su
toxicidad limita muchas veces sus indicaciones en tratamientos crónicos.
La indometacina por vía oral produce actividad antiinflamatoria dentro de los 30 minutos
de su ingestión y los picos plasmáticos
máximos ocurren en 3-4 horas. Se une en
un 90% a proteínas plasmáticas, se metaboliza por O-demetilacion y N-deacilacion a
compuestos inactivos. La vía más importante
es la demetilacion, realizada por el sistema
Cierre del ductus
La dosis para el cierre del ductus depende de
la edad del infante. Un esquema es administrar dosis de 0.3 mg/kg/día 2 días. Controlar la función renal cada 12-24 horas y la
función plaquetaria. Se puede administrar por
127
vía nasogástrica o i.v., se debe evitar esta
última vía si hay oliguria o anuria.
signos y síntomas de infección. La indom etacina puede causar cefalea.
Se han comunicado casos de pacientes que
desarrollaron púrpura no trombocitopénica.
Enfermedad febril con leucopenia ( 2700
/mm 3 ) . También puede producir trastornos
de la coagulación con petequias y equimosis.
La indometacina puede causar vasoconstricción coronaria por bloqueo de la síntesis de
prostaglandinas que son importantes regul adoras del flujo sanguíneo coronario. Puede
producir neuropatías con debilidad y parestesias en las manos y pies. Se han reportado
casos de delusiones paranoides en pacientes tratados con dosis altas en artritis reum atoidea. También fueron descriptos síntomas
de ansiedad y desorientación.
Puede producir trastornos hepáticos incluso
hepatitis colestásica. Puede producir nefrotoxicidad como otros AINEs.
Puede producir visión borros a. Se han comunicado casos de depósitos corneales y di sminución de la sensibilidad retinal, estos
cambios son reversibles al suspender la indometacina.
Embarazo: la indometacina estuvo indicada
para producir prolongación del parto en
amenza de parto prematuro, ya que es potente inhibidor de las prostaglandinas que
intervienen en el trabajo de parto, pero puede
producir cierre temprano del ductus en el feto
e hipertensión pulmonar del recién nacido.
Se debe tener precaución en el embarazo ya
que se han comunicado casos de niños nacidos con disfunción cardiovascular y respiratorios, hipertensión pulmonar peristente,
hipertensión, cianosis, taquipnea, también se
ha comunicado insuficiencia cardíaca y cierre temprano del ductus. También puede
producir retraso en el crecimiento intrauterino.
Si el ductus es cerrado o significativamente
reducido a las 48 horas después de la primer
dosis no son necesarias dosis adicionales.
Si el ductus se reabre se pueden dar 2 o 3
dosis como en se indica en el cuadro anterior. Si el infante no responde puede ser necesaria la cirugía.
Si el peso es más de un kg la dosis es de
0.2 mg/kg cada 12 hs. 3 dosis. Si el peso es
menor de 1 kg administrar 0.1 mg/kg cada 12
horas 6 dosis. La tasa de infusión debe ser
de 20 minutos o más para evitar efectos adversos sobre todo la disminución del flujo
sanguíneo cerebral.
En la enfermedad de membrana hialina se
ha comunicado la eficacia de la indometacina
en una sola dosis i.v. de 0.2 mg/kg para prevenir los síntomas de ductus arterioso permeable en infantes prematuros.
La iondometacina se utiliza en una enfermedad rara llamada síndrome de Barther que
cursa con hiperreninemia, hiperaldosteronismo, hipokalemia, alcalosis hipocloremica,
hiperplasia de las células juxtaglomerulares y
normotensión. Se ha notado marcada mejoría clínica en estos pacientes con 100
mg/día de indometacina y suplementos de
potasio. Varios autores han propuesto que
existe una sobre producción de prostaglandinas renales. Aunque existiría un mal manejo
del cloro que llevaría a esta situación.
La indometacina está contraindicada
en
pacientes hipersensibles a la droga, que
hayan tenido ataques asmáticos, urticaria o
rinitis precipitados por aspirina u otros AINE.
Los supositorios de indometacina están contraindicados en pacientes con proctitis o
sangrado rectal reciente.
La mayoría de los efectos adversos de la
indometacina son dosis dependientes.
Debido a la gran frecuencia de efectos adversos la indometacina no se debe indicar para
tratamientos crónico, no se usa como antipirético en forma rutinaria, pero ha sido útil en
el tratamiento de la fiebre en al enfermedad
de Hodkin, cuando es refractaria a otros
agentes.
Efectos adversos
Un porcentaje elevado de pacientes (35-50%)
que reciben indometacina en dosis habituales experimentan efectos indeseables y
aproximadamente el 20% debe suspender su
utilización.
Los efectos más frecuentes so tras tornos de
la coagulación, cefalea, úlcera gástrica, sangrado gastrointestinal y nefrotoxicidad.
Puede agravar trastornos psiquiátricos, epilepsia y parkinsonismo. Puede enmascarar
IBUPROFENO
El ibuprofeno es el prototipo de los derivados
del ácido propiónico, se absorbe rápìdo por
128
vía gastrointestinal, alcanzando picos máx imos en 1-2 hs. El alimento afecta poco la
biodisponibilidad de este agente. Se enlaza a
proteínas plasmáticas en un 99%, por lo que
puede interaccionar con drogas que tienen
alta afinidad por estas proteínas. Se metaboliza en el hígado, los metabolitos se excretan por orina (cerca del 1% de droga libre).
Se administra cada 6-8 horas.
autorización para su producción y venta,
debido a comunicaciones de efectos adversos serios, como
insuficiencia renal
aguda
en
pacientes
tratados
postoperatoriamente, úlceras, hemorragias digestivas, perforación gástrica y duodenal. y
reacciones de hipersensibilidad. El fabricante
aunque no estuvo de acuerdo con esta opinión, discontinuó la fabricación del producto
en Alemania, lo que llama poderosamente la
atención.
Efectos colaterales: los efectos colaterales
primarios son gastrointestinales (nausea,
dolor epigastrico precordialgia). Otros efectos colaterales incluyen discrasias sanguineas, mareos, cefaleas, meningitis aséptica,
edema, sangrado GI, nefrotoxicidad, reacciones de piel y ambliopía tóxica.
El Comité de Medicamentos de la Comunidad Económica Europea en 1993, ha propuesto que la forma inyectable (i.m. o i.v.)
debe ser revisada precisando las indicaciones, contraindicaciones y dosis máxima. Su
indicación debe hacerse por muy corto período de tiempo (2 días) en su administración
i.m. o i.v. en el dolor postoperatorio moderado o severo.
Usos clínicos: se utiliza en el manejo de la
artritis reumatoidea, osteoartritis, dismenorrea primaria y síndromes dolorosos moderados. Los pacientes que no responden a ibuprofeno pueden responder a otros AINEs.
A su vez contraindicó su utilización en: Asma, hipovolemia, deshidratación, antecedentes de úlcera péptica o trastornos de la coagulación, hipersensibilidad a los AINEs, en
pacientes con pólipos nasales, antecedentes
de angioedema, broncoespasmos, tratamiento con litio, embarazo, lactancia, insuficiencia renal moderada o severa, pérdida de sangre en el tracto gastrointestinal , antecedentes de ACV, diátesis hemorrágicas, riesgo de
hemorragia postoperatoria, administración de
anticoagulantes.
Dosis: en artritis reumatoidea la dosis usual
es de 1200 a 3200 mg/día, en dolor moderado 400 mg cada 4 a 6 hs, en dismenorrea
primaria 400 mg cada 4 horas. La dosis
máxima es de 3200 mg/día .
Dosis pediátrica: 20 mg/kg/día en dosis
divididas, no exceder los 500 mg/día en chicos con menos de 30 kg.
En chicos con fiebre de 6 meses a 12 años
es de 5 mg/kg si la temperatura es menor a
38..5 ºC o 10 mg/kg si la temperatura es
mayor. La dosis diaria máxima es de 40
mg/kg.
No debe usarse junto
terapia anticoagulante
lantes orales), ni con
probenecid, tampoco
años.
PIROXICAM
Este agente parece ser semejante a aspirina
y al naproxeno en sus acciones. La
única ventaja es su vida media larga. Es un
agente útil para el tratamiento de la artritis
reumatoidea, pero sus efectos colaterales
que son frecuentes, muchas veces obligan a
la suspensión del tratamiento.
con otros AINEs, con
(heparina, anticoagula pentoxifilina o el
en menores de 12
La dosis inicial (i.v./i.m.) debe ser de 10 mg
seguida de 10-30 mg cada 4-6 hs, según
necesidad. Dosis diaria máxima en adultos:
90 mg, 60 mg en ancianos.
La duración máxima del tratamiento parenteral: (i.m./i.v.): dos días. En caso de ser
transferido el tratamiento a la vía oral el límite
máximo de 90 y 60 mg debe ser respetado y
no debe administrarse crónicamente.
KETOROLAC
El ketorolac es un potente analgésico, antipirético y antiinflamatorio no esteroide, (AINEs)
comparable a los opiáceos, aparentemente
sin mayores efectos adversos que otros AINEs. Sin embargo, recientemente, la secretaría de Salud de Alemania informó al fabricante de Ketorolac la intención de revocar la
Medidas adoptadas en relación al Ketorolac en la Argentina
En 1993 la Administración Nacional de
Medicamentos Alimentos y Tecnología
129
médica (ANMAT) recibió notificaciones de
eventos adversos asociados al ketorolac:
fisiológica o dextrosa al 5%. La dosis inicial
deberá ser de 10 mg. (equivalente a 83,33
ml. de la solución), respetando las dosis
diarias máximas especificadas anteriormente.
Se había notificado un caso de ataxia por
Ketorolac, y otro por Diclofenac en pacientes
pediátricos. Se debe destacar que la seguridad y eficacia del Ketorolac y el Diclofenac,
no han sido aún probadas en la población
pediátrica, por lo que se recomienda a médicos y odontólogos no prescribir Ketorolac a
dichos pacientes.
Reacción adversas: Los efectos adversos,
en general, son más frecuentes con el uso
prolongado y en altas dosis.
Trastornos gastrointestinales, náuseas, di spepsia, epigastralgia, constipación, diarrea,
flatulencia, vómitos, estom atitis.
Otros: edema, hipertensión, rash, prurito,
somnolencia, mareos, cefalea, sudoración.
Ese mismo año se realizó un cambio de
prospecto, por parte de todos los laboratorios que comercializan el agente.
El Ketorolac constituye un ejemplo de las
medidas de Regulación y Control susceptibles de ser implementadas con el acuerdo
oficial y privado valorando el beneficio/riesgo
de una medicación.
Se han observado con una frecuencia menor
al 1% los siguientes efectos adversos: anafilaxia, broncoespasmo, edema laríngeo,
edema lingual, hipotensión, enrojecimiento
facial, aumento de peso y fiebre. También
han sido observados cuadros tales como:
urticaria, derm atitis exfoliativa, Síndrome de
Lyell y de Steven Johnson.
Otros efectos adversos graves con riesgo de
mortalidad son: hemorragia gastrointestinal,
trombocitopenia, hemorragia de la herida
post-operatoria, convulsiones, insuficiencia
renal aguda.
Prospecto Ketorolac
Acción Terapéutica: Analgésico del grupo
de los antiinflamatorios no esteroides (AINE).
Indicación: Por vía oral: tratamiento a corto
plazo del dolor agudo de moderado a grave.
Por vía parenteral: tratamiento a corto plazo
del dolor pos-operatorio agudo de moderado
a grave.
El Ketorolac no está indicado para el tratamiento de dolores crónicos.
Precauciones y advertencias: En pacientes con insuficiencia renal, con creatinina
plasmática de 1,2 a 5 mg., se deberá disminuir la dosis diaria a la mitad, y con valores
superiores a 5 mg. se contraindica el uso de
Ketorolac. debe vigilarse atentamente la diuresis y la función renal en pacientes con
insuficiencia cardíaca, cirrosis o nefropatías,
así como en aquellos sometidos a intervenciones de cirugía mayor que pudieran haber
presentado hipovolemia. No se recomienda
su uso como soporte de la anestesia ya que
inhibe la agregación plaquetaria, prolonga el
tiempo de sangría y no tiene efecto sedante.
Posología: La dosis diaria se adecuará a la
intensidad del dolor aceptándose dosis di aria
máxima 90 mg.
Comprimidos: Dosis inicial 10 mg. Dosis de
mantenimiento de 10 a 20 mg. cada 6 horas,
no debiendo exceder la duración del tratamiento los 5 días. Tratamientos más prolongados han sido asociados con un aumentos
de la incidencia de efectos adversos graves.
No se aconseja su uso en la analgesia obstétrica, ya que por su efecto inhibidor de
síntesis de prostaglandinas, puede modificar
las contracciones uterinas y la circulación
fetal. Se debe tener especial precaución con
el uso de Ketorolac pre o intra-operatorio, ya
que puede producir hematomas y sangrado
de las heridas quirúrgicas.
Ampollas: uso por vía intramuscular o
endovenosa: Dosis inicial: 10 mg. Dosis
subsiguientes: 10 a 30 mg. cada 8 horas.
Duración máxima del tratamiento: 2 días. En
los pacientes que han recibidos el Ketorolac
inyectable y que sean transferidos a comprimidos de 10 ó 20 mg., la dosis diaria combinada no deberá exceder los 90 mg.
Contraindicaciones: Hipersensibilidad al
Ketorolac. Embarazo, parto y lactancia. Menores de 16 años de edad. Mayores de 65
años de edad. Insuficiencia hepática severa
Uso por venoclisis: Se aconseja administrar
Ketorolac por vía venoclisis utilizando una
dilución de 60 mg. en 500 ml. de solución
130
y/o insuficiencia renal moderada o severa.
Ulcera gastroduodenal en evolución o con
antecedentes de úlcera o de hemorragia
digestiva. Pacientes con hemorragias gastrointestinales o cerebrovasculares sospechadas o confirmadas; de aquellos con diátesis hemorrágicas y con hipovolemia o deshidratación aguda. Asma. Pacientes con
antecedentes de alergia a otros antiinflamatorios no esteroides, y en particular en aquellos
a quienes la aspirina u otros inhibidores de la
síntesis de prostaglandina induzcan reacciones de tipo alérgico; como así también en
aquellos que presenten síndrome completo o
parcial de pólipos nasales, angioedema y
broncoespasmo.
En conclusión: como se trata de un agente
AINE de elevada potencia analgésica, creemos debe aconsejarse su utilización solo en
las siguientes condiciones (hasta que se
clarifique la verdadera importancia de sus
efectos adversos)
•
•
•
•
Interacciones: No administrar conjuntamente con otros antiinflamatorios no esteroides,
anticoagulantes. Pentoxifilina. Sales de Litio.
Probenecid. Metotrexato.
•
Advertencia: El MEDICO DEBE EVALUAR CUIDADOSAMENTE LOS RIESGOS POTENCIALES
Y LOS BENEFICIOS DEL USO DE KETOROLAC
ORAL A LARGO PLAZO (MAS DE 5 DÍAS). LOS
PACIENTES DEBEN SER INSTRUIDOS CON
RESPECTO A LA APARICIÓN DE SIGNOS RELACIONADOS CON EFECTOS ADVERSOS
GASTROINTESTINALES SERIOS, Y DEBEN
SER CONTROLADOS MAS CELOSAMENTE
QUE SI SE USARAN OTROS AINEs.
El Ketorolac debe ser una droga de reserva, de uso limitado y estricto control.
Los datos disponibles sobre su seguridad
indican que probablemente tiene un margen
terapéutico más estrecho que otros fármacos
analgésicos antipiréticos y antiinflamatorios
no esteroides.
Inglate - Cambio de prospecto
rra
Argen - Cambio de prospecto.
tina
Mantener labor de Fa rmacovigilancia
Com u - Cambio de prospecto
nidad
Eco nómica
Euro pea
(CEE)
Análisis cronológico de
los antecedente del Ketorolac
PAÍS
MEDIDA ADOPTADA
España Cambio de prospecto.
Mantener la labor de
Farmacovigilancia.
Cana - Recomendación de los
dá
médicos sobre los efe ctos adve rsos del Ketoro lac
Alema - Intención de revocar la
nia
autorización para la co mercialización del Ketoro lac para uso parenteral
Alema - El laboratorio Syntex de nia
cide retirar de la comercialización el Ketorolac en
Alemania
Organi- La OMS procede el alerta
zación N° 34 sobre lo sucedido
Mundial en Alemania con el Keto de
la rolac
Salud
(OMS)
Solo debe indicarse en dolores intensos agudos, no crónicos.
En el postoperatorio solo debe indicarse si los pacientes tienen una función
renal normal y si no hay alteraciones
de la hemodinamia renal.
Aún en estos casos debe monitorearse
la función renal y evaluar la hemodinamia renal.
Debe administrarse por cortos períodos de tiempo (no más de 5 días)
FECHA
Marzo
de 1993
Mayo de
1993
Junio de
1993
Junio de
1993
Julio de
1993
Diciembre de
1993
NABUMETONA
junio de
1993
NABUMETONA Se trata de una prodroga que se absorbe en el tubo digestivo y
en el hígado es rápidamente transformado en un metabolito activo que tiene
una vida media plasmática de 12 a 36
horas y se excreta por orina. Aunque la
nabumetona es un inhibidor débil de la
síntesis de prostaglandinas , el metabolito activo tiene una estructura relacio-
Junio de
1993
131
nada con el naproxeno y es un potente
inhibidor. Algunos estudios experimentales indican que inhibe la isoenzima de
la cicloxigenasa relacionada con la respuesta inflamatoria (cicloxigenasa 2),
pero que casi por el contrario, no inhibe
la isoenzima que interviene en la síntesis de prostaglandinas citoprotectoras
(cicloxigenasa 1) . A partir de esta observación se ha sugerido que podría ser
un AINE con menor toxicidad gastrointestinal. Sin embargo este posible espectro diferenciado de toxicidad no se
ha confirmado en la práctica.
o síntoma atípico en pacientes tratados
con anbumetona y notificarlo.
KETOROLAC
El ketorolac es un AINE que ha sido
promovido como analgésico, para el
tratamiento de dolor postoperatorio neoplásico, postraumático y musculoesquelético. Hace pocos meses fueron descriptas las sospechas de reacciones
adversas graves a ketorolac. Hasta ahora el Centro Español de Farmacovigilancia ha recibido 244 notificaciones
que describen 441 reacciones. Las reacciones más notificadas han sido
hemorragias digestivas altas (69 reacciones, 15,6%), dolor abdominal 49
(11,1%) y erupciones cutáneas leves 20
(4,5%) Doce de las 244 notificaciones
frecuentes al ketorolac (4,9%) describen
reacciones mortales: hem orragias digestivas altas (8 notificaciones de las
que en 2 el paciente también tomaba
otro AINE), shock anafiláctico (2), insuficiencia renal aguda (1) y necrosis hepática (1, también tomaba diflunisal).
En la base de datos del Centro Español
de Farmacovigilancia hay 91 notificaciones de sospechas de reacciones adversas a nabumetona. El perfil de reacciones es semejante al del naproxeno,
incluso en la proporción de reacciones
digestivas. Las sospechas de reacciones digestivas notificadas para nabumetona incluyen dolor abdominal (26 reacciones), diarrea (6), hemorragia digestiva alta (5), naúseas (5), vómitos (5) y
flatulencia (3). Aparet del dolor abdominal, las reacciones más notificadas para
nabumetona son cefale (9) , areupciones cutáneas leves (8) y urtic aria (8).
De las 8 reacciones cardiovasculares 3
fueron edemas generalizados.
Seis notificaciones describen reacciones graves que pusieron en peligro la
vida el enfermo. Se trata de 2 hemorragias digestivas altas (en una de ellas el
enfermo estaba tomando conjutamente
ácido acetil salicílico), 2 perforaciones
gástricas notificadas al centro, una pancreatitis y una anemia hemolítica (en un
paciente que tambén recibía piroxicam).
No se puede descartar, ni confirmar,
que debido a su acción aparentemente
más efectiva sobre la cicloxigenasa 2, la
nabumetona produzca menos efectos
adversos gastrointestinales que otros
AINEs. Es posible que este perfil farmacológico, si tiene repercusiones clínicas,
de lugar a reacciones adversas antes
no descriptas. Por lo que hay que estar
atentos a la aparición de cualquier signo
132
ANALGESICOS OPIODES
CAPÍTULO 8:
DROGAS DERIVADAS DE LA MORFINA
Valsecia -Mondaini
ANALGESICOS OPIODES
Robiquet aísla la codeína, y en 1848, Merck
aísla la papaverina. Desde entonces el uso
de los alcaloides puros comienza a reemplazar al extracto de opio.
Agonistas y antagonistas
Los opiodes son drogas semejantes al opio o
a la morfina en sus propiedades, son potentes
analgésicos, pero poseen además muchas
otras propiedades farmacológicas, interactúan
con varios subtipos de receptores denominados: µ(mu); κ(kappa); δ (delta); y ε (épsilon).
Comparten muchas propiedades con los péptidos opioides endógenos: encefalinas, endorfinas, y dinorfinas, que son analgésicos
naturales que están presentes en el SNC de
todos los vertebrados.
FUENTE DEL OPIO: El opio es obtenido del
exudado lechoso que surge al hacer una incisión en las semillas inmaduras encapsuladas,
de la planta Papaver Somniferum o Adormidera. Es una planta natural del Asia Menor, Egipto, y China. El jugo lechoso es secado al aire
para formar una masa gomosa de color marrón
. Sometido a un proceso de intensa desecación se forma un polvo que contiene los alcaloides activos(25 %), del peso, que son más
de 20 con acciones farmacológicas conocidas.
Terminología; Actualmente se tiende a usar
el término opiode para las sustancias exógenas naturales o sintéticas capaces de enlazarse a los distintos tipos de receptores para
la morfina. El término opioide también se
utiliza para designar a los péptidos endógenos
con propiedades semejantes a la morfina y
que se unen a los receptores opiodes (encefalinas, endorfinas y dinorfina).
QUIMICA Y CLASIFICACION: Los alcaloides
del opio, pueden ser divididos químicamente
en dos grupos:
I)Derivados FENANTRENICOS
II) Derivados BENZILISOQUINOLINICOS
Los fenantrénicos derivan todos de esta fórmula básica estructural. Los radicales ubicados en posición 3, 6, y 17, sirven para la obtención de los alcaloides derivados .
OPIOIDES O HIPNOANALGESICOS
Los derivados benzilisoquinolínicos derivan
del grupo isoquinolina al que se le acopla un
grupo bencilo, los más importantes son la
papaverina, noscapina,y narceína
Los efectos psicológicos, hipnóticos, y analgésicos del opio ya eran conocidos por los
sumerios 400 años antes de Cristo. Los
griegos, de acuerdo con los escritos de Homero, ya conocían al opio y sus derivados,
900 años antes de Cristo. También los árabes
lo conocían y fueron los que introdujeron el
opio a China y Oriente.
CLASIFICACION DE LOS HIPNOANALGESICOS u OPIOIDES
Paracelsos (1493-1541) prepara la tintura de
láudano o de opio, aún en uso en la medicina
moderna. En 1803, Frederick Serturner, un
joven farmacéutico alemán, aisla y describe un
alcaloide del opio, que llamó morfina (por
Morfeo, Dios griego de los sueños). En 1832,
I) HIPNOANALGESICOS NATURALES
a) FENANTRENICOS
Morfina
Tebaína (Demetilmorfina)
133
Codeína (Metilmorfina) *
van)
Alfentanil (Brevafen)
b) BENZILISOQUINOLINICOS
Papaverina
Noscapina o narcotina *
Narceína
Sufentanil (Sufenta)
Acciones especiales
analgesia
uso en anestesiología
idem anterior
Dextrometorfan
Antitusivo
Loperamida (Suprasec, Regu- antidiarreico
lane)
Difenoxilato
antidiarreico
a)Poseen acción estimulante del músculo liso,
e hipnoanalgésica.
b)Poseen acción relajante del músculo liso, no
poseen acción analgésica.
IV) ANTAGONISTAS:
II) HIPNOANALGESICOS
SEMISINTETICOS
Naloxona (Narcanti, i.v.(2-4 hs.)
Grayxona)
Nalmefene
i.v. (72hs.)
Naltrexona
via oral
Dionina (Etilmorfina)*
Heroína o Diacetilmorfina
Hidromorfona o dihidromorfinona
(Dilaudid)
Dehidromorfinona u oximorfona
Metilhidromorfinona (Metopon)
Apomorfina(acción emética)
Dehidroxicodeinona (Dicodid)
Oxicodona #
Los opiodes débiles analgésicos y con poca
capacidad adictiva como dextropropoxifeno
suelen asociarse a analgésicos antipiréticos y
antiinflamatorios no esteroides:
dextropropoxifeno + dipirona (Klosidol)
dextropropoxifeno + paracetamol
(Supragesic)
* Agentes con acciones antitusivas.
# En otros países se combinan con aspirina.
Péptidos opioides endógenos:
III) HIPNOANALGESICOS SINTETICOS:
Son sustancias endógenas capaces de enlazarse a los receptores opiodes. Estas sustancias tales como encefalinas, endorfinas, y
dinorfinas poseen diferentes roles fisiológicos
y han sido descriptos en diversas áreas como
la de la nocicepción, del comportamiento y
psiquiatría, del apetito, stress y shock. También ha despertado interés el rol de los opioides en la regulación endocrina del ser humano. La mayoría de las acciones ocurren más a
nivel de hipotálamo que de hipófisis.
Meperidina (Meperol, Petidi- Prototipo analna)
gésico
Tramadol (Calmador, Nobligan)
Metadona
Terapia
de
sustitución en
adicción
a
heroína
Dextro-Propoxifeno
Pentasozina
(agonista kappa y débila
antag. mu)
Nalbufina (Nubaína)
(agonista kappa y débila
antag. mu)
Buprenorfina
(Temgesic, (agonista mu)
Magnogen)
Fentanilo (Fentanilo, Duroge- parenteral y en
sic)
parches transdérmicos
Fentanilo+Droperidol (Innoneurolepto-
Los opioides se distribuyen en tractos neuronales específicos y las neuronas opiodérgicas,
y los tres tipos de precursores están generalmente separados, sin embargo se observan
altas concentraciones de opioides y sus receptores en hipotálamo y eminencia media.
Encefalinas: El precursor es la encefalina A,
el cual contiene una copia de leucina encefalina y 6 copias de metionina encefalina. Las
134
encefalinas fueron halladas primeramente en
cerebro, químicamente son pentapéptidos.
Existen dos clases de encefalinas en el hombre: 1) La metionina- encefalina ( tir- gli- glifen- met) y la leucina - encefalina (tir- gli- glifen- leu). Estas leucina y metionina encefalinas, al unirse a receptores opiodes, producen
analgesia y otras acciones opiáceas que pueden revertirse con la naloxona, que es un fármaco antagonista de todos los receptores
opiodes y se utiliza para detectar la liberación
de péptidos opioides endógenos.
mostró que no muestran un ritmo circadiano
de liberación.
Estos pentapéptidos
probablemente sean
neurotransmisores moduladores de diferentes
acciones como por ejemplo: sensibilidad dolorosa, euforia, depresión respiratoria.
Endorfinas: Otro sistema con propiedades
semejantes al de encefalinas es el sistema de
endorfinas, en el cual la β-endorfina es la
sustancia que posee propiedades analgésicas
y psicofarmacológicas. La β-endorfina fue
hallada originalmente en hipófisis: el precursor
es la proopielomanocortina que por clivaje de
su molécula produce ACTH, MSH y βlipotropina que dará origen a la β-endorfina.
Estos pentapéptidos met-encefalina y leuencefalina coexisten en las mismas células,
las cuales están ubicadas a lo largo del encéfalo, médula espinal, SNP, SNA, en sistema
límbico, en plexo mientérico del tracto gastrointestinal, en ganglios simpáticos, se almacenan también en vesículas sinápticas de
terminales nerviosas donde pueden coexistir
con otros neurotransmisores, como por ejemplo acetilcolina o noradrenalina. Las encefalinas también existen en células paracrinas del
tracto gastrointestinal, médula adrenal y glándulas salivales. En el SNC, la larga vía que
contiene encefalinas es caudo-putamen- globus-palidus.
La βlipotropina es un polipéptido que contiene
entre 61 y 91 a.a. y da lugar a cuatro diferentes endorfinas por separación de su molécula,
de las cuales, la βendorfina es la que posee
mayor actividad. La βlipotropina se produce se
produce por clivaje de la molécula precursora
de ACTH, la proopiomelanocortina. Con estudios de microscopia electrónica, hipófisis, fue
demostrado que βlipotropina (β LPH), y ACTH
, se almacenan en las mismas células y gránulos, pudiendo incluso existir una covariación
entre β-LPH, ACTH, y MSH (melanocito estimulante). Fue demostrado además que β LPH
y ACTH, comparten en hipófisis un mismo
precursor de 31000 daltons, que la proopiomelanocortina. Además como existen β- LPH , y
β-endorfinas en cerebro, se realizaron estudios
con anticuerpos para hallar ACTH en este
lugar, y fue demostrado que existen fibras
ACTH positivas en encéfalo y con una distribución semejante a las endorfinas . Por lo
tanto ACTH, β- LPH, y β endorfinas comparten
el mismo origen celular y un precursor común
tanto encefálico como hipofisario.
Las encefalinas son bastante inestables, tanto
en sangre como en SNC, siendo rápidamente
degradadas por endo y exopeptidasas.
Se postula que las encefalinas desempeñan
un rol neurotransmisor inhibidor o neuromodulador en el SNC, y que se liberaría ante estímulos específicos .
Las encefalinas modulan la acción de neuronas dopaminérgicas. Si se administran crónicamente antagonistas dopaminérgicos como
el haloperidol, se produce un aumento de encefalinas en núcleo estriado y sustancia gris,
que confirman esta acción.
El sistema de endorfinas se halla centrado
alrededor del eje hipotálamo- hipofisario, con
influencias hacia vías ascendentes y descendentes involucradas en la modulación de las
respuestas subjetivas al dolor.
Hasta el presente no se han dilucidado los
fenómenos reflejos para la biosíntesis y liberación de encefalinas. Fue demostrado que existe una calcio dependencia para la liberación de
encefalinas de depósitos neuronales y que el
potasio provoca aumento de la liberación, pero
en presencia de calcio. En numerosos estudios, se demostró que son productos de la
síntesis proteica ribosomal. También se de-
La βendorfina, es un péptido de 35 a.a. y posee una cadena N- terminal idéntica al pentapéptido met- encefalina, pero a pesar de la
semejanza química de estos dos sistemas,
posee una distribución regional y un origen de
135
biosíntesis diferente, fue demostrado la ausencia de encefalinas en las células que contienen ACTH, y β- endorfinas .
Fue demostrado que la sensibilidad dolorosa
muestra una variación diurna y que se acentúa
al atardecer, lo cual sugiere un ritmo circadiano de la liberación de endorfinas.
En el SNC las β-endorfinas se distribuyen en
forma difusa desde hipotálamo a tálamo medial y no se superponen a la vía encefalinérgica. Fuera del SNC se halla en hipófisis
junto con ACTH; los estímulos que liberan
ACTH (stress por ejemplo), liberan β- endorfinas, y en cantidades equimolares. Fue demostrado que las endorfinas de la hipófisis
anterior, se originan en los corticotrofos.
Se postula que el sistema de endorfinas posee
un rol neurohumoral y se lo relaciona con la
variación diurna de la sensibilidad dolorosa y
con una actividad tónica y general. En cambio
el sistema de encefalinas tendría un rol neuromodulador o neurotransmisor que actúa ante
estímulos específicos, y que posee una localización amplificada.
Las endorfinas son agonistas de todos los
receptores opiodes, aunque interactúan con
mayor afinidad con los receptores mu, delta y
épsilon. Estas sustancias producen analgesia
y otras acciones semejantes a la morfina, las
cuales pueden ser revertidas por el antagonista más potente de los opiodes, la naloxona.
Otros péptidos opioides endógenos:
Dinorfina: Este péptido se halla en mayor
concentración en el lóbulo posterior de la hipófisis. La secuencia de a.a. es la siguiente :Tyrgli- gli- fen- leu- arg- arg- lle- arg- pro- lis- trpasp- asn- gen-. La dinorfina es agonista de los
receptores Kappa, principalmente, posee un
precursor que es la predinorfina (o proencefalina B), y por clivaje produce la dinorfina y la
rinorfina o dinorfina B. La dinorfina se involucra
en respuestas a cambios en el balance hidrosalino y en la liberación de ADH y se asocia
con el parto y la lactancia, donde se libera en
grandes cantidades .
La β-endorfina, es más estable en cerebro,
donde produce analgesia por varias hs., en
cambio en la sangre su vida media es de 10
minutos. La β - endorfina sería una neurohormona moduladora, tanto en SNC, como en
SNP.
Es sabido que las drogas opiáceas interfieren
con la reacción al dolor y al sufrimiento más
que con la respuesta discriminativa sensorial.
Se piensa que estos péptidos opioides endógenos se liberan en grandes cantidades en
situaciones clínicas de stress y ansiedad , un
clásico ejemplo es la aparente insensibilidad
al dolor o trauma, en estas situaciones. Lo
mismo sucede en el parto, donde se observan
niveles aumentados, tanto en la madre como
en el niño (pudiendo producirse depresión
respiratoria en el recién nacido, capaz de revertirse con naloxona).
La dinorfina se localiza también en neuronas
magnocelulares del núcleo supraóptico y paraventricular de neurohipófisis pero también en
núcleo arcuato y en hipotálamo posterior.
Péptido adrenal: Fue demostrado en la glándula suprarrenal que los gránulos de las células cromafines contienen proteínas precursoras de péptidos semejantes a encefalinas y
mezclas heterogéneas de met- encefalinas y
leu- encefalina y un heptapéptido (Tir-gli-gli-fenmet-arg-fen), al cual se lo llamó péptido adrenal. Estos péptidos pueden tener una acción
intraadrenal en corteza y médula, y una acción
hormonal extraadrenal en otros tejidos periféricos, estos péptidos poseen acción hipotensiva
y podrían estar involucrados en mecanismos
vasodilatadores.
La hipotensión provocada en ratas por shock
endotóxico, o por trauma de médula espinal,
se produce por liberación de endorfinas desde
hipófisis y puede ser revertida por naloxona.
La β endorfina al igual que la morfina, produce
estimulación de la liberación de prolactina y
hormona del crecimiento e inhibe la liberación
de hormona folículo estimulante (FHS), luteinizante (LH) y tirotrofina(TSH).
Beta caso morfinas: Son péptidos opioides
derivados de la leche y productos lácteos.
Estos péptidos son estables en el jugo gástrico y se absorben a nivel intestinal en forma
intacta. Estas sustancias son capaces de
136
producir aumento de la liberación de insulina y
somatostatina postprandial y disminuyen el
tránsito gastrointestinal al interactuar con los
diferentes subtipos de receptores opiodes. Se
vio en el hombre que luego de la ingestión de
leche o productos lácteos se produce un aumento de estas sustancias, β-caso morfinas,
a nivel de intestino delgado y se postula que
estos péptidos derivados de alimentos podrían
modular las funciones gastrointestinales. La
leche materna, también posee β- caso morfinas, las cuales tendrían un rol modulador en
las funciones gastrointestinales del lactante .
Receptores Delta: Fueron hallados primariamente en conducto deferente de ratón y en el
íleon de guinea pig, aunque existen evidencias
de una amplia distribución. La activación de
los receptores delta, produce analgesia supraespinal y ligera depresión respiratoria; producen activación de músculo liso, secreciones
endocrinas y exocrinas y actividad neuronal
sobre el tracto gastrointestinal. Los receptores
delta, predominan a nivel gastrointestinal, pero
también se hallan en SNC, sobre todo en
áreas límbicas pudiendo mediar efectos eufóricos y alteraciones del comportamiento afectivo. Existen diferentes subtipos de receptores
delta no bien identificados. Los agonistas con
mayor afinidad por estos receptores son las
encefalinas.
MECANISMO DE ACCIÓN
Los opiáceos interactúan con receptores estereoespecíficos y saturables del SNC y otros
tejidos, donde también actúan péptidos opiodes endógenos. Estos receptores de membrana son denominados mu, kappa, delta y
epsilon.
Receptores épsilon: Fueron hallados primariamente en conducto deferente de rata, y en
íleon de guinea pig, este receptor es activado
selectivamente por el benzomorfan y la βendorfina. Aún se desconoce el rol que desempeñan.
Receptores mu: Están involucrados en respuestas de analgesia supraespinal, depresión
respiratoria, miosis, dependencia física, y
euforia. Estos receptores mu, predominan en
las áreas asociadas con la percepción del
dolor, tales como el área periacueductal, tálamo medio, área gris periventricular.
Receptores Sigma?: Estos receptores al ser
activados producen disforia, alucinaciones, y
estimulación vasomotora y respiratoria. Los
efectos psicotomiméticos no son totalmente
antagonizados por la naloxona. La N- allylnormetazocina (SKF 10047), y la fenciclidina,
son sigma agonistas. Existen subtipos de
receptores sigma, no bien designados.
En la actualidad se duda que sean receptores
de opiodes.
Son activados principalmente, por el opioide
endógeno β endorfina, por la morfina y en forma parcial por la buprenorfina..
Existen dos subtipos de receptores mu: los
mu-1 que son de alta afinidad, y producen
principalmente analgesia, los mu-2, que son
de baja afinidad, y son los responsables de la
depresión respiratoria.
En 1970 fueron identificados los receptores
opiodes en cerebro de mamíferos y desde
entonces sus propiedades farmacológicas han
sido extensamente caracterizadas, aunque se
sabe poco de las propiedades moleculares de
los mismos.
Receptores Kappa: Están relacionados con
respuestas de analgesia espinal, sedación,
miosis, y ligera depresión respiratoria.
Estos receptores se concentran en las capas
profundas de la corteza, donde las células que
se proyectan al tálamo, modulan el influjo
sensorial a la corteza. Estos receptores influencian integraciones sensoriales como la
sedación, y analgesia que producen las drogas kappa agonistas.
Recientes trabajos indican una asociación de
los receptores opiodes y otras moléculas de la
membrana celular, como estimulación o inhibición de adenilciclasa con intervención de la
proteína Gi o Gs y activación de canales iónicos como los canales de K voltaje dependientes o inhibición de los canales de Ca++, aunque ninguna de ellas ha demostrado aún tener
un rol en la antinocicepción.
137
favorece la actividad onírica, y puede originar
agitación psicomotora, con alucinaciones.
ACCIONES FARMACOLOGICAS DE LOS
HIPNOANALGESICOS
Analgesia
Acciones sobre el hipotálamo:
En el hipotálamo existe una alta densidad de
receptores opiodes y fibras encefalinérgicas
que se relacionan con el control endocrino.
Los opiodes producen analgesia eficaz con
respuesta clínica importante en casi todas las
situaciones de dolor de cualquier tipo, intensidad y localización. La acción analgésica es
“selectiva”, debido a que no afecta otras modalidades sensoriales como térmica, tactil,
auditiva, y no afecta la conciencia. Los opiáceos actúan principalmente a nivel del SNC
sobre distintas estructuras vi nculadas con el
dolor, afectando el sistema aferente conductor
de la información y el sistema eferente modulador de la transmisión y estructuras compromentidas con el componente afectivo de la
sensibilidad dolorosa, modificando así los dos
componentes del dolor. La sensación específica y el síndrome de sufrimiento.
Los opiodes poseen algunas acciones sobre el
centro termorregulador, en el hombre se produce una ligera hipotermia con dosis terapéuticas únicas, aunque la temperatura corporal
puede aumentar con dosis altas y crónicas.
Existen diferencias en este aspecto en las
distintas especies animales.
La administración de 5 a 10 mg de morfina
producen:
-Desaparición del dolor o gran disminución de
la intensidad.
-Desaparición del stress, disconfort o tensión
nerviosa que acompaña al dolor (síndrome de
sufrimiento).
-Ligera somnolencia, con una sensación de
plenitud y calidez corporal, miembros pesados, sensación de calor en la cara con prurito,
a veces, y sequedad de boca.
-Algunos pacientes pueden sentir euforia, una
sensación de bienestar irreal. Si las condiciones son apropiadas, el enfermo puede dormir,
y los sueños son entonces frecuentes. A veces sobre todo en personas normales, puede
aparecer disforia que se caracteriza por una
sensación de malestar, inquietud, temor y
ansiedad desagradables, acompañadas en
algunos casos de náuseas y vómitos.
-Obnubilación mental: el paciente experimenta
una disminución de la capacidad mental, de
concentración, apatía, disminución de la capacidad física y psíquica, que se acompaña
incluso de disminución de la agudeza visual.
Produce alteraciones gastrointestinales, con
disminución de la motilidad, y alteraciones del
sistema endocrino y nervioso autónomo.
En la actualidad se están acumulando evidencias de la participación en la modulación
de la nocicepción a nivel periférico, comprobandose la existencia de receptores específicos (mu, kappa y delta) en terminales nerviosas periféricas, funcionalmente activos y ligandos endógenos (βendorfinas y encefalina)
liberados localmente aparentemente por células que participan en procesos inflamatorios
(linfocitos T, B, monocitos y macrófagos).
Esto permitiría efectos benéficos en el tratamiento del dolor localmente (intraarticular,
perineural, intrapleural) de drogas opiáceas,
evitando los efectos adversos sistémicos (disforia, depresión respiratoria, sedación, náuseas).
Acción psicodisléptica
La morfina es un psicotrópico, su efecto analgésico resulta de una modificación del carácter de la sensación dolorosa. En una primera
dosis puede causar disforia (estado desagradable, de náuseas y angustia), la repetición de
las tomas puede causar euforia que se caracteriza por sedación, ansiolisis, y sensación
de bienestar .La morfina exalta la imaginación,
Con dosis más altas de morfina, 15-20 mg., el
paciente puede experimentar:
-Incremento de la somnolencia y sueño profundo.
-Acentuada euforia (los que tienen la capacidad de sentir dicha sensación).
138
La morfina y sus derivados producen constricción pupilar (miosis), se debe principalmente a
la activación de receptores kappa ubicados en
el núcleo pretectal pupilar del III par . En casos
de intoxicación la pupila es usualmente puntiforme por la intensa miosis, constituyendo un
signo patognomónico de esta intoxicación .
-Desaparición total del dolor que podía persistir parcialmente con menor dosis.
-Frecuentemente, náuseas y vómitos.
-Depresión respiratoria, síntoma que se acentúa marcadamente en casos de intoxicación.
En los efectos sobre la regulación de la temperatura intervienen varios tipos de receptores
de hipotálamo, médula espinal y rafe bulbar.
La tolerancia observada para muchas de las
acciones de la morfina, no se desarrolla para
el efecto sobre la pupila.
Los opiodes actúan en el hipotálamo inhibiendo la liberación de hormona liberadora de gonadotrofinas y de factor liberador de corticotrofina (CRF), con lo cual disminuyen las concentraciones circulantes de hormona luteinizante
(LH), hormona folículo estimulante (FSH),
corticotrofina, y β- endorfina, éstas dos últimas
derivan del mismo precursor y se liberan simultáneamente, a partir de los corticotrofos de
la hipófisis. Como consecuencia de la disminución de las hormonas tróficas hipofisarias,
disminuyen las concentraciones plasmáticas
de testosterona, y cortisol, en algunas especies se inhibe también la hormona tirotrofina
(TSH), como por ejemplo en la rata, pero en el
hombre no suele ser constante este efecto.
Efectos excitatorios:
Con dosis suprafarmacológicas suelen observarse convulsiones. Este comportamiento
epileptoide de los opiodes se debe a una interferencia de circuitos inhibitorios en hipocampo
con neuronas gabaérgicas.
Acciones sobre la respiración:
La morfina produce una clara y permanente
depresión de la respiración, por acción directa
sobre el centro respiratorio. La depresión
producida es directamente proporcional a la
dosis de morfina .La depresión máxima se
observa a los 7 minutos luego de la administración I.V., a los 30 min. luego de la administración I.M., y a los 90 min. luego de la administración S.C., la depresión respiratoria
usualmente dura 2-3 horas, pero puede permanecer evidente aún a las 5-6 hs. de la administración .
La disminución de luteinizante produce disminución de testosterona en plasma, y solo se
desarrolla tolerancia parcial a este efecto, que
se manifiesta con disminución de la libido, de
la motilidad espermática y del volumen de
eyaculación , en general los opiodes producen
hipogonadismo, estimulando receptores mu, y
épsilon .
El mecanismo de depresión respiratoria (u2),
está relacionado con la activación de receptores mu, y kappa. Los opiodes inhiben de esta
manera, la respuesta del centro respiratorio al
incremento de CO2. La respuesta de los quimiorreceptores aórticos y carotídeos a la disminución de PO2 , no se afecta.
Los efectos de la morfina y otros opiodes sobre la secreción de hormona antidiurética(ADH) son controvertidos. Algunos autores
hallan un aumento de liberación de ADH, por
lo que se observa oliguria usualmente, que es
antagonizada por la naloxona, pero otros estudios sugieren que existe un efecto renal directo o hemodinámico y que la concentración de
ADH, no se modifica ni disminuye.
La morfina inhibe también los centros nerviosos superiores (pontinos y medulares), responsables de la ritmicidad respiratoria, por lo
que se produce disminución del volumen corriente, y bradipnea.
La morfina y los opioides endógenos alterarían
la liberación de otros neurotransmisores, como
por ejemplo inhibiendo la liberación de acetilcolina, noradrenalina y sustancia P de diferentes terminales nerviosas.
La depresión respiratoria puede ser tan intensa
en casos de intoxicación como para disminuir
la frecuencia en 2-3 respiraciones por minuto.
Fisiológicamente, los opioides endógenos
modulan el ritmo respiratorio normal por activa-
Acciones sobre la pupila:
139
ción mu, y kappa ubicados en el área postrema del bulbo y en el núcleo solitario del tallo
cerebral( núcleo tracto solitario). Fue observado que estos opioides son liberados en cantidades mayores en la enfermedad pulmonar
obstructiva crónica, para minimizar el stress
de la disnea.
Con dosis clínicas de morfina, se observan
muy pocos efectos sobre la presión arterial,
frecuencia, y ritmo cardíaco, en cambio las
mismas dosis son capaces de producir vasodilatación arteriolar, con disminución de la resistencia periférica e inhibición de los reflejos
barorreceptores. Por lo tanto, cuando los pacientes en decúbito dorsal elevan la cabeza,
sufren hipotensión ortostática, y puede haber
desmayo. La dilatación arteriolar y venosa
periférica producida por la morfina, incluye
varios mecanismos: a nivel central estimula
receptores u en el núcleo solitario del tallo
cerebral. (NTS), y por otro lado produce liberación de histamina, que aumenta marcadamente, en casos de intoxicación.
Disnea: La morfina, y otros opiodes suprimen
el efecto penoso de la sensación de disnea,
que padecen algunos pacientes, por acción
central. De allí, su utilidad en el edema agudo
de pulmón, donde disminuyen el síndrome de
sufrimiento.
Tos: La morfina y derivados( sobre todo codeína, dionina, y dextrometorfán), producen inhibición del centro de la tos, al activar receptores opiodes del núcleo solitario del tallo cerebral. Son útiles agentes antitusivos. Se trata
de una propiedad que tienen todos los opiodes, pero sólo algunos son utilizados en terapéutica, para este fin.
Como los efectos de la morfina sobre el miocardio no son significativos en el hombre, pueden utilizarse dosis muy altas de morfina, para
producir anestesia (especialmente en cirugía
cardíaca), evitándose así los efectos depresores de la mayoría de los anestésicos sobre el
miocardio. En general, se prefiere nalbufina (K
agonista), que tiene escasos efectos hemodinámicos.
Bronquios: Las dosis altas de morfina, pueden provocar broncoconstricción, probablemente por liberación de histamina, por lo que
su uso en asmáticos debe ser cuidadoso.
La circulación cerebral, no se afecta directamente por la administración de morfina, pero la
depresión respiratoria y la retención de CO2,
provocan vasodilatación cerebral y aumento de
la presión del LCR, el aumento de la presión
no se produce, cuando la PCO2 se mantiene
normal con respiración artificial.
Acciones sobre el centro del vómito:
Del mismo modo que la apomorfina, la morfina
y derivados producen frecuentemente vómitos,
y estado nauseoso. Este efecto colateral indeseable, se debe a estimulación de la zona
quimiorreceptora gatillo, que descarga en el
centro del vómito en la zona postrema del
bulbo en la base del cuarto ventrículo.
En el shock endotóxico, hipovolémico, o en el
traumatismo espinal, la administración de
opiodes empeora el estado cardiovascular, ya
que en estas circunstancias, se liberan péptidos opioides endógenos, por lo tanto, es beneficioso administrar antagonistas opiodes, como la naloxona.
Este efecto emetizante es inhibido por los
antagonistas opiodes, como la naloxona , o
por neurolépticos, como la metoclopramida,sulpirida, o domperidona , que inhiben el
centro del vómito, por su potente acción antidopamina .
Acciones sobre el tracto gastrointestinal:
El uso del opio para aliviar la diarrea y la disentería (amebiasis), precedió durante muchos años a su empleo como analgésico. Los
efectos de los opiodes sobre el aparato gastrointestinal, varían mucho según la especie.
Por ello nos limitaremos a los efectos que se
producen sobre el hombre.
El estado nauseoso aparece en el 40% de los
pacientes ambulatorios, pero solo en un 16%
pueden aparecer vómitos(con dosis de 15 mg.
de morfina). Dosis más altas o repetidas de
morfina, paradójicamente deprimen el centro
del vómito.
Aparato cardiovascular:
Estómago: La morfina, incrementa la secreción de HCL, por activación de receptores
140
delta, que son secretagogos de la célula parietal y por liberación de histamina, que activa
receptores H2 en la célula parietal. Inhibe
además la secreción de somastotatina y secretina.
La acción constipante y antidiarreica, puede
no ser totalmente local, ya que la inyección de
pequeñas cantidades de morfina en los ventrículos cerebrales, inhibe la actividad propulsiva
gástrica e intestinal, efecto que es antagonizado por naloxona. Para estas acciones se
desarrolla poca tolerancia y los pacientes que
reciben crónicamente opiodes, son constipados.
Acciones sobre el tracto biliar:
La morfina y derivados provocan un marcado
incremento de la presión del tracto biliar que
suele acompañarse de los síntomas clásicos
del cólico biliar. Se debe a un espasmo de la
musculatura lisa del tracto biliar, incluso del
esfínter de Oddi, lo que impide el vaciamiento
de la vesícula biliar. La atropina, solo se opone
parcialmente a esta acción de la morfina, pero
la naloxona la inhibe totalmente .
Los opiodes reducen la activi dad gástrica,
incrementan el tono del antro pilórico y primera
porción del duodeno, retardando marcadamente, hasta en 12 hs. el vaciamiento gástrico, lo
que retarda la absorción de las drogas administradas por vía oral.
Intestino delgado: Los alcaloides del opio
reducen marcadamente las contracciones
peristálticas propulsivas. Aumenta el tono de
la válvula íleocecal y se observan espasmos
periódicos. La parte superior del intestino delgado, especialmente el duodeno es la más
afectada. La secreción pancreática y biliar
disminuyen retardándose la digestión de los
alimentos en el intestino delgado. El agua se
absorbe más completamente desde el quimo
debido al paso demorado del contenido intestinal, y así aumenta la viscosidad del quimo.
Todas estas acciones desempeñan un papel
importante en los efectos antidiarreicos de los
opiodes.
Acciones sobre el uréter y la vejiga:
Las dosis terapéuticas de morfina producen
incremento del tono y las contracciones del
uréter. Lo mismo ocurre con el detrusor de la
vejiga, lo que a veces ocasiona urgencia para
miccionar. El tono del esfínter de la vejiga está
también aumentado, lo que puede provocar
dificultad en la micción o en la cateterización
en caso de intoxicación. Por lo tanto la morfina en las vías urinarias produce hipertonía,
que se debe más a un espasmo del esfínter
vesical, que a contracciones de la musculatura
lisa de los uréteres.
Intestino grueso: Las ondas peristálticas
propulsivas disminuyen o desaparecen con la
morfina y el tono aumenta hasta llegar al espasmo. La demora del paso del contenido,
causa desecación de las heces, lo que a su
vez retarda su avance a través del colon.
Acciones sobre el útero:
La morfina prolonga la duración del parto, relaja el cuello uterino y reduce la intensidad y
frecuencia de las contracciones. Atraviesa la
placenta, por lo que puede afectar al feto y
deprimir la respiración del recién nacido.
La amplitud de las ondas rítmicas no propulsivas, aumenta. El tono del esfínter anal y otros
esfínteres aumenta marcadamente y el reflejo
de la defecación disminuye debido a las acciones centrales de la droga, el resultado final
es la constipación.
Acciones sobre la piel:
La morfina y sus derivados, provocan usualmente vasodilatación, lo que ocasiona rubicundez, sobre todo en la cara. Este efecto puede
deberse parcialmente a la liberación de histamina, lo que puede explicar también el prurito
y el incremento de sudoración frecuentemente
observada luego de la administración de morfina. el prurito también puede deberse a los
efectos de los opiodes sobre los sistemas
neurales porque también es provocado por los
opiodes que no producen liberación de hista-
Las acciones sobre el intestino delgado se
deberían a activación de receptores u y delta
ubicados en los plexos nerviosos mientéricos,
incluyendo interacciones con receptores colinérgicos y triptaminérgicos. Además los opiodes antagonizan adenilciclasa, PGE1, y PGE2
en yeyuno, lo que contribuye al efecto antidiarreico de la morfina y análogos, debido a que
la prostaglandina E2, a través del AMPc estimula la transferencia de agua al lumen y aumenta el peristaltismo produciendo diarrea.
141
mina y desaparece rápidamente con la administración de naloxona.
mg. de morfina). La tolerancia no se desarrolla
para los efectos pupilares (miosis) y constipantes de los opiodes.
Acciones sobre el sistema inmune:
En los adictos a la heroína se observaron
respuestas linfoproliferativas reducidas. Por el
momento no se saben con claridad la trascendencia de estos efectos y tampoco su mecanismo de acción.
La adicción a los opiodes constituye uno de
los más graves problemas en el abuso de
drogas . El síndrome de abstinencia se desarrolla rápidamente, y constituye un grave peligro para el adicto por su intensidad, llegando
al máximo de manifestaciones de abstinencia
a las 36-48 hs. de la última dosis. En un primer momento puede aparecer un estado de
necesidad psíquica, caracterizada por una
modificación del comportamiento, con el objeto de procurarse la droga, y prevenir la privación de ella. Después de algunas horas (8a16
hs.), aumenta la nerviosidad, la irritabilidad y la
agitación, el paciente bosteza con frecuencia,
padece rinorrea, y transpira abundantemente.
Mas tarde (aproximadamente 24 hs), se observa dilatación pupilar, con piloerección, luego temblores con sacudidas musculares,
mialgias (a nivel de espalda, miembros y abdomen). El sujeto vomita, pierde orina, y defeca. Presenta anorexia e insomnio. Según la
importancia y la duración de la toxicomanía,
este cuadro puede ser crítico, la respiración
se acelera, aparece hipertermia, hiperglucemia, y es posible un colapso cardiovascular y
muerte.
Receptores mu: Analgesia supraespinal,
miosis, depresión respiratoria, dependencia
física y euforia. (mu1: analgesia su
praespinal; mu2: depresión respiratoria.
Receptores kappa: Analgesia espinal, ligera
depresión respiratoria, miosis y sedación.
Receptores delta: Analgesia supraespinal,
actividad sobre músculo liso gastrointestinal.
Receptores épsilon: Aún no se han descripto las acciones que desencadena su activación.
Receptores sigma??: disforia, alucinaciones,
estimulación
respiratoria, y vasomotora.
Tolerancia, Dependencia física y Adicción
a los hipnoanalgési cos
Intoxicación aguda con morfina:
El desarrollo de tolerancia, dependencia psíquica y física, o franca adicción y abuso compulsivo subsiguiente, constituyen los factores
más importantes para la limitación del uso
clínico de los opiodes. La administración crónica, se acompaña de necesidad de aumentar
la dosis, a fin de seguir obteniendo los mismos efectos farmacológicos. La tolerancia y
la dependencia, son procesos adaptativos a
nivel celular (neuronal). La tolerancia se desarrolla primariamente para los efectos analgésicos, euforizantes, sedativos, y depresores del
centro respiratorio. A través del mecanismo de
tolerancia el adicto, puede llegar a administrarse dosis que serían mortales para el paciente normal. Se han registrado casos de
adictos que recibieron dosis diarias de 2 a 4
gramos de morfina,es relativamente usual la
dosis diaria de 250 a 400 mg. en adictos a la
morfina (la dosis clínica normal es de 10 a 20
La intoxicación aguda por morfina puede deberse a sobre dosis clínica, sobre dosis accidental en el adicto o a intento de suicidio.
Muchas veces la absorción de la morfina por
vía subcutánea en pacientes enfriados con
marcada hipotensión o shock es lenta y dificultosa por los que suele administrarse en
forma repetida varias dosis terapeúticas, la
mejoría de las condiciones clínicas y de la
circulación pueden ocasionar en estos casos
intoxicación.Pueden observarse serios efectos
tóxicos con 30 mg de morfina v.s.c. o 100 mg
por vía oral .
Sintomatología:
El paciente presenta sueño profundo, estupor
o coma. La frecuencia respiratoria está muy
disminuida (2-4 respiraciones por minuto) y
puede observarse cianosis. A medida que el
142
intercambio respiratorio se hace menor, la
presión arterial que al comienzo era normal
desciende progresivamente. Si se realiza oxigenación adecuada la presión mejora, pero si
la hipoxia persiste sin tratamiento puede haber
daño capilar y se deben tomar medida para
combatir el shock. Las pupilas son simétricas
y puntiformes pero si la hipoxia es grave puede
estar dilatadas hay oliguria, hipotermia y relajación muscular. En lactantes y niños pueden
observarse convulsiones. La muerte sobreviene
por insuficiencia respiratoria.
de los opiodes pueden persistir 24- 72 hs. y se
han producido muertes por la supresión prematura del tratamiento con la naloxona.
FARMACOCINÉTICA
Absorción, metabolismo, excreción
Los opiodes se absorben por vía oral, aunque
lo hacen más lentamente. Por esta vía sus
efectos son menos intensos, pero más duraderos, estos agentes se absorben también por
la mucosa nasal, y por los pulmones (la heroína puede ser administrada por inhalación del
polvo). Las vías más comunes de administración de la morfina, son la s.c.; i.m.; e i.v..
La tríada de coma, pupilas puntiformes y
depresión respiratoria, sugiere firmemente
envenenamiento por opiodes. Como la sobredosis deliberada o accidental es común entre
los adictos, el hallazgo de marcas de agujas
que sugieren adicción, respalda aún más el
diagnóstico. Los envenenamientos mixtos con
barbitúricos o alcohol, también puede ocurrir y
pueden dar un cuadro similar.
La distribución de la morfina se hace rápidamente y se concentra en el hígado, bazo,
pulmones, riñón, músculo estriado, y cerebro.
No hay acumulación en los tejidos y a las 24
hs. la concentración es muy pequeña.
La metabolización es hepática y se hace a
través de glucuronoconjugación y sulfoconjugación, estos conjugados inactivos se encuentran en orina, y bilis.
La excreción se realiza por vía renal, principalmente, sobre todo las formas conjugadas,
aunque también lo hacen pequeñas cantidades de morfina activa. El 90% de una dosis de
morfina, se elimina en 48 hs. y el principal
mecanismo es la filtración glomerular. También se eliminan por leche materna, aunque en
pequeña cantidad.
Tratamiento: El primer paso es establecer
una vía aérea libre , y ventilar al paciente. Los
antagonistas opiodes como la naloxona, revierten la severa depresión respiratoria,y el uso de
naloxona es ahora el tratamiento de elección.
Lo más seguro es la administración intravenosa de pequeñas dosis (0.4mg.), que puede
repetirse a los 2-3 min..Para los niños la dosis
inicial es de 0.01 mg\kg.Si no hay efecto después de una dosis total de 10mg. puede dudarse del diagnóstico. El edema pulmonar que
a veces se asocia con la sobredosis de opiodes, puede combatirse con respiración a presión positiva. Las convulsiones tónico- clónicas , que a veces forman parte de la intoxicación con meperidina y propoxifeno, mejoran
con la naloxona.
La duración de la acción farmacológica de 10
mg. es de 4-5 hs. y en general para todos los
opiodes. El comienzo de la acción es de 30
min. para la v.i.m., y de 60 min. para la v.s.c.
Los antagonistas parciales como la nalorfina,
y el levalorfán, deben utilizarse con precaución, porque pueden agravar la depresión respiratoria. Como la naloxona, no tiene acción
sobre la respiración, es la droga de elección.
La presencia de alcohol o de un barbitúrico, no
impide el efecto del antagonista, y en casos
de intoxicación mixtas el cuedro en gran parte
mejora, debido al antagonismo de la depresión
respiratoria que produce la naloxona. Los antagonistas tienen acción corta, 2hs., por ello
es necesario observar al paciente para que no
vuelva a caer en coma. Los efectos depresores
Efectos indeseables:
Los opiodes pueden producir náuseas, vómitos, constipación, incremento de la presión del
tracto biliar, disforia y confusión mental. Ocasionalmente puede observarse excitación e
insomnio, principalmente en la mujer. Son
raros los fenómenos alérgicos. Existe un marcado incremento a las acciones de la morfina
en recién nacidos por lo que su uso debe ser
restringidos en esa edad y en el momento del
parto. Los pacientes con asma o enfermedad
pulmonar obstructiva crónica pueden verse
143
agravados bruscamente con el uso de opiodes.
ratoria, reducir la motilidad intestinal, y causar
retención urinaria.
La cefalea es problema recurrente, que a veces refleja perturbaciones emocionales, en
estos casos se puede utilizar la codeína, o
propoxifeno u oxicodona, combinados con
aspirina.
Interacciones con otras drogas:
Los efectos depresores de la morfina pueden
ser frecuentemente potenciados por los tranquilizantes mayores fenotiazínicos con el consiguiente riesgo de hipotensión ortostática lo
mismo con los antidepresivos triciclicos e
inhibidores de la MAO. La morfina incrementa
el efecto depresor del alcohol y de los barbituricos. Las pequeñas dosis de anfetamina o
cocaína aumenta los efectos de la morfina en
grado sustancial, lo mismo que el antihistamínico hidroxina por vía intramuscular.
En analgesia obstétrica se deben elegir drogas
de tipo meperidínico, que aseguran buena
analgesia para la madre y menos peligro de
depresión respiratoria para el feto.
Tos: Los opiodes como la codeína, el dextrometorfán o dionina, son efectivos antitusivos.
Ciertas formas de disnea suelen aliviarse mucho con la morfina sobre todo la producida en
la insuficiencia ventricular izquierda aguda o
en el edema pulmonar.
Usos terapéuticos
Dolor: El empleo terapéutico más importante
de los opiodes es para aliviar dolores intensos,
sobre todo dolores crónicos permanentes,
aunque los dolores agudos intermitentes, también responden a dosis más elevadas.
Diarrea: Los opiodes siguen siendo los agentes más efectivos para tratar la diarrea, varios
de ellos como el difenoxilato, loperamida, y
difenoxina, se usan exclusivamente para este
propósito.
Son analgésicos potentes en dolores traumáticos como fracturas y contusiones, dolores
debido a compresiones nerviosas, como sucede en el cáncer, o por aumento de la presión
interna de órganos huecos, como los cólicos
intestinal, biliar y renal. En el cólico biliar o
intestinal, como la morfina aumenta la presión
por espasmo intestinal o del esfínter de Oddi,
se debe utilizar meperidina, o un agente similar con escasas acciones a ese nivel.
Anestesia: Neuroleptoanalgesia o neuroleptoanestesia: se asocia un tranquilizante mayor, como un droperidol y un opiode como el
fentanilo, para producir un tipo especial de
anestesia. Aunque la respiración está tan
deprimida que se requiere asistencia física, el
paciente, conserva la conciencia. Los opiodes
se pueden administrar por vía intratecal o epidural para aliviar el dolor postoperatorio y crónico.
En dolores breves como en procedimientos
diagnósticos, citoscopía, manipulación ortopédica, entre otros, se usan agentes de acción corta como la meperidina.
En la actualidad se utilizan en anestesiología
el sufentanilo y el alfentanilo, como agentes
analgésicos potentes.
En los pacientes terminales los opiodes se
asocian con amfetaminas, que mejoran el
estado de ánimo, surten efectos analgésicos,
y potencian la analgesia opiácea, también se
obtienen efectos similares con la cocaína.
Otros agentes análogos de la morfina:
Meperidina: Interacciona con todos los receptores opiodes, si se compara con la morfina interacciona con más energía sobre los
kappa receptores. En dosis tóxicas la meperidina a diferencia de la morfina causa excitación del SNC. y convulsiones. Cuando se utiliza por períodos prolongados, no causa estreñimiento tan marcado y produce menor espasmo del tracto biliar que la morfina. El uso
Los opiodes se emplean comúnmente para
controlar el dolor postoperatorio, se deben utilizar con precaución porque pueden entorpecer
el reconocimiento de complicaciones, disminuir la efectividad de la tos, la ventilación respi-
144
principal de la meperidina es la analgesia, no
es útil para el tratamiento de la tos y la diarrea.
En dolores de moderada intensidad estas
asociaciones son de frecuente utilización debido a que el dextropropoxifeno es un opiode
con menor capacidad adictiva que los demás
agentes del grupo.
Fentanilo: Es 80 veces más potente como
analgésico que la morfina. Es en particular un
agonista mu(µ).Generalmente se combina con
el droperidol para producir anestesia general
por vía intravenosa. Grandes dosis de fentanilo
producen rigidez muscular, por las interacciones sobre la transmisión dopaminérgica en el
cuerpo estriado, se antagoniza con la naloxona. El fentanilo generalmente se usa para
anestesia.
Difenoxilato y Loperamida: Estos agentes
son antidiarreicos. Se fijan a los receptores de
cerebro e intestino homogenados, para producir sus acciones. Las dosis terapéuticas producen poco efecto subjetivo de tipo morfina,
pero las dosis altas producen euforia y dependencia física. El difenoxilato es insoluble en
agua, lo que evita su abuso por vía parenteral.
Recientemente se ha introducido el fentanilo
por vía transdérmica para el tratamiento del
dolor crónico, evitando la vía parenteral. Debido a su corta vida media, la utilización de la
via transdérmica con formación de depósitos
ha permitido una liberación sostenida por
aproximadamente 72 horas. Se encuentra en 4
presentaciones con dosis crecientes (25, 50,
75 y 100 ug de fentanilo por hora).
La loperamida en dosis altas se fija a la calmodulina inhibiendo así numerosas enzimas
calcio dependientes, esta acción no es antagonizada por la naloxona. No se sabe si esta
interacción con calmodulina contribuye a los
efectos antisecretorios y antidiarreicos de la
loperamida.El efecto secundario más común
de la loperamida es el calambre abdominal. Se
desarrolla escasa tolerancia al efecto constipante. La loperamida no se absorbe bien por
vía oral y no penetra al cerebro. es una droga
con poco potencial de abuso, incluso menor
que el difenoxilato.
Metadona: Es principalmente un agonista
mu. Posee las mismas propiedades que la
morfina solo que su vida media es más prolongada (1 a 1,5 días). La metadona se fija
firmemente a distintos tejidos, incluso al cerebro, luego de la administración repetida hay
acumulación gradual en los tejidos. Cuando se
suprime la droga el síndrome de abstinencia
es prolongado pero bastante leve por la lenta
liberación de la droga desde el sitio de unión
extravascular hacia la sangre. Posee una efectiva propiedad analgésica, es eficaz por vía
oral, y por su acción prolongada puede ser útil
para suprimir el síndrome de abstinencia en
los adictos a la heroína.
Dextrometorfan: Actúa centralmente elevando el umbral de la tos no tiene propiedades
analgésicas ni adictivas. Posee propiedades
semejantes a la codeína, es antitusivo, pero a
diferencia de ésta produce menos perturbaciones subjetivas o gastrointestinales. Su toxicidad es muy baja, pero dosis altas pueden
perturbar el SNC.
Noscapina: derivado benzilisoquinolínico con
acciones antitusivas y escasas acciones sobre el S.N.C.
Propoxifeno: Este agente tiene la mitad o
dos terceras partes de la potencia de la codeína oral. Las combinaciones de propoxifeno
y aspirina (como las de codeína y aspirina),
producen mejor analgesia que cualquiera de
estos dos agentes por sí solos.
Opiodes con acciones mixtas: agonistaantagonista y agonistas parciales.
La mayoría de estas drogas se unen al receptor mu, algunos son antagonistas competitivos del receptor mu, es decir tienen afinidad
por el receptor pero carece de actividad intrínseca. Otras drogas son agonistas parciales
del receptor mu, es decir que solo ejercen
algunas acciones. Las drogas como nalorfina,
En nuestro país se asocia generalmente a los
siguientes AINES:
dextropropoxifeno + dipirona (Klosidol)
dextropropoxifeno + paracetamol
(Supragesic)
145
ciclazocina, y nalbufina son antagonistas
competitivos del receptor mu,(bloqueando los
efectos de las drogas tipo morfina), pero son
agonistas de los receptores kappa y sigma.
La pentazocina, es un débil antagonista mu, y
un potente agonista kappa. La buprenorfina es
un agonista parcial de los receptores mu. Numerosos estudios sugieren que los opiodes
antagonistas de los receptores mu, también
poseen algunas propiedades antagonistas de
los receptores delta.
de stress) surgirán nuevas indicaciones terapéuticas para estos agentes.
La naloxona es un antagonista total de todos
los receptores opiodes, aunque algunos efectos de la activación de los receptores sigma
no son totalmente bloqueados. La naloxona es
un alcaloide 14-OH derivado de la tebaína. En
el hombree, dosis de 12mg. por vía subcutánea no producen efectos subjetivos ni dependencia física, y 24mg. solo causa ligera somnolencia, en la intoxicación por opiodes se
usan dosis de 0.4 a 0.8 mg. por vía I.V. o I.M.
Un mg. de naloxona antagoniza los efectos de
25mg. de heroína. En pacientes con depresión
respiratoria producida por opiodes, la naloxona
aumenta la frecuencia respiratoria en 1 a 2
minutos, lo mismo sucede con los efectos
sedantes; la presión arterial si estaba deprimida se vuelve normal.
Pentazocina: Posee actividad agonista kappa
principalmente, produce analgesia, sedación y
ligera depresión respiratoria. La analgesia que
produce difiere un poco a la de la morfina,
probablemente por su actividad kappa. En
dosis altas activa receptores sigma y produce
efectos psicotomiméticos y disfóricos. La
pentazocina, posee una débil actividad antagonista opiácea(50 veces menos potente que
la nalorfina). No antagoniza la depresión respiratoria de la morfina, pero en morfinómanos la
pentazocina, puede precipitar un síndrome de
abstinencia, ya que posee algunas acciones
antagonistas de los receptores mu. La pentazocina se utiliza principalmente como analgésico.
La duración de los efectos antagonistas depende de la dosis pero suele ser de 1 a 4 hs.
El antagonismo de los opiodes por la naloxona, se acompaña frecuentemente de un fenómeno de rebote excesivo (overshoot), por
ejemplo la frecuencia respiratoria deprimida
por los opiodes, se hace transitoriamente mayor que la previa a la depresión. Para provocar
síndrome de abstinencia en sospechosos se
administran pequeñas dosis de naloxona (0.5
mg.).
Buprenorfina: posee actividad agonista parcial del receptor mu. La buprenorfina se disocia con lentitud, del receptor opiode, esto
hace difícil el antagonismo por la naloxona,
una vez producida la depresión respiratoria. Se
absorbe bien por todas las vías, incluso la vía
sublingual, esta vía permite una satisfactoria
analgesia postoperatoria .
Absorción, destino y excreción: Los efectos
de la naloxona se ven en forma inmediata
luego de su administración intravenosa. Se
metaboliza en el hígado, principalmente por
conjugación con ácido glucurónico. Su acción
dura 1 a 4 horas, su vida media plasmática es
de aproximadamente 1 hora. Si se administra
por vía oral se metaboliza tan rápido en su
primer paso por el hígado que tiene 50 veces
menos potencia que por vía parenteral.
ANTAGONISTAS OPIOIDES
Las acciones farmacológicas de los antagonistas totales, dependen de la administración
previa de otro agente agonista, de su perfil
farmacológico, y del grado de dependencia
física a esa sustancia, ya que estos antagonistas carecen prácticamente de acciones
farmacológicas propias. Estos agentes son
útiles en el tratamiento de la sobredosis de
opiodes. A medida que se adquieran más
conocimientos sobre el papel de los opioides
endógenos en los diferentes estados fisiopatológicos (como en el shock o en ciertas formas
La naloxona altera la analgesia producida por
placebo y acupuntura, ya que en éstas situaciones se liberan encefalinas. La naloxona
puede incrementar los niveles plasmáticos de
LH y FSH y disminuir los de prolactina y somatotrofina, ya que los opioides endógenos
modulan la función hipofisaria. La naloxona
puede antagonizar la analgesia producida por
el óxido nitroso, algunos de los efectos depresores del pentobarbital y del diazepam; tam-
146
bién antagoniza la depresión respiratoria de
distintas etiologías (depresión respiratoria del
recién nacido, apnea del mal asmático, depresión respiratoria producida por barbitúricos,
etc), en todos estos procesos están involucrados los péptidos opioides endógenos.
en la depresión respiratoria, en el diagnóstico
de la dependencia física de los opiodes, y
como agentes terapeúticos en los usuarios
compulsivos de opiodes. Todavía no se ha
establecido su utilidad potencial en el shock y
otros trastornos, en los cuales intervienen los
péptidos endógenos. Los antagonistas opiodes ejercen efectos espectaculares en la depresión respiratoria inducida por opiodes en el
adulto. También reducen la depresión respiratoria neonatal por administración de opiodes a
la madre (se administran 10 microgramos /kg.
de naloxona en la vena umbilical después del
parto).
Naltrexona; Es un alcaloide semejante a la
naloxona. Tiene la ventaja que puede administrarse por vía oral y sus efectos son duraderos, produce bloqueo por 72 hs. Se utiliza en
dosis 0.5 mg/día, para el tratamiento de la
dependencia de la heroína. La naltrexona es
mucho más potente que la naloxona y dosis
orales de 100 mg. bloquean durante 48 hs. los
efectos de 25mg. de heroína (administrada por
v.i.v.).
Los antagonistas también se emplean para
prevenir la recaída en indivi duos dependientes
de heroína o análogos. El empleo prolongado
de un antagonista permite extinguir la abstinencia condicionada, que es la responsable de
la tendencia de los adultos de usar nuevamente la droga, la naltrexona es la droga de elección en estos casos, ya que se administra por
vía oral y producen efectos prolongados.
Diprenorfina: Es el antagonista de mayor
actividad conocido hasta ahora. Se conoce
poco de su farmacología y sólo se utiliza para
experimentación.
Usos terapeúticos de los antagonistas:
Como se vio anteriormente, los antagonistas
están indicados en la intoxicación por opiodes,
147
ANESTÉSICOS GENERALES, BLOQUEADORES NEUROMUSCULARES Y
ANESTESISCOS LOCALES
CAPÍTULO 9:
ANESTESICOS GENERALES
Dr. P.Torales
INTRODUCCION
TABLA 1. Principales drogas
anestésicas genera les.
Etimológicamente la palabra anestesia significa sin dolor. La supresión del dolor es sin
duda el objetivo principal, aunque no el único
de la anestesia general. El avance logrado en
el desa-rrollo de la anestesia general a permitido alcanzar logros importantísimos en el
campo de la cirugía.
AGENTES INHALANTES
Líquidos Volátiles
Halotano
Enfluorano
Isofluorano
Metoxifluorano
La producción en el paciente, de un estado
de anestesia general debe ser realizado por
profesionales adecuadamente entrenados en
el manejo de las drogas y de las técnicas
necesarias para tal fin. Un médico sin esta
formación de post grado, no puede ni debe
realizar este tipo de procedimientos. Por tal
motivo, y como ya ha sido señalado en otra
parte, el tema de los anastésicos generales
será desarrollado en los aspectos fundamentales que le permitan al alumno un conocimiento claro y general del tema.
Gases Anestésicos
Oxido Nitroso
AGENTES INTRAVENOSOS
Barbitúricos
Tiopental
Benzodiacepinas
Diazepan
Midaz olan
Flunitrazepan
Lorazepan
Los conocimientos más detallados de la fa rmacología de los agentes anestésicos generales son atribución más directa del especialista, que como señalamos requieren de un
entrenamiento específico en el tema.
Opioides
Morfina
Fentanilo
Meperidina
Nalbufina
Alfentanil
ANESTESIA GENERAL
Podemos definir a la anestesia general como
un estado transitorio, reversible, de depresión del sistema nervioso central (SNC) inducido por drogas específicas y caracterizado
por pérdida de la conciencia, de la sensibilidad, de la motilidad y de los reflejos. En este
estado existe analgesia, amnesia, inhibición
de los reflejos sensoriales y autónomos, relajación del musculo estriado y pérdida de la
conciencia.
Neurolépticos
Droperidol
Otros
Ketamina
Propofol
Etomidato
148
La tabla 1 sumariza las principales drogas
utilizadas en la actualidad.
DROGAS ANESTESICAS
Clasificación
ción es irregular y pueden presentarse nauseas y vómitos. La descarga simpática aumentada puede provocar arritmias cardíacas.
GENERALES.
III Etapa de anestesia quirúrgica
Comienza con la regularización de la respiración y termina con parálisis bulbar. En esta
etapa se han descrito 4 planos diferentes
para caracterizar mejor el nivel de profundidad
de depresión del SNC. En esta etapa se realizan la mayoría de las intervenciones quirúrgicas.
Las drogas anestésicas generales pueden
clasificarse según cuál sea su vía de administración. Con este criterio las drogas se
dividen en: agentes inhalantes y agentes
intravenosos.
El óxido nitroso es un gas a temperatura y
presión ambiental, los líquidos volátiles se
volatilizan con el uso de vaporizadores especiales y pueden administrarse por vía respiratoria. El éter, cloroformo y ciclopropano son
agentes inhalantes que no se utilizan en la
actualidad por sus efectos indeseables.
En la anestesia general también se utilizan
otras drogas que no son anestésicos propiamente dichos. Nos referimos a los bloqueadores neuromusculares, los antagonistas de las benzodiacepinas como el flumazenil, los antagonistas opioides como la naloxona y otros agentes que serán señalados en
la descripción de la anestesia general equilibrada.
IV Etapa de paralisis bulbar
La intensa depresión del centro respiratorio y
vasomotor del bulbo ocasionan el cese completo de la respiración espontanea y colapso
cardiovascular. Sino se toman medidas para
disminuir drásticamente la dosis anestésica
la muerte sobreviene rápidamente.
Para describir las etapas y los planos de la
anestesia general Guedel se valió de las modificaciones que por efecto de las drogas
anestésicas generales presentan los sigientes parámetros: características de la respiración, magnitud y cambios de la presión art erial y la frecuencia cardíaca, tamaño de la
pupila, tono muscular, presencia o ausencia
de determinados reflejos. Ademas utilizó
como única droga anestésica, el éter dietílico
que se caracteriza por tener un comienzo de
acción lento por su elevada solubilidad en la
sangre. En la actualidad la descripción minuciosa de las distintas et apas, con las modificaciones que sufren cada uno de los param etros señalados ha pardido importancia. La
ANESTESIA EQUILIBRADA como se realiza
ahora, incluye la combinación de varios fármacos que potencian sus ventajas individuales y reducen sus efectos nocivos. La
administración de medicación preanestésica,
el uso de bloqueadores neuromusculares y el
empleo combinado de anestésicos intravenosos e inhalatorios ha determinado que muchos de los parámetros de referencia, señalados anteriormente se modifiquen y pierdan
valor como guía para la determinación de una
etapa. Así, la utilización en el preoperatorio
de analgésicos opioides (fentanilo) o agentes
anticolinérgicos (atropina) que modifican por
si mismo el tamaño de la pupila hacen perder
valor a este parámentro. El uso de bloqueadores neuromusculares que produce parálisis
del músculo estriado, determina que el tono
muscular y las características de la respiración también pierdan valor. Finalmente, la
administración de agentes intravenosos (tiopental), que producen rápida inducción y
ETAPAS DE LA ANESTESIA GENERAL
Los anestésicos generales son depresores
del SNC, capaces de aumentar progresivamente la profundidad de la depresión central
hasta producir la parálisis del centro vasomotor y respiratorio del bulbo y con ello la muerte del paciente.
Con el objeto de cuantificar la intensidad de
la depresión del sistema nervioso central se
han establecido 4 etapas (cuadro de Guedel),
de creciente profundidad de depresión del
SNC.
I Etapa de inducción o analgesia
Esta etapa comienza con la administración
del anestésico general, termina cuando el
paciente pierde la conciencia. En esta etapa
existe analgesia y amnesia.
II Etapa de excitación o delirio
Comienza con la pérdida de la conciencia y
termina cuando comienza la respiración regular. En esta etapa hay pérdida de la conciencia y amnesia pero el paciente puede
presentar excitación, delirios, forcejeos, la
actividad refleja esta amplificada, la respira-
149
pérdida de la conciencia, determinan que la
etapa II pase desapercibida.
no puede provocar bradicardia por depresión
directa del nódulo sinusal. En general todos
los anestésicos son depresores de la contractilidad cardíaca.
Inducción anestésica: consiste en la administración de fármacos para producir la pérdida
de la conciencia, habitualmente se utilizan
aquellos que actuan rapidamente como los
agentes intravenosos.
Aparato respiratorio.
Los anestésicos inhalantes son depresores
de la respiración que se manifiesta por disminución del volumen corriente y de la ventilación por minuto. Por este motivo durante la
anestesia quirúrgica la respiración debe ser
mantenida mediante un respirador mecánico.
La actividad mucociliar en las vías respiratorias también puede se deprimida. El óxido
nitroso es el menos depresor de la actividad
respiratoria.
ANESTESICOS INHALADOS
Acciones farmacológicas
Sistema nervioso central
La depresión creciente del SNC con producción del estado de anestesia general es la
propiedad fundamental de los anestésicos.
Esta depresión creciente se debe a una sensibilidad diferencial de las distintas estructuras del encéfalo frente a los anestésicos. Así,
por ejemplo, la analgesia que caracteriza la
etapa I se debe a la marcada sensibilidad que
las células del asta dorsal de la médula presentan a concentraciones bajas del anestésico; la disminución de la actividad de estas
células interrumpe la trasmisión sensitiva en
el haz espinotalámico. La depresión del sistema de activación reticular ascendente caracteriza la etapa III. Los centros respiratorio
y vasomotor del bulbo sólo son afectados
cuando se alcanzan concentraciones elevadas del anestésico en el SNC.
Riñón. Hígado. Músculo uterino.
El aumento de la resistencia vascular y la
disminución del flujo sanguíneo renal son
efectos habituales de estos anestésicos. El
flujo sanguíneo hepático también disminuye
durante la anestesia con agentes inhalantes.
Los líquidos volátiles (halotano, enfluorano,
isofluorano) son potentes relajantes del músculo liso uterino.
Farmacocinética
Los anestésicos inhalados, como su nombre
lo indica, se administran por vía respiratoria,
se absorben a través del alvéolo pulmonar,
pasan a la sangre y por este medio alcanzan
el SNC donde ejercen sus acciones. Las
concentraciones que se alcanzan a este nivel
determinan la profundidad de la anestesia
general. Los líquidos volátiles se absorben
por difusión pasiva siguiendo las pautas de
este tipo de pasaje a través de la membrana.
Los gases anestésicos también se absorben
pasivamente, siguiendo las leyes de presión
parcial de los gases, tratando de igualar las
presiones a ambos lados de la membrana
alveolar. Múltiples factores determinan la
cantidad del anestésico que finalmente llegará al SNC. La concentración del anestésico
en el aire inspirado, el volumen de la ventilación pulmonar, la solubilidad del agente en la
sangre, el volumen de la circulación pulmonar
y el gradiente de concentración entre la sangre arterial y la sangre venosa, son algunos
de los determinantes más importantes que
rigen la magnitud y velocidad con que el
anestésico alcanza concentraciones terapéuticas en el SNC.
Mecanismo de acción
Los anestésicos disminuyen el nivel de actividad de las células neuronales interfiriendo
con la entrada de sodio, necesario para la
generación del potencial de acción. Esta
disminución de la conductancia al sodio se
debería a interacciones moleculares de los
anestésicos con la matriz lipídica de la
membrana que modificarían las características fisicoquímic as de la misma. Estos cambios podrían alterar la función de proteínas
canales reduciendo la conductancia al sodio.
Aparato cardiovascular
Todos los anestésicos inhalantes disminuyen
la presión arterial en relación directa a su
concentración. El halotano y el enfluorano
reducen el gasto cardíaco, el isofluorano en
cambio reduce marcadamente la resistencia
vascular periférica; el oxido nitroso es el que
menos modifica la presión arterial. El halota-
150
Si bien los anestésicos inhalantes pueden
presentar cierto grado de biotransformación a
nivel hepático es su eliminación, sin cambios,
por el aire espirado el principal mecanismo
por el cual cesan sus efectos.
Es un agente nuevo utilizado como inductor
de la anestesia general. Con características
similares al tiopental, produce pérdida de la
conciencia con la misma velocidad que el
tiopental. La recuperación también es rápida
siendo mínimo el estado de sedación posterior. La rápida inducción y recuperación anestésica que se obtiene con el propofol lo convierten en un agente útil para pacientes ambulatorios que son sometidos a intervenciones quirúrgicas de corta duración.
Efectos adversos
El halotano a sido involucrado en la producción de necrosis hepática postoperatoria, que
afortunadamente
se
presenta
excepcionalmente. Un metabolito del metoxifluorano puede producir insuficiencia renal. En las
mujeres embarazadas que trabajan en salas
de cirugía se observa una frecuencia mayor
de abortos. Los anestésicos inhalantes han
sido señalados como responsables de esta
anomalía.
Por algunos efectos adversos observados
(convulsiones, movimientos involuntarios,
nauseas, vómitos ) y por la reciente y escasa
experiencia que se tiene con su uso, el pr opofol no ha sustitui do al tiopental como inductor de la anestesia general.
BENZODIACEPINAS
ANESTESICOS INTRAVENOSOS
E l diacepan, loracepan y midazolan se utilizan, por via intravenosa, en combinación con
otras drogas en la anestesia general equilibrada. El diacepan, que produce sedación y
amnesia, es muy utilizada como medicación
preanestésica. El midazolan produce hipnosis aunque de comienzo mas lento que los
barbitúricos. En general las benz odiacepinas
se utilizan para producir sueño y amnesia.
Pueden producir depresión respiratoria postoperatoria, el uso del flumazenil un antagonista especifico de estas drogas acelera la
desaparición de los efectos adversos de las
benzodiacepinas.
Mas detalles de la farmacología de las benzodiacepinas pueden consultarse en el capítulo respectivo.
BARBITURICOS
El tiopental es el prototipo de los barbitúricos
de acción ultracorta que se utilizan como
inductores de la anestesia general. Dosis
adecuadas de este agente por vía endovenosa producen pérdida de la conciencia en 15 a
30 segundos. La rapidez en el comienzo de
la acción hacen del tiopental la droga de
elección para iniciar la anestesia general
equilibrada. La marcada solubilidad en los
lípidos y el porcentaje elevado del gasto cardíaco que recibe el encéfalo explican el rápido comienzo de la acción. Después de una
dosis única sus efectos también desaparecen
rápidamente por redistribución del anestésico
hacia otros tejidos. Posteriormente la casi
totalidad de la droga es metabolizada en el
sistema microsomal hepático a un ritmo mucho mas lento.
ANESTESIA DISOCIATIVA.
Ketam ina
Se denomina anestesia disociativa a un est ado caracterizado por analgesia, amnesia y
catatonía. La sensación de disociación del
medio ambiente que experimentan los pacientes antes de perder la conciencia motiva
la denominación de esta modalidad de anestesia general. Este tipo de anestesia es
producido por la administración de ketamina,
un agente que alcanza rápidamente concentraciones anestésicas en el SNC, de corta
duración de acción por redistribución a otros
tejidos. La ketamina tiene la característica de
ser el único anestésico que produce estimulac ión del aparato cardiovascular. Luego de
su administración la frecuencia cardíaca, la
El principal rol que desempeñan los barbitúricos en la anestesia general es su utilidad
como inductores de la misma. En dosis única
son agentes seguros desprovistos de efectos
indeseables. Utilizados desde la década del
30 siguen siendo los agentes de primera
elección para la inducción de la anestesia
general.
Mayores detalles de la farmacodinamia y
farmacocinética de los barbitúricos deben
consultarse en el capítulo respectivo.
PROPOFOL
151
presión arterial y el gasto cardíaco se elevan
lo que es debido a la estimulación central del
sistema nervioso autónomo simpático.
gicos de corta duración (curación de quemaduras, endoscopias, fracturas etc.). La combinación de fentanilo y droperidol también es
frecuentemente utilizada como medicación
preanestésica
En niños puede ser administrado por vía intramuscular. La droga se metaboliza en el
hígado y es eliminada por vía renal y biliar.
Frecuentemente los pacientes presentan en
el postoperatorio fenómenos psíquicos, sueños desagradables, alucinaciones, ilusiones
visuales, excitación y delirio, que aparecen
comunmente durante el periodo de recuperacion anestésica. Estas experiencias psicológicas desagradables aparecen o se exacerban ante estímulos sensoriales y pueden
incluso persistir días o semanas después.
Los niños y jovenes son menos propensos a
presentar estas manifestaciones. Los cuadros mencionados, que se presentan habitualmente en los adultos, limitan la utilidad de
la ketamina como anestésico general.
MEDICACION PREANESTESICA
Con este nombre se denomina la administrac ión a los pacientes de uno o mas fármacos en los momentos previos a la anestesia
general. La medicación pre anestésica tiene
los siguientes objetivos: disminuir la ansiedad, el miedo y la aprehensión del paciente,
calmar el dolor perioperatorio, disminuir los
efectos indeseables de las drogas anestés icas, de los procedimientos anestésicos y de
la misma cirugía, disminuir el volumen y la
acidez del contenido gástrico, disminuir los
requerimientos de drogas anestésicas y producir amnesia de las circunstancias previas y
posteriores a la cirugía.
Por su corta duración de acción la droga es
utilizada en pacientes ambulatorios, generalmente niños que requieren procedimientos
de cirugía menor. Por sus efectos estimulantes del aparato cardiovascular también es
utilizada en pacientes ancianos severamente
deteriorados que deben someterse a cirugía
general.
Por sus manifestaciones psicologicas desagradables, la ketamina se usa solamente
para procedimientos especiales como reducción de fracturas, curaciones complejas,
procedimientos quirúrgicos de corta duración,
etc. generalmente en niños y jóvenes o en
ancianos en mal estado general.
Para lograr los objetivos mencionados anteriormente se utilizan diferentes tipos de drogas en variadas combinaciones. Las familias
de drogas mas utilizadas incluyen: tranquilizantes menores y mayores, hipnóticos, analgésicos opiáceos, anticolinérgicos, antieméticos y antagonistas H2.
Ansiolíticos. El diazepan en dosis de 5 a 10
mg por vía endovenosa se usa habitualmente
como medicación pre anestésica. Produce
sedación, somnolencia y amnesia. El midazolan tiene la ve ntaja de su inicio de acción
más rápido y una menor duración de los efec tos. También puede utilizarse el lorazepan.
Neuroleptoanestesia
Neurolépticos. El droperidol, una butirofenona
que puede utilizarse sola o asociada al fentanilo, produce un estado de tranquilidad con
indiferencia del medio ambiente y tendencia
al sueño; tiene actividad antiemética y potencia el efecto de los anestésicos generales.
El uso combinado de neurolépticos y opiáceos da lugar a un tipo particular de anestesia que se conoce con el nombre de neuroleptoanestesia. Un grado menor de profundidad da lugar a la neuroleptoanalgesia. El
droperidol (una butirofenona) y el fentanilo (un
opiáceo) son las drogas utilizadas para este
fin. Ambas drogas poseen una gran potencia
neuroléptica e hipoanalgésica, respectivamente. La administración de estos agentes
produce un estado de tranquilización, indiferencia del medio ambiente, tendencia al sueño y analgesia potente (neuroleptoanalgesia).
El agregado de agentes inhalantes la convierte en una anestesia general (neuroleptoanestesia). Este tipo de anestesia es muy útil
para la realización de procedimientos quirúr-
Opiáceos. Con actividad fundamentalmente
analgésica estas drogas son de uso rutinario
en la premedicación anestésica. Disminuyen
los requerimientos de drogas anestésicas y
pueden prolongar sus efectos analgésicos en
el postoperatorio. El fentanilo, la nalbufina, la
meperidina y la morfina son alguno de los
agentes utilizados.
Anticolinérgicos. Los procedimientos anestésicos y la misma cirugía desencadenan reflejos vagales que pueden tener consecuencias
152
deletéreas sobre el aparato cardiovascular
(hipotensión arterial, bradicardia, intensificación de bloqueos A-V y paro cardiaco). A su
vez los anestésicos inhalantes son irritantes
de la mucosa respiratoria y pueden incrementar las secreciones del tracto respiratorio.
Con el objeto de evitar estos efectos indeseables se administran anticolinérgicos. La
atropina en dosis de 0,5 a 1 mg por vía endovenosa es la droga prototipo y la más utilizada.
parálisis muscular, permiten la intubación
endotraqueal.
3.- Anestesia quirúrgica. A través del tubo
endotraqueal se administra oxígeno y un
agente anestésico inhalante (halotano, isofluorano u otro). Por vía endovenosa se agr ega un bloqueante neuromuscular de mayor
duración de acción (pancuronio u otro) y de
ser necesario un analgésico opiáceo (fentanilo, nalbufina).
Otras drogas. Dependiendo de las circunstancias, ocasionalmente también pueden
utilizarse antagonistas de los receptores H2,
la disminución de la acidez del contenido
gástrico tiene como objetivo reducir los riesgos de una bronco aspiración perioperatoria.
4.- Recuperación anestésica. Con la terminación de la cirugía se suspende la administración del agente anestésico inhalante. La eliminación por vía respiratoria de los líquidos
volátiles y gases anestésicos admini strados
se realiza pasivamente, siguiendo las presiones parciales, a través de la membrana celular alveolar. En poco tiempo el paciente comienza a recuperar la conciencia. Para acelerar la desaparición del bloqueo motor se administra neostigmina (antico-linesterasa de
acción reversible) que antagoniza el bloqueo
neuromuscular de los agentes antidespolarizantes (pancuronio u otro).
ANESTESIA GENERAL EQUILIBRADA
La anestesia general requiere de cuatro tipos
de bloqueos: bloqueo mental (pérdida de la
conciencia), bloqueo sensitivo (analgesia),
bloqueo motor (relajación muscular) y bloqueo neurovegetativo (pérdida de los reflejos).
En la anestesia general equilibrada estos
objetivos se alcanzan con la administración
de diferentes drogas. La utilización de un solo
agente, para conseguir los cuatro bloqueos,
requeriría dosis altas capaces de producir
depresión severa de los sistemas circulatorio,
respiratorio y nervioso.
Como vemos, en la anestesia general equilibrada, la combinación racional de diferentes
agentes, permite utilizar la propiedad más
relevante de cada uno, para conseguir el bl oqueo deseado.
BIBLIOGRAFIA
1.- Velazquez: Farmacología. 16° Edición.
Interamericana. Madrid. 1993.
2.- Herregods L et al: Propofol combined with
nitrous oxide- oxigen for induction and mai ntenance of anesthesia. Anesthesia. 42:360,
1987.
3.- Roizen MF: Anesthesiology. JAMA
263:2625, 1990.
4.- Reves JG et al: Midazolam: farmacology
and use. Anesthesiology. 62:310, 1985.
5.- Katzung BG: Farmacologia Básica y Clínica. 4ta. Edición. Editorial El Manual Moderno. Mejico DF. 1991.
6.- Firestone LL: Anestésicos generales.
Clínica Anestesiológica. 13:12, 1990.
7.- Langley MS, Heel RC: Propofol. Drugs.
35:334, 1988.
Esquemáticamente, la realización de una
anestesia general equilibrada tiene los siguientes tiempos:
1.- Medicación pre anestésica. Existen muchas combinaciones, en definitiva el esquema
a utilizar dependerá de las características del
paciente y de la cirugía. Puede administrarse
diazepan o midazolan mas atropina o nalbufina mas atropina o droperidol/ fentanilo mas
atropina.
2.- Inducción anestésica. La administración
de tiopental (barbitúrico) que produce rápida
pérdida de la conciencia y de succinilcolina
(bloqueante neuromuscular) que produce
153
CAPITULO 10:
FARMACOLOGIA DE LOS ANESTÉSICOS LOCALES
P.Torales- D.Mondaini
INTRODUCCIÓN
AMIDAS:
-Lidocaína (Xilocaína)
-Bupivacaína (Duracaíne)
-Mepivacaíne
Los anestésicos locales son agentes que
aplicados localmente tienen enorme utilidad
en medicina, la realización de múltiples y
variados procedimientos diagnósticos y terapéuticos clínicos, quirúrgicos y obstétricos
son posible gracias a su uso.
Los ésteres son metabolizados rápidamente
por las esterasas plasmáticas y sus metabolitos tienen mayor potencialidad alergénica que
las amidas. Estas se metabolizan en el sistema enzimático microsomal hepático por
oxidasas de función mixta.
Estas drogas tienen la facultad de interrumpir
temporalmente la transmisión de los impulsos
nerviosos produciendo de esta manera interrupción de la sensibilidad (especial-mente la
dolorosa) en una región dada del organismo.
Los nervios pueden ser sensitivos, motores o
mixtos y están formados por un conjunto de
fibras nerviosas mi elínicas o amielínicas. La
membrana del nervio es la estructura más
importante para la conducción, separa el axoplasma, rico en potasio, del medio extracelular, rico en sodio. A causa de este gradiente
iónico existe un potencial electroquímico de
trans membrana de -90mV (potencial de reposo) con electronegativi dad en el interior celular. En esta situación el nervio está polarizado. Cuando la fibra nerviosa es estimulada se
produce un brusco cambio de la permeabilidad al sodio, que ingresa rápidamente despolarizando la fibra con inversión del potencial
que se hace positivo, potencial de acción.
Esta despolarización de la membrana se
transporta a lo largo del nervio y es la responsable de la conducción del impulso nervioso.
De todos los anestésicos locales señalados,
la lidocaína es el prototipo y prácticamente el
único que se utiliza como anestésico local en
medicina general. Los restantes o no se los
utiliza más (cocaína-procaína) o bien tienen
indicaciones muy precisas (benoxinato: anestesia ocular, bupivacaína: anestesia raquídea). Como la lidocaína tiene además importantes acciones antiarrítmicas, otros detalles
de su farmacología están señalados en ese
capítulo.
ACCIÓN ANESTÉSICA LOCAL
Los anestésicos locales cuando son colocados en la vecindad de los nervios impiden la
generación y conducción del impulso nervioso, de esta manera producen la pérdida de la
sensibilidad en una región determinada, pudiendo bloquearse también la conducción
motora y la neurove getativa (anestes ia espinal
o troncular)
ANESTÉSICOS LOCALES
ESTERES:
-Cocaína
-Procaína
-Cloroprocaína
-Tetracaína
La sensibilidad de los nervios a los anestés icos locales guarda relación con el tipo de
fibra nerviosa afectada dependiendo de su
calibre y de sus características anatómicas
(mielínicas: conducción saltatoria, amielínicas: conducción continua). Así, las primeras
en afectarse son las fibras amielínicas finas,
luego las mielínicas de menor tamaño y por
último las gruesas fibras mielínicas.
Uso oftalmológico:
-Benoxinato
-Propavacaína
Correspondiéndose en la clínica con la desaparición de la sensibilidad dolorosa, luego la
térmica, táctil y propioceptiva y por último la
Las drogas anestésicas locales pueden clasificarse básicamente de la siguiente manera:
154
respuesta motora . Esto es importante en la
práctica, ya que por ejemplo en la anestesia
obstétrica se necesita el máximo de analgesia con el mínimo bloqueo motor.
en la administración del anestésico. Hay que
recalcar que estas drogas se absorben a la
circulación sistémica desde su sitio de aplicación, si la velocidad de absorción excede la
posibilidad de biotransformación, los niveles
sanguíneos pueden elevarse lo suficiente para
producir estos peligrosos efectos sobre el
SNC. La administración de diazepam y la
ventilación mecánica del paciente son las
medidas terapéuticas que deben instalarse
inmediatamente en este caso.
AGREGADO DE VASOCONSTRICTORES:
La adición de pequeñas dosis de drogas vasoconstrictoras, (habitualmente adrenalina)
prolonga la duración de la acción farmacológica del agente anes tésico por disminución del
pasaje del mismo a la circulación, secundaria
a disminución del flujo por vasoconstricción.
Por otra parte, la disminución de la velocidad
de absorción del anestésico, permite una
biotransformación adecuada, reduciendo su
toxicidad sistémica. No debe olvidarse que
los vasoconstrictores. También pueden absorberse y ejercer efec tos sistémicos indeseables (HTA, arritmias cardíacas, etc). Debe
evitarse su uso en los sitios de circulación
terminal (dedos, nariz, pabellón auricular), ya
que la vasoconstricción prolongada puede
ocasionar necrosis de los tejidos.
EFECTOS INDESEABLES
Debe tenerse permanentemente presente
cuando se utilizan anestésicos locales, la
posibilidad de que se alcancen concentraciones elevadas en la sangre y producir
efectos nocivos sobre el SNC, como los señalados anteriormente. Esta complicación se
evita utilizando las dosis adecuadas.
Otros: Reacciones alérgicas, colapso cardiovascular, hipotensión arterial, disminución del
volumen minuto, etc.
MECANISMO DE ACCIÓN:
INDICACIONES TERAPÉUTICAS
Los anestésicos locales al actuar sobre la
membrana celular de las fibras nerviosas,
impiden el aumento transitorio de la permeabilidad al Na+, bloqueando los canales de Na+
voltaje dependiente. Esta acción selectiva
sobre los canales del Na+, impide la producción del potencial de acción y, por ende la
generación y conducción del impulso nervi oso.
Los anestésicos locales, se utilizan para la
obtención de diversos tipos de anestesia local
como se señala a continuación:
1- Anestesia superficial o tópica: La droga se
aplica sobre las mucosas o piel, obteniéndose una anestesia superficial por bloqueo de
las terminaciones nerviosas de la zona. Ej: la
aplicación de un anestésico local en la muc osa nasal o uretral, previo a la colocación de
una sonda nasogástrica o vesical respectiva mente.
OTRAS ACCIONES FARMACOLOGICAS
APARATO CARDIOVASCULAR:
2- Anestesia infiltrativa: La droga se inyecta
debajo de la piel en el tejido subcutáneo de la
zona que se desea anestesiar, bloqueando la
conducción de los filetes nerviosos terminales
y pequeños nervios. Por ej: es el caso de una
herida cortante superficial, cuyos bordes se
infiltran con el anestésico local para la realización de una sutura.
La lidocaína tiene acciones antiarrítmicas, de
mucha utilidad clínica. En general todos los
anestésicos locales, son depresores de la
actividad cardíaca y del músculo liso arteriolar, éstos efectos ocurren a concentraciones
sanguíneas elevadas que solo se alcanzan
por accidente o desconocimiento de las dosis
que deben utilizarse.
3- Anestesia troncular: La inyección del anestésico en la vecindad de los troncos o plexos
nerviosos, puede producir la pérdida de la
sensibilidad e incluso la motilidad de toda la
zona por ellos inervada. En este caso una
pequeña cantidad del agente anestés ico,
aplicado en un sitio específico es capaz de
producir una amplia zona de anestesia. Por
ej: la infiltración del plexo braquial, que permi-
SISTEMA NERVIOSO CENTRAL:
Los anestésicos locales pueden ejercer m
i portantes efectos deletéreos sobre el SNC, la
aparición de convulsiones tónico-clónicas,
seguidas de paro respiratorio y muerte, puede
ser la consecuencia de concentraciones sanguíneas elevadas, que se alcanzan por error
155
te la realización de importantes procedimientos quirúrgicos, en todo el miembro superior.
4- Anestesia peridural o epidural: La inyección de un anestésico local en el espacio
peridural, en la región lumbar por ejemplo,
produce la anestesia de toda la zona por debajo de la misma. En este caso, se bloquean
además la conducción motora y neurovegetativa.
Este tipo de bloqueo permite la realización de
todo tipo de cirugía de abdomen y miembros
inferiores.
5- Anestesia raquídea o espinal: La inyección
del anestésico local, se realiza en el espacio
subaracnoideo lumbar, por debajo de la termi-
nación de la médula espinal. También aquí se
produce un bloqueo motor, sensitivo, y neurovegetativo, que en términos generales permiten procedimientos quirúr gicos similares a la
anestesia epidural.
Dosis aconsejadas:
Anestesia tópica: Las dosis totales, máximas
para un adulto, sano de 70 kg, son de : 750
mg de lidocaína y 50 mg de Tetracaína.
Anestesia por infiltración: Se pueden emplear
hasta 4,5 mg/kg. de Lidocaína, o 2,5 mg. de
Bupivacaína .
156
CAPÍTULO 11:
FARMACOLOGIA DE LOS BLOQUEAD ORES
NEUROMUSCULARES
P.Torales- D.Mondaini
BLOQUEANTES NEUROMUSCULARES
respiratorios desaparece la respiración espontánea, por ello estos pacientes deben ser
asistidos mediante vent ilación mecánica. La
relajación muscular que producen permiten la
realización de todo tipo de intervenciones
quirúrgicas, siendo este el motivo fundamental de su uso en la anestesia general, ya que
proporciona un campo operatorio adecuado,
se facili ta la intubación traqueal para mantener una buena oxigenación y evita la aparición de reflejos potencialmente peligrosos.
Los bloqueantes neuromusculaes son un
grupo de drogas que producen parálisis muscular reversible. Actúan a nivel de la placa
neuromuscular interfiriendo con la transmisión
del impulso nervioso. Su utilidad en la practica diaria fundamentalmente radica en su
utilización como co-adyuvante en la anestesia general.
Clasificación: estas drogas derivan del curare, veneno utilizado por los indios del Amazonas en sus flechas para matar animales que
les servían de alimento.
Existen dos grupos de agentes bloqueadores
neuromusculares que se diferencian por su
mecanismo de acción. A continuación se
detallan las drogas más importantes de cada
grupo:
Mecanismo de acción:
Agentes competitivos o antidespolarizantes: estas drogas se unen al receptor nicotínico en la placa neuromuscular antagonizando la acción de la acetilcolina liberada
por la terminal nerviosa (bloqueo competitivo). La incapacidad de la acetilcolina de generar la despolarización de la membrana
postsináptica lleva a la pérdida del fenómeno
de excitación-contracción y a la parálisis del
músculo. Estos agentes producen un bloqueo
competitivo del receptor nicotínico que es
superable si la concentración de acetilcolina
en la placa neuromuscular es suficiente. Este
hecho determina la utilización de drogas colinérgicas para ac elerar la desaparición de los
efectos curarizantes. Habitualmente se utiliza
la neostigmina agente anticolinesterasa, que
al bloquear la enzima permite la acumulación
de acetilcolina en la placa motora terminal.
AGENTES ANTIDESPOLARIZANTES O
COMPETITIVOS
-galamina
-pancuronio
-alcuronio
-atracurio
-vecuronio
-fazadinio
AGENTES DESPOLARIZANTES
-succinilcolina
Agentes despolarizantes: la succinilcolina
produce una despolarización persistente
de la placa neuromuscular impidiendo la repolarización de la misma. El acoplamiento excitación contracción necesita de la repolarización de la placa para general un nuevo potencial de acción. La despolarización persistente
lleva a la parálisis fláccida del músculo. Este
mecanismo de acción hace que la acetilcolina y los inhibidores de la colinesterasa potencien el bloqueo producido por la succinilcolina. Las fasciculaciones musculares que
se observan inicialmente cuando se administra este agente son debidas a la despolarización que produce al principio de su acción.-
Estos compuestos están estructuralmente
relacionados con la acetilcolina. Son compuestos del amonio cuaternario poco liposolubles, se absorben escasamente por vía oral
y no atraviesan la barrera hematoencefálica.
Acciones farmacológicas:
Sobre músculo esquelético: la única acción farmacológica de utilidad que tienen
estas drogas es la capacidad de producir
parálisis muscular que afecta a todos los
músculos estriados del organismo. Comienza
con los pequeños músculos de la cabeza y
termina con la parálisis del diafragma. Como
consecuencia de la parálisis de los músculos
157
Otras acciones: Agentes competitivos: algunas de estas drogas pueden producir cierto
grado de bloqueo ganglionar autónomo y
liberación de histamina. La hipotensión arterial, el broncoespasmo y la taquicardia pueden ser manifestaciones de estos efectos.
Despolarizantes: la succinilcolina estimula
todos los receptores colinérgicos pudiendo
producir bradicardia e hipertensión arterial
(estimulación ganglionar parasimpática y
simpática)
Es importante destacar que estas drogas no
atraviesan la barrera hematoencefálica y por
lo tanto no ejercen ningún tipo de acción
sobre el sistema nervioso central, conservándose la conciencia, la sensibilidad y los sentidos.
Farmacocinética:
Debido a sus características químicas se
absorben escasamente en el tracto digestivo.
La vía más adecuada en la práctica a utilizar
es la vía endovenosa (IV) ya que es la más
rápida y permite controlar su acción y dosificación.
-Duración de acción breve (pocos minutos).
-Metabolización rápida por colinesterasas
plasmáticas.
-Algunos pacientes poseen una colinesterasa
atípica (que no metaboliza el fármaco).
Efectos indeseables:
La hipoventilación postoperatoria secundaria
a la persistencia de los efectos farmacológicos (relajación de la musculatura esquelética)
es una condición que debe ser particularmente evitada. El broncoespasmo y la hipotensión por liberación de histamina producida
por algunos agentes deben tenerse en cuenta
en pacientes de riesgo (asmáticos, bronquíticos crónicos, etc).
La succinilcolina puede producir dolor muscular generalizado debido a las contracciones
fasciculares generalizadas que produce inicialmente. Ocasionalmente la succinilcolina
puede producir hiperkalemia tan severa que
lleve al paro cardíaco.
Indicaciones terapéuticas:
La principal indicación terapéutica es el uso
en la anestesia general como coadyuvante
para producir relajación muscular. Debe tenerse presente que la pérdida de la actividad
motora del paciente no lleva aparejada la
pérdida de la conciencia, ni de la sensibilidad, debiendo por ello realizarse conjuntamente una buena anestesia general ya que el
paciente está imposibilitado de manifestar el
dolor, pero no de sentirlo ni recordarlo.
Antidespolarizantes: los distintos compuestos se diferencian entre sí por la duración de
su acción y por la vía de eliminación. La galamina y el pancuronio dependen de la excreción renal para la terminación de su acción,
siendo escasamente metabolizados por el
organismo. En cambio el atracurio y el vecuronio se metabolizan totalmente no dependiendo del riñón para la terminación de sus
efectos.
Otras indicaciones: Para evitar las contractura musculares secundarias a tétanos, a
intoxicaciones o a electroshock, convu lsiones
subintrantes (epilepsia, intoxicación por anestés icos locales)
Para facilitar la ventilación mecánica en pacientes internados en unidades de cuidado
intens ivo.
Despolarizantes: la succinilcolina tiene una
breve duración de sus efectos, esto se debe
a que es rápidamente metabolizada por la
butirilcolinesterasa del hígado y del plasma.
Algunos pacientes pueden presentar ocasionalmente una colinesterasa plasmática "atípica" que no hidroliza la droga por lo que sus
efectos pueden prolongarse indefinidamente.
Interacciones:
Los antibióticos aminoglucósidos y otros, lo
mismo que los anestésicos generales líquidos volátiles potencian los efectos bloqueantes neuromusculares.
Caracteristicas diferenciales de los dos
grupos de drogas:
Antidespolarizantes
-Antagonizado por drogas colinérgicas (neostigmina)
-Duración
de
la
acción
prolongada
-Eliminación renal o biotransformación orgánica.
En conclusión:
Estas drogas solo pueden usarse si se dispone del equipamiento necesario para realizar
la ventilación mecánica del paciente. Por ello
en la práctica su uso queda reservado exclusivamente a los anestesiólogos y otros médicos especialmente entrenados en su uso.
Despolarizantes
-Despolarización persistente de la placa.
-Fasciculaciones musculares previas al bloqueo.
158
REGULACIÓN FARMACOLÓGICA DEL TONO MUSCULAR
(Dra. Mabel Valsecia. Prof. Titular Farmacología y Terapéutica Kinésica)
en la medula espinal. El dantroleno actúa directamente sobre los miocitos, donde inhibe la liberación
intracelular de calcio y deprime el acoplamiento
excitación - contracción. La Toxina botulínica de
tipo A es una potente neurotoxina que se fija a las
neuronas colinérgicas presinápticas, y así impide
liberación de acetilcolina, lo que da lugar a bloqueo
muscular no despolarizante. También se pueden
usar bloqueos nerviosos (The management of spas ticity. Drug Ther Bull 38: 44-46, 2000)
FÁRMACOS QUE ACTUAN CONTRA LA ES PASTICIDAD
La espasticidad es una característica frecuente de
varias enfermedades neurológicas de adultos y
niños. Síntomas asociados a ella con frecuencia
son afectación de los movimientos, espasmos mus culares dolorosos, rigidez y alteración del sueño. La
espasticidad intensa o de larga duración puede dar
lugar a contracturas y a anquilosamiento de articulaciones, que pueden limitar mucho los cuidados y
la rehabilitación. Los tratamientos tienen el objetivo
de preservar y optimizar el funcionalismo y la movilidad, aliviar los espasmos musculares dolorosos,
prevenir las complicaciones como las contracturas y
facilitar los cuidados de enfermería y la rehabilitación. Su aplicación requiere una evaluación cuidadosa por especialistas de muchas disciplinas, con
el fin de individualizar las diferentes modalidades
terapéuticas y combinarlas de manera óptima. Estas modalidades son diversas formas de fisioterapia, tratamiento farmacológico (baclofeno) por vía
oral o intratecal, bloqueo nervioso y neuromuscular
y cirugía.
Incluso en pacientes discapacitados por la espasticidad, un tratamiento cuidadosamente planificado
puede ayudar a dar sensación de confort y a facilitar los cuidados de enfermería, gran parte de lo
publicado sobre el tratamiento de la espasticidad
procede de estudios no controlados o de estudios
observacionales. Son necesarios ensayos clínicos
bien diseñados, con seguimiento adecuado, para
investigar cómo las modalidades individuales de
tratamiento y sus combinaciones contribuyen a
mejorar la capacidad funcional y la calidad de vida
en diferentes situaciones clínicas. Los ensayos
clínicos con fármacos administrados por vía oral,
que han sido generalmente breves, demuestran
que se puede reducir el exceso de tono muscular y
aliviar los espasmos musculares dolorosos. Sin
embargo, hay pocas pruebas de que modifiquen de
manera consistente el nivel global de discapacidad,
ni de que mejoren la calidad de vida. Aunque cada
fármaco tiene un mecanismo de acción diferente,
no se han encontrado pruebas convincentes de que
esto se traduzca en una eficacia superior en alguna
situación clínica determinada. La tizanidina parece
ser ligeramente superior a otros fármacos adminis trados por vía oral (baclofeno o diazepam), pero es
mucho más cara. El baclofeno es un análogo del
GABA que inhibe la activación de las neuronas
motoras alfa y gamma, a través de una reducción
de la liberación de neurotransmisores excitadores
Espasmo Muscular
Es una contracción dolorosa de los músculos que puede
causar movimientos involuntarios, e interferir con la función. Generalmente es un síntoma, y se debe tratar la
causa primaria. Los relajantes musculares centrales y las
benzodiacepinas son utilizadas para el tratamiento de
espasmos musculares como el endurecimiento que
ocurre en respuesta a trauma local o trastornos de articulaciones o musculoesqueléticos.
La contractura o espasmo muscular reflejo produce rigidez y actúa como un mecanismo de protección para
prevenir el movimiento y posterior daño de la parte afectada. Los calambres son espasmos musculares de comienzo abrupto, ocurren en reposo y generalmente duran segundos o minutos. Algunos son precipitados por
deshidratación e hiponatremia, por ejercicios vigorosos,
excesiva sudoración, diarrea o vómitos, fármacos o
hemodiálisis. La embarazada, los ancianos y los pacientes con enfermedad vascular periférica son más susceptibles a calambres nocturnos de los miembros inferiores.
Espasticidad
Este término se aplica generalmente a varias formas de
trastornos del control motor del SNC. La espasticidad,
incluye síntomas como incremento del tono muscular,
reflejos exagerados, dificultad en movimientos voluntarios, postura anormal, y trastornos de la marcha. Otras
complicaciones pueden ser: contracturas y dolor a la
presión. La espasticidad es un síntoma de muchas complicaciones neurológicas principalmente lesiones espinales, como esclerosis múltiple, parálisis cerebral, lesiones
cerebrales y accidentes cerebrovasculares. La espasticidad es de difícil tratamiento. El baclofeno, actúa a nivel
espinal y supraespinal. Es un poderoso depresor neuronal. El diazepam, actúa potenciando al GABA a nivel de
SNC. El dantroleno, actúa directamente sobre el músculo
inhibiendo el calico del retículo sarcoplásmico, interfiriendo con la contracción. Todos estos agentes se dan por
vía oral, aunque el baclofeno puede darse también por
vía intratecal. La tizanidina, es un relajante muscular
central agonista alfa adrenérgico, Otros agentes en estudio para la espasticidad son la clonidina y la memantina.
También se ha abordado este trastorno por medio de
bloqueo nervioso utilizando anestésicos locales.
Actualmente se están utilizando inyecciones locales de
toxina botulínica tipo A.
Otros han probado técnicas de estimulación nerviosa
transcutánea y neurocirugía.
1
esclerosis múltiple, quienes desarrollaron una encefalopatía 48 hs después del inicio de la terapéutica con baclofeno, la retirada del agente revirtió los
síntomas. En pacientes epilépticos el baclofeno ha
precipitado el estado de mal epiléptico. Por otro,
lado la retirada brusca puede causar alucinaciones
y estado de mal epiléptico en pacientes epilépticos.
FÁRMACOS ANTIESPASTICIDAD
Relajantes musculares
Baclofeno
Dantroleno
Tizanidina
Toxina botulínica tipo A
Con el fin de reducir el riesgo de las reacciones de
abstinencia, el baclofeno debe ser retirado de manera progresiva, con una reducción gradual de las
dosis por lo menos durante una o dos semanas,
pudiendo en ciertos casos realizar la retirada en
períodos más largos (WHO Drug Information.11:68,
1997)
Fármacos misceláneos:
Clorzoxazona
Progabide
Este tipo de fármacos produce relajación muscular
por depresión de la actividad interneuronal en la
médula espinal o por producir interferencia con los
mecanismos contráctiles en el músculo esquelético.
Son agentes utilizados en enfermedades musculoesqueléticas asociadas con hipertonicidad muscular o espasticidad dolorosa muscular, debidas generalmente a lesiones en el sistema nervioso central.
Los pacientes propensos a desarrollar efectos adversos serios son aquellos con historia de trastornos convulsivos, psiquiátricos o ancianos con tras tornos cerebrovasculares .
Efectos adversos más graves y poco frecuentes:
raramente se ha informado deterioro de la función
hepática. Aunque puede ocurrir aumento de fosfatasa alcalina y otras enzimas hepáticas.
Numerosos agentes fueron ensayados con eficacia
variable, en el alivio de la espasticidad: diazepam,
clorfenesina, carisoprodol, clorzoxazona. El tratamiento efectivo con estos agentes mencionados
requiere altas dosis que en la mayoría de los casos
son sobredosis y producen depresión de la actividad voluntaria.
Se siguen investigando agentes más selectivos
para aliviar los espasmos musculares dolorosos, sin
perdida de la función muscular voluntaria y sin alteración del SNC.
En ancianos o enfermos renales puede ocurrir sobredosis relativa por dificultad en la excreción. Esto
puede significar una hipot onía severa, confusión
mental, somnolencia, depresión respiratoria, apnea,
bradicardia, anormalidades en la conducción cardiaca, hipotensión y coma. Durante al recuperación
puede ocurrir un síndrome de abstinencia agudo
con agitación, psicosis, temblor y movimientos dis tónicos, convulsiones y alucinaciones.
BACLOFENO: derivado del neurotransmisor inhibitorio GABA, que inhibe la activación de las neuronas motoras alfa y gamma, a través de una reduc ción de la liberación de neurotransmisores excitadores en la medula espinal. Este Agente tiene probada eficacia en la reducción de la severidad de los
espasmos flexores y extensores producidos por
lesión o enfermedad de la médula espinal.
Los antidepresivos tricíclicos pueden potenciar los
efectos relajantes musculares de baclofeno, sobre
todo pueden producir una severa hipotonía muscular.
DANTROLENO
El dantroleno es un derivado de la hidantoína, de
utilidad para disminuir las contracciones clónicas y
los espasmos musculares involuntarios. Difiere de
los otros relajantes musculares, ya que su sitio de
acción está debajo de la membrana celular del
músculo. Interfiere con el acoplamiento de la excitación-contracción del músculo estriado, probablemente por inhibición de la liberación de calcio del
retículo sarcoplásmico.
Dosis diaria: 15 mg ( 5mg/3 veces /día), puede ser
cuidadosamente incrementada, aunque la dosis
diaria total no debe exceder los 80 mg (20 mg 4
veces al día)
Efectos adversos frecuentes: somnolencia, debilidad, fatiga, confusión, hipotensión, y nauseas.
Puede aparecer euforia o depresión. En pacientes
con esquizofrenia se ha producido manía. En pacientes jóvenes, con dosis normales, se han reportado dificultades en el habla, en la memoria, en la
agudeza mental y alteraciones del electroencefalograma. La retirada gradual de baclofeno ha revertido el EEG y el pacientes a la normalidad. También
fueron observado cambios EEG en pacientes con
Efectos adversos frecuentes: somnolencia, debilidad, fatiga, mareos. Nauseas, vómitos, diarrea o
constipación también son frecuentes. Todos estos
efectos tienden a desaparecer con el tratamiento
continuado.
2
Efectos adversos más graves y poco frecuentes:
hepatotoxicidad, depresión respiratoria, convulsiones, reacciones pleuropericárdicas.
cida en el tratamiento de la acalasia, la fisura anal
crónica y la hiperhidrosis. Generalmente es bien
tolerada, siendo el principal efecto indeseado la
debilidad de la musculatura adyacente (BMJ 320:
161-165, 2000)
Usos terapéuticos: Es el agente de elección para la
hipertermia maligna, reduce la mortalidad en un
10% si es administrado a tiempo. La dosis de dantrolene es de 1,-2,5 mg/kg por vía intravenosa,
repitiéndola a los 5-10 minutos de intervalo si es
necesario con una dosis máxima de 10mg/kg en 15
minutos.
También es un agente de utilidad en el síndrome
neuroléptico maligno y en la espasticidad muscular.
La toxina botulínica también puede ser utilizada en
el tratamiento de la espasticidad en niños con parálisis cerebral. Está autorizada para blefarospasmo,
espasmo hemifacial y tortícolis espasmódica, así
como para el tratamiento de la espasticidad en
pacientes con parálisis cerebral. La parálisis cerebral tiene una incidencia naturalmente variable (depende de la calidad de los cuidados obstétricos); en
el Reino Unido es de 1/400 nacidos vivos, y es más
frecuente en prematuros; la asfixia al nacer es res ponsable sólo de un 10% de los casos, y el resto se
asocia a daño cerebral antes del nacimiento o poco
después. Las inyecciones de la toxina reducen la
contracción muscular durante tres a seis meses y
producen sus mejores resultados en niños si se
administran antes de que se produzcan acortamientos de los músculos y tendones. Podría contribuir a
reducir las necesidades de tratamiento quirúrgico,
pero esto debe ser confirmado todavía. Su adminis tración es muy dolorosa, y normalmente se efectúa
por inyección intramuscular lenta, con anestesia
local, previa administración de un sedante (por ej.,
midazolam). El efecto comienza a las 24-72 h y
dura 3-6 meses. En cada sesión se pueden inyectar
varios músculos (Ipsen's botulinum toxin for cerebral palsy. Scrip 2528: 23, 2000).
TIZANIDINA
Es un agente de acción central derivado del benzotiadiazol con actividad miotonolítica. La tizanidina
es un análogo de la clonidina; se cree que actúa
por estimulación presináptica alfa-2 central, a la vez
que potencia la inhibición noradrenérgica de los
reflejos polisinápticos.
Este agente ha sido aprobado para el tratamiento
del tono muscular aumentado con espasticidad. La
tizanidina por vía oral puede disminuir la espasticidad causada por la esclerosis múltiple o por las
lesiones medulares. No se ha determinado si ayudará a algunos pacientes a evitar el baclofeno por
vía intratecal.
Sus principales efectos indeseados son somnolencia (24-48% de los pacientes tratados), sequedad
de boca (23- 57%) y debilidad muscular subjetiva
(18-48%); no obstante la debilidad muscular es
menor que con baclofeno o diacepam. Se han des crito hipertransaminasemia, hepatitis clínica (5-7%)
y disminuciones menores de la presión arterial (712%) ( Med Lett Drugs Ther 39, 62- 63., 1997)
Se ha aprobado una nueva indicación a la toxina
botulínica de tipo A: el tratamiento local de la deformación dinámica del pie (equino) en niños con
espasticidad debida a parálisis cerebral. En tres
ensayos controlados con placebo se ha observado
que la inyección de la toxina en los músculos afec tados permite disminuir el pie equino espástico y
mejorar sensiblemente la marcha durante por lo
menos 3 meses. En dos ensayos pequeños, cada
uno en 20 niños, no se observaron diferencias
entre la toxina botulínica de tipo A y la colocación
sucesiva de tablillas correctoras. En este contexto,
el riesgo de efectos indeseados es menos importante con la toxina que con las tablillas. (Toxine
botulique de type A et équin dynamique chez l'enfant IMC. Mieux que des plâtres successifs. Prescrire 20, 411-414, 2000) .
TOXINA BOTULÍNICA TIPO A
La toxina botulínica inhibe la liberación de acetilcolina en la placa neuromuscular y en las neuronas
simpáticas y parasimpáticas Es una potente neurotoxina que se fija a las neuronas colinérgicas presinápticas, y así impide liberación de acetilcolina, lo
que da lugar a bloqueo muscular no despolarizante, lo que da lugar a parálisis muscular localizada.
Las inyecciones locales de toxina debilitan los mús culos hiperactivos y reducen la hipers ecreción
glandular inervada por el sistema parasimpático.
Las inyecciones de toxina botulínica tienen eficacia
reconocida en varios trastornos de la motilidad ocular. La toxina botulínica es el tratamiento de elec ción de las distonías focales como la tortícolis y el
calambre del escritor, y para el espasmo hemifacial,
y puede constituir un complemento efectivo en el
tratamiento de la espasticidad. Las inyecciones
locales de toxina botulínica tienen eficacia recono-
Toxina botulínica en la lumbalgia:
Los resultados de este ensayo clínico con toxina
botulínica en 31 pacientes con lumbalgia crónica
mostraron que, a las 8 semanas, la proporción de
pacientes con una mejora de por lo menos, un 50%
del dolor (evaluado por escala analógica visual) fue
significativamente superior en el grupo tratado (60%
frente a 12,5%, p=0,0009). Sin embargo, tras 6
3
meses de seguimiento, 6 de los 10 pacientes que
habían respondido a la toxina botulínica presentaron una disminución del efecto. Los autores afirman que este es el primer ensayo con toxina botulínica de tipo A que se ha mostrado eficaz en pacientes con lumbalgia, a pesar del número de pacientes incluidos (Foster,L et al. Botulinum toxin A
and chronic low back pain: A randomised, double
blind study. Neurology 56, 1290-1293, 2001).
Dosis: 500 mg/3 veces /día
Efectos adversos frecuentes: somnolencia, debilidad, mareos, sensación de plenitud gástrica.
Efectos adversos más graves y poco frecuentes:
hepatotoxicidad, ictericia. Un efecto raro es la aparición de un síndrome similar a la tortícolis espasmolítica (se revierte con benzotropina endovenosa)
RILUZOL:
El riluzol es un antagonista del glutamato. Puede
ser de utilidad en el tratamiento de la esclerosis
lateral amiotrófica,o enfermedad de la motoneurona.
Las inyecciones de toxina botulínica son eficaces
para el tratamiento de la distonía cervical, pero son
caras y se deben administrar cada tres meses. En
pacientes resistentes a la toxina de tipo A se puede
utilizar la de tipo B. Entre los efectos indeseados
puede aparecer disfagia aunque pocas veces es
grave. (Botulinum toxin for cervical dystonia. Med
Lett Drugs Ther 43, 63-64, 2001)
Esta enfermedad tiene una incidencia global de 1-2
por 100.000 habitantes y año. Un centro de atención primaria con 10.000 personas puede tener un
caso de neuropatía motora cada dos años. Afecta
predominantemente a personas de edad mediana o
avanzada. Esporádica en un 90% de los casos,
familiar en un 10%. La enfermedad causa lesión y
muerte celular progresivas de los grupos de neuronas motoras de la porción distal de la medula espinal, y generalmente también de las neuronas motoras superiores de la corteza cerebral. Los pacientes
afectados desarrollan típicamente una combinación
de signos de afectación alta y baja, con debilidad
muscular progresiva y emaciación, generalmente
acompañadas de reflejos patológicamente vivos en
los músculos de las extremidades y bulbares. Existen diversas variantes clínicas, que van desde la
atrofia muscular progresiva (en la que sólo se afec tan las neuronas motoras inferiores) a la esclerosis
lateral primaria (en la que sólo se afectan las neuronas motoras superiores). Se han probado o se
están probando diversas posibilidades terapéuticas,
con antagonistas del glutamato (riluzol, con efecto
beneficioso demostrado en un ensayo clínico), la motrigina (no se observó efecto), gabapentina
(efecto beneficioso estadísticamente no significativo), o antioxidantes, como N-acetilcisteína (efecto
beneficioso no significativo), factores neurotróficos,
como el factor neurotrófico ciliar (efecto no observado), factor neurotrófico derivado de cerebro (falta
de efecto tras la administración por vía subcutánea), factor I tipo insulina (efecto beneficioso en un
ensayo, no reproducido en un segundo ensayo).
Hay otros fármacos que han mostrado efecto neuroprotector en modelos animales: en modelos celulares el glutation, la vitamina E y miméticos de la
superoxidodismutasa cobre/zinc, los quelantes de
cobre y los inhibidores de la caspasa; en modelos
transgénicos la vitamina E, el riluzol, la gabapentina, la penicilinasa la sobreexpresión del Bcl-2, y la
inhibición de la enzima conversora de la interleukina 1 beta. (N Engl J Med 330: 585-591, 1994; Motor
neurone disease. BMJ 318: 1118-1121, 1999).
Uso cosmético de la toxina botulínica de tipo A:
La toxina botulínica de tipo A ha estado comercializada en EUA desde 1989, para el tratamiento del
estrabismo y el blefarospasmo, y también ha sido
utilizada para el tratamiento de la distonía cervi cal
(tortícolis) y otros cuadros musculares. La observación de que en las áreas tratadas disminuyen las
arrugas y líneas ha determinado que se haya comenzado a usar con finalidad puramente cosmética, en lugar de la cirugía plástica. Hay ensayos
clínicos y se relata una cierta experiencia al respec to. Pequeñas cantidades de toxina botulínica de
tipo A inyectadas en la cara y los músculos del
cuello pueden mejorar el aspecto de las líneas y
arrugas faciales y del cuello durante unos meses.
No se han notificado efectos adversos sistémicos
graves, pero la debilidad en el punto de inyección y
músculos vecinos puede causar ptosis y diplopia
temporales. Las inyecciones en los músculos del
cuello pueden dar lugar a babeo, debilidad del cuello y disfagia. No se conocen los efectos a largo
plazo de la denervación repetida del músculo (Med
Lett Drugs Ther 41, 63-64, 1999).
PROGABIDA: es un agente antiespasticidad, también de utilidad en la epilepsia. Actúa como un agonista en los receptores GABA A y GABA B. Una alta
proporción de pacientes sufre somnolencia, debilidad, mareos, nauseas. En un estudio con dosis
altas, un 23% de los pacientes sufrieron trastornos
significativos de la función hepática.
CLORZOXAZONA: es un derivado de banzoxazol
que actúa en el SNC con un leve efecto relajante
muscular. Generalmente se usa con paracetamol
para el tratamiento de espasmos musculares dolorosos.
4
cerebral. Es un agente que aún no posee un lugar
en la terapéutica.
CARISOPRODOL
Es un relajante muscular, metabolito activo del
meprbamato. Su mecanismo de acción no esta aún
aclarado, sin embargo en animales se vio que dosis
altas deprimen reflejos mono y polisinápticos. Ha
demostrado cierta eficacia en el tratamiento del
disconfort secundario a espasmos musculares es queléticos localizados, como adyuvante de la fisioterapia y el reposo. Sus efectos leves en la espasticidad, como la causada por paralisis cerebral, esclerosis múltiple o traumatismo cerebroespinal., por
lo que no se considera un agente de utilidad en los
trastornos mencionados.
PRIDINOL
El mesilato de pridinol es un relajante muscular
central, que se ha utilizado en el tratamiento sintomático de los espasmos musculares. No existen
suficientes estudios que avalen su eficacia. En general las presentaciones son en combinaciones a
dosis fijas irracionales con analgésicos.
ORFENADRINA
Efectos adversos frecuentes: sedación, mareos y
sequedad bucal.
Efectos adversos menos frecuentes: dificultad urinaria.
Es un análogo de difenhidramina, que posee gran
actividad anticolinérgica y escasa actividad hipnótica. Su mecanismo de acción no está aclarado totalmente, su utilidad puede deberse a sus propiedades analgésicas, ya que no produce relajación de
músculos contraídos en el hombre.
Algunos estudios indican que la orfenadrina puede
causar alguna mejoría sintomática, pero no un
completo control de los síntomas extrapiramidales.
Inability to pass urine; sores on lips, ulcers in
mouth; abdominal cramps or pain; clumsiness; unsteady gait; confusion; constipation; diarrhea; excitability, nervousness, restlessness, or irritability;
flushing or redness of face; headache; heartburn;
hiccups; muscle weakness; nausea and vomiting;
trembling; insomnia or fitful sleep; burning, red
eyes; stuffy nose.
La FDA aprobó la orfenadrina para el dolor musculoesquelético, ya que puede mejorar el movimiento,
aliviar los síntomas y reducir el espasmo asociado a
dolor muscular paravertebral cuando se compara
con placebo.
La FDA lo ha aprobado (en el año 1959) para el
disconfort musculoesquelético asociado a condiciones dolorosas agudas, en adultos y niños mayores
de 12 años.
ENDOCANABINOIDES y CANABINOIDES
El emperador chino Huang Ti no sospechaba que
los preparados de Cannabis sativa que recomendaba para el tratamiento de, entre otras enfermedades, los dolores reumáticos, la migraña y la
constipación, tenían, en su propio organismo, contrapartes endógenas que son potencialmente capaces de ejercer efectos beneficiosos parecidos. Han
transcurrido más de cuatro milenios antes de que
se descubrieran dos subtipos de receptores del
principio psicoactivo de la marihuana, el δ-9tetrahidrocannabinol (THC). Poco después, se aislaron moléculas endógenas análogas del THC, los
"endocannabinoides", como la anandamida (del
sánscrito "ananda", que significa "felicidad - dicha,
beatitud- interna"). En un reciente artículo, David
Baker y colaboradores presentaron datos que demuestran que los cannabinoides endógenos y exógenos alivian la espasticidad y los temblores en un
modelo animal de esclerosis múltiple, lo que finalmente apoya las notificaciones anecdóticas de que
el uso del cannabis puede mejorar los síntomas de
esta enfermedad. Baker et al usaron ratones con
encefalomielitis alérgica crónica recurrente experimental (EACRE), que puede ser inducida por la
Abuso potencial y dependencia física: (J Addict
Dis 1999; 18(2):51-6)
Aunque varios reportes han demostrado abuso
potencial de este agente, aún continua siendo ampliamente prescripto. Los patrones de uso de carisoprodol de 40 pacientes quienes lo consumieron
por 3 meses o más (20 de ellos con historia de
abuso de sustancias o dependencia y 20 sin esa
historia) fueron estudiados. Los hallazgos muestran
que algunos apcientes que usan carisoprodol por 3
o más meses pueden abusar de la medicación ,
principalmente los que tienen historia de abuso de
sustancias.
MEMANTINA
Derivado de amantadina y antagonista del receptor
de N-Demetil-Aspartato. Se utiliza en forma de clorhidrato en el tratamiento del parkinsonismo y la
espasticidad central, en la demencia, injuria cerebral o estados comatosos. Se puede administrar
por vía oral o por vía i.v. lenta en la espasticidad
5
inyección de homogeneizados de medula espinal
de ratón en adyuvante completo de Freund. Este
tratamiento causa la desmielinización y la pérdida
axonal de las fibras nerviosas, lo que da lugar a un
cuadro que comparte muchas analogías con la
esclerosis múltiple, como episodios recurrentes remitentes de parálisis y temblor y espasticidad de
los músculos de las extremidades durante la remisión posterior a una recaída. En particular, en este
modelo los temblores ocurren durante el movimiento voluntario, con mayor frecuencia que en la esclerosis múltiple. Además de los pocos estudios clínicos que concluyen que los análogos del THC podrían mejorar los síntomas de la esclerosis múltiple,
hay otros hechos, como las acciones neuromoduladores de los cannabinoides y los efectos beneficiosos de estos compuestos sobre la diskinesia en
modelos animales de enfermedad de Parkinson,
que sugieren que la activación de los receptores
cannabinoides podría mejorar el temblor y la espas ticidad en el modelo experimental antes citado de
esclerosis múltiple. Baker y colaboradores demos traron que la inyección intravenosa de THC y de
dosis inferiores de R(+)-WIN552122, un potente
agonista sintético de los receptores CB1 y CB2
(que son los dos subtipos de receptor cannabinoide
identificados hasta ahora) disminuía rápidamente
tanto la frecuencia como la amplitud de los temblores de las extremidades de ratones con EACRE.
Estos compuestos también redujeron la espasticidad de las extremidades en animales con EACRE.
Hay dos líneas de razonamiento que sugieren que
estos dos efectos beneficiosos son mediados por
los receptores cannabinoides. En primer lugar, el
enantiómero S(-) del WIN552122 y el cannabidiol,
ambos agonistas muy débiles de los receptores
CB1 y CB2, no reducen la espasticidad. En segundo lugar, el SR141716A, que es un antagonista
selectivo de los receptores CB1, y el SR144528,
que es un antagonista selectivo del receptor CB2,
impedían que el R(+)-WIN552122 inhibiera el temblor.
blor y la espasticidad de las extremidades y de la
cola en ratones con EACRE en remisión, pero no
en ratones sanos ni con EACRE en fase preaguda
(Endocannabinoids and multiple sclerosis: a blessing from the "inner bliss"? Trends Pharmacol Sci
21: 195-197, 2000).
Los resultados de un nuevo estudio (Nature
2000;404:84-87) indican que los cannabinoides
podrían ser útiles para aliviar los temblores y la
espasticidad muscular asociados a la esclerosis
múltiple. El estudio se realizó en ratones con encefalomielitis alérgica experimental recurrente crónica,
enfermedad autoinmune con síntomas parecidos a
los de la esclerosis múltiple. Los ratones fueron
tratados con cannabinoides sintéticos, y se observó que la frecuencia de espasticidad en sus extremidades mejoraba en minutos, y a menudo el alivio
duraba horas. El interés de que el estudio no se
realizara directamente con tetrahidrocannabinol
radica en que los cannabinoides sintéticos utilizados en este estudio no son sedantes ni euforizantes, por lo que el efecto no se explica por la sedación ni al parecer por otros efectos indirectos
(Cannabinoids might reduce spasticity in multiple
sclerosis. BMJ 320: 666,2000).
Los informes científicos recientes que resumen el
conocimiento actual y evalúan la relación beneficioriesgo de la marihuana son cautos en recomendarla
como un último recurso para la mejora de las náuseas y vómitos de la quimioterapia antineoplásica,
la anorexia secundaria a SIDA o cáncer, espasticidad, glaucoma, o dolor crónico. Las implicaciones
legales y políticas de esta recomendación generan
la necesidad de reclasificar la sustancia por parte
de la comunidad biomédica. Y mientras tanto, la
profesión médica necesitará implementar un sistema que vigile y regule los diferentes usos de la
marihuana, el volumen de las prescripciones, así
como los mismos prescript ores, para intervenir
cuando sea necesario (Medical marijuana: the continuing story. Ann Intern Med 134:1159-1162, 2001)
Estos hallazgos son muy importantes, porque:
1) constituyen la primera notificación de que los
cannabinoides alivian los síntomas de la EACRE y
2) pueden conducir al desarrollo de nuevas estrategias para el tratamiento del temblor y la espasticidad inducidos por la esclerosis múltiple, para los
que todavía no se ha desarrollado ningún medicamento eficaz.
Se están realizando ensayos clínicos en Inglaterra
para tratar de determinar la eficacia del cannabis
(en cápsiulas) sobre dos de los principales síntomas, la espasticidad y la inmovilidad. También se
están realizando ensayos con un spray sublingual
en diversas indicaciones, entre las que está la es clerosis múltiple (Positive data from cannabis trials.
Scrip 2679: 21, 2001).
El estudio de Baker y colaboradores también plantea varias preguntas: no se conoce bien el papel
respectivo de los receptores CB1 y CB2 en la producción de estos efectos beneficiosos de los cannabinoides. Por otra parte, la administración de
SR141716A, un antagonista de los receptores CB1,
dio lugar a un empeoramiento significativo del tem-
FÁRMACOS QUE PUEDEN INDUCIR
SÍNTOMAS DE MIASTENIA GRAVIS
6
Metoprolol
Nadolol
Oxprenolol**
Pindolol
Practolol
Propranolol**
Sotalol
Timolol (oftalmico)**
La miastenia gravis es un trastorno caracterizado
por fatigabilidad y debilidad de músculos voluntarios, principalmente aquellos inervados por nervios craneanos, se estima que ocurre en un
0.005% a 0.01% de la población. Algunos agentes que disminuyen la síntesis y liberación de
acetilcolina o el número de receptores en la
unión neuromuscular pueden interferir con la
contracción muscular o causar debilidad muscular.
La Miastenia gravis ocurre cuando hay disminución de la disponibilidad de acetilcolina secundaria a una respuesta autoinmune. Los pacientes
pueden presentar ptosis, diplopia, o visión borrosa y en algunos casos dificultad para tragar,
hablar o respirar.
La base del tratamiento es la administración de
agentes anticolinesterasas.
Toxina Botulinica**
Bloquea liberación de
acetilcolina en la terminal nerviosa
Chlorpromazina**
Interfiere con liberación
de Ach
Colistina
* Teóricamente el fármaco puede exacerbar o precipitar la Miastenia gravis, de acuerdo a datos experimentales, no hay reportes clínicos documentados.
** Producen exacerbación de Miastenia gravis
(casos reportados) o han causado síndrome similar
a miastenia.
FÁRMACO
Ampicilina**
Ciprofloxacina**
Imipenem/Cilastina**
Norfloxacina**
Perfloxacina**
Pirantel pamoate**
Nicotina Parches**
Tiroides **
Interferon Alfa**
Levonorgestrel Impl.**
Tobramicina
Gentamicina
Estreptomicina
Kanamicina**
Neomicina
Amikacina
Paromomicina
Chloroquina*
Bacitracina**
Sulfas**
Beta-bloqueantes
Acebutolol**
Atenolol
Labetalol
MECANISMO
Bloqueo N-M en neuronas pre y postsinápticas
Corticosteroides**
Disociación entre excitación y contracción
muscular y bloqueo de
movimiento iónico en el
receptor de Ach
Tubocurarina
inhibición competitiva
en receptor de Ach
Decametonio
Succinilcolina
Quinidina**
Quinina**
Bloqueo despolarizante
Numerosos fármacos pueden exacerbar la Mias tenia gravis.
Ref. Tabla 1:
acetilcolina o bloqueando el receptor
FÁRMACO
MECANISMO
Gallamina
Pancuronium
Inhibe competitivamente la acción de acetilcolina
Lincomicina
Inhibe liberación de
Ach. Acción similar al
curare en neurona
postsináptica
Diureticos*
Hipokalemia incrementa la debilidad muscular
Ecotiofato
Puede ocurrir una crisis
colinérgica con uso
concomitante con inhibidores de la colinesterasa
Amitriptilina*
Difenhidramina*
Droperidol*
Emetina*
Etosuximida*
Imipramina*
Paraldehido*
Amantadina*
Colchicina
Interfiere con la transmisión neuromuscular
en condiciones experimentales
Mecanismo
desconocido
Inhiben la liberación de
Ach de neuronas presinápticas, acción postsinática similar al curare.
efecto depresor sobre
placa neuromuscular
efecto depresor sobre
la placa neuromuscular
posiblemente por inhibir la liberación de
7
Gabapentina
Eritromicina**
Disminuye la amplitud
del potencial de la placa motora
Lidocaina
Inhibe acción de acetilcolina en la placa motora
Litio**
Inhibe síntesis y liberación de Ach en neuronas presinápticas.
Magnesium Sulfate**
Altos niveles de Mg
extracelular pueden
interferir con la liberación de Ach
Metoxiflurano
Efecto directo en la
transmisión N-M
Penicillamine**
Trimetadiona**
Trimetafan
Mecanismo autoimmune contra la placa motora.
Fenitoína**
Reduce la amplitud del
potencial presináptico y
la sensibilidad del receptor de Ach
Procainamida**
Altera síntesis o liberación de Ach, postsinápticamente puede bloquear el receptor
FÁRMACO
débil efecto bloqueador
Sodium Lactato**
Hipokalemia transitoria
que disminuye la libe-
Bloqueo NM posiblemente por quelación
del Ca y bloqueo del
receptor de Ach
Verapamilo**
Inhibe salida de potasio
de las células de la
placa motora
Los siguientes agentes (tabla 2 y 3) son absoluta
o relativamente contraindicados en la miastenia
gravis (lista incompleta):
Tabla 2:
Absolutamente Contraindicados
Hyoscine-N-butylbromide
Orphenadrine citrate
Procainamide ClH
Tabla 3:
Relativamente contraindicados
Procaina
Eritromicina
Gentamicina
Neomicina
Polimixina B
Bacitracina
Clindamicina
Sulfato Mg
MECANISMO
Propafenona**
Tetraciclinas**
8
INDICE DE TEMAS VOLUMEN 5
INDICE DE TEMAS VOLUMEN 5
CAPITULO 1:
PSICOFARMACOLOGÍA .
INTRODUCCIÓN. CLASIFICACIÓN
GENERAL
CAPITULO 2
FARMACOLOGÍA DE LAS
BENZODIACEPINAS Y LA
TRANSMISIÓN GABAÉRGICA:
Mecanismo de acción Benzodiacepinas
endógenas Clasificación. Acciones
farmacológicas benzodiacepinas Efectos
colaterales. Farmacocinética Abuso y Uso
indebido de BZ
CAPITULO 3
NEUROLÉPTICOS ANTIPSICÓTICOS O
TRANQUILIZANTES MAYORES:
Clasificación. Mecanismo de acción de
neurolépticos. Acciones farmacológicas.
Farmacocinética
CAPITULO 4
DROGAS ANTICONVULSIVANTES O
ANTIEPILÉPTICAS: Clasificación.
Hidantoínas. Barbitúricos: Fenobarbital.
Acido valproico. Benzodiacepinas. Otros
antiepilépticos. Nuevos antiepilépticos.
Tratamiento del status epilépticus,
embarazo, convulsiones febriles
CAPÍTULO 5
ANTIPARKINSONIANOS: Clasificación.
Dopaminérgicos. Fármacos que aumentan
la liberación de dopamina. Agonistas
dopaminérgicos. Lisurida, pergolida,
lergotrilo
CAPITULO 6
FARMACOLOGÍA DE LAS DROGAS
ANTIDEPRESIVAS: Clasificación de los
estados depresivos. Mecanismo de
acción. Drogas antidepresivas.
Farmacocinética
CAPITULO 7
FARMACOS QUE PUEDE CAUSAR
SÍNTOMAS PSIQUIÁTRICOS
CAPITULO 8
FARMACODEPENDENCIA
DROGADICCIÓN
http://med.unne.edu.ar/catedras/farmacologia/temas_farma/indice_v5.htm (1 de 3)01/03/2005 3:03:25
INDICE DE TEMAS VOLUMEN 5
CAPITULO 9
BASES FISIOPATOLÓGICAS Y
TERAPÉUTICA DE LA ENFERMEDAD
DE ALZHEIMER .Introducción,
epidemiología, etiopatogenia.
Fisiopatología, diagnóstico.
Neuropatología y cuadro clínico
CAPITULO 10
UTILIZACIÓN DE FÁRMACOS EN
ENFERMEDADES HEPÁTICAS: Factores
de riesgo. Drogas que pueden provocar
reacción hepatocelular, colestásica,
porfiria Profilaxis
CAPITULO 11
UTILIZACIÓN DE FÁRMACOS EN
INSUFICIENCIA RENAL: Prescripción y
dosis en insuficiencia renal Efectos
adversos de drogas sobre la función renal
Ciclosporina Farmacocinética, mecanismo
de acción, reacciones adversas,
indicaciones
CAPITULO 12
FARMACOLOGÍA CLÍNICA: Fases del
desarrollo de un fármaco Etapas del
desarrollo de un ensayo clínico Criterio de
inclusión o selección de pacientes
Analisis de datos
CAPITULO 13
FARMACOVIGILANCIA Y MECANISMOS
DE REACCIONES ADVERSAS A
MEDICAMENTOS
CAPITULO 14
FARMACOLOGÍA DEL DEPORTE:
DOPING
CAPITULO 15
FARMACOLOGÍA DE LAS SALES DE
LITIO: Usos terapéuticos en los trastornos
bipolares, y la depresión mayor recurrente
CAPITULO 16
FARMACOLOGÍA DE LA HORMONA
MELATONINA
CAPITULO 17
FORMAS FARMACÉUTICAS
CAPITULO 18
FARMACOLOGÍA DE LA
REPRODUCCIÓN ANÁLOGOS DE GnRH
CLOMIFENO GONADOTROFINAS
http://med.unne.edu.ar/catedras/farmacologia/temas_farma/indice_v5.htm (2 de 3)01/03/2005 3:03:25
CAPITULO 1
PSICOFARMACOLOGIA
INTRODUCCIÓN- CLASIFICACIÓN GENERAL
Malgor- Valsecia
La Psicofarmacología disciplina científica recientemente desarrollada (últimos 30 años), comprende la acción de una serie de sustancias
químicas, la mayoría de ellas de origen sintético,
productos de la investigación farmacológica básica, que son capaces de influenciar las fu nciones psíquicas superiores del Sistema ne rvioso central
su comprensión. En tal sentido, postulamos una
clasificación general, aceptada por el Comité de
Expertos de la OMS en 1967, con modificaciones resultantes del avance del conoc imiento
psicofarmacológico en los últimos años. En la
clasificación mencionada solo se incluyen los
verdaderos psicofármacos o drogas psicofarmacológicas que son aquellas drogas o fármacos que afectan o interfieren con los procesos psíquicos y que son de utilidad en el
tratamiento de las enfermedades psiquiátricas.
Hasta mediados de la década del 50, el tratamiento efectivo de las enfermedades psiquiátricas graves, las psicosis, por ejemplo, se realizaba en condiciones sumamente desfavorables,
ante la falta de drogas realmente activas, contra
estos padecimientos. Solamente se contaba con
medios terapéuticos como la psicoterapia , de
utilidad relativa en los estados neuróticos, o la
terapia convulsivante , llevada a cabo a través
de la utilización de drogas como el pentilentetrazol (cardiazol) , el shock insulínico, o la corriente
eléctrica (terapia electroconvulsivante ). Esta
forma de tratamiento ps iquiátrico tiene aún importantes aplicaciones cuando el diagnóstico y la
indicación, son correctas.
PSICOFARMACOS - CLASIFICACION
I) NEUROLEPTICOS Tranquilizantes mayores,
atarácticos, o antipsicóticos )
a. Tricíclicos
Fenotiazinas
Tioxantenos
Dibenzodiacepinas
b. Butirofenona y derivados.
c. Difenilbutilpiperidinas
d. Alcaloides de la Rauwolfia Serpentina
(Reserpina)
e. Benzamidas sustituidas: Sulpirida y Remoxipride.
f. Derivados Benzisoxazol: Risperidona.
Antes de 1950se contaba también con medios
terapéuticos de muy dudosa eficacia como el
aislamiento, la hidroterapia o cierta cirugía
cerebral, como la lobotomía prefrontal . Los
hipnóticos y sedativos, particularmente los bromuros y barbitúricos eran también utilizados para
el tratamiento de los síndromes ansiosos y el
insomnio, pero su acción ines pecífica no mejora
el cuadro psiquiátrico.
II) ANSIOLITICOS (Tranquilizantes menores o
antineuróticos)
a. Benzodiacepinas
El advenimiento de la fenotiazinas en el tratamiento de graves psicosis, como la esquizofrenia
o el síndrome maníaco- depresivo , a partir de
1952, revolucionó el campo de la terapéutica e
inauguró partir de esos años la era de la psicofarmacología. El impacto causado por la introducción de la clorpromazina en psiquiatría, puede compararse con el descubrimiento de la penicilina
para la medicina clínica.
III) ANTIDEPRESIVOS (Timolépticos o energizantes psíquicos)
a.Inhibidores de la MAO
b. Dibenzoacepinas o antide presivos tricíclicos y tetracíclicos.
.c. Inhibidores recaptación de serotonina:
Fluoxetina.
d. Sales de litio
IV) PSICOESTIMULANTES (Psicoanalépticos,
estimulantes psicomotores o aminas despertadoras)
a. Anfetaminas (derivados fenilisopropilamina)
Para el estudio de las psicodrogas es necesario
establecer una clasificación que ordene y facilite
1
b. Xantinas
c. Misceláneas: metilfenidato, centrofenox ina,
pipradol, dimetilaminoetanol).
d. Simpaticomiméticos anorexígenos
e. Cocaína
nalépticos, y psicodislépticos, que figura en la
sinonimia que se especifica con la presente clasificación.
Como puede inferirse , la clasificación de psicofármacos que se aconseja, se basa en el uso
clínico psiquiátrico predominante, dejando de
lado clasificaciones basadas en la fórmula estructural, caracteres bioquímicos, etc. Tampoco
se incluyen en la clasificación a los hipnóticos y
sedativos, los estimulantes del SNC (estricnina y
analépticos), los antiepilépticos, los antipakinsonianos, los hipnoanalgésicos, los anestésicos
generales, etc., que son drogas que afectan
marcadamente importantes funciones del SNC,
pero no afectan o lo hacen en forma poco evidente, la esfera psíquica del paciente o su actividad intelectual y no tienen utilidad específica en
el tratamiento de las afecciones psiquiátricas.
V) ALUCINOGENOS (Psicodislépticos, psicotomiméticos, psicodélicos )
a. LSD
(dietilamina del ácido lisérgico)
b. Mezcalina
c. Psilocibina.
d. Bufotenina
e. Dimetiltriptofán (DMT).
f. Tetrahidrocannabinol (THC) y cannabidiol.
Los agentes neurolépticos y ansiolíticos (tranquilizantes mayores y menores ) son incluídos como drogas psicolépticas en la clasificación de
Delay, juntamente con los timolépticos, psicoa-
2
PSICOFARMACOLOGÍA
CAPITULO 2
FARMACOLOGIA DE LAS BENZODIAZEPINAS Y DE LA TRANSMISIÓN GABAERGICA
Dra. Mabel Valsecia - Dr. Luis Malgor
las distintas benzodiacepinas con predominio
de algunas propiedades: ansiolíticas, hipnóticas, anticonvulsivantes o antagonistas del
receptor.
Las benzodiazepinas (BZ) (benzo 1,4, diazepinas), son psicofármacos sintéticos ansiolíticos cuyo uso clínico farmacológico comenzó
en la década de 1960 con el primer agente,
clordiacepóxido. Desde entonces se sintetizaron más de 2000 diferentes BZ aunque solo
algunas de ellas alcanzaron uso clínico. Poseen en común las siguientes propiedades
farmacológicas: Son ansiolíticas, sedativashipnóticas, miorrelajantes, anticonvulsivantes,
son útiles en la medicación preanestésica y
con dosis mayores como inductores de la
anestesia general y para el mantenimiento de
la misma (en realidad producen amnesia de la
memoria reciente o anterógrada). Estos agentes pueden también producir efecto orexígeno,
disartria y ataxia con dosis altas. Su uso crónico e indiscriminado puede producir dependencia psíquica y física y ante la supresión
brusca pueden desencadenar un síndrome de
abstinencia con efectos contrarios a los que
producían o efecto “rebote”.
Posiblemente por sus propiedades ansiolíticas, las Bz son en la actualidad las drogas
más ampliamente prescriptas en el mundo y
su utilización indiscriminada e irracional ha
producido millones de usuarios crónicos.
MECANISMO DE ACCIÓN
Las BZ son agentes GABA agonistas indirectos (GABA: ácido gamma amino butírico) es
decir que potencian o amplifican la neurotransmisión gabaérgica inhibitoria. La administración de bicucullina o pitrazepina que son
antagonistas o bloqueadores del receptor GABA-A, anulan las acciones de las BZ. Lo mismo ocurre experimentalmente cuando se administran inhibidores de la síntesis del GABA
como la tiosemicarbazida. Es decir que las BZ
necesitan una transmisión gabaérgica intacta
para producir sus acciones farmacológicas.
QUÍMICA
Químicamente están constituidas por un sistema anular heterocíclico formado por la unión
de un anillo bencénico (A) y un anillo (B) que
contiene dos átomos de nitrógeno, este es el
anillo diacepínico, las benzodiacepinas importantes contienen un sustituyente 5 arilo en el
anillo C, (5-aril-1,4 benzodiazepinas). Las diferentes sustituciones en los radicales originan
3
El GABA es el neurotransmisor inhibitorio más
importante del SNC de los mamíferos y se
estima que entre el 30 y 50% de las sinapsis
del cerebro son gabaérgicas. La síntesis y
liberación del GABA no se encuentra bajo la
influencia o el control de las BZ ya que estos
procesos son controlados por mecanismos de
autorregulación neuronal. Como las acciones
de las BZ se deben a la acción reforzadora o
amplificadora de la neurotransmisión gabaérgica es importante el conocimiento de la misma.
y se transforma en ácido succínico. El ácido
succínico en la mitocondria reingresa al ciclo
de Krebs, pudiendo por esta vía contribuir a la
síntesis de nuevo neurotransmisor.
Algunas drogas interfieren con el GABA, facilitando o amplificando sus acciones. Las BZ
como vimos son gaba-agonistas indirectas.
Otras drogas como el ácido valproico, que es
un agente antiepiléptico inhibe a la GABA-T y
a la SSDH, de ese modo, al inhibir la degradación del GABA aumenta la cantidad de GABA
disponible para ser liberado incrementando
sus efectos inhibitorios, aunque éste no es el
único mecanismo de la acción antiepiléptica
del valproato.
Biosíntesis del GABA:
El GABA se sintetiza en la terminación axonal
y se almacena al igual que otros neurotransmisores en pools o vesículas sinápticas. Se
sintetiza utilizando una vía alternativa del ciclo
del ácido cítrico o de Krebs. La glucosa es
captada por el axón y en el proceso glucolítico
se produce ácido pirúvico. El piruvato es sustrato de la acetilcoenzima-A mitocondrial,
ingresando así al ciclo del ácido cítrico. Reacciones enzimáticas encadenadas van produciendo ácido oxalacético y alfacetoglutárico,
que por transaminación produce ácido glutámico que sale del ciclo por un shunt o vía
colateral alternativa. Extramitocondrialmente,
por acción de la enzima ácido glutámico decarboxilasa (GAD), el ácido glutámico se
transforma en ácido gamma amino butírico
(GABA) con liberación de CO2. Por otro lado
el ciclo de Krebs continúa en la mitocondria
formandose ácido succínico, acetilcoenzima
A, oxalacético, etc.
Receptores GABA:
El GABA en el espacio intersináptico interacciona con sus receptores específicos. Han
sido identificados por lo menos dos receptores
con propiedades diferentes: el Receptor GABA-A y el Receptor GABA-B. El receptor GABA-A sería el más importante, es postsináptico y predomina a nivel cerebral supraespinal.
Cuando se activa este receptor se desencadenan efectos inhibitorios por hiperpolarización.
Opera con apertura de canales de cloro y aumento de la conductancia a este ion.
Una vez formado el GABA se almacena en
vesículas sinápticas axoplasmáticas, de donde se libera al espacio intersináptico por un
proceso de exocitosis. El GABA interacciona
con receptores específicos en la membrana
neuronal postsináptica. Luego de interaccionar
con el receptor, la mayor parte de las moléculas de GABA sufren un proceso de recaptación activa en las terminales gabaérgicas y
gliales (recaptación axonal y glial). El GABA
recaptado por las terminaciones nerviosas
puede ser reutilizado incorporandose a las
vesículas sinápticas o metabolizado. El GABA
es sustrato de la enzima GABA transaminasa
(GABA-T) que por transaminación lo transforma en ácido succínico semialdehído (SSA).
Este sufre oxidación por medio de la enzima
succinilsemialdehído deshidrogenasa (SSDH)
El receptor GABA-B es también inhibitorio
pero predomina a nivel espinal y es preferentemente presináptico. Se ha postulado que la
activación del receptor GABA-B puede reducir
la liberación de neurotransmisores excitatorios
como aspartato y glutamato. El receptor GA-
4
BA-B no tiene receptor para BZ. El Baclofeno,
un agonista selectivo del receptor GABA-B
desencadena efectos inhibitorios por bloqueo o
inhibición de la entrada del calcio y/o aumento
de la conductancia al potasio. Se producen de
este modo los efectos antiespasticidad o miorrelajantes que posee este agente; siendo
estas acciones útiles para el tratamiento de la
enfermedad de Parkinson y otros trastornos
que cursan con rigidez y espasticidad muscular. Tiene la ventaja de producir menos efectos
sedativos que las BZ. El antagonista del receptor GABA-B llamado Phaclofen revierte los
efectos antiespasticidad.
tenso buscando el desarrollo de efectos anticonvulsivantes. El muscimol se une al sitio
aceptor para GABA, en el receptor GABA-A y
por eso es un GABA agonista directo. Sin
embargo por su escasa vida media y el desarrollo de efectos colaterales tóxicos, no ha
demostrado eficacia terapéutica hasta la actualidad. Además posiblemente, por sobreocupación del receptor o por el desarrollo de
agonismo inverso puede desencadenar efectos
contrarios a los buscados e incluso acciones
convulsivas. También fue extensamente estudiada una prodroga llamada Progabide, que en
el organismo se transforma en varios metabolitos activos, uno de ellos el GABA, que puede
actuar como agente anticonvulsivante. Aunque
los estudios iniciales a menudo demuestran la
eficacia de los nuevos agentes, se debe recordar que el entusiasmo inicial para muchas
drogas se puede esfumar con el tiempo (por
ejemplo GABA gama vinílico, progabide, cinromide). Muchas de estas y otras drogas (flunarazina zonisamida, gabapentina, lamotrigine, org 6370) aún están siendo investigadas o
usadas en algunos países. Se están investigando otras drogas en modelos animales. La
vigabatrina, una droga inhibidora irreversible
de la enzima GABA-T (GABA transaminasa),
ha demostrado poseer eficacia en el control de
las crisis parciales, simples y complejas logró
reducir un 50% de las crisis a más de un 50%
de pacientes con epilepsia parcial simple o
compleja refractaria a otras drogas.
El receptor GABA-A, es el más importante en
cantidad y por su amplia distribución y es el
que posee un sitio aceptor para BZ. Este receptor es postsináptico y de membrana. Es
una molécula compleja formada por cuatro
monómeros y cada uno de estos monómeros
posee a su vez tres subunidades: 1-Un sitio
receptor específico para el GABA, 2-Un sitio
receptor o aceptor para BZ y 3-Un ionoforo de
cloro (canal iónico). El ionoforo de cloro sería
también el receptor para barbitúricos, picrotoxina y el etanol. El rol de una proteína llamada GABA modulina fue descartado en la
actualidad.
Los barbitúricos son agentes depresores no
selectivos del SNC de acciones hipnóticas,
sedativas y anticonvulsivantes. También actúan en el receptor GABA-A. Su sitio aceptor o
receptor es el ionóforo de cloro sobre el que
producen una apertura persistente y el desarrollo de acciones inhibitorias. En dosis tóxicas pueden producir depresión respiratoria y
muerte por paro respiratorio. Sus efectos son
dosis-dependiente ya que estos agentes producen una apertura directa de los canales de
cloro. Las BZ, por el contrario, tienen efectos
limitados ya que dependen del GABA. Como
veremos son GABA agonistas indirectos facilitando o incrementando la afinidad del GABA
en su receptor. La picrotoxina es un estimulante del SNC y en dosis tóxicas puede producir convulsiones. Como puede observarse,
un agente de acciones inversas a los barbitúricos. Ello ocurre porque la picrotoxina, en vez
Varias drogas actúan en el receptor GABA-A.
El GABA ha sido utilizado en terapéutica pero
sus efectos son muy poco evidentes ya que
este aminoácido atraviesa con dificultad la
barrera hemaoencefálica. Por ello se buscaron
GABA agonistas. Uno de ellos el muscimol,
ha sido estudiado experimentalmente in ex-
5
de abrir el canal de cloro, lo bloquea en forma
persistente y dosis dependiente.
administración del antagonistas de las BZ
como el flumazenil y el Ro l5-4513. Esta novel
hipótesis se encuentra en pleno desarrollo
necesitando una corroboración posterior.
La bicuculina es un antagonista del GABA y
como tal ocupa competitivamente el receptor
GABA-A en el sitio específico. Produce efectos estimulantes del SNC ,incluso hasta convulsiones. Pero sus acciones son indirectas,
GABA-dependientes, y por eso limitadas.
En experimentos animales en ratas se halló
un agonista inverso endógeno del receptor de
BZ, el péptido DBI (diazepam binding inhibitor)
que se encuentra tanto en neuronas como en
la glía, y sus fragmentos activos, las llamadas
beta carbolinas tendrían acciones ansiógenasproconvulsivas, debido a sus acciones agonistas inversas del receptor de BZ. La pregunta
es porqué existe un mecanismo endógeno
productor de ansiedad, podría especularse que
actuaría en determinadas situaciones para la
supervivencia y en lugar de “ansiedad” debiéramos decir “miedo”, o sino el grado de ansiedad que se entiende como “alerta”, el cual
muchas veces es necesario incluso para el
aprendizaje.
El ion cloro juega un rol muy importante en las
funciones del GABA y drogas relacionadas. El
cloro está en mayor concentración en el líquido extracelular(103 mEq/l) que en el intracelular (4 mEq/l). Cuando las BZ de unen a su sitio
aceptor en el complejo receptor GABA-A se
produce una potenciación o facilitación de la
acción del GABA sobre el ionóforo de Cl. El
GABA produce una apertura del canal y una
corriente iónica de Cl hacia el medio intracelular con la producción de un potencial postsináptico inhibitorio. En otras palabras, las BZ
incrementan intensamente la afinidad del GABA por su receptor específico.
Se ha propuesto que el material tipo benzodiacepina endógena (probablemente Ndesmetildiazepam) liberado en situaciones de
stress intenso en el septum, amígdala y el
hipocampo podría producir disminución del
aprendizaje por disminución de los procesos
de consolidación de la memoria reciente. Los
antagonistas del receptor de BZ (flumazenil) y
los agonistas inversos (DBI) se oponen a estos efectos y en determinadas circunstancias
pueden favorecer el aprendizaje (Izquierdo y
Medina. GABA receptor modulation of memory: the rol the endogenous benzodiazepines.
Trends in Pharmacol.Sci. 12, 260-65, 1991)
BENZODIAZEPINAS ENDOGENAS
Desde la síntesis y la demostración de los
efectos psicofarmacológicos de las BZ y el
hallazgo posterior de receptores específicos
para ellas, se pensó en la existencia de alguna substancia endógena capaz de producir la
activación de esos receptores. En los últimos
años se logró aislar del cerebro de mamíferos
una substancia que podría ser la BZ endógena, el N-desmetildiazepan. Este agente está
siendo aún estudiado, desarrolla los mismos
(o similares) efectos que las BZ pero todavía
existen algunas dudas sobre su real origen
endógeno. El N-desmetildiazepan fue también
aislado de algunos vegetales como la papa, el
trigo y algunos hongos por lo que podría ingresar al organismo por vía digestiva. También
se encuentra en la leche, huevos y cereales.
Sin embargo, numerosos estudios parecen
indicar que sería la BZ natural.
Parecería, por lo expresado, que las benzodiacepinas agonistas naturales jugarían un rol
fisiológico amnesiante.
Cuando se utilizan crónicamente las benzodiacepinas se altera la capacidad de respuesta de los receptores y los mecanismos de
“ajuste” fisiológico mediados por las sustancias endógenas agonistas y agonistas inversas..
Recientemente (N.Eng.J.Med.325:473,1991),
se ha relacionado la génesis de la encefalopatía o coma hepático con la presencia de BZ
endógenas en concentraciones elevadas en
cerebro de los pacientes. Ello pudo determinarse a través del efecto beneficioso de la
La amplificación de mecanismos gabaérgicos,
como vimos, produce efecto ansiolótico. Se
sabe que las benzodiacepinas disminuyen
mecanismos serotoninérgicos en el SNC y
que la utilización de antagonistas de serotonina o la interrupción experimental de vías sero-
6
toninérgicas ascendentes (núcleos del rafe: vía
septohipocampal) produce efectos anticonflicto
(acción ansiolítica experimental). Parecería
que las BZ al estimular la acción del GABA
inhibe la vía serotoninérgica septohipocampal.
Sería ideal poder inhibir esta vía y s conseguirían efectos ansiolíticos sin las otras acciones, sedantes, miorrelajantes, anticonvulsivantes, etc. que son indeseables al tratar la ansiedad. Pero los antiserotonínicos clásicos
son inespecíficos. Existen drogas agonistas
de receptores presinápticos de serotonina
(5HT1A) que inhiben la liberación de 5HT en
esta vía como la buspirona, gepirona e ipsapirona que son ansiolíticos sin producir efecto
miorrelajante, sedante y no producen adicción,
pero su efecto ansiolítico tiene una latencia de
una semana o más. También se estudian antagonistas de 5HT2 como el ritanserín y de
5HT3, el ondansetrón, aunque los resultados
son insuficientes hasta ahora.
(antes se pensaba justamente lo contrario que
el BZ1 era ansiolítico). El quazepam (una benzodiacepina) y el zolpidem (una imidazopiridina) son agonistas selectivos de los receptores
BZ1 se utilizan como hipnóticos.
Receptor BZ2 u ω 2: es un receptor que al ser
activado produce un efecto ansiolítico predominante. No está muy bien caracterizado,
tiene una muy amplia distribución aunque
predomina en sistema límbico y cerebelo.
Todavía no hay agonistas selectivos de BZ2.
Muy recientemente se han desarrollado algunas drogas agonistas parciales del receptor de
BZ, siendo una de las más estudiadas el bretazenil. Se ha sugerido que las neuronas que
median las respuestas ansiolíticas y anticonvulsivantes poseen una mayor densidad de
receptores con respecto a otras neuronas que
median los efectos indeseables como sedación tolerancia y adicción. Estos hallazgos
generan interesantes expectativas sobre potenciales usos terapéuticos. Los agonistas
parciales son drogas de baja eficacia o actividad intrínseca por lo que se disminuirían los
problemas de sobredosis, la tolerancia por
regulación en descenso de los receptores
(down regulation) y de adaptación o dependencia.
CLASIFICACIÓN DE LAS BENZODIAZEPINAS. Receptores de benzodiazepinas.
En general todas las BZ comparten propiedades ansiolíticas, hipnóticas, anticonvulsivantes
y miorrelajantes. Sin embargo muchas de las
BZ tienen una acción predominante sobre
algunas de las mencionadas acciones, lo que
permite su clasificación de acuerdo a las mismas.
La posibilidad de contar en clínica con agonistas parciales radica en tener agentes con propiedades solo ansiolíticas o anticonvulsivantes
que a las dosis habituales no produzcan sedación ni relajación muscular, ataxia o tolerancia.
Por ejemplo algunas BZ son más ansiolíticas
que hipnóticas o a la inversa, debido a que
poseen una mayor afinidad por un determinado
subtipo de receptor de BZ. En tal sentido fueron demostrados dos subtipos de receptores
BZ1 (ω1) y BZ2 (ω2), los cuales son centrales
y se ubican en el receptor GABA-A, también
.se hallaron receptores de tipo “periférico” sin
relación con el receptor GABA-A, los cuales
son denominados ω3, no parecen mediar
ninguna de las acciones psicofarmacológicas
de las benzodiacepinas.
El clonazepam es también un agonista parcial
central. No posee acciones periféricas, los
efectos hipnóticos son débiles a dosis terapéuticas y producen un menor desarrollo de
tolerancia con respecto a los agonistas totales. Posee sin embargo acciones anticonvulsivantes en mioclonos infantiles y petit mal refractario a otras drogas. Recientemente también se lo halló útil en el tratamiento de ataques de pánico.
Receptor BZ1 u ω 1: este receptor al ser activado produce predominantemente efectos
hipnóticos y miorrelajantes. Su distribución es
más amplia en la sustancia reticular, corteza e
hipocampo. Posiblemente la activación y sobreocupación de BZ1 de hipocampo sea responsable de los efectos amnésicos de las BZ.
La aplicación de técnicas de biología molecular para estudiar receptores de BZ, ha puesto
de manifiesto que la división en receptores
BZ1 y BZ2 sería insuficiente.
7
Los receptores de las BZ son principalmente
centrales y están asociados al receptor GABA-A. Como vimos, existen además receptores BZ-periféricos, no neuronales y no asociados al receptor GABA-A, estos receptores
predominan en la corteza adrenal, hígado,
riñón, corazón y en la glía. Al ser activados
estos receptores inhiben procesos calcio dependientes como la actividad de proteinkinasas activada por calmodulina calcio.
ESTAZOLAM (Somnatrol) 6-24 h
LORMETAZEPAM (Loramet)
LOPRAZOLAM (Dormonoct) t½15 h
Vida media corta (< 6h)
MIDAZOLAM (Dormicum) 1.9h +- 0.6h
QUAZEPAM(Hipnodane) 6 h
TRIAZOLAM < 6h(se retiró del mercado por
reacciones adversas severas en SNC)
BENZODIAZEPINAS PRINCIPALMENTE ANSIOLITICAS
BENZODIAZEPINAS PREDOMINANTEMENTE
ANTICONVULSIVANTES
CLONAZEPAM (Rivotril) (23 h)
{mioclonos infantiles y petit mal refractario}
DIAZEPAM (Valium)
{estado de mal epiléptico}
LORAZEPAM (Trapax) t½14 h
{estado de mal epiléptico}
Vida media prolongada (>24 h)
*DIAZEPAM (Valium, Lembrol, Plidan) t½50 h
NDDz: 73h (full agonista)
BROMAZEPAM (Lexotanil) 8 a 32 hs
CLORDIACEPOXIDO (Librium) t ½5 a 30 h
CLOBAZEPAM O CLOBAZAM (Karidium) t ½
24 h (metabolitos 106 h)
KETAZOLAM (Ansieten) t½50 h (semeante
diazepam)
LOFLAZEPATO (Victan) (no existen ensayos
clínicos ni otros estudios farmacoepidemiológicos con este agente)
CLOXAZOLAM (Tolestan) t½72hs
#CLORAZEPATO (Tranxilium, Moderane) 2h
#PRAZEPAM (Equipaz) 1 a 3h
#Prodrogas: se transforman en Ndesmetildiazepam t½73 h
BENZODIAZEPINAS ESPECIALES Y COMPUESTOS RELACIONADOS
Agonistas BZ1 selectivos:
ZOLPIDEM (Acción hipnótica) t ½2 h
ZOPICLONA (Insomnium) t ½ 5-6 h(estructura
no benzodiazepínica agonista BZ1 u omega 1)
Agonista parcial:
BRETAZENIL
Vida media intermedia (<24 h)
LORAZEPAM (Trapax, Emotival) t½14 h
OXAZEPAM (Nesontil) t½14 h
TEMAZEPAM (Lenal, Cerepax) t½11 h
ALPRAZOLAM (Xanax, Alplax) t ½12h +- 2h
Agonistas inversos:
SARMAZENIL (revierte efectos narcóticos del
etanol)
BETA CARBOLINAS (Metil beta-carbolina-3carboxilato)
Antagonista de las BZ:
FLUMAZENIL (Lanexat) 1 h
BENZODIAZEPINAS PRINCIPALMENTE
HIPNÓTICAS
El clorazepato y el prazepam son en realidad
prodrogas que se transforman en Ndesmetildiazepam, metabolito activo, en hígado y aparato gastrointestinal. El lorazepam y
el oxazepam, por otra parte se metabolizan
directamente por glucuronoconjugación, sin
previa oxidación como la mayoría de las BZ.
El alprazolam es una BZ atípica debido que
además es antidepresiva.
Vida media prolongada (>24h)
NITRAZEPAM (Mogadan) 26h
FLURAZEPAM (Natan, Somlan) 2 a 3 hs pero
el metabolito activo n-desalkil-flurazepam dura
74 +/- 24h
Vida media intermedia (<24 h)
FLUNITRAZEPAM (Rohypnol, Primun) 15 h
8
La mayoría de las acciones de las BZ son
centrales: Acción ansiolítica, orexígena, sedativa, hipnótica, miorrelajante y anticonvulsivante. Algunas de las BZ como el alprazolam,
poseen además acciones antidepresivas, que
se ponen de manifiesto luego de aproximadamente 15 días de utilización.
El midazolam, BZ hipnótica, por su acción
rápida y efectos amnésicos se combina frecuentemente con el fentanilo (hipnoanalgésico) en procedimientos de anestesia
general.
El diazepam es agonista total de los receptores BZ1 (u omega 1) y BZ2 (u omega 2) a los
que activa en igual proporción. También activa
a los receptores periféricos de BZ (omega 3)
no acoplados al GABA, es el agente prototipo
de las BZ.
A nivel periférico solo se han descripto dos
acciones farmacológicas de las BZ, vasodilatación coronaria cuando se administra por vía
intravenosa y bloqueo neuromuscular tipo curare, cuando se administran en dosis suprafarmacológicas.
El flumazenil o flumazepil, es un antagonista
que bloquea los receptores BZ1 y BZ2. No
produce cambios conformacionales, ocupa el
receptor e impide la interacción del mismo con
las BZ. De esta manera el receptor GABA
opera exclusivamente por la acción de dicho
neurotransmisor. La utilización del flumazenil
se orienta en el tratamiento de intoxicaciones
por BZ y por agentes depresores del SNC.
También en la recuperación de la anestesia
general con previo uso de BZ en la inducción.
Las BZ son depresoras selectivas del SNC.
Aunque poseen el mismo perfil farmacológico
existen diferencias famacocinéticas y farmacodinámicas que permiten seleccionarlas en
su indicación clínica.
Acción ansiolítica: A raíz de estas acciones
las BZ están indicadas en cuadros de ansiedad y stress acompañados de tensión nerviosa y aprehensión. Su utilización debe ser
siempre por cortos períodos de tiempo en
cuadros agudos a fin de evitar el desarrollo de
dependencia física. Las acciones ansiolíticas
parecen ocurrir merced a la acción de las BZ
sobre receptores del sistema límbico (amigdala, hipotálamo medio, hipocampo y núcleos
del septum) y del área gris periacueductal,
potenciando la inhibición gabaérgica y disminuyendo la actividad de neuronas noradrenérgicas, serotoninérgicas y colinérgicas, que se
activan en situaciones de temor o ansiedad.
El bromazepam, es la BZ de mayor comercialización en la Argentina y en otros países.
El zolpiden es un agonista selectivo BZ1 (predominantemente hipnótico). También produce
efectos miorrelajantes y anticonvulsivantes.
La metilbetacarbolina 3 carboxilato (MBCC) es
un agonista inverso del receptor de las BZ, es
decir que posee afinidad por el receptor BZ,
pero su eficacia o actividad intrínseca induce
efectos inversos sobre el mismo: Ansiedad
intensa, agresividad, excitación y hasta convulsiones. El síndrome de abstinencia que se
produce por la brusca supresión de BZ se
debería en parte por lo menos, a la acción de
agonistas inversos endógenos, aunque también podría existir regulación en descenso o
down regulation de los receptores BZ.
El sarmazepil o sarmazenil es un agonista
parcial inverso del receptor de BZ , que bloquea en forma relativamente selectiva los efectos narcóticos del etanol.
La tolerancia a los efectos ansiolíticos se
desarrolla más lentamente que para los efectos hipnóticos; sin embargo luego de 30 a 60
días de tratamiento continuo con estos agentes deja de observarse con claridad la superioridad de estos fármacos frente al placebo.
Acción orexígena: Las BZ producen un incremento del apetito posiblemente por activación de receptores hipotalámicos del centro
del apetito, que también pertenecen al sistema
límbico. A raíz de esta acción las BZ pueden
producir un incremento del peso corporal.
ACCIONES FARMACOLÓGICAS DE LAS
BENZODIAZEPINAS
Acción miorrelajante: Las BZ producen una
acción miorrelajante, hipotonía muscular sin
afectar la locomoción normal. El efecto es
9
central por depresión de circuitos polisinápticos en áreas supraespinales. Salvo en dosis
muy altas, no actúan a nivel periférico. El efecto miorrelajante puede producir disartria por
relajación de los músculos de la lengua. El
efecto miorrelajante es de utilidad en el estado
de mal epiléptico y en el tratamiento del tétanos. Para este efecto miorrelajante se desarrolla rápida tolerancia.
Sedación- hipnosis:
Es raro encontrar en la actualidad un insomnio
verdadero, es decir que no responda en forma
secundaria a otra patología de base. Se debe
hacer un buen diagnóstico de la patología y en
muchos casos no es necesario prescribir hipnóticos. Si se realiza tratamiento debe ser
breve, para evitar el desarrollo de tolerancia y
dependencia.
llas y el cuerpo está relajado. En el sexo
masculino puede ocurrir erección. Las BZ
deprimen el sueño REM. Los sueños o ensoñaciones ocurren preferentemente en esta
etapa.
El orden de las etapas del sueño sería el siguiente: 0-1-2-3-4-REM. La etapa cero puede
repetirse sobre todo en pacientes insomnes.
Cada ciclo dura aproximadamente 90 minutos
y se repiten varias veces durante las horas del
sueño. Las BZ disminuyen el tiempo de latencia, el número de despertares y el tiempo
transcurrido en etapa cero. Concretamente
disminuyen las etapas 0 - 1, incrementan el
tiempo de la etapa 2 ( que es la fracción principal del sueño no REM) y reducen o acortan
las etapas 3 - 4, con tendencia a suprimir la
etapa 4. Por eso las BZ son útiles en el tratamiento del sonambulismo y el terror nocturno.
El efecto más importante sería la prolongación
de la etapa 2 que imparte una sensación de
sueño profundo y refrescante y la disminución
del sueño REM. También producen una prolongación del tiempo total del sueño.
Las BZ producen sedación (etapa previa al
sueño) y también son inductoras del sueño.
Estos efectos se desarrollan por activación de
los receptores BZ1 ubicados en área gris reticular del mesencéfalo, centro de la vigilia.
Algunas BZ son más hipnóticas que ansiolíticas (Flurazepam, flunitrazepam, midazolam).
Estos agentes actúan en forma selectiva sobre
algunas de las etapas del sueño, por eso es
conveniente considerar aspectos de la fisiología del sueño.
La administración de BZ para inducir sueño
debe ser cuidadosa y por cortos períodos de
tiempo. La utilización por más de dos o tres
semanas induce con mucha frecuencia, ante
la supresión, un efecto rebote, por dependencia física. En estos casos es dable de observar un insomnio pertinaz, irritación y tensión
psíquica, que se confunden fácilmente con los
síntomas iniciales. Puede también aumentar
el sueño REM, las pesadillas y el tiempo total
de la etapa cero (despierto). Por ello es racional retirar la medicación hipnótica gradualmente. La dependencia a las BZ hipnóticas por el
uso masivo que se hace de las mismas, es
uno de los problemas médicos más importantes en la actualidad.
Etapas del sueño:
Los REM (rapid eye movement) son movimientos oculares involuntarios que aparecen fisiológicamente en determinada fase del sueño y
que permite clasificarlo en sueño no-REM y
sueño REM.
Sueño no-REM: Incluye las siguientes etapas
iniciales del sueño:
0 - Despierto
1 - Sueño descendente (dormitar, cabeceo)
2 - Sueño inequívoco (fácil de despertar, etapa
más importante del sueño no-REM)
3 - Sueño profundo (difícil de despertar)
4 - Sueño cerebral (muy profundo, muy difícil
de despertar. En esta etapa puede ocurrir
sonambulismo y terror nocturno)
El uso crónico de BZ como hipnóticas induce
tolerancia para este efecto, a tal punto que ya
a los 30 días de iniciado el tratamiento no se
observan diferencias entre estos fármacos y el
placebo en el tiempo total de sueño REM, en
el tiempo total de sueño de la fase 2, ni en el
número de despertares.
Sueño REM: en esta etapa aparecen los movimientos oculares rápidos. Ocurren sueños
recordables, desinhibidos, sexuales, pesadi-
Existen diferentes tipos de insomnio: de conciliación, insomnio medio e insomnio tardío; la
elección de la BZ hipnótica depende del cua-
10
dro. La mayoría de los hipnóticos utilizados
son BZ de rápido comienzo de acción que
pierden el efecto en pocas horas, para evitar
cansancio o falta de lucidez en la mañana
siguiente (hang over). Las BZ de acción corta
o ultracorta estarían indicadas en insomnio de
conciliación o medio, que por su rápido metabolismo no presentan hang-over, pero se deben discontinuar gradualmente para evitar el
efector rebote, ya que el riesgo es mayor con
las BZ de acción corta que las de vida media
larga.
ción miorrelajante) también contribuye al efecto antiepiléptico.
Electroencefalograma: Los efectos de las
BZ sobre el EEC son semejante a los que
producen otros hipnóticos. El cambio de actividad ocurre más en áreas rolándica y frontal
que en otras partes del cerebro. Diferente a los
barbitúricos hay pequeña o ninguna extensión
posterior.
Acción anestésica general y medicación
preanestésica: Algunas BZ se utilizan como
inductores de la anestesia general debido a
que a dosis altas aumentan sus efectos depresores sobre el SNC, estos agentes no causan una verdadera anestesia general, no producen profunda analgesia o anestesia y no se
logra una suficiente relajación para realizar una
cirugía. En realidad estos agentes producen
amnesia anterógrada, deterioro en la consolidación de la memoria reciente, creando una
ilusión de anestesia. A diferencia de los barbitúricos que son depresores no selectivos del
SNC. Actualmente se utiliza en anestesiología
una BZ de vida media corta, como el MIDAZOLAM, para producir inducción a la anestesia o
para realizar maniobras ortopédicas, como la
reducción de fracturas, se utiliza el midazolam
asociado al fentanilo (hipnoanalgésico potente)
que por vía intravenosa actúa en 1-3min. y
para ambos agentes existen antagonistas
competitivos, para el primero el antagonista se
llama flumazenil y para el segundo agente la
naloxona. Esta combinación puede utilizarse
en lugar de tiopental sódico en anestesiología.
Acción anticonvulsivante: Varias BZ son
anticonvulsivantes, aunque solo el CLONAZEPAM se utiliza para el tratamiento crónico de
la epilepsia. En recientes estudios electrofisiológicos y de comportamiento se demostró que
el clonazepam posee menor actividad intrínseca que el diazepam, debido a que el clonazepam es probablemente un agonista parcial, es
por ello que posee menor desarrollo de tolerancia que el diazepam. El clonazepam es un
antiepiléptico de amplio espectro, pero en
tratamientos prolongados puede desarrollar
tolerancia a los efectos anticonvulsivantes,
letargo, fatiga y sueño, incoordinación muscular y ataxia, perturbación de la conducta (en
niños sobre todo se observa agresividad y
dificultad para concentrarse), si se suspenden
bruscamente pueden producir un estado de
mal epiléptico, por todo ello solo estarían indicadas en mioclonos infantiles o en crisis de
ausencias atípicas o refractarias a otro tratamiento.
En el estado de mal epiléptico se utiliza el
diazepam por vía intravenosa, en otros países
también se utiliza el lorazepam por la misma
vía. En niños, sobre todo cuando no se encuentra una vía permeable se pueden utilizar
estos agentes por vía rectal (administrando el
contenido de la ampolla en el recto). Estos
agentes también son útiles en las convulsiones tetánicas o por intoxicaciones, reduciendo
las descargas espontáneas y bloqueando todo
tipo de actividad convulsiva, ya sea de origen
químico o por electroshock.
El DIAZEPAM, debido a su efecto ansiolítico y
amnésico, puede utilizarse como medicación
preanestésica, pudiendo por ejemplo administrarse 10 mg de diazepam, por vía oral, la
noche anterior a la cirugía. El diazepam puede
utilizarse también como inductor a la anestesia general. Se administran 20 mg de diazepam, por vía intravenosa, previo a la anestesia
general con líquidos volátiles o gases anestésicos. El diazepam se emplea también de
este modo en endoscopías. En terapia intensiva se utiliza para intubación naso u orotraqueal, para conectar pacientes consientes o
comatosos al respirador automático. También
el flunitrazepam se puede utilizar del mismo
modo.
Las BZ no eliminan la descarga anormal del
foco, sino que impiden la difusión del mismo o
la propagación postetánica de la descarga. La
depresión de los circuitos polisinápticos (ac-
11
Las BZ de acción ultracorta como el midazolan suelen también utilizarse como medicación
preanestésica y también en suturas sencillas
en niños (por vía nasal).
Otras acciones farmacológicas: Las BZ
ejercen efectos depresores sobre el útero,
especialmente el grávido. Si se utilizan durante el parto pueden producir hipotonía, hipotermia y depresión respiratoria en el neonato.
Efectos sobre la memoria: Tanto en personas sanas como en animales de experimentación se observó que las BZ afectan las tres
fases de la memoria: Adquisición, retención y
evocación. Aunque esto puede ser indeseable
en la mayoría de las situaciones terapéuticas,
es uno de los fundamentos del uso de estos
agentes en la medicación preanestésica. Se
ha demostrado que las BZ inducen amnesia
del acto quirúrgico y sus preparativos, lo cual
es deseable para el paciente.
Las BZ protegen en parte frente a las úlceras
de stress en la rata, y reducen la secreción
ácida nocturna en el hombre, por lo que suelen
utilizarse como coadyuvantes en el tratamiento de la úlcera, aunque hasta ahora hay pocas
evidencias de un efecto directo sobre el aparato gastrointestinal.
EFECTOS COLATERALES
Efectos sobre la respiración: Las BZ tienen
pocos efectos sobre la respiración, pero se vio
que estos agentes pueden afectar el control
ventilatorio durante el sueño en pacientes con
enfermedad pulmonar obstructiva crónica
(EPOC), en insuficientes cardíacos y en ancianos pudiendo producir apneas peligrosas
durante el sueño. Las dosis preanestésicas de
diazepam, flurazepam o midazolam pueden
disminuir la ventilación alveolar y producir acidosis respiratoria. Estos efectos se deben a
disminución del manejo hipóxico y no del
hipercápnico ya que la respuesta a la CO2 no
se altera, salvo con dosis muy altas de lorazepam se logró disminuir la respuesta a la
CO2.
Las benzodiacepinas son drogas poco tóxicas, con un amplio margen de seguridad, los
efectos colaterales se relacionan directamente
con la automedicación y la medicación
crónica o excesiva.
Los efectos colaterales son parcialmente dosis-dependientes, por ejemplo 30 mg de flurazepam empeoran la perfomance y las respuestas cognoscitivas si se comparan con 15 mg
de la misma droga. El riesgo de efectos colaterales sobre el SNC aumenta con la edad y la
dosis.
Los efectos colaterales como aturdimiento,
lasitud, incoordinación motora, ataxia, debilitamiento de funciones psicomotoras y mentales, desorganización del pensamiento, confusión mental, disartria, amnesia anterógrada,
boca seca y gusto amargo. Los conocimientos
parecen afectarse menos que la perfomance
motora. Todos estos efectos impiden la conducción con destreza, en horas de sueño no
se notan, pero la persistencia en horas de
vigilia puede ser peligrosa. Se sabe actualmente que las BZ aumentaron el número de
accidentes de tránsito.
La disminución de la ventilación alveolar y PO2
y el incremento de la PCO2 puede producir
narcosis por CO2 en pacientes con EPOC,
pudiendo ocurrir apneas durante la anestesia o
cuando se combinan con opioides.
Efectos sobre el aparato cardiovascular:
La BZ no son depresoras del centro vasomotor. Las acciones sobre el aparato cardiovascular son menores salvo en intoxicación severa. Las dosis hipnóticas no afectan la función
cardiovascular en el hombre. Las dosis anestésicas pueden disminuir la presión arterial y
aumentar la frecuencia cardíaca. Debe recordarse que el vehículo de la forma farmacéutica
parenteral, es el polietilenglicol que es un polialcohol y es un depresor inespecífico del
SNC.
Otros efectos indeseables de las BZ son cefalea, debilidad, visión borrosa, vértigo, nauseas,
vómitos y dolor epigástrico. Con menos frecuencia puede observarse dolor articular, dolor
de pecho o incontinencia.
Como vimos, las BZ producen amnesia anterógrada con pérdida de la memoria reciente,
debido a que impiden la consolidación de la
12
memoria por activación de receptores ubicados en hipocampo, este efecto amnésico puede antagonizarse con la naloxona que es un
antagonista de los receptores opiodes, capaz
de facilitar la memoria.
En madres medicadas con BZ durante el parto
se ha observado hipotonía, hipotermia y depresión respiratoria del RN.
Lo más grave y que probablemente pasa desapercibido en el momento del nacimiento es la
teratogenicidad del comportamiento que
pueden padecer los hijos de tomadoras de BZ.
Las BZ utilizadas por la madre pueden producir en el niño trastornos de conducta, de memoria, de aprendizaje, cambios de comportamiento; por ej. comportamiento de sumisión,
anestesia afectiva, es decir que no se observa
una malformación estructural, sin embargo se
afecta el sistema nervioso del embrión-feto,
observándose dicha afectación durante el desarrollo y crecimiento.
Se ha determinado que el lorazepam y el
triazolam son las BZ con mayor incidencia de
amnesia.
La ataxia se produce por activación de receptores de BZ del cerebelo, que son capaces de
disminuir las descargas de las células de Purkinge.
Efectos paradojales o psicológicos adversos
Las BZ pueden producir efectos paradojales,
pudiendo aumentar la incidencia de pesadillas,
principalmente en los primeros días de utilización como hipnóticos.
Abuso y dependencia son los peligros más
serios de las benzodiacepinas, se pueden
evitar con una prescripción precisa y por
cortos períodos de tiempo.
En algunos pacientes se observó locuacidad,
ansiedad, irritabilidad, taquicardia y sudoración. En otros casos se observó comportamiento desinhibido y grotesco, no se sabe si
se debe a un desorden emocional primario
potenciado por la droga o si son producidos
por las BZ.
FARMACOCINETICA
Las propiedades físico-químicas y farmacocinéticas de las BZ influyen mucho sobre su
utilidad clínica.
Aumento de secreción bronquial y salival en
niños que reciben BZ antiepilépticas.
Todas las BZ son bases orgánicas débiles,
son muy liposolubles y se absorben rápido y
completamente por vía oral, salvo el clorazepato que es una prodroga y se descarboxila rápidamente en el jugo gástrico a Ndesmetildiazepam (o nordiazepam) y luego se
absorbe por completo. El midazolam es el
compuesto más liposoluble y el flumazenil el
menos liposoluble. La absorción por vía i.m.
es irregular, en caso de ser necesaria la vía
parenteral, la de elección es la i.v. Generalmente, el solvente que poseen es el polietilenglicol, es un polialcohol muy irritante que hace
precipitar la BZ en el tejido muscular y por lo
tanto se absorbe mal la droga. En caso de
elegirse la vía i.m., el músculo que se prefiere
es el deltoides y la inyección debe ser profunda para evitar pérdida de biodisponibilidad en
el tejido adiposo. El lorazepam es la única BZ
que se absorbe completamente por v.i.m.
Aumento de peso y del apetito (acción orexígena)
Retención urinaria y glaucoma agudo.
TERATOGENIA
En animales de experimentación, ratas principalmente se observó que las BZ aumentan la
incidencia de fisura labio-palatina.
Las madres tomadoras de BZ pueden ocasionar síndrome de abstinencia en el neonato,
que se hace evidente varios días después del
nacimiento, debido al clearance más lento,
observándose irritabilidad y llanto incontrolable.
Cuando se administran por vía oral a los
30min. aparecen los efectos ansiolíticos o
13
hipnóticos. Como vimos, son muy lipofílicas,
el comienzo de acción después de una dosis
oral refleja el grado de absorción gastrointestinal (aproximadamente 30 min.); la duración de
acción demuestra el porcentaje de distribución
en tejidos periféricos, el grado de unión a proteínas plasmáticas y el porcentaje de clearance y eliminación.
Los metabolitos glucuronoconjugados son
inactivos y se excretan con facilidad.
Los ancianos tienen disminuidos: la masa
hepática, el flujo hepático, la oxidación, la
reducción y la hidrólisis; esto hace que la fase
I se demore y se acumulen droga activa y
metabolitos activos. De este modo aumentan
los niveles plasmáticos de la BZ y por lo tanto
aumentan los efectos adversos. La glucuronación, sulfatación y acetilación no están afectadas en ancianos (fase II).
Las BZ son transportadas por la circulación
sistémica a la circulación cerebral capilar,
estos agentes tienen alto grado de unión a
proteínas plasmáticas 80-95%, albúmina principalmente y debido a su escasa fracción libre
pasan poco al líquido cefalorraquídeo.
La BZ más soluble es el diazepam, es por ello
que atraviesa rápidamente la barrera hematoencefálica, realiza un rápido equilibrio entre
la sangre y el tejido cerebral y se concentra en
este último.
Algunas BZ como flurazepam (Somlan) poseen una vida media corta (1-3 hs), sin embargo su metabolito oxidado el desalkilflurazepam circula en plasma por más de 50
hs., si las dosis son repetidas, se acumulan
pudiendo producir efectos depresores no deseados, como por ejemplo sedación matinal.
(hang-over)
Otras BZ menos liposolubles como el lorazepam difunden con menor extensión y rapidez
al cerebro, aunque finalmente (aprox.30 min.)
se logra el equilibrio entre la sangre y el cerebro. Como sabemos, solo la fracción libre es
farmacológicamente activa y es la que difunde
a través de las membranas biológicas. La alta
unión a proteínas plasmáticas también influencia en la cantidad de droga captada por el
cerebro, así la concentración de droga libre en
plasma refleja la concentración cerebral
(A.J.Medicine, march, 90).
Otros agentes de vida media más larga producen metabolitos que circulan por más de 200
horas en plasma como el metabolito Ndesmetildiazepam, o el metabolito oxazepam
que circula en plasma 24 hs. Cuando se utilizan drogas de vida media más larga, las dosis
repetidas se acumulan pudiendo producir sedación matinal, pero no aparece el insomnio
rebote.
El triazolam (Halción) que es un agente de
vida media corta, no produce metabolitos activos, esto podría asociarse al insomnio rebote,
con ansiedad, agitación, amnesia, disturbios
afectivos, sonambulismo cuando son retirados
bruscamente. Esto sería un síndrome de abstinencia severo y de rápida instalación.
El volumen de distribución aparente es amplio
( 1-2 litros/kg), debido a que estas drogas
luego de concentrarse en el cerebro sufren una
redistribución tisular periférica sobre todo en
lípidos y músculo.
En general las BZ son metabolizadas primariamente por enzimas microsomales hepáticas, sufriendo oxidación microsomal (fase I) y
luego glucuronoconjugación (fase II). A diferencia de los barbitúricos no son potentes
inductores enzimáticos hepáticos. La mayoría
de las BZ deben ser primero oxidadas (metabolitos activos, fase I) y luego conjugadas
(metabolitos inactivos, fase II).
La oxidación de las BZ podría estar comprometida en ancianos o en hepatopatías, trayendo como consecuencia acumulación de BZ
y sus metabolitos y prolongación de la vida
media. Lo mismo puede ocurrir con la administración conjunta con cimetidina, estrógenos,
disulfiram, eritromicina, isoniacida que compiten con las mismas enzimas microsomales
para la biotransformación, pudiendo acumular
las BZ.
Los metabolitos oxidados son activos y pueden ligarse o unirse al receptor de BZ (aunque
en general poseen menos actividad que la
droga madre).
En pacientes con cirrosis, enfermedad hepática avanzada, ancianos o pacientes tratados
14
con otras drogas, no se afecta la actividad
enzimática conjugativa. En estos casos especiales se puede administrar oxazepam (Nesontil), temazepam (Lenal) o lorazepam (Trapax), los cuales son metabolizados exclusivamente por conjugación, teniendo especial
cuidado con el lorazepam, sobre todo en ancianos por la alta incidencia de amnesia y
confusión mental que produce. Podemos decir
que las BZ de acción intermedia y prolongada
son más susceptibles de acumulación y son
las que necesitan mayores ajustes de las
dosis y/o intervalos entre las mismas en hepáticos y ancianos.
Los efectos depresores incrementan con la
edad, hepatopatías y con la dosis. Se han
hallado casos de sobredosis fatales en ancianos que tomaron triazolam con otros depresores del SNC como el alcohol.
Las Bz pueden potenciar: la depresión cardiovascular y del centro respiratorio producida por
los opiáceos, el efecto de los curarizantes.
Las interacciones FARMACOCINETICAS son
de menos importancia: pueden ocurrir a nivel
del transporte, las BZ pueden desplazar a T3T4, fenitoína, de las proteínas plasmáticas
aumentando los niveles de estas sustancias
en plasma. A nivel del metabolismo la cimetidina, cloramfenicol, eritromicina, isoniacida,
disulfiram pueden inhibir las enzimas que metabolizan las BZ, aumentando de este modo
sus niveles plasmáticos.
Las BZ atraviesan con facilidad la placenta y
son capaces de producir efectos depresores
en el feto y/o teratogenicidad del comportamiento.
Se excretan por la leche materna en un 1015% de la concentración plasmática, lo cual
puede producir sedación en el lactante.
Las Bz pueden desencadenar cuadros psicóticos con valproato.
La leche de vaca (también la leche en polvo)
contienen N-desmetildiazepam, debido a que
el diazepam se encuentra en algunos hongos
y vegetales (trigo, papas).
TOXICIDAD
Las BZ poseen amplio margen terapéutico es
decir que la dosis efectiva 50 y la dosis letal
50 están muy distanciadas una de otra. Es por
eso que una sobredosis de Bz (pura, no con
otros depresores) como intento de suicidio,
por ejemplo, raramente es mortal y cuando lo
es seguramente la BZ se asoció a otra droga
(ejemplo: alcohol). En casos de intoxicación
aguda mantener libres las vías aéreas, monitorear signos vitales y administrar el antagonista
flumazenil.
La eliminación se realiza por filtración y secreción tubular principalmente metabolitos glucuronoconjugados y en menor cantidad los oxidados.
INTERACCIONES
Las interacciones más importantes son FARMACODINAMICAS debido a los efectos de
sumación o potenciación que ocurren con
otros depresores del SNC como por ejemplo:
barbitúricos, antidepresivos, tranquilizantes
mayores, antihistamínicos, hipnoanalgésicos
y etanol.
INDICACIONES
Las BZ son agentes sintomáticos y solo son
útiles en tratamientos a corto plazo debido al
desarrollo de tolerancia de sus acciones farmacológicas. Están indicadas en enfermedades orgánicas donde la ansiedad es un componente (úlcera, neurodermitis) o importante
factor etiológico como las alteraciones psiconeuróticas que cursan con ansiedad, insomnio, tensión emocional.
Una de las asociaciones más comunes y peligrosas es con el alcohol. Pudiendo ser impredecibles los efectos colaterales objetivos y
subjetivos debido a la complicada farmacocinética de las BZ y sus metabolitos.
En alteraciones neuromusculares se comprobó que el diazepam es superior a cualquier
otro relajante muscular como por ejemplo cari-
15
soprodol, clormezanona, baclofeno. También
alivia las contracturas musculares, el dolor
discal de las lesiones de la columna y también
el tétanos.
ABUSO Y FARMACODEPENDENCIA
Los síntomas de abstinencia son más importantes con las BZ hipnóticas. El peligro de
abuso es relativamente bajo para muchas BZ,
aunque el uso indiscriminado de estos agentes lleva a una tercera parte de los que toman
BZ por más de 6 meses a desarrollar dependencia, algunos pacientes la desarrollan en
pocas semanas (3-5). El lorazepam, triazolam
y flurazepam pueden producir en algunos casos dependencia en una semana.
En la abstinencia alcohólica aguda, el diazepam es el agente de elección ya que controla
el insomnio y la agitación. También son útiles
para evitar o controlar el síndrome de abstinencia alcohólica (delirium tremens). Se utilizan dosis de 10mg diazepam i.v. y luego 5mg
cada 5 minutos hasta calmar al paciente sin
dormirlo. Luego se administran dosis de mantenimiento.
Actualmente fue observado un incremento de
la dependencia física. Los síntomas graves de
abstinencia como convulsiones generalizadas
son raros, generalmente se presentan cuando
reciben además tranquilizantes mayores o
antidepresivos que son proconvulsivos. Una
posible excepción es el alprazolam que puede
producir síndrome de abstinencia severo después de la retirada brusca. Existen muchas
evidencias de síndrome de abstinencia moderado que aparece luego de discontinuación de
dosis terapéuticas de BZ, especialmente
cuando se usan por largos períodos. Estos
efectos de abstinencia incluyen: efecto rebote,
hiperexcitabilidad, ansiedad, confusión amnesia, disturbios afectivos y sonambulismo.
También pueden observarse: a) síntomas neurológicos: parestesia, entumecimiento muscular, rigidez, temblores, fasciculaciones, alteraciones de la percepción: caminar sobre algodones, vaivenes de objetos, hipersensibilidad
al sonido, luz, gusto y olfato, tinnitus, cefalea,
b)síntomas gastrointestinales: colon irritable,
vómitos, diarrea, cólicos. c)Síntomas cardiovasculares: palpitaciones y dolor precordial.
d)Otros síntomas: hiperventilación, enrojecimiento facial, polaquiuria, incontinencia, pérdida de la libido, cuadro seudogripal. El cuadro
de ansiedad intensa se puede confundir con el
síntoma que originó la utilización de la BZ. Si
el paciente se administra la BZ. Si el paciente
se autoadministra la BZ suprime totalmente el
cuadro y produce el SÍNDROME DE REFORZAMIENTO se convence que era la repetición
de su “enfermedad” y hace uso compulsivo,
con deseos irresistibles a continuar con estos
agentes (dependencia psíquica y física).
La BZ son útiles en todo tipo de convulsiones,
en la medicación preanestésica y en anestesiología combinadas con otros agentes (midazolam+fentanilo por ejemplo).
Están indicadas en el insomnio sobre todo
cuando es debido a mioclonos, o secundario a
otra medicación o en el insomnio por dolor o
stress (cambio de trabajo, fallecimiento de un
ser querido, etc). El triazolam se prefiere en
pacientes que les cuesta conciliar el sueño,
por su acción rápida y vida media corta (5
horas) evitando el efecto residual matinal. El
flunitrazepam, flurazepam y nitrazepam poseen acción prolongada, producen sedación
matinal, pero no insomnio rebote. El flunitrazepam es el que menores efectos residuales
produce si se utiliza ocasionalmente, aunque
usado habitualmente puede acumularse. Los
agentes de vida media prolongada se prefieren
en aquellos pacientes que duermen bien, pero
se despiertan a la madrugada y no pueden
volver a conciliar el sueño.
En tratamientos prolongados se produce tolerancia al efecto hipnótico.
En los trastornos orgánicos considerados
psicosomáticos por ejemplo colon irritable,
úlcera gástrica, algunas afecciones cardiovasculares, no se justifica el empleo de BZ, salvo
si existe ansiedad que tratar. En Argentina
existen preparados comerciales en los que se
asocian en proporción fija una BZ y un antiulceroso (a veces otras drogas más), esto refleja
un empleo irracional de estos agentes.
MECANISMO DE TOLERANCIA.
DENCIA Y ABSTINENCIA
16
DEPEN-
El uso continuado de las BZ, produce por sobreestimulación una regulación en descenso
(down regulation) de los receptores de BZ y un
incremento de la afinidad de betacarbolinas
(agonistas inversos endógenos) produciendo
una actividad inversa sobre los receptores de
BZ.
USO INDEBIDO DE ANSIOLÍTICOS
DEPENDENCIA Y EFECTOS DE SOBREDOSIS
También se hallaron alteraciones en las monoaminas cerebrales: 5-HT y DA (dopamina) a
nivel mesolímbico y mesocortical (cerebro
medio: centros de placer y recompensa (mesolímbico y centros de disconfort y stress:
mesocortical)
Las benzodiacepinas (Bz) son las drogas de
mayor prescripción en el mundo occidental.
En la Argentina el bromazepan es el fármaco
que ocupa el lugar entre los más recetados
entre y entre los 10 primeros aparece también
otra Bz, el lorazepam. Por lo tanto el uso
clínico terapéutico de estas drogas es sumamente amplio predominando las indicaciones para el tratamiento de la ansiedad y ciertas neurosis y como hipnótico-sedativo. La Bz
poseen además acciones anticonvulsivantes,
relajantes musculares y amnésicas. Poseen
un índice terapéutico amplio, como consecuencia de su mecanismo de acción, por lo
que su toxicidad directa por sobredosis, no es
muy elevada cuando se administran por vía
oral. Debido a estas características farmacológicas, su utilización clínica muy frecuentemente es irracional, induciendose un
uso indebido, autoadministración y abuso
de las mismas.
PRECAUCIONES
-Las BZ están contraindicadas en el embarazo
y lactancia. Deben evitarse en el embarazo por
ser teratogénicas y además pueden producir
síndrome de abstinencia neonatal. Durante la
lactancia no deben utilizarse porque pasan la
leche materna.
-Otra contraindicación es la hipersensibilidad a
la droga.
-Las Bz están contraindicadas en glaucoma
de ángulo estrecho (medicado o no) y en pacientes con glaucoma en ángulo abierto no
medicado.
-En los ancianos debe disminuirse la dosis a
la mitad. Los ancianos, como vimos, son más
susceptibles a los efectos depresores y pueden presentar además síndrome paradojal y
síndrome confusional. Puede prolongarse la
vida media y producirse acumulación.
-En la insuficiencia hepática, puede haber
acumulación de BZ, debe tenerse en cuenta
que sustancias tipo BZ podrían ser importantes en el desarrollo del coma hepático.
-Los pacientes con insuficiencia renal son más
sensibles a los efectos depresores del SNC.
-En el asma severo, enfermedad pulmonar
obstructiva crónica, debido al peligro de producir apneas nocturnas y por la relajación muscular que producen las BZ podría disminuirse
la capacidad ventilatoria.
-En pacientes con porfiria se puede producir
un ataque agudo.
- La miastenia es otra contraindicación de las
BZ, debido al efecto miorrelajante que producen..
-Tener siempre presente las interacciones con
depresores del SNC, los cuales potencian las
BZ.
Sin embargo, las Bz no son drogas inocuas y
como el número de usuarios se incrementa
día a día, el problema médico-sanitario creado
adquiere proporciones cada vez más alarmantes. Además, como son drogas modernas,
aún no existen pacientes con más de 20 años
de uso indiscriminado, como para poder evaluar en el tiempo, los efectos adversos del uso
permanente. En este sentido, ya se ha descripto el desarrollo de efectos neurotóxicos
permanentes en personas mayores de 70
años que usaron Bz por más de 15 años.
El uso crónico de Bz, luego de algunas semanas o meses, determina que un número de
pacientes ya no puedan suspender su utilización, debido al desarrollo de dependencia física y tolerancia selectiva.
La autoadministración es entonces una
situación habitual, lo que a su vez determina el
uso irracional y la aparición de efectos adversos que son consecuencia de sobredosis o
17
del incremento de las acciones farmacológicas
propias de las Bz.
de Bz puede también producir profundos efectos afectivos y emocionales.
-Apatía, confusión mental y retardo psicomotor: disminución de la perfomance motora y
cognoscitiva.
-Indiferencia afectiva: Anestesia emocional.
-Agravación de depresiones psíquicas reactivas o endógenas: llanto fácil, intensa depresión, tendencia suicida, agitación psíquica.
Los efectos clínicos del uso indebido de Bz
pueden esquematizarse en dos grandes grupos:
1) Reacciones adversas por
sobreutilización
2) Farmacodependencia
-Reacciones psicoafectivas paradojalles:
Las Bz utilizadas como hipnóticos o ansiolíticos pueden incrementar la irritabilidad y depresión y menos comúnmente pueden causar
episodios maníacos . También pueden causar
cambios en los patrones de sueño. Cuando se
administran como tranquilizantes, en algunos
individuos y particularmente cuando se combinan con alcohol, pueden causar liberación de
un comportamiento agresivo y antisocial. La
combinación de comportamiento anormal y
amnesia puede ser peligrosa.
1)Reacciones adversas por sobreutilización, sobredosis e incremento de las acciones farmacológicas:
a-Excesiva sedación y depresión del SNC:
Estas acciones son habituales en los usuarios
crónicos.
-Debilidad muscular: por su acción miorrelajante central, las Bz inhiben circuitos polisinápticos en áreas supraespinales y también
posiblemente activando receptores Bz2 (ω2).
-Disartria y diplopía: debido a a una excesiva
relajación de los músculos de la lengua y los
propios del ojo.
Con el clonazepam se ha descripto la aparición de excitación psíquica, convulsiones,
agresividad, hiperactividad y euforia. La administración
de
triazolam
puede
ocasionalmente producir un síndrome de ansiedad grave: tensión psíquica, insomnio
pesadillas, alucinaciones, irritabilidad, paranoia, hiperacusia.
-Ataxia: incoordinación muscular, pérdida de
equilibrio, pérdida de equilibrio: efectos típicos
de sobredosis que se relacionan con el aumento de los accidentes de tránsito, (tanto de
conductores como de peatones), aumento de
fracturas de cuello de fémur en personas de
edad.
El triazolam es una Bz de vida media muy
corta (2-5 hs), ampliamente utilizada en el
tratamiento del insomnio, que se retiró del
mercado en 1992 debido a que en comparación con otras Bz, se asocia con una frecuencia mucho más elevada de efectos indeseables psiquíatricos, sobre todo pérdida de
memoria y depresión. Se realizaron numerosas comunicaciones de efectos neuropsiquiátricos graves y variados como angustia,
agitación, disestesias (percepción anormalmente aguda del ruido y de la luz de intensidad normal, que llega a hiperacusia y a fotofobia, trastornos gustativos y olfativos, parestesias y dolores) depresión, alucinaciones, estado paranoide, despersonalización y desrealización, y amnesia. Se observa más con triazolam que con temazepam o flurazepam.
También se describieron alteraciones del
comportamiento y del sistema vegetativo, el
conjunto de todos estos trastornos se conocen con el nombre de Síndrome de Van der
-Somnolencia: sedación permanente , mucho
más frecuente en persona de edad avanzada.
Algunas Bz son más hipnóticas que ansiolíticas, como el nitrazepam, el flunitrazepam, el midazolam se enlazan preferentemente a receptores ubicados en el área gris
reticular y del mesencéfalo.
Los fenómenos de excesiva depresión del
SNC ocurren por acumulación, sobre todo con
Bz de acción prolongada o intermedia, por la
presencia de metabolitos activos de vida media prolongada y por disminución del metabolismo y de la excreción renal y mayor susceptibilidad del SNC en personas de edad avanzada.
b-Reacciones psicoafectivas y emocionales: La administración continuada e irracional
18
Kroef, que fue el psiquiatra que lo describió
por primera vez. Fue sobre todo debido a que
estos síntomas se asociaban con frecuencia
trastornos poco habituales, como fotofobia,
hiperacusia y otras disestesias, lo que llevo a
concluir que estos pacientes padecían la
misma enfermedad.
tos selectivos sobre componentes de la memoria.
Daño cerebral:
Ha sido revisado recientemente. Se han observado dificultades cognoscitivas en usuarios
crónicos. Se comprobó con tomografía axial
computada (TAC) en pacientes que tomaron
Bz por más de 20 años una relación ventrículo/cerebro mayor que los testigos pero menor
que los alcohólicos. Existen evidencias y sospechas de daños estructurales del cerebro,
pero se requieren más estudios.
Este cuadro tiene una similitud con el síndrome de abstinencia de las Bz, en el que se
pueden observar hiperacusia, fotofobia,
y
otras disestesias, angustia, depresión, despersonalización, desrealización y estado paranoide. Otras Bz pueden producir la sintomatología descripta para el triazolam pero
con menor frecuencia. (por ejemplo alprazolam).
Test de memoria
(Aprender de memoria 16 palabras y recordarlas 3 y 24 horas después)
A las 3 hs
Julio de 1991- En EEUU, en el estado de Utah,
una mujer había matado a tiros a su madre, la
acusación contra ella fue sobreseída porque los
psiquiatras que la visitaron certificaron que esta ba bajo los efectos del triazolam.
a
las
24hs
92%
52%
Placebo
96%
Lorazepam
79%
1,5mg
Lorazepam
62%
44%
3 mg
(R.I.Shader y col.; Clin. Pharm. Ther. 39:526,1986)
Confusión:
Es un efecto común, particularmente en ancianos que poseen dificultad para metabolizar
y eliminar las Bz. Los efectos adversos sobre
el SNC son dosis y edad dependientes.
-Comportamiento antisocial: El uso indiscriminado de Bz puede inducir cleptomanía,
(en tiendas, supermercados) ataques de ira,
ofensas sexuales o exhibicionismo, a veces
maltrato o castigos a niños o ancianos, por
deshinibición de comportamientos reprimidos
en personalidades psicopáticas)
Hipnosis:
El uso de Bz como hipnóticas, principalmente
las de corta duración de acción (como el triazolam) ha provocado grandes discusiones
científicas. El debate es sobre riesgo/beneficio de estos compuestos de vida
media corta, debido a que inducen trastornos
de conducta, rápido síndrome de abstinencia
con hiperexcitabilidad a la mañana siguiente
comparada con la resaca (hang over) matinal.
En algunos pacientes las Bz producen euforia
y rápida farmacodependencia.
c-Trastornos de la memoria:
Los efectos amnésicos de las benzodiazepinas se utilizan en procedimientos de cirugía
menor. (midazolam y otras Bz de acción ultracorta).
d)Efectos endócrinos:
Sin embargo puede ocurrir amnesia no deseada importante con cualquier Bz, el triazolam o lorazepam son los agentes que mayores
trastornos amnésicos son capaces de producir, especialmente para cosas aprendidas 2-4
horas antes. Las Bz dificultan la consolidación
de la memoria reciente (amnesia anterógrada)
Se hicieron cuidadosas disecciones de componentes de la atención y la memoria y se
vio que el triazolam y el diazepam tienen efec-
Pueden influenciar la función endócrina por
acciones desarrolladas en el hipotálamo, sobre factores de liberación y sobre la secreción
de hormonas en hipófisis anterior. Pueden
ocurrir con administración prolongada de diazepam, temazepam u oxazepam.
Fue observado aumento de la secreción de
prolactina, que puede producir congestión
mamaria, aumento de la secreción de somato-
19
galactorrea. Inhibición del orgasmo femenino.
- Aumento cortisol, prolactina y somatotrofina
f - Efectos neurotóxicos
-Mayor relación ventrículo cerebral. Daños
estructurales.
g- Efectos adversos en el embarazo:
-Utero inhibición, prolongación del parto
- Dificultades en el ajuste funcional neonatal
- Depresión respiratoria y síndrome de abstinencia del RN
trofina y cortisol e interferencia con la producción normal de gonadotrofinas. Se observó
tensión premenstrual, irregularidades menstruales. En otros casos se halló ginecomastia
con aumento de la secreción de estradiol en
hombre que utilizaban crónicamente diazepam.
Las Bz pueden producir inhibición del orgasmo
femenino, como numerosos depresores del
SNC.
- Teratogenicidad del comportamiento.
Efectos Adversos en el embarazo:
Las benzodiacepinas pueden producir útero
inhibición, prolongación del parto, dificultades
en el ajuste funcional neonatal, depresión respiratoria y síndrome de abstinencia del RN.
Las Bz, como otros depresores del SNC pueden producir teratogenicidad del comportamiento, es decir que no se observa una malformación estructural, sino cambios de comportamiento, dificultades en el aprendizaje y
memoria, anestesia afectiva, etc..
Los síntomas de abstinencia a las benzodiacepinas pueden ocurrir en 1/3 de usadores
crónicos. Los síntomas comienzan a los 2-3
días de suspendida la Bz de acción corta o
intermedia, o 7-10 días de suspendida las Bz
de acción prolongada. Los síntomas persisten
1 a 6 semanas pero pueden durar meses,
llevando al paciente a un estado vulnerable de
recurrencia de síntomas, que lo inducen a
volver a administrarse Bz (conducta de reforzamiento) . Al administrarse el agente desaparecen los síntomas, el paciente hace una conducta de reforzamiento y no puede dejar de
utilizar el agente.
Los síntomas de abstinencia son variables .
Insomnio "rebote" puede observarse 1 o 2
noches después de suspendida la Bz de acción corta. La ansiedad es un síntoma común
con manifestaciones físicas y psíquicas, con
aprehensión, insomnio, palpitaciones, sudoración, temblores, trastornos gastrointestinales,
posibilidad de agorafobia y ataque de pánico.
También se halló depresión después de la
retirada de Bz. Incrementada o distorcionada
percepción sensorial
como alteración del
gusto (sabor metálico), fotofobia, hipersensibilidad a los ruidos y al dolor. Espasmo y dolor
muscular y tensión muscular son comunes.
Distorsión perceptual incluyendo crepitación o
sensación de quemaduras en la piel. Malestar
general con pérdida del apetito, puede ocurrir
Psicosis paranoide y delirio o confusión, o al
igual que en la retirada del alcohol pueden
aparecer ataques convulsivos.
II-Farmacodependencia a las Benzodiazepinas
Dependencia y síndrome de abstinencia:
USO INDEBIDO DE ANSIOLÍTICOS
I - Reacciones adversas por sobreutilización
a-Excesiva sedación y depresión del SNC
-Debilidad muscular
-Disartria y diplopía
-Ataxia, vértigo, pérdida del equilibrio
-Confusión mental
-Sedación residual matinal
b- Efectos cognoscitivos
-Alteraciones del aprendizaje
-Alteraciones de la memoria
c- Reacciones psicoafectivas y emocionales
-Apatía, confusión mental, indiferencia afectiva, "anestesia
emocional"
-Agravación de depresiones psíquicas (reactivas o
endógenas).
d - Reacciones psicoafectivas paradojales
-Síndrome de ansiedad de grave
-Comportamiento antisocial
-Ataques de ira, irritabilidad
-Pesadillas y alucinaciones
e - Efectos endocrinos
-Ginecomastia, aumento estradiol en el hombre
-Tensión premenstrual, irregularidades menstruales,
II - Farmacodependencia a las Benzodiacepinas
-Se desarrolla en 1/3 de los pacientes
-Los síntomas de abstinencia aparecen 2-10
días después de la supresión (Bz de corta,
media o larga duración)
20
-Todas pueden producir dependencia. Lorazepam, flurazepam, triazolam y alprazolam, pueden producir dependencia en una semana.
SINDROME DE ABSTINENCIA:
-Síntomas psicológicos
-Síntomas neurológicos
-Sítomas G-I
-Síntomas cardiovasculares
-Otros: respiratorios, urinarios, pérdida de la
líbido, síndrome "gripal" prolongado.
SÍNDROME DE REFORZAMIENTO
en 6 a 8 semanas, En tratamientos mayores
de 3 meses retirar gradualmente
SINTOMAS DE ABSTINENCIA A LAS BENZODIAZEPINAS
Después de dosis moderadas Ansiedad, agitación Aumento de la sensibilidad a la luz y a los
ruidos
Parestesias, Calambres musculares
Crisis mioclónicas Disturbios del sueño Vé rtigos
Después de altas dosis Convulsiones Delirios
ANSIEDAD GENERALIZADA: SON DE
ELECCIÓN, 60-80% DE PACIENTES (BZ de
acción larga 4-6 semanas, disminución gradual de la dosis hasta 8 semanas)
ZOPICLONA Y ZOLPIDEM: A TRAVÉS DE
FVG SE REPORTÓ CONFUSIÓN, DEPRESIÓN, DEPENDENCIA, SÍNTOMAS PSIQUIÁTRICOS, DÉFICIT DE MEMORIA
ANSIEDAD AGUDA O SITUACIONAL: PROPRANOLOL O BZ DE T½ LARGA, POR LA
NOCHE
TIPOS DE INSOMNIO
Transitorio: no tratar o sino una sola dosis de
diazepam
De corta duración: (menor de 3 semanas:
stress emocional, pérdida afectiva, laboral) :
Bz de acción intermedia (no más de 2 semanas)
FACTORES QUE PREDICEN DEPENDENCIA
A BENZODIACEPINAS
FACTORES
PUNTAJE
Bz t½larga: 1, inter½
: 2, cor- 3
ta: 3
Dosis elevada (0-1-2)
2
Tratamiento mayor de 3
2
meses (2) tratamiento mayor de 2 semanas (1) menor
de 2 semanas (0)
Características de la perso- 2
nalidad (0-2)
t ½de eliminación corta (0 2
2)
Evidencias de tolerancia o
2
escalada (0 - 2)
Total máximo puntaje
13
Crónico:
Tratar la causa subyacente(farmacológica, médica o psiquiátrica), Bz
de corta duración, a menos que el insomnio se
acompañe de ansiedad. Si el tratamiento es
mayor de un mes debe ser intermitente y la
retirada debe ser gradual.
Elección de Bz:
acción corta: Insomnio-ansiedad rebote, abstinencia, amnesia anterógrada
Acción intermedia: acumulación efectos residuales
Efectos Indeseables.: fenómenos residuales:
Reflejos disminuidos, ataxia, disartria, fracturas de fémur, tolerancia, dependencia y abstinencia
Reacciones paradojales: marcadas en anciano, niños, contraria a efectos esperados, aumento ansiedad, hostilidad, alteración conducta social
PUNTA- RESULTADOS
JE
1
NO DEPENDENCIA
2-4
CIERTA DEPENDENCIA (RETIRADA GRADUAL)
5-8
RETIRADA EN 12 MESES
8-13
ASEGURA QUE HABRÁ SÍNDROME DE ABSTINENCIA
Síndrome Abstinencia:
1) leve: anorexia, ansiedad leve
2)Moderado: ansiedad, nerviosismo, irritabilidad, pánico, temblor, sudoración, palpitaciones, disestesias, sindrome gripal-like, alteraciones de la memoria.
En tratamientos mayores de 3 semanas para
retirar se comienza reduciendo la dosis; retirar
21
REPORTES DE EFECTOS ADVERSOS DE BENZODIACEPINAS COMUNICADOS EN EL NORDESTE ARGENTINO CON
LAS FICHAS AMARILLAS DE FARMACOVIGILANCIA
Dra Mabel Valsecia Prof. Adjunta Farmacología - Dr Luis Malgor Prof. Titular Farmacología Facultad de Medicina. Universidad Nacional del Nordeste
En las tablas siguientes se describen algunos reportes de diferentes síntomas producidos por be n zodiacepinas que fueron comunicados en el nordeste argentino a través de las fichas am arillas de
farm acovigilancia .
BENZODIACEPINA
SÍNTOMAS NEUROLÓGICOS Y/O PSIQUIÁTRICOS
ALPRAZOLAM
Neurosis
ALPRAZOLAM
Neurosis de angustia
(3 semanas)
ALPRAZOLAM
Ansiolítico
DIAZEPAM
Ansiolítico
HALOPERIDOL LEVOPROMAZINA Esquizofrenia
DIAZEPAM
LOFLAZEPATO
LORAZEPAM
LORAZEPAM
BENZODIACEPINA
ALPRAZOLAM
ALPRAZOLAM
ALPRAZOLAM
BROMAZEPAM
BROMAZEPAM + ALPRAZOLAM
DIAZEPAM d-PROPOXIFENO
Trastornos del suño,
bruxismo
Intoxicación accidental
Ansiolísis, hipnosis
utilización por más de
10 años, 10 mg/día
Irritabilidad, disartria, inestabilidad
emocional
Trastornos mnésicos de la memoria reciente, falta de concentración,
sexo F 26 años
Paciente que recibe 3 dosis y comienza con taquicardia, intolerancia a los ruidos, acúfenos,
inestabilidad emocional. (53 años
F)
Inestabilidad
postural (sexo F 45
años)
Cuadro disociativo, inconciencia,
depresión respiratoria severa, hipotensión (80/60) Sexo M 49 años
Angustia, depresión alternando con
euforia (26 años F)
Niño de 4 años ingiere lorazepam,
padece alucinaciones visuales,
auditivas.
Crisis de ausencia, movimientos
automáticos miembros superiores
siempre en igual secuencia (40-60
seg.) Melanosis facial, seborrea
fluente (49 años, M)
SÍNDROME DE ABSTINENCIA
Historia de uso de BZ de
Presenta síndrome de abstinencia,
13 años , anteriormente
excitación psíquica, ansiedad, anadicta a lorazepam
gustia, insomnio intolerancia a los
ruidos 32 años, F
Al suspender la medic apsicosis paranoide, excitación, irrición por internación por
tabilidad, cambio de carácter, agreproblemas cardiovascula- sividad. (Síndrome de abstinencia
res
agudo , cedió con la administración
de diazepam) Sexo M 45 años
Ansiedad circunstancial
Al suspender se produce alteración
(automedicación) +/- 3
de la conducta (timia hipomaníaca)
meses
26 años F
Hace 2 años es medicado Al no poder conseguir el medicapor insomnio con brom amento presenta grave insomnio,
zepam 6 mg/día
llanto, síntomas autonómicos (34
años F)
Hace 3 años ingiere broPadece alucinosis (micro y macromazepam y hace un año
zoopsias) con inquietud, sudoración,
además alprazolam
insomnio y cenestesias
Adicto a klosidol y Valium, consulta por esfacelo en brazo y
22
DIAZEPAM LORAZEPAM
BROMAZEPAM (en forma
simultánea, no se puede precisar la dosis) ha probado
marihuana, hongos alucinógenos (cucumelo)
FLUNITRAZEPAM
luego de revascularización
miocárdica hace 16 años
(6-10 ampollas/día de
cada droga, se
autoadministra e.v.,
Adicción a Bz con síndrome de abstinencia,
más de 5 años de uso, se
le indica clonazepam,
internación laborterapia
26 años, adicto desde los
19 años a flunitrazepam
marihuana y cocaína
dolor toráxico atípico, cede con
administración e.v. de los agentes
(66 años, sexo masculino)
sindrome abstinencia con agresividad, inquietud motora, angustia
depresión, temblores generalizados,
crisis autonómicas vagotónicas con
brusca caída de la PA 50/30 (30
años, sexo masculino)
presenta alucinaciones auditivas y
visuales tanto en la ingesta como en
la abstinencia, internado por adicción a flunitrazepam, cuando no lo
toma presenta ansiedad, insomnio,
agresividad (26 años M)
10 mg/día, al no ingerir una dosis
presenta síndrome de abstinencia
nerviosismo intenso, temblores,
ansiedad, angustia, insomnio. 32
años F
39 años sexo masculino, cuando no
las consigue síndrome de abstinecia, padece flatulencia con clonazepam.
LORAZEPAM
Neurosis de angustia (5
años de utilización)
LORAZEPAM+ CLONAZEPAM
Paciente adicto a benzodiacepinas alcohólico
crónico
BENZODIACEPINA
ALPRAZOLAM + LEVOMEPROMAZINA
BROMAZEPAM + CLORPROMAZINA
BROMAZEPAM + LEVOMEPROMAZINA
ALPRAZOLAM, HALOPERIDOL, CLORPROMAZINA
REACCIONES DERMATOLÓGICAS
Ezquizofrenia paranoide
Fotosensibilidad. Melanosis facial
seborrea (24 años sexo masculino)
S. Maníaco depresivo
Fotosensibilidad , eritema eccema
(43 años, F)
Excitación psicomotriz,
Seborrea, fotosensibilidad (49 a. F)
ansiedad aguda
Esquizofrenia, excitación
Seborrea intensa, alopecia difusa
psicomotriz, ansiedad
progresiva, melanosis facial (28
años, M)
Disfunción cerebral difusa Múltiples manchas eritematosas en
cara y cuello, pruriginosas a la quinta dosis de alprazolam (35 años, F)
ALPRAZOLAM CARBAMACEPINA
BENZODIACEPINA
DIAZEPAM
DIAZEPAM
OTROS SÍNTOMAS
Crisis histérica se administra diazepam 10 mg
i.m., a los 15 min. se administran 10 mg más por
vía i.v.
Síndrome de abstinencia
al alcohol, 15 mg/día,
diazepam oral
CLORAZEPATO DIPOTÁSICO Trastorno de la personali+ SULPIRIDA
dad
23
Depresión respiratoria severa (sexo
F, 31 años) Guardia de un hospital
Mialgia severa en mniembros inferiores, cede con AINEs y disminución
de la dosis de diazepam. (58 años,
M)
Ginecomastia, galactorrea, disminución de la líbido (37 años, M)
PSICOFARMACOLOGÍA
CAPITULO 3:
NEUROLEPTICOS, ANTIPSICOTICOS O TRANQUILIZANTES MAYORES
Malgor-Valsecia
NEUROLEPTICOS, ANTIPSICOTICOS
TRANQUILIZANTES MAYORES
O
El núcleo químico fenotiazina, fue sintetizado
en 1803, no demostrando poseer acciones
terapéuticas de utilidad clínica. Se encuentra
relacionado con colorantes sulfurosos del tipo
del azul de metileno, que poseen acciones
antisépticas en árbol urinario y aparato digestivo. Por dicha razón la fenotiazina, ha sido
utilizada a partir de 1934 como antihelmíntico
y antiséptico urinario, con pobres resultados.
Sin embargo, la investigación para la síntesis
de nuevos derivados fenotiazínicos se estimuló en esos años, y como resultado se obtuvieron algunos agentes con interesantes propiedades farmacológicas, como la prometazina y
la piritiazina (potentes antihistamínicos), la
dietazina y etopropazina (antiparkinsonianos)
y otros.
El núcleo fenotiazina, consiste desde el punto
de vista químico, en dos anillos benzénicos
unidos por un puente de azufre y otro de nitrógeno . La prometazina posee una cadena
lateral unida al nitrógeno de dos átomos de
carbono (etil).
Como muchos antihistamínicos, la prometazina posee también acciones sedativas. Con el
objeto de incrementar dichas acciones sedativas, se llevaron a cabo, una serie de modificaciones en la estructura química y en 1950
Charpentier sintetiza la clorprom azina en el
que se reemplaza la cadena lateral de la prometazina por una cadena sim ilar, propil, de 3
átomos de carbono, adicionándose un átomo
de cloro en posición 2 del núcleo fenotiazínico. Estos cambios estructurales resultaron también en cambios en la acción farmac ológica, ya que aparece una acción “ tranquilizante mayor” , no sedativa, de gran utilidad en
el tratamiento de las ps icosis y otros importantes efectos como la acción adrenolítica,
antifibrinolítica, antiemético, antishock, anticonvulsivante, etc.
La Psicofarmacología disciplina científica
des arrollada en los últimos 40 años, comprende la acción de una serie de sustancias
químicas, la mayoría de ellas de origen sintético, productos de la investigación farmacológica básica, que son capaces de i nfluenciar
las funciones psíquicas superiores del
Sistema Nervioso Central .
Hasta mediados de la década del 50, el tratamiento efectivo de las enfermedades ps iquiátricas graves, las psicosis, por ejemplo,
se realizaba en condiciones sumamente desfavorables, ante la falta de drogas realmente
activas, contra estos padecimientos. Solamente se contaba con medios terapéuticos
como la psicoterapia, o la terapia convulsivante, llevada a cabo a través de la utilización de drogas como el pentilentetrazol (cardiazol), el shock insulínico, o la corriente eléctrica (terapia electroconvulsivante). Esta
última forma de tratamiento psiquiátrico tiene
aún importantes aplicaciones cuando el diagnóstico y la indicación, son correctas.
El advenimiento de la fenotiazinas en el tratamiento de graves psicosis, como la esquizofrenia o el síndrome maníaco-depresivo, a
partir de 1952, revolucionó el campo de la
terapéutica e inauguró partir de esos años la
era de la psicofarmacología. El impacto causado por la introducción de la clorpromazina
en psiquiatría, puede compararse con el descubrimiento de la penicilina para la medicina
clínica.
Las fenotiazinas neurolépticas, fueron los
primeros agentes utilizados con éxito en el
tratamiento de las psicosis, y los que inauguraron la era de la psicofarmacología. En la
actualidad tienen una utilización clínica sumamente amplia como antipsicóticos, antieméticos,
antihipertensivos,
antihistamínicos y otros usos terapéuticos.
En condiciones experimentales la clorpromazina (CPZ) fue utilizada en 1951, por Henry
Laborit en Francia, para la producción de lo
que él llamó “hibernación artificial” estado
que se desarrolla en pacientes sometidos a
los efectos de la administración del “cocktail
24
Tioridazina (Melleril)
Propericiacina ( Neuleptil)
lítico”, que es una combinación de clorpromazina , prometazina, atropina, e hydergina,
drogas de acciones autonómicas predominantes. Los derivados fenotiazínicos potencian la
acción de los barbitúricos y analgésicos e
interfieren la acción del centro termorregulador, con tendencia a la hipotermia.
B. DERIVADOS TIOXANTENOS
Clorprotixeno
Tiotixeno
Clopentixol
C. DERIVADOS DIBENZODIACEPINAS
Clozapina ( Lapenax)
Clotiapina (Etumina)
Loxepina
El primer tratamiento de una enfermedad ps iquiátrica con CPZ fue publicado por Delay,
Deniker y Harl en 1952, describiendo una
típica respuesta tranquilizante en un caso de
excitación maníaca. Desde entonces su uso
en clínica psiquiátrica se generalizó, y se
estimó que solo desde 1952 hasta 1970, más
de 250 millones de personas han sido medicadas con CPZ.
II) DERIVADOS BUTIROFENONAS
Haloperidol (Halopidol)
Trifluoperidol
Domperidol
Droperidol (se usa en anestesia general)
Bromperidol (se usa en anestesia general)
Con el éxito obtenido con el uso de la CPZ
resultó lógico el rápido desarrollo de congéneres sintéticos que poseen similares o más
potentes acciones farmacológicas.
III) DERIVADOS DIFENIL-BUTILPIPERIDINA
Pimozida ( Orap)
Fluspirileno (Imap)
Penfluridol ( Semap)
Los Tioxantenos, derivan del reemplazo del
puente de N por un puente de C , manteniéndose la cadena lateral correspondiente. En los
derivados de la Dibenzodiacepina , el puente
de S es reemplazado por un puente de N= C y
una estructura cíclica (ver figura). Estos nuevos agentes forman parte del grupo de los
neurolépticos triciclicos.
IV. BENZAMIDAS SUSTITUIDAS
Sulpirida (Vipral, Nivelan)
Remoxipride.
V. DERIVADOS BENZISOXAZOL
Risperidona (Risperdal)
Recientemente se ha incorporado un nuevo
grupo de nerolépticos derivados del benz isox azol, cuyo prototipo es la Risperidona.
RELACIÓN ESTRUCTURA QUÍMICAACCIÓN FARMACOLÓGICA
Otras drogas neurolépticas son los derivados
de la Butirofenona , los de la Difeni-butilpiperidina . las benzamidas sustituidas Sulpirida y Remoxipr ida y otros misceláneos
A- NEUROLEPTICOS TRICICLICOS
1. FENOTIAZINAS: Como se mencionó, la
fenotiazina es un núcleo heterocíclico formado
por tres anillos resultantes de la unión de dos
anillos benzénicos a través de un puente de N
y S. En el grupo de tioxantenos, el puente de
N se reemplaza por un puente de C, siendo el
clorprotixeno el análogo de la CPZ.
NEUROLEPTICOS - CLASIFICACION
I) NEUROLEPTICOS TRICICLICOS
A. FENOTIAZINAS
Dimetílicas:
Clorpromazina (Ampliactil)
Levomepromazina (Nozinam)
Promazina
El núcleo fenotiazina no posee acciones ps icofarmacológicas, pero los adquiere por sustituciones en posiciones 2 y 10 (R1 y R2) . En
los neurolépticos, derivados fenotiazínicos, la
cadena lateral en R1 posee siempre 3 átomos
de C seguidos de 1 átomo de N. Esta cadena
lateral, es indispensable para el mantenimiento de las propiedades antipsicóticas. La adición de un cloro en R2 origina una asimetría
en el núcleo fenotiazínico, con lo que se incrementa la acción farmacológica. El agrega-
Piperazínicas :
Trifluoroperazina(Stelazine)
Proclorperazina ( Stemetil)
Flufenazina (Siqualina)
Metopimazina ( Vegalone)
Piperidílicas:
25
do de un radical CF3 en la misma posición,
incrementa aún más las acciones antipsicóticas y antieméticas de las fenotiazinas.
otra parte la potencia de la acción antipsicótica paralela a la intensidad de los efectos extrapiramidales, pudiendo esto considerarse
como índice de la acción antipsicótica.
a. Fenotiazinas dimetílicas:
Estas fenotiazinas, tienen dos grupos metilos
en el nitrógeno terminal de la cadena lateral
(R1) . Poseen una acción sedativa evidente.
Sus efectos tranquilizantes son intensos
por lo que son utilizados comúnmente en
episodios esquizofrénicos agudos, excitación
maníaca, delirios, agitación ansiosa, etc.
Provocan usualmente hipotensión ortostática y extrapiramidalismo moderados. Su
acción antiemética, es también de moderada intensidad. El prototipo es la CPZ.
Fenotiazina
6
4
S
5
7
3
2
10
8
N
9
R2
1
R1
Tioxantenos
Tioxantenos
La levomepromazina, se diferencia de la CPZ,
en que posee un grupo CH3 adicional en el
segundo carbono de la cadena lateral siendo
más sedativa, y posee además una potente
acción antiálgica . La promazina, no posee
el Cl en posición 2, única diferencia con la
CPZ, siendo la intensidad de sus efectos menores que ella.
6
4
S
5
7
8
3
2
10
R2
1
9
R1
b. Fenotiazinas piperazíni cas: (con un
grupo piperazina o piperazinil en la cadena
lateral). Son las fenotiazinas más potentes.
Su acción antipsicótica permite su uso crónico en pacientes esquizofrénicos. Prácticamente no provocan hipotensión ortostática, o su acción es muy pequeña, en este
sentido. Son marcadas sin embargo sus
acciones extrapiramidales (de mayor intensidad que las dimetílicas). Son activas en
dosis menores que las CPZ, y su acción es
más rápida provocando escasa acción se dativa .
Sulpirida
CH-NH-CH2
OCH 3
N
CH2
CH3
H2NO2 S
N- CH3
Clozapina
N
N C
c. Fenotiazinas piperidílicas: (contiene un
grupo piperidina, en la cadena lateral). Son las
drogas menos potentes. La más conocida es
la tioridazina, que tiene una indicación en
casos de esquizofrenia con síndromes depresivos . Tomando como base las acciones
de la clorpromazina, se ha demostrado que la
flufenazina, es a dosis iguales, aproximadamente 20 veces más potente que aquella, y
que la trifluoperazina y tioproperazina lo son
10 veces más. La tioridazina, por otra parte,
posee solo la mitad de la actividad farmacológica de la clorpromazina. En general, las
diferencias de acción observadas, son solo
cuantitativas, y no cualitativas. Se puede afirmar que las fenotiazinas piperazínicas, son
más potentes que las dimetílicas y estas más
potentes que las piperidílicas, corriendo por
N
H
2. TIOXANTENOS: Se originan reemplazando el N de posición 10, por un átomo de C de
doble ligadura. El clorprotixeno es el análogo
de la clorpromazina, y el tiotixeno, el análogo
de la trifluoperazina. El clopentixol es un
tioxanteno piperazínico. No se comerializan
en la actualidad en nuestro país.
26
3. DIBENZODIACEPINAS:
Son también
compuestos tricíclicos, en ol s que se reemplaza el puente de S de las fenotiazinas por
un puente de N = C y una cadena lateral cíclica. Tienen la ventaja de desarrollar muy escasos efectos extrapiramidales, mínimas reacciones distónicas y parkinsonianas, aunque
pueden ocurrir otros efectos adversos: como
fatiga, mareos, o hipertensión, taquicardia y
convulsiones, que tienden a desaparecer lentamente con el uso. A veces se observa una
sialorrea o salivación intensa. La clozapina, el
prototipo, es un activo agente antipsicótico, de
buenos resultados en esquizofrenia y otras
psicosis. La clozapina y la clotiapina prácticamente no producen efectos extrapiramidales por su débil afinidad por los receptores D2
del estriado. Además son antagonistas alfa
1(puede producir hipotensión ortostática) y 5HT2, y pueden antagonizar a la histamina
(bloqueo H1 puede producir sedación) y ac etilcolina (bloqueo M disminuye la intensidad
de efectos extrapiramidales). Como los otros
neurolépticos bloquean los receptores D1 y
D2 pero poseen una mayor afinidad por los
receptores D3 localizados en zonas mes olímbicas y mesocorticales. La acción anticolinérgica central también coadyuva a generar un
menor efecto extrapiramidal.
C- DIFENILBUTILPIPERIDINAS:
Son potentes neurolépticos, de acción prolongada, y de administración oral. (una vez por
semana, por ej). Tienen una gran liposolubilidad y lipofilia, por eso, los lípidos del organismo actúan como depósito de estas drogas,
con escasa excreción y larga duración. El
penfluridol, por ejemplo, entra y sale del cerebro lentamente, no se metaboliza en SNC, y
forma complejos estables en tejidos lipídicos.
Lo mismo ocurre en otras regiones liberándose muy lentamente, lo que determina su larga
duración.
Están relacionados químicamente con las
butirofenonas, con una cadena de tres átomos
de C, un anillo piperazínico, y una estructura
de dos anillos bencénicos, con un átomo de
flúor cada uno en el otro extremo de la cadena.
D- LA SULPIRIDA Y LA REMOXIPRIDA al
igual que la metoclopramida, son benzam idas
sustituidas. La sulpirida y la remoxiprida podrían ejercer efectos selectivos sobre algunas
regiones del SNC, preferentemente el sistema
mesolímbico, afectando escasamente el núcleo caudado. Poseen acciones bloqueadoras sobre los receptores D2 y posiblemente
mayor efecto sobre los receptores D3.
Estos agentes juntamente con la sulpirida, la
tioridazina, y la remoxiprida son llamados
neurolépticos atípicos justamente por las
acciones mencionadas.
Las remoxiprida tiene una relativa selectividad
para producir antagonismo de
receptores
sigma (productor de acciones psicotomíméticas de los opiáceos y de la ketamina) pero no
hay evidencias que el bloqueo sigma contribuya por si solo al efecto antipsicótico.
Un efecto colateral importante ocasionalmente
grave de la clozapina, es sin embargo la agranulocitosis y leucopenia que puede producir.
Otros compuestos heterocíclicos con propiedades neurolépticas y antipsicóticos, incluyen
algunos derivados del Indol, como la molindona y la oxipertina y las dibenzodiazepinas como la loxapina , que tienen semejanza con los antidepresivos tricíclicos.
B- BUTIROFENONAS:
Son compuestos sintéticos. El núcleo butirofenona es una cadena de tres átomos de C
unido a un grupo cetónico, y a un anillo bencénico. Todas las butirofenonas, tienen también un átomo de flúor en posición para, del
anillo bencénico y la cadena alifática se une a
un nitrógeno terciario de un anillo de piperidina
(similar a las fenotiazinas). Son potentes
agentes neurolépticos de amplio uso psiquiátrico. El agente de mayor uso es el haloperido, el droperidolde acción breve y gran acción
sedativa solo se utiliza como anestésico en la
neuroleptoanalgesia o neuroleptoanestesia
asociado al opiaceo fentanilo. En la actualidad
comienza a usarse de este mismo modo el
bromperidool.
MECANISMO DE ACCIÓN DE LOS
NEUROLEPTICOS
El mecanismo de acción de las drogas neurolépticas, se relaciona posiblemente con las
causas orgánicas, genéticas, gestacionales u
otras, que determinan la esquizofrenia y otras
psicosis. En tal sentido, se han sugerido varias hipótesis, como factores etiológicos, sobre todo de los síndromes esquizofrénicos:
1- Exceso de actividad dopaminérgica central.
27
En la década del 80 se conocían en el SNC,
receptores D1, D2, y D2 presinápticos . La
activación de receptores D1 produce activación de la adenilciclasa e incremento de los
niveles intracelulares de AMPc.
2- Alteraciones del sistema serotoninérgico y
noradrenérgico.
En la actualidad, la hipótesis más aceptada,
es la de un exceso de actividad dopaminérgica cerebral, principalmente en el sistema
límbico, y cuerpo estriado. Estudios realiz ados con radioligandos en cerebros de esquizofrénicos demostraron un aumento de la dens idad de los receptores D2. Claro que debe
considerarse la posibilidad de una regulación
en ascenso (up regulation) de dichos receptores por el uso continuado de los neurolépticos. Sin embargo, pacientes con Corea de
Hungtington también tratados crónicamente
con neurolépticos muestran sólamente escasa elevación de receptores D2.
Los receptores D2 en el SNC, producen una
inhibición de la adenilciclasa, inhibición del
metabolismo de los fosfoinositoles de la
membrana (disminución de los segundos
mensajeros originados en dichos lípidos), y
apertura de los canales de K+.
En 1990 se clonó un nuevo receptor dopamínico el D3, este receptor tiene una distribución
distinta en el SNC que los anteriores.
Los D3 existen en gran cantidad en algunas
áreas del sistema límbico, como el tubérculo
olfatorio, el núcleo acumbens y el hipocampo
(donde también existen rec eptores D1 y D2) y
en el estriado ventral, relacionados con las
reacciones emocionales y la motivación. En el
estriado dorsal existen muy pocos receptores
D3 y en la hipófisis no se encuentran receptores D3. Los receptores D3 también existen en
algunas áreas cortic ales.
Algunas drogas pueden producir un síndrome
esquizofrénico como las amfetaminas y la
cocaína y justamente se ha relacionado este
cuadro con la activación de los receptores
dopaminérgicos y un exceso de actividad
dopamínica. En la actualidad el descubrimiento de otros receptores dopaminérgicos aparte
de los D1 y D2, como los D3, D4 y D5, ha
originado la necesidad de reexaminar qué
receptores serían los más implicados en la
acción de los neurolépticos.
También se han identificado receptores D4 y
D5 que son semejantes al D1 y D2 y cuyas
funciones no han sido todavía totalmente clarificadas.
La mayoría de los neurolépticos antagonizan
tanto a los receptores D2 como a los D3, pero
el efecto antipsicótico aparentemente se relaciona con el antagonismo de los D3.
Los neurolépticos serían drogas terapéuticamente útiles por sus conocidas acciones bloqueadoras de los receptores dopaminérgicos
del SNC. Sin embargo, las drogas antipsicóticas poseen un perfil farmacológico
complejo, ya que también interaccionan con
otros receptores autonómicos, como los adrenérgicos alfa-1, muscarínicos (M), histaminérgicos (H1 y H2), e interfieren con los mecanismos serotoninérgicos. Aún así, sus efectos
antipsicóticos han sido relacionados princ ipalmente con las propiedades bloqueadoras
dopaminérgicas.
Los neurolépticos bloquean los receptores
dopaminérgicos. La intensidad de la acción
antagonista competitiva, es proporcional al
efecto antipsicótico. Actualmente se acepta,
que el bloqueo de los dichos receptores, es
fundamental en el mecanismo de acción de
los neurolépticos.
Una propuesta fue realizada por Crow en
1980, en la cual la esquizofrenia sería un
cuadro con 2 tipos sintomatológicos. El tipo 1,
cursaría con una hiperfunción dopamínica
reversible con síntomas positivos principalmente y en el que los neurolépticos clásicos
provocan buenas respuestas y las amfetaminas lo agravan. Por el contrario la esquizofrenia de tipo 2, cursa principalmente con síntomas negativos y no existiría hiperfunción dopamínica por lo que los neurolépticos generan
respuestas escasas.
El efecto antipsicótico estaría más relacionado con un bloqueo D3 y el efecto adverso de
extrapiramidalismo con un bloqueo D2.
Debe también considerarse que los neurolépticos bloquean otros receptores en SNC,
siendo importante el bloqueo de receptores 5HT2, (efecto reconocido para la risperidona
principalmente), bloqueo de receptores alfa 1 ,
alfa 2, e histaminérgicos centrales.
En la actualidad se estudian los sistemas
glutamatérgicos para el tratamiento de la es-
28
quizofrenia, ya que se había observado que el
efecto psicotomimético de la fenciclidina (polvo de ángel) que reproduce a la esquizofrenia
humana mejor que la amfetamina, porque
provoca síntomas negativos además de psicosis aguda con síntomas positivos, era mediado en parte por su capacidad de bloquear
el canal iónico de sodio-calcio del receptor de
NMDA (N-metil-D-aspartato). Parecería que
existe relación entre sistemas dopaminérgicos
y glutam atérgicos, pudiendo existir una diferencia en esta relación en la esquizofrenia,
hasta la fecha no se han hallado drogas útiles
con este fin.
tes. La adm inistración profiláctica de neurolépticos, para evitar recaídas esquizofrénicas, es
esencialmente útil, cuando el entorno familiar
del paciente, es altamente conflictivo (expres ividad emotiva alta). La intensidad de la respuesta tranquilizante, parece estar relacionada con el estado mental previo, respondiendo
con mayor intensidad y rapidez. los pacientes
severamente excitados, en período agudo,
que aquellos menos afectados psíquicamente.
Los neurolépticos, son significati vamente
superiores
que placebos o sedantes en
pruebas doble ciego, para el tratamiento de
esquizofrenia, manía, síndrome maníacodepresivo, y otras psicosis. En la esquizofrenia, mejoran significativamente síntomas como alucinaciones, ideas delirantes, pens amiento ilógico, disminución afectiva, pobreza
del lenguaje y el autismo.
ACCIONES FARMACOLOGICAS DE LOS
NEUROLEPTICOS:
Las acciones de estos agentes, son múltiples
sobre numerosas estructuras del SNC. Por
ser las primeras de uso terapéutico, y pos iblemente las mejores estudiadas y eva luadas,
las fenotiazinas, son las drogas prototipo entre los neurolépticos, por lo que se orientará el
estudio de las acciones farmac ológicas, tomando como base a la clorpromazina.
En animales de laboratorio, la clorpromazina,
produce un estado de quietud, con disminución de la actividad motora e inercia. Además
es muy evidente la anulación o dismin ución marcada de la agresividad y hostilidad y por el contrario, se observa un incremento de la sociabilidad. Estos efectos, son
evidentes con dosis pequeñas o medianas.
Con dosis mayores, se produce un estado de
catatonía o catalepsia, caracterizado por
aquinesia, pasividad, hipotonía muscular,
conservando el animal la posición que se le
impone.
SISTEMA NERVIOSO CENTRAL
Acciones psicológicas o neurolépticas
(efecto anptipsicótico): La acción tranquil izante neuroléptica, es la más importante y la
que determinó su utilización en Psiquiatría.
Delay y Deniker describieron estas acciones
en 1952, denominándolas “síndrome ne uroléptico”. Este síndrome, se caracteriza, por
indiferencia afectiva y emocional, lentitud manifiesta para la realización de actividades ps icomotoras, quietud y falta de interés por el
medio ambiente que rodea al paciente, dism inución de la iniciativa, reactividad e indiferencia al entorno. No se produce sueño habitualmente, y sí ocurriera, los pacientes son fácilmente despertados. El enfermo responde
correctamente a las preguntas que se le hace,
pero con el mínimo de palabras. Si no se le
estimula, permanece en silencio. Responde
correctamente a numerosos test de función
intelectual, salvo los que están basados en el
estado de alerta o vigilancia, los que están
disminuídos. Los pacientes parecen aislarse
de estímulos que son especialmente nocivos
para ellos. Este cuadro, producto de la acción
de los neurolépticos, contrasta claramente
con el de excitación psicomotriz que presenta
el paciente maníaco o hipomaníaco, por
ejemplo, y que puede haber determinado la
administración de clorpromazina u otros agen-
La acción tranquilizante mayor, se acompaña
también, sobre todo al iniciar el tratamiento,
de una acción sedativa (primera etapa de la
hipnosis) que no es esencial para el desarrollo
del efecto antipsicótico, ya que sobre este
efecto sedativo, se desarrolla rápidamente
tolerancia, persistiendo la acción tranquilizante mayor.
El efecto antipsicótico empieza a ser evidente
a las 2-3 semanas de tratamiento y en
aproximadamente 6 meses se produce el
efecto completo en la mayoría de los pacientes.
Efecto tranquilizante:
Los neurolépticos
disminuyen la agitación y excitación en enfermos psicóticos, este efecto es inmediato
(unos minutos después de la administración
parenteral) y reaparece la excitación cuando
bajan los niveles plasmáticos de estos agentes. No puede asegurarse que en ambos
efectos participe el mismo receptor dopamíni-
29
co o que el bloqueo del receptor alfa contribuya al efecto tranquilizante.
hipofisaria, por lo que el bloqueo de los receptores dopaminérgicos por los neurolépticos,
resulta de un aumento de la liberación de
dopamina.
Profilaxis de las recurrencias: Los neurolépticos también pueden evitar la reaparición
de síntomas esquizofrénicos. En estudios fue
observado que aproximadamente el 70% de
los pacientes sin neurolépticos recae a los 12
meses del episodio inicial, mientras que con
neurolépticos solo recaería el 35%.
Sistema Límbico: Alteraciones en el sistema mesolímbico y mesocortical, han sido
relacionados con la génesis de la psicosis. En
estos sistemas, existen neuronas dopaminérgicas que producen dopamina. Un exceso de
la actividad de la dopamina, o de la secreción
de la misma en el sistema límbico, produce
efectos psicóticos. Las drogas antipsicóticas,
al bloquear los receptores dopaminérgicos y
oponerse a la sobreactividad de esta catecolamina, producen una mejoría del cuadro psic ótico.
Otras acciones psíquicas: Los neurolépticos pueden causar algunas alteraciones del
comportamiento: pacientes poco espontáneos, con escasa afectividad, pudiendo ser
parte de la enfermedad o causado por el neuroléptico. Algunos agentes pueden causar
sedación (colaboran varios efectos entre ellos
el antihistamínico). También pueden aparecer
reacciones paradojales como ps icosis tóxica
(muchas veces de tipo colinérgico) o agravación de síntomas esquizofrénicos. Muchas
veces se resuelven regulando la dosis del
fármaco o cambiando por otro agente.
Muchas veces la acaticia puede confundirse
con agitación psicótica. La retirada brusca del
agente puede producir muchas veces psicosis
aguda por supersensibilidad de los receptores
por el bloqueo crónico de los mismos.
Ganglios de la base. Reacciones extrapiramidales: Los neurolépticos clásicos, habitualmente en dosis terapéuticas, son capaces
de desencadenar manifestaciones extrapiramidales y consecuentemente un efecto parkinsoniano (con temblor, rigidez, aquinesia,
trastornos de la marcha, el lenguaje y la escritura). Es típica la alteración de la escritura
(micrografía).
El parkinsonismo inducido por neurolépticos
puede disminuirse reduciendo la dosis del
agente o cambiandolo por otro con menor
tendencia a producirlo o administrando agentes antiparkinsonianos anticolinérgicos.
Hipotálamo:
La clorpromazina, deprime
algunas actividades de hipotálamo. Numerosas funciones vegetativas gobernadas por
estas estructuras, son deprimidas por la acción de estas drogas. el control de la temperatura corporal se afecta por acción sobre el
centro termorregulador
desarrollándose
una tendencia a la poiquilotermia. (hibernación
artificial).
El mecanismo del parkinsonismo se relaciona
también con el bloqueo de los receptores
dopaminérgicos en los núcleos basales ( vía
nigroestriatal) Al faltar la inhibición tónica producida por la dopamina se liberan mec anismos colinérgicos en el estriado, por lo que los
pacientes responden a agentes anticolinérgicos.
La respuesta hipertensiva a la estimulación
eléctrica del hipotálamo posterior en animales,
resulta abolida por la previa administración de
clorpromazina. Se infiere a través del análisis
de los resultados de dichos experimentos,
que las fenotiazinas, poseen efe ctos inhibitorios, sobre los centros simpáticos del
hipotálamo posterior, y conse cuentemente una acción adrenolítica ce ntral . Algunas funciones endócrinas, son también afe ctadas por la acción inhibitoria hipotalámica de
las fenotiazinas. En tal sentido, los neurolépticos clásicos, incrementan la secreción de
prolactina. Ello ocurre por la acción bloqueadora dopaminérgica de los neurolépticos sobre
los receptores D2, en hipotálamo, y en células
de la hipófisis anterior. La dopamina, inhibe
normalmente la liberación de la prolactina
Los neurolépticos pueden inducir acaticia que
consiste en una sensación subjetiva de n
itranquilidad motora que no permite al enfermo
permanecer quieto., muchas veces es difícil
diferenciarlo de la agitación psicótica. No responde a anticolinérgicos, se debe reducir la
dosis del neuroléptico o cambiarlo, puede ser
útil administrar betabloqueantes o benzodiacepinas. La acaticia se produciría por bloqueo
de receptores de dopamina en la corteza
(efecto subjetivo y en relación con la conducta) inervados por la vía mesocort ical (distintos
a los efectos antipsicóticos). Como la dopamina no tiene un efecto balanceado por acetil-
30
colina en estas áreas, no responde a anticolinérgicos.
tardan 3 años en recuperarse. Los factores
que predisponen a la irreversibilidad son: Tratamiento prolongado con el fármaco, duración
prolongada de la disquinesia y edad avanzada.
Es por ello que se deben detectar tempranamente buscando anomalías de movimientos
faciales y de la lengua. Ningún tratamiento ha
demostrado ser efectivo en las disquinesias
tardías, por ello se debe suprimir el fármaco o
reducir las dosis al mínimo, al principio se
empeoran los movimientos pero con el tiempo
empiezan a mejorar.
Muchas veces pueden los neurolépticos producir reacciones distónicas agudas con
espasmos musculares sostenidos o n
i termitentes. Pueden aparecer a los 4-5 días de
iniciado el tratamiento, se deben reducir las
dosis y administrar anticolinérgicos centrales,
mejoran en minutos de la administración parenteral de estos últimos fármacos.
Otros antiparkinsonianos de tipo agonistas de
dopamina no se indican debido a que los receptores de dopamina están bloqueados por
los neurolépticos y podría dismiuirse el efecto
antipsicótico.
Algunos neurolépticos, de gran acción antipsicótica como las fenotiazinas piperazínicas
(Trifluofenazina, flufenazina, y otros), desencadenan efectos parkinsonianos con gran
facilidad. Otros neurolépticos, como Clozapina, sulpirida, o la tioridazina, de acción bloqueadora principal sobre los receptores D3,
poseen escasas acciones sobre los núcleos
de la base, desarrollando buenas acciones
antipsicóticas, sin casi provocar efectos extrapiramidales.
Sin embargo, no se debe abusar de los
anticolinérgicos en el tratamiento de los
efectos colaterales porque pueden simular un
empeoramiento de los síntomas mentales,
sobre todo en ancianos, pudiendo aparecer
una psicosis de tipo atropínica. Los
anticolinérgicos centrales más utilizados son
la orfenadrina y la benzotropina.
Disminución del umbral convulsivo: Los
neurolépticos facilitan las convulsiones por lo
que se deben ajustar las dosis de agentes
antiepilépticos. La clozapina es la que tiene
mayor tendencia a producir convulsiones.
Muchas veces luego de un tratamiento prolongado las reacciones extrapiramidales iniciales
pueden adoptar otras características, pudiendo considerarse modificaciones del parkins onismo, por ejemplo movimientos continuos de
los músculos periorales (rabbit sýndrome).,
que en general responden a anticolinérgicos,
debiendo distinguirlas de las disquinesias
tardías, que pueden ser irreversibles y son un
riesgo de la terapia neuroléptica.
Síndrome neuroléptico maligno: también
llamado catatonía hipertérmica, es una reacción idiosincrática rara pero potencialmente
fatal. Se caracteriza por rigidez muscular,
hipertermia, alteración de la conciencia y disfunción autonómica (sudor, taquicardia, incontinencia). No hay evidencias que alguno de los
neurolépticos tenga mayor posibilidad de producir este síndrome, aunque el haloperidol es
el más reporteado, posiblemente por ser el
neuroléptico más usado. Recientemente se
ha reporteado que la clozapina también puede
producirlo. Aunque es una complicación poco
frecuente (1%) es grave y aproximadamente
en el 10% de los casos puede ser fatal. Puede aparecer al comienzo del tratamiento o
luego de varios meses, es de comienzo rápido
(horas a unos días) y no se necesitan dosis
altas para que se produzca. La aparición de
severa disfunción extrapiramidal con gran
rigidez se subrayan en la mayoría de los
casos reporteados y podría dar una pista para
prevenir el síndrome. La severa rigidez podría
explicar la hipertermia por el aumento de producción de calor por los músculos los cual
contribuye a una aumento de la CPK reflejando un riesgo de mioglobinuria e insuficiencia
Las disquinesias tardías pueden alterar la
masticación, deglución , la respiración e interferir con la relación interpersonal del paciente.
Suelen comenzar varios meses (12) después
de iniciado el tratamiento, la mayor incidencia
ocurre en pacientes geríatricos. A diferencia
de las reacciones extrapiramidales precoces
no se sabe que neurolépticos tienen menor
incidencia de estas disquinesias, aunque se
vio mayor riesgo con los neurolépticos de
liberación retardada.
El mecanismo es confuso, pero parecería
deberse a una hiperfunción dopaminérgica en
el estriado. Los agonistas dopaminérgicos ni
a anticolinérgicos empeoran el cuadro, muchas veces mejoran aumentando la dosis del
neuroléptico. Aproximadamente un 50% de
las disquinesias tardías son irreversibles aunque se retire el neuroléptico y otras veces
31
renal aguda. La hipertermia puede llevar a la
deshidratación y disbalance hidroelectrolítico.
Tiene algún punto en común con la hipertermia maligna producida por anestésicos halogenados o con la hipertermia maligna determinada genéticamente aunque no se ha demostrado un enlace fisiopatológico entre las
mismas. El temprano reconoc imiento y pronto tratamiento de este severo síndrome extrapiramidal , particularmente el reconocimiento
de una nueva rigidez puede ser la mejor medida para disminuir su progresión y prevenir
complicaciones. El tratamiento es inespecífico: la supresión del fármaco (que es difícil con
los preparados de acción prolongada), tratamiento sintomático y monitoreo intensivo de
las funciones respiratorias, renal y cardíaca.
El tratamiento con anticolinérgicos para la
severa rigidez parkinsoniana, puede exacerbar la fiebre. También se puede emplear
amantadina o bromocriptina (agonistas de
dopamina) y el relajante muscular esquelético
dantroleno o benzodiacepinas. Es difícil que
hacer si el paciente sigue necesitando neurolépticos. Después de la resolución de los
síntomas puede restituirse el neuroléptico en
forma cuidadosa, aunque algunos pacientes
pueden volver a desarrollar el síndrome.
animales especialmente entrenados. El animal tratado con fenotiazinas, por ejemplo, no
responde a la señal condicionante (timbre,
señal luminosa, etc, pero sigue respondiendo
con escape a la descarga eléc trica (respuesta
no condicionada ). Los barbitúricos, en cambio por la depresión general del SNC que oc asionan, dificultan ambos tipos de respuesta.
Potenciación de los efectos sobre el SNC,
de otras drogas: La clorpromazina, es capaz de potenciar la acción anestésica general
de los barbitúricos y del eter, prolongando la
duración o intensidad de la narc osis. Lo mismo ocurre con otros anestésicos generales, y
con el alcohol. Esta acción potenciadora fue
utilizada por H. Laborit para producir el “cóctel lítico“, compuesto por clorpromazina,
prometazina, atropina, hidergina, y otras drogas autonómicas.
La clorpromazina y los neurolépticos no produc en analgesia, pero si son capaces de potenciar la acción de otros analgésicos. La
levomepromazina en cambio, posee una
poderosa acción analgésica propia , sobre
todo cuando se la administra por vía parenteral, siendo su potencia comparable a la de la
morfina, y con la ventaja de no provocar adicción. Este efecto, fue demostrado en dolores
provocados por herpes zoster agudo, en neuralgias diversas, en dolores postquirúrgicos,
en cánceres irreparables, etc.
Zona Quimioreceptora Gati llo: (ZQG) Los
neurolépticos en general, como las fenotiazinas dimetílicas y piperazínicas (pero no las
piperidílicas como tioridazina) y el haloperidol,
poseen intensas acciones antieméticas, lo
que constituye otra importante aplicación
terapéutica de estos agentes. El centro del
vómito parece no alterarse, pero la ZQG que lo
descarga, resulta marcadamente inhibida. El
mecanismo de la acción antiemética, se relaciona también con el bloqueo de los receptores D2 de esta región del bulbo. Existen además a ferencias colinérgicas labe rínticas y
sinapsis dopaminérgicas. La acetilcolina, la
dopamina y el glutamato estimulan esta neuronas y el GABA las inhibe, está en discusión
la existencia de aferencias y/o receptores
histaminérgicos. Como la dopamina es un
activador de la ZQG, es un mediador de los
componentes motores del reflejo del vómito a
nivel gástrico y es un inhibidor del peristaltismo del tubo digestivo, los antagonistas dopaminérgicos como metoclopramida, domperidona son efectivos antieméticos, lo mismo
que los antipsicóticos o tranquilizantes mayores (sulpirida).
Centro respiratorio : Con las dosis habituales, la clorpromazina, no afecta las fu nciones
del centro respiratorio que, solo se deprime
moderadamente con dosis muy altas.
E.E.G.: Las fenotiazinas producen un incremento de la sincronización con aparición de
ondas theta, de 5-6 por segundo y de bajo
voltaje, similar al estado de sedación y somnolencia.
SISTEMA NERVIOSO PERIFERICO Y MUSCULO ESQUELETICO.
Las fenotiazinas en dosis altas producen
cierta hipotonía muscular . Disminuyen la
actividad motora espontánea en todas las
especies. Con dosis altas inducen un estado
cataléptico con inmovilidad por mucho tiempo.
No son drogas curarizantes , pero tienen la
propiedad de facilitar la acción de estos agentes aumentando la duración e intensidad de
los efectos relajantes musculares
Reflejos condicionados : Los neurolépticos
dificultan las respuestas condicionadas en
32
La clorpromazina, posee además propiedades
anestésicas locales de potencia similar a
los agentes anestésicos utilizados habitualmente. Sin embargo esta acción no tiene
aplicación terapéutica. El mecanismo de este
efecto se relaciona con una estabilización de
las membranas neuronales.
los adrenocorticoides, y también interfieren
con la liberación de somatotrofina y disminuyen la secreción de las hormonas neurohipofisarias (ADH).
OTRAS ACCIONES
Los neurolépticos, pueden desencadenar un
efecto diurético, sobre todo al comienzo del
tratamiento, por disminución de la ADH. Ta mbién hipotensión ortostática, y taqui cardia
refleja. La clorpromazina, y otros neurolépticos, pueden desarrollar un efecto antihipertensivo, por sus acciones sobre el SNA, y una
acción antiarrítmica, tipo quinidina o de tipo
anestésico local. Poseen también una acción
antihistamínica débil, salvo la prometazina,
cuya acción es intensa en este sentido.
SISTEMA NERVIOSO AUTONOMO.
La clorpromazina, posee un potente efecto
simpaticolítico y una más débil acción
parasimpaticolítica. La acción simpaticolít ica, de estas drogas obedece a un doble mecanismo: a) acción central depresora sobre el
hipotálamo posterior, con depresión de los
núcleos simpáticos del SNC; b) Acción periférica sobre las terminación axonal adrenérgica,
donde interfiere con la recaptación axonal de
catecolaminas. Por esta acción, se produce
una depleción de catecolaminas interfiriéndose la acción adrenérgica.
Muchas de estas acciones son de escasa
trascendecia clínica, la más común y constante es la hiperprolactinemia, este efecto en
general condiciona además de la galactorrea,
las alteraciones del ciclo y el hipogonadismo
que se acompaña de dificultad en la erección
producida por efecto anticolinérgico. Entre los
que más frecuentemente causan impotencia
está la tioridazina y el que más causa galactorrea es la sulpirida. No se sabe exactamente porque estos agentes causan aumento de
peso.
Las fenotiazinas y otros neurolépticos, tienen
una acción bloqueadora alfa adrenérgica y
también una débil acción bloqueadora ganglionar. La acción simpaticolítica explica la
hipotensión ortostática que se puede observar con la administración de estas drogas.
Además la clorpromazina, por este mecanismo, es capaz de bloquear la acción de la
adrenalina a nivel cardíaco, inhibiendo la
producción de fibrilación ventricular en
animales sometidos a estimulación simpática intensa ( acción antifibrilatoria ).
EFECTOS HEMATOLÓGICOS:
Agranulocitosis: La agranulocitosis por fenotiazinas es de mecanismo no bien conocido,
muchas veces se ha implicado un mecanismo
tóxico medular directo, más que una sensibilización alérgica de los granulocitos. Es poco
frecuente, generalmente aparece entre las 8
semanas de iniciado el tratamiento, aunque
puede hacerlo después de meses. Puede
cursar con fiebre y escalofríos, debido a diferentes infecciones. Es reversible al suspender
la droga, si vuelve a administrar el agente
puede reaparecer la agranulocitosis en un
tiempo de 20 días aproximadamente. Debe
cambiarse a otro neuroléptico con estructura
química diferente.
Algunos neurolépticos producen marcados
efectos vegetativos, los más importantes son
del bloqueo alfa (congestión nasal, dificultades
en la eyaculación, hipotensión ortostática) y
de la acción parasimpaticolítica antimuscarínica, que puede potenciarse con agentes
antidepresivos tricíclicos, sequedad bucal,
visión borrosa, atonía gastrointestinal y retención urinaria, incontinencia o disuria. La boca
seca puede producir dificultades para hablar y
tragar.
SISTEMA ENDOCRINO.
Como ya vimos, los neurolépticos incrementan la secreción de prolactina. También n
ihiben la liberación de gonadotrofinas, disminuyendo la producción de testosterona, estrógenos, y progesterona, de tal manera que
puede observarse amenorrea, y en hombres
disminución del peso testicular, luego de tratamientos crónicos. Además suele producirse
una disminución de la liberación de ACTH
hipofisario, y disminución de la secreción de
La clozapina, que es un neuroléptico atípico
puede producir agranulocitosis mortales, por
lo que su uso es bastante restringido en muchos países
En forma más frecuente que agranulocitosis
suelen observarse leucopenias transitorias
dosi-dependientes que aproximadamente en
un 10% de los pacientes tratados con clorpromazina aparecen en 6-12 semanas, se
33
diferecian de la agranulocitosis en que los
granulocitos polimorfonucleares no desaparecen de la sangre ni de la médula ósea, y que
suelen ser reversibles sin suspender el tratamiento.
En la intoxicación aguda con antipsicóticos
solos, las complicaciones más serias son
arritmias cardíacas, shock y convulsiones.
Pueden ocurrir reacciones extrapiramidales
agudas con agentes de alta potencia como
haloperidol o flufenacina. Otras serías complicaciones pero menos frecuentes son íleo
paralítico e hipotermia. La insuficiencia renal
aguda ha sido reporteada, aunque es reversible y puede ser secundaria a la hipotensión.
Tolerancia y dependencia física: Los neurolépticos no producen hábito ni compulsión,
pueden producir cierta dependencia física que
se manifiesta por molestias musculares e
insomnio después de la supresión brusca,
también se han reporteado cefalea, náuseas,
vómitos, diarrea, dolor abdominal y rinorrea.
En algunas ocasiones los síntomas son semejantes a la abstinencia a benzodiacepinas:
cambios de apetito, mareos, vé rtigo, gusto
amargo, fiebre, taquicardia y ansiedad. Algunos de estossíntomas se han descripto con
la retirada simultánea de anticolinérgicos.
Una recaída psicótica se puede observar luego de 2 semanas de retirado el agente (raro).
Los síntomas físicos de la retirada del agente,
en cambio se pueden observar a las 48 horas.
Un síndrome de abstinencia severo se ha
descripto en niños que consiste en: náuseas,
vómitos, artaxia y diskinesia coreiforme primaria que afecta a las extremidades, tronco y
cabeza luego de la retirada brusca del tratamiento.
La tolerancia aparece luego de 1-2 semanas
para los efectos sedantes, hipotensor y anticolinérgico. Muchas veces en tratamientos
prolongados aprece una menor respuesta a
los agentes, pero serían debidos a un deterioro que va produciendo la esquizofrenia.
Pigmentaciones oculares y cutaneas: Se
ha observado en tratamientos prolongados y
con dosis altas de clorpormazina una pigmentación azul grisásea de zonas expuestas de la
piel, por acumulación de un pigmento semejante a melanina. Pueden aparecer depósitos
de un pigmento pardo claro en determinadas
regiones oculares, como algunas zonas del
cristalino y la retina. Aunque en general no
afectan la visión.
Reacciones alérgicas: Cutáneas: pueden
aparecer reacciones urticariales, reacciones
maculopapulares, petequias. Con la clorpormazina puede aparecer con bastante frecuencia fotosensibilización.
Ictericia colestásica: Puede aparecer en las 4
primeras semanas del tratamiento, en la actualidad ha disminuido la frecuencia de ictericia probablemente por la menor cantidad de
impurezas de las preparaciones . La ictericia
puede ocurrir 24 semanas después de retirada
la droga y tiene muchas características de
una reacción alérgica, es no dependiente de
la dosis, puede acompañarse de fiebre, rash
y eosinofilia, aunque también ha sido implicado un mecanismo tóxico directo. La hepatotoxicidad puede producirse con fenotiazinas,
así como con otros agentes, incluso con clorpromazina, que la literatura sugería que era
de menor toxicidad.
Los neurolépticos tienen una baja incidenc ia
de efectos adversos con excepción de los
extrapiramidales, muchos de los efectos que
ocurren son molestos como.la sedación y
sequedad bucal, anteriormente fueron descriptas las disquinesias, extrapiramidalismo y el
temblor.
Embarazo: Todos los neurolépticos cruzan la
placenta y llegan al feto en significativas cantidades. Sin embargo estudios controlados
indican que pueden ser usados en el embarazo. Con drogas tan ampliamente utilizadas se
han reporteado casos de malformacionesestructurales, como reducción de los miembros,
por lo que deben evitarse en el primer trimestre del embarazo. También se ha demsotrado
que estas drogas utilizadas en el embarazo
pueden producir teratogenicidad del comportamiento. La mejor recomendación es
evitar estos agentes en el primer trimestre y si
se debe indicar valorar los riesgos-beneficios
de la utilización. Si se debe indicar es preferible utilizar clorpromazina o trifluoperazina, ya
que son las drogas más ampliamente usadas.
Los neurolépticos pueden alterar el ritmo de
sueño-vigilia. Por el bloqueo de receptores H1
de la histamina, de acuerdo a la dosis pueden
producir sedación e incluso sueño.
Intoxicación aguda: El índice terapéutico de
estos agentes es alto. No se han reporteado
muertes por sobredosis aguda de haloperidol
ni clorpromazina. Una importante excepción
es la ingestión conjunta con alcohol, antidepresivos tricíclicos o agentes antiparkins onianos.
34
Cuando la madre ha usado estos agentes en
la semana previa al parto, pueden observar en
el neonato una variedad de efectos como por
ejemplo depresión neonatal y reacciones distónicas agudas que pueden interferir con el
nacimiento normal. La hipotonía puede persistir por meses y puede responder a difenhidramina 5 mg/k/día. Icetericia neonatal, hiperbilirrubinemia y depósitos de melanina en los
ojos pueden observarse cuando se usaron
antipsicóticos a lo largo del embaraz o.
Lactancia: Los neurolépticos pasan la leche
materna en bajas dosis, pero la cantidad se
relaciona con la dosis ingerida por día.
delirio, en las psicosis tóxicas producidas por
alucinógenos como LSD, amfetaminas, cocaína y fenciclidina. El agente más utilizado
es el haloperidol.
También son útiles en algunas psicosis inducidas por el alcohol (alucinaciones) pero es
peligroso usar estos neurolépticos en la retirada del alcohol porque son potencialmente
convulsivantes y se pueden producir convulsiones graves.
En estados maníacos e hipomaníacos Las
sales de litio son los agentes de elección
aunque tiene una latencia en su comienzo de
acción, por eso para calmar el paciente se
suelen utilizar neurolépticos en las fases
iniciales del tratamiento. Su empleo como
antimaníaco es una de las indicaciones más
características de estos agentes. Como en
otras emergencias psiquiátricas se suele usar
haloperidol parenteral, en dosis altas.
FARMACOCINÉTICA
El prototipo es la clorpromazina.
Absorción: Cuando se administra por vía oral,
la absorción es lenta e irregular, se modifica
con alimentos, con antiácidos, anticolinérgicos, café, té, etc. El pico máximo en plasma
se registra luego de 2-4 horas. Tiene un importante efecto de primer paso hepático e intest inal que puede metabolizar hasta un 60% de
una dosis. Es por ello que por vía i.m. la biodisponibilidad se obtiene en 10-30 minutos.
Distribución: No es uniforme, la drog se ac umula en cerebro, pulmón y otros tejidos con
gran irrigación. En cerebro puede tener una
concentración 10 veces mayor que en la sangre. Tienen alta unión a proteínas plasmáticas
(98%), es difícil su eliminación por diálisis en
casos de intoxicación. Pasa a la circulación
fetal y a la leche materna.
Metabolismo:
es hepático, por oxidación
microsomal y conjugación con ácido glucurónico.
Excreción: los metabolitos se eliminan principalmente por orina y en menor proporción por
bilis.
La tioridazina por sus efectos anticolinérgicos
puede tener retardada su propia absorción,.
El haloperidol tiene menor efecto de primer
paso por el hígado que la clorpormazina. Se
metaboliza
principalmente
por
Ndesalquilación. Los metabolitos pueden ser
conjugados con ácido glucurónico.
Indicaciones:
Son drogas de elección en la enfermedad de
Guilles de Latourette, enfermedad rara caracterizada por crisis de tics (faciales, de brazos
y piernas) vocalizaciones como ladridos y
coprolalia, relacionada aparentemente con
hiperfunción de sistemas dopamínicos.
2- No Psiquiátricas: Enfermedad de Huntington, vómitos refractarios e hipo incontrolable.
Algunos neurolépticos pueden ser utilizados
para aliviar cierto tipo de dolor crónico o term inal. Algunos derivados de neurolépticos se
utilizan como antihistamínicos, en anestesia
(neuroleptoanestesia), para disminuir la temperatura corporal en el quirófano. En general
estos derivados no se usan en psiquiatría y no
todos conservan el carácter neuroléptico.
Podemos decir que los neurolépticos o antipsicóticos son drogas de elección para el tratamiento de la esquizofrenia. Su efecto es
sintomático, sin alterar marcadamente el curso de la enfermedad, aunque controlarían la
sintomatología en un alto porcentaje de pacientes, en tratamientos prolongados pueden
reducir las recidivas. Son agentes más efectivos ante los síntomas positivos(alucinaciones,
delirio) que frente a los síntomas negativos
(retraimiento, embotamiento afectivo, pobreza
de lenguaje). No se puede predecir cuales
pac ientes no responderán y muchas veces se
deben probar uno u otro agente. Parece que
la clozapina, remoxipride y risperidona son
más favorables para los síntomas negativos,
por lo que deben dejarse como drogas de
reserva. Si no se consiguen mejorías deben
1-Psiquiátricas: Cuadros esquizofrénicos,
trastorno bipolar (maníaco-depresivo) . Otras
enfermedades que cursen con trastornos ps iquiátricos como alucinaciones o delirio como
puede suceder con .la depresión, algunas
intoxicaciones, demencias, etc.
También están indicados en las psicosis de
los ancianos que son cuadros con agitación y
35
suspenderse ya que estos agentes tienen
efectos adversos importantes (cardiovasculares, vegetativos, extrapiramidales o las disquinesias tardías). Existen preparados inyectables de liberación lenta que son útiles cuando
existen problemas en el cumplimiento del
tratamiento, aunque se debe tener cuidado
con las dosis para evitar una mayor incidencia de efectos adversos. Además de la acción
antiesquizofrénica que puede tardar semanas
o meses en aparecer y que puede lograrse
con dosis bajas o moderadas, los neurolépticos pueden reducir la agitación psicótica,
esquizofrénica o de otra naturaleza (manía,
psicosis tóxica por drogas ps icoestimulantes)en forma inmediata.
36
CAPITULO 4
DROGAS ANTICONVULSIVANTES o ANTIEPILÉPTICAS
M.Valsecia- L.Malgor
La epilepsia es una enfermedad crónica originada en la sustancia gris cerebral que afecta al
0,5 - 2% de la población (afecta cerca de
40.000 personas en EEUU), esta enfermedad
es más común en niños y aún no existe una
droga ideal para el tratamiento de la misma. Es
un conjunto de trastornos neurológicos crónicos
que tienen en común la existencia de episodios
repentinos y transitorios de descargas anormales y sincrónicas de un punto del SNC con o
sin pérdida de la conciencia. Estos fenómenos
se conocen con el nombre de crisis o comicios
y pueden ser de origen motor (convulsiones o
mioclonos), sensitivo, autonómico o psíquico
(ilusiones, alucinaciones).
ronas de la sustancia gris reticular (crisis generalizada) o de la corteza (crisis focal).
Convulsión: “Toda contracción involuntaria de
los músculos”. Estas contracciones pueden ser
tónicas o clónicas y tener un origen cerebral o
espinal. Su origen puede ser anóxico (convulsiones en los síncopes), tóxico (convulsiones
por estricnina), psíquicos (convu lsiones histéricas) o epilépticas.
Epilepsia: Afección crónica, de diferentes
etiologías, caracterizada por la repetición de las
crisis, debidas a una descarga excesiva de
neuronas cerebrales . No todos los episodios
súbitos que comprometen la conciencia son de
origen epiléptico; una crisis convulsiva única y
las crisis convulsivas accidentales (como las
convulsiones febriles, las crisis de la eclampsia
puerperal, los espasmos del sollozo, las crisis
histéricas o los síncopes) pueden ser confundidos con epilepsia. Tampoco deben considerarse como epilepsia la repetición más o menos
frecuente de crisis comiciales en el curso de
una enfermedad aguda (no debe hablarse de
epilepsia urémica o encefálica).
Esta enfermedad se caracteriza por una súbita
despolarización paroxística con movimientos
desviados de Na +, Ca ++, K + y Cl- ; en una población de neuronas inestables.
La incidencia de esta afección es máxima en
edades tempranas, se estabiliza en la edad
adulta y vuelve a aumentar en las últimas décadas de la vida.
El rasgo común en todos los comicios o ataques es la descarga neuronal anormal e hipersincrónica en el cerebro.
Actualmente se habla de síndrome epiléptico,
esto permite clasificar al enfermo de acuerdo a
la edad de inicio, características de las crisis,
trazado electroencefalográfico crítico e intercrítico, existencia o no de trastornos neurológicos
y psíquicos permanentes y la eventual etiología. Permitiendo así un tratamiento correcto y
precoz y con futuras posibilidades de supresión de la medicación a largo plazo.
Toda crisis tiene 2 elementos, por un lado la
excitación reticular y su difusión al resto de la
corteza y por otro lado el sistema inhibidor que
acabará por suprimirla.
Como vimos, las crisis se relacionan con descargas anormales y excesivas de un punto del
SNC llamado foco epileptógeno que corresponde a un grupo de neuronas afectadas, las
cuales pueden descargar estímulos eléctricos
muy importantes con potenciales generadores
que se transmiten a neuronas vecinas y pueden
desencadenar reflejos inhibitorios probablemente mediados por GABA o adenosina o pueden
entrar en resonancia produciendo una potenciación postetánica expandiéndose la actividad
eléctrica muy rápidamente a todo el SNC .
El progreso en la terapéutica de la epilepsia en
los últimos 10 años lo constituye el mejor conocimiento de la farmacocinética, la posibilidad
de medir niveles plasmáticos y el conocimiento
de las interacciones farmacológicas con otros
fármacos y aún de los antiepilépticos entre sí.
El mayor conocimiento de las interacciones
entre drogas ha llevado a realizar en gran número de casos monoterapia que muchas veces
sustituye con gran ventaja las biterapias y a
las peligrosas politerapias.
Crisis o Ataque: Descarga anormal, excesiva
e hipersincrónica rítmica, de un grupo de neu-
37
En la mayoría de las epilepsias no existe una
causa clara y la terapia antiepiléptica está
dirigida a controlar los síntomas de las crisis,
por ello es muy práctica la clasificación de los
distintos tipos de crisis, que se han divido en 2
grupos fundamentales: parciales y generalizadas.
hipocampo y amígdala u otras partes del sistema límbico, aunque algunas pueden tener
origen parasagital o también frontal orbital.
•
•
Clasificación de las crisis: Las manifestaciones neurológicas de las crisis epilépticas
son variables y dependen de las áreas comprometidas en la descarga, pueden ir desde una
breve falta de atención acompañada o no de
síntomas sensoriales, sensitivos o autónomicos, hasta una prolongada pérdida de la conciencia con movimientos tónicos, clónicos o
tónico-clónicos generalizados.
•
•
•
•
•
•
•
•
•
a-Crisis parciales simples o jacksonianas:
no hay alteración de la conciencia o la orientación, ni afecta la esfera psíquica.
•
•
Crisis parciales simples que evolucionan a
secundarias generalizadas
Crisis parciales complejas que evolucionan a
secundarias generalizadas.
Crisis parciales simples que evolucionan
parciales complejas y luego generalizadas.
2- Crisis generalizadas
a -Primarias o idiopáticas
1- Crisis parciales (focal, local)
•
Con alteración de la conciencia desde un
principio
c- Crisis parciales simples o complejas que
evolucionan a generalizadas tónico clónicas
En las crisis parciales hay evidencia clínica o
EEG de inicio local. La descarga anormal generalmente parte de una porción de un hemisferio y puede extenderse a otras partes del cerebro durante una crisis. En las crisis generalizadas no hay indicio de un comienzo localizado.
•
Inicio parcial simple seguido de una alteración de la conciencia.
Con síntomas motores (contracción de un
grupo muscular: dedo, mano y brazo derecho; la lesión es contralateral.
Crisis de Ausencias típicas ( petit mal)
Ausencias atípicas
Crisis mioclónicas
Convulsiones clónicas o tónicas
Convulsiones tónicoclónicas (gran mal)
Atónicas o akinéticas
Con signos y síntomas autonómicos: crisis
enurética, sialorrea intensa
b- Epilepsia generalizada secundaria a
lesiones: (tumores, accidentes cerebrovasculares, traumatismos)
Con síntomas somatosensoriales: parestesias, vértigo, alucinaciones simples audit ivas
o visuales.
3- Crisis sin clasificar
Con síntomas psíquicos: sensación de
haber ya pasado previamente (dejá vu), delirios, etc.
4- Status epilepticus: Accesos prolongados o
repetitivos, puede dividirse en parcial (por ejemplo jacksoniano) o generalizado (status de ausencia o tónico clónico)
b- Crisis parciales complejas o del lóbulo
temporal o epilepsia psicomotora: En general hay alteración de la conciencia o desorientación. Puede haber un aura (olor), dejá vu,
ilusión sensorial (micropsia: objetos más pequeños o macropsia: objetos más grandes).
Pueden presentarse automatismos: caminar sin
objetivos, chasquear los labios. La persona
puede cometer delitos, ejecutar piezas mus icales y cuando la crisis termina tiene amnesia y
pueden pasar horas hasta recuperar plenamente la conciencia. En general estas crisis se
originan en lóbulos temporales: principalmente
MECANISMOS CELULARES IMPLICADOS EN
LA GÉNESIS DE LAS CONVULSIONES
Teniendo en cuenta la variedad de causas, síntomas y posibilidades de evolución de las epilepsias, se supone que existen múltiples mecanismos celulares implicados. Aunque la mayoría de las epilepsias son idiopáticas y sin
causa orgánica conocida, se han desarrollado
modelos experimentales que tratan de reproducir aspectos de la epilepsia humana, aunque
ninguno la reproduce exactamente.
38
Metil - D - Aspartato) produce también este
patrón de respuestas.
2- Una consecuencia de las crisis inducidas por
estímulos eléctricos, químicos o lesiones cerebrales es la producción de brotes axónicos
(sprouting) en varias áreas del SNC. Este fenómeno también se observa en el cerebro humano
epiléptico. Los pasos intermedios entre el estímulo de NMDA y la aparición de los brotes fue
relacionado con estimulación de genes (c-fos,
c-jun), su expresión favorecería la formación de
factor de crecimiento neural (Nerve Groth
Factor) , que actuando sobre sus propios receptores favorecería la aparición de los brotes axónicos. Los fármacos anticonvu lsivantes que
bloquean la inducción del c-fos y el kindling
también bloquean el “sprouting”.
Preparaciones de hipocampo in vitro: El
hipocampo es una estructura del paleocortex
que presenta una gran plasticidad sináptica. Se
estudia la potenciación postetánica o potenciación a largo plazo (LTP), es la persistencia
de respuestas independientemente del estímulo, que se asocia a epileptogénesis y a procesos de aprendizaje.
Kindling: Breves estimulaciones cerebrales
técnicas y localizadas en una zona cerebral
que conducen a una “epilepsia” permanente que
acaba siendo independiente de la estimulación
(kindling). Su relación con la epilepsia humana
es incierta, presenta analogía con la evolución
crónica de ciertos tipos de epilepsia y con las
crisis parciales y su generalización.
3- Se cree que se ponen en marcha varios mecanismos homeostáticos para contrarrestar la
hiperexcitabilidad y que probablemente se relacionen con el RNAm de distintos péptidos que
tras una serie de pasos transcripcionales podrían ocasionar un aumento de la transmisión
inhibitoria (gabaérgica) o una disminución de la
excitatoria (glutamatérgica). Parecería que existe una disminución de glutamato en el foco
epileptógeno y un aumento en los alrededores
del foco. En cambio los niveles de GABA estarían inalterados.
Aplicación de sustancias químicas: El desarrollo de focos epileptógenos se puede realizar
con la aplicación de sustancias químicas en la
superficie de la corteza o inyectándolas en el
cerebro.
Estímulo eléctrico o químico: en el ratón se
pueden inducir convulsiones por estímulo eléctrico o químico. La estimulación eléctrica de
todo el cerebro (electroshock máximo) en ratones induce una extensión tónica de las patas
traseras del animal. La administración sistém ica (intraperitoneal) de pentilentetrazol induce la
aparición de contracciones clónicas generalizadas.
Mecanismos de acción
La actividad epiléptica es producida, como vimos, por una hipersincronía excesiva neuronal,
que podría ser producida por alteraciones biofísicas de la célula o por una transmisión sináptica anormal. Ambos mecanismos estarían
implicados en la génesis del foco epileptógeno.
Existen cepas de animales predispuestas a
sufrir crisis convulsivas espontáneas o en fo rma
refleja a determinados estímulos.
Los datos experimentales permiten vislumbrar
algunos de los posibles mecanismos involucrados tanto en la iniciación de la descarga epiléptica como en su propagación por el cerebro:
El mejor marcador del evento epiléptico es la
desviación de la despolarización paroximal
(DPS). Cuando esta se produce, el potencial de
reposo de la neurona se eleva por encima del
umbral del potencial de acción normal. El primer período de la DPS comienza con la apertura de canales de Na+ y luego despolarización,
unos milisegundos después se produce la apertura de canales de Ca++, el calcio entra al citosol, se une a proteínas fijadoras de CA++ y es
secuestrado en la mitocondria, previniendo una
excesiva concentración de calcio que sería
citotóxica. Se abren canales de K+ que producen la repolarización neces aria para una nueva
despolarización. Las drogas antiepilépticas
inhiben esta secuencia de eventos a través de
diferentes mecanismos de acción:
1- Las puntas EEG que caracterizan a la actividad epiléptica se relacionan con la producción
de descargas neuronales de potenciales de
acción de frecuencia anormalmente alta. Hay
neurona intrínsecamente hiperexcitables (“epilépticas”)
que desencadenan una actividad
excesiva y presentan despolarizaciones desviadas llamadas PDS (paroxysmal despolarization
shifts). Estos PDS son despolarizaciones lentas anormalmente amplias y prolongadas y
generan ráfagas de potenciales de acción de
alta frecuencia, la estimulación de receptores
de aminoácidos excitatorios como el NMDA (N-
39
•
hasta que se sintetice nueva enzima. El ácido
valproico también inhibe la GABA-T entre otros
mecanismos antiepilépticos.
Prolongación del período de inactivación de los
canales de Na+ voltaje - dependientes.
Otra forma de aumentar la neurotransmisión
GABA es la inhibición de la recaptación del
neurotransmisor, que es el principal mecanismo
para que termine la acción del GABA, de este
modo aumenta la concentración de GABA en la
sinapsis. El ácido nipecótico (tiagabida) tiene
este efecto, este agente se halla en fase II de
experimentación. El ácido valproico también
tiene este efecto, aunque es de menor importancia que la inhibición de la GABA-T.
•
•
•
Aumento de la inhibición gabaérgica.
Bloqueo de los canales T de calcio.
Disminución de la acción de neurotransmis o res excitatorios
Otros mecanismos no bien conocidos.
Prolongación del período de inactivación
de los canales de sodio voltaje dependientes:
La carbamazepina, fenitoína, ácido valproico,
benzodiacepinas, fenobarbital y primidona, poseen la capacidad de bloquear los trenes de
potenciales de acción repetitivos de alta frecuencia que se generan en la neurona epiléptica, aunque solo carbamazepina, ácido va lproico y fenitoína lo hacen en dosis farmac ológicas.
Bloqueo de los canales T de calcio:
La etosuximida a dosis terapéuticas bloquea
los canales T de calcio 9Transient low voltage
activated), a nivel de las neuronas talámicas.
Esta droga posee gran efectividad en las crisis
de ausencia, lo que ha sugerido que las neuronas talámicas tendrían un importante rol en la
generación de la ritmicidad en las crisis de
ausencia. El ácido valproico también tiene este
efecto pero es menos marcado que sus efectos
sobre los canales de sodio o sobre la GABA-T.
Fármacos que aumentan la inhibición GABAérgica:
• Agonistas GABAérgicos directos:
a ) Progabida
• Agonistas GABAérgicos indirectos :
Disminución de la acción de neurotransm isores excitatorios:
b ) Benzodiacepinas: a través de receptores Ben zodiacepínicos ubicados en el receptor GABAA.
c) Barbitúricos (fenobarbital, primidona): apertura
de canales de Cl - del receptor GABA-A .
d ) Inhibidores de la Captación de GABA: Tiagabida, ácido valproico.
e ) Inhibidores de la GABA transaminasa (GABAT): Vigabatrina, ácido valproico.
Los receptores para aminoácidos excitatorios
(glutamato, aspartato)
se hallan altamente
concentrados en áreas del cerebro implicadas
en la epileptogénesis. Se están ensayando
numerosas drogas que disminuyen la acción
excitatoria de estos neurotransmisores y que
por este mecanismo tienen un efecto antiepiléptico. Estos agentes disminuyen los efectos del
glutamato por varios mecanismos:
Las benzodiacepinas actúan estimulando la
transmisión inhibitoria gabaérgica en forma
indirecta, poseen receptores llamados Bz1 u
omega 1, Bz2 u omega 2; dentro de la molécula
receptora GABA-A, que al ser activado por un
agonista facilita la transmisión GABAérgica,
permitiendo una mayor apertura de canales de
Cl- y mayor afinidad del GABA por su receptor.
Los barbitúricos en cambio tienen su sitio aceptor directamente en el canal de cloro del receptor GABA-A y lo abren, con un efecto dosis
dependiente, a mayor dosis de fenobarbital
mayor efecto inhibitorio.
La vigabatrina es un análogo del GABA que
inhibe en forma irreversible a la enzima GABA
transaminasa (GABA-T) evitando la degradación
del neurotransmisor GABA, debido a que la
inhibición es irreversible, el efecto se prolonga
•
•
•
•
Disminución de la síntesis de ácido glutámico.
Inhibición de la liberación del neurotrans misor.
(gltamato=lamotrigina)
Aumento de la recaptación
Antagonismo competitivo (CGP 37849 y CGP
39551) o no competitivo (MK 801) de los recep tores postsinápticos.
Efectos del felbamato (bloquea NMDA) y la
gabapetina (aumenta GABA y disminuye
Na):
El felbamato es un nuevo agente antiepiléptico
que se halla en el comercio, es un dicarbamato
que en modelos animales es capaz de inhibir
las crisis producidas por electroshock máximo,
40
por pentilentetrazol y por la picrotoxina. No se
conoce su mecanismo de acción.
sobre toxicidad y muertes hematológicas y
hepáticas. Aparentemente su toxicidad puede
ser baja.
La gabapentina es un análogo del GABA que
demostró ser anticonvulsivante en numerosos
modelos experimentales. Su mecanismo de
acción también es poco conocido. Se ha encontrado en algunos experimentos un aumento
del recambio de GABA en algunas regiones
cerebrales de rata y que la droga se une al sitio
de alta afinidad para el GABA. Algunos investigadores han postulado un efecto sobre el metabolismo de la serotonina cerebral.
La carbamazepina inhibe la propagación del
foco epiléptico, disminuye las descargas epilépticas e impide la potenciación postetánica del
foco (PPT). La potenciación postetánica, se
cree que es un mecanismo que refuerza de
manera positiva las descargas focales y facilita
la transmisión de los impulsos a zonas sinápticamente alejadas y se considera un mecanismo de propagación de un estímulo.
CLASIFICACIÓN DE AGENTES ANTICONVULSIVANTES Son agentes de composición
química heterogénea.
Se han sugerido varios mecanismos para explicar el efecto antiepiléptico, de ellos el más
probable es el bloqueo de los canales de Na+
voltage-dependientes. La carbamazepina al
igual que la fenitoina produce un bloqueo de los
canales de sodio que dependen de voltaje y un
bloqueo de la frecuencia de apertura del canal,
de manera que hay mayor inhibición cuando la
célula está despolarizada y cuando se activa
repetidamente.
CARBAMAZEPINA (Tegretol, Carbamat Conformal, Carbagramon )
OXCARBAZEPINA (Trileptal)
BARBITÚRICOS:
Fenobarbital (Gardenal,Luminal)
Primidona (Mysoline)
Aunque no se sabe con seguridad que este sea
el mecanismo, la carbamazepina, se une a los
canales de sodio inactivados e impide la transición a un estado de cierre desde el cual pueden
abrirse. Los otros mecanismos propuestos no
explican fácilmente su efecto antiepiléptico,
aunque son producidos a dosis farmacológicas.
La carbamazepina es también antagonista de
los receptores A1 de adenosina e interacciona
con receptores de benzodiacepinas periféricos.
FENITOÍNA o difenilhidantoína
(Lotoquis simple, Epamín)
ACIDO VALPROICO (Depakene, Valcote, Logical)
SUXINIMIDAS: Etosuximida
BENZODIACEPINAS:
Diazepam (Valium)
Clonazepam (Rivotril)
Clobazam (Karidium, Urbadan)
Nitrazepam (Mogadan)
Lorazepam (Trapax)
Además de su efecto anticonvulsivo, la carbamazepina por su acción en la sincronización
no sináptica (bloquea las descargas en un medio sin calcio), es una droga útil en la neuralgia
del trigémino y del glosofarínageo. por su semejanza con los antidepresivos triciclicos, por
lo que muchas veces se emplea en pacientes
maníaco-depresivos.
VIGABATRIN (Sabril)
GABAPENTINA (Neurontin)
FELBAMATO (Felbatol)
Es un agente útil en las convulsiones tónicoclónicas generalizadas y en las convulsiones
parciales simples o complejas. Tiene poco efecto sobre la ausencia, y efectos variables sobre
convulsiones de otros tipos o combinadas. La
carbamazepina parece ser especialmente útil
para las convulsiones parciales complejas en
niños que experimentan sedación excesiva con
otros agentes, o en pacientes con síntomas
depresivos. La carbamaz epina ha reemplazado
tanto a la fenitoína como al fenobarbital como
anticonvulsivante de primera elección para una
serie de alteraciones convulsivas pediátricas.
LAMOTRIGIDE (Lamictal)
Nuevos agentes antiepilépticos :
TIAGABINA
ZONISAMIDA
TOPIRAMATO (Topamac)
CARBAMAZEPINA
Es el único anticonvulsivante químicamente
relacionado a los antidepresivos tricíclicos. La
aprobación del uso de anticonvulsivantes fue
retrasada en EEUU debido a reportes iniciales
41
tos sanguíneos y plaquetarios, función renal y
hepática, y exámenes oftalmológicos. La aparición de rashes menores de piel, probablemente
resuelvan solas. También se han comunicado
reacciones dermatológicas serias tales como
sindrome de Stevens-Johnsons, dermatitis exfoliativa, eritema multiforme, eritema nudoso y
lupus eritematoso.
A pesar de la presencia de un metabolito activo
(carbamazepina epóxido), hay un rango terapéutico estrecho cuando se usa la carbamazepina como monoterapia. El rango terapéutico es
más bajo, (4-8mg/l) cuando se la combina con
otras drogas. El monitoreo de la droga es m
i portante.
La carbamazepina se absorbe bien, tiene una
distribución de volumen aparente similar a la del
agua corporal, y se une moderadamente a las
proteínas plasmáticas (60-80%). Se metaboliza
en el hígado a por lo menos un metabolito activo (epóxido) a una velocidad variable. La vida
media plasmática tienen un amplio rango (860h) y puede ser más corta y variable en recién
nacidos y niños pequeños. Su clearance metabólico puede estar genéticamente controlado.
El metabolismo puede ser inducido por otras
drogas así como por la misma carbamazepina.
En algunos pacientes la autoinducción puede
acortar la vida media lo sufi ciente como para
justificar dos o aún tres administraciones diarias. Los cambios en el EEG no se correlacionan con la eficacia, pero el monitoreo de la
droga es útil para guiar el ajuste de dosis y
demostró incrementar la eficacia.
Otros problemas con la carbamazepina es su
capacidad para alterar la biodisponibilidad del
valproato, la carencia de una preparación para
administración e.v., lo cual limita su utilidad, y
la posibilidad de efectos teratogénicos, lo que
ha aumentado la preocupación con respecto a
su uso en mujeres embarazadas. Existen reportes que comunican la aparición de espina bífida
cuando se utiliza carbamazepina durante el
embarazo.
El conocimiento de la toxicidad de la carbamazepina está evolucionando. Es común la leucopemia transitoria, pero la depresión de la médula ósea (incluyendo agranulocitosis fatal) es
rara.
HIDANTOINAS (fenitoína o difenihidantoína)
Se han reportado muchos efectos adversos,
incluyendo nistagmus, ataxia, diplopía, visión
borrosa, opacidad del cristalino, disturbios gastrointestinales, serias reacciones de piel, daño
hepático, función cardiovascular alterada, hiponatremia por secreción de ADH ni apropiada,
disfunción de la vejiga, y empeoramiento de las
convulsiones a altas concentraciones. La disfunción cognocitiva es mucho menos común
que con la fenitoína o el fenobarbital, pero puede ocurrir aún dentro del rango terapéutico,
especialmente si se usa la carbamazepiana en
politerapia.
La fenitoína no afecta el umbral del estímulo (no
“inhibe” el comienzo de las descargas epilépticas), limita la propagación de la actividad convulsiva. Esta droga es capaz de bloquear la
potenciación postetánica del foco (PPT) del
mismo modo que la carbamacepina.
Aún siendo cambiante, el rol de la carbamazepina en el tratamiento de las convulsiones continúa siendo promisorio debido a su eficacia en
múltiples tipos de convulsiones, tox icidad limitada y aparente capacidad para mejorar el ánimo, función motora y conducta. Lo último es
especialmente útil para pacientes institucionalizados o retardados.
La fenitoína ejerce sus acciones anticonvulsivantes sin producir una depresión generalizada
del SNC.
Se piensa que la acción anticonvulsiva de la
fenitoína está mediada principalmente por el
bloqueo de canales de sodio operados por voltaje. La fenitoína produce una inhibición del canal
de sodio dependiente del voltaje (mejor en cél ulas despolarizadas) y también inhibe mejor los
canales que se abren y cierran contiinuamente
(dependiente de frecuencia). Por ello la fenitoína
es selectiva para neuronas hiperexcitadas y a
concentraciones farmacológicas no modifica la
excitabilidad celular normal (solo la modifica a
concentraciones tóx icas).
En ratas sometidas a dosificación crónica se
han encontrado atrofia testicular y tumores
gentitales. Se ha visto decoloración de la vejiga
en perros a altas dosis. La importancia de estos hallazgos para los humanos aún no está
clara, pero la posibilidad de toxicidad gonadal a
largo plazo es de suma importancia en niños.
Además del monitoreo de la droga se recomienda el seguimiento periódico de los recuen-
Aunque la fenitoína se une poco canales de
sodio en estado de reposo (cerrados), también
tiene baja afinidad por el estado abierto del
42
canal y bloquea principalmente los canales
cuando están inactivados. No se sabe la manera exacta por la cual la fenitoína bloquea canales de sodio inactivados, probablemente evita
que el canal pase al estado de reposo para que
pueda volver a abrirse.
Las características de absorción de la fenitoína
se complican por sus características químicas,
las diversas preparaciones disponibles, y su
farmacocinética. Se han documentado problemas con la biodisponibilidad de la fenitoína. La
vía intramuscular de administración produce
una absorción impredecible y por lo tanto debe
ser evitada. Aunque hay muchos productos
genéricos que se absorben bien es mejor evitar
cambiar los productos ya que el clearance dependiente de la dosis de la fenitoína hace que
los cambios de biodisponibilidad se vuelvan
potencialmente peligrosos.
Otras acciones de la fenitoína como bloquear
canales de calcio voltaje y frecuencia dependientes (tipo T) y actuar sobre receptores gabaérgicos o sobre aminoácidos excitatorios no
parecen influir en su efecto anticonvulsivante.
En resumen, fenitoína actúa en canales de
sodio voltaje sensibles estabilizando las membranas neuronales contra la hiperexcitabilidad,
reduce la potenciación postetánica y previene
la detonación de focos corticales a áreas adyacentes.
Del mismo modo que con fenobarbital, se necesitan dosis diarias de feniotoína mayores y
más frecuentes para mantener niveles terapéuticos en algunos pacientes. Probablemente
por las diferencias en la composición del cuerpo, absorción, tamaño relativo de los órganos,
distribución y metabolismo de la droga más
rápidos.
De las hidantoínas solo tres han tenido un uso
apreciable. La fenitoína fue la primera que se
introdujo y es la más prescripta. La fenitoína
mediante un mecanismo desconocido suprime
las convulsiones parciales simples, parciales
complejas y las tónico-clónicas secundariamente generalizadas. La fenitoína también es de
alguna utilidad en estados epilépticos, pero su
eficacia no se ha definido cuando se la compara a agentes como las benzodiacepinas.
La fenitoína es metabolizada casi completamente (hidroxilada) en el hígado a metabolitos
inactivos. por un proceso que es saturable,
donde los pequeños cambios en la dosis producen cambios desordenados en la concentración sanguínea, clearance y en el efecto.
La concentración óptima se determina en cierto
grado por la severidad y duración de las convulsiones. Los pacientes con convulsiones leves o
infrecuentes se pueden tratar mejor a concentraciones menores. Algunos estudios han documentado una frecuencia incrementada de
convulsiones a concentraciones mayores de
fenitoína. Dicha correlación negativa entre concentración y efecto puede ser un artificio de
selección del paciente. Los pacientes que no
tienen convulsiones no toman su medicación y
los pacientes difíciles de controlar toman más
drogas. Sin embargo, en algunos pacientes la
frecuencia de convulsiones aumenta con el
incremento de las concentraciones de anticonvulsivantes (niveles de respuesta bifásica o la
llamada convulsión paradójica). Cuando esto
ocurre usualmente se asocia a concentraciones
de fenitoína por encima de 35 ug/ml. Esto puede producir una ausencia incrementada o convulsiones tónico-clónicas generalizadas. Es
importante considerar a este fenómeno siempre
que se incremente la frecuencia de convulsiones junto con concentraciones máximas o por
encima del rango terapéutico, especialmente
porque esto puede ocurrir sin otros signos de
toxicidad (por ejemplo nistagmus).
Los pequeños cambios en la dosis o en la cantidad absorbida pueden resultar en grandes
cam bios tanto en la concentración eve ntual
como en el tiempo que toma alcanzar concentraciones máximas.
Se han ideado una serie de métodos para dosificar a la fenitoína.
Esta droga es un clásico ejemplo en el cual
puede ser útil el monitoreo de su concentración.
Hay un escaso rango terapéutico, gran variabilidad interpacientes en el clearance y algunos
efectos tóxicos (por ejemplo disfu nción congocitiva) solo se sospechan clínicamente ante concentraciones elevadas. Se deben medir las
concentraciones de la droga luego de iniciar la
terapia y luego de cualquier cambio en la condición clínica, regimen de dosis, formulación
usada o administración conjunta de otras drogas.
El monitoreo de la droga es especialmente
importante en niños, ya que estos parecen
necesitar mayores dosis de mantenimiento que
los adultos, el cumplimiento frecuentemente es
un problema, el tiempo de transito intestinal es
43
variable.
Muchos efectos neuropsicológicos
son difíciles de reconocer en niños lo mismo
que otros efectos tóxicos, incluyendo hipertrofia
gingival, hipertricosis, metabolismo vitamínico
alterado, sangrado neonatal y posibles efectos
teratogénicos o inmunogénicos.
Los dos efectos colaterales más comunes
(hirsutismo e hipertrofia gingival), son cosméticos, pero pueden ser molestos. El monitoreo
de la droga y la buena higiene oral pueden disminuir pero no eliminar las posibilidades de
sufrir estos efectos adversos.
Los efectos colaterales tóxicos más comunes
son neurológicos y están relacionados con las
concentraciones sanguíneas. La incidencia real
de toxicidad a diversas concentraciones sanguíneas es desconocida. Sin embargo, generalmente, los signos neurológicos son poco comunes por debajo de 15 ug/ml, el nistagmus
aparece por arriba de 30 ug/ml, las convulsiones paradójicas por arriba de 35 ug/ml, y los
cambios mentales por arriba de los 40 ug/ml.
La fenitoína parece ser más segura que los
barbituricos en sobredosis agudas. Causan
delirio cerebelar agudo, pero raramente coma.
La sobredosis oral raramente causa la toxicidad
cardíaca vista con una administración endovenosa rápida. Esto se debe, por lo menos en
parte, a que la toxicidad de la fenitoína endovenosa es secundaria al diluyente usado en la
preparación parenteral (40% de propilenglicol y
un pH >12 ).
Los efectos neurológicos menos comunes ni cluyen neuropatía periférica, embotamiento,
insomnio, nerviosismo, irritabilidad, contracción
muscular, diplopía, fatiga, depresión, temblor,
dolor de cabeza, y disturbios psicóticos. La
toxicidad parece estar relacionada tanto a las
concentraciones plasmáticas o séricas como a
la duración de la terapia. Es posible que los
niveles excesivos prolongados produzcan lesiones permanentes en el SNC, incluyendo degeneración de las células de Purkinje. Esta
posibilidad es de particular m
i portancia en un
niño que se encuentra en
desarrollo. Sin
embargo, aunque toda la toxicidad al SNC sea
reversible, el efecto de la temporaria alteración
cognocitiva o psicomotora durante el periodo de
aprendizaje
merece especial consideración.
Debido a que hay tratamientos alternativos, se
debe tener especial precaución antes de usarse
la fenitoína en cualquier niño en el cual los
signos tempranos de toxicidad al SNC sean
difíciles de reconocer.
El uso durante el embarazo puede estar asociado al sangrado neonatal o a teratogénesis.
Aunque el riesgo teratogénico se incrementa el
doble o el triple en madres epilépticas tratadas
con fenitoína es difícil discernir los riesgos de la
enfermedad de los de la droga. Las decisiones
de tratamiento durante el embarazo se basan
en los riesgos relativos de drogas alternativas o
de tratamietno sin drogas y convu lsiones versus
el riesgo incrementado de malformaciones (especialmente labio leporino y lesiones cardíacas
congénitas). Tanto la dosis requerida como las
concentraciones efectivas de la droga deben ser
menores en mujeres embarazadas.
Se ha descripto un síndrome de Hidantoína
fetal con hipoplasia mediofacial, puente nasal
bajo, hipertelorismo, arco de cupido en labio
superior, hipoplasia de las falanges distales,
retraso del crecimiento intrauterino y deficiencia
mental.
También se describen numerosos síntomas
gastrointestinales no específicos y síntomas
dermatológicos. También ocurren reacciones de
hipersensibilidad cruzada entre los barbituricos
y las hidantoínas estructuralmente similares.
La fenitoína es una droga muy efectiva. El uso
de hidantoína se limita más por la toxicidad que
por la carencia de eficacia, y se puede evitar
solo algo de esta toxicidad con monitoreo clínico y de laboratorio cuidadosos. La mefenitoína
es química y farmacológicamente muy similar a
la fenitoína. Su metabolismo parece ser más
rápido que el de la fenitoína pero fue menos
estudiado. Se dice que la mefenitoína es terapéuticamente superior a la fenitoína, pero la
toxicidad seria, (especialmente rashes y di scrasias sanguíneas fatales) limitan su uso. Su
metabolito N-dimetilado es activo y responsable
de algo de su terapéutica así como también de
sus efectos tóxicos. La mefenitoína es similar a
muchas otras hidantoínas que son efectivas
pero que se usan solo raramente debido a su
Raramente ocurren alteraciones hematológicas
incluyendo trombocitopenia, leucopenia o leucocitosis, granulocitopenia, pancitopenia, eosinofilia, monocitosis, y anemias, como alteraciones linfoproliferativas malignas o premalignas.
También han sido comunicadas otras reacciones pocos comunes, incluyendo metabolismo
de vitamina D alterado en pacientes que reciben
múltiples drogas y tienen limitada exposición al
sol (osteomalacia y raquitismo).
44
toxicidad. La etotoína por otra parte parece ser
menos tóxica y menos eficaz que la fenitoína.
las convulsiones tonico-clónicas generalizadas
y para estados epilépticos. Son menos útiles
para convulsiones parciales, mioclónicas, o
akinéticas. Sin embargo, a pesar de los años
de uso existen relativamente pocos estudios
rigurosos o comparativos de eficacia o toxicidad.
Numerosas drogas incrementan las concentraciones o los efectos de la fenitoína debido a
alteraciones del metabolismo o de unión a las
proteínas. Pueden producir interacciones: isoniazida, anticoagulantes cumarínicos, disulfiran,
cloranfenicol, cloridiazepóxido, metilfenidato,
clorpromazina, estrógenos, etosuximida, y e
fnilbutazona. Han sido descriptos niveles de
fenitoína disminuídos con fenobarbital, prim idona, carbamazepina, y ácido valproico.
Los rangos terapéuticos se definen pobremente
debido a muchos factores, incluyendo la presencia de metabolitos activos, ionización y
distribución dependientes de pH, y aparición de
tolerancia farmacodinámica y metabólica. Las
características de ionización de estas drogas,
especialmente el fenobarbital, son tales que los
cambios fisiológicos en el pH alteran tanto la
distribución de la droga como la eliminación.
Otras drogas, o estados de enfermedad pueden
alterar la cinética o los efectos de los barbituricos.
BARBITURICOS: Fenobarbital
El fenobarbital inhibe las crisis inducidas por
electroshock máximo y por pentilentetrazol.
Eleva el umbral de estímulo y limita la propagación de la actividad del foco epileptógeno.
La absorción es rápida y completa. No se han
identificado problemas significativos en la biodisponibilidad. La eliminación renal tiene relativamente poca importancia, por lo menos para
las droga madre sin cambios, ya que el clearance es principalmente por metabolismo hepático. Sin embargo, cuando el metabolismo es
lento, el clearance renal se vuelve mportante
i
(por ejemplo en casos de sobredosis y en recién nacidos).
Su mecanismo de acción anticonvulsivo se
intenta explicar teniendo en cuenta que aparece
en dosis más bajas que las sedantes y que no
se desarrolla tolerancia para este efecto. El
fenobarbital facilita la inhibición GABAérgica
actuando sobre el sitio aceptor para barbitúricos
en el canal de Cl- del receptor GABA-A. Los
barbitúricos aumentan las probabilidades de
apertura del canal de Cl- y el tiempo de permanencia de abierto. Otros efectos sobre canales
de K y calcio (tipo N) podrían ser importantes
pero aún no se aclaró su rol.
Puede producir autoinducción o inducción enzimática para otras drogas. Aún en niños pequeños el fenobarbital se elimina tan lentamente que una sola dosis diaria es normalmente
adecuada, salvo en el caso raro del niño que
presenta respuestas farmacológicas indeseables (sedación o hiperactividad).
El fenobarbital también disminuye la excitación
producida por el glutamato , pero este efecto se
produce por unión a los receptores no-NMDA y
no explicaría su efecto anticonvulsivo, porque
los fármacos bloqueantes de los receptores de
NMDA son los que poseen efecto anticonvulsivo
(podría ser quealgunos receptores de aminoácidos excitatorios no-NMDA y AMPA, estén
implicados en epilepsia). También se deberían
considerar razones farmacocinéticas como
sería la posible importancia del pH más ácido
que presenta el cerebro epiléptico, porr lo que
fármacos con el pKa más bajo (como el fenobarbital) tendrían más formas no ionizadas, que
difundirían mejor al cerebro que otros barbitúricos con el pKa más alto.
El fenobarbital es una droga muy útil. Es segura, barata, y efectiva. Su uso en niños está
limitado por la aparición relativamente común de
alteraciones en la conducta o función cognocitiva, y excitación "paradójica" del SNC.
También puede producir depresión. Su larga
vida media permite una sola toma diaria, y
usando dosis de ataque de (10-20mg/kg) se
adquiere rápidamente un estado estable siguiendose luego con dosis mucho menores (26mg/kg/día) de mantenimiento. Sin dosis de
ataque en dos semanas se alcanza el estado
estable.
Desde la introducción del fenobarbital, se han
sintetizado miles de compuestos asociados.
Solo unos pocos son anticonvulsionantes útiles
a dosis subanestésicas. El fenobarbital, es un
metabolito tanto del mefobarbital como de la
primidona. Estos barbituricos son efectivos para
Aunque estructuralmente son ligeramente diferentes, la primidona se puede considerar un
barbiturico. Por medio de un proceso saturable
45
se metaboliza a fenobarbital. No está claro
cuanta actividad anticonvulsivante itene la primidona en humanos por encima de sus dos
metabolitos activos (fenil-metil-malona-mida, y
fenobarbital). Las dosis iniciales deben ser pequeñas con incrementos graduales que dependen de la eficacia, toxicidad, y de la apreciación
de que los metabolitos (especialmente el fenobarbital) continuarán acumulándose durante
semanas antes de que se adquiera el estado
estable. Las concentraciones de primidona son
difíciles de interpretar sin medición de sus metabolitos activos, especialmente el fenobarbital.
Numerosos estudios han documentado la eficacia del ácido valproico en la mayoría de los
tipos de convulsiones. Parece ser especialmente útil en las crisis de ausencia, pero también
es útil para las convulsiones tónico-clónicas
generalizadas, simples parciales y complejas
parciales, mioclónicas menores y acinéticas.
Existen algunas evidencias que indican que la
producción de metabolitos hepatotóxicos depende de la dosis o de la concentración.
La absorción es rápida pero se retarda por la
comida. La droga se distribuye en el agua corporal, y el 85-95% se une a proteínas plasmáticas. Se conjuga con el glucuronido en el hígado
y luego se excreta en la orina. Se recupera muy
poca droga sin cambios. Los metabolitos que
han sido descriptos incluyen al diácido (ácido 2propi glutúrico), y un metabolito cetona que
causa una reacción de cetona falso positiva en
orina.
El efecto tóxico más común de los barbituricos
es la excitación y la conducta hiperactiva. El
efecto adverso del fenobarbital sobre la inteligencia luego de su uso por largo tiempo, aunque de pequeña magnitud, es importante. La
incidencia de excitación e hiperactividad es
difícil de establecer, pero ocurren frecuentemente en niños pequeños. Las reacciones de tolerancia e hipersensibilidad (especialmente rashes), y hemorragia también pueden aparecer en
infantes nacidos de madres tratadas con fenobarbital. Los efectos menos comunes o menos
documentados incluyen malestar gastrointestinal, ictericia y anemia megaloblástica (que
responde al tratamieto con ácido fólico).
Se sabe poco acerca de los efectos de los
estados de enfermedad sobre la cinética o efectos del ácido valproico. Pueden ser de importancia la enfermedad hepática, así como también las alteraciones en la glucuronidación o en
el metabolismo de los ácidos grasos de cadena
corta determinadas genéticamente o por enfermedades. La sobredosis se asocia a vida media
prolongadas.
Otro efecto colateral importante de los barbituricos es su capacidad inductora del metabolismo
de fármacos, incluyendo a los mismos barbituricos. Este efecto debe ser considerado cuando
se ajusta la dosis de una droga que se administra conjuntamente, especialmente al comenzar
o terminar con el tratamiento con barbituricos
en un paciente ya estabilizado.
La vida media varía desde 6 a 15 horas, con
vida media más corta (y mayor toxicidad) en
pacientes que reciben múltiples drogas.
Se deben individualizar las dosis sobre la base
de la respuesta. Puede tardarse semanas en
ver los efectos completos.
ACIDO VALPROICO (valproato)
Puede ser necesario administrar múltiples dosis
por día con la comida para disminuir los efectos
colaterales gastrointestinales (nauseas y vómitos).
Fue descubierto como anticonvulsivante, en la
Argentina en el año 1972.
El ácido valproico (ácido acético 2-propilvalérico
dipropilo) es un ácido carboxílico alifático saturado simple cuyo mecanismo de acción se
desconoce. Se han hecho muchas sales del
ácido. La sal de sodio (valproato de sodio) se
vende actualmente, pero también se usan el
ácido libre así como las sales de calcio y magnesio. Las preparaciones difieren ligeramente
en su velocidad y cantidad de absorción y en la
incidencia de molestias gastrointestinales, pero
no está claro si difieren o no en forma significativa en sus efectos clínicos.
Se han descripto efectos adversos como sedación, hipersalivación, pérdida del cabello, aumento de peso, edema periférico, pancreatitis,
alteraciones en la función plaquetaria, edema
periférico, somnolencia, hiperamoniemia, aumento de transaminasas y hepatitis fulminante.
En animales hay efectos teratogénicos relacionados a la dosis así como toxic idad testicular.
Ha sido documentada la teratogenicidad en
humanos (defectos en el túbo neural, espina
bífida).
46
Han sido descriptas numerosas interacciones
entre drogas con el ácido valproico. Acortan la
vida media del ácido valproico la fenitoína, fenobarbital, primidona y carbamazepina. El ácido
valproico también incrementa las concentraciones totales de carbamazepina y enobarbital.
f
Cuando se la combina con clonazepan, el valproato puede inducir estados de ausencia.
límbico, tálamo, e hipotálamo, en asociación
con receptores GABA y el canal de cloro.
El diazepan es un compuesto liposoluble, que
se absorbe rápida y completamente luego de la
administración oral o rectal, aunque no intramuscular. Se distribuye rápidamente en los
tejidos grasos. Se metaboliza lentamente en el
hígado
a
un
metabolito
activo
(Ndesmetildiazepan) el cual es hidroxilado (t1/2=
25 - 50 hs) a otro metabolito activo: oxazepan.
Este es glucuroconjugado y luego excretado
por vía renal. Algunos metabolitos son sometidos a recirculación hepática.
A. Valproico: (Depakene, Valcote, Logical)
Presentación: caps. de 250 y 500 mg, compr.
400 mg, jarabe 50 mg/ml, gotas 200 mg/ml.
Dosis: Comenzar con 15 mg/kg/día, subir hasta
60 mg/kg/día (dosis de mantenimiento
La vida media plasmática se prolonga a edades
extremas y por la presencia de enfermedad
hepática. La dosis oral diaria de diazepan (0,11,0 mg/kg) usualmente se administra en dosis
divididas, aunque puede ser posible la administración una vez por día.
BENZODIAZEPINAS (clonazepan y diazepan)
Las benzodiacepinas suprimen la actividad
convulsiva producida por un foco epileptógeno
pero no inhiben la descarga anormal del foco.
Su actividad anticonvulsiva se relaciona con su
acción facilitadora de la transmisión gabaérgica
a través de sus receptores que están dentro del
receptor GABA-A.
Cuando se usa clonazepan en forma crónica,
se sugiere una dosis inicial baja (0,02 mg/kg)
para minimizar el embotamiento, pero a veces
se requieren dosis crónicas de hasta 0,2
mg/kg. Sin embargo, el regimen de dosis debe
ser individualizado sobre la base de efectos
adversos de la droga más que concentraciones
de la misma.
Un aspecto importante de la benzodiacepina
anticonvulsiva más empleada para el tratamiento crónico de la epilepsia el clonazepam, es
que desarrolla tolerancia a partir de 1-6 meses
de tratamiento.
El diazepan es la droga de elección en los estados epilépticos, donde se deben administrar
0,2-0,5 mg/kg (no diluído) directamente en la
vena más grande posible. La administración
rectal, aunque no la intramuscular, de la preparación endovenosa también es efectiva y podría
ser considerada para uso no hospitalario.
El clobazam produce efecto anticonvulsivante
semejante al diazepam, tiene menos efectos
sedativos y miorrelajantes, pero no se sabe
cual es el mecanismo de acción anticonvulsiva.
El diazepan endovenoso es la droga de elección
para los estados epilépticos, pero el lorazepan
puede ser igualmente o más efectivo.
El clonazepan parece ser tan efectivo como el
diazepan para el tratamietno de estados epilépticos a dosis e.v. muy bajas. (0,05-0,02 mg/kg).
Ambos tiene una eficacia de corta duración
para las convulsiones mioclónicas, akinéticas,
y de ausencia.
En comparación a las drogas anticonvulsivantes
ya discutidas, las benzodiazepinas son drogas
muy seguras. Los efectos colaterales más comunes son la sedación y la hipersalivación.
Pueden aparecer otros síntomas neurológicos
y psiquiátricos, muchos de los cuales pueden
ser difíciles de reconocer en niños, especialmente en aquellos con funciones neurológicas
anormales o con problemas emocionales. Puede haber excitación paradójica, irritabilidad, o
agresión a cualquier edad pero son más comunes a edades extremas. Pueden producir trastornos respiratorios, y están relacionados a
depresión respiratoria e hipersecreción. En
raras ocasiones puede aparecer hirsutismo,
Todas las benzodiazepinas son compuestos
heterocíclicos químicamente similares, muchos
de los cuales pueden ser interconvertidos metabólicamente. Todos tienen propiedades farmacocinéticas similares al diazepan. Muchos
metabolitos son activos. La configuración química de las benzodiazepinas es similar a la de
la fenitoína. Todas estas drogas intervienen con
la cinética de muchos neurotransmisores, especialmente ácido gama-aminobutírico (GABA).
Existen receptores endógenos específicos para
la benzodiazepina, especialmente en el sistema
47
pérdida de cabello, rash cutáneo, edema periférico y síntomas no específicos gastrointestinales, urinarios, musculoesqueléticos, hemátopoyéticos y hepáticos.
metabolito activo es de 30-46 horas, respectivamente, y es un poco más prolongada en ancianos.
Como con las otras benzodiacepinas, puede
desarrollarse tolerancia antiepiléptica, dentro de
los 3 meses. A veces, se soluciona incrementando la dosis, puede prevenirse con la administración intermitente. Los efectos adversos más
comunes son sedación y mareos, también puede producir cambios de carácter con irritabilidad, depresión, agresión y desinhibición.
Pueden producir dependencia y síndrome de
abstinencia ante la retirada brusca, aunque la
tolerancia farmacológica es quizás la propiedad
más limitante.
Su uso para prevenir o para tratar convulsiones
febriles (especialmente por vía rectal) sería
interesante en vista a la preocupación reciente
sobre la seguridad y eficacia del fenobarbital.
SUCCINIMIDAS (etosuximidas, fensuximida,
y metsuximida)
Clobazam
Es un agente benzodiacepínico ansiolítico que
fue introducido en 1975 y mucho tiempo después se reconocieron sus propiedades antiepilépticas. Está disponible como coadyuvante
antiepiléptico en más de 50 países, incluso
Inglaterra y Canadá, excepto EEUU. Tiene estructura química diferente al diazepam y clonazepam, es menos probable que cause sedación
y debilidad psicomotora. Sus efectos anticonvulsivantes se deben en parte a la potenciación
de la transmisión gabaérgica.
Las suxinimidas son alternativas menos tóxicas
que las oxazolidindionas para el tratamiento de
las crisis de ausencia. Los estudios controlados indican que la etosuximida es la droga de
elección (sobre la fensuximida) para las crisis
de ausencia. La metsuximida también puede
útil para las convulsiones complejas parciales
refractarias a otras drogas.
El mecanismo de acción anticonvulsivo de las
succinimidas ha sido recientemente aclarado
(Coulter y col. 1989). La etosuximida se comporta como un antagonista selectivo de los
canales de calcio voltaje dependientes de tipo T
(son canales de bajo umbral de activación y de
inactivación rápida con despolarización mantenida), en neuronas talámicas. Al ser un fármaco
útil solamente para las crisis de ausencia, podria especularse que las crisis de ausencia
podrían ser producidas por los mecanismos
bloqueados por la etosuximida. Sin embargo, el
valproato, que no bloquea estos canales de
calcio, también es efectivo para las crisis de
ausencia, lo que demuestra que hay además
otros mecanismos en la génesis de esta afección.
Varios ensayos clínicos doble ciego controlados han demostrado que el clobazam puede ser
efectivo en epilepsias refractarias. Los estudios
abiertos han indicado que esta droga es útil en
crisis parciales, aunque se vio que la droga es
útil en pacientes con crisis de ausencia típicas
y atípicas, en aquellas con convu lsiones mioclónicas y crisis tónico-clónicas secundariamente generalizadas ; en crisis atónicas y en
aquellas con síndrome de Lenox -Gastaud. El
clobazam ha sido usado como monoterapia en
un ensayo clínico, en el cual 11 de 24 niños
estuvieron libres de crisis.
El clobazam puede administrarse intermitentemente, como profilaxis de la epilepsia catamenial, en dosis de 30 mg/d antes de la menstruación y por 5-7 días después. Una dosis de
30-60 mg/d puede ser efectiva en pacientes
predispuestos a sufrir de clusters convulsivos
en un solo día. Cloabazam, es un agente seguro, barato y efectivo como coadyuvante antiepiléptico, con escasos efectos adversos.
Debido que las crisis de ausencia raramente
ocurren fuera de edad pediátrica, se ha descri pto el rango terapéutico de la etosuximida en
niños, la mayoría de los pacientes están controlados con concentraciones de etilsuximida
de 40-120 ug/ml.
El clearance de la etosuximida ocurre por metabolismo hepático, el cual parece ser más
rápido en niños (t1/2 = 39 h) que en adultos
(t1/2 = 60 h).
El clobazam se absorbe por vía oral, se une en
un 80% a proteínas plasmáticas, se metaboliza
principalmente por desalkilación e hidroxilación
a N-desmetil-clobazam, que es un metabolito
activo y luego se transforma en 4-hidroxiclobazam. La vida media del clobazam y su
Se conoce poco acerca de la eficacia o toxicidad de la droga en estados de enfermedad.
48
tológicas así como también a hepatitis, nefrosis, y discrasias sanguíneas.
Aparecen solos o previos a toxicidad más seria,
síntomas gastrointestinales inespecíficos tales
como hipo, nauseas, vómitos, dolor abdom inal
o anorexia.
Las dosis iniciales deben ser pequeñas y el
incremento debe ser gradual y guiado por el
monitoreo de las concentraciones de la droga.
La frecuencia de las convulsiones puede disminuir dramáticamente con bajas concentraciones.
Puede producir cambios de la personalidad,
dolor de cabeza, fatiga, y parestesia así como
también sindrome miasténico. A menudo se
recomienda un tratamiento profiláctico junto con
la droga para las convulsiones tónico-clónicas
generalizadas porque se sabe que las crisis de
ausencia pueden incrementarse ligeramente, y
que otros tipos de convulsiones (especialmente
las tónico-clónicas generalizadas) pueden comenzar o incrementarse cuando se administran
estas drogas.
Los efectos colaterales más comunes son eosinofilia (10%), nauseas, vómitos, ataxia, y
somnolencia. Pueden ocurrir alteraciones serias
de la médula ósea, hepáticas, renales, disquinesias neurológicas y alteraciones psiquiátricas. Se recomiendan recuentos sanguíneos y
tests de función renal y hepátic a a repetición.
Los efectos colaterales menos comunes incluyen alteraciones dermatológicas, neuropsiquiátricas y urinarias. Algunos de los efectos en la
conducta son difíciles de distinguir.
Aunque estas drogas son teratogénicas, esto
raramente es un problema debido a que las
crisis de ausencia son poco comunes en mujeres en edad reproductiva y porque hay disponibilidad de drogas alternativas.
OXAZOLIDINDIONAS (trimetadiona y parametadiona)
La era de los anticonvulsivantes selectivos comenzó con la introducción de la trimetadiona.
Aunque es químicamente similar a los barbituricos y a las hidantoínas, las oxazolidindionas
(trimetadiona y parametadiona) solo son efectivas para las crisis de ausencia. Otros tipos de
crisis, incluyendo las crisis de ausencia atípicas (sindrome de Lennox-Gastaut), no responden.
Estas drogas se usan raramente. El uso futuro
de estas drogas dependerá de los resultados de
estudios comparativos y de percepciones clínicas de la efectividad de otros agentes menos
tóx icos.
NUEVAS DROGAS ANTIEPILÉPTICAS
Aunque los estudios iniciales a menudo demuestran la eficacia de los nuevos agentes, se
debe recordar que el entusiasmo inicial para
muchas drogas se puede esfumar con el tiempo
(por ejemplo GABA gama vinílico, progabide,
cinromide). Muchas de estas y otras drogas
(flunarazina zonisamida, gabapentina, lamotrigine, org 6370) aún están siendo investigadas o
usadas en algunos países. Se están investigando otras drogas en modelos anim ales. La
vigabatrina, un inhibidor de la GABA transaminasa que recientemente fue introducido en el
Reino Unido ha sido llamada el "primer abordaje
racional exitoso para el tratamiento de la epilepsia crónica".
Tanto la trimetadiona como la parametadiona se
absorben bien, se distribuyen libremente en el
agua del cuerpo, y se eliminan principalmente
por dimetilación hepática a metabolitos activos
(especialmente dimetadiona), los cuales se
eliminan luego por el riñón. La toxicidad aumenta en casos de disfunción renal o hepática. Es
posible administrar una dosis diaria de trimetadiona ya que se dimetila lenta (y casi totalmente) a dimetadiona la cual a su vez se elimina
muy lentamente.
Se ven comunmente efectos colaterales especialmente visuales.
Se reportaron cambios
renales glomerulares, proteinuria, y sindrome
nefrótico, especialmente con parametadiona.
Las reacciones menos comunes, pero más
serias involucran la piel, médula ósea, e hígado.
Se debe considerar con preocupación cualquier
rash porque pueden ocurrir sindrome tipo lupus,
eritema multiforme, alopecía, prurito o dermatitis exfoliativa severa. Se han reportado fatalidades secundarias a estas enfermedades derm a-
VIGABATRINA
Es una droga inhibidora irreversible de la enzima GABA-T (GABA transaminasa). Ha demostrado poseer eficacia en el control de las crisis
parciales, simples y complejas logró reducir un
50% de las crisis a más de un 50% de pacientes con epilepsia parcial simple o compleja
refractaria a otras drogas.
49
producidas por electroshock máximo, pentilentetrazol o picrotoxina. En animales no produce
toxicidad ni letalidad. Aparentemente bloquea
receptores de NMDA y aumenta la transmisión
GABA.
Se administra por vía, se absorbe en el tracto
GI, el pico plasmático se observa a las 0,5 - 3
horas. No se liga a proteínas plasmáticas y su
eliminación es renal. Su vida media es de 7-13
horas.
El felbamato induce el citocromo P450 y aumenta el metabolismo de la carbamazepina con
una disminución de niveles plasmáticos de 2530%. Inhibe competitivamente el metabolismo
aumentando los niveles de fenitoína en un 3045% y también puede aumentar los niveles de
ácido valproico en un 18-30%.
Está indicada en las crisis parciales con o sin
generalización, refractarias a otras drogas.
Sus principales efectos adversos son centrales:
somnolencia, mareos, cefaleas, excitación
psicomotriz, agitación, insomnio y depresión y
aumento de peso. no es inductor ni inhibidor
enzimático.
El felbamato ha demostrado poseer eficacia en
el tratamiento del síndrome de Lennox Gastaut,
una encefalopatía epiléptica que se presenta en
la infancia y en la cual los pacientes tienen
diversos tipos de crisis, como crisis atónicas,
ausencias, mioclónicas, etc. La droga es un
coadyuvante eficaz en el tratamiento de las
crisis parciales refractarias. Como monoterapia
en convulsiones parciales puede reducir 50-60%
de la frecuencia de crisis.
Su empleo en monoterapia parece alentador,
sobre todo en el tratamiento de las crisis parciales complejas, que en adultos son las más
refractarias a tratamiento.
En 9 estudios europeos controlados con placebo y en un largo estudio colaborativo multicéntrico en EEUU, la vigabatrina fue efectiva en las
crisis parciales, la frecuencia de las crisis fue
reducida en más de un 50%, en la mitad de los
pacientes. En Europa está indicada en crisis
parciales en adultos y ha sido efectiva en niños
con espasmos infantiles (síndrome de West) y
en otras formas de epilepsia catastrófica (caracterizada por crisi incontrolables y con severo
deterioro neurológico). La vigabatrina también
fue fectiva como monoterapia en pequeños estudios randomizados involucrando pacientes
con diagnóstico reciente de epilepsia.
Su biodisponibilidad oral es superior al 90%.
Se une a proteínas en un 20-25%, vida media
de 20 horas aproximadamente.
Los efectos adversos más comunes son gastrointestinales como anorexia, náuseas y vómitos. Sobre sistema nervioso central puede producir cefalea, mareos, insomnio, fatiga, somnolencia.
El felbamato fue aprobado en 1993 por la FDA
para utilizarse en monoterapia o en combinación para el tratamiento de crisis parciales con
o sin generalización secundaria en adultos,
también para el manejo de Lennox Gastaut en
chicos, debido a la predisposición a producir
anemia aplástica e insuficiencia hepática aguda, los fabricantes junto con la FDA han advertido que esta droga puede ser iniciada o continuada en el manejo de tales crisis solo cuando
son refractarias a otras drogas (agosto de
1994). La retirada de la droga debe ser gradual
para evitar la aparición de crisis de rebote.
Como la vigabatrina inhibe en forma irreversible la GABA-T, su vida media 4-8 hs se relaciona poco con la duración de su acción farm acológica. La acción de vigabatrina parece ser
máxima en dosis de 3g/día, en la mayoría de
los pacientes y luego de 3 días de suspendida
la droga se restaura la enzima GABA-T inhibida.
FELBAMATO
Fue aprobado en 1993 como droga coady uvante
o como monoterapia en adultos con crisis parciales simples o secundariamente generalizadas asociadas con síndrome de LenoxGastaud.
El felbamato es un nuevo anticonvulsivante útil
para controlar las diferentes crisis que se producen en el síndrome de Lennox Gastaut.
También es efectivo como coadyuvante y en
monoterapia en crisis parciales que son refractarias a carbamazepina y/o fenitoína. Los efectos adversos son generalmente leves y autolimitados. Fue bien tolerado en los diferentes ensayos clínicos, pero después de tratar a más de
Es un análogo de meprobamatos. Su mecanismo de acción anticonvulsivante es desconocido, pero podría unirse a los sitios de enlace
de glicina en el receptor de N-metil -D-aspartato
(NMDA). En animales antagoniza convulsiones
50
100.000 pacientes aparecieron 2 efectos adversos serios que previamente no habían sido
descriptos : Anemia aplástica en 32 pacientes,
10 de los cuales murieron (inc idencia 1 en 3500
a 1 en 5000) y serios efectos hepatotóxicos en
19 pacientes, 5 de los cuales murieron (incidencia 1 en 24.000 a 1 en 34.000). La FDA
recomienda que solo se prescriba felbamato a
pacientes con crisis refractarias a otras medicaciones. Se deben hacer test hematológicos y
hepáticos cuando se prescribe este agente.
Aunque no se relaciona químicamente con
otros antiepilépticos, tiene semejanzas con
la fenitoína.
Actúa en canales de sodio voltaje sensibles,
estabiliza las membranas neuronales e inhibe la
liberación de neurotrasnmisores excitatorios,
especialmente glutamato, posee actividad antifólica.
Reduce las descargas inducidas por estimulación focal de corteza/hipocampo en animales
de experimentación. Disminuye el número y
duración de respuestas “Kindling” (estímulo que
regularmente aplicado lleva a la producción de
convulsiones motoras generalizadas, análogas
a crisis parciales en el hombre)
El felbamato interacciona con otros antiepilépticos : el ácido valproico reduce el clearance de
felbamato, la carbamacepina, fenitoína y fenobarbital pueden incrementar el clearance de
felbamato.
OXCARBAZEPINA
Lamotrigina es efectiva como terapia coadyuvante en el tratamiento de crisis generalizadas
y crisis parciales refractarias a fenitoína, carbamazepina, fenobarbital o primidona. Presenta
una completa absorción a nivel gastrointestinal,
se une en un 50% a proteínas plasmáticas y su
vida media es de 12 a 50 horas. Sus concentraciones plasmáticas pueden disminuir cuando
se administra con fenitoína o carbamazepina y
pueden aumentar cuando se asocia a ácido
valproico, tiene escaso metabolismo hepático
se excreta por vía renal en un 71-94% y por vía
fecal 2%.
Es un 10-keto análogo de la carnbamazepina,
de eficacia antiepiléptica similar, pero con m
i portantes diferencias en la biotransformación.
Es una prodroga que rápidamente es reducida
en el hígado a dihidro-hidroxicarbamazepina.
En ensayos clínicos donde se ha comparado la
oxcarbamazepina con la carbamazepina poseen eficacia similar.
La oxcarbazepina se reduce rápidamente a su
metabolito monohidroxilado, que se elimina por
glucuronocopnjugación. A diferencia de la mayoría de las drogas antiepilépticas la oxcarbazepina no es oxidada y su eliminación es independiente del citocromo P450. La cetorreductasa que lo transforma en su metabolito activo, no
es inducible. Por esta razón no presenta la
mayoría de las interacciones farmacológicas
que se observan a este nivel con los demás
antiepilépticos.
Lamotrigina también es efectiva como monoterapia. En un estudio (N.Engl.J.Med Vol 334, 24
de junio de 1996) una dosis de 200 a 500 mg de
lamotrigina por día fuew más efectiva que el
placebo, en pacientes con crisis parciales intratables, también hay reportes de utilización de
lamotrigina por vía i.v. para tratar el status epilepticus.
Al igual que la carbamazepina no es efectiva en
las crisis de ausencia o en sacudidas mioclónicas. Ensayos clínicos abiertos demostraron,
que posee la misma eficacia en niños que en
adultos.
Lamotrigina es bien tolerada, sus efectos adversos son leves y autolimitados. Es un agente
nuevo y podría ser de utilidad en crisis parciales. Es efectiva como monoterapia, recientemente se analizó un ensayo clínico doble ciego
cruzado que comparaba lamotrigina con carbamazepina en pacientes con diagnóstico reciente de crisis parciales o crisis tónico-clónicas
generalizadas, la eficacia de las dos drogas fue
similar. Fue efectiva en chicos con múltiples
tipos de epilepsia, incluso en síndrome de Lenox -Gastaud.
Un efecto colateral que puede aparecer es la
hiponatremia, por liberación de hormona antidiurética. Este efecto es usualmente leve o asintomático. No produce autoinducción en enzimas metabolizadoras hepáticas.
LAMOTRIGINA (Lamictal)
Se absorbe bien por vía oral, su vida media es
de aproximadamente 25 horas. Los agentes
con capacidad inductora de enzimas metabolizadoras hepáticas (fenobarbital, fenitoína, car-
51
bamacepina) pueden reducir hasta un 50% la
vida media de lamotrigina. El ácido val[proico,
por el contrario, disminuye el metabolismo de
lamotrigina y puede polongar su vida media por
más de 60 horas, haciendo necesaria la reducción de la dosis.
La gabapentina se absorbe por un sistema de
captación de aminoácidos saturables a nivel
intestinal. Las concentraciones plasmáticas
alcanzan su punto máximo a las 3 horas de una
dosis oral. Su vida media es de 6 horas, se
debe repetir la dosis 3 veces al día. No se une
a proteínas plasmáticas y no estimula enzimas
microsomales hepáticas. Se elimina en forma
intacta por orina. Se deben reducir las dosis en
insuficiencia renal. Es eficientemente eliminada
por diálisis. Los efectos adversos más comunes
son somnolencia, vért igo y ataxia, en menor
frecuencia fatiga, nistagmo, temblor y diplopía.
Se recibieron comunicaciones de depresión,
agresividad, confusión, delirio y alucinaciones.
No se han comunicado casos de erupciones
alergicas ni aumento de peso.
No se hallaron interacciones con otros anticonvulsivantes, debido a la falta de metabolismo
hepatico. Aunque pueden producirse interacciones farmacodinámicas (efectos aditivos).
En estudios aleatorios controlados con crisis
parciales resistentes al tratamiento con fenitoína, carbamazepina y valproato, la gabapentina
como terapia suplementaria en dosis de 600 a
1800 mg/día redujo en un 30% la frecuencia de
las crisis, en comparación de 6-17% del grupo
placebo.
Los antiácidos reducen la biodisponibilidad de
la gabapentina en un 20%, la cimetidina reduce
la eliminación de gabapentina en un 12%, cambio que tiene escasa significación clínica.
Los efectos adversos reporteados hasta la e
fcha son rash, astenia, diploplía, cefalea, somnolencia, ataxia y en menor frecuencia mareos,
náuseas, nerviosismo. Algunos pacientes padecen cefaleas o nauseas con dosis bajas,
mientras que otros toleran dosis tan altas como
800 mg/día (con concentraciones plasmáticas
mayores a 10 ug/ml). El temblor puede ser un
signo de dosis alta. En un 5% de pacientes
adultos puede desarrollarse rash, que desaparece a pesar de la continuación del tratamiento,
en otros el rash puede ser más serio, puede ir
acompañado de fiebre, artralgias y eosinofilia.
En menos de 1% puede ocurrir síndrome de S.
Jhonson.
Los pediatras tienen especial interés en la a
lmotrigina por ser efectiva en niños con convulsiones generalizadas idiopáticas, ya que parece
no alterar la parte cognoscitiva.
GABAPENTINA (Neurontin)
Fue aprobada para su utilización en 1994 en
EEUU. Es un nuevo agente antiepiléptico. Igual
que lamotrigina se expende como tratamiento
coadyuvante para crisis parciales (t ónico, clónicas) o generalizadas mal controladas con antiepilépticos clásicos, su eficacia como coadyuvante es similar al ácido valproico o a la vigabatrina.
La gabapentina agregada al tratamiento antiepiléptico como fenitoína reduce un tercio la frecuencia de ataques parciales o generalizados
secundarios, mal controlados con la terapia
normal. Al parecer es tan eficaz como otros
antiepilépticos coadyuvantes o secundarios
como lamotrigina y vigabatrina, aunque podría
producir menos efectos secundarios. Las dosis
se pueden aumentar rápidamente sin necesidad
de medir concentraciones plasmáaticas. Es
temprano para determinar si este agente es útil
como monoterapia para pacientes con crisis
parciales o generales secundarias.
La gabapentina es un aminoácido estructuralemnte relacionado con el GABA. A diferencia
de la vigabatrina, la gabapentina no es agonista
de receptores GABA. aunque aumenta su concentración en el cerebro. Su mecanismo prec iso de acción no se conoce bien, se piensa que
se une a receptores propios en el cerebro, inhibe corrientes de sodio voltaje dependientes.
En 3 ensayos clínicos doble ciego controlados
se ha demostrado al eficacia de gabapentina
en adultos. En uno de los estudios con dosis
incrementadas de 600, 1200 y 1800 mg/día se
observó que hubo una disminución de las crisis
dosis dependiente, con una disminución de un
50% de las mismas en los pacientes que tomaban altas dosis comparada con un 9% en
los pacientes que recibieron placebo. (N.Engl.
J.M, Vol 334, 1583-89; No 24, jun, 1996)
TIAGABINA
Este agente fue diseñado específicamente para
bloquear la captación del GABA, prolongando
su acción después de su liberación. Tiagabina
puede aumentar ciertas formas de inhibición,
pero los efectos presinápticos sobre receptores
de GABA son variables dependiendo de que
liberación de neurotransmisor sea inhibida.
52
Los ensayos clínicos están investigando como
coadyuvante en adultos en epilepsias focales o
parciales intratables. En un ensayo clínico en
fase II se observó que la tiagabina puede reducir
en un 50% las crisis focales y las tónicoclónicas. Los efectoas colaterales fueron confusión, debiliadd, mareos y trastornos gastrointestinales.
Hasta la fecha aproximadamente 1808 pacientes fueron expuestos a topiramato, principlamente pacientes con epilepsia parcial. De estos
pacientes 665 fueron tratados por más de un
año, 177 por más de 3 años y 67 por más de 5
años. El perfil de efectos adversos se basó en 5
ensayos clínicos controlados, doble ciego, con
placebo, en los cuales 360 pacientes recibían
dosis que oscilaban entre 200 y 1000 mg/día,
los efectos adversos más com unes se relaci onaban con SNC y en dosis superiores a 600
mg. El 1.5 de los pacientes presentó nefroliti asis, que no requirió cirugía para su tratamiento,
también se asoció a topiramato una pérdida de
peso leve.
ZONISAMIDA
Está aprobada para su utilización en Japón, Su
espectro de actividad parece ser similar a carbamazepina y fenitoína. Su mecanismo de
acción no se conoce bien, aunque se vio que
puede bloquear canales de sodio y calcio. Varios estudios abiertos en Japón han mostrado
que la droga es efectiva en convulsiones parciales simples o secundariamente generalizadas.
En estudios multicéntricos realizados en Europa se observó que la zonisamida redujo en un
50% la frecuencia de crisis en pacientes con
crisis parciales incontrolables. Se está evaluando en este momento en EEUU y en Europa
para el tratamiento de crisis parciales.
El riesgo de formación de cálculos renales se
incrementa en 1-2% similar al riesgo de la acetazolamida y es especilmente alto en personas
con predisposición a nefrolitiasis. Fue aprobada en 1995 en Inglaterra como coadyuvante de
tratamiento en crisis parciales refractarias, está
en revisión para su aprobación en EEUU.
Otras drogas nuevas para la epilepsia:
Este agente se absorbe bien por vía oral, su
vida media es larga 50-68 hs, se reduce a 27-38
hs en pacientes que reciben antiepilépticos
inductores enzimáticos. Se observó aparición
de cálculos renales en 1.9 % de los pacientes
en Europa y EEUU, en cambio en japón fue del
0.2 %. El ensayo clínico en EEUU primero fue
suspendido pero luego resolvieron continuar con
incrementado énfasis en elegir los pacientes sin
condiciones preexistentes que puedan predisponer a cálculos renales y monitorear los pacientes para evitar la parición de los mismos.
Existen varias drogas nuevas como la losigamona, remacemida y leviracetam, están en
estadios tempranos de investigación clínica.
Dos formulaciones nuevas están por ser aprobadas por FDA: Fosfenitoína, es una fenitoína
hidrosoluble, prodroga de la fenitoína que puede
administrarse por vía intramuscular e intravenosa y parece ser menos irritante que la fenitoína.
Tegretol-oros es una forma de liberación lenta
de carbamacepina diseñada para administración oral, 2 veces/día.
EFECTOS ADVERSOS POR EL TRATAMIENTO CRÓNICO CON ANTIEPILÉPTICOS
TOPIRAMATO (Topamac)
Entre los efectos producidos por el uso crónico
de estas drogas, uno de los más importantes
son las alteraciones cognoscitivas. Estas son
más frecuentes con el fenobarbital y las benzodiacepinas. Su incidencia aumenta en los pacientes tratados con politerapia.
El topiramato tiene un espectro de actividad
semejante a la fenitoína y carbamacepina pero
también parece tener efectos aditivos cuando
se combina con estas drogas. Su mecanismo
de acción no se conoce bien pero puede bloquear los canales de sodio atenuando las respuestas de kainato en receptores de aminoácidos excitatorios y aumenta las acciones de
GABA.
El uso crónico de fenitoína puede producir
hiperplasia gingival e hipertricosis. El efecto
quelante de Ca++ de esta droga , así como la
disminución de las concentraciones de vitam ina
D, pueden producir interferencia con el crecimiento óseo normal. El déficit de folatos (por
inhibición de su absorción) puede producir
anemia megaloblástica. También puede produ-
Es un agente que según los ensayos clínicos
parece ser efectivo en crisis parciales y en
secundarimente generalizadas. La mayoría de
los efectos colaterales son leves a moderados y
no requirieron discontinuación de la droga.
53
cir una polineuropatía sensitiva e hiperplasia de
los ganglios linfáticos.
por vía i.v., si esto no es posible, una alternativa es la administración de diazepam o paraaldehído por vía rectal.
El uso crónico de ácido valproico produce frecuentemente trastornos gastrointestinales, que
han reducido su incidencia desde que aparecieron comprimidos con capa entérica. Las lesiones hepáticas se pueden producir por dos mecanismos:
-Uno es dosis dependiente, reversible y se manifiesta en general por aumento de transaminasas séricas.
-El segundo, más infrecuente: 1 cada 30.000
pacientes, es la hepatitis fatal. Estaría implicado un
metabolito, el ácido 2-n-propyl-4pentenoico, aunque no están identificados o
tdos los factores predisponentes ni se conocen
los mecanismos involucrados. Este efecto es
más frecuente en niños menores de 2 años, en
pacientes con alteraciones metabólicas previas
o en pacientes con politerapia, esto último podría a deberse que varios antiepilépticos son
inductores enzimáticos, aumentando la producción del metabolito tóxico.
En general se comienza con una benzodiaz epina, la droga de elección es el diazepam (0,2
mg/kg de peso), el diazepam entra rápido al
cerebro y detiene las convulsiones, pero se
redistribuye con excesiva rapidez en tejidos
grasos y su efecto desaparece en 15-60 minutos, pudiendo hacer una recurrencia las convulsiones. En algunos países se comenzó a preferir el lorazepam (0,1 mg/kg de peso) que tiene
un efecto más prolongado; puede administrarse
por vía sublingual y posee buena absorción por
vía i.m.. Luego de la benzodiacepina suele
administrarse fenitoína, para prevenir las recurrencias. En caso de fallar cualquiera de las
anteriores se administra fenobarbital i.v.(20
mg/kg de peso) o fenitoína i.v. (15 a 20 mg/kg
de peso). Debe instaurarse además un tratamiento general de apoyo (oxígeno, monitorización cardíaca, valores iónicos plasmáticos,
etc.).
El ácido valproico, pero con menor frecuencia
que los trastornos hepáticos puede producir
pancreatitis medicamentosa y trastornos de la
coagulación y también alopecía que son reversibles con la suspensión de la droga.
Una vez abolidas las convulsiones se debe
realizar un tratamiento de mantenimiento por vía
oral.
Con diazepam y/o fenobarbital también se pueden controlar las urgencias convulsivas relacionadas con intoxicación farmacológica y las
convulsiones inducidas por fármacos (por ejemplo anéstésicos locales) en pacientes que antes no habían tenido convulsiones y no eran
epilépticos.
El uso crónico de carbamazepina puede producir trastornos gastrointestinales y aumento de
la presión ocular. Puede producir hiponatremia
(síndrome de secreción inapropiada de hormona
antidiurética), también se observó esto último
con oxcarbamazepina.
TRATAMIENTO DE LA EPILEPSIA EN EL
EMBARAZO
TRATAMIENTO DEL ESTADO EPILÉPTICO
El estatus epiléptico es una crisis convulsiva
que dura más de 30 minutos o varios episodios
más breves, cabalgando uno sobre otros, sin
que se recupere la conciencia entre ellos. Es
un trastorno que pone en peligro la vida del
paciente. Su mortalidad varía entre el 3 y 35%
(Working group on status epilepticus, 1993).
La finalidad del tratamiento es la terminación
rápida de la actividad convulsiva clínica y eléctrica, cuando más se retarde el tratamiento,
más difícil será controlar la crisis y más probable que ocurra lesión permanente.
Es importante llevar a cabo un plan bien definido, con fármacos adecuados y control de la
hipoventilación e hipotensión, incluso se puede
brindar asistencia respiratoria temporal en caso
de hipoventilación sumada por fármacos empleados. En general se deben utilizar fármacos
En la embarazada se deben tener en cuenta los
efectos teratogénicos de los fármacos y el peligro de la hipoxia durante una crisis motora o
incluso estatus epiléptico si la crisis no está
bien controlada. En general se trata de disminuir la dosis del antiepiléptico, en forma individualizada y controlar siempre cualquier deficiencia de ácido fólico.
Muchos recién nacidos de madres tratadas
nacen con trastornos de la coagulación, por
alteraciones de factores K dependientes, se
evita administrando vitamina K a la madre, previa al nacimiento.
En el recién nacido lactante el efecto más frecuente es somnolencia, en general no se acon-
54
seja la lactancia materna en estas circunstancias.
ticamente son agentes que han caído en desuso.
EFECTOS DE FÁRMACOS ANTICONVULSIVANTES SOBRE EL EMBRIÓN O FETO:
-Hidantoínas: La fenitoína (difenilhidantoína) es
probablemente uno de los más eficaces y ampliamente utilizados anticonvulsivantes. Si consideramos que la fenitoína pasa fácilmente a
través de la placenta a los tejidos fetales y a
través del epitelio mamario a la leche materna
es justificable decir que esta droga es potencialmente teratogénica. En el año 1975 fue
descripto el "síndrome de hidantoína fetal".
Desde las primeras descripciones se observó
una
variabilidad
interindividual,
aproximadamente el 5-10% de los fetos expuestos
presenta afectación grave. El cuadro es más
frecuente en determinadas familias, mientras
que en otras los chicos no son afectados, probablemente por diferencias genéticas en la
capacidad metabolizadora de drogas y en la
interacción droga receptor. Los niños afect ados
presentan una facies característica: hipoplasia
medio-facial, puente nasal bajo, hipert elorismo
y arco del labio superior acentuado (arco de
Cupido), fisura labio-palatina, microcefalia,
hipoplasia de las falanges distales y displasia
ungüeal, retraso del crecimiento intrauterino y
deficiencia mental.
Existe la posibilidad de producir teratogénesis
por drogas antiepilépticas utilizadas durante el
embarazo. El riesgo de la población expuesta a
malformaciónes se halla incrementado en madres epilépticas y que además toman drogas
antiepilépticas en una proporción de 3:1. El
tratamiento con polidrogas incrementa el riesgo
en una proporción de 10:1 con respecto a la
población general. Diversos anticonvulsivantes
pueden provocar alteraciones fetales, aunque es
difícil diferenciar el efecto teratógeno de las
drogas, de los efectos teratogénicos de las
crisis convulsivas a repetición y los factores
genéticos.
Aproximadamente 1 de cada 200 mujeres es
epiléptica y el 95,7 de ellas están bajo terapia
anticonvulsivante que se continúa durante el
embarazo y la lactancia. Las evidencias indican
que las drogas anticonvulsivantes pueden producir 2 a 3 veces mayor incidencia de malformaciones en los chicos de madres epilépticas.
Con excepción del síndrome de alcoholismo
fetal, las malformaciones inducidas por anticonvulsivantes, específicamente el síndrome de
hidantoína fetal, representa la más comúnmente reconocida malformación inducida por teratógenos. Es sabido que el hijo de madre epiléptica tiene alto riesgo de padecer una malformación estructural y retardo del crecimiento intrauterino. También es difícil determinar individualmente la droga responsable de las malformaciones porque en estos casos generalmente se
usa más de una droga.
Estudios en humanos han demostrado que la
exposición in útero a hidantoína puede inducir,
entonces, malformaciones anatómicas. Además se ha demostrado claramente que la adminis tración peripartum de fenitoína puede producir defectos bioquímicos y del comportamiento a largo plazo, en dosis con baja capacidad
de inducir malformaciones estructurales. Pudiendo aparecer déficit neurológicos y del comportamiento con retraso del desarrollo motor,
disfunción locomotora persistente y déficit en el
aprendizaje, así como reducida fertilidad, esto
indica que la fenitoína puede tener una acción
teratogénica sobre el des arrollo cerebral.
-Oxazolidindionas (Trimetadiona, parametadiona): son agentes de tercera elección en el
tratamiento de las crisis de ausencia o "petit
mal epiléptico". Son las drogas anticonvulsivantes que mayores manifestaciones teratogénicas producen. El 80% de los niños expuestos a estos agentes durante el período
prenatal han presentado muerte intrauterina o
malformaciones características: facies con
hipoplasia medio-facial, nariz corta y respingada, sinofridia con cejas en V y anomalías de las
cejas, retardo del crecimiento intrauterino y
déficit mental. También se observó que estos
agentes aumentan la incidencia de otras malformaciones como labio leporino, fisura palatina,
malformaciones cardíacas y urogenitales, prác-
Además de sus acciones anticonvulsivantes, la
fenitoína tiene también acción inductora de las
enzimas monooxigenasas (citocromo P-450,
por ejemplo) que normalmente metabolizan
ácidos grasos, prostaglandinas, esteroides y
xenobióticos, pudiendo causar un defecto permanente en la capacidad metabolizadora de
drogas, muchas veces conocido como defecto
"silencioso" en el sistema de monoxigenasas,
el cual bloquea la respuesta a diferentes inductores. Entonces la exposición a fenitoína puede
alterar en forma irreversible un importante mecanismo homeostático que normalmente res-
55
ponde diariamente a agentes inductores endógenos y exógenos.
-Carbamacepina: Comunicaciones recientes
han demostrado que la carbamacepina al igual
que el ácido valproico puede producir espina
bífida.
También se ha descripto un síndrome fe tal por
carbamazepina.
-Barbitúricos: La exposición perinatal a fenobarbital o primidona, puede producir disfunciones neurológicas que incluyen comportamiento
sexual subnormal, déficit en el aprendizaje y
memoria relacionados con daños del SNC. Se
ha demostrado que la exposición prenatal al
fenobarbital puede producir disfunciones reproductivas con un retardo en la aparición de la
pubertad, ciclos menstruales irregulares y reducida fertilidad. Estos cambios biológicos se
asocian con alteraciones séricas en los niveles
de hormona luteinizante, estradiol y progesterona, así como receptores de estrógeno. En el
sexo masculino puede causar retardo en el
descenso testicular por una disminución de la
secreción de testosterona y gonadotrofinas, y
en la vida adulta pueden asociarse a infertilidad.
Estas disfunciones sexuales reproductivas expresadas en el adulto pueden ser el resultado
de interferencia teratogénica en diferenciación
sexual normal del cerebro perinatal.
Síndrome
carbama zepina
fetal
-Benzodiazepinas: (Diazepam, clonazepam,
lorazepam). Estos agentes psicofarmacológicos
ansiolíticos, miorrelajantes y anticonvulsivantes
pueden producir teratogenicidad del comportamiento. Algunos autores asocian a las benzodiazepinas con una mayor incidencia de labio
leporino o fisura labio-palatina, aunque los estudios no son concluyentes.
-Ácido valproico: Es un antiepiléptico que se
utiliza como droga de primera elección para las
crisis de ausencia en nuestro país y combinado con otros agentes en otros tipos de epilepsia. Este agente se asocia con la aparición de
espina bífida.
Ciertos individuos poseen "riesgo genético",
esto implica que es más fácil que ocurra una
malformación espontáneamente y que la exposición a fármacos u otros xenobióticos puede
causar la misma malformación.
Malformaciones y anomalías asociadas a
agentes antiepilépticos
Malformación y anom alía
Hipertelorismo
Hipoplasia digital distal
Espina bífiday otros defectos
del tubo neural
Hipoplasia craneo facial
Paladar hendido
Labio leporino
Defecto septal ventricular
El ácido valproico actualmente se asocia con
una constelación de anormalidades craneofaciales y anormalidades de los miembros, constituyendo un "síndrome valproico fetal". Aunque
no relacionado con este síndrome existe un
riesgo de espina bífida, como vimos.
TRATAMIENTO
FEBRILES
El uso combinado de carbamacepina, ácido
valproico y fenitoína o fenobarbital, se asocia
con una mayor incidencia de alteraciones faciales y retraso mental.
Síndrome
valproico
fetal
Microcefalia
Pliegue epicanto
Fisura palpebral inclinada
hacia arriba
Nariz corta
Dedos hipoplásicos
Philtrum largo
Retardo en el desarrollo
DE
LAS
Droga
Fenitoína
Valproato
Carbamazepina
Fenobarbital
Fenobarbital
Fenitoína
Primidona
CONVULSIONES
La convulsión febril se asocia a fiebre pero sin
evidencia de infección intracraneana o enfermedad neurológica reconocida.
La mayoría de las convulsiones febriles son
tónico-clónicas o tónicas, de corta duración
(menos de 15 minutos), se dividen en simples y
complejas.
Anomalias craneofaciales
Pliegue epicanto inferior
Puente nasal plano
Nariz pequeña antevertida
Boca caída y plegada
Labio superior grueso
Philtrum poco profundo
El 80% son de tipo simple y se caracterizan
por:
a- Menos de 15 minutos de duración.
56
b- Crisis generalizadas tónico-clónicas o tónicas.
c- Una sola crisis en el mismo episodio febril.
d- No dejan secuelas
prevenir las recidivas se debe hacer individualizado, en general se emplea fenobarbital, valproato o diazepam. El fenobarbital es el agente
más ampliamente prescripto para prevenir las
convulsiones febriles, actualmente se tienen
muy en cuenta sus efectos adversos sobre el
área cognoscitiva .
Es por ello la tendencia actual de administrar
diazepam solo durante los episodios febriles
como agente seguro y efectivo para prevenir las
recurrencias de convulsiones febriles.
La convulsión febril compleja se caracteriza por:
a- Duración mayor de 15 minutos
b- Crisis parciales
c- Repite en el mismo episodio febril
d- Puede dejar un déficit neurológico
La mayoría de los niños tienen una sola convulsión febril en su vida, pero entre un 30-40 tienen
una segunda y solo un 10% hace 3 o más crisis. La recurrencia es más frecuente entre los
niños que presentaron su primera crisis antes
del año de edad sin que se haya demostrado
que la repetición de las crisis aumenten la posibilidad de tener epilepsia posterior.
El diazepam oral o rectal administrado solo
cuando hay fiebre, reduciría el riesgo de recurrencias. Se debe administrar diazepam oral en
los primeros síntomas de enfermedad febril y se
debe continuar mientras dure la fiebre y se debe
parar después de 1 o 2 días si no se desarrolla
fiebre. La dosis recomendada es de 0,33 mg/kg
cada 8 horas. (N. Engl. J. Med. 1993, 329:7984)
El tratamiento profiláctico de las convulsiones
febriles se recomienda en los niños que presentan uno o más factores de riesgo (antecedentes
familiares de epilepsia, desarrollo neurológico
anormal, convulsión febril compleja).
En conclusión:
La terapia con anticonvulsivantes está cambiando. Se están procesando a través de investigación clínica y preclínica una variedad de
compuestos químicamente únicos y algunos
relacionados, en la búsqueda de anticonvulsivantes menos tóxicos. Debido a los efectos adversos y las interacciones que producen
los fárm acos es preferible la monoterapia .
Cuando se usan en niños conviene evitar fármacos que produzcan alteraciones en la capacidad cognoscitiva y retraso del aprendizaje (fenitoína, fenobarbital, etc).
Para algunas escuelas, la droga de elección es
el fenobarbital en forma diaria (5 mg/kg/día). La
segunda droga que se puede administrar, es el
ácido valproico (15-40 mg/kg/día en 3 dosis).
Su uso está limitado por el costo y por la toxicidad hepática.
La carbamacepina y la fenitoína no previenen la
recidiva de las convulsiones febriles.
La duración del tratamiento debe ser un año
como mínimo ya que el 70% de los que repiten
lo hacen en este año siguiente o preferiblemente 2 años con lo que se cubriría el 92%.
El tratamiento de la epilepsia es largo (2-4
años) y no existen criterios stándard sobre la
retirada del tratamiento, que debe ser lenta para
evitar recidivas o fenómenos de rebote.
Los niños que no tienen factores de riesgo pueden desarrollar epilepsia alrededor de un 1%.
Los que tienen un factor de riesgo solo tienen
epilepsia posterior el 2% y los que tienen 2 o
más factores de riesgo el 10% de probabilidades de desarrollar epilepsia posterior
Existen controversias sobre el tiempo que debe
permanecer libre de crisis un epiléptico antes
de la suspensión del tratamiento.
En general se considerada la retirada de la
medicación, cuando el paciente permanece
asintomático por más de 4 años y con EEG
normal, con ello se obtiene un control total de
un 60-70% de los casos.
Las convulsiones febriles se producen generalmente en niños de 3 meses a 5 años (2-4% de
esta población). Para otras escuelas, la administración debe ser intermitente, es decir cuando el niño tiene fiebre. Un tratamiento aceptado
es administrar diazepam por vía rectal, preferentemente en solución, cuando comienza el episodio convulsivo. El riesgo de recidiva es relativo por lo que el tratamiento profiláctico para
Sin embargo, tratamientos más cortos de 2
años libres de crisis han demostrado similares
resultados.
El tratamiento corto (2 años) se recomienda en
niños con factores de buen pronóstico: ausen-
57
cia de daño neurológico, antecedentes negativos de daño del SNC, desarrollo psicomotor
normal, crisis poco frecuentes, control de las
mismas después del tratamiento, etc. La convulsiones febriles deben distinguirse de la epi-
lepsia que se caracteriza por la recurrencia de
crisis no febriles.
En el futuro la terapia con anticonvulsivantes debería ser menos tóxica,
más racional y efectiva.
EFECTOS ADVERSOS DE LAS NUEVAS DROGAS ANTIEPILEPTICAS
DROGA
GABAPENTINA
LAMOTRIGINA
FELBAMATO
CLOBAZAM
VIGABATRINA
OXCARBAZEPINA
ZONISAMIDA
TIAGABINA
TOPIRAMATO
PRINCIPAL EFECTO ADVERSO
EFECTO ADVERSO RARO
Somnolencia, fatiga, ataxia, mareos, trastornos gastrointestinales
Rash, mareos, tremor, ataxia, diplopía, cefaleas, tras- Sindrome de Stevenstornos gastrointestinales
Johnson
Irritabilidad, insomnio, anorexia, náuseas, cefaleas
Anemia aplástica, insuficiencia hepática
Sedación, mareos, irritabilidad, depresión, desinhibición
Cambios de carácter, depresión, sedación, fatiga,
Psicosis
aumento de peso, trastornos gastrointestinales
Mareos, diplopía, ataxia, cefalea, debilidad, rash,
hiponatremia
Somnolencia, cefalea, mareos, ataxia, cálculos renales
Confusión, mareos, trastornos gastrointestinales,
anorexia, fatiga
Dificultades cognitivas, tremor, mareos, ataxia, cefalea, fatiga, trastornos gastrointestinales, cálculos
renales.
58
CAPITULO 5
FARMACOLOGÍA DE LAS DROGAS ANTIPARKINSONIANAS
L. Malgor- M.Valsecia
Los fármacos antiparkinsonianos son drogas
de utilidad terapéutica en la enferm edad de
Parkinson. Esta enfermedad neurológica fue
descripta en 1871 por James Parkinson y
afecta a millones de personas. Su incidencia
es generalmente mayor después de los 60
años, edad en la que se
estima que
aproximadamente el 1 - 1,5 % padecen la
enfermedad. El advenimiento de fármacos
antiparkinsonianos, principalmente los dopaminérgicos, modificó totalmente el pronóstico de esta enfermedad neurológica. Aunque las drogas no son curativas, sino supresoras, evitan, cuando son bien administradas, haciendo uso racional de los conocimientos farmacológicos de las mismas, el
progreso de la enfermedad, permitiendo una
mejor calidad de vida. En la actualidad no
se observan o no se deben ver más los pacientes en la etapa terminal de la enfermedad de Parkinson, conocida como parálisis
agitante, verdadera tragedia humana, que
hasta no hace mucho tiempo constituía la
fase final inevitable de este padecimiento
neurológico.
cadamente con lo que la dificultad para moverse aumenta progresivamente.
Por ello para algunos autores la bradicinesia
es el signo más importante de la enfermedad de Parkinson. El paciente tiende a permanecer inmóvil y cuando se mueve lo hace
más lentamente que las personas normales.
La rigidez, el otro signo específico también
aparece y se intensifica con el tiempo. Toma
principalmente los músculos del tronco. La
rigidez evoluciona progresivamente y determina que el paciente vaya adoptando poco a
poco una posición de flexión (encorvado
hacia adelante) con un desplazamiento del
centro de gravedad que lo obliga, progresivamente a caminar en puntas de pie, a pequeños pasos, flexionado hacia adelante.
La pérdida de la función motora ocasiona los
signos y síntomas más importantes: Cara
de máscara ( o máscara facial), sin movimientos, no hay parpadeo (mirada reptiliana), al mirar hacia un lado el paciente mueve
los ojos pero no la cabeza, disminución de
la convergenc ia ocular, microfonia o casi
afonía, microfagia (ingestión de bocados
muy pequeños) y al caminar lo hace sin
balancear los brazos.
FISIOPATOLOGÍA DE LA ENFERMEDAD
DE PARKINSON. Síndrome de deficiencia
nigro-estriatal de dopamina.
La enfermedad de Parkinson es una disfunción crónica de la función motora, de carácter progresivo cuyas características sintomatológicas fundamentales son el temblor,
la rigidez y la aquinesia (o bradiquinesia).
Al mismo tiempo hay un desarrollo de síntomas autonómicos: sialorrea, (que ocasiona un “babeo” muy molesto), hiperhidrosis y
seborrea.
El temblor, de carácter permanente, ocurre
a pesar de la hipertonicidad de los músculos
agonistas y antagonistas, por lo que los
movimientos se hacen lentos y dificultosos.
El temblor es estático o de reposo y por lo
general desaparece durante un movimiento
voluntario. La aquinesia se desarrolla al
mismo tiempo que el temblor. Los movimientos asociados, automáticos y los movimientos auxiliares involuntarios se reducen mar-
El paciente en las etapas avanzadas, ya no
puede caminar, queda como congelado” en
una silla de ruedas con un temblor cada vez
más intenso que hace que ya no pueda
atender a sus necesidades diarias y depende totalmente de la atención de sus familiares. La esfera psíquica también se afecta
marcadamente con el desarrollo de un cuadro de depresión de intensidad creciente,
que puede llegar a ser muy grave. Un 30%
59
de los pacientes sin tratamiento puede llegar
a la demencia.
que es la parte más externa del núcleo lenticular.
Etiología
2. El globus pallidus (parte interna del núcleo
lenticular)
La mayoría de los casos de enfermedad de
Parkinson pueden ser clasificados como
idiopáticos, es decir que las causas no son
conocidas con exactitud. Los casos de enfermedad de Parkinson conocidos se relacionan con hipoxia cerebral crónica (por
arterioesclerosis senil o prolongada expos ición a manganeso) y trastornos neurológicos remanentes de encefalitis de diversas
etiologías. Entre 1918 a 1926 hubo una pandemia de una encefalitis letárgica, descripta
por Von Economo, que dejó millones de
casos de enfermedad de Parkinson. Finalmente un síndrome de Parkinson puede
desarrollarse como consecuencia del uso
de drogas , principalmente los neurolépticos (fenotiazina, butirofenonas y otros) que
son bloqueadores de los receptores de dopamina D2 y la reserpina, que provoca una
depleción de la dopamina, por inhibición de
la recaptación granular, en los núcleos de la
base y la sustancia nigra.
3. La sustancia nigra o locus niger, es una
masa nuclear que contiene numerosas neuronas dopaminérgicas cuyos axones se
conectan principalmente con el cuerpo estriado. El cuerpo o núcleo subtalámico de
Luys también forma parte de los núcleos de
la base.
Los núcleos de la base también tienen conexiones eferentes con la médula es pinal,
con el tálamo, la corteza cerebral y el hipotálamo. Las conexiones aferentes provienen
de la corteza cerebral, del tálamo y de la
sustancia nigra, de donde llegan axones al
neoestriado con colaterales al globus pallidus y a la corteza.
Las funciones de los núcleos de la base son
complejas y de gran importancia en los mecanismos de la actividad motora involuntaria.
El cuerpo estriado y el globus pallidus aparecen como centros fundamentales de los
dispositivos extrapiramidales y para la integración del movimiento.
También se ha demostrado la existencia de
algunas sustancias químicas tóxicas capaces de desencadenar la enfermedad de Parkinson como el N-metil-fenil-tetrahidropiridina
(MPTP) y se ha sugerido que ésta u otras
sustancias tóxicas exis tentes en el medio
ambiente podrían ser responsables de un
porcentaje de casos de Parkinson.
El cuerpo estriado forma parte de un mecanismo inhibidor de la actividad motora, estando sus núcleos conectados con la sustancia nigra desde donde llegan axones
neuronales. La sustancia nigra hace sentir
sus influencias al cuerpo estriado a través
de la síntesis y liberación del neurotransmisor dopamina que interacciona en esa
zona con receptores D2 principalmente.
Neuroquímica del Sistema Motor Extrapiramidal
El principal tras torno de la enfermedad de
Parkinson consiste en una afectación de la
vía extrapiramidal, a nivel de los núcleos de
la base. El sistema motor extrapiramidal
constituye un mecanismo de integración de
los movimientos involuntarios y el tono postural. Este sistema comprende zonas corticales del SNC, núcleos vestibulares, la formación reticular, el núcleo rojo y los ganglios o núcleos de la base.
El globus pallidus, en cambio forma parte de
un mecanismo excitador o estimulador de la
actividad motora, siendo la acetilcolina, el
neurotransmisor responsable de esta acción
excitadora. En el putamen, el caudado y el
pallidus existen cantidades grandes de las
enzimas colinacetilasa y aceticolinesterasa
y por supuesto acetilcolina.
Los ganglios de la base son un conjunto de
estructuras grises del encéfalo constituidas
por:
La dopamina y acetilcolina se liberan coordinadamente, manteniendo la integración de
los movimientos y el tono postural, a través
de los mecanismos extrapiramidales. La
dopamina inhibe la actividad de las neuronas
del estriado y la acetilcolina la facilita.
Parece existir un antagonismo mutuo entre
1. El cuerpo estriado o neoestriado, formado a
su vez por el núcleo caudado y el putamen,
60
las influencias dopaminérgicas y colinérgicas que convergen sobre las neuronas del
estriado. En la enfermedad de Parkinson se
ha demostrado claramente que por destrucción de la sustancia nigra se pierde la influencia inhibitoria de la dopamina, mientras
permanece inalterada la acción estimulatoria
de la acetilcolina. La concentración de dopamina en las neuronas de la sustancia
nigra y las terminaciones axónicas de la vía
nigro-estriada, se halla muy disminuida,
determinando que el balance del sistema se
rompa a favor de la acetilcolina. Ello ocurre
por una degeneración progresiva de las neuronas dopaminérgicas de la sustancia nigra.
Cuando la depleción de dopamina supera el
80-90% los síntomas de la enfermedad de
Parkinson se hacen evidentes en forma progresiva. En este estado, las neuronas del
pallidus, liberadas de la influencia inhibitoria
de la dopamina, aumentan su actividad enviando impulsos excitadores que actúan por
medio de dos vías: 1-A través de los núcleos ventrales talámicos anterior y lateral,
sobre la corteza cerebral motora que resulta
estimulada y 2-A. Por influencias palidales
que llegan al tegumento mesencefálico ventrolateral, estimulando la formación reticular
activadora de donde surgen impulsos facil itadores de las neuronas fusimotoras.
CLASIFICACIÓN DE DROGAS
ANTIPARKINSONIANAS
I-Drogas que aumentan el tono dopaminérgico
1- AUMENTAN LA SÍNTESIS DE DOPAMINA:
L-Dopa (Larodopa, Doparkine)
L-Dopa + Carbidopa (Sinemet)
L-Dopa + Benzerazida (Madopar)
2- AGONISTAS DOPAMINÉRGICOS DIRECTOS
a. ERGOLÍNICOS
Bromocriptina (Parlodel)
Lisurida (Dopagon)
Pergolida
Cabergolina (de acción prolongada)
b. NO ERGOLÍNICOS
Apomorfina
N-propilnoraporfina
-Ropirinol (Requip) Aprobada por FDA
-Pramipexol ((Mirapex) aprobada FDA
c. AUMENTAN LA LIBERACIÓN DE DOPAMINA:
Amantadina (Virosol)
3- INHIBEN LA DEGRADACIÓN DE L-DOPA Y
DOPAMINA:
a. IMAO-B : Deprenil o Selegilina (Jumex)
b. I-COMT: Entacapone
Tolcapone
La disminución de las concentraciones y
producción de dopamina, resulta evidente
por la disminución de sus metabolitos. El
metabolito más importante de la dopamina
es el ácido homovanílico (HVA) que se
forma principalmente por acción de la monoaminooxidasa (MAO) sobre la dopamina.
En la sustancia nigra existe el neurotransmisor, el HVA, las enzimas tirosinahidroxilasa y dopa-decarboxilasa, las que en
la enfermedad de Parkinson están disminuidas francamente.
4- ANTIMUSCARÍNICOS ACCIÓN CENTRAL
a- Bloqueantes muscarínicos:
Trihexifenidilo (Artane)
Biperideno (Akineton)
Cicrimina
Prociclidina
Caramifeno
Fenglutarimica
b- Anticolinérgicos con acción antihistamínica agregada
Dietazina (Diparcol)
Benzatropina
Difenhidramina y sus derivados: Clorfenoxamina,
Orfenadrina y Mometazona
Considerando la fisiopatología de la enfermedad de Parkinson y las bases de una
terapéutica farmacológica racional a la luz
de los conocimientos actuales, en estos
momentos se lleva a cabo el tratamiento de
la siguiente manera con:
c- Fenotiazinas
Etopropazina
Profenamina
DROGAS DOPAMINÉRGICAS
La dihidroxifenilalanina o DOPA es el precursor inmediato de la dopamina en el proceso biosintético de las catecolaminas. Su
administración clínica constituye actualmente el tratamiento primordial de la enfermedad
de Parkinson.
1. DROGAS DOPAMINÉRGICAS: Incrementan la actividad dopaminérgica disminuida en los núcleos de la base.
2. DROGAS ANTICOLINÉRGICAS CENTRALES: Disminuyen la actividad de la
acetilcolina.
61
Otras drogas de acción dopaminérgica son
la amantadina, que produce un incremento
de la liberación de dopamina en los núcleos
de la base, la bromocriptina y derivados
que son agonistas de los receptores dopaminérgicos o el de prenil que es un inhibidor
de la MAO-B, que inhibe la degradación de
la dopamina y facilita su repleción en las
neuronas.
Las técnicas de biología molecular han permitido seguir identificando subtipos de receptores de dopamina. Muy recientemente
(Van Tol y cols., 1991; Sunahara y cols.
1991) han descripto los receptores D4 (similares a los D2 y D3) y los receptores D5
(similares a los D1). Los receptores D4 predominan en amígdala y corteza frontal (dos
áreas morfológicas donde se han encontrado
con frecuencia anomalías en esquizofrénicos).
Receptores dopaminérgicos
Existen por lo menos 5 subtipos de receptores dopaminérgicos: D1, D2, D3, D4 y D5.
La dopamina se une con similar afinidad a
estos receptores.
Tirosina
Tirosinhidroxilasa
Cofactores:Tetrahidropteridina,O2Fe+
La activación de los D1, lleva a la activación
de una proteína G estimulatoria (Gs) que
induce la activación de la adenilciclasa con
la producción del segundo mensajero celular
AMPc. Este subtipo de receptores predomina en el cuerpo estriado, el núcleo acumbens y el tubérculo olfatorio, siendo menor
su concentración en la corteza frontal, el
hipocampo y el cerebelo y el tegmento ventral.
DOPA
Dopa-decarboxilasa
Cofactor:Fosfato
de
piridoxal
(vit.B6)
Dopamina
MAO
Los receptores D2 estarían relacionados
con la activación de una proteína G inhibitoria (Gi) que inhibe la enzima adenilciclasa
con la disminución de la producción de
AMPc. Algunas investigaciones recientes
demostraron que el receptor D2 estaría
acoplado a más de un tipo de mecanismo
trasductor. Algunos receptores D2 estarían
relacionados además de la inhibición de
adenilciclasa, con la estimulación del er cambio de fosfoinositoles como el inositol
trifosfato y el diacilglicerol (IP3 y DAG), con
la apertura de canales de potasio y modificaciones de canales de calcio. Es decir que
son receptores heterogéneos. Los receptores D2 predominan en el cuerpo estriado, el
lóbulo anterior de la hipófisis, la retina, y el
área límbica. El antagonista selectivo de
este subtipo de receptor es la sulpirida.
DOPAC
dopamino b-hidroxilasa
Noradrenalina
N-Metil-transferasa
Catecol–O-metil
transferasa
Acido homovanílico
(HVA)
Adrenalina
(DOPAG: Acido dihidroxifenilacético)
I-DROGAS QUE AUMENTAN EL TONO
DOPAMINÉRGICO
L-DOPA
El receptor D3 se ha caracterizado recientemente, es semejante al D2, por ello los
fármacos antipsicóticos bloqueantes D2
también bloquean el D3. Este subtipo de
receptores (D3) se localiza principalmente
en el sistema límbico, es pre y postsináptico y está asociado con funciones cognoscitivas, emocionales y endócrinas. Parece
estar implicado en los efectos antipsicóticos
de los neurolépticos.
Es la forma levógira de la 3-4 dihidroxifenilalanina. Se sintetiza a partir de la L-tirosina
por acción de la tirosin-hidroxilasa, que necesita una tetrahidropteridina, O 2 y Fe ++
como cofactores. La L-Dopa es a su vez un
sustrato de la Dopa-decarboxilasa (una decarboxil asa de aminoácidos arom áticos) y
necesita como cofactor al fosfato de piridoxal (vitamina B6).
62
una mayor incidencia de efectos adversos
debido a su transformación periférica a dopamina. Debido a esto se han desarrollado
agentes
inhibidores
de
la
Dopadecarboxilasa periférica que no atraviesan la
barrera hematoencefálica: La carbidopa y
la bensera zida.
La L-Dopa es un profármaco que en el organismo se transforma en dopamina, que sería
el metabolito activo, cuya deficiencia provoca la enfermedad de Parkinson. La dopamina puede unirse a diversos receptores: α, ß
y dopaminérgicos. La dopamina actuaría
como terapéutica de reemplazo en esta
enfermedad.
Es coherente y racional desde el punto de
vista farmacológico la administración conjunta de L-Dopa con un inhibidor de la Dopa
decarboxilasa, como la carbidopa o la benserazida, que no atraviesan la barrera hem atoencefálica y bloquean o disminuyen significativamente la formación de dopamina periférica.
Farmacocinética de L-Dopa y papel de
la benserazida y carbidopa.
La L-Dopa cuando se administra por vía oral
es absorbida en el intestino delgado a través
de un sistema transportador de am inoácidos
aromáticos los que pueden competir por el
mismo transportador, disminuyendo la absorción de la L-Dopa. El uso de agentes
bloqueadores muscarínicos en forma conjunta o de antidepresivos tricíclicos que poseen
acciones anticolinérgicas puede interaccionar con la L-Dopa ya que enlentecen el vaciamiento gástrico retrasarían la absorción
de la L-Dopa.
La carbidopa es la α metil-dopa hidracina y
la benserazida la DL- serina (2,3,4 trihidroxibencil) hidracida. Se absorben bien por la vía
oral. La administración de cualquiera de
ellos en combinación con levodopa, resulta
en un significativo aumento de la vida media
de levodopa, ya que la misma no se metaboliza, o lo hace escasamente, a nivel periférico. De esta manera los afectos adversos de
la levodopa, que son principalmente periféricos (cardiacos gastrointestinales y vasculares), disminuyen marcadamente y además
las dosis pueden ser reducidas ya que la
droga permanece por mucho mayor tiempo
en plasma, aumentando por esa razón su
pasaje al SNC, a través de la barrera H-E.
Se estima que la dosis óptima efectiva de
levodopa puede ser reducida en un 75 % y
es alcanzada mas rápidamente. Como resultado, el porcentaje de pacientes que experimenta una clara mejoría aumenta marcadamente. Por supuesto, los efectos adversos centrales, fluctuaciones motoras, disquinesia, trastornos psíquicos, y confusión
mental entre otros, aparecen con la misma
Una vez absorbida la L-Dopa sufre rápida
biotransformación por la MAO y la COMT
con una vida media de pocos minutos y se
produce el metabolito ácido homovanílico
(HVA) que se excreta por orina. Sin embargo, la mayor parte de una dosis de L-Dopa
se decarboxila a dopamina por acción de la
dopa-decarboxilasa . Esta enzima se halla
ampliamente distribuida en los tejidos, siendo intestino, hígado y riñones los órganos
más importantes de decarboxilación. Si la
levodopa se administra sola, la mayor parte
es transformada a dopamina periféricamente
(y no atraviesa la barrera hematoencefálica)
alcanzando el SNC solo una pequeña parte.
Se requieren entonces dosis muy altas con
63
frecuencia y algunos pueden ser mas intensos y precoces.
inhibidor periférico de la dopa-decarboxilasa,
como la carbidopa y la benserazida, que no
atravi esan la barrera H-E y bloquean o disminuyen marcadamente la formación periférica de dopamina.
En resumen, realizaron asociaciones fijas de
L-Dopa con estos agentes y se obtienen así
los siguientes beneficios:
- Dosis de L-Dopa mucho menor, permitiendo que la mayor parte ingrese al SNC.
-Se hace más prolongada la vida media de la
L-Dopa (1-3 hs).
- Se reduce la incidencia de efectos adversos de la dopamina a nivel periférico principalmente cardiovasculares y digestivos.
la levodopa mejora rápidamente la bradiquinesia y la rigidez y en menor grado el temblor. Con la continuidad del tratamiento,
mejora progresivamente la actividad motora
del paciente, su capacidad funcional, los
movimientos asociados, el habla, la marcha,
la escritura, la deglución y la expresión facial. El tratamiento debe comenzar con dosis bajas de levodopa, a fin de minimizar los
efectos adversos iniciales.
La Levodopa es transportada a través de la
barrera hematoencefálica por un transportador de aminoácidos grandes neutros sodio
dependiente y saturable. Puede existir competencia entre levodopa y otros aminoácidos. Una vez en SNC la levodopa es decarboxilada a dopamina a nivel de las terminales dopaminérgicas.
2. Efectos psicológicos:
A medida que progresa el tratamiento, los
efectos de la levodopa también se extienden
al área psíquica. Mejora la apatía, el interés
personal, el vigor general, la función mental
y los síntomas depresivos. En la fase crónica de la terapéutica con levodopa, pueden
aparecer efectos adversos de tipo psicológico, que deben ser tenidos en cuenta, como
trastornos de conducta, síntomas maníacos
o hipomaniacos, ansiedad, paranoia y otros.
Aproximadamente un 10% de L-Dopa se
transforma en 3-O-metildopa por acción de
la COMT (catecol- O - metiltransferasa).
Este metabolito tiene una vida media prolongada (15 hs) y tiende a acumularse más que
la L-Dopa en tratamientos crónicos. La 3-Ometildopa atraviesa la barrera hematoencefálica usando el mismo transportador que la LDopa y puede limitar el ingreso de esta en
tratamientos prolongados.
3. Efectos cardiovasculares:
La decarboxilación periférica de la levodopa
y el inc remento consecutivo de la dopamina,
origina una serie de efectos en el área cardiovascular, que a veces constituyen verdaderos efectos adversos, que deben ser controlados en el paciente en tratamiento antiparkinson. La dopamina activa los receptores adrenérgicos α y β , además de los
dopaminérgicos periféricos. Por eso los
pacientes tratados con levodopa pueden
padecer de efectos cardiacos estimulantes
como taquicardia, arritmias, efecto inotrópico positivo, incremento del consumo miocárdico de O2 (efectos estimulantes beta)
vasodilatación renal y mesentérica, aumento
del flujo sanguíneo renal, hipotensión ortostática (efectos dopaminérgicos). En tratamientos crónicos, es frecuente observar la
aparición progresiva de tolerencia a estos
efectos cardiovasculares, especialmente a la
hipotensión ortostática.
ACCIONES FARMACOLÓGICAS.
1. Efectos neurológicos:
Los efectos neurológicos de la levodopa son
evidentemente los mas importantes en la
enfermedad de Parkinson. Los mismos dependen de la efectiva conversión de la dopa
en dopamina a nivel central para mejorar la
deficiencia de este neurotransmisor en los
núcleos de la base. La enzima dopadecarboxilasa presente en las neuronas de
la substancia nigra, aunque disminuida en
su concentración conserva aún suficiente
actividad como para biotransformar la dopa
en dopamina. Se estima que solamente el 1
% de la levodopa puede atravesar la barrera
H-E, mientras que el 95% de la dosis administrada se decarboxila en la periferia, fo rmando importantes cantidades de dopamina,. origen a su vez de numerosos efectos
adversos. Por eso es conveniente y racional
desde el punto de vista farmacológico, la
administración conjunta de levodopa con un
4. Otras acciones farmacológicas:
La dopamina inhibe la secreción de prolactina, posiblemente a través de una acción
64
modulatoria de la actividad hipotálamo hipofisaria. Por eso, la bromocriptina, agonista
dopaminérgico ha sido utilizado para suprimir la secreción láctea y por el contrario los
antagonistas dopaminérgicos, como los
neurolépticos, pueden producir galactorrea.
La dopamina también estimula la zona quimioreceptora gatillo en el tronco encefálico,
por lo que es frecuente el des arrollo de nauseas, vómitos y anorexia. La dopamina
estimula la liberación de somatotrofina, sobre todo en personas normales, pero en el
enfermo de Parkinson esta efecto carece de
importancia. Para todos estos efectos también aparece tolerancia en tratamientos
prolongados.
ción de corticosteroides, buscando retención
de agua y sodio, por cortos periodos de
tiempo. También pueden observarse arritmias cardiacas, extrasistolia auricular y
ventricular, taquicardia y eventualmente angina de pecho.
Efectos adversos centrales de levodopa.
El tratamiento crónico con levodopa se asocia frecuentemente con trastornos motores,
sobre todo disquinesia, fluctuaciones en la
movilidad, confusión mental y alteraciones
psíquicas. La incidencia y severidad de estos efectos no se modifica con la administración conjunta de carbidopa o benserazida,
ya que estos inhibidores de la dopa decarboxilasa no atraviesan la barrera H-E.
EFECTOS ADVERSOS.
Los trastornos psíquicos mas frecuentes
son la confusión mental, alucinaciones sobre todo visuales, paranoia, episodios maníacos y trastornos de la conducta. Paradójicamente en algunos pacientes puede aparecer o incrementarse la depresión psíquica.
Algunos enfermos desarrollan progresivamente una demencia de muy difícil tratamiento y reacciones psicóticas graves. Se
han observado algunos síntomas premonitorios de las reacciones psicóticas, como
pesadillas, sueños vívidos y trastornos del
sueño.
Los efectos adversos mas comunes de la
terapéutica con levodopa en las primeras
semanas de tratamiento son nauseas,
vómitos e hipotensión ortostática. Estos
efectos se relacionan con la rapidez en alcanzar los picos plasmáticos de levodopa,
por lo que es racional administrar el fármaco
después de las comidas, para retrasar su
absorción. Las nauseas y vómitos se producen por estímulo de la dopamina en la zona
quimiorreceptora gatillo (ZQG) en el piso del
cuarto ventrículo cuyas neuronas estimulan
el centro del vómito. La ZQG se halla fuera
de la barrera hematoencefálica y recibe inervación dopaminérgica. Los mismos pueden
ser controlados con la administración de
domperidona, que bloquea los receptores D2
en la zona quimioreceptora gatillo, la domperidona no llega a los núcleos de la base
porque prácticamente no atraviesa la barrera
H-E, no se exacerba el parkinsonismo, situación que sí puede ocurrir con otros bloqueantes dopaminérgicos como la metoclopramida o la sulpirida. La domperidona puede administrarse en dosis de 10 ó 20 mg, 1
hora antes de la levodopa. Luego de algunos
meses de tratamiento, el desarrollo de tolerancia a los efectos adversos mencionados,
permite suspender la administración de
domperidona.
Estos efectos adversos se han descripto
con mayor frecuencia en pacientes de edad
avanzada y como los mismos son ocasionados por la terapéutica antiparkinsoniana,
la única posibilidad de solución es la supresión del tratamiento o la reducción de las
dosis. Como los síntomas psicóticos son un
fenómeno nocturno, se ha sugerido disminuir
las dosis de levodopa de la tarde y noche,
en principio. El tratamiento de las psicosis
con neurolépticos está contraindicado por
los efectos parkinsonianos que los mismos
desarrollan. Se ha sugerido el uso del antipsicótico clozapina, que no bloquea o lo hace
muy escasamente, a los receptores D2 de
los núcleos de la base , pero sus acciones
son inconsistentes y se corre el riesgo de la
aparición de agranulocitosis, efecto adverso
de la clozapina.
Otro efecto adverso frecuente es la hipotensión ortostática, que puede afectar a un 30
% de los pacientes tratados con levodopa.
Para el tratamiento de este molesto efecto
adverso un incremento de las ingesta de
agua y sal puede ser suficiente. En algunos
casos puede ser de utilidad la administra-
Otras reacciones adversas importantes son
las fluctuaciones
motoras o disquinesias. Aproximadamente el 50 % de los pacientes tratados por mas de 5 años con
levodopa, puede presentar algún tipo de
65
fluctuación motora. Son fenómenos dosisdependientes y se ha sugerido que ocurren
por supersensibilidad de los receptores dopaminérgicos postsinápticos. Son movimientos involuntarios, a veces de tipo coreoatetósico, que pueden limitarse a un miembro,
o son bucolinguales, muecas, inclinaciones
de cabeza, movimientos distónicos de los
brazos. A veces tienden a generalizarse y
coinciden, aparentemente, con los picos de
máxima concentración plasmática de la
levodopa. Por eso se ha indicado subdividir
las dosis, administrando la levodopa en dosis menores, pero mas frecuentes, para
disminuir los picos plasmáticos elevados
manteniendo la misma dosis diaria. Muchas
veces es indispensable la disminución de
las dosis, o la supresión de la levodopa y su
sustitución por otros agonistas dopaminérgicos.
sonianos. Los medicamentos multivitamínicos que en realidad carecen de eficacia
terapéutica demostrada, pueden en este
caso ser francamente perjudiciales.
Los inhibidores inespecíficos de la MAO,
como la fenelzina, isocarboxazida, nialamida
y otros están contraindicados en pacientes
en tratamiento con levodopa. Se recomienda
un intervalo de por lo menos 2 semanas sin
inhibidores de la MAO antes de com enzar la
administración de levodopa. La MAO metaboliza la dopamina, adr enalina, noradrenalina y otras catecolaminas, y por lo tanto la
administración conjunta con levodopa (que
induce un aumento de dopamina periférica y
cerebral) puede generar una grave intoxicación catecolamínica si la MAO se encuentra
inhibida. Puede ocurrir una crisis hipertensiva severa, hiperpirexia, taquiarritmias y
otras manifestaciones cardiacas. Esta interacción no ocurre con el deprenil o selegilina,
inhibidor específico de la MAO - B , isoenzima de predomina en el SNC. Por el contrario, el deprenil puede ser de utilidad en la
terapéutica de enfermos de Parkinson tratados con levodopa, ya que inhibe localmente
la degradación metabólica de la dopamina.
Las disquinesias del tratamiento crónico del
Parkinson con levodopa, tiene a veces carácter bifásico con la característica del
desarrollo de episodios de disquinesia mejoría - disquinesia en el periodo interdosis. Otro efecto adverso descripto es el
fenómeno on - off, en el cuál se alternan
periodos de dis quinesias y movilidad (on)
con periodos de completa aquinesia (off). El
fenómeno denominado “freezing” (congelado) consiste en la aparición de episodios
de completa aquinesia sin periodos previos
de disquinesia. Estos fenómenos son impredecibles y no se conoce su mecanismo
de producción.
Las drogas neurolépticas o antipsicóticas,
como los derivados fenotiazínicos, o de la
butirofenona están también contraindicados
en la enfermedad de Parkinson. Estos agentes son bloqueadores competitivos de los
receptores D2 en los núcleos de la base,
inducen un síndrome de Parkinson y se
oponen a los efectos de la levodopa. Por
ello, estos agentes no deben ser usados
para el tratamiento de las reacciones psicóticas, ni los vómitos y nauseas que pueden
presentar los enfermos de Parkinson, como
consecuencia de la terapéutica con levodopa.
Interacciones farmacológicas. Contraindicaciones y precauciones.
Una interacción que resulta inconveniente en
la terapéutica de la Enfermedad de Parkinson, puede ocurrir con el fosfato de piridoxal, piridoxina o vitamina B6. El fosfato de
piridoxal es un cofactor de la enzima dopa decarboxilasa y por lo tanto facilita su acción. Por eso, si se administra piridoxal a
pacientes tratados con levodopa, se potencia la acción de la dopa - decarboxilasa y se
incrementa la conversión periférica de la
levodopa a dopamina. Así, la disponibilidad
cerebral de la levodopa puede disminuir
marcadamente o anularse por completo y el
efecto terapéutico antiparkinsoniano
se
revierte o desaparece. La vitamina B6 forma
parte de muchos preparados multivitamínicos y suplementos alimentarios que pueden
indicarse empíricamente a pacientes parkin-
Los agentes antiparkinsonianos anticolinérgicos centrales como el biperideno y el
trihexifenidilo actúan sinergísticamente con
la levodopa y pueden ser administrados
conjuntamente. Sólo debe tenerse en cuenta
la prolongación del tiempo de evacuación
gástrica que pueden producir, dificultando la
absorción de la levodopa.
La levodopa no debe emplearse, o usarse
con extrema precaución, en pacientes con
glaucoma de ángulo estrecho por la midriasis que puede producir, o en pacientes con
psicosis, o úlcera gastrodudenal, o melano-
66
mas (la levodopa es también un precursor de
la melanina), en pacientes con enfermedades cardiovasculares descompensadas,
insuficiencia hepática o renal crónica. El uso
conjunto con antihipertensivos puede potenciar la hipotensión ortostática.
Este agente actúa sobre el temblor, la aquinesia y la rigidez. Sus acciones antiparkinsoninas tienden a declinar en 8 a 12 sem anas de tratamiento continuo, por ello se
emplea solo por 2-3 semanas.
La amantadina no se metaboliza, se excreta
por orina, debe reducirse la dosis en insuficiencia renal.
La levodopa puede alterar algunas pruebas
de laboratorio: elevación de la uremia, transaminasas, bilirrubina, láctico deshidrogenasa, fosfatasa alcalina, y test de Coombs
positivo.
La suspensión brusca de amantadina puede
producir graves exacerbaciones del Parkinson.
Preparados
Levodopa + carbidopa (10:1) (Sinemet) comp. 250 mg
de L-Dopa
Efectos adversos: Tiene una baja incidencia
de efectos adversos. Puede producir disminución de la capacidad de concentración,
confusión, insomnio, alucinaciones, mareos,
letargia, edema periférico, hipotensión ortostática, sequedad de boca, anorexia, náuseas, vómitos, sequedad de boca, constipación, rash, leucopenia, psicosis tóxica, convulsiones y visión borrosa.
Levodopa + carbidopa (4:1) (Sinemet CR) comp.de
liberación prolongada de 200 mg de L-Dopa.
Levodopa + Benserazida (4:1) (Madopar) Compr. de
200 mg de levodopa; (Madopar HBS): comprimidos
de liberación prolongada de 100 mg de levodopa, con
liberación mayor a 8 horas.
Preparados y dosis:
Amantadina (Virosol). Compr. de 100 mg
Se administran con frecuencia 200 mg 2
veces al día.
FÁRMACOS QUE AUMENTAN LA LIBERACIÓN DE DOPAMINA (agonistas indirectos):
INHIBEN LA DEGRADACIÓN DE DOPAMINA
(IMAO-B):
AMANTADINA (VIROSOL)
La amantadina es un agente antiviral utilizado para la profilaxis del virus de la Influenza
tipo A2, que posee efectos antiparkinsonianos.
Mecanismo de acción: Se han descripto varios mecanismos antiparkinsonianos para
amantadina, pero el más importante es el
aumento de la liberación de dopamina de los
depósitos neuronales. In vitro, en dosis altas, inhibe la recaptación axonal de dopamina.
DEPRENIL O SELEGILINA
Este fármaco es un inhibidor se lectivo de la
monoamino oxidasa tipo B (IMAO-B), la
mayor parte de las monoamino oxidasas
presentes en los ganglios de la base son de
tipo B (80%), gran parte de las MAO del
aparato gastrointestinal son de tipo A. Los
inhibidores de MAO no selectivos potencian
los efectos tóxicos de la L-Dopa, pudiendo
provocar crisis hipertensivas del mismo modo que al ingerir alimentos ricos en tiramina,
en cambio la selegilina o deprenil al inhibir
selectivamente la MAO-B evita la degradación intracerebral de dopamina e impide la
activación del metabolito N-metil 4 fenilt etrahidropteridina (MPTP) que estaría involucrado en la patogenia de la enfermedad de
Parkinson y que requiere MAO-B para causar neurotoxic idad.
La amantadina posee también propiedades
anticolinérgicas.
Este agente tiene menor eficacia que la LDopa y la bromocriptina, aunque es más
potente que los anticolinérgicos.
Debido a que es capaz de aumentar la liberación de dopamina, la amantadina puede
ser de indicación en los primeros estadíos
de la enfermedad, para retardar el comienzo
de la terapéutica con L-Dopa o como coadyuvante de otros agentes antiparkinsonianos.
En algunos ensayos clínicos controlados
con placebo de pacientes con Parkinson
incipiente, fue observado que la selegilina o
deprenil podía retrasar la necesidad de LDopa durante 6 meses (Tetrud, J., Langston,
Science 1989, 245:519; Myllila V., et al,
67
Neurology, 1992; 42: 339,Perkinson Study
Group, N.Engl.J. Med 1993, 328:176) Aún
no se ha establecido plenamente si solo
redujo los síntomas o se debe a un enlentecimiento en la progresión de la enfermedad
(Olanow C., Calne D., Neurology 1992, 42,
suppl. 4:13)
la incidencia de fluctuaciones motoras. Puede administrarse a los pacientes que se
está deteriorando la respuesta a la L-Dopa.
Para no aumentar la toxicidad de L-Dopa se
deben adm inistrar a dosis iniciales de 2,5
mg/día y aumentar gradualmente hasta 5
mg/2 veces al día. La dosis habitual es de 5
mg con el desayuno y 5 mg con el almuerzo, para reducir la posibilidad de insomnio
no debe administrarse a la tarde.
Algunos clínicos empiezan el tratamiento
con selegilina cuando diagnostican la enfermedad de Parkinson y reservan la administración de L-Dopa cuando los síntomas son
incapacitantes. Debido a su mecanismo de
acción inhibidor del metabolismo cerebral de
dopamina, se puede administrar conjuntamente con L-Dopa-carbidopa en aquellos
pacientes donde se producen fluctuaciones
para disminuir los efectos “on-off” y prolongar
la eficacia del la L-Dopa. Birkmayer y col.
(J.Neural Transm. 654(2):113-27, 1985),
reportearon que pacientes que recibieron
deprenil con levodopa parecen tener una
más larga expectativa de vida que los tratados con L-Dopa sola (neuroprotección?).
Ante estos hallazgos y la nueva hipótesis
respecto al rol del stress oxidativo, que propone que la enfermedad de Parkinson es
producida por un exceso de sustancias oxidativas que lesionan la terminal dopaminérgica se diseñaron ensayos clínicos multicéntricos, controlados, para examinar la
posibilidad que el deprenil solo o en combinación con un antioxidante, el tocoferol (vitamina E), pueda retardar la progresión del
proceso degenerativo de la enfermedad de
Parkinson. En estos 2 estudios (Parkinson
Group Study, N.Engl.J. 1993, 378-176) el
Deprenil (selegilina) y el tocoferol (vitamina
E) fueron administrados a pacientes no tratados previamente. Luego de 12 meses de
seguimiento el 76% de los pacientes pudieron permanecer sin L-Dopa, mientras que
los tratados con placebo solo el 50% no
requirieron L-Dopa (p<0.0001). El deprenil
retardó significativamente la aparición de
síntomas discapacitantes prolongando la
iniciación de la L-Dopa terapia, el efecto
neuroprotectivo y barredor de radicales libres
fue controvertido. Es decir que no se puede
probar si los beneficios son debido a la disminución de los síntomas (incremento de
transmisión dopaminérgica) o a un efecto
protectivo (disminución de la tasa de muerte
neuronal)
Los efectos colaterales más frecuentes son
la excitación psicomotriz, insomnio y trastornos psiquiátricos.
Deprenil o Selegilina (Jumex)
Compr. de 5 mg
AGONISTAS DOPAMINÉRGICOS DIRECTOS:
BROMOCRIPTINA
LERGOTRILO
LISURIDA
PERGOLIDA
La L-Dopa, amantadina y deprenil o selegilina podrían ser considerados agonistas indirectos de la dopamina, ya que su aumento
depende de la concentración de dopamina
en la terminal sináptica. La eficacia terapéutica de estos agentes depende de la que
haya suficientes neuronas dopaminérgicas
funcionantes, debido a que el sistema nigroestriatal sufre una degeneración progres iva, a veces las escasa neuronas existentes
no pueden sintetizar suficiente dopamina y
se pierde gradualmente la repuesta a los
fármacos mencionados.
Sin embargo los agonistas dopaminérgicos
directos producen algunos trastornos, debido a que no son agonistas selectivos pueden ocupar receptores de 5_HT o adrenérgicos, muchas veces se comportan como
agonistas parciales (recordar que existen
varios subtipos de receptores de la dopamina) y se debe tener en cuenta que los receptores dopaminérgicos no solo están en la vía
nigroestriatal lesionada sino en otras áreas
cerebrales , lo que podría producir numerosos efectos colaterales al ser activados.
(Nauseas, vómitos por activar ZQR, psicosis
tóxica, alteraciones endocrinas, cefalea,
sedación, congestión nasal, etc)
Los agonistas dopaminérgicos directos, en
general, se utilizan como tratamiento coadyuvante con L-Dopa en pacientes que presentan fluctuaciones motoras.
En general, el deprenil o selegilina se usa
asociado a L-Dopa con el objeto de aumentar la efectividad de ésta última y disminuir
68
30 mg/día, fraccionados 2 veces al día con
las comidas.
Efectos adversos: Puede producir hipotensión ortostática (que puede limitar su uso).
A veces puede ocurrir el fenómeno de la
“primera dosis”. Puede producir efectos dopaminérgicos periféricos como arritmias
cardíacas y náuseas, que pueden ser bloqueados con el antagonista dopaminérgico
domperidona. Los efectos adversos “ergóticos” como eritema, edema, dolor y espasmos digitales en las extremidades, son de
poca frecuencia, lo mismo que la aparición
de fibrosis retroperitoneal que fuera comunicada.
En un estudio clínico doble ciego con 22
pacientes no tratados con dopaminérgicos
anteriormente, se vio que iniciar el tratamiento con L-Dopa más bromocriptina, no era
más eficaz que si se trataban con L-Dopa
sola,.
BROMOCRIPTINA
La bromocriptina es un derivado de los alc aloides del ergot, agonista potente de los
receptores de dopamina (D2) en el SNC,
aunque también es agonista parcial alfa
adrenérgico y triptaminérgico y es antagonista de los receptores D1. Este fármaco
ejerce un poderoso efecto sobre la hipófisis
anterior, donde la dopamina inhibe la liberación de prolactina. Siendo de utilidad en el
diagnóstico y tratamiento de las hiperprolactinemias, la supresión de la lactación, en la
ginecomastia, en la acromegalia (aumenta la
liberación de hormona del crecimiento, pero
en acromegalia, la disminuye), en el síndrome de tensión premenstrual, en la encefalopatía hepática y síndrome de Cushing.
También es de utilidad en el tratamiento de
la enfermedad de Parkinson.
La bromocriptina puede producir psicosis y
confusión, y pueden potenciar la psicosis
tóxica y la disquinesia de la L-Dopa. Causa
menos disquinesia que L-Dopa porque activa
los receptores dopaminérgicos D2, pero
bloquea los D1.
Interacciones: Pueden producir interacciones
con antihipertensivos.
Bromocriptina (Parlodel, Axialit, Patrinel,
Serocryptin)
Compr. 2,5 y 5 mg.
La bromocriptina se comporta como la LDopa con efectos farmacológicos y colaterales similares. Su duración de acción es más
prolongada. Se suponía que la bromocriptina podría ser útil en pacientes resistentes a
L-Dopa, debido a pérdida progresiva de neuronas dopaminérgicas del cuerpo estriado,
pero no fue demostrado con claridad.
LISURIDA
Es agonista D2 y antagonista D1, se une
también a receptores adrenérgicos y triptaminérgicos, pero la mayoría de sus efectos
son por activación de receptores D2 de dopamina.
Es más hidrosoluble que bromocriptina, por
lo que puede utilizarse por vía parenteral,
tanto para pruebas diagnósticas como para
situaciones donde no se puede usar la vía
oral (postoperatorios). Su vida media es de
alrededor de 2 horas.
Se utiliza sobre todo en pacientes que no
responden a L-Dopa, también puede combinarse con L-Dopa con dosis submáximas
(más pequeñas) de ésta, disminuyendo o
desapareciendo los efectos adversos y conservando buenos resultados. Es decir como
tratamiento coadyuvante.
La lisurida es efectiva en revertir todos los
síntomas mayores del parkinsonismo y e ha
utilizado sola en los primeros estadíos de la
enfermedad y también como coady uvante a
L-Dopa cuando la eficacia de ésta diminuye.
La lisurida puede disminuir en este caso la
severidad de las fluctuaciones motoras, los
movimientos involuntarios anormales y distónicos que aparecen con el tratamiento
crónico con L-Dopa.
Lisurida (Dopagon) Compr. 0,2 mg
Farmacocinética
Se administra por vía oral, se absorbe n
icompletamente a nivel digestivo (30%), en la
primera porción del intestino delgado, se une
en un 90-96% a proteínas plasmáticas, se
metaboliza en el hígado y su eliminación
principal es biliar. Su vida media es de 4-6
horas.
La administración se inicia con dosis bajas
(1,25 mg /día), de acuerdo a la respuesta ir
aumentando, la dosis diaria oscila entre 15 y
69
PERGOLIDA
Es un agonista dopaminérgico de receptores
D1 y D2. No se comercializa en nuestro
país.
Los anticolinérgicos son útiles para controlar
el temblor y la rigidez, pero no la aquinesia.
Son útiles para aliviar el parkinsonismo producido por los neurolépticos, ya que la LDopa antagoniza la acción antips icótica.
LERGOTRILO
Es otro dopaminérgico que ha sido retirado
del mercado a causa de la grave toxicidad
hepática que producía.
Son problemáticos para su utilización en la
enfermedad de Parkinson, por lo que solo
son utilizados como coadyuvantes en enfermos que presentan fluctuaciones motoras
poco por L-Dopa, sobre todo para disminuir
el temblor y el babeo. Comparados con la
atropina estos fármacos ejercen menos
efectos periféricos.
Dosis equivalentes:
Bromocriptina: 5-10 mg
Lisurida:
0.5-1 mg
Pergolida: 0.5-1 mg
Son equivalentes a 100 mg de L-Dopa + 25
mg de carbidopa o 25 mg de benserazida.
Efectos colaterales: Con mayor frecuencia
son centrales: confusión, alucinaciones,
delirio, alteración de la memoria reciente,
psicosis tóxica e hipertermia, aunque pueden producir sequedad bucal, visión borrosa,
empeoramiento del glaucoma, constipación,
retención urinaria y taquicardia, sobre todo
en pacientes geriátricos.
APORFINAS:
APOMORFINA
N-PROPILNORAPORFINA
La apomorfina es un agonista dopaminérgico, derivado semisintético de la morfina. Se
emplea generalmente como emetizante en
el tratamiento de las intoxicaciones, es nefrotóxica y no se emplea en el tratamiento
de la enfermedad de Parkinson, su derivado,
la N-propilnoraporfina parece ser mejor tolerado, aunque su empleo es aún experimental.
En casos de sobredosis se puede utilizar
fisostigmina por vía parenteral (2-4 mg)
Algunos antihistamínicos bloqueantes del
receptor H1 suelen emplearse en el tratamiento de la enfermedad de Parkinson, sobre todo en pacientes que no toleran los
anticolinérgicos más potentes.
La Dietazina (Diparcol) y la Orfenadrina (Distalene), por sus efectos anticolinérgicos,
reducen el temblor y son débiles sedantes si
se administran al acostarse.
II-DROGAS QUE DISMINUYEN EL TONO COLINÉRGICO O ANTICOLINÉRGICAS CENTRALES
BLOQUEANTES MUSCARÍNICOS:
Trihexifenidilo (Artane)
Biperideno (Akineton)
Cicrimina
Prociclidina
Caramifeno
Fenglutarimica
Benzotropina
Trihexifenidilo (Artane) Compr. de 5 mg
Biperideno (Akineton) Compr. de 5 mg,
cápsulas de liberación prolongada de 4 mg y
ampollas de 5 mg.
ACCIÓN ANTIHISTAMÍNICA AGREGADA
Dietazina (Diparcol)
Orfenadrina (Distalene)
La suspensión brusca de cualquiera de estos fármacos puede ocasionar una ex acerbación grave de los síntomas.
En la enfermedad de Parkinson hay un disbalance dopaminérgico-colinérgico a nivel
del estriado, y el responsable primario de
este efecto sería el déficit estriatal de dopamina, llevando a una liberación de las vías
colinérgicas que normalmente están inhibidas por las dopaminérgicas. Por ello los
agentes anticolinérgicos tendrían su indicación en esta patología. Estos agentes fueron
la terapéutica más importante para el Parkinson antes que se descubriera la L-Dopa.
MANEJO DE LAS REACCIONES ADVERSAS DE LA TERAPÉUTICA DEL PARKINSON
Los problemas más comunes que ocurren
durante las primeras semanas de tratamiento son náuseas e hipotensión. Estos efectos
colaterales se asocian, en general, a concentraciones pico de los agentes dopam inomiméticos y pueden minimizarse administrando el agente con las comidas.
70
Las náuseas pueden disminuirse o eliminarse con domperidona , que inhibe los receptores D2 en la zona quimiorreceptora gatillo,
como no cruza la barrera hematoencefálica
no exacerba el parkinsonismo.
Se administran 10-20 mg (2 o 3 veces por
día) de domperidona, 30 a 60 minutos antes
que la droga dopaminérgica. Después de
unas pocas semanas o meses las náuseas
y vómitos disminuyen, y se puede parar la
administración de domperidona.
Normalmente los fármacos de elección son
los antidepres ivos tricíclicos (imipramina o
análogos) o la trazodona. Se han descripto
empeoramiento de los síntomas del Parkinson con fluoxetina. Los IMAO-A no deben
administrarse porque pueden producir oscilaciones de la presión arterial en pacientes
con L-Dopa.
Nuevos tratamientos en investigación para el
tratamiento de la enfermedad de Parkinson
I- Trasplantes
Tejido fetal
Cultivos celulares
II- Vías de administración no convencionales
-Inyección
-Infusión
-Inhalación
III- Nuevas drogas
-Agonistas dopaminérgicos de larga duración de
acción: Cabergolina
-Agonistas de dopamina no derivados del ergot:
Ropinirol
-Agonista parcial de dopamina: Tergurida
-Inhibidores de la COMT: Ro 40-7592
-Inhibidores de la liberación de glutamato: Lamotrigina
-Antagonistas del receptor NMDA: 3-propil-Nfosfonato
La domperidona no tiene efectos sobre la
hipotensión ortostática producida por L-Dopa
o por otros agentes dopaminérgicos. Para
disminuir este efecto colateral, se puede
incrementar la ingesta de agua y sal, o administrar corticoides o agonistas alfa adrenérgicos, tratando de disminuir la hipotensión.
Los efectos colaterales psiquiátricos son
muy difíciles de manejar (confusión, alucinaciones, paranoia)Los pacientes ancianos
son generalmente propensos a estos efectos. Los problemas psiquiátricos generalmente comienzan generalmente como fenómenos nocturnos, se pueden disminuir si
no se administran los agentes al atardecer.
Los neurolépticos en general están contraindicados ya que exacerban el parkinsonismo.
La clozapina es una excepción, es un antipsicótico atípico con poca tendencia a
causar parkinsonismo. La clozapina tiene
acciones sobre numerosos receptores: histamina, serotonina, acetilcolina y dopamina.
Tiene 10 veces más afinidad sobre receptores D4 que por los D2 o D3. Ha mostrado
ser útil en el tratamiento de la psicosis inducida por L-Dopa, sugiriendo que sus beneficios terapéuticos se deben a un bloqueo de
los receptores de dopamina que no son
esenciales para la regulación motora pero si
con los efectos psicóticos de la L-Dopa. La
clozapina disminuye también el temblor en
pacientes psicóticos y no psicóticos. Esta
droga es controvertida en su utilización por
la pos ibilidad de producir agranulocitosis.
I- Trasplantes de tejido mesencefálico
fetal
La posibilidad de implantar células dopaminérgicas de tejido cerebral de fetos humanos
en el cerebro de pacientes con enfermedad
de Parkinson avanzada, para aliviar síntomas motores, es un área de interés internacional en investigación.
El optimismo inicial sobre los beneficios de
trasplantes autólogos de médula adrenal fue
declinando al tener moderada mejoría clínica
y limitada sobrevida del material injertado.
Los datos obtenidos en animales de experimentación con alteraciones motoras similares a las que ocurren en el Parkinson, demostraron que el injerto de tejido
mesencefálico ventral fetal que contiene
neuronas dopaminérgicas puede sobrevivir
en el parénquima cerebral, reinervar el striatum deplecionado de dopamina, mejorar el
comportamiento y tener manifestaciones
electrofisiológicas como un cerebro intacto.
Luego se iniciaron estrategias terapéuticas
para implantar células productoras de dopamina de donantes fetales criopreservados
en pacientes con enfermedad de Parkinson
idiopática o en aquellos con parkinsonismo
inducido por MPTP (metil fenil tetrahidro
También se ha utilizado la terapia electroconvulsiva para disminuir la psicosis.
Antidepresivos
La depresión acompaña frecuentemente a la
enfermedad de Parkinson y debe ser tratada
para que el enfermo se beneficie con el tratamiento antiparkinsoniano.
71
piridina). Los resultados demostraron moderada y variable mejoría clínica.
Los estudios proveen evidencias de sobrevida de un gran número de neuronas dopaminérgicas fetales en pacientes con enfermedad de Parkinson idiopática que tienen
mejoría clínica después del injerto. La o
tmografía de emisión de positrones revela
incremento de la captación de fluorodopa
dentro del injerto y de las regiones cerebrales reinervadas. En estos pacientes disminuyeron los síntomas y signos del Parkinsonismo durante 18 meses de evaluación.
(N.Engl.J Med. 1992, 327:1541-8; 1449-55).
II- Vías de administración no conve ncionales
Hace varios años que se estudia la administración de drogas antiparkinsonianas por
inyección, infusión , absorción transdérmica, nasal o sublingual. Se han obtenido
beneficios y menores efectos adversos con
apomorfina. Ninguno de estos estudios ha
aportado un mayor avance en la terapéutica.
III- Nuevas drogas
-Agonistas dopaminérgicos de larga duración de acción: Cabergolina, es un nuevo
agonista dopaminérgico con una vida media
de 72 hs.
-Agonistas de dopamina no derivados del
ergot: Ropinirol, con estructura totalmente
diferentes a los agentes conocidos.
-Agonista parcial de dopamina: Tergurida,
es un agente que parece ser útil para el
tratamiento de las diskinesias.
El Talipexol, es un agonista dopaminérgico
que parece tener alta afinidad por receptores
presinápticos, más que otras drogas.
-Inhibidores de la COMT: Ro 40-7592 y nitecapone son inhibidores de la catecol-ometil transferasa, enzima que produce la
degradación extracelular de dopamina y
levodopa. El Ro-40-7592 entra al cerebro.
-Inhibidores de la liberación de glutamato:
Lamotrigina, algunos estudios sugieren
que la reducción en la influencia de am inoácidos excitatorios como el glutamato podría
proteger las neuronas nigro-estriatales de
daño tóxico. Los antagonistas de glutamato
también potencian la acción de L-Dopa en
monos con parkins onismo inducido por drogas.
-Antagonistas del receptor NMDA: 3-propilN-fosfonato, este agente es un inhibidor del
receptor de glutamato, especialmente el
NMDA, lamotrigina impide la ilberación de
glutamato, ambas drogas son potenciales
agentes antiparkinsonianos en humanos.
Después de la muerte de un paciente por
embolia pulmonar, se hizo un análisis neuropatológico demostrando la sobrevida del
injerto en cada una de las áreas implantadas, con organización neuronal típica y crecimiento de neuritas alrededor. Esta es una
demostración de que las células dopam inérgicas implantadas pueden sobrevivir por
más de 18 meses y reinervar el striatum del
huésped. Una pérdida de la larga sobrevida
del injerto podría estar asociada a un deterioro de la mejoría clínica y ser debida a una
progresiva degeneración como ocurre en el
Parkinson y no se sabe la causa. Estos
estudios clínicos servirían para establecer
las bases científicas para ulteriores implantes de tejido fetal en pacientes con severa
enfermedad de Parkinson. (N.Engl.J Med.
1995, 332:;1163-4).
Existen numerosas consideraciones éticas
para la utilización de tejido fetal criopreservado, proveniente de abortos, (edad gestacional 7 a 11 semanas).
Además se ha comunicado que hay una
reducción en la medicación después del
injerto pero no hay comunicaciones de pacientes libres de L-Dopa. Aunque los resultados son alentadores, los injertos de tejido
fetal aún son un tratamiento experimental
para la enfermedad de Parkinson.
Consideraciones farmaco-clínicas de la
enfermedad de Parkinson
El manejo clínico y la estrategia terapéutica
de la enfermedad de Parkinson, asentadas
principalmente en el avance de la farmacología molecular, se ha modificado sustancial y
favorablemente en los últimos 20-25 años.
Paralelamente se modificó el pronóstico y la
evolución de un padec imiento neurodegenerativo, como el Parkinson, que en su fase
terminal constituía la expresión patética de
una de las más profundas desgracias que
puede afectar al ser humano: la parálisis
Cultivos celulares
Incluye la implantación de células desarrolladas en cultivos celulares y con un perfil de
propiedades biológicas deseables desarrolladas por ingeniería genética.
Procedimientos quirúrgicos
También se encuentra en investigación la
palidotomía posteroventral en varios centros
de estudio de enfermedad de Parkinson.
72
agitante , como se describió anteriormente.
Un paciente que a su sufrimiento agrega el
de toda su familia, que luego de muchos
años desea la muerte, la que finalmente
llega, como una liberación, generalmente por
complicaciones causadas por la inmovilidad,
como una embolia pulmonar por trombosis
venosa profunda, o por una neumonía broncoaspirativa o hipostática, entre otras.
Lamentablemente es poco útil en las etapas
avanzadas de la enfermedad. Es una arma
terapéutica más, a tener en cuenta y utilizar
en los tiempos oportunos.
En resumen, la estrategia terapéutica de la enfermedad de Parkinson, correctamente orientada, contando
con el arsenal terapéutico actual y las nuevas perspectivas de tratamiento, aunque no conduzcan a una
curación, permiten alcanzar los objetivos que el
médico puede aspirar por el momento:
1- Aliviar positivamente al enfermo, mejorar la condiciones clínicas, físicas y mentales del mismo y a sus
familiares del suf rimiento asistencial.
2- Evitar definitivamente el progreso de la enfermedad para no alcanzar el estado final de parálisis
agitante.
3- Mejorar la calidad de vida de todos.
El conocimiento actual de la neuroquímica
cerebral en general, y particularmente el del
sistema motor extrapiramidal, que ha dilucidado el rol de los neurotransmisores, enzimas, procesos biosintéticos y mec anismos
de acción de los centros nerviosos que controlan los movimientos involuntarios, ha permitido el desarrollo de nuevas entidades
moleculares de utilidad terapéutica en la
enfermedad de Parkinson.
Referencias bibliográficas
-Melmon and Morelli's , Clinical Pharmacology, Basic
Principles in therapeutics.3a. edición. 1992
-Velazquez. Farmacología. 14 edición. 1992
-Goodman y Gilman, Las bases farmacológicas de la
terapéutica. 8a. edición. 1990.
- Drug information . AHFS .1994
The medical Letter, Medicamentos para la enfermedad de Parkinson, vol 35 No 894, 51-54, abril 1993.
Rang and Dale. Farmacología, 1992
Clane D., Wood M. Treatment of Parkinson’s Disease.
N.Engl.J Med. 1993, 329:1021- 10278).
Freed and col. Survival of dopaminergic neurons in
fetal tissue grafts.N.Engl.J Med. 1995, 332:;1163-4
Kopin I. The Pharmacology of Parkinson’s disease: An
Update. Annu. Rev. Pharm. and Toxicol. 1993, 32 :
467-95, 1993
Freed and col. Survival of implanted fetal dopamine
cells and neurologic improvement 12-46 month after
trasplantation for Parkinson’s disease. N.Engl.J Med.
1992, 327: 1449-55.
The Parkinson Study Group.Effects of derrenyl on the
progression of disability in early Parkinson’s disease.
1989. N.Engl.J Med. 321: 1364-71.
Spencer D., Robbins R. and co workers. Unilateral
trasplantation of human fetal mesencephalic tissue
into the caudate nucleus of patients with Parkinson’s
disease. N.Engl.J Med. 1992, 327:1541-8; 1449-55.
Parkinson’s disease Research Group in the United
Kindom. Comparisons of therapeutic effects os
levodopa, selegiline and bromocriptine in patiens with
early, mild Parkinson’disease: three year interin report. BMJ. 1993, 307: 469-72.
El uso racional de los fármacos disponibles,
si bien no lleva a una curación, permite sin
embargo un control efectivo de la enferm edad. La combinación de las drogas antiparkinsonianas, basada en el conoc imiento de
sus mecanismos de acción a nivel molecular, permite un manejo terapéutico beneficioso para el paciente.
Todos los fármacos antiparkinsonianos pueden combinarse en la terapéutica, utilizandolos individualmente como monofá rmacos. La
levodopa constituye la base del tratamiento.
La amantadina que casi carece de efectos
adversos con los esquemas terapéuticos
habituales puede utilizarse con fines diagnósticos o como apoyo sinergístico en las
primeras etapas de la enfermedad.
Los agonistas dopaminérgicos bromocriptina, lisurida y otros, también potencian la
acción de la L-Dopa. Ambos, amantadina y
ergolinas, en general permiten una reducción
de las dosis de L-Dopa para un mejor control
de los efectos adversos de la misma.
Los
anticolinérgicos
antiparkinsonianos
coadyuvan en el control de signos clásicos
de Parkinson y el temblor. Pueden combinarse con L-Dopa buscando siempre la reducción de las dosis de ésta, también como
único tratamiento pero son menos eficaces
que L-Dopa.
El deprenil, inhibidor de MAO-B, preserva la
dopamina en los ganglios de la base, permite una reducción de las dosis de L-Dopa,
una prolongación de los intervalos interdosis.
73
CAPITULO 6
FARMACOLOGÍA DE LAS DROGAS ANTIDEPRESIVAS
L.A. Malgor - M E. Valsecia
Definiciones y marco conceptual:
Existen varias clasificaciones de la depresión.
Por su relación fármaco-terapéutica es necesario definir algunos conceptos al respecto. Anteriormente la depresión podía ser Primaria o
Secundaria dependiendo de la existencia de
una causa desencadenante. También se la
clasificaba como Psicótica o Neurótica, si
afectaba al juicio crítico o no. Una clasificación
muy utilizada, aún en el presente, es la que
consideraba a las depresiones en dos formas
clínicas diferentes: Reactiva que posiblemente
ocurre en personas con una predisposición
genética, obedece a una causa o motivo central
(fallecimiento de un ser querido, grave traspié
económico, etc.) y aunque la intensidad de la
depresión puede ser muy elevada, su pronóstico es en general, bueno y Endógena , que es
la forma mas grave, no obedece a una causa o
motivo central desencadenante, de evolución
cíclica con periodos de normalidad. Se la considera como integrando la fase depresiva del
sindrome maníaco-depresivo, que cuando ocurre aisladamente sería el mismo fenómeno psicótico, sin la expresión maníaca. Su pronóstico
es reservado. Las dos formas clínicas tienen
varias diferencias. Una importante es que en la
depresión endógena los sintomas se intensifican, o el cuadro clínico es mas grave, en las
primeras horas del dia, mientras que la depresión reactiva se agrava al atardecer.
La depresión psíquica puede ser definida como
un cuadro clínico caracterizado por una serie de
manifestaciones ideativas, de conducta y afectivas, con disminución de la autoestima, presencia de angustia y tristeza como síntomas predominantes, inhibición psicomotora y algunas
maifestaciones somáticas típicas.
En forma mas o menos rápida frecuentemente,
o insidiosamente otras veces, el paciente comienza a padecer abatimiento, tristeza, desgano, pérdida de interés por todo lo que lo rodea,
e incapacidad para experimentar placer. La
tristeza es habitualmente de intensidad progresiva, hasta llegar a veces a un estado de “tristeza infinita “ como manifiestan algunos pacientes con depresión mayor.. El pensamiento se
vuelve lento, la ideación monotemática, con
expresiones de dolor, culpa y vivencias de
ruina inminente. Al mismo tiempo se comienza
a descuidar las obligaciones laborales y familiares, con desaliño, falta de aseo, y manifestaciones similares, creándose un agudo problema
social. También es factible observar diversos
trastornos físicos y orgánicos como anorexia,
perdida de peso, trastornos funcionales digestivos y respiratorios, insommio, falta de energia,
embotamiento intelectual y franca disminución
de la líbido. El cuadro clínico se completa finalmente con ideas de autodestrucción, pensamientos relacionados con la muerte y el suicidio.
En la actualidad se utiliza preferentemente la
clasificación de la American Psychiatric Association de 1987 conocida como DSM - III - R
(Diagnostic and Statistical Manual for Mental
Disorders), que establece los siguientes tipos:
La depresión psíquica es una de la mas frecuentes enfermedades psiquíatricas, afectando
en algún periodo de la vida, al 5-10 % de las
poblaciones. Se estima que es mas frecuente
en las mujeres. Por supuesto, la enfermedad
depresiva debe ser diferenciada claramente del
estado de decepción, tristeza o desmoralización que también frecuentemente afectan al ser
humano por diferentes motivos propios del normal transcurrir de la vida y que no constituyen
una enfermedad psiquiátrica.
1. Trastornos Bipolares: Son las psicosis
maníaco-depresivas, diferenciándose los cuadros de :
a) Trastorno bipolar mixto.
b) Trastorno bipolar maníaco.
c) Trastorno bipolar depresivo (los episodios
depresivos son siempre mayores)
d) Ciclotimia (depresión moderada e hipom ania)
CLASIFICACIÓN. FORMAS CLÍNICAS.
Las características fundamentales son las siguientes: alternancia de episodios maníacos y
depresivos, no existe causa determinante, no
74
se observan alteraciones somáticas, son de
comienzo solapado e intensidad progresiva, con
antecedentes familiares, edad de comienzo
entre los 15 y 30 años, evolucionan en fases
periódicas con periodos de normalidad, son
habituales los trastornos del sueño y sin tratamiento el tiempo que transcurre entre cada
episodio se va acortando.
te de la depresión mayor es que se observa una
mejor respuesta a la terapéutica antidepresiva,
ya sea con los fármacos antidepresivos, sales
de litio o terapia electroconvulsiva, en compar ación con las depresiones reactivas o neuróticas.
La distimia se caracteriza por un estado de
ánimo depresivo mas o menos crónico, un sindrome incompleto de depresión, en el que el
paciente, a pesar de padecer síntomas depresivos típicos, espera una mejoría definitiva en
algún momento.
El trastorno bipolar mixto comprende episodios
depresivos y maníacos de aparición cíclica, a
veces con periodos de aparente normalidad
psíquica, o con episodios actuales maníacos o
depresivos (trastorno bipolar maníaco o depres ivo). La ciclotimia, a la que algunos autores la
consideran como una variante mas benigna,
tiene la característica de ser crónica, 2 o mas
años de evolución, con alternativas de depresión moderada y de hipomania.
2. Trastornos Depresivos:
siguientes tipos:
3. Depresión Secundaria: son depresiones
sintomáticas, de diversa etiología:
a) De origen endocrino: Hiper e hipotiroidismo.
Hiper o hipoaldosteronismo. Hiperfunción suprarenal.
b) Tumorales: tumores del aparato digestivo.
c) De origen neurológico: Enfermedad de Parkinson, esclerosis múltiple, Corea de Huntington.
d) Enf. sistémicas o autoinmunitarias: Lupus
eritematoso diseminado.
e) Por agentes químicos y tóxicos: plomo,
mercurio, monóxido de carbono, alucinógenos.
f) Por fármacos:
Antihipertensivos:
Reserpina,
alfa metil dopa, clonidina, guanetidina, beta
bloqueantes.
Corticoides.
Neurolépticos.
Anticonceptivos hormonales.
Analgésicos.
Antineoplásicos.
Depresores del SNC (alcohol).
Se diferencian los
a) Sindrome de depresión mayor o depresión
endógena, episodio único.
b) Sindorme de depresión mayor recurrente, o
de tipo melancólico o melancolía.
c) Distimia o neurosis depresiva.
La primera forma clínica es un sindrome depresivo completo, de dias o meses de duración,
que puede ser de gran intensidad pero que no
se repite en el tiempo. La depresión mayor
recurrente, se caracteriza por la presencia de
episodios del sindrome depresivo mayor, seguidos por periodos de completa recuperación.
El humor depresivo es permanente, casi todos
los dias. Se observan trastornos del sueño,
sobre todo insommio, a veces hipersommia,
pérdida del interés por las cosas cotidianas de
la vida, emperoramiento matinal, despertar temprano, falta de respuesta a los estímulos placenteros, pensamientos recurrentes de muerte
e ideación suicida. Una característica importan-
Estas formas de depresión, como su nombre lo
indica, son secundarias a la enfermedad o problema de fondo, son de buen pronóstico ya que
en general, desaparecida la etiología determinante el cuadro depresivo también desaparece.
CLASIFICACIÓN DE LOS ESTADOS DEPRESIVOS
DSM III R (Diagnostic and Statistical Manual for Mental Disorders - American Psichiatric Association - 1987)
TRASTORNOS BIPOLARES
1.
2.
3.
4.
TRASTORNO BIPOLAR MIXTO
TRASTORNO BIPOLAR MANÍACO
TRASTORNO BIPOLAR DEPRESIVO (Los trastornos depresivos son mayores).
CICLOTIMIA (Depresión moderada con episodios hipomaníacos)
75
TRASTORNOS DEPRESIVOS
1. DEPRESIÓN MAYOR. DEPRESIÓN ENDÓGENA (EPISODIO ÚNICO).
2. DEPRESIÓN MAYOR RECURRENTE (DE TIPO MELANCÓLICO
O MELANCOLÍA).
3. DISTIMIA O NEUROSIS DEPRESIVA
DEPRESIÓN SECUNDARIA
1. DE ORIGEN ENDOCRINO: Hiper e hipotiroidisdmo. Hiper o hipoaldosteronismo.
ción suprarrenal.
Hiperfun-
2. TUMORALES: Tumores del aparato digestivo.
3. DE ORIGEN NEUROLÓGICO: Enfermedad de Parkinson, Esclerosis Múltiple, Corea de Huntington.
4. POR ENFERMEDADES SISTÉMICAS O AUTOMINUNITARIAS: Lupus Eritematoso Disemina do.
5. POR TÓXICOS: Plomo, mercurio, monóxido de carbono, alucinógenos.
6. POR FÁRMACOS: Antihipertensivos: Reserpina, alfametildopa, clonidina,guanetidina, betabloqueantes. Glucocorticoides. Anticonceptivos hormonales. Neurolépticos. Analgésicos.
Antineoplásicos. Drogas depresoras del SNC.
FARMACOS ANTIDEPRESIVOS
En la actualidad existen numerosas drogas
antidepresivas de eficacia terapéutica demostrada, aún para las formas mas graves de depresión. Se cuentan con agentes antidepresivos
tricíclicos, los mas antiguos pero aún no superados en eficacia específica, los tetrac íclicos
de reciente aparición, los inhibidores de la recaptación de serotonina o 5-HT, cuya principal
ventaja es la disminución de la incidencia de
varios efectos adversos, los inhibidores de la
MAO, algunos específicos de la MAO-B, de
acción reversible, y las sales de litio de acción
profiláctica o preventiva de los trastornos bipolares mixtos y de la depresión mayor o endógena. También tiene aplicación terapéutica la
terapia electroconvulsiva, que aunque muy limitada, posee indicaciones precisas.
ORIGEN, QUÍMICA Y FARMACOCINÉTICA.
Antidepresivos tricíclicos:
Las drogas de
este grupo son todas derivadas de la dibenzoacepina o iminodibencilo, nucleo heterocíclico
con dos anillos bencénicos, semejante a la
fenotiazina en el que se reemplaza el átomo de
azufre de ésta por un puente de etileno en la
estructura cíclica central. Al igual que las fenotiazinas el iminodibencilo tiene una cadena
lateral ligada al nitrógeno, con 3 átomos de
carbono y un nitrógeno terminal. La imipramina tiene 2 grupos metilos en el N terminal.
Huhn describió en Suiza en el año 1957, que la
imipramina carece de efectos en la esquizofrenia, para la que originalmente fué sintetizada,
pero en cambio resultó sumamente efectiva en
el tratamiento de la depresión psíquica mayor,
iniciando otra línea de avance terapéutico en
psiquiatria de gran tras cendencia.
Finalmente debe considerarse especialmente a
la psicoterapia como un arma terapéutica mas.
En la casi totalidad de los pacientes con depresión psiquica, la psicoterapia actúa sinergísticamente con las drogas antidepresivas.
76
clorimipramina. La supresión de un metilo en
la cadena lateral de la imipramina, demetilación, da origen a la desipramina. El agregado
de un metilo en la cadena lateral da lugar a la
trimipramina. El reemplazo en la molécula de
la imipramina del puente de nitrógeno ( N-CH2...), en posición 5 por un puente de carbono
(C=H2-....), origina la a mitriptilina y la demetilación de ésta la nortriptilina.
Estos agentes son inhibidores de la recaptación
axonal de NA y 5-HT que constituye el principal
mecanismo de inactivación fisiológica de los
neurotransmisores, con distinta potencia y selectividad. También son antagonistas de los
receptores muscarínicos, de los Alfa 1 y de los
histaminérgicos H1 y H2, con potencia de moderada a elevada.
Imipramina
6
5
4
7
3
2
10
8
N
9
1
(CH2) 3 - N
Amitriptilina
6
5
CH3
CH3
4
7
3
2
8
10
9
1
CH - CH2 - CH2- N
CH3
CH3
Se absorben bien por via oral. Debido a su elevada lipofilia se distribuyen ampliamente. La
máxima concentración plasmática se alcanza
en 8 a 12 horas. Poseen una vida media en
general, prolongada, de 20 a 30 horas. La vida
media de los derivados demetilados, como la
desipramina o la nortriptilina es por lo menos el
doble de los congéneres metilados. Los tricíclicos se metabolizan en hígado, con la participación de enzimas microsomales. El mecanismo
mas importante es la oxidación y posterior conjugación con ácido glucorónico. Un paso intermedio también muy importante es la demetilación ya que los metabolitos, como la desipramina por ejemplo, poseen acciones farmacológicas y adquieren mayor capacidad de inhibición de recaptación de NA, que los congéneres
iniciales.
Tranilcipromina
CH2
CH - CH - NH2
CH2
N
Mianserina
N
Fluoxetina
Antidepresivos tetracíclicos: Son derivados
de la imipramina. La maprotilina posee un
puente de etileno que atraviesa la estructura
central de la molécula. Antagoniza principalmente la recaptación de NA. Su vida media es
prolongada. La mianserina posee una estructura cíclica adicional unida al ciclo central
de la molécula, lo que le confiere la característica tetracíclica. Es un anatagonista de los
receptores presinápticos Alfa 2, por lo que activa la liberación de NA. Bloquea también los
Alfa 1, los 5-HT 2, los 5-HT 1c y los H 1 y tiene
escasas acciones antimuscarínicas. Su vida
media es intermedia duración.
Pequeñas modificaciones en la cadena lateral
de la imipramina, que determinan cambios de
tipo farmacocinético principalmente, dan lugar
al resto de los componentes del grupo. El agregado de un Cl en posición 7, origina la mono-
Antidepresivos inhibidores selectivos de la
recaptación de 5-HT o Serotonina. Estos
agentes carecen casi por completo de actividad
sobre la recaptación de otros neurotrasmisores
aminérgicos. Tampoco tienen afinidad por adrenoceptores postsinápticos, o receptores mus-
CH2- CH2 - NH - CH3
CH
O
CF3
77
carínicos, histaminérgicos, GABAérgicos o de
5-HT. La fluoxetina fué el primer agente utilizado y el prototipo del grupo. También es un
potente inhibidor de una enzima citocromo P450 hepática, conocida como CYP2D6, que
metaboliza a los antidepresivos tricíclicos, algunos neurolépticos, antiarrítmicos y betabloquentes. Ello explica las conocidas interacciones de la fluoxetina con los tric íclicos cuando
se los administra conjuntamente (aumento de
los niveles plasmáticos de éstos y potenciación
de sus acciones) y sugiere la posibilidad de
otras interacciones.
nina”, producido por un marcado incremento
de serotonina en el espacio intersináptico, caracterizado por hipertermia, temblores, mioclonos, ansiedad, inquietud, incoordinación ,
ataxia, delirios, extrema agitación y coma .
Este sindrome puede ser fatal.
Inhibidores de la MAO (Monoaminoxidasa).
Estos fármacos inhiben la desaminación ox idativa de las monoaminas. Existen 2 isoenzimas
de la MAO. La MAO-A es la forma mas común
en el intestino y desdobla selectivamente la 5HT y la NA. La MAO-B es mas común en el
cerebro y sus substratos preferidos son la feniletilamina y la bencilamina. El resto de las aminas biógenas son metabolizxadas indistintamenhte por las 2 isoenzimas.
La fluoxetina se absorbe completamente por via
oral pero su biodisponibilidad se reduce por su
gran metabolización de primer paso por el hígado. Se metaboliza por oxidación y conjugación
posterior. La vida media de la fluox etina y de su
metabolito norfluoxetina es prolongada, de 40 a
70 horas. Se ligan firmemente a proteinas tisulares, por lo que despues de suprimir su administración, la eliminación del organismo es
muy prolongada
Los primeros utilizados (fenelzina, nialamida y
posteriormente tranilcipromina) son inhibidores
irreversibles de ambos tipos de MAO, siendo
éste su principal inconveniente, ya que la reactivación de la actividad enzimática depende
prácticamente de nueva síntesis de la misma,
proceso que necesita 2 - 3 semanas para alcanzar la situación inicial. Durante ese tiempo
las monoaminas se acumulan por falta de metabolización y pueden causar importantes efectos adversos. Los inhibidores reversibles de la
MAO sólo lo hacen por unas horas, menos de
24, por lo que su uso es mas seguro.
La
sertralina,
derivado
1.-aminotetrahidronaftaleno, diferente químicamente de
la fluoxetina, es otro potente inhibidor de la
recaptación de 5-HT. Se absorbe bien por via
oral, aunque mas lentamente que los otros
agentes del grupo. Su metabolito demetilado
pierde gran parte de su actividad farmacológica.
La vida media plasmática es aproximadamente
la mitad de la fluoxetina, es decir de 22 a 30
horas.
La fenelzina y nialamida son derivadas de la
hidrazina, y como ella son hepatotóxicos. Por
eso la utilización de estos agentes a disminuido
ampliamente. La tranilcipromina es un inhibidor de MAO, que resulta de la ciclización de la
anfetamina. No es un derivado hidrazínico. Son
agentes no selectivos que inhiben indistintamente a la MAO-A como a la MAO-B. La m oclobemida es un derivado benzamídico, inhibidor selectivo de la MAO-A, de acción reversible. Inhibe selectivamente la desaminación de
la 5-HT, NA y DA. El deprenil o selegilina es
una fenilisopropil-N-metilpropinilamina, inhibidor
altamente selectivo de la MAO-B. Esta isoenzima predomina en ciertas regiones del SNC ,
como los ganglios de la base. Por eso, la selegilina ha demostrado utilidad en la enfermedad
de Parkinson ya que inhibe selectivamente la
degradación de la dopamina intracerebral.
La fluvoxamina es otro inhibidor de la recaptación de 5-HT cuya composición química es
diferente de sertralina y fluoxetina. Es una arilcetona-2-aminoetil oxima. Se absorbe bien y
rápidamente por via oral. Se une firmemente a
proteinas plasmáticas y tisulares. Se metaboliza en hígado, en forma similar a los otros agentes pero no produce metabolitos activos. Su
vida media es corta, 24 horas, aproximadamente.
Todos los inhibidores de la recapatación de 5HT pueden interaccionar con los antidepres ivos
tricíclicos y producir efectos adversos de sobredosis o intoxicación por tricíclicos de acuerdo al mecanismo metabólico explicado precedentemente. Lo mismo puede ocurrir, y a través
del mismo mecanismo, con el uso simultaneo
de neurolépticos. La administración conjunta de
estos agentes con fármacos -MAO
I
pueden
acusar importantes efectos adversos, siendo el
principal el llamado “si ndrome de la seroto-
Algunas benzodiacepinas del grupo de las triazolobenzodiacepinas han demostrado poseer
también acciones antidepresivas, aunque su
uso en esa indicación es limitado. El rol del
alprazolam ha sido evaluado en tal sentido
78
demostrando ciertas acciones antidepresivas y
para el control de las crisis de pánico. Un compuesto relacionado, el adinazolam, ha demostrado en forma experimental sensibilizar a neuronas hipocampales a la serotonina, de tal
manera que posiblemente sea un agente potencialmente útil como antidepres ivo.
Los siguientes efectos sobre los receptores a
monoaminas se desarrollan por la acción de los
agentes antidepresivos tricíclicos y por los inhibidores de la recaptación de 5-HT.
1. Bloqueo de la captación axonal de NA y de
5-HT , lo que produce aumento de la concentración y mayor disponibilidad de los neurotransmisores en la sinapsis.
MECANISMOS DE ACCIÓN.
El mecanismo de la acción timoanaléptica de
los antidepresivos es aún un tema de discusión.
Previamente se consideraba que la depresión
psiquica se originaría en una desregulación del
sistema noradrenérgico cerebral, sobre todo de
las neuronas localizadas en el locus coeruleus,
cerca del piso del IVº ventrículo, neuronas que
se proyectan ampliamente a centros cerebrales
superiores. Posteriormente cobró vigencia la
desregulación del sistema serotoninérgico,
localizado principalmente en el cerebro medio y
núcleo del rafe, que también se proyecta ampliamente en el cerebro. Sin embargo, como los
sistemas monoaminérgicos cerebrales están
interconectados, es posible que el origen del
problema depresivo incluya a mas de un sistema. Existen también hormonas como el cort isol, la T3, y sus factores hipotalámicos de liberación que juegan un rol en la genesis de las
depresiones.
2. Como consecuencia, se produce un estímulo
desencadenado por la NA y 5-HT sobre los
autoreceptores presinápticos Alfa 2 y de 5-HT.
3. Como el tratamiento es continuado, la actividad de las neuronas sufre una progresiva adaptación, que incluye una desensibilización de los
receptores presinápticos, continuamente activados.
4. Ello da lugar a un retorno progresivo al estado previo y un aumento de la respuesta a los
agonistas Alfa 1 y posiblemente a una aumentada sensibilidad a la 5-HT.
5. En la administración crónica, por la mayor
disponiblidad de NA, se reduce el número y la
sensibilidad de los receptores Beta adrenérgicos, por regulación en descenso.
De acuerdo con las acciones que producen los
agentes antidepresivos, parece lógico relacionar
dichas acciones con mecanismos de adaptación o regulación de receptores, sobre todo los
de NA y 5-HT.
6. También se observa un aumento de la respuesta de los receptores Alfa 1, por aumento
del número y sensiblidad de los mismos. Ello
ocurre porque los antidepresivos tricíclicos son
también bloqueadores Alfa 1, lo que origina una
regulación en ascenso de estos receptores,
situación opuesta a lo que ocurre con los receptores Beta.
Los antidepresivos que se utilizan actuan de
acuerdo a uno de los siguientes mecanismos:
reducen la degradación de neurotransmisores,
como por ejemplo los inhibidores de la MAO, o
bloquean la recaptación de los mismos en las
sinapsis, como por ejemplo los tricíclicos o la
fluoxetina. Otros como los tetracíclicos, además bloquean autoreceptores como los Alfa 2
adrenérgicos. En cualquier caso, la concentración de los neurotransmisores en el espacio
intersináptico se incrementa marcadamente.
Sin embargo, aunque esta acción ocurre inmediatamente, la respuesta clínica antidepresiva
se observa recién después de varias semanas.
Esto indica que se desarrollan mecanismos de
adaptación, compensación o autoregulación de
los receptores involucrados y que dichos mecanismos son mas importantes que la disponibilidad inmediata de los neurotransmisores en las
sinapsis para la determinacioón del comienzo
de la acción antidepresiva..
7. En tratamientos prolongados, la inhibición de
la recaptación de 5-HT, sobre todo por los agentes inhibidores específicos, se traduce por un
aumento de la disponibilidad de 5-HT y potenciación de la transmisión serotoninérgica pos tsináptica. También disminuye la sensibilidad de
los autoreceptores presinápticos de 5-HT.
8. Los antidepresivos tricíclicos producen efe ctos similares sobre la transmisión serotoninérgica y los inhibidores de MAO disminuyen la
sensibilidad de los receptores presináticos de la
5-HT y en consecuencia, tambien incrementan
la actividad de 5-HT postsináptica.
79
9. En resumen, el efecto neto de los agentes
mencionados, es incrementar la transmisión
serotoninérgica.
napsis se debería a un bloqueo de los recept ores Alfa 2 presinápticos.
11. Los tricíclicos también son antagonistaqs
de los receptores muscarínicos y de los histaminérgicos H1 y H2. Como fuera especificado
precedentemente, también bloquean los Alfa
10. Los agentes tetracíclicos no parecen interferir con la recaptación axonal de catecolaminas. La mayor disponibilidad de NA en la si-
DROGAS ANTIDEPRESIVAS
Fármaco
Inhibe Recaptación de:
Acción Anticolinérgica
Acción
Sedativa
1. TRICÍCLICOS
Imipramina
Monoclorimipramina
Desipramina
Trimipramina
Amitriptilina
Nortripilina
NA y 5-HT
NA y 5-HT
+++
++
+
+
NA
NA
NA y 5-HT
NA (potente)
5-HT (débil)
NA
NA y 5-HT
+
+
+++
++
++
+
+++
++
++
++
+
++
Mianserina
Antag. Alfa 2
Maprotilina
NA (potente)
3. INHIBIDORES RECAPTACIÓN DE 5-HT
_
++
+++
++
Fluoxetina
Sertralina
Fluvoxamina
Trazadona
_
_
_
_
_
_
Protriptilina
Doxepina
2. TETRACÍCLICOS
5-HT (potente)
5-HT
“
5-HT
5-HT (Antag.
central)
4. INHIBIDORES DE MAO - A Y MAO B
_
_
Tranilcipromina (no hidrazínico)
Pargilina
(no hidrazínico)
Nialamida
(hidrazínico)
Fenelzina
(hidrazínico)
5. INHIBIDORES SELECTIVOS DE MAO - A REVERSIBLES
Moclobemida (RIMA)
Brofaromina
Toloxatone
6. INHIBIDORES DE MAO - B
Deprenil o Selegilina
7. SALES DE LITIO
Carbonato de Litio.
12. Ninguno de los antidepresivos parece ejercer acciones importantes en el sistema dopaminérgico, al contrario de los neurolépticos que
son antagonistas de la DA.
En resumen, la acción de los antidepresivos
ocurriría por un aumento de la disponibilidad de
NA y sobre todo 5-HT en la hendidura sináptica,
80
por inhibición de la recaptación axonal de las
monoaminas. El desarrollo de los efectos antidepresivos demora 2-3 semanas o a veces mas
en aparecer, porque el incremento de la concentración de los neurotransmis ores en el espacio intersináptico activa los autoreceptores
presinápticos, que inhiben la liberación de los
mismos y se recupera el equilibrio inicial.
ACCIONES FARMACOLÓGICAS
Sistema Nervioso Central:
Acción Psicotrópica Antidepresiva: En personas normales los antidepresivos no producen
efectos muy aparentes, salvo ligera euforia y
discreta sedación o sonmolencia n
i icial, cansancio, efectos anticolinérgicos
y dificultad
para la concentración, principalmente on los
tricíclicos.. En cambio en pacientes con depresión, luego de un periodo de latencia de 2 a
3 semanas, el estado de ánimo comienza a
mejorar, el humor también mejora, y aparece
paulatinamente una sensación de bienestar.
Los trastornos del sueño tienden a desaparecer
y disminuye el número de veces que el paciente
se despierta. Disminuye el número de REM
(movimientos oculares rápidos) y aumenta la
latencia o tiempo de aparición de los REM, una
vez iniciado el sueño.La amitriptilina, la clorimipramina y la trazadona son especialmente sedantes, en tal sentido. También los IMAO corrigen los trastornos del sueño, insomnio o hipersomnia.
Sin embargo, el mantenimiento de la terapéutica origina una adaptación progresiva de los
receptores presinápticos por disminución de la
sensibilidad y por regulación en descenso.
De esa manera, luego de 2-3 semanas de tratamiento, a pesar de la mayor concentración
de los neurotransmisores en la hendidura, no se
produce la autoregulación negativa de la liberación fisiológica. El resultado final, luego de ese
tiempo, es el incremento de la transmisión
noradrenérgica y serotoninérgica principalmente, o su potenciación en las estructuras cerebrales involucradas.
El bloqueo de los receptores muscarínicos, de
los H1 y H2 y de los Alfa 1, por los fármacos
tricíclicos, se relaciona primariamente con los
efectos adversos de estos agentes (efectos
anticolinérgicos, sedación, hipotensión ortostática) y no con sus acciones antidepresivas.
Por acción de los antidepresivos, el apetito
mejora progresivamente, lo mismo que se eleva
la autoestima y disminuyen las ideas de culpa.
El incremento de la transmisión serotoninérgica
por parte de los agentes antidepresivos es coincidente con las teorias que involucran a la
serotonina en la genesis de la depresión. Algunos investigadores postulan que la depresión
psíquica esta relacionada con una función n
icrementada de los autoreceptores presinápticos
de 5-HT que trae como consecuencia una
inhibición de la transmisión serotoninérgica.
Coincidentemente con esta postulación, también fue demostrado que la supresión del triptofano, precursor en la síntesis de la 5-HT, de la
dieta, produce una depresión moderada o leve
en personas normales, y agrava la depresión de
pacientes deprimidos . La administración del
triptofano hace desaparecer el cuadro clínico o
provoca una importante mejoria. La 5-HT es
también esencial para el mantenimiento de
funciones orgánicas como el sueño, ritmos
circadianos y la temperatura corporal, funciones
que se encuentran alteradas en los pacientes
con depresión. Todos estos hallazgos y el mejor conocimiento los mecanismos de acción de
las drogas antidepresivas, tienden a ratificar la
relación entre déficit de la transmisión de la
transmisión serotoninérgica y la génesis de la
depresión psíquica.
No todos los pacientes responden con una
mejoría similar. Aparentemente la depresion
mayor recurrente es la forma clínica que responde mejor. Un escaso número de pacientes
no responde al tratamiento, aunque también es
frecuente observar insuficientes dosis y abandono precoz del tratamiento por no obtenerse
respuesta rápidamente.
En algunos pacientes, el efecto antidepresivo
puede desencadenar un cuadro de excitación
hipomaníaca o manía franca, sobre todo en
pacientes con trastornos bipolares y con dosis
altas. Debe considerarse en tal sentido, que la
fluoxetina y congéneres tienen efectos estimulantes, y se presume (ya que no existen evidencias definitivas), que también incrementan
en los pacientes la hostilidad y agres ividad.
Excluyendo estos pacientes, la incidencia de
hipomanía o manía es de menos del 1 %.
Acciones sobre SNA:
Los derivados tricíclicos poseen un potente
efecto anticolinérgico , particularmente antimuscarínico de tipo atropínico. Los pacientes
tratados con tricíclicos pueden desarrollar constipación, disminución de la secreciones exocri-
81
nas, de la salivación, por ejemplo, midriasis,
visión borrosa, taquicardia, palpitaciones y retención urinaria. Este último efecto puede ser
importante en pacientes de edad, sexo masculino, con adenoma de benigno de próstata, ya
que la complicación es frecuente en los mis mos.
Los IMAO no selectivos, del tipo de la tranilcipromina o los hidrazínicos como la fenelz ina,
producen frecuentemente hipotensión ortostática, invocándose varias razones como causa:
inhibición dde la liberación de NA por activación
de los receptores Alfa 2 presinápticos, formación de octopamina, inhibición de la tirosinhidroxilasa , todo ello por mayor disponibilidad
neuronal de la NA y DA. Por el mismo mec anismo los IMAO, son agentes antihipertensivos,
aunque su uso en tal sentido es limitado. Además la inhibición irreversible de MAO, determina que el efecto persiste por 2-3 semanas, ya
que la recuperación depende de nueva síntesis
de de MAO. Ello puede llevar a una acumulación de tiramina, precursor de las catecolaminas en el proceso biosintético y también presente en numerosos alimentos. El exceso de
tiramina puede desencadenar uno de los efectos adversos mas serios de los IMAO, la crisis
hipertensiva. Los IMAO-A, de acción revers ible poseen menos efectos adversos cardiovasculares. La MAO-A metaboliza preferentemente a la tiramina y como la acción de inhibidores
reversibles, como la meclobemida , dura sólo
unas horas el efecto adverso mencionado es
mucho mas dificil de ocurrir. Por otra parte, los
inhibidores de la MAO-B, como el deprenil, a
las dosis que son necesarias en terapéutica,
dejan de ser selectivos y afectan preferentemente el metabolismo de la DA, por lo que son
de utilidad en la enfermedad de Parkinson.
La fluoxetina y los inhibidores específicos de
la recaptación de 5-HT, prácticamente carecen
de efectos anticolinérgicos.
Los agentes tetracíclicos también ejercen
escasas acciones antimuscarínicas pero como
bloquen los receptores Alfa 2 presinápticos, los
Alfa 1, los 5-HT2, y los H1, poseen acciones
sedativas marcadas.
Los IMAO, aunque no son bloqueadores de los
receptores muscarínicos, producen con frecuencia sequedad de boca, visión borrosa,
constipación y trastornos de la micción. También se ha observado aumento de la secreción
sudoral localizada por activación de los receptores Alfa 1 de las glándulas sudoríparas.
Acciones cardiovasculares.
Los agentes tricíclicos pueden producir hipotensión ortostática, efecto relacionado con sus
acciones bloqueadoras Alfa 1 y taquicardia
sinusal por bloqueo muscarínico. Estas acciones son frecuentes (5 al 20 %). También pueden producir algunos trastornos del ritmo cardíaco, particularmente en pacientes con patología preexistente como un bloqueo de rama por
ejemplo, y desencadenar un bloqueo A-V completo. Los triciclicos son además cardiodepresores, efecto tipo quinidina, que es potencialmente peligroso por las interacciones con otras
drogas, de acción similar. El ECG de los pacientes tratados con tricíclicos puede demostrar prolongación de los tiempos de conducción
(P-R ; QRS y Q-T), e inversión o aplanamiento
de la onda T. La mayor disponibilidad de catecolaminas a nivel miocárdico puede resultar en
varias formas de cardiotoxicidad. Por las razones aludidas, el estado funcional cardiovascular
de los pacientes tratados crónicamente con
antidepresivos tricíclicos debe ser periódicamente evaluado.
Otras acciones:
La fluoxetina y los inhibidores de la recaptación
de 5-HT desarrollan efectos anorexígenos, que
deben ser cons iderados en la institución del
tratamiento. Su indicación sería mas conveniente en pacientes obesos. Estos agentes también
fueron involucrados en la regulación del consumo de alcohol en alcohólicos crónicos, reduciendo el consumo.
EFECTOS ADVERSOS
Antidrepresivos Tricíclicos:
La incidencia de efectos adversos de los agentes tricíclicos es relativamente elevada, 5 %
aproximadamente. Los mismos dependen principalmente de las acciones que se generan por
el bloqueo de los receptores sobre los que actuan. Pueden mencionarase los siguientes:
La fluoxetina y otros inhibidores de la recaptación de 5-HT producen pocos efectos cardíacos. La trazadona incluso produce una leve
bradicardia.
1. Trastornos de la acomodación visual, midri asis y posibilidad de desarrollo de glaucoma o
complicación de un glaucoma de ángulo estrecho.
82
La fluoxetina y sus congéneres no producen
efectos anticolinérgicos. Tampoco producen
hipotensión ortostática o trastornos del ritmo
cardíaco. Por ello son considerados agentes
mas seguros que los tricíclicos o IMAO.
2. Retención urinaria ,sobre todo en ancianos
con hipertrofia prostática. Micción retardada.
3. Trastornos aparato digestivo: sequedad bucal , trastornos para hablar, constipación, disminución de las secreciones, retardo del tiempo
de vaciamiento gástrico, interacciones entre
drogas a nivel de la absorción.
1. Sin embargo, son frecuentes otros efectos
adversos como la nausea, anorexia y diarrea.
También ansiedad, nerviosismo, insomnio, mareos, fatiga o astenia, sudoración y disfunción
sexual como disminución de la líbido y trastornos de la eyaculación. La frecuencia de estos
los efectos adversos es de 5 a 30 %. Un pequeño porcentaje de pacientes debe suspender
la administración de fluoxetina por los efectos
adversos, pero debido a la vida media relativamente prolongada de este agente y su metabolito activo, norfluoxetina, la desaparición de los
efectos adversos puede demorar en resolverse.
Otros efectos frecuentes derivan de sus acciones estimulantes: ansiedad, nerviosismo, temblor e insomnio.
4 Efectos sobre SNC: Trastornos de la mem oria, confusión, debilidad, fatiga, delirio (tipo
atropínico). Sedación. Además, potenciación de
la acción depresora de otros agentes como el
alcohol,
barbitúricos
o
benzodiacepinas.ansiolíticas. Reacciones extrapiramidales.
Temblor, (que responde a los betabloqueantes),
convulsiones tónico-clónicas, sobre todo en
niños. Hipomanía o mania franca.
5. Efectos sobre aparato cardiovascular: hipotensión ortostática, taquicardia, modificaciones
del ECG (prolongacion del P-R, QRS y Q-T).
Bloqueo A-V. Depresión miocárdica. Precipitación de una insuficiencia cardiaca en pacientes
predispuestos.
2. Pueden desencadenar hipomanía o manía
franca , sobre todo en pacientes con trastornos
bipolares. También reacciones psicóticas o
paranoides. Se han registrado reacciones distónicas, convulsiones, disquinesia orolingual,
acatisia y empeoramiento de reacciones extrapiramidales en pacientes tratados con neurolépticos.
6. Trastornos de la función sexual: disminución
de la líbido, anorgasmia, impotencia.
7. Erupciones cutaneas, agranulocitosis, ictericia colestásica, aumento de peso (efecto común de los antidepresivos, a excepción de la
fluoxetina y congéneres). Sudoración excesiva,
de causa no bien determinada.
3. Poco después de la comercialización de la
fluoxetina, se describieron sospechas acerca
que podría inducir ideación suicida y comportamiento violento. El primer efecto (ideación
suicida), ha sido descartadio en la actualidad
pero se sigue dudando que no aumente la agresividad y la hostilidad.
Inhibidores de MAO:
1. Hipotensión ortostática, por la desregulación
noradrenérgica. Posibilidad de crisis hipertensiva, sindrome tiramínico o “sindrome del queso”,
sobre todo con los IMAO irreversibles. La crisis
hipertensiva por IMAO debe ser tratada con un
bloqueador de los receptores Alfa 1, de acción
rápida y corta vida media como la fentolamina
(Regitina) , i.v., 5-10 mg
INTERACCIONES ENTRE DROGAS.
Los agentes antidepresivos pueden provocar
graves interacciones cuando se administran
conjuntamente y además interaccionan con
otros fármacos o comidas por lo que su uso
terapéutico debe ser cuidadoso en todos los
casos.
2. Hepatotoxicidad: ictericia hepatocelular (mas
grave con los compuestos hidrazínicos).
La interacción de antidepresivos tricíclicos con
IMAO puede desencadenar graves efectos caracterizados por hiperpirexia, excitación del
SNC, convulsiones, hipertensión arterial y coma. Su mecanismo no es bien conocido. Se
aconseja un periodo libre de fármacos de por lo
menos 14 dias para prescribir el otro. En la
actualidad se ha experimentado con la combi-
3. Irritabilidad, hiperreflexia, trastornos de la
eyaculación y de la líbido, agitación y alucinaciones, sobre todo en casos de sobredosificación.
Inhibidores de la Recaptación de 5 -HT.
83
nación de IMAO con tricíclicos, en dosis pequeñas, vigilando sus efectos.
graves interacciones. La interacción con tricíclicos ya fué mencionada. La fluoxetina inhibe un
citocromo P-450 , conocido como CYP2D6,
enzima que metaboliza a los tricíclicos. El resultado de la administración conjunta puede
entonces producir un aumento de la concentración plasmática de los tricíclicos de 4 a 5 veces
la concentración inicial con efectos de intoxicación por estos últimos. La interacción con neuroléticos puede tambien ser de gravedad. Es un
efecto de inhibición enzimática de la fluoxetina
para los neurolépticos y viceversa. Por ejemplo
la concentración de haloperidol puede incrementarse marcadamente si se lo administra en
conjunto con fluoxetina.
Los tricíclicos también potencian la acción del
alcohol y otros depresores del SNC. Los efectos de los tricíclicos pueden potenciarse si se
administran conjuntamente con fenitoina, fenilbutazona, aspirina, neurolépticos derivados de
la fenotiazina, ya que los mismos desplazan a
los tricíclicos del transportador plasmát ico, la
albúmina, incrementando su fracción libre. De la
misma manera también potencian sus efectos
por inhibición del metabolismo los anticonceptivos hormonales y otros esteroides, el metilfenidato, otros neurolépticos, la cimetidina, el propranolol. Finalmente, los barbitúricos y el tabaquismo activan su metabolismo por inducción
enzimática.
La administración conjunta de fluoxetina e
IMAO, puede desencadenar el “sindrome de la
serotonina” caracterizado por gran ansiedad,
inquietud extrema, temblores, escalofrios, incoordinación, insomnio y efectos cardiova sculares. Puede ser fatal. Ha ocurrido incluso en
pacientes que han suprimido la fluoxetina una o
dos semanas antes de los IMAO. La combinación de fluoxetina y carbamazepina puede tambien desencadenar el sindrome de la serotonina.
Los IMAO producen producen un marcado n
icremento de las concentraciones de las aminas
biógenas en el sistema nervioso. Por lo tanto la
administración conjunta de agentes como las
anfetaminas, efedrina, tiramina (presente en
muchas comidas , vinos añejos, quesos est acionados), levodopa, aminas simpaticomiméticas , nafazolina, pseudoefedrina y otras, producen un desplazamiento de las catecolaminas
almacenadas que pasan al espacio intersináptico y pueden desencadenar graves reacciones
hipertensivas. Se han descripto accidentes
cerebrovasculares y muerte por este mecanismo.
Otros agentes no psicotrópicos, como algunos
betabloqueantes como el metoprolol y varios
antiarrítmicos son también metabolizados por la
enzima CYP2D6 y por lo tanto su combinación
con fluoxetina puede resultar en intoxicación
por dichos fármacos.
Los inhibidores de la recaptación de 5-HT,
fluoxetina y derivados, también pueden producir
84
CAPITULO 7
FÁRMACOS QUE PUEDEN CAUSAR SÍNTOMAS PSIQUIÁTRICOS
M.Valsecia - L. Malgor
Muchos fármacos frecuentemente utilizados
pueden producir síntomas mentales graves
entre los que se incluyen: depresión y trastornos que pueden semejar esquizofrenia.
Estos efectos adversos pueden estar relacionados con la dosis o pueden ser idiosincrásicos.
Algunos síntomas psiquiátricos pueden ser
causados por el fármaco o por el proceso
patológico. Los pacientes con lupus eritematoso diseminado pueden desarrollar síntomas psiquiátricos debido a la cerebritis
lúpica o al corticoide utilizado para tratar la
enfermedad; la situación clínica determ inará
si debe aumentarse o reducirse la dosis del
fármaco. Muchos medicamentos pueden
ocasionar ataques de porfiria y asociarse a
síntomas psiquiátricos.
Los síntomas psiquiátricos que aparecen
mientras los pacientes toman un fármaco
desaparecen normalmente al suspender el
tratamiento, pero algunos compuestos pueden ocasionar síntomas al interrumpir su
administración. La suspensión del alcohol o
sedantes pueden producir psicosis de abstinencia en aquellos pacientes que ingresan
al hospital. Con algunos fármacos de acción
prolongada como el diazepam, las reacciones de abstinencia pueden aparecer más
tardíamente.
En la tabla siguiente se enumeran fárm acos
que pueden ocasionar síntomas psiquiátricos. No se incluye el alcohol y alucinógenos
o interacciones entre drogas que pueden
ocasionar síntomas psiquiátricos..
Fármacos
Aciclovir, ganciclovir
Reacciones
Alucinaciones, temores, confusión,
insomnio,
hiperacusia,
paranoia,
depresión
Alprazolam y otras ben- Amnesia, confusión mental, comporzodiacepinas
tamiento agresivo, excitación psíquica, paranoia, depresión, pesadillas,
manía.
Amantadina
Alucinaciones visuales, ilusiones
paranoicas, pesadillas, manía, exacerbación de la esquizofrenia
Amfotericina B
Delirio
Acido aminocaproico
Delirio agudo alucinaciones
Amiodarona
Antidepresivos tricíclicos
Anabólicos esteroides
Amfetamínicos
Anticolinérgicos
Anticonceptivos orales
Anticonvulsivos
Delirio alucinaciones
Delirio tipo atropínico
Agresión, manía , depresión, psicosis
Conducta extravagante, alucinaciones, paranoia, agitación, ansiedad,
síntomas maníacos, depresión.
Confusión, amnesia, desorientación,
despersonalización, delirio, alucinaciones auditivas y visuales, temor,
paranoia, agitación, conducta extravagante. Habla incoherente.
depresión
Agitación, confusión, delirio, depre-
85
A dosis altas, especialmente
en pacientes con IRC.
Durante el tratamiento o en la
abstinencia, más frecuente en
ancianos
Más frecuente en ancianos
Con uso I.V. o intratecal
Después de administrar inyección i.v. en dosis alta
Generalmente con sobredosis
y abuso. También en casos de
abstinencia
Sobre todo en niños y ancianos en dosis altas. También
fue comunicado con escopolamina transdermica
Con dosis altas o picos plas-
sión, psicosis, agresividad, manía,
encefalopatía tóxica.
Antihistamínicos
Alucinaciones
Antiinflamatorios no este- Paranoia, depresión, confusión, anroides
siedad, desorientación y alucinaciones
Atenolol, propranolol, etc Depresión, insomnio, confusión, pesadillas, alucinaciones, paranoia,
delirio, manía, hiperactividad.
Biperideno (Akinetón)
Confusión, amnesia, desorientación,
despersonalización, delirio, alucinaciones auditivas y visuales, temor,
paranoia, agitación, conducta extravagante. Habla incoherente.
Bromocriptina
Manía, delirio, paranoia, alucinaciones, conducta agresiva, recaída esquizofrénica, ansiedad.
ma´ticos elevados
Con sobredosis
Con dosis normales, incluso
con el uso oftálmico.
No relacionado con la dosis y
puede persistir durante sem anas después de suspender el
tratamiento.
Buprenorfina y opiáceos
Pesadillas, ansiedad, agitación, eufo- Generalmente con dosis altas
ria, disforia, depresión, paranoia y
alucinaciones
Buspirona (Bespar)
Delirio, manía, ataques de pánico
Captopril, enalapril, etc.
ansiedad grave, alucinaciones, in- En pacientes deprimidos
somnio, manía
Carbamacepina
Agitación, confusión, delirio, depresión, psicosis, agresividad, manía,
encefalopatía tóxica.
Cefalosporinas
Confusión, desorientación paranoia,
alucinaciones
Ciclosporina
Alucinaciones manía
Cimetidina,
ranitidina, Confusión, alucinaciones
Famotidina
Ciprofloxacina y otras Delirio, psicosis
quinolonas
Clomifeno
Síntomas de esquizofrenia, paranoia
Clonidina, alfa metil dopa delirio, alucinaciones, depresión,
amnesia, pesadillas, psicosis
Clorambucil
Alucinaciones, letargia, convulsiones, con dosis altas
estupor
Cloroprocaína y procaína Alucinaciones, convulsiones, delirio,
depresión, pánico
Clozapina
Delirio
Puede evitarse dando lentamente la dosis
Corticoides
manía, depresión, confusión, paranoia, alucinaciones, catatonia
Dapsona
Insomnio, agitación, alucinaciones,
manía, depresión
Digitálicos
Pesadillas, confusión, paranoia, de- Con dosis altas y en ancianos
presión, alucinaciones visuales
Diltiazem, Nifedipina
Depresión, ideas suicidas, irritabilidad, pánico.
Flecaínida
Alucinaciones visuales
Fluoxetina
Manía, hipomanía, despersonalización
Gentamicina,
y otros Confusión, desorientación, alucinaamoniglucósidos
ciones
86
Interferón
Delirio, paranoia, depresión, ansiedad, ideas suicidas
Iodoexol
Confusión, desorientación
Isocarboxazida
Manía insomnio, ansiedad, delirio
paranoico
Isoniazida
Agitación, paranoia, depresión, ansiedad.
Dinitrato de isosorbide
Alucinaciones, depresión, ideas suicidas
Isotretinoina
Depresión
Ketoconazol
Confusión, alucinaciones
LevoDOPA
delirio, depresión, agitación, pesadillas, terror nocturno, alucinaciones,
paranoia
L-Glutamina
Grandiosidad, hiperactividad, hipersexualidad
Lovastatina, pravastatina Depresión
Metoclopramida
Manía, depresión grave, llanto, delirio
Metronidazol
Depresión, agitación, llanto incontrolable, desorientación, alucinaciones
Misoprostol
Delirio
Ac. Nalidíxico
Confusión, depresión, alucinaciones
Naloxona
Conducta violenta
Podofilina
Delirio, paranoia, conducta extravagante
Politiazidas y otros diuré- Depresión, ideación suicida
ticos
Prazosin
Alucinaciones, depresión, paranoia
Quinidina
Confusión
Reserpina
Depresión, pesadillas
Salbutamol
Alucinaciones, paranoia
Sulfas y TMPS
Confusión, desorientación, depresión,
euforia, alucinaciones, psicosis
Tamoxifen
delirio
Teofilina
Delirio, abstinencia, hiperactividad,
mutismo, ansiedad, manía
Tiabendazol
Psicosis
Hormonas tiroideas
Manía, depresión, alucinaciones,
paranoia
Trazodona
Delirio, alucinaciones, paranoia, manía
Vincristina
Alucinaciones
Zidovudina AZT
Manía, paranoia, alucinaciones
87
Frecuente con uso prolongado
y en ancianos
En sexo masculino
Uso oral en niños y tópico en
adultos
CAPÍTULO 8:
FARMACODEPENDENCIA - DROGADICCIÓN
L.A.MALGOR-M.E.VALSECIA
La farmacodependencia o drogadicción
forma parte de los que se considera FARMACOLOGÍA SOCIAL que es una rama de la
farmacología que se ocupa del estudio del
uso de los fármacos en relación con el medio
ambiente social y cultural. En las sociedades
actuales, la Farmacología social, se relaciona
principalmente con el uso indebido de drogas
o el abuso del consumo de fármacos por el
ser humano, frecuentemente con fines no
médicos.
su consumo a pesar de sus efectos toxicomanígenos e indeseables.
Y por último podemos decir que existen fármacos ilegales, que no tienen aplicación en
medicina humana y que sin embargo son toxicomanígenas, capaces de causar graves
síndromes de dependencia y adicción. Entre
ellos puede mencionarse la cocaína, marihuana, heroína, y el LSD-25. Existe un mercado científico que se mueve al margen de la
sociedad y de las leyes, que se encarga de la
producción ilegal de estas drogas, a veces
con máximo grado de pureza y sofisticada
tecnología.
La disponibilidad de drogas usadas con fines
terapéuticos y de otras sustancias químicas
que representan peligros toxicológicos para
los individuos es controlada y regulada, en
general en las sociedades modernas por el
gobierno. Las drogas que son consideradas
científicamente peligrosas por su actividad
toxicomanígena, son controladas estrechamente en su producción, distribución y venta
y aquellas que no tienen actividad terapéutica
útil son prohibidas por completo.
Surge así la necesidad de clarificar acerca de
los fármacos que pueden producir adicción y
en tal sentido serán considerados no solo
aquellos más conocidos por la comunidad,
por su publicidad como tales, o por la ilegalidad de su tenencia o tráfico sino también
aquellos fármacos que son comúnmente utilizados en medicina, "inocentes" desde el punto de vista médico-legal y que sin embargo
por su amplio uso son capaces de provocar
todos y cada uno de los fénomenos de la droga dependencia con los efectos deletéreos
para el individuo y la sociedad.
Existe una gran cantidad de fármacos que
pueden modificar el estado de ánimo, los sentimientos, las emociones, el pensamiento y el
juicio crítico.
Muchos de estos fármacos son de prescripción médica, útiles para el tratamiento de
enfermedades que afectan al ser humano, y
que también pueden producir dependencia y
adicción. Estas drogas deben utilizarse con
estrecho control médico por su potencialidad
toxicomanígena y adictiva. Podemos mencionar a los ansiolíticos, drogas que actualmente
son de prescripción masiva y abus iva, a los
hipnóticos, hipnoanalgésicos, estimulantes
psicomotores y otros.
La drogadicción o farmacodependencia es entonces una enfermedad BIOPSICOSOCIAL
que se caracteriza por un abuso se sustancias químicas que modifican el estado de
ánimo, capaces de provocar una compulsión
irracional e irresistible para continuar con el
uso de dichas sustancias y que genera inevitablemente un daño para el individuo y para la
sociedad.
Algunas otras drogas también con capacidad
toxicomanígena no tienen uso médico o si lo
tienen es muy limitado, pero son drogas perjudiciales para la salud como el alcohol, la nicotina y las xantinas (cafeína). Estas drogas
son aceptadas socialmente , dicho esto en
el sentido de ser "permitidas legalmente" para
DEFINICIONES Y CONCEPTOS BÁSICOS.
DROGA o FARMACO: Existen numerosas
definiciones según el enfoque que se desee
destacar. La más general es la siguiente:
88
Droga o fármaco es toda sus tancia química, natu ral, semisintética o sintética, utilizada para el dia gnóstico, la prevención o el tratamiento de enfermedades que afectan a los seres humanos.
otros problemas de la vida cotidiana. Frecuentemente se crea un ambiente propicio para el
uso indebido de los fármacos, muchas veces
inducido por el mismo médico, generandose
diversos efectos adversos o distintas formas
de dependencia o franca drogadicción como
por ejemplo con el uso de ansiolíticos o psicoestimulantes.
Se excluyen de esta definición a numerosas
drogas que no tienen uso médico muchas de
las cuales pueden afectar a las personas
desde el punto de vista toxicológico o adict ivo, por eso otra definición sería:
HÁBITO O ACOSTUMBRAMIENTO: El uso
reiterado, repetitivo de una droga en forma indiscriminada, genera en personas predispuestas el hábito o el acostumbramiento a la
misma. Es una situación que se caracteriza
por el deseo, generalmente no compulsivo de
tomar una o más drogas que a veces genera
efectos adversos.
Droga o fármaco es toda sustancia que puede
modificar o afectar la salud de los seres vivientes.
En medicina, el término droga o fármaco significa simplemente el principio activo o la sustancia química que forman parte de los medicamentos que se utilizan habitualmente en terapéutica clínica.
En el acostumbramiento no se desarrollan todas las características de la fa rmacodependencia pudiendo generarse un daño más que
nada individual y no social. En este tema
existe una gran variación. Algunas personas
se abstienen después de experimentar el uso
de una droga, otras la siguen utilizando como
un hábito simple sin establecer dependencia
y otros individuos se convierten rápidamente
en drogadictos compulsivos. Por ello el hábito
o acostumbramiento al uso de drogas constituye un verdadero peligro para la sociedad.
Sin embargo a nivel popular el término DROGA fue identificandose poco a poco con aquellas sustancia químicas capaces de provocar
adicción o farmacodependencia en algunas de
sus formas. En realidad este es un concepto
incorrecto que puede originar confusiones y
por ello preferimos el agregado del término
toxicomanígenas :
Drogas toxicomanígenas son todos
los fármacos, de uso médico o no,
capaces de provocar adicción o farmacodepen dencia.
Muchos factores influyen en la mayor o menor
vulnerabilidad que presentan los seres humanos para la habituación o para el uso indiscriminado o compulsivo de una droga. Existen
factores sociales como por ejemplo la mayor
o menor aceptación social del uso de una
droga (nicotina, alcohol, benzodiacepinas,
yerba mate, café, etc.) o factores que surgen
de la prohibición legal del uso de algunas sustancias químicas o actitudes de tipo recre ativas que inducen el uso de distintas sustancias químicas, a veces en mezclas irracionales como alcohol, marihuana, antitusivos, antiparkinsonianos, antihistamínicos, anticolinérgicos y otros.
USO INDEBIDO DE FÁRMACOS. AUTOADMINISTRACIÓN Y ABUSO:
En las sociedades modernas el hombre vive
rodeado de sustancia químicas que se utilizan con las finalidades más diversas. El uso
indebido se refiere a la situación frecuente
mediante la cual se utilizan fármacos con fines no médicos o con fines médicos pero en
forma irracional, sin tener en cuenta los aspectos farmacocinéticos y farmacodinámicos
de las drogas en relación con la fisiopatología
de la enfermedad que se pretende tratar. El
uso indebido se relaciona también con la autoadministración, situación en la que los pacientes utilizan drogas de acuerdo a a su propio criterio, o a veces guiandose por el criterio
de terceras pers onas no médicas. Dentro de
este contexto existen personalidades predispuestas, frecuentemente psicopáticas, en las
que se desarrolla una tendencia al uso permanente e indiscriminado de drogas para resolver problemas de salud y muchas veces
También pueden ser importantes para la habituación factores ambientales o de la comunidad que originan en los individuos tensiones
psíquicas permanentes, frustraciones, etc. En
estos casos los individuos con personalidad
predispuesta la hábito para el consumo de
drogas, sea esta legal o ilegal, desarrollan
con mayor frecuencia una tendencia al consumo irracional de drogas. Por ejemplo se ha
89
observado que los fumadores de tabaco son
más proclives a u
f mar marihuana que los no
fumadores. La mayor o menor aceptación del
uso de drogas preligrosas por la sociedad
también influye significativamente en el abuso
de drogas. Así, en ambientes muy permisivos
donde casi se acepta socialmente el uso de
marihuana, se incrementa rápidamente el uso
de otras drogas como la cocaína, los alucinógenos, el LSD-25 o la heroína.
dos grandes formas o tipos de tolerancia a las
drogas:
a) Tolerancia farmacocinética o metabólica:
Ocurre generalmente por inducción enzimática, en este caso las drogas que desarrollan
tolerancia incrementan la tasa metabólica o
ade biotransformación, perdiendo sus efe ctos
y eliminandose del organismo en forma mucho más rápida e intensamente en relación
con el transcurso del tiempo. Por inducción
enzimática estas drogas tienen la pr opiedad
de estimular en el hígado, y más particularmente en el llamado sistema enzimático microsomal hepático, la síntesis de las enzimas
que las metabolizan o biotransforman. Los
mecanismos de la inducción enzimática fu eron considerados anteriormente en el tema de
Farmacología General (biotransformación o
metabolización de las drogas).
Por lo tanto el hábito simple o la habituación
al consumo de drogas constituye con frecuencia el camino inicial a formas mucho
más graves de drogadicción.
La habituación o acostumbramiento al uso de
drogas tiene las siguientes características:
Hábito o acostumbramiento:
a) No existe compulsión, sino un simple deseo.
b) No dependencia física, ni síndrome de abstinencia.
c) Efectos perjudiciales solamente para el ind ividuo.
A raíz de las administraciones diarias y continuas y con el transcurrir de los días, la síntesis de las enzimas se incrementa progresivamente y la metabolización de las mismas
cantidades de la droga administrada se hace
muy intensa y rápida perdiendose sus efectos
iniciales. Estos efectos solo pueden recuperarse aumentando las dosis a un nivel capaz
de superar la acción enzimática, iniciándose
un nuevo ciclo.
TOLERANCIA: La tolerancia es un fenómeno
farmacológico que consiste en la pérdida progresiva de los efectos de una droga ante su
uso reiterado en el tiempo, lo que obliga a incrementar las dosis para recuperar el efecto
inicial. Ante el uso permanente de la dosis
mayor, nuevamente el efecto tiende a perderse con el transcurrir del tiempo, lo que obliga
a un nuevo aumento de dosis y así sucesivamente.
b)Tolerancia farmacodinámica:
Esta forma de tolerancia es la consecuencia
de cambios adaptativos de las células afe ctadas por la acción de una droga determinada.
En este caso las células desarrollan mecanismos intrínsecos moleculares, enzimáticos,
de regulación de receptores específicos y
otros, mediante los cuales las células se
adaptan a la acción de una droga determ inada
y no responde con la misma intensidad a la
acción de la droga. La neuroadaptación a los
opiáceos o al alcohol es un ejemplo de este
tipo de tolerancia.
La tolerancia es un fenómeno que se des arrolla frecuentemente en los pacientes habituados o adictos a drogas y merced a su desarrollo un individuo puede finalmente tolerar dosis tan grandes que serían mortales en muchos casos, si se las utiliza de entrada. Por
ejemplo es común que un morfinómano reciba
diariamente dosis de 300 a 500 mg, siendo
que la dosis terapéutica que desarrolla todas
las acciones farmacológicas en un paciente
es de 10 a 20 mg y la dosis mortal para un
individuo no tolerante es de 80-100 mg. La
administración de 500 mg de morfina a cualquier persona, por primera vez, sería inevitablemente letal en el térm ino de pocas horas,
por depresión respiratoria y cardiovascular.
Una diferencia fundamental entre ambos tipos
de tolerancia es la concentración plasmática
de la droga utilizada crónicamente. Mientras
que en la tolerancia farmacocinética o metabólica la concentración plasmática disminuye
progresivamente, por incremento de la biotransformación de la droga, en la tolerancia
farmacodinámica la concentración plasmática
es proporcional a las dosis adm inistrada.
Los mecanismos de la tolerancia han sido estudiados profundamente a nivel celular, subcelular y aún molecular. Existen en tal sentido
90
La tolerancia puede ser también Tolerancia
simple , que es aquella en que el mecanismo
se desarrolla exclusivamente para la droga en
uso y tolerancia cruzada , que es aquella en
que la tolerancia a una droga determina la
existencia del mismo fenómeno para otras
drogas, como por ejemplo morfina y heroína
o metadona. Barbitúricos y alcohol.
orgánica, generalmente grave, conocida como
síndrome de abstinencia .
Los mecanismos de la dependencia física
son variados y dependen de las drogas utilizadas y de los órganos y sistemas involucrados. Generalmente el sistema nervioso central se encuentra especialmente afectado. En
tal sentido diversos neurotransmisores juegan
un rol importante en la generación de la dependencia física y el síndrome de abstinencia. Puede decirse que el mec anismo principal de la dependencia física, neuroadaptación
o contradaptación de mecanismos neuronales
que originan un estado definido como de: hiperexcitabilidad latente. Este es un fenómeno que se pone de manifiesto ante la supresión de la droga que origina efectos "rebotes" o de una respuesta exagerada. En general el mecanismo íntimo de la dependencia
física y del síndrome de abstinencia es difícil
de explicar. Para cada tipo celular o tejido
afectado y para cada droga en especial, los
cambios son complejos e involucran neurotransmisores diferentes.
DEPENDENCIA PSIQUICA:
En la dependencia psíquica solo hay un deseo de administrarse una droga, sin necesidad imperiosa, en este caso el paciente utiliza la droga como un apoyo psicológico y a
veces para sentir cierta sensación de bienestar al que se ha habituado y le es útil para enfrentar las situaciones de las actividades cotidianas. En la dependencia psíquica no resulta
difícil la supresión de la droga ya que no hay
desarrollo de un verdadero síndrome de abstinencia ante la situación, sino solamente cierta inquietud psicológica. Es el primer paso
hacia la dependencia física y el desarrollo de
formas más completas de adicción. La dependencia psíquica, en las personalidades
predispuestas estimula el uso de otros fármacos adictivos. Para el tratamiento de este tipo
de dependencia es fundamental la psicoterapia.
Algunos ejemplos pueden mencionarse en lo
referente a estos mecanismos íntimos de
neuroadaptación en la dependencia física:
DEPENDENCIA FÍSICA:
1) La droga puede provocar la inhibición de
una enzima necesaria para la síntesis de un
neurotransmisor, enzima cuya producción es
autorregulada por la concentración del propio
neurotransmisor.
Este tipo de dependencia constituye la alteración orgánica más importante en adicción a
drogas. Se desarrolla después de la administración crónica de numerosos fármacos adictivos. Es un estado que se caracteriza por la
necesidad inevitable de administrarse un fármaco para mantener un funcionamiento orgánico general, dentro de límites más o menos
normales.
2) Al estar inhibida la enzima, se reduce la
síntesis del neurotransmisor.
3) Esto origina por autorregulación, una induc ción enzimática e incremento de la síntesis
de la enzima para reparar la situación.
En el estado de dependencia física ha sido
posible detectar algunos cambios bioquímicos y fisiológicos a nivel celular en diversos
tejidos y sistemas orgánicos comprometidos
por la droga. El funcionamiento de diversos
órganos y sistemas se compromete con dichos cambios y dependen luego de adquirido
el estado de dependencia física de la existencia de cierta concentración de la droga en
el organismo. Por eso la supresión brusca de
la droga puede producir importantes alteraciones en el funcionamiento celular que por supuesto repercute en el funcionamiento de diversos órganos, originándose una alteración
4) Las enzimas de nueva producción son a su
vez inhibidas parcialmente por la droga.
5) En el balance, la síntesis del neurotransmisor, aunque comprometida se sigue efectuando.
6) Ante la supresión brusca de la droga se
crea una situación especial a nivel celular ya
que existe una gran cantidad de la enzima
que queda en disponibilidad para incrementar
rápidamente la síntesis del neurotransmisor.
91
7) Se desarrollan entonces efectos "rebote"
ocasionados por el exceso del neurotransmisor.
Estas drogas tienen en común la propiedad
de incrementar las concentraciones extracelulares de dopamina, preferentemente en el núcleo accumbens en el sistema límbico. En
realidad estas drogas adictivas estimulan la
liberación de dopamina preferentemente en el
sistema dopaminérgico mesolímbico y esta propiedad probablemente se relaciona con
los efectos psicoestimulantes y de recompensa, ya que son anulados cuando se administran antagonistas de dopamina, particularmente, de los receptores D1. La activación de
receptores 5HT3 puede también relacionarse
con la liberación de dopamina y el efecto de
drogas de abuso. Se ha demostrado que la
activación de estos receptores en ciertas
áreas potencian la capacidad de las drogas
de liberar dopamina mesolímbica. Antagonistas de receptores 5HT3 han demostrado la
capacidad de anular el incremento de liberación de dopamina producida por drogas como
la morfina y nicotina en las neuronas dopaminérgicas del sistema mesolímbico. Sin embargo este efecto no ocurre con amfetamina y
cocaína, que estimulan la liberación de dopamina en forma independiente del sistema
triptaminérgico. Esto podría posibilitar el uso
de antagonistas de la 5HT3 en casos de dependencia a estas drogas e incluso en trastornos psiquiátricos caracterizados por gran
ansiedad o síndromes esquizoafectivos.
Estos cambios adaptativos y contradaptativos
pueden observarse por ejemplo por el uso de
opioides u opiáceos en algunas regiones cerebrales como por ejemplo el locus ceruleus.
En este caso se produce la inhibición de la
adenilciclasa, mediada por la proteína inhibitoria Gi, un efecto que es también producido
por agonistas alfa 2 adrenérgicos. La administración crónica de morfina, produce un aumento compensatorio de la adenilciclasa y de
la producción del AMPc. Durante la supresión
de los opiáceos estos mecanismos desarrollan la hiperexcitabilidad rebote en el locus ceruleus. Este mecanismo intracelular común
permite explicar la utilidad de la clonidina y de
agonis tas alfa 2 adrenérgicos de acción central similares, para el tratamiento del síndrome de abs tinencia originado por la supresión
de los opiáceos.
Otros mecanismos también pueden desarrollarse como consecuencia de la dependendencia física a los opiáceos. En tal sentido
pueden ocurrir cambios en la afinidad de los
receptores a los opiáceos o mecanismos de
down o up regulation de estos receptores. Incluso se ha demostrado una disminución de
la síntesis de proencefalina por la adm inistración crónica de morfina, situación que puede
generar cambios neuroadaptativos ante la
brusca supresión.
SÍNDROME DE ABSTINENCIA:
La supresión brusca de la administración de
la droga en el adicto, genera el desarrollo del
síndrome de abstinencia. Este síndrome característico para cada droga es temido por el
adicto por lo desagradable de sus síntomas,
por la gravedad de algunos de ellos, por la
posibilidad cierta de un desenlace mortal en
algunas circunstancias. El síndrome de abstinencia origina la necesidad absoluta de seguir consumiendo la droga para evitar este
síndrome.
Otro mecanismo de la dependencia física incluyen el bloqueo de la vía metabólica o de un
neurotransmisor por la droga que provoca la
dependencia, en este caso de desarrolla progresivamente una vía suplementaria o redundante que reemplaza al mecanismo primario,
manteniéndose una situación normal. La supresión de la droga ocasiona la liberación de
la vía primaria con persistencia de la vía redundante, lo que puede explicar la hipersensibilidad rebote.
El síndrome de abstinencia de una droga se
caracteriza en general por desencadenar una
serie de efectos que son habitualmente contrarios a los efectos primarios de la droga involucrada. Así por ejemplo el síndrome de
abstinencia a los opiáceos genera síntomas
que demuestran excitabilidad del sistema nervioso central e incluso efectos periféricos,
como inquietud, irritabilidad, temblores, midriasis, piloerección cutánea, a medida que
progresa el síndrome puede notarse anorexia,
Otros mecanismos han sido también postulados para explicar los cambios ocurridos por la
dependencia física y el síndrome de abstinencia. Estudios neurofarmacológicos han demostrado que la dopamina cerebral juega
un rol importante en los efectos de las drogas de abuso como los opiáceos, la amfetamina, cocaína, fenciclidina, etanol y nicotina.
92
naúseas, vómitos y diarrea. También otros
depresores del SNC como los barbitúricos y
las benzodiacepinas producen síntomas de
rebote con diversos grados de excitabilidad,
alteraciones paroxísticas del EEG, insomnio
pertinaz, gran irritabilidad y ansiedad y oc asionalmente convulsiones tónico clónicas y
delirio. El síndrome de abstinencia al alcohol
es posiblemente uno de los más conocidos y
estudiados con aparición de un síndrome
tembloroso, convulsivo y alucinatorio conocido
como delirium tremens, que puede poner en
peligro la vida del adicto. El cuadro de aluc inaciones puede ser muy grave y se llama
alucinosis alcohólica.
USO COMPULSIVO:
Como una consecuencia de la dependencia física y de la posibilidad de la aparición de un
síndrome de abstinencia, que muchas veces
el adicto ha experimentado, surge la necesidad impostergable, imperiosa, de administrarse la droga adictiva en tiempos y formas
apropiados. Esta situación induce en el sujeto
una compulsión con el objeto de conseguir
la droga a cualquier precio y en cualquier situación. En la etapa final de la farmacodependencia el objetivo primordial de la vida del
adicto es evitar la aparición del síndrome de
abstinencia. Si en los comienzos, la droga
utilizada era capaz de provocar algunos efe ctos euforizantes y agradables en esta etapa
final y por el desarrollo de tolerancia a muchos de los efectos ya no se perciben prácticamente los mismos. Sin embargo el adicto
debe continuar imperiosamente con la administración de la droga con la finalidad exclusiva de evitar el temido síndrome de abstinencia. Es decir que llegado a esta etapa, el paciente adicto utiliza la droga solo para poder
continuar una vida relativamente normal debiendo tener la droga en forma imprescindible.
Por el contrario, la adicción la drogas que son
estimulantes del SNC producen un cuadro
caracterizado `por depresión, a veces muy intensa, somnolencia, fatiga general, malestar,
disforia, hiperfagia, apatía grave y falta de interés y placer por la vida. Este cuadro se observa ante la supresión brusca de anfetam inas, cocaína y otros estimulantes.
SÍNDROME DE REFORZAMIENTO:
El desarrollo progresivo de dependencia física
genera en los adictos un estado particular de
ansiedad ante la posibilidad de la aparición de
un síndrome de abstinencia por la falta de la
droga. Es común que los adictos padezcan
síntomas iniciales de la abstinencia por irregularidades temporales de la administración
de los fármacos. En estos casos la administración de la dosis correspondiente produce
una sintomatología especial de alivio rápido y
muchas veces placentero que induce en el
adicto una conducta de re forzamiento para
la continuidad del uso de la sustancia química adictiva. Cada vez que la administración de
la droga alivia el malestar inicial de la abstinencia se recibe un refuerzo psicológico y
neurológico adicional. No es indispensable
que la sensación de disconfort sea muy intensa para que la admiistración de la droga
refuerce la conducta adictiva.
EFECTOS NOCIVOS PARA EL INDIVIDUO Y
LA SOCIEDAD:
Los efectos de la drogadicción constituyen un
grave problema médico-social. Las consecuencias finales son como vimos, perjudiciales en primera instancia para el propio individuo y posteriormente para su familia, su ambiente laboral y para la comunidad. El paciente adicto abandona pronto sus ambiciones,
ideales y proyectos, adoptando como objetivo
principal la tenencia de la sustancia a la que
es adicto.
La célula básica de toda organización social,
la familia, tiende a disgregarse rápidamente
cuando un miembro fundamental de la misma,
el padre o la madre, desarrollan una drogadicción. Con mayor frecuencia los ó
j venes adolescentes se sienten impulsados a experimentar los efectos de sustancias químicas
que modifiquen su estado de ánimo, muchas
veces mezclando las mismas. Es común el
uso conjunto, en el inicio de esta experiencias, de alcohol, ansiolíticos, tabaco, algunos
antitusivos o antiparkinsonianos, con efectos
sobre SNC, para experimentar sensaciones
extravagantes. Este es el camino inicial para
Los efectos reforzadores de las drogas involucran también a los sistemas dopaminérgicos
del área tegmental ventral (ATV) del cerebro.
En esta región se produce la liberación de dopamina y una estimulación del sistema mesocorticolímbico por el uso de las drogas que
producen reforzamiento y esta liberación produce efectos placenteros de recompensa y
alivio sintomático.
93
el consumo de drogas peligrosas e ilegales
como marihuana o cocaína, las que frecuentemente inducen a su vez el consumo de las
llamadas drogas pesadas como la heroína,
LSD25, fenciclidina y otros alucinógenos.
Aparecen entonces tras tornos de conducta,
el abandono escolar, cambio de amigos por
otros con conductas similares, necesidades
especiales de dinero y con frecuencia hechos
delictivos, prostitución, promiscuidad y enfermedades de transmisión sexual. La utiliz ación de la vía i.v. y las jeringas compartidas
generan frecuentemente sepsis, hepatitis y el
temido síndrome de inmunodeficiencia adquirida SIDA.
2-Tolerancia: Existe una tendencia a aumentar las dosis para seguir obteniendo los
mismos efectos iniciales.
3- Dependencia psíquica, física y síndrome de abstinencia: El funcionamiento orgánico general y psicológico depende a nivel
celular y molecular de los efectos de la droga
adictiva.
4- Efectos sociales nocivos: Existe un evidente deterioro individual y social, tanto desde
el punto de vista familiar como laboral, y con
frecuencia una predisposición genética adictiva en la descendencia. El paciente adicto es
individuo costoso para la sociedad por su permanente mantenimiento y sus frecuentes recaídas.
Todos los recursos disponibles del adicto
son utilizados para conseguir la droga, la
compulsión hace que todo se subordine al
uso de la droga toxicomanígena, de tal manera que el individuo adicto generalmente term ina por abandonar su familia, deja de cumplir
sus obligaciones laborales y sociales, arrastrando a la miseria a quienes lo rodean. Así,
la actitud social del drogadicto lo convierte en
un ser negativo, peligroso para la sociedad,
que ha aprendido a moverse en un mundo ilegal, alejado del sector productivo en un ambiente delictivo de traficantes y otros adictos
como él.
Finalmente y en base a todo lo considerado
podemos considerar la siguiente definición:
ADICTO: es un paciente acostumbrado al uso
habitual y excesivo de una sustancia química,
autoadministrada indiscriminadamente, siendo
incapaz de liberarse por si mismo de dicha
dependencia perjudicial para su salud.
CLASIFICACIÓN GENERAL DE DROGAS TOXICOMANÍGENAS
1- HIPNOANALGÉSICOS O ANALGÉSICOS
OPIÁCEOS
2- HIPNÓTICOS Y SEDATIVOS
3- ANSIOLÍTICOS O TRANQUILIZANTES MENORES
4- PSICOESTIMULANTES
5- ALUCINÓGENOS O DROGAS PSICODÉLICAS
6-VAPORES DE LÍQUIDOS VOLÁTILES
7- ALCOHOL
8- NICOTINA (TABACO)
9- MISCELÁNEOS
Este cuadro desolador desde el punto de vista
médico social es aún más grave si recordamos que para algunas drogas la situación de
dependencia es persistente y frecuente incurable. Los pacientes adictos a heroína por
ejemplo, luego de ser sometidos a intensos
tratamientos adecuados en Institutos especializados, con toda una metodología de reinserción social luego de la curación, sufren frecuentemente una recaída al mismo típo de
adicción estimandose que el 80% de ellos
vuelve al consumo de heroína antes de los 12
meses del alta.
1-HIPNOANALGÉSICOS O ANALGÉSICOS OPIÁCEOS
a. Alcaloides naturales del opio
Morfina
Codeína
Tebaína
b.Semisintéticos
Heroína
Hidromorfona
Oxicodona
Hidrocodona
c.Sintéticos
Meperidina
Fentanilo
Propoxifeno
Metadona
Pentazocina
Luego de considerados todos los conceptos
referentes a drogadicción se puede caracterizar el fenómeno de la farmacodependencia en
los siguientes puntos:
1- Uso compulsivo: Existe un deseo extremo
y la necesidad de seguir consumiendo la droga para evitar el síndrome de abstinencia.
94
Buprenorfina
Nalbufina
Alfentanil
Clorfentermina
Mazindol
c. Metilfenidato
d. Xantinas:
Cafeína
Teofilina
Teobromina
2.HIPNÓTICOS Y SEDATIVOS
a.Barbitúricos
Fenobarbital
Pentobarbital
Secobarbital
Amobarbital
b.No barbitúricos
Glutetimida
Metiprilon
Metacualona
Eti lclorovinol
5- ALUCINÓGENOS O DROGAS PSICODÉLICAS
Dietilamida del ácido lisérgico (LSD 25)
Mezcalina
Psilocibina
Bufotenina
Marihuana (delta -9-tetrahidrocannabibol,
cannabidiol)
Fenciclidina (PCD, polvo de ángel)
3.ANSIOLÍTICOS O TRANQUILIZANTES MENORES.
Diazepam
Nitrazepam
Lorazepam
Flurazepam
Alprazolam
Clorazepato
Bromazepam
Midazolam
Flunitrazepam
6. VAPORES DE LÍQUIDOS VOLÁTILES
Gasolina
Tinhners
Quitaesmaltes
Acetona
Cementos sintéticos
Pegamentos
Fluido para encendedores
Bencina
4. PSICOESTIMULANTES
a. Cocaína
b. Derivados de la fenilisopropilamina:
Amfetamina
Dextroamfetamina
Metamfetamina
Anorexígenos:
Dietilpropión
Fenmetrazina
7.ALCOHOL
8.NICOTINA (TABACO)
9.MISCELÁNEOS:
Anticolinérgicos sintéticos
Antiparkinsonianos
Antitusivos diversos
95
CAPÍTULO 9:
BASES FISIOPATOLÓGICAS Y TERAPÉUTICAS DE LA
ENFERMEDAD DE ALZHEIMER
Dra. Mabel Valsecia - Dr. Arnaldo Luis Fernandez
INTRODUCCIÓN
explica por los diferentes criterios diagnósticos de demencia, metodología epidemiológica, y estructura etaria de las poblaciones.
Aunque la circunstancia que modifica de manera muy aparente la prevalencia es el criterio
diagnóstico de demencia leve. La prevalencia
de demencia moderada y severa es más estable.
La información sobre la prevalencia de demencia tipo Alzheimer es escasa, siendo muy
recientes los estudios a nivel poblacional que
analizan este tipo específico de demencia y
carecen de comprobación histológica. Recientemente se ha publicado una amplia serie
necrópsica de diagnóstico clínico de EA en
diversos artículos que pueden indicar la fiabilidad de este diagnóstico. El estudio más importante sería el de Pfeffer que utiliza criterios
diagnosticos de demencia precisos, realizados con tests validados, muestreo riguroso y
seguimiento durante 2 años, para confirmar el
diagnóstico. La prevalencia de demencia tipo
Alzheimer que se obtienen en él es la más
elevada, el 15,3% en los sujetos mayores de
65 años, alcanzando el 35,8% en las personas may ores de 80 años.
El hallazgo de que la demencia tipo Alzheimer
es mas prevalente en el sexo femenino que en
el masculino en algunas series, no es corroborado por otras que incluyen demencia leve,
ni por series necrópsicas, en las que se inve stigan marcadores histológicos de EA. Existe
poca información sobre las variaciones raciales y geográficas de la EA. Parece más prevalente en las personas de raza negra americ ana. Sin embargo la demencia, y sobre todo la
EA, resulta excepcional en los negros africanos, aunque este hecho puede deberse al
reducido número de personas que logran la
senectud en África.
Las cifras de mortalidad por EA obtenidas en
los certificados de defunción no deben considerase un exponente fiable de su prevalencia,
porque muchos médicos no inscriben esta
categoría diagnóstica ni como causa fundamental ni última del deceso
Existe un conocimiento limitado de la prevalencia de la demencia y de la EA. La edad es
el mayor condicionante de la prevalencia de
EA, siendo baja antes de los 60 años , se
La enfermedad de Alzheimer es un proceso
neurodegenerativo multisistémico descubierto
por Alois Alzheimer en 1906, además de principal causa de demencia senil (60-70%) y
tercer problema de salud en occidente -detras
de los accidentes cardiova sculares y el cáncer- se ha convertido en el paradigma de investigación científica en los programas de
neurociencias de muchos países desarrollados. Esta devastadora enfermedad muestra
una prevalencia del 3-10% en mayores de 65
años y supera al 25% después de los 85 años
con una incidencia del 1-2% en la población
general.
La enfermedad de Alzheimer (EA) o demencia
degenerativa primaria destaca entre sus síntomas trastornos de la memoria y otras áreas
cognitivas, cambios conductuales, funcionales
y de la personalidad.
La Argentina junto con China es uno de los
países en desarrollo con mayor expectativa de
vida (cercana a los 73-75 años) y con población mayor de 60 años que asciende al
12,5%. Por ende debemos considerar que
esta enfermedad será una realidad cada vez
más frecuente de observar en nuestro medio.
Si bien es un proceso degenerativo, existen
otras causas de demencias como las vasculares, infecciosas, inmunológicas y metabólicas, endócrinas, etc. con las cuales es prec iso hacer un diagnóstico diferencial. Uno de
cada nueve individuos mayor de 60 años y de
cada 5 mayor de 85 años padecen un cuadro
demencial, el 55-60% de los mismos corresponde a un deterioro demencial degenerativo
primario tipo Alzheimer.
Esto nos habla de la importancia de realizar
un diagnóstico temprano para poder ofrecer al
paciente geriátrico una terapéutica oportuna,
con base fisiopatológica.
EPIDEMIOLOGÍA
Prevalencia y mortalidad
La prevalencia de la demencia moderadasevera es del 5% y la leve del 10% en personas mayores de 65 años, La variabilidad de
las prevalencias en los diferentes estudios se
96
eleva en forma exponencial a partir de esta
edad (se duplica cada 5 años), así a partir de
los 80 años supera el 20%, y probablemente
se acerca al 50% en los centenarios.
Algunos estudios han descrito una mayor
prevalencia de síndrome de Down en fam iliares de pacientes con EA. Un estudio reciente
constata que la intensidad de la asociación
EA-síndrome de Down es mayor en los casos
preseniles de demencia tipo Alz heimer.
Traumatismo craneal
En la encefalopatía de los boxeadores (traumatismo craneal repetido) se han descrito
lesiones semejantes a la degeneración neurofibrilar de la EA.
Incidencia
La incidencia de demencia (de cualquier etiología) se acerca al 1% anual en grupos de
edades superiores a 60-65 años. Tanto las
series de diversos autores, como la investigación prospectiva de Baltimore y el estudio
poblacional de Rochester manifiesta que la
incidencia de demencias, pero sobre todo de
EA, se incrementa exponencialmente con la
edad a partir de los cuarenta años.
Algunos estudios sugieren que esta incidencia sufriría una “meseta” en algunos grupos
de edad, sobre todo en la séptima década de
la vida y superados los 90 años.
Se sugiere una mayor incidencia de EA en
mujeres sin que por el momento este dato sea
seguro. También se ha descrito una mayor
incidencia de EA en los judíos de origen europeo y americano, que en los de origen asiático o africano.
Otros factores de riesgo
La investigación de otros factores de riesgo
posibles en la EA (tóxicos, fármacos, exposición a rayos X, stress, infección, alteraciones
inmunológicas, etc) ha sido tan exhaustiva
como negativa.
ETIOPATOGENIA
Etiología
La epidemiología analítica y la biología molecular permiten entrever posibles causas y
mecanismos. Se destaca especialmente la
perspectiva de la EA como una afección determinada genéticamente, expresada de forma
dependiente de la edad e influída quizás por
aconteceres plurales que regulan y modifican
su expresión a lo largo de la existencia del
individuo.
Factores de riesgo en la EA
Edad
Es el único bien conocido. La asociación entre EA y envejecimiento es tan notoria que se
ha llegado a plantear si aquella no es simplemente un envejecimiento prematuro o ex agerado.
Patogenia
Dos podrían ser los hipotéticos orígenes del
daño neuronal: Un proceso degenerativo primario, capaz de dañar selectivamente determinados grupos neuronales del hipocampo,
complejo amigdalar y cerebro anterobasal
(teorí a A), o bien el evento primario pudiera
ser la secreción de la proteína específica A4
(βp), condicionando secundariamente el proceso de degeneración neuronal (teoría B).
Incidencia familiar
Alrededor de un 40% de los enfermos de EA
presentan una acusada incidencia familiar de
demencia. Existe un aumento del riesgo de
padecer demencia entre los familiares de los
pacientes con EA, en especial cuando esta
comienza antes de los 70 años. Se ha confirmado en trabajos recientes que el riesgo fam iliar de padecer EA se aprox ima al 50% en los
probandos que alcanzan los 85-90 años, lo
cual sería compatible con una herencia autosómica dominante; y la descripción en el
cromosoma 21 del gen relacionado con la
depleción de amiloide en la EA familiar, sugieren que la EA podría ser una enfermedad genéticamente condicionada. Existen datos
(ausencia de concordancia en los estudios de
gemelos) que indican la posible influencia de
factores ambientales; también cabría la pos ibilidad de que fuera una enfermedad heterogénea.
Teoría A
El proceso degenerativo sería un evento primario, iniciandose en las neuronas gigantes
colinérgicas del cerebro anterobasal, ocasionando disminución crítica en la actividad de la
enzima colinacetiltransferasa (CAT) y el comienzo de las dificultades cognoscitivas. El
defecto fundamental se centraría en una síntesis alterada de RNA, disminuida en un 50%
a nivel neuronal en su fracción eucromatina.
Tal defecto en la síntesis proteica es selectivo
para las neuronas de determinadas áreas
cerebrales, pero no para la astroglia fibrilar. Se
vería así compromet ida la incorporación de
determinadas proteínas específicas, como la
Síndrome de Down y edad de los padres
97
denominada proteína Tau, necesarias para la
configuración del citoesqueleto celular y la
formación de microtúbulos. La interferencia
con el ensamblado normal de los microtúbulos
traería graves consecuencias para la neurona,
interrumpiendose por una parte el flujo axoplásmico, vehiculizado a su través y el proceso de transmisión interneuronal a través de
mensajes químicos. Por otra parte, el armazón celular quedaría derrumbado tras la formación de ovillos neurofibrilares (ONF) intracelulares, un paso previo a la propia muerte neuronal. Las razón última por la que se forman
ONF
es desconocida, pero determinados
aminoácidos excitotóxicos como el glutamato
y aspartato son capaces de inducir la formación de ONF en cultivos de médula espinal
fetal humana, semejantes a los de la EA. Una
vez que la neurona muere quedan los ONF en
posición extracelular envueltos en las prolongaciones astrocitarias próximas, resultando
ahora reconocidos por anticuerpos de la proteína fibrilar ac ídica en vez de epítopes para la
proteína Tau y neurofilamentos.
El defecto último de la síntesis proteica del
RNA, perturbando el ensamblado de microtúbulos y la formación de ONF y muerte neuronal podría explicarse por un defecto en el gen
sintetizador de las proteínas necesarias,
haciendose crítica su dificultad en la síntesis
proteica al alcanzar edades relativamente
avanzadas.
codifica en un gen localizado en el segmento
21q21-21q22.1 en la región telomérica del
brazo largo del cromosoma 21. El APP presenta tres formas isoméricas: APP-770, APP751 y APP-695. De este precursor de 695-770
aminoácidos deriva la proteína beta/A4, un
péptido de 39-42 a.a., purificado y secuenciado con Genner y Wonger. El origen de la beta/A4 es todavía controvertido y parece ser
tanto de origen cerebral com o vascular. La
beta/A4 es un constituyente natural de la
membrana neuronal cuyo clivaje anómalo
podría ser en parte la causa de la formación
de depósitos amiloides y subs ecuente muerte
celular en la EA.
Las isoformas APP-770 y APP -751 incluyen
dominios par a inhibidores de proteasas tipo
Kunitz en la región extracelular de la moléc ula. A estos ectodominios de las isoformas de
APP se les denomina proteasas nexínicas.
Las proteasas que clivan el APP para dar
lugar a la beta/A4 forman parte de la ruta secretora del procesamiento del APP y se les
conoce como APP-secretasas o APPasas. La
proteinkinasa C participa en el proceso de
fosforilación sobre un residuio de serina en el
fragmento intracitoplasmático (endodominio)
del APP. Recientemente se han descubierto 3
mutaciones en el exón que codifica al APP770. Una de estas mutaciones ocurre en posición 717 a nivel del fragmento transmembral
del APP. La valina, que comúnmente ocupa
esta posición es sustituida en la EAF por
isoleucina, fenilalanina o glicina. A esta mutación se le atribuye cierta responsabilidad en la
etiopatogenia de la EA, pero parece improbable que sea la causa final de la enfermedad
porque solo ocurre en la EAF.
En el ectodominio del APP se produce otra
mutación que da lugar a la amiloidosis cerebral holandesa. El punto de clivaje normal de
la beta/A4 por la APPasa se halla por fuera de
esta posición mutante. La creación de ratones
transgénicos que sobreexpresan isoformas del
APP, dando lugar a un modelo animal de EA,
hizo pensar que los depósitos de beta/A4
podrían ser la causa determinante de la EA;
pero en estos momentos se está cuestionando la validez etiopatogénica de los transgénicos y la propia capacidad de la beta/A4 para
producir EA. Probablemente la mutación APP717 podría producir EA, pero no parece ser la
causa universal de la enfermedad porque solo
ocurre en la EAF. Lo más probable es que
nos hallemos ante una entidad que se expresa con un fenotipo cuyo trasfondo genotípico
es diverso (poligénico?, multilocativo?). También se ha podido comprobar que el gen APP
Teoría B
Se ha profundizado en el estudio genético de
la EA, descubriendose un gen FAD (Familial
Alzheimer Disease) en la región centromérica
del brazo largo del cromosoma 21, vinculado
en la EA familiar (EAF) de frecuente aparición
precoz (EAP) (antes de los 65 años). Este
gen localizado en el segmento 21q11.2-21q
21, no suele aparecer en la EA tardía (EAT) o
en la EA esporádica (EAE), ni siquiera en
todos los casos de EAF; de tal manera que la
heterogeneidad genética de la enfermedad
está dificultando su estudio.
Desde un punto de vista fenotípico, se distinguen varios tipos de EA: EAP, autosómica
dominante ligada al cromosoma 21, EAT,
EAAT autosómica dominante probable no
ligada al cromosoma 21, EA tipo vascular, EA
fenocópica, demencia extrapiramidal tipo Alzheimer, y demencia senil tipo LewyAlzheimer.
Desde 1987 se conoce con cierto detalle la
biología molecular del APP (Amyloid Precursor Protein). Este precursor de la proteína
beta-amiloide o proteína A4 de Masters se
98
puede ser activado por factores neuroinmunes
(interleukina 1: IL1) y o factores neurotróficos
(NGF: nerve growth factor). Este hallazgo
involucra a los genes IL1 y NGF como promotores del gen APP.
El cómputo global de datos disponibles sobre
la EA a nivel molecular sugiere una teoría
etiopatogénica integral que explicaría la fisiopatología de la EA desde un nivel molecular,
hasta su expresión fenotípica.
Esta teoría etiopatogénica integral incluiría las
siguientes condiciones: a) Existencia de un
grupo de genes funcionalmente relacionados
con la EA. b) Presencia de inductores endógenos (genéticos) o exógenos (tóxicos) que
producirían una inducción de los genes vulnerables en épocas de madurez biológica, c)
Alteración del procesamiento de la información genética, d) Alteración del procesamiento
de proteínas intracitoplasmáticas con disrupción del citoesqueleto neuronal, e) Proces amiento anómalo del APP con exposición de
epítopes erróneos de membrana, f) Reconocimiento por parte de la microglia reactiva de
epítopos aberrantes y alteración de la cascada neuroinmune induce por IL1, g) Agresión
neuroinmune y muerte neuronal, h)Astrogliosis
reactiva, i) Formación de placas neuríticas, j)
Alteración de síntesis y función de factores
neurotróficos, neuroinmunomoduladores y
neurotransmisores, k) Desintegración de circuitos neuronales intrínsecos intracorticales y
corticosubcorticales, con desconexión corticohipocámpica, l) Alteración en el proces amiento de la información con inicio de expresión clínica de la enfermedad.
tructuras directamente afectadas por el proc eso patológico, pero también de las estructuras
distantes que reciben aferencias de ellas. Por
estos mecanismos aparecerían síntomas
relacionados con las estructuras primarias
afectadas, como la pérdida de la memoria.
La muerte de las neuronas corticales e hipocámpicas podría acarrear una degeneración
retrógrada de los sistemas de neurotransmisisón de proyec ción difusa, tales como los
sistemas colinérgicos y peptidérgicos. Se
cree que esta degenerescencia se debe a que
las células corticales e hipocámpicas segregan normalmente factores tróficos i ndispensables para la supervivencia de los sistemas de
proyección difuso.
Esta teoría no descarta que los procesos
genéticos inicien los cambios fisiopatológicos,
ni descarta que factores virales, inmunológicos, tóxicos, etc, puedan alterar la expresión
genética o la degradación del APP gen y provocar los cambios patológicos de la EA.
DIAGNÓSTICO
El diagnóstico clínico de la EA, en ausencia
de marcadores biológicos específicos, debe
realizarse por exclusión, por lo que la confirmación diagnóstica definitiva deberá esperar el
estudio histopatológico. En algunos trabajos
donde se ha correlacionado la validez de los
diagnósticos clínicos de EA con su confirmación histopatológica se han encontrado
aproximaciones diagnósticas i mportantes
(75%, 82%), pero evidenciando a la vez notables márgenes de error.
La importancia de un diagnóstico clínico de
certeza en la EA se ha incrementado entre
otras razones, por la necesidad de homogeneizar los diagnósticos de los pacientes para
su inclusión en estudios prospectivos y para
la justa evaluación de las respuestas ter apéuticas en los ensayos clínicos. Es por ello que
el NINCDS-WORK GROUP elaboró unos criterios diagnósticos, actualmente ya clásicos,
según el grado de certeza diagnóstica, diferenciando entre casos : probables, posibles y
definitivos (en la tabla 1 se presenta un resumen de los mismos).
FISIOPATOLOGÍA
No se sabe con exactitud la causa de la enfermedad de Alzheimer, una aproximación
fisiopatológica podría ser:
Una mutación en el gen APP o alguna alteración en la transcripción de los RNAm produc iría un exceso de beta-amiloide, el cual se
acumularía. Esta acumulación también podría
darse por falla en la degradación del precursor.
Esto provocaría la aparición de la sustancia
amiloide, la cual podría tener la propiedad de
atracción de los elementos nerviosos situados
en la proximidad de la placa y provocaría alteraciones tóxicas en las neuronas, con la aparición de anomalías en el citoesqueleto, con
un exceso de producción de proteínas Tau, y
anormalidades en la fosforilación, lo cual provocaría la muerte de las neuronas, en especial
en corteza e hipocampo, lo cual acarrearía el
deterioro de las redes neuronales en las es-
Tabla 1: Criterios para el diagnóstico para
la enfermedad de Alzheimer (EA) *
Criterios para el diagnóstico clínico de EA probable:
1.Demencia establecida por examen clínico,
documentada por test MMS, escala de deterioro
de Blesset y confirmada test Neuropsicológicos.
2.Deficit en 2 o más áreas cognitivas.
99
3.Empeoramiento progresivo de la memoria y
otras funciones cognitivas
4.No hay trastornos de conciencia
5.Inicio entre 40-90 años, más a menudo de s pués de 65 años.
6.Ausencia de otras e nfermedades sistémicas o
neurológicas que pudieran explicar los déficit
cognitivos.
El diagnóstico de EA es apoyado por:
1.Deterioro de funciones cognitivas específicas:
afasia, apraxia y agnosia.
2.Incapacidad para desarrollar las tareas cotidianas y alte raciones conductuales
3.Historia familiar, particularmente si está co n firmada neuropatológicamente
4.Resultados de laboratorio: Punción lumbar
normal, EEG normal o con cambios inespecíficos, TAC con evidencia de atrofia y su progresión
documentada por estudios seriados.
Criterios para el diagnóstico clínico de EA pos ible:
1.Síndrome de demencia en ausencia de otras
enfermedades neurológicas, psiquiatricas o
s istémicas que puedan causar una demencia,
con variaciones en el inicio, la presentación o el
curso evolutivo.
2.En presencia de otra enfermedad sistémica o
neurológica potencialmente causante de de mencia, la cual no sea considerada causa de la
mis ma.
Criterios para el diagnóstico clínico de EA definitiva:
1.Cumplir los criterios clínicos de una EA prob a ble
2.Evidencias histopatológicas obtenidas por
biopsia o necropsia
DIAGNÓSTICO DIFERENCIAL
En el diagnóstico diferencial de la EA deben
tenerse en cuenta aquellas entidades que
pueden simular una demencia, entre las que
cabe destacar el olvido senil benigno, la seudodemencia depresiva, un síndrome cognitivo
focal y un síndrome confusional.
El olvido senil benigno se caracteriza por la
dificultad en rememorar aspectos precisos de
un acontecimiento (un nombre, un lugar, etc),
pero preservando el recuerdo global del mismo. Este trastorno queda enmarcado en el
proceso de nevejecimiento cerebral fisiológico.
La pseudodemencia depresiva define aquellos
trastornos conductuales de una depresión,
caracterizados por falta de motivación, fallos
atencionales, bradipsiquia, asociandose frecuentemente a síntomas vegetativos. Aquí los
resultados cognitivos de las escalas y test
administrados pueden constatar bajos rendimientos, aunque sea característica la ausencia de afasia, apraxia y agnosia.
No olvidar que una EA puede debutar con una
depresión.
Un síndrome cognitivo focal (afasia, apraxia,
síndrome frontal, etc) puede producir una alteración cognitiva conductual severa que simule
una verdadera demencia pero, la cosntatación
de una exploración cognitiva detallada, la preservación de otras funciones y por lo general
un mayor grado de funcionalismo socio - laboro - familiar, deben evidenciar el carácter focal
del trastorno a diferencia de la afectación global característica de la EA. La etiología del
cuadro se busca por la forma de instauración,
la exploración neurológica, las pruebas complementarias, etc. Mención especial merecen:
los síndromes cognitivos focales de instauración ins idiosa y progresiva de tipo afásico,
apráxico o agnósico. Aquí la diferenciación
clínica se basará en una detallada exploración
cognitiva y un seguimiento prolongado.
*Criterios diagnósticos del NINCDS-ADRDA
Work Group
La EA probable comprende aquellos casos
caracterizados por la instauración insidiosa y
progresiva de un síndrome de deterioro cognitivo, habiendose descartado aquellas enfermedades neurológicas y/o sistémicas potencialmente causantes de alteraciones de las
funciones mentales superiores. El término de
EA posible se reserva para aquellos casos
compatibles con EA, aunque de instauración
o evolución atípicas, o bien aquellos en que
es coincidente con otra enferm edad potencialmente causante de demencia la cual no se
considera causa de la misma. Finalmente, la
EA definitiva, es aquella EA probable confirmada mediante biopsia o necropsia.
Estudios recientes en los que se ha evaluado
la validez de estos criterios mediante comprobación histopatológica han mostrado altas
correlaciones en el diagnóstico clínicopatológicos de hasta el 100%.
Un síndrome confusional se caracteriza por
alteraciones del nivel de la conciencia y de la
atención. Si hay disminución del nivel de la
conciencia, la diferenciación con una demencia es inmediata. El diagnóstico de síndrome
confusional generalmente es de eti ología tóx ica, metabólica o infecciosa y por ende potencialmente reversible.
El síndrome demencia puede ser causado por
múltiples entidades como: Demencias degenerativas, vasculares, infecciosas, hidrocefa-
100
lias, neoplasias cerebrales, metabólicas, carenciales, tóxicas, traumáticas, desmielinizantes y psiquiátricas.
a la estimulación luminosa intermitente a más
de 18 Hz y raramente actividades paroxísticas
(delta bifrontal intermitente, ondas bi o trifás icas). La utilidad del EEG se incrementa si
sus hallazgos se correlacionan con la clínica.
Potencial nuevo test diagnóstico no invasivo de EA: ( Scinto, Daffner, Dressler, Ransil, Rentz, Wintraub, Mesulan and Potter “A
potential Noninvasive Neurobiological Test for
Alzheimer Disease”, Science, Vol: 266,
nov.1994)
Potenciales evocados
Los llamados potenciales evocados taríos o
endógenos son los que más se han aplicado
al estudios de la EA. El más utilizado ha sido
la onda P300. En los pacientes con EA parece registrarse un aumento de la latencia de la
P300 significativamente mayor que en los
controles. La amplitud es más pequeña, si
bien se ha encontrado también reducida en
pacientes esquizofrénicos y deprimidos por lo
que la P300 resulta poco sensible y no utilizable como métodfo diagnóstico definitivo.
Frecuentemente la EA afecta a más de 20
millones de personas en el mundo, las cuales
pueden ser diagnosticadas definitivamente por
examen histológico de tejido cerebral obtenido
o autopsia o biopsia. Existe una gran neces idad para la realización de un test diagnóstico
de EA que sea temprano, prec iso, sencillo, no
invasivo y de fácil realización. Los autores han
reporteado que los pacientes con diagnóstico
de EA probable por criterios clínicos standard
exhibieron una hipersensibilidad marcada en
su dilatación pupilar en respuesta al agente
tropicamida , un antagonista de los receptores colinérgicos administrado en sus ojos en
forma de colirio. Con este método fue posible
distinguir 18 de 19 pacientes (95%) que clínicamente fueron diagnosticados como EA o
clasificados como supuesta EA por estudios
neuropsicológicos de 30 a 32 controles normales ancianos (94%).
Si bien este método de diagnostico necesita
mayores estudios, abriría un nuevo campo en
el área de diagnóstico de esta patología. La
dilatación pupilar con tropicamida podría
identificar tempranamente pacientes con EA
antes que comiencen los síntomas clínicos
de demencia. Los pacientes podrían beneficiarse con la terapia y de este modo retrasar
la progresión de la enfermedad.
Los potenciales visuales convencionales
(PEV) también se estudiaron en la EA donde
se encontraron una combinación inusual de
retraso en el componente P2 de los PEVs
obtenidos por flash, mientras que la latencia
de los PEVs obtenidos por pattern es normal.
Análisis espectral computarizado del EEG
y de potenciales evocados
Los hallazgos relevantes en la EA son los
siguientes: En primer lugar hay anomalías en
las fases precoces de la enfermedad cuando
el EEG es normal, localizadas en áreas precisas que son diferentes para los seniles y preseniles; en los jóvenes aparec en en la región
posterior derecha, mientras que los seniles
poseen diferencias en las areas frontales medias y anteriores donde aumentan las frecuencias theta y delta.
Métodos de Imágen Cerebral
A diferencia de otros test bioquímicos y psicológicos bien desarrollados la dilatación pupilar
es segura, relativamente noinvasiva, sencilla y
fácilmente cuantificable.
Tomografía axial computarizada (TAC)
Muchos trabajos han tratado de dilucidar la
diferencia de la atrofia cerebral que muestran
personas adultas a partir de los 60 años de
muchos, pacientes en las fases iniciales o
avanzadas de la EA con atrofia e incluso TAC
normal. Algunos autores comporbaron que la
inspección visual es tan fiable como los índices ventriculares lineales para disti nguir a los
pacientes sanos en la EA presenil no demasiado avanzada. En los pacientes seniles es
poco realista seguir investigando este punto.
Aquí el principal interés de la TAC reside en
descartar otras lesiones, tumores, infartos
etc. que pueden presentarse con demencia.
PRUEBAS COMPLEMENTARIAS
Comprenden examenes neurofisiológicos,
neuroradiológicos y posibles marcadores biológicos.
Examenes ne urofisiológicos
Electroencefalograma (EEG)
Se han descrito los siguientes cambios: Lentificación de la actividad de fondo, lentificación
del ritmo alfa (7Hz) asimetrías y anomalías
focalea (theta temporal izquierdo), reacción H
101
Resonancia magnética nuclear (RMN)
La RMN es superior a la TAC, en el cerebro
posee un poder de resolución mayor menos
artefactos, discrimina mejor la sustancia blanca y muestra lesiones desmielinizantes o
isquémicas que escapan a la TAC, sin embargo su aporte al diagnóstico de EA es mínimo.
terasa. La determinación de la tasa entre colina de los hematies/colina plasmática se ha
encontrado elevada en relación con individuos
no demenciados, aunque estos resultados
requieren confirmación.
Aminas biógenas
Los niveles de noradrenalina, serotonina y
dopamina y sus metabolitos han aparecido
alterados en la EA. De todos ellos la tasa del
ácido homovanílico es la que parece estar
disminuida en forma constante aunque no es
específica de EA, pudiendo encontrarse en
otras demencias.
Técnicas de aclaramiento de Xenón (Xe)
Prohovnik sostiene que la medición del flujo
sanguíneo regional (FSR) por el método de
inhalación de xenón pudiera constituir un marcador diagnóstico de la enfermedad en los
primeros estadíos. Mediante este método
pudieron diferenciar a los enfermos de otros
grupos de ancianos sanos en un 90% lo que
concede a la prueba validez y especificidad.
Los ancianos sanos mostraban diferencias en
la perfusión de las regiones frontales respecto
a los jóvenes, lo que sugiere que la EA es
cualitativamente diferente de los efe ctos de la
edad. Este método es más barato que el PET
y el SPECT y más accesible a hospitales
pequeños.
Neuropéptidos
Los resultados son contradictorios, lo más
constante parece ser una disminución de la
tasa de som atostatina en LCR.
Proteínas anormales
Wolozin describió una proteína de 68 kd de
PM (proteína A68) en el cerebro de individuos
con EA. Posteriormente est e autor halló la
misma proteína en el LCR de estos enfermos
y no en las enfermedades de Pick, de Hungtinton o en la demencia multiinfarto.
Tomografía por emisión de positrones
(PET)
En la EA se observan profundas modific aciones focales en el metabolismo de la Ffluorodeoxiglucosa (FDG) y en el flujo sanguíneo cerebral que no son de origen isquémico.
Hay consenso entre los autores que las alteraciones más importantes en la EA se observan en regiones temporales posteriores y parietales.
Pruebas funcionales
La prueba de supresión de la secreción de
cortisol por la administración de dexametasona a individuos con EA resultaron no ser supresoras contrariamente a los depresivos y
ancianos sanos.
Cultivo de fibroblastos
Aún pendientes de confirmación y valoración
se han encontrado aumento en la producción
de CO 2, de la superóxidodismutasa y del calcio intracelular, con disminución de la captación de calcio y de la reparación de ADN.
Tomografía por emisión de fotones aisl ados
Mediante esta técnica se obtienen los mismos resultados respecto al flujo cerebral que
con el PET.
Marcadores genéticos
Se considera actualmente que la EA presenta
una forma esporádica, otra hereditaria con
carácter autosómico dominante y una tercera
con agregación familiar.
Marcadores biológicos
Neurotransmisores
Los hallazgos más constantes se refieren a
las alteraciones colinérgicas, monoaminérgicas y peptidérgicas.
Zubenko encontró como característico de la
EA disminución del ácido dihidroxifenilacético
(DOPAC) metabolito de la dopamina y de la
enzima convertidora de la angiotensina (ECA)
con elevación del ácido homovanílico (HVA)
en el líquido cefalorraquídeo.
Se ha podido encontrar el gen responsable de
los casos familiares situados en el cromosoma 21, este hallazgo abre las puertas para un
futuro diagnóstico incluso intraútero de la EA
así como de posibles manipulaciones genéticas para impedir la expresión del gen.
Sistema colinérgico
En la EA la acetilcolina disminuye. En el LCR
se ha encontrado disminuida la acetilc olines-
NEUROPATOLOGÍA
102
La neuropatología clásica de la EA comprende 6 tipos de lesiones: Ovillos neurofibrilares,
placas seniles, degeneración granulovacuolar,
cuerpos de Hirano, angiopatía congofílica y
pérdida neuronal.
Cuerpos de Hirano
Son formaciones ovoideas intensamente eos inofílicas que aparecen en el neurópilo hipocampal, están compuestas de actina y varias
proteínas ligadas a la actina, entre ellas la
tropomiosina.
Ovillos neurofibrilares
Consiste en la acumulación en el cuerpo neuronal de masas de fibrillas entrelazadas que
se tiñen intensamente por los métodos de
plata para la demostración de neurofibrillas.
Los ovillos ocupan preferentemente el citoplasma perinuclear, adquiriendo forma de llama en las neuronas corticales y de ovillo en
las subcorticales.
Pérdida neuronal
La desaparición de neuronas en la EA es
evidente con la simple inspección de secciones del hipocampo. Algunos autores consideran que la muerte neuronal es la responsable
de la demencia y las placas ovillos y otras
alteraciones solo representan marcadores de
los mecanismos nocivos que eventualmente
conducen a la pérdida neuronal.
Estas fibras no se hallan en neuronas normales, y están compuestas de dos filamentos
enredados como lianas, recibiendo el nombre
de filamentos pareados helicoidales. Los ovillos neurofibrilares persisten tras la muerte de
las neuronas que los contiene apareciendo
libres en el neuropilo como “ovillos lápida”
(Tombstone tangles). Se han encontrado en
los ovillos componentes del citoesqueleto
neuronal: Proteínas de neurofilamentos, y las
proteínas asociadas a microtúbulos MAP2 y
Tau. El péptido ubicuitina y la proteína Mr de
68000 son dos componentes adicionales de
los ovillos.
Angiopatía congofílica
Las arterias pequeñas y arteriolas de la corteza cerebral y las meninges presentan depós itos de amiloide en su capa media, que se
tiñen con rojo congo.
Distribución de las lesiones
Las lesiones de la EA predominan en la corteza, pero también afectan otras regiones del
cerebro, así encontramos ovillos neurofibrilares en los núcleos subcorticales de pr oyección a corteza: Núcleo basal de Meynert (colinérgico), núcleo locus coeruleus (nor adrenérgico) y núcleos del rafe (serotoninérgicos).
Las placas aparecen en regiones donde proyecta la corteza: neostriatum, hipotálamo y
cuerpos mamilares.
Placas seniles
Las placas seniles aparecen en cortes histológicos como zonas circulares de disrupción
del neuropilo, con un diámetro de 50-100 nm,
en su forma clásica se componen de un núcleo central de amiloide y una corona de neuritas anormales entre las cuales hay células
microgliales. Además de la forma clásica de
la placa senil se encuentran placas primitivas
que son acúmulos de neuritas anormales
carentes de suficiente amiloide, y placas am iloideas en las que un núcleo de amiloide no
se acompaña de neuritas anormales.
La corteza no se afecta de forma homogénea,
el hipocampo, la corteza entorrinal y la amígdala (sistema límbico) sufren el máximo impacto. Dentro del neocortex las regiones de
asociación en la corteza parietal y temporal
son más afectadas que las áreas motoras y
sensoriales primarias. En áreas como el giro
dentado y la corteza entorrinal las lesiones
son perfectamente delimitadas.
Se han descrito placas denominadas placas
A, en la que aún existiendo disrupción del
neurópilo no se demuestra ni neuritas anormales ni amiloide.
En cuanto a los tipos celulares afectados en
la EA Braak y Braak demostraron que los
ovillos neurofibrilares solo se desarrollan en
neuronas piramidales, mientras que las no
piramidales tienden a desaparecer en la EA.
Degeneración gránulo-vacuolar
Numerosas neuronas del hipocampo y la
amígdala en la EA presentan en su citoplasma múltiples vacuolas centradas por un gránulo central, los cuales contienen tubulina y
ubicuitina.
CUADRO CLÍNICO
El paciente con EA no se queja de sus limitaciones cognoscitivas, intenta minimizar sus
incapacidades, o disfrazarlas, tiende a compensar las deficiencias cognoscitivas por “trucos” como papelitos de notas, desconcertan-
103
do a los parientes que no perciben el inicio,
los trastornos, ni la extensión de la enfermedad. El enfermo presenta tendencia a sobrevalorarse, como compensación de sus deficiencias cognoscitivas. Su estado de ánimo es
indiferente, con labilidad y pobreza emocional
notables. Pérdida de interés y de habilidades
sociales, son frecuentes en las etapas tardías
de la EA. Hay deterioro del pensamiento abstracto, de la capacidad de juicio, con un lenguaje vago, con circunloquios, alteraciones de
la personalidad, la irritabilidad es característica.
fueron demostradas deficiencias de otros neurotransmisores. Los hallazgos de déficit del
sistema noradrenérgico han conducido a ensayos con combinaciones de drogas colinérgicas-noradrenérgicas. Actualmente las investigaciones están dirigidas a la prevención
de la EA o a la disminución de su progresión.
Existen potenciales intervenciones para disminuir la progresión incluyendo la intervención
en la producción de beta-amiloide, prevención
de la toxicidad mediada por neurotransmis ores excitatorios, y la utilización del nerve
growth factor (NGF). La identificación de un
gen permitiría conocer la población de alto
riesgo mucho tiempo antes del comienzo de
la enfermedad y podría constituir un primer
paso para erradicar esta patología.
La demencia degenerativa primaria, siendo
una enfermedad lenta y progresiva pasa por
varias fases. Pudiendo considerarse 5 fases:
Una fase prodrómica, con alteración en la
orientación, juicio crítico y resolución de problemas, pero las dismnesia progresiva es la
alteración más precoz, llamativa y característica. En esta fase no hay trastornos del lenguaje ni neurológicos.
En la actualidad, los agentes aumentadores
del sistema colinérgico poseen un rol limitado
en la EA, en numerosos ensayos se ha demostrado que no todos los pacientes responden a los inhibidores de la colinesterasa como
por ejemplo la tacrina, y aquellos respondedores lo hacen moderadamente, debido a que el
déficit no es puramente colinérgico, sino que
se hallan involucrados num erosos neurotransmisores como norepinefrina, serotonina y
somatostatina.
La fase temprana cursa con compromiso fu ncional, dificultad en las relaciones sociales,
pocos marcados son los cambios del humor,
orientación y juicio. Puede haber alteración
del lenguaje, pero no hay síntomas neurológicos.
La fase intermedia, hay un compromiso mayor
del área cognoscitiva, con desorientación
temporo espacial, los rostros familiares son
desconocidos, olvido de datos muy personales. Puede haber parafasia, afasia, apraxia y
agnosia. El sueño es interrumpido y hay deambulación nocturna.
El enfoque del tratamiento de la EA es por un
lado sintomático y por otro lado específico,
aunque no se halla disponible hasta la fecha
un verdadero tratamiento específico.
Los tratamientos sintomáticos han sido los
más ayudadores. Pequeñas dosis de antips icóticos, ya sea solos o combinados con ansiolíticos pueden detener los trastornos de
comportamiento, mejorar el cuidado personal
y restaurar un ciclo de sueño vigilia normal. La
depresión además de enmascarar la EA puede complicarla. Los antidepresivos tricíclicos
con acción anticolinérgica pueden incrementar
la confusión mental. Los IMAO pueden producir hipotensión ortostática peligrosa. No hay
mucha experiencia con los nuevos antidepresivos como fluoxetina o bupropion, aunque
aprentemente poseen menos efectos adversos.
En la fase tardía hay indiferencia afectiva y
signos neurológicos.
En la fase terminal hay confinamiento a la
cama, incontinencia esfinteriana y muerte.
TRATAMIENTO
En la enfermedad de Alzheimer es preciso
reconocer, que hasta el momento no existe
ningún tratamiento eficaz.
Los ensayos con agentes que incrementan el
sistema colinérgico han demostrado moderados beneficios en algunos pacientes con EA,
pero no todos los pacientes responden a este
tipode tratamiento. La EA no es meramente el
resultado de un déficit colinérgico, también
Con respecto al tratamiento específico, históricamente se han ensayado diversos agentes,
en una época los mejoradores del flujo sanguíneo cerebral tuvieron su auge sin mayores
sucesos en esta patología.
104
Luego se han utilizado precursores de neurotransmisores
como
levo-dopa,
5hidroxitriptofano y la colina sin mayores adelantos.
El uso de la tacrina en la EA podría ser benéfico en estadios tempranos o moderados de la
enfermedad, es decir cuando más intactas se
encuentren las neuronas colinérgicas. Debido
a que la enfermedad de Alzheimer es de condición heterogénea la respuesta a la tacrina
depende muchas veces del paciente (variación
interindividual ). En estudios de utilización de
tacrina se halló que las dosis más altas (80120 mg) son las que en pacientes respondedores diferencian este tratamiento con el placebo. Los pacientes que reciben tacrina deben ser monitoreados estrechamente en las
funciones hepáticas, particularmente las concentraciones séricas de aminotransferasa. La
droga debería retirarse temporalmente en
pacientes que eleven 5 veces la concentración
de aminotransferasas por encima del límite
normal (especialmente ALAT o GTP)
En el presente, la hipótesis del deficit colinérgico comenzó a estudiarse con fisos tigmina
(con resultados conflictivos) y la tetrahidroaminacrina (tacrina) y análogos de este inhibidor de la colinesterasa de larga duración de
acción.
En algunos estudios clínicos la tacrina no fue
mejor que el placebo (Chatellier, 1990; Gauthier, 1990); sin embargo la FDA en 1991
aprobó el uso limitado de este agente y que
continúen los ensayos clínicos.
La tacrina tiene múltiples y complejas acciones en la transmisión colinérgica. Su acción
más importante es la inhibición reversible de
la butilcolinesterasa y la acetilcolinesterasa.
Esta inhibición enzimática puede ocurrir en
las placas seniles y en los ovillos neurofibrilares, así como en las neuronas corticales. La
tacrina tiene efectos directos en receptores
nicotínicos y muscarínicos pudiendo incrementar la actividad sináptica colinérgica. La
tacrina se une a otros receptores como por
ejemplo el de fenciclidina, adenosina y Nmetil -D-aspartato. La tacrina afecta canales
de potasio pudiendo por este mec anismo
aumentar la actividad colinérgica y disminuir la
liberación de GABA.
Debido a la toxicidad de la tacrina, se sintetizaron derivados de la misma como la velnacrina y suronacrina, que tendrían la ventaja de
menor acumulación hepática y mejor eliminación. Estos agentes, de todos modos, son
menos potentes inhibidores de la acetilcolinesterasa que la tacrina..
Se necesitan estudios clínicos a largo plazo
para determinar si estos agentes mejoran o
disminuyen el curso de la enfermedad.
También se ensayaron neuropéptidos como
los fragmentos de ACTH, fragmentos de vas opresina, encefalinas y somatostatina, pero los
resultados clínicos no confirmaron los beneficios observados en animales de experimentación.
En altas concentraciones la tacrina también
inhibe la actividad de la MAO cerebral. El
subtipo MAO-A es más inhibido que MAO-B.
La inhibición de la MAO es interesante en el
tratamiento de la EA. La MAO-B está marcadamente aumentada en cerebros con EA y
tanto el L-deprenil (inhibidor relativamente
selectivo MAO-B) como la moclobemida (inhibidor MAO-A) se han mostrado eficaces en
el tratamiento de EA. En la actualidad se
investiga la lazabemida (inhibidor selectivo
MAO-B) en el tratamiento de la EA.
Se debe considerar la psicoterapia como una
parte del tratamiento incluyendo la psicoterapia familiar, y las intervenciones sociales.
CONCLUSIONES
Como vimos la EA es un trastorno neurodegenerativo. Es un proceso lento, debilitante,
irreversible que lleva a la inmovilización y finalmente a la muerte, en un lapso de 4 a 12
años de su comienzo.
Si esta patología se diagnostica precozmente
sería parcialmente controlable, al menos en lo
que se refiere a retrasar su evolución fatal.
Con un adecuado soporte biomédico, psic osocial y familiar es posible prolongar la supervivencia del enfermo y sobre todo mejorar la
calidad de vida en el seno de la comunidad.
La tacrina se asocia con un aumento de la
liberación de dopamina, serotonina y noradrenalina in vitro. Estos efectos monoam inérgicos
pueden ser debidos a varios mecanismos:
Bloqueo de la recaptación, depleción monoaminérgica o mecanismos colinérgicos. La
tacrina es más potente que la desipramina en
inhibir la recaptación de noradrenalina y serotonina y es 3 veces más potente en inhibir la
recaptación de dopamina.
105
REFERENCIAS BIBLIOGRÁFICAS
1.AHF.Drug Information. Tacrine hidroclhoride.
1994,pag. 728-730
2.Growdon J.H., Corkin S., Ritter, W.E. and Wurtman R.J.. Aging and Alzheimer disease. Annals
of New York Academy of Sciences. vol 640.
1991.
3. Fabris N. , Harman D. Knook D.L., SteinhagenThiessen, Imre - Nagy. Physiopatological Proccesses of Aging. Annals of New York Academy
of Sciences. vol 673. 1992.
4.Salgado A. , Guillen F. Manual de Geriatría.
1990. Salvat editores.
5. DSM III R. Asociación Americana de Psiqui a tría (APA). 1987.
6. Blass P. Pathophysiology of the Alzheimer’s
syndrome. Neurology, 1993; 43:25-38
7.Gil P., Aspectos terapéuticos en la enfermedad
de Alzheimer. Medicine. 1989, 38:77 -88
8.Tolosa, E. y Alom J. Enfermedad de Alzheimer,
1990, Ediciones Doyma.
9.Fernandez Labriola R.; Puppo Touriz H. y Ca e tano Esquivel G. Psiquiatría Biológica Latino a m ericana. Tomo 4, 1993. Cangrejal Editores.
Pag.63-99
10.Cacabelos R. Enfermedad de Alzheimer.
Medicine Especial. 1994, 78-82.
11.Cacabelos R. Enfermedad de Alzheimer.
Di sfunción neuroinmune y nuevas formas de
intervención
terapéutica.
Med.Clínica.(Barc.)
1994; 102:420-422
12.Kaplan, H.I. y Sadock B. Tratado de Psiqui a tría. 2da. de. 1991, ed.Salvat.
13.Faherty J. , Channon R. y Davis J.M., Psiquia tría. Edit. Panamericana, 1991.
14. Scinto L.F.M. y col. A potential noninvasive
neurobiological test for Alzheimer’s disease.
Science. Vol.266, nov.1994; 1051 -1054.
15.Gottlieb G.L. y Kumar A. Conventional pha rmacology tretament for patients with Alzheimer’s
disease. Neurology, 1993, 43:56-63.
16.Herrero Botin, M. y col. Posibilidades diagnó s ticas en enfermedad de Alzheimer. Geriátrika
Nro.6, vol.2, año 2, 1992; 228-234.
17. Farlow, M. y col. A controled trial of tacrine in
Alzheimer’s diseas e . J.A.M.A.1992, 268: 25232529
18. Florez-Tascon F.J. y col. Marcadores en la
enfermedad de Alzheimer. Geriatrika. Nro.4,
vol.3, año 3, 1993.; 150-153.
19.Velazquez. Farmacología, 16 edic. 1993
20. Katzung Bertram. Clinical Pharmacology, 5th
edit. 1992.
21.Mellmon and Morelli’s. Pharmacology, 13 edit.
1992.
22.Schneider L. Clinical pharmacology of am inoacridines in Alzheimer’