Untitled - e
Anuncio

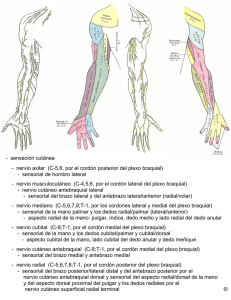
e-Higiene es la plataforma e-learning del Colegio Profesional de Higienistas Dentales de la Comunidad de Madrid. Todos los derechos reservados. Queda prohibida la reproducción total o parcial de este curso, por cualquier medio o procedimiento, sin contar con la autorización previa, expresa y por escrito del Colegio Profesional de Higienistas Dentales de la Comunidad de Madrid. Autores del contenido de este curso: Vicente Lozano de Luaces y Anna Ramiro Manzano. © Colegio Profesional de Higienistas Dentales de la Comunidad de Madrid, 2016 MÓDULO 2 2 CURSO e-LEARNING PATOLOGÍA DEL PERSONAL ODONTOLÓGICO DERIVADA DEL EJERCICIO PROFESIONAL. EDICIÓN 1ª Objetivos generales: El principal objetivo radica en: ofertar al alumno una visión global de todas las patologías derivadas del ejercicio profesional. Conocer las posibles causas que originan las mismas, signos, síntomas y prevención. Objetivos específicos: • • • • • • • • Analizar causas patológicas de los diferentes sectores de la columna vertebral. Explicar el Síndrome del Túnel Carpiano, así como la Epicondilitis lateral y medial y la patología del hombro. Exponer la patología podálica y la influencia del calzado. Analizar las alteraciones acústicas y manifestaciones de la patología ótica. Contemplar cómo influye la falta de protección en la patología oftálmica. Apreciar la frecuencia de alteraciones cardiovasculares y respiratorias en los profesionales del equipo odontológico. Valorar las alteraciones de índole psicológica o psiquiátrico derivado del ejercicio y/o entorno profesional. Remarcar la importancia de la prevención ante las patologías ocasionadas por los agentes físicos, químicos y biológicos. Contenidos: MÓDULO I. PATOLOGÍA DE LA COLUMNA. 1.1 Cervicalgia. 1.2 Dorsalgia. 1.3 Lumbalgia. MÓDULO II. PATOLOGÍA BRAZO, HOMBRO Y PODÁLICA. 1. Patología de brazo y hombro. 1.1 Síndrome del Túnel Carpiano (S.T.C) 1.2 Epicondilitis lateral y medial. 1.3 Patología del hombro. 2. Patología podálica. 2.1 Evolución 2.2 Tipos. MÓDULO 2 3 MÓDULO III. PATOLOGÍA OFTÁLMICA, ÓTICA, CARDIOVASCULAR Y RESPIRATORIA 1. Patología oftálmica. 1.1 Lesiones por agentes físicos. 1.2 Lesiones por agentes químicos. 1.3 Lesiones por radiaciones no ionizantes. 2. Patología ótica. 2.1 Alteraciones genéticas. 2.2 Alteraciones adquiridas. 3. Patología cardiovascular. 3.1 Patología cardíaca. 3.2 Retorno venoso. 4. Patología respiratoria. MÓDULO IV. 1. Mobbing. 2. Bour-nout. 3. Bullyng. 4. Patologías psicológicas. 5. Patología por agentes químicos. 6. Patologías por agentes físicos. 7. Patologías por agentes biológicos. 8. Otras patologías. Equipo Docente: Dr. Vicente Lozano de Luaces (Director del Curso). • • Prof. Titular, Facultad de Odontología de la Universidad de Barcelona. Presidente de la Comisión de Infecciones de la Clínica Odontológica de la UB. Miembro de la Comisión de Asepsia del Campus de Bellvitge de la UB. Autor del libro Control de las Infecciones Cruzadas en Odontología. Dña. Anna Ramiro Manzano. • • • • Prof. CFGS Higiene Bucodental. Escola Ramón y Cajal. Barcelona. Diploma de Extensión Universitaria en Ergonomía Clínica. Facultad de Odontología. UB. Diploma de Extensión Universitaria en Bioseguridad. Facultad de Odontología. UB. Directora de Estudios en ISPP (International School Implantolgy Periodontics and Prosthetics. MÓDULO 2 4 MÓDULO II. PATOLOGÍA BRAZO, HOMBRO Y PODÁLICA. 1. Patología de brazo y hombro. 1.1 Síndrome del Túnel Carpiano (S.T.C) 1.2 Epicondilitis lateral y medial. 1.3 Patología del hombro. 2. Patología podálica. 2.1 Evolución 2.2 Tipos. MÓDULO 2 5 MÓDULO II. PATOLOGÍA BRAZO, HOMBRO Y PODÁLICA PATOLOGÍA DE BRAZO Y HOMBRO 1.1. SÍNDROME DEL TÚNEL CARPIANO (S.T.C) INTRODUCCIÓN Por la propia evolución de la especie humana y con ella la bipedestación, la utilización de las extremidades superiores de una manera más precisa incluso podíamos hablar de perfección desde el punto de vista anatómico –funcional pero a consecuencia de ello una de las patologías más frecuentes es el síndrome del túnel carpiano o síndrome compartimental. Sir James Paget describe en el año 1854 los signos y síntomas de la compresión del nervio medial a consecuencia del traumatismo de la muñeca. En 1913 Marie y Foix mediante una necropsia describen la misma patología, pero es en 1938 cuando el cuadro anatomopatológico se correlaciona con los signos y síntomas. La primera cirugía de descompresión es realizada por Learmonth, a pesar que no es hasta 1947 cuando se publican los primeros resultados en relación a estas intervenciones quirúrgicas en pacientes sintomáticos. En 1951 se realizan estudios sobre 1.200 manos por eso se considera a Phalen el pionero de la cirugía moderna de la mano. Punto frecuente de manifestación dolorosa MÓDULO 2 6 1. EPIDEMIOLOGIA La mano humana es una estructura anatómica compleja con dos funciones básicas; la presión y la manipulación. Es altamente vulnerable al dolor, la presión ejercida sobre los músculos, bolsas sinoviales, vainas tendinosas en los movimientos básicos, constituyen los reumatismos de las partes blandas. Es muy propensa a las lesiones deportivas y a las derivadas del ejercicio profesional a consecuencia de que muchos ejercicios deportivos y profesiones son de alto riesgo ante la patología de la mano y muñeca. Las lesiones por uso excesivo que son comunes en la muñeca incluyen tendinitis, tenosinovitis, síndromes de túnel y las fracturas por estrés. Los estudios realizados nos ofrecen diferentes factores de riesgo en relación al S.T.C, incluyendo como factores de riesgo, genéticos, sociales ,laborales y demográficos, sin olvidar el sexo del paciente, las mujeres tienen mayor predisposición que los hombres a padecer atrapamiento del nervio medial según las estadísticas, con una relación de 5-3. La edad comprendida entre los 45-60 años es la de mayor incidencia, un 10% afecta a menos de 31 años, pudiendo ser bilateral en un 50% de los casos. Cada 1.000 habitantes aparecen de media de 1 a 3 casos por año. Cuando se estudian pacientes de alto riesgo laboral estos resultados son notablemente mayores siendo de 150 casos por 1.000 trabajadores/año. Las patología sistémicas pueden ser un factor influyente en el S.T.C, los pacientes con diabetes mellitus presentan esta patología en un 3,2%, cuando se presenta patología tiroidea es de un 3%, en artritis reumatoide es de un 4,5%. MÓDULO 2 7 2. ANATOMÍA Y FISIOLOGÍA a. Anatomía de la mano 1. Huesos La mano humana la dividimos en tres zonas anatómicas, carpo, metacarpo y dedos con un total de 27 huesos. Estructura ósea de la mano y muñeca humana • Carpo; formado por ocho huesos Piramidal Pisiforme Ganchoso Grande Trapezoide Trapecio Escafoides Semilunar MÓDULO 2 8 • Metacarpo; formado por cinco huesos Primer metacarpiano Segundo metacarpiano Tercer metacarpiano Cuarto metacarpiano Quinto metacarpiano. • Dedos: tres por cada dedo y dos en el pulgar Primera falange proximal Segunda falange proximal Tercera falange proximal Cuarta falange proximal Quinta falange proximal Segunda falange medial Tercera falange medial Cuarta falange medial Quinta falange medial Primera falange distal Segunda falange distal Tercera falange distal Cuarta falange distal Quinta falange distal. MÓDULO 2 9 2. Vasos sanguíneos El riego sanguíneo para muñeca y mano llega de las redes interconectadas de las arterias radial y cubital. Esta zona venosa presenta un sistema de venas profundas, que acompañan a las arterias de la extremidad y un sistema superficial, independiente. Las venas basílica y cefálica son las venas superficiales principales de la extremidad superior. Se originan en colectores de los plexos dorsal y palmar de la mano y muñeca. La vena mediana del antebrazo sigue por la zona central de la cara anterior del antebrazo. Todas las venas superficiales, ubicadas en el tejido subcutáneo, drenan la piel y los tejidos conectivos superficiales de la extremidad superior. Por la zona radial penetran la arteria y venas radiales (localización del pulso radial), principal irrigación de la mano. Por la zona cubital entran nervio, arteria (irrigación secundaria de la mano) y venas cubitales. La red venosa dorsal de la parte posterior de la mano y la red venosa de la cara anterior del antebrazo se emplean como sitio para extraer sangre para examen. El sistema venoso superficial del miembro superior desemboca en las venas profundas, que siguen un trayecto paralelo a las arterias; así se reconocen venas: cubitales, radiales, humerales y axilar. La vena cefálica desemboca en la vena axilar y la vena basílica desemboca en la vena humeral. De esta manera los dos sistemas, superficial y profundo, están interconectado Arterias de la mano Venas del dorso de la mano MÓDULO 2 10 3. Nervios • Nervios de las extremidades superiores Torácico largo: Sale de las raíces C5 a T1, y llega al músculo serrato. Dorsal escapular: Sale de las raíces C4, C5, y a través del tronco superior, llega a los músculos romboides y elevador de la escápula. Supraescapular: Sale de las raíces C4, C5, y a través del tronco superior, llega a los músculos supraespinoso e infraespinoso. Circunflejo o axilar: Sale de las raíces C5, C6, y a través del tronco superior y cordón posterior, llega al músculo deltoides. Musculocutáneo: Sale de las raíces C6, C7, y a través del tronco superior y cordón lateral, llega al músculo bíceps. Radial: El nervio radial sale de las raíces C6, C7, C8 y T1. De la raíz C7 y a través del tronco medio y cordón posterior, llega al músculo tríceps. De las raíces C5 y C6, y a través del tronco superior y el cordón posterior llega a los músculos proximales extensores del antebrazo. De las raíces C8 y T1, llega siguiendo el tronco inferior y el cordón posterior a los músculos que extienden la muñeca y los dedos, como el extensor radial del carpo, el extensor común de los dedos, el extensor del Índice o el extensor del pulgar. MÓDULO 2 11 Mediano: El nervio mediano sale de las raíces C6, C7, C8 y T1. De las raíces C6 y C7, especialmente de la C7, a través del tronco medio y el cordón medial, llega a los músculos de la cara flexora del antebrazo, como el músculo flexor radial del carpo o el pronador redondo. De las raíces C8 y T1, a través del tronco inferior y el cordón medial, llega a los músculos de la mano (en la región de la palma de la mano cerca de los dedos pulgar, índice y medio). Cubital: El nervio cubital sale de las raíces C8 y T1, a través del tronco inferior y el cordón medial llega a los músculos flexores cubitales de la cara anterior del antebrazo, y a los músculos de la región hipoténar en la mano (en la palma de la mano cerca de los dedos anular y meñique) 4. Tendones Por el dorso de la muñeca pasan los tendones extensores de la muñeca y dedos, y por la palma los flexores. Todos trascurren bajo ligamentos transversales. • Músculos de la mano: Región Tenar: − Abductor Corto del Pulgar: Mediano. − Flexor Corto del Pulgar: Mediano y Cubital. − Aductor del Pulgar: Cubital. − Oponente: Mediano Región Hipotenar: − Palmar Cutáneo: Cubital. − Abductor del meñique: Cubital. − Flexor Corto del Meñique: Cubital. − Oponente: Cubital. MÓDULO 2 12 Región Palmar Media: − Músculos Lumbricales: 1º y 2º Mediano / 3º y 4º Cubital − Interóseos Palmares: Cubital. Región del Dorso: − Interóseos Dorsales: Cubital. b. Etiología Cuando se producen movimientos de repetición en periodos prolongados que realizan los profesionales de la odontología es un factor de riesgo para presentar síndrome compartimental. Hay otros factores que se tienen que considerar en relación al riesgo como son los años de ejercicio profesional, las horas dedicadas a la profesión y las vibraciones ya que estas ocasionan microtraumatismos de carácter acumulativo. Estas vibraciones mecánicas son aquellas producidas por las turbinas y otros rotatorios, aparatos de ultrasónicos, vibradoras de yeso entre otras, por ello se consideran a todo el equipo odontológico como personal de riesgo ante la patología del S.T.C. Por lo anteriormente mencionado destacamos que la etología del atrapamiento de nervio medial se produce por dos etiologías que pueden aparecer independientes o combinadas: Movimientos repetitivos y vibraciones mecánicas. c. Fisiopatología El túnel carpiano funciona como un espacio cerrado a pesar de que realmente está abierto por sus dos extremos. Entre los tendones y el nervio medial se encuentran las vainas sinoviales, lo que reduce la fricción. MÓDULO 2 13 La hiperplasia de las sinoviales tendinosas alrededor del mesoneuro se produce por los movimientos repetitivos y las vibraciones, el nervio medial es lesionado en este recorrido. Se produce una degeneración axial que es precedida por una desmineralización, las fibras sensitivas son las primeras afectadas y seguidamente las motoras. La hiperplasia con reacción tisular secundaria, puede llegar a ocupar el espacio del canal casi en su totalidad, siendo la ubicación anatómica del nervio medial aumentando la presión. La presión de este paciente en personas asintomáticas es de 30mmHg mientras que en pacientes sintomáticos es de 40 mmHg. Se produce isquemia a consecuencia de la reducción de la circulación así como anoxia tisular. A causa de la propia isquemia se estimula la actividad de los fibroblastos por ello se produce la desmineralización y fibrosis intraneural localizada, como consecuencia se produce la alteración de la conducción motora y sensitiva. d. Factores predisponentes Los factores predisponentes han sido detallados anteriormente. e. Signos y síntomas En los estados iniciales los pacientes son dolor de la muñeca y del antebrazo junto con sensación de acorchamiento y hormigueo de los dedos pulgar, medio, índice, anular, pudiendo cursar con calambres, la mayoría de los pacientes manifiestan un amento de los síntomas por la noche. Posteriormente puede manifestarse debilidad de la mano y el antebrazo y atrofia de algunos músculos de la mano. MÓDULO 2 14 Zonas de dolor y sensación de hormigueo MÓDULO 2 15 f. Causas El atrapamiento del nervio es a consecuencia de la invasión del canal por los tendones, cuando disminuye el espacio aumenta la presión, comprimiendo el nervio medial. Los movimientos repetitivos de mano y muñeca son los responsable de esta patología, así como las vibraciones de diversa aparatología, pero no hay que olvidar que el S.T.C puede ser una manifestación de patología sistémica g. Enfermedades sitémicas asociadas a S.T.C • Enfermedades reumáticas: Artritis reumatoide • Enfermedades endocrinas: Hipotiroidismo, acromegalia • Enfermedades tumorales: Mieloma, lipoma, hemangioma • Enfermedades de depósito: Amiloidosis h. Diagnóstico Para realizar un diagnóstico correcto del S.T.C se deberá realizar una exploración de fuerza y sensibilidad del paciente. Pruebas exploratorias MÓDULO 2 16 Cuando la respuesta de la exploración indica posible patología, se realiza el estudio neurofisiológico que consiste en una electromiografía (EMG) y una prueba de conducción nerviosa (ECN). La afectación del niervo puede ser leve, moderada o severa. Electromiografia Electromiografia MÓDULO 2 17 i. Tratamiento Los casos leves pueden mejorar mediante la aplicación de férulas de inmovilización de la muñeca e infiltración de corticoides, en los casos severos, el tratamiento es quirúrgico para conseguir la liberación del nervio medial atrapado en el carpo. La cirugía se puede realizar abierta o endoscópica, es un tratamiento que no tiende a presentar complicaciones, el paciente manifiesta mejoría ante el dolor prácticamente inmediata y el resto de síntomas, dependiendo de la severidad van desaprendiendo progresivamente. Según los estudios realizados se completan los siguientes resultados en función del tratamiento quirúrgico utilizado. • Mejoría de dolor y parestesias: abierta (98%), endoscópica (99%). • Satisfacción con la técnica: abierta (84%), endoscópica (89%). • Retorno más precoz al trabajo con la endoscópica. • Tasa global de complicaciones de la endoscópica: 1.8% sobre unos 17.000 • Lesiones nerviosas (rama cutánea palmar, rama motora tenar, nervios digitales comunes, nervio mediano, nervio cubital) de endoscópica: 0.8%. Inmovilización de la muñeca mediante férulas MÓDULO 2 18 Cirugía del S.T.C Cirugía del S.T.C MÓDULO 2 19 j. Prevención Evitar, siempre que sea posible, los movimientos inductores de patología, utilizar herramientas y/o aparatología diseñada adecuadamente para evitar un trabajo excesivo o postura inadecuada de la mano y el brazo. Las vibraciones son un elemento que se debe evitar en la medida de lo posible. Intercalar periodos de descanso cuando los movimientos y la fuerza ejercida durante el desarrollo de un procedimiento manual que requieran un tiempo prolongado. Antes de realizar un acto deportivo o bien un procedimiento manual se recomienda realizar calentamiento y estiramiento del túnel. • Ejercicio de Extensión y Flexión de manos. Colocar los brazos enfrente con la palma de la mano y los dedos bien extendidos, en esta posición hay que mover la mano de tal forma que los dedos apunten al techo (Extensión), manteniendo esa posición 5 segundo y después relajándola. Posteriormente, dobla la muñeca en la dirección contraria, es decir, apuntando ahora hacía el suelo (Flexión), mantenerla en esa posición otros 5 segundos y relajarla. Realizar estos movimientos en forma intercalada 10 veces antes de realizar la actividad. • Estiramiento del Túnel Carpiano Para realizar el estiramiento mantener la posición anterior y prácticamente realizar los mismos movimientos, sólo que se realizan mediante apoyo con la otra mano, estirando con ella los dedos hacía atrás y hacía adelante, para que el túnel pueda estirarse, manteniendo ambas posiciones por 5 segundos igualmente. • Ejercicio de relajación Realizar con el puño cerrado movimientos de rotación en sentido horario y anti horario, 10 rotaciones para cada sentido. MÓDULO 2 20 Ejercicios de prevención MÓDULO 2 21 1.2 EPICONDILITIS LATERAL Y MEDIAL El nervio cubital es un nervio mixto que se origina de las raíces C8-T1 del plexo braquial, desciende por el brazo junto a la arteria humeral, sin dar ramas, y en el codo atraviesa el canal cubital o epitrócleo olecraniano posteriormente aporta algunas ramas motoras a nivel del antebrazo. A nivel de la muñeca se divide en una rama superficial, que recoge la sensibilidad de la mano, y otra motora, que inerva la musculatura intrínseca de la mano La clínica característica consiste en dolor penetrante y agudo localizado sobre la epitróclea, irradiado al borde cubital de la mano. En ocasiones se acompaña con trastornos sensitivos tales como parestesias e hipoestesias en el 4º y 5º dedo. Epicondilo Evoluciona a la amiotrofia hipotenar y de músculos interóseos y a la aparición de la “garra cubital”. Habitualmente las disestesias han estado presentes durante un periodo variable de tiempo antes de iniciar la pérdida de fuerza. MÓDULO 2 22 1. SIGNOS Y SÍNTOMAS • Debilidad en la aducción y abducción de los dedos y en la aducción del pulgar. • Atrofia de la eminencia hipotenar y de los músculos interóseos. • Debilidad de la aproximación o flexión cubital de la muñeca (por afectación del músculo cubital anterior). • Mano en garra: la parálisis completa del nervio cubital produce una deformidad característica de “mano en garra” debido a la atrofia y debilidad muscular y a la hiperextensión en las articulaciones metacarpo-falángicas con flexión de las articulaciones interfalángicas. • Parestesia de los músculos inervados por el cubital (cubital anterior, flexores de los dedos cuarto y quinto, la mayor parte de los músculos intrínsecos de la mano). • Hipoestesia y parestesias en territorio cubital 2. MÚSCULOS DEL BRAZO: • Grupo Anterior: Superficiales: − Bíceps: Musculocutáneo. Profundos: • − Coracobraquial: Musculocutáneo. − Braquial Anterior: Musculocutáneo. Grupo Posterior: Tríceps: Radial MÓDULO 2 23 3. MÚSCULOS DEL ANTEBRAZO: • Grupo Anterior: músculos pronoflexores. Primer Plano: − Pronador Redondo: Mediano. − Palmar Mayor: Mediano. − Palmar Menor: Mediano − Cubital Anterior: Cubital. Segundo Plano: − Flexor Común Superficial de los Dedos: Mediano Tercer Plano: • − Flexor Común Profundo de los Dedos: Mediano y Cubital − Flexor Largo Propio del Pulgar: Mediano. − Cuarto Plano: − Pronador Cuadrado: Mediano. Grupo Externo: músculos extensosupinadores. Supinador Largo (no supina, es flexor del antebrazo) Radial. Primer Radial Externo: Radial Segundo Radial Externo: Radial (rama profunda) Supinador Corto (sí supina) Radial (rama profunda) • Grupo Posterior: músculos extensosupinadores. Primer Plano: − Extensor Común de los Dedos: Radial (rama profunda) − Extensor Propio del Meñique: Radial (rama profunda) − Cubital Posterior: Radial (rama profunda) − Ancóneo: Radial. MÓDULO 2 24 Segundo Plano: − Abductor Largo del Pulgar: Radial (rama profunda) − Extensor Corto del Pulgar: Radial (rama profunda) − Extensor Largo del Pulgar: Radial (rama profunda) − Extensor del Índice: Radial (rama profunda) 4. DIAGNÓSTICO • Pruebas neurofisiológicas. La electromiografía y la neurografía son exploraciones complementarias prácticamente imprescindibles en la confirmación de la lesión y en el diagnóstico. • Pruebas de laboratorio. Los estudios analíticos permitirán evaluar la posible asociación a enfermedades metabólicas, trastornos inmunológicos, infecciones, estados carenciales e intoxicaciones. 5. TRATAMIENTO El tratamiento de la epicondilitis como en la mayoría de las patologías músculo esqueléticas parten por la ingesta de AINES, infiltraciones de corticoides, férulas inmovilizadoras, fisioterapia, cirugía y evidentemente reconducción postural y evitar factores de riesgo. MÓDULO 2 25 Férula ortopédica Infiltración de corticoides Cirugía de la epicondilitis MÓDULO 2 26 1.3 PATOLOGÍA DEL HOMBRO 1. ANATOMÍA DEL HOMBRO Su esqueleto incluye el omóplato, el extremo externo de la clavícula y el extremo superior del húmero. La clavícula por delante y el omóplato por detrás forman la cintura escapular, que articulan entre sí en la articulación acromioclavicular, reforzada por ligamentos acromioclaviculares y coracoclaviculares (conoides y trapezoides). El húmero articula con el omóplato en la articulación glenohumeral. La luxación de hombro es la luxación glenohumeral. Esta articulación está reforzada por el rodete glenoideo y la cápsula articular; cuando estos refuerzos se rompen o cicatrizan con laxitud se produce una luxación recidivante (que se repite, incluso con traumatismos mínimos), subsidiaria de tratamiento quirúrgico. La articulación glenohumeral está rodeada por el manguito de los rotadores del húmero, conjunto de tendones de los músculos subescapular (anterior), supraespinoso (superior), infraespinoso y redondos menor y mayor (posteriores), muy sujetos a inflamaciones crónicas (tendinitis, síndrome de hombro doloroso, hombro congelado) y roturas espontáneas y traumáticas. El húmero además es movido por los potentes músculos deltoides (elevador), dorsal ancho y pectoral mayor (aproximadores, que elevan el tronco cuando está inmóvil el miembro superior, como en el ejercicio de trepa). El omóplato es controlado por el trapecio (elevador), romboides y elevador de la escápula. Bajo la articulación glenohumeral se halla el hueco de la axila, región de paso de los vasos (arteria y vena axilar) y nervios (plexo braquial, formado por las raíces espinales 5ª a 8ª cervical y primera torácica, que acaba formando los nervios circunflejo o axilar, radial, musculocutáneo, mediano y cubital) de la extremidad superior. MÓDULO 2 27 Detalle anatómico del hombro. Cavidad Glenoidea Así podemos resumir las articulaciones del hombro de la siguiente manera: El hombro es una estructura compuesta por 3 articulaciones: a. Articulación escapulohumeral o “primera articulación”: La articulación escapulohumeral o “primera articulación”, está constituida por la cabeza humeral y la cavidad glenoidea de la escápula. Además está limitada superiormente por el acromion y anteriormente por la apófisis coracoides. Existen tres planos musculares: • El deltoides es el plano superficial, su función es la abducción del brazo, cuando actúan las fibras anteriores además tendrá una función de antepulsión y si son las fibras posteriores de retropulsión. • El manguito de los rotadores lo constituyen el supraespinoso, infraespinoso y redondo menor cuyas fibras acaban insertándose juntas en la tuberosidad mayor o troquiter. El manguito se extiende anteriormente con el subescapular, que se inserta en la tuberosidad menor o troquin. Entre el manguito y el subescapular existe una zona más debilitada llamada “intervalo rotador”. MÓDULO 2 28 • El tendón de la PLB discurre en el canal bicipital o corredera humeral, del cuello humeral hasta insertarse en la porción superior del rodete glenoideo. b. Articulación subacromiodeltoidea o “ segunda articulación”: La articulación subacromiodeltoidea o “segunda articulación”, es el espacio comprendido entre la cabeza humeral cubierta por el manguito rotador y la bóveda superior formada por el acromion, lig.coracoacromial, la coracoides y las fibras proximales del deltoides. El deslizamiento se produce por la bolsa subacromiodeltoidea. Articulación escapulotorácica: sistema paraarticular formada por la escápula que recubierta por los músculos se desliza, sobre las costillas. c. Articulación esternoclavicular 2. MÚSCULOS DEL HOMBRO: • Grupo Posterior: Superficiales: − Trapecio: Nervio Espinal (IX par) − Dorsal Ancho: Nervio del Dorsal Ancho, rama colateral del PB. − Romboides: Nervio del Angular y del Romboides, rama colateral del PB. − Angular de la Escápula: Nervio del Angular y del Romboides, rama colateral del PB. Profundos: − Supraespinoso: Nervio Supraescapular, rama colateral del PB. − Infraespinoso: Nervio Supraescapular, rama colateral del PB. − Redondo Mayor: Nervio Subescapular Inferior, rama colateral del PB. − Redondo Menor: Nervio Circunflejo. MÓDULO 2 29 • Grupo Externo: Deltoides: Nervio Circunflejo • Grupo anterior: Superficiales: − Pectoral Mayor: Nervio del Pectoral Mayor, rama colateral del PB. Profundos: − Subclavio: Nervio del Subclavio, rama colateral del PB. − Pectoral Menor: Nervio del Pectoral Menor, rama colateral del PB. − Subescapular: Nervio del Pectoral Mayor, rama colateral del PB. MÓDULO 2 30 • Grupo muscular Manguito de los rotadores Está formado por 4 músculos que se originan en el cuerpo de la escápula y envuelven a la cabeza humeral para acabar insertándose en las tuberosidades del humero proximal. El principal papel del manguito es de estabilizador dinámico. Se encargan de fijar la articulación (la cabeza del húmero sobre la glena) de ahí que su lesión se manifieste como dolor en cara lateral del hombro. Estos 4 músculos son: a. Subescapular (n. Subescapular): Rotador interno, se origina en la cara anterior de la escápula y se inserta en el troquín. b. Supraespinoso (n. Supraescapular): Rotador externo y abductor, se origina en la fosa supraespinosa y se inserta en el troquíter. c. Infraespinoso (n supraescapular) d. Redondo menor (n. Circunflejo) 3. PATOLOGÍAS FRECUENTES DEL HOMBRO El hombro puede sufrir diferentes patologías. A continuación sólo detallamos las más frecuentes en el personal odontológico. MÓDULO 2 31 a. Lesiones del manguito rotador Los factores que hacen que se presente patología son de diferente índole, pudiendo ser: • Factores intrínsecos De degeneración Factores vasculares Zona crítica hipovascular: Supraespinoso Lesión manguito: Hipervascular Disfunción motriz • Factores extrínsecos: Atrapamiento. El manguito es repetidamente irritado por el arco coracoacromial durante la elevación del brazo. Lo más frecuente actualmente es que la etiología sea multifactorial: factor vascular sumado a atrapamiento con procesos degenerativos y del desarrollo, progresión del proceso: Según Neer describió diferentes estados patológicos del hombro en relación al atrapamiento. Bursitis / tendinitis: estadio I. Se caracteriza por edema y hemorragia subacromial y es típico de pacientes sintomáticos menores de 25 años) Tendinosis: estadio II. Tendinosis o degeneración del tendón (el colágeno formado es III en vez de I y degenera) (fibrosis + tendinitis), común e personas de 25-40 años Roturas del manguito rotador: estadio III. En mayores de 40 años. MÓDULO 2 32 b. Parciales c. Completas • Pequeñas • Grandes • Masivas 4. SIGNOS Y SÍNTOMAS • Dolor nocturno • Limitación de movimientos • Rigidez articular • Discapacidad o impotencia funcional 5. DIAGNÓSTICO a. Exploración física • Test de Yocum: Se le pide al paciente que coloque su mano sobre el hombro contralateral y se le levanta el codo sin elevar el hombro afecto homolateral. El test se considera positivo si produce el dolor. • Test de Jobe: Específico para rotura del supraespinoso. El examinador se coloca detrás o mirando al paciente que coloca sus brazos en 90 grados de abducción y 30 grados de aducción horizontal en el plano de la escápula, con los pulgares mirando hacia abajo con el objeto de provocar una rotación medial de los hombros. MÓDULO 2 33 El explorador empuja los brazos del paciente hacia abajo mientras le pide al paciente que trate de resistir la presión. • Test de Patte: Se exploran los músculos rotadores externos (infraespinoso y redondo menor): el explorador sostiene el codo del paciente a 90 grados flexión y con anteversión de otros 90 grados, mientras que le pide girar el brazo externamente con el objeto de comprobar la fuerza de esa rotación. • Test de Gerber: Es útil para explorar el músculo subescapular: se pide al paciente que coloque el dorso de su mano en la zona lumbar media, con el codo a 90 grados de flexión; el examinador se la separa de la cintura unos 5-10 cm, y se solicita al paciente que mantenga dicha posición. Este test es positivo si la mano no puede mantenerse separada de la región lumbar, indicando una rotura del tendón subescapular. b. Otras pruebas diagnósticas Para el diagnóstico se utilizan otras pruebas complementarias como, radiografias, ECO, RM/artro RM 6. TRATAMIENTO Cuando la lesión es incipiente se puede tratar con AINES, rehabilitación, aplicación de calor, reconducción postural e inyección de corticoides en los casos severos se realiza cirugía. MÓDULO 2 34 PATOLOGÍA PODÁLICA El calzado sanitario es un elemento fundamental a la hora de prevenir y evitar lesiones, por ello tiene que ser calzado adecuado para la actividad. El calzado universal para el personal sanitario no existe como tal, se tendrá que contemplar si se realiza en bipedestación estática, con movimientos tipos de movimientos, carga de peso etc. Esto le otorgará al calzado una serie de características concretas, pero en resumen podemos afirmar que siempre vamos a recomendar calzado un sujeción como característica común. Existen diferentes patologías podálicas del personal sanitario, y en concreto del odontológico, por diferentes factores, pero la utilización de calzado inadecuado por parte de los profesionales de la salud está estrechamente ligada a patologías concretas del pie. 1. FASCITIS PLANTAR Se trata de una inflamación en la planta o parte inferior del pie de su tejido grueso o fascia plantar. La fascia plantar crea el arco del pie y conecta el calcáneo a los dedos Zona dolorosa de la fascitis plantar MÓDULO 2 35 a. Síntomas El síntoma común de los pacientes es dolor y rigidez en la parte inferior del talón, pudiendo ser leve o agudo, el dolor podría irradiar toda la zona del pie incluso se puede manifestar sensación de calor/ardor de toda la zona. El paciente afecto de fascitis plantar manifiesta un aumento del dolor en los primeros pasos al incorporarse de la cama, después de permanecer en reposo, al subir escaleras o posterior a actividades intensas. Inflamación de la fascia b. Causas La causa de la fascitis plantar se produce cuando la fascia se sobrecarga o se produce estiramiento excesivo de la misma. El grupo poblacional más afecto son hombre activos entre 40 y 70 años aunque la padecen hombre y mujeres. Se creía que las fascitis eran causadas por un espolón en el talón pero se ha demostrado que no es así. Las investigaciones al respecto y los estudios radiográficos demuestran que las fascitis se producen independientemente de la existencia o no de espolones. MÓDULO 2 36 2. METATARSALGIAS a. Sintomas Consiste en el reflejo doloroso constante o intermitente en la zona plantar justo antes de los dedos. Es una patología frecuente y asociada a otras patologías podálicas congénitas o adquiridas. Zona de dolor de la metatarsalgia b. Causas En los pacientes se observan callosidades en las zonas metatarsales pudiendo afectar a una o varias de las cabezas metatarsales. Esta zona efectúa presión contra el suelo, se produce isquemia de la zona provocando la muerte de las células y como resultado de este proceso el acumulo de células muertas o callosidades por isquemia compresiva. Las anomalías de los dedos como los supraductus o infraductus (montados por encima o por debajo de los otros dedos) Hallux Valgus (juanetes) entre otras favorecen la presencia de esta patología. MÓDULO 2 37 Las anomalías de repropie hacen que el despegue del pie ante la marcha no sea correcto por lo que va a favoreces las metatarsalgias. Por anomalías del repropie hacemos referencia al pie cavo, valgo o plano. Callosidad en la zona metatarsal Detalle de los resultados de presión MÓDULO 2 38 c. Prevención Ante esta patología sí podemos hacer prevención, mediante el uso de calzado con una anchura adecuada en la zona del antepié, evitar el uso de zapatos de tacón alto. Se recomienda en mujeres que tengan que utilizar zapatos de tacón habitualmente por motivos laborales no exceda la longitud del talón de 3 cm. 3. HIPERHIDROSIS Se denomina hiperhidrosis al sudor excesivo. Es cierto que las causas pueden ser por diversos factores pero el calzado sanitario de material o diseño inadecuado puede ser uno de ellos 4. HIPERQUERATOSIS La hiperqueratosis es un engrosamiento de la capa externa de la piel y una de las causas de las metatarsalgias. Este engrosamiento se desarrolla como protección frente a la fricción y/o presión de la zona MÓDULO 2 39 2.1 EVOLUCIÓN La locomoción bípeda se basa en una propulsión mediante zancadas, soportando alternativamente cada extremidad el peso del cuerpo. En el chimpancé, el dedo I (dedo gordo) presenta una posición divergente, del mismo modo que el pulgar se separa de los demás dedos de la mano en todos los hominoideos (simios y homínidos). Esto le permite asir con manos y pies, es decir, tiene pies prensiles. En cambio, en el hombre, el dedo es paralelo a los demás dedos, de manera que se usa para impulsar al cuerpo cuando se da un paso. Otra modificación importante es el desarrollo de un abovedamiento, es decir, una curvatura transversal y longitudinal cuya función es amortiguar el peso corporal durante la locomoción, a costa de perder capacidad manipulativa. La evidencia fósil de estabilización del arco longitudinal del pie se utiliza con frecuencia para considerar bípedo a un antepasado humano. Se considera que la parte media del pie humano se ha estabilizado para permitir a los metatarsianos actuar como una palanca de propulsión, mientras que en los simios esta estructura muestra mucha movilidad. MÓDULO 2 40 2.2 TIPOS Según el arco plantar: 1. Pies cavos Los pies cavos son en los que los arcos de la bóveda plantar se ven aumentadas. Existen tres pipos de pies cavos según Kapanji y cada uno tiene unas características y causas diferenciadas. 2. Pie cavo posterior Alteración del potente tensor posterior la insuficiencia del tríceps sural puede facilitar la acción de los músculos de la concavidad. 3. Pie cavo medio Puede estar motivado por la contractura de los músculos plantares o retracción de la aponeurosis plantar que es una fuerte estructura fibrosa que puede verse acortada por causas como la inmovilización del pie. 4. Pie cavo anterior Puede deberse según kapanji a gran variedad de causas como la contractura o insuficiencia del tibial posterior y peroneos laterales o la insuficiencia de los músculos interoseos o el uso continuado de calzado demasiado pequeño o tacón alto. 5. Pies planos En este tipo de pie los arcos de la bóveda plantar caen parcial o totalmente, puede formarse por la debilidad de sus medios naturales de sostén músculos y ligamentos la insuficiencia de estos músculos hace que el peso cuerpo descanse sobre la bóveda plantar, el arco interno se hunda y el pie gira en valgo. 6. Desequilibrios de arco anterior Normalmente secundarios a un pie cavo anterior, el aumento de las fuerzas que llevan el antepié hacia abajo, equino, acentúa las presiones que soporta el arco anterior. MÓDULO 2 41 BIBLIOGRAFIA • Salvá Coll, C. Pérez Uribarri, X. Terrades Cladera. Neuropatía compresiva del nervio cubital en el codo: diagnóstico y tratamiento. Medicina Balear 2006; 32-36. • Ximena Neculhueque Z., Álvaro Moyano V., Carlo Paolinelli G. Neuropatías por Atrapamiento Reumatología 2007; 23(1):7-11. • Martin Zurro, 5ª edición, 2003. cap 56, patología neurológica, patología neuromuscular, pág 1307-1316. • Guillén C, Ortega M. (2008) ¿Es enfermedad profesional? Criterios para su clasificación. Pych & Asociados, S.L.Cap. 6: 437. • Harrison. Principios de Medicina interna, 16ª edición 2006, sección 3 enfermedades de nervios y músculos, capí- tulo 363 de estudio del paciente con neuropatía periférica, Arthur K. Asbury, pg 2754-2764. • Neuropatías adquiridas (III). Neuropatías secundarias a atrapamiento, compresión y otros agentes físicos. J Valls Solé. Medicine. 2003; 08: 5397-404. • Neuropatías: concepto, manifestaciones clínicas, clasificación, diagnóstico, pruebas complementarias y estrategias terapéuticas. J Casademont Pou. Medicine. 2003; 08: 5373 • Carmona, A. (1995) Aspectos antropométricos de la población española aplicados al diseño industrial. • García, C., Villar, M., (2003) Manual para la evaluación y prevención de riesgos ergonómicos y psicosociales en la PYME • National Institute for Occupational Safety and Health (2006) Ergonomía fácil. Guía para la selección de herramientas manuales • Álvarez-Casado, E., Hernández-Soto, A., Tello Sandoval, S. (2009) Manual de evaluación de riesgos para la prevención de trastornos musculoesqueléticos • Colombini, D, Occhipinti, E., Grieco, A., (2005) Evaluación y Gestión del Riesgo por movimientos repetitivos de las extremidades superiores. • R. Miralles. I. Miralles (2007) Biomecánica clínica de las patologías del aparato locomotor. • M. Dufour (2006) Biomecánica funcional: Cabeza, Tronco, Extremidades. • Instituto de Biomecánica de Valencia. Biomecánica de la marcha humana normal y patológica MÓDULO 2 42 • Miralles, R.C. / Miralles, I. (2005) Biomecánica clínica de los tejidos y las articulaciones del aparato locomotor. • M. Trew, M., T Everet (2006) Fundamentos del movimiento humano • Nordin, M., Frankel, V., (2004) Biomecánica Básica del sistema musculoesqueletico • Colombini, D (2002) Risk Assessment and Management of Repetitive Movements and Exertions of Upper Limbs • Colombini, D., La valutazione e la gestione del rischio da movimenti e sforzi ripetuti degli arti superiori. MÓDULO 2 43