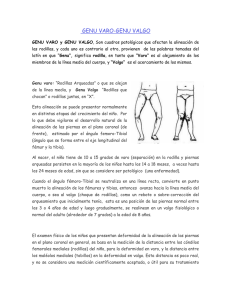
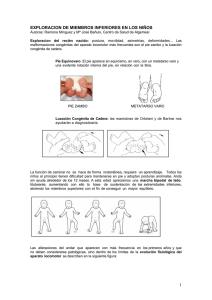
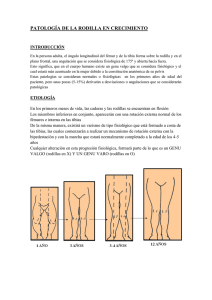
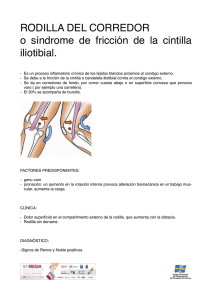
Tesis - Dirección General de Servicios Telemáticos
Anuncio

FACULTAD DE MEDICINA PRUEBA DIAGNÓSTICA PARA LA DETECCIÓN Y EVALUACIÓN CLÍNICA DE DEFORMIDADES EN RODILLAS TESIS PARA OBTENER EL GRADO DE DOCTORA EN CIENCIAS MÉDICAS Presenta MCM BERTHA ALICIA OLMEDO BUENROSTRO ASESORES CLÍNICO: Doctor en Ciencias BENJAMÍN TRUJILLO HERNÁNDEZ. BÁSICO: Doctor en Ciencias MIGUEL HUERTA VIERA. ASESORES COASESORA BÁSICA: Doctora en Ciencias XOCHITL A. ROSIO TRUJILLO TRUJILLO Colima, Col. Abril de 2005. 2 MI AGRADECIMIENTO A TODAS Y CADA UNA DE LAS PERSONAS QUE ME HAN APOYADO PARA HACER POSIBLE LOGRAR ESTA META ¡Nadie… pero nadie llega al éxito solo! Nuestro éxito cuesta el amor y sacrificio de alguien en nuestra vida MI AGRADECIMIENTO A LOS SIGUIENTES CONSULTORES EXTERNOS POR SU GENEROSA Y PROFESIONAL PARTICIPACIÓN. La presente tesis doctoral se realizó con la consultoría técnica y la participación directa y estrecha del siguiente equipo de profesionistas, sin su ayuda, no hubiese sido posible llevarlo a cabo y concluirlo en feliz término. Médico Especialista en Traumatología y Ortopedia Carlos Jímenez Herrera Servicio de Traumatología y Ortopedia de la Clínica Hospital “Dr. Miguel Trejo Ochoa” del ISSTE, Colima, Colima. Medico Radiólogo Vicente Rafael Díaz Giner, Laboratorio de Rayos “X” de la Unidad de Especialidades Medicas, Colima, Colima. Ingeniero en Telemática Rafael Valadez Meneses, Oficial Administrativo de la Universidad de Colima y Docente de la Facultad de Telemática de la propia Institución. MI AGRADECIMIENTO AL CONSEJO NACIONAL DE CIENCIA Y TECNOLOGÍA (CONACYT) Por otorgarme el apoyo mediante una beca para la realización de mis estudios de posgrado MI AGRADECIMIENTO POR SU CONFIANZA A CADA UNO DE LOS PACIENTES PARTICIPANTES 3 MI AGRADECIMIENTO A LOS ASESORES Y SINODALES Por sus acertadas y valiosas observaciones, sugerencias y excelentes recomendaciones, tanto en las asesorías como en las evaluaciones en busca de mejorar el presente trabajo doctoral, por dedicarme generosamente su tiempo. D en C. Benjamín Trujillo Hernández D en C. Miguel Huerta Viera D en C. Xochitl A. Rosio Trujillo Trujillo D en C. José Clemente Vásquez Jiménez D en C. Elena Castro Rodríguez D en C. Sergio Adrián Montero Cruz MI AGRADECIMIENTO A LA UNIVERSIDAD DE COLIMA Por el apoyo recibido a través del FONDO RAMÓN ÁLVAREZ-BUYLLA DE ALDANA Este trabajo de tesis fue apoyado parcialmente durante el año 2004. MI AGRADECIMIENTO a los alumnos participantes Laura Arceo Asma Xochilt Melania Arias Coutiño Adriana Becerra Núñez María Guadalupe Guerrero Méndez Araceli Gutiérrez Torres José Candelario Castillo Ponce Así como a las secretarias y personal administrativo del CUIB, de las Facultades de Medicina y Enfermería, de Intercambio Académico y Becas, de la Coordinación de Investigación Científica, de Propiedad Intelectual y de Publicaciones de la Universidad de Colima. 4 MI AGRADECIMIENTO A cada una de las personas que de una u otra manera me han apoyado dándome sus conocimientos, su tiempo, sugerencias, su espacio y su afecto. Lic. Marío Alberto Olmedo Buenrostro MC. Carlos Enrique Tene Pérez MC. Elva Huerta Viera Dr. Armando Velazco Villa DC. Carlos Moisés Hernández DC. Mauro F. Pacheco Carrasco† DC. Rebeca O. Millán Guerrero MC. Eduardo López Gil Lic. Alfredo Mendoza Vergara DC. Homero Mireles Rocha Dr. Jaime S. Luna Martínez Dr. Héctor Olea Coria Técnico radiólogo Filemon Bautista Ortiz Secretaria Olivia Alcaraz Andrade DC Marío Enrique Rendón Macías DC Concepción Huesca Jiménez Lic. Yul Edgar Ceballos Vargas Lic. Rosa Zamora Vuelvas Dra. Ma. Magdalena Gutiérrez González MC Hugo Barreto Solis Ing. Katya García Velasco Ing. Edgar Araiza Rivera Lic. Dario del Villar MC Oscar Javier Solorio Pérez MC Laura Sofía Gómez Madrigal Lic. Guillermina Araiza Torres 5 MI AGRADECIMIENTO POR TODO EL AMOR RECIBIDO Y MI DEDICACIÓN A MIS AMADOS PADRES María del Rosario Buenrostro de Olmedo y Ramón Olmedo Gómez. HERMANOS Marío Alberto, Jorge Luis, Ramón Fernando, Ana Esther y José Antonio SOBRINOS Ana Emmanuelle, Christian Doris, Minerva Michela, Ma. Anaid, Edna Alejandra, Jorge Ramón, Laura Elizabeth, Ma. Fernanda, Mariana del Rocío, José Alberto, Alejandro y Alfonso. A MI ESPOSO MIGUEL RIOS TRUJILLO Y SOBRE TODO POR TODO A DIOS 6 INDICE RESUMEN ABSTRACT INTRODUCCIÓN MARCO TEÓRICO Anatomía de la rodilla Biomecánica de las rodillas Evolución anatómica de la alineación de las rodillas Deformidades de las rodillas Repercusiones de las deformidades en rodillas Análisis radiográfico del eje mecánico Consideraciones radiológicas Interpretación del eje mecánico Influencia de la posición anatómica en la proyección radiográfica Premisas del eje mecánico Fundamentos teóricos de la prueba diagnóstica “software” PLANTEAMIENTO DEL PROBLEMA JUSTIFICACIÓN HIPÓTESIS OBJETIVOS MATERIAL Y MÉTODOS Diseño Universo de trabajo Tamaño de muestra Definición de las unidades de observación Criterios de inclusión Criterios de exclusión Criterios de eliminación Variables Variable independiente Variable dependiente Operalización de variables Descripción y presentación de la prueba diagnóstica “software” Análisis estadístico Consideraciones éticas Descripción del estudio RESULTADOS DISCUSIÓN CONCLUSIONES PERSPECTIVAS Algoritmo diagnóstico ANEXOS REFERENCIAS BIBLIOGRÁFICAS 1 2 3 5 6 10 14 16 22 26 26 26 27 28 37 47 47 48 48 49 49 49 50 50 50 50 50 50 50 51 52 53 76 77 78 82 92 96 97 99 100 107 7 TABLA DE CUADROS Y FIGURAS Figura 1. Posición anatómica Figura 2. Vista anterior corte coronal de la articulación de la rodilla Figura 3. Vista lateral de corte sagital de la articulación de la rodilla Figura 4. Eje mecánico del miembro pélvico Figura 5. Lactante de 18 meses con genu varo bilateral Figura 6. Niña con genu valgo bilateral Figura 7. Pacientes con genu varum bilateral Figura 8. Pacientes con genu valgum bilateral Figura 9. Trazos para obtener el eje mecánico del miembro pélvico Figura 10. Método de círculos de Mose y de la triangulación Figura 11. Métodos par determinar el centro de rodilla y tobillo Figura 12. Representación gráfica de tipo exponencial Figura 13. Eje mecánico de miembros inferiores con ambos métodos Cuadro 1. Comparación de los promedios y desviaciones estándar de los ángulos entre los métodos Figura 14. Coordenadas. Eje de las ordenadas y abscisas Figura 15. Coordenadas. Eje de las ordenadas y abscisas Figura 16. Paciente femenino de 45 años en la que se traza primer vector Figura 17. Paciente femenino en la que se miden los grados del ángulo Figura 18. Esquema para obtener radiográficamente el centro de la cabeza femoral Figura 19. Placa radiográfica con rejilla metálica para identificación del centro de la cabeza femoral Figura 20. Punto de proyección del centro de la cabeza femoral Figura 21. Portada del software Figura 22. Equipo utilizado para la estandarización de la distancia para la toma de fotografías Cuadro 2. Tipo de deformidad por miembro pélvico y por sexo Figura 23.Tipo de deformidad en MPD en relación con constitución física Figura 24. Tipo de deformidad en MPI en relación con constitución física Cuadro 3. Distribución de casos por grados de desviación Cuadro 4. Sensibilidad y especificidad de la prueba diagnóstica en MPD Cuadro 5. Sensibilidad y especificidad de la prueba diagnóstica en MPI Cuadro 6. Valores predictivos positivo y negativo en MPD Cuadro 7. Valores predictivos positivo y negativo en MPI Cuadro 8. Razón de probabilidad de la prueba en MPD Cuadro 9. Razón de probabilidad de la prueba en MPI Cuadro 10. Exactitud de la prueba diagnóstica Figura 25. Diagrama de dispersión eje mecánico y la prueba dx. en MPD Figura 26. Diagrama de dispersión eje mecánico y la prueba dx. en MPI Figura 27. Curva ROC para genu varo en MPD Figura 28. Curva ROC para genu varo en MPI Figura 29. Curva ROC para genu valgo en MPD Figura 30. Curva ROC para genu valgo en MPI Figura 31. Algoritmo diagnóstico propuesto 5 7 7 12 15 15 18 21 27 30 30 32 34 35 39 40 41 42 45 45 46 53 79 82 83 84 84 85 85 86 87 87 88 89 90 91 92 93 94 95 103 8 RESUMEN Objetivo. Evaluar un software (que procesa fotografías digitalizadas) como prueba diagnóstica para medir el eje mecánico en genu varum y valgum. Material y métodos. A 100 pacientes se les midió el eje mecánico de ambas rodillas con radiografías (prueba de oro) y el software propuesto. Se llamó anormalidad del eje mecánico cuando el ángulo fue ≥ 4°. Se determinó sensibilidad, especificidad, valores predictivos positivos y negativos. La variación interobservador fue evaluada con Kappa. Resultados. Para genu varum rodilla derecha la sensibibilidad, especificidad, valores predictivos positivo y negativo fueron de 0.84, 0.87, 0.84 y 0.87, en rodilla izquierda los valores fueron así 0.86, 0.87, 0.84 y 0.89. Para genu valgum en rodilla derecha sensibibilidad, especificidad, valores predictivos positivo y negativo fueron: 0.78, 0.98, 0.95, 0.92 y en rodilla izquierda 0.88, 0.95, 0.88 y 0.95. Kappa de rodillas derecha e izquierda fue de 0.9 y 0.8. Conclusión. El software demostró ser útil para el diagnóstico de deformidades de rodillas. Palabras claves: Prueba diagnóstica, software, genu valgum, genu varum, sensibilidad, especificidad. 9 ABSTRACT Objective. To evaluate a software (that processes digitized pictures) like diagnostic test to measure the mechanical axis in genu varum and valgum. Material and methods. To 100 patients the mechanical axis of both knees with xrays (gold standard) and the proposed software were measured. Abnormality of the mechanical axis was determined when the angle was ≥ 4°. Sensibility, specificity, positive and negative predictive values. Were determined the variation interobservador it was evaluated with Kappa. Results. For genu varum right knee the sensibility, specificity, positive and negative predictive values were of 0.84, 0.87, 0.84 and 0.87, in left knee were this way 0.86, 0.87, 0.84 and 0.89. For genu valgum in knee right sensibility, specificity, positive and negative predictive values were: 0.78, 0.98, 0.95, 0.92 and in left knee 0.88, 0.95, 0.88 and 0.95. Kappa index of right and left knees were of 0.9 and 0.8. Conclusion. The software demonstrated to be useful for the diagnosis of deformities of knees. Key words: It proves diagnostic, software, genu valgum, genu varum, sensibility, and specificity. 10 INTRODUCCIÓN Existen padecimientos del sistema musculoesquelético que se acompañan en frecuentes ocasiones de deformidades posturales o desalineamiento del mismo. Las deformidades posturales son uno de los motivos de consulta externa otorgadas en primer nivel de atención tanto por médicos generales como por los médicos familiares, quienes generalmente derivan a los pacientes a un segundo nivel de atención donde el especialista en traumatología y ortopedia realiza el manejo específico del caso. En los registros del Departamento de Estadística de la Clínica del ISSSTE, Colima “Dr. Miguel Trejo Ochoa” se obtuvieron las siguientes cifras del año 2001: de un total de 142717 consultas, fueron otorgadas en consulta externa general 93830, consultas odontológicas 9703 y por médicos especialistas 39184; siendo un total de 5061 consultas atendidas en el Servicio de Traumatología y Ortopedia; de éstas 794 fueron por afecciones localizadas en rodillas, equivalentes al 15.68%. Los principales diagnósticos fueron: gonartrosis, gonalgia, artrosis femoropatelar, condromalacia, meniscopatía, genu valgo y genu varo, (Genu, del latín, significa rodilla), sin incluir las afecciones de tipo traumático. Atendiéndose por afecciones localizadas en columna vertebral 391 consultas, equivalentes al 7.72%, presentándose en éstos como principal manifestación la lumbalgia. En 341 consultas (6.73%) la afección se localizó en pies, en quienes se estableció principalmente el diagnóstico de pie plano. Con respecto a la edad y genero de los pacientes con afecciones en las rodillas 408 pertenecieron al sexo femenino de las cuales por orden de frecuencia 152 fueron adultas mayores, 101 adultas maduras, 98 adultas jóvenes, 40 niñas, 11 adolescentes y 6 jóvenes. Del sexo masculino 386 fueron atendidos, siendo 120 adultos mayores, 112 adultos maduros, 98 adultos jóvenes, 41 niños, 13 adolescentes y 2 jóvenes. Para establecer los anteriores diagnósticos se contó con la evaluación clínica del paciente así como con los estudios radiológicos correspondientes, existiendo para 11 dichas valoraciones diferentes métodos, en los cuales existe una importante subjetividad y variabilidad, sin un consenso general para los mismos. Dada la prevalencia de afecciones en rodilla, las cuales en frecuentes ocasiones se asocian con desalineamiento de los miembros pélvicos, manifestándose como deformidades posturales de las mismas (genu valgo o genu varo), es de nuestro interés proporcionar una prueba diagnóstica clínica que nos ayude al establecimiento de los parámetros de medición de una manera más objetiva, inocua y económica. La prueba diagnóstica que proponemos consiste en un programa de cómputo (software), el cual calcula los ángulos de normalidad o deformidad de la zona de estudio, mediante el procesamiento y análisis de fotografías digitalizadas de los pacientes. 12 MARCO TEÓRICO. El conocimiento del cuerpo humano desde el punto de vista anatómico y funcional nos ayuda a establecer los diagnósticos de normalidad o anormalidad. Siendo la Anatomía la ciencia que estudia las formas y estructuras del cuerpo humano “se debe considerar como fundamento y elemento esencial de todo el arte de la medicina”, como lo escribió Andrés Vesalio en el prefacio de su “De Fabrica” (1543). Los estudios radiológicos facilitan el logro de “una comprensión de la anatomía y la fisiología del ser vivo” debiendo tenerse en mente la importancia de las variaciones anatómicas. Todas las descripciones en anatomía humana se hacen con relación a la posición anatómica, es decir, la posición convencional para este propósito que consiste: cuerpo erecto, la cabeza, los ojos y los dedos de los pies dirigidos hacia delante.1 (Figura 1). Fig. 1. Posición Anatómica. Tomado de Moore (1993)2 13 Para la descripción anatómica, Leo Testut (1884) utilizó comparaciones geométricas de formas: cilindros, prismas, cubos, caras, ángulos, circunferencias y diámetros. El cuerpo humano está formado por dos porciones, una derecha y una izquierda, asimétricas internamente puesto que numerosos órganos son impares, no todos son medios y algunos de ellos están desplazados hacia uno de los lados.3 La postura erecta en el hombre, es producto de su desarrollo filogenético y ontogenético. El Homo sapiens u Homo erectus, desde la era pliocénica, hace aproximadamente 12 millones de años, inició la posición bípeda, dando libertad a las manos para realizar movimientos, dejando a un lado el apoyo en sus cuatro extremidades, sin duda alguna, esta posición ha resultado a lo largo de su vida en deformidades atribuibles a la carga de peso, a los hábitos posturales y a las costumbres y culturas de las diferentes regiones.4 Anatomía de la rodilla. La rodilla está formada por los siguientes huesos, la extremidad inferior del fémur, la extremidad superior de la tibia y la cara posterior de la rótula o patela. La articulación de la rodilla desde el punto de vista de su movilidad pertenece a las diartrosis ya que tiene importantes rangos de movimiento. Esta constituida por dos articulaciones: la articulación entre el fémur y la tibia y entre el fémur y la rótula, las cuales tomando en cuenta la forma de sus superficies articulares pertenecen: la articulación femorotibial a las bicondíleas, ya que con respecto al fémur sus superficies articulares corresponden a ambos cóndilos, los cuales se articulan con las cavidades glenoideas de la tibia (Figura 2); la articulación femororotuliana es una trocleartrosis puesto que el fémur en su extremidad inferior presenta como superficie articular, la tróclea femoral constituida por dos superficies que convergen formando un surco o garganta de la tróclea lugar donde se articula la cara posterior de la rótula por medio de la cresta rotuliana, mientras que las superficies laterales excavadas se adaptan a las vertientes interna y externa de la misma (Figura 3). 14 Fig. 2. Vista anterior de corte coronal de la articulación de la rodilla. Tomado de Moore (1993).2 Fig. 3. Vista lateral de corte sagital de la articulación de la rodilla. Tomado de Latarjet – Ruíz (1988).3 15 Superficies articulares. La extremidad inferior del fémur presenta los cóndilos, la extremidad superior de la tibia presenta como superficies articulares las cavidades glenoideas, todas estas cubiertas por cartílago hialino, que es más grueso en el centro que en la periferia. Los cóndilos del fémur se corresponden con las cavidades glenoideas de la tibia, y el espacio intercondíleo con el espacio interglenoideo. La rótula, intermedia presenta en su cara posterior una superficie articular que ocupa los tres cuartos superiores de dicha cara para articularse con el fémur formando así la articulación femororotuliana. Meniscos interarticulares. Constituidos por fibrocartílago en forma de semianillo, más grueso en la periferia que en el centro, los meniscos se confunden con la cápsula articular. Los meniscos se llaman cartílagos semilunares o falciformes, siendo el externo casi circular, en tanto que el interno tiene la forma de la letra C. Ambos fibrocartílagos se hallan unidos por el ligamento transverso o ligamento yugal, que en forma de cinta fibrosa se extiende de la extremidad anterior del interno al borde anterior del externo, pasando por delante del ligamento cruzado anterior. Dicho ligamento transverso se halla cubierto por la masa adiposa anterior de la rodilla. Medios de unión. Comprende una cápsula articular, cuatro ligamentos periféricos y dos ligamentos cruzados. La cápsula se inserta a uno o dos centímetros del reborde cartilaginoso. Esta se halla perforada en su parte anterior por una amplia abertura que corresponde a la cara posterior de la rótula. La cápsula se adhiere igualmente a la circunferencia externa de los meniscos interarticulares, constituida por fibras longitudinales que van del fémur a la tibia, del fémur a la rótula y de ésta a la tibia, entrecruzadas con fibras oblicuas de procedencias diversas. El Ligamento Anterior o Rotuliano, se insertan sus fibras en el vértice de la rótula y se confunden con las que proceden del tendón del cuadríceps y descienden por la cara anterior de la rótula. Por abajo, se inserta en el tercio inferior de la tuberosidad anterior de la tibia. La cara anterior o cutánea de este ligamento se halla cubierta por la aponeurosis femoral y por la piel. La cara posterior está en relación con la bolsa serosa pretibial y el paquete adiposo anterior de la rodilla. El Ligamento Posterior consta de dos partes laterales formadas por las llamadas 16 conchas fibrosas y una parte media formada por dos haces el Ligamento Poplíteo Oblicuo y el Ligamento Poplíteo Arqueado. Existen dos ligamentos laterales, el Lateral Interno que se inserta en la tuberosidad del cóndilo interno y el Lateral Externo que se inserta en la tuberosidad del cóndilo externo y por abajo en la apófisis estiloides del peroné. Existen dos Ligamentos Cruzados, el Ligamento Cruzado Anterior que se inserta por abajo en la parte anterior e interna de la espina tibial y en la superficie preespinal; por arriba lo hace en la parte más posterior de la cara interna del cóndilo externo. El ligamento Cruzado Posterior se inserta en la superficie retroespinal y en la parte anterior de la cara intercondilea del cóndilo interno. La sinovial es la más amplia y complicada de todas. Por delante comienza en el borde del cartílago troclear del fémur; asciende revistiendo la cavidad supratroclear y la cara anterior del fémur hasta cinco o seis centímetros por encima del borde articular; se refleja después hacia delante para cubrir la cara posterior del cuadríceps, donde forma la bolsa subcrural o subcuadricipital.5 17 Biomecánica de las rodillas. La rodilla es una articulación biomecánicamente compleja. Requiere una gran solidez para transmitir el peso del cuerpo a la superficie; a la vez, debe contar con suficiente movilidad bajo carga para que ese peso corporal se pueda desplazar. En el piso irregular, la rodilla requiere una adaptación para mantener esa movilidad bajo carga en situaciones límite, valiéndose de potentes estabilizadores que son los músculos que la dirigen, los cuales poseen grandes brazos de palanca. Esto permite al individuo equilibrar el peso de su cuerpo sobre la rodilla en el desplazamiento, pero se originan altas presiones de contacto.6 La articulación de la rodilla corresponde a una articulación bicondílea, cuyas superficies se caracterizan por su gran tamaño y sus formas complicadas e incongruentes, factor de importancia para los movimientos de esta articulación. El fémur se inclina hacia adentro, en tanto que la tibia es casi vertical. En condiciones normales el ángulo formado por los ejes mayores del fémur y la tibia es aproximadamente de 10 a 12°. Cuando es más acentuado, las rodillas chocan entre sí originando una anormalidad denominada genu valgo en tanto, que en el caso contrario el genu varo se origina cuando las piernas se presentan arqueadas y las rodillas quedan separadas.1 Busto-Villareal (1998) menciona que la rodilla posee un eje de 5 a 7° de valgo donde los compartimentos de ésta reparten las cargas, si se altera ocurre un desequilibrio de cargas.7 La articulación de la rodilla realiza movimientos de flexión y extensión que pueden asociarse a movimientos de rotación interna y externa. Los movimientos de flexión se realizan entre los cóndilos del fémur y los meniscos, los cuales a su vez deslizan sobre la meseta tibial, dadas estas características de movimiento de la rodilla algunos autores la consideran como una articulación femoromeniscotibial. En la flexión la pierna se aproxima a la cara posterior del muslo realizando el movimiento alrededor de un eje transversal que pasa por los tubérculos condíleos. En contraste, en la extensión se coloca la pierna en dirección del muslo, los cóndilos ruedan de atrás adelante a la vez que deslizan de 18 adelante atrás sobre la cavidad glenoidea, produciendo en el fémur ligera rotación interna, colocando a la rótula en la tróclea femoral, elevándola y desplazándola hacia fuera por la contracción del cuadríceps. La rotación de la rodilla se realiza hacia dentro durante la flexión y hacia fuera durante la extensión, haciendo que la punta del pie se dirija hacia dentro en la flexión y hacia fuera en la extensión. En estos movimientos intervienen en la flexión el bíceps crural y el semimembranoso como principales, y como accesorios el semitendinoso, los gemelos de la pierna, plantar delgado, poplíteo, el sartorio y el recto interno. En la extensión, el cuadríceps crural y el tensor de la fascia lata. En la rotación externa intervienen el bíceps crural y en la rotación interna el semimembranoso, el poplíteo y dos de la pata de ganso recto interno y semitendinoso.5 Desde el punto de vista estático, el alineamiento femorotibial y femoropatelar juegan un papel de suma importancia en el mantenimiento adecuado de la postura ya que la sobrecarga primordial de la rodilla surge debido a la posición monopodal o bípeda. Con la persona de pie, en bipedestación, se observa cómo se transmite el peso corporal al suelo a través de las dos rodillas. En extensión completa, ésta transmisión se reparte entre las dos articulaciones femorotibiales, medial y lateral. Sin embargo, la femoropatelar no soporta carga, la contracción del cuadríceps transmite carga a la rótula, en la cual su carga es mínima en la extensión y aumenta durante la flexión. El estudio estático permite observar la transmisión de cargas en los tres planos del espacio, sin embargo es más útil el estudio en el plano frontal, donde la referencia es el eje vertical que parte desde el centro de gravedad al suelo, en posición bípeda. Si calculamos el eje de transmisión de la carga (peso corporal) a lo largo del miembro inferior, en bipedestación con los pies juntos, obtenemos el llamado eje mecánico, el cual se traza desde el centro de la cabeza femoral al centro de la mortaja tibioperonea en el tobillo. Los ejes más evidentes son los anatómicos, definidos como ejes diafisarios del fémur y de la tibia. Las desviaciones en los ejes del miembro inferior se observan en plano frontal respecto a la línea media. Cuando el pie se aleja de la línea media y la rodilla se aproxima, simulando una “X”, ocurre una desviación en valgo de la rodilla; en 19 contraste cuando el pie se aproxima a la línea media y la rodilla se aleja simulando un “paréntesis”, ocurre una desviación de la rodilla en varo.8 Las desviaciones en el eje mecánico son normales cuando estas son de hasta 3° respecto a la vertical. El eje mecánico suele ser menor que el eje diafisario femoral el cual suele tener de 5 a 7° de desviación en valgo respecto al eje mecánico; (Figura 4). Existen diferentes criterios según los autores, así se tiene una media de 5.4° de valgo de acuerdo a Yoshioka (1987), esta es de 5.8 + 0.7 para Moreland (1987). De la misma manera, el eje diafisario tibial que lleva el eje mecánico hacia la vertical, queda entre 2.5 y 3.5° en varo.6,9 Los cambios en la distribución de la carga de contacto a través de las superficies articulares deben lograrse mediante una ligera angulación en varo de la rodilla. Esta angulación resulta del aumento de la fuerza compresiva sobre el cóndilo interno y de la reducción de dicha fuerza sobre el cóndilo externo.10 Fig.4. Eje mecánico del miembro pélvico y sus relaciones con otros ejes. Tomado de Muñoz (1999).11 20 Las mediciones de la alineación radiológica se modifican según la angulación diafisaria femoral. La apariencia radiológica de la diáfisis femoral puede ser vara o valga, según la rotación interna o externa del miembro inferior en la proyección anteroposterior. Aunque la diferencia entre los ejes mecánico y anatómico en el hueso seco no se modifica por la rotación, sí ocurre en la radiología, lo que puede inducir a errores en su apreciación. Estos ejes pueden sufrir severas alteraciones en la degeneración articular, complicando la reconstrucción en caso de llevarse a cabo. El genu varo produce un desplazamiento medial del eje mecánico. Este desplazamiento, es proporcional a la angulación femorotibial en varo, la cual sobrecarga predominantemente el compartimiento femorotibial medial y precipita su degeneración, intensificando la deformidad. El genu valgo desplaza lateralmente el eje mecánico, lo que sobrecarga la región lateral hasta en un 80% y propicia su afectación degenerativa, artrosis y dolor. Al desequilibrarse el sistema mecánico, la carga conlleva a una afectación progresiva. La articulación patelofemoral se encuentra alineada con el surco patelofemoral. Su centraje depende de la morfología de la rótula, de su altura en el seno del aparato extensor cuadricipital, de las partes blandas estabilizadoras y del ángulo de flexión de la rodilla en un momento dado. El alineamiento rotuliano también viene condicionado por el de la tibia proximal (al anclarse en la tuberosidad tibial anterior por el ligamiento rotuliano) y por el del fémur distal (que le proporciona el surco de deslizamiento). El ángulo de orientación patelar o ángulo Q (del aparato cuadricipital) se traza entre el eje del ligamento rotuliano y el tendón cuadricipital. Existen diferencias significativas en las mediciones, 17° del ángulo Q entre hombre (15.6°+ 3,5°) y mujeres (18.8° + 4.6°), y también se encuentra aumentado en el genu valgo.7,12 De la misma manera que con la alineación, debemos pensar en la movilidad de la rodilla en los tres planos del espacio, es decir, con 6° de libertad. La movilidad principal de la rodilla ocurre en el plano sagital. En la rodilla normal, oscila entre 10° de extensión y 130° de flexión. La movilidad funcional para caminar oscila 21 entre 66° y 74°; para subir escaleras 82°; y para bajarlas 90°, para levantarse de una silla se precisan 77° de flexión de rodilla.10 En el miembro inferior se admite la existencia de dos ejes: uno anatómico y otro funcional. El eje anatómico es el que corresponde al eje de la diáfisis femoral con la vertical. Se orienta hacia abajo, adentro y algo hacia atrás y se extiende desde el trocánter mayor hasta el centro del espacio intercondíleo, mide 9°. Por su parte, el llamado eje funcional se forma con el eje diafisiario del fémur, el cual al unirse por debajo con el de la pierna, origina un ángulo abierto hacia fuera (genu valgum fisiológico) algo mayor en la mujer que en el hombre, medido por muchos autores mediante el ángulo complementario (5°), de 170° a 175°.11 La observación de estos ejes en el paciente visto de perfil, muestra que entre muslo y pantorrilla hay un ángulo abierto hacia delante, en estos casos la rodilla se desplaza hacia atrás y determina una sapiencia a nivel del hueco poplíteo, que origina un genu recurvatum fisiológico no mayor de 15 a 25°.11,13 Evolución anatómica de la alineación de las rodillas en la infancia. Sabemos que el recién nacido generalmente presente rodillas en varo, aproximadamente a los 2 años de edad se encuentra en valgo, el cual se incrementa hasta los 10° en promedio a la edad de 3 años y medio. El ángulo tibiofemoral fisiológico disminuye hasta los valores normales del adulto entre 5 a 9° en la mujer y 4 a 7° en el hombre. Después de los 7 años de edad, solo el 2 % de los niños presentan genu valgo significativo. Tanto el genu varum en los lactantes como el genu valgum en los niños de unos 4 años son fenómenos tan frecuentes que se consideran como estadios normales del desarrollo.10,11,14 Se corrigen casi invariablemente de manera espontánea al cabo de pocos años. Si la deformidad sigue siendo acentuada hacia los 10 años de edad, puede corregirse mediante grapas, para retardar el crecimiento epifisario, o por osteotomía.15 (Figuras 5 y 6). 22 Fig.5. Lactante de 18 meses con genu varo bilateral. Tomado de Nelson (2001).16 Fig.6. Niña con genu valgo bilateral. Tomado de Apley (1997).15 23 Deformidades de las rodillas. Las deformidades más comunes en las rodillas reciben denominaciones especiales: varo, varu o varus y valgo, valgum o valgus. Valgus significa que la parte situada distalmente con respecto a la articulación se encuentra desplazada hacia la línea media. Varus que se aleja de dicha línea.15,16 La palabra “deformidad” puede aplicarse a una persona, a un hueso o a una articulación. La talla pequeña es una clase de deformidad; puede deberse a cortedad de las extremidades, del tronco o de ambos. Un hueso determinado puede ser también anormalmente corto, lo que raras veces es importante en las extremidades superiores, pero sí en las inferiores. Cuando una extremidad se encuentra curvada, es importante averiguar si la deformidad se produce en el hueso o en la articulación. Una articulación puede mantenerse en una posición anormal por el hecho de que su alineación sea defectuosa o porque carezca de una movilidad completa. Las deformidades más frecuentes se hallan descritas bajo los términos de hombros redondeados, curvatura espinal, rodillas entrechocantes, piernas arqueadas, dedos de los pies en garra y pies planos. Algunas “deformidades” son simplemente variantes de la normalidad (talla corta o caderas anchas); otras desaparecen espontáneamente con el crecimiento (pies planos o piernas arqueadas en el lactante), pudiendo existir deformidades progresivas que pueden ser graves si no son corregidas a tiempo. A las deformidades corporales, por afectar a la postura, se les llaman deformidades posturales; estas pueden manifestarse en diferentes partes del cuerpo. A nivel de la columna vertebral podemos encontrar en un plano frontal a la escoliosis (desviación lateral de la columna vertebral a la derecha o izquierda), en un plano lateral a la cifosis (incremento de la curvatura “convexidad” a nivel dorsal de la columna) e hiperlordosis o postura lordótica lumbar (incremento de la curvatura “concavidad” a nivel lumbar de la columna). En las rodillas podemos observar en una vista frontal al genu valgo o valgus y genu varo o varus y en la lateral al genu recurvatum, en los pies podemos observar en una vista lateral al pie 24 plano (cuando los arcos longitudinales del pie están caídos) o al pie cavo (cuando los arcos longitudinales del pie están incrementados). El término deformidad “fija” no significa que la articulación sea incapaz de moverse, sino que no puede completarse o está restringido un determinado movimiento. Así, por ejemplo, es posible que la rodilla se flexione totalmente, pero que no pueda extenderse del todo. Es decir, el límite de su extensión se halla todavía “fija” en cierto grado de flexión. En la columna, una deformidad fija recibe la nominación de deformidad estructural, la cual difiere de la deformidad postural o funcional, puesto que en ésta el paciente puede corregirla por su propio esfuerzo muscular, si se le dan las debidas instrucciones. Puede observarse genu varum o genu valgum en una serie de trastornos que alteran los extremos óseos o la articulación propiamente dicha. La deformidad metafisaria es frecuente en el raquitismo, en ciertas displasias óseas como en la (discondroplasia), en la enfermedad de Paget y después de fracturas. La deformidad articular se observa en la artritis reumatoidea (habitualmente en valgo) y en la artrosis (en general en varo). Podemos encontrar diferentes causas de deformidad ósea como: Trastornos congénitos (seudoartrosis), reblandamiento óseo (raquitismo, osteomalacia), displasia (exostosis múltiple), lesiones del cartílago de crecimiento (despren dimiento epifisario), defectos de consolidación de las fracturas y Enfermedad de Paget entre otras. De igual manera existen diferentes causas de deformidad articular como: Contractura de la piel (quemaduras), contractura de la aponeurosis (Enfermedad de Dupuytren), contractura del músculo (de Volkmann), desequilibrio muscular (parálisis asimétrica), inestabilidad articular (desgarro ligamentoso o luxación) así como destrucción articular (artritis). 25 Genu varo La desviación de la rodilla hacia afuera, produce una deformación interna en arco, de concavidad interna, conocida con el nombre de genu varum. En los casos bilaterales los miembros inferiores adoptan una forma conjunta de O. Las formas anatomoclínicas las podemos encontrar en la primera y segunda infancia. La etiología puede ser congénita o adquirida: por raquitismo, procesos infecciosos, en el anciano encontramos frecuentemente las artrosis.13 Con el paciente de pie se mide la deformación con un goniómetro, tomando como referencias a la espina iliaca anterosuperior (EIAS), el centro de la rótula y el punto medio de la articulación del tobillo, la intersección de ambos ejes determinan el ángulo clínico tibiofemoral o fisiológico; también podemos hacer la medición tomando la distancia que separa a ambos cóndilos internos del fémur cuando los maléolos tibiales están en contacto. La flexión de las rodillas corrige la deformación. Esta deformidad se caracteriza por acortamiento o retracción de las estructuras mediales y la elongación o laxitud de los laterales.14 (Figura 7). Fig. 7. Pacientes con genu varum bilateral. Tomado del archivo de pacientes en estudio, 2003. 26 Considerando el estado evolutivo de la gonartrosis y el enfoque terapéutico más conveniente, diferenciamos los siguientes grados de deformidad según Dorr: Grado l. Deformidad menor de 15°, parcialmente corregible, afección mínima del ligamento lateral interno. Grado ll. Varo entre 15 y 25°, presenta rígidez parcial de estructuras mediales, ligamento cruzado posterior comprometido. Grado lll (A). Deformidad vara superior a 25° con retracción medial y laxitud lateral, ambos ligamentos cruzados comprometidos. Grado lll (B) además deformidad severa con subluxación medial, laxitud medial y lateral, ligamento cruzado anterior ausente, cruzado posterior de muy mala calidad, defecto óseo frecuente. Grado lV deformidad en varo de origen extraarticular (congénito, secuelas de fracturas). Grado V deformidad en varo consecutiva a enfermedad o displasia.6,17 En un estudio realizado en 1989, por Bergenudd H. Nilsson B y Lindgarde F, sobre dolor de rodilla en la edad madura y su relación a la carga de trabajo profesional y factores psicosociales efectuado en Malmo, Suecia con una muestra de 574 personas de 55 años de edad, encontraron un predominio de dolor de las rodillas en un 10%. Las mujeres con dolor de rodilla tenían más a menudo rodillas en varus, los hombres con dolor de las rodillas estaban en promedio más pesados que aquéllos sin dolor. Hombres y mujeres con dolor en las rodillas tenían menor escolaridad y tenían trabajos con demandas físicas más pesadas.18 Genu Valgum El valgo de rodilla, entraña una desviación angular en el plano frontal, con la concavidad en el lado lateral y la convexidad en el medial. Se ha propuesto diferentes escalas para cuantificar el valgo y establecer la equivalencia entre grado de deformidad y técnica de corrección, Krackow y cols. Distinguen tres tipos: el grado l, más leve, afecta del 90 al 95% de sus casos. Manteniendo un criterio paralelo al que hemos seguido en la deformidad en varo, consideramos los siguientes tipos de acuerdo a Ranawat: 27 Grado l (casos leves) valgo de 5 a 20° presentan discreto defecto óseo. Grado ll (casos moderados) con deformidad fija en valgo de 20 a 35°, con estructuras laterales y ligamento cruzado posterior contraído, laxitud medial leve, defecto óseo más acentuado. Grado lll (casos graves y complejos) deformidad fija de 35 o más grados de valgo, hay severa retracción lateral, laxitud medial franca, defecto óseo pronunciado. Grado lV. Deformidad en valgo de origen extraarticular. Grado V deformidad en valgo consecutiva a enfermedad o displasia. El genu valgo está caracterizado por la desviación de la rodilla hacia adentro con dirección de las piernas hacia fuera en relación al muslo. En condiciones normales, el eje del muslo y el de la pierna determinan el ángulo, abierto hacia fuera, de aproximadamente 170° (genu valgum fisiológico). Cuando este ángulo es menor el genu valgum es patológico. Con el paciente de pie, sus rodillas y caderas en extensión y rotación neutra de piernas (la rótula debe apuntar al frente) la deformación se produce a nivel de la rodilla; podrá verse entonces que el cóndilo interno femoral hace una pronunciada saliencia fácil de observar y palpar. La medida del genu valgum se hace con goniómetro, colocando las ramas del mismo en el muslo y en la pierna, y el vértice en la interlínea de la rodilla. Otra forma práctica de determinarlo es medir la distancia entre el maléolo interno y la línea media, ó midiendo la distancia intermaleolar en centímetros, estando los cóndilos internos del fémur en contacto, está medida no debe ser mayor de 10 cm.14,19 El genu valgum unilateral ocasiona un acortamiento del miembro proporcional a su angulación. Al efectuar el movimiento de flexión de la rodilla se corrige la deformación. En el genu valgum bilateral los miembros inferiores presentan en conjunto una forma de X. Frecuentemente aparecen actitudes de compensación: rotación externa de la pierna, pie plano, etc. Que tienden a hacer más tolerable esta actitud patológica.13 (Figura 8). 28 Fig. 8. Pacientes con Genu valgum bilateral. Tomado del archivo de pacientes en estudio 2003 Formas anatomoclínicas 1°. De la infancia. Se observa entre los 2 y 3 años de edad; poco después del comienzo de la deambulación. Puede deberse a factores estáticos (estación y marcha precoz), obesidad y raquitismo, etc. Anatomía patológica. Las deformaciones son metafisarias, pues a esta edad las epífisis son aún en gran parte cartilaginosas. La metáfisis tibial es la más frecuentemente afectada. Esta incurvación consiste en una angulación brusca de vértice interno, que se hace a nivel de la región yuxtaepifisaria. 2°. De la adolescencia. Se observa entre jóvenes de 13 y 16 años, y más frecuentemente en el sexo masculino. Son jóvenes de gran talla, muchas veces con pie plano y escoliosis. No son raros los trastornos endocrinos de estos pacientes (Síndrome adiposogenital). La estación de pie prolongada parece ser un factor predisponente. 29 Anatomía patológica. Se produce por un trastorno en el desarrollo epifisario de la rodilla, que trae como consecuencia un desequilibrio en el desarrollo de ambos cóndilos femorales, descendiendo más el interno; debido a la mayor osteogénesis del cartílago interno, aquél se hace más voluminoso; la interlínea articular desciende más de ese lado, tornándose oblicua ( descendente interna). 3°. Compensador. En ciertas actitudes viciosas de la cadera y del pie en sujetos jóvenes se podrá apreciar un genu valgum compensador. En la osteoartritis de la cadera, coxalgia, coxa vara, anquilosis, artrodesis, pie equino varo, etc. que llevan a la cadera a la aducción, el genu valgum compensa esta actitud patológica. 4°. Sintomático. Como consecuencia de lesiones traumáticas de la rodilla como: fractura de los cóndilos femorales, la de los platillos tibiales, lesiones de los ligamentos laterales de la rodilla, etc. En la poliomielitis, como consecuencia de la parálisis de los flexores internos de la rodilla (pata de ganso) y el predominio de los flexores externos y tensor de la fascia lata, se tendrá constituido el genu valgum poliomielítico. La destrucción de los cóndilos femorales o de los platillos tibiales en ciertas artropatías de origen nervioso (tabes), frecuentemente trae como consecuencia un genu valgum.12 Repercusiones de las deformidades de alineamiento de las rodillas en la movilidad y estabilidad. Las rodillas son articulaciones vulnerables a cambios de su alineamiento normal y a la pérdida de estabilidad intrínseca. Estas alteraciones modifican el patrón de carga y favorecen la presentación de problemas degenerativos. El desalineamiento altera la distribución de fuerzas a través de la extremidad inferior, particularmente de la rodilla. La asociación entre desviación angular y artrosis es admitida. Es difícil prospectivamente explicar la historia natural del desalineamiento de la rodilla, pero estudios retrospectivos han documentado su curso clínico hacia una evolución gradual que determina, finalmente, una artropatía degenerativa. El equilibrio articular está condicionado tanto a la propia congruencia, que permiten la geometría de las estructuras óseas y cartilaginosas, como a la estabilidad que proporcionan los tejidos blandos que envuelven la articulación, 30 representados por la cápsula, ligamentos y porciones musculares o tendinosas. El dolor supone un factor de desequilibrio biomecánico que, a su vez, favorece el deterioro articular e incapacidad funcional. Antes de considerar las modalidades y el patrón de deformidad, es preciso establecer los límites del alineamiento normal o fisiológico. Este se halla determinado por el eje mecánico del miembro inferior, representado por una línea que une el centro de la cabeza femoral con el punto medio de la articulación tibioperoneastragalina. Conceptualmente, consideramos que, en el plano frontal, existe desalineamiento cuando este vector no pasa por el centro de la rodilla. En la tibia el eje mecánico pasa por la línea que va del centro de la rodilla al centro del tobillo. En el fémur este eje lo forma la línea que une el centro de la cabeza del fémur y el centro de la rodilla. Por lo tanto a nivel de la tibia los ejes mecánico y anatómico o diafisario son prácticamente coincidentes (con leves variaciones apreciadas en algunas observaciones), mientras que en el fémur ambos ejes forman un ángulo de 6 grados. En la desviación angular se produce un desplazamiento medial o lateral del eje mecánico de la extremidad inferior con respecto al centro de la rodilla. El grado de desplazamiento determina el incremento de la carga sobre el compartimiento articular afectado. A esta traslación del eje en uno u otro sentido se oponen las estructuras estabilizadoras del lado contrario, que pierden competencia conforme la traslación progresa. Cuando el eje de carga sobrepasa la tangente al borde articular, a la desviación angular frontal se añaden otras fuerzas rotacionales en el plano axial y surge una deformidad en dos planos. En desviaciones extraarticulares, el grado de deformidad es mayor cuanto más próximo de la rodilla se encuentre el vértice de la curva. Para cuantificar la deformidad correspondiente a cada segmento óseo articular deben ser evaluados, separadamente, los ejes mecánicos de fémur y tibia, la intersección de los mismos con el eje transversal o transcondilar define la orientación del fémur distal y tibia proximal. Además se evidencia la magnitud del defecto óseo, si lo hay, en ambos niveles. En el estudio realizado por Testworth y Apley (1997)15 el eje mecánico del fémur presentaba 87° de valgo (para Mckie y 31 cols. 87,8°, Chao y cols. 88,6° y Cook y cols. 86°). Basado en la misma fuente de información la relación entre la línea articular de la tibia proximal y el eje mecánico mantenía 87° de varo para la tibia. En observaciones de Krackow, sobre telerradiografías, el eje diafisario tibial forma con la línea articular un ángulo de 3° de varo en proyección frontal y 7° de inclinación posterior en la visión lateral. Hsu y cols en un análisis de 120 individuos normales apreciaron que el eje mecánico discurre ligeramente medial al centro de la rodilla. Estas variaciones sobre la interpretación clásica, que considera como alineamiento normal el eje mecánico discurriendo a través del punto medio de la articulación, han suscitado un pequeño debate.20 Las variaciones anatómicas en el fémur humano también han sido estudiadas por Yoshioka y col, en 32 cadáveres estos autores apreciaron una diferencia entre los ejes anatómico y funcional del fémur de 5° (±2°). Así mismo, el ángulo distal del fémur, formado por la superficie articular (o línea transcondilar) y el eje epicondilar, era de 4° (±2°). Este ángulo para Krackow es de 3 grados. En el análisis de Yoshioka se observó que el cóndilo posteromedial del fémur se proyecta hacia atrás 5 mm más que el cóndilo posterolateral, definiendo un ángulo de rotación con el eje epicondilar de 4° (±2°). Aunque estos estudios han sido documentados radiográficamente, las consideraciones estáticas respecto al desalineamiento adquieren mayor complejidad cuando son trasladados a la clínica. Las actividades de la vida diaria, junto con el grado de inestabilidad, función muscular e idiosincrasia de la propia marcha del individuo, crean especiales condiciones dinámicas que también pueden ser valoradas. La deformidad puede presentarse en un plano y hablamos de deformidad pura o en varios planos, generando las deformidades combinadas o asociadas. Cuando la concavidad de la curva está en el lado medial de la rodilla existe deformidad en varo. La concavidad localizada en el lado lateral conforma la deformidad en valgo. Es importante delimitar el varo real del varo funcional, Krackow menciona que se produce cuando hay una rotación interna compensadora de la tibia. En este caso y para que el paciente pueda caminar con los pies hacia delante gira las rodillas, la rótula mira hacia fuera y el muslo rota externamente. Acentuándose la actitud de 32 varo, generando una deformidad añadida que permite adaptarse funcionalmente a la rotación interna de la tibia. Este varo “funcional” habría que deducirlo del varo “real”, que requiere corrección integral a nivel de la rodilla. Con el valgo acompañado de rotación externa de la tibia, el pie intenta adaptarse funcionalmente y se acentúa el valgo apreciablemente.6 Repercusiones de las deformidades en rodillas en la salud y actividades de la vida diaria. Las deformidades en rodillas conllevan sin duda a molestias y deformidades en otras partes del cuerpo como lo es la columna vertebral y los pies, modificándose además el centro de gravedad del organismo que la padece. A la larga pueden llevar estas deformidades a la incapacidad física, ocasionando daños en estructuras anatómicas incrementando su deformidad. O puede ser que las múltiples afecciones en rodillas produzcan modificaciones estructurales las cuales se traduzcan en deformidades posturales como genu varo o genu valgo y el grado de estas nos hablen de la progresión de la enfermedad subyacente. Con el paso del tiempo la persona puede llegar a padecer afecciones en rodillas que se manifiestan en muchas ocasiones con deformidades en valgo o en varo, estas deformidades angulares de rodilla pueden ser tan severas e incapacitantes que requieren manejo quirúrgico, con las consiguientes repercusiones como: riesgo quirúrgico, molestias propias de la intervención, gastos, entre otras.17,19 33 ANÁLISIS RADIOGRÁFICO DEL EJE MÉCANICO Consideraciones radiológicas. El ángulo valgum fisiológico o ángulo femorotibial está formado por la intersección del eje longitudinal del fémur y la tibia, mide de 170 a 175°, si mide menos de 170° se denomina genu valgum; si mide más de 175° es llamado genu varum. El eje del fémur forma, con la línea articular de la rodilla, un ángulo de 77° llamado ángulo femoral. El eje longitudinal de la tibia forma, con la superficie articular (o con el plano horizontal) de la rodilla, un ángulo de 93° llamado ángulo tibial.11 Para evaluar radiológicamente el eje mecánico, se toma una placa anteroposterior en bipedestación y sin calzado, solicitando al paciente coloque sus piernas paralelas al eje longitudinal del cuerpo, sin forzar la posición de los pies, los talones distan uno de otro unos 4 centímetros, la placa puede ser bipodal o monopodal dependiendo de la complexión física del paciente y ésta se divide en tres tercios, comprendiendo en el tercio superior de la película desde la porción inferior de cresta ilíaca hasta tercio proximal del fémur, en el tercio medio de la película otra toma a nivel de rodillas y en el tercio inferior de la película una toma más a nivel de los tobillos.21 Interpretación del eje mecánico: con intención de obtener el centro de la cabeza del componente femoral necesario para la interpretación del eje mecánico, se aplica el método de la triangulación útil para localizar el centro de un círculo, el cual consiste en situar tres puntos en la circunferencia de la cabeza del hueso, para formar un triángulo, para lo cual trazamos una línea de 4 centímetros en borde interno (a) y otra en borde superior de la cabeza del fémur (b), cada una se marca a la mitad o sea a los 2 centímetros y se traza una perpendicular en cada una de ellas y en el punto de intersección (c) encontramos el centro geométrico aproximado (a nivel de la cadera); Una vez que se tiene localizado el centro de la cabeza femoral: A) se traza una línea de este punto al centro de la superficie 34 interior del fémur (a nivel de la rodilla), posteriormente se traza otra línea B) del centro de la cabeza femoral al centro de la superficie inferior de la tibia en la articulación tibioastragalina (a nivel del tobillo), trazándose una tercera línea C) del centro de la articulación tibioastragalina en el borde inferior de la tibia a la superficie inferior del fémur (en la rodilla); El ángulo que resulte de las líneas A y C nos da el varo o el valgo de rodilla, se consideran normales hasta 3° para uno y otro y patológicos si son mayores a 3°.11 (Figura 9). Fig.9. Trazos para obtener el eje mecánico del miembro pélvico.11 Influencia de la posición anatómica en la proyección radiográfica de los ángulos. La posición anatómica de un segmento corporal influye en la proyección radiográfica de los ángulos óseos. El ejemplo más conocido es el ángulo cervicodiafisario del fémur. En la posición neutra (con la rodilla al cenit), el ángulo cervicodiafisario mide 130°. Este ángulo aumenta con la rotación medial o lateral del fémur. La rotación lateral del fémur puede aumentar el ángulo cervicodiafisario desde 120 hasta 141 grados, mientras que con la rotación medial puede disminuir desde 120 hasta 116 grados. Las rotaciones alteran el ángulo cervicodiafisario pero no la distancia cefalotrocantérica. La alteración o distorsión de los ángulos se 35 debe a que los ejes que forman el ángulo no son paralelos al plano de la placa radiográfica. Cuando los ejes que forman un ángulo se acercan o se alejan del plano de placas, es decir, cuando pierden su paralelismo con dicho plano, la proyección del ángulo se altera y da así un valor más alto que el real. Si los ejes quedaran completamente perpendiculares al plano de la placa, se proyectaría una línea continua con un ángulo de 360°. Con diferentes grados de rotación del fémur, el ángulo cervicodiafisario aumenta hasta llegar a perderse. Concluyendo: El haz de rayos X debe ser perpendicular al plano de la placa radiográfica. Los ejes del ángulo deber ser paralelos al plano de la placa radiográfica. Los ejes del ángulo deben ser perpendiculares al haz de rayos X. Cualquier divergencia o convergencia de los ejes del ángulo (pérdida del paralelismo o de la perpendicular con la placa radiográfica o el haz de rayos X, respectivamente) altera el valor del ángulo proyectado. La deformación debe estar en un solo plano. Cuando el paciente es obeso, se requiere de una técnica radiográfica adecuada para no obscurecer los elementos anatómicos. Cuando se trata de radiografías de huesos largos, en ocasiones se requiere de dos proyecciones oblicuas además de las proyecciones axial y frontal. Desde el punto de vista clínico, dichas relaciones se alteran con las rotaciones del eje longitudinal de un hueso, con las contracturas en flexión de las articulaciones, en las angulaciones en el plano frontal (en varo o valgo), en las angulaciones en plano sagital (en antecurvatum o retrocurvatum) y en combinaciones de varias de las condiciones mencionadas. Cabe mencionar que en geometría y matemáticas es costumbre utilizar el alfabeto griego para marcar en forma progresiva los ángulos que se generan en determinado modelo.11,22 Premisas eje mecánico del miembro pélvico. Se denomina eje mecánico, a la línea imaginaria que une las tres articulaciones del miembro pélvico, partiendo del centro de la cabeza femoral, hasta el centro de la articulación de tobillo, en condiciones normales, el centro de la rodilla, debe 36 quedar inscrito en dicho eje mecánico. El eje mecánico forma, con la vertical un ángulo de 3° y con eje longitudinal del fémur forma un ángulo de 6°, al nivel de la pierna se continúa con el eje longitudinal de la tibia.11,23,24 A continuación mencionamos el método para la toma de la radiografía. Se coloca una regla de 1 metro de largo, con el 0 a nivel de los talones, en la línea media de la mesa de Rayos X, y se fija, para evitar movimientos en las tomas. Paciente de pie, en posición sedente natural, sin forzar la posición de los pies. Se divide una placa 14 x 17 pulgadas a lo largo o bien a lo ancho si es muy pronunciado el varo o el valgo para que no se corte ningún elemento a explorar. Obteniendo tres campos, Superior, Medio e Inferior. Tratando de ubicar en cada segmento, la parte central de la articulación de los tobillos, rodillas y caderas, de acuerdo a los lineamientos anatómicos, para la toma de dichas radiografías. Se toma la primera exposición en el campo inferior de la placa con el rayo central en articulación tibioastragalina, colimando el campo inferior. La segunda toma en el campo medio, con rayo central en articulación femoro-tibial colimando el campo medio. La tercera toma, en el campo superior, con foco central en articulación coxofemoral colimando el campo superior. Trazos para la medición. Una vez obtenida una radiografía de buena calidad con los segmentos anatómicos en la parte central de cada segmento de la radiografía, se procede a realizar los trazos: Se ubican los centros de las articulaciones de cadera, rodilla y tobillos y se marca con una “X”, con lápiz graso sobre la radiografía. Para localizar el centro de la cabeza femoral, se puede utilizar el método de Mose que consiste en efectuar círculos concéntricos con incrementos de 2 mm útil para medir y determinar el tamaño y forma de la cabeza femoral. O bien con el método de la triangulación, que fue el que nosotros utilizamos, el cual consiste en ubicar tres puntos en la circunferencia de la cabeza femoral para formar un triángulo. Es suficiente señalar tres puntos arbitrariamente y unirlos mediante sólo dos líneas. Enseguida, se localiza el sitio medio de cada una de las líneas y se trazan líneas 37 perpendiculares a ellas, el sitio de intersección de dichas perpendiculares es el centro geométrico aproximado en donde trazamos una “X” (Figura 10 A, B).11 A B Fig. 10. A) Método de círculos de Mose y B) de la triangulación.11 El centro de la rodilla, se obtiene por los cinco métodos de Moreland et. al (1987) en los que se traza una “X” y son: 1) Fondo del surco intercondíleo (utilizado); 2) mitad de la anchura de los cóndilos femorales; 3) centro de las espinas tibiales; 4) mitad de la anchura total de la rodilla (con partes blandas) y 5) mitad de la anchura de la tibia (Figura 11-A) El centro del tobillo, se obtiene mediante los tres métodos de Moreland en los que trazamos una “X” (el medio fue el que utilizamos) (Figura 11-B) 11, 24 A B 38 Fig. 11. A) Métodos para determinar el centro de rodilla y B) tobillo de Moreland. 11,24 Posteriormente, se traza una línea paralela a la base de la placa en los puntos centrales de caderas, rodillas y tobillos (tres para cada miembro pélvico) a nivel de las “X” trazadas, previamente. Se traza una línea perpendicular sobre el punto central de cada rodilla, hacia las líneas previas de las caderas y los tobillos de cada lado, el punto de cruce lo marcamos como punto “C”. Mediciones aparentes: Se mide en cada lado la distancia en la radiografía de la cabeza femoral a la línea de la articulación de la rodilla y entre rodillas y tobillos y se anotan como medición radiográfica de fémures y piernas y se anotan los datos en las radiografías como datos “B” en cada segmento. Mediciones reales: El dato A, o medición real, lo obtenemos de restar la medición del tobillo en la regla metálica a la medición de la rodilla en la misma regla, o sea lo que realmente mide. El dato B, o medición radiográfica es la medida tomada de la radiografía en la distancia del tobillo a la rodilla. El punto C, se obtiene del punto de cruce de una perpendicular trazada del punto central de la rodilla hacia el tobillo y hacia la cadera respectivamente. La medición de éste punto al punto central de cadera o tobillo trazado en la radiografía es el dato C. Método de corrección: Para poder resolver el problema del estándar de oro y contar con un criterio más confiable, se propone este nuevo método para la medición, ya que se identificó con el empleo del método tradicional un error que semeja un comportamiento de tipo exponencial en el cual no existe un factor constante y guarda relación con la talla del paciente: más alto más grande la diferencia en grados (más alejado del 39 real = + error). Así tenemos el comportamiento exponencial que mostramos en las Figuras 12 a, b, c) 30.00 80 25.00 70 60 20.00 50 15.00 40 30 10.00 20 5.00 10 0 0.00 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 a 1 3 5 7 9 11 13 15 b c Figuras 12. a) Representación gráfica de tipo exponencial, b) datos de las mediciones de los estudios radiográficos donde se aprecia como semeja un comportamiento de tipo exponencial con la diferencia entre los dos métodos y en c) se muestran ambas gráficas superpuestas donde se aprecia el comportamiento. 40 17 Para evitar este tipo de error se propuso la utilización de una regla que se marque en la placa radiográfica para utilizarla durante la interpretación. A : B : : C : D. ó sea (A es a B como C es a D). Al obtener el dato D, lo marcamos midiendo la distancia que nos dio entre el punto C, y la marca central de cadera o tobillo y obtenemos el punto D. Una vez establecida la corrección de la ampliación ó magnificación,22 procedemos a la medición del ángulo que se obtenga entre la línea D del tobillo al centro de la rodilla (llevando el trazo más allá de la rodilla para poder medir el ángulo), y el punto D de la cadera al centro de la rodilla, realizando esto en cada miembro pélvico para obtener el varo o valgo real en cada miembro pélvico. 1. En la radiografía se trazan los puntos centrales de caderas, rodillas y tobillos. 2. Se trazan unas líneas horizontales tomando como referencia los puntos anteriores de manera que crucen las marcas de la regla metálica en la radiografía. 3. Se anotan las medidas correspondientes a cada punto de acuerdo a las marcas de la regla metálica de la radiografía. 4. Una vez que se tienen las medidas procedemos a calcular la distancia vertical real que hay entre los puntos centrales de la rodilla y el tobillo y la distancia entre los puntos centrales de la cadera y la rodilla. 5. El siguiente paso es calcular la distancia proporcional que hay entre los puntos, para esto se traza una línea vertical del punto central de la rodilla hacia las líneas horizontales de los puntos centrales de cadera y tobillo. 6. Apoyándonos en la línea vertical hay que medir la distancia entre las líneas horizontales de la rodilla hacia el tobillo y de la rodilla hacia la cadera. 7. Para obtener la distancia horizontal real que hay entre los puntos centrales de la rodilla y el tobillo y la distancia horizontal real entre los puntos centrales de la cadera y la rodilla medimos sobre las líneas horizontales correspondientes desde el punto de cruce de la línea vertical hasta el punto central de cada uno. 41 8. Ya que se han tomado las medidas de entre los puntos de manera horizontal y vertical procedemos a calcular la distancia horizontal proporcional correspondiente para cada punto de tobillo y cadera, utilizando una regla de 3. Para hacer el cálculo se multiplica la medida real horizontal por la medida proporcional vertical y el resultado se divide entre la medida real vertical. El procedimiento anterior se repite para cada uno de los puntos de cadera y tobillo. 9. Una vez obtenidas las medidas horizontales proporcionales se procede a hacer la corrección sobre la radiografía, para esto se señalan los puntos sobre la misma de la siguiente manera: 10. Una vez realizada la corrección se mide el ángulo en grados de varo o valgo con un goniómetro (Figura 13). Fig. 13. Eje mecánico de miembros inferiores con método tradicional (líneas verdes) y el nuevo método de medición que proponemos (líneas rojas), fotografía tomada del archivo de los ejes mecánicos de pacientes en estudio 42 De los 100 ejes mecánicos efectuados que fueron evaluados con el método tradicional y con el método de corrección que proponemos obtuvimos los siguientes resultados: para miembro pélvico derecho geno varo 59 vs. 47, geno valgo 36 vs. 28, miembros pélvicos alineados 5 vs. 25, para miembro pélvico izquierdo geno varo 56 vs.46, geno valgo 40 vs. 25 y alineados 4 vs. 29. Dichos resultados fueron sometidos al programa SPSS efectuándose la prueba estadística t de Student para muestras independientes obteniendo un valor de p de 0.001 (Cuadro 1). Con respecto a la variabilidad intraobservador es decir el valor de Kappa en las mediciones de ambos miembros pélvicos fue de 1.0, existiendo una alta correlación entre ellas. La variabilidad interobservador en la medición del miembro pélvico derecho, es decir el valor de Kappa fue de 0.979, y para el izquierdo de 0.898 existiendo una alta correlación en las mediciones.25,26 Cuadro 1. Comparación de los promedios y las desviaciones estándar de los ángulos entre los métodos en grados. Valores de los ángulos Método tradicional Método de Corrección P Varo miembro Pélvico derecho 21° ±16° (n = 59) 7° ± 6° (n = 47) 0.001 Varo miembro Pélvico izquierdo 22° ± 17° (n = 56) 8° ± 5° (n = 46) 0.001 Valgo miembro Pélvico derecho 21° ± 15° (n = 36) 8° ± 6° (n = 28) 0.001 Valgo miembro Pélvico izquierdo 16° ± 11° (n = 40) 6° ± 5° (n = 25) 0.001 (n = 5) (n = 4) (n = 25) (n = 29) Nota: MPD alineados MPI alineados 43 Conclusiones de los resultados de las mediciones del eje mecánico de miembro pélvico. Existen diferencias significativas entre los ángulos obtenidos con el método radiológico tradicional y el nuevo método de medición (“corrección”) que proponemos. Con nuestra propuesta observamos una corrección adecuada del error en la medición realizada con el método tradicional, mientras mayor sea el ángulo con el método tradicional mayor es la corrección con el nuevo método de corrección, ó sea, a mayor deformidad detectada con el primer método mayor es la corrección con el método propuesto. Con una adecuada capacitación para la utilización de esta propuesta de medición se puede obtener resultados más confiables, ya que se reduce el grado de magnificación.22 44 FUNDAMENTOS TEÓRICOS USADOS EN LA ELABORACIÓN DE LA PRUEBA DIAGNÓSTICA “SOFTWARE” PARA LA DETECCIÓN Y EVALUACIÓN CLÍNICA DE DEFORMIDADES EN RODILLAS Fundamentos. Para la creación del programa de cómputo (software) propuesto como prueba diagnóstica de apoyo para la detección y evaluación clínica de deformidades en rodillas, se empleo el lenguaje de programación Visual Basic 6.0, utilizando una computadora con las siguientes características: Procesador Intel Pentium lll de 650 MHz, 320 MB de Memoria del Sistema Total, Unidad de Disco Duro de 30.0 GB, pero la intención es que se pueda trabajar con una computadora de características menores, pensando en el acceso a mayor número de personas para su uso. Conceptos básicos. Ángulo. Se genera al hacer girar un eje alrededor de un punto fijo llamado polo, perteneciente al eje que rota. Los ángulos se miden en grados o radiantes. Vértice. Punto en el que las líneas que forman un ángulo se cortan. Bisectriz. Línea que pasa por el vértice de un ángulo y lo divide en dos partes iguales. Grado. Cada una de las 360 partes en que se divide la circunferencia y el círculo. Se requiere de un transportador, los transportadores pueden ser circulares o semicirculares. Al medir un ángulo es importante saber si éste es positivo o negativo. Se dice que un ángulo es positivo si la recta que genera se hace girar en sentido contrario a las manecillas del reloj y negativo si el giro es en el mismo sentido que las manecillas del reloj. Incertidumbre. Al tomar medidas es posible que exista cierto grado de incertidumbre. Los resultados de las mediciones en física o en ingeniería comúnmente se expresan por medio de una cantidad que refleja el factor de incertidumbre, por ejemplo, 23.5 centímetros ± 0.05 de centímetro, esto debe entenderse como la medida con que puede juzgarse la calidad del proceso de 45 medición. Es fácil determinar la incertidumbre de un instrumento de medición si se considera la mínima escala de medición y se divide entre dos, para así obtener el valor medio. En el ejemplo anterior, la mínima distancia que se puede medir es un milímetro, por tanto, la incertidumbre es de un milímetro dividido entre dos, es decir: Incertidumbre = 0.1 cm /2 = ± 0.05 cm. Hay que tener presente que al tomar varias mediciones de un mismo objeto conviene calcular el promedio aritmético de estas cantidades, el cual se obtiene al sumar las cantidades y dividir el resultado entre el número de sumandos. Este cociente revela el promedio de las mediciones tomadas. Sistema de referencia. Lugar geométrico sobre el plano de trabajo en el cual se propone un punto como origen de este sistema. Se trazan dos líneas perpendiculares (que formen 90° una con respecto de la otra); casi siempre una de ellas es horizontal y la otra vertical. Por lo general no importa la inclinación del sistema de referencia, lo que importa es que sea perpendicular; a estos sistemas se les llama cartesianos, a las distancias sobre el eje horizontal se les llama abscisas y a las distancias sobre el eje vertical se les llama ordenadas. Es necesario proponer alguna unidad de medida, preferentemente alguna unidad del sistema internacional, es decir, milímetros, centímetros o metros. Trazo. Son líneas y ejes que pasan de un punto a otro. Es necesario mencionar lo siguiente: a) Dado un punto, se puede trazar un número infinito de rectas que pasen por éste. b) Dados dos puntos, sólo se puede trazar una y sólo una recta que pase por estos puntos. c) Dados tres puntos, se puede hacer pasar una curva por ellos, como una circunferencia o una parábola. Al efectuar trazos sobre una radiografía u otro instrumento es importante utilizar un lápiz con punta afilada y dura para obtener una línea definida y delgada, ya que si se usa un lápiz tipo crayón, la línea trazada resultará muy gruesa, lo que afecta la medición de ángulos, pues el trazo con crayón mide por lo menos 2 o 3°. Dado que no sólo se efectúa un trazo en el estudio de una radiografía, se empiezan a 46 acumular errores en las mediciones (llamados errores sistemáticos) que son difíciles de evaluar y corregir.27 Instrumentos de medición. En el caso de la ortopedia, las reglas y transportadores que se utilizan son generalmente de plástico, el cual se deforma muy fácilmente con el calor debido al bajo punto de fusión que tiene este polímero.12 Hasta el momento no existen pruebas diagnósticas alternativas accesibles que nos permitan evaluar objetivamente las desviaciones a nivel de la rodilla, por lo que nos propusimos elaborar y presentar a la comunidad un instrumento que nos apoye para obtener estos diagnósticos de manera fidedigna. Es uno de los fundamentos principales para la creación de esté instrumento la utilización del plano cartesiano, el cual nos marca las coordenadas X – Y, necesarias para el trazo de vectores los cuales serán utilizados en la invención de este programa. Un vector bidimensional es una pareja ordenada de números (x, y), donde los números x, y son los componentes del vector (Figura 14). Fig.14. Coordenadas. Eje de las ordenadas (Y), eje de las abscisas (X). Este programa esta diseñado para el cálculo de ángulos; para efectuar éstos se usan vectores. El sistema trabaja sobre el cuarto cuadrante del plano cartesiano, 47 con una modificación, el sentido del eje “Y” se invierte ya que en la computadora el punto de origen se encuentra en la esquina superior izquierda del monitor, y el eje “Y” se incrementa hacia abajo y no hacia arriba como normalmente se usa en el plano cartesiano (Figura 15). Fig. 15. Coordenadas. Ejes de las ordenadas (Y), eje de las abscisas (X) Zona de trabajo a utilizar en el programa propuesto señalado con líneas discontinuas. Definición de los vectores. Los vectores tienen una magnitud, una dirección y un sentido, para poder ser comprendidos totalmente se representan por medio de una flecha ( ), donde la longitud de la recta representa la magnitud del vector, hacia donde apunta la flecha el sentido del vector y el ángulo que se forme con respecto a el eje horizontal, determinará la dirección que está directamente relacionada con el sentido. La nomenclatura de vectores se expresa con la letra mayúscula y una pequeña flecha encima.28 Procedimiento para el cálculo del ángulo. El procedimiento para el cálculo del ángulo en deformidades de rodilla en vista frontal es el siguiente: Sobre una imagen frontal de miembros pélvicos incluyendo cadera del paciente, se trazan 2 líneas tomando como base los puntos anatómicos de referencia (a 48 nivel del pliegue inguinal, trazando a la mitad del mismo una línea imaginaria, al centro de la rodilla y otra del centro de la rodilla al centro de la articulación del tobillo) (Figura 16). Fig. 16. Paciente femenino de 45 años de edad en la que se traza el primer vector y segundo vector. Tomado del archivo de pacientes en estudio, 2003. A partir de estas 2 líneas se forma una x; para que las líneas formen una x es necesario prolongarlas. La prolongación de las líneas se lleva a cabo utilizando el método de producto de un vector por un escalar. El cual se obtiene al multiplicar o dividir un vector por un escalar, multiplicar o dividir su magnitud sin cambiar la dirección, por lo tanto el nuevo vector es paralelo al vector original.28 Ejemplo: A 2A -2A B -2B 3B 49 O sea: A (2,3) 2 A (2·2,2·3) = (4,6) Supongamos que tenemos un vector A (2,3) y al multiplicarlo por un escalar (cualquier cantidad o valor) como 2. Tenemos entonces 2 A (2·2,2·3)= (4,6). Para ambos vectores (líneas). Una vez que se han prolongado las líneas y se ha formado la x, tomamos los vectores cuyo origen esta en el centro de la X. Para calcular el ángulo entre los dos vectores utilizamos la siguiente fórmula: = Cos-1 (A · B l A l l B l), como se puede apreciar, en la fórmula existen 2 operaciones con vectores, el producto punto A · B y la magnitud de un vector l A l l B l. (Figura17). Fig. 17. Paciente femenino de 45 años de edad en la que se miden los grados del ángulo. Tomado del archivo de pacientes en estudio, 2003. El producto escalar también recibe el nombre de Producto punto. Se simboliza A · B. Para su definición se debe tener en cuenta el concepto de proyección de un vector B dado que conforma entre sí un ángulo.28 50 Ejemplo: A B A B Donde A · B = (AxBx) + (AyBy) Ejemplo: A = (3,5) A · B = (3 ·2)+(5 · 8) = 6+40 = 46 B = (2.8) Para obtener la magnitud o norma de un vector se simboliza colocándolo entre barras así: I A I, se lee norma del vector A y se calcula: IAI = (Ax)2 + (Ay)2 Ejemplo: calcular la magnitud del vector C (6,4)27 ICI= Cx2 +Cy2 2 Y 2 ICI= (6) + (4) ICI= 36+16 ICI= 52 ICI= 7,2 Unidades 4 C 6 X Con base en este tipo de fundamentos se procedió a la creación del CÓDIGO FUENTE con el que posteriormente se dio origen al PROGRAMA EJECUTABLE. 51 El código fuente cuenta con dos partes fundamentales, una primera donde se introducen los datos del paciente y la segunda en la que se inserta la fotografía del mismo para efectuar las mediciones correspondientes en relación a la alineación de los miembros pélvicos la cual es guardada en el expediente correspondiente a cada paciente. El código fuente fue programado para que al introducir los datos de peso y talla nos proporcione el Índice de Quetelet o Índice de masa corporal (IMC) y de esta manera poder obtener la constitución física de cada paciente evaluado de acuerdo a los siguientes puntos de corte: muy bajo peso <18.5, bajo peso de 18.6 a 20.0, normal 20.1 a 25.0, sobrepeso 25.1 a 30.0, obesidad > 30.1.29 Y así asignar la tipología para lo cual utilizamos la nomenclatura de Sheldon y Stevens los cuales distinguen tres tipos corporales: endomórficos de baja estatura y obesidad, mesomórficos de físico pesado, atlético y ectomórficos altos delgados. 30 Para la elaboración del programa de cómputo en la parte esencial del mismo se tomo el criterio de Damian McCormack, quien considera alineados al medir el eje mecánico de los miembros pélvicos hasta 3° y considerando la presencia ya sea de genu valgo o genu varo un ángulo mayor a este.11,23 Para la aplicación de nuestra prueba diagnóstica (software) tuvimos que resolver primordialmente la localización clínica de los puntos de la manera más fiel posible para lo cual: Primeramente efectuamos pruebas apoyándonos de los rayos “X” para la identificación más fidedigna del centro de la cabeza femoral, la cual se encuentra a la mitad de una línea imaginaria que va de la espina iliaca anterosuperior a la sínfisis del pubis, 2 cm. abajo (Figuras 18 y 19).11,31 52 Fig. 18. Esquema que muestra como obtener radiográficamente el centro de la cabeza femoral. Clark (1973).31 Fig. 19. Placa radiográfica con rejilla metálica y tornillos para identificación del centro ce la cabeza femoral. Tomada del archivo de la investigación. 53 Una vez resuelta la proyección de la localización anatómica del centro de la cabeza femoral, los otros dos puntos fueron más sencillos de localizar sobre todo el centro de la articulación del tobillo, ya que por otra parte el centro de la articulación de la rodilla fue un tanto complicada por las diferentes morfologías encontradas en esta región. Ya contando con el programa de cómputo cada una de las fotografías de los pacientes que fueron archivadas fue sometida a medición para obtener los grados de desviación de cada miembro pélvico. Tomando en cada uno de ellos por tres ocasiones las mediciones y obteniendo el promedio de las mismas con la intención de que estas sean más confiables y reducir en lo más posible la variabilidad por el aspecto subjetivo del analizador. Se efectuaron pruebas del software para localizar los puntos anatómicos de referencia más apegados a lo real, pues son un aspecto fundamental y relevante del éxito del programa, para lo cual se efectuaron varias pruebas para identificar sobre todo el centro de la cabeza femoral, en donde hemos marcado con una moneda como lo mostramos en la siguiente figura el sitio de proyección de la misma (Figura 20). Fig.20. Punto de proyección del centro de la cabeza femoral. Clark (1973).31 54 PLANTEAMIENTO DEL PROBLEMA ¿Cuál es la sensibilidad y especificidad de la prueba diagnóstica para la detección y evaluación clínica de las deformidades en rodillas como genu valgum y genu varum? JUSTIFICACIÓN Con la intención de apoyar el quehacer médico y proporcionar otra alternativa diagnóstica para los pacientes, decidimos construir la presente prueba diagnóstica, la cual sea a la vez inocua, accesible y confiable para el diagnóstico de deformidades de rodillas dada la prevalencia de patologías que afectan esta zona anatómica y que en frecuentes ocasiones se manifiesta por desalineamiento de este segmento corporal como son el genu valgo y genu varo. Es necesario contar con un instrumento de apoyo tanto para diagnóstico como para seguimiento de los casos, ya que en frecuentes ocasiones son progresivas y con el tiempo estas deformidades traen importantes repercusiones en las personas que las padecen, en quienes merman su calidad de vida. Así mismo, es de nuestro interés proponer este instrumento para ayudar a la unificación en el criterio para establecimientos de los mismos, los cuales de manera sistematizada nos ayuden a establecer un diagnóstico de manera confiable, ya que tanto desde el punto de vista clínico como radiológico, encontramos diferentes criterios, los cuales lejos de aclarar y simplificar, esta diversidad nos resulta confusa. Confiamos que nuestra propuesta resulte más económica tanto para diagnóstico como para seguimiento en la evolución clínica de los pacientes, a la vez que sea más accesible para todo tipo de personas, sobre todo las que se encuentran en lugares más distantes a los centros hospitalarios de segundo nivel donde no cuentan con equipo de rayos X. 55 A la vez, consideramos que puede llegar a ser un excelente instrumento para escrutinio de dichas deformidades en los planteles de educación superior, por igual tendría utilidad en las empresas como auxiliar en las evaluaciones médicas de ingreso y periódicas. En pacientes adultos y adultos mayores sería de utilidad en su control y seguimiento de sus deformidades, para evitar en lo más posible llegar al tratamiento quirúrgico que muchos de estos pacientes requieren, con las repercusiones que este conlleva para el propio paciente, así como el importante incremento de costos para las instituciones. Consideramos que sería un importante recurso de apoyo para los médicos pasantes en servicio social, médicos generales y familiares quienes son el primer contacto con la población, los cuales de manera más temprana pudieran diagnosticar de manera más objetiva la deformidad, pudiendo efectuar una derivación al especialista de manera precoz. HIPÓTESIS La prueba diagnóstica propuesta es igualmente sensible y específica para el diagnóstico de las deformidades posturales de rodilla como genu valgum y genu varum y es más económica e inocua que los estudios radiológicos (estándar de oro). OBJETIVOS Objetivo general. Elaborar una prueba diagnóstica; programa de cómputo (software), para el diagnóstico clínico de deformidades posturales a nivel de rodillas genu valgum y genu varum y evaluar de dicha prueba su efectividad por medio de sensibilidad y especificidad.32,33,34 56 Objetivos específicos. *Elaborar un programa de cómputo (software), el cual contenga: Ficha de identificación al paciente, diagnóstico clínico de deformidades en rodillas genu valgum y genu varum, en el que se midan los grados de deformidad en cada una de ellas. *Programar en el software la obtención de los índices matemáticos corporales con relación a la complexión física de acuerdo a edad, sexo, peso, talla e IMC. *Obtener las mediciones en grados de los ángulos tanto con el estudio radiográfico “estándar de oro” (eje mecánico) como con la prueba diagnóstica propuesta. *Determinar la sensibilidad del programa de cómputo propuesto como prueba diagnóstica para las deformidades de alineación en rodilla en un plano frontal. *Evaluar la especificidad de la prueba diagnóstica para las deformidades citadas. *Determinar el valor predictivo positivo (VPP) del programa de cómputo propuesto como prueba diagnóstica. *Obtener el valor predictivo negativo (VPN) del programa de cómputo propuesto como prueba diagnóstica. *Obtener la exactitud de la prueba para cada punto de corte. *Calcular el índice de concordancia Kappa. *Obtener y graficar el coeficiente de correlación de Pearson. *Determinar la razón de probabilidad. *Construir curvas ROC para cada miembro pélvico y cada patología en estudio. MATERIAL Y METODOS DISEÑO: Prueba Diagnóstica.33,34,35,36,37,38 UNIVERSO DE TRABAJO. Pacientes de ambos sexos, adultos, derechohabientes de la Clínica del ISSSTE Colima, “Dr. Miguel Trejo Ochoa”, que acudieron a consulta al servicio de Traumatología y Ortopedia, cumplieron con los criterios de inclusión y aceptaron participar en el estudio. 57 TAMAÑO DE MUESTRA: Se sometió a 100 pacientes a la evaluación tanto radiológica como a la prueba diagnóstica que proponemos.31 DEFINICÓIN DE LAS UNIDADES DE OBSERVACIÓN: Criterios de inclusión. Pacientes adultos maduros y adultos mayores, de ambos sexos, que acudieron a consulta de Traumatología y Ortopedia del ISSSTE, con afecciones en rodillas tanto con deformidad como sin ella y que aceptaron participar en el estudio. Criterios de exclusión. Pacientes que presentaron patologías subyacentes que no permitían una adecuada evaluación clínica o radiológica o que presentaron alguna discapacidad como: parálisis cerebral, paraplejía, amputación de miembros inferiores. Criterios de eliminación. Pacientes que no se sometieron a las valoraciones clínicas y radiológicas solicitadas, pacientes que retiraron su consentimiento ó aquellos cuyas hojas de registro estuvieron incompletas. VARIABLES: Variable Independiente: Ángulo en grados obtenido en la placa radiográfica “eje mecánico” (estándar de oro), con el método de corrección. (Figura 13). Definición conceptual. Se denomina eje mecánico a la línea imaginaria que une las tres articulaciones del miembro pélvico, partiendo del centro de la cabeza femoral, hasta el centro de la articulación del tobillo, en condiciones normales el centro de la rodilla, debe quedar inscrito en dicho eje mecánico, el eje mecánico forma con la vertical un ángulo hasta de 3° como normal.11,22,23,38 58 Definición operativa. En una placa radiográfica en proyección anteroposterior, que comprende tres articulaciones cadera, rodilla y tobillo, se trazan dos líneas: una que va del centro de la cabeza femoral al centro de la rodilla y otra del centro de la rodilla al centro de la articulación del tobillo, el ángulo que se forma como resultante de la intersección de estas líneas es normal hasta de 3° ya sea en un sentido medial o lateralmente. Indicador de cada una de las variables. Grados de ángulo obtenido en el estudio radiológico “eje mecánico”. Un ángulo ≤ 3° se considera miembro pélvico alineado, ≥ 4° presencia de varo o valgo. Clasificación de la variable por su naturaleza y escala de medición. Cuantitativa, de razón. Variable Dependiente: Ángulos en grados obtenidos con la prueba diagnóstica propuesta (Software) (Figura 21) Definición conceptual. Ángulos que se obtienen al utilizar el programa de cómputo diseñado como prueba diagnóstica, al señalar en una fotografía digital los puntos anatómicos correspondientes a la superficie corporal de la proyección del centro de la cabeza femoral, centro de la articulación de la rodilla y centro de la articulación tibioastragalina a nivel del tobillo. Definición operativa. Ángulo que se obtiene al señalar en una fotografía digital los puntos anatómicos correspondientes a la proyección del centro de la cabeza femoral, centro de la articulación de la rodilla y centro de la articulación a nivel del tobillo. Indicador de cada una de las variables. Grados de ángulos mecánicos a través de prueba diagnóstica propuesta. Un ángulo ≤ 3° se considera miembro pélvico alineado, ≥ 4° presencia de varo o valgo. 59 Clasificación de la variable por su naturaleza y escala de medición. Cuantitativa, de razón. Operalización de variables VARIABLE NATURALEZA NIVEL DE INTERRELACIÓN MEDICIÓN UNIDAD DE ANÁLISIS MEDIDA o ESTADÍSTICO INDICADOR Ángulo en Cuantitativa Razón grados obtenido eje por mecánico (estándar oro) de Variable MP alineados Sensibilidad independiente ≤ 3° Especificidad Genu varo VPP ≥ 4° VPN Genu valgo Kappa ≥ 4° para evaluación de genu varo y genu valgo Ángulo en Cuantitativa Razón Variable dependiente MP alineados Sensibilidad grados ≤ 3° Especificidad obtenido por la Genu varo VPP prueba ≥ 4° VPN diagnostica Genu valgo Kappa que ≥ 4° proponemos para evaluación de genu varo y genu valgo 60 DESCRIPCIÓN DEL SOFTWARE PROPUESTO CREADO PARA LA EVALUACIÓN DE DEFORMIDADES DE RODILLAS * Fig. 21. Portada del software PRESENTACIÓN El presente es un software desarrollado al interior de la Institución, el cual surge como iniciativa de uno de sus docentes médico quién encontró apoyo con otro maestro de la Facultad de Telemática de está noble Institución, la propuesta fue sometida a evaluación por docentes de posgrado quienes dieron su aprobación a dicho proyecto, por tal motivo se integro un equipo de trabajo siendo apoyados por personal médico ajeno a esta Institución pero comprometidos con el bienestar de los pacientes, creándose este instrumento y enriqueciéndose con todas las valiosas aportaciones, de cada uno de los involucrados en dicho proyecto, el cual hoy les presentamos. Esperamos que por medio de este recurso el personal médico cuente con un apoyo más para las evaluaciones clínicas de desviaciones de las rodillas de sus pacientes. * Derechos de autor en trámite. 61 GUÍA PARA LA UTILIZACIÓN DEL SOFTWARE ACCESO AL SISTEMA El presente manual considera en forma rápida y sencilla la manera de operar del mismo. Pasos a seguir: Encienda el equipo de cómputo. Dentro del escritorio (pantalla principal) elija el icono de Posturología. Haga doble clic o presione <Enter> De no encontrarlo realice con el mouse los siguientes clics: Menú inicio Programas y por último Posturología REQUERIMIENTOS DE OPERACIÓN Cada máquina en la que se va a instalar el programa, cuente con lo siguiente: Equipo de cómputo Pentium II o superior 300 Mb disponibles en disco duro 64 Mb en RAM Unidad de disco compacto Sistema operativo WINDOWS 95 o superior. Software para descargar imágenes de cámara digital INSTALACIÓN DE CÁMARA FOTOGRÁFICA Siga las instrucciones del manual de usuarios de la cámara digital. SELECCIÓN DE IMPRESORA Toda impresión que se haga a través del sistema, se hará sobre la impresora que tenga predeterminada en Windows. Cómo establecer la impresora predeterminada: 1. En el menú Inicio de Windows, señale Configuración y, haga clic en Impresoras. 62 2. Haga clic con el botón secundario del mouse en el icono de la impresora que desee utilizar como impresora predeterminada y, haga clic en Configuración como predeterminada en el menú contextual. Si hay una marca de verificación cerca del comando, la impresora ya está definida como impresora predeterminada. USUARIOS Los médicos usuarios son responsables del contenido médico de los registros, en ellos cae la responsabilidad de mantener la confidencialidad de los datos de sus pacientes. COMO DESPLAZARSE POR LOS MENÚS Las opciones se muestran a manera de pestañas, las cuales permiten el acceso a la ejecución de un proceso. El usuario podrá desplazarse directamente con el mouse. CONSULTAS DE LOS DATOS DE LOS PACIENTES Por medio del nombre o del número de registro que se le asignó a cada paciente se pueden consultar sus datos. MODIFICACIONES DE LOS DATOS DE LOS PACIENTES Si desea hacer modificaciones en los datos de un paciente, en la primer pantalla aparece disponible un icono de modificar para que pueda cambiar uno o más datos. Para efectuar los cambios deseados, haga clic en guardar para actualizar la base de datos o haga clic en cancelar, para no realizar cambio alguno. INFORMACIÓN REQUERIDA DE CADA PACIENTE Al capturar y darle guardar quedaran los registros con las fechas que usted vaya ingresando en el programa, al igual cuando usted efectúe las mediciones de las fotografías de los pacientes quedaran guardados con la fecha en que efectuó dicha medición. 63 OPCIONES DE BÚSQUEDA En esta opción el usuario podrá hacer búsquedas de los pacientes de manera directa por medio del expediente o el nombre de la persona. El usuario debe seleccionar la opción por la cual buscará al paciente, si selecciona la opción de expediente debe introducir tal cual el número del expediente. Si selecciona la opción de nombre; bastará con introducir el nombre o el apellido del paciente. Si el sistema encuentra alguna incidencia en la búsqueda; mostrará los nombres de los pacientes en la parte inferior de la ventana; Nota: Los datos que a continuación se muestran son ficticios, con el propósito de mantener en anonimato a los pacientes participantes. 64 Ya que se haya ubicado al paciente al cual deseamos consultarle su expediente bastará con dar doble clic sobre el nombre. PROCEDIMIENTO PARA CAPTURA DE REGISTROS Y EVALUACIONES CLÍNICAS Una vez que el usuario tiene acceso al programa aparecen en la primera pantalla en su parte superior diferentes botones, para poder realizar diferentes funciones con respecto al registro de los pacientes, estos botones son: Nuevo. Modificar (este icono nos permite hacer modificaciones de lo registrado anteriormente en el caso particular del paciente en donde estamos accesando, útil para hacer correcciones o para agregar registros subsecuentes. Grabar. Cancelar (útil cuando no deseamos guardar lo anotado o evaluado de ese paciente) y Cerrar. Este programa consta de dos apartados fundamentales: a) Primer apartado, comprende desde la página principal así como las 3 páginas siguientes útiles para el registro de los datos del interrogatorio de cada paciente, para acceder a cada una de estas se tiene acceso al señalar con el mouse y dar un clic en las 65 diferentes pestañas. b) Segundo apartado comprende la evaluación del paciente a través de la fotografía. En la primer página o página principal inicia el registro, esta contiene datos generales del paciente. Se captura la fecha de consulta, no. de expediente y de registro. Ficha de identificación del paciente como: teléfono, localidad, domicilio, nombre, edad, fecha de nacimiento, sexo, estado civil y ocupación, como podemos apreciar en la siguiente figura. 66 En la segunda hoja se capturan antecedentes de fracturas, sí las hubo se captura la región anatómica afectada, si requirió aparato ortésico, si requirió tratamiento quirúrgico. Antecedentes de traumatismos en columna, gonalgia, gonartrosis, en la cejilla de antecedentes existe un espacio para anotar datos relevantes para el manejo del paciente. Así como si presenta Hallux valgus, en ambos pies o en uno de ellos, si el paciente no presenta el dato que se solicita se deja en blanco dicho espacio dándose por entendido que el paciente no lo presenta; ver siguiente figura: 67 En la tercera hoja se registran datos de exploración clínica, así como datos del inicio del padecimiento actual. Peso y talla, con estos dos datos el programa nos proporciona el índice de masa corporal y su correspondiente constitución física; capturando el usuario el somatotipo, registro de asimetría o descenso de hombros, simetría o asimetría del triángulo del talle, presencia de cifosis dorsal, presencia de postura lordótica lumbar y de abdomen prominente, ver siguiente figura: 68 En la cuarta hoja continuamos registrando más datos de la exploración clínica como presencia o ausencia de genu varum o la presencia del mismo en uno de los miembros pélvicos, y así para genu valgum, genu recurvatum, pliegues poplíteos simétricos o descenso de uno de los dos. Resultados de nuestra observación de plantoscopia para ambos pies, pie normal, cavo o plano, tipo de calzado que más frecuentemente usa y si está sintomático o no, ver siguiente figura: 69 En el segundo apartado que corresponde a la quinta página se encuentra el acceso a la Evaluación del paciente, en la cual aparecen tres componentes, uno de ellos es Mostrar el cual solo es de utilidad cuando ya se ha guardado previamente la fotografía con las mediciones del paciente y este funciona seleccionando con el mouse la fecha que aparece en el recuadro misma con la que se guardo cuando se efectuaron las mediciones. Un segundo componente el cual es propiamente para Evaluar con el cual al accionarlo nos permite entrar a una sexta página, ver siguiente figura. 70 En esta sexta página encontramos las siguientes opciones en la parte superior izquierda: Cargar, Editar y Marcar, así como la de Rotar la fotografía, Reducir de tamaño, Seleccionar y Cortar. Una vez que hemos efectuado las tres mediciones correspondientes en cada miembro pélvico nos da de cada uno de ellos el ángulo, su promedio y su desviación estándar. En la parte inferior izquierda se encuentran las opciones de Limpiar Valores: útil cuando cometemos un error en la medición o en el señalamiento de los puntos para efectuar las lecturas, una opción más de Limpiar la cual se utiliza una vez que hemos hecho los señalamientos en cada miembro pélvico, para poder a tener acceso a hacer una segunda y una tercera medición. Y finalmente la opción guardar con la cual queda esa lectura guardada en la página previa y en la cual podemos posteriormente observar los resultados cuando le demos la indicación mostrar guardándose dicha fotografía y sus resultados con la fecha del día de la evaluación. Finalmente se encuentra un tercer componente que es un espacio para hacer las anotaciones pertinentes con respecto a: Observaciones. 71 Una vez que estamos en esta página de evaluación, se da un clic en la opción Cargar (jalando el programa la fotografía del sitio (archivo) donde previamente se ha guardado). Posteriormente se da Editar para poder manipular la fotografía, activándose los iconos de: Rotar, Minimizar para ajustar la fotografía a la pantalla de lectura. Seleccionar la parte en estudio y Recortar, mismos que se encuentran en la parte superior izquierda de la pantalla. Con botón izquierdo se selecciona. Posteriormente se procede a Marcar los sitios para que el programa haga las lecturas. Indicando en primer lugar Evaluar Miembro Pélvico (derecho) y efectuando los señalamientos anatómicos de la manera más precisa posible. Dando el primer clic en espina iliaca anterosuperior (EIAS) y el segundo clic en sínfisis del pubis. El software nos señalará el punto medio en la línea que se trazara de color azul (que corresponde aproximadamente a la proyección del centro de la cabeza femoral) ver la siguiente figura. 72 El siguiente clic se da en el centro de la rodilla como se muestra en la siguiente figura y el programa trazara una línea de color verde que va del centro de la línea previa que corresponde aproximadamente a la proyección del centro de la cabeza femoral al centro de la rodilla. 73 Posteriormente se da un clic en el centro de la articulación del tobillo y el programa trazara una línea de color rojo la cual va a cruzarse con la línea previa de color verde que va del centro de la cabeza femoral al centro de la rodilla y nos dará automáticamente los grados del ángulo, así como su interpretación (normal, varo, valgo, alineado), su promedio y su respectiva desviación estándar. 74 Posteriormente sin limpiar los registros antes descritos, accionamos Evaluar Miembro Pélvico Izquierdo y hacemos lo propio, obteniendo las mediciones respectivas, siguiendo cada paso de la misma manera como se describió para el miembro pélvico derecho, primeramente dando el clic en EIAS izquierda y sínfisis del pubis, como se muestra en la siguiente figura. 75 El siguiente clic se da en el centro de la rodilla como se muestra en la siguiente figura y el programa trazara una línea de color verde que va del centro de la línea previa que corresponde aproximadamente a la proyección del centro de la cabeza femoral al centro de la rodilla. 76 Posteriormente se da un clic en el centro de la articulación del tobillo y el programa trazara una línea de color rojo la cual va a cruzarse con la línea previa de color verde que va del centro de la cabeza femoral al centro de la rodilla y nos dará automáticamente los grados del ángulo, así como su interpretación (normal, varo ó valgo), su promedio y su respectiva desviación estándar. 77 Es recomendable hacer este procedimiento por 3 ocasiones con el propósito de tener una medición lo más cercano a lo real. Para lo cual cada vez que se haga lo descrito anteriormente se le da limpiar para volver a marcar conservándose la lectura previa y así al final de las tres lecturas tendremos el promedio de las mismas. Recuerde seleccionar el miembro pélvico que va a evaluar para que pueda marcar, de lo contrario no le permitirá el programa hacer el marcado, es muy conveniente que todos estos pasos los haga sistemáticamente para evitar en lo más posible errores en la medición. Si ya efectuó la primera medición puede dejar señalado el miembro pélvico izquierdo e iniciar esa segunda medición sistemáticamente como ya se ha descrito en ese lado, como se muestra en la siguiente figura. 78 Y así sucesivamente como lo muestran todas las siguientes figuras. 79 Si por algún motivo se equivoca en el marcado o señalamiento en la fotografía de un clic en limpiar valor y vuelva a señalar. 80 Para guardar la fotografía con sus respectivas mediciones de en guardar, cierre la ventana y en la página que aparecerá déle grabar. Si desea ver los resultados de las mediciones señale la fecha de la fotografía y déle mostrar. 81 IMPRESIÓN DE RESULTADOS DE EVALUACIONES Este proceso es útil para impresión de la imagen fotográfica con los resultados de las mediciones, lo cual permite en un momento dado contar con una imagen y datos los cuales se pueden comparar para valorar la evolución del paciente. Si desea imprimir el reporte, haga clic en la opción Imprimir, para lo cual previamente deberá estar lista la impresora. Con esta prueba diagnóstica es posible que el médico tratante tenga el expediente de cada paciente, con el cual puede dar seguimiento a la evolución de los pacientes ya que puede ir guardando la imagen con las mediciones correspondientes de los mismos. Aquí se muestran dos casos provenientes del archivo de pacientes en estudio postoperados de prótesis total de rodilla derecha: Antes de la cirugía Después de la cirugía Paciente masculino de 51 años de edad Fecha 26 feb. 03. Fecha 8 sep. 03. MPD 6.06° Valgo MPD 1.38° Valgo normal MPI 4.20° Varo MPI 4.96° Varo 82 Antes de la cirugía Después de la cirugía Paciente femenino de 71 años de edad Fecha 12 mar.03. Fecha 4 feb. 04. MPD 18.04° Valgo MPD 1.68° Varo normal MPI MPI 7.47° Valgo 1.30° Valgo 83 ANÁLISIS ESTADÍSTICO. Se determinaron los índices para cada una de las variables en estudio, (genu varum y genu valgum) considerándose como normal un ángulo de hasta 3 grados en el alineamiento de los miembros pélvicos (derecho e izquierdo). Para evaluar la validez de la prueba, se determinó la sensibilidad y especificidad de la prueba diagnóstica para cada una de las deformidades posturales en estudio y para cada miembro pélvico, utilizándose las siguientes formulas: s = VP / VP + FN, e = VN / VN +FP. Para evaluar la seguridad de la prueba diagnostica, se determinó el valor predictivo positivo y valor predictivo negativo de la prueba, para cada una de las deformidades posturales en estudio y para cada miembro pélvico, aplicando las siguientes formulas: VPP = VP / VP + FP, VPN = VN / FN + VN. Se determinaron las razones de probabilidad positiva y negativa (Razón de verosimilitudes o Coeficiente de Probabilidades) para cada una de las deformidades en estudio y en cada uno de los miembros pélvicos (derecho e izquierdo), utilizando las siguientes formulas: RPP = S / 1- Especificidad, RPN = 1-S / Especificidad. Se obtuvo la exactitud de la prueba para cada una de las deformidades en estudio y para cada miembro pélvico, utilizando la siguiente formula: Exactitud = VP + VN / Total. Se obtuvo la variabilidad intraobservador e interobservador tanto del estándar de oro como con la prueba diagnóstica propuesta con el índice de concordancia Kappa.25,26,33,34,35,36,39,40,41 Se obtuvo el coeficiente de correlación de Pearson (asociación lineal entre dos variables. 84 El manejo estadístico para todos los estadísticos antes mencionados se efectuó de manera manual, utilizando el programa EXCEL y el programa estadístico SPSS versión 10.0, así como el software creado por el Dr. Mario Enrique Rendón-Macias 2003. CONSIDERACIONES ÉTICAS. De acuerdo a la Declaración de Helsinki, Finlandia (Junio 1964), enmendada en 52° Asamblea General en Edimburgo, Escocia, Octubre 2000.42 y del Reglamento de la Ley General de Salud en Materia de Investigación para la salud, 1988. Título segundo. Capítulo l y de acuerdo al artículo 17 la presente investigación se clasifica en la categoría lll, investigación con riesgo mayor que el mínimo por la exposición a los rayos X. En conformidad con el artículo 16, se protegió la privacidad de los sujetos de investigación; atendiendo al artículo 20, se solicitó consentimiento informado de los pacientes43 (Anexo No. 4) Este proyecto fue aprobado por la Comisión de Bioética y Bioseguridad del Centro Universitario de Investigaciones Biomédicas y la Facultad de Medicina de la Universidad de Colima, con registro 1/2003, el día 30 de enero de 2003 (Anexo No. 1). Así mismo fue solicitado (Anexo No.2) y autorizado por la Dirección, Subdirección Médica y Departamento de Enseñanza del Instituto de Seguridad y Servicios Sociales para los Trabajadores del Estado Clínica Hospital “Dr. Miguel Trejo Ochoa” con oficio No. CMTO/032/03, el día enero 20 de 2003. (Anexos No. 3). 85 DESCRIPCIÓN DEL ESTUDIO: Gestión y planeación. Una vez que se aprobó el anteproyecto por los asesores y comité de admisión al Doctorado en Ciencias Médicas de la Universidad de Colima, se efectuaron las gestiones necesarias para poder contar con el apoyo del personal de Traumatología y Ortopedia, solicitando la aprobación por la dirección y departamento de enseñanza de la Clínica Hospital del ISSSTE de la Ciudad de Colima. Se trabajo con el programa de cómputo para el diagnóstico de deformidades posturales en rodillas, obteniéndose los grados de sus ángulos, se utilizó una computadora Compaq Presario con procesador Intel Pentium lll de 650 MHz, 320 MB de Memoria del Sistema Total, Unidad de Disco Duro de 30.0 GB, a la vez que se trabajo en la elaboración de los formatos para capturar los datos de los participantes para integrar los expedientes de los mismos (Anexos No. 5 y 6). Fase de ejecución, evaluación clínica y radiológica. Una vez hecho lo anterior se asistió un día por semana con el Médico Especialista para invitar a los pacientes a participar en el estudio, atendiéndose a 109 pacientes, solo sometiéndose a ambas pruebas a 100 sujetos de ambos sexos que cumplieron los criterios de selección, siendo estos adultos con afecciones de rodilla, a quienes se les explicó en que consistiría su participación, riesgos y beneficios de la misma, una vez hecho lo anterior se les solicitó firmar la carta de consentimiento informado. Estas personas fueron evaluadas clínicamente por el especialista del servicio de Traumatología y Ortopedia de la Clínica del ISSSTE, quien efectuó la evaluación clínica correspondiente, solicitándoles el eje mecánico de miembros pélvicos de pie y sin calzado. Se enviaron los participantes al gabinete de radiología en donde les efectuaron sus estudios radiológicos de manera sistematizada, tomándoseles su eje mecánico de miembros pélvicos, el cual fue valorado tanto por el médico radiólogo como por el traumatólogo. Se trabajo de manera coordinada con el responsable de la investigación para la correspondiente evaluación clínica y toma de fotografías, para lo cual los pacientes vestirán con ropa interior, con la intención de tener lo más visible su alineación corporal y poder marcar los puntos 86 anatómicos de referencia: espina iliaca antero-superior, punto medio de línea imaginaria de espina iliaca a sínfisis de pubis, centro del polo inferior de la rótula y parte media de la articulación del tobillo. Para lo toma de las fotografías se colocó como fondo una pantalla color azul, se estandarizo la distancia para la toma de las fotografías a 1.5 mts entre la cámara y el sujeto en observación con el fin de evitar en lo más posible la distorsión para lo cual se tomo la experiencia de un estudio previo en relación a la toma de fotografías (Figura 22).44 se tomaron las fotografías de los participantes con una cámara digital marca Kodak DX 3600 compatible, la cual se apoyó en un tripie movible marca Vanta y se tomaron las fotografías de cada participante en las siguientes proyecciones frontal, lateral, dorsal, con el fin de posteriormente someterlas al procesamiento matemático para establecer los índices de desviación de cada una de las deformidades corporales en estudio genu varo y genu valgum. Fig. 22. Equipo utilizado para la estandarización de la distancia para la toma de fotografías, tomado de Míreles (2002).44 87 Cabe mencionar que durante las evaluaciones clínicas y radiológicas al estar evaluando la prueba diagnóstica propuesta se identificó un error en las mediciones del eje mecánico de miembro pélvico (estándar de oro). Este hallazgo accidental (serendipia). Nos obligo a resolver esta problemática de la prueba de oro. Se observó una magnificación de los grados de los ángulos al momento de su lectura. Dada la no unificación de un criterio radiológico nosotros decidimos utilizar el método de Herrera, método radiológico más utilizado en la práctica médica en México, aplicado desde hace aproximadamente 30 años.11 En una placa de 14 x 17” con tres tomas en la misma radiografía, en la cual estamos acortando la distancia entre rodillas y caderas aumentando con ello en forma muy importante el ángulo obtenido, produciendo así una distorsión en el tamaño del mismo o magnificación, según lo observamos en los pacientes estudiados, dando una variante muy importante que puede inducir a error al cirujano en la realización de osteotomía valguizante o varizante o la colocación de una prótesis en rodilla, al no tener las mediciones reales de los segmentos anatómicos. Por tal motivo con el propósito de disminuir en lo más posible el efecto de magnificación en la medición de los grados se propuso un nuevo método para la medición de los desejes de los miembros pélvicos con el doble propósito de contar con un estándar de oro más confiable, dedicando un importante tiempo de nuestra investigación a encontrar la solución más confiable, posterior a varias propuestas e identificar errores en las mismas, se encontró una propuesta la cual fue sometida a evaluación, para lo cual se tomaron 100 ejes mecánicos de pacientes de ambos sexos 61 mujeres y 39 hombres, con y sin deformidades de rodillas. Siendo sometidos a evaluación los ejes mecánicos con ambos métodos el tradicional de Herrera y el nuevo método de corrección que propusimos. Los ejes mecánicos fueron tomados por el mismo técnico radiólogo a quien se le instruyó para que cuidase los criterios de estandarización al momento de la toma del eje mecánico de cada paciente, dichos estudios se tomaron en una placa de 14 x 17 pulgadas dividida en tres campos iguales, en sentido longitudinal en el mayor número de pacientes o transversal, según el paciente (si es muy acentuado el valgo o varo, se coloca en sentido transversal para que no se salga de la placa). 88 Siendo nuestra propuesta para la toma de la radiografía utilizar una regla de madera con marcas metálicas cada cm. y la numeración a cada 10 cm. También con marcas metálicas, para que se impresionen en la radiografía y éstas nos sirvan de referencia para la posterior corrección de acuerdo a cada paciente disminuyendo así la magnificación.45 Las placas radiográficas fueron evaluadas con ambos métodos por el mismo radiólogo a quien se le pedía que registrase los datos en una hoja de registro para posteriormente volverse a evaluar la placa con ambos métodos. Procesamiento de la información. Se sometieron los resultados obtenidos a manejo y análisis estadístico para valorar la efectividad de dicha prueba para el diagnóstico de genu varo y genu valgum. Se efectuó la contrastación de nuestra prueba diagnóstica con la prueba de oro. Comparando los resultados obtenidos de las valoraciones fotográficas efectuadas con la prueba propuesta, con las valoraciones radiológicas correspondientes “eje mecánico” de miembros inferiores (estándar de oro). Empleando el programa estadístico SPSS versión 10.0, EXCEL y un programa elaborado por Rendón Macias.35 89 RESULTADOS Los pacientes se evaluaron tanto con el estándar de oro, como con la prueba diagnóstica “software”, el rango de edad de los participantes fue de 20 a 84 años, en quienes se obtuvieron los siguientes resultados: Con el eje mecánico en miembro pélvico derecho se encontraron 47 casos de varo, 28 de valgo y 25 alineados, en el miembro pélvico izquierdo fueron detectados 46 casos de varo, 25 de valgo y 29 alineados. Con la prueba diagnóstica “software” en miembro pélvico derecho se identificaron 45 pacientes con varo, 20 con valgo y 35 alineados, en miembro pélvico izquierdo varo 44, 29 valgos y 27 alineados. En relación al sexo, de un total de 62 mujeres y 38 hombres que fueron evaluados con la prueba diagnóstica “software” se detectaron por cada miembro pélvico el siguiente número de casos, en el sexo femenino en el miembro pélvico derecho: 16 casos de varo, 18 valgos y 28 alineados, en miembro pélvico izquierdo, respectivamente 17, 26 y 19; en el sexo masculino en el miembro pélvico derecho: 29 casos de varo, 2 de valgo y 7 alineados, en miembro pélvico izquierdo 27, 3 y 8 casos respectivamente (Cuadro 2). Cuadro 2. Tipo de deformidad por miembro pélvico y por sexo n mujeres 62, n hombres 38 Sexo Varo Valgo Alineado Totales Femenino MPD 16 18 28 62 Masculino MPD 29 2 7 38 Femenino MPI 17 26 19 62 Masculino MPI 27 3 8 38 Con el software también obtuvimos la constitución física de los pacientes participantes en quienes se encontró la siguiente relación: En miembro pélvico derecho de acuerdo a constitución física. Geno varo en 1 paciente con bajo peso, 4 con peso normal, 23 con sobrepeso, 14 con obesidad de primer grado, y 3 con obesidad de tercer grado. Geno valgo en 7 pacientes con 90 sobrepeso, 8 con obesidad de primer grado, 3 con obesidad de segundo grado y 2 con obesidad tercer grado. En miembro pélvico izquierdo y constitución física se encontró. Geno varo en 1 caso con bajo peso, 4 peso normal, 23 con sobrepeso, 12 con obesidad de primer grado, 2 con obesidad de segundo grado y 2 con obesidad de tercer grado. Geno valgo en 12 con sobrepeso, 13 con obesidad de primer grado, 2 con obesidad de segundo grado y 2 con obesidad de tercer grado. Se encontraron los miembros pélvicos derechos alineados en: 1 paciente con peso normal, 13 con sobrepeso, 16 con obesidad de primer grado, 3 con obesidad de segundo grado y 2 con obesidad de tercer grado. En miembro pélvico izquierdo un caso con peso normal, 8 con sobrepeso, 13 con obesidad de primer grado y 5 con obesidad de segundo grado (Figuras 23 y 24). Fig. 23. Tipo de deformidad en miembro pélvico derecho en relación a constitución física identificada con la prueba diagnóstica 25 23 20 No. de pacientes 16 14 15 13 10 8 7 4 5 3 3 1 2 3 1 2 0 varo valgo alineados tipo constitucional Bajo peso tipo constitucional Normal tipo constitucional Sobrepeso tipo constitucional Obesidad 1° tipo constitucional Obesidad 2° tipo constitucional Obesidad 3° 91 Fig. 24. Tipo de deformidad en miembro pélvico izquierdo en relación a constitución física identificada con la prueba diagnóstica 23 No. de pacientes 25 20 15 12 12 13 13 8 10 5 4 5 2 2 1 2 2 1 0 varo valgo alineados tipo constitucional Bajo peso tipo constitucional Normal tipo constitucional Sobrepeso tipo constitucional Obesidad 1° tipo constitucional Obesidad 2° tipo constitucional Obesidad 3° Se llamó anormalidad del eje mecánico cuando el ángulo de cada uno de los miembros pélvicos fue mayor de 3 grados, por lo tanto se tomo el punto de corte de 3 como normal y 4 como genu varum o genu valgum, estando distribuidos de la siguiente manera (Cuadro 3). Cuadro 3. Distribución de casos por grados de desviación. Grados Miembro pélvico derecho Miembro pélvico izquierdo Varo Valgo Varo Valgo 4° 38 22 38 23 5° 30 20 35 16 6° 24 15 29 12 7° 20 12 21 11 8° 14 9 13 8 Siendo la sensibilidad de la prueba diagnóstica propuesta “software” para genu varum en rodilla derecha con punto de corte de 4° de 84.4, la especificidad de 87.3; para rodilla izquierda sensibilidad de 86.4, especificidad 87.5. La sensibilidad 92 de la prueba para genu valgum en rodilla derecha fue de 78.6, especificidad 98.6, para rodilla izquierda sensibilidad de 88.5, especificidad 95.9 (Cuadro 4 y 5). Cuadro 4. Sensibilidad y especificidad de la prueba diagnóstica “software” para cada una de las deformidades en estudio en miembro pélvico derecho. Punto de corte Miembro pélvico derecho 4° 5° 6° 7° 8° Sensibilidad VARO VALGO Especificidad VARO VALGO 84.4 76.9 80.0 78.6 83.3 75.0 87.3 86.9 85.7 98.6 97.4 97.5 74.1 70.0 63.2 52.9 90.4 95.0 98.8 97.6 Con respecto a MPD podemos observar para varo, la mayor sensibilidad en los puntos de corte de 4, 6 y 5° comprendiendo desde 76.9 hasta 84.4 siendo inferior la sensibilidad en los puntos de corte de 7 y 8° siendo estos de 70 a 74.1, por igual podemos observar para valgo la mayor sensibilidad en los puntos de corte de 5, 4 y 6° con valores de 75 a 83.3, presentando una sensibilidad menor en los puntos de corte de 7 y 8° de 52.9 a 63.2. En relación a la especificidad tanto para varo como para valgo observamos valores elevados ya que todos se encuentran por arriba de 85.7 llegando a ser hasta de 98.8. Lo que significa que puede detectar significativamente los pacientes que no tienen las deformidades en estudio. Cuadro 5. Sensibilidad y especificidad de la prueba diagnóstica “software” para cada una de las deformidades en estudio en miembro pélvico izquierdo. Punto de corte Miembro pélvico izquierdo 4° 5° 6° 7° 8° Sensibilidad VARO VALGO 86.4 94.6 87.9 67.7 52.0 88.5 84.2 63.2 61.1 47.1 Especificidad VARO VALGO 87.5 88.9 89.6 89.9 88.0 95.9 95.1 96.3 96.3 96.4 93 Para MPI podemos observar para varo, la mayor sensibilidad en los puntos de corte de 5, 6 y 4° comprendiendo desde 86.4 hasta 94.6 siendo inferior la sensibilidad en los puntos de corte de 7 y 8° siendo estos de 52 a 67.7; por igual podemos observar para valgo la mayor sensibilidad en los puntos de corte de 4, 5 y 6° con valores de 63.2 a 88.5, presentando una sensibilidad menor en los puntos de corte de 7 y 8° de 47.1 a 61.1. En relación a la especificidad tanto para varo como para valgo observamos valores elevados ya que todos se encuentran por arriba de 87.5 llegando a ser hasta de 96.4. Lo que significa que puede detectar importantemente los pacientes que no tienen las deformidades. Los valores predictivo positivo y negativo de la prueba diagnostica propuesta “software” para el mismo punto de corte fueron para genu varum en rodilla derecha de 84.4 y 87.3, en rodilla izquierda fueron de 84.4 y 89.1; para genu valgum en rodilla derecha los valores predictivos positivo y negativo fueron 95.7 y 92.2, en rodilla izquierda 88.5 y 95.9 (Cuadro 6 y 7). Cuadro 6. Valor predictivo positivo y valor predictivo negativo de la prueba diagnóstica “software” para cada una de las deformidades en estudio en miembro pélvico derecho. Punto de corte Miembro pélvico derecho 4° 5° 6° 7° 8° Valor predictivo positivo VARO VALGO 84.4 78.9 70.6 74.1 77.8 95.7 90.4 88.2 92.3 81.8 Valor predictivo negativo VARO VALGO 87.3 85.5 90.9 90.4 92.7 92.2 94.9 94.0 92.0 91.0 Los VPP más altos en MPD para genu varo los observamos en el punto de corte de 4 y 5°, mientras que para genu valgo observamos valores elevados en los 5 puntos de corte siendo estos todos elevados ya que van del 81.8 hasta 95.7. Los VPN son elevados tanto para genu varo como para valgo en todos los puntos de corte, comprendidos de 85.5 hasta 94.9. 94 Cuadro 7. Valor predictivo positivo y valor predictivo negativo de la prueba diagnóstica “software” para cada una de las deformidades en estudio en miembro pélvico izquierdo Punto de corte Miembro pélvico izquierdo 4° 5° 6° 7° 8° Valor predictivo positivo VARO VALGO 84.4 83.3 80.6 75.0 59.1 88.5 80.0 80.0 78.6 72.7 Valor predictivo negativo VARO VALGO 89.1 96.6 93.8 86.1 84.6 95.9 96.3 91.8 91.9 89.9 Los VPP más altos en MPI para genu varo así como para genu valgo los observamos en los puntos de corte de 4, 5 y 6° con valores de 80 hasta 88.5, por igual encontramos valores elevados en los VPN para ambas deformidades en todos los puntos de corte siendo estos desde 84.6 hasta 96.6. Lo que nos indica que la prueba es muy buena para identificar los casos que no desarrollara la enfermedad. La razón de probabilidad ó razón de verosimilitud mide cuánto más probable es un resultado concreto ya sea positivo o negativo según la presencia o ausencia de la enfermedad, la cual no varía con la prevalencia (Cuadro 8 y 9). Cuadro 8. Razón de Probabilidad de la prueba diagnóstica “software” para cada una de las deformidades en estudio en miembro pélvico derecho. Punto de Razón de Probabilidad positiva corte Miembro VARO VALGO pélvico derecho 4° 6.63 56.57 5° 5.87 31.67 6° 5.60 30.00 7° 7.72 51.16 8° 14.00 21.97 Razón de Probabilidad negativa VARO VALGO 0.18 0.26 0.23 0.29 0.32 0.22 0.17 0.26 0.37 0.48 95 En relación a la razón de probabilidad positiva podemos apreciar en MPD que hay más probabilidades en general que se detecten los casos de genu valgo ya que en los diferentes puntos de corte se observan cifras muy importantes que van desde 21.97 hasta 56.57, que difieren por mucho de los valores observados en el genu varo ya que observamos cifras desde 5.60 hasta 14. La razón de probabilidad negativa en cambio para ambas patologías es muy baja siendo en ambas inferior al 0.50. Cuadro 9. Razón de Probabilidad de la prueba diagnóstica “software” para cada una de las deformidades en estudio en miembro pélvico izquierdo. Punto de Razón de Probabilidad positiva corte Miembro pélvico VARO VALGO izquierdo 4° 6.91 21.82 5° 8.51 17.05 6° 8.41 17.05 7° 6.68 16.70 8° 4.33 13.02 Razón de Probabilidad negativa VARO VALGO 0.16 0.06 0.14 0.36 0.55 0.12 0.17 0.38 0.40 0.55 En relación a la razón de probabilidad positiva podemos apreciar en MPI que hay más probabilidades en general que se detecten los casos de genu valgo ya que en los diferentes puntos de corte se observan cifras importantes que van desde 13.02 hasta 21.82, que difieren por mucho de los valores observados en el genu varo ya que observamos cifras desde 4.33 hasta 8.51. La razón de probabilidad negativa en cambio para ambas patologías es muy baja siendo en ambas inferior al 0.55. Para evaluar que tan cerca se encuentran los datos del valor real se evalúa la exactitud de la prueba, determinando el grado de concordancia de las mediciones con el valor verdadero de la característica que estamos midiendo, y así podemos apreciar los valores para cada punto de corte del grado de exactitud (Cuadro 10). 96 Cuadro 10. Exactitud de la prueba diagnóstica “software” para cada una de las deformidades en estudio en ambos miembro pélvicos. Puntos de corte 4° 5° 6° 7° 8° Exactitud MPD VARO VALGO 86 93 83 94 84 93 86 92 90 90 Exactitud MPI VARO VALGO 87 94 91 93 89 90 83 90 79 88 La exactitud de la prueba diagnóstica para el diagnostico de genu varo y genu valgo en ambos miembros pélvicos es muy buena ya que como podemos observar en los diferentes puntos de corte encontramos cifras que van desde el 83 hasta 94 en la mayoría de los casos solamente encontramos una sola medición igual a 79 que corresponde a varo en MPI en el punto de corte de 8°. El índice de Kappa en las evaluaciones con la prueba diagnóstica propuesta “software” en la variabilidad intraobservador, en la medición del miembro pélvico derecho fue de 1.0 y para el miembro pélvico izquierdo fue de 0.978, existiendo entre estas muy buena correlación en las mediciones. La variabilidad interobservador en la medición del miembro pélvico derecho el valor de Kappa fue de 0.919 y el izquierdo de 0.879 existiendo entre estas muy buena correlación en las mediciones.25,26 Con respecto al coeficiente de correlación de Pearson el cual evalúa el nivel de concordancia entre los valores de las dos variables; obtuvimos para miembro pélvico un valor de r = 0.667 (correlación positiva considerable), p < 0.001 y para miembro pélvico izquierdo r = 0.448 (correlación positiva media), p < 0.001.41 (Figura 25 y 26). 97 Fig. 25. Diagrama de dispersión entre Eje mecánico y la Prueba diagnóstica propuesta “software” en MPD 40 30 Eje Mecánico MPD resultados en grados 20 10 r = 0.667 p< 0.001 0 -10 -10 0 10 20 30 Prueba diagnóstica miembro pélvico derecho resultados en grados Describe la relación entre las 2 variables (mediciones en grados de miembro pélvico derecho con la prueba de oro y con la prueba diagnóstica propuesta) y el análisis de la correlación con r de Pearson de 0.667, p < 0.001. Nótese la buena correlación de las variables. La línea que une a los puntos fue trazada a ojo. 98 Fig. 26. Diagrama de dispersión entre Eje mecánico y la Prueba diagnóstica propuesta “software” en MPI 40 Eje Mecánico MPI resultados en grados 20 10 0 r = 0.448 p < 0.001 -10 -10 0 10 20 30 Prueba diagnóstica miembro pélvico izquierdo resultados en grados Describe la relación entre las 2 variables (mediciones en grados de miembro pélvico izquierdo con la prueba de oro y con la prueba diagnóstica propuesta) y el análisis de la correlación con r de Pearson de 0.44, p < 0.001. Nótese la buena correlación de las variables. La línea que une a los puntos fue trazada a ojo. 99 La Curva ROC es útil para mostrar la eficacia discriminativa diagnóstica de una prueba ya que muestra la relación entre sensibilidad y especificidad a diferentes puntos de corte.47,48 Podemos apreciar las Curvas ROC de acuerdo a cada miembro pélvico y las dos deformidades en estudio genu varo y genu valgo, tomando en cuenta puntos de corte de 4 a 8 grados (Figuras 27, 28, 29 y 30). Fig. 27. Curva ROC Varo en MPD 100 90 80 Sensibilidad 70 60 50 40 30 20 10 0 0 20 40 60 80 100 1-especificidad En está curva podemos observar como los puntos de corte de 8 y 7 presentan los valores de sensibilidad más bajos, siendo estos de 70 (1-e = 5) y 74 (1-e = 10), formando la parte inferior de la curva, de manera ascendente se continúan los puntos de corte de 5, 6 y 4 siendo los valores de sensibilidad de 76 (1-e = 14), 80 (1-e = 15) y 84 (1-e =13) respectivamente, constituyendo el sitio más cercano al extremo superior izquierdo de la curva. La curva es útil para decidir si se desea detectar con más exactitud la presencia o no de la enfermedad, ya sea con fines diagnósticos o de escrutinio. 100 Fig. 28 Curva ROC Varo en MPI 100 90 80 Sensibilidad 70 60 50 40 30 20 10 0 0 20 40 60 80 100 1-especificidad En la presente curva podemos observar igualmente los puntos de corte de 8 y 7 presentando los valores de sensibilidad más bajos, siendo estos de 52 (1-e = 2) y 67 (1-e =1), formando la parte inferior de la curva, de manera ascendente se continúan los puntos de corte de 4, 6 y 5 siendo sus valores de sensibilidad respectivamente de 86 (1-e =3), 87 (1-e = 1) y 94 (1-e = 2), constituyendo el sitio más cercano al extremo superior izquierdo de la curva, lo que nos sugiere ser muy buena la prueba diagnóstica para varo en MPI. 101 Fig. 29 Curva ROC Valgo en MPD 100 90 80 Sensibilidad 70 60 50 40 30 20 10 0 0 20 40 60 80 100 1-especificidad En este caso la curva ROC para valgo en MPD nos muestra igualmente los puntos de corte de 8 y 7 presentando los valores de sensibilidad más bajos, siendo estos de 52 (1-e = 3) y 63 (1-e =2), formando la parte inferior de la curva, de manera ascendente se continúan los puntos de corte de 6, 4 y 5 siendo sus valores de sensibilidad respectivamente de 75 (1-e =3), 78 (1-e = 2) y 83 (1-e = 3), constituyendo el sitio más cercano al extremo superior izquierdo de la curva, lo que nos sugiere ser muy buena la prueba diagnóstica para detectar esta patología. 102 Fig. 30 Curva ROC Valgo en MPI 100 90 80 Sensibilidad 70 60 50 40 30 20 10 0 0 20 40 60 80 100 1-especificidad Para valgo en MPI la curva ROC nos muestra nuevamente los puntos de corte con los valores de sensibilidad más bajos en 8 y 7, sumándosele el punto de corte de 6 para esta patología, siendo sus valores respectivamente de 47 (1-e = 4), 61 (1-e = 4) y 63 (1-e = 4), formando la parte inferior de la curva, de manera ascendente se continúan los puntos de corte de 5 y 4, siendo sus valores de sensibilidad respectivamente de 84 (1-e = 5), 88 (1-e = 5), constituyendo el sitio donde da vuelta la curva y más cercano al extremo superior izquierdo de la misma, lo que nos sugiere ser muy buena la prueba diagnóstica para detectar esta patología. Todas estas graficas son muy semejantes, en las que podemos apreciar una tendencia buena de las mismas, sabemos que mientras más cerca este del extremo superior izquierdo de la gráfica más precisa es, además nos ayuda a 103 conocer la bondad global de la prueba a través del área bajo la curva y es de utilidad para elegir el punto de corte para un determinado paciente. DISCUSIÓN Se consideraron los índices para cada una de las variables en estudio geno varo y geno valgo de acuerdo a Muñoz (1999)11, McCormack (2004)23 y Limbird (2004)46, tomando el criterio de ángulos de hasta 3° como miembros pélvicos alineados y ángulos mayores de 3° como geno varo o valgo, Los resultados de este trabajo realizado con pacientes adultos, nos muestran una prevalencia de genu varo de 45%, mientras que de genu valgo oscila entre el 20 y 29%, ambas siendo cifras altas, de acuerdo a lo esperado, puesto que Insall (1986)10 menciona que después de los 7 años de edad, solo el 21% de los niños presentan genu valgo significativo. Valverde y Godoy (1972)49, mencionan que las desviaciones axiales en la infancia son un trastorno funcional con base físico-mecánica-biológica, evitable y corregible y no es permisible dejarla que persista hasta la edad adulta pues estas llevan a la gonartrosis. De acuerdo a Apley (1997)15, si cualquiera de las deformidades sigue siendo acentuada hacia los 10 años de edad puede corregirse mediante grapas o por osteotomía, lo que pudiera disminuir su prevalencia en el estado adulto. Aguilera-Zepeda et al (1998)50 refieren que la rodilla valga representa el 21% de los casos operados por gonartrosis en el servicio de cirugía articular del Instituto Nacional de Ortopedia a los que se les ha colocado una prótesis total de rodilla, de estos todos los casos fueron del sexo femenino entre 64 y 84 años de edad, con un valgo promedio de 20. 28°. Pons, et al (2003)51, reportan en 30 pacientes con valgo marcado a quienes se les realizó artroplastia total de rodilla, el 80% fueron mujeres, rango de edad de 62 a 83 años y con un eje anatómico de 9 a 34°. En nuestros resultados, encontramos más frecuentemente estas afecciones en la mujer en una proporción de 2:1. Siendo más frecuentes los casos de genu varo en el hombre y más frecuente el genu valgo en la mujer. En cuanto a la asociación de genu varo y genu varo y la constitución física se encontró predominio en los pacientes con obesidad de primer grado y sobrepeso, incluso en los pacientes con miembros pélvicos alineados. De acuerdo con está asociación, Bergenudd, et al 104 (1989)18 en un estudio sobre dolor de rodilla en la edad madura y su relación a la carga de trabajo profesional efectuado en Malmo, Suecia encontraron un predominio de dolor de las rodillas en un 10%, siendo las mujeres las que tenían más a menudo rodillas en varus, mientras que los hombres estaban en promedio más pesados que los que no tenían dolor. Consejero y Madrigal (2002)52 señalan que el valgo es responsable de dolor en la cara anterointerna de la rodilla por distensión capsular, influido por cambios endocrinos, por “síndrome de retensión hídrica premenstrual”, por inflamación de la grasa Hoffa de la rodilla, así como por el sobrepeso. Dado que en la bibliografía consultada no se encontró un consenso con respecto a los criterios para considerar genu varo o valgo, nosotros decidimos tomar el criterio de hasta 3° como miembros pélvicos alineados y 4° o más como miembros pélvicos con genu varo o genu valgo. 11,23,46 Para evaluar la validez de la prueba se determinó la sensibilidad y especificidad de cada uno de los puntos de corte de las mediciones obtenidas con la prueba diagnóstica (“software”); lo que nos permitió observar para ambas deformidades, que los puntos de corte de 4 y 5° presentaron la mayor sensibilidad, mientras que los puntos de corte de 7 y 8° mostraron la mayor especificidad. Una de las utilidades de las curvas ROC es que nos pueden ayudar a tomar la decisión sobre el punto de corte a elegir de acuerdo a lo que más convenga a cada paciente para su manejo, ya que de acuerdo a si existe una patología de fondo; como pudiese ser la enfermedad articular degenerativa, la artritis reumatoide o la osteoporosis entre otras, las cuales pudieran agravar el pronóstico de los pacientes, estas curvas nos ayudarán para cada caso específico a seleccionar el punto de corte que más convenga. Además nos permite apreciar que es una muy buena prueba para escrutinio ó tamizaje de estas patologías en estudio, ya que el área bajo la curva es importante. Para evaluar la seguridad de la prueba se determinaron los valores predictivos, siendo ambos buenos, identificándose los VPP más elevados en el puntos de corte de 4° obteniendo valores de 0.84 a 0.95 y para el VPN observándose los valores más altos en los puntos de corte de 5 y 8° con valores de 0.94 a 0.96.53,54 105 Con la prueba estadística r de Pearson se encontró una correlación positiva entre el estándar de oro y la prueba diagnóstica propuesta tanto para el miembro pélvico derecho como para el izquierdo, siendo, ambas significativas.41 Las variabilidades intra e interobservador se evaluaron con respecto al índice k encontrando muy buena correlación en las mediciones para ambos miembros pélvicos.24,25 lo que refleja la no disparidad de medición entre los observadores. Con respecto al software utilizado como prueba, es de suma utilidad ya que en la práctica médica nos puede permitir hacer una distinción inicial de paciente con problemas de desviaciones en las rodillas, obteniendo un diagnóstico temprano para fines profilácticos o bien para intervenir terapéuticamente en quienes sea necesario, con el fin de detener dicha desviación o para efectuar una corrección de la misma. El escrutinio de genu varo y genu valgo puede ser costoso con estudios tradicionales sin embargo con esta prueba que proponemos los costos disminuyen significativamente ya que un eje mecánico de miembros pélvicos en nuestro medio en la actualidad tiene un costo promedio de $250.00 a diferencia del costo de la fotografía cuyo costo promedio es de $10.00. Así mismo, esta prueba muestra como otras más de sus bondades, es decir, se requiere poco tiempo para realizarla, no se requiere personal especializado para practicarla, el equipo para aplicarlo no es complejo ni sofisticado y es de fácil traslado, lo cual permite que nos desplacemos con él a todos los sitios para llegar a los pacientes de comunidades alejadas a las ciudades, sin necesidad de que los pacientes sean trasladados a unidades con infraestructura compleja donde se disponga de rayos X. Por otra parte, el uso de esta metodología con la prueba propuesta no causa molestias para el paciente, es inocua y se ha observado buena aceptación entre quienes se aplicó está prueba. Además presenta facilidad para interpretar los resultados obtenidos y se obtienen de manera inmediata con la aplicación del software, lo cual nos puede permitir aplicarla a un número importante de personas, en poco tiempo. 106 Una vez que se ha procesado la imagen fotográfica nos puede ser de utilidad para explicarle al paciente su situación diagnóstica. En nuestra revisión, a la fecha, no encontramos una prueba semejante a la que estamos proponiendo con la cual pudiéramos hacer constrastaciones. Si bien las pruebas tradicionales como son los rayos X utilizadas para el diagnóstico de las deformidades que en este trabajo hemos revisado, hoy por hoy resultan más costosas, no dejan de ser inocuas sobre todo en los pacientes en los que se les debe de continuar un seguimiento prolongado, sin embargo, sin ser nuestra pretensión de decir que haya que utilizarlas, o no, estas pruebas tradicionales son extremadamente valiosas puesto que nuestra prueba tiene la debilidad de no poder apreciar con ella las estructuras internas de las articulaciones, cosa que si es posible con las placas radiográficas, pero en cuanto a la alineación o no de los miembros pélvicos nuestra prueba puede ser la inicial para continuar con un algoritmo que proponemos en el apartado de perspectivas. Si bien encontramos fortalezas en la prueba diagnóstica que estamos proponiendo, ésta aún se puede mejorar, por ejemplo, agregando otro tipo de datos y evaluaciones que puedan enriquecer el programa, como serían evoluciones laterales de miembros pélvicos para evaluar genu recurvatum, o para evaluación de deformidades en pies en relación con las rodillas, entre otros. Aquí, sería muy importante contar con el uso por los médicos y tomar su opinión tanto de especialistas como médicos de primer nivel de atención para que una vez que conozcan el programa y lo apliquen nos hagan conocer sus comentarios, lo que sin duda contribuiría a enriquecer su utilidad en beneficio de los pacientes. 107 CONCLUSIONES 1) La prueba diagnostica propuesta es de utilidad para escrutinio y diagnóstico de genu varo y genu valgo. 2) Se elimina el riesgo por la exposición a los rayos X, no produce molestias. 3) Los costos se reducen para el paciente como para las Instituciones de atención médica. 4) Se disminuyen los tiempos de atención para el paciente y para el personal médico. 5) Es de fácil acceso para toda la población, se puede desplazar a diferentes lugares el equipo para la toma de los estudios. 6) Los requerimientos como son la cámara fotográfica digital, la computadora, el tripie y el software son una inversión de costos accesibles. 7) No requiere preparación especial del paciente. 8) Su interpretación es fácil y rápida. 9) La prueba solo identifica alineamientos o desalineamientos de las rodillas, considerando los puntos de corte en la misma de 4 a 6° como los más confiables. Por todo lo anterior al ser evaluada la prueba diagnóstica propuesta observamos que cumple los principios básicos: es rápida, segura, simple, no dolorosa, fiable y económica. Recomendaciones. Al momento de la toma de la fotografía se debe de cuidar la forma en que se para el paciente para obtener los registros más confiables. Se requiere de una capacitación especial para la utilización del software con respecto a la identificación de los puntos anatómicos que el médico debe de dar, pero esta es rápida y sencilla, ya que estos puntos son los que la computadora utilizará para dar la lectura, los cuales se deben de indicar procurando evitar en lo más posible la subjetividad del evaluador, dicho entrenamiento requiere de un corto tiempo. 108 PERSPECTIVAS Este programa puede ser enriquecido ya que se puede incluir en el mismo la evaluación clínica de los miembros pélvicos de los pacientes desde una proyección lateral para realizar evaluaciones de genu recurvatum. Esta prueba diagnóstica debe ser evaluada para diagnóstico de genu varo y valgo en niños en quienes es muy importante dar seguimiento ya que aunque éstas forman parte de la evolución natural del alineamiento de rodillas, existen grados permisibles de desviación y edades en las que se acepta como parte del crecimiento normal de los niños, dando un seguimiento a los mismos para en caso de que no se alineen en las edades cuando estas ya no deben de existir es importante dar el manejo correspondiente. Gelfman (1998)14, refiere: los estudios radiológicos presentan el dilema ético de exponer a radiaciones innecesarias a los niños, con probabilidad de error producto de una mala posición al momento de la radiografía, pero se puede evaluar esta prueba comparándola con otros métodos clínicos utilizados entre los cuales se ha observado correlación como son la medición de la distancia intermaleolar, la distancia intercondilea y la medición del ángulo tibiofemoral. Esta prueba diagnóstica tiene importancia clínica ya que brinda apoyo al médico para establecer de manera temprana y oportuna el diagnóstico de genu varo y genu valgo para establecer su adecuado manejo, dadas las repercusiones a las cuales estas desviaciones pueden llevar sobre todo en la edad adulta ya que se encuentran estrechamente relacionadas con gonartrosis, la cual a su vez constituye una de las principales causas de deterioro a nivel de la rodilla la cual puede ser motivo de cirugías, pudiendo llegar hasta la prótesis total de rodilla. Además puede ser de utilidad como un excelente instrumento de escrutinio, ya que por su bajo costo, su inocuidad, el corto tiempo utilizado para realizarla, lo sencillo del equipo y lo fácil para interpretar los resultados, es posible utilizarlo en grandes poblaciones, no causando detrimento en ningún aspecto ni para el paciente, ni para las Instituciones de salud. 109 Por todo lo anterior esta prueba puede ser utilizada en las comunidades donde se otorga el Servicio Social Constitucional, donde se puede llevar a cabo o bien el tamizaje o intencionalmente el diagnóstico de genu varo y genu valgo, bien para descartarlo, para su seguimiento o bien para canalizarlo a un segundo nivel de atención para su manejo integral. Es importante el diagnóstico de genu varo y genu valgo ya que estos desalineamientos pueden favorecer las afecciones a nivel de la columna vertebral, por lo que está prueba llega a ser muy útil para prever afecciones en la columna derivadas de estos desejes, al intervenirse oportunamente. Considerando lo que señala Maure (1996)55: las rodillas son elementos que forman parte de un sistema, por lo que es importante no estudiarlas de forma aislada, ya que los pies varos y valgos son causantes de la lateralidad de las extremidades inferiores. Los pies varos favorecen la producción del genu valgo “besos de las rodillas” y los pies valgos favorecen el genu varo (piernas arqueadas). Por lo que es conveniente agregar a este software un apartado para la evaluación clínica de los pies. Esta prueba en ningún momento sustituye a los rayos X, ya que nuestra prueba solo nos indicará si los miembros pélvicos están alineados, si presentan genu varo o genu valgo, si se desea conocer el diagnóstico sobre el estado de la articulación de la rodilla para ver el grado de lesión de la misma son indispensables los rayos X, pues con ellos se establece el grado de gonartrosis. Evitar la enfermedad y preservar la salud, es la razón primordial de la medicina, que es ciencia, técnica, arte y humanismo.56 110 Se propone seguir el siguiente algoritmo diagnóstico que proponemos (Figura 31). Prueba diagnóstica para genu varo y genu valgo “Software” Tamizaje Negativa Positiva Diagnóstica Dudosa Negativa Vigilancia Eje mecánico Negativo Positivo Positiva Vigilancia Dudosa Eje mecánico Negativo Tratamiento Positivo Tratamiento Fig. 28. Algoritmo diagnóstico propuesto. ”La práctica de la medicina es un arte, no un comercio; es una vocación, no un negocio; es un llamado durante el cual, se alimenta el corazón al igual que el cerebro” William Osler, 56 111 ANEXO 1 112 ANEXO 2 113 ANEXO 3 114 ANEXO 4 CARTA DE CONSENTIMIETO INFORMADO Por medio de la presente, acepto participar en el proyecto de investigación titulado SENSIBILIDAD Y ESPECIFICIDAD DE UNA PRUEBA DIAGNOSTICA PARA LA DETECCIÓN Y EVALUACIÓN CLINICA DE DEFORMIDADES POSTURALES EN RODILLA Presentado para su evaluación y aprobación a la Comisión de Bioseguridad y Ética de la Universidad de Colima. El objeto de este estudio es proporcionar a la población general y médica un instrumento diagnostico para la detección y valoración de deformidades posturales en rodillas, en personas de ambos sexos, adultos maduros y adultos mayores. Para lo cual se me ha explicado que mi participación consiste en permitir mi exploración física corporal vistiendo ropa interior, además autorizo la toma de fotografías portando la ropa anterior, así como de placas radiográficas para la elaboración del expediente médico. Esta valoración se llevará a cabo en la Clínica Hospital del ISSSTE. Declaro que se me ha informado ampliamente sobre los posibles riesgos, inconvenientes y molestias derivados de mi participación en el estudio como son la exposición a los rayos “X” y la incomodidad pasajera de permitir mi exploración y toma de fotografías para archivo. Los investigadores se han comprometido a informarme a tiempo sobre cualquier procedimiento diferente que sea adecuado y ventajoso para mí. También responderán cualquier pregunta y aclararán cualquier duda que tenga acerca de las acciones que se llevarán a cabo, los riesgos, beneficios o cualquier asunto relacionado con la investigación aún cuando esto pudiera decidirme a salir del estudio. Entiendo que conservo el derecho a salir de este estudio en cualquier momento que lo considere conveniente. Los investigadores me han dado seguridad de que no se me identificará en las presentaciones o publicaciones que deriven del estudio y de que los datos relacionados con mi privacidad serán manejados en forma confidencial. ______________________________________________ ______________________ Nombre y firma del participante Fecha: ___________________________ Dr. Carlos Jímenez Herrera. Especialista responsable MCM. Olmedo Buenrostro Bertha Alicia. Investigador responsable. 115 ANEXO 5 Registro No._________ “EVALUACIÓN CLÍNICA POSTURAL” IDENTIFICACIÓN DEL PACIENTE: Expediente: Fecha: ________________ _______________________ Sector: ______ 1.- Nombre: ____________________________________________________________________________ Domicilio:_____________________________________________________ Tel._____________________ 2.- Edad cumplida ________ años. 3.- Sexo: ( M ) ( F ), Edo. Civil:______________________________ Escolaridad______________________________________Ocupación______________________________ Hace ejercicio SÍ ( ) NO ( ) Cuál?___________________________Tiempo en duración: ____________ ANTECEDENTES CLÍNICOS: 4.- Traumatismos en columna: si ( ) no ( ). Fracturas: si ( __________________ Requirió tratamiento quirúrgico: si ( ( ) __________Gonartrosis: si ( ) no ( ) no ( ) no ( ): Región anatómica: ) _____. Requirió a. Ortésico si ( ) no )________. Gonalgia si ( ) no ( ) ______ PADECIMIENTO ACTUAL: 5.- Conoce la existencia de alguna de las siguientes deformidades: Pie plano _________ Pie cavo __________ Hallux valgus ________ genu valgo _______ genu varo _______ 6.- Ha recibido tratamiento: si ( ), no ( ). Qx. Ortopédica: _______________________________________ _______________________________________________________________________________________ EXPLORACIÓN CLÍNICA: 2 7.- Peso:_______kg, Talla:_______Cm, IMC______ Kg/ m Corresponde a: _________________________ 8.- Constitución física: Delgado ( ). Medio ( ). Robusto ( ). 9.- Proyección ventral y dorsal--- Identificación de descensos corporales: a) Hombros- simétricos ( ), descenso derecho ( b) Triángulo del Talle- Simétricos ( ), descenso Izquierdo ( ) derecho ( ) Izquierdo ( ) ). c. Escoliosis si ( ), no ( ). MIEMBROS PÉLVICOS: a) Alineados: Der ( ) Izq. ( ) b) Genu varum: bilateral ( ) G varum derecho ( c) Genu valgum: bilateral ( ), G varum izquierdo ( ) ), G. Valgum derecho ( ), G valgum izquierdo ( ) d) Pliegue poplíteo- simétricos ( ), descenso derecho ( ), descenso izquierdo ( ) 10.- Proyección lateral izquierda: a) Presencia de cifosis dorsal Si ( c) Abdomen prominente Sí ( ) No ( ) Plantoscopia: Pie normal: derecho ( Pie cavo: Tipo de calzado: zapato ( ). b) Presencia de postura lordótica lumbar Sí ( ) , izquierdo ( derecho ( ), tenis ( No ( ). d) Genu recurvatum bilateral ( ), izquierdo ( ), huarache ( ). Hallux valgus: derecho ( ). Pie plano: derecho ( ), sandalia ( ) No ( ) ) , Derecho ( ), izquierdo ( ) ) izquierdo ( ), izquierdo ( ) ). ). Reporte radiológico. __________________________________________________________________________________________________ ________________________________________________________________________________________________ Registro: _____________________________ 116 ANEXO 6 UNIVERSIDAD DE COLIMA FACULTAD DE MEDICINA CENTRO UNIVERSITARIO DE INVESTIGACIONES BIOMÉTICAS “EVALUACIÓN RADIOLÓGICA” Av. San Fernando 514. Colima, Col. ______________________ Tel. 31-2-14-35. Dr. Vicente Díaz Giner. Favor de efectuar al paciente: _______________________________________________ Eje mecánico bilateral de pie y sin calzado. Gracias. _________________________________ Atte. Dr. Carlos Jímenez Herrera. HALLAZGOS RADIOLÓGICOS DE MIEMBROS PÉLVICOS: Miembro pélvico Eje mecánico bilateral (de pie y Discrepancia MsPs. descalzo) Varo° Valgo° M.P. derecho M:P. Izquierdo Observaciones: _______________________________ Dr. Vicente Díaz Giner. 117 ANEXO 7 Resultados globales de la evaluación de la Prueba diagnóstica Evaluando MPD Aspecto evaluado Puntos de corte 4° 5° 6° 7° Varo Valgo Varo Valgo Varo Valgo Varo Valgo Sensibilidad 84.4 78.6 76.9 83.3 80.0 75.0 74.1 63.2 Especificidad 87.3 98.6 86.9 97.4 85.7 97.5 90.4 98.8 VPP 84.4 95.7 78.9 90.4 70.6 88.2 74.1 92.3 VPN 87.3 92.2 85.5 94.9 90.9 94.0 90.4 92.0 RPP 6.63 56.57 5.87 31.67 5.60 30.0 7.72 51.16 RPN 18 22 26 17 23 26 29 37 Prevalencia 45 28 39 24 30 20 27 19 Exactitud 86 93 83 94 84 93 86 92 8° Varo Valgo 70.0 52.9 95.0 97.6 77.8 81.8 92.7 91.0 14.0 21.97 32 48 20 17 90 90 VPP = Valor predictivo positivo VPN = Valor predictivo negativo RPP = Razón de probabilidad positiva RPN = Razón de probabilidad negativa Resultados globales de la evaluación de la Prueba diagnóstica Evaluando MPI Aspecto evaluado 4° Varo Valgo Sensibilidad 86.4 88.5 Especificidad 87.5 95.9 VPP 84.4 88.5 VPN 89.1 95.9 RPP 6.91 21.82 RPN 16 12 Prevalencia 44 26 Exactitud 87 94 Puntos de corte 5° 6° 7° Varo Valgo Varo Valgo Varo Valgo 94.6 84.2 87.9 63.2 67.7 61.1 88.9 95.1 89.6 96.3 89.9 96.3 83.3 80.0 80.6 80.0 75.0 78.6 96.6 96.3 93.8 91.8 86.1 91.9 8.51 17.05 8.41 17.05 6.68 16.70 6 17 14 38 36 40 37 19 33 19 31 18 91 93 89 90 83 90 8° Varo Valgo 52.0 47.1 88.0 96.4 59.1 72.7 84.6 89.9 4.33 13.02 55 55 25 17 79 88 VPP = Valor predictivo positivo VPN = Valor predictivo negativo RPP = Razón de probabilidad positiva RPN = Razón de probabilidad negativa 118 REFERENCIAS BIBLIOGRAFICAS 1 Gardner-Gray, y O’Rahilly R. (1989). Anatomía. (5ª Ed.). México: Interamericana McGraw-Hill. 2 Moore-Keith, L. (1993). Anatomía con orientación clínica. (3ª Ed.). Madrid: Panamericana. 3 Latarjet, M., y Ruíz-Liard, A. (1988). Anatomía Humana. (2ª Ed.). México: Panamericana. Vol.1. 4 Salter, R. B. (1991). Trastornos y Lesiones del Sistema Musculoesquelético. (2ª Ed.). Barcelona: Salvat. 5 Quiroz-Gutiérrez, F. (1987). Tratado de Anatomía Humana. (27ª Ed.). México: Porrua. Tomo 1. 6 Ordóñez-Munuera. (1998). Artroplastia de Rodilla. España: Panamericana. 7 Busto-Villareal, J. M. (1998). Osteotomía femoral distal para corrección de genu valgo. Revista Mexicana Ortopedia y Traumatología, 12 (1), 31-33. 8 Stanley, H. (1999). Exploración física de la columna vertebral y extremidades. México: Manual Moderno. 9 Viladot, R., Cohl, O., y Clavell, S. (1987). Ortesis y prótesis del Aparato Locomotor. Barcelona: Masson. 10 Insall, J. M. (1986). Cirugía de la Rodilla. Buenos Aires: Panamericana. 11 Muñoz-Gutiérrez, J. (1999). Atlas de Mediciones Radiográficas en Ortopedia y Traumatología. México: McGraw-Hill Interamericana. 12 Heiderscheit, B. C., Hamill, J., and Van-Emmerik, R. (1999). Q-angle influences on the variability of lower extremity coordination during running. Medicine & Science in Sports & Exercise, 31 (9), 1313-1319. 13 Walls, J. E., Perruelo, N. N., Aielo, C. L., Kohn-Tebner, A., y Carnevale, V. (1977). Ortopedia y Traumatología. (3ª. Ed.). Buenos Aires: El Ateneo. 14 Gelfman, M. G. (1998). Valores normales de genu valgo en niños argentinos de 2 a 12 años. Arch. Arg. Pediatr. 96, 103-107. 15 Apley, A., y Graham, S. L. (1997). Manual de Ortopedia y Fracturas (2ª Ed.). Barcelona: Masson. 119 16 Nelson, Behtman, Kliegman, y Jonson. (2001). Tratado de Pediatría. (16ª Ed.). México: McGraw-Hill. Vol. II. 17 Genu varo. Obtenido en la Red Mundial el 31 de mayo de 2004: http://www.traumaweb.net/genuvaro.html. 18 Bergenudd, H., Nilsson, B., y Lindgarde, F. (1989.Aug.). Knee pain in middle age and its relationship to occupational work psychosocial factors. PubMed. Clin Orth, (245), 210-215. 19 Genu valgo. Obtenido en la Red Mundial el 31 de mayo de 2004: http://www.traumaweb.net/genuvalgo.html. 20 Hsu, R. W., Himero, S., Coventry, M. B., y Chao, E. Y. (1990. Jun). Normal axial alignment of the lower extremity and load-bearing distribution at the knee. PubMed. Clin. Orthop. (255), 215-227. 21 Torsten, B., Möller, E. R. (1998). Posiciones radiológicas. Madrid: Marban. 22 Meschan, I. (1963). An Atlas of Normal Radiographic Anatomy. (2ª Ed.). Philadelphia and London: W.B.Saunders Company. 23 McCormack, D. (2004. Jun.). Mechanical Axis Deviation: Definitions, Measurements and Consequences. International Fellow in Paediatric Orthopaedic Surgery. Atlanta Scottish Rite Hospital,Georgia, U.S.A. (2), 1-9. 24 Moreland, Jr., Basset, L.W., and Hanker, G.J. (1987.Jun.). Radiographic analysis of the axial alignement of the lower extremity. J. Bone Joint Surg., 69A, (5), 745-749. 25 Galparsoro I. López de Ullibarri, y Pita-Fernández, S. (2001, 24 de sep.). Medidas de concordancia: el índice Kappa. Obtenido en la Red Mundial el 10 de diciembre de 2004: http://www.fisterra.com/ 26 Molinero, L. M., (2001, diciembre): Medidas de concordancia para variables cualitativas. Obtenido en la Red Mundial el 10 de diciembre de 2004: http://www.alceingenieria.net. 27 Hayt, W. H. (1991). Teoría electromagnética. (5ª. Ed.). México: Mc Graw Hill Interamericana. 28 Los vectores y sus aplicaciones. Obtenido en la Red Mundial el 5 de febrero de 2003: http:// 120 www.ucc.edu.co/.../Guias%20%20Estudio/Ingenieria%20de%20Sistemas/ 29 Casanueva, E., Kaufer-Horwitz, M., Pérez-Lizaur, A. B., y Arroyo, P. (1995). Nutriología Médica. Buenos Aires: Panamericana. 30 Surós-Forns, J., Surós-Batlló, J., y Surós-Batlló, A. (1978). Semiología Médica y Técnica Exploratoria. (6ª. Ed.). Barcelona: Salvat. 31 Clark, K. C. (1973). Positioning in Radiography. (9a. Ed.). Chicago: Ilford limited William Heinemann Medical Books LTD. 32 Velasco-Rodríguez, V. M., Martínez-Ordaz, V. A., Roiz-Hernández, J., Huazano-García, F., y Nieve-Rentería, A. (2003). Muestreo y Tamaño de muestra. Buenos Aires: E-libro-net. 33 Rodríguez-Suárez, J., Cabrera-Reyes, H., Martínez-Cairo, C. S. (Ed.). (2001). Epidemiología Clínica: Pruebas Diagnósticas. México. MartínezCairo. 34 García-Barrios, C., Moreno-Altamirano, L., y García-Romero, H. (1994). Evaluación de pruebas diagnósticas. En Moreno-Altamirano, Cano-Valle, y García-Romero. (2ª Ed.). Epidemiología Clínica. (pp. 143-168). México: Interamericana-Mc Graw-Hill. 35 Rendón-Macías, M.E., y Reyes-Zepeda, N. (2004). Pruebas diagnosticas En M. Sánchez-Mendiola. Medicina Pediátrica Basada en Evidencias. (pp. 135150). México: Mc Graw-Hill. 36 Browner, W. S., Newman, T.B., y Cummings, S.R.(1997). Diseño de un nuevo estudio. Pruebas diagnósticas. En Hulley, S. B., y Cummings, S. Diseño de la Investigación Clínica. (pp. 97-107). Madrid: Harcourt / Brace. 37 Pita-Fernández, S., y Pértegas-Díaz, S. (2003. 14 de marzo). Pruebas diagnósticas. Obtenido en la Red Mundial el 10 de agosto de 2004: http://www.fisterra.com 38 Cañedo-Dorantes, L. (1987). Investigación Clínica. México: Interamericana. 39 López-Jímenez, F., Rhode, L. E., y Luna-Jímenez, M. A. (2002). Conceptos avanzados en la interpretación de pruebas diagnósticas. En F. LópezJímenez. Manual de Medicina Basada en la Evidencia. (pp. 59-71). México: Manual Moderno. 121 40 Sackett, D. L. Hayness, R. B., Guyatt, G. H., y Tugwell, P. (1998). Selección de pruebas diagnósticas. Interpretación de los datos diagnósticos. En D. L. Sackett et al. Epidemiología clínica. (pp. 62-157). México: Panamericana. 41 Hernández-Sampieri, R., Fernández-Collado, C., y Baptista, L. P. (2003). Metodología de la Investigación. México: Mc Graw-Hill. 42 Declaración de Helsinki. (2000. Oct.). Obtenida en la Red Mundial 12 de diciembre de 2003: www.BIOETICA.ORG, file:///E:/Literatura/Helsinki.htm, www.fisterra.com. 43 Reglamento de la Ley General de Salud en Materia de Investigación para la salud. (1988). Obtenida en la Red Mundial el 12 de diciembre de 2003: http://www.mexmagico.com/leygeneraldesalud.htm 44 Mireles-Rocha, O. (2002). Eficacia y Seguridad de PUVA Sol. Con solución de 8 Metoxipsoraleno en cápsulas versus 8 Metoxipsoraleno tabletas para el tratamiento de vitíligo. Tesis doctoral no publicada. Universidad de Colima y Centro Universitario de Investigaciones Biomédicas, Colima, México. 45 Dena-Espinoza, E.J., Rodríguez-Nava, P., y Pérez-Díaz, M. A. (1998). Manual de Técnicas en Radiología e Imagen. México: Trillas. 46 Limbird, R. S. (2004). The knee. Obtenido en la Red Mundial el 10 de febrero de 2004: http://med-lib.ru/english/oxford/knee.shtml 47 López de Ullibarri, G. I., y Pita-Fernández, S. (2001, 25 de sep.). Curvas ROC. Obtenida en la Red Mundial el 10 de agosto de 2004: http://www.fisterra.com 48 Domínguez-alonso, E., y González-Suárez, R. (2002). Análisis de las curvas receiver-operating characteristic: Un método útil para evaluar procederes diagnósticos. Revista Cubana Endocrinología, 13 (2), 173-180. 49 Valverde, H., y Godoy, L. (1972). Deformaciones estáticas de los miembros inferiores en los niños menores de doce años. Obtenido en la Red Mundial el 31 de mayo de 2004: http://www.svcot.org.ve/revista_svcot/rev1972 _13 50 Aguilera-Zepeda, J. M., Rivera-Rivera, J., y Cruz-López, F. (1998). Abordaje lateral para la deformidad en valgo en la Artroplastia total de la rodilla. Revista Mexicana Ortopedia Traumatología, 12 (1), 48-52. 122 51 Pons-Cabrafiga, M., Álvarez-Goenaga, F., Solana-Carné, J., y ViladotPerice, R. (2003). Abordaje lateral en Artroplastia total de rodilla con genu valgo marcado. Revista Ortopedia Traumatología, 47, 113-119. 52 Consejero, V., y Madrigal, J. M. (2002). Traumatología de la rodilla. Madrid: Panamericana. 53 Guerrero, R., González, C. L., y Medina, E. (1986). Evaluación de pruebas. Diagnóstico con base en probabilidades. En Epidemiología. (pp. 174-185). Argentina: Addison-Wesley Iberoamericana. 54 Dawson-Samders, B., y Trapo, R. G. (1999). Evaluación de procedimientos diagnósticos. En Bioestadística médica. (pp. 275-294). México: Manual Moderno. 55 Maure, F. (1996). Fisiopatología de la alteración estructural en las rodillas. Obtenido en la Red Mundial el 14 octubre de 2004): http://www.lasguias.com/maure/etiopatogenia.htm 56 Farreras-Rojas, R. (1999). Introducción a la propedéutica y clínica ortopédicas. Revista Mexicana Ortopedia y Traumatología, 13 (1), 3-5. 123