Agenesia del cuerpo calloso: a propósito de un caso.
Anuncio

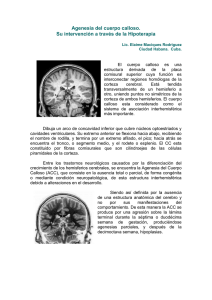
Facultad de Humanidades y Ciencias de la Educación Grado en Psicología FACULTAD DE HUMANIDADES Y CIENCIAS DE LAS EDUCACIÓN UNIVERSIDAD DE JAÉN Trabajo Fin de Grado Trabajo Fin de Grado Agenesia del cuerpo calloso: a propósito de un caso. Alumna: Elena Mollinedo Torres Tutora: Prof. D. Carmen Sáez Zea. Dpto.: Psicobiología. Julio, 2015 -2- INDICE Resumen/Abstract------------------------------------------------------------------------- Página 4 1. Introducción--------------------------------------------------------------------------------- Página 5 1.1. Cuerpo calloso --------------------------------------------------------------------- Página 5 1.2. Agenesia del cuerpo calloso --------------.-------------------------------------- Página 8 2. Perfil neuropsicológico asociado a la Agenesia del cuerpo calloso--------------- Página 14 3. Caso clínico ---------------------------------------------------------------------------------- Página 15 3.1. Embarazo y parto ---------------------------------------------------------------- Página 15 3.2. Seguimiento ----------------------------------------------------------------------- Página 18 3.2.1. Neuroimagen----------------------------------------------------------------- Página 18 3.2.2. Pruebas electroencefalográficas ------------------------------------------ Página 20 3.2.3. Evaluaciones neurológicas ------------------------------------------------- Página 20 3.3. Evolución de la paciente a nivel motor y neuropsicológico ------------- Página 22 3.3.1. Desarrollo motor------------------------------------------------------------ Página 22 3.3.2. Lenguaje ----------------------------------------------------------------------- Página 23 3.3.3. Aprendizaje ------------------------------------------------------------------- Página 25 3.3.4. Audición ----------------------------------------------------------------------- Página 26 3.3.5. Visión -------------------------------------------------------------------------- Página 26 3.4. Intervención en distintas áreas ----------------------------------------------- Página 27 3.4.1. Motor --------------------------------------------------------------------------- Página 27 3.4.2. Visión -------------------------------------------------------------------------- Página 32 3.4.3. Lenguaje + aprendizaje ----------------------------------------------------- Página 33 3.5. Situación actual ------------------------------------------------------------------- Página 34 Conclusiones ------------------------------------------------------------------------------------- Página 35 Anexo - glosario --------------------------------------------------------------------------------- Página 36 Bibliografía --------------------------------------------------------------------------------------- Página 39 -3- RESUMEN En el presente trabajo de fin de grado, se describe el caso clínico de Ana, una paciente de 11 años diagnosticada prenatalmente de Disgenesia del Cuerpo Calloso. Se realiza una descripción completa del cuerpo calloso y de la agenesia cuerpo calloso, el perfil neuropsicológico de estos pacientes así como, una completa anamnesis de la paciente, incluyendo embarazo y parto, imágenes diagnósticas, evolución, intervención y situación actual. Finalizando con unas conclusiones generales y una reflexión personal. Este proyecto nos permite conocer un poco mejor esta afectación y en concreto a Ana, una niña que con mucho esfuerzo y dedicación diaria ha conseguido logros que a priori no podría haber alcanzado. ABSTRACT The following is the case report of Ana, an 11 year-old patient prenatally diagnosed with disgenesis of the corpus callosum. A full description of the corpus callosum and the neuropsychological profile of these patients are performed, along with the patient´s full case anamnesis, including pregnancy and childbirth, diagnostic imaging, evolution, intervention, and current state. The project is completed with a series of general conclusions and a personal reflection. This project allows us to know a little more this disease and specifically to Ana, a girl with much effort and daily dedication has made enormous achievements. -4- 1. INTRODUCCIÓN: La neuropsicología se define como “la ciencia que estudia las relaciones ente el cerebro, la conducta y el medio ambiente, tanto en situaciones de normalidad como patológicas” (Portellano 2000; ct.en Paterno y Eusebio (s/f)). El objetivo general de la neuropsicología es el estudio de la organización cerebral de la actividad cognitiva conductual, así como el análisis de sus alteraciones en caso de patología cerebral (Ardila y Roselli, 2007). Se considera la neuropsicología infantil como “la ciencia que estudia los cambios que se producen en los distintos tipos de actividad mental en su curso ontogenético en presencia de los procesos patológicos del cerebro” (Santana, 1999; ct en Paterno y Eusebio (s/f)). La neuropsicología infantil se refiere a la aplicación de los principios generales de la neuropsicología a un grupo poblacional específico, estudia por tanto las relaciones entre el cerebro y la conducta/cognición dentro del contexto dinámico de un cerebro en desarrollo (Anderson y cols. 2001; ct en Roselli y Matute (2008)). Los objetivos fundamentales de la evaluación neuropsicológica infantil son cuatro (Manga y cols 1997; ct. en Paterno y Eusebio (s/f)): Fin diagnóstico, es el más común, se intenta confirmar/rechazar un diagnóstico. Fin neuropsicológico: exploración para detectar alteraciones neurológicas en cuanto a la etiología de los trastornos cognitivos o comportamentales que impiden o dificultan el progreso académico. Fin educativo: interés por conocer el perfil neuropsicológico con el fin de adecuar los planes y estrategias de intervención propias de cada alumno. Fin investigador: establecer posibles perfiles neuropsicológicos característicos de algunos trastornos cerebrales. Teniendo presentes la definición y los objetivos de la neuropsicología infantil se describe un caso clínico. Se trata de una paciente de 11 años afecta de disgenesia del cuerpo calloso diagnosticada prenatalmente. Se explica la afectación en sí, el perfil neuropsicológico de éstos pacientes y finalmente el caso donde veremos su diagnóstico, embarazo y parto, evolución, tratamiento y situación actual. 1.1. CUERPO CALLOSO El Cuerpo Calloso (CC) es una hoja de sustancia blanca, de forma cuadrilátera, tendida transversalmente de un hemisferio a otro. Une los puntos no simétricos de la corteza de ambos hemisferios, constituyéndose de esta manera en el sistema de asociación interhemisférica más importante. Su función básica es la integración de la -5- actividad de los dos hemisferios cerebrales, por ejemplo interviene en la coordinación bimanual. Está constituido por aproximadamente 180-200 millones de axones capaces de transportar unos 4.000 millones de impulsos por segundo. Estas fibras comisurales son cilindroejes de las células piramidales de la corteza (Gonçalves-Ferreira, 2003) (Ramírez, 2005). El CC se origina a partir del engrosamiento de la lámina terminalis del telencéfalo (Ver fig. 1). Su desarrollo se completa entre las 7 y 20 semanas de gestación; se forma desde la parte anterior a la posterior y desde la ventral a la dorsal. Los últimos segmentos que se desarrollan son el splenium y el rostrum (Ver fig.3). El CC inicia su mielinización al final de periodo fetal, crece durante la infancia y culmina su formación entre los 7 y los 10 años (Moore, 2002). Figura 1: Lámina terminalis. Se encuentra situado en el fondo de la cisura longitudinal. Encima de los ventrículos laterales. Se sitúa sobre el cavum del septum pellucidum (Ver fig. 2), con el que guarda una estrecha relación embriológica (Gonçalves-Ferreira, 2003). Figura 2: septum pellucidum Su tamaño es de aproximadamente 10 centímetros, en sentido anteroposterior, 4 centímetros en su parte más anterior, zona frontal, y 6 centímetros en la parte más posterior, cercana a la zona occipital (Quintero-Gallego 2003). Las partes del cuerpo calloso son pico, rodilla, cuerpo y rodete (Ver fig. 3) -6- Pico (Rostrum): es la porción delgada del extremo anterior del cuerpo calloso, que se prolonga hacia atrás para continuarse con el extremo superior de la lámina terminal. Rodilla: es el extremo anterior curvo del cuerpo calloso, que se dobla hacia abajo por delante del septum pellucidum. Cuerpo (Tronco): el cuerpo del cuerpo calloso se arquea hacia atrás y termina como una porción posterior engrosada denominada rodete (o esplenio) (Snell 2008). Figura 3.Partes principales del cuerpo calloso. Tabla 1: Las funciones principales del cuerpo calloso son (Rubin, Safdieh, 2011): ESTRUCTURA CONSIDERACIONES IMPORTANCIA ANATÓMICAS FUNCIONAL Cuerpo calloso: rodilla. Interconecta las cortezas Facilita la reorganización de las funciones prefrontales. cerebrales para compensar la interrupción provocada por un traumatismo cerebral lateralizado. Cuerpo calloso: porción Interconecta las cortezas La callosotomía quirúrgica, para el control de la rostral del tronco. premotoras y motoras epilepsia, secciona esta región. suplementarias. Cuerpo calloso: porción Interconecta las áreas La sección en la callosotomía provoca media del tronco. motoras primarias y desconexión del lado izquierdo, afasia y sensitivas somáticas trastornos de transferencia visioespacial. primarias y secundarias. Cuerpo calloso: porción Interconecta las cortezas Transferencia interhemisférica de información caudal del tronco. parietales posteriores. táctil. Cuerpo calloso: esplenio. Interconecta las cortezas La lesión del esplenio causa “ceguera pura para temporales y occipitales. las palabras” (alexia sin agrafia) incapacidad para leer en voz alta, entender la escritura y, a menudo para nombrar colores. La conversación, la repetición y la escritura permanecen intactas. Comisura anterior. Interconecta los dos Se secciona junto con los dos tercios anteriores lóbulos temporales. del cuerpo calloso en la cirugía para el control de la epilepsia. -7- Comisura del hipocampo. Cíngulo. Interconecta hipocampos. los dos Las descargas del lóbulo temporal no pueden propagarse a través del cuerpo calloso o la comisura del hipocampo provocando poca coherencia interhemisférica, manteniendo una ruta multisimpática para la propagación de las convulsiones. Acumulación de sustancia Importante para las funciones emocionales. blanca del giro (circunvolución) del cíngulo. Sistema de fibras de asociación largas que conecta las sustancias perforada anterior y el giro (circumbolución) parahicampal. 1.2. AGENESIA DEL CUERPO CALLOSO: La Agenesia del Cuerpo Calloso (ACC) se define como el defecto primario total o parcial de las fibras comisurales que cruzan la línea media y conectan los dos hemisferios cerebrales (Ver fig. 4).Comprende un grupo heterogéneo de trastornos cuya expresión clínica varía desde alteraciones neurológicas e intelectuales graves hasta un individuo sin síntomas y de inteligencia normal. Se puede presentar de manera aislada o formando parte de un síndrome, las formas no sindromáticas son las más frecuentes (Ramírez 2005). Figura 4: Cortes sagitales del cerebro infantil utilizando RMN. Imagen izquierda, partes de un cuerpo calloso normal. Imagen derecha cerebro con ACC. Hay algunos síndromes en los que la ACC es muy característica, como el síndrome de Aicardi, el de Anderman, el Acrocalloso, el de Apert o el de Shapiro. En otros síndromes se puede presentar de forma variable como el Dandy-Walker o el -8- Arnold-Chiari tipo II. También se observa en algunas trisomías, sobre todo en las de los cromosomas 8, 13 y 18 (Ramírez 2005). Los signos y síntomas más frecuentes en la ACC son (Ramírez 2005): Anomalías faciales (42%) – Hipertelorismo (separación entre órganos gemelos, pechos, ojos, orejas…), micrognatia (mandíbula pequeña), pabellones auriculares rotados hacia atrás y anomalías oculares. Retraso mental (80%) – Fundamentalmente en el lenguaje (el 35% tienen antecedentes familiares con retraso mental) Parálisis cerebral (29%) Crisis convulsivas (30-50%) – son un factor agravante en la aparición y evolución del déficit. No hay ninguna crisis epiléptica típica de la ACC, pudiendo aparecer casi todos los tipos de crisis. Alguna de las más frecuentes serían espasmos infantiles o síndrome de West, aunque su presencia está relacionada con la edad. El 32% presenta la primera crisis en el periodo neonatal, el 39% antes del primer año y el 29% después. Retraso general en el desarrollo: en áreas motoras, de coordinación, equilibrio, tono muscular y lenguaje. Problemas de alimentación: para succionar y masticar, también generan dificultad para controlar los esfínteres (se logra en torno a las 6-7 años) Dificultad para defenderse táctilmente: a nivel sensorial, presentarían dificultad para sentir la temperatura de cuerpos extraños. Alta tolerancia al dolor: lo que dificulta la posibilidad de cuidarse a sí mismo, para prevenir daños físicos y riesgos potenciales. Dificultad en la comunicación: presenta problemas en el desarrollo del lenguaje, ausencia de habilidades verbales o por la dificultad de expresarse con coherencia y en la organización del pensamiento. Su lenguaje comprensivo es mayor que el expresivo. Dificultad en el aprendizaje: se hace más evidente al iniciar el aprendizaje formal, no tiene un patrón regular de aprendizaje, presentan escasa colaboración y atención en las actividades. Aprenden mejor a través de rutinas de repetición y por imitación de modelos de conducta. Variabilidad en la dominancia de la lateralidad. Existen diferentes maneras de clasificar la ACC, una de las más utilizadas es atendiendo a su morfología: Tipo I: Los axones del cuerpo calloso se desarrollan y se mueven hacia la línea media pero no la cruzan. Como resultado de esto, se forman los haces de Probst (Ver fig. 5) que se encuentran en la línea media de los hemisferios. Tipo II: los axones o sus cuerpos celulares fallan a la hora de formarse y nunca se aproximan a la línea media. Este tipo es menos común (Burton, 2013). -9- Figura 5: En la imagen de la izquierda se aprecia una RM en T2 de un paciente con ACC. En la imagen de la derecha se visualiza los haces de Probst (fascículos de fibras nerviosas que bordean los ventrículos laterales y que proceden de las fibras comisurales que no cruzaron) usando tractografía (Jakab y cols. 2015). La agenesia del cuerpo calloso puede tener varios grados: ACC- Completa no tiene ninguna conexión. ACC- parcial/disgenesia no tiene la conexión completa, pero sí una parte La disgenesia del cuerpo calloso es un trastorno de su desarrollo, con ausencia parcial de sus partes, empezando por el rostro y el esplenio, ya que son las últimas en formarse. Hipoplasia tiene todas las conexiones pero muy finas (Wolf, 2013). La prevalencia, la incidencia y la mortalidad real es complicada de establecer con seguridad pues en algunas ocasiones pasan desapercibidas, por ser oligosintomáticos (pocos síntomas) o asintomáticos (sin síntomas) (Ramírez 2005). Incidencia del 1% en población general, componiendo el 3,2% de las malformaciones mayores y el 14,8% de las del SNC. La incidencia en la población con discapacidad aumentaría hasta un 2-3%. En pacientes con malformaciones cerebrales que fueron observados mediante Resonancia Magnética Nuclear (RMN) presentaban ACC el 47%.Las investigaciones muestran una mayor frecuencia en varones que en mujeres, proporción 3:2; se ha considerado en algunos casos presentaban una herencia recesiva ligada al cromosoma X; de la misma manera se han reportado casos de herencia autonómica recesiva y autonómica dominante. Algunos agentes que pueden estar vinculados a la aparición de ACC son el alcohol, el valproato (fármaco antiepiléptico), el virus de la rubeola, el consumo de cocaína o el virus influenza (Ramírez 2005). Lo más habitual es que el diagnóstico prenatal se produzca en torno al tercer trimestre del embarazo. Se considera útil en la sospecha prenatal de ACC la presencia de algunos signos indirectos derivados de los cambios producidos en el tejido cerebral - 10 - por la falta de CC, como son la falta de cavum septum pellucidum, un tercer ventrículo elevado, observación de quiste interhemisférico entre los cuerpos de los ventrículos laterales y alteración de estos últimos (Viñals 2011). Algunas de las técnicas que podemos utilizar para diagnosticar prenatalmente no solo la ACC sino otro tipo de alteraciones que afecten a la estructura, cerebral en este caso, son las siguientes. La biometría fetal: consiste en una serie de mediciones que se realizan con objeto de determinar la edad gestacional, analizar la evolución del crecimiento fetal y descartar la presencia en su caso de malformaciones congénitas. Dentro de las medidas más frecuentemente utilizadas y que afectan a la patología que nos ocupa, están: La LCN (distancia coronilla-coxis) es el parámetro más fiable, El DBP (diámetro biparietal) plano compuesto por la porción más anterior de la cisura interhemisférica, el cavum del septum pellucidum y los tálamos simétricos (Ver fig.6). Figura 6. Diagnóstico mediante biometría fetal El PC (perímetro cefálico): Medida de la longitud de la cabeza por el punto más amplio. Esta medida está aumentada en este tipo de pacientes por lo que su medición es muy importante sobre todo para el diagnóstico diferencial con una hidrocefalia. Perfil biofísico fetal: Es un método de valoración ecográfica dinámica anteparto que estudia múltiples variables biofísicas fetales con el fin de identificar al feto con riesgo de muerte o sufrimiento intrautero. Algunas de etas variables pueden ser: movimientos corporales, movimientos respiratorios, tono fetal, frecuencia cardiaca basal, reactividad cardiaca, volumen de líquido amniótico etc. Doppler fetal: la ecografía Doppler es una ecografía en color que permite evaluar el flujo sanguíneo en cualquier arteria o vena. Es de especial relevancia - 11 - para el estudio del cordón umbilical, la circulación cerebral y cardiaca fetal así como la circulación uterina (Ver fig. 7). Figura 7: Doppler fetal. Ecografía: El diagnóstico prenatal a través de una ecografía es limitado. El CC está formado completamente en la semana 20 pero aún es muy delgado para poderse visualizar bien desde el plano axial, que es el que se utiliza mayoritariamente para el estudio de la cabeza fetal. Por este motivo se recomienda realizar proyecciones coronales y sagitales para ver bien esta estructura (Gonçalves Ferreira, 2003). El diagnóstico posnatal se efectúa mediante ecografía, tomografía computerizada (TC) o resonancia magnética (RM). Independientemente de la técnica utilizada, en el corte transversal (Ver fig. 8) se debe buscar la indemnidad del cavum septum pellucidum (1). En la ACC éste estará ausente o tendrá una configuración anómala. Además evaluar los ventrículos laterales buscando anomalías: cuernos anteriores lateralizados o cuernos posteriores en lágrima (2) (Palmer, Mowat, 2014). Figura 8.La imagen de la izquierda corresponde a una ecografía, mientras la central y la de la derecha son RM en T1. En el número 3 se observa una anomalía en la configuración del CC y en el número 2 aparecen anomalías en los cuernos posteriores. - 12 - En el corte coronal (Ver fig. 9) se debe buscar la indemnidad del cavum septum pellucidum. En la ACC éste estará ausente o tendrá una configuración anómala. Además evaluar los ventrículos laterales buscando anomalías: cuernos anteriores lateralizados con patrón en "cuerno de vaca" (Palmer, Mowat, 2014). Figura 9. La imagen de la izquierda corresponde a una ecografía, mientras la central y la de la derecha son RM en T1. En la imagen de la derecha se aprecian los cuernos anteriores lateralizados con forma de cuerno de vaca. En el corte sagital (Ver fig. 10) se debe buscar anormalidades en el patrón de giros de la corteza con una disposición radiada (Palmer, Mowat, 2014). Figura 10: La imagen de la izquierda corresponde a una ecografía, mientras la central y la de la derecha son RM en T1. En la tercera imagen se ve los giros cerebrales en disposición radiada. En el corte coronal y sagital (Ver fig. 11) se deben buscar los haces de Probst (Palmer, Mowat, 2014). Figura 11. RM en T1, corte coronal. En la imagen, las flechitas señalan dónde se aprecian los haces de Probst. - 13 - 2. PERFIL NEUROPSICOLÓGICO DE LOS PACIENTES CON AGENESIA DELCUERPO CALLOSO. La ACC es un componente común en algunos síndromes malformativos, algunos de los cuales tienen origen genético y otros cursan como casos esporádicos. La clínica es heterogénea de modo que, sin anomalías asociadas, los síntomas van desde los déficits inespecíficos, detectables en las evaluaciones neuropsicológicas, a retraso del desarrollo, retraso mental y crisis epilépticas. (Romero-López 2011). En general la creatividad y la inteligencia se han asociado a la integridad de las conexiones interhemisféricas cerebrales. Se estima que un 15% de los niños con ACC presentan una inteligencia normal con un CI medio de 85 a 90 puntos en el test de Wechsler. Si bien el retraso mental no se observa en todos los pacientes, la gran mayoría presenta dificultades del aprendizaje. Además, la ACC suele llevar asociados déficits en la percepción y en el control motor. (Romero-López 2011). En pacientes con ACC sin otras complicaciones asociadas suelen ser más frecuentes los problemas del aprendizaje y los trastornos psiquiátricos que en la población general. En un estudio comparativo del desarrollo los niños con ACC mostraban, frente sus hermanos sin ACC, retraso en el desarrollo motor, el equilibrio y la coordinación manual, alteraciones en la percepción, la sensación nociceptiva, alteraciones en el sueño y en la dominancia manual. El pronóstico se determina fundamentalmente por las anomalías asociadas. Estas se consideran las principales responsables de los cuadros clínicos que presentan estos niños. Posiblemente, el grado de afectación del retraso del desarrollo no tenga una causa única y esté asociado a otras malformaciones, incluida la epilepsia (Romero-López 2011). Investigaciones con pacientes con ACC aislada muestran un patrón de déficits neuropsicológicos y sociales. En procesos básicos sensorio-motores los individuos con ACC muestran dificultades en las tareas que requieren coordinación bimanual, en tareas que requieren movimientos motores y en tareas con taquitoscopio que evalúan la transferencia de información sensorial compleja. Algunas investigaciones como la de Brown y cols. (1999) muestran que los pacientes con ACC obtienen similares puntuaciones con respecto al grupo control cuando se trata de tareas simples, pero presentan una desventaja cuando las tareas son complejas o no son fáciles de verbalizar. En el aspecto cognitivo, es característica la velocidad lenta en la reacción y en el proceso de información, fundamentalmente cuando ésta es compleja. En el rendimiento socio-verbal, muestran problemas de comprensión en aspectos superiores de la comunicación que afectan a la pragmática del lenguaje y al humor en las relaciones personales. Igualmente los pacientes afectados con ACC padecen un déficit cognitivo a la hora de resolver problemas complejos que se le presentan como nuevos. - 14 - Otras investigaciones de Brown (y Paul, 2000) mostraron que dos individuos con ACC mostraron un desempeño bueno en tareas que implicaban la utilización de información aprendida (inteligencia cristalizada) pero mostraron un rendimiento menor en tareas donde evaluaban problemas cognitivos que requerían una resolución más creativa y por lo tanto más complejas (ej. matrices RAVEN). Sin embargo estas investigaciones no son demasiado claras a la hora de determinar si los déficits en el aprendizaje verbal y en la memoria son propios de los pacientes con ACC. (Brown 2000, cit en Erickson y cols. 2014) 3. CASO CLÍNICO A continuación se presenta el caso de Ana una paciente diagnosticada prenatalmente de disgenesia del cuerpo calloso Ana, tiene actualmente 11 años y medio, en noviembre cumplirá 12. Es una niña muy cariñosa y expresiva con sus sentimientos; se encuentra muy integrada en las familias de ambos progenitores tiene un carácter alegre, aunque en algunas ocasiones presenta baja resistencia a la frustración en cuanto al cumplimiento de normas. 3.1: EMBARAZO Y PARTO: Mujer de 34 años secundigesta con embarazo y parto anteriores normales, varón nacido vivo normal. El embarazo transcurrió con normalidad, hasta la semana 31 cuando en un control rutinario de evolución de la gestación se aprecia anomalía fetal cerebral. Derivada a una unidad de diagnóstico por imagen se confirma la presencia de una ventriculomegalia leve, a expensas fundamentalmente de astas posteriores de ventrículos laterales, con discreta disminución del diámetro transverso del cerebelo, sin otra anomalía fetal aparente. Se informa que estos hallazgos podrían estar en relación con un cuadro de ACC, imposible de identificar en cortes sagitales y coronales, por lo que de descartarse un problema cromosómico, infeccioso o genético de base, condicionaría el pronóstico neurológico. Un mes más tarde la biometría, el perfil biofísico y el estudio Doppler fueron normales. El cuadro de ventriculomegalia impresionaba de estable atendiendo a las últimas estimaciones realizadas, hecho que asociado al informe de cariotipo femenino normal (46XX) y a la negatividad de las pruebas serológicas practicadas [Toxoplasma IGM, rubeola IGM, citomegalovirus IGM, lues EIA (Treponémico)] mejoró ostensiblemente el pronóstico inicial. - 15 - Dado que no se observaban un aumento manifiesto de los parámetros cefálicos se recomendó continuar de forma conservadora, sin que existiera en ningún momento contraindicación alguna al parto vaginal. Evolución sin incidencias del embarazo hasta final del mismo. Parto vaginal a las 39semanas + 4días (02/11/2003). Peso 2.520 gramos (percentil 10), talla 48 cm (percentil 25) y un perímetro cefálico de 34 cm (percentil 50/75). Color normal, buena perfusión. Auscultación pulmonar normal. Auscultación cardiovascular sin soplos, tonos puros. Abdomen blando sin organomegalias. Genitales normales. Caderas normales. Fosita preauricular derecha. A nivel del Sistema Nervioso Central se observa que los reflejos están conservados, el tono muscular presenta una leve espasticidad, el reflejo de moro*1 está presente y es simétrico, si bien algo espástico. El cráneo presenta una discreta macrocefalia, suturas dehiscentes, fontanelas amplias y llenas. En el primer minuto de vida se le administró el test de Apgar (Ver fig.12), un examen rápido que se realiza al bebé para valorar su estado de salud general nada más nacer. Obtuvo una puntuación de 8 lo que indica un buen estado de salud. Mide cinco aspectos fundamentales: color de piel, frecuencia cardiaca, reflejos, actividad y tono muscular y ritmo y esfuerzo respiratorio. Cada uno de estos factores se puntúa de 0 a 2, siendo por tanto la máxima puntuación 10. A los cinco minutos se le volvió a evaluar obteniendo una puntuación de 9. Figura 12.Test de Apgar. Ante la sospecha prenatal de ACC se decide en las primeras 48 horas de vida de la paciente establecer el diagnóstico definitivo mediante la realización de 3 pruebas de imagen. Los resultados obtenidos fueron los siguientes: Ecografía del SNC Dilatación de los ventrículos laterales que se encuentran separados de la línea media. No se visualiza el CC. *Términos definidos en el glosario. - 16 - TAC del SNC A nivel de la fosa posterior no se observan alteraciones significativas con cerebelo y cuarto ventrículo de características normales. Sí se observa una marcadísima dilatación de los ventrículos cerebrales sobre todo a nivel de atrios y astas occipitales, con discreta dilatación de las astas frontales y del tercer ventrículo. RNM del SNC Marcadísima dilatación de los ventrículos cerebrales sobre todo a nivel de atrios y astas occipitales, con discreta dilatación de las astas frontales y del tercer ventrículo. Se observa hipoplasia de la porción media anterior del CC. (Ver fig. 13 y 14). Figura 13. RM en T1, corte sagital, nacimiento; Flecha amarilla: Disgenesia del cuerpo calloso con afectación de rodilla y rostrum; Flecha verde: Cisternas cerebrales (Cada uno de los espacios subaracnoideos donde se acumula el líquido cefalorraquídeo) moderada dilatación de la cisterna suprasellar. Figura 14. RM en T1, corte horizontal, nacimiento. Flecha roja: Ventriculomegalia de los ventrículos laterales de predominio temporo-occipital, más pronunciado en el lóbulo izquierdo; Flecha azul: Lisencelafia, circunvoluciones menos pronunciadas de lo normal. - 17 - Todos estos hallazgos son altamente sugerentes de disgenesia de cuerpo calloso con una marcada dilatación de los ventrículos laterales. Una vez trascurridas las 96 horas de vida Ana es dada de alta con los diagnósticos antes expuestos. Siendo derivada para su seguimiento especializado por neurología infantil. 3.2: SEGUIMIENTODE LA PACIENTE 3.2.1: NEUROIMAGEN. a) 5 MESES DE VIDA (Ver fig. 15 y 16) Figura 15. RM en T1 a los 5 meses de vida, corte Flecha amarilla: Disgenesia del cuerpo calloso con adelgazamiento del mismo en cuerpo y rodilla; Flecha verde: Moderada dilatación de la cisterna suprarrenal. Figura 16, RM en T1 a los 5 meses de vida, corte horizontal, 5 meses; Flecha roja: Ventriculomegalia, más pronunciado en el lóbulo izquierdo en la parte posterior. Más evidente que la anterior. Marcada dilatación de las astas temporales y occipitales de manera bilateral, aunque más acusada en las astas occipitales y en el lado izquierdo. En relación con colpocefalia (crecimiento - 18 - anormal de los surcos occipitales y la porción posterior de los ventrículos laterales del cerebro); Flecha azul: Lisencelafia, circunvoluciones menos pronunciadas de lo normal. b) 3 AÑOS DE VIDA (Ver fig. 17 y 18) Figura 17. RM en T1 a los 3 años de vida, corte sagital. Flecha amarilla: Disgenesia del cuerpo calloso, no se visualiza el esplenio. Figura 18. RM en T1 a los 3 años de vida, corte horizontal. Flecha roja: Ventriculomegalia, dilatación de las astas temporales y predominantemente occipitales de los ventrículos laterales, en relación con colpocefalia; Flecha azul: Lisencelafia, circunvoluciones menos pronunciadas de lo normal. En las pruebas realizadas con posterioridad, tres años más tarde, a los 6 años de vida, no se aprecian cambios destacables. Las pruebas de neuroimagen nos muestran la disgenesia del cuerpo calloso, la dilatación de las cisternas suprarrenales, presenta también ventriculomegalia, dilatación de las astas temporales y una marcada lisencefalia y colpocefalia. Con estos hallazgos fue diagnosticada de disgenesia de cuerpo calloso con una marcada dilatación de los ventrículos laterales. - 19 - 3.2.2: PRUEBAS ELECTROENCEFALOGRÁFICAS Anualmente se le han realizado a Ana estudios electroencefalográficos estando los resultados dentro de la normalidad salvo en las efectuadas en las revisiones de los 3,5 años y 4 años, donde se detectaron anormalidades que requirieron tratamiento farmacológico con ácido valproico. Es un medicamento anticonvulsivo, utilizado para controlar las crisis comiciales que aparecían cuando Ana tenía fiebre. Desde los 7 años todos los estudios EEG muestran normalización del trazado, estando los niveles plasmáticos de ácido valproico en el rango terapéutico medio. 3.2.3: EVALUACIONES NEUROLÓGICAS La evaluación neurológica es fundamental para conocer el alcance de la afectación que pueda presentar la paciente. A continuación se describe la evolución que Ana ha tenido desde su nacimiento hasta la actualidad en este aspecto. 5 MESES: La empatía positiva, aunque algo limitada, se percibe la presencia de algún bloqueo del canal de información visual. El reflejo de soplo* es positivo. Su perímetro craneal es de 42 cm, (percentil 50 para su edad). La persecución visual es positiva. El reflejo cocleopalpebral* positivo. El resto de pares craneales* también se encuentran dentro de la normalidad. 1 AÑO: La empatía inicia una cierta electividad pero sin propositividad y presenta bloqueos de los canales de información sensorial. El perímetro craneal es de 45cm, crecimiento adecuado. El tono muscular muestra una práctica normalización en sus dos componentes (activo y pasivo), siendo los reflejos miotáticos* normales, presentando un retraso simple en la adquisición de equilibraciones. 1,5 AÑOS: Se comprueba un mejor grado de conexión ambiental, con inicio de interacción social no verbal, actividad lúdica con carácter investigador, persistiendo alguna actividad estereotipada manual como el uso del pulgar como aproximador al objeto sin presión franca del mismo. Perímetro craneal 47.5 cm, percentil 50 para su edad. 2 AÑOS: En el examen clínico neurológico el perímetro craneal es 48cm. A nivel de pares craneales apreciamos una leve actitud cefálica compensadora con leve nistagmus de fijación*. Presenta asimismo una hipogenesia del musculo angulis oris* (es familiar). En el área tónico motriz comprobamos avances reseñados, con un tono muscular más fuerte, los reflejos miotaticos aparecen normales. 2,5 AÑOS: El perímetro craneal es 49 cm. El nistagmus* horizontal es menos evidente. No se aprecian alteraciones de vías largas motoras siendo la psicomotricidad global algo torpe. Apoyo plantar tendencia al plano-valgo* - 20 - 3.5 AÑOS: Su perímetro craneal es de 51,5cm, apreciándose en los pares craneales la existencia de una asimetría al reflejo a la amenaza* que es poco evidente en hemicampo visual izquierdo. El nistagmus aparece atenuado. Su conducta global ha mejorado y no aparecen signos de desconexión en el perimundo. Mejora en la psicomotricidad. La atención es lábil. 4 AÑOS: Presenta una marcha con sincinesias* de asociación excesivas. Defecto de refracción astigmatismo-miópico*, habiendo corregido el nistagmus. Perímetro craneal 51cm. 5 AÑOS: Presenta una psicomotricidad torpe. Su nivel cognitivo y de lenguaje siguen progresando positivamente. Perímetro craneal 51cm. 6 AÑOS: En el examen clínico neurológico su perímetro craneal es de 51 cm y su peso de 21.6 kg. Su lenguaje ha mejorado. Interactúa mejor y no se muestra aislamiento social. Su psicomotricidad fina, especializada y global son torpes pero no se aprecian alteraciones de vías largas motoras. Las praxias bucolinguales* son levemente deficientes. Los reflejos miotatios con normales. 6,5 AÑOS: Se comprueba buena evolución en el aspecto cognitivo conductual y lenguaje. Mejor autonomía y habilidades sociales aunque muestra una tendencia a la evitación en la mirada frontal. Perímetro craneal 51 cm. La motilidad ocular extrínseca normal, en especial los movimientos de sursum version ocular* y no aqueja diplopía. Su psicomotricidad global sigue siendo algo torpe, sin apreciarse ataxia en la marcha*, y presenta una sincinesia en espejo* de miembros superiores, movimientos involuntarios frecuentes en disgenesias del CC. En las pruebas de lateralidad se comporta como ambidiestra de mano y diestra de pie y ojo. 7,5 AÑOS: Se confirma una evolución positiva de su patrón cognitivocomportamental. No se aprecian cambios semiológicos. Perímetro craneal 51.5 cm 8,5 AÑOS: La exploración neurológica muestra estabilidad de su semiología motora fina, sin alteraciones en vías largos. Perímetro craneal 52 cm. 9 AÑOS: El examen clínico no muestra cambios con relación al anterior, siendo su perímetro craneal es de 52cm 10,5 AÑOS: En el examen clínico neurológico se comprueba el mejor nivel de su funcionamiento cognitivo y conductual, empatiza bien con el entorno, mejoría en la psicomotricidad. Perímetro craneal 52.5cm y el peso 26kg. Lateralidad diestra. En las evaluaciones neurológicas que han sido realizadas a la paciente muestran una evolución neurológica lenta pero a su vez positiva, es decir ha ido poco a poco mejorando. Como muestra el último informe (hace 1 año) de Ana, actualmente existe una mejoría tanto a nivel cognitivo, conductual y en la psicomotricidad - 21 - 3.3: EVOLUCIÓN DE ANA A NIVEL MOTOR Y NEUROPSICOLÓGICO. 3.3.1. DESARROLLO MOTOR La evaluación del desarrollo motor en niños es fundamental pues ciertas alteraciones pueden reflejar inmadurez cerebral. La evaluación varía en función de la edad. Los mayores cambios se observan en los primeros años de la vida y por tanto para los más pequeños el desarrollo de la motricidad gruesa (sentarse caminar, saltar, etc.) es un signo importante de integridad neurológica. Sin embargo, para los más mayores se atienden aspectos más específicos a través de la presencia de signos neurológicos blandos (Roselli y cols. 2010). Las pruebas que evalúan la capacidad motora estiman la velocidad, coordinación y fuerza motora por ello son fundamentales para estimar si los niños podrán realizar determinadas tareas. Un examen neurológico exhaustivo tiene, por tanto que incluir una evaluación de las capacidades motoras que pueden ir desde una sencilla observación de la velocidad motora a pruebas complejas mediante tableros con clavijas (Semrud-Clikerman y Teeter 2011). Nos centraremos en la descripción profunda de la evaluación motora de la paciente. En primer informe conocido, tras 6 meses de vida, describe un leve aumento del tono pasivo en extremidades, con tono activo normal. Reflejos miotáticos normales. Cutáneos plantares flexores. Apoyo bipodal solicitado plantígrado. Las manos suelen permanecer cerradas, esbozándose la sinergia tónico-flexora de la mano, pero iniciando ya aproximación al objeto y a posición frontal de las manos. Al año de vida, Ana continúa su evolución de manera positiva bajo tratamiento de habilitación funcional habiendo logrado la sedestación* a los 7 meses, la presión de los objetos es bimanual y con transferencia contralateral de los mismos, inicia un desplazamiento autónomo de volteo de decúbito supino a prono. Tono muscular muestra una práctica normalización en sus dos componentes (activo y pasivo), siendo los reflejos miotáticos normales, presentando un retraso simple en la adquisición de equilibraciones. En torno al año y medio de vida se aprecia el uso de pulgar “en pico” como aproximación objetal. Tono muscular dentro de la normalidad, con retraso en la adquisición de equilibraciones, poseyendo un desplazamiento autónomo de volteo, culeteo posterior e inicio de gateo. Reflejos miotáticos normales, con cutáneos plantares flexores. Inició la marcha liberada a los 23 meses, su conexión con el medio ambiente es mucho más positiva, la función prensora es bimanual con transferencia - 22 - contralateral del objeto e inicia pinza digitales. Han desaparecido las actividades estereotipadas. A los 2.5 años no se aprecian alteraciones de vías largas motoras siendo la psicomotricidad global algo torpe. Apoyo plantar tendencia al plano-valgo*. Alrededor de los 3,5 años se observa una mejoría en la psicomotricidad que continúa hasta los 4 años uniéndosele también en uso de la función prensora manual y pinzas digitales. A los 5 años ya se aprecia una psicomotricidad torpe en relación con su grupo etario. Un año después su psicomotricidad fina, especializada y global siguen siendo torpes pero no se aprecian alteraciones de vías largas motoras. Con 6,5 años su psicomotricidad global sigue siendo algo torpe, sin apreciarse ataxia en la marcha, y presenta una sincinesia en espejo de miembros superiores, movimientos involuntarios frecuentes en disgenesias del CC. En las pruebas de lateralidad se comporta como ambidiestra de mano y diestra de pie y ojo. A los 8.5 años muestra estabilidad de su semiología motora fina, sin alteraciones en las vías largas. Debido a la llamativa torpeza que presenta en cuanto al equilibrio, la paciente ha sufrido muchas lesiones fruto de las numerosas caídas que ha tenido, sobretodo en miembros superiores e inferiores. En los últimos años presenta una leve mejoría en la psicomotricidad. 3.3.2: LENGUAJE: Al igual que la evaluación del desarrollo motor, es muy importante evaluar la evolución en el lenguaje en todos sus niveles; fonológico, morfológico, semántico, pragmático etc. La parte fonológica incluye dos aspectos la fonología segmental que se refiere a la evaluación y comprensión de los sonidos del lenguaje: los fonemas, por ejemplo la dificultad para producir algunos fonemas de aparición tardía <<R>> y la combinación de los mismos cuando están situados en silabas complejas. Y la fonología suprasegmental que hace referencia a la prosodia del mensaje, es decir darle la parte emocional al mensaje con la entonación necesaria. La morfología del lenguaje son las unidades con significado compuestas por uno o varios fonemas una palabra puede tener uno o varios morfemas, en castellano las mayores dificultades de adquisición aparecen en las variaciones de la forma de las palabras: verbos, artículos, adjetivos, sustantivos, etc. Las dificultades más notorias se observan cuando reducen la cantidad de palabras utilizadas para expresar un mensaje - 23 - por ejemplo en lugar de decir mamá quiero agua dicen mamá agua o simplemente agua. La semántica es el significado de las palabras o de las oraciones, es por tanto necesario evaluar la expresión y la comprensión en palabras, enunciados, o textos ya que pueden aparecer niños que tengan un buen desarrollo de vocabulario pero dificultad en la comprensión de instrucciones, o disociaciones entre el lenguaje expresivo y receptivo. La pragmática del lenguaje se refiere a la utilización del lenguaje dentro de un contexto social. (Roselli y cols. 2010). Se describe ahora en la evolución que ha tenido la paciente en el área del lenguaje desde el nacimiento hasta la actualidad. En torno al primer año es detectada la lalación, comenzando seis meses más tarde la comunicación social no verbal (sonrisa). A los 2 años y medio en el área empática existe un buen vocabulario amplio con frases (hasta 3 palabras) con dificultades en los aspectos articulatorios. Siendo mejor el componente semántico-pragmático que el fonológico-sintáctico. Un año después (3.5 años) presenta mejoras en todas las áreas, el uso del lenguaje más propositivo, siendo capaz de hacer frases de hasta 5-6 morfemas. La espontaneidad del lenguaje en la interacción social es más limitada que la demanda. A los 4 años su comprensión lingüística es alta (4-7 años) y en la expresión usa frases de hasta 6 palabras. A los 5 años su nivel cognitivo y de lenguaje siguen progresando positivamente, Con 6 años su lenguaje ha mejorado en aspectos fonológicos y sintácticos y en aspectos semánticos-pragmáticos. A los 7 años aproximadamente su lenguaje es más adecuado en aspectos fonológico-sintáctico. En los últimos cuatro años su evolución ha sufrido un importante enlentecimiento lo que ha motivado que tanto en la expresión como en la comprensión que en los cuatro años se podía considerar superior a su grupo etario se equiparó en los años siguientes y actualmente se aprecia cierta inferencia en negativo con sus coetáneos. - 24 - Si bien debido a que Ana se relaciona mayoritariamente con adultos tiende a utilizar un lenguaje y vocablos no propios de la edad que tiene aun cuando es manifiesto que no las comprende. 3.3.3: APRENDIZAJE Y MEMORIA: La evaluación neuropsicológica de las habilidades de aprendizaje y memoria está encaminada a determinar: a) cuál de los componentes del sistema es el responsable de las alteraciones del paciente, y b) cuál es el funcionamiento de los otros componentes en vistas a su utilización para un entrenamiento en estrategias de compensación de esas alteraciones y en el programa de rehabilitación en general. (Benedet, 2002) En esta parte veremos cómo la paciente ha ido evolucionando en el área de aprendizaje, sobre todo en el colegio. La paciente comenzó asistiendo a la guardería en torno al año y medio, sufrió un primer intento en que tuvo una experiencia negativa y provocaba que la niña se levantara llorando y con autoagresiones. A los dos años fue cambiada de centro y comenzó su adaptación satisfactoriamente. Desde antes de los 3 años (con 2 años y 10 meses) fue escolarizada en un centro normal con apoyo del equipo de audición y lenguaje (AL) y pedagogía terapéutica (PT), dónde la paciente se ausentaba de su clase habitual para recibir el apoyo de las especialistas. Desde el comienzo de su escolarización la paciente tiene una adaptación curricular (AC). Su progreso tanto pedagógico como académico es adecuado. Permaneció un año más en infantil (en 5 años) pues no reunía las aptitudes necesarias para promocionar a primaria. En torno a los 7,5 años se percibe una buena evolución de las habilidades sociales y de la interacción social tanto en el aula como en el contexto familiar. Se inicia en el cálculo aritmético utilizando el método Kumon y la metodología Fay para su habilitación (explicado en el apartado de intervención). Alrededor de los 8 años se inicia en la lectoescritura, señalando la gran dispersión que muestra en cuanto a la atención. Su conducta es adecuada, no plantea problemas significativos. Presenta una interacción social positiva con niños de menor edad. A los 9 años progresa adecuadamente en el centro con una adaptación curricular (AC) en 2º de primaria y continúa con el apoyo de PT y de AL. Destacando una actitud algo desinhibida y negativismo no desafiante como expresión de manipulación y de imposición de sus tesis. Mejoría en la interacción social y habilidades sociales. - 25 - Con 10 años presenta un progreso funcional, está en 3º de primaria con AC y apoyo con los especialistas en PT y AL. Actualmente cursa 4º de educación primaria, pero debido a su dificultad, a varias lesiones en la rodilla que precisaban de reposo absoluto y a una neumonía que le impidió asistir al colegio, no va a poder promocionar de curso y permanecerá un año más en 4º para poder afianzar conocimientos. 3.3.4: AUDICIÓN: La paciente fue evaluada al poco tiempo de nacer por un centro audiológico donde se le realizaron dos estudios: Exploración Otoscopia: Se apreciaron conductos auditivos externos normales. Exploración mediante O.E.A* (Otoemisiones acústicas): El test detectó una respuesta de otoemisión positiva para ambos oídos. Lo que indica que existe una normalidad del oído y que existe una respuesta coclear adecuada. A la vista de las pruebas determinan que la paciente es normoyente. En los estudios que se le han realizado posteriormente corroboran la adecuada audición de la paciente. 3.3.5: VISIÓN: La evaluación de habilidades visioespaciales determina la presencia de una capacidad normal en el análisis de información visual. Ha sido reconocida la presencia de dos tipos de análisis visual. El primero implica el reconocimiento de lo que se está viendo y el segundo implica su posición y localización. Por tanto la evaluación debe incluir pruebas que evalúen ambas habilidades visuales. (Semrud-Clikerman y Teeter 2011). Las pruebas de capacidad visuomotora son una parte muy importante de la evaluación del paciente. Permiten conocer las dificultades de percepción o de integración y los problemas en la capacidad de los niños que puedan causar como la incapacidad para unir elementos, para copiar figuras o terminar tareas de escritura (Roselli y cols. 2010). La evolución del órgano de la vista de la paciente que estamos estudiando ha pasado por las siguientes fases, según los informes de los que disponemos: A los 6 meses en la exploración oftalmológica a la que fue sometida obtuvo los siguientes resultados: o Agudeza visual: seguimiento adecuado de los objetos, apareciendo nistagmus horizontal moderado. o Biomicroscopia: polo anterior sin alteraciones en ambos ojos. - 26 - o Fondo de ojo: igual en ambos ojos; nervio óptico y retina normales. Al año presenta un leve nistagmo y presenta algunas esterotípias de afirmación cefálica. (Movimientos repetitivos, semiinvoluntarios, rítmicos, coordinados, no propositivos, estereotipados, suprimibles con la distracción o con la iniciación de otra actividad) Con 1,5 años la paciente obtuvo de nuevo resultados normales en la revisión del estudio oftalmológico y de potenciales evocados. Presenta un leve nistagmo y utiliza la mirada frontal. Desde los 3 años se observa una atenuación del nistagmo que termina corrigiéndose totalmente a los 4 años. Presentado un astigmatismo miópico. En los últimos años a causa de las múltiples caídas que ha sufrido, la descoordinación que presenta en algunos movimientos y la gran dificultad de concentración; se ha querido encontrar una razón que lo pudiera justificar. Se ha llevado a cabo un estudio oftalmológico a partir del cual se ha concluido que la paciente presenta una anomalía visual, la proporción de visión periférica y central se encuentra alterada. Es decir al contrario que la población ordinaria tiene mejor visión por la parte periférica del ojo que por la central lo que provoca que le cueste más focalizar la atención. 3.4: INTERVENCIÓN LLEVADA A CABO CON LA PACIENTE A continuación se describe todas las técnicas y terapias utilizadas en la rehabilitación de la paciente tanto por parte de profesionales como por parte de su familia incluyendo entre los profesionales, psicólogos, fisioterapeutas, maestros, logopedas, pedagogos, etc. 3.4.1: ÁREA MOTORA Durante la primera infancia, desde los primeros meses hasta los cuatro años, la paciente estuvo siendo tratada con la terapia VOJTA. Vojta fue un prestigioso neurólogo checo especialista en neurología infantil y fisioterapia que desarrolló una terapia recomendada tanto para lactantes como para niños, adolescentes y adulto. Puede aplicarse como tratamiento fisioterápico de base en cualquier afectación motora y en muchas enfermedades, entre ellas la que nos ocupa. El método Vojta o terapia de la locomoción refleja consiste en la estimulación de algunas zonas del cuerpo con el objetivo de conseguir respuestas motoras en otras - 27 - zonas. Comenzó a aplicarse tras una serie de observaciones en niños entre 3 y 15 años con parálisis infantil, la mayoría de ellos espásticos. Vojta, concentrándose en reducir el píe equino, observó que aparecían una serie de reacciones motoras que paradójicamente comprometían todo el cuerpo de forma global. Tras años de observaciones llegó a la conclusión de que a través de una determinada postura y puntos de activación propioceptiva se lograba activar un amplio patrón postural que se desencadenaba desde ambos extremos: craneal y caudal. Se activaban en los niños grupos musculares que hasta entonces no funcionaban. A estas acciones musculares las denominó “complejos de coordinación”. Estos complejos eran recíprocos, es decir, la reacción que aparecía desde un lado se podía provocar también desde el otro, la esta activación de éstos provocaba una tendencia de locomoción del tronco hacia arriba y adelante, teniendo como efecto final, el giro de la cabeza al lado opuesto. (Vojta, 2007). Describe así los complejos de coordinación global: El volteo reflejo activa todos los patrones de locomoción hacia el lateral: Partimos desde la posición de boca arriba, pasa por el decúbito lateral y termina en gateo. En la terapia se utiliza el volteo desglosado en diferentes fases. (Ver fig. 19) Figura 19: Fase de inicio. 1º FASE: El paciente se sitúa en decúbito supino, brazos y piernas extendidas a lo largo del cuerpo, y la cabeza girada hacia nosotros. (Ver fig. 20) Estimulamos el punto pectoral con el que conseguimos el giro de la cabeza hacia la línea media que vamos a resistir. Esto desencadenará unas reacciones entre las que destacan: Extensión de la columna Apoyo del tronco sobre el plano Flexión de caderas, rodillas y tobillos Elevación de las piernas en contra de la gravedad - 28 - Preparación de los brazos para el posterior apoyo Apertura de todos los dedos de la mano Figura 20 1º fase. 2º FASE: Partimos desde el decúbito lateral. El cuerpo se apoya sobre el brazo y pierna que están abajo y se impulsa hacia delante y arriba. El ejercicio terminaría en el gateo si no lo frenáramos. (Ver fig. 21) Algunas de las reacciones importantes que aparecen son: Movimientos diferenciados de extensión y flexión, entre las extremidades de arriba y abajo Apoyo del tronco sobre el plano Extensión de la columna vertebral Enderezamiento de la cabeza en el lateral, en contra de la gravedad Diferente función de las partes acras (pies y manos) Figura 21, 2ºfase La reptación refleja activa todos los patrones de locomoción hacia delante. Partimos desde la posición de boca abajo (decúbito prono), con la cabeza apoyada en el plano y girada hacia un lado (Ver fig. 22) Posteriormente colocamos al paciente en la posición de partida, y presionamos los puntos elegidos para desencadenar los patrones, que facilitan la carga sobre dos puntos de apoyo equidistantes, cuyo efecto es el movimiento fásico de paso hacia delante en un - 29 - patrón cruzado, de la pierna y el brazo contrario. Esta carga sobre los puntos de apoyo más la resistencia de la cabeza al giro, tienden a que el tronco se desplace hacia arriba y adelante. (Ver fig. 23) Con esto conseguimos que se activen grupos musculares inactivos en una coordinación global, de forma isométrica, que implican a todo el cuerpo. Figura 22. Figura 23. Con este sistema se obtiene una llamativa mejoría de la espasticidad original que se traduce en una disminución de la rigidez, una mayor relajación, una mejora del equilibrio, así como una mejora de la motricidad fina (Vojta, 2007). Esta técnica fue aplicada por parte de sus padres, fundamentalmente por su madre. Bajo seguimiento y supervisión por parte de los especialistas en la técnica y revisiones frecuentes. Se observó una evolución muy positiva en cuanto a la motricidad así como llamó la atención la progresión en la realización de los movimientos de lateralización. Desde los 0 a los 6 años estuvo asistiendo al CAIT (Centro Atención Infantil Temprana) donde los profesionales del centro les indicaron una serie de actividades para mejorar algunas áreas del desarrollo motor. Estas actividades las realizaban de manera conjunta en casa por sus padres y en el centro por los especialistas. Una vez fue dada de alta continuó con algunas de las indicaciones propuestas. - 30 - Perfeccionamiento de la marcha: o Andar de lado. o Andar hacia atrás. o Andar por distintas superficies (tierra, arena, suelo irregular…). o Andar por encima de colchonetas o cojines. o Subir y bajar superficies inclinadas o Ayudarle a cambiar de dirección cuando vaya andando (poner obstáculos, llamarla para que se dé la vuelta…). Iniciación en la marcha rápida: o Cogerla de la mano para que ande rápido. o Jugar a actividades para animarla a correr. Estimulación vestibular (regula el sentido de movimiento y del equilibrio, es lo que nos permite situar nuestro cuerpo en el espacio, los desplazamientos y nuestro entorno). o Balancear a la niña en columpios (mecedoras, sillas giratorias, caballos…). o Jugar a juegos “bruscos” volteretas en la cama, lanzarla al aire, caballito sobre las piernas etc. Control de cabeza y tronco bajo obstáculos: o Jugar con la niña gateando entre varios obstáculos. Mejorar el equilibrio: o Moverse al ritmo de canciones (ayudarla a mover brazos, piernas y cabeza). o Avanzar varios pasos de rodillas. o Mantenerse en superficies elevadas (mesa/silla) y moverse en esta posición. o Andar con objetos de distintos pesos y fragilidad en las manos. o Caminar tramos más largos hacia atrás. o Sentarse en silla pequeña. o Caminar sobre una línea o en círculos. o Mantenerse y andar de puntillas. o Subir y bajar un escalón con o sin ayuda. o Sostenerse sobre un pie con y sin apoyo. Saltar: o Animarle a saltar sobre una colchoneta o cama con ambos pies. o Estando de pie saltar mientras se la sostiene. o Saltar desde la altura a los brazos de un adulto. - 31 - Subir y bajar escaleras: o Bajar gateando hacia atrás. o Bajar con ayuda en las dos manos. o Subir con ayuda en una mano, la otra con barandilla. o Bajar con ayuda en una mano, la otra con barandilla. o Subir un escalón sin ayuda. o Subir y bajar solo con apoyo en la barandilla. Jugar con pelota: o Patear una pelota fija o que se le lanza (levantando cada vez más el pie del suelo). o Lanzar la pelota con las manos sentado en el suelo. Ídem de pie procurando aumentar la distancia. o Jugar a los bolos. o Golpear pelota grande con raqueta o palo (ayudándola al principio). En la actualidad la paciente presenta una motricidad buena, mucho mejor a la esperada a raíz del diagnóstico inicial. Las mayores dificultades que presenta en el área motora son las provocadas por las múltiples lesiones que ha sufrido en las rodillas a causa de sus numerosas caídas provocadas tanto por la ligera espasticidad que presenta a la hora de andar, como a la dificultad visual que padece y ocasiona que camine con cierta curvatura cervical. 3.4.2. ÁREA VISUAL A raíz las últimas averiguaciones en cuanto a su visión, donde se comprobó que la paciente tenía mayor visión por la parte periférica del ojo que por la central. La paciente está siendo atendida por una maestra del equipo específico de deficientes visuales. La especialista asiste al colegio de la niña para trabajar con ella estimulación visual con programas educativos adaptados a sus necesidades; consiste en la interacción, detección, diferenciación de imágenes, realización de puzles, juegos de perspectiva etc. También están desarrollando el aprendizaje en mecanografía con programas específicos que faciliten su comprensión. - 32 - 3.4.3: ÁREA DE APRENDIZAJE Y LENGUAJE Como hemos visto previamente la niña asiste a un colegio normal pero se ausenta algunas horas de su clase habitual y trabaja de forma individual y adaptada a sus necesidades con el equipo de audición y lenguaje y de pedagogía terapéutica. Basándonos en dos aspectos fundamentales como el desarrollo del lenguaje y la introducción al cálculo aritmético mencionaremos algunos de los instrumentos que se han utilizado con ella. Para desarrollar el lenguaje utilizaron un sistema que se denomina <<Enséñame a hablar>> consiste en unas fichas con imágenes agrupadas de miembros de una familia, alimentos, actividades, ropa, etc. para que relacionándolos puedan formar pequeñas frases por ejemplo María bebe agua. Dentro de este material había igualmente láminas de mayor tamaño con los personajes de la familia en algunas situaciones cotidianas. Se le hacían preguntas en relación a las imágenes para que las describiera. En cuanto al cálculo aritmético han utilizado el <<Método Kumon>>, consisten en un método para aprender matemáticas de forma individual y por etapas, ella utilizaba las iniciales. También se le ha realizado una Adaptación Curricular (AC), donde en cada asignatura se le exigen competencias que ella, con su afectación, podría alcanzar. La AC es confidencial, no está permitido utilizarla fuera del centro escolar de la paciente. Al igual que en la intervención en el área motora desde el CAIT, le proporcionaron a la familia una serie de actividades para incrementar su habilidades. En torno a los 2 años de la paciente. Sobre todo en el área del lenguaje y socio-comunicativa. En la actualidad no se lleva a cabo un tratamiento de manera continuada si bien simplemente utilizan algunas recomendaciones que les fueron recomendadas en el pasado cuando son necesarias. Socialización: o Tomar parte en juegos con otros niños. o Repetir acciones que producen risa o captan su atención. o Compartir objetos y comida con otros niños cuando se le pide. o Saludar a otros niños y adultos. Desarrollo de la comprensión verbal: o Aprovechar las rutinas del día para asociar palabras y frases a estas. o Seleccionar objetos comunes y describir sus propiedades y relaciones. o Describir funciones de los objetos delante de ella. o Seguimiento de instrucciones más complejas. o Aumento de vocabulario (nombres, adjetivos, verbos etc.). o Señalar imágenes en las que se describa una acción. o Comprensión de palabras de función: ¿qué?, ¿cómo?, ¿dónde?... - 33 - Preparación para la expresión verbal (estos ejercicios también los realizaba en las sesiones de logopedia en el centro escolar): o Trabajar soplo y respiración. o Fortalecimiento de la musculatura orofacial. (mover la lengua, poner morritos, abocinar los labios, recorrer los labios con la boca, presionar con la lengua en la cara interna de los carrillos) o Imitación de entonaciones (interrogativa, exclamativa) o Imitación de sonidos, sílabas y palabras: Imitación de sonidos que ya posee unidos a vocales. Repetición de sonidos fricativos y africados. Repetición de onomatopeyas. Imitación de de silabas y secuencias de silabas. Imitación de palabras sencillas (2 sílabas). Desarrollo de la expresión oral: o Producción de palabras sencillas y relacionadas con su entorno inmediato. o Aumento vocabulario: Con cuentos orales o escritos. Trabajo por categorías funcionales (animales, colores, comidas etc.) o Realización de frases cortas siguiendo las reglas semántico-gramaticales. 3.5: SITUACIÓN ACTUAL DE ANA: A continuación, una vez expuestas todas las técnicas utilizadas con la paciente desde su nacimiento hasta el momento actual, se procede a describir la situación actual en las principales áreas. El desarrollo motor de la niña actualmente es bueno, aunque debido a su torpeza motora ha sufrido algunas lesiones, sobretodo de rodilla, que en ocasiones le han impedido asistir al colegio. Siendo éste uno de los motivos (también se ausentó un largo periodo de tiempo por una neumonía) por el cuál va a repetir curso para poder afianzar mejor las competencias fijadas para su edad. En el área lingüística, la paciente actualmente no presenta ningún problema a destacar, si bien al relacionarse mayoritariamente con adultos su lenguaje en ocasiones incluye palabras o expresiones no propias de su edad. En la parte visual, gracias a los últimos hallazgos y con ayuda de la maestra especialista va mejorando poco a poco. - 34 - CONCLUSIONES Para el abordaje de una patología como la descrita en el presente trabajo considero imprescindible la intervención de múltiples profesionales, desde ginecólogos, neurólogos, pediatras, psicólogos, neuropsicólogos fisioterapeutas, maestros, logopedas, pedagogos etc. El resultado es la suma del esfuerzo de cada uno de estos profesionales. Es fundamental que los recursos asistenciales se encuentren al alcance de todas las familias que tengan hijos con este tipo de necesidades y que se incluyan en la cartera de servicios del Sistema de Salud Público para que pudiera haber realizarse un diagnóstico precoz que permita una intervención desde el inicio que garantice una atención infantil temprana. Al igual que todos estos profesionales la implicación de la familia supone la más importante herramienta para el tratamiento de estos pacientes. Como reflexión personal quiero resaltar que los principales héroes son los propios niños junto a sus familias, que con su incansable lucha diaria y su gran esfuerzo van superando día a día las barreras y dificultades con las que se encuentran. Por tanto un pronóstico fatal siempre debe enfocarse como un reto tanto para los profesionales como para los afectados; se trata de un camino del que solo se conoce el inicio pero no se conoce hasta donde podemos llegar. Gracias a este proyecto he podido conocer en profundidad la afectación que tiene Ana y me ha ayudado mucho a comprender el porqué de algunas de las dificultades que presenta. Es una manera distinta de aprender, abordando un caso desde un punto de vista teórico, además al ser un caso cercano me ha resultado muy interesante y motivador. - 35 - ANEXO: GLOSARIO DE TÉRMINOS. APOYO PLANTAR PLANO-VALGO: es una deformación compleja y tridimensional del pie que consiste en la pérdida de la arcada medial del pie, valgo del retropié y abducción del antepie (Diccionario terminológico ciencias médicas). Apoyo plantar plano-valgo ATAXIA DE LA MARCHA: Marcha descoordinada (Diccionario terminológico ciencias médicas). DEFECTO DE REFRACCIÓN ASTIGMATISMO-MIÓPICO: Es el estado refractivo en el que no puede formarse una imagen puntual en la retina, se forman delante de la retina (Pimentel, 2008). HIPOGENESIA DEL MÚSCULO ANGULIS ORIS: La asimetría facial con el llanto o hipoplasia del músculo depresor del labio (depresor anguli oris) es una anomalía congénita leve, sin apenas repercusión clínica. consiste en una asimetría de la boca (labio inferior) únicamente con el llanto, siendo simétrica la facies en reposo; hay simetría de los surcos nasogenianos y normalidad del resto de la musculatura facial (Martínez Granero, 1998). Hipogenesia del musculo angulis oris Surcos nasogenianos - 36 - MARCHA CON SINCINESIAS: marcha con movimientos involuntarios superfluos (que acompañan un movimiento intencional de otro) (Diccionario terminológico ciencias médicas). MOVIMIENTOS DE SURSUMVERSION: movimientos hacia arriba en vertical de un solo ojo. NISTAGMUS/NISTAGMO: se define como oscilaciones involuntarias, de repetición rítmica, de uno o ambos ojos, en alguna o en todas las posiciones de mirada (Carratalá 2012). OTOEMISIONES ACÚSTICAS (OEA): son señales acústicas originadas en la cóclea (oído interno), en éste caso provocadas por un estímulo externo. PARES CRANEALES: Son nervios encefálicos simétricos que comunican el encéfalo con distintas zonas periféricas como la cabeza, el cuello, el tórax y el abdomen. Son 12. Olfatorio, óptico, oculomotor, troclear, absducen, facial, vestibulococlear, glosofaríngeo, vago, espinal e hipogloso (Snell, 2008). PRAXIAS BUCOLINGUALES: alteración de la realización mediante orden verbal de movimientos aprendidos de la cara, labios, lengua, mejilla. Los errores pueden ser de distintas modalidades: de contenido, espaciales y temporales, perseveraciones, etc. (Junqué; Barroso, 2009). PULGAR EN PICO: posición del pulgar que facilita la aproximación de objetos. REFLEJO A LA AMENAZA: Reflejo anormal desencadenado por la compresión de los músculos del antebrazo, que se caracteriza por la flexión de los dedos pulgar e índice. Se observa en el síndrome piramidal (Universidad de Navarra, diccionario médico). REFLEJO COCLEOPALPEBRAL: Con el niño en decúbito dorsal en la mesa de exploración y manteniendo cuidadosamente la cabeza en el eje del tronco, de una palmada fuerte a 30 cm de cada una de la orejas del niño. Se considera como respuesta positiva si los párpados se cierran tras la aplicación del estímulo auditivo (palmada) y respuesta negativa la ausencia del cierre de los párpados (Manual Exploración Neurológica, 2013). REFLEJO CUTÁNEO PLANTAR (BABINSKI): Extensión del primer dedo del pie, junto con la apertura en abanico de los otros dedos provocados al rozar con firmeza el borde externo de la planta del pie (se manifiesta en el lactante y en el adulto cuando está afectado el sistema piramidal) (Diccionario médico universidad de Navarra). - 37 - REFLEJOS MIOTÁTICOS: Reflejo de estiramiento o miotático, reflejo consistente en un acortamiento de las fibras de un músculo frente al estiramiento brusco del mismo. Sirve para controlar y ajustar la longitud de los músculos esqueléticos, proporcionando el tono muscular adecuado para una respuesta rápida (López Chicharro, 2008). REFLEJO DE MORO: Reflejo presente en el recién nacido hasta los seis meses, que consiste en un movimiento de extensión o apertura de los brazos y una oscilación de la cabeza, seguido de flexión y aducción de los brazos, que se produce al retirar el explorador la mano que estaba sosteniendo e incorporando la espalda del niño (Diccionario médico universidad de Navarra). REFLEJO DE SOPLO: Un soplo de aire dirigido a la córnea provoca un parpadeo (Manual Exploración Neurológica, 2013). SEDESTACIÓN: Conseguir sentarse y mantenerse por sí misma. SINCINESIA EN ESPEJO: Movimientos involuntarios propios de pacientes con ACC, cuando se encuentra ante un espejo. - 38 - BIBLIOGRAFÍA: Asociación española Vojta, página web oficial. (http://www.vojta.es/) Benedet, M.J. (2002) Neuropsicología Cognitiva, aplicaciones a la clínica y a la investigación. Fundamento teórico y metodológico de la neuropsicología cognitiva. Colección de documentos. Madrid: Observatorio de la Discapacidad. Burton, B (2008) Agenesis of the corpus callosum. En Kuman, P. y Burton, B. (Mc Graw Hill Medical). Congenital Malformations. Calatarrá Ferre, S. (2012) El nistagmo y sus formas. Gaceta Optométrica y óptica oftálmica, 471. Diccionario médico online, Universidad de Navarra. Diccionario terminológico ciencias médicas. Ed: Salvat, 11º Edición. Ericksen, R. L. y cols. (2014) Verbal learning and memory in agenesis of the corpus callosum. Neuropsychologia 60 (2014) 121-130. Elsevier. Golçalvez Ferreira, T. et al. Agenesia del cuerpo calloso. REV NEUROL 2003; 36 (8): 701-706 Jakab, A y cols. (2015) Disrupted developmental organization of the structural connectome in fetuses with corpus callosum agenesis A. Jakab et al. / NeuroImage 111 277–288 Junqué, C, Barroso, J. (2009). Manual de Neuropsicología. Madrid: Síntesis López Chicharro, J. (2008) Fisiología del ejercicio 3a ed. Buenos aires: Madrid : Médica Panamericana. Manual elaborado por la Unidad de Investigación en Neurodesarrollo (UIN) del Hospital Infantil de México Federico Gómez (HIMFG) para la Comisión Nacional de Protección Social en Salud (CNPSS) (2013) Martínez Granero, M.A. y cols. (1998) Asimetría facial con el llanto: Estudio neurofisiológico y recuerdo clínico de esta entidad. Medicina Fetal y neonatología. Anales españoles de pediatría. Vol. 48. Nº1. Moore, K. (2002). Embriología Clínica 6a ed. Barcelona: Elsevier. Palmer, E.E. Mowat, D. Agenesis of the Corpus Callosum: A Clinical Approach to Diagnosis. American Journal of Medical Genetics Part C (Seminars in Medical Genetics) 166C:184–197 (2014). Paterno, R. M., & Eusebio, C. A. (s/f). Neuropsicología Infantil: sus aportes al campo de la Educación Especial - 39 - Quintero-Gallego, Manaut, Rodríguez, et al.Desarrollo diferencial del cuerpo calloso en relación con el hemisferio cerebral. Revista Española de Neuropsicología 5 ,1:49-64 (2003) Ramírez Fernández, R. (2005) Malformaciones del sistema nervioso central: Agenesia del Cuerpo Calloso. En Hüber Guzmán, M.E. Malformaciones congénitas: diagnóstico y manejo neonatal. Editorial Universitaria. Romero-López. M (2011, 12 de julio) Retraso del desarrollo, alteraciones interhemisféricas cerebrales e imágenes de resonancia magnética. Casos clínicos. Portales Médicos. Com Recuperado de (http://www.portalesmedicos.com/publicaciones/articles/3445/1/Retraso-del-desarrolloalteraciones-interhemisfericas-cerebrales-e-imagenes-de-resonancia-magnetica-Casosclinicos.html) Roselli, M.; Ardila, A. y Matute, E. (2010) Neurosicología del desarrollo infantil. México: Manual Moderno. Rubin M. y Safdieh, J. (2008) Neuroanatomía esencial, Netter. Ed. Castellano. Barcelona: Elsevier Masson. Semrud-Clikeman, M. y Teeter Ellison, P.A. (2011) Neuropsicología infantil, Evaluación e intervención en los trastornos neuroevolutivos. – Madrid: Pearson. Snell, R, (2007) Neuroanatomía clínica. 6a ed. 2a reimp. – Buenos Aires: Médica Panamericana Viñals, F (2011) Evaluación del cuerpo calloso en el examen rutinario ¿Nuestro siguiente desafío? Revista Chilena de Ultrasonografía. Vol. 14. Nª1. Wolf, C.C. (2013) Agenesia del cuerpo calloso. Mente y cerebro 62. 76:80. - 40 - Informe del Tutor/a del Trabajo Fin de Grado/Máster Autor (Apellido1-Apellido2, Nombre) Mollinedo-Torres, Elena Título del Trabajo Agenesia del cuerpo calloso a propósito de un caso. Titulación Grado en Psicología Especialidad/ Mención Centro Facultad de Humanidades y Ciencias de la Educación. Departamento Psicología Tutor/a del TFG/TFM Universidad/Institución Carmen Sáez Zea Universidad de Jaén. Resumen Castellano (máx. 150 palabras) En el presente trabajo de fin de grado, se describe el caso clínico de Ana, una paciente de 11 años diagnosticada prenatalmente de Disgenesia del Cuerpo Calloso. Se realiza una descripción completa del cuerpo calloso y de la agenesia cuerpo calloso, el perfil neuropsicológico de estos pacientes así como, una completa anamnesis de la paciente, incluyendo embarazo y parto, imágenes diagnósticas, evolución, intervención y situación actual. Finalizando con unas conclusiones generales y una reflexión personal. Este proyecto nos permite conocer un poco mejor esta afectación y en concreto a Ana, una niña que con mucho esfuerzo y dedicación diaria ha conseguido logros que a priori no podría haber alcanzado. Resumen Inglés (máx. 150 palabras) The following is the case report of Ana, an 11 year-old patient prenatally diagnosed with disgenesis of the corpus callosum. A full description of the corpus callosum and the neuropsychological profile of these patients are performed, along with the patient´s full case anamnesis, including pregnancy and childbirth, diagnostic imaging, evolution, intervention, and current state. The project is completed with a series of general conclusions and a personal reflection. This project allows us to know a little more this disease and specifically to Ana, a girl with much effort and daily dedication has made enormous achievements. Nomenclatura Internacional de Unesco para la Ciencia y Tecnología( http://skos.um.es/unesco6/) Códigos UNESCO Descriptor castellano Descriptor Inglés 61 Psicología Psychology (en) - 41 - Observaciones y Comentarios: La alumna ha realizado una extensa y exhaustiva revisión de un caso clínico real, recopilando y organizando cronológicamente multitud de informes médicos y pruebas clínicas. Posteriormente ha llevado a cabo una extensa revisión bibliográfica con la finalidad de obtener una mayor comprensión de dicho caso clínico. Ha cumplido de forma satisfactoria con los plazos y periodos de revisión establecidos. Ha seguido las recomendaciones realizadas por el tutor y ha cumplido las normas generales de estilo estipuladas para la redacción de la memoria del TFG. El resultado de todo ello es una memoria clara a nivel de estructura y redacción. Los/as Tutores/as dan el Visto Bueno para entregar y defender su Trabajo Fin de Grado/Máster Jaén, a 23 de Julio de 2015 Fdo.: Carmen Sáez Zea SR. PRESIDENTE DEL TRIBUNAL EVALUADOR - 42 - Autorización para la publicación de Trabajos Fin de Grado/Máster en TAUJA, Repositorio de Trabajos Académicos de la Universidad de Jaén Datos personales DNI Primer Apellido Segundo Apellido Nombre 77357493-Y Mollinedo Torres Elena Datos Académicos Titulación que ha cursado (Grado o Máster) Grado en psicología Centro Facultad de Humanidades y Ciencias de la Educación. Universidad de Jaén Título del trabajo Agenesia del cuerpo calloso: a propósito de un caso. Tutor/a del TFG/TFM Universidad/Institución Carmen Sáez Zea Universidad de Jaén Propiedad intelectual compartida (artículo 17.2 del RRAEA - márquese lo que corresponda): Sí X No EL AUTOR MANIFIESTA Que es el autor de la obra y por tanto titular de los derechos de explotación, o en su caso, cuenta con el consentimiento del resto de los autores. Igualmente declara que es autor original del trabajo, en el sentido de que no ha utilizado fuentes sin citarlas debidamente. AMBOS AUTORIZAN Si X A la Universidad de Jaén (UJA) para publicar el citado Trabajo Fin de Grado/Máster en TAUJA con fines docentes y de investigación, en el formato que se considere necesario para su libre acceso, permitiendo solamente la visualización del mismo. Esta autorización viene refrendada por la firma del director/a o tutor/a del trabajo. La UJA, en virtud del presente documento, adquiere el derecho de poder difundir el Trabajo Fin de Grado/Máster a través de Internet o de otros medios. No - 43 - En Jaén, a 23 de Julio de 2015. Firma del autor /a Firma del Tutor/a De interés: La Universidad de Jaén expone que: • Los derechos de autor quedan protegidos mediante la autorización de cesión no exclusiva de derechos entre la Universidad y el autor, o en su caso, autores, que se reserva/n el derecho de publicar sus trabajos en otras editoriales y soportes. Por su parte, la Universidad garantiza la visibilidad y acceso a la producción científica y docente que genera. • Los Trabajos Fin de Grado/Máster estarán protegidos por licencias CreativeCommons del tipo “Reconocimiento -no comercial - sin obra derivada” de modo que los usuarios estarán obligados a citar y reconocer los créditos de los trabajos de la manera que especifique el autor, no se podrán utilizar para fines comerciales y no se podrán alterar, transformar o generar una obra derivada a partir de los mismos. • La integridad del contenido del Trabajo queda garantizada por las opciones de seguridad del formato de almacenamiento utilizado que será PDF u otros de similares características que en el futuro pudieran determinarse. • La autorización tiene, en principio, una vigencia indefinida, si bien se podrá, en cualquier momento, revocar la autorización que ha prestado, siempre y cuando el autor o autores manifiesten dicha voluntad por escrito ante la Universidad de Jaén. Circunstancias excepcionales Se contempla como circunstancia excepcional la no autorización de acceso abierto a los trabajos depositados en TAUJA, como puede ser, la existencia de convenios de confidencialidad con empresas o la posibilidad de generación de patentes que recaigan sobre el contenido del trabajo, o cualquier otro motivo estimado, se establece el siguiente procedimiento para asegurar la no publicidad de estos trabajos: - Informe motivado. Se adjuntará un Informe motivado del director/a del TFG/TFM, exponiendo la razón por la cual no considera oportuno la difusión en abierto de dicho trabajo. - 44 - - Fecha fin de embargo. En este informe se indicará la fecha a partir de la cual, vencen los motivos del embargo. A partir de la fecha indicada se podrá visualizar el documento a texto completo. Motivación de la no aceptación de publicación en abierto del TFG/TFM en TAUJA Fecha de embargo (en su caso): _________________________________________________ - 45 -