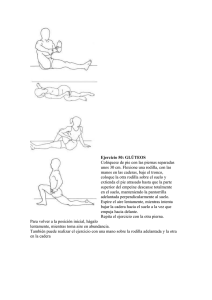
MONOGRAFÍA El EJERCICIO FÍSICO ACUÁTICO EN EL
Anuncio

MONOGRAFÍA El EJERCICIO FÍSICO ACUÁTICO EN EL TRATAMIENTO DE LA OSTEOARTRITIS DE RODILLA FASE I Y II DE LA MUJER ADULTA BELTZA JOHANNA HOYOS HENAO Cód 42.155.156 ADRIANA OCAMPO ROMERO Cód 42.148.058 UNIVERSIDAD TECNOLÓGICA DE PEREIRA FACULTAD DE CIENCIAS DE LA SALUD PROGRAMA CIENCIAS DEL DEPORTE Y LA RECREACIÓN PEREIRA 2007 1 MONOGRAFÍA EL EJERCICIO FÍSICO ACUÁTICO EN EL TRATAMIENTO DE LA OSTEOARTRITIS DE RODILLA FASE I Y II DE LA MUJER ADULTA Por: Beltza Johanna Hoyos Henao Cod 42.155.156 Adriana Ocampo Romero Cód 42.148.058 Director de Proyecto: Hernán Mauricio García Cardona Docente UNIVERSIDAD TECNOLÓGICA DE PEREIRA FACULTAD DE CIENCIAS DE LA SALUD PROGRAMA CIENCIAS DEL DEPORTE Y LA RECREACIÓN PEREIRA 2007 2 TABLA DE CONTENIDO INTRODUCCION Pág. 10 1. OSTEOARTRITIS DE RODILLA EN LA MUJER ADULTA .......................... 13 1.1. DEFINICIÓN DE LA OSTEOARTRITIS......................................................... 13 1.1.1 Estructura articular. ............................................................................. 14 1.1.2 El Cartílago Articular. .......................................................................... 16 1.1.2.1 Zona Superficial ................................................................................. 16 1.1.2.2 Piel del Colágeno. ............................................................................... 17 1.1.2.3 Zona Media ......................................................................................... 17 1.1.2.4 Zona Profunda. .................................................................................. 17 1.1.2.5 Zona Calcificada ................................................................................ 17 1.1.3 Colágeno. ................................................................................................ 18 1.1.4 Proteoglicanos (PG). .............................................................................. 19 1.1.5 Condrocitos. ........................................................................................... 19 1.1.6 Los meniscos............................................................................................ 20 1.1.7 El hueso.. .................................................................................................. 20 1.2 CLASIFICACIÓN DE LOS SUBGRUPOS DE OSTEOARTRITIS ................... 20 1.2.1 Primaria o idiopática: ........................................................................... 20 1.2.2 Secundaria. ............................................................................................ 21 1.4 FACTORES DE RIESGO.................................................................................. 22 1.4.1 Factores constitucionales....................................................................... 22 1.4.1.1 La Edad. ............................................................................................... 22 1.4.1.2 El Sexo .............................................................................................. 23 1.4.1.3 La Obesidad. .................................................................................... 23 1.4.1.4 La Dieta. ........................................................................................... 23 1.4.2 Factores genéticos. ................................................................................ 24 1.4.3 FACTORES MECÁNICOS. . ................................................................... 24 1.4.3.1 Deficiencia protectora de los músculos y tendones. ................ 24 1.4.3.2 Debilidad del cuádriceps. . ........................................................... 25 1.4.3.3 Angulo Q y pelvis ancha.. ............................................................... 25 3 1.4.3.4 Lesión ............................................................................................... 25 1.4.3.5 Actividad Laboral Desarrollada. .................................................. 26 1.5. MANIFESTACIONES CLÍNICAS DE LA OSTEOARTRITIS ......................... 26 1.5.1 Dolor e invalidez. .................................................................................. 27 1.5.2 Indice de nivel de osteoartrítis womac (ontario occidental y universidades de mcmaster). El womac ........................................................ 28 1.5.2.1 El dolor. ................................................................................................ 28 1.5.2.2 La rigidez. ........................................................................................... 28 1.5.2.3 Función social. .................................................................................... 29 1.5.2.4 Función emocional ............................................................................. 29 1.6 DIAGNÓSTICO DE OSTEOARTRÍTIS ........................................................... 29 1.6.1 Historia y examen físico ........................................................................ 29 1.6.2 Otras Posibles Complicaciones ............................................................ 30 1.6.3 Imágenes Diagnósticas. ........................................................................ 32 1.6.4 Examen del Líquido sinovial. ............................................................... 33 1.6.5 Marcadores Bioquímicos de Actividad en la OA. ............................. 34 1.7 GENERALIDADES DEL TRATAMIENTO CLASICO DE LA OSTEOARTRÍTIS DE RODILLA QUE SE CONOCEN ACTUALMENTE ........................................... 34 1.8.1 Educación. .............................................................................................. 35 1.8.2 Tratamiento a través de Medios Físicos ............................................. 36 1.8.3 El Ejercicio .............................................................................................. 36 1.8.4 Tratamiento Medicamentoso. .............................................................. 36 1.8.5 La Glucosamina ...................................................................................... 37 1.8.6 El Condroitin Sulfato .............................................................................. 38 1.8.7 Contraindicaciones del uso de Glucosaminas y Condroitin Sulfato. ............................................................................................................................ 38 1.8.8 Tratamiento Quirúrgico. ...................................................................... 39 2. SISTEMA SENSIOROMOTOR .......................................................................... 40 2.1 DEFINICION DEL SISTEMA SENSORIOMOTOR .......................................... 41 2.2 COMPONENTES DEL CONTROL MOTOR ................................................... 41 2.2.1 Neuronas Sensitivas: .............................................................................. 41 2.2.1.1 Los Mecanorreceptores Periféricos. ................................................. 41 2.2.2 Motoneuronas Alfa. .............................................................................. 42 2.2.3 Motoneurona Gamma. .......................................................................... 42 2.2.4 Interneuronas. ....................................................................................... 42 2.2.5 Corpúsculos de Ruffini. ........................................................................ 43 2.2.5 Corpúsculos de Paccini. ......................................................................... 43 2.2.7 El Huso Neuromuscular........................................................................ 44 2.2.8 Terminaciones Nerviosas Libres. ........................................................ 45 2.2.9 Receptores Cutáneos .............................................................................. 45 2.3 PROCESOS DE CONTROL MOTOR .............................................................. 46 2.3.1 Proceso de Feedback. ............................................................................ 46 2.3.2 Proceso de Feedforward ....................................................................... 46 4 2.3.3 Stiffness. Muscular ................................................................................ 46 2.3.4 Efectos supraespinales de las aferencias articulares ....................... 47 2.4 NIVELES DEL SISTEMA DE CONTROL MOTOR ......................................... 47 2.4.1 Nivel Espinal........................................................................................... 47 2.4.2 Tallo Cerebral. ....................................................................................... 48 2.4.3 Nivel de la Corteza Cerebral. .............................................................. 48 3. CONTROL NEUROMUSCULAR ....................................................................... 50 3.1. DEFINICION DE CONTROL NEUROMUSCULAR ....................................... 50 3.2 TIPOS DE ENTRENAMIENTO NEUROMUSCULAR ..................................... 51 3.2.1. Entrenamiento de la Fuerza Muscular.............................................. 51 3.2.2. Entrenamiento de destrezas. .............................................................. 52 3.2.3. Entrenamiento propioceptivo sobre superficies inestables. ........... 52 4. PREVENCION DE LA OSTEOARTRITIS ........................................................ 53 4.1 PREVENCIÒN DE LA OSTEOARTRISTIS. .................................................... 53 4.1.1 Perdida de peso ..................................................................................... 54 4.2 ESTIMULACION SISTEMA SENSIOROMOTOR Y PROPIOCEPTIVO.......... 54 4.3 IMPORTANCIA DEL ENTRENAMIENTO PROPIOCEPTIVO EN LA OSTEOARTRITIS .................................................................................................. 54 4.5 CREACIÓN PROGRAMAS MOTORES .......................................................... 55 4.6 CONTROL DE LA OSTEOARTRITIS ............................................................. 56 5. EL EJERCICIO FISICO Y OSTEOARTRITIS .................................................. 57 5.1 EJERCICIO FISICO Y OSTEOARTRITIS ........................................................ 57 5.2 TERAPIA FÍSICA Y OCUPACIONAL ............................................................. 58 5.3 TIPOS DE ACTIVIDADES ACTUALMENTE CONOCIDAS PARA TRATAR LA OSTEOARTRITIS DE RODILLA EN LA MUJER ADULTA ............................ 59 5.4 EDUCACIÓN DEL PACIENTE ........................................................................ 60 6. TRATAMIENTO QUIRÚRGICO: LA ARTROPLASTIA ................................ 61 6.1 LA ARTROPLASTIA DE RODILLA ............................................................... 61 6.1.1 Artroplastia unicompartimental de rodilla (UKA ............................. 62 6.1.2 Artroplastia Total de Rodilla. ............................................................... 63 6.2 RIESGOS DE LA ARTROPLASTIA ................................................................ 66 6.3 RECOMENDACIONES PREOPERATORIOS ................................................. 67 6.4 RECOMENDACIONES POSTOPERATORIAS ............................................... 67 6.4.1 Convalecencia ......................................................................................... 67 6.5 COMPLICACIONES DESPUÉS DE REALIZADA UNA ARTROPLASTIA DE RODILLA ............................................................................................................... 67 6.5.1 Rigidez .................................................................................................... 67 6.5.2 Problemas Mecánicos Relacionados con el Implante o con los Tejidos Blandos ................................................................................................. 68 6.6 OTROS PROCEDIMIENTOS QUIRÚRGICOS ............................................... 69 5 6.6.1 Microfractura ......................................................................................... 69 6.6.2 Condroplastia Térmica......................................................................... 69 6.6.3 Técnica de mosaicoplastia con injerto osteocondral antólogo....... 70 6.6.4 Osteotomías. ........................................................................................... 71 6.6.5 Debridamiento Artroscópico................................................................. 72 7. EVIDENCIA CIENTÍFICA SOBRE EL EJERCICIO FÍSICO ACUÁTICO EN LA OSTEOARTRITIS DE RODILLA EN LA FASE I Y II ................................... 73 8. DE EJERCICIOS RECOMENDADOS PARA PACIENTES CON OSTEOARTITRIS DE RODILLA ........................................................................... 77 8.1 PRINCIPIO DEL ENTRENAMIENTO ............................................................. 77 8.1.1 Principio de individualización .............................................................. 77 8.2 MUSCULOS QUE INTERVIENEN EN LA FLEXION DE RODILLA ................ 78 8.3 MUSCULOS QUE INTERVIENEN EN LA EXTENSION DE LA RODILLA ..... 79 8.4 MUSCULOS ROTADORES DE LA RODILLA ................................................ 80 8.5 MUSCULOS QUE INTERVIENEN EN LA ROTACION LATERAL DE LA RODILA ................................................................................................................. 81 8.6 MUSCULOS QUE INTERVIENEN EN LA ROTACION MEDIAL DE LA RODILLA ............................................................................................................... 83 8.7 MUSCULOS QUE INTERVIENEN EN LA ABDUCCION DE LA RODILLA ... 84 8.8 MUSCULOS QUE INTERVIENEN EN LA ADUCCION DE LA RODILLA...... 84 8.9 MUSCULOS ADUCTORES ............................................................................. 84 8.10.2 Calificación del womac. ..................................................................... 89 8.10.2.1 La interpretación de los resultados del test womac .................. 89 8.11 CONSTRUCCION DE LA SESION DE EJERCICIO ...................................... 90 8.11.1 Factores de influencia: ........................................................................ 90 8.11.2 Estructura de la sesión de ejercicio físico: ....................................... 91 8.11.3 Ficha de sesión: ..................................................................................... 92 8.12 INDUMENTARIA NECESARIA PARA LA REALIZACION DE LA SESION DE EJERCICIOS EN EL AGUA .............................................................................. 93 8.13 MOVILIDAD ARTICULAR .......................................................................... 94 8.14 FORTALECIMIENTO MUSCULAR ............................................................. 95 8.14.1 Ejercicios de fortalecimiento de los grupos musculares que intervienen en la flexo- extensión y rotación de la rodilla ......................... 96 8.14.2 Ejercicios para fortalecer la región glútea ..................................... 98 8.14.3 Ejercicios para fortalecer el compartimiento posterior del muslo .......................................................................................................................... 101 8.14.4 Ejercicios para fortalecer la compartimiento anterior del muslo .......................................................................................................................... 103 8.14.5 Ejercicios para fortalecer el compartimiento medial del muslo . 106 8.14.6 Ejercicios para fortalecer el compartimento posterior de la pierna ............................................................................................................... 109 8.14.7 Algunos ejercicios para realizar en tierra: ................................... 110 6 8.15 EJERCICIOS PARA LA RECUPERANCION DURANTE LA SESION ........ 110 8.16 LA FLEXIBILIDAD ..................................................................................... 111 8.16.1 Beneficios del entrenamiento de la flexibilidad ............................ 111 8.16.2 Factores que afectan la flexibilidad ............................................... 112 8.16.3 El tejido conectivo y el estiramiento en la flexibilidad ................ 112 8.16.4 La flexibilidad es especifica de la articulación ............................. 113 8.16.5 Tipos de entrenamientos para la flexibilidad ............................... 113 8.16.6 Facilitación Neuromuscular Propioceptiva ................................... 114 8.16.7 Ejercicios para el entrenamiento de la flexibilidad dinámica.... 116 8.16.8 Guías para el entrenamiento de la flexibilidad ............................. 117 8.17 EJERCICIOS PROPIOCEPTIVOS ............................................................... 117 8.17.1 Función de los ejercicios propioceptivos ........................................ 117 8.18 CONTROL DE PESO .................................................................................. 118 8.18.1 Calorías para el mantenimiento del peso ..................................... 119 8.18.2 Recomendaciones para el manejo del peso .................................. 120 8.18.3 Recursos ............................................................................................. 121 BIBLIOGRAFÍA………………………………………………………………………...122 7 LISTA DE FIGURAS Pág. Fig. 1. Comparación entre una rodilla sana, osteoartritica y con Artritis reumatoide………………………………………………………………. 14 Fig.2.Comparación entre rodilla osteoartritica y rodilla sana. …………. 15 Fig.3 Organización celular y de fibras colágenas en el cartílago articular. 19 Fig.4 Ejercicios propioceptivos con disco……………………………………. 55 Fig.5 Procedimiento artroplástico…………………………………………….. 63 Fig.6 Rx de reemplazo total de rodilla….……………………………………. 64 Fig.7 Indumentaria necesaria para el ejercicio acuático………………… 94 Fig.8-Fig.9 Fortalecimiento región glútea……………………………………. . 99 Fig.10 Fortalecimiento región glútea………………………………………….. 99 Fig.11 – Fig. 12 Fortalecimiento región glútea…………………………….... 100 Fig.13 – Fig. 14 Fortalecimiento región glútea……………………………… 100 Fig.15 – Fig. 16 Fortalecimiento compartimiento posterior del muslo… 101 Fig.17 Fortalecimiento compartimiento posterior del muslo…………….. 101 Fig.18 Fortalecimiento compartimiento posterior del muslo ………… 101 Fig.19 Fortalecimiento compartimiento posterior del muslo ………… 102 Fig.20 Fortalecimiento del compartimiento posterior del muslo……… 102 Fig.21 Fortalecimiento del compartimiento posterior del muslo……… 103 Fig.22 Fortalecimiento del compartimiento anterior del muslo………… 104 Fig.23 Fortalecimiento del compartimiento anterior del muslo………… 104 Fig.24 Fortalecimiento del compartimiento anterior del muslo………… 105 Fig.25 Fig.26 Fortalecimiento del compartimiento anterior del muslo... 105 Fig.27Fig.28 Fortalecimiento del compartimiento anterior del muslo… 106 Fig.29 Fortalecimiento del compartimiento medial del muslo……... … 106 Fig.30 Fortalecimiento del compartimiento medial del muslo………….. 107 Fig.31 Fortalecimiento del compartimiento medial del muslo ………… 107 Fig.32 Fortalecimiento del compartimiento medial del muslo………….. 107 Fig.33 Fortalecimiento del compartimiento medial del muslo………….. 108 Fig.34 Fortalecimiento del compartimiento medial del muslo………….. 108 Fig.35 - Fig.36 Fortalecimiento del compartimiento post. de la pierna.. 109 Fig.37 -Fig.38 –Fig.39 Ejercicios de recuperación…………………………. 110 Fig.40 Fig. 41 Fig. 42Ejercicios de recuperación ……………………....... 111 8 LISTA DE TABLAS Tabla 1. Procesos degenerativos del cartílago en la osteoartritis………… Tabla 2Grupos musculares que intervienen en la flexo-extensión de la rodilla …………………………………………………………………………. Tabla 3. Criterios para reemplazo articular mayor (máximo puntaje 100)……………………………………………………………………....... Tabla 4. Factores pronósticos para el tratamiento artroscópico en pacientes con osteoartritis de rodilla………………………………………..... 21 64 70 96 9 INTRODUCCIÓN La mujer, como todo ser u organismo vivo, a través del tiempo sufre cambios, transformaciones y deterioros en cada uno de sus sistemas desde el mismo día de su nacimiento hasta el momento de fallecer. Es por esto que muchos libros y estudios se han dedicado a analizar cada uno de estos fenómenos ocurridos en el transcurso de su vida, que van desde su mismo crecimiento y desarrollo, hasta las enfermedades más frecuentes. Los contrastes, en cuanto a genética, anatomía, composición corporal, biotipo y actividad laboral desempeñada, han sido factor preciso a la hora de establecer los factores diferenciales entre hombres y mujeres; concluyendo así, que la mujer, aunque es sujeto activo de la sociedad, es más delicada y propensa a cierto tipo de patologías que en un bajo porcentaje presentarían los hombres, entre los cuales, encontramos el deterioro articular. Por tal motivo; en esta monografía se realizará una propuesta de ejercicio físico acuático que tendrá como principal objetivo optimizar la calidad de vida de las mujeres adultas con osteoartritis; enfocándola directamente en la zona más afectada por esta patología; la articulación de la rodilla. En este documento, brindamos información actual recopilada de diferentes estudios realizados por varios centros de investigación de distintos países; que se vieron en la tarea de resolver todas aquellas dudas acerca de esta condición clínica; describiendo detalladamente todo sobre ésta patología y desde donde se realizará una propuesta de ejercicios físicos acuáticos en pro de la calidad de vida de la mujer, que pretende ser una guía de interés para los profesionales en el área a fines a la salud. De los estudios mencionados se analizaron las causas, síntomas, factores de riesgo, posibles tratamientos farmacológicos y quirúrgicos, y comportamientos clínicos diferenciales entre grupos de mujeres sanas, mujeres con artritis y grupos de mujeres con osteoartritis de rodilla; así 10 como también, se recopiló información sobre estudios que referían los beneficios del ejercicio físico acuático en pacientes con esta condición clínica. Este documento consta de ocho capítulos, en los cuales se desglosan, en términos claros y concisos, cada uno de los temas que se relacionan con el eje principal de la monografía relacionado con el ejercicio físico acuático y el tratamiento de la osteoartritis de rodilla a partir de la definición de la osteoartritis, sus síntomas, tratamiento, cuidado médico, causas, factores de riesgo, tratamientos quirúrgicos y el papel que desempeña el sistema sensoriomor y neuromuscular. Dichos temas estarán distribuidos así: En el primer capítulo, se desglosará todo acerca de la osteoartritis de rodilla en la mujer adulta; es decir, se hablará sobre su definición, sus causas, síntomas, el daño articular, su clasificación, los factores de riesgo y tratamiento clínico conocido para el manejo de dicha patología. En el segundo capítulo, se tratará acerca del sistema sensorio motor, de su composición, funcionamiento y el papel que desempeña en la rodilla osteoartritica. En el tercer capítulo, se hablará sobre el entrenamiento neuromuscular y los tipos de entrenamiento existentes aplicados al reentrenamiento de la musculatura que intervienen en los movimientos de la rodilla. En el capítulo cuarto, se tratará de la prevención donde se explican los metodos y los controles existentes para la osteoartritis de rodilla. El quinto capítulo, se enfocará hacia los ejercicios físicos, el control de peso y la educación para el manejo de dicha patología evidenciada en propuestas diseñadas por otros autores. El sexto capítulo contiene específicamente los procedimientos quirúrgicos a los que puede llevar una osteoartritis de rodilla que no se trate adecuadamente y a tiempo. El séptimo capitulo esboza la evidencia científica referente a los beneficios que ofrece el ejercicio físico realizado en el medio acuático para las enfermedades articulares, específicamente en la rodilla. Finalmente, en el octavo capítulo, se explicará detalladamente una serie de ejercicios físicos acuático recomendados para el manejo y control de la sintomatología de la osteoartritis de rodilla en fase I y II en la mujer adulta. Que propone la alternancia con ejercicios propioceptivos en tierra 11 para lograr la homeostasis en el tratamiento físico de esta condición clínica. Esperamos que este documento se convierta en una herramienta que brinde pautas, en cuanto a la eficacia del ejercicio físico acuático en el manejo terapéutico de la osteoartritis de rodilla en la mujer adulta, previniendo a largo plazo la necesidad del tratamiento quirúrgico; así como también, para despejar todas aquellas dudas, incógnitas o mitos que giren alrededor de dicha patología. 12 1. OSTEOARTRITIS DE RODILLA EN LA MUJER ADULTA 1.1. DEFINICIÓN DE LA OSTEOARTRITIS La osteoartritis de rodilla básicamente consiste en una inflamación que ataca progresivamente dicha articulación, produciendo pérdida del cartílago articular, que normalmente cubre las terminaciones de los huesos, llegándose a romper; lo cual es conocido como pérdida progresiva del cartílago articular1. A medida que el hueso contra hueso se fricciona, la articulación pierde su forma y alineación, los extremos de los huesos aumentan su grosor y forman crecimientos óseos llamados espolones, pedazos de cartílago y hueso que flotan dentro del espacio articular2. El resultado es una articulación inflamada, rígida y dolorosa, que afecta comúnmente caderas y rodillas; produciendo dolor y rigidez, lo cual disminuye la capacidad física del paciente. La Osteoartritis se manifiesta como un dolor agudo pero tolerable que puede aumentar considerablemente al sobre exigir la articulación afectada; siendo más común en pacientes adultos mayores, debido a factores como el sexo, la edad , obesidad, lesiones en las articulaciones y factores genéticos. Actualmente, un estudio realizado por la organización mundial de la salud expresa que la osteoartritis de rodilla de la mujer adulta, es el cuarto factor más importante de invalidez en las mujeres mayores de 55 años, así como también, muestra cifras alarmantes de osteoartritis en el Reino Unido; pues se detectaron 550.000 casos de osteoartritis de rodilla en el último año. Alrededor de 80. 000 personas se sometieron a reemplazo de rodilla; demostrando que la osteoartritis ocupa el segundo lugar, después de la enfermedad cardiovascular, en la lista de las enfermedades más comunes en el adulto mayor; concluyendo así que la obesidad, uno de los factores de riesgo comunes dentro de la enfermedad cardiovascular, es igualmente nocivo y predispone a la aparición de la osteoartritis de rodilla, pues la 1 PETRELLA, Robert J. Is exercise effective treatment for osteoarthritis of the knee? En: British journal of sport medicine. England vol. 34 (2000); p. 326-331. 2 Ibid., p. 328. 13 obesidad se ve marcada por los malos hábitos alimenticios y el sedentarismo3. Fig. 1. Comparación entre una rodilla sana, osteoartritica y con artritis reumatoide. ARTICULACION NORMAL OSTEOARTRITIS ARTRITIS REUMATOIDE Tomado de Shakoor, N., Block J. y Shott S.4 1.1.1 Estructura articular. La rodilla está construida para protegerse a si misma, se encuentra envuelta por una cápsula articular lo suficientemente flexible como para permitirle moverse, pero a la vez con la suficiente fuerza para mantener la articulación unida. El tejido sinovial que reviste la cápsula produce el líquido sinovial, este líquido esta compuesto por agua, colágeno y proteoglicanos5 3 CREAMER P, HOCHBERG M Osteoartritis. Lancet, 1997; 350:503-8 4 MacFarlane PS, Reid R, Callander R. Pathology osteoartrit. 5th Ed. London: Churchil Lavingsntone 2000. 4 SHAKOOR N., Block J.,Shott S. Nonrandom evolution of end stage osteoarthritis of the lower limbs. American Academy of Orthopaedic surgeons. June2003., p 12.Disponible en: www.orthoinfo.org/fact/thr_report.cfm?Thread_ID. 5 PATEL V., Issever AS., Burghardt A., Larb A., Ries M., Micro CT., evaluation of normal and osteoartritic bone structure in human knee specimens., J Orthop Res 2003;21(1):88-95. 14 Fig. 2. Comparación entre rodilla osteoartritica y rodilla sana. Tomado de Patel, V., Issever, AS., Burghardt, A., Larb, A., Ries, M. y Micro, CT. 6. El agua ocupa alrededor del 65 al 80 % del peso total del cartílago articular, contribuyendo a la lubricación y transporte de nutrientes7 La concentración de proteoglicanos determina el nivel de resistencia a la fricción y de permeabilidad de este tejido, determinando la presión del agua y el tamaño de la matriz articular8. El 50 % del peso seco en la matriz articular lo componen las fibras de colágeno tipo II, siendo este el gran precursor de fuerza tensil e integridad mecánica del cartílago. Este a su vez, también retiene los proteoglicanos, los cuales componen el 12 % del peso total del cartílago. Existe un componente que contiene grupos de carboxilos y/o sulfatos, llamados los glucosaminoglicanos, estos poseen una carga negativa los cuales ayudan a resistir cargas compresivas9 Los condrocitos representan solo el 2 % del volumen total del cartílago articular, estos a su vez sintetizan las enzimas degradativas teniendo así un importante papel en las fases de remodelación y de regeneración del cartílago sintetizando nueva matriz; así como también sintetizan las macromoléculas como las fibras colágenas, proteoglicanos, y proteínas no colágenas10. Su metabolismo se puede ver afectado por factores químicos 6 Ibid.,p.13 7 REDDI AH., Role of morphogenetic proteins in skeletal tissue engineering and regeneration. Mat Biotechnol 1998;16(4):247-52. 8 Ibid.,p.16. 9 Ibid.,p.16. 10 JACKSON DW., Scheer MJ., Simon MT.,Cartilage substitutes. J Am Acab Orthop Surg 2001;9(1):37-52. 15 como la composición de la matriz, presiones hidrostáticas, campos eléctricos y factores de crecimiento11 Es por esto que, cuando el daño afecta solo la matriz, los condorcitos pueden sintetizar nueva matriz; pero si el daño ocurre directamente en los condrocitos, el proceso de reparación es mucho más lento12. Por otro lado, y como consecuencia del daño del cartílago, la mayor cantidad de fuerza es referida a la placa del hueso subcondral, trayendo como consecuencia la rigidez y el engrosamiento de dicha placa, facilitando un mayor estrés e impacto en el cartílago restante13 1.1.2 El Cartílago Articular. Este componente articular, resistente al uso, cubre los extremos del fémur y de la tibia y ayuda a reducir la fricción por su material visco elástico, permitiendo así soportar fuerzas de cizallamiento y fricción entre las caras y superficies articulares, disminuyendo el efecto degenerativo en el hueso subcondral14. Según Gebhaed15, este esta distribuido por zonas, las cuales se relatan a continuación: 1.1.2.1 Zona Superficial. Posee células aplanadas, las fibras colágenas se encuentran paralelas unas a otras con respecto a la superficie articular. Por otra parte, se encuentran los proteoglicanos que están asociados a estas fibras. La ruptura de esta zona aumenta la permeabilidad del tejido, así como las fuerzas de compresión sobre la misma y constituye uno de los primeros cambios en la osteoartritis degenerativa, favoreciendo la liberación de moléculas cartilaginosas dentro del líquido sinovial lo cual estimula la respuesta inflamatoria . 16 11 IKENOVE T., Trindade MC., Wong N., Goodman SB., Schurman DJ., Machanoregulation human articular chondrocytes aggrecan and type II collagen expression by intermittent hydrostatic pressure in vivo. J Orthop Res 2003;21(1):110-17. 12 13 Ibid., p,18. JACKSON DW.,Scheer MJ., Simon MT Op cit.,p,39. 14 GEBHAED PM., Gebrsitz A., Bau B., Eger W., Quantification of expression levels of celular differentiation Harmers does not support a general shift in the cellular phenotype of osteoarthritis chondrocytes. J Orthop Res 2003;21(1): 96-101. 15 Ibid.,p,98. 16 COLE BJ., Harner CD., Degenerative arthritis of the knee in active patients: evaluation and management. J Am Acad Orthop Surg 1999;7(6):389-402. 16 1.1.2.2 Piel del Colágeno. Esta compuesta por dos capas, la lámina splenderns que se caracteriza por ser brillante y superficial, la cual posee fibras finas con pocos polisacáridos y la más profunda, tiene una alta concentración de colágeno, también contiene condorcitos elipsoidales que se ubican paralelos a la superficie articular17. 1.1.2.3 Zona Media. Posee células redondas con una matriz extracelular extensa, es de menor densidad que la zona superficial18 1.1.2.4 Zona Profunda. Esta zona contiene bajas concentraciones de células, representa la mitad o un tercio de las células de la capa superficial; éstas se encuentran en racimos y se asemejan a condorcitos hipertróficos de la placa de crecimiento19 1.1.2.5 Zona Calcificada. Esta zona se da como resultado de la osificación endocondral. Aunque el cartílago calcificado es normalmente reabsorbido, éste persiste y actúa como factor mecánico, convirtiéndose así en la mejor unión del cartílago y el hueso subcondral20 El cartílago articular se encuentra aislado por la zona calcificada, lo cual explica la situación a vascular del cartílago y la poca propiedad de reparación del mismo; pues la respuesta común a un daño o trauma es la hemorragia; que es la precursora de las fases de cicatrización y da paso a la formación de los coágulos de fibrina y la importante participación de mediadores y factores de crecimiento21. Por tal razón, todo trauma que afecte los condorcitos y la matriz extracelular, que no penetre al hueso subcondral tiene pocas probabilidades de reparación; pues la única 17 POLE AR. Cartilage in health and disease. Arthritis and allied conditions 12 ed.Philadelphia:Lea Febiger;1993.p. 279-334. 18 SING R., Ahmed S.,malemud CJ.,Golberg VM.,Haqqi TM.,Epigallocatechin-3-gallate selectively inhibits interleukin-1-B-induced activation of mitogen activate protein kinase subgroup C-Jun N. Terminal Kinase in human osteoarthritis chondrocyte. J Orthop Res 2003; 21(1):102-9. 19 GOLBERG VM.,Caplan AI. Biologic restauration of articular surfaces. Instr Course Lect 1999;48:623-7. 20 MANDELBAUM Browne JE.,Fu F. Articular lesions of the knee. Am J Sport Med 1998;26:853-61. 21 GEBHAED PM., Gebrsitz A., Bau B., Eger W, Op cit.,p.105. 17 reacción espontánea de reparación en esta zona es la proliferación transitoria de condorcitos cerca de los bordes del defecto22. Cuando hay presencia de defectos osteocondrales, estos se llenan de cartílago fibroso compuesto por colágeno tipo I y algunas células parecidas a los condorcitos que pueden desarrollar y sintetizar colágeno tipo II23; por consiguiente, se puede decir que el defecto sería reparado y reemplazado por tejido compuesto por tejido fibroso, fibrocartilaginoso e hialino; siendo éste, en su estructura, muy diferente al tejido articular normal; pues se presenta más vascular, menos organizado, con contenido de agua, colágeno y proteoglicanos muy diferente; ya que en éste predomina el colágeno tipo I; teniendo por consiguiente una vida útil corta y una composición estructural diferente24. El cartílago es el tejido más implicado y más afectado en la osteoartritis de rodilla. Esta compuesto por un 65% a un 88% de agua del peso tisular, del 10% a 30% de colágeno y un 5% a 10% de proteoglicanos25. No es inervado, y mucho menos irrigado; pues se nutre a través del fluido sinovial por difusión del hueso26. 1.1.3 Colágeno. Es característico por su forma de red tridimensional de fibras. El 90% de éste colágeno esta constituido por colágeno tipo II y el otro 10% es de colágenos tipos VI, IX, X y XI. Pero en la osteoartritis el colágeno tipo II se fragmenta en la zona superficial y se disminuye el espacio articular inicialmente; luego este mismo tipo de colágeno más el tipo IX y X sufren una nueva síntesis y el contenido de agua se incrementa produciendo inflamación27. 22 Ibid.,p,105. 23 WEI L.,De Bri E.,Lundberg A.,Suensson O.Mechanical load and primary guinea pig osteoarthrosis. Acta Orthop Scand 1998;69(4):-7. 24 Ibid.,p.5. 25 Ibid.,p,6. 26 REDDI AH.,Op cit.,p.7. 27 REDDI AH.,Op cit.,p.10. 18 Fig.3 Organización celular y de fibras colágenas en el cartílago articular Tomado de Alvares López, A. y Casanova Morote, C.28. 1.1.4 Proteoglicanos (PG). Los proteoglicanos son producidos por los condrocitos y están alojados dentro de la red de colágeno, creando presión por retención de agua, que luego es comprimida por la red de fibras de colágeno y por una organización que le brinda la propiedad al tejido articular de revertir la deformación29. La naturaleza, tipo y cantidad de los PG y de las proteínas no colágenas cambian con la edad, y también en las enfermedades como la OA, pues hay pérdida del espacio articular que pueden ser observadas alrededor de la zona media y profunda30. Con el tiempo, los niveles de proteoglicanos disminuyen, siendo reemplazados por otros pero de menor calidad31. Cuando la osteoartritis se encuentra en estadios avanzados su síntesis se disminuye dando paso al aumento en la producción de la colagenaza, la fibronectina y la metaloproteinasa, produciendo posteriormente la calcificación de la articulación32. 1.1.5 Condrocitos. Los condorcitos son nutridos desde la sinovia por difusión; los líquidos sinoviales circulan por la articulación, y en algunas de ellas, se encuentran dentro de bolsas que los contienen y que sirven como amortiguadores que evitan la fricción entre las epífisis de los huesos 28 ÁLVAREZ López A.,CASANOVA Morote C.,Fisiopatología, clasificación y diagnostico de la osteoartritis de rodilla. Rev Cubana Ortp y Traumatol 2004;18. 29 LOONER JH. A 57 year old with osteoarthritis of the knee. JAMA 2003;289(8):1016-25. 30 Ibid.,p,26. 31 BATIA S.,Maini L.,Upadhyan A.,Dhaon BK.,Painful knee. Postgrad Med 2002;78(925):691. 32 Ibid.,p,692. 19 al momento del movimiento. Cuando hay lesión los condrocitos pierden su fuente de nutrición y el cartílago deja de ser reparado33. 1.1.6 Los meniscos. Los meniscos actúan como amortiguadores entre los dos huesos y ayudan a distribuir el peso del cuerpo en la articulación, su estructura es fibrocartilaginosa con una cara plana y otra cóncava. Las bolsas sinoviales proveen protección a la piel o los tendones que se mueven sobre el hueso. El ligamento cruzado anterior permite y mantiene la estabilidad de la rodilla; el ligamento cruzado posterior refuerza la cápsula articular, añadiendo más estabilidad. Los ligamentos colaterales medial y lateral mantienen unida la articulación y la rótula protege la parte frontal de la articulación34. 1.1.7 El hueso. El hueso es un tejido corporal que cambia constantemente y que desempeña varias funciones. Esta compuesto por osteoblastos o células formadoras de hueso, osteoclastos que son células modeladoras de hueso y calcio en sí y tienen como principal función proteger los órganos. También sirve como punto de inserción de los tendones y ligamentos. El sistema musculo-esquelético está formado por el esqueleto, los músculos, los tendones, los ligamentos y otros componentes de las articulaciones. El esqueleto es el conjunto de todos los huesos que dan resistencia y estabilidad al cuerpo y es una estructura de apoyo para que los músculos trabajen y produzcan el movimiento. 1.2 CLASIFICACIÓN DE LOS SUBGRUPOS DE OSTEOARTRITIS Aunque no hay parámetros específicos establecidos para la clasificación de la osteoartritis, se ha clasificado en osteoartritis primaria o idiopática cuando se presenta sin una clara causa o factor predisponente y en secundaria cuando se logra identificar el factor causal local o sistémico35. A continuación se describirán y explicarán los subgrupos en los cuales se clasifica la osteoartritis. 1.2.1 Primaria o idiopática: También puede ser generalizada, esto quiere decir que implica tres o más áreas articulares, puede ser erosiva y es más 33 JACKSON DW., Scheer MJ., Simon MT., Op cit., p. 40. 34 WALKER CR.,Myles C.,Nutton R.,Rowe P. Movement of the knee in osteoarthritis. J Bone Joint Surg (Br) 2001;83(2):195-8. 35 Ibid., p.393. 20 frecuente en mujeres en la edad media de la vida. Se manifiesta por una etapa aguda inflamatoria que hace antesala a la etapa crónica. La osteoartritis primaria se relaciona principalmente con el envejecimiento, el cartílago empieza a degenerarse dividiéndose en hojuelas o formando grietas diminutas. En los casos avanzados, hay una pérdida total del cojín del cartílago entre los huesos de la articulación. La pérdida de cojín del cartílago causa la fricción entre los huesos, produciendo dolor y la limitación de movilidad de la articulación.36 1.2.2 Secundaria. Puede ser postraumática, congénita, por necrosis aséptica, infecciones agudas o crónicas, está asociada también con otras enfermedades osteoarticulares, como la artritis reumatoide. Entre otras causas de la osteoartritis secundaria, se encuentran enfermedades o condiciones clínicas, como la obesidad, trauma repetitivo o cirugía a la estructura articular, así como también aquellas anormalidades congénitas como gota, diabetes, y otros desórdenes hormonales37.. Existen numerosas clasificaciones de los procesos degenerativos dentro de la osteoartritis; entre los cuales encontramos: Tabla 1. Procesos degenerativos del cartílago en la osteoartritis GRADO COLLIN MODIFICADA OUTERBRIDGE 0 S Cartílago normal 1 Reblandecimiento del cartílago Destrucción del cartílago articular superficial, localizado en las zonas de mayor presión y movimiento Destrucción más extensa del SINTOMATOLOGÌA Cartílago normal SOCIEDAD FRANCESA DE ARTROSCOPIA Cartílago normal No aplicable No aplicable No aplicable Reblandecimiento e inflamación del cartílago Inflamación o reblandecimiento 0 Grado de dolor: 33% Grado de crepitación: 12% Grado de deformidad: 15% 36 WILLIAMS RJ, Kelly BT, Wickewicz TL, Altcher DW, Warren RF. The short term outcome of surgical treatment for painful varus arthritis in association with chronic all deficiency. J Knee Surg 2003;16(1):9-16. PRAEMER A, FURTER S, RICE DP. Musculoskeletal conditions in the United States. Rosemont. Am Acad Orthop Surg 1999;34 37 21 2 3 4 cartílago articular, pero sigue confinada a las áreas de mayor presión y movimiento. Existe fragmentación profunda y pérdida significativa de sustancia cartilaginosa. Perdida total del cartílago en una o más áreas de presión con exposición de hueso subcondral Pérdida total de cartílago en las zonas de la superficie articular, con gran exposición de hueso subcondral Fragmentación y figuración en un área de 0,5 pulgadas (1,27 cm) o menos de diámetro Fragmentación superficial Fragmentación y figuración en un área mayor de 0,5 pulgadas ó 1,27 cm de diámetro, que llegan al hueso subcondral Fragmentación profunda hasta el hueso subcondral. Grado de dolor: 60% Grado de crepitación: 32% Grado de deformidad: 40% Exposición del hueso subcondral Grado de dolor:100% Grado de crepitación:85% Grado de deformidad:90% Gran erosión cartilaginosa con exposición de hueso subcondral Grado de dolor: 50% Grado de crepitación: 20% Grado de deformidad. 25% Tomado de Alvarez López, A. y Casanova Morote, C.38 1.4 FACTORES DE RIESGO A continuación se presentan los principales factores asociados con la aparición de la osteoartritis: 1.4.1 Factores constitucionales. Estos factores hacen referencia principalmente a variables como la edad, el sexo, la herencia, la obesidad y la dieta. 1.4.1.1 La Edad. Con el proceso de envejecimiento, se aumenta la laxitud alrededor de las articulaciones, reduciendo la propiocepción de las mismas, aumentando la calcificación del cartílago y reduciendo la función de los 38 ÁLVAREZ López A.,CASANOVA Morote C CD.Op cit., p. 4. 22 condrocitos. En un estudio realizado en el Reino Unido, se identificó que por lo menos el 27% de personas entre las edades 63 a 70 años, evidenciaron osteoartritis de rodilla con un incremento del 44% en mujeres osteoartríticas en la edad de 80 años. 39 1.4.1.2 El Sexo La tendencia a la aparición de osteoartritis por debajo de la edad de los 50 años es más dada en hombres, y caso contrario a lo que se creía, la etapa de mayor riesgo para las mujeres es por encima de los 50 años, pues la etapa osteoartritis, se ve enmarcada por la disminución del la producción de estrógenos, siendo ésta la causa más común de la aparición de la osteoartritis en las mujeres; pero esta afirmación aún se encuentra en discusión40. Un Estudio realizado por la facultad de medicina de la universidad de Keele en el Reino Unido41, reveló que un 33% de las mujeres adultas mayores norteamericanas mostraron gran prevalecía de osteoartritis de rodilla. 1.4.1.3 La Obesidad. Es sabido que el I.M.C normal para una persona equivale al peso en kilogramos dividida por la talla al cuadrado; no obstante el aumento de peso en la edad adulta por encima de los rangos establecidos de acuerdo a los parámetros ya mencionados, implica un exceso de fuerza que la articulación de la rodilla tiene que hacer para soportar el peso. Según el estudio de Chingford42, se demostró que cuando una persona aumenta por lo menos dos unidades de su peso ideal (aproximadamente 5 Kg.) el riesgo de sufrir osteoartritis de rodilla se incremente en un 1.36 %. 1.4.1.4 La Dieta. El consumo de vitamina C y D y el mantenimiento de los niveles de las mismas en sangre puede retardar la aparición de la osteoartritis43. La vitamina C es importante en la formación y la 39 Ibid.,p 637. 40 FELSON DT., Op cit., p. 138. 41 SZABO, G., Lovász G, Kustos T, Berner A. A prospective comparative analisis of mobility in osteoarthritis of the knees. J Bone Joint Surg (Br) 2000;82(8):1167-9. 42 CHINGFORD M.A. A controlled trial of hospital versus home exercises.International journal of rehabilitative medicine4,101-106. 43 Ibid., p. 103. 23 conservación del colágeno. La vitamina D Ayuda al metabolismo del calcio y el fósforo a nivel del intestino y el riñón, elevando la concentración plasmática que permite la mineralización del hueso; teniendo en cuenta la relación inversa que existe entre la densidad ósea y la osteoartritis.44 1.4.2 Factores genéticos. A través de los estudios realizados se ha encontrado que los hijos de padres que han presentado casos de OA a temprana edad, son más propensos a la misma. Se ha demostrado que muchos genes están relacionados con la osteoartritis; pues tienen mucha concordancia entre los cromosomas 2q, 4 y 1645. Se ha establecido que las familias han obtenido un gen autosomal raro heredado de osteoartritis. Estos genes defectuosos con frecuencia son codificados por las proteínas estructurales de la matriz extracelular de la articulación y por las proteínas de colágeno. 1.4.3 FACTORES MECÁNICOS. Que hacen referencia básicamente a variables como el trauma y la actividad laboral que se desarrolla. 1.4.3.1 Deficiencia protectora de los músculos y tendones. La mujer se caracteriza por poseer menos masa muscular y mas porcentaje graso que el hombre, esto, sumado a que las fuerzas que se ejercen durante las actividades cotidianas exceden una o dos veces el peso máximo corporal 46y que las mujeres tienen menos posibilidad de reacción ante fuerzas desestabilizantes que conllevan a una deficiencia protectora de los músculos y ligamentos. 44 . Ibid., p. 103. 45 SPECTOR TD, CICUTTINI F, PANADERO J, LOUGHLIN J, el Venado D. las influencias Genéticas en las mujeres: un estudio gemelo. BMJ 1996;312:940-3. 46 ROHRLE, H. et. Al. Joint Forces in the human pelvis-legs skeleton during walking. En: Journal of biomechanics. United States. Vol. 17 (1984); p. 409-424. 24 1.4.3.2 Debilidad del cuádriceps. En los pacientes con osteoartritis de rodilla, la debilidad del cuádriceps es provocada por la falta de uso y la inhibición de la contracción muscular en presencia de inflamaciòn articular, llamada inhibición muscular artrógena47. Dicha debilidad produce la mala alineación de la rotula. La intensidad del dolor se relaciona directamente con el grado de debilidad muscular. Aunque un músculo fuerte puede facilitar el deterioro estructural de una rodilla mal alineada, el fortalecimiento de la musculatura es importante, pues un músculo fuerte mejora la estabilidad de la articulación y mejora el dolor48. Para reducir el dolor y mejorar la función, los ensayos de distribución aleatoria han mostrado la eficacia de los ejercicios de fortalecimiento muscular isocinéticos e isotónicos (flexión o extensión del músculo contra resistencia)49. 1.4.3.3 Angulo Q y pelvis ancha. Se ve afectado por la necesidad evolutiva de tener una pelvis ancha para su fin biológico de procrear; haciendo que las presiones del cartílago articular y la distribución de fuerzas en el mismo sea diferente, trayendo como consecuencia la lateralización de la rodilla50. Por otra parte, el ángulo Q hace referencia al ángulo formado entre el eje longitudinal del tendón patelar y la línea de tracción de los cuádriceps.51 El aumento de dicho ángulo puede originar una condición clínica conocida como el genu valgo, o vulgarmente “rodillas juntas, pies apartados”, el cual aparece por la necesidad de compensar la lateralización de la rótula52. 1.4.3.4 Lesión La ruptura de ligamento colateral, de los meniscos y la fractura de la articulación, conduce al incremento de 5 a 6 veces de riesgo 47 SLAMENDA C, Brandt KD, Hellman DK, et al: quadriceps weakness and osteoarthritis of the knee. Ann Internal med 1997; 127 : 97 -104. 48 FELSON DT. Preventing knee hip osteoarthritis: bulletin on the rheumatic disease. Apublication of the arthritis foundation. Nov. 1998; 47 (7): 1 – 4. 49 SLAMENDA C, Hellman DK, Brandt KD, et al: quadriceps –strength relative to body weigth a risk factor for knee. Osteoarthritis in woman arthritis and rheumatism. Nov. 1998; 41 (11_): 1951 -1959. 50 Ibid., p. 412. 51 SCHULTHIES, S. Shane S. et al. Does the Q angle reflect the force on the patella in the frontal plane? En: physical theraphy. United States. Vol 75 No. 1 (1995); p. 25. 52 Ibid., p. 26. 25 de sufrir y osteoartritis en jóvenes. Framingham53 demostró que los jóvenes y Adultos jóvenes son más susceptibles a éste tipo de lesiones, por lo cual los hacen más vulnerables, conllevándolos a la invalidez y a la incapacidad54. Por otra parte, la lesión del ligamento cruzado anterior también predispone, en gran medida al desarrollo de osteoartritis posterior. 1.4.3.5 Actividad Laboral Desarrollada. Se ha determinado que los mineros, quienes transportan cargas, por su posición de trabajo son los más susceptibles a la osteoartritis de rodilla, pues la torsión continua y constante de la articulación y la posición de cuclillas, permiten la poca irrigación sanguínea, lo cual conlleva a la disminución en la oxigenación de los tejidos; y en otros casos, a la ruptura de ligamento o daños microscópicos de los mismos a causa de movimientos bruscos55. 1.5. MANIFESTACIONES CLÍNICAS DE LA OSTEOARTRITIS En la fase I de la osteoartritis, la más temprana manifestación es el dolor de la articulación afectada, que inicialmente es leve y pasajero y se va haciendo más crónico con el paso del tiempo. Se cree que el trauma repetido en ligamentos, huesos y cartílago es desencadenante de una osteoartritis temprana56. Una de sus características es que el dolor es producido por el movimiento y aliviado por el reposo y, como consecuencia de él, se produce una progresiva limitación para la movilidad hasta generar rigidez, con un grado de crepitación del 12% y un nivel de deformidad del 15% que producirán una mayor limitación funcional. Puede presentarse, además, algún grado de inflamación, aunque menos importante que la que se observa en trastornos inflamatorios generalizados como la artritis reumatoide. La fase II de la osteoartritis de rodilla se caracteriza por el aumento del dolor en un 50%, la crepitación de un 20% y el grado de deformidad en un 25%57. La cojera es un síntoma adicional con el 53 FRAMINGHAM, A., Effects of physical and sporting activities on balance control in ederly people. British journal of sports medicine 33, 121-126. 54 FELSON DT, Op Cit., p. 687. 55 VONKORFF M., Ormel J.,Keefe FJ., Dworkin SF., Granding the severity of chronic pain. Pain 1992;30:133-49. 56 Ibid., p. 7. 57 JAEN Matus, Julio Cesar. Estudio de genuartrosis, tratamiento aplicado y resultados obtenidos en el departamento de ortopedia. 1998-2000. (HEODRA). 26 compromiso de las grandes articulaciones de los miembros inferiores como la cadera y la rodilla y es producida por el dolor, aunque puede contribuir a ella algún grado de acortamiento de la extremidad en particular en la artrosis de cadera58. El dolor también se relaciona con la actividad y tiende a empeorar al final del día, presentándose dolores agudos después de una actividad en especial o con un movimiento en particular que requiere adoptar una misma posición, generando gran stress en la articulación afectada. La rigidez matinal es habitual y dura pocos minutos; siempre es menor de 1/2 hora, lo que ayuda a distinguirla de otras artropatías. La presencia de rigidez post inactividad a diferencia de la matinal suele ser muy intensa59.. La fase III y IV de la osteoartritis de rodilla se caracteriza por un aumento del dolor en un 60 y 100% respectivamente, un aumento de la crepitación de 32% y 85% respectivamente y por el aumento de la deformidad en un 40 y 90%60. 1.5.1 Dolor e invalidez. La OA es la causa más común de dolor músculoesquelético e invalidez. Un 2% a 3% de la población adulta sufre permanentemente de dolor por OA. Existe cierta correlación entre la presencia de dolor con la gravedad de los cambios radiológicos y con los hallazgos al examen articular, como edema y crepitaciones en la rodilla 61.El 50% de las personas que tienen cambios radiológicos padecen dolor la mayoría de los días. La OA es responsable de un gran gasto de los recursos de salud, mucho mayor que por Artritis Reumatoide. En EEUU el 50% de los reemplazos de cadera y el 60% de los reemplazos de rodilla se hacen por OA.62 Para determinar el grado de dolor, rigidez e incapacidad funcional en la paciente osteoartritica, existe un test conocido como womac, que se realiza después de ser diagnosticada la patología y que se describe a continuación: 58 LOONER JH. A 57 year old man with osteoarthritis of the knee. JAMA 2003;289(8):1016-25. 59 Ibid., p. 10. 60 JAEN Matus, Julio Cesar., Op cit., 61 FELSON, D.T. el al del et. (1997). la artritis & La reuma, 40, 728-733. 62 BATIA S, MAINI L, UPADHYAN A, DHAON BK. Painful knee. Postgrad Med 2002;78(925):691. 27 1.5.2 Indice de nivel de osteoartrítis womac (ontario occidental y universidades de mcmaster). El womac es un instrumento de medida estándar y válido internacionalmente que fue creado para medir el grado de limitación y afección provocado por la osteoartritis de cadera y rodilla en pacientes ya afectados, donde se evalúan principalmente el dolor, la rigidez y la capacidad funcional del paciente por medio de 24 parámetros y se realiza en menos de cinco minutos, y que será ilustrado en el capítulo 8 de esta monografía. Este a su vez, puede utilizarse para supervisar el curso de la enfermedad o para determinar la efectividad de medicaciones antireumáticas63. Actualmente, existen dos versiones según el tipo de respuesta, que se dividen en: Respuesta en la escala vertical analógica visual (EAV): Esta escala va desde el no dolor, no rigidez y buena capacidad funcional hasta el punto extremo de dolor, rigidez o incapacidad funcional. Los parámetros se evalúan a partir de las últimas 48 horas previas al test. Su calificación va desde 0 a 10 puntos, se multiplica la puntuación de cada parámetro por una constante distribuida así: 0.20 para el dolor, 0.50para la rigidez y 0.59 para la capacidad funcional64. Tipo Likert 3.0: Esta escala contiene cinco categorías que hacen referencia a la intensidad de la sintomatología. En esta versión, se suele preguntar al paciente simúltaneamente” ha experimentado dolor; y que si “actualmente” ha experimentado rigidez o incapacidad funcional. La puntuación para cada ítem va desde 0 a 4 puntos65. 1.5.2.1 El dolor. Este se evalúa en actividades como caminar, subir escalones, presencia de dolor nocturno, y en presión de peso. 1.5.2.2 La rigidez. Se evalúa principalmente el comportamiento de la rigidez en la mañana y en el resto del día También se hace necesario evaluar el estado anímico y la función social del paciente; por ello se incluyeron los siguientes parámetros: 63 GRIFFITHS G., BELLAMY N., KEAN W.F. Painful knee post surgery. Citado en: función y calidad de vida ede los pacientes con gonartrosis después de la artroplastia de sustitución. Barcelona 2001. p. 49. 64 Ibid., p. 50. 65 Ibid., p. 50 28 1.5.2.3 Función social. Dentro de éste parámetro se analizan las actividades de ocio, la participación del paciente en los eventos de la comunidad, la asistencia a la iglesia y salidas. 1.5.2.4 Función emocional. Se evalúan parámetros como la ansiedad, la irritabilidad, la frustración, la desesperación, la depresión, la relajación, el insomnio, las molestias causadas por las patologías, la soledad, los niveles de estrés y el bienestar o calidad de vida del paciente. 1.6 DIAGNÓSTICO DE OSTEOARTRÍTIS 1.6.1 Historia y examen físico Es recomendable realizar un chequeo médico a los pacientes que presenten signos y síntomas de OA por sus asociaciones con la edad, sexo femenino y obesidad e hipertensión. Se hace necesario prestar atención a anomalías tales como la desigualdad en las dimensiones de las piernas o de una movilidad articular anormal. Buscar la historia familiar de OA, trauma y cirugía articular previa como por ejemplo una resección meniscal o una actividad que pudiera predisponer al enfermo de OA a trabajos con las rodillas flexionadas. En enfermos más jóvenes con OA se deben considerar varias condiciones anormales de diagnostico difuso. 66 Al momento del examen físico se puede palpar y observar el crecimiento óseo y la presencia de crepitaciones al movilizar la articulación. El rango de movimiento se muestra disminuido, Hay dolor al movilizar activamente la articulación en los rangos extremos de la movilidad pasiva y sensibilidad articular a la palpación. A veces hay signos leves de inflamación, algo de rubor y derrame articular. 67,68 El examen periarticular es importante ya que síndromes periarticulares pueden complicar la OA. La presencia de debilidad muscular o pérdida del tono muscular causa dolor e incapacidad. La incapacidad puede ser evaluada con algunas preguntas simples sobre tareas habituales, por ejemplo, la capacidad de subir escalas, o con cuestionarios especialmente diseñados para capacidad funcional como el WOMAC. La debilidad 66 CREAMER P, Hochberg M. Osteoarthrytis. Lancet, 1997; 350:503-8 4 67 MACFARLANE PS, Reid R, Callander R. Pathology osteoarthrytis.. 5th Ed. London: Churchil Lavingsntone 2000;116: 624-52. . FELSON DT, Zhang Y, Hannnan MT, et al. The Incidence and naural history of the osteoarthritis in the elderly : the Framingham Osteoarthritis Study. Arthritis Reum 1995; 38: 1134-41. 68 29 muscular y el dolor son factores más determinantes de la incapacidad que el grado de daño que se pudiera observar en una RX.69,70 1.6.2 Otras Posibles Complicaciones. Cuando la paciente con osteoartritis experimenta una serie de dolores atípicos o muy intensos, cambios bruscos en los síntomas o en la capacidad funcional, es necesario descartar otras posibilidades patológicas; tales como: Artrosis rápidamente progresivas como: • Condrolisis: Fractura tipo I de Salter/Harris aproximadamente del cartílago epifisiario femoral proximal. Deslizamiento progresivo de la cabeza hacia abajo, adentro y atrás, por un aumento de las fuerzas de cizallamiento, por sobrepeso, actividad física, trauma o transtorno biomecánico, alteraciones en la arquitectura del cartílago de crecimiento, hay desorganización y engrosamiento de la capa hipertrófica. También puede ser causada por desequilibrios hormonales que producen retrasos en la osificación del cartílago hipertrófica, andrógenos=osificación; epifisiario,GH=capa 71 lesión directa por radiación . • Artritis destructiva atrófica: Consiste en pérdida del focal de cartílago articular hialino y con un sobre crecimiento, esclerosis, y remodelación del hueso subyacente, el cual produce rigidez, con una progresión lenta. El 10% de los adultos la presentan, aumenta la incidencia con la edad y hay mala asociación clínica-radiológica72. Complicaciones óseas como: • Osteonecrosis: La Osteonecrosis o necrosis a vascular se define como la muerte celular de ciertas porciones de hueso, a causa de . SZABO G, LOVÁSZ G, KUSTOS T, BERNER A. A prospective comparative of mobility in osteoarthritis of the knees. J Bone Joint Surg (Br) 2000;82(8):1167-9. 69 70 WEI L, De Bri E, LUNDBERG A, SUENSSON O. Mechanical load and primary guinea pig osteoarthrosis. Acta Orthop Scand 1998;69(4):351-7. 71 BAIRD LC. First-line treatment for osteoarthritis. Orthopaedic Nursing. 2001;20(6):13-9. 72 Ibid., p. 9. 30 traumatismos directos, trayendo como consecuencia la degeneración del cartílago articular73. • Fractura por fatiga (o de stress): Una fractura de estrés es una grieta muy delgada que se puede producir en los huesos después de un uso repetido o prolongado. Los sitios más comunes donde se producen fracturas de estrés son los huesos del pie (metatarsos), el hueso de la pantorrilla (tibia), el hueso externo de la pierna inferior (peroné), el hueso del muslo (fémur) y los huesos de la espalda (vértebras)74. Complicaciones de tejidos blandos como: • Hemartrosis: Las hemorragias articulares (hemartrosis) son las manifestaciones, atípicas de la hemofilia. Cuando las hemartrosis son frecuentes y/o intensas, la membrana sinovial no es capaz se reabsorber toda la sangre. Para compensar tal deficiencia reabsorbida la sinovial se hipertrofiará dando como resultado lo que se denomina sinovitis crónica hemofílica75. • Quiste de Baker: Es una acumulación de líquido detrás de la rodilla que se puede formar por la conexión de una bolsa norma, un saco normal con líquido lubricante. Esta afección también puede ser causada por una hernia de la cápsula de la articulación de la rodilla en su parte posterior y es más común en adultos. Este tipo de quiste de Baker se asocia con más frecuencia a ruptura de meniscos en la rodilla y, en las personas de edad avanzada, esta afección con frecuencia está as ociada con artritis degenerativa de la rodilla76. • Atrapamiento nervioso: Es bastante frecuente en sus múltiples variedades. Una causa de este dolor son las pequeñas raíces nerviosas comprimidas en las cicatrices de una operación. La cicatriz está formada por tejido conjuntivo que se llama fibrosis, la que 73 Ibid., p.9 74 Ibid., p. 10 75 RODRÍGUEZ-MERCHÁN EC, Magallón M, GalindoE, López-Cabarcos C. Hemophilic synovitis of the knee and elbow. Clin Orthop 1997; 343:47-53. 76 BAIRD LC., Op cit., p.10. 31 puede englobar una raíz nerviosa, produciendo dolor de difícil diagnóstico porque se irradia hacia otros lugares y se refleja77. 1.6.3 Imágenes Diagnósticas. La radiología simple es el patrón que determina la presencia o ausencia de OA definiendo la magnitud del desgaste, a pesar de ser muy insensible como marcador de patología articular78. Los cambios precoces del cartílago, en el hueso subcondral y en los bordes articulares no se observan en los Rx. Algunos Rx con vista anteroposterior de las rodillas en posición de pies o cargando peso, es un modo de determinar la presencia de estrechamiento del espacio articular tibiofemoral79. El espacio articular o distancia interósea disminuye por pérdida del cartílago. Otros métodos para detectar pérdida focal de cartílago son la artrografía con medio de contraste y la artroscopia; pero son técnicas invasivas que rara vez se usan en la práctica clínica. Otras características Rx de la OA son la presencia de osteofitos en los márgenes articulares y la presencia de cambios en el hueso subcondral: quistes óseos y esclerosis. 80 Estudios de la progresión de la OA mediante Rx seguidas en el mismo enfermo, se hacen comparando los cambios en el espacio articular, en la aparición de osteofitos y los cambios en el hueso subcondral. La cintigrafía es un método sensible pero inespecífico para detectar actividad de OA, parece preceder a los cambios en la Rx. Si hay dudas sobre el origen, se justifican estudios de Tomografía axial computarizada (TAC) o una resonancia magnética.81,82 Para mejorar el diagnostico y el estado inicial, prematuro o avanzado de la enfermedad, Archibeck83 ha clasificado la osteoartritis en 4 estadios, 77 Ibid., p.11 78 MAGEE D.J. Orthopedic physical assessment. Philadelphia: Saunders 1997. 79 STIKLAND A. Examination of the knee joint. Physiotherapy 1985;70:140-50 80 PRAEMER A, FURTER S, Rice DP. Musculoskeletal conditions in the United States. Rosemont. Am Acad Orthop Surg 1999;34-9. CURL WW, KROME J, GORDON ES, RUSHING J, SMITH BP. Cartilage injuries: a review of 31516 knee arthroscopies. Arthroscopy. 1997;13:456-60 81 82 BERSNSTEIN J. Arthroscopy for osteoarthritis of the knee. J Musc Med. 1998;15:43-7 83 ARCHIBECK MJ, BERGER RA, GARVIN KL, STUART MJ. Knee reconstruction. En: Koval KJ. Orthopaedic Knowledge Update 7. Am Acad Orthop Surg 2002:513-20. 32 basados en las radiografías anteroposteriores de la rodilla con carga de peso: • Estadio I. Interlínea articular disminuida en altura al 50 % en el compartimiento afectado (habitualmente interno); normal en el opuesto. Posible estrechamiento del espacio articular y posible presencia de osteofitos. • Estadio II. Desaparición completa de la interlínea del lado afectado, rodilla inestable; compartimiento opuesto indemne. Presencia de osteofitos y posible disminución del espacio articular. • Estadio III. Usura ósea inferior a 5 mm; rodilla más inestable y comienza a lesionarse el cóndilo femoral opuesto por acción de la espina tibial. Osteofitos múltiples moderados, disminución clara del espacio articular. • Estadio IV. Usura ósea mayor, entre 5 mm y 1 cm; afectación notable del compartimiento contralateral. Osteofitos importantes, notable disminución del espacio articular, esclerosis grave y deformidad segura de los extremos óseos. La gammagrafía ósea o la resonancia magnética nuclear (RMN) deben emplearse cuando aparece dolor brusco en la celda interna de la rodilla, para descartar la existencia de una necrosis del cóndilo femoral interno, y en los estadios I y II, cuando se plantee realizar una osteotomía y se requiera conocer la situación real del compartimiento externo.84 1.6.4 Examen del Líquido sinovial. La presencia de un derrame pequeño o moderado es común, grandes derrames son raros. El líquido sinovial es viscoso, con pocas células, en su mayoría mononucleares. El estudio microscópico muestra fragmentos de cartílago y, a veces, se encuentran cristales85. La condrocalcinosis, por hallazgo de cristales de pirofosfato de 84 LINK TM, STEINBACH LS, GHOSH S, RIES M, Lu Y. Osteoarthritis MR imaging findings in different stages of disease and correlation with clinical findings. Radiology 2003;226(2):373-81. 85 3 TONELERO C, Nieve S, McAlindon TE, Kellingray S, Stuart B, Coggon D, el al del et. Factores de riesgo para la incidencia y progresión de la osteoartritis de rodilla. La artritis Rheum 2000;43:9951000. 33 calcio, ocurre frecuentemente en los enfermos con OA, lo que se asocia fuertemente con una mayor edad de los enfermos. Otros cristales que se observan son de hidroxiapatita y de otras sales de fosfato y calcio básico. La presencia de estos cristales no determina la osteoartritis de OA. Sin embargo, hay excepciones, así por ejemplo, algunos enfermos con OA experimentan una brusca exacerbación del dolor junto con la aparición de derrame en una articulación. En el examen del líquido sinovial se encuentra evidencias de haber ingerido cristales. Este cuadro corresponde a un episodio de sinovitis inducida por cristales que suele responder bien con tratamiento de esteroide intra-articular86. 1.6.5 Marcadores Bioquímicos de Actividad en la OA. No existen exámenes orina de valor clínico o diagnóstico en la OA. Pero teniendo en cuenta que en una OA activa se produce liberación de cantidades anormales de moléculas de la matriz del cartílago hacia el líquido sinovial y la sangre; se recomienda realizar una serie de estudios de sangre para despejar el origen de la OA87. 1.7 GENERALIDADES DEL TRATAMIENTO CLASICO DE LA OSTEOARTRÍTIS DE RODILLA QUE SE CONOCEN ACTUALMENTE El primer paso para realizar un adecuado tratamiento es Hacer un Buen Diagnóstico y educar al enfermo sobre el curso de la enfermedad. Es muy útil para el enfermo diferenciar de otro tipo de enfermedad articular y conocer que la posibilidad del desarrollo futuro de una incapacidad funcional grave es improbable. Por lo cual, el paciente debe evitar al máximo restringir el movimiento de la extremidad afectada. En segundo lugar el ejercicio acuático debe convertirse en el principal aliado de los pacientes que padecen OA en fase I y II, aplicando una rutina personalizada que pueda ser aplicada diariamente, de modo que el paciente pueda mantener la potencia muscular y el rango de movilidad articular completo. Los Ejercicios de fortalecimiento muscular en los enfermos con OA en fase I y II son muy valiosos para aliviar los síntomas y mantener la función. La mayoría de los enfermos necesita estimulación para mantenerse activos y aprender a alternar períodos cortos de trabajo o actividad con períodos 86 FELSON DT. Las nuevas visiones sobre la osteoartritis.. Parte 1: la enfermedad y sus factores de riesgo. Ann Interno Med 2000;133:637-9. . 87 TONELERO C, Nieve S, McAlindon TE, Kellingray S, Stuart B, Coggon D. Op cit.,p. 44 34 cortos de reposo. El tercer paso es Reducir el “Stress” o Carga Articular lo que puede aliviar y mejorar el pronóstico. Los obesos con artrosis de las articulaciones de las extremidades inferiores deben bajar de peso. El uso de bastón reduce la carga de la rodilla o cadera contra lateral en un 30% a un 60% 88.Otras medidas son el uso de zapatos con suelas que absorban el choque, corregir un largo de piernas desigual o de deformaciones en angulación, corregir un genu varo. Evitar las actividades que impliquen impacto repetido; algunos deportes, posiciones del trabajo, o las que produzcan dolor prolongado post ejercicio89. El tratamiento depende básicamente de la articulación afectada, edad del paciente, severidad de los síntomas y del desgaste. En casos leves puede lograrse una mejoría de los síntomas con el uso de medicación analgésica o anti-inflamatoria, la cual debe ser administrada con precaución en pacientes con historia de gastritis o úlcera gástrica, en los cuales puede ser mejor indicar algunas de las nuevas sustancias disponibles, que son selectivas en su acción analgésica sin producir daño a la mucosa gástrica90. La terapia física y ejercicios en el agua, incluyendo natación, pueden ser benéficos para conservar la movilidad, además de tener un efecto sedativo. 1.8.1 Educación. Es indispensable que la mujer o persona que sufra de osteoartritis de rodilla o este propensa a sufrir; conozca las características de la enfermedad, las cusas, síntomas, y posibles tratamientos, ya que esto garantiza la mejora de la calidad de vida del paciente en un alto porcentaje91. Según Bersnstein, la educación debe ser enfática en los siguientes puntos: • Reposo: La paciente que presenta OA, debe tener lapsos de reposo de dicha articulación, es decir, debe descansar la articulación del peso corporal en posición sentada o acostada por varios periodos durante el día, para evitar y disminuir el dolor. Debe evitar, en lo posible, las caminatas innecesarias; pues ello ejerce mayor presión en la articulación. Cuando la patología se halla en periodos avanzados se debe estimular el uso de bastones o caminadores para alivianar el peso en la articulación afectada. 88 CURL WW, KROME J, GORDON ES, RUSHING J, SMITH BP., Op Cit., p. 122. 89 Ibid., p. 124. 90 BERSNSTEIN J. Op cit., 52. 91 Ibid., p. 54. 35 • Dieta: Los cambios y mejoras en los hábitos alimenticios garantizan el logro y mantenimiento del peso adecuado. • Corrección de Factores que Causen Excesiva Presión en la Articulación: Se refiere a aquellas manifestaciones clínicas tales como el pie plano y el genu valgo o el comúnmente conocido “rodillas juntas, pes apartados”; que implican una presión y estrés constante en la articulación por la mala alineación anatómica de la extremidad. 1.8.2 Tratamiento a través de Medios Físicos. El tratamiento con medios que implique el uso de calor son recomendados para disminuir el dolor, mejorar el rango de movilidad articular y disminuir el espasmo muscular. Los Tens o estimuladores percutáneos son utilizados para disminuir el dolor en las articulaciones con patogénesis crónica y que muestran poca respuesta a otros tratamientos. En las Zonas más profundas se recomienda utilizar fuentes diatérmicas y en las zonas periféricas se recomienda el calor superficial como la parafina o paños de agua caliente.92 1.8.3 El Ejercicio. De una forma general, siempre se ha recomendado realizar ejercicios isométricos, de pocas series, pocas repeticiones y poca carga, para mantener el rango de movimiento articular sin causar mas daño a la articulación. Para mantener el Tono y la fuerza muscular, se recomienda la implementación de ejercicios isométricos93. Es recomendable la práctica deportiva según la capacidad del paciente; el deporte más recomendado para estos casos es la natación, pues estimula la manutención de la resistencia y mantenimiento del tono muscular sin necesidad de ejercer estrés sobre la articulación afectada, gracias al estado de ingravidez que se experimenta dentro del agua94. 1.8.4 Tratamiento Medicamentoso. En OA Hay un abuso en el uso de medicamentos esteroideos que pueden desencadenar efectos secundarios 92 LAUGHLIN J. Genome studies and linkage in primary ostroarthritis. Rheum Dis Clin North Am 2002;28:95-109. 93 Ibid., p. 101. 94 Ibid., p. 102. 36 en la paciente y acelerar el proceso degenerativo en la articulación. El uso de analgésicos simples regularmente o según demanda es útil. Los antinflamatorios no esteroides (AINES) alivian el dolor y la rigidez en un grupo de enfermos, al menos por un corto plazo. El uso prolongado de AINES conduce a numerosas complicaciones por su toxicidad potencial y se ha descrito que algunos AINES aceleran el daño articular95. Los corticoides intra articulares sólo están indicados en los casos de sinovitis agudas con derrame inducido y no por cristales96. También es usual el uso de la aspirina y los medicamentos como el ibuprofeno. Estas medicaciones proporcionan beneficios sólo a corto plazo, aliviando tanto el dolor y la inflamación. Pero estas a su vez, tienen un efecto secundario asociado, produce inhibición en la reparación del cartílago y la aceleración en la destrucción del mismo. En pocas palabras, la aspirina suprime los síntomas pero aceleran la progresión de la enfermedad97. Actualmente, el especialista Belga Dr Yves Reginster98 , en una investigación que realizó en 212 pacientes con osteoartritis de rodilla, demostró que le 50% de los pacientes tratados con compuestos de glucosamin sulfato, mostraron una notable mejoría a diferencia de el otro 50% que fue tratado con antiinflamatorios comunes; afirmando que el glucosamin tiene la propiedad tanto de disminuir la progresión de la patología, como también, de reconstruir el cartílago dañado99. Los resultados mostraron que los, agentes que previenen la pérdida de proteoglicanos, estimulan la síntesis de cartílago, inhiben la síntesis de productos de inflamación liberados por células que aportan glucosaminoglicanos o glucosamina, que es un importante precursor de la síntesis de Proteoglicanos.100. 1.8.5 La Glucosamina. La glucosamina es básicamente una sustancia natural hecha de cascaras de crustáceos. La función principal de la 95 SCOTT J., Huskinsson EC. Graphic representation of paint. 2005;2:175-84. 96 Ibid., p. 86. 97 FELSON DT et Al. Weight loss reduce the risk for symptomatic osteoarthritis in women. The framingham study. Ann Intern med 1992; 116:535-9. 98 REGINSTER Yves, Jean. Effects of the glucosamin in the osteoarthritis.University of Liege. 2005. P.2 99 Ibid., p. 2 100 .Ibid., p. 3. 37 glucosamina es la de estimular la fabricación de las sustancias necesarias para la reparación de las articulaciones, actúa reconstruyendo el cartílago y lubricando las articulaciones mejorando su funcionamiento. Según estudios clínicos desarrollados hasta la fecha por the prestigious American College of Rheumatology in Boston indican que la dosificación diaria más aconsejable es la de: 500 mg de Glucosamina101. 1.8.6 El Condroitin Sulfato. El sulfato de condroitina está formado por sulfatos de glucosamina que están parcialmente hidrolizados (llamados glucosaminoglicanos), y es eficaz como regenerador del cartílago. Según los estudios realizados por prestigious American College of Rheumatology, la dosis normal para un paciente con osteoartritis de rodilla es de 500 mg de condroitin de sulfato. 1.8.7 Contraindicaciones del uso de Glucosaminas y Condroitin Sulfato. Ninguno de los estudios hasta el momento ha encontrado algún efecto secundario serio. Sin embargo, se dice que en animales, ha mostrado la posibilidad de que la glucosamina pueda aumentar la resistencia de la insulina. Hasta ahora, estudios hechos por el Dr Reginster102 en humanos no han mostrado este tipo de reacción. No obstante, es recomendable que los pacientes con osteoartritis y que tengan diabetes se realicen un monitoreo constante para mantener el control de la diabetes. Por otra parte, no ha habido ningún reporte de reacciones alérgicas a la glucosamina; pero en aquellas personas que muestran reacciones alérgicas a la comida de mar, la glucosamina debe suministrarse cuidadosamente. Con relación al Condroitin, esta puede causar pequeñas hemorragias en personas con desordenes hormonales, o que ingieren medicación para disminuir la densidad de la sangre103. Los medicamentos Vioxx y el Bextra, son medicamentos del tipo AINES, que inicialmente eran utilizados como tratamiento farmacológico en la osteoartritis. En abril del 2005, la administración de medicamentos y drogas Food and Drugs Administration, advirtió que el uso de estos dos medicamentos podrían provocar ulceraciones estomacales y posteriores 101 CLEGG, DO et Al. Glucosamine, Chondroitin sulphate and the two in Combination in painful Knee osteoarthritis. N Engl J Med 2006; 354:795-808, Feb 23, 2006. 102 REGINSTER Yves, Jean. Op cit., p. 3. 103 CLEGG, DO. Op cit., p. 802. 38 hemorragias gastrointestinales, y que el abuso en grandes dosis de la misma, pueden provocar ataques cardiacos o derrames cerebrales104. 1.8.8 Tratamiento Quirúrgico. En algunos casos puede necesitarse la realización de una artroscopia, particularmente en la rodilla, aunque cada día se extiende más su uso en otras articulaciones. Se trata de un procedimiento quirúrgico en el cual, mediante la introducción de una pequeña cámara en la articulación se obtiene la imagen directa del interior de la misma, para realizar una serie de procedimientos que pueden lograr un alivio del dolor, aunque con limitada utilidad en la reversión del problema. Los pacientes con artrosis leve de cadera o rodilla que conserven aún una buena función y no se encuentren muy limitados, pueden, en algunos casos, ser sometidos a intervenciones quirúrgicas, denominadas osteotomías, para restaurar la anatomía normal de la articulación, con lo cual puede lograrse frenar el proceso de desgaste para evitar o, al menos, posponer la realización de cirugías de mayor complejidad como el reemplazo articular105. Los reemplazos articulares, llamados también artroplastias, son un tipo de intervención mediante la cual se retira la superficie articular gastada con el hueso adyacente y se coloca en su lugar un componente protésico de metal o polietileno. 106,107. Se realiza con anestesia general o regional y requiere un período de hospitalización de unos tres a cinco días. Aparte de la osteoartrosis, también se realiza en pacientes que presentan destrucción de su articulación por enfermedades como la artritis reumatoidea. Debe considerarse hacer el reemplazo cuando se ha producido un desgaste tal de la articulación que no permite al paciente realizar sus actividades básicas cotidianas por la intensidad y persistencia del dolor que le limita la marcha y el sueño normal. 108 104 CUSHNAGHAN, Janet. Et al. Ai BMJ. Taping the patella medially: a new treatment for OA of the knee joint 1994; 308:753-755. 105 ALICEA JA. Evaluating the arthritic knee. En: Pellici PM, Tria AJ, Garvin KL. OKU: hip and knee reconstruction 2. Am Acad Orthop Surg 2000:255-64. 106 Ibid., p. 260. ARCHIBECK MJ, BERGER RA, GARVIN KL, STUART MJ. Knee reconstruction. En: Koval KJ. Orthopaedic Knowledge Update 7. Am Acad Orthop Surg 2002:513-20. 107 HUNT SA, JAZRAWI LM, SHERMAN OH. Arthroscopic management of osteoarthritis of the knee. J Am Acad Orthop Surg 2002;10(5):356-63. 108 39 2. SISTEMA SENSIOROMOTOR Dentro de los procesos de envejecimiento, se encuentra el deterioro de las funciones propioceptivas que pueden traer alteraciones en los procesos dinámicos de la estabilidad articular,109 lo cual, origina la alteración de los mensajes aferentes que son procesados por el sistema nervioso, produciendo respuestas o comandos motores inadecuados, que limitan la capacidad de absorber los impactos; siendo el cartílago articular quien recibe la mayoría de la carga, lo que contribuirá a su degeneración110. Una rodilla osteoartritica se caracteriza por tener una capsula laxa y dilatada a causa de su degeneración progresiva; lo que impide que la capsula tenga la tensión suficiente para enviar los mensajes aferentes de los mecanorreceptores ubicados en la capsula articular. La edematización produce alteraciones en los mensajes aferentes y el dolor altera los comandos motores descendentes111. Para un mejor entendimiento de las actividades realizadas por el sistema sesoriomotor y los procesos propioceptivos, a continuación, se abordarán los aspectos básicos más importantes que intervienen en el funcionamiento del sistema sensoriomotor; los cuales se explicaran de la forma más clara y concisa para que el lector conozca como se dan las respuestas y reflejos de nuestro sistema musculo esquelético y su relación con la osteoartritis. 109 KERRINGAN, Casey d: et al. Biomechanical gait alterations independent of speed in the healty ederly. Evidence for specific limiting Impairments. En: Arch phys med rehabil. Unites States. Vol. 79 (1998); p.317322. 110 Ibid., p. 318. 111 SPENCER, Jennifer D. ; Hayes, Keith C. y Alexander, Ian J. Knee joint effusion and quiadriceps reflex inhibition in man. En: Arch phys med rehahil. United States. Vol 65. (1984); p. 171-177. 40 2.1 DEFINICION DEL SISTEMA SENSORIOMOTOR Comúnmente se conoce que todos los procesos, cambios y transformaciones de nuestro cuerpo, suceden a través de múltiples acciones secuénciales que se dan para obtener determinada información y/o respuesta según sea el caso. En el afán de integrar las definiciones que describen algunos de aquellos procesos que se ven descritos dentro del control neuromuscular y la propiocepción, la Fundación para la Investigación y Educación en Medicina del Deporte adopto el término de Sistema Sensoriomotor, para describir la complejidad del sistema fisiológico neuromuscular y neurosensor112. El sistema sensoriomotor es el encargado de vincular todos los procesos necesarios para enviar información al sistema nervioso central y llevar o conducir posteriormente la respuesta según sea el caso, por medio de unas vías especializadas. Estas vías de información son conocidas como vías aferentes y eferentes, cuyas principales protagonistas son las neuronas sensitivas (vía aferente), las motoneuronas alfa y gama (vía eferente) y las interneuronas113. Es por esto, que el sistema sensoriomotor juega un papel importante en cuanto a la cinestesia, conciencia y mantenimiento del cuerpo mismo en la osteoartritis de rodilla, brindando, por medio de los ejercicios propioceptivos, la posibilidad de mejorar ellas respuestas del sistema sensoriomotor ante circunstancias que refieran stress en la articulación de la rodilla. 2.2 COMPONENTES DEL CONTROL MOTOR 2.2.1 Neuronas Sensitivas: Tienen como principal función enviar impulsos nerviosos al tallo cerebral, médula espinal o corteza cerebral, siendo los mecanorreceptores periféricos los mas importantes; pues estos se encargan de enviar información aferente hacia dichos centros. 2.2.1.1 Los estratégicamente Mecanorreceptores Periféricos. Están ubicados en los tejidos articulares, muscular, tendinoso, 112 LEPHART, Ccott M.; RIEMANN, Bryan L. Y FU, Freddie H.. Propioception and neuromuscular control in joint stability. Champaing: HumanKinetics, 2000. P. XVIII. BLACKBURN, Turney y VOIGHT, Michael L. A matter of balance. Rehabilitation therapy. Unite States. Abril (2003). Citado por: GOMEZ R., Alejandro. El Entrenamiento Neuromuscular para la Prevención de Lesiones de Rodilla en la Mujer. Colombia 113 41 ligamentario y cutáneo. Los mecanorreceptores articulares poseen umbrales de excitación demasiado altos, lo cual se traduce en la incapacidad de proveer respuesta de protección articular a través de la motoneurona alfa; pues solo pueden ser estimulados adecuadamente bajo cargas fisiológicas demasiado altas. Los mecanorreceptores musculares y tendinosos son los mediadores de la respuesta en cuanto al control muscular; siendo específicamente los husos neuromusculares quienes se encargarían de ello, pues son altamente influenciables por la información emitida por los receptores articulares integrando la información periférica aferente y transmitiendo finalmente una señal final la cual es la reguladora de la coordinación de los reflejos114. Por otra parte, cuando la información o impulsos nerviosos transmitidos por los receptores periféricos llegan a estos centros, son analizados y traducidos en respuestas inmediatas que contrarrestan los efectos mecánicos externos y son enviados a través de las motoneuronas alfa y gama (vía eferente).115 2.2.2 Motoneuronas Alfa. Estas motoneuronas dan lugar a las fibras nerviosas grandes tipo A alfa; su diámetro oscila entre 9 y 20 micras. Estas motoneuronas inervan grandes fibras musculares. Cuando sucede la estimulación de una fibra nerviosa esta excita entre tres y centenares de fibras musculares, que se denominan colectivamente unidad motora; logrando su contracción116. 2.2.3 Motoneurona Gamma. Un pequeño número de estas motoneuronas están ubicadas junto a las motoneuronas alfa. Estas motoneuronas transmiten impulsos a través de las fibras tipo A gamma hasta las fibras intrafusales que hacen parte del huso neuromuscular. La motoneurona gamma tiene un diámetro de 5 micras por término medio117. 2.2.4 Interneuronas. Están presentes en toda el área de la sustancia gris medular, en las astas dorsales, en las astas anteriores, y en las áreas intermedias de ambas. Su número es 30 veces mayor que las motoneuronas Son pequeñas y se excitan fácilmente, siendo capaces de disparar 114 JOHANSSON, H; SJOLANDER, P y SOJKA, P. Activity in receptor afferents from the anterior cruciate ligament evoke reflex on fusimotor neurons. Irleand. Vol 8 (1990); p. 54 – 59. 115 Ibid., p. 6 116 GUYTON C., Arthur. Funciones motoras de la médula espinal. En: Tratado de Fiología médica. Octava Edición 1992., p. 617. 117 Ibid., p. 617. 42 velocidades hasta de 1500 veces por segundo. Se encuentra dentro de esta cadena de procesos secuénciales las interneuronas o también conocidas como neuronas internunciales, las cuales se encargan de conducir los impulsos desde las neuronas sensitivas hacia las motoneuronas. Muchas interneuronas inervan directamente las neuronas motoras anteriores y su interconexión entre si desencadenan muchas de las funciones integradoras de la médula espinal. La mayoría de señales sensoriales que entran procedentes de los nervios espinales, se transmiten por las interneuronas, donde son adecuadamente procesadas. Cuando las señales del haz corticoespinal se integra con las señales de otros haces medulares o de los nervios espinales en la asociación interneuronal, la información llega a las neuronas motoras anteriores para el posterior control muscular118. 2.2.5 Corpúsculos de Ruffini. Los corpúsculos de ruffini están ubicados principalmente en la capa superficial de la cápsula articular y son terminaciones encargadas de informar sobre la posición cinestésica de determinado grupo articular, así como también, la información acerca de la presión ejercida sobre la articulación, amplitud y velocidad de movimiento o rotaciones de las mismas. Son de adaptación lenta y se caracterizan por poseer un umbral de excitación bajo ante el estrés mecánico119. 2.2.5 Corpúsculos de Paccini. Al igual que los corpúsculos de ruffini tienen un umbral bajo de excitación ante el estrés mecánico pero a diferencia, estos poseen adaptación rápida convirtiéndolo en mecanorreceptores dinámicos pues es el mecanismo más sensitivo ante la aceleración y desaceleración. Están ubicados en la parte más profunda de la articulación; son ligeramente pequeños y están encapsulados de forma cónica. También se pueden encontrar en los ligamentos cruzados, menisco femoral, colateral, menisco medial y almohadillas grasas intra y extra articular120. 2.2.6 Órgano Tendinoso de Golgi. Están ubicados estratégicamente a los extremos de los tendones; cuando hay una fuerza mecánica que sobrepasa el umbral del sistema músculo tendinoso, los órganos tendinosos de golgi envían información a la médula espinal alertando sobre un posible daño músculo tendinoso a raíz de fuerzas excesivas, recibiendo como respuesta 118 Ibid., p. 617. 119 SCHUTTE M.J. Et al. Neural anatomy of the human anterior cruciate ligament. En: Bone joint Surg Am. United States. Vol 69,No.2.(1987); p. 243-247. 120 Ibid., p. 243. 43 mensajes inhibitorios en la zona muscular activada; convirtiéndolos así en sensores de fuerza121. 2.2.7 El Huso Neuromuscular. Así como el tendón posee un sensor propio de fuerza, el músculo posee un mecanismo capaz de alertar sobre los cambios de rapidez y longitud de contracción de las fibras musculares; este sensor es conocido como huso neuromuscular. Están ubicados directamente en el músculo, dispersos entre las fibras y tienen forma alargada. Se conocen dos tipos de fibras, las fibras intrafusales en saco que dan origen y determinan el tono muscular; estas son inervadas por las terminaciones primarias o fibras que son especiales para transmitir informaciones dinámicas activándose por medio de los estiramientos exageradamente rápidos, y las fibras intrafusales en cadena, las cuales son inervadas por las terminaciones secundarias o las fibras II que se especializan en informaciones estáticas122. Ambas fibras poseen la cualidad de detectar los cambios de longitud en el músculo, enviando posteriormente la información a la médula espinal; y esta a su vez emite ondas de excitación al músculo por medio de las motoneuronas alfa produciendo acortamiento muscular123. Las motoneuronas gama inervan la parte estriada de las fibras intrafusales ubicadas en los extremos del huso neuromuscular, las cuales al ser estimuladas, producen el estiramiento de la zona central desencadenando la posterior contracción de las fibras extrafusales. Esta estimulación se ejerce desde los centros nerviosos superiores a través de los mensajes provenientes de los mecanorreceptores periféricos , el sistema vestibular y visual, permitiendo así la fijación del tono muscular o coactivación alfagama compensando cualquier desequilibrio, convirtiéndose así el huso neuromuscular como el primer sistema sensorial capaz de mantener un buen equilibrio y balance durante la posición erguida , el único que tendría la posibilidad de ser modificado por el entrenamiento y puede ser capaz de incrementar su actividad voluntariamente, sugiriendo esto, que a través de un entrenamiento específico y adecuado se pueden llegar a crear 121 JOHANSSON et al., Op cit., p. 6. 122 Ibid., p.6. 123 JHOHANSSON, Hakan et al. Peripheral afferents of the knee: their effects on central mechanism regulating muscle stiffness, joint stability, and propioception and coordination. Champaign: Human Kinetics, 200o.p. 4. 44 respuestas motoras anticipatorios demandadas, mejorando en si todos los aspectos que encierra la propiocepción.,124 2.2.8 Terminaciones Nerviosas Libres. Estas terminaciones nerviosas se activan en el momento que los tejidos articulares sufren deformaciones o daños. Una gran parte de estas terminaciones nerviosas son quimiosensibles y se activan al contacto con iones, serotonina, histamina, prostaglandinas y bradiquinina125. Se encuentran ampliamente en la cápsula articular, en los meniscos y ligamentos cruzados126. 2.2.9 Receptores Cutáneos. El órgano más grande por naturaleza es la piel, pues por su gran extensión tiene una de las funciones más importantes, recubrir el cuerpo humano y proteger nuestros órganos. Pero esto no sería posible si la piel fuera un órgano aislado de nuestro cuerpo; por lo anterior, la piel también posee diferentes mecanorreceptores sensitivos, que advierten sobre cambios de presión, los termorreceptores que advierten sobre los niveles de temperatura y los nociceptores que son sensibles al dolor y daños potenciales127. Los más importantes para nuestro análisis son los mecanorreceptores; pues como se mencionó anteriormente, son los encargados de mantener informado a los centros de control sobre los cambio de presión, así como también de inducir cambios en la actividad muscular. Dentro de estos mecanorreceptores se destacan los discos de Merkel y los corpúsculos de Meissner, los cuales se encuentran localizados en las capas más superficiales de la piel, la epidermis y la dermis. Los Corpúsculos de Meissner se encargan de anunciar a los centros de control los rápidos cambios de presión sucedidos en pequeñas zonas de la piel; por otra parte 124 CALDERON MONTERO, F. J.Control nervioso del movimiento muscular. En: CHICHARRO LOPEZ, José y VAQUERO FERNÁNDEZ, Almudena. Fisiología del Ejercicio. Madrid: Panamericana, 1995. P. 4647. 125 HOGERVORST, Tom., Brand, Richard A. Current conceps review mechanoreceptors in joint function. En:Journal of bone and joint surgery. United States. Vol 80. (1998); p.1365-1378. 126 GRUBB, BD. Et al. The role of PGE2 in the sensibilitation of mechanoreceptors in normal and inflamed ankle joints of the rat. En: Exp Brain Res. Germany. Vol 84. (1991);p. 383-392. 127 LATASH, Mark L. Neurophysiological basis of movement Champaign: Human Kinetics, 1998. P. 101– 126. 45 los discos de Merkel se encargan de producir respuesta a los niveles de presión vertical de la piel128. Existen otros tipos de mecanorreceptores que se encuentran en las capas más profundas de la piel, como es el caso de las Terminaciones de Ruffini que son las encargadas de producir respuesta a los cambios o deformaciones de la piel y los Corpúsculos de Paccini que producen respuesta a las deformaciones mecánicas y la vibración de la piel129. 2.3 PROCESOS DE CONTROL MOTOR Básicamente existen dos procesos por los cuales se ejerce el control neuromuscular, que actúan alternadamente y que son conocidos como Feedback y Feedforward130. 2.3.1 Proceso de Feedback. Proceso que es activado cuando se regulan acciones relativamente lentas y consiste en un reflejo que reacciona en oposición a las fuerzas impuestas en los grupos articulares.131. 2.3.2 Proceso de Feedforward. Este proceso se da por una pre-activación muscular ejerciendo control por anticipación a las fuerzas que ejercen las articulaciones por medio de comandos reprogramados que implica un modelo de desarrollo interno que utiliza la información enviada por los propioceptores.132. Estos dos procesos trabajan conjuntamente para proporcionar habilidades motoras coordinativas y de estabilización dinámica articular. 2.3.3 Stiffness. Muscular Término ingles que se refiere al comportamiento muscular en situación de tono y activación, con cierta 128 Ibid., p.101. 129 SCHUTTE M.J. Et al., Op cit., p. 244. 130 LEPHART; RIEMANN y FU, Op cit., p .XX. 131 JOHANSSON, H; SJOLANDER, P y SOJKA, P. Activity in receptor afferents from the anterior cruciate ligament evoke reflex on fusimotor neurons. Irleand. Vol 8 (1990); p. 54 – 59 132 Ibid., p. 55. 46 rigidez, que aumentaría el rendimiento elástico y reactivo133. Es básicamente un reflejo que se da a lugar por un componente intrínseco que depende de un número de puentes actomiosínicos y de las propiedades viscoelasticas del músculo en si, convirtiéndose así en la primera línea de defensa contra las perturbaciones externas, pues el grado de stiffness se da a causa de la información de los mecanorreceptores musculares, articulares y tendinosos quienes están implicados directamente con la protección articular, ya que tienen como principal función la reprogramación continua del grado de stiffness muscular a través de la modulación refleja. 134 2.3.4 Efectos supraespinales de las aferencias articulares. Consiste básicamente en la vinculación de la función de los mecanorreceptores articulares y los ligamentos para mantener la estabilidad dinámica de las articulaciones a través de contracciones coordinadas de los grupos musculares que protegen las articulaciones, por medio de la información enviada vía aferente a los centros superiores de control nervioso135. 2.4 NIVELES DEL SISTEMA DE CONTROL MOTOR Nuestro cerebro actúa de forma similar a una CPU, unidad central de procesamiento de información, de un computador, pues es el núcleo donde llega la información del estado de cada uno de los sistemas que compone nuestro cuerpo, para posteriormente enviar las respuestas motoras necesarias que procuren una homeostasis corporal. Dicha información llega al sistema nervioso central a través de los mecanorreceptores articulares, musculares, tendinosos, de los receptores cutáneos, el sistema vestibular y la visión. Las respuestas motoras son emitidas por uno de los tres niveles del sistema de control motor de acuerdo a su grado de complejidad136. 2.4.1 Nivel Espinal también es conocido como reflejo monosináptico o M1 que se encarga de dar las respuestas motoras simples y son de rápida 133 CLARCK, F. J.; LANDGREN, S. Y SILVENIUS, H. Projections to the cat´s cerebral cortex from low threshold joint afferents. En: Exp. Brain res. Germany. Vol. 66 81987); p. 479-488 134 LEPHART; RIEMANN y FU, Op. CIT., P. XX 135 CLARCK, F. J.; LANDGREN, S. Y SILVENIUS, H., Op cit., p. 480. 136 WOJTYS, Edward M. y HUSTON, LauraJ. Neuromuscular performance in normal and anterior cruciateligament- deficient lower extremiteies. En: The American journal of sports medicine. United States. Vol 22, No. 1 (19994); p. 89. 47 acción, pues se origina dentro de 20 a 60 milisegundos después de la iniciación del estímulo perturbador137. Se da desde la médula espinal y produce como respuesta un estímulo localizado que resulta en una acción gruesa y rápida que no requiere control cortical.138 Dentro de sus actividades de control motor la medula espinal actúa en la estabilización articular y el tono muscular. 2.4.2 Tallo Cerebral. También conocido como regiones bajas del cerebro, respuesta inmediata, reacción preprogramada o M2-M3. Se dan como consecuencia de un reflejo espinal compuesto por más de una sinapsis ínter neuronal que son influenciadas por centros nerviosos superiores y otras aferencias pudiendo modificar su estímulo139. Su respuesta es totalmente automática, se da bajo estímulos externos y su activación se da dentro de 130 a 170 milisegundos. Dentro de sus actividades de control motor podemos encontrar la postura y el balance del cuerpo y actúa como estación para señales de comando140. 2.4.3 Nivel de la Corteza Cerebral. También conocido como control voluntario, su respuesta puede darse en el lapso de entre 220 a 360 milisegundos después de procesada la información, siendo esta la respuesta de mas larga duración141. El Nivel de la Corteza Cerebral es el nivel más alto de todos, pues la información que llega hasta este centro es procedente de los mecanorreceptores mencionados anteriormente. Dicha información es procesada, analizada e influenciada por la conciencia cognitiva creando comandos motores que inician los movimientos voluntarios. 142 137 ROOS H, Lauren M, ADELBERT T, et al. Knee osteoarthritis after menisectomy: prevalence of 48steoartriti changes after twenty- one years compared with matched controls. Arthritis Rheum 1998;41:68793 138 Ibid., p. 688. 139 HUNTER DJ, March L, SAMBROOK PN. Knee osteoarthritis: osteoarthritis factors. Clin Exp Rheumatol 2002; 20:93-100 140 Ibid., p. 93. 141 BEIDERT, Ronald M. Contribution of the three levels of nervous system motor control: Spinal cord, lower brain, ceresbral cortex. En: LEPHART, Scoot M. Y FU, Freddie H. Propiception and neuromuscular control in joint stability. Cahmpaign: human Kinectics, 200.p. 27. 142 .Ibid., p. 27. 48 Dentro de las actividades de control de la corteza cerebral se encuentra el control de movimientos voluntarios finos, los patrones de acción para las tareas específicas, programación cognitiva y los comandos centrales para las acciones sin conciencia143. Por otra parte, los ganglios basales y el cerebelo tienen gran importancia dentro del control de todo tipo de actividad rápida y compleja que ejecuten los músculos. Los ganglios basales son también conocidos como núcleos cerebrales, están compuestos por sustancia gris y su principal función es controlar los patrones complejos de la actividad motora. 144. Los más importantes son el núcleo caudalado, putamen y globo pálido, estos dos últimos en conjunto se denominan núcleo lenticular; por otra parte el núcleo caudalado y la cápsula interna se denominan también como cuerpo estriado145. Los ganglios basales actúan en si como un sistema motor accesorio, el cual funciona permanentemente en asociación con el sistema cortico espinal y la corteza cerebral. Dentro de sus acciones de control motor encontramos el control cognitivo y de los patrones complejos de la actividad muscular, tono y postura146. El cerebelo, por su parte, se encarga de ordenar en cuanto a tiempo y progresión todas las respuestas relacionadas con el movimiento, aliándose conjuntamente con la corteza cerebral para planear cualquier tipo de movimientos, aun así, se este ejecutando otro movimiento147. Por lo anterior, podemos afirmar que el cerebelo tiene como principal función comparar el programa de contracciones musculares a ejecutar con las demás áreas de control motor, actuando así como un sistema integrador, ajustando, secuenciando y planeando los comandos motores. Dentro de sus actividades de control podemos encontrar el ajuste y temporización de actividades motoras, actividades rápidas y complejas y por último la programación cognitiva148. 143 Ibid., p. 27. 144 BLACKBURN y VOIGHT, and LATASH. Op. Cit., p. 99. Disponible en: www.orthopedictechreview.com/issues/mayjun01/pg30.htm 145 Ibid., p. 100. 146 Ibid., p. 100. 147 GUYTON C., Arthur., Op cit., p. 618. 148 Ibid., p. 618. 49 3. CONTROL NEUROMUSCULAR 3.1. DEFINICION DE CONTROL NEUROMUSCULAR Las actividades realizadas por el cuerpo son regidas y dirigidas por un conjunto de acciones propias que responden a una serie de demandas o mensajes que aparecen a partir de actividades y movimientos realizados por el mismo. Esta serie de actividades o respuestas se originan, como ya se había mencionado, por la necesidades explicitas de mantener el control y estabilidad de las articulaciones, que son remitidos a los centros de control, médula espinal, tallo cerebral o cerebelo, a través de una serie de mensajes enviados por vías aferentes y que son codificados en dichos centros, donde se originaran las respuestas que posteriormente serán enviadas a través de las vías eferentes. Estos mecanismos de activación y respuesta motora se conocen como control neuromuscular, que tiene como principal función procurar la estabilidad articular. La pérdida de fuerza, masa muscular, capacidad cardiovascular y pérdida de agua están relacionados con los procesos de envejecimiento y con la inactividad física, trayendo como consecuencia, a corto, mediano o largo plazo, deficiencias y cambios fisiológicos en la mujer adulta mayor, por este motivo la mujer es más propensa a la osteoartritis; así como también, el deterioro de la función muscular siendo este uno de los principales factores que influyen en la disminución de la calidad de vida, produciendo un aumento de riesgo de sufrir caídas y posibles fracturas asociadas. Por lo anterior, se hace necesario complementar el ejercicio físico acuático, con el entrenamiento neuromuscular en tierra, para obtener mejores resultados en cuanto a la mejora de la calidad de vida de la paciente protegiendo la articulación osteoartritica. A continuación se hace referencia a los diferentes tipos de entrenamiento neuromuscular existentes en el medio. 50 3.2 TIPOS DE ENTRENAMIENTO NEUROMUSCULAR Dentro de los diferentes tipos de programas de promoción y prevención enfocados hacia el ejercicio físico para esta población es indispensable tener en cuenta el entrenamiento neuromuscular para prevenir la aparición de la osteoartritis o disminuir síntomas cuando hay presencia de dicha patología. Existen múltiples tipos de entrenamiento neuromuscular que deben ser promovidos en esta edad. Algunos de ellos son: 3.2.1. Entrenamiento de la Fuerza Muscular. Es un aspecto fundamental del programa de ejercicio es el fortalecimiento de la musculatura, buscando aumentar la masa muscular y la fuerza muscular; evitando así una de las principales causas de incapacidad y de caídas. Además la masa muscular es el principal estímulo para aumentar la densidad ósea149. Varios estudios científicos han procurado verificar los efectos de programas de entrenamiento de fuerza muscular sobre la fuerza y otras variables en personas adultas. Estos estudios encontraron mayores aumentos en la fuerza muscular de miembros inferiores que en los superiores, variando de 9% a 22,7%150. Las evidencias sugieren que el entrenamiento de la fuerza muscular puede alterar los efectos negativos de la edad sobre el sistema neuromuscular reduciendo la sarcopenia, fenómeno producto de la atrofia de ciertos sectores de un músculo, ejerciendo mayor impacto en los miembros inferiores que son los que más comprometen la realización de actividades diarias de los adultos mayores151. Se sabe también que el entrenamiento de resistencia muscular aumenta el metabolismo de reposo, aumenta el gasto calórico, la masa libre de grasa, mejora la tolerancia a la glucosa, mejora la densidad ósea, la masa muscular, la fuerza, el equilibrio y el nivel total de actividad física del individuo, disminuyendo el nivel de rigidez en la articulación osteoartritica y el riesgo de fracturas por osteoporosis en mujeres pos-menopáusicas152. 149 BLACKBURN y BOIGHT, Op cit., www.orthopedictechreview.com/issues/myjun01/pg30.htm. 150 BIJLSMAN, J.W.I, DEKKER, J. A step forward for exercise in the management of osteoarthritis. Rheumatology 44, 5-6. 151 Ibid., p. 5. 152 BADLEY, E-M., TENNANT, A.Changing profile of joint disorders with the age: findings from a postal survey of the population of Carderdale, West Yorkshire, United Kingdom. Annals of the Rheumatic Diseases. 1992; 51, 336- 371. 51 3.2.2. Entrenamiento de destrezas. Se refiere a actividades y ejercicios que simulen movimientos o acciones cotidianas, tales como subir y bajar escaleras, caminar, trotar, sentarse o agacharse, con el fin de mejorar capacidades motoras de preparación y disminuir posibles molestias y sintomatologías153. 3.2.3. Entrenamiento propioceptivo sobre superficies inestables. Este tipo de entrenamiento es utilizado para demandar al sistema sensoriomotor de tal manera que tenga que producir respuestas motoras para proporcionar estabilidad articular a partir de los tres niveles de protección neuronal. Este tipo de entrenamiento se debe realizar con objetos, superficies o equipos que proporcionen cierto grado de inestabilidad tales como espumas, rollos, plataformas y discos inflables.. Consideramos que la propiocepción es uno de los procesos más indicados a realizar en las articulaciones discapacitadas por cualquier tipo de lesión o patología y aunque en el campo investigativo existen pocas referencias ya se encuentran indicios de sus beneficios. Un estudio realizado por Petrella; Lattanzio y Nelson aplicado a tres grupos poblacionales; primer grupo de jóvenes, segundo grupo de adultos mayores y tercer grupo de adultos mayores adultos inactivos, encontraron que el segundo grupo, aunque su capacidad para reproducir posiciones articulares era menor comparada con la de los jóvenes; afirmaron que podían hacerlo mejor que el tercer grupo del estudio. Demostrando así, que el tener un buen nivel de ejercicio físico es un factor importante de protección y mantenimiento de los procesos osteoartríticos.154 153 HARNAD, Stevean R. Motor learning an synaptic plasticity in the cerebellum. Cambridge University Press, 1998. P. 30-45. 154 Petrella, R.J.; Lattanzio, P.J. y Nelson, M.G. Effect of age and activity on knee joint propioception. En: Am J Phys med an rehabil. United States. Vol 76, No.3 (1997); p. 235-241. 52 4. PREVENCION DE LA OSTEOARTRITIS A través del tiempo, se ha fortalecido todo tipo de luchas para evitar, contrarrestar o disminuir los índices de afecciones patológicas y estados clínicos que vienen afectando a gran parte de la población mundial. Es así como surgen los programas de promoción y de prevención, que tienen como objetivo principal, brindar información y educar a la población acerca de todo tipo de enfermedades y estados clínicos que se pueden prevenir a largo plazo. Es por esto que en este capítulo, se expondrá la información existente acerca de los métodos y medios existentes para la prevención de la osteoartritis de rodilla en la mujer adulta, de una forma clara y concisa. 4.1 PREVENCIÒN DE LA OSTEOARTRISTIS. Es indispensable que la paciente con osteoartritis cuente con tratamiento medico, fisioterapia, rehabilitación y tratamiento quirúrgico, si se hace necesario. Pero en la actualidad el sistema salud en Colombia imposibilita el acceso a este tipo de tratamientos a los pacientes. Factores de riesgo como la obesidad, lesiones de ligamentos o meniscos, actividades laborales, actividades recreativas y enfermedades de la cadera en la edad pediátrica, determinan el nivel de gravedad de esta patología. Debido a la importancia de estos factores, un primer paso del tratamiento consiste en su modificación en la medida de lo posible. La disminución del peso puede disminuir los síntomas y probablemente reducir la pérdida de cartílago. La realización de ejercicios para el fortalecimiento de músculos y ligamentos podría retardar la progresión de la OA155. En la enseñanza a los pacientes que padecen enfermedades crónicas es importante: explicar la aparición de esta y evolución de su padecimiento, haciendo énfasis en la lenta progresión de la enfermedad, ya que frecuentemente los pacientes con osteoartritis creen que, a corto plazo, tendrán deformidades y discapacidad. Por esto es primordial resaltar los cambios de estilo de vida recomendables, como adelgazar y hacer ejercicio. 155 MATSUDO, SM.M., op cit. P. 12. 53 4.1.1 Perdida de peso. La obesidad es uno de los factores de riesgo para la Osteoartritis de rodilla. Entre los beneficios de la reducción de peso, se puede vivenciar una disminución del dolor en las rodillas, por lo cual, siempre se debe recomendar a los pacientes con sobrepeso, obesidad y Osteoartritis de rodilla que reduzcan la masa corporal cambiando su dieta y aumentando la actividad física. 4.2 ESTIMULACION SISTEMA SENSIOROMOTOR Y PROPIOCEPTIVO La mayoría de lesiones en las rodillas pasan habitualmente durante la práctica de algún deporte o actividades en el trabajo. En un estudio realizado por J.A. Laprade en la universidad de Queens en Canadá156 con 55 mujeres con OA de rodilla, y con edad promedio de 63,5 años, se concluyó que en dicha población presentan debilidad de cuádriceps, menor propiocepción y mayor oscilación postural estática; afirmando asi que el dolor y la disminución de la fuerza muscular pueden influir sobre la oscilación, haciendo necesaria la intervención por medio del ejercicio físico para fortalecer el cuádriceps y complementarlo con el ejercicio propioceptivo en tierra para proteger la articulación osteoartritica.157 4.3 IMPORTANCIA DEL ENTRENAMIENTO PROPIOCEPTIVO EN LA OSTEOARTRITIS El principal objetivo del entrenamiento propioceptivo en las pacientes con osteoartritis de rodilla, es obtener una base de información somatosensorial en el momento de mantener posiciones, ejecutar movimientos normales o aprender otros para mejorar la calidad de vida de la paciente. El sistema propioceptivo se deteriora originando un déficit en la información propioceptiva que le llega a los centros de control motor de la paciente, notándose la gran reducción de la coordinación de los movimientos. Por este motivo, la persona esta expuesta a sufrir otra lesión. Para la mejora de la fuerza, coordinación, equilibrio y tiempo de reacción en los pacientes con osteoartritis, es necesario preparar el sistema propioceptivo a través de ejercicios específicos para responder con mayor 156 LAPRADE, L.A., A self-administered pain severity scale for patellofemoral pain síndrome. Clinicla Rehabilitation2002;16:780-788 157 Ibid., p. 782. 54 eficacia ante cualquier medio; reeducando movimientos perdidos a causa de la rigidez articular progresiva. A través del entrenamiento propioceptivo en tierra, la paciente obtiene beneficios de las unidades reflejas, mejorando los estímulos facilitadores que aumentan el rendimiento y disminuyen las retracciones que lo producen. Así, reflejos como el de estiramiento, que pueden surgir ante una situación de improviso; por ejemplo, perder el equilibrio, se pueden contribuir de forma correcta, ayudan a recuperar la postura, o incorrecta, provocar un desequilibrio mayor. Con el entrenamiento propioceptivo, los reflejos básicos inexactos tienden a eliminarse para perfeccionar la respuesta158. Fig. 4 Ejercicios propioceptivos con disco Tomado de Matsudo, SM. M..159 4.5 CREACIÓN PROGRAMAS MOTORES El sistema neuromuscular es el principal encargado de proteger el sistema musculo-esquelético articular y ligamentoso de una posible lesión durante las actividades cotidianas. Cada una de estas actividades se constituye por fuerzas externas e internas, que en pocas palabras, ofrecen poca demanda al sistema sensoriomotor, debido a que estas fuerzas, grandes o pequeñas, poseen picos de fuerza que actúan dentro de milisegundos o incluso segundos.160 Por lo anterior, el sistema neuromuscular tiene todo el tiempo necesario para ajustar sus diferentes niveles de defensa, desde el nivel voluntario hasta el nivel espinal, generando patrones motores evitando lesiones y que aseguren que el estrés impuesto sobre la articulación se mantenga dentro de los límites normales de tensión. Por otra parte hay 158 Ibid., p. 783. 159 MATSUDO, SM.M. Op cit.. 160 Gómez Rodas, Alejandro. El entrenamiento neuromuscular para la prevención de lesión de rodilla en la mujer. p.55 55 circunstancias extremas en la que el sistema neuromuscular se ve incapacitado para reaccionar, pues ocurre con gran rapidez. 4.6 CONTROL DE LA OSTEOARTRITIS Para tener un buen control de la osteoartritis de rodilla se hace necesario reducir la carga en la articulación afectada por medio del cambio de hábitos adquiridos en la vida cotidiana. La disminución de peso en casos de sobre peso u obesidades de gran importancia, ya que disminuye los niveles de stress en la articulación de la rodilla. Para lograr lo anterior es necesario adquirir hábitos alimenticios sanos y complementarlo con el ejercicio físico. Es recomendable en todo momento tener cambios de postura para evitar la aparición o el aumento del dolor y la rigidez. El uso de un bastón puede ayudar a reducir la carga sobre caderas y rodillas.161 161 HUNTER DJ, March L, SAMBROOK PN., Op cit., p. 183. 56 5. EL EJERCICIO FISICO Y OSTEOARTRITIS La realización de ejercicio físico de una forma continua y controlada puede conseguir una mejora en la capacidad funcional de la paciente con osteoartritis de rodilla; sometiendo al organismo a un nivel de trabajo con una intensidad, frecuencia y duración determinadas. Es por esto, que en este capítulo se trataran los aspectos más importantes sobre la actividad física y la osteoartritis de rodilla que se conocen actualmente, de una manera clara y concisa. 5.1 EJERCICIO FISICO Y OSTEOARTRITIS Indiscutiblemente la osteoartritis no tiene método de cura inmediata en este momento, una vez que el médico la diagnostica se tendrá por el resto de la vida, y con el tiempo puede progresar. Cuando el cartílago, tejido esquelético flexible, formado por grupos aislados de células incluidos en una matriz de colágeno, es dañado, no se puede reparar solo. Una forma para prevenir los síntomas es la práctica regular y dirigida de ejercicio en la osteoartritis, con el fin de mantener las articulaciones en buen estado de funcionamiento, una terapia bien dirigida podría prevenir la necesidad de tratamiento quirúrgico en pacientes con osteoartritis, y también disminuir el dolor y la rigidez de las articulaciones162. Una de las recomendaciones principales en aquellos pacientes propensos a esta patología y aún los que no tienen el riesgo es proteger las articulaciones realizando ejercicios de calentamiento antes de una actividad intensa, usar rodilleras en los deportes que se exige.163 El nivel de gravedad de la osteoartritis avanza con la edad, y puede ser tanta la limitación funcional, que se hace necesario el reemplazo de la articulación con una prótesis, procedimiento mediante el cual se repara artificialmente la falta de un órgano o parte de él, lo cual implica altísimos costos para los servicios de salud. 162 PETRELLA, Robert J. Op cit., p. 328. 163 Ibid, p.328. 57 Otra alternativa de actividad física para las mujeres sedentarias con osteoartritis de rodilla con baja rigidez articular, son las actividades cotidianas, donde se debe mover el cuerpo, andar, montar bicicleta, subir escaleras, hacer las tareas del hogar, y la mayoría de ellas forman parte esencial de la rutina diaria. Es importante el trabajo conjunto con el médico y otros profesionales de la salud, tales como Profesionales en Ciencias del Deporte y la Recreación, con el fin de garantizar que el programa se adapte a sus necesidades. 5.2 TERAPIA FÍSICA Y OCUPACIONAL Para un persona con osteoartritis de rodilla hacer ejercicio de forma regular es beneficioso por que afectan principalmente los músculos y los huesos. La práctica de algún deporte ayuda a fortalecer los músculos, tendones, ligamentos y a densificar los huesos. Se han diseñado programas de ejercicio físico para mejorar la resistencia muscular que han demostrado ser útiles para ayudar a los adultos a mantener el equilibrio, reducir las caídas164. La progresión de la Osteoartritis limita ciertas actividades, tales como caminar, bañarse, vestirse, subir escaleras y realizar quehaceres diarios. Durante mucho tiempo la terapia física ha sido más rápida y segura en el tratamiento de la OA que los ejercicios caseros, cuando no aun no existe un grado de rigidez considerable. Según Matsudo165, en su artículo Actividad Física para la Tercera Edad, los beneficios del ejercicio físico en esta población tienen efectos tales como: • Efectos neuromusculares: Que se ven en el fortalecimiento del tejido conectivo y aumento de la flexibilidad. • Efectos metabólicos: disminución de la presión arterial, mejora de la sensibilidad a la insulina, aumento de la potencia aeróbica. • Efectos psicológicos: Mejora de la autoestima, mejora de la imagen corporal, disminución del stress, ansiedad y tensión muscular. De acuerdo a un estudio realizado en la universidad de Uludag166; los investigadores demostraron también que la actividad física aumenta la 164 Ibid., p. 329. 165 MATSUDO, SM.M., Op cit. P. 13 58 longevidad. Así entre más activo el individuo más años de vida tendrá independientemente de la edad de inicio de la actividad. En promedio ganamos 2,15 años de vida por los beneficios del ejercicio167. Pero tal vez lo más importante no son cuantos años más podemos vivir, sino cómo podemos vivir esa etapa de nuestras vidas con mejor calidad de vida manteniendo la independencia funcional y la autonomía. 168 5.3 TIPOS DE ACTIVIDADES ACTUALMENTE CONOCIDAS PARA TRATAR LA OSTEOARTRITIS DE RODILLA EN LA MUJER ADULTA Los estiramientos lentos y suaves pueden ayudar a prevenir la rigidez de las articulaciones y es preferible comenzar a moverse por la mañana. Este tipo de ejercicios puede mejorar la flexibilidad, aumentar la fuerza muscular y ayudar a la relajación169. Actividades Aeróbicas: Realizar ejercicios aeróbicos de forma habitual es sumamente importante si se quiere tener éxito al controlar la OA. Los ejercicios acuáticos causan menos tensión sobre las articulaciones y son buenos para su condición física general por el estado de ingravidez que presenta las piscinas170. Entrenamiento de la Fuerza Muscular: es esencial el fortalecimiento de la musculatura para lograr un aumento de la masa y la fuerza muscular sirviendo de protección articular. Los beneficios que puede tener una mujer adulta con este tipo de actividad es el aumento de la velocidad al andar, mejora del equilibrio, mejora de la auto-eficacia, aumento de la densidad ósea, además ayuda en el control de la artritis y enfermedades cardiovasculares. Actividades acuáticas: los objetivos de estas actividades es la disminución de fuerzas gravitacionales, disminución del stress mecánico del sistema músculo-esquelético, facilidad para la termorregulación. 166 MCKINNE, Robert DO., ANDERSEN, Ross E. Exercise benefits patients with osteoarthritis. En: The Physician and sports medicine. United States. www.physsportmed.com/issues/2002/02_02/brennan.htm (Abril de 2003). 167 Ibid., 168 Ibid., 169 BARRACK, R.L. et al. joint laxity and proprioception in the knee. En: Phys sports med. United states. Vol. 11. (1983); p. 130-135. 170 MATSUDO, SM.M., op cit. P. 14 59 5.4 EDUCACIÓN DEL PACIENTE El paciente podrá controlar mejor su patología si aprende tanto como pueda sobre la OA, y pregunta a su médico sobre los cambios que puede esperar. Aunque la osteoartritis no desaparecerá, el paciente puede ayudar en gran manera a mantener sus síntomas. El estudio realizado en Hong Kong Polytechnic University171, aplicado a 83 mujeres con osteoartritis de rodilla evalúa los beneficios de un programa de Actividad física dirigida junto a ejercicios diarios en casa, encontrando que dicho programa ofrece beneficios sustanciales en términos de alivio del dolor, mejoría de la función y disminución de la rigidez de la articulación; demostrando que los beneficios se obtuvieron con apenas 8 sesiones de terapia y ejercicio, comparado con estudios previos ralizados en la misma institución, en los que los resultados tardaron de 36 a 48 sesiones para ser observados los beneficios. Los autores Vann Baar, Assendelft, Dekker y Bijlsma172 argumentan que el manejo terapéutico realizado con la Actividad física fue lo que quizá contribuyó en mayor grado a alcanzar los objetivos esperados. Por lo demás, al hacer seguimiento a largo plazo de las pacientes, incluso después de dos años, pudo determinarse que los beneficios derivados de la actividad física programada se mantuvieron. 173 Otros estudios que referencian los beneficios del ejercicio físico acuático se amplían en el capitulo 7 acerca de la evidencia científica sobre el tema. 171 VAN Baar ME, Assendelft WJ, DEKKER J, Oostendorp RA, BIJLSMA JW. Effectiveness of exercise therapy in patients with osteoartritis of the hip or knee. Arthritis Rheum 1999;42:1361 172 Ibid., p. 50. 173 VAN Baar ME, Assendelft WJ, DEKKER J, .Op cit., p. 1368. 60 6. TRATAMIENTO QUIRÚRGICO: LA ARTROPLASTIA 6.1 LA ARTROPLASTIA DE RODILLA En este capítulo se abordará los aspectos mas importantes acerca de la artroplastia de rodilla y otros procedimientos quirúrgicos realizados en pacientes con osteoartritis de rodilla de una forma clara y concisa, para el fácil entendimiento por parte del lector; y con el fin de concientizar al mismo de la importancia de la realización del ejercicio físico y los demás hábitos de vida orientados a prevenir el total deterioro articular que conlleve posteriormente a una artroplastia. Cuando dichos procedimientos quirúrgicos se llevan a cabo, se hace necesario, después del periodo de convalecencia, empezar con el tratamiento fisioterapéutico dirigido por profesionales en el área; para posteriormente, iniciar los procesos de rehabilitación por medio de ejercicios físicos acuáticos planteados en la propuesta, que faciliten la adaptación del implante en la articulación y el fortalecimiento de los grupos musculares debilitados que intervienen en los movimientos de la rodilla, con el fin de alcanzar un óptimo funcionamiento articular y una vida normal. Como se mencionó en el primer capítulo de esta monografía, la artroplastia hace parte de los numerosos procedimientos quirúrgicos dentro del tratamiento de la osteoartritis de rodilla en estadios evolucionados, convirtiéndose en la última alternativa como tratamiento clinico, el cual consiste básicamente en el reemplazo o cambio de las superficies afectadas por prótesis artificiales que permitan un mejor desempeño de la articulación afectada. Se tiene conocimiento de que algunos de los primeros reemplazos se realizaron con una prótesis de vitalium en la década de los 40s y fue implementada por el Dr. Campbell174; por otra parte, dentro de estas primeras intervenciones quirúrgicas se utilizó una técnica en donde se hacía la interposición de la fascia lata. En 174 BERNSTEIN, J. Arthroscopy for osteoarthritis of the knee. J Musc Med 1998;15:43-7 61 los años 50s, Mc Indos 175, adoptó el uso de la hemiartroplastia en los platillos tíbiales y por último en los años 60s, McKeever 176implementó el uso de prótesis para platillos tíbiales. Con el pasar de los años, los procedimientos y las prótesis han venido sufriendo cambios y modificaciones que aseguran una mejor recuperación y calidad de vida tanto en pacientes jóvenes como en adultos que sufren de osteoartritis de rodilla; aunque actualmente se dice que la artroplastia en pacientes jóvenes no es recomendada por predisposición al fallo prematuro del implante, osteolisis o cualquier tipo de aflojamiento.177 Existen dos tipos de artroplastia, la UKA artroplastia de unicompartimental y la ATR o artroplastia total de rodilla. rodilla 6.1.1 Artroplastia unicompartimental de rodilla (UKA). Es aplicada a todos aquellos pacientes con osteoartritis que sólo afecta un compartimiento de la articulación, este procedimiento es mínimamente invasivo para reemplazar una de las tres partes de la rodilla (el fémur, la tibia o la rótula) y es el más indicado para pacientes jóvenes, pacientes activos y en algunos casos, en pacientes obesos178. Por otra parte, este procedimiento no se recomienda para pacientes con artritis inflamatorias, con deficiencias del ligamento cruzado anterior, condrocalcinosis severa, desviación tibial o femoral, obesidad y sinovitis.179 175 Ibid., p. 9. 176 MALIN JW. Osteotomies about the knee. En: Craig EV. Clinical orthopaedics. Philadelphia: Lippincott Williams Wilkins;1999. p.627-33. 177 ALICEA JA. Op. Cit., p 255-64. 178 STUART, MJ. Arthroscopic management for degenerative arthritis of the knee. Instr Course Lect 1999;48:135-41. 179 WILLIAMS RJ, Kelly BT, WICKEWICZ TL, Altcher DW, Warren RF. The short term outcome of surgical treatment for painful varus arthritis in association with chronic all deficiency. J Knee Surg 2003;16(1):9-16. 62 Fig. 5. Procedimiento Artroplástico Tomado de Stuart, MJ.180 El procedimiento UKA dura alrededor de 90 min; este procedimiento es realizado con anestesia ya sea general, inconsciente; o local ,despierto pero sin dolor. Luego de anestesiado el paciente, se procede a realizar una incisión de más o menos 3 pulgadas, 7.6 cm,, sobre el área de la rodilla afectada. Posteriormente se retira el hueso dañado y se reemplaza con un implante o prótesishecha de plástico y metal. Se puede esculpir el fémur y la tibia un poco para que el implante encaje. Una vez que el implante está en el lugar apropiado, es asegurado con cemento para hueso y la herida se cierra con suturas. 181 6.1.2 Artroplastia Total de Rodilla. La artroplastia total de rodilla, como su nombre lo dice, es el reemplazo total de la articulación afectada y es aplicada en aquellos pacientes adultos mayores sedentarios los cuales presentan dolor continuo y agudo. Algunas contraindicaciones para la realización de dicho procedimiento, es la presencia de infecciones, pérdida del mecanismo extensor, articulación neuropática y dificultades en la cobertura de las partes blandas. Por otra parte, existe otra técnica: La artroplastia de abrasión, que fue implementada por Jonson182, quien observó los defectos intracorticales en las lesiones escleróticas sin la penetración del hueso subcondral a través de sus vasos sanguíneos. El sangrado que ocurre después de la abrasión del cartílago permite la formación de coágulos de sangre en la superficie lo que favorece la metaplasia fibrosa a fibrocartílago .Después de la realización de la técnica de referencia, la carga de peso debe ser eliminada al menos por 8 semanas 180 STUART, MJ., Op cit., p.43 . ARCHIBECK MJ, Berger RA, GARVIN KL, Stuart MJ. Knee reconstruction. En: Koval KJ. Orthopaedic Knowledge Update 7. Am Acad Orthop Surg 2002:513-20. 181 182 WESTRICH, GH. Degenerative joint disease: Arthroscopy and debridment. En: Craig EV. Clinical Orthopaedics. Philadelphia: Lippincott Williams Wilkins;1999. p.621-6. 63 para favorecer la maduración del fibrocartílago. Sin embargo, el fibrocartílago carece de algunos componentes del cartílago hialino normal como los proteoglicanos y otras proteínas, que lo hacen más susceptible a la ruptura183. De ahí, que los resultados de esta técnica empeoran con el tiempo. Según Jakcson R. W184., para determinar la necesidad de realizar una artroplastia, la decisión debe basarse en la magnitud del daño, lo cual se puede identificar por tres parámetros básicos: 1. Severidad del daño articular estructural (Imagenológico) 2. Grado de discapacidad 3. Severidad del dolor, especialmente en aquel de tipo nocturno Fig.6 Rx de reemplazo total de rodilla Tomado de Arthroscopic surgery and a new clasification system185 A continuación presentamos los criterios básicos para evaluar la necesidad de reemplazo articular, que debe ser aplicado por cirujanos ortopedistas: Tabla 2. Criterios para reemplazo articular mayor (máximo puntaje 100) CRITERIOS CLINICOS DOLOR (40%) GRADO (EL PACIENTE DEBE ESTAR EN TRATAMIENTO MEDICO AL MÁXIMO) Ninguno Leve Leve-Moderado Moderado Moderado - Severo Severo OCURRENCIA CALIFICACION 0 4 6 9 14 20 183 Ibid., p.6 184 JACKSON RW. Arthroscopic surgery and a new classification system. Am J Knee Surg 1998. 185 Ibid., 64 Ninguno de los primeros pasos Solamente después de larga caminata (30 min) Con el caminar, todo el día Nocturno CAMINAR(Tiempo) No limitado ACTIVIDAD FUNCIONAL 31-60 minutos 11- 30 minutos 2-10 minutos < 2 minutos Incapaz de caminar OTRAS LIMITACIONES FUNCIONALES (PONERSE ZAPATOS, MEDIAS, ESCALERAS, RECREACIÓN, ACTIVIDAD SEXUAL) Ninguna Leve Moderada Severa MOVIMIENTO POR DEFORMIDAD (20%) DOLOR AL EXAMEN (MOVIMIENTO ACTIVO-PASIVO) Ninguno Leve Moderado Severo OTROS HALLAZGOS ANORMALES(DEFORMIDAD, INESTABILIDAD, PROGRESIÓN RADIOLÓGICA, MOVIMIENTOS REDUCIDOS, ETC.) Ninguno Leve Moderado Severo OTROS FACTORES (20%) ENFERMEDAD ARTICULAR 0 4 10 20 0 2 4 6 8 10 0 2 4 10 0 2 5 10 0 2 5 10 65 MÚLTIPLE No (1 articulación) Si (afectación leve-moderada) Si (afectación severa) HABILIDAD PARA TRABAJAR, VIVIR INDEPENDIENTEMENTE. No discapacitado, leve dificultad No discapacitado, mayor dificultad Discapacitado a corto plazo Discapacitado en el momento TOTAL PUNTAJE 0 4 10 0 4 6 10 Tomado de Hardon D., Holmes A. 186 6.2 RIESGOS DE LA ARTROPLASTIA Como cualquier procedimiento quirúrgico, la artroplastia de rodilla tiene beneficios y riesgos que el paciente que será sometido a dicho tratamiento debe conocer antes de ser someterse a cirugía siendo las reacciones medicamentosas y los problemas respiratorios los principales riesgos. 187 Otros riesgos generales según Looner188: • • • • • • • • • Sangrado Infección Los riesgos específicos de la UKA incluyen: Trombosis venosa profunda Daño a nervios y vasos sanguíneos Fracaso del implante Distrofia simpática refleja (poco común) Acumulación de líquido en la articulación de la rodilla Dolor al arrodillarse HARDORN D. Holmes A. The Par 1: overview B. M. J. 1888; 314:133. 186 New Zealand priority criteria project HUNT SA, Jazrawi LM, SHERMAN OH. Arthroscopic management of osteoarthritis of the knee. J Am Acad Orthop Surg 2002;10(5):356-63. 187 188 LOONER, JH, Lotre PA. Aseptic complications after total knee arthroplasty. J Am Acad Orthop Surg 1999;7(5):311-24. 66 6.3 RECOMENDACIONES PREOPERATORIOS Las recomendaciones preoperatorias necesarias para los pacientes que serán sometidos a una artroplastia de rodilla, son básicas y generales, pero que garantizan el éxito del procedimiento quirúrgico; dichas recomendaciones son189: • No realizar ningún esfuerzo que demande una sobrecarga en la articulación afectada, pues es necesario en lo posible evitar complicaciones sobre la patología. • Reposo. • Alimentación balanceada un día antes de realizar la intervención. • Por último se recomienda que la última ingesta sea entre las 5 ó 6 de la tarde y debe ser muy liviana. 6.4 RECOMENDACIONES POSTOPERATORIAS 6.4.1 Convalecencia. Cuando se utiliza el procedimiento UKA el paciente sólo requiere un día de hospitalización a diferencia de los 3 a 4 días que necesitan los pacientes sometidos a un reemplazo total de rodilla. Este paciente, puede asentar todo el peso de su rodilla inmediatamente; mientras los pacientes sometidos a reemplazo total de rodilla no pueden asentar su peso. Es conveniente, que dentro de las primeras fases de recuperación posquirúrgicas, sea valorado e intervenido por el fisioterapeuta, quien decidirá el momento indicado en el cual se debe iniciar el ejercicio físico acuático, que posteriormente debe ser complementado por actividades como caminar, nadar, montar bicicleta; por otra parte deben evitar actividades de alto impacto como trotar hasta nueva orden médica190. 6.5 COMPLICACIONES DESPUÉS DE REALIZADA UNA ARTROPLASTIA DE RODILLA 6.5.1 Rigidez. El término de rigidez después de un procedimiento artroplástico, simplemente se refiere al rango de movimiento activo o 189 BERSNSTEIN J. Arthroscopy for osteoarthritis of the knee. J Musc Med. 1998;15:43. 190 Ibid., p 7. 67 activo asistido no esperado que alcanza la articulación de la rodilla en comparación con la obtenida antes de ser sometida a la Artroplastia. Esta complicación se puede presentar inmediatamente o después pasado un año o más tiempo de haber realizado la intervención; donde el paciente refiere dificultad para realizar tareas cotidianas, dolor y marcha con rigidez articular191. Si al momento de realizar una exploración clínica el paciente presenta una flexión de 90 grados y una extensión de – 10 grados no se aplicará el término de rigidez. El periodo de recuperación postoperatoria, juega un papel esencial en la aparición o no de la rigidez articular temprana, pues la voluntad del paciente durante su recuperación por intentar realizar movimientos pasivos a pesar del dolor que puede causar, es decisiva. Por otra parte, la aparición de la rigidez en etapa temprana postoperatoria por lo general normal, la cual al transcurrir el tiempo disminuirá gradualmente. La aparición de dolor postoperatorio es un factor desencadenante de rigidez, pues la falta de movilidad de la articulación desencadena inhibición funcional los músculos cuádriceps e isquiotibiales192. 6.5.2 Problemas Mecánicos Relacionados con el Implante o con los Tejidos Blandos. Rara vez lo artificial supera lo natural, pero resaltando que lo artificial va en pro como medio o herramienta para la mejora de la calidad de vida del ser humano. En resumen, los problemas mecánicos relacionados con implantes o tejidos blandos se limitan a la disminución del nivel de funcionamiento normal de la articulación afectada; pues se conoce que la marcha después de un reemplazo total de rodilla no es completamente normal. Por otra parte la prudencia y responsabilidad del paciente en cuanto a recomendaciones durante el periodo de recuperación postoperatoria y rehabilitación es crucial, pues de ella dependerán que los tejidos blandos y el implante colocado se adecuen exitosamente según las expectativas médicas193. 191 RAND JA, Trousdale RT, Ilstrup DM, Harysen WS. Factors affecting the durability of primary total knee prothesis. J Bone Joint Surg Am 2003;85(2):259-65. 192 ARCHIBECK MJ, Berger RA, GARVIN KL, Stuart MJ. Knee reconstruction. En: Koval KJ. Orthopaedic Knowledge Update 7. Am Acad Orthop Surg 2002:513 193 Ibid., p. 516. 68 6.6 OTROS PROCEDIMIENTOS QUIRÚRGICOS El tratamiento quirúrgico de la osteoartritis no solamente se basa en la artroplastia de rodilla, sino en otro tipo de procedimientos que a continuación se explicaran de forma concisa. 6.6.1 Microfractura Este procedimiento consiste básicamente en producir micro fracturas con alambre puntiagudo Steinman en la superficie articular afectada; Es un procedimiento que se realiza a más o menos 4 mm de profundidad y con 3 o 4 orificios por cm2.Los resultados son a largo plazo, pues se pueden ver después de 3 a 5 años de realizado el procedimiento. El periodo de reposo después de dicho procedimiento debe ser de 6 a 8 semanas194. 6.6.2 Condroplastia Térmica. El objetivo de este procedimiento es eliminar el cartílago articular afectado, por medio del uso del rayo láser, con un alto riesgo de osteonecrósis secundaria; convirtiéndolo como el proceso menos indicado también por su alto costo.195 Por otra parte, el uso del láser se ha aplicado para el tratamiento de lesiones cartilaginosas y para evitar la rápida dispersión de la osteoartritis196. Para obtener un resultado satisfactorio con las técnicas artroscópicas anteriormente descritas es necesario conocer los factores pronósticos que comprenden 4 categorías: historia y síntomas, examen físico, hallazgos radiográficos y hallazgos quirúrgicos. 197 194 SALEH KJ, Rand JA, McQueen DA. Current status of revision total knee arthroplasty: How do we assess results? J Bone Joint Surg Am 2003;(Suppl 1):18-20. 195 BERSNSTEIN J. Op Citi., p. 46. 196 ARCHIBECK MJ, Berger RA, GARVIN KL, Stuart MJ. Op cit., 518. JAVED A, Siddique M, VAGHELA M, Hui CW. Interobserver variations in intra articular evaluation during arthroscopy of the knee. J Bone Joint Surg (Br) 2002;84(1):48 197 69 Tabla 3. Factores pronósticos para el tratamiento artroscópico en pacientes con osteoartrítis de rodilla según Dervin G.F.198 FACTOR Historia y síntomas BUEN PRONOSTICO MAL PRONOSTICO Dolor de comienzo agudo Síntomas Mecánicos Trauma Larga duración de los síntomas Comienzo insidioso Dolor al reposo y a la actividad Hipersensibilidad lateral Ausencia de derrame articular Mala alineación Varus > 10 grados Valgus > 15 grados Inestabilidad ligamentosa Afección bi o tricompartimental Mala alineación Osteofitos irrelevantes Examen Físico Hipersensibilidad medial Derrame articular reciente Alineación normal Estabilidad ligamentosa Hallazgos radiográficos Afección unicompartimental Alineación normal Cuerpos libres Osteofitos relevantes Outerbridge grado I y II Fractura condral Cuerpos libres Osteofito en el lugar de los síntomas Hallazgos artroscópicos Outerbridge grado III y IV Degeneración meniscal Condrosis difusa Osteofito lejos del lugar de los síntomas Tomado de Harcom D., Holmes A.199 6.6.3 Técnica de mosaicoplastia con injerto osteocondral antólogo. Este procedimiento es utilizado en los defectos cartilaginosos que causan dolor y bloqueo articular y producen cambios degenerativos precoces en la articulación. Pero esta técnica, a pesar de sus buenos resultados, tiene dos grandes problemas; uno se refiere a que el lugar de extracción del cartílago donante deben ser de zonas articulares que no soporten apoyo; y el segundo, se refiere a que el uso de injertos grandes causa incongruencia articular y altera el rango de movimiento de la misma. 198 DERVIN GF, Stiell IG, Rody K, Grabowski J. Effect of arthroscopic debridment for osteoarthritis of the knee on health related quality of live. J Bone Joint Surg Am 2003;85(1):10-9. 199 HARDORN D. Holmes A., Op Citi., p 346. 70 Los diámetros de dichos injertos oscilan de entre 2.7, 3.5, 4.5, 6.5 y 8.5 mm de los cóndilos femorales en las zonas donde se realiza el mínimo apoyo. Este procedimiento se realiza por artroscopia a cielo abierto200. 6.6.4 Osteotomías. El objetivo principal de la osteotomía es la realineación biomecánica del eje mecánico de la extremidad disminuyendo la presión y el peso de la zona afectada. “El eje mecánico comienza desde el centro de rotación de la cadera hasta el centro de la mortaja del tobillo, en una rodilla normal esta línea pasa ligeramente medial a las espinas tibiares. El ángulo tibiofemoral está formado por la intersección de 2 líneas anatómicas entre el fémur y la tibia a través de todo su eje mecánico, normalmente existe una variación entre 5 y 7 grados201 Este procedimiento está indicado para pacientes menores de 60 años, con sólo una área articular afectada, con arco preoperatorio de movimiento de 90 grados y de 10 a 15 grados de deformidad. Sus contraindicaciones se basan en una subluxación tibial lateral mayor de un centímetro, pérdida ósea en el compartimiento medial mayor de 2 a 3 mm, las contraindicaciones para esta técnica son: estrechamiento del 202 compartimiento lateral, inestabilidad ligamentosa y artritis inflamatoria. La osteotomía supracondílea de fémur está indicada en pacientes con: osteoartritis del compartimiento lateral, deformidad en valgus menor de 15 grados o inclinación en valgus de la articulación mayor de 10 grados, arco de movimiento articular de 90 grados y contractura en flexión menor de 10 grados.203 200 HORAS U, Pelinkovic D, Herr G, Aigner T, Schnettler R. Autologous chondrocyte implantation and osteochondral cylinder transplantation in cartilage repair of the knee joint. A prospective, comparative trial. J Bone Joint Surg Am 2003;85(2):185-92. 201 HORAS V, Pelinkovic D, HERR G, Aigner T, SCHNETTLER R. Autologous chondrocyte implantation and osteochondral cylinder transplantation in cartilage repair of the knee joint. A prospective, comparative trial. J Bone Joint Surg (Am) 2003;85(2):185-92. 202 A, SIDDIQUE M, Vaghela M, HUi CW. Interobserver variations in intra articular evaluation during arthroscopy of the knee. J Bone Joint Surg (Br) 2002;84(1):48. 203 DAVIES AP, Calder DA, MARSHALL T, Glasgow MS. Plain radiography in tha degenerative knee. J Bone Joint Surg (Br) 1999;81(3):448-58. 71 6.6.5 Debridamiento Artroscópico. Esta técnica implica lavado, condroplastia térmica y debridamiento, donde por medio de la asimilación de la matriz extracelular se logra la reparación tisular secundaria y la estimulación del fibrocartílago donde el tiempo de reparación no esta establecido, pero si muestra una mejora significativa del 50% al 80%204. 204 PRICE AJ, Rees JL, Juszczak E, Carter S, White S. A mobile bearing total knee prosthesis compared with a fixed - bearing prothesis. J Bone Joint Surg Br 2003;85(1):62-7. 72 7. EVIDENCIA CIENTÍFICA SOBRE EL EJERCICIO FÍSICO ACUÁTICO EN LA OSTEOARTRITIS DE RODILLA EN LA FASE I Y II Dentro de los estudios más relevantes acerca del ejercicio físico acuático en estas fases de la osteoartritis de rodilla, encontramos el realizado por la Universidad de Stanffordshire205, en el Reino Unido; cuyo objetivo era examinar la efectividad del ejercicio físico acuático en 96 mujeres menores de 60 años con osteoartritis de rodilla durante 12 meses. 40 de ellas solo recibieron material de educación, tratamiento medicamentoso y llamadas trimestrales; mientras las 56 mujeres restantes recibieron dos sesiones de ejercicios semanales con una duración de una hora. Para iniciar el programa se hizo necesario aplicar el WOMAC. Después de transcurrido los 12 meses; las 56 mujeres que recibieron intervención por medio del ejercicio físico acuático experimentaron una mejora significativa en cuanto a su función física de un 4.0 + 9.1; contra -4.0 + 7.3 unidades, una reducción en la percepción del dolor de 1.3 + 3.7 contra 0.2 +2.5 unidades y una mejora significativa del rango de movimiento de la rodilla de p<0.01. Concluyendo así, que las mujeres adultas que realizan ejercicio físico acuático presentaran mejoras significativas en cuanto a la función física, dolor, movilidad articular y flexibilidad después de participar durante 12 meses en los programas de ejercicio físico acuático206. Un estudio completado por Danneskiold-Samsoe207, al del et., enfocó el entrenamiento de la fuerza en los músculos de las extremidades inferiores en el agua sin utilizar ningún dispositivo que proporcionara resistencia, mostrando una mejora significativa en la fuerza muscular, capacidad aeróbica, así como también, el cambio de ambiente influyo en el estado de animo de los pacientes aumentando la autoestima del paciente y la 205 STAFFORDSHIRE University, Atizar in Trent. Community rehabilitation for older adults women with osteoarthritis of the lower limb: a controlled clinical trial. Reino Unido. 2003. 206 Ibid., 207 Danoff-Burg S, Revenson TA. Benefit-finding among patient with rheumatoid arthritis: positive effects of interpersonal relationships. Journal of Behavioral Medicine. 2004;28(1):91-103. 73 capacidad de independencia del mismo. Por otra parte, la realización del ejercicio físico acuático no mostro efectos secundarios sobre los pacientes208. Por otra parte, el estudio realizado anteriormente por Dnneskiold-Samsoe, fue complementado por otro estudio sobre la de fuerza muscular hecho por Foley, al del et.209, utilizando esta vez dispositivos que proporcionaran resistencia durante los ejercicios demostrando que la fuerza muscular del cuádriceps mejoro significativamente210. Un estudio hecho por Suomi y Koceja211, donde se examino la efectividad de ejercicio acuático en la estabilidad postural en las mujeres con osteoartritis de rodilla. Demostrando que después de 6 semanas de ejercicio acuático, la estabilidad postural fue significativamente aumentada Según Cross MJ, March LM 212, el ejercicio es una parte esencial el tratamiento de la osteoartritis. Ellos afirman que la meta principal de los pacientes que poseen esta patología es mantener fuerza, el rango de movimiento articular, mantener la densidad ósea, reducir el dolor y mejorar la calidad de vida de la paciente: estableciendo que en el medio acuático se ejerce una tensión mínima sobre la articulación afectada. Además, el ejercicio acuático facilita la relajación213. Por otra parte, Brosseau, al del et.214, afirma que trotando en el agua hay menos rigidez en la mañana en los pacientes con osteoartritis. En un artículo publicado por Doornum, al del et. 215, se reconoció que existe un aumento en la mortalidad cardiovascular en aquéllos pacientes con 208 Ibid., p. 91 - 103. 209 Foley A, Halbert J, Hewitt T, Crotty M. Does hydrotherapy improve strength and physical function in patients with osteoarthritis-a randomised controlled trial comparing a gym based and a hydrotherapy based strengthening programme. Annals of the Rheumatic Disease. 2003;62(1162):1167. 210 Ibid., p. 1162 – 1167 211 Suomi R, Koceja MD. Postural sway characteristics in women with lower extremity arthritis before and after an aquatic exercise intervention. Arch Phys Med Rehabil. 2000;81:780-4. 212 Cross MJ, March LM, Lapsley HM, Byrne E, Brooks PM. Patient self-efficacy and health locus of control: relationships with health status and arthritis-related expenditure. Rheumatology. 2006;45:92-6. 213 Ibid., p. 7 214 Brosseau L, Pelland L, Wells G, et al. Efficacy of aerobic exercises for osteoarthritis (part II): a metaanalysis. Physical Therapy Reviews. 2004;9:125-45. 74 osteoartritis de rodilla que llevaban una vida sedentaria. Esto se apoyó por Douglass, al del et.216, en un estudio donde se informó que los eventos recurrentes cardiovasculares y muerte era más común entre los pacientes del hospital con osteoartritis. En la actualidad, existe un programa acuático de la Fundación de la Artritis YMCA es un programa para las personas de cualquier edad que padecen osteoartritis, enfermedades reumáticas, o enfermedades musculo esqueléticas asociadas. Es un protocolo de ejercicios acuáticos, donde solo se utiliza la resistencia del agua y que es aplicado a 72 pacientes con una intensidad baja, con temperatura del agua entre 30 y 34 grados centigrados. Suomi y Lindauer217 realizaron una comprobación del estudio la efectividad de este programa y concluyeron que el programa de AFYAP tiene el éxito en el aumento del rango de movimiento articular y fuerza en las articulaciones afectadas por la osteoartritis218. Una población del 82% se vinculo a este estudio. Por consiguiente, puede decirse que la efectividad y la exactitud de este es alta. Sólo mujeres de entre 45-70 años participaron en el estudio; pues fue diseñado para aplicarlo a aquéllas mujeres que participan en las clases de AFYAP. Los participantes tienen que ser diagnosticados con la artritis reumatoide o la osteoartritis, tenga dolor actual o rigidez articular, deterioro de la rodilla, y que no tenga ninguna otra condición médica que prohíba el ejercicio, que no haya estado en programas de ejercicio durante los últimos 3 meses, y que este en un régimen de medicación estable, para que la medicación no influyera en los resultados. Otro estudio realizado por Brady, al del et.219, donde se utilizaron la pautas del AFYAP, encontró que los participantes de un programa de ejercicio en agua demostraron una disminución significativa del dolor y aumentaron su habilidad al realizar labores cotidianas. Los participantes también 215 Doornum SV, Jennings GLR, Wicks IP. Reducing the cardiovascular disease burden in rheumatoid arthritis. The Medical Journal of Australia. 2006;184(6):287-90. 216 Douglas KMJ, Pace AV, Treharne G, et al. Excess recurrent cardiac events in rheumatoid arthritis patients with acute coronary syndrome. Annals of the Rheumatic Disease. 2006;65(348):353. 217 Suomi R, Lindauer S. Effectiveness of arthritis foundation aquatic program on strength and range of motion in women with arthritis. Journal of Aging and Physical Activity. 1997;5:341-51. 218 Ibid., p. 51 219 Brady TJ, Kruger J, Helmick C, Callahan LF, Boutaugh ML. Intervention programs for arthritis and other rheumatic diseases. Health Education and Behavior. 2003;30(1):44-63. 75 demostraron un mejor estado funcional y una mejora de la calidad de vida; así como también se redujeron la cantidad de visitas al médico.220 Mujeres adultas como Antonieta Nevarez de 66 años y Mary Ann Ceriotti de 60, diagnósticadas con artritis y osteoartritis respectivamente; fueron sometidas a terapia física acuática, bajo la supervisión de Suomi R, Collier D221, quienes asistían a sus respectivas sesiones sólo 3 veces a la semana, por un periodo de tres meses, mostraron una notable mejoría en cuanto a sintomatología; así como también el rango de movimiento de sus articulaciones mejoro disminuyendo la rigidez222. En conclusión los estudios han mostrado que los pacientes con osteoartritis son susceptibles a la depresión por el grado de invalidez que ello representa; por ende el ejercicio físico acuático no solo fortalece los grupos musculares que intervienen en los movimientos de la rodilla, sino que también mejoran el rango de movimiento articular, disminuyendo el dolor y aumentan el estado de animo del paciente por el efecto relajante que brinda el agua. 220 Ibid., p. 64 Suomi R, Collier D. Effects of arthritis exercise programs on functional fitness and perceived activities of daily living measures in older adults with arthritis. Arch Phys Med Rehabil. 2003;84:1589-94. 221 222 Ibid.,p.95. 76 8. DE EJERCICIOS RECOMENDADOS PARA PACIENTES CON OSTEOARTITRIS DE RODILLA Como se ha mencionado a lo largo de esta monografía, la osteoartritis de rodilla en la mujer adulta es una enfermedad progresiva que degenera la articulación, que en su fase I y II produce dolor y discapacidad, crepitación y deformidad; así como también se han mencionado muchos factores de riesgo que pueden ser causantes de esta patología y la posibilidad existente de realizar ejercicio físico acuático como terapia de rehabilitación en este estado clínico. Teniendo en cuenta lo anterior y la evidencia científica acerca de los beneficios de el ejercicio físico acuático en la osteoartritis fase I y II; en este capítulo se establecerá una serie de ejercicios recomendados en dicho medio, con sus respectivas ilustraciones, series y repeticiones, que fácilmente pueden ser realizados; teniendo en cuenta los principios básicos a la hora de realizar dichos ejercicios y que están sujetos a mejora y modificaciones por parte de los lectores o profesionales afines a la salud. Estos ejercicios en el medio acuático tienen como finalidad disminuir la sintomatología típica de la osteoartritis en estas fases y aumentar el grado de funcionalidad de la articulación afectada, proporcionando un buen balance muscular tanto en la zona afectada como en la sana; y por último, se referencia una serie de ejercicios propioceptivos en tierra, que buscan mejorar las respuestas sensoriomotoras. 8.1 PRINCIPIO DEL ENTRENAMIENTO 8.1.1 Principio de individualización Los seres humanos estamos constituidos por una serie de sistemas; tales como el sistema digestivo, nervioso, respiratorio, cardiovascular, pulmonar, neuromuscular, sensoriomotor, entre otros; los cuales, cuando trabajan en conjunto proporcionan la funcionalidad y vitalidad del ser humano. Dicho esto, cada organismo, aunque tiene los mismos componentes y funciones en general, poseen ciertos aspectos que determinan su funcionamiento individual; tales como la edad, el genero, la raza, información genética, entre otros. Es por esto que se hace necesario implementar el principio de individualización en una sesión de entrenamiento; puesto que todos los organismos vivos no poseen las mismas condiciones físicas, fuerza, resistencia, velocidad y nivel de adaptación al ejercicio. 77 Para una buena prescripción del ejercicio en una mujer adulta con osteoartritis de rodilla, se recomienda tener en cuenta los aspectos que determinan la funcionalidad individual de cada organismo mencionados antes y posteriormente aplicar el principio de individualización, que se basa simplemente en realizar un serie de evaluaciones articulares y musculares tanto en la rodilla afectada como en la sana, que nos proporcionará las bases para la realización individual de una buena sesión de entrenamiento. Es importante resaltar también la necesidad de contar con la información adecuada del estado general del paciente; es decir, es importante tener conocimiento del estado de salud en general del paciente y el consentimiento médico para la realización de la prescripción del ejercicio. 8.2 MUSCULOS QUE INTERVIENEN EN LA FLEXION DE RODILLA Los grupos musculares ubicados en la parte anterior de la pierna participan en la extensión de la pierna pero también son los encargados de estabilizar la rodilla flexionada. La flexión de la rodilla es producida por los músculos semimembranoso, semitendinoso, bíceps femoral, secundados por el poplíteo, grácil y sartorio; así como también intervienen el gastronemio y el plantar. Al iniciarse la flexión, el poplíteo rota lateralmente el fémur y desbloquea la extensión. • Músculo Semimembranoso: Esta ubicado medial y más profundo que el semitendinoso su origen inicia en la parte supero-lateral del tuber-isquiático; su inserción se encuentra en el surco horizontal de la parte medial de la tibia; una bolsa de músculo semimembranoso esta situado dentro de la cabeza del gastronemio y el tendón del semimembranoso, otra entre este último y la tibia. Cuando hay presencia de debilidad del músculo semimembranoso en la osteoartritis este dificulta la elevación del fémur, la flexión de la pierna y la rotación de la pierna semiflexionada. • Músculo Semitendinoso: Se origina en la parte medial del tuberisquiático, por un tendón común con la cabeza longa del bíceps femoral; este se inserta en la parte superior de la cara medial de la tibia, por detrás de la inserción del grácil y del sartorio. 78 Separando las inserciones de los músculos sartorio, grácil y semitendinoso, tradicionalmente llamados “músculos de la pata de ganso” se encuentra la compleja bolsa anserina. La presencia de debilidad del musculo semitendinoso en la osteoartritis, se dificulta la elevación del fémur, la rotación medial de la pierna semiflexionada y la flexión total de la pierna. • Bíceps Femoral: Esta ubicado mas lateral que los otros. Se origina en la parte superior medial del tuber-isquiático, por un tendón común por el semitendinoso; labio lateral y parte superior del ramo lateral de bifurcación de la línea áspera; se inserta en el ápex de la cabeza de la fíbula y en el cóndilo lateral de la tibia. La debilidad del bíceps femoral en la osteoartritis, refiere dificultad para la rotación lateral de la pierna, extensión del fémur y la flexión de la pierna. • Poplíteo: Es de forma triangular. Se origina en el fondo del surco del cóndilo lateral del hueso del fémur. Borde externo del menisco lateral. Se inserta en la cara posterior de la tibia por encima de la línea del músculo soleo. En la osteoartritis de rodilla, la debilidad de los músculos poplíteos se traduce en la incapacidad de la flexión y la rotación medial de la pierna; y la retracción del menisco lateral para poder iniciar la flexión de la rodilla • Grácil: Se origina en el cuerpo y rama del pubis, se inserta en la cara interna de la diáfisis de la tibia. • Sartorio: Se origina en la espina iliaca anterosuperior (baja por el borde interno del muslo), se inserta por debajo de la tuberosidad de la tibia. Cuando hay presencia de debilidad del musculo sartorio en la osteoartritis, se ve dificultada la flexión de la pierna; así como también la rotación externa de la misma. 8.3 MUSCULOS QUE INTERVIENEN EN LA EXTENSION DE LA RODILLA En los movimientos de flexión y extensión, la rótula se desplaza en un plano sagital. A partir de su posición de extensión, retrocede y se desplaza a lo largo de un arco de circunferencia, cuyo centro está situado a nivel de la tuberosidad anterior de la tibia y cuyo radio es igual a la longitud del ligamento rotuliano. Al mismo tiempo, se inclina alrededor de 35º sobre sí misma, de tal manera que su cara posterior, que miraba hacia atrás, en la flexión máxima está orientada hacia atrás y abajo; por tanto, experimenta un movimiento de traslación circunferencial con respecto a la tibia. 79 La extensión de la rodilla es realizada principalmente por el músculo cuádriceps, también participa el músculo recto anterior del muslo, se origina en la pelvis, flexiona la articulación de la rodilla a través del tendón que extiende desde la rotula a la tibia; los cuales se ven mas debilitados en la osteoartritis de rodilla.223 • Recto Anterior: Parte anterior del musculo cuádriceps que se inserta proximalmente en la espina iliaca anterior e inferior, y distalmente en el tendón rotuliano. Forma junto con el vasto interno, el vasto externo y la porción crural el musculo llamado cuádriceps. Función: flexión (del muslo hacia el tronco) y extensión (de la pierna). • • Vasto Externo: Musculo de la parte anterior de la pierna que forma parte del cuádriceps en su porción externa. Se inserta proximalmente en la cara externa del fémur y labio externo de la línea áspera y distalmente en el tendón rotuliano. Función: flexión (del muslo hacia el tronco) y extensión (de la pierna). • Crural: Esta formado por dos cabezas, cabeza corta en el 1/3 medio de la línea áspera y la cabeza larga en la tuberosidad isquiática; ambas se reúnen en la cara posterior de la rodilla para finalizar en la apófisis estiloides de la cabeza del peroné. Función: la cabeza corta flexora y rotadora externa de la rodilla y la cabeza larga extensora de la cadera, flexora y rotadora externa de la rodilla. • Vasto Interno: Musculo de la parte anterior de la pierna que forma parte del cuádriceps en su porción interna. Se inserta proximalmente en la cara interna del femar y labio interno de la línea áspera y distalmente en el tendón rotuliano. Función: flexión (del muslo hacia el tronco) y extensión (de la pierna). 8.4 MUSCULOS ROTADORES DE LA RODILLA Movimientos de rotación de la rodilla consisten en la libre rotación de la pierna, o sea, tanto la tibia como fíbula giran alrededor del eje longitudinal o vertical de la primera, en sentido externo o interno. 223 Ibid., p.24. 80 La rodilla puede realizar solamente estos movimientos de rotación cuando se encuentra en posición de semiflexión, pues se producen en la cámara distal de la articulación y consisten en un movimiento rotatorio de las tuberosidades de la tibia, por debajo del conjunto meniscoscóndilos femorales.224 En la extensión completa de la articulación, los movimientos de rotación no pueden realizarse porque lo impide la gran tensión que adquieren los ligamentos laterales y cruzados. La máxima movilidad rotatoria activa de la pierna se consigue con la rodilla en semiflexión de 90º. La rotación externa es siempre más amplia que la interna (4 veces mayor, aproximadamente). En la rotación interna, el fémur gira en rotación externa con respecto a la tibia y arrastra la rótula hacia afuera: el ligamento rotuliano se hace oblicuo hacia abajo y adentro. En la rotación externa sucede lo contrario: el fémur lleva la rótula hacia adentro, de manera que el ligamento rotuliano queda oblicuo hacia abajo y afuera, pero más oblicuo hacia fuera que en posición de rotación indiferente. La capacidad de rotación de la articulación de la rodilla confiere a la marcha humana mayor poder de adaptación a las desigualdades del terreno y, por consiguiente, mayor seguridad. Los movimientos de rotación desempeñan también una función importante en la flexión de las rodillas, cuando se pasa de la posición de pie a la de cuclillas. La capacidad de rotación de la rodilla permite otros muchos movimientos, por ejemplo: cambiar la dirección de la marcha, girar sobre sí mismo, trepar por el tronco de un árbol y tomar objetos entre las plantas de los pies; pero en la osteoartritis cuando la alineación sagital de la rotula se pierde con el movimiento a causa de la debilidad del cuádriceps es propenso a que haya una hiperrotación que posteriormente ocasionaría una lesión. 8.5 MUSCULOS QUE INTERVIENEN EN LA ROTACION LATERAL DE LA RODILA La rotación lateral de la rodilla se realiza por medio de la acción de los llamados músculos rotadores o pelvitrocantéricos: 224 Ibid., p.24. 81 • Piriforme: Se origina en la cara anterior del sacro. • Ligamento Sacrotuveroso: se inserta en el trocánter mayor del fémur. Acción: Abductor y rotador externo del muslo. • Obturador Interno: Se origina en la cara pélvica de la membrana obturatriz y la del coxal, se inserta en el trocánter mayor del fémur. Acción: participa en la Abducción y rotación externa del muslo. • Gemelo Superior: Se origina en la espina ciática, se inserta en el borde superior del obturador interno. Acción: Rotación externa. • Gemelo Inferior: Se origina en la tuberosidad isquiática, su inserción se encuentra en el borde inferior del obturador interno. Acción: rotación externa. • Obturador Externo: Se origina en la cara externa del pubis e isquion, a lo largo de los límites del agujero obturado y en la membrana obturatriz, se inserta en la fosa digital del trocánter mayor del fémur. Acción: Rotador externo y aductor. • Cuadrado Femoral: Se origina en la inserta en la cresta intertrocanterea. Acción: Rotador externo y aductor. tuberosidad isquiática, se Estos músculos se encuentran secundados por el sartorio, glúteo máximo y medio (parte posterior). • Sartorio: Se origina en la espina iliaca antero-superior, se inserta en la parte superior de la superficie medial del cuerpo de la tibia. Acción: Actúa como flexor del muslo y la pierna. • Glúteo Máximo: Se origina en la cresta iliaca, sacro, coxis y aponeurosis del sacroespinal, se inserta tracto iliotibial, tuberosidad glútea del fémur. Acción: Participa en la extensión y rotación externa del muslo. 82 • Glúteo Medio: Se origina en el ilion y aponeurosis glútea, se inserta en la cara externa del trocánter mayor. Acción: Esta presente en la abducción y rotación interna del muslo. Cuando hay presencia de osteoartritis de rodilla es recomendable el fortalecimiento de estos grupos musculares; pues aunque sus acciones también implican movimientos de la cadera por su origen e inserción, su debilidad dificultaría la rotación externa, aducción, abducción de la rodilla. 8.6 MUSCULOS QUE INTERVIENEN EN LA ROTACION MEDIAL DE LA RODILLA La rotación medial se realiza principalmente por los glúteos mínimos y medio (parte anterior), secundados por el tensor de la fascia lata. • Glúteo Mínimo: Se origina en el ilion, se inserta en el borde anterior del trocánter mayor. Acción: Abductor y rotador interno del muslo. • Glúteo Medio: Se origina en el ilion y aponeurosis glútea, se inserta en la cara externa del trocánter mayor. Acción: Esta presente en la abducción y rotación interna del muslo. • Tensor de la Fascia Lata: Se inserta, por arriba, en la cresta ilíaca, espina ilíaca anterior, superior y en la aponeurosis glútea; por abajo en la tuberosidad externa de la tibia y borde externo de la rótula. Lo inerva el nervio glúteo superior. Acción: Es abductor del muslo, inclina la pelvis.225 Cuando hay presencia de osteoartritis de rodilla es recomendable el fortalecimiento de estos grupos musculares; pues aunque su ubicación no sea directamente en la articulación de la rodilla, su debilidad dificultaría la aducción del muslo, rotación interna del muslo y posteriormente la rotación medial de la rodilla. 225 Ibid., p.25. 83 8.7 MUSCULOS QUE INTERVIENEN EN LA ABDUCCION DE LA RODILLA La abducción se realiza principalmente por el glúteo medio y menor, secundados por el tensor de la fascia lata, sartorio y glúteo máximo. Su debilidad dentro de la osteoartritis dificultaría la abducción de la rodilla. 8.8 MUSCULOS QUE INTERVIENEN EN LA ADUCCION DE LA RODILLA La aducción de la rodilla es producida por los tres músculos aductores, secundados por el pectíneo, grácil y glúteo máximo (fibras inferiores). Los músculos aductores intervienen en movimientos de aproximación del muslo.226 • Pectíneo: Se origina en la cresta pectínea del pubis, se inserta en la línea pectínea del fémur. Acción: Actúa como aductor y flexor del muslo. 8.9 MUSCULOS ADUCTORES • Aductor Largo: Se origina en el cuerpo del pubis, se inserta en la línea áspera del fémur. • Aductor Corto: Se origina en el cuerpo y rama descendente del pubis, se inserta en la línea pectínea y parte superior de la línea áspera. • Aductor Magno: Se origina en la rama isquio - púbica y tuberosidad isquiática, se inserta en la tuberosidad glútea, línea áspera y tubérculo aductor. ϮϮϳ La debilidad de dichos músculos en la osteoartritis desestabilizaría la flexión y la extensión de la rodilla, así como también disminuiría la capacidad de aducción del muslo. 226 Ibid., p.26. 227 Ibid., p.26. 84 8.10 EVALUACION FUNCIONAL 8.10.1 CUESTIONARIO WOMAC 228 Las preguntas de los apartados A, B y C se plantearán de la forma que se muestra a continuación. Usted debe contestarlas poniendo una “X” en una de las casillas. 1. Si usted pone la “X” en la casilla que está más a la izquierda ___________ Ninguno __________ poco __________ Bastante __________ Mucho ___________ Muchísimo Indica que NO TIENE DOLOR. 2. Si usted pone la “X” en la casilla que está más a la derecha ___________ Ninguno __________ poco __________ Bastante __________ Mucho ___________ Muchísimo Indica que TIENE MUCHÍSIMO DOLOR. 3. Por favor, tenga en cuenta: a) que cuanto más a la derecha ponga su “X” más dolor siente usted. b) que cuanto más a la izquierda ponga su “X” menos dolor siente usted. c) No marque su “X” fuera de las casillas. Se le pedirá que indique en una escala de este tipo cuánto dolor, rigidez o incapacidad siente usted. Recuerde que cuanto más a la derecha ponga la "X" indicará que siente más dolor, rigidez o incapacidad. Apartado A INSTRUCCIONES Las siguientes preguntas tratan sobre cuánto DOLOR siente usted en las caderas y rodillas como consecuencia de su artrosis. Para cada situación indique cuánto DOLOR ha notado en los últimos 2 días. (Por favor, marque sus respuestas con una “X”.) 228 Traducido y adaptado por E. Batlle-Gualda y J. Esteve-Vives Batlle-Gualda E, Esteve-Vives J, Piera MC, Hargreaves R, Cutts J. Adaptación transcultural del cuestionario WOMAC específico para artrosis de rodilla y cadera. Rev Esp Reumatol 1999; 26: 38-45. Página 2 de 5 85 PREGUNTA: ¿Cuánto dolor tiene? 1. Al andar por un terreno llano. ___________ Ninguno __________ poco __________ Bastante __________ Mucho ___________ Muchísimo __________ Bastante __________ Mucho ___________ Muchísimo __________ Bastante __________ Mucho ___________ Muchísimo __________ Bastante __________ Mucho ___________ Muchísimo __________ Bastante __________ Mucho ___________ Muchísimo 2. Al subir o bajar escaleras. ___________ Ninguno __________ poco 3. Por la noche en la cama. ___________ Ninguno __________ poco 4. Al estar sentado o tumbado. ___________ Ninguno __________ poco 5. Al estar de pie. ___________ Ninguno __________ poco Apartado B INSTRUCCIONES Las siguientes preguntas sirven para conocer cuánta RIGIDEZ (no dolor) ha notado en sus caderas o rodillas en los últimos 2 días. RIGIDEZ es una sensación de dificultad inicial para mover con facilidad las articulaciones. (Por favor, marque sus respuestas con una “X”.) 1. ¿Cuánta rigidez nota después de despertarse por la mañana? ___________ Ninguno __________ poco __________ Bastante __________ Mucho ___________ Muchísimo 86 2. ¿Cuánta rigidez nota durante el resto del día después de estar sentado, tumbado o descansando? ___________ Ninguno __________ poco __________ Bastante __________ Mucho ___________ Muchísimo Apartado C INSTRUCCIONES Las siguientes preguntas sirven para conocer su capacidad funcional. Es decir, su capacidad para moverse, desplazarse o cuidar de sí mismo. Indique cuánta dificultad ha notado en los últimos 2 días al realizar cada una de las siguientes actividades, como consecuencia de su osteoartritis de caderas y rodillas. (Por favor, marque sus respuestas con una “X”.) PREGUNTA: ¿Qué grado de dificultad tiene al...? 1. Bajar las escaleras. ___________ Ninguno __________ poco __________ Bastante __________ Mucho ___________ Muchísimo __________ Bastante __________ Mucho ___________ Muchísimo 2. Subir las escaleras ___________ Ninguno __________ poco 3. Levantarse después de estar sentado. ___________ Ninguno __________ poco __________ Bastante __________ Mucho ___________ Muchísimo __________ poco __________ Bastante __________ Mucho ___________ Muchísimo __________ Mucho ___________ Muchísimo 4. Estar de pie. ___________ Ninguno 5. Agacharse para coger algo del suelo. ___________ Ninguno __________ poco __________ Bastante 87 6. Andar por un terreno llano. ___________ __________ __________ Ninguno poco Bastante 7. Entrar y salir de un coche. __________ Mucho ___________ Muchísimo ___________ Ninguno __________ Bastante __________ Mucho ___________ Muchísimo __________ Bastante __________ Mucho ___________ Muchísimo __________ Bastante __________ Mucho ___________ Muchísimo __________ Bastante __________ Mucho ___________ Muchísimo __________ Mucho ___________ Muchísimo __________ Mucho ___________ Muchísimo __________ Bastante __________ Mucho ___________ Muchísimo __________ Bastante __________ Mucho ___________ Muchísimo __________ poco 8. Ir de compras. ___________ Ninguno __________ poco 9. Ponerse las medias o los calcetines. ___________ Ninguno __________ poco 10. Levantarse de la cama. ___________ Ninguno __________ poco 11. Quitarse las medias o los calcetines. ___________ Ninguno __________ poco __________ Bastante 12. Estar tumbado en la cama. ___________ Ninguno __________ poco __________ Bastante 13. Entrar y salir de la ducha/bañera. ___________ Ninguno __________ poco 14. Estar sentado. ___________ Ninguno __________ poco 88 15. Sentarse y levantarse del retrete. ___________ Ninguno __________ poco __________ Bastante __________ Mucho ___________ Muchísimo __________ Mucho ___________ Muchísimo __________ Mucho ___________ Muchísimo 16. Hacer tareas domésticas pesadas. ___________ Ninguno __________ poco __________ Bastante 17. Hacer tareas domésticas ligeras. ___________ Ninguno __________ poco __________ Bastante 8.10.2 Calificación del womac. Para la calificación del WOMAC se utiliza una escala numérica del 0 al 4, en donde cada numeración po4see su propia calificación; así: Ninguno= 0 Poca= 1 Bastante= 2 Mucha= 3 Muchísima= 4 8.10.2.1 La interpretación de los resultados del test womac: • • • • • • • 229 Resultado total mínimo: 0 Resultado total máximo: 96 subscore de dolor mínimo: 0 subscore de dolor máximo: 20 subscore de rigidez mínimo: 0 subscore de rigidez máximo: 8 subscore de la función físico mínimo: 0 subscore de la función físico máximo: 68 229 J Rheumatol. El índice de la osteoartritis.. 1992; 19: 153-159 89 8.11 CONSTRUCCION DE LA SESION DE EJERCICIO La sesión de ejercicio está considerada como la estructura elemental o básica de todo el proceso de entrenamiento, cada sesión es como una pequeña pieza, la planificación anual o incluso plurianual de un deportista se basa en la combinación adecuada de esas diferentes piezas (sesiones) para llegar a completarlo con éxito. Se puede decir que al igual que un escritor debe combinar adecuadamente las palabras para componer las frases y estas para componer los capítulos y a su vez estos hasta completar su obra, un entrenador debe hacer lo mismo con las sesiones de trabajo para diseñar las diferentes estructuras temporales de la planificación y periodización deportiva que ordenadas de menor a mayor son: La sesión: que es la unidad elemental, el microciclo compuesto por varias sesiones, el mesociclo compuesto por varios microciclos, macrociclo compuesto por varios mesociclos. Temporada: compuesta por uno o varios macrociclos. Plan plurianual: compuesto por varias temporadas. Debemos tener en cuenta que una sesión por si sola sin objetivos concretos a medio o largo plazo no tiene la misma efectividad que si se engloban en un plan de trabajo de orden superior.230 8.11.1 Factores de influencia: Existen una serie de factores que determinarán directamente el contenido y su distribución, el volumen de trabajo la intensidad y orientación de las cargas. • La edad: existen diferencias considerables a la hora de diseñar una sesión en función de la misma, no es lo mismo entrenar a niños que está en edad de crecimiento y desarrollo que a jóvenes, adultos o a personas mayores. • La experiencia: el propio nivel o grado de experiencia del deportista es determinante ya que para una misma edad puede haber grandes diferencias, es necesario conocer el historial deportivo y médico de la persona. • El estado de forma: no bastaría con conocer su historial de entrenamientos y competiciones sino que es esencial saber en que situación se encuentra en la actualidad, puede haber salido de una lesión, haber realizado un periodo de descanso. 230 PAREDES., G., José Manuel. entrenamiento.www.medlineplus.com. Construcción de la sesión de 90 El período de la temporada: en función del momento dentro de cada macrociclo, mesociclo y microciclo habrá que incidir en unos aspectos o en otros para que el entrenamiento sea coherente y efectivo. Los objetivos de la propia sesión: con cada sesión se pretende conseguir una serie de objetivos que nos marcarán el diseño de la misma. 8.11.2 Estructura de la sesión de ejercicio físico: Por norma general se compone de tres partes bien diferenciadas: • Calentamiento • Parte principal • Vuelta a la calma 1.- PARTE INICIAL: también llamada calentamiento, parte inicial, entrada en calor, parte introductoria, etc. El término más utilizado es el de calentamiento, y es la parte inicial de cualquier sesión de entrenamiento e incluso de un partido, combate o competición, prepara al organismo para posteriores esfuerzos más exigentes, favoreciendo el rendimiento y evitando posibles lesiones. Segùn Brown M Y Holloszy realizaron un completo calentamiento y concluyeron estos puntos a tener en cuenta: • Recibimiento, instrucción y preparación: antes de iniciar cualquier ejercicio físico se puede utilizar esta primera parte para dar instrucciones a los deportistas, explicar los objetivos de la sesión, establecer diferentes grupos y configuraciones, preparar el material y la instalación, etc. • Parte genérica o calentamiento genérico: en la que se utilizan ejercicios de preparación física general de intensidad progresiva en los que intervienen los grupos musculares más importantes. Se activarán los sistemas implicados en el trabajo físico sobre todo a nivel cardiorrespiratorio y neuromuscular. En esta parte debemos diferenciar tres tipos de ejercicios: • Puesta en acción: con ejercicios como caminar, carrera continua suave, o un simple afloje en el agua, etc. • Estiramientos: de los principales músculos trabajados en la parte anterior, ejercicios físicos genéricos como saltos, abdominales, lumbares, etc. 91 • Parte específica o calentamiento específico: ahora se comienzan a ejecutar ejercicios directamente relacionados con la actividad que posteriormente vayamos a realizar incrementando la intensidad hasta llegar a un nivel similar al que exigiremos en la parte principal. • Recuperación: para iniciar el entrenamiento, partido o competición lo ideal es dejar un periodo de unos minutos de descanso y recuperación del organismo, si este descanso superara los 20’ los efectos del calentamiento comenzarían a disminuir. • Debemos evitar el uso del término precalentamiento o ejercicios de precalentamiento, esto significaría calentar antes de calentar. 2. SEGUNDA PARTE O PARTE PRINCIPAL: Es la parte principal de la sesión y puede llegar a durar hasta varias horas de trabajo, los ejercicios a desarrollar estarán en función de los objetivos marcados previamente, estos pueden ser de desarrollo o mantenimiento de cualidades físicas, técnicas, tácticas o psicológicas, por lo que el trabajo a realizar está íntimamente ligado al tipo de sesión que realicemos. Para el diseño y distribución de las cargas es necesario tener muy en cuenta los factores de influencia señalados anteriormente. 3.- TERCERA PARTE: vuelta a la calma o conclusión: El entrenamiento, partido o competición no debe terminar repentinamente después del trabajo duro, se trata de realizar una disminución gradual del trabajo y llevar al organismo a un estado de recuperación. Se deben realizar ejercicios de estiramiento, juegos, ejercicios de relajación y respiración, etc. También se puede aprovechar esta fase para realizar una autoevaluación por parte del deportista y del propio entrenador analizando del trabajo realizado, observando y detectando las posibles deficiencias, errores, etc. 8.11.3 Ficha de sesión: Es de gran utilidad, para el entrenador, diseñar las sesiones de trabajo con suficiente antelación, reflejándolas en una ficha en la que figurarán aspectos como: • Orden de la sesión dentro de la programación de la temporada. • Se debe tener en cuenta el estado físico y mental de la paciente para así tener conocimiento sobre posibles modificaciones. 92 • Edad, sexo y nivel de la persona: conociendo estos elementos sabremos si en un momento dado podemos realizar esa sesión y debido a sus características tendremos que hacer cambios en el entrenamiento. • Instalación o instalaciones necesarias: con un vistazo a la ficha conoceremos la instalación que vamos a utilizar para así poder hacer las reservas o peticiones oportunas. • Material a utilizar: nos ayudará a tenerlo todo preparado con antelación. • Objetivos generales y específicos de la sesión: es fundamental indicar los objetivos de la sesión e incluso en ocasiones es interesante que el propio paciente los conozca. • Descripción de cada ejercicio: indicando tiempos de trabajo o repeticiones así como los descansos necesarios, se pueden incluir representaciones gráficas. • Duración total de la sesión: indicar el tiempo de cada parte de la sesión y la duración total • Otras indicaciones: cualquier elemento que el entrenador crea necesario reflejar en la ficha para tener en cuenta en el momento de su puesta en práctica. • Observaciones: indicar, una vez finalizada la sesión, todo lo que en el proceso de análisis y autoevaluación haya surgido para así poder corregir posibles errores231 8.12 INDUMENTARIA NECESARIA PARA LA REALIZACION DE LA SESION DE EJERCICIOS EN EL AGUA Para la realización de cualquier tipo de actividad física se debe tener en cuenta la indumentaria a utilizar y la ropa adecuada. En esta ocasión, para la realización de dicho trabajo acuático, necesitaremos: pesas tobilleras, bloqueador, tablas flotadoras, pelota plástica, traje de baño cómodo y adecuado. 231 PAREDES.,G, José Manuel. Construcción de una sesión de entrenamiento. www.medlineplus.com. 93 Fig. 7 Indumentaria necesaria para el ejercicio acuático. Tomado de: GARCÍA, Mauricio232 8.13 MOVILIDAD ARTICULAR Como es sabido, la movilidad articular se refiere a todas aquella acciones realizadas antes o durante, según lo requerido, de una actividad física; que implica el movimiento continuo de los diversos grupos de articulaciones existentes en nuestro cuerpo, con el fin de evitar posibles lesiones durante esfuerzos de corto o largo aliento, pero la movilidad articular no solo se aplica en la parte previa de la actividad física durante el calentamiento; sino que también se puede utilizar como medio de mantenimiento y de rehabilitación en todas las patologías articulares. Es por esto que la movilidad articular juega un papel importante dentro el tratamiento y los ejercicios a realizar en una persona osteoartritica, pues definirá en gran porcentaje la calidad de vida del paciente. Del rango de movimiento de una articulación depende el grado de movilidad articular que alcance un paciente osteoartritica; es decir, que si el rango de movimiento de la articulación afectada es bajo, la capacidad o nivel de movilidad articular del paciente será mínimo. Por ello, se hace necesario realizar ejercicios que impliquen recobrar en cierto porcentaje la capacidad de movilidad articular del paciente osteoartritica. 232 García, C.H., Mauricio, Indumentaria necesaria para el ejercicio acuático. marzo 2007. 94 8.14 FORTALECIMIENTO MUSCULAR Algunos factores como la disminución del grado de propiocepción de la articulación de la rodilla, la debilidad y trastorno tanto del cuádriceps como de los otros grupos musculares que intervienen en la flexión, la extensión y la rotación de la rodilla es un desencadenante de riesgo primario para la presencia del dolor de rodilla, discapacidad, y progresión de daño de la articulación en las personas con la osteoartritis de la rodilla. Es por esto que el fortalecimiento muscular juega un papel importante en el tratamiento de la rodilla osteoartritica, pues tiene como principal objetivo establecer o recuperar la fuerza y la resistencia por medio del ejercicio isométrico en medio acuático, para disminuir la carga y stress que sufre tanto la articulación afectada como la que no, y evitar un mayor daño en ambas articulaciones. Para obtener un buen fortalecimiento muscular, se deben realizar los ejercicios en forma rápida, en cuanto a velocidad se refiere; pues el estado de ingravidez facilita el soporte del peso y en cierto grado, el nivel de desplazamiento o movimiento233. Es importante tener en cuenta el grado de discapacidad en el paciente osteoartritico para así programar un plan de entrenamiento adecuado. Los ejercicios de fortalecimiento incrementan la fuerza de los músculos que sostienen y protegen la articulación de la rodilla. Durante los ejercicios, se debe mantener la tensión del abdomen y los músculos del glúteo (glúteo mayor, glúteo medio, glúteo menor, gemino pelviano superior, obturador externo, obturador interno) para estabilizar el cuerpo, decúbito supino, en una superficie firme y plana. Mantener una pierna estirada, contraer los músculos en la parte anterior del muslo y levantar la pierna lentamente unos 15 a 20 cm. Sostener durante 5 a 7 segundos. Repetir 12 veces, y practicar luego con la otra pierna. Este ejercicio fortalece también su columna lumbar, el abdomen y la cadera. Para fortalecer los músculos isquiotibiales del muslo, se debe realizar en posición decúbito prono y con las manos debajo de la frente. Elevar una pierna lentamente de 5 a 10 cm y sostener durante 5 a 7 segundos. Se puede llegar a hacer hasta tres series de 12 repeticiones cada una, con cada pierna. 233 ZAPPALA, F.C.,Taffel, C.B., Scuderi, G.R. REhabilitation of patellofemoral joint disorder. Orthp Clin North Am. 1192;23:p. 66 95 Este ejercicio fortalece también la cadera. Para incrementar la fuerza de los gemelos, es recomendable de pie apoyándose elevar lentamente los talones apoyándose sobre la base de los dedos del pie. Se debe Procurar realizar dos series de 12 repeticiones cada una. 8.14.1 Ejercicios de fortalecimiento de los grupos musculares que intervienen en la flexo- extensión y rotación de la rodilla Cuando se valoran los diversos ejercicios diseñados para los extensores de la rodilla, deben de tenerse en cuenta sus antagonistas, es decir los tres músculos situados en la parte posterior del muslo ya que son parte fundamental en la estabilidad de esta articulación. Tienen su origen en la parte más distal del hueso coxal (isquion) y se dirigen hacia la rodilla. Si se realiza una flexión extrema de la rodilla, se requiere una fuerza muscular de 4-5 veces superior a la de la gravedad (peso corporal). Es recomendable realizar dichos ejercicios en el medio acuático para evitar la sobre carga de la articulación; así como también, se deben realizar evitando la extensión o flexión total de la articulación, para prevenir molestias o posibles lesiones en la paciente osteoartritica. Tabla 4. Grupos musculares que intervienen en los movimientos de la rodilla REGION GLUTEA NOMBRE ACCION GLUTEO MAYOR extensión y rotación externa de la cadera abducción y rotación interna de la cadera abducción y rotación interna de la cadera Abductor y rotación externa de la cadera rotación externa de la cadera GLUTEO MEDIO GLUTEO MINIMO MUSCULOS ROTADORES LATERALES DEL FEMUR PIRAMIDAL O PIRIFORME OBTURADOR INTERNO GEMELO SUPERIOR GEMELO INFERIOR 96 rotación externa y aductor de la cadera CUADRADO FEMORAL OBTURADOR EXTERNO BICEPS FEMORAL Flexores COMPARTIMIENTO SEMITENDINOSO de la POSTERIOR DEL rodilla MUSLO SEMIMEMBRANOSO PSOASILIACO SARTORIO principal flexor de la cadera flexor de la rodilla CUADRICEPS FEMORAL extiende la rodilla controla su flexión PECTINEO aductor y flexión de la rodilla COMPARTIMIENTO ANTERIOR DEL MUSLO NOMBRE ADUCTOR LARGO ADUCTOR COMPARTIMIENTO CORTO ACCION potentes aductores y estabilizadores durante 97 MEDIAL DEL MUSLO ADUCTOR MAGNO flexión y extensión de la rodilla actúa en la cadera y la rodilla, pero es principalmente flexor, aductor y rotador interno GATROCNEMIO flexor plantar del pie y actúa O GEMELOS principalmente EXT E INT sobre el lado SOLEO externo. GRACIL O RECTO INTERNO TRICEPS SURAL POPLITEO PLANO PROFUNDO COMPARTIMIENTO POSTERIOR rotador interno de la tibia y rotador externo de la rodilla, hala del menisco externo hacia atrás para empezar la flexión Tomado de Trejos P., Jhon J.., Trujillo H., Samuel E.234. 8.14.2 Ejercicios para fortalecer la región glútea 1. En posición de pie, se realiza un apoyo con una pierna ligeramente en flexión, se procede a subir y bajar a 30º la otra pierna en extensión. (fig.8 – 9) 234 TREJOS P., Jhon J.., Trujillo H., Samuel E., Anatomía para profesionales a fines a la salud. P`109-120 98 SERIES: 3 REPETICION: 10-12 Fig.8 – Fig.9 Fortalecimiento región glútea Tomado por Mauricio García C235. 2. En posición de flecha sostenida por el borde de la piscina , se realizar patada de estilo libre. (fig. 10) SERIES: 3 REPETICION: 10-12 Fig.10 Fortalecimiento región glútea Tomado por Mauricio García C.236 3. En una piscina de poca profundidad, se procede a ubicarse en cuatro apoyos, para luego subir y bajar la pierna a 30º en extensión. (fig.1112) 235 GARCIA C.,H. Mauricio, Fortalecimiento de la región glútea. marzo 2007. 236 GARCIA C. H. Mauricio., Fortalecimiento de la región glútea. marzo 2007. 99 SERIES: 3 REPETICIONES: 10-12 Fig.11 – Fig. 12 Fortalecimiento región glútea Tomado por Mauricio García C.237 4. Ídem anterior, pero la pierna estará en flexión de 90º. (fig.13 – 14) SERIES: 3 REPETICIONES: 10-12 Fig.13 – Fig. 14 Fortalecimiento región glútea Tomado por Mauricio García C.238 5. En posición de pie y con la pierna de apoyo semiflexionada, sostenido del borde de la piscina, se realiza elevación lateral de la pierna con retorno hacia la línea media. (Fig. 15 – fig.16) 237 GARCIA C. H. Mauricio., Fortalecimiento de la región glútea. marzo 2007. 238 GARCIA C., H. Mauricio., Fortalecimiento de la región glútea. marzo del 2007. 100 SERIES: 3 REPETICIONES: 10-12 Fig.15 – Fig.16 Fortalecimiento región glútea Tomado por Mauricio García C.239 8.14.3 muslo Ejercicios para fortalecer el compartimiento posterior del 1. En posición de pie, sostenida del borde de la piscina y con pesas en los tobillos se procede a elevar la pierna hasta lograr una flexión de 90º. (fig.17 – fig18) SERIES: 3 REPETICIONES. 10-12 Fig.17 – Fig. 18 Fortalecimiento compartimiento posterior del muslo Tomado por Mauricio García C.240 239 GARCÌA C., H. Mauricio., Fortalecimiento de la regiòn glùtea. marzo del 2007 240 GARCÌA C., H. Mauricio., Fortalecimiento compartimiento posterior del muslo marzo 2007 101 2. En posición de pie, sostenido de la pared y con banda elástica, se realiza flexión de pierna a 30º. (fig. 19) SERIES: 3 REPETICIONES: 10-12 Fig.19 Fortalecimiento compartimiento posterior del muslo Tomado por Mauricio García C.241 3. En posición de flecha, con pesas en los tobillos se flexiona una pierna a 90º y la otra en extensión. (fig.20) SERIES: 3 REPETICIONES. 10-12 Fig.20 Fortalecimiento compartimiento posterior del muslo Tomado por Mauricio García C.242 241 GARCÌA C., H. Mauricio., Fortalecimiento compartimiento posterior del muslo. marzo 2007. 242 GARCÌA C., H. Mauricio., Fortalecimiento compartimiento posterior del muslo. marzo 2007 102 4. Ídem anterior, pero con alternancia.(fig.21) SERIES: 3 REPETICIONES: 10-12 Fig.21 Fortalecimiento compartimiento posterior del muslo Tomado por Mauricio García C.243 5. Ídems 1,2,3,4 pero con flexión de 30º. SERIES: 3 REPETICIONES: 10-12 8.14.4 Ejercicios para fortalecer la compartimiento anterior del muslo En posición de pie sostenido del borde de la piscina, con banda elástica la pierna actúa en depresión de 30º. (fig.22) SERIES: 3 REPETICIONES: 10-12 243 GARCÌA C., H. Mauricio., Fortalecimiento compartimiento posterior del muslo. marzo 2007 103 Fig.22 Fortalecimiento del compartimiento anterior del muslo Tomado por Mauricio García C.244 2. En posición de pie sostenido del borde de la piscina y con pesas en los tobillos, se procede a subir la pierna hasta lograr una flexión de 90º. (fig.23) SERIES: 3 REPETICIONES: 10-12 Fig.23 Fortalecimiento del compartimiento anterior del muslo Tomado por Mauricio García C.245 3. Sentada en el borde de la piscina con pesas en los tobillos, se realizan extensión de la rodilla.(fig.24). SERIES: 3 REPETICIONES: 10-12 244 245 GARCÌA C., H. Mauricio., Fortalecimiento compartimento anterior del muslo. marzo 2007 GARCÌA C., H. Mauricio., Fortalecimiento compartimento anterior del muslo. marzo 2007. 104 Fig.24 Fortalecimiento del compartimiento anterior del muslo Tomado por Mauricio García C.246 4. Se realizan sentadilla en el borde de la piscina sostenido de las barandas para salir de la piscina. SERIES: 3 REPETICIONES: 10-12 Fig.25 – fig.26 Fortalecimiento del compartimiento anterior del muslo Tomado por Mauricio García C.247 5. Parada en las escalas más cercanas al borde de la piscina y sostenida de las barandas de salida, se realiza estiramiento de piernas. (fig.27 – fig28) 246 GARCÌA C., H. Mauricio., Fortalecimiento compartimiento anterior del muslo. marzo 2007. 247 GARCÌA C., H. Mauricio., Fortalecimiento compartimiento anterior del muslo. marzo 2007. 105 SERIES: 3 REPETICIONES: 10-12 Fig.27 – Fig.28 Fortalecimiento del compartimiento anterior del muslo Tomado por Mauricio García C.248 8.14.5 Ejercicios para fortalecer el compartimiento medial del muslo 1. En posición de pie con pesas en los tobillos y sostenido del borde de la piscina se lleva la pierna lateralmente por detrás de la otra formando un ángulo de 30º en extensión terminando el movimiento en la línea media. (fig.29) SERIES: 3 REPETICIONES: 10-12 Fig.29 Fortalecimiento del compartimiento medial del muslo Tomado por Mauricio García C.249 248 GARCÌA C., H. Mauricio., Fortaleciemiento compartimiento medial del muslo. marzo 2007 249 GARCÌA C., H. Mauricio., Fortaleciemiento compartimiento medial del muslo. marzo 2007. 106 2. En posición de pie, sostenido del borde de la piscina con pesas en los tobillos se realiza extensión de la pierna de 30º hacia la línea medial (de arriba a bajo). (fig.30) SERIES: 3 REPETICIONES: 10-12 Fig.30 Fortalecimiento del compartimiento medial del muslo Tomado por Mauricio García C.250 3. En posición de pie con pesas en los tobillos y sostenido del borde de la piscina, se realiza rotación lateral del muslo y flexión de pierna de 90º, se procede a subir y bajar 15º (fig.31 – fig32) SERIES: 3 REPETICIONES: 10-12 Fig.31 – Fig. 32 Fortalecimiento del compartimiento medial del muslo Tomado por Mauricio García C.251 250 GARICÌA C., h. Mauricio., Fortalecimiento compartimiento medial del muslo. marzo 2007 251 GARCÌA C., H. Mauricio., Fortalecimiento compartimiento medial del muslo. marzo 2007 107 4. En posición de pie, con banda elástica se lleva una pierna en extensión cruzándola por delante de la otra (fig.33) SERIES: 3 REPETICIONES: 10-12 Fig.33 Fortalecimiento del compartimiento medial del muslo Tomado por Mauricio García C.252 5. En posición de pie, se procederá a ubicar una pelota plástica dentro de sus piernas, luego deberá hacer presión a la pelota tratando de cerrar sus piernas. (fig.34) SERIES: 3 REPETICIONES: 10-12 Fig.34 Fortalecimiento del compartimiento medial del muslo Tomado por Maurcio García C.253 252 253 GARCÌA C., H. Mauricio., Fortalecimiento compartimiento medial del muslo. marzo 2007 GARCÌA C., H. Mauricio., Fortalecimiento compartimiento medial del muslo. marzo 2007 108 8.14.6 Ejercicios para fortalecer el compartimento posterior de pierna la 1. En posición de pie, sostenido del borde de la piscina y con pesas en los tobillos, se procede a subir y bajar en las puntas de los pies. (fig.35) SERIES: 3 REPETICIONES: 20 Fig.35 Fortalecimiento del compartimiento posterior de la pierna Tomado por Mauricio García C.254 2.Ídem anterior, pero con una pierna en flexión de 90º y la otra realizar la acción de subir y bajar en puntas de pie. (fig.36) SERIES: 3 REPETICIONES: 15 Fig.36 Fortalecimiento del compartimiento posterior de la pierna Tomado por Mauricio García C.255 254 GARCÌA C., H. Mauricio. Fortalecimiento compartimiento posterior de la pierna. marzo 2007 255 GRACÌA C. , H. Maurcio., Fortalecimiento compartimiento posterior de la pierna. marzo 2007. 109 8.14.7 Algunos ejercicios para realizar en tierra: Para la realización de éstos ejercicios se debe tener en cuenta que sólo son indicados para pacientes con osteoartritis fase I. Máquina de cuádriceps sentado. Elevaremos las piernas, subiendo de peso gradualmente. Esto lo repetiremos 10 veces con un intervalo de descanso, hasta un total de 3 series. Máquina de bíceps femoral tumbado. Igual que el ejercicio anterior, elevaremos las piernas gradualmente. Haremos 3 series de 10 repeticiones cada una. Máquina de gemelos de pie. Apoyándonos sobre la base de los dedos del pie, elevaremos los talones aguantando en esta posición 3 seg., luego descenderemos. Haremos 3 series de 10 repeticiones cada una. Siempre que terminemos estos ejercicios o similares, realizaremos estiramientos indicados para este grupo muscular. 8.15 EJERCICIOS PARA LA RECUPERANCION DURANTE LA SESION Los ejercicios de recuperación durante la sesión se refieren básicamente a aquellas actividades de corto aliento que implican un esfuerzo submaximo, donde se busca lograr un grado de recuperación adecuado durante la sesión; evitando así la fatiga muscular prematura, calambres o posibles lesiones durante la misma. Dentro de estos ejercicios, podemos encontrar: Fig.37 - Fig.38 – Fig.39 Ejercicios de recuperación Tomado por Mauricio García C.256 1.Desplazamientos Sencillos. 256 2.Desplazamiento con Pierna al pecho. 3.Desplazamiento con talón al glúteo GARCÌA C., H. Mauricio. Ejercicios de recuperación. marzo 2007 110 Fig. 40 – Fig.41– Fig.42 Ejercicios de recuperación Tomado por Mauricio García257 4. Desplazamiento con Zancada lateral. 5. Pequeños saltos con rodilla al pecho. 6. Relajación asistida. 8.16 LA FLEXIBILIDAD El entrenamiento de la flexibilidad es uno de los componentes de la aptitud física menos comprendido Con respecto a esto ha habido mucha controversia en cuanto a la flexibilidad, provocada por la idea de que los atletas deben convertirse en contorsionistas para evitar lesiones y para moverse en forma eficiente. La flexibilidad es la habilidad de una articulación de moverse a lo largo de un rango de movimiento óptimo (ROM) 8.16.1 Beneficios del entrenamiento de la flexibilidad Una flexibilidad óptima ayuda a disminuir el grado rigidez articular que presenta una rodilla osteoartritica. La regla general con respecto a la relación entre flexibilidad y rigidez es que un rango normal de movimiento en cada grupo muscular tendrá un efecto protector para la articulación258 257 GARCÌA C., H. Mauricio. Ejercicios de recuperación. marzo 2007 258 FISHER, N.M, Pedegast, D.R. Gresham, G.e. Muscule rehabilitation: its effects on muscular an functional performance on patients with knee OA. Archives of physical medicine an Rehabilitation. 72, 367-374. 111 8.16.2 Factores que afectan la flexibilidad La flexibilidad esta influenciada por numerosos factores, que van desde la misma rigidez que se presenta en el estado osteoartritica, hasta de la articulación, edad y sexo. Los factores que pueden ser influenciados por el entrenamiento incluyen la temperatura central, el nivel de actividad, la participación en un programa bien diseñado para el acondicionamiento y el entrenamiento de la fuerza y la participación en un programa de entrenamiento de la flexibilidad como: 1.Temperatura La flexibilidad se incrementa con el calor y se reduce con el frío. El rango de movimiento también esta positivamente afectado por el incremento de la temperatura externa. Esta es la razón por la cual es importante realizar una entrada en calor antes de estirar. 2. Nivel de Actividad Los estudios realizados por Fisher259,han mostrado que los individuos físicamente activos tienden a ser más flexibles que los individuos inactivos. Esto se debe a que el tejido conectivo se vuelve menos blando cuando esta expuesto solo a rangos de movimientos limitados, lo cuales pueden ser observados en personas con un estilo de vida sedentario. 8.16.3 El tejido conectivo y el estiramiento en la flexibilidad Cuando hay estiramiento el objetivo más importante de los ejercicios es el tejido conectivo (músculos, ligamentos y tendones). Aunque el músculo no es considerado una estructura de tejido conectivo, la evidencia indica que cuando un músculo relajado es estirado, quizás toda la resistencia al estiramiento provenga de las estructuras de tejido conectivo dentro y alrededor del músculo260. El ROM esta principalmente limitado por una o más estructuras de tejido conectivo incluyendo los ligamentos, las cápsulas articulares, los tendones y los músculos. 259 Ibid., p. 369. 260 FISHER, N.M., Gresham, G.E., Abrams, M. Quantitative effects of physical Therapy on muscular and functional performance in subjects with Oa of the knees. Archives of physical Medicine andrehabilitation. 74, 840-847. 112 8.16.4 La flexibilidad es especifica de la articulación La flexibilidad es altamente específica de la articulación que está siendo evaluada. Es posible tener un alto nivel de flexibilidad en una articulación y tener un limitado ROM en otra. Esto significa que la flexibilidad no existe como una característica general sino en cambio es específica de una articulación y de una acción articular en particular. 8.16.5 Tipos de entrenamientos para la flexibilidad Para mantener o incrementar la flexibilidad se utilizan una variedad de métodos de estiramiento. Tres de los método más comunes para el incremento de la flexibilidad son las técnicas balísticas, estáticas y la facilitación neuromuscular propioceptivas (FNP). Las técnicas dinámicas para la flexibilidad, aunque menos comunes, son particularmente aplicables para el incremento funcional del rango de movimiento. Sin tener en cuenta el método de entrenamiento de la flexibilidad que elija. a. Método Balístico El estiramiento balístico (rebotes) es un movimiento rápido en el cual una parte del cuerpo es puesta en movimiento y el momento producido lleva a la parte del cuerpo a través del rango de movimiento hasta que los músculos se estiran hasta el límite, realizando saltos dentro de la piscina en un solo punto o con desplazamientos261. b. Método Estático El Estiramiento estático es quizás el método más común para incrementar la flexibilidad. El estiramiento estático se realiza a una velocidad lenta y constante, sosteniendo la posición final durante 30 segundos. Un estiramiento estático incluye la relajación y el alargamiento simultáneo del músculo estirado. Debido a que se realiza en forma lenta y estática no provoca la activación de los reflejos de estiramiento en el músculo estirado; por lo tanto, la probabilidad de lesión es menor que durante el estiramiento balístico262, el cual activa estos reflejos. El incremento de la duración del estiramiento no siempre es mejor. Incrementar la duración del estiramiento hasta 60 segundos produce una mayor mejora en la flexibilidad que el estiramiento sostenido durante 30 segundos. 261 FISHER, N.M, Pedegast, D.R. Gresham, G.e., Op cit. p 369. 262 Ibid., p. 370. 113 El estiramiento estático debería ser realizado lentamente y solo hasta el punto en donde se siente el mínimo disconfort. La sensación de tensión debería disminuir a medida que se mantiene el estiramiento, y sin no disminuye, se debería reducir ligeramente la posición de estiramiento. Este método probablemente evitara la activación de los reflejos de estiramiento. Hecho correctamente, hay poco o ningún peligro del estiramiento estático provoque inflamación. El procedimiento para el estiramiento estático es el siguiente: Realizar una entrada en calor de 3 a 5 minutos, hacer énfasis en movimientos lentos y suaves y coordinar la profundidad de la respiración. Inhalar profundamente y luego exhalar a medida que se estira hasta el punto en donde se sienta la tensión pero no dolor. Mantener la posición durante 10 segundos mientras se respira normalmente y luego exhalar a medida que lentamente se estira un poco mas, nuevamente hasta el punto donde sienta tensión y no dolor. Mantener la posición por otros 10 a 20 segundos. Repetir el ejercicio 3 veces concentrándose en estar relajado. Si duele, o si siente ardor, está estirando demasiado. En primer lugar se debe estirar los músculos más contracturados, estirar solamente hasta sus propios límites. No hacer rebote, tratar de estirar primero los grupos musculares grandes y repetir la rutina todos los días. Estirar diariamente y ser consistente con el momento del día en que se realiza los estiramientos. En la mañana se tiene menos flexibilidad, el momento ideal para estirar es luego de una actividad de tipo aeróbica 8.16.6 Facilitación Neuromuscular Propioceptiva La facilitación neuromuscular propioceptiva (FNP) fue desarrollada originalmente como una parte del programa de rehabilitación neuromuscular diseñado para relajar los músculos con actividad incrementada263. Desde allí se ha expandido al acondicionamiento de los deportistas como un método para incrementar la flexibilidad. Característicamente las técnicas de FNP son realizadas con un compañero e involucran tanto movimientos activos como pasivos (concéntricos e isométricos). 263 GAUCHARD, G.C., Jeandel, J., Tessier, a. Benefical effects of proprioceptive physical activities on balance control in elderly human subjects. Neuroscience letters273, 81- 84 . 114 Aunque hay varios métodos de FNP, la técnica más común involucra colocar lentamente al músculo/articulación en posición de estiramiento estático mientras se mantiene al músculo relajado. Luego de unos 20 segundos en esta posición de estiramiento estático el músculo se contrae durante 10 segundos realizando una fuerte contracción isométrica contra una fuerza externa que actúa en la dirección del estiramiento. Esta fuerza debería ser suficiente como para evitar cualquier movimiento de la articulación. El músculo/articulación es llevado brevemente hasta la posición de estiramiento y se realiza un segundo estiramiento, que potencialmente resultara en un mayor estiramiento264. Mientras algunos estudios sugieren que la FNP produce mejores resultados que otros tipos de estiramiento, la técnica puede ser difícil de utilizar. Parte de la dificultad de utilizar el método de FNP es que con frecuencia se requiere de un compañero. Este compañero tiene que ser cuidadoso y no sobre estirar el músculo. Este método de estiramiento puede ser peligroso a menos que cada persona este familiarizado con las técnicas apropiadas. a. Método Dinámico La flexibilidad dinámica ha sido utilizada durante algún tiempo, pero no es de conocimiento común entre los entrenadores. El estiramiento dinámico es similar al estiramiento balístico en que utiliza la velocidad de movimiento, pero el estiramiento dinámico evita el rebote e incluye movimientos específicos de un deporte o patrón de movimiento. Existe cierta controversia sobre el método de flexibilidad dinámica. Sin embargo, cuando se acepta el principio de “especificidad del entrenamiento”, y se aplica a la flexibilidad de la misma manera en que lo haría con el entrenamiento de la fuerza, se podría eliminar algo de la controversia existente. Por ejemplo, ninguno consideraría utilizar solamente contracciones isométricas para desarrollar la fuerza de los atletas. En cambio, los entrenadores tratan de utilizar ejercicios para el entrenamiento de la fuerza que sean lo mas específicos posible, tanto en términos de velocidad como en términos de mecánica, a la condición deportiva. Con frecuencia la flexibilidad es medida estáticamente con test tales como el test de sit and reach. Sin embargo, tanto la experiencia como la investigación han mostrado que no hay relación entre la flexibilidad estática y el rendimiento dinámico. Aunque el entrenamiento de la flexibilidad dinámica no es utilizado con tanta frecuencia como los tres métodos discutidos previamente, hay algunos aspectos únicos de este método que garantizan su utilización. Debido al principio de 264 Ibid., p. 82. 115 especificidad, la flexibilidad dinámica puede ser más aplicable a la vida diaria debido a que tiene un mayor parecido con los patrones normales de movimiento265. El estiramiento dinámico consiste en ejercicios funcionales. A medida que el entrenamiento progresa, los ejercicios de estiramiento dinámico pueden hacerse más efectivos progresando desde la posición de pie hasta caminar y correr. No es difícil reemplazar los ejercicios de estiramiento estático con los ejercicios de estiramiento dinámico. Muchas veces, el ejercicio es el mismo, pero está precedido y seguido por alguna forma de movimiento. Según la información previa, el entrenamiento de la flexibilidad dinámica es el modo recomendado de estiramiento se su objetivo es incrementar el rango de movimiento funcional. El entrenamiento de la flexibilidad dinámica está asociado principalmente con el entrenamiento de atletas. Sin embargo, el incremento en la flexibilidad es de gran valor solamente durante el movimiento, y no importa si el movimiento está ocurriendo durante una competición atlética o cuando se realizan la gran cantidad de movimientos que ocurren en la vida diaria. Las mujeres con osteoartritis de rodilla deberían de comenzar a implementar el entrenamiento dinámico de la flexibilidad con un bajo volumen y una baja intensidad. Debido a que los ejercicios de flexibilidad dinámica requieren de equilibrio y coordinación, al comienzo se puede sentir cierta inflamación muscular. 8.16.7 Ejercicios para el entrenamiento de la flexibilidad dinámica Debido a que los ejercicios para el entrenamiento de la flexibilidad dinámica están basados en movimientos que ocurren en el deporte o en la vida diaria. El número y tipos de estiramiento que se pueden utilizar esta limitado solamente por su creatividad. Hay poca información publicada que provea de normas específicas para el entrenamiento dinámico de la flexibilidad. No obstante, parecería que muchas de las normas provistas para el entrenamiento estático de la flexibilidad también pueden ser aplicadas al entrenamiento dinámico de la flexibilidad. Primero, antes de realizar el entrenamiento dinámico de la flexibilidad se debería realizar una buena entrada en calor. La frecuencia de entrenamiento debería se dos a cinco veces por semana, dependiendo tanto del tipo de actividad para la cual se esta preparando como de cuanta flexibilidad ya haya desarrollado. Todos los ejercicios descriptos aquí deberían ser realizados mientras camina sobro una distancia de 20-30 yardas. 265 FISHER, N.M., Gresham, G.E., Abrams, M., Op cit. p. 842. 116 8.16.8 Guías para el entrenamiento de la flexibilidad. Recomendaciones a ser utilizadas cuando se implementa un programa de entrenamiento dinámico de la flexibilidad según Gresham266: Sea moderado y utilice el sentido común. La flexibilidad es uno de los componentes de la aptitud física, no los sobredimensione, no fuerce un estiramiento. Si duele, no lo haga se debería combinar el entrenamiento de la flexibilidad con el entrenamiento de la fuerza. El desarrollo de la flexibilidad debería se específico para una articulación, no se debe utilizar estiramientos de tipo balístico, ni rebote. Oriente al cuerpo en la posición más funcional en relación a la articulación o músculo que va a ser estirado y en relación a la actividad atlética que realiza, use la fuerza de gravedad, el peso corporal y la fuerza de reacción contra el piso, así como también los cambios en los planos y en las demandas propioceptivas para mejorar la flexibilidad, desarrolle una rutina que sea específica para las demandas del deporte y para las cualidades del atleta. A diferencia de otras cualidades físicas, la flexibilidad puede ser mejorada día a día, y una vez que el rango de movimiento se ha incrementado o desarrollado hasta el nivel deseado, es fácil mantener ese rango de movimiento, se requiere de menos trabajo para mantener la flexibilidad que el necesario para desarrollarla Entre en calor antes de estirar. 267 8.17 EJERCICIOS PROPIOCEPTIVOS Se define propiocepción a la capacidad del cuerpo para detectar el movimiento y su posición en el espacio, el sistema propioceptivo esta compuesto por una serie de receptores nerviosos localizados en los músculos, ligamentos y articulaciones. Todos estos receptores de posición se encargan de detectar los cambios de tensión y elongación, y colaboran además el la coordinación del movimiento. 8.17.1 Función de los ejercicios propioceptivos Cuando una persona sufre una lesión a nivel articular, los propioceptores se ven alterados, produciendo en dichas estructuras debilidad, y por ende susceptibilidad a nuevas lesiones, utilizando esta técnica, podremos, no solo mejorar el estado dinámico de las articulaciones, sino que evitamos que se presenten daños estructurales a futuro, con la creación de nuevos engramas motores268. 266 Ibid., p. 842 267 MANSO G., Johan M. Entrenamiento de la flexibilidad. En: Evaluación del Rendimiento Deportivo. 268 Ibid., p. 117 Por otra parte, garantizar un adecuado gesto deportivo con mayor estabilidad a nivel articular269. Algunos ejercicios propioceptivos que se pueden utilizar para la rodilla son: 1. Sentado, con un rodillo o colchoneta enrollada bajo la fosa poplítea, mantenemos una postura relajada y presionamos con fuerza hacia abajo provocando la extensión de la rodilla con una contracción isométrica de la musculatura del cuádriceps, aguantamos la tensión unos 6 segundos y después dejamos de hacer tensión durante otros 6 segundos. Repetir el proceso 10 veces y cambiar de pierna. 2. En la misma posición, la pierna hacia arriba y isométrica, relajamos 6 anterior. Para dificultar el volveremos a crear tensión, esta vez llevando aguantando ahí 6 segundos en contracción segundos y volvemos a repetir el proceso ejercicio podemos usar tobilleras lastradas. 3. Tumbado, con una postura relajada, elevamos la cadera manteniendo la rodilla en extensión hasta 30 a 45º. Ahí mantenemos la posición 6 segundos y después volvemos a la posición inicial sin dejar de tener la rodilla en extensión. Esto provoca una contracción isométrica del cuádriceps. Repetir el proceso 10 veces y cambiar de pierna. 4. Tumbado boca abajo, en posición relajada, colocamos una resistencia elástica a la altura del tobillo y, desde esta posición, realizamos flexión resistida de rodilla. La disposición del elástico resistirá el movimiento de flexión y asistirá la vuelta a la posición inicial. Debemos realizar la flexión de forma dinámica, aguantar en la posición más alta 2 segundos y volver después a la posición inicial de forma lenta. Repetimos el proceso 10 veces y cambiamos de pierna. 8.18 CONTROL DE PESO Básicamente el control de peso de refiere al mantenimiento del peso corporal a un nivel saludable, evitando el estrés y sobrecarga, así como también disminuir el dolor de la rodilla osteoartritica. El ejercicio regular y una dieta saludable son esenciales cuando del control de peso se trata. Un plan de manejo del peso depende de si la persona tiene sobrepeso o peso insuficiente. Las mediciones de la masa y grasa corporales se utilizan para determinar si una persona está por debajo o por encima de su peso. Un dietista o un fisiólogo del ejercicio debidamente certificado puede ayudar a calcular la grasa corporal. La cantidad de grasa corporal recomendada difiere entre los hombres y las mujeres. 269 GAUCHARD, G.C., Jeandel, J., Tessier,Op cit., p. 82. 118 Para las mujeres: Cantidad de grasa corporal recomendada: 20 a 21%. La mujer norteamericana promedio tiene aproximadamente de 22 a 25% de grasa corporal. Una mujer con más de 30% de grasa corporal es considerada obesa. Para los hombres: Cantidad recomendada: 13 y 17% de grasa corporal. El hombre norteamericano promedio tiene aproximadamente de 17 a 19% de grasa corporal. 25% o más es considerado obesidad El índice de masa corporal (IMC) es una medición indirecta de la composición corporal y tiene en cuenta tanto el peso como la estatura. Este índice ayuda a determinar el riesgo de padecer ciertas enfermedades, incluyendo diabetes e hipertensión. Es importante anotar que los términos “con sobrepeso” y “obeso” no significan la misma cosa. El manejo del peso para una persona que ha tenido sobrepeso incluye mantener una actividad física continua y controlar la cantidad de los alimentos ingeridos. 8.18.1 Calorías para el mantenimiento del peso Para mantener el peso, se puede utilizar la siguiente fórmula: 10 calorías por libra (aproximadamente 500 g) de peso corporal deseable, si es una persona sedentaria o muy obesa. 13 calorías por libra de peso corporal deseable, para las personas con un bajo nivel de actividad o para las que son mayores de 55 años. 15 calorías por libra de peso corporal deseable para las personas con un nivel de actividad moderado. 18 calorías por libra de peso corporal deseable para quienes realizan actividades intensas. Niveles de actividad: Actividad baja: actividad física regular no planificada; el único tipo de actividad física que se realiza es ocasional, los fines de semana o en semana (como el golf o el tenis recreativo). 119 Actividad moderada: participación en actividades físicas como nadar, trotar o caminar rápido durante 30 a 60 minutos cada vez. Actividad intensa: participación en una actividad física vigorosa durante 60 minutos o más, por lo menos 4 ó 5 veces por semana. • Reducir el consumo de sal, ya sea bajo la forma de sal de mesa o en intensificadores del sabor que la contengan, como el glutamato monosódico (GMS). • Es muy importante incluir fibra en la dieta. Se encuentra en los vegetales de hojas verdes, las frutas, los granos, las hojuelas de afrecho, las nueces, los tubérculos y los alimentos integrales. • No ingerir más de 4 huevos a la semana, porque aunque son una buena fuente de proteína y bajos en grasas saturadas, tienen un alto contenido de colesterol, por lo que se deben consumir con moderación. • Elegir frutas frescas como postre, en lugar de galletas dulces, tortas o budines. • El exceso nunca es bueno, ya sea de calorías o de un tipo particular de alimentos. Una dieta bien balanceada con variedad es la mejor manera de satisfacer todas las necesidades alimentarias de una persona. • Seguir las recomendaciones de la pirámide de los grupos básicos de alimentos270. 8.18.2 Recomendaciones para el manejo del peso Para que el mantenimiento del peso tenga éxito, a continuación se dan una serie de pautas básicas: • La actividad física aeróbica ayuda a incrementar el tejido muscular y a quemar calorías. Dicha actividad física debe estar balanceada con una dieta para mantener el peso deseado. • Los cambios graduales de los hábitos alimenticios ayudan a fomentar cambios permanentes en el estilo de vida. El asesoramiento y la modificación del comportamiento pueden ser necesarios. UDESKY, Laurie. Control de peso en elas enfermedades articulares.2002. Enciclopedia medica., www.medlineplus.com 270 120 • Evitar el alcohol o beber con moderación. 8.18.3 Recursos Un nutricionista certificado es un recurso excelente para el manejo individualizado del peso porque suministra información sobre clases y programas existentes en la comunidad.271 271 Ibid., 121 BIBLIOGRAFIA A, SIDDIQUE M, Vaghela M, HUi CW. Interobserver variations in intra articular evaluation during arthroscopy of the knee. J Bone Joint Surg (Br) 2002;84(1):48 ADAMS, P.F. y Marano, M.A. (1995). Vital & La salud Estadística-Series10: Los datos del estudio de Salud nacional, 193, 83-84. ALICEA JA. Evaluating the arthritic knee. En: Pellici PM, Tria AJ, Garvin KL. OKU: hip and knee reconstruction 2. Am Acad Orthop Surg 2000:255-64. ÁLVAREZ López A.,CASANOVA Morote C.,Fisiopatología, clasificación y diagnostico de la osteoartritis de rodilla. Rev Cubana Ortp y Traumatol 2004;18(1). ARCHIBECK MJ, BERGER RA, GARVIN KL, STUART MJ. Knee reconstruction. En: Koval KJ. Orthopaedic Knowledge Update 7. Am Acad Orthop Surg 2002:513-20. BADLEY, E-M., TENNANT, A.Changing profile of joint disorders with the age: findings from a postal survey of the population of Carderdale, West Yorkshire, United Kingdom. Annals of the Rheumatic Diseases. 1992; 51, 336- 371. BARRACK, R.L. et al. joint laxity and proprioception in the knee. En: Phys sports med. United states. Vol. 11. (1983); p. 130-135 122 BATIA S, Maini L, Upadhyan A, Dhaon BK. Painful knee. Postgrad Med 2002;78(925):691. BEIDERT, Ronald M. Contribution of the three levels of nervous system motor control: Spinal cord, lower brain, ceresbral cortex BELLAMY el N Kean WF el al del et. Persiana doble aleatorizada ensayo controlado de meclofenamate de sodio(Meclomen) y soidum del diclofenac (Voltaren): el reapplication de aprobación de Poste del WOMAC el índice de la osteoartrítis. J Rheumatol. 1992; 19: 153-159. BERSNSTEIN J. Arthroscopy for osteoarthritis of the knee. J Musc Med. 1998;15:43-7 BLACKBURN y VOIGHT, Op. Cit. , and LATASH. Op. Cit., p. 99 www.orthopedictechreview.com/issues/mayjun01/pg30.htm. BRISMAR BH, Wredmark T, Movin T, Leandersson J, Suensson O. Observer reliability in the arthroscopic classification of osteoarthritis of the knee. J Bone Joint Surg (Br) 2002;84(1):42-7. CALDERON MONTERO, F. J.Control nervioso del movimiento muscular. En: CHICHARRO LOPEZ, José y VAQUERO FERNÁNDEZ, Almudena. Fisiología del Ejercicio. Madrid: Panamericana, 1995. p. 46-47. CHINGFORD M.A. A controlled trial of hospital versus home exercises.International journal of rehabilitative medicine4,101-106. CLARCK, F. J.; LANDGREN, S. Y SILVENIUS, H. Projections to the cat´s cerebral cortex from low threshold joint afferents. En: Exp. Brain res. Germany. Vol. 66 81987); p. 479-488 CLEGG, DO et Al. Glucosamine, Chondroitin sulphate and the two in Combination in painful Knee osteoarthritis. N Engl J Med 2006; 354:795808, Feb 23, 2006 123 COLE BJ, Harner CD. Degenerative arthritis of the knee in active patients: evaluation and management. J Am Acad Orthop Surg 1999;7(6):389-402. CREAMER P, Hochberg M Osteoartritis. Lancet, 1997; 350:503-8 4 MacFarlane PS, Reid R, Callander R. Pathology ilustrated. 5th Ed. London: Churchil Lavingsntone 2000. CURL WW, Krome J, Gordon ES, Rushing J, Smith BP. Cartilage injuries: a review of 31516 knee arthroscopies. Arthroscopy. 1997;13:456-60. CUSHNAGHAN, Janet. Et al. Ai BMJ. Taping the patella medially: a new treatment for OA of the knee joint 1994; 308:753-755. DAVIES AP, Calder DA, Marshall T, Glasgow MS. Plain radiography in tha degenerative knee. J Bone Joint Surg (Br) 1999;81(3):448-58. DERVIN GF, Stiell IG, Rody K, Grabowski J. Effect of arthroscopic debridment for osteoarthritis of the knee on health related quality of live. J Bone Joint Surg Am 2003;85(1):10-9 DOCK l.,LEWIS ; NICHOLS et al.. Citado por: GOMEZ Rodas, Alejandro. Entrenamiento neuromuscular para la prevención de lesiones de rodilla en la mujer p.99. FELSON DT. La osteoartrítis las nuevas visiones. Parta 1: la enfermedad y sus factores de riesgo. Ann Interno Med 2000;133:637-9. 3 FURTER S, RICE DP. Musculoskeletal conditions in the United States. Rosemont. Am Acad Orthop Surg 1999;34-9. GEBHAED PM., Gebrsitz A., Bau B., Eger W., Quantification of expression levels of celular differentiation Harmers does not support a general shift in the cellular phenotype of osteoarthritis chondrocytes. J Orthop Res 2003;21(1): 96-101. GOLBERG VM.,Caplan AI. Biologic restauration of articular surfaces. Instr Course Lect 1999;48:623-7. 124 GRIFFITHS G., BELLAMY N., KEAN W.F. Painful knee post surgery. Citado en: función y calidad de vida ede los pacientes con gonartrosis después de la artroplastia de sustitución. Barcelona 2001 GUYTON C., Arthur. Funciones motoras de la médula espinal. En: Tratado de Fiología médica. Octava Edición 1992., p. 617 HAKAN et al. Peripheral afferents of the knee: their effects on central mechanism regulating muscle stiffness, joint stability, and propioception and coordination. Champaign: Human Kinetics, 200. p. 6. HALCONERO G el Melfi C et al. La comparación de un genérico (SF-36) y una enfermedad específico (WOMAC) instrumento en la medida de resultados después de la cirugía de reemplazo de rodilla. J Rheumatol. 1995; 22. H, Lauren M, Adelbert T, et al. Knee osteoarthritis after menisectomy: prevalence of radiografic changes after twenty- one years compared with matched controls. Arthritis Rheum 1998;41:687-93. 7 HARNAD, Stevean R. Motor learning an synaptic plasticity in the cerebellum. Cambridge University Press, 1998. p. 30-45 HARDORN D. Holmes A. The New Zealand priority criteria project Par 1: overview B. M. J. 1888; 314:133. HORAS V, Pelinkovic D, Herr G, Aigner T, Schnettler R. Autologous chondrocyte implantation and osteochondral cylinder transplantation in cartilage repair of the knee joint. A prospective, comparative trial. J Bone Joint Surg (Am) 2003;85(2):185-92. HUNT SA, Jazrawi LM, Sherman OH. Arthroscopic management of osteoarthritis of the knee. J Am Acad Orthop Surg 2002;10(5):356-63. HUNTER DJ, March L, Sambrook PN. Knee osteoarthritis: influenece of enviromental factors. Clin Exp Rheumatol 2002; 20:93-100 IKENOVE T., Trindade MC., Wong N., Goodman SB., Schurman DJ., Macharegulation human articular chondrocytes aggrecan and type II 125 collagen expression by intermittent hydrostatic pressure in vivo. J Orthop Res 2003;21(1):110-17. J Rheumatol. El índice de la osteoartritis.. 1992; 19: 153-159 JACKSON RW. Arthroscopic surgery and a new classification system. Am J Knee Surg 1998;11:51-4. JACKSON DW., Scheer MJ., Simon MT.,Cartilage substitutes. J Am Acab Orthop Surg 2001;9(1):37-52 JAVED A, Siddique M, Vaghela M, Hui CW. Interobserver variations in intra articular evaluation during arthroscopy of the knee. J Bone Joint Surg (Br) 2002;84(1):48-9 JOHANSSON, H; SJOLANDER, P y SOJKA, P. Activity in receptor afferents from the anterior cruciate ligament evoke reflex on fusimotor neurons. Irleand. Vol 8 (1990); p. 54 – 59 KRUSEN . Medicina fisica y rehabilitación. KOTTKE-STILL WELLLEHMANN LAPRADE, L.A., A self-administered pain severity scale for patellofemoral pain síndrome. Clinicla Rehabilitation2002;16:780-788 LATASH, Mark L. Neurophysiological basis of movement Champaign: Human Kinetics, 1998. P. 101–126. LAUGHLIN J. Genome studies and linkage in primary ostroarthritis. Rheum Dis Clin North Am 2002;28:95-109 LEPHART, Ccott M.; RIEMANN, Bryan L. Y FU, Freddie H. Introduction to he sensoriomotor system. En: LEPHART, Scott M. Y FU, Freddie H. Propioception and neuromuscular control in joint stability. Champaing: HumanKinetics, 2000. p. XVIII. LEQUESNE M. Indices de severidad y actividad de la enfermedad para la osteoartrítis. : 1193-1196 126 LINK TM, Steinbach LS, Ghosh S, Ries M, Lu Y. Osteoarthritis MR imaging findings in different stages of disease and correlation with clinical findings. Radiology 2003;226(2):373-81. LOONER JH. A 57 year old man with osteoarthritis of the knee. JAMA 2003;289(8):1016-25. MACFARLANE PS, Reid R, Callander R. Pathology ilustrated. 5th Ed. London: Churchil Lavingsntone 2000. MAGEE D.J. Orthopedic physical assessment. Philadelphia: Saunders 1997. MALIN JW. Osteotomies about the knee. En: Craig EV. Clinical orthopaedics. Philadelphia: Lippincott Williams Wilkins;1999. p.627-33. MCKINNE, Robert DO., ANDERSEN, Ross E. Exercise benefits patients with osteoarthritis. En: The Physician and sports medicine. United States. www.physsportmed.com/issues/2002/02_02/brennan.htm (Abril de 2003). MANDELBAUM Browne JE.,Fu F. Articular lesions of the knee. Am J Sport Med 1998;26:853-61. MATSJUDO, V.K.R. 0steoporosis y actividad física. Revista Brasilera de ciencia y Movimiento, 5(3): 33-59, 1991. PATEL V., Issever AS., Burghardt A., Larb A., Ries M., Micro CT., evaluation of normal and osteoartritic bone structure in human knee specimens., J Orthop Res 2003;21(1):88-95 PETRELLA, Robert J. Is exercise effective treatment for osteoarthritis of the knee? En: British journal of sport medicine. England vol. 34 (2000); p. 326-331. PINSACH, Pité. El uso de objetos y ayudas externas en momentos de discpacidad. 2003 www.sectorfitness.com – [email protected] 127 POLE AR. Cartilage in health and disease. Arthritis and allied conditions 12 ed.Philadelphia:Lea Febiger;1993.p. 279-334. PRAEMER A, Furter S, Rice DP. Musculoskeletal conditions in the United States. Rosemont. Am Acad Orthop Surg 1999;34 PRICE AJ, Rees JL, Juszczak E, Carter S, White S. A mobile bearing total knee prosthesis compared with a fixed - bearing prothesis. J Bone Joint Surg Br 2003;85(1):62-7. RAND JA, Trousdale RT, Ilstrup DM, Harysen WS. Factors affecting the durability of primary total knee prothesis. J Bone Joint Surg Am 2003;85(2):259-65 REDDI AH., Role of morphogenetic proteins in skeletal engineering and regeneration. Mat Biotechnol 1998;16(4):247-52 REGINSTER Yves, Jean. Effects of the osteoarthritis.University of Liege. 2005. P.2 glucosamin tissue in the ROOS H, Lauren M, ADELBERT T, et al. Knee osteoarthritis after menisectomy: prevalence of 128steoartriti changes after twenty- one years compared with matched controls. Arthritis Rheum 1998;41:687-93 SALEH KJ, Rand JA, McQueen DA. Current status of revision total knee arthroplasty: How do we assess results? J Bone Joint Surg Am 2003;(Suppl 1):18-20. SCHUTTE, M. J. et al. Neural anatomy of the human anterior cruciate ligament. SHAKOOR N., Block J.,Shott S. Nonrandom evolution of end stage osteoarthritis of the lower limbs. American Academy of Orthopaedic surgeons. June2003., p 12 www.orthoinfo.org/fact/thr_report.cfm?Thread_ID SING R., Ahmed S.,malemud CJ.,Golberg VM.,Haqqi TM.,Epigallocatechin3-gallate selectively inhibits interleukin-1-B-induced activation of 128 mitogen activate protein kinase subgroup C-Jun N. Terminal Kinase in human osteoarthritis chondrocyte. J Orthop Res 2003; 21(1):102-9. STIKLAND A. Examination of the knee joint. Physiotherapy 1985;70:14050 STUART, MJ. Arthroscopic management for degenerative arthritis of the knee. Instr Course Lect 1999;48:135-41 SPECTOR TD, Cicuttini F, Panadero J, Loughlin J, el Venado D. las influencias Genéticas en las mujeres: un estudio gemelo. BMJ 1996;312:940-3. SZABO G, Lovász G, Kustos T, Berner A. A prospective comparative analisis of mobility in osteoarthritis of the knees. J Bone Joint Surg (Br) 2000;82(8):1167-9. TONELERO C, Nieve S, McAlindon TE, Kellingray S, Stuart B, Coggon D, el al del et. El riesgo los factores para la incidencia y progresión de osteoartrítis de rodilla deradiographic. La artritis Rheum 2000;43:9951000. TURNEY y VOIGHT, Michael L. A matter of balance. Rehabilitation therapy. Unite States. Abril (2003). Universidad Católica de Chile 3 FELSON DT. Al osteoartrítis las nuevas visiones. Parta 1: la enfermedad y sus factores de riesgo. Ann Interno Med 2000;133:637-9. 5 Laughlin J. Genome studies and linkage in primary ostroarthritis. Rheum Dis Clin North Am 2002;28:95-109 6 Roos Universidad Católica de Chile. 3.Creamer P, Hochberg M Osteoartritis. Lancet, 1997; 350:503-8 4 VAN Baar ME, Assendelft WJ, Dekker J, Oostendorp RA, Bijlsma JW. Effectiveness of exercise therapy in patients with osteoartrítis of the hip or knee. Arthritis Rheum 1999;42:1361 129 VONKORFF M., Ormel J.,Keefe FJ., Dworkin SF., Granding the severity of chronic pain. Pain 1992;30:133-49. WALKER CR.,Myles C.,Nutton R.,Rowe P. Movement of the knee in osteoarthritis. J Bone Joint Surg (Br) 2001;83(2):195-8. WARREN, P. J. et al. Propioception affter knee arthroplasty: the influence of prosthetic desing.. Citado por: GOMEZ Rodas, Alejandro. Entrenamiento neuromuscular para la prevención de lesiones de rodilla en la mujer. p. 97. WEI L, De Bri E, Lundberg A, Suensson O. Mechanical load and primary guinea pig osteoarthrosis. Acta Orthop Scand 1998;69(4):351-7. WESTRICH, GH. Degenerative joint disease: Arthroscopy and debridment. En: Craig EV. Clinical Orthopaedics. Philadelphia: Lippincott Williams Wilkins;1999. p.621-6 WILLIAMS RJ, Kelly BT, Wickewicz TL, Altcher DW, Warren RF. The short term outcome of surgical treatment for painful varus arthritis in association with chronic all deficiency. J Knee Surg 2003;16(1):9-16. WOJTYS, Edward M. y HUSTON, LauraJ. Neuromuscular performance in normal and anterior cruciateligament- deficient lower extremiteies. En: The American journal of sports medicine. United States. Vol 22, No. 1 (19994); p. 89. ZHANG Y, HANNNAN MT, et al. The Incidence and naural history of kneee osteoarthritis in the elderly : the Framingham Osteoarthritis Study. Arthritis Reum 1995; 38: 1134-41 130 Ǥ KEdE/K ǣ Ǥ × À Ǥ Eh^dZDKEK'Z&/ ͡͡ ÓǤ À Ǥ ×Ǥ Yh^>K^dKZdZ/d/^ ZK/>>͍ ï Ǣ Ǥ ǣ ǡ ǡ ± ǣ &dKZ^Z/^'K Ǥ ×Ǥ Ǥ ^/EdKD^D^KDhE^ Ǥ Ǥ Ǥ × ǡ ǣ dZdD/EdK^KEsE/KE>^ Ǥ ± × À ÓǤ ÀǤ ï ǡ ǣ sE^E>K^dZdD/EdK^ D/K^ Ǥ À × Ǥ Ǥ >'>hK^D/E ȋ Ȍǡ ÀǤ >KEZK/d/E Ó Ǥ ± ± Ǥ Ǥ &/^/KdZW/E> K^dKZdZ/d/^ZK/>> Ǥ Ǥ ï × ǡ ǣ >s/Kyyz>ydZ ȋȌ ȋȌ dZdD/EdKYh/ZjZ'/K Ǥ Ǥ WZsE/KEE>K^dKZdZ/d/^ ZK/>> Ǥ Ǧ Ǥ Ǥ Ǥ ǡ ^KWKZd/Ed/&/K> :Z//Khd/K ×Ǥ Ǥ Ǥ × × Ǥ × E&//K^>D/Khd/K ǤǤǤȋȌǤ × Ǥ ï Eh^dZWZKWh^d ǡ ǡǡ ǡ ÀǤ Ǥ ï ǡ × × Ǥ >tKD Ǥ ÀǤ × K:d/sK^ /EhDEdZ/E^Z/WZ >^^/KE ͠Ǥ ͡Ǥ ×ïǣ ͝Ǥ ͞Ǥ ͟Ǥ >K^:Z//K^ ͝Ǥ ͠Ǥ ͞Ǥ ͟Ǥ KDWZd/D/EdKWK^dZ/KZ> Dh^>K ͝Ǥ ͠Ǥ ͞Ǥ ͡Ǥ ͟Ǥ KDWZd/D/EdKEdZ/KZ>Dh^>K ͝Ǥ ͠Ǥ ͞Ǥ ͡Ǥ ͟Ǥ KDWZd/D/EdKD/>>Dh^>K ͝Ǥ ͞Ǥ &KZd>/D/EdKWK^dZ/KZ> W/ZE ͞Ǥ ͡Ǥ ͝Ǥ ͠Ǥ ͢Ǥ ͟Ǥ :Z//K^ZhWZ/KE ± Ǥ ±À Ǥ Ǥ KdZK^>DEdK^dEZEhEd ×ǫ ǫ × >WZKW/KW/ME͕>^/^dD EhZKDh^h>Zz>K^:Z//K^ WZKW/KWd/sK^ ÀǤ Ǥ ×Ǥ >'hEK^:Z//K^ WZKW/KWd/sK^ Ǥ À × À Ǥ Ǥ À KE>h^/KE^ × Ǥ Ǥ Ǥ Ǥ ZKDE/KE^ AǤ V ÓǤ 'Z/D/EdK^͗