malaria: resumen práctico para la consulta del pediatra
Anuncio

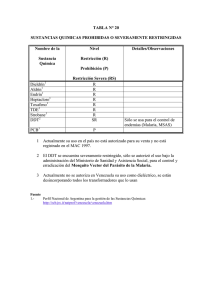
MALARIA: RESUMEN PRÁCTICO PARA LA CONSULTA DEL PEDIATRA Ramírez Balza, O. Grupo de Patología Infecciosa de la Asociación Española de Pediatría de Atención Primaria. Malaria: Resumen práctico para la consulta del pediatra. Junio 2014. [Disponible en:http://www.aepap.org/grupos/grupo-depatologia-infecciosa/contenido ] CONCEPTO La Malaria es una enfermedad infecciosa producida por un protozoo del género plasmodium que se transmite al niño o adulto a través de la picadura del mosquito anopheles. También se transmite por transfusión de sangre contaminada y por vía transplacentaria al feto. Existen 4 especies principales de plasmodium: falciparum, vivax, ovale y malarie . Recientemente se ha detectado que el plasmodiumknowlesi, que afectaba principalmente a primates, también puede infectar a humanos, especialmente en Malasia e Indonesia. EPIDEMIOLOGÍA Es endémica en más de 100 países de Africa, Asia (Sudeste asiático, India , Oriente Medio), América Latina, Caribe y Pacífico Sur. En España se considera erradicada desde 1964 pero los casos importados han ido en aumento debido a la inmigración y a los viajes a países endémicos, especialmente del continente africano. Los de mayor riesgo son los niños nacidos en España que viajan a su país de origen (VFRs: visitingfriends and relatives) y que la mayoría de las veces no realizan quimioprofilaxis previa al viaje. En el 2011 se comunicaron en España 505 casos de paludismo importado siendo casi el 95% procedentes de Africa y el 75% causado por p. falciparum. CLINICA El periodo de incubaciónoscila entre 10 y 14 días en la mayoría de los casos aunque en algunos de ellos y según la especie (p. Malarie por ej.) puede llegar a 40 días. Los primeros síntomas son inespecíficos y similares a cualquier infección sistémica viral: cefalea, mialgia, decaimiento ymalestar general. Posteriormente sobreviene la crisis palúdica con un cuadro de fiebre elevada (>39ºC) acompañada de cefalea, escalofríos, sudoración, mialgias y/o artralgias. En niños con frecuencia aparece dolor abdominal con inapetencia, nauseas y vómitos. Aunque se debe sospechar malaria en todo niño con fiebre residente o procedente de un país endémico, dado el carácter inespecífico de la clínica, en los países endémicos puede ser sobrediagnósticada si no se utilizan los métodos diagnósticos apropiados. En la exploración físicaes frecuente encontrar palidez de piel y mucosas, esplenomegalia y en ocasiones hepatomegalia. El paludismo severo o malaria complicadase produce en la mayoría de los casos por p. falciparum y p. knowlesi. Puede presentarse como alteración de la conciencia, delirio, crisis convulsivas o coma (malaria cerebral), postración extrema con incapacidad para alimentarse, distress respiratorio, colapso circulatorio, ictericia, hemorragias mucocutáneas (petequias) e insuficiencia renal aguda (poco frecuente en niños). En cuanto a las alteraciones hematológicas, se encuentan la anemia severa (Hb< 5gr%) por hemólisis intravascular aguda e hiperesplenismo (frecuente en niños y de predominio en menores de 2 años), hiperbilirrubinemia secundaria, trombopenia, coagulación intravascular diseminada, acidosis láctica e hipoglucemia severa (glucemia < 40mg/dl) por aumento del consumo de glucosa por el parásito y hepatopatía. A veces se produce hemoglobinuria por hemólisis intravascular masiva. Los niños con paludismo severo deben ser hospitalizados ya que sin tratamiento es mortal en la mayoría de los casos y con tratamiento la mortalidad llega a ser del 10 al 20%. DIAGNOSTICO Desde el punto de vista del diagnóstico clínico, ante todo síndrome febril en niño con antecedentes de viaje a zona endémica, hay que sospechar malaria mientras no se demuestre lo contrario. El diagnóstico de malaria en el laboratorio pretende demostrar la presencia del parásito en sangre. Se utilizan tres técnicas: • Microscopia o visualización directa del parásito: puede ser negativo por secuestro de hematíes parasitados y su negatividad no descarta el diagnóstico, por lo que se recomienda repetir y hacerlo en el momento del pico febril. La sensibilidad (normalmente >80%) depende de la calidad del microscopio y la experiencia del personal de laboratorio, sobre todo en bajas parasitemias. o Gota gruesa: expresa el porcentaje de los eritrocitos parasitados. No identifica la especie. Útil en el seguimiento de la respuesta terapéutica. o Frotis o extensión fina: expresa los parásitos por microlitro de sangre hemolizada. Útil en la identificación de la especie y el seguimiento. • Test rápidos por inmunocromatografía: detectan los antígenos del parásito en sangre mediante punción con lanceta en sangre capilar del dedo. Son sencillos de realizar y de interpretar pero no determinan grado de parasitación. Se comercializan en kits diagnósticos aunque algunos son sólo para p. falciparum y otros para distintas especies. La OMS recomienda tests certificados con sensibilidades del 90- 95% (los falsos negativos se deben a bajas parasitemias). Son altamente específicos pero tienen el problemas de permanecer positivos hasta tres semanas post-tratamiento. • Detección genómica por PCR: sensibilidad y especificidad altísima, detectando parasitemiassubmicroscópicas. Detecta parasitemias mixtas y el tipo de parásito. Son caras, requieren personal entrenado y requieren un mínimo de 24-48 horas para el diagnóstico. No determinan el grado de parasitemia. TRATAMIENTO Depende de la especie del parásito, zona de procedencia (resistencias del país), y estado clínico del niño (criterios de gravedad). En nuestro país hay que valorar el ingreso hospitalario ante la posibilidad de mala tolerancia oral o aparición de complicaciones. Malaria no complicada: malaria sintomática sin signos de gravedad ni evidencia clínica ni de laboratorio de disfunción de órganos vitales. • P. falciparum o especie no identificable procedente de zona resistente a cloroquina o desconocida. o Primera opción (en España): Atovacuona/proguanil (Malarone®) Dosis oral única diaria 3 días consecutivos. De venta en farmacias o Sulfato de quinina+clindamicina o doxiciclina (>8 años) vía oral c/8h de 5-7 días. Quinina sólo por petición a medicamentos extranjeros. o Tratamientos combinados con derivados de Artemisina (ACT´s): muy recomendados por la OMS y CDC´s y de primera elección en países endémicos: o Artemeter+lumefantrina, o artesunato+amodiaquina, o artesunato+mefloqina, o artesunate+sulfadoxina-pirimetamina, o dihidroartemisina+ piperaquina (Eurartesim®): esta última combinación es la única comercializado en España en sep. 2012. Vía oral en dosis única durante tres días consecutivos. • P. vivax, ovale, malarie o falciparum de área sensible a cloroquina: o Cloroquina (Resochin®) 4 dosis vía oral en 48 horas Malaria Grave (todas las regiones): normalmente producida por p. falciparum, el paciente siempre debe ser hospitalizado y el tratamiento administrado por vía parenteral) o Gluconato de quinina (Quinimax®) iv diluida en glucosado 5%+ clindamicina iv (<8 años) o doxiciclina iv (>8años). Pasar a vía oral con alguna de las opciones anteriores para p. falciparum en cuanto el estado del paciente lo permita. o Artesunate (Artesunat ®) iv o im dosis inical que se repite a las 12 y 24h. y una vez al día hasta que el paciente tolere la vía oral. Se pasará entonces a una de las opciones anteriores para p. falciparum. Los últimos estudios han demostrado que este tratamiento es más eficaz que el anterior y es el más recomendado e el momento actual. o Otros tratamientos de la malaria grave pueden incluir transfusiones de sangre o plaquetas según hematología. o La malaria cerebral puede requerir tratamiento anticomicial con fenobarbital o de la hipertensión intracraneal con manitol y monitorización dela PIC. No se recomiendan corticoides. La malaria complicada habitualmente requiere ser controlada en una unidad de cuidados intensivos. BIBLIOGRAFIA 1. Actualización en el diagnóstico y tratamiento de la malaria. M. García López Hortelano M, Fumadó Pérez V, González Tomé MI y Grupo de Trabajo de Enfermedades Tropicales de la Sociedad de Infectología Pediátrica (SEIP). AnPediatr (Barc). 2013;78(2):124.e1--124.e8 2. Patología infecciosa importada I: malaria. García López Hortelano M, García Ascaso M T, Mellado Peña M J, Villota Arrieta J. Servicio de Pediatría. Unidad de Enfermedades Infecciosas y Pediatría Tropical. Consejo al Niño Viajero y Vacunación Internacional. Hospital Carlos III. Madrid. Protocolos diagnóstico-terapéuticos de la AEP: Infectología pediátrica 3. WHOGuidelinesforthetreatment of Malaria. SecondEdition. March 2010. Authors: WorldHealthOrganization. 4. Centers forDisease Control and Prevention: malaria topics. Disponible en: http://www.cdc.gov/malaria/ 5. Guía clínica y terapéuticapara uso del personal sanitario cualificado en programas curativos en hospitales y dispensarios. Medicos Sin Fronteras. Edición 2010. Dosis, pautas y presentaciones de fármacos antipalúdicos 6. Tomado de: Actualización en el diagnóstico y tratamiento de la malaria. M. García López Hortelano M, Fumadó Pérez V, González Tomé MI y Grupo de Trabajo de Enfermedades Tropicales de la Sociedad de Infectología Pediátrica (SEIP). AnPediatr (Barc). 2013;78(2):124.e1---124.e8