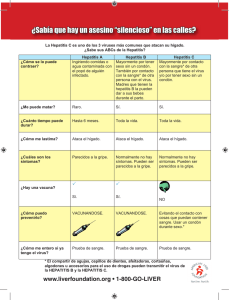
Revista Cubana de Medicina, 4/1998
Anuncio

Rev Cubana Med 1998;37(4):199-204 TRABAJOS ORIGINALES Laboratorio de Investigaciones del SIDA (LISIDA) SEROPREVALENCIA DE LA INFECCIÓN POR HTLV-1 EN DIFERENTES GRUPOS DE RIESGO ESTUDIADOS EN CUBA Dra. Ana Luisa Lubián Caballero, Dr. Héctor Manuel Díaz Torres, Dr. Eladio Silva Cabrera, Lic. María Teresa Pérez Guevara, Lic. Otto Cruz Sui, Lic. José Luis de la Fuente Arzola, Dra. Leonor Navea Leyva y Lic. Enrique Noa Romero RESUMEN Se estudiaron, en el período comprendido desde 1991 hasta 1996, 26 352 muestras de suero procedentes de diferentes grupos de riesgo y donantes de sangre para conocer la seroprevalencia de anticuerpos contra el virus linfotrópico de las células T humanas tipo I (HTLV-I) y como continuación de investigaciones realizadas entre 1989 y 1990. Se empleó el sistema de ELISA DAVIH-HTLV-I para el pesquisaje de anticuerpos y como prueba confirmatoria, el Western Blot DAVIH-Blot HTLV-I, ambos de Laboratorios DAVIH, Cuba. Se confirmó la presencia de anticuerpos anti HTLV-I en 10 personas y en la mayoría de ellas el estudio epidemiológico logró esclarecer la vía probable de contagio. El índice de seropositividad observado fue de 0,037 %, lo que en comparación con las tasas de seroprevalencia reportadas para el área del Caribe resulta bajo. Descriptores DeCS: INFECCIONES POR HTLV-I/epidemiología; INFECCIONES POR HTLV-I/sangre; ANTICUERPOS HTLV-BLV/sangre; DONADORES DE SANGRE; GRUPOS VULNERABLES; CUBA. El virus linfotrópico de las células T humanas tipo I (HTLV-I) se considera el agente etiológico de la leucemia-linfoma de células T del adulto (LLTA)1 y de la parapesia espástica tropical (PET) o mielopatía asociada al HTLV-I.2 La infección por HTLV-I es endémica en el suroeste del Japón, centro y sur de África, América Central, sureste de Estados Unidos y en el área del Caribe.3 También ha sido reportada en Colombia4 y Costa Rica,5 Ecuador6 y otros países de América del Sur. La transmisión natural del HTLV-I se produce por diferentes vías; la vertical, que incluye todas las formas de transmisión de la madre al niño y la horizontal que incluye el contagio por contacto sexual y la infección adquirida por transfusión de sangre de personas seropositivas.7-9 Entre 1988 y 1990 se realizaron en Cuba 3 estudios serológicos en busca de anti- 199 cuerpos anti-HTLV-I/II en muestras de suero de 3 031 personas.10-12 Se incluyeron pacientes con hemopatías malignas, nefrópatas crónicos sometidos a hemodiálisis, personas con síndromes neurológicos, seropositivos al VIH-1 y grupos de donantes de sangre de casi todas las provincias del país. En estos estudios se detectaron 2 personas seropositivas, la primera resultó ser una mujer negra de 38 años de edad, de la provincia de Matanzas, con diagnóstico clínico, histológico e inmunológico de leucemia-linfoma de células T del adulto (LLTA), que a pesar de la quimioterapia empleada, falleció como consecuencia de esta enfermedad algunas semanas después del diagnóstico definitivo. Este fue el primer caso de LLTA asociado a infección por HTLV-I diagnosticado en Cuba;10 el segundo corresponde a una mujer blanca de 38 años de edad, procedente de Ciudad de La Habana que a consecuencia de un síndrome anémico había recibido múltiples transfusiones de sangre.12 Una vez comprobada la existencia de infección por HTLV-I en nuestro país y dado el carácter invalidante e incurable de las enfermedades que ocasiona, además de tener una evidencia indirecta de transmisión del virus a través de transfusiones de sangre, nos propusimos ampliar el universo de estudio y el número de muestras estudiadas. En este trabajo ofrecemos los resultados de estas investigaciones. MÉTODOS Estudiamos muestras de suero de 26 352 individuos pertenecientes a grupos considerados de bajo riesgo para la infección -donantes de sangre- y grupos de alto riesgo -politransfundidos, que incluye nefrópa-tas crónicos, hemópatas, politransfundidos por otras causas, pacientes con 200 enfermedades neurológicas que incluye aquellos con cuadros clínicos compatibles con PET, contactos sexuales de los seropositivos notificados durante nuestra investigación, hijos de madres seropositivas al THLV-I, seropositivos al VIH-1 conocidos, pacientes con enfermedades de transmisión sexual (ETS) y otras personas no clasificadas, que fueron enviadas a nuestro laboratorio entre los años 1991 y 1996 procedentes de la mayoría de las provincias del país. Analizamos muestras mediante el sistema ELISA DAVIH- HTLV-I y confirmamos aquellas doblemente reactivas con el Western blot DAVIH-Blot HTLV-I, ambos de Laboratorios DAVIH, Cuba. Usamos 2 sistemas siguiendo las indicaciones del fabricante. El estuche DAVIH-HTLV-I es un ELISA indirecto que detecta anticuerpos anti-HTLV-I, en la interpretación de los resultados se considera reactiva aquella muestra cuya densidad óptica sea igual o mayor que el valor de corte calculado para cada corrida. El DAVIH-Blot HTLV-I es la fase final de la inmunoelectrotransferencia y se basa en los principios de un ELISA indirecto sobre una membrana de nitrocelulosa donde han sido fijadas las proteínas virales. Para interpretar los resultados seguimos los criterios recomendados por la OMS13 que considera una muestra negativa cuando no se observa reactividad específica contra ninguna de las proteínas codificadas por el gen de envoltura (Env) ni contra las que codifica el gen de antígeno de grupo (Gag) y positiva cuando aparece reactividad contra al menos una de las proteínas codificadas por el gen Env y al menos una de las que codifica el gen Gag. Otros perfiles no considerados positivos o negativos se informan como indeterminados. Las proteínas (p) codificadas por el gen Gag, según sus pesos moleculares en kilodaltons (kD), son p53, p26,p24 y p19 y la del gen Env es una glicoproteína (gp) de 46 kD, gp46. Entrevistamos los seropositivos, mediante una encuesta diseñada al efecto, para obtener información acerca de la probable fuente de infección y de su estado de salud. Los resultados del estudio serológico con los porcentajes de seropositividad calculados para cada grupo se presentan en la tabla y los principales hallazgos de la encuesta epidemiológica se comentan en el texto. TABLA. Detección de anticuerpos anti-HTLV-I Grupos de estudio Personas estudiadas Positivos Positividad (%) Donantes Hemópatas Nefrópatas Politransfundidos Contactos sexuales de seropositivos Hijos de madres seropositivas Enfermedades de transmisión sexual Enfermedades neurológicas Neuropatía epidémica Seropositivos al VIH-1 Otros 16 920 241 1 708 180 7 3 1 2 1 2 0,01 0,04 0,11 0,55 28,57 6 1 16,66 6 081 - - 187 - - 617 - - 121 - - 284 - - Total 26 352 10 0,037 Fuente: Laboratorio de investigaciones del SIDA. RESULTADOS En el período de estudio detectamos 10 seropositivos al HTLV-I (tabla) para el 0,037 % de positividad (IC 95 %, 0,0170,057): 3 pertenecían al grupo de donantes de sangre; 1 al de hemópatas; 2 al de nefrópatas crónicos, 1 al de politransfundidos, 2 son contactos de seropositivos al HTLV-I detectados durante el estudio y 1 es hijo de una madre seropositiva. En el resto de los grupos estudiados no encontramos seropositivos. De las 10 personas diagnosticadas, 3 habían recibido transfusiones de sangre, 2 de ellos por nefropatías crónicas y en el tercer caso recogimos el antecedente de haberlas recibido en múltiples ocasiones durante su infancia; el estudio de familiares y contactos no aportó datos de interés, por lo cual consideramos la exposición repetida a transfusiones de sangre la fuente probable de infección. Ninguno de ellos presentó síntomas clínicos de enfermedades asociadas al HTLV-I. Los 3 seropositivos siguientes resultaron ser donantes de sangre asintomáticos, en 2 de los cuales la fuente probable de infección fueron las relaciones sexuales mantenidas en países de África durante viajes de trabajo, los que transmitieron la infección a sus respectivas parejas femeninas estables, en las que no encontramos otra vía probable de contagio que el contacto sexual con sus compañeros seropositivos. En una de estas 2 parejas, detectamos una niña seropositiva en la que el único factor de riesgo para la infección por HTLV-I fue ser hija de una madre infectada. En el caso del tercer donante no conocemos su fuente probable de infección y no hemos detectado familiares o contactos sexuales positivos. El último caso detectado es otro paciente con diagnóstico clínico y de laboratorio de LLTA corroborado por histopatología, ya que falleció al agravarse su cuadro clínico. Este paciente había nacido en Cuba de padres inmigrantes de islas del Caribe, la madre procedente de Haití y el padre, de Guadalupe, ambos ya fallecidos. Se han estudiado todos sus familiares vivos y ninguno resultó seropositivo. DISCUSIÓN Las pruebas de pesquisaje y confirmación de la infección por HTLV-1 basa- 201 das en la detección de anticuerpos contra las proteínas del virus no son capaces de discriminar entre HTLV-I y HTLV-II, por el alto porcentaje de homología entre los genomas de ambos retrovirus; por lo cual se hace necesario el empleo de sistemas que incluyen péptidos sintéticos o el uso de técnicas de biología molecular. En Cuba se ha confirmado la presencia del HTLV-I al demostrar, mediante la reacción en cadena de la polimerasa (PCR), que los pacientes serológicamente positivos estaban infectados por HTLV-I y no por HTLV-II.14 En nuestro estudio podemos considerar la transfusión de sangre como fuente probable de infección en 3 de las 10 personas diagnosticadas, con lo cual se hace evidente que la infección por HTLV-I circula en forma asintomática entre la población adulta sana que concurre a los bancos de sangre a efectuar su donación. Esto apoya la necesidad de realizar el pesquisaje de anticuerpos para HTLV-I a toda la sangre donada, además del resto de las pruebas que se hacen actualmente para la certificación de sangre. Desde hace varios años algunos países como Japón15 Francia16 y Estados Unidos 17 han incorporado el pesquisaje rutinario de anticuerpos anti HTLV-I en los bancos de sangre. En 4 casos es muy probable la transmisión sexual, 2 de ellos se infectaron en el extranjero y a su vez contagiaron a su pareja femenina en Cuba, esto corrobora la efectividad de esta vía de contagio con mayor probabilidad en el sentido hombremujer que se reporta como más eficiente.18 No tenemos dudas acerca de la vía vertical de la infección pues la niña no tiene otra forma posible de contagio y existe el antecedente de la lactancia materna que desempeña una función fundamental en este tipo de transmisión. 19 No pudimos determinar la fuente de la infección en los 2 casos restantes, aunque es necesario considerar que en uno de ellos el estudio 202 familiar quedó inconcluso pues la madre ya era fallecida y en el último caso, cuyo cuadro clínico de LLTA fue bien diagnosticado y fundamentado, es de gran importancia la procedencia de ambos padres de un área de alta seroprevalencia como son las vecinas islas del Caribe. Tanto en el paciente de nuestra serie que falleció a consecuencia de LLTA como en el primer caso con ese diagnóstico reportado en Cuba, no se detectaron evidencias epidemiológicas de infección por la vía parenteral o sexual y en ambos casos se sospecha la transmisión vertical a partir de padres presumiblemente infectados y que al estar fallecidos no podemos estudiar. Esta sospecha se apoya en el hecho concreto de que la transmisión vertical es la forma de contagio que implica mayor riesgo de desarrollar leucemia o linfoma de células T del adulto y que el período de incubación suele ser muy largo, incluso mayor de 30 años.20 El porcentaje de positividad detectado en este estudio (0,037 %), sugiere una seroprevalencia de anticuerpos anti HTLV-I muy baja si se toma en cuenta que están incluidos grupos de alto riesgo y contactos de los seropositivos primeramente diagnosticados. Cuando esta cifra se compara con los informes de otras islas del Caribe5 llama la atención el bajo índice de seropositividad observado en nuestra población por lo cual pensamos que Cuba no debe considerarse un área con alta prevalencia para este virus, aunque se debe mantener una estrecha vigilancia epidemiológica y profundizar en los estudios, sobre todo, de los segmentos de población de raza negra o mestiza con ascendencia haitiana, jamaicana, trinitaria o de otras islas del Caribe, que habitan fundamentalmente en la región oriental de nuestro país, y de las personas que procedan de otras regiones del mundo con alta prevalencia o hayan viajado en ese sentido. SUMMARY In the period between 1991 and 1996, 26 352 serum samples from different risk groups and blood donors, were studied to know the seroprevalence of antibodies against the human T-lymphotropic virus type I (HTLV-I), and also as a continuation of researches carried out between 1989 and 1990. The ELISA DAVIH-HTLV-I system was used for the antibodies investigation, and as a certifying test, the Western Blot DAVIH-Blot HTLV-I was used too, both from the Cuban DAVIH Laboratories. The presence of anti HTLV-I antibodies was confirmed in 10 persons, and in most of them the epidemiologic study could elucidate the probable way of contagion. The seropositivity index observed was of 0,037 %, and is low if compared with the seroprevalence rates reported for the Caribbean area. Subject headings: HTLV-I INFECTIONS/epidemiology; HTLV-I INFECTIONS/blood; HTLV-BLV ANTI BODIES/blood; BLOOD DONORS; RISK GROUPS; CUBA. REFERENCIAS BIBLIOGRÁFICAS 1. Poiesz BJ, Ruscetti FW, Gazdar AF, Bunn PA, Minna JD, Gallo RC. Detection and isolation of type-C retrovirus particles from fresh and cultured lymphocytes of a patient with cutaneous T-cell lymphoma. Proc Natl Acad Sci USA 1980;77:7415-9. 2. Gessain A, Barim F, Vernant JC, Maurs L, Barin F, Gout O, et al. Antibodies to human T-lymphotropic virus type I in patients with tropical spastic paraparesis. Lancet 1985;2:407-10. 3. Blattner WA, Blayney DW, Robert-Guroff M. Epidemiology of human T cell leukemia/lymphoma virus. J Infect Dis 1983;147:406-16. 4. Zaninovic V, Arango C, Biojo R. Tropical Spastic Paraparesis in Colombia. Ann Neurol 1988;23(suppl):S127S132. 5. Khabbaz RF, Hartley TM, Oberle MW. Seroprevalence of Human T-Lymphotropic Virus Type I (HTLV-I) in Costa Rica. AIDS Research and Human Retroviruses 1990;6:959-60. 6. Cevallos R, Denis F, Verdier M, Leonard G, Evans L, Barriga J, et al. A survey for antibodies to human retrovirus (HIV-1, HIV-2, HTLV-I) in Ecuador. Sixth International Conference on AIDS. Vol 2. San Francisco, California. Schering Corporation; 1990:228. 7. Manns A, Blattner W. The epidemiology of the human T-Cell lymphotropic virus type I and type II: etiological role in human disease. Transfusion 1991;31:67-74. 8. Veda K, Kusuhara K, Tokugawa K. Transmission of HTLV-I. Lancet 1988;1:1163-4. 9. Hino S, Yamaguchi K, Katamine S, Sugiyama H, Amagasaki T, Kinoshita K, et al. Mother-to-child transmission of human t-cell leukemia virus type-I. Jpn J Cancer Res 1985;76(6):474-80. 10. Navea L, Silva E, Rivero R, Hernández P. Pesquisaje de anticuerpos contra el virus HTLV-I en hemopatías malignas. Rev Cubana Hematol Immunol Hemoter 1990;6(1):101-6. 11. Rivero R, Hernández P, Suárez O, Hidalgo-Gato R, Navea L, Yamaguchi K, et al. Detección de anticuerpos contra el virus linfotrópico de la célula T HTLV-I/II en pacientes cubanos con insuficiencia renal crónica en hemodiálisis. Sangre 1992;37(3):205-6. 12. Hernández P, Rivero R, Ballester JM, Navea L, Matutes E, Catovsky D, et al. Very low seroprevalence of HTLV-I/II in Cuba: Antibodies in blood donors and in hematological and non-hematological patients. Vox Sang 1991;61:277-8. 13. World Health Organization: Proposed WHO criteria for interpreting results from Western blot assays for HIV1, HIV-2, and HTLV-I/HTLV-II. Wkly Epidemiol Rec 1990;65:281-8. 14. Rolo F, Blanco M, Mato J, Lubián AL, Díaz HM. Confirmación de la presencia en Cuba del virus linfotrópico tipo I de las células T humanas mediante reacción en cadena de la polimerasa. Rev Cubana Med Tropical 1997;49(3), en prensa. 15. Inaba S, Sato H, Okachi K, Fukada K, Takakura F, Tokunaga K, et al. Prevention of transmission of human T-lymphotropic virus type I (HTLV-I) through transfusion by donor. Screening with antibody to the virus. Transfusion 1989;29(1):7-11. 16. Corouse AM, Pillonel J, Lemaine JM, Mantez M, Brunet JB. Seroepidemiology of HTLV-I/II in universal screening of blood donations in France. AIDS 1993;6(7):841-7. 203 17. Lee HH, Sowanson P, Rosenblatt JD, Chen-Irvin SY, Sherwood WC, Smith DE, et al. Relative prevalence and risk factors of HTLV-I and HTLV-II infections in US blood donors. Lancet 1991;331(8755): 1435-9. 18. Murphy EL, Figueroa JP, Gibbs WN, Alfred-Brathwaite, Maijoire HC, Waters D. Sexual transmission of human T-lymphotropic virus. Ann Intern Med 1989;111(7):555-60. 19. Ichimaru M, Ikeda S, Kinoshita K, Hino S, Tsuji Y. Mother to child transmission of HTLV-I. Cancer Detection and Prevention 1991;15(3):177-81. 20. Blattner WA, Nomura A, Clark JW. Modes of transmission and evidence for viral latency from studies of human T-cell lymphotropic virus type I in Japanese migrant populations in Hawaii. Proc Natl Acad Sci USA 1986;83:4895-8. Recibido: 3 de agosto de 1998. Aprobado: 16 de septiembre de 1998. Dra. Ana Luisa Lubián Caballero. Laboratorio de Investigaciones del SIDA, carretera de Tapaste y Ocho Vías, San José de Las Lajas, La Habana, Cuba. 204 Rev Cubana Med 1998;37(4):205-11 Hospital General "Enrique Cabrera" Grupo Provincial de Endocrinología Ciudad de La Habana MORTALIDAD POR DIABETES MELLITUS EN CIUDAD DE LA HABANA, SEGÚN CERTIFICADOS DE DEFUNCIÓN. ESTUDIO DE 3 AÑOS Dr. Nelson Crespo Valdés, Dra. Ileana Aranzola Martínez, Dr. Ernesto Tellería Díaz, Dra. María de los Angeles Pinto Correa y Dr. Oscar Díaz Díaz RESUMEN Se revisaron los certificados de defunción de 1 987 pacientes cuya causa básica de muerte fue la diabetes y que fallecieron en Ciudad de La Habana durante los años 1991, 1993 y 1994 para conocer las principales causas de muerte. Los certificados obran en poder de la Dirección Nacional de Estadística del Ministerio de Salud Pública, 1 282 (64,5 %) corresponden al sexo femenino y 705 (35,5 %) al masculino. Se comprobó que el 62 % de los fallecidos tenía más de 70 años, el 22,4 % entre 60 y 69 años y el 15 % menor de 59 años y que 28 fallecieron antes de los 30 años. Se determinó que las causas directas más frecuentes fueron el infarto agudo del miocardio: 500 fallecidos (tasa 25,0), la bronconeumonía:332 fallecidos (tasa 17,0), el trastorno metabólico agudo: 167 fallecidos (tasa 8,3), insuficiencia renal: 145 fallecidos (tasa 7,2) y los accidentes vasculares encefálicos: 129 fallecidos (tasa 6,4). Se informó que de los fallecidos por trastorno metabólico agudo, 66 pacientes (tasa 1,1) habían presentado cetoacidosis y 59 (tasa 0,8) hipoglicemia. Se reportó el coma hiperosmolar en 35 pacientes (tasa 0,6). Al revisar los certificados de defunción del año 1993 y 1994, en el acápite «hallazgos», aparecen 1 846 diabéticos que no aparecen en las estadísticas oficiales. Descriptores DeCS: DIABETES MELLITUS/mortalidad; CAUSA DE MUERTE. Resulta cada día más notable la importancia que en la política de salud de muchos países del mundo se le presta a las enfermedades crónicas no transmisibles y dentro de ella, tanto por su frecuencia como por sus complicaciones, aparece la diabetes mellitus. La diabetes mellitus es una compleja y heterogénea enfermedad metabólica caracterizada por altas concentraciones de glucosa en sangre, asociada a un deterioro de la producción de insulina o de su acción que resulta en una incapacidad del organismo para utilizar los nutrientes. Factores genéticos y ambientales así como el estilo de vida parecen relacionados con la etiología y el pronóstico así como importantes diferencias en la frecuencia y las complicaciones.1,2 El Grupo Provincial de Endocrinología de Ciudad de La Habana y la Comisión Nacional de Diabetes se dieron a la 205 tarea, dentro de los objetivos, propósitos y directrices de la Salud Pública hasta el año 2000, de estudiar la mortalidad por diabetes mellitus, pues la tasa de defunción en Ciudad de La Habana muestra un crecimiento progresivo con 667 defunciones en 1989 (tasa 31,9); 724, en 1990 (tasa 34,3); 685, en 1991 (tasa 32,2) y 734, en 1992 (tasa 34,2), mientras que en Cuba se reportaron 2 218 fallecidos (tasa 20,7) en 1991 lo que traduce la importancia de la capital en este aspecto pues acumula el 30 % de la mortalidad en al país. La diabetes mellitus es una de las 10 primeras causas de muerte en la mayoría de los países de América3 y ocupa el séptimo lugar en Cuba con 2 349 fallecidos, en 1994 (tasa 21,3) con el mayor peso en Ciudad de La Habana (tasa 30,2).4 En nuestro país se han realizado estudios acerca de las causas de muerte y hallazgos necrópsicos en pacientes diabéticos donde se ha observado un predominio de las lesiones ateroscleróticas como las cardiopatías isquémicas oclusivas, las no oclusivas y los accidentes cerebrovasculares. Las complicaciones metabólicas e infecciones han tenido una frecuencia menor.5,6 En un estudio a través de 3 lustros (1976-1990) en 423 diabéticos necropsiados, Crespo7 encontró como la causa directa más frecuente el infarto agudo del miocardio, 14 %; la cardiopatía aterosclerótica, 10,2 %; el tromboembolismo pulmonar, 9,4 %; la glomeruloesclerosis, 9,2 % y los accidentes vasculares encefálicos, 6,6 %. Por todo lo anterior nos pareció correcto estudiar los certificados de defunción por diabetes mellitus en Ciudad de La Habana, para conocer sus características generales en cuanto a edad y sexo, causa directa de muerte y otros aspectos interesantes que nos ayuden a recopilar infor- 206 mación acerca de tan compleja enfermedad para un tratamiento más adecuado. MÉTODOS Revisamos los certificados de defunción por diabetes mellitus en Ciudad de La Habana que obran en poder de la Dirección Nacional de Estadísticas del Ministerio de Salud Pública durante los años 1991, 1993 y 1994 para 1 987 certificados en los cuales la diabetes mellitus aparece como la causa básica de muerte. Tomamos como aspectos a analizar los datos del certificado de defunción siguientes: sexo, edad y causa directa de muerte. En la causa directa de la muerte nos referimos a la que aparece en el inciso A del acápite, certificado médico de la causa de muerte, del modelo de fallecimiento vigente. Por su importancia confeccionamos una tabla donde aparecen las complicaciones metabólicas agudas como causa directa de muerte, aunque no está comprobada la autenticidad del dato primario, se están analizando en este momento en los distintos niveles de atención para obtener un dato más real y valioso de la atención médica. Aunque no fue objeto del estudio cuantificamos la cantidad de diabéticos aparecidos en al acápite II denominado, hallazgos. RESULTADOS En la tabla 1 aparece la frecuencia según grupo etáreo y sexo. Predominaron los grupos de 70-79 años con 641 fallecidos y de 80 y más con 591 fallecidos. El 15 % de los fallecidos era menor de 60 años. En la tabla 2 vemos la causa directa de muerte en 683 pacientes diabéticos, el TABLA 1. Frecuencia de grupo etáreo y sexo en 1 987 pacientes diabéticos, según certificados de defunción . Ciudad de La Habana 1991, 1993, 1994. Grupo causa básica Grupo etáreo Sexo femenino Sexo masculino Ambos sexos (años) No. % No. % No. % -30 30 a 39 40 a 49 50 a 59 60 a 69 70 a 79 80 y más Total 17 17 30 94 288 431 405 1,3 1,3 2,4 7,5 22,4 33,6 31,5 1 282 100,0 11 29 37 74 158 210 186 1,5 28 4,1 46 5,2 67 10,4 168 22,3 446 30,0 641 26,5 591 1,4 2,3 3,4 8,5 22,4 32,3 29,7 705 100,0 1 987 100,0 infarto del miocardio constituye la primera causa con 164 fallecidos, seguida de la bronconeumonía con 110. En el estudio de 1991, los trastornos metabólicos agudos ocuparon el séptimo lugar con 37 fallecidos (5,4 %). En la tabla 3 se repite la misma situación, el infarto agudo del miocardio ocupa el primer lugar con 170 fallecidos. Así mismo vemos, en la tabla 4, el estudio de 1994 donde nuevamente aparece el infarto del miocardio en primer lugar con 166 fallecidos, la bronconeumonía con 101 y el trastorno metabólico agudo con 53. En los 3 estudios la insuficiencia renal ocupa el cuarto lugar. Nos llama la atención el incremento del trastorno metabólico en 1993, lo trataremos de explicar en la discusión. En la tabla 5 se exponen los 3 trabajos con 1 987 diabéticos fallecidos, donde el infarto del miocardio ocupa el primer lugar (tasa 25,0), la bronconeumonía el segundo (tasa 17,0) y el trastorno metabólico agudo el tercero con 167 fallecidos (tasa 8,3). La insuficiencia renal se mantiene en el cuarto lugar con 145 fallecidos (tasa 7,2). El trastorno metabólico agudo como causa directa de muerte aparece en la tabla 6 donde observamos un incremento de la afección en el año 1993 a expensas de la hipoglicemia (tasa 1,6) y la cetoacidosis (tasa 1,45). DISCUSIÓN La prevalencia de la enfermedad en edades tardías y el predominio en el sexo femenino han sido demostrados por estudios que analizan las causas de muerte se- TABLA 2. Frecuencia de causa directa de muerte en 683 pacientes diabéticos, según certificado de defunción. Ciudad de La Habana, 1991 Causa directade muerte Sexo femenino No. % Sexo masculino No. % No. Ambos sexos % Infarto del miocardio Bronconeumonía Accidente vascular encefálico Insuficiencia renal Paro cardiorrespiratorio Tromboembolismo pulmonar Trastorno metabólico agudo Trastorno del ritmo cardíaco Edema agudo pulmonar Insuficiencia cardíaca Otras 103 62 35 31 27 23 21 21 15 15 80 23,8 14,3 8,1 7,2 6,2 5,3 4,8 4,8 3,5 3,5 19,5 61 48 18 13 12 9 16 10 6 5 52 24,3 19,2 7,2 5,2 4,8 3,6 6,4 4,0 2,4 2,0 20,9 164 110 53 44 39 32 37 31 21 20 132 24,0 16,1 7,8 6,4 5,7 4,7 5,4 4,5 3,1 2,9 19,4 Total 433 100,0 250 100,0 683 100,0 207 TABLA 3. Frecuencia de causa directa de muerte en 694 pacientes diabéticos, según certificado de defunción. Ciudad de La Habana 1993 Causa directa de muerte Sexo femenino No. % Sexo masculino No. % No. Ambos sexos % Infarto del miocardio Bronconeumonía Trastorno metabólico agudo Insuficiencia renal Accidente vascular encefálico Sepsis Paro cardiorrespiratorio Tromboembolismo pulmonar Edema agudo pulmonar Trastorno del ritmo cardíaco Otras 105 75 50 37 29 23 23 17 12 12 61 23,7 16,9 11,3 8,3 6,5 5,2 5,2 3,8 2,7 2,7 13,7 65 46 27 22 12 12 8 11 10 6 31 26,0 18,4 10,8 8,8 4,8 4,8 3,2 4,4 4,0 2,4 2,4 170 121 77 59 41 35 31 28 22 18 92, 24,5 17,4 11,1 8,5 5,9 5,0 4,5 4,0 3,2 2,6 13,3 Total 444 100,0 250 100,0 694 100,0 TABLA 4. Frecuencia de causa directa de muerte en 610 pacientes diabéticos, según certificado de defunción. Ciudad de La Habana,1994 Causa directa de muerte Sexo femenino No. % Sexo masculino No. % No. Ambos sexos % Infarto del miocardio Bronconeumonía Trastorno metabólico agudo Insuficiencia renal Accidente vascular encefálico Paro cardiorrespiratorio Shock Tromboembolismo pulmonar Edema agudo pulmonar Trastorno del ritmo cardíaco Otras 105 62 39 28 26 14 19 15 16 14 67 25,9 15,3 9,6 6,9 6,4 3,5 4,7 3,7 4,0 3,5 16,5 61 39 14 14 9 14 9 8 4 5 28 29,8 19,0 6,8 6,8 4,4 6,8 4,4 3,9 2,0 2,4 13,7 166 101 53 42 35 28 28 23 20 19 95 27,2 16,6 8,7 6,9 5,7 4,6 4,6 3,8 3,3 3,1 15,5 Total 405 100,0 205 100,0 610 100,0 TABLA 5. Frecuencia de causa directa de muerte en 1 987 pacientes diabéticos de Ciudad de La Habana, según certificados de defunción. Estudio de 3 años Causa directa de muerte Infarto del miocardio Bronconeumonía Trastorno metabólico agudo Insuficiencia renal Accidente vascular encefálico Paro cardiorrespiratorio Tromboemebolismo pulmonar Trastorno del ritmo cardíaco Edema agudo del pulmón Sepsis Otras Total 1 987 Tasa x 100 000 208 100,0 No. 500 331 167 145 129 98 83 68 63 63 340 TABLA 6. Frecuencia comparativa de fallecidos por trastorno metabólico agudo en pacientes diabéticos de Ciudad de La Habana. Ambos sexos Tasa 25,0 17,0 8,3 7,2 6,4 5,0 4,2 3,5 3,2 3,2 17,0 Año 1991 No. Tasa Trastornos Año 1993 No. Tasa Año 1994 No. Tasa Cetoacidosis Hipoglicemia Coma hiperosmolar 20 5 1,00 0,25 29 32 1,45 1,60 22 23 1,10 1,15 11 0,55 16 0,80 8 0,40 Total 36 1,80 77 3,85 53 2,65 Tasa x 100 000. gún los certificados de defunción de diabéticos en distintos trabajos en nuestro país.6-8 El Comité de expertos de la OMS para la diabetes mellitus9 coincide con estos parámetros que están dados para Europa y Centroamérica, no así en el Reino Unido y Asia Sud Oriental donde predomina en el hombre aunque también en edades tardías. King10 encontró cifras similares para ambos sexos o sea 1:1; en Asia, en un amplio estudio al respecto. En Japón,11 la causa principal de muerte entre los diabéticos corresponde a las enfermedades cerebrovasculares, mientras que en la mayoría de los estudios sobre la mortalidad en países occidentales se reporta un predominio de las causas cardiovasculares.12 La causa más frecuente de muerte en diabéticos adultos en EE.UU. es la aterosclerosis vascular coronaria. El infarto del miocardio en el diabético tiene un curso más complicado y una mortalidad mayor que en el no diabético.13 La prevalencia de la enfermedad coronaria es mayor en pacientes diabéticos que en las personas no diabéticas, en diferentes estudios clínicos epidemiológicos.14,15 Core y otros (Tesis de grado, INEN, 1986) estudió en nuestro medio 452 pacientes diabéticos en un seguimiento de 10 años, de ellos fallecieron 127 (24,7 %) y encontró como causa básica de muerte las enfermedades cardiovasculares (53,5 %) con un predominio del infarto del miocardio y los accidentes vasculoencefálicos, seguidos de la nefropatía diabética 12,6 % y el cáncer 6,3 %. Hernández y otros (Tesis de grado, INEN, 1983) estudiaron los factores de riesgo, supervivencia y mortalidad en 515 pacientes diabéticos de Ciudad de La Habana y concluyeron que los pacientes diabéticos en el grupo etáreo entre 35 y 54 años presentaron menor supervivencia a los 5 años que la población general de esa provincia. Las causas de muerte más importantes fueron las enfermedades cardiovasculares (IMA), la nefropatía diabética, el cáncer y las infecciones. Morrish y otros,16 en un estudio prospectivo multinacional en Londres, hasta 1987, encontraron 92 fallecidos de 497 pacientes y como la principal causa de muerte, el infarto del miocardio (39,1 %), la enfermedad neoplásica (25 %) y la nefropatía (5,4 %). Otro dato de interés es que el 25 % de los casos con insuficiencia renal eran diabéticos, cifras similares a las reportadas en EE.UU., pero con la diferencia de que en nuestro país, sólo son diabéticos el 10 % del total de los casos incluidos en el Plan Nacional de diálisis y trasplantes. El tiempo promedio transcurrido entre la presentación de la diabetes y la entrada en dicho plan es de 17 años, mientras que el de países desarrollados es de 25 años. La mortalidad por cetoacidosis fue reportada por Suárez,6 en su estudio de 302 diabéticos necropsiados, en el 4,6 %. Crespo,7 de 423 diabéticos necropsiados la halló en el 3,5 %, Bhoola,17 en Sudáfrica, en 126 necropsias reporta el 39 % de fallecidos por complicaciones metabólicas en diabéticos de raza negra. Creemos que el incremento del trastorno metabólico agudo aparecido en 1993 pudiera ser consecuencia de las dificultades surgidas del período especial respecto a un inadecuado tratamiento dietético y medicamentoso, por la escasez o interrupción temporal del suministro de medicamentos que tuvo particular connotación ese año. Alleyne,18 en un estudio entre 8 855 diabéticos fallecidos, señala que el 90,3 % de ellos puede atribuirse a la diabetes y sus complicaciones, dentro de éstos el 30,8 % de los decesos tuvieron como causa básica de muerte la hipertensión arterial y los accidentes cerebrovasculares, las infecciones graves, el 12,8 % y los trastornos metabólicos agudos, el 12,3 % con mayor incidencia del coma hiperglicémico, 10,8 %. 209 Otro aspecto a tener en cuenta es la dificultad que existe en el llenado del certificado de defunción con respecto a la causa básica, pues demostramos fehacientemente, en los estudios de Tellería (Tesis de grado, Hospital «Enrique Cabreras», 1994) y Pinto (Tesis de grado, Hospital «Enrique Cabreras», 1995) un subregistro de 1 846 diabéticos fallecidos reportados como hallazgos lo cual altera incluso la posición en el registro de las principales causas de muerte en el país. Se ha calculado que cuando el análisis de los certificados de defunción tienen en consideración sólo la causa básica de muerte, la cifra de mortalidad por diabetes es 5 veces menor que la real. Al revisar los datos de 5 estudios hechos en los EE.UU. se observó que el porcentaje estimado de muertes por diabetes, según lo registrado en los certificados de defunción, varía entre 32 y 75 % del número total.19 Son muchas la razones de esta subnotificación, pero lo más importante es que en casi todos los países, las estadísticas de mortalidad se basan en la causa básica de muerte y se hace caso omiso de otras enfermedades concomitantes. Este problema podría corregirse mediante el registro multidimensional de los datos de la causa de muerte.20 La notificación de las muertes por diabetes en número menor que el real afecta la jerarquización de la enfermedad como causa de fallecimiento en las estadísticas nacionales. Dado que la diabetes en nuestro país tiene una prevalencia creciente y se habla al nivel mundial de una verdadera epidemia cercana a los 120 000 000 de personas a comienzo del siglo XXI,21 es que se deben delimitar las estrategias a seguir para encarar esta dificultad. En conclusión, en nuestro estudio, el grupo etáreo más afectado en la mortalidad por diabetes mellitus en Ciudad de La Habana fue el de mayores de 65 años y el sexo femenino. Las principales causas directas de muerte en los pacientes diabéticos fueron el infarto agudo del miocardio, la bronconeumonía, el trastorno metabólico agudo y la insuficiencia renal. SUMMARY A review was carried out on the death certificates of 1 987 patients whose basic cause of death was diabetes, and who died along 1991, 1993, and 1994, in order to know the main causes of death. The certificates are in the Statistics National Direction of the Public Health Ministry; 1 282 (64,5 %) of them belong to the feminine sex, and 705 (35,5 %) to the masculine. It was verified that 62 % of the deceased had more than 70 years of age; 22,4 % were between 60 and 69 years, and a 15 % were under 59 years; 28 patients died before having 30 years of age. The most frequent direct causes were determined, and such were the acute myocardial infarction: 500 deceased (25,0 % rate); bronchopneumonia: 332 deceased (17,0 rates); acute metabolic disorder: 167 deceased (8,3 rate); kidney failure: 145 deceased (7,2 rate), and cerebrovascular accidentes: 129 deceased (6,4 rate). It was reported that from the deceased due to acute metabolic disorder, 66 patients (1,1 rate) had presented ketoacidosis, and 59 (0,8) presented hypoglycemia. The diabetic coma was reported in 35 patients (0,6 rate). When reviewing the 1993 and 1994 death certificates, in the ?findings? chapter, there are 1 846 patients who do not appear in the ?official? statistics. Subject headings: DIABETES MELLITUS/mortality; CAUSE OF DEATH. 210 REFERENCIAS BIBLIOGRÁFICAS 1. Elliot K. Health education in general practice. The Practitioner 1987;231:1629-31. 2. Organización Mundial de la Salud. Comité de Expertos de la OMS en diabetes sacarina. Segundo Informe. Ginebra, 1980. (Serie de Informes Técnicos 646). 3. Llanos G, Libman I. Diabetes in the America. Pan Am Health Organ 1994:28(4):285-98. 4. República de Cuba. Ministerio de Salud Pública. Dirección de Estadísticas. Anuario Estadístico, Ciudad de La Habana, 1994:29. 5. Amaro S, Mella F, Quirantes A. Causas de muerte y hallazgos necrópsicos en 140 pacientes diabéticos. Rev Cubana Med 1969;8:71. 6. Suárez R, Mateo de Acosta O. Causas de muerte y hallazgos necrópsicos en 302 pacientes diabéticos fallecidos. Cuad Endocrinol Metabol 1994;2:73-84. 7. Crespo N. Causas de muerte y hallazgos necrópsicos en 423 pacientes diabéticos. Rev Cubana Med 1993;32:150-9. 8. Hernández A. Valor del certificado de defunción en la diabetes mellitus. Rev Cubana Med 1977;26:144-9. 9. Organización Mundial de la Salud. Diabetes. World Health Mag 1989;64:17-9. 10. King N. A review of the epidemiology of diabetes mellitus in the Asian Region. IDF Bulletin 1983;18:3. 11. Barker AJ. Incidence of diabetes among aged 18-50 years in nine British towns. A collaborative study. Diabetología 1982;22:421. 12. Deckert T. Prognosis of diabetes with diabetes onset before the age of death. Diabetologia 1978;14(6):363-70. 13. Jacoby RM, Nesto RW. Acute myocardial infarction in the diabetes patient: Clinical course and prognosis. J Am Coll Gardiol 1992;20(3):736-44. 14. Rewers M. Prevalence of coronary heart disease in subjects with normal and IGT and non insulin dependent diabetes mellitus. AM J Epidemiol 1992;135:1321-30. 15. Donahue RP, Orchard TJ. Diabetes Mellitus and macrovascular complications. On epidemiological perspective. Diabetes Care 1992;15(9):1141-55. 16. Morrish NJ. A prospective study of mortality among middle aged diabetic patients. Causes and death rates. Diabetología 1990;33:9. 17. Bhoola KD. A necropsy study of diabetes mellitus in natal blacks. S Afr Med J 1976;50(35):1364. 18. Alleyne S. Estimación de la mortalidad por diabetes mellitus basada en los certificados de defunción. Jamaica 1970-79. Bol of Sanit Panam 1989;106(4):277-85. 19. Fuller JH. Diabetes mortality: new ligth on an underestimated public health problem. Diabetología 1983;24:336-41. 20. Ysrael RA. Analytical potential for multiple cause of death rate. Am J Epidemiol 1986;124:161-79. 21. Stocks A. Diabetes. Is this an epidemic? IDF Bulletin 1995;40(2):30-1. Recibido: 7 de noviembre de 1997. Aprobado: 15 de marzo de 1998. Dr. Nelson Crespo Valdés. Hospital General «Enrique Cabrera», Calzada de Aldabó y Calle 100, Alta Habana, Ciudad de La Habana, Cuba. 211 Rev Cubana Med 1998;37(4):212-6 Hospital Clinicoquirúrgico " Hermanos Ameijeiras" CARACTERÍSTICAS CLINICOEPIDEMIOLÓGICAS DE PACIENTES ASMÁTICOS DE UNA CONSULTA ESPECIALIZADA Dr. Isidoro Alberto Páez Prats, Dr. Juan Carlos Rodríguez Vázquez, Dr. Pedro Pablo Pino Alfonso, Dr. Carlos Gassiot Nuño y Enf. Amarilys Placeres Fajardo RESUMEN Con el objetivo de conocer los aspectos epidemiológicos, factores contribuyentes y precipitantes, así como tratamiento previo de los pacientes de la Consulta Especializada de Asma Bronquial, se revisaron las historias clínicas de 275 personas atendidas en el período comprendido entre abril de 1994 y abril de 1996. Se analizaron las variables demográficas, factores desencadenantes y aspectos terapéuticos. Las mujeres constituyeron el 90,18 % de la muestra, el promedio de edad fue de 33 años, con un tiempo promedio de evolución de la enfermedad de 21 años. El 84,3 % de los pacientes tenía antecedentes atópicos familiares; el 15,7 % no presentaban factores contribuyentes, mientras el 100 % reconocía algún factor precipitante de sus crisis. El 45 % de la muestra no llevaba tratamiento intercrisis y la deficiente educación sanitaria sobre la enfermedad se observó en el 60 %. Los resultados obtenidos mostraron que nuestros pacientes tenían desencadenantes similares a los observados en la literatura, el tratamiento intercrisis era irregular y no siempre se acompañaba de medicamentos antiinflamatorios. Se identificaron 15 aspectos que resumían las características de estos enfermos y facilitaban su enfoque clínico y terapéutico. Descriptores DeCS: ASMA/epidemiología; FACTORES DESENCADENANTES. Los cambios socioeconómicos ocurridos en Cuba a partir de 1959, así como el perfeccionamiento de la Salud Pública y la implantación de múltiples programas de prevención, han posibilitado la erradicación en gran medida de muchas enfermedades transmisibles que antiguamente constituían las primeras causas de muerte en nuestro país. Todo esto ha contribuido a que en la actualidad el cuadro de salud esté caracterizado por un predominio de enfermeda- 212 des crónicas no transmisibles, donde las respiratorias constituyen una importante causa de morbilidad y mortalidad con un costo sanitario, social y laboral elevado, dentro de éstas se destaca el asma bronquial (AB).1,2 Diferentes estudios internacionales han señalado un aumento en la incidencia y prevalencia de esta enfermedad.3-5 En Cuba se han publicado cifras de prevalencia que oscilan entre el 2,7 y el 10 % en la población general,6-8 en 1996 se reportó una tasa de prevalencia en pacientes dispensarizados de 59,7 por 1 000 habitantes.9 Por otra parte, el AB junto a la bronquitis y el enfisema, ocupan la novena posición dentro de las causas de muerte para todas las edades, con una tasa cruda de 9,3 por 100 000 habitantes.10 Estas cifras de morbilidad y mortalidad, a pesar de los avances terapéuticos, pueden tener su origen en múltiples causas aún no bien definidas, El incumplimiento del tratamiento, la infravaloración del grado de severidad de la enfermedad en cada momento, junto a fallas en la capacidad de los pacientes para elaborar una respuesta apropiada, unido a la disparidad de criterios de especialistas y médicos de asistencia, pueden contribuir a ello.11-13 Con el objetivo de determinar los aspectos epidemiológicos, factores contribuyentes y desencadenantes, así como tratamiento previo de nuestros pacientes, decidimos realizar el presente estudio, que sin duda nos permitirá conocerlos mejor y emprender acciones más concretas en su beneficio. MÉTODOS Se trata de un estudio descriptivo retrospectivo que comprendió a los 275 pacientes asmáticos que fueron atendidos en la Consulta Especializada de Asma Bronquial del Hospital Clinicoquirúrgico "Hermanos Ameijeiras" durante los 2 últimos años de creada, desde abril de 1994 hasta abril de 1996. Se estudiaron variables demográficas como la edad y el sexo, factores contribuyentes y desencadenantes de las crisis, así como el tratamiento que cumplían estos pacientes. Todos estos aspectos se encontraban registrados en la historia clínica ambulatoria de los pacientes y en su ficha personal de la consulta. Como factores contribuyentes de la enfermedad se consideraron aquéllos que, por intervenir de alguna forma en la patogenia, son responsables de algunas de las manifestaciones clínicas que caracterizan la enfermedad. Denominamos factores desencadenantes de las crisis, aquéllos que los pacientes son capaces de identificar como responsables del inicio de una crisis de AB. Para el procesamiento de las variables se creó una base de datos, los resultados se expresaron en porcentajes y se resumieron en tablas. RESULTADOS De los 275 pacientes comprendidos en el estudio, 184 correspondieron al sexo femenino para el 66,9 %, mientras 91 (33,1 %) eran del sexo masculino. La edad promedio de los pacientes fue de 33 años y el tiempo promedio de evolución de la enfermedad fue de 21 años. Refirieron antecedentes atópicos familiares 232 pacientes para el 84,3 %, mientras que todos afirmaron padecer algún antecedente patológico personal vinculado al AB. Al analizar factores contribuyentes de la enfermedad se observó que estaban presentes en 218 pacientes (79,3 %), predominó la contaminación ambiental en su hogar o medio laboral (53 %), la convivencia con animales domésticos (41,2 %) y el hábito de fumar (11,6 %). Al identificar los factores desencadenantes de las crisis, los cambios climáticos estuvieron presentes en todos los pacientes, también se señalaron los ejercicios y los mecanismos reflejos, entre otros (tabla 1). El tratamiento intercrisis sólo se cumplía en 152 pacientes lo que represen- 213 TABLA 1. Factores desencadenantes de las crisis de asma bronquial Factores Cambios climáticos Ejercicios Mecanismos reflejos Factores emocionales Alimentos Infecciones No. de pacientes 275 248 220 152 55 55 % 100 90,2 80 55,3 20 20 tó el 55,2 %, predominaron las combinaciones de betaagonistas con esteroides inhalados o cromoglicato de sodio (tabla 2). Solamente 43 pacientes (15,7 %) presentaban pruebas funcionales respiratorias normales, mientras que 232 pacientes, el 84,3 %, presentaban alteraciones en las mismas (tabla 3). TABLA 2. Medicamentos utilizados en el tratamiento intercrisis Medicamentos Cromoglicato de sodio Betaagonistas inhalados Xantinas Nedocromil sódico Esteroides inhalados No. de pacientes* 42 82 28 2 55 % 27,6 54 18,4 1,3 36,2 * Un medicamento o combinación de ellos. TABLA 3. Alteraciones de los estudios funcionales respiratorios Tipo de alteración No. de pacientes Obstrucción Ligera Moderada Severa 134 92 6 Total 232 % 57,8 39,6 2,6 100 DISCUSIÓN En nuestro estudio predominó el sexo femenino, lo que coincide con otros traba- 214 jos 1,8 y pudiera explicarse por el predominio observado de este sexo en los pacientes asmáticos adultos.14 La presencia de antecedentes atópicos familiares y antecedentes patológicos personales vinculados al AB se observó en un alto número de pacientes, que presentaron el 84,3 % de los estudiados, resultado similar al obtenido por Sastre de la Peña y otros,1 quienes encontraron antecedentes de atopia en la familia en el 87,3 % de los pacientes que estudiaron. Otros autores ratifican estos resultados.7 Los factores contribuyentes de la enfermedad, sobre todo la contaminación ambiental, la convivencia con animales domésticos y el hábito de fumar, coinciden con lo referido por otros autores, aunque ellos reportan mayor número de pacientes fumadores.8 Esto pudiera explicarse por ser nuestra consulta especializada por lo que nos remitían pocos pacientes asmáticos fumadores y se insistía mucho en lo nocivo de este hábito y su función como irritante bronquial, lo que está demostrado desde hace más de 20 años.15 Todos los pacientes comprendidos en nuestro estudio fueron capaces de identificar algún factor desencadenante de las crisis, a diferencia de otros estudios, donde nos llamó la atención el realizado por Solarte y otros16 que obtuvieron el 10,7 % de pacientes que no precisaban un factor desencadenante. Como pudo observarse, al analizar los datos del tratamiento intercrisis, comprendemos que éste sigue siendo un eslabón débil en el enfoque del paciente asmático, pues otros estudios muestran resultados similares a los que nosotros obtuvimos.1,16 A pesar de que los medicamentos betaagonistas no son los recomendados para el tratamiento intercrisis, es preocupante que la mayoría de estos enfermos los utilizaban con este fin, lo que constituye un re- flejo de su deficiente educación en el control de la enfermedad, aspecto que muchos reconocen como un pilar de la atención.17-20 En nuestro estudio hallamos un bajo porciento de pruebas funcionales respiratorias normales sin estimulación, lo que pudiera explicarse por las características de la consulta, ya que nos remiten precisa- mente a los pacientes de más dificultades con su control y que más factores adversos enfrentan, por lo que su atención debe caracterizarse por un análisis profundo, que permita un enfoque clínico y terapéutico más individual e integral, si queremos obtener buenos resultados y una mejora en su calidad de vida. SUMMARY With the purpose of knowing the epidemiological aspects, the contributing and precipitating factors, as well as the previous treatment of the patients from the Bronchial Asthma Outpatient Service, the case histories of 275 persons treated in the period between April 1994 and April 1996, were reviewed. The demographic variables, the unchaining factors, and the therapeutical aspects, were analyzed. Women made up the 90,18 % of the sample; the average age was 33 years, with 21 years as average evolution time for the disease. The 84,3 % of the patients had familiar atopic backgrounds; 15,7 % did not present contributing factors, while the 100 % recognized some precipitating factor of their crisis. The 45 % of the sample had no intercrisis treatment, and a deficient sanitary education about the disease was observed in 60 %. The results showed that the patients had unchaining factors similar to those observed in the literature, the intercrisis treatment was irregular, and not always carried antiphlogistic drugs. Fifteen issues were identified; such outlined the characteristics of these patients, and made easier the clinical and therapeutic approach. Subject headings: ASTHMA/epidemiology; PRECIPITATING FACTORS. REFERENCIAS BIBLIOGRÁFICAS 1. Sastre de la Peña G, Cabrera Arencibia R, Spiritto Loidi R, Rodríguez de la Vega A. Estudio epidemiológico del asma bronquial en el Policlínico Docente 13 de Marzo. Rev Cubana Med Gen Integr 1989;5(3):327-33. 2. Riera Matienzo L. Estudio de la prevalencia del asma bronquial en 3 áreas de salud de la provincia de Las Villas. Trabajo para optar por el título de Especialista de I Grado en Medicina Interna, Santa Clara, 1975. 3. Glanz K, Hewitt AM, Fiel SB. Preventive pulmonary medical education. A review of its importance, status, and challenge. Chest 1991;100:487-93. 4. Barrueco M. Estrategias educativas en la terapéutica del asma. An Med Intern (Madrid) 1993;10(7):351-4. 5. Lang D, Sherman M, Polansky M. Guidelines and realities of asthma management. Arch Intern Med 1997;157:1193-1200. 6. Rodríguez de la Vega A. Investigación de la prevalencia de asma bronquial en Cuba. Rev Cubana Adm Salud 1983;9(2):310-4. 7. Rodríguez de la Vega A. Investigaciones sobre la prevalencia y herencia de asma bronquial en San Antonio de los Baños. Rev Cubana Med 1975;14(3):399-424. 8. Padrón Velázquez L, Hernández Castillo M, Espinosa Brito A. Caracterización del paciente asmático en la comunidad. Rev Cubana Med Gen Integr 1992;8(4):333-40. 9. Cuba. Ministerio de Salud Pública. Anuario estadístico. 1996: 10. Situación de Salud en Cuba. Indicadores básicos. MINSAP, 1996. 11. Rea H, Scragg R, Jackson R, Beaglehole R, Fenwick J, Sutherland D. A case control study of deaths from asthma. Thorax 1986;41:833-9. 12. British Thoracic Association. Death from asthma in two regions of England. Br Med J 1982;285:1251-5. 13. Schayck CP van. Diagnosis of asthma and chronic obstructive pulmonary disease in general practice. Br J Gen Prac 1996;46:193-7. 14. Rigol Ricardo O. Medicina general integral. La Habana: Editorial Ciencias Médicas, 1985;t 3:5-6. 15. Pride N. Smoking allergy and airways obstruction renival of the duth hipothesis. Clin Allergy 1986;16:3-6. 215 16. Solarte I, Machado C, Bermúdez M. Características de los pacientes de una consulta de asma en Santa Fe de Bogotá. Acta Med Colomb 1996;21(4):236. 17. Feldman CH, Clarck NM, Evans D. The role of health education in medical management in asthma. Clin Rev Allergy 1987;5:195-205. 18. Mellins RB. Patient education is the key to sucessful management of asthma. J Respir Dis 1989;(Suppl): 47S-52S. 19. National Asthma Education Program National Heart, Lung, and Blood Institute. Guidelines for the diagnosis and management of asthma. Bethesda: 1991, Pub No. 91-3042A. 20. International Consensus Report on diagnosis and treatment of asthma. Clin Exp Allergy 1992;1:1-72. Recibido: 22 de junio de 1998. Aprobado: 28 de septiembre de 1998. Dr. Isidoro Alberto Páez Prats. Hospital Clinicoquirúrgico «Hermanos Ameijeiras», San Lázaro No. 701 entre Belascoaín y Marqués González, Centro Habana, Ciudad de La Habana, Cuba. 216 Rev Cubana Med 1998;37(4):217-23 TEMAS ACTUALIZADOS Instituto de Gastroenterología CRIOGLOBULINEMIA Y HEPATITIS Lic. Georgina Rousseau González RESUMEN Se describieron las manifestaciones principales de la crioglobulinemia mixta esencial su clasificación inmunoquímica, su asociación con los distintos virus de la hepatitis, las distintas alteraciones inmunológicas asociadas y los principales tratamientos utilizados. Descriptores DeCS: CRIOGLOBULINEMIA/complicaciones; HEPATITIS/complicaciones; CRIOGLOBULINEMIA/inmunología. Las crioglobulinas fueron descritas por primera vez hace 30 años cuando se hallaron en un precipitado del suero frío de un paciente con acidosis tubular renal y se identificó un complejo consistente en gammaglobulinas 7S y factores reumatoideos (FR) 19S.1 Meltzer y Franklin2 describieron por primera vez, en 1966, el síndrome característico de la crioglobulinemia mixta consistente en púrpura cutánea demostrable, artralgias y decaimiento. Las crioglobulinas son complejos de proteínas del suero que reversiblemente precipitan a bajas temperaturas y se redisuelven con calentamiento, ya sea en el organismo o al nivel de laboratorio. Estos investigadores demostraron que las crioglobulinas podían estar formadas por 2 o más inmunoglobulinas (Ig), una de las cuales podía ser de tipo monoclonal y el resto de tipo policlonal. La inmunoglobulina monoclonal podía ser de tipo IgM, IgG ó IgA con actividad anti-IgG (factor reumatoideo). Demostaron además la función de estas crioglobulinas en la patogenia de las lesiones renales asociadas a la enfermedad.3 Sin embargo, ni los hallazgos clínicos ni los anatomopatoló-gicos de pacientes con crioglobulinemia mixta fueron típicos de ninguna enfermedad conocida por lo que se introdujo el término de crioglobulinemia mixta esencial (CME).4 217 La clasificación inmunoquímica actual de las crioglobulinas es la siguiente: 4-6 • Tipo I Inmunoglobulinas monoclonales simples asociadas a procesos malignos del sistema inmune. • Tipo II IgG policlonal e IgM monoclonal (FR) (anti-IgG). • Tipo III IgG policlonal e IgM policlonal (FR) (anti-IgG). Las crioglobulinemias de tipo II y III son las llamadas mixtas pues están compuestas por IgG e IgM y la mayoría de ellas se consideraban esenciales, es decir, no se asociaban a procesos malignos o autoinmunes. Los síntomas principales de la CME (tipo II y III) son los mismos que se observan en la vasculitis sistémica.6 Los más frecuentes son: – Púrpura cutánea, principalmente en – – – – – – extremidades inferiores, abdomen bajo y glúteos. Poliartralgias simétricas de las articulaciones de las falanges proximales del metacarpo y principalmente de las rodillas, tobillos y codos. Decaimiento extremo. Neuropatía periférica, parestesias, principalmente de las extremidades inferiores, y entumecimiento. Síndrome de Sjögren en el 14-40 % de los pacientes. Enfermedad renal (en la crioglobulinemia avanzada) con posibilidades de hipertensión, hematuria, proteinuria y síndrome nefrótico. Alta prevalencia de compromiso hepático con hepatomegalia y disfunción hepática. 218 CRIOGLOBULINEMIA MIXTA ESENCIAL Y HEPATITIS VIRALES La patogénesis del daño vascular y del parénquima de la CME se relaciona con el depósito de inmunocomplejos circulantes (ICc). Sin embargo, los factores etiológicos que la desencadenan son menos conocidos. La presencia del mismo factor reumatoideo monoclonal, tanto en la CME como en la crioglobulinemia secundaria a procesos malignos del sistema inmune, sugirió que la crioglobulinemia esencial era un estadio previo a la malignidad, pero en muy pocos pacientes con CME tipo II se ha observado un desarrollo maligno linfoide.5 La ocurrencia de crioglobulinemia en el curso de algunas enfermedades infecciosas sugirió que algún agente infeccioso fuera la causa de la formación de los ICc constituyentes de las crioglobulinas. Por otra parte, la alta prevalencia de alteraciones hepatocelulares en los pacientes con crioglobulinemia dieron lugar a la hipótesis de que un virus hepatotrófico estuviera involucrado en la etiología de esta entidad.7 CRIOGLOBULINEMIA Y HEPATITIS A La asociación de la crioglobulinemia con la hepatitis A es muy rara. La hepatitis A generalmente evoluciona de forma benigna con pocas complicaciones y raras manifestaciones extrahepáticas.8 Sin embargo, se han reportado varios casos de hepatitis A bifásica y colestática con síntomas de crioglobulinemia que han presentado vasculitis y artritis asociadas.9 La interpretación que se le ha dado a este fenómeno es por el tipo de crioglobulinas que se han logrado identificar. Se ha determinado un elevado título de IgM antivirus A dentro de las crioglobulinas, así como crioglobulinas con actividad de anticuerpos antivirus A,10 por ello se interpretó que la vasculitis era el resultado del exceso de anticuerpos de los inmunocomplejos circulantes. La evolución, en estos casos, fue satisfactoria, con mejoría clínica, de la bioquímica hepática y desaparición de las manifestaciones extrahepáticas. CRIOGLOBULINEMIA Y HEPATITIS B Uno de los primeros estudios donde se asoció la crioglobulinemia a la hepatitis por virus B fue el de Realdi y otros, en 1974.11 La prevalencia de los marcadores de la hepatitis B en estudios posteriores ha variado desde 0 % hasta 74 %.12,13 Los estudios realizados en el sur de Europa muestran una alta prevalencia de esos marcadores, quizás por el alto endemismo de esta infección en esa área geográfica. Un estudio de Caporali y otros14 demostró una prevalencia de los marcadores del virus B de la hepatitis del 82 % entre los pacientes con crioglobulinemia mixta esencial, 2 veces mayor a la del grupo control y sólo del 42 % dentro de los pacientes con síndrome primario de Sjögren con CME asociada. La patogénesis del daño vascular y del parénquima en la CME se ha relacionado al depósito de los ICc.6,15 Basándose en la asociación entre la CME y el antígeno de la hepatitis B, estos autores consideraron que la crioglobulinemia, así como la artritis y poliartritis podían ser las manifestaciones extrahepáticas de la infección por virus B. Sin embargo, hasta el presente no existen criterios suficientes para establecer una función patogénica de los complejos inmu- nes de la hepatitis B en la CME. No se han evidenciado altas concentraciones ni de antígenos ni de anticuerpos después de disociar los complejos moleculares de las crioglubulinas ni se han demostrado antígenos de la hepátitis B en las lesiones renales de los pacientes con CME, a pesar de haber tomado precauciones para evitar artefactos producidos por el factor reumatoideo.16 Es por esto que en la actualidad se considera que no existe fundamento para establecer la función patogénica del virus de la hepatitis B en la CME. Como una de las manifestaciones más frecuentes encontradas en la CME es la hepatitis 13,15,16 y como se ha demostrado que el virus de la hepatitis C es el mayor responsable de la hepatitis no A no B y de la hepatitis postranfusional,17 muchos investigadores comenzaron a estudiar la relación de este virus con la CME. CRIOGLOBULINEMIA Y HEPATITIS C Desde el primer reporte de Pascual y otros18 donde describía anticuerpos antivirus C de la hepatitis en la crioglobulinemia mixta tipo II, muchos investigadores han reportado una alta prevalencia de estos anticuerpos en el suero, desde el 30 % hasta el 98 % en pacientes con crioglobulinemia tipos II y III.18-21 También se ha reportado una alta prevalencia de hasta el 86 % de RNA de virus C mediante técnicas de PCR en pacientes con crioglobulinemia.20,22 Cacoub y otros23 estudiaron la prevalencia de crioglobulinas en un estudio prospectivo de 127 pacientes con hepatitis crónica por virus C, excluyeron del estudio otras crioglobulinemias secundarias al cáncer, enfermedades autoinmunes, para- 219 sitarias, bacterianas o al HIV. Ellos demostraron que el 54 % de los pacientes estudiados presentaban crioglobulinemias tipo II ó III y que los pacientes con crioglobulinemia tipo II presentaban una hepatitis de mayor duración y mayor nivel de crioglobulinas (tabla 1) por lo cual sugieren que probablemente se produzca una transformación de crioglobulinemia policlonal (tipo III) a crioglobulinemia monoclonal (tipo II) en el transcurso de la infección del virus C de la hepatitis. Estos investigadores plantean la siguiente hipótesis: La persistencia del virus en el huésped provoca una estimulación continuada de los linfocitos B, como en cualquier otra infección viral, lo que da lugar a una hiperproducción de inmunoglobulinas policlonales que provocan una crioglobulinemia tipo III en casi la mitad de los pacientes con hepatitis crónica tipo C. Posteriormente, hechos no caracterizados de estas células B dan lugar a la producción de inmunoglobulinas de tipo monoclonal, es decir, a la crioglobulinemia tipo II. Basándose en estos resultados, estos investigadores concluyen que existe una alta prevalencia de crioglobulinemia dentro de los pacientes infectados por el virus C de la hepatitis y sugieren que dicho virus puede estar directamente involucrado en la patogenia de la CME. Aunque en numerosos estudios sobre hepatitis C se ha asociado la crioglobulinemia mixta al complejo antígeno - anticuerpo formado por el virus C e inmunoglobulinas, no se ha podido demostrar la función protagónica de estos inmunocomplejos en la crioglobulinemia, ya que los antígenos del virus C no se han encontrado ni en las lesiones renales ni en las vasculares características de la crioglobulinemia mixta.4 ALTERACIONES INMUNOLÓGICAS ASOCIADAS A LA CRIOGLOBULINEMIA La hepatitis es una de las manifestaciones más comunes de la crioglobulinemia TABLA 1. Hepatitis crónica por virus C y crioglobulinemia mixta 23 Características n=69 Edad (años) Sexo (% fem.) Duración aparente de la hepatitis (años) Pesencia de síntomas relacionados con la crioglobulinemia (años) Nivel de crioglobulinas (g/L) Indice de Knodell Cirrosis (%) RNA virus C + /test (%) ns: Diferencia no significativa. 220 Tipo II Crioglobulinemia mixta Tipo III p 56 ± 16 44 52 ± 15 40 ns ns 14,2 ± 13,7 7,6 ± 7,7 0,01 7 0,38 ± 0,49 8,5 ± 3,0 55 4/6 (66 %) 11 0,14 ± 0,11 8,7 ± 2,5 60 9/15 (60 %) ns 0,002 ns ns ns mixta, se observan alteraciones importantes en las pruebas de función hepática.24,25 Cacoub y otros23 reportaron que los 2/3 de sus pacientes estudiados presentaban enfermedad hepática o alteraciones de las pruebas de función del hígado. Ferri y otros25 por su parte, reportaron la existencia de daño hepático en 10 de sus 15 pacientes estudiados. Una de las alteraciones inmunológicas más importantes ya descritas en la crioglobulinemia es la aparición de factores reumatoideos, de tipo monoclonal principalmente, que son anticuerpos específicos de determinantes antígenos del fragmento Fc de inmunoglobulinas de tipo IgG. Otras alteraciones descritas, además de la aparición de los factores reumatoideos son la disminución de la actividad hemolítica total del sistema de complemento (CH50) y la tendencia a la disminución de los niveles del componente C 3 de ese sistema en pacientes con crioglobulinemia y anticuerpos positivos al VHC.23 En la tabla 2 se muestran los resultados serológicos obtenidos en un grupo de pacientes estudiados por Ferri.25 En un estudio realizado por Marcellin y otros26 en 4 pacientes con crioglobulinemia asociada a la infección por virus C también se observa la aparición de factores reumatoideos de anticuerpos antinuTABLA 2. Hallazgos serológicos en 15 pacientes con crioglobulinemia25 Criocrito % (x ± DE) 1,5 ± 0,9 ANA 3/15 Composición del criocrito ASMA 6/15 IgG-M(k) 10/15 AMA 3/15 IgG-M(k + l) 5/15 anti-LKM1 0/15 CH50(_ ± DE) 87 ± 70 anti SLA 0/15 C4(_ ± DE) 10 ± 9 anti GOR 8/15 RNA-HVC (PCR +) 13/15 anti HVC 14/15 CH50 , valores normales 160-220. C4 , valores normales > > 22 mg/dL. cleares, e inmunocomplejos circulantes. Se constató también una disminución de los niveles de C4 y de CH50 con niveles normales del componente C 3. El hecho de que sólo el 50 % de los pacientes con crioglobulinemia tipo II y hepatitis activa por infección del virus C, tuvieran anticuerpos contra este virus sugiere que en estos pacientes aparece una respuesta inmune atípica a este agente infeccioso.4 Sin embargo, en estudios clínicos no se ha constatado ni deficiencias en la síntesis de Ig ni incremento en la susceptibilidad a las infecciones en estos pacientes. TRATAMIENTO Por más de 25 años, la plasmaféresis, la inmunosupresión, los corticoesteroides y las drogas anticancerígenas fueron las principales formas de tratamiento en los pacientes con crioglobulinemia mixta más severa. 27 Recientemente se ha descrito la terapia con interferón-alfa (IFN-α). 28 La respuesta a este compuesto incluye la resolución de la neuropatía y la púrpura, la normalización o mejoría de la función renal, la reducción de los niveles de criocrito, la normalización de las pruebas de funcionamiento hepático y de los valores de la hemoglobina4,26 así como prolongamiento del período de remisión de la enfermedad. El tratamiento con IFN en la crioglobulinemia asociada a la hepatitis está estrechamente relacionado con su acción antiviral 27 lo cual probablemente inhibe su replicación.26 También ha sido utilizado con buenos resultados el tratamiento combinado de IFN y prednisona como tratamiento efectivo para la crioglobulinemia asociada a la hepatitis,26 el cual se debe mantener 221 durante un año o más para lograr una mejoría satisfactoria de la crioglobulinemia y la infección. La disminución de las aminotranferasas séricas y de los síntomas de crioglobulinemia después de la administración del IFN sugiere que es la infección por el virus C de la hepatitis la responsable de la parición de la crioglobulinemia y la vasculitis asociada a él. SUMMARY The main manifestations of essential mixed cryoglobulinemia were described: its immunochemical classification, its association with different hepatitis virus, the different associated immunological alterations, and the main treatments used. Subject headings: CRYOGLOBULINEMIA/complications; HEPATITIS/complications; CRYOGLOBULINEMIA/ immunology. REFERENCIAS BIBLIOGRÁFICAS 1. Lospalluto J, Dorward B, Miller WJr, Ziff M. Cryoglobulinemia based on interaction between a gamma macroglobulin and 7S gamma globulin. Am J Med 1962;32:142-7. 2. Meltzer M, Franklin EC. Cryoglobulinemia: a study of twenty nine patients. I. IgG and IgM cryoglobulins and factors affecting cryoprecipitability. Am J Med 1966;40:828-36. 3. Meltzer M, Franklin EC, Elias K, McCluskey RT, Cooper N. Cryoglobulinemia: A clinical and laboratory study II. Cryoglobulins with rheumatoid factor activity. Am J Med 1966;40:837-56. 4. Abel G, Zhang QX, Angello V. Hepatitis C virus infection in type II mixed cryoglobulinemia. Arthr & Reum 1993;36(10):1341-9. 5. Goveric PD, Kassab H, Levo Y, Kohn R, Meltzer M, Prose P, et al. Cryoglobulinemia: Clinical aspect and long-term follow-up of 40 patients. Am J Med 1980; 69:287-308. 6. Invernizzi F, Galli M, Serino G, Monti G, Mironi PL, Granatieri C, et al. Secundary and essential cryoglobulinemias: frecuency, morphological classification and long-term follow-up. Acta Haematol 1983;70: 73-82. 7. Brouet JC, Clauvel JP, Danon F, Klein M, Seligmamn S. Biologic and clinical significance of cryoglobulins. A report of 86 cases. Am J Med 1974;57:775-88. 8. Schiff E. Atypical clinical manifestations of hepatitis A. Vaccine 1992;10:18-20. 9. Tombazzi C, Ling Hung M, Garassini ME, Salomon R, Lecuna V. Hepatitis por virus A bifásica y colestática, asociada a vasculitis leucocitoclástica, artritis y crioglobulinemia. Reporte de un caso. GEN 1996;50:39-41. 10. Ilan Y, Hillman M, Oren R, Zlotorski M, Shoubal D. Vasculitis and cryoglobulinemia associated with persisting cholestatic hepatitis A virus infection. Am J Gast 1990;85:586-7. 11. Realdi G, Alberte A, Rigoli A, Tremolada F. Immunecomplexes and Australia antigen in cryoglobulinemic sera. Z Immunetatsforsch Exp Klin Inmunol 1974;147:114-26. 12. Galli M, Careddu F, DArmino A, Monti G, Messina K, Invernizzi F. Hepatitis B virus and essential mixed cryoglobulinemia (letter). Lancet 1980;1:1093. 13. Levo Y, Goveric PD, Kassab HJ, Zucker-Franklin D. Association between hepatitis B virus and essential mixed cryoglobulinemia. N Engl J Med 1977;296:1501-4. 14. Caporali R, Longhi M, Zorzoli I, Trespi G, de Genaro F, Merlini G, et al. Hepatitis B virus markers in monoclonal (types I and II) and policlonal (type III) cryoglobulinemias. Hematológica 1988;73:375-8. 15. Bombardieri S, Ferri C, di Munno O, Pasero G. Liver involvement in essential mixed cryoglobulinemia. Ric Clin Lab 1979;9:361-8. 16. Maggiore Q, Bartolomeo F, LAbbate A, Misefari V. HBsAg glomerular deposits in glomerulonephritis: fact or artefact? Kidney Int 1981;19:579-86. 222 17. Mc Farlane IG, Smith HM, Johnson PJ, Bray GP, Vergani D, William R. Hepatitis C virus antibodies in chronic active hepatitis: pathogenetic factor or false positive results? Lancet 1990;335:754-7. 18. Pascual M, Perrin L, Giostr E, Schifferli JA. Hepatitis C virus in patients with cryoglobulinemia type II (letters). J Infect Dis 1990;162:569-70. 19. Ferri C, Greco F, Longombardo G, Palla P, Morreti A, Marzo E, et al. Antibodies to hepatitis C virus in patients with mixed cryoglobulinemia. Arthritis Rheum 1991;34:1606-10. 20. Agnello V, Chung RT, Kaplan LM. A role for hepatitis C virus infection in type II mixed cryoglobulinemia. N Engl J Med 1992;327:1490-5. 21. Missiani R, Bellavita P, Fenili D, Borelli G, Marchesi D, Massazza M, et al. Hepatitis C virus infection in patients with essential mixed cryoglobulinemia. Ann Intern Med 1992;117:573-7. 22. Ferri C, Grecco G, Longombardo P, Palla E, Moretti E, Marzo A, et al. Association between hepatitis C virus and mixed cryoglobulinemia. Clin Exp Rheumat 1991;9:621-4. 23. Cacoub P, Lunel F, Musset L, Opolon P, Piette JC. Hepatitis C virus and cryoglobulinemia. N Engl J Med 1993;328(15):1121-4. 24. Daoud MS, Laurence EG, Daoud S. Chronic hepatitis C and skin diseases: A review. Mayo Clin Proc 1995;70:559-64. 25. Ferri C, Zignedo AL, Monti M, La Civita L, Lombardini F. Effect of alpha-interferon on hepatitis C virus chronic infection in mixed cryoglobulinemia patients. Infection 1993;21(2):93/23-26/96. 26. Marcellin P, Descamps V, Martinot-Peignoux M, Larzul D, Xu L, Boyer N. Cryoglobulinemia with vasculitis associated with C virus infection. Gastroenterol 1993:104:227-77. 27. Iguchi S, Toba K, Fuse I, Wada Y, Maruyama O, Takahashi M, et al. Severe cryoglobulinemia in patients with asymptomatic hepatitis C virus infection. Internal. Med 1996;35(9):712-6. 28. Gordon SC. Extrahepatic manifestation of hepatitis C. Dig Dis 1996;14:157-68. Recibido: 7 de abril de 1998. Aprobado: 26 de junio de 1998. Lic. Georgina Rousseau González. Instituto de Gastroenterología, calle 25 No. 503 entre H e I, Vedado, Plaza de la Revolución, Ciudad de La Habana, Cuba. 223 Rev Cubana Med 1998;37(4):224-30 Hospital Clinicoquirúrgico «Hermanos Ameijeiras» BLOQUEADORES DEL CALCIO. UN PROBLEMA ACTUAL Dr. Luis Carlos Núñez Díaz, Dr. Manuel D. Pérez Caballero, Dr. Andrés González Montero y Dr. Alfredo Vázquez Vigoa RESUMEN El propósito de este trabajo fue revisar 3 artículos que de forma implícita condenaban el uso de los bloqueadores del calcio, los hacían responsables de un significativo aumento de la mortalidad cardiovascular. Se discutieron los artículos, se compararon con otros resultados de investigaciones realizadas en relación con estos fármacos y se demostró que lo encontrado con la nifedipina de acción corta no es aplicable a otros bloqueadores de los canales del calcio. Se concluyó con proposiciones de drogas, de este grupo farmacológico, más eficaces y seguras. Descriptores DeCS: BLOQUEADORES DE LOS CANALES DE CALCIO/farmacología; BLOQUEADORES DE LOS CANALES DE CALCIO/uso terapéutico. El estudio de los bloqueadores de los canales del calcio (BC) comenzó en 1960 cuando se comprobó que la prenilamina, usada como vasodilatador coronario, deprimía la función ventricular. En 1962, se reportó similar depresión ventricular con el uso de verapamilo.1 En 1967, Fleckenstein atribuyó por vez primera, estas acciones a la inhibición del flujo de iones calcio al citosol, y en 1969, apoyado en los trabajos de Rougier y Carabouf con tejido auricular, introdujo el concepto de bloqueadores de los canales de calcio, así como la función del calcio en el proceso de acoplamiento que promueve la contracción del músculo liso vascular y cardíaco.2-4 224 Los BC son un heterogéneo grupo de drogas que tienen en común el bloqueo selectivo del flujo transmembrana del ión calcio, a través de los llamados canales lentos del calcio voltaje-dependiente tipo L, lo que interfiere el proceso de excitación-contracción calcio-dependiente.3 Estas drogas son reconocidas como magníficas opciones antihipertensivas y antianginosas, pero su eficacia y seguridad fue cuestionada a partir de 1995, lo cual generó una polémica que trascendió el mundo científico y movilizó al mundo de las compañías de la industria farmacéutica. ¿CÓMO COMENZÓ LA POLÉMICA? En 1995, en un artículo formado por Psaty y otro posterior, de Furberg4,5 se sugirió que los pacientes hipertensos tratados con BC, tenían un riesgo mayor de sufrir infarto miocárdico agudo (IMA). El objetivo del estudio de Psaty fue observar la relación entre las diversas modalidades de tratamiento antihipertensivo y la ocurrencia de IMA. Éste fue un estudio de casos y controles cuyas recomendaciones terapéuticas respecto a la hipertensión arterial (HTA), seguían los lineamientos del Cuarto Reporte del Joint National Committe Norteamericano que incluía entre los fármacos de primera elección, a los BC y aunque todas las otras drogas recomendadas en este reporte estaban representadas, sólo los BC de corta acción estaban disponibles para su uso rutinario, concluyendo, que los pacientes hipertensos estudiados tratados con betabloqueadores, tenían un riesgo inversamente proporcional de sufrir IMA en dependencia directa a la magnitud de la dosis empleada, mientras que los pacientes tratados con BC mostraron una relación directa; a mayor dosis de BC, mayor fue la ocurrencia de IMA. Estos autores en sus respectivos trabajos discuten varios posibles mecanismos por los cuales excelentes antihipertensivos, como son los BC, se asocian con mayor riesgo de complicaciones cardiovasculares, como la acción inotroponegativa, la arritmogenicidad, vasodilatación excesiva en el miocardio isquémico, redistribución del flujo coronario, reacción neurohumoral inadecuada, acciones prohemorrágicas y mal uso por parte de los pacientes por la necesidad de múltiples dosis. En síntesis, concluyen diciendo que los hipertensos tratados con BC, tienen un riesgo relativo de sufrir IMA del 60 % en com- paración con los tratados con otras drogas, sobre todo, si las dosis eran altas. Los mismos autores reconocen la posibilidad del sesgo estadístico en sus trabajos, ya que en los estudios de casos y controles, el médico tratante no tiene idea de que sus enfermos van a ser incorporados en un estudio retrospectivo y seleccionan individualmente la terapéutica y la dosificación según sus criterios y predilecciones, sin que medie un protocolo guía. De esta forma, cabe la razonable posibilidad de que en el trabajo de Psaty, las altas dosis de BC usadas fueran dictadas por la severidad de la HTA y, como es obvio, los pacientes con HTA severa suelen tener mayor número de complicaciones coronarias que los enfermos hipertensos con formas leves de la HTA. Otro factor reconocido por los autores es que, pese a todos los ajustes que se realicen, en el método de casos y controles, no se pueden igualar todos los factores de riesgo de complicación cardiovascular y que los pacientes seleccionados como casos, es decir, los que sufrieron IMA, tenían cifras de tensión arterial (TA) más altas, cifras mayores de glicemia, mayor prevalencia de tabaquismo, sedentarismo y estrés, mayor colesterolemia y más evidencias previas de enfermedad cardiovascular, que los casos controles, es decir, los que no sufrieron IMA. En conclusión, eran pacientes con múltiples elementos de riesgo cardiovascular y por ello era de esperarse una mayor incidencia de IMA, independientemente del tratamiento antihipertensivo. Por último, los únicos BC reseñados en el estudio de Psaty, eran los de acción corta, por lo que estas conclusiones no pueden ser automáticamente extrapolados a los BC de acción prolongada o las presentaciones galénicas de liberación controlada. 225 El estudio de Furberg fue el más polémico, tanto en la forma en que presenta sus conclusiones, tildada de sensasionalista, como por los propios resultados. Su trabajo incluyó un estudio aleatorio retrospectivo de prevención secundaria de IMA y muerte después de un síndrome coronario agudo (IMA o angina inestable). Este trabajo está también referido al uso de nifedipino de corta acción, lo que fue asociado a un aumento de la mortalidad en relación directa con la dosis, señala que 30-60 mg diarios no ejercieron efecto alguno sobre la mortalidad, pero que ésta se duplicó con dosis superiores a 60 mg diarios y se triplicó si la dosis sobrepasaba los 80 mg por día. Los detractores de Furberg señalan que su estudio está viciado de origen por diversas causas, como son: selección arbitraria de la muestra, inclusión de ensayos de angina inestable en exclusión de contemporáneos como control, predisposición inicial contra los BC y hasta errores aritméticos. Fuerberg justifica el efecto deletéreo del nifedipino de acción corta a grandes dosis, por la reacción adrenérgica inicial con aumento del consumo miocárdico de oxígeno, isquemia coronaria por fenómeno de robo coronario, arritmogenicidad y acción cardiodepresora con fallo de bomba, así como la acción prohemorrágica por inhibición plaquetaria, como causante de la muerte de los casos con síndrome coronario agudo. El estudio de Pahor6 realizado en una cohorte de regontes hipertensos se basó en las drogas antihipertensivas usadas: betabloqueadores, verapamilo, diltiazem, IECA y nifedipino de acción corta. Este estudio concluyó que la mortalidad general no fue diferente entre los que recibieron tratamiento con betabloqueadores, verapamilo e IECA. El grupo don- 226 de se usó diltiazem presentó un pequeño aumento de la mortalidad, en tanto los que usaron nifedipino tuvieron una mortalidad del 70 %, y esta mortalidad era también dosis-dependiente. El trabajo de Pahor debe ser analizado con cautela, ya que el diseño observacional no es el apropiado para establecer la seguridad de un fármaco -como el autor reconoce- y en los estudios de casos y controles no es posible formar grupos comparables en cuanto a la existencia de otros factores de riesgo asociado, que puedan influir en la aparición de complicaciones clínicas. Luego el sesgo estadístico fue también introducido aquí, y las salvedades hechas a Psaty y Furberg, son también imputables a Pahor. La principal objeción estadística a los 3 trabajos controversiales, fue que para que las conclusiones de una investigación retrospectiva sean útiles, deben tener un valor de probabilidad menor que 0,001, y tal rango de probabilidad no fue obtenido por ninguno de ellos.7 Algunos trabajos se han publicado en los que no se han obtenido resultados tan negativos como los de Psaty y Furberg. Ejemplo de ello es el estudio Stone en el que 1 632 hipertensos tratados con nifedipino, sólo se reportaron 4 casos de infarto cardíaco en 30 meses, según reportaron Gong y Zhang en 1996. 8 Resulta significativo el informe del sub-comité ad hoc del Comité de Alianza de la Organización Mundial de la Salud y la Sociedad Internacional de Hipertensión, publicado en Journal of Hipertensión, No. 15 de 1997, en que concluye: «Las evidencias disponibles no prueban la existencia de efectos beneficiosos ni de efectos adversos de los antagonistas del calcio sobre los riesgos de los principales episodios de enfermedad coronaria, incluyendo infarto del miocardio mortal o no mortal y otras muertes a causa de enfermedad de arteria coronaria». Este comité señala además, entre otras cosas, que las tendencias para el nifedipino parecen ser adversas en cualquier grupo de paciente, pero que los estudios realizados fueron en su mayor parte retrospectivos y por tanto dichas tendencias podrían estar exageradas o haber ocurrido al azar y selección y que se necesitan pruebas adicionales para confirmar las mismas.9 Abascal y colaboradores, en un informe de 7 años de seguimiento del estudio Framinghan, reportaron que no hay evidencias de un aumento de la mortalidad en 400 hipertensos tratados con antagonistas del calcio y la mitad de esos casos tenía una historia de enfermedad coronaria.10 No obstante las objeciones anteriores, cabe señalar el uso injustificado de nifedipino/sublingual para el manejo inmediato del descontrol hipertensivo, y aunque los trabajos citados no dañan la reputación de los BC, resulta un hecho demostrado, que los de acción corta son incapaces de promover cadioprotección secundaria en la forma en que otras drogas sí lo han demostrado, así como, que el nifedipino de acción corta, puede precipitar eventos isquémicos y a dosis altas, incrementar la mortalidad coronaria en pacientes con IMA no mortal. Por lo tanto, el uso del nifedipino para el control inmediato de la TA por esta vía no es recomendable.11 PROBLEMAS QUE PLANTEAN LOS BLOQUEADORES DE LOS CANALES DEL CALCIO En este heterogéneo grupo de drogas se observan retos y precauciones en cuanto a su uso clínico en la atención farmacológica de la HTA y de la angina de pecho. 1. Baja biodisponibilidad oral y un importante efecto de primer paso. Ello con- lleva la aparición de notorias variaciones interindividuales en los niveles plasmáticos, lo que obliga a individualizar las dosis. 2. Tienen una vida media plasmática corta – excepto amlodipino, lacidipino, felodipino y nisoldipino – que obliga a administraciones múltiples a lo largo del día con el fin de mantener niveles plasmáticos estables. Las administraciones múltiples no sólo dificultan el seguimiento del tratamiento del paciente hipertenso o anginoso, sino que conduce a marcadas variaciones de las concentraciones plasmáticas, pudiendo existir períodos en los que se registren concentraciones sub-terapéuticas, durante las que el enfermo no está protegido. En estas circunstancias, el olvido de una dosis deja al paciente sin cobertura terapéutica, lo que es particularmente importante en las primeras horas del día que siguen al despertar, cuando la incidencia de episodios de isquemia cardíaca, IMA y muerte súbita es máxima. 3. Lo ideal en el control de la HTA es una reducción paulatina y gradual de la TA. Por vía oral y sobre todo sublingual, la acción vasodilatadora del nifedipino y otros BC de acción corta, es muy rápida y desmedida, lo que aumenta la incidencia de reacciones adversas, con marcada activación refleja de los mecanismos neurohumorales compensatorios, lo que ejerce una potente acción trófica y mitogénica que acentúa los fenómenos de remodelación vascular en el individuo hipertenso. De todo lo anterior se desprende que sería deseable disponer de BC con las siguientes características: 1. Mayor biodisponibilidad oral lo que facilita concentraciones plasmáticas es- 227 tables con mínimas variaciones interindividuales. 2. Acción vasodilatadora de aparición gradual y mantenida. 3. Que la acción vasodilatadora se alcance a dosis que no induzcan cardiodepresión: mayor vasoselectividad. En 1988, el Comité Asesor de Drogas de la Food and Drugs Administration de los Estados Unidos (FDA) analizó las razones por las que los BC disponibles no eran ideales en el control antihipertensivo, comprobando que la causa estaba relacionada con la selección de un intervalo interdosis inadecuado.9,12 Este análisis formuló un indicador aritmético llamado índice valle-pico, donde la mínima respuesta a la droga constituye el valle, mientras que la respuesta máxima es el pico, y estableció que para cada fármaco el efecto valle, debe ser al menos la mitad del efecto pico, para que la acción terapéutica persista 24 h. Aritméticamente el índice valle-pico debe tener un algoritmo mayor de 0,5. Para alcanzar los objetivos anteriores, cumpliendo con un índice valle-pico mayor de 0,5 se han seguido 2 estrategias. 13 1. Desarrollar formulaciones de liberación controlada: Este problema trasciende más allá del dominio médico e interesa a las compañías farmacéuticas que se resisten a un cambio tecnológico que signifique pérdidas económicas. Actualmente se dispone de la forma galénica GITS (Gastro-intestinal therapeutic system) que permite la liberación a un ritmo controlado de los BC de acción corta, con lo que se logran concentraciones plasmáticas estables por 24 h, lo que 228 elimina las fluctuaciones de las concentraciones séricas, aumenta su biodisponibilidad y elimina los mecanismos neurohumorales compensatorios.13,14 2. Desarrollar BC de vida media prolongada: Aquí los modelos a mostrar son amlodipino, lacidipino y felodipino. Amlodipino tiene magnífica absorción oral, con un efecto de primer paso menos intenso y lento, por lo que su biodisponibilidad es de un 60-85 %. Se une en un 98 % a las proteínas plasmáticas. Su alta fijación a las proteínas del plasma y su lento aclaramiento renal explican su larga semivida de eliminación. Su efecto vasodilatador es lento y progresivo, con un pico máximo a las 6-10 h, lo que se corresponde con el ritmo circadiano de la TA.15-17 Lacidipino tiene buena absorción oral, con una vida media corta, de 8 h, pero sus efectos persisten por 24 h, porque penetra muy lentamente en la membrana celular, donde se acumula, difundiendo luego gradualmente al canal que bloquea. Su remoción de la membrana celular es también lenta, lo que explica su acción vasodilatadora gradual y sostenida.18 Felodipino tiene una absorción oral del 100 % y su liberación se retrasa hasta 12 h, no obstante alcanza concentraciones plasmáticas máximas a las 5 h. Aunque su biodisponibilidad no es tan alta (15 %), tiene una gran unión a las proteínas del plasma (99 %), sin que ello signifique reacción de desplazamiento de otros fármacos. Tiene marcada vasoselectividad, adosándose a las membranas de las células diana, por lo que su efectividad no guarda relación con el volumen de distribución o su concentración plasmática. Posee además efecto natriurético, lo que confiere carácter nefroprotector.19,20 CONCLUSIÓN Lejos aún estamos de tener un BC que reúna todos los requisitos necesarios para que constituya la droga de primera opción en el manejo farmacológico de la HTA, pero los ejemplos citados constituyen un gran paso de avance para el control de esta entidad, responsable a nivel mundial del primer y tercer escaño, en lo que a mortalidad se refiere, por ello, a pesar de no ser los BC drogas de primera elección, tampoco podemos condenar su uso ni prescindir de su presencia en nuestro arsenal terapéutico. SUMMARY The aim of this work was the review of three articles disapproving in an implicit manner the use of the calcium channel blockers, making them responsible for a significant increase of cardiovascular mortality. The articles were discussed, compared with other results from investigations related to these drugs, and it was demonstrated that what was found with the short action nifedipine is not applicable to other calcium channel blockers. It was concluded with propositions of more efficient and safe drugs from this pharmacological group. Subject headings: CALCIUM CHANNEL BLOCKERS/pharmacology; CALCIUM CHANNEL BLOCKERS/ therapeutic use. REFERENCIAS BIBLIOGRÁFICAS 1. Henry PD. Comparative pharmacology of calcium antagonists: Nifedipine, Verapamil and diltiazem. Am J Cardiol 1980;46:1047-58. 2. Fleckenstein A. Specific inhibitors and promotors of calcium action in the Excitation-contraction coupling of heart muscle and their role in the prevention or production of myocardial lesion. En: Harris P, Opie LH, ed Calcium and the heart. London: Academic, 1971:135-88. 3. Goodman and Gilman, Hardman JG, Limbird LE, eds. Los antagonistas del calcio. En: Las bases farmacológicas de la terapéutica. 19 ed. México: Editorial Sudamericana, 1997:848-858. 4. Psaty BM, Heckbert SR, Loepsell TD. The risk of myocardial infarction associated with antihypertensive treatment. JAMA 1995;274:620-5. 5. Furberg CD, Psaty BM, Meller JV. Dose-related increase in mortality in patients with coronary heart disease. Circulation 1995;92:1326-31. 6. Pahor M, Gurainik JM, Corti M. Long-term survival and use of hypertensive medication in older persons. Jamger Soc 1945;43:1-7. 7. Mancia G, Zwieten PA van. ?Qué tan seguros son los antagonistas del calcio en la hipertensión y en la enfermedad coronaria? J Hypertens 1996;14:13-7. 8. Gong L, Lhang W, Lhn Y, Zhus, 11 collaborating centers in the shanghai area, Kong D, et al. Shanghai treal of nifedipine in the elderly (STONE). J Hypertens 1996;14:1237-43. 9. AD-HOC. Sub-Committe of the Liason Committee of the World Health Organization and the International Society of Hypertension. Effects of calciun antagonists of the risk of coronary heart disease, cancer and bleeding. J Hypertens 1997;15:1197-200. 10. Abascal V, Larson M, Evans J, Poli K, Levy D. Calcium channel blocker use is not associated with increased mortality. Circulation 1996;94:578. 11. Joint National Committee on Prevention. The sixth report. Detection, evaluation and treatment of high blood pressure. Arch Intern Med 1997;30:1-38. 12. Rose M, Mc Mahon FG. Some problems with antihypertensive drugs studies in the context of the new guidelines. Am J Hypertens 1990;3:151-5. 13. Tamargo Menéndez J. Aspectos farmacológicos de los canales del calcio. Medicina 1996;(725):1025-39. 14. Zanchetti A, Bianchi L, Amigoni S. Antihypertensive effects of nifedipine gastrointestinal therapeutic system on clinical and ambulatory blood pressure in essential hypertensives. J Hypertens 1993;11(5):334-5. 229 15. Palma Gamiz JL. Perspectivas futuras en el tratamiento de la hipertensión arterial en función de la curva circadiana. Med Clin 1991;97(2):61-71. 16. Meredith PA, Elliot ML. Amlodipine: clinical relevance of a unique pharmacokinetic profile. J Cardiovasc Pharm 1993;(22 A):6-8. 17. Poole-Wilson P. Amlodipine in chronic heart failure. N Eng J Med 1996;3(14):328-37. 18. Zito M, Abate G, Cervone C. Effects of antihypertensive therapy with lacidipiene on ambulatory blood pressure in the elderly. J Hypertens 1991;9(3):79-83. 19. Remingtons pharmaceutical sciences. 18 ed. Mack Publishing, 1990(18):854-5. 20. Donselman PHJM, Edgar B. Felodipine: clinical pharmaco-kinetics. Clin Pharmacol 1991;21(6):418-30. Recibido: 22 de junio de 1998. Aprobado: 30 de septiembre de 1998. Dr. Luis Carlos Núñez Díaz. Hospital Clinicoquirúrgico "Julio Trigo". Calzada de Bejucal km 7, Arroyo Naranjo 9, Ciudad de La Habana, Cuba. 230 Rev Cubana Med 1998;37(4):231-48 DE LA PRENSA MÉDICA EXTRANJERA METÁSTASIS DE SITIO PRIMARIO DESCONOCIDO* Barry C. Lembersky, MD y Lisa C. Thomas MD La definición de cáncer metastásico de sitio primario desconocido ha variado entre los informes publicados, dependiendo, en parte, de la extensión de la valoración diagnóstica que se requiere para aceptar el diagnóstico. En el aspecto operativo, este síndrome debe considerarse en cualquier persona que se presenta con una enfermedad maligna confirmada por biopsia, en la cual el origen anatómico no se identifica después de interrogatorio y examen físico cuidadosos (incluso examen digital del recto, con búsqueda de sangre oculta en heces; palpación de las mamas y examen pélvico en mujeres, así como examen de la próstata y los testículos en varones), estudios de laboratorio sistemáticos con: biometría hemática completa, pruebas de función hepática y renal, examen general de orina, radiografía de tórax, tomografía computadorizada (CT) del abdomen y la pelvis, y mamografía en mujeres.3 Cualquier dato anormal en esta valoración inicial debe considerarse como un indicio hacia la identificación de un sitio primario, y se investigará por completo. Dependiendo de la situación clínica específica, las pruebas diagnósticas apropiadas pueden incluir: examen citológico del esputo, CT del tórax, endoscopia gastrointestinal, y pielografía intravenosa. No obstante, ahora está bastante claro que el uso sistemático de esas pruebas y otras, que conllevan penetración corporal y son caras, en ausencia de datos positivos en la valoración diagnóstica inicial, es infructuoso y debe evitarse.22,61,69,70 Las metástasis de sitio primario desconocido explican alrededor de 5 a 10 % de los cánceres.11,30 Pocos diagnósticos generan tanta incertidumbre. Dado que típicamente el tratamiento moderno del cáncer se fundamenta en gran parte en el reconocimiento de la neoplasia primaria, esos enfermos plantean dilemas diagnósticos y terapéuticos difíciles. Bajo la concepción errónea de que si se encontrara la neoplasia primaria serían posibles un tratamiento y pronóstico mejorados, los pacientes y sus familiares a menudo sienten frustración porque el médico es incapaz de establecer el sitio primario. En la necropsia, el sitio de la neoplasia primaria se ha identificado en 30 a 82 % de los pacientes.22,44,49,61,69 Se desconoce la razón por la cual el sitio primario permanece oculto. Una hipótesis es que la neoplasia es demasido pequeña como para detectarse por medio de los métodos estándar, o ha sufrido involución. Está claro que si bien las características clínico-anatomopatológicas de las metástasis de sitio primario desconocido son en extremo heterogéneas, esas enfermedades malignas comparten características biológicas que pueden diferir mucho de aque* Tomado de Clin Med Norteam 1996,1:145-62. 231 llas en las cuales el sitio primario es identificable. Un grupo de investigadores ha propuesto que los cánceres primarios desconocidos pueden aparecer por la expansión clonal temprana, y predominio de células malignas con genotipo y fenotipo que favorecen la habilidad metastásica, pero no el crecimiento local. 4,9,26 Abbruzzese y colaboradores4 encontraron diversas anormalidades cariotípicas en muestras de biopsia de neoplasias de 13 pacientes con metástasis de sitio primario desconocido. Sin embargo, despierta interés que 12 de 13 tuvieron cambios del brazo corto del cromosoma 1. Las anormalidades específicas incluyeron deleciones de 1p completo o parte del mismo, translocaciones, duplicación de 1q, y datos de amplificación de genes. En investigaciones más tempranas se describió que las anormalidades del cromosoma 1p se relacionan con enfermedad maligna avanzada.7 Anteriormente, la falta de tratamiento eficaz, y el resultado inadecuado de pacientes con diagnóstico de metástasis de sitio primario desconocido, dio por resultado pesimismo sustancial y nihilismo terapéutico por parte de los pacientes y los médicos. Empero, en el transcurso del último decenio, el estudio sistemático ha dado por resultado mejor comprensión de esas neoplasias y mejoría del tratamiento para algunos enfermos. Los avances notorios en patología diagnóstica y el reconocimiento de subgrupos específicos de pacientes, definidos en clínica, para los cuales el tratamiento útil puede ser paliativo o incluso curativo, han anunciado una nueva era en el método para tratar esta enfermedad. En la actualidad, el tratamiento óptimo debe hacer hincapié en una valoración diagnóstica enfocada, con el fin de identificar individuos para quienes hay tratamiento eficaz.2,32 MANIFESTACIONES CLÍNICAS La presentación clínica de pacientes con cáncer de sitio primario desconocido es en extremo variada. Por definición, los síntomas y signos de presentación reflejan afección neoplásica de las metástasis, lo que puede ocurrir en un órgano único o en múltiples sitios. La frecuencia del o los sitios de presentación predominantes varían en la literatura, dependiendo de la selección de pacientes y de los patrones de envío. En la tabla 1 se muestran los principales sitios de afección inicial en 3 series grandes.1,43,44 Es más frecuente la afección de TABLA 1. Principales sitios de afección tumoral en la presentación inicial Sitio Ganglios linfáticos Pulmones Huesos Hígado Pleura Peritoneo Cerebro Suprarrenales Piel Otros LeChevalier y col.44* Kirsten y col.43* N = 302 N = 286 Porcentaje de pacientes 37 19 13 5 2 1 10 9 4 14 16 16 19 12 6 8 1 8 * Sitio sintomático inicial por el cual se observó al paciente. Afectado en el momento de la presentación. La mayoría de los pacientes tuvo sitios múltiples. 232 Abbruzzese y col.1 N = 657 37 28 28 31 12 6 8 6 2 - ganglios linfáticos, pulmones, huesos e hígado, aunque otros sitios encontrados incluyen cerebro, pleura, peritoneo, pericardio, suprarrenales, tubo digestivo, próstata, útero y testículos. Se ha informado detección del sitio primario oculto en 2,3 a 27 % de los pacientes antes de la muerte.2,22,44,60 En series retrospectivas antiguas, los sitios primarios identificados con mayor frecuencia fueron los cánceres pulmonar y pancreático.22,44,60 Dado que no hay tratamiento eficaz para esas enfermedades malignas, la detección antes de la muerte no influyó sobre la supervivencia. En contraste, en una cohorte de 927 enfermos que se presentaron con neoplasias de sitio primario desconocido, Abbruzzese y colaboradores2 emplearon una valoración diagnóstica limitada, que se aplicó de manera prospectiva, y que incluyó CT del abdomen y la pelvis, revisión anatomopatológica cuidadosa con las técnicas modernas disponibles, y uso dirigido de marcadores tumorales séricos. La enfermedad maligna primaria latente se identificó antes de la muerte en 24 % de los individuos, a menudo por medio de estudio anatomopatológico solo. La supervivencia general de sujetos en quienes se definió la enfermedad maligna primaria fue más prolongada que la de aquellos en quienes el sitio primario permaneció desconocido. Los subgrupos de pacientes en los cuales el diagnóstico se efectuó mediante técnicas anatomopatológicas (p. ej., linfoma) y mujeres con diagnóstico de cáncer mamario y ovárico previamente oculto, contribuyeron más a la supervivencia mejorada. Cuando se consideran todos los pacientes con metástasis de sitio primario desconocido, la enfermedad es altamente agresiva, con supervivencia media general de 5 a 12 meses en series recientes.1,40,43,68 Con todo, es indispensable reconocer la heterogeneidad extrema de esos enfermos. En un estudio realizado por Kirsten y colaboradores,43 la supervivencia media de sujetos que se presentaron con metástasis de sitio primario desconocido y que tuvieron un cáncer tratable fue de 23 meses. VALORACIÓN DIAGNÓSTICA Cuando las pruebas de detección clínicas limitadas iniciales no revelan un sitio primario potencial, se dispone de una amplia gama de pruebas diagnósticas. La estrategia diagnóstica debe equilibrar el hecho de que la mayoría de los pacientes tiene pronóstico ominoso; por ende, las pruebas que consumen tiempo, conllevan penetración corporal y son caras deben limitarse, con la necesidad de identificar con rapidez subgrupos susceptibles de tratamiento. ANATOMÍA PATOLÓGICA Un análisis anatomopatológico completo de la muestra de tejido es el paso inicial en la valoración diagnóstica de esos pacientes y en muchos aspectos, el de mayor importancia.33 Los avances en las técnicas disponibles para caracterización anatomopatológica han influido mucho sobre el método para estudiar pacientes con metástasis de sitio primario desconocido. La comunicación con el cirujano, el radiólogo y el patólogo es esencial para asegurar que se envía al laboratorio un volumen adecuado de tejido fresco, y se asigna de 233 manera apropiada para estudios anatomopatológicos especializados que pueden requerirse. Esto ayuda a disminuir la necesidad de una segunda biopsia. MICROSCOPIA ÓPTICA Con base en el aspecto del material con tinción sistemática de hematoxilina y eosina, el patólogo regularmente es capaz de juzgar si la neoplasia es metastásica o primaria en el órgano del cual se obtuvo la muestra. Para la primera, se encuentra que alrededor de 60 % de los pacientes tiene adenocarcinoma bien diferenciado o moderadamente diferenciado, y 5 %, cáncer escamoso (tabla 2).20 Para esos individuos, la situación clínica y la práctica juiciosa de estudios de inmunocitoquímica pueden ayudar a identificar un cáncer susceptible de tratamiento. Para los sujetos restantes, la muestra de la neoplasia está poco dife- TABLA 2. Diagnósticos histológicos de metástasis de sitio primario desconocido mediante microscopia óptica y técnicas anatomopatológicas especializadas Adenocarcinoma bien diferenciado y moderadamente diferenciado (la mayoría de los pacientes) Adenocarcinoma y carcinoma poco diferenciados Neoplasia poco diferenciada Linfoma Neoplasia de células germinales Neoplasia neuroendocrina Sarcoma Melanoma Otros Carcinoma de células escamosas renciada, lo cual hace que la clasificación inicial hacia línea de células particular sea difícil mediante microscopia óptica sola. En esos grupos de neoplasias poco diferenciadas, son más útiles la inmunocitoquímica, la microscopia electrónica y el análisis citogenético.47 INMUNOCITOQUÍMICA La creación y disponibilidad de anticuerpos monoclonales que pueden usarse de manera confiable en cortes de tejido procesados de manera sistemática y embebidos en parafina, han revolucionado el campo de la anatomía patológica y contribuido mucho a la valoración de pacientes con metástasis.2,36 La demostración de productos o antígenos de células específicos mediante técnicas inmunocitoquímicas puede establecer de modo inequívoco el diagnóstico de linfoma, sarcoma, neoplasias neuroendocrinas o de células germinales, melanoma y otros. La identificación precisa de esas enfermedades malignas es 234 TABLA 3. Estudios de inmunocitoquímica útiles en la valoración de neoplasias poco diferenciadas Marcadores epiteliales Citoqueratina Antígeno de membrana epitelial (HMFG) PSA CEA Marcadores linfoides Antígeno común de leucocitos Antígeno Ki-1 Marcadores de sarcoma Desmina Vimentina Antígeno relacionado con el factor VIII Marcadores neuroendocrinos Enolasa específica para neurona Cromogranina Sinaptofisina Marcadores de células germinales AFP HCG Marcadores hormonales Receptores para estrógenos Receptores para progesterona Marcadores de melanoma S-100 HMB-45 HMFG = globulina de la grasa de la leche humana; PSA = antígeno específico para próstata; CEA = antígeno carcinoembrionario; AFP = α fetoproteína; HCG = gonadotropina coriónica humana. esencial y conlleva inferencias terapéuticas importantes. En la tabla 3 se esbozan las tinciones inmunocitoquímicas útiles en el estudio de pacientes que tienen neoplasias poco diferenciadas. Es probable que los avances futuros en este campo, con reactivos nuevos y más específicos, aumentará más la habilidad para identificar subgrupos de individuos con capacidad de respuesta. MICROSCOPIA ELECTRÓNICA En la actualidad, la microscopia electrónica de transmisión tiene participación en el diagnóstico de enfermedades malignas de sitio primario desconocido, aunque el requerimiento de un patólogo experimentado en la técnica y la preservación especial de las muestras de tejido, impone limitaciones en su uso. La observación de estructuras celulares particulares, como melanosomas (melanoma), gránulos de centro denso (neoplasias neuroendocrinas), desmosomas (cáncer escamoso), y retículo endoplásmico extenso (linfoma), suele ser útil para identificar línea de neoplasia específica. ANÁLISIS CITOGENÉTICO Tiene importancia en el diagnóstico de enfermedades malignas hematológicas. De cualquier modo, sólo recientemente estas técnicas se han aplicado con buenos resultados a neoplasias sólidas. En la valoración de pacientes con metástasis poco diferenciadas de sitio primario desconocido, el análisis citogenético puede tener considerable utilidad diagnóstica.57 Pueden observarse cambios cromosómicos no al azar en linfomas (translocación 8, 14), tumor de Ewing y neoplasia neuroectodérmica periférica (translocación 11,22), neoplasias de células germinales (anormalidades variables del cromosoma 12) y otras. En 40 pacientes que se presentaron con cáncer poco diferenciado de sitio primario desconocido, Motzer 235 y colaboradores56 efectuaron cariotipo convencional y pruebas de genética molecular específicas para anormalidades del cromosoma 12. La mayoría de esos individuos tuvo enfermedad predominante en las estructuras de la línea media del mediastino y el retroperitoneo. En 17 sujetos, los estudios genéticos sugirieron un diagnóstico específico. Esto incluyó neoplasia de células germinales en 12 individuos, y un caso, cada uno, de linfoma, neuroepitelioma, melanoma, neoplasia de células pequeñas desmoplásicas, y sarcoma de células claras. La respuesta a la quimioterapia basada en cisplatino se correlacionó con las anormalidades moleculares o cariotípicas sugerentes de una neoplasia de células germinales. Las desventajas del análisis citogenético incluyen el requerimiento de tejido fresco y la disponibilidad limitada. INVESTIGACIONES CLÍNICAS TOMOGRAFÍA COMPUTADORIZADA La participación de la CT abdominopélvica está bien definida. En 2 series informadas de manera retrospectiva, McMillan,51 así como Karsell,41 y colaboradores, observaron que las CT condujeron a la identificación final del sitio primario en 46 y 32 %. El carcinoma pancreático fue la enfermedad maligna primaria que se diagnosticó con mayor frecuencia, aunque la CT en ocasiones reveló otros sitios primarios, entre ellos hígado, riñones, suprarrenales, ovarios y vesícula biliar. Mediante este procedimiento también puede facilitarse la confirmación hística del sitio primario por medio de biopsia con aguja de pequeño calibre dirigida por CT. Cabe hacer notar que la CT abdominopélvica parece servir para identificar con rapidez neoplasias en gran parte no tratables, lo que limita el estudio diagnóstico. En contraste, la CT rara vez resulta más útil que las radiografías simples de tórax.51 ESTUDIOS RADIOGRÁFICOS Y CON RADIONÚCLIDOS Los estudios radiográficos con contraste de la parte alta y baja del tubo digestivo tienen rendimiento diagnóstico bajo, y deben reservarse para pacientes con signos y síntomas atribuibles a esos órganos.22,61,70 Tampoco es probable que la mamografía resulte útil, porque pocas mujeres con metástasis de sitio primario desconocido tienen un cáncer mamario oculto. Incluso en pacientes que se presentan con metástasis hacia ganglios linfáticos axilares, la sensibilidad de las técnicas de mamografías modernas es de sólo 8 a 29 %.8,24 Como quiera que sea, tiene gran importancia detectar una neoplasia mamaria primaria oculta, y proporciona un fundamento amplio para este procedimiento. Las pruebas de detección mediante estudios de los huesos con radionúclidos se reservarán para la valoración de dolor óseo sintomático, para dirigir la radioterapia paliativa. Es poco probable que una gammagrafía ósea proporcione información acerca del sitio primario. MARCADORES TUMORALES SÉRICOS En la actualidad se dispone de varios, y se revisan en detalle en otro artículo de este número; típicamente incluyen antígeno carcinoembrionario (CEA), antígeno específico para próstata (PSA), α-fetoproteína (AFP), gonadotropina coriónica humana (HCG), CA-125, y 236 CA 15-3. Debido a la incertidumbre diagnóstica que plantean los pacientes con metástasis de sitio primario desconocido, hay tendencia a solicitar esos marcadores de manera indiscriminada. Si bien a menudo está alto uno o más, como dato aislado en pacientes no seleccionados no suelen ser útiles para predecir la respuesta a la quimioterapia, o el pronóstico.5,63 Usados de manera juiciosa en la situación clínica apropiada, los marcadores TABLA 4. Participación clínica de marcadores tumorales en pacientes con metástasis de sitio primario desconocido Situación clínica Varones o mujeres jóvenes con masas mediastínicas o retroperitoneales Mujeres con adenocarcinoma en un ganglio axilar Mujeres con ascitis, con masas pélvicas o sin ellas Varones con enfermedad metastásica difusa hacia huesos, o estos últimos y pulmones Varones o mujeres con una masa única o masas múltiples en el hígado Es necesario excluir Marcadores tumorales apropiados Neoplasias primarias de células germinales extragonadales Cáncer mamario AFP, ß-HCG Cáncer ovárico CA-125 Cáncer de próstata PSA Cáncer hepatocelular AFP, CEA CA 15-3, CEA AFP =α -fetoproteína; HCG = gonadotropina coriónica humana; CEA = antígeno carcinoembrionario; PSA = antígeno específico para próstata. Adaptado con autorización de Bitran JB, Ultmann JE: Malignancies of undetermined primary origin. Dis Mon 1992;38:213. tumorales séricos deben considerarse como coadyuvantes en la valoración diagnóstica (tabla 4). TRATAMIENTO El de individuos con metástasis de sitio primario desconocido es tan variado como la enfermedad. En las raras circunstancias en que la valoración anatomopatológica revela un linfoma, sarcoma, melanoma o neoplasia de células germinales, es posible instituir tratamiento apropiado. Los adenocarcinomas o carcinomas indiferenciados, que son más frecuentes, plantean un difícil desafío terapéutico. Aun cuando para los pocos pacientes que se presentan con sólo un sitio único de enfermedad maligna puede considerarse tratamiento local con intervención quirúrgica, radioterapia o ambos, con mayor frecuencia es necesario considerar el tratamiento sistémico debido a afección de múltiples órganos. Lamentablemente, el tratamiento resulta subóptimo en la mayoría de los enfermos. Sin embargo, como se mencionó, una minoría de los pacientes se presenta con características de la enfermedad que se han identificado como favorables con base en la capacidad de respuesta al tratamiento y mejor pronóstico. Es indispensable conocer esos subgrupos favorables (tabla 5). 237 238 TABLA 5. Carcinoma de sitio primario desconocido: valoración y tratamiento recomendados de subgrupos Estudio histopatológico Adenocarcinoma (bien diferenciado o moderadamente diferenciado) Carcinoma poco diferenciado, adenocarcinoma poco diferenciado Carcinoma escamoso Valoración clínica Estudios anatomopatológicos especiales CT del abdome Varones:PSA sérico Mujeres: mamogramas CA-125 Otros estudios para valorar signos o síntomas Varones: tinción para PSA Mujeres: ER, PR CT del abdomen o el tórax HCG, AFP séricos Otros estudios para valorar signos o síntomas Presentación cervical: Laringoscopia directa, nasofaringoscopia, broncoscopia fibróptica Presentación inguinal: Examen pélvico, rectal, anoscopia Tinción con inmunoperoxidasa Microscopia electrónica Análisis cromosómico Subgrupos con neoplasias que muestran respuesta Tratamiento Mujeres, afección de ganglios axilares Mujeres, carcinomatosis peritoneal Se trata como cáncer mamario primario Citorreducción quirúrgica más quimioterapia eficaz para cáncer ovárico Varones, metástasis óseas blásticas o PSA sérico alto, o tinción (+) para PSA tumoral Neoplasias neuroendocrinas Localización de la neoplasia en el mediastino, retroperitoneo, ganglios linfáticos Adenopatía cervical (parte cervical alta media) Hormonoterapia para cáncer de próstata Adenopatía inguinal Tratamiento basado en cisplatino Cisplatino/etopósido ± bleomicina Pronóstico Inadecuado para el grupo completo (supervivencia media = cuatro meses) Mejor para subgrupos especiales Tasa de respuesta alta, curación de 10 a 20 % con tratamiento Disección del cuello, radioterapia o ambas Supervivencia a cinco años de 25 a 50 % Disección inguinal, radioterapia, o ambas Potencial de supervivencia a largo plazo CT = tomografía computadorizada; PSA = antígeno específico para próstata; ER = receptores para estrógenos; PR = receptores para progesterona; HCG = gonadotropina coriónica humana; AFP = α-fetoproteína. Con autorización de Greco FA, Hainsworth JD: Tumors of unknown origin. Ca Cancer J Clin 1992;42:96. SUBGRUPOS CLÍNICOS FAVORABLES MUJERES CON CARCINOMATOSIS PERITONEAL Estas pacientes han mostrado respuestas completas al tratamiento y se ha informado supervivencia a largo plazo, libre de enfermedad, cuando se administraron regímenes usados para tratar carcinoma ovárico metastásico.58 Esas mujeres a menudo tienen similitudes anatomopatológicas y diagnósticas con pacientes que presentan carcinoma ovárico y es posible que en realidad tengan carcinoma ovárico oculto o síndromes neoplásicos peritoneales, que se han clasificado como carcinoma seroso extraovárico multifocal o carcinoma seroso papilar peritoneal. Este último síndrome se ha notado en la literatura durante más de 30 años. Chen y Flam14 fueron los primeros en informar supervivencia a largo plazo, libre de enfermedad, en 3 pacientes con diagnóstico de carcinoma seroso papilar peritoneal que recibieron tratamiento con citorreducción quirúrgica primaria seguida por quimioterapia combinada que constó de cisplatino y doxorrubicina, con ciclosfosfamida o sin ella. Las tres pacientes permanecieron vivas cinco años o más después del diagnóstico inicial. También se han informado 3 series más grandes. La primera fue un estudio retrospectivo de 18 pacientes informado por Strnad y colaboradores.71 Todas las enfermas se presentaron con ascitis y recibieron tratamiento usado en carcinoma ovárico avanzado. Esto constó de citorreducción quirúrgica primaria, efectuada en el momento de la laparotomía inicial. Después de intervención quirúrgica, 16 de 18 pacientes recibieron regímenes de quimioterapia basados en cisplatino. La supervivencia media para el grupo completo fue de 23 meses; en 7 pacientes se informó respuesta completa a la quimioterapia. En el momento en que se informó la serie, más de 4 años después del tratamiento, 3 mujeres persistían como sobrevivientes a largo plazo, libres de enfermedad. La segunda serie, informada por Dalrymple y colaboradores,19 fue un estudio retrospectivo en el cual se consideró que 31 de 236 pacientes tenían carcinoma papilar seroso peritoneal. Recibieron tratamiento con citorreducción quirúrgica primaria en el momento de la exploración quirúrgica inicial, seguida por quimioterapia usada en el tratamiento de cáncer ovárico primario. Esto constó de terapéutica combinada o secuencial con clorambucil o cisplatino en 25 pacientes, clorambucil solo en 5, y una combinación de cisplatino más etopósido en una. La supervivencia media fue de 11 meses, con respuesta al tratamiento informada en 10 de 31 enfermas, de las cuales 3 mostraron respuesta completa. En el momento en que se informó la serie, 2 pacientes permanecían como sobrevivientes a largo plazo, libres de enfermedad. Ransom y colaboradores65 identificaron de manera retrospectiva a 33 pacientes con el diagnóstico de carcinoma seroso papilar del peritoneo; en 31 se procedió a citorreducción quirúrgica primaria seguida por quimioterapia. Diecinueve enfermas recibieron ciclofosfamida y cisplatino; 6, una combinación de ciclofosfamida, doxorrubicina y cisplatino por vía intravenosa, junto con hexametilmelamina por vía oral; 4 recibieron carboplatino y ciclofosfamida, y 4 regímenes no especificados basados en cisplatino. La supervivencia media para el grupo completo fue de 17 meses; en 3 pacientes se observó supervivencia a largo plazo, libre de enfermedad, durante más de 6 años. 239 METÁSTASIS HACIA GANGLIOS AXILARES En mujeres, y rara vez varones, que se presentan con metástasis hacia ganglios axilares, que el estudio histológico confirma es adenocarcinoma bien diferenciado o moderadamente diferenciado, debe sospecharse cáncer mamario. Incluso en ausencia de una masa palpable o anormalidad mamográfica, la mastectomía revela la neoplasia primaria mamaria oculta en 55 a 75 % de los pacientes.8,55,62 La valoración inicial incluirá disección de ganglios axilares, con medición de receptores para estrógenos y progesterona, sea mediante métodos cuantitativos sistemáticos o inmunocitoquímica. En más de 50 % de las enfermas se observa un estado de receptor positivo,8,10 lo que proporciona fuertes pruebas para el diagnóstico de cáncer mamario. Las pacientes con metástasis axilares aisladas deben tratarse como si tuvieran cáncer mamario en etapa II. Como tal, el tratamiento abordará temas de control tanto localregional como sistémico. Con base en paradigmas de tratamiento quirúrgicos sostenidos con anterioridad para cáncer mamario primario, tradicionalmente se ha recomendado mastectomía radical modificada para pacientes con metástasis axilares aisladas.62,66 Con todo, dado que se sabe que la intervención quirúrgica que preserva la mama, combinada con radioterapia, proporciona resultado en cuanto a supervivencia equivalente al de la mastectomía radical modificada en mujeres con cánceres mamarios primarios operables, sólo es lógico considerar si la preservación de la mama es posible en mujeres con tumor mamario oculto. Dos estudios retrospectivos sugieren que la preservación de la mama es una estrategia apropiada para este grupo de mujeres. Ellerbroek y colaboradores24 emitieron un informe acerca de 42 pacientes que se presentaron con metástasis axilares aisladas; en 13 se procedió a mastectomía en tanto en las 29 restantes no se practicó intervención quirúrgica de la mama. Entre esas 29 mujeres, 16 se sometieron a radioterapia electiva de la mama, y se dejó a 13 sin tratamiento local dirigido hacia dicho órgano. Catorce enfermas recibieron quimioterapia coadyuvante. La ausencia actuarial a 10 años de aparición de una neoplasia primaria en la mama no tratada y en la que recibió radioterapia fue de 43 y 69 %. La supervivencia actuarial a 10 años para el grupo completo fue de 65 %. No se detectó diferencia en lo que se refiere a supervivencia entre las pacientes con preservación de la mama y aquellas con mastectomía. El uso de quimioterapia coadyuvante se relacionó con supervivencia a 5 años de 93 %, en comparación con 64 % en quienes no recibieron quimioterapia, aunque esta disimilitud no alcanzó importancia estadística. Baron y colaboradores, 8 informaron datos similares en la serie de 35 pacientes del Memorial Sloan-Kettering Cancer Center; en 7 se practicó intervención quirúrgica con preservación de la mama, y radioterapia, y tuvieron supervivencia a 5 años similar en comparación con las 28 mujeres a quienes se efectuó mastectomía. Aunque no se ha valorado de manera prospectiva la participación de la hormonoterapia sistémica coadyuvante, la quimioterapia, o ambas, en mujeres con metástasis aisladas hacia ganglios linfáticos axilares, las ventajas en cuanto a supervivencia libre de enfermedad y general observadas ante cáncer mamario en etapa II sugiere que ese tratamiento está indicado para esas mujeres.18,23,25,37 El pronóstico de esas pacientes parece ser similar al de quienes presentan cáncer mamario en etapa II, y mucho mejor que el de la población general de pacientes con metástasis de sitio primario desconocido. 240 VARONES CON METÁSTASIS ESQUELÉTICAS O ANTÍGENO PARA PRÓSTATA SÉRICO AUMENTADO Las metástasis esqueléticas identificadas en varones, en especial si son osteoblásticas, deben suscitar la sospecha de carcinoma prostático metastásico. Una concentración sérica alta de PSA, o una muestra de biopsia con tinción positiva para PSA, o fosfatasa ácida prostática mediante técnicas de inmunocitoquímica28,72 deben permitir la emisión de recomendaciones definitivas respecto a tratamiento paliativo en este subgrupo de pacientes, incluso en ausencia de carcinoma prostático radiográfico o comprobado con biopsia. La manipulación hormonal está indicada en sujetos con carcinoma metastático de próstata. Históricamente, la orquiectomía ha sido la piedra angular del tratamiento. En varios estudios de grupos cooperativos con asignación al azar, grandes, se ha valorado la participación del bloqueo total de andrógenos con una combinación del agonista de la hormona liberadora de la hormona luteinizante (L-RH), leuprolida, con flutamida, un antiandrógeno no esteroide. En sujetos con volumen mínimo de neoplasia, estado de rendimiento adecuado, y pocos síntomas o ninguno en el momento en que inició la terapéutica, se observó con mayor frecuencia duración mejorada de la respuesta y de la supervivencia media.13,16,17 ADENOCARCINOMA Y CARCINOMA POCO DIFERENCIADOS Las personas con uno u otro de estos diagnósticos, con sitio primario desconocido, representan un subgrupo distinto de pacientes, algunos de los cuales muestran capacidad de respuesta al tratamiento, y en quienes puede alcanzarse curación a largo plazo. Se han informado tres series con un número sustancial de enfermos.1,34,73 Hainsworth y colaboradores34 trataron de manera prospectiva a 220 pacientes con quimioterapia basada en cisplatino. El tratamiento inicial constó de 2 ciclos de quimioterapia a intervalos de 3 semanas, y después se repitió la valoración en cuanto a la respuesta. Cuando se notó cualquier dato de esta última, los pacientes recibieron otros 2 ciclos. La tasa de respuesta fue de 62 %; 58 pacientes (26 %) lograron respuesta completa, y 80(36 %), respuesta parcial. Un sujeto presentó respuesta parcial con quimioterapia y quedó libre de enfermedad después de la extirpación de la neoplasia residual, seguida por radioterapia. La supervivencia media para el grupo completo fue de 12 meses, con supervivencia actuarial de 16 % a 12 años. Treinta y seis pacientes (16 %) estuvieron libres de enfermedad a una media de 5 años después del tratamiento, incluso 3 sujetos que presentaron recaída después de una respuesta completa inicial, y que quedaron libres de enfermedad después de quimioterapia de último recurso. La supervivencia actuarial a 12 años en quienes se alcanzó respuesta completa fue de 62 %. Los factores de pronóstico favorable identificados mediante análisis de regresión de Cox incluyeron: 1) localización predominante de la neoplasia en el retroperitoneo o ganglios linfáticos periféricos, 2) neoplasia limitada a uno o dos sitios metastásicos, 3) antecedentes negativos de tabaquismo, y 4) edad más joven. Dentro de este grupo hubo 34 varones de menos de 45 años de edad que mostraron enfermedad predominante en el mediastino y el retroperitoneo. Seis tuvieron concentraciones aumentadas de gonadotropina coriónica humana (HCG), AFP o ambas. Esas características clínicas sugieren un síndrome neoplásico de células germinales extragonadal. 241 El resultado del tratamiento en este subgrupo fue mucho mejor, en comparación con el grupo general. Ochenta y cinco por ciento de los enfermos mostró respuesta al tratamiento; 50 % alcanzó respuesta completa. En el momento en que se informó la serie, 10 pacientes (29 %) disfrutaban de supervivencia a largo plazo, libre de enfermedad. Van der Gaast y colaboradores73 trataron de manera prospectiva a 79 enfermos con cisplatino, etopósido y neomicina (BEP) administrados a intervalos de tres semanas, o cisplatino cada semana combinado con etoposida por vía oral. La superviviencia media de los 77 pacientes susceptibles de valoración fue de ocho meses. Las tasas de respuesta general y completa fueron de 42 y 12 %, y la supervivencia a 5 años estimada, de 15 %. En esta serie, los factores de pronóstico favorable incluyeron: 1) puntuación de rendimiento de la World Health Organization de cero y 2) fosfatasa alcalina sérica normal. Abbruzzese y colaboradores1 revisaron de modo retrospectivo los resultados que se obtuvieron en 109 pacientes no seleccionados que tenían carcinoma poco diferenciado o indiferenciado, atendidos en el M.D. Anderson Cancer Center; 64 recibieron quimioterapia sistémica, no así 45. Si bien hubo un pequeño número de sobrevivientes a largo plazo en cada grupo, no se notó diferencia significativa en las curvas de supervivencia general. NEOPLASIAS NEUROENDOCRINAS POCO DIFERENCIADAS Se ha descrito un subgrupo de pacientes con este tipo de neoplasias, con sitio primario desconocido.27,35 Esta entidad clinicopatológica representa un grupo diverso de neoplasias, y es notable por su capacidad de respuesta a la quimioterapia. Aún no se definen los orígenes biológicos de esta enfermedad, y la clasificación es controvertida. En la literatura, se ha denominado de manera variada neoplasia neuroendocrina poco diferenciada, carcinoma neuroendocrino anaplásico,53 y cáncer de células pequeñas indiferenciadas extrapulmonar.74 Por lo general, hay neoplasias de crecimiento rápido en múltiples sitios. Predomina la afección de ganglios linfáticos mediastínicos, retroperitoneales o cervicales, aunque algunos pacientes se presentan con metástasis hepáticas u óseas extensas. La microscopia electrónica de la muestra de biopsia suele demostrar gránulos neurosecretores, y las tinciones inmunocitoquímicas para enolasa, cromogranina y citoqueratina específicas para neuronas suelen resultar positivas. Congruente con la naturaleza no diferenciada de las neoplasias, los enfermos no tienen síntomas que sugieran un síndrome mediado por hormonas como el que se observa ante carcinoide más bien diferenciado o cánceres de células de los islotes. Hainsworth y colaboradores35 identificaron de modo retrospectivo a 29 pacientes con neoplasias neuroendocrinas poco diferenciadas, con sitio primario desconocido. En 23 individuos susceptibles de valoración que presentaban una neoplasia que afectaba más de un sitio, se administró quimioterapia combinada, con un régimen basado en cisplatino, o un régimen usado en el tratamiento del carcinoma pulmonar de células pequeñas. La tasa de respuesta general fue de 78 %, incluso 6 pacientes con respuesta completa. Entre estos 6 últimos,3 (50 %) permanecieron libres de enfermedad más de 2 años después que se completó el tratamiento, en tanto la duración media de las respuestas parciales varió de 3 a 15 meses. Se han informado resultados similares en las series pequeñas analizadas por Van der Gaast,74 así como Moertel53 y colaboradores, con una tasa de respuesta general de 242 82 y 67 %, y pocos pacientes con supervivencia a largo plazo extendida. Por ende, cuando valoran a pacientes que presentan metástasis de sitio primario desconocido, es indispensable que los médicos tengan conocimiento acerca de esta diversa familia de neoplasias susceptible de tratamiento. CÁNCER ESCAMOSO QUE AFECTA GANGLIOS LINFÁTICOS CERVICALES En 20 a 50 % de los individuos que se presentan con carcinoma escamoso metastásico que afecta los ganglios linfáticos cervicales altos y medios, es posible detectar un tumor primario de cabeza y cuello mediante valoración cuidadosa de la parte alta de las vías respiratorias y del tubo digestivo. No obstante, si el sitio primario permanece oculto, una estrategia de tratamiento similar a la que se emplea para tratar cáncer primario de la cabeza y el cuello da por resultado supervivencia a largo plazo, libre de enfermedad, en un número sustancial de pacientes. Se han informado muchas series retrospectivas, en una sola institución, mediante disección radical del cuello, radioterapia en dosis altas,12 o ambas. Con todos esos tratamientos se observa supervivencia a 5 años similar. Como es de esperarse, la carga tumoral es un factor pronóstico, y debe usarse para guiar el tratamiento. Los enfermos que sólo tienen un ganglio linfático afectado pueden recibir tratamiento satisfactorio con intervención quirúrgica o radioterapia. Aún así, con la disección radical del cuello es más probable que aparezca un cáncer primario subsecuente de la cabeza y el cuello. Ante carga tumoral grande en el cuello, afección de múltiples ganglios linfáticos o extensión extracapsular de la neoplasia, se recomienda un método de tratamiento combinado.15,39,48,50,54,59,67 De modo similar a los individuos con un cáncer primario reconocido de la cabeza y el cuello, todavía no se define la participación de la quimioterapia coadyuvante, y es objeto de investigaciones actuales.21,38 Los pacientes con adenocarcinoma cervical bajo o supraclavicular evolucionan bastante bien. Es más probable que la fuente sea un cáncer primario pulmonar o gastrointestinal oculto. Cuando no se detectan otros sitios de enfermedad, se recomienda radioterapia del campo afectado.45 GANGLIOS LINFÁTICOS INGUINALES Zaren y Copeland76 revisaron de modo retrospectivo 2 232 pacientes con metástasis hacia ganglios inguinales; en 99 %, el sitio primario se identificó con facilidad en la extremidad inferior o las regiones perineal o anorrectal. En los otros 22 pacientes sin un cáncer primario reconocible, se identificaron 3 grupos con base en los datos histopatológicos: carcinoma no clasificado en 14; carcinoma escamoso en 6 y adenocarcinoma en 2. El tratamiento quirúrgico constó de disección de ganglios linfáticos inguinales superficiales en 7 sujetos, y biopsia excisional sólo para propósitos diagnósticos en 15. De estos últimos, sólo 4 recibieron quimioterapia sistémica o radioterapia del campo afectado. La supervivencia general de esos 22 enfermos fue de 55 %. En el momento en que se informó la serie, ninguno de los pacientes bajo disección inguinal superficial había muerto por cáncer, en tanto 9 de los 15 en quienes se practicó biopsia por excisión con radioterapia o 243 quimioterapia, o sin ella, murieron en el transcurso de 24 meses. Los autores concluyeron que los pacientes con metástasis hacia ganglios inguinales desde un sitio primario desconocido tuvieron pronóstico razonablamente favorable, y que el tratamiento local con disección completa de los ganglios linfáticos superficiales fue la terapéutica más adecuada. Guarischi y colaboradores31 y examinaron de manera retrospectiva 56 pacientes con carcinoma que se presentó como metástasis hacia ganglios inguinales desde un sitio primario desconocido. Los diagnósticos histológicos comprendieron carcinoma anaplásico o escamoso, adenocarcinoma y melanoma. Al principio, en todos los pacientes se procedió a biopsia excisional diagnóstica. En 9 sujetos, no se administró otro tratamiento; de los 47 restantes, 8 se sometieron a disección de ganglios inguinales, 35 de radioterapia, y 4 de quimioterapia. La supervivencia a 5 años general para el grupo completo fue de 27 %. La supervivencia media a 20 meses entre los 8 pacientes tratados con disección de los ganglios inguinales fue similar a la supervivencia media de 27 meses observada en los individuos tratados con biopsia excisional y radioterapia de intención curativa. En ocasiones se alcanzó supervivencia a largo plazo mediante esas 2 estrategias de tratamiento local. Esos autores concluyeron que la radioterapia fue una alternativa terapéutica válida para la disección de los ganglios linfáticos en sujetos con metástasis aisladas hacia los ganglios linfáticos inguinales, de sitio primario desconocido. TRATAMIENTO EMPÍRICO DE ADENOCARCINOMA BIEN DIFERENCIADO Y MODERADAMENTE DIFERENCIADO Desafortunadamente, alrededor de 60 % de los enfermos no cae en los subgrupos favorables descritos. En la actualidad no se dispone de un tratamiento eficaz para esos individuos. En la tabla 6 se muestran los resultados de informes seleccionados respecto a quimioterapia combinada sistémica. En cada uno de esos estudios, se trató a números pequeños de pacientes, y algunos de los enfermos tuvieron carcinoma poco diferenciado, de sitio primario desconocido. Así, es difícil emitir conclusiones acerca de la eficacia verdadera de la quimioterapia en personas con adenocarcinoma bien diferenciado y moderadamente diferenciado. Casi todos los regímenes incluyen cisplatino o doxorrubicina. Las tasas de respuesta varían de 20 a 50 %, pero por lo general son de duración breve, y la supervivencia media puede ser de sólo 2 a 11 meses. Ningún régimen parece ser superior. Sin embargo, en sujetos con estado de rendimiento adecuado, está justificada una discusión cuidadosa respecto a la probabilidad baja de beneficio, y la toxicidad potencial, relacionadas con la quimioterapia sistémica. Esos pacientes pueden ser ideales para estudios clínicos de investigación de nuevos fármacos o combinaciones. Cuando no se dispone de un estudio clínico, pero se desea tratamiento activo, deben suministrarse 2 ciclos de quimioterapia con vigilancia cuidadosa de las toxicidades y de la respuesta de la neoplasia. Se suspenderá el tratamiento en presencia de toxicidad importante o de la falta de una respuesta clara. En sujetos con estado de rendimiento bajo, la probabilidad de beneficio es aún más baja. Se recomienda cuidado de sostén solo, con atención a la paliación de los síntomas. 244 TABLA 6. Estudios de quimioterapia fase II seleccionados en pacientes con adenocarcinoma metastásico de sitio primario desconocido Régimen Quimioterapia basada en cisplatino PEF PFL PVB Quimioterapia basada en doxorrubicina CAV AM FAM Otras combinaciones CMeF PaMeFL Número de pacientes Tasa de respuesta (%) Supervivencia media (meses) Referencia 36 25 50 22 32 30 11 5 64 46 52 20 25 43 50 36 30 8 4 11 6 75 29 22 21 5 5 3 2 75 42 P = cisplatino; E = etopósido; L = leucovorina; V = vinblastina; B = bleomicina; C = ciclofosfamida; A = Adriamycin (doxorrubicina); M = mitomicina; F = fluorouracilo; Me = metotrexato; Pa = PALA. RESUMEN A pesar de que en la actualidad no hay tratamiento eficaz para la mayoría de los pacientes que se presentan con metástasis de sitio primario desconocido, durante el último decenio se han observado avances importantes del método para tratar esta enfermedad heterogénea. El uso de técnicas anatomopatológicas modernas que suelen proporcionar mayor precisión diagnóstica, y el reconocimiento de subgrupos específicos con pronóstico favorable y capacidad de respuesta al tratamiento, ha mejorado el resultado para algunos enfermos. En la actualidad, la estrategia diagnóstica debe hacer hincapié en la identificación rápida de pacientes en quienes es probable que el tratamiento disponible resulte beneficioso, en tanto la investigación clínica ha de enfocarse en la creación de tratamientos más eficaces para sujetos con neoplasias sin capacidad de respuesta. En el futuro, las mejorías continuas de la caracterización molecular de esas neoplasias probablemente aumentarán la comprensión del proceso metastásico, permitirán emitir definiciones más específicas de líneas celulares, y proporcionarán información para mejor tratamiento. REFERENCIAS BIBLIOGRÁFICAS 1. Abbruzzese JL, Abbruzzese MC, Hess KR, et al: Unknown primary carcinoma: Natural history and prognostic factors in 657 consecutive patients. J Clin Oncol 12:1272, 1994. 2. Abbruzzese JL, Abbruzzese MC, Lenzi R, et al: Latent primary malignancies: Diagnostic evaluation, common primaries, and survival patterns of patients presenting with unknown primary tumors [abstr 1386]. In Proceedings of the American Society of Clinical Oncology, Los Angeles, 1995, p 435. 3. Abbruzzese JL, Raber MN. Unknown primary. In Abeloff MD, Armitage JO, Lichter AS, et al (eds): Clinical Oncology. New York, Churchill Livingstone, 1995, p 1833. 4. Abbruzzese JL, Lenzi R, Raber MN, et al: The biology of unknown primary tumors Semin Oncol 20:238,1993. 245 5. Abruzzese J, Raber MN, Frost P: The role of CA-125 in patients with unknown primary tumors [abstr 29]. In Proceedings of the American Society of Clinical Oncology, Houston, 1991, p 39. 6. Anderson H, Thatcher N, Rankin E, et al: VAC chemotherapy for metastatic carcinoma from unknown primary site. Eur J Cancer Clin Oncol 19:49,1983. 7. Atkin NB. Chromosome 1 aberrations in cancer. Cancer Genet Cytogenet 21:279,1986. 8. Baron PL, Moore MP, Kinne DW, et al: Occult breast cancer presenting with axillary metastases: Updated management. Arch Surg 125:210, 1990. 9. Bell C, Pathak S, Frost P: Unknown primary tumors: Establishment of cell lines, identification of unique chromosomal abnormalities and implications for a second type of tumor progression. Cancer Res 49:4311, 1989. 10. Bhatia SK, Sclarides TJ, Witt TR, et al: Hormone receptor studies in axillary metastases from occult breast cancers. Cancer 59;1170:1987. 11. Bitran JD, Ultmann JE: Malignancies of undetermined primary origin. Dis Mon 38;213, 1992. 12. Carlson LS, Fletcher GH, Oswald MJ: Guidelines for radiotherapeutic thechniques for cervical metastases from an unknown primary. Int J Radiat Oncol Biol Phys 12:2101,1986. 13. Carter HB, Issacs JT: Experimental and theoretical basis for hormonal treatment of cancer. Semin Urol 6:262, 1988. 14. Chen KT, Flam MS: Peritoneal papillary serous carcinoma with long-term survival. Cancer 58:1371, 1986. 15. Coker DD, Casterline PF, Chambers RG, et al: Metastases to lumph nodes from the head and neck from an unknown primary site. Am J Surg 134:517,1977. 16. Crawford ED, Blumenstein BA, Goodman PJ, et al: Leuoprolide with and without flutamide in advanced prostate cancer. Cancer 66:1039,1990. 17. Crawford ED, Eisenberger MA, McLeod DG, et al: A controlled trial of leuprolide with and without flutamide in prostatic carcinoma. N Engl J Med 321:419,1989. 18. Cummings FJ, Gray R, Davis TE, et al: Adjuvant tamoxifen treatment of elderly women with stage II breast cancer. Ann Intern Med 103:324, 1985. 19. Dalrymple JC, Bannatyne P, Russell P, et al: Extraovarian peritoneal serous papillary carcinoma: A clinicopathologic study of 31 cases. Cancer 64:110, 1989. 20. Daugaard G: Unknown primary tumours. Cancer Treat Rev 20:119, 1994. 21. de Braud F, Heilbrun LK, Ahmed K, et al: Metastatic squamous cell carcinoma of an unknown primary localized to the neck: Advantages of aggressive treatment. Cancer 64:510, 1989. 22. Didolkar MS, Fanous N, Elias EG, et al: Metastatic carcinomas from occult primary tumors: A study of 254 patients. Ann Surg 186:625, 1977. 23. Early Breast Cancer TrialistsGroup: Systemic treatment of early breast cancer by hormonal, cytotoxic, or immune therapy: 133 randomized trials involving 31,000 recurrences and 24,000 deaths among 75,000 women. Lancet 339:1, 1992. 24. Ellerbroek N, Holmes F, Singletary E, et al: Treatment of patients with isolated axillary nodal metastases from an occult primary carcinoma consistent with breast origin. Cancer 66:1461, 1990. 25. Fisher B, Brown AM, Dimitrov NV, et al: Two months of doxorubicin-cyclophosphamide with and without interval reinduction therapy compared with 6 months of cyclophosphamide, methotrexate, and fluorouracil in positive-node breast cancer patients with tamoxifen-nonresponsive tumors: Results from the National Surgical Adjuvant Breast and Bowel Project B-15. J Clin Oncol 8:1483, 1990. 26. Frost P, Raber MN, Abbruzzese JL: Unknown primary tumors as a unique clinical and biological entity: A hypothesis. Cancer Bull 41:139, 1989. 27. Garrow GC, Greco FA, Hainsworth JD: Poorly differentiated neuroendocrine carcinoma of unknown primary tumor site. Semin Oncol 20:287, 1993. 28. Gentile PS, Carloss HW, Huang TY, et al: Disseminated prostatic carcinoma simulating primary lung cancer: Indications for immunodiagnostic studies. Cancer 62:711, 1988. 29. Goldberg RM, Smith FP, Ueno W, et al: 5-fluorouracil, Adriamycin, and mitomycin in the treatment of adenocarcinoma of unknown primary. J Clin Oncol 4:395, 1986. 30. Greco FA, Hainsworth JD: Tumors of unknown origin. CA Cancer J Clin 42:96, 1992. 31. Guarischi A, Keane TJ, Elhakim T: Metastatic inguinal nodes from an unknown primary neoplasm: A review of 56 cases. Cancer 59:572, 1987. 32. Hainsworth JD, Greco FA: Introduction: Unknown primary tumor, Semin Oncol 20:205, 1993. 33. Hainsworth JD, Greco FA: Treatment of patients with cancer of an unknown primary site. N Engl J Med 329:257, 1993. 246 34. Hainsworth JD, Johnson DH, Greco FA: Cisplatin-based combination chemotherapy in the treatment of poorly differentiated carcinoma and poorly differentiated adenocarcinoma of unknown primary site: Results of a 12 year experience. J Clin Oncol 10:912, 1992. 35. Hainsworth JD, Johnson DH, Greco FA: Poorly differentiated neuroendocrine carcinoma of unknown primary site: A newly recognized clinicopathologic entity. Ann Intern Med 109:364, 1988. 36. Hainsworth JD,Wright E, Johnson DH, et al: Poorly differentiated carcinoma of unknown primary site: Clinical usefulness of immunoperoxidase staining. J Clin Oncol 9:1931, 1991. 37. Hortobagyi GN, Buzdar AU: Current status of adjuvant systemic therapy for primary breast cancer: Progress and controversy. Ca Cancer J Clin 45:199, 1995. 38. Jeremic B, Zivic DJ, Matovic M: Cisplatin and 5-fluorouracil as induction chemotherapy followed by radiation therapy in metastatic squamous cell carcinoma of an unknown primary tumor localized to the neck: A phase II study. J Chemother 5:262, 1993. 39. Jose B, Bosch A, Caldwell WL, et al: Metastasis to neck from unknown primary tumor. Acta Radiol Oncol 18:161, 1979. 40. Kambhu SA, Kelsen D, Fiore J, et al: Metastatic adenocarcinoma of unknown primary site. Am J Clin Oncol 13:55, 1990. 41. Karsell PR, Sheedy PF, OConnell MJ: Computed tomography in search of cancer of unknown origin. JAMA 248:340, 1982. 42. Kelsen D, Martin DS, Colofiore J, et al: A phase II trial of biochemical modulation using N-phosphonacetylL-aspartate, high-dose methotrexate, high-dose 5-fluorouracil, and leucovorin in patients with adenocarcinoma of unknown primary site. Cancer 70:1988, 1992. 43. Kirsten F, Chi HE, Leary JA, et al: Metastatic adeno or undifferentiated carcinoma from an unknown primary site: Natural history and guidelines for identification of treatable subsets. Quart J Med 62:143, 1987. 44. Le Chevalier T, Cvitkovic E, Caille P, et al: Early metastatic cancer of unknown primary origin at presentation: A clinical study of 302 consecutive autopsied patients. Arch Intern Med 148:2035, 1988. 45. Lee NK, Byers RM, Abbruzzese JL, et al: Metastatic adenocarcinoma to the neck from an unknown primary source. Am J Surg 162:306, 1991. 46. Lenzi R, Abbruzzese J, Amato R, et al: Cisplatin, 5-FU and folinic acid for the treatment of carcinoma of unknown primary [abstr 1055]. In Proceeding of the Amarican Society of clinical Oncology, Houston, 1991, p301 47. Mackay B, Ordonez NG» Pathological evaluation of neoplasms wiht unknown primary tumor site. Semin Oncol 20:206,1993. 48. Marcial-Vega VA, Cardenes H, Perez CA, et al: Cervical metastases from unknown primaries: Radiotherapeutic management and appearance of subsequent primaries. Int J Radiol Oncol Biol Phys 19:919,1990. 49. Mayordomo JI, Guerra JM, Guijarro C, et al: Neoplasms of unknown primary site. A clinicopathological study of autopsied patients. Tumori 79:321,1993. 50. McCunnif A, Rabin M: Metastatic carcinoma of the neck from an unknown primary. Int J Radiat Oncol Biol Phys 12:1849,1986. 51. McMillan JH, Levine E, Stephens RH: Computed tomografhy in the evaluation of metastatic adenocarcinoma from an unknown primary site: A retrospective study. Radiology 143:143,1982. 52. Milliken ST, Tattersall MH, Woods RL, et el: Metastatic adenocarcinoma of unknown primary site: A randomized study of two combination chemotherapy regimens. Eur J Cancer Clin Oncol 23:1645,1987. 53. Moertel CG, Kvols LK, OConnell MJ, et al: Treament of neuroendocrine carcinomas with combined etoposide and cisplatin: Evidence of major therapeutic activity in the anaplastic variants of these neoplasms. Cancer 68:227,1991. 54. Mohit-Tabatabai MA, Dasmaphapatra KS, Rush BF: Management of squamous cell carcinoma of unknown origin in cervical lymph nodes. Am J Surg 52:152,1986. 55. Moore MP, Yahalom J: Occult primary tumor with axillary metastases. In Harris JR, Hellman S, Henderson IC, et al (eds): Breast Diseases, ed 2. Philadelphia, JB Lippincott, 1991, p 817. 56. Motzer RJ, Rodríguez E, Reuter VE, et al: Molecular and cytogenetic studies in the diagnosis of patients with poorly differentiated carcinomas of unknown primary site. J Clin Oncol 13:274,1995. 57. Motzer RJ, Rodríguez E, Reuter V, et al: Genetic analysis aids in the diagnosis of petients with midline carcinomas of uncertain histologies. J Natl Cancer Inst 83:341,1991. 58. Muggia FM, Baranda J: Management of peritoneal carcinomatosis of unknown primary tumor site. Semin Oncol 20:268,1993. 59. Nordstrom DG, Tewfik HH, Latourette HB: cervical lymph node metastases from an unknown primary. Int J Radiat Oncol Biol Phys 5:73,1979. 247 60. Nystrom JS, Weiner JM, Heffelfinger-Jutter J, et al: Metastatic and histologic presentations in unknown primary carcer. Semin Oncol 4:53,1997. 61. Nystrom JS, Weiner JM, Wolf Rm, et al: Identifying the primary site in metastatic cacer of unknown origin: Inadequacy of roentgenographic procedures. JAMA 241:381,1979. 62. Patel J, Nemoto T, Rosner D, et al: Lymph node-Axillary metastases from an occult breast carcer. Cancer 47:2923,1981. 63. Pavlidis N, Kalef-Ezra J, Briassoulis E, et al: Evaluation of six tumor markers in patients with carcinoma of unknown primary. Med Pediatr Oncol 22:162,1994. 64. Raber MN, Faintuch J, Abbruzzese JL, et al: Continuous infusion 5-fluorouracil, etoposide and cisplatin in petients with metastatic carcinoma of unknown primary origin. Ann Oncol 2:519,1991. 65. Ransom DT, Patel RS, Keeney GL, et al: Papillary serous carcinoma of the peritoneum: A review of 33 cases treated with cisplatin-based chemotherapy. Cancer 66:1091,1990. 66. Rosen PP: Auxillary lymph node metastases in patients with occult noninvasive breast carcinoma. Cancer 46:1298,1980. 67. Spiro RH, DeRose G, Strong EW: Cervical node metastatic of occult origin. Am J Surg 146:441,1983. 68. Sporn JR, Greenberg BR: Empiric chemotherapy in patients with carcinoma of unknown primary site. Am J Med 88:49,1990. 69. Steckel RJ, Kagan AR: Diagnostic persistence in working up metastatic cancer with an unknown primary site. Radiology 134:367,1990. 70. Stewart JF, Tattersall MH, Woods RL, et al: Unknown primary adenocarcinoma: Incidence of over investigation and natural history. BMJ 1:530,1979. 71. Strnad CM, Grosh WW, Baxter J, et al: Peritoneal carcinomatosis of unknown primary site in women. Ann Intern Med 111:213,1989. 72. Tell DT, Khoury JM, Taylor G, et al: Atypical metastasis from prostate cancer: Clinical utility of the immunoperoxidase technique for prostate specific antigen. JAMA 253:3574,1985. 73. van der Gaast A, Verweij J, Planting A, et al: Simple prognostic model to predict survival in patients with undifferentiated carcinoma of unknown primary site. J Clin Oncol 13:1720,1995. 74. van der Gaast A, Verwey J, Prins E, et al: Chemotherapy as treatment of choice in extrapulmonary undifferentiated small cell carcinomas. Cancer 65:422,1990. 75. Woods RL, Fox RM, Tattersall MH, et al: Metastatic adenocarcinomas of unknown primary site: A randomized study of two combination-chemotherapy regimens. N Engl J Med 303:87,1980. 76. Zaren HA, Copeland EM: Inguinal node metastases. Cancer 41:919,1978. Barry C Lembersky, MD. Division of Medical Oncology 200 Lothrop Street Pittsburgh, PA 15213. 248 Rev Cubana Med 1998;37(4):249-52 PRESENTACIÓN DE CASOS Hospital Clinicoquirúrgico "10 de Octubre" Servicio Nacional de Reumatología SÍNDROME DE BEHCET. PRESENTACIÓN DE UN CASO Dr. José Pedro Martínez Larrarte, Dr. Raúl Cepero Morales, Dra. Mirtha Sosa Almeida, Dr. Claudino Molinero Rodríguez y Dra. María A. Lantigua Martell RESUMEN Se presentó un paciente joven masculino que acudió a Consulta de Reumatología por presentar aumento de volumen articular asociado a úlceras en el escroto y aftas orales, se interpretó inicialmente como un síndrome de Reiter. En el curso del ingreso se constató la presencia de foliculitis en piel de miembros superiores, tórax y cara e iridoconjuntivitis bilateral, en los rayos X sólo se observó el aumento de partes blandas en la articulación comprometida, el resto de los exámenes complementarios sólo mostraron de interés una aceleración moderada de la velocidad de sedimentación globular. Se rediscutió nuevamente y se observó que presentaba los 4 criterios mayores para el diagnóstico de síndrome de Behcet completo. Descriptores DeCS: SINDROME DE BEHCET. En 1937, el dermatólogo turco Hulusi Behcet describió las características clínicas de este síndrome en 3 pacientes y creó el concepto general de esta entidad, 1,2 aunque un caso similar fue descrito en 1931 por Adamatiades, cuyo nombre se vincula en ocasiones con el de Behcet.1,3 El origen de la enfermedad es desconocido, se han postulado teorías como la vírica, la inmunológica y la genética para explicar su patogenia. En la actualidad se aceptan elementos de las 3.4,5 Se le considera un síndrome multisistémico, no total- mente estudiado ni comprendido, de evolución crónica y de aparición recidivante de crisis, cuya lesión anatomopatológica básica es una vasculitis de pequeños vasos, con una infiltración perivascular linfomonocitaria y una respuesta quimiotáctica exagerada de los polimorfonucleares.6,7 El síndrome resulta más frecuente en países del Oriente y de la Costa Mediterránea. Está ampliamente asociado a determinantes genéticos como el HLAB5 y una mayor frecuencia de ataques mucocutáneos en pacientes portadores de 249 HLAB12; se considera que el 12 % de los enfermos con amaurosis en Japón, lo son como consecuencia de esta enfermedad.4,7 En 1982, el comité japonés creado para el estudio de este síndrome asoció los signos más frecuentes de la enfermedad para dar lugar a los criterios diagnósticos. CRITERIOS PARA EL DIAGNÓSTICO DEL SÍNDROME DE BEHCET (COMITÉ JAPONÉS, 1982) CRITERIOS MAYORES Aftas orales Lesión cutánea Lesión ocular Úlceras genitales CRITERIOS MENORES Artritis Lesiones gastrointestinales Epididimitis Lesión vascular Lesión del sistema nervioso central Se exigen la presencia de los 4 criterios mayores en algún momento de la evolución para el diagnóstico del síndrome completo y de 3 mayores o 2 mayores y 3 menores para el diagnóstico incompleto de la enfermedad.1,3,4 PRESENTACIÓN DEL CASO Paciente masculino, 35 años de edad, blanco, antecedentes de pérdida de 45 libras de peso en el último año, asociada a la dificultad para alimentarse por la presencia de úlceras orales intensamente dolorosas. Consultó al reumatólogo por mono- 250 artritis de la rodilla izquierda. Los rayos X sólo mostraron aumento de partes blandas, durante el examen físico, se observó úlcera escrotal de 1 cm, dolorosa, irido-conjuntivitis bilateral por criterio oftalmológico de 8 meses de evolución. Se interpretó como un síndrome de Reiter. En el curso del ingreso se observaron lesiones de acné y foliculitis en cara, tórax y miembros superiores, según refiere el paciente. A los 6 meses de evolución, apareció una flebitis superficial en las zonas de extracción de sangre para exámenes complementarios. Se encontraron lesiones nodulares en miembros inferiores que recordaban las del eritema nodoso. EXÁMENES COMPLEMENTARIOS Se realizaron factor reumatoideo (FR), anticuerpos antinucleares (ANA), anti DNA de doble cadena, HLAB27, y serología, los cuales fueron negativos. Eritrosedimentación: 55 mm en 1/h, disminución del C3 y C4, Hb 10,5 g/L, leucocitos 8 x 109/L. COMENTARIOS Se impone un riguroso diagnóstico diferencial, toda vez que se llega a la certeza de esta enfermedad por la exclusión de otras entidades. En este caso se constataron los 4 criterios mayores para el diagnóstico del síndrome completo y otros criterios menores2,4 a pesar de lo cual, inicialmente se interpretó como un síndrome de Reiter ante la tríada de: lesión oftálmica, articular y genital, enfermedad ésta de favorable pronóstico y diferente etiología. El sustrato esencial de la lesión anatómica del Behcet es la inflamación vascular presente en todas las lesiones ulcerosas1,7,8 lo cual la hace potencialmente grave y de hecho tiene un pronóstico sombrío cuando se presentan manifestaciones del sistema nervioso central que no se expresan con un cuadro típico y pueden variar desde una cefalea persistente hasta una meningo-encefalitis. (neuro Behcet).4,5,9 La lesión articular de expresión mono o panciarticular como en este caso, afecta con mayor frecuencia las rodillas y muñecas, seguidas por los hombros, tobillos, codos, articulaciones metacarpofalángicas, generalmente de forma asimétrica y recurrente, no erosiva y poco grave; no así la lesión aftosa, que es la de mayor incidencia y se puede extender a todo el tracto digestivo donde puede perforarse o producir melena,4 con frecuencia resulta rebelde a toda terapéutica, comportándose como un signo grave, si se tiene en cuenta la dificultad que le crea al paciente para alimentarse. La lesión dérmica suele provocarse al realizar punciones sobre la piel (signo del pinchazo),10 quedar infectada una incisión quirúrgica en toda su extensión1 o aparecer una flebitis en la zona de punción para la extracción de sangre, otras veces se presentan lesiones nodulares similares a las del eritema nodoso, pero a diferencia de ésta, la lesión anatómica es vascular (como el caso presentado). La lesión genital, frecuente, puede crear estigmas sociales propios de las enfermedades venéreas o conducir a errores diagnósticos; se comporta como una lesión ulcerativa crónica persistente, que puede ser dolorosa, en escroto o pene. En la mujer las lesiones vaginales pueden ser inadvertivas o manifestarse por la presencia de secreción vaginal. Generalmente no son dolorosas y pueden ser múltiples. La variabilidad, con que puede presentarse la lesión oftálmica recomienda la interconsulta con el especialista desde un inicio, ya que en ocasiones suele ser grave y llevar a la amaurosis por brotes repetidos de iritis e iridociclitis.4 La manifestación más común es la conjuntivitis recidivante, que puede ser vesicular o ulcerativa. Otras manifestaciones que pueden observarse en esta enfermedad son: hipopión, papiledema, perforación de la retina, coroiditis y desprendimiento de la retina, que aunque no son frecuentes deben tenerse en cuenta en su seguimiento. También pueden presentarse manifestaciones sistémicas en el curso de la enfermedad, suelen ser, un síndrome general con fiebre persistente en ausencia de infección, pericarditis, fibrosis pulmonar y miositis.4,7 Los exámenes paraclínicos no resultan de utilidad diagnóstica, los reactivos de la fase aguda suelen ser anormales durante las crisis, ya nos hemos referido anteriormente a la mayor presencia del síndrome en enfermos con HLAB5 y B12. Los japoneses reportaron su presencia en el 71,4 % de los enfermos diagnosticados.4,11 Los fármacos más empleados en el tratamiento son los glucocorticoides, la colchicina y drogas citostáticas como el clorambucil o la ciclosporina A. El caso presentado llevó tratamiento con esteroides local y por vía oral, así como colchicina a razón de 1 mg/d. Se obtuvo una respuesta favorable en la mayoría de las manifestaciones, las más persistentes fueron las aftas orales. 251 SUMMARY A young male patient is presented, who went to Rheumatology Medical Service because he had an increased articular volume caused by scrotum ulcers and aphthous ulcers. This case was initially regarded as Reiters Syndrome. In the course of the admission, foliculitis in upper limbs, thorax and face skin as well as bilateral iridioconjunctivitis were found; X-ray test showed increased soft parts in the compromised articulation. The rest of the supplementary tests only showed a moderate acceleration of globular sedimentation speed. The case was rediscussed and it was observed that the four main criteria for the diagnosis of a full Behcets Syndrome were present. REFERENCIAS BIBLIOGRÁFICAS 1. Mc Carty OJ. Artritis y enfermedades conexas. Habana: Edit. Ciencias y Letras (Edición Revolucionaria). 1986:707-12. 2. International Study Group for Behcets Disease. Criteria for diagnosis of Behcets disease. Lancet 1990; 335:1028-80. 3. Rotes Querol J. Clínica reumatológica. Barcelona: Expaxs, 1989:167-71. 4. Lavalle Montalvo C. Reumatología clínica. México, DF: Limusa, 1990:439-42. 5. Khanashta MA. Enfermedades autoinmune del tejido conectivo. London: Doyma, 1989:157-71. 6. Yazcih PH, Barness CG et al. Controlled trial of azathioprine in Behcets syndrome. New Eng J Med 1990; 322(5):281-5. 7. Shimizu T, Ehrlich GE, Iknaba G, Hayashi K. Behcet syndrome. Semin Arthritis Rheum 1979;(8):223-57. 8. ODuffy JD. Vasculitis in Behcets disease. Rheum Clin North Am 1990;16(2):423-31. 9. Schmander HR. Primer on the rheumatic disease 10 ed. Atlanta: Arthritis Foundation, 1993:206-7. 10. Rosadilla A. Atlas de reumatología del adulto. 1 ed. Barcelona: Expaxs 1993:116-9. 11. Ferraz MB, Walter SD, Neymam R, Atra E. Sensitivity and specificity of different diagnostic criterio for Behcets disease acording to the latent class approach. Br J Rheumatol 1995;34(10): 932-5. Recibido: 17 de noviembre de 1997. Aprobado: 18 de febrero de 1998. Dr. José Pedro Martínez Larrarte. Aguiar No. 572 entre Muralla y Teniente Rey, municipio Habana Vieja, Ciudad de La Habana, Cuba. 252