Patología de hígado Índice por temas:
Anuncio

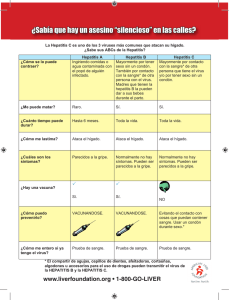
Patología de hígado Alonso Alvarado Índice por temas: -Insuficiencia hepática………………………………………………………………………………. 3 -Cirrosis………………………………………………………………………………….………….. 3 - Colestasis hepática……………………………………….………………………………………... 6 - Hepatitis viral……………………………………………………………………………................ 9 - Hepatitis A…………………………………………..………………………...................... 9 -Hepatitis E………………………………………………….………………….................... 9 - Hepatitis B……………………..……………………………………………….................. 9 - Hepatitis C………………………………………………………………………….......... 11 - Hepatitis D……………………………………………………………………………….. 12 - Cambios morfológicos asociados a hepatitis aguda………………………...................... 12 - Cambios morfológicos asociados a hepatitis crónica……………………......................... 15 -Hepatopatía alcohólica……………………………………………………………......................... 18 -Esteatosis alcohólica (Hígado graso alcohólico).………………………............................ 18 -Esteatohepatitis alcohólica (Hepatitis alcohólica).……………………….......................... 20 -Hígado graso no alcohólico……………………….......................................................................... 21 1 -Nódulos y tumores………………………....................................................................................... 22 -Hiperplasia nodular focal……………………………………………………………..….. 22 -Neoplasias benignas…………………………………………………………………..….. 24 -Hemangioma cavernoso………………………………………………………………….. 24 -Adenoma hepático……………………………………………………………….……….. 26 -Tumores malignos…………………………………………………………….....……….. 28 -Hepatoblastoma………………………………………………………………….. 28 -Carcinoma hepatocelular……………………………………………………..….. 29 -Colangiocarcinoma…………………………………………...………………….. 33 -Metástasis a hígado………………………………………………………………...…………….. 36 2 Insuficiencia hepática: El hígado puede verse afectado por muy diversas etiologías, dentro de las cuales las principales incluyen causas infecciosas, metabólicas, tóxicas, neoplásicas y biliares. Dentro de todas las enfermedades que afectan al hígado y al sistema biliar la insuficiencia hepática se considera el estadio más grave en el cual se pierde la función de entre el 80 y el 90% del tejido hepático lo cual condiciona una patología irreversible para la cual el trasplante representa la mejor opción terapéutica. Las etiologías que afectan al hígado hasta la insuficiencia se pueden clasificar en función del tiempo en que progresa la enfermedad, de modo que se debe identificar entre la insuficiencia hepática aguada y la crónica. Las principales causas que llevan al hígado a la insuficiencia aguda causan necrosis hepática masiva, e incluyen infecciones virales fulminantes como las que pueden ocurrir en el marco de infecciones por virus de hepatitis (A, B, C, D y E), o intoxicación hepática por fármacos como acetaminofén, isoniazida, rifampicina, inhibidores de la monoaminooxidasa, etc. Por otra parte, las principales enfermedades que tienden a la cronicidad y que eventualmente conllevan a cirrosis e insuficiencia hepática incluyen hepatopatía alcohólica, hepatitis vírica y esteatohepatitis no alcohólica. Independientemente de las causas que lleven a la insuficiencia hepática, las manifestaciones clínicas son muy similares e incluyen ictericia, ascitis, datos de hipertensión portal como esplenomegalia y derivaciones portales (várices esofágicas, hemorroides, cabeza de medusa periumbilical, etc.), datos de hiperestrogenismo (ginecomastia, eritema palmar, angiomas en araña, hipogonadismo, etc.), así como afectaciones más complejas y sistémicas como la encefalopatía hepática y los síndromes hepatorenal y hepatopulmonar. Cirrosis: La cirrosis es el estadio final de una serie de afectaciones hepáticas crónicas, dentro de las cuales destacan la hepatitis viral, el abuso crónico en el consumo de alcohol, la esteatohepatitis no alcohólica y las enfermedades de depósito como la hemocromatosis. Independientemente de la etiología, las manifestaciones clínicas son las correspondientes para insuficiencia hepática, mientras que los cambios histopatológicos son también muy similares independientemente de la causa subyacente. Los principales cambios morfológicos apreciables con el microscopio incluyen fibrosis en puente, apreciable por los tractos de tejido fibroso entre triadas portales y venas centrolobulillares; nodularidades parenquimatosas que se disponen entre los puentes fibrosos; y lesión parenquimatosa difusa de todo el hígado que condicionan el carácter irreversible de esta patología. 3 Tricrómica de Massón en corte de hígado que permite apreciar la presencia de nodularidades parenquimatosas dispuestas entre puentes de tejido fibroso teñido con color azul Corte de hígado cirrótico teñido con H&E que muestra fibrosis abundante y nódulos parenquimatosos 4 Imagen de tejido hepático a bajo aumento teñido con H&E que muestra la presencia de nódulos parenquimatosos y puentes fibrosos en todo el corte estudiado Acercamiento a un nódulo parenquimatoso formado por tejido hepático relativamente normal limitado en la periferia por puentes fibrosos a modo de una cápsula o cubierta 5 Colestasis hepática: Se trata de una disminución en el flujo de bilis debido a una obstrucción extrahepática, o bien a un defecto en la secreción de bilis por parte de los hepatocitos. Las etiologías principales asociadas a defectos intrahepáticos incluyen hepatitis vírica, colestasis inducida por fármacos y defectos congénitos en la secreción de bilis. Por otra parte, las principales causas obstructivas incluyen colelitiasis, colangitis, neoplasias hepáticas y de conductos biliares, neoplasias abdominales con compromiso de conductos biliares (cáncer pancreático por ejemplo), alteraciones congénitas y atresias de conductos biliares, etc. Independientemente de las causas, las manifestaciones clínicas de la colestasis hepática son similares e incluyen ictericia, dolor hepático, prurito, elevación de bilirrubinas que condiciona coluria y acolia, malabsorción de grasas, etc. Los principales cambios histopatológicos asociados a esta enfermedad incluyen degeneración plumosa de hepatocitos, dilatación de conductos biliares con pigmento biliar, necrosis evidenciada principalmente por la pérdida nuclear y la hipereosinofilia de hepatocitos, edema del espacio portal, duplicación de conductos y conductillos en el espacio portal, infiltrado neutrofílico predominante en espacio portal y formación de células hepáticas gigantes. Corte de tejido hepático teñido con teñido con H&E donde se aprecia el acercamiento a un conducto biliar dilatado con abundante pigmento en su interior. Nótense también los acúmulos intracelulares de pigmento biliar (degeneración plumosa), más evidentes en los hepatocitos de la esquina superior izquierda 6 Acercamiento a hepatocitos en un hígado con colestasis. Se puede observar la presencia de múltiples depósitos intracelulares en un gran número de hepatocitos (degeneración plumosa) Presencia de células gigante,s señaladas con flechas amarillas, con depósitos de pigmentos biliares en el marco de colestasis hepática 7 Acercamiento a células gigantes que muestran la presencia de múltiples núcleos y de depósitos intracelulares de pigmentos biliares Acercamiento al espacio portal de un hígado con colestasis. Nótese la duplicación de conductos biliares con depósitos de pigmentos biliares, así como la presencia de infiltrado inflamatorio predominante en este mismo espacio 8 Hepatitis viral: Aunque los virus de la hepatitis (A, B, C, D y E) no son los únicos capaces de afectar al hígado, sí son los más importantes por su prevalencia y la posible progresión a cronicidad en los casos de hepatitis por virus B y C. Hepatitis A El virus de la hepatitis A (VHA) causa un cuadro de hepatitis autolimitada que se presenta de forma endémica en regiones con condiciones de higiene deplorables. En general, la vía de infección es fecal oral y los pacientes enfermos son infecciosos por periodos largos de tiempo (2-12 semanas). El diagnóstico de la enfermedad aguda se basa en la detección de IgM anti VHA que usualmente coincide con la aparición de los síntomas predominantes que incluyen ictericia, fatiga y dolor hepático en algunos casos. La enfermedad cumple un proceso autolimitado que no se asocia a cronicidad y que solo en muy pocas ocasiones se asocia a hepatitis fulminante. La resolución de los síntomas toma entre 2 y 12 semanas conforme aumentan los títulos de IgG anti VHA (los cuales no son determinados de forma directa sino obteniendo la diferencia entre anticuerpos totales anti VHA y los anticuerpos IgM anti VHA). Hepatitis E La hepatitis aguda causada por el virus de la hepatitis E (VHE) es muy similar a la causada por el VHA. En ambos casos, se trata de una infección entérica transmitida por contacto con heces contaminadas, con la importante diferencia de que el VHE tiene como reservorio, además de los humanos, otros animales como changos, gatos, perros y puercos. El cuadro de hepatitis suele ser autolimitado, sin progresión a hepatitis crónica y con una tasa de mortalidad en general baja para la mayor parte de la población, siendo las mujeres embarazadas una excepción a esto último con tasas de mortalidad de hasta el 20%. El diagnóstico se basa en la detección de anticuerpos IgM anti VHE que eventualmente en el transcurso de meses pasarán a ser anticuerpos IgG anti VHE. Hepatitis B La hepatitis causada por virus de la hepatitis B (VHB) es una enfermedad de gran importancia debido a su inmensa incidencia, a la posibilidad de progresión a cronicidad y su asociación con el desarrollo de carcinoma hepatocelular. Los escenarios clínicos secundarios a una infección por VHB son variados e incluyen: infección activa sintomática o asintomática con resolución de los síntomas (gran mayoría de los pacientes, aproximadamente en el 90%), infección activa con progresión a hepatitis fulminante, hepatitis crónica con resolución, hepatitis crónica con progresión a cirrosis y portador asintomático. Independientemente del escenario clínico, la vía de contagio se asocia al contacto con sangre contaminada que puede ocurrir en el marco de transmisión perinatal, por vía percutánea (uso de agujas infectadas, infección de lesiones en piel, etc.), contacto sexual, transfusiones sanguíneas, etc. El diagnóstico de los estadios agudos y crónicos de esta infección es mucho más complicada debido a la presencia de múltiples antígeno y anticuerpos. Durante la fase activa, los antígenos y anticuerpos útiles para el diagnóstico incluyen HBsAg (antígeno de superficie o antígeno Australia) que es el primero en elevarse antes incluso de la fase sintomática; HBeAg (antígeno e del VHB), ADN del VHB y anticuerpos IgM anti VHBc. En un paciente con 9 resolución de la enfermedad, además de la mejoría de las manifestaciones clínicas, sería de esperarse que en un periodo menor a 6 meses ocurra un descenso progresivo de HBsAg y HBeAg acompañado por un incremento en la titulación para anticuerpos totales anti VHBc, anticuerpos IgG anti VHBs , antiVHBe y antiVHBc. Gráfica que muestra los cambios en función del tiempo de los diferentes anticuerpos y antígenos en sangre. Nótese que durante la fase activa se llega a la mayor concentración de HBsAg HBeAg e IgM anti VHBc, sin embargo conforme ocurre la resolución de la enfermedad, en un periodo de 6 meses estos antígenos y anticuerpos debieron haber disminuido de forma progresiva mientras los anticuerpos anti VHBs y anti VHBe aumentan lentamente hasta llegar a niveles máximos e indicar resolución completa de la enfermedad En los pacientes que entran a un estado crónico de la enfermedad la elevación de HBsAg y HBeAg y ADN viral llega a un punto máximo pero no disminuye después de 6 meses. Esto se acompaña además de una disminución eventual de los anticuerpos IgM antiVHBc (hasta llegar a niveles 10 indetectables) y de una imposibilidad por parte del organismo para producir los anticuerpos IgG antiVHBs y antiVHBe. Para distinguir entre el paciente con hepatitis crónica con progresión a cirrosis y el portador crónico (sin progresión a cirrosis) es necesario comprobar además de la presencia de HBsAg por más de 6 meses evidencia de daño hepático evidenciado por biopsia o elevación de transaminasas hepáticas. La gráfica muestra el comportamiento de los antígenos y anticuerpos en sangre de un paciente con hepatitis crónica por VHB. Nótese que los niveles de HBsAg y HBeAg se mantienen elevados más allá de los primeros 6 meses de la infección sin elevación importante de los anticuerpos IgG antiVHBs y antiVHBe Hepatitis C El virus de la hepatitis C (VHC) es también de gran importancia debido a su prevalencia (menor que la de hepatitis B) y a su alta progresión a hepatitis crónica en hasta el 70-80% de los casos, de los cuales hasta un 20% desarrollarán cirrosis en lapsos que varían entre 5 y 20 años. En general los casos de hepatitis C autolimitada son minoría representando solo del 15-20% de los casos, mientras que la hepatitis fulminante se consideran muy poco frecuente. Sobre su forma de contagio, esta se basa en el contacto con sangre, por lo tanto las principales causas incluyen uso de agujas infectadas, infección de lesiones de la piel, trasfusiones sanguíneas, etc. El diagnóstico de la fase activa se basa exclusivamente en la identificación del ARN correspondiente al virus, que usualmente se acompaña de una elevación importante de las transaminasas. Cuando hay recuperación, los niveles de ARN disminuyen antes de un lapso de 6 meses, mientras que de manera análoga y progresiva aumentan los títulos para anticuerpos antiVHC. La cronicidad presente en la mayoría de los casos, se pone en evidencia por la presencia de ARN de VHC por más de 6 meses, independientemente de si hay o no anticuerpos neutralizantes en sangre. En la hepatitis crónica, los niveles de ARN alcanzan un valor máximo durante la fase activa para después disminuir y estabilizarse alcanzando niveles elevados sostenidos indicadores de 11 cronicidad. Las transaminasas por su parte, después de la elevación máxima durante la fase aguda regresan a valores normales para posteriormente experimentar elevaciones episódicas característica de la cronicidad. Hepatitis D Por último, el virus de la hepatitis D (VHD) también es causante de diferentes formas de hepatitis siempre y cuando se asocie a coinfección o a superinfección, ambos casos asociados al VHB. En la coinfección el paciente tiene contacto por primera vez y de forma simultánea tanto con VHB como con VHD, lo cual suele generar un cuadro de hepatitis aguda autolimitada muy similar al causado únicamente por VHB. La superinfección por su parte puede ocurrir en dos escenarios principales. En un paciente portador de VHB la superinfección causará un cuadro agudo grave con posible progresión a hepatitis crónica, mientras que en el paciente con hepatitis crónica por VHB el VHD causará exacerbaciones graves con mantenimiento de la cronicidad. Cambios morfológicos asociados a hepatitis aguda Las alteraciones morfológicas presentes en la hepatitis aguda son más o menos conservadas independientemente del virus de la hepatitis involucrado, sin embargo como se mencionará más adelante, algunos hallazgos sugieren un diagnóstico etiológico más específico. Los principales cambios incluyen: Balonización de hepatocitos en la cual se altera la forma de las células con pérdida en grados variables del citoplasma Signos de colestasis con taponamiento de conductos biliares y acumulación de pigmento dentro de los hepatocitos Hepatocitos en cristal esmerilado que es patognomónico de hepatitis B Esteatosis macrovesicular focal que sugiere el diagnóstico de hepatitis C Muerte celular por citólisis, apoptosis y necrosis Hiperplasia e hipertrofia de células de Kupffer con abundante pigmento Infiltración mixta de los espacios portales Infiltrado periportal a bajo aumento, con pérdida de la arquitectura del parénquima normal. Son poco perceptibles a este aumento los cambios por balonización o muerte celular 12 Infiltrado periportal importante con predominio linfocítico. También es evidente la balonización de hepatocitos en la esquina inferior derecha de la imagen Hepatocitos en vidrio esmerilado, hallazgo característico de la infección por VHB 13 Imagen que muestra infiltrado linfocítico periportal evidente en la esquina inferior izquierda acompañado de balonización de hepatocitos e indicios de necrosis Acercamiento que muestran balonización de hepatocitos 14 A B C D Colestasis asociada a hepatitis vírica aguda. La imagen A muestra predominantemente depósitos intracanaliculares, mientras que B,C y D muestran depósitos intrahepáticos (degeneración plumosa) Cambios morfológicos asociados a hepatitis crónica La hepatitis crónica únicamente es causada por hepatitis B y C. Los principales hallazgos microscópicos incluyen: Infiltración periportal predominantemente linfocítica Muerte celular de hepatocitos por citólisis, apoptosis y necrosis Balonización de hepatocitos Hepatocitos en cristal esmerilado (asociado a hepatitis B) En los casos de hepatitis crónica causada por VHC, es característico encontrar: o Agregados linfoides en espacios periportales o Esteatosis macrovesicular focal o Cambios reactivos en conductos biliares Depósito de tejido fibroso (fibrosis en puente) En casos más avanzados, características morfológicas propias de cirrosis 15 Imagen a bajo aumento del tejido hepático en un paciente con hepatitis viral crónica. Tanto la fibrosis en puente como los nódulos parenquimatosos regenerativo son característicos de la hepatitis crónica de larga evolución con posible progresión a cirrosis Nódulo linfocítico en espacio periportal, hallazgo que sugiere más el diagnóstico de hepatitis crónica por VHC 16 Fibrosis en puente característica de la hepatitis crónica Hepatitis crónica con fibrosos e infiltrado linfocíticoabundante 17 Hepatopatía alcohólica: La hepatopatía alcohólica incluyen principalmente tres posibles patologías que se superponen e interrelacionan pero que de manera general dependen de los hábitos en el consumo de alcohol del paciente. La esteatosis alcohólica (hígado graso alcohólica) es un cambio reversible que ocurre después de la exposición a una cantidad considerable de alcohol y que usualmente es asintomática evidenciada únicamente por elevación moderada de enzimas hepáticas y bilirrubinas. A pesar de que no se considera que exista una progresión directa entre la esteatosis y la cirrosis, esta es un indicador de ingesta elevada de alcohol que de mantenerse por un periodo largo de tiempo puede condicionar la progresión a cirrosis. La esteatohepatitis alcóhoilica se presenta luego de la ingesta de una cantidad muy alta de alcohol que condiciona un episodio de hepatitis aguda que puede variar en severidad, siendo el peor de los casos el de hepatitis fulminante, sin embargo las manifestaciones clínicas no suelen ser tan graves e incluyen malestar general, anorexia, esplenomegalia con dolor en hipocondrio derecho, ictericia, etc. Debe recordarse que la repetición de varios episodios de esteatohepatitis alcohólica condiciona de forma importante la progresión hacia cirrosis. Esteatosis alcohólica (hígado graso alcohólico) Macroscópicamente se distingue un órgano grande (4-6kg) de color amarillento y de aspecto grasiento. Imagen macroscópica de hígado que muestra un órgano agrandado y de color amarillento 18 Microscópicamente, solo se identifican acumulaciones lipídicas macro y micovesiculares dentro de los hepatocitos que desplazan el núcleo hacia la periferia Corte de hígado que muestra acumulaciones lipídicas macro y microvesiculares características de la esteatosis alcohólica A B Ambas imágenes muestra acercamiento a hepatocitos con esteatosis, en A se puede apreciar un área con esteatosis de predominio macrovesicular, mientras que en B se aprecian predominantemente hepatocitos con acumulaciones lipídicas microvesiculares 19 Esteatohepatitis alcohólica (Hepatitis alcohólica): Microscópicamente se identifica por la presencia de cuatro características principales que incluyen balonización, necrosis y esteatosis de hepatocitos; fibrosis en grados variables; reacción neutrofílica con PMN dispuestos alrededor de hepatocitos necróticos; y cuerpos de Mallory que corresponden a agregados de citoqueratina dentro de algunos hepatocitos Corte de hígado en un paciente con esteatohepatitis alcohólica. Nótese la abundante necrosis de hepatocitos, así como la esteatosis en este caso predominantemente macrovesicular y la presencia de cuerpos de Mallory Acercamiento a los cuerpos de Mallory en un paciente con hepatitis alocólica 20 Corte de hígado que permite observar casi todos los cambios de la hepatitis alcohólica que incluyen necrosis y esteatosis de hepatocitos, cuerpos de Mallory y reacción neutrofílica Hígado graso no alcohólico: Ocurre en paciente con datos de esteatosis hepática pero con nula o muy baja ingesta de alcohol. Aunque no se entiendo por completo su etiología, suele coexistir con el síndrome metabólico, por lo que su posible causa sea un almacenamiento excesivo de grasas (especialmente triglicéridos) por parte de los hepatocitos. Se distinguen como parte del hígado graso no alcohólico la esteatosis hepática con y sin inflamación que no se asocian a progresión a cirrosis, y la esteatohepatitis no alcohólica que sí tiene progresión a cirrosis hasta en un 10 a 20% de los pacientes. Morfológicamente, las entidades patológicas antes mencionadas son indistinguibles de las descritas para la hepatopatía alcohólica, por lo cual el diagnóstico se basa completamente en la ausencia o presencia de consumo de alcohol. Clínicamente, las entidades propias del hígado graso no alcohólico tienden a ser asintomáticas, con algunos pacientes experimentando dolor en hipocondrio, esplenomegalia y malestar general leve. Lo anterior es preocupante especialmente en el caso de la esteatohepatisis no alcohólica ya que las casi nulas manifestaciones clínicas dificultan el diagnóstico de una enfermedad que puede progresar a cirrosis. 21 Nódulos y tumores Hiperplasia nodular focal: Puede aparecer en el hígado no cirrótico y se caracteriza por la aparición de una masa usualmente de color más claro que el resto del tejido hepático. Característicamente esta masa tiene una cicatriz central de color blanca o gris que irradia a la periferia y que corresponde a tejido conectivo. Al estudio microscópico, se identifica tejido conjuntivo abundante que se irradia del centro hacia la periferia poco definida de la lesión, y que se caracteriza por la presencia de abundantes vasos sanguíneos con proliferación fibrovascular, presencia de infiltrado inflamatorio difuso y proliferación de conductos biliares a lo largo de los tabiques de tejido conjuntivo. Entre los tabiques de tejido conjuntivo se identifica tejido hepático normal dispuesto en forma de placa engrosada. Este tipo de lesión suele ser un hallazgo aislado en un paciente sin hepatopatía de base con una mayor prevalencia entre adultos jóvenes y de mediana edad. Aunque la etiología de estas hiperplasias no se entiendo por completo, se ha asociado al uso crónico de anabolizantes y anticonceptivos hormonales. No se le ha asociado progresión a cáncer, por lo cual la importancia de su diagnóstico radica en su diferenciación de otras masas neoplásicas Corte macroscópico de hígado que muestra una masa grande de aproximadamente 7 cm de diámetro. Nótese que es una lesión con bordes bien definidos, con una coloración más amarilla que el resto del hígado y con la presencia de una cicatriz fibrosa central característica de esta lesión 22 Imagen por MR que muestra una lesión aislada con bordes bien delimitados del resto del tejido hepático y con una cicatriz central evidente Corte microscópico de una hiperplasia nodular focal que muestra tabiques de tejido fibroso con datos de inflamación e intensa vascularización. Nótese las placas de tejido hepático normal entre los tabique fibrosos 23 Acercamiento al tejido de una hiperplasia nodular focal. Son evidentes los tabiques fibrosos con una intensa proliferación vascular y ductal. Nótese la normalidad de los hepatocitos dispuestos en placas Neoplasias benignas: -Hemangioma cavernoso: Representa la neoplasia benigna más común del hígado. Se identifica macroscópicamente como una masa pequeñas (usualmente menor a 2cm) de color rojizo o azulado casi siempre inmediatamente debajo de la cápsula. Histológicamente se identifican los lechos vasculares dilatados y a veces trombosados, separados por poco tejido conjuntivo. Su identificación es de importancia para diferenciarlo de tumores malignos y para evitar la biopsia por punción. 24 Corte de un hemangioma cavernoso a bajo aumento. Nótese la presencia de espacios vasculares muy dilatados con depósitos de sangre trombosada Acercamiento a las dilataciones vasculares en un hemangioma cavernoso. Nótese la presencia de sangre trombosada y el escaso intersticio 25 -Adenoma hepático: Esta neoplasia se considera más en mujeres que en hombres, y se asocian fuertemente al uso de anticonceptivos orales. Su identificación es de importancia por tres razones, primero porque hay riesgo de ruptura durante el embarazo, especialmente cuando la ubicación del adenoma es subcapsular; segundo para diferenciarlo del carcinoma hepatocelular; y tercero debió al bajo riesgo de progresión hacia malignidad. Macroscópicamente pueden ser masas únicas o múltiples (adenomatosis), con bordes casi siempre bien delimitados (con cápsula en la mayoría de las ocasiones) y siendo el tamaño de las lesiones variables, pudiendo incluso llegar a medir hasta 30 cm. Referente a su coloración, suelen ser blancos, pálidos o bien amarillos verdosos, lo cual denota la presencia de pigmentos biliares. Microscópicamente se identifican hepatocitos aparentemente normales con esteatosis frecuente, pero que se disponen unos muy cerca de los otros para formar cordones muy gruesos; además, no se identifican triadas portales, y en su lugar se encuentran vasos aislados en toda la extensión del tejido. Corte macroscoópico de hígado, que muestra la presencia de masa única subcapsular de aproximadamente 3 cm de diámetro con bordes bien delimitados y con coloración amarilla-verdosa 26 Corte microscópico de un adenoma que permite observar la presencia de hepatocitos agrandados y dispuestos muy juntos de modo que hay ausencia casi completa de senos vasculares. Nótese que en esta imagen no hay triadas portales. El acercamiento revela la contigüidad anormal de los hepatocitos y la ausencia de senos vasculares Corte microscópico del límite de un adenoma. Nótese la presencia de una cápsula fibrosa delgada, que separa hepatocitos normales a la izquierda de la imagen de los hepatocitos agrandados y muy juntos a la derecha 27 Tumores malignos: -Hepatoblastoma: Se trata de la neoplasia hepática maligna más frecuente en la primera mitad de la infancia. Microscópicamente se identifican dos patrones, el epitelial formado por acinos o nidos de células epiteliales inmaduras; y el tipo epitelial y mesenquimatoso mixto, caracterizado por focos de tejido epitelial inmaduro, así como focos de tejido mesenquimático diferenciado que puede incluir cartílago, hueso o músculo estriado Acercamiento a una hepatoblastoma hepático. Nótese la disposición de células epiteliales en nidos o acinos Hepatoblastoma mixto con gran cantidad de osteoide dispuesto entre células epiteliales malignas 28 -Carcinoma hepatocelular: Se trata de la tercera causa de muerte por cáncer en adultos, con una alta prevalencia en países en desarrollo con tasas altas de infección por VHB. De forma clásica se identifican cuatro causas etiológicas que incluyen: infecciones virales crónicas (VHB y VHC), ingesta crónica de alcohol, esteatohepatisis no alcohólica y contaminantes alimentarios. Macroscópicamente esta neoplasia es variables, ya que puede aparecer como una masa única, como masas multifocales o bien como un infiltrado difuso dentro del hígado. Sobre su aspecto, suele ser de color más pálido que el resto del tejido, apreciándose en ocasiones una coloración verdosa debido a la acumulación de pigmento biliar. Se debe mencionar que todos los patrones del carcinoma hepatocelular tiene una tendencia muy alta de infiltración vascular, por lo que el potencial de metástasis tanto a estructuras intrahepáticas como a extrahepáticas (como el pulmón y los ganglios linfáticos locales) se considera alto. Al estudio microscópico, esta neoplasia puede exhibir diferentes grados de diferenciación. En los casos bien y moderadamente diferenciados se identifican acumulaciones de células hepáticas formando trabéculas o bien siguiendo un patrón pseudoglandular con formación de acinos. Por su parte en las formas poco diferenciadas pueden identificarse células hepáticas pleomórficas con grado variable de anaplasia. Una variedad del carcinoma hepatocelular es el carcinoma fibrolamelar que se presenta tanto en hombre como en mujeres con la misma prevalencia. Debido a que no se asocian a ningún proceso hepático crónico, el pronóstico en estos casos es más positivo. Macroscópicamente se distinguen masas únicas y sólidas que a la evaluación histológica describen organización de hepatocitos en cordones o nidos separados por ejes paralelos de tejido conjuntivo denso. Sobre la progresión del tumor, el pronóstico a los dos años de vida es muy bajo, siendo las principales causas de muerte la insuficiencia hepática, la metástasis a pulmón, la hemorragia del tracto gastrointestinal, y en menor medida la hemorragia masiva del tumor. Corte macroscópico de una masa única subcapsular correspondiente a carcinoma hepatocelular 29 Carcinoma hepatocelular con un patrón macroscópico de crecimiento infiltrativo difuso que abarca una extensión importante del órgano. Nótese la coloración verdosa-amarillenta del tejido neoplásico debido a la presencia de pigmentos biliares Corte macroscópico de un hígado con carcinoma hepatocelular multifocal. Nótese la presencia de múltiples lesiones amarillentas en toda la extensión del hígado 30 Corte microscópico de carcinoma hepatocelular bien diferenciado con células malignas dispuestas en estructuras acinares y trabeculares Carcinoma hepatocelulular moderadamente diferenciado con células malignas más o menos dispuestas en nidos o acúmulos 31 Carcinoma hepatocelular pobremente diferenciado. Nótese la presencia de múltiples células anaplásicas, pleomórficas y gigantes Carcinoma hepatocelular variedad fibrolamelar. Nótese la presencia de células malignas dispuestas en acúmulos rodeados por tabiques fibrosos abundantes 32 Carcinoma hepatocelular variedad fibrolamelar. Nótese la presencia de células malignas dispuestas en acúmulos rodeados por tabiques fibrosos abundantes Las manifestaciones clínicas de los pacientes con carcinoma hepatocelular son variadas y debido a su asociación con enfermedades hepáticas crónicas, frecuentemente se superponen a las propias de insuficiencia hepática. Algunos hallazgos clínicos generales incluyen malestar general, pérdida de peso, dolor hepático, ictericia, etc. La progresión de esta neoplasia tiende a la invasión agresiva del hígado que condiciona insuficiencia hepática, así como metástasis a distancia, principalmente a pulmones. Las principales causas de muerte incluyen ruptura de várices esofágicas, encefalopatía hepática, caquexia y más raramente hemorragia masiva de la masa tumoral. -Colangiocarcinoma: Se trata de neoplasias originadas del árbol biliar, ya sea dentro o fuera del hígado. Del total de tumores, entre el 50 y el 60% son perihiliares (denominados tumores de Klatskin), entre el 20 y 30% son distales y únicamente el 10% intrahepáticos. El pronóstico es muy malo, con una tasa de supervivencia a los 2 años de tan solo el 15%. 33 Macroscópicamente cuando estas estas neoplasias son extrahepáticas aparecen dentro de las paredes de las vías biliares en forma de nódulos o pólipos, mientras que las neoplasias intrahepáticas pueden variar en su patrón morfológico desde masas bien delimitadas hasta lesiones invasivas difusas en patrón arborizante con extensión en una buena parte del órgano. Microscópicamente son muy similares a los adenocarcinomas, con células de tipo epitelial formando glándulas bien definidas, sin embargo en el caso del colangiocarcinoma es característico encontrar los componentes glandulares separados por una gran cantidad de tejido fibroso, lo cual explica la consistencia completamente sólida de estos tumores. Corte macroscópico que muestra la presencia de un colangiocarcinoma con crecimiento nodular hacia el interior de las vías biliares Colangiocarcinoma intrahepático con crecimiento difuso de tipo arborizante 34 Corte microscópico a bajo aumento de un colangiocarcinoma. Nótense las formaciones glandulares bien diferenciadas y la intensa reacción desmoplásica del estroma Acercamiento a las formaciones glandulares de epitelio maligno 35 Corte microscópico de un colangiocarcinoma, además de las formaciones glandulares nótese la intensa reacción desmoplásica del intersticio Metástasis a hígado: La metástasis a hígado es mucho más frecuente que los tumores primarios de este órgano, y en general junto con los pulmones ocupan los órganos más frecuentemente afectados por metástasis. A pesar de que virtualmente cualquier tipo de cáncer puede causar metástasis al hígado, las neoplasias que más frecuentemente lo provocan son las de pulmón, mama, colon y páncreas. Clásicamente los focos de metástasis suelen ser múltiples llegando a abarcar gran parte de la extensión del órgano, lo cual puede condicionar esplenomegalia importante e insuficiencia hepática; sin embargo debe tomarse en cuenta que también puede existir metástasis en la forma de nódulos aislados únicos. Corte macroscópico de hígado que muestra múltiples nódulos correspondientes a metástasis y que abarcan casi toda la extensión del órgano 36