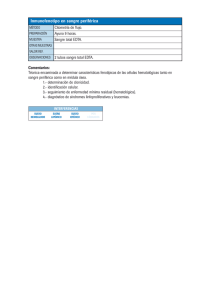
Manual de procedimientos Parte 2
Anuncio

1 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DE PERFIL LIPIDICO POE PL16-01 2 INDICE - Histórico de modificaciones - Objeto/Propósito - Alcance/Campo de aplicación - Responsables - Definiciones - Desarrollo del procedimiento - Muestra requerida - Reactivos, materiales y equipos. - Fundamento (Col T., Tg., HDL Col.) - Fundamento (VLDL Col, LDL Col.) - Especificaciones - Instrucciones detalladas - Tener en cuenta - Formularios y registros - Referencias - Lista de distribución - Anexos 3 HISTORICO DE MODIFICACIONES ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) 1) Objeto/Propósito: Describir el proceso desde la toma de muestras de pacientes que concurren a urgencias del IMT así como de pacientes ambulatorios, internados y de terapia intensiva, así como las condiciones requeridas para su obtención, transporte y procesamiento. 2) Alcance/Campo de aplicación: El alcance abarca a la muestra con su pedido médico, al área de toma de muestras, enfermería de urgencias, internados y laboratorio. 3) Responsables: Enfermerías, médicos, técnicos y bioquímicos de turno. 4 4) Definiciones: - H.D.L: Lipoproteínas de alta densidad. - L.D.L: Lipoproteínas de baja densidad. 5) Desarrollo del procedimiento: a- Muestra requerida: preferentemente sangre total (suero), remitida en recipientes adecuados y bien identificados, sin hemólisis ni lipemia intensa. b- Reactivos, Materiales y Equipos: jeringas, tubos, centrifuga, pipeta automática, reactivos, fotocolorímetro, reactivos, baño maría, timer. c- Fundamento: basado en la determinación de analitos que en conjunto comprende un perfil lipídico, a saber: Colesterol total, Triglicéridos, HDL-Colesterol, LDL-Colesterol y VLDL. c- 1. Colesterol Total: se trabajara exclusivamente con suero, la metodología utilizada es Colorimétrica-Enzimática, en el cual se utiliza 10 ul de muestra con 1ml. de reactivo de trabajo y se incuba a 37ºC en baño maría por 10 min., después del cual se realiza la lectura a 505 nm; se recurre a un factor de calculo mediante un standard de valor conocido (200 mg/dl). Factor (f) = concentración del standard/ absorbancia del estandard, el factor así calculado se multiplica por la absorbancia de la muestra, y el valor se expresa en mg/dl. Valor de Referencia = inferior a 200 mg/dl. c- 2. Triglicéridos: Método: Colorimétrico-Enzimático de punto final con Standard, se trabaja exclusivamente con suero 10 ul más 1 ml. de reactivo de trabajo y se incuba 10 min. a 37ºC. en baño maría, después se realiza la lectura fotométrica a 505 nm., la absorbancia de la muestra se multiplica por un factor que se obtiene mediante el uso de un standard de concentración conocida ( 200 mg/dl.) y es igual a F = concentración del standard/absorbancia del standard, el valor así obtenido se expresa en mg/dl. Valor de Referencia: hasta 150 mg/dl. c- 3. HDL-Colesterol: Método: Colorimétrico-Enzimático. se utiliza suero libre de hemólisis y lipemia intensa; mediante el uso de un reactivo precipitante en proporción de 4 a 2 en relación al suero, se separa mediante centrifugación la fracción de HDL que queda en el sobrenadante, de ahí se usa 20 ul. de sobrenadante más 1 ml. de reactivo de colesterol y se incuba a 37ºC. por 10 min. en baño maría, luego se realiza la lectura de la absorbancia a 505 nm. y el valor se multiplica por el factor y el resultado se expresa en mg/dl.Valor de Referencia = hombres: inferior a 55 mg/dl., mujeres: inferior a 65 mg/dl. c- 4. VLDL-Colesterol : Método: de cálculo. A partir del valor de triglicéridos calculado se deduce el valor de VLDL, considerando como la quinta parte del valor de triglicéridos (Triglicéridos/ 5), y también se expresa en mg/dl. Valor de Referencia: inferior a 35 mg/dl. c- 5. LDL-Colesterol: Método: de cálculo. Como la suma de todas las fracciones del colesterol corresponden al valor del colesterol total, la suma de VLDL y HDL menos el Colesterol total equivale al LDL-Colesterol y también se expresa en mg/dl.Valor de Referencia: inferior a 130 mg/dl. Especificaciones: es importante la acotación de las condiciones físicas de las muestras procesadas como ser la ictericia, la hemólisis así como la lipemia sobre todo si son muy acentuadas, de manera a comprender ciertos valores obtenidos al procesar este tipo de muestras, todas aquellas muestras con hemólisis, ictericia y lipemia intensa deberán ser descartadas y solicitar nueva muestra. Instrucciones detalladas: Las muestras serán remitidas al laboratorio desde el punto de toma de muestra por personal habilitado para el efecto en ningún caso por familiares o por el propio paciente; y serán recepcionadas por personal del laboratorio y según los criterios serán admitidas o rechazadas, hay que recordar que el perfil lipídico se halla limitado al turno mañana y de lunes a viernes, debido 5 principalmente al requerimiento de horas de ayuno así como su carácter de análisis de rutina y no de urgencia. Tener en cuenta: - Turno y días de toma de muestra. - Horas de ayuno requerido. - Condiciones físicas de la muestra. - Carácter rutinario del análisis. 2) Formularios y registros: Los resultados serán anotados en cuadernos habilitados para el efecto, corroborando cualquier resultado u observación discordante, antes de su informe en el formato adecuado. El profesional competente deberá corroborar y confirmar el informe para firmar y sellar la misma para darle validez al resultado. 3) Referencias: Manual de Gestión de Calidad para laboratorios ISO 9000 de la OPS. 4) Lista de distribución: El informe final será archivado en la carpeta habilitada para el efecto, hasta el momento de su entrega ya sea a los mismos, médicos, enfermeras o personal de blanco involucrado o bien remitido a Urgencias para evaluación del paciente. ANEXOS HOJA PARA INFORME DE RESULTADOS 6 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DE HEPATOGRAMA POE HEP17-01 7 INDICE - Histórico de modificaciones - Objeto/Propósito - Alcance/Campo de aplicación - Responsables - Definiciones - Desarrollo del procedimiento - Muestra requerida - Reactivos, materiales y equipos. - Fundamento - Especificaciones - Instrucciones detalladas - Tener en cuenta - Formularios y registros - Referencias - Lista de distribución - Anexos 8 HISTORICO DE MODIFICACIONES ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) 1) Objeto/Propósito: Describir el proceso desde la toma de muestras de pacientes que concurren a urgencias del IMT así como de pacientes internados y de terapia intensiva, así como las condiciones requeridas para su obtención, transporte y procesamiento. 2) Alcance/Campo de aplicación: El alcance abarca a la muestra con su pedido médico, al área de toma de muestras, enfermería de urgencias, internados y laboratorio. 3) Responsables: Enfermerías, médicos, técnicos y bioquímicos de guardia. 9 4) Definiciones: - G.O.T: Aspartato amino transferasa. - G.P.T: Alanina amino transferasa. 5) Desarrollo del procedimiento: a- Muestra requerida: preferentemente sangre total (suero) o en su defecto con anticoagulante heparina de manera excepcional (plasma), remitida en recipientes adecuados y bien identificados. b- Reactivos, Materiales y Equipos: jeringas, tubos, anticoagulante (heparina), centrifuga, pipeta automática, reactivos, fotocolorímetro, reactivos, baño maría, timer. c- Fundamento: basado en la determinación de analitos que en conjunto comprende un hepatograma o perfil hepático, a saber: transaminasas (GOT y GPT), Fosfatasa alcalina y las Bilirrubinas (Total, Directa e Indirecta). c- 1. GOT y GPT : se trabajara exclusivamente con suero solo en casos excepcionales se recurrirá al uso de plasma ( heparina ), la metodología utilizada es válida para ambos analitos que recure a un método cinético con un factor preestablecido, se debe preparar el reactivo de trabajo a partir de los provistos por cada kit en una proporción según se requiera, por ejemplo: para cada muestra, se realiza una mezcla de 0.8 ml de R1 + 0.2 ml de R2 que nos da el reactivo de trabajo (Rt ), de ahí 1ml de de Rt + 100 ul de muestra ( suero ) y se realiza la lectura en una localidad dada en el fotocolorímetro ( L1 ) midiéndose la variación de absorbancia en periodos de tiempos iguales ( cuatro lecturas cada 60 seg ) cuyo promedio se multiplica por el factor obteniéndose un resultado expresado en U/l. Valor de referencia : GOT: hasta 30 U/l, GPT: hasta 31 U/l. c- 2. Fosfatasa Alcalina: Método: colorimétrico de punto final con Standard optimizada, se preincuba 1 min. el sustrato a 37°C. en baño maría después se le agrega 50 ul. de suero muestra y se continua la incubación por 10 min. luego se le agrega 2.5 ml del reactivo color ( liofilizado y disuelto a 500 ml.), el color de la solución es proporcional a la concentración de la enzima en suero. Valor del St. 200 U/l. Factor = concentración St./ lectura del St , valor de enzima en suero= factor x lectura de muestra. Valor de referencia: Adultos= 68 – 240 U/l. Niños= 100 – 400 U/l. c- 3. Bilirrubinas: Total, Directa e Indirecta: Método: Colorímetrico. Se recure a un calibrador para la realización de una curva, a partir del cual se obtiene un factor ( 18,3 mg/dl.) que se utiliza para el calculo de las bilirrubinas total y directa, de la diferencia de ambas se obtiene la indirecta expresados en mg/dl. La técnica a seguir es: en tres tubos marcados blanco( B), directa (D), y total (T), se agregan 200 ul de muestra ( suero o plasma heparinizado), al B y a la D se agrega 2.5 ml de agua y a la T 2.5 ml de desarrollador, al B 200 ul de reactivo sulfanílico y a la D y T 200 ul de reactivo diazo preparado recientemente( 1.5 ml. de sulfanílico más una gota de nitrito de sodio), se incuba 5 min. a T° ambiente y se lee la directa, la total se debe leer antes de los 15 min., en el caso de utilizarse volúmenes como 50 ul o 20 ul según ictericia se deberá usar factores de 3.79 y 9.38 respectivamente. Valor de referencia: BT= hasta 1.0 mg/dl. BD= hasta 0.2 mg/dl. BI= hasta 0.8 mg/dl. Especificaciones: es importante la preservación de la muestra al abrigo de la luz directa de manera a preservar sobre todo el valor de las bilirrubinas, así también es importante que la muestra no este hemolizada, la utilización proporcional de la muestra de acuerdo a la ictericia es importante para obtener valores reales, aquellos valores elevados de GOT y GPT deberán diluirse y volver a dosar para tener un valor más exacto. Instrucciones detalladas: Las muestras serán remitidas al laboratorio desde el punto de toma de muestra por personal habilitado para el efecto en ningún caso por familiares o por el propio paciente; y serán recepcionadas por personal del laboratorio y según los criterios serán admitidas o rechazadas, hay 10 que recordar que el perfil hepático se halla limitado a pacientes de urgencias, internados y terapia; en ningún caso para ambulatorios o externos ni remitidos. Tener en cuenta: - Tipo de pacientes. Conservación de muestras. Muestras ictéricas y hemolizadas. Muestras: suero o plasma heparinazado. Microtécnica. 6) Formularios y registros: Los resultados serán anotados en cuadernos habilitados para el efecto, corroborando cualquier resultado u observación discordante, antes de su informe en el formato adecuado. El profesional competente deberá corroborar y confirmar el informe para firmar y sellar la misma para darle validez al resultado. 7) Referencias: Manual de Gestión de Calidad para laboratorios ISO 9000 de la OPS. 8) Lista de distribución: El informe final será archivado en la carpeta habilitada para el efecto, hasta el momento de su entrega ya sea a los mismos, médicos, enfermeras o personal de blanco involucrado o bien remitido a Urgencias para evaluación del paciente. ANEXOS HOJA PARA INFORME DE RESULTADOS 11 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DE PROTEINAS POE P18-01 12 INDICE - Histórico de modificaciones - Objeto/Propósito - Alcance/Campo de aplicación - Responsables - Definiciones - Desarrollo del procedimiento - Muestra requerida - Reactivos, materiales y equipos. - Fundamento - Proteínas totales - Albúmina -Globulina - Relación Alb/Glob - Especificaciones - Instrucciones detalladas - Tener en cuenta - Formularios y registros - Referencias - Listas de distribución - Anexos 13 HISTORICO DE MODIFICACIONES ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) 5) Objeto/Propósito: Describir el proceso desde la toma de muestras de pacientes que concurren a urgencias del IMT, externos, pacientes internados y de terapia intensiva así como las condiciones requeridas para su obtención y procesamiento. 6) Alcance/Campo de aplicación: El alcance abarca a la muestra con su pedido médico, al área de toma de muestras, enfermerías, terapia intensiva, laboratorio. 7) Responsables: Perceptoría, enfermerías, médicos y laboratorio. 14 8) Definiciones: - Std: Standard. 9) Desarrollo del procedimiento: a- Muestra requerida: sangre venosa obtenida de manera usual (suero), o arterial según necesidad, también se puede utilizar muestras remitidas con anticoagulante heparina en éste caso se procesa en forma directa como plasma; también se utiliza el reactivo de Proteínas totales para dosar en líquidos de punción que no sea LCR, como ser Pleural, Ascítico, Peritoneal, etc. b- Reactivos, Materiales y Equipos: Tubos, frascos estériles de vidrio o tubos de plástico, centrifuga, pipetas automáticas, baño maría, timer, fotocolorímetro. c- Fundamento: la determinación está basado en el dosaje en muestras de suero, o líquidos de punción que no sea LCR. (específicamente para proteínas totales). Básicamente el análisis de Proteínas comprende: Proteínas totales, Albúmina, y los cálculos de Globulina y la relación de Albúmina / Globulina. c- 1. Proteínas Totales: Método: Colorimétrico de punto final con Standard. Se utiliza un Standard de concentración conocida como suero patrón (5.4 g/dl.) de manera a obtener un factor; se mide 50 ul. de suero, plasma, o líquido en un tubo de reacción, a la par se tiene un tubo como blanco y otro con 50 ul. de Standard, a los tres tubos se agrega 3.5 ml.de reactivo de trabajo y se incuba por 15 min. a 37°C. en baño maría luego se realiza las lecturas de las absorbancias, se realiza el cálculo del factor, que es igual a concentración del Std. / abs. del Std. y la absorbancia de la muestra menos el blanco se multiplica por el factor; el resultado aí abtenido se expresa en g/l. Valor de Referencia: 6.1 – 7.9 g/dl. c- 2. Albúmina: Método: Colorimétrico de punto final con Standard. Se utiliza un Standard de concentración conocida como suero patrón (3.4 g/dl.) de manera a obtener un factor para el cálculo de la concentración de Albúmina en suero; se toma tres tubos marcados como blanco, Standard y muestra, se mide 10 ul. de Std. y 10 ul. de muestra en sus respectivos tubos y se agrega 3.5 ml. de reactivo de trabajo en los tres tubos y se incuba a T° ambiente por 10 min., luego se realiza las lecturas de absorbancia se halla el factor = concentración del Std./ Abs. del Std., y se multiplica por la absorbancia de la muestra, el resultado obtenido se expresa en g/dl. Valor de referencia: 3.5 – 4.8 g/dl. c- 3. Globulina: Método: calculo. A partir de los valores de Proteínas totales y Albúmina se obtiene el valor de la globulina; Globulina = Proteínas totales - Albúmina c- 4. Relación Albúmina/Globulina: Método: calculo. Relación Alb. / Glob.= Albúmina/Globulina. Valor de referencia: 1,2 – 2,2 d- Especificaciones: tanto la concentración de proteínas y albúmina en el suero no se ven afectados por hemólisis ligera, de manera que los resultados pueden ser considerados. El mismo suero patrón posee concentraciones determinadas para proteínas y albúmina que serán utilizadas para el cálculo de los respectivos factores. Cabe recordar que tanto en suero como en líquidos de punción que no sea LCR el volumen de muestra es la misma, o sea 50 ul. y los cálculos similares y los valores expresados en g/dl. Instrucciones detalladas: Las muestras serán remitidas al laboratorio desde el punto de toma de muestra por personal habilitado para el efecto en ningún caso por familiares o por el propio paciente; y serán recepcionadas por personal del laboratorio y según los criterios serán admitidas o rechazadas. Las 15 muestras de sangre serán centrifugadas y los sueros obtenidos así serán procesadas toda vez que sean aptas. Tener en cuenta: a. b. c. d. Volumen de muestra adecuada. Tipo de muestra suero o líquido de punción. Presencia de hemólisis y lipemia visibles. Confirmación de valores obtenidos. e- Formularios y registros: Los resultados serán anotados en cuadernos habilitados para el efecto, corroborando cualquier resultado u observación discordante, antes de su informe en el formato adecuado. El profesional competente deberá corroborar y confirmar el informe para firmar y sellar la misma para darle validez al resultado. f- Referencias: Manual de Gestión de Calidad para laboratorios ISO 9000 de la OPS. g- Lista de distribución: El informe final será archivado en la carpeta habilitada para el efecto, hasta el momento de su entrega ya sea a médicos, enfermeras o personal de blanco (internados y urgencias), o de ser posible remitido a terapia por personal del laboratorio si la urgencia así lo requiere. ANEXOS HOJA PARA INFORME DE RESULTADOS 16 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DE AMILASA POE A19-01 17 INDICE - Histórico de modificaciones - Objeto/Propósito - Alcance/Campo de aplicación - Responsables - Definiciones - Desarrollo del procedimiento - Muestra requerida - Reactivos, materiales y equipos. - Fundamento - Especificaciones - Instrucciones detalladas - Tener en cuenta - Formularios y registros - Referencias - Lista de distribución - Anexos 18 HISTORICO DE MODIFICACIONES ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) 10) Objeto/Propósito: describir el proceso desde la toma de muestras de pacientes ambulatorios que concurren al IMT así como de pacientes internados y de terapia intensiva, como también las condiciones requeridas para su obtención y procesamiento. 11) Alcance/Campo de aplicación: El alcance abarca a la muestra con su pedido médico, al área de toma de muestras, enfermería, terapia intensiva, laboratorio. 19 12) Responsables: Enfermería, médicos, técnicos y bioquímicos de turno. 13) Definiciones: - E.D.T.A: Anticoagulante. 14) Desarrollo del procedimiento: a- Muestra requerida: sangre venosa obtenida de manera usual (suero), para análisis de rutina se trabajara principalmente con suero o líquidos de punción toda vez que sea requerido y si las condiciones de la muestra sean las adecuadas para su procesamiento. bReactivos, Materiales y Equipos: Tubos, frascos estériles de vidrio o tubos de plástico, centrifuga, baño maría, timer, pipeta automática, fotocolorímetro. c- Fundamento: la determinación está basado en el dosaje de amilasa en muestras de suero ó líquidos de punción según requerimiento médico. c-1. Método: Enzimático de tiempo fijo. En dos tubos marcados como Control (C), y muestra (M) se incuba 0.5 ml. de sustrato en baño maría a 37°C. por 1 o 2 min. luego con ayuda de una pipeta automática de 10 ul. se alícuota 10 ul. de muestra, suero ó líquido de punción y se sigue incubando por 7 min. 30 seg exactamente en baño maría, cumplido este tiempo se agrega el reactivo de yodo 0.5 ml. a los dos tubos se mezcla por agitación suave y se retira del baño y se le agrega 4 ml. de agua destilada se mezcla por inmersión y se procede a su lectura en fotocolorímetro a 640 nm. Calculo de los resultados Amilasa UA/dl.= C – M/ C x 1000 C= control M= muestra Valor de referencia: Inferior a 120 UA/dl. 15) Especificaciones: hay que tener en cuenta que la presencia de anticoagulantes como citratos ( anticoagulante para crasis ) u oxalatos así como también el efecto de la amilasa de la saliva que generalmente se presenta al pipetear con la boca lo cual se debe evitar. El dosaje en líquidos es factible toda vez que las condiciones de la misma lo permitan como ser un sobrenadante límpido. Por protocolo no se procesara en orina. Otro hecho a tener en cuenta es que concentraciones elevadas de amilasa dan una solución final de reacción casi incolora que implica que se consumió todo el yodo, en este caso se deberá realizar dilución de la muestra para volver a dosar. Instrucciones detalladas: Las muestras serán remitidas al laboratorio desde el punto de toma de muestra por personal habilitado para el efecto en ningún caso por familiares o por el propio paciente; y serán recepcionadas por personal del laboratorio y según los criterios serán admitidas o rechazadas. Las muestras de sangre y líquidos de punción serán centrifugadas, los sueros y sobrenadantes obtenidos así serán procesados toda vez que sean aptos. Tener en cuenta: a. Muestra adecuada. b. Tipo de muestra suero o líquido de punción. c. Tipo de anticoagulante (EDTA) en el caso de líquidos. 20 d. Dilución de muestra con concentraciones altas. e. Confirmación de valores obtenidos. cFormularios y registros: Los resultados serán anotados en cuadernos habilitados para el efecto, corroborando cualquier resultado u observación discordante, antes de su informe en el formato adecuado. El profesional competente deberá corroborar y confirmar el informe para firmar y sellar la misma para darle validez al resultado. d- Referencias: Manual de Gestión de Calidad para laboratorios ISO 9000 de la OPS. eLista de distribución: El informe final será archivado en la carpeta habilitada para el efecto, hasta el momento de su entrega ya sea a médicos, enfermeras o personal de blanco (internados y urgencias), o de ser posible remitido a terapia por personal del laboratorio si la urgencia así lo requiere. ANEXOS HOJA PARA INFORME DE RESULTADOS 21 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DE ELECTROLITOS POE E20-01 22 INDICE - Histórico de modificaciones Objeto/Propósito Alcance/Campo de aplicación Responsables Definiciones Desarrollo del procedimiento Muestra requerida Reactivos, materiales y equipos. Fundamento Especificaciones Instrucciones detalladas Dejar el equipo en Standby Salir de Standby Imprimir último resultado Calibración Cambio de reactivo Verificar reactivo Tener en cuenta Formularios y registros Referencias Lista de distribución Anexos 23 HISTORICO DE MODIFICACIONES ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) 16) Objeto/Propósito: Describe el procedimiento operativo para la realización del examen de electrolitos (Na,K), en suero o muestras de sangre total heparinizadas. 17) Alcance/Campo de aplicación: A la muestra con sus pedidos de análisis, a los Bioquímicos de turno y a los técnicos encargados de separar el suero de la sangre total. 18) Responsables: Bioquímicos y técnicos de turno. 24 19) Definiciones: Na: Sodio, K: Potasio. AVL: equipo con el que se realiza las determinaciones de Na y K. 20) Desarrollo del procedimiento: a. Muestra requerida: sangre venosa obtenida de manera usual (suero), o arterial según necesidad, también se puede utilizar muestras remitidas con anticoagulante heparina en éste caso se procesa en forma directa como sangre total o bien como plasma. b. Reactivos, Materiales y Equipos: Tubos al vacío, frascos estériles de vidrio o tubos de plástico, centrifuga, equipo para dosaje ión selectivo (AVL). Fundamento: la determinación está basado en el dosaje en muestras de suero, plasma o sangre total de iones Na y K, mediante captura selectiva de los mismos por electrodos. c. Especificaciones: La concentración de iones que se miden a través del equipo automático AVL poseen su especificidad y limites dados por el equipo que deberán ser controlados y corregidos mediante la utilización de soluciones de limpieza y de acondicionamiento así como controles( alto, normal y bajo) proveídos para el equipo. Instrucciones detalladas: Las muestras serán remitidas al laboratorio desde el punto de toma de muestra por personal habilitado para el efecto en ningún caso por familiares o por el propio paciente; y serán recepcionadas por personal del laboratorio y según los criterios serán admitidas o rechazadas. Las muestras de sangre serán centrifugadas y los sueros obtenidos así serán procesadas toda vez que sean aptas (libre de hemólisis, hiperlipemia.). Las muestras remitidas de terapia en jeringas utilizando heparina como anticoagulante serán transvasadas en recipientes adecuados para su determinación ya sea en forma directa como sangre total o centrifugadas para utilizar plasma preferentemente; las mismas serán trasvasadas a recipientes adecuados en un volumen no menor a 200ul que es el mínimo requerido para el dosaje. Para dejar el equipo en standby: El equipo sin uso siempre debe permanecer en estado de “standby”, para lo cual se debe llegar a “funciones del operador” apretando sucesivamente la tecla “no” una vez que aparezca en pantalla dicha función se opta con la tecla “si”, luego ir a “chequear cambio de reactivo” se aprieta “no” y aparece en pantalla la opción “permanecer en standby” y elegir con “si”. Para salir de “standby” y proceder a dosar muestras: se procederá a realizar “mantenimiento diario” para tal efecto se pulsa “no” y aparece en pantalla “salir de standby” y se elige con “si”, el equipo pregunta “realizar mantenimiento diario?” se elige con “si”, aparece “realizar limpieza” se elige “si” y se pasa el líquido de limpieza luego aparece “realizar acondicionamiento” se elige “si” y se pasa el líquido acondicionador, luego aparece “mantener mantenimiento diario” se elige “no” y el equipo entra en calibración después del cual aparece “LISTO” lo que indica que ya se puede dosar las muestras. Para imprimir último resultado: Los resultados de las muestras permanecen en pantalla por 15 seg., si no se copio y se quiere recuperar los datos, con la tecla “no” se llega a “funciones de impresor” se elige con “si” aparece en pantalla “imprimir último resultado” se elige “si” y aparece en pantalla los datos de la última muestra dosada. Calibración: Se podrá realizar calibración en cualquier momento toda vez que se requiera pulsando la tecla “no” hasta llegar a la opción “calibración” y pulsar “si”. Para cambio de reactivo o fluid pack: ir hasta “funciones del operador” pulsando repetidas veces la tecla “no” se elige “si” aparece en pantalla “chequear cambio de reactivo” se pulsa “si” aparece 25 “instalar nuevo pack de reactivo” elegir “si” vuelve a preguntar “esta Ud. seguro” y se elige “si”, con lo cual se habilita el nuevo pack a utilizar con un 100% de llenado. Para verificar la cantidad de reactivo restante: Se debe ir hasta “funciones del operador” elegir con “si” aparece en pantalla “chequear cambio de reactivo” elegir “si” y aparece el porcentaje de reactivo restante, a la vez el equipo pregunta “instalar nuevo pack de reactivo?” se pulsa “no” las veces que sea necesario para salir de dicha función. Tener en cuenta: d. e. f. g. h. i. Volumen de muestra adecuada. Tipo de muestra suero o plasma. Tipo de anticoagulante (heparina). Presencia de hemólisis y lipemia visibles. Limpieza y acondicionamiento diario del equipo. Confirmación de valores obtenidos. 21) Formularios y registros: Los resultados serán anotados en cuadernos habilitados para el efecto, corroborando cualquier resultado u observación discordante, antes de su informe en el formato adecuado. El profesional competente deberá corroborar y confirmar el informe para firmar y sellar la misma para darle validez al resultado. 22) Referencias: Manual de Gestión de Calidad para laboratorios ISO 9000 de la OPS. 23) Lista de distribución: El informe final será archivado en la carpeta habilitada para el efecto, hasta el momento de su entrega ya sea a médicos, enfermeras o personal de blanco (internados y urgencias), o de ser posible remitido a terapia por personal del laboratorio si la urgencia así lo requiere. ANEXOS 26 HOJA PARA INFORME DE RESULTADOS INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DE GASES ARTERIALES POE GA21-01 27 INDICE - Histórico de modificaciones Objeto/Propósito Alcance/Campo de aplicación Responsables Definiciones Desarrollo del procedimiento Muestra requerida Reactivos, materiales y equipos. Fundamento Especificaciones Instrucciones detalladas Reactivos Análisis de muestra Calibración Mantenimiento Tener en cuenta Formularios y registros Referencias Lista de distribución Anexos 28 HISTORICO DE MODIFICACIONES ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) 24) Objeto/Propósito: Describir el proceso desde la toma de muestras de pacientes que concurren a urgencias del IMT así como de pacientes internados y de terapia intensiva así como las condiciones requeridas para su obtención, transporte y procesamiento. 25) Alcance/Campo de aplicación: El alcance abarca a la muestra con el pedido médico, al área de toma de muestras, enfermería de urgencias, internados y de terapia, laboratorio. 26) Responsables: Enfermería, médicos, técnicos y bioquímicos de turno. 29 27) Definiciones: Anticoagulantes (heparina), transporte refrigerado de la muestra, dosaje directo con jeringa, dosaje con capilar. 28) Desarrollo del procedimiento: a. Muestra requerida: sangre arterial o venosa según requerimiento médico, obtenida de forma aséptica por punción arterial o venosa. b. Reactivos, Materiales y Equipos: jeringas, anticoagulante (heparina), Gasómetro, balón de gas, calibradores, capilares. Fundamento: basados en la medición de presiones parciales de O2 y CO2 y del pH de la sangre así como valores calculados a partir de los medidos tales como bicarbonato, exceso de bases y saturación de oxigeno mediante el uso de electrodos selectivos para pO2, pCO2 y pH. c. Especificaciones: Los parámetros que se miden a través del gasómetro poseen su especificidad y limites dados por el equipo que deberán ser controlados y corregidos mediante la utilización del calibrador especifico para el equipo, así también es de vital importancia la provisión del balón de gas para la realización de la medición. Instrucciones detalladas: Las muestras serán remitidas al laboratorio desde el punto de toma de muestra por personal habilitado para el efecto en ningún caso por familiares o por el propio paciente; y serán recepcionadas por personal del laboratorio y según los criterios serán admitidas o rechazadas. Las muestras serán remitidas en jeringas utilizando heparina como anticoagulante y en forma refrigerada , procesadas lo antes posible así también el informe deberá ser remitida o devuelta con la mayor brevedad posible sobre todo para pacientes de terapia intensiva y de urgencias internadas en sala. Procedimiento para procesamiento de muestras: Reactivos: básicamente cuenta con un balón de gas, un buffer, pH de referencia, un líquido de lavado que se prepara agregando una ampolla de un 1ml. en un recipiente que se lleva a volumen con agua destilada, y un recipiente “waste” para los desechos líquidos, ampollas calibrador de 1.5 ml. que se utiliza para la calibración del equipo, también es importante contar con el papel térmico para la impresora y el “clot catcher.” Análisis de muestra: Antes de proceder al análisis en si se deberá verificar que el equipo este en estado “LISTO”, verificando que todos los reactivos se encuentren en un volumen adecuado que el desechero no este lleno y la impresora tenga papel; a continuación según la cantidad de muestra se podrá analizar directamente de la jeringa o bien con la ayuda de un capilar de hematocrito sobre todo si la muestra es escasa, se deberá homogeneizar perfectamente la muestra antes de realizar el análisis, se levanta el flap y se presiona la punta de la jeringa sin aguja sobre la zona de aspiración y se inyecta lentamente la muestra hasta escuchar la señal acústica y ver en pantalla el aviso de retirar la jeringa y se cierra el flap; en el caso de proceder con un capilar de hematocrito se seguirá los mismos pasos hasta levantar el flap, se coloca uno de los extremos del capilar en la zona de aspiración de la muestra y se pulsa la tecla “si” para que la muestra sea aspirada se procede a retirar el capilar cuando se escucha la señal acústica y se lea en pantalla “retirar capilar y cerrar flap”; luego se espera de 30 a 39 seg. para que el equipo imprima los resultados. Calibración: Toda vez que el equipo lo requiera se deberá realizar utilizando una ampolla calibrador nueva, para lo cual se deberá ingresar a la opción “Calibración” pulsando la tecla “no” hasta llegar a la misma y se elige con “si”, se inyecta el calibrador como una muestra y se retira cuando el equipo lo pide se 30 cierra el flap y se espera un segundo pedido de calibrador por parte del equipo procediendo de la misma manera que la primera vez, se cierra el flap y se espera el informe de calibración; si no se calibra todos los parámetros se deberá repetir otro ciclo de calibración de la misma manera. Mantenimiento: Generalmente se recurre a este item cuando sea necesario una limpieza de la cámara de muestra o sea necesario vaciar la misma; se debe ingresar hasta la opción de “mantenimiento” pulsando la tecla “no” hasta llegar a la misma y se elige con la tecla “si” luego con la tecla “no” se busca las opciones “lavado intensivo” o “limpieza al vacío” y se elige con la tecla “si”; se podrá realizar toda vez que sea necesario. Tener en cuenta: d. e. f. g. h. i. Sangre arterial Presencia o no de coágulos. Tipo de anticoagulante ( heparina ) Calibración del gasómetro. Calibrador, BG calibrador. Balón de gas. 29) Formularios y registros: Los resultados serán anotados en cuadernos habilitados para el efecto, corroborando cualquier resultado u observación discordante, antes de su informe en el formato adecuado. El profesional competente deberá corroborar y confirmar el informe para firmar y sellar la misma para darle validez al resultado. 30) Referencias: Manual de Gestión de Calidad para laboratorios ISO 9000 de la OPS. 31) Lista de distribución: El informe final será archivado en la carpeta habilitada para el efecto, hasta el momento de su entrega ya sea a los mismos, médicos, enfermeras o personal de blanco (internados y urgencias). Para los pacientes de terapia intensiva se dará prioridad tanto para el procesamiento como para la entrega de resultados. ANEXOS EQUIPO UTILIZADO GASOMETRO AVL 31 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DE CONTROL DE CALIDAD POE CC22-01 32 ÍNDICE - Histórico de modificaciones - Objeto/Propósito - Alcance/Campo de aplicación - Responsables - Definiciones - Desarrollo del procedimiento - Muestra requerida - Reactivos, materiales y equipos. - Fundamento - Especificaciones e Instrucciones detalladas - Tener en cuenta - Formularios y registros - Anexos 33 HISTORICO DE MODIFICACIONES ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) 1) Objeto/Propósito: Describir el proceso por el cual se realizan los Controles de Calidad Interno y Externo en procesos analíticos para asegurar la confiabilidad de cada determinación química, para de ésta forma asegurar que los productos finales sean suficientemente fiables y adecuados a la finalidad que perseguimos. Estas operaciones están sujetas a cierto grado de imprecisión y a cierta probabilidad de error. 34 32) Alcance/Campo de aplicación: El alcance abarca al suero control utilizado para la calibración y a todo el personal del laboratorio, bioquímicos, técnicos, administrativos que sean consientes de las causas de las imprecisiones analíticas y de las técnicas de que se dispone para su detección, corrección y control. 33) Responsables: Administración, Técnico o Bioquímico de turno. 34) Definiciones: - Control N: Control normal. - Control P: Control patológico. - Suero liofilizado enviado por el Laboratorio Central. 35) Desarrollo del procedimiento: a- Muestra requerida: Sueros o Plasmas controles. f- Reactivos, Materiales y Equipos: • Tubos estériles. • Pipeta volumétrica, con doble aforo. • Pipetas automáticas, con sus picos. • Baño maría. • Timer. • Equipos de lectura (Coagulímetro, Fotómetro, etc.). c- Fundamento: Sus especificaciones en particular brindan un fundamento apropiado sobre el cual establecer un sistema de control de calidad de rutina. Los controles deberían usarse según la reglamentación nacional o al menos una vez al día, o lo que sería mejor, una vez por jornada o con cada serie. Los datos obtenidos diariamente son registrados para luego realizar los promedios, la desviación estandar y sus alertas positiva y negativa, para ser llevados al gráfico y ver los valores para ser utilizados más adelante para así obtener los datos a ser utilizados el mes siguiente. 36) Especificaciones e Instrucciones detalladas. Los sueros controles deben diluirse con agua destilada midiendo 5 cc en pipeta volumétrica, cerrar el frasco con el tapón y la tapa. Se debe rotar el frasco y dejar reposar durante aproximadamente 30 min. lejos de la luz directa, remover intermitentemente durante ese tiempo para que el liofilizado no se adhiera a las paredes del frasco. Después de 30 minutos invertir el frasco y mezclar cuidadosamente asegurándose que no queden restos de material seco sin disolver antes de sacar el líquido para ser usado. Tener en cuenta - Que el agua utilizada sea destilada o desionizada. Respetar las indicaciones para la reconstitución de los sueros controles. Es estable durante 7 días a una temperatura de 2-8 ºC, y de un mes a – 20ºC. 37) Formularios y registros. Los resultados se van anotando día a día en un cuaderno para luego introducir los datos en la computadora para realizar los gráficos correspondientes a cada determinación. 35 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DE ANTIESTREPTOLISINA O POE AST23-01 36 INDICE - Histórico de modificaciones - Objeto/Propósito - Alcance/Campo de aplicación - Responsables - Definiciones - Desarrollo del procedimiento - Muestra requerida - Reactivos, materiales y equipos. - Fundamento - Especificaciones - Instrucciones detalladas - Tener en cuenta - Formularios y registros - Referencias - Listas de distribución - Anexos HISTORICO DE MODIFICACIONES 37 ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) 38) Objeto/Propósito: describir el proceso desde la toma de muestras de pacientes ambulatorios que concurren al IMT así como de pacientes internados y de terapia intensiva, como también las condiciones requeridas para su obtención y procesamiento. 39) Alcance/Campo de aplicación: Abarca a la muestra con su pedido de análisis, al área de toma de muestras, enfermería, terapia intensiva, laboratorio. 40) Responsables: Enfermería, médicos y personal del laboratorio. 38 41) Definiciones: - ASTO: Antiestreptolisina O. 42) Desarrollo del procedimiento: a- Muestra requerida: sangre venosa obtenida de manera usual y recogida sin anticoagulante; para que se tenga una buena reacción se trabajará exclusivamente con suero, en ningún caso con plasma. g- Reactivos, Materiales y Equipos: Tubos, láminas o placas de reacción, frascos estériles de vidrio o tubos de plástico, solución fisiológica, centrifuga, baño maría, timer, pipeta automática, palillos. h- Fundamento: Los anticuerpos antiestreptolisina O se detectan en suero por su reacción con la estreptolisina O adsorbida sobre soporte inerte de látex. Los anticuerpos antiestreptolisina reaccionan con la estreptolisina produciendo una aglutinación visible macroscópicamente. Especificaciones: hay que tener en cuenta que la prueba se deberá realizar exclusivamente en suero, así como también el aspecto del suero a ser utilizado teniendo en cuenta que los sueros marcadamente lipémicos o contaminados pueden dar resultados falsamente positivos; es importante la utilización de placas de reacción de fondo oscuro de manera a apreciar claramente la reacción. Instrucciones detalladas: Las muestras serán remitidas al laboratorio desde el punto de toma de muestra por personal habilitado para el efecto en ningún caso por familiares o por el propio paciente; y serán recepcionadas por personal del laboratorio y según los criterios serán admitidas o rechazadas. Toda vez que se empieza a usar una caja nueva de reactivo se deberá testar tanto el control positivo como el control negativo conjuntamente con la muestra de manera a controlar la reactividad del reactivo. En una placa de fondo oscuro se dispondrá de una gota (50ul) de suero en cuestión, una gota de control positivo y una gota de control negativo y se les agregara 1 gota de látex (50ul) del mismo gotero, se mezclara con la ayuda de palillos y se balanceara la placa por el lapso de 2 min. después se evalúa la reacción observando macroscópicamente la formación o no de aglutinación que indica que la prueba es positiva o no. Los sueros con resultados negativos se informará inferior a 200 UI/ml., y los sueros que den positivos a la reacción deberán cuantificarse. Cuantificación: en placa de fondo oscuro se dispondrá 20 ul de suero fisiológico más 20 ul de suero en cuestión que se mezcla y a partir de la misma se realizara tantas diluciones como sean necesarias hasta encontrar el titulo final que corresponde a la concentración de ASTO en el suero, se procede de la misma manera que la primera dilución transfiriendo 20 ul. de dilución con 20 ul. de solución fisiológica y a partir de esta a la siguiente y así sucesivamente, los títulos de las diluciones son: 1:2, 1:4, 1:8, 1:16 y así sucesivamente, el titulo de la última dilución que presente aglutinación se deberá multiplicar por la sensibilidad del reactivo ( en este caso 200 UI/ml..), por ej. Titulo 1:16 en este caso es 8 x 200 = 1600 UI/ml. Tener en cuenta: a. b. c. d. Muestra adecuada (suero). No usar anticoagulante. Cuantificación. Tiempo considerado para interpretación de resultado. 39 i- Formularios y registros: Los resultados serán anotados en cuadernos habilitados para el efecto, corroborando cualquier resultado u observación discordante, antes de su informe en el formato adecuado. El profesional competente deberá corroborar y confirmar el informe para firmar y sellar la misma para darle validez al resultado. j- Referencias: Manual de Gestión de Calidad para laboratorios ISO 9000 de la OPS. k- Lista de distribución: El informe final será archivado en la carpeta habilitada para el efecto, hasta el momento de su entrega ya sea a médicos, enfermeras o personal de blanco (internados y urgencias), o de ser posible remitido a terapia por personal del laboratorio si la urgencia así lo requiere. ANEXOS HOJA PARA INFORME DE RESULTADOS 40 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DE FACTOR REUMATOIDEO POE FR24-01 41 INDICE - Histórico de modificaciones - Objeto/Propósito - Alcance/Campo de aplicación - Responsables - Definiciones - Desarrollo del procedimiento - Muestra requerida - Reactivos, materiales y equipos. - Fundamento - Especificaciones - Instrucciones detalladas - Tener en cuenta - Formularios y registros - Referencias - Listas de distribución - Anexos 42 HISTORICO DE MODIFICACIONES ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) 43) Objeto/Propósito: describir el proceso desde la toma de muestras de pacientes ambulatorios que concurren al IMT así como de pacientes internados y de terapia intensiva, como también las condiciones requeridas para su obtención y procesamiento. 44) Alcance/Campo de aplicación: El alcance abarca a la muestra con su pedido médico, al área de toma de muestras, enfermería, terapia intensiva, laboratorio. 45) Responsables: Enfermería, médicos y personal del laboratorio. 43 - 46) Definiciones: F.R: Factor reumatoideo. 47) Desarrollo del procedimiento: a- Muestra requerida: sangre venosa obtenida de manera usual y recogida sin anticoagulante; para que se tenga una buena reacción se trabajará exclusivamente con suero, en ningún caso con plasma. l- Reactivos, Materiales y Equipos: Tubos, láminas o placas de reacción, frascos estériles de vidrio o tubos de plástico, solución fisiológica, centrifuga, baño maría, timer, pipeta automática, palillos. m- Fundamento: El factor reumatoideo de tipo IgM se detecta en presencia de gammainmunoglobulina o factor II de Cohn( que en este caso es el antígeno) adsorbida sobre un soporte inerte de látex-poliestireno. Este antígeno se une a los FR (anti-IgG) produciendo una aglutinación de las partículas de látex-poliestireno, visible macroscópicamente. Especificaciones: hay que tener en cuenta que la prueba se deberá realizar exclusivamente en suero, así como también el aspecto del suero a ser utilizado teniendo en cuenta que los sueros con hemólisis o contaminados pueden dar resultados falsamente positivos; es importante la utilización de placas de reacción de fondo oscuro de manera a apreciar claramente la reacción. Instrucciones detalladas: Las muestras serán remitidas al laboratorio desde el punto de toma de muestra por personal habilitado para el efecto en ningún caso por familiares o por el propio paciente; y serán recepcionadas por personal del laboratorio y según los criterios serán admitidas o rechazadas. Toda vez que se empieza a usar una caja nueva de reactivo se deberá testar tanto el control positivo como el control negativo conjuntamente con la muestra de manera a controlar la reactividad del reactivo. En una placa de fondo oscuro se dispondrá de una gota (50ul) de suero diluido 1:20 con buffer glicina ( 50 ul. de suero + 1 ml. de buffer), una gota de control positivo y una gota de control negativo y se les agregara 1 gota de látex (50ul) del mismo gotero, se mezclara con la ayuda de palillos y se balanceara la placa por el lapso de 2 min. después se evalúa la reacción observando macroscópicamente la formación o no de aglutinación que indica que la prueba es positiva o no. Los sueros con resultados negativos se informaran como negativos, y los sueros que den positivos a la reacción deberán cuantificarse. Cuantificación: en placa de fondo oscuro se dispondrá 50 ul de buffer glicina más 50 ul de suero en cuestión que se mezcla y a partir de la misma se realizara tantas diluciones como sean necesarias hasta encontrar el titulo final que corresponde a la concentración de FR en el suero, se procede de la misma manera que la primera dilución transfiriendo 50 ul. de dilución con 50 ul. de buffer glicina y a partir de esta a la siguiente y así sucesivamente, los títulos de las diluciones son: 1:20, 1:40, 1:80, 1:160, etc. y así sucesivamente, el titulo de la última dilución que presente aglutinación se deberá multiplicar por la sensibilidad del reactivo ( en este caso 1 UI/ml..), por ej. Titulo 1:40 en este caso es 40 x 1 = 40 UI/ml. Valor de referencia: 20 – 30 UI/ml. Tener en cuenta: a. Muestra adecuada (suero). 44 b. No usar anticoagulante. c. Cuantificación. d. Tiempo considerado para interpretación de resultado. n- Formularios y registros: Los resultados serán anotados en cuadernos habilitados para el efecto, corroborando cualquier resultado u observación discordante, antes de su informe en el formato adecuado. El profesional competente deberá corroborar y confirmar el informe para firmar y sellar la misma para darle validez al resultado. o- Referencias: Manual de Gestión de Calidad para laboratorios ISO 9000 de la OPS. p- Lista de distribución: El informe final será archivado en la carpeta habilitada para el efecto, hasta el momento de su entrega ya sea a médicos, enfermeras o personal de blanco (internados y urgencias), o de ser posible remitido a terapia por personal del laboratorio si la urgencia así lo requiere. ANEXOS HOJA PARA INFORME DE RESULTADOS 45 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DE PROTEINA C REACTIVA POE PCR25-01 46 INDICE - Histórico de modificaciones - Objeto/Propósito - Alcance/Campo de aplicación - Responsables - Definiciones - Desarrollo del procedimiento - Muestra requerida - Reactivos, materiales y equipos. - Fundamento - Especificaciones - Instrucciones detalladas - Tener en cuenta - Formularios y registros - Referencias - Listas de distribución - Anexos 47 HISTORICO DE MODIFICACIONES ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) 48) Objeto/Propósito: describir el proceso desde la toma de muestras de pacientes ambulatorios que concurren al IMT así como de pacientes internados y de terapia intensiva, como también las condiciones requeridas para su obtención y procesamiento. 49) Alcance/Campo de aplicación: El alcance abarca a la muestra con su pedido médico, al área de toma de muestras, enfermería, terapia intensiva y laboratorio. 50) Responsables: Enfermería, médicos, técnicos y bioquímicos de turno. 48 - 51) Definiciones: P.C.R: Proteína C Reactiva. 52) Desarrollo del procedimiento: a- Muestra requerida: sangre venosa obtenida de manera usual y recogida sin anticoagulante; para que se tenga una buena reacción se trabajará exclusivamente con suero, en ningún caso con plasma. q- Reactivos, Materiales y Equipos: Tubos, láminas o placas de reacción, frascos estériles de vidrio o tubos de plástico, solución fisiológica, centrifuga, baño maría, timer, pipeta automática, palillos. r- Fundamento: La PCR se detecta en suero por reacción con un anticuerpo específico adsorbido sobre un soporte inerte de látex. La PCR se une a los anticuerpos adsorbidos produciendo la aglutinación de las partículas de látex. Especificaciones: hay que tener en cuenta que la prueba se deberá realizar exclusivamente en suero, así como también el aspecto del suero a ser utilizado teniendo en cuenta que los sueros marcadamente lipémicos o contaminados pueden dar resultados falsamente positivos; es importante la utilización de placas de reacción de fondo oscuro de manera a apreciar claramente la reacción. Instrucciones detalladas: Las muestras serán remitidas al laboratorio desde el punto de toma de muestra por personal habilitado para el efecto en ningún caso por familiares o por el propio paciente; y serán recepcionadas por personal del laboratorio y según los criterios serán admitidas o rechazadas. Toda vez que se empieza a usar una caja nueva de reactivo se deberá testar tanto el control positivo como el control negativo conjuntamente con la muestra de manera a controlar la reactividad del reactivo. En una placa de fondo oscuro se dispondrá de una gota (50ul) de suero en cuestión, una gota de control positivo y una gota de control negativo y se les agregara 1 gota de látex (50ul) del mismo gotero, se mezclara con la ayuda de palillos y se balanceara la placa por el lapso de 2 min. después se evalúa la reacción observando macroscópicamente la formación o no de aglutinación que indica que la prueba es positiva o no. Los sueros que sean positivas se deberán cuantificar si se trata de pacientes internados o informar de manera cualitativa si son pacientes ambulatorios. Cuantificación: en placa de fondo oscuro se dispondrá 20 ul de suero fisiológico más 20 ul de suero en cuestión que se mezcla y a partir de la misma se realizara tantas diluciones como sean necesarias hasta encontrar el titulo final que corresponde a la concentración de PCR en el suero, se procede de la misma manera que la primera dilución transfiriendo 20 ul. de dilución con 20 ul. de solución fisiológica y a partir de esta a la siguiente y así sucesivamente, los títulos de las diluciones son: 1:2, 1:4, 1:8, 1:16 y así sucesivamente, el titulo de la última dilución que presente aglutinación se deberá multiplicar por la sensibilidad del reactivo ( en este caso 6 mg/l.), por ej. Titulo 1:16 en este caso es 16x6= 96 mg/l. Tener en cuenta: a. Muestra adecuada (suero). b. No usar anticoagulante. c. Cuantificación solo para internados. d. Tiempo considerado para interpretación de resultado. s- Formularios y registros: Los resultados serán anotados en cuadernos habilitados para el efecto, corroborando cualquier resultado u observación discordante, antes de 49 su informe en el formato adecuado. El profesional competente deberá corroborar y confirmar el informe para firmar y sellar la misma para darle validez al resultado. t- Referencias: Manual de Gestión de Calidad para laboratorios ISO 9000 de la OPS. u- Lista de distribución: El informe final será archivado en la carpeta habilitada para el efecto, hasta el momento de su entrega ya sea a médicos, enfermeras o personal de blanco (internados y urgencias), o de ser posible remitido a terapia por personal del laboratorio si la urgencia así lo requiere. ANEXOS HOJA PARA INFORME DE RESULTADOS 50 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DE V.D.R.L POE VD26-01 51 INDICE - Histórico de modificaciones - Objeto/Propósito - Alcance/Campo de aplicación - Responsables - Definiciones - Desarrollo del procedimiento - Muestra requerida - Reactivos, materiales y equipos. - Fundamento - Especificaciones - Instrucciones detalladas - Prueba cualitativa en suero o plasma - Prueba semicuantitativa en suero o plasma - Prueba cualitativa para LCR - Tener en cuenta - Formularios y registros - Referencias - Listas de distribución - Anexos 52 HISTORICO DE MODIFICACIONES ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) 53) Objeto/Propósito: describir el proceso desde la toma de muestras de pacientes ambulatorios que concurren al IMT así como de pacientes internados y de terapia intensiva, como también las condiciones requeridas para su obtención y procesamiento. 54) Alcance/Campo de aplicación: El alcance abarca a la muestra con su pedido médico, al área de toma de muestras, enfermería, terapia intensiva, laboratorio. 55) Responsables: Enfermería, médicos, técnicos y bioquímicos de turno. 53 56) Definiciones: - Reaginas: Sustancias presentes en pacientes infectados que reaccionan con antígenos de cardiolipina, lecitina y colesterol. 57) Desarrollo del procedimiento: a- Muestra requerida: sangre venosa obtenida de manera usual como suero y recogida con anticoagulantes (EDTA o heparina) o en LCR. v- Reactivos, Materiales y Equipos: Tubos, placas de reacción, frascos estériles de vidrio o tubos de plástico, solución fisiológica, centrifuga, baño maría, timer, pipeta automática, palillos. w- Fundamento: Las “reaginas”, presentes en individuos infectados por T. pallidum se detectan en suero por la reacción con un antigeno cardiolipínico purificado y estabilizado. Si la muestra contiene reagina, ésta se unirá al antígeno produciendo una floculación visible en microscopio. Las reacciones inespecíficas se evitan con el empleo de antígeno altamente purificado y el agregado de cloruro de colina característica de la técnica USR (Unheated Serum Reagin) en la que no es necesario inactivar la muestra. Especificaciones: hay que tener en cuenta que la prueba se puede realizar en suero, plasma y LCR sin ningún aditivo en el caso del líquido y necesidad de inactivar; hay que tener en cuenta que la hemólisis o hiperlipemia pueden ocasionar resultados erróneos. Instrucciones detalladas: Las muestras serán remitidas al laboratorio desde el punto de toma de muestra por personal habilitado para el efecto en ningún caso por familiares o por el propio paciente; y serán recepcionadas por personal del laboratorio y según los criterios serán admitidas o rechazadas. Tanto los reactivos como la muestra deben estar a temperatura ambiente antes de realizar la prueba, se utilizan placas transparentes con pocillos individuales de 14 mm. de diámetro cada uno. Prueba cualitativa en suero o plasma: Se coloca 50 ul. de la muestra en cuestión en los sectores delimitados de la placa y con el gotero provisto con el reactivo se le agrega 1 gota del antígeno (reactivo), mezclar y agitar horizontalmente la placa a 180 rpm durante 4 min., luego observar inmediatamente en microscopio con aumento de 10x. Se consideran no reactivas las muestras que no presentan floculación visible al microscopio, y reactivas aquellas que presentan floculación y deberán cuantificarse. Prueba semicuantitativa en suero o plasma: Preparar diluciones de la muestra 1:2, 1:4, 1:8, 1:16 o las que se crean necesarias con solución fisiológica y realizar para cada dilución la prueba como en la prueba cualitativa. La última dilución testada que presenta floculación corresponde al titulo de la prueba y se informa como titulo la misma dilución, por ej. dilución 1:8 flocula entonces la muestra es reactiva 1:8 Prueba cualitativa para LCR: Previamente diluir el antígeno 1:2 con solución de cloruro de sodio 10 g/dl. y utilizar la misma dentro de las dos horas de su preparación. Se alícuota 50 ul. de muestra en la placa y se le agrega 10 ul. del antígeno diluido mezclar bien y agitar horizontalmente la placa durante 8 min. a 180 rpm. observar al microscopio en aumento de 10x la presencia o no de floculación; las muestras reactivas se cuantificaran de la misma manera que en suero en cuanto a las diluciones pero manteniendo las proporciones de la muestra y el antígeno diluido( 50 ul. y 10 ul). 54 Así también el titulo estará dado por la inversa de la última dilución que se observe reactiva. Tener en cuenta: a. b. c. d. e. Muestra adecuada (suero, plasma y LCR). Anticoagulantes, EDTA, heparina. Dilución del antígeno Cuantificación. Tiempo considerado para interpretación de resultado. x- Formularios y registros: Los resultados serán anotados en cuadernos habilitados para el efecto, corroborando cualquier resultado u observación discordante, antes de su informe en el formato adecuado. El profesional competente deberá corroborar y confirmar el informe para firmar y sellar la misma para darle validez al resultado. y- Referencias: Manual de Gestión de Calidad para laboratorios ISO 9000 de la OPS. z- Lista de distribución: El informe final será archivado en la carpeta habilitada para el efecto, hasta el momento de su entrega ya sea a médicos, enfermeras o personal de blanco (internados y urgencias), o de ser posible remitido a terapia por personal del laboratorio si la urgencia así lo requiere. ANEXOS HOJA PARA INFORME DE RESULTADOS 55 INSTITUTO DE MEDICINA TROPICAL PROCIDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DE TEST RAPIDO PARA DENGUE POE TRD27-01 56 INDICE - Histórico de modificaciones Objeto/Propósito Alcance/Campo de aplicación Responsables Definiciones Desarrollo del procedimiento Interpretación de los resultados Instrucciones detalladas Tener en cuenta Formularios y registros Referencias Lista de distribución Anexos 57 HISTORICO DE MODIFICACIONES ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACIÓN DE: TEST RAPIDO PARA DENGUE 58) Objeto/Propósito: Describir el proceso desde la toma de muestras de pacientes que concurren a urgencias del IMT, pacientes internados y de terapia intensiva, así como las condiciones requeridas para su obtención, transporte y procesamiento. 58 59) Alcance/Campo de aplicación: Área de toma de muestras, enfermería de urgencias, internados, pacientes y laboratorio. 60) Responsables: Enfermería, médicos y laboratorio. 61) Definiciones: Test rápido, serotipos del virus. 62) Desarrollo del procedimiento: Muestra requerida: preferentemente sangre total (suero) o en su defecto con anticoagulante sean EDTA o citrato, remitida en recipientes adecuados y bien identificados. Reactivos, Materiales y Equipos: jeringas, tubos, anticoagulante (EDTA, citrato), centrifuga, pipeta automática, cassets reactivas, timer. Fundamento: basado en la observación macroscópica de la reacción antígeno- anticuerpo especifico para anticuerpos IgG e IgM de los cuatro serotipos del virus del Dengue en suero y plasma humano. La prueba esta prevista como ayuda en el diagnóstico de una infección por dengue y para una diferenciación preliminar entre una infección primaria y secundaria. - Procedimiento: tanto las muestras así como los reactivos deben estar a temperatura ambiente. Depositar 10 ul. de suero o plasma en la ventana de muestra cuadrática y agregar 3-4 gotas de diluyente en la ventana de reactivo redondeada en la parte inferior del dispositivo. Interpretación de resultados Negativo Aparece una sola línea de control (C) rojo violeta aparece en la parte superior de la ventana de resultado rectangular indicando la realización apropiada del ensayo y el funcionamiento correcto de los reactivos. Positivo Una o dos bandas de color adicionales frente a línea C indican un resultado positivo para IgG ( línea a G ) y/o IgM ( línea a M ) respectivamente. Aún una línea de prueba débil debe interpretarse como resultado reactivo. Intensidades diferente entre las líneas de control y de prueba pueden ocurrir, pero éstas son irrelevantes para la interpretación. Inválido Si no aparece ninguna línea de control, aún si aparece una línea de test, el test debe repetirse con un casset nuevo. Especificaciones: la observación de la prueba debe realizarse en el tiempo fijado en la técnica, la interpretación del resultado se realiza también en dicho tiempo, cualquier resultado indeterminado o dudoso, serán informadas como indeterminadas y confirmada con otro método. Instrucciones detalladas: Las muestras serán remitidas al laboratorio desde el punto de toma de muestra por personal habilitado para el efecto en ningún caso por familiares o por el propio paciente; y serán recepcionadas por personal del laboratorio y según los criterios serán admitidas o rechazadas. Tener en cuenta: - Pedido médico expedido por Urgencias de IMT. - Informe: reactivo y/o no reactivo para IgG o IgM. 59 - Resultado indefinido. 63) Formularios y registros: Los resultados serán anotados en cuadernos habilitados para el efecto, corroborando cualquier resultado u observación discordante, antes de su informe en el formato adecuado. El profesional competente deberá corroborar y confirmar el informe para firmar y sellar la misma para darle validez al resultado. 64) Referencias: Manuales de la OPS. 65) Lista de distribución: El informe final será archivado en la carpeta habilitada para el efecto, hasta el momento de su entrega ya sea a los mismos, médicos, enfermeras o personal de blanco involucrado o bien remitido a Urgencias para su consideración. 60 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DE TEST RAPIDO PARA HEPATITIS B POE TRHB28-01 61 INDICE - Histórico de modificaciones Objeto/Propósito Alcance/Campo de aplicación Responsables Definiciones Desarrollo del procedimiento Interpretación de los resultados Instrucciones detalladas Tener en cuenta Formularios y registros Referencias Lista de distribución Anexos HISTORICO DE MODIFICACIONES 62 ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACIÓN DE: TEST RAPIDO PARA HEPATITIS B 66) Objeto/Propósito: Describir el proceso desde la toma de muestras de pacientes que concurren a urgencias del IMT, pacientes internados y de terapia intensiva, así como las condiciones requeridas para su obtención, transporte y procesamiento. 67) Alcance/Campo de aplicación: Área de toma de muestras, enfermería de urgencias, internados, pacientes y laboratorio. 63 68) Responsables: Enfermería, médicos y laboratorio. 69) Definiciones: Test rápido, Antígeno de Superficie de la Hepatitis B ( HBsAg ). 70) Desarrollo del procedimiento: Muestra requerida: preferentemente sangre total (suero) o en su defecto con anticoagulante sean EDTA ,citrato o héparina, remitida en recipientes adecuados y bien identificados. Reactivos, Materiales y Equipos: jeringas, tubos, anticoagulante (EDTA, citrato o heparina ), centrifuga, pipeta automática, tiras reactivas, timer. Fundamento: basado en un método inmunocromatografico. El HBsAg presente en el suero o plasma reacciona con las partículas de oro coloidal las cuales han sido cubiertas con anticuerpos monoclonales anti-HBs. Los inmunocomplejos que resultan migran a través de la membrana y se unen en la zona de prueba con un segundo anticuerpo monoclonal anti-HBs( de ratón ) los cuales son fijados y forman una línea horizontal( línea de prueba ). El exceso de inmunocomplejos y/o las partículas de oro coloidal que no reaccionaron con anticuerpos antiratón IgG (conejo ), formando la línea control. - - Procedimiento: Tanto las muestras así como los reactivos deben estar a temperatura ambiente. Introduzca la tira con las flechas apuntando hacia abajo en un tubo con 250 o 500 ul. de muestra. La muestra no debe tocar la hoja azul de la tira. No mueva la tira mientras el proceso cromatográfico esté incompleto. Lea el resultado 20-30 minutos luego de introducir dentro de la muestra en un sitio bien iluminado. Interpretación de resultados Negativo Solo una línea roja-violeta en la línea control ( C ) aparecerá en la parte superior de la ventana rectangular de resultados mostrando que la prueba ha sido llevado a cabo correctamente, que los reactivos funcionan y que la concentración de HBsAg está inferior a 1 U/ml. Aún si la línea de control está débil, la prueba debe considerarse como válido. Positivo Una segunda línea roja-violeta de test ( T ) apareciendo en la parte baja de la ventana rectangular de resultados indica que el resultados para HBsAg es positivo ( mayor a 1 U/ml.). Aún una línea débil indica un resultado positivo. Diferentes intensidades entre las líneas de prueba (T) y control ( C ) pueden ocurrir, pero no tienen efecto en la interpretación del resultado. Inválido Si no aparece ninguna línea de control, aún si aparece una línea de test, el test debe repetirse con una tira nueva. Especificaciones: la observación de la prueba debe realizarse en el tiempo fijado en la técnica ( a partir de los 5 minutos hasta 30 minutos ), la interpretación del resultado se realiza también en dicho tiempo, cualquier resultado indeterminado o dudoso, serán informadas como indeterminadas y confirmada con otro método. Instrucciones detalladas: Las muestras serán remitidas al laboratorio desde el punto de toma de muestra por personal habilitado para el efecto en ningún caso por familiares o por el propio paciente; y serán recepcionadas por personal del laboratorio y según los criterios serán admitidas o rechazadas. 64 Tener en cuenta: - Pedido médico expedido por Urgencias de IMT. - Informe: tiempo límite considerado 5 – 30 minutos. - Resultado indefinido. 71) Formularios y registros: Los resultados serán anotados en cuadernos habilitados para el efecto, corroborando cualquier resultado u observación discordante, antes de su informe en el formato adecuado. El profesional competente deberá corroborar y confirmar el informe para firmar y sellar la misma para darle validez al resultado. 72) Referencias: Manuales de la OPS. 73) Lista de distribución: El informe final será archivado en la carpeta habilitada para el efecto, hasta el momento de su entrega ya sea a los mismos, médicos, enfermeras o personal de blanco involucrado o bien remitido a Urgencias para su consideración. 65 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DE TEST RAPIDO PARA HEPATITIS C POE TRHC29-01 66 INDICE - Histórico de modificaciones Objeto/Propósito Alcance/Campo de aplicación Responsables Definiciones Desarrollo del procedimiento Interpretación de los resultados Instrucciones detalladas Tener en cuent Formularios y registro Referencias Lista de distribución Anexos HISTORICO DE MODIFICACIONES ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA 67 SI/NO (1) PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACIÓN DE: TEST RAPIDO PARA HEPATITIS C 74) Objeto/Propósito: Describir el proceso desde la toma de muestras de pacientes que concurren a urgencias del IMT, pacientes internados y de terapia intensiva, así como las condiciones requeridas para su obtención, transporte y procesamiento. 75) Alcance/Campo de aplicación: Área de toma de muestras, enfermería de urgencias, internados, pacientes y laboratorio. 76) Responsables: Enfermería, médicos y laboratorio. 77) Definiciones: Test rápido, anticuerpos IgG contra el virus de hepatitis C. 68 78) Desarrollo del procedimiento: Muestra requerida: preferentemente sangre total (suero) o en su defecto con anticoagulante sean EDTA, citrato o héparina, remitida en recipientes adecuados y bien identificados. Reactivos, Materiales y Equipos: jeringas, tubos, anticoagulante (EDTA, citrato o heparina), centrifuga, pipeta automática, tiras reactivas, timer. Fundamento: basado en un método inmunocromatografico que emplea antígenos recombinantes representando las regiones inmunodominantes de core, NS3, NS4 y NS5 del genoma de HCV. Estos antígenos son fijados sobre la membrana en la línea de prueba T. La proteína A, un material que reacciona con IgG, es marcada con un colorante y se encuentra en el vellón de conjugado del dispositivo. Una región angosta de la tira reactiva, sensibilizada con anticuerpos anti-Ig humana (cabra), sirve de área de control. Cuando la muestra migra a través del vellón de conjugado los anticuerpos anti-HCV específicos a los antígenos recombinantes se ligan específicamente al conjugado proteína Acolorante, formando inmunocomplejos los que son inmovilizados por los antígenos recombinantes fijadas en la línea de prueba (T), produciendo allí líneas roja-violetas. El excedente del conjugado se fija en la línea de control que indica el funcionamiento correcto de la prueba. Procedimiento: - Tanto las muestras así como los reactivos deben estar a temperatura ambiente. Se aplica 10 ul. de suero o plasma y se agrega 3 gotas de diluyente, en el caso de usar sangre total se usa 10 ul. de muestra más 4 gotas de diluyente en la ventana de muestra. Lea el resultado dentro de los 5-20 minutos en un sitio bien iluminado. Interpretación de resultados Negativo Solo una línea roja-violeta en la línea control (C) aparecerá en la parte superior de la ventana rectangular de resultados mostrando que la prueba ha sido llevado a cabo correctamente y que los reactivos funcionan. Positivo Una segunda línea roja-violeta de test (T) apareciendo en la parte baja de la ventana rectangular de resultados indica un resultado positivo para anticuerpos del HCV en la muestra. Aún una línea débil indica un resultado positivo. Diferentes intensidades entre las líneas de prueba (T) y control (C) pueden ocurrir, pero no tienen efecto en la interpretación del resultado. Inválido Si no aparece ninguna línea de control, aún si aparece una línea de test, el test debe repetirse con una tira nueva. Especificaciones: la observación de la prueba debe realizarse en el tiempo fijado en la técnica ( a partir de los 5 minutos hasta 20 minutos ), la interpretación del resultado se realiza también en dicho tiempo, cualquier resultado indeterminado o dudoso, serán informadas como indeterminadas y confirmada con otro método. Instrucciones detalladas: Las muestras serán remitidas al laboratorio desde el punto de toma de muestra por personal habilitado para el efecto en ningún caso por familiares o por el propio paciente; y serán recepcionadas por personal del laboratorio y según los criterios serán admitidas o rechazadas. 69 Tener en cuenta: - Pedido médico expedido por Urgencias de IMT. - Informe: tiempo límite considerado 5 – 20 minutos. - Resultado indefinido. 79) Formularios y registros: Los resultados serán anotados en cuadernos habilitados para el efecto, corroborando cualquier resultado u observación discordante, antes de su informe en el formato adecuado. El profesional competente deberá corroborar y confirmar el informe para firmar y sellar la misma para darle validez al resultado. 80) Referencias: Manuales de la OPS. 81) Lista de distribución: El informe final será archivado en la carpeta habilitada para el efecto, hasta el momento de su entrega ya sea a los mismos, médicos, enfermeras o personal de blanco involucrado o bien remitido a Urgencias para su consideración. 70 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DE TEST RAPIDO PARA HIV POE HIV30-01 71 INDICE - Histórico de modificaciones Objeto/Propósito Alcance/Campo de aplicación Responsables Definiciones Desarrollo del procedimiento Muestra requerida Reactivos, materiales y equipos. Fundamento Especificaciones Instrucciones detalladas Tener en cuenta Formularios y registros Referencias Lista de distribución Anexos HISTORICO DE MODIFICACIONES ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) 72 82) Objeto/Propósito: Describir el proceso desde la toma de muestras de pacientes con accidente laboral que concurren a urgencias del IMT así como de pacientes internados y de terapia intensiva involucrados en casos de accidente, así como las condiciones requeridas para su obtención, transporte y procesamiento. 83) Alcance/Campo de aplicación: El alcance abarca a la muestra con el pedido médico, al área de toma de muestras, enfermería de urgencias, internados y laboratorio. Pacientes y profesionales con accidente laboral. 84) Responsables: Enfermería, médicos, técnicos y bioquímicos de turno. 85) Definiciones: a. EDTA: Anticoagulante. 73 b. VIH: Virus de Inmunodeficiencia humana. 86) Desarrollo del procedimiento: Muestra requerida: preferentemente sangre total (suero) o en su defecto con anticoagulante sean EDTA, heparina, etc. (plasma), remitida en recipientes adecuados y bien identificados. Reactivos, Materiales y Equipos: jeringas, tubos, anticoagulante (EDTA, heparina), centrifuga, pipeta automática, tiras reactivas, timer. Fundamento: basado en la observación macroscópica de la reacción antígeno- anticuerpo especifico para VIH, al estar en contacto el suero o plasma en cuestión y la región reactiva de la tira. Mediante una pipeta automática se deposita 50 ul de suero o plasma en el sitio de muestra y se produce la reacción electroforética se espera 15 min. para la interpretación: si aparece una sola línea en la región del control la prueba es negativa, si aparece dos líneas una en la zona de muestra y otra en la zona control la prueba se considera positiva. Especificaciones: la observación de la tira reactiva debe realizarse en el tiempo fijado en la técnica, la interpretación del resultado se realiza también en dicho tiempo, cualquier resultado indeterminado o dudoso como en el caso de la no aparición de líneas tanto en la zona de test como en la zona de control, o bien la aparición de líneas tenues no bien definidas, serán informadas como indeterminadas y confirmada con otro método Instrucciones detalladas: Las muestras serán remitidas al laboratorio desde el punto de toma de muestra por personal habilitado para el efecto en ningún caso por familiares o por el propio paciente; y serán recepcionadas por personal del laboratorio y según los criterios serán admitidas o rechazadas, hay que tener en cuenta que debe existir un pedido médico de por medio emitido por Urgencias de IMT donde se aclare tanto al personal accidentado y el paciente fuente, ya sea si se trate de accidente laboral ocurrido en la institución o remitido de otras instituciones. Esta prueba no será realizada para descartar VIH. Tener en cuenta: - Pedido médico expedido por Urgencias de IMT. - Paciente fuente, personal accidentado. - Resultado indefinido. 87) Formularios y registros: Los resultados serán anotados en cuadernos habilitados para el efecto, corroborando cualquier resultado u observación discordante, antes de su informe en el formato adecuado. El profesional competente deberá corroborar y confirmar el informe para firmar y sellar la misma para darle validez al resultado. 88) Referencias: Manual de Gestión de Calidad para laboratorios ISO 9000 de la OPS. 89) Lista de distribución: El informe final será archivado en la carpeta habilitada para el efecto, hasta el momento de su entrega ya sea a los mismos, médicos, enfermeras o personal de blanco involucrado o bien remitido a Urgencias para su consideración. 74 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA CONTROL DE CALIDAD DE ELECTROLITOS POE CCE31-01 75 INDICE a. b. c. d. e. f. g. h. i. j. k. Histórico de modificaciones Objeto/Propósito Alcance/Campo de aplicación Responsables Definiciones Desarrollo del procedimiento Muestras requeridas Almacenamiento Reactivos, materiales y equipos Lista de distribución Anexos HISTORICO DE MODIFICACIONES 76 ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) 90) Objeto/Propósito: Describe el procedimiento operativo para realizar control de calidad para el dosaje de electrolitos con el equipo AVL 9120, mediante la utilización de controles en tres niveles (alto, normal y bajo). 91) Alcance/Campo de aplicación: El alcance abarca los controles y la utilización de los mismos con una frecuencia semanal de manera usual o cada vez que la circunstancia así lo requiera. 92) Responsables: todo el personal Bioquímico del Laboratorio así como el personal técnico autorizado de mantenimiento. 77 Definiciones: Control de calidad, Control nivel alto, Control nivel normal, Control nivel bajo, Solución de limpieza, Solución acondicionadora, Solución desproteinizante, estado de Standby, Ciclo de mantenimiento. 93) Desarrollo del procedimiento: semanalmente se deberá realizar el control de calidad mediante el dosaje de los tres niveles de control de calidad o con la frecuencia que sea necesario, previamente se deberá realizar un ciclo de mantenimiento es decir un ciclo de limpieza y uno de acondicionamiento, también se deberá dosar como muestra 300ul de solución desproteinizante, es importante recordar que este ciclo de mantenimiento se deberá realizar diariamente al poner en marcha la utilización del equipo al abandonar el estado de standby, los controles deberán ser conservados en la heladera hasta el momento de su utilización, previamente deberán ser atemperados a Tº ambiente, los tres controles deberán ser procesados como una muestra, los valores identificados e impresos de manera a corroborar los parámetros medidos y tratar de adecuar los valores a los rangos de referencia asignados para cada tipo de control. Reactivos, Materiales y Equipos: Ampollas controles Isetrol, Equipo AVL 9120, Solución de limpieza, Solución acondicionadora, Solución desproteinizante, Valores de referencia para los tres controles (alto, normal y bajo), - Fundamento: una vez procesados los tres controles se deberá comprobar y comparar si los parámetros medidos corresponden a los valores asignados para los tres niveles de manera a tratar de adecuar los valores obtenidos que difieren de los valores asignados como de referencia. - Especificaciones: Los valores de sodio y potasio que se miden a través del equipo poseen su especificidad y límites dados por el equipo que serán corregidos toda vez que se requiera, comparando con los valores obtenidos del dosaje de los controles. Controles: Se mantendrá a temperatura ambiente en un lugar visible y próximo a los equipos de electrolitos y gases. Necesidad de la calibración Se requerirá realizar ciclos de mantenimiento tantas veces se requiera para que los valores obtenidos con los controles sean los correspondientes a los valores asignados para los distintos niveles, de persistir la no concordancia de los valores se deberá registrar e informar de manera a realizar un test de rendimiento de los electrodos y deotros componentes del equipo por parte del servicio técnico autorizado. Ejecución de mantenimiento El equipo toda vez que no este en estado de medición deberá permanecer en Standby(ir a funciones del operador, chequear reactivo NO, permanecer en standby SI ), pulsando la tecla NO abandonar standby, realizar mantenimiento SI, realizar limpieza SI, realizar acondicionamiento SI, permanecer en mantenimiento diario NO, calibración en proceso, LISTO, el equipo queda habilitado para el dosaje de muestras y/o controles. Podrá o deberá repetirse este ciclo si alguno de los electrodos no queda calibrado o bien si alguno de los valores medidos no corresponden a lo valores de referencia asignados a los controles. Registros: Los resultados de los distintos niveles de control serán impresos y archivados de manera conveniente, especificando la fecha de realización así como los resultados que no corresponden a los valores asignados a los controles y en que proporción, también deberá aclararse el profesional Bioquímico que lo realizó. 94) Lista de distribución: los resultados serán archivados en la carpeta habilitada para el efecto, y accesible de manera que cualquier profesional pueda realizar o corroborar los parámetros medidos. 78 79 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DEL CONTROL DE CALIDAD PARA HEMOGRAMA POE CCH32-01 80 INDICE a. b. c. d. e. f. g. h. i. j. k. l. m. n. o. p. q. r. s. t. u. v. w. x. y. z. Histórico de modificaciones Objeto/Propósito Alcance/Campo de aplicación Responsables Definiciones Reactivos, materiales y equipos Fundamento. Determinación manual Especificaciones Instrucciones detalladas Ejecución de los análisis con el contador Contador hematológico Reactivos del contador hematológico Operación con el Cell Dyn 1700 Procesado de muestras en modo abierto Expresión de resultados Interferencias Calibradores Necesidad de calibración Preparación del calibrador Ejecución de la calibración Calibración modo abierto Calibración en modo cerrado Tener en cuenta Formularios y registros Lista de distribución Anexos HISTORICO DE MODIFICACIONES 81 ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) 95) Objeto/Propósito: Describe el procedimiento operativo para realizar control de calidad para el método automatizado, mediante la utilización de controles en tres niveles (alto, normal y bajo). 96) Alcance/Campo de aplicación: El alcance abarca los controles y la utilización de los mismos con una frecuencia semanal de manera usual o cada vez que la circunstancia así lo requiera. 97) Responsables: Bioquímicos usualmente y técnicos del equipo ocasionalmente. 4) Definiciones: Control de calidad, Control nivel alto, Control nivel normal, 82 Control nivel bajo. 98) Desarrollo del procedimiento: semanalmente se deberá realizar el control de calidad mediante el dosaje de los tres niveles de control de calidad o con la frecuencia que sea necesario, los controles deberán ser conservados en la heladera hasta el momento de su utilización, previamente deberán ser atemperados a Tº ambiente, los tres controles deberán ser procesados como una muestra, los valores identificados e impresos de manera a corroborar los parámetros medidos y corregir de ser necesario mediante el uso de valores o rangos de referencia asignados para cada tipo de control. Reactivos, Materiales y Equipos: tubos controles, contador Cell Dyn, Valores de referencia para los tres controles (alto, normal y bajo). - Fundamento: una vez procesados los tres controles se deberá comprobar y comparar si los parámetros medidos corresponden a los valores asignados para los tres niveles de manera a corregir aquellos parámetros que difieren de los valores asignados como de referencia. - Especificaciones: Los parámetros que se miden a través del contador hematológico poseen su especificidad y límites dados por el equipo que serán corregidos toda vez que se requiera. Calibradores Cell-Dyn 1700 Series Calibrator Se guardan en heladeta 2-8° C de hematología. Necesidad de la calibración Se requerirá calibrar el sistema cuando al procesar los controles internos, algún parámetro salga fuera de los límites especificados para cada uno de los tres niveles del control de calidad interno. Los parámetros que pueden ser calibrados son: RBC, HGB, MCV y PL T, WBC. El resto de parámetros son derivados. Preparación del calibrador Sacar el calibrador de la nevera y dejar a temperatura ambiente15 minutos, sin agitar. Mezclar primero suavemente con las palmas de la mano y después por inversión. No agitar. Proceder a calibrar. Guardar en la heladera. Ejecución de la calibración La calibración debe hacerse para modo abierto y modo cerrado desde el menú de calibración. Aunque la máquina puede calibrarse en modo automático (autoca/), es preferible utilizar el modo manual. Calibración modo abierto: Se basa en la modificación manual del factor por parte del usuario. Para ello, procesar la muestra e imprimir los valores obtenidos. Desde el menú Calibration, obtener los valores actuales. Calcular la fórmula Valor de referencia Factor buscado: -------------------------- x Factor actual Valor obtenido Una vez calculado en Fb del parámetro desde el menú Calibration pulsar Enter. Pulsar Retum. Para obtener el Fb del WIC y del WOC los valores obtenidos deben tomarse del menú 83 Data Log. Calibración en modo cerrado La sistemática es la misma que para el modo abierto, sólo que tenemos que tener en cuenta que Fact y Valores Obtenidos son los del modo cerrado (Closed sampler). Tener en cuenta: a. b. c. d. Temperatura de utilización de los controles. Rangos o valores de referencia. Calibración en modo abierto. Calibración en modo cerrado. Registros: Los resultados de los distintos niveles de control serán impresos y archivados de manera conveniente, especificando la fecha de realización así como los parámetros corregidos y en que proporción, también deberá aclararse el profesional Bioquímico o Técnico que lo realizó. 99) Lista de distribución: los resultados serán archivados en la carpeta habilitada para el efecto, y accesible de manera que cualquier profesional pueda realizar o corroborar los parámetros medidos. ANEXOS HOJA PARA INFORME DE RESULTADO 84 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DEL CONTROL DE CALIDAD PARA CRASIS SANGUINEA POE CCCS33-01 85 ÍNDICE a. b. c. d. e. f. g. h. i. j. k. l. m. Histórico de modificaciones Objeto/Propósito Alcance/Campo de aplicación Responsables Definiciones Desarrollo del procedimiento Reactivos, materiales y equipos. Instrucciones detalladas Tener en cuenta Formularios y registros Referencias Lista de distribución Anexos 86 HISTORICO DE MODIFICACIONES ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) 100) Objeto/Propósito: Describir el proceso de control de calidad realizado en la utilización del equipo RAL Clot 1a ( Coagulímetro ), para el dosaje de Tiempo de protrombina , TTPa y Fibrinógeno, así como las medidas a tomarse de acuerdo a los resultados obtenidos con el dosaje del plasma control normal. 101) Alcance/Campo de aplicación: El alcance abarca la utilización del plasma control de manera a establecer los patrones de referencia para cada uno de los analitos a medir. 87 102) Responsables: personal Bioquímico capacitado para el efecto. 103) Definiciones: - T.P: Tiempo de protrombina. - TTPa: Tiempo de Tromboplastina Parcial activada. - Fibrinógeno - Plasma control normal - Calibrador fibrinógeno 104) Desarrollo del procedimiento: La utilización del plasma control normal será necesario una vez por semana, cada vez que se utilice una caja nueva de reactivo, o toda vez que sea necesario revaluar los patrones de referencia utilizados. Semanalmente se realizará como norma de manera a controlar los patrones utilizados si corresponden o no, y si es necesario corregir. Cada vez que se utilice una nueva caja de reactivo, se deberá dosar el plasma control normal de manera a corroborar los valores, así también cuando se cambia de marca de reactivo se realizará una nueva curva sobre todo en el caso de Tiempo de protrombina y fibrinógeno, en cuanto al tiempo de protrombina se adecuara el 100% acorde a la tabla proporcionada por el reactivo; el fibrinógeno deberá proveer su propio calibrador con un valor asignado con el cual se realiza la curva y se calibra el equipo, en el caso de TTPa es suficiente con la utilización del plasma control normal de manera a establecer un promedio normal de su valor. Reactivos, Materiales y Equipos: coagulímetro, plasma control normal, calibrador (fibrinógeno), agua destilada, cubetas de reacción, barritas magnéticas, pipetas automáticas, y tips o punteras limpias y secas en cantidad suficiente. Instrucciones detalladas: Cada vez que se va a realizar una calibración se deberá reconstituir un vial de plasma control normal y la misma ser utilizada lo antes posible de manera a que reproduzca los valores, pasado las 24hs ya no podrá utilizarse dicho plasma Para Tiempo de Protrombina: Programa 1 en el coagulímetro. De acuerdo a las distintas diluciones dosadas se extrapolara a la tabla proveida por el reactivo considerándose 8 puntos de calibración que serán incluidas en el equipo, así como el valor de ISI de manera que el equipo calcule el valor de INR. Para TTPa: Programa 1 o 3 en el coagulímetro.se dosa por triplicado el plasma control normal de manera a hallar un promedio de valor normal que sea acorde con el valor de referencia proveído por cada reactivo. Para Fibrinógeno: programa 3: en principio se utiliza el calibrador proveído por el reactivo con un valor asignado de manera a realizar la curva de donde se obtiene 5 puntos de calibración que serán incluidas en el equipo como referencia. Para Recuento de Plaquetas: se tendrá en cuenta los valores obtenidos en el contador hematológico o bien por contaje microscópica de lámina coloreada. Tener en cuenta: a. Agua destilada utilizada. (Tridestilada). b. Pipetas automáticas. c. Tips o punteras. 88 d. Reconstitución de viales control y calibrador. 105) Formularios y registros: Los resultados serán anotados en cuadernos habilitados para el efecto, corroborando cualquier resultado u observación discordante, de manera a realizar las correcciones necesarias. El profesional competente deberá corroborar y confirmar los valores de calibración incluidos en los equipos y revalidarlos las veces que sea necesario. 106) Referencias: Manual de Gestión de Calidad para laboratorios ISO 9000 de la OPS. Lista de distribución: El informe de control y/o calibración será archivado en la carpeta habilitada para el efecto, de manera que cualquier profesional pueda acceder al mismo. ANEXOS EQUIPOS UTILIZADOS Coagulímetro Pipetas y punteras 89 INSTITUTO DE MEDICINA TROPICAL PROCEDIMIENTO OPERATIVO ESTANDAR PARA LA REALIZACION DE CONTROL DE CALIDAD PARA GASES ARTERIALES POE CCGA34-01 90 INDICE - Histórico de modificaciones Objeto/Propósito Alcance/Campo de aplicación Responsables Definiciones Desarrollo del procedimiento Muestra requerida Reactivos, materiales y equipos. Tener en cuenta Registros Lista de distribución Anexos 91 HISTORICO DE MODIFICACIONES ED Nº FECHA APARTADOS PAG CAUSAS DE LA MODIFICACION RECUALIFICACION NECESARIA SI/NO (1) 2) Objeto/Propósito: Describir el proceso operativo de control de calidad en el uso del equipo de gases AVL Compact 1 mediante el uso de control Isetrol en tres niveles para control de pH y pCO2 ( alto, normal y bajo ). 3) Alcance/Campo de aplicación: El alcance abarca la utilización de Isetrol tres niveles con una frecuencia de dos veces mensuales básicamente para control de pH y pCO2 . 4) Responsables: personal bioquímico de turno o personal técnico autorizado para mantenimiento. 92 5) Definiciones: Control tres niveles (Isetrol), BG Calibrator, Desproteinizante, ciclo de mantenimiento (lavado intensivo, limpieza con vacío). 6) Desarrollo del procedimiento: Reactivos, Materiales y Equipos: Gasómetro, balón de gas, BG Calibrator, desproteinizante, control Isetrol, solución buffer tipo 1, solución pH de referencia, papel térmico, jeringas, capilares. Fundamento: basado en la medición de pH y pCO2 mediante el dosaje de controles como muestra y la utilización del BG calibrator de manera a corregir los valores de pH, pO2 y pCO2 y por ende los valores calculados a partir de estos, tales como bicarbonato, exceso de bases y saturación de oxigeno mediante el uso de electrodos selectivos para pO2, pCO2 y pH. Especificaciones: Los parámetros que se miden a través del gasómetro poseen su especificidad y limites dados por el equipo que deberán ser controlados y corregidos mediante la utilización del calibrador especifico para el equipo en este caso el Isetrol y habitualmente el BG Calibrator para calibración de los tres parámetros ( pH, pCO2 y pO2 ). Instrucciones detalladas: Dos veces mensuales se procesara los tres niveles ( alto, normal y bajo ) de manera a controlar los valores de pH y pCO2 los resultados serán registrados en cuadernos habilitados para el efecto así como las medidas correctivas tomadas y el nombre del profesional responsable, en el caso de obtener valores fuera de rango para pH y pCO2 se deberá realizar un ciclo de mantenimiento que incluirá un ciclo de lavado intensivo y un ciclo de limpieza al vacío terminando con una calibración principal con el uso del BG calibrator, después se deberá dosar nuevamente los controles y registrar los valores obtenidos estén o no dentro del rango. Tener en cuenta: a. b. c. d. e. Ampollas control Isetrol. Ciclo de mantenimiento. Calibración del gasómetro. Calibrador, BG calibrador. Balón de gas. 7) Registros: Los resultados serán anotados en cuadernos habilitados para el efecto, corroborando cualquier resultado u observación discordante, así como las medidas correctivas tomadas y los resultados obtenidos. Deberá constar claramente el nombre del profesional bioquímico y/o técnico autorizado que realizó el mantenimiento o control. 8) Lista de distribución: El informe final de control de calidad y/o mantenimiento será archivado en la carpeta habilitada para el efecto y al alcance de todo profesional o técnico que lo requiera para su información. 93 ANEXOS EQUIPO UTILIZADO GASOMETRO AVL