(melanoma in situ).
Anuncio

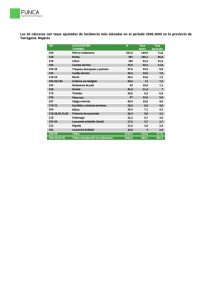
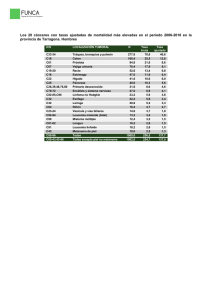
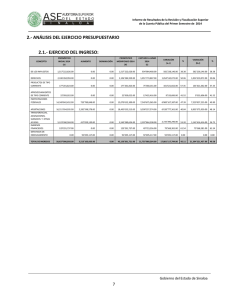
Anatomía Patológica del melanoma. Sebastián Ortiz Reina. Servicio Anatomía Patológica. Complejo Hospitalario de Cartagena ( Hospital Universitario Santa María del Rosell y Hospital General Universitario de Santa Lucía ). - UNIFICAR CRITERIOS DIAGNÓSTICOS. - FACILITAR LA REDACCIÓN DE UN INFORME. - FACILITAR LA INTERPRETACIÓN DEL MISMO. DERMATÓLOGOS CIRUJANOS PATÓLOGOS ONCÓLOGOS. A. PRIMARIA. RADIÓLOGOS M. NUCLEAR QUÉ APORTA EL PATÓLOGO AL CLÍNICO QUÉ APORTA EL CLÍNICO AL PATÓLOGO Siglo XVI, Zacarías Jensen Microscopía convencional. Basada en el pequeño tamaño de la célula y su transparencia. Poder de resolución óptico 0,1 – 0,2 micrómetros. DIAGNOSTICADORES ( Clasificaciones morfológicas - Fenotipo ) MELANOMA DE EXTENSIÓN SUPERFICIAL - 1) Intraepidérmico. - 2) Fase crecimiento vertical con invasión de dermis. Componente intraepidérmico Melanocitos atípicos Citoplasma pálido bien definido Grandes núcleos y nucléolos No mitosis Crecimiento pagetoide e irregular Células aisladas o nidos pequeños confluentes Frecuentes células neoplásicas en c.externas de anejos Respuesta estromal y/o inflamatoria ausente o escasa. Sí/No daño actínico. Lesión névica preexistente en dermis papilar. Componente intradérmico Nidos asimétricos, No maduración, Pigmento distribución irregular irregular.. Mitosis. Mitosis. No necrosis. necrosis. Respuesta inflamatoria linfocitaria linfocitaria.. MELANOMA NODULAR - Sin crecimiento radial preexistente. - Intradérmica y a veces células tumorales intraepidérmicas. - En dermis, nódulos de pequeños nidos con crecimiento expansivo de células epitelioides que no maduran. - Núcleos hipercromáticos, agrandados, con marcados nucléolos. - Citoplasma amplios, acidófilos con gránulos de melanina variables. - Estroma con inflamación crónica variable, fibroplasia, telangiectasia y melanófagos. Tipos histológicos LÉNTIGO MALIGNO -Léntigo maligno Melanoma in situ -Melanoma léntigo maligno (melanoma invasor sobre léntigo maligno) Léntigo maligno *Proliferación lineal y confluente de melanocitos atípicos (pleomórficas, citoplasmas claros, irregular pigmentación), nidos irregulares junturales, piel atrófica con elastosis solar. solar. *Localización juntural, pero también crecimiento pagetoide y tendencia a invadir vaina radicular externa folículo folículo.. *Dermis papilar: papilar: elastosis solar, telangiectasia, focal fibroplasia e infiltrado linfocitario.. linfocitario Léntigo maligno la existencia de elastosis actínica de la piel sana peritumoral, parece determinar un patrón de alteraciones genéticas que podrían influir de alguna manera en el tratamiento del melanoma. Melanoma léntigo maligno *Invasión: melanocitos fusiformes, c. epiteloides, pequeñas c. *Invasión: nevoides y c. gigantes. gigantes. Citoplasma sí/no pigmentación pigmentación.. *Grupos cohesivos, bandas y células aisladas, con linfocitos y melanófagos.. melanófagos MELANOMA LENTIGINOSO ACRAL - Palmas, plantas, región subungueal -Crecimiento RADIAL RADIAL:: acantosis, hiperqueratosis, elongación red crestas, proliferación lentiginosa melanocitos atípicos (capa basal, a veces células con prolongaciones dendritiformes). dendritiformes). Células tumorales extensión a lo largo de gl gl.. sudoríparas, nidos y ocupan capas altas de epidermis epidermis.. -Crecimiento VERTICAL VERTICAL:: nidos tumorales células fusiformes y respuesta estromal.. estromal Hay que tener en cuenta que en el pronóstico y el tratamiento de un paciente con melanoma, influyen no sólo el tipo histopatológico de la lesión, sino una serie de datos clínicos y parámetros morfológicos PRONOSTICADORES ( Factor pronóstico: cualquier parámetro diagnóstico, que se asocie a una supervivencia global o libre de enfermedad ). pTNM: tamaño, estatus ganglionar, metástasis, grado histológico. Bibliografía ÍNDICE DE BRESLOW: *Desde granulosa o base de úlcera hasta más profundo tumor *Útil: IHQIHQ- Melan Melan--A y HMB 45 (límites de la profundidad). ESTUDIO COMPARATIVO Y DE VARIACIÓN INTEROBSERVADOR DE LA MEDICIÓN DEL ÍNDICE DE BRESLOW ENTRE TÉCNICA INMUNOHISTOLÓGICA CONVENCIONAL E INMUNOHISTOQUÍMICA PARA MELAN-A. M.Drabeni1, L. Lopez2, C Barranco2, G. Trevisan1, A. Gatti1 F. Gallardo3, RM Pujol 3 1Clinica Dermatologica y Venereológica, Ospedali Riuniti de Trieste (Italia), 2Servicio de Patología y 3Servicio de Dermatología, Hospital del Mar, Parc de Salut Mar, Barcelona ÍNDICE DE CRECIMIENTO DEL MELANOMA: Volumen/ tiempo. I.Breslow/ tiempo. Los melanomas que presentan un índice de crecimiento mayor de 0,4 mm/mes tienen un peor pronóstico NIVEL DE INVASIÓN DE CLARK: -Nivel I: lesión intraepitelial (melanoma in situ). -Nivel II: Infiltración parcial dermis papilar por células aisladas o grupos de nidos pequeños. -Nivel III: Las células tumorales llenan y expanden la dermis papilar. Extensión a interfase dermis papilar y reticular. -Nivel IV: Las células tumorales infiltran dermis reticular. -Nivel V: Las células tumorales infiltran el tejido celular subcutáneo. NIVEL DE INVASIÓN DE CLARK: Invasión tumoral en las distintas capas I epidermis II III dermis IV V hipodermis “ Uno de los factores que puede influir en la supervivencia es la localización: más frecuente en la cadera y pierna para las mujeres y tronco en varones, ya que la piel de la pierna presenta un mayor grosor que la del tronco y como el pronóstico depende de la infiltración en profundidad, ésta va a realizarse con más facilidad en pieles delgadas “ Gómez-Martínez J, Chirlaque MD, Salmerón D, Valera I, Tortosa J, López Rojo C, Párraga E, Navarro C. ULCERACIÓN: *Factor pronóstico en melanomas SIN metástasis. *Defecto epidérmico: ausencia estrato córneo y de m.basal *Cambios reactivos: depósitos de fibrina y neutrófilosneutrófilos*Adelgazamiento, borramiento, borramiento, hiperplasia reactiva de epidermis circundante (sin trauma ni cirugía reciente). FASE DE CRECIMIENTO: a) RADIAL: altas tasas de supervivencia. Células tumorales en epidermis (melanoma “in situ”) Células epidermis y dermis (melanoma microinvasor): c.aisladas o en nidos más pequeños que los de la epidermis. Ausencia de mitosis. B) VERTICAL: mal pronóstico. C. tumorales en dermis, alguna mitosis, nidos mayores que epidermis. FASE DE CRECIMIENTO: a- Fase crecimiento radial. b- Fase crecimiento vertical a b INVASIÓN VASCULAR INFILTRACIÓN PERINEURAL (NEUROTROPISMO) Peri y/o endoneuro. Aumento riesgo recurrencias locales. Expresa la capacidad de respuesta del organismo frente al tumor. La mayoría de los autores asocian una intensa respuesta inflamatoria a un buen pronóstico. 1212- INFILTRADO INFLAMATORIO ASOCIADO AL TUMOR -Ausente: no linfocitos */*/- linfocitos en dermis no relacionados con el tumor. -No intenso: infiltrado focal. -Intenso: totalidad crecimiento vertical o todo componente invasivo. 1212- INFILTRADO INFLAMATORIO ASOCIADO AL TUMOR Infiltrado inflamatorio ausente: MAL PRONÓSTICO AUSENTE 1212- INFILTRADO INFLAMATORIO ASOCIADO AL TUMOR Infiltrado inflamatorio no intenso: PRONÓSTICO INTERMEDIO NO INTENSO 1212- INFILTRADO INFLAMATORIO ASOCIADO AL TUMOR Infiltrado inflamatorio intenso: BUEN PRONÓSTICO INTENSO REGRESIÓN HISTOLÓGICA DEL TUMOR -Disminución o desaparición del tumor de dermis. -Sustitución por: fibrosis, melanófagos, telangiectasias, vasos neoformados perpendiculares a epidermis y edema. La regresión completa o de más del 75 % de un melanoma invasor tiene un significado pronóstico adverso MICROSATELITOSIS O SATELITOSIS MICROSCÓPICA -Nidos células tumorales ≥ 0,05 mm. -Dermis, hipodermis, vasos. -Separada de lesión por ≥ 0,3 mm tejido normal. LESIÓN SATÉLITE ( SATELITOSIS ) -Agregados de células tumorales ( embolizaciones de vasos linfáticos dérmicos y subdérmicos ), a menos de 2 cm del tumor primario METÁSTASIS EN TRANSITO. -Afectan a piel y subcutáneo, a una distancia superior a 2 cm del tumor primario. FOTO DE PABLO 1010- ÍNDICE MITÓTICO MITÓTICO:: Número de mitosis por mm2 Empezar a contar donde encuentres más mitosis ( sector en la fase de crecimiento vertical donde estas son más numerosas –“hot spot” ) si no hay campos suficientes, estudiar más niveles. Es una determinación del número de mitosis por unidad de superficie (por convención el milímetro cuadrado, representado por 6 a 7 campos de gran aumento –ocular 10x y objetivo 40x 40x-). Si no hay mitosis, la supervivencia a los 5 años, es del 95 % Entre 1– 1–6 mitosis, la supervivencia a los 5 años, es del 79 % Más de 6 mitosis, la supervivencia a los 5 años, es del 38 % ESTATUS GANGLIONAR ESTATUS GANGLIONAR (GANGLIO CENTINELA) -Nº de ganglios examinados. -Nº de ganglios con metástasis macroscópica y microscópica. - Extensión extranodal SI/NO. ESTATUS GANGLIONAR (GANGLIO CENTINELA) FIJACIÓN Y SECCIÓN ESTATUS GANGLIONAR (GANGLIO CENTINELA) Cortes seriados de 4 µm cada 50 µm Realizar tinciones de hematoxilina-eosina y de Inmunohistoquímica (IHQ) HE S-100 Etc. HE IHQ HMB45 Melan A - En el centinela: tamaño del foco metastático mayor ( en milímetros ). - En el centinela: localización de la metástasis (subcapsular, intramedular, subcapsular e intramedular ). Seno subcapsular ( más frecuente ) Múltiples focos Subcapsular e intramedular (parenquimatosa) Extensión extracapsular Tipo celular predominante: fase vertical-epitelioide o fusocelar. predominio c. fusocelulares buen pronóstico Human Genome Project Microarray Analysis PREDICTORES - GENOTIPO ( Valor predictivo: cualquier valor asociado al grado de respuesta de un tratamiento específico ). PATOLOGÍA MOLECULAR ONCOLÓGICA Metástasis—mutación con PCR de BRAF/V600E QUÉ APORTA EL PATÓLOGO AL CLÍNICO QUÉ APORTA EL CLÍNICO AL PATÓLOGO -Protocolo. -Estadística. -Imprescindible para el diagnóstico. - Responsabilidad legal. No tirar la biopsia o pieza quirúrgica EDAD: -Cualquier edad -Excepcional en niños -57/59 años en nuestra región. SEXO: 2 mujeres / 1 hombres. -Peor pronóstico en hombre y edad avanzada. -Mayor supervivencia en mujeres. LOCALIZACIÓN: Peor en cuero cabelludo, cuello, espalda, brazos “ Durante el periodo 1983-2003, la topografía más frecuente del melanoma cutáneo fue en piel del tronco con 340 casos (24,2%) y piel de miembro inferior y cadera con 337 casos. En la mujer es en piel de miembro inferior y cadera con un 30%. En el hombre es en piel del tronco con un 31% “ Gómez-Martínez J, Chirlaque MD, Salmerón D, Valera I, Tortosa J, López Rojo C, Párraga E, Navarro C. LOCALIZACIÓN: “ Uno de los factores que puede influir en la supervivencia es la localización: más frecuente en la cadera y pierna para las mujeres y tronco en varones, ya que la piel de la pierna presenta un mayor grosor que la del tronco y como el pronóstico depende de la infiltración en profundidad, ésta va a realizarse con más facilidad en pieles delgadas “ Gómez-Martínez J, Chirlaque MD, Salmerón D, Valera I, Tortosa J, López Rojo C, Párraga E, Navarro C. Fijación en en formol tamponado ( 10 veces el volumen de la pieza ), entre 8 y 24 horas. -Conservar la arquitectura. -Mantener la capacidad antigénica y estructura molecular. TIPO DE MUESTRA: electrocoagulación Toda lesión clínicamente sospechosa de melanoma debe biopsiarse: -Escisión de la lesión, incluyéndola en su totalidad, con un margen quirúrgico suficiente, pero que no altere el drenaje linfático del territorio. Evitar las biopsias incisionales: rebanados, sacabocados “ punch ”, legrado, criocauterio y elctrocauterio, que aunque no empeora su pronóstico. Artefactan en impiden la correcta interpretación de la mayoría de los aspectos morfológicos con valor pronóstico. - Es aceptable la realización de una biopsia incisional profunda en sacabocados, de la zona que sospechemos tiene mayor groso: Duda diagnóstica. Localización de la lesión en cara. Extirpación muy mutilante, que requiera reconstrucciones complejas. FACTORES GENÉTICO-MOLECULARES. -El empleo de matrices tisulares ha permitido identificar una serie de marcadores proteicos que permiten establecer una serie de grupos de supervivencia ( p16, Ki 67, p21, BCL-6 ). -Se ha identificado un grupo de peor pronóstico con supervivencia menor de 6 años y una mortalidad 8 veces mayor, que se asocia a: Pérdida de expresión de p16,. A la presencia de >BCL-6. Elevado índice de proliferación celular ( Ki 67 ) FACTORES GENÉTICO-MOLECULARES. Existen distintas vías en la génesis y la progresión del melanoma. Basándose en sus alteraciones genéticas, se pueden clasificar los melanomas en los siguientes grupos: 1.- Melanomas cutáneos sin daño solar inducido. 2.- Melanoma cutáneo con daño solar crónico inducido. 3.- Melanomas acrales. 4.- Melanomas de las mucosas. FACTORES GENÉTICO-MOLECULARES. El 81 % de los melanomas se incluye en el grupo de melanomas cutáneos sin daño solar inducido, en los que se ha detectado mutaciones en los genes BRAF o N-RAS ( mutaciones BRAF con pérdida de PTEN o mutaciones únicamente en NRAS ). Deberían responder a los tratamientos que actúen sobre las vías RAS-RAF-ERK y PI3K. -Diagnosticamos. -Pronosticamos. -Predecimos. Correcto manejo del espécimen quirúrgico, que nos permita un certero estudio morfológico y genéticomolecular.