VALORACIÓN DE DI AGN Ó S T ICO DEL DOLOR NEUROP Á T
Anuncio

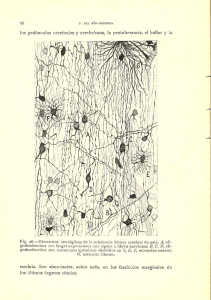
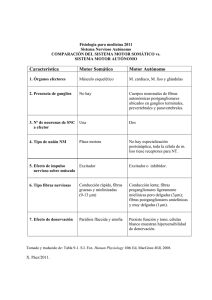
VALORACIÓN DE DI AGN Ó S T ICO DEL DOLOR NEUROP Á T ICO La evaluación diagnóstica de estos pacientes debe incluir todos los síntomas (sensoriales, motores y autonómicos, tanto positivos como negativos), así como el dolor. Esta caracterización sintomática individual es clave para un adecuado diseño de la estrategia terapéutica individualizada. EVALUACIÓN DEL PACIENTE CON DOLOR NEUROPÁTICO Historia clínica Exploración física (neurológica) Pruebas diagnósticas ANAMNESIS Y ESTUDIO CLÍNICO (Tabla 1) El estudio sistematizado del dolor empieza con la exploración clínica. La anamnesis es una parte importantísima del diagnóstico del dolor neuropático. En ella debe reconocerse en primer lugar si el dolor es agudo o crónico. También debe determinarse si el dolor es espontáneo o provocado por estímulos naturalmente no dolorosos (alodinia o hiperalgesia), así como la naturaleza de los demás síntomas positivos que configuran la sensación dolorosa (Tablas 2 A y 2 B). La hiperalgesia, común en neuropatías periféricas, puede ser debida a sensibilización de los receptores nociceptivos, acompañándose entonces de eritralgia. El término causalgia se usa para describir un dolor quemante, constante, que aparece en el territorio de un nervio dañado. El término distrofia sim- Tabla 1. pática refleja se refiere a un dolor de características causálgicas acompañado de hiperactividad simpática. En la exploración clínica debe realizarse una evaluación del dolor usando métodos que permitan apreciar la severidad de un modo lo más objetivo y reproducible posible (Figura 1). El método más utilizado es la escala de evaluación visual analógica (EVA), en la que el paciente debe marcar la intensidad de su dolor mediante una señal en una línea horizontal de unos 10 cm. Algunos tipos de dolor pueden reconocerse y diagnosticarse en la exploración neurológica, a través de sus manifestaciones clínicas específicas. Los posibles problemas diagnósticos se resumen en la tabla 3. 253 Plan Nacional para la Enseñanza y Formación en Técnicas y Tratamiento del Dolor TEST SIMPLES: ALODINIA Tipo de alodinia E. mecánico Realización Respuesta Presión Dolor mínimo estático Pinchazo Dolor agudo Tocar la piel cepillo, Quemazón gasa o algodón Dolor sup. E. calor Objeto 40 ºC Quemazón E. frío Objeto 20 ºC Quemazón E. punción E. mecánico Tabla 2A. TEST SIMPLES: HIPERALGESIA Tipo de hiperalgesia E. punción E. calor E. frío Realización Respuesta Pinchazo Dolor superficial Objeto 40 ºC Quemazón Acetona Quemazón Tabla 2B. DOLOR FANTASMA Como resultado de determinadas afecciones del sistema nervioso, algunos pacientes pueden experimentar dolor en una parte del 254 cuerpo en la que no se puede detectar ninguna lesión. Este es el caso del dolor del miembro fantasma, en el que el paciente describe dolor en una parte inexistente de su cuerpo. Esto es debido a irritación de las fibras ner- Unidad Didáctica 5. Capítulo 2. Valoración de diagnóstico del dolor neuropático Figura 1. Categorías de dolor neuropático en función de la exploración. viosas en el neuroma de amputación. Una fisiopatología parecida puede explicar el dolor que describen los pacientes con lesiones talámicas vasculares que, en ocasiones, es extremadamente intenso. Otro tipo de dolor fantasma es el que ocurre en segmentos a distancia de la localización de lesiones nerviosas periféricas por atrapamiento. En estos casos, el paciente puede presentar dolor en zonas de la extremidad aparentemente sana como consecuencia de irritación o inflamación de las fibras nerviosas. El mecanismo de irritación local debido a disminución del deslizamiento longitudinal del nervio periférico puede también contribuir a los dolores en las lesiones por atrapamiento. DOLOR REFERIDO Las sensaciones generadas en las vísceras son pobremente localizadas y no tienen una representación somatotópica en ninguna estructura del sistema nervioso. Por ello se cree 255 Plan Nacional para la Enseñanza y Formación en Técnicas y Tratamiento del Dolor POSIBLES PROBLEMAS DIAGNÓSTICOS EN EL DOLOR NEUROPÁTICO 1. No existe una etiología clara descubierta por las pruebas complementarias Limitaciones debidas a la tecnología o la historia natural del proceso: Neuralgia postherpética EMG en neuropatías de fibra pequeña RNM en radiculopatías. Características de la enfermedad que hacen que no pueda ser diagnosticada con pruebas complementarias: Síndromes miofasciales Cefalea postconmoción El término diagnóstico carece de significado real: Dolor facial atípico Fibromialgia 2. Otros factores que modifican la expresión de la enfermedad Psiquiátricos: Depresión mayor Estrés postraumático Trastorno de la personalidad Médico legales: Juicios pendientes Bajas laborales Jubilaciones anticipadas Psicosociales: Abusos físicos o sexuales Consumo de drogas 3. Necesidad de una perspectiva histórica de los síntomas del paciente Fibromialgia Conversiones somatoformes Síndrome de Munchhausen Simulaciones Tabla 3. 256 Unidad Didáctica 5. Capítulo 2. Valoración de diagnóstico del dolor neuropático que una vez los aferentes viscerales entran en la médula espinal se conectan con los mismos circuitos que los aferentes somáticos de regiones vecinas. De este modo, el cerebro humano puede interpretar que una sensación aferente determinada procede de la superficie corporal cuando en realidad es de origen visceral. Es importante diferenciar en la exploración entre los dos síntomas capitales: alodinia e hiperalgesia (Tabla 4). ESTUDIOS NEUROFISIOLÓGICOS EXPLORACIONES NORMALES (Tabla 5 ) Las fibras nerviosas que vehiculan el dolor son de pequeño diámetro y, por ello, no son fácilmente accesibles al diagnóstico electrofisiológico convencional. Sin embargo, la evaluación funcional del sistema nervioso periférico en su conjunto, así como de la conducción de impulsos aferentes y eferentes del sistema nervioso central, puede contribuir al reconocimiento de la causa del dolor. En este sentido es adecuado señalar que el dolor ligado a una lesión nerviosa periférica no deriva necesariamente de una disfunción localizada en fibras del dolor, sino que, según la teoría de la “puerta de entrada” de Melzack y Wall, puede ser la consecuencia de un desequilibrio en la combinación de impulsos aferentes que alcanzan el sistema nervioso central. Por lo tanto, es necesario en muchos casos de dolor neuropático efectuar un electrodiagnóstico completo, con la finalidad de llegar a comprender la fisiopatología de la disfunción neurológica que explique la generación de dolor. Entre los métodos neurofisiológicos convencionales existen varias estrategias que permiten una evaluación funcional de las fibras del dolor (Figura 2). Neurografía sensitiva Los estudios convencionales de neurografía sensitiva contribuyen poco a la evaluación de las vías del dolor. El potencial de acción que se obtiene en neurografía sensitiva es el producto de la suma de potenciales de acción individuales de fibras, con una velocidad de conducción relativamente uniforme y rápida. Las fibras sensitivas de pequeño calibre también son activadas con los estímulos eléctricos que se utilizan en neurografía y pueden en ocasiones ponerse de manifiesto usando una gran amplificación de los registros y la promediación de un número elevado de señales. Potenciales evocados somestésicos La estimulación eléctrica de un nervio periférico conlleva la generación de impulsos que alcanzan el sistema nervioso central. La llegada de impulsos nerviosos sincronizados al área sensitivo-motora de la corteza cerebral modifica la actividad electroencefalográfica, formando un conjunto de oscilaciones que se conocen con el nombre de potenciales evocados somatosensoriales (PES). Los PES son también el producto de la conducción en fibras mielinizadas grandes, ya que los impulsos generados en estas fibras de velocidad de 257 Plan Nacional para la Enseñanza y Formación en Técnicas y Tratamiento del Dolor TEST SOBRE DOLOR NEUROPÁTICO La señal estímulo-evocada Alodinia Hiperalgesia Tabla 4. 258 El subtipo La valoración La contestación esperada La estática mecánica La presión de luz manual de la piel El dolor embotado El punctate mecánico El picor del alfiler Mecánico dinámico La piel cepillada Mecánico profundo somático Manuales ligeros presionan a las junturas El dolor superficial afilado El dolor superficial afilado Dolor profundo en las junturas Frío termal La piel del contacto con los objetos a 20 ºC Termal caluroso La piel del contacto con los objetos a 40 ºC Mecánico: picotazo El alfilerazo manual de la piel con un alfiler de seguridad El dolor superficial afilado Frío termal La piel del contacto con refrigerantes como la acetona Calor termal La piel del contacto con los objetos a 46 ºC Doloroso, quemando a menudo, la sensación de temperatura La sensación de temperatura ardiente dolorosa Doloroso, quemando a menudo, la sensación de temperatura La sensación de temperatura ardiente dolorosa Unidad Didáctica 5. Capítulo 2. Valoración de diagnóstico del dolor neuropático conducción rápida son los primeros en alcanzar el sistema nervioso central. A pesar de que la información sobre el dolor y la temperatura se transporta por vías distintas de las de la propriocepción, y aunque los estímulos eléctricos de intensidad relativamente elevada pueden activar todo tipo de fibras nerviosas, incluidas las del dolor, no se conoce con certeza cuál es la repercusión que tienen los impulsos, generados en las fibras de pequeño calibre, en la configuración de los potenciales evocados somatosensoriales convencionales, y éstos no se utilizan para el estudio de la conducción en fibras del dolor. Respuestas reflejas Tanto en el ámbito espinal como a nivel supraespinal, los impulsos sensitivos que alcanzan al sistema nervioso central son capaces de inducir respuestas motoras reflejas, dependiendo en parte de la intensidad del estímulo y en parte de la excitabilidad de la vía motora. Las respuestas reflejas monosinápticas son las más utilizadas en los estudios neurofisiológicos. El reflejo de estiramiento se evoca en clínica mediante la percusión mecánica del tendón y se puede observar la respuesta neurofisiológica (onda T) si se utiliza un martillo de reflejos sincronizado con el disparo del rayo catódico en el osciloscopio del electromiógrafo. Una respuesta refleja de similares características es la onda H, evocada por la estimulación eléctrica de los axones de gran calibre y que, por ello, no precisa de la activación de los receptores de estiramiento. EXPLORACIÓN NEUROLÓGICA Sistema motor Valoración somatosensorial Dolor, tacto, presión, posición, vibración Sistema nervioso autónomo Regulación de la temperatura, vasoconstricción periférica, sudoración, reacciones pilomotoras, cambios tróficos Tabla 5. Las respuestas reflejas polisinápticas o de larga latencia reciben nombres diversos, dependiendo del tipo de aferentes supuestamente inductores de la respuesta: reflejos de estiramiento, cutáneo-musculares, reflejos de flexión, etc. En muchos casos es necesario mantener un cierto grado de actividad voluntaria tónica de los músculos examinados, para poder generar las respuestas (modulación de la actividad electromiográfica). Esto es imprescindible en los reflejos en los que se producen respuestas inhibitorias de la actividad motoneuronal. Vía motora El dolor no acostumbra a ser un síntoma relevante de las disfunciones que implican la vía motora. Sin embargo, los pacientes con espasticidad o distonía pueden referir dolor, a menudo derivado de la contracción muscular sostenida y de la activación de vías del dolor por la isquemia muscular consiguiente. En estos casos, el dolor puede acompañarse de 259 Plan Nacional para la Enseñanza y Formación en Técnicas y Tratamiento del Dolor Figura 2. Técnicas de exploración neurofisiológicas. 260 Unidad Didáctica 5. Capítulo 2. Valoración de diagnóstico del dolor neuropático un trastorno motor de tipo distónico (“mano talámica”). Los estudios de electromiografía de aguja, neurografía motora, transmisión neuromuscular y estimulación cortical magnética de la vía motora son coadyuvantes al diagnóstico de dolor neuropático, aunque ninguno de ellos nos permite obtener información directa sobre los circuitos del dolor. Sin embargo, estas exploraciones pueden ser de mucho interés en el diagnóstico de lesiones neurológicas periféricas, que pueden haber pasado desapercibidas clínicamente. Los síndromes neurológicos que cursan con hiperactividad motora pueden acompañarse de dolor. Este es el caso del síndrome de la persona rígida, en el que se observa una actividad continua de potenciales de unidad motora, probablemente relacionada con un trastorno de la inhibición gabaérgica de las motoneuronas. En otros casos, espasmos dolorosos pueden estar relacionados con fenómenos neuromiotónicos, en los que se activan involuntariamente fibras musculares a través de fenómenos efápticos. EXPLORACIONES NEUROFISIOLÓGICAS ESPECÍFICAS Las exploraciones neurofisiológicas específicas son realizadas para la evaluación de fibras de pequeño tamaño. Tests sensoriales cuantitativos (Tabla 6) La exploración de la sensibilidad es, como mínimo, una tarea difícil. Por una parte, por- que los resultados dependen de la apreciación subjetiva del paciente y, por otra parte, porque no es posible a menudo diferenciar entre modalidades sensoriales y la apreciación del tacto o presión puede modificar la percepción de otros tipos de sensibilidad. Entre los varios instrumentos usados para evaluar cuantitativamente la sensibilidad, destacaremos los siguientes: —Vibrámetro. —Termotest. Este es un sistema destinado a la medición de la sensibilidad a la temperatura y al dolor generado por la estimulación térmica. El sistema consta de un equipo de control de la temperatura, de un termodo a través del cual se aplica calor sobre la piel y de un mando dotado de un pulsador a través del cual el paciente señala el momento en el que ha percibido la sensación, según la instrucción que se le haya dado. —Algómetro. Este es un aparato diseñado para medir la sensibilidad al dolor provocado por la presión. Consiste en un dispositivo dotado de una barra de presión terminada en un disco de unos 9 mm de diámetro forrado con teflón. —Potenciales evocados por estímulos con rayo láser. Esta técnica permite examinar la conducción periférica y central de fibras nociceptivas, probablemente vehiculadas en el nervio periférico por fibras Aδ y C, y en el sistema nervioso central por el tracto espinotalámico ventrolateral. Los potenciales evocados por rayo láser son anormales en pacientes con 261 Plan Nacional para la Enseñanza y Formación en Técnicas y Tratamiento del Dolor 262 Unidad Didáctica 5. Capítulo 2. Valoración de diagnóstico del dolor neuropático 263 Plan Nacional para la Enseñanza y Formación en Técnicas y Tratamiento del Dolor síndromes sensitivos hemicorporales que afectan el haz espinotalámico, como en el síndrome de Wallenberg. —Respuestas reflejas. Los aferentes nociceptivos pueden generar respuestas reflejas a través de circuitos espinales o supraespinales. Las respuestas reflejas que han sido clásicamente consideradas como respuestas motoras a estímulos nociceptivos son la respuesta R3 de los músculos flexores de las extremidades inferiores, la respuesta R3 del músculo orbicular de los párpados y el periodo de silencio del músculo temporal. —Estudio de funciones del sistema nervioso autónomo. Las fibras nerviosas de pequeño tamaño están implicadas en la función autónoma. Por ello, el examen funcional del sistema nervioso autónomo puede dar información indirecta sobre una posible afección neurológica que afecte a fibras de pequeño tamaño. Los métodos neurofisiológicos más empleados son la detección de la respuesta seudomotora en la palma de la mano y en la planta del pie y el estudio de la variación de la frecuencia cardiaca con la respiración profunda, los cambios posturales y la maniobra de Valsalva. La respuesta seudomotora simpática cutánea indica un cambio de resistencia galvánica de la piel al activarse las glándulas sudoríparas ecrinas por un 264 estímulo emocional. En la práctica se utilizan estímulos eléctricos aplicados sobre el nervio mediano en la muñeca. Con ello se registran respuestas bilaterales en las extremidades superiores e inferiores, a una latencia de alrededor de 1,5 segundos. Esta latencia tan larga es debida principalmente a la lentitud de la conducción de las fibras eferentes seudomotoras. La medición de la presión arterial en posición de decúbito y a los 1, 3 y 5 minutos después de la bipedestación es otra maniobra que nos informa de los mecanismos reflejos barorreguladores. —La microneurografía y la microestimulación intraneural. Se han aplicado al estudio del dolor neuropático. En la hiperalgesia producida tras la aplicación de capsaicina en la piel no se observa un cambio en la configuración de los potenciales de acción inducidos por estímulos mecánicos perilesionales. Por lo tanto, el mecanismo responsable de la hiperalgesia debe situarse a nivel central, siendo probablemente consecuencia de sensitización por la activación constante de los nociceptores. La microneurografía es de escasa aplicación rutinaria en los pacientes, ya que presenta riesgos de pequeñas lesiones transitorias en el nervio periférico. Por lo tanto, debe utilizarse con mucha prudencia en pacientes cuyos nervios periféricos estén ya dañados.