Caso clinico_ACV y embarazo - Federación de Asociaciones de
Anuncio

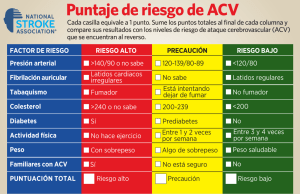
matr nas Matronas Prof. 2013; 14(3-4): e1-e5 profesión Caso clínico Accidente cerebrovascular y embarazo: a propósito de un caso Stroke and pregnancy: a case report Carmen Teresa Maján-Sesmero1, Antonio Maján-Sesmero2 Matrona. Hospital Materno Infantil Carlos Haya de Málaga. 2Graduado en Enfermería. Hospital General Universitario de Ciudad Real 1 RESUMEN ABSTRACT Según estudios recientes, la incidencia del accidente cerebrovascular (ACV) ha aumentado en los últimos años durante la etapa prenatal y el posparto. La hipertensión inducida por el embarazo, así como la edad, la diabetes, el tabaquismo, etc., son algunos ejemplos que constituyen factores de riesgo. Se expone el caso de una mujer multípara de 32 semanas de amenorrea que sufrió una hemorragia cerebral y a la que, tras una evaluación inicial en urgencias, se ingresó en la unidad de cuidados intensivos con una actitud expectante. El parto fue por cesárea. En el posparto la madre fue trasladada a la unidad de neurología. En cuanto a su evolución puerperal, ésta se sucedió dentro de la normalidad. According to recent studies, the incidence of stroke has increased in the last years during the stage prenatal and postpartum. The hypertensive disorders induced by the pregnancy, age, diabetes, smoking, etc. are some examples of risk factors. The following is the case of a multipara woman of 32 weeks of pregnancy who suffered a cerebral hemorrhage which after an initial evaluation in the emergency unit is admitted to the intensive care unit with an expectant attitude. Delivery was by cesarean section. Postpartum mother was transferred to the neurology unit. In terms of puerperal evolution, it will happen within the normal range. ©2013 Ediciones Mayo, S.A. Todos los derechos reservados. ©2013 Ediciones Mayo, S.A. All rights reserved. Palabras clave: Embarazo, accidente cerebrovascular, hemorragia intracraneal, enfermedad cardiovascular. Keywords: Pregnancy, stroke, intracranial hemorrhage, cardiovascular disease. INTRODUCCIÓN El accidente cerebrovascular (ACV) es una emergencia neurológica que requiere un diagnóstico y tratamiento inmediatos. Sucede muy infrecuentemente en mujeres en edad reproductiva, ya que su incidencia y prevalencia aumenta de forma acusada con la edad. La incidencia de ACV en embarazadas varía dependiendo de la población estudiada: entre 5/45.000 partos en Estados Unidos, y 5/100.000 partos en España. Esta patología produce alrededor de un 20% de mortalidad y un 50% de secuelas neurológicas permanentes en las pacientes supervivientes. El riesgo aumenta en presencia de hipertensión inducida por el embarazo, preeclampsia, edad materna avanzada, tabaquismo y multiparidad1-3. Mantener un estilo de vida saludable ayuda a controlar la diabetes y la hipertensión arterial (HTA) y por tanto reduce el riesgo de enfermedades del corazón, obesidad y accidentes cardiovasculares4. Los trombolíticos se utilizan si el ACV es causado por un coágulo de sangre, pero si la causa es por sangrado dichos fármacos pueden agravarlo. Se pueden necesitar otros medicamentos para controlar otros síntomas, entre ellos la HTA. Si se presenta hemorragia, a menudo se requiere cirugía para extraer la sangre que se encuentra alrededor del cerebro y reparar los vasos sanguíneos dañados. Pueden ser necesarios nutrientes y líquidos, en especial si la persona presenta dificultades para deglutir. Se pueden suministrar intravenosos o mediante una sonda de alimentación. Las dificultades para deglutir pueden ser temporales o permanentes. Según un estudio reciente realizado en Estados Unidos, durante los últimos 12 años la tasa de ACV asocia- Fecha de recepción: 13/09/12. Fecha de aceptación: 20/09/13. Correspondencia: C.T. Maján Sesmero. Correo electrónico: [email protected] Maján-Sesmero CT, Maján-Sesmero A. Accidente cerebrovascular y embarazo: a propósito de un caso. Matronas Prof. 2013; 14(3-4): e1-e5. e1 Matronas Prof. 2013; 14(3-4): e1-e5 dos a embarazo ha aumentado significativamente: por cada 1.000 partos, aumentó un 47% durante la etapa prenatal y un 83% durante el posparto. No se registraron variaciones durante los partos (0,27/1.000 nacimientos)5. Otro estudio actual llevado a cabo en Corea asegura que, tras considerar otros factores de riesgo (edad, antecedentes familiares, HTA, diabetes, tabaquismo, consumo de alcohol, uso de anticonceptivos y terapia de reemplazo hormonal), existe un 27% más de riesgo de sufrir un ACV por cada parto adicional tras el primero. Entre las mujeres estudiadas, 38 habían tenido uno o ningún parto, 143 tenían dos hijos, 107 tres y 171 cuatro o más. Los múltiples partos estresan aún más los vasos sanguíneos y otros sistemas orgánicos. Además, el estrés de la crianza también eleva el riesgo de sufrir un ACV6. Aun así, se necesitan más estudios para conseguir entender perfectamente los motivos reales de esta asociación entre parto y aumento de ACV. Se sabe que el embarazo y el puerperio son dos situaciones biológicas que aumentan el riesgo de ictus isquémico y hemorrágico. La incidencia de ACV alcanza el pico máximo en el tercer trimestre de gestación y durante el puerperio precoz, y fundamentalmente asienta en el territorio de la arteria cerebral media. El manejo de las pacientes con ictus durante el embarazo y el puerperio debe ser el mismo que el de cualquier paciente con ictus, si bien deben tenerse en cuenta los riesgos y efectos secundarios de los fármacos para la madre y el feto durante el embarazo y la lactancia. Si el tratamiento establecido se lleva de forma correcta, es de esperar una evolución positiva en estas pacientes durante el puerperio precoz y tardío7,8. En la búsqueda en las bases de datos PubMed, Medline y CINAHL no se encontraron referencias de estudios realizados en España sobre este tema. HISTORIA DEL PROBLEMA Cuartigesta de 32 semanas de amenorrea (sa) que presenta hemorragia cerebral y hemiparesia izquierda de 12 horas de evolución. A las 8:45 horas de la mañana notó que arrastraba la pierna mientras realizaba labores en su domicilio. A las 9:00 horas cayó al suelo con una hemiplejia izquierda completa. Inmediatamente su marido llamó a los servicios de emergencia, los cuales, debido al riesgo vital para la madre y el feto y el posible empeoramiento en las próximas 48 horas, decidieron trasladar a la paciente en helicóptero al hospital especializado de referencia para valorar la posible finalización de la gestación y pro- e2 curar cuidados más adecuados a la madre y al feto, los cuales no podrían tener lugar en su ciudad. La paciente ingresaba en urgencias de dicho hospital a las 11:05 horas de esa misma mañana. VALORACIÓN GENERAL Del documento sanitario de la paciente (procedente de la historia clínica del centro de salud de atención primaria) se obtienen los siguientes datos: • Antecedentes personales: artritis reumatoide seronegativa. HTA inducida por el embarazo, en tratamiento desde la sa 16 con labetalol (100 mg/8 h). Inmunosupresores para el tratamiento de una posible colitis ulcerosa que no recuerda y dice haber dejado antes de la gestación actual por desaparición de los síntomas. No alergias medicamentosas conocidas ni intervenciones quirúrgicas. • Antecedentes familiares: HTA y diabetes mellitus (ambos padres). • Antecedentes obstétricos: 4 gestaciones; 3 partos eutócicos; 0 abortos. Los partos tuvieron lugar en los años 1993, 1996 y 2003. Los pesos de los recién nacidos fueron 3.900 g, 3.090 g y el último, desconocido. Curso normal de la gestación actual. Fue catalogada en la primera visita del embarazo como paciente de bajo riesgo obstétrico y posteriormente, tras la detección de HTA, de alto riesgo. Las ecografías del primer y segundo trimestre muestran un desarrollo fetal dentro de los límites normales de peso, longitud femoral y diámetro biparietal, observándose también normalidad en la cantidad de líquido amniótico y las características de la placenta, situada en la cara anterior. A su llegada al hospital se realizan diversas pruebas: Presión arterial (PA): 137/77 mmHg. Frecuencia cardiaca (Fc): 110 latidos por minuto (lpm). Saturación: 98%. Analítica: resultados normales y dímero D (–). Electrocardiograma (EKG): normal. Resonancia magnética (RM): en ella se aprecia una hemorragia cerebral parenquimatosa gangliobasal derecha, un hematoma de dimensiones 5 × 5 × 4 cm y desplazamiento de la línea media cuya probable etiología es la HTA. • Registro cardiotocográfico (RCTG): dinámica uterina aislada y de baja intensidad. Frecuencia cardiaca fetal (FCF) basal entre 120 y 130 lpm. Variabilidad Hammacher 2 y presencia de ascensos omega. Feto reactivo. • Ecografía fetal (ECG): acorde con las 32 sa, con un peso fetal estimado de 1.700-1.800 g. Se administra • • • • • • Accidente cerebrovascular y embarazo: a propósito de un caso Caso Clínico C.T. Maján-Sesmero, et al. la primera dosis de corticoides (betametasona) para la aceleración de la madurez pulmonar. Valoración inicial por neurocirugía (NCR): paciente orientada, consciente y colaboradora. Dada la localización de la lesión (zona profunda y de difícil acceso) la gestante no es subsidiaria de tratamiento quirúrgico. DIAGNÓSTICO La paciente recibe el diagnóstico de ACV hemorrágico. Se decide el ingreso en la unidad de cuidados intensivos (UCI) con una actitud expectante y vigilancia neurológica y RM urgente al día siguiente. PLANIFICACIÓN/EJECUCIÓN/ INTERVENCIÓN Los cuidados de enfermería/matronas se establecieron según la clasificación de los diagnósticos NANDA 2009-2011 (tabla 1). RESULTADOS Los resultados que a continuación se describen fueron recogidos 3 horas más tarde del ingreso de la paciente en urgencias y después de 1 hora de su llegada a la UCI. Aún no se había practicado ningún tratamiento salvo los efectuados para un mejor diagnóstico de la situación. • PA: 170/92 mmHg. • Fc: 115 lpm. • Saturación: 100%. • Glasgow: 13 (respuesta verbal: 4; respuesta motora: 5; respuesta ocular: 4). Agitación psicomotriz importante. Pupilas medias isocóricas y normorreactivas a la luz y acomodación normal. Hemianopsia izquierda. Hemiplejia izquierda: miembro superior izquierdo 1/5 y miembro inferior izquierdo 1/5. Parálisis facial izquierda (tabla 2). • Tórax y abdomen: buena entrada de aire bilateral. Abdomen no doloroso. Peristalsis mantenida. No edemas. Reflejos conservados. • EKG materno: normal. • ECG fetal: normal. • RCTG: dinámica uterina más aislada (una contracción cada más de 10 minutos). FCF basal entre 130 y 140 lpm. Variabilidad Hammacher 2 y presencia de ascensos omega y lambda. Feto muy reactivo. Para el control de la HTA presente se administra una dosis de 200 mg de labetalol y se efectúa un control cada media hora, obteniéndose resultados inferiores sucesivamente hasta llegar a valores dentro de la normalidad. Al día siguiente se administra la segunda dosis de maduración pulmonar fetal (betametasona). La paciente es valorada por los servicios de ginecología-obstetricia y de NCR. Se decide practicar una cesárea electiva por riesgo de resangrado o agravamiento del cuadro. Se realiza una interconsulta al servicio de anestesiología, que indica la realización de una analítica (bioquímica sérica, hemograma y coagulación) y proteinuria; los resultados obtenidos están dentro de la normalidad. EVALUACIÓN/SEGUIMIENTO • Cesárea por interés materno sin complicaciones maternas ni fetales. • Recién nacido: mujer, 2.326 g, presentación cefálica. Apgar 6/8/10. Ingresada por prematuridad en la unidad de observación de cuidados intermedios neonatales. • Madre trasladada desde nuestro hospital a la unidad de neurología del hospital regional de referencia para su posterior observación y evaluación neurológica. En cuanto a su evolución puerperal, ésta se sucedió dentro de la normalidad. Se evaluaron las características de la herida quirúrgica (sin infección ni inflamación), de los loquios, la consistencia y altura del útero y la salida de orina sin hematuria. La paciente presentó apirexia en todo momento y unos valores de presión arterial dentro de la normalidad, sin necesidad de tratamiento alguno. INFORME FINAL/CONCLUSIONES El ACV hemorrágico en el embarazo es una complicación rara, no predecible y grave que requiere un enfoque multidisciplinario y una infraestructura de alta complejidad. El compromiso de la salud materna puede requerir la finalización temprana del embarazo. No es habitual, por tanto, encontrarnos en la práctica diaria ante un ACV hemorrágico en una embarazada. Por ello es importante dar a conocer los cuidados indicados y reforzar los conocimientos previos para enfrentar un caso como éste, ya que la matrona es una profesional que puede detectar las posibles complicaciones del proceso y ofrecer pautas preventivas capaces de evitar que éstas se produzcan. OBSERVACIONES PARA LA PRÁCTICA El seguimiento del embarazo en la consulta de la matrona es clave. Si en alguno de los controles se detecta e3 Matronas Prof. 2013; 14(3-4): e1-e5 Tabla 1. Diagnósticos NANDA; NIC (intervenciones) y NOC (resultados) Diagnóstico NANDA NIC (intervenciones) NOC (resultados) 00004 Riesgo de infección r/c: • Procedimiento invasivo (catéter venoso periférico) • 2440 Mantenimiento de dispositivos de acceso venoso • 6540 Control de infecciones • 0703 Estado infeccioso • 1902 Control del riesgo 00024 Alteración de la perfusión tisular cerebral • 2620 Monitorización neurológica • 0909 Estado neurológico 00039 Riesgo de aspiración r/c: • Alteración de la deglución • 1860 Terapia de deglución • 3200 Precauciones para evitar la aspiración • 1010 Estado de la deglución • 1918 Control de la aspiración 00047 Riesgo de deterioro de la integridad cutánea r/c: • Inmovilización física, factores mecánicos • Alteración de la sensibilidad • 3540 Prevención de las úlceras por presión • 1101 Integridad tisular: piel y membranas mucosas • 1902 Control de riesgo 00074 Afrontamiento familiar comprometido r/c: • Desorganización familiar • Cambio de roles temporales • Continuidad de cuidados en el domicilio • 5616 Enseñanza de los medicamentos prescritos • 7040 Apoyo al cuidador principal • 7140 Apoyo a la familia • 7370 Planificación del alta • 2202 Preparación del cuidador familiar domiciliario • 2600 Superación de problemas de la familia 00085 Deterioro de la movilidad física r/c: • Disminución de la fuerza, el control o la masa muscular m/p: • Dificultad para realizar las actividades de autocuidado • Inestabilidad postural • 0221 Terapia de ejercicios: deambulación • 0208 Nivel de movilidad • 0222 Terapia de ejercicios: equilibrio • 1801 Ayuda con los autocuidados: baño/higiene • 1802 Ayuda con los autocuidados: vestirse/arreglo personal • 1803 Ayuda con los autocuidados: alimentación • 1804 Ayuda con los autocuidados: aseo (eliminación) • 1850 Fomentar el sueño • 5612 Enseñanza de la actividad/ejercicio prescrito 00123 Desatención unilateral r/c: • Efectos de la alteración de las capacidades perceptivas • Efectos del deterioro neuromuscular m/p: • Dificultad para realizar las actividades de autocuidado • Falta de precauciones posturales o de seguridad respecto al lado afectado • 1801 Ayuda con los autocuidados: baño/higiene • 1802 Ayuda con los autocuidados: vestir/arreglo personal • 1803 Ayuda con los autocuidados: alimentación • 1804 Ayuda con los autocuidados: aseo (eliminación) • 2760 Manejo ante la anulación de un lado del cuerpo • 0204 Consecuencias de la inmovilidad fisiológica • 0300 Cuidados personales: actividades de la vida diaria 00146 Ansiedad r/c: • Cambio en el estado de salud • m/p: • Nerviosismo • Expresión de preocupación • Dificultad para conciliar el sueño • 1850 Fomentar el sueño • 5820 Disminución de la ansiedad • 7310 Cuidados de enfermería al ingreso • 1402 Control de la ansiedad 00153 Riesgo de baja autoestima situacional • 5230 Aumentar el afrontamiento r/c: • 5400 Potenciación de la autoestima • Deterioro funcional • Reducción del poder o control sobre el entorno • 1302 Superación de problemas 00155 Riesgo de caídas r/c: • Disminución de la fuerza física en las extremidades • 1909 Conducta de seguridad: prevención de caídas • 1912 Estado de seguridad: caídas • 6490 Prevención de caídas m/p: manifestado por; r/c: relacionado con. NANDA International. Diagnósticos Enfermeros. Definiciones y Clasificación 2009-2011. Barcelona: Elsevier España, 2010. e4 Accidente cerebrovascular y embarazo: a propósito de un caso Caso Clínico C.T. Maján-Sesmero, et al. Tabla 2. Escala de Glasgow9 (desarrollada por Graham Teasdale y Bryan J. Jennett, neurocirujanos de la Universidad de Glasgow, en 1974) Clasificación del nivel de conciencia según la escala: • Consciente: 15 • Alteración leve: 12 a 14 • Alteración moderada: 9 a 11 • Alteración severa: ≤8 Apertura ocular Espontánea 4 Respuesta a la orden 3 Respuesta al dolor 2 Ausencia de respuesta 1 Respuesta motora Orientado 5 Confuso 4 Palabras 3 Sonidos 2 Ausencia de respuesta 1 Respuesta verbal A la orden 6 Orientada al dolor 5 Retirada al dolor 4 Flexión anormal (decorticación) 3 Extensión anormal (descerebración) 2 Ausencia de respuesta 1 Total 15 algún signo de alarma, la matrona debe proceder a la derivación de la paciente para poder evitar posibles complicaciones. Algunos signos de alarma son: edemas de pies, sobre todo cuando anteriormente se ha estado en reposo y no con los miembros inferiores en declive; presencia de trastornos visuales (visión borrosa o doble, destellos); cefaleas persistentes; disminución de movimientos fetales; presión arterial superior a sus valores normales en tomas relativamente seguidas. Recomendaciones: en el manejo expectante de la gestante con ACV, los cuidados como el control de constantes, la valoración del estado neurológico, la higiene, la prevención de alteraciones cutáneas y de infecciones, etc. son básicos. Igualmente importantes son los cuidados específicos de la matrona, entre ellos el control de la dinámica uterina y del estado fetal mediante registros cardiotocográficos y la evaluación del estado general de la gestante. Es básico atender los aspectos psicológicos de la paciente y su familia, que sienten miedo por el riesgo que corren la madre y el bebé. Una buena y adecuada información de su evolución es imprescindible. BIBLIOGRAFÍA 1. González-Blanco I, Bravo PA, Quesada G, Rodríguez-Bújez AB, Marina C, Tarancón I. Infarto cerebeloso durante el primer trimestre de gestación. Clin Invest Ginecol Obstet. 2003; 30(5): 167-71. 2. Wang IK, Chang SN, Liao CC, Liang CC, Chang CT, Lin HH, et al. Hypertensive disorders in pregnancy and preterm delivery and subsequent stroke in Asian women: a retrospective cohort study. Stroke. 2011; 42(3): 716-21. 3. Jaigobin C, Silver FL. Stroke and pregnancy. Stroke. 2000; 31(12): 2.948-51. 4. Kuklina EV, Bateman BT. Pregnancy complications and prevention of cardiovascular disease in women: stay tuned. J Womens Health. 2011; 20(5): 657-9. 5. Kuklina EV, Tong X, Bansil P, George MG, Callaghan WM. Trends in pregnancy hospitalizations that included a stroke in the United States from 1994 to 2007: reasons for concern? Stroke. 2011; 42(9): 2.564-70. 6. Sun-Young J, Hee-Joon B, Byung-Joo P, Byung-Woo Y; on behalf of the Acute Brain Bleeding Analysis Study Group. Parity and risk of hemorrhagic strokes. Neurology. 2010; 74(18): 1.424-9. 7. Simolke GA, Cox SM, Cunningham FG. Cerebrovascular accidents complicating pregnancy and the puerperium. Obstet Gynecol. 1991; 78(1): 37-42. 8. Salmerón P, Moltó-Jordà JM, Villaverde R, Morales-Ortiz FA, Martínez-García A, Fernández-Barreiro A. Patología vascular cerebral en mujeres jóvenes. Rev Neurol. 1997; 25(143): 1.003-7. 9. Bermejo Pareja F, Porta-Etessam J, Díaz Guzmán J, Martínez-Martín P. Más de Cien Escalas en Neurología. Serie Manuales. Madrid: Biblioteca Aula Médica, 2008. e5