universidad veracruzana
Anuncio

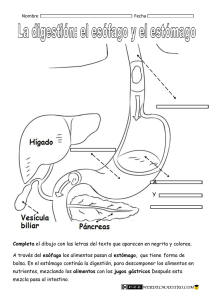
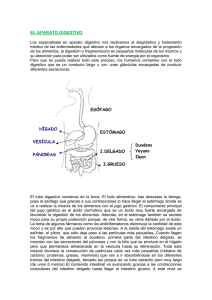
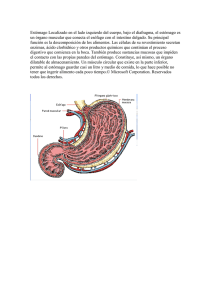
UNIVERSIDAD VERACRUZANA FACULTAD DE MEDICINA * ACTUALIZACION DE HEMORRAGIA DE TUBO DIGESTIVO AL TO Revisión Bibliográfica Que para obtener el Título de: MEDICO CIRUJANO Presenta: IGNACIO TONTLE. MORENO Director: DR. GUSTAVO ARENAS BENHUMEA Xalapa de Eqz. Ver Julio 2007. INDICE Hemorragia de Tubo Digestivo Alto Concepto......................................... Descripción Anatómica Gástrica.... Cavidad bucal................................ Lengua............................................ Glándulas salivales......................... Faringe................................ ........... Esófago.......................................... Estomago...................................... Intestino Delgado........................... Intestino Grueso............................. Digestión Intestinal......................... Etiología de la HTDA................................... Clasificación de Savary Miller...................... Síndrome de Mallory Weiss........................ Gastritis Ay .............................................. Helicobacter pylori....................................... Prueba de Urea en el Aliento...................... Detección de Anticuerpos contra H. Pylori. Fisiopatologia de la HTDA.......................... Diagnòstico de HDTA................................. Diagnòstico Etiológico................................ Otras técnicas Diagnósticas...................... Tratamiento de la HDTA............................ Cirugía .................. Taponamiento Esofágico Bibliografía .20 .21 .22 .23 .26 .27 .28 .29 .30 .31 .32 33 Hemorragia de Tubo Digestivo Alto. Concepto La hemorragia gastrointestinal se define como la expulsión de sangre, por el conducto digestivo, debido a una lesión que rompe la continuidad de la mucosa del aparato digestivo.1 Se define como todo sangrado que se produce en territorio del tubo digestivo por encima del ángulo de Treitz. Es una de las causas más frecuentes de «insulta en Urgencias y de ingreso hospitalario. Presenta una incidencia de entre 50 y 160 casos por 100000 habitantes /año. Su mortalidad es muy variable según las causas, aunque se establece entre el 5 y el 20%. Aparece con una incidencia doble en varones que en mujeres y más de la mitad de los casos se dan en mayores de 60 años.2 ANATOMÍA Y FISIOLOGÍA GÁSTRICA Los vertebrados presentan un aparato digestivo desarrollado, en el que podemos distinguir. • La cavidad bucal • La faringe • E i esófago • E l estómago • E l intestino • Glándulas anejas El aparato digestivo es un largo tubo, con importantes glándulas asociadas, siendo su función la transformación de las complejas moléculas de los alimentos en sustancias simples y fácilmente utilizables por el organismo. Estos compuestos nutritivos simples son absorbidos por las vellosidades intestinales, que tapizan el intestino delgado. Así pues, pasan a la sangre y nutren todas y cada una de las células del organismo. Desde la boca hasta el ano, el tubo digestivo mide unos once metros de longitud. En la boca ya empieza propiamente la digestión. Los dientes trituran los alimentos y las secreciones de las glándulas salivales los humedecen e inician su descomposición química. Luego, el bolo alimenticio cruza la faringe, sigue por el esófago y llega al estómago, una bolsa muscular de litro y medio de capacidad, cuya mucosa secreta el potente jugo gástrico, en el estómago, el alimento es agitado hasta convertirse en una papilla llamada quima. A la salida del estómago, el tubo digestivo se prolonga con el intestino delgado, de unos siete metros de largo, aunque muy replegado sobre sí mismo. En su primera porción o duodeno recibe secreciones de las glándulas intestinales, la bilis y los jugos del páncreas. Todas estas secreciones contienen una gran cantidad de enzimas que degradan los alimentos y los transforman en sustancias solubles simples. El tubo digestivo continua por el intestino grueso, de algo mas de metro y medio de longitud. Su porción final es el recto, que termina en el ano, por donde se evacúan al exterior los restos indigeribles de los alimentos. Descripción anatómica El tubo digestivo está formado por: • boca, • esófago, • estómago, • intestino delgado • duodeno, • yeyuno, • íleon. • intestino grueso. • ciego • apéndice, • colon • recto. • hígado (con su vesícula biliar) • páncreas La cavidad bucal Se ubica bajo las fosas nasales y está limitada en cinco de sus seis caras por paredes blandas, vale decir por paredes musculares estriadas. Pared anterior, se encuentra formada por los labios, pliegues cutáneos musculares (músculo orbicular) y mucosos que delimitan entre sí la abertura bucal La piel del borde libre o rojo del labio es delgada, ricamente irrigada e inervada, permitiendo discriminar la temperatura y la textura de los alimentos. Pared posterior, se encuentra formada por el velo del paladar, pliegue mucoso y muscular que se inserta en el paladar óseo o duro. Presenta músculos elevadores y depresores del velo palatino para permitir que éste funcione como una válvula que va a ordenar el tránsito de alimentos o aire hacia la faringe. La cara anterior o bucal del velo del paladar es muy sensible y su estimulación genera el reflejo nauseoso. Desde la cara anterior del velo del paladar se extienden hacia abajo los pilares anteriores (palatoglosos) que delimitan entre sí el itsmo de las fauces (entre cavidad bucal y bucofaringe) y más atrás se encuentran los pilares posteriores (palatofaringeos), que delimitan el itsmo nasofaríngeo que separa naso de bucofaringe. A cada lado, entre el pilar anterior y el posterior, se ubica la amígdala palatina. Desde el borde inferior del velo del paladar cuelga un mamelón mucoso llamado uvula. Paredes laterales, formadas por las mejillas, constituidas por planos cutáneos musculares (músculo buccinador) y mucosos desde fuera hada adentro. La mucosa es gruesa, blanquecina y soporta el roce de las arcadas dentarias durante la masticación. En el espesor de esta pared existe un plasma adiposo muy desarrollado en el lactante y en la mujer. Pared inferior o piso de la boca, que se pone de manifiesto cuando se levanta la lengua. Está cubierto por una mucosa muy delgada, transparente, que permite ver las estructuras subyacentes; esta mucosa es tan tenue que algunos fármacos pueden ser administrados sublingualmente para su absorción. Sobre este piso de la boca se recuesta la parte libre de la lengua. aurante la masticación como también elevadas temperaturas. En la zona anterior del paladar se detecta una serie de rugosidades muy características. La presencia de las arcadas dentarias superior e inferior van a separar dos zonas en la cavidad bucal. Periféricamente respecto a las arcadas dentarias, entre éstas y las mejillas y los labios, se ubica el vestíbulo bucal; hendidura que es muy profunda en la zona anterior. Centralmente respecto a las arcadas se encuentra la cavidad bucal propiamente tal, que aloja a la lengua. Estas dos regiones, vestíbulo y cavidad bucal, se comunican por el espacio retromolar, ubicado detrás de ios últimos molares. Los elementos contenidos en la cavidad bucal son: • la lengua y los dientes. Además, anexas a la cavidad bucal se encuentran las glándulas salivales mayores: parótida, submaxilar y sublingual cuyos conductos excretores se abren en ella Revisaremos los elementos de la cavidad bucal. Lengua: órgano constituido por musculatura estriada, cubierto por mucosa. La mucosa de la cara dorsal es muy especializada, cubierta por papilas linguales de variadas formas (filiformes, fungiformes, caliciformes), y encontrándose en esta superficie receptores gustativos. La lengua presenta una zona posterior fija y una zona anterior móvil que se ubica sobre el piso de la boca. En la lengua se encuentra un esqueleto osteofibroso, formado por una lámina aponeurótica que desde el hueso hioides se extiende hasta la punta de la lengua. Sobre este esqueleto se fijan los músculos intrínsecos y extrínsecos de ella. La musculatura intrínseca está representada por fibras musculares longitudinales y transversales cuya contracción va a determinar cambios en la forma de la lengua. La musculatura extrínseca la forman músculos que desde estructuras vecinas como el hueso hioides (músculo hiogloso), la mandíbula (músculo geniogloso), el La musculatura extrínseca la forman músculos que desde estructuras vecinas como el hueso hioides (músculo hiogloso), la mandíbula (músculo geniogloso), el paladar (músculo palatogloso) y el cráneo (músculo estilogloso) se extienden hasta la lengua, estos músculos son responsables de los movimientos de excursión de la lengua. Dientes: El hombre presenta dos denticiones: La dentición temporal o de leche que está formada por 4 incisivos, 2 caninos y 4 molares en cada arcada dentaria, con un total de 20 piezas dentarias. Esta dentición aparece a los seis meses, con la erupción de los incisivos centrales, y termina de evolucionar más o menos a los dos años, cuando aparecen los segundos molares temporales. La dentición definitiva presenta cuatro incisivos, dos caninos, cuatro premolares, seis molares por cada arcada dentaria, con un total de treinta y dos piezas dentarias. La dentición temporal presenta dientes más pequeños menos calcificados, de raíces proporcionalmente más largas y delgadas, con cavidades pulpares más amplias que los dientes definitivos. La dentición temporal además de permitir el cambio en la dieta del lactante es importante porque va a resguardar el espacio para la evolución, en buena posición, de los dientes definitivos-3 Glándulas salivales La mucosa de la cavidad bucal, lengua y paladar está tachonada de pequeñas glándulas individuales que humedecen las superficies, y las lubrican secretando una película de moco. Estas constituyen las glándulas salivales menores, además existen tres pares de glándulas salivales mayores: parótida, submaxilar y sublingual. Glándula parótida: La glándula salival más voluminosa es la parótida, ubicada por debajo del arco cigomático, por delante de la apófisis mastoides y detrás de la rama del maxilar inferior. Se relaciona con las ramas principales del nervio facial. Dentro de su sustancia asciende la arteria temporal superficial. La secreción de la glándula parótida es de tipo seroso (fluida). El conducto parotídeo abandona el ángulo anterosuperior de la glándula, cruza sobre el músculo masetero, perfora el músculo buccinador, y se abre en el vestíbulo bucal, superior frente al segundo molar superior. Glándula subm axilar: La glándula submaxilar produce una secreción salival mixta, serosa y mucosa (viscosa) pero predominantemente seroso. Está por dentro del ángulo del maxilar inferior. Su conducto pasa hacia adelante y adentro, en el piso de la boca, y se abre al lado del frenillo de la lengua. La sublingual es la más pequeña de las glándulas salivales. Esta glándula, predominantemente mucosa, está por debajo de la mucosa del piso de la boca. Su secreción salival fluye a través de varios conductos sublinguales separados que se abren en el pliegue sublingual 4 La faringe La faringe es un tubo muscular que comunica el aparato digestivo con el respiratorio. Para que las vías respiratorias permanezcan cerradas durante la deglución, se forma en la faringe un repliegue, llamado epiglotis, que obstruye la glotis. De esta forma se impide que el alimento se introduzca en el sistema respiratorio. Esófago: En los vertebrados el esófago es un conducto músculo membranoso que se extiende desde la faringe hasta el estómago. De los incisivos al cardias porción donde el esófago se continua con el estómago hay unos 40 cm. El esófago empieza en el cuello, atraviesa todo el tórax y pasa al abdomen a través del hiato esofágico del diafragma. Habitualmente es una cavidad virtual. (Es decir que sus paredes se encuentran unidas y solo se abren cuando pasa el bolo alimenticio. Más concretamente el esófago es el conducto muscular que forma parte del tubo digestivo, situado entre el extremo inferior de la Earingofaringe y el superior del estómago. En el ser humano tiene una longitud que oscila entre los 23 y los 25 cm, y su función principal es el transporte del alimento hacia el estómago. Está formado por varias capas que desde el exterior hacia el interior son: adventicia, muscular (con fibras longitudinales y circulares), submucosa (con tejido conectivo, vasos sanguíneos y glándulas mucosas) y mucosa, que también contiene este tipo de glándulas. El alimento progresa por el esófago hacia el estómago mediante movimientos musculares involuntarios denominados movimientos peristálticos; se originan debido a la capa muscular y están controlados por el bulbo raquídeo. El peristaltismo supone una serie de contracciones y relajaciones del esófago que en forma de ondas se desplazan hacia abajo y propulsan el bolo alimenticio hacia el estómago, proceso que se ve facilitado por el moco secretado por las glándulas mucosas. Estómago: En términos generales el estómago es un órgano que varia de forma según el estado de repleción (cantidad de contenido alimenticio presente en la cavidad gástrica) en que se halla. Habitualmente tiene forma de J. Consta de varias partes que son: fundus, cuerpo, antro y píloro. Su borde menos extenso se denomina curvatura menor y la otra curvatura mayor. El cardias es el límite entre el esófago y el estómago y el píloro es el límite entre estómago y duodeno. En un individuo mide aproximadamente 25cm del cardias al píloro y el diámetro transverso es de 12cm. La mayoría de los animales, al igual que el hombre, tienen sólo un estómago, mientras que las aves y los rumiantes tienen órganos digestivos formados por dos o más cámaras. La superficie extema del estómago es lisa, mientras que la interna presenta numerosos pliegues que favorecen la mezcla de los alimentos con los jugos digestivos y transporta este material a través del estómago hada el intestino. Parece que en el estómago sólo se absorben agua, alcohol y ciertos fármacos. La mayor parte de la absorción de alimentos tiene lugar en el intestino delgado. Localización del estómago En el hombre, el estómago está situado en ia zona superior de la cavidad abdominal, ubicado en su mayor parte a la izquierda de ¡a línea media. La gran cúpula del estómago, el fundus, descansa bajo la bóveda izquierda del diafragma; el esófago penetra por la zona superior, o curvatura menor, a poca distancia bajo el fundus. La región inmediata por debajo del fundus se denomina cuerpo. La parte superior del estómago, que recibe e! nombre de porción cardiaca, incluye el fundus y el cuerpo. La porción inferior, o piiórica, se incurva hacia abajo, hada adelante y hacia la derecha, y está formada por el antro y el conducto pilórico. Este último se continúa con la parte superior deí intestino delgado, el duodeno. Tejido Los tejidos del estómago incluyen una cubierta externa fibrosa que deriva del peritoneo y, debajo de ésta, una capa de fibras musculares lisas dispuestos en estratos diagonales, longitudinales y circulares. En la unión del esófago y el estómago, la capa muscular circular está mucho más desarrollada y forma un esfínter, el cardias. La contracción de este músculo impide el paso de contenido esofágico hacia el estómago y la regurgitación del contenido gástrico hacia el esófago. En la unión del píloro y el duodeno existe una estructura similar, el esfínter pilórico. La submucosa es otra capa del estómago formada por tejido conjuntivo laxo en el cual se encuentran numerosos vasos sanguíneos y linfáticos, y terminaciones nerviosas del sistema nervioso vegetativo. La capa más Interna, la mucosa, contiene células secretoras; algunas segregan ácido clorhídrico, que no sólo neutraliza la reacción alcalina de la saliva, sino que proporciona un carácter ácido al contenido gástrico y activa los jugos digestivos del estómago. Estos jugos están secretados por un tipo diferente de células. Las enzimas que se encuentran en el jugo gástrico son pepsina, que en presencia de ácido fragmentan las proteínas en peptonas; la renina, que coagula la leche, y tal vez lipasa, que rompe las grasas en ácidos grasos y glicerol. Un tercer tipo de células producen mucosidades para proteger al estómago de sus propias secreciones. Los tejidos del estómago, e incluso la mucosidad, son digeribles por los jugos gástricos. Sin embargo, en condiciones normales, el revestimiento mucoso se renueva con más rapidez que se elimina. Cuando un trastorno psicosomàtico o patológico impide la secreción adecuada de mucosidad, la mucosa gástrica se erosiona y se forma una úlcera. Si la úlcera evoluciona se puede perforar la pared del estómago y permitir que el contenido gástrico pase hacia la cavidad abdominal produciendo una peritonitis. Digestión La penetración en el estómago de fragmentos de carne, cereales cocinados y productos proteicos digeridos en parte estimula la secreción de jugo gástrico. Estos agentes originan la formación en el extremo pilórico del estómago de una hormona, la gastrina. Cuando la gastrina se absorbe, estimula las glándulas secretoras. La secreción gástrica se puede estimular también por la simple visión u olor de la comida. Esto se denomina estimulación refleja o cefálica. Las paredes del estómago vacío están en contacto una con otra. Cuando el alimento entra en el órgano, las paredes se expanden y la cavidad aumenta sin que se produzcan cambios en la presión intragástrica. La porción cardíaca del estómago almacena la comida ingerida. Las ondas de contracción del músculo circular que van precedidas por ondas de relajación (peristaltismo) se inician cerra de la zona central del cuerpo del estómago, se propagan hacia abajo y finalizan justo antes de alcanzar el conducto pilórico. Tales ondas de contracción, que pueden suceder a una frecuencia de tres por minuto, maceran y mezclan por completo el alimento con el jugo gástrico. El alimento pasa periódicamente desde el estómago hacia el duodeno; esto se debe a la contracción de los músculos de la pared del estómago. Estos músculos están inervados por el nervio vago que estimula la contracción de la musculatura gástrica y permite la apertura del esfínter situado entre el estómago y el duodeno, el píloro. Debido a que la sección de estos nervios conduce a una parálisis en sólo unos días, el estómago, al igual que el corazón, se debe considerar como un órgano automático. Se desconoce si el automatismo está determinado en la musculatura o en un mecanismo nervioso intrínseco. Las fibras nerviosas simpáticas en los nervios esplácnicos tienen efectos opuestos a los del nervio vago e impiden el vaciamiento gástrico. Se sabe que en el ser humano, las contracciones del estómago vacío están asociadas con espasmos de hambre. Sin embargo, el mecanismo del hambre es más complicado y sólo está relacionado de forma secundaria con el estómago. Trastornos gástricos Muchos de los síntomas que se atribuyen a enfermedades del estómago pueden estar originados por trastornos psicosomáticos, enfermedades sistémicas generales o enfermedades de órganos vecinos, como el corazón, hígado o riñones. Además de las úlceras y e l cáncer, ¡as alteraciones gástricas incluyen: dispepsia (indigestión gástrica), gastritis y estenosis, además de las originadas p o r las cicatrices de las úlceras curadas. E l tratamiento de las dispepsias (molestias pospandriafes) es e l de la entidad causal. En e l caso de trastornos orgánicos (gastritis, úlceras) se establece una pauta terapéutica atendiendo a ! tipo de alteración específica; así, se combina una dieta (absoluta, blanda) con fármacos de l tipo antiácido (almagato, magaldrato) y bloqueantes de los receptores H2 (cimetidina, ranitidina) y de la bomba de hidrogeniones (omeprazol. Se ha demostrado en estudios recientes, ¡a existencia de una bacteria (Helycobacter p ilo rii) que vive en e l estómago de las personas que presentan úlcera gástrica. Es resisten te a la acidez de!jugo gástrico y se piensa que es e l agente causante del 70% de las úlceras gástricas 5 Intestino delgado: El intestino delgado se inicia en el píloro y termina en la válvula ileoceal, por la que se une a la primera parte del intestino grueso. Su longitud es variable y su calibre disminuye progresivamente desde su origen hasta la válvula ileocecal. El duodeno, que forma parte del intestino delgado, mide unos 25 - 30 cm de longitud; el intestino delgado consta de una parte próxima o yeyuno y una distal o íleon; el limite entre las dos porciones no es muy aparente. El duodeno se une al yeyuno después de los 30cm a partir del píloro. El yeyuno-íleon es una parte del intestino delgado que se caracteriza por presentar unos extremos relativamente fijos: El primero que se origina en el duodeno y el segundo se limita con la válvula ileocecal y primera porción del ciego. Su calibre disminuye lenta pero progresivamente en dirección al intestino grueso. El límite entre el yeyuno y el íleon no es apreciable. El intestino delgado presenta numerosas vellosidades intestinales que aumentan la superficie de absorción intestinal de los nutrientes. Intestino grueso: El intestino grueso. Se inicia a partir de la válvula ileocecal en un fondo de saco denominado ciego de donde sale el apéndice vermiforme y termina en el recto. Desde el ciego al recto describe una serie de curvas, formando un marco en cuyo centro están las asas del yeyuno íleon. Su longitud es variable, entre 120 y 160 cm, y su calibre disminuye progresivamente, siendo la porción más estrecha la región donde se une con el recto o unión rectosigmoidea donde su diámetro no suele sobrepasar los 3 cm, mientras que el ciego es de 6 o 7 cm. Tras el ciego, la segunda porción del intestino grueso es denominada como colon ascendente con una longitud de 15cm, para dar origen a la tercera porción que es el colon transverso con una longitud media de 50cm, originándose una cuarta porción que es el colon descendente con 1Gcm de longitud. Por último se diferencia el colon sigmoideo, recto y ano. El recto es la parte terminal del tubo digestivo. Es la continuación del colon sigmoideo y termina abriéndose al exterior por el orificio anal. Digestión Intestinal Intestino: porción del tracto digestivo situado entre el estómago y el ano. En la especie humana, el intestino se divide en dos secciones principales: el intestino delgado, que tiene unos 6 m de longitud, donde se produce la parte más importante de la digestión y se absorben la mayoría de los nutrientes, y el intestino grueso, que tiene un diámetro mayor, una longitud aproximada de 1,5 m y es donde se absorbe el agua y determinados iones; desde él se excretan los materiales sólidos de desecho. El intestino delgado está enrollado en el centro de la cavidad abdominal y está dividido en tres partes: duodeno, yeyuno e íleon. La porción superior o duodeno comprende el píloro, la abertura de la parte inferior del estómago por la que vacía su contenido en el intestino. E! duodeno tiene la forma de una herradura que rodea tanto a una parte del páncreas y el conducto pancreático, como a los conductos del hígado y de la vesícula biliar que vierten en él. El yeyuno o parte media del intestino delgado se extiende desde el duodeno hasta su porción terminal o íleon, que acaba en un lado de la primera parte del intestino grueso llamada el ciego. El intestino delgado tiene una membrana de revestimiento o mucosa, adaptada para la digestión y absorción que está plegada y cubierta por unas pequeñas prolongaciones llamadas vellosidades; éstas son pequeñas tubos de epitelio que rodean un vaso linfático y gran cantidad de capilares. En su base se abren unas pequeñas depresiones glandulares llamadas criptas de Lieberkühn, que secretan las enzimas necesarias para la digestión intestinal. Las proteínas e hidratos de carbono digeridos pasan de los capilares de las vellosidades a la vena porte, que entra en el hígado, mientras que las grasas digeridas se absorben a través de los pequeños vasos linfáticos y alcanzan el flujo sanguíneo general. La mucosa del intestino delgado también secreta la hormona secretina que estimula al páncreas para producir las enzimas digestivas. El intestino grueso se divide en el ciego, el colon ascendente, el colon transverso, el colon descendente, el colon sigmoideo y el recto. El ciego es un saco abultado que se localiza en la porción inferior derecha de la cavidad abdominal y en los animales herbívoros tiene un gran tamaño. En la especie humana, las dos partes importantes del ciego son el apéndice vermiforme vestigial, que se altera con frecuencia, y la válvula ileocecal, una estructura membranosa situada entre el íleon y el ciego que regula el paso del material alimenticio desde el intestino delgado al grueso y evita el retroceso de los productos de desecho tóxicos en el sentido inverso. B colon ascendente se eleva por el lado derecho del abdomen; el colon transverso lo cruza en horizontal y el colon descendente se dirige hacia abajo por su lado izquierdo. B colon sigmoideo es la porción que adopta esta forma cuando entra en la cavidad pélvica. La parte terminal del intestino o recto mide unos 15 cm de longitud y debe este nombre a su forma casi recta. La salida del recto se llama ano y está cerrada por un músculo que lo rodea, el esfínter anal. El intestino grueso tiene un revestimiento mucoso liso (sólo el recto tiene pliegues) que secreta mucus para lubricar los materiales de desecho. El alimento y los materiales de desecho atraviesan toda la longitud del intestino movidos por las contracciones rítmicas o movimientos peristálticos de sus músculos. La totalidad del volumen intestinal mantiene su posición en la cavidad abdominal gracias a unas membranas llamadas mesenterios. El resto de las materias, una vez absorbidos los nutrientes, pasan del intestino delgado al grueso, o colon, dispuesto en el abdomen en forma de U invertida, de mayor diámetro y paredes más gruesas que los segmentos precedentes. El intestino delgado desemboca de lado en el colon, a poca distancia de su terminación, de modo que deja un fondo de saco llamada ciego, de cuyo extremo todavía sobresale una proyección del porte de un dedo meñique, llamada apéndice. Desde la unión de los dos segmentos del intestino, el colon ascendente, como su nombre lo indica, se extiende en dirección vertical por el lado derecho del abdomen hasta llegar a nivel del hígado, donde cambia de dirección en ángulo recto y, con el nombre de colon transverso, cruza la cavidad abdominal por debajo del hígado y estomago. Ya a la izquierda del abdomen, vuelve a doblarse en ángulo recto y a tomar dirección descendente ( colon descendente) hasta llegar al recto. La parte final del tubo digestivo está formada por el colon el recto y el ano. Una corta bolsa llamada ciego une el intestino delgado con el colon, el ciego, el colon y el recto forman el intestino grueso. De 1,5m de longitud, el colon cambia producios digestivos de desecho en una forma que el cuerpo que el cuerpo excreta como heces por el recto y ano. Cuando la comida llega al colon ya se han absorbido los nutrientes esenciales para las funciones del cuerpo.6 Etiología La hipertensión portal generalmente obedece a la existencia de una cirrosis, suele provocar un sangrado brusco y masivo y se produce por la aparición de una circulación colateral que da lugar a varices a nivel esofagogástrico (entre otros territorios. Es causa de hemorragia digestiva alta en 10-15% de los casos, aunque es la principal responsable de la tasa de mortalidad. Son muchas las causas de la hemorragia digestiva, para poderlas estudiar, se dividen en alta, bajas y oscuras, como ya fue mencionado y las del tubo digestivo alto se subdividen en varicea! y no variceal. Causas mas frecuentes, en el tubo digestivo superior.. A - HEMORRAGIA NO VARICEA. - Gastritis erosiva - Ulcera péptica (gástrica o duodenal) - Esofagitis - Desgarro de la Unión (Mallory-Weiss) - Cáncer (gástrico, esofágico o duodenal) - Tumores benignos (Leiomioma, pólipos. Etc.) - Anomalías vasculares ( telangiectasias, angiomas, aneurismas, etc.) - Cuerpos extraños. - Parasitosis duodenales (Uncinariasis). - Sangre proveniente del hígado y vías biliares (Hemofilia) - Ulceras postescleroterpia de lesiones. B.-HEMORRAGIA VAR/CEAL - Varices esofágicas - Varices gástricas ■ Gastropatia hipertensiva portal. CLASIFICACION DE SAVARY MILLER GRADO DESCRIPCION 1 Hiperemia o eritema de la mucosa, difusa, en manchas o en digitaciones. Borramiento de la vascularización submucosa y pérdida de la línea Z II Lesiones erosivas y/o exudativas en el esófago más distal. La mucosa puede ser friable. II Ulceraciones lineales o circunferenciales, marcada friabilidad, hemorragia espontánea. IV Existencia de complicaciones como estenosis, ulceración o esófago de Barrett SÍNDROME DE MALLORY WEISS El síndrome de Mallory-Weiss se define como la aparición de desgarros lineales de la mucosa esofagogástrica tras vómitos o arcadas violentas. El desgarro de Mallory-Weiss en engloba dentro de los traumatismos del esófago. Es más frecuente en los varones y puede aparecer a cualquier edad. Se han sugerido diversos factores predisponentes y desencadenantes de la producción de las laceraciones. Así, su incidencia es mayor en los alcohólicos. También se ha considerado típico que la hemorragia esté precedida por situaciones que aumentan la presión abdominal: náuseas, vómitos, tos, convulsiones epilépticas, masaje cardíaco externo, etc.; Se ha relacionado además con la presencia de hernia hiatal y la ingesta aguda de alcohol o salicilatos. No es raro encontrar asociadas otras lesiones gastrointestinales que pueden ser las causantes de las náuseas y los vómitos. Los desgarros pueden ser únicos o múltiples, pequeños o de gran tamaño. Este síndrome se manifiesta habitualmente por hematemesis, que puede ser desde muy leve a masiva, pero en ocasiones se presente sólo como melenas. En la actualidad el síndrome de Mallory- Weiss es la causa del 5 al 10% de las hemorragias digestivas altes.7 3ASTRITIS A Y B Existen evidencias para considerar que ia gastritis crónica tipo B está asociada a infección de la mucosa por C. piloridis. La duodenitis y úlcera duodenal son producidas frecuentemente por una metaplasia gástrica de la mucosa duodenal, con la consiguiente infección por C. piloridis. Mientras el diagnóstico preciso de la gastritis por Campilobacter sigue siendo el cultivo y el estudio histológico, otras pruebas no invasivas como el uso de radioisótopos y la medición de anticuerpos séricos, son prometedoras La infección puede tratarse satisfactoriamente con antibióticos, metronidazole y sales de bismuto, con menos recidivas que cuando se usan antihistamínicos H_2. Para un mejor entendimiento, la gastritis crónica puede dividirse en los tipos A y B. El tipo A suele desarrollarse después de los 50 años, compromete el cuerpo gástrico, y se asocia frecuente- mente a la aclorhidria y anemia perniciosa; siendo por lo general sintomática. El tipo B compromete el antro gástrico, ya sea difusa mente o en parches, y está presente en casi todos los pacientes con úlcera gástrica o duodenal. Este tipo no Está asociado a alteraciones inmunológicas y es el que muestra estrecha relación con el microorganismo descrito por Warren y Marshall; el cual ha sido denomi­ nado Campilobacter piloridis (recientemente Helicobacter pylori.8 HELICOBACTER PYLORI Es un microorganismo Gram.-negativo, curvo, espirilado, que mide aproximadamente 3.5 por 0.5 micrómetros (Fig1), posee múltiples flagelos en uno de sus polos (de 5 a 6) lo que lo hace altamente móvil 12,40. Es un microorganismo decrecimiento lento. Toma de 5 a 7 días para poder apreciar las colonias en medios sólidos, y para su crecimiento en el laboratorio se requiere de condiciones de microaerofília (10% de C02) y medios artificiales ricos en nutrimentos como: peptona, triptona, extracto de levadura, glucosa, y sales como cloruro de sodio y bisulfito de sodio suplementados con sangre de caballo, polienriquecimiento, suero fetal bovino (SFB) o ambos. Su característica bioquímica más sobresaliente es la abundante producción de la enzima ureasa, que cataliza la hidrólisis de la urea en amonio y bióxido de carbono; la producción de amonio es un mecanismo importante para la sobrevivencia de la bacteria en un ambiente con pH tan ácido debido al jugo gástrico 9 FIG 1 En la actualidad se conocen otras especies de Helicobacter asociados con la Mucosa gástrica y mucosa intestinal de diferentes hospederos como H. acinonyx asilado de mucosa gástrica de chitas, H. mustelae de hurones, H. nemestrinae de monos macaco y H. suis’ de cerdos, sin embargo, la única especie involucrada con el humano y enfermedad es H. pylori. H. pylori es el agente etiológico en un 70% a un 80% de la forma más común de inflamación gástrica crónica denominada gastritis atrófica crónica tipo EL La enfermedad involucra el antro y el fondo del estómago, con una imagen histológica que incluye con frecuencia infiltrado de linfocitos, células plasmáticas y algunos eosinófilos; este proceso inflamatorio al parecer es más importante en el antro que en el cuerpo H. pylo ri coloniza la mucosa gástrica permaneciendo por años e incluso por décadas en la mayoría de los casos con mínima sintomatología para el paciente. Sin embargo en algunos casos se han descrito cambios morfológicos importantes en mucosa gástrica que van desde un proceso inflamatorio leve, hasta el desarrollo de una gastritis que evoluciona a una úlcera, con lesiones atróficas que pueden terminar en metaplasia, displasia y finalmente en un adenocarcinoma. La distribución de H p y lo rien el estómago es al parecer muy importante, pues Podría determinar el resultado patológico de la gastritis. Los sujetos con gastritis predominantemente antral tienden a presentar una secreción normal o elevada de ácido gástrico y ai parecer se incrementa el riesgo de desarrollar una úlcera duodenal. Los pacientes en los que se coloniza predominantemente el cuerpo del estómago tienden a desarrollar inflamación que puede derivar en gastritis atròfica, que a su vez tiende a desarrollar úlcera gástrica o cáncer. H. pylori puede colonizar únicamente el epitelio de tipo gástrico y no se encuentra en el duodeno normal. Es un microorganismo excelentemente adaptado a su nicho ecológico, descansando en la superficie de las células epiteliales gástricas bajo la capa de moco adherente. La forma espiral y la motilidad conferida por sus múltiples flagelos le ayudan a distribuirse a través de la capa de moco para alcanzar la mucosa gástrica. La metaplasia gástrica (el reemplazo de las células calumniares que normalmente cubren el vello duodenal por epitelio de tipo gástrico rico en mucina neutral) se presenta en más del 90% de los pacientes con úlcera duodenal y permite al H. pylori colonizar el bulbo duodenal. La colonización de la mucosa duodenal produce inflamación (duodenitis crónica), que vuelve a la mucosa duodenal vulnerable al ataque por ácido, pepsina o bilis, con la ulceración subsiguiente. El grado de metaplasia gástrica en duodeno esta directamente relacionado con el nivel de secreción de ácido gástrico 9 Prueba de urea en el aliento Estas prueban utilizan isótopos C13 (no radioactivo) y C 14 (radioactivo), son Fáciles de realizar, seguras, de alta sensibilidad (95%) y especificidad (100%). La prueba de aliento en urea implica la recolección de una muestra de aliento antes y otra 30 minutos después de beber una solución con isótopos C13 o C14. Si H. p ylo ri está presente, su enzima ureasa hidrolizará la urea en C02 que finalmente será excretada en el aliento. Pueden presentarse resultados falsos negativos si la prueba se hace dentro de la semana siguiente de haber tomado inhibidores de la bomba de protones, antibióticos y sales de bismuto, o después de una cirugía gástrica. Hasta ahora, la prueba de urea con C13 está disponible para pacientes seleccionados, pero pronto saldrá al mercado. La prueba de urea en el aliento es la opción para confirmar la erradicación de H. pylori y ésta debe hacerse como mínimo un mes después de terminado el tratamiento. La prueba no radioactiva con C13 no presenta contraindicaciones para su uso, ni límites al número de pruebas que pueden aplicarse a cualquier individuo.10 Prueba rápida de ureasa Esta prueba depende de la potente enzima ureasa producida por H. pylori¡ que Hidroliza la urea en amonio y C02. Se coloca una biopsia gástrica en el centro de la prueba CLOtest (disponible comercialmente). Un resultado positivo se indica por un cambio en el color indicador de pH, de amarillo a rosa mexicano, en el término de minutos a 1 hora como máximo. Pueden presentarse resultados positivos falsos por la presencia de otros microorganismos productores de ureasa (estreptococos, Proteus spp.). Pruebas caseras se pueden usar fácilmente en el laboratorio . Esta prueba da un Resultado instantáneo, que puede comunicarse el médico mientras se prepara el informe de la endoscopía. Todos estos métodos basados en biopsias pueden proporcionar resultados falsos negativos si se toman biopsias sólo de antro durante la semana siguiente de haber Tomado inhibidores de bomba de protones, antibióticos o sales de bismuto. En estos casos deberá tomarse también biopsias de cuerpo del estómago. Las pruebas diagnósticas no invasivas para H. pylori son métodos disponibles en la primera atención y estas comprenden; la detección de anticuerpos contra H. Pylori en el suero del paciente y la prueba de urea en el aliento. Detección de anticuerpos contra H. p ylo ri La detección de anticuerpos IgG contra H. pylori; en una muestra de suero es realizada por el método de ELISA, es especialmente útil para detectar la infección por esta bacteria en los pacientes. Pueden presentarse resultados falsos negativos sobre todo en niños, ancianos y sujetos inmunocomprometidos que no han desarrollado una respuesta inmunológica adecuada a la infección. La serología juega un papel limitado en la confirmación de la erradicación de H. pylori; ya que en la mayoría de los pacientes, lleva de 6 a 12 meses para que el título de inmunoglobulina G descienda al 50% (porcentaje tomado generalmente como indicador de erradicación) o menos del valor de prefratamiento. Todas las pruebas serológicas (sobre todo si son comerciales) deberán de evaluarse en forma independiente en la población a estudiar, mediante pruebas contra un panel de sueros de pacientes H. pylo ri negativos (control) de la misma población para confirmar el diagnostico.11 Fisiopatología de la Hemorragia de Tubo Digestivo La hemorragia digestiva alta tiene los fenómenos propios de toda pérdida sanguínea, pero además presenta algunas peculiaridades debido al paso de sangre al tubo digestivo. La hemorragia, sobre todo si es mayor de 500 cc, produce una hipovolemia, con el consiguiente descenso del retomo venoso y tensión arterial, lo cual activa mecanismos compensadores como el sistema renina-angiotensina-aldosterona mediado por receptores de volumen, o la liberación de catecolaminas. Todo ello conlleva una vasoconstricción periférica y un paso de líquido intersticial a la luz vascular, compensando el sangrado. Si el sangrado persiste, este mecanismo puede conducir a un shock hipovolémico. Por otro lado, la sangre en el tubo digestivo provoca generalmente un aumento del peristaltismo, así como un efecto similar a una ingesta proteica copiosa. Las proteínas de la sangre son procesadas por la flora intestinal bacteriana, liberándose grandes cantidades de amoníaco, que en el hígado será convertido en urea, elevándose sus niveles plasmáticos. En pacientes hepatópatas que no pueden llevar a cabo esta transformación, el exceso de amoníaco en sangre provoca frecuentemente encefalopatía. Diagnóstico Clasificación de Forrest-Laine para la úlcera péptica hemorrágica TIPO CARACTERISTICAS DE LA TRATAMIENTO HEMORRAGIA ENDOSCÓPICO 1a Hemorragia pulsátil (tipo arterial) Indispensable 1b Hemorragia rezumante (venosa o indispensable capilar) 2a Arteria o vaso visible indispensable 2b Coagulo adherido Conveniente 2c Lesión pigmentada Dudoso 3 Lesión limpia No es necesario Las lesiones clasificadas como 1 y 2 a y b tienen un elevado riesgo de recurrencia de la hemorragia, por lo que es necesario volver a revisar por endoscopia entre 48 y 72 horas después de hacer tratamiento endoscópico.12 Diagnóstico etioiógico De cara al tratamiento definitivo, es muy importante determinar la causa y localización del sangrado en este momento, una vez estabilizado el paciente. B primer escalón es una buena historia clínica que saque a la luz antecedentes de úlcera péptica, hepatopatía previa, ingesta de fármacos gastroerosivos o alcohol; así como patología crónica coincidente que agrava de manera importante el pronóstico. El interrogatorio debe determinar la frecuencia y características de las deposiciones, la presencia de dolor abdominal, vómitos, así como la existencia de síntomas vegetativos. La exploración física debe buscar estigmas de hepatopatía, como circulación colateral, ictericia, telangiectasias, ascitis, hepatoesplenomegalia, etc. Manchas cutáneas de otro tipo (café con leche características de la enfermedad de Von Recklinghausen, acantosis nigricans, etc.) Pruebas complementarias Se debe realizar una analítica que incluya: • Concentración de hemoglobina y valor hematocrito. Teniendo en cuenta que puede ser normal en las primeras fases, hasta que se produce la hemodilución. • Concentración de urea y creatinina. • Estudio de coagulación. • Perfil hepático. • Pruebas cruzadas para transfusión sanguínea. Fibrogastroscopia: Es la prueba más importante en el manejo de la hemorragia digestiva alta. Realizada en las primeras 24 horas, consigue localizar el origen del sangrado en El 90% de los casos. También permite evaluar la posibilidad de aplicar terapéuticas no quirúrgicas. Realizada más tardíamente, la fiabilidad baja al 50- 75%. Otras técnicas diagnósticas La arteriografía selectiva estaría indicada únicamente en los casos en que la endoscopia no ha sido diagnóstica y la hemorragia persiste. Requiere un flujo mayor de 0,5 ml/min para detectarlo. También puede ser terapéutica mediante técnicas de radiología intervencionista, como embolización con distintas sustancias o administración local de fármacos, como la vasopresina. La gammagrafía con hematíes marcados con Tc^es poco usada en la actualidad. TRATAMIENTO Tratamiento definitivo Distinguiremos dos grandes grupos según la hemorragia digestiva alta no sea secundaria a hipertensión portal o bien en los casos en los que esté producida por la rotura de varices esofagogástricas . • Dieta absoluta y sondaje nasogástrico. Actualmente no se recomiendan los lavados gástricos, ya que pueden arrastrar coágulos ya formados. • Fármacos que disminuyan la secreción gástrica por vía endovenosa: antiH2, omeprazol, somatostatina.13 Tratamiento endoscópico. Existen múltiples técnicas en función de que se utilicen métodos térmicos (electrocoagulación, sonda calefactora láser), mecánicos (lazos de polipectomía, suturas, hemoclips) o químicos (adhesivos tisulares, sustancias vasoactivas). Parece que lo más eficaz es una combinación de inyección de sustancias esclerosantes junto con métodos térmicos. El tratamiento endoscópico fracasa en un 20% de los casos; sobre todo en úlceras grandes duodenales posteriores con sangrado activo. Técnicas angiográficas. Permiten la embolización y la administración de sustancias vasoactivas. Cirugía. Es el método más eficaz para detener el sangrado en úlcera péptica, así como para prevenir el resangrado; pero su mayor morbimortalidad hace que actualmente se reserven únicamente para los siguientes casos: sangrado activo que no responde al tratamiento endoscópico (o tan intenso que no permite su utilización), resangrado (confirmado mediante nueva endoscopia tras el éxito en su tratamiento), tras un intento en Pacientes de alto riesgo (edad avanzada, patología grave concomitante) o tras dos intentos fracasados en pacientes de bajo riesgo. Fármacos que disminuyen la presión portal: Somatostatina, octreotido, propanolol. ¿Prevención de la encefalopatía hepática: Aspiración gástrica continua, administración de lactulosa por sonda nasogástrica, enemas de limpieza o con lactulosa. Taponamiento esofágico. Se utilizan sondas con balón, o con doble balón esofagogàstrico o de Sengstaken-Blakemore . Existen modificaciones con una tercera sonda para aspiración del contenido esofágico (sonda de Minnesota). La sonda se coloca según una sistemática. Tras introducirla, se insufla el balón gástrico, se tracciona para anclarlo y se fija. Después se insufla el balón esofágico lentamente. Estos taponamientos sólo se pueden mantener 24-36 h, por lo que son medidas temporales hasta que se pueda administrar el tratamiento definitivo. Además, la recidiva tras su retirada es bastante frecuente. Tratamiento endoscópico: Generalmente se utiliza la inyección intravaricosa de sustancias esclerosantes. Derivación portosistémica transyugular intrahepática (TIPS). Se trata de crear una comunicación intrahepática entre la circulación sistèmica y portal mediante una prótesis expansible que se coloca mediante técnicas vasculares. Este procedimiento reduce de manera considerable la presión portal y con ello el sangrado de las varices.14 BIBLIOGRAFIA 1. Parrilla Sánchez-Bueno F, García Marcilla JA. Hemorragias digestivas atlas. En Tratado de Cirugía Tomo II. Balibrea Cantero JL. Ed. Marban. Madrid 1994. 2. Epstein ., Isselbacher K. Hemorragia digestiva. En Principios de Medicina Interna Tomo I. Harrison 14a Edición. Ed. McGraw-Hill. 3. Dalla! H, Palmer K. Upper gastrointestinal haemorrhage. British M edical Journal, 2001; 323:1115-1117. 4. Rollhauser C, Fleischer DE. Nonvariceal upper gastrointestinal bleeding. Endoscopy2002; 34:111-118. 5. Guadarrama FJ, Lozano L, Benavides J, Sanchez de Pedro F, Calvo Hemorragia Digestiva. En Manual Práctico de Urgencias Quirúrgicas. Pág. 241-255. 6. Laine K, Peterson WL. Bleeding peptic ulcer. N Eng! J Med 1994; 331: 717-727. 7. Podilla P, Ben-Menachem T. Managing patients with acute, nonvariceal gastrointestinal hemorrhage: development and effectiveness of a clinical care pathway. Am J G astroenterol2001; 96:208-217. 8. Grande L, Pera M, Parrilla P. Complicaciones de la úlcera péptica gastroduodenal. En Cirugía esofagogástrica. Guías clínicas de laAsociación Española de Cirujanos. 2001. Ed Aran. 9. Wyatt J., Rathbona BJ., Dixon M.F., Heatley R.V.Campylobacter pyloridis and acid induced Gastric metaplasia in the pathogenesis of duodenitis. J Clin Pathol 1987;40 : 841-8. 10. Pérez-Pérez G.I., .M., Chodos J.E., Blaser MJ. Campylobacter pylori antibodies in humans. Ann In Med 1988;109:11-7. 11. Jeffries L., Buckley D.E., Blower P.R., Plumb J.N. Comparative sensitivities to antimicrobial agents of Campylobacter pylori and the gastriccampylobacter like organism from the ferret. J Clin Pathol 1987;40 1265-6. Carta. 12. Aspinall GO, Monteiro MA. 1996. Lipopolysaccharides of Helicobacter pylori Strains P466 and M019: Structures of the O antigen and Core Oligosaccharide Strains. Biochemestry. 35: 2498-2504. 13. Abdulhamid M, Alkout M, Blackwell CC, Weir DM. 2000. Increased Inflammatory Responses of Persons of Blood Group O to Helicobacter pylori. J Infect Dis. 181: 1364-1369. 14. Grande L, Pera M, Parrilla P. Complicaciones de la úlcera péptica gastroduodenal. En Cirugía esofagogástrica. Guías clínicas de la Asociación Española de Cirujanos. 2001. Ed Aran.