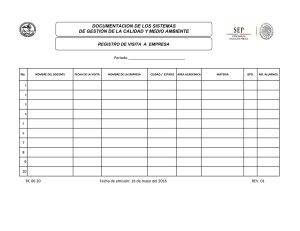
2da revista - Instituto Nacional de Salud
Anuncio

VOLUMEN 18 NÚMEROS 1 - 2 ENERO - JUNIO 2001 Rev Med Exp 2000, XVII (1-2) MINISTERIO DE SALUD Ministro Dr. Fernando Carbone Campoverde Comité Editor de la Revista de Medicina Experimental Vice-Ministro Dr. Oscar Ugarte Ubillúz Dra. Aída Palacios Ramírez INSTITUTO NACIONAL DE SALUD Jefe Dr. Luis Fernando Llanos Zavalaga Dr. César Cabezas Sánchez Presidente Secretario Técnico Miembros Dr. Jorge Alarcón Villaverde Q.F. Zulema Arévalo Chong Dr. Jorge Barnaby Rodríguez Dr. Zuño Burstein Alva Lic. Iván Gómez-Sánchez Prieto Dr. Alfredo Guillén Oneeglio Dr. César Náquira Velarde Lic. Margarita Rodríguez Gutarra Dr. Víctor Suárez Moreno Sub-Jefe Dra. Aida Cecilia Palacios Ramírez Centro Nacional de Salud Pública Dra. Susana Zurita Macalupú Directora General Centro Nacional de Alimentación y Nutrición Dra. Doris Jhusey Schreiber Directora General Editor Dr. Leonid Lecca García Centro Nacional de Control de Calidad Dra. Rosa Guevara Ormeño Directora General Centro Nacional de Producción de Biológicos Ing. Arnaldo Baquerizo Valladolid Director General Revista de Medicina Experimental Vol 18, Nº 3-4, Julio - Diciembre 2001 La Revista de Medicina Experimental es una publicación del Instituto Nacional de Salud que estimula la divulgación de trabajos teóricos o aportes prácticos desarrollados por técnicos y científicos que promuevan el avance y la aplicación de la investigación y experiencia científica en salud. Los artículos firmados no expresan necesariamente la opinión de la revista, siendo los autores los únicos responsables de los criterios por ellos emitidos. Todos los derechos quedan reservados por el Instituto Nacional de Salud. Cualquier publicación, difusión y/o distribución de la información presentada queda autorizada siempre que se cite la fuente de origen. © Copyright Julio -Diciembre del 2001 INS-PERU. ISSN 0370-6192 Carátula: Frontis del local central del Instituto Nacional de Salud ARTES Y DISEÑOS LASER S.R.Ltda. Teodoro Cárdenas 124 - B Santa Beatriz Lima 01 - Perú Telf.: 470-6172 Telefax: 472-4525 Dirección: Instituto Nacional de Salud. Cápac Yupanqui 1400 Lima 11 - Perú Telf.: (051) 471-9920 Anexo: 148 E-mail: [email protected] Página Web: www. ins.sld.pe Depósito Legal 2000-2856 Rev Med Exp 2001; 18 (1-2) REVISTA DE MEDICINA EXPERIMENTAL Vol 18, N° 1-2, Enero-Junio 2001 Editorial .................................................................................................................................................................. 3 Trabajos originales • Factores de riesgo para infección por Hepatitis C en dos unidades de diálisis de LimaPerú. Cieza J, Pinares F, Hinostroza J, Estremadoyro L, Loza C. ........................................................ 5 • Síntesis in vitro de la proteína de la envoltura del virus peruano de la Fiebre Amarilla. Yábar C, Montoya Y. ..................................................................................................................................................................... 9 • Eficacia y eficiencia del programa de control de Tuberculosis en Rioja, San Martín - Perú durante el período 1996 - 2000. Mendoza D, Benites C, Matsuoka G, Meza M, Velásquez JE, Manrique L. 14 • Validación del método potenciómetro por ión selectivo para la determinación de flúor en sal, agua y orina. Aguilar P. .......................................................................................................................... 21 • Flebotominos (Diptera: Psychodidae) de San Pedro, distrito de Kosñipata, Paucartambo Cusco y nuevos reportes para el Perú. Cáceres A, Quate L, Galati E, Bath H. ................................. 24 • Evaluación microbiológica y sanitaria de puestos de venta ambulatoria de alimentos del distrito de Comas, Lima - Perú. Quispe J, Sánchez V. ........................................................................... 27 Comunicaciones cortas • Susceptibilidad antimicrobiana del Streptococcus pneumoniae determinando la concentración inhibitoria mínima 1999. Morales S, Díaz C, González D, Huapaya B. ................................... 35 • Primer aislamiento de Escherichia coli 0157: H7 enterohemorrágica en el Perú. Huapaya B, Huguet J, Suárez V, Torres Y, Montoya Y, Salazar E, Sakuray S, Tejada C, Gambirazio C, Gómez J. ............................................................................................................................................................ 37 Tema de revisión • Revisión histórica del control de la Lepra en el Perú. Burstein Z. ....................................................... 40 Revisión de revistas ............................................................................................................................................ 45 Galería fotográfica • Carbunco. Burstein Z, Guillén A, Morales S. ............................................................................................. 47 1 Rev Med Exp 2001; 18 (1-2) REVISTA DE MEDICINA EXPERIMENTAL Vol 18, N° 1-2, Enero-Junio 2001 Editorial .................................................................................................................................................................. Original papers • Risk factors for Hepatitis C infection in two dialysis units in Lima - Peru. Cieza J, Pinares F, Hinostroza J, Estremadoyro L, Loza C. ...................................................................................................... • In vitro synthesis of the envelope protein of the yellow fever virus.Yábar C, Montoya Y. ................ • Efficacy and efficiency of the Tuberculosis control program in Rioja, San Martín - Perú, during the period 1996 - 2000. Mendoza D, Benites C, Matsuoka G, Meza M, Velásquez JE, Manrique L. ...................................................................................................................................................... • Validation of the ion-selective potenciometric method for the determination of fluorine in salt, water and urine. Aguilar P. ............................................................................................................... • Phlebotomines (Diptera: Psychodidae) from San Pedro, Kosñipata district, Paucartambo Cusco and new reports in Peru. Cáceres A, Quate L, Galati E, Bath H. ................................................. • Microbiological and sanitary assessment of food ambulatory selling places in the district of Comas, Lima - Peru. Quispe J, Sánchez V. ...................................................................................... 3 5 9 14 21 24 27 Short communications • Streptococcus pneumoniae antimicrobial susceptibility by determination of the minimun inhibitory concentration, 1999. Morales S, Díaz C, Gonzalez D, Huapaya B. ....................................... 35 • First isolate of Enterohemorraghic Escherichia coli 0157:H7 in Perú. Huapaya B, Huguet J, Suárez V, Torres Y, Montoya Y, Salazar E, Sakuray S, Tejada C, Gambirazio C, Gómez J. ........... 38 Topics review • Historic review of Leprosy control in Peru. Burstein Z. ....................................................................... 40 Selected Abstracts ............................................................................................................................................ 45 Picture Gallery • Carbunco. Burstein Z, Guillén A, Morales S. ............................................................................................. 47 2 Rev Med Exp 2001; 18 (1-2) Rev Med Exp 2001, 18 (1-2) Editorial La emergencia y reemergencia de enfermedades infecciosas en nuestro país, como en otros países, se viene presentando desde hace varios años, condicionando que como sistema de salud desarrollemos nuevas respuestas a este fenómeno. El diagnóstico oportuno es una de las piezas claves en la estrategia de control de estas enfermedades, entendiéndolo como el diagnostico rápido, realizado en el nivel local, con una técnica de laboratorio que sea lo suficientemente sensible y especifica. El lograr este objetivo pasa por ciertas consideraciones. Primero, debe existir una red de laboratorios organizada con diferentes niveles de complejidad en su capacidad resolutiva y con un sistema de referencia y contrareferencia. Segundo, se debe contar con técnicas de laboratorio de mediana a baja complejidad, pero con un adecuado nivel de sensibilidad y especificidad, las cuáles puedan ser implementadas en los diferentes niveles de atención. Tercero, el personal de salud debe estar familiarizado con estas técnicas de laboratorio para poder utilizarlas de manera oportuna y racional. El Sistema de la Red Nacional de Laboratorios de Referencia en Salud Pública fue establecido y oficializado en 1996. El Instituto Nacional de Salud (INS), a través de sus laboratorios de referencia nacional, es la cabecera de la red. En las principales provincias del interior del país se encuentran los laboratorios de referencia regional, que a su vez son las cabeceras de red de sus respectivas Direcciones de Salud. En esta red de laboratorios también están incluidos todos los laboratorios de los establecimientos de salud, cada uno con un diferente nivel de complejidad. Las técnicas de laboratorio a ser utilizadas en la red de laboratorios deben ser definidas de acuerdo al nivel de atención en el cual se van a aplicar. Por ejemplo, la técnica de ELISA es una técnica muy versátil y conocida por los laboratorios, pudiendo ser utilizada para el diagnóstico de muchas enfermedades como dengue, fiebre amarilla, VIH, leptospirosis y otros. La mayoría de los laboratorios de referencia regional, así como muchos de los laboratorios de los hospitales se encuentran equipados para desarrollar esta técnica. Esto, y el hecho que sus costos sean relativamente bajos, la hace una técnica de elección para la descentralización. Pero hay otros niveles de atención donde se requiere contar con un diagnóstico de laboratorio, pero que no tienen las condiciones técnicas ni de infraestructura y equipamiento y, sin embargo, son los niveles más cercanos a donde ocurren los episodios de enfermedad. Los exámenes en lámina por microscopía han demostrado ser muy útiles, como se ha demostrado en el diagnóstico de la malaria y la tuberculosis. Otras técnicas útiles en estos niveles son las pruebas de aglutinación, fáciles de realizar, y las tiras reactivas que últimamente han empezado a extender su uso en el mundo. Sin embargo, la descentralización de estas técnicas de laboratorio enfrenta algunos problemas. Las técnicas comerciales han sido desarrolladas con antígenos de agentes infecciosos de otras procedencias, lo cual puede afectar su sensibilidad y especificidad al aplicarlas en nuestro país. Además, han sido validadas en otras poblaciones con probablemente prevalencias de enfermedades diferentes a las nuestras. Otro problema es el costo de estos kits comerciales. Frente a esto, el INS se encuentra desarrollando kits para el diagnóstico de las enfermedades infecciosas más prevalentes, como dengue, fiebre amarilla, leptospirosis, VIH, hidatidosis, cisticercosis y otros. Estos kits, con una adecuada sensibilidad y especificidad, luego de su estandarización, se podrán producir en mayor escala para disminuir sus costos e incrementar su disponibilidad. El Instituto se encuentra en una etapa de consolidación de este proceso. Una pregunta importante es quien o quienes financiarán el abastecimiento de estos kits a los niveles regionales. La corresponsabilidad del nivel central y el nivel local es importante, más aun en este período de descentralización en que se encuentra el país. Para esto es necesario tomar en cuenta el impacto social que tiene esta estrategia, por lo que consideramos que debe ser un compromiso que el estado no puede eludir, dado que las enfermedades transmisibles siguen afectando a los sectores menos favorecidos del país. Comité Editor 3 Rev Med Exp 2001; 18 (1-2) MINISTERIO DE SALUD INSTITUTO NACIONAL DE SALUD 65 AÑOS AL SERVICIO DEL PAIS SEDE CENTRAL Cápac Yupanqui 1400 - Jesús María Lima - Perú Central Telefónica: 471-9920 Fax: 471-7443 Defensores del Morro 2268 (ex Huaylas) - Chorrillos Central Telefónica: 251-6151 Fax: 251-6151 Anexo 464 e-mail: [email protected] CENTRO NACIONAL DE CONTROL DE CALIDAD CENTRO NACIONAL DE SALUD PÚBLICA Análisis físico químico, microbiología y toxicológico para control de calidad de: l Medicamentos l Cosméticos lArtículos médicos lProductos biológicos lInsumos para la industria farmacéutica lMaterial médico químico Defensores del Morro 2268 (ex Huaylas) - Chorrillos Central Telefónica 467-6696 Fax: 467-1216 e-mail: [email protected] lDiagnóstico referencial e investigación en bacteriología, biología molecular, entomología, micología, parasitología, patología y virología lCentro de vacunación internacional y servicios especiales Cápac Yupanqui 1400 - Jesús María Central Telefónica 471-9920 Fax: 471-2529 e-mail: [email protected] CENTRO NACIONAL DE PRODUCCIÓN DE BIOLÓGICOS I. BIOLÓGICOS DE USO HUMANO lVacunas lAntígenos l Sueros hiperinmunes antiponzoñosos lReactivos de diagnóstico y Venta de animales de experimentación II. BIOLOGICOS DE USO VETERINARIO lVacunas lAntígenos lBacterinas lAnimales de laboratorio III. ASESORÍA EN PRODUCCIÓN DE BIOLÓGICOS Defensores del Morro 2268 (ex Huaylas) - Chorrillos Central Telefónica 467-4499 Directo: 467-0552 Fax: 467-0878 e-mail: [email protected] CENTRO NACIONAL DE ALIMENTACIÓN Y NUTRICIÓN lInformes de ensayos y certificados físico-químicas microbiológicas de alimentos y muestras biológicas lInformes de inspección de plantas, servicios de alimentación colectiva l Muestreo l Evaluaciones biológicas de alimentación en modelo animal lCertificado de inocuidad de envases productos oleaginosos y no oleaginosos l Certificado de evaluación sensorial/panel adultos lEvaluación nutricional de canastas, menúes Tizón y Bueno 276 - Jesús María Central Telefónica: 463-9588 Directo: 261-1131 Fax: 463-9617 e-mail: [email protected] ‘‘ INVESTIGAR PARA PROTEGER LA SALUD ’’ 4 Rev Med Exp 2001; 18 (1-2) TRABAJOS ORIGINALES FACTORES DE RIESGO PARA INFECCIÓN POR HEPATITIS C EN DOS UNIDADES DE DIÁLISIS DE LIMA - PERÚ Javier Cieza Z1,2, Franck Pinares A1,2, Juana Hinostroza S2, Luis Estremadoyro S2, César Loza M2. 1 2 Servicios Médicos CORPAC. Universidad Peruana Cayetano Heredia. RESUMEN En el Perú se reportan prevalencias de anticuerpos para hepatitis C (antiVHC) entre 60-90% en centros de hemodiálisis. Objetivo: Se determinaron variables asociadas a la presencia de antiVHC en pacientes en hemodiálisis en Lima, Perú. Materiales y métodos: En marzo del 2000, se diseñó un estudio de casos y controles. Fueron seleccionados 38 casos con marcador antiVHC positivo y 38 controles antiVHC negativos en 2 unidades de diálisis de Lima; además ambos grupos fueron apareados para edad y sexo. Odds ratio (OR) y sus intervalos de confianza (IC95%) fueron usados para investigar la asociación entre la variable dependiente (diagnóstico de antiVHC) y variables independientes (antecedente de transfusiones, antigüedad de hemodiálisis, centros de diálisis previos, antecedente de hepatitis, antígeno australiano, anticuerpos para hepatitis B, antecedentes de cirugía, pareja con hepatitis C, turno de diálisis, rechazo al transplante, centro de primera hemodiálisis). Resultados: Las variables que fueron significativas en el análisis univariado fueron: número de transfusiones sanguíneas, antigüedad en hemodiálisis y presencia de antígeno australiano (p<0,05). Por análisis de regresión logística multinomial la única variable que se comportó como factor de riesgo para infección por VHC fueron las transfusiones sanguíneas (OR: 4,8, IC95%: 1,6-14,4), y la presencia de antígeno australiano se comportó como factor protector de la infección por hepatitis C en el momento del estudio (OR: 8,7x10-9). Conclusiones: Estos hallazgos sugieren que en el Perú las transfusiones sanguíneas siguen siendo un determinante de la infección por hepatitis C en unidades de hemodiálisis. Palabras clave: Hepatitis C/transmisión; Diálisis; Factores de riesgo (fuente: BIREME). ABSTRACT The prevalence for hepatitis C antibodies (antiHCV) has been described between 60% and 90% in peruvian hemodialysis centers. Objective: To determine variables associated to the positivity for antiVHC in hemodialysis patients in LimaPeru. Materials and methods: In March 2000, a case-control study was designed. All 38 antiHCV positive cases and 38 negative controls from 2 dialysis units in Lima were included. Both groups were matched for age and sex. Odds ratio (OR) and their intervals of confidence (IC95%) were used to investigate the association between the dependent variable (positivity for antiHCV) and independent variables (antecedent of blood transfusions, time in hemodialysis, number of previous dialysis centers, hepatitis antecedent, australian antigen positivity, hepatitis B antibodies, previous surgery, positive hepatitis C sexual partner, turn of dialysis, transplant rejection, center of first hemodialysis. Results: The variables that reached significance in the univariante analysis were: number of blood transfusions, time in hemodialysis and the positivity for australian antigen (p<0,05). By multinomial logistic regression analisys the only variable that showed a risk for HCV infection was blood transfusions (OR: 4,8, IC95%: 1,6-14,4) The positivity for australian antigen behaved like a “protective factor” for hepatitis C infection (OR: 8,7x10-9). Conclusions: Blood transfusions are strongly associated to hepatitis C infection in peruvian hemodialysis unit patients. Key words: Hepatitis C/transmission; Dyalisis; Risk factors (source: BIREME). INTRODUCCIÓN El estudio observacional prospectivo de aproximadamente 10,000 pacientes seleccionados aleatoriamente de unidades de diálisis en Europa, Japón y EEUU, describe una prevalencia de infección para hepatitis C de 13%, 19,6% y 10%, respectivamente (DOPPS: Estudio de prácticas y consecuencias en diálisis en tres continentes)1. Correspondencia: Franck Pinares Astete. Av. Aramburú 872, Lima 34, Perú. Fax: 4412930. E-mail: [email protected] En 1999, la prevalencia nacional de anticuerpos contra el virus de la hepatitis C (antiVHC) en población en hemodiálisis de los Estados Unidos fue 8,9%; otros estudios de pacientes en hemodiálisis han informado prevalencias de antiVHC entre 10% y 36% en adultos2-4. Esta realidad epidemiológica contrasta con algunos datos reportados en el Perú. Un estudio seroepidemiológico en una cohorte de personas en Lima-Perú, durante los 5 Rev Med Exp 2001; 18 (1-2) Cieza J. y col. años de 1986 a 1993 mostró que la tasa de hepatitis C fue 15,6%, y los grupos de riesgo con mayores tasas de antiVHC fueron los pacientes en hemodiálisis, hemofílicos, mayores de 39 años, mujeres y personas con bajo nivel educativo5. En grupos seleccionados como la población en diálisis, en cinco unidades de diálisis en Lima la prevalencia de anticuerpos fue 83,9%6. En otras unidades de diálisis del país, referencias no publicadas reportan prevalencias de antiVHC entre 60% y 90%. El VHC se transmite eficazmente por la exposición percutánea directa a sangre infectada. Los factores de riesgo asociados con la infección de VHC entre los pacientes en hemodiálisis demostradas en el mundo incluyen: historia de transfusiones sanguíneas, volumen de sangre transfundida y años en diálisis7. El estudio Dialysis Outcomes and Practice Pattern Study (DOPPS) reporta que la probabilidad de infección por el VHC fue asociado estadísticamente a la edad, la raza negra, vivir en Japón y Europa y a la ausencia de políticas adecuadas de vacunación para VHB1. El número de años en diálisis es el mayor factor de riesgo independiente que se asocia con las proporciones más altas de infección por VHC. Conforme los pacientes tienen más tiempo en diálisis, el predominio de infección por VHC aumenta de un promedio de 12% para los pacientes en diálisis<5 años a un promedio de 37% para los pacientes en diálisis>5 años2,4,8. En Lima, un estudio realizado en 1996 muestra que el único factor de riesgo asociado a la infección por hepatitis C fue el tiempo de permanencia en hemodiálisis6. El objetivo del estudio fue determinar las variables asociadas a la presencia de antiVHC en pacientes en hemodiálisis en dos unidades de diálisis de Lima, Perú en el año 2000. MATERIALES Y MÉTODOS En marzo del 2000, se realizó un estudio caso-control para identificar variables relacionadas a infección por HVC en 2 unidades de diálisis de Lima, Perú: el Centro de Diálisis CORPAC y el Centro de Diálisis de la Universidad Peruana Cayetano Heredia (UPCH). Se selecciona- ron 38 casos, representados por pacientes con marcador antiVHC positivo. Para cada caso, fue elegido al azar un control con marcador antiVHC negativo (38 controles). Ambos grupos fueron apareados para la edad y el sexo. En cada unidad de diálisis participante, tanto los casos como los controles, fueron entrevistados por un médico entrenado en recolectar datos mediante un cuestionario estandarizado. La entrevista se refirió a antecedentes en los 2 años precedentes. La información obtenida en estos cuestionarios involucró la variable dependiente antiVHC positivo, mediante test de ELISA 1 para anticuerpos contra el virus de la hepatitis C, y las variables independientes, tales como: antecedente de transfusiones, antigüedad de hemodiálisis, centros de diálisis previos, antecedente de hepatitis, antígeno australiano, anticuerpos para hepatitis B, antecedentes de cirugía, pareja con hepatitis C, turno de diálisis, rechazo al transplante, centro de primera hemodiálisis. Odds ratio (OR) y sus intervalos de confianza (IC95%) fueron usados para investigar la asociación entre la variable dependiente (diagnóstico de antiVHC) y las variables independientes. Mediante un análisis univariado se seleccionaron aquellas variables significativas para infección de HVC y, aquellas que no fueron significativas pero con un OR>1, fueron incluidas en un análisis de regresión logística multinomial. Solamente las variables que en la ecuación de regresión persistieron con un nivel de significancia (área para dos colas) menores a 0,05 fueron catalogadas como variables independientes en el modelo logístico9. RESULTADOS En la Tabla 1 se muestran factores, como edad>60 años, sexo y centro de diálisis que se distribuyen tanto en casos como en controles de forma semejante (p > 0,05). Las variables que alcanzaron significancia en el análisis univariado para buscar factores asociados a infección de hepatitis C fueron: más de 2 transfusiones sanguíneas (OR: 4,4), antigüedad en hemodiálisis más de 36 meses (OR: 3,2) y presencia de antígeno australiano (p<0,05) (Tabla 2). Tabla 1. Características generales de la población de estudio. Perú, marzo del 2000. Característica Edad < 60 años > 60 años Sexo Femenino Maculino Centro de Diálisis CORPAC UPCH 6 VHC positivo (%) (n = 38) VHC negativo (%) (n = 38) p 16 (42,1%) 22 (57,9%) 12 (31,6%) 26 (68,4%) 0,34 16 (42,1%) 22 (57,9%) 16 (42,1%) 22 (57,9%) 1,00 25 (65,8%) 13 (34,2%) 25 (65,8%) 13 (34,2%) 1,00 Rev Med Exp 2001; 18 (1-2) Factores de riesgo para VHC y hemodiálisis. Tabla 2. Análisis univariado de los factores asociados a infección por hepatitis C en hemodiálisis. Perú, marzo del 2000. Variables Casos (n= 38) Controles (n= 38) OR (IC95%) p 20 24 0 30 21 7 4 27 12 3 25 8 13 6 32 13 6 1 19 9 0 26 4,2 (1,5-11,4) 3,3 (1,3-8,4) 0,0 ( µ *) 1,2 (0,4-4,1) 2,5 (0,9-6,4) 1,2 (0,4-4,1) 4,0 (0,4-37,7) 2,2 (0,8-5,7) 1,5 (0,5-4,1) 0,0 ( µ *) 0,9 (0,3-2,3) 0,004 0,012 0,025 0,720 0,050 0,720 0,105 0,105 0,442 0,077 0,807 Transfusiones de sangre(>2) Antigüedad de HD(>36 meses) Antígeno australiano Anticuerpos Hepatitis B Centros de HD previos (>3) Antecedente de hepatitis Pareja sexual con hepatitis N° de cirugías Turno (3ro) Rechazo al transplante Centro de primera HD * El cálculo de los límites de confianza Cornfield 95% para OR es infinitamente menor a 1 y mayor que 0: IC95% exp [ln(0) ± 1,96 √ 1/a+1/b+1/c+1/d]. HD: Hemodiálisis Por análisis de regresión logística multinomial (Tabla 3), las únicas variables que mostraron un riesgo para infección por VHC fueron las transfusiones sanguíneas (OR: 5,06, IC95%: 1,7-15,0) y la presencia de antígeno australiano se comportó como factor protector de la infección por hepatitis C en el momento del estudio (OR: 1x10-9). Tabla 3. Factores asociados a infección por hepatitis C por análisis de regresión logística multinomial. Perú, marzo del 2000. Variables independientes Transfusiones de sangre(>2) Antígeno australiano RLM - OR (IC95%)* p 4,8 (1,6-14,4) 8,7 x 10-9 0,003 0,002 * Regresión logística multinomial (RLM) OR e IC 95%. DISCUSIÓN En nuestro país pocos son los estudios que se han hecho en la identificación de variables asociadas a riesgo de tener anticuerpos VHC positivos, y realmente en las unidades de diálisis del país vivimos una epidemia de esta infección lo cual se traduce en tasas de prevalencia del 60% al 90% y tasas de incidencia que van del 40 a 80 casos/100 pacientes año riesgo (resultados inéditos en publicación) cifras 20 a 40 veces por encima de las tasas de seroconversión reportadas en Europa, Japón y EE.UU.1,6,7. De los factores evaluados en el análisis de regresión logística multinomial solo resultaron significativos las transfusiones de sangre y un «factor protector» (presencia de antígeno australiano). para VHC es mínima y no altera significativamente los resultados10. Antes de discutir las implicancias de estos hallazgos, es necesario mencionar algunas limitaciones del estudio: Las unidades de diálisis que participaron en el estudio no son representativas de todos los centros de diálisis de la ciudad de Lima; sin embargo, los resultados fijan una tendencia muy fuerte de que las transfusiones sanguíneas se comportan como variable independiente y tienen un riesgo 5 veces más alto de infección por VHC que aquellos pacientes que no fueron sometidos a transfusiones sanguíneas. Los mecanismos de transmisión de VHC en la población en diálisis no están claramente definida. Para países desarrollados las transfusiones sanguíneas ya no son un problema en el control de la infección por VHC y el impacto que ha causado usar pruebas para detectar anticuerpos contra el VHC, de mayor sensibilidad y especificidad (90 - 97%) ha sido crítica en el control de calidad de los bancos de sangre para la detección de bolsas de sangre infectadas, y más bien han centrado su atención en factores intradiálisis, como rigurosas medidas de aislamiento 11,12; sin embargo, muchos estudios 13,14,15 no muestran que esta medida tenga un efecto protector en la transmisión de VHC. Asimismo, la alta prevalencia de infección en las unidades de diálisis ha sido mostrada como un factor determinante en la transmisión de hepatitis C16; implementación de medidas de bioseguridad protegerían contra la transmisión de esta infección17,18. Factores extradiálisis como intervenciones quirúrgicas se han reportado como factor de riesgo, factor que no es importante en nuestro medio. Si bien la mejor forma de identificar a los casos es procesando la muestra de sangre con la técnica de reacción en cadena de la polimerasa (PCR) para virus de la hepatitis C, la infección no detectable por dosaje de anticuerpos Nuestra realidad epidemiológica es diferente; primero, porque nosotros no hemos superado la barrera del buen control de calidad de los bancos de sangre. El tipo de prueba usada en muchos bancos de sangre en el Perú 7 Rev Med Exp 2001; 18 (1-2) para detección de anticuerpos de hepatitis C es el Elisa 1, cuya sensibilidad de la prueba no es más que 75% y su valor predictivo positivo está entre 70 y 85%, indicadores que contrastan con lo reportado para ELISA 2 y 3, con sensibilidad alrededor del 95% y valor predictivo positivo entre 88 y 95%; situación que ha reducido la incidencia de transmisión de hepatitis C postransfusión en los bancos de sangre de los EE.UU.19. La influencia de la infección por hepatitis C en la producción de anticuerpos para el virus de la hepatitis B ha sido reportada. El estudio de Navarro JL et al. sugiere que después de la vacunación para hepatitis B, un título de anticuerpos>100UI/L es necesario para mantener el nivel de anticuerpos por un año, y que la seropositividad para HVC puede reducir la efectividad de la vacunación para hepatitis B en pacientes en hemodiálisis20,21. El análisis de riesgo de nuestro estudio, muestra que el antígeno australiano se comporta mas bien como un «factor protector», situación no observada en otros estudios, de tal manera que del resultado se desprende por lo menos 3 hipótesis: a) que la infección por hepatitis B activa (presencia de HBsAg positivo) limita o disminuye la respuesta de anticuerpos para hepatitis C, b) que los pacientes antígeno australiano positivo sean hospederos con pobre respuesta inmune por la enfermedad de fondo (IRCt) y c) que ambos virus ingresen en competitividad biológica para infectar al hospedero. Conjeturas no resueltas hasta el momento. En la literatura han sido descritos otros factores protectores relacionados fundamentalmente a la capacidad de respuesta del hospedero en un gen asociado al HLA, incluso que determinó remisiones espontáneas de la infección por virus de la hepatitis C22,23. En conclusión, el presente estudio sugiere que cuando el paciente es expuesto a 2 o más transfusiones sanguíneas el riesgo de infección por hepatitis C se incrementa 5 veces. REFERENCIAS 1. Bragg JL, Young EW, Rayner HC, Arrighi M, Greenwood RN, AkibaT, et al. Hepatitis in hemodialysis patients from three continents: The Dialysis Outcomes and Practice Pattern Study (DOPPS). J Am Soc Nephrol 2000; 11: 258A. 2. Niu MT, Coleman PJ, Alter MJ. Multicenter study of hepatitis C virus infection in chronic hemodialysis patients and hemodialysis center staff members. Am J Kidney Dis 1993; 22: 568-73. 3. Zeldis JB, Depner TA, Kuramoto IK, Gish RG, Holland PV. The prevalence of hepatitis C virus antibodies among hemodialysis patients. Ann Intern Med 1990; 112: 958-60. 4. Hardy NM, Sandroni S, Danielson S, Wilson WJ. Antibody to hepatitis C virus increases with time on hemodialysis. Clin Nephrol 1992; 38: 44-8. 5. Sánchez JL, Sjogren MH, Callahan JD, Watts DM, Lucas C, Abdel-Hamid M, et al. Hepatitis C in Peru: risk factors for infection, potential aiatrogenic transmission, and genotype distribution. Am J Trop Med Hyg 2000; 63(5-6): 242-8. 6. De los Ríos R, Miyahira J, Colichón A, Cieza J. Prevalencia de anticuerpos antihepatitis C en pacientes en hemodiálisis crónica. Rev Med Hered 1997; 8(2): 67-71. 8 Cieza J. y col. 7. Moyer LA, Alter MJ. Hepatitis C virus in the hemodialysis setting: a review with recommendations for control. Semin Dial 1994; 7: 124-7. 8. Selgas R, Martínez-Zapico R, Bajo MA. Prevalence of hepatitis C antibodies (HCV) in a dialysis population at one center. Perit Dial Int 1992; 12: 28-30. 9. Breslow NE, Day NE. Statistical methods in cancer research, volume I: the analysis of case-control studies. Lyon, France, IARC Scientific Publication Nro 32, 1980. p. 191-246. 10. Schneeberger PM, Keur I, Van der Vliet W, Van Hoek K, Boswijk H, Van Loon AM, et al. Hepatitis C virus infections in dialysis centers in the Netherlands: A national survey by serological and molecular methods. J Clin Microbiol 1998; 6:1711-15. 11. Dos Santos JP, Loureiro A, Cenderoglio Neto M, Pereira BJ. Impact of dialysis room and reuse strategies on the incidence of hepatitis C virus infection in haemodialysis units. Nephrol Dial Transplant 1996; 11: 2017-22. 12. Zamir D, Storch S, Zonder HB, Zamir C, Weiner P. Hepatitis C virus seroconversion and genotype prevalence in patients and staff on chronic haemodialysis. J Clin Gastroenterol 1999; 28: 23-8. 13. CDC. Recommendations for preventing transmission of infections among chronic hemodialysis patients. April 27, 2001 / 50(RR05);1-43 (Fecha de acceso julio del 2001). Disponible en URL: http://www.cdc.gov/hepatitis. 14. Pereira JG, Lewey AS. Hepatitis C virus infection in dialysis and renal transplantation . Kidney Int 1997; 51: 981-99. 15. CDC. Recommendations for prevention and control of hepatitis C virus (HCV) infection and HCV-related chronic disease. MMWR 1998; 47: RR-19: 1-39 (fecha de acceso julio del 2001). Disponible en URL: http://www.cdc.gov/hepatitis. 16. Petrosillo N, Gilli P, Serraino D, Denticop P, Mele A, Ragni P, et al. Prevalence of infected patients and understaffing have a role in hepatitis C virus transmission in dialysis. Am J Kidney Dis 2001; 37: 1004-10. 17. Mc Laughlin KJ, Cameron SO, Good T, McCruden E, Ferguson JC, Davidson F, et al. Nosocomial transmission of hepatitis C virus within a British dialysis centre. Nephrol Dial Transplant 1997; 12: 304-9. 18. Jadoul M, Cornu C, Van Ypersele de Strihou C. Universal precautions prevent hepatitis C virus transmission: A 54 month follow-up of the Belgian multicenter study. The Universitaires Cliniques St-Luc (UCL) Collabo-rative Group. Kidney Int 1998; 53: 1022-25. 19. Gretch DR. Diagnostic tests for hepatitis C. Hepatology 1997; 26(3 Suppl 1): 43S-47S. 20. Navarro JF, Teruel JL, Mateos ML, Marcen R, Ortuno J. Antibody level after hepatitis B vaccination in hemodialysis patients: influence of hepatitis C virus infection. Am J Nephrol 1996; 16(2): 95-7. 21. Navarro JF, Teruel JL, Mateos ML, Marcen R, Ortuno J. Hepatitis C virus infection decreases the effective antibody response to hepatitis B vaccine in hemodialysis patients. Clin Nephrol 1997; 47(3): 206. 22. Quinn PG, Jamal MM, Carey JD, Arora S, Harris T, Johnston DE, Sonnemberg A. A case control study of the factors associated with spontaneous resolution of hepatitis C viremia. Am J Gastroenterol 1999; 94(3): 668-73. 23. Cramp ME, Carucci P, Underhill J, Naoumov NV, Williams R, Donaldson PT. Association between HLA class II genotype and spontaneous clearance of hepatitis C viremia. J Hepatol 1998; 29(2): 207-13. Rev Med Exp 2001; 18 (1-2) SÍNTESIS in vitro DE LA PROTEÍNA DE LA ENVOLTURA DEL VIRUS PERUANO DE LA FIEBRE AMARILLA Carlos Yábar V1, Ysabel Montoya P1 1 División de Biología Molecular, Centro Nacional de Salud Pública, Instituto Nacional de Salud. RESUMEN Objetivo: Sintetizar la proteína recombinante de la envoltura (Er) del virus peruano de la Fiebre Amarilla (FA) utilizando técnicas moleculares. Materiales y métodos: El gen de la proteína de interés fue amplificado por transcripción reversa - reacción en cadena de la polimerasa (RT-PCR) y clonado en un vector plasmídico para ser analizado mediante secuenciamiento de ADN. El inserto de ADN fue subclonado en un vector de expresión para ser traducido a proteína. Se purificó la proteína mediante cromatografía de afinidad bajo condiciones denaturantes, siendo visualizada por electroforésis en SDS-PAGE. Resultados: Se sintetizó y purificó la pr E del virus de la FA. Presentó un peso de 66 kDa, y luego de tres horas de inducción a partir de 1x108 células (OD=0,5) se obtuvo 10 mg/mL de la proteína a miniescala. Conclusión: El análisis de la secuencia de aminoácidos demostró que Er podría ser un buen candidato a ser evaluado serológicamente y luego ser usado como herramienta de diagnóstico específico para la FA. Palabras claves: Fiebre amarilla; Proteína/aislamiento & purificación; Reacción en cadena por polimerasa de transcriptasa reversa (fuente: BIREME). ABSTRACT Objective: To synthesise envelope recombinant protein (Er) from Peruvian yellow fever virus (FA) by using molecular approaches. Materials and Methods: The gene that codes this protein was analysed by RT-PCR, then cloned into a plasmid vector and sequenced by using DNA sequencing. Later, the DNA insert was subcloned into an expression vector to be translated to protein. Results: The protein was purified through an affinity column under denaturing conditions and visualised by SDS-PAGE electrophoresis. Results: The recombinant protein was 66 kDa molecular weight and it was obtained about 10 mg/ml from 1x108 cell (OD=0,5) after three hours of induction. Conclusion: Amino acid sequence analysis showed that Er might be a good candidate to be tested using sera and then to be used as a specific yellow fever diagnosis tool. Keys words: Yellow fever; Protein/isolation & purification; Reverse transcriptase polymerase chain reaction (source: BIREME). INTRODUCCIÓN La Fiebre amarilla (FA) es una enfermedad viral infecciosa que afecta a cerca de 200,000 personas al año en todo el mundo y se estima que ha causado 30,000 muertes1. mente sensibles y de bajo costo, usadas como rutina en nuestro país. Sin embargo, su especificidad es baja debido al alto índice de reactividad cruzada con otros flavivirus relacionados, como el virus dengue y, posiblemente, el virus de la encefalitis de San Luis, entre otros. En el Perú esta enfermedad ha cobrado un alto número de víctimas en los últimos decenios2 y, pese a que existe una vacuna eficaz para controlar esta enfermedad, la mortalidad y morbilidad en nuestro país sigue sigue siendo un problema de salud. Un inconveniente es la dificultad de diferenciar la FA de otros síndromes icterohemorrágicos como malaria, bartonelosis, leptospirosis y hepatitits, cuyos síntomas clínicos suelen confundirse3. Por ello, se recurre a las pruebas de diagnóstico serológico como ELISA de captura de IgM e IgG (MAC-ELISA y GACELISA, respectivamente)4, pruebas inmunológicas alta- La reactividad cruzada se debe a la estrechez genética entre el grupo de los flavivirus, cuyos epítopes presentes en sus antígenos pueden ser reconocidos por anticuerpos que presentan reactividad frente a otros virus del mismo grupo5. Este problema dificulta la confirmación diagnóstica, puesto que las pruebas serológicas utilizan antígenos totales del virus de la FA (cóctel de proteínas que incluyen antígenos altamente conservados entre los flavivirus). Correspondencia: Carlos Yábar Varas. Instituto Nacional de Salud. Calle Cápac Yupanqui 1400, Lima 11, Perú. Apartado postal 471. Telf.: (0511) 4719920 - Fax: (0511) 4710179. E-mail: [email protected] Por ello, sería importante utilizar un solo antígeno del virus de la FA altamente antigénico. Un candidato a ser usado como herramienta diagnóstica es la glicoproteína de la envoltura (gp E), primer antígeno viral reconocido por los anticuerpos neutralizantes del hospedero duran9 Rev Med Exp 2001; 18 (1-2) te el proceso de infección6 y que además presenta propiedades inmunogénicas en ratones7. En ese sentido muchos investigadores han aprovechado las características de la proteína E para analizar la presencia de epítopes de reactividad cruzada y específicos entre grupos de flavivirus. De acuerdo a ello, la proteína de la envoltura del virus dengue presenta tres principales dominios epitópicos denominados A, B y C. El dominio A comprende los aminoácidos de las posiciones 50-130 y 1853008, el dominio B se localiza entre los aminoácidos 298-4009 y el dominio C está situado entre las posiciones 130-1858. Las evidencias descritas en estos estudios demuestran la existencia de diferentes epítopes de valor diagnóstico en la proteína E del virus de la FA, que podría ser aprovechado en futuros ensayos serológicos. El presente trabajo reporta la síntesis y purificación in vitro de la proteína recombinante E del virus de la FA utilizando técnicas moleculares. MATERIALES Y MÉTODOS AISLAMIENTO VIRAL Se trabajó con una cepa del virus de la FA obtenida de un paciente infectado procedente del departamento de San Martín (año 1999). La cepa viral fue cultivada en células C6/36 de mosquito Aedes albopictus y mantenida en un medio enriquecido MEM. EXTRACCIÓN DE ARN El ARN total fue extraído a partir de la muestra de cultivo usando un kit de extracción de ARN QIAmp viral RNA kit (QIAGEN) de acuerdo a las recomendaciones de sus fabricantes10. Para tal efecto, un volumen de 140 ml de cultivo viral fueron lisados utilizando una solución denominada AVL, añadiéndose la mezcla total a una columna de purificación, se centrifugó a 8000 RPM por un minuto y las impurezas remanentes fueron removidas mediante sucesivos lavados con etanol. Nuevamente se realizó una centrifugación a 8000 RPM por un minuto, siendo el ARN recuperado en tubos de 1,5 mL de capacidad mediante elusión con agua libre de ARNasas y almacenados a -80°C. TRANSCRIPCIÓN REVERSA-REACCIÓN EN CADENA DE LA POLIMERASA 40 ng de ARN fue sometida a una reacción de transcripción reversa en solución conteniendo 200 U de la enzima transcriptasa reversa Supercript II, 25 mM Tris-HCl, pH8,3, 37,5 mM KCl, 1,5 mM MgCl2 y 1 mM DTT (Gibco), 200mM de 0,2 mM de dATP, dCTP, dGTP y dTTP y finalmente 20 nmoles de primer reverso YF211. La mezcla de reacción fue incubada a 42 °C por 60 minutos. Para realizar la reacción en cadena de la polimerasa (PCR), 400 pg de ADN complementario (ADNc) fueron mezclados en un tubo conteniendo 10 mM Tris-HCl, pH 8,3, 50 mM KCl, 1,5 mM MgCl2 0,01% en w/v de gelatina, 10 Yábar C. y col. 2 mM Cl 2 Mg, 0,2 mM de cada uno de los cuatro nucleotidos trifosfatos y 20 nmoles del primer reverso YF2 y el primer forward YF711, y 0,05U/ml de Taq ADN polimerasa. La muestra fue procesada en un termociclador GeneAmp PCR System 9600 (PerkinElmer) por 35 ciclos. Cada ciclo consistió de 95°C por 30 seg, 56°C por 90 seg. y 72°C por 2 min. con una extensión final de 72°C por 10 min. Para visualizar las bandas de ADN, una alícuota de 5 µL del producto final fue resuelto en un gel de agarosa 1%. Posteriormente, el gel fue teñido con bromuro de etidio y las bandas visualizadas mediante fluorescencia con rayos ultravioleta. CLONAMIENTO Y SECUENCIAMIENTO El producto de amplificación fue purificado y ligado en un vector plasmídico pGEM-T easy (Promega). El plásmido recombinante denominado pGEM-FA99 fue introducido en bacterias E. coli. cepa XL1Blue mediante electroporación. Las colonias recombinantes fueron rastreadas mediante un ensayo de minipreparación de plásmidos. Los plásmidos que portaron el inserto de ADN de interés fueron purificados y secuenciados mediante el método de terminación de dideoxinucleótidos usando un secuenciador automático ALF Express (Pharmacia). SUBCLONAMIENTO Y SÍNTESIS DE LA PROTEÍNA RECOMBINANTE Una concentración de 5 ng del plásmido pGEM-FA99 fue sometido a PCR usando primers modificados con sitios de restricción YF7BglI y YF2HindIII. El producto resultante denominado FA99 fue digerido con 10U de las enzimas de restricción BglI y HindIII. Al mismo tiempo, el plásmido de expresión pQE40 (QIAGEN) fue seleccionado para llevar a cabo la subclonación del producto de amplificación FA99-BglI-HindIl. Para tal efecto, 1 µg de pQE40 fue digerido con 10 U de las enzimas BglI y HindII. El inserto de ADN y el plásmido fueron ligados y el plásmido recombinante pQE40-FA99 fue utilizado para transformar bacterias XL1-BLUE. Las bacterias recombinantes fueron seleccionadas mediante preparación de ADN plasmídico. La síntesis de la proteína recombinante se realizó siguiendo las recomendaciones de los fabricantes del Kit QIA expressionist12 con algunas modificaciones: las bacterias portando la construcción pQE40-FA99 fueron incubadas en caldo LB ampicilina por toda la noche. Un inóculo de 1,5 ml de cultivo de toda la noche fue mezclado con 3 mL de caldo LB ampicilina fresco e incubado por tres horas hasta que el OD = 0,5. Una concentración de 1 mM de isopropiltiogalactopiranósido (IPTG) fue inoculado para inducir la síntesis de la proteína. Las bacterias fueron recuperadas por centrifugación a 12000 RPM por 6 minutos y el pellet fue resuspendido en una solución de lisis A (6M de Guanidina hidroclorhidra, 0,1 M de NaH2PO4, 0,01 M de Trizma-HCl, pH 8,0). El lisado fue centrifugado a 14000 RPM por un minuto y el sobrenadante fue recuperado en un tubo nuevo. Esta solución fue mezclada con 50 mL de resina Ni-NTA e Rev Med Exp 2001; 18 (1-2) incubada por 30 minutos con movimiento constante. La resina fue precipitada por centrifugación y los contaminantes fueron removidos mediante una solución de lavado conteniendo 8 M de úrea, 0,1 M NaH2PO4, 0,01 M de Trizma-HCl, pH 6,3. La proteína fue recuperada en tubos nuevos mediante un proceso de elusión usando una solución conteniendo 8 M de úrea, 0,1 M NaH2PO4, 0,01 M de Trizma-HCl, pH 4,5. Para la visualización de la proteína recombinante se realizó una electroforesis en SDSPAGE, en donde el gel fue teñido en azul brillante de Coomasie y las bandas fueron visualizadas mediante lavados con solución decolorante. ANÁLISIS Síntesis de proteína del virus de la Fiebre Amarilla bases que codificaban 337 aminoácidos. Mediante el análisis de alineamiento con secuencias reportadas en el banco de genes, se pudo determinar que la región en estudio comprendió el 68% del gen entero, desde las posiciones 107 al 444 de los 493 aminoácidos totales. La zona en estudio correspondió a un porción carboxiterminal de la proteína. Cabe resaltar que la secuencia de aminoácidos de FA99 abarcó las regiones epitópicas de reconocimiento humoral (Ver Figura 1). El perfil hidropático de la secuencia de aminoácidos de FA99 fue conservado respecto a otras cepas de referencia de FA y Dengue. El inserto de ADN FA99 correspondió a una región genética que codifica una porción carboxiterminal de 337 aminoácidos de la proteína de la envoltura. Para determinar si la proteína de FA99 presentó un perfil primario similar a otros flavivirus se diseñó el perfil de hidropatía según Kyte13, observándose diferentes picos hidrofóbicos e hidrofílicos altamente conservados entre una cepa y otra; sin embargo, la presencia de cambios aminoacídicos en FA99, trajo consigo la formación de nuevos picos hidrofílicos respecto a las otras cepas de referencia. La Figura 2 muestra que la proteína a sintetizarse podría presentar una característica altamente hidrofóbica, es decir, cargada negativamente. La secuencia de nucleótidos del ADNc del virus de la FA obtenida de la reacción de secuenciamiento denominada FA99, reveló un marco de lectura de 1011 pares de De otro lado, es importante resaltar que esta región de la proteína presenta diferencias muy marcadas con otros flavivirus, especialmente con el virus dengue. Se emplearon para el análisis de alineamiento de secuencias e hidrofobicidad de la proteína E del virus de la FA dos paquetes software: Expasy (http://ww.expasy.ch/) y Dialign 2,1 (http://www.bibiserv.techjack.uni-bielefeld.de/dialign2/). RESULTADOS tatttgggaaagggagcattgtggcatgtgccaaattcacctgtgctaagtccatgagcctg F G K G S I V A C A K F T C A K S M S L tttgaggttgaccagaccaaaatccagtatgtcattagggcacagctgcatgttggagcc F E V D Q T K I Q Y V I R A Q L H V G A aagcaggagaactggaatgctgatattaagactctcaaatttgatgccctgtcaggttct K Q E N W N A D I K T L K F D A L S G S caggaggctgagttcactggatacgggaaggccacactggagtgccaagtacaaaccgca Q E A E F T G Y G K A T L E C Q V Q T A gtggactttagcaacagctacattgcagagatggagaaagagagctggattgtggataga V D F S N S Y I A E M E K E S W I V D R cagtgggctcaagatttgaccctaccttggcagagtggaagtggcggtgtgtggagagag Q W A Q D L T L P W Q S G S G G V W R E atgcaccatcttgtggaattcgagcctccacatgctgcaactatcaaagtgttggctctt M H H L V E F E P P H A A T I K V L A L ggaaaccaagaaggctctctgaagacagctctcactggtccaatgcgggctacaaaggac G N Q E G S L K T A L T G P M R A T K D acaaatggcagcaacctgtacaagctgcatggggggcacgtctcatgtagagtgaaattg T N G S N L Y K L H G G H V S C R V K L tcagtcttgacactcaagggaacgtcttacaagatgtgcaccgataaaatgtcttttgtc S V L T L K G T S Y K M C T D K M S F V aagaatccaactgatactggacatggcactgccgtgatgcaggtaaaagtgccaaaagga K N P T D T G H G T A V M Q V K V P K G gccccctgcaggatcccagtgatggtagctgatgatctcacagcgtcagtcaacaaaggc A P C R I P V M V A D D L T A S V N K G attttagtcacagttaatccaatagcctccactaatgaggatgaggtgttgattgaggtg I L V T V N P I A S T N E D E V L I E V aaccccccctttggggatagctatatcatagttgggacaggggactctcgtctgacttac N P P F G D S Y I I V G T G D S R L T Y cagtggcacaaggagggcagctcaatagggaagttgtttactcagaccatgaagggcgcg Q W H K E G S S I G K L F T Q T M K G A gagcgcttggccgttatgggggatgctgcttgggactttagctctgctggaggatttttc E R L A V M G D A A W D F S S A G G F F acatcagtcggaaagggaatacacatggtgtttggctctgcctttcaggg T S V G K G I H M V F G S A F Q Figura 1. Secuencia de nucleótidos y de aminoácidos del gen de la glicoproteína E del virus de la FA de San Martín año 1999. Los epítopes o dominios antigénicos reportados por Roehrig8 y Simmons9 son señalados: la secuencia roja indica el dominio A, la secuencia subrayada indica el dominio C y la secuencia verde, el dominio B. 11 Rev Med Exp 2001; 18 (1-2) Yábar C. y col. DISCUSIÓN En el presente trabajo hemos seleccionado una porción genómica del gen de la proteína de la envoltura (E) del virus de la FA para ser sintetizada como proteína recombinante. Esta proteína es importante debido al rol que cumple durante los procesos de reconocimiento del virus al receptor Fc, y en la inducción de anticuerpos neutralizantes específicos8. Estas características convierten a la proteína E en un antígeno alternativo en el diagnóstico específico de la FA en ensayos serológicos. Figura 2. (A) Análisis de hidropatía de la secuencia de 337 aminoácidos del gen de la glicoproteína E del virus de la FA, aislamiento de San Martín, año 1999, Nº de acceso AF312554; (B) Aislamiento africano cepa 17D, Nº de acceso X03700; (C) Virus Dengue 2, proveniente de Amazonas, año 1996, Nº de acceso AF 093674. Nota: El eje de las abcisas señala el número de aminoácidos y el eje de las ordenadas señala el índice de hidrofobicidad. La proteína recombinante fue exitosamente sintetizada usando un sistema de expresión procarionte. El análisis de SDS-PAGE mostró la presencia de una banda correspondiente a un tamaño de aproximadamente 66 kDa. Esta banda correspondió a una proteína de fusión conformada por la proteína de interés a partir de FA99 y una proteína de 26 kDa de la dehidrofolato reductasa de ratón (DHFR). La proteína fue obtenida en buena concentración usando sistemas denaturantes de purificación basado en úrea. Luego de tres horas de inducción a partir de 1x108 células (OD=0,5), pudo obtenerse aproximadamente 10 mg/mL de la proteína de interés a miniescala (Figura 3). 1 2 3 4 5 97.4 66 45 - 31 21.5 - Figura 3. Electroforésis de SDS-PGE 10% para el análisis y visualización de la proteína recombinante de la envoltura del virus de la FA, aislamiento peruano (San Martín, 1999). 1° carril: Marcador estándar de peso molecular; 2° carril: Dehidrofolato reductasa de ratón; 3°, 4° y 5° carril: Proteína de fusión recombinante inducida por 1, 2 y 3 horas, respectivamente con isopropiltiogalactopiranosida (IPTG). La flecha superior señala la proteína de fusión de la envoltura y la DHFR, mientras que la flecha inferior señala la DHFR sola. 12 De otro lado, hemos realizado un análisis del perfil hidropático de la región estudiada sobre la base de su secuencia de aminoácidos. Este análisis es importante porque nos permite caracterizar picos hidrofílicos en la proteína. Cabe mencionar que la presencia de dominios con picos hidrofílicos podrían ser sitios potencialmente antigénicos, como fue demostrado previamente en el virus dengue5. De acuerdo a nuestro análisis, es importante mencionar que FA99 presentó un perfil hidropático muy conservado con respecto a otras cepas del virus de la FA de referencia como la cepa Africana 17D. Sin embargo al comparar el perfil hidropático de FA99 con el de la proteína de la envoltura del virus dengue se observaron importantes diferencias, principalmente en algunos picos hidrofílicos (Figura 2). Esta observación es importante porque los anticuerpos inducidos por cada una de las proteínas, podrían presentar una especificidad preferencial por epítopes conformacionales. Este alcance podría ser aprovechado para la identificación de anticuerpos específicos contra el virus de la FA utilizando su propia proteína de envoltura. Asimismo, ciertas zonas en donde se encuentran localizadas algunas regiones epitópicas no presentaron variación en su perfil hidropático, es decir, no hubo mayores cambios aminoacídicos de tipo no conservativos. La razón probablemente se deba a que ciertos dominios epitópicos de la proteína están involucrados en el reconocimiento del receptor Fc del macrófago. Estos dominios, por naturaleza, son altamente conservados entre los flavivirus, como es el caso del dominio B 14. Por otro lado, hemos logrado sintetizar la proteína recombinante usando técnicas moleculares bajo un sistema de expresión procarionte. El tamaño de la proteína visualizada en el gel de electroforesis SDS-PAGE corresponde al tamaño esperado de acuerdo a su secuencia de aminoácidos. La producción a miniescala de la proteína en E. coli, incluyendo los procesos de extracción y purificación no demandan generalmente mucho esfuerzo ni material de trabajo. Es importante resaltar que esta proteína podría ser una fuerte candidata a ser evaluada por serología y posteriormente ser utilizada como herramienta diagnóstica. De hecho, algunos autores han empleado construcciones de esta proteína recombinante para detectar anticuerpos Rev Med Exp 2001; 18 (1-2) Síntesis de proteína del virus de la Fiebre Amarilla frente al virus dengue en ensayos de ELISA15. Bajo este contexto, cabe mencionar que en la actualidad los sistemas de diagnóstico serológico convencionales no presentan una alta especificidad debido a la presencia de reactividad cruzada frente a otros flavivirus. En consecuencia, el uso de una sola proteína del virus, con menos epítopes de reactividad cruzada, podría mejorar esta inconveniencia de inespecificidad, principalmente en los sistemas MAC ELISA y GAC ELISA para el diagnóstico serológico de la FA. Asimismo, el uso de una proteína de fusión tipo DHFR disminuiría en gran magnitud los riesgos de reactividad inespecífica debido a la baja afinidad que existe entre los anticuerpos humanos y los epítopes de DHFR de ratón12. 4. Corber S, Minaya P. Diagnóstico y vigilancia sindrómica. En: Libro de resúmenes de la reunión de expertos, estrategias de prevención y control de la fiebre amarilla. Riesgos de urbanización en las américas. Lima: INS/DISA Cusco/OPS; 1998. 5. Falconar AKI. Identification of an epitope on the dengue virus membrane (M) protein defined by cross-protective monoclonal antibodies: design of an pimproved epitope sequence based on common determinats present in both envelope (E and M) proteins. Arch Virol 1999; 144: 2313-30. 6. Ryman KD, Ledger TN, Weir RC, Schlesinger JJ Barret DT. Yellow fever virus envelope protein has two discrete type-specific neutralizing epitopes. Journal of General Virology 1997; 78: 1353-6. Finalmente, es importante mencionar que otras proteínas candidatas a ser usados como herramientas de diagnóstico están siendo sintetizadas. Entre ellas podemos mencionar a las proteínas C - prM, NS1 y NS3. Próximos experimentos usando ensayos de Western blot y ELISA permitirán seleccionar la proteína más antigénica y con menor reactividad cruzada o, en todo caso, usar un coctel de construcciones de fragmentos de proteínas que conserven los epítopes de mayor especificidad y antigenicidad. 7. Kelly P, Greene JJ, Kimg, AD, Innis B. Purified dengue 2 virus envelope glycoproteins aggegates produced by baculovirus are inmunogenic in mice. Vaccine 2000; 18: 2549-59. 8. Roehrig JT, Bolin RA, Kelly RG. Monoclonal antibody mapping of the envelope glycoprotein of the dengue 2 virus, Jamaica. Virology 1998; 246: 317-28. 9. Simmons M, Porter KR, Escamilla J, Graham R, Watts DM, Eckels KH, et al. Evaluation of recombinant dengue viral envelope B domain protein antigens for the detection of dengue complex-specific antibodies. Am J Trop Med Hyg 1998; 58(2): 144-51. AGRADECIMIENTOS Al Consejo Nacional de Ciencia y Tecnología (CONCYTEC) por subvencionar parcialmente el presente proyecto, a la División de Virología del Instituto Nacional de Salud por proporcionarnos la cepa viral de FA y a los Sres. Juana Choque Portilla y David García Neyra, personal técnico del laboratorio de Biología Molecular del Instituto Nacional de Salud por su valiosa asistencia en las técnicas moleculares. REFERENCIAS 1. 10. QIAGEN. QIAamp® Viral RNA Mini Kit Handbook. For purification of viral RNA from Plasma, Serum, Cell-free, body fluids and Cell-culture supernatants; 1999. 11. Brown TM, Chang GJ, Croop CB, Robbins KE, Tsai TF. Detection of Yellow fever virus by polymerase chain reaction. Clinical and Diagnostic Virology 1994; 2: 41-51. 12. QIAGEN. The QIAexpressionist. A handbook for high-level expression and purification of 6xHis-tagged proteins. Third ed. 1997. Vainio J, Cutts F. Yellow Fever. Division of emergin and other communible diseases surveillance and control. Global programme for vaccines and inmunization expanded programme on inmunization. Geneva: OMS; 1998. 13. Kyte J, Doolittle RF. A simple method for displaying the hydropathic character of a protein. J Mol Biol 1982; 157: 105-32. 2. Carrillo C. Situación de la fiebre amarilla en el Perú. En: Libro de resúmenes de la reunión de expertos, estrategias de prevención y control de la fiebre amarilla. Riesgos de urbanización en las américas. Lima: INS/DISA Cusco/OPS; 1998. 14. Mandl CW, Guirakhoo F, Holzman H, Heinz FX, Kunz C. Antigenic structure of the flavivirus envelope E protein at the molecular level using tick-encephalitis virus as model. J Virol 1989; 63: 564-71. 3. Cabezas C. Manejo Clínico. En: Libro de resúmenes de la reunión de expertos, estrategias de prevención y control de la fiebre amarilla. Riesgos de urbanización en las américas. Lima: INS/DISA Cusco/OPS; 1998. 15. Fonseca BAL, Khoshnood K, Shope RE, Mason PW. Flavivirus, type-specific antigens produced from fusions of a portion of the E protein gen with Escherichia coli trpE gene. Am J Trop Med Hyg 1991; 44: 500-8. 13 Rev Med Exp 2001; 18 (1-2) EFICACIA Y EFICIENCIA DEL PROGRAMA DE CONTROL DE TUBERCULOSIS EN RIOJA, SAN MARTIN - PERÚ DURANTE EL PERÍODO 1996 - 2000 Daniel Mendoza R1, Carlos Benites V2, Gustavo Matzuoka S3, Mónica Meza G4, José E. Velásquez H3, Luis Manrique A3. 1 2 3 4 Unidad de Epidemiología, Hospital Nueva Cajamarca, Rioja, San Martín - Perú. Programa Nacional de Control de la Tuberculosis, Rioja, San Martín - Perú. Facultad de Medicina Alberto Hurtado. Universidad Peruana Cayetano Heredia. Departamento de Neumología. Hospital Nacional Cayetano Heredia, Lima - Perú. RESUMEN Objetivo: Evaluar la eficacia y eficiencia del Programa de Control de Tuberculosis (PCT) en la Red de Servicios de Salud Rioja (RSSR), San Martín - Perú, durante el período 1996-2000. Materiales y métodos: Estudio descriptivo longitudinal, que utiliza como fuente de información retrospectiva los libros de registro y seguimiento de pacientes con tuberculosis (TB) del PCT de la RSSR. La muestra incluyó a los pacientes diagnosticados de TB y registrado en el PCT, excluyéndose los pacientes que presentaron reacción adversa a medicamentos que motivó cambio del esquema de tratamiento o pacientes con tratamiento irregular. Se realizó el análisis según año, microrred (MR) y esquema de tratamiento. Resultados: Se incluyeron 355 pacientes. La eficacia a nivel de red fue 99,7% y la eficiencia 93,0%. El porcentaje de abandonos fue 2,0%, fracasos 0,3%, transferencias sin confirmar (TSC) 1,4%, y fallecidos 2,8%. No se determinó ninguna tendencia significativa a lo largo del periodo estudiado. A nivel de microrred, la menor eficiencia la presentaron la MR-5 y MR-3; ambas microrredes también tuvieron el mayor porcentaje de abandonos. El mayor porcentaje de fallecidos lo presentaron la MR-5 y MR-6. Se encontró un alto porcentaje de abandonos en pacientes que recibieron Esquema III y el porcentaje de fallecidos fue mayor en los que recibieron Esquema II. Conclusiones: La eficacia y eficiencia presentaron, en general, valores adecuados en la RSSR; sin embargo, pudimos identificar algunas microrredes y subpoblaciones de pacientes con altos porcentajes de fallecimientos, abandonos y TSC, situación que necesita ser corregida. Palabras claves: Tuberculosis/terapia; Eficacia; Eficiencia (fuente: BIREME). ABSTRACT Objective: To determine the efficacy and efficiency of the National Control Program of Tuberculosis (PCT) in the Red de Servicios de Salud Rioja (RSSR), San Martin - Peru, during the period 1996-2000. Materials and methods: This is a longitudinal descriptive study. We utilized the registration and follow-up books of patients with the diagnosis of tuberculosis from the RSSR. Inclusion criteria: patients with diagnosis of tuberculosis who were registered in the PCT. Exclusion criteria: patients who had drug adverse reactions and changed the treatment, or patients with irregular treatment. Results: We included 355 patients. The efficacy was 99,7% and the efficiency 93,0%. The percent of desertion was 2,0%, the failure patients were 0,3%, the transference without confirmation (TSC) were 1,4%, and were 2,8% deads. We did not found any significative tendency during the period 1996-2000. At level of micronet, the least efficiency was at MR-5 and MR-3. Both places also had the highest percent of desertions. The higher percent of deads was at MR-5 and MR-6. We founded a high percent of desertions in patients that received the scheme III. The percent of deads was higher in patients who received scheme II. Conclusions: The efficacy and efficiency have high valors at RSSR, although we could identify some micronets and groups of patients that have high percents of deads, desertions and TSC, which should be rapidly corrected. Key words: Tuberculosis/therapy; Efficacy; Efficiency (source: BIREME). INTRODUCCIÓN La tuberculosis (TB) es la principal causa de muerte por enfermedades infecciosas en el mundo, ocasionando 2 millones de muertes cada año. Se estima que aproximadamente un tercio de la población está infectada Correspondencia: Daniel Mendoza Requena. Jr. Justo Vigíl 195, Dpto. F5, Lima 17, Perú. Telf: (511) 2640702. E-mail: [email protected] 14 por el bacilo de la TB. Representa una epidemia global que está creciendo, presentando un impacto cada vez mayor en la salud de la población debido a la falta de efectividad de los servicios de salud, la propagación del VIH/SIDA y la emergencia de la TB multidrogorresistente (TB-MDR). Se calcula que entre los años 2000 y 2020, cerca de un billón de personas adquirirán la infección, 200 millones desarrollarán la enfermedad y 35 millones morirán por dicha causa, si no se adoptan las medidas necesarias de prevención y control1. Eficacia y eficiencia del PCT en Rioja, San Martín - Perú Rev Med Exp 2001; 18 (1-2) La TB se caracteriza por afectar al segmento de la población más productivo y económicamente activo. Se estima que el tiempo de trabajo perdido es alrededor de 3-4 meses por paciente a un costo del 20% del ingreso anual familiar2. El mayor costo indirecto debido a esta enfermedad es la pérdida de ingresos por incapacidad para trabajar. Además del impacto económico, implica costos psicológicos y sociales al paciente y su familia, difíciles de precisar. Debido a esta situación, la Organización Mundial de la Salud (OMS) decidió crear e implementar la estrategia DOTS (Tratamiento Acortado Directamente Observado) para la prevención y control de la TB, que incluye un compromiso político del estado para hacer efectivas medidas tales como el tratamiento regular y gratuito, administrado en el mismo establecimiento de salud. El Perú es uno de los países clasificados por la OMS que ha implementado la estrategia DOTS a gran escala, y junto a Vietnam, los únicos que presentan la mayor carga de TB y que han superado los objetivos trazados por la OMS de 70% de detección de casos y 85% de éxito en el tratamiento, además de reducir significativamente la incidencia de esta enfermedad3. En el Perú el avance del control de la TB es manifiesto. Entre 1992 y 1999 la tasa de incidencia disminuyó en 42% (141,4 x 100 000 hab.) y la de morbilidad en 35% (165,4 x 100 000 hab.) Durante el período 1990 - 1999, la cobertura de localización de casos aumentó 10 veces, la eficiencia del Programa de Control de TB (PCT) mejoró de 50% a 92,9%, y el porcentaje de abandonos disminuyó de 40% a 3%4. Un programa nacional para el control de la TB eficiente y efectivo es importante para disminuir la incidencia y prevalencia de esta enfermedad, así como para evitar el surgimiento y propagación de resistencia, principalmente bajo la forma de TB-MDR5. Actualmente enfrentamos un incremento de cepas de M. tuberculosis resistente a múltiples drogas como consecuencia de la poca eficacia y eficiencia del PCT antes de la implementación de la estrategia DOTS6,7. Por ello, en 1997, bajo la asesoría de la OMS, se ha implementado la estrategia DOTS-Plus, que brinda un esquema de retratamiento estandarizado para pacientes con TB-MDR. Para lograr que la TB deje de ser un problema de salud pública en nuestro país, son necesarias evaluaciones constantes del rendimiento del PCT para tomar las decisiones respectivas y corregir a tiempo los errores o deficiencias que pudieran identificarse, tanto a nivel nacional como regional y local. Pese a que la OMS ha clasificado al Perú como uno de los países que efectivamente ha implementado la estrategia DOTS a más del 90% de su población total, teniendo el PCT una eficiencia de 92,9% y una eficacia mayor al 98%8 (en pacientes que reciben Esquema I), se conoce poco sobre las variaciones locales y regionales del rendimiento del PCT en nuestro país, existiendo actualmente aún áreas geográficas con alta incidencia de TB. La región San Martín, y específicamente la provincia de Rioja, no son excepción a esta situación. Por tal motivo, este estudio pretende determinar la eficacia y eficiencia del PCT en la Red de Servicios de Salud Rioja (RSSR), San Martín Perú durante el período 1996-2000. MATERIALES Y MÉTODOS Estudio operacional8, descriptivo y longitudinal, que utiliza una fuente de información retrospectiva. Los lineamientos metodológicos usados fueron los sugeridos por el PCT y la OMS9. ÁMBITO DEL ESTUDIO La provincia de Rioja se localiza al norte del departamento de San Martín (Selva Alta), a orillas del río Mayo. Cuenta con una población de 112322 habitantes10. En esta provincia se encuentra la RSSR (Tabla 1), que tiene una cobertura de 114180 habitantes distribuidos en siete microrredes (MR): tres en la zona sur de la provincia: Rioja (MR-1), Segunda Jerusalén (MR-2), y Yuracyacu (MR3); dos en la zona centro: Nueva Cajamarca (MR-4) y San Fernando (MR-5), y finalmente, dos en la zona norte: San Juan (MR-6) y Naranjos (MR-7). En la ciudad de Rioja se encuentra la dirección principal de la RSSR, desde donde se dirigen todas las MR. Cada MR tiene un centro de salud cabecera dirigido por un médico, quien administra a los puestos de salud ubicados en su área de influencia. El intercambio de información y la transferencia de pacientes es rápida y efectiva, gracias al buen estado de las carreteras y caminos, además que cada MR cuenta con una ambulancia y una radio10 (Figura 1). Tabla 1. Organización y cobertura de la Red de Servicios de Salud Rioja. Nombre de Microrred Rioja Segunda Jerusalén Yuracyacu Nueva Cajamarca San Fernando San Juan Naranjos Red Servicios Salud Rioja No de microrred MR-1 MR-2 MR-3 MR-4 MR-5 MR-6 MR-7 RSSR Centros y puestos salud Cobertura (habitantes) 7 5 2 7 5 7 8 41 32 858 8 275 8 419 27 681 6 482 15 402 15 063 114 180 15 Mendoza D. y col. Rev Med Exp 2001; 18 (1-2) DEFINICIONES OPERACIONALES · Caso de TB: Toda persona a la que se le diagnostica TB, con o sin confirmación bacteriológica, y a quien se decide indicar y administrar un tratamiento antituberculoso. · Ingreso: Paciente con TB registrado en el PCT. · Paciente nuevo: Paciente diagnosticado con TB por primera vez y que inicia tratamiento. · Recaída: Paciente con nuevo episodio de TB, después de haber completado un tratamiento exitoso (curado). · Abandono recuperado: Paciente que no concurrió a recibir tratamiento por más de 30 días, luego del cual vuelve al PCT y recibe medicamentos empezando por la primera dosis. · Curado: paciente que cumplió su tratamiento y sale de alta con BK negativo. · Abandono: Paciente que no concurre a recibir su tratamiento por más de 30 días. · Transferencia sin confirmar (TSC): Paciente derivado a otro establecimiento de salud, de quien no se tiene información sobre su condición de egreso. · Fracaso: Paciente que mantiene baciloscopía positiva hasta el cuarto mes de tratamiento regular y supervisado, o aquel que positiviza luego de un periodo de negativización de 2 meses, habiendo recibido tratamiento regular y supervisado. · Fallecido: Paciente que muere durante el periodo de tratamiento. Figura 1. Mapa de la provincia Rioja POBLACIÓN DEL ESTUDIO Se incluyeron a todos los pacientes con diagnóstico de TB pulmonar o extrapulmonar, con o sin confirmación bacteriológica, y con indicación y administración de tratamiento antituberculoso, registrados en el PCT y que fueron atendidos en los establecimientos de salud de la RSSR entre el 1 de enero de 1996 y el 31 de diciembre del 2000. El PCT tiene una cobertura del 100% de la población8. Se excluyeron del estudio a los pacientes que presentaron cualquiera de las siguientes condiciones: a) Reacción adversa a fármacos (RAFA) que implicó modificación del esquema de tratamiento, y b) Historia de tratamiento irregular, con una duración menor a 30 días, de forma que no podían ser catalogados como abandonos y no se pudo determinar su condición de egreso. DEFINICIÓN DE VARIABLES Las variables utilizadas para el análisis de los datos se muestran en la Tabla 2. Tabla 2. Variables analizadas en el estudio Variable Independientes: Microrred Año Cohortes de tratamiento Dependientes: Eficacia Eficiencia %Abandonos %Fracasos %TSC %Fallecidos 16 Definición / Descripción Cualquiera de las 7 microrredes de la RSSR. 1996, 1997, 1998, 1999, 2000. Pacientes nuevos que recibieron esquema I. Pacientes nuevos que recibieron esquema III. Recaídas que recibieron esquema II. Abandonos recuperados que recibieron esquema II. Pacientes VIH que recibieron esquema 2RHZE/7R2H2. Fracasos al esquema I que recibieron retratamiento Estandarizado para TB-MDR (RTB-MDR). Fracasos al esquema II que recibieron RTB-MDR. (No (No (No (No (No (No total curados) / (No total curados + fracasos) x 100 total curados) / (No total ingresados al PCT) x 100 total abandonos) / (No total ingresados PCT) x 100 total fracasos) / (No total ingresados PCT) x 100 total de TSC) / (No total de ingresados PCT) x 100 total fallecidos) / (No total de ingresados PCT) x 100 Eficacia y eficiencia del PCT en Rioja, San Martín - Perú Rev Med Exp 2001; 18 (1-2) FUENTE DE INFORMACIÓN Se utilizaron los libros de registro y seguimiento de pacientes con TB del PCT de la RSSR, los cuales están estandarizados a nivel nacional. Como fuente complementaria y para descartar errores de registro, se utilizaron las tarjetas de control de asistencia y administración de medicamentos de cada paciente registrado en el PCT, donde también se consignan y confirman los pacientes fallecidos. ANÁLISIS DE DATOS Para el análisis de las variables categóricas se utilizó el test exacto de Fischer o el chi cuadrado; y para las variables numéricas se utilizó la t de student, el análisis de varianza (ANOVA) y el análisis de Kruskal-Wallis, según correspondiera. Se consideró significativo un p<0,05. Se utilizó como base de datos para el procesamiento y análisis respectivos, el programa Statistical Program for Social Sciences (SPSS) versión 9,0 para Windows. RESULTADOS Se incluyeron 355 pacientes, excluyéndose uno debido a tratamiento irregular. 60% fueron de sexo masculino y tuvieron un promedio de edad de 35,6 ± 17,2 años. 77 pacientes se atendieron en 1996, 73 en 1997, 70 en 1998, 65 en 1999 y 70 en el 2000. El 28,2% se atendieron en Rioja, 3,7% en Segunda Jerusalén, 6,8% en Yuracyacu, 39,2% en Nueva Cajamarca, 5,1% en San Fernando, 8,5% en San Juan y 8,7% en Naranjos. No se pudo obtener el registro de pacientes atendidos en 1996 y 1997 en Segunda Jerusalén, y de 1996 en San Juan. 98,3% de los pacientes presentaron diagnóstico de TB pulmonar, y el resto otros tipos de TB, como ganglionar, vertebral y laríngea. 93,3% tuvieron BK positivo en esputo. 91,8% ingresaron al PCT en condición de nuevos, 7,0% como recaídas y 1,2% como abandonos recuperados. No se encontraron casos de TB-MDR, ni pacientes con asociación VIH/TB. Se encontró que la eficiencia global del PCT en la RSSR durante el periodo estudiado fue 93,0%, y la eficacia 99,7%. El porcentaje de abandonos fue 2,0% (7 pacientes), de fracasos 0,3% (1 paciente), TSC 1,4% (5 pacientes) y fallecidos 2,8% (10 pacientes). Los resultados encontrados en cada microrred se muestran en la Tabla 3. Se observa que la única microrred que no alcanzó eficacia del 100% fue Rioja (MR-1), debido a que durante el periodo estudiado se identificó un paciente con fracaso al Esquema I. La MR que alcanzó mayor eficiencia fue Rioja (95%), seguida por Nueva Cajamarca y Naranjos (ambas 93,5%), y las de menor eficiencia fueron San Fernando (83,3%) y Yuracyacu (87,5%). Los mayores porcentajes de abandonos se encontraron a su vez en San Fernando (5,6%) y Yuracyacu (4,3%). Segunda Jerusalén presentó el mayor valor de TSC (7,7%), seguido por Yuracyacu (4,3%). El mayor porcentaje de fallecidos se encontró en San Fernando (11,1%), luego en San Juan (6,7%). Ninguna de estas diferencias fueron significativas. Al analizar los indicadores evaluados por años (Tabla 4), se encontró que una eficacia del 100% en todos los años, excepto en 1996, que hubo un paciente con fracaso al esquema I en Rioja. La eficiencia fue mayor o igual al 90% en todos los años, excepto en el 2000, donde alcanzó 88,6%. El porcentaje de abandonos fue mayor en 1999 (3,1%), seguido del 2000 (2,9%). El mayor porcentaje de TSC se encontró en el 2000 (2,9%) y el mayor porcentaje de fallecidos en 1998 (8,6%), seguido del 2000 (2,9%). Estas diferencias tampoco fueron significativas. Tabla 3. Indicadores por microrred (%) del PCT en la RSSR. 1996-2000. Indicadores PCT MR-1 (n=100) MR-2 (n=13) MR-3 (n=24) MR-4 (n=139) MR-5 (n=18) MR-6 (n=30) MR-7 (n=31) RSSR (n=355) Eficacia (%) Eficiencia (%) Abandonos Fracasos TSC Fallecidos 99,0 95,0 1 (1,0) 1 (1,0) 1 (1,0) 1 (1,0) 100,0 92,3 0 (0,0) 0 (0,0) 1 (7,7) 0 (0,0) 100,0 87,5 1 (4,3) 0 (0,0) 1 (4,3) 0 (0,0) 100,0 93,5 3 (2,2) 0 (0,0) 2 (1,4) 4 (2,9) 100,0 83,3 1 (5,6) 0 (0,0) 0 (0,0) 2 (11,1) 100,0 93,3 0 (0,0) 0 (0,0) 0 (0,0) 2 (6,7) 100,0 93,5 1 (3,2) 0 (0,0) 0 (0,0) 1 (3,2) 99,7 93,0 7 (2,0) 1 (0,3) 5 (1,4) 10 (2,8) Tabla 4. Indicadores del PCT (%) por año en la RSSR. 1996-2000. Indicadores por año 1996 (n=77) 1997 (n=73) 1998 (n=70) 1999 (n=65) 2000 (n=70) Eficacia (%) Eficiencia (%) Abandonos Fracasos TSC Fallecidos 98,6 93,5 2 (2,6) 1 (1,3) 1 (1,3) 1 (1,3) 100,0 97,3 1 (1,4) 0 (0,0) 1 (1,4) 0 (0,0) 100,0 90,0 0 (0,0) 0 (0,0) 1 (1,4) 6 (8,6) 100,0 95,4 2 (3,1) 0 (0,0) 0 (0,0) 1 (1,5) 100,0 88,6 2 (2,9) 0 (0,0) 2 (2,9) 2 (2,9) 17 Mendoza D. y col. Rev Med Exp 2001; 18 (1-2) Los indicadores fueron también analizados según cohorte de pacientes por esquema de tratamiento recibido (Tabla 5). La cohorte A tuvo una edad promedio de 34,6 años, la cohorte B 40,1 años y la cohorte C 45,8 años (p<0,001). El 60,2% fueron de sexo masculino en la cohorte A, 68,2% de la cohorte B y 61,1% de la cohorte C (p=0,76). No se analizaron las demás cohortes, puesto que durante el periodo estudiado no se identificaron pacientes con TBMDR ni con asociación VIH/TB, y solo hubo un abandono recuperado que recibió esquema II, cuya condición de egreso fue curado. Se observó que las tres cohortes de tratamiento tuvieron una eficacia mayor al 99%. La mayor eficiencia la presentó la cohorte A (94,1%), y la menor la cohorte C (88,9%). El porcentaje de abandonos fue mayor en la cohorte C (11,1%). No se encontró ningún abandono en la cohorte B. La cohorte A fue la única que presentó fracasos (0,3%) y TSC (1,4%). La cohorte B presentó el mayor porcentaje de fallecidos (9,1%), seguida por la cohorte A (2,6%). Estas diferencias no alcanzaron significancia estadística. Tabla 5. Indicadores del PCT (%) por cohorte de tratamiento en la RSSR. 1996-2000 Cohorte de tratamiento A (n=304) B (n=22) 99,7 94,1 5 (1,6) 1 (0,3) 4 (1,4) 8 (2,6) 100,0 90,9 0 (0,0) 0 (0,0) 0 (0,0) 2 (9,1) Eficacia (%) Eficiencia (%) Abandonos Fracasos TSC Fallecidos C (n=18) 100,0 88,9 2 (11,1) 0 (0,0) 0 (0,0) 0 (0,0) A: Pacientes nuevos que recibieron esquema I B: Recaídas que recibieron esquema II C: Pacientes nuevos que recibieron esquema III. DISCUSIÓN La OMS realiza periódicamente estudios de eficacia y eficiencia a nivel mundial3 (Tabla 6), principalmente en países que han implementado la estrategia DOTS, como el Perú, observándose que el PCT en nuestro país presenta un buen rendimiento en comparación a los demás países. Tabla 6. Estudios de eficacia y eficiencia de los PCT a nivel mundial. País India China Pakistán Etiopía Sudáfrica Brasil Uganda Camboya Perú Eficacia (%) 96,8 99,2 98,3 98,2 97,6 100,0 98,7 99,6 98,0 Eficiencia (%) 83,0 97,0 53,0 54,0 68,0 78,0 31,0 92,0 92,9 Sin embargo, las evaluaciones de eficacia y eficiencia a nivel local y regional son escasas. García y col11, en México, evaluaron el PCT en dos jurisdicciones sanitarias, Cuernavaca y Cuautla, ubicadas en el Estado de Morelos, encontrando una eficacia de 71%, debida principalmente a TB resistente a drogas, y una eficiencia de tan sólo 58%, principalmente por la alta tasa de abandonos. En nuestro estudio, también de nivel local, se encontró que el PCT en la RSSR durante el periodo 1996-2000 alcanzó una eficacia de 99,7% y una eficiencia de 93%, logrando 18 los objetivos propuestos por el PCT a nivel nacional (eficacia de 99% y eficiencia mayor al 90%), resultados que explican la disminución sostenida de la incidencia de TB en la provincia Rioja (Figura 2). Sin embargo, la eficiencia de la RSSR fue menor a la de la Dirección de Salud San Martín (98,1%)12, por lo que se buscó identificar aquellas microrredes que a nivel local presentaron los menores valores de eficiencia y pudieran explicar esta diferencia. Figura 2. Incidencia de TB en Rioja, 1996 – 200010. Cuando se analizaron los resultados a nivel de microrred (MR), dos no alcanzaron los objetivos del PCT: la MR-3 (Yuracyacu) (eficiencia de 87,5%) y la MR-5 (San Fernando) (eficiencia de 83,3%). Ello porque en la MR-3 hubo un abandono (4,3%) y una transferencia sin confirmar (4,3%), y en la MR-5 un abandono (5,6%) y 2 fallecidos (11,1%). Si bien, durante el periodo estudiado en forma global se lograron los objetivos, en el año 2000 Rev Med Exp 2001; 18 (1-2) la eficiencia fue 88,6%, explicado por el alto porcentaje de TSC y abandonos presentados ese año en relación con los otros. No se tienen aún los datos completos del 2001 para determinar si esta tendencia continúa. Sin embargo, es una señal de alerta para los responsables del PCT en Rioja, quienes deberán evaluar y corregir las deficiencias del programa a nivel local y tomar posteriormente las medidas respectivas. El porcentaje de abandonos en la RSSR durante el periodo 1996-2000 fue 2,0%, valor inferior al promedio nacional (3,2%)3,13 y al de otros estudios nacionales14-16. En los años del periodo de estudio, ninguno superó el promedio nacional. Sin embargo, a nivel local, hubieron microrredes que presentaron porcentajes relativamente altos, tales como la MR-5 (5,6%), y la MR-3 (4,3%). Llama la atención que ambas MR también presentaron la menor eficiencia, lo cual indica que en dichas zonas hay deficiencias que deben ser corregidas en forma oportuna, fortaleciendo las estrategias de seguimiento de los pacientes que no acuden a recibir tratamiento. El surgimiento de la TB-MDR en el Perú (casi 3% de todos los casos de TB a nivel nacional 17,18) no es un problema significativo en Rioja. Durante 5 años la tasa de fracasos fue tan sólo 0,3%, (un fracaso al esquema I registrado en la MR-1 en 1996), valor inferior al promedio nacional (1,4%). Esto nos indica que los actuales esquemas utilizados para el tratamiento de la TB son adecuados, y sus cepas en Rioja no han desarrollado multirresistencia en forma significativa. Sin embargo, este año en la MR-1 se ha identificado un caso de TB-MDR, que será manejado en Lima10. Dicho hallazgo impulsa a realizar una vigilancia constante con el fin de detectar nuevos casos de TB-MDR. Un indicador utilizado para evaluar la operatividad del PCT es la TSC, ya que mide la comunicación del PCT entre diferentes establecimientos y redes de salud. El porcentaje de TSC en la RSSR durante el periodo estudiado fue 1,4%, valor que duplica al 0,7% de transferencias sin confirmar a nivel nacional3,19. Año por año también se superó dicho valor, excepto en 1999 (0% de TSC), siendo el 2000 cuando se presentó el mayor porcentaje (2,9%). A nivel de MR, se encontraron variaciones sustanciales del valor de este indicador. Las MR-2 y MR-3 tuvieron las TSC más altas (7,7 y 4,3%, respectivamente). En cambio, las MR-5, MR-6 y MR-7 tuvieron 0% de TSC. No debería llamar la atención estos resultados, considerando que la provincia Rioja tiene vías de comunicación en buen estado y que dichos pacientes fueron transferidos a lugares fuera de Rioja, incluso de San Martín. Es muy importante informar la condición de egreso del paciente al establecimiento de salud de origen después de recibir una transferencia, así como investigar periódicamente sobre la condición de egreso de los pacientes derivados a otros establecimientos, con el fin de disminuir el valor de este indicador. Se encontró una tasa de fallecidos de 2,8% a nivel de red, ligeramente superior al 2,2% a nivel nacional3,19. Al realizar el análisis por año, solo en dos de ellos fue mayor que el promedio nacional: 1998 (8,6%) y 2000 (2,9%). A nivel de microrredes, hubieron dos que presentaron valores más Eficacia y eficiencia del PCT en Rioja, San Martín - Perú altos que el nacional: la MR-5 (11,1%) y la MR-6 (6,7%), que juntas explicaron el 40% de los fallecimientos ocurridos en toda la red. No se pudieron determinar las causas de dichos fallecimientos, si estuvieron asociadas a la TB o algún otro evento mórbido, lo cual debiera ser motivo de investigación futura. Al analizar los indicadores por cohorte de tratamiento, se observaron algunos hallazgos interesantes: en las tres cohortes los valores de eficacia y eficiencia fueron altos (mayores a 99% y 90%, respectivamente), salvo la cohorte C (pacientes nuevos que recibieron esquema III). Se registró alta tasa de abandonos (11,1%) en la cohorte C, representando 28,6% de todos los abandonos, lo cual explica su baja eficiencia. Se han realizado diversos estudios, buscando identificar factores asociados al abandono del tratamiento16,20,21, pero ninguno en pacientes tratados con esquema III. Entre los principales factores asociados se encuentran: reacciones adversas a los fármacos antituberculosos, falsa creencia de estar curado antes de terminar el tratamiento, distancia al establecimiento de salud y costos de movilización. La tasa de fracasos fue baja en las tres cohortes, y la única que tuvo TSC fue la cohorte A (pacientes nuevos que recibieron esquema I). La cohorte B (recaídas que recibieron esquema II) presentó la mayor tasa de fallecidos (9,1%), en relación a las otras dos cohortes (2,6% cohorte A y 0% cohorte C). No se obtuvo información sobre las causas de dichos fallecimientos. Los valores de los indicadores obtenidos para los pacientes con recaídas que recibieron esquema II son adecuados, si se comparan con valores nacionales. La eficiencia a nivel de red en esta población de pacientes es mayor al 83% nacional8. Los abandonos y las TSC son menores al 4,8% y 1,3% nacionales, respectivamente, y no hubieron fracasos a este esquema, en contraste al 3,9% a nivel nacional. Sin embargo, en el caso de los fallecidos, la situación es distinta: el valor encontrado en Rioja (9,1%) es dos veces más al 3,9% nacional8. Es necesario considerar estos resultados teniendo en cuenta las limitaciones del estudio: primero, al ser retrospectivo, está sujeto a errores en el registro de los datos. Decidimos minimizar este efecto comparando la información recabada con las tarjetas de control de asistencia y administración de medicamentos de cada paciente, ubicadas en cada puesto y centro de salud. Segundo, no se pudieron obtener datos de los pacientes con TB atendidos en 1996 y 1997 en la MR-2, y en 1996 en la MR-6; creemos que el efecto resultante no fue significativo, debido a que en dichos años muchos de sus pacientes fueron atendidos en Nueva Cajamarca (MR-4). Tercero, es poco probable que haya un subregistro de pacientes en el PCT, debido a que dicho programa está sometido a evaluaciones periódicas y búsqueda activa de casos. Finalmente, debido al escaso número de pacientes en algunas MR, las diferencias encontradas no fueron significativas. Sin embargo, no dejan de ser útiles para los fines del PCT en la RSSR, debido a que identifican posibles deficiencias locales del programa que deben ser mejoradas. Es conocido que diferencias no significativas pueden ser clínicamente importantes22,23. 19 Mendoza D. y col. Rev Med Exp 2001; 18 (1-2) En resumen, el PCT en la RSSR, en cuanto a eficacia y eficiencia en términos generales, ha alcanzado los objetivos propuestos a nivel nacional. Sin embargo, existen puntos pendientes por mejorar: el porcentaje de fallecidos es alto, principalmente en las MR-5 y MR-6, y entre los pacientes que reciben el esquema II. Sucede lo mismo con el porcentaje de TSC, principalmente en las MR-2 y MR-3, entre los pacientes que reciben el esquema I. Los porcentajes de abandonos están ligeramente elevados en las MR-5 y MR-3, principalmente entre los pacientes que reciben el esquema III. Finalmente, la eficiencia fue baja en las MR-5 y MR-3, destacando el año 2000 y entre los pacientes que reciben el esquema III. Los hallazgos encontrados en el presente trabajo contribuyen a aumentar el conocimiento en cuanto a la evaluación de la estrategia aplicada para el control de la TB a nivel local y es un punto de partida para la toma de decisiones y acciones respectivas con el fin de aumentar el rendimiento del PCT en Rioja. Nuestro estudio se encuentra dentro de la lógica de la doctrina del PCT, contribuyendo a hacer realidad que el Perú sea en el futuro un país donde la TB deje de ser un problema de salud pública. AGRADECIMIENTOS A los trabajadores de los centros y puestos de salud de la Red de Servicios de Salud Rioja, San Martín. A Sergio Panduro Rodríguez y Milly Núñez Reyes por el apoyo y consejos brindados para la realización de la presente investigación. REFERENCIAS 7. Vásquez L, Asencios E, Leo E, Bayona J. Trends in drug-resistant tuberculosis in a nacional registry in Peru, 1990-2000. Por publicarse. 8. Ministerio de Salud. Programa Nacional de Control de la Tuberculosis. Tuberculosis en el Perú. Lima: MINSA; 2000. Informe 2000. 9. Organización Mundial de la Salud. Guía para la evaluación de un Programa Nacional de Tuberculosis. WHO/TB/98.240. 1998. 10. Información proporcionada por la Red de Servicios de Salud Rioja. Rioja, San Martín; 2001. 11. García L, Mayar E, Ferreira L, Palacios M, Alvarez C, Valdespino JL. Eficacia y eficiencia del tratamiento antituberculoso en jurisdicciones sanitarias de Morelos. Rev Salud Pública Mexico 1998; 4(3): 34-8. 12. Ministerio de Salud. Programa Nacional de Control de Enfermedades Transmisibles – Control de Tuberculosis. Lima: MINSA; 2000. Primer Semestre 2000. 13. Organización Panamericana de la Salud. Organización Mundial de la Salud. Informe de la Evaluación del Programa de Control de la Tuberculosis en el Perú; 1999. 14. Rey de Castro J, Portocarrero B. El cumplimiento del paciente tuberculoso en un centro particular y la importancia del programa de control de tuberculosis. Rev Peru Epidemiol 1992; 5(1): 28-31. 15. Torero V, Estrella RA, Huapaya J, Rodriguez S. Programa de control de tuberculosis del Servicio de Sanidad de la Policia Nacional. Rev Servicio Sanidad Fuerzas Policiales 1992; 53(2): 127-9. 16. Gutiérrez RV. Causas de abandono al tratamiento de los pacientes del programa de tuberculosis. Área del Hospital Apoyo provincial Camaná-Caravelí, Enero 1986 - Junio 1987.(Tesis Bachiller Medicina). Arequipa: Universidad Nacional de Arequipa; 1987. 1. World Health Organization. Tuberculosis. Fact sheets N 104. 2000 abril [fecha de acceso 2 de octubre del 2000]. URL disponible en: http://www.who.int/inf-fs/en/fact104.html. 2. World Health Organization. The stop TB initiative. Impact of TB. 2001 [fecha de acceso: 1 de octubre del 2000]. URL disponible en: http:// www.stoptb.org. 3. World Health Organization. Global tuberculosis control. WHO Report 2001. Geneva, Switzerland, WHO/CDS/TB/2001.287. 19. Ministerio de Salud. Programa Nacional de Control de Enfermedades Transmisibles – Control de Tuberculosis. Lima: MINSA; 2001. Informe de Tuberculosis 2001. 4. Ministerio de Salud. Programa Nacional de Control de Enfermedades Transmisibles – Control de la Tuberculosis. Actualización de la doctrina, normas y procedimientos para el control de la tuberculosis en el Perú. MINSA: Lima, Perú. 2001. 20. Córdova RS, Pacheco JV. Factores que influyen en el abandono del programa de control de tuberculosis en algunos centros de salud de Arequipa, Enero 1994-Julio 1995. (Tesis Bachiller Medicina). Arequipa: Universidad Nacional Arequipa; 1996. 5. Organización Panamericana de la Salud. ¿Qué es la estrategia DOTS/TAES? Guía para comprender la estrategia de lucha antituberculosa recomendada por la OMS y conocida como estrategia DOTS/TAES. WHO/CDS/CPC/TB/ 99.270. 1999. 21. Yactayo SD. Causas de abandono del tratamiento antituberculoso. (Tesis Bachiller Medicina). Lima: Universidad Peruana Cayetano Heredia; 1983. 6. 20 Instituto Nacional de Salud. El laboratorio de salud pública frente a la emergencia de la tuberculosis resistente. Lima:INS; 2001. Documento Técnico No3. 17. Ministerio de Salud. Vigilancia de la resistencia a los medicamentos antituberculosos en el Perú. 1995-1996. Lima: MINSA; 1998. 18. World Health Organization. Anti-tuberculosis drug resistance in the world. The WHO/IUATLD, Global Project on AntiTuberculosis Drug Resistance Surveillance. OMS; 1997. 22. Cassens B. Preventive medicine and public health. 2nd Edition. Harwal publishing; 1992. 23. Dawson B. Bioestadística médica. 2da Edición. México DF: Ed. Manual moderno; 1997. Rev Med Exp 2001; 18 (1-2) VALIDACIÓN DEL MÉTODO POTENCIOMÉTRICO POR IÓN SELECTIVO PARA LA DETERMINACIÓN DE FLÚOR EN SAL, AGUA Y ORINA Patricia Aguilar R*. * Ingeniera Química, MsC. Tecnología de Alimentos y Agroindustria, División de Química, Centro Nacional de Alimentación y Nutrición, Instituto Nacional de Salud. RESUMEN Objetivo: Validar el método potenciómetro por ión selectivo en la determinación de fluoruro. Materiales y métodos: Se analizaron 3 tipos de muestras (sal, agua, y orina), trabajándose con 3 analistas para el agua y sal, y 2 para la orina. La validación se realizó en 2 días, realizándose 10 ensayos por día. Se calculó la precisión (en condiciones de repetibilidad y reproducibilidad) y exactitud del método (en términos de recuperación del analito adicionado a la muestra). Resultados: Se obtuvo una desviación estándar relativa (RSD) de 2,68%, 3,29% y 2,52% en sal, agua y orina, respectivamente, y se logró recuperar 98,20%, 99,42%y 98,11% del analito en las mismas muestras de sal, agua y orina, respectivamente. Conclusión: El método potenciómetro por ión selectivo, realizados en condiciones óptimas y apropiadas, puede aplicarse para la determinación de flúor en muestras de sal, agua y orina. Palabras claves: Estudios de validación; Flúor; Electrodos de ión-selectivo (fuente: BIREME). ABSTRACT Objective: To validate the ion-selective potentiometric method for fluorine determination. Materials and methods: Three different samples (salt, water and urine) were analyzed; 3 analysts took part in the water and salt determination and 2 in the urine´s. The validation was done in 2 days, having performed 10 trials/day. The accuracy, in terms of reproducibility and repeatability, and the precision of the method (in terms of recovery of the analyte added to the sample) were determined. Results: A Relative Standard Deviation (RSD) of 2,68%, 3,29% and 2,52% in salt, water and urine was obtained, and it was also possible to recover 98,20%, 99,42% and 98,11% of the analito for the same salt, water and urine samples. Conclusion: The ion-selective potentiometric method, if used in optimal and appropriate conditions, can be useful to determine fluorine in salt, water and urine samples. Key words: Validation studies; Fluorine; Ion-selective electrodes (source: BIREME). INTRODUCCIÓN El fluoruro es un elemento muy importante para las personas, considerado indispensable por su efecto en el esmalte dental, confiriéndole una máxima resistencia frente a las caries. Debido a la fluoración del agua potable, el uso de pastas dentales con fluoruro y a un mayor uso de fluoruro en la cadena alimenticia, la frecuencia de las caries han disminuido en un 50% en los últimos 15 años1. Además, en la etapa de desarrollo y crecimiento de las personas, este nutriente junto al calcio y otros minerales, contribuyen a formar y estabilizar la estructura sólida de los huesos. El flúor que no es depositado en los tejidos duros, es eliminado por el riñón a través de la orina después que ha terminado el desarrollo. Cabe resaltar que el flúor ingerido puede sobrepasar los niveles de absorción ósea, por lo que si no existe una ingesta suficiente, este se Correspondencia: Patricia Aguilar Rodríguez. Centro Nacional de Alimentación y Nutrición. Tizón y Bueno 276, Lima 11, Perú. Telf.: (0511) 4639588 Fax: (0511) 4639617. E-mail: [email protected] moviliza ocasionando una desmineralización de estas estructuras. Esta es la razón por la que el adulto también necesita una ingesta mínima diaria de flúor2. Existen distintos métodos que se aplican en la medición del flúor como, por ejemplo, el método colorimétrico3, que consiste en la reacción del flúor presente en la muestra, previamente acidificada con nitrato de thorio, para formar un complejo que se colorea con el indicador rojo de alizarina; luego, la determinación se realiza por comparación del color obtenido en la muestra frente a un estándar de flúor de concentración conocida. Esta técnica semicuantitativa requiere que la cantidad adicionada de nitrato de thorio sea exactamente la misma tanto en la muestra como en el estándar y que la comparación del color se realice en el punto final de la reacción. Cuando se aplica este método en alimentos, estos deben ser llevados previamente a cenizas con alguna sal fundente, tratadas con ácido perclórico y luego destiladas. Otros métodos para determinar flúor son: el método por cromatografía líquida de alto rendimiento (HPLC) con detección ultravioleta, el método indirecto por espectrometría 21 Aguilar P. Rev Med Exp 2001; 18 (1-2) de emisión de plasma con espectrometría de masas (ICP-MS) y el método por ión selectivo. Los dos primeros, determinan el flúor como anión, es decir fluoruro, a nivel de trazas y en simultáneo con otros aniones o cationes. En tanto, el método por ión selectivo, se basa en la medida del potencial de una solución que contiene iones fluoruro, cuando se sumerge dentro de ella un electrodo específico para fluoruro y uno de referencia, creándose una corriente eléctrica entre la muestra y la solución interna del electrodo de ión selectivo, cuyo potencial será la medida de la concentración de fluoruro. Debido a la relativa sencillez de este último método (las muestras no necesitan un tratamiento demasiado complicado antes de la lectura) y a su menor costo operativo (permite medir aisladamente el anión fluoruro), se realiza el presente trabajo, con el objetivo de validar este método para la determinación de flúor en tres muestras diferentes (sal, agua y orina). MATERIALES Y MÉTODOS Estudio de validación realizado en el Laboratorio de Química del Centro Nacional de Alimentación y Nutrición del Instituto Nacional de Salud (CENAN-INS). EQUIPO Se utilizó un titulador-analizador de iones automático, 751 GPD Titrino, marca Metrohn, con electrodo selectivo de flúor y electrodo de referencia de Ag/AgCl. SELECCIÓN Y RECOLECCIÓN DE LAS MUESTRAS Se emplearon tres tipos diferentes de muestras: sal, agua y orina. La muestra de sal fue obtenida de un sólo lote de producción de sal yodada para mesa de marca MARINA, producida por la empresa Quimpac S.A., tomándose una muestra representativa de 5 Kg. del lote Nº 01RMM01.08; la muestra de agua (2 litros) se obtuvo de un punto de muestreo de agua canalizada de la localidad de Patipamapa, provincia de Cutervo, departamento de Cajamarca; y finalmente, la muestra de orina fue colectada durante 24 horas de un donante de sexo masculino de 30 años de edad, que vive en la zona urbana y consume agua potable. PROCEDIMIENTO Se empleó el reactivo TISAB, que ajusta la fuerza iónica del medio en que se sumergen los electrodos. Esta solución se preparó con 500 mL de agua tridestilada en un vaso de precipitado, a la que se agregó 57 mL de ácido acético glacial, 58 g de cloruro de sodio y 12 g de citrato de sodio. La solución resultante se mezcló hasta su disolución, se llevó a baño maría por una hora a 60ºC, y luego se introdujo en la solución un electrodo de medidor de pH, adicionando lentamente hidróxido de sodio 5M, hasta que se obtuvo un pH entre 5,0 y 5,5. Para establecer la curva de calibración, se preparó una solución stock de 150 ppm (mg/mL) de concentración a partir del estándar de flúor de 1000 ppm y, a partir de ello, las soluciones para cada muestra: de 1 y 10 ppm para la 22 sal, de 0,2 y 2 ppm para el agua, y de 0,3 y 3 ppm para la orina. Seguidamente, se tomó 20 mL de cada solución, a las que se les adicionó otros 20 mL del reactivo TISAB. Se colocaron los electrodos de flúor y de referencia en la solución, se agitó durante 3 minutos y, por último, se realizó por separado la lectura de los estándares (alto y bajo). Para determinar la concentración de flúor en la muestra, se pipeteó 20mL de la muestra de agua u orina, se virtió en un vaso de precipitado de 50mL, y se adicionó 20 mL del reactivo TISAB. Luego, se colocaron dentro de la muestra los electrodos de flúor y el de referencia, se agitó durante 3 minutos y, finalmente, se realizó la lectura (concentración de flúor expresada en ppm)4. En el caso de la sal, se pesó 5 g. de la muestra y se llevó a un matraz volumétrico (fiola) de 200mL; a partir de esta disolución, se pipeteó 20mL y se adicionó 20 mL del reactivo TISAB. Igualmente, se colocaron en la solución los electrodos de flúor y de referencia, se agitó durante 3 minutos y se realizó la lectura directa. DISEÑO EXPERIMENTAL Y ANÁLISIS La validación se realizó mediante el uso de la Norma ISO 5725-2 (precisión y exactitud del método)5. La precisión del método se evaluó en condiciones de repetibilidad y reproducibilidad; para ello, se trabajó con 3 analistas para las determinaciones de flúor en agua y sal y 2 para las mediciones en orina, ya que al ser la muestra un fluido orgánico de un único donante, no se obtuvo mayor cantidad. Además, el ensayo se realizó en 2 días diferentes y cada analista realizó 10 ensayos por día, bajo condiciones de repetibilidad. La consistencia entre los resultados de cada analista fue determinada por la prueba de Mandel (h y k) y se utilizó el análisis de varianza (ANOVA) para determinar la presencia de diferencias entre los resultados de los analistas. La exactitud del método se evaluó en términos de recuperación porcentual, para lo cual se adicionó a la muestra una cantidad conocida del analito, habiéndose realizado previamente los ensayos basales para determinar la cantidad de analito que poseía la muestra. RESULTADOS En ninguna de las tres muestras se encontró inconsistencia en los resultados de cada analista (ninguno sobrepasó los niveles críticos de Mandel para un nivel de significancia de 1% y 5%). En la muestra de sal, se encontró una desviación estándar relativa (RSD) de repetibilidad y reproducibilidad de 2,68% y 4,07%, respectivamente. Al adicionar el analito en 4 concentraciones diferentes en la muestra, se obtuvo un porcentaje de recuperación promedio de 98,20% y un RSD de recuperación de 1,54%. En la muestra de agua, se obtuvo un RSD de repetibilidad y reproducibilidad de 3,29% y 5,58%, respectivamente, y un porcentaje de recuperación promedio de 99,42%, con un RSD de recuperación de 0,61%. Rev Med Exp 2001; 18 (1-2) Potenciómetro por ión selectivo y deteminación de flúor Finalmente, en la muestra de orina, se reportó un RSD de repetibilidad y reproducibilidad de 2,52% y 6,66%, respectivamente, con un porcentaje de recuperación promedio de 98,11% y un RSD de recuperación de 1,57%. Los porcentajes de recuperación promedios de cada tipo de muestra, según niveles de concentración se muestran en la Tabla 1. Tabla 1. Porcentaje de recuperación promedio del analito en 4 niveles de concentración. Muestra de sal Analito % de añadido recup. Muestra de agua Analito añadido % de recup. Muestra de orina Analito añadido % de recup. 1,00 99,73 0,50 100,00 0,50 96,33 1,25 99,36 0,75 98,70 1,0 99,00 1,50 96,96 1,00 99,00 2,0 99,00 1,75 96,74 1,50 100,00 - Cuando se sospeche que las muestras contienen aluminio se debe trabajar con otra solución TISAB, indicada para anular la interferencia de éste con el flúor9. Revisando los valores de precisión y exactitud encontrados para el método de ión selectivo en las diferentes matrices estudiadas, estas fueron satisfactorias. Respecto a la precisión, los valores de RSD fueron menores a 10% (valor de corte máximo referido en la literatura para estimar que un método es preciso)9. Del mismo modo, se consideran habituales los porcentajes de recuperación entre 60 y 80%10, lo cual indica que el método estudiado es muy exacto (en nuestra validación se obtuvieron porcentajes de recuperación promedio en los tres tipos de muestras superiores al 98%). Por tanto, se concluye que el método de ión selectivo, realizado en condiciones óptimas y apropiadas, puede ser aplicado en muestras de sal, agua y orina, para la determinación de flúor. REFERENCIAS 1. Krause A, Kathleen L, Mahan M. Nutrición y dietoterapia. Octava edición. Pensylvania, USA: Ed. Interamericana Mc Graw Hill; 1995. 2. Organización Panamericana de la Salud - Instituto Internacional de Ciencias de la Vida. Conocimientos actuales de nutrición. Sexta edición. Washington; 1991. 3. Association of Official Analytical Chemists. AOAC 939.11: Fluoride in water, colorimetric method. AOAC; 1995. 4. Itintec. Norma Itintec 209.232. R.D.Nº 396-85, Itintec DG/DN 85-10-02; Perú; 1985. 5. Cunniff P. Official Methods of Analysis of AOAC International. Sixteenth Edition. USA; 1995. p. 2-12. 6. Montes M. Indirect determination of fluoride traces in natural waters by ion chromatography and ICP-MS detection. Aplication note. University of Oviedo, Spain; 2000. 7. Riedmann M, Glatz B. Sensitive HPLC analysis of anions using standard equipment. Aplication note. Hewlett Packard, Federal Republic of Germany; 1992. 8. Orion Research. Haandbook of Electrode Technology Orion Research. USA; 1982. 9. Metrohm L. Manual of instructions ion selective electrodes (ISE). CH-9101 Switzerland; 1988. - DISCUSIÓN Uno de los primeros pasos en el monitoreo del flúor y, en general, de cualquier micronutriente o compuesto es establecer el método de medición de la concentración real del analito de interés. Para ello, existen múltiples métodos de medición. Sin embargo, se eligió la metodología por ión selectivo, por ser considerado un método directo, rápido y económico, debido a que las muestras no necesitan un tratamiento demasiado complicado antes de la lectura3, además que permite medir los compuestos individualmente, a diferencia de otros métodos que miden simultáneamente varios compuestos (aniones o cationes) de la misma muestra6,7, como por ejemplo, el HPLC para F-, Cl-, Br-, I-, NO2- y NO3-, y el ICPMS para F-, Al- y Ca+2. Al aplicar el método de ión selectivo, se debe tener cuidado de trabajar con la pendiente del electrodo entre un rango de 54 a 58 mV, ya que fuera de ella no se obtienen resultados confiables; además, el pH de la solución ajustadora de la fuerza iónica (TISAB) debe estar entre 4,5 y 5, para así asegurar la anulación de las interferencias8. 10. Quattrocchi OA, Albaria SL, Laba RF. Introducción a la HPLC, aplicación y práctica. Buenos Aires, Argentina: Ed. Artes Gráficas Farro; 1992. 23 Rev Med Exp 2001; 18 (1-2) FLEBOTOMINOS (DIPTERA: PSYCHODIDAE) DE SAN PEDRO, DISTRITO KOSÑIPATA, PAUCARTAMBO - CUSCO, Y NUEVOS REPORTES PARA EL PERÚ Abraham Cáceres L1, Laurence Quate2, Eunice A, Galati3 , Hari Baht4. 1 2 3 4 División de Entomología, Instituto Nacional de Salud. Sección de Entomología, Instituto de Medicina Tropical “Daniel A. Carrión, Universidad Nacional Mayor de San Marcos. 16371 OaK Creek Trail Pomay, CA92064, USA. Departamento de Epidemiología, Facultade de Saúde Pública, Universidade de São Paulo, São Paulo, Brasil. 167 Awanti Apts., Erandawana, Pune, India. RESUMEN Objetivo: Entre el 13 y 17 de setiembre de 1999, se realizaron colectas de flebotominos en la localidad de San Pedro, distrito Kosñipata, provincia Paucartambo, departamento Cusco, para conocer la diversidad de las especies presentes. Materiales y Métodos: Las colectas fueron con: a) trampa de luz (CDC) colocadas en peri y extradomiciliarios, y b) mediante cebo humano realizados en intra y peridomiciliarios. Resultados: Se obtuvieron cinco especies de flebotominos pertenecientes a Lutzomyia (Helcocyrtomyia) guderiani (71%), Pintomyia (Pifanomyia) tocaniensis (23%), Pintomyia (Pifanomyia) saupiensis (3%), Psathyromyia (Forattiniella) abuanensis (2%) y Psathyromyia (Forattiniella) aragaoi (1%), de las cuales tres especies son reportes nuevos para el Perú. Conclusiones: Se amplia la distribución geográfica de Lu. guderiani, P. tocaniensis y P. saupiensis desde los 16°06’ LS y 67°44’ LW (Suapi,Yungas, La Paz - Bolivia) hasta los 13°03’19’’ LS y 71°32’48’’ LW (San Pedro, Kosñipata, Cusco - Perú). Además, se menciona que tres de las cinco especies encontradas podrían ocasionar casos de leishmaniasis tegumentaria y/o enfermedad de Carrión (verruga peruana). Palabras clave: Psychodidae/ clasificación; Perú (fuente: BIREME). ABSTRACT Objective: Between september 13 and september 17, 1999, collections of Phlebotomines in San Pedro, distric of Kosñipata, province of Paucartambo, department of Cusco were performed, in order to find out the dimensity of species. Materials and methods: Phlebotomines were collected using: a) ligth tramp (CDC), placed inside and outside houses b) by means of human bait, inside and outside of the houses. Results: Five species of Phlebotomines were captured belonging to 5 species: Lutzomyia ( Helcocyrtomyia) guderiani, 71%; Pintomyia ( Pifanomyia) tocaniensis , 23%; Pintomyia (Pifanomyia) saupiensis, 3%; Psathyromyia (Forattiniella) abuanensis, 2% and Psathyromyia (F.) aragaoi, 1%. Three species are recorded for the first time in Peru. Conclusions: The geographical distribution of Lu. guderiani, P. tocaniensis and P. saupiensis is wider than previous description from 16°06 LS y 67°44 LW (Yungas, La Paz, Bolivia) to 13°03’19’’ LS y 71°32’48’’ LW (San Pedro, Cusco, Peru). Three among the 5 species could transmit tegumentary leishmaniasis and/ or verruga peruana (enfermedad de Carrión). Key words: Psychodidae/ classification; Peru (source:BIREME). INTRODUCCIÓN Dentro de los dípteros, la familia Psychodidae, tiene una distribucion mundial y está representada por seis sub familias, siendo Phlebotominae la que tiene mayor importancia en salud pública pues, algunas especies son vectores de agentes patógenos que ocasionan enfermedades como la enfermedad de Carrión (verruga peruana), leishmaniasis tegumentaria y visceral y arbovirosis, tanto en la población humana y/o animales domésticos y silvestres1-5, además de ocasionar en el hombre importantes reacciones alérgicas, como consecuencia de las picaduras. Correspondencia: Abraham G Cáceres. División de Entomología, Instituto Nacional de Salud. Calle Capác Yupanqui 1400, Lima 11, Perú. Apartado postal 471. Telf.: (0511) 4719920 – Fax: (0511) 4710179. E-mail: [email protected] El departamento del Cusco se encuentra situado al suroeste del Perú, entre los 9°30’-15°20’ LS y 70°18’-74°35’ de LW, estando conformado por 13 provincias, algunas de las cuales presentan características ecológicas de 24 Para América se han reportado aproximadamente 460 especies de flebotomineos, de los cuales 131 están presentes en 23 de los 24 departamentos adaptados a los diversos pisos ecológicos y cuencas hidrográficas del Perú6. Flebotominos de Kosñipata, Paucartambo, Cusco Rev Med Exp 2001; 18 (1-2) sierra y otras de selva alta, reportándose en seis de ellas 52 especies de flebotominos6. Con el propósito de informar sobre la presencia de nuevas especies de flebotominos en el país, se realizó el presente trabajo en la localidad de San Pedro, del departamento del Cusco. MATERIALES Y MÉTODOS Estudio observacional, descriptivo, de colectas de flebotominos realizado del 13 al 17 de setiembre de 1999. ÁMBITO DEL ESTUDIO Las colectas de los flebotominos se realizaron en un área de aproximadamente 100 metros a la redonda de la localidad San Pedro (1380 msnm; 13°03’19’’ LS y 71°32’ 48’’ LW). Esta localidad está ubicada a 181 km. de la carretera que va del Cusco a Pilcopata; por ella surca el río Kosñipata que da lugar al valle del mismo nombre; las aguas del Kosñipata conjuntamente con las aguas del río Pilcopata forman el río Alto Madre de Dios. La localidad de San Pedro pertenece al distrito de Kosñipata, provincia Paucartambo, departamento del Cusco. CAPTURA DE FLEBOTOMINOS Los flebotominos fueron colectados en viviendas de campo, que servían de albergue de personas en su temporada de descanso. El piso y las paredes de estas viviendas son de madera, construido a un metro del suelo, sostenidas por vigas de madera, con un techo de calaminas (Figura 1). Figura 1. Vivienda ubicada a 1380 msnm, lugar donde se colectaron los flebotominos. Los flebotominos se capturaron en: a) ambiente intradomiciliario (mediante cebo humano: de 19:00 a 20:00 horas), b) peridomilio y c) extradomicilio con trampas de luz (tipo CDC: de 18:00 a 06:00 horas del día siguiente). Las capturas mediante cebo humano se realizaron con un aspirador en el momento que las personas tomaban sus alimentos (cena) y los flebotominos daban saltos sobre el cuerpo de ellas para intentar picarlas; en el peridomicilio, las trampas de luz se colocaron debajo del piso de la vivienda a 15 cm del suelo, colgadas de las vigas y tablas que servían de piso de la vivienda; y finalmente, en el peridomicio, las trampas de luz fueron colgadas en los árboles, a 50 cm del suelo. Todos los flebotominos capturados fueron colocados en viales de 2 mL conteniendo alcohol 70%, separados por día, ambientes y tipo de colecta. El proceso de montaje entre lámina y laminilla y la idenficación taxonómica se realizo teniendo presente los trabajos de Galati7,8. RESULTADOS Se identificaron cinco especies de flebotominos: Lutzomyia (Helcocyrtomyia ) guderiani (Torres-Espejo, Cáceres & Le Pont, 1995). Pintomyia ( Pifanomyia) tocaniensis (Le Pont, TorresEspejo & Dujardin, 1997). Pintomyia (Pifanomyia) saupiensis (Le Pont, TorresEspejo & Dujardin, 1997). Psathyromyia (Forattiniella) abuanensis (Martins, Falcão & Silva, 1965). Psathyromyia (Forattiniella) aragaoi (Costa Lima, 1932). En la Tabla 1, se indica el tipo de especie y el número de especies capturadas en cada ambiente, así como el tipo de colecta utilizada durante el período de estudio. En total se capturaron 146 ejemplares de flebotominos, de los cuales Lutzomyia guderiani fue la especie mas abundante (103 (71%) ejemplares en los tres tipos de ambientes), , seguido por Pintomyia tocaniensis con 33 (23%) ejemplares capturados. Al parecer, las otras especies, se encuentran presentes en menor cantidad, puesto que nosotros encontramos pocos ejemplares (menos del 3%). Tabla 1. Especies de flebotominos capturados mediante dos técnicas y en tres ambientes de la localidad de San Pedro distrito de Koshñipata, provincia de Paucartambo, Cusco - Perú (03-17/09/99). Ambientes y técnicas de captura de los flebotominos Especies de flebotominos Peridomicilio (CH)* Peridomicilio (CDC)** Intradomicilio (CH) Extradomicilio (CDC) Total (%) Lu. guderiani P. tocaniensis P. saupiensis P. abuanensis P. aragaoi 14 4 0 0 0 59 23 4 3 1 6 3 1 0 0 24 3 0 0 1 103 33 5 3 2 (71%) (23%) (3%) (2%) (1%) TOTAL 18 90 10 28 146 (100%) * Captura en cebo humano. ** Captura con trampa de luz. 25 Cáceres A. y col. Rev Med Exp 2001; 18 (1-2) DISCUSIÓN En la provincia de Paucartambo, numerosos investigadores han realizado estudios relacionados con flebotominos en algunas de sus localidades, registrando en total 36 especies de flebotominos6,9,10-14, adicionándose con esta investigación 4 nuevas especies: Lutzomyia (H.) guderiani, Pintomyia ( P.) tocaniensis, Pintomyia ( P. ) saupiensis y Psathyromyia abuanensis. Asimismo, en un reporte previo, Cáceres y col. 6, reportaron 52 especies de flebotominos para el departamento del Cusco, elevándose ahora el número total a 56 especies. Previamente, Le Pont y col.15 habían descrito Lu. guderiani en ejemplares procedentes de localidades situadas entre la Villa de Tocania y Polo Polo ubicado entre 16°09’ LS y 67°44 LW, sur de la provincia de las Yungas, departamento de La Paz (Bolivia), así como la presencia de P. suapiensis y P. tocaniensis en ejemplares colectados en la localidades de Suapi (16°06’ LS - 67°46’ LW) y en Tocanua (16°09’ LS - 67°44’ LW) respectivamente16, de la provincia de las Yungas, departamento de La Paz (Bolivia). Sin embargo, para el Perú, estas especies son registros nuevos. Con estos hallazgos, la distribución geográfica de estas especies se amplía hasta los 13°03’19’’ LS71°32’48’’ LW (San Pedro, Kosñipata, Paucartambo, Cusco, Perú). En Bolivia, Lu. guderiani se encuentra con frecuencia en altitudes comprendidas entre 1400 y 2000 msnm, son muy antropofílicos y viven preferentemente en ambientes silvestres, a diferencia de nuestro estudio, donde la especie fue capturada en ambientes intra y peridomiciliarios. Respecto a P. suapensis y P. tocaniensis, es necesario destacar que dichas especies fueron encontradas en menor densidad que Lu. guderiani, pero, por su elevado antropofilismo y por penetrar al interior de las viviendas, no se descarta su importancia como probables vectores de agentes patógenos de la leishmaniasis tegumentaria y/o enfermedad de Carrión (verruga peruana). En áreas utógenas y verrucógenas del Perú, algunas especies de flebotominos pertenecientes a los sub géneros Helcocyrtomyia y Pifanomyia, están consideradas como vectores patógenos de la leishmaniasis tegumentaria y de la verruga peruana (enfermedad de Carrión)6,17-20. Por ello, suponemos que tres de las cinco especies de flebotominos hallados en la localidad de San Pedro podrían ocasionar casos de leishmaniasis tegumentaria y/o enfermedad de Carrión en dicha localidad y alrededores, siempre y cuando existan los reservorios naturales o visiten la zona personas que padecen dichas dolencias. 5. Young DG, Duncan MA. Guide to the identification and geographic distribution of Lutzomyia sand flies in Mexico, the West Indies, Central and South America (Diptera: Psychodidae). Mem Amer Entomol Inst 1994; 54: 1-881. 6. Cáceres GA, Galati BAE, Pinto J, Paredes R, Reátegui R, Pérez J, et al. Psychodidae (Diptera) del Perú I: Phlebotominae en Huánuco, Pasco y Cusco, su relación con la enfermedad de Carrión y la leishmaniosis. Rev Per Biol 2000; 7:27-43. 7. Galati BAE. Sistemática dos Phlebotominae (Diptera, Psychodidae) das Américas. (Tese de Doutoramento). Sao Paulo: Faculdade de Saúde Pública, Universidade de Sao Paulo; 1990. p. 275. 8. Galati BAE. Phylogenetic systematics of Phlebotominae (Diptera, Psychodidade) with emphasis on American Groups. Bol Dir Malariol y San Amb 1995; 35 (Supp.1): 133-42. 9. Llanos ZB. Flebótomos de la selva peruana (Diptera:Psychodidae). Rev Per Entomol 1973; 6: 29-49. 10. Llanos ZB, Martins VA, Da Silva JE. Estudos sobre os flebotomíneos do Perú (Diptera, Psychodidae, Phlebotominae) I. Departamento de Cusco: 2. Descricao das fémeas de Lutzomyia campbelli e Lutzomyia sherlocki e redescricao do macho e descricao da fémea de Lutzomyia octavio. Rev Brasil Biol 1975; 35: 655-64. 11. Llanos ZB, Martins VA, Da Silva JE. Estudos sobre os flebotomíneos do Perú (Diptera, Psychodidae, Phlebotominae) I. Departamento de Cusco: 3. Descricao do macho e redescricao da fémea de Lutzomyia (Psychodopygus) amazonensis (Root, 1934) e lista das espécies colectadas. Rev Brasil Biol 1975; 35: 665-72. 12. Ogusuku E, Canales JJ, Perez JE. Descripción de Lutzomyia gonzaloi n. sp., y de L. monzonensis n. sp. (Diptera: Psychodidae: Phlebotominae) y dos nuevos registros de Phlebotominae para el Perú. Rev Per Entomol 1997; 40: 71-8. 13. Pérez EJ, Ogusuku E, Monge J, Young GD. Lutzomyia (Diptera: Psychodidae) de Pillcopata (Cusco), nuevos registros para el Perú y descripción de Lutzomyia deorsa n. sp. Rev Per Entomol 1990; 33: 133-5. 14. Tejada A. Leishmaniasis tegumentaria en el Perú. (Tesis de Doctorado). Lima: Universidad Nacional Mayor de San Marcos; 1973. 15. Torres-Espejo JM, Cáceres GA, Le Pont F. Description de deux nouvelles espéces de Phlebotomes du Sous-Genre Helcocyrtomyia , du piémont andin bolivien (Diptera, Psychodidae). Parasite 1995; 2: 157-62. 16. Le Pont F, Torres-EspejoJM, Dujardin JP. Phlébotomes de Bolivie: Description de quater nouvelles espéces de Lutzomyia (Diptera: Psychodidade). Ann Soc Entomol Fr (NS) 1997; 33: 55-64. 17. Perez JE, Villaseca P, Cáceres GA, López M, Zolessi A, Campos M, et al. Leishmania (Viannia) peruviana isolated from the sandfly Lutzomyia peruensis (Diptera: Psychodidae) and a sentinel hamster in the Huayllacayan valley, Ancash, Peru. Trans R Soc Trop Med Hyg 1991; 85: 60. 18. Cáceres GA. Especies de Lutzomyia (Diptera, Psychodidae), vectores de la “uta” en el Perú. Rev Per Entomol 1995; 38: 23-26. 19. Dujardin J, Llanos Cuentas A, Cáceres GA, Arana M, Dujardin JP, Guerrini F, et al. Molecular kariotipe variation in Leishmania (V.) peruviana indication of geographical populatios in Peru distributed along a north-south cline. Ann Trop Med Parasitol 1993; 87: 337-47. 20. Cáceres GA. Distribución geográfica de Lutzomyia verrucarum (Diptera, Psychodidae), vector de la bartonellosis humana en el Perú. Rev Inst Med Trop Sao Paulo 1993; 35: 485-90. REFERENCIAS 1. Forattini OP. Entomologia médica. IV. Psychodidae. Phlebotominae. Leishmanioses. Bartonelose. Ed. Edgard Blücher Ltda. São Paulo; 1973. 2. Tesh RB. The genus phlevovirus and its vectors. Ann Rev Entomol 1988; 33: 169-81. 3. World Health Organization. Control of the leishmanioses. Report of WHO Expert Committee. Geneva: WHO; 1990. Technical Report Series 793: 1-158. 4. Young GD, Arias J. Flebótomos: vectores de leishmaniasis en las Américas. Washington DC: OPS; 1992. Cuaderno Técnico 33: 1-28. 26 Rev Med Exp 2001; 18 (1-2) EVALUACIÓN MICROBIOLÓGICA Y SANITARIA DE PUESTOS DE VENTA AMBULATORIA DE ALIMENTOS DEL DISTRITO DE COMAS, LIMA - PERÚ Juan J. Quispe M1, Víctor Sánchez P1. 1 Biólogos. División de Microbiología, Centro Nacional de Alimentación y Nutrición. Instituto Nacional de Salud. RESUMEN Objetivo: Evaluar la calidad microbiológica y sanitaria de los puestos de venta ambulatoria de alimentos (PVAA) del distrito de Comas. Materiales y métodos: De agosto a noviembre del 2000, se evaluaron la calidad microbiológica y sanitaria de 61 PVAA del Distrito de Comas, Lima-Perú. Para la parte microbiológica se analizaron el número de coliformes fecales y la presencia de Salmonella spp. en muestras de alimentos (02), agua, superficies inertes y superficies vivas; y para la evaluación sanitaria se empleó una encuesta de factores de riesgo (20 características). Resultados: 60,7% de PVAA superaron los límites aceptables de coliformes fecales en una o más muestras analizadas. Por tipo de muestra de alimentos, 41,0% de PVAA tuvieron un alimento no apto para el consumo humano (NAPCH) y 19,7% ambos alimentos NAPCH (coliformes fecales>100 NMP/g), y respecto a las muestras de agua, superficies inertes y superficies vivas, se encontraron resultados microbiológicos inaceptables (coliformes fecales>100 NMP/g) en 32,8%, 42,6% y 49,2% de los PVAA, respectivamente. No se encontró Salmonella spp en ninguna de las muestras evaluadas. Sobre la evaluación sanitaria, 90,2% de los PVAA tuvieron “Riesgo Sanitario Alto”, observándose deficiencias estructurales y culturales de manipulación e higiene de alimentos. Finalmente, se encontró relación entre los resultados microbiológicos y las características de evaluación sanitaria. Conclusiones: La calidad microbiológica y sanitaria de los PVAA del distrito de Comas presentaron deficiencias, constituyéndose en un problema potencial de salud para nuestro medio. Palabras clave: Microbiología de alimentos; Riesgo sanitario (fuente: BIREME). ABSTRACT Objective: To assess microbiologial and sanitary status of food selling places (FSP) in the District of Comas. Materials and methods: 61 FSP were assessed in the District of Comas between August-November 2000 to check out their sanitary and microbiological quality. The number of faecal coliforms and the presence of Salmonella spp. in food samples (02), water, non-living surfaces and living surfaces was assessed for the microbiological trial; an inquiry about risk factors (20 characteristics) was used for the sanitary trial. Results: In one or more samples analyzed; 60,7% of the ambulatory selling places surplus the limits allowed for faecal coliform. Taking into account the type of sample, 41,0% had one kind of food that was not appropriate for human consume, 19,7% had two different foods non appropriate for human use both foods (faecal coliforms >100 NMP/g). Regarding water, non-living surfaces and living surfaces unacceptable microbiological findings were obtained (faecal coliforms > 100 NMP/g) in 32,8%, 42,6% and 49,2% of the ambulatory selling places. Salmonella spp. was not found in neither of the samples. Regarding the sanitary trial, 90.2% of the ambulatory selling places were determined as at “Sanitary High Risk”, showing structural and cultural failures in food handling and hygiene. Finally, relationship between microbiological findings and the sanitary evaluation characteristics was found. Conclusions: Microbiological and sanitary status of the ambulatory food selling places in the District of Comas showed failures, which may lead into a potential health problem for our environment. Key words: Food microbiology; Health risk (source: BIREME). INTRODUCCIÓN La venta de alimentos en la vía publica es un fenómeno que reviste gran importancia sanitaria, económica y sociocultural, principalmente en las zonas urbanas de las ciudades de África, Asia, América Latina y el Caribe. Esta actividad constituye un medio importante para obtener ingresos, ya que los alimentos de venta ambulatoria son de bajo costo, siendo objeto de un amplio consumo Correspondencia: Juan José Quispe Mejía. Centro Nacional de Alimentación y Nutrición. Calle Tizon y Bueno 276, Lima 11, Perú. Telf.: (0511) 4636917 - Fax: 4600311. Email: [email protected] y, a menudo, representan una parte importante de la ingesta diaria de alimentos de niños y adultos. No obstante, las características culturales y limitadas condiciones de higiene generan factores de riesgo potencial para la salud1-4. Durante los últimos 15 años, la Food and Agriculture Organization (FAO) ha realizado estudios y patrocinado reuniones de expertos para determinar la magnitud del problema1. Estudios realizados en América Latina han demostrado que la gran mayoría de vendedores ambulantes no cuentan con un sistema adecuado de abastecimiento de agua y materias primas de buena calidad, 27 Quispe J. y col. Rev Med Exp 2001; 18 (1-2) además de no utilizar en su mayoría las buenas prácticas de manipulación e higiene2. En el Perú, las enfermedades transmitidas por los alimentos (ETA) representaron hasta 1990 el 35% del total de enfermedades transmisibles notificadas; debido a la presencia del brote de cólera, en 1991, el porcentaje de ETA se incrementó a 56%3. Durante el periodo 1993-1995 se desarrolló el proyecto “Protección de los alimentos en el expendio de la vía pública, restaurantes y similares del Perú” ejecutado por la Dirección de Salud Ambiental (DIGESA), con la contribución del gobierno de Suecia y de la OPS/OMS, aplicado a las ciudades que tuvieron mayor incidencia de cólera como Lima (La Victoria), Callao, Iquitos y Cusco3. En 1998, se reportaron una serie de brotes de ETAs en diferentes zonas de Lima, presentando el distrito de Comas el mayor número de casos de aislamientos de Salmonella en puestos de venta ambulatoria de alimentos (PVAA), asociado principalmente al consumo de crema de mayonesa y salsa de rocoto5. Además, en los primeros meses de 1999 se notificaron 11 brotes de ETA que comprometieron a 142 personas6. Considerando que los brotes ocurridos, tienen relación con la falta de sistemas adecuados de agua potable y desagüe, la alta densidad poblacional y los problemas de higiene, se realizó el presente estudio con el objetivo de evaluar la calidad microbiológica y sanitaria de los PVAA del distrito de Comas, y que nos ayuden a proponer acciones correctivas y conseguir un mayor nivel de salud pública. MATERIALES Y MÉTODOS De 214 PVAA registrados en 25 asociaciones de comerciantes de las 8 zonas empadronadas en el distrito de Comas, se calculó una muestra representativa de 61 PVAA (con una prevalencia de 1%4 y un nivel de confianza del 95%). Los PVAA fueron seleccionados por muestreo aleatorio estratificado, del 15 de agosto al 09 de noviembre del 2000. RECOLECCIÓN Y TRANSPORTE DE LAS MUESTRAS Se consideraron 4 tipos de muestras: alimentos(2), agua, superficies inertes y superficies vivas. Las muestras de alimentos fueron de 4 tipos (cremas, ensaladas, salsas y ceviche), seleccionándose aquellos que presentaron deficientes condiciones higiénicas de preparación, con uno o más componentes crudos en su composición, listos para el consumo humano y de mayor demanda. Se obtuvo aproximadamente 200 g de alimentos, extraídos directamente del plato servido, utilizando cubiertos limpios proporcionados por el vendedor y reproduciéndose exactamente las condiciones bajo las cuales se expende. La muestra se recolectó en bolsas de plástico dobles de primer uso, debidamente cerradas y rotuladas. 28 Para la muestra de agua se tomó un volumen de 100 mL directamente de los recipientes de uso, siendo depositados en frascos estériles debidamente cerrados y rotulados. La muestra de superficie inerte estuvo conformada por 6 cubiertos y 1 plato limpio, de uso cotidiano para la preparación y expendio de los alimentos; estos se depositaron en bolsas de plástico dobles de primer uso, y se vertió 100 mL de solución estéril de agua peptonada 0,1% tratando de cubrir toda el área de los utensilios y vajilla, además se dio 5 ligeros movimientos de vaivén, retirando luego los utensilios y vajilla, cerrando y rotulando las bolsas. Finalmente para la muestra de superficies vivas se utilizaron bolsas de plástico dobles de primer uso, en las cuales el vendedor se lavó ambas manos con 100 mL de solución estéril de agua peptonada 0,1%, seguido del cierre de las bolsas3. Para el transporte de las muestras al laboratorio, se utilizaron cajas isotérmicas con refrigerantes; el tiempo entre la toma de muestra y el procesamiento no fue mayor de 2 horas. DEFINICIONES OPERACIONALES · · · Riesgo grave: Presencia de Salmonella en 25 g. de muestra. Coliformes fecales: Indicador del nivel de calidad microbiológica. Nivel de calidad inaceptable: Muestra con número de coliformes fecales mayor de 100 NMP/g o mL. En el caso de alimentos: · Aptos para el consumo humano (APCH): Con niveles de coliformes fecales menor o igual que 100 NMP/g. En el caso de las muestras de agua, superficies inertes y superficies vivas, los niveles de calidad microbiológicas fueron clasificados además en 4 rangos, según la cantidad de coliformes fecales presentes en la muestra: · · · · Bueno: menos de 3 NMP/g o mL, Regular: entre 3-100 NMP/g o mL, Malo: entre 101-1000 NMP/g o mL, y Muy malo: más de 1000 NMP/g o mL3. EVALUACIÓN MICROBIOLÓGICA Las muestras fueron analizadas por el método 1-ICMSF 1988 (Determinación de organismos coliformes de origen fecales)7 y el método oficial AOAC 992.11 (inmunoensayo enzimático para detección de Salmonella)8. EVALUACIÓN SANITARIA Se utilizaron fichas de evaluación sanitaria (FES) con puntajes de 0 a 100. De acuerdo a ello, se estableció una calificación de cuatro niveles (sin riesgo sanitario 76 - 100, riesgo sanitario bajo 51 – 75, riesgo sanitario medio 26 – 50 y riesgo sanitario alto 0 - 25). Se consideraron 20 características de evaluación sanitaria referidas a la estructura del PVAA, el área de preparación del alimento, los Evaluación microbiológica y sanitaria de los PVAAs en Comas, Lima - Perú Rev Med Exp 2001; 18 (1-2) utensilios y vajillas, el agua utilizada, la disposición higiénica de residuos sólidos y líquidos, los alimentos y los manipuladores (vendedores) de los alimentos. Se tomó como referencia el protocolo del proyecto MINSA/ OPS-OMS/Gobierno de Suecia3. Para el análisis estadístico de los datos se utilizó el programa SPSS versión 9,0 para Windows 9,0. RESULTADOS 60,7% (37/61) de los PVAA presentaron resultados microbiológicos inaceptables (con una o más variables que superaron los límites del indicador coliformes fecales). No se encontraron casos positivos a Salmonella en las muestras analizadas. Figura 2. Resultados microbiológicos de las muestras de agua (Indicador: Coliformes Fecales} Se analizaron 122 muestras de alimentos (32 cremas, 25 ensaladas, 48 salsas y 17 ceviches), resultando 40,2% (49/122) no aptos para el consumo humano (NAPCH). Los resultados de calidad microbiológicas según tipo de alimento se muestran en la Figura 1. Analizando los PVAA, se encontró que 60,7% (37/61) tuvieron al menos un alimento no apto para el consumo humano (NAPCH): 41,0% (25/61) un alimento NAPCH y 19,7% (12/61) ambos alimentos NAPCH. Figura 3. Resultados microbiológicos de las muestras de superficies inertes (Indicador: Coliformes Fecales) , , , , , , , , Figura 1. Resultados microbiológicos por tipo de alimento (Indicador: Coliformes Fecales) Las muestras de agua, superficies inertes y superficies vivas presentaron resultados microbiológicos inaceptables en 32,8% (20/61), 42,6% (26/61) y 49,2% (30/61) de los PVAA, respectivamente. El nivel de calidad microbiológica regular fue el más frecuente en las muestras de agua (39,3% de los PVAA)(Ver Figura 2), mientras que el nivel de calidad microbiológico malo fue el más frecuente en las muestras de superficies inertes (36,1% de los PVAA) y superficies vivas (44,3 % de los PVAA) (Ver Figuras 3 y 4). Figura 4. Resultados microbiológicos de las muestras de superficies vivas (Indicador: Coliformes Fecales) La procedencia de las muestras de agua, superficies inertes y superficies vivas con niveles de calidad microbiológica malo y muy malo, estuvieron directamente relacionados con los PVAA donde los alimentos tuvieron resultados NAPCH. De acuerdo a las fichas de evaluación sanitaria (FES), se encontró que 98,4% de los PVAA intervenidos fueron de uso exclusivo para el expendio de alimentos, presentando 90,2% (55/61) un riesgo sanitario alto y 9,8% (6/61) riesgo sanitario medio. Los resultados según las características sanitarias evaluadas en las FES se muestran en la Tabla 1. 29 Rev Med Exp 2001; 18 (1-2) Quispe J. y col. Tabla 1. Porcentaje de PVAA con resultados inaceptables según característica de la FES. Característica (FES) Resultados inaceptables (%) 1. Del PVAA Estado de conservación de PVAA Higiene del PVAA Higiene alrededor del PVAA Uso exclusivo para el expendio de alimentos 2. Del área de preparación de alimentos Calidad y conservación del área de preparación del alimento Higiene y desinfección de superficies de trabajo del área 3. De los utensilios y vajillas Conservación de utensilios y vajilla Lavado con agua circulante Secado/escurrido con secadores limpios y con tapa 4. Del agua Almacén de agua en depósitos limpios 5. De la disposición higiénica de los residuos sólidos y líquidos Depósitos para eliminación de residuos sólidos (de manipuladores) Depósitos para eliminación de residuos sólidos (de comensales) Disposición higiénica de aguas residuales en depósitos con tapa 6. De la protección de los alimentos Protege adecuadamente los alimentos preparados 7. Del manipulador de alimentos Manipulador- mandil limpio Manipulador- gorro limpio Manipulador- manos y uñas limpias Manipulador- al servir coge los alimentos directamente con la mano Uso correcto de vajilla y utensilios Cursos de capacitación 82,5 91,8 100,0 1,6 98,4 95,1 14,8 96,7 98,4 88,5 98,4 100,0 95,1 96,7 80,3 100,0 96,7 91,8 88,5 72,1 PVAA: Puesto de venta ambulatoria de alimentos. FES: Ficha de evaluación sanitaria. Respecto a la comparación de las características especificas de las FES con los resultados microbiológicos (indicador coliformes fecales), se encontró relación en 18 características defectuosas con el nivel de calidad microbiológica calificada como inaceptable de los PVAA (Tabla 3). Comparando los resultados obtenidos en las FES con los análisis microbiológicos, se encontró que los PVAA con riesgo sanitario medio correspondieron con los resultados microbiológicos calificados como aceptables (ninguna variable defectuosa) (Tabla 2). Tabla 2. Resultado de FES vs. análisis microbiológico RESULTADO DE FES RESULTADO MICROBIOLÓGICO PVAA con riesgo sanitario medio 30 PVAA con riesgo sanitario alto Total (%) Aceptable (sin variables defectuosas) 6 18 24 (39,3%) Inaceptable (1 a 5 variables defectuosas) 0 37 37 (60,7%) TOTAL 6 (9,8%) 55 (90,2%) 61 (100,0%) Evaluación microbiológica y sanitaria de los PVAAs en Comas, Lima - Perú Rev Med Exp 2001; 18 (1-2) Tabla 3. Comparación de resultados de las características de las FES y los resultados microbiológicos de los PVAA Característica (FES) 1. Del PVAA Estado de conservación de PVAA Higiene del PVAA Higiene alrededor del PVAA Uso exclusivo para el expendio de alimentos 2. Del área de preparación de alimentos Calidad y conservación del área de preparación del alimento Higiene y desinfección de superficies de trabajo del área 3. De los utensilios y vajillas Conservación de utensilios y vajilla Lavado con agua circulante Secado/escurrido con secadores limpios y con tapa 4. Del agua Almacén de agua en depósitos limpios 5. De la disposición higiénica de los residuos sólidos y líquidos Depósitos para eliminación de residuos sólidos (de manipuladores) Depósitos para eliminación de residuos sólidos (de comensales) Disp. Higiénica de aguas residuales en depósitos con tapa 6. De la protección de los alimentos Protege adecuadamente los alimentos preparados 7. Del Manipulador de alimentos Manipulador- mandil limpio Manipulador- gorro limpio Manipulador- manos y uñas limpias Manipulador- al servir coge los alimentos directamente con la mano Uso correcto de vajilla y utensilios Cursos de capacitación OR IC= 95 % 2,171 2,500 * 0,383 0.519 – 9,080 0.386 – 16,208 1,667 2,762 1,356 – 2,049 1,963 – 3,887 0,193 1,686 2,609 0,026 – 1,445 1,365 – 2,082 1,893 – 3,596 4,605 0,815 – 26,037 1,667 * 3,273 1,356 – 2,049 0,280 – 38,244 2,682 1,926 – 3,734 1,128 * 2,682 7,200 12,000 3,061 0,312 – 4,070 0,278 – 0,528 1,926 – 3,734 0,752 – 68,891 1,341 – 107,363 0,964 – 9,722 * No se calculó ningún estadístico debido a que la característica era una constante. DISCUSIÓN La existencia de brotes de Salmonella en el distrito de Comas relacionados con el tipo de alimentos expendidos en los PVAA, justificó que se hicieran análisis en estos lugares. Sin embargo, la ausencia de aislamientos de Salmonella en nuestro estudio puede explicarse por las temperaturas en las que se desarrolló el presente estudio (15°C-19°C); de hecho, encontrar esta bacteria patógena representaría un problema grave 4.. A pesar de ello, en nuestro estudio pudimos encontrar un importante porcentaje de PVAA (60,7%) con deficiencias higiénicas. Los PVAA evaluados presentaron una amplia diversidad de formas, dimensiones, materiales de construcción y facilidades sanitarias disponibles, siendo, en general, de materiales inadecuados y con una mala distribución de sus áreas de trabajo. A pesar de que actualmente existen tecnologías alternativas integrales y parciales para mejorar las estructuras de los PVAA, los vendedores son reacios a invertir en mejoras de sus PVAA. Los estudios refieren que solo lo harían en la medida que esa inversión conlleve un incremento de sus ventas8. Considerando que la disponibilidad de agua de buena calidad es un punto crítico para lograr alimentos de calidad sanitaria idónea, los resultados obtenidos del indicador coliformes fecales en las muestras de agua (inaceptables en 32,8%) evidenció situaciones similares al estudio de 1993 en las ciudades comprometidas con el brote de cólera (inaceptable en 30% de las muestras de agua)3. Por ello, sería conveniente difundir el uso adecuado de cloro para el agua utilizada en la venta ambulatoria de alimentos, cualquiera fuera su origen. El empleo de utensilios (vajilla y cubiertos) reutilizables fue otro problema crítico derivado de un deficiente lavado de este material, principalmente por la escasez y/o mala calidad del agua utilizada, la deficiente higiene de los manipuladores (vendedores) y el empleo de secadores sucios o escurridores inadecuados9-11. La mayoría de PVAA usaron mecanismos internos para la eliminación de desechos sólidos y líquidos, sin embargo, estos no fueron los apropiados: No se encontraron recipientes para desechos sólidos en lugares accesibles y estratégicos, siendo potencialmente zonas de formación de basureros al aire libre, que atraen moscas y roedores y agravan la situación del ambiente circundante. A ello se agrega el problema del manejo de las aguas servidas, resultantes de la preparación de los alimentos y del lavado de la vajilla, ya que, por lo general, se colocan en depósitos mal ubicados, o se vacían en las alcantarillas y, en algunos casos, se arrojan directamente a la vía pública, convirtiéndose en un serio factor de contaminación del ambiente que rodea el PVAA11-12. La conservación de los alimentos preparados durante el tiempo que transcurre hasta su venta es otro punto crítico. El análisis microbiológico de los alimentos con algún componente crudo dio una clara evidencia de la alta 31 Rev Med Exp 2001; 18 (1-2) concentración del indicador coliformes fecales. Los recipientes en los cuales se expendieron los alimentos (principalmente cremas y salsas) estuvieron expuestos a la intemperie (sin tapa), lo que permitió la contaminación de estos por agentes externos; además, las ensaladas y ceviches usualmente eran inadecuadamente manipuladas. En su mayoría, se encontró que la protección de los alimentos se realizaban con simples telas de algodón o cubiertas de plástico, favoreciendo la creación de microclimas para la multiplicación bacteriana. Los hallazgos obtenidos en este estudio califican a la mayoría de PVAA con riesgo sanitario alto (90,2%). Por ello, se debería insistir, en coordinación con las autoridades del sector, en la implementación de acciones correctivas, así como en la capacitación (cursos o charlas) para los vendedores sobre higiene de alimentos. Quispe J. y col. 2. Organización Panamericana de Salud/Organización Mundial de la Salud. Evaluación del riesgo microbiológico de los alimentos vendidos en la vía publica en ciudades de América Latina. Guía Técnica para el estudio; 1994. 3. MINSA-OPS/OMS. Informe final del proyecto de protección de alimentos en el expendio en la vía pública, restaurantes y similares. Proyecto MINSA-OPS/OMS-Gobierno de Suecia. Lima: MINSA; 1996. 4. Caballero A, Carrrera JA, Legomin ME. Evaluación de la vigilancia microbiológica de alimentos que se venden en las calles. Rev Cubana Aliment Nutr 1998; 12 (1): 7-10. 5. Oficina General de Epidemiología. Informe anual de brotes de ETAs, período enero - diciembre 1997-1998. Lima: MINSA; 1998. 6. SBS-Comas. Situación epidemiológica de las ETA SBS-Comas. Boletín de Vigilancia en Salud Pública 1999; 3(2). 7. ICMSF. Microorganismos de los alimentos 1: Su significado y métodos de enumeración. Segunda edición en español. España: Ed. Acribia Zaragoza; 2000. 8. AOAC. Official methods of analysis of AOAC International. Chapter 17. 16 th Ed; 1995. p. 80-1. 9. Pastor C. Sondeo de opinión entre vendedores callejeros de alimentos para la adquisición de prototipos higiénicosanitarios. Lima, Perú; 1994. AGRADECIMIENTOS A la División de Comercialización de la Municipalidad de Comas por su colaboración e interés para la realización del presente estudio al personal profesional y técnico de la División de Microbiología del Centro Nacional de Alimentación y Nutrición por su apoyo para la marcha de la investigación, al Blgo. Luis Curotto Lévano por su activa participación en la etapa de recolección de las muestras y a la Lic. Nancy Linares por su apoyo en el análisis estadístico. REFERENCIAS 1. 32 Food and Agriculture Organization. Alimentación, nutrición y agricultura. Alimentos de Venta Callejera. Volumen 17/18. Roma; 1996. (fecha de acceso mayo del 2001) Disponible en URL: http://www.fao.org/docrep/W3699T/W3699T00.htm. 10. Pérez-Silva M, Belmonte S, Martínez J. Estudio microbiológico de los alimentos elaborados en comedores colectivos de alto riesgo. Rev Esp Salud Pública. Madrid; 1996. 11. Gambirazio C. Control sanitario de alimentos expendidos en la vía pública. Informe técnico. FAO/DIGESA. Proyecto TCP/PER/0155(T), Lima, Perú; 1992. 12. Comisión del Codex Alimentarius. Documento de debate relativo al anteproyecto del código de prácticas de higiene para la producción primaria, la recolección y el envasado de productos frescos. Roma, Italia; 1998. Rev Med Exp 2001; 18 (1-2) 33 Rev Med Exp 2001; 18 (1-2) 34 Rev Med Exp 2001; 18 (1-2) COMUNICACIONES CORTAS SUSCEPTIBILIDAD ANTIMICROBIANA DEL Streptococcus pneumoniae DETERMINANDO LA CONCENTRACION INHIBITORIA MÍNIMA, 1999 Sara Morales de Santa Gadea1, Carmen Díaz V1, Dana Gonzáles Q1, Blanca Huapaya C2. 1 2 Laboratorio de Bacteriología Especial, Centro Nacional de Salud Pública, Instituto Nacional de Salud. Laboratorio de Enteropatógenos, Centro Nacional de Salud Pública, Instituto Nacional de Salud. RESUMEN Objetivo: Determinar la concentración inhibitoria mínima de S. pneumoniae frente a los antibióticos recomendados por OPS/OMS en el tratamiento de infecciones respiratorias agudas. Materiales y métodos: Estudio descriptivo de cultivos de S. pneumoniae aislados de niños menores de 5 años de edad con diagnóstico de neumonía y meningitis procedentes de siete hospitales del país. Se realizó el método de microdilución en placa para penicilina, cloranfenicol y cotrimoxazol siguiendo las pautas del Comité Nacional de Estándares de Laboratorios Clínicos (NCCLS). Resultados: De las 30 muestras aisladas (18 de sangre y 12 de líquido cefalorraquídeo) se observó susceptibilidad disminuida a penicilina en 8 (26,7%), sensibilidad intermedia en 4 (13,3%) y resistencia alta en 4 (13,3%). En 21 aislamientos (70,0%) se observó resistencia a cotrimoxazol (sulfametoxazol+trimetoprim) y en 10 (33,0%) a cloranfenicol. En 12 aislamientos (40,0%) se observó resistencia a dos antimicrobianos y multirresistencia en 2 (6,7%). Conclusiones: Se logró determinar la presencia de cepas de S. pneumoniae resistentes a penicilina y a otros antimicrobianos, lo que nos obliga a mantener su vigilancia epidemiológica. Palabras claves: Streptococcus pneumoniae; Antibióticos; Tests de sensibilidad microbiana (Fuente: BIREME). ABSTRACT Objective: To determine minimum inhibitory concentration of S. pneumoniae against the antibiotics recommended by PAHO/WHO in the treatment of acute respiratory infections. Materials and Methods: Descriptive study of S. pneumoniae cultures isolated from children under 5 years of age diagnosed with neumonia and meningitis in 7 hospitals of the country. The microdilution method for penicillin, chloramphenicol and cotrimoxazol was performed following the guidelines given by the National Committe for Clinical Laboratory Standards (NCCLS). Results: Of 30 isolates, 8(26,7%) showed diminished susceptibility to penicillin, 4(13.33%) showed intermediate resistance and 4 (13,3%) high resistance. Twenty one (70,0%) isolates showed resistance to the combination of trimethoprim and sulfamethoxazole and 10 (33,0%) showed resistance to chloramphenicol. Resistance to two antimicrobial agents was observed in 12 (40,0%) and multiple resistance was found in 2 (6,7%). Conclusions: This study shows the presence of strains of S. pneumoniae resistant to penicillin and other antimicrobial agents, which shows us the need to maintain an epidemiological surveillance on this bacteria. Key words: Streptococcus pneumoniae; Antibiotics; Microbial sensitivity tests (source: BIREME). INTRODUCCIÓN El uso indiscriminado de antibióticos en el mundo, seguido de la aparición de resistencia de los microorganismos a los antibióticos, son graves problemas de salud pública. La resistencia creciente de Streptococcus pneumoniae a la penicilina y a otros antimicrobianos a nivel mundial1, obliga a mantener una vigilancia permanente para orientar el tratamiento. Por presentar las cepas de S. pneumoniae, desde el inicio de la era antibiótica, alta sensibilidad a la penicilina, ha sido éste el antibiótico de elección para el tratamiento de la infección neumocócica, pero desde el primer reporte de cepas resistentes a penicilina en 1967, países como Hungría y España, han reportado cepas altamente resistentes a este antimicrobiano 2-3 . Asimismo, en Estados Unidos, Francia, España y Brasil, se han reportado cepas de S. pneumoniae con cierto grado de resistencia a otros antimicrobianos como cloranfenicol y cotrimoxazol (TMP/SMX)4-7. Correspondencia: Sara Morales de Santa Gadea. Instituto Nacional de Salud. Calle Cápac Yupanqui 1400, Lima 11, Perú. Apartado postal 471. Telf.: (0511) 4719920 - Fax: (0511) 4710179. E-mail: [email protected] En el Perú, al no contar con información al respecto, se planteó realizar el presente estudio con el objetivo de determinar la concentración inhibitoria mínima (CIM) y los perfiles de susceptibilidad antimicrobiana de S. pneumoniae frente a 35 Rev Med Exp 2001; 18 (1-2) los antibióticos recomendados por la Organización Panamericana de la Salud/ Organización Mundial de la Salud (OPS/OMS) en el tratamiento de las infecciones respiratorias agudas, siendo esta información indispensable para orientar el tratamiento y establecer un programa nacional de vigilancia. Morales S. y col. del antibiótico que inhibió el crecimiento. La interpretación de sensible-resistente se obtuvo comparando los resultados obtenidos con los valores de las tablas del NCCLS para S. pneumoniae10. Como cepa control se utilizó S.pneumoniae ATCC 49619. RESULTADOS MATERIALES Y MÉTODOS Estudio observacional, descriptivo que consideró 30 cultivos de S. pneumoniae aislados de muestras de sangre (18) y líquido cefalorraquídeo (12), obtenidas durante el año 1999, de niños menores de 5 años de edad con diagnóstico de neumonía y meningitis procedentes de 7 hospitales integrantes de la Vigilancia de H. influenzae y S. pneumoniae: 4 de Lima (Instituto de Salud del Niño, Hospital Madre-Niño San Bartolomé, Hospital Nacional María Auxiliadora, Hospital Nacional Sergio Bernales) y 3 de provincias (Hospital Regional Docente de Trujillo, Hospital Regional del Cusco y Hospital Honorio Delgado de Arequipa). Las muestras fueron remitidas en tubos de agar chocolate suplementado o de medio de transporte Amies con carbón, al Laboratorio de Bacteriología Especial del Instituto Nacional de Salud (INS) para determinar su susceptibilidad antimicrobiana. En el lNS, los neumococos fueron identificados utilizando métodos descritos en el Manual de la Organización Mundial de la Salud (OPS) 8 . Para determinar la susceptibilidad antimicrobiana, la totalidad de los aislamientos de S. pneumoniae fueron sometidos a la prueba tamiz para la penicilina, mediante la utilización de discos comerciales (Difco) siguiendo las pautas señaladas por el National Committee for Clinical Laboratory Standards (NCCLS)9. Como cepa control se utilizó S. pneumoniae ATCC 49619. Los aislamientos que presentaron un halo de inhibición >20 mm se consideraron sensibles a penicilina y los que presentaron halo de inhibición ≤19 mm fueron considerados con sensibilidad disminuida a penicilina. Se determinó la concentración inhibitoria mínima (CIM) de penicilina, cloranfenicol y cotrimoxazol por el método de microdilución en placa, siguiendo las pautas señaladas por el NCCLS9-10. Para realizar las determinaciones de la CIM se utilizó caldo Mueller Hinton ajustado con cationes (BBL) y suplementado con 5% de sangre lisada de caballo. Para la sensibilización de las microplacas, se inoculó 50 µL de cada una de las diluciones del antibiótico en los pocillos del 1 al 10, correspondiendo a penicilina concentraciones de 8 a 0,015 µg/mL, a cloranfenicol de 50 a 0,125 µg/mL, y a cotrimoxazol de 32/608 a 0,062/ 1,187 µg/mL. Los antibióticos usados fueron obtenidos de Sigma Chemical Co. A cada uno de los pocillos, se inoculó 50 µL de la dilución 1:100 preparada en caldo Mueller Hinton con sangre lisada de caballo a partir de una suspensión bacteriana 0,5 de McFarland; el pocillo 12 se empleó como control de crecimiento, conteniendo solo suspensión bacteriana. Las microplacas se incubaron en aerobiosis durante 20-24 horas a 35°C. La CIM fue determinada como la concentración más baja 36 De las 30 cepas de S. pneumoniae, 7 (23,0%) fueron sensibles a los antibióticos usados (penicilina, cloranfenicol, cotrimoxazol) y 23 (77,0%) presentaron sensibilidad disminuida a uno o más antibióticos. Al evaluar la penicilina se encontró sensibilidad disminuida en 8 cepas (26,6%): 4 (13,3%) con sensibilidad intermedia (CIM de 0,125 a 1 µg/mL) y 4 (13,33%) fueron resistentes (CIM de 2 a 8 µg/mL). En el caso del cotrimoxazol (sulfametoxazol+trimetoprim) se encontraron 21 cepas resistentes (70,0%): 11 (37,0%) con resistencia intermedia (CIM 1/19 a 2/38 µg/mL) y 10 (33,0%) con resistencia alta (CIM 4/76 a 32/608 µg/mL). Y finalmente, al evaluar el cloranfenicol se encontró resistencia en 10 cepas (33,0%), con un rango de CIM entre 8 y 32 µg/mL (Figura 1). , , , , , , , , Figura 1. Susceptibilidad antimicrobiana de S. pneumoniae determinando la CIM. Se establecieron 5 patrones de resistencia (Figura 2): 9 (30,0%) cepas fueron resistentes a un solo antibiótico (cloranfenicol, cotrimoxazol), 12 (40,0%) a 2 antibióticos (penicilina-cotrimoxazol, cloranfenicol-cotrimoxazol) y 2 (6,7%) a 3 antibióticos (penicilina-cloranfenicol-cotrimoxazol). Figura 2. Patrones de resistencia y sensibilidad antibiótica de S. pneumoniae. Rev Med Exp 2001; 18 (1-2) DISCUSIÓN Nuestras determinaciones de sensibilidad a los antibióticos comúnmente usados en el tratamiento de las infecciones por S. pneumoniae, nos permite concluir que existe sensibilidad disminuida a penicilina (26,6%), correspondiendo 13,3% a intermedio y 13,3% a resistente; siendo también importante la resistencia a cloranfenicol (33,0%) y a cotrimoxazol (70,0%). De acuerdo a los resultados obtenidos por Carrillo11, en Lima (1995), se observa que existe un incremento de la resistencia a la penicilina (de 3,3% a 26,7%). Este incremento también se ha encontrado en otros países de América Latina y Europa: España (de 4,3% a 40,0%)12, Francia (de 13,0 a 48,0%) 13, Suiza(7%)14, Argentina (18,0%)15 y Colombia (de 12,0% a 17,0%)16. La resistencia de S. pneumoniae a cloranfenicol (33,0%) hallada en nuestro estudio es tan alta como la encontrada en España (29,4-56,5%)12 y aún mayor que en Argentina (7,0%) 15 , Brasil (0,5%) 4, Colombia (5,0-15,1%) 17 y Alemania (1,9%)18. Asimismo, la resistencia a cotrimoxazol es muy alta (70,0%) si se compara con países como Colombia (24,7-40,0%)17 y España (40,0%)12. Susceptibilidad antimicrobiana del S. pneumoniae determinando CIM 3. Liñares J, Pallares R, Alonso T, Perez JL, Ayats J, Gudiol F, et al. Trends in antimicrobial resistence of clinical isolates of Streptococcus pneumoniae in Bellvitge Hospital, Barcelona, Spain (1979-1990). Clin Infect Dis 1992; 15(1): 99-105. 4. Furian J, Levin A, Levy C, Asensi M, Facklam R, Martins L. Distribution of serotypes and antimicrobial resistence of Streptococcus pneumoniae strains isolated in Brazil from 1988 to 1992. J Clin Microbiol 1994; 32(4): 906-911. 5. Geslin P, Buu-Hoy A, Frémaux A, Acar JF. Antimicrobial resistance in Streptococcus pneumoniae: an epidemiological survey in France, 1970-1990. Clin Infect Dis 1992; 15(7): 95-9. 6. Lovgren M, Dell’Acqua L, Palacio R, Echániz-Aviles G, Soto-Noguerón A, Castañeda E, et al. Determination of trimethoprim-sulfamethoxazole resistence in Streptococcus pneumoniae by using the E test with Mueller-Hinton agar supplemented with sheep or horse blood may be unreliable. J Clin Microbiol 1999; 37(1): 215-7. 7. Aisa ML, Esteban A, Villuendas C, López C. Pneumococcal pneumonia. 6 year review. J Clin Microbiol 1991; 9(5): 277-82. 8. World Health Organization. Manual for the national surveillance of antimicrobial resistance of S. pneumoniae and H. influenzae: epidemiological and microbiology methods. Centers for Disease Control. Programme for control of acute respiratory infections; 1994. 9. National Committee for Clinical Laboratory Standards. Performance standars for antimicrobial disk susceptibility tests. Approved standard M2-A5. Sixth edition. Villanova, Pennsylvania; 1996. 10. National Committee for Clinical Laboratory Standards. Performance standars for antimicrobial disk susceptibility tests. Approved standard M2-A6. Sixth edition. Villanova, Pennsylvania; 1997. 11. Carrillo C, Fukuda J, Echevarría J, Llanos F, Yi A, Palominos S, et al. Estudio transversal sobre resistencia a penicilina de Streptococcus pneumoniae en Lima. Libro de Resúmenes: IV Congreso Peruano de Enfermedades Infecciosas y Tropicales 1995; 4(2): 55. 12. Fenoll A, Martín Bourgon C, Muñóz R, Vicioso D, Casal J. Serotype distribution and amtimicrobial resistence of Streptococcus pneumoniae isolates causing systemic infections in Spain, 1979-1989. Rev Infect Dis 1991; 13:56-60. 13. Bédos J, Chevret S, Chastang C, Geslin P, Régnier B and the French Cooperative Pneumococcus Study Group. Epidemiological features and risk factors for infection by Streptococcus pneumoniae strains with diminished susceptibility to penicilin: Finding of a French Survey. Clin Infect Dis 1996; 22: 63-72. 14. Wust J, Huf E, Kayser FH. Antimicrobial susceptibilities and serotypes of invasive Streptoccus pneumoniae strains in Switzerland. J Clin Microbiol 1995; 33(12): 3159-63. 15. Rossi A, Tokumoto M, Galas M, Soloaga R, Corso A y Red Nacional de Laboratorios del Programa WHONET. Vigilancia de la resistencia a los antibacterianos en Argentina. Programa WHONET, 1995-1996. Rev Panam Salud Pública 1999; 6(4): 234-41. 16. Leal A, Castañeda E y Grupo Colombiano de Trabajo en Streptococcus pneumoniae . Susceptibilidad a antimicrobianos en aislamientos de Streptococcus pneumoniae invasor en Colombia. Rev Panam Salud Pública 1999; 5(3): 157-63. 17. Leal A, Castañeda E. Susceptibilidad antimicrobiana de colonizante en niños colombianos con neumonía. Rev Panam Salud Pública 1997; 1(4): 266-73. 18. Reinert R, Queck A, Kaufhold A, Kresken M, Lutticken R. Antimicrobial resistance and type distribution of Streptococcus pneumoniae isolates causing systemic infections in Germany, 1992-1994. Clin Inf Dis 1995; 21: 1398-401. La resistencia a dos antibióticos: penicilina-cotrimoxazol (20,0%) y a cloranfenicol-cotrimoxazol (20,%) es también alta, en relación a datos de otros países como Colombia (9,6%)16. El número de aislamientos de S. pneumoniae examinados (30) es relativamente pequeño; sin embargo, los resultados nos indican la importancia de realizar estudios de sensibilidad a los antibióticos más usados, principalmente penicilina que ha mostrado alto grado de resistencia. La mayoría de los estudios de sensibilidad a los antibióticos se realiza utilizando el método de difusión en disco que es una prueba que se complementa con la determinación de la concentración inhibitoria mínima que permite determinar con mayor precisión los niveles de resistencia según la concentración de antibiótico, dando una mayor aproximación al grado de sensibilidadresistencia antimicrobiana de S. pneumoniae. Los resultados obtenidos señalan que los esquemas de tratamiento a las drogas de elección deberían ser elegidos en relación con los niveles de sensibilidad-resistencia de los cultivos aislados de S. pneumoniae que aporten estudios como éste, por lo que es necesario mantener un programa de vigilancia con el fin de desarrollar políticas adecuadas sobre el uso racional de antibióticos. AGRADECIMIENTOS A la Oficina Panamericana de la Salud y al Proyecto VígiaUSAID por el apoyo técnico y financiero brindado. Al Dr. César Náquira Velarde (Instituto Nacional de Salud), por sus valiosos aportes en la elaboración del artículo. REFERENCIAS 1. Appelbaum PC. Antimicrobial resistance in Streptococcus pneumoniae: an overview. Clin Infect Dis 1992; 15(1): 77-83. 2. Marton A, Gulyad M, Muñoz R, Tomasz A. Extremely high incidence of antibiotic resistence in clinical isolates of Streptococcus pneumoniae in Hungary. J Infect Dis 1991; 163(3): 542-8. 37 Rev Med Exp 2001; 18 (1-2) PRIMER AISLAMIENTO DE Escherichia coli O157:H7 ENTEROHEMORRÁGICA EN EL PERÚ Blanca Huapaya C1, José Huguet T1, Víctor Suárez M1, Yvón Torres de Yón1, Ysabel Montoya P1, Eduardo Salazar L1, Silvia Sakuray M2, Carlos Tejada2, Carlos Gambirazio C3, Jorge Gómez B3. 1 Centro Nacional de Salud Pública. Instituto Nacional de Salud. Dirección de Salud de Tacna-Perú. 3 Oficina General de Epidemiología. 2 RESUMEN En Febrero del año 2001 como parte del «Estudio transversal de los agentes etiológicos de diarrea aguda» en la Macroregión Sur del país, el Laboratorio Referencial de Tacna aisló una cepa procedente de una muestra de heces de un lactante de 11 meses de edad con un cuadro de diarrea disentérica, identificándola como Escherichia coli O157. Esta cepa fue confirmada y caracterizada en el Instituto Nacional de Salud como E. coli O157:H7 toxina shiga tipo II, siendo el primer aislamiento reportado de Escherichia coli enterohemorrágica en el Perú. Palabras claves: Escherichia coli O 157/ aislamiento & purificación; Perú (fuente: BIREME). ABSTRACT In February 2001, as a part of the «Cross-sectional study of the etiology agents of acute diarrea» in the South Macro region of the country, the Reference Laboratory of Tacna isolated a strain from a stool sample of a eleven months breast feeding infant who suffered an episode of dysenteric diarrhoea, identifying the strain as Escherichia coli O157. The strain was confirmed and characterized in the National Institute of Health as E. coli O157:H7 which carried a shiga like type II toxin, being the first report of an isolation of enterohemorragic Escherichia coli in Peru. Key words: Escherichia coli O 157/ isolation & purification; Peru (source: BIREME). INTRODUCCIÓN En la actualidad se reconocen seis categorías patogénicas de Escherichia coli: la enteropatógena (ECEP o EPEC), la enterotoxigénica (ECET o ETEC), la enteroinvasiva (ECEI o EIEC), la enterohemorrágica (ECEH o EHEC), la enteroagregativa (ECEA o EAEC) y la adherente difusa (ECDA o DAEC). De ellas, ECEH ha cobrado gran importancia en salud pública1. La ECEH produce una toxina denominada Shiga, característica de la bacteria, que ocasiona cuadros de diarrea, colitis hemorrágica, síndrome urémico hemolítico (SUH) y púrpura trombocitopénica (PTT). E. coli O157:H7 es el prototipo de un grupo de más de 150 serotipos de E. coli que comparten el mismo potencial patogénico1-5. Desde 1999, el Laboratorio de Referencia Regional de Tacna realiza el tamizaje rutinario para E. coli O157 en los aislamientos obtenidos de las muestras enviadas por los centros centinela, sin haber identificado casos hasta la fecha6. De acuerdo al análisis del número de casos de diarrea aguda durante las primeras cinco semanas epidemiolóCorrespondencia: Blanca Huapaya Cabrera. Instituto Nacional de Salud. Calle Cápac Yupanqui 1400, Lima 11, Perú. Apartado postal 471. Telf.: (0511) 4719920 - Fax: (0511) 4710179. E-mail: [email protected] 38 gicas del 2001, en Tacna se observó un aumento del número de diarreas disentéricas, con un incremento de 197 a 235 casos, siendo el grupo etáreo de 1 a 4 años el más afectado con 136 casos (57,8%); de estos, la mayoría (78,7%) procedían del distrito de Tacna y sólo 10,7% del distrito Alto de la Alianza. ESTUDIO DE CASO En la semana epidemiológica 6 del 2001, en la localidad La Esperanza, distrito Alto de la Alianza, provincia de Tacna, un lactante menor de 11 meses de edad presentó un cuadro de diarrea disentérica, cuyo hisopado rectal fue incluido como parte del “Estudio transversal de los agentes etiológicos de diarrea aguda” de la Macroregión sur, obteniéndose en el coprocultivo el aislamiento de E. coli O157 por el Laboratorio de Referencia Regional y confirmado por el Instituto Nacional de Salud (INS) como E. coli enterohemorrágica serotipo O157:H7. Debido a este hallazgo se procedió a realizar la investigación del caso. El paciente consumía lactancia materna y, 2 a 3 veces por semana, leche fresca procedente de la venta ambulatoria por distribución domiciliaria en baldes plásticos, manipulados en las peores condiciones de conservación y carentes de las mínimas condiciones de higiene. Además, el caso vivía en condiciones de hacina- Aislamiento de E. coli 0157: H7 en el Perú Rev Med Exp 2001; 18 (1-2) miento (en una casa con dos habitaciones para dos familias), con la presencia de animales domésticos y crianza de aves de corral en el patio posterior de la vivienda. El padre del paciente identificado como caso índice había presentado una enfermedad diarreica aguda (EDA) acuosa en la semana anterior y, otro familiar (prima de 9 años de edad), también presentó una EDA acuosa con resultado de coprocultivo informado como ECEP. MATERIALES Y MÉTODOS DISCUSIÓN Esta comunicación constituye el primer reporte de un aislamiento de E. coli enterohemorrágica en el Perú, considerándose como posibles fuente de infección los alimentos contaminados (leche fresca, vísceras) o algún familiar cercano con infección por este agente. A ello, se suman los factores condicionantes presentes en este caso, como la deficiente situación higiénico-sanitaria de la vivienda (hacinamiento y convivencia con animales domésticos). AISLAMIENTO Y CARACTERIZACIÓN Como factores determinantes de la infección se proponen la contaminación de la leche con E. coli por inadecuada manipulación y el inadecuado almacenamiento de agua en la vivienda. Se cultivó en agar Mc Conkey y agar Mac Conkey Sorbitol (SMAC), se realizaron pruebas de identificación bioquímica1,2 y de diferenciación con otras bacterias que pudieran dar reacción cruzada en las pruebas de aglutinación. Se practicó la detección del serogrupo O157 con las pruebas de aglutinación en placa y en látex, así como de la enterohemolisina E-Hly y del antígeno flagelar H7. De acuerdo a los antecedentes de casos de Sindrome Urémico Hemolítico (SUH), es probable que anteriormente se hayan presentado otros casos esporádicos de esta enfermedad en ciudades del sur del país6. Por tal motivo, la presencia de E. coli enterohemorrágica en el Perú precisa fortalecer la vigilancia de las EDAs en Moquegua y Tacna, cuidades cercanas a Chile, país que anualmente reporta casos con esta etiología5. DETECCIÓN ACCIÓN CITOTOXIGÉNICA Y PRUEBAS MOLECULARES REFERENCIAS La confirmación de la cepa investigada se realizó en dos etapas: La propiedad citotóxica, característica de E. coli enterohemorrágica, se realizó mediante un ensayo de toxicidad en células VERO 1. La detección del gen codificante de la toxina (gen STX) se realizó por reacción en cadena de la polimerasa (PCR)2. 1. Instituto Nacional de Enfermedades Infecciosas ANLIS “Dr. Carlos Malbran”. Manual de Procedimientos: Escherichia coli diarreigénico. Buenos Aries; 1998. 2. Instituto Nacional de Salud. Guía para Escherichia coli diarreogénico y diagnóstico por PCR de Escherichia coli O 157:H7; 1998. RESULTADOS 3. Kaper JB. Enterohemorrhagic Escherichia coli: Curr Opin Microbiol 1998; 1(1): 103-8. 4. Nataro JP, Kaper JB. Diarrheagenic Escherichia coli. Clin Microbiol Rev 1998; 11(1): 142-201. 5. Prado V, Cordero J, Garreaud C, Olguín H, Arellano C, Nachar CL, et al. Enterohemorrhagic Escherichia coli in hemolytic uremic syndrome in chilean children. Evaluation of different technics in the diagnosis of the infection. Rev Med Chil 1995; 123(1): 13-22. 6. Rivera S, Sakuray S. Etiología de las enfermedades diarreicas agudas en el departamento de Tacna. Libro de resúmenes del II Congreso de la Red Nacional de Laboratorios en Salud Pública; Setiembre 2000. Lima: INS; 2000. En agar Mac Conkey se observaron colonias lactosa positiva y en agar Mc Conkey Sorbitol colonias no fermentadoras de sorbitol. Con pruebas bioquímicas y serológicas se confirmó el serogrupo O157, y mediante el test de látex se detectó el antígeno de E. coli O157. Además, se detectó la presencia de la enterohemolisina Ehly y del antígeno flagelar H7. Las pruebas de citotoxicidad dieron resultado de toxicidad moderada en células VERO, y la PCR detectó la presencia del gen STX-2, codificante de la toxina Shiga de tipo 2. 39 Rev Med Exp 2001; 18 (1-2) TEMA DE REVISIÓN REVISIÓN HISTÓRICA DEL CONTROL DE LA LEPRA EN EL PERÚ* Zuño Burstein A* * ** Profesor emérito de la UNMSM (Dermatología y Medicina Tropical). Académico de Número, Academia Nacional de Medicina. Asesor del Ex-Programa Nacional de Control de la Lepra, MINSA. RESUMEN Se hace una sumaria revisión cronológica de los hechos más destacados en la historia y el control de la lepra en el Perú, hasta llegar a la situación actual, señalándose las bases doctrinarias y las perspectivas futuras del Programa Nacional de Control de la Lepra, con el propósito de lograr la eliminación de esta enfermedad en el país como problema de salud pública. Finalmente, se brinda información de la situación epidemiológica de esta endemia al año 2000. Palabras clave: Lepra/historia; Lepra/epidemiología; Lepra/prevención&control; Perú (fuente:BIREME). ABSTRACT A summary chronological overhaul becomes of the most outstanding facts in the history and the control of the leprosy in Peru, until arriving at the present situation, being indicated to the doctrinarias bases and the future perspective of the National Program of Control of the Leprosy, in order to obtain the elimination of this disease in the country like problem of public health. Finally, epidemiologist of this offers information of the situation endemia to year 2000. Key words: Leprosy/history; Leprosy/epidemiology; Leprosy/prevention&control; Peru (source:BIREME). INTRODUCCIÓN La lepra en América no existía antes de la llegada de los conquistadores europeos. Los españoles trajeron esta enfermedad a América Central, América del Sur y, en Norteamérica, a México y parte de los Estados Unidos. El primer lazareto se fundó en 1520 en Santo Domingo y, posteriormente, se establecieron en toda la América colonial. En Brasil, los portugueses introdujeron la enfermedad desde 1496; los grandes contingentes de esclavos africanos fueron un factor muy importante en la América portuguesa, Caribe y América Central. En Norteamérica, además de los focos traídos por los españoles, se sumaron los procedentes de Francia, Noruega y China, principalmente. HISTORIA DE LA LEPRA EN EL PERÚ La historia de la lepra en el Perú ha sido exhaustivamente estudiada por el Dr. Hugo Pesce y publicada en su tesis de doctorado el año 1961, con el nombre de “La epidemiología de la lepra en el Perú”1. En este monumental trabajo, que debe servir de valiosa fuente informativa para todo médico y sanitario peruano, Correspondencia: Zuño Burstein Alva. Dirección: Apartado Postal 110318. Lima 11 - Perú. E-mail: [email protected] * Parte del trabajo presentado por el Dr. Zuño Burstein en la ceremonia de su incorporación como Académico de Número a la Academia Nacional de Medicina. Lima-Perú, 2001. 40 se afirma que la lepra en nuestro país se desarrolló de manera independiente en las tres grandes regiones del país (costa, sierra y amazonía). En la costa tiene una historia remota y pobre, en la amazonía una historia reciente y explosiva, y en la sierra un curso escaso y asolapado. La lepra fue importada a la costa peruana por los colonizadores procedentes de España, país que era asiento de una apreciable endemia, con unos 3000 leprosos y decenas de leprocomios. Por ello, 28 años después de fundada Lima, se hizo necesario un leprocomio y es así que, en 1563, se fundó el Hospital de San Lázaro, en el barrio de Pescadores, en la margen derecha del río Rímac, en donde se brindó asistencia a los leprosos durante la época colonial. Según Pesce, la lepra en nuestra amazonía apareció manifiestamente en el presente siglo. Respecto a su procedencia, la tesis más antigua refiere su origen en Brasil, en tanto otra tesis postula su origen ecuatoriano. La investigación de Ponce de León tuvo el mérito de demostrar que la infección leprosa de algunos sectores de la selva alta se procesó anteriormente a la de la selva baja y que ella ha tenido, muy probablemente, origen ecuatoriano no muy remoto y de muy escaso volumen. Aunque Pesce dice que “no es dable comparar la peligrosidad de la fuente pequeñísima de la selva alta con la fuente brasileña, que debía asumir el carácter de marejada, dada la “vis a tergo” que la impelía y, dada la Rev Med Exp 2001; 18 (1-2) circunstancia propicia de la migración masiva de 15 a 20 mil peruanos y algunos cientos de brasileños con motivo del auge del caucho, que duró nada menos que 20 años. La selva baja sucumbió rápidamente a partir del 1910, cuando se hizo patente el impacto de los focos brasileros masivos, probablemente explicado por las diferentes condiciones ambientales y a que el habitante de la selva alta estaba expuesto en mucha menor medida a la desnutrición, la hipoproteinemia, las helmintiasis intestinales agresivas, con el estado anémico derivado y la consiguiente baja del nivel de la inmunidad fisiológica general. De 1901 a 1905 se comenzaron a relatar casos de lepra en ciertos lugares de la amazonía y, el 17 de marzo de 1905, se emitió una Resolución Suprema autorizando la construcción de un lazareto en Iquitos para los leprosos del departamento de Loreto; la Prefectura mandó construir, entre 1906 y 1907, un Asilo de Emergencias para leprosos en la Isla Padre, frente a la ciudad de Iquitos. A fines de 1917 se habilitó en Iquitos el segundo lazareto y por ley N°5020, del 28 de enero de 1925, se dispuso la creación de una leprosería en San Pablo, en el río Amazonas, hacia la frontera con Brasil, asilo que comenzó a funcionar el 15 de mayo de 1926. En 1940, el gobierno creó la Supervisión de Sanidad de Loreto y San Martín que, prontamente, se elevó a la condición de Supervisión del Nor- Oriente, a cargo de Maxime Kuczinsky, quien, después de fundar el año 1941 un Dispensario Antileproso en Iquitos, reconstruyó el Asilo de San Pablo, como colonia agrícola, obteniendo un notable avance en lo que concierne a la exploración de varios ríos, especialmente el Ucayali, realizando valiosas encuestas leprológicas. En 1944, con la creación del Servicio Nacional Antileproso, se constituyó, a los pocos meses, el Servicio Antileproso del Nor-Oriente, asumiendo las funciones de supervisión en la zona. Hugo Pesce afirmó que el foco de lepra infantil de Loreto era uno de los más severos del mundo. Todos los datos recogidos sobre las formas clínicas de lepra infantil en esa zona revelaron un proceso caracterizado por la ausencia de signos apreciables de defensa por parte de la población, lo que equivalía decir que se trataba de una endemia bastante reciente, severa y con caracteres de desarrollo. Pesce refirió que los primeros casos de lepra entre los selváticos genuinos observados en Sur-América fueron reportados por Maxime Kuczinsky (tribus Cambo y Cocama) y por él (tribu Piro); los sucesivos casos fueron objeto de estudio en 1953 por H. Pesce y R. Montoya. Todos los casos fueron formas sumamente malignas, lo que indica el gravísimo y perdurable peligro al que estaría expuesta toda la población del Nor-oriente si penetrase la lepra en el seno de las tribus selvícolas, cuyo número de componentes ha sido estimado en 141 mil habitantes, alejados de toda posibilidad de control sanitario. HISTORIA DEL CONTROL DE LA LEPRA EN EL PERÚ Hugo Pesce, en Andahuaylas, detectó los primeros casos de lepra andina y creó, en 1937, el Servicio Antileproso de Apurímac. Asimismo, el 1 de enero de 1944 creó la Campaña Nacional Antileprosa, como Historia de la Lepra en el Perú organismo sanitario encargado oficialmente de la lucha antileprosa a nivel nacional, naciendo así, en torno a este maestro, la escuela leprológica peruana, constituyéndose el mismo año el Servicio Antileproso del Nor-oriente. El rasgo estructural de la campaña antileprosa que en 1954 pasó a denominarse Servicio Nacional Antileproso, estaba dado por ser un organismo unitario, con una jefatura y diversos servicios periféricos. La jefatura, denominada Departamento de Lepra, tenía funciones directivas, normativas y de control, con secciones especializadas. Los servicios periféricos tenían a su cargo la ejecución de la campaña antileprosa en el territorio de su jurisdicción; así, en cada región leprógena se construyeron unidades funcionales, denominadas Servicios Antileprosos Regionales, con su propia organización. Esta organización, metódicamente planeada y puesta en marcha, permitió, en un corto plazo, realizar un diagnóstico de la realidad leprológica peruana y obtener un beneficio efectivo para los pacientes y el país. Desgraciadamente, el 14 de enero de 1963, el Departamento de Lepra, transformado previamente en División de Lepra, fue disuelto por el gobierno de aquel entonces, desarticulándose la estructura tan meticulosamente montada, pasando sus diferentes elementos constitutivos a otros organismos y, desde 1965, los niveles periféricos fueron integrados a otros servicios de salud de cada zona del país. La desarticulada y deteriorada actividad de las acciones de salud relacionadas con la enfermedad de Hansen en los diferentes niveles de responsabilidad, tanto técniconormativas centrales, como ejecutivas periféricas de base, así como en investigación, capacitación de personal y otros, sensibilizó al Ministro Teniente General FAP, M. Campodónico, que ocupaba en 1977 la cartera de Salud Pública, para disponer la actualización del Programa de Control de la Enfermedad de Hansen, considerando que el diagnóstico, tratamiento y la investigación en dermatoleprología era una responsabilidad multiinstitucional de trascendencia nacional, acogiendo las recomendaciones del Seminario Regional de Hanseniasis, realizado en setiembre de 1971 en la ciudad de Pucallpa. Desgraciadamente, cambios sucesivos de autoridades y otros factores imponderables postergaron largamente la ejecución de las medidas dispuestas. Entretanto, el esfuerzo unipersonal y pionero del Dr. Víctor Noria, a cargo de la Unidad de Lepra, organismo técniconormativo del nivel central del Ministerio de Salud, era el único que mantenía bajo absoluta responsabilidad la conducción de un programa en base a los proyectos, ideas propias y a su gran experiencia como epidemiólogo y leprólogo clínico, así como a su indesmayable mística. Zuño Burstein, en 1980, publicó un trabajo sobre la “Quiebra del Programa de Control de la Lepra en el Perú por la descentralización e integración a los programas generales de salud”2, haciendo un detallado análisis de la organización sanitaria del control de la lepra, concluyendo en el Perú, pormenorizando su evolución, su estado actual que existía un serio quebrantamiento de las acciones sanitarias de control de esta afección provocado, en gran medida, por una inadecuada, inoportuna y prematura 41 Rev Med Exp 2001; 18 (1-2) política de descentralización e integración a los programas generales de salud, no adecuados a la realidad nacional. Además señaló, que era indispensable poner en vigencia un bien articulado Programa de Control de la Enfermedad de Hansen, adecuadamente financiado, ya que es un problema sanitario de particular gravedad en zonas endémicas, con repercusión nacional. En 1963, con la desaparición del Servicio Nacional Antileproso y su Departamento de Lepra, el diagnóstico especializado de laboratorio, la preparación de lepromina, la realización de investigaciones especiales y la capacitación del personal profesional y técnico quedó, teóricamente, en manos del Departamento de Lepra y Micología Médica, ubicado en la estructura organizativa de los Institutos Nacionales de Salud, organismo descentralizado del Ministerio de Salud. Este Departamento derivaba del Laboratorio Central de Lepra, parte constitutiva de la Sección de Leprología del fenecido Departamento de Lepra, organismo de comando del Servicio Nacional Antileproso, ubicado a nivel del organismo central del Ministerio de Salud. Al desaparecer el Servicio Nacional y su Departamento de Lepra, el Laboratorio fue incorporado al Instituto de Salud Pública, conservando teóricamente su función y estructura establecidos desde 1944. Sobre la base de esta estructura, el Ministerio de Salud tiene vigente, desde 1975, un convenio -ratificado sucesivamente- con la Universidad Nacional Mayor de San Marcos, a través de su Instituto de Medicina Tropical “Daniel A. Carrión”, para realizar una labor conjunta de investigación, servicio a la comunidad y capacitación de personal, en relación con la Hanseniasis y otras afecciones, que son objeto de la dermatología sanitaria. Burstein, en una comunicación publicada en 1972, con el título “Nuestro aporte al diagnóstico de la Lepra en el Perú”3 refirió que de 2366 biopsias enviadas desde el año 1944 a 1971 para diagnóstico de lepra, al Departamento de Lepra y Micología Médica del Instituto Nacional de Salud a su cargo, 1119 (47,3%) correspondieron a lepra lepromatosa, 619 (26,2%) a lepra indiferenciada, 233 (9,4%) a lepra tuberculoide y 18 (0,8%) a lepra dimórfica. Valiéndose de las biopsias seriadas a través del tiempo, se estudiaron los virajes histopatológicos de estos pacientes y se estableció la concordancia entre el diagnóstico clínico y la verificación histopatológica. No se han hecho estudios ulteriores similares a éste. En 1980, el Dr. Samsaricq, Jefe del Programa de Lepra de la Organización Mundial de la Salud (OMS), visitó el Perú, recomendando la conformación de una comisión permanente que se ocupe del Programa de Control de Hanseniasis, promoviendo, evaluando y recomendando nuevas acciones, además de la creación de un comité científico nacional para promover y evaluar las investigaciones sobre la enfermedad. Hasta 1985, la Dirección de Epidemiología, consideró dentro de su estructura programática el Control de la Tuberculosis y Lepra en forma integrada en la Dirección Técnica de Coordinación de Programas Especiales, a pesar de que la OMS consideraba el control de estas enfermedades en forma independiente. Por ello, en 1987, 42 Burstein Z. se expide el D.S. N° 017-87-SA que aprobó únicamente el Programa de Control de la Tuberculosis, desvinculándose, en consecuencia, del de Lepra. En enero de 1988, se resolvió aprobar el Programa Nacional de Control de la Hanseniasis como integrante de los Programas Especiales de Salud, a cargo de una Dirección General, designándose al Dr. Augusto Reátegui como Director General del Programa Nacional de Control de la Hanseniasis4. El Decreto Supremo Nº 003-88SA (de fecha 22 de enero de 1988), estableció que “el Perú, como país miembro de la Organización Mundial de la Salud, ha adoptado el compromiso de la 40ava Asamblea Mundial de la Salud, del 15 de mayo de 1987, para organizar programas activos hacia la eliminación de la lepra, como parte de su objetivo de salud para todos en el año 2000”. En octubre de 1988, se aprobaron las Normas y Procedimientos para el Control de la Hanseniasis en el Perú, de aplicación obligatoria en todo el territorio nacional en sus componentes técnico, administrativo, educativo, social y de investigación; y, en 1992, se aprobó el documento normativo denominado “Doctrinas, Normas y Procedimientos para el Control y Eliminación de la Lepra en el Perú”. En el Perú existe actualmente, a nivel del Ministerio de Salud, una estructura técnico administrativa denominada Dirección del Programa Nacional de Control de Enfermedades Transmisibles, en las que se incluye el Programa de Control de Tuberculosis y Lepra, y que cuenta con la colaboración comprometida eventual de un Comité Asesor, en el que se encuentran médicos tropicalistas, leprólogos y dermatólogos. POLÍTICA ACTUAL DEL PROGRAMA DE CONTROL DE LA LEPRA Y PERSPECTIVAS PARA EL AÑO 2000 El marco doctrinario adoptado por el Programa Nacional de Control de la Lepra en el Perú5 se basa en el principio de que “las enfermedades transmisibles, entre ellas la lepra, están ligadas a factores culturales, sociales, y económicos de compleja solución” y que “los programas de control son de alcance nacional, permanentes y continuos, usan tecnologías apropiadas, realimentan y hacen más eficiente su operación mediante el monitoreo y evaluación y en su versión actual han adoptado la estrategia de incorporar e integrar sus actividades a la atención general de salud, desapareciendo, por lo tanto, por ineficientes, los programas verticales con ejecución especializada de sus actividades al margen de los servicios de salud”. Con este marco doctrinario el programa actual considera que “la lucha por el control de la lepra se inscribe y articula en el reconocimiento de la dignidad de las personas, sus derechos universales y la búsqueda de la liberación de sus capacidades para alcanzar la realización plena”, concluyendo que esta nueva doctrina se basa en una concepción moderna que “tiene un sustento bioético en el desarrollo de los principios de equidad, subsidiaridad, universalidad, solidaridad y autonomía; ellos desarrollados a través de una interacción en el campo médico, educativo y social”. El programa se sustenta doctrinariamente en Rev Med Exp 2001; 18 (1-2) Historia de la Lepra en el Perú que la lepra en el Perú es factible de ser controlada y eliminada mediante determinados ejes de gestión. EPIDEMIOLOGÍA DE LA LEPRA EN EL PERÚ La OMS define que la lepra ha sido eliminada como problema de salud pública cuando la tasa de prevalencia es menos de un caso por cada 10000 habitantes; sin embargo, esta situación no ocurre en determinadas regiones identificadas y estratificadas del país. Por ello, para lograr el control y eliminación de esta enfermedad es necesario fortalecer el desarrollo de una serie de actividades, basados en la difusión de los siguientes principios: la lepra se cura, el paciente se trata en su domicilio y no requiere aislamiento, ni reclusión en leprosorios, la lepra diagnosticada precozmente no produce necesariamente deformidades o incapacidades, luego de iniciada la poliquimioterapia (PQT) el enfermo de lepra no contagia y, si el enfermo no recibe tratamiento, sufre deformaciones de las manos y pies que permanecen como secuela para toda la vida a pesar del tratamiento posterior. El comportamiento epidemiológico de la lepra en el Perú se circunscribe a las zonas endémicas, donde viven aproximadamente 3218109 personas, de ellos 1255062 son menores de 15 años. Según las tasas de prevalencia de lepra correspondientes al año 2000 y teniendo en cuenta las publicaciones de la OMS, podemos concluir que la lepra en el Perú constituye un problema de salud pública, fundamentalmente en el departamento de Ucayali, lugar con una prevalencia de la enfermedad que supera la tasa de 1 x 10000 habitantes. Esta información nos permite priorizar las actividades del control de la enfermedad, buscando el compromiso de las autoridades locales y comunidad en general para desarrollar acciones coordinadas que permitan diagnosticar y tratar precozmente todos los nuevos casos de lepra, logrando prevenir las discapacidades y disminuir efectivamente el impacto social de esta enfermedad (Tablas 1 y 2 y Figura 1). Tabla 1. Tasas de prevalencia y de detección de Lepra en el Perú, 2000. Tabla 2. Casos de Lepra notificados en el Perú, 1990-2000. 43 Rev Med Exp 2001; 18 (1-2) Burstein Z. Figura 1. Tasa de prevalencia x 10 000 habitantes en el Perú, 1990-2000. REFERENCIAS 1. Pesce H. La epidemiología de la lepra en el Perú. (Tesis de Doctorado). Lima: UNMSM, Facultad de Medicina; 1961. 2. Burstein Z. Quiebra del Programa de Control de la Lepra en el Perú por la descentralización e integración a los programas generales de salud. Arch Arg Dermatol 1980; 30: 173-80. 3. 44 Burstein Z. Nuestro aporte al diagnóstico de la lepra en el Perú. En: Actas del I Congreso Argentino de Dermatología. Buenos Aires, Argentina; 1972 4. Ministerio de Salud. Manual de normas y procedimientos del Programa Nacional de Control de la Hanseniasis. Lima: MINSA; 1988. 5. Ministerio de Salud. Situación de la lepra en el Perú, año 2000. Programa Nacional de Control de Enfermedades Transmisibles: Control de Lepra. Lima: MINSA; 2000. Rev Med Exp 2001; 18 (1-2) REVISIÓN DE REVISTAS GENÉTICA CUANTITATIVA DE LA COMPETENCIA DE Aedes aegypti. Quantitative genetics of vector competence for dengue2 virus in Aedes aegypti. Bosio CF, Beaty BJ, Black WC 4th. Am J Trop Med Hyg 1998; 59(6): 965-70. Publicación sobre genética cuantitativa donde se determinó la capacidad de propagación (competencia) del virus dengue-2 en Aedes aegypti. Para ello, se analizaron mosquitos medios hermanos (hijos del mismo padre y diferentes madres) oralmente infectados. Este análisis se realizó midiendo el título viral en el intestino (como medida de la diseminación de la infección) y en la cabeza del mosquito mediante el cultivo de virus en células C6/36. Se examinó el título viral en el intestino, barrera para la entrada (infección) y salida (escape) del virus, como en la cabeza (señal de diseminación dentro del mosquito). Estos análisis se realizaron comparando dos subespecies: Aedes aegypti aegypti y Aedes aegypti formosus para hallar los mecanismos genéticos de la competencia del vector. Los resultados fueron los siguientes: Aedes aegypti aegypti fue más susceptible que Aedes aegypti formosus, sin embargo, la cantidad de virus en los mosquitos infectados fue la misma en ambas subespecies; la cantidad de virus en el intestino no tuvo ningún efecto sobre la diseminación de la infección y tampoco se encontró correlación entre el título viral del intestino y de la cabeza y, finalmente, el título viral en el intestino no determinó la diseminación del virus. Estos resultados sugieren que la infección y diseminación del virus son independientes del título viral y que estos pueden estar determinados por dos grupos de genes, uno que controla la barrera de infección y otro que controla la barrera de escape, es decir, la entrada y salida del virus, lo que significaría que la competencia del vector está regulado por grupos de genes, probablemente dominantes (alelos dominantes). Bach. Nélida Leiva Galarza. Facultad de Ciencias Naturales y Matemáticas - Escuela de Biología - UNFV. EL LIPOPOLISACÁRIDO BACTERIAL INHIBE LA INFECCIÓN DEL VIRUS DENGUE EN MONOCITOS Y MACRÓFAGOS MEDIANTE BLOQUEO DEL INGRESO DEL VIRUS, VÍA UN MECANISMO DEPENDIENTE DEL RECEPTOR CD-14 Bacterial lipopolysaccharide inhibits dengue virus infection of primary human monocytes/macrophages by blockade of virus entry via a CD14-dependent mechanism. Chen YC, Wang SY, King CC. J Virol 1999; 73(4): 2650-7. Se realizó un estudio con el lipopolisacárido bacterial (LPS), monocitos y macrófagos humanos (Mn y Mc) y virus dengue (VD) para definir el resultado de sus interacciones, partiendo de que los Mn y Mc son células blanco para el LPS y la infección de VD, asimismo, para explicar algunos detalles de la interacción del VD y el receptor CD-14. Se demostró por primera vez que el LPS puede bloquear la infección de VD a nivel de la absorción y/o entrada viral, cuando se agregó LPS a cultivos de Mn y Mc antes o durante la absorción viral. A diferencia de las interacciones de LPS con otros virus, en este caso fue característico que la inhibición de la infección fue específica y directa (sin intervención de citocinas y quimocinas FNT-a, IL-1b, IL-6, IL-8, IL-12, a-IFN, MIP-a y RANTES), además, ocurrió en eventos tempranos de la entrada del virus, no produciéndose activación celular en Mn y MC (no hubo producción de citocinas ni quimocinas). De acuerdo a los resultados se propuso un mecanismo donde LPS estaría impidiendo la absorción y/o entrada viral por enmascaramiento de un receptor celular desconocido (importante para la adherencia de las partículas virales), para VD en Mn y Mc humanos. Este LPS y el virus dengue podrían estar compartiendo y compitiendo por un mismo receptor celular. Bach. Yesenia Macavilca Chumbimune. Facultad de Ciencias Naturales y Matemáticas - Escuela de Biología - UNFV. EVALUACIÓN DE LA RESPUESTA A LOS ESQUEMAS DE TRATAMIENTO ACORTADO PARA MALARIA vivax. Avaliação da resposta aos esquemas de tratamento reduzidos para malária vivax. Ponteira N, Yecê A, Do Socorro R. Rev Soc Brasil Med Trop 2001; 34 (4): 343-8. Las recaídas que pueden ocurrir con el tratamiento convencional para malaria vivax han despertado el interés por la búsqueda de esquemas terapéuticos reducidos que proporcionen al paciente mayor adherencia al tratamiento, manteniendo la misma eficacia y tolerancia, minimizando los efectos adversos y reduciendo los costos. En este estudio se evaluaron dos esquemas terapéuticos con dosis reducidas de cloroquina para malaria vivax, comparándolo con el esquema estándar. El estudio fue realizado por el Programa de Malaria del Instituto Evandro Chagas en Belén, estado de Pará, Brasil. Se estudiaron 120 pacientes con malaria vivax, distribuidos aleatoriamente en tres grupos (40 por grupo) bajo los siguientes esquemas supervisados: Esquema I: Fosfato de cloroquina (150 mg) a 25 mg/Kg (dosis total) durante tres días (10 mg/Kg 1º día y 7,5 mg/Kg 2º y 3º día) + Primaquina (15 mg) a 0,25 mg/Kg/día durante 14 días; esquema II: Fosfato de cloroquina (150 mg) a 10 mg/Kg en dosis única + primaquina (15 mg) a 0,5 mg/Kg/día durante 7 días; y esquema III: Fosfato de cloroquina (150 mg) a 10 mg/Kg en dosis única + Primaquina (15 mg) a 0,5 mg/Kg/día durante 5 días. 45 Rev Med Exp 2001; 18 (1-2) La respuesta clínica a los tres esquemas fue satisfactoria. La desaparición de los síntomas ocurrió después de un máximo de 96 horas de tratamiento, mientras que la negativización de la parasitemia asexuada ocurrió después de un máximo de 72 horas de tratamiento, en todos los esquemas terapéuticos. No hubieron diferencias significativas para ninguna de estas variables. Los autores consideran que la cloroquina usada en tres días o en dosis única fue capaz de desaparecer la sintomatología independientemente del tiempo de uso del medicamento. Asimismo, el examen clínico de los casos mostró que duplicando la dosis de primaquina no se produjeron efectos colaterales o signos de toxicidad grave. Entre los pacientes tratados con el esquema clásico, 38 curaron (95,0%) y dos presentaron recaídas; con el esquema II, 39 curaron (97,5 %) y uno abandonó el control de 180 días; y con el esquema III 32 curaron (80,0%) y ocho sufrieron recaídas. No se encontró diferencias significativas entre el esquema clásico y el esquema II. El esquema III mostró ser menos eficaz que los anteriores. De acuerdo con los resultados encontrados, el esquema acortado con cloroquina en dosis única de 600 mg + primaquina en dosis dobladas por siete días mostró ser eficaz. Sin embargo, es necesario continuar estas investigaciones comparativas. Dr. Víctor Fiestas Solórzano. Residente de Medicina de Enfermedades Infecciosas y Tropicales - UNMSM. EFICACIA DEL ARTESUNATO MÁS PIRIMETAMINASULFADOXINA PARA MALARIA NO COMPLICADA EN NIÑOS DE GAMBIA: ESTUDIO DOBLE CIEGO, RANDOMIZADO Y CONTROLADO Efficacy of artesunate plus pyrimethamine-sulphadoxine for uncomplicated malaria in Gambian children: a double-blind, randomised, controlled trial. Von Seidlein L, Milligan P, Pinder M, Bojang K, Anyalebechi Ch, Gosling R, et al. Lancet 2000; 355: (9201): 352-7 La resistencia a los antimaláricos se está incrementando en Africa Sub-Sariana, especialmente a pirimetaminasulfadoxina (SP). El uso de artesunato (artesunato sódico)(AS) en combinación con SP puede demorar o prevenir la resistencia. Se realizó en Gambia un estudio doble ciego, randomizado y controlado, incluyéndose 5 centros asistenciales (Fajara, Keneba, Njaba Kunda, Ngeyen Sanjal y Basse). Se enrolaron 600 niños de 6 meses a 10 años con el diagnóstico de malaria falciparum no complicada con densidad parasitaria de 500 parásitos/mL a más y que fueron distribuidos en 3 grupos: el primer grupo recibió SP (500mg/ 25mg) con placebo; el segundo SP más una dosis de AS (4mg/kg/día); y el tercero, SP más 3 dosis de AS (4mg/kg/día x 3 días). Se excluyeron a niños que requerían tratamiento parenteral, que habían sido tratados previamente (2 semanas) con SP, que tenían hematocrito menor del 15% y a los que había evidencia de enfermedad crónica. 46 El tratamiento combinado fue bien tolerado. No hubieron reacciones adversas atribuidas al tratamiento. La falla terapéutica para el día 14 fue 3,1% en el grupo SP, 3,7% en el grupo de SP más una dosis de AS y 1,6% en el tercer grupo que recibió AS más 3 dosis de AS (p<0,05). Agregar AS a los regímenes de tratamiento para malaria en Africa ha disminuido la transmisión de malaria, esto debido a la acción gametocida que tiene esta droga, siendo además reconocida como potente y segura en el tratamiento de malaria Dr. Arnaldo Lachira Albán. Residente de Medicina de Enfermedades Infecciosas y Tropicales - UNMSM. IDENTIFICACIÓN DE Staphylococcus aureus COAGULASA POSITIVA EN LÁMINA Y COAGULASA NEGATIVA EN TUBO PORSECUENCIAMIENTODELGENDELARNRIBOSOMAL16S. Identification of slide coagulase positive, tube coagulase negative de Staphylococcus aureus by 16 S ribosomal RNA gene sequencing. Woo PC, Leung AS, Leung KW, Yuen KY. J. Clin Pathol. Mol Pathol 2001; 54:244-247. El presente estudio refiere la importancia del gen codificante del ARN ribosomal 16S para la identificación genotípica de una cepa de Staphylococcus aureus con características bioquímicas atípicas. La cepa fue aislada a partir de un cultivo de sangre de una paciente de 43 años, que presentaba síndrome mielodisplásico (anemia refractoria, excesivos blastocitos en transformación y poca neutropenia) y recibía quimioterapia con idarubicina, citarabina y etopósido. Al aislamiento se le investigó fenotípicamente utilizando las pruebas bioquímicas convencionales y los sistemas bioquímicos VITEK (GPI) y API (Staph). Genotípicamente, el gen codificante el ARN ribosomal 16S fue amplificado por PCR, secuenciado y comparado con secuencias de especies conocidas ( S. aureus, S. lugdunensis, S. schleiferi, S. haemolyticus, S. simulans y S. warneri); el gen aislado presentó una banda a 1383 bp coincidente únicamente con S. aureus conocido (código Gen Bank # L37597). Por bioquímica convencional y sistema bioquímico VITEK (GPI), los resultados de las pruebas coagulasas en tubo fueron negativos, mientras que, en la bioquímica convencional el resultado de la prueba coagulasa en lámina fue positiva. Ninguno de los tres sistemas bioquímicos dieron claras conclusiones que la cepa aislada correspondía a S. aureus. Después de concluir genéticamente que se trataba de una cepa de S. aureus, la paciente recibió tratamiento con vancomicina, siendo los cultivos de sangre, tomados cuatro días después, informados como negativos. A pesar de que las pruebas de carácter fenotípico dan información importante del agente etiológico, éstas no son concluyentes. Blgo. Juan J. Quispe Mejía. División de Microbiología, Centro Nacional de Alimentación y Nutrición, Instituto Nacional de Salud. Rev Med Exp 2001; 18 (1-2) GALERÍA FOTOGRÁFICA CARBUNCO (CIE-10-A22)* (Antrax, pústula maligna, edema maligno, enfermedad de los cardadores de lana, enfermedad de los traperos). 1 Dr. Zuño Burstein Alva Dr. Alfredo Guillén Oneeglio 3 Blga. Sara Morales de Santa Gadea 2 El carbunco es una zoonosis muy antigua, de distribución universal, con regiones endémicas y ocupa un importante sitio en la historia de las enfermedades infecciosas, ya que fue la primera enfermedad humana a la que se le atribuyó un agente patógeno específico1; produce en el hombre una enfermedad aguda, de localización predominantemente cutánea (95%), ocasionalmente pulmonar (5%) y raramente gastrointestinal. El agente etiológico es el Bacillus anthracis, productor de esporas, notablemente resistentes a condiciones extremas, permaneciendo viables e infectantes en el suelo por decenas de años. Por tecnología especial se ha podido disminuir el peso habitualmente notable de estas esporas, logrando mantenerlas en suspensión en el aire y modificar su sensibilidad a los antibióticos, con el propósito de lograr en atentados de terrorismo biológico, la producción de formas pulmonares que se adquieren por aspiración de esas esporas, donde germinan en un período de hasta 60 días (rango de 1 a 60 días), provocando una mediastinitis hemorrágica mortal. El carbunco, denominado “Anthrax” en la literatura de idioma inglés, es conocido en algunas poblaciones andinas peruanas con el nombre quechua de “Waytacha” que significa “flor mala”, en alusión al aspecto del estadío precoz de la úlcera cutánea2. En los animales (bovinos, ovinos, caprinos, equinos, suinos), el carbunco se presenta en tres formas distintas: la forma apoplética, aparece súbitamente con un curso rápidamente mortal; la forma aguda y sub aguda se presenta con fiebre, depresión, disnea, incoordinación motriz y convulsiones; y la forma crónica se caracteriza por edema de laringe y lengua que conduce a la muerte por asfixia3. Foto 1 y Foto 2. Carbunco cutáneo. Pústula maligna en antebrazo (J.L.T.). ZBA. Carbunco Cutáneo (Pústula maligna, edema maligno). Después de un tiempo de incubación de aproximadamente 7 días (rango de 1 a 12 días) aparece en las zonas de contacto infectante (áreas expuestas de la piel) habitualmente una o más pústulas circunscritas, de bordes *Número asignado por la Clasificación Internacional de Enfermedades. Décima revisión (CIE-10) de la OMS. 1 Profesor emérito (Dermatología – Medicina Tropical). UNMSM. 2 Profesor asociado, Facultad de Tecnología Médica-UNFV. Clínica San Borja. 3 Bióloga. Laboratorio de Bacteriología Especial, CNSP, INS. parduscos, pruriginosas, que crecen rápidamente, desarrollándose una vesícula o ampolla central de contenido sero sanguinolento, con gran cantidad de bacterias, que se hacen hemorrágicas, se deprimen y necrosan; puede aparecer un contorno de vesículas satélites, se forma una escara negra central y los contornos se hacen eritematosos con edema progresivo (pústula maligna). Las úlceras necróticas son indoloras. Se presenta linfoadenopatía regional, fatiga, fiebre y compromiso del estado general. La bacteremia es una complicación poco frecuente y se puede acompañar de meningitis. La mortalidad de esta localización asciende a un 20%4 47 Rev Med Exp 2001; 18 (1-2) Burstein Z. y col. Foto 3. Carbunco cutáneo: pústula maligna (A.C.R.) ZBA. Foto 4 y Foto 5. Carbunco cutáneo: Pústula maligna (J.L.T.) ZBA. Foto 6 y Foto 7. Carbunco cutáneo: Pústula y edema maligno (A.C.R.) ZBA. 48 Galería Fotográfica: Carbunco Rev Med Exp 2001; 18 (1-2) Foto 8. Carbunco cutáneo: Edema maligno (J.O.) ZBA El Bacillus anthracis, es un bacilo gram positivo, aerobio, in vitro forma largas cadenas, pero in vivo se observa en forma de organismos aislados en cadenas cortas. Cuando el medio no provee las sustancias necesarias para su sustento, o cuando los líquidos corporales infectados son expuestos al medio ambiente, forma esporas. La bacteria crece a 37°C en agar sangre, produciendo colonias no hemolíticas, irregulares, de apariencia vidriosa. El diagnóstico se hace por la observación directa de los bacilos anchos y encapsulados, en muestra de líquido vesicular, líquido cefalorraquídeo, o sangre. El bacilo posee tres componentes que determinan su virulencia: Toxina del edema (factor I a factor edema); material capsular (factor II o antígeno protector), y Toxina letal (factor III o factor letal). Una proteína transportadora denominada antígeno protector es la encargada de facilitar el efecto intracelular de los factores I y III3. Foto 9. Examen directo de exudado de vesícula. Coloración de gram: Morfología microscópica (100 X) INS. Foto 10. Cultivo de 24 horas en agar sangre. Coloración de gram: Morfología microscópica (100 X) INS. Foto 11. Cultivo de 48 horas en agar tripticasa soya. Coloración de gram: Observación de esporas (100 X) INS. Foto 12. Colonias no hemolíticas en agar sangre de carnero INS. 49 Rev Med Exp 2001; 18 (1-2) Burstein Z. y col. Foto 13. Colonias de aspecto rugoso en agar tripticasa soya INS. Foto 14. Cultivo en agar tripticasa soya, observación microscópica (“cabeza de medusa”)(100 X) INS. REFERENCIAS 1 Devinder M. Antrax: an over view within the Indian Subcontinent. Int J of Dermatol 2001; 40: 216-22. 3 Laguna A. Carbunco o Antrax en el Perú. Rev Per Enfer Infecc Trop 2001; 1: 148-56. 2 Salinas-Flores A. Diagnóstico y tratamiento del antrax. Medicina Tradicional vs. Medicina Moderna. Rev Per Enf Infecc Trop 2001; 1: 157-64. 4 Elawski BE. Task force on bioterrorism cutaneous Anthrax management algorithm. American Academy of Dermatology; 2001. FE DE ERRATAS: REVISTA DE MEDICINA EXPERIMENTAL (VOLUMEN 17 NÚMEROS 1-4 AÑO 2000): 50 Dice: Debe decir: En todo el volumen: Números 1-2. Números 1-4. En la página 14 (correspondencia): George Obregón Beltran. [email protected] George Obregón Boltan. [email protected] Rev Med Exp 2001; 18 (1-2) INDICE POR AUTORES VOLUMEN 16 AÑO 1999 F Farfán G, Miguel 5 A Alfaro F, Paul 25 Aliaga A, Roxana 25 Arístides, Herrer 15 Arroyo R, Eliseo 5 G García M, María 31 Guerrero A, Ivonne 35,40 Guevara R, Miriam 44 B Beati, Lorenza 28 L Leake, Jhon 28 Lucen Z, Andrés 25 C Canelo D, Carlos 44 Casquero C, José 44 Carrillo P, Carlos 31 Casanova M, Luis 35 Chevarría, Luzmila 28 Colchado, Maritza 5 Cordero G, Raúl 35 M Martínez E, Marco 35 Mejía F, Roberto 35,40 Mendizabal G, Luz 5 Minaya G, Gloria 5 Misad N, Oscar 35,40 Montoya P, Ysabel 31 Morón C, Cecilia 51 E Ellis, Barbara 28 N Navarro M, Alida 44 Nolasco C, Oscar 31 P Padilla R, Carlos 28 Portilla C, José 25 Pow-Sang G, Mariela 40 R Romero R, Soledad 25 Rotz, Lina 28 U Urcia A, Flor 44 V Valverde R, Ada 25 Vargas A, Luis 48 Velazco P, Rodolfo 35,40 Ventura E, Gladis 28 Villaseca C, Pablo 28 W Wachtel A, Antonio 35 S Samalvides, Frine 28 Sarria B, Gustavo 35 Seraylán O, Silvia 48 Suárez J, Magna 25 Y Yábar V, Carlos 31 Yáñez, Henry 28 Z Zaharia B, Mayer 35 Zurita M, Susana 44 T Torres de Y, Yvonne 5 INDICE POR MATERIAS VOLUMEN 16 AÑO 1999 A Antígeno L. (v.) braziliensis 5 L. (v.) peruviana 5 Y. pestis 48 C Chlamydia trachomatis embarazo 25 prevalencia 25 Control de calidad Yersinia pestis 48 Cryptococcus neoformans serotificación 44 sindrome de inmunodeficiencia adquirida 44 D Dengue diagnóstico 31 reacción en cadena por polimerasa de transcriptasa reversa 31 glicoproteína NS1 31 Diagnóstico dengue 31 leishmania 5 E Embarazo C. trachomatis 25 N. gonorrhoeae 25 Epstein Barr hibridación 35 linfomas 35 N. gonorrhoeae 25 G Glicoproteína NS1 dengue 31 I Infecciones por Bartonella transmisión 28 L Leishmania antígeno 5 diagnóstico 5,15 epidemiología 15 L. (v.) peruviana 5 L. (v.) braziliensis 5 mucocutánea 5,15 Linfomas Epstein Barr 35 hibridación 35 N Neisseria gonorrhoeae embarazo 25 prevalencia 25 O Oncogenes Papillomavirus humano 40 reacción en cadena por polimerasa 40 P Papillomavirus humano oncogenes 40 pene 40 reacción en cadena por polimerasa 40 Perú C. trachomatis 25 C. neoformans 44 dengue 31 leishmania 5,15 N. gonorrhoeae 25 Psychodidae 28 Rickettsia prowazekii 51 Prevalencia C. trachomatis 25 N. gonorrhoeae 25 Psychodidae Infecciones por Bartonella 28 Purificación Y. pestis 48 R Reacción en cadena por polimerasa dengue 31 Papillomavirus humano 40 Rickettsia prowazekii tifus epidémico 51 S Sindrome de inmunodeficiencia humana Cryptococcus neoformans 44 T Tifus epidémico transmitido por piojos biología 51 clínica 52 control 52 ecología 51 epidemiología 51 prevención 52 terapia 52 Y Yersinia pestis antígeno 48 control de calidad 48 purificación 48 51 Rev Med Exp 2001; 18 (1-2) INDICE POR AUTORES VOLUMEN 17 AÑO 2000 A Acosta C, Rosa 21 Arias B, Isabel 9 B Beltrán F, María 58 C Cabezas S, César 21 Canelo D, Carlos 5 Casquero C, José 5 Chauca C, José 30 Cuba C, César 39 G García M, María 21 Gonzáles P, Antero 21 H Huguet T, José 9 S Sánchez R, Elizabeth 56 M Martos D, Leonor 21 Montoya P, Ysabel 9 Y Yábar V, Carlos 35 N Nieto Z, Mónica 30 Z Zavaleta M, Alfonso 14 P Pérez C, Ruth 26 O Obregón B, George 14 Ortiz A, Ana 30 INDICE POR MATERIAS VOLUMEN 17 AÑO 2000 A Antibióticos sensibilidad 14 Anticuerpo dengue 21 sarampión 30 B Biopsia de piel leishmaniasis 39 C Control de calidad antibióticos 14 Cryptococcus neoformans diagnóstico 5 monofenol monooxigenasa 5 pigmentos 5 Cromatografía líquida vitamina A 26 Cultivo leishmaniasis 39 D Dengue diagnóstico 21 glicoproteína NS1 35 Ig M 21 E ELISA dengue 21 52 Equinococcus granulosus hidatidosis 56 Estudio de validación vitamina A 26 F Filtros de papel dengue 21 P Penicilina sensibilidad 14 Perú dengue 35 hidatidosis 56 sensibilidad antibiótica 14 toxocariasis 58 Vibrio cholerae 9 G Glicoproteína NS1 dengue 35 R Reporte de caso toxocariasis 58 I Inmunofluorescencia indirecta anticuerpo para sarampión 30 S Sarampión Ig G 30 inmunofuorescencia indirecta 30 Sensibilidad antibióticos 14 L Leishmaniasis biopsia de piel 39 cultivo 39 inoculación 39 diagnóstico parasitológico 39 N Neutralización por reducción de placas anticuerpo para sarampión 30 T Toxocara sp reporte de caso 58 V Vibrio cholerae ARN ribosómico 9 epidemiología molecular 9 tipificación 9 Vitamina A detección 26 cromatografía líquida 26 INSTRUCCIONES PARA LA PRESENTACIÓN DE ARTÍCULOS EN LA REVISTA DE MEDICINA EXPERIMENTAL La Revista de Medicina Experimental es el órgano oficial del INSTITUTO NACIONAL DE SALUD (INS), cuyo objetivo es la difusión de la producción científica vinculada a la salud, propiciar el intercambio con entidades similares en el país, como en el extranjero, para mantener su nivel científico. NORMAS GENERALES Los artículos científicos deben estar de acuerdo con las normas de presentación que siguen: · Tratar sobre temas relacionados a la salud. · Ser originales e inéditos a nivel nacional e internacional. El Comité Editor considerará en casos especiales la reproducción de artículos publicados en el extranjero, en razón a la importancia que tengan para su difusión en el país. · Pertenecer a una de las siguientes categorías: * Trabajo original. * Reporte de nuevas técnicas de laboratorio. * Comunicación corta. * Tema de revisión. * Revisión de revistas. * Carta al Editor. * Galería fotográfica. · Estar redactado en español, mecanografiado en papel bond blanco A4, en una sola cara, a doble espacio, con márgenes de 25 mm. · Cada componente del manuscrito empezará en página aparte, las que se numerarán en forma consecutiva. · Se entregará tres originales impresos y el mismo texto en un diskette, grabado en el programa Word para Windows 97/2000. · En la primera página del original se consignará: Identificación del autor o autores en el siguiente orden: apellido paterno, apellido materno y nombres, grado académico y filiación institucional, apartado postal, ciudad y país. Nombre del departamento o departamentos, y la institución o instituciones en las que se realizó el trabajo. Nombre y dirección del autor responsable de la correspondencia. · · Título breve del artículo presentado. Las referencias se referirán exclusivamente al texto del trabajo, se ordenarán correlativamente según su aparición y se redactarán siguiendo las normas del Index Medicus Internacional. Ejemplos: Artículo: Autor/es. Título del artículo. Abreviatura internacional de la revista año; volumen (número): página inicialfinal del artículo. Pueden citarse hasta seis autores, separados por comas; si son más de seis se anotarán los seis primeros seguido de la abreviatura «et al». Ejemplo: Díez J, Cienfuegos M, Suárez E. Ruidos adventicios respiratorios. Med Clin (Barc) 1997; 109 (16): 632-634. Libros, folletos o similares: Autor/es del capítulo. Título del capítulo. En: Director/Recopilador del libro. Título del libro. Edición. Lugar de publicación: Editorial; año. p. página inicial-final del capítulo. Ejemplo: Buti M. Hepatitis vírica aguda. En: Rodés J. Medicina Interna. Barcelona: Masson; 1997. p. 1520-1535. - Tesis: Autor. Título de la tesis. [Tesis Doctoral] . Lugar de edición: Editorial; año. Ejemplo: Muñiz J. Estudio transversal de los factores de riesgo cardiovascular en población infantil. [Tesis doctoral]. Santiago: Servicio de Publicaciones e Intercambio Científico, Universidade de Santiago; 1996. Los artículos deben entregarse o enviarse por correo a: Comité Editor de la Revista de Medicina Experimental. Instituto Nacional de Salud. Jr. Cápac Yupanqui 1400 - Lima 11, Perú. TRABAJOS ORIGINALES Y REPORTE DE NUEVAS TÉCNICAS DE LABORATORIO Deben estar redactadas según el siguiente esquema: · Título: Breve y representativo del contenido del artículo. · Nombre del autor y coautores, acompañados de su filiación, institución, apartado postal, ciudad y país. · Resumen: En español e inglés. Los resúmenes serán estructurados y no deben contener más de 250 palabras. Este resumen debe incluir de manera concisa: objetivos, materiales y métodos, resultados y conclusiones. Al final de cada resumen se consignarán las palabras clave respectivas. · Introducción: Exposición breve de antecedentes y del objetivo del trabajo. · Materiales y métodos: Describir las características de la muestra y la metodología utilizada en el estudio. · Resultados: Expresión de los hallazgos, en forma clara, sin opiniones ni interpretaciones, salvo, en las de alcance estadístico. Se pueden complementar con tablas y/o figuras (gráficos, fotografías, etc.). · Discusión: Interpretación de los resultados, comparándolos con los hallazgos de otros autores, exponiendo las sugerencias, postulados o conclusiones a las que llegue el autor. · Referencias: De acuerdo a las normas internacionales referidas. La extensión total del manuscrito no debe ser mayor de 15 páginas. Se aceptará en total y como máximo diez tablas y figuras. Las tablas deben estar a doble espacio, con título claro, en lo posible sólo con tres rayas horizontales, sin rayas verticales. Las figuras serán ordenadas con números arábicos, y en la parte posterior de cada una se debe anotar su número, ubicándolo arriba y a la derecha, así como el autor y el nombre del artículo. Las leyendas deben ser tipeadas en una hoja aparte; las leyendas microfotografíadas deben indicar también la magnificación y el método de coloración. El Comité Editor de la revista se reserva el derecho de limitar el número de ilustraciones. COMUNICACIONES CORTAS Debe ser redactadas según el esquema siguiente: · Resumen. · Breve introducción. · Texto de la comunicación. · Discusión. · Referencias. La extensión total del trabajo, incluyendo las referencias (máximo 15 referencias), no debe ser mayor de 6 páginas A-4 escritas a doble espacio y por una cara. El resumen no tendrá más de 100 palabras. Se aceptará como máximo 4 tablas o figuras. DE LAS CARTAS AL EDITOR Deben ser redactadas según el esquema siguiente: · Texto de la carta. · Referencias. Deben tener una extensión máxima de dos páginas. Se aceptará como máximo 2 tablas o figuras. GALERIA FOTOGRÁFICA Se podrán enviar fotografías de interés sobre un tema de salud en particular, acompañado de un breve resúmen del tema y una explicación del origen de las ilustraciones presentadas (no más de 200 palabras). Las fotografías deberán acompañarse de su leyenda explicativa. El Comité Editor de la revista se reserva el derecho de limitar el número de ilustraciones.