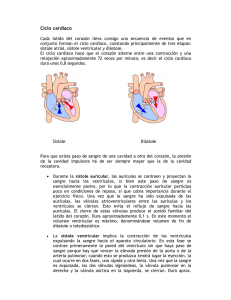
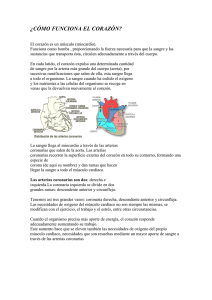
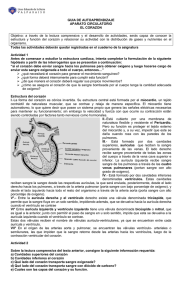
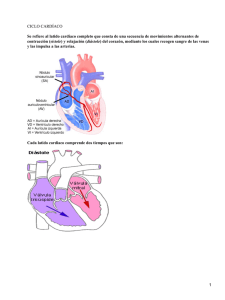
266
Anuncio

Fisiología – Unidad 5 UNIDAD CINCO: TALLER 26: Capítulo 5 Best y Taylor 1) ¿Cuáles son las funciones del aparato circulatorio? El corazón y la circulación constituyen primariamente un sistema de transporte e intercambio. Los grandes vasos sanguíneos en el circuito circulatorio proporcionan las vías para la distribución y la recolección de los materiales transportados por la sangre. El corazón genera la energía para movilizar la sangre a través del circuito, y en los diversos órganos y tejidos, el intercambio de oxígeno, dióxido de carbono y otros metabolitos se produce a través de las paredes sumamente delgadas de los capilares. 2) Nombrar ordenadamente los componentes del aparato circulatorio. Cada tipo de vaso sanguíneo tiene una función diferente y aunque algunos órganos tienen un aporte circulatorio altamente especializado (como los riñones y el hígado), los componentes básicos que irrigan a la mayoría de los tejidos y los órganos consisten en: Arteria → arteriola → capilar → vénula → vena. 3) Descripción de la circulación sitémica o mayor. Existen dos circulaciones mayores separadas en el organismo que están vinculadas en secuencia, de modo que la sangre fluye a través de la circulación hacia los tejidos y luego hacia los pulmones antes de volver nuevamente a los tejidos. Camino del flujo sanguíneo: la sangre venosa que retorna desde los tejidos es bombeada por el lado derecho del corazón a través de la arteria pulmonar hacia los pulmones (una “arteria” poco común, ya que contiene sangre venosa) y de allí hacia los capilares pulmonares dentro de los pulmones, donde tiene lugar la captación de oxígeno y la liberación de dióxido de carbono. Luego, la sangre fluye a través de las venas pulmonares (nuevamente, “venas” poco comunes, ya que contienen sangre oxigenada) de vuelta hacia las cámaras izquierdas del corazón donde es bombeada hacia las arterias y los capilares del resto del organismo. La circulación sistémica (algunas veces denominada circulación “periférica”) tiene propiedades especiales y proporciona una fuente de alta presión de sangre oxigenada para irrigar los órganos del cuerpo. También drena la sangre venosa de retorno al lado derecho del corazón; las venas cumplen una importante función de reserva de volumen y contienen la mayor parte de la sangre circulante. Las presiones medias dentro de los componentes de la circulación sistémica caen en forma progresiva a medida que la sangre fluye desde las arterias hacia las venas, hallándose la presión alta en las arterias sistémicas y la más baja en las venas. En el lecho capilar, la presión ha caído lo suficiente como para dar una presión hidrostática media que está en equilibrio relativo con la presión osmótica plasmática, permitiendo así que el movimiento de líquido fuera de los capilares de paredes delgadas se equilibre con la entrada de líquido por el efecto osmótico. En los capilares, el flujo sanguíneo es lento y se puede hacer una analogía con el pronunciado efecto enlentecedor de la gran área de sección transversal del lecho capilar, en comparación con la de las arterias, con lo que ocurre al permitir que el agua de una manguera de corriente rápida fluya a través de una gran pantalla; la alta velocidad del fluído a través de la manguera se enlentece en forma brusca a medida que se forma una película en la pantalla. 4) Descripción de la circulación pulmonar o menor. La circulación pulmonar (algunas veces denominada circulación “central” o “menor”) tiene una presión relativamente baja (alrededor de una quinta parte de la que existe en las arterias sistémicas, con una presión media de 15 a 20 mm Hg en la arteria pulmonar) y tiene la función especial de proporcionar una vía de baja resistencia para que el flujo total de sangre que recorre el organismo atraviese los pulmones. La circulación pulmonar, además del intercambio de gases, tiene una función secundaria como reservorio del volumen sanguíneo para el corazón izquierdo (contiene cerca del 10% del volumen sanguíneo total) y su alta distensibilidad le permite acomodar con facilidad los grandes aumentos - 1 de 23 - Fisiología – Unidad 5 del flujo sanguíneo que pueden ocurrir (por ejemplo, durante el ejercicio físico) sin manifestar un cambio sustancial de la presión. 5) Descripción de la estructura y función de las arterias. Las arterias sirven para aportar sangre oxigenada a los diversos órganos. Tienen una pared muscular relativamente gruesa y son suficientemente distensibles como para mitigar los latidos generados por el corazón. La luz de las arterias varía desde varios centímetros de diámetro (la aorta, la arteria más grande, que sale directamente del corazón) a través de ramificaciones progresivas hasta arterias diminutas, de 1 mm de diámetro o menos. Las arterias son particularmente susceptibles a la arterosclerosis, una acumulación progresiva de colesterol y otros lípidos en las paredes arteriales, que puede producir regiones estrechadas en el conducto. Cuando una arteria afectada de este modo irriga el cerebro, por ejemplo, puede producirse un accidente cerebrovascular. 6) Descripción de la estructura y función de las arteriolas. Las ramas más pequeñas de las arterias son las arteriolas, pequeños vasos de pared muscular gruesa que regulan la resistencia al flujo a través de los diversos órganos y tejidos del cuerpo, controlando así la distribución y la cantidad de flujo sanguíneo hacia estas regiones. La relación entre el espesor de la pared vascular y el diámetro del vaso es alta, y por lo tanto, la contracción o relajación del músculo liso en la pared les permite servir como “llaves de paso” que pueden controlar fácilmente el calibre vascular. El estado de contracción de este “músculo liso vascular” está regulado por diversos factores, incluyendo impulsos nerviosos que llegan a terminaciones nerviosas ubicadas dentro del músculo liso, hormonas vasoactivas circulantes y metabolitos transportados por la sangre; también puede ser afectado por una variedad de agentes farmacológicos. El grado de contracción de estas arteriolas similares a esfínteres no solo regula la cantidad de flujo sanguíneo hacia un órgano, sino que cuando está involucrado un número suficientemente grande de arteriolas , se ve afectada la presión en las grandes arterias que las anteceden. Este efecto puede compararse con la constricción o liberación de una abrazadera a rosca en una manguera de jardín; un cambio de la resistencia puede aumentar o disminuir la presión en la manguera entre el grifo abierto y la abrazadera a rosca. Una enfermedad que afecta a las arteriolas es la presión arterial alta o hipertensión. El “tono” o estado de contracción del músculo liso de las arteriolas está aumentado en este trastorno y, dado que el corazón tiende a mantener su volumen de sangre para cubrir las necesidades del cuerpo, la mayor resistencia al flujo proporcionada por las arteriolas en todo el cuerpo eleva la presión en las grandes arterias con algunas consecuencias desfavorables. 7) Descripción de la estructura y función de los capilares. Los vasos sanguíneos continúan dividiéndose en ramas más y más pequeñas hasta llegar a la unidad más pequeña, el capilar, un diminuto vaso de paredes delgadas a través del cuál se produce el intercambio de materiales por difusión y ultrafiltración. La distribución del flujo sanguíneo a través del lecho capilar de un órgano está controlado aún más en parte por otro grupo de diminutos vasos esfinterianos, los esfínteres precapilares, que contienen algo de músculo liso. La pared delgada y la pequeña área transversal de los capilares son ideales para el intercambio. La luz capilar tiene alrededor de 5 a 7 µm de diámetro, lo suficiente para que pueda pasar un eritrocito. El volumen del lecho capilar es pequeño (4% del volumen sanguíneo total), pero el gran número de capilares proporciona una gran área transversal total que lleva a una velocidad muy lenta de flujo sanguíneo en ese segmento de la circulación, favoreciendo de ese modo aun más el intercambio transcapilar. Las alteraciones en los capilares pueden producirse durante los estados de enfermedad. Por ejemplo, un aumento de la permeabilidad de la pared capilar puede llevar a la filtración de proteínas, líquido y otras sustancias intravasculares fuera del lecho vascular. 8) Descripción de la estructura y función de las vénulas. Estos pequeños vasos tienen una luz relativamente grande y una pared muscular más delgada que las arterias y constituyen el sistema colector de baja presión para la sangre venosa (relativamente desoxigenada) a medida que sale de los capilares. Las vénulas, como las arteriolas, están - 2 de 23 - Fisiología – Unidad 5 inervadas por el sistema nervioso autónomo y el músculo liso de sus paredes puede contraerse o relajarse contribuyendo de esta manera a la presión en el lecho capilar y al tamaño global (capacitancia) del compartimiento venoso. 9) Descripción de la estructura y función de las venas. Las vénulas se reúnen progresivamente para formar venas más grandes que finalmente se unen en las dos venas más grandes del organismo, las venas cavas (superior e inferior). Estos dos grandes vasos de pared delgada retornan sangre venosa directamente al corazón. Las venas contienen la mayor proporción de sangre dentro de la circulación (alrededor del 60%) y así sirven como un reservorio de sangre; pueden permitir grandes cambios del volumen sanguíneo con cambios más o menos pequeños de la presión y son mucho más distensibles que las arterias. Ciertas enfermedades pueden afectar primariamente a las venas. Por ejemplo, la inflamación de la pared de una vena puede llevar a la formación de un coágulo de sangre en la pared; con el tiempo, puede desprenderse y viajar hacia los pulmones. Estos “émbolos pulmonares” son incapaces de pasar a través de los capilares de los pulmones y pueden causar una obstrucción grave al flujo sanguíneo. 10) ¿Qué son los vasos linfáticos? ¿Cuál es su función? Los vasos linfáticos son diminutos conductos de pared delgada que no están conectados en secuencia con los principales vasos sanguíneos sino que más bien sirven como un sistema adicional de drenaje y transporte. Forman una red ramificada en todos los tejidos y órganos del cuerpo y el líquido contenido en su interior (linfa) pasa a través de los ganglios linfáticos y finalmente es canalizado hacia una gran vena. Las terminaciones de los vasos linfáticos están en comunicación directa con el líquido extravascular de los diversos órganos, incluyendo el tubo digestivo, y sirven para devolver proteínas, grasas y otras sustancias hacia la circulación. Muchas enfermedades pueden afectar a los linfáticos; una infección o cicatrización con obstrucción de los linfáticos pueden llevar a tumefacción de los tejidos (edema) y a menudo las células cancerosas son sembradas en los ganglios linfáticos a través de los vasos linfáticos. 11) ¿En qué se diferencian en estructura y función las arterias de las arteriolas? Las arterias sirven para aportar sangre oxigenada a los diversos órganos. Tienen una pared muscular relativamente gruesa y son suficientemente distensibles como para mitigar los latidos generados por el corazón. La luz de las arterias varía desde varios centímetros de diámetro (la aorta, la arteria más grande, que sale directamente del corazón) a través de ramificaciones progresivas hasta arterias diminutas, de 1 mm de diámetro o menos. Las ramas más pequeñas de las arterias son las arteriolas, pequeños vasos de pared muscular gruesa que regulan la resistencia al flujo a través de los diversos órganos y tejidos del cuerpo, controlando así la distribución y la cantidad de flujo sanguíneo hacia estas regiones. 12) ¿Adónde se originan las arterias coronarias y por dónde se distribuyen? Las arterias coronarias son las primeras ramas que se originan en la aorta, y el flujo a través de estos vasos aporta oxígeno y nutrientes al propio corazón. Dado que el corazón es un órgano activo, la circulación coronaria proporciona una rica irrigación al miocardio. La enfermedad de las arterias coronarias, más a menudo por arterosclerosis, puede causar el deterioro de la irrigación del corazón. Cuando una arteria coronaria se cierra por completo, por lo general se produce rápidamente un ataque cardíaco (muerte del músculo cardíaco), a menudo con consecuencias fatales. 13) ¿Cuáles son las diferencias estructurales y funcionales entre las arterias y las venas? Las arterias sirven para aportar sangre oxigenada a los diversos órganos. Tienen una pared muscular relativamente gruesa y son suficientemente distensibles como para mitigar los latidos generados por el corazón. La luz de las arterias varía desde varios centímetros de diámetro (la aorta, la arteria más grande, que sale directamente del corazón) a través de ramificaciones progresivas hasta arterias diminutas, de 1 mm de diámetro o menos. - 3 de 23 - Fisiología – Unidad 5 Las vénulas se reúnen progresivamente para formar venas más grandes que finalmente se unen en las dos venas más grandes del organismo, las venas cavas (superior e inferior). Estos dos grandes vasos de pared delgada retornan sangre venosa directamente al corazón. Las venas contienen la mayor proporción de sangre dentro de la circulación (alrededor del 60%) y así sirven como un reservorio de sangre; pueden permitir grandes cambios del volumen sanguíneo con cambios más o menos pequeños de la presión y son mucho más distensibles que las arterias. 14) ¿Por qué las venas de los miembros inferiores tienen válvulas? ¿Cuál es la función de las mismas? Las venas de los miembros inferiores tienen válvulas porque la acción de la fuerza de gravedad hace que la sangre baje continuamente y para evitar que se acumule la sangre y recircule por todo el cuerpo, existen estas válvulas que cierran el paso de la sangre en cierto punto y no la deja ir más abajo. De esta manera continúa la circulación y no se produce el acumulamiento de sangre en los miembros inferiores. TALLER 27: Capítulo 16 Guyton 1) ¿Qué es la microcirculación? ¿Cuál es su función? En la microcirculación tiene lugar la función más importante de la circulación: el transporte de nutrientes a los tejidos y la eliminación de los productos de desecho celular. Las pequeñas arteriolas controlan el flujo de sangre en cada área, y las condiciones locales de los propios tejidos regulan a su vez los diámetros de las arteriolas; por tanto, cada tejido puede, en general, controlar su propio flujo sanguíneo según sus necesidades. Los capilares son estructuras sumamente finas, cuyas paredes poseen una única capa de células endoteliales muy permeables; en ellos sucede el intrecambio de nutrientes y de productos de desecho celular entre los tejidos y la sangre circulante. Existen del orden de mil millones de capilares, con una superficie total de entre 500 y 700 metros cuadrados (aproximadamente la de un campo de fútbol americano); estos vasos son los encargados de realizar tales funciones en todo el organismo. Además, es raro que una única célula funcional del organismo se encuentre a más de 20 o 30 micras de un capilar. 2) ¿Qué es el sistema linfático, cómo está compuesto y cuál es su función? Sistema linfático: capilares circulatorios o conductos en los que se recoge y transporta el líquido acumulado de los tejidos de los vertebrados y es llevado hasta el sistema venoso; estos capilares se unen con el torrente sanguíneo propiamente dicho. El sistema linfático tiene una importancia primordial para el transporte hasta el torrente sanguíneo de lípidos digeridos procedentes del intestino, para eliminar y destruir sustancias tóxicas, y para oponerse a la difusión de enfermedades a través del cuerpo. Los capilares linfáticos son la parte del sistema linfático encargada de recoger los líquidos tisulares, y su estructura es similar a la de los capilares sanguíneos. Los capilares linfáticos que recogen los lípidos digeridos en las vellosidades intestinales se conocen como quilíferos. Los capilares linfáticos son más permeables que los capilares sanguíneos y permiten el paso de partículas de mayor tamaño que las que atravesarían las paredes de los capilares sanguíneos; las grandes proteínas que se producen como resultado de la degradación de los tejidos entran en los vasos linfáticos para ser eliminadas de los tejidos. CAPILARES LINFÁTICOS Estos vasos se encuentran en todos los tejidos excepto en el sistema nervioso central, cuyo sistema circulatorio se denomina sistema cerebroespinal. Los capilares linfáticos se unen para formar conductos más grandes que se entrelazan con las arterias y con las venas. En estos conductos más grandes, que son similares a venas dilatadas y finas, la linfa es transportada por los movimientos musculares del cuerpo en su conjunto; a lo largo de dichos conductos existen válvulas colocadas de forma regular, que evitan el retroceso de la linfa. Los conductos de las extremidades inferiores y del abdomen se reúnen en el lado dorsal izquierdo del cuerpo para formar un canal, conocido como la cisterna del quilo, que da lugar al vaso linfático principal del cuerpo, el conducto torácico. Este vaso recibe la linfa procedente del lado izquierdo del tórax, del brazo izquierdo y la - 4 de 23 - Fisiología – Unidad 5 parte izquierda de la cabeza y el cuello. Vierte en la unión entre las venas yugular y subclavia izquierdas. Otro vaso de menor tamaño, conocido como conducto linfático derecho, recibe linfa que proviene del lado derecho del tórax, del brazo derecho y del lado derecho de la cabeza y el cuello, y vierte su contenido en la vena subclavia derecha. GANGLIOS LINFÁTICOS A lo largo del recorrido de los vasos linfáticos se encuentran los ganglios linfáticos, conocidos también como glándulas linfáticas. Estos ganglios son órganos con forma de riñón que contienen grandes cantidades de leucocitos incluidos en una red de tejido conectivo. Toda la linfa que circula por los vasos linfáticos hacia el torrente sanguíneo debe atravesar varios de estos ganglios, que filtran los materiales tóxicos e infecciosos y los destruyen. Los ganglios funcionan como centro de producción de fagocitos, que ingieren bacterias y sustancias venenosas (véase Sistema inmunológico). Durante el transcurso de cualquier infección, los ganglios aumentan de tamaño debido a la gran cantidad de fagocitos que forman; estos ganglios suelen estar inflamados y son dolorosos. Las adenopatías más frecuentes se localizan en el cuello, la axila y la ingle. Algunos tumores malignos tienden a desplazarse a lo largo de los vasos linfáticos; la eliminación quirúrgica de todos los ganglios sospechosos de estar implicados en la difusión de estos tumores es un procedimiento terapéutico aceptado. OTROS ÓRGANOS Además de los ganglios linfáticos, pertenecen al sistema linfático otros órganos constituidos por un tejido similar. De entre ellos, el más grande y el más importante es el bazo. En él se forman células sanguíneas como linfocitos, monocitos y células plasmáticas. También elimina los glóbulos rojos alterados y tiene funciones de defensa. En el embrión, los capilares linfáticos aparecen como evaginaciones de algunas venas, sobre todo de la yugular interna y de la ilíaca. Estas evaginaciones se extienden por todo el cuerpo y se separan del sistema venoso en muchos puntos. Entre las situaciones anormales que pueden afectar al sistema linfático se encuentran la inflamación de los vasos o de los ganglios linfáticos, producida durante las infecciones, la tuberculosis de los ganglios linfáticos, los tumores malignos del sistema linfático y la elefantiasis. Circulación linfática De los casi 24 litros de fluido que pasan cada día desde el torrente sanguíneo a los tejidos corporales transportando oxígeno y nutrientes, unos 21 vuelven a los capilares con dióxido de carbono y residuos celulares. Los aproximadamente 3 litros restantes pasan al interior de los vasos - 5 de 23 - Fisiología – Unidad 5 del sistema linfático y se filtran en los ganglios linfáticos a través de las células cebadas, a las que aligeran de grasas, proteínas y otros desechos. La linfa, que también transporta glóbulos blancos que combaten infecciones (linfocitos), circula sólo como resultado de movimientos musculares, sin depender de una bomba central como el corazón. 3) ¿Qué es el lecho capilar, cómo está compuesto y cuál es su función? La microcirculación de cada órgano está organizada de manera específica para satisfacer las necesidades especiales del mismo. Sin embargo, en general cada arteria nutriente que entra en un órgano se ramifica de 6 a 8 veces antes de que sus ramas sean lo suficientemente pequeñas como para poder llamarlas “arteriolas”, vasos que tienen diámetros por lo general menores a 20 micras. A continuación, las propias arteriolas se ramifican de 2 a 5 veces y llegan a diámetros cercanos a los 5 a 9 micras en sus extremos, en el momento en que están enviando la sangre hacia los capilares. En el lecho capilar, la sangre entra en los capilares a través de una arteriola y sale por una vénula. La sangre penetra en una serie de metaarteriolas, denominadas por algunos fisiólogos arteriolas terminales y cuya estructura se halla a mitad de camino entre las arteriolas y los capilares. Al salir de las metaarteriolas, la sangre penetra en los capilares, algunos de los cuales son voluminosos y reciben el nombre de canales preferenciales; otros, pequeños, son capilares verdaderos. Después de atravezar los capilares, la sangre penetra en las vénulas y vuelve a la circulación general. 4) ¿Qué es el esfínter precapilar, cómo es su estructura, adonde se localiza y cuál es su función? En el punto donde los capilares verdaderos nacen de las metaarteriolas, una fibra muscular lisa suele rodear el capilar. Constituye en llamado esfínter precapilar, que puede abrir y cerrar la entrada del capilar. 5) Descripción de la estructura de la pared capilar. Una pared capilar se encuentra en casi todos los órganos del cuerpo, en especial los músculos y el tejido conectivo. Está formada básicamente de una capa unicelular de células endoteliales, rodeada por una delgada membrana basal en el lado externo. El espesor total de la membrana es de aproximadamente 0.5 micras. El diámetro de los capilares es de 4 a 9 micras, apenas suficiente para que puedan atravesarlos, aplastándose, los glóbulos rojos y otras células sanguíneas. 6) ¿Qué son las vesículas de plasmalema, cómo se forman y cuál es su función? También se encuentran presentes en las células endoteliales minúsculas vesículas de plasmalema, que se forman en una superficie de la célula en la que se embeben pequeñas cantidades de plasma o de líquido extracelular; luego pueden moverse lentamente a través de la célula endotelial y se ha postulado que pueden transportar cantidades significativas de sustancias por la pared capilar; también se ha postulado que algunas de estas vesículas se fusionan para formar canales vesiculosos que atraviezan la membrana y que permiten el paso de líquido y de moléculas grandes. Sin embargo, cuando se han realizado experimentos cuidadosos utilizando procedimientos físicos y químicos para prevenir la formación o el movimiento de las vesículas de plasmalema, se ha comprobado que persiste el movimiento normal através de la membrana celular de moléculas, incluso muy grandes, lo cual indica que estas vesículas son probablemente sólo de menor importancia para el conjunto de transporte a través de la pared capilar. 7) ¿Qué es la vasomotilidad? Describa su mecanismo, cuál es la causa. La sangre no fluye de manera contínua a través de los capilares. Por el contrario, discurre en forma intermitente. Esta intermitencia se debe a la llamada vasomotilidad, es decir, a la contracción intermitente de las metaarteriolas y los esfínteres precapilares. Regulación de la vasomotilidad: el factor más importante hasta ahora conocido que afecta la abertura y el cierre de las metaarteriolas y los esfínteres capilares es la concentración de oxígeno en los tejidos. Cuando la concentración de oxígeno es muy baja, los pequeños chorros de sangre circulan con mayor frecuencia y la duración de cada período de flujo es mayor, permitiendo así que la sangre lleve mayores cantidades de oxígeno (y otros nutrientes) a los tejidos. De ello se - 6 de 23 - Fisiología – Unidad 5 desprende que cuanto más oxígeno utilicen los tejidos, mayor será la cantidad de sangre que fluya. Por tanto, mediante esta abertura y este cierre intermitentes de los esfínteres precapilares y las metaarteriolas se autorregula la circulación de sangre por el tejido. 8) Descripción de la difusión de las sustancias liposolubles a través de la pared capilar. Si una sustancia es liposoluble, puede difundir directamente a través de las membranas celulares de los capilares sin tener que atravezar los poros. Así ocurre muy especialmente con el oxígeno y con el dióxido de carbono. Ya que pueden penetrar en todas las áreas de la membrana capilar, sus velocidades de transporte a través de ella son unas dos veces superiores a la del agua y muchas veces más que los de casi todas las sustancias insolubles en los lípidos, como los iones de sodio, la glucosa, y otras. 9) Descripción de la difusión de las sustancias hidrosolubles a través de la pared capilar. Muchas sustancias necesarias para los tejidos son solubles en agua, pero no pueden pasar a través de las membranas lipídicas de los capilares; tales sustancias son iones de sodio, cloruro, glucosa, etc. Estas sustancias difunden entre el plasma y los tejidos intersticiales a través de los poros. A pesar de que no más de 1/1000 de la superficie de los capilares está representada por uniones intercelulares, la velocidad del movimiento térmico en los líquidos es tan grande que incluso esta pequeña superficie basta para permitir una enorme difusión de agua y sustancias hidrosolubles. Para dar una idea de la extrema rapidez con que difunden estas sustancias, la velocidad con la cual difunden las moléculas de agua a través de la membrana capilar es aproximadamente 80 veces mayor que la intensidad con la cual el plasma fluye linealmente a lo largo del capilar. Por tanto, el agua del plasma intercambia con el agua de los líquidos intersticiales 80 veces, antes de que el plasma pueda atravezar toda la distancia a lo largo del capilar. 10) ¿Cómo influye el tamaño de las moléculas sobre su pasaje a través de los poros? El ancho de los poros en la hendidura intercelular de los capilares, seis a siete nanómetros, es unas 20 veces mayor que el diámetro de la molécula de agua, que es la más pequeña de las que pasan normalmente a través de los poros. Por otra parte, los diámetros de las moléculas de proteínas del plasma son un poco mayores que el ancho de los poros. Otras sustancias, como los iones de sodio, cloruro, glucosa y urea, tienen diámetros intermedios. Por tanto, es evidente que la permeabilidad de los poros capilares para las diversas sustancias varía según sus diámetros moleculares. La siguiente tabla indica las permeabilidades relativas de los poros capilares de los músculos para sustancias que generalmente entran en contacto con la membrana capilar; demuestra, por ejemplo, que la permeabilidad para las moléculas de glucosa es 0.6 veces la de las moléculas de agua, mientras que la permeabilidad para las molécula de albúmina es muy, muy pequeña. Permeabilidad relativa de los poros de los capilares musculares a moléculas de distinto tamaño Sustancia Peso Molecular Permeabilidad Agua 18 1.00 NaCl 58.5 0.96 Urea 60 0.8 Glucosa 180 0.6 Sacarosa 342 0.4 Inulina 5000 0.2 Mioglobina 17600 0.03 Hemoglobina 68000 0.01 Albúmina 69000 0.0001 Cabe advertir que la permeabilidad de los capilares en los distintos tejidos es muy diferente. Esto se debe a que algunos tejidos necesitan mayor permeabilidad capilar que otros, por ejemplo el higado, para el paso de cantidades considerables de nutrientes entre la sangre y las células del - 7 de 23 - Fisiología – Unidad 5 parénquima hepático, o los riñones, para permitir la filtración de grandes cantidades de líquido para la formación de orina. 11) ¿Cómo influye la diferencia de concentración para el pasaje de sustancias a través de los poros? El recambio “neto” de sustancias a través de cualquier membrana es proporcional a la diferencia de concentración entre los dos lados de la membrana. Es decir, cuanto mayor sea la diferencia entre las concentraciones de una sustancia determinada a uno y otro lado de la membrana capilar, mayor será el desplazamiento neto de la sustancia a través de dicha membrana. Así, la concentración de oxígeno en la sangre es normalmente mayor que en los líquidos intersticiales. Por tanto, grandes cantidades de oxígeno pasan de la sangre hacia los tejidos. A la inversa, la concentración de dióxido de carbono es mayor en los tejidos que en la sangre, lo cual hace que el dióxido de carbono se desplace hacia la sangre y abandone los tejidos. Por fortuna, la velocidad de difusión a través de las membranas capilares de la mayor parte de las sustancias que tienen importancia nutritiva es tan grande que basta con pequeños gradientes de concentración para lograr un transporte más que adecuado entre el plasma y el líquido intersticial. Por ejemplo, la concentración de oxígeno en el líquido situado en la inmediata vecindad del capilar no es, probablemente, inferior en más de 1% a su concentración en sangre; sin embargo, esta diferencia del 1% basta para que se desplace suficiente oxígeno desde la sangre a los espacios intersticiales y proporcione todo el oxígeno necesario para el metabolismo de los mismos. 12) Descripción de los intersticios y del líquido intersticial. Aproximadamente una sexta parte de los tejidos corporales son espacios entre las células, que en conjunto se denominan intersticios. El líquido de estos espacios es el líquido intersticial. Arquitectura del intersticio: Tiene dos tipos principales de estructuras sólidas: a. Haces de fibras de colágeno y b. Filamentos de proteoglicanos. También se ve que los haces de fibras de colágeno se extienden formando tramos largos en el intersticio. Son extremadamente fuertes y proporcionan, por tanto, la mayor parte de la fuerza tensional de los tejidos. Por otra parte, los filamentos de proteoglicano son moléculas arrolladas extremadamente delgadas, largas, compuestas en un 98 % por ácido hialurónico y un 2 % de proteínas. Estas moléculas son tan finas que nunca pueden observarse con el microscopio de luz y es muy difícil demostrarlas aún con el electrónico. No obstante, forman una red de filamentos reticulares muy finos denominada adecuadamente “pelos de brocha”. “Gel” en el intersticio: El líquido que se encuentra en el intersticio es un ultrafiltrado del plasma procedente de los capilares. Sus componentes son casi iguales a los del plasma, aunque con concentraciones mucho más bajas de proteínas, pues estas no pueden atravezar los capilares con facilidad. Este líquido está principalmente atrapado en los minúsculos espacios situados entre los filamentos de proteoglicanos. Esta combinación de filamentos de proteoglicanos y líquido atrapado entre ellos tiene las características de un gel, y por tanto se llama a menudo gel tisular. Gracias al gran número de filamentos de proteoglicanos, el líquido fluye muy poco a través del gel tisular. En lugar de ello, difunde principalmente a través del gel; es decir, se desplaza molécula a molécula de un sitio a otro mediante un proceso de movimiento cinético, más que por un movimiento de gran número de moléculas a la vez. En contraste con el gran impedimento para el flujo a través del gel, la difusión en éste muestra una eficacia equivalente al 95 a 99 % de la que se observa en el líquido libre. Esta difusión permite el transporte rápido a través del intersticio no sólo de moléculas de agua, sino también de elctrólitos, nutrientes, excreta celulares, oxígino, dióxido de carbono, etc., siempre en las cortas distancias que separan el capilar de las células de los tejidos. Líquido “libre” en el intersticio: Aunque casi todo el líquido que se encuentra en el intersticio está normalmente atrapado dentro del gel tisular, en ocasiones también hay pequeñas corrientes de líquido “libre”, lo mismo que pequeñas vesículas de líquido libre, lo que significa líquido libre de las moléculas de proteoglicanos y que por tanto puede circular sin trabas. Cuando se inyecta un colorante en la sangre circulante, suele verse que fluye por el intersticio en pequeños arroyos, por lo general a lo largo de las superficies de las fibras de colágeno o de las células. Sin embargo, la cantidad de líquido “libre” que se encuentra en los tejidos es muy escasa. Por otra parte, cuando los tejidos desarrollan edema, se amplía tremendamente el número de pequeños sacos y corrientes de líquido libre. - 8 de 23 - Fisiología – Unidad 5 13) ¿Qué es la presión coloidosmótica, dónde y por qué se forma y qué función tiene? La presión de los capilares tiende continuamente a forzar el paso del líquido y sus sustancias disueltas por los poros hacia los espacios intersticiales. En contraste, la presión osmótica causada por las proteínas plasmáticas (llamada presión coloidosmótica) tiende a producir paso del líquido por ósmosis desde los espacios intersticiales hacia la sangre; es principalmente esta presión osmótica la que impide la pérdida contínua de volumen del líquido desde la sangre hasta los espacios intersticiales. Aún así, el proceso es mucho más complicado e incluye la función del sistema linfático para devolver hacia la circulación las cantidades pequeñas de proteínas y líquidos que se fugan continuamente hacia los espacios intersticiales. 14) ¿A qué se denomina velocidad media de flujo sanguíneo? A pesar de que el flujo de sangre a través de cada capilar es intermitente, hay tantos capilares en los tejidos que su función global queda promediada. Es decir, hay una velocidad media del flujo sanguíneo a través de cada red capilar, una presión capilar media dentro de los capilares y una velocidad media de transferencia de sustancias entre la sangre de los capilares y el líquido intersticial vecino. Es indispensable recordar que las funciones promedio son en realidad funciones de casi miles de millones de capilares individuales, cada uno en operación intermitente como reacción a las condiciones locales de los tejidos. TALLER 28: Capítulo 9 Guyton y Capítulo 5 Best y Taylor 1) Descripción de la estructura y función del corazón. El corazón es un órgano de cuatro cámaras compuesto por un tipo especial de músculo denominado “miocardio”. Hay dos bombas separadas, el ventrículo derecho y el ventrículo izquierdo, cada una de las cuales tiene una “bomba de refuerzo”, la aurícula derecha y la aurícula izquierda (las aurículas tienen apéndices semejantes a orejas denominados “orejuelas”). La excitación eléctrica del músculo cardíaco está organizada de modo tal que las bombas auriculares de refuerzo están dispuestas en el tiempo para contraerse antes de la contracción de los ventrículos: así, las dos aurículas se contraen casi juntas, lo cual ayuda a llenar las principales cámaras de bombeo justo antes de que los ventrículos se contraigan para eyectar sangre hacia la arteria pulmonar y la aorta. Su funcion es bombear sangre a todas partes del cuerpo. 2) ¿Cómo está constituído el corazón derecho y hacia dónde impulsa la sangre? - 9 de 23 - Fisiología – Unidad 5 El corazón derecho está constituído por el ventrículo derecho y su “bomba de refuerzo”, la aurícula derecha; e impulsa la sangre por los pulmones. El ventrículo derecho bombea la sangre por la arteria pulmonar hasta los pulmones, donde intercambia dióxido de carbono por oxígeno. La sangre oxigenada retorna después por las venas pulmonares a la aurícula izquierda, lista para la circulación arterial. 3) ¿Cómo está constituído el corazón izquierdo y hacia dónde impulsa la sangre? El corazón izquierdo está constituído por el ventrículo izquierdo y su “bomba de refuerzo”, la aurícula izquierda; e impulsa la sangre hacia los órganos periféricos. La sangre cargada de oxígeno abandona el ventrículo izquierdo a través de la aorta. Circula por el cuerpo y retorna, desoxigenada, hasta la aurícula derecha por las venas cavas superior e inferior. 4) ¿Cuáles son las cavidades del corazón, cómo están orientadas y cómo se relacionan entre ellas? El corazón está formado por dos bombas separadas, un corazón derecho, que impulsa la sangre por los pulmones, y un corazón izquierdo, que la impulso hacia los órganos periféricos. A su vez, cada uno de estos dos corazones separados en una bomba pulsátil de dos cavidades, compuesta por una aurícula y un ventrículo. La aurícula funciona principalmente como cavidad de entrada hacia el ventrículo, pero impulsa también sangre, aunque con escasa fuerza, para ayudar a desplazarla al interior de la otra cavidad. A su vez, el ventrículo produce la fuerza principal que impulsa la sangre por la circulación pulmonar o periférica. 5) ¿Cuáles son los tres tipos fundamentales de músculo cardíaco? El corazón está compuesto por tres tipos principales de músculo cardíaco: • • • músculo auricular, músculo ventricular y fibras musculares excitadoras y de conducción especializadas. Los tipos auriculares y ventriculares del músculo se contraen de manera semejante a lo que ocurre con el músculo esquelético, salvo que la duración de la contracción es mucho más prolongada. Por otra parte, las fibras excitadoras de conducción especializadas se contraen sólo débilmente porque contienen pocas fibras contráctiles; más bien, a causa de sus propiedades rítmicas, la rapidez de su conducción brinda un sistema excitador al corazón y un sistema transmisor para la conducción rápida de la señal excitadora cardíaca por todo el órgano. 6) ¿Qué es el endocardio, cuál es su localización y función? El endocardio es una membrana delgada que recubre todo el interior de las cavidades del corazón, incluidas las válvulas y su musculatura. El endocardio es similar al endotelio de los vasos sanguíneos, y cumple igual función: aislar la sangre de los tejidos cardiacos (miocardio) para evitar la formación de coágulos y trombos. Esta función esencial para la vida radica en una estructura de superficie especial (epitelio de revestimiento de tipo endotelial) que evita la adherencia de plaquetas y otras células sanguíneas (células del sistema inmunológico) y la formación y adherencia de factores de la coagulación (especialmente fibrinógeno). El endocardio y todas las estructuras relacionadas (válvulas, cuerdas) pueden afectarse por inflamaciones infecciosas o reumáticas. Las endocarditis infecciosas pueden ser agudas o subagudas. Las endocarditis reumáticas se producen por un mecanismo inmune: el paciente padece una infección de amígdalas o faringe por estreptococos, y los anticuerpos desarrollados frente a estas bacterias son capaces también de atacar al endocardio (especialmente a las válvulas) por similitud bioquímica (este fenómeno sólo se produce en individuos de determinadas familias, por lo que la enfermedad presenta un condicionamiento genético). - 10 de 23 - Fisiología – Unidad 5 7) ¿Qué es el pericardio, cuál es su localización y función? Un delgado saco membranoso envuelve al corazón y el espacio entre este saco y el corazón contiene una pequeña cantidad de líquido que sirve para lubricar la superficie cardíaca a medida que se mueve durante la contracción. El pericardio está compuesto sobre todo por tejido fibroso inextensible que, en condiciones normales, es relativamente fláccido, pero que si es sobreestirado en forma aguda, se vuelve bastante rígido. Así, durante una transfusión excesiva aguda de sangre u otras formas de sobrecarga rápida, el pericardio puede limitar la sobredistensión del corazón. El saco pericárdico también puede inflamarse, condición que se denomina “pericarditis”. Si esta condición se vuelve crónica, el pericardio puede engrosarse lo suficiente como para limitar el llenado normal del corazón. 8) ¿Qué es el miocardio? Descripción de su estructura. El miocardio es el músculo del corazón. Está compuesto por fibras musculares (células) interconectadas ramificadas que están estructuradas para transmitir con rapidez el impulso eléctrico de una célula a otra. Las paredes de las aurículas son delgadas (alrededor de 2 mm de espesor en el corazón humano). La pared del ventrículo derecho del corazón humano normal tiene aproximadamente 3 a 4 mm de espesor y el ventrículo izquierdo mide alrededor de 8 a 9 mm; la diferencia del espesor mural se relaciona con la mayor presión que es necesario que genere el ventrículo izquierdo. Los haces musculares de los ventrículos tienden a enrollarse en espiral alrededor de las cámaras de bombeo, cuya inserción se origina y termina en la porción fibrosa (anillos fibrosos) del corazón que rodea a las válvulas cardíacas. En el ventrículo izquierdo, el músculo está dispuesto a través de la pared en una forma particular, con las fibras enrollandose en una dirección antihoraria en la pared interna, una dirección horizontal (circunferencial) en la pared media y una dirección horaria en la pared externa. La fuerza y la velocidad de contracción del músculo cardíaco son variables y está afectadas por factores como la longitud de las fibras y por la estimulación de la inervación del corazón (las terminaciones nerviosas adrenérgicas liberan noradrenalina, un poderoso estimulante de la contracción). Muchas enfermedades atacan directamente al músculo cardíaco (por ejemplo una infección viral que se denomina “miocarditis”) y otras formas crónicas de inflamación miocárdica pueden acompañar a enfermedades como la fiebre reumática. El daño extenso del músculo cardíaco provoca insuficiencia cardíaca. 9) ¿Qué son los discos intercalares, cómo funcionan? Los discos intercalares son membranas celulares que separan unas de otras las células musculares cardíacas. Es decir, las fibras del músculo cardíaco están formadas por muchas células musculares conectadas en serie entre sí. No obstante, la resistencia eléctrica a través del intercalado es sólo 1/400 de la resistencia que existe a través de la membrana externa de la fibra muscular cardíaca, porque las membranas celulares se funden entre sí para formar uniones “comunicantes” que permiten la difusión casi completamente libre de iones. 10) ¿Por qué el corazón es un sincitio funcional? Las membranas celulares se funden entre sí para formar uniones “comunicantes” que permiten la difusión casi completamente libre de iones. En consecuencia, desde el punto de vista funcional, los iones fluyen con relativa facilidad siguiendo el eje de las fibras musculares cardíacas, de manera que los potenciales de acción pasan de una célula muscular cardíaca a otra y llegan más allá de los discos intercalares sin dificultad importante. Por tanto, el músculo cardíaco es un sincitio, en el cual las células musculares están tan estrechamente unidas que, cuando una es excitada, el potencial de acción difunde a todas, pasando de célula a célula lateralmente, a través de las interconexiones en forma de red. El corazón está constituído principalmente por dos sincitios separados, el sincitio auricular y el sincitio ventricular, entre ellos existe un tejido fibroso que rodea los anillos valvulares. - 11 de 23 - Fisiología – Unidad 5 11) Descripción de las válvulas auriculoventriculares, cuáles son y cómo se denominan. Las válvulas auriculoventriculares son dos, denominadas mitral y tricúspide. Las válvulas auriculoventriculares impiden la vuelta de sangre desde los ventrículos hacia las aurículas cuando los ventrículos se están contrayendo para eyectar sangre hacia los grandes vasos. La válvula mitral de dos valvas cumple esta función entre el ventrículo izquierdo la aurícula izquierda y la válvula tricúspide de tres valvas impide la vuelta de sangre desde el ventrículo derecho hacia la aurícula derecha. 12) ¿Cuál es la función de las válvulas auriculoventriculares, qué importancia tienen los músculos papilares? Las válvulas auriculoventriculares (mitral y tricúspide) evitan el flujo retrógrado de sangre desde los ventrículos a las aurículas durante la sístole; las válvulas semilunares (aórtica y pulmonar) impiden el flujo retrógrado de sangre desde la aorta y la pulmonar hacia los ventrículos durante la diástole. Todas estas válvulas se cierran cuando un gradiente de presión en sentido retrógrado las impulsa hacia atrás, y se abren cuando un gradiente de presión en sentido anterógrado envía la sangre hacia delante. Por motivos anatómicos evidentes, las finas y delgadas válvulas auriculoventriculares, casi no necesitan flujo retrógrado para cerrarse, en tanto que las válvulas semilunares, mucho más fuertes, requieren un reflujo potente durante unas milésimas de segundo. Los músculos papilares están unidos a las hojuelas de las válvulas auriculoventriculares por las cuerdas tendinosas. Los músculos papilares se contraen cuando las paredes ventriculares lo hacen; contrariamente a lo que pudiera esperarse, no ayudan a cerrar las válvulas. De hecho, tiran de las hojuelas de las válvulas en dirección de los ventrículos, impidiendo que puedan hacer prominencia excesiva hacia las aurículas durante la contracción ventricular. Si se rompe una cuerda tendinosa o si uno de los músculos papilares se paraliza, la válvula hará intensa prominencia en la aurícula, a veces hasta el punto de permitir un escape considerable de sangre y originar incapacidad cardíaca grave, incluso mortal. 13) ¿Qué es un soplo? ¿Por qué se produce? Los soplos son sonidos que produce la sangre al circular por las cavidades o válvulas del corazón o a través de los vasos sanguíneos próximos al corazón. ¿Cuáles son los distintos tipos de soplos? El médico evaluará un soplo según diversos factores. Los soplos se analizan para saber el tono, el volumen y la duración. También se clasifican en función de su intensidad (en una escala del uno al seis, en la que el uno es el más débil y el seis el más fuerte). Los tipos de soplo incluyen los siguientes: • • • Soplo sistólico - soplo del corazón que ocurre durante una contracción del músculo cardíaco. Los soplos sistólicos se dividen en soplos de eyección (debidos a que la sangre fluye a través de un vaso estrechado o de una válvula irregular) y soplos de regurgitación. Soplo diastólico - soplo del corazón que ocurre durante la relajación del músculo cardíaco entre los latidos. Los soplos diastólicos son causados por un estrechamiento (stenosis) de las válvulas mitral o tricúspide o la regurgitación de las válvulas aórtica o pulmonar. Soplo continuo - soplo del corazón que ocurre durante todo el ciclo cardíaco. Los soplos relacionados con una cardiopatía congénita (presente al nacer) u otro problema que involucre las estructuras del corazón se escucharán con mayor volumen en la zona del tórax donde tiene lugar el problema. Algunos defectos importantes casi no presentan soplo en el recién nacido debido a las presiones normalmente elevadas en los vasos sanguíneos de los pulmones. Los soplos pueden ser inconsistentes y difíciles de oír en un bebé que está agitado o que llora. De esta manera, los soplos pueden ser pasados por alto o no detectados. ¿Todos los soplos implican una enfermedad cardíaca? - 12 de 23 - Fisiología – Unidad 5 No todos los soplos son síntoma de enfermedad cardíaca. A veces, un soplo puede escucharse en un niño normal que tenga fiebre o esté anémico; estos soplos desaparecen cuando se trata el problema subyacente. Algunos niños tienen lo que se conoce como soplo inocente. Estos soplos no están relacionados con cardiopatías congénitas y generalmente se resuelven cuando el niño llega a la adultez. Si el médico de su hijo escucha un soplo inocente, es posible que quiera llevar a cabo pruebas adicionales para asegurarse de que no haya una cardiopatía. El niño que tiene un soplo inocente puede llevar una vida normal y estar tan activo como cualquier niño sano. 14) Descripción de las válvulas semilunares. ¿Dónde se localizan y cómo se denominan? Las válvulas semilunares se encuentran entre los ventrículos y los grandes vasos. Se denominan aórtica y pulmonar. La válvula aórtica impide que la sangre fluya hacia atrás desde la aorta hacia el ventrículo izquierdo y la válvula pulmonar desempeña una función similar entre la arteria pulmonar y el ventrículo derecho. 15) Descripción del mecanismo de cierre de las válvulas semilunares. Hay ciertas diferencias entre la forma de trabajar de las válvulas aórtica y pulmonar y la forma de operar de las válvulas auriculoventriculares. En primer lugar, la presión elevada en las arterias al final de la sístole hace que las válvulas semilunares cierren muy bruscamente, en comparación con la oclusión mucho más blanda de las auriculoventriculares. En segundo lugar, la velocidad de salida de la sangre a través de las válvulas aórtica y pulmonar es mucho mayor que a través de las válvulas auriculoventriculares, mucho más ámplias. A consecuencia del cierre rápido y el vaciamiento también rápido, los bordes de las válvulas semilunares están sometidos a mayor desgaste mecánico que los de las válvulas auriculoventriculares sostenidas por cuerdas tendinosas. Si se considera la anatomía de las válvulas aórticas pulmonares resulta evidente que están muy bien adaptadas para resistir un traumatismo físico considerable. 16) Descripción de las características del tabique que separa las aurículas de los ventrículos. El músculo auricular está separado del ventricular por una barrera fibrosa contínua; esta barrera actúa normalmente como un aislante que previene el paso del impulso cardíaco entre la aurícula y los ventrículos por cualquier otro camino que no sea la conducción anterógrada por el haz A-V. 17) ¿Cómo se denomina el tabique que separa ambos ventrículos, cuál es su función? Se denomina tabique interventricular. El tabique interventricular es un elemento importante en la separación de los torrentes venoso y arterial, su desarrollo anómalo o ausencia produce cardiopatías congénitas graves. Está formado por una porción muscular gruesa, que comprende la casi totalidad del tabique y por una porción membranosa situada en las cercanías del tabique interauricular 18) ¿Cómo se denominan las venas que llevan la sangre a las aurículas derecha e izquierda? Las venas cavas superior e inferior llevan la sangre a la aurícula derecha. Las venas pulmonares llevan la sangre a la aurícula izquierda. 19) ¿Cuál es el valor del potencial de reposo del miocardio? El potencial de membrana en reposo en el músculo cardíaco normal es aproximadamente de –85 a –95 milivoltios y aproximadamente de –90 a –100 milivoltios en las fibras de Purkinje. 20) ¿Cuál es la causa de la meseta del potencial de acción del músculo ventricular? - 13 de 23 - Fisiología – Unidad 5 La meseta en el potencial de acción hace que la contracción muscular dure de 3 a 15 veces más tiempo que en el músculo esquelético. En el músculo cardíaco el potencial de acción es producido por la apertura de dos tipos de canales: 1. los mismos canales rápidos de sodio que los del músculo esquelético y 2. otro grupo complejo de los llamados canales lentos de calcio y de sodio. Los canales de este segundo grupo difieren de los canales rápido de sodio porque tardan más en abrirse pero, lo que tiene mayor importancia, se mantienen abiertos durante varias décimas de segundo. Durante este tiempo sigue fluyendo gran cantidad, tanto de calcio como de sodio, a través de los conductos hacia el interior de la fibra de músculo cardíaco, lo que conserva un período prolongado de despolarización. Esto es lo que produce la meseta del potencial de acción. 21) ¿Qué importancia tiene la función de los túbulos T en el mecanismo de contracción del músculo cardíaco? Además de los iones calcio que son liberados hacia el sarcoplasma desde las cisternas del retículo sarcoplásmico, durante el potencial de acción difunden también grandes cantidades de estos iones de los túbulos T al sarcoplasma. De hecho, sin este calcio adicional de los túbulos T, es probable que se redujera considerablemente la fuerza de contracción del músculo cardíaco, porque las cisternas de estas fibras están peor desarrolladas que las del músculo esquelético y no almacenan suficiente calcio. Por otra parte, los túbulos T del músculo cardíaco tienen un diámetro cinco veces mayor que el de los túbulos del músculo esquelético, y 25 veces más volumen. Además dentro de los túbulos T hay gran cantidad de mucopolisacáridos de carga electronegativa que fijan una reserva abundante de iones calcio, con lo que los conservan siempre disponibles para la difusión hacia el interior de la fibra del músculo cardíaco cuando ocurre el potencial de acción del túbulo T. TALLER 29: Capítulo 10 Guyton 1) Descripción de la estructura del sistema especializado de excitación y conducción del corazón (SEEC). El SEEC está compuesto por: a) Nódulo del seno (también llamado sinoauricular o S-A), en el cual se genera el impulso rítmico normal autoexcitador; b) Las vías internodales, que conducen el impulso desde el nódulo S-A al nódulo A-V; c) El nódulo A-V (también llamado auriculoventricular) en el cual el impulso procedente de la aurícula se retrasa antes de pasar al ventrículo; d) El haz A-V, que conduce el impulso desde las aurículas a los ventrículos y, e) Los haces derecho e izquierdo de fibras de Purkinje que conducen el impulso cardíaco a todas las partes de los ventrículos. 2) ¿Cuál es la función del SEEC? El corazón está dotado de un sistema especial para generar impulsos rítmicos que produzcan la contracción períodica del músculo cardíaco y para conducir estos impulsos a todo el corazón. Cuando este sistema funciona normalmente, las aurículas se contraen durante casi un sexto de segundo antes de la contracción ventricular, lo que permite el llenado de los ventrículos antes de que impulsen la sangre hacia los pulmones y la circulación periférica. Otro aspecto importante de este sistema consiste en que permite la contracción casi simultánea de todas las partes de los ventrículos, lo que es esencial para generar una presión eficaz en las cavidades ventriculares. 3) ¿Qué son las vías internodales, qué comunican, cuáles son y cuál es su función? Los extremos de las fibras nodales sinoauriculares se fusionan con las fibras musculares auriculares vecinas, y los potenciales de acción nacidos en el nódulo del seno auricular viajan hacia estas fibras. Así, el potencial de acción difunde por toda la masa muscular auricular y finalmente llega también al nódulo auriculoventricular. La velocidad de conducción en el músculo cardíaco es de aproximadamente 0.3 m / segundo. Sin embargo, la conducción es algo más rápida - 14 de 23 - Fisiología – Unidad 5 en varios pequeños haces de fibras musculares auriculares. Uno de estos haces, llamado banda interauricular anterior, pasa por las partes anteriores de las aurículas hacia el lado izquierdo y conduce el impulso cardíaco a una velocidad aproximada de 1 m / segundo. Además, otros tres pequeños haces se curvan por las paredes auriculares y terminan en el nódulo auriculoventricular, conduciendo también el impulso cardíaco a la misma velocidad. Estos tres pequeños haces se llaman respectivamente vías internodales anterior, media y posterior. La causa de la velocidad más rápida de conducción en estos haces consiste en la presencia de un número de fibras especializadas de conducción mezcladas con el músculo auricular. Estas fibras son semejantes a las fibras de Purkinje de conducción muy rápida que se encuentran en los ventrículos. 4) Descripción, localización y función del nodo sinoauricular. El nódulo del seno auricular es una cinta pequeña aplanada y elipsoide de músculo especializado que mide aproximadamente 3 milímetros de ancho, 15 milímetros de largo y 1 milímetro de espesor; está localizado en la parte anterosuperior de la aurícula derecha, inmediatamente por delante y por fuera de la desembocadura de la vena cava superior. Las fibras de este nódulo sólo tienen de 3 a 5 micras de diámetro, en contraste con las 15 a 20 micras de las fibras musculares auriculares vecinas. Sin embrago, las fibras S-A se continúan con las fibras auriculares, de manera que cualquier potencial de acción que comience en ellas se extenderá inmediátamente a las aurículas. La función del Nódulo del seno (también llamado sinoauricular o S-A), es generar el impulso rítmico normal autoexcitador. 5) Descripción del mecanismo de ritmicidad automática del nodo del seno. El potencial (en reposo) de la fibra nodal tiene una electronegatividad máxima de sólo –55 a – 60 milivoltios, en comparación con los – 85 a – 90 milivoltios de la fibra ventricular. La causa de esta reducida electronegatividad es que las membranas celulares de las fibras del nódulo del seno están cargadas de iones sodio. En el músculo cardíaco hay tres tipos diferentes de conductos de iones en la membrana, todos ellos con funcione importantes en la producción de los cambios de voltaje de potencial de acción. Éstos son: 1) Los canales rápidos de sodio; 2) los canales lentos de calcio y sodio, y 3) los canales de potasio. La apertura de los canales rápidos de sodio durante unas cuantas diezmilésimas de segundo es la causa de la iniciación rápida, a manera de espiga, del potencial de acción que se observa en el músculo ventricular por la entrada masiva de iones sodio positivos al interior de la fibra. A continuación, se produce la meseta del potencial de acción ventricular, fundamentalmente a causa de la apertura más lenta de los canales lentos de calcio y sodio, que dura unas cuantas décimas de segundo. Por último, la apertura incrementada de los canales de potasio permite la difusión de grandes cantidades de iones potasio positivos hacia el exterior de las fibras y devuelve el potencial de membrana a su nivel de reposo. Autoexcitación de las fibras del nódulo del seno auricular: Los iones sodio tienden naturalmente a difundir hacia el interior de las fibras del nódulo sinoauricular a través de múltiples canales de membrana, y este flujo de cargas positivas también induce un aumento del potencial de membrana. Por tanto, el potencial de reposo va aumentando gradualmente entre cada dos latidos cardíacos; cuando alcanza el voltaje umbral , de unos 40 milivoltios, los canales de sodio y calcio se activan, lo cual conduce a una entrada muy rápida tanto de iones calcio como de iones sodio, lo que a su vez produce el potencial de acción. Por consiguiente, la “permisividad” de las fibras del nódulo del seno para los iones sodio es la que produce la autoexcitación. ¿Por qué las fibras nodales y senoauriculares no permanecen despolarizadas? En primer lugar, los canales de sodio y calcio se inactivan, es decir, se cierran en cuestión de unos 100 a 150 milisegundos después de su apertura, y, segundo, casi a la vez se abre un gran número de canales de potasio. Por consiguiente, el flujo de iones sodio y calcio se detiene simultáneamente, en tanto que grandes cantidades de iones potasio positivos difunden hacia el exterior de la fibra, con lo que se interrumpe el potencial de acción. Los canales de potasio se mantienen abiertos durante algunas décimas de segundo más, con lo cual sale un exceso de cargas positivas de iones potasio, con un exceso transitorio de negatividad - 15 de 23 - Fisiología – Unidad 5 en el interior de la fibra, lo que se denomina hiperpolarización. Esta hiperpolarización lleva el potencial de membrana en reposo a un valor de unos –55 a –60 milivoltios al finalizar el potencial de acción. ¿Por qué no se mantiene el estado de hiperpolarización? Durante las siguientes pocas décimas de segundo que siguen a la terminación del potencial de acción, empiezan a cerrarse progresivamente más y más conductos de potasio. Ahora, los iones sodio positivos que están entrando sobre la fibra sobreequilibran de nuevo la salida de iones potasio hacia el exterior, lo que hace que el potencial “de reposo” ascienda y llegue por último a un nivel umbral para la descarga de potencial cercano a – 40 milivoltios. A continuación se inicia de nuevo todo el proceso: autoexcitación, recuperación del potencial de acción e hiperpolarización una vez terminado el potencial, derivación ascendente del potencial “de reposo” y, por último, reexcitación para desencadenar de nuevo otro ciclo más. Este proceso prosigue de manera indefinida durante toda la vida de la persona. 6) ¿Qué importancia tiene el retraso de la conducción de aurículas a ventrículos? Por fortuna, el sistema de conducción está organizado de tal manera que el impulso cardíaco no viaja desde las aurículas a los ventrículos con demasiada rapidez, lo cual permite que las aurículas vacíen su contenido en los ventrículos antes de que empiece la contracción de éstos. Son primariamente el nódulo auriculoventricular y sus fibras de conducción asociadas los que retrasan la transmisión del impulso cardíaco de las aurículas hasta los ventrículos. 7) Descripción, localización y función del nodo auriculoventricular. El nódulo auriculoventricular se localiza en la pared septal de la aurícula derecha, inmediátamente por detrás de la válvula tricúspide. Son primariamente el nódulo auriculoventricular (A-V) y sus fibras de conducción asociadas los que retrasan la transmisión del impulso cardíaco de las aurículas hasta los ventrículos. El impulso cardíaco, después de atravezar el músculo auricular, alcanza el nódulo A-V aproximadamente 0.03 segundos después de originarse en el nódulo del seno. Sin embargo, entre este tiempo y el tiempo en que sale el impulso del haz A-V transcurren 0.09 segundos. Entonces aparece un retraso posterior de 0.09 en el nódulo A-V antes que el impulso alcance la porción penetrante del haz auriculoventricular. Un retraso final de unos 0.04 segundos sucede principalmente en el haz penetrante auriculoventricular que se compone de múltiples fascículos pequeños que pasan a través del tejido fibroso que separa las aurículas de los ventrículos. En definitiva, el retraso total en el nódulo A-V y en el sistema del haz A-V es de alrededor de 0.13 segundos. Aproximadamente una cuarta parte de este intervalo se origina en la fibras de transición, que son fibras muy pequeñas que conectan las fibras de las vías internodales auriculares con el nódulo A-V. La velocidad de conducción de estas fibras es muy lenta, del orden de 0.02 a 0.05 metros / segundo (alrededor de 1/12 de la velocidad de conducción en el músculo cardíaco normal), lo cual retrasa en gran medida la entrada del impulso en el nódulo auriculoventricular. Una vez alcanzado el propio nódulo, la velocidad de conducción en las fibras nodales es aún muy baja, de sólo 0.05 metros por segundo, es decir, 1/8 de la velocidad de conducción del músculo cardíaco normal. Esta baja velocidad de conducción también aparece en la porción penetrante del haz A-V. 8) ¿Por qué el estímulo pasa de aurículas a ventrículos solo a través del nodo auriculoventricular? Una característica especial del haz A-V es la imposibilidad, excepto en estados anormales, de que los potenciales de acción viajen en dirección retrógrada desde los ventrículos hacia las aurículas. Ello previene la reentrada de impulsos cardíacos por esta ruta de manera que sólo permite la conducción hacia delante desde las aurículas a los ventrículos; es más, hay que recordar que el músculo auricular está separado del ventricular por una barrera fibrosa continua; esta barrera actúa normalmente como un aislante que previene el paso del impulso cardíaco entre la aurícula y los ventrículos por cualquier otro camino que no sea la conducción anterógrada por el propio haz A-V (sin embargo, en raros casos, un puente muscular anormal puede penetrar la barrera fibrosa y alcanzar el haz A-V. En estas condiciones, el impulso cardíaco puede reentrar en las aurículas desde los ventrículos e inducir una arritmia grave). - 16 de 23 - Fisiología – Unidad 5 9) Descripción, localización y función del haz auriculoventricular, sus ramas y las fibras de purkinje Las fibras de Purkinje, que salen del nódulo A-V siguiendo el haz A-V y penetran en los ventrículos, tienen características funcionales muy diferentes a las de las fibras nodales; son muy voluminosas, incluso mayores que las fibras musculares ventriculares normales, y transmiten potenciales de acción a una velocidad de 1.5 y 4 metros por segundo, es decir, unas 6 veces la velocidad del músculo cardíaco, y 150 veces la de las fibras de unión. Esto permite una transmisión casi inmediata del impulso cardíaco por todo el sistema ventricular. La transmisión muy rápida de potenciales de acción por fibras de Purkinje probablemente dependa del número elevado de enlaces entre las células cardíacas sucesivas que constituyen las fibras de Purkinje. A nivel de estos enlaces, los iones son transmitidos fácilmente de una célula a la vecina, lo cual aumenta la velocidad de transmisión. Las fibras de Purkinje también tienen muy pocas miofibrillas, lo cual significa que apenas se contraen en el curso de la transmisión del impulso. Las fibras de Purkinje, después de nacer en el nódulo A-V, forman el haz A-V, que sigue las válvulas del corazón y desde allí penetran en el tabique ventricular. El haz auriculoventricular se divide en rama derecha y rama izquierda, situadas por debajo del endocardio de los respectivos lados del tabique. Cada una de estas ramas se extiende hacia abajo en dirección del vértice del ventrículo correspondiente pero luego se divide en ramas más pequeñas y difunde alrededor de cada cavidad ventricular; finalmente, regresan hacia la base del corazón siguiendo la pared externa del mismo. Las fibras de Purkinje terminales penetran aproximadamente en la tercera parte del espesor de la pared para acabar en las fibras musculares. Desde el momento en que el impulso cardíaco penetra en el haz auriculoventricular hasta que alcanza las terminaciones de las fibras de Purkinje, el tiempo total es de sólo 0.03 segundos; así, cuando un impulso cardíaco penetra en el sistema de Purkinje, difunde casi inmediatamente a toda la superficie endocárdica del músculo ventricular. 10) ¿Cómo se distribuyen las fibras de los nervios vegetativos sobre el corazón? El corazón está inervado por fibras simpáticas y parasimpáticas. Las fibras parasimpáticas se distribuyen principalmente por los nódulos S-A y A-V, en menor grado por el músculo de las dos aurículas, y menos todavía por el músculo ventricular. Los nervios simpáticos, por otra parte, están distribuídos por todo el corazón, con una representación muy importante en el músculo ventricular, al igual que en todas sus otras partes. 11) Descripción del proceso de excitación del sistema parasimpático ¿Cuál es el neurotransmisor y los efectos que produce sobre el corazón? La estimulación de los nervios parasimpáticos del corazón (vagos) hace que se libere acetilcolina en las terminaciones vagales. Esta hormona tiene dos efectos principales sobre el corazón. En primer lugar, disminuye la rapidez del ritmo del nódulo S-A; en segundo lugar, disminuye la excitabilidad de las fibras de unión A-V entre la musculatura auricular y el nódulo A-V, con lo cuál hace más lenta la tansmisión del impulso cardíaco hacia los ventrículos. Una estimulación muy enérgica del vago puede detener la contracción rítmica del nódulo S-A o bloquear por completo la transmisión del impulso cardíaco a través de la unión A-V. En ambos casos, los impulsos rítmicos ya no son transmitidos a los ventrículos. Estos dejan de latir durante 4 a 10 segundos, pero luego algún punto de las fibras de Purkinje, generalmente en el haz A-V, desarrolla un ritmoespontáneo y origina contracción ventricular con una frecuencia de 15 a 40 latidos por minuto. Este fenómeno se denomina escape ventricular. 12) Descripción del proceso de excitación del sistema simpático neurotransmisor y los efectos que produce sobre el corazón? ¿Cuál es el La estimulación de los nervios simpáticos libera la hormona noradrenalina en las terminaciones nervisas simpáticas. La estimulación simpática causa esencialmente sobre el corazón los efectos opuestos a los producidos por la estimulación vagal; primero, aumenta la intensidad de la descarga S-A nodal. Segundo, aumenta el ritmo de conducción y la excitabilidad de todos los procesos del corazón. Tercero, aumenta considerablemente la fuerza de contracción de toda la musculatura cardíaca, tanto auricular como ventricular. - 17 de 23 - Fisiología – Unidad 5 En resumen, la estimulación simpática aumenta la actividad global del corazón. La estimulación máxima puede casi triplicar la frecuencia de los latidos cardíacos y aumentar la fuerza de contracción hasta el doble de lo normal. TALLER 30: Capítulo 9 Guyton 1) ¿Qué es el ciclo cardíaco, cuáles son sus fases y cómo se genera? El período que va desde el comienzo de un latido hasta el comienzo del siguiente se denomina ciclo cardíaco. Cada ciclo se inicia por la generación espontánea de un potencial de acción en el nódulo S-A (Sino-Auricular). Este nódulo se halla localizado en la pared posterior de la aurícula derecha, cerca de la desembocadura de la vena cava superior; el potencial de acción viaja rápidamente por ambas aurículas y desde ahí, a través del haz A-V (Auriculo-Ventricular), hacia los ventrículos. Sin embargo, debido a una disposición especial del sistema de conducción desde las aurículas a los ventrículos, hay un retraso de más de 1/10 de segundo entre el paso del impulso cardíaco a través de las aurículas y el que tiene lugar a través de los ventrículos. Ello permite que las aurículas se contraigan antes que los ventrículos, con lo cual impulsan la sangre hacia éstos antes de producirse la contracción ventricular enérgica. Así, las aurículas actúan como bombas de cebamiento para los ventrículos, y éstos luego proporcionan la fuerza mayor para desplazar la sangre por todo el sistema vascular. 2) ¿Cuál es el significado de los términos: sístole y diástole? El ciclo cardíaco comprende un período de relajación denominado diástole, durante el que el corazón se llena de sangre, seguido de un período de contracción denominado sístole. 3) ¿Cuáles son las fases de la diástole ventricular? tan pronto como termina la sístole y las presiones ventriculares caen nuevamente a sus valores diastólicos bajos, las presiones altas en las aurículas abren de inmediato las válvula Auriculoventriculares y permiten que entre la sangre en los ventrículos. Esta es la primer fase de la diástole ventricular y se denomina período de llenado rápido de los ventrículos; dura aproximadamente el primer tercio de la diástole. Durante el tercio medio, normalmente solo penetra una pequeña cantidad de sangre en los ventrículos; ésta es sangre que continúa vaciándose en las aurículas procedentes de las venas y, que atravezando las aurículas, va directamente a los ventrículos. Durante el último tercio de la diástole, las aurículas se contraen y proporcionan un impulso adicional para introducir sangre en los ventrículos; a ello corresponde aproximadamente el 25 % del llenado de los ventrículos durante cada ciclo cardíaco. 4) ¿Con qué fase de la actividad auricular se corresponde la primera fase de lleno ventricular? Se corresponde con la apertura de las válvulas Auriculoventriculares. 5) ¿Con qué fase de la actividad auricular se corresponde la segunda fase de lleno ventricular? Se corresponde con la Diástasis. 6) ¿Qué es la fase de diástasis, dónde se localiza en el ciclo cardíaco y por qué se produce? La fase de diástasis es una pausa; se localiza en la segunda fase de lleno ventricular (tercio medio de la diástole) y se produce porque se equilibran las presiones entre aurículas y ventrículos. Diastasis: una vez se equilibran las presiones entre las cavidades izquierdas, no se produce flujo, o este es muy poco durante el tercio medio de la diástole. Solo llega al ventrículo izquierdo la sangre que pasa por la aurícula izquierda, proveniente de las venas pulmonares. El volumen y la presión del ventrículo izquierdo aumentan discreta y lentamente. Si la frecuencia cardíaca es mayor de 100 latidos/minuto, esta fase desaparece. - 18 de 23 - Fisiología – Unidad 5 7) Descripción de la fase de contracción isovolumétrica. Inmediatamente después de iniciarse la contracción ventricular, aumenta de forma brusca la presión dentro de los ventrículos, cerrando las válvulas Auriculoventriculares. Se necesitan de 0.02 a 0.03 segundos adicionales para que el ventrículo alcance una presión capaz de abrir las válvulas semilunares (aórtica y pulmonar) contra las presiones existentes en la aorta y la arteria pulmonar. En consecuencia, durante este tiempo hay contracción de los ventrículos sin vaciamiento. Este es el denominado período de contracción isométrica (isovolumétrica); este término significa que la tensión va aumentando en el músculo, pero no se produce acortamiento de las fibras musculares. 8) Descripción de la fase de eyección, cómo se divide y por qué se produce. Cuando la presión en el ventrículo izquierdo sube ligeramente por encima de 80 mm Hg y la presión en el ventrículo derecho es algo superior a 8 mm Hg, estas presiones ventriculares abren las válvulas semilunares. Inmediatamente empieza a salir sangre de los ventrículos, y cerca de 70 % del vaciamiento ocurre durante el primer tercio de la eyección, produciendose el 30 % restante durante los dos tercios siguientes. Por tanto, el primer tercio se llama período de eyección rápida y los dos tercios finales, período de eyección lenta. 9) Descripción de la fase de relajación isovolumétrica. Al término de la sístole, empieza bruscamente la relajación ventricular, permitiendo entonces que las presiones intraventriculares caigan con rapidez. Las presiones elevadas de las grandes arterias impulsan inmediatamente la sangre en sentido retrógrado hacia los ventrículos, lo cual hace que se cierren las válvulas aórtica y pulmonar con un chasquido. Durante otros 0.03 a 0.06 segundos, el músculo ventricular sigue relajándose aunque el volumen ventricular no cambie, lo que origina el período de relajación isométrica (isovolumétrica). Durante este período, las presiones intraventriculares vuelven con rapidez a niveles diastólicos muy bajos. A continuación, se abren las válvulas auriculoventriculares para empezar un nuevo ciclo de bombeo ventricular. 10) ¿En qué momento del ciclo cardíaco se produce el primer ruido cardíaco y cuál es la causa? Se da en la primer fase de la sístole llamada Período Isométricosistólico. Cuando los ventrículos empiezan a contraerse se oye un ruido, probablemente causado por el cierre de las válvulas auriculoventriculares. La vibración es de tono bajo y relativamente prolongada; recibe el nombre de primer tono cardíaco. 11) ¿En qué momento del ciclo cardíaco se produce el segundo ruido cardíaco y cuál es la causa? Se produce en el perído Isométrico Diastólico y es causado por el cierre de las válvulas semilunares. Cuando las válvulas semilunares (aórtica y pulmonar) se cierran, se percibe un chasquido relativamente breve, pues estas válvulas se cierran muy rápidamente y solo vibran un corto tiempo. Este ruido se conoce como segundo tono cardíaco. 12) ¿Qué es el fonocardiograma? ¿Qué registra? La fonocardiografía es el registro gráfico de los sonidos del corazón. El primer fonocardiograma data de 1894, y fue desarrollado para mejorar los resultados obtenidos con la auscultación. La fonocardiografía ofrece información adicional que no puede ser obtenida por otros métodos. Un fonocardiograma es obtenido mediante la colocación de un micrófono especial diseñado para este fin en el pecho, los sonidos generados por el corazón son amplificados, filtrados y grabados. En este sentido el fonocardiograma trajo precisión, gran exactitud en el diagnóstico, y la posibilidad de grabar, comparar y almacenar los distintos sonidos cardiacos. Proporciona, por tanto, una relación entre los sonidos del corazón y los eventos mecánicos y eléctricos del ciclo cardiaco, elimina la interpretación subjetiva de los sonidos y ruidos del corazón y hace posible evaluar sus tiempos. - 19 de 23 - Fisiología – Unidad 5 También documenta los tiempos y las intensidades relativas de los sonidos cardíacos de forma clara y repetida. Más aún, los sonidos débiles pueden ser amplificados con circuitos electrónicos. El fonocardiograma registra los sonidos producidos por el corazón, particularmente por sus válvulas, durante su contracción. 13) ¿Qué es y qué registra el electrocardiograma? El electrocardiograma es un gráfico obtenido por el electrocardiógrafo. El electrocardiógrafo es un aparato que registra las corrientes eléctricas emanadas del músculo cardíaco. Se trata de voltajes eléctricos generados por el corazón y registrados por el electrocardiógrafo en la superficie corporal. El electrocardiograma muestra las ondas P, Q, R, S y T. 14) ¿A qué fase del ciclo cardíaco corresponde la onda P del electrocardiograma? Se corresponde con la segunda fase de la Diástole (denominada Diástasis). La onda P se debe a la difusión de la despolarización por la aurícula y va seguida de la contracción de esta cámara; ello causa un aumento ligero de la curva de presión auricular inmediatamente después de la onda P. 15) ¿A qué fase del ciclo cardíaco corresponde el complejo QRS del electrocardiograma? Aproximadamente 0.16 segundos después de iniciarse la onda P, aparece el complejo de ondas QRS a consecuencia de la despolarización de los ventrículos, que inicia la contracción de los mismos y hace que la presión en su interior empiece a elevarse. Por tanto, el complejo QRS empieza poco antes de iniciarse la sístole ventricular. 16) ¿A qué fase del ciclo cardíaco corresponde la onda T del electrocardiograma? La onda T representa la etapa de repolarización de los ventrículos cuando las fibras musculares correspondientes ya empiezan a relajarse. Por tanto, la onda T ocurre un poco antes de terminar la contracción ventricular. 17) ¿Por qué el electrocardiograma no registra la fase de repolarización auricular? Porque se encuentra “tapada” por la señal producida por el complejo QRS, que empieza poco antes de iniciarse la sístole ventricular. 18) ¿A qué fase corresponde la onda “a” de presión auricular? La onda a es causada por la contracción auricular (3ra fase de la diástole). 19) ¿Por qué mecanismo se abren y cierran las válvulas del corazón? Los dos grupos de válvulas, semilunares y auriculoventriculares, funcionan en secuencia, es decir, cuando un grupo se abre, el otro se cierra. Las válvulas aórtica y pulmonar están cerradas cuando los ventrículos están en la fase de reposo del latido cardíaco, denominada diástole, mientras que las válvulas auriculoventriculares están abiertas durante la diástole, permitiendo que las dos cámaras de bombeo se llenen desde las aurículas. Durante la fase de contracción del latido cardíaco, denominada sístole, los ventrículos desarrollan presión y eyectan sangre, y las válvulas auriculoventriculares (mitral y tricúspide) se cierran, mientras que las válvulas semilunares (aórtica y pulmonar) se abren. 20) ¿En qué fase del ciclo cardíaco es mayor la presión aórtica? En la segunda fase de la Sístole, o sea la fase de la eyección (rápida y lenta). 21) ¿En qué fase del ciclo cardíaco es mayor el volumen ventricular? En la tercera fase de la Diástole ventricular, cuando se produce la contracción de las aurículas (sístole auricular). - 20 de 23 - Fisiología – Unidad 5 22) ¿En qué fase del ciclo cardíaco es menor el volumen ventricular? En la segunda fase de la Sístole, o sea la fase de la eyección (rápida y lenta). TALLER 31: Capítulo 9 Guyton 1) ¿Cuáles son los medios básicos que regulan la acción de la bomba cardíaca? Cuando una persona se halla en reposo, el corazón está obligado a bombear sólo 4 a 6 litros de sangre por minuto; con ocasión de un ejercicio muy intenso, puede tener que impulsar hasta 4 a 7 veces este volumen. Los dos medios básicos en virtud de los cuales se regula la acción de bomba del corazón son los siguientes: 1. autorregulación intrínseca, en respuesta a cambios del volumen de sangre que penetra en el corazón, y 2. control reflejo del corazón por el sistema nervioso vegetativo. 2) Descripción del mecanismo de Frank Starling, ¿Cómo se desarrolla y qué importancia tiene? La capacidad intrínseca del corazón para adaptarse a las cargas variables de sangre que le llegan recibe el nombre de mecanismo de Frank-Starling del corazón, en honor a Frank y Starling, dos de los grandes fisiológicos de hace casi un siglo. Básicamente, la ley de Frank-Starling afirma que cuanto más se llene el corazón durante la diástole, mayor será el volumen de sangre impulsado hacia la aorta. Otra forma de expresar esta ley es la siguiente: dentro de límites fisiológicos, el corazón impulsa toda la sangre que le llega sin permitir un remanso excesivo de la misma en las venas. Desarrollo del mecanismo de Frank-Starling: Cuando una cantidad adicional de sangre alcanza los ventrículos, el músculo cardíaco se estira y adquiere una longitud mayor; ello, a su vez, hace que se contraiga con mayor fuerza, porque los filamentos de actina y miosina se desplazan hacia un valor de interdigitación casi óptimo para la generación de fuerza. Por consiguiente, el ventrículo, gracias al aumento de su potencia de bombeo, expulsa automáticamente la cantidad recibida hacia las arterias. Esta capacidad de estiramiento muscular hacia una longitud óptima para contraer con mayor fuerza es característica de los músculos estriados, y no simplemente una característica del músculo cardíaco. Importancia del mecanismo de Frank-Starling: Una de las características más importantes de la ley de Frank-Starling del corazón es que, dentro de límites razonables, los cambios de presión de las arterias contra las cuáles está impulsando siempre el corazón apenas modifican el volumen de la sangre bombeado en cada minuto (el gasto cardíaco). La importancia de este efecto es el siguiente: independientemente de la presión arterial, el factor más importante del que depende la cantidad de sangre bombeada por el corazón es aún la velocidad con que ésta entra en el mismo. 3) ¿Qué efecto produce sobre la frecuencia cardíaca el lleno auricular y a qué se debe ese efecto? Cuando los ventrículos se llenan hasta presiones auriculares altas, la fuerza de la contracción cardíaca aumenta, haciendo que el órgano impulse volúmenes más elevados de sangre hacia las arterias. Esto se debe al mecanismo de Frank-Starling. 4) ¿Qué efectos produce la estimulación simpática sobre la fuerza y la frecuencia del corazón, cuál es el neurotransmisor y cómo actúa éste para lograr esos efectos? El gasto cardíaco es la cantidad de sangre bombeada por el corazón en cada minuto. Una estimulación simpática intensa puede aumentar la frecuencia cardíaca hasta alcanzar 200 o incluso 250 latidos por minuto en individuos jóvenes. Además, la estimulación simpática aumenta la fuerza con la que el músculo cardíaco se contrae y, por consiguiente, también aumenta el - 21 de 23 - Fisiología – Unidad 5 volumen de sangre bombeada así como la presión de expulsión. Por tanto, la estimulación simpática puede aumentar con frecuencia el gasto cardíaco al doble o al triple. Neurotransmisor y cómo actúa: Las fibras nerviosas simpáticas (terminaciones nerviosas adrenérgicas que contienen noradrenalina) se ramifican en el músculo cardíaco de las aurículas y los ventrículos así como en el nódulo sinusal y la unión auriculoventricular. La estimulación de este sistema acelera el marcapasos eléctrico, facilita la conducción a través del sistema de conducción especializado y aumenta la fuerza de la contracción del músculo cardíaco. 5) ¿Qué efectos produce la estimulación parasimpática sobre la fuerza y la frecuencia del corazón, cuál es el neurotransmisor y cómo actúa éste para lograr esos efectos? La estimulación vagal intensa del corazón (estimulación parasimpática) puede llegar a detener el latido cardíaco durante unos pocos segundos, pero entonces, el corazón suele “escapar” y latir a un ritmo de 20 a 30 latidos por minuto. Además, la estimulación parasimpática intensa reduce la fuerza de la contracción cardíaca de un 20 a un 30 %; no es un descenso muy grande porque las fibras vagales se distribuyen principalmente en la aurículas y no hay demasiadas que lleguen a los ventrículos, donde se produce la mayor potencia de contracción del corazón. A pesar de ello, el gran descenso de la frecuencia cardíaca, combinado con el pequeño descenso de la fuerza de contracción del corazón, puede reducir el bombeo ventricular en un 50 % o más, sobre todo cuando el corazón está trabajando con una gran sobrecarga. Neurotransmisor y cómo actúa: Las fibras parasimpáticas (terminaciones nerviosas colinérgicas que contienen acetilcolina) se ramifican en el marcapaso, en la unión auriculoventricular y en el músculo de ambas aurículas (hay poca inervación colinérgica en los ventrículos). La estimulación del sistema nervioso parasimpático enlentece al marcapaso, retarda la conducción a través del sistema de conducción especializado y reduce la fuerza de contracción de las aurículas. 6) ¿Qué es la presión arterial, qué representa la presión arterial máxima y la mínima, cuáles son sus valores en reposo? La presión arterial es la fuerza que ejerce la sangre contra las paredes de las arterias. El término “presión arterial” se refiere al nivel de “fuerza” o “presión” que existe en el interior de las arterias. Esta presión es producida por el flujo de sangre. Cada vez que late el corazón, sube la presión. Y entre latidos, cuando el corazón está en reposo, esta presión vuelve a bajar. ¿Qué significan las cifras de presión arterial? Cuando un médico habla sobre los niveles de presión arterial, se refiere a dos cifras. • • El primer número, o el mayor, se refiere a la presión que existe en las arterias cuando late el corazón (sistólica). El segundo número, o el menor, se refiere a la presión que existe en las arterias entre latidos del corazón (diastólica). Cuando se anota la presión arterial, el número que representa la presión sistólica precede, o se pone por encima de, el número de la presión diastólica. Por ejemplo: 117/76 (117 sobre 76); sistólica = 117, diastólica = 76. ¿Cómo se define la presión arterial alta (o hipertensión)? La presión arterial alta (o hipertensión) en los adultos se define como una presión sistólica igual o superior a 140 mm Hg; o una presión diastólica igual o superior a 90 mm Hg. La presión arterial baja En la gran mayoría de los casos, cuanto más bajo sea el nivel de presión arterial, tanto mejor. Por lo general, la presión arterial no se considera demasiado baja a menos que se presenten síntomas como mareo o desmayo. En ciertos estados, es posible que la presión arterial sea demasiado baja. Unos ejemplos son: - 22 de 23 - Fisiología – Unidad 5 • • • Ciertos trastornos nerviosos o endocrinos Reposo en cama prolongado Reducción en volumen sanguíneo debido a hemorragia severa o deshidratación Un nivel de presión arterial menos de 120/80 mm Hg se considera óptima. Niveles por arriba de 120/80 aumentan el riesgo de enfermedad cardiovascular. 7) ¿Qué es la tensión arterial? La tensión arterial es la fuerza (presión) que hacen las paredes de las arterias contra la sangre, encontraposición a la presión arterial y de acuerdo al principio de acción y reacción. La tensión arterial es un índice de diagnóstico importante, en especial de la función circulatoria. Debido a que el corazón puede impulsar hacia las grandes arterias un volumen de sangre mayor que el que las pequeñas arteriolas y capilares pueden absorber, la presión retrógrada resultante se ejerce contra las arterias. Cualquier trastorno que dilate o contraiga los vasos sanguíneos, o afecte a su elasticidad, o cualquier enfermedad cardiaca que interfiera con la función de bombeo del corazón, afecta a la presión sanguínea. En las personas sanas la tensión arterial normal se suele mantener dentro de un margen determinado. El complejo mecanismo nervioso que equilibra y coordina la actividad del corazón y de las fibras musculares de las arterias, controlado por los centros nerviosos cerebroespinal y simpático, permite una amplia variación local de la tasa de flujo sanguíneo sin alterar la tensión arterial sistémica. 8) ¿Qué es la capacidad ventricular, cuál es su valor normal en reposo (ventrículo izquierdo)? La capacidad ventricular es la cantidad de sangre que puede recibir en su interior el ventrículo. Su valor normal en reposo es de aproximadamente 150 ml. 9) ¿Qué es el volumen sistólico, cuál es su valor normal en reposo? El volumen sistólico es la cantidad de sangre que expulsa el corazón cada vez que se contrae. Su valor normal en reposo es de 70 ml 10) ¿Qué es la frecuencia cardíaca, cuál es su valor en reposo? La frecuencia cardíaca es el número de veces que el corazón se contrae por minuto. Su valor en reposo es de entre 70 y 80 contracciones por minuto. 11) ¿Qué es el volumen minuto circulatorio (VMC) o gasto cardíaco (GC), cómo se determina y cuál es su valor normal en reposo? El gasto cardíaco es la cantidad de sangre bombeada por el corazón en cada minuto. Cuando una persona se halla en reposo, el corazón está obligado a bombear sólo 4 a 6 litros de sangre por minuto. Cálculo del gasto cardíaco o Volumen minuto circulatorio: G.C o V.M.C = frecuencia cardíaca x Volumen sistólico. - 23 de 23 -