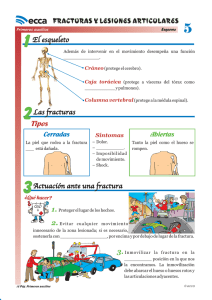
Traumatología
Anuncio

MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 1 MANUAL DE CRITERIOS DE MANEJO DEL SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 2 INDICE PÁGINA I.- PRESENTACIÓN. 03 II.- INTRODUCCIÓN. 04 III.- OBJETIVO. 05 IV.- RELACIÓN DE PATOLOGÍAS. 06 V.- MARCO JURÍDICO. 07 VI.- CRITERIOS DE MANEJO. 08 1.- Fractura supracondílea del húmero en niños. 2.- Fractura de cóndilo ó humeral en el niño. 3.- Fractura de cúbito y radio en el niño. 4.- Fractura diafisiaria de fémur en el niño. 5.- Epifisiolistesis traumática. 6.- Artritis piógena y osteomielitis hematógena. 7.- Fractura expuesta. 8.- Fractura de clavícula. 9.- Fractura diafisiaria de húmero en adultos. 10.- Fractura de radio y cúbito en adultos. 11.- Fracturas metafisiarias distales del radio. 12.- Fractura del cuello femoral. 13.- Fractura transtrocantérea de cadera en adultos. 14.- Fracturas diafisiarias de fémur y tibia en adultos. 15.- Fractura de rótula. 16.- Desgarros meniscales. 17.- Fractura del tobillo. 18.- Lesión raquimedular cervical baja. 19.- Lesión raquimedular toraco-lumbar. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 3 I.- PRESENTACIÓN El antecedente del Hospital General se remota al siglo XVII en el antiguo convento de Belén, posteriormente se ubica en el antiguo convento de San Francisco siendo hasta en el año de 1941 que recibió el nombre con el que se le conoce hasta la fecha Hospital General “Dr. Aurelio Valdivieso” y en el año, 1965 se construye en terrenos de la Ex hacienda de Aguilera el edificio propio para el Hospital ubicación que hasta el momento actual mantiene. El servicio de traumatología es uno de los servicios con los que cuenta el Hospital y es uno de los de mayor demanda y productividad, donde se ha realizado procedimientos de vanguardia y tratamientos innovadores como la primera cirugía de tórax abierto, tratamientos de columna, de cadera, y aplicación de clavos intramedulares. Entre los diez procedimientos más frecuentes se encuentran la reducción abierta de fracturas con fijación interna de tibia y peroné y la reducción abierta de fractura con fijación interna de fémur. En el año 2002 y 2003 el 10 % de las cirugías realizadas en este hospital fueron a base del servicio de traumatología, y entre los diez padecimientos más frecuentes del hospital también se encuentran los del área de traumatología principalmente por traumatismos. Así mismo en el año 2003 se proporciono 4713 consultas en este servicio. Además es uno de los servicios que proporciona capacitación a personal becario y forma médicos de la especialidad en traumatología. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 4 II.- INTRODUCCIÓN. El presente documento se trata del un manual de criterios de manejo de los padecimientos mas frecuentes del servicio de traumatología, el cual esta elaborado por los médicos especialistas y jefe del servicio. Cada uno de los procedimientos de acuerdo a la patología de que se trate contiene su definición, objetivo, criterios de admisión, de laboratorio y gabinete tratamiento criterios de egreso, manejo del paciente atención de la enfermera pronostico y manejo posterior Por lo cual se hace necesario el conocimiento y manejo del mismo por todos los médico adscritos y becarios así como por el personal de enfermería del servicio de traumatología de ésta unidad hospitalaria MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 5 III.- OBJETIVO. Establecer los lineamientos necesarios para unificar los criterios de manejo de las patología mas frecuentes del servicio de traumatología pertenecientes al Hospital general “ Dr. Aurelio Valdivieso” para lograr con ello una atención mas adecuada del paciente y optimización de los recursos hospitalarios. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 IV.- RELACIÓN DE PATOLOGÍAS. 1.- Fractura supracondílea del húmero en niños. 2.- Fractura de cóndilo ó humeral en el niño. 3.- Fractura de cúbito y radio en el niño. 4.- Fractura diafisiaria de fémur en el niño. 5.- Epifisiolistesis traumática. 6.- Artritis piógena y osteomielitis hematógena. 7.- Fractura expuesta. 8.- Fractura de clavícula. 9.- Fractura diafisiaria de húmero en adultos. 10.- Fractura de radio y cúbito en adultos. 11.- Fracturas metafisiarias distales del radio. 12.- Fractura del cuello femoral. 13.- Fractura transtrocantérea de cadera en adultos. 14.- Fracturas diafisiarias de fémur y tibia en adultos. 15.- Fractura de rótula. 16.- Desgarros meniscales. 17.- Fractura del tobillo. 18.- Lesión raquimedular cervical baja. 19.- Lesión raquimedular toraco-lumbar. AÑO 2004 6 MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 7 V.- MARCO JURÍDICO. Constitución política de los estado Unidos Mexicanos, ( art. 40, 43, 90, 123 y 134 D.O.F. 5 de febrero de 1917. * * Reforma del artículo 4º, 25º, 26º y 115º Constitucional ( D.O.F. 03 de febrero de 1983) * Ley Orgánica de la Administración Pública federal, artículos 14,17,19,20,39 50 y 51 * Reglamento Interior de la Secretaría en materia de prestación de los servicios de atención médica capitulo I, artículos 2º al 45, capitulo IV, artículos 69 al 95 capitulo IX artículos 139 al 215. * Acuerdo que establecen las normas de modernización administrativa para la organización de las unidades de los servicios de salud, artículos 1º al 80 ( D.O.F. junio 1983) . * Reglamento Interior de la Secretaría de salud, capitulo II, artículo 5º, fracción IV,, artículo 7º, fracción X, capitulo VI, artículo 10, fracciones I, X, XII, XVII, artículo 25 fracción VI ( D.O.F. 19 de agosto de 1985) * Ley General de Salud: Titulo Primero Capitulo I, artículo 9º, Capitulo II, artículo 13 sección B fracción I, titulo tercero capitulo I, artículos 23, 24, y 26 capitulo II artículos 32 y 33. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 VI.- CRITERIOS DE MANEJO. AÑO 2004 8 MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 9 PATOLOGÍA: FRACTURA SUPRACONDÍLEA DEL HÚMERO EN NIÑOS. INTRODUCCIÓN: La fractura supracondílea del húmero ocupa el segundo lugar en frecuencia en la edad pediátrica después de las de cúbito y radio; requieren un tratamiento pronto y con una reducción completa para evitar las deformidades del codo como secuela y se clasifican básicamente de acuerdo a dos criterios: 1) POR EL MECANISMO DE PRODUCCIÓN (de Kocher): A) POR HIPEREXTENSIÓN que son aquellas ocasionadas al extender bruscamente el codo, por mecanismo indirecto. Se fractura la región supracondílea del húmero con desplazamiento posterior; se presenta en un 95% de casos. B) B) POR HIPERFLEXIÓN: El mecanismo es directo con traumatismo del codo en su parte posterior y desplazamiento de la fractura hacia delante, se presenta en el 5% de casos. 2) POR EL GRADO DE DESPLAZAMIENTO (de Garland) en 3 tipos: Grado 1: Fractura alineada. Grado 2: Desplazamiento leve con continuidad de la cortical posterior. Grado 3.- Desplazamiento importante sin contacto de las corticales. DEFINICIÓN: Es aquella fractura que se encuentra en la metáfisis distal del húmero inmediatamente proximal a los cóndilos. OBJETIVO:Unificar criterios respecto al tratamiento de las distintas variedades de estas fracturas. CRITERIOS DE ADMISIÓN: Todo aquel paciente menor de 16 años, que curse con una fractura en la región supracondílea del codo. CRITERIOS DE LABORATORIO Y GABINETE: A su llegada al hospital, se le solicitan radiografías en anteroposterior (AP) y lateral (LAT) para su diagnóstico, clasificación y planeación de su tratamiento. En los que requieren tratamiento quirúrgico, se le solicitan análisis preoperatorios básicos de rutina: biometría hemática (BH), tiempo de protrombina (TP) y tiempo de tromboplastina parcial (TTP). TRATAMIENTO: Se planea de acuerdo al tipo de fractura según la clasificación de Gartland: Fracturas tipo 1: Aplicación de aparato de yeso o férula dependiendo del grado de edema, no se hospitaliza y se cita a la consulta externa para su revisión y retiro de la inmovilización. Fracturas tipo 2: reducción cerrada sin anestesia, aplicando aparato de yeso con MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 10 hiperflexión al codo de no presentar edema importante que aumente el dolor y el riesgo de síndrome de compartimento; en caso contrario de coloca una férula por una semana previamente. El paciente no se hospitaliza Fracturas tipo 3: Reducción cerrada ó abierta a criterio del cirujano y fijación con clavillos cruzados bajo anestesia, en quirófano y con control radiográfico transoperatorio; aplicación de aparato de yeso postoperatorio. Actualmente el método más utilizado para la reducción en este tipo de fracturas es el abierto debido a que se visualiza mejor la fractura permitiendo una reducción anatómica lo que disminuye el riesgo de presentarse posteriormente deformidad del codo como secuela. CRITERIOS DE EGRESO: En los casos intervenidos quirúrgicamente, el egreso se efectúa dos días después, al disminuir el edema y el dolor. Se valora la ausencia de complicaciones inherentes al tipo de fractura y tratamiento tales como un síndrome de compartimento ó infección postquirúrgica. MANEJO DEL PACIENTE: En su consulta inicial se toman radiografías en AP y LATERAL para el diagnóstico de certeza y elaborar el plan de tratamiento. Los de tipo I y II se inmovilizar en forma definitiva y se manejan en consulta externa. Las fracturas desplazadas se inmovilizan con férula de yeso para disminuir el dolor; se mantienen hospitalizados con elevación de la extremidad afectada y vigilancia de posibles trastornos neurovasculares que pueden ir desde un edema importante, hasta un síndrome de compartimento con riesgo de necrosis de tejidos distales a la fractura ó una contractura muscular isquémica. Se intervienen quirúrgicamente lo antes posible para reducción abierta y fijación interna con clavos de Kirschner en forma cruzada ó paralelos en el epicóndilo solicitando una radiografía trans-operatoria para observar su alineación; se coloca férula de yeso postoperatoria manteniendo la extremidad en alto y se solicita nueva radiografía postoperatoria. Se indica medicación analgésica del tipo del metamizol a 10 mg x kg x dosis o paracetamol a 25 mg x kg x día. Los pacientes tratados en forma abierta pueden requerir antibióticos profilácticos a base de Dicloxacilina a 100 mg x kg x día ó Cefalotina a 50 mg x kg x día, por vía endovenosa, durante 5 días. ATENCIÓN DE ENFERMERÍA: Vigilar que la extremidad afectada se mantenga en posición vertical con elevación de la región del codo; informar de la presencia de datos de compresión tales como el dolor intenso en la zona operada ó alteraciones del llenado capilar. Administrar la medicación indicada por el médico y proporcionar los cuidados generales del paciente hospitalizado. PRONOSTICO: La patología en sí tiene un pronóstico bueno para la función y la vida. Se le informa al paciente la posibilidad de evolucionar con deformidad del codo como secuela de trastornos del cartílago de crecimiento que no ocasiona alteraciones de la función. La complicación neurovascular consistente en un síndrome de compartimento MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 11 no diagnosticado puede dejar como secuela una Contractura Isquémica de Volkmann, que es de mal pronóstico para la función ya que ocasiona incapacidad parcial permanente de la mano y muñeca afectadas. MANEJO POSTERIOR: Se continúa con los analgésicos ya prescritos, se agrega un antiinflamatorio como el diclofenaco a 2 mg x kg x día en dos tomas (una gota = 0.5 mg) o naproxeno a 4 mg x kg x dosis en 3 tomas (5 ml = 125 mg,1 cápsula infantil = 100 mg, 1 supositorio = 50 mg). Si se inició con antibiótico, se continúa por 5 días en total. Los puntos de sutura de tenerlos, se retiran a los 10 días. Si se manejó en forma no quirúrgica, el aparato de yeso se mantiene por un promedio de seis semanas. En los casos manejados con clavillos, el yeso se retira a las 3 semanas para iniciar con ejercicios y usándolo solo por las noches; los clavos se retiran a las 6 semanas. Las citas a consulta externa son a los 10 días, seis semanas, tres meses, seis meses y un año para su alta definitiva de no cursar con deformidades residuales. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 12 PATOLOGÍA.- FRACTURA DE CÓNDILO HUMERAL EN EL NIÑO. INTRODUCCIÓN.- La fractura del cóndilo humeral lateral es frecuente en la edad pediátrica, cuando el niño sufre una caída apoyándose en la palma de la mano y el codo se dirige al valgo. El mecanismo de producción es por lo tanto, indirecto. Las clasificaciones utilizadas en el servicio son: la de Milch que se basa en el sitio del cóndilo por la que pasa la fractura y que las divide en dos tipos: I) La fractura pasa por el centro del cóndilo atravesando la epífisis. II) La fractura pasa por el surco cóndilo-troclear y no afecta a la epífisis La clasificación de Jacob depende del grado de desplazamiento: Grado I .- Fractura alineada o levemente desplazada Grado II .- Fractura con desplazamiento moderado. Grado III.- Cóndilo rotado y muy desplazado con subluxación de la articulación cóndilo-radial. Esta es una lesión muy inestable. Para instituir el tratamiento nos basamos en el grado de desplazamiento de la fractura. DEFINICIÓN.- Fractura de la epífisis lateral distal del húmero, conocida como cóndilo ó capitellum, sitio de la articulación con la cabeza radial. OBJETIVOS.- Estandarizar el tratamiento de las fracturas del cóndilo humeral distal. CRITERIOS DE ADMISIÓN.- Paciente con traumatismo de codo y que cursa con fractura de cóndilo lateral corroborada radiográficamente. CRITERIOS DE LABORATORIO Y GABINETE.- A su llegada al hospital, se le solicitan radiografías en anteroposterior (AP) y lateral (LAT) para su diagnóstico, clasificación y planeación de su tratamiento. A los que requieren tratamiento quirúrgico, se les solicita análisis preoperatorios básicos de rutina: biometría hemática (BH), tiempo de protrombina (TP) y tiempo de tromboplastina parcial (TTP). TRATAMIENTO.- Si la fractura es de tipo I de Jakob, el paciente se maneja en forma externa. Se le coloca un aparato de yeso o férula dependiendo del grado de edema con que curse y se cita a consulta externa a las cuatro semanas para revisión y retiro del yeso. En las de tipo II y III el tratamiento es quirúrgico consistente en reducción abierta y fijación interna con dos clavillos de Kirschner lisos atravesando la epífisis e inmovilización con aparato de yeso. CRITERIOS DE EGRESO.- Se da de alta 48 horas después de la cirugía al disminuir el dolor y eliminarse el riesgo de complicación neurovascular distal propia del edema por el traumatismo y el manejo operatorio. Se debe corroborar mediante radiografía transo MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 13 postoperatoria, la alineación adecuada de la fractura. MANEJO DEL PACIENTE.- Al ingreso se solicitan los estudios radiográficos correspondientes para llegar al diagnóstico y planear el tratamiento; ya hospitalizado, se le solicitan estudios de laboratorio preoperatorios y se inmoviliza con férula de yeso para disminuir el dolor, manteniendo elevada la extremidad afectada y se inicia con analgésicos. Se efectúa reducción abierta en quirófano bajo anestesia estabilizando la fractura con un clavo de Kirschner delgado (0.045) y se coloca un aparato de yeso braquipalmar; se sigue manteniendo con la extremidad afectada elevada para disminuir el edema hasta su egreso. Se indica medicación analgésica del tipo del metamizol a 10 mg x kg x dosis o paracetamol a 25 mg x kg x día. Los pacientes tratados en forma abierta pueden requerir antibióticos profilácticos a base de Dicloxacilina a 100 mg x kg x día ó Cefalotina a 50 mg x kg x día por vía endovenosa, durante 5 días. Se solicitan radiografías postoperatorias para corroborar la alineación exacta. ATENCIÓN DE ENFERMERÍA.- Vigilar que se mantenga la extremidad afectada elevada y avisar al médico cualquier aumento del edema que pueda ocasionar compromiso neurovascular. Administrar la medicación establecida y dar los cuidados generales de todo paciente hospitalizado. PRONÓSTICO.- En fracturas alineadas el pronóstico en bueno para la función del codo. Si la fractura no se alinea adecuadamente se presentan deformidades residuales como secuela más frecuentemente un cúbito valgo debido a la lesión del cartílago de crecimiento con detención de este, que no ocasiona alteraciones funcionales. MANEJO POSTERIOR.- Se continúa con los analgésicos ya prescritos, se agrega un antiinflamatorio como el Diclofenaco a 2 mg x kg x día en dos tomas (una gota = 0.5 mg) o Naproxeno a 4 mg x kg x dosis en 3 tomas ( 5 ml = 125 mg,1 cápsula infantil = 100 mg, 1 supositorio = 50 mg). Si se inició con antibiótico, se continúa por vía oral, por 5 días en total. A los pacientes operados se les cita a revisión de la herida a los 4 días, a retiro de puntos a los 10 días, a las 3 semanas para iniciar la rehabilitación indicándole el retiro de la férula para sus ejercicios y a retiro de yeso y clavillos entre 4 y 6 semanas, dependiendo de la edad del paciente y con toma de radiografías previas para valorar la consolidación de la fractura. Los no operados se citan en 4 a 6 semanas para valorar el retiro del yeso. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 14 PATOLOGÍA: FRACTURA DE CÚBITO Y RADIO EN EL NIÑO. INTRODUCCIÓN.- Estas fracturas son las más frecuentes observadas en los niños atendidos en este hospital y son ocasionadas generalmente por caídas apoyando la mano sobre el piso, por lo que el traumatismo es indirecto. Por la zona afectada pueden ser diafisiarias ó metafisiarias. De acuerdo al tipo de fractura se dividen en: 1.- INCOMPLETAS cuando el hueso no se rompe en su totalidad y que pueden ser “en rama verde” ó en rodete, dependiendo de la fuerza predominante al momento de la lesión; más raramente se encuentra una “deformidad plástica” en la que no existe fractura visible solo encurvamiento del hueso 2.- COMPLETAS con ruptura de ambas corticales y generalmente desplazadas. DEFINICIÓN.- Son fracturas de ambos huesos del antebrazo en pacientes menores de 16 años, ocasionadas más frecuentemente por mecanismo indirecto. OBJETIVOS.- Normar criterios para el manejo de estas fracturas. CRITERIOS DE ADMISIÓN.- Todo paciente en edad pediátrica con fractura de cúbito y radio diagnosticada radiográficamente. CRITERIOS DE LABORATORIO Y GABINETE.- Los estudios radiográficos mínimos son la AP y LAT de antebrazo incluyendo codo y carpo. A los pacientes que se someterán a cirugía se les solicitan estudios de laboratorio preoperatorios básicos: BH, TP y TTP. TRATAMIENTO.- El tratamiento a efectuar depende del tipo de fractura y su grado de desplazamiento y pueden existir las siguientes variantes: 1.- Inmovilización con aparato de yeso en las fracturas alineadas, en las de rodete ó con deformidad plástica; son manejados ambulatoriamente no requiriendo hospitalización. 2.- Reducción cerrada sin anestesia en las fracturas en “rama verde”, también ambulatorios. 3.- Reducción cerrada ó abierta en quirófano, bajo anestesia en fracturas completas cabalgadas. A criterio del cirujano se efectuará osteosíntesis con clavillos lo que dependerá de la estabilidad lograda después de la reducción. CRITERIOS DE EGRESO.- Los pacientes que solo se inmovilizan o se les trata con reducción cerrada sin anestesia no requieren hospitalización y se manejan como externos. Los pacientes con fracturas desplazadas que requirieron tratamiento bajo anestesia ya sea cerrado o abierto, se dan de alta 48 horas después de la reducción, al MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 15 disminuir el dolor y el edema y eliminarse el riesgo de complicación neurovascular por la fractura o por compresión del yeso. MANEJO DEL PACIENTE.- A su ingreso se solicitan radiografías en AP y lateral para corroborar el diagnóstico y planear el tratamiento. Si se planea el tratamiento bajo anestesia, se le coloca solo una férula de yeso y se le solicitan análisis de laboratorio preoperatorios básicos ya comentados. Se lleva a quirófano para su reducción cerrada o abierta y se le coloca yeso braquipalmar; se mantiene la extremidad afectada en alto para disminuir el edema. Se solicita radiografía postoperatoria. Se vigila la posibilidad de compresión por el yeso lo que puede ocasionar un síndrome de compartimento; en caso de presentarse el riesgo, se abre el yeso para disminuir la compresión, continuando con la vigilancia de cualquier alteración neurovascular distal a la lesión por la posibilidad de requerir una fasciotomía. Se indican medicamentos analgésicos: metamizol a 10 mg x kg x dosis o paracetamol a 25 mg x kg x dosis, 4 veces al día. Los pacientes tratados en forma abierta pueden requerir antibióticos profilácticos a base de Dicloxacilina a 100 mg x kg x día o cefalotina a 50 mg x kg x día por vía endovenosa durante 5 días. ATENCIÓN DE ENFERMERÍA.- Vigilar que la extremidad afectada se mantenga elevada para disminuir el edema: informar de las complicaciones que puedan presentarse sobre todo el edema y dolor severos. PRONÓSTICO.- Bueno para la vida y la función si no hay complicaciones. Un proceso infeccioso de la herida quirúrgica, puede llegar a una osteomielitis y/o seudoartrosis. MANEJO POSTERIOR.- Se continúa con los analgésicos ya prescritos, se agrega un antiinflamatorio como el Diclofenaco a 2 mg x kg x día en dos tomas (una gota = 0.5 mg) o Naproxeno a 4 mg x kg x dosis en 3 tomas ( 5 ml = 125 mg,1 cápsula infantil = 100 mg, 1 supositorio = 50 mg). Si se inició con antibiótico, se continúa por 5 días en total. Se cita a retiro de puntos a los 10 días, si fue operado. Se mantiene enyesado por 4 a 8 semanas dependiendo de la edad del niño; se retira el yeso y los clavos de haberse colocado y se solicitan radiografías para valorar el grado de consolidación iniciando con fisioterapia en casa. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 16 PATOLOGÍA.- FRACTURA DIAFISIARIA DE FÉMUR EN EL NIÑO. INTRODUCCIÓN.- La fractura femoral más frecuente en el niño es la que se presenta a nivel de la diáfisis. De acuerdo a la región diafisiaria afectada, el tipo de fractura se divide en: • De tercio proximal (subtrocantéreas), • De tercio medio • De tercio distal Las más frecuentes son las del tercio medio. Esta clasificación es útil ya que los desplazamientos que sufre la fractura dependen de su nivel. Las fracturas del tercio proximal ocasionan un desplazamiento del fragmento proximal hacia la abducción y la flexión por la acción muscular de los abductores y el psoas ilíaco; el tercio distal, el fragmento distal se angula hacia atrás por la acción de los gemelos. Esto se debe recordar para instaurar el tratamiento en el niño. Las fracturas diafisiarias del fémur son ocasionadas por un trauma de alta energía ya que la región femoral diafisiaria requiere de una fuerza mayor para ser fracturada. Los mecanismos de producción más frecuentes son las caídas de altura, seguida de los accidentes automovilísticos. Se acompañan de sangrado importante debido a que el fémur es un hueso muy vascularizado y a que la lesión de las partes blandas es grande. DEFINICIÓN.- Fracturas que se presentan en la región diafisiaria del fémur en pacientes menores de 16 años. OBJETIVOS.- Estandarizar los criterios del tratamiento médico-quirúrgico de las fracturas femorales en el niño. CRITERIOS DE ADMISIÓN.- Todo niño con antecedente traumático y presencia de dolor y deformidad a nivel del muslo con fractura diafisiaria de fémur corroborada radiográficamente. CRITERIOS DE LABORATORIO Y GABINETE.- Radiografías en AP y LATERAL de fémur. En casos quirúrgicos se solicitan laboratoriales de rutina preoperatoria: BH, TP y TTP. TRATAMIENTO.-Va a depender del tipo de fractura , la región afectada y la edad del paciente. 1). Fracturas diafisiarias a cualquier nivel, alineadas y en menores de 6 años: tratamiento con aparato de yeso pelvipodálico (Callot) por un período de tiempo de 4 a 8 semanas dependiendo de la edad del niño. 2).- Fracturas de tercio medio ó distal, desplazadas en menores de 6 años: Reducción MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 17 cerrada sin anestesia y aplicación de yeso Callot. 3).- Fracturas desplazadas, entre 6 y 10 años: Tratamiento quirúrgico consistente en reducción cerrada bajo anestesia y estabilización con fijadores externos o bien clavos femorales aplicados por transfixión incluidos en yeso con técnica de Scudese, en caso de no poder adquirir el material requerido. 4).- Fracturas subtrocantéricas desplazadas en menores de 6 años: Tracción esquelética 90-90 por 3 semanas y posteriormente, aplicación de yeso Callot. 5).- Fracturas diafisiarias desplazadas en mayores de 10 años: Reducción abierta y osteosíntesis con enclavado endomedular bloqueado en caso de tratarse de fractura muy inestable o lejos del tercio medio o enclavado no bloqueado si la fractura es transversa u oblicua corta. Como segunda opción, se estabiliza con fijadores externos o con placa y tornillos. 6) Pacientes mayores de 5 años con fractura desplazada y que no cuentan con medios económicos para su tratamiento quirúrgico: Tracción esquelética mediante clavo supracondíleo por 3-4 semanas y posteriormente, uso de yeso Callot. CRITERIOS DE EGRESO.- Dependerá del tratamiento instituido: a).- Pacientes con fracturas tratadas con yeso sin anestesia: manejo ambulatorio. No se hospitalizan. b).- Pacientes tratados con reducción cerrada bajo anestesia: Se mantiene hospitalizado por 24 horas y se da de alta al recuperarse de la anestesia (si no cursa con alteraciones neurovasculares secundarias a la presión ocasionada por el yeso y el edema postraumático) previa toma de estudios radiográficos para valorar la alineación lograda. c).- Pacientes con fracturas tratadas con tracción: Después de tres semanas, al eliminarse el dolor y no presentar movilidad anormal en la zona fracturada, se retira la tracción, se le coloca aparato de yeso pelvipédico y se da de alta. d)- Pacientes operados: egreso a las 72 horas al ceder el dolor y edema postoperatorios, mejorar la movilidad y no existir riesgo de infección postquirúrgica. MANEJO DEL PACIENTE.- A su ingreso al servicio de Urgencias, se solicitan radiografías en AP y LATERAL para corroborar el diagnóstico. Los pacientes que se hospitalizan para efectuar reducción cerrada bajo anestesia, se le instala venoclísis para su medicación analgésica y anestésica. Si se va a anestesiar ya sea para tratamiento cerrado ó abierto, se le solicitan análisis preoperatorios básicos. Si el tratamiento va a ser quirúrgico, se inicia con tracción cutánea ó esquelética antiálgica. Si se va a manejar con tracción como tratamiento definitivo, en menores de 6 años, se aplica una tracción balanceada de Rusell y en mayores de esa edad, un clavo de Steinmann supracondíleo para tracción esquelética. Si se efectuaron maniobras bajo anestesia con la aplicación de un yeso, se administran MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 18 solamente analgésicos post-reducción. Si es intervenido quirúrgicamente, se indica medicación analgésica del tipo del metamizol a 10 mg x kg x dosis o paracetamol a 25 mg x kg x día y antibióticos profilácticos a base de Dicloxacilina a 100 mg x kg x día o Cefalosporinas de primera generación (Cefalotina) a 50 mg x kg x día durante 6 días. ATENCIÓN DE ENFERMERÍA.- Baño en su cama, cuidados de la tracción evitando quitarla para el cambio de cama o al bañarlo, para mantenerla constante. Vigilancia de posibles zonas de presión por la tracción cutánea sobre todo a nivel del tobillo. Administración de los medicamentos analgésicos prescritos. PRONÓSTICO.- Bueno. Puede dejar como secuela, cojera por acortamiento importante del hueso afectado en los casos de reducción incompleta. Si el acortamiento es menor de 2 cm se corrige espontáneamente en forma progresiva, sin secuelas. MANEJO POSTERIOR.- Se continúa con el analgésico prescrito, se agrega un antiinflamatorio como el diclofenaco a 2 mg x kg x día en dos tomas (una gota = 0.5 mg) o Naproxeno a 4 mg x kg x dosis en 3 tomas ( 5 ml = 125 mg,1 cápsula infantil = 100 mg, 1 supositorio = 50 mg). Si se inició con antibiótico, se continúa por 5 días en total. A los pacientes operados se le vigila la evolución de su herida para detectar una posible infección posquirúrgica agregada citando al paciente a revisión a los 6 días de operado, se retiran puntos de sutura a los 10 días; se le indica iniciar con su rehabilitación a las dos semanas una vez cedido el dolor postoperatorio iniciando la marcha con carga progresiva de la extremidad afectada. Si el tratamiento no es quirúrgico, el yeso se retira entre 4 a 8 semanas después de aplicado dependiendo de la edad del niño y el uso de tracción previa; se toman radiografías de control en AP y LATERAL para determinar el grado de consolidación y se inicia la rehabilitación con apoyo de la extremidad afectada con carga progresiva. Su alta definitiva es a los seis meses al consolidar completamente la fractura. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 19 PATOLOGÍA: EPIFISIOLISTESIS TRAUMATICA INTRODUCCIÓN: La clasificación utilizada en el servicio es la de Salter y Harris que las divide en 5 tipos: I .- La epífisis se desliza sin fracturarse II.- Hay deslizamiento con una fractura de la metáfisis quedando un fragmento metafisiario unido a la epífisis desplazada. III.- Se agrega al deslizamiento una fractura de la epífisis con un trazo que llega a la articulación. IV.- Deslizamiento más fractura de metáfisis y epífisis cruzando el cartílago de crecimiento y llegando a la articulación. V.- La placa epifisiaria sufre aplastamiento con compresión. Tomando en cuenta que el crecimiento del hueso se encuentra en la primera capa de la fisis los tipos I y II no alteran el crecimiento lo que si puede suceder en los tipos III, IV y V. DEFINICIÓN.- Se denomina así a la lesión de la fisis ó cartílago de crecimiento epifisiario de los huesos largos, de origen traumático. OBJETIVOS .- Unificar criterios de tratamiento médico-quirúrgico de estas lesiones. CRITERIOS DE ADMISIÓN.- Todo paciente en edad pediátrica con trastorno traumático del cartílago de crecimiento. CRITERIOS DE LABORATORIO Y GABINETE .- Datos radiográficos de deslizamiento epifisiario en alguno de los tipos de Salter y Harris. No hay datos laboratoriales propios de esta patología. A los pacientes que requieren cirugía se les solicita análisis sanguíneos preoperatorios de rutina (BH, TP y TTP). TRATAMIENTO.- Lesiones tipo I y II .- Reducción cerrada de ser necesaria e inmovilización con aparato de yeso. Lesiones tipo III y IV .- Reducción abierta y osteosíntesis con clavillos lisos cruzados a través del cartílago de crecimiento ó bien tornillos que no crucen la fisis. Lesión tipo V .- Sólo inmovilización con aparato de yeso para eliminar el dolor. CRITERIOS DE EGRESO.- Se da de alta a las 48 horas del tratamiento quirúrgico al disminuir el dolor y el edema y pasar el riesgo de complicación neurovascular por el edema postquirúrgico. MANEJO DEL PACIENTE.- A su ingreso se efectúan estudios radiológicos de la región afectada en AP y LAT como mínimo y se coloca férula de yeso para inmovilizar y MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 20 eliminar el dolor; se indican medicamentos analgésicos (metamizol a 10 mg x kg x día o paracetamol a 25 mg x kg x día) y si se va a intervenir quirúrgicamente, se solicitan laboratoriales preoperatorios: BH, TP y TTP. Se solicita la cirugía como urgencia y en el transoperatorio se toma radiografía de control de la reducción, se efectúa la osteosíntesis si la requiere y se coloca aparato de yeso post-reducción; se mantiene elevada la extremidad afectada durante su estancia hospitalaria. Se indica continuar con la medicación analgésica ya iniciada. Los pacientes tratados en forma abierta pueden requerir antibióticos profilácticos a base de Dicloxacilina a 100 mg x kg x día o Cefalosporinas de primera generación (cefalotina) a 50 mg x kg x día durante 6 días. ATENCIÓN DE ENFERMERÍA.- Vigilancia de la posición elevada de la extremidad afectada para disminuir el edema y del dolor que presente el paciente. Administración de los medicamentos analgésicos indicados. PRONÓSTICO.- En los tipos I y II el pronóstico es siempre bueno y no se esperan secuelas aún cuando la reducción no haya sido completa; en los tipos III y IV debe efectuarse una reducción adecuada que muchas veces es quirúrgica, para evitar deformidades debidas a la lesión de la fisis y su desplazamiento, durante el acto quirúrgico se debe evitar cruzar dicha fisis con tornillos o clavos roscados, para no lesionarla más; siguiendo estas precauciones, el pronóstico es bueno y será malo en caso contrario. En la lesión tipo V, el pronóstico siempre es malo para la función del cartílago por cierre prematuro de la fisis con trastornos en el crecimiento y deformidad secundaria. Las secuelas de las lesiones de la fisis son las deformidades angulares, torsionales ó acortamiento del hueso afectado con el crecimiento del niño, lo que va a depender del grado de lesión y lo adecuado de la reducción. MANEJO POSTERIOR.- Se continúa con el analgésico prescrito, se agrega un antiinflamatorio como el diclofenaco a 2 mg x kg x día en dos tomas (una gota = 0.5 mg) o Naproxeno a 4 mg x kg x dosis en 3 tomas ( 5 ml = 125 mg,1 cápsula infantil = 100 mg, 1 supositorio = 50 mg). Si se inició con antibiótico, se continúa por 5 días en total. Si el paciente fue operado, la herida quirúrgica se revisa al quinto día y se retiran puntos a los 10 días. El aparato de yeso y los clavillos se retiran de 4 a 6 semanas después de la lesión, de acuerdo a la edad del niño y se solicita una radiografía para valorar la consolidación. En las lesiones tipo V y en las III y IV mal reducidas se presentará posteriormente a mediano plazo una deformidad secundaria; se espera a que se establezca la deformidad para su tratamiento quirúrgico mediante osteotomías correctoras, de ser necesarias. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 21 PATOLOGÍA.- ARTRITIS PIÓGENA Y OSTEOMIELITIS HEMATÓGENA INTRODUCCIÓN.- La artritis piógena ( séptica o infecciosa) y la osteomielitis hematógena son de origen infeccioso y están interrelacionadas ya que la presencia de una de ellas puede ocasionar la otra por su contigüidad lo que se observa más frecuentemente en la cadera dada su anatomía ósea, siendo la metáfisis intraarticular. En la edad pediátrica generalmente ambas patologías son secundarias a diseminación hematógena de otro foco infeccioso en el organismo y está ocasionada principalmente por el Staphilococus Aureus Una vez en la articulación, el germen ocasiona lesión cartilaginosa, ligamentaria y ósea en forma rápida lo que lleva a una destrucción de los componentes articulares con inestabilidad. La artritis séptica es una enfermedad grave para la función de una articulación por la destrucción que ocasiona por lo que se debe manejar como una urgencia quirúrgica. La osteomielitis no diagnosticada y tratada tempranamente puede llegar a involucrar a todo el hueso afectado, con necrosis ósea consecuente dando lugar a secuestros y pérdida de segmentos óseos que ponen en peligro la integridad de una extremidad. En nuestro medio frecuentemente estas patologías no son diagnosticadas en forma temprana con el retraso consecuente del inicio de su tratamiento lo que ocasiona la presencia de secuelas en un alto porcentaje. DEFINICIÓN.- Es un proceso infeccioso del hueso o la articulación generalmente por diseminación hematógena de otro foco séptico. OBJETIVO.- Unificación de criterios para el manejo adecuado y en forma urgente de esta patología. CRITERIOS DE ADMISIÓN.- En Artritis Séptica: Paciente en edad pediátrica con dolor intenso en zona articular que imposibilita la movilidad, acompañado de fiebre y malestar general. En recién nacidos y lactantes se debe sospechar en casos de aparente parálisis de una extremidad a lo que se agrega irritabilidad ó falta de respuesta y anorexia. La punción articular nos revela presencia de pus y en etapas tempranas únicamente cambios en la consistencia y transparencia del líquido sinovial. En caso de Osteomielitis Hematógena el dolor es a nivel metafisiario cercano a la articulación, motivo por el cual, la movilidad, aunque está disminuida, lo es en menor grado que en la artritis; se acompaña también de síntomas propios de toda infección. En ambas existe la presencia de un derrame articular: en la artritis es por irritación de la sinovial por el germen y la formación de pus (pioartrosis) y en la osteomieltis se trata de un derrame reactivo de líquido sinovial por la contigûidad de la lesión(hidrartrosis). Si hay duda, se efectúa una punción perióstica para corroborar el diagnóstico. CRITERIOS DE LABORATORIO Y GABINETE.- Biometría Hemática con leucocitosis MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 22 y neutrofilia, velocidad de sedimentación globular aumentada. En la artritis séptica el estudio de líquido sinovial revela disminución de la viscosidad, disminución de la glucosa, turbidez y posteriormente presencia de pus. La tinción de Gram del líquido sinovial o material tomado del periostio nos puede revelar la presencia de gérmenes y el cultivo y antibiograma es definitivo para el uso de antibióticos. Rayos X: En fase temprana en las artritis séptica son negativos, posteriormente hay aumento del espacio articular con radiopacidad por la presencia de pus. En la osteomielitis en fase temprana, no hay datos radiográficos; posteriormente de 10 a 15 días, aparece la radioopacidad por fuera de la cortical por neoformación ósea debida la reacción del periostio. Las imágenes radiolúcidas típicas intraóseas aparecen de dos a tres semanas después de iniciado el proceso, inicialmente metafisiarias y que si continúa el cuadro, abarca todo el hueso. TRATAMIENTO.- La artritis piógena se maneja mediante artrotomía evacuadora en forma urgente con la finalidad de drenar toda secreción presente en la articulación. La excepción es una artritis diagnosticada en forma temprana en las primeras horas de inicio del padecimiento. En la osteomielitis se efectúa drenaje del absceso intraóseo mediante una fenestración ósea de anchura no mayor a un centímetro para evitar el debilitamiento del hueso y su posible fractura. De acuerdo a la severidad del caso, la herida quirúrgica se deja abierta. Independientemente de llevar a cabo el tratamiento quirúrgico, se debe iniciar con antibióticoterapia lo más pronto posible por vía intravenosa. Considerando que el germen más frecuente es el Estafilococo dorado, se inicia con Dicloxacilina a dosis pediátrica de 100 a 150 mg x kg de peso, antibiótico que se cambiará por el específico una vez obtenido el resultado del cultivo y antibiograma. El tratamiento definitivo y de acuerdo al antibiograma, puede ser a base de combinación de antibióticos para gérmenes Gram positivos y negativos ó bien con cefalosporinas de tercera generación ó quinolonas. Se usan la combinación Dicloxacilina-Amikacina (100 mx x kg xdía y 15 mg x kg x día respectivamente) ó Ceftriaxona a 50 mg x kg x día ó ciprofloxacino a 20 mg x kg x día. Los analgésicos son siempre necesarios. El paciente se mantiene inmovilizado con férula de yeso ó tracción cutánea dependiendo de la articulación afectada por 2 a 3 semanas y con medicación analgésica-antipirética a base de Metamizol a 10 mg x kg x dosis ó Paracetamol a 25 mg x kg x dosis cuatro ó seis veces al día. Los antibióticos se suspenden al normalizarse la VSG que es el parámetro de la actividad de la infección. CRITERIOS DE EGRESO.- Se da de alta al eliminarse el dolor a la movilidad pasiva de la articulación afectada y mantenerse afebril por 72 horas, sin datos locales de proceso infeccioso y con VSG normal. Todo esto se lleva aproximadamente de una a dos semanas después del postoperatorio lo que dependerá de la prontitud del tratamiento después de iniciado el cuadro infeccioso. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 23 MANEJO DEL PACIENTE.- A su ingreso se coloca venoclísis, se toman estudios laboratoriales y radiológicos; se efectúa punción articular ó perióstica de ser necesarias y se coloca inmovilización de la parte afectada. Se inicia con antibióticos y analgésicos por vía intravenosa a dosis ya comentadas y se lleva a cirugía lo más pronto posible y de acuerdo a las condiciones generales del paciente. En caso de artritis séptica, se efectúa una artrotomía evacuadora dejando abierta la herida para su libre drenaje. En caso de osteomielitis se hace una fenestración ósea para efectuar un legrado del hueso afectado dejando la ventana sin cerrar, al igual que la piel para libre drenaje y evitar el nuevo acumulo de secreciones y persistencia de la infección. En el postoperatorio se mantiene inmovilizado hasta su egreso continuando con los analgésicos y antibióticos ya prescritos por vía oral ó intramuscular. ATENCIÓN DE ENFERMERÍA.- Toma de muestra para análisis de laboratorio urgentes, baño en su cama, vigilancia de la tracción. Administración de medicamentos. PRONÓSTICO.- Reservado para la función lo que dependerá de lo avanzado del padecimiento al iniciar su tratamiento. La artritis séptica puede dejar como secuela rigidez articular por artrofibrosis ó artrosis; inestabilidad por destrucción ligamentaria que puede evolucionar a la luxación patológica; necrosis avascular secundario al daño del cartílago de la cabeza femoral cuando afecta la cadera. La osteomielitis es más benigna pudiendo eliminarse en la primera cirugía sin embargo los casos severos puede diseminarse a todo el hueso dando lugar a una Panosteomielitis con necrosis óseas importantes con pérdidas de segmentos que ocasionan acortamientos, ó tender a la cronicidad por necrosis ósea secundaria a la lesión vascular intraósea ocasionando secuestros óseos que son compensados con la formación de hueso nuevo (involucro) y fístulas, lo que requerirá de cirugías posteriores. MANEJO POSTERIOR.- Se continúa con los analgésicos prescritos por el tiempo necesario; se inicia con un antiinflamatorio como el diclofenaco a 2 mg x kg x día en dos tomas (una gota = 0.5 mg) o Naproxeno a 4 mg x kg x dosis en 3 tomas ( 5 ml = 125 mg,1 cápsula infantil = 100 mg, 1 supositorio = 50 mg). Los antibióticos iniciados se continúan por un promedio de cuatro semanas en total, tiempo que dependerá de la normalización de la velocidad de sedimentación globular (VSG). El paciente se egresa con férula de yeso, que se retira para sus curaciones diarias de ser requeridas; se retira definitivamente a las 3 semanas para iniciar su rehabilitación en casa. Se toma la VSG de control a las cuatro semanas para retirar el antibiótico y se da de alta definitiva a las 6 semanas, de no haber complicaciones. Ocasionalmente la patología se hace crónica presentando fístulas y requiriendo de nuevos ingresos y reintervenciones quirúrgicas. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 24 PATOLOGÍA: FRACTURAS EXPUESTAS INTRODUCCIÓN.- Las fracturas expuestas son aquellas en las que el hueso fracturado se pone en contacto con el medio externo a través de una herida en la piel ó mucosa; son lesiones que deben atenderse de urgencia debido al riesgo de evolucionar con una infección, cuando hay demora en el tratamiento quirúrgico inicial. Se dividen de acuerdo a la severidad de la exposición y de la lesión ósea y de tejidos blandos en 3 grados de acuerdo a Gustilo y Anderson: Primer grado: Exposición con herida en piel menor de 1 cm, puntiforme y generalmente de dentro a fuera con fractura simple. Segundo grado: Herida en piel mayor de un centímetro, moderada lesión de partes blandas ocasionada de fuera a dentro, con fractura simple. Tercer grado.- Herida compleja con machacamiento de partes blandas y fractura multifragmentada. Se subdivide en 3 tipos: a) Herida que permite cubrir adecuadamente el hueso fracturado b) La piel no es suficiente para cubrir el hueso dejando una zona de exposición c) Fractura acompañada de lesión vascular DEFINICIÓN: Toda fractura que se pone en contacto con el medio externo por una solución de continuidad en la piel ó mucosa. OBJETIVO: Normar los criterios en cuanto al manejo médico quirúrgico de las fracturas expuestas. CRITERIOS DE ADMISIÓN: Toda fractura acompañada de una lesión de la piel en su proximidad, independientemente de su tamaño, debe considerarse como expuesta y ser manejada como tal hasta no demostrar lo contrario lo que generalmente se hace en el quirófano. Posterior a su revisión adecuada en quirófano con el paciente anestesiado, se clasificará y se tratará de acuerdo a ello. CRITERIOS DE LABORATORIO Y GABINETE: Se debe solicitar como a toda fractura, sus estudios radiográficos básicos en AP y lateral como mínimo para iniciar su manejo. Se solicitan análisis de laboratorio de rutina preoperatoria BH, TP, TTP. TRATAMIENTO.- Se inicia a su ingreso al servicio de Urgencias con la aplicación de una inmovilización adecuada, antibióticos profilácticos, protección antitetánica y analgésicos. El empleo de antiagregantes plaquetarios dependerá de las características de la lesión y la edad del paciente. Enseguida y contando con los resultados de laboratorio en la normalidad y no habiendo patología que contraindique la cirugía, se efectúa tratamiento quirúrgico en el quirófano y con el paciente anestesiado, consistente en un lavado quirúrgico exhaustivo con desbridamiento de MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 25 todo tejido desvitalizado, arrastre mecánico empleando abundante solución salina ó agua esterilizada. Si el lavado quirúrgico se lleva a cabo en menos de 8 horas de la lesión, se trata de una exposición de I ó II grado y se cuenta con el material necesario, puede efectuarse además fijación interna para la estabilización de la fractura con cierre de la piel sin tensión, dejando drenaje por contrabertura; si el tiempo es mayor a las 8 horas y se cuenta con el material, se colocarán fijadores externos para su estabilización dejando la herida de la piel abierta. De no contar con medio mejor, se aplicará una férula de yeso o una tracción esquelética dependiendo del hueso afectado. CRITERIOS DE EGRESO.- En exposición de I ó II grado, cuando la herida quirúrgica se encuentra en vías de cicatrización, y la fractura se ha estabilizado en forma temporal ó definitiva. No deben existir datos de proceso infeccioso agregado. Las de III grado requieren mayor tiempo de hospitalización para vigilancia de posible necrosis secundaria a la lesión severa de las partes blandas pudiendo requerir reintervenciones para desbridamiento de las zonas lesionadas hasta lograr una herida limpia. Previo a su egreso se determina si se requiere nueva intervención quirúrgica para la estabilización definitiva de la fractura, caso en el cual, se solicitará el material de osteosíntesis necesario, se da de alta temporal y se programa para la nueva cirugía 10 a 15 después. MANEJO DEL PACIENTE.- Desde su ingreso se inicia con medicación antibiótica: en las expuestas de primer grado, a base de Dicloxacilina a 100 mg x kg x día en niños y 2 gramos diarios en adultos repartidos en 4 dosis; si el grado de exposición o contaminación es alto, se maneja desde el inicio con doble o triple esquema de antibióticos los cuales pueden ser: Ceftriaxona a 50 x kg x día en niños y 2 gramos diarios en adultos; Amikacina a 15 mg x día en dos dosis en niños y 500 mg cada 12 horas en adultos o Gentamicina a 7 mg x kg x día en niños y 80 mg x kg x dosis cada 8 ó 12 horas en adultos; metronidazol a 20 mg x día en 3 dosis en niños, 500 mg cada 8 horas en adultos; antiagregante plaquetario del tipo de la heparina no fraccionada o de bajo peso molecular si se cuenta con ella: heparina a dosis de 3 a 5 mil unidades cada 6 horas o bien enoxaparina a 20 mg diarios o nadroparina a dosis de 0.3 ml (7,500 U) cada 24 horas: protección antitetánica a base de Gammaglobulina 250 ó 500 U IM dosis única y toxoide tetánico de refuerzo; analgésicos (metamizol un gramo cada 6 horas en adultos y a 10 mg x kg x dosis en niños); se coloca férula de yeso. Se lleva al quirófano a su lavado quirúrgico inicial (cura descontaminadora) con desbridamiento exhaustivo y arrastre mecánico con abundante agua esterilizada ó preferentemente solución salina. En el postoperatorio se efectúa revisión de la herida en 2 a 4 días de acuerdo a la gravedad de la lesión; se continúa con los antibióticos y analgésicos por vía endovenosa y férula de yeso ó tracción de acuerdo al caso. Los pacientes que no requieran hospitalización para la inmovilización de su fractura, se MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 26 dan de alta si no hay infección agregada a los 4 días, se les solicita el material de osteosíntesis necesario y se da orden de reingreso para su tratamiento definitivo. En exposiciones de tercer grado, la herida se deja abierta ó solo afrontada para su libre drenaje con revisiones diarias y desbridamientos ya programados para evitar la infección y la necrosis. Si se complica con infección, se efectúan nuevas curaciones bajo anestesia y se toma muestra para cultivo y antibiograma para cambio de antibiótico de ser necesario. ATENCIÓN DE ENFERMERÍA.- Rutina de enfermería. Evitar mojar la zona afectada al momento del baño. Cuidados de la tracción de tenerla el paciente. PRONÓSTICO.- Depende del tipo de exposición de la fractura y del tiempo de evolución de esta exposición. Es bueno si el tratamiento quirúrgico inicial se efectúa dentro de las primeras 6 horas y la fractura es de tipos I ó II; reservado si es de tipo III ó el tratamiento inicial se hace posteriormente por el elevado riesgo de infección lo que complica el manejo y puede dejar secuelas. MANEJO POSTERIOR.- A su egreso se continúa con el analgésico prescrito, se agrega un antiinflamatorio como el diclofenaco a 2 mg x kg x día en dos tomas (una gota = 0.5 mg) en niños y 150 mg por día en 3 tomas en adultos ó Naproxeno a 4 mg x kg x dosis en 3 tomas en niños ( 5 ml = 125 mg,1 cápsula infantil = 100 mg, 1 supositorio = 50 mg) y 500 mg cada 12 horas en adultos. El ó los antibióticos iniciados se continúan por 6 días en total si no hay complicaciones, por vía intramuscular u oral; si la herida se infecta, el tiempo de antibióticos dependerá de la evolución de la infección hasta la normalización de la VSG. Una vez cicatrizada la herida de exposición, la fractura se trata como una cerrada y el manejo posterior a su alta, dependerá del hueso fracturado, el tipo de fractura y la estabilidad lograda. Si su alta es definitiva, se dan citas a la consulta externa de acuerdo al criterio del médico tratante para evaluar la consolidación y el tiempo de retiro del material de osteosíntesis; si es temporal, se ingresa nuevamente en 2 semanas para su tratamiento definitivo. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 27 PATOLOGÍA.- FRACTURAS DE CLAVÍCULA INTRODUCCIÓN.- Las fracturas de clavícula son muy frecuentes tanto en la niñez como en la edad adulta. Se ocasiona por caídas con traumatismo indirecto sobre el hombro o bien en la palma de la mano al apoyarla. Raramente el traumatismo es directo sobre el tercio interno. Puede presentarse como complicación de un parto distócico. Se dividen en 3 tipos principales de acuerdo a Allman: 1.- Fracturas del tercio interno. 2.- Fracturas del tercio medio, la más frecuente y con desplazamiento típico del fragmento interno hacia arriba y el externo hacia abajo. 3.- Fracturas del tercio externo. Generalmente benignas, en ocasiones pueden complicarse por lesión pleuropulmonar ó neurovascular del paquete subclavio ocasionado por una factura de bordes agudos ó exponerse en grado variable. La cirugía está indicada cuando existen complicaciones ó en casos de desplazamiento severo en pacientes adultos por el riesgo de Seudoartrosis y consolidación viciosa que puede llevar al paciente a un síndrome de salida torácica superior. DEFINICIÓN .- Solución de continuidad de la clavícula, de origen traumático. OBJETIVO.- Unificar criterios para su manejo CRITERIOS DE ADMISIÓN.- Antecedente traumático sobre el hombro con incapacidad funcional del mismo, dolor y deformidad a nivel de la clavícula y fractura corroborada radiográficamente. CRITERIOS DE LABORATORIO Y GABINETE.- Radiografía en AP y Tangencial de la clavícula. TRATAMIENTO: 1.- Fracturas alineadas en cualquier edad: Tratamiento conservador mediante inmovilización con vendaje elástico Velpeau o inmovilizador de hombro de patente, lo que dependerá de las características socioculturales del paciente y la seguridad de que seguirá las indicaciones prescritas. En niños puede usarse el vendaje en 8; en los adultos este tipo de vendaje no se usa por su incomodidad. El paciente no requiere hospitalización. 2.- Fracturas complicadas con lesión neurovascular, exposición o muy desplazadas con riesgo de exponerse, no consolidar ó hacerlo en mala posición con riesgo de complicaciones neurovasculares crónicas: tratamiento quirúrgico efectuando osteosíntesis preferentemente con placa de reconstrucción de 3.5 mm y tornillos de cortical de 3.5 mm si la fractura lo permite y el paciente cuenta con los medios MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 28 económicos para comprar su material, ya que permite la movilidad pronta del hombro ó bien con clavo endomedular roscado complementado con un inmovilizador externo. CRITERIOS DE EGRESO: Los pacientes a los que se les aplica sólo inmovilización, no se hospitalizan manejándose como externos. Si se les efectúa osteosíntesis se dan de alta 48 horas después de la cirugía, al disminuir el edema y el dolor. MANEJO DEL PACIENTE: En su valoración inicial, si la fractura está alineada, se coloca el vendaje definitivo y se cita a consulta externa; se da tratamiento a base de analgésicos por vía oral del tipo del paracetamol a 25 mg x kg x día en niños ó metamizol a 10 mg x kg x dosis en niños y de 500 mg x dosis cada 6 horas en adultos; Si el paciente se va a intervenir quirúrgicamente se coloca vendaje elástico temporal, se solicitan análisis preoperatorios (BH, TP y TTP) y se efectúa la reducción abierta y fijación interna. El manejo postoperatorio inmediato es a base de metamizol vía endovenosa a dosis de 4 gramos diarios en adultos ó ketorolaco a 30 mg cada 6 horas repartido en 4 tomas: si hay dolor intenso se agrega nalbufina a dosis de 10 mg cada 6 horas y antibióticos de requerirlos: dicloxacilina 2 gramos diarios en 4 dosis o cefalotina, dos gramos diarios en 4 dosis. Se inmoviliza en forma temporal con cabestrillo para evitar aumento del dolor. ATENCIÓN DE ENFERMERÍA.- Administración de medicamentos, cuidado del vendaje. PRONÓSTICO.- Bueno para la vida y la función de la extremidad. MANEJO POSTERIOR.- A su egreso se continúa con el analgésico ya prescrito, por vía oral; se agrega un antiinflamatorio del tipo del diclofenaco a dosis de 100 mg diarios en adultos y a 2 mg x kg x día en niños en dos tomas o Naproxeno a 4 mg x kg x dosis en 3 tomas en niños ( 5 ml = 125 mg,1 cápsula infantil = 100 mg, 1 supositorio = 50 mg) y 500 mg cada 12 horas en adultos. Los que se manejan como externos continúan con la inmovilización del hombro de 3 a 6 semanas dependiendo de la edad del paciente, para iniciar su rehabilitación posteriormente. Los pacientes postoperados con placa y tornillos inician su fisioterapia en forma inmediata al ceder el dolor; si se le aplica clavo intramedular, se les indica un inmovilizador de hombro por un tiempo que fluctúa entre 2 a 3 semanas para iniciar su fisioterapia en casa. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 29 PATOLOGÍA.- FRACTURA DIAFISIARIA DE HÚMERO EN ADULTOS INTRODUCCIÓN.- De las fracturas del húmero en los adultos, las más frecuentes son las diafisiarias. Para su tratamiento adecuado y sin complicaciones neurológicas debemos recordar que en el tercio medio de la diáfisis se encuentra el canal de torsión del húmero, que es la separación de las inserciones de los vastos interno y externo en su cara posterior, canal por el que pasa el nervio radial proveniente de la región axilar hacia el antebrazo cruzando el brazo de dentro a fuera y de arriba a bajo. Esto tiene importancia por el hecho de que las fracturas diafisiarias del húmero en su tercio medio pueden ocasionar lesión temporal ó permanente del nervio radial por neuropraxia ó neurotmesis motivo por el cual en toda fractura a este nivel debe investigarse desde el inicio, las posibles alteraciones de dicho nervio. De acuerdo a la zona diafisiaria afectada, Dameron las divide en 3 tipos: 1) por arriba de la inserción del pectoral mayor 2) entre las inserciones del pectoral mayor y el deltoides 3) por debajo de la inserción del deltoides. Esta clasificación es útil pues dependiendo del tipo y nivel de la fractura, será el desplazamiento de los fragmentos. En forma más simple se pueden dividir en fracturas del tercio proximal, medio ó distal. DEFINICIÓN: Toda fractura que involucre la diáfisis humeral. OBJETIVO: Estandarizar el tratamiento de las fracturas diafisiarias humerales. CRITERIOS DE ADMISIÓN.- Pacientes con fractura corroborada radiográficamente, en alguna zona de la diáfisis humeral. CRITERIOS DE LABORATORIO Y GABINETE.- Los estudios básicos son las radiografías en AP y LATERAL del húmero involucrando las articulaciones de hombro y codo en los que debe apreciarse una fractura diafisiaria. No son necesarios estudios específicos, solo preoperatorios básicos: BH, TP y TTP. TRATAMIENTO.- Dependerá del tipo de fractura y la zona diafisiaria afectada: Fracturas del tercio medio, de dos fragmentos, transversa u oblicua corta, desplazadas.- Reducción abierta y osteosíntesis con placa recta angosta de la longitud suficiente para una estabilización adecuada debiendo colocar un mínimo de tres tornillos de 4.5 mm a cada lado de la fractura; uso de injerto óseo si existe un defecto óseo en la cortical opuesta a la placa. El sitio de colocación de la placa es sobre la cortical posterior tomando en consideración la biomecánica de la zona sin embargo puede colocarse en su cara lateral sin alteración de su función. Fracturas multifragmentarias a cualquier nivel de la diáfisis.- Reducción cerrada ó MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 30 abierta de acuerdo al caso y osteosíntesis en puente con el uso de un fijador externo con tres clavos proximales y tres distales tipo Schanz de 5/32 o 3/16, para su estabilización. Si se efectúa reducción abierta, se agrega injerto óseo tomado de cresta iliaca para asegurar la consolidación. Fracturas alineadas o con desplazamiento moderado.- Manejo mediante un aparato de yeso tipo férula en “U” de Böhler y cabestrillo para inmovilización parcial del hombro suficiente para lograr la consolidación. Las lesiones del nervio radial se manejan quirúrgicamente si se sospecha una sección nerviosa lo que debe hacerse al mismo tiempo de la estabilización; la neuropraxia solo se mantiene en observación y con el uso de una férula para muñeca y mano hasta su recuperación. CRITERIOS DE EGRESO.- Los pacientes manejados con yeso no requieren hospitalización. Los pacientes operados se dan de alta dos días después al disminuir el dolor y el edema, para continuar su vigilancia médica por la consulta externa. MANEJO DEL PACIENTE.- A su ingreso se toman las radiografías de la zona afectada en AP y LATERAL, se le coloca una férula en “U” para su inmovilización y para disminuir el dolor. Se le indica analgésico vía endovenosa, de ser necesario (metamizol a dosis de 4 gramos diarios ó ketorolaco 30 mg cada 6 horas). Se le solicita su material de osteosíntesis y su valoración anestésica preoperatoria si lo requiere. Se somete a tratamiento quirúrgico al estar en condiciones clínicas óptimas y contar con el material solicitado. El manejo postoperatorio inmediato es a base del analgésico iniciado desde el preoperatorio; si hay dolor intenso se agrega nalbufina a dosis de 10 mg cada 6 horas vía subcutánea y antibióticos, de requerirlos: dicloxacilina o cefalotina, dos gramos diarios en 4 dosis y se mantiene con férula de yeso antiálgica. ATENCIÓN DE ENFERMERÍA.- Se dan los cuidados de rutina evitando únicamente el retiro de la férula. PRONÓSTICO.- Las fracturas en sí tienen un buen pronóstico para la función y la vida. El pronóstico reservado depende de las lesiones neurológicas del radial que es una complicación. Sin embargo, cuando se presenta, generalmente se trata de una neuropraxia que se recupera en su totalidad. MANEJO POSTERIOR.- Se egresa con analgésicos ya prescritos por vía oral por el tiempo necesario; se agrega un antiinflamatorio por vía oral: diclofenaco 100 mg diarios o naproxeno 275 mg cada 8 horas; los antibióticos se suspenden a los 5 días. Se revisa la herida quirúrgica cinco días después de operado, se retiran puntos a los 10 días y se inicia con fisioterapia. El alta definitiva se da al consolidar la fractura lo que varía dependiendo del tipo de fractura y la edad del paciente. Los pacientes no MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 31 operados se revisan periódicamente en la consulta externa con radiografías a las 6 y 10 semanas para valorar la consolidación, retirar la inmovilización y darse de alta. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 32 FRACTURA DE RADIO Y CÚBITO EN ADULTOS INTRODUCCIÓN.- Estas fracturas son frecuentes aunque en menor grado que en los niños y pueden ser ocasionadas tanto por traumatismo indirecto como directo. Por mecanismo directo puede fracturarse un solo hueso al ser golpeado, más frecuentemente el cúbito (“fractura por bastonazo”). DEFINICIÓN.- Fractura de uno o los dos huesos del antebrazo en pacientes mayores de 15 años. OBJETIVO.- Estandarizar el tratamiento de este tipo de fracturas CRITERIOS DE ADMISIÓN.- Todo paciente mayor de 15 años con fractura de uno ó los dos huesos del antebrazo. CRITERIOS DE LABORATORIO Y GABINETE.- Para su diagnóstico solo se requieren radiografías en dos proyecciones: AP Y LATERAL. No son necesarios estudios de laboratorio especiales, únicamente los básicos de rutina preoperatoria: BH, TP y TTP si va a ser intervenido quirúrgicamente. TRATAMIENTO.- Las fracturas alineadas solo requieren de aplicación de yeso que llevará por un promedio de 8 semanas. Las desplazadas, se tratan quirúrgicamente mediante reducción abierta y fijación interna. El tipo de implante dependerá de las características de la fractura: las simples a base de placa recta angosta de 3.5 de grosor y tornillos de cortical de 3.5 mm; las conminutas, mediante fijadores externos. CRITERIOS DE EGRESO.- las tratadas mediante inmovilización con yeso no son hospitalizados. Las que recibieron tratamiento quirúrgico, se egresan dos días después al disminuir el dolor y el edema postoperatorios. MANEJO DEL PACIENTE.- Si existe la posibilidad de tratamiento inmediato, se mantiene hospitalizado, se da receta por el material de osteosíntesis que requiere y se programa su cirugía una vez que el familiar compra el material solicitado. En caso contrario se da de alta temporal reingresando al contar con su material. A su ingreso se le toman estudios radiográficos para determinar el tipo de fractura así como estudios de laboratorio preoperatorios y se le coloca férula de yeso para su inmovilización; se le indican analgésicos a base de metamizol vía endovenosa a dosis de 4 gramos diarios ó ketorolaco a 30 mg cada 6 horas; se solicita valoración preoperatoria si la requiere. Se mantiene con la extremidad afectada elevada para disminuir el edema y se vigila la posibilidad de compromiso neurovascular. En el postoperatorio inmediato se continúa con el analgésico ya iniciado, si hay dolor MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 33 intenso se agrega nalbufina a dosis de 10 mg cada 6 horas vía subcutánea y antibióticos de requerirlos: dicloxacilina o cefalotina, dos gramos diarios en 4 dosis ATENCIÓN DE ENFERMERÍA.- Vigilar que mantenga la extremidad afectada elevada; administración de los medicamentos prescritos. PRONÓSTICO.- Es bueno para la función y la vida. Se reincorporan a sus actividades normales en tres meses si se trata con yeso o fijadores externos y en seis semanas si se coloca placa y tornillos. MANEJO POSTERIOR.- Al ser dado de alta hospitalaria, se continúa con los analgésicos por vía oral: metamizol 500 mg cada 6 horas o ketorolaco 10 mg cada 6 horas; se agrega un antinnflamatorio por vía oral: diclofenaco 100 mg diarios o naproxeno 275 mg cada 8 horas; los antibióticos se eliminan a los 5 días. Se cita a revisión de la herida quirúrgica a los 5 días, retiro de puntos a los 10 días y control en consulta externa a las 6 semanas. Su alta definitiva dependerá del tipo de fractura y manejo establecido. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 34 PATOLOGÍA.- FRACTURAS METAFISIARIAS DISTALES DEL RADIO INTRODUCCIÓN.- Las fracturas del extremo distal del radio con o sin lesión del cúbito a nivel meta-epifisiario se dividen clásicamente en tres tipos: Fracturas de Colles, fracturas de Smith (Colles invertida) y fractura de Barton. De las tres, con mucho, las más frecuentes son las de Colles, típicas de los ancianos, ocasionadas por caídas con contusión indirecta en un hueso con disminución de su masa (osteopénico), al apoyar la palma de la mano con hiperextensión del carpo lo que provoca un desplazamiento hacia atrás con una deformidad “en dorso de tenedor”. Con la finalidad de englobar cualquier tipo de fractura a este nivel, se han usado diversas clasificaciones a lo largo del tiempo siendo la de Frykman y la de Sarmiento las más conocidas y utilizadas y las que se adaptan mejor a las necesidades por ser fácil de interpretar y por darnos la pauta a seguir en el tratamiento. En el servicio se emplea la de Sarmiento. CLASIFICACIÓN DE SARMIENTO La clasificación de Augusto Sarmiento y colaboradores descrita en 1975 es denominada “sistema de clasificación universal” y es quizá la más clara, fácil de recordar y suficiente para instaurar el tratamiento adecuado por lo que es en la que basamos nuestro tratamiento. Es una variante de la clasificación de Frykman ampliamente conocida y utilizada en otros medios hospitalarios. Se basa en la presencia o ausencia de trazo intrarticular radio-carpiano, el desplazamiento y la estabilidad o inestabilidad de la fractura dividiéndolas en 4 tipos y subdividiendo el último en 3 subtipos. No toma en cuenta la afectación de la articulación radiocubital distal ni la fractura de la apófisis estiloides del cúbito. TIPO 1 Extraarticular alineada TIPO 2 Extraarticular desplazada TIPO 3 Intraarticular alineada TIPO 4 Intraarticular desplazada 4-A Reducible y estable 4-B Reducible inestable 4-C Irreducible e inestable DEFINICIÓN.- Toda fractura en pacientes adultos a nivel de la metáfisis distal del radio. OBJETIVO.- Permitir el tratamiento idóneo de acuerdo a la severidad de la lesión. CRITERIOS DE ADMISIÓN.- Paciente con fractura en la región meta-epifisiaria distal del radio. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 35 CRITERIOS DE LABORATORIO Y GABINETE.- Fractura en la zona meta-epifisiaria distal del radio con o sin fractura de la apófisis estiloides del cúbito e independientemente del desplazamiento. TRATAMIENTO.- Fracturas alineadas y estables sean intra o extraarticulares, se tratan mediante la colocación de un aparato de yeso antebraquipalmar durante 6 semanas como mínimo, para lo cual no requieren de ser ingresados. Fracturas desplazadas pero estables: reducción cerrada sin anestesia y colocación de aparato de yeso braquipalmar. Tampoco se hospitalizan Las fracturas inestables se clasifican en intra o extraarticulares. Las extraarticulares se tratan con reducción cerrada bajo anestesia, la que puede ser en quirófano o en la sala de curaciones del piso de Traumatología, mediante tracción rápida para desimpactar los fragmentos y lograr la reducción anatómica y posterior estabilización con fijadores externos con la finalidad de evitar su acortamiento; de no ser posible el uso de fijadores, por las condiciones económicas de paciente, se sigue el método de Cole-Obletz aplicando dos clavos de Steinmann en el radio, uno proximal y otro distal a la fractura, los cuales son incluidos a un yeso corto para evitar el acortamiento del radio. Las intraarticulares desplazadas e inestables en pacientes jóvenes, que requieren de reducción abierta para una alineación articular adecuada y estabilización con clavillos percutáneos o miniplaca en T dependiendo de las características de la fractura. Si la fractura es conminuta, su manejo es a base de la ligamentotaxis empleando reducción cerrada bajo anestesia y uso de fijadores externos. CRITERIOS DE EGRESO: En los casos de reducción abierta y osteosíntesis, su egreso se efectúa dos días después una vez cedido el dolor y disminuido el edema postquirúrgicos. Si la reducción cerrada se efectúa en quirófano, el paciente se egresa al día siguiente. MANEJO DEL PACIENTE: En caso de pacientes del área conurbada que requieren cirugía, se solicita su material de osteosíntesis y no se hospitalizan hasta contar con el material necesario para su cirugía. Si cuentan con lo necesario para su cirugía, se les coloca una férula de yeso braquipalmar para inmovilización, se hospitalizan y se inicia con analgésico vía endovenosa: metamizol 1 gramo cada 6 horas o ketorolaco 30 mg IV cada 6 horas y se solicita su valoración preoperatoria de ser necesaraia. En el postoperatorio se coloca una férula de yeso antiálgica vigilando la aparición de datos de compresión neurovascular y se continúa con la medicación analgésica ya iniciada en el preoperatorio; si hay dolor intenso se agrega nalbufina a dosis de 10 mg cada 6 horas vía subcutánea y antibióticos de requerirlos: dicloxacilina o cefalotina, dos gramos diarios en 4 dosis. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 36 ATENCIÓN DE ENFERMERÍA.- Rutina de enfermería. Vigilar que mantenga la extremidad afectada elevada. PRONÓSTICO.- Bueno para la vida. En relación a la función, el pronóstico depende de la severidad de la fractura y lo adecuado de la reducción. Las fracturas intraarticulares son de peor pronóstico por el riesgo de artrosis postraumática. MANEJO POSTERIOR.- Se da de alta con los analgésicos por vía oral, a base de metamizol a dosis de 500 mg cada 6 horas o ketorolaco a 10 mg cada 6 horas y antiinflamatorio oral del tipo del diclofenaco 100 mg diarios o naproxeno 275 mg cada 8 horas. Los antibióticos se retiran a los 5 días y se cita a revisión de la herida a los 5 días, retiro de puntos a los 10 días y citas a la consulta externa a las 6 semanas para valorar el retiro del yeso y a los 3 meses para darse de alta. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 37 PATOLOGÍA: FRACTURA DEL CUELLO FEMORAL INTRODUCCIÓN.- Las fracturas del cuello femoral son frecuentes en pacientes de edad avanzada aunque se presentan también en adultos jóvenes e incluso niños. El principal problema de este tipo de fracturas es la lesión de los vasos nutricios de la cabeza femoral que ocasionan un alto riesgo de necrosis avascular de esta cabeza femoral la que aumenta en pacientes de mayor edad. Clásicamente se ha utilizado la clasificación de Pawels quien se basa en la estabilidad o inestabilidad del trazo de fractura la que va a depender de su dirección, sin embargo para planear el tipo de tratamiento a elegir la clasificación más empleada es la de Garden que es la siguiente: Tipo I: Fractura desplazada con impactación en valgo Tipo II Fractura alineada sin modificación del ángulo Cervico-diafisiario Tipo III Fractura levemente desplazada en varo Tipo IV Fractura muy desplazada en varo DEFINICIÓN.- Fractura de cadera en la región cervical. OBJETIVO.- Establecer los lineamientos para el tratamiento adecuado de las fracturas cervicales. CRITERIOS DE ADMISIÓN.- Todo paciente con fractura en la región cervical de la cadera CRITERIOS DE LABORATORIO Y GABINETE.- Ningún estudio de laboratorio específico. Se solicitan radiografías de la cadera afectada a un metro de distancia para medir adecuadamente el implante necesario. Radiográficamente se debe observar una fractura en la región cervical del fémur. Es necesario solicitar radiografía de la cadera contralateral y de la afectada en rotación medial para observar la longitud del cuello y solicitar el material adecuado. TRATAMIENTO.- 1) Se coloca en tracción esquelética para disminuir el dolor y relajación muscular. 2) Reducción abierta y osteosíntesis con tornillo-placa deslizante tipo Richards si el paciente es joven. 3) Artroplastía parcial de la cadera con una prótesis de Thompson si es mayor de 60 años. 4) En casos de pacientes ancianos con una coxartrosis avanzada se aplica una prótesis total de la cadera. CRITERIOS DE EGRESO.- Paciente con dolor mínimo que solo requiera analgésicos por vía oral; herida quirúrgica sin evidencias de infección. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 38 MANEJO DEL PACIENTE: A su ingreso se inicia con analgésicos vía endovenosa: metamizol 500 mg cada 6 horas o ketorolaco 30 mg cada 6 horas, se coloca en tracción esquelética supracondilea con el 10% del peso corporal; se le dan las atenciones de enfermería de rutina de todo paciente en tracción; medicación antitrombótica a base de heparina a dosis de 3 a 5 mil unidades cada 6 horas o enoxaparina a 20 mg cada 24 horas y valoración preoperatoria por el servicio de Medicina Interna. Se somete a tratamiento quirúrgico que va a depender de la edad del paciente: 1) En pacientes menores de 60 años, activos y con hueso de buena calidad, se efectúa una reducción abierta y osteosintesis mediante el uso de un tornillo-placa deslizante tipo Richards. 2) En pacientes mayores de 60 años y ancianos se efectúa una artroplastia de la cadera afectada con la aplicación de una prótesis que puede ser parcial o total dependiendo de las características de la cadera afectada. Si hay evidencias de proceso degenerativo acetabular avanzado se emplea una prótesis total de las cuales existen diversos tipos, en caso contrario se usará una parcial de Thompson. El manejo postoperatorio inmediato es a base de metamizol vía endovenosa a dosis de 1 gramo cada 6 horas o ketorolaco a 30 mg cada 6 horas: si hay dolor intenso se agrega nalbufina a dosis de 10 mg cada 6 horas vía subcutánea. Debido a lo cruento del tratamiento quirúrgico, todos los casos se manejan con antibióticoterapia profiláctica: dicloxacilina o cefalotina, dos gramos diarios en 4 dosis, más Gentamicina 80 mg cada 8 horas o amikacina 500 mg cada 12 horas. Esta combinación puede sustituirse por ceftriaxona o cefotaxima a dosis de 1 gramo cada 12 horas. Se mantiene al paciente en reposo en cama por 4 días después de la cirugía hasta la disminución del edema y el dolor. Se revisa la herida quirúrgica y si no hay evidencias de infección se da de alta. ATENCIÓN DE ENFERMERÍA: Cuidados generales del paciente en tracción; ejercicios respiratorios, cambios de posición periódicamente. PRONÓSTICO: En relación a la fractura el pronóstico es bueno para la función; considerando la edad del paciente que generalmente sufre este tipo de lesiones, el pronóstico para la función de la extremidad afectada y la vida del paciente es reservado, pues puede presentar complicaciones pulmonares o tromboembolismo por la edad, el reposo y el tipo de fractura además del riesgo de infección postquirúrgica. MANEJO POSTERIOR.- Al ser egresado se continúa con analgésicos por vía oral, a base de metamizol a dosis de 500 mg cada 6 horas o ketorolaco a 10 mg cada 6 horas y antiinflamatorio oral del tipo del diclofenaco 100 mg diarios o naproxeno 500 mg diarios. Los antibióticos se retiran a los 5 días. Se cita a revisión de la herida quirúrgica una semana después de la cirugía y a retiro de puntos a las dos semanas. En la consulta externa se revisa 3 y 6 meses después para su alta definitiva al consolidar la MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 39 fractura. Si el tratamiento fue la aplicación de una prótesis, se indica iniciar la deambulación al quinto día con el empleo de un soporte externo (andadera) para disminuir la carga en la extremidad afectada; si fue una osteosíntesis el apoyo se difiere por 3 semanas. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 40 PATOLOGÍA.- FRACTURA TRANSTROCANTÉREA DE CADERA EN ADULTOS INTRODUCCIÓN.- Las fracturas transtrocantéreas también llamadas pertrocantéreas o intertrocantéreas, son muy comunes en la edad adulta y están relacionadas generalmente con una disminución de la masa ósea propia de la edad avanzada y que es agravada por la deficiencia estrogénica en la mujer. Por lo anterior son más comunes en el sexo femenino, en personas mayores de 60 años y es ocasionada por traumatismos banales en un hueso ya frágil y con poca resistencia. Es la más frecuente de las fracturas de cadera. Existen diversas clasificaciones de las cuales las más utilizadas son la de Vincent Tronzo y la de Kyle-Gustilo. En nuestro servicio nos basamos en la de Tronzo para planear el tratamiento, quien las divide en 5 tipos: Tipo 1.- Fractura incompleta o completa alineada, de un solo trazo. Es una fractura estable Tipo 2.- Fractura completa sin conminución y con ruptura del trocánter menor en un fragmento pequeño. Fractura estable. Tipo 3.- Fractura conminuta del trocánter mayor y un gran fragmento del menor lo que nos indica fractura de la pared posterior. El calcar del cuello femoral se encuentra impactado en la diáfisis femoral. Fractura inestable Tipo 4.- Las mismas características de la anterior pero con el calcar femoral fuera de la diáfisis. Fractura inestable. Tipo 5.- Fractura de trazo invertido intertrocantéreo de dentro afuera y abajo hacia arriba sin conminución. Fractura inestable. Los inconvenientes con los que nos encontramos para el tratamiento en esta patología son básicamente dos: el riesgo anestésico quirúrgico de los pacientes que es causa de una alta morbilidad de la cirugía y la osteoporosis con que cursan que ocasionan frecuentemente mala fijación del implante y una osteosintesis inestable. El grado de osteoporosis u osteopenia se determina de acuerdo únicamente al estudio radiológico por no contar con densitometría ósea, mediante la medición de los índices de Singh y cortico-diafisiario femoral esto con la finalidad de valorar en tratamiento a seguir. DEFINICIÓN.- Se denomina así a toda fractura de la región trocantérea del fémur. OBJETIVO.- Estandarizar el tratamiento médico- quirúrgico de las fracturas a través de los trocánteres en el paciente adulto. CRITERIOS DE ADMISIÓN.- Todo paciente adulto con fractura de cadera en región femoral trocantérea. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 41 CRITERIOS DE LABORATORIO Y GABINETE.- Ningún estudio en especial. Solo los estudios preoperatorios de rutina y radiografías en AP y LAT de la cadera afectada. TRATAMIENTO.- Los lineamientos a seguir son los siguientes: 1.- Fractura alineada en pacientes jóvenes: Osteosintesis con tornillo-placa deslizante tipo Richards de 130° para su movilización precoz. Inmovilización mediante tracción esquelética si no es posible la intervención quirúrgica. 2.- Fractura desplazada sin conminución del trocánter mayor ni de la pared posterior (tipo 2 de Tronzo) en un hueso de buena calidad, o con datos de osteopenia leve o moderada: Reducción abierta y osteosintesis con Tornillo-placa deslizante tipo Richards. En ancianos con poca actividad y mala calidad ósea, se aplica prótesis endofemoral de Thompson. 3.- Fractura con integridad del trocánter mayor (tipo 3 con trazo transverso ó 5 de Tronzo): Reducción abierta y osteosintesis con placa condílea de 95° o Tornillo- placa deslizante de 95° tipo DCS. 4.-Fractura desplazada con conminución del trocánter mayor y pared posterior (tipo 3 y 4 de Tronzo) y un hueso con osteopenia leve o moderada: Osteotomía de Hugston Dimon y osteosintesis con tornillo-placa deslizante tipo Richards. 5.- Fractura desplazada con conminución del trocánter mayor y pared posterior en un hueso con mala calidad por osteoporosis avanzada (tipo 3 y 4 de Tronzo): Artroplastia parcial con prótesis de cuello largo tipo Lazcano II o en su defecto, prótesis estándar de Thompson. 6,. Fractura de cualquier característica en paciente con alto riesgo quirúrgico: Tratamiento conservador mediante el uso de tracción esquelética por un mes y reposo en cama por tres semanas más hasta la consolidación radiográfica. Este tratamiento puede llevarse a cabo en su domicilio. Se agrega manejo con fisioterapia ventilatoria durante el tiempo de tracción para evitar complicaciones pulmonares. CRITERIOS DE EGRESO.- Paciente sin complicaciones hemodinámicas respiratorias. Herida quirúrgica en vías de cicatrización y sin riesgo de infección. ni MANEJO DEL PACIENTE.- A su ingreso al servicio de Traumatología y Ortopedia, se inicia con medicamentos analgésicos vía endovenosa: metamizol 1 gramo cada 6 horas o ketorolaco 30 mg cada 6 horas; se coloca al paciente en tracción esquelética mediante la aplicación de un clavo femoral supracondíleo con la finalidad de disminuir el dolor, mantener relajados los músculos periarticulares y hacer más fácil el tratamiento quirúrgico. Se solicitan análisis preoperatorios básicamente BH, QS, TP y TTP así como su radiografía de tórax y enseguida su valoración preoperatoria por el servicio de Medicina Interna. Si el paciente se encuentra en condiciones de efectuarle tratamiento quirúrgico, se solicita su material de osteosíntesis de acuerdo a los criterios establecidos ya mencionados y al contar con él, se lleva a quirófano para la cirugía. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 42 Previamente se inicia con medicación antibiótica profiláctica por ser una cirugía mayor con alto riesgo de infección: una cefalosporina de tercera generación tipo ceftriaxona o cefotaxima a dosis de un gramo cada 12 horas o una combinación de dicloxacilina o cefalexina, dos gramos diarios en 4 dosis, más Gentamicina 80 mg cada 8 horas o amikacina 500 mg cada 12 horas y con medicamentos antiagregantes plaquetarios: heparina de 3 a 5 mil unidades cada 6 horas o enoxaparina 20 mg cada 24 horas, por el riesgo de tromboembolia. En el postoperatorio se vigilan signos vitales, sangrado por el drenaje a succión, y se continúa con la medicación antiagregante plaquetaria y antibiótica iniciados antes de la cirugía por 4 días, agregándose nalbufina a dosis de 10 mg cada 6 horas vía subcutánea por dolor intenso; se revisa la herida quirúrgica y si no hay evidencias de infección, se da de alta. ATENCIÓN DE ENFERMERÍA.- Cuidado de la tracción en el preoperatorio; fisioterapia ventilatoria; movilidad asistida en cama; manejo de las soluciones parenterales y aplicación de la medicación indicada. PRONÓSTICO.- Siempre será reservado para la función y la vida por el riesgo de complicaciones. MANEJO POSTERIOR.- Al ser egresado se continúa con analgésicos por vía oral, a base de metamizol a dosis de 500 mg cada 6 horas o ketorolaco a 10 mg cada 6 horas y antiinflamatorio oral del tipo del diclofenaco 100 mg diarios o naproxeno 500 mg diarios. Los antibióticos se retiran a los 5 días. Se cita a revisión de la herida quirúrgica una semana después de la cirugía y a retiro de puntos a las dos semanas; Se inicia la marcha con apoyo parcial de la extremidad afectada y uso de muletas o andadera en promedio a las 3 semanas. Se valora su evolución con citas periódicas cada mes hasta la consolidación de la fractura tiempo en el cual se permite la marcha con apoyo completo de la extremidad afectada sin apoyo externo alguno. Si se aplicó una prótesis el apoyo se inicia a los cinco días en forma parcial con el uso de andadera. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 43 PATOLOGÍA: FRACTURAS DIAFISIARIAS DE FÉMUR Y TIBIA EN ADULTOS INTRODUCCIÓN: Las fracturas diafisiarias de huesos largos principalmente del fémur y la tibia son muy frecuentes en nuestro medio. Pueden ser producidas tanto por mecanismo directo como indirecto por igual cambiando la configuración de la fractura. Se clasifican básicamente de acuerdo a la región diafisiaria en que se encuentran : 1) Fracturas del tercio proximal 2) Fracturas del tercio medo 3) Fracturas del tercio distal. Con fines de tratamiento se emplea la clasificación de Winquist diseñada para las fracturas del fémur pero adaptables a la tibia, quien toma en cuenta el grado de estabilidad de la fractura después de instituido el tratamiento: Tipo I Fractura simple de trazo transversal Tipo II Fractura en cuña con un tercer fragmento que abarca menos del 50% del diámetro del hueso Tipo III Fractura en cuña con un Server fragmento que abarca más de la mitad del diámetro del hueso Tipo IV Fractura conminuta o segmentaria En pacientes adultos, estas fracturas pueden manejarse en forma quirúrgica mediante reducción abierta y fijación interna y el implante a utilizar es variable y dependerá del tipo de fractura y criterio del cirujano: enclavado intramedular bloqueado o no bloqueado, placa y tornillos o fijación externa. El consenso actual en el tratamiento quirúrgico de estas fracturas es el empleo del enclavado intramedular por ser una técnica más benigna, de menor morbilidad y que permite una adecuada estabilización con menores riesgos y reincorporación temprana a sus actividades. El tipo de enclavado dependerá de las características de la fractura. Los principios biomecánicos de la fijación intramedular, fueron establecidos por Kunstscher cuando describió la técnica de enclavado intramedular en 1940. y puede ser bloqueado o no bloqueado (convencional). Enclavado convencional.- Este método de osteosíntesis proporciona solo una estabilidad relativa sin compresión interfragmentaria, permitiendo un apoyo precoz en las fracturas estables; la compresión axial entre los fragmentos se presenta con la carga. En enclavado intramedular convencional de Küntscher se sigue empleando en fracturas diafisiarias del tercio medio tipo I de Winquist, de trazo transverso u oblicuo corto con estabilidad intrínseca. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 44 Enclavado bloqueado.- Así denominado por usar un clavo con orificios transversales por medio de los cuales se fija a las corticales óseas proximal y distalmente a la fractura mediante pernos o tornillos. Esto permite una estabilización en puente muy rígida por lo que debe dinamizarse una vez que existan evidencias de inicio de la consolidación. Están indicados en fracturas diafisiarias altas o bajas, fuera del tercio medio con la finalidad de permitir la estabilidad bloqueando los movimientos pendulares y rotacionales.Existen múltiples clavos con bloqueo de los cuales el más utilizado en este servicio por ser económico y suficiente para solucionar las fracturas complicadas o en zonas diafisiarias distales, es el clavo de Colchero. El uso de la placa recta ancha y tornillos es poco utilizada por ser de mayor morbilidad y las complicaciones secundarias a la desperiostización del hueso, sin embargo se utiliza en fracturas tipo I o II diafisiarias del tercio distal o en pacientes que no por el costo, pueden adquirir otro implante. Los fijadores externos son poco utilizados pero es de elección en fracturas conminutas expuestas (tipo III) con la finalidad de evitar aplicar implantes atravesando la fractura lo que aumenta el riesgo de infección. DEFINICIÓN: Es aquella fractura que se encuentra en la región diafisiaria de la tibia o el fémur. OBJETIVO: Unificar criterios de manejo para este tipo de fracturas. CRITERIOS DE ADMISIÓN: Todo aquel paciente mayor de 15 años que presenta fractura diafisiaria de tibia o fémur. CRITERIOS DE LABORATORIO Y GABINETE: Debido a que el tratamiento de elección siempre es quirúrgico, se solicitan análisis de laboratorio preoperatorios: biometría hemática, tiempo de protrombina y tiempo de tromboplastina parcial como requisito preoperatorio. En mayores de 40 años, se agrega la química sanguínea (QS). Las radiografías esenciales son la AP y lateral de tibia o fémur. TRATAMIENTO: Reducción abierta y fijación interna preferentemente mediante la colocación de un clavo intramedular convencional o bloqueado. CRITERIOS DE EGRESO: Se egresan tres días después de la cirugía una vez eliminados el dolor y edema posquirúrgicos. MANEJO DEL PACIENTE: En fracturas femorales: colocar a su ingreso una tracción esquelética para mantener inmovilizada la fractura y disminuir el dolor. Vigilar el estado neurovascular distal a la MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 45 fractura. Valoración preoperatoria si la requiere. En fracturas de tibia: Aplicación de una férula de yeso para inmovilizar rodilla y tobillo. Elevación del miembro afectado, vigilar estado neurovascular. En ambos casos se inicia con analgésicos desde su ingreso: metamizol 1 gramo cada 6 horas o ketorolaco 30 mg cada 6 horas vía endovenosa. Se lleva a intervención quirúrgica en quirófano bajo anestesia regional para la aplicación del clavo intramedular. En el postoperatorio inmediato se continúa con el analgésicos ya iniciado: si hay dolor intenso se agrega nalbufina a dosis de 10 mg cada 6 horas vía subcutánea y antibióticos, de requerirlos: dicloxacilina o cefalotina 500 mg cada 6 horas por vía endovenosa. PRONOSTICO: Generalmente bueno para la función y la vida. MANEJO POSTERIOR: Se da de alta al tercer día de postoperado con analgésicos por vía oral ( metamizol 500 mg cada 6 horas o ketorolaco 10 mg cada 6 horas); antiinflamatorios: diclofenaco 100 mg diarios o naproxeno 500 mg diarios y antibióticos por vía oral: dicloxacilina o cefalexina 500 mg cada 6 horas por 5 días; se cita en 10 días para retiro de puntos; a la sexta semana, a los 3 y 6 meses y al año con control radiográfico; se inician ejercicios de rehabilitación a los 6 semanas con apoyo con carga progresiva. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: PATOLOGÍA: DIA 01 MES 07 AÑO 2004 46 FRACTURA DE RÓTULA. INTRODUCCIÓN: Las fracturas de rótula son ocasionadas con mayor frecuencia por mecanismo indirecto al caer de alguna altura flexionando bruscamente la rodilla, lo que ocasiona tracción intensa del cuadriceps fracturando la rótula transversalmente más frecuentemente en su tercio medio. Este mecanismo ocasiona también avulsión del polo rotuliano inferior. El trauma directo es menos frecuente ocasionando fracturas conminutas no desplazadas ya que se mantiene íntegro el tendón reflejo del cuadríceps sobre la rótula; pueden deberse también a mecanismos mixtos que ocasionan fracturas conminutas y diastasadas. DEFINICIÓN.- Fractura a través de la rótula de trazos diversos OBJETIVO: Unificar criterios de manejo para este tipo de fracturas CRITERIOS DE ADMISIÓN: Todo paciente que presente fractura de rótula. CRITERIOS DE LABORATORIO Y GABINETE: Laboratorio: se requiere BH, TP TPT como requerimiento preoperatorio. Radiología: AP y lateral de rodilla TRATAMIENTO: El tratamiento de las fracturas de la rótula dependerá de sus características: a) En las fracturas de rótula transversas simples o con uno o dos fragmentos grandes, el principio del tirante es el mejor método de tratamiento ya que permite la movilización precoz de la rodilla. El método empleado para colocar el tirante es variado y depende también de las características de la fractura, siendo el más frecuentemente utilizado el de Mûller de la AO, ya sea con un cerclaje simple con alambre, el que se pasa por detrás de la inserción tendinosa en los polos rotulianos superior e inferior o con el alambre fijo a dos clavos longitudinales para darle mayor resistencia (obenque). b) En fracturas transversas simples en su tercio medio, se emplea el cerclaje intraóseo de Lotke y Ecker que proporciona una adecuada estabilidad y permite también la rehabilitación temprana. c) En casos de fracturas conminutas desplazadas, es necesaria la resección parcial de la rótula conminuída (hemipatelectomía) y su fijación interna. Si la conminución es en el tercio medio, se utiliza el sistema del tirante; si es en los tercios laterales se efectúa una plastia del tendón rotuliano a la rótula restante. Las fracturas conminutas alineadas no se hospitalizan, colocándole un aparato de yeso por 6 semanas. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 47 d) Si la fractura conminuta y desplazada abarca un porcentaje mayor a la mitad de la rótula y se considera imposible su reducción, el tratamiento consiste en la resección total de la rótula (patelectomía) y reconstrucción tendinosa. e) Fractura transversa en el polo inferior.- Plastia del tendón rotuliano a la rótula mediante orificios longitudinales o bien osteosíntesis con un tornillo longitudinal con compresión interfragmentaria reforzado con un cerclaje con alambre. CRITERIOS DE EGRESO: Se egresan tres días después de su intervención, al ceder el dolor y edema postquirúrgicos. MANEJO DEL PACIENTE.- A su ingreso se coloca inmovilización con férula de yeso posterior tipo calza, elevación del miembro afectado y vigilancia de posibles trastornos neurovasculares. Se indican medicamentos analgésicos por vía endovenosa: metamizol 1 gramo cada 6 horas o ketorolaco 30 mg cada 6 horas; valoración cardiovascular en mayores de 40 años y se planea el tratamiento quirúrgico lo más pronto posible. El manejo postoperatorio inmediato se continúan los analgésicos iniciados en el preoperatorio; si hay dolor intenso se agrega nalbufina a dosis de 10 mg cada 6 horas vía subcutánea y antibióticos, de requerirlos: dicloxacilina o cefalotina 2 gramos diarios en 4 dosis. ATENCIÓN DE ENFERMERIA: administrar los medicamentos requeridos. PRONOSTICO: Bueno para la función y la vida. MANEJO POSTERIOR: Se continúa con la medicación analgésica por vía oral, metamizol a 500 mg cada 6 horas o ketorolaco 10 mg cada 6 horas; los antibióticos se suspenden al quinto día. Se cita en 10 días después de la cirugía a retiro de puntos, inicio de la rehabilitación a las 2 semanas, nuevas citas a las 6 semanas, a los 3 y 6 meses y al año, con radiografía de control. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 48 PATOLOGÍA.- DESGARROS MENISCALES INTRODUCCIÓN.- La lesión de los meniscos de la rodilla es una patología frecuente sobre todo en deportistas. Se ocasiona con más frecuencia por traumatismos sobre la cara externa de la rodilla en apoyo, con valguización o torsión brusca; en menor grado por extender de forma rápida la rodilla sin resistencia. Puede estar acompañada de lesiones ligamentarias agregadas sobre todo del colateral medial y el cruzado anterior. Las roturas meniscales pueden ser longitudinales, transversales u horizontales siendo más frecuentes las primeras. Las lesiones longitudinales en “asa de balde” ocasionan bloqueo de la rodilla y son de las más frecuentemente encontradas. DEFINICIÓN.- Ruptura parcial o total de un menisco interarticular de la rodilla pudiendo ser unilateral o bilateral. OBJETIVO.- Estandarizar el tratamiento para estas lesiones CRITERIOS DE ADMISIÓN.- Paciente con lesión de uno o más meniscos de las rodillas CRITERIOS DE LABORATORIO Y GABINETE.- Ninguno. Análisis preoperatorios de rutina. Radiografía en AP y lateral para descartar otras lesiones. TRATAMIENTO.- Se efectuará el tratamiento quirúrgico del menisco lesionado por artroscopia pudiendo ser una regularización del menisco o una meniscectomía parcial. En la actualidad, la artroscopia es elemental para el tratamiento de estas lesiones con la finalidad de evitar en lo posible efectuar la meniscectomía total y de lograr una rehabilitación rápida. Como el hospital no cuenta con artroscopio, la técnica se lleva a cabo mediante la renta del instrumental y en muchos casos se requerirá de un tratamiento por cirugía abierta convencional y se efectuará resección total del menisco en forma abierta habitual. CRITERIOS DE EGRESO.- Dos días después de la cirugía al ceder el dolor postoperatorio. MANEJO DEL PACIENTE.- Son cirugías electivas por lo que se ingresa al paciente un día antes de la cirugía. El manejo quirúrgico es mediante artroscopia de contarse con ella en ese momento (El hospital no cuenta con el instrumental el cual es traído por el cirujano); de no ser posible será con cirugía abierta. El manejo postoperatorio inmediato es a base de metamizol vía endovenosa a dosis de un gramo cada 6 horas o ketorolaco a 30 mg cada 6 horas: si hay dolor intenso se MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 49 agrega nalbufina a dosis de 10 mg cada 6 horas vía subcutánea y antibióticos, de requerirlos: dicloxacilina o cefalotina, dos gramos diarios en 4 dosis. Se coloca un vendaje almohadillado con algodón y se aplica hielo para disminuir el derrame posquirúrgico. ATENCIÓN DE ENFERMERÍA.- Instalación de venoclisis previo a la cirugía y administración de medicamentos. PRONÓSTICO.- Bueno para la función y la vida. MANEJO POSTERIOR.- Se continúa con la medicación analgésica por vía oral, metamizol a 500 mg cada 6 horas o ketorolaco 10 mg cada 6 horas; los antibióticos se suspenden al quinto día. Se cita a revisión 5 días después de la operación y se inicia la movilización de la rodilla; se retiran los puntos a los 10 días y se inicia la marcha con apoyo con carga parcial en forma progresiva en dos semanas; se cita a la consulta externa hasta las dos y seis semanas y 3 meses de operado. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 50 PATOLOGÍA: FRACTURA DEL TOBILLO INTRODUCCIÓN: La mayor parte de las fracturas del tobillo son ocasionadas por mecanismo indirecto por movimiento brusco combinado lo que resulta en un movimiento del astrágalo con relación del calcáneo con tendencia a la subluxación. De las clasificaciones existentes en relación a las fracturas del tobillo, seguimos la elaborada por Danis y modificada por Weber que es una clasificación radiográfica basada en la relación entre la tibia y el peroné a nivel de la articulación tibioperonea inferior (sindesmosis tibioperonea) la que a su vez está relacionada con el mecanismo de producción de la fractura y que es una guía respecto al tratamiento que requiere la lesión: Tipo A.- Fractura transversal por avulsión del maléolo peroneo por debajo de la sindesmosis ocasionada por tracción de los ligamentos peroneocalcáneo y peroneoastragalinos. El maléolo medial tiene una fractura de trazo vertical por cizallamiento.. Es una fractura ocasionada básicamente por inversión. Tipo B.-Fractura oblicua del maléolo peroneo a través de la articulación tibioperonea inferior. El maléolo medial presenta una fractura de trazo transversal por tracción; si no se fractura se rompe el ligamento deltoideo. Puede presentarse ruptura de la sindesmosis tibioperonea en un 50% de casos y habitualmente la membrana interósea está intacta. El ligamento posterior de la sindesmosis puede estar intacto o bien presentar una fractura del labio posterior de la tibia (triángulo de Volkman ). Es una fractura por eversión. Puede acompañarse de una fractura del maléolo posterior y luxación del tobillo. Tipo C.- Fractura diafisiaria del maléolo peroneo por arriba de la sindesmosis siempre acompañado de ruptura de esta; el maléolo medial se fractura por avulsión con trazo transverso. Es una fractura por eversión. Generalmente se acompaña de fractura del maléolo posterior y luxación del tobillo. DEFINICIÓN: Es toda fractura ubicada en región meta-epifisiaria distal de tibia y peroné a nivel de los maléolos (peroneo y tibial) y que involucran la articulación tibio-peroneoastragalina. OBJETIVO: Unificar criterios de manejo respecto a esta patología en sus diferentes modalidades. CRITERIOS DE ADMISIÓN: Todo paciente que presente una fractura de la región maleolar tibioperonea incluyendo la articulación del tobillo. CRITERIOS DE LABORATORIO Y GABINETE: Laboratorio: Se requiere de análisis reoperatorios de rutina. Radiografías en AP y Lat para corroborar el diagnóstico. Ocasionalmente una proyección oblicua. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 51 TRATAMIENTO: Se define de acuerdo a la clasificación de las fracturas del tobillo de Danis-Weber de la siguiente manera: • Fracturas del tipo A.- Tratamiento no quirúrgico. En las alineadas, solo aplicación de aparato de yeso, en las desplazadas, se efectúa previamente reducción cerrada y se le coloca aparato de yeso circular corto en posición de pronación, durante tres semanas y se corrobora la reducción de la fractura; al término de la misma se coloca nuevamente yeso circular en posición neutra tres semanas más retirándose el yeso a alas seis semanas. Aun cuando generalmente son tratadas conservadoramente, en pacientes jóvenes activos o en aquellos casos que no logran reducirse en forma cerrada, se les planea su tratamiento quirúrgico mediante cerclaje con alambre y clavos (obenque) en el maléolo peroneo y tornillos maleolares en el tibial. Se toma estudio radiográfico sin yeso para determinar la consolidación de la fractura y se inicia la rehabilitación en casa. • Fracturas tipo B.- Si no hay evidencias de rotura de la sindesmosis, se trata de igual manera que las de tipo A. A las que requieren cirugía, les efectúa osteosíntesis con placa tercio de caña con el número de orificios suficientes para darle estabilidad, con tornillos de cortical de 3.5 mm en la diáfisis y de esponjosa de 4.0 en la metáfisis, valorando la lesión de la sindesmosis tibioperonea; si se encuentra afectada se coloca el tornillo de situación tibioperoneo un centímetro proximal a la sindemosis y con el pie en dorsiflexión para evitar cerrar la articulación sindesmótica más allá de lo normal, para su adecuada cicatrización y evitar sus secuelas. En el lado medial del tobillo si existe lesión del ligamento deltoideo se procede a su sutura; si hay fractura del maléolo tibial se efectúa osteosíntesis con tornillos maleolares si el fragmento es grande, o con tornillos de esponjosa si es pequeño • Fracturas tipo C.- Se realiza reducción abierta y osteosíntesis de igual manera que las del tipo B. Ya que en este tipo de fracturas la sindesmosis tibioperonea siempre está rota, el tornillo de situación se le coloca a todas ellas. • En las fracturas trimaleolares con un fragmento del pilón posterior de la tibia que abarca más del 30% de la superficie articular, se realiza reducción abierta y fijación con un tornillo de esponjosa de 6.5 introducido de delante hacia atrás o viceversa de acuerdo al criterio del cirujano. CRITERIOS DE EGRESO: El egreso del paciente se valora generalmente dos días después, al disminuir el dolor y el edema. MANEJO DEL PACIENTE: Valoración inicial.- Se lleva a cabo generalmente en el servicio de Urgencias y ocasionalmente en el área de curaciones de nuestro servicio por alguno de los médicos MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 52 adscritos o médicos residentes de guardia. Una vez efectuada la valoración clínica, se solicitan estudios radiográficos en proyecciones estándar anteroposterior y lateral que son suficientes para llegar al diagnóstico siendo poco frecuente necesitar la proyección oblicua, la que se solicitará si existen dudas en relación a los trazos de fractura. La proyección AP se efectúa en rotación interna de 15° a 20° ( proyección de la mortaja) con la finalidad de poder determinar las líneas de Merle D’Aubigné. Con las radiografías se llega al diagnóstico de certeza sin ser necesarios otros estudios de gabinete. Se determina si la fractura del tobillo será tratada en forma conservadora o por intervención quirúrgica dependiendo se sus características clínicas y radiográficas. En el primer caso, se le aplica inmediatamente su aparato de yeso que incluya pie y tobillo hasta el tercio proximal de la pierna; se indican medicamentos antiinflamatorios (diclofenaco 100 mg diarios o naproxeno 500 mg diarios) y analgésicos por vía oral (metamizol 500 mg o ketorolaco 10 mg cada 6 horas) y se da de alta con cita a la consulta externa en 6 semanas en promedio para valorar el retiro del aparato de yeso. Paciente hospitalizado.- Si la fractura va a ser tratada mediante reducción abierta y osteosíntesis, se hospitaliza en el servicio de Traumatología y Ortopedia, se le coloca una férula de yeso para evitar la movilidad del tobillo, se inicia con medicamentos analgésicos por vía oral del tipo y dosis ya mencionadas; se coloca hielo local y se mantiene con la extremidad pélvica afectada elevada; todo esto con la finalidad de disminuir el edema y el dolor. Se procede a solicitar los estudios de laboratorio necesarios para la intervención quirúrgica, siendo los elementales: biometría hemática, química sanguínea, tiempo de protrombina, tiempo de tromboplastina parcial y recuento plaquetario; en los pacientes mayores de 40 años y de acuerdo a los lineamientos del hospital, se les solicita una radiografía de tórax en proyección posteroanterior y un electrocardiograma para su valoración preoperatoria del riesgo anestésico-quirúrgico. Se evalúa el control radiológico para solicitar el material de osteosíntesis necesario para la intervención, que puede ser adquirido en cualquier casa comercial de ortopedia y cuyo costo correrá por cuenta del paciente. Se lleva a cirugía para su reducción abierta y osteosíntesis. Manejo postoperatorio.- Se coloca un vendaje elástico compresivo incluyendo pie y tobillo hasta tercio proximal de la pierna con la finalidad de disminuir el edema postoperatorio; se mantiene elevada la extremidad afectada con vigilancia estrecha del estado neurovascular distal. Se dan analgésicos a base de metamizol vía endovenosa a dosis de 1 gramo cada 6 horas o ketorolaco a 30 mg cada 6 horas: si hay dolor intenso se agrega nalbufina a dosis de 10 mg cada 6 horas vía subcutánea y antibióticos, de requerirlos: dicloxacilina o cefalotina, dos gramos diarios dividido en 4 dosis. ATENCION DE ENFERMERIA: Administración de medicamentos requeridos, vigilar y avisar del estado neurovascular del miembro afectado. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 53 PRONOSTICO: Es bueno para la función y la vida si no se presentan complicaciones. MANEJO POSTERIOR: Se continúa con la medicación analgésica por vía oral, metamizol a 500 mg cada 6 horas o ketorolaco 10 mg cada 6 horas; los antibióticos se suspenden al quinto día. De acuerdo a la estabilidad lograda y a criterio del cirujano se inicia con movilidad activa del tobillo una vez cedido el dolor postoperatorio (aproximadamente 5 días) y con apoyo con carga parcial de la extremidad afectada dos semanas después de operado. Se citan en 10 días para retiro de puntos, a las tres semanas para iniciar los ejercicios de rehabilitación, a los tres meses si se va a retirar el tornillo tibioperoneo y a los seis meses con control radiológico para valorar consolidación ósea y su alta definitiva. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 54 PATOLOGÍA: LESIÓN RAQUIMEDULAR CERVICAL BAJA. INTRODUCCIÓN: Los traumatismos de la región vertebral cervical son ocasionados por movimiento brusco de la cabeza más frecuentemente hacia la flexión por 2 mecanismos básicos: al sufrir una contusión axial, la que puede presentarse por caídas de altura o en accidentes automovilísticos o con menor frecuencia por flexo-extensión brusca al ir sentado en un automóvil y sufrir un traumatismo posterior inesperado denominado mecanismo de “latigazo”. Por lo anterior, es frecuente que se acompañe de traumatismo craneoencefálico de intensidad variable. Las lesiones más frecuentes son las luxaciones (también conocidas como espondilolistesis) a nivel de C5-C6 pero pueden presentarse en otros niveles o acompañarse de fracturas. Por las características de hipermovilidad de esta región, es frecuente que estos traumatismos ocasionen lesión medular que puede ir desde una compresión radicular hasta una sección de la médula espinal con graves secuelas. Por lo anterior el manejo de estas lesiones es una urgencia médico-quirúrgica que debe iniciarse inmediatamente al ingreso del paciente al servicio de urgencias, con la finalidad de disminuir la lesión medular y lograr la recuperación del paciente lo mejor posible, disminuyendo las secuelas propias de estas lesiones. Los tres puntos básicos del tratamiento son: • Uso del esquema Nascis II para el manejo del edema medular • Uso de la tracción esquelética cefálica para la pronta reducción. • Tratamiento quirúrgico lo más pronto posible para descompresión medular y estabilización El esquema Nascis II, consiste en el uso de Metilprednisolona a dosis inicial de 30 mg por kg de peso a pasar en una hora, continuando con 5.4 mg por kg cada hora las próximas 23 horas. Este debe emplearse en los siguientes casos de traumatismo raquimedular: a) Si se está dentro de las primeras 8 horas de la lesión b) Si el paciente presenta lesión neurológica c) Si ya se inició con la tracción cefálica en caso de luxación. El tratamiento no es útil cuando se rebasa el tiempo mencionado o cuando persiste la luxación con compresión medular y no es necesario en casos de integridad neurológica. Se siguen los lineamientos mencionados, debido a los riesgos potenciales del uso de los corticoides a grandes dosis con peligro de muerte por sangrado del tubo gastrointestinal o infección pulmonar. La tracción esquelética es elemental y su uso es inmediato a la llegada del paciente al hospital. El peso necesario para la tracción se calcula de acuerdo al nivel de la lesión requiriendo mayor peso en las lesiones más bajas (nivel de C-7) pudiendo llegar hasta los 16-18 kg como máximo. La técnica y el método de estabilización quirúrgica, dependerán a su vez del tipo de MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 55 fractura y lesiones agregadas: En luxación pura se emplea la estabilización posterior mediante alambrado sublaminar e injerto cortico-esponjoso de cresta ilíaca fijado a las apófisis a ambos lados. En lesiones por flexión con compresión medular anterior: descompresión por vía anterior y fusión intersomática estabilizándola con placa y tornillos. La placa más utilizada por ser económica es la de Orozco pudiendo ser alguna otra de las mismas características. DEFINICIÓN: Lesiones traumáticas de la columna frecuentemente trastornos de la médula espinal. cervical que ocasionan OBJETIVO: Establecer el manejo idóneo en estos tipos de lesiones CRITERIOS DE ADMISIÓN: Paciente con traumatismo en región de columna cervical con lesión ósea o articular, con o sin trastornos neurológicos secundarios. Las lesiones por latigazo son casi siempre de tipo ligamentario, más benignas y generalmente no requieren de hospitalización siendo tratadas con collarín cervical. CRITERIOS DE LABORATORIO Y GABINETE: Se solicitan a su ingreso, radiografías en AP y LATERAL de la columna cervical que se complementa con una AP TRANSORAL en casos de lesión cervical alta. En caso de duda diagnóstica se solicita una tomografía axial computarizada o una resonancia magnética de la región afectada. Si su manejo va a ser quirúrgico, se efectúan análisis de laboratorio preoperatorios de rutina TRATAMIENTO: Dependerá del tipo de lesión sufrida y va desde el uso de un simple collarín blando hasta la cirugía. Lesiones ligamentarias o musculares: uso de antiinflamatorios, miorrelajantes y collarín blando. Las lesiones estables pero con lesión neurológica: Esquema Nascis y collarín rígido inicialmente. Si se demuestra compresión por una hernia discal se somete a cirugía para discoidectomía por vía anterior y fusión intersomática. Lesiones inestables: Uso del esquema Nascis si hay lesión neurológica; inicialmente se emplea la tracción esquelética para su reducción y estabilización temporal, posteriormente tratamiento quirúrgico para descompresión medular o radicular si existen y estabilización definitiva. CRITERIOS DE EGRESO: Se egresa en un promedio de una semana del postoperatorio si no hay complicaciones propias del tipo de lesión, básicamente pulmonares. La herida quirúrgica debe encontrarse ya cicatrizada y sin evidencias de infección. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 56 MANEJO DEL PACIENTE: Inicialmente se maneja con medidas conservadoras tendientes a evitar mayor lesión a la ya provocada por el traumatismo por lo que se coloca en un collarín cervical rígido. Desde el momento de su ingreso se aplica el tratamiento médico antiinflamatorio medular mediante el sistema NASCIS II y se le dan los cuidados generales de enfermería de todo paciente con lesión medular. Si la lesión lo requiere, se coloca al paciente en tracción esquelética craneal mediante el uso del halo cefálico calculando una tracción progresiva para la alineación gradual de las fracturas o luxaciones presentes. Se planea el tratamiento quirúrgico dependiendo de la lesión el que se llevará a cabo también en el menor tiempo posible, una vez estabilizado el paciente hemodinámicamente y contando ya con los requisitos indispensables para la cirugía como son: las unidades de sangre necesarias y con un ventilador mecánico que utilizará en el postoperatorio. En el postoperatorio inmediato se dan analgésicos por vía endovenosa: metamizol a dosis de 1 gramo cada 6 horas o ketorolaco a 30 mg cada 6 horas: si hay dolor intenso se agrega nalbufina a dosis de 10 mg cada 6 horas vía subcutánea y antibióticos profilácticos: Ceftriaxona 2 a 3 gramos diarios por el elevado riesgo de infección postoperatoria. Se continúa con el uso de un collarín cervical rígido tipo Miami J o Philadelphia y con cuidados de enfermería del paciente con parálisis, para evitar en lo posible las complicaciones. ATENCIÓN DE ENFERMERÍA: Manejo del paciente con la finalidad de evitar las complicaciones con cambio de posición cada 2 horas como mínimo, empleo de cama de agua, movilización sin rotaciones de la columna cervical, ejercicios respiratorios para evitar complicaciones pulmonares, protección de salientes óseas, cambio de sonda vesical, uso de laxantes o enemas evacuantes y movilización articular pasiva de las extremidades. PRONÓSTICO: En lesiones medulares totales el pronóstico es malo para la función y la vida, ya que aún cuando puede evolucionar a una recuperación parcial de su problema lo que dependerá de la gravedad de la lesión inicial y el tiempo de evolución al momento de su atención, generalmente se presentan diversas complicaciones sistémicas siendo las pulmonares las más frecuentes. Las escaras se presentan con relativa rapidez por la deficiencia en los cuidados de los familiares, las que se infectan secundariamente. MANEJO POSTERIOR: Al ser egresado el paciente se continúa con el analgésico iniciado, por vía oral: metamizol 500 mg cada 6 horas o ketorolaco 10 mg cada 6 horas; los antibióticos se suspenden a los 10 días; se cita a la consulta externa en una semana para su revisión MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 57 médica y retiro de puntos. Se continúa con el collarín cervical por 3 meses, se envía a un centro de rehabilitación y se instruye a los familiares sobre el manejo del paciente con parálisis. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 58 PATOLOGÍA: LESIÓN RAQUIMEDULAR TORACO-LUMBAR INTRODUCCIÓN.- La lesión raquimedular en la unión toraco-lumbar es frecuente en nuestro medio y causa de grave discapacidad por sus secuelas. Este tipo de lesiones son ocasionadas por traumatismo de alta energía principalmente accidentes de tránsito como choques o volcaduras y caídas de altura. La zona toraco-lumbar es una zona de transición entre la rigidez de la columna torácica y la movilidad de la lumbar, motivo por el cual está predispuesta a lesionarse con mayor frecuencia que otras zonas. El mecanismo de producción más frecuente es la flexión-torsión del tronco al sufrir el accidente lo que ocasiona acuñamiento o compresión del cuerpo vertebral con deslizamiento de las vértebras adyacentes e inestabilidad y compresión medular consecuente con lesión neurológica agregada. Esta lesión neurológica puede ser una lesión medular completa o incompleta, reversible o irreversible dependiendo del tipo de lesión medular. En los pacientes con lesión medular se emplea el esquema Nascis II, con la aplicación de metilprednisolona a dosis de 30 mg por kg de peso como dosis inicial y 5.4 mg por kg de peso cada hora durante las restantes 23 horas con la finalidad de una desinflamación medular rápida como ya se comento en las lesiones cervicales. En las lesiones inestables y sobre todo con compromiso medular, debe efectuarse el tratamiento quirúrgico lo más pronto posible para eliminar la compresión medular y estabilizar la columna. DEFINICIÓN: Lesión de la columna vertebral en la unión del segmento torácico y lumbar ocasionada por traumatismo severo y con lesión medular de intensidad variable. OBJETIVO: Estandarizar los criterios en el manejo de estas lesiones CRITERIOS DE ADMISIÓN: Paciente traumatizado de la columna vertebral en la unión entre la región torácica y la lumbar. CRITERIOS DE LABORATORIO Y GABINETE: Estudios de laboratorio de rutina para la intervención quirúrgica. Radiografías en AP y LATERAL de la región afectada. Se solicita un estudio mielográfico y Tomografía Axial Computarizada con la finalidad de determinar el tipo de lesión causante de su problema neurológico. TRATAMIENTO: Mediante estudios clínicos y de gabinete se determina si el paciente cursa con una columna estable o inestable y se planea el tratamiento. a) En caso de columna estable sin lesión medular su tratamiento es conservador mediante uso de corsé toracolumbar de Jewett que llevará por 3 meses sin requerir hospitalización. MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 59 b) En columna inestable con compresión medular, el tratamiento es quirúrgico mediante descompresión medular y artrodesis anterior, posterior o ambas de acuerdo al tipo de lesión. En caso de requerir tratamiento quirúrgico tanto anterior como posterior, se lleva a cabo en dos tiempos iniciando con la cirugía por vía anterior para descompresión y artrodesis intersomática con injerto de cresta ilíaca. La estabilización posterior se efectúa en un segundo tiempo con el uso del sistema de tornillos transpediculares de cualquier marca, de ser posible su adquisición dado el alto costo de ellos; en caso contrario se empleará el alambrado sublaminar con técnica de Luque. En el postoperatorio se protege con el uso de un corsé toracolumbar tipo Jewett. CRITERIOS DE EGRESO: Cinco días después de operado al eliminarse el riesgo de infección postquirúrgica. MANEJO DEL PACIENTE: Si el paciente se atiende dentro de las primeras 6 horas del traumatismo se inicia el manejo mediante el uso del esquema NASCIS II para lesionados raquimedulares ya comentado. Medicación analgésica vía endovenosa: metamizol 1 gramo cada 6 horas o ketorolaco 30 mg cada 6 horas y antiagregantes plaquetarios: enoxaparina 20 mg diarios subcutánea. Se indican los cuidados generales de enfermería para el paciente parapléjico. Una vez estabilizado hemodinámicamente y contando con el material quirúrgico necesario, se lleva a cirugía para estabilización de la columna y descompresión medular, si se requiere. El manejo postoperatorio inmediato es a base de los analgésicos ya iniciados; si hay dolor intenso se agrega nalbufina a dosis de 10 mg cada 6 horas vía subcutánea y antibióticos profilácticos: Ceftriaxona 2 a 3 gramos diarios por el elevado riesgo de infección posquirúrgica. ATENCIÓN DE ENFERMERÍA: Manejo del paciente con la finalidad de evitar las complicaciones con cambio de posición cada 2 horas como mínimo, empleo de cama de agua o afelpada, movilización sin rotaciones de la columna toracolumbar, ejercicios respiratorios para evitar complicaciones pulmonares, protección de salientes óseas, cambio de sonda vesical, uso de laxantes o enemas evacuantes y movilización articular pasiva de las extremidades. Administración de los medicamentos indicados. PRONÓSTICO: Variable para la función lo que dependerá del grado de lesión neurológica y la prontitud del tratamiento quirúrgico. Generalmente es malo para la función por el alto riesgo de lesión medular completa irreversible dejando como secuela una paraplejia. MANEJO POSTERIOR: Después de su egreso hospitalario se continúa con metamizol 500 mg cada 6 horas o ketorolaco 10 mg cada 6 horas por vía oral; se continúa con los antibióticos por vía oral durante 10 días (Cefalexina 500 mg cada 6 horas) y con la MANUAL DE CRITERIOS DE MANEJO AREA RESPONSABLE: PAGINA No. FECHA SERVICIO DE TRAUMATOLOGÍA Y ORTOPEDIA PROCEDIMIENTO: DIA 01 MES 07 AÑO 2004 60 inmovilización externa con el corsé de Jewett por 3 meses. Se cita a la consulta externa para retiro de puntos y para valoración de la evolución postoperatoria por 3 meses. Se instruye a los familiares para el manejo y cuidados del paciente parapléjico de ser necesario.