Carrera de Especializació n en Pólí tica y Gestió n de la Salud Mental
Anuncio

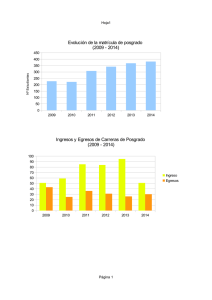
Carrera de Especialización en Pólítica y Gestión de la Salud Mental Fundamentación: Consideraciones generales El escenario mundial en general y latinoamericano en particular, se encuentra atravesando transformaciones complejas. La globalización no sólo está abriendo las fronteras nacionales a partir de incrementar el flujo económico y configurar escenarios de integración regional, sino que además está produciendo efectos diversos en lo político, lo cultural y lo social. En el caso latinoamericano, la globalización se expande sobre dos tendencias no siempre complementarias, como son la consolidación de la democracia y la liberalización de la economía (fenómenos de inclusión política con exclusión social). Si bien gran parte de estos efectos aún permanecen indescifrados en sus consecuencias y en la profundidad de sus impactos, se observa como uno de los productos de la globalización el hecho de que el Estado aparece cada vez más limitado en su capacidad de intervenir en el ámbito de sus propias sociedades nacionales. Para los sistemas de salud, la creciente debilidad estatal constituye un límite más a las posibilidades de estructurar políticas y marcos regulatorios adecuados de protección de la salud, aumentando la vulnerabilidad de la población en general y en particular de los grupos excluidos por el mercado. En efecto, todo parece indicar que se está frente a una creciente "vulnerabilidad sanitaria1" de las poblaciones. En la cadena de circunstancias que explican la capacidad de respuesta de un sistema de salud, podemos encontrar tres elementos interconectados: las "presiones dinámicas", las "condiciones inseguras" y las "condiciones de atención". Cuando estos tres elementos pierden armonía entre sí o se encuentran superados por una de las partes, se puede decir que se está incrementando la vulnerabilidad sanitaria. En el extremo del desbalance se puede hablar de colapso del sistema. Las presiones dinámicas están referidas a los fenómenos demográficos2, epidemiológicos3, de contaminación ambiental y de creciente urbanización4. Estos fenómenos y procesos se caracterizan por ser móviles, de efectos impredecibles, latentes en el corto plazo y manifiestos en el mediano y largo plazo. Pero en el momento de manifestación producen presiones diversas en las condiciones de atención. Las condiciones inseguras hacen visibles los impactos mudos de las presiones dinámicas. Así, las condiciones inseguras son formas específicas en las cuales la vulnerabilidad de una población se expresa en el tiempo y en el espacio junto con una amenaza5. Ejemplo de esto son las migraciones masivas (presión dinámica), típicas de los procesos de urbanización latinoamericanos. Importantes contingentes poblacionales llegan a las grandes ciudades y se instalan en condiciones de hacinamiento. El hábitat que ocupan estas poblaciones resulta un hábitat de condiciones inseguras y su inseguridad deviene de la presencia latente de una amenaza de epidemia (dengue, tifus, cólera, etc.). Pero las condiciones inseguras no sólo tienen que ver con la pobreza. Existen condiciones inseguras en el ámbito laboral, en el ámbito urbano, en ciertas conductas de riesgo (SIDA, etc.), en los mismos hospitales, etc. Las condiciones de atención remiten a las tecnologías sanitarias. El concepto de tecnología sanitaria engloba a "los medicamentos, aparatos, procedimientos médicos y quirúrgicos usados en atención médica, así como los sistemas organizativos con los que esta atención sanitaria se presta6". Las condiciones sanitarias son complejas de evaluar pero deben cumplir tres grandes requisitos para considerar que poseen condiciones óptimas para la atención. Estos son: "los resultados, en términos de efectividad y seguridad, los costes que suponen a la sociedad y la equidad, que no se refiere a la distribución igualitaria de los recursos, sino a la mayor inversión en las poblaciones más necesitadas7". La progresiva vulnerabilidad sanitaria a la que se ha visto sometida la población en los 30 últimos años, ha minado la visión medicalista y hospitalaria del complejo salud enfermedad, deteriorando su capacidad explicativa y su influencia en la formulación de políticas sanitarias. En contraposición, está en emergencia un paradigma diferente que privilegia la multicausalidad explicativa en sus modelos de análisis, ampliando con ello el campo de la salud hacia la inter y multidisciplina. Esta tendencia ha estado acompañada además por un cambio no menos significativo en los patrones internos de los procesos de investigación, explicación y difusión de la ciencia, a partir de la creciente hegemonía del paradigma liderado por la biología molecular y los avances en genética. El reconocimiento de una creciente vulnerabilidad sanitaria ha provocado también un clima proclive a la reforma del sector salud. Sin embargo, la tendencia más firme de las reformas en Latinoamérica parecería centrarse fundamentalmente en las condiciones de atención antes que en las condiciones de inseguridad y control de las presiones dinámicas. Es decir, parecerían atender a los efectos en la última cadena del sistema. Tal vez, el hecho de que sólo se puedan implementar reformas en el último eslabón de la cadena, esté hablando nuevamente de la debilidad del Estado para encarar reformas de mayor alcance y de la comprobación de que el Estado no tiene capacidad efectiva de controlar las variables que se desarrollan al ritmo de la globalización. De cualquier manera, la reforma en el área de salud se está implementando y esto a partir de tres lineamientos distintos pero articulados. En primer lugar, la reforma ha puesto en discusión las fuentes de financiamiento del sector salud y el papel del Estado en cuanto a los aportes. En particular, se espera incrementar la participación del sector privado y las familias en el financiamiento de la salud. En segundo lugar, se intenta atender los problemas vinculados con la ineficiencia de la prestación que realizan los servicios de salud, privados y públicos, y la ineficiencia del Estado en sus nuevas áreas de competencia posteriores a la reforma. En tercer lugar, y tal vez el más orientador en cuanto a las políticas de reforma, se trata de mejorar el acceso y la equidad de los sectores más desfavorecidos y excluidos por el mercado (población objetivo de las políticas sociales), y mejorar la calidad de las prestaciones en contextos de restricción fiscal y aumento de la participación del sector privado. En definitiva este lineamiento se refiere al nuevo papel del Estado, que más que gestor directo de los servicios de salud, es un eficaz controlador de la calidad y de la equidad en la distribución de los recursos para atender a los grupos más vulnerables de la sociedad. Las reformas en el área de salud han tenido diverso grado de avance y no se ha adoptado en la región un único modelo, sin embargo, el informe presentado por el Secretariado a la XXXIX reunión del Comité Directivo de la OPS/OMS, identifica las siguientes políticas como las mas utilizadas en las reformas del sector salud de la subregión de las Américas (1995) (OPS/OMS, 1996): -Descentralización gerencial -Seguro nacional de salud -Recuperación de costos -Planes básicos de atención -Nuevas formas de contratación -Descentralización financiera -Gasto público focalizado -Autonomía hospitalaria -Privatización selectiva -Políticas de medicamentos Del listado arriba enunciado sobre la implementación de los procesos de reforma, pueden indicarse dos tipos de problemas. Los derivados de la transformación entre lo público y lo privado, y que tiene que ver con el papel del Estado (gasto público específico, privatización selectiva, políticas de medicamento, planes básicos de atención, etc.). Y los problemas vinculados con la gestión y administración de las instituciones (recuperación de costos autofinanciamiento-, autonomía hospitalaria, etc.). En la medida en que se extiendan y profundicen los procesos de reforma, las instituciones de salud se verán cada vez más exigidas para mejorar su capacidad de gestión, la calidad y la eficiencia de su prestación, y será preciso contar con un tipo de profesional crítico formado en las áreas de gestión, capaz de liderar, organizar e implementar de manera participativa procesos de cambio y administración de las instituciones de salud. La salud mental En paralelo a los procesos de reforma del sector salud o como parte de ellos, se ha comenzado a reconocer la íntima relación que existe entre desarrollo humano y salud, abriendo con ello una perspectiva a partir de la cual se "pretende crear las condiciones en que la gente -de manera universal y durante toda su vida- tenga, como derecho humano fundamental, la oportunidad de alcanzar y mantener el nivel de salud más alto que sea posible8". Sin embargo, para llevar adelante este objetivo es necesario "contar con una sólida capacidad en materia de política para afrontar los principales problemas que se plantean a los gobiernos9". Por su parte, la salud mental no es escindible de la salud integral y por tanto está asociada a derechos fundamentales como son el derecho "al trabajo, al bienestar, a la vivienda, a la seguridad social, a la educación, a la cultura, a la capacitación y a un medio ambiente saludable10". Si bien se está avanzando hacia una concepción más positiva de la salud mental y se ha ampliado la preocupación por la misma, todavía conforma un campo que se encuentra poco apoyado por los gobiernos y poco valorado por la sociedad. Esta situación contrasta con las necesidades de atención en salud mental que hoy se registran en distintos países. La OPS, en 1997 decía: "Cabe notar, a manera de ilustración, que para 1990 cinco de las diez causas principales de discapacidad identificadas en el mundo son psiquiátricas y que para el fin de siglo 88 millones de personas adultas en América Latina y el Caribe sufrirán algún trastorno emocional, y que más de 11 millones tendrán trastornos efectivos hacia el año 2010/11". Esta distancia entre las necesidades existentes y previstas para el futuro y la baja relevancia que posee la salud mental en el ámbito del estado y de la sociedad, exige introducir cambios en las organizaciones e instituciones de salud mental y en los organismos competentes, incluyendo tal vez las universidades, para colaborar en la justa valoración del área. Estos cambios pueden incluir estrategias que avancen en el sentido de ampliar las alternativas de atención a los pacientes y sus familiares, el traslado a la comunidad de los servicios (programas comunitarios), el resguardo de los derechos humanos, la inclusión de los usuarios y familiares en los procesos de gestión, entre otras iniciativas. Pero existe otro desafío que precisa de la concurrencia de gestiones innovadoras. El área de salud mental debe afrontar el desafío de expandir y legitimar su campo en un contexto complejo de reforma y carencia de recursos, en un contexto de demandas insatisfechas y necesidades de mejorar y transformar la gestión de las instituciones de salud mental. En relación con este punto, una situación difundida en este tipo de instituciones es la siguiente: "la atención se apoya en acciones desarrolladas desde los hospitales mentales, instituciones de baja cobertura y accesibilidad y frecuentemente estigmatizantes. Tampoco es infrecuente que esas instituciones se encuentren aisladas, geográfica, física o socialmente, y que en ellas se violen los derechos humanos de los pacientes, por omisión o por comisión. Además, su integración dentro del sistema de salud es tenue o ausente12". Un estudio de la OPS muestra que 70% de los países comenzó a tener una política de salud mental a partir de 1990; el 40% de los países no tienen legislación específica; el presupuesto vinculado con el área es en promedio del 5% del presupuesto para salud en dos tercios de los países de la región; en cuanto a la prestación del servicio, el 80% de las camas disponibles se encuentran en hospitales psiquiátricos y sólo tres países tienen más del 20% de las camas en hospitales generales y en lugares de atención privada; el 30% de los países no posee servicios comunitarios. Finalmente, es alto el porcentaje de los casos registrados donde no existen políticas de prevención y finalmente es baja la proporción de evaluaciones y controles en las áreas de salud mental. La salud mental está depreciada en el conjunto de las políticas y prácticas médicas y tiene una atención poco prioritaria en el conjunto de las instituciones que no se dedican específicamente a este tipo de patologías. El cuadro brevemente descripto antes, muestra la importancia de la salud mental y la importancia de aumentar su prioridad en el conjunto de las políticas, su reglamentación y sus recursos financieros. El cuadro se completa con otra debilidad pocas veces explicitada como es la de incrementar la capacidad para formular políticas, planes y programas de desarrollo, que atiendan al mejoramiento de la gestión y administración de la salud mental. La oferta de especialización en Política y Gestión de la Salud Mental en la Facultad de Psicología de la UBA: En un contexto de vulnerabilidad sanitaria y procesos de reforma en el sector salud, el fortalecimiento del campo de la salud mental requiere de la confluencia de diversas disciplinas sociales. La Psicología como disciplina representa una perspectiva sobre el campo de la salud mental que no puede desconocerse y que es necesario articular y hacer jugar dentro de los procesos de implementación de políticas y gestión institucional. En ese sentido, los aportes críticos que se pueden desarrollar desde la perspectiva disciplinaria, resultan relevantes a la hora de evaluar adecuadamente los efectos positivos y los efectos negativos de las reformas en el campo específico de la salud mental. En esta línea, la Facultad de Psicología de la UBA ha estimado como prioritario atender a las necesidades de formación surgidas de la implementación de políticas y de los procesos de gestión institucional y ofrecer capacitación para incrementar la experiencia profesional en la creación de sistemas y centros sostenibles de salud mental con la participación de la comunidad, el Estado, el sector privado y organizaciones no gubernamentales. Para ello, el posgrado privilegia la articulación entre investigación, docencia y vinculación con las instituciones y centros de salud mental. A tal efecto, se ha diseñado un mecanismo de gestión y de retroalimentación que se espera permita a los profesionales contar con una formación actualizada y pertinente en el área. En cuanto a la investigación, está prevista la organización de una red de investigación sobre la problemática del posgrado. Para llevar adelante esta iniciativa se ha de privilegiar la conformación de una red de proyectos evaluados por organismos competentes (UBACyT, CONICET, etc.), radicados ya sea en la Universidad de Buenos Aires o en otros centros de docencia e investigación. Los proyectos se incorporan al posgrado en carácter de adscriptos. Si bien la iniciativa tiene como objetivo más amplio desarrollar un área de investigación que articule las problemáticas de la salud mental junto a las de política y gestión, en un primer momento los proyectos adscriptos cumplirán la función de ser un espacio de formación en investigación para los estudiantes de la carrera. Así, se les ofrecerá a los estudiantes del posgrado la posibilidad de desarrollar, como trabajo final de la especialización, un área de investigación al interior de un proyecto adscripto al posgrado. El marco teórico y las perspectivas metodológicas de dicho trabajo, estarán definidas por el proyecto de investigación, facilitando el abordaje al estudio de caso. Tiene además la particularidad de que quien dirige el proyecto de investigación podría ser eventualmente tutor del estudiante de posgrado. En cuanto al vínculo con las instituciones o centros de salud mental, el posgrado invitará a participar en carácter de instituciones auspiciantes a centros de salud, instituciones médicas, hospitales, secretarías de salud (municipales, provinciales o nacionales), organizaciones no gubernamentales, etc., vinculadas a las problemáticas de salud mental. Dichas instituciones auspician el posgrado y participan de la estructura curricular a través de Seminarios de estudios de casos. En dichos seminarios, directivos, funcionarios o responsables de niveles de conducción intermedio de las instituciones auspiciantes, vuelcan un conjunto de experiencias empíricas sobre gestión en salud mental, a partir del análisis de temas de gestión previamente acordados con la dirección de la carrera de especialización, de manera tal que los temas tratados durante el seminario guarden armonía con las problemáticas observadas en las distintas asignaturas de la carrera. Con esta iniciativa se pretende enfrentar a los estudiantes con un conjunto de problemas empíricos existentes en la gestión de instituciones vinculadas con la salud mental. Varias son las ventajas que permite esta organización del posgrado: 1-A partir de acercar a los estudiantes a proyectos de investigación, se provee de una oferta de abordajes y de posibles directores de trabajo final, facilitando con ello la definición de los temas, marcos conceptuales y estrategias metodológicas para realizar dicho trabajo. 2-Al vincular a los estudiantes con los directores de proyectos de investigación, se pretende evitar el abandono académico que habitualmente sucede cuando los estudiantes de posgrado desarrollan temas aledaños al tema de investigación principal de su director. 3-Es de esperar que la vinculación trabajo final/proyecto de investigación, bajo el mecanismo diseñado, permitirá al posgrado contar con buenos índices de eficiencia (mucho posgrados presentan alta deserción y extensa duración en la confección del trabajo final y tesis). 4-Fomentar la creación de redes de investigadores e investigaciones sobre la problemática del posgrado, tiene la ventaja que permite optimizar los escasos recursos existentes en investigación, a la vez que evita la duplicación de investigaciones y favorece el trabajo mancomunado. 5-Al invitar a participar del posgrado a las instituciones vinculadas con la salud mental, los estudiantes toman contacto con los diversos problemas de gestión que estas afrontan, observando su especificidad respecto de otras instituciones de salud. Este acercamiento abre oportunidades a los estudiantes e investigadores de establecer y/o fortalecer contactos con dichas instituciones, a la vez que estimula la articulación entre la reflexión académica y los problemas empíricos. Ley 448- Ley de Salud Mental de la Ciudad de Buenos Aires En agosto de 2000, luego de dos años de debate plural y participativo, con consulta a todos los sectores involucrados, la Legislatura de la Ciudad de Buenos Aires sancionó la Ley 448 de Salud Mental con el voto unánime de los representantes. Inscripta en los lineamientos de la Constitución Nacional y de la Constitución de la Ciudad (art. 21 inc. 12) y en la ley básica de salud (N° 153). La ley es fruto de un largo desarrollo en el campo de la Salud Mental en nuestro país y en el mundo. Promueve reformas profundas en la concepción y en las modalidades de atención de la Salud Mental. Las reformas del subsector Salud Mental requieren de técnicos capacitados en la comprensión, el diseño y la participación en políticas que la posibiliten. Pero, a su vez, se hace necesaria una formación en gestión de servicios, programas y acciones naturalmente innovadoras que implican un cambio cultural en el área. Las reformas que promueve la Ley 448 son coincidentes con las que se llevan a cabo en otras jurisdicciones federales y responden a los criterios sustentados por los organismos internacionales multilaterales de la salud. Salud Mental es un campo de la salud relevante y olvidado. Por múltiples cuestiones de naturaleza social, cultural, histórica y de poder. Los técnicos formados en las estructuras generales de la salud pública generalmente desconocen la naturaleza específica de los problemas englobados en dicho campo. Por todo esto se hace necesaria una capacitación especializada. La Facultad de Psicología de la Universidad de Buenos Aires participó de las deliberaciones que condujeron a la sanción de la Ley 448 y una vez producido el evento se puso a trabajar en el proyecto de Carrera de Especialización en Políticas y Gestión de la Salud Mental como una secuencia lógica. Se hace necesario responder a una necesidad clave, con una planificación estratégica correcta de formación de recursos. A su vez, pretende integrar y promover las investigaciones del subsector. Promover, puesto que es baja la producción de investigación en el área. Ninguna reforma profunda se lleva a cabo sin un compromiso de todos los actores involucrados. Por ello se tuvieron en cuenta todos los niveles de operación de los recursos. De los directivos tradicionales a la microgestión de equipos de la clínica y la acción comunitaria. Con una concepción interdisciplinaria, interinstitucional e intersectorial. Notas: 1 Adaptaciones del libro "Vulnerabilidad. El entorno social, político y económico de los desastres", Blaikie, Piers et al, s/d. 2 Fenómenos demográficos tales como la migración campo/ciudad o el envejecimiento de la población a partir del aumento de la esperanza de vida o la morbi-mortalidad materno infantil, etc. 3 Al respecto vale señalar que "el diagnóstico epidemiológico de los años 90 en los países de la Región se ha tornado muy complejo porque incluye los viejos problemas (infecciones comunes), las enfermedades no contagiosas y los homicidios y las nuevas enfermedades (SIDA) así como las enfermedades supuestamente desaparecidas (cólera) o controladas (malaria, dengue)". Briceño-León et al, "Investigación en las Ciencias Sociales y Salud", Reunión del Comité Asesor de Investigaciones en Salud, OPS, Junio de 1998, Caracas Venezuela. 4 Incremento de la violencia, el tabaquismo, la ansiedad, la depresión y el stress crónico, etc., son otros factores cuyas consecuencias son importantes y extendidos en términos de la demanda por salud. 5 Blaikie, Piers et al., ob.cit. 6 Ministerio de Sanidad y Consumo - Instituto de Salud "Carlos III" Agencia de Evaluación de Tecnologías Sanitarias (AETS), "Evaluación Epidemiológica de Tecnologías de Salud". Madrid, Abril de 1995. 7 Ministerio de Sanidad y Consumo, ob.cit. 8 OPS/OMS (1997), "Salud para todos en el siglo XXI", Washington, D.C. 9 OPS/OMS (1997), "Salud para todos en el siglo XXI", Washington, D.C. 10 Ley de Salud Mental de la Ciudad de Buenos Aires (2001). 11 OPS, "Salud Mental", 120ª reunión del Comité Ejecutivo, 1997. 12 OPS, "Salud Mental" ob. cit. Se efectuó una revisión de las ofertas similares al momento de la presentación del postgrado incluyendo: Maestría en Salud Mental Comunitaria de la Universidad Nacional de Lanús Maestría en Salud Mental de la Universidad Nacional de Entre Ríos Maestría en Gestión de Servicios de Salud Mental de la Fundación ISALUD También se revisaron carreras y maestrías dentro del área más amplia de salud que refieren a la Administración de Servicios de la salud, como las que se dictan en la Fundación Barceló y la Fundación ISALUD. Dados los perfiles de egresado y objetivos de las mencionadas maestrías, habiendo analizado sus contenidos temáticos, se consideró que las características del postgrado que se presenta no implicaba superposición de orientaciones ni de oferta. Con relación a las ofertas existentes en la Universidad, que abarcan temáticas semejantes pero que no abordan específicamente el área de salud mental o que no incluyen orientaciones específicas en este ámbito interdisciplinario, se encuentra la Maestría en Salud Pública de la Universidad de Buenos Aires. En principio no existe superposición en los objetivos desde el momento en que en esa carrera de Postgrado los objetivos se definen como "Lograr que los maestrandos estén en condiciones de: Enfocar la salud pública como campo interdisciplinario, inter y extrasectorial. Reconocer la relevancia de considerar a los actores sociales, sus representaciones y prácticas en el campo de la salud pública. Evaluar las características actuales y tendencias de procesos socioculturales, económicos, ambientales y políticos en su relación con las condiciones de vida y salud de los conjuntos sociales. Reconocer tanto la especificidad, como la diversidad e interrelación de procesos socioculturales, económicos, ambientales, políticos y de disponibilidad de recursos en la determinación de condiciones de vulnerabilidad diferencial. Analizar la situación de salud de las poblaciones y los múltiples factores que la generan, su relación con la evolución anterior y previsible de los recursos de salud sectoriales y extrasectoriales disponibles, los contenidos éticos de las actividades de salud, los derechos humanos afectados y las responsabilidades sociales emergentes. Proponer líneas de acción de reducción de riesgos seleccionados de enfermar y morir." En contraposición el Objetivo general de la presente Carrera es: "Formar especialistas en política y gestión de la salud mental capaces de gestionar instituciones tanto del ámbito público, como de obra social y organizaciones no gubernamentales, brindando una perspectiva crítica, herramientas técnicas y conocimientos actualizados en implementación de políticas de estado en relación con la salud mental de la población y la transformación de la sociedad." Asimismo, por su carácter de maestría, el perfil de los egresados de la primera tiende a una mayor formación en el área de la investigación, privilegiando la investigación académica, a diferencia de la presente propuesta de Carrera de Especialización que implica obtener un grado de especialista para desempeñarse en los servicios de atención a la salud, y ámbitos de acción que requieran no sólo de habilidades de investigación operativa sino y sobre todo de micro gestión. Una vez elaborado el diseño el proyecto fue sometido a una serie de consultas con personas e instituciones, generalmente con el método de entrevistas, llevadas a cabo por los responsables de impulsar el proyecto desde la Facultad. El Profesor Dr. Valentín Barenblit ha sido uno de los consultores fundamentales. El Dr. Barenblit es una de las personas que cuenta con mayor reconocimiento nacional e internacional en la materia. Se ajunta la relatoría de una de las sesiones de consulta celebradas con él, durante una de sus visitas al país. Su asesoría ha sido de alta gravitación e importancia para la confección del proyecto. Se consultó a las autoridades de la Dirección de Salud Mental del Gobierno de la Ciudad de Buenos Aires y de la Unidad Ejecutora de Salud Mental y Comportamiento Saludable del Ministerio de Salud de la Nación, que, por ese entonces, funcionaba bajo la conducción del mismo responsable. En abril de 2001 se celebró una reunión de trabajo paralela al XVII Congreso Argentino de Psiquiatría y Salud Mental. Participaron el actual director de la carrera Dr. Juan Carlos Ferrali, el Dr. Valentín Barenblit, el Vicepresidente de la Comisión de Salud de la Legislatura de la Ciudad de Buenos Aires Lic. Jorge Casabé y el responsable de Salud Mental de la Organización Panamericana de la Salud (OPS) Dr. José Caldas de Almeyda. Este último recomendó la realización del proyecto de carrera especializada para políticas y gestión de la salud mental, exponiendo argumentos similares a los expresados en el punto a, referido a fundamentación. Se consultó al Coordinador de la Subcomisión de Salud Mental y Vicepresidente de la Comisión de Salud de la Legislatura de la Ciudad de Buenos Aires, Lic. Jorge Casabé y por su intermedio a la institución legislativa. Al Dr. Roberto Martínez Nogueira, Profesor Titular de Teoría de la Organización de la Facultad de Ciencias Económicas de la UBA, quien analizó el tema con la Lic. Liliana Rocca y el Lic. Javier Castro. La presente propuesta pretende, de acuerdo a la fundamentación presentada, dar respuesta a la necesidad de formación en un área de vacancia como es la de proveer capacitación continua a los profesionales de la salud mental que se desempeñan o planean desempeñarse diseñando e implementando políticas o dirigiendo los procesos de gestión institucional en el área, en cada uno de los ámbitos en que esto sea necesario, tanto del sector público como del sector privado o del sector de las organizaciones no gubernamentales, promoviendo la participación comunitaria. Tal como lo contempla el reglamento para estudios de postgrado de esta Universidad, este tipo de estudios "debe ser promovido dentro del ámbito de la Universidad sobre la base del principio de la educación continua como un servicio al medio social que la sustenta". El descrito contexto de vulnerabilidad sanitaria que vive el país requiere de profesionales competentes que sean capaces de buscar soluciones en el campo de la macro y de la micro gestión con el mayor grado de eficacia y eficiencia posibles. La articulación entre investigación, docencia y vinculación con las instituciones y centros de salud privilegiada en este postgrado permitirá que los graduados que opten por esta especialización cuenten con un entrenamiento en cada una de sus áreas de competencia y que egresen con un perfil de profesional absolutamente consustanciado con nuestra realidad, conjuntamente con el hecho de recibir formación en el uso de los métodos y herramientas de gestión que hoy se aplican en el mundo. Perfil del egresado: Poseer una precisa compresión del campo de la salud mental y conocimientos de los problemas específicos del mismo, contando con la preparación suficiente para trabajar con elementos y criterios interdisciplinarios, interinstitucionales e intersectoriales. Desempeñarse en los ámbitos institucionales de salud mental y del sector salud en general, tanto estatales como de obras sociales y organizaciones no gubernamentales. Contarán con la preparación necesaria para gestionar adecuadamente los niveles de coordinación, conducción y dirección del sistema o de los sistemas. Podrá administrar un área precisa y definida, más allá de su dimensión o jerarquía. Participar críticamente en los procesos de transformación y actualización que requiere el campo de la salud mental en su conjunto, dentro del campo general de la salud pública, en relación con los requerimientos actuales. Comprender las políticas de Estado, en forma amplia y particularmente las de salud pública y salud mental, con sentido de aplicación y desde una perspectiva de compromiso ético y social. 1-Entender el funcionamiento de la economía en su conjunto y con mayor precisión, la economía de la salud y su importancia para la formulación de políticas, planes y programas, con el mismo sentido de aplicación y compromiso que el punto precedente. 2-Interpretar el conjunto de normas legales y aspectos éticos que regulan y/o atraviesan y circundan el campo de la salud mental, en sus diferentes aspectos y componentes. 3-Desempeñarse en las organizaciones comunitarias con conocimiento suficiente sobre los procesos de psicología social, participación comunitaria, y acerca de la cuestión de usuarios y consumidores, con referencia a los servicios públicos. 4-Planificar y programar acciones de salud mental, en función de las necesidades epidemiológicas, los recursos necesarios y las tecnologías, con un criterio de calidad total y mejora continua y una correcta evaluación de costo-beneficio.