60 CIRUGÍA AMBULATORIA ONCOLÓGICA FACIAL
Anuncio

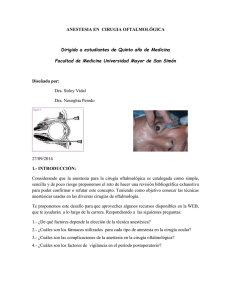
TRABAJO CIENTÍFICO CIRUGÍA AMBULATORIA ONCOLÓGICA FACIAL. Reconstrucción facial extensa con anestesia tumescente en ancianos. 1 Marcelo Bou* MAAC, Juan Carlos Espinoza**, Antonio Martin Maya**, Francisco Castro Montiel**, Mariano Andrés Castelli**. Servicio de Cirugía Plástica y Reconstructiva, Instituto de Investigaciones Médicas “Alfredo Lanari”, Facultad de Medicina, Universidad de Buenos Aires. Buenos Aires, Argentina. Resumen Antecedentes: La anestesia tumescente (AT) descripta por Klein a fines de los ‘80s, específicamente para la realización de liposucciones se basa en la administración de lidocaína, epinefrina y bicarbonato de sodio en grandes diluciones. Su uso se extendió al resto de la cirugía cosmética, aunque, su aplicación en cirugía oncológica no se ha visto difundida. Objetivo: Evaluar la efectividad de la técnica AT modificada para cirugías reconstructivas faciales extensas en pacientes ancianos y ambulatorios. Lugar de Aplicación: Instituto de Investigaciones Médicas “Alfredo Lanari”, Facultad de Medicina, Universidad de Buenos Aires. Diseño: Estudio obervacional prospectivo durante 18 meses. Población: Pacientes mayores de 65 años sometidos a cirugía reconstructiva facial extensa de origen oncológico en forma ambulatoria. Métodos: Se registró el tipo de sedación/anestesia, grado de satisfacción con la cirugía/anestesia, y complicaciones perioperatorias. Resultados: Se realizaron 68 cirugías reconstructivas faciales ambulatoriamente de origen oncológico durante dicho período en ancianos. Cumplieron con el criterio para cirugía reconstructiva facial extensa 38 procedimientos. Todos los pacientes recibieron AT. Sólo uno requirió neuroleptoanalgesia sumplementaria. La totalidad de los pacientes toleró el procedimiento satisfactoriamente. En ningún caso hubo necesidad de medicación analgésica durante el postoperatorio inmediato, ni se registraron complicaciones atribuibles a la anestesia. Conclusiones: La AT es un método valioso para proporcionar una buena anestesia que permita realizar procedimientos faciales reconstructivos extensos, minimizando el riesgo de complicaciones de particular importancia en ancianos. Abstract Background: Tumescent anesthesia (TA), based on large dilutions of lidocaine, epinephrine and sodium bicarbonate, was first described by Klein in the late 80’s for liposuction procedures. Eventually its use widely spread across the rest of the cosmetic surgery field but not to oncologic surgical procedures. Objective: To evaluate the efficiency of the modified TA technique in ambulatory elderly patients with facial large reconstructive surgery procedures. Setting: Instituto de Investigaciones Médicas “Alfredo Lanari”, Facultad de Medicina, Universidad de Buenos Aires. Study Design: Prospective along 18 months. Population: Ambulatory patients 65 years old and over, undergoing oncologic extensive facial reconstructive surgeries. Methods: Perioperatory complications, anesthesia procedures, sedation/analgesia as well as degree of satisfaction related to anesthetic and surgical procedures were recorded. Results: With the use of TA, extensive facial reconstructive surgical procedures were performed in 38 out of a total of 68 patients. Supplementary neuroleptoanalgesia was needed only once. All patients * Jefe de Servicio de Cirugía Plástica y Reconstructiva. ** Residente de Cirugía General. 1 Correspondencia a: [email protected] 60 Rev Argent Resid Cir. 2010; 14(2):60-65. showed acceptance and good tolerance of the procedure. There was no need to use analgesic medication in the immediate postoperative nor were anesthesia complications reported. Conclusions: TA is a valuable technique that allows extensive facial reconstructive procedures minimizing the risk of complications which is relevant in the elderly population. Palabras Clave: Anestesia local – Procedimientos quirúrgicos ambulatorios – Neoplasias de cabeza y cuello – Ancianos. Introducción La Anestesia Tumescente (AT), descripta 1 por Jeffrey Klein en 1987 , originalmente pensada para procedimientos de liposucción, se basa en la infiltración de grandes volúmenes de solución anestésica diluida con el agregado de bicarbonato de sodio y epinefrina en el tejido celular subcutáneo, a fin de producir edema y firmeza de los tejidos (tumescencia), logrando de esta manera una mejor y más prolongada anestesia y posibilitando el trabajo en mayores áreas tisulares con un mínimo sangrado (acción de la epinefrina) y menor sensación urente y dolorosa al 6 infiltrar (acción del bicarbonato). 2-8 Klein y posteriormente Lillis demostraron que la cinética de la lidocaína se modifica cuando este agente es usado en grandes cantidades y a bajas concentraciones. La dilución de la lidocaína disminuye y retrasa las concentraciones máximas de la droga en plasma, su absorción es más lenta y el pico de concentración es menor. De tal modo, se reduce la toxicidad potencial inherente al agente anestésico. Se estima que el límite 3,4 superior de seguridad es de 35 mg/kg para la dosificación de la lidocaína mediante esta técnica, en contraste con el máximo de 7 mg/Kg de lidocaína con vasoconstrictor. Con esta técnica, los niveles picos de lidocaína en plasma se encuentran de 12 a14 horas, luego del inicio de la infiltración, y el efecto clínico de la anestesia local se prolonga hasta 18 horas, lo que reduce el 4 uso de analgésicos postoperatorios. Con el marcado incremento de la edad poblacional, cada día más pacientes ancianos requieren actos quirúrgicos y deben ser evaluados con mucha rigurosidad a fin de sobrellevar cualquier procedimiento invasivo, que en los pacientes ancianos conllevan un incremento en la morbimortalidad perioperatoria. Esto no sólo se encuentra relacionado con la edad de los pacientes sino con las comorbilidades asociadas, en particular las cardiovasculares y las respiratorias. La fisiología del paciente anciano reconoce cambios debido a la edad y comorbilidades que en general predisponen a dos complicaciones muy frecuentes como la hipoxemia y el aumento en la tasa de infecciones quirúrgicas. Además y asociado a lo anterior, en los ancianos hay modificaciones fármaco/dinámicas y cinéticas que requieren mayor control en las medicaciones y anestésicos utilizados. Si bien, en la actualidad no existen estándares de manejo anestésico para los ancianos, es conveniente conocer las ventajas y desventajas que ofrecen las técnicas de anestesia general, troncular y local, y así poder establecer un plan de manejo basado en evidencias. La anestesia troncular y local parecen ofrecer algunas ventajas sobre las técnicas generales como son la menor incidencia de trombosis venosa y tromboembolísmo pulmonar, menos complicaciones respiratorias, menor incidencia del síndrome confusional postquirúrgico, con menor tiempo de 1 recuperación post-anestesico. Algunos autores han demostrado los beneficios de la AT cuando es aplicada en procedimientos tales como intervenciones mamarias, flebotomías, escleroterapia, implantes capilares, y dermabrasión. Existe poca literatura reportando los beneficios de la AT aplicada en la región cérvico-facial (rinoplastia y rejuvenecimiento facial con láser). Al tratarse de procedimientos 61 Anestesia tumescente en ancianos cosméticos, la población que incluyen estos trabajos es esencialmente sana y joven. Es por ello que nuestro equipo decide aplicar estos conceptos en el tratamiento quirúrgico de grandes tumores situados en territorio facial en pacientes añosos, que son sometidos a resecciones y reconstrucciones faciales en un sólo tiempo y en forma ambulatoria. El objetivo de este trabajo es demostrar los beneficios de una técnica de anestesia local novedosa, que surge desde la cirugía cosmética, aplicándola al tratamiento de grandes tumores de piel en la cara, lo que redunda en beneficios importantes tales como la ausencia de complicaciones aledañas a la anestesia general e internación de pacientes de edad avanzada. Material y Métodos Se diseñó un estudio observacional prospectivo, incluyendo a todos los pacientes mayores de 65 años sometidos a una cirugía reconstructiva facial extensa durante un período de 18 meses (desde el 30 de junio de 2007, al 31 de diciembre de 2008), en el Instituto de Investigaciones Médicas “Alfredo Lanari”, Buenos Aires, Argentina. Se consideraron cirugías reconstructivas faciales como extensas aquellos procedimientos que involucraban al menos un colgajo facial. Todos los procedimientos se realizaron en quirófano bajo vigilancia cardio-respiratoria continua con monitoreo electrocardiográfico y oximetría de pulso, sin excepción. De los pacientes incluidos en este estudio se registró la (a) edad y sexo, (b) la morbimortalidad anestésica, (c) tipo de sedación / analgesia, (d) adecuación de la anestesia, (e) tipo de colgajo, (f) criterios de alta, (g) grado de satisfacción con el procedimiento/anestesia utilizado, (h) complicaciones perioperatorias, (i) si el procedimiento se realizó en forma ambulatoria o si requirió internación no programada y, por último (j) el tiempo de recuperación de la anestesia. No se consideró la estirpe de la patología oncológica subyacente. La edad se expresó como media aritmética ± desvio estándar (entre paréntesis). La morbimortalidad anestésica se evaluó utilizando el índice ASA (American Society Anesthesiology). Se registró la clase, dosis y vía de administración de los fármacos utilizados durante la sedación / analgésica. La comprobación de la adecuación a la anestesia se realizó usando un bisturí frío sobre la zona quirúrgica al inicio de cada procedimiento. Se utilizó el APAR score para otorgar el alta del paciente. El tiempo de recuperación de la anestesia se cronometró (en minutos) desde la finalización de la cirugía hasta lograr un APAR score de 10. Al finalizar la intervención quirúrgica los pacientes completaron una encuesta de 1 pregunta autoadministrada de respuestas múltiples sobre el grado de conformidad con la cirugía/anestesia. Las complicaciones intraoperatorias fueron consignadas en el protocolo quirúrgico. La vigilancia de complicaciones postoperatorias se llevó a cabo mediante visitas médicas periódicas por consultorios externos durante al menos 1 mes de la intervención quirúrgica en todos los casos. La Técnica de Anestesia Tumescente Modificada (TATM) utilizada durante el protocolo comienza con el bloqueo troncular de la región facial, utilizando entre 6-8 ml de lidocaína al 2% con epinefrina 1:100.000 para infiltrar los nervios supratroclear, supraorbitario, zigomáticofacial, zigomaticotemporal, infraorbitario, auriculotemporal, nasal dorsal y mentoniano según el caso. Posteriormente el tejido celular subcutáneo de la región es infiltrado con aproximadamente 100 ml de solución anestésica de J. Klein [50 ml de solución de lidocaína al 1% (500 mg), 1 ml de solución de epinefrina 1:1.000 (1mg), 1.000 ml de solución de NaCl al 0,9%, y 12,5 ml de solución de NaH2CO3 al 8,4% (12,5 mEq)] hasta lograr tumescencia. 62 Rev Argent Resid Cir. 2010; 14(2):60-65. Se utilizó la prueba t de student con un 95% de intervalo de confianza para comparar la edad promedio de ambos sexos. El protocolo de investigación fue autorizado por el comité de ética de la Institución, y todos los pacientes incluidos firmaron su consentimiento informado por escrito frente a testigos a su ingreso al estudio. Resultados Durante el período de tiempo que duró el trabajo, se realizaron 68 cirugías reconstructivas faciales de origen oncológico en pacientes mayores de 65 años. Luego de la selección, fueron incluidos un total 38 procedimientos que cumplieron con el criterio para cirugía reconstructiva facial extensa (Fig. 1). Se excluyeron 30 procedimientos de los cuales la gran mayoría fueron cirugías reconstructivas de cabeza y cuello pero no faciales. De los pacientes excluidos del protocolo, la patología benigna de la cara fue la causa más común por la cual requirieron una cirugía facial reconstructiva. La edad promedio de la población total incluida en el estudio fue de 79,1 años (±6,5 SD, r 65-92). De los cuales 20 (52,6%) eran hombres y 18 (47,3%) mujeres. La edad promedio de los hombres fue de 81,1 años (± 6,3 SD, r 68-92), mientras que de las mujeres fue de 76,9 años (± 6,0 SD, r 6586). Presentando una ligera diferencia, estadísticamente no significativa (p=0,063). Todos los pacientes fueron clasificados según la escala de morbimortalidad preoperatorio como ASA clase II-III. Todos los pacientes recibieron la Técnica de Anestesia Tumescente Modificada. En sólo un caso hubo necesidad de administrar neuroleptoanalgesia complementaria, que consistió en midazolam 0,3 mg más fentanilo 150 mg. Ningún paciente en este estudio desarrolló obstrucción de la vía aérea ni depresión respiratoria significativa durante el procedimiento. La oscilación de la saturación de oxigeno periférica medida por oximetría de pulso no excedió el 5% del nivel basal y nunca descendió por debajo del 90%. Ningún paciente desarrolló complicaciones atribuibles a la TATM. Salvo una excepción, todos los pacientes estuvieron despiertos y orientados durante el procedimiento quirúrgico. Figura 1. Pacientes añosos con diagnóstico de cáncer de piel sometidos a resección oncológica facial extensa bajo anestesia locorregional utilizando la técnica de anestesia tumescente modificada. 63 Anestesia tumescente en ancianos Todos los procedimientos se realizaron en forma ambulatoria, con un tiempo máximo de cirugía de 2 horas y de recuperación de la anestesia/cirugía de 14,2 minutos (± 9,8 SD) y fueron dados de alta con APAR score de 10 para cirugía ambulatoria. No hubo necesidad de realizar internaciones no programadas. Todos los pacientes manifestaron en la encuesta haber estado “Conforme con la cirugía/anestesia”. Ningún paciente reportó insatisfacción con la técnica anestésica ni con el procedimiento. Discusión El uso efectivo de anestesia local para procedimientos quirúrgicos ambulatorios está bien establecido. Es razonable decir que su seguridad no ha sido superada por ninguna otra técnica de anestesia. Las partes blandas de la cara permiten una efectiva aplicación del anestésico local produciendo un bloqueo nervioso regional 9 simple y confiable . Otros autores han señalado la escasa efectividad de la anestesia local sin neuroleptoanalgesia para otros procedimientos (Ej. rejuvenecimiento 10 facial con láser). Creemos que por las particulares características de esos procedimientos, esta apreciación no es extrapolable a la cirugía reconstructiva convencional. Se han descrito numerosas técnicas de neuroleptoanalgesia endovenosa para anestesia general en 11-18 procedimientos ambulatorios. La mayoría de las técnicas que proveen niveles adecuados de anestesia para los procedimientos quirúrgicos faciales producen algún grado de depresión respiratoria. Esto puede ser riesgoso, cuando se trata de una población añosa. La edad promedio de la población en estudio fue de 79,1 años con un ASA clase II-III. Esto representa una población de un riesgo relativamente mayor en complicaciones anestésicas que la típica población joven ASA I-II, frecuentemente encontrada en las consultas de la práctica privada. La necesidad de evitar la desaturación de oxígeno en esta población es crítica para prevenir complicaciones cardiovasculares en pacientes que probablemente padezcan de enfermedad aterosclerótica oculta o bien manifiesta con un umbral más bajo de isquemia cardíaca. La capacidad de proporcionar una anestesia profunda facial con esta técnica eliminó la necesidad de neuroleptoanestesia complementaria en la gran mayoría de los casos, y por consiguiente el riesgo asociado de depresión respiratoria. Particular interés se prestó al único caso que requirió de neuroleptoanalgesia. Dadas las características psicológicas del paciente no fue posible realizar la intervención quirúrgica adecuadamente. No fue el dolor la causa por la que se administró neuroleptoanalgesia suplementaria. En este estudio la solución de infiltración contenía lidocaína al 0.5% aproximadamente. Otros autores han reportado el uso de similares 19 concentraciones, sin complicaciones. Como describen Klein y Lillis sobre la farmacocinética de la solución anestésica, la administración lenta de una solución ligeramente más concentrada en volúmenes pequeños, resulta en una anestesia profunda sin signos de toxicidad por lidocaína. Es por ello que creemos que esta solución es segura y de particular interés en la población añosa. La técnica original de AT describe la infiltración de grandes volúmenes de solución anestésica diluida en el tejido celular subcutáneo a fin de producir edema y firmeza de los tejidos (tumescencia) y así 1 facilitar la liposucción. La aplicación de la AT a la región cérvico-facial no necesariamente implica la infiltración de 10,20 grandes volúmenes de anestésico. De hecho, reportes previos han mostrado el problema de la persistencia del edema cuando se infiltran grandes volúmenes en 19 dicha región. Por definición, la aplicación de esta técnica a las partes blandas de la cara no es una técnica tumescente, dado que no se deben infiltrar grandes volúmenes, aunque se utilice la misma solución anestésica de Klein y en mayores 64 Rev Argent Resid Cir. 2010; 14(2):60-65. cantidades que en la simple anestesia 20 local. En concordancia con trabajos previamente publicados consideramos que el término técnica de anestesia tumescente modificada para la región cérvico-facial reconoce sus diferencias con la descripta 1,10 originalmente en 1987 por J. Klein. La TATM aplicada a la cirugía reconstructiva facial amplia tiene varios beneficios. En primer lugar es una técnica simple y segura. Exceptuando un caso, todos los pacientes toleraron confortablemente el procedimiento recibiendo únicamente la anestesia tumescente modificada, demostrando su efectividad. En segundo lugar, la TATM provee analgesia prolongada incluyendo las primeras horas durante el periodo 1 postoperatorio. En este estudio se eliminó la necesidad de medicación analgésica durante el postoperatorio inmediato. Bibliografía 1) Klein JA. The tumescent technique for liposuction surgery. Am J Cosmet Surg. 1987; 4:263. 2) Klein JA. The tumescent technique. Anesthesia and modified liposuction technique. Dermatol Clin. 1990; 8:425-37. 3) Klein JA. Tumescent technique for regional anesthesia permits lidocaine doses of 35 mg/kg for liposuction. J Dermatol Surg Oncol. 1990; 16:248-63. 4) Lillis PJ. Liposuction surgery under local anesthesia: limited blood loss and minimal lidocaine absorption. J Dermatol Surg Oncol. 1988; 14:1145-8. 5) Klein JA. Anesthesia for liposuction in dermatologic surgery. J Dermatol Surg Oncol. 1988; 14:1124-32. 6) Stewart JH, Chinn SE, Cole GW, et al. Neutralized lidocaine with epinephrine for local anesthesia. J Dermatol Surg Oncol. 1990; 16:842-5. 7) Lillis PJ. The tumescent technique for liposuction surgery. Dermatol Clin. 1990; 8:43950. 8) Klein JA. Anesthetic formulation of tumescent solutions. Dermatol Clin. 1999; 17:751-9,v-vi. 9) Zide BM, Swift R. How to block and tackle the face. Plast Reconstr Surg. 1998; 101:840. 10) Potter JK, Finn Richard, Cillo J. Modified tumescent technique for outpatient facial laser resurfing. J Oral Maxillofac Surg. 2004; 62:82933. 11) Gruber RP, Brendon M. Ketamine-assisted intravenous sedation with midazolam: Benefits and potential problems. Plast Reconstr Surg. 104:1823, 1999. 12) Friedberg BL. Hypnotic doses of propofol block ketamine-induced hallucinations. Plast Reconstr Surg. 1993; 91:196 (letter). 13) Blakeley KR, Klein KW, White PF, et al. A total intravenous anesthetic technique for outpatient facial laser resurfacing. Anesth Analg. 1998; 87: 827. 14) Moscona RA, Ramon I, Ben-David B, et al. A comparision of sedation techniques for outpatient rhinoplasty: midazolam versus midazolam plus ketamine. Plast Reconstr Surg. 1995; 96:1066. 15) Candelaria LM, Smith RK. Propofol infusion technique for outpatient general anesthesia. J Oral Maxillofac Surg. 1995; 53:124. 16) Pastuovic MN, Cohen ME, Burton RG. Propofol: An alternative general anesthetic for outpatient oral surgery. J Oral Maxillofac Surg. 1996; 54:943. 17) Frey K, Sukhani R, Pawlowski J, et al. Propofol versus propofol-ketamine sedation for retrobulbar nerve block: Comparison of sedation quality, intraocular pressure changes, and recovery profiles. Anesth Analg. 1999; 89:317. 18) Suzuki M, Tsueda K, Lansing PS, et al. Small-dose ketamine enhances morphineinduced analgesia after outpatient anesthesia. Anesth Analg. 1999; 89:98. 19) Schoen SA, Taylor CO, Owsley TG. Tumescent technique in cervicofacial rhytidectomy. J Oral Maxillofac Surg. 1994; 52: 344. 20) Mottura AA. The tumescent technique for facelift? Plast Reconstr Surg. 1995; 96:231 (letter). 65