234-239 Sarcoma celulas.qxd
Anuncio

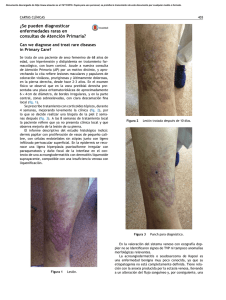
Sarcoma de células claras gigante de muslo: cuadro clínico, diagnóstico y tratamiento Thigh giant clear cell sarcoma: clinical aspect, diagnosis and treatment Carvajal Balaguera J., Martín GarcíaAlmenta M., Camuñas Segovia J., Saiz Pardo-Sanz M., Oliart Delgado de Tórres S., Peña Gamarra L., Prieto Sánchez A., Fernández Isabel P., Gómez Maestro P., Viso Ciudad S., Cerquella Hernández C. Mª. Servicio de Cirugía General y Digestiva Hospital Central de la Cruz Roja San José y Santa Adela. Madrid RESUMEN ABSTRACT El sarcoma de células claras de tendones y aponeurosis, es una tumoración infrecuente que afecta principalmente a las extremidades inferiores de adultos jóvenes. Presentamos un caso de una paciente de 72 años de edad, que debutó con una tumoración no dolorosa en la raíz del muslo izquierdo de dos años de evolución. La resonancia magnética y la citología por aspiración orientaron el diagnóstico. Tras descartar diseminación a distancia se realizó extirpación en bloque de toda la tumoración. El estudio anatomopatológico de la pieza quirúrgica confirmó la presencia de un sarcoma de células claras. La paciente recibió radioterapia y quimioterapia postoperatoria y se encuentra libre de enfermedad seis meses después. Clear cell sarcoma of tendons and aponeuroses is a rare agressive soft tissue tumour that usually appears in the lower extremities of young adults and frequently produces melanin. We report the case of a previously healthy 72-year-old- woman with clear cell sarcoma of the left thigh who presented with a large painless mass of 2 year´s duration. MR imaging showed the tumour to be of high signal intensity on fast spin-echo and STIR images. The fine needle aspiration showed abundant melanin pigments. There was no evidence of metastatic disease. We performed resection with complete removal of the tumour. Histologic diagnosis was compatible with clear cell sarcoma. The patient received adjuvant chemotherapy and radiotherapy. She is free of disease at 6 months of follow-up. Palabras clave: Sarcoma de células claras. Melanoma maligno de tejidos blandos. Diagnóstico. Pronóstico. Tratamiento. Key words: Clear cell sarcoma. Malignant melanoma of soft parts. Diagnosis. Prognostic. Treatment. MAPFRE MEDICINA, 2007; 18 (4): 234-239 INTRODUCCIÓN El sarcoma de células claras (SCC), fue descrito por primera vez por Franz M. Enzinger (1) en 1965. Se le conoce también con el nombre de melanoma maligno de tejidos blandos y aunque Correspondencia: J. Carvajal Balaguera Calle Téllez 30, Escalera 12, 2ª planta, puerta 3. 28007 Madrid [email protected] produce melanina, difiere del melanoma maligno convencional en algunos aspectos: Está íntimamente asociado a tendones y aponeurosis, excepcionalmente compromete la epidermis y en el análisis citogenético muestra una traslocación en los cromosomas 12 y 22, alteración que no se encuentra en el melanoma maligno convencional (2,3). El SCC afecta fundamentalmente a pacientes jóvenes y se caracteriza por múltiples recurrencias locales y metástasis tardías. Con ocasión de haber tenido un caso en nuestro servicio, de tamaño gigante y en una paciente mayor, hemos realizado este trabajo con el objetivo de actualizar aspectos clínicos, de diagnóstico, pronóstico y tratamiento de esta rara enfermedad. CASO CLÍNICO Mujer de 72 años de edad con antecedentes de obesidad, insuficiencia venosa crónica de miembros inferiores, hipertensión arterial y diabetes tipo 2, remitida de la consulta de cirugía vascular por presentar una tumoración no dolorosa en muslo izquierdo de dos años de evolución sin otra alteración aparente. En el examen físico se aprecia una paciente en buen estado general aunque con moderado sobrepeso. En miembro inferior izquierdo se aprecian signos de insuficiencia venosa crónica por varices en territorio de safena interna y llama la atención la presencia de una tumoración subcutánea localizada en la raíz de la cara anterior del muslo, de 10 cm de diámetro, de consistencia firme, lobulada, de bordes mal definidos y adherida a planos profundos sin afectación superficial aparente (Figura 1). Se realiza citología por aspiración (PAAF) que muestra abundante celularidad con pigmentación melánica. La resonancia magnética muestra una tumoración que afecta el componente músculo-aponeurótico del segmento antero-interno del tercio proximal del muslo izquierdo (Figura 2). Los Fig. 1. Aspecto externo de la tumoración en el tercio proximal del muslo izquierdo. Fig. 2. Resonancia magnética: Tumoración multilobulada que compromete plano musculo aponeurótico localizada en cara anterointerna de la raiz del muslo izquierdo. análisis de laboratorio, la radiografía del tórax y el scanner abdominal no muestran alteraciones. Bajo anestesia general se realiza extirpación en bloque de toda la tumoración que compromete la aponeurosis y tendones de la masa muscular anterior del muslo y cuyas dimensiones son de 14 x 28 cm (Figura 3). Se cierra la brecha quirúrgica dejándose drenaje aspirativo en el lecho quirúrgico. En el postoperatorio inmediato la paciente presenta cuadro de linforrea que mejora tras tratamiento médico. El estudio histológico de la pieza quirúrgica muestra una tumoración multilobulada, de crecimiento infiltrante con áreas de aspecto necrótico, hemorrágico y pigmentado. Microscópicamente, se aprecia una proliferación neoplásica constituida por células fusiformes y poligonales con citoplasma amplio y claro. El núcleo muestra marcado pleomorfismo y de aspecto vesicular. En algunos focos de la neoplasia las células se encuentran cargadas de pigmento melánico. Con técnicas de inmunohistoquímica las células tumorales son positivas para proteína S-100 y quimioterapia postoperatorias. Tras seis meses de seguimiento la paciente se encuentra libre de enfermedad y realiza una actividad diaria normal. DISCUSIÓN Fig. 3. Fotografía del campo operatorio. Fig. 4. Sarcoma de células claras de muslo. A (HE x 40) Nidos de células poligonales, de citoplasma amplio y claro, delimitados por septos conectivos. B Muestra ocasionales focus con presencia de melanina en el citoplasma de las células tumorales. Estas células son negativas para la técnica inmunohistoquímica de citoqueratina C y positivas con S-100 D y HMB 45 E. frente a HMB-45, resultando negativas para citioquina, consistente con un sarcoma de células claras, grado 2 de Coindre (Figura 4). Se remite la paciente a Oncología y recibe radioterapia y El sarcoma de células claras (SCC) es una tumoración maligna infrecuente que afecta principalmente a tendones y aponeurosis y representa cerca del 1% de los tumores malignos precedentes de tejidos blandos (4). Existen aproximadamente unos 300 casos publicados hasta la actualidad (5). Se presenta principalmente en pacientes jóvenes entre los 20 y 40 años, con una edad media de 27 años y rara vez aparece en pacientes con edades extremas, como es nuestro caso (72 Años) (6). Es ligeramente más frecuente en mujeres que en hombres. Menos del 2% de los casos han sido referidos en niños menores de 10 años. El SCC, afecta con más frecuencia a la extremidad inferior (75,1% de los casos), fundamentalmente el pié y la rodilla, en el 28% y 21% de los casos, respectivamente. El talón y el tobillo se ven comprometidos en el 15% y el 11% de los casos, respectivamente. La afectación de la raíz del muslo como en nuestro caso, es muy infrecuente. Las extremidades superiores se ven comprometidas –en segundo lugar– en un 22% de los casos, el tronco en un 2,1% y la cabeza y cuello en el 0,8%. Los órganos internos, pared torácica, retroperitoneo, tejido óseo, genitales y sistema nervioso, son localizaciones excepcionales (6). La historia clínica, las pruebas de imagen (radiología, ecografía, tomografía computada y resonancia magnética) y la citología por aspiración con aguja fina (PAAF), constituyen las bases del diagnóstico. El diagnóstico clínico, habitualmente es difícil porque no se sospecha, debido a que los síntomas son generalmente inespecíficos y de larga duración. En la mitad de los casos se presenta como una masa de crecimiento lento de carácter asintomático. En otras ocasiones se manifiesta por dolor y sensación de tensión en la zona. Estos síntomas pueden manifestarse desde pocas semanas de haberse iniciado el proceso hasta incluso 20 años después. Nuestra paciente consultó, 2 años después de haberse notado por prime- ra vez la tumoración. En la mitad de los casos se descubre casualmente tras un traumatismo (7). En otros casos constituye un hallazgo tras estudio radiológico por otra causa o también puede manifestarse por signos y síntomas secundarios a metástasis (4). A la palpación habitualmente son de consistencia firme, de aspecto nodular y con tamaño menor a 5 cm, sin embargo el tamaño gigante como el caso que presentamos, es realmente excepcional. La resonancia magnética (RM) constituye la técnica radiológica de elección en el diagnóstico de este tipo de tumores, por tener una mayor especificidad. Generalmente, se aprecia una imagen de apariencia benigna con un ligero incremento de la densidad en T-1 con respecto a la densidad del músculo (8,9). La escintografía con talio-201 puede ser de utilidad en la búsqueda de la enfermedad (10). La PAAF, puede ser diagnóstica en manos expertas, debido a que es difícil diferenciar las estructuras microacinares del sarcoma del adenocarcinoma (11). Desde el punto de vista anatomopatológico, la superficie de la tumoración es lobulada y al corte se aprecian masas de color gris claro. En ocasiones se encuentran zonas pigmentadas, quísticas con áreas de necrosis y hemorragia, como en muestro caso (Figura 1). Microscópicamente se describe como nidos, grupos y bandas de células fusiformes y cuboidales de citoplasma claro, núcleo vesicular, cromatina laxa y nucleolo prominente con infiltración a estructuras vecinas; también forma septos fibrosos con nidos de células tumorales. La alteración cromosómica característica, es la translocación t (12;22) (q13;q12), ya que se ha detectado en los SCC y no se ha encontrado en otros tumores. Esta alteración se puede identificar por medio de la reacción en cadena de la polimerasa (RCP) de la proteína quimérica EWS/ATF1 (2,3). La melanina puede detectarse por tinción de hematoxilina y eosina. Por inmunohistoquímica es positivo a proteína S-100, la cual se observa en células de la cresta neural y HMB-45, una prueba de inmunohistoquímica para identificar melanocitos, siendo estas dos útiles para diferenciarlo del sarcoma epitelial y sinovial; la positividad a S-100 es más frecuente. El caso que presentamos fue positivo para ambas pruebas (Figura 3). El SCC también puede ser positivo a queratina, enolasa neurona específica y sinaptofisina (12). El diagnóstico diferencial debe hacerse con el sarcoma sinovial, fibrosarcoma, sarcoma fibromixoide, rabdomiosarcoma alveolar, histiocitoma fibroso angiomatoide, tumores malignos del sistema nervioso periférico, melanoma maligno y metástasis de carcinoma renal. En algunas ocasiones el diagnostico diferencial es fuente de verdaderos problemas, por lo que está indicado en estos casos recurrir a pruebas genéticas para detectar la alteración, que nos ayude al diagnóstico y a determinar el pronóstico (13,14). Debido a que el nevus azul tiene la misma localización, se presenta a la misma edad y tiene un parecido histológico, en ocasiones el diagnóstico diferencial con el SCC puede ser difícil. La extirpación quirúrgica, es el tratamiento de elección del SCC. La resección quirúrgica y la radioterapia pre o postoperatoria, tienen como objetivo tanto el control local de la enfermedad como el de preservar en lo posible, la función de la extremidad afectada. Se debe extirpar toda la tumoración con un aceptable margen de seguridad pero preservando la mayor cantidad de tejido sano que facilite la reconstrucción y permita recuperar la función (15). La supervivencia global es del 54% a 5 años, sin embargo cuando la enfermedad esta localizada la supervivencia asciende al 65%, lo que implica la importancia del control local de la enfermedad (16). En la experiencia de Jacobs y cols. (17), el tiempo libre de enfermedad a los dos y cinco años fue del 68% y del 50% respectivamente y la supervivencia a los dos y cinco años fue del 86% y del 68% respectivamente. En el trabajo de Kawai y cols.,(18) sobre 75 casos estudiados, la supervivencia a 5 años fue del 47% y a 10 años del 36%. La edad, localización, tamaño, profundidad, estadio, la presencia de necrosis e índice de proliferación son factores pronósticos independientes (18,19). Las localizaciones más frecuentes de la metástasis son los ganglios linfáticos regionales, pulmón y hueso. Debido a que los ganglios loco-regiona- les están afectados en más de la mitad de los casos, se discute la necesidad de realizar una linfadenectomía regional profiláctica o en su lugar, la biopsia del ganglio centinela, como proponen múltiples autores (5,20,21), por su utilidad en el estadiaje del tumor, como se realiza habitualmente en el carcinoma de mama y en el melanoma maligno, con resultados aceptables. En cuanto al tratamiento complementario, la radioterapia es imprescindible en todos los casos. Hasta el momento los resultados de la quimioterapia han sido controvertidos, aunque el interferón alfa-2b parece tener alguna utilidad (5). En la actualidad se propugna por un novedoso esquema de neoadyuvancia que ha mostrado efectividad en este tipo de tumores. El tratamiento neoadyuvante, reduce el tamaño de la lesión, lo que permite una mejor cirugía de resección con un mejor pronóstico (22). Finalmente, estos tumores pueden recidivar o metastatizar hasta 10 años después del diagnóstico inicial, indica que precisan de un seguimiento a largo plazo para considerar segura la curación. CONCLUSIÓN El sarcoma de células claras es una neoplasia infrecuente, que afecta principalmente a adultos jóvenes y tiene predilección por el arco del pié y el tobillo. A diferencia del resto de sarcomas, las metástasis linfáticas son muy frecuentes y tempranas. La resonancia magnética es la prueba diagnóstica de elección. La biopsia del ganglio centinela es de utilidad para estadiarr correctamente el tumor. La exéresis quirúrgica y la radioterapia constituyen las bases del tratamiento. La quimioterapia presenta aún resultados controvertidos. Referencias bibliográficas 1. Enzinger FM. Clear-cell sarcoma of tendons and aponeuroses: an analysis of 21 cases. Cancer 1965;18:1163-174. 2. Zelger BG, Debiec-Rychter M, Sciot R, Zeger B. Cytogenetic comparision between clear sarcoma and a case of acral clear cell melanoma. J Dtsch Dermatol Ges 2003;1:363-68. 3. García JJ, Kramer MJ, O´Donnell RJ, Horvai AE. Mismatch repair protein expression and microsatellite instability: a comparison of clear cell sarcoma of soft parts and metastatic melanoma. Mod Pathol 2006;19:950-57. 4. Ehlinger M, Gicquel P, Prevost P, Clavert JM, Kehr P, Simon P. Clear cell sarcoma of tendons and aponeurosis: Three cases reports. Rev Chir Orthop Reparatrice Appar Mot 2005;91:569-74. 5. Albores-Zuniga O, Padilla-Osciano A, MatínezSaid H, Cuellar-Hubbe M, Ramírez-Bollas J. Clear cell sarcoma and sentinel lymph node biopsy. Case report and literature review. Cir Ciruj 2006;74:121-25. 8. Hourani M, Khoury N, Mourany B, Shabb NS. MR appearance of clear cell sarcoma of tendons and aponeurosis (malignant melanoma of soft parts): radiologic-payhologic correlation. Skeletal Radiol 2005;34:543-46. 9. Woertler K. Soft tissue masses in the foot and ankle: characteristics on MR imaging. Semin Musculoskelet Radiol 2005;9:227-20. 10. Ortega S, Muros MA, Llamas JL. Scintigraphy with thallium chloride in a case of clear cell sarcoma of tendons and aponeuroses. Rev Esp Med Nucl 2003;22:336-39. 11. Tong TR, Chow T, Wai-hing O, Lee K, Yeung S. Lam A, Yu C. Clear-cell sarcoma diagnosis by fineneedle aspiration: Cytologic, histologic and ultrastructural features; potential pitfalls; literature review. Diagnostic Cytopathology 2002;26:174-80. 12. Swanson PE, Wick MR. Clear cell sarcoma and inmunohistochemical anlysis of six cases and comparison with pther epithelioid neoplasms of the soft tissues. Arch Pathol Lab Med 1989;113:55-60. 6. Enzinger FM , Wiss W. Malignant tumors of the peripheral nerves. En: Enzinger FM y Wiss W. Soff Tissue Tumors. St Louis: Mosby; 2001.p.1209-263. 13. Bui Nguyen Binh M, Binh M, Collin F, Coindre Jm. Soft tissue sarcomas: update on molecular data. Cancer Radiother 2006;10:15-2. 7. Sciot R, Speleman F. Clear cell sarcomas of soft tissue. En: Fletcher CDM, Krishmon Unni K, Mertens F. Eds. Pathology and genetics of tumours of soft tissue and bone. Lyon: IARC press; 2002, p.211-12. 14. Coindre JM, Hostein I, Terrier P, Bouvier-Labit C, Collin F, Michels JJ, Trassard M, Marques M, Ranchere D, Guillou L. Diagnosis of clear sarcomas by real-time reverse transcriptase-polymerase chain reaction analysis of paraffin embedded tissues: clinicopthologic and molecular analysis of 44 patients from the French Sarcoma Group. Cancer 2006;107:1055-64. 15. Ferguson PC. Surgical considerations for management of distal extremity soft tissue sarcomas. Curr Opin Oncol 2005;17:366-69. 16. Montgomery EA, Meis JM, Ramos AG, Frisman DM, Marzt KL. Clear cell sarcoma of tendons and aponeuroses a clinicopathologic study of 58 cases with analysis of prognostic factors. In J Surg Pathol 1993;1:89-99. 17. Jacobs IA, Chang CK, Guzman G, Salti GI. Clear cell sarcoma: an institutional review. Am Surg 2004;70:300-3. 18. Kawai A, Hosono A, Nakayama R, Matsumine A, Matsumoto S, Tsuchiya H, Beppu Y, Morioka H, Yabe H. Clear cell sarcoma of tendons and aponeuroses: a study 75 patients. Cáncer 2006; 109:109-16. 19. Meis-Kindblom JM. Clear sarcoma of tendons and aponeurosis: a historical perspective and tribute to the man behind the entity. Adv Anat Oathol 2006;13:286-92. 20. Van Akkooi AC, Verhoef C, Van Geel AN, Kliffen M, Eggermont AM, de Wilt JH. Sentinel node biopsy for clear cell sarcoma. Eur Surg Oncol 2006;32:996-99. 21. Al-Refaie BW, Ali WM, Chu ZD, Paz BI, Blair SL. Clear cell sarcoma in the era sentinel lymph node mapping. J Surg Oncol 2004;87:126-29. 22. Cecchetto G, Alaggio R, Dall´Igna P, Bisogno G, Ferrari A, Gigante C, Casanova M, Sotti G, Zanetti I, Carli M. Localized unresectable non-rhabdo soft tissue sarcomas of the extremities in pediatric age: results from the Italiam studies. Cancer 2005;104:2006-12.