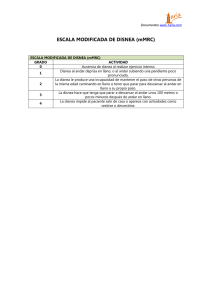
Interpretación de la disnea a partir de su propio lenguaje
Anuncio

Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. Eur Respir J 2005; 25: 380-385 Copyright©ERS Journals Ltd 2005 SERIE “MONITORIZACIÓN RESPIRATORIA: REVISIÓN DE LOS PRINCIPIOS FISIOLÓGICOS CLÁSICOS CON LAS NUEVAS HERRAMIENTAS” M.I. Polkey, R. Farré y A.T. Dinh-Xuan, editores Número 4 de la serie Interpretación de la disnea a partir de su propio lenguaje G. Scanoa,b, L. Stendardib y M. Grazzinib RESUMEN: Disnea es un término general que se utiliza para caracterizar diversos descriptores cualitativamente distintos y de intensidad variable. Basándose en la hipótesis de que ciertos tipos de molestia respiratoria se deben a determinadas alteraciones fisiopatológicas, el lenguaje nos podría ayudar a definir una o más de las entidades responsables de la clínica. El uso de descriptores de la disnea nos puede ayudar en la aclaración de sus mecanismos y en la identificación o la predicción de un diagnóstico específico. Los síntomas que se pueden discriminar de un modo fiable denotan la implicación de mecanismos fisiopatológicos distintos, mientras que, a la inversa, los que no se pueden discriminar de un modo fiable indican mecanismos similares. La disnea es una parte fundamental de la historia clínica del paciente, por lo que los médicos deben dominar con fluidez el lenguaje de este síntoma. Eur Repir J 2005; 25: 380-385. PALABRAS CLAVE: broncoconstricción, disnea, descriptores verbales. EL LENGUAJE DE LA DISNEA isnea es un término general que se utiliza para caracterizar a diversos descriptores cualitativamente distintos y de intensidad variable, que dependen de diversos factores (p. ej., nivel socioeconómico, motivación, componentes afectivos, expectativas culturales, experiencia y recuerdos del paciente)1,2. El uso de los descriptores verbales de la disnea puede ayudar en la aclaración de sus mecanismos y en la identificación o la predicción de un diagnóstico específico. Mediante el uso de descriptores de la disnea, Simon y cols.1 demostraron que los voluntarios sanos eran capaces de distinguir entre los diversos tipos de disnea inducidos por distintos estímulos (p. ej., contención de la respiración, inhalación de dióxido de carbono, ejercicio físico, cargas respiratorias de resisten- D cia o elásticas y limitación del volumen corriente [VC]). Estos individuos discriminaron fácilmente las molestias asociadas a las distintas tareas y seleccionaron frases diferentes para describir la incomodidad que sufrían. También se obtuvieron fácilmente descriptores de la disnea en pacientes sintomáticos que presentaban diversas enfermedades cardiorrespiratorias. Se han llevado a cabo agrupaciones de descriptores estandarizados en categorías diferenciadas con un elevado valor discriminatorio para cada una de las enfermedades1. La diversidad, la singularidad, y la compartición son características de la asociación entre las categorías cualitativas de disnea y los distintos estados patológicos: a) la existencia de entidades patológicas caracterizadas por numerosas categorías sugiere que la disnea comprende más de una sensación; b) cada cuadro se Artículos previos de la presente serie: Núm. 1: Man WD-C, Moxham J, Polkey MI. Magnetic stimulation for the measurement of respiratory and skeletal muscle function. Eur Respir J 2004; 24: 846-860. Núm. 2: Farré R, Montserrat JM, Navajas D. Noninvasive monitoring of respiratory mechanics during sleep. Eur Respir J 2004; 24: 1052-1060. Núm. 3: Calverley P.M.A., Koulouris N.G. Flow limitation and dynamic hyperinflation: key concepts in modern respiratory physiology. Eur Respir J 2004; 24: 186-199. EUROPEAN RESPIRATORY JOURNAL VOLUMEN 6 NÚMERO 2 AFILIACIONES aDepartamento de Medicina Interna, Sección de Enfermedades Respiratorias, Universidad de Florencia, y bFondazione Don C. Gnocchi, Istituto di Ricerca e Cura a Carattere Scientifico, Pozzolatico, Florencia, Italia. CORRESPONDENCIA G. Scano, Dept. of Internal Medicine, Section of Clinical Immunology, Allergology, and Respiratory Disease, University of Florence, Viale Morgagni 87, 50134 Firenze, Italia. Fax: 39 055412867. Correo electrónico: [email protected] Recibido: 19 de mayo de 2004 Aceptado previa revisión: 12 de noviembre de 2004 European Respiratory Journal ISSN 0903-1936 para la versión impresa ISSN 1399-3003 para la versión en red 127 Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. INTERPRETACIÓN DE LA DISNEA A PARTIR DE SU PROPIO LENGUAJE caracteriza por un conjunto determinado de categorías; c) algunas categorías se observan en más de un cuadro, lo cual indica que la modificación de la disnea depende de vías o receptores similares. No existe una relación evidente entre los descriptores cualitativos de la disnea y la intensidad cuantitativa entre los grupos de pacientes; dos enfermedades que cursen con la máxima y la mínima intensidad de disnea, respectivamente, pueden compartir una misma categoría. En contraste, puede que enfermedades con las puntuaciones máximas de disnea cursen con patrones distintos de categorías. Así, las enfermedades se diferencian por la cualidad de la sensación, y no por su cantidad o su intensidad.1 Elliot y cols.2 examinaron 45 descriptores de incomodidad respiratoria en 169 pacientes que se consideró que facilitarían información fiable; estos autores confirmaron las observaciones de Simon y cols.1 y, de nuevo, sugirieron que en el concepto de disnea están implicadas numerosas sensaciones diferentes. Al basarse en la hipótesis de que ciertos tipos de molestia respiratoria se deben a determinadas alteraciones fisiopatológicas, el lenguaje nos podría ayudar a definir una o más de las entidades responsables de la clínica. Se han llevado a cabo algunos estudios para determinar la validez de las categorías. Elliot y cols.2 observaron que la reproducibilidad de su lista de elementos descriptores era razonablemente buena, aunque algunos de los componentes fueron bastante inestables. Banzett y cols.3,4 comunicaron que existían concordancias en las categorías de descriptores entre los pacientes tetrapléjicos y los sujetos normales curarizados. En la enfermedad pulmonar obstructiva crónica (EPOC), la fiabilidad de la repetición de la medida (test-retest) fue satisfactoria para la selección de descriptores de la disnea, y los que se eligieron en función de la sintomatología que se recordaba fueron similares a los utilizados tras un ejercicio moderado5. En consecuencia, cada vez está más claro que el uso de estos descriptores puede ayudar a los médicos y a los miembros del personal de enfermería a comprender el lenguaje de la disnea. No obstante, no se puede asumir que todos los individuos interpretan de igual modo los mismos descriptores. Las diferencias de idioma, raza, cultura, y modo en que se entienden los conceptos o los síntomas pueden influir en la percepción de la disnea de un sujeto. Por ejemplo, en el italiano no existen descriptores simples para conceptos que son fáciles de identificar en inglés, como los de breathlessness (ahogo) y dyspnoea (disnea)6. Además, tal y como indican Jones y cols.7, Pfeiffer y sus colegas no fueron capaces de replicar en Francia las categorías de descriptores observadas por Elliott y cols.2. Los modelos para estudiar el lenguaje de la disnea se deben basar en poblaciones con características comparables a las de los individuos que se pretende evaluar8. A continuación se expone una lista de las categorías de disnea que seleccionan con mayor frecuencia los pacientes con trastornos respiratorios. Tirantez torácica Los pacientes asmáticos suelen referir “tirantez torácica”. En el simposio celebrado con motivo del centenario de Hering-Breuer en Londres, Reino Unido, Petit9 comunicó que la sensación de tirantez torácica inducida por una broncoconstricción aguda remitía tras la práctica de un bloqueo vagal. En el curso de una broncoconstricción aguda puede aparecer tirantez torácica mediada por la estimulación de receptores sensitivos localizados en los pulmones y por la transmisión a través de vías vagales y neurovegetativas. La contracción de 128 VOLUMEN 6 NÚMERO 2 G. SCANO ET AL la musculatura lisa del tracto respiratorio excita a receptores de adaptación lenta; los receptores de adaptación rápida (irritación) y las fibras C pueden responder a la inflamación local en la vía aérea10. La observación de que la anestesia del tracto respiratorio con lidocaína disminuye la sensación de tirantez torácica asociada a la broncoconstricción inducida por histamina respalda esta hipótesis y lleva a la conclusión de que la actividad vagal participa en esta categoría de descriptores11. Trabajo/esfuerzo Los descriptores que integran la categoría “trabajo/esfuerzo” se seleccionan con frecuencia en la mayoría de los diagnósticos y son característicos de diversos cuadros clínicos1. El trabajo/esfuerzo se intensifica durante el ejercicio físico con independencia del trastorno específico. El aumento de la retransmisión de órdenes motoras para los músculos respiratorios hacia la corteza motora por parte de interneuronas situadas en niveles altos del sistema nervioso central (descarga corolaria) se puede percibir como una sensación de esfuerzo.12-15 La intensidad de las órdenes motoras, solas o en combinación con la generación de fuerza y de contracción de los músculos respiratorios, se puede apreciar conscientemente como una dificultad para respirar.16 En consecuencia, los músculos respiratorios son importantes para la experiencia de la disnea. En la broncoconstricción inducida con metacolina (MC), la intensidad del esfuerzo disminuye con la ventilación asistida en comparación con la respiración espontánea17. Inspiración insatisfactoria Una retroalimentación periférica procedente de los diversos mecanorreceptores que proporcionan información cinestésica acerca del desplazamiento de los músculos inspiratorios (husos musculares), la generación de tensión (órganos de Golgi de los tendones), los cambios en el volumen y el flujo del aire respirado, y el calibre de las vías aéreas (mecanorreceptores vagales del pulmón y del tracto respiratorio) modula la retransmisión de las órdenes motoras centrales hacia la corteza sensitiva (la descarga corolaria)16. Hace poco que se ha descrito la contribución relativa de estos receptores en la percepción de la intensidad y la cualidad de las sensaciones respiratorias en los contextos de la broncoconstricción inducida y de la hiperinsuflación. En pacientes con tetraplejia de origen cervical bajo, la cualidad y la intensidad de la disnea aparecida durante la broncoconstricción inducida con MC y la hiperinsuflación dinámica fueron similares a las observadas en la respuesta máxima del asma y no se vieron alteradas por la desaferenciación generalizada de la pared torácica18. Se cree que la disparidad entre los impulsos motores respiratorios y la respuesta mecánica del sistema desempeña un papel básico en la mayor percepción de la disnea de esfuerzo que presentan los pacientes con EPOC19-21 y con trastornos pulmonares intersticiales (TPI)22. La disminución de los volúmenes pulmonares y el aumento de la actividad respiratoria son responsables del desequilibrio entre la mayor estimulación central y la posiblemente menor retroalimentación periférica instantánea procedente del pulmón y de la pared torácica19-22. Respiración rápida Cuando se somete a una restricción torácica externa a sujetos normales mientras practican ejercicio físico, éstos suelen identificar a los descriptores “rápida” y “superficial” como los que indican de un modo más adecuado la dificultad inspiratoria que sienten1,2,5,23. La respiración rápida también es característica de la respuesta frente al ejercicio físico en los pacientes con TPI22. La mayor actividad respiratoria determina un aumento de la frecuencia respiratoria debido a EUROPEAN RESPIRATORY JOURNAL Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. G. SCANO ET AL INTERPRETACIÓN DE LA DISNEA A PARTIR DE SU PROPIO LENGUAJE que la distensibilidad pulmonar es inadecuada. Es posible que estén implicadas aferencias vagales. La compresión torácica y el desinflado pulmonar podrían reducir los impulsos procedentes de los receptores de estiramiento, lo cual provocaría taquipnea, y simultáneamente aumentar los de los receptores vagales de adaptación rápida, con lo que aumentarían la actividad respiratoria y la ventilación; todos estos factores promoverían la disnea24,25. Falta de aire La hipercapnia estimula la respiración y, en consecuencia, debe influir en la percepción de los eventos motores. La hipótesis de que la disnea es en gran medida una sensación de esfuerzo respiratorio no justifica las observaciones de que, con un grado de ventilación comparable, ésta es más intensa en el curso de la hiperpnea hipercápnica que durante la hiperpnea del ejercicio físico26. Los cambios en la disnea aumentan cuando se observa que la diferencia en la presión alveolar de dióxido de carbono (PCO2) entre la hipercapnia y el ejercicio físico es mayor con grados similares de ventilación. Si aumenta la presión arterial de dióxido de carbono (Pa,CO2), como sucede por ejemplo cuando se aguanta la respiración, aparece una sensación de necesidad de respirar fácilmente reconocible. Demediuk y cols.27 han demostrado que, con una ventilación constante, el aumento de la PCO2 determina una mayor necesidad de respirar y una menor sensación de esfuerzo respiratorio. Estos autores proporcionaron pruebas a favor de que la actividad respiratoria voluntaria (cortical) y la refleja (del tronco cerebral) pueden inducir sensaciones cualitativamente distintas, lo cual es compatible con la posibilidad de que las descargas corolarias de los centros respiratorios medulares provoquen una sensación de “falta de aire” y las del centro motor cortical una de esfuerzo respiratorio4. Si el grado de ventilación se mantiene constante, la disnea es más intensa cuando la frecuencia respiratoria aumenta de forma voluntaria, o bien disminuye con cambios recíprocos en el VC a partir del grado adoptado espontáneamente28. Estos resultados son compatibles con la posibilidad de que las respuestas respiratorias a los cambios en los estímulos químicos estén reguladas en parte para minimizar las sensaciones de esfuerzo respiratorio y de incomodidad28,29. En los pacientes asmáticos, los síntomas inducidos por la inhalación de MC fueron similares a los experimentados durante las crisis espontáneas de broncoespasmo17,31. De un total de 28 pacientes asmáticos, un 50% eligió las expresiones “noto el pecho tirante” o “mi pecho está constreñido” para describir su disnea, mientras que ninguno de los 22 pacientes con EPOC, y sólo un 13% de los 16 afectados por TPI, seleccionaron estos descriptores5. Estos resultados coinciden con la observación clínica de que la tirantez torácica es el síntoma más probable del asma. Lougheed y cols.31 también observaron que los pacientes seleccionaban dos descriptores: el primero se asociaba con la obstrucción del tracto respiratorio, y el segundo, “dificultad inspiratoria”, coincidía con la asociación entre el aumento de la obstrucción al flujo respiratorio y la hiperinsuflación. Para cualquier descenso dado en el volumen espiratorio forzado en el primer segundo (VEF1), la progresión del estrechamiento de la vía aérea se asoció a una puntuación cada vez mayor en la escala de dificultad inspiratoria de Borg. Killian y cols.6 comunicaron que los numerosos descriptores que caracterizan el asma bronquial indican que pueden participar múltiples mecanismos fisiopatológicos, y sugirieron que se podría distinguir entre ellos mediante la discriminación de los síntomas. A partir de la ley del criterio comparativo de Thurstone, calcularon la distancia sensitiva entre cualquier pareja de síntomas en unidades de dispersión discriminatoria. En el análisis de discriminación se observaron síntomas (tirantez torácica y dolor torácico) que eran fáciles de distinguir, y otros (ahogo y falta de aire) que no lo eran. Los síntomas que se pueden discriminar de un modo fiable denotan mecanismos fisiopatológicos distintos, mientras que, a la inversa, los que no se pueden discriminar de un modo fiable implican mecanismos similares. El estudio de Killian y cols.6 también ha demostrado que la intensidad de la disnea aumenta con la broncoconstricción, la presencia de alteraciones pulmonares en situación basal, la obesidad, y la pertenencia al sexo femenino; por contra, disminuye con la edad, la hiperreactividad bronquial, el menor grado de miedo, el afrontamiento de la enfermedad y la adaptación. En estos pacientes, la hiperinsuflación que se observa durante el ejercicio físico probablemente contribuye más a la aparición de problemas mecánicos que el aumento de las resistencias al flujo aéreo o la disminución en la complianza dinámica pulmonar30. Una importante consecuencia de la hiperinsuflación dinámica es la importante restricción mecánica a la expansión del VC19,22. En el asma inducida, Moy y cols.32 demostraron que la sensación inicial de tirantez torácica refleja la incomodidad respiratoria que provoca la broncoconstricción leve; cuando el descenso del VEF1 y la hiperinsuflación son más graves aparece sensación de trabajo o esfuerzo respiratorio, posiblemente a causa del componente inflamatorio del asma y a la carga mecánica sobre la musculatura respiratoria asociada33. Así pues, existen dos sensaciones distintas de disnea: la primera, que se alivia con la administración de agonistas β2, es la tirantez torácica, que probablemente es consecuencia de la estimulación de los receptores pulmonares secundaria al broncoespasmo; la segunda, trabajo/esfuerzo, probablemente se asocia a la hiperinsuflación dinámica y a la mayor obstrucción del tracto respiratorio. Al igual que los asmáticos, los pacientes con fibrosis quística seleccionaron la categoría “tirantez”5. La hiperreactividad del tracto respiratorio/broncoconstricción es una característica común a ambos cuadros patológicos, por lo que es posible que el descriptor “noto el pecho tirante” se origine en los receptores de las vías aéreas y refleje el tono de éstas. Debido al mecanismo subyacente, la intensidad de la tirantez torácica no es menor cuando se aplica ventilación mecánica que cuando se respira espontáneamente en el curso de una broncoconstricción inducida con MC; por el mismo motivo, esta sensación es más acentuada en la hiperinsuflación del broncoespasmo que en la inducida por ventilación mecánica con presión positiva al final de la espiración17. EUROPEAN RESPIRATORY JOURNAL VOLUMEN 6 NÚMERO 2 APLICACIONES CLÍNICAS DEL LENGUAJE DE LA DISNEA EPOC y asma En los estudios fisiológicos llevados a cabo en pacientes con EPOC se ha investigado principalmente la intensidad de las sensaciones, más que sus cualidades. La alteración fisiológica que aparece en este trastorno hace que aumenten tanto la descarga corolaria como la estimulación central hacia la musculatura esquelética, y probablemente que disminuya la retroalimentación instantánea periférica procedente de los receptores del pulmón y de la pared torácica. Cuando practican algún ejercicio físico, los pacientes con EPOC refieren sensaciones cualitativas de inspiración “insatisfactoria” o “sin beneficio”, de “respiración superficial”, y de “dificultad inspiratoria”. Estas distintas sensaciones se asocian a la hiperinsuflación dinámica y a sus efectos mecánicos negativos, es decir, umbral inspiratorio y desacoplamiento de la asociación normal entre el esfuerzo inspiratorio y la estimulación ventilatoria19-21. 129 Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. Esfuerzo inspiratorio INTERPRETACIÓN DE LA DISNEA A PARTIR DE SU PROPIO LENGUAJE Volumen FIGURA 1. Representación esquemática de los cambios en el esfuerzo inspiratorio y en el volumen. Los aumentos del esfuerzo inspiratorio se asociaron a aumentos de la disnea. : pacientes con enfermedades neuromusculares; : sujetos de control. Modificado de la referencia número 40. El lenguaje de la disnea es un útil complemento para las puntuaciones globales de la intensidad de este síntoma que se observan cuando se determina la respuesta al tratamiento broncodilatador en pacientes con asma aguda. Es posible que, por ellas mismas, las evaluaciones de la intensidad de la disnea no reflejen de forma precisa el grado de obstrucción persistente del tracto respiratorio. Posiblemente, la combinación de la puntuación global de disnea con la frecuencia-intensidad del trabajo/esfuerzo refleja de un modo más claro la persistencia de la obstrucción-inflamación en el tracto respiratorio que el primero de estos dos parámetros por separado34. En consecuencia, el lenguaje de la disnea podría alertar a los profesionales sanitarios de la posible presencia de una obstrucción residual significativa en el tracto respiratorio, a pesar de las mejorías o incluso de la resolución de la disnea global según la puntuación general de la intensidad de la incomodidad respiratoria34. Si se admite que el asma y la EPOC se caracterizan por alteraciones fisiopatológicas diferentes, también se puede aceptar la posibilidad de que se utilicen diferentes descriptores para referirse a cada una de estas dos patologías. Harver y cols.35 aportaron pruebas preliminares de que la tirantez torácica es más característica del asma que de la EPOC. Según estos autores, la sensibilidad de la tirantez (o sea, la probabilidad de que permitiera el diagnóstico de una patología en los pacientes que la sufrían) fue del 86% para el asma y del 7% para la EPOC, mientras que su especificidad (o sea, la probabilidad de que permitiera descartar una patología en los pacientes que no la presentaban) fue del 69% para el asma y del 64% para la EPOC. Los datos indican que más de un 86% de los pacientes que refieren tirantez torácica presentan asma y no EPOC, y que aproximadamente un 69% de los que no la refieren no presentan asma. Otro descriptor es “siento que no puedo respirar profundamente”; su especificidad es elevada para la EPOC (72%) y menor para el asma (61%), y su sensibilidad es reducida para ambas patologías (37% y 50%, respectivamente). Enfermedades respiratorias intersticiales/restrictivas Harty y cols.23 y O’Donnell y cols.36 describieron el patrón de respuesta cualitativa seleccionado por sujetos normales sometidos a restricción torácica mientras practicaban ejercicio físico. Los sujetos indicaron con frecuencia que el trabajo/esfuerzo, la inspiración insatisfactoria, la dificultad inspiratoria y la respiración rápida y superficial eran los descriptores más adecuados para su situación; este conjunto de respuestas cualitativas fue similar al que refirieron los 130 VOLUMEN 6 NÚMERO 2 G. SCANO ET AL pacientes con enfermedad pulmonar restrictiva (EPR)1,2,5,22. En parte, estas sensaciones se fundamentan fisiológicamente en la existencia de una alteración de la capacidad para aumentar el volumen pulmonar y desplazar el tórax de forma adecuada en un contexto en el que la actividad ventilatoria está aumentada. Una ligera variación en el VC medio del paciente en reposo provoca una considerable disnea; es posible que esta sensibilidad explique por qué el ciclo respiratorio en reposo está controlado tan estrechamente en los pacientes que presentan EPR29. La relación entre el VC y la disnea es parabólica o en forma de U: una ligera variación del primero en relación con sus valores medios en reposo provoca un importante aumento de la segunda. Mientras que los aumentos del VC se asocian a un mayor trabajo respiratorio, sus disminuciones implican aumentos en el espacio muerto e hipercapnia29. Lansing y cols.37 observaron que los cambios en la sensación de falta de aire son más pronunciados cuando la Pa,CO2 está alterada y la ventilación por minuto (V’E) se mantiene constante, mientras que la sensación de trabajo/esfuerzo varía más cuando aumenta el V’E y la Pa,CO2 se mantiene constante. El hecho de la relación entre la dificultad respiratoria y la V’E adopte una curva en forma de U, en la que el valor central de V’E se sitúa en el nivel de la respiración espontánea28,29, probablemente indica los efectos de dos sensaciones distintas: la rama izquierda describe la falta de aire, y la derecha el trabajo/esfuerzo37. Enfermedades neuromusculares En los pacientes con enfermedades neuromusculares (ENM), el mantenimiento de un grado normal de estimulación motora inspiratoria (EMI) por cambio unitario en la PCO2 se asocia a un patrón de respiración superficial38. La consiguiente alteración del acoplamiento neuroventilatorio es responsable de las elevadas puntuaciones que alcanza la disnea en estos pacientes (fig. 1). A su vez, la asociación de debilidad muscular y carga elástica con que cursan las ENM determina que la estimulación respiratoria central normal adopte un patrón respiratorio superficial. Los estudios realizados han indicado que en las ENM38, la EPOC20,21, los TPI22 y las enfermedades sistémicas con afectación respiratoria39 existen mecanismos comunes subyacentes a la presencia de incomodidad en la respiración. La existencia de un mecanismo fisiopatológico común subyacente explicaría las similitudes de las categorías seleccionadas en los distintos trastornos6. Lanini y cols.40 demostraron que, en los pacientes que habían sufrido un accidente vascular cerebral (AVC), el aumento de la carga elástica inspiratoria se traducía en una mayor EMI. Sin embargo, se observó una inexplicable atenuación de la percepción disneica que contradecía la hipótesis inicial de que en los pacientes con alteraciones en la mecánica respiratoria los aumentos de la EMI se podían traducir en una acentuación de la disnea. Probablemente, este efecto se debe a la presencia de alteraciones en los mecanismos del proceso de integración de la sensación aferente. Si al aumentar la EMI no se transmite la descarga corolaria al centro sensitivo puede que no cambie la percepción. ¿Es posible que ello se deba a la presencia de alteraciones funcionales en la corteza sensitiva? En relación con esta pregunta, Peiffer y cols.41 llevaron a cabo un estudio con imágenes funcionales obtenidas mediante tomografía por emisión de positrones para identificar la región cerebral cuya activación se asociara a la aparición de una importante incomodidad respiratoria en el curso de la respiración sometida a resistencia en sujetos sanos. Observaron que cuando se respiraba bajo una importante resistencia se activaban distintas áreas cerebrales (aumentaba el flujo sanguíneo regional); en unas áreas la activación estaba relacionada con la amplitud media de las oscilacio- EUROPEAN RESPIRATORY JOURNAL Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. G. SCANO ET AL INTERPRETACIÓN DE LA DISNEA A PARTIR DE SU PROPIO LENGUAJE nes de la presión bucal, y en otras con la intensidad percibida de la incomodidad respiratoria, pero no con las oscilaciones de la presión bucal. Estos autores sugirieron que las principales áreas de activación formarían parte de una red neural implicada en el proceso de dos interacciones paralelas: la generación y la percepción de la incomodidad respiratoria, y la modulación de la intensidad percibida. A su vez, no se puede descartar la hipótesis de que las lesiones de la corteza sensitiva atenúan los efectos de la descarga corolaria y, en consecuencia, influyen en la capacidad del paciente para percibir la disnea40. lenguaje de la disnea”8. Después de que en diversos estudios se haya demostrado que el tratamiento farmacológico47-52 y los programas de rehabilitación respiratoria53-58 ejercen efectos positivos sobre el ahogo en pacientes con enfermedad pulmonar obstructiva crónica, se han planteado diversas preguntas: ¿se deben cuantificar de forma independiente los distintos aspectos de la disnea identificados por los descriptores verbales?, ¿queda modificado el lenguaje de la disnea cuando mejoran las alteraciones fisiológicas?, ¿se modifican los descriptores relevantes cuando disminuye la hiperinsuflación dinámica? Es necesario investigar estos puntos. Insuficiencia cardíaca congestiva Los pacientes con insuficiencia cardíaca crónica (ICC) refieren que presentan una limitación de su capacidad de ejercicio. Cuando se les pide que describan su disnea, seleccionan las categorías “sofocante en reposo”, respiración rápida, falta de aire1, “necesidad de suspirar”2, o trabajo/esfuerzo durante el ejercicio5. No es fácil encontrar una explicación de los procesos fisiopatológicos implicados, ya que los datos acerca de si la función respiratoria influye en la limitación del ejercicio en los pacientes con ICC son conflictivos. Según Clark y cols.42, estos pacientes pueden tener que interrumpir el ejercicio físico debido a la aparición de una disnea de esfuerzo intolerable, de cansancio en las extremidades inferiores, o de ambos síntomas, en una situación en la que aparentemente dispondrían de una reserva cardiopulmonar suficiente. CONCLUSIONES Aunque los contextos cultural, socioeconómico, lingüístico y educativo pueden influir en el uso del lenguaje de la disnea, “nuestras posibilidades de ofrecer la mejor atención posible a los pacientes que sufren disnea dependen de nuestra capacidad para derribar todas las barreras que interfieran en la comunicación entre el médico y el paciente”46. La disnea es una parte fundamental en la historia clínica del paciente, por lo que los médicos deben “dominar con fluidez el BIBLIOGRAFÍA 1 Simon PM, Schwartzstein RM, Weiss JW, Fencl V, Teghtsoonian M, Weimberger SE. Distinguishable types of dyspnoea in patients with shortness of breath. Am Rev Respir Dis 1990; 142: 1009-1014. 2 Elliott MW, Adams L, Cockcroft A, Macrae KD, Murphy K, Guz A. The language of breathlessness: use of verbal descriptors by patients with cardiorespiratory disease. Am Rev Respir Dis 1991; 144: 826-832. 3 Banzett RB, Lansing RW, Brown R y cols. ‘‘Air hunger’’ arising from increased Pco2 persists after complete neuromuscular block in humans. Respir Physiol 1990; 81: 1-17. 4 Banzett RB, Lansing RW, Reid MB, Adams L, Brown R. ‘‘Air hunger’’ arising from increased Pco2 in mechanically ventilated quadriplegics. Respir Physiol 1989; 76: 53-68. 5 Mahler DA, Harver A, Lentine T, Scott JA, Beck K, Schwartzstein RM. Descriptors of breathlessness in cardiorespiratory diseases. Am J Respir Crit Care Med 1996; 154: 1357-1363. 6 Killian KJ, Watson R, Otis J, St Amand TA, O’Byrne PM. Symptom perception during acute bronchoconstriction. Am J Respir Crit Care Med 2000; 162: 490-496. 7 Jones PW, Wilson RC. Cognitive aspects of breathlessness. En: Adams L, Guz A, eds. Respiratory sensation. New York, Marcel Dekker, 1996; pp. 311-339. 8 Mahler DA, Harver A. Do you speak the language of dyspnoea? Chest 2000; 117: 928-929. 9 Petit JM. Afferent pathways. En: Porter R, ed. Breathing. Hering-Breuer Centenary Symposium. London, J&A Churchill, 1970; pp. 111-124. 10 Paintal AS. Vagal receptors and their reflex effects. Physiol Rev 1973; 53: 159-227. 11 Taguchi O, Kikuchi Y, Hida W y cols. Effects of bronchoconstriction and external resistive loading on the sensation of dyspnoea. J Appl Physiol 1991; 71: 2183-2190. 12 McCluskey DI. Corollary discharges: motor commands and perception. En: Brookhart JM, Mountcastle VB, eds. The nervous system. Handbook of Physiology Section 1, Vol. 2, Part 2. Bethesda, American Physiological Society, 1981; pp. 1415-1447. 13 Gandevia SC. Neural mechanisms underlying the sensation of breathlessness: kinesthetic parallels between respiratory and limb muscles. Aus N Z J Med 1988; 18: 83-91. 14 Schwartzstein RM, Simon PM, Woodrow Weiss J y cols. Breathlessness induced by dissociation between ventilation and chemical drive. Am Rev Respir Dis 1989; 139: 1231-1237. 15 Manning HL, Schwartzstein RM. Pathophysiology of dyspnoea. New Engl J Med 1995; 33: 1547-1552. 16 Killian KJ, Campbell EJM. Dyspnoea. En: C Roussos, ed. The thorax part B. New York, Dekker, 1995; pp. 1709-1747. 17 Binks AP, Moosavi SH, Banzett RB, Harver A, Mahler DA, Schwartzstein RM. ‘‘Tightness’’ sensation of asthma does not arise from the work of breathing. Am J Respir Crit Care Med 2002; 165: 78-82. 18 Lougheed MD, Flannery J, Webb KA, O’Donnell DE. Respiratory sensation and ventilatory mechanics during induced bronchoconstriction in spontaneously breathing low cervical quadriplegia. Am J Respir Crit Care Med 2002; 166: 370-376. EUROPEAN RESPIRATORY JOURNAL VOLUMEN 6 NÚMERO 2 O’Donnell y cols.43 demostraron que el respaldo de la presión inspiratoria disminuía el esfuerzo de las extremidades inferiores, probablemente porque reducía la poscarga ventricular izquierda, aumentaba el flujo sanguíneo periférico y mejoraba el equilibrio ácido-base local, lo cual limita los impulsos aferentes musculares asociados a la percepción del “esfuerzo”. De todos modos, la ausencia de efectos evidentes sobre la disnea durante la prueba de esfuerzo con carga constante sugiere que los principales determinantes de dicho síntoma son factores que no están relacionados con la carga mecánica. Hamilton y cols.44, y más recientemente Killian45 (en una serie más extensa de 16.000 pacientes), han determinado los mecanismos de la intolerancia al ejercicio físico y los síntomas limitantes (disnea o cansancio de extremidades inferiores) en pacientes con angina, alteraciones pulmonares, cardiopatía isquémica, o enfermedades cardiopulmonares. Sus estudios ponen de manifiesto que se trata de una situación simple. Cuando se subdividió a los pacientes según su tolerancia al ejercicio físico, los descensos en este parámetro se asociaron a aumentos en la intensidad tanto de la disnea como del esfuerzo de extremidades inferiores para todos los tipos patológicos. La proporción de pacientes que sufrieron limitaciones por la disnea, el esfuerzo de extremidades inferiores o una combinación de ambos síntomas fue similar para todos los tipos patológicos. Sólo los sujetos que presentaron angina seleccionaron “dolor torácico”. Los descriptores verbales pueden ayudar a distinguir entre los pacientes con ICC y los sujetos desentrenados que refieren “respiración pesada”46. 131 Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. INTERPRETACIÓN DE LA DISNEA A PARTIR DE SU PROPIO LENGUAJE G. SCANO ET AL 19 O’Donnell DE. Breathlessness in patients with chronic airflow 39 Scano G, Seghieri G, Mancini M y cols. Dyspnoea, peripheral limitation: mechanisms and management. Chest 1994; 106: 904912. O’Donnell DE, Bertley JC, Chau LL, Webb KA. Qualitative aspects of exertional breathlessness in chronic airflow limitation: pathophysiologic mechanisms. Am J Respir Crit Care Med 1997; 155: 109-115. O’Donnell DE, Revill SM, Webb AK. Dynamic hyperinflation and exercise intolerance in chronic obstructive pulmonary disease. Am J Respir Crit Care Med 2001; 164: 770-777. O’Donnell DE, Chau LKL, Webb AK. Qualitative aspects of exertional dyspnoea in patients with interstitial lung disease. J Appl Physiol 1998; 84: 2000-2009. Harty ER, Corfield DR, Schwartzstein RM, Adams L. External thoracic restriction, respiratory sensation, and ventilation during exercise in men. J Appl Physiol 1999; 86: 1142-1150. Adrian ED. Afferent impulses in the vagus and their effect on respiration. J Physiol (Lond) 1933; 70: 332-358. Davies A, Dixon M, Callahan D, Huszczuk A, Widdcombe JG, Wise JCM. Lung reflexes in rabbits during pulmonary stretch receptor block by sulphur dioxide. Respir Physiol 1978; 34: 83-101. Chonan T, Mulholland MB, Leitner J, Altose MD, Cherniack NS. Sensation of dyspnoea during hypercapnia, exercise and voluntary hyperventilation. J Appl Physiol 1990; 68: 2100-2106. Demediuk BH, Manning H, Lilly J y cols. Dissociation between dyspnoea and respiratory effort. Am Rev Respir Dis 1992; 146: 1222-1225. Chonan T, Mulholland MB, Altose MD, Cherniack NS. Effects of changes in level and pattern of breathing on the sensation of dyspnoea. J Appl Physiol 1990; 69: 1290-1295. Brack T, Jubran A, Tobin M. Dyspnoea and decreased variability of breathing in patients with restrictive lung disease. Am J Respir Crit Care Med 2002; 165: 1260-1264. Pride NB, Macklem PT. Lung mechanics in disease. En: Fishman AP, ed. Handbook of physiology. Section 3, Vol. 3, part 2: The respiratory system. Bethesda, American Physiological Society 1986; pp. 659-692. Lougheed MD, Lam M, Forkert L, Webb KA, O’Donnell DE. Breathlessness during acute bronchoconstriction in asthma. Am Rev Respir Dis 1993; 148: 452-459. Moy ML, Woodrow Weiss J, Sparrow D, Israel E, Schwartzstein RM. Quality of dyspnoea in bronchoconstriction differs from external resistive loads. Am J Respir Crit Care Med 2000; 162: 451-455. Gorini M, Iandelli I, Misuri G y cols. Chest wall hyperinflation during acute bronchoconstriction in asthma. Am J Respir Crit Care Med 1999; 160: 808-816. Moy ML, Latin ML, Harver A, Mahler DA, Schwartzstein RM. Language of dyspnoea in assessment of patients with acute asthma treated with nebulized albuterol. Am J Respir Crit Care Med 1998; 158: 749-753. Harver A, Mahler DA, Schwartzstein RM. Use of a descriptor model for prospective diagnosis of chronic dyspnoea. Am J Respir Crit Care Med 2000; 161: A705. O’Donnell DE, Hong HH, Webb KA. Respiratory sensation during chest wall restriction and dead space loading in exercising men. J Appl Physiol 2000; 88: 1859-1869. Lansing RW, Im BS-H, Thwing JI, Legedza ATR, Banzett RB. The perception of respiratory work and effort can be independent of the perception of air hunger. Am J Respir Crit Care Med 2000; 162: 1690-1696. Lanini B, Gigliotti F, Coli C y cols. Dissociation between respiratory effort and dyspnoea in a subset of patients with stroke. Clin Sci 2002; 103: 467-473. airway involvement and respiratory muscle effort in patients with type I diabetes mellitus under good metabolic control. Clin Sci 1999; 96: 499-506. Lanini B, Misuri G, Gigliotti F y cols. Perception of dyspnoea in patients with neuromuscular disease. Chest 2001; 120: 402-408. Pfeiffer C, Poline JB, Thivard L, Aubier M, Samson Y. Neural substrate for the perception of acutely induced dyspnoea. Am J Respir Crit Care Med 2001; 163: 951-957. Clark AL, Sparrow JL, Coates AJS. Muscle fatigue and dyspnoea in chronic heart failure: two sides of the same coin? Eur Heart J 1995; 16: 49-52. O’Donnell DE, D’Arsigny C, Raj S y cols. Ventilatory assistance improves exercise endurance in stable congestive heart failure. Am J Respir Crit Care Med 1999; 160: 1804-1811. Hamilton AL, Killian KJ, Summers E, Jones NL. Muscle strength, symptom intensity, and exercise capacity in patients with cardiorespiratory disorders. Am J Respir Crit Care Med 1995; 152: 2021-2031. Killian KJ. The mechanisms of dyspnoea. Eur Respir Rev 2002; 82: 31-33. Schwartzstein RM. The language of dyspnoea. Eur Respir Rev 2002; 82: 28-30. Belman MJ, Botnick WC, Shin W. Inhaled bronchodilators reduces dynamic hyperinflation during exercise in patients with chronic obstructive pulmonary disease. Am J Respir Crit Care Med 1996; 153: 967-975. O’Donnell DE, Lam M, Webb A. Measurement of symptom, lung hyperinflation, and endurance during exercise in chronic obstructive pulmonary disease. Am J Respir Crit Care Med 1998; 158: 1557-1565. Ayers ML, Mejia R, Ward J, Lentine T, Mahler DA. Effectiveness of salmeterol versus ipratropium bromide on exertional dyspnoea in COPD. Eur Respir J 2001; 17: 1132-1137. Ambrosino N, Scano G. Measurement and treatment of dyspnoea. Respir Med 2001; 95: 539-547. Taub C, Lehnigk B, Paasch K, Kirsten DK, Jorres RA, Magnussen H. Factor analysis of changes in dyspnoea and lung function parameters after bronchodilation in chronic obstructive pulmonary disease. Am J Respir Crit Care Med 2000; 162: 216220. Nishino TN, Ide T, Sudo T, Stao J. Inhaled furosemide greatly alleviates the sensation of experimentally induced dyspnoea. Am J Respir Crit Care Med 2000; 161: 1963-1967. O’Donnell DE, McGuire M, Samis L, Webb KA. The impact of exercise reconditioning on breathlessness in severe chronic airflow limitation. Am J Respir Crit Care Med 1995; 152: 20052013. American Thoracic Society. Dyspnea: Mechanisms, assessment, and management: a consensus statement. Am J Respir Crit Care Med 1999; 159: 321-340. Gigliotti F, Coli C, Bianchi R y cols. Exercise training improves exertional dyspnea in patients with COPD: evidence of role of mechanical factors. Chest 2003; 123: 1794-1802. Bianchi R, Gigliotti F, Romagnoli I y cols. Chest wall kinematics and breathlessness during pursed lip breathing in patients with COPD. Chest 2004; 125: 459-465. Gosselink R, Decramer M. Muscle training in pulmonary rehabilitation. En: Donner CF, Decramer M, eds. Pulmonary rehabilitation. Eur Respir Mon 2003; 123: 99-110. Emtner M, Porszasz J, Burns M, Somfay A, Casaburi R. Benefits of supplemental oxygen in exercise training in nonhypoxemic chronic obstructive pulmonary disease patients. Am J Respir Crit Care Med 2003; 168: 1034-1042. 20 21 22 23 24 25 26 27 28 29 30 31 32 33 34 35 36 37 38 132 VOLUMEN 6 NÚMERO 2 40 41 42 43 44 45 46 47 48 49 50 51 52 53 54 55 56 57 58 EUROPEAN RESPIRATORY JOURNAL