RCP (FV/TV sin pulso AESP - Asistolia).
Anuncio

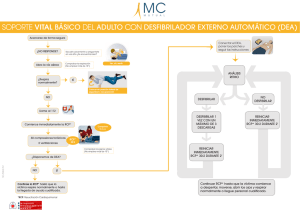
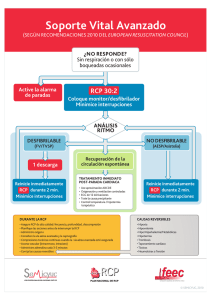
R C P FV/TV sin pulso AESP - Asistolia NORMAS 2010 VL Consejo Argentino de Resucitación (CAR) NORMAS PARA PROFESIONALES DE LA SALUD VL CADENA DE LA SUPERVIVENCIA CADENA DE LA SUPERVIVENCIA ALGORITMO UNIVERSAL VL NO RESPONDE. NO RESPIRA o solo muestra boqueo ocasional Pida ayuda:. Active SME/ Equipo de RCP DEA / DESFIBRILADOR-MONITOR COMIENCE RCP (C-A-R) * Minimice interrupciones en la compresión torácica Concéntrese en hacer RCP de buena calidad ¿Ritmo cardíaco? Chocable (FV/ TV sin pulso) Dé 1 choque Siga de inmediato con RCP por 5 ciclos o 2 minutos Soporte Vital Avanzado Mientras minimiza las interrupciones a la compresión •Considere vía aérea avanzada •Compresión torácica continua después de vía aérea avanzada •Considere capnografía •Obtenga acceso IV / Intraóseo •Considere vasopresores y antiarrítmicos •Corrija causas reversibles Monitoreo y Apoyo Post-Paro Cardíaco inmediato • ECG de 12 derivaciones • Perfusión / Reperfusión • Oxigenación y Ventilación • Control de temperatura / • Considere Hipotermia terapéutica • Causas reversibles No chocable (AESP/ Asistolia) Siga de inmediato con RCP por 5 ciclos o 2 minutos *Es aceptable que los rescatadores no entrenados puedan hacer solo compresión torácica (C) sin respiración (R). • SEGURIDAD DE LA ESCENA • EVALUAR NIVEL DE CONCIENCIA y RESPIRACIÓN • ACTIVAR SEM 107 VL C A R C A R D DESFIBRILACIÓN DESFIBRILACIÓN Uso terapéutico de grandes cantidades de corriente eléctrica en muy breves períodos de tiempo. Desfibrilador: es un dispositivo que administra una descarga eléctrica controlada a los pacientes para eliminar la arritmia cardíaca VL Las victimas de paro presentan uno de dos “ritmos” DESFIBRILABLE FV/ TV NO DESFIBRILABLE No FV/ TV (AESP o Asistolia) VL DESFIBRILABLE Fibrilación Ventricular Taquicardia Ventricular SIN PULSO IMPORTANCIA DF • Ritmo inicial más frecuente. • Único tratamiento efectivo para la FV. • La probabilidad de DF exitosa disminuye con el tiempo. • La FV tiende a convertirse en asistolia en pocos minutos. VL IMPORTANCIA DF • Ritmo inicial más frecuente. • Único tratamiento efectivo para la FV. • La probabilidad de DF exitosa disminuye con el tiempo. • La FV tiende a convertirse en asistolia en pocos minutos. VL IMPORTANCIA DF • Ritmo inicial más frecuente. • Único tratamiento efectivo para la FV. • La probabilidad de DF exitosa disminuye con el tiempo. • La FV tiende a convertirse en asistolia en pocos minutos. VL IMPORTANCIA DF • Ritmo inicial más frecuente. • Único tratamiento efectivo para la FV. • La probabilidad de DF exitosa disminuye con el tiempo. • La FV tiende a convertirse en asistolia en pocos minutos. VL IMPORTANCIA DF • Ritmo inicial más frecuente. • Único tratamiento efectivo para la FV. • La probabilidad de DF exitosa disminuye con el tiempo. • La FV tiende a convertirse en asistolia en pocos minutos. VL DESFIBRILADORES MANUALES SEMIAUTOMÁTICOS ONDA MONOFÁSICA ONDA BIFÁSICA VL DEA • DF que tienen incorporado un sistema de análisis del ritmo y un sistema de recomendación. • Requieren que el paciente: • • • • VL No respire Esté inconsciente No tenga signos de circulación Esté quieto. La amplia difusión de los DEAs para su uso por voluntarios no médicos, logra una desfibrilación más precoz y triplica la tasa de sobrevida en PCR prehospitalario (Circulation. 2002;106:1065-1070.) DEA • INTERVENCIÓN I EN ADULTO • Niños y lactantes: palas adaptadas (sist de atenuación) si las hay, sino, usar DEA convencional VL RESUCITACION CARDIOPULMONAR DESFIBRILADORES AUTOMATICOS EXTERNOS Bifásica: corriente entregada en dos direcciones Monofásica: corriente entregada en una dirección MONO FASICA SMS BIFAS ICA ¿Qué DF usar? • Bifásico, sin recomendación de tipo de onda • Si no hay disponible es aceptable monofásico Factores que determinan la corriente transtorácica • • • • • VL Energía seleccionada Posición de los electrodos Material entre el electrodo y la piel Distancia entre los electrodos Presión ejercida Energía seleccionada • Bifásico: según especificaciones del equipo (120 a 200 J en exponencial truncada para 1º choque) Luego es aceptable igual energía. Si el equipo lo permite es razonable aumentar la energía. • Monofásico: 360 J todos los choques • DEA: según especificaciones del equipo VL DF en niños • Manual: preferible: – 1º choque: 2 J/kg – Luego: 4 J/kg al menos (no más de 10 J/kg o no + que adulto DF en lactantes Manual preferible Si no hay: DEA con atenuación pediátrica Si no hay: DEA convencional DESFIBRILACIÓN: Posición de paletas o parches • Antero - lateral (esternal-apical) • Antero - posterior • Anterior - infraescapular izquierdo • Anterior - infraescapular derecho PRIORIDAD DESCARGA FRENTE A RCP • ILCOR: no hay evidencia para sostener o refutar el retraso en DF para dar un período de RCP (90 seg a 3 min) para PCR NO PRESENCIADO FV/TV PRIORIDAD DESCARGA FRENTE A RCP • AHA: PCR NO presenciado por SEM, deben comenzar RCP mientras comprueban el ritmo y preparan la DF (I). En tales circunstancias, puede ser conveniente practicar la RCP durante un período de 1 min y medio a 3, antes de intentar la DF. Pero no está claro el beneficio (IIb) PRIORIDAD DESCARGA FRENTE A RCP • EUROPEO: PCR extrahosp. NO presenciado, ya NO SE RECOMIENDA hacer un período de RCP (2-3 min) antes de analizar el ritmo, pero lo pueden seguir haciendo quienes lo tenían implementado, dada la falta de datos convincentes. Se remueve la indicación. CADENA DE LA SUPERVIVENCIA NO RESPONDE. NO RESPIRA o solo muestra boqueo ocasional Pida ayuda:. Active SME/ Equipo de RCP DEA / DESFIBRILADOR-MONITOR COMIENCE RCP (C-A-R) * Minimice interrupciones en la compresión torácica Concéntrese en hacer RCP de buena calidad ¿Ritmo cardíaco? Chocable (FV/ TV sin pulso) Dé 1 choque Siga de inmediato con RCP por 5 ciclos o 2 minutos Soporte Vital Avanzado Mientras minimiza las interrupciones a la compresión •Considere vía aérea avanzada •Compresión torácica continua después de vía aérea avanzada •Considere capnografía •Obtenga acceso IV / Intraóseo •Considere vasopresores y antiarrítmicos •Corrija causas reversibles Monitoreo y Apoyo Post-Paro Cardíaco inmediato • ECG de 12 derivaciones • Perfusión / Reperfusión • Oxigenación y Ventilación • Control de temperatura / • Considere Hipotermia terapéutica • Causas reversibles No chocable (AESP/ Asistolia) Siga de inmediato con RCP por 5 ciclos o 2 minutos *Es aceptable que los rescatadores no entrenados puedan hacer solo compresión torácica (C) sin respiración (R). SOPORTE VITAL AVANZADO • • • • • Vía venosa Vía aérea avanzada Considere capnografía Considere vasopresores y antiarrítmicos Corregir causas reversibles • Monitoreo y apoyo post-paro TET No usar presión cricoidea de rutina Máscara laríngea Combitube I-gel TET: ventajas • • • • Mantiene VA abierta Permite aspirar secreciones Permite suministrar O2 a altas [ ] Vía alternativa para drogas (lido, adren, atrop, naloxona, vasopr) • Protege VA para evitar aspiración VL TET 1) CONFIRME POSICIÓN DEL TUBO 2) FIJE EL TUBO 3) CONFIRME OXIGENACIÓN Y VENTILACIÓN VL Confirmación ubicación TET Clínica: - Visualización directa - Auscultación Capnografía contínua de onda. En su defecto: dispositivo detector esofágico o detector de CO2 Capnografía • Registro cuantitativo de onda – Confirmar colocación de TET – Monitorizar la calidad de RCP – Detectar el restablecimiento de la circulación espontánea Soporte Vital Avanzado Luego de intubación DESCOORDINAR ventilación y MCE MCE a al menos 100 x min Ventilación a 8/10 x min FV TAQUICARDIA VENTRICULAR VL FV/TV PARO LLEGADA DEL DF RCP Verificar ritmo CHOQUE CHOQUE CHOQUE Verificar ritmo Verificar ritmo Administrar adrenalina RCP: 5 ciclos o 2 minutos de reanimación RCP RCP RCP Considerar antiarrítmicos Reanimación mientras Carga el DF FV/TV PARO LLEGADA DEL DF RCP Verificar ritmo CHOQUE CHOQUE CHOQUE Verificar ritmo Verificar ritmo Administrar adrenalina RCP: 5 ciclos o 2 minutos de reanimación RCP RCP RCP Considerar antiarrítmicos Reanimación mientras Carga el DF ALGORITMO FV CAR V D: Desfibrilar una vez A RCP S O Ritmo P CHOQUE RCP R E Intubar, Ventilar, Vía Venosa,DD S O R Ritmo CHOQUE RCP Antiarrítmico Ritmo VL CHOQUE RCP MEDICACIÓN • Los ensayos demostraron, a lo sumo, sólo un aumento en la sobrevida a corto plazo. • Es importante evaluarlo a largo plazo, usando estas drogas combinadas con cuidados posparo optimizados VASOPRESORES • ADRENALINA • VASOPRESINA ADRENALINA • Aumenta perfusión coronaria • Aumenta la perfusión cerebral VL • ESTIMULA receptores alfa adrenérgicos Vasoconstricción Aumento TA (TAM) Aumento FC VASOPRESINA Es un vasoconstrictor periférico no adrenérgico que causa también VC coronaria y renal 40 U VASOPRESINA • CAUSA LOS MISMOS EFECTOS + QUE LA ADRENALINA (VC y FSC y Coronario durante la RCP) • NO TIENE LOS EFECTOS - SOBRE EL CORAZÓN ( >isquemia e irritabilidad, porque no es beta-adrenérgico) VASOPRESORES Aunque hay evidencia que los vasopresores pueden mejorar ROSC y la sobrevida a corto plazo, la evidencia es insuficiente para sugerir que los mismos aumentan la sobrevida al alta y los resultados neurológicos. VASOPRESORES Dados los beneficios en los resultados a corto plazo, el uso de los mismos puede ser considerado en el PC ADRENALINA INDETER 1 mg. bolo cada 3-5 min. (IIb) IV ó IO IT: 2 a 2,5 mg. VL VASOPRESINA 1 DOSIS DE 40 U Reemplaza la 1º o 2º dosis de adrenalina VL ANTIARRÍTMICOS Hay poca evidencia para sugerir una ventaja en la supervivencia al alta de cualquier fármaco antiarrítmico VL ANTIARRÍTMICOS • AMIODARONA (IIb) • LIDOCAÍNA (IIb) • SULFATO DE Mg (Torsión de punta) VL ANTIARRÍTMICOS Amiodarona: se puede considerar para FV/TV refractaria o recurrente. Lidocaína: es inadecuada la evidencia para sostener o refutar su uso AMIODARONA (II b) 300 mg. IV EN BOLO 2º DOSIS 150 mg. (a los 3-5´) Dosis máxima acumulada 2,2 g en 24 hs. VL AMIODARONA INFUSIÓN luego 360 mg en 6 hs (1 mg’) Mantenimiento: 540 mg en 18 hs (0,5 mg/’) VL SULFATO DE Mg. 1-2 gr. IV en Torsade de points (IIb) VL FV: RECORDAR • LO MÁS IMPORTANTE ES EL CARMCE • UNICO TRATAMIENTO EFECTIVO: DESFIBRILACIÓN • PATRÓN DROGA-CHOQUE VL RITMO AESP CAR D Vía, Intubar, Ventilar, Drogas, DD Repasar causas más frecuentes 5Hy5T ADRENALINA VL 5 H y 5 T 5H Hipovolemia Hipoxia Hidrogeniones Hipo/HiperK Hipotermia Tóxicos Taponamiento Neumotórax a tensión Trombosis coronaria Trombosis pulmonar 5T ¿ atropina ? Hay insuficiente evidencia para sostener o refutar el uso de atropina en Asistolia, AESP, FV/TV Atropina NO SE RECOMIENDA AESP: RECORDAR • • • • • VL DIAGNOSTICAR AESP BUSCAR CAUSAS (5 H Y 5 T) TRATAMIENTO INESPECÍFICO RCP NO DESFIBRILAR RITMO ASISTOLIA CAR (Intubar, Ventilar, Vía, Drogas, DD) ADRENALINA Evaluar suspender esfuerzos reanimación VL ASISTOLIA: recordar • Confirmar ritmo • RealizarCAR • RCP • 5Hy5T • No desfibrilar • Dar por finalizados los esfuerzos VL CARD Diagnóstico de ritmo no desfibrilable: Asistolia/AESP - Reanude inmediatamente RCP con 5 ciclos o 2 minutos - Administre vasopresor: Adrenalina 1 mg iv/io cada 3 a 5 minutos ó Vasopresina 40 UI iv/io en lugar de la primera o segunda dosis de adrenalina Administre 5 ciclos de RCP o 2 minutos Verifique el ritmo ¿El ritmo es desfibrilable? SI Vaya a algoritmo de FV/TV sin pulso NO ASISTOLIA Siga el cuadro anterior (verde) y evalúe 5 H y 5 T Inicie atención posresucitación ACTIVIDAD ELÉCTRICA No tiene pulso Verifique pulso Tiene pulso AESP Siga el cuadro verde y evalúe 5 H y 5 T Cuidados posparo cardíaco: Protocolos • • • • • • • Tratamiento de causas precipitantes Hipotermia y control de temperatura Control de glucemia (no > 180mg dL) Control de convulsiones si las hay Optimización hemodinámica Ventilación (evitar hiperventilación) ATC Dinámica del equipo • Coordinador • % tareas, x posibilidades • Cada uno concentrado en su tarea, y el coordinador en todas Dinámica del equipo • Coordinador: – – – – Distribución de roles Mensaje: orden a un miembro del equipo Confimar recepción Confirmar que se realizó – Hablar en tono amigable, controlado y claro Dinámica del equipo Finalizar con reunión del grupo MUCHAS GRACIAS VL