Edward Jenner e Ignaz Philipp Semmelweis
Anuncio

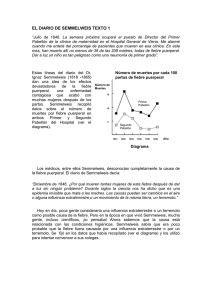
Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. ÁMBITO FARMACÉUTICO Historia de la farmacia Edward Jenner e Ignaz Philipp Semmelweis Vacunas y antisépticos antes de la teoría microbiana Edward Jenner e Ignaz Philipp Semmelweis hicieron descubrimientos clave para la historia del tratamiento de las enfermedades infecciosas, especialmente meritorios por ser anteriores a la teoría microbiana de Koch y Pasteur. Sus esfuerzos y postulados no siempre fueron bien aceptados por la comunidad científica coetánea. Caricatura sobre la vacunación. ouis Pasteur y Robert Koch demostraron en el siglo XIX que muchas enfermedades tienen origen infeccioso. Aislaron y cultivaron los gérmenes causantes de muchas enfermedades infecciosas y desarrollaron vacunas, métodos de esterilización y medicamentos. Las líneas de trabajo de los fundadores de la teoría microbiana condujeron al descubrimiento de vacunas, quimioterápicos, antisépticos y antibióticos. Pero antes de que se estableciera y aceptara la teoría microbiana, Edward Jenner había ya introducido la vacuna antivariólica y Semmelweis había descubierto el origen de la fiebre puerperal, reduciendo su mortalidad con el uso del primer antiséptico: el cloruro cálcico. L Teoría microbiana En el siglo XIX Louis Pasteur y Robert Koch desarrollan la teoría microbiana. Se dieron cuenta de que muchas enfermedades, como la rabia y la tuberculosis, son de origen infeccioso y que se transmiten de personas infectadas a otras sanas, que a continuación contraen la enfermedad. Para que un germen se considerara causante de una enfermedad debía cumplirse una serie de requisitos que fueron establecidos por Robert Koch. En primer lugar, en los tejidos del organismo enfermo debía poder identificarse el microorganismo que en principio se relaciona con la dolencia. A continuación, si se inoculaba ese germen a un animal sano JUAN ESTEVA DE SAGRERA CATEDRÁTICO DE HISTORIA DE LA FARMACIA. FACULTAD DE FARMACIA. UNIVERSIDAD DE BARCELONA. 98 O F F A R M VOL 27 NÚM 8 SEPTIEMBRE 2008 Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. ➤ Pasteur, el padre de la microbiología. Edward Jenner. debía producirse la enfermedad y era preciso que pudieran identificarse nuevamente los mismos gérmenes en sus tejidos. Una vez demostrado que un determinado germen era el causante de la transmisión de una enfermedad, empezaba la búsqueda de opciones terapéuticas: identificar sustancias que destruyeran los cultivos de los gérmenes y desarrollar vacunas que inmunizasen contra la enfermedad. A partir de la formulación de la teoría microbiana los investigadores tienen el camino despejado: conocen el germen, le dan nombre, lo colorean para observarlo mejor y ensayan sistemáticamente sustancias que inhiban el crecimiento bacteriano y más tarde intentan convertir esas sustancias en medicamentos. El camino fue largo y complicado y los primeros antibióticos no aparecieron hasta el siglo XX. ni identificado. Jamás supieron el nombre del germen que producía la viruela o mataba a las parturientas, no dispusieron de los cultivos de esos gérmenes previamente identificados para desarrollar vacunas, antisépticos, quimioterápicos o antibióticos. Pero su capacidad de observación, en ausencia de teoría microbiana, le permitió a Jenner introducir la primera vacuna y a Semmelweis, el primer antiséptico. Algunos autores atribuyen ambos descubrimientos al azar, a la serendipia. Sin embargo, son dos aportaciones basadas en la observación y la reflexión sobre lo observado, por lo que no debe restarse mérito alguno a Jenner y Semmelweis. Antes al contrario, las condiciones en que realizaron su aportación, sin teoría microbiana y con la oposición de sus colegas, hace más meritoria su obra. Jenner y Semmelweis no disponían de la teoría microbiana para justificar la vacunación y la antisepsia, no podían demostrar que la viruela y la fiebre puerperal se debían, respectivamente, al virus variola y a diversos estreptococos, enterococos y proteus, entre otros gérmenes que pueden causar infecciones del tracto genital femenino después del parto o del aborto. Sólo sabían que se podía vacunar contra la viruela y destruir con cloruro cálcico el veneno que según Semmelweis causaba las fiebres puerperales. Por ello hubieron de soportar críticas, descalificaciones y burlas, sobre todo Semmelweis, que sufrió en vida la incomprensión general y murió deprimido y al borde de la locura. Observación, reflexión y serendipia Resulta sorprendente, en cambio, que con anterioridad a la teoría microbiana, sin haber sido postulados sus principios y sin saber qué microbio concreto era el causante de la enfermedad, se produjeran dos avances de gran trascendencia: la vacunación antivariólica de Edward Jenner y la introducción del cloruro cálcico como antiséptico contra la fiebre puerperal por parte de Semmelweis. Estos dos autores no conocían previamente el germen patógeno, que no había sido aislado VOL 27 NÚM 8 SEPTIEMBRE 2008 O F F A R M 99 Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. ÁMBITO FARMACÉUTICO Historia de la farmacia Medicamentos antimicrobianos Alexander Fleming descubrió la penicilina en 1928. Previamente, en 1921, había observado el efecto antibacteriano de la lisozima, una enzima digestiva presente en la saliva, las lágrimas y la clara de huevo. En 1928, trabajando en el laboratorio del hospital St. Mary’s de Londres contaminó de forma accidental uno de sus cultivos de estafilococos. El agente contaminante y por tanto el primer antibiótico fue el moho Penicillium notatum, que había provocado en la placa de cultivo una región circular en la que no existía crecimiento bacteriano. La vacunación fue iniciada empíricamente por Edward Jenner y se generalizó gracias a Pasteur. A partir de la obra de Pasteur se han desarrollado muchas vacunas eficaces contra las enfermedades infecciosas. La sueroterapia fue aplicada en las postrimerías del siglo XIX por dos discípulos de Koch: Emil Behring y Shibasaburo Kitasato. Los primeros agentes antibacterianos y antiprotozooarios no aparecieron hasta las primeras décadas del siglo XX. Los quimioterápicos fueron sintetizados químicamente y los antibióticos se obtuvieron a partir de microorganisGracias a las vacas mos. La historia de los quimioteráEdward Jenner (Berkeley, Inglapicos empieza con un discípulo terra, 1749-1823), era hijo de de Koch, Paul Ehrlich, quien Stephen Jenner, vicario de Berobservó que un colorante, con keley, que falleció cuando estructura química azo, era efiEdward tenía cinco años. A los caz contra la enfermedad del trece años comenzó a colaborar sueño. Sintetizó un derivado con un médico cirujano de Sodarsenical que no fue capaz de bury y en 1770 inicia sus estuneutralizar al protozoo causante dios en el Hospital San Jorge, en de la enfermedad del sueño pero Londres, donde será discípulo en cambio se mostró eficaz condel cirujano John Hunter. En tra la sífilis, en 1909. El número 1778 contrajo matrimonio con 606 del screening farmacológico Catalina Kingscoke, mujer de fue llamado salvarsán, es decir, salud delicada, que colaboró arsénico que salva. Fue el priactivamente en los trabajos de su mer medicamento realmente marido, que ejerció la medicina eficaz contra la sífilis y en varios en Berkeley. países europeos se redujo de La viruela causaba estragos forma espectacular la mortalidad entre la población y Jenner reaproducida por la sífilis e incluso lizó una observación casual el número de personas que sobre la que reflexionó mucho Carta manuscrita de Edward Jenner. padecían la enfermedad. Ehrlich antes de llegar a la conclusión creía que la farmacia sería capaz que lo haría famoso. De visita de desarrollar un remedio espeen una granja habló con una cífico para cada enfermedad bacteriana, una «bala ordeñadora de vacas, quien le aseguró que ella nunca mágica» selectiva sobre el agente patógeno sin dañar al enfermaría de viruela gracias a su trabajo de ordeñaorganismo de la persona que padecía la enfermedad. dora. Jenner empezó a observar a las ordeñadoras y La investigación sobre colorantes desembocó en la para su sorpresa ninguna de ellas padecía la viruela síntesis de las sulfamidas. En 1932 Gerhard Domagk y humana, pues se habían inmunizado padeciendo el su equipo obtuvo un colorante, el prontosil, que era cowpox, una viruela leve que se produce en las ubres eficaz contra las bacterias in vivo pero no en los cultide las vacas. Jenner se dio cuenta de que las ordeñavos de laboratorio. La causa era que el prontosil se doras de las vacas padecían la viruela vacuna, una metabolizaba en paraaminobencenosulfonamida (sulfoenfermedad que causa síntomas de poca importancia namida), la molécula activa, que había sido sintetizada en el hombre, y que eran resistentes al contagio de la por P. Gelmo en 1907. viruela humana, por lo que era el único grupo poblaEn los años cuarenta del siglo pasado se disponía ya cional que no padecía la enfermedad. de varias sulfamidas y se consumían en grandes cantiJenner extrajo pus de una pústula de la mano de dades. Su éxito fue truncado por una nueva línea de Sarah Nelmes, una ordeñadora que había contraído la medicamentos antibacterianos, más eficaces y menos viruela vacuna, y el 14 de mayo de 1796 inoculó a tóxicos, los antibióticos, que introdujeron una nueva James Phips, un joven que como resultado de la inocuera en la historia de los agentes antiinfecciosos. lación no padeció la viruela humana. 100 O F F A R M VOL 27 NÚM 8 SEPTIEMBRE 2008 Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. ➤ Sello dedicado a R. Koch. Estatua de Jenner, en Tokio. Temeridad Jenner había tenido éxito, pero sus colegas no aceptaron su descubrimiento y tenían razones no para hacerlo, pues se ignoraba la existencia de los microorganismos patógenos y parecía arriesgado usar viruela de las vacas para inmunizar a los humanos. Los médicos criticaron a Jenner, le juzgaron temerario y la Asociación Médica de Londres se opuso a la vacunación y expulsó de su seno a Jenner, argumentando que la vacunación produciría graves daños a los vacunados. Hubo críticas violentas e injuriosas. Un folleto publicado por el doctor Rowley contenía una viñeta en que se representaba a un niño con cabeza de buey, después de haber sido vacunado. Algunos clérigos predicaban en los púlpitos que la vacuna era anticristiana. La apuesta de Napoleón Las críticas se prolongaron durante veinte años y no terminaron hasta que Napoleón dio la orden de vacunar a su ejército en 1805. Posteriormente la condesa de Berkeley y Lady Duce vacunaron a sus hijos con éxito y Jenner recibió ofertas para establecerse en Londres. Rechazó la riqueza y prefirió permanecer en Berkeley, donde llevó una vida holgada gracias a VOL 27 NÚM 8 SEPTIEMBRE 2008 Retrato de Semmelweis. diversas aportaciones económicas recogidas para recompensarle. Jenner recibió gran número de títulos de instituciones como la Sociedad de Medicina de París y el Instituto de Francia. Su carácter altruista se puso de manifiesto en su actitud hacia los pobres de Berkeley, a los que vacunaba gratuitamente en un pabellón en el jardín de su vivienda, el «templo de la vacuna». También vacunó a los vecinos de una aldea cercana, en principio hostiles a la vacunación, pero que cambiaron de opinión y pidieron vacunarse cuando su párroco, al observar los numerosos entierros de enfermos variolosos, les aconsejó que se vacunasen. Jenner tuvo tres hijos: Eduardo, que falleció en 1810, Catalina y Roberto. El final de su vida es bucólico: editó sus poesías y se dedicó a sus principales aficiones, la ornitología y el cultivo de plantas y flores. Una anécdota ilustra bien el carácter de Jenner: regaló una casa a James Phips, el joven que aceptó ser vacunado por vez primera y él mismo cuidaba el jardín de la casa. Murió de una hemorragia cerebral a los 73 años, en su localidad natal. Escribió tres obras sobre la vacunación: An Inquiry Into the Causes and Effects of the Variolæ Vaccinæ, or CowPox (1798); Further Observations on the Variolæ Vaccinæ, or Cow–pox (1799); A continuation Facts and Observations Relative to the Variolæ Vaccinæ, or Cow–pox (1800). La difusión de la vacuna fue realizada por la Armada británica en sus territorios del Mediterráneo (Gibraltar, Menorca, Malta) y por los españoles gracias a la Real O F F A R M 101 Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. ÁMBITO FARMACÉUTICO Historia de la farmacia Imagen idealizada de la desinfección implantada por Semmelweis en Viena. Semmelweis. Expedición Filantrópica de la Vacuna hacia las colonias españolas de América y Filipinas, dirigida por el cirujano honorario de Carlos IV Francisco Javier Balmis y Berenguer (1753-1819). El «salvador de las madres» Ignaz Philipp Semmelweis (1818-1865), nacido en Budapest, Hungría, viajó a Viena en 1837 para estudiar Derecho, pero su verdadera vocación era la Medicina y cursó estudios en el Hospital General de Viena, donde fue alumno de Joseph Skoda, Carl von Rokitansky y Ferdinand von Hebra, tres celebridades médicas de la Viena de su tiempo. En 1839, tras haberse inaugurado la Escuela de Medicina de Budapest, regresó a su ciudad natal para proseguir su formación, pero la enseñanza no le convencía y retornó a Viena, donde se licenció en Medicina y empezó a trabajar con Rokitansky, que se dedicaba a infecciones quirúrgicas. La realidad del hospital y cuanto ve le deja insatisfecho: «Todo lo que aquí se hace me parece muy inútil; los fallecimientos se suceden de la forma más simple. Se continúa operando, sin embargo, sin tratar de saber verdaderamente por qué tal enfermo sucumbe antes que otros 102 O F F A R M en casos idénticos». A los 28 años, obtiene el doctorado en obstetricia y es asistente en una maternidad del Hospicio General de Viena. En su época se consideraba que las miasmas eran la causa de las infecciones, entre ellas la sepsis puerperal. En 1795 se publican los primeros estudios que recomiendan lavarse las manos tras asistir a enfermas afectadas de fiebre puerperal antes de atender a nuevas parturientas. L. J. Boër, a principios del siglo XIX, aplica normas higiénicas en la Maternidad de Viena y consigue reducir la mortalidad materna hasta el 0,9%. Su sucesor, el doctor Klein, dejará de aplicarlas, con el resultado de que la mortalidad asciende al 29,3% (moría una de cada tres mujeres atendidas durante el parto en el hospital). Oliver Wendell Holmes publicó en 1843 On the Contagiousness of Puerperal Fever, en el que recomendaba a los médicos lavarse cuidadosamente, cambiarse de ropa y esperar al menos 24 horas antes de atender a otra parturienta si habían estado en contacto con una enferma de fiebre puerperal. La mayoría de médicos rechazaron el método propuesto por Holmes. Una mortalidad desconcertante Semmelweis observó la alta tasa de mortalidad entre las parturientas. En el hospicio había dos salas de partos, VOL 27 NÚM 8 SEPTIEMBRE 2008 Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. ➤ Semmelweis, según Louis-Ferdinand Céline «La forma carece de importancia, lo que cuenta es el fondo. Y éste, supongo, es todo lo rico que se quiera. Demuestra el peligro que existe en pretender demasiada felicidad para los hombres. Es una vieja lección, siempre actual. Suponed que, de la misma manera, surge hoy día otro inocente que se dedica a curar el cáncer. ¡Ni siquiera puede imaginarse a qué son tendría que bailar de inmediato! ¡Resultaría verdaderamente fenomenal! ¡Ah, que se arme de prudencia! ¡Ah!, más le valdrá ser precavido. ¡Que mantenga perramente sus precauciones! ¡Más botín ganaría alistándose al instante en cualquier legión extranjera! Nada se da gratis en este bajo mundo. Todo se expía; el bien, como el mal, tarde o temprano se paga. El bien, forzosamente, resulta mucho más caro». Louis-Ferdinand Céline. dirigidas respectivamente por los doctores Klein y Bartch. En la primera, la mortalidad en 1846 era aterradora: el 96%. Preocupado, comenzó a estudiar las diferencias entre ambos pabellones. El de Klein era muy frecuentado por los estudiantes de medicina, que atendían a las parturientas después de las sesiones de medicina forense. La sala de partos de Bartch era más utilizada por las comadronas y la mortalidad se disparaba cuando los estudiantes visitaban a las parturientas. Semmelweis no cerró los ojos a la incómoda realidad: la causa de la fiebre puerperal es que los estudiantes transportan algún tipo de «materia putrefacta» o veneno desde los cadáveres hasta las mujeres. Así explicó un hecho en apariencia desconcertante: que las mujeres que daban a luz en sus domicilios o en la calle tuviesen una tasa de mortalidad muy inferior al grupo de mujeres que parían en el hospital, sobre todo si en éste eran atendidas por los estudiantes de medicina. Semmelweis denunció que la fiebre puerperal era originada por las partículas de cadáveres adheridas a las manos de los estudiantes. El doctor Klein no estuvo de acuerdo con las conclusiones de Semmelweis. Klein responsabilizó a los estudiantes, a los que acusó de brusquedad en la realización de los exámenes vaginales y acusó a los estudiantes extranjeros, sobre todo a los húngaros, vistos con mucha desconfianza en Viena. Así devolvía la acusación formu- VOL 27 NÚM 8 SEPTIEMBRE 2008 lada por el húngaro Semmelweis y reivindicaba su inocencia. Klein expulsó a 22 estudiantes, sin que la situación mejorase. Semmelweis se desesperaba: «El sonido de la campanilla que precede al sacerdote portador del viático ha penetrado para siempre en la paz de mi alma. Todos los horrores, de los que diariamente soy impotente testigo, me hacen la vida imposible». Cloruro cálcico En octubre de 1846 obligó a los estudiantes a lavarse las manos antes de examinar a las embarazadas. La respuesta de Klein fue fulminante: el 20 de octubre despidió a su ayudante. Semmelweis hace un viaje por Europa y retorna a Viena, donde espera que Skoda le consiga una plaza en el hospital que dirige. Su hipótesis se ve reforzada cuando fallece el profesor de anatomía Kolletchka, tras herirse durante una disección y morir de los mismos síntomas de la fiebre puerperal. La conclusión es evidente: la causa de la enfermedad son los exudados de los cadáveres. Gracias a Skoda es nombrado ayudante en la sala dirigida por Bartch. Su consigna no deja lugar a dudas: «Desodorar las manos, todo el problema radica en eso». O F F A R M 103 Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. ÁMBITO FARMACÉUTICO Historia de la farmacia Idealización de la aplicación de la vacuna. Solicita que los estudiantes de la sala de Klein pasen a la sala de Bartch: la mortalidad sube del 9 al 27%. Decide preparar una solución de cloruro cálcico y obligar a que se laven las manos los estudiantes que hayan trabajado en el pabellón de disecciones ese día o el anterior. La mortalidad desciende al 12%. Consulta los archivos de la Maternidad de Viena desde 1784 hasta 1848 y cruza los datos de partos, defunciones y tasas de mortalidad. Él mismo es el causante de varias defunciones: en junio de 1848 asiste de cáncer de útero a una mujer y a continuación explora a cinco parturientas. Las cinco mueren de fiebre puerperal. En consecuencia, los vectores de la enfermedad son las manos, que hay que limpiar minuciosamente, y no sólo contaminan los cadáveres sino también a los enfermos. Decide que se laven las manos con cloruro cálcico todas las personas que examinen a las embarazadas: la mortalidad cae al 0,23%. La demostración es irrefutable, pero no le hacen caso: Semmelweis es un modesto médico húngaro que está acusando de suciedad y descuido a las celebridades médicas de la próspera y poderosa Viena. Se le acusa de haber falseado las estadísticas y de que su experimento es erróneo y no puede ser reproducido. Rechazado y enfermo Mientras los médicos polemizaban y se negaban a dar su brazo a torcer, las parturientas seguían falleciendo, a 104 O F F A R M pesar de que el remedio era una simple cubeta de cloruro cálcico en la que lavarse las manos. Sólo le apoyan Skoda, Rokitansky, Hébra, Heller y Helm. Prevalece la opinión del influyente Klein y el 20 de marzo de 1849 Semmelweis es expulsado de la Maternidad. Se traslada a Budapest en plena revolución contra los húngaros y vive en condiciones penosas. Tiene hambre y un brazo y una pierna fracturados. Su amigo, el doctor Markusovsky, consigue que lo acepten en la Maternidad de San Roque de Budapest, dirigida por el doctor Birley. Allí redacta su obra fundamental: De la etiología, el concepto y la profilaxis de la fiebre puerperal. Sus consejos higiénicos son ignorados también en Budapest y Semmelweis se desespera y comienza a deprimirse y a utilizar un tono desequilibrado, como en la carta que dirige a todos los profesores de obstetricia: «Mi descubrimiento, ¡ay!, depende de los tocólogos. Y con esto ya está todo dicho (...) Llamo asesinos a todos los que se oponen a las normas que he prescrito para evitar la fiebre puerperal. Contra ellos, me levanto como resuelto adversario, ¡tal como debe uno alzarse contra los partidarios de un crimen! Para mí no hay otra forma de tratarles que como asesinos. ¡Y todos los que tengan el corazón en su sitio pensarán como yo! No es necesario cerrar las salas de maternidad para que cesen los desastres que deploramos, sino que conviene echar a los tocólogos, ya que son ellos los que se comportan como auténticas epidemias...». VOL 27 NÚM 8 SEPTIEMBRE 2008 Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. Busto de Balmis en la Universidad Miguel Hernández. Sus adversarios le ridiculizan y le describen como un pobre hombre, un enajenado. Desesperado, pega pasquines en Budapest advirtiendo a las embarazadas del riesgo que corren si acuden a los médicos. Su situación es lamentable: padece alucinaciones, busca tesoros escondidos en las paredes de su casa y es internado en un asilo. Le dan el alta, entra en el pabellón de anatomía y delante de los alumnos abre un cadáver y utiliza después el bisturí para provocarse una herida. Quiere demostrar que los fluidos de los cadáveres son venenosos. Cae gravemente enfermo y aunque Skoda acude a Budapest para tratarle, fallece tras padecer los mismos síntomas que las mujeres a quienes había intentado ayudar y muere a los 47 años en brazos de Skoda. En la actualidad, en el Hospicio General de Viena hay una estatua de Semmelweis, con una placa y la siguiente inscripción: «El salvador de las madres». Su obra científica se reduce a su tesis doctoral, La vida de las plantas (1841) y a Die Ätiologie, der Begriff und die Prophylaxis des Kindbettfiebers (De la etiología, el concepto y la profilaxis de la fiebre puerperal), escrita en 1857 y publicada en 1861. Hoy se cita con frecuencia una de sus frases: «El deber más alto de la medicina es salvar la vida humana amenazada, y es en la rama de la obstetricia donde este deber es más obvio». ■ www.nannymonitor.es