Inmunosupresión
Anuncio

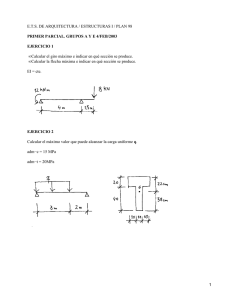
Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. Actualidad científica Avances farmacológicos MARIÁN CARRETERO COLOMER VOCAL DEL COF DE BARCELONA. Inmunosupresión Papel de los micofenolatos El objetivo de la farmacoterapia inmunosupresora consiste en encontrar el equilibrio entre la prevención del rechazo agudo, la supervivencia del injerto y la frecuencia de efectos adversos. El primer fármaco que contenía ácido micofenólico (MPA) como molécula farmacológicamente activa, aprobado para la prevención del rechazo del aloinjerto renal, fue el micofenolato mofetil (MMF), que tras su administración se fragmenta y se convierte en MPA. MMF supone una valiosa aportación al arsenal terapéutico inmunosupresor, ya que reduce las tasas de rechazo agudo y proporciona una mayor supervivencia del injerto. l área de los trasplantes se mantiene como una de las más innovadoras y pioneras de la medicina actual. Con los trasplantes se prolonga la vida, pero es necesario garantizar el éxito del injerto y su supervivencia mediante inmunosupresores adecuados y en la cantidad necesaria para reducir su potencial toxicidad. Es necesario establecer un tratamiento inmunosupresor a largo plazo, y se ha conseguido una notable reducción de la incidencia de rechazo del injerto. El concepto de trasplante se remonta miles de años en el tiempo. Hay evidencias de reconstrucción de narices con colgajos de piel a cargo del cirujano hindú Susrata que datan del año 800 a.C. El primer trasplante de riñón de un donante cadáver se llevó a cabo en Ucrania en 1933, mientras que el primer trasplante de órgano sólido de donante vivo se realizó con éxito en Boston en 1954, y fue un trasplante de riñón entre gemelos homocigóticos. Desde entonces, se han realizado notables avances, que han sido posibles gracias al desarrollo de potentes fármacos inmunosupresores, diseñados para impedir que el receptor rechace el órgano trasplantado. La ciclosporina, que inhibe la activación y proliferación de los linfo- E 124 O F F A R M citos T, fue el primer éxito farmacológico, en 1983. Tras ella se han desarrollado otros fármacos inmunosupresores útiles para el trasplante. Los regímenes inmunosupresores se han desarrollado utilizando diferentes fármacos dirigidos a bloquear los linfocitos B y T en diferentes fases, con el fin de proporcionar la inmunosupresión más completa. Se han utilizado con éxito en tratamientos inmunosupresores varios fármacos, como los inhibidores de la calcineurina, los inhibidores de los factores de crecimiento de los linfocitos T y de los linfocitos B, y también los anticuerpos policlonales y monoclonales. En los últimos 30 años se han producido importantes avances en el campo de la inmunosupresión, tanto para los pacientes con un trasplante reciente como para el mantenimiento de pacientes trasplantados. La ciclosporina es la base de muchos tratamientos inmunosupresores y se utiliza con gran éxito en combinación con el inhibidor de la inosina monofosfato dehidrogenasa (IMPDH), y ácido micofenólico (MPA), administrado como micofenolato mofetil (MMF). Se ha demostrado que el MMF ofrece un beneficio a corto y largo plazo. Sin embargo, los fármacos disponibles que contienen MPA se han asociado con efectos secundarios no deseados, como infecciones, efectos secundarios hematológicos y gastrointestinales. En algunas ocasiones, estos efectos secundarios se manejan si se reduce la dosis de MPA, si se interrumpe temporalmente o si se suspende. El MMF es un profármaco que contiene MPA como parte activa. El MMF es un inhibidor de la síntesis de novo de los nucleótidos de purina. En la práctica clínica se utilizan diversas combinaciones de fármacos inmunosupresores para conseguir una protección más eficaz frente al rechazo agudo y en la supervivencia del injerto a largo plazo. A pesar del aumento del número de fármacos inmunosupresores, la supervivencia del injerto a largo plazo y los efectos secundarios continúan siendo un problema. Es necesario encontrar el equilibrio entre el grado de inmunosupresión necesaria para prevenir el rechazo del injerto y la frecuencia de efectos adversos. Respuesta inmunitaria La finalidad de la inmunosupresión a corto y a largo plazo consiste en inhibir la activación de la respuesta inmunitaria natural de los linfocitos T y B a la estimulación antigénica por parte del donante. VOL 24 NÚM 6 JUNIO 2005 Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. Los mecanismos de acción más comunes de los fármacos inmunosupresores que se utilizan con mayor frecuencia son: • Impedir que la calcineurina active la producción de interleucina (IL)-2. • Impedir la unión de la IL-2 a los receptores de la IL-2 activados. • Interrumpir la cascada de la respuesta proliferativa desencadenada por IL-2. • Interrumpir la síntesis de ADN y de ARN. En la práctica, se utiliza una combinación de fármacos inmunosupresores, lo que implica a más de un mecanismo, de manera que la respuesta inmunitaria se pueda suprimir lo más eficazmente posible. Uno de los recientes logros en inmunosupresión utiliza con éxito la inhibición de IMPDH para bloquear la síntesis de ADN, ARN o ambos, en el desarrollo de linfocitos T y B y, con ello, impedir la proliferación celular en la respuesta inmune. La IMPDH cataliza la conversión de inosina (IMP) a guanosina monofosfato (GMP), que a su vez genera guanosina trifosfato (GTP) para ARN y deoxiguanosina trifosfato (dGTP) para ADN. Durante el proceso, la nicotinamida adenina dinucleotido (NAD) se transforma en su forma reducida, NADH. La IMPDH no está implicada en las rutas alternativas de recuperación de las purinas. El MPA y los micofenolatos en la inmunosupresión El MPA es un inhibidor potente, selectivo y reversible de la IMPDH. Se aisló por primera vez en 1896. Inicialmente se estudió como fármaco antibacteriano y antimicótico, pero pronto se descubrieron sus propiedades inmunosupresoras y su potencial antineoplásico. Después se ha descubierto que es eficaz en el tratamiento de la psoriasis. La inmunosupresión mediante MPA se basa en el hecho de que los VOL 24 NÚM 6 JUNIO 2005 Mecanismos de acción para conseguir la inmunosupresión Antígeno HLA Receptor de linfocitos T Activación de la producción de la IL-2 por parte de la calcineurina Ciclosporina Tacrolimus IL-2 IL-2 Receptor de la IL-2 Basiliximab Daclizumab Cascada de la respuesta proliferativa de la IL-2 Sirolimus Everolimus Síntesis de ADN/ARN MMF/MPA Azatioprina División celular linfocitos dependen en exceso de la síntesis de novo de purinas para la expansión clonal de las células B y T. El MPA inhibe la IMPDH, enzima clave en la vía de síntesis de novo de las purinas y, por consiguiente, bloquea eficazmente la expansión clonal de los linfocitos B y T. El mecanismo de acción del MPA afecta preferentemente a los linfocitos, ya que otras células son capaces de emplear vías alternativas de rescate para sintetizar nucleótidos. El primer fármaco que contenía MPA como molécula farmacológicamente activa que se aprobó para la prevención del rechazo del aloinjerto renal fue el micofenolato mofetil (MMF), que tras su administración se fragmenta y se convierte en MPA. Diversos estudios de registro, realizados en pacientes con trasplante renal, demuestran el beneficio de una terapia basada en MPA para reducir las tasas de rechazo agudo. La introducción de la terapia con MMF en 1995 aumentó significativamente la supervivencia del injerto. Se ha demostrado que MMF en combinación con cefalosporina y corticosteroides reduce la incidencia de rechazo agudo, comprobado con biopsia en trasplante renal hasta un 50% en comparación con azatioprina. La terapia con MMF también ha demostrado reducir significativamente la pérdida tardía del injerto en los pacientes con trasplante renal en comparación con azatioprina. En el tratamiento a largo plazo, MMF se ha asociado con un 65% de reducción del riesgo de rechazo agudo tardío en comparación con azatioprina. Se han observado diversos efectos secundarios asociados al uso de MMF, lo que puede limitar su utilización en el ámbito clínico. Los principales efectos son trastornos hematológicos, enfermedad linfoproliferativa, aumento del riesgo de infecciones oportunistas —como citomegalovirus—, molestias gastrointestinales y dolor abdominal. La incidencia de estos efectos secundarios puede ser mayor en los niños y puede hacer necesario la reducción de la dosis o la suspensión del tratamiento. En general, la intolerancia del paciente a estos efectos secundarios obliga con frecuencia a reducir la dosis, lo que puede poner en peligro la probada protección del injerto que proporciona el micofenolato. Conclusión MMF muestra una clara eficacia para reducir la incidencia del rechazo y el fracaso del injerto a largo plazo. A pesar de que esta eficacia pueda verse comprometida por la reducción de las dosis necesarias debido a la aparición de efectos secundarios, MMF supone una valiosa aportación al arsenal terapéutico inmunosupresor, ya que reduce las tasas de rechazo agudo y proporciona una mayor supervivencia del injerto. ■ O F F A R M 125