- Ninguna Categoria
Dehiscencia uterina diagnosticada un mes posparto: presentación
Anuncio
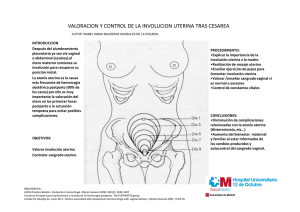
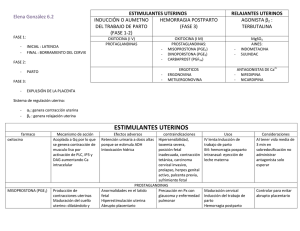
+ descargado Models Documento de http://www.elsevier.es el 20/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. POG-654; No of Pages 4 Prog Obstet Ginecol. 2015;xx(xx):xxx—xxx PROGRESOS de OBSTETRICIA Y GINECOLOG ÍA w w w. e l s e v i e r. e s / p o g CASO CLÍNICO Dehiscencia uterina diagnosticada un mes posparto: presentación de un caso y revisión bibliográfica Arnaud Toussaint *, Isabel Cardona, Michel Toussaint y Christian Valla Servicio de Ginecologı́a y Obstetricia, Hospital Riviera-Chablais, Vevey, Suiza PALABRAS CLAVE Rotura uterina; Dehiscencia; Hemorragia posparto KEYWORDS Uterine rupture; Dehiscence; Postpartum hemorrhage Resumen La rotura uterina es una complicación obstétrica cuyas consecuencias pueden ser graves. Se diagnostica principalmente antes o durante el trabajo de parto en mujeres con antecedente de cesárea y es necesaria una extracción rápida del feto. Sin embargo, pocos casos de dehiscencia uterina son diagnosticados en el posparto. Presentamos el caso de una paciente con útero cicatrizado, que consulta por metrorragia 27 dı́as después de parto por vı́a vaginal, en la que se diagnosticó una dehiscencia uterina con consecuente histerectomı́a abdominal a través de una incisión de Pfannenstiel. Por medio de este caso, se evaluarán los signos y sı́ntomas para el diagnóstico temprano de una dehiscencia, permitiendo ası́ proporcionar el tratamiento más conservador posible. ß 2015 SEGO. Publicado por Elsevier España, S.L.U. Todos los derechos reservados. Uterine dehiscence discovered one month after delivery: case report and literature review Abstract Uterine rupture is an uncommon but potentially devastating maternal and obstetric complication that is usually diagnosed in women with a prior caesarean delivery before or during labour, leading to an emergency foetal extraction. However, there are very few reports of uterine rupture diagnosed in the postpartum period. We report the case of a patient with a scarred uterus who presenting with metrorrhagia 27 days after a vaginal delivery. A diagnosis of uterine dehiscence was made, requiring an abdominal hysterectomy through Pfannenstiel incision. Through this case, we highlight the symptoms and signs to establish an early diagnosis, which allow provision of the most conservative treatment possible. ß 2015 SEGO. Published by Elsevier España, S.L.U. All rights reserved. Introducción * Autor para correspondencia. Correo electrónico: [email protected] (A. Toussaint). La rotura uterina (RU) es la complicación más grave del parto vaginal ante la presencia de una cicatriz uterina previa, http://dx.doi.org/10.1016/j.pog.2015.08.003 0304-5013/ß 2015 SEGO. Publicado por Elsevier España, S.L.U. Todos los derechos reservados. Cómo citar este artı́culo: Toussaint A, et al. Dehiscencia uterina diagnosticada un mes posparto: presentación de un caso y revisión bibliográfica. Prog Obstet Ginecol. 2015. http://dx.doi.org/10.1016/j.pog.2015.08.003 + Models de http://www.elsevier.es el 20/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. Documento descargado POG-654; No of Pages 4 2 A. Toussaint et al. debido a su elevada tasa de morbimortalidad fetal y maternal. La rotura completa se define como la disrupción de todas las capas de la pared uterina mientras que el peritoneo visceral permanece intacto en la rotura incompleta. La incidencia de rotura uterina oscila entre 0,5 y 3/10.000 partos en la población general. En caso de parto vaginal en gestante tras cesárea anterior, la incidencia oscila entre 0,2 y 0,8%1. En embarazo a término, el riesgo de RU con parto por vı́a vaginal en pacientes con antecedente de cesárea es de 0,78% mientras que el riesgo será del 0,22% en aquellas con cesárea electiva2. Clásicamente, la RU se diagnostica en el preparto o durante el trabajo de parto. La dehiscencia es generalmente asintomática y de diagnóstico accidental en casos tales como durante una cesárea electiva3. Es poco frecuente que la dehiscencia uterina sea sintomática fuera del contexto del parto y puede ser una causa de hemorragia posparto tardı́a4. Presentamos el caso de una paciente en puerperio tardı́o posterior a parto vaginal quien presentó metrorragia durante el primer mes y cuyo diagnóstico de dehiscencia uterina fue establecido. Descripción del caso Paciente de 31 años, secundigesta, 2 partos, en 27 dı́as de puerperio tardı́o por parto vaginal quien acude al hospital por metrorragia y fiebre. La paciente no presentaba antecedentes personales ni familiares de interés y entre sus antecedentes ginecoobstétricos destaca una cesárea por placenta previa hace 2 años, sin complicaciones intra- o postoperatorias. El secundo embarazo presentó una evolución dentro de la normalidad. A las 40 semanas de gestación presentó rotura de fuente. Dado que la paciente era portadora de Streptococcus grupo B, el parto fue inducido por oxitocina. La presencia de desaceleraciones tardı́as a dilatación completa motivó la instrumentación del parto por ventosa. Se recibió un recién nacido femenino, con peso de 3.010 gramos, Apgar 7-8-9, pH arterial 7,13 (lactatos 5,6), pH venoso 7,18 (lactatos 4,1). Se realizó un alumbramiento dirigido; la placenta apareció completa. La provocación requirió un total de 5 unidades de oxitocina y el trabajo de parto duró 2 horas y media. En puerperio inmediato, una hemorragia del alumbramiento estimada en 800 ml de pérdidas secundaria a una atonı́a uterina requirió masaje uterino e inyección intramuscular de 0,2 mg de methylergometrin. Posteriormente, la ecografı́a de control mostró vacuidad uterina. En el primer dı́a posparto, la hemoglobina fue de 76 g/l. Dado que la paciente sentı́a mareos, se le administró dos concentrados de hematı́es. La paciente presentó una evolución favorable y fue dada de alta al quinto dı́a posparto. Veintisiete dı́as después, la paciente acude a urgencias obstétricas por metrorragia acompañada de coágulos de sangre que se iniciaron en la vı́spera. Las pérdidas se estimaron en una compresa higiénica por hora. Además, la paciente presentó un pico febril de 37,9 grados. Al examen fı́sico, presentaba ligero dolor a la palpación suprapúbica con un abdomen blando y compresible. La ecografı́a abdominal mostró una imagen intrauterina heterogénea con doppler Figura 1 Ecografı́a abdominal centrada en la masa heterogénea de 8 7 cm, por delante del útero sugestiva de hematoma. color positivo que evocó presencia de fragmentos placentarios retenidos. Adicionalmente, una imagen heterogénea de 8 7 cm compatible con un hematoma se encontró por delante del útero (fig. 1). Se administraron antibióticos por vı́a intravenosa (coamoxicillina) dadas las secreciones vaginales nauseabundas. Veinticuatro horas después, se practicó un legrado uterino para evacuar los fragmentos placentarios, donde se observó una dehiscencia en la pared anterior del útero. La laparoscopia confirmó la existencia de un hematoma entre el útero y la vejiga ası́ como también la dehiscencia uterina (fig. 2). El hematoma infectado fue drenado. Se observaron grandes áreas de necrosis sobre la pared anterior del útero y fue necesaria una conversión a laparotomı́a exploratoria por medio de una incisión de Pfannestiel (fig. 3). El desbridamiento fue importante, el cierre Figura 2 Laparoscopia exploratoria que muestra el hematoma subperitoneal A) y la rotura uterina B). Cómo citar este artı́culo: Toussaint A, et al. Dehiscencia uterina diagnosticada un mes posparto: presentación de un caso y revisión bibliográfica. Prog Obstet Ginecol. 2015. http://dx.doi.org/10.1016/j.pog.2015.08.003 + descargado Models Documento de http://www.elsevier.es el 20/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. POG-654; No of Pages 4 Dehiscencia uterina diagnosticada un mes posparto Figura 3 Rotura uterina visualizada por laparotomı́a. de la pared uterina no fue posible y se debió practicar una histerectomı́a total. El curso postoperatorio fue sin complicaciones. La paciente regresó a su casa 5 dı́as después de la cirugı́a. Discusión La RU es una grave complicación obstétrica cuyas consecuencias fetales y maternas pueden ser fatales. Por eso, el diagnóstico y las acciones que de ello se desprenden deben hacerse rápidamente. Los principales factores de riesgo de rotura de la cicatriz uterina son un útero con múltiples cicatrices; el tipo de cicatriz, siendo la de mayor riesgo la cicatriz longitudinal; la inducción del trabajo y el modo de inducción. Este último puede producir una estimulación uterina excesiva. Se estima que el porcentaje de RU con oxitócica, PGE2 y PGE1 es de 1,1, 2 y 6% respectivamente. Otros factores incluyen partos cercanos o una historia de fiebre puerperal después de una cesárea. Por lo contrario, un parto vaginal después de una cesárea puede ser un factor protector. Una prolongación excesiva del parto con esfuerzos de expulsión y una extracción instrumental son también factores de riesgo1,5,6. En general, los signos y sı́ntomas premonitorios de RU ocurren en preparto o durante el trabajo de parto. Se manifiestan por anomalı́as en la frecuencia cardiaca fetal, dolor abdominal, shock hemodinámico o secreciones vaginales sanguinolentas7. El descubrimiento de una dehiscencia uterina muchos dı́as después de un parto vaginal es muy raro y hay muy pocos casos descritos en la literatura. Generalmente, los sı́ntomas aparecen durante las primeras horas o primeros dı́as y el diagnóstico es rápidamente establecido. Este hallazgo se aplica tanto para las RU en pacientes que tuvieron un parto vaginal tras cesárea como en úteros sin cicatriz6,8—13. Los casos publicados de RU poscesárea se diagnostican a menudo 3 de manera tardı́a y son en realidad dehiscencia de la cicatriz. En este tipo de casos, el concepto de infección (corioamnionitis, endometritis) recurrente es frecuente14—16. Debido al rápido incremento en el ı́ndice de cesáreas, el número de casos de RU también se verá aumentado. Por ende, algunos autores aconsejan una revisión de la cicatriz sistemáticamente en pacientes con factores de riesgo. Sin embargo, esta práctica es una importante fuente de infección y es más prudente limitar este gesto únicamente a pacientes sintomáticas5. En nuestro caso, la atonı́a uterina y la hemorragia del alumbramiento consiguiente fueron sin duda signos de advertencia para que una revisión hubiese sido necesaria. Pasado un tiempo tras el parto, la ecografı́a es una herramienta ideal en el diagnóstico de RU, dado que permite visualizar la presencia de un hematoma intra- o extraperitoneal. Aunque el sitio de rotura raramente se ve, la combinación de signos ecográficos asociados a la clı́nica son muy sugestivos para diagnosticar esta patologı́a. En caso de que la ecografı́a no sea suficiente para establecer el diagnóstico correcto, la escanografı́a y la resonancia magnética pueden ser alternativas9. En este caso, la hemorragia posparto tardı́a, que fue causada ya sea por la presencia de retención de fragmentos placentarios o por la dehiscencia uterina o por la combinación de ambas, nos llevó a diagnosticar una RU a casi un mes en el posparto. Este caso demuestra la importancia de una mayor vigilancia en pacientes con antecedente de cesárea que desean dar a luz por vı́a vaginal. Una revisión sistemática durante el posparto en pacientes con útero cicatrizado por cesárea anterior con posterior parto vaginal no está soportada por la literatura. En estas situaciones el diagnóstico es ante todo clı́nico. Cualquier sospecha de rotura requiere una evaluación extensiva que permita diagnosticar tempranamente la patologı́a y prevenir, como en nuestro caso, una intervención quirúrgica radical. Responsabilidades éticas Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales. Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes. Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artı́culo. Este documento obra en poder del autor de correspondencia. Conflicto de intereses Los autores declaran no tener ningún conflicto de intereses. Bibliografı́a 1. Parant O. Uterine rupture: prediction, diagnosis et management. J Gynecol Obstet Biol Reprod. 2012;41:803—16. Cómo citar este artı́culo: Toussaint A, et al. Dehiscencia uterina diagnosticada un mes posparto: presentación de un caso y revisión bibliográfica. Prog Obstet Ginecol. 2015. http://dx.doi.org/10.1016/j.pog.2015.08.003 + Models de http://www.elsevier.es el 20/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. Documento descargado POG-654; No of Pages 4 4 A. Toussaint et al. 2. National Institutes of Health Consensus Development Conference Panel. National Institutes of Health Consensus Development conference statement: vaginal birth after cesarean: new insights March 8-10, 2010. Obstet Gynecol. 2010; 115: 1279-95 3. Zwart JJ, Richters JM, Ory F, de Vries JI, Bloemenkamp KW, van Roosmalen J. Uterine rupture in the Netherlands: a nationwide population-based cohort study. Br J Obstet Gynaecol. 2009;116: 1069—78. 4. American College of Obstetricians and Gynecologists. Postpartum hemorrhage. ACOG Educational Bulletin. 1998; 243:694-8 5. Liebermann E. Risk factors for uterine rupture during a trial of labor after cesarean. Clin Obstet Gynecol. 2001;44:609—21. 6. Guiheneuf A, Cabaret AS, Grall JY. A case of uterine rupture discovered in the postpartum period. J Gynecol Obstet Biol Reprod. 2008;37:197—9. 7. Waseem M, Cunningham-Deshong H, Gernsheimer J. Abdominal pain in postpartum patient. J Emerg Med. 2011;41:261—4. 8. Nielsen TF, Ljungblad U, Hagberg H. Rupture and dehiscence of cesarean section scar during pregnancy and delivery. Am J Obstet Gynecol. 1989;160:569—73. 9. Has R, Topuz S, Kalelioglu I, Tagrikulu D. Imaging features of postpartum uterine rupture: a case report. Abdom Imaging. 2008;33:101—3. 10. Narasimhulu DM, Shi S. Delayed presentation of uterine rupture postpartum. Am J Obstet Gynecol. 2015;212:e1—2. 11. Sun CH, Liao CI, Kan YY. Silent rupture of unscarred gravid uterus with subsequent pelvic abscess: successful laparoscopic management. J Minim Invasive Gynecol. 2005;12:519—21. 12. Mavromatidis G, Karavas G, Margioula-Siarkou C, Petousis S, Kalogiannidis I, Mamopoulos A, et al. Spontaneous postpartum rupture of an intact uterus: a case report. J Clin Med Res. 2015;7:56—8. 13. Faria J, Henriques C, Silva Mdo C, Mira R. Rupture of an unscarred uterus diagnosed in the puerperium: a rare occurrence. BMJ Case Rep. 2012; 22:2012. 14. Kindig M, Cardwell M, Lee T. Delayed postpartum uterine dehiscence. J Reprod Med. 1998;43:591—2. 15. Duff P, Mayer AR. Abdominopelvic abscess resulting from delayed postpartum uterine rupture. Am J Obstet Gynecol. 1981;140: 711—3. 16. Wagner MS, Bédard MJ. Postpartum uterine wound dehiscence: a case report. J Obstet Gynaecol Can. 2006;28:713—5. Cómo citar este artı́culo: Toussaint A, et al. Dehiscencia uterina diagnosticada un mes posparto: presentación de un caso y revisión bibliográfica. Prog Obstet Ginecol. 2015. http://dx.doi.org/10.1016/j.pog.2015.08.003
 0
0
Anuncio
Descargar
Anuncio
Añadir este documento a la recogida (s)
Puede agregar este documento a su colección de estudio (s)
Iniciar sesión Disponible sólo para usuarios autorizadosAñadir a este documento guardado
Puede agregar este documento a su lista guardada
Iniciar sesión Disponible sólo para usuarios autorizados