insulina
Anuncio

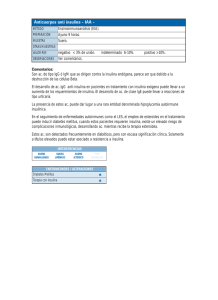
INSULINA Tete Tarton, Enfermera Educadora en Diabetes, Servicio de Endocrino y Nutrición del HUCA Febrero 2011 INSULINA Insulina rápida Insulinas NPH INSULINA Año 1921 Best Banting Majorie INSULINA En 1921, en la Universidad de Toronto, Banting y Best, con la supervisión de Mc. Leod y la colaboración de un bioquímico, Collip, lograron la extracción pancreática de la insulina, que condujo a la concesión del premio Nóbel de Medicina en 1923. En enero de 1922 se utilizó el primer extracto de insulina de vaca, que fue administrado a una persona con diabetes, un niño de catorce años, Leonard Thompson; merced al tratamiento insulínico consiguió llevar una vida normal, aunque falleció en 1935 de una bronconeumonía complicada con cetoacidosis. A partir de entonces se inició una carrera, que aún no ha concluido, en el logro y purificación de las diferentes insulinas. INSULINA En 1922 se eligió a Leonard Thompson como la primera persona en la que se trataría este nuevo "fármaco". Leonard era un niño de 14 años con diabetes tipo 1. Antes de recibir insulina se encontró en repetidas ocasiones a punto de morir. Al poco tiempo tras el uso de insulina, Leonard recuperó su peso y la sintomatología había desaparecido. A partir de ese momento se estudió el uso del fármaco en otras personas con diabetes. INSULINA • La Insulina NPH (Neutral Hagedorn Protamina) es una insulina de acción intermedia diseñada para ayudar a controlar el nivel de azúcar en la sangre de las personas con diabetes. • Todo comenzó cuando Hans Christian Hagedorn (1888-1971) y August Krogh (1874-1949) obtuvieron los derechos para estudiar la Diabetes y la Insulina en Toronto. • Fue creada en 1936, con insulina porcina como base a la que se le adicionó protamina neutral a la insulina regular. • En 1946, Nordisk Insulinlaboratorium fue capaz de formar cristales de protamina e insulina y comercializarlos en 1950 como Insulina NPH. • Cuando se inyecta por vía subcutánea, tiene una duración intermedia, es decir, más larga que la insulina regular, pero mas rápido que la ultralenta Lantus o Glargina o detemir. Como funciona el páncreas El páncreas El páncreas es la glándula encargada de producir la insulina. Se sitúa junto al estómago. Una vez que la insulina se produce en esta glándula, su función es la de facilitar el paso de la glucosa en sangre al interior de las células del organismo y obtener energía. Cuando no existe suficiente insulina, la glucosa se va acumulando en la sangre, y aparece la hiperglucemia LA INSULINA PANCREAS Islotes de Langerhans En personas con diabetes, el páncreas o no produce nada de insulina, o produce insulina insuficiente, o incluso, insulina que no funciona bien. Célula beta La Insulina es una hormona producida por el páncreas, en las células “Beta” de los islotes de Langerhans, que regula la cantidad de azúcar en sangre. Todos necesitamos insulina. LA FUNCION DE La insulina Piense en que cada una de las células de su cuerpo es como una pequeña máquina. Como todas las máquinas, necesita combustible. Los alimentos que usted come, están hechos de carbohidratos (que se convierten en azúcar), proteínas, y grasas, que son utilizados para producir combustible para las células. El principal combustible se llama glucosa, y es un azúcar simple. Funciones de la insulina Como FUNCIONA La insulina Piense en la insulina como si fuera el embudo que permite a la glucosa (azúcar) pasar a través de los receptores hasta el interior de las células. El exceso de glucosa es guardado en el tejido graso, o en el hígado como glucógeno. Entre comidas, cuando su azúcar sanguíneo está bajo y sus células necesitan combustible, el glucógeno del hígado es convertido en glucosa. COMO FUNCIONA La insulina En la gente que no tiene diabetes, la glucosa de la sangre estimula la producción de insulina en las células beta. Ellas "miden" los niveles de azúcar constantemente y entregan la cantidad exacta de insulina para que la glucosa pueda entrar a las células, manteniendo así el azúcar en el rango normal normoglucemia (en ayunas entre 70 - 110 mg). Como FUNCIONA La insulina hay poca o no hay insulina en el cuerpo, o Cuando cuando la insulina no está funcionando correctamente, la glucosa tiene dificultad para entrar a las células. Además, cuando no hay suficiente insulina, el exceso de glucosa no puede ser guardado en el hígado o el tejido muscular. En vez de eso, la glucosa se acumula en la sangre. Esta concentración alta de glucosa en la sangre es llamada hiperglucemia. Como FUNCIONA La insulina Por ejemplo: Cuando comemos un pedazo de pan, una vez digerido se convierte en glucosa. La glucosa circula a través de la corriente sanguínea para alimentar a cada célula del cuerpo. La presencia de glucosa estimula las células Beta del páncreas para liberar insulina. La insulina llega hasta cada célula y actúa como una llave en sus receptores, con el fin de abrir sus puertas y dejar entrar a la glucosa. Si no hay insulina o los receptores de las células no funcionan, la glucosa no puede penetrar en las células. La insulina La glucosa En ayunas, la cantidad de glucosa en sangre debería oscilar entre 70 y 110mg/dL. Cuando los niveles de glucosa sobrepasan estos valores hablamos de hiperglucemia. INSULINAS La terapia con insulina constituye la base del tratamiento • • • Pacientes con diabetes tipo 1 Muchos pacientes con diabetes tipo 2 Mal control de la diabetes gestacional. 9 Los pacientes con diabetes tipo 1, dependen de la insulina para su supervivencia ya que la producción endógena es nula. 9 Los pacientes con diabetes tipo 2 presentan una insuficiente producción endógena de insulina y/o una resistencia a la misma. 9 La diabetes gestacional que no se controla con dieta y ejercicio su tratamiento es dieta, ejercicio e insulina, ya que hoy día no se aconsejan fármacos orales hipoglucemiantes. En relación con la duración de los efectos de la insulina por motivos prácticos de uso clínico ACCIÓN DE INSULINA En relación con la duración de los efectos de la insulina por motivos prácticos de uso clínico distinguimos: • Inicio de Acción: – Tiempo en que aparecen en la sangre cantidades significativas de insulina para producir sus efectos. • Pico Máximo: – Tiempo en que los niveles de insulina son mas elevados y en consecuencia producen su efecto máximo. • Final de Acción: – Tiempo en que los niveles circulantes de insulina han disminuido a concentraciones ineficaces. Insulinas humanas Insulina humana biosintética se obtiene por métodos de recombinación del ADN. Mediante técnicas de bioingeniería genética Se manipula el ADN de la Escherichia Coli o de la levadura del pan, capacitándola para la producción de la molécula completa de insulina. Tipos de insulina INSULINAS HUMANAS La insulina viene en diferentes tipos que actúan por periodos más cortos o más largos. La insulina regular es transparente. Es de corta acción, lo cual significa que comienza a actuar muy rápidamente, y finaliza su acción en unas pocas horas; aspecto transparente, es la única que se utiliza por vía endovenosa. Insulinas Intermedias: Insulatard NPH; Insulina Basal (NPL).:Comienzan a actuar más lentamente que las regular o rápidas y su acción es más larga, aspecto lechoso. Insulinas premezcladas: Mezcla de rápida e intermedia, aspecto lechoso. 2-3 horas Insulina Rápida Cristalina 30 min – 2-3 horas – 6-8-horas Subcutánea /endovenosa NOVONORDISK ACTRAPID Vial / Innolet LILLY HUMULINA REGULAR vial 6-8-horas 30 min. Insulina NPH Turbia 4-8 h 1-1,5 h – 4-8 h.- 12-14h. Subcutánea NOVONORDISK Insulatard NPH 1-1,5 h 12 h. Vial / Flexpen Viales: 1000 UI / vial. LILLY Humulina NPH; Humalog Basal (NPL) Vial / Pen FlexPen y Pen: 300 UI / bolígrafo Insulina Mezclas Comerciales Turbia. máx.2-6 h.- durac .6-16 h. Subcutánea Novo Mixtard 30 (Viales e Innolet) Lilly Humulina 30/70 (viales, Pen) Análogos de insulina rápida En diciembre de 1996, Laboratorios Lilly comercializo el primer compuesto de Insulinas Monoméricas de Acción Rápida (Análogo Sintético de Acción Rápida o LISPRO), por la modificación de sus aminoácidos que permite una absorción muy regular y mucho mas rápida que la Insulina regular o rápida, con el mismo poder hipoglucemiante. Aspecto incoloro/transparente Posteriormente: Laboratorios Novo comercializo NovoRapid análogo de insulina rápida. Laboratorios Aventis comercializo Apidra análogo de insulina rápida. Análogos de insulina basal Insulina Lantus (Glargina) se comercializa en Diciembre 2003 Es un análogo de la insulina humana. Tras su inyección en el tejido subcutáneo, se va liberando continuamente pequeñas cantidades de insulina glargina, proporcionando un suave perfil de concentración /tiempo sin pico, con una duración de acción prolongada (24 h). Presentación: VIAL de 10 ml., Optiset y sistema Solostar Aspecto: Incolora/transparente. Posteriormente : Laboratorios Novo comercializo Insulina Detemir análogo de insulina basal Presentación: Levemir: FlexPen e Innolet. Tipos de insulina INSULINAS ANALOGOS La insulina viene en diferentes tipos que actúan por periodos más cortos o más largos. Los análogos de insulina de acción rápida son transparentes, trabajan muy rápidamente y de acción corta. Los análogos de insulina premezclada son aspecto lechoso. Análogo de rápida e insulina intermedias La parte de la premezcla del análogo de insulina de rápida acción empieza su actuación inmediatamente. La parte de acción intermedia le ofrece una duración más prolongado. Los análogos de insulina de acción prolongada son transparentes. Comienzan a trabajar lentamente y ofrecen un cubrimiento hasta de 24 horas. 1-1,5 h Insulina análogos rápidos Cristalina 0 – 1-1,5 h.- 3 h. NOVONORDISK AVENTIS Novorapid (FlexPen) Apidra (Solostar) LILLY Humalog Lispro (Vial/ Pen) Subcutánea 0 3 h. Mezclas comerciales turbia Máx..1h.-6 h. Durac .14-16 h. Subcutánea 3 h. NOVONORDISK LILLY Novomix 30, 50,70 Humalog MIX 25 Humalog MIX 50 ( Pen) (FlexPen) 14h Insulinas básales Cristalina No pico - 24 h. Subcutánea 24 h. AVENTIS Glargina (Lantus) Vial, Optiset y Solostar NOVO Detemir (Levemir) Innolet y FlexPen DIFERENTES TRATAMIENTOS CON INSULINA Secreción de insulina en una persona sin diabetes Bolo-Basal ISCI Secreción de insulina en una persona sin diabetes Administración de insulina en una persona con diabetes e ISCI (infusor continuo subcutáneo de insulina). DNO MM CDA MDA CNA TN? Mezcla de rápida + Intermedia DNO CDA CNA Bolo-Basal DNO MM CDA MDA CNA TN? Mezcla de análogo de rápida + Intermedia DNO CDA CNA Bolo-Basal DIFERENTES SISTEMAS de administración VADEMECUM DE LAS insulinas Insulina Viales/jeringuillas I. Actrapid II. Humulina regular III. Mixtard 30 IV. Humulina 30/70 V. Humalog VI. I. Lantus Viales de 1000 ui Jeringuillas de 100 ui (escala de 2ui en 2ui) Jeringuillas de 50 ui (escala de 1ui en 1ui) Jeringuillas de 30 ui (escala de ½ ui en ½ ui ) INSULINAS HUMANAS Rápida -Máx. 3 h. -Durac. 6 h. Intermedia -Máx. 6 h. -Durac. 12 h. Mezclas comerciales-máx.2-6 h. - durac.6-16 h. LILLY KwikPen Pen ACCIÓN: Pico y Duración ANALOGOS DE INSULINA NOVO Innolet Flexpen SANOFI Optiset Solostar Rápidos -Máx. 1 h. -Durac. 3 h. Mezclas comerciales Máx..1h.-6 h. Durac.14-16 h. Lentos, Básales No pico Duración 24 h. INSULINA HUMANA ANÁLOGOS NOVONORDISK LILLY Rápida -Máx. 3 h. -Durac. 6 h. Actrapid -Vial / Innolet Humulina Regular -Vial / Pen Intermedia -Máx. 6 h. -Durac. 12 h. Insulatard NPH - Flexpen Humulina NPH Pen - Humalog basal - (KwikPen) Mezclas comerciales Mixtard 30 -Vial / Innolet Humulina 30/70 -Vial / Pen Rápidos -Máx. 1 h. -Durac. 3 h. Novorapid - Flexpen Humalog Vial / Kwikpen Mezclas comerciales Novomix 30; 50;70 -Flexpen; Humalog Mix 25 Humalog Mix 50 - Kiwkpen Lentos Levemir Flexpen /Innolet SANOFIAVENTIS LILLY KwikPen Pen NOVO Innolet Flexpen Apidra Optiset / solostar Lantus vial/Optiset/ solostar SANOFI Optiset Solostar Agujas 8 mm Intervalo recomendado Tipo de insulina /aspecto Intervalo recomendado NPH; Insulatard - lechoso Rápida (Regular) transparente Mezcla Rápida-NPH - lechoso Análogos de rápida -transparente Análogos lenta – transparentes 45-60 minutos 20-30 minutos 20-30 minutos 0- 15 minutos No relacionada con ingesta Mezcla de análogos-NPH - lechoso 0 – 15 minutos Técnica de administración de insulina Técnica de administración: Las plumas de insulina son de uso individual.(comprobar tipo de insulina y fecha de caducidad). Insulinas de reserva, mantener en la nevera. Insulina que se esta usando, Tª ambiente o sacar de la nevera de 30-60 min. ante de inyectarla. Insulinas de aspecto lechoso, homogenizarlas siempre. Colocación de aguja: Agujas 8 mm Colocarla en el momento del pinchazo. Purgar siempre con 2 ui todo tipo de insulinas. Poner la dosis y una vez inyectada retirar siempre la aguja del bolígrafo. Zonas de inyección: No es necesario usar antisépticos, higiene normal (es suficiente) Rotar las zonas para que no aparezcan lipodistrofias. Absorción : De más a menos rápida: Abdomen, brazos, piernas y glúteos. FACTORES QUE INTERVIENEN EN LA ABSORCIÓN ZONAS: Abdomen : Zona recomendada en el desayuno. - Absorción rápida. - Muy vascularizado. - Abundante tejido subcutáneo - Debe inyectarse a 10-15 cm. del ombligo. Brazo: Zona recomendada en la comida y/o merienda. - Absorción media. - Pinchazo con pellizco respetando zona del deltoides Muslos – Nalgas: Zona recomendada en la merienda y/o cena. - Absorción lenta. - Menor vascularización que las otras zonas. Prevención de las lipodistrofias Lipodistrofias Rotación de los sitios de inyección, para prevenir lipodistrofias Inyección Utilizar pellizco. Pinchar en 90º. Pellizco correcto Pellizco incorrecto La desinfección de la piel Lavarse las manos antes de ponerse la inyección es una regla fundamental. Una buena higiene, con agua y jabón, es suficiente. No es necesario el alcohol (salvo en situaciones especiales), si se utiliza dejar que se evapore antes de inyectar la insulina. Comprobar bien el estado de la piel porque la absorción de la insulina puede variar Evitar los lugares donde hay cicatrices, placas de eczema, infecciones... Evitar las inyecciones en las lipodistrofias, anomalías de los tejidos subcutáneos, provocados por inyecciones repetidas de insulina en el mismo lugar, provocan hinchazón en la piel lo que conlleva una mala absorción de la insulina lo que nos llevara a una diabetes mal controlada. CONSERVACION DE LA INSULINA Conservación • La insulina viene en cajas con cinco bolígrafos. • Los bolígrafos de insulina de reserva deben guardarse en la nevera (2º8º), mejor en la puerta para evitar que se puedan congelar. • Los bolígrafos de insulina en uso se guardan fuera de la nevera (entre 15º y 30º), debe evitarse que le de la luz del sol, o que estén cerca otras fuentes de calor, una vez abierto, en uso debe mantenerse a tª ambiente durante 4 semanas (poner en el bolígrafo la fecha de apertura). • No debe inyectarse la insulina recién sacada de la nevera: es preciso esperar de 30-45 minutos. • De viaje llevar la insulina en el equipaje de mano no facturar ya que se puede congelar, si se lleva insulina de reserva, llevarla en un termo o bolsa isotérmica. HIPOGLUCEMIA EN EL MOMENTO DE INYECTAR LA INSULINA HIPOGLUCEMIA, ANTES DE LA INYECCIÓN DE INSULINA Glucemia < 70 mgrs/dl en el momento de poner la insulna, dar 10 gr. e azúcar Si es < 70 mgrs / dl. repetir la toma y glucemia a los 10 min., esperar hasta que la glucemia sea > 70 mgrs/dl. Glucemia > 70 mgrs / dl, inyectar la insulina y no es necesario esperar para la ingesta. Si, hipoglucemia (glucemia, inferior a 70 mgrs./dl en el momento de la administración de insulina, tratar primero la hipoglucemia, 10gr. de azúcar, ver glucemia capilar a los 10 minutos , si la glucemia sigue inferior a 70 mgrs/dl, dar otra ración de 10 gr. de azúcar y repetir glucemia a los 10 minutos, en el momento que la glucemia sea superior a 70 mgrs/dl poner la insulina y dar la comida correspondiente, en este caso no es necesario esperar ningún tiempo entre la administración y la ingesta. Dos formas de diabetes muy distintas Tipo 1 5-10% Niños, jóvenes Siempre Insulina Tipo 2 90-95% Adultos,ancianos Dieta/ejercicio/pastillas/ Insulinas.