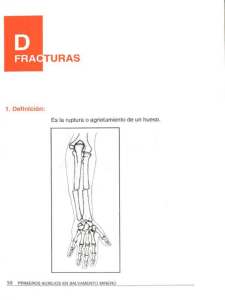
50-55 composicion osea.qxd, page 1-6 @ Normalize ( 50
Anuncio

50-55 composicion osea.qxd 1/12/06 09:55 Página 202 202 PATOLOGIA DEL APARATO LOCOMOTOR, 2006 VOL. 4 Nº 3: 202-207 INVESTIGACION Estudio de la composición ósea para su apropiada regeneración con materiales implantados Bone composition study for an appropriate regeneration with implanted materials Bernabéu Martínez, E. 1 López-Oliva Muñoz, F. 2 1 2 Larena Pellejero, A. 3 Tur Gil, A. 3 de la Piedra Gordo, Mª. C. Montero Escobar, M. 3 4 4 4 Departamento de Óptica de la Facultad de Ciencias Físicas Universidad Complutense de Madrid. Servicio de Traumatología del Centro de Prevención y Rehabilitación FREMAP de Majadahonda. Departamento de Ingeniería Química Industrial, Universidad Politécnica de Madrid. Laboratorio de Fisiología Ósea, Fundación Jiménez Díaz, Madrid. RESUMEN ABSTRACT Objetivo: revisar la composición del tejido óseo, sus propiedades y estructura, para formular materiales adecuados para regeneración ósea. Objective: collect information over the bone´s composition, as well as its properties and structure, to synthesize materials for bone regeneration. Materiales y métodos: en este estudio se utilizó la microscopía electrónica de barrido en los huesos de los conejos intervenidos y la porosimetría de mercurio de las membranas de chitosano. Materials and methods: in this study, it was used the scanning electron microscopy in the rabbit´s bones and mercury porosimetry in the chitosan membranes. Resultados: los procesos de liofilización de las membranas de chitosan no parecen afectar al tamaño de sus poros, por lo que se apoya el uso de tejidos porosos y entramados de polímeros alternativos, como el PLLA y PLGA, mediante electrohilado para regeneración de la parte orgánica del hueso rica en colágeno. También se recomiendan composiciones altas en hidroxiapatita para mimetizar la parte mineral de los huesos, y añadiendo factor de diferenciación y crecimiento humano como en los fluidos de los tejidos. Results: the lyophilization processes of the chitosan membranes does not seem to affect the size of the porosity, therefore it is recommended the use of porous materials or scaffolds trough electrospinning techniques of alternative polymers such as PLLA, PLGA for the regeneration of the collagen rich organic fraction of the bone, and high hydroxyapatite compositions to mimic the mineral fraction, and adding growth and differentation factor as in the tissue fluids. Palabras clave: Chitosan, PLLA, PLGA, colágeno, hidroxiapatita. Keywords: Chitosan, PLLA, PLGA , collagen, hydroxyapatite. Patología del Aparato Locomotor, 2006; 4 (3): 202-207 Correspondencia: E. Bernabeu Martinez: Facultad de Ciencias Físicas. Universidad Complutense de Madrid Ciudad Universitaria 28040 Madrid 50-55 composicion osea.qxd 1/12/06 09:55 Página 203 203 PATOLOGIA DEL APARATO LOCOMOTOR, Bernabéu Martínez E., López-Oliva Muñoz F., Larena Pellejero A. et al. INTRODUCCIÓN Tabla II. Propiedades mecánicas de los huesos (1) Los huesos son auténticas matrices de nanocompuestos, principalmente nanocristales de hidroxiapatita en una matriz rica de colágeno, muy complejos y con formas altamente especializadas para dar soporte mecánico y también sirven de reserva de minerales, en particular de calcio y fosfato (1). La matriz del hueso está compuesta por dos fases principales a escala nanométrica: orgánica (proteínas) e inorgánica (minerales) y sus composiciones serán en términos globales (tabla I). El mineral óseo esta compuesto principalmente por hidroxiapatita y la parte proteínica de colágeno. El colágeno actúa como base en la cual diminutos cristales planos de hidroxiapatita se unen para formar el hueso. El colágeno del hueso tiene una estructura fibrosa típica, cuyo diámetro varía entre 100 y 2000 nm. De manera similar, la hidroxiapatita en el mineral del hueso está en forma de nanocristales de dimensiones entre 4x50x50 (nm). Los minerales TABLA I. Composición genérica de los huesos (1). Estas composiciones pueden variar ligeramente para distintas especies y para distintos huesos Fase inorgánica % Peso Fase orgánica Hidroxiapatita 60 Colágeno Carbonato 4 Agua Citrato 0.9 Proteínas no colágenas (osteocalcina, steonectina, osteopontina, trombospondina, proteínas orfogenéticas, sialoproteínas, proteínas de suero) Sodio 0.7 Magnesio 0.5 Cl-, F-, K+ Sr2+, Pb2+, Zn2+, Cu2+, Fe2+ 2006 · V OL .4 · Nº 3 · 202-207 Estudio de la composición ósea para su apropiada regeneración con materiales implantados Polisacáridos, lípidos, citoquinas Células óseas primarias: osteoblastos, osteocitos, osteoclastos Propiedades Medidas Hueso cortical Hueso trabecular Módulo de Young (GPa) 14-20 0.05-0.5 Límite a tracción (MPa) 50-150 10-20 Límite a compresión (MPa) 170-193 7-10 Resistencia a la fractura (MPa m1/2) 2-12 0.1 Rotura a tracción 1-3 5-7 18-22 0.1-1.0 Densidad aparente (g/cm ) 1.8-2.0 0.1-1.0 Volumen superficie/hueso (mm2/mm3) 2.5 20 Volumen total del hueso (mm3) 1.4 ˘ 106 0.35 ˘ 106 Superficie interna total 3.5 ˘ 106 7.0 ˘ 106 3 Densidad (g/cm ) 3 del hueso están también enriquecidos con algunos elementos sueltos para varias funciones metabólicas entre los que están los carbonatos, citratos, sodio, magnesio, fluoruros, cloruros y potasio. El principal papel de los minerales es dotar de dureza y rigidez al hueso, mientras que el colágeno lo dota de resistencia al la tracción y flexibilidad. Se piensa que la clave para la resistencia de los huesos es la compleja estructura jerárquica en la cual se organizan con un auto-ensamblado. Es importante puntualizar que los minerales no están directamente ligados al colágeno, sino ligados a través de las proteínas no colágenas. Las proteínas no colágenas suponen entre un 3 % y un 5 % de la composición del hueso, y proveen enplazamientos activos para la biomineralización y unión celular. La cantidad de agua presente en los huesos es un factor importante para determinar su comportamiento mecánico. Los lípidos también son necesarios para las funciones celulares y suponen un 2 % del hueso, además juegan un papel importante en la biomineralización. El grado de biomineralización el factor más importante para determinar las capacidades mecánicas del hueso (Tabla II). El hueso puede ser considerado como la unión de varios niveles de unidades estructurales jerárquicas, diseñadas elegantemente en varias escalas, de macro a nano, para cumplir múltiples funciones. 50-55 composicion osea.qxd 1/12/06 09:55 Página 204 204 PATOLOGIA DEL APARATO LOCOMOTOR, Bernabéu Martínez E., López-Oliva Muñoz F., Larena Pellejero A. et al. Cuando el hueso se deposita inicialmente es estructuralmente débil y desorganizado. Pero al cabo de pocos días el hueso original se convierte en hueso laminar. A nivel macroestructural el hueso laminar maduro se distingue en compacto y esponjoso. Como indican sus nombres se diferencian en su densidad y se organizan con poros a múltiples niveles, de macro a nano, para el establecimiento de múltiples funciones, incluido el transporte de nutrientes, oxígeno y fluidos corporales. El hueso esponjoso o trabecular ocupa cerca del 20% del hueso total. Es más ligero, tiene mayor porosidad y concentración de vasos sanguíneos que el hueso compacto. El diámetro de los poros puede ser de micrómetros a milimétros. El hueso compacto es mucho más denso y ocupa el 80% del hueso total. Tiene menor porosidad y concentración de vasos sanguíneos. Los poros tiene diámetros de 10-20 µm y están separados por intervalos de 200-300 µm. En este estudio contrastaremos los datos obtenidos sobre la estructura ósea de los conejos a los cuales se les implantaron membranas de chitosan (2) y la propia estructura del chitosan. Posteriormente, se analizarán datos sobre la constitución de los huesos y sus propiedades, para establecer un material que se asemeje y permita unos resultados óptimos para la regeneración de tejidos (3). 2006 · V OL .4 · Nº 3 · 202-207 Estudio de la composición ósea para su apropiada regeneración con materiales implantados electrónica de barrido y por microscopía confocal. A las muestras para su observación por microscopía electrónica de barrido se les dio un tratamiento de oro previo a su observación. Para el proceso de decalcificación se retiraron con cincel las esquirlas del hueso, después se lavó con suero fisiológico. A continuación, se hizo un tratamiento de desecación en estufa, a 110ºC, y, finalmente, se cortaron muestras de milímetro y medio con sierra de diamante. RESULTADOS Los resultados más claros y precisos se obtuvieron con los penetrómetros, obteniendo porosidades poco abundantes pero de gran tamaño como se puede observar en la tabla III: Tabla III. Análisis mediante porosimetría de mercurio de dos muestras de chitosan Área total de los poros (m2/g) Radio medio de los poros (µm) Muestra a sin liofilizar 0,0473 6,724 Muestra a liofilizada (0,3 g) 0,0995 5,355 Muestra b liofilizada (0,7 g) 0,4109 0,7604 MATERIAL Y MÉTODOS Estudio de la porosidad de las membranas de chitosan Para el estudio de la porosidad de las membranas de chitosan implantadas se hizo una porosimetría de mercurio (Micrometrics pore sizer 9310). Se contó también con dos penetrómetros: uno para las muestras poco porosas y otro para las de porosidades medias. Una vez calibrados los penetrómetros se procedió a la medición de las muestras liofilizadas y no liofilizadas de las membranas desecadas a temperatura ambiente de: A. ácido acético 1,5% (20 ml), Glicerol 5% (1,6 ml) y chitosan (0,3 g) B. ácido acético 1,5% (20 ml), Glicerol 5% (1,6 ml) y chitosan (0,7 g) Estudio de la estructura ósea en conejos El estudio de la estructura de ósea de conejo en muestras decalcificadas se hizo por microscopía El proceso de liofilización del chitosan no variaba de una manera significativa el tamaño de sus poros y el aumento de la cantidad de chitosan disminuía ligeramente el tamaño de los poros, pero aumentaba su número muy significativamente. Las muestras del hueso decalcificado de los conejos estudiados en observación en sección transversal presentaron porosidades con diámetros de poros entre 200 y 400 nm conectados (figura 1). Las imágenes obtenidas por microscopía confocal de hueso en sección transversal descalcificado muestran una estructura reflejada en la figura 2. Tanto las muestras liofilizadas como sin liofilizar de la composición A (baja en chitosan), muestran una porosidad que dista notablemente de la observada en la microscopía electrónica de barrido, con porosidades de tamaño superior y menos abundante. En cambio, en el caso de porosimetría de la muestra B (alto contenido en chitosan) liofilizada, observa- 50-55 composicion osea.qxd 1/12/06 09:55 Página 205 205 PATOLOGIA DEL APARATO LOCOMOTOR, Bernabéu Martínez E., López-Oliva Muñoz F., Larena Pellejero A. et al. 2006 · V OL .4 · Nº 3 · 202-207 Estudio de la composición ósea para su apropiada regeneración con materiales implantados TABLA IV. Propiedades fisioquímicas mecánicas y biológicas de la HA (1) Fig. 1. Microscopía electrónica de barrido (12 µm x 18 µm) de una muestra de hueso de conejo con una porosidad medida sobre la imagen de 301 nm. Fig. 2. Microscopía confocal de hueso en sección transversal mos tamaños más cercanos a los reales y mayor porosidad, pero con una estructura y una composición química (4) demasiado uniforme para mimetizar el tejido óseo. DISCUSIÓN Hay cinco tipos distintos de células asociadas al tejido óseo en cuanto a sus funciones: células osteoprogenitoras, osteoblastos, osteocitos, osteoclastos y células tapizantes del hueso («bone-lining cells»). Propiedades Datos experimentales Módulo de Young (GPa) 80-110 Módulo elástico (GPa) 114 Densidad (g/cm3) 3.16 Pero las células responsables de la formación de hueso nuevo son los osteoblastos, que segregan colágeno y después lo recubren con proteínas no colágenas que pueden retener minerales, principalmente calcio y fosfato, del riego sanguíneo, creándose así nuevo hueso. Para el correcto crecimiento y diferenciación de los osteoblastos (5) se deben encontrar en un entorno similar al los del tejido a regenerar (1), consiguiéndose entornos más favorables para su proliferación con porosidades nanométricas (6), como las que se obtienen con las técnicas de electrohilado modernas de polímeros sin olvidar los factores de crecimiento (7). Apoyaremos tres materiales para la reproducción de los huesos: hidroxiapatita para la parte mineral de los huesos, y PLLA o PLGA para la reproducción de la parte orgánica sustituyendo al colágeno. La hidroxiapatita (HA) (8) es un tipo de biocerámico basado en fosfato cálcico, usado frecuentemente como sustituto en injertos óseos por su parecido estructural con los minerales del hueso natural. La HA estequiométrica tiene una composición química Ca10(PO4)6(OH)2 con una relación Ca/P de 1.67. La HA, obtenida bien de fuentes naturales o bien de fuentes sintéticas, se considera una sustancia bioactiva, ya que forma fuertes enlaces químicos con el tejido óseo huésped, y por ello, se la reconoce como un buen material para injertos óseos. La HA no es sólo bioactiva, también es osteoconductiva, no tóxica, no inmunogénica, y su estructura es cristalográficamente similar a la de los minerales óseos con el nivel adecuado de carbonos sustituidos. En la tabla IV se presentan las propiedades fisioquímicas, mecánicas y biológicas de la HA. Se ha informado de un gran número de métodos de fabricación para la HA. Éstos estudios se concentraban en HA a microescala (>1 µm). Recientemente, la HA de nanoescala ( 10-100 nm) ha recibido gran atención debido a las mejores pro- 50-55 composicion osea.qxd 1/12/06 09:55 Página 206 206 PATOLOGIA DEL APARATO LOCOMOTOR, Bernabéu Martínez E., López-Oliva Muñoz F., Larena Pellejero A. et al. piedades funcionales sobre su homóloga a microescala, particularmente, reactividad superficial y estructura ultra fina, que son las características imperativas para la interacción tejido-injerto tras la implantación. Durante los últimos años, se ha dedicado un esfuerzo investigador al procesado nanoestructural de HA y sus compuestos, para obtener estructuras ultrafinas con propiedades físicas, mecánicas, químicas y biológicas superiores a las de microescala, y, al mismo tiempo, similares a las de los minerales óseos naturales. Además, se ha demostrado que la nanoHA, en comparación con la micro-HA convencional, fomenta la adhesión, diferenciación y proliferación de osteoblastos, la osteointegración, y la deposición de minerales cálcicos en su superficie, lo que lleva a mejorar la formación de nuevo tejido óseo en un corto período de tiempo. El colágeno, por su parte, es un polímero natural usado como biomaterial en diversas aplicaciones biomédicas. Está presente en la fase orgánica del hueso y sirve principalmente como proteína estructural de la matriz extracelular original. Tiene muchas propiedades funcionales deseables para el crecimiento celular. El colágeno purificado es biocompatible, biodegradable, no tóxico y carece de antigenicidad que lo convierten en una fuente primordial y segura de materiales para uso biomédico, especialmente en ingeniería de tejidos óseos. Es, además, un agente hemostático y osteoconductor. Existen diversos tipos de colágenos según su secuencia molecular. Hasta ahora se han identificado 27 tipos distintos con al menos 42 cadenas polipéptidas diferentes. A pesar de que existen muchos tipos de colágenos en un organismo vivo, la forma más abundante en tejidos conectivos es el tipo I. Todos los colágenos se componen de tres cadenas polipéptidas (cadenas que se enrrollan sobre sí mismas en forma de hélice a izquierdas. En general, el colágeno extraído de tejidos naturales es capaz de obtener una respuesta inmunogénica tras la implantación; por ello, el uso directo de este tipo de colágeno es limitado. Hoy se fabrica una forma purificada de colágeno conocida como colágeno reconstituido, por métodos biomecánicos, y está disponible comercialmente. El colágeno reconstituido tiene una inmunogenicidad relativamente más baja que el colágeno original. El colágeno también puede ser modificado químicamente por diversos métodos (por ejemplo, succión) 2006 · V OL .4 · Nº 3 · 202-207 Estudio de la composición ósea para su apropiada regeneración con materiales implantados para aumentar su reactividad superficial, mediante la introducción de cargas negativas, que a cambio, hace que se disuelva en pH neutral; ampliando su uso en biomedicina. No obstante, el colágeno no tiene dureza y resistencia suficicientes, lo que da ventaja de los compuestos, como los injertos óseos disponibles comercialmente. La forma desmineralizada de colágeno óseo ha sido muy usada para el tratamiento de defectos óseos adquiridos y congénitos, en combinación con HA. Los resultados confirmaron la habilidad de osteoconducción y osteoinducción del injerto. Recientemente se han hecho numerosos estudios con los polímeros PLGA (poli (D,L láctico co-glicólico)) (9) y el PLLA (ácido poli l-láctico) (10), en los que se observa su capacidad como medio para la proliferación y diferenciación de tejidos de colágeno, en especial de tipo I, esta alternativa podría ser la más viable para futuras aplicaciones como sustituto del colágeno en sí. El uso de membranas de chitosan para la regeneración ósea, puede presentar problemas, desde la toxicidad del ácido utilizado como disolvente a su fragilidad, a su propia estructura. Usando técnicas de procesado de liofilización se han consiguido porosidades más cercanas a las de los huesos para formulaciones con porcentajes altos de chitosan. Técnicas nanométricas de entramado de tejidos como el electrohilado pueden dar estructuras similares a los tejidos que están siendo utilizadas principalmente en polímeros, como el PLGA y PLLA, los cuales ya han demostrado su utilidad para la regeneración de tejidos en diversos estudios. Pero quizás un solo material sea insuficiente para conseguir tejidos que puedan provocar fácilmente la regeneración de los iniciales. Podemos pensar en llegar a mayores similitudes entre el material regenerador de tejido y el propio tejido a regenerar. En ello nos puede ayudar el conocer la estructura de los huesos a sustituir. Los huesos son estructuras jerárquicas compuestas de una fase mineral y otra orgánica. El principal representante de la orgánica será el colágeno tipo 1 en los huesos, este es el componente que prolifera mejor en los tejidos de PLLA y PLGA; mientras que la fase mineral está formada principalmente por hidroxiapatita, la cual podrá ser obtenida tanto por fuentes naturales como sintéticas, para formar un material compuesto que se adapte mejor a la estructura de los tejidos óseos. 50-55 composicion osea.qxd 1/12/06 09:55 Página 207 207 PATOLOGIA DEL APARATO LOCOMOTOR, Bernabéu Martínez E., López-Oliva Muñoz F., Larena Pellejero A. et al. AGRADECIMIENTOS Agradecemos a Dª Carmen Bona en la búsqueda de información y colaboración para el estudio de la composición de los huesos. La ayuda de D. Juan Manuel Durán en las determinaciones de la porosimetría de mercurio en el centro CIEMAT, a D. 2006 · V OL .4 · Nº 3 · 202-207 Estudio de la composición ósea para su apropiada regeneración con materiales implantados David Cáceres su trabajo mientras estuvo integrado con nosotros en el estudio para la regeneración ósea y al profesor Julián Sanz Esponera en la decalcificación de los huesos. Este trabajo ha contado con la financiación de la FUNDACIÓN MAPFRE a través de sus becas de investigación. Referencias bibliográficas 1. Murugan R. Ramakrishna A. Development of nanocomposites for bone grafting. Composites Science and Technology 2005; 65:2385-406. 2. Fang Z, Zhao Y, Xu C. A new meted to prepare chitosan membrane as a biomedical material. Chinese Journal of Polymer Science 2001; 19:467-70. 3. Wiesman HP, Ojos U, Meyer U. Biological and biophysical principles in extracorporal bone tissue engineering Part II. Int J Oral Maxillofac Surg 2004; 33:523-30. 4. Larena A, Cáceres DA, De la Piedra C, Montero M, Vicario C, Fuentes A et al. Estudios del quitosano como portador de osteoblastos en cultivo. Patología del Aparato Locomotor 2004; 2:199-204. 5. Nácher M, Aubia J, Bosch J, Mariñoso ML, Hernández J, Serrano S. Caracterización de cultivos de osteoblastos humanos. Rev Esp Enf Metab Óseas 1993; 2:3-8. 6. Miller DC, Thapa A, Haberstroh KM, Webster TJ. Nano-Structured Poly-lactic-co-glycolic acid polymer surface features increase cell functions. Procedures of the IEEE-EMBS Special Topic Conference on Molecular, Cellular and Tissue Engineering 2002; Genova (Italy). 7. Lin-Shu L, Thompson A, Daverman R, James WP, Spiro R. Evaluation of a Collagen-Hyaluronate Bylayer Matrix for Bone and Cartilage Repair. Mat Res Symp Proc 2001; 662. 8. Larena A, Cáceres DA, Vicario C, Fuentes A. Release of a chitosan/ hidroxiapatite composite loaded with ibuprofen and acetylsalicylic acid submitted to different esterilization treatments. Applied Surface Science 2004; 238:518-22. 9. Owen G.RH, Jackson J, Chehroudi B, Burt H, Brunette D.M. A PLGA membrane controlling cell behaviour for promoting tissue regeneration. Biomaterials 2005; 26:7447-56. 10. Victor J, Chen X, Peter MA. Nano-fibrous poly(Llactic acid) scaffolds with interconnected spherical macropores. Biomaterials 2004; 25:2065-73.