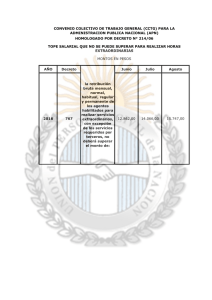
SEGURO COMPLEMENTARIO DE SALUD AMPLIADO
Anuncio
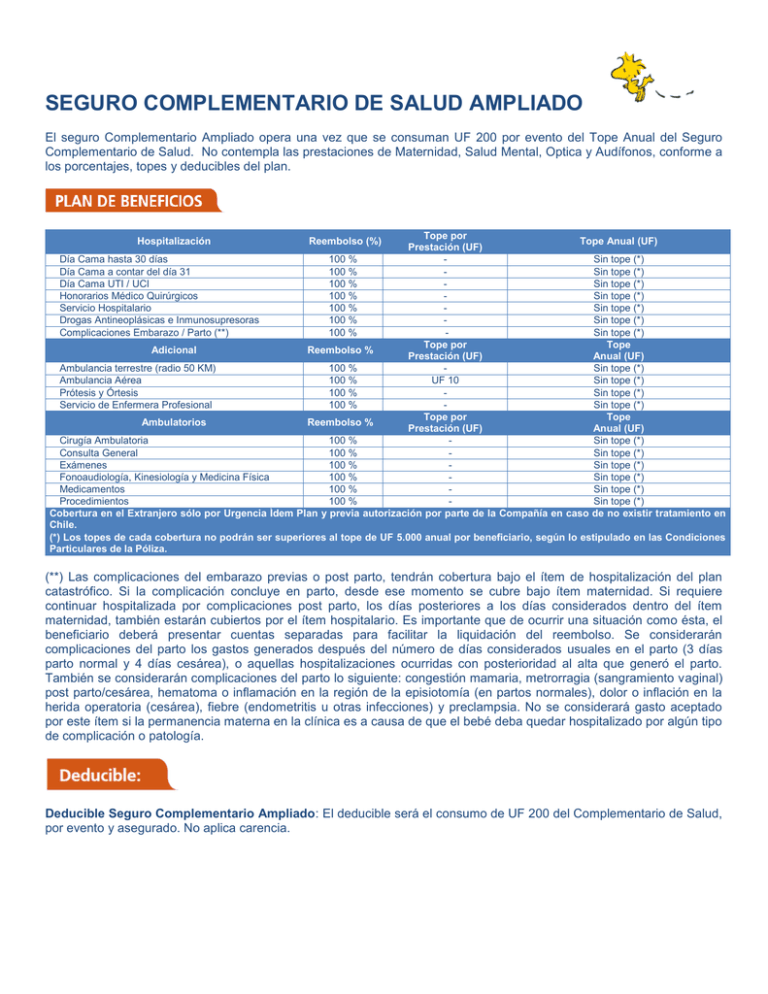
SEGURO COMPLEMENTARIO DE SALUD AMPLIADO El seguro Complementario Ampliado opera una vez que se consuman UF 200 por evento del Tope Anual del Seguro Complementario de Salud. No contempla las prestaciones de Maternidad, Salud Mental, Optica y Audífonos, conforme a los porcentajes, topes y deducibles del plan. Tope por Tope Anual (UF) Prestación (UF) Día Cama hasta 30 días 100 % Sin tope (*) Día Cama a contar del día 31 100 % Sin tope (*) Día Cama UTI / UCI 100 % Sin tope (*) Honorarios Médico Quirúrgicos 100 % Sin tope (*) Servicio Hospitalario 100 % Sin tope (*) Drogas Antineoplásicas e Inmunosupresoras 100 % Sin tope (*) Complicaciones Embarazo / Parto (**) 100 % Sin tope (*) Tope por Tope Adicional Reembolso % Prestación (UF) Anual (UF) Ambulancia terrestre (radio 50 KM) 100 % Sin tope (*) Ambulancia Aérea 100 % UF 10 Sin tope (*) Prótesis y Órtesis 100 % Sin tope (*) Servicio de Enfermera Profesional 100 % Sin tope (*) Tope por Tope Ambulatorios Reembolso % Prestación (UF) Anual (UF) Cirugía Ambulatoria 100 % Sin tope (*) Consulta General 100 % Sin tope (*) Exámenes 100 % Sin tope (*) Fonoaudiología, Kinesiología y Medicina Física 100 % Sin tope (*) Medicamentos 100 % Sin tope (*) Procedimientos 100 % Sin tope (*) Cobertura en el Extranjero sólo por Urgencia Ídem Plan y previa autorización por parte de la Compañía en caso de no existir tratamiento en Chile. (*) Los topes de cada cobertura no podrán ser superiores al tope de UF 5.000 anual por beneficiario, según lo estipulado en las Condiciones Particulares de la Póliza. Hospitalización Reembolso (%) (**) Las complicaciones del embarazo previas o post parto, tendrán cobertura bajo el ítem de hospitalización del plan catastrófico. Si la complicación concluye en parto, desde ese momento se cubre bajo ítem maternidad. Si requiere continuar hospitalizada por complicaciones post parto, los días posteriores a los días considerados dentro del ítem maternidad, también estarán cubiertos por el ítem hospitalario. Es importante que de ocurrir una situación como ésta, el beneficiario deberá presentar cuentas separadas para facilitar la liquidación del reembolso. Se considerarán complicaciones del parto los gastos generados después del número de días considerados usuales en el parto (3 días parto normal y 4 días cesárea), o aquellas hospitalizaciones ocurridas con posterioridad al alta que generó el parto. También se considerarán complicaciones del parto lo siguiente: congestión mamaria, metrorragia (sangramiento vaginal) post parto/cesárea, hematoma o inflamación en la región de la episiotomía (en partos normales), dolor o inflación en la herida operatoria (cesárea), fiebre (endometritis u otras infecciones) y preclampsia. No se considerará gasto aceptado por este ítem si la permanencia materna en la clínica es a causa de que el bebé deba quedar hospitalizado por algún tipo de complicación o patología. Deducible Seguro Complementario Ampliado: El deducible será el consumo de UF 200 del Complementario de Salud, por evento y asegurado. No aplica carencia. Algunas definiciones importantes para la cobertura de Salud: Los gastos no bonificados por el Sistema de Salud Previsional, se considerarán como gastos efectivamente incurridos el 50% de éstos, sobre los cuales se aplicarán los porcentajes, topes y deducibles del plan contratado. Esta condición no aplica para Medicamentos Ambulatorios, Prótesis y Ortesis. La Cobertura en el extranjero se considera bajo las mismas condiciones del Plan Complementario de Salud (como complemento de Isapre o Fonasa), sólo válido para urgencias o emergencias médicas. Para intervenciones y tratamientos en el extranjero se deberá solicitar evaluación y aprobación previa por escrito de la Compañía Aseguradora, siempre y cuando el tratamiento prescrito no sea otorgado dentro del territorio nacional, por no existir implementación. Se cubre Obesidad Mórbida si IMC > ó = 40 kg/m2 (IMC Índice de Masa Corporal, que es el cuociente entre el peso en kilogramos y el cuadrado de la estatura en metros). Asimismo, los tratamientos y cirugía necesarios por Obesidad sobre IMC 35, en presencia de patologías asociadas, de acuerdo a los criterios para la indicación de cirugía bariatrica establecidos por la Organización Mundial de la Salud (OMS) y el Ministerio de Salud de Chile (MINSAL). La cobertura será según sea la prestación hospitalaria o ambulatoria. Si el IMC fuese = o superior a 32,5 kg/m2, y se estuviese en presencia de patologías asociadas agravantes de la condición de salud del asegurado, y el trabajador o carga hubiese cumplido con el protocolo completo de sesiones de psicología y nutricionista requeridos como paso previo para un procedimiento de By Pass Gástrico u otra intervención similar, la Compañía podrá evaluar y autorizar la cobertura sin perjuicio de que el tope máximo de reembolso será de UF 100 anual. Los asegurados que se incorporen a la póliza durante la vigencia de este contrato a partir del 01.07.2015 en adelante, la Compañía sólo evaluará el ingreso de colaboradores y sus cargas al Programa de Seguros KCC con las siguientes patologías: Cáncer, Cardiopatía, Enfermedades Vasculares de cualquier tipo y Enfermedades Renales. Aceptada la incorporación por la Compañía y en caso de padecer alguno de los Beneficiarios del seguro dichas enfermedades preexistentes, estas serán cubiertas por un monto anual de UF 30 por beneficiario, liberándose la condición de preexistencia, tras 12 meses de vigencia ininterrumpida de los asegurados en la póliza. Se exceptúa de esta condición patologías con activación y uso continuado del GES (Hospitalario y medicamentos) y/o CAEC las cuales se liquidarán de acuerdo al cuadro de beneficios. Si un asegurado hace uso de un seguro catastrófico individual y obtiene un reembolso efectivo (haber consumido previamente la totalidad del deducible) previo a la presentación del gasto ante MetLife, se reembolsará el 100% del deducible correspondiente al seguro individual. Los medicamentos ambulatorios cubiertos por este beneficio serán sólo aquellos que el asegurado deba consumir durante el periodo de vigencia de la póliza, de acuerdo con la dosis prescrita por el médico tratante y en ningún caso la dosis a reembolsar podrá ser superior a treinta (30) días de tratamiento a partir de la fecha de compra de los medicamentos. i. ii. iii. iv. Medicamentos Ambulatorios Genéricos: Se entienden incluidos en esta categoría los medicamentos que se comercializan bajo la denominación del principio activo que incorpora, siendo igual en composición y forma farmacéutica a la marca original, pero sin marca comercial, figurando en su lugar el nombre de su principio activo; Medicamentos Ambulatorios No Genéricos: Se entienden incluidos en esta categoría los medicamentos no comprendidos en la categoría anterior, que se comercializan bajo un nombre comercial específico sujeto a la protección comercial que otorgan las agencias internacionales de patentes y que han sido registrados por un laboratorio farmacéutico, los que pueden corresponder a la fórmula original o a una copia; Medicamentos Ambulatorios Inmunosupresores o Inmunomoduladores: Se entienden en esta categoría aquellos fármacos que actúan sobre el sistema inmunológico disminuyendo los efectos adversos sobre la enfermedad o trasplante. Estos medicamentos pueden ser genéricos o no genéricos; Medicamentos Ambulatorios Antineoplásicos: Se entienden en esta categoría aquellos fármacos directamente asociados al tratamiento curativo o paliativo del cáncer. Se incluyen los medicamentos específicos usados en la quimioterapia y radioterapia, además de las drogas citotóxicas. Estos medicamentos pueden ser genéricos o no genéricos. 60 días contados desde la fecha de emisión del documento (bonos, reembolsos, boletas) que dan cuenta del gasto médico de cargo del asegurado cuyo reembolso se solicita. Resumen de Exclusiones: Corresponden a las establecidas en el artículo N°6 de las Condiciones Generales de la póliza POL 3 2013 0123. Entre otras, no se reembolsarán los gastos incurridos a causa o como consecuencia de: Curas de reposo, cuidado sanitario, períodos de cuarentena o aislamiento. Cirugías y/o tratamientos estéticos, cosméticos, plásticos, reparadores, dentales, ortopédicos para fines de embellecimiento, o que tengan como finalidad corregir malformaciones. Tampoco estarán cubiertos, los tratamientos secundarios a las cirugías indicadas. Tratamientos por adicción a drogas, alcoholismo o tabaquismo. Lesión, enfermedad o tratamiento causado por ingestión de alcohol, somníferos, barbitúricos, drogas, intentos de suicidio, lesiones auto infringidas y abortos provocados. Síndrome de Inmunodeficiencia Adquirida (SIDA), sus consecuencias y complicaciones. Los siguientes tratamientos, estudios o condiciones de salud: ii. Estudios y tratamientos por talla baja y gigantismo. iii. Cirugía Ocular Lásik (contempla cobertura según criterios establecidos en las Condiciones Particulares de la póliza). iv. Esterilización quirúrgica femenina o masculina. vi. Tratamientos para adelgazar. Los siguientes insumos o gastos farmacéuticos no se cubrirán, aun cuando éstos sean con fines terapéuticos, ellos son: i. Insumos ambulatorios no asociados a una cirugía. ii. Cualquier tipo de alimento o sustituto alimenticio, aunque tenga fines terapéuticos. iii. Homeopatías y/o Recetario Magistral. iv. Cremas, lociones faciales, jabones, shampoo, filtros solares, medias antiembólicas o para el tratamiento de várices que no incorporan un principio activo. Lesión o enfermedad causada por: i. Guerra civil o internacional, invasión y actividades u hostilidades de enemigos extranjeros. ii. Participación activa del asegurado en rebelión, revolución, insurrección, poder militar, terrorismo, sabotaje, tumulto o conmoción contra el orden público, dentro o fuera del país. iii. Participación del asegurado en actos calificados como delitos por la ley. iv. Negligencia, imprudencia o culpa grave por parte del asegurado. v. Estado de ebriedad o los efectos de drogas o alucinógenos en el asegurado. vi. Fusión y fisión nuclear o cualquier accidente nuclear. Todo tipo de exámenes dentales, extracciones, empastes, cirugías y/o tratamientos dentales en general. Adquisición o arriendo de equipos, tales como: sillas de ruedas, camas médicas, ventiladores mecánicos, etc. Tratamientos, visitas médicas, exámenes, medicamentos, remedios o vacunas para el sólo efecto preventivo. Atención particular de enfermería fuera del recinto hospitalario. Gastos por acompañantes, mientras el asegurado se encuentre hospitalizado, excepto los del día cama acompañante del asegurado menor de 14 años. Lesión o enfermedad cubierta por la legislación de Accidentes del Trabajo y Enfermedades Profesionales. Epidemias o pandemias declaradas por la autoridad competente o por el organismo de salud mundial competente, respectivamente. Tratamientos, drogas o medicamentos que sean utilizados habitualmente como método anticonceptivo. Tratamientos homeopáticos, iriología, reflexología y en general tratamientos médicos no tradicionales. Realización o participación en una actividad o deporte riesgoso. Criopreservación, así como la compra de células madre, sangre, hemoderivados y cualquier otro tejido u órgano. Los gastos médicos cuando ellos provengan o se originen en situaciones, dolencias o enfermedades preexistentes (no obstante, las Condiciones Particulares de la Póliza liberan esta exclusión al mes 12 de vigencia ininterrumpida del asegurado en la póliza). Nota: para un mayor detalle sobre las exclusiones de este seguro se sugiere consultar las Condiciones Generales del mismo depositadas en la Superintendencia de Valores y Seguros, bajo el código POL 3 2013 0223. Importante: este informativo no constituye póliza. Para más detalles consulta las Condiciones Particulares. La Compañía que asume el riesgo es MetLife Chile Seguros de Vida S.A. El seguro se rige por las condiciones, términos, y exclusiones de las pólizas incorporadas al depósito de pólizas de la SVS, bajo el código POL 3 2013 0223.