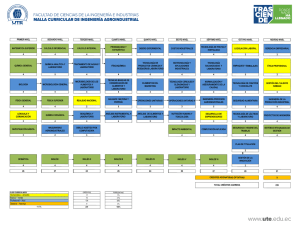
Portada Congreso 2008
Anuncio

Portada Congreso 2008 18/4/08 13:23 Página 1 ISSN: 0213-005X Enfermedades Infecciosas y Microbiología Clínica Enfermedades Infecciosas y Microbiología Clínica Volumen 26, Extraordinario 4, Especial Congreso, Mayo 2008 Publicación mensual PUBLICACIÓN OFICIAL DE LA SOCIEDAD ESPAÑOLA DE ENFERMEDADES INFECCIOSAS Y MICROBIOLOGÍA CLÍNICA Mayo 2008. Volumen 26, Extraordinario 4, Especial Congreso XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Madrid, 11-14 de mayo de 2008 www.elsevier.es/eimc Incluida en Index Medicus/MEDLINE Excerpta Medica/EMBASE Current Contents/Clinical Medicine ISI Alerting Services Science Citation Index-Expanded Journal Citation Reports SCOPUS Portadilla INFECCIOSAS 2007 23/4/08 16:53 Página 1 Enfermedades Infecciosas y Microbiología Clínica PUBLICACIÓN OFICIAL DE LA SOCIEDAD ESPAÑOLA DE ENFERMEDADES INFECCIOSAS Y MICROBIOLOGÍA CLÍNICA Fundadores Juan García San Miguel † Agustí Pumarola Busquets † Editor Álvaro Pascual Hernández (Sevilla) Editores Asociados Luis Martínez Martínez (Santander) Benito Almirante Gragera (Barcelona) José M. Miró Meda (Barcelona) Consejo Editorial Aguado García, José Mª (Madrid) Aguirrebengoa Iranguren, Koldo (Bilbao) Alarcón Cavero, Teresa (Madrid) Alarcón González, Arístides de (Sevilla) Alcamí Pertejo, José (Madrid) Alós Cortés, Ignacio (Madrid) Álvarez Lerma, Francisco (Barcelona) Andreu Domingo, Antonia (Barcelona) Ariza Cardenal, Javier (Barcelona) Arrizabalaga Aguirreazaldegui, Julio (San Sebastián) Ausina Ruiz, Vicente (Badalona) Aznar Martín, Javier (Sevilla) Baquero Mochales, Fernando (Madrid) Barberán López, José (Madrid) Berenguer Berenguer, Juan (Madrid) Betriu Cabeceran, Carmen (Madrid) Bouza Santiago, Emilio (Madrid) Calicó Bosch, Ignacio (Barcelona) Cantón Moreno, Rafael (Madrid) Capdevila Morell, José A. (Barcelona) Carratalá Fernández, Jordi (Barcelona) Cartón Sánchez, José Antonio (Oviedo) Casabona Barberá, Jordi (Badalona) Casal Lombos, Julio (Madrid) Casal Román, Manuel (Córdoba) Caylá Buqueras, Joan (Barcelona) Cisneros Herreros, José Miguel (Sevilla) Cisterna Cáncer, Ramón (Bilbao) Cobo Reinoso, Francisco J. (Madrid) De Cueto López, Marina (Sevilla) De la Rosa Fraile, Manuel (Granada) De la Torre Cisneros, Julián (Córdoba) Del Palacio, Amalia (Madrid) Delgado Rubio, Alfonso (Bilbao) Domingo Pedrol, Pere (Barcelona) Drobnic Orazem, Ludvik (Barcelona) Echevarria Mayo, José Manuel (Madrid) Ezpeleta Baquedano, Mª Carmen (Bilbao) Falguera Sacrest, Miguel (Lleida) Fariñas Álvarez, Carmen (Santander) Fernández Guerrero, Manuel Luis (Madrid) Fernández Viladrich, Pedro (Barcelona) Garau Alemany, J. (Madrid) García de Lomas Barrionuevo, Juan (Valencia) García Riestra, Carlos (Santiago de Compostela) García Rodríguez, José Ángel (Salamanca) García Sánchez, Elías (Salamanca) Gatell Artigas, José Mª (Barcelona) Giménez Pérez, Monserrat (Badalona) Gimeno Cardona, Concepción (Valencia) Gobernado Serrano, Miguel (Valencia) Gómez Gómez, Joaquín (Murcia) Gómez Lus, Rafael (Zaragoza) Gómez-Garcés, José Luis (Madrid) González García, Juan (Madrid) Guarro Artigas, Josep (Reus) Gudiol Munté, Francisco (Barcelona) Guerrero Espejo, Antonio (Valencia) Gurgi Ferrer, Merce (Barcelona) Honorato Pérez, Jesús (Pamplona) Jiménez de Anta, Mª Teresa (Barcelona) León Gil, Cristóbal (Sevilla) Liñares Louzano, Josefina (Barcelona) Llinares Mondéjar, Pedro (A Coruña) López-Brea, Manuel (Madrid) López-Vélez, Rogelio (Madrid) Lumbreras Bermejo, Carlos (Madrid) Mallolas Masferrer, José (Barcelona) Marco Reverte, Francesc (Barcelona) Maroto Vela, Mª Carmen (Granada) Martín Álvarez, Rogelio (Barcelona) Martínez Beltrán, Jesús (Madrid) Mensa Pueyo, José (Barcelona) Mira Gutiérrez, José (Cádiz) Moreno Camacho, Asunción (Barcelona) Moreno Guillén, Santiago (Murcia) Muñoz Bellido, Juan Luis (Salamanca) Navarro Risueño, Ferran (Barcelona) Navas Elorza, Enrique (Madrid) Ortiz de Lejarazu Leona, Raúl (Valladolid) Oteo Revuelta, José Antonio (Logroño) Pachón Díaz, Jerónimo (Sevilla) Pahissa Berga, Alberto (Barcelona) Perea Pérez, Evelio José (Sevilla) Pérez-Cecilia Carrera, Elisa (Madrid) Pérez Sáenz, José Luis (Palma de Mallorca) Pérez Trallero, Emilio (San Sebastián) Picazo de la Garza, Juan José (Madrid) Piedrola Angulo, Gonzalo (Granada) Pigrau Serrallach, Carlos (Barcelona) Planes Reig, Ana Mª (Barcelona) Podzamczer Palter, Daniel (Barcelona) Prats Pastor, Guillermo (Barcelona) Prieto Prieto, José (Madrid) Pulido Ortega, Federico (Madrid) Pumarola Suñé, Tomás (Barcelona) Regueiro García, Benito (Santiago de Compostela) Reina Prieto, Jordi (Palma de Mallorca) Rello Condomines, Jordi (Tarragona) Rivero Román, Antonio (Córdoba) Rodrigo y Gonzalo de Liria, Carlos (Badalona) Rodríguez Otero, Joaquín (Madrid) Rodríguez Torres, Antonio (Valladolid) Rodríguez Tudela, Juan Luis (Madrid) Romero Vivas, José (Madrid) Royo García, Gloria (Elche) Rubio Calvo, Mª Carmen (Zaragoza) Sabriá Leal, Miquel (Barcelona) Sáenz González, Carmen (Salamanca) Salavert Lleti, Miguel (Valencia) Santillana López, Tomás (Madrid) Santos Durantez, María (Valencia) Segovia Hernández, Manuel (Murcia) Soriano García, Francisco (Madrid) Torres Tortosa, Manuel (Algeciras) Trilla García, Antonio (Barcelona) Vázquez Moreno, Julio (Madrid) Vila Estapé, Jordi (Barcelona) Comité de Metodología y Estadística Arribas López, José Ramón (Madrid) Azanza Perea, José Ramón (Pamplona) Blázquez Gómez, Jesús (Madrid) Caylá Buqueras, Joan (Barcelona) Ena Muñoz, Javier (Alicante) Macías Sánchez, Juan (Sevilla) Pérez Sáenz, José Luis (Palma de Mallorca) Rodríguez Baño, Jesús (Sevilla) Roselló Urgell, José (Barcelona) Trilla García, Antonio (Barcelona) Travesera de Gracia, 17-21 • Tel. 932 000 711 • 08021 Barcelona Infanta Mercedes, 90 • Tel. 914 021 212 • 28020 Madrid ENFERMEDADES INFECCIOSAS Y MICROBIOLOGÍA CLÍNICA Se distribuye exclusivamente entre los profesionales de la medicina Publicación mensual (11 números al año) Tarifa de suscripción anual © Copyright 2008 Elsevier España, S.L. © Copyright 2008 Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica Tarifa ordinaria Tarifa instituciones Reservados todos los derechos. El contenido de la presente publicación no puede ser reproducido, ni transmitido por ningún procedimiento electrónico o mecánico, incluyendo fotocopia, grabación magnética, ni registrado por ningún sistema de recuperación de información, en ninguna forma, ni por ningún medio, sin la previa autorización por escrito del titular de los derechos de explotación de la misma. ELSEVIER ESPAÑA, a los efectos previstos en el artículo 32.1 párrafo segundo del vigente TRLPI, se opone de forma expresa al uso parcial o total de las páginas de ENFERMEDADES con el propósito de elaborar resúmenes de prensa con fines comerciales. INFECCIOSAS Y MICROBIOLOGÍA CLÍNICA Cualquier acto de explotación de la totalidad o parte de las páginas de ENFERMEDADES INFECCIOSAS Y MICROBIOLOGÍA CLÍNICA con el propósito de elaborar resúmenes de prensa con fines comerciales necesitará la oportuna autorización, que será concedida por CEDRO mediante licencia dentro de los límites establecidos en ésta. IVA incluido 131,05 € 331,76 € Precios válidos sólo para España Suscripciones y atención al cliente: Elsevier España, S.L. Travesera de Gracia, 17-21. 08021 Barcelona Teléfono: 902 888 740. Correo electrónico: [email protected] Protección de datos: Elsevier España, S.L. declara cumplir lo dispuesto por la Ley Orgánica 15/1999, de 13 de diciembre, de Protección de Datos de Carácter Personal. Control voluntario de difusión realizado por Miembro de la Asociación de Prensa Profesional. Sección Ciencias de la Salud Papel ecológico libre de cloro Esta publicación se imprime en papel no ácido This publication is printed in acid-free paper Impreso en España. Depósito legal: B-40.910-82 • ISSN: 0213-005X 00 Comites y Sumario 18/4/08 13:23 Página 1 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Madrid, 11-14 de mayo de 2008 Junta Directiva SEIMC Comité Organizador Comité Científico Presidenta Concepción Gimeno Cardona Presidente Santiago Moreno Guillén Presidente Fernando Baquero Mochales Vicepresidente Ferrán Segura Porta Secretario general Jesús Fortún Abete Secretario José Luis Pérez Sáenz Vocales Rafael Cantón Moreno José Luis Casado Osorio Javier Cobo Reinoso Fernando Dronda Núñez Juan Carlos Galán Montemayor Enrique Gómez Mampaso Teresa Hellín Sanz José Manuel Hermida Donate Rogelio López Vélez Elena Loza Fernández de Bobadilla Pilar Martín Dávila Maria Luisa Mateos Lindemann Maria Antonia Meseguer Peinado Ana Moreno Zamora Mª Asunción Moreno Camacho Enrique Navas Elorza María Jesús Pérez Elias José Antonio Pérez Molina Vicente Pintado García Carmen Quereda Rodríguez Navarro Vocales Luis Martínez Martínez Carmen Ezpeleta Baquedano Tomás Pumarola Suñe José Luis Pérez Sáenz Jesús Rodríguez Baño Antonio Guerrero Espejo Rafael Rubio García José Antonio Oteo Revuelta Tesorero Jesús Rodríguez Baño Vocales Isabel García Bermejo Marina de Cueto López Estrella Martín Mazuelos María Asunción Moreno Camacho Miquel Pujol Rojo Joaquín Portilla Sogorb Juan C. López Bernaldo de Quiros Fernando Alcalde Fernández de Vega SEIMC C/Alcalá 35, 3º Izda. 28014 Madrid Tel. 91. 523. 30. 99 Fax. 91. 522.75.05 [email protected] Secretaría Técnica MEDICUS SPAIN Avda. de Burgos, 12-9ª planta. 28036 Madrid Telf. 917684700 Fax 917684710 Correo-e: [email protected] [email protected] 00 Comites y Sumario 18/4/08 13:23 Página 2 Enfermedades Infecciosas y Microbiología Clínica PUBLICACIÓN OFICIAL DE LA SOCIEDAD ESPAÑOLA DE ENFERMEDADES INFECCIOSAS Y MICROBIOLOGÍA CLÍNICA Volumen 26, Extraordinario 4, Especial Congreso, Mayo 2008 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Madrid, 11-14 de mayo de 2008 Infecciones en pacientes trasplantados 127 Infecciones en otros inmunodeprimidos 132 Aspectos microbiológicos y clínicos de la sepsis y la bacteriemia 134 Aspectos microbiológicos y clínicos de la endocarditis e infecciones asociadas a dispositivos intravasculares 144 36 Aspectos microbiológicos y clínicos de las infecciones por parásitos 151 Aspectos microbiológicos y clínicos de las osteomielitis y artritis 39 Aspectos microbiológicos y clínicos de las infecciones por hongos 154 Aspectos microbiológicos y clínicos de las infecciones respiratorias de vías superiores e infecciones oculares 43 Aspectos microbiológicos y clínicos de las infecciones por bacterias anaerobias 157 Aspectos microbiológicos y clínicos de las infecciones respiratorias agudas de vías inferiores 45 Aspectos microbiológicos y clínicos de las infecciones por micobacterias 53 Aspectos microbiológicos y clínicos de las infecciones víricas (no VIH) 71 Aspectos microbiológicos y clínicos de la infección por el VIH y enfermedades asociadas 82 Mecanismos de acción y de resistencia a los antimicrobianos 1 Epidemiología de la resistencia a antimicrobianos. Estudios de vigilancia de la resistencia 11 Brotes o epidemias 28 Aspectos microbiológicos y clínicos de las infecciones de piel y tejidos blandos Toma de muestras y nuevos métodos diagnósticos (no moleculares) 157 Métodos moleculares de diagnóstico 161 Vacunas y estudios (de prevalencia o incidencia) relacionados 173 Infección hospitalaria 178 Nuevos antimicrobianos, farmacocinética y farmacodinamia. Modelos animales para la evaluación de antimicrobianos 192 Evaluación de nuevos métodos o sistemas diagnósticos y de determinación de sensibilidad a antimicrobianos 195 Aspectos microbiológicos y clínicos de las enfermedades de transmisión sexual 102 Profilaxis 202 Aspectos microbiológicos y clínicos de la gastroenteritis infecciosa y la patología intraabdominal 106 Aspectos microbiológicos y clínicos de las enfermedades de importación 202 Aspectos microbiológicos y clínicos de las infecciones urinarias y ginecológicas (no ETS) 113 Gestión en Microbiología Clínica 207 Aspectos microbiológicos y clínicos de las infecciones perinatales e infecciones pediátricas no incluidas en otros apartados Infección en el paciente crítico 210 118 Docencia y formación en microbiología clínica y enfermedades infecciosas 217 Infecciones por patógenos especiales 218 Aspectos microbiológicos y clínicos de las enfermedades infecciosas emergentes 121 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 1 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Madrid, 11-14 de mayo de 2008 Mecanismos de acción y de resistencia a los antimicrobianos 0 LA DISEMINACIÓN DE BLACTX-M-14 EN ESPAÑA ESTÁ ASOCIADA A UN PLÁSMIDO EPIDÉMICO DEL COMPLEJO INCI Y A DIFERENTES ENTORNOS GENÉTICOS A. Valverde, R. Cantón, A. Novais, J.C. Galán, F. Baquero y T.M. Coque Servicio de Microbiología. Hospital Universitario Ramón y Cajal, Madrid. Objetivo: CTX-M-14 es una de BLEE más prevalentes en España, también descrita en otros países de nuestro entorno. El objetivo fue la caracterización molecular de diferentes aislados españoles productores de CTX-M-14 para comprender su reciente diseminación. Métodos: Se analizaron 63 aislados de: pacientes (16 hospitalizados/17 no hospitalizados), voluntarios sanos (n = 24) y muestras de alimentos (n = 2) (2000-2005). La clonalidad se estableció por XbaI-PFGE, MLST y asignación de los grupos filogenéticos de E. coli. La transferencia de blaCTX-M-14 se realizó por conjugación y su localización se determinó por hibridación del ADN genómico digerido con I-CeuI con sondas específicas (rep, blaCTX-M-14, 16S rRNA). La caracterización plasmídica incluyó la determinación del número y tamaño (S1 nucleasa), grupos de incompatibilidad (rep y rep-cop PCR) y comparación de patrones de restricción (RFLP). El entorno genético de blaCTX-M-14 se caracterizó mediante búsqueda de secuencias específicas (ISEcp1, ISCR1) y por PCRs solapantes basadas en secuencias conocidas. Resultados: Los mayoría de aislados fueron de origen comunitario (74,6%), asociados a infecciones urinarias (60,3%). Un 98% de los mismos se identificaron como E. coli (no relacionados clonalmente por PFGE), distribuidos en los grupos filogenéticos: A (37%), D (34%), y B1 (29%). Se encontró gran diversidad de ST dentro del filogrupo D, mientras que los aislados del grupo A pertenecían principalmente al complejo clonal ST10 y los del grupo B1 en su mayoría presentaban el alelo fumc41 (complejo clonal ST101). blaCTX-M-14 se localizó en plásmidos de 45-330Kb y se transfirió en un 75% de los aislados, siendo mayoritario un plásmido de 80kb del complejo IncI (IncI1-K-B/O; secuencia cop-rep idéntica a pR387, prototipo de IncK). blaCTX-M-14 se asoció a la estructuraISEcp1-blaCTX-M-14-delta IS903 (n = 58; 2000-2005) y a un integrón de clase 1 (similar a In60) que contenía ISCR1 y dfrA16-aadA2 en la región 5’cs-3’cs (n = 5; 2000-03), describiéndose en uno de estos último la variante blaCTX-M-14b recientemente descrita en España y asociada a ISCR1. Conclusiones: CTX-M-14 se detecta mayoritariamente en E. coli causante de infecciones urinarias en la comunidad. Su notable aumento en nuestro entorno se asocia principalmente a la diseminación de un plásmido epidémico del complejo IncI en el que blaCTX-M-14 está asociada a ISEcp1 en determinados complejos clonales. La aparición de otros entornos genéticos similares al descrito en blaCTX-M-9, ampliamente diseminados en nuestro país, podrían contribuir a su diseminación y persistencia en el futuro, así como explicar una reciente evolución de blaCTX-M-9 a blaCTX-M-14. 1 EFECTO DE LA AZITROMICINA EN LOS BIOFILMS DE P. AERUGINOSA: ACTIVIDAD BACTERICIDA Y DAÑO COLATERAL M. D. Maciá, X. Mulet, A. Mena, N. Borrell, J. L. Pérez y A. Oliver. Servicio de Microbiología y Unidad de Investigación. Hospital Son Dureta, Palma de Mallorca, España. Objetivo: Estudiar el efecto de la hipermutación y la hiperproducción de alginato sobre la actividad bactericida y el desarrollo de resistencia a azitromicina (AZ) en biofilms de P. aeruginosa. Métodos: Se emplearon las cepas PAO1, su mutante mucA (PAOMA) y sus respectivas derivadas hipermutadoras deficientes en mutS (PAOMS y PAOMSA). Los biofilms se formaron incubando las tapas con pinchos en placas microtiter con 2x108 UFC/ml en caldo Müller-Hinton (MHB). Posteriormente, los biofilms se incubaron en MHB con 0, 1, 2, 8, 32, 128, o 512 µg/ml de AZ, durante 0, 1, 2, 4, ó 7 días. A continuación, los biofilms se lavaron, se transfirieron a MHB por centrifugación y se sembraron en agar MH para recuento de viables. Se congelaron 2 colonias por experimento (6 réplicas), cepa, y concentración de AZ procedentes de los biofilms de 7 días. En estas colonias se volvió a evaluar la actividad bactericida de la AZ en los biofilms, se investigó la resistencia cruzada determinando las CMI (Etest) de ciprofloxacino, ceftazidima, cefepima, tobramicina, y colistina, se cuantificó la expresión de bombas de expulsión y se estudiaron las posibles mutaciones en sus genes reguladores. Resultados: Durante los 2 primeros días AZ mostró actividad bactericida incluso a la concentración más baja (1 µg/ml), en todas las cepas. Sin embargo, al 4º y 7º día de incubación en AZ, en la cepa PAOMS, y especialmente en PAOMSA, se observó un marcado aumento en el número de viables, particularmente a 8 µg/ml, sugiriendo la selección de mutantes resistentes. Se caracterizaron 12 colonias por cepa (PAOMS y PAOMSA) de los experimentos de 7 días-AZ 8 µg/ml. La actiEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 1 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 2 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) vidad bactericida de AZ fue significativamente inferior en la mayoría de estas colonias; tras 24 h de incubación en AZ 8 µg/ml, la carga bacteriana en el biofilm aumentó 1-2 log respecto a las cepas parentales. Diez de 12 y 6 de 12 colonias de PAOMS y PAOMSA, respectivamente, fueron resistentes a ciprofloxacino y cefepima, mostrando todas ellas hiperexpresión de MexCD-OprJ y mutaciones en el gen nfxB. Conclusión: Aunque AZ muestra actividad bactericida frente a los biofilms de P. aeruginosa, selecciona mutantes resistentes, especialmente en las cepas hipermutadoras. Más aún, los mutantes seleccionados presentan, frecuentemente, resistencia cruzada a otros antibióticos importantes no relacionados. Por lo tanto, se debería monitorizar el impacto del tratamiento de mantenimiento con AZ en la fibrosis quística. 2 PAPEL DE LA MULTIPLICIDAD DE GENES AMPD EN LA PREVENCIÓN DEL COSTE BIOLÓGICO MEDIADO POR LA HIPERPRODUCCIÓN DE AMPC EN PSEUDOMONAS AERUGINOSA B. Moya1, C. Juan1, S. Alberti2, J.L. Pérez1 y A. Oliver1 1 Servicio de Microbiología y Unidad de Investigación, 2 Area de Microbiología. Hospital Son Dureta, Palma de Mallorca. 2Área de Microbiología, Universidad de las Islas Baleares. Palma de Mallorca. Introducción: P. aeruginosa, al contrario que Enterobacteriaceae, tiene 2 genes ampD adicionales (ampDh2 y ampDh3). Estos genes actúan como represores de la β-lactamasa AmpC y participan en el reciclaje del peptidoglicano. La presencia de los genes ampD adicionales determina el fenotipo de desrepresión parcial de AmpC con resistencia moderada a β-lactámicos, que es característico de P. aeruginosa y está producido por la inactivación de AmpD. Por otro lado, la inactivación simultánea de los tres genes ampD conduce a la desrepresión total de AmpC, con niveles de expresión de ampC >1.000 veces superiores a la cepa wild-type y alto nivel de resistencia a β-lactámicos. El objetivo de este trabajo fue determinar el sentido biológico de la multiplicidad de genes ampD en P. aeruginosa, mediante experimentos de competición in vivo e in vitro. Métodos: Se utilizaron las cepas PAO1, los 3 mutantes simples en los genes ampD (PA∆D, PA∆Dh2 y PA∆DDh3), los mutantes dobles PA∆DDh2 y PA∆DDh3 y el mutante triple PA∆DDh2Dh3. Así mismo, se construyeron en este trabajo los correspondientes mutantes en ampC. Se realizaron 8 experimentos de competición in vitro (caldo LB, 20 generaciones) e in vivo (recuentos en bazo 24 h después de inoculación intraperitoneal) para cada uno de los mutantes. Los experimentos se iniciaron con mezclas 1:1, determinándose después los índices de competición (IC), definidos como el recuento de la cepa mutante/ recuento cepa wild-type. Resultados: Ninguno de los 3 mutantes simples en los genes ampD presentó coste biológico alguno ni in vitro ni in vivo. Por el contrario, el mutante triple presento una competitividad reducida in vitro (IC = 0,25), debido exclusivamente a la desrepresión de ampC, ya que la inactivación de este gen revertió completamente el efecto. Así mismo, el mutante triple (en menor medida también los dobles) presentó un marcado coste biológico in vivo (IC ≤ 0,01). En este caso, el coste biológico sólo dependió parcialmente de la desrepresión de ampC, siendo directamente la inactivación de los tres genes ampD (y por tanto presumiblemente el bloqueo del reciclaje del péptidoglicano y la acumulación de muropéptidos) el principal responsable de la reducida competitividad in vivo. Conclusión: La presencia de múltiples genes ampD le confiere a P. aeruginosa la capacidad de adquirir resistencia moderada a β-lactámicos y evitar a la vez el marcado coste biológico de la desrepresión total de AmpC y el bloqueo del reciclaje del peptidoglicano. 2 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 3 UN NUEVO GEN QNR CROMOSÓMICO, QNRM, DE STENOTROPHOMONAS MALTOPHILIA, PROPORCIONA RESISTENCIA A QUINOLONAS EN ESCHERICHIA COLI M.B. Sánchez1, A. Hernández1, J.M. Rodríguez-Martínez2, L. Martínez-Martínez3 y J.L. Martínez1 1 Centro Nacional de Biotecnología, Consejo Superior de Investigaciones Científicas, Madrid. 2Departamento de Microbiología (Universidad de Sevilla) y Servicio de Microbiología, Hospital Universitario Virgen Macarena. 3 Servicio de Microbiología, Hospital Universitario Marqués de Valdecilla. Santander. Stenotrophomas maltophilia es un patógeno oportunista intrínsecamente resistente a una gran cantidad de antibióticos. El número de aislados hospitalarios de S. maltophilia resistentes a quinolonas, ha aumentado en los últimos años. Dicha resistencia no está asociada a mutaciones en los genes codificantes de toposiomerasas, y aunque se ha sugerido que se podría deber a la sobreexpresión de sistemas de bombeo múltiple de drogas, es posible que haya otros elementos implicados en la misma. El descubrimiento de un nuevo determinante de resistencia a quinolonas, qnr, nos impulsó a analizar si el genoma de S. maltophilia contiene genes de dicha familia. Objetivo: Identificar la presencia de genes qnr en S. maltophilia y analizar su capacidad de proporcionar resistencia a quinolonas en un organismo heterólogo (E. coli KZM120). Materiales y Métodos: Se buscó la presencia de genes homólogos a las qnr conocidas en los genomas secuenciados de S. maltophilia y se amplificaron por PCR las secuencias correspondientes en cepas clínicas y ambientales de esta especie bacteriana. Las diferentes variantes de qnr así obtenidas, se clonaron en el vector pGEM-T. Tras secuenciarlas, se analizó el efecto sobre la sensibilidad a quinolonas de dichas variantes. Para ello, se expresaron en la cepa E. coli KZM120 (¢acrAB) y se determinaron las CMIs de quinolonas por el método de doble dilución. Resultados: Se identificó una secuencia homóloga a genes qnr en el genoma de dos cepas de S. maltophilia secuenciadas (K279a y R551-3). Mediante PCR, se aisló un gen qnr, que denominamos qnrM, en S. maltophilia. Todas las cepas analizadas, independientemente de su origen, clínico o ambiental, contienen el gen qnrM. El estudio de las CMIs a quinolonas de la cepa E. coli KZM120 conteniendo variantes de qnrM muestra que QnrM confiere resistencia a distintas fluoroquinolonas. Los niveles de resistencia varían, desde 2 a 8 veces la CMI del control, en función de la secuencia de aminoácidos, y los niveles de expresión de QnrM. Esto nos ha permitido sugerir qué aminoácidos son esenciales para su función. Conclusiones: Se ha identificado un nuevo gen qnr, qnrM, en S. maltophilia. El gen está en todas las estirpes analizadas, indicando que no ha sido adquirido recientemente. La proteína QnrM posee una homología del 38%, 57%, 37% y 41% respectivamente con las proteínas QnrA, QnrB, QnrS y QnrVV y confiere resistencia a fluoroquinolonas en E. coli KZM120. Dado que QnrM es funcional en un organismo heterólogo, su integración en un plásmido, podría contribuir a diseminar este nuevo determinante de resistencia entre las bacterias patógenas. 4 DISTRIBUCIÓN POBLACIONAL DE LA SENSIBILIDAD A AMPICILINA EN HAEMOPHILUS INFLUENZAE SEGÚN TRES GENOTIPOS DE RESISTENCIA: PRODUCCIÓN DE BETA-LACTAMASA, MODIFICACIONES EN LA PBP3 Y AMBOS S. García-Cobos, J. Campos, F. Román, M. Pérez-Vázquez, B. Aracil y J. Oteo Laboratorio de Antibióticos, Servicio de Bacteriología, Centro Nacional de Microbiología, Instituto de Salud Carlos III, Majadahonda, Madrid. Objetivos: 1) describir la distribución poblacional de H. influenzae según 3 genotipos de resistencia (gBLNAR, gBL- 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 3 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) PAR y doble mecanismo) a ampicilina, por microdilución y Etest en comparación con cepas sensibles; 2) evaluar la ampicilina, amoxicilina y amoxicilina-clavulánico para distinguir la población gBLNAR y gBLPAR de la población sensible; 3) determinar la utilidad de los discos de baja carga de ampicilina y amoxicilina-clavulánico para el screening de cepas gBLNAR. Material y métodos: Se seleccionaron 94 cepas de H. influenzae representativas de cuatro genotipos de sensibilidad a ampicilina: cepas sin mecanismos de resistencia (población sensible) (gBLNAS, n=25); cepas con modificaciones en el gen ftsI (que codifica la proteína fijadora de penicilina PBP3) (gBLNAR, n=34); cepas productoras de β-lactamasa (gBLPAR, n=20); y cepas con ambos mecanismos de resistencia (gBLPACR, n=15). La sensibilidad antimicrobiana fue estudiada por microdilución, Epsilon test (E-test) y difusión en disco. Resultados: Según los puntos de corte del CLSI, el 76,5% de la población gBLNAR fue sensible a ampicilina por microdilución, el 20,6% intermedia y el 2,9% resistente. Con ampicilina, el 100% de las cepas gBLPAR fueron resistentes por microdilución y el 85% (15% intermedias o sensibles) por Etest. La población gBLNAR mostró un rango de CMIs a ampicilina de 0,5 a 4 µg/ml (con un pico en 1 µg/ml) por microdilución, y de 0,5 a 2 µg/ml (con picos en 0,5 y 1 µg/ml) por E-test. La población gBLPAR tuvo un rango de CMIs a ampicilina de 8 a ≥ 32 µg/ml (con un pico en ≥ 32 µg/ml) por microdilución, y de 1 a 32 µg/ml (con un pico en 8 µg/ml) por Etest. Entre ambos métodos, la concordancia para la ampicilina en el genotipo gBLPAR fue del 25%. Mediante el análisis de la distribución de los halos de inhibición de los discos de ampicilina (10 y 2 µg) y amoxicilina-clavulánico (30 y 3 µg), se observó que la población gBLNAR se distribuía en un rango muy próximo a la población gBLNAS. Conclusiones: La distribución poblacional de las cepas gBLPAR y gBLNAR en H. influenzae varía según el método de estudio (microdilución y E-test). La mayor parte de las cepas gBLNAR en España muestra bajo nivel de resistencia a ampicilina; los puntos de corte actuales del CLSI para ampicilina no separan la población gBLNAR emergente, por lo que es necesario desarrollar nuevos criterios de interpretación. 5 MOX-3, NUEVA AMPC EN AEROMONAS E. Miró1, F.J. Castillo3, C. Seral3, A. Arias3, B. Mirelis1,2 y F. Navarro1,2 1 Servicio de Microbiología, Hospital de Sant Pau. Barcelona. 2 Departamento de Genética y Microbiología, Universitat Autònoma de Barcelona. 3Servicio de Microbiología. Hopital Clínico Universitario. Zaragoza. Objetivo: Caracterización del mecanismo de resistencia presente en un aislado de Aeromonas sp. que confiere un patrón de resistencia compatible con la adquisición de una betalactamasa AmpC plasmídica. Material y métodos: Estudio de la sensibilidad mediante la técnica de disco difusión a betalactámicos, aminoglicósidos, quinolonas, sulfamidas, tetraciclina y cloranfenicol. Caracterización del gen de resistencia mediante múltiplex PCR para la detección de AmpC derivadas de CMY-1, CMY-2, DHA-1, ACC, MIR y FOX y su posterior secuenciación. Conjugación en medio sólido con la cepa receptora E. coli Hb101 NalR AzR, y repitiendo el proceso con las cepas “helpers” E. coli T643 RifR y E. coli pBK KmR. Resultados: La cepa de Aeromonas sp. procede de un coprocultivo de un varón de 59 años con episodio diarreico, febrícula y dolor abdominal, procedente de consultas externas de Digestivo, donde es controlado por padecer una cirrosis hepática no alcohólica con varices esofágicas. No recibió tratamiento antibiótico, pero llevaba 40 días de profilaxis con cotrimoxazol. La cepa presentaba resistencia a ampicilina, cefazolina, cefoxitina, cefuroxima, amoxicilina/ác. clavulánico (AMC) y ticarcilina / ác. clavulánico, siendo sensible a cefalosporinas de tercera (C3G) y cuarta generación. En el antibiograma por disco difusión pudo observarse antagonismo entre C3G y AMC, así como colonias dentro de los halos de inhibición de ceftazidima, cefotaxima y aztreonam. Por otro lado, la cepa también resultó ser resistente al resto de antimicrobianos estudiados. En la múltiplex PCR se obtuvo un amplificado de 520 pb, correspondiente a las cefamicinasas derivadas de CMY-1, cuya secuenciación mostró que el fragmento presentaba una homología del 99% (381/382) con la secuencia nucleotídica de la betalactamasa MOX-2, descrita en Klebsiella pneumoniae [AJ276453; Raskine et al. (AAC. 2002; 46:22622265)]. La amplificación utilizando iniciadores específicos para MOX-2 y posterior secuenciación del gen (1055pb) mostró una homología del 99% (1048/1053) con la secuencia nucleotídica de la betalactamasa MOX-2 anteriormente citada. La secuencia aminoacídica derivada muestra un 98% de homología con MOX-2 (4 aminoácidos de diferencia). Para determinar si se trataba de una cefamicinasa adquirida, se realizaron trabajos de conjugación bi y triparenterales (con plásmidos mobilizables), sin embargo en ningun caso se han obtenido transconjugantes. Conclusiones: Se describe una nueva betalactamasa de tipo AmpC, MOX-3, en un aislado de Aeromonas sp. 6 MECANISMOS DE RESISTENCIA A CARBAPENEMS EN AISLADOS CLÍNICOS DE PSEUDOMONAS AERUGINOSA NO PRODUCTORES DE METALO-BLACTAMASAS M.C. Rodríguez, C. Rodríguez-Mirones y L. Martínez-Martínez Servicio de Microbiología. Hosp. Univ. Marqués Valdecilla, Santander. Introducción: La resistencia a carbapenems en aislados clínicos de P. aeruginosa no productores de metalo-β-lactamasas tiene un origen multifactorial, incluyendo producción de β-lactamasa AmpC, baja expresión de la porina oprD, sobreexpresión de las bombas de expulsión activa. Con objeto de caracterizar los mecanismos de resistencia en los aislados clínicos de P. aeruginosa durante el periodo Enero 2004-Diciembre 2006 del Servicio de Microbiología del HUMV se han seleccionado aquellas cepas con sensibilidad intermedia/resistentes (I/R) a imipenem (IMP) y/o meropenem (MPM). Materiales y métodos: En el periodo de estudio se identificaron 163 aislados con las características indicadas. La identificación y determinación de la sensibilidad de los aislados se realizó con el sistema MicroScan. La CMI de IMP y MPM se determinó también por E-test. Tras estudiar la relación clonal mediante REP-PCR se han seleccionado trece aislados de P. aeruginosa, de diferentes pacientes, no productores de metalo-β-lactamasas (multiplex PCR) e incapaces de hidrolizar IMP (espectofotometría). Los extractos de membrana externa se han separado mediante SDS-PAGE para visualizar OprD. Se ha utilizado PCR en tiempo real para analizar la expresión de las bombas de expulsión MexAB-oprM y MexEF-oprN. Se ha considerado que hay sobreexpresión cuando el nivel de mRNA de mexB o mexF era cuatro veces mayor que en la cepa PAO-1. En las 13 cepas se ha estudiado la presencia de mutaciones en los genes reguladores mexR, nalC, nalD, mexT y mexZ, y en el gen estructural oprD. La actividad β-lactamasa se ha analizado determinando la hidrólisis de cefalotina. Resultados: El gen oprD ha sido amplificado mediante PCR en nueve de los aislados; en los cuatro restantes no se obtuvo amplicón. Ocho aislados presentaron mutaciones en el marco de lectura, que daban lugar a proteínas truncadas. Otro aislado codificaba un tránscrito completo con una mutación en el asa 7 de OprD. En cinco de las cepas se observó hiperexpresión de AmpC. En dos aislados con CMI para Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 3 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 4 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) MPM > IMP se observó sobreexpresión de la bomba MexABoprM (13 y 44 veces más que en PAO1) y una mutación en el represor mexR. Conclusiones: La resistencia a carbapenems en los aislados estudiados se relaciona en todos ellos con la pérdida o la alteración estructural de OprD, asociada a la expresión basal o a la hiperproducción de AmpC. La mayor resistencia a MPM que a IMP se relaciona con una sobreexpresión de MexABOprM. No se ha detectado hiperexpresión de MexEF-oprN. 7 DESARROLLO DE RESISTENCIA A CARBAPENEMAS EN AISLAMIENTOS CLÍNICOS DE ESCHERICHIA COLI DURANTE EL TRATAMIENTO J. Oteo1, A. Delgado-Iribarren2, D. Vega3, V. Bautista1, M.C. Rodríguez4, M. Velasco2, J.M. Saavedra3, M. PérezVázquez1, S. García-Cobos1, L. Martínez-Martínez4 y J. Campos1 1 Laboratorio de antibióticos, Bacteriología, Centro Nacional de Microbiología, Instituto de Salud Carlos III, Majadahonda, Madrid. 2Servicio de Microbiología, Fundación Hospital de Alcorcón, Alcorcón, Madrid. 3Servicio de Microbiología, Hospital Juan Ramón Jimenez, Huelva. 4Servicio de Microbiología. Hospital Marqués de Valdecilla, Santander. Objetivos: Estudiar la epidemiología molecular y los mecanismos de resistencia implicados en la resistencia a carbapenemas (CBP) desarrollada por dos cepas clínicas de Escherichia coli coli durante el tratamiento con esta familia de antibióticos. Material y métodos: Se aislaron tres cepas consecutivas de un mismo paciente, la primera fue sensible a CBP, la segunda, aislada durante tratamiento con ertapenem, fue resistente a CBP, y la tercera fue de nuevo sensible. Otro aislamiento clínico resistente a CBP se aisló de un paciente tratado con imipenem. La epidemiología molecular se estudió por electroforesis en campo pulsado (PFGE) tras digestión con XbaI. Se evaluó la presencia de genes que codifican carbapenemasas, β-lactamasas de espectro extendido y β-lactamasas plasmídicas del tipo AmpC mediante la amplificación y, en su caso, secuenciación con iniciadores específicos. También se amplificaron y secuenciaron los genes ompF y ompC que codifican las correspondientes porinas. Los perfiles de las OMPs se estudiaron mediante electroforesis en geles de poliacrilamida con docecyl sulfato de sodio. Resultados: De los tres aislamientos pertenecientes al mismo paciente, el análisis mediante PFGE mostró que los dos sensibles a CBP eran idénticos mientras que la cepa resistentes sólo presentaba una banda de diferencia. En las dos cepas resistentes a CBP se observó la ausencia de las dos principales proteínas de membrana OmpF y OmpC, tanto genotípica como fenotípicamente. Además, una de las cepas expresaba una AmpC plasmídica, la CMY-2, y la otra una BLEE del tipo CTX-M no descrita hasta la fecha, CTX-M-67. Conclusiones: La resistencia a CBP en este estudio se asoció a la pérdida de la expresión de las porinas OmpC y OmpF asociada a la producción de la AmpC plasmídica CMY-2 o de la BLEE CTX-M-67. 8 MECANISMOS ASOCIADOS A LA REDUCCIÓN EN LA SENSIBILIDAD A TIGECICLINA (TGC) EN UNA CEPA CLÍNICA DE ESCHERICHIA COLI PORTADORA DE UNA BETA-LACTAMASA DE ESPECTRO EXTENDIDO (BLEE) A. Pérez*, MJ. Barba, A. Fernández, M. Poza, A. Beceiro, C. Gayoso, M.D. Sousa, R. Villanueva y G. Bou Servicio de Microbiología-Unidad Enfermedades Infecciosas. Hospital Juan Canalejo. La Coruña. Introducción: La TGC presenta una alta actividad frente a bacterias gram negativas independientemente de la presen- 4 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 cia de BLEE. En nuestro hospital, se aisló una cepa de E. coli (Ec#3) de un exudado de herida, de un paciente previamente tratado con antibióticos de amplio espectro, que presenta una sensibilidad reducida a la TGC (CMI=1,5 mg/L). Nos planteamos como objetivo estudiar el mecanismo implicado en la reducción a la sensibilidad a TGC, hecho por otro lado, muy poco frecuente en los microorganismos aislados en la práctica clínica diaria. Material y métodos: Se realizó un análisis de sensibilidad a diferentes antibióticos en presencia y ausencia de phenylalanine arginine β-naphthylamide (PAβN) 30 µg/ml mediante E- test y difusión en disco (DD). Se analizó la presencia de BLEE mediante isoelectroenfoque y técnicas de PCR. El nivel de expresión de ompC, ompF y acrA de Ec#3 se ha medido por triplicado mediante RT-PCR a tiempo real con oligonucleótidos específicos. Se normalizaron los valores de expresión frente al gen de referencia gap. Resultados: La cepa Ec#3 presentó los siguientes valores de CMI (mg/L) frente a distintos antibióticos: Amoxicilinaclavulánico 64; cefotaxima > 256; ceftazidima 1,5; aztreonam > 256; imipenem 0,38; cloranfenicol > 256; tetraciclina > 256; ciprofloxacino > 32; tobramicina 16; amikacina 1; trimetropin-sulfametoxazol > 32 y TGC 1,5. Mediante PCR se observó que Ec#3 expresaba una BLEE del tipo CTX-M grupo 9. CMIs (mg/L) de Ec#3 (-/+PAβN) fueron las siguientes: eritromicina > 256/ 24; clindamicina > 256/32; tetraciclina > 256/96 y TGC 1,5/0,38 respectivamente. Mediante DD, rifampicina 0/25 mm y telitromicina 0/19 mm, respectivamente. El nivel de expresión relativa de los genes acrA, ompC y ompF de Ec#3 respecto a un E. coli (C1) con CMI a TGC de 0,19 mg/L, fueron las siguientes: 3,14 ± 0,08; 0,066 ± 0,032 y 0,21 ± 0,07 para acrA, ompC y ompF, respectivamente. Conclusiones: La cepa clínica Ec#3 con sensibilidad reducida a TGC presenta una expresión elevada de acrAB, así como una reducción en la expresión de las porinas OmpC y OmpF. Estos resultados sugieren que la hiperexpresión de la bomba de expulsión AcrAB-TolC asociada con una reducción en la permeabilidad podrían estar implicados en la reducción en la sensibilidad a TGC en E. coli. 9 ESCHERICHIA COLI RESISTENTES A QUINOLONAS Y COTRIMOXAZOL NO PRODUCTORES DE BETALACTAMASAS DE ESPECTRO EXTENDIDO EN UNA UNIDAD NEONATAL B. Ruiz del Castillo1, C. García De la fuente1, J. Agüero1, J. Oteo2, J. Gómez-Ullate1, C. Carrera2 y L. Martínez-Martínez1 1 Servicio de Microbiología, Hospital universitario Marques de Valdecilla, Santander, Cantabria. 2Servicio de Microbiología, Centro Nacional de Microbiología, Instituto de Salud Carlos III, Majadahonda, Madrid. Objetivos: Caracterizar genéticamente los E. coli multiresistentes no productores de beta-lactamasas de espectro extendido (BLEE) aislados en pacientes de una unidad Neonatal. Material y métodos: Se han estudiado los aislamientos de E. coli (uno por paciente) de la Unidad de Neonatología de nuestro centro aislados entre Enero 05 y Mayo 06), resistentes a al menos tres de los siguientes antimicrobianos: amoxicilina (AMX), amoxicilina-clavulánico (AMC), gentamicina/tobramicina, ácido nalidixico y cotrimoxazol (STX). Estos dos últimos se incluyeron como marcadores de resistencia, aunque no se usan en la unidad considerada. La identificación de los aislados se realizó con el sistema MicroScan WalkAway. La sensibilidad a los antimicrobianos y la no producción de BLEE se determinaron por microdilución estandarizada (CLSI). La relación clonal fue evaluada por REP-PCR. Los grupos filogenéticos fueron determinados por triplex PCR. En los 18 aislados se realizó análisis plasmídico y detección de los genes de integrasas intI1 e in- 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 5 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) tI2. En 11 aislados, representativos de los patrones de PCR y de sensibilidad a los antimicrobianos, se estudiaron las mutaciones en los genes de las topoisomerasas (gyrA, parC) y se detectaron 18 determinantes genéticos de virulencia: traT, ibeA, cnf1, fyuA, iutA, focG, sfaS, operon sfa/foc, bma, gaf, afa/dra, fimH, iroN,PAI, kpsMTII, kpsMTIII, kpsMTK1 y kpsMTK5. Resultados: Se han identificado 18 aislamientos resistentes a AMX, NAL, EN y (excepto en un caso) SXT. Se observaron tres patrones de REP-PCR: I, II y III que incluían 4, 9 y 5 aislados, respectivamente. Los aislados correspondientes a los patrones I y III pertenecían al grupo filogenético D y los del patrón II al grupo B2. La CMI (mg/L) de ciprofloxacino fue de 8-64 (patrones I y II) y de 1-2 (patrón III). Se detectaron los siguientes cambios en las topoisomerasas: patrón REP-PCR I: S83L y D87N (GyrA) y S80I (ParC); patrón REP-PCR II: S83L y D87N (GyrA) y S80I mas E84V (ParC); patrón REP-PCR III: S83L (GyrA) y G78C (ParC). Los 18 aislados contenían plásmidos de gran tamaño (> 60kb). En los aislados con patrones de REP-PCR I y III se detectaron respectivamente intI1 e intI2. Los 11 aislados estudiados expresaban los genes de virulencia iutA y fimH. En 2 de los 3 aislados del patrón I estudiados se detectó ibeA. En los 4 aislados del patrón II analizados se detectaron fyuA, PAI, kpsMTII, kpsMTK5 y en 2 de ellos, además, traT. En los 4 aislados del patrón III estudiados se detectaron traT, iroN y fyuA. Conclusiones: Hemos detectado E. coli de los grupos filogenéticos B2 y D resistentes a quinolonas y cotrimoxazol en neonatos de una unidad en la que no se usan estos dos antimicrobianos. Las cepas corresponden a tres grupos clonales con variabilidad en su contenido de genes de virulencia. 10 DESARROLLO DE RESISTENCIA A LINEZOLID INVITRO EN AISLADOS CLÍNICOS DE ENTEROCOCCUS FAECIUM RESISTENTES A VANCOMICINA M. Romo, P. Goicoechea, L. Martínez- Martínez y M.V. Francia Servicio de Microbiología. Hospital Universitario Marqués de Valdecilla, Santander, Cantabria. Introducción/Objetivo: Los enterococos resistentes a glucopéptidos (ERG) son un problema emergente en Europa como causa importante de infecciones nosocomiales. Uno de los antimicrobianos activos frente a ERG es el linezolid; sin embargo se han descrito ocasionalmente resistencias en pacientes durante el tratamiento con este antimicrobiano. El objetivo de este estudio es evaluar la capacidad de desarrollo de resistencia a linezolid in-vitro en aislados clínicos de Enterococcus faecium resistentes a glucopéptidos procedentes de un brote nosocomial ocurrido en nuestro hospital, y determinar las causas genéticas de esa resistencia. Material y métodos: Se seleccionaron ocho aislados clínicos de E. faecium resistentes a vancomicina pertenecientes a los tres clones epidémicos que formaron parte del brote nosocomial, inicialmente sensibles a linezolid (CMI <=2 mg/l), y se cultivaron en presencia de concentraciones crecientes de linezolid de 2 mg/l a 64 mg/l. Se seleccionó un mutante resistente a linezolid por placa, y la resistencia a linezolid de los mutantes de confirmó por Etest. De estos mutantes se extrajo el ADN total y se amplificó un fragmento de 671 pb de la región V del gen que codifica el ARN ribosómico 23S. Los productos amplificados se secuenciaron para determinar la presencia de mutaciones que pudieran causar la resistencia a linezolid. Resultados: Todos los aislados examinados desarrollaron resistencia a linezolid, mostrando crecimiento a concentraciones de linezolid de hasta 64 mg/l. El valor de la CMI de los mutantes determinado por Etest varió entre 64 y 256 mg/l. La comparación de las secuencias de las regiones V del 23S ADNr indicó la presencia de una mutación puntual de G a T en la posición 2576. Mediante el cromatograma de los productos secuenciados se observó una relación entre el número de copias mutadas del gen 23S y el aumento de la CMI de linezolid. Conclusión: En todos los aislados clínicos de ERG examinados pudimos observar la selección de mutantes resistentes a linezolid en presencia de concentraciones crecientes de este antimicrobiano. Como causa genética de la resistencia a linezolid en nuestros aislados se identificó la mutación puntual G2576T. 11 CARACTERIZACIÓN FENOTÍPICA, GENOTÍPICA Y MECANISMOS DE RESISTENCIA A MACRÓLIDOS Y TETRACICLINA DE CEPAS INVASIVAS Y NO INVASIVAS DE STREPTOCOCCUS PYOGENES AISLADAS EN ESPAÑA (1994-2006) V. Rubio, D. Álvarez, S. Valdezate, A.M. Navarro, M.J. Medina y J.A. Sáez-Nieto Servicio de Bacteriología. Centro Nacional de Microbiología (CNM). Instituto de Salud Carlos III. Majadahonda (Madrid). Introducción: En los últimos 30 años se ha producido un aumento de las infecciones producidas por S. pyogenes, incrementándose la incidencia de infecciones invasivas graves y cuadros clínicos reemergentes como la escarlatina y fiebre reumática. También se ha detectado una elevada tasa de resistencia a macrólidos. Objetivos: - Analizar fenotípica y genotípicamente cepas de S. pyogenes resistentes a eritromicina y/o tetraciclina aisladas en España entre 1994 y 2006 procedentes de 75 laboratorios. - Estudiar los principales mecanismos de resistencia y los genes implicados, así como su posible clonalidad mediante PFGE. Material y métodos: Se analizaron 900 cepas de S. pyogenes recibidas en el CNM y se seleccionaron las resistentes a eritromicina y/o tetraciclina mediante E-test. Se estudió la distribución de serotipos (tipo T), genes emm (proteína M), perfiles de PFGE y la susceptibilidad (E-test) frente a otros antibióticos: penicilina, vancomicina, clindamicina y rifampicina Se estudió el fenotipo de resistencia a macrólidos: M, MLSb c o MLSb i, por el método de difusión en disco. Los genes de resistencia a macrólidos: erm(B), erm(TR), mef(A/E) y msr(D) y tetraciclina: tet(M) y tet(O), se detectaron mediante PCR. Resultados: De las 900 cepas estudiadas, 274 fueron resistentes a eritromicina, 43 a tetraciclina y 18 a eritromicina+tetraciclina. Por tanto, el 32,4% de S. pyogenes fueron resistentes a macrólidos, destacando los serotipos emm4T4, emm75T25, emm28T28, emm6T6 y emm12T12. El 100% de las cepas emm75T25 fueron resistentes a eritromicina y el 83,3% de los emm4T4. El 77,8% de las cepas resistentes a eritromicina fueron no digeribles con SmaI.El fenotipo M (77,7%) fue mayoritario frente a MLSb c (19,6%) y MLSb i (2,7%). Los genes msr(D) y mef(A/E) se detectaron con mayor frecuencia, siendo la combinación de genes msr(D)+mef(A/E) mayoritaria. En el caso de tetraciclina, el 6,8% de S. pyogenes fueron resistentes, destacando los serotipos emm77T28 y emm11T11. El 100% de las cepas emm77T28 fueron resistentes a tetraciclina y el 50% de emm11T11. El 42,6% de las cepas presentaron tet(M)+tet(O), el 37,7% tet(M) y el 18% tet(O). Conclusiones: Las cepas S. pyogenes españolas presentan una elevada resistencia a macrólidos mediada principalmente por bomba de flujo (fenotipo M). Se pueden asociar determinados clones con la resistencia a macrólidos y tetraciclina, individual o conjuntamente. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 5 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 6 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 12 ASOCIACIÓN ENTRE HETERORRESISTENCIA A CARBAPENEMS EN ACINETOBACTER BAUMANNII, PRODUCCIÓN DE BETA-LACTAMASAS (AMPC Y OXACILINASAS) Y SECUENCIAS DE INSERCIÓN TIPO ISABA F. Fernández1, M. Gómez1, P. Egea1, J. Vila2 y A. Pascual1 1 Servicio de Microbiología, Hospital Universitario Virgen Macarena y Facultad de Medicina. Sevilla 2Servei de Microbiologia, Centre de Diagnòstic Biomèdic, Hospital Clínic, Facultat de Medicina, Universitat de Barcelona. Objetivos: Determinar si la heterorresistencia (HR) a carbapenems (CP) en A. baumannii (Ab) se asocia con algún perfil particular de producción de beta-lactamasas (AmpC y oxacilinasas) y secuencias de inserción de tipo ISAba. Material y métodos: Se incluyen 30 aislados clínicos de A. baumannii (Febrero de 2006 hasta Febrero de 2007) con las siguientes CMIs (mg/L) de imipenem (IMP) determinadas con el sistema Wider I: <=1 (n=4), 2 (n=6), 4 (n=16) ó >=8 (n=4). La identificación se realizó con el sistema Wider I y el crecimiento a 44ºC. Las CMIs de IMP se confirmaron mediante microdilución (MD; CLSI). La HR a CP se determinó en agar Mueller-Hinton usando discos de IMP. Los aislados se definieron HR a CP por la presencia de colonias dentro de los halos de inhibición de los discos de IMP. La relación clonal de los aislados se determinó mediante REP-PCR. La detección de b-lactamasas de tipo AmpC (blaAmpC), oxaxilinasas de los subgrupos 1 (tipo blaOXA-23), 2 (tipo blaOXA-24), 3 (tipo blaOXA-51) y 4 (tipo blaOXA-58) y de las secuencias de inserción ISAb1 e ISAb3 se realizó mediante PCR usando cebadores específicos de cada gen. La posición relativa de ISAb1 e ISAb3 corriente arriba de los genes blaAmpC, blaOXA-24, blaOXA51 y blaOXA-58 se determinó mediante PCR usando el cebador directo de ISAb1 o ISAb3 y el cebador reverso de uno de los genes blaAmpC, blaOXA-24, blaOXA-51 o blaOXA-58. Los productos de PCR se detectaron mediante electroforesis en gel de agarosa. Resultados: de los 30 Ab estudiados, 7 no presentaron HR (“Ab no HR”; CMI 0,5-2 mg/L), 23 fueron HR (“Ab HR”; CMI 4-16 mg/L), y 2 fueron resistentes a IMP (“Ab R”; CMI 128 mg/L). Se diferenciaron 6 clones: 2 (n = 4), 3 (n = 1), 4 (n = 1), 6 (n = 21), 9A (n = 2) y 9B (n = 1). La relación entre HR y clonalidad fue: Ab no HR (clones 2, 4, 6, 9A y 9B), Ab HR (clones 2, 4, 6 y 9A) y Ab R (clones 2 y 3). Se diferenciaron 3 perfiles de beta-lactamasas: blaAmpC+ blaOXA-51 (Ab no HR), CMIs (mg/L) Cepas clínicas de AG3 E. coli transformantes con AmpC de AG3 Parámetros cinéticos ADC-18 ADC-18 ADC-16 ADC-14 ADC-18 ADC-16 ADC-14 Km kcat kcat/Km ADC-16 Km kcat kcat/Km ADC-14 Km kcat kcat/Km 6 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 blaAmpC+ blaOXA-51 + blaOXA-24 (Ab R) y blaAmpC+ blaOXA-51 + blaOXA-58 (Ab HR). En ningún Ab se detectó blaOXA-23. En todos los Ab se detectó ISAb1 mientras que ISAb3 sólo se detectó en los Ab HR. La localización de ISAb1 y ISAb3 corriente arriba de los genes bla se determinó en 12 Ab representativos. Los perfiles obtenidos fueron: ISAb1-blaAmpC (n=12; 4 Ab HR, 6 Ab no HR y 2 Ab R), ISAb1-blaOXA-51 (4 Ab no HR), ISAb3blaOXA-58 (4 Ab HR). Conclusión: La HR a CP en Ab se asoció con CMIs de IMP de 4-16 mg/L, con la presencia de blaOXA-58 y con ISAba3 localizada corriente arriba de blaOXA-58. La presencia de ISAba1 corriente arriba de blaOXA-51 se asoció con valores de CMI de IMP de 1-2 mg/L y con la ausencia de HR a CP. La presencia de blaOXA-24 se asoció con alto nivel de resistencia a CP (CMI de IMP128 mg/L. No puede descartarse que blaOXA-24 se asocie con HR a CP dado que en los Ab que tienen esta oxacilinasa no se observa ningún halo de inhibición. La HR a CP no se relacionó con la clonalidad ni con la presencia de los genes blaAmpC, blaOXA-23 ni ISAba1. 13 CARACTERIZACIÓN MICROBIOLÓGICA Y MOLECULAR DE TRES NUEVAS BETA-LACTAMASAS AMPC EN ACINETOBACTER GENOESPECIE 3 A. Beceiro1, A. Pérez1, F. Fernández-Cuenca2, A. Pascual2, J. Vila3, J. Rodríguez-Baño4, J. M. Cisneros5, J. Pachón5, L. Martínez-Martínez6, G. Bou1 y GEIH 1 Servicio de Microbiología-Unidad de Investigación; 2Servicios de Microbiología y de 4Enfermedades Infecciosas; 3Servei de Microbiología; 5Servicio de Enfermedades Infecciosas y 6 Servicio de Microbiología. 1Complejo Hospitalario Universitario Juan Canalejo, La Coruña; 2 y 4 Hospital Virgen Macarena, Sevilla; 3 Hospital Clinic, Barcelona; 5 Hospital Universitario Virgen del Rocío, Sevilla y 6 Hospital Universitario Marqués de Valdecilla, Santander. Introducción: El principal mecanismo de resistencia a los antibióticos β-lactámicos en Acinetobacter spp. es la producción de enzimas β-lactamasas cromosómicas AmpC. Las βlactamasas cromosómicas derivadas de Acinetobacter spp. se encuentran incluidas en una clasificación denominada ADC. Junto a A. baumannii, A. genoespecie 3 (AG3) es probablemente la genoespecie más relevante en clínica. Es este trabajo se presenta la caracterización bioquímica y molecular de 3 enzimas AmpC de tres cepas clínicas de AG3. AM CE FX CT TZ IP 32 > 256 32 96 128 16 >256 > 256 > 256 >256 > 256 192 >256 192 128 24 32 3 4 4 4 0,50 0,50 0,25 24 16 12 0,75 0,75 0,25 0,19 0,75 0,19 0,25 0,125 0,19 2,07 163,66 0,310 0,593 64,09 67,63 4,548 1804,75 0,271 0,058 0,004 0,027 11027,46 873,157 98,6586 0,0633 0,398 2197,28 1,499 129,31 0,194 0,207 114,94 1,87 3,404 1641,01 0,333 0,062 0,005 0,001 0,045 0,461 2271,17 12690,49 1713,11 299,698 0,481 9,5 0,021 0,109 31,89 2,07 0,385 41,33 0,019 0,005 0,002 0,002 786,54 4350,72 899,229 42,954 0,059 0,047 IC50 (µM) Cl SB 2356 11,48 1490 8,44 362 1,48 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 7 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Materiales y métodos: Las cepas fueron identificadas mediante ARDRA. Se realizó REP-PCR para descartar clonalidad genética. Clonación de los genes blaampC de AG3 en E. coli DH5·. CMIs de las cepas clínicas y de los transformantes de E. coli. Purificación de las proteínas AmpC por cromatografía de afinidad. Cálculo de los parámetros cinéticos Km, kcat y kcat/Km, así como las constante de inhibición IC50. Se utilizaron los siguientes antibióticos: Ampicilina (AM), cefalotina (CE), cefoxitina (FX), ceftazidima (TZ), cefotaxima (CT), imipenem (IP), ácido clavulánico (CL) y sulbactam (SB). Estudio de la similitud aminoacídica entre las diferentes enzimas. Resultados: Las tres β-lactamasas caracterizadas se han denominado ADC-14, ADC-16 y ADC-18; su similitud amninoacídica fue de un 95-96%. Los resultados obtenidos en el estudio de las CMIs y de los parámetros cinéticos de estas βlactamasas se encuentran reflejados en la Tabla. Véase en página anterior. Conclusiones: El incremento en las CMIs de los transformantes de E. coli confirma la implicación de las enzimas AmpC en la resistencia de las cepas clínicas de AG3. Presentan un perfil típico de cefalosporinasas con elevada eficacia catalítica (kcat/Km) frente a cefalotina, seguido de ampicilina; destacando también la hidrólisis sobre cefoxitina. Las diferencias aminoacídicas existentes entre las tres proteínas se traducen en una variación de los parámetros cinéticos de hidrólisis, afectando especialmente a la afinidad de los enzimas (Km) por los antibióticos β-lactámicos. 14 CARACTERIZACIÓN DEL ENTORNO GENÉTICO DE GENES BLABLEE Y PLÁSMIDOS ASOCIADOS EN CEPAS CIRCULANTES DE ESCHERICHIA COLI Y KLEBSIELLA PNEUMONIAE EN ESPAÑA K. Diestra1, C. Juan4, T. Curiao3, B. Moyá4, E. Miró1, J. Oteo2, T.M. Coque3, M. Pérez-Vázquez2, J. Campos2, R. Cantón3, A. Oliver4, F. Navarro1 y Red Española de Investigación en Patología Infecciosa (REIPI). 1 Servicio de Microbiología, Hospital de la Santa Creu i Sant Pau. Barcelona. 2Laboratorio de Antibióticos, Servicio de Bacteriología, Centro Nacional de Microbiología, Instituto de Salud Carlos III. Majadahonda, Madrid. 3Servicio de Microbiología, Hospital Universitario Ramón y Cajal. Madrid. 4 Servicio de Microbiología, Hospital Son Dureta. Palma de Mallorca. Caracterizar los plásmidos que vehiculan los genes bla de betalactamasas de espectro extendido (BLEE) y sus correspondientes entornos genéticos en cepas de Escherichia coli y Klebsiella pneumoniae aisladas en distintos hospitales de España. De una colección de 124 aislados de E. coli y K. pneumoniae recogidos en el primer trimestre del 2004 y estudiados previamente en el contexto de la Red Española en Patología Infecciosa, se seleccionaron 60 cepas representativas portadoras de diferentes BLEE de las familias CTX-M (n = 46), SHV (n = 13) y TEM (n = 1). La caracterización de los entornos de los genes bla se realizó mediante PCR y secuenciación. La caracterización del grupo plasmídico de incompatibilidad se realizó mediante REP-typing PCR, digestión con la enzima S1, PFGE, Southern Blot e hibridación con sondas específicas para los diferentes grupos. Resultados: La caracterización del grupo de incompatibilidad reveló que: el 71,4% de los plásmidos con el gen blaCTX-M1 pertenecían al grupo N (5 de 7 cepas); el 50% con el gen blaCTX-M-9, al grupo I1/Ig (7 de 14 cepas) y el 28,6% al grupo HI2 (4 de 14 cepas); el 100% con el gen blaCTX-M-14 al grupo K (13 cepas); el 50% con el gen blaCTX-M-15 al grupo FIA (2 de 4 cepas); el 100% con el gen blaCTX-M-32 al grupo N (3 cepas); y el 46,2% con el gen blaSHV-12 al grupo I1 (6 de 13 cepas). Los plásmidos con el gen blaCTX-M-3 pertenecieron a diferentes grupos; un plásmido con el gen blaCTX-M-10, al grupo K y el plásmido con el gen blaTEM no perteneció a ninguno de los grupos estudiados. La estructura génica del entorno de blaCTX-M-9 se relacionó con el integrón In60 en todas las cepas, aunque se observó una gran diversidad. En las 13 cepas con blaCTX-M-14 se encontraron en las regiones 5’ y 3’ de éste, las secuencias de inserción ISEcp1 e IS903, respectivamente. El gen blaCTX-M-10 se localizó dentro de la estructura fágica característica previamente descrita. Los genes blaCTX-M-1 y blaCTX-M-32 presentaron el mismo entorno genético, en el que se detectó la secuencia ISEcp1 truncada por la IS26 o IS5, respectivamente. En el entorno genético de las 13 cepas con blaSHV-12 se encontró la secuencia IS26 en el extremo 5’ y el fragmento DEOR en el extremo 3’ excepto en dos cepas. Se confirma una gran variabilidad tanto en el entorno genético de los genes blaBLEE estudiados, fruto de inserciones y delecciones, como en el grupo de incompatibilidad del plásmido que los vehicula, excepto para el gen blaCTX-M-14. 15 LA DELECCIÓN DEL TRIPLETE GLY-ASN-SER (GNS) 306-308 EN LA Β-LACTAMASA PLASMÍDICA DE CLASE C FOX-4, SE ASOCIA A UN LIGERO AUMENTO EN LA SENSIBILIDAD AL ÁCIDO CLAVULÁNICO Y SULBACTAM S. Mallo*, F.J. Perez-LLarena, N.C. Soares, E. FernándezMoreira y G.Bou Servicio Microbiología, Unidad de Investigación. Hospital Juan Canalejo, La Coruña Introducción: Se aisló una cepa de Escherichia coli con una delección de un triplete aminoacídico (GSD) en la AmpC cromosómica (AAC.2004.48:2652-8) que causaba un discreto aumento a la sensibilidad a los inhibidores de betalactamasas. La existencia de un residuo aminoacídico (Gly) dentro del triplete, conservado en FOX-4 (AAC.2000.44:2549-53) nos hizo plantear una similitud estructural en este dominio entre una AmpC cromosómico y otra plasmídica. La búsqueda de inhibidores de las β-lactamasas de clase C sigue siendo un reto en microbiología clínica. La identificación de mutantes sensibles a los mismos puede ayudar a conseguir este objetivo. Objetivos: Comprobar si un mutante deleccionado en un triplete aminoacídico en FOX-4 en las posiciones similares a las descritas en la Amp C de E. coli confieren sensibilidad a los inhibidores de β-lactamasas usados en clínica. Material y métodos: Se clonó el gen fox-4 en pBGS18 bajo un promotor externo. Se realizó la delección del triplete aminoacídico mediante mutagénesis dirigida. Las CMIs se detectaron mediante E-test y microdilución. Se clonó el gen fox-4 wt y el deleccionado en pGEX 6P-1 y se purificaron ambos enzimas mediante cromatografía de afinidad. Se realizaron las IC50 al clavulánico y al sulbactam en ambas cepas. Resultados: Las CMIs de FOX-4 y FOX-4 (∆GNS) fueron los siguientes: amoxicilina (AC): > 256/256, AC-clavulánico: > 256/64, ampicilina (AM): 256/256, AM-clavulánico: 256/128, AM-sulbactam: 256/128, ceftazidima (TZ):256/256, TZ-clavulánico: 256/128, TZ-sulbactam: 256/128, cefotaxima (CT): 256/256, CT-clavulánico: 256/128, CT-sulbactam,:256/128, cefoxitina: > 256/16, y aztreonam: 4/2. Los resultados de IC50 obtenidos a partir de experimentos realizados por triplicado frente a clavulánico y sulbactam de FOX-4wt fueron 2373 µM ± 336,08 y de 300,6 µM ± 17,97, respectivamente y para FOX-4 (∆GNS) fueron 1298,6 µM ± 58,58 y 285,4 µM ± 31,57. Conclusiones: La delección del triplete aminoacídico GNS 308-308 en FOX-4 provoca un ligero incremento en la sensibilidad a clavulánico y a sulbactam confirmado mediante datos microbiológicos y bioquímicos. Es también destacable la pérdida de actividad sobre cefoxitina. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 7 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 8 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 16 FRECUENCIA Y MULTIRRESISTENCIA DE ACINETOBACTER BAUMANNII EN EL HOSPITAL GENERAL UNIVERSITARIO DE ALICANTE D. Rodríguez, O. Miranda, M. Andreu, C. Llopis y J. Plazas Microbiología y Parasitología. Hospital General Universitario de Alicante. Objetivo: Conocer la frecuencia de aislamientos y patrón de resistencias de un patógeno multirresistente como Acinetobacter baumannii, en un hospital general durante un período un año Introducción: Acinetobacter baumannii, patógeno nosocomial de difícil control y tratamiento, presenta una extraordinaria rapidez y capacidad para desarrollar resistencias a los antimicrobianos. En la actualidad, Acinetobacter baumannii es resistente a la mayoría de betalactámicos, en especial penicilinas y cefalosporinas, en particular en pacientes que se encuentran en áreas de cuidados intensivos. Material y métodos: Se estudió la sensibilidad antibiótica de todos los aislamientos de Acinetobacter baumannii, teniendo en cuenta aislamientos por paciente y por servicio, realizados durante un período de un año (mayo 2006-mayo 2007) mediante el sistema automatizado WIDER® de microdilución en caldo. Para evitar un efecto distorsionante, se excluyeron del análisis todos los aislamientos correspondientes a estudios del servicio de Medicina Preventiva. Resultados: Acinetobacter baumannii supone el 2.4% de las bacterias aisladas en el hospital. Se analizaron un total de 320 aislamientos, hospitalarios y extrahospitalarios, correspondientes a 102 pacientes, distribuidos: Medicina Intensiva (UCI) 51%; Neurocirugía 16%; Anestesia y Reanimación 8%; Cirugía Plástica 6%; Medicina Interna 5%; Neumología 5%; UCI Pediátrica 3%; Cirugía General 3%; Quemados 2%; Cirugía Plástica Infantil 1% El patrón de sensibilidad (TOTAL) de esta bacteria en el hospital fue el siguiente: Antibiótico % Sensibilidad Amikacina Amoxicilina/Clavulánico Cefepima Cefotaxima Ceftazidima Ciprofloxacino Colistina Gentamicina Imipenem Meropenem Piperazilina Piperazilina/Tazobactam Cotrimoxazol Tobramicina 14 5 15 2 20 8 96 10 14 12 5 7 11 17 Conclusiones: Se ha producido un aumento del 1.6% en los últimos dos años La UCI es el lugar del hospital donde se aísla con mayor frecuencia esta bacteria El antimicrobiano para el que la cepas de Acinetobacter baumannii del hospital presentan mayor sensibilidad es Colistina 17 LA DISEMINACIÓN Y PERSISTENCIA DE TEM-4 EN ESPAÑA SE ASOCIA A CLONES PERSISTENTES DE E. COLI Y K. PNEUMONIAE Y PLÁSMIDOS EPIDÉMICOS DE LA FAMILIA REPFIIA A. Novais, R. Cantón, A. Valverde, F. Baquero y T.M. Coque Servicio de Microbiología. Hospital Universitário Ramón y Cajal. Objetivos: TEM-4 es una de las BLEE más frecuentemente detectadas en España, aislándose ocasionalmente en otros 8 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 países. El objetivo de este estudio fue caracterizar a nivel molecular los aislados de Enterobacteriaceae productores de TEM-4 en nuestro hospital desde su descripción inicial en 1989. Métodos: Se estudiaron 50 aislados productores de TEM-4 [32 K. pneumoniae (KP) 17 E. coli (EC) y 1 C. freundii] de 50 pacientes (1989-2004). El gen bla fue identificado por PCR y secuenciación. La relación clonal entre aislados se estableció por XbaI-PFGE y los aislados de E. coli asignados a grupos filogenéticos. La sensibilidad a 12 antibióticos no beta-lactámicos fue estudiada por métodos estándar. La transferencia del gen blaTEM-4 se hizo por conjugación y su localización plasmídica/cromosómica fue investigada por hibridación de ADN genómico digerido con I-CeuI con sondas intragénicas (blaTEM-4 y 16S rARN). La caracterización plasmídica incluyó la determinación del tamaño (S1-nucleasa) y grupo de incompatibilidad (PCR, secuenciación e hibridación), el análisis de la presencia de colicinas (cbi, cma y cvaC), integrones de clase 1 y sistemas toxina-antitoxina (TA, mazEF y relBE) por PCR y la comparación de los perfiles de ADN plasmídico digerido con HpaI. Resultados: Se identificaron 17 pulsotipos de EC (n=9), KP (n=7) y C. freundii (n=1). Los aislados de E. coli se distribuyeron en los filogrupos A (33%), D (44%) y B2 (22%). El gen blaTEM-4 fue transferible en el 94% de los casos, frecuentemente con la resistencia a gentamicina y tobramicina. El gen blaTEM-4 fue identificado en plásmidos (35-120kb) conteniendo mazEF y relBE: i) pRYC106 (IncFII-80kb) identificado en el primer clon epidémico de EC (1989-1997); ii) pRYCE11 (8090kb), plásmido epidémico no tipable diseminado en 7 clones KP en la UVI de cardiopediatría (1995-2004) y en 2 clones de B2-EC (1991-1999); iii) pRYC107, plásmido no-tipable (35kb) asociado a 3 clones de EC (1991-1999), iv) pRYC108 (80kb), plásmido IncI1 detectado en 2 clones de EC (2000-01) y v) 3 plásmidos derivados de IncI1 de tamaño variable (50120kb). La presencia de integrones de clase 1 y de colicinas fue esporádica. Conclusiones: La diseminación de blaTEM-4 en nuestra institución se asocia a clones y/o plásmidos epidémicos. La diversidad de plásmidos de la familia RepFIIA con el mismo fenotipo de resistencia refleja la influencia de procesos de recombinación entre plásmidos, lo cual parece haber contribuido para la persistencia de TEM-4 en nuestro entorno. 18 DETECCIÓN DE LA ISLA GENÓMICA DE SALMONELLA (SGI1) EN CEPAS DE SALMONELLA SEROTIPO TYPHIMURIUM NO DT104 Y SUS VARIANTES MONOFÁSICAS 4,[5]12:I:- ENTRE LOS AÑOS 2002-2005 S. Herrera-León, H.K. Basi, R. González-Sanz, A.M. Aladueña y A. Echeita Servicio de Bacteriología. Laboratorio Nacional de Referencia de Salmonella. Instituto de Salud Carlos III. Centro Nacional de Microbiología. Introducción: La isla genómica de Salmonella (SGI1) fue descrita por primera vez en el año 2000 en una cepa de Salmonella serotipo Typhimurium fagotipo DT104. En 2001 fue completamente secuenciada y se determinó su localización cromosómica y entre otros genes, los determinantes responsables del fenotipo pentaresistente típico de este sero-fagotipo: ASCTSu. En años posteriores, SGI1 o variantes de esta isla, han sido detectados en otros serotipos como por ejemplo Agona, Newport, Albany o Kentucky. Algunos autores postulan una posible asociación entre la virulencia / multiresistencia de cepas epidémicas y la presencia de esta isla. El objetivo de este trabajo fue determinar la presencia / prevalencia de esta isla en cepas de S. Typhimurium no DT104. Material y métodos: El Laboratorio Nacional de Referencia de Salmonella (LNRS) realiza de manera rutinaria 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 9 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) el antibiograma de una de cada tres cepas de Salmonella que recibe y la fagotipificación de todas aquellas cepas para las que existe un esquema de fagotipificación internacionalmente reconocido. S. Typhimurium es el segundo serotipo más importante en cuanto a prevalencia en nuestro país, por lo que se dispone de numerosa información en cuanto a sus niveles de resistencias a antimicrobianos y fagotipos circulantes. Para este estudio se seleccionaron 98 cepas de S. Typhimurium (no DT104) y 33 cepas de su variante monofásica 4,[5],12:i:- pertenecientes a 16 y 5 fagotipos distintos respectivamente aisladas del 2002 al 2005. Para la selección se tuvo en cuenta la presencia de al menos la pentaresistencia ASCTSu, típica de DT104. SGI1 fue detectada mediante 2 PCRs con diana en los extremos de la isla utilizando primers previamente descritos en la literatura. Las cepas positivas fueron analizadas con el fin de determinar la presencia de los determinantes de resistencia, utilizando primers con diana en: dos integrones de clase 1 (gen sul1, responsable de la resistencia a sulfonamidas, aadA2 responsable de la resistencia a estreptomicina/espectinomicina y blapse responsable de la resistencia a ampicilina) que fueron posteriormente secuenciados, flo (responsable de la resistencia a cloranfenicol/florfenicol) y tet(G) (responsable de la resistencia a tetraciclina). Resultados: De las 98 cepas de S. Typhimurium seleccionadas, 48 fueron positivas. De ellas, la mayoría (25) pertenecían al fagotipo U302, 5 al fagotipo U310, 1 al fagotipo DT120 y el resto o eran no tipificables, es decir no eran lisadas por ningún fago del esquema de fagotipificación de este serotipo (10), o presentaban un patrón de lisis no reconocido (7). Entre estas cepas aparecían 7 patrones de resistencia distintos. Todas ellas presentaban el patrón de genes típico de la isla SGI1 excepto dos cepas con fagotipo PNR que presentaron una de ellas, tres integrones (dos con el tamaño típico de 1000 y 1200 pb y uno adicional de 2000 pb) y otra un integrón de 1000 pb. En cuanto a las variantes monofásicas (4,[5],12:i:-), resultaron positivas 8 cepas de los siguientes fagotipos: DT104 (3), no tipables (3) y dos U302. Todas presentaban el patrón pentaresistente tanto fenotípica como genotípicamente excepto dos de ellas con resistencia a ácido nalidixico y una con un solo integrón de 1800 pb codificando para el gen blaoxa-1. Las resistencias adicionales así como los patrones de isla atípicos están actualmente en investigación. Conclusiones: Este estudio representa el primero en España acerca de la prevalencia de SGI1 en cepas de S. Typhimurium y sus variantes monofásicas con un fagotipo distinto al previamente descrito (DT104). Describir la prevalencia de SGI1 en diferentes zonas geográficas es esencial para entender la naturaleza y movilidad de este elemento genético. Este estudio representa la base para el estudio de las variantes encontradas, e incluso de la presencia de la isla en serotipos distintos de S. Typhimurium. 19 INFECCIONES RESPIRATORIAS CRÓNICAS POR PSEUDOMONAS AERUGINOSA MUCOIDE PRODUCTORA DE CARBAPENEMASA C. Juan1, O. Gutiérrez2, F. Renom3, M. Garau2, C. Gallegos2, S. Albertí4, J.L. Pérez1 y A. Oliver1 1 Servicio de Microbiología y Unidad de Investigación, Instituto Universitario de Investigación en Ciencias de la Salud (IUNICS), Hospital Son Dureta Palma de Mallorca. 2Área de Microbiología, Hospital Son Llàtzer, Palma de Mallorca. 3 Hospital Joan March, Hospital Joan March, Palma de Mallorca. 4Área de Microbiología, Instituto Universitario de Investigación en Ciencias de la Salud (IUNICS), Universitat de les Illes Balears, Palma de Mallorca. Introducción: La infección respiratoria crónica (IRC) por cepas mucoides de P. aeruginosa es una de las principales causas de morbilidad en pacientes con fibrosis quística, bronquiectasias o EPOC. Aunque la resistencia a antibióticos en este contexto es frecuente, hasta la fecha se ha debido a la selección de mutaciones cromosómicas y no a la adquisición horizontal de determinantes de resistencia. El objetivo de este trabajo fue la caracterización de los primeros casos de IRC por P. aeruginosa mucoide productora de carbapenemasas de clase B (Metalo-β-lactamasas, MBL). Métodos: Las CMI de piperacilina, piperacilina-tazobactam, ceftazidima, cefepime, aztreonam, imipenem, meropenem, ciprofloxacino, gentamicina, tobramicina, amikacina y colistina se determinaron mediante Etest. Se utilizó el Etest MBL para el cribado de producción de MBL. La presencia de genes de MBL se estudió por PCR seguida de secuenciación. Se utilizaron protocolos previamente descritos para obtener las secuencias completas de los integrones portadores. La relación epidemiológica de las cepas se determinó mediante electroforesis de campo pulsante (PFGE). Resultados: Entre Abril y diciembre de 2007 se obtuvieron 8 aislados de P. aeruginosa con Etest MBL +, procedentes de 3 pacientes con EPOC y/o bronquiectasias ingresados en un Hospital de crónicos. El patrón de sensibilidad fue idéntico, mostrando resistencia a todos los antibióticos excepto amikacina (intermedia) y aztreonam y colistina (sensible). Mediante PCR y secuenciación se detectó la presencia de blaVIM2, demostrándose en todos los casos su localización en el mismo integrón de clase I, portador además de un enzima modificante de aminoglucósidos (AAC(6’)-Ib). Mediante PFGE se demostró que todos los aislados pertenecían a un único clon. En dos de los pacientes se documentó el desarrollo de IRC (3 aislados obtenidos en un intervalo de al menos 6 meses) a pesar del tratamiento con colistina. En ambos pacientes, a diferencia del tercero, todos los aislados estudiados presentaron el fenotipo mucoide característico de las IRC. Conclusiones: Describimos la confluencia de las dos facetas más amenazadoras de las infecciones por P. aeruginosa: IRC por cepas mucoides (prácticamente imposibles de erradicar) y la adquisición horizontal de determinantes de multirresistencia. Puesto que estos pacientes se convierten en reservorios crónicos de MBL, es necesario mantener una vigilancia activa para evitar su diseminación en los hospitales. 20 PLÁSMIDOS DE RESISTENCIA A ALTOS NIVELES DE MUPIROCINA: HETEROGENEIDAD EN LAS REGIONES ESPACIADORAS IS257-ILES2 E. Pérez-Roth1, J. Alcoba-Florez1,2, F. Laich1 y S. Méndez-Álvarez1,3 1 Unidad de Investigación (Asociada al CIB, CSIC, Madrid). Hospital Universitario Ntra. Sra. de Candelaria. 2Servicio de Microbiología. Hospital Universitario Ntra. Sra. de Candelaria. 3 Departamento de Microbiología y Biología Celular. Universidad de La Laguna. Hospital Universitario Nuestra Señora de Candelaria. Introducción: La mupirocina es un antibiótico de gran importancia para evitar el estado de portador por Staphylococcus aureus resistente a meticilina (SARM) y prevenir la infección. Sin embargo, su efectividad se ha visto disminuida por la aparición de resistencia, siendo preocupante la dispersión de la resistencia a altos niveles de mupirocina (HiMupr), la cual se ha asociado al fracaso terapéutico. En un trabajo previo describimos que la aparición de la Hi-Mupr en SARM pandémicos se debió a la dispersión de nueve tipos plasmídicos pertenecientes a cuatro grupos estructurales (denominados S1-S4) portadores del gen ileS2. Objetivos: Caracterizar las regiones espaciadoras IS257-ileS2 en los diferentes plásmidos portadores del gen ileS2 y evaluar la utilidad de la amplificación mediante PCR de dichas regiones para monitorizar la diseminación de la Hi-Mupr. Materiales y métodos: En el estudio se incluyeron un total de 48 aislados clínicos SARM, cada uno portador de alguno Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 9 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 10 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) de los tipos plasmídicos de resistencia a altos niveles de mupirocina. Para la optimización de las condiciones de amplificación por PCR se emplearon aislados portadores de los tipos plasmídicos pPR1 a pPR9. Se utilizaron cebadores específicos para la amplificación de las regiones espaciadoras IS257ileS2. Empleando idénticas condiciones de amplificación, se realizaron 4 PCRs sencillas para cada aislado con el fin de detectar las copias situadas corriente arriba (IS-L) y corriente abajo (IS-R) del gen ileS2. Resultados: Se detectaron copias de la IS257 flanqueando al gen ileS2 en cada uno de los nueves tipos plasmídicos. En los plásmidos del grupo S1 (pPR4 y pPR8) y del grupo S2 (pPR3 y pPR7), la copia IS-R se detectó en la misma orientación que el ileS2 pero a diferentes distancias de éste. En los plásmidos del grupo S3 (pPR1 y pPR9) y del grupo S4 (pPR2, pPR5 y pPR6), la copia IS-L se detectó en orientación opuesta al gen ileS2 y también a diferentes distancias. De este modo, amplificando la región espaciadora entre la IS-L y el ileS2 conseguimos distinguir entre los plásmidos pertenecientes a cada uno de los grupos estructurales. También observamos heterogeneidad corriente abajo del gen ileS2. En los plásmidos de los grupos S1, S2 y S3 la copia IS-R se detectó en la misma orientación que el ileS2; de cualquier manera, en los plásmidos de los grupos S1 y S2, la copia ISR se ubicó a la misma distancia del ileS2. Así, mediante la amplificación de la región espaciadora entre la IS-R y el ileS2 no pudimos distinguir entre los plásmidos de los grupos S1 y S2, los cuales mostraron una organización idéntica de los espaciadores IS257-ileS2 y, por tanto, idénticos patrones de amplificación. Conclusiones: El estudio indica el valor de la heterogeneidad encontrada en las regiones espaciadoras IS257-ileS2 como marcador epidemiológico para monitorizar la diseminación de la Hi-Mupr. del total de fenotipos MLSB resistentes. En nuestro medio prevalece el gen mef(E) (69,2%) sobre el gen mef(A) (30,8%). De las 9 cepas con el gen mef(E), en 6 se detecta el elemento mega completo, siendo negativo el resto. No se encuentra relación entre el gen tet(M) y mef(E) descartándose la presencia del transposón Tn2009. Dos de los cuatro aislamientos con el gen mef(A) no digieren con SmaI amplificándose en uno de ellos el elemento Tn1207.1/Tn1207.3. Destaca que el 77,78% de las cepas con el gen mef(E) pertenecen al serotipo Ia, seguido de Ib y No Tipificable (11,11% y 11,11%). En las cepas mef(A) prevalece el Ib (50%). Tras el análisis de los pulsotipos se encuentra que el grupo mayoritario, con una homología del 84,2% está formado por 5 cepas con el gen mef(E) y serotipo Ia donde tres de ellas presentaban el mismo pulsotipo. Conclusiones: Se observa un aumento del fenotipo M en EGB de 2002 a 2005, prevaleciendo el gen mef(E) sobre el gen mef(A). Se encuentra el elemento genético mega portador del gen mef(E) y el elemento Tn1207.1/Tn1207.3 portador del gen mef(A). Se encuentra relación clonal entre cepas con fenotipo M/mef(E)/serotipo Ia obtenidas en 2005. 21 Objetivos: Las presencia de metalo-beta-lactamasas (MBL) en P. aeruginosa se asocia con integrones de clase 1. Recientemente, se han descrito aislados de P. aeruginosa en los que el gen blaVIM-2 está localizado en integrones derivados de Tn402 que carecen de la región conservada 3’CS. El objetivo de este trabajo fue estudiar el entorno genético de dos aislados de P. aeruginosa productores de VIM-1 aislados en nuestro hospital en 2006 y 2007 y la frecuencia de integrones de clase 1 y de estructuras relacionadas con Tn402 en aislados coetáneos de nuestro hospital. Materiales y métodos: Se analizó la presencia de integrones de clase 1 y su entorno genético en 2 aislados de P. aeruginosa productoras de VIM-1 de nuestro hospital (PA1 y PA2) aislados en abril de 2006 y enero de 2007 y en aislados de P. aeruginosa recogidos de hemocultivos durante este período. El estudio se realizó mediante PCR múltiple con cebadores específicos para los genes de la integrasa (intI1) y la región 3’CS (qacED1-sul1) característicos de los integrones de clase 1 y del gen tniC de Tn402. El entorno genético fue caracterizado por ensayos de PCR solapante basados en secuencias previamente conocidas. Resultados: El gen blaVIM-1 se encontró formando parte de un integron de clase 1 carente de la region 3’CS y que corresponde a un derivado de Tn402 con el módulo de transposición truncado (intI1- blaVIM-1-aadB-tniC) en PA1 y en un integrón con la estructura característica de los integrones de clase 1 (intI1-blaVIM-1-aadA1- qacED1) en PA2. En el resto de P. aeruginosa estudiadas se detectaron los genes intI1 y qacED1-sul1 en el 30% y 48% de los aislados, respectivamente pero no el gen tniC Tn402. Conclusiones: La diseminación de VIM-1 en P. aeruginosa en nuestro hospital está asociada a integrones de clase 1 con diferentes estructuras las cuales han sido descritas en aislados productores de otras MBL pero no con VIM-1. El elevado porcentaje de secuencias de integrones de clase 1 en P. aeruginosa podría favorecer la persistencia de blaMBL por fenómenos de recombinación de forma similar a lo ocurrido en nuestra institución para genes blaESBL localizados en estas estructuras genéticas. CARACTERIZACIÓN MOLECULAR Y SEROTIPIFICACIÓN DE LAS CEPAS CON FENOTIPO M DE STREPTOCOCCUS AGALACTIAE OBTENIDAS EN EL PERIODO 2002 – 2005 EN EL HCU LOZANO BLESA DE ZARAGOZA. M.E. Llaneza1, C. Seral1, P. Macipe1, L. Suárez-Luengas2, F.J. Castillo2, M.C. Rubio-Calvo1 y R. Gómez Lus2 1 Servicio de Microbiología y Parasitología, 1Hospital Clínico Universitario Lozano Blesa de Zaragoza. 2Departamento de Medicina Preventiva, Microbiología y Salud Pública, Facultad de Medicina de Zaragoza. Introducción: La resistencia a antibióticos MLSB en Streptococus agalactiae (EGB) está producida principalmente por los genes erm(B) y erm(TR) que codifican metilasas que expresan fenotipos MLSBc y MLSBi, y en menor medida por los genes mef(A) y mef(E) que codifican bombas de eflujo que expresan fenotipo M. Material y métodos: Del total de EGB MLSB resistentes de frotis vaginales/rectales de mujeres gestantes y no gestantes obtenidos de 2002-2005, se ha estudiado el fenotipo con el test de triple difusión en disco (clindamicina, eritromicina y espiramicina). La serotipificación se ha realizado con el kit “Haemolytic Streptococcus group B typing Sera, Seiken, Oxoid®”. Se han detectado por PCR los genes mef(A/E), tet(M), tet(O), diferenciándose entre mef(A) y mef(E) por digestión enzimática con BamHI. Se ha detectado por PCR el elemento mega y el Tn2009 portadores del gen mef(E) y los transposones Tn1207.1/Tn1207.3 portadores de mef(A). Los estudios de macrorrestricción se han hecho mediante PFGE utilizando SmaI y su análisis mediante el software “Bionumerics Gel Compar II”. Resultados: En EGB el fenotipo MLSBc prevalece en los 4 años (2002-2005). Se encuentran 13 cepas con fenotipo M en el periodo 2002-2005 que se corresponden al 1,25% en 2002, el 3,96% en 2003, el 2,04% en 2004 y el 6% en 2005 10 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 22 DISPERSIÓN DE INTEGRONES DE CLASE 1 EN PSEUDOMONAS AERUGINOSA INCLUYENDO DOS AISLADOS PRODUCTORES DE LA METALO-BETALACTAMASA VIM-1 M. Tato, M.T. Coque, F. Baquero y R. Cantón Servicio de Microbiología. Hospital Universitario Ramón y Cajal. Madrid. 58 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 11 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 23 BARTONELLA BACILLIFORMIS, PATÓGENO ENDÉMICO DEL PERÚ, ES INTRÍNSECAMENTE RESISTENTE A QUINOLONAS? J. Ruiz1, L. Flores2, M. Vargas3, R. García-de-la-Guarda2, R. Quispe2, Z.B. Ibáñez2, D. Alvarado2, P. Ramírez2 y L.J. del Valle4 1Centre de Recerca en Salut Internacional de Barcelona, Hospital Clinic / IDIBAPS, Barcelona, España. 2Facultad de Ciencias Biológicas, Universidad Nacional Mayor de San Marcos, Lima, Perú. 3Hospital Clinic de Barcelona, Hospital Clinic, Barcelona, España. 4Departamento d’Enginyeria Agroalimentària i Biotecnología, Escola Superior de Agricultura de Barcelona, Universitat Politècnica de Catalunya, Barcelona, España. Objetivos: Caracterizar la resistencia a quinolonas y las secuencias de los genes gyrA y parC en Bartonella bacilliformis, responsable de la enfermedad de Carrión en el Perú. Métodos: Tres cepas de B. bacilliformis fueron incluidas en este estudio. Dos de ellas fueron aisladas antes de 1957 (CIP 57.17 y CIP 57.18, Instituto Pasteur), previamente a la introducción de las quinolonas en la práctica clínica, mientras que la tercera cepa fue aislada en 1996. La especie fue confirmada por amplificación y secuenciación del gen 16S rRNA. La secuencia QRDR de los genes gyrA y parC fue caracterizada por amplificación con PCR y posterior secuenciación del DNA. La susceptibilidad a ácido nalidíxico (Nal) y ciprofloxacino (Cip) fue establecida por los métodos de difusión de disco y E-test. En todos los casos las placas fueron incubadas a 28 ºC en atmósfera húmeda con 5% de CO2 y 95% aire. Las placas fueron controladas diariamente para evitar la contaminación. Resultados: Las tres cepas presentaron resistencia a Nal con las dos metodologías ensayadas, y se determino un MIC > 256 mg/L por el método de E-test. Las dos cepas más antiguas presentaron MIC de 0,25 mg/L para Cip, y la más reciente tuvo un MIC > 32 mg/L para Cip. De acuerdo a los datos del Gene Bank, las tres cepas presenta una Ala en posición 85 equivalente a la posición 80 del QRDR del gen parC de Escherichia coli. Mientras que en el caso de GyrA, las dos cepas asiladas antes del uso de las quinolonas presentan una Ala en posición 91, equivalente a la 83 de E. coli, mientras en esta posición la cepa restante presenta una Val. Conclusiones: Las cepas estudiadas tienen una resistencia constitutiva a quinolonas, esta resistencia esta relacionada a la presencia de Ala en posición 91 y 85 de las dianas de las quinolonas (GyrA y ParC). Asimismo, esta resistencia constitutiva se encuentra en cepas aisladas antes de la introducción de las quinolonas en la práctica clínica. Estos resultados cuestionan las guías y recomendaciones clínicas sobre el uso de ciprofloxanino para el tratamiento de la bartonelosis en el Perú. Epidemiología de la resistencia a antimicrobianos. Estudios de vigilancia de la resistencia 24 MECANISMOS GENÉTICOS, FENOTIPOS ASOCIADOS Y ESTRUCTURA POBLACIONAL EN STREPTOCOCCUS PNEUMONIAE RESISTENTE A ERITROMICINA AISLADOS EN HEMOCULTIVOS (MADRID, 2000-2007) E. Gómez G. de la Pedrosa1, E. Loza1, R. del Campo1, A. Fenoll2, F. Baquero1 y R. Cantón1 1 Servicio de Microbiología, Hospital Universitario Ramón y Cajal. 2 Centro Nacional de Microbiología, Instituto de Salud Carlos III. Objetivo: Estudiar la resistencia a macrólidos, los mecanismos genéticos y fenotipos asociados en aislados de Strepto59 coccus Pneumoniae procedentes de hemocultivos entre los años 2000-2007, así como la estructura poblacional de los portadores de genes mef, solo o en asociación con el gen erm(B). Material y métodos: Se estudiaron los aislados de S. pneumoniae resistentes a eritromicina entre los 418 aislados recogidos. Se realizó PCR para detección de erm(B), erm(TR) y erm(A) y PCR-múltiple para detección y diferenciación de mef(A) y mef(E). Los fenotipos se determinaron mediante doble difusión con discos. El estudio poblacional se realizó mediante serotipado, PFGE y MLST. Se realizó un análisis de tendencia de la resistencia (Mantel-Haenszel) y los resultados obtenidos por PFGE y MLST se interpretaron mediante UPGMA, eBURST y MST. Resultados: La resistencia a la eritromicina fue 18,6% (78/418), sin tendencia significativa a modificarse a lo largo del periodo. La distribución de genes y fenotipos fue: a) 74,3% erm(B), asociado a los fenotipos iMLSB (79,3%) y cMLSB (20,7%); b) 6,4% mef(E) y 1,2% mef(A), asociados al fenotipo M; c) 14,1% erm(B)+mef(E), asociados en un 90,9% al fenotipo iMLSB(; d) Tres aislados (3,8%) no presentaron amplificación para los genes estudiados. Los serotipos mayoritariamente aislados fueron: 14 (17,9%), 19A (15,4%), 6B (11,5%) y 19F (7,7%). El 19A (no incluido en la vacuna conjugada heptavalente) se encontró de manera constante a lo largo de todo el periodo. Los aislados con los genes mef o erm(B)+mef(E) se clasificaron en 16 patrones por PFGE y se distribuyeron en 9 singleton clone, entre los que se identificaron clones internacionales mutirresistentes (Spain9V-3, England14-9, Sweden15A-25, Tenesse14-18 y Spain6B-2) y un complejo clonal. Entre los aislados pertenecientes al clon Spain9V-3 se encontraron aislados mef(E) y erm(B)+mef(E) positivo, que presentaron switching capsular (serotipos 14 y 19F). Entre los aislados pertenecientes al clon England14-9, se encontraron los genes mef(E) o mef(A) indistintamente. Conclusiones: La resistencia a eritromicina en aislados de S. pneumoniae procedentes de hemocultivo se mantiene elevada en nuestro hospital (18,6%). El gen de resistencia más prevalente fue erm(B) con presencia significativa de aislados con ambos genes erm(B)+mef(E). El estudio poblacional de los aislados con genes mef reveló una estructura poblacional policlonal presentando clones internacionales multirresistentes. 25 ELIMINACIÓN DE DUPLICADOS EN STAPHYLOCOCCUS AUREUS: PRIMER AISLADO DE CADA PACIENTE VERSUS EL CRITERIO DE VARIACIÓN DE LA SENSIBILIDAD ANTIBIÓTICA N. López-Riquelme, L. Soler, M. Moreno, .C. Rodríguez, M. Ruiz, P. López, I. Escribano y G. Royo Microbiología, Hospital General Universitario de Elche. Universidad Miguel Hernández Objetivo: Evaluar la importancia de la utilización de diferentes criterios de eliminar duplicados en los datos de prevalencia y sensibilidad antibiótica en Staphylococcus aureus. Material y metodos: Aislados clínicos: Todos los aislados clínicos, tanto nosocomiales como comunitarios del Departamento de salud 20 de la Comunidad Valenciana durante 18 meses (un hospital de 450 camas y 17 centros de salud). Criterios: a.- Número total de aislados: Todos los aislados del periodo estudiado. b.- Primer aislado de cada paciente: Criterio recomendado por CLSI. c.- Criterio de la variación de la sensibilidad antibiótica: El primer aislado de cada paciente y los aislados del paciente que muestren cambios de sensibilidad a oxacilina, vancomicina, ciprofloxacino, rifampicina, gentamicina y eritromicina. Resultados: Los datos de prevalencia cambian significativamente al aplicar criterios de eliminación de duplicados, así, la aplicación del criterio recomendado por CLSI reduce un 31,1% el número de aislados clínicos del periodo respecto a los datos sin eliminación de duplicados. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 11 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 12 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Al comparar los dos criterios entre sí, se observa que el criterio de variación de la sensibilidad antibiótica detecta la presencia de 45 aislados sensibles a oxacilina (10,7%) y 24 aislados resistentes (24,4%) no detectados por el criterio del primer aislado de cada paciente; esto supone un incremento del porcentaje de resistencia a oxacilina del 1,84%. Este fenómeno es más importante en los aislados nosocomiales. El criterio de variación de la sensibilidad antibiótica no modifica los porcentajes de resistencia a oxacilina en hemocultivos y en muestras respiratorias, pero en las infeciones de piel y tejidos blandos, los porcentajes de resistencia se incrementan del 17,8% al 22,5%. Conclusiones: Debido a la importancia clínica de este patógeno, tanto a nivel nosocomial como recientemente, a nivel comunitario, es imprescindible aplicar un criterio de eliminación de duplicados para conocer con más exactitud la prevalencia de este microorganismo y sus tasas de resistencia. Sin embargo, nuestro trabajo muestra que el criterio recomendado por CLSI presenta limitaciones en este microorganismo y debe ser evaluado en profundidad para conocer su idoneidad, sobre todo teniendo en cuenta la gravedad de las patologías asociadas a este microorganismo y a la asociación entre mayor mortalidad y el retraso en el tratamiento correcto. 26 CAPACIDAD DE LOS CENTROS ESPAÑOLES PARA DETECTAR E INTERPRETAR EL FENOTIPO AMPC EN CEPAS DE ESCHERICHIA COLI Y KLEBSIELLA PNEUMONIAE C. Mata1, M.C. Conejo2, F. Navarro1, A. Pascual2, GEMARA y Control de Calidad SEIMC 1 Servicio de Microbiología. Departamento de Genética y Microbiología, Hospital de la Santa Creu i Sant Pau. Universidad Autónoma de Barcelona. Barcelona. 2Departamento de Microbiología, Facultad de Medicina-Hospital Universitario Virgen Macarena. Sevilla. Objetivos: Evaluar la capacidad de los laboratorios españoles para detectar e informar correctamente la producción de betalactamasas de clase C, tanto cromosómicas como plasmídicas, en aislados clínicos de Escherichia coli y Klebsiella pneumoniae. Material y métodos: Se seleccionaron 3 cepas productoras de betalactamasas de clase C (1 E. coli hiperproductora de betalactamasa cromosómica, 1 E. coli productora de cefamicinasa CMY-2, 1 K. pneumoniae productora de cefamicinasa FOX-5) y las cepas control de E. coli ATCC 25922 y ATCC 35218. Estas cepas, bien caracterizadas por métodos de referencia, fueron distribuidas a los 57 centros participantes. Se les pidió que identificaran y realizaran estudios de sensibilidad tal y como lo harían habitualmente y los resultados se compararon con los obtenidos por los centros de referencia. Resultados: La identificación microbiana fue correcta en todos los casos, excepto una cepa de K. pneumoniae productora de FOX-5, considerada como K. oxytoca por un centro. Menos del 60% de centros sugirieron correctamente la presencia de cefamicinasa plasmídica y en el caso de la cepa de E. coli hiperproductora de su AmpC fue apuntada correctamente por el 52,6% de centros. El 32,2% de centros no comentó el mecanismo de resistencia y alrededor de un 13’5% lo hizo incorrectamente. Aunque la confusión de AmpC por BLEE (7,6%) causó la mayoría de errores, interpretando como resistente las cefalosporinas y aztreonam, otros errores se debieron a la confusión con hiperproducción de penicilinasa y/o transtornos de permeabilidad (5,8%). En la cepa de E. coli hiperproductora de su AmpC cromosómica se detectaron 2 errores máximos para la combinación amoxicilina-clavulánico y uno para ceftazidima. Para cefepime se produjeron errores mayores con porcentajes que oscilaban entre el 16-26,3% en las 3 cepas con fenotipo AmpC. Conclusiones: La capacidad de los centros españoles para detectar la producción de enzimas AmpC, presenta ciertas limitaciones. Los resultados se deben, además de a la falta de marcadores específicos, a la inexistencia de recomendaciones claras 12 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 sobre cómo informar este tipo de cepas. Los criterios aplicados por los centros fueron muy variados, con gran tendencia a dejar como única alternativa terapéutica dentro de los betalactámicos a los carbapenems, excluyendo también al cefepime. El fracaso en la detección de estas enzimas puede contribuir a su diseminación y en muchos casos a fracasos terapéuticos. 27 ESTUDIO DE RESISTENCIAS A PENICILINA DE STREPTOCOCCUS PNEUMONIAE AISLADOS EN PEDIATRÍA DEL H. U. REINA SOFÍA EN LOS ULTIMOS 3 AÑOS. SEROTIPOS MÁS FRECUENTES M. C. Gamero, A. Ibarra, F. Rodríguez y M. Casal Servicio Microbiología y Parasitología Clínicas. Hospital Universitario Reina Sofía, Córdoba. Introducción: Streptococcus Pneumoniae presenta múltiples mecanismos de resistencia a penicilina. Respecto a los serotipos de Streptococcus Pneumoniae, los más frecuentes en niños son el 19, 6, 14, 18 Y 23. Los serotipos más virulentos: 1, 2, 3, 4, 7 y 8; y los serotipos en cepas resistentes a penicilina: 6, 9, 14, 15, 19, 23 Objetivo: Nuestro objetivo ha sido estudiar los asilamientos de Streptococcus Pneumoniae en el servicio de pediatría de nuestro hospital en el periodo 2005-2007 atendiendo a su resistencia a la penicilina y ver los serotipos más frecuentemente aislados. Material y métodos: Valoramos 145 cepas de Streptococcus Pneumoniae aisladas en pediatría en el periodo establecido atendiendo a su antibiograma, realizado con tiras E-Test; así como el serotipo al que pertenecía cada cepa. Resultados: El porcentaje de sensibilidades de Streptococcus Pneumoniae en el periodo estudiado: De las 145 cepas, 100 fueron sensibles (68,9%), 30 presentaron una sensibilidad disminuida (20,68%) y 15 resultaron resistentes (10,3%). Estudiamos las cepas resistentes y con sensibilidad disminuida frente a otros antibióticos y encontramos: Las cepas resistentes presentaron las siguientes sensibilidades: 88,1% amoxicilina/clavulánico, 90% cefotaxima, 100% vancomicina, 52,7% eritromicina. Las cepas con sensibilidad disminuida fueron sensibles al 100% frente a amoxicilina/clavulánico, cefotaxima y vancomicina y un 60% frente a eritromicina Respecto a los serotipos más frecuentemente aislados en pediatría encontramos: 19: 62,5%; 14: 12,5%; 7:12,5%; 1: 12,5% Conclusiones: La resistencia de Streptococcus Pneumoniae fue de 30,98%, ligeramente inferior a la media nacional. Los serotipos encontrados coinciden con los porcentajes de mayor frecuencia en nuestro medio en niños y con los datos establecidos en la literatura. Un 25% representa serotipos muy virulentos. 28 STAPHYLOCOCCUS AUREUS INVASIVO EN ESPAÑA: ALTA PREVALENCIA DEL SPA-TIPO T067 ASOCIADO A LA RESISTENCIA A OXACILINA-CIPROFLOXACINOTOBRAMICINA-ERITROMICINA Y A LA EXPRESIÓN DE LOS GENES ANT (4’) Y MRSA/MRSB M. Pérez-Vázquez1, A. Vindel2, C. Marcos2, J. Oteo1, O. Cuevas1, P. Trincado2, V. Bautista1, S. García-Cobos1, J. Campos1 y el grupo español del “EARSS spa-typing” 1 Laboratorio de Antibióticos (Servicio de Bacteriología), 2 Laboratorio de referencia de Staphylococcus (Servicio de Bacteriología), Centro Nacional de Microbiología, Instituto de Salud Carlos III (Madrid). Introducción y objetivos: Estudiar la epidemiología molecular y los mecanismos de resistencia a antibióticos en cepas 60 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 13 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) invasivas de Staphylococcus aureus de 21 hospitales de nuestro país. Material y métodos: En 203 aislamientos, 90 resistentes a meticilina (SARM) y 113 sensibles (SASM), se estudiaron los marcadores moleculares SCCmec, agr, PFGE, spa-typing, PVL genes y MLST, así como la sensibilidad a antimicrobianos y genes de resistencia. Resultados: La mayoría de SARM (84.4%) presentaban el agr tipo II y el SCCmec tipo IV; por PFGE se encontraron 28 pulsotipos diferentes, pero un 70% de los aislamientos se agruparon en 8 grupos clonales (siendo predominantes el E7 y E8). En SASM, por PFGE se observaron 88 pulsotipos distintos, aunque el 92% de los aislamientos se agruparon en diez grupos clonales. Mediante “spa-typing” los 203 aislados se agruparon en 69 spa-tipos distintos, 18 en SARM y 57 en SASM, 6 eran comunes a ambos. El 51,2% de 203 S. aureus se agruparon en cuatro spa-tipos (t067, t002, t012 y t008). El tipo t067 se detectó en 18 de los 21 hospitales participantes (85,7%), en seis de ellos incluyendo tanto SARM como SASM. En total, el 26,4% de los aislamientos presentaron el spa-tipo t067 en comparación con el 0,6 % descrito en la base de datos central (Ridom StaphType TM, P < 0,0001). Los fenotipos de multiresistencia mas frecuentes en SARM fueron resistencia a oxacilina-ciprofloxacina-tobramicina-eritromicina (21,1%) y resistencia a oxacilina-ciprofloxacina-tobramicina (18,9%). La prevalencia del gen ant (4´)- Ia (resistencia a tobramicina y sensibilidad a gentamicina) y de los genes mrsA/mrsB (resistencia a macrólidos y estreptogramina B) fue mayor en los aislamientos de SARM del tipo t067 que en otros tipos (P < 0,002). Por primera vez se encontró asociación entre el spa-tipo t067 y el ST125. Se detectó a su vez una alta prevalencia de aislamientos SASM que eran PVL positivos (36,4%).Algunos aislamientos de SARM y SASM que eran del agr tipo II, también compartían otros marcadores moleculares como el spa-cluster CC002, y el tipo de MLST, ST5 o 125. Conclusiones: El análisis de la población de S. aureus invasivos aislados en hospitales españoles muestra la emergencia en España del spa-type t067 (ST125 o ST5) muy raramente observado en otros países europeos, que además presenta una fuerte asociación al perfil de resistencia a oxacilina, ciprofloxacina, tobramicina y eritromicina mediada en parte por los genes de resistencia ant (4´)- Ia y mrsA/mrsB. 29 RESISTENCIA A MÚLTIPLES ANTIBIÓTICOS EN ESCHERICHIA COLI: ESTUDIO EVOLUTIVO EN 16.886 BACTERIEMIAS (2001-2007) DE LA RED DE HOSPITALES REVERA-EARSS J. Oteo*, O. Cuevas, C. Navarro, B. Aracil, J. Campos y todos los miembros de la red REVERA-EARSS Laboratorio de antibióticos, Bacteriología. Centro Nacional de Microbiología, Instituto de Salud Carlos III, Majadahonda, Madrid. Objetivos: EARSS es la red oficial europea para la vigilancia y control de la resistencia a antibióticos en patógenos invasivos. REVERA-EARSS es la Red Española para la Vigilancia y Estudio de la Resistencia a Antibióticos que colabora en EARSS. En este estudio presentamos las tendencias evolutivas de la multi-resistencia (MR) a antibióticos en Escherichia coli (ECO) causante de bacteriemias según los resultados de REVERA-EARSS durante 2001-2007. Material y métodos: Participaron 40 hospitales españoles, con una cobertura aproximada del 30% de la población española y con una representación de las principales regiones españolas proporcional a su número de habitantes. Cada laboratorio aisló, identificó y estudió la sensibilidad a antibióticos con sus métodos de rutina. Sólo se consideró el primer aislamiento de sangre por paciente y año. Se realizó un control de calidad externo anual por la empresa NEQAS. 61 Resultados: De las 19.506 bacteriemias por E.coli estudiadas, en 16.886 (86,5%) se dispuso de las CMIs a ampicilina (AMP), ciprofloxacino (CIP), cotrimoxazol (SXT), gentamicina (GM) y cefotaxima (CTX). Se detectó MR (resistencia a tres o más de estos antibióticos) en 3227 aislamientos (19,1%). Los perfiles de MR más prevalentes fueron resistencia a AMP-SXT-CIP (1502 aislamientos, 8,9% del total y 46,5% de los MR), y AMP-SXT-CIP-GM (605 aislamientos, 3,6% del total y 18,7% de los MR). La resistencia a los 5 antibióticos analizados se detectó en 152 aislamientos, 0,9% del total y 4,7% de los MR. La prevalencia de MR aumentó del 12,6% en 2001 al 22,2% en 2005 (p < 0,001), estabilizándose alrededor del 20% en 2006 (20,4%) y 2007 (20,9%). La resistencia a los 5 antibióticos analizados aumentó del 0,3% en 2001 al 1,1% en 2007, con el pico máximo en 2005 (1,7%). La resistencia individual a cada uno de los antibióticos aumentó entre 2001 y 2007 como sigue: AMP, 58,4% a. 62,4%; SXT, 32,9% a. 34%; CIP, 17,2% a. 30,2%; GM, 6,5% a. 8%; y CTX, 1,6% a. 7%; el aumento fue estadísticamente significativo (P < 0,007) para AMP, CIP y CTX. Conclusiones: La prevalencia de MR a antibióticos en ECO productor de bacteriemias es elevada en España y ha mostrado un constante y progresivo aumento desde 2001 a 2005, estabilizándose en 2006 y 2007. La resistencia a cefotaxima también se estabilizó en 2006 y 2007 pero la resistencia a ciprofloxacino alcanzó el su máximo en 2007. 30 ENTEROCOCCUS FAECALIS SENSIBLE A AMPICILINA Y RESISTENTE A IMIPENEM L. Martínez-Lamas, L. Moldes, C. Varón, L. Rodriguez-Otero, M. Treviño y C. García-Riestra Servicio de Microbiología. Complejo Hospitalario Universitario de Santiago. Introducción: La sensibilidad a imipenem en Enterococcus faecalis se obtiene por deducción del resultado frente a la ampicilina. Sin embargo, en los últimos años, existen descripciones de aislados clínicos con el fenotipo ampicilinasensible a imipenem-resistente. Objetivo: Descripción de dos aislamientos de E. faecalis resistentes a penicilina e imipenem y sensibles a ampicilina asociados a infección urinaria; así como la revisión de los aislamientos de E. faecalis encontrados en el último año en nuestro hospital. Material y métodos: Se recuperaron dos aislamientos de E. faecalis a partir de muestras de orina de dos pacientes de la unidad de trasplantes. La identificación y sensibilidad se llevó a cabo mediante el sistema Vitek II (Biomérieux®, Francia). Los resultados se confirmaron con la galería Api 20 Strep (Biomérieux®, Francia) y Etest (ABBiodisk®, Suecia), respectivamente. Resultados: Los dos aislamientos se confirmaron como sensibles a ampicilina (CMI: ≤ 2 Y 8 mcg/ml) y resistentes a penicilina (CMI: 16 y 32 mcg/ml) e imipenem (CMI: > 32 mcg/ml). Durante el año 2007 se aislaron 900 E. faecalis, de los que 99 fueron penicilina-resistentes (11%) y tan sólo 6 tuvieron una CMI a imipenem ≥ 8 mcg/ml. La CMI50 y la CMI90 para el imipenem en el grupo de resitentes a penicilina fueron 2 y 4 mcg/ml, respectivamente. Así mismo, la totalidad de los aislados penicilina-resistente resultaron sensibles a vancomicina, teicoplanina y linezolid y el 75% presentaron resistencia de alto nivel a gentamicina. Conclusiones: El aislamiento de E. faecalis resistente a penicilina y sensible a ampicilina puede hacernos pensar en la existencia de una posible sensibilidad disminuida a imipenem. Por otra parte es frecuente encontrar una alta resistencia a aminoglucósidos en el grupo de enterococos resistentes a penicilina. Las cepas de E. faecalis con resistencia a imipenem pueden no ser detectadas al usar la ampicilina como único marcador Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 13 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 14 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) de sensibilidad a betalactámicos. Creemos necesario incorporar la determinación de la CMI a imipenem, si se contempla dicho antibiótico para el tratamiento. 31 CARACTERIZACIÓN GENOTÍPICA DE CEPAS CON ALTA Y BAJA RESISTENCIA A FLUOROQUINOLONAS EN STREPTOCOCCUS PYOGENES M. Montes1,2, E. Tamayo1, B. Orden3, J.M. Marimon1,2 y E. Pérez-Trallero1,2 1 Servicio de Microbiología. Hospital Donostia, San Sebastián, Gipuzkoa. 2CibeRes 06/26. 3Servicio de Microbiología, H.U. Puerta de Hierro (Centro de Especialidades Arguelles) Madrid. Introducción: En los últimos años se ha descrito la presencia de Streptococcus pyogenes con resistencia de bajo nivel a fluoroquinolonas (FQ) en España y resto del mundo, siendo excepcionales los casos con alto nivel de resistencia. En este estudio se describe el mecanismo de resistencia y la relación clonal de cepas resistentes a FQ (FQr), incluyendo tres aislamientos clínicos de S. pyogenes con alto nivel de resistencia, procedentes del Centro de Salud Argüelles de Madrid y el Hospital Donostia en San Sebastián. Material y métodos: Con el objeto de detectar cepas de alto nivel de resistencia a ciprofloxacino, se revisó la susceptibilidad a este fármaco en 2213 aislamientos de S. pyogenes obtenidos en el Hospital Donostia y en el Centro de Salud de Argüelles de Madrid, durante el periodo 1999-2007. Para la caracterizaron de las cepas se utilizó T-tipado, emm-tipado, MLST y PFGE. Las posibles mutaciones en la QRDR se determinaron mediante amplificación y secuenciación de los genes parC y gyrA (primers descritos por Yan SS AAC 44:3196, 2000). La CMI para ciprofloxacino se determinó por microdilución en caldo y E-test. Resultados: Se detectaron 236 cepas FQr, 233 cepas con bajo nivel de resistencia (CMI 2-16 mg/L) y 3 cepas con alto nivel de resistencia (CMI ≥ 64 mg/L) que fueron aisladas dos en Gipuzkoa (año 2001, herida quirúrgica, varón 77 años y año 2005, frotis faríngeo, niña de 7 años) y una tercera en Madrid (2007, frotis faríngeo, varón 28 años). Todas las cepas con CMI de ciprofloxacino ≥ 4 mg/L presentaron mutación en el parC. La mutación más común en estas cepas con bajo nivel de resistencia fue Ser79/Ala. Algunas cepas con CMI ciprofloxacino = 2 mg/L también presentaron mutación en el parC. Cada una de las tres cepas con alto nivel de resistencia pertenecieron a clones diferentes: emm28/ST52, emm68/ST247 y emm77/ST399. Las tres presentaron mutación en el parC y GyrA. La mutación en el gen parC se tradujo en los 3 casos en la sustitución del aminoácido Ser79/Phe, además la cepa emm28 mostró en el parC una segunda sustitución Asp91/Asn. En el gen gyrA la mutación se tradujo en la sustitución Ser81/Phe en los tres casos. Conclusión: Los aislamientos de S. pyogenes con bajo nivel de resistencia a fluoroquinolonas son relativamente frecuentes, siendo preocupante la detección reciente de cepas con resistencia de alto nivel. 32 COSTE DE LAS BACTERIEMIAS POR ESCHERICHIA COLI PRODUCTORAS DE BETALACTAMASAS DE ESPECTRO EXTENDIDO EN ESPAÑA J. Garau1, S. Grau2, L. Martínez-Martínez3, C. Rubio-Terrés4 y N. García-Escribano5 1 Servicio de Enfermedades Infecciosas, Hospital Mútua de Tarrasa. Barcelona. 2Servicio de Farmacia Hospitalaria. Hospital del Mar. Barcelona. 3Servicio de Microbiología, Hospital Universitario Marqués de Valdecilla. Santander. 4 HEALTH VALUE. Madrid. 5Departamento Médico Wyeth Farma. Madrid. Objetivo: Estimar el impacto sobre la utilización de recursos sanitarios y los costes de las bacteriemias producidas por 14 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 cepas de E. coli productoras de betalactamasas de espectro extendido (E. coli BLEE) en España. Material y métodos: Estudio observacional, retrospectivo, caso-control, multicéntrico, de la utilización de recursos sanitarios y sus costes asociados al tratamiento de bacteriemias por cepas de E. coli BLEE. Horizonte temporal: 12 meses (Enero-Diciembre 2.005). Población diana: pacientes españoles con bacteriemias por E. coli BLEE (5 casos/hospital) y E. coli no productora de BLEE (10 controles/hospital) seleccionados mediante un muestreo sistemático. Utilización de recursos: se recogió mediante la revisión de las historias clínicas hospitalarias. Costes sanitarios: los valores unitarios se obtuvieron de los hospitales participantes y de bases de datos españolas; los costes del episodio de bacteriemia se estimaron a partir de los resultados de la utilización de recursos; se expresan en euros (€) de octubre de 2006. Análisis de sensibilidad: se hicieron varios análisis de sensibilidad simples unifactoriales del caso básico. Resultados: Se revisaron las historias clínicas de 340 pacientes válidos con bacteriemias por E. coli (109 casos y 231 controles) procedentes de 28 hospitales españoles. La utilización de recursos por episodio de bacteriemia fue mayor en los casos de resistencia, con mayor duración del tratamiento antibiótico (1,9 días más con E. coli BLEE), mayor número de pruebas complementarias, más días de hospitalización (10,9 días más con E. coli BLEE), mayor tasa de ingreso en UCI (9,4%) y una mayor tasa de reingreso hospitalario (5,6%). Este mayor consumo de recursos, dio lugar a un mayor coste por episodio, que ascendió a 4.234 € (1,65 veces) más como consecuencia de la infección por E. coli BLEE. Los principales determinantes de la diferencia de costes fueron la mayor tasa de ingreso en UCI y de reingresos y la mayor duración de la estancia en los pacientes con bacteriemias debidas a cepas resistentes. Los análisis de sensibilidad confirmaron la estabilidad del caso básico, con costes incrementales debidos a las cepas resistentes que oscilaron entre 1.202 y 11.675 €, según el escenario considerado. Conclusiones: De acuerdo con los resultados obtenidos, el tratamiento de las bacteriemias producidas por E. coli BLEE genera costes adicionales por episodio de bacteriemia que pueden alcanzar los 11.700 €. 33 RESISTENCIA A VORICONAZOL Y/O FLUCONAZOL EN LEVADURAS AISLADAS EN UN HOSPITAL DEL SUROESTE DE MADRID (2005-2007) M.T. Durán-Valle y J.L. Gómez-Garcés Servicio de Microbiología. Hospital de Móstoles. Objetivo: Evaluar la resistencia a voriconazol y/o fluconazol en las levaduras aisladas de muestras clínicas recibidas en el Hospital de Móstoles en los últimos tres años (2005-2007). Material y métodos: Se estudió prospectivamente la susceptibilidad a fluconazol y voriconazol de las levaduras aisladas de muestras clínicas de pacientes ingresados y del Servicio de Urgencias del Hospital, remitidas a nuestro Servicio para estudio de infección/colonización. Se incluyó un aislado por paciente y por episodio de infección/colonización. El estudio de la susceptibilidad de los aislados de sitios estériles (sangre, líquidos orgánicos, aspirados y biopsias) se realizó por el método E-test; y el de los aislados de sitios no estériles (catéter, orina, oro-faríngeo, secreciones respiratorias, jugo gástrico, exudados, drenajes y frotis de piel) se realizó por el método de disco (CLSI M-44A) con tabletas Neo-Sensitabs®. Las placas de agar Mueller-Hinton con 2% de glucosa y 0,5 mcg/ml de azul de metileno se inocularon con una suspensión de la levadura (0,5 de McFarland para Candida spp y 1 de McFarland para Cryptococcus neoformans y Trichosporon spp). La lectura de las elipses y diámetros del 80% de inhibición del crecimiento se realizó después de 2448 horas de incubación (Candida spp) ó 48-72 horas (Cryptococcus neoformans y Trichosporon spp) a 35ºC. Los aislados se consideraron sensibles, resistentes o sensibles dependiente de 62 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 15 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) la dosis (SDD) siguiendo los criterios del CLSI (M-44A para difusión de disco y M27-A2 para E-test). Resultados: Se estudiaron 231 aislados: 133 C. albicans, 34 C. glabrata, 25 C. tropicalis, 22 C. parapsilosis, 7 C. krusei, 3 C. lusitaniae, 2 C. kefyr, 1 C. famata, 1 C. guilliermondii, 1 Cryptococcus neoformans, 1 Saccharomyces cerevisiae y 1 Trichosporon inkin. Globalmente, 91,5% de los aislados fueron sensibles a fluconazol y 98% lo fueron a voriconazol. 8,5% de los aislados presentaron sensibilidad disminutida a fluconazol (resistentes o SDD): 10 C. glabrata, 7 C. krusei, 1 C. parapsilosis, 1 C. tropicalis y 1 C. lusitaniae. 2% de los aislados presentaron sensibilidad disminuida a voriconazol (resistentes o SDD): 2 C. glabrata, 1 C. parapsilosis y 1 C. lusitaniae; estos aislados además presentaron resistencia cruzada a fluconazol. Cuando se consideraron por separado los aislados de sangre (10 C. albicans, 6 C. parapsilosis, 3 C. glabrata, 2 C. tropicalis, 1 C. lusitaniae y 1 Saccharomyces cerevisiae), 91,5% de los aislados fueron sensibles a fluconazol y 95,5 fueron sensibles a voriconazol. Conclusiones: En nuestro hospital C. albicans sigue siendo la especie de levadura aislada con mayor frecuencia, globalmente de todas las muestras (57,5%) y de sangre (44%). En los últimos tres años, ningún aislado de esta especie ha mostrado sensibilidad disminida a fluconazol. C. glabrata es la segunda especie de levadura más frecuente en muestras clínicas y la tercera en hemocultivos después de C. parapsilosis. Sin embargo, la resistencia a azoles sigue siendo poco frecuente. Sólo 8,5% de los aislados presentaron sensibilidad disminuida a fluconazol y 2-4,5% a voriconazol. 34 ESTRUCTURA POBLACIONAL DE ESCHERICHIA COLI PRODUCTOR DE BLEES EN ONCE HOSPITALES ESPAÑOLES J. Oteo1, C. Juan2, M. Pérez-Vázquez1, A. Novais3, K. Diestra4, V. Bautista1, B. Moyá2, E. Miró4, T.M. Coque3, A. Oliver2, R. Cantón3, J. Campos1, F. Navarro4 y Red Española de Investigación en Patología Infecciosa (REIPI) 1 Laboratorio de Antibióticos, Servicio de Bacteriología, Centro Nacional de Microbiología, Instituto de Salud Carlos III. Majadahonda, Madrid. 2Servicio de Microbiología, Hospital Son Dureta. Palma de Mallorca. 3Servicio de Microbiología, Hospital Universitario Ramón y Cajal. Madrid. 4Servicio de Microbiología, Hospital de la Santa Creu i Sant Pau. Barcelona. Objetivos: Estudiar la estructura poblacional de los aislamientos de E. coli productores de betalactamasas de espectro extendido (BLEE) recogidos durante el primer trimestre de 2004 en 11 hospitales de España en el contexto de la Red Española en Patología Infecciosa. Métodos: Se estudiaron 92 aislamientos de E. coli productores de BLEE y se analizó su estructura poblacional mediante electroforesis en campo pulsado (PFGE) tras digestión con XbaI y MLST según la metodología del Instituto Max-Planck de Berlín basado en la secuenciación de los genes house-keeping adk, fumC, gyrB, icd, mdh, aroE y purA. El estudio de grupos filogenéticos (GFs) se realizó mediante PCR múltiple. Las BLEEs más prevalentes en esta colección eran CTX-M-14 (41), CTX-M9 (19) y SHV-12 (18); sólo 3 cepas tenían CTX-M-15. Resultados: 35 aislamientos (38,1%) pertenecían al GF A, 27 (29,3%) al B1, 13 (14,1%) al B2 y 17 (18,5%) al D. No se observó asociación entre GFs y tipo de BLEEs, detectándose 7 tipos diferentes de BLEEs en los aislamientos del GF A, 4 en los del GF B1, 6 en los del GF B2 y 3 en los del GF D. De los 92 aislamientos estudiados en 10 no se obtuvo ningún patrón de restricción con XbaI, entre los 82 restantes se obtuvieron 78 pulsotipos distintos con sólo cuatro parejas de aislamientos con el mismo patrón. No se observó asociación de los pulsotipos ni en función del hospital ni del tipo de BLEE. Mediante MLST, se obtuvieron 56 ST diferentes, siendo los ST más prevalentes el ST131 (8 aislamientos), ST167 (5), ST23 (4), ST602 (4), ST359 (4), ST224 (3), ST401 (3) y ST117 (3). Su relación con los GFs fue: ST131, 7 (87,5%) aislamientos del GF B2 y 1 (12,5%) del GF D; ST167, 5 (100%) del GF A; ST23, 4(100%) del GF A; ST602, 4 (100%) del GF B1; ST359, 4 (100%) del GF B1; ST224, 3 (100%) del GF B1; ST401, 3 (100%) del GF A; y ST117, 3 (100%) del GF D. Se observó variabilidad de BLEE en cada uno de los ST más frecuentes, por ejemplo entre los 8 aislamientos del ST131 se detectaron 6 diferentes BLEEs. Sin embargo, todos los aislamientos de los ST401 y ST602 producían una CTX-M-9. Conclusión: En este estudio se ha detectado una gran variabilidad genética en los aislamientos de E. coli productores de BLEE. Existe una buena correlación entre los STs más prevalentes y determinados grupos filogenéticos. En general, no se detecta asociación entre los distintos STs y el tipo de BLEE, aunque sí se observan ciertas agrupaciones puntuales para la BLEE CTX-M-9. 35 PERFIL DE SENSIBILIDAD DE DIFERENTES CRYPTOCOCCUS SPP. NO NEOFORMANS L. Bernal, A. Gómez, V. Castelli, O. Zaragoza, J.L. Rodríguez y M. Cuenca Servicio de Micología, Centro Nacional Microbiología. Instituto de Salud Carlos III. Objetivo: Conocer el patrón de sensibilidad a los antifúngicos de una colección de 24 aislados clínicos de Cryptococcus spp. no neoformans. Material y métodos: Las cepas estudiadas fueron aisladas durante los últimos 10 años, cada una proveniente de un paciente diferente. El 54% de éstas fueron aisladas de muestras superficiales y el 48,5% de muestras profundas. Todas ellas fueron identificadas morfológica y bioquímicamente, por técnicas habituales. Las CMIs se obtuvieron mediante la metodología EUCAST y los antifúngicos empleados fueron anfotericina B, 5-fluorocitosina, fluconazol, itraconazol y voriconazol. Resultados: En la colección se identificaron 10 C. albidus, 8 C. laurentii, 2 C. curvatus y 4 C. humícola. C. albidus se mostró como la especie más resistente con medias geométricas (MG) de anfotericina B de 0,51 mg/L, de 5-fluorocitosina de > 64,0 mg/L, de fluconazol de 41,2 mg/L, de itraconazol de 3,15 mg/L y de voriconazol de 3,03 mg/L. Las MGs de C. laurentii para anfotericina B, 5-fluorocitosina, fluconazol, itraconazol y voriconazol fueron de 0,17, > 64,0, 24,5, 1,22 y 1,55 mg/L, respectivamente. Los valores de MGs de C. curvatus para esos cinco antifúngicos fueron de 0,25, 32,5, 6,0, 0,62 y 0,15 mg/L, respectivamente y las MGs de C. humicola para anfotericina B fue de 0,5 mg/L, para 5-fluorocitosina de 26,0 mg/L, para fluconazol 10,5 mg/L, para itraconazol de 0,45 mg/L y para voriconazol de 0,16 mg/L. Conclusiones: i) Anfotericina B es el antifúngico más activo in vitro frente estas especies de Cryptococcus spp. no neoformans. ii) Fluconazol es poco activo in vitro frente a estas especies. iii) Voriconazol e Itraconazol son activos in vitro para C. laurentii, C. curvatus y C. humicola. iv) Se deben realizar esfuerzos para identificar estas especies y hacer el estudio de sensibilidad. 36 DETECCIÓN DE ENTEROCOCCUS FAECIUM VANB2 Y STAPHYLOCOCCUS AUREUS RESISTENTE A METICILINA EN ALIMENTOS DE ORIGEN ANIMAL M. López1, C. Lozano1, V. Pérez1, S. Martínez1, R. del Campo2, F. Ruiz-Larrea1, M. Zarazaga1 y C. Torres1 1 Área de Bioquímica y Biología Molecular, Universidad de La Rioja. Logroño. 2Servicio de Microbiología, Hospital Ramón y Cajal. Madrid. Objetivos: Conocer la prevalencia de Enterococcus resistentes a vancomicina (ERV) y S. aureus resistentes a meticilina (SARM) en alimentos de origen animal. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 15 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 16 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Material y métodos: Se tomaron 51 muestras de alimentos de origen animal (29 ave, 9 ternera, 8 cerdo, 3 picada mezcla ternera-cerdo, 2 cordero) y una suspensión de las mismas se inoculó en placas Slanetz-Bartley con 4 mg/L de vancomicina (aislamiento ERV) y en placas ORSAB de OXOID con 2 mg/L de oxacilina (aislamiento SARM). Se aisló una colonia sugestiva de ERV o SARM por placa y muestra y se identificaron por pruebas bioquímicas y PCR. Se estudió el fenotipo de resistencia a antibióticos por disco-placa y dilución en agar (CLSI). Se determinaron los genes de resistencia y de virulencia por PCR y secuenciación. Resultados: Se detectó ERV en 5 de las 51 muestras analizadas (10%), identificándose 2 E. faecium con genotipo vanB2 (4% de las muestras), 2 E. gallinarum y 1 E. casseliflavus. Las cepas vanB2, aisladas de una muestra de pollo y otra de ternera, presentaban resistencia a ampicilina, eritromicina, cloranfenicol, ciprofloxacina y resistencia de alto nivel a estreptomicina y kanamicina. Se evidenció la inclusión de vanB2 en el transposon Tn1542, ambas cepas contenían el alelo purK16, albergaban los genes de resistencia erm(A) o erm (B), ant(6´), y aph(3´)-IIIa, y carecían de los genes de virulencia hyl y esp. Se aisló una cepa SARM a partir de una muestra de origen aviar (2% de las muestras analizadas). La cepa SARM presentó el Staphylococcal Cassette Chromosome mec SCCmec tipo II y resultó negativa para la PCR de la leucocidina de Panton-Valentine (PVL). Conclusiones: La presencia de ERV con genotipo vanB2 y SARM en la microbiota de alimentos tiene una implicación epidemiológica en la diseminación de la resistencia. La cadena alimentaria ha de ser considerada como un posible vehículo de transmisión de cepas resistentes y de genes de resistencia. 37 PREVALENCIA DE GENES SUL EN ENTEROBACTERIACEAE AISLADAS EN EL HOSPITAL RAMÓN Y CAJAL DURANTE LAS ÚLTIMAS DOS DÉCADAS T. Curião1, R. Cantón 1, E. Machado2,3, L. Peixe2,3, F. Baquero1 y T.M. Coque 1 1 Servicio de Microbiología, Hospital Universitario Ramón y Cajal, Madrid, Spain. 2REQUIMTE, Laboratório de Microbiologia, Faculdade de Farmácia da Universidade do Porto, Porto, Portugal. 3Faculdade de Ciências da Saúde, Universidade Fernando Pessoa, Porto, Portugal. Objetivos: Estudiar la prevalencia y relación de sul1, sul2 y sul3 y entornos genéticos asociados en enterobacterias aisladas en el Hospital Ramón y Cajal desde 1988 a 2006. Material y métodos: Se estudiaran 344 aislados (249 Escherichia coli, 56 Klebsiella pneumoniae, 23 Enterobacter, 7 Klebsiella oxytoca, 6 Salmonella spp. y 3 Citrobacter spp.) productoras de distintas beta-lactamasas de espectro extendido (BLEE) o metalo-beta-lactamasas (MBL) (TEM-4,-12,24,-27,-52; SHV-2,-5,-12,-13; CTX-M-1,-3,-9,-10,-14,-15, y 32; VIM-1, n=234) y no productoras de BLEE de origen clínico (n=70) y de portadores fecales (n=40). Se realizó estudio de sensibilidad a 15 antibióticos por difusión en placa (CLSI). La búsqueda de secuencias habitualmente asociadas a genes sul (integrones de clase 1, ISCR2, repCpRSF1010, qacH, IS26) se hizo por PCR e hibridación y se caracterizó su entorno genético por ensayos de PCR solapante basados en secuencias conocidas, long-PCR-RFLP y secuenciación. Resultados: El 52% de los aislados fueron resistentes a sulfamidas (55,8% productores de BLEE y 48,2% no-BLEE). Sul1, 2 y 3 fueron más frecuentes entre los aislados con BLEE que en los no-BLEE (54%, 38%, 6% vs 35%, 31%, 2%, respectivamente). La co-existencia de más de un gen sul se demostró en el 27% de los aislados. La resistencia a sulfamidas transfirió con la de los beta-lactámicos en 47,5%. sul1 se asoció a integrones de clase 1 en el 78% de los aislados, sul2 a secuencias derivadas de pRSF1010 (20%) y a elementos 16 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 con ISCR2 (18%) y sul3 a integrones de clase 1 inusuales que contienen qacH en la región 3’CS (62,5%). Este fue identificado, mayoritariamente en cepas productoras de CTX-M-14 y SHV-12. El análisis de las secuencias de los genes sul2 y sul3 reveló la ausencia de polimorfismos en genes de distintos clones. Conclusiones: La resistencia actual a sulfamidas permanece elevada a pesar del uso decreciente de estos antibióticos en la práctica clínica durante las últimas décadas. Los determinantes genéticos sul1, sul2 y sul3 se encuentran localizados en distintas plataformas genéticas diseminadas en bacterias gram-negativas productoras y no productoras de BLEE y aisladas tanto en el medio hospitalario como extra-hospitalario. Sul3 se asocia principalmente a aislados productores de BLEE procedentes de la comunidad. 38 CARACTERIZACIÓN MOLECULAR DE CEPAS DE KLEBSIELLA SPP DE ORIGEN HOSPITALARIO A. Valverde1, M. Gómez2, A. Maldonado2, F. Chaves3, M. Rodríguez-Baños1, R. Cantón1, J.M. Rodríguez2 y R. del Campo1 1 Servicio de Microbiología, Hospital Universitario Ramón y Cajal, Madrid. 2Departamento de Nutrición, Bromatología y Tecnología de los Alimentos, Facultad de Veterinaria, Universidad Complutense de Madrid. 3Servicio de Microbiología, Hospital Universitario 12 de Octubre, Madrid. Introducción/objetivos. Klebsiella pneumoniae y Klebsiella oxytoca son importantes patógenos nosocomiales, especialmente asociados con brotes en Unidades de Cuidados Intensivos o en grupos de alto riesgo. El objetivo de este trabajo fue estudiar la relación genética y la sensibilidad antibiótica de aislados de K. pneumoniae y K. oxytoca obtenidos de muestras clínicas en dos hospitales de la Comunidad de Madrid. Materiales: Se incluyeron 34 K. pneumoniae y 24 K. oxytoca aisladas en los Hospitales Universitarios Ramón y Cajal y 12 de Octubre durante 2005-2007. Como control se utilizaron las cepas K. pneumoniae ssp. pneumoniae CECT 517 y K. oxytoca CECT 860. La identificación de todas las cepas se realizó sistema automático WIDER (Soria Melguizo, Madrid), y posterior confirmación mediante la secuenciación de un fragmento interno del gen 16S rRNA. La relación genética de todos los aislados se analizó mediante PFGE-XbaI, asignando los diferentes clones mediante la construcción de un dendrograma con el software Phoretrix 5.0. Los aislados de K. pneumoniae clasificaron en los distintos grupos filogenéticos según el esquema descrito por Brisse y cols (Clin Microbiol Infect, 2004, 10:942). En los aislados con fenotipo productor de BLEE, se caracterizaron dichas enzimas mediante amplificación por PCR con cebadores específicos para cada uno de los grupos y posterior secuenciación. Resultados: Se detectó una gran diversidad genética (34 aislados/32 pulsotipos) en los aislados de K. pneumoniae, correspondiendo la mayoría de los aislados estudiados (90%) al grupo filogenético KpI, y el resto al grupo KpIII. Seis de los aislados del Hospital 12 de Octubre (servicio de neonatología), pertenecientes a 4 clones diferentes, fueron productores de CTX-M-15. Estas cepas presentaron resistencia a gentamicina y tobramicina, sensibilidad a ciprofloxacina, y dos de ellas resistencia a ac. nalidíxico. Los aislados de K. oxytoca también presentaron una gran variabilidad genética (24 aislados/20 pulsotipos), siendo sensibles a todos los antibióticos, excepto un aislado resistente a ac. nalidíxico. Conclusiones: Existe una gran variabilidad genética en los aislados de K. pneumoniae y K. oxytoca de dos hospitales de Madrid. Así mismo, todas las cepas eran sensibles a los antibióticos estudiados, excepto los 6 aislados productores de CTX-M-15, provenientes del Hospital 12 de Octubre, con un fenotipo de co-resistencia posiblemente asociado a dicha BLEE. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 17 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 39 DETECCIÓN DE LOS GENES QNR Y AAC(6’)-IB-CR EN CEPAS DE ESCHERICHIA COLI Y KLEBSIELLA PRODUCTORAS DE BETA-LACTAMASAS DE ESPECTRO EXTENDIDO E. Ruiz1, S. Somalo1, A. Jouini1, L. Vinué1, Y. Sáenz1, A. Rezusta2, M.J. Revilla,2 M. Zarazaga1 y C. Torres1 1 Area Bioquímica y Biología Molecular, Universidad de La Rioja, Logroño. 2Servicio de Microbiología, Hospital Universitario Miguel Servet, Zaragoza. Objetivo: Estudiar la prevalencia de los genes qnr y aac(6’)Ib-cr en 47 cepas productoras de beta-lactamasas de espectro-extendido (BLEE) y determinar las variantes de dichos genes. Material y métodos: Cepas estudiadas: E. coli productoras de CTX-M-15 (31), CTX-M-1 (2), CTX-M-32 (1), CTX-M-14 (1), CTX-M-14 + SHV-12 (5), SHV-12 (2), BLEE tipo TEM (3); K. oxytoca productora de CTX-M-15 (1); K. pneumoniae CTX-M-15 + SHV-11 (1). Se estudiaron los genes qnrA, qnrB, qnrS y aac(6´)-Ib-cr por PCR y posterior secuenciación de los amplicones obtenidos. Resultados: El gen qnrS se detectó en la cepa K. oxytoca productora de CTX-M-15. La secuenciación de dicho gen demostró la presencia de la variante qnrS1. La amplificación de los genes qnrA y qnrB fue negativa en las 47 cepas estudiadas. El gen aac(6´)-Ib fue detectado por PCR en 27 cepas, en 26 de las cuáles (55% de las cepas estudiadas) se demostró por secuenciación la presencia de los cambios aminoacídicos W102R y D179Y que caracterizan a la variante génica aac(6´)-Ib-cr. Dicha variante se detectó en cepas de E. coli y de Klebsiella CTX-M-15-positivas y en una cepa de E. coli productora de CTX-M-32. Las mutaciones nucleotídicas en los tripletes codificantes del aminoácido 102 fueron TGG→CGG en E. coli y K. pneumoniae y TGG→AGG en K. oxytoca. La cepa de K. oxytoca contenía simultáneamente los genes qnrS1 y aac(6´)-Ib-cr. Conclusiones: El gen aac(6´)-Ib-cr se encuentra ampliamente distribuido en las cepas de E. coli y Klebsiella productoras de CTX-M-15, detectándose también en CTX-M-32 positivas. Se destaca la coexistencia de qnrS1 y aac(6´)-Ib-cr en una cepa de K. oxytoca. 40 RESISTENCIA ANTIBIÓTICA PRIMARIA DE HELICOBACTER PYLORI Y SENSIBILIDAD FRENTE OTRAS ALTERNATIVAS TERAPÉUTICAS F. Franco1, J.H. García1, A. Duque1, R. Sáenz2 y R. Perea1 1 Unidad de Microbiología, 2Unidad de Aparato Digestivo. Hospital General de RioTinto. Huelva. Introducción: Helicobacter pylori está relacionado con diferentes enfermedades digestivas. La implicación de esta bacteria en la gastritis crónica activa, el linfoma tipo MALT, su asociación con la úlcera gastroduodenal y su inclusión como agente carcinógeno tipo 1, lo ha convertido en un microorganismo de gran interés en patología humana. Por ello, creemos que es necesario el conocimiento de la sensibilidad o resistencia a los distintos antimicrobianos, empleados para el tratamiento de la infección y erradicación de Helicobacter pylori. Material y método: Se procesaron un total de 155 biopsias gástricas durante el año 2007, pertenecientes a los diferentes pacientes que fueron remitidos para esofago-gastroscopia por presentar síntomas del tracto gastrointestinal superior. Las muestras recogidas pertenecían a 80 hombres y 75 mujeres cuyas edades se encontraban en un rango de 18 a 88 años, con una edad media de 55 años. Se realizó biopsia gástrica a todos aquellos pacientes que presentaron una clínica de dispepsia ulcerosa crónica y lesión endoscópica. Las biopsias fueron remitidas al laboratorio de Microbiología y se les realizó la prueba de la ureasa en tubo, una tinción de gram y cultivo en medios selectivos para Helicobacter pylori, que fueron incubados durante cinco días en condiciones de microaerofilia a 37ºC. Los diferentes aislamientos fueron sometidos a pruebas de susceptibilidad antibiótica mediante Etest según las normas de la CLSI frente a los siguientes antimicrobianos: amoxicilina, claritromicina, metronidazol, levofloxacino, tetraciclina y rifampicina. Resultados: Se aisló Helicobacter pylori en el 42,3% (66) de las biopsias remitidas al laboratorio. En el 86,3% (57) de las muestras con cultivo positvo, se observaron en la tinción de gram formas compatibles con H. pylori. La prueba de la ureasa fue positiva en el 88% (58). Según los puntos de corte establecidos por el CLSI y BSAC, lo valores de CMI50 y porcentaje de resistencia de los aislamientos estudiados frente a los antimicrobianos de primera línea son los siguientes: Para la claritromicina (0,016 µg/mL y 15%), amoxicilina (0,016 µg/mL y 0%) y metronidazol (>256 µg/mL y 57%). Los resultados obtenidos frente a los antimicrobianos alternativos fueron los siguiente: tetraciclina (0,016 µg/mL y 0%), levofloxacino (0,094 µg/mL y 15%) y rifampicina (0,75 µg/mL y 25%) respectivamente. Conclusiones: La resistencia primaria frentre a metronidazol fue superior a la media Europea y Española. Todos los aislamientos con resistencia primaria a claritromicina fueron sensibles tetraciclina y el 75% lo fue a levofloxacino. Podrían ser antimicrobianos útiles en terapias de rescate, en los fracasos de la erradicación de H. pylori. 41 CARACTERÍSTICAS DE LOS AISLAMIENTOS DE ESCHERICHIA COLI PRODUCTORES DE BETALACTAMASA DE ESPECTRO EXTENDIDO EN LA ZONA OESTE DE MÁLAGA DURANTE UN PERÍODO DE 5 AÑOS R. Rodríguez, A. Infante, MV. García, MM. Gallardo, F. Ropero, A. Gutierrez, L. Mora, I. Viciana, M. Ortega y A. Pinedo Servicio de Microbiología, Hospital Universitario “Virgen de la Victoria” de Málaga. Introducción: En los últimos años venimos asistiendo a un aumento progresivo de los aislamientos de E. coli productores de beta-lactamasa de espectro extendido (BLEE) con la consiguiente dificultad para el manejo de los pacientes portadores de las mismas. Objetivos: Conocer la evolución y características clínico-epidemiológicas así como las resistencias asociadas en las cepas de E. coli portadoras de BLEE en nuestro medio. Material-métodos: Realizamos un estudio retrospectivo durante un periodo de cinco años a partir de las muestras remitidas a nuestro laboratorio. Como método de identificación y sensibilidad se utilizó el sistema automatizado MicroScan Walkway (Dade Behring). La producción de BLEE fue confirmada mediante métodos de difusión en disco y E-test (Izasa) así como microdilución en paneles de diagnóstico de BLEE de MicroScan, siguiendo siempre las normas de la CLSI. Resultados: Desde enero de 2003 a diciembre de 2007 se aislaron un total de 14082 E. coli de los cuales el 6,57% (925) eran cepas productoras de BLEE. Al analizar los datos obtenidos por año se ha observado un aumento progresivo en el aislamiento de estos gérmenes pasando de un 2,72% en el año 2003 al 9,69% en el año 2007. La mayoría de los E. coli BLEE tenían un origen extrahospitalario (61.51%), y aunque las orinas fueron las muestras donde se aislaron con mayor frecuencia (65,1%), casi un 9% procedían de muestras invasivas como hemocultivos. Las 925 cepas pertenecían a 727 pacientes, siendo en su mayoría mujeres (64,1%) frente a un 35,9% de hombres con una edad media de 64,5 años. En cuanto a los datos de sensibilidad la mayoría de las cepas de E. coli BLEE llevaban asociadas resistencia con otras famiEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 17 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 18 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) lias de antibióticos siendo las fluoroquinolonas las más frecuentes (71,13%) seguida de trimetropin-sulfametoxazol (TXS) (54%), mientras que solo el 2,8% de los aislamientos eran resistentes a fosfomicina. Por otro lado, la combinación de resistencias más encontrada fue fluoroquinolonas más TXS en el 47,45% de los casos. Conclusiones: Se ha producido un aumento importante de los aislamientos de E. coli BLEE desde al año 2003 al 2007 cercano al 7%. La mayoría de las cepas son de origen extrahospitalario y fundamentalmente de muestras no invasivas. Hemos detectado un elevado nivel de corresistencia entre los E. coli BLEE siendo las fluoroquinolonas la familia más afectada, mientras que fosfomicina se mantiene como una opción terapéutica de primera línea para las infecciones urinarias. 42 CONSUMO DE ANTIMICROBIANOS Y SENSIBILIDAD BACTERIANA EN UN CENTRO SOCIOSANITARIO (20032006) A. Calderón1, B. Pascual2 y E. Riu3 1 Sección de Microbiología, 2Servicio de Farmacia, Hospital Municipal de Badalona, 3Centro Sociosanitario El Carme, Centro Sociosanitario El Carme) Objetivo: Comparar el consumo de antimicrobianos y la sensibilidad bacteriana durante el periodo 2003-2006 en el Centro Sociosanitario El Carme de Badalona. Material y métodos: Estudio retrospectivo realizado durante un periodo de cuatro años (2003-2006). Se calcularon los consumos de Amikacina (AK), Amoxicilina-clavulánico (AMC), Ampicilina/Amoxicilina (AMP), Cefotaxima/Ceftriaxona (CTX), Ceftazidima (CAZ), Ciprofloxacino (CP), Gentamicina (GM), Imipenem (IMP), Levofloxacino (LV), Piperacilina-tazobactam (PTZ) y Trimetroprim-sulfametoxazol (SXT) en Dosis Diarias Definidas (DDDs) por 100 estancias/día. Se recogieron las sensibilidades antimicrobianas (S) de E. coli, P. aeruginosa y E. faecalis. Resultados: En general se ha observado un aumento del consumo de los antibióticos estudiados, excepto para IMP y PTZ. Los incrementos de consumo (año 2006 con respecto al año 2003) para los distintos antibióticos han sido: del 1129% para CAZ, del 322% para AMP, del 307% para AK, del 196% para CTX, del 175% para LV, del 78% para SXT, del 48% para GM, del 29% para CP y del 27% para AMC. El estudio de sensibilidades evidencia, en general, un descenso de las mismas para E. coli y P. aeruginosa. En E. coli se objetiva una disminución en la sensibilidad para CTX y Aztreonam (96% a 85%), manteniendo sensibilidades por debajo del 85% con AMC (75%), GM (82%), CP (46%), AMP (22%) y SXT (45%). Para P. aeruginosa la sensibilidad de la CAZ pasa de 92% a 73%, la de GM baja de 62% al 53% y la del IMP desciende del 94% al 71%. Se observa un incremento de E.faecalis con alto nivel de resistencia a Gentamicina (40% al 70%), manteniéndose la sensibilidad de AMP (100%) y CP (30%). Conclusiones: El análisis evolutivo del consumo de antibióticos y de las sensibilidades bacterianas parece indicar que para determinados antimicrobianos el aumento de su consumo repercute de forma negativa en las tasas de sensibilidad. 43 ESTUDIO DE LOS FENOTIPOS DE RESISTENCIA EN AISLADOS DE H. INFLUENZAE DURANTE EL AÑO 2007 L.M. Alba, A. Rueda, L. Garrido, P. Capón, M.L. Castillo y M. Lantero Servicio de Microbiología, Hospital Universitario Central de Asturias. Introducción: La mayoría de los H. influenzae resisten a ampicilina por producción de β-lactamasa (fenotipo BLPAR), pero en los últimos años se ha observado un aumento pro- 18 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 gresivo del número de aislados con resistencia a ampicilina mediada por cambios en la estructura de las PBPs, con o sin producción de β-lactamasa (fenotipos BLNAR y BLPACR respectivamente). Hemos realizado un estudio retrospectivo con la intención de revisar las resistencias a antimicrobianos de H.influenzae aislados en muestras con significado clínico en el HUCA entre el 1 de enero y el 31 de diciembre de 2007. Los resultados se compararon con los de los años 2002-2006. Material y métodos: Se incluyeron 168 H. influenzae aislados en 4 hemocultivos, 46 aspirados traqueobronquiales (AT), 3 lavados broncoalveolares, 36 esputos, 58 exudados conjuntivales y 21 exudados óticos. Se aplicaron los criterios del CLSI para interpretar los resultados de CMI obtenidos por microdilución en caldo HTM, con el sistema MicroScan (Dade-Behring)®. La detección de la β-lactamasa se realizó por el test de la cefalosporina cromogénica. Resultados: De los 168 aislados, 46 (27%) fueron resistentes a ampicilina, beta-lactamasa positiva (fenotipo BLPAR). Otros 3 aislados (1 hemocultivo, 1 AT y 1 exudado conjuntival) fueron resistentes a ampicilina y a amoxicilina/clavulánico, betalactamasa negativa (fenotipo BLNAR). Ninguno de los aislados tenía el fenotipo BLPACR. Todos fueron sensibles a cefotaxima, ciprofloxacino y rifampicina. 9% fueron resistentes a cefuroxima, 4% a cloranfenicol, 28% a cotrimoxazol y 2% a tetraciclina. Conclusiones: 1. En nuestro hospital, las cepas de H. influenzae fenotipo BLPAR representan menos del 30% del total, y las fenotipo BLNAR y BLPACR están por debajo del 2%. 2. No se observaron cambios en la tasa de resistencia a los antimicrobianos potencialmente activos frente a H. influenzae con respecto al periodo 2002-2006. 44 DETECCIÓN DE LA CARBAPENEMASA VIM-2 EN AISLAMIENTOS CLÍNICOS DE P. AERUGINOSA EN LA CLÍNICA UNIVERSITARIA DE NAVARRA (PAMPLONA) M. Íñigo1, M.C. Rodríguez2, S. Sánchez-Gómez3, M. FernándezAlonso1, G. Martínez de Tejada2, L. Martínez2 y J. Leiva1 1 Servicio de Microbiología, Clínica Universitaria de Navarra. Universidad de Navarra. Pamplona. 2Servicio de Microbiología, Hospital Universitario Marqués de Valdecilla. Santander. 3 Departamento de Microbiología. Universidad de Navarra. Pamplona, Universidad de Navarra. Pamplona. Introducción y objetivos: La resistencia de Pseudomonas aeruginosa a carbapenemes se ha establecido como un problema de impacto universal debido a su dificultad terapéutica y a su rápida propagación. La presencia de Metalo-β-lactamasas (MβL) confiere el más amplio espectro de resistencia. El objetivo de este estudio fue detectar la presencia de MβL (tipo VIM, GIM, SIM, SPM e IMP) en aislamientos clínicos de P. aeruginosa resistentes a carbapenemes en nuestro centro hospitalario. Métodos: Se estudiaron 21 cepas clínicas de P. aeruginosa resistentes o intermedias a Imipenem (IMP) y/o Meropenem (MPM) aisladas en nuestro hospital en el periodo comprendido entre Enero 2003 y Junio 2007. La relación clonal se determinó mediante REP-PCR. La identificación y estudios de sensibilidad preliminares se realizaron con el sistema automatizado Vitek 2. La producción de MβL fue detectada fenotípicamente con las tiras de Etest (IMPIMP/EDTA) y por el método de microdilución comparando las CMIs de IMP y MPM solos o en combinación con una mezcla de EDTA 0.4mM y 1,10-fenantrolina 0,04 mM (EDTA.Ph). Un ratio de CMIs de IMP (o MPM)/IMP (o MPM) más EDTA.Ph igual o superior a 8 fue considerado positivo. Además, la hidrólisis de IMP solo o en combinación con EDTA (5mM) se determinó espectrofotométricamente. Los genes codificantes para MβL fueron detectados mediante una PCR múltiple (Mendes R et al, JCM 2007) y posterior 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 19 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) secuenciación de los amplicones. Se usaron como controles cepas productoras de las MβL tipo VIM-2, IMP-13, SIM-1, GIM-1 y SPM-1. Resultados: Tanto el método de la microdilución como las tiras de Etest indicaron la presencia de MβL en un único aislamiento (CN3). Sin embargo, usando PCR múltiple y secuenciación de los amplicones, se detectó la presencia del gen blaVIM-2 en dos aislamientos no relacionados clonalmente (CN3 y CN5). La presencia del gen blaVIM-2 en CN5 fue detectada en 3 ensayos diferentes, usando tanto la PCR múltiple como la sencilla con primers específicos para los genes blaVIM2. Para CN3 y CN5, las CMIs de IMP, IMP-EDTA.Ph, MPM y MPM-EDTA.Ph fueron 128, 2, 64 y 2, y 64, 64, 32 y 32, respectivamente. La hidrólisis de IMP se detectó espectrofotométricamente sólo en el aislamiento CN3. Conclusiones: El gen blaVIM-2 fue detectado en dos aislamientos clínicos de P.aeruginosa en Navarra pero sólo en un caso la enzima VIM-2 fue la responsable de la resistencia a los carbapenemes. 45 ESTUDIO DE PREVALENCIA DE COLONIZACIÓN POR ENTEROCOCO RESISTENTES A LA VANCOMICINA EN EL SERVICIO DE NEFROLOGÍA DEL HOSPITAL UNIVERSITARIO DE CANARIAS S. Campos, M.I. Montesinos, T. Delgado, M.J. Ramos, M. Cuervo, M. Lecuona, M.A. Miguel, A. Torres, B. Castro, Y. Pedroso, M. Hernández y A. Sierra Servicio de Microbiología, Hospital Universitario de Canarias Objetivo: Conocer la prevalencia de colonización por enterococos resistentes a la vancomicina (ERV) en pacientes hospitalizados en el servicio de nefrología de nuestro hospital, dónde tubo lugar un brote en el año 2005 con 14 pacientes involucrados. Material y métodos: Se tomaron torundas rectales a 19 pacientes, a 13 de ellos se les tomó muestra en dos días alternos y a 6 sólo un día. Las torundas rectales se sembraron en 3 medios de cultivo: Agar chromoIDTMVRE® (AChVRE) (bioMérieux) el cual es un nuevo medio cromogénico y selectivo para la detección de Enterococcus faecium (E. faecium) y E. faecalis (E. faecalis) resistentes a la vancomicina, el medio Slanetz Barley® (SB) al que añadimos discos de vancomicina y Brain-Heart Infusion Broth® (BHI) al cual le añadimos vancomicina y tras 24 horas de incubación se subcultivó en AChVRE. Todos los medios se incubaron durante 24 y 48 h. A cualquier colonia sospechosa se le realizó gram, e identifición por el sistema Vitek ® (bioMérieux). Resultados: En ninguno de los pacientes se aisló ni E. faecium ni E. faecalis resistentes a la vancomicina, sólo se encontraron dos E. gallinarum pertenecientes a dos pacientes distintos, uno se aisló después de 24 h de incubación del subcultivo en AChVRE del BHI, el otro se aisló del medio AChVRE a las 48 h. En el medio AChVRE crecieron colonias verdes y violetas que podría ser interpretadas como E. faecium y E. faecalis resistentes a la vancomicina pero fueron identificadas como levaduras (6 de 32 cultivos) y bacilos gram negativos (2 de 32 cultivos), en el SB crecieron colonias en el interior del halo de inhibición del disco de vancomicina que se identificaron como Pedioccoccus spp (2 de 32 cultivos) y bacilos gram negativos (3 de 32). Lo mismo ocurrió a las 48h con el subcultivo en AChVRE del BHI. Conclusiones: No encontramos pacientes portadores de E. faecalis ni E. faecium resistentes a la vancomicina. Se aislaron dos E. gallinarum con bajo nivel de resistencia intrínseca a vancomicina (vanC), pero carecen de la importancia epidemiológica en el ambiente hospitalario que tienen E. faecium y E. faecalis cuando adquieren resistencia a glucopéptidos. El medio AChVRE es un buen medio selectivo para ERV teniendo en cuenta que a las 48h crece flora indeseada que dificulta la interpretación del mismo. 46 ADQUISICIÓN ESPORÁDICA DE RESISTENCIA A GLICOPÉPTIDOS POR CLONES PERSISTENTES Y ENDÉMICOS DE ENTEROCOCCUS FAECIUM RESISTENTE A AMPICILINA EN UN MISMO HOSPITAL DURANTE DIEZ AÑOS P. Ruiz-Garbajosa1, G. Cárdenas2, M.E. Santos3, R. Cantón1, F. Baquero1 y T.M. Coque1 1 Servicio de Microbiología, 1Hospital Ramón y Cajal, Madrid. 2 Zurita&Zurita Laboratorios, Quito, Ecuador. 3Facultad de Farmacia, Universidad de Oporto, Portugal. Introducción: El aumento de las infecciones nosocomiales causadas por Enterococcus faecium resistente a ampicilina (EfmRA) se ha asociado con la expansión del Complejo Clonal de alto riesgo (CCAR) CC17 que agrupa la mayor parte de los brotes hospitalarios por E. faecium resistente a glicopéptidos (EfmRG). Nuestro objetivo fue la caracterización molecular de los aislados de EfmGR de la última década en un área con baja incidencia de resistencia y en ausencia de brotes epidémicos. Material y métodos: Se analizaron 11 de las 15 cepas de EfmRG detectadas durante el periodo 1996-2006 en el Hospital Ramón y Cajal. Como grupo control se incluyó una colección de EfmRA de aislados de hemocultivos (Hc, n=49) y muestras fecales de individuos colonizados (n=11) aislada entre 2001-2006. El estudio de clonalidad se realizó mediante PFGE-SmaI y se investigó entre los clones detectados la presencia del alelo purk-1 asociado a CC17. El análisis estructural de Tn1546 (vanA) y Tn1547 (vanB) se realizó por Long-PCR de vanRSHAXYZ (11kb) y vanRSYWHBX (6Kb), posterior digestión de los productos obtenidos con ClaI y BspHI/DraI, respectivamente y comparación de los patrones generados, incluyéndose controles de Tn1546 y Tn1547 en los ensayos. Resultados: En el periodo de estudio se aislaron EfmRGm de 15 pacientes (VanA, n=5 y VanB, n=10). Un 40% estaban ingresados en servicios médicos, 33% quirúrgicos y un 27% en UCIs. EfmRG se recuperó de muestras invasivas (5 hemocultivos y 1 líquido orgánico) en 6/15 pacientes (40%). Todos los aislados presentaron co-resistencia a ampicilina y ciprofloxacino. El análisis de clonalidad de 11 EfmRG reveló 3 pulsotipos correspondientes a CC17 (Efm-A, B, C). El clon Efm-B agrupó al mayor número de EfmRG (n=6, VanB, n=5) aislados en periodo 2003-2005 y fue el detectado con mayor frecuencia entre los EfmRA procedentes de Hc (n=9). El clon Efm-A agrupó a un aislado VanA (1998) y EfmRA procedentes de Hc (n=5) y colonización a (n=5) (2001-2006). Los Tn1546 y Tn1547 analizados presentaron perfiles de restricción idénticos entre sí y correspondientes a las estructuras tipo de estos elementos. Conclusiones: La resistencia a vancomicina en enterococos en nuestro entorno está favorecida por la presencia de clones EfmAR endémicos pertenecientes al CCAR-CC17 que adquieren ocasionalmente elementos transferibles que contienen Tn1546 o Tn1547. La escasa incidencia de EfmGR sugiere una baja estabilidad de estos elementos de resistencia entre los clones endémicos. 47 PERSISTENCIA CLONAL Y EXPANSIÓN DE ENTEROCOCCUS FAECIUM CC17 CAUSANTE DE BACTEREMIA (MADRID, 1995-2006) G. Cárdenas-Zurita1, P. Ruiz-Garbajosa2, R. Cantón2, F. Baquero2 y T.M. Coque2 1 Zurita&Zurita Laboratorios, Quito, Ecuador, 2Hospital Ramón y Cajal, Madrid, España. 2Servico de Microbiología. Objetivo: El objetivo del estudio fue analizar la estructura poblacional de E. faecium (Efm) causante de bacteriemia en Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 19 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 20 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) los dos últimas décadas en un área con elevada prevalencia de resistencia a ampicilina (RA) y baja prevalencia de resistencia a vancomicina. Material y métodos: Se analizaron 59 aislados de hemocultivos (Hc) de 59 pacientes (2003-2006) que fueron comparados con 86 aislados de Hc de 84 pacientes (1995-2002) previamente caracterizados (Coque et al., AAC, 2005; 49). La sensibilidad a 12 antibióticos fue determinada por microdilución (CLSI). La relación clonal se estableció mediante PFGE y se investigó la presencia del alelo purK-1 asociado con el complejo clonal CC17. Los clones persistentes fueron caracterizados por MLST. Los factores de virulencia/epidemicidad esp e hyl fueron identificados por PCR. Resultados: Comparando los períodos 2003-2006 y 19952002, se ha producido un incremento de la resistencia a ampicilina (83% vs 62%), eritromicina (97% vs 76%), resistencia de alto nivel (RAN) a estreptomicina (80% vs 55%), RAN-kanamicina (80% vs 64%) y resistencia a vancomicina (Vc; 8% vs 3%) que fue significativo para todos los antibióticos con la excepción de Vc (p ≤ 0,05). La mayoría de Efm-RA fueron resistentes a macrólidos, quinolonas y aminoglicósidos. Los 59 Efm estudiados se distribuyeron en 36 pulsotipos (27 EfmRA y 10 EfmSA) identificándose 4 clones persistentes: Efm-T (n=12 EfmRA), en Hc de 16 pacientes de 2001-06; Efm-D (n=6; 5 EfmRA), en Hc de 21 pacientes de 1997-2006; Efm-A (n=3 EfmRA), en Hc de 1995-2005; Efm-3 (n=4 EfmRA) identificado en Hc de 2005. Todos los clones Efm-RA presentaban purK-1 asociándose los clones Efm- T, -D y -A con las secuencias tipo ST16 (T) y ST18 (A, D) dentro de CC17. Los pacientes infectados por clones T, D y A se encontraban hospitalizados en servicios quirúgicos y médicos localizados en un área hospitalarias relacionadas. La presencia de esp y hyl fue identificada en aislados de los clones T y D. Conclusiones: Se describe un incremento de resistencia a ampicilina en Efm causantes de bacteriemia en el período 2003-2006, que refleja una expansión de CC17. La persistencia de clones endémicos portadores de potenciales determinantes de virulencia en áreas de alto riesgo podría favorecer la diseminación de Efm-VR, como sucede en otros países europeos. La baja incidencia Efm-VR indica que factores no asociados al tipo clonal son también importantes en la diseminación de resistencia a glicopéptidos. 48 ESTRUCTURA POBLACIONAL Y ANÁLISIS MOLECULAR COMPARATIVO DE ENTEROCOCCUS FAECALIS RESISTENTE A VANCOMICINA (EFCRV) ASOCIADOS A BROTES NOSOCOMIALES EN EUROPA Y AMÉRICA P. Ruiz-Garbajosa1, A. Freitas2, M. Zervos3, S. Donabedian3, R. Cantón1, F. Baquero1 y T.M. Coque1 1 Servicio de Microbiología, Hospital Universitario Ramón y Cajal, Madrid, España. 2Facultad de Farmacia, Universidad de Oporto, Portugal, 3Hospital Henry Ford, Michigan, EEUU, Division of Infectious Diseases. Introducción: El objetivo de este trabajo fue analizar la estructura poblacional y los elementos de transmisión horizontal responsables de la resistencia a glicopéptidos en aislados de EfcRV causantes de brotes nosocomiales en diversas áreas de Europa y América. Material y métodos: Se estudiaron 28 aislados de EFcRV (16 VanA y 12 VanB) causantes de brotes hospitalarios en Europa (Chipre, Italia, España, Portugal, Serbia y Reino Unido) (n=8) y América [Estados Unidos, (EEUU) y Argentina] (n=20) entre los años 1999 y 2003. La estructura poblacional de este conjunto de aislados fue analizada empleando MLST. El análisis estructural de los transposones Tn1546 y Tn1547 se realizó mediante la amplificación por PCR de los elementos vanRSHAXYZ y vanRSYWHBX y posterior digestión de los fragmentos de amplificación con ClaI y BspHI/DraI respectivamente. La hibridación con sondas es- 20 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 pecíficas mediante la técnica de Southerm blot tras la digestión del ADN genómico con I-CeuI permitió determinar la localización cromosómica o plasmídica de los genes vanA y vanB mientras que tras la digestión con S1-nucleasa se estimó el número y peso molecular de los plásmidos que portaron dichos elementos de resistencia. Resultados: Los 28 aislados de EfcRV se distribuyeron en los 3 complejos clonales (CCs) y en 3 tipos de secuencia (ST) diferentes. En América, se detectó el CC9 en Argentina (n=1), CC2 en EEUU (n=15 12 VanB y 3 VanA) y 3 STs (n=5). En Europa se detectaron los complejos CC2 (España, n=1; Italia n=2), CC9 (España, n=2) y CC87 (Reino Unido, n=1; Chipre, n=1 y Serbia, n=1). La mayoría de las cepas VanA (13/16) y VanB (9/12) presentaron la estructura completa del Tn1546 yTn1547, respectivamente. En todos los EfcRV el gen vanB (n=12) se localizó en el cromosoma mientras que vanA se asoció a plásmidos de diferentes tamaños (48-145kb). En EU se detectó la diseminación de un plásmido de 48kb y en Europa uno de 97kb. Conclusiones: Se ha detectado la agrupación de EfcRV asociados a brotes nosocomiales en ciertos CCs adaptados al ambiente hospitalario. El análisis de los elementos genéticos que portan los genes vanA y vanB mostró estructuras conservadas con localización cromosómica en el caso de vanB que podría explicar la expansión de una determinada línea genética (CC2) mientras que vanA se asoció a plásmidos altamente diseminados en un mayor número de CCs. 49 IDENTIFICACIÓN DE LOS MECANISMOS DE MULTIRRESISTENCIA PRESENTES EN CLONES GENÉTICAMENTE RELACIONADOS DE ENTEROCOCCUS FAECIUM VANB2 CC17 S. Valdezate1,2, C. Labayru3, A. Navarro1, M.A. Mantecón3, N. Garrido1, M. Ortega3, M. García3 y J.A. Saéz-Nieto1 1 Departamento de Bacteriología, 2Unidad de Alerta y Emergencia, Centro Nacional de Microbiología. Instituto de Salud Carlos III. Madrid. 3Servicio de Microbiología, Hospital General Yagüe. Burgos. Introducción: Durante un período de 10 meses se aislaron cepas de Enterococcus faecium resistentes a vancomicina (VREF) en pacientes hospitalizados en las unidades de Cirugía General, Medicina Interna y UCI del Hospital General Yagüe (Burgos). Los objetivos del estudio fueron: la caracterización de los clones de VREF y la identificación de los genes de virulencia y de los mecanismos moleculares de resistencia. Material y métodos: Las cepas VREF detectadas (n=48, torunda rectales, 40; heridas post-quirúrgicas, 4; absceso y drenaje abdominal, 2; orina, 1; líquido ascítico, 1) fueron caracterizadas mediante PFGE, MLST y MLVA. Se estudiaron los genes de virulencia y epidemicidad esp, hyl, asa1, cyl y gelE. El fenotipo de resistencia presentado Van- Q/D- AmpEri- Cip-Str-Cn- Ak- To determinó el estudio molecular de lo genes implicados mediante amplificación y secuenciación: vanA, vanB, vanC-1, vanC-2/3, vanD y genes relacionados: vanSB-vanYB, vanXB-ORFC, pbp5-Tn5382 y Tn5382-like; vatD, vatE, msrC, vgb(A) y ermB; mefA/E, erm(A), erm(B) erm(C); tetM; aac(6’)-Ie-aph(2’’)-Ia,aph(3’)-IIIa y ant(6)-Ia; gyrA, gyrB, parC y parE Resultados: Mediante PFGE, se identificaron 8 clones VREF con un rango de similitud genética 54%-97%. Los clones 1 y 2 (92%) y los clones 3,4,5,6,7 (97%-84%) se hallaban estrechamente relacionados, siendo el clon 1 el mayoritario (76,6% pacientes). Todos los clones presentaron idéntico MLVA-tipo MT-1 y MLST tipo ST-17 (CC17) Los genes de virulencia detectados fueron: esp en todas las cepas; hyl en 4 cepas del clon 1, en 1 cepa de los clones 4, 5 y 8. El mecanismo de resistencia a glicopéptidos fué del tipo vanB2 (cambio 151-Ile), con completa identidad de las secuencias Tn5383 y de vanSB-vanYB y vanXb-ORFC con otras descritas, e identidad del 99% del gen pbp5 – resistencia a ampi- 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 21 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) cilina - respecto secuencia VREF X92687.1. Otros mecanismos de resistencia detectados fueron: quinupristina-dalfopristina:ermB; macrolidos y lincosamidas: mefA y ermB; tetraciclina: tet(M)subgrupo II; aminoglicósidos: ant(6´)-Ia, aph(2?)-Id y aac(6?)-Ie-aph(2?)-Ia; fluoroquinolonas: mutaciones en GyrA (clones 1-7: 83-Tyr; clon 8: 83-Arg), mutaciones en ParC (61-Gly, 80-Ile), sin cambios en GyrB y ParE. Conclusión: La presencia y diseminación de clones de E. faecium CC17 vanB2 con capacidad epidémica y de multiresistencia constituye uno de los actuales problemas microbiológicos en el ámbito hospitalario. 50 PROYECTO MIURA: EFECTO SOBRE LA EVOLUCIÓN DEL CONSUMO DE ANTIBIÓTICOS J. Colomina1, G. Sarrió2, V. Domínguez1, N. Orta1 y A. Guerrero1 Servicios de 1Microbiología y de 2Farmacia Hospitalaria. Hospital Universitario de La Ribera. Alzira (Valencia). Introducción y objetivo: A finales de 2003 comenzó a desarrollarse, en el Departamento de Salud 11 de la Comunidad Valenciana, el proyecto MIURA (Modelo Integrado para el Uso Racional de Antimicrobianos), en el cual, mediante diversos tipos de intervenciones (jornadas de formación en enfermedades infecciosas, tasas de resistencias bacterianas locales, boletines, posters, cuñas publicitarias en radio, etc.) se pretendía mejorar el uso de antibióticos en nuestra área de salud. El objetivo del presente trabajo ha sido analizar la evolución del consumo de antibióticos y valorar la repercusión de la implantación del MIURA. Material y métodos: Se realizó un estudio del consumo de antibióticos durante los años 2000-2006. Todos los antibióticos seleccionados estaban incluidos en el grupo J01 (antibacterianos sistémicos); en ningún caso se seleccionaron antivirales, antimicóticos y antimicobacterianos. La información sobre el consumo de antibióticos se obtuvo a través de la aplicación GAIA (Dirección General de Prestación Farmacéutica, Conselleria Sanitat, Generalitat Valenciana); únicamente se consideró la dispensación de recetas médicas, sin incluir dispensación farmacéutica libre ni la práctica privada; como unidad técnica de medida se empleó la DHD (dosis diaria definida/1.000 habitantes/día). El análisis de consumo se efectuó por años y se consideraron los principales antibióticos utilizados. Resultados: Observamos unas tasas de consumo elevadas (> 20DHD/año), con un claro ascenso durante el año 2003 (Tabla). Desde la implantación del proyecto MIURA y hasta el 2006, se ha detectado un descenso global de 4.06 DHD en el consumo medio de antibióticos. 2004 2005 2006 Penicilinas 11,57 10,35 10,75 11,45 11,09 Cefalosporinas 4,46 4,11 4,16 4,62 4,12 Macrólidos 5,62 5,08 5,71 5,73 4,73 Quinolonas 3,27 3,46 3,43 3,38 3,23 Otros 1,97 2,05 2,06 2,02 2,99 TOTAL 26,89 25,05 26,11 27,20 26,16 2000 2001 2002 2003 11,95 4,21 4,34 3,33 1,98 25,81 11,46 3,76 2,98 3,08 1,89 23,17 El grupo terapéutico más consumido es el de los beta-lactámicos, fundamentalmente el subgrupo de las penicilinas. En la evolución del consumo destaca una disminución del uso de macrólidos en los últimos tres años. Por principios activos, el antibiótico más utilizado es la amoxicilina-clavulánico, seguido de otros b-lactámicos orales como ampicilina/amoxilina y cefuroxima; la penicilina, sin embargo, se usa escasamente. Claritromicina es el macrólido más utilizado. Ciprofloxacino es la quinolona más consumida, aunque se detecta un claro descenso en los últimos años a expensas de otras fluorquinolonas más recientes como levofloxacino y moxifloxacino. Conclusiones: Durante el periodo de estudio, la implantación, mantenimiento y consolidación del proyecto MIURA está influyendo positivamente en la disminución del consumo de antibióticos en nuestra área de salud, como demuestra el descenso en DHD en los últimos años. 51 TIPIFICACIÓN MOLECULAR DE ACINETOBACTER BAUMANNII EN UN HOSPITAL DE TERCER NIVEL M.E. Cano1, J. Calvo1, C. Fernández-Mazarrasa1, B. Ruiz del Castillo1, I. Monteagudo1, M. Romo1 y L. Martínez-Martínez1,2 1 Servicio de Microbiología, Hospital Universitario Marqués de Valdecilla. 2Departamento de Biología Molecular, Universidad de Cantabria. Objetivos: Estudiar la relación clonal de los aislados de A. baumannii obtenidos en nuestro centro entre enero-04 y junio-07 y comparar los perfiles de resistencia a los antimicrobianos entre los distintos patrones obtenidos por tipificación molecular. Material y métodos: Se han estudiado todos los aislamientos de A. baumannii procedentes de muestras clínicas (no se incluyen estudios de vigilancia epidemiológica) obtenidos en el H. U. Marqués Valdecilla (Santander) entre enero-04 y junio-07. La identificación se realizó con el sistema MicroScan, confirmándose por ARDRA en una muestra representativa de aislados. La relación clonal de los aislados (1 por paciente) se evaluó por REP-PCR y (para aislados representativos de los diferentes patrones) PFGE. La sensibilidad a los antimicrobianos se estudió con MicroScan y, para un grupo de aislados (n=85), también mediante microdilución (CLSI). Resultados: En el período de estudio se han identificado 1251 aislados de A. baumannii, de los que se analizaron 351 por REP-PCR, procedentes de: hemocultivos (42), otros líquidos estériles (13), orina (37), muestras respiratorias (124), heridas (92) y otras muestras (43). Se identificaron 73 patrones de REP-PCR (dos o más bandas de diferencia). Cuatro de estos patrones incluían 245 aislados (72%): patrón I (117 aislados), patrón X (93), patrón XVII (32) y patrón XXIV (13). Todos los aislados del patrón I se identificaron entre enero-04 y septiembre-05, representando el 69% del total de A. baumannii analizados de ese periodo. De los 93 aislados del patrón X, 89 (96%) se obtuvieron entre diciembre06 y junio-07 (79% de los A. baumannii de ese período). Por otra parte, los aislados de los otros dos patrones mayoritarios se aislaron esporádicamente entre septiembre-04 y febrero-07 (patrón XVII) y entre julio-05 y marzo-07 (patrón XXIV). A. baumannii se aisló en pacientes ingresados en 30 unidades del Hospital. 162 de los 351 (46%) aislados correspondían a pacientes ingresados en UCI. Los porcentajes de sensibilidad de los aislados de los patrones mayoritarios I-XXVII-XXIV fueron de 0-1-0-100 (meropenem), 76-4-15-100 (amikacina), 0-6-92-92 (ceftazidima), 0-2-0-8 (ciprofloxacino) y 96-4-15-100 (cotrimoxazol). Conclusiones: En nuestro centro hemos observado una endemia policlonal por A. baumannii. A lo largo de los 42 meses de estudio, han persistido 4 clones principales (tres de cepas multirresistentes), de los cuales 2 han sido responsables de sendos brotes. 52 ANÁLISIS DE RESISTENCIAS BACTERIANAS VERSUS CONSUMO DE ANTIBIÓTICOS INTRAHOSPITALARIOS J. Colomina1, V. Domínguez1, N. Orta1, A. Sánchez2 y A. Guerrero1 Servicios de 1Microbiología y de 2Farmacia Hospitalaria. Hospital Universitario de La Ribera, Alzira (Valencia). Introducción y objetivo: El objetivo del presente estudio ha sido describir y analizar el consumo de antibiótico y las Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 21 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 22 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) tasas de resistencia bacteriana durante un periodo de 6 años a través de determinadas bacterias multirresistentes. Material y métodos: Ámbito de estudio: Hospital de La Ribera (hospital de referencia del Departamento de Salud 11 de la Comunidad Valenciana; censo: 235.000 habitantes. Tipo de estudio: retrospectivo. Periodo: 2000-06. Diseño y mediciones: la información sobre el consumo intrahospitalario de antibióticos se obtuvo a través del Servicio de Farmacia Hospitalaria; como unidad técnica de medida de consumo se empleó DHD (dosis diaria definida)/1.000 habitantes/día) por 100 estancias/día. Los datos de resistencias bacterianas en pacientes ingresados fueron proporcionados por el Servicio de Microbiología. Los microorganismos y antibióticos analizados fueron: Pseudomonas aeruginosa y A. baumannii e imipenem, E. cloacae y ceftazidima, E.coli y ciprofloxacino, E. coli/Klebsiella pneumoniae productores de BLEE y cefalosporinas de 3ª generación, y S. aureus y cloxacilina. La identificación de los aislados y los estudios de sensibilidad se realizaron de forma semiautomatizada (MicroScan, Dade-Behring). Resultados: Tabla 1. Evolución del % de resistencias (número total de aislamientos). Bacteria 2000 2001 2002 2003 2004 2005 2006 P. aeruginosa R-imipenem A. baumannii R-imipenem E. cloacae R-ceftazidima E. coli R-ciprofloxacino E. coli BLEE+ K. pneumoniae BLEE+ S. aureus R-meticilina 28 (126) 0 (3) 20 (34) 21 (228) 1 (228) 4 (23) 37 (103) 55 (183) 17 (12) 24 (29) 26 (280) 3 (280) 6 (36) 20 (80) 45 (174) 16 (13) 16 (50) 29 (290) 3 (290) 6 (34) 24 (88) 58 52 62 61 (205) (159) (149) (150) 0 7 37 2 (3) (60) (95) (52) 33 29 28 24 (60) (34) (47) (37) 36 34 33 40 (301) (314) (256) (277) 3 9 15 16 (301) (314) (256) (277) 1 1 19 49 (39) (32) (47) (83) 22 13 34 42 (99) (81) (102) (34) Tabla 2. Evolución del consumo de antibióticos (DHD/100 estancias/día). Antibiótico AmoxicilinaClavulánico Cloxacilina Cefalosporinas 3ª generación Imipenem Ciprofloxacino 2000 2001 2002 2003 2004 2005 2006 31,68 36,01 35,38 38,95 49,05 49,43 37,09 0,18 1,52 0,68 0,78 0,81 0,61 0,61 0,77 1,69 7,70 0,39 1,99 6,35 1,46 1,97 5,75 1,45 1,31 5,94 0,77 2,24 1,62 0,44 2,80 7,07 9,61 3,54 8,04 Conclusiones: El incremento del consumo intrahospitalario de imipenem puede haber influido en el incremento de las tasas de resistencias bacterianas de P. aeruginosa R-impenem. Este hecho también se evidencia en el caso de las cefalosporinas de 3º generación y el incremento de E. coli BLEE+, ya que la presión selectiva ejercida por su consumo podría favorecer la diseminación de estas cepas resistentes. 53 CARACTERIZACIÓN MOLECULAR DE UN BROTE POR KLEBSIELLA PNEUMONIAE PRODUCTORA DE TEM-4 EN UNA UCI NEONATAL C. Velasco1, J. Rodríguez-Baño3, L. García3, P. Díez2, C. Lupión3, L. Durán4 y A. Pascual2 1 Departamento de Microbiología, Facultad de Medicina. Universidad de Sevilla. 2Servicio de Microbiología, 3 Enfermedades Infecciosas y 4Neonatología, Hospital Virgen Macarena. Sevilla. Introducción: Klebsiella pneumoniae productor de BLEE es un patógeno de importancia creciente en las unidades neonatales. Se describe la epidemiología molecular de un brote 22 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 de infección /colonización por K. pneumoniae, en una unidad neonatal, que consiguió erradicarse. Material y métodos: Desde la detección del caso índice (Agosto 2005) se inició un programa de control que incluyó cultivos de cribaje a los pacientes ingresados, precauciones de contacto, limpieza ambiental y refuerzo de personal. La identificación se realizó mediante el sistema API 20E y la sensibilidad a los antimicrobianos mediante microdilución. La producción de BLEE se confirmó mediante difusión con doble disco. La relación genética de los aislados se estudio mediante electroforesis en campo pulsado. La caracterización del enzima se efectuó mediante pI, PCR, conjugación y secuenciación. El análisis plasmídico se realizó mediante electroforesis y Southern-RFLP con una sonda de bla TEM-4. Resultados: Durante el brote ingresaron 503 pacientes en la unidad; se realizó frotis rectal a 444 (88%) de ellos y 161 resultaron colonizados por K. pneumoniae productor de BLEE (36% de los ingresados estudiados). Solo 15 (9% de los colonizados) desarrollaron una infección, y ninguno falleció como consecuencia de ésta. La evolución de la curva epidémica mostró una evolución en dos olas (agosto-diciembre 2005 y enero-marzo 2006) con una reducción del número de casos nuevos entre ambas, hasta su erradicación en marzo 2006. Para tipación molecular se estudiaron 47 aislados que incluyeron todos los aislados clínicos más un aislado semanal obtenido de muestras de vigilancia. Los aislados se agrupaban en dos clones (A y D), distribuidos cada uno en una de las dos etapas del brote. Los aislados del clon A eran sensibles a cotrimoxazol mientras que los del D eran resistentes. Los aislados de ambos clones producían SHV11 y TEM-4 (pI 7.6 y 5.4 respectivamente). Los plásmidos analizados tienen tamaños y perfiles hibridación en Southern-RFLP muy similares. No se detectó SHV-11 en los transconjugantes. Conclusiones: El brote fue causado por la diseminación inicial de un clon de K. pneumoniae que fue sustituido por otro clon, expresando ambos SHV-11 y TEM-4. El análisis plasmídico preliminar indica que TEM-4 se localizaba en un mismo plásmido transferido horizontalmente entre ambos clones. 54 SENSIBILIDAD ANTIBIÓTICA DE NEISSERIA GONORRHOEAE EN EL ÁREA SANITARIA 6 DE MADRID R. Millán, R. Martínez-Ruiz, B. Orden y *E. Agudo Servicio de Microbiología, H.U. Puerta de Hierro, (C.E. Argüelles), Madrid. *Universidad Europea de Madrid. Objetivo: Conocer el número y sensibilidad antibiótica de las cepas de N. gonorrhoeae aisladas en muestras genitales en el Área Sanitaria 6 de Madrid, durante un periodo de 8 años (2000-2007). Material y métodos: Estudio retrospectivo de los aislamientos de N. gonorrhoeae en exudados uretrales, endocervicales y vaginales, desde el 1 de enero de 2000 hasta el 31 de diciembre de 2007. Las muestras se sembraron en medios habituales y selectivos (Thayer-Martin o Martin-Lewis) y se incubaron en atmósfera de CO2 durante 72 horas. Las colonias sospechosas se identificaron mediante la prueba de citocromo oxidasa y la galería Api NH (Biomerieux). Se estudió la sensibilidad a penicilina, cefotaxima, tetraciclina y ciprofloxacino, por el método de difusión disco-placa y la detección de betalactamasa se realizó con un disco de nitrocefina (Becton Dickinson). Resultados: Se aislaron un total de 138 cepas de N. gonorrhoeae de muestras genitales. El 95,7% (132) de los aislados procedían de exudados uretrales, 2,9% (4) de exudados endocervicales y 1,4% (2) de exudados vaginales. El rango de edad de los pacientes fue de 17 a 75 años, la media de edad: 30,35 años, desviación estándar: 8,74. De los 138 pacientes, 61 (44%) fueron inmigrantes, procedentes de Centro y Sudamérica (37), África (16), Europa (5) y Asia (3). El número de 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 23 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) aislamientos ha ido aumentando a lo largo de los años desde 4 en el año 2000 hasta 36 el el 2007. La resistencia a penicilina fue 20,3% (28 cepas), el 80% de las cuales fueron productoras de betalactamasa; la resistencia a tetraciclina fue del 15,2% (21 cepas) y la resistencia a ciprofloxacino 18,1% (25 cepas). Todas las cepas fueron sensibles a cefotaxima. Conclusiones: 1. Se observa un incremento de los aislamientos en exudados uretrales de N. gonorrhoeae a lo largo de los años revisados, pasando de un 2,2% en 2000 hasta un 9,8% en 2007. 2. La resistencia global a penicilina es del 20,3%, oscilando entre el 22,3% en 2000 y el 29,6% en 2006. 3. La resistencia global a tetraciclina es del 15,2%, oscilando entre el 8,4% en 2002 y el 21% en 2005. 4. Aparecen cepas resistentes a ciprofloxacino en el año 2004 (14,3%) y el porcentaje va aumentando hasta un 40,7% en 2006. 55 ESTUDIO DESCRIPTIVO DE LOS AISLADOS DE STAPHYLOCOCCUS AUREUS RESISTENTE A METICILINA (SARM) DURANTE UN AÑO EN UN HOSPITAL DE SEGUNDO NIVEL M.L. Villegas1, C. Cortés-Lletget1, M. González2, J. Valencia1, G. Calvo1, F. Rubio1, B. del Val Romero3, R. Clivillé Abad3 y C. Alonso-Tarrés3 1 Servicio de Medicina Interna, 2Enfermera de control de infecciones, 3Servicio de Microbiología, Hospital General de L’Hospitalet. L’Hospitalet de Llobregat, Barcelona. Objetivos: Estudio descriptivo de los aislados de SARM en función de la ubicación hospitalaria, del producto y del servicio en el 2007. Diferenciar entre muestras de cribado y clínicas. Material y métodos: Se revisó el origen (hospitalización, urgencias o consultas externas). Se clasificó según el tipo de muestra y de que fueran de cribado o clínicas. Se excluyeron los aislados procedentes del mismo paciente en la misma muestra del mismo ingreso. Se estudió la presencia de leucocidina de Panton-Valentine (Genotype MRSA2.0 Hain) en los casos de infecciones cutáneas y respiratorias en los que se sospechó clínicamente, y en cepas sensibles al resto de los antibióticos. (Se someten a cribado por SARM a los pacientes que provienen de otras instituciones sanitarias y pacientes con antecedentes de cultivos positivos). Resultados: Se aislaron 100 muestras positivas para SARM en 70 pacientes. Las de cribado (52) fueron el 52% (frotis nasal 49, perineal 3). La edad media fue de 76,1 años (18-94); en los pacientes con cribado positivo 80,5 y los de muestra clínica positiva 71,5 (p = 0,00481). El 51% fueron mujeres. En 18 se aisló SARM en más de una muestra. 80 aislados procedían de pacientes hospitalizados (80%), 13 de consulta externa (13%) y 7 de urgencias (7%). El 65% de las de cribado se solicitaron en servicios médicos. De las muestras clínicas, las de lesiones cutáneas fueron 28, las respiratorias 12, orina 4, sangre 3 y 1 exudado ótico. El 55% (15) de las cutáneas, procedían de Cirugía Vascular (8 en consultas externas y 7 en hospitalizados). Se aislaron 6 SARM en 5 pacientes ingresados en UCI: 3 en muestras respiratorias, 1 hemocultivo y 2 frotis nasales. Uno de ellos tenía una muestra respiratoria y 1 hemocultivo positivo. Se halló la leucocidina de Panton-Valentine en 3 cepas de un total de 7 en los que se estudió. Conclusiones: 1. Edad media mayor en muestras de cribado. 2. La mayoría de muestras de lesiones cutáneas fueron de Cirugía Vascular. Este servicio constituye un foco importante de SARM a tener en cuenta. 3. La frecuencia de SARM en consultas externas y urgencias refleja, probablemente, una población de pacientes con contactos frecuentes con el sistema sanitario. 4. La baja frecuencia de SARM en las zonas de riesgo (UCI) y la alta proporción en muestras de cribado sugiere, por un lado, que la mayoría de las cepas se encuentran en el paciente en el momento del ingreso; y, por otro, una alta endemicidad en los centros de nuestra zona (socio-sanitarios y otros). 56 APLICACIÓN DE LOS MÉTODOS MICROBIOLÓGICOS EN EL DIAGNÓSTICO DE TUBERCULOSIS (TB). NIVEL DE RESISTENCIAS DE MYCOBACTERIUM TUBERCULOSIS M. Moreno1, J.A. Mirón1, M. Alonso1, J. Iglesias1, C. Moyano2 y M.C. Sáenz1 1 Departamento de Medicina Preventiva, Salud Pública y Microbiología Médica, Hospital Clínico Universitario, Salamanca. 2Servicio de Análisis Clínicos, Hospital Los Montalvos, Salamanca. Introducción: Los métodos microbiológicos siguen constituyendo la única vía para confirmar el diagnóstico en TB. La aparición de M. tuberculosis resistente a los fármacos antituberculosos supone una amenaza para el control de la enfermedad, hecho íntimamente relacionado con los tratamientos incorrectos y la inefectividad de los programas de control; por ello, el nivel de resistencias puede representar un parámetro sobre la realización de los tratamientos en una comunidad. El objetivo general fue cuantificar la utilización de los métodos microbiológicos en el diagnóstico de la TB y la frecuencia de aparición de resistencias de M. tuberculosis. Material y métodos: Estudio descriptivo, basado en la revisión de historias clínicas de una cohorte de pacientes de la Atención Especializada del Área de Salud de Salamanca, con tratamiento antituberculoso iniciado entre 1-Enero-2000 y 31-Diciembre-2004. La información obtenida a través de tal revisión se completó con los archivos microbiológicos de los hospitales del área. Los casos de TB fueron seleccionados según criterios de la Red Nacional de Vigilancia Epidemiológica (RENAVE). La sensibilidad a los antituberculosos se determinó con el método de las proporciones de Canetti. Resultados: De los 321 pacientes, se analizaron muestras microbiológicas en 309 pacientes (IC 95%: 96,3 ± 2); en el 57,6% se trataba de muestras de una única localización anatómica, siendo ésta la situación más habitual, que coincidió con la mediana. El tipo de muestra más frecuentemente procesada fue la de esputo, en el 72,6% del total de enfermos. Hubo al menos un tipo de muestra con cultivo positivo en 220 pacientes; en 185 cepas se conocía el resultado del antibiograma. En el 33% de ellas se aislaron bacilos resistentes a alguno de los fármacos; en un 8,1% se halló resistencia a alguno de los de primera línea y en un 1,6%, multirresistencia. Por fármacos, la mayor tasa de resistencia fue para estreptomicina (57/185; 30,8%), seguida de rifampicina (3,8%), isoniazida (3,2%), pirazinamida (2,7%) y etambutol (1,1%). En el 29,2% de los casos en que se conocía el resultado del estudio de sensibilidad se trataba de resistencias primarias (88,5% de cepas resistentes); se corroboraron resistencias secundarias en el 3,8% (11,5% de cepas resistentes). Todas las multirresistencias se dieron en sujetos con tratamiento previo incorrecto. Conclusiones: La tasa global de resistencias de M. tuberculosis en nuestro medio es alta. Por ello, consideramos necesario realizar sistemáticamente antibiograma a todas las cepas, para establecer el tratamiento correcto en cada caso, así como promover estrategias que aseguren el cumplimiento terapéutico en todos los pacientes, para disminuir la frecuencia de aparición de mutantes resistentes a los actuales fármacos antituberculosos. 57 CAMBIO EPIDEMIOLÓGICO DE KLEBSIELLA PNEUMONIAE PRODUCTOR DE BLEE EN UN HOSPITAL UNIVERSITARIO EN MADRID S. Perdices, A. Valverde, T.M. Coque, F. Baquero y R. Cantón Servicio de Microbiología, Hospital Universitario Ramón y Cajal, Madrid. Introducción: En los últimos años, los aislados productores de beta-lactamasas de espectro extendido (BLEE) han sufriEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 23 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 24 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) do un aumento espectacular, especialmente asociados a Escherichia coli. En este escenario, Klebsiella pneumoniae (Kp) continua representando un importante reservorio para dichas enzimas. El objetivo del estudio fue analizar los aislados de Kp productores de BLEE del Hospital Ramón y Cajal recogidos en 2005 y comparar dicha situación con la observada en años anteriores. (Valverde y cols. JAC 2008; 61:6472). Métodos: Los aislados de Kp obtenidos en 2005 se estudiaron para determinar la producción de BLEE. Se seleccionó un aislado por paciente para estudios de clonalidad (XbaIPFGE y grupos filogenéticos) y caracterización de BLEE (IEF, PCR y secuenciación). Las resistencias a antibióticos no beta-lactámicos se determinaron por difusión en disco. Resultados: Se identificaron un total de 18 Kp productoras de BLEE (2,4% del total de aislados) en 18 pacientes [38,9% (7/18) quirúrgicos; 16,7% (3/18) médicos; 11,1.% (2/18) UCI; 33,3% (6/18) extrahospitalarios], con tendencia mantenida al aumento del número de aislados procedentes de pacientes de la comunidad (p < 0,01). La distribución de BLEE fue: 33,3% (6/18) grupo CTX-M-1, 16,6% (3/18) TEM y SHV, 11,1% (2/18) CTX-M-14 y 22,2% sin determinar. Es remarcable la presencia de aislados productores de CTX-M-10 y CTX-M-15, siendo ésta la BLEE predominante (4/18). Todos los aislados productores de CTX-M-15 se encuentran en áreas quirúrgicas lo que refuerza el carácter hospitalario de esta enzima asociado a Kp. El análisis poblacional indica la persistencia de clones epidémicos previamente detectados asociados a TEM-4, CTX-M-15 y CTX-M-10. La mayoría de los aislados pertenecen al filogrupo KpI y KpIII se asoció a CTX-M-10. Se ha observado un aumento de resistencia a tobramicina (80%), ac. nalidíxico (60%) y sulfamidas (73,3%). Todos los aislados CTX-M-10 fueron sensibles y los productores de CTX-M-15 fueron todos resistentes a tobramicina y kanamicina. Conclusiones: En nuestra institución, Kpcontinúa siendo un microorganismo importante en la diseminación y mantenimiento de las BLEE.Es notable el cambio epidemiológico producido en estos aislados, con un aumento de CTX-M-15 desde su primera detección en 2002, encontrándose principalmente en el ámbito hospitalario. Asimismo, el aumento en el número de aislados procedentes de la comunidad sigue representando un claro desafío para el control de las infecciones nosocomiales. 58 PREVALENCIA DE LOS GENES QNRA, QNRB Y QNRS, Y AAC(6´)-IB-CR EN ESCHERICHIA COLI PRODUCTOR DE BETA-LACTAMASAS DE ESPECTRO EXTENDIDO AISLADOS DE ALIMENTOS, PORTADORES SANOS, INFECCIONES URINARIAS Y BACTERIEMIAS I. García1, J.M. Rodríguez-Martínez1, C. Velasco1, M.C. Conejo1, L. López-Cerero1, A. Briales3, L. Martínez-Martínez2 y A. Pascual1,3 1 Departamento de Microbiología, Universidad de Sevilla, Sevilla. 2 Servicio de Microbiología, Hospital Universitario Marqués de Valdecilla, Santander. 3Servicio de Microbiología, Hospital Universitario Virgen Macarena. Sevilla. Objetivos: Se ha descrito la asociación entre la expresión de determinadas beta-lactamasas, especialmente BLEEs, y la resistencia a quinolonas mediada por plásmidos. En los últimos años, se ha observado un aumento en los porcentajes de resistencia a quinolonas y beta-lactámicos en aislamientos de E. coli de muestras de orina procedentes de la comunidad y de bacteriemias, así como un aumento significativo de la producción de BLEEs en estas cepas. El objetivo de este estudio fue detectar la presencia de resistencia a quinolonas mediada por plásmidos en cepas de E. coli productor de BLEE de procedencia humana o alimentaria. Material y métodos: El estudio se realizó con 385 cepas de E. coli productoras de BLEEs. 55 se aislaron de orina de pacientes 24 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 de la comunidad, 63 de muestras cárnicas, 71 de muestras fecales de portadores sanos y 196 de hemocultivos. Para la detección de los genes qnrA, qnrS, qnrB y aac(6´)-Ib-cr realizamos una PCR con cebadores específicos (qnrA1: 5’-GGGTATGGATATTATTGATAAAG-3’, qnrA2: 5’- CTAATCCGGCAGCACTATTA-3’; qnrS1: 5’-CAATCATACATATCGGCACC-3’, qnrS2: 5’- AGTTCTTGCTGCCAGGCTGC-3’; qnrB1-A: 5´-ATGACGCCATTACTGTATAA -3´, qnrB1-B 5´-GATCGCAATGTGTGAAGTTT-3´; Aac(6´)-Ib-1: 5´-ATATGCGGATCCAATGAGCAACGCAAAAACAAAGTTAG-3´; Aac(6´)-Ib-2: 5´-ATATGCGAATTCTTAGGCATCACTGCGTGTTCGCTC-3´). Los amplificados fueron visualizados en gel de agarosa y secuenciados. Resultados: qnrA1 se detectó en dos cepas de E. coli bacteriémicas, al igual que qnrS1, siendo la prevalencia de genes qnr en esta collección del 2%. En el resto de colecciones no se detectaron genes qnr. En el caso del gen aac(6´)-Ib, éste se detectó en 32 de las 385 cepas evaluadas (8,3%) repartidas del siguiente modo: 5 cepas aisladas en orina de pacientes de la comunidad (9%), 4 cepas aisladas de portadores sanos (5,6%) y 23 cepas de bacteriemias (11,7%). Este gen no se detectó en cepas de origen cárnico. En la mayor parte de las cepas en la que se detectó aac(6´)-Ib, la secuenciación mostró que era la variante aac(6´)-Ib-cr (73%). Conclusiones: En las cepas de E. coli productor de BLEEs estudiadas, la prevalencia del gen aac(6´)-Ib-cr fue mayor que la de los genes qnr. El gen aac(6´)-Ib-cr se identificó en cepas de origen humano, pero no en las de origen alimentario. Los genes qnrA y qnrS se detectaron exclusivamente en cepas causantes de bacteriemia. 59 SEROTIPOS, GENES DE VIRULENCIA, GRUPOS FILOGENÉTICOS Y TIPADO MOLECULAR POR PFGE DE AISLADOS CLÍNICOS DE ESCHERICHIA COLI PRODUCTORES DE BETALACTAMASAS DE ESPECTRO EXTENDIDO (BLEES) CTX-M14 Y CTX-M-15 M.PM.P Alonso1,2, M.H. Nicolas-Chanoine3,4, M. Blanco1, G. Dahbi1, A. Mora,1, J.E. Blanco1, C. López1, V. Leflon-Guibout3, B. Puentes1, A. Herrera1, M. A. Coira2, F. García-Garrote2, J.M. Pita2 y J. Blanco1 1 Laboratorio de Referencia de E. coli, Facultad de Veterinaria, Universidad de Santiago de Compostela, Lugo. 2Unidad de Microbiología Clínica, Complejo Hospitalario Xeral-Calde, Lugo. 3 Service de Microbiologie, Hôpital AP-HP Beaujon, Clichy. 4 Faculté de Médecine, Université Paris 7, Paris. Introducción: Las betalactamasas de espectro extendido (BLEE) son enzimas capaces de hidrolizar las cefalosporinas de amplio espectro y los monobactams, pero no a las cefamicinas o los carbapenemes. En las decadas de los años 80 y 90 del siglo pasado predominaban las BLEEs de los tipo SHV y TEM, pero en la actualidad las más prevalentes son las de la familia CTX-M. Objetivos: En nuestro hospital hemos observado un aumento importante del número de aislados de E. coli productoras de BLEEs y por ello hemos decidido hacer un estudio para conocer el tipo de enzima que producen, sus serotipos y genes de virulencia y sus relaciones filogenéticas y clonales. Material y métodos: Se estudiaron 119 aislados de E. coli productores de BLEEs obtenidos durante un período de 18 meses (2005-2007) de pacientes internos y externos del Complejo Hospitalario Xeral-Calde de Lugo. La mayoría de las cepas procedían de urocultivos (72.3%) o hemocultivos (12.6%). El tipo de enzima producido se determino por PCR y secuenciación del genoma amplificado. También por PCR se determinaron los grupos filogenéticos (A, B1, B2 y D) y los genes de virulencia (papC, sfa/focDE, afa/draBC, hlyA, cnf1, iucD, neuC). El tipado molecular se realizó por la técnica de electroforesis en campos pulsantes (PFGE) con el enzima XbaI y los perfiles obtenidos se compararon con el programa BioNumerics. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 25 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Resultados: Un total de 71 (59,7%) de los 119 aislados estudiados fueron positivos para el enzima CTX-M-14, 24 (20,2%) para CTX-M-15, 11 (9,2%) para SHV-12, 8 (6,7%) para CTX-M-32, y los 5 restantes para CTX-M-1, CTX-M-9, CTX-M-10, CTX-M-14b y SHV-2. Los aislados productores de CTX-M-15 y CTX-M-32 se obtuvieron mucho más frecuentemente de infecciones nosocomiales (83.3% y 62.5%, respectivamente) que los positivos para CTX-M-14 (42,2%) o SHV-12 (27,3%). Los 119 aislados pertenecieron a 32 serogrupos O y 58 diferentes serotipos O:H. El serotipo más común fue el O25:H4 que se encontró en 23 (95,8%) de los 24 aislados CTX-M-15 y en 3 (3.2%) de los 95 aislados productores de otros tipos de BLEEs. Los 24 aislados CTX-M-15 presentaron el mismo patotipo (positivos para los genes iucD y afa/draBC) y se englobaron dentro del grupo filogenético B2 que incluye a los principales serotipos de E. coli causantes de infecciones extraintestinales. En contraste, únicamente 7 de los 95 (7,4%) aislados negativos para el enzima CTX-M-15 derivaron de dicho grupo filogenético. En análisis realizado por PFGE demostró la existencia de un cluster con una identidad ≥ 85% formado por 23 cepas del serotipo O25:H4 productoras de CTX-M-15 y pertenecientes la grupo filogenético B2. Conclusiones: En nuestro hospital predominan los aislados productores de CTX-M-14 y CTX-M-15. Mientras los aislados CTX-M-15 mostraron una estructura clonal los productores de CTX-M-14 presentaron una enorme diversidad genética fruto de la transferencia horizontal de plásmidos entre cepas de distintos serotipos. 60 SENSIBILIDAD ANTIBIÓTICA EN AISLAMIENTOS DE ENTEROPATÓGENOS EN 2006 Y 2007 EN EL ÁREA 5 DEL SERVICIO MURCIANO DE SALUD E. Aznar y M.L. López Análisis Clínicos (Microbiología), Hospital Virgen del Castillo. Introducción y objetivo: Las condiciones del paciente o la gravedad del cuadro pueden hacer necesario el tratamiento antimicrobiano en determinados casos de gastroenteritis bacteriana. Objetivo: Conocer los agentes etiológicos implicados con mayor frecuencia en nuestro entorno, sus principales características epidemiológicas y sus patrones de sensibilidad a los antibióticos. Materiales y métodos: Las muestras de heces fueron cultivadas en agar McConkey, agar Salmonella-Shigella, medio selectivo para Campylobacter y caldo de selenito. Para la identificación de Salmonella spp. se uttilizó agar Kliger y API20E (BioMérieux), para su serogrupado se utilizó aglutinación con partículas de látex (BD). Los aislamientos de Campylobacter spp. fueron identificados mediante tinción de Gram y oxidasa. Los demás aislamientos fueron identificados mediante el sistema MicroScan (Dade). La sensibilidad antibiótica fue determinada mediante discodifusión siguiendo las recomendaciones de CLSI. Resultados: Se analizaron 1628 muestras y se obtuvo un resultado positivo en 298 casos (18.3%). Los agentes aislados con mayor frecuencia fueron Campylobacter spp. (47.3%) y Salmonella spp. (46%). Distribución por edades: el 55% de aislamientos se produjo en niños de 0 a 6 años. Campylobacter spp fue el enteropatógeno más frecuentemente aislado en los grupos de 0 a 2 años (66,9%) y de 0 a 6 años (59,1%). Distribución estacional: se observaron picos en los meses de verano de 2006 y 2007 y en el invierno de 2007. Salmonella spp. mostró claros incrementos en los meses de verano; Campylobacter spp, ligeros aumentos en los meses cálidos de ambos años, en enero de 2006 y en diciembre de 2007, pero no en el invierno 2006-2007. Sensibilidad a los antibióticos: la sensibilidad de Campylobacter fue de 97.8% frente a eritromicina y de 9,8% frente a ciprofloxacino. La sensibilidad de Salmonella frente a ampicilina, amoxicilina-clavulánico, cotrimoxazol, cloranfenicol, cefotaxima y ciprofloxacino fue, respectivamente, de 81,3%, 96,5%, 93,9%, 87,6%, 100% y 100%. Conclusión: Al igual que en otros entornos similares al nuestro, los enteropatógenos más comunes son Campylobacter spp. y Salmonella spp. Sus características epidemiológicas más destacables son la mayor incidencia de Campylobacter en niños de 0 a 2 años y la marcada estacionalidad de Salmonella. Eritromicina mantiene una buena actividad frente a Campylobacter mientras que las quinolonas muestran elevados niveles de resistencia. La mayor parte de los antibióticos probados frente a Salmonella presentan elevados porcentajes de sensibilidad. 61 DETECCIÓN GENOTÍPICA DE RESISTENCIAS A INHIBIDORES DE NEURAMINIDASA Y ADAMANTANOS EN EL CONTEXTO DE LA VIGILANCIA DE GRIPE G. Ruiz, I. Casas, F. Pozo, P. Pérez-Breña y Red de Laboratorios de Vigilancia de Gripe en España Servicio de Virología. Laboratorio de Gripe y Virus Respiratorios, Centro Nacional de Microbiología. Introducción: El desarrollo y la introducción en la práctica clínica de los inhibidores de la neuraminidasa (INA): zanamivir y oseltamivir, ha incrementado la emergencia de virus resistentes a este tipo de antivirales. En los ultimos años también se ha descrito un aumento significativo de las resistencias de los virus gripales A a los adamantanos: amantadina y rimantadina. Métodos: Se ha diseñado un método genérico mediante PCR secuencial en formato multiplex que incluye una RT-PCR capaz de amplificar los 9 subtipos de neuraminidasas (NA) y una segunda reacción capaz de amplificar y diferenciar los subtipos N1 y N2. La secuenciación posterior del producto amplificado permite la detección de aquellas mutaciones descritas hasta el momento y que confieren resistencia a los INA. Para la detección de resistencias a adamantanos se hicieron modificaciones a unos cebadores universales capaces de amplificar los 8 segmentos génicos de los Influenzavirus A y se diseñaron otros específicos para la amplificar el segmento que codifica el dominio transmembrana de la proteína M2. Se realizó una optimización de las condiciones de ambos ensayos para conseguir la máxima sensibilidad y especificidad. Resultados: Se subtipó la neuraminidasa a un total de 89 muestras respiratorias y 70 aislamientos positivos a gripe A. Se analizaron las secuencias de 34 productos de amplificación de NA de virus gripales A prodecentes de distintas localizaciones geográficas, pacientes inmunocompometidos y/o que recibieron tratamiento antiviral. Se encontraron 4 virus gripales procedentes de un mismo paciente trasplantado de médula ósea que presentaban la mutación E119V que confiere resistencia a oseltamivir. La amplificación y secuenciación del segmento transmembrana de la proteína M2 de los virus procedentes del mismo paciente puso de manifiesto la presencia de la mutación V27A que confiere resistencia a los adamantanos. El paciente había sido tratado con ambos antivirales. Conclusiones: El método diseñado permite la detección de resistencias a INA y adamantanos directamente a partir de muestras clínicas permitiendo obviar el cultivo y la detección de mutaciones que pudieran producirse por adaptación del virus al cultivo. El caso descrito nos alerta de la necesidad de incluir la detección de resistencias a INA y adamantanos en el contexto de la vigilancia virológica de la gripe. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 25 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 26 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 62 63 TENDENCIA TEMPORAL EN LA INCIDENCIA DE PACIENTES HOSPITALIZADOS CON INFECCIÓN/COLONIZACIÓN POR ENTEROBACTERIAS PRODUCTORAS DE BETA-LACTAMASAS DE ESPECTRO AMPLIADO (BLEAS). 2002-2007 J. Paz-Esquete1, R. Fungueiriño1, M. Trigo2, D. Sande3, P. Álvarez2, A. Pallarés2, M.A. Pascual2, M.V. Pulián2, F.J. González-Barcala4 y F.L. Vázquez-Vizoso1 1 Servicio de Medicina Preventiva, Complexo Hospitalario de Pontevedra. 2Servicio de Microbiología, Complexo Hospitalario de Pontevedra. 3Servicio de Medicina Interna, Complexo Hospitalario de Pontevedra. 4Servicio de Neumología, Complexo Hospitalario Universitario de Santiago. ESTUDIO DE FACTORES DE RIESGO ASOCIADOS AL AISLAMIENTO DE MICROORGANISMOS MULTIRRESISTENTES EN PACIENTES HOSPITALIZADOS EN LA CLÍNICA UNIVERSITARIA DE NAVARRA M. Íñigo1, M. Giráldez2, F. Guillén3, I, Aquerreta2 y J. Leiva1 1 Servicio de Microbiología, 2Servicio de Farmacia, 3Unidad de Medicina Preventiva, Clínica Universitaria de Navarra. Universidad de Navarra. Pamplona. Introducción: Las enterobacterias productoras de BLEAS son microorganismos multirresistentes, con incidencia creciente como origen de infecciones tanto nosocomiales como comunitarias. Junto con el Staphylococcus aureus resistente a meticilina son los microorganismos multirresistentes más frecuentes en nuestro medio. Objetivo: Determinar las tasas de incidencia en pacientes con infección/colonización por estos microorganismos en el Complejo Hospitalario de Pontevedra (CHOP), así como la tendencia temporal en el período 2002-2007. Material y métodos: Estudio prospectivo realizado entre el 1/Enero/2002 y el 31/Diciembre/2007. Se estudiaron los casos de pacientes infectados/colonizados por enterobacterias productoras de BLEAS detectados por el Sistema de Alerta Epidemiológica de Infección del CHOP. Resultados: Durante el período de estudio se produjeron en el CHOP 145915 ingresos. Se identificaron 414 episodios pacientes infectados/colonizados (342 Escherichia coli y 72 Klebsiella pneumoniae), lo que supone una tasa global en el período de 2,84 episodios/1000 ingresos (2,34/1000 de E coli BLEAs, 0,50/1000 de K pneumoniae BLEAs). Tabla 1: Evolución anual en la tasa de incidencia de pacientes infectados/colonizados por microorganismos productores de BLEAs (casos/1000 ingresos). Período 2002-2007 Año Escherichia coli Klebsiella pneumoniae Global productores de BLEAs 2002 2003 2004 2005 2006 2007 0,61 2,47 2,63 2,35 2,64 3,20 0,22 0,43 0,62 0,57 0,35 0,76 0,83 2,90 3,25 2,92 2,99 3,96 Al realizar el análisis de tendencias año a año, resultó estadísticamente significativo, tanto en el conjunto de microorganismos productores de BLEAs (p < 0,001), como, por separado, los E. coli BLEAs (p < 0,001) y las K. Pneumoniae BLEAs (p = 0,043). No se observaron diferencias en la tendencia en la proporción E. coli/K. pneumoniae (p = 0,762) Conclusiones: La evolución en la incidencia de nuevos casos es creciente, lo que puede ser debido tanto a una cada vez mejor detección como a un incremento real en la presencia de estos microorganismos en nuestro medio. Si bien disponemos de mecanismos para limitar su transmisión nosocomial (aislamiento de contacto, controles microbiológicos, correcta política antibiótica y educación sanitaria del personal), resulta más complejo controlar su expansión en la comunidad. 26 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 Introducción y objetivos: La prevalencia de infecciones nosocomiales causadas por microorganismos multirresistentes se encuentra en aumento a nivel mundial, repercutiendo directamente tanto en las estrategias de control de la infección como en la orientación del tratamiento empírico. El objetivo de este estudio es analizar los factores asociados a la aparición de estos microorganismos como causa de infección nosocomial en nuestro centro. Material y métodos: En el periodo comprendido entre junio y diciembre de 2007 se procedió a realizar un estudio retrospectivo seleccionando pacientes con infecciones nosocomiales causadas por microorganismos multirresistentes, y se incluyó un control por cada caso en función del microorganismo y tipo de muestra. Las variables estudiadas fueron días de ingreso previos al primer cultivo positivo objeto de estudio y la presencia o no de ventilación mecánica invasiva, cirugía, catéter venoso central, sonda vesical, sonda nasogástrica, nutrición parenteral, drenajes, empleo de corticoides e inmunosupresores, quimioterapia, radioterapia así como antibioterapia previa recibida. Se estudiaron qué antibióticos habían recibido previamente estos pacientes. La asociación entre estos factores y la aparición de microorganismos multirresistentes se estudió mediante regresión logística uni y multivariante. Resultados: Se estudiaron un total de 40 casos (13 pacientes con aislamiento de E.coli BLEE, 6 con P. aeruginosa multirresistente y 21 con S. aureus resistente a meticilina) y 40 controles. En el análisis univariante resultaron ser predictores positivos de aparición de microorganismos multirresistentes la presencia de ventilación mecánica (razón de odds 2,83; IC 95% 1,00-7,98), sonda vesical (4,33; 1,69-11,07), nutrición parenteral (4,33; 1,27-14,77) y resultaron estadísticamente significativas las variables meses de ingreso (2,126; 1,18-3,82), sonda vesical (3,055; 1,08-8,60) y antibioterapia previa (3,37; 1,10-10,29). En cuanto a los antibióticos empleados, piperacilina/tazobactam y meropenem resultaron ser factores predictores positivos de riesgo. Discusión y conclusiones: Los meses de ingreso previos, la portación de sonda vesical y la antibioterapia previa se establecen como los principales factores de riesgo para el desarrollo de infecciones nosocomiales por microorganismos multirresistentes. Por cada mes de ingreso se duplica el riesgo y se triplica en el caso de ser portador de sonda vesical o haber recibido antibioterapia previa. 64 EPIDEMIOLOGÍA MOLECULAR Y SENSIBILIDAD A ANTIBIÓTICOS DE AISLAMIENTOS CLÍNICOS DE ACINETOBACTER BAUMANNII MULTIRRESISTENTES (AB-MDR) PROCEDENTES DE UNA UNIDAD DE CUIDADOS INTENSIVOS C. Salvador, M.J. del Amor, M.J. Nuñez, J.L. HernándezCardona, M.C. Martínez-Toldos, G. Yagüe y M. Segovia Servicio de Microbiología, Hospital Universitario Virgen de la Arrixaca. Murcia. Objetivo: Conocer la epidemiología molecular de Acinetobacter baumannii aislados en la UCI y determinar la actividad “in vitro” de diferentes antibióticos incluyendo tigeciclina. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 27 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Material y métodos: Se aislaron un total de 98 aislamientos clínicos de A.baumannii procedentes de 45 pacientes ingresados en UCI desde febrero de 2005 hasta mayo de 2007. Se utilizó una cepa por paciente para realizar el estudio. La identificación de especies y la sensibilidad antibiótica de los aislamientos se realizó mediante Vitek2 (bioMérieux). La sensibilidad a ampicilina-sulbactam, colistina y doxiciclina se realizó por el método de disco-difusión y la actividad de tigeciclina mediante E-test (AB-Biodisk). La tipificación molecular de los aislados procedentes de diferentes pacientes se realizó mediante RFLP-PFGE tras digestión enzimática con ApaI. Resultados: El 33,6% de los aislamientos provenían de muestras respiratorias, 28,5% de hemocultivos, 18,3% de exudados de heridas, 11,2% de catéteres, 6,1% de líquidos y 2% de urocultivos. Excepto dos cepas, todas las demás presentaron un perfil de multirresistencia siendo resistentes a la mayoría de antibióticos excepto a colistina (100% de cepas sensibles) y ampicilina/sulbactam (93,4% cepas sensibles). El 71% fueron resistentes a carbapenems y, según los criterios de la FDA, un 21% fueron resistentes a tigeciclina. En el periodo estudiado se identificaron 6 clones (A-F) con uno predominante, resistente a carbapenems que aparece en Octubre de 2006 y que englobó a la mitad de los aislamientos (51%). Los clones A (sensible a carbapenémicos, Octubre 2005-Enero 2006) y B (resistente a carbapenémicos, Mayo 2005-Noviembre 2006) incluyeron al 18% de aislamientos cada uno de ellos. Conclusiones: En el periodo estudiado existieron, de forma secuencial, diferentes clones de AB-MDR apareciendo uno de ellos como el mayoritario. La resistencia a antibióticos fue muy elevada siendo un 71% resistentes a carbapenémicos considerados el tratamiento de elección, lo que lleva a considerar como tratamiento empírico en infecciones producidas por este microorganismo a otros fármacos alternativos como sulbactam, colistina y tigeciclina. 65 APARICIÓN DE PSEUDOMONAS AERUGINOSA RESISTENTE A COLISTINA EN UN HOSPITAL UNIVERSITARIO M. Montero1, JP. Horcajada1, L. Sorlí1, M. Salvado2, C. Segura2, F. Alvarez-Lerma3, S. Grau4 y H. Knobel1 1 Servicio de Medicina interna y Enfermedades Infecciosas, 2 Servicio de microbiología, Laboratori de Referencia de Catalunya, 3Servicio de Medicina intensiva, 4Servicio de Farmacia, Hospital del Mar. Introducción: El diagnóstico de infecciones por Pseudomonas aeruginosa multirresistente es un problema creciente que ha obligado el resurgimiento de viejos antibióticos y la búsqueda de nuevas opciones terapéuticas. Objetivo: analizar la incidencia de P. aeruginosa resistente a colistina (PARCOL) en un hospital universitario y describir sus características clínicas y epidemiológicas. Evaluar la relación entre el consumo anual de colistina en dosis diaria definida (DDD/100 estancias-día) y la aparición de PARCOL. Metodos: Estudio retrospectivo de los pacientes que presentaron infección-colonización por PARCOL ingresados durante 2001-2007. Se definió PARCOL como la presencia de Pseudomonas aeruginosa resistente a colistina independientemente de la resistencia a otros antimicrobianos. Para confirmar la resistencia a colistina se empleó la determinación de la CIM por el método de microdilución en caldo MSCAN. Se aplicó un analisis de regresión lineal para relacionar el consumo anual de colistina en DDD/100 estancias-día con la proporción de PARCOL del año posterior. Resultados: Se incluyeron 10 pacientes. Dos pacientes en el año 2005, 2 en el 2006 y 6 en el año 2007 sin detectar ningún caso entre 2001 y 2004. Las tasas de PARCOL respecto al total de Pseudomonas aeruginosa fueron de 0,34% en 2005, 0,35 % en 2006 y 0,97% en 2007. La DDD por 100 días de es- tancia de colistina en el centro fue: 2002: 0,04; 2003: 0,07; 2004: 0,05; 2005: 0,10; 2006: 0,08; 2007: 0,12. El análisis de regresión lineal entre las DDD/100 estancias-día anuales de colistina y la proporción de PARCOL resultó significativo (R2: 0,71; p: 0,02). Las características demográficas fueron: edad < 68 años 60%, hombres: 70%. Antecedentes patológicos: Diabetes Mellitus 30%, Insuficiencia renal crónica 20%, hepatopatia crónica 30% y EPOC 10%. En 7 casos se consideró infección y en 3 colonización. Según el tipo de muestra se aisló 8 casos en orina, 1 en BAS y 1 en esputo. En todos los casos se aislaron previamente P aeruginosa sensible sólo a colistina y amikacina y la detección de la PARCOL fue tras 30 días de estancia (mediana de estancia 91,5 días). Ingreso en UCI 70 %. En 9 pacientes existía la administración previa de colistina, en 6 aminoglucósidos, en 10 β lactámicos y en 8 carbapenémicos. De los 7 pacientes infectados, falleció uno, siendo la evolución favorable en el resto. Conclusiones: La incidencia de PARCOL es de momento baja, sin embargo, tiene tendencia a aumentar en el último año y se relaciona con el aumento en el consumo de colistina. 66 TIPIFICACIÓN DE STAPHYLOCOCCUS AUREUS METICILINO RESISTENTE (SAMR) MEDIANTE ELECTROFORESIS DE CAMPO PULSADO (PFGE) Y PATRONES DE RESISTENCIA ANTIMICROBIANA G. Medina1, N. Bustamante1, C. Otth1, L. Otth1, H. Fernandez1, A. Zaror2, M. Arce2, C. Cruz2, V. Lizama2 y M. Wilson1 1 Instituto de Microbiología Clínica. 2Laboratorio Clínico Central, Sección de Microbiología. 1Universidad Austral de Chile. 2 Hospital Regional de Valdivia, Chile. Introducción/objetivo: Existen diferentes métodos de tipificación microbiana dirigidos al análisis epidemiológico de S. aureus meticilino resistente (SAMR). Nuestro objetivo consistió en establecer el genotipo (pulsotipo), mediante electroforesis de campo pulsado (PFGE), de cepas SAMR y relacionarlos con sus patrones de resistencia antimicrobiana obtenidos mediante la determinación de la concentración inhibitoria mínima (CIM). Material y método: El estudio incluyó 36 cepas de SAMR, no relacionadas a brotes epidemiológicos, aisladas de pacientes hospitalizados en el Hospital Regional de Valdivia, Chile. La CIM se determinó usando el método de dilución en agar descrito por Erricson y Sherris frente a ocho antimicrobianos: Penicilina (P), Ampicilina (A), Cefradina (C), Lincomicina (L), Gentamicina (G), Eritromicina (E), Ciprofloxacino (Ci) y Vancomicina (V). Los criterios para determinar la susceptibilidad de las cepas son los descritos por el Clinical and Laboratory Standards Institute (CLSI), formerly NCCLS. Los pulsotipos se determinaron mediante PFGE, utilizando la enzima Sma I para la digestión enzimática de cepas SAMR y la enzima Xba I para la digestión de la cepa control S. Branderup. Los patrones de corte se analizaron mediante el software Bionumerics, aplicando un índice de tolerancia del 1,8%. Resultados: Las cepas fueron clasificadas en 15 pulsotipos, asignándole a cada uno una letra (A – O). Predominaron los pulsotipos E y I con 8 cepas cada uno, las cuales presentaron un porcentaje de similitud del 85.,7%.respectivamente. Mediante CIM las cepas fueron clasificadas en cuatro patrones de resistencia. El patrón 1 (P-A-C-G-Ci-L-E), agrupó 33 cepas, las cuales fueron tipificadas en los pulsotipos A-C-DF-G-H-I-J-K-L-M-O. Los patrones 2 (P-A-C-L-E), 3 (P-A-CG-Ci-E) y 4 (P-A-C-Ci-L-E) incluyeron solo una cepa cada uno, las cuales corresponden a los pulsotipos B, E y N respectivamente. La totalidad de las cepas fue sensible a Vancomicina. Conclusiones: La detección de 15 pulsotipos en contraste con 4 patrones de resistencia, se debe fundamentalmente a que Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 27 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 28 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) PFGE es la técnica genotípica de elección para el análisis de SAMR, debido principalmente a su elevado poder de discriminación. Sin embargo, se identificaron dos patrones únicos de resistencia (2 y 4), los que coinciden con dos pulsotipos únicos (B y N), pese a que la determinación de CIM presenta un menor poder de discriminación por ser una técnica fenotípica. Brotes o epidemias 67 EVALUACIÓN DE LA EFECTIVIDAD DEL PROGRAMA GALLEGO DE CONTROL DE TUBERCULOSIS EN PONTEVEDRA. 1996-2006 M. Lamelo1, D. Sande1, J. Paz2, S. Rodríguez1, A. Pena1, D. Mouteira1 y L. Anibarro1 Unidad de Tuberculosis. Servicio de Medicina Interna1. Medicina Preventiva2. Complexo Hospitalario de Pontevedra. Introducción: En el año 1996 se instauró en Galicia un programa específico de control de tuberculosis (TB) cuyos objetivos son disminuir la mortalidad, la morbilidad y la transmisión de la enfermedad. Objetivo: Evaluar la efectividad del programa en la ciudad de Pontevedra y su área de influencia. Material y métodos: Se revisaron los datos del Registro Gallego de TB y del padrón municipal entre 1996 y 2006. Se analizaron las tasas anuales de incidencia de enfermedad, las características de los enfermos, los factores de riesgo asociados y la situación final de los enfermos a lo largo de los once años de programa. Para el análisis de la evolución anual se utilizó el chi-cuadrado de tendencias. Resultados: La tasa de incidencia de TB pasó de 77,6 casos por 100.000 habitantes en 1996 a 29,2 en 2006, mostrando una tendencia decreciente significativa (p < 0,001). Por grupos de edad, se observó también un descenso significativo de incidencia de TB entre los de menor edad: 79,1 casos /100.000 en 1996 hasta 28,58 /100.000 en 2006 en menores de 35 años (p < 0,001), y de 70,1/100.000 en 1996 a ningún caso en 2006 en menores de 4 años (p = 0,016). El porcentaje de pacientes con coinfección TB/VIH no mostró cambios en la tendencia por año (10,6% en 1996; 11,7% en 2006). La proporción de enfermos que eran inmigrantes aumentó significativamente de ningún caso en 1996 y 1997 hasta el 13,7% en 2006 (p < 0,001). No se objetivó descenso en el número de enfermos internos en prisión. Se compararon las proporciones de fracasos de tratamiento (abandonos de tratamiento/pérdidas del paciente) sobre el total de enfermos TB por año encontrando una tendencia descendente (p = 0,003) Conclusión: En el área de estudio, se cumplen los objetivos fijados por el Programa Gallego de Control de TB. Sin embargo, se detectan deficiencias en el abordaje integral de la enfermedad con programas de prevención en pacientes con coinfección VIH, en inmigrantes e internos en prisión. 68 IMPACTO DE LAS MEDIDAS HIGIÉNICOPREVENTIVAS EN LA ERRADICACIÓN DE UN BROTE DE GASTROENTERITIS AGUDA POR NOROVIRUS J.R. Muñoz1, M.A. Asencio1, M. Rosado2, I. Marquez1 y J. de la Puente3 1 laboratorio de Microbiología. 2Prevención y Riesgos Laborales, 3 Medicina Preventiva. Hospital Virgen del puerto. Plasencia. Introducción y objetivos: Los norovirus, ex-agente Norwalk, son ARN-virus de la familia Caliciviridae que provo- 28 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 can brotes de GEA en ambientes cerrados, vehiculados por agua, alimentos y que se transmiten de forma indirecta, especialmente por las manos. Nos proponemos describir y evaluar las medidas en el control y erradicación de un brote en la planta de medicina interna, que aunque fue corto causó un alto nivel de inseguridad y angustia. Material y métodos: En mayo de 2007 ocurrió un brote de GEA en la planta de especialidades que afectó a 6 enfermos. Durante el fin de semana cesa y queda sin filiar. A continuación surge en la 6ª planta de Medicina Interna, un brote de GEA que afecta al menos a 6 pacientes, 5 miembros del personal sanitario y varios visitantes. Se envían heces diarreicas a Microbiología y se implanta restricción en las visitas, se insiste en las precauciones del aislamiento de contacto, en especial el lavado de manos para evitar la aparición de casos secundarios. Acondicionamos unos dosificadores con antisépticos. Se procede a limpieza y desinfección de habitaciones, aseos y zonas comunes. Las fuentes de agua de accionamiento manual usada por los 3 grupos implicados (enfermos, trabajadores, visitantes) fueron sustituidas. En cocina se extreman las medidas de higiene y manipulación de alimentos. Resultados: Aunque los síntomas fueron leves con escasos vómitos, sin fiebre, con deposiciones líquidas frecuentes, sin leucocitos ni hematíes, sí se evidenció un alto nivel de alarma. El laboratorio de Microbiología descartó patógenos habituales. El Centro Nacional de Microbiología de Majadahonda detectó por microscopía electrónica la presencia de norovirus en 3 de las 6 muestras remitidas. Se sospecha que el origen del brote estuvo en las fuentes de agua con accionamiento manual. La duración del brote fue de 8/12 días, rompiéndose la cadena de transmisión. Conclusiones: 1. El impacto obtenido por la aplicación de las medidas preventivas fue definitivo en la erradicación del brote, evitando la aparición de casos secundarios que lo alargarían. 2. La filiación del agente etiológico por norovirus y la no aparición de casos secundarios alivió la intranquilidad de usuarios y responsables de la planta de hospitalización. 3. Es llamativo el origen durante el fin de semana de estas epidemias, debido ala relajación en la descontaminación de superficies, el incremento de visitas, así como la posible vulneración de normas higiénicas. 69 BROTE DE PAROTIDITIS EN EL SUROCCIDENTE ASTURIANO L. Barreiro1, J.F. Ordás1, P. Mejuto2, J.A. Boga3, M. Rodríguez2 y M. Oña3 1 Servicio de Microbiología. 2Sección de Serología, Servicio de Microbiología. 3Sección de Virología, Servicio de Microbiología. 1 Hospital Carmen y Severo Ochoa, Cangas del Narcea (Asturias). 2,3Hopsital Universitario Central de Asturias, Oviedo (Asturias). Objetivo: Durante el año 2007 se detectó en Asturias un brote de parotiditis. Los casos se diagnosticaron principalmente en tres Áreas de Salud del Principado. Se describe el brote detectado en el Área de Salud II vinculado al Hospital Comarcal Carmen y Severo Ochoa de Cangas del Narcea. Material y método: Entre los meses de Marzo y Septiembre de 2007 se recibieron muestras de un total de 109 pacientes (edad media: 27,9 ± 13,9 años, rango: 2-84 años, hombres: 64,2%) con sospecha clínica de parotiditis. Se realizaron estudios serológicos en 107 pacientes mediante la detección de Ig G (Enzygnos, Dade Behring) e Ig M (Enzygnos, Dade Behring) y estudios virológicos en 48 pacientes para la detección del virus en exudados faríngeos y orinas mediante cultivo convencional y shell vial (líneas celulares MK2 y Vero), detección de antígeno (Chemicon Internatio- 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 29 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) nal) y reacción en cadena de la polimerasa (RT-PCR), según protocolos habituales. Resultados: Se detectó el virus de la parotiditis en 53 pacientes (48,6%). Se detectó IgM positiva en 37 de los 107 pacientes (34,6%). Tan solo se recibe una segunda muestra de 6 pacientes (5,6%), encontrándose dos seroconversiones. Se detectó el virus en 32 (66,7%) de los 48 pacientes con muestras para virología. De estos, 16 tenían Ig M negativa o ausencia de seroconversión (33,3%). De los 16 pacientes con estudios virológicos negativos tres de ellos tienen Ig M positiva para el virus. La RT-PCR fue la técnica más sensible detectando 31 pacientes con el virus (96,9%). No se encontraron diferencias entre el tipo de muestra, detectándose el virus en el 55% de los exudados faríngeos y en 53,6% de las orinas. Los pacientes diagnosticados de parotiditis tenían una edad media de 24,2 años (rango 17-57) y en su mayoría hombres (83%, p > 0,02). Conclusiones: 1) El brote afectó en una mayor proporción a hombres; 2) La RT-PCR es la técnica más sensible de las utilizadas en el diagnóstico viral independientemente del tipo de muestra; 3) Se aprecia una falta de sensibilización por parte de los clínicos en el envío de una segunda muestra para la valoración de una posible seroconversión. ciada con la adquisición de Acinetobacter baumannii fue el origen del paciente, de forma que si el paciente procede de otra UCI, el riesgo de tener al menos un cultivo positivo para Acinetobacter baumannii es de 8,1; no obstante la precisión de la estimación no es buena (intervalo de confianza del 95%: 1,5-43,5). Conclusiones: En este estudio no se ha encontrado ninguna característica modificable sobre la que actuar, por lo que se recomendaron medidas de control como el uso eficiente de antibióticos, la higiene medioambiental, el aislamiento preventivo de pacientes y la higiene de manos como medida clave, así como medidas de vigilancia tales como la Investigación medioambiental y el genotipado de cepas. 70 Objetivo: Analizar y comunicar un brote de brucelosis acontecido recientemente en un matadero perteneciente a nuestro área de salud. Material y métodos: Estudio descriptivo de un brote de brucelosis en trabajadores de un matadero del municipio de Cartagena. Los casos fueron identificados mediante el registro de Enfermedades de Declaración Obligatoria. Resultados: Entre los meses de marzo y noviembre de 2007 fueron identificados 10 casos de brucelosis en trabajadores del citado matadero. 7 eran varones y 3 mujeres, con edades comprendidas entre los 27 y 48 años de edad. 6 casos fueron diagnosticados durante el ingreso hospitalario, 2 en Atención Primaria y otros 2 por el médico de empresa. Sólo 3 de los trabajadores eran españoles, uno ecuatoriano y el resto procedían de Nigeria, todos ellos con residencia en España desde hace más de un año. Aseguraban tomar leche pasteurizada. Todos ellos trabajaban en la tripería al momento del diagnóstico, excepto uno que había abandonado el trabajo 1 mes previo al inicio de los síntomas. La clínica inicial fue fiebre con afectación del estado general y artralgias en la gran mayoría, destacando 1 caso de espondilodiscitis y 2 de orquitis brucelósica. El 30% de los pacientes tenían hepatoesplenomegalia, y entre los hallazgos de laboratorio destacaron: anemia normocítica, citolisis leve y elevación de reactantes de fase aguda. Entre los medios utilizados para el diagnóstico, los hemocultivos sólo resultaron positivos en 2 casos, mientras que la serología en el 100%, con títulos muy elevados en casi la mitad de ellos. La combinación de antibióticos más utilizada fue Doxiciclina+Estreptomicina. Destacar el caso de una gestante, que recibió Rifampicina+Cotrimoxazol. La evolución fue favorable en todos ellos. Discusión: La brucelosis, Fiebre de Malta o mediterránea, es una zoonosis ocasionada por especies del género Brucella, cocobacilo gram negativo intracelular. Es una enfermedad de declaración obligatoria. Considerada enfermedad profesional desde 1978, en nuestro país al igual que el resto de países mediterráneos está muy ligado a los ganados ovino y bovino. Las vías más comunes de contagio son la inhalación de aerosoles y la inoculación directa. La clínica es muy variada, pudiendo afectar a casi cualquier órgano. El diagnóstico fundamental es serológico, y la evolución suele ser favorable. Conclusiones: 1. La brucelosis continúa siendo una enfermedad presente en nuestro medio y debe ser sospechada en presencia de antecedentes epidemiológicos. 2. La clínica es muy variada, estando la fiebre presente en casi todos los casos. 3. La evolución suele ser favorable con un diagnóstico y tratamiento precoces. ESTUDIO DE LA INFECCIÓN Y COLONIZACIÓN POR A. BAUMANNII EN EL SERVICIO DE MEDICINA INTENSIVA DEL COMPLEJO HOSPITALARIO UNIVERSITARIO INSULAR MATERNO-INFANTIL (CHUIMI), GRAN CANARIA C. Del-Rosarioa, A. Quorib, M. Bolañosa, E. Dortaa, F. cañasa, A.M. Martina y J. Molinab a Servicio de Microbiología del CHUIMI, bServicio de Medicina Preventiva del CHUIMI. Complejo Hospitalario Universitario Insular Materno-Infantil (Chuimi), Las Palmas De Gran Canaria Introducción: Durante los años 2006 y 2007 un total de 30 pacientes desarrollaron una infección o colonización por Acinetobacter baumannii durante su estancia en la Unidad de Medicina Intensiva (UMI) del CHUIMI. Ante el aumento de casos en el año 2007 (7 casos en 2006 y 23 en 2007), sobre todo a partir de julio, se realiza un estudio detallado. Material y métodos: Estudio de incidencia (años 20062007) y estudio casos-control (Junio-Diciembre de 2007) para determinar las características asociadas con la adquisición de Acinetobacter baumannii, con la finalidad de dirigir las actividades de control. La fuente de información fue la base de datos ENVIN. Resultados: a) Estudio descriptivo: La mayoría de pacientes ingresaron debido a patología médica (no quirúrgica ni traumatológica), no estando afectado ningún paciente coronario (corta estancia). La mayoría fueron hombres (76,7%), ingresados en módulo 3 (45,7%) y con infecciones respiratorias. Los pacientes procedían del área de hospitalización o de la comunidad en igual frecuencia (46,7%) y 2 procedían de otra UMI. b) Estudio de casos y controles (periodo JunioDiciembre de 2007): Se consideraron 19 casos y 613 controles. Se consideraron “casos” aquellos pacientes con al menos una muestra clínica positiva para Acinetobacter baumannii entre junio y diciembre de 2007 y como “controles” todos los pacientes ingresados en la UCI en el mismo período, a excepción de los coronarios. Los resultados del estudio reflejan que ni el sexo ni la localización del paciente dentro de la Unidad (módulo) mostraron asociación significativa con la adquisición de Acinetobacter baumannii. Sin embargo sí aparece asociación significativa con el origen (la adquisición es más frecuente entre los pacientes que vienen de otra UCI) y con la afectación concomitante por SAMR. El análisis de regresión logística se realizó sobre 608 pacientes, 19 casos y 589 controles. La única característica aso- 71 DESCRIPCIÓN DE UN BROTE DE BRUCELOSIS EN UN MATADERO DE LA CUENCA MEDITERRÁNEA B. Alcaraz, N. Cobos, M. Artero, M.A. Tomás, E. Peñalver, A. Rodríguez, F. Vera, M. Alcalde, R. Vilaplana, G. García y P. García Servicio de Medicina Interna. Hospital Santa María del Rosell. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 29 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 30 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 72 GENOTIPOS DE ROTAVIRUS CIRCULANTES ENTRE NIÑOS CON GASTROENTERITIS (GEA) EN GUIPÚZCOA. ANÁLISIS DE 11 EPIDEMIAS (1996-97 A 2006-07) G. Cilla, M Montes, M Gomariz, O Esnal y E Pérez-Trallero Servicio de Microbiología. Hospital Donostia, San Sebastián. Introducción: Rotavirus es la primera causa de GEA grave infantil en el mundo. El virus es variable, circulando diversos genotipos responsables de epidemias anuales. Recientemente se ha descrito la introducción en la población de nuevos genotipos como los G5, G9, G12. Este trabajo estudia los genotipos causantes de las epidemias anuales ocurridas desde 1996, comparándolos con los detectados en el período 1989-96. Tras años de investigación, nuevas vacunas frente a rotavirus se han comercializado, por lo que esta información puede tener utilidad futura para la toma de decisiones en política vacunal. Métodos. Entre Julio de 1996 y Junio de 2007 se investigó la presencia de rotavirus (EIA, Dako) en las muestras de heces de niños < 15 años con GEA remitidos para estudio microbiológico. El genotipado se efectuó con dos RT-PCR nested multiplex dirigidas a los genes VP7 (G-tipo) y VP4 (P-tipo) (Iturriza et al. J Virol Methods 1999; 78: 93). Las muestras de un mismo paciente remitidas con > 6 meses de diferencia se consideraron diferentes episodios. Resultados. En el período de estudio se detectaron rotavirus en 4474 episodios (4420 pacientes). En 1310 pacientes se investigó el G-tipo, siendo obtenido en 1099 (84%). Su distribución cada temporada puede verse en la tabla, junto con la obtenida en 1989-96 mediante serotipado G1-G4 (Cilla et al. Epidemiol Infect 2000; 125: 677). Rotavirus G1 fue el más frecuente (57%), predominó en 12/18 temporadas, circulando de modo intenso casi todas las epidemias. Rotavirus G4, frecuente en los 90, ha sido excepcional en el segundo período (3%). Rotavirus G9 (18%), considerado emergente, fue detectado esporádicamente desde Abril de 1998, siendo predominante por primera vez en la temporada 2005-06 y también en la 2006-07. Los P-tipos se obtuvieron en un 94% de las muestras con G-tipo (n=1033), destacando las combinaciones G1[P8] (57%), G9[P8] (18%), G2[P4] (12%) y G3[P8] (10%). G-tipo 89-90 Predominante Secundario G-tipo G1 G4 90-91 91-92 92-93 G1 G2 G1 G2 93-94 G1 G4 94-95 95-96 G4 G1 G4 G1 G1 G4 96-97 97-98 98-99 99-00 00-01 01-02 02-03 03-04 04-05 05-06 06-07 Predominante G1 G4 G1 Secundario - G2/G1 G2 G1 - G1 G2 G1 - G1 - G2 G1 G1 G3 G9 G9 G1 G3/G1 Conclusiones: Aunque no se observa un patrón definido de circulación de rotavirus, el genotipo G1[P8] fue mayoritario, circulando todas las epidemias. Este genotipo es en determinadas temporadas desplazado por otros como ocurrió con el G4[P8] en los 90 y el G2[P4] o el emergente G9[P8] en epidemias recientes. 73 NUEVO BROTE DE TULAREMIA EN CASTILLA-LEÓN A. Chocarro, I. García, N. Asensio, A. González y G. García Unidad de Infectología, Servicio de Medicina Interna. Hospital Virgen de la Concha Zamora. Introducción: Entre 1997 y 1998 Castilla-León sufrió una de las mayores epidemias de tularemia con más de 600 casos. En nuestro Hospital se atendieron al menos 72 casos. En la segunda mitad de 2007 se ha detectado un nuevo brote de la enfermedad. Objetivos: Describir, según la experiencia de nuestro centro, el nuevo brote de tularemia, y compararlo con el de 1997. 30 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 Métodos: Análisis retrospectivo de los pacientes diagnosticados en 2007 de tularemia atendidos por la Unidad de Infectología. El diagnóstico se basó, ante un cuadro clínico compatible, en la presencia de un título serológico ≥ 1/160, y/o el aislamiento de F. tularensis. Resultados: Se han encontrado 27 enfermos, de ellos 12 eran mujeres. La edad media fue de 51 ± 16 años (18-82), El 85% sufrió la infección entre junio y agosto, y como posible vía de transmisión, el 33% refería picadura de mosquitos, el 15% contacto con topillos, el 7% con conejos ó liebres, otro 7% con cangrejos, el 15% con múltiples animales, siendo desconocida en el 22%. El 81% presentaba fiebre, y el 37% manifestaciones cutáneas. La forma clínica fue glandular en el 37%, ulceroglandular en el 18,5%, tifoidea en el 18,5%, neumónica en el 18,5% y faríngea en el 7,4%. La serología inicial fue negativa en el 44%, y F. tularensis fue aislada en dos enfermos. El tratamiento antibiótico se basó en quinolonas en el 93%. En 8 pacientes las adenopatías persistieron y se practicó cirugía en 7. Todos los enfermos sobrevivieron. A diferencia del brote previo, el actual ha ocurrido en los meses de verano, apenas se ha relacionado con liebres, pero si con picaduras de mosquito y contacto con roedores (topillos, Microtus arvalis). Se detecta un porcentaje menor de formas ulceroglandulares (18,5% vs 64%; p: 0,0006). Conclusiones: 1. F. tularensis sigue produciendo brotes epidémicos en Castilla-León. 2. Se aprecian cambios significativos en su epidemiología, con nuevas vías de transmisión, y variación de las manifestaciones clínicas. 3. A pesar del tratamiento antibiótico un porcentaje significativo sufre abscesificación de las adenopatías y precisa tratamiento quirúrgico. 74 INFLUENCIA MEDIÁTICA DE LA PLAGA DE TOPILLOS EN CASTILLA Y LEÓN SOBRE DEMANDA ANALÍTICA Y RESULTADOS DE TURALEMIA A. Tenorio, S. Rojo, B. Nogueira, A. Montoya, L. Barrio, S. Garcia, C. García-Loygorry, A. Alvarez, C. Gobernado, J.M. Eiros y R. Ortiz de Lejarazu. Servicio de Microbiología. Hospital Clínico Universitario de Valladolid. Introducción: Castilla y León ha experimentado distintas plagas de Microtus arvalis. En el año 1997 se produjo el primer brote de turalemia y en 2007 se ha producido otro en el que la cobertura mediática ha sido superior al sucedido en 1997. Material y métodos: Se registró la aparición de las primeras informaciones sobre la plaga de M. arvalis, se contabilizaron las peticiones analíticas de turalemia y los resultados del análisis por microaglutinación de los sueros remitidos al laboratorio de microbiología durante el año 2007 y anteriores. Se consideró los resultados de títulos altos (TA) (un solo suero ≥ 160); títulos altos mantenidos (TAM) (hallazgo de TA en ≥ 2 sueros); seroconversión (SC) (al aumento de 4 veces el título inicial) y serorreversión (SR) (disminución de 4 veces el título inicial). Resultados: En conjunto se recibieron 257 peticiones correspondientes a 187 pacientes. Durante el primer semestre se recibieron 19 muestras, magnitudes similares a las peticiones de 2004 (19 sueros), 2005 (25 sueros) y 2006 (16 sueros). La demanda analítica de turalemia experimentó un salto significativo (p < 0,001) a partir de Julio de 2007, continuando durante los siguientes 4 meses. La media de muestras recibidas fue de 39,6/mes (SD+15,04) con un rango entre 20-56 sueros/mes. En 41 pacientes (21,9%) se remitieron dos o más muestras para diagnóstico de turalemia, siendo el primer título negativo o ≤ 1/80 en 33 de aquéllos. En conjunto se detectaron 28 pacientes con títulos significativos (2 TA, 9 TAM, 17 SC y 1 SR), además de 1 paciente con títulos de 1/20 en dos sueros consecutivos y dos pacientes con títulos 1/40 y 1/80. Solo hubo dos SC de pacientes en el primer semestre con los títulos más altos de 1/5120 y 1/320 respectivamente. Por término medio las SC se detectaron a los 15 días de media del primer suero recibido (SD+11,8). En un 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 31 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 30% de los pacientes que seroconvirtieron se necesitaron tres o más muestras de suero para establecer el diagnóstico definitivo (con una media de 31 días). La única serorreversión tardó 125 días en producirse. Conclusiones: La mayoría de los resultados significativos se obtuvieron en el segundo semestre del 2007 y requirieron un periodo de tiempo importante (superior a 2 semanas). Destaca la baja prevalencia (1,8%) de solicitudes remitidas que tuvieran títulos ≤ 80 a pesar de la plaga de roedores y el incremento de la demanda analítica experimentada durante la plaga. La plaga de M. arvalis que sufrió Castilla y León el pasado 2007 tuvo una amplia cobertura mediática y requirió decisiones políticas. Dichos hechos tuvieron una repercusión significativa sobre la demanda analítica de los facultativos y los resultados de turalemia en el laboratorio de microbiología. 75 CONSTANTES VITALES Y RESULTADOS ANALÍTICOS EN UNA COHORTE DE PACIENTES CON ENFERMEDAD MENINGOCÓCICA INVASIVA: IMPLICACIONES EN LA MORTALIDAD J. Olalla1, E. Perea2, F. Martos3, E. Sánchez-Cantalejo4 y J. García-Alegría1. 1 Unidad de Medicina Interna, Hospital Costa del Sol.2Unidad de Investigación, Hospital Costa del Sol. 3Facultad de Medicina. Universidad de Málaga. 4Escuela Andaluza de Salud Pública. Introducción: La enfermedad meningocócica invasiva (EMI) se asocia a una mortalidad no despreciable, siendo los factores pronósticos al ingreso del paciente en Urgencias diferentes según las series. Objetivos: Estudiar los factores de la exploración física, datos de laboratorio y microbiológicos asociados a éxitus durante el último brote de EMI en nuestro país. Material y métodos: Recogida de datos de las historias clínicas de los diagnósticos de EMI codificados al alta, en 31 hospitales de Andalucía y Canarias, entre 1995 y 2000. Se recogieron temperatura, tensión arterial y frecuencia cardíaca, síntomas evidenciados en la sala de urgencias por el médico, hemograma, creatinina, sodio y potasio, proteína C reactiva, datos analíticos del líquido cefalorraquídeo (LCR), recogida de muestras para cultivo y resultados de las mismas, muerte (sí/no). Resultados: Se recogieron 848 casos de EMI, con 49 muertes (5,78%). La temperatura (Tª) constaba en 678 pacientes (80%), media de 38,24ºC (IC 95%: 38,15-38,33). Una Tª ≥ 40ºC se asoció a éxitus (OR: 3,97, IC 95%: 1,1-14,29). La frecuencia cardiaca (FC) constaba en 519 pacientes (61,2%), media de 127,99 lpm (IC 95%: 125,13-130,85). Una FC ≤ 60 lpm se asoció a éxitus (OR: 20,69, IC 95%: 4,43-96,54). La tensión arterial sistólica (TAS) se registró en 572 pacientes (67,5%), media de 102,66 mmHg (IC 95%: 100,78-104,54). La TAS ≤ 80 mmHg se asoció a éxitus (OR: 2,71, IC 95%: 1,315,6). Se extrajo analítica sanguínea en el 99,1% de los pacientes, asociándose a mayor ocurrencia de muerte: Leucocitos ≤ 23.000 células/mm3 (OR: 2,86, IC 95%: 1,2-6,83), Plaquetas ≤ 250.000 células/mm3 (OR: 2,62, IC 95%: 1,21-5,69), actividad de protrombina ≤ 40% (OR: 3,77, IC 95%: 1,2211,7), TPTA ≥ 33” (OR: 2,87, IC 95%: 1,32-6,21), PCR ≤ 5 mg/dl (OR: 5,83, IC 95%: 1,49-22,9), Na ≥ 145 meq/l (OR: 5,95, IC 95%: 1,53-23,26), K ≤ 3,5 meq/l (OR: 2,3, IC 95%: 1,29-4,13). Se procesó líquido cefalorraquídeo (LCR) en 740 pts (88,4%), asociándose a mayor número de muertes: leucocitos ≤ 1000 células/ mm3 (OR: 3,42, IC 95%: 1,37-8,55), glucosa ≥ 90 mg/dl (OR: 2,6,IC 95%: 1,02-6,62), proteínas ≤ 40 mg/dl (OR: 2,42, IC 95%: 1,1-5,32). Se realizaron hemocultivos en 744 pts (87,7%), 351 (53,2%) fueron +; cultivo de LCR en 703 (82,9%), siendo + en el 59,89% y gram de LCR en 621 (73,2%), siendo + en el 40,1%. Se aisló N. meningitidis C en 332 pacientes (39,2%), B en 215 (25,4%), sin tipificar en 137 (16,2%) y no se aisló germen en 164 casos (19,2%). La mortalidad fue mayor en los pts en que los estudios microbiológicos fueron negativos (OR 2,74, IC 95%: 1,5-5). Conclusiones: La bradicardia, hipotensión e hipertermmia se asociaron a mayor número de muertes, pero también los resultados analíticos en sangre y LCR que expresan una más pobre respuesta inflamatoria. 76 USO DE ANTIBIOTERAPIA EXTRAHOSPITALARIA Y MORTALIDAD EN LA ENFERMEDAD MENINGOCÓCICA INVASIVA: EL PROBLEMA DEL SESGO DE INDICACIÓN J. Olalla1, E. Perea2, F. Martos3, E. Sánchez-Cantalejo4 y J. García-Alegría1 1 Unidad de Medicina Interna, Hospital Costa del Sol. 2Unidad de Investigación. Hospital Costa del Sol. 3Facultad de Medicina. Universidad de Málaga. 4Escuela Andaluza de Salud Pública. Introducción: El uso de antibioterapia oral extrahospitalaria (AE) en la enfermedad meningocócica invasiva (EMI) ha mostrado en diferentes estudios un efecto protector en términos de mortalidad. Sin embargo, la crítica a estos estudios reside en el sesgo de indicación: probablemente son los pacientes menos graves los que están recibiendo la intervención. Objetivos: Estudiar la relación entre el uso de AE y mortalidad por EMI controlando la indicación de la AE a través de los síntomas recogidos en la anamnesis. Material y métodos: Recogida de datos de las historias clínicas de los diagnósticos de EMI codificados al alta, en 31 hospitales de Andalucía y Canarias, entre 1995 y 2000. Se recogieron el sexo, edad, síntomas referidos en la anamnesis, uso de AE, tiempo entre el inicio de los síntomas y primera dosis de antibiótico parenteral intrahospitalario (IST), estado al alta (vivo/muerto). Se realizó una primera regresión logística (RL) siendo la variable dependiente el uso de Ae y las independientes todos y cada uno de los síntomas de los síntomas de la anamnesis. Se asignó, tras esta RL, una probabilidad (propensity score: ps) a cada individuo de recibir o no AE en función de los síntomas, realizando una regresión de Cox con la variable dependiente muerte y las independientes IST, edad, AE y ps. En un tercer análisis se agrupó a los pacientes por estratos similares de valor de su ps, IST y edad (apareamiento1:1), comparando en esas cohortes apareadas el efecto de la AE en la mortalidad. Resultados: Se recogieron 848 casos de EMI, con 49 muertes (5,78%). 52,9% eran varones, con edad media de 10,36 años, el síntoma referido de forma más frecuente fue la fiebre (96%). 226 pacientes (26,7%), recibieron AE, sobre todo betalactámicos orales en las 48 horas previas al ingreso. La AE se indicó en casi el 50% de los casos por el Médico de Atención Primaria sin sospecha de EMI. El IST fue de 29,79 h, (IC 95% 27,68-31,9). Al realizar la regresión de Cox, el uso de AE se mostró protector (HR: 0,39, IC 95%: 0,16-0,96), y la edad factor de riesgo para muerte (HR: 1,02, IC 95%: 1.0091,04, por año de edad). Salieron del modelo el IST y el ps. Se generaron dos cohortes apareadas según usaran o no AE, balanceadas en el valor de ps, IST y edad, con 218 pacientes en cada grupo, manteniendo el uso de AE un efecto protector (OR 0.41, IC 0,13-1,17). Conclusiones: El uso de AE protege frente a la ocurrencia de muerte en la EMI, controlando el sesgo de indicación. 77 CARACTERIZACIÓN MOLECULAR DE AISLADOS DE ACINETOBACTER BAUMANNII RESISTENTE A CARBAPENEMS ASOCIADOS A UN BROTE M. Rodríguez-Domínguez1, M. Tato1, P. Ruiz-Garbajosa1, A. Robustillo2 y R. Cantón1 1 Servicio de Microbiología. 2Servicio de Medicina Preventiva. 1,2 Hospital Ramon y Cajal Introducción: Acinetobacter baumannii es uno de los patógenos nosocomiales más comunes y se aísla generalmente en Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 31 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 32 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) pacientes de UCI e inmunodeprimidos. Dado su carácter multiresistente, los carbapenems son la principal opción terapéutica por lo que la resistencia a estos limita las escasas opciones de tratamiento. El objetivo de nuestro trabajo fue caracterizar los aislados de A. baumannii resistente a carbapenems asociados a un brote que se produjo en nuestro Hospital entre mayo y agosto de 2007 Material y métodos: Se estudiaron 15 aislados resistentes a imipenem y meropenem provenientes de 13 pacientes. La identificación bacteriana y el perfil de sensibilidad se realizó con el sistema semiautomático WIDER. Durante el mes de mayo se recogieron cinco aislados de 4 pacientes ingresados en la UCI de Neurocirugía. Entre mayo y agosto se obtuvieron el resto de aislados: 6 pertenecientes a cinco pacientes en la UCI de Cirugía General y Digestivo (CGD), 1 en Pediatría, 1 en Medicina Interna, 1 en Neurología y 1 en la UCI Médica. La relación clonal entre los aislados se realizó mediante restricción con ApaI y posterior electroforesis en campo pulsado (PFGE). La posible presencia de oxacilinasas (OXA-51, OXA-23, OXA-58 y OXA-24) así como de la secuencia ISAba1 se determinó mediante PCR. La posible presencia de metalobetalactamasas (MBL) se investigó mediante el test de sinergia con EDTA y ceftazidima e imipenem. Resultados: Los 11 aislados de las UCI de Neurocirugía y CGD así como el de Pediatría presentaron el mismo patrón de PFGE y fenotipo de sensibilidad. Los otros 3 aislados presentaron patrones diferentes. En los 12 aislados relacionados clonalmente se amplificó una oxacilinasa del grupo OXA51 mientras que la secuencia ISAba1 sólo se amplificó en el resto de aislados. En ningún caso se detecto la presencia de MBL. El brote se resolvió aplicando las medidas habituales de control epidemiológico y aislamiento de pacientes. Conclusiones: El tipado molecular permite establecer la relación clonal entre aislados clínicos de A. baumannii multiresistente de distintas localizaciones. La agrupación de casos en un corto espacio de tiempo en la UCI de Neurocirugía definió el brote y su posterior diseminación a otras áreas del hospital. Al igual que en trabajos anteriores el 100% de los aislados del brote presentaban una oxacilinasa del grupo OXA-51 aunque no se asoció a ISAba1. 78 EPIDEMIOLOGÍA MOLECULAR DE UN BROTE DE RUBÉOLA EN MADRID, 2004/2005 A.O. Martínez-Torres1,3*, M.M. Mosquera1,4, J.C. Sanz2, B. Ramos2 y J.E. Echevarría1,4 1 Servicio de Microbiología Diagnóstica1, Centro Nacional de Microbiología, Instituto de Salud Carlos III, Madrid. 2 Laboratorio de Microbiología, Laboratorio Regional de Salud Pública de la Comunidad de Madrid. 3Laboratorio de Microbiología Experimental y Aplicada, Vicerrectoría de Investigación y Post-Grado, Universidad de Panamá. 4CIBER en Epidemiología y Salud Pública, CIBER en Epidemiología y Salud Pública, CIBERESP. Objetivo: El análisis de secuencias génicas del virus de la rubéola responsable de un brote en Madrid en el año 2004/2005. El brote afectó a 460 pacientes, principalmente a la población inmigrante de América Latina y a jóvenes españoles. Métodos: Se analizaron una selección de 39 muestras clínicas (sueros, exudados faríngeos y orinas) de sendos pacientes, incluyendo entre estos, dos casos de síndrome de rubéola congénita (SRC) obteniéndose 18 aislados. Se obtuvo en todas ellas la secuencia del fragmento de 739 nucleótidos del gen E1 recomendado por la Organización Mundial de la Salud (OMS) para genotipado de virus de la rubéola. También, se realizó análisis de homologías y análisis de distancias mediante el método de Kimura 2p con mil replicaciones utilizando software MEGA v4,0. Resultados: Nuestros resultados mostraron que un solo genotipo del virus de rubéola circuló durante el brote que fue asignado al genotipo 1j por comparación con secuencias de 32 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 referencia. El 74% de las muestras presentaron la misma secuencia presente en el primer caso detectado. A partir de la vigésima semana desde el comienzo del brote se detectaron variaciones que formaron 4 grupos y 3 secuencias individuales diferentes. Tres de estas mutaciones produjeron cambio de aminoácido, dos de las cuales estaban localizadas en regiones inmunodominantes, aunque no se observaron fenómenos selectivos. Discusión: Probablemente, el origen del brote no fue América Latina, debido a que el genotipo circulante en esa región fue el 1C en estos años. Las únicas secuencias publicadas del genotipo 1j proceden de Japón y Filipinas aunque no existen datos epidemiológicos que sugieran que este pudo ser el origen del brote. Este estudio representa los primeros datos de genotipos de rubéola en España y el primer hallazgo de genotipo 1j en Europa. 79 ESTUDIO MOLECULAR POR ELECTROFORESIS EN CAMPO PULSANTE DE AISLADOS CLÍNICOS DE LISTERIA MONOCYTOGENES EN UN HOSPITAL UNIVERSITARIO (1995-2006) C. Dávila1, S. Blanco2, ML. Pedro-Botet1, S. Molinos2, M. Giménez2, L. Mateu1 y N. Sopena1. 1 Unidad de Enfermedades Infecciosas y 2Servicio de Microbiología. Hospital Germans Trias i Pujol de Badalona. La listeriosis humana es una toxiinfección alimentaria cuya incidencia ha aumentado en la última década. La distribución ambiental de este microorganismo es notoria. Sin embargo, el estudio molecular por electroforesis de campo pulsado (PFGE) ha permitido identificar brotes que han afectado a áreas geográficas extensas y durante períodos de tiempo muy prolongados. En nuestro hospital, hemos detectado 72 casos de listeriosis humana entre 1983 y 2007. Objetivos: Caracterizar molecularmente aislados clínicos de L. monocytogenes procedentes de casos sin relación epidemiológica aparente. Material y métodos: Se realizó análisis de los patrones de restricción (Apa I) de ADN cromosómico obtenidos por PFGE según protocolo del CDC. Los resultados se interpretaron según los criterios de Tenover. Resultados: Se incluyeron en el estudio 14 cepas (12 (85,7%) s. 4 y 2 (14,2%) s. 1). 10 (71,4%) procedieron de sangre y 4 (28,5%) de LCR. Las cepas correspondieron a casos registrados entre 1995 y 2006 (1995 = 1; 1999 = 1; 2000 = 1; 2002 = 1; 2003 = 4; 2004 = 3; 2005 = 2 y 2006 = 1). Los pacientes afectos residían en 8 localidades geográficas distintas y 6(42,9%) procedieron de Badalona. 6 (42,9%) fueron varones y la edad media fue de 50,7 años (rango 29-84). 9 (64,3%) tuvieron alguna enfermedad de base, entre las que destacó el alcoholismo y el cáncer en el 28,6% para cada una de ellas, respectivamente. 6 (42,9%) estaban en tratamiento con corticoides y 4 (28,5%) con citostáticos. 13 (92,9%) presentaron sepsis, 6 (42,9%) meningoencefalitis y 3 (21,4%) sucedieron en el embarazo. Se distinguieron 2 perfiles de restricción del ADN genómico (subtipo A y B). 11 (78,5%) correspondieron al subtipo A (2 de las cuales mostraron diferencias en 1 banda, subtipos A1 y A2) y 3 (21,4%) al subtipo B (1 mostró diferencias en 1 banda, subtipo B1). Se compararon los casos causados por los subtipos B y A, y se observó que los primeros tuvieron una media de edad significativamente mayor (75 vs 44 años), sufrieron un retraso diagnóstico significativamente mayor (11 vs 5,8 días), cursaron con mayor frecuencia con meningoencefalitis (66,7% vs 36,4%), requirieron más frecuentemente ingreso en UCI (33,3% vs 18,2%) y tuvieron una mayor mortalidad (33,3% vs 20%). Conclusión: La caracterización molecular de L. monocytogenes mediante PFGE con Apa I nos ha permitido conocer que los casos clínicos de nuestra área ocurridos entre 1995 y 2006 han sido causados mayoritariamente por un único clon. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 33 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 80 INFLUENCIA DE LA GRIPE Y DE LA CAMPAÑA DEL MINISTERIO DE SANIDAD Y CONSUMO EN EL CONSUMO DE ANTIBIÓTICOS B. Perez-Gorricho1, J.J. Granizo2, L. Aguilar3, M.J. Giménez3 y J. Prieto3 1 Servicio de Enfermedades Infecciosas 2Granadatos, 3 Dpto. Microbiología. 1Hosp. Infantil Niño Jesus, Madrid, 2Granadatos, Madrid 3 F. Medicina, Univ. Complutense, Madrid. Introducción: La asociación entre el consumo de antibióticos en la comunidad y la resistencia en bacterias como Streptococcus pneumoniae es bien conocida. En octubre-diciembre de 2006 se realizó una campaña educativa “Pueden dejar de curar” para el uso adecuado de los antibióticos (www.msc.es) dirigida a población general, médicos generales, médicos de familia, pediatras extrahospitalarios, farmacéuticos y odontólogos con la finalidad de disminuir el consumo de antibióticos (prescripción + automedicación). Métodos: Se analizaron los datos de consumo de antibióticos (International Marketing Services) y de incidencia de la gripe (Centro Nacional de Epidemiología) en cuatro periodos: dos periodos antes de la campaña (octubre-diciembre de 2005 y enero-marzo de 2006), uno durante la campaña (octubre-diciembre de 2006) y otro posterior a la campaña (enero-marzo de 2007). Se realizó un análisis multivariante de la varianza. Resultados: En la tabla se muestra el consumo (en millones de unidades - envase) global y por grupo antibiótico seleccionando los principios activos de mayor consumo, así como la incidencia de la gripe (casos/100.000 habitantes). Consumo Global Aminopenicilinas Macrólidos Cefalosporinas Fluoroquinolonas Otros Incidencia de gripe Oct-Dic 2005 Ene-Mar 2006 Oct-Dic 2006 Ene-Mar 2007 14,17 6,88 2,70 1,73 1,30 1,57 27,6 15,50 7,56 2,89 1,98 1,45 1,62 115,1 13,27 6,42 2,32 1,66 1,36 1,51 40,7 16,01 7,67 3,00 2,08 1,68 1,57 233,1 El modelo fue altamente predictivo (r2=0,998) con un efecto significativo en el consumo global de antibióticos de la incidencia de gripe (incremento del consumo) y de la campaña (decremento del consumo). Cuando el análisis se realiza por grupos de antibióticos, hay un efecto significativo de la incidencia de la gripe, pero no de la campaña, en el consumo de aminopenicilinas y fluoroquinolonas. No se detectó ningún efecto de estos dos factores en el consumo de macrólidos o cefalosporinas. Conclusiones: La campaña institucional puede haber tenido un impacto en reducir el aumento del consumo global de antibióticos ligado al aumento de la incidencia de la gripe. 81 BROTE DE INFECCIÓN POR BURKHOLDERIA CEPACEA EN UNA UNIDAD DE CUIDADOS INTENSIVOS ASOCIADO AL USO DE CLORHEXIDINA DILUIDA M. Alcalde1, A. Gómez1, A. Blázquez2, J. García1, J. Trujillo1, O. Martinez1, R. Villaplana1, F. Vera1, C. Perez1 y J.A. García Henarejos1 1 Servicio de Medicina Interna, Sección de Medicina Interna Infecciosas. 2Servicio de Microbiología. 1Hospital Santa María del Rosell, Cartagena (Murcia). Introducción: La clorhexidina es un antiséptico utilizado como solución en la preparación de la piel previa a la cateterización venosa. Las diluciones excesivas de clorhexidina pueden contaminarse fácilmente con microorganismos. Burkholderia cepacea es un bacilo Gram-negativo capaz de sobrevivir en soluciones de antisépticos. El aislamiento de B. cepacia en la unidad de cuidados intensivo (UCI) del hospital Santa María del Rosell (HSMR) ha sido excepcional, pero desde Diciembre 06 a Junio 07 se aisló en 21 pacientes entre los cuales ocho fallecieron. Decidimos realizar un estudio epidemiológico y microbiológico de la Unidad. Material y método: El HSMR es un hospital general (344 camas), con una UCI mixta (16 camas). Se recopilaron todos los aislamientos de B. cepacia desde enero 2004-diciembre 2007, realizando una curva epidémica. Mediante la revisión de sus historias clínicas se determinó si los casos en UCI padecían infección o colonización. Se inspeccionó la unidad y revisaron las prácticas de manejo de catéteres y mezclas de antisépticos, y se recogieron 55 muestras ambientales. Los aislados se identificaron y se remitieron al centro de referencia para análisis del patrón electroforético. Resultados: Se encontraron 25 casos en el hospital, 21 de ellos en la UCI y durante el periodo epidémico. Las muestras fueron: 9 puntas de catéter, 8 hemocultivos, 2 secreciones respiratorias, 1 exudados de herida y 1 urocultivo; 24% eran mujeres, la edad promedio 73 años y el APACHE promedio de 13. La estancia promedio de 10 días, 43% estaban en ventilación mecánica (VM), y 21 (100%) tenían catéter venoso central (CVC). En 10 pacientes se confirmó infección, de estos, 5 fallecieron. La clorhexidina se utilizaba como antiséptico en la inserción y el cuidado de las vías. La dilución se realizaba en la unidad, utilizando agua destilada, sin protocolo y sin controles de concentración final. Se aisló B. cepacia en las dos botellas de clorhexidina diluida y en el agua destilada (en las botellas abiertas y cerradas). Todos los aislamientos tenían igual patrón electroforético. No aparecieron nuevos casos tras la aplicación de medidas de control. Conclusión: Describimos un brote de infecciones severas y colonización por B. cepacia en UCI asociado al uso de solución acuosa de clorhexidina. Identificamos el reservorio en el agua destilada usada y evidenciamos prácticas inadecuadas de dilución y conservación. Recomendamos la revisión de los protocolos de dilución y su adecuación a las prácticas recomendadas. 82 ANÁLISIS Y CONTROL DE UN BROTE POR PSEUDOMONAS AERUGINOSA DETECTADO EN UN SERVICIO DE HEMATOLOGÍA A. Valdivia1, A. Figuerola1, M. Ruiz1, L. Cosano1, M.C. del Rey2, J.L. Steegmann3 y R. Cámara3 1 Medicina Preventiva. 2Microbiología. 3Hematología. Hospital Universitario de la Princesa. Introducción: Pseudomonas aeruginosa es un patógeno oportunista que puede producir infecciones muy graves en pacientes hematológicos. Entre junio y agosto de 2007 se detectó, en el Servicio de Hematología, un aumento en la incidencia de infecciones por P. aeruginosa. Objetivo: Analizar las causas del aumento en la incidencia de infecciones por P. aeruginosa y la efectividad de las medidas implantadas para su control. Método: Análisis del brote nosocomial: Estudio de Conglomerados. Estrategia adoptada para su control. Resultados: En los meses de junio-agosto, la incidencia de pacientes con cultivo positivo a P. aeruginosa resistente alcanzó el 10%, siendo el resto del año 3%-7%. Mediante Estudio de Conglomerados, según primer antibiograma, se confirmó la existencia de dos agrupaciones de casos en el brote epidémico: 7 pacientes con sensibilidad a Carbapenems y 6 resistentes. Respecto a la evolución de la resistencia, Carbapenems y Piperacilina-Tazobactam presentaban resultados coincidentes, a diferencia de Ceftazidima, Cefepime y Aztreonam cuya tendencia fue al aumento con el tiempo y en caEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 33 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 34 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) da paciente. Las cepas se tiparon en el Centro Nacional de Microbiología mediante serotipo, fagotipo y electroforesis de campo pulsado, confirmando que pertenecían al mismo clon. Encontramos relaciones temporo-espaciales entre los pacientes que sugerían tanto la transmisión cruzada como la contaminación ambiental como hipótesis causales del brote nosocomial; aunque no podemos descartar la selección por presión antibiótica en el tracto gastrointestinal (42% sólo P. aeruginosa en heces). La estrategia de control consistió en aislamiento de contacto de los casos, la introducción de jabón antiséptico para la higiene de manos de pacientes y acompañantes, la búsqueda de reservorios mediante estudios microbiológicos ambientales al alta de todo paciente con cultivos positivos, la implantación de un protocolo de desinfección periódica de los grifos del servicio, la detección precoz de portadores mediante coprocultivos y la inclusión de P. aeruginosa en el sistema de alertas de microorganismos multirresistentes que disponen los Servicios de Microbiología y Medicina Preventiva en nuestro hospital. Conclusiones: Tras la aplicación de las medidas de control la incidencia volvió a las cifras previas. La inclusión de P. aeruginosa en el sistema de alerta de microorganismos resistentes, es fundamental para la detección precoz del brote y la puesta en marcha de medidas preventivas. 83 BROTE EPIDÉMICO POR PSEUDOMONAS AERUGINOSA (PA): EPIDEMIOLOGÍA MOLECULAR Y MECANISMOS DE RESISTENCIA F. Tubau1, C. Suárez2, C. Juan 3, C. Peña2, M.A. Dominguez1, J. Ayats1, A. Oliver3 y R. Martin1 1 Servicio de Microbiología, 2Servicio de Enfermedades Infecciosas 3 Servicio de Microbiología, Hospital Universitario de Bellvitge, Barcelona 3 Hospital Son Dureta, Palma de Mallorca. Objetivo: Estudiar la epidemiología molecular y mecanismos de resistencia de una cepa de P. aeruginosa causante de un brote epidémico en un hospital de tercer nivel. Material y métodos: 1. Vigilancia de la colonización/infección por PA; 2. Detección de aislamientos de cepas de PA con un fenotipo inusual entre enero-octubre 2007; 3. Métodos microbiológicos: (a) identificación y sensibilidad mediante el sistema MicroScan; (b) tipado de las cepas por electroforesis en campo pulsátil (ECP); (c) mecanismos de resistencia: (i) caracterización de β-lactamasas por isoelectroenfoque (IEF) y PCR dirigidas frente a los genes bla más frecuentes en PA (tipo PSE, OXA, y PER); (ii) posible codificación de los genes correspondientes en integrones de clase I mediante PCR y secuenciación; (iii) cuantificación de la expresión de ampC, mexB, mexD, mexF, y mexY mediante PCR en tiempo real. Resultados: Se detectaron 80 aislamientos de PA, con resistencia a penicilinas antipseudomónicas y cefepime, y sensibilidad conservada a ceftazidima y aztreonam, correspondientes a 46 pacientes (edad media 63 ± años; 74% varones). La adquisición fue principalmente [29 (67%)] en la Unidad de Cuidados Intensivos. Todas las cepas fueron resistentes a quinolonas, gentamicina y tobramicina y el 79% fueron sensibles a carbapenémicos. La ECP determinó el origen clonal de las cepas, las cuales mostraron la producción de una única β-lactamasa de pI 5.7, junto a la propia AmpC. Por PCR y secuenciación se identificó como PSE-1, y se documentó su codificación en un integrón de clase I junto con los genes de enzimas modificantes de aminoglucósidos aacA4 (resistencia a gentamicina y tobramicina) y aadA2 (resistencia a estreptomicina). Conclusiones: Se ha detectado un brote epidémico por una cepa de Pseudomonas aeruginosa resistente a penicilinas antipseudomónicas, cefepime, quinolonas, gentamicina, tobramicina, y sensibilidad variable a los carbapenémicos, que afecta principalmente al servicio de cuidados intensivos. 34 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 84 BROTES EPIDÉMICOS SIMULTÁNEOS POR P. AERUGINOSA (PA) EN LA UNIDAD DE CUIDADOS INTENSIVOS (UCI) C. Suárez1,5, C. Peña1, M.A. Domínguez2, F. Tubau2, C. Juan3, A. Oliver3, R. Mañez4, M. Pujol1 y J. Ariza1 1 Servicio de Enfermedades Infecciosas, 2,3Servicio de Microbiología, 4Servicio de Medicina Intensiva. 1,2,4Hospital Universitario de Bellvitge (Barcelona), 3Hospital Son Dureta (Palma de Mallorca), 5Universitat de Barcelona. Material y métodos: 1. Estudio de vigilancia epidemiológica de colonización/infección por PAM en la UCI desde enero hasta octubre del 2007; 2. Estudio microbiológico: (a) identificación y sensibilidad mediante el sistema MicroScan; (b) tipado de las cepas por electroforesis de campos pulsados (ECP); (c) estudio de los mecanismos de resistencia. Resultados: Durante el periodo de estudio se detectaron en la UCI 43 pacientes colonizados/infectados por PAM (clon A) con un fenotipo de resistencia a todos los antibióticos con excepción de amikacina y colistina. Simultáneamente, la presencia de aislamientos repetidos en 29 pacientes de una cepa de PA con un fenotipo inusual (sensibilidad conservada a la ceftazidima y resistencia al cefepime) alertaron de la posibilidad de un nuevo brote, confirmándose por ECP (clon B). Entre ambos grupos no se observaron diferencias estadísticamente significativas en las características epidemiológicas, exceptuando un mayor consumo de antibióticos previos en los pacientes colonizados/infectados por el clon B (93% frente 70%, p = 0,02); concretamente, β-lactámicos con inhibidores de las β-lactamasas (76% frente 28%; p < 0,001), 3ª/4ª generación de cefalosporinas (28% frente 5%; p = 0,01) y aminoglicósidos (48% frente 16%; p = 0,003) fueron consumidos con mayor frecuencia en los pacientes con aislamientos del clon B. Todas las cepas del clon B fueron resistentes a penicilinas antipseudomónicas, cefepime, quinolonas, gentamicina y tobramicina; el 79% fue sensible a los carbapenémicos. Del estudio de los mecanismos de resistencia de ambos clones cabe destacar en el clon B la producción de una β-lactamasa de pI 5.7 junto con la propia AmpC, que por PCR y secuenciación se identificó como PSE-1. Conclusiones: Se ha detectado la presencia de dos brotes epidémicos simultáneos por P. aeruginosa en la UCI de nuestro hospital, que afecta a poblaciones de similares características epidemiológicas, exceptuando un mayor consumo de antibióticos en los pacientes con aislamientos del clon B. 85 DESCRIPCIÓN CLÍNICO EPIDEMIOLÓGICA DE UN BROTE DE ENTEROCOCCUS FAECIUM CC17 VANB2 M.A. Mantecón1, S. Valdezate2,3, M. Ortega1, A. Navarro2, C. Labayru1, J.A. Sáez-Nieto2, E. Rodríguez1, G. Megías1, M. García1 y E. Ojeda1 1 Servicio de Microbiología. 2Departamento de Bacteriología. 3 Unidad de Alertas y Emergencias. 1Hospital General Yagüe, Burgos. 2,3Centro Nacional de Microbiología, Instituto de Salud Carlos III, Madrid. Introducción: Desde junio de 2006 a abril de 2007se aislaron 47 cepas de Enterococcus faecium resistentes a vancomicina (VREF) en pacientes de Cirugía General, Medicina Interna, Unidad de Cuidados Intensivos y Atención Primaria. Los objetivos del trabajo fueron estudiar la presencia y diseminación de VREF en nuestro hospital y las características clínico-epidemiológicas de los pacientes afectados. Material y métodos: Se revisaron 40 historias clínicas y se registraron aquellos aspectos clínico-epidemiológicos más relevantes. Las cepas de VREF aisladas fueron caracterizadas genéticamente mediante PFGE, MLST y MLVA y se ampli- 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 35 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) ficaron los genes responsables de la resistencia y epidemicidad-virulencia. La información obtenida de las historias clínicas se contrastó con el estudio genético. Resultados: Todas las cepas presentaron el genotipo vanB2, aislándose en 10 muestras clínicas (MC) y en 30 frotis rectales (FR). En el primer grupo (MC) hubo un 55% de éxitus y en el segundo grupo (FR) un 13%. La media de edad fue de 75,2 años y el 67,5% fueron varones. El 77,5% de los ingresos precisaron cirugía. El tiempo medio transcurrido desde el ingreso hasta el aislamiento fue de 23,3 días y desde la cirugía de 16,6 días. El 92,5% de los pacientes recibieron terapia antimicrobiana previa y el 54,1% eran multitratados (> 3 antibióticos). El tiempo de tratamiento fue de 23 días (rango: 2-101) y la opción terapéutica mayoritaria fue: betalactámico-inhibidor. La caracterización genética indicó la presencia de 8 clones de VREF vanB2. Todos ellos presentaron idéntico MLVA-tipo MT-1 y MLST-tipo ST-17 (CC17) y el gen de virulencia esp. El patrón genotípico de resistencias fue el mismo para todas las cepas. La relación clon - servicios - tiempo fue: el clon 1, responsable del brote (72,5%), se diseminó por todos los servicios mencionados; el clon 6, se aisló en 4 pacientes de distintos servicios durante 3 meses; el clon 7 afectó a dos pacientes; los clones 2, 3, 4, 5 y 8 afectaron a 1 paciente cada uno. Conclusiones: La cepa implicada en el brote, VREF CC17 vanB2, se ha asociado a una importante capacidad epidémica en el ambiente hospitalario. La presión antibiótica, los procedimientos invasivos y la larga estancia hospitalaria parecen ser factores predisponentes en los pacientes afectados. 86 BROTE HOSPITALAR POR BURKHOLDERIA CEPACIA COMPLEX EN PACIENTES SIN FIBROSIS QUÍSTICA C. Pina-Vaz 1,2, A. Ndrio1, M.J. Teles1, M.J. Espinar1,2, F. Cotta1, M.M. Ribeiro1 y M.D. Almeida1 1 Laboratorio Microbiología del Servicio de Patología Clínica, Hospital S. João, Porto. 2Departamento de Microbiologia, Facultad de Medicina, Universidad de Porto, Portugal. 1Hospital S. João, Porto, Portugal. 2Facultad de Medicina de la Universidad de Oporto, Portugal. La Infección nosocomial es uno de los problemas más costosos, además de potencialmente prevenible, a los que se enfrentan las instituciones sanitarias. Burkholderia cepacia complex es un bacilo Gram negativo asociado a colonización y patogenia de las vías respiratorias pacientes con fibrosis quística (FQ). En los pacientes sin FQ, su relación con procesos patológicos no es muy conocida, pudiendo aparecer ocasionalmente como brotes epidémicos en instituciones sanitarias. Objetivos: Investigar los diferentes factores de riesgo en bacteriemias nosocomiales por B. cepacia durante un reciente brote en pacientes sin FQ admitidos en el Hospital de S. João de Oporto, un Hospital Universitario con 1200 camas. Materiales y métodos: Veinte y seis pacientes adultos con 76 hemocultivos positivos para B. cepacia complex entre el 20 septiembre y 20 de Enero de 2008. Las estirpes se identificaron a través de dos sistemas automáticos de identificación bacteriana, Vitek®2 (bioMérieux, Marcy l’Etoile, Francia,) y MicroScan WalkAway® (Dade-Behring, West Sacramento, CA). Fue realizado a su vez antibiogramas determinando la susceptibilidad a 3 antibióticos: ceftazidima, meropenem y trimetoprim/ sulfametoxazol como recomendado por el Clinical Laboratory Standart Institute (CSLI). Estudiamos los siguientes datos para identificar los factores de riesgo de bacteriemias por B. cepacia complex: sexo, edad, fecha y la sala de admisión, inicio de la bacteriemia, duración de la hospitalización, presencia de catéter venoso central, y patologías asociados. Resultados: Todas las cepas fueron identificadas como B. cepacia complex en los dos sistemas, siendo el perfil de sus- ceptibilidad a los tres antibióticos idéntico. Catorce pacientes eran varones, la edad osciló entre los 26 a 80 años. Todos los casos tuvieron un origen nosocomial; catorce pacientes estuvieron ingresados en unidades de cuidados intensivos y los otros en diferentes departamentos médicos geográficamente distantes. La duración de la hospitalización fue mayor de 10 días, presentando patologías de base distintas. Todos eran portadores de catéteres venosos centrales. Ninguno falleció. Conclusión: B. cepacia complex se presenta como un nuevo importante patógeno nosocomial en pacientes sin FQ. Su probable propagación esta facilitada por la transmisión cruzada y los accesos venosos centrales representando una posible vía de acceso. Es necesario adoptar adecuadas medidas de control para limitar la propagación de la infección. 87 ANÁLISIS DE LA DIVERSIDAD CLONAL DE CEPAS EPIDÉMICAS DE ACINETOBACTER BAUMANNII EN ESPAÑA (1997-2007) P. Villalón1, S. Valdezate1,2, M.J. Medina1, V. Rubio1, A. Navarro1 y J.A. Saéz-Nieto1 1 Laboratorio de Taxonomía. 2Unidad de Alerta y Emergencia. Servicio de Bacteriología, Centro Nacional de Microbiología, Instituto de Salud Carlos III. Majadahonda, Madrid. Introducción: Acinetobacter baumannii es una de las principales bacterias causantes de brotes hospitalarios. El riesgo de aparición de estos brotes va asociado a factores como la larga estancia hospitalaria, la presión selectiva ejercida por el uso de determinados antimicrobianos y a determinadas maniobras invasivas. Objetivos: Analizar la diversidad genética de cepas epidémicas de A. baumannii mediante la caracterización clonal con electroforesis en campo pulsado (PFGE) y el estudio de gen rpoB. Material y métodos: Se analizaron 754 cepas de A. baumannii relacionadas con situaciones de brotes procedentes de 19 hospitales de Sistema Nacional de Salud localizados en 17 provincias y obtenidas durante 1997-2007. Se realizó la identificación bioquímica (APINE/Biolog) y la susceptibilidad a antimicrobianos por microdilución comercial. En todas las cepas se realizó la tipificación molecular por ApaI-PFGE, identificándose clones epidémicos circulantes (≥ 4 pacientes), y su relación genética (InfoQuest, Applied Maths UPGMA). Posteriormente, se secuenció un fragmento del gen rpoB (457-pb) Resultados: La media del número de cepas por hospital remitente fue de 40 aislamientos, y el rango 10-217. El principal servicio hospitalario de procedencia de los pacientes con aislamiento de A. baumannii fue la UCI (26,1%). La distribución por tipo de muestra clínica fue: respiratorias, 34,9%; portadores (exudado nasal, axilar, rectal), 16,3%; heridas, 5,4%; sangre, 4,5%; catéter, 4,2%; orina, 3,7%; líquidos estériles 0,9%; otros, 22,4%; y no informado 5,6%. La tipificación de 754 cepas identificó 57 clones epidémicos de A. baumannii en 19 hospitales durante un periodo de 10 años. En los clones epidémicos se observó un fenotipo de multirresistencia generalizado, presentando actividad completa o parcial frente a los antimicrobianos ampicilina/sulbactam (35% de las cepas), meropenem (20%) y tobramicina (35%). Se obtuvieron 5 tipos de secuencias parciales del gen rpoB pertenecientes a A. baumannii subgrupo I. El 55,26% de los clones epidémicos presentaron una secuencia idéntica a la cepa ATCC19606 (CIP 7034). El resto presentaron las siguientes mutaciones: 3591-T, en 13 clones; 3523-T+ 3678-T, en 2 clones; 3523-T + 3577-C + 3678-T, en 1 clon; 3649- T+ 3670 T en 1 clon. Conclusiones: Los clones epidémicos son multirresistentes, presentando picos epidémicos y en ocasiones son endémicos de determinados servicios hospitalarios. Algunos clones son comunes a hospitales distintos. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 35 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 36 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 88 CARACTERIZACIÓN MOLECULAR DEL VIRUS DE LA PAROTIDITIS CAUSANTE DE DOS BROTES EN ASTURIAS J.A. Boga, E. Gómez, J. Fernández, L. Villa, A. Palacio, S. Melón y M. de Oña Servicio de Microbiología. Hospital Universitario Central de Asturias, Oviedo. Objetivo: Analizar y caracterizar molecularmente los virus de la parotiditis (VP) encontrados en dos brotes epidémicos de parotiditis en Asturias durante 2002 (B1) y 2006/2007 (B2). Material y métodos: Se recogieron 295 muestras (191 exudados faríngeos (Xf) y 104 orinas) de 216 pacientes (edad media: 23,3 ± 13,8 años, rango: 2-87 años) entre enero y septiembre de 2002 y 144 muestras (92 Xf y 52 orinas) de 119 pacientes (edad media: 27,1 ± 13,6 años, rango: 11-87 años) entre diciembre de 2006 y abril de 2007 (B2). Las muestras se inocularon en shell vial y tubos convencionales con monocapas celulares de VERO y LLC-MK2 según protocolos establecidos. Ambos se tiñeron a los 3 y 21 días, respectivamente con anticuerpos monoclonales anti-parotiditis (Chemicon). Además, el ARN viral fue extraído mediante el purificador automático Ampliprep (Roche). Para la detección genómica y la caracterización molecular se usaron dos RT-PCRs anidadas dirigidas contra los genes NP y SH, respectivamente. Los amplicones SH obtenidos fueron secuenciados mediante el preparado comercial (Big Dye Terminator v1.1 Cycle Sequencing Kit (Applied Byosistems) y comparados con regiones homólogas de aislados representativos de diferentes genotipos utilizando el programa ClustalW2. Resultados: Se identificó el VP en 89 muestras de 85 pacientes del B1 y en 67 de 61 pacientes del B2. De ellos se realizaron estudios de secuenciación de 14 muestras procedentes de distintos pacientes del B1 y de 8 del B2. En el primer brote, las cepas presentaban una homología superior al 95% con cepas pertenecientes al genotipo H del VP. En el segundo brote, por el contrario, las cepas presentaban una homología superior al 95% con el aislado UK02/19, cepa de referencia para un nuevo genotipo. Conclusiones: 1) Los brotes fueron causados por diferentes genotipos del VP (H y “UK02/19-like”) y distintos del usado en la vacuna (genotipo A). 2) La presencia de ambos genotipos sugiere que la vacuna no parece conferir una protección total contra ciertos genotipos no vacunales. 89 EPIDEMIOLOGÍA DE LA HEPATITIS A EN LA CIUDAD DE MÁLAGA A. Infante, E. Clavijo, M. Ortega, E. Granados, F. Ropero, A. Gutiérrez, L. Mora, I. Viciana y A. Pinedo Servicio de Microbiología y Parasitología Clínica. Hospital C.U. “Virgen de la Victoria”, Málaga. Introducción: Presentamos un estudio sobre la epidemiología de la Hepatitis A en Málaga mediante un análisis descriptivo de los últimos cinco años, estimando que esta enfermedad representa un importante problema de salud pública que debería plantear a las autoridades sanitarias la conveniencia de incluir esta vacuna en el calendario vacunal anadaluz. El aumento de población ubicadas en zonas con deficientes infraestructuras sanitarias y la falta de buenos hábitos higiénicos han provocado un incremento de la morbilidad de esta enfermedad. Objetivo: Conocer las características de la infección por VHA en nuestra área sanitaria integrada por 459.978 habitantes, durante los años 2003 al 2007 y sus variaciones en el tiempo. Material y métodos: Estudio retrospectivo de 2003 a 2007 de una muestra representativa de la población malagueña, consti- 36 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 tuida por 8.545 pacientes con edades comprendidas entre 2 y 81 años, remitidas a nuestro servicio para screening de hepatitis aguda. Los anticuerpos IgM frente a VHA se detectaron mediante ELISA (Dia SorinR). En los casos positivos hemos analizado las siguientes variables: edad, sexo, procedencia, comportamiento estacional y si existe coinfección por VHB y VHC. También valoramos si existe diferencia a lo largo del tiempo. Resultados: De las 8.545 muestras remitidas, 200 fueron positivas. Hasta 2005 el patrón epidemiológico fue el típico de una zona desarrollada con el mayor número de casos en mayores de 18 años. En el 2006 se detectó un brote epidémico y cambió el patrón epidemiológico al afectarse un importante número de niños (30), y en 2007 (9). No existe diferencia significativa en cuanto a la distribución por sexo. El incremento en el número de casos en 2006 fue debido a un brote de origen holomiántico situado en Alhaurín el Grande, y en 2007 apareció en una zona marginal de Málaga capital. El mayor número de casos se concentro en 2006 durante lo meses de Septiembre- Octubre y en 2007 entre febrero y marzo. El curso clínico de los pacientes fue subagudo y sólo precisaron ingreso en el hospital en el último bienio 12 y 6 pacientes. No evidenciamos coinfección por VHB y VHC. Conclusiones: 1. El patrón epidemiológico de la Hepatitis A en Málaga corresponde a un modelo de endemicidad moderada con dos exacerbaciones epidémicas recogidas en los años 2006 y 2007. El primero debido a un problema en el abastecimiento de agua y el segundo en una zona urbana marginal. 2. Esta situación es subsidiaria de plantear la conveniencia de la vacunación sistemática de la población como parte integrante del calendario vacunal. Aspectos microbiológicos y clínicos de las infecciones de piel y tejidos blandos 90 EXPERIENCIA CLÍNICA EN EL USO DE DAPTOMICINA EN EL HOSPITAL UNIVERSITARIO DE GUADALAJARA G. Marcos1, T. Sánchez1, M. Blasco1, MJ Ruiz2, A. Fernández2, A. Espinosa2, E. Martín-Echevarría2, M. Díaz3, M. Torralba2 y M. Rodriguez-Zapata2 1 Servicio de Farmacia. 2Servicio de Medicina Interna. 3Servicio de Hematología. Hospital Universitario Guadalajara. Introducción: La daptomicina es un lipopéptido cíclico de reciente introducción, activo frente a bacterias grampositivas (G ±), especialmente indicado en las infecciones de piel y partes blandas por bacterias G ± con resistencia o intolerancia a otros antibióticos. Objetivo: Presentar la experiencia clínica sobre el uso de daptomicina en el Hospital Universitario de Guadalajara, valorando las indicaciones clínicas y su eficacia. Material y métodos: Estudio retrospectivo de revisión de las historias clínicas de los pacientes en que se utilizó al menos una dosis de daptomicina, desde Junio 2007 a Enero 2008. Resultados: Se valoran 10 pacientes, 5 varones y 5 mujeres, con una edad media de 60 años (19-81). 3 pacientes presentaron antecedentes de diabetes mellitus, 6 de neoplasia hematológica en tratamiento con quimioterapia y 1 de insuficiencia renal (IR) crónica. Se administró en dosis iv (4-6 mg/kg/día) y el principal efecto adverso fue la duplicación de transaminasas (2 pacientes). La duración media de administración fue de 9.5 días (2-16). La indicación de uso fue infección de partes blandas en 3 pacientes (1 celulitis, 1 fascitis necrotizante y 1 absceso abdominal), con aislamiento de Staphylococcus haemolyticus, Staphylococcus aureus y Enterococcus faecium. En 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 37 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) los 6 pacientes oncológicos se utilizó por neutropenia febril, tras persistencia de fiebre a pesar de tratamiento antibiótico previo. Se obtuvieron hemocultivos con aislamiento de cocos G ± (Staphylococcus aureus, Enterococcus faecalis, Staphylococcus hominis, Streptococcus haemophilus, Staphylococcus warneri). En 1 paciente no oncológico se empleó para tratar una bacteriemia por Staphylococcus epidermidis y Enterococcus faecium sin respuesta al tratamiento previo. El estudio de sensibilidad mostró meticilin resistencia en 6 aislamientos, sensibles a vancomicina. En 3 casos se utilizó daptomicina por efecto adverso a vancomicina (2 rash cutáneo, 1 IR). La evolución fue favorable en 2 de 3 pacientes con infección de partes blandas, falleciendo el otro por fascitis necrotizante. No se observó mejoría atribuible a daptomicina en 4 pacientes con neoplasia hematológica y fiebre persistente, ni en el paciente no hematológico con bacteriemia. Conclusiones: Daptomicina nunca se usó como primera elección. Fue eficaz y bien tolerada en infección de partes blandas. Su utilización debe estar basada en aislamientos de bacterias G ± que muestren resistencia o intolerancia a vancomicina. 91 STAPHYLOCOCCUS AUREUS SENSIBLES Y RESISTENTES A METICILINA PORTADORAS DEL GEN DE LA LEUCOCIDINA DE PANTON VALENTINE EN GIPUZKOA J.M. Marimon, J.M. García-Arenzana, M. Erzibengoa, P. Idígoras y E. Pérez-Trallero Servicio de Microbiología. Hospital Donostia. Introducción: La reciente atención a S. aureus portador del factor de virulencia denominado leucocidina de Panton-Valentine (LPV) ha llevado a su detección en casi todo el mundo. En Europa, a diferencia de EEUU, estas cepas han sido infrecuentes aunque recientemente se han empezado a detectar incluso cepas sensibles a meticilina (SASM). En España SARM y SASM LPV ± han sido detectadas en Madrid (Cercenado et al). El objetivo de este estudio ha sido investigar la prevalencia actual de cepas SARM y SASM LPV ± y la presencia de LPV entre clones SARM históricos, incluyendo los primeros detectados en España. Material: Caracterización genética mediante la tipificación de SCCmec, PFGE y MLST. Se ha estudiado la presencia del gen de la toxina LPV en 368 cepas aisladas en Gipuzkoa. Aisladas en 2007: 55 cepas SARM pertenecientes al SCCmec IV/IVA (ST8 y ST863) y 123 cepas SASM. Entre las 190 cepas SARM históricas (1978-2006) se encuentran: 37 SCCmec I/IA (ST863, ST250), 3 SCCmec II/ST36, 66 SCCmec III/IIIA/ST239, 84 SCCmec IV/IVA (ST8 y ST863). La detección del gen del la LPV se hizo por PCR y secuenciación. Los casos positivos y 50 de los negativos se confirmaron mediante una segunda técnica (Genotype MRSA, Soria Diagnostics). Resultados: Ninguna de las cepas de SARM aisladas entre 1977 y 2006 presentaron el gen de la LPV. Entre estas cepas LPV- se incluían dos de las primeras cepas SARM aisladas en España hace 30 años (SCCmec I, ST250). Por el contrario, durante 2007, el gen de la LCV se detectó en 2 de las 55 (3,6%) cepas de SARM SCCmec IV/IVA y en 5 de las 123 (4,0%) cepas sensibles a meticilina. Las dos cepas SARM LPV ± se aislaron de abscesos dérmicos y presentaron el SCCmec IV/ST8 (USA300). Las 5 cepas S. aureus con LPV se aislaron de 4 pacientes, 3 de abscesos, una de una ulcera y una en una osteomielitis. Todas ellas se aislaron en pacientes autóctonos. Presentaron patrones de sensibilidad antibiótica diferentes, aunque en general y salvo a la penicilina, eran sensibles a la mayoría de los antibióticos estudiados, incluidos SXT y, con la excepción de un SASM, a clindamicina. Conclusión: En Gipuzkoa, a partir de 2007 y al igual que recientemente en otras partes de Europa, se ha detectado la presencia de cepas de SARM y SASM (sensibles a meticilina) portadoras del gen LPV. Como en otras regiones se han aislado fundamentalmente de abscesos dérmicos. La presencia del clon USA300 en nuestro medio y en ciudadanos autóctonos es motivo de preocupación. 92 EFICACIA DE CIPROFLOXACINO EN EL TRATAMIENTO DE LA INFECCIÓN DE PIEL Y TEJIDOS BLANDOS POR ENTEROBACTER CLOACAE I. Peñuela1, J. Palomino1, A. Cantos2, J.L. Haro1, M. Herrero1 y J. Pachón1 Servicios de 1Enfermedades Infecciosas y de 2Microbiología. Hospital Universitario Virgen del Rocío. Sevilla. Introducción/Objetivo: El tratamiento de las infecciones causadas por Enterobacter spp puede verse dificultado por la resistencia intrínseca frente a aminopenicilinas y cefazolina, la aparición de resistencias frente a cefalosporinas de segunda y tercera generación durante el tratamiento y la producción de BLEE. Ciprofloxacino es una alternativa al tratamiento de las infecciones por Enterobacter spp pero la experiencia clínica con este antimicrobiano en el tratamiento de las IPTB es muy escasa. Se revisan las IPTB causadas por Enterobacter spp y se analiza la eficacia del tratamiento con ciprofloxacino. Material y métodos: Revisión retrospectiva de todos los episodios de IPTB monomicrobiana por Enterobacter spp diagnosticados entre octubre de 2003 y diciembre de 2007 y tratados con ciprofloxacino. La dosis de ciprofloxacino oral fue de 750 mg / 12 h e intravenosa de 400 mg / 12 h. Resultados: Se detectaron 6 casos, 3 (50%) hombres, con edad media de 62 ± 21 años. Cirugía previa (5 casos) y traumatismo (1 caso). La mediana del intervalo entre la cirugía y la aparición de la IPTB fue de 4 días (4-30). El tipo clínico de infección fue superficial (4 casos) y profunda (2 casos). El índice de gravedad de la lesión (skin injury severity score, Wilson) mostró una mediana de 30 puntos (20-60) en las IPTB posquirúrgicas y de 25 puntos (20-60) en el grupo global de IPTB. Todos los casos fueron originados por Enterobacter cloacae, que mostró resistencia a ampicilina en 6 casos (100%), a amoxicilina-clavulánico en 6 (100%), a cefazolina en 6 (100%), a cefotaxima en 1 (16,6%) y a cotrimoxazol en 1/5 (20,0%). Las 6 cepas de E. cloacae fueron sensibles a ciprofloxacino e imipenem. Cinco (83,3%) pacientes habían recibido tratamiento antimicrobiano previo ineficaz y uno (16,6%) recibió tratamiento previo con ceftazidima. Cinco casos (83,3%) fueron tratados con ciprofloxacino oral y uno (16,6%) recibió tratamiento secuencial con ciprofloxacino iv y oral. La media de la duración del tratamiento con ciprofloxacino fue de 12,6 ± 3,6 días. Dos casos (33,3%) recibieron además limpieza quirúrgica. Se hizo cultivo de control cuando hubo indicación clínica. La media del tiempo de seguimiento fue de 4,1 ± 2,2 meses. La tasa de curación fue de 83,3% (5/6) y hubo recidiva en 1 caso (16,6%). Esta ocurrió en una IPTB profunda y adyacente a material de osteosíntesis. Conclusiones: El uso de ciprofloxacino se ha mostrado eficaz como tratamiento antimicrobiano de la IPTB monomicrobiana causada por Enterobacter cloacae. El material de osteosíntesis puede dificultar la curación de esta IPTB cuando la duración del tratamiento no es prolongada. 93 DERMATITIS ESTREPTOCÓCICA PERIANAL. A PROPÓSITO DE 111 CASOS B. Orden, R. Martínez-Ruiz y R. Millán Servicio de Microbiología. Hospital Universitario Puerta de Hierro, (Centro de Especialidades “Argüelles). Madrid. Introducción: La dermatitis estreptocócica perianal (DEP) causada por Streptococcus pyogenes es un proceso que afecEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 37 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 38 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) ta fundamentalmente a la edad pediátrica, de diagnóstico poco frecuente y en ocasiones, infravalorado. Objetivo: Valorar los aspectos clínico-epidemiológico de los casos diagnosticados de dermatitis perianal por Streptococcus pyogenes, en la población del Área 6 de Madrid. Evaluar la sensibilidad antibiótica de S. pyogenes aislado en este proceso clínico. Material y métodos: Estudio retrospectivo de los exudados perianales con aislamiento de S. pyogenes durante el período 2005-2007. Se estudió una sola muestra por paciente y episodio. El análisis estadístico de los datos se realizó mediante la prueba de chi cuadrado. Resultados: Se revisaron 111 episodios de dermatitis perianal producida por S. pyogenes, en 70 varones y 41 mujeres (p < 0,05), con una media de edad de 4,4 años (10 meses-46 años); 109 casos fueron diagnosticados en niños y 2 en adultos, ambos varones. El mayor número de casos clínicos se observó entre 2 y 5 años: 70,7% de las mujeres y 71,4% de los varones. Los signos y síntomas predominantes fueron: eritema perianal de mayor o menor intensidad con/sin prurito (100%) y la presencia de fisura/s perianales (21,6%), que pueden presentarse de manera simultánea. Otros síntomas, como rectorragias ocasionales (2,7%) o dolor a la defecación (16,2%) son menos frecuentes. La mayor incidencia se produjo en los meses de marzo a julio (primavera y principios de verano) con 68 casos (61,3%); en el mes de mayo se diagnosticaron 17 casos. En 20 varones se realizó exudado faríngeo y en 11 de ellos (55%) se aisló S. pyogenes. En 2 varones (1,8%), la DEP se acompañó de balanopostitis por S. pyogenes. En 20 mujeres se realizó exudado faríngeo, en 3 de ellas (15%) se aisló S. pyogenes. En 21 mujeres (51,2%), la DEP se acompañó de vulvovaginitis con aislamiento de S. pyogenes. Cuatro episodios afectaron a 2 hermanos de la misma familia y cuatro pacientes (3 varones y 1 mujer) presentaron recidivas a los 2-3 meses del episodio anterior. Dos pacientes presentaron 2 episodios diferentes con más de un año de intervalo. Se realizaron controles postratamiento en 28 casos resultando todos negativos. Treinta cepas (27%) fueron resistentes a eritromicina, 11 de ellas con el fenotipo FM (36,7%) y 19 con el fenotipo MLS (63,3%). Diecisiete cepas fueron resistentes a clindamicina (15,3%), 23 a tetraciclina (20,7%), 13 a bacitracina (11,7%) y 1 intermedia (CMI 4 mcg/ml) a ciprofloxacino (0,9%). Todas fueron sensibles a rifampicina, cloranfenicol y penicilina. Conclusiones: La dermatitis estreptocócica perianal es un proceso relativamente frecuente entre los 2 y 5 años de edad, afecta con más frecuencia a varones y en la mitad de los casos son portadores faríngeos de S. pyogenes. En más del 50% de las mujeres se acompaña de vulvovaginitis estreptocócica, pero el número de portadoras faríngeas es más escaso. El síntoma predominante es el eritema perianal de mayor o menor intensidad. En la primavera y principios del verano se produce el mayor número de casos. El 27% de S. pyogenes aislados en este proceso son resistentes a eritromicina: 36,7% con fenotipo FM y 63,3% con fenotipo MLS. 94 EFICACIA Y SEGURIDAD DE LINEZOLID EN EL TRATAMIENTO DE LAS INFECCIONES DOCUMENTADAS DEL PIE DIABÉTICO CAUSADAS POR S. AUREUS METICILIN RESISTENTE (SAMR). RESULTADOS PRELIMINARES R. Zaragoza1, J.I. Blanes2, A. Chacon3, J. Flores4, E. Escudero5 en representación del Grupo español de estudio de infecciones en el pie diabético. 1 Medicina Intensiva Hospital Universitario Dr. Peset. Valencia. 2 Angiología y Cirugía Vascular Hospital Universitario Dr. Peset. Valencia. 3Angiología y Cirugía Vascular Hospital Reina Sofía de Córdoba. 4UEI. Medicina Interna. Hospital Arnau de Vilanova. Valencia. 5Departamento médico Pfizer. Introducción: La infección del pie diabético causada por SAMR está aumentando su incidencia, conllevando mayor 38 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 mortalidad, mayores índices de amputación y mayor coste. El objetivo de este estudio fue analizar la eficacia y seguridad de linezolid en el tratamiento de las infecciones documentadas del pie diabético causadas por SAMR. Métodos: Ensayo clínico no comparativo en siete hospitales españoles desde Septiembre del 2006 hasta Junio del 2007. Pacientes que cumplieron criterios clínicos predefinidos de infección y en los cuales se documentó microbiológicamente SAMR fueron incluidos tras consentimiento informado, pudiendo recibir tanto Linezolid tanto vía oral o intravenosa. El Objetivo primario fue la obtención de cura o mejoría y la erradicación microbiológica a los 60 días el inicio del tratamiento. Los objetivos secundarios fueron la obtención de cura o mejoría en los días 5 y 30 del inicio del tratamiento, la necesidad de amputación, duración del tratamiento, estancia hospitalaria, efectos adversos y mortalidad al final de estudio Resultados: 34 pacientes fueron incluidos. La relación hombre/ mujer fue de 2,7. La edad de los pacientes fue de 66,7 ± 13,9 años y la media del tiempo trascurrido desde el diagnóstico de diabetes fue de 17,2 ± 9,4 años. La presentación clínica más frecuente fue la celulitis. Se documentó bacteriemia asociada en el 30 % de los pacientes. Se obtuvo curación o mejoría a los 60 días del inicio del tratamiento en el 91,4 % de los pacientes y erradicación microbiológica en el 82,4%.; la obtención de cura o mejoría en los días 5 y 30 del inicio del tratamiento fue del 73,5%. y del 91,2% respectivamente. Sólo 8 pacientes requirieron una amputación menor. La duración del tratamiento fue de 30,0 ± 18,4 días. Sólo un paciente con bacteriemia falleció. Se diagnostico un episodio de polineuropatía pero no se documentó trombocitopenia ni acidosis láctica Conclusiones: Linezolid fue un tratamiento eficaz incluso en la primera visita de evaluación en el tratamiento de las infecciones documentadas del pie diabético causadas por SAMR, obteniendo una excelente tasa de erradicación microbiológica. A pesar de la prolongada duración del tratamiento Linezolid fue un tratamiento seguro. 95 MANEJO, PRONÓSTICO Y EVOLUCIÓN DEL ABSCESO CEREBRAL EN UN HOSPITAL DE REFERENCIA NEUROQUIRÚRGICA L. Valiente De Santis1, B. Sobrino Díaz1, I. Portales Fernández1, N. Macías Vega1, J.D. Ruiz Mesa2, A. Villalobos Sánchez1, A. Plata Ciézar2, J.M. Reguera Iglesias2 y J.D. Colmenero Castillo2 1 Servicio de Medicina Interna1, 2Servicio de Enfermedades Infecciosas2, Hospital Universitario Carlos Haya, Málaga. Introducción: El absceso cerebral es una entidad infrecuente, considerada como una infección grave. Su abordaje multidisciplinario parece haber mejorado su pronóstico. Objetivo: Describir el espectro clínico, métodos diagnósticos y tratamiento del absceso cerebral y valorar el pronóstico de esta patología en un Hospital de Tercer Nivel. Material y métodos: Estudio retrospectivo, observacional de una serie de 25 episodios de abscesos cerebrales en 23 adultos, de un Hospital de 3º nivel, entre Enero de 2004 y Diciembre de 2007. Todos los pacientes fueron diagnosticados mediante criterios radiológicos (TAC o RM), persiguiéndose el diagnóstico microbiológico de certeza a través de cultivo del material obtenido quirúrgicamente en los casos intervenidos, o a través de otras muestras biológicas. Se definió como curación aquellos que presentaron mejoría clínica y radiológica. Se consideró recidiva a aquellos pacientes que una vez considerados curados, presentan una nueva imagen compatible con absceso cerebral. Resultados: de los 25 episodios (23 pacientes y 2 recidivas) 15 eran varones. La edad media fue de 50,5 ± 20,2 años (r = 17- 87 años). El 30,4% habían sido sometidos a una intervención SNC en los 3 meses previos. La presentación clínica predominante fue cefalea (80%), fiebre (68%) y focalidad neurológica (60%) con una duración media pre- 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 39 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) via a consulta de 11,9 ± 12,9 días. En cuanto a la patogenia, en el 48% (12) fue por contigüidad desde foco otorrinolaringológico, el 28% (7) se consideró postquirúrgico con un tiempo de latencia postcirugía de 46,43 ± 34,34 días. En el 24% (6) no se halló foco aparente. Se encontraron diferencias significativas en cuanto a la presentación de cefaleas, siendo más frecuentes en aquellos pacientes con foco otorrinolaringológico o idiopáticos que en los postquirúrgicos. En el 100% se realizó TAC craneal y en el 86,4% RM. En 21 episodios el absceso fue único, predominando la localización temporal (30%) seguida de la cerebelosa (25%), frontal (20%). El absceso fue cultivado en 15 pacientes, con resultado positivo en 64,7% y predominio de gram ± (69,2%). El tratamiento fue médico-quirúrgico en 17 episodios (68%). El tratamiento quirúrgico consistió en exéresis reglada en el 82,4% de los casos y urgente en el 17,6%. En el 22,7% (5 casos) se trató además quirúrgicamente el foco de origen. En cuanto a la evolución, se consideró la curación del proceso en 21 de los 22 casos, quedando 10 de los pacientes con secuelas. La mortalidad atribuible al absceso sólo se describió en un caso. Conclusiones: El absceso cerebral parece ser una patología de buen pronóstico si se maneja de manera multidisciplinar. Parece claro el aumento en los últimos años de la relación patogénica entre las intervenciones neuroquirúrgicas y el desarrollo de un absceso cerebral. La realización de exéresis completa del absceso en vez del drenaje podría estar en relación con la buena evolución clínica de nuestra serie. Aspectos microbiológicos y clínicos de las osteomielitis y artritis 96 SEGURIDAD Y EFICACIA DEL TRATAMIENTO PROLONGADO CON LINEZOLID J. Parra-Ruiz1, D. Vinuesa1, F. Romero2, R. Antelo3, A. Ruiz Sancho1, L. Muñoz1 y J. Hernández-Quero1 1 Unidad de Enfermedades Infecciosas, Hospital Clínico San Cecilio. Granada. 2Servicio de Medicina Interna, Hospital de Fremap. Sevilla. 3Servicio de Traumatología y Ortopedia, Hospital Clínico San Cecilio. Granada. Introducción: El aumento en el empleo del Linezolid ha llevado aparejado la comunicación de efectos adversos (EA), que han suscitado controversia acerca de su seguridad, con datos contradictorios acerca de la incidencia de alteraciones hematológicas y neurológicas, en la utilización durante más de 28 días. Así mismo existe poca experiencia en cuanto a su eficacia en tratamientos prolongados. Objetivos: Determinar la seguridad y la eficacia del linezolid en el tratamiento de infecciones por gérmenes sensibles durante más de 28 días, así como identificar los factores relacionados con la aparición de efectos adversos. Pacientes y método: Estudio retrospectivo de pacientes con infección documentada por gérmenes sensibles a Linezolid y que hayan recibido tratamiento durante más de 4 semanas. Resultados: Se han identificado 24 pacientes, 14 varones y 10 mujeres que recibieron tratamiento con linezolid durante una media de 15 semanas (6-48). La edad media fue de 50 años (23-89). El microorganismo responsable fue un estafilococo coagulasa negativo resistente a meticilina en15 pacientes y Staphylococcus aureus resistente a meticilina en 9. Las infecciones para las que se empleo el Linezolid fueron osteomielitis (7/24), infección del material de osteosíntesis (11/24) e infección de prótesis (5/24; 3 rodillas y 2 caderas). Se presentaron EA en 12 pacientes, siendo el más frecuente la anemia que se presentó en 7 (7/24, 29%) y que motivó la suspensión del fármaco en 3 de ellos (3/24, 12,5%). El resto de EA fueron intolerancia digestiva (4/24, 16%) con suspensión en 2 (2/24, 8%). En el global de los pacientes el abandono por efectos adversos se produjo en 7 (29%, 3 anemia, 2 digestivo, 1 trombopenia, 1 colestasis). La mediana de tiempo hasta el abandono fue de 8 semanas (6-22). Todos los EA que motivaron la suspensión desaparecieron tras la retirada del fármaco. Se consideró curación, definida como desaparición o mejoría de los síntomas en 18 pacientes (75%). En la búsqueda de factores relacionados con la aparición de EA se valoró la edad, sexo y toma concomitante de vitamina B, rifampicina, glucopéptidos, sin que se obtuviesen relaciones significativas en el análisis multivariado. Conclusiones: El tratamiento prolongado con linezolid se asocia a una tasa de abandono por EA no despreciable, si bien la reversibilidad de todos los EA, su fácil detección, así como la alta eficacia permite considerar este fármaco como una magnífica opción en tratamientos prolongados. 97 TRATAMIENTO CONSERVADOR (TC) DE LAS INFECCIONES PRECOCES SOBRE PRÓTESIS ARTICULARES (IPPA) J. Cobo1, L. García San Miguel1, G. Euba2, J.M. García-Lechuz3, C. Pigrau4, M. Riera5, D. del Toro6, A.G. Coloma7, J. Palomino8, J. Cabo2, P. Alonso3, D. Rodríguez4, E. Ruiz de Gopegui5 M.A. Muniain6, X. Flóres4, N. Benito7, E. Garagorri1 y J. Ariza2. 1 Servicios de E. Infecciosas (JC y LGSM) y Traumatología (EG), Hospital Ramón y Cajal. 2Servicios de E. Infecciosas (GE,JA) y Traumatología (JC), Hospital de Bellvitge. 3Servicio de Microbiología, Hospital Gregorio Marañón. 4Servicios de E. Infecciosas (CP,DR) y Traumatología (XF), Hospital vall d´Hebrón. 5Unidad de E. Infecciosas, Hospital Son Dureta. 6 Servicio de E. Infecciosas, Hospital Vigen Macarena. 7Unidad de E. Infecciosas, Hospital Sant Pau. 8Servicio de E. Infecciosas, Hospital Virgen del Rocío. El tratamiento de las IPPA no está bien estandarizado. En la literatura existen importantes diferencias en los porcentajes de éxito cuando la prótesis no se retira (TC), no se conocen bien los factores asociados con el fracaso de esta estrategia ni la duración óptima (se proponen hasta 6 meses) del tratamiento antibiótico. Objetivos: Analizar la evolución de las IPPA tratadas con TC y los factores asociados con el fallo de esta estrategia. Métodos: Definición de IPPA: infección que afecta a la prótesis y a aparece dentro del primer mes tras el implante. Seguimiento prospectivo, bajo una guía terapéutica general común, de los pacientes diagnosticados durante 2 años en 8 hospitales pertenecientes a la REIPI. Resultados: Se estudiaron 119 pacientes (67,2% mujeres) con una edad media de 76,7 (DS: 12,1) años. S. aureus fue el patógeno más frecuente (33 SASM, 15 SARM). El seguimiento medio fue de 23,3 meses (0 a 62). Fallecieron 35 enfermos (31%) pero sólo 5 en los primeros dos meses tras el implante. Analizamos 100 casos evaluables, manejados con TC (en 14 se decidió extraer la prótesis directamente) que no fallecieron precozmente. La prótesis pudo ser “salvada” en 74 pacientes. En 59 casos se realizó un tratamiento antibiótico de duración concreta y no existió recaída durante el seguimiento (grupo A) mientras que en 15 (grupo B) se decidió un tratamiento crónico supresor, directamente tras el desbridamiento (10 pacientes), o posteriormente, por sospecha de recaída (5 pacientes), sin retirar la prótesis durante el seguimiento. En otros 26 casos fue preciso retirar la prótesis durante el seguimiento (grupo C). Los pacientes del grupo A, obtuvieron mejor situación funcional que los de los grupos B y C (74,1% vs. 31,7%; p < 0,05, caminaba sin Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 39 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 40 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) ayuda o con una sola muleta). Los factores relacionados con el fallo (grupos B y C) de la TC fueron la edad (media de 80,1 vs. 73, 2 años; p < 0,05), el ser atendido en uno de los hospitales (fallo en el 80% vs. 31,3%; p < 0,001) y el padecer una infección por SARM (fallo en el 70% vs 37,3%; p = 0,05). Aunque el tiempo desde la aparición de síntomas hasta el desbridamiento fue menor en el grupo A (mediana 5,5 días) que en los grupos B y C (mediana 9,5 días), la diferencia no alcanzó significación estadística (p = 0,065). La duración media del tratamiento antibiótico en el grupo A fue de 81,9 días (mediana 60 días), similar a los del grupo C (media 78,9 días; mediana 72 días). No encontramos factores asociados con tener que retirar la prótesis tras un TC (suma de grupos A y B vs. C). Conclusiones: Es posible salvar y curar una IPPA en un porcentaje sustancial de pacientes obteniendo, además, buenos resultados funcionales, sin extender el tratamiento hasta los 6 meses. Los resultados empeoran con la edad más avanzada y si el agente causal es S. aureus MR. Además, el resultado del TC puede variar de unos hospitales a otros. 98 ANÁLISIS PRELIMINAR DE LA COHORTE DE PACIENTES CON INFECCIÓN DE PRÓTESIS ARTICULAR EN ANDALUCÍA M.D. del Toroa, I. Nietoa, M. Márquezb, J. Palominoc, J. Corzod, C. Naterae, F.J. Martínezf, P. Martíng, A. de los Santosh, A. del Arcoi, A. Ruízj, J. Delgadok, M.A. Muniaina, J. Rodríguez Bañoa, y Grupo de Estudio de Infección de Prótesis Articular de la SAEI. Servicios o Unidades de Enfermedades Infecciosas. aHospitales Virgen Macarena, cVirgen del Rocío y dVirgen de Valme de Sevilla; bVirgen de la Victoria y gCarlos Haya de Málaga, eReina Sofía (Córdoba), fJuan Ramón Jiménez (Huelva), hPuerta del Mar (Cádiz), iCosta del Sol (Marbella), jJerez, kSan Juan de Dios de Aljarafe (Bormujos). Introducción: El manejo de la infección de prótesis articular (IPA) es muy heterogéneo a pesar de estar estandarizado, y requiere un abordaje quirúrgico y un tratamiento antimicrobiano prolongado. Objetivos: Describir las características clínicas y etiología de las IPA en hospitales andaluces y analizar el pronóstico en función de los tipos y modalidades terapéuticas utilizados. Metodología: Estudio observacional de la cohorte de pacientes con IPA diagnosticados en centros andaluces desde el 1/10/06. Recogida de datos en una hoja previamente protocolizada. Resultados: Se diagnosticaron 110 pacientes de IPA en 11 hospitales; 60% mujeres, edad media 70 años: 51 prótesis de cadera (PTC), 55 de rodilla (PTR) y 4 de hombro. Un 57% (63) presentaron comorbilidades. Un 64% presentaron factores de riesgo peroperatorios de infección (infección de herida 12, hematoma 12, sangrado abundante 14), y un 22% tras la implantación. Se tomaron muestras quirúrgicas en 77 pacientes [nº medio de muestras enviadas 3 (1-8)], fueron negativas 23 (19 recibieron antibioterapia previa). Etiología: S. aureus 34 (31%), Staph. coagulasa negativa (SNC) 32 (29%), BGN 13 (12%), infecciones estreptocócicas 8 (7%), otras (9%), desconocida 13 (12%). Tipos de infección: 32 agudas postquirúrgicas (IAP), 54 crónicas postquirúrgicas (ICP), 14 agudas hematógenas (IAH) y 9 cultivos positivos en un recambio sin sospecha de infección. En las 32 IAP: predominó la inflamación local (81%) y supuración (71%); etiologías más frecuentes S. aureus (14), SCN (5) y BGN (4); en 30 se realizó tratamiento quirúrgico (23 desbridamientos, 5 retiradas de material y reimplante, 2 artrodesis/Gilderstone). En las 54 ICP predominó el dolor (80%) e inflamación (65%); etiologías más frecuentes: SCN (17) y S. aureus (16); en 50 se realizó tratamiento quirúrgico (18 desbridamientos, 24 retiradas y reimplante, 7 artrodesis/Gilderstone). En las 14 IAH predominó el dolor (77%) e inflamación articular (77%); etiologías más 40 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 frecuentes: S. aureus (4) y estreptococos (3); 11 se intervinieron (3 desbridamientos, 6 retiradas de material, 2 artrodesis). La mediana de duración de tratamiento antibiótico específico fue de 12 semanas (5-36). A los 6 meses se han podido evolucionar a 55 pacientes, en 21 persistían los síntomas de infección y 10 tuvieron que ser reintervenidos (4 desbridamientos, 3 retiradas de material, 3 artrodesis/Gilderstone); en 7 de ellos se realizó inicialmente un desbridamento sin retirada de la prótesis pasadas las 3 semanas desde el inicio de los síntomas de infección. Conclusiones: Un alto porcentaje de pacientes con IPA presentó algún factor de riesgo peroperatorio de infección. El agente etiológico más frecuente fue S. aureus, con un porcentaje mayor de lo descrito en la literatura. El manejo quirúrgico de las IPA es muy heterogéneo, por lo que se precisa una protocolización más homogénea del mismo. 99 EPIDEMIOLOGÍA Y PERFIL CLÍNICO DE LA INFECCIÓN DE PRÓTESIS ARTICULAR (IPA) POR PROPIONIBACTERIUM SP G. Euba1, J. Lora-Tamayo1, O. Murillo1, R. Verdaguer2, JL. Agulló3, X. Cabo3 y X. Ariza1 1 Servicio de Enfermedades Infecciosas. 2Servicio de Microbiología. 3Servicio de Cirugía Ortopédica y Traumatología. IDIBELL, Hospital Universitari de Bellvitge, L’Hospitalet de Llobregat, Barcelona. Introducción: Propionibacterium es un colonizante habitual de la piel, responsable ocasional de infecciones asociadas a cuerpo extraño. Su protagonismo en la IPA ha sido infravalorado por la dificultad de su diagnóstico microbiológico, pero en los últimos años se ha descrito con frecuencia creciente. Así, la definición de su epidemiología, perfil clínico y pronóstico adquiere gran interés. Material y métodos: Pacientes del Hospital de Bellvitge con IPA (2003-2007). Diagnóstico y clasificación (según Tsukayama): hematógenas (IH), postquirúrgicas precoces (IPP), postquirúrgicas tardías (IPT) y cultivos operatorios positivos (CIOP). Diagnóstico microbiológico: muestras operatorias o preoperatorias de tejido, líquido sinovial (LS) y/o hueso, incubadas en aerobiosis un mínimo de 7 días; cultivo LS en anaerobiosis. Estudio y seguimiento prospectivo de los casos (≥ 2 muestras positivas). Resultados: De 179 IPA [79 rodilla (PTR), 69 cadera (PTC), 6 hombro (PTH/HAH), 25 otras], 14 (8%) fueron por Propionibacterium sp: 8/63 IPT (13%), 5/75 IPP (7%) y 1/12 CIOP (8%). Seis eran PTR (43%), 7 PTC (50%), 1 PTH (7%). Once (79%) fueron P. acnes, 2 (14%) P. avidum y 1 sin determinar. En 8 (57%) había coinfección: 4 SCN, 3 enterobacterias, 1 P. aeruginosa, 1 E. faecalis y 1 B. fragilis. Edad mediana 75 (rango 57-80); 9 mujeres (64%); 12 sin patología de base. Muestras microbiológicas por paciente: media 10 ± 4 y aislamientos positivos 4 ± 2. Rentabilidad global de los cultivos 53/135 (39%). En las IPT, mediana 5 años (0,2-14) desde el implante, todas con aflojamiento radiológico, se practicó un recambio en 1 (1 caso) o 2 tiempos (7). El caso CIOP no se intervino. Las 5 IPP, con implante estable, se desbridaron a los 6 días (3-42) del inicio de síntomas; la prótesis se salvó en 3 (60%) y se retiró en los otros 2: recidiva precoz por P. aeruginosa (artrodesis) y recidiva a los 3 años por P. acnes (recambio en 1 tiempo). Los tratados conservadoramente (IPP, CIOP) recibieron 8 semanas (6-10) de antibióticos y las IPT, 7 (6-12): 9 betalactámicos (64%), 4 (29%) clindamicina y 1 (7%) linezolid, la mayoría tras varios días de glicopéptidos. Un paciente con IPT falleció por neoplasia; los demás se siguieron 34 meses (1-52). Conclusiones: Las IPA por Propionibacterium sp son relativamente frecuentes, postquirúrgicas, en su mayoría IPT y a menudo polimicrobianas. Las IPP parecen tener buen pronóstico bajo tratamiento conservador, pero la antibioterapia más adecuada no está bien establecida. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 41 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 100 EFICACIA Y SEGURIDAD DE TERAPIA PROLONGADA CON LINEZOLID EN PACIENTES CON OSTEOMIELITIS CRÓNICA C. Pigrau1, D. Rodríguez1, B. Almirante1, N. FernándezHidalgo1, X. Flores2, O. del Valle3 y A. Pahissa1 1 Servicio de Enfermedades Infecciosas, 2Servicio de Traumatología, 3Servicio de Microbiología, Hospital Universitario Vall Hebron. Barcelona. Introducción: Aunque linezolid se ha utilizado como terapia de las infecciones osteoarticulares crónicas (IOC), es escasa la información sobre su eficacia y seguridad en el tratamiento prolongado de estas infecciones. Objetivos y métodos: Evaluación retrospectiva de la eficacia y efectos adversos de la administración de linezolid 600 mg/12 h vía oral, utilizado en el tratamiento de IOC por Gram positivos multiresistentes, en pacientes sin otras alternativas terapéuticas por esta vía. Se consideró IOC si la evolución de la clínica osteoarticular era superior al mes. Resultados: Entre enero 2004 y enero 2007, 20 pacientes (edad media: 65a, 10 varones), 5 diabéticos y uno con insuficiencia renal, presentaron 23 episodios de IOC que fueron tratados con linezolid durante una media de 12.3 semanas (limites 4-36). En todos los episodios excepto en uno se asoció vitamina B6. En 19/23 episodios la IOC se asoció con implantes (16 de ellos prótesis articulares). En 9 episodios el implante fue retirado. Todos excepto 2 de los episodios fueron causados por estafilococos coagulasa negativos. Al finalizar el tratamiento con linezolid 95,6% (22/23) respondieron y en el seguimiento (media de 18 meses postratamiento), 10 recidivaron (con una mediana de 1 mes) por lo que la curación global final fue del 52,2% (12/23). Las tasas de curación en distintas situaciones fueron: 75% (3/4) en los pacientes sin implante, 66,7% (6/9) en los que se retiró el implante, y del 30% (3/10) en los casos sin retirada del implante. En 10 episodios (43,5%) se retiró el fármaco por efectos adversos: anemia 6 (26%), intolerancia gastrointestinal 6 (26%), acidosis láctica en 2, pigmentación dental en 2 y neuritis óptica en 1. La edad media de los pacientes con efectos adversos fue superior. En todos los casos con efectos adversos estos fueron reversibles al retirar el linezoid. Un paciente desarrollo anemia importante tras 1 mes de linezolid que fue suspendido y reiniciado 1 mes después asociado con Vit B6, sin detectarse anemia durante los 9 meses de tratamiento. Conclusiones: Linezolid puede ser de utilidad en el tratamiento de las infecciones osteoarticulares crónicas, especialmente cuando el implante es retirado. Sin embargo, en tratamientos prolongados los efectos secundarios son frecuentes, aunque reversibles, por lo que se requiere un seguimiento estricto de las complicaciones. 101 CONTROVERSIA SOBRE EL PRONÓSTICO DE LA ETIOLOGÍA ESTREPTOCÓCICA EN LA INFECCIÓN DE PRÓTESIS ARTICULAR (IPA) G. Euba1, J. Lora-Tamayo1, O. Murillo1, R. Verdaguer2, A. Pérez3, X. Cabo3 y X. Ariza1 1 Servicio de Enfermedades Infecciosas. 2Servicio de Microbiología. 3Servicio de Cirugía Ortopédica y Traumatología. IDIBELL, Hospital Universitari de Bellvitge, L’Hospitalet de Llobregat, Barcelona. Introducción: La IPA estreptocócica es poco frecuente y clásicamente considerada de mejor pronóstico que otras por cocos gram positivos. Sin embargo, su epidemiología, respuesta a un tratamiento conservador con retención de la prótesis, la eficacia de los betalactámicos (BL) frente a este tipo de biofilms y el posible beneficio de la rifampicina no están bien definidos. Material y métodos: Pacientes del Hospital de Bellvitge con IPA (2003-2007). Diagnóstico y clasificación (según Tsukayama): hematógenas (IH), posquirúrgicas precoces (IPP), posquirúrgicas tardías (IPT) y cultivos operatorios positivos (CIOP). Estudio y seguimiento prospectivo de los casos de etiología estreptocócica y subanálisis de los tratados de forma conservadora. Se consideró fracaso: persistencia clínica en ausencia de otro microorganismo o recaída con confirmación microbiológica. Resultados: De 179 IPA [79 rodilla (PTR), 69 cadera (PTC), 31 otras] 12 (7%) fueron estreptocócicas: 8/29 IH (28%); 2/75 IPP (3%), y 2/75 IPT o CIOP (3%). En 3 (25%) había coinfección por enterobacterias. Localización: PTR 10 (83%), PTC 2 (17%). Microbiología: 5 casos S. agalactiae (IH), 3 S. grupo G (1 IPP, 2 IH), 1 S. pyogenes (IH), 2 S. anginosus (1 IPT, 1 CIOP), 1 S. mitis (IPP). Edad mediana 79 (rango 69-86), 8 mujeres (67%), 7 patología de base. En la IPT y en 2 IH con aflojamiento radiológico la prótesis fue explantada de inicio. Ocho se desbridaron, 7,5 días (rango 1-42) tras el inicio de síntomas y recibieron BL 8 semanas (rango 7-20); en 1 se asoció rifampicina. La prótesis se salvó en 5/8 (62%). Los 3 fracasos recibieron BL solos: 1 con S. grupo G tuvo persistencia clínica tras varios desbridamientos y finalmente amputación de la extremidad; los otros 2 con S. agalactiae tuvieron recaída clínica y microbiológica 3-4 meses tras el final de la antibioterapia, requiriendo una artrodesis y un recambio en 2 tiempos, respectivamente. No se identificó ningún factor significativamente asociado a fracaso. Dos de los 12 pacientes fallecieron durante el ingreso por causas no relacionadas con la IPA; el seguimiento en los otros 10 fue 15 meses (rango 3-31). Conclusiones: La mayoría de las IPA estreptocócicas son IH. Un 40% de las formas agudas tratadas inicialmente con desbridamiento fracasaron, en 2 casos por S. agalactiae (25%) en forma de recurrencia tardía. Se necesitan estudios con un mayor número de pacientes para determinar el pronóstico real de estas infecciones y su tratamiento antibiótico óptimo. 102 ESTUDIO DESCRIPTIVO DE LA INFECCIÓN DE PRÓTESIS DE RODILLA EN EL HOSPITAL GENERAL DE ALBACETE G. Jarava, E. Martínez, F. Mateos, J.J. Blanch, I. Tárraga y A. Salinas Unidad de Enfermedades Infecciosas. Hospital General Universitario de Albacete. Objetivo: Conocer la microbiologia y la evolución de las infecciones de prótesis de rodilla en nuestro medio Material y métodos: Estudio retrospectivo de todos los pacientes diagnosticados de infección de prótesis de rodilla en nuestro hospital en los años 2000-06. Se emplearon los criterios diagnósticos recomendados en la Guía Clínica SEIMC 2006 Resultados: 46 pacientes fueron diagnosticados de infección de prótesis de rodilla en este período. 38 mujeres (83%) y 8 varones (17%). 15 fueron infecciones precoces, 27 infecciones tardías y 4 infecciones hematógenas. Staphylococcus epidermidis fue el patógeno más frecuente en las infecciones precoces y tardía y Staphylococcus aureus en las hematógenas Tipo de Infección Nº pacientes Etiología Precoz 15 (32,6%) Tardía 27 (58,6%) Hematógenas 4 (8,6%) S. epidermidis 6, S. aureus 2, polimicrobiana 2, Pseudomonas 1, S coagulasa negativo 1, S viridans 1, Bacillus 1, no filiado 1 S. epidermidis 10, S. aureus 4, Polimicrobiana 3, S. hominis 1, S coagulasa negativo 1, no filiado 7 S. aureus 3, E. coli 1 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 41 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 42 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) En cuanto a la evolución precisaron recambio de prótesis 28 pacientes y evolucionaron de forma favorable con tratamiento antibiótico 14, con un seguimiento medio de 2 años. Dos pacientes tienen tratamiento crónico supresor y 2 pacientes se han perdido para el seguimiento Conclusiones: Como en la mayoría de las series S. epidermidis es el patógeno más frecuentemente implicado en la infección de prótesis de rodilla. 60% de los pacientes precisaron recambio de prótesis. 103 ANÁLISIS MULTICÉNTRICO Y PROSPECTIVO DEL MANEJO MÉDICO-QUIRÚRGICO DE LA INFECCIÓN PROTÉSICA AGUDA HEMATÓGENA (IPAH) D. Rodríguez1, C. Pigrau1, G. Euba2, J. Cabo3, L. GarcíaSanMiguel4, J. Cobo4, J. García-Lechuz5, J Palomino6, M. Riera7, F. Segura8, M.D. del Toro9, M. Puig10, X. Flores11, A. Pahissa1, X. Ariza2 por la Red Española de Investigación en Patología Infecciosa (REIPI) 1 Servicio de Enfermedades Infecciosas, H. Vall d’Hebron. 2 Servicio de Enfermedades Infecciosas, H. de Bellvitge. 3Servicio de Traumatología, H. de Bellvitge. 4Servicio de Enfermedades Infecciosas, H. Ramón y Cajal. 5Servicio de Microbiología, Gregorio Marañón. 6Servicio de Enfermedades Infecciosas, H. Virgen del Rocío. 7Servicio de Enfermedades Infecciosas, Complejo Asistencial Son Dureta. 8Servicio de Enfermedades Infecciosas, H. Parc Taulí. 9Servicio de Enfermedades Infecciosas, H. Virgen de la Macarena. 10Servicio de Enfermedades Infecciosas, H. de la Santa Creu i Sant Pau. 11 Servicio de Traumatología, H. de la Vall d’Hebron. En la IPAH se cree que el tratamiento quirúrgico conservador (TQC) es posible combinando el desbridamiento precoz con un tratamiento antibiótico adecuado prolongado. Objetivos: Describir la etiología y el manejo médico y quirúrgico de la IPAH y analizar los factores asociados con el fracaso del tratamiento. Material y métodos: Seguimiento observacional y prospectivo de los pacientes diagnosticados de IPAH del 1/1/2004 al 31/12/2006 en 9 hospitales de la REIPI. Se definió la IPAH por la positividad del cultivo articular y/o hemocultivos y/o presencia de pus articular o periprotésico en pacientes con prótesis previamente indolora y forma de presentación aguda tras el primer mes del implante de la prótesis. Se consideró TQC el mantenimiento de la prótesis y fallo de tratamiento la persistencia o recidiva de la infección o el fallecimiento del paciente por esta causa. Resultados: 50 pacientes, 30 (60%) mujeres, con una mediana de edad de 76a. (límites: 31-92) se diagnosticaron de IPAH: 19 (38%) caderas, 30 (60%) rodillas y 1 (2%) hombro. La mediana del tiempo transcurrido desde el implante de la prótesis hasta el debut de la clínica fue 4,9 a. (limites 0,3-18,7). La etiología de la IPAH fue: S. aureus 19 (38%), Streptococcus spp. 14 (28%), BGN 12 (24%), anaerobios 2 (4%) y polimicrobiana en 3 (6%). En el 48% de los episodios se detectó bacteriemia o infección previa en un foco distante por el mismo microorganismo. Se realizó TQC en 34 (68%) de los casos. La duración del tratamiento antibiótico dirigido fue de 15,9 s. (DE:11,4) en los tratados con TQC y 10,5 s. (DE:7,4) si se retiró la prótesis (p = 0,54). A los 2 años 24 pacientes estaban curados, 7 habían recidivado, en 5 persistía la infección, en 5 se detectó reinfección por otro microorganismo y 7 fallecieron, 3 debido a la infección. La tasa de curación de los pacientes con TQC fue del 50% (17/34). En 2 casos desconocemos la evolución. En el análisis univariado el TQC (RR: 10,3; 95% CI, 1,2-87,9; p = 0,018) y la infección por S. aureus (RR:5,3; 95%CI, 1,4-19,9; p=0,013) se asociaron a fallo terapéutico. En el análisis multivariado el TQC fue el único factor asociado a fracaso terapéutico (OR: 11,6 95%CI: 1,29-104,8; p=0,028). Conclusiones: El 97% de las IPAHs diagnosticadas en nuestros hospitales han sido monomicrobianas, 66% por cocos Gram positivos. El abordaje quirúrgico ha sido conservador en el 68% de los pacientes y este fue el único factor asociado a un mayor riesgo de fracaso terapéutico. 42 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 104 ACTIVIDAD IN VITRO DE LINEZOLID SOBRE BIOCAPAS DE STAPHYLOCOCCUS EPIDERMIDIS EN ACERO INOXIDABLE UTILIZANDO UN MODELO DINÁMICO I. García1, S. Ballesta1, MC Conejo1, J. Rodríguez-Baño2 y A. Pascual1,3 1 Departamento de Microbiología, Facultad de Medicina. Universidad de Sevilla. 2Unidad de Enfermedades Infecciosas, 3 Servicio de Microbiología, Hospital Universitario Virgen Macarena. Sevilla. Objetivos: Evaluar la actividad in vitro de linezolid frente a biocapas maduras de Staphylococcus epidermidis sobre acero inoxidable, utilizando un modelo dinámico (dispositivo de Robbins) y tiempos prolongados de exposición. Material y métodos: Se ha utilizado un sistema de flujo continuo asociado a una multicámara con flujo laminar (dispositivo de Robbins) para formar biocapas de S. epidermidis ATCC 35984 (slime +) sobre acero inoxidable durante 96 horas a 37ºC (flujo: 40 ml/h). Una vez formada la biocapa bacteriana y utilizando el mismo sistema dinámico, se ha evaluado la actividad de linezolid a diferentes concentraciones (10 y 30 mg/L) durante 24, 48 y 72 horas. Resultados: La exposición de la biocapa bacteriana a linezolid durante 24 y 48 horas indujo una reducción en el nº de bacterias adheridas al biometal de 2 y 3 logaritmos respectivamente, comparadas con un control sin antimicrobiano (2,37x106 y 5,67x106 UFC/cm2 para 10 y 30 mg/L de linezolid a las 24 horas de exposición y 4,10x105 y 4,98x105UFC/cm2 a las 48 horas de exposición vs 1,32x108 y 2,94x108 para el control a las 24 y 48 horas). Los valores obtenidos tras 72 horas de exposición a linezolid fueron similares a los de 48 h (2,14x105 y 3,5 x105 UFC/cm2 para 10 y 30 mg/L de linezolid respectivamente vs 2,39x108 UFC/cm2 para el control). No encontramos diferencias significativas entre ambas concentraciones de antimicrobiano. Conclusiones: Utilizando un modelo dinámico, linezolid mostró actividad significativa frente a biocapas maduras de S. epidermidis en acero inoxidable. Esta actividad fue independiente de la concentración de linezolid evaluada. 105 IMPACTO DE LAS BACTERIAS INTRACELULARES SOBRE LA EFICACIA ANTIBIÓTICA EN LA INFECCION EXPERIMENTAL ESTAFILOCÓCICA DE CUERPO EXTRAÑO O. Murillo1, ME Pachón1, G. Euba1, R. Verdaguer2, F. Tubau2, C. Cabellos1, J. Cabo3, F. Gudiol1 y J. Ariza1 Laboratorio de Infección Experimental, Servicios de 1 Enfermedades Infecciosas, 2de Microbiología y 3de Traumatología. IDIBELL. Hospital Universitari de Bellvitge. Barcelona. Introducción/objetivos: Los principales factores de ineficacia antimicrobiana en la infección de cuerpo extraño (ICE) son la barrera mecánica del biofilm, la tolerancia antibiótica bacteriana y la deficiencia de la función fagocitaria. La presencia de bacterias intracelulares (BI) se considera un factor adicional, pero de significación no bien definida. Nuestro objetivo fue cuantificar las BI en un modelo animal de ICE estafilocócica y analizar la posible importancia de la antibioterapia intracelular en la eficacia terapéutica final. Material y métodos: Modelo animal: Implantación subcutánea en la rata de 2 cajas de teflon multiperforadas e inoculación, 3 semanas más tarde, en el líquido de las cajas (LC) con S. aureus ATCC 29213. Inicio, 3 semanas después, del tratamiento antibiótico (ATB) durante una semana; determinación de recuentos bacterianos del LC previo al inicio del mismo (d1) y 24 h después del final (d8). Los grupos terapéuticos fueron: 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 43 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) levofloxacino 100 mg/d, cloxacilina 200 mg/12 h y controles. Determinación de las BI y extracelulares (BE). Los LC son tratados en paralelo, i/ una parte se sonica y se realizan recuentos cuantitativos (LC total), y ii/ la otra se centrifuga (1500 rpm durante 7 minutos) para separar la porción de BI y la del sobrenadante (BE). Las BI se resuspenden en PBS y se trata durante 2 h con gentamicina 100 µg/ml; después se lava con PBS (dos veces) para eliminar la gentamicina y se realizan recuentos cuantitativos. Las BE obtenidas se filtran (FS Bioblock, 5 #mm) y se realizan recuentos cuantitativos. Se utilizó solución de Türk para cuantificar los leucocitos. Resultados: La media (log CFU/ml) de las muestras del d1 (LC total) fue 6.72. El recuento por separado de las BI y BE fue 6.3 y 5.6, respectivamente; más de la mitad de las bacterias se encontraron intracelulares. Los recuentos del día 1 no mostraron diferencias entre grupos terapéuticos. La media de leucocitos en LC fue 3,6x 109/L. Al final del tratamiento (d8), los recuentos bacterianos (total, BI y BE) fueron, respectivamente: 5.66, 4.9 y 4.4 (levofloxacino), y 6,5, 5,9 y 4,9 (cloxacilina). Las BI fueron la porción más relevante del recuento final. Levofloxacino (p < 0,05) fue más eficaz que cloxacilina. Conclusiones: En la ICE experimental, destacó la presencia de una importante cantidad de BI viables al final del tratamiento ATB de 7 días. La actividad intracelular del ATB se mostró como un factor determinante para la eficacia final del tratamiento. 106 VALOR DIAGNÓSTICO DE LA SEROLOGÍA EN LA ARTRITIS REACTIVA P. Mejuto, M. Rodríguez, P. Leiva, P. Alonso, R. Ortega, L. Alba y G. Cuesta Servicio de Microbiología. Hospital Universitario Central de Asturias. Introducción: La artritis reactiva (ARe), es una artropatía inflamatoria que se produce tras un proceso infeccioso que tiene lugar en otra localización. En muchos casos, la clínica de la infección desencadenante remite cuando aparece la patología o su curso es asintomático por lo que, habitualmente, hay que recurrir a los estudios serológicos para demostrar una infección anterior. Objetivos: Establecer la frecuencia de los principales microorganismos implicados en la ARe y evaluar el papel de los estudios serológicos en esta enfermedad. Material y métodos: Se estudiaron los sueros de 931 pacientes, con diagnóstico de ARe, recibidos en el laboratorio de Microbiología del Hospital Universitario Central de Asturias, en un periodo de tiempo de 9 años (Enero 1998 - Diciembre 2007). El diagnóstico etiológico se hizo mediante la detección de anticuerpos Ig A frente a Y. enterocolitica (ELISA,Virion Serion), IgM frente a Parvovirus B19 (IFI,Biotrin), IgM frente a C. trachomatis (ELISA,Virion Serion). El análisis del HBsAg y antiHCV se llevó a cabo mediante MEIA (AXSYM, Abbott) y la cuantificación del ARN del VHC por bDNA (Siemens). La determinación de anticuerpos totales de B. burgdorferi se realizó por la técnica ELFA (VIDAS, BioMerieux), con confirmación mediante Inmunoblot (Innogenetics) y en el caso de Brucella sp, se realizaron test de aglutinación (Brucellacapt,Vircell). Resultados: Se obtuvo algún resultado positivo en 118 pacientes (12,7%), 61 hombres (51,7%) y 57 mujeres (48,3%) con una edad media de 39,5 años (5-88 años): Cincuenta y cinco pacientes (46,6%) Y. enterocolitica; 22 (18,7%) Parvovirus B19; 16 (13,5%) B. burgdorferi; 12 (10,2%) VHB; 12 (10,2%) VHC, 9 de ellos con carga viral positiva; 1 (0,8%) C. trachomatis y ningún caso positivo para Brucella sp. Conclusiones: En nuestra serie, los principales agentes relacionados con la ARe fueron Y. enterocolitica y Parvovirus B19. Observamos un número elevado de casos positivos para B. burgdorferi, debido alas características de zona endémica de Asturias. Los datos obtenidos para Brucella son concordantes con la baja incidencia de este patógeno en nuestro medio. La serología es útil en los pacientes con sospecha de ARe en los que no es posible cultivar el germen desencadenante. Aspectos microbiológicos y clínicos de las infecciones respiratorias de vías superiores e infecciones oculares 107 MICROBIOLOGÍA DE LAS QUERATITIS OCULARES CON SOSPECHA DE INFECCIÓN M.I Quiles1, E. Cendejas1, B. Manzano2, R. Manrique2 y A. Garcia-Perea1 1 Servicio de Microbiología y Parasitología. 2Servicio de Oftalmología. Hospital Universitario La Paz - Introducción: Las queratitis infecciosas son una causa de morbilidad ocular que puede llevar a la ceguera. El aspecto clínico no garantiza un diagnóstico etiológico específico, por lo que el aislamiento microbiológico es fundamental para elegir la terapia adecuada. Objetivos: Revisar de forma retrospectiva los aislamientos microbiológicos y rentabilidad de las muestras de raspado corneal durante los años 2006-2007. Material y métodos: Se realizó la toma de muestra a 106 pacientes con infiltrados estromales con tamaño > 3 mm. o menores si asociaban reacción en cámara anterior. Se utilizó lámpara de hendidura, anestesia tópica y cuchillete estéril de 22,5 mm. La inoculación de los medios de cultivo para aerobios, anaerobios y hongos y ocasionalmente de parásitos y virus fue realizada por el microbiólogo desplazado a la consulta de oftalmología. Resultados: Muestras totales: 125. Muestras positivas: 63 (50,4%). Aislamientos: 72 (7 muestras con más de un microorganismo). Staphylococcus coagulasa negativa: 37,5%; S. aureus: 8,3%; S. pneumoniae: 5,5%; Streptococcus α hemolíticos: 5,5%; S. pyogenes: 1.3%; Bacillus sp: 1,3%; Moraxella sp: 8,3%; P. aeruginosa: 4.16%; S. liquefaciens: 1,3%; P. acnes: 6.94%; P. asaccharolyticus: 1,3%; Candida sp: 2,6%; VHS1: 2,6%; Acanthamoeba sp: 1,3%; otros: 11.11%. Pacientes con cultivo positivo: 60. Edad: 17-101 años (media: 50,09). Factores locales de riesgo: Patologías de la superficie ocular, queratopatía postquirúrgica y lentes de contacto. Factores de riesgo sistémicos: VIH, VHC, espondiloartropatía, artritis reumatoide y lupus discoide. Todos los pacientes recibieron terapia empírica tópica con vancomicina (50 mg/ml) y ceftazidima (50 mg/ml), siendo modificada cuando el aislamiento así lo requirió. Evolución: De 21 pacientes con seguimiento clínico en el hospital, 9 desarrollaron leucoma, 8 requirieron cirugía (injerto de membrana amniótica, evisceración o trasplante de córnea), 1 queratopatía bullosa y 3 no presentaron secuelas. Conclusiones: 1. Los aislados más frecuentes fueron microorganismos grampositivos (79,1%), Moraxella sp (8,3%) y P. aeruginosa (4,16%). 2. El rendimiento de las muestras fue del 50,4%. 3. El mayor factor de riesgo fue la patología de la superficie ocular. 4. Es de gran importancia el diagnóstico microbiológico de la queratitis infecciosa debido a las grandes secuelas que produce. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 43 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 44 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 108 OTITIS MEDIA SEROSA: ANÁLISIS DE LA IMPLICACIÓN DE ALLOIOCOCCUS OTITIDIS Y TURICELLA OTITIDIS M. Lara1, N. Batista1, I. Gonzalez2, J.A. Garabal2, P.L. Valero3, G. Yagüe3 y A. Moreno3 1 Sección Microbiología, 2Servicio Otorrinolaringología, Hospital Universitario N. S. Candelaria. Santa Cruz de Tenerife. 3 Servicio Microbiología, Hospital Universitario Virgen Arrixaca. Murcia. Introducción: La otitis media serosa (OMS) es una entidad clínica de etiología discutida. Presentamos los resultados del estudio microbiológico de muestras obtenidas por timpanocentesis practicadas en pacientes con diagnóstico de OMS. Métodos: Se practicó timpanocentesis a 15 varones y 12 niñas, de edades comprendidas entre 1 y 37 años (edad media, 8,1; 81% entre 1 y 10 años). En total, 29 timpanocentesis (uno de los pacientes, en tres ocasiones). Las muestras de exudado de oído medio se extrajeron mediante aspiración a través de miringotomía y se enviaron de forma inmediata al Laboratorio de Microbiología, donde se tiñeron mediante gram y se cultivaron en Columbia agar + sangre carnero, agar chocolate, Schaedler (anaerobios) y tioglicolato (tiempo de incubación, 48 h, prolongando hasta 5 días). La identificación se llevó a cabo mediante gram, catalasa y pruebas bioquímicas habituales; además, para Alloiococcus otitidis (AO): PYR y LAP, y para Turicella otitidis (TO) y otras corinebacterias no fermentadoras (CNF): apiCORYNE, CAMP y apiZYM. Se añadió a la identificación final de TO la cromatografía (presencia de ácido tuberculoesteárico y ausencia de ácidos micólicos). Resultados: En los casos de AO, TO y CNF se observó presencia nula o muy escasa de leucocitos en la tinción de gram. Se obtuvieron 7 casos negativos y 2 contaminados. Cultivos positivos tras timpanocentesis en OMS: de tos ferina diagnosticados por PCR desde enero de 2004 hasta el 17 de enero de 2008 en el Hospital de Cruces. Material y métodos: Durante el periodo de estudio se investigó la presencia de Bp en 240 frotis nasofaringeos pertenecientes a 225 pacientes con cuadros clínicos compatibles con tos ferina. El DNA se extrajo automáticamente con el EZ1, DNA Blood 200 µl kit (QIAGEN, Hilden, Alemania) a partir de hisopos nasofaringeos en charcoal agar. La detección de Bp se realizó por PCR a tiempo real en LigthCycler mediante la amplificación e hibridación de la secuencia de inserción IS481 (Roche, Mannheim, Alemania). Resultados: Se detectó Bp en 36 enfermos. El 75% de los casos se produjeron entre abril de 2007 y enero de 2008, sin que se observara ninguna estacionalidad durante estos nueve meses. 25 casos se produjeron en mujeres y 11 en varones. El rango de edad de los pacientes era de 15 días a 14 años. El 75% de los diagnosticados se produjeron en niños menores de seis meses y especialmente en el grupo de edad de 12 meses que aglutinó al 58% de los casos. Clínicamente la mayoría de los pacientes (20/36) presentaban tos de una semana o más de evolución en el momento del diagnóstico, 24 pacientes requirieron hospitalización con cuadros de cianosis (9/24), apnea (7/24), bronquiolitis (8/24), eritrosis (3/24), bradicardia (2/24), neumonía (1/24), dificultad respiratoria (1/24) y vómitos (1/24). Cinco de ellos necesitaron ingreso en la UCI de los que un niño falleció por shock por Bp. En todos los pacientes con PCR positiva este fue el único hallazgo microbiológico excepto en un niño de cuyo lavado nasofaringeo también se aisló un enterovirus, y otro al que también en su lavado nasofaringeo se le detectó antígeno de VRS. Al revisar la cobertura vacunal de los enfermos se observó que el 77,7% (28/36) no había completado las tres primeras dosis de la vacuna DTP y el 66% sólo había recibido una o ninguna dosis. Conclusiones: A pesar de la buena cobertura vacunal en nuestro medio, la tos ferina es una enfermedad que sigue afectando especialmente a niños, en muchos de ellos con formas graves. La PCR es un método de gran utilidad y rapidez para el diagnóstico de esta enfermedad Casos S. pneumoniae H. influenzae Alloiococcus otitidis Turicella otitidis Alloiococcus otitidis+Turicella otitidis Corinebacterias no fermentadoras Alloiococcus otitidis+Corinebacterias no fermentadoras Total 3 1 3 2 4 4 3 20 AO se aisló en 10 de los 20 casos positivos, TO en 6 y CNF en 7. Conclusiones: A pesar de tratarse de una serie corta de casos, el aislamiento de A. otitidis y T. otitidis en más de la mitad de los casos con cultivo positivo apoya su posible implicación en la OMS. El aislamiento de otras corinebacterias no fermentadoras no se había asociado hasta ahora con este cuadro clínico. 109 TOS FERINA. CARACTERÍSTICAS CLÍNICAS Y DETECCIÓN DE BORDETELLA PERTUSSIS M. ALkorta, S. Raga, B. Vilar, E. Urra, G. Rubio, L. López y J. Barrón Servicio de Microbiología. Hospital de Cruces, Barakaldo, Bizkaia. Introducción: Bordetella pertussis (Bp) causa una forma de enfermedad respiratoria conocida como tos ferina que afecta fundamentalmente a niños. Muchos países desarrollados con buenas coberturas vacunales para tos ferina han notificado frecuentemente brotes epidémicos. Hemos recogido los casos 44 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 110 ASPECTOS EPIDEMIOLÓGICOS DE LA OTITIS MEDIA AGUDA POR STREPTOCOCCUS PYOGENES B. Orden, R. Martínez-Ruiz y R. Millán Servicio de Microbiología. Hospital Universitario Puerta de Hierro (Centro de Especialidades Argüelles). Madrid. Objetivo: Conocer las características epidemiológicas de la otitis media aguda por Streptococcus pyogenes y su sensibilidad antibiótica, en la población del Área 6 de Madrid. Material y métodos: Estudio retrospectivo de los exudados óticos con aislamiento de S. pyogenes durante el período 2000-2007 (8 años). Se estudió una sola muestra por paciente y episodio. El análisis estadístico de los datos se realizó mediante la prueba de chi cuadrado. Resultados: Durante el período de estudio se analizaron un total de 336 muestras de otitis media aguda, perforada espontáneamente, con aislamiento de S. pyogenes. Este patógeno representó el 20,3% de las bacterias aisladas en este proceso, y en orden de frecuencia ocupó el tercer lugar después de H. influenzae y S. pneumoniae. Se aislaron 329 en niños (0-14 años) y 7 en adultos (> 14 años). Cuarenta y cuatro por ciento eran mujeres y 56% varones. El número de casos por año fue aumentando paulatinamente desde 29 en 2000 a 74 en 2007. La mayor incidencia se produjo en los meses de febrero (n = 53) y marzo (n = 51) seguidos de abril (n = 40), mayo (n = 39) y junio (n = 38). Por grupos de edad, la incidencia fue de: 27,1%, 16,4% y 15,2% en pacientes de 13 a 24 meses, 2 años y 0 a 12 meses, respectivamente, seguido de un porcentaje en torno al 9% en los pacientes de 3 a 5 años; a partir de los 6 años la incidencia de S. pyogenes en otitis media decae progresivamente. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 45 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) En 51 muestras (15,2%) se aisló S. pyogenes con otra/s bacterias/s: 7,7% con S. aureus, 3,8% con H. influenzae y 1,2% con S. pneumoniae. En 2 muestras se aislaron 3 bacterias: S. pyogenes + H. influenzae + S. aureus y S. pyogenes + H. influenzae + S. pneumoniae. Un total de 63 aislados fueron resistentes a eritromicina (18,7%), 65% con fenotipo FM y 35% con fenotipo MLS. La distribución anual de las cepas resistentes fue muy variable oscilando desde 4,2% en 2001 a 42,8% en 2004; a partir de 2005 la resistencia a eritromicina ha ido disminuyendo. El mayor número de cepas resistentes a eritromicina se aisló en los pacientes de 3 años (24,2%), 5 años (23,3%) y 13 a 24 meses (22%). Veintitrés cepas fueron resistentes a tetraciclina (6,8%) y 33 aislados no fueron sensibles a ciprofloxacino (9,8%) Conclusiones: S. pyogenes es el tercer agente causal, en frecuencia, de la otitis media aguda infantil, perforada espontáneamente La mayor incidencia se produjo al final del invierno y primavera y en niños de 12 a 24 meses, pero también es relativamente frecuente en pacientes de 2 a 5 años. En más del 80% de los casos se aísla como único agente etiológico de la otitis. La resistencia global a eritromicina fue 18,7%. Aspectos microbiológicos y clínicos de las infecciones respiratorias agudas de vías inferiores 111 TRATAMIENTO CON COLISTINA INHALADA EN PACIENTES CON EPOC Y/O BRONQUIECTASIAS COLONIZADOS POR PSEUDOMONAS AERUGINOSA L. Moreno1, M. Martínez1, P. Robles1, E. Riquelme1, D. Alfaro2, A. Nuñez2 y M.D. Crespo1 1 Laboratorio de Microbiología y 2Servicio de Neumología. Hospital General Universitario de Albacete Objetivos: Describir las características epidemiológicas, clínicas, microbiológicas y evolutivas de pacientes con EPOC y/o bronquiectasias (BQ), que han recibido tratamiento con colistina inhalada en los últimos 2 años por presentar una colonización-infección bronquial por Pseudomonas aeruginosa en el Complejo Hospitalario Universitario de Albacete. Material y métodos: Los pacientes fueron evaluados durante los meses de octubre y noviembre de 2007 después de recibir al menos 3 meses de tratamiento. Se analizó la evolución clínica, así como el seguimiento microbiológico desde el primer aislamiento de P. aeruginosa. Resultados: Se estudiaron 34 pacientes; 21 varones y 13 mujeres, con una edad media de 72 años. El diagnóstico fue de EPOC con BQ en el 32,3%, BQ de otro origen en el 55,9% y solo de EPOC en el 11,7%, con un tiempo medio de evolución de 9,4 años. La comorbilidad estuvo presente en el 82% de los casos. La mayoría presentaban un grado de obstrucción severa o moderada (86,2%). La mortalidad fue del 23,5%. El tiempo medio transcurrido entre la colonización inicial, con o sin infección broncopulmonar, y el último control microbiológico fue de 2,1 años, con una duración media de tratamiento con colistina inhalada de 11 meses. Los pacientes presentaron una mejoría clínica en la tos (26,5%), expectoración (61,7%) y purulencia del esputo (64,7%) tras el tratamiento. El número de reagudizaciones anuales previas fue de 2,1 frente a un 1,1 postratamiento. En 8 pacientes se negativizaron los cultivos en el curso de la antibioterapia inhalada. En 5 pacientes se aislaron 2 cepas de P. aeruginosa y 14 presentaron un morfotipo mucoso. El estudio de sensibilidad mostró un desarrollo de resistencia a uno o más an- timicrobianos en el 50% de los casos, obteniÉndose al final del estudio un 44% de cepas resistentes a gentamicina, 28% a tobramicina, 59% a ciprofloxacino, 16% a amikacina, 25% a ceftazidima y 16% a imipenem. El patógeno más frecuentemente aislado junto a P. aeruginosa en el periodo de colonización fue H. influenzae (20,7%) y en 4 casos apareció asociada a S. aureus resistente a meticilina. Conclusiones: En pacientes tratados con colistina nebulizada se observa una mejoría clínica con reducción de las reagudizaciones anuales. El mayor desarrollo de resistencias se observó para gentamicina, ciprofloxacino y ceftazidima. Ninguna de las cepas de P. aeruginosa fue resistente a colistina. En ningún caso se identificaron otros bacilos gram-negativos multirresistentes. 112 INFECCIÓN CRÓNICA POR PSEUDOMONAS AERUGINOSA EN PACIENTES CON ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA L. Martínez-Solano1*, M.D. Maciá2, A. Fajardo1, A. Oliver2 y J.L. Martínez1 1 Departamento de Biotecnología Microbiana, Centro Nacional de Biotecnología, Madrid. 2Servicio de Microbiología y Unidad de Investigación, Hospital Son Dureta, Palma de Mallorca. Introducción: Pseudomonas aeruginosa es un microorganismo ambiental, ubicuo y versátil, principal causante de infecciones oportunistas en humanos (Stover et al., 2000), incluyendo infecciones respiratorias. Este microorganismo se encuentra entre las especies bacterianas que se aíslan en esputo de pacientes con Enfermedad Pulmonar Obstructiva Crónica (EPOC) (Lin et al., 2007, Alamoudi, 2007) y, por otro lado, tiene un papel fundamental en el desarrollo, pronóstico y resultado de la fibrosis quística (FQ) (Quinn, 1998), donde causa infecciones crónicas que persisten durante décadas en cada paciente. Dada la asociación de P. aeruginosa a dos tipos diferentes de enfermedad respiratoria, hemos analizado si la evolución patoadaptativa de esta bacteria es semejante en FQ y EPOC y puede ser debida por tanto a la cronicidad de la infección más que a la etiología de la enfermedad. Materiales y métodos: Para estudiar el proceso patoadaptativo de P. aeruginosa durante la infección crónica de EPOC y FQ, hemos analizado 34 aislados clínicos de pacientes con EPOC, 10 aislados clínicos de pacientes no-EPOC hospitalizados en la UCI, y 7 aislados ambientales. Hemos determinado la expresión de factores de virulencia, la sensibilidad a antibióticos, y la relación filogenética de estos aislados, utilizando técnicas funcionales y realizando estudios de epidemiología molecular. Resultados y conclusiones: Durante la evolución de la infección por P. aeruginosa se produce una disminución en la expresión de varios determinantes de la virulencia de esta bacteria, como son la producción de proteasas y la citotoxicidad, junto a un aumento de hipermutación y resistencia a los antibióticos. Cabe destacar que P. aeruginosa produce infecciones crónicas en pacientes EPOC y que la dinámica de poblaciones (habitualmente un mismo clon se mantiene en el paciente) y evolución de este organismo durante la infección son semejantes a las previamente descritas en el caso de FQ. Por tanto, los patrones de infección y la evolución de P. aeruginosa durante la enfermedad se debe a la cronicidad de la misma y no a su etiología, completamente distinta en FQ y EPOC. De este modo, la información derivada del tratamiento de pacientes con FQ, durante décadas, podría ser útil para el desarrollo de terapias adecuadas para EPOC. Alamoudi, O. S. (2007). Respirology 12, 283-287. Lin, S. H., Kuo, P. H., Hsueh, P. R., Yang, P. C., and Kuo, S. H. (2007). Respirology 12, 81-87. Quinn, J. P. (1998). Clin Infect Dis 27 Suppl 1, S117-124. Stover, C. K., Pham, X. Q., Erwin, A. L., Mizoguchi, S. D., Warrener, P., Hickey, M. J., Brinkman, F. S., Hufnagle, W. O., Kowalik, D. J., Lagrou, M., et al. (2000). Nature 406, 959-964. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 45 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 46 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 113 EVALUACIÓN DE RESULTADOS DE UN NUEVO MODELO DE ATENCIÓN A LA NEUMONÍA ADQUIRIDA EN LA COMUNIDAD J. Murcia1, J. Portilla2, P. Llorens1, S. Reus2, F. Laghzaoui1, E. Merino2, S. Diéguez1, V. Boix2 y J. Sánchez3 1 Unidad de Corta Estancia, S. de Urgencias, 2U. de Enfer. Infecciosas, 3S. de Medicina Preventiva. H.G.U. de Alicante. Introducción y objetivo: Las nuevas formas de hospitalización alternativa (HA) como las Unidades Corta Estancia (UCE), Unidades de Hospitalización a Domicilio (UHD) y Hospitales de Día (HdD) constituyen una opción para el control y tratamiento de pacientes con neumonía adquirida en la comunidad (NAC). No existen estudios que comparen los resultados de estos modelos asistenciales frente a la hospitalización convencional (HC) en el tratamiento de la NAC. El objetivo de nuestro estudio es la evaluación de los resultados de la atención a la NAC en un modelo de HA multidisciplinar consistente en ingreso en la UCE con alta precoz y seguimiento a través de UHD y/o HdD. Pacientes y método: Estudio prospectivo observacional realizado en el HGUA del 1 enero del 2006 al 31 diciembre del 2006. Se incluyeron todos los pacientes diagnosticados de NAC en el Servicio de Urgencias (SU). En cada paciente se recogieron variables sociodemográficas, comorbilidades, variables clínicas y microbiológicas, destino del ingreso, estancia media y seguimiento a los 30 días. Se aplicaron criterios de gravedad según los índices de FINE y CURB65. El médico del SU decidía el destino de ingreso del paciente. Se comparan las características clínicas, la EM y la mortalidad de los pacientes que ingresan en HC frente a aquellos ingresados en modelo de HA consistente en ingreso en la UCE con alta precoz y seguimiento a través de UHD y/o HdD. Resultados: Se incluyeron 382 pacientes (252 grupo HC y 150 grupo HA). Los pacientes del grupo HA presentaban una mayor edad y deterioro funcional (Bartell ≤ 85 ptos) (69 ± 18,7 años frente a 62 ± 19,2 años y 47,7% frente a 23,8%; p < 0,001). No se apreciaron diferencias significativas en el grado de comorbilidad (EPOC, insuficiencia cardiaca, diabetes mellitus, enfermedad neoplásica, insuficiencia renal) y las variables clínicas recogidas entre ambos grupos. Se realizaron un mayor número de estudios microbiológicos en el grupo de HA frente a HC y se alcanzó un mayor número de diagnósticos etiológicos de la NAC (p < 0,001). La EM fue significativamente inferior en el grupo HA (2,5 ± 1,3 días) frente a HC (9,6 ± 5,9 días) p < 0.001. Los pacientes de peor pronóstico (FINE IV-V) presentaron una tasa de mortalidad menor en el grupo de HA (6,3%) que el grupo HC (25,8%) p < 0,001 (OR: 0,2 IC95%: 0,009-0,6). Conclusiones: Un modelo de HA multidisciplinar constituye una herramienta eficiente de gestión clínica en pacientes con NAC de alto riesgo con una reducción significativa de los días de estancia hospitalaria y de la mortalidad. 114 LA HIPERMUTACIÓN CATALIZA LA ADAPTACIÓN GENÉTICA DE PSEUDOMONAS AERUGINOSA A LAS VÍAS RESPIRATORIAS DE LOS PACIENTES CON FIBROSIS QUÍSTICA A. Mena1, E.E. Smith2, J.L. Burns3, D.P. Speert4, S.M. Moskowitz3, J.L. Perez1 y A. Oliver1 1 S. de Microbiología y Unidad de Investigación, Hospital Son Dureta, Palma de Mallorca, España. 2Fred Hutchinson Cancer Research Center, Seattle, WA, USA. 3Department of Pediatrics, University of Washington School of Medicine, Seattle, WA, USA. 4 Department of Infectious and Immunological Diseases and Department of Pediatrics, British Columbia Research Institute for Children’s and Women’s Health, Vancouver, BC, Canada. Introducción: En un trabajo previo (Smith et al, PNAS 2006) se demostró que P. aeruginosa sufre una intensa adap- 46 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 tación genética durante el desarrollo de la infección respiratoria crónica (IRC) en los pacientes con fibrosis quística (FQ). Nosotros utilizamos la misma colección de cepas para estudiar el efecto de la hipermutación en el proceso de adaptación. Material y métodos: Se estudiaron 90 aislados obtenidos de 29 pacientes (pacientes 2-30). Se estableció el número de mutaciones acumuladas por año de infección para cada aislado a partir de 34 genes secuenciados en el estudio previo. También se analizó una colección de 35 aislados obtenidos del paciente 1. El primer aislado obtenido (a los 6 meses de edad) y el último (a los 96 meses) fueron secuenciados totalmente en el trabajo anterior, y las mutaciones detectadas, se trazaron en los aislados intermedios. Las cepas hipermutadoras se caracterizaron mediante determinación de sus frecuencias de mutación y estudios de complementación con los genes wild-type mutS y mutL del sistema de reparación de emparejamientos erróneos (MMR). Los genes mutS y mutL de las cepas hipermutadoras fueron amplificados por PCR y secuenciados. Resultados: 15 de los 90 aislados resultaron ser hipermutadores (16,7%) y 9 de los 29 pacientes (31%) estaban infectados con cepas hipermutadoras. En 2 de los pacientes (6,9%) las cepas hipermutadoras se detectaron en aislados tempranos mientras que en los otros 7 (24,1%) estas aparecieron durante el desarrollo de la IRC. Once de las 15 cepas hipermutadoras (73,3%) fueron deficientes en mutS o mutL. Las cepas hipermutadoras acumularon 3,5 veces más mutaciones que las no hipermutadoras (mediana 0,91 vs 0,26, P = 0,0002). La acumulación de mutaciones fue mayor en las cepas hipermutadoras que seguían a otra cepa hipermutadora (mediana 3,33) y menor para las cepas no hipermutadoras que seguían a otra cepa no hipermutadora (mediana 0,25). El aislado de 96 meses del paciente 1, completamente secuenciado, resultó ser hipermutador (mutS) y su selección se relacionó con un aumento en la acumulación de mutaciones: de las 68 mutaciones totales, 26 ocurrieron durante los 60 meses que preceden a la aparición de las variantes hipermutadoras (5,2 mutaciones/año) mientras que las 42 restantes sólo se detectaron en las variantes hipermutadoras, seleccionadas en los últimos 36 meses (14 mutaciones/año). Conclusión: La hipermutación es un catalizador de la adaptación genética durante el establecimiento de la IRC por Pseudomonas aeruginosa en los pacientes FQ. 115 INCIDENCIA, CARACTERÍSTICAS Y EVOLUCIÓN DE LA NEUMONÍA ADQUIRIDA EN LA COMUNIDAD POR HAEMOPHILUS INFLUENZAE C. Garcia-Vidal, J. Carratalà, V. Díaz, R. Verdaguer, F. Tubau, F. Manresa y F. Gudiol Servicios de Enfermedades Infecciosas y Microbiología. IDIBELL- Hospital Universitari de Bellvitge. Universitat de Barcelona. Objetivo: Analizar la incidencia, características y evolución de la neumonía adquirida en la comunidad (NAC) por Haemophilus influenzae (HI). Material y métodos: Estudio prospectivo observacional de 3054 adultos no inmunodeprimidos hospitalizados por NAC (1995-2007). Comparación de los casos producidos por HI con el resto. Resultados: Las etiologías más frecuentes fueron Streptococcus pneumoniae 965 casos, neumonía aspirativa 221 y Legionella pneumophila 197. Se documentaron 175 (5,7%) NAC ocasionadas por HI. El diagnóstico microbiológico se estableció por uno ó más de los siguientes métodos: Gram y cultivo de esputo (165), hemocultivos (23), punción pulmonar (5) y líquido pleural (1). Un total de 22 (12,6%) cepas fueron resistentes a la ampicilina, todas por producción de betalactamasas. En comparación con el resto, los pacientes con NAC por HI tenían una edad más avanzada (69,8 vs 65,6 años; p = .001), una mayor presencia de comorbilidades (90,9% vs 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 47 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 77,5%; p<.001), en particular EPOC (50,3 vs. 25,7; p<.001) y fueron clasificados con mayor frecuencia en los grupos IV-V de Fine (67,6% vs. 55,9%; p = .003). El antecedente de neumonía previa en el último año (67,6% vs. 55,9%; p = .003), la administración de antibióticos en los 3 meses previos (27,3% vs. 18,7%; p = .011) y la vacunación neumocócica en los 5 años previos (23,5% vs. 13,5%; p = .001) fueron también más comunes en los pacientes con NAC por HI. En un análisis multivariante, la EPOC (RR 2,38; IC 95% 1,673-3,374; p<.001) y la vacunación neumocócica previa (RR 1,62; IC 95% 1,071-2,436; p = .022) fueron los únicos factores asociados con NAC por HI. No se observaron diferencias significativas en la necesidad de ingreso en UCI (7,4% vs 8,6%) ni de ventilación mecánica (5,3% vs. 6,4%). La mortalidad precoz (< 48 h) (0,6% vs. 2,2%) y global (30 días) (7,8% vs. 5,1%) de los pacientes con NAC por HI fueron similares a la del resto. Conclusiones: En nuestro estudio, HI fue la cuarta causa de NAC en adultos que requieren hospitalización. La NAC por HI ocurre principalmente en pacientes con EPOC vacunados frente a neumococo y ocasiona una morbilidad y mortalidad global considerables. 116 ¿QUÉ OTROS FACTORES ADEMÁS DEL INDICE DE FINE PUEDEN AYUDAR A PREDECIR LA MORTALIDAD DE LOS PACIENTES CON NEUMONÍA ADQUIRIDA EN LA COMUNIDAD? 1 J. Murcia, 2J. Portilla, 3J. Sánchez, 2S. Reus, 2E. Merino; 2 V. Boix, 1 F. Laghzaoui y 1P. Llorens 1 Unidad de Corta Estancia (Servicio de Urgencias); 2Unidad de Enfermedades Infecciosas; 3Servicio de Medicina Preventiva. Hospital General Universitario de Alicante. Introducción y objetivo: La neumonía adquirida en la comunidad (NAC) es un proceso frecuente con mortalidad elevada. El índice de Fine predice el riesgo de mortalidad de los pacientes con NAC y ha sido validado en una muestra amplia de pacientes. El objetivo de este estudio es identificar nuevos factores no incluidos en el I. Fine que puedan predecir el riesgo de mortalidad en un paciente con NAC. Pacientes y método: Estudio prospectivo observacional realizado en el HGUA durante el año 2006. Se incluyeron todos los pacientes diagnosticados de NAC en el Servicio de Urgencias. Se recogieron variables socio-demográficas, comorbilidades, variables clínicas, radiológicas y analíticas. La variable resultado fue mortalidad durante los 30 días siguientes al diagnóstico. Se realizó un estudio univariante contrastando cada variable explicativa no incluida en el I. Fine con la variable resultado. Posteriormente aquellas variables que habían mostrado una asociación significativa se incluyeron en un modelo de regresión logística múltiple. En todo el estudio se mantuvo la significación estadística para un valor de la p ≤ 0,05. Resultados: Durante el periodo de estudio se recogieron 612 pacientes, 62 pacientes fueron excluidos tras diagnóstico alternativo de NAC. De los 550 pacientes con NAC se obtuvo seguimiento a los 30 días en 517(94%) pacientes. Se registraron 44 (8,5%) muertes a los 30 días, de las cuales 38 fueron intrahospitalarias. En el análisis univariante las variables asociadas de forma significativa a mortalidad fueron: I. Fine IV-V (OR: 12,3[5,1-29,8]); Índice de Bartell ≤ 80 ptos (OR10,5 [5,1-21,5]); infiltrado multilobar en Rx tórax (OR: 3,7[1,9-7,2]); vacunación gripe (OR: 1,9 [1-3,5]); vacunación neumococo (OR: 3,1[1,6-5,8]). En el análisis multivariante mantuvieron su significación estadística de forma independiente: el I. de Bartell (OR: 4,3 [1.6-11.5]); el I. Fine IV-V (OR: 3,8 [1,1-12,5]); y la presencia de infiltrado multilobar (OR: 2.5 [1,0-6.5] p = 0,05). Conclusiones: Un índice de Bartell inferior a 80 puntos (indicativo de una dependencia funcional para la vida diaria parcial o total) constituye un buen marcador de mortalidad en los pacientes con NAC superponible al índice de Fine. 117 PATOLOGÍA INFECCIOSA RESPIRATORIA EN UNA UNIDAD DE HOSPITALIZACIÓN A DOMICILIO M.J. Esquillor, A. Echeverria, T. Rubio. J. Gutierrez, A. Herrero y A. Samperiz Medicina Interna. Hospital Reina Sofia de Tudela de Navarra. Introducción: La patología infecciosa respiratoria constituye una entidad muy habitual en el medio hospitalario y la necesidad de antibioterapia intravenosa, suele ser motivo de ingreso en estos pacientes. En la actualidad con el desarrollo de las Unidades de Hospitalización a Domicilio (HAD), es factible manejar estas patologías en los propios domicilios de los pacientes, evitando así las complicaciones derivadas del ingreso hospitalario. Objetivos: Conocer la forma de presentación, los microorganismos implicados y los antibióticos utilizados en el tratamiento de estas infecciones en los pacientes hospitalizados en la Unidad de la HAD del Hospital Reina Sofía de Tudela durante un periodo de 14 meses. Material y métodos: Registramos los episodios de patología infecciosa respiratoria diagnosticados en los pacientes ingresados en nuestra Unidad entre Noviembre de 2006 y Enero de 2008. Se recogen los siguientes datos: edad, sexo, días de ingreso en la unidad, microorganismos aislados en cultivos de sangre y esputo, antigenuria en orina, tratamiento antibiótico recibido y destino final de los pacientes. Resultados: De los 311 pacientes ingresados en la unidad durante este periodo, 84 fueron diagnosticados de patología infecciosa respiratoria, de estos, 34 fueron infecciones respiratorias de vías bajas y 50 neumonías, de las cuales, 4 fueron empiemas, 1 absceso pulmonar, 5 neumonías cavitadas y 1 neumonía necrotizante. En cuanto al sexo, ingresaron 44 mujeres y 40 hombres, con una edad media de 74,59 años. La estancia media en nuestra unidad fue de 8,5 días. En cuanto a los microorganismos implicados en 2 hemocultivos se aisló S. pneumoniae, en 1 cultivo de un lavado broncoalveolar creció Morganella catharralis y Klebsiella pneumoniae, en 1 aspirado bronquial se creció Peptostreptococcus magnus, y de los esputos cultivados, en 1 Aspergillus spp, 1 S. pneumoniae, 1 P. aeruginosa y 1 Enterobacter aerogenes. Sobre la antigenuria en orina, en 7 de ellos fue positiva para neumococo. Respecto a los tratamientos antibióticos administrados, en 38 paciente se usó levofloxacino i.v, en 22 ceftriaxona, ertapenem en 14, piperacilina-tazobactam en 3, ceftazidima 3, amikacina en 1 amoxicilina-clavulánico en 10, y ceftriaxona mas claritromicina en 15. En cuanto al destino final de estos pacientes, 6 fueron trasladados al hospital por empeoramiento clínico o aparición de otro proceso intercurrente, 7 fallecieron y el resto (71) fueron dados de alta por evolución clínica favorable. Conclusiones: La patología infecciosa respiratoria constituye una de las patologías mas frecuentes tratadas en esta unidad de HAD (27,5%), la edad media de los pacientes suele ser elevada y afecta tanto a varones como a mujeres con comorbilidad asociada. Los antibióticos mas usados son aquellos de amplio espectro, vida media larga y dosis única diaria. La evolución ha sido satisfactoria, siendo dados de alta la mayoría (84,5%) por mejoría clínica 118 DETECCIÓN DE METANEUMOVIRUS Y BOCAVIRUS EN NIÑOS MENORES DE 5 AÑOS HOSPITALIZADOS POR INFECCIÓN RESPIRATORIA DE LAS VÍAS INFERIORES L. Fuenzalida1, J. Fàbrega2, J. Domínguez1,3, S. Blanco1,3, M. Martínez2, C. Prat1,3, M. Pérez1 y C. Rodrigo2 1 S. de Microbiología, 2S. de Pediatría. 3CIBER de Enfer. Respiratorias. Instituto de Salud Carlos III. FIS. H.U. Germans Trias i Pujol. Fundació Institut en Ciències de la Salut Germans Trias i Pujol. Universitat Autònoma de Barcelona. Objetivos: Evaluar la incidencia de la infección por metaneumovirus (hMPV) y bocavirus (hBoV) en niños hospitaliEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 47 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 48 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) zados con infección del tracto respiratorio inferior y analizar las características virológicas y clínicas de la infección. Métodos: Se obtuvieron 105 muestras de aspirados nasofaríngeos de 103 niños menores de 5 años de edad, hospitalizados con diagnóstico de infección respiratoria viral. Las muestras fueron recogidas en el Servicio de Pediatría del Hospital Germans Trias i Pujol, de Octubre de 2006 a Abril del 2007. Los virus VRS, Influenza A y B, Parainfluenza 1, 2 y 3, y Adenovirus fueron detectados por las técnicas de rutina: ICT y/o IF. hMPV fue detectado mediante técnica de ELISA (Biotrin International Ltd., Irlanda) y RT-PCR a tiempo real (Pro hMPV TM Real Time Assay Kit. Prodesse). Las técnicas fueron desarrolladas de acuerdo a las recomendaciones del fabricante. hBoV fue detectado por la técnica de PCR mediante amplificación de una secuencia descrita previamente. Se obtuvieron los datos clínicos y epidemiológicos de los pacientes prospectivamente. La severidad de la enfermedad fue determinada por el número de días de hospitalización y el requerimiento de oxígeno suplementario. Resultados: En las 105 muestras analizadas se detectó la presencia de hMPV en 14 de ellas (13%) y DNA de hBoV en 29 muestras (28%). El principal diagnóstico en ambos casos fue bronquiolitis. El porcentaje de niños que requirió oxígeno suplementario fue mayor en niños infectados con hMPV (p < 0,036) que en niños no infectados por el virus. No se detectaron diferencias en el caso de hBoV (p = 0,253) en cuanto a requerimiento de oxígeno. No se encontraron diferencias en niños infectados y no infectados tanto con hMPV como con hBoV de acuerdo a los días de hospitalización. En 5 de los 14 casos de hMPV (36%) hubo coinfección con otros virus, siendo 2 de estos coinfección con VRS. En 15 de los 29 casos de hBoV (52 %) hubo coinfección con otros virus. En 9 de estos casos hubo infección severa (60%). Cuando hBoV fue detectado sólo, la infección fue severa en sólo 4 casos (28,6%). Conclusiones: 1. hMPV y hBoV son virus encontrados frecuentemente en niños hospitalizados por infecciones del tracto respiratorio inferior. 2. hMPV puede ser considerado un agente etiológico de infección severa. 3. La alta tasa de coinfección de hBoV con otros virus requiere una mayor investigación para confirmar su patogenicidad. Sin embargo, nuestros resultados indican que hBoV tendría un importante papel en las infecciones del tracto respiratorio inferior en niños menores de 5 años de edad. 119 PERFIL CLÍNICO DE LAS NEUMONÍAS POR ASPIRACIÓN INGRESADAS EN UN SERVICIO DE MEDICINA INTERNA N. Rodríguez, R.D. Moras, O.H. Torres, J. López-Contreras, M. Gurguí, D. Ruiz y J. Casademont Servicio de Medicina Interna. Universitat Autónoma de Barcelona. Hospital de la Santa Creu i Sant Pau. Objetivo: Analizar el perfil clínico y evolutivo de los pacientes que ingresan por neumonía por aspiración (NA). Material y métodos: Estudio prospectivo observacional de los pacientes ingresados en el servicio de Medicina Interna diagnosticados de NA (infiltrado radiológico nuevo con clínica compatible y aspiración presenciada o claros factores de riesgo de aspiración) entre Marzo 07-Enero 08. Se valoró el estado funcional previo de los pacientes (I. Barthel, siendo 0 dependencia total y 100 autonomía para actividades de la vida diaria básicas) y la gravedad (I. Fine). Los datos se analizaron con el sistema estadístico SPSS v.15. Resultados: Se analizaron 40 pacientes (55% varones) con edad 84,7 ± 9,0 años (95% > = 65 a). El I. Barthel previo de los pacientes fue 36,3 ± 32,2. Las comorbilidades más frecuentes fueron: 72,5% demencia, 42,5% accidente vascular cerebral, 25% EPOC y 20% insuficiencia cardíaca. Los factores de riesgo de aspiración fueron: en 30 pacientes disfagia, en 6 disminución del nivel de consciencia y en 4 alteraciones digestivas. El I. Fine fue 134,6 ± 26,5. Se realizó estudio etio- 48 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 lógico en 65% de los pacientes, identificándose el agente en 5 casos: 3 Streptococcus pneumoniae, 1 Streptococcus viridans y 1 Citrobacter koseri. Cuatro pacientes (10%) aspiraron tras 48 h de estancia hospitalaria. En 36 pacientes la NA fue el motivo de ingreso: 12 (30% del total) pacientes procedían de domicilio particular, 12 de residencia, 2 (5% del total) de centro sociosanitario y en 10 existía en antecedente de ingreso hospitalario en los últimos 90 días. Al ingreso se inició amoxicilina-clavulánico en 57,5%, levofloxacino 20% y cefalosporinas+/-anaerobicida 15%. Se cambió la antibioticoterapia en el 52,5% de los casos, principalmente por falta de respuesta (17,5%), adecuación del tratamiento (10%) y otros. El 47,5% de los pacientes fueron exitus y la estancia media de los supervivientes fue 12,4 ± 6,7 días. Conclusiones: Los pacientes ingresados en el servicio de Medicina Interna con NA presentan una edad muy avanzada, tienen una gran dependencia funcional y deterioro cognitivo, siendo la disfagia el principal factor de riesgo de aspiración. Las NA fueron graves y sólo se identificó el agente etiológico en el 12,5%. Únicamente un 30% de las NA fueron estrictamente neumonías adquiridas en la comunidad. La mortalidad registrada fue muy elevada. 120 MANEJO DE LA NEUMONÍA ADQUIRIDA EN LA COMUNIDAD (NAC) POR EL SERVICIO DE URGENCIA Y ADECUACIÓN DE INGRESOS SEGÚN LAS ESCALAS PRONÓSTICAS DE FINE Y CURB-65 M. Torralba, M.J. Ruiz, A. Pereira, I. Dominguez, S. Tello, A. Fernández, A. Guerri, R. Méndez, J. Barrio, J. Hergueta, T. Mejino, D. Bernal, S. Laínez, E, Martín-Echevarría y M. Rodriguez-Zapata Servicio de Medicina Interna. Hospital Universitario de Guadalajara. Objetivos: Las escalas de Fine y CURB-65 son utilizadas para valorar el ingreso de pacientes con NAC en función de su pronóstico. Según su puntuación, los pacientes serán ingresados, dados de alta, o bien ingresarán en una unidad de observación durante 24 horas. Nuestro objetivo fue analizar el grado de concordancia entre la escala de Fine, la escala de CURB-65 y la adecuación del ingreso desde el Servicio de Urgencias de la NAC. Material y métodos: Estudio de serie de casos. Se recogieron de forma prospectiva, en los últimos 24 meses, variables clínicas, epidemiológicas, biológicas, gasométricas, radiológicas y de gestión de camas de 86 neumonías en el Servicio de Urgencias del Hospital Universitario de Guadalajara. Resultados: El 65,1% fueron varones con una mediana de edad de 63 años. Un 43,5% había sido vacunado del virus influenza, y sólo un 1,2% del S. pneumoniae. Un 26,7% eran fumadores, un 11,6% EPOC, un 7,0% insuficiencia cardiaca, un 7,1% enfermedad neurológica y un 7,1% diabetes. Clínicamente el 88,4% tenían tos, el 84,7% fiebre (>38 º), un 73,3% escalofríos, un 72,6% expectoración purulenta, un 59,3% dolor torácico, y un 60,5% disnea. El 73% presentaban crepitantes. En la RX. de tórax un 83,7% presentaba patrón alveolar. Los hemocultivos fueron extraídos sólo en el 53% de los pacientes y el antígeno de Legionella y neumococo en orina en el 48%. Según La escala de Fine: un 37,2% fueron asignados al grupo I, un 16,3% al grupo II, un 22,1% al grupo III, un 22,1% al grupo IV y 1,2% al grupo V. Se hospitalizaron un 56,5%, se derivaron a su domicilio un 32,9% y quedaron en observación de urgencias un 10,6% (de los cuáles el 44% ingresó y el resto fue dado de alta). El índice de acuerdo (Kappa) entre la Escala de Fine y el destino de los pacientes fue de 0,453 (p < 0,001). Globalmente un 40% de los pacientes que deberían haber sido dados de alta a su domicilio por estar incluidos en el grupo I y II de Fine fueron hospitalizados. Según el CURB-65, las puntuaciones de 0,1,2,3 y 4 se corresponden con un 41%, 33%, 23%, 2% y un 1% de pacientes 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 49 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) respectivamente. El 40% de los pacientes con CURB-65 con puntuación 0, fue hospitalizado. El Kappa entre el CURB-65 y el destino de los pacientes fue de 0,39 (p = 0,001). Conclusión: El manejo que se hace de la neumonía adquirida en la comunidad es notablemente conservador con una excesiva hospitalización en pacientes que se encuentran en los grupos I y II de Fine o bien con un CURB-65 de 0 puntos. 121 ETIOLOGÍA VIRAL DE LAS INFECCIONES RESPIRATORIAS EN PACIENTES INGRESADOS I. López-Isidro1, C. Sarriá1, M. Mir Montero1, J.L. Navarro Laredo2, L. Cardeñoso2 y C. Casal2 1 Servicios de Medicina Interna-Infecciosas y 2Microbiología 2, Hospital Universitario de la Princesa. Madrid. Objetivos: Determinar la frecuencia del aislamiento de virus respiratorios en pacientes ingresados por infección respiratoria de vías bajas o que la desarrollan durante su hospitalización. Relación entre el aislamiento viral y las características de la infección. Material y métodos: Estudio descriptivo, prospectivo en pacientes que ingresaron en el Servicio de Medicina InternaInfecciosas entre el 15 de diciembre de 2006 y el 30 abril de 2007, ambos inclusive, a consecuencia de una infección respiratoria de vías bajas o que en el transcurso del mismo la desarrollaron, excluyendo las neumonías por aspiración. Se incluyeron 238 muestras de 227 pacientes y se obtuvieron sus datos epidemiológicos, clínicos, radiológicos, resultados analíticos y microbiológicos. Se tomaron muestras respiratorias (lavado nasofaríngeo o secreciones nasofaríngeas mediante hisopo) para detección de virus respiratorios mediante técnicas de detección rápida: virus influenza (Flu) A y B, parainfluenza, respiratorio sincitial (VRS) y adenovirus. Se compararon los datos recopilados en los pacientes con técnica rápida positiva (grupo 1) y negativa (grupo 2). Resultados: En 19 pacientes las técnicas de diagnóstico rápido resultaron positivas. La mediana de edad fue de 82 años (RI 75-89), 8 mujeres y 11 varones. Nueve infecciones por Flu A: 4 traqueobronquitis agudas, 1 neumonía segmentaria y 1 múltiple asociadas a neumococo, 1 gripe nosocomial en un paciente ingresado por una neumonía lobar, 1 neumonía segmentaria sin documentación microbiológica y 1 gripe. Cinco infecciones por Flu B: 3 traqueobronquitis agudas y 2 gripes. Dos gripes por coinfección por Flu A y B y 1 traqueobronquitis secundaria a coinfección por Flu A y VRS. Dos infecciones por VRS: 1 neumonía múltiple y 1 infección en la que se dio un diagnóstico alternativo al alta. La única característica clínica que presentó diferencia estadísticamente significativa entre ambos grupos fue la presencia de expectoración (más frecuente en grupo 1, no significativa si se compara la expectoración purulenta) y a nivel radiológico la ausencia de infiltrados lobares en este grupo. Un paciente con técnica rápida positiva falleció. Conclusiones: 1. Los virus respiratorios pueden producir enfermedad grave que conlleve el ingreso hospitalario. 2. En el periodo de estudio se aislaron virus Flu A y B y VRS. 3. Este grupo de pacientes presenta mayor frecuencia de expectoración (no si es purlenta) y radiológicamente no muestran infiltrados lobares. 122 PATOLOGÍA INFECCIOSA EN UNA UNIDAD DE HOSPITALIZACIÓN A DOMICILIO A. Echeverria, M.J. Esquillor, T. Rubio, J. Gutierrez y A. Samperiz Medicina Interna. Reina Sofia de Tudela de Navarra. Introducción: La patología infecciosa constituye una entidad muy frecuente en el medio hospitalario y la necesidad de antibioterapia intravenosa, suele ser motivo de ingreso en estos pacientes. En la actualidad con el desarrollo de las Unidades de Hospitalización a Domicilio (HAD), es posible manejar estas patologías en los propios domicilios de los pacientes, evitando así las yatrogenia derivada del ingreso hospitalario y mejorando el bienestar de los pacientes. Objetivos: Describir el tipo de patología infecciosa atendida en la unidad de HAD del Hospital Reina Sofía de Tudela entre noviembre 2006 y enero 2008. Material y métodos: Registramos los episodios de patología infecciosa diagnosticados en los pacientes ingresados en nuestra Unidad en un periodo de 14 meses. Se recogen los siguientes datos: edad, sexo, días de ingreso en la unidad, tipo de infección, tratamiento antibiótico recibido y destino final de los pacientes. Resultados: De los 311 pacientes ingresados en la unidad durante este periodo, 128 ingresaron por patología infecciosa. 65 mujeres y 63 varones, con una edad media de 77,6 años. La estancia media fue de 9,1 días. Del total, 86 presentaban patología respiratoria, 15 infecciones de piel y partes blandas (10 celulitis y 5 úlceras infectadas), 2 patologia osteoarticular (artritis séptica), 11 patología digestiva (6 diverticulitis, 2 colangitis/colecistitis y 3 abscesos hepáticos), 7 infecciones del tracto urinario (pielonefritis y sepsis urinaria), 1 caso de encefalitis herpética. En cuanto al tratamiento antibiótico endovenoso recibido 40 fueron tratados con levofloxacino, 37 con ceftriaxona 31 con ertapenem, 19 con claritromicina, 12 con gentamicina, 9 con piperacilina-tazobactam, 8 con amoxicilina-clavulánico, 5 con ceftazidima, 3 con gentamicina, 3 con amikacina, 3 con metronidazol Del total 10 fallecieron (12,8%), 10 tuvieron que ser trasladados al hospital por empeoramiento de su patología y el resto (84,37%) fueron dados de alta por evolución favorable. Conclusiones: La patología infecciosa constituye uno de los principales motivos de ingreso de hospitalización en nuestra unidad (41,15%), siendo la mas frecuente la patología respiratoria, seguida de la de piel y partes blandas y la digestiva. La edad media de los pacientes suele ser elevada y afecta tanto a varones como a mujeres con comorbilidad asociada. Los antibióticos mas utilizados son aquellos de amplio espectro, vida media larga y dosis única diaria (ertapenem, levofloxacino, ceftriaxona) o bien aquellos que permanecen estables en bomba de perfusión (ceftazidima, piperacilina-tazobactam). La evolución ha sido favorable, siendo dados de alta la mayoria de ellos por mejoría clínica 123 EVALUACIÓN DE UNA NUEVA TÉCNICA PARA LA DETECCIÓN DE ANTÍGENO DE LEGIONELLA EN MUESTRAS DE ORINA S. Blanco, A. Lacoma, C. Prat, MA Cuesta, L. Fuenzalida L, I. Latorre y J. Domínguez Servicio de Microbiología. Hospital Universitario Germans Trias i Pujol. Fundació Institut d’Investigació en Ciències de la Salut Germans Trias i Pujol. Universitat Autònoma de Barcelona. Ciber Enfermedades Respiratorias. Instituto de Salud Carlos III. Objetivos: Evaluar la sensibilidad y la especificidad de una nueva técnica de ICT en el diagnóstico de la legionelosis: Uni-Gold Legionella Urinary Antigen (Trinity Biotech, Ireland) comparando los resultados con Binax Now Legionella test en muestras de orina no concentradas (ONC) y concentradas (OC). Material y métodos: Las muestras evaluadas se agruparon en 3 categorías: Grupo 1: 80 muestras de ONC y OC de pacientes con neumonía causada por L. pneumophila. La infección por Legionella fue diagnosticada por aislamiento en muestra respiratoria de L. pneumophila y/o por serología y/o por detección de antígeno en orina (Bartels EIA). Grupo 2: 38 muestras de ONC y 33 de OC de pacientes con neumonía de otros etiologías y también 22 muestras de ONC y OC de paEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 49 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 50 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) cientes con bacteriemia de foco no respiratorio. Grupo 3: 50 muestras de ONC y 20 de OC de pacientes con infección urinaria, sin signos de neumonía. Las técnicas de detección de antígeno fueron realizadas siguiendo las instrucciones del fabricante. La concentración de las muestras fue realizada mediante ultrafiltración selectiva. Resultados: Uni-Gold LUA test detectó antígeno de Legionella en 51/80 ONC del grupo 1 (63,75% sensibilidad). Binax Now detectó Legionella en 54/80 ONC del pacientes del grupo 1 (67,50%). Ambas técnicas fueron negativos para las muestras de ONC del grupo 2 y 3 (100% especificidad). La concordancia de los tests para ONC fue del 98.42% (k 0.961, error Standard: 0.023). Tras la concentración de las muestras de orina, UniGoldTM detectó antígeno de Legionella en 76/80 (95% sensibilidad) y Binax Now en 78/80 (97,5%) del grupo 1. La especificidad en OC fue del 96% para Uni-GoldTM LUA y del 100% para Binax Now. La concordancia total de los test para OC fue del 97,2% (k 0.935, error Standard: 0,028). No se encontraron diferencias significativas entre los resultados de Uni-Gold LUA y Binax ni en ONC (p: 0,250), ni en OC (p: 0,655). Conclusiones: 1. UniGold test es una técnica rápida (que ofrece resultados en 15 minutos). 2. Las diferencias en los resultados entre Uni-Gold LUA y Binax NOW no fueron significativas ni en ONC, ni en OC. 3. La concentración del antígeno presente en la orina por ultrafiltración incrementa la sensibilidad de las dos técnicas. 124 NEUMONÍA NEUMOCÓCICA BACTERIÉMICA EN PACIENTES MAYORES DE 80 AÑOS. ANÁLISIS COMPARATIVO V. Pascual1, E. Calbo1, M. Xercavins2, M. Riera3, M. Rodríguez Carballeira1 y J. Garau1 1 Unidad de enfermedades infecciosas. Servicio de M. Interna. 2 Servicio de Microbiología. 3Unidad Control de la Infección Nosocomial. Hospital Mútua de Terrassa, Barcelona. Introducción: Existen escasos datos en la literatura sobre las características de la Neumonía Neumocócica Bacteriémica (NNB) en ancianos. El objetivo de nuestro estudio fue describir NNB y realizar un análisis comparativo de la mortalidad. Material y métodos: Se incluyeron de forma prospectiva todas las NNB en pacientes adultos en un hospital de agudos de 1993-2007. Se recogieron datos demográficos, comorbilidad, shock, serotipo, antibiograma, antibioterapia definida como βlactámico (BL), BL con macrólido (B+M) u otros y mortalidad intrahospitalaria. Los pacientes se categorizaron en 3 grupos de edad: G1 (18-64 años), G2 (65-79) y G3 (> 80). Los serotipos se clasificaron en vacunales (SV), relacionados con la vacuna y no vacunales en relación a la vacuna conjugada hepatavalente y agrupados en serotipos con alto potencial invasor (1, 5, 7) y con bajo potencial invasor (3, 6A, 6B, 8, 19F y 23F). Resultados: Se incluyeron 419 pacientes, con una edad media de 64 años (rango 18-97), 43,7% en G1, 32,2% en G2 y 24,1% en G3. La proporción de varones era 71%, 59% y 46.5% en G1, G2 y G3. En el G1 el 45% de los pacientes presentaba al menos una enfermedad de base vs el 58% en G2 y 64% en G3, (p = 0,006). No hubo diferencias en cuanto a la presencia de shock entre grupos. Los SV se encontraron con mayor frecuencia en G3 (24%) vs G1 (10%) y G2 (10%) (p = 0.04) y el serotipo (S1) en G1 (8%), G2 (7%) y en G3 (3%). El porcentaje de cepas sensibles a penicilina y eritromicina fueron respectivamente 81%, 78% y 63% y 90%, 82% y 73% en G1, G2, G3 (p < 0,05). El 78%, 70%, 81% recibieron BL y 8%, 21%, 14% B+M en G1, G2 y G3 respectivamente (p = 0,05). La mortalidad intrahospitalaria fue 9% en G1, 15% en G2 y 24% en G3 (p = 0,004). 50 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 En el análisis univariado la mortalidad se correlacionó (p < 0,05) con la edad, cirrosis, insuficiencia renal crónica, biterapia y presencia de enfermedades de base. El S1 se asoció a una menor mortalidad (p = 0,015). En el subgrupo de pacientes ≥ 80 años no identificamos ninguna asociación de las variables descritas con la mortalidad. En el análisis multivariado G3 (OR 2,7 IC95% 1,20-6,15; p = 0,015), tratamiento con B+M (OR 4,14 IC95% 1,96-8,78; p = 0,0002) y cirrosis (OR 2,9 IC95% 1,1-8,1; p = 0,003) se correlacionaron con mortalidad. Conclusión: Los pacientes ancianos con NNB presentan mayor mortalidad independientemente de la presencia de comorbilidad, los serotipos, la sensibilidad a la panicilina y el tratamiento recibido, lo que sugiere que el huésped es el determinante en la mortalidad asociada a la NNB. 125 ESTUDIO DE CASOS Y CONTROLES DE NEUMONÍA ADQUIRIDA EN LA COMUNIDAD CON Y SIN BACTERIEMIA POR STREPTOCOCCUS PNEUMONIAE M. Torralba, A. Costa, S Laínez, B. Martínez, J. Machín, A. Espinosa, A. Pereira, E. Martín-Echeverría, L. Sánchez y M. Rodríguez-Zapata Servicio de Medicina Interna. Hospital Universitario de Guadaljara. Objetivos: La neumonía adquirida en la comunidad (NAC) es una patología frecuente en los servicios de urgencias. Analizamos la frecuencia de neumonía bacteriémica así como las variables clínicas, epidemiológicas y biológicas que se mostraban como predictoras de bacteriemia en la NAC. Material y métodos: Estudio de casos y controles con recogida prospectiva de las variables. Se compararon 44 pacientes con bacteriemia neumocócica frente 136 controles con NAC sin bacteriemia (se desestimaron bacteriemias por otros gérmenes distintos de neumococo). La razón casos/controles fue de 1:3,1. Se solicitó a los clínicos que indicaran una probabilidad pre-test de bacteriemia. Resultados: Se analizaron 180 hemocultivos en pacientes con NAC en los últimos 24 meses extraídos en el Servicio de Urgencias. Hallamos bacteriemia en 24,4% de los pacientes con NAC. La mediana de edad fue de 58 años. Un 6,9% de los pacientes eran VIH+, 11,3% padecían enfermedad neurológica, 15,5% enfermedad onco-hematológica, 14,4% EPOC y 11,3% eran diabéticos. Un 35% sufrieron escalofríos periextracción y un 50% referían postración. El 22,8% habían tomado antibióticos antes del hemocultivo. Un 11% de los pacientes fueron dados de alta tras la extracción del hemocultivo. Los clínicos predecían con acierto la probabilidad pretest de bacteriemia. El 19% de los pacientes con probabilidad alta tenían bacteriemia frente a un 4,8% con probabilidad media o baja (OR: 4,7; IC95%: 1,35-15,9; p = 0,08). La bacteriemia se asoció con los siguientes factores: enfermedad neurológica (OR: 3,7; IC95%: 1,3-10,5,p = 0,011), enfermedad onco-hematológica (OR: 3,3; IC95%: 1,3-8,4;p = 0,011), diabetes (OR: 3,3; IC95%: 1,3-10,4; p = 0,012), el no haber tomado antibiótico (OR:17,8; IC95%: 2,4-143; p < 0,001), los escalofríos periextracción (OR:3,7;IC95%:1,17-12;p = 0,019), la postración en cama (OR: 7,1; IC95%: 1,33-33,4; p = 0,005), una neutrofilia >75% (OR 3,1; IC95%: 1,12-8,4; p = 0,025). Por cada 100 mg de fibrinógeno más la probabilidad de bacteriemia neumocócica se multiplica por 1,23 (IC95%: 1,0221,48; p = 0,028) y por cada 10 mg más de PCR la probabilidad se multiplica por 1,18 (IC95%: 1,05-1,32; p = 0,005). Conclusiones: Un porcentaje no despreciable de NAC diagnosticadas en los Servicios de Urgencias se asocia a bacteriemia por S. pneumoniae. Los clínicos predicen con acierto aquellos pacientes con bacteriemias. Los predictores de bacteriemia encontrados justifican la elaboración de un modelo de predicción clínica de bacteriemia neumocócica en la NAC. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 51 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 126 DISCREPANCIAS ENTRE LA IDENTIFICACIÓN MOLECULAR Y FENOTÍPICA DE STREPTOCOCCUS DEL GRUPO VIRIDANS AISLADOS DE LÍQUIDOS PLEURALES E IMPLICACIÓN EN LA ENFERMEDAD PLEUROPULMONAR L. Sánchez-Cambronero, M. Marin, E. Saez, R. Insa, E. Bouza y E. Cercenado Microbiología y parasitología, Hospital General Universitario Gregorio Marañon. Madrid. Introducción: La significación clínica de Streptococcus del grupo viridans (SGV) puede variar según las especies y por tanto es importante su correcta identificación. Los métodos fenotípicos no permiten una identificación inequívoca por la variabilidad intraespecie. Además no está clara la implicación de diferentes especies de SGV en la enfermedad pleuropulmonar. Objetivo: Identificación fenotípica y molecular de SGV aislados de líquidos pleurales y evaluación de su implicación en la enfermedad pleuropulmonar. Métodos: Todos los SGV aislados de líquidos pleurales entre 2004-2006 en nuestro laboratorio se identificaron mediante API 20 STREP y PCR del gen sodA – superóxido dismutasa- seguido de secuenciación. La sensibilidad a antimicrobianos se realizó por microdilución según el CLSI. Se revisaron las historias clínicas de todos los pacientes. Resultados: Se aislaron un total de 67 cepas correspondientes a 44 pacientes. La identificación molecular de las especies fue: S. constellatus (17 aislados), S. intermedius (16), S. anginosus (12), S. oralis (6), S. mitis (6), S. infantis (4), S. cristatus (2), S. salivarius (2), S. massiliensis (1) y S. parasanguinis (1). En 56,7% (38 aislamientos) hubo discrepancias entre identificación molecular y fenotípica. La sensibilidad a antimicrobianos fue (CMI90 –mg/L-): penicilina (0,12), cefotaxima (0,5), eritromicina (>32), levofloxacino (4), vancomicina (1), linezolid (1). Siete aislados (10,3%) no fueron sensibles a penicilina. Pacientes: 84,1% varones; media de edad 56,75 años. De los 44 pacientes, 67,6% tenían empiema, 3% absceso pulmonar, y 29,4% derrame pleural. La infección fue polimicrobiana en 65,7% y 14 pacientes tenían más de una cepa de SGV. El 74,4% de los pacientes presentaban enfermedades de base: neoplasias (21%), alcoholismo (23,7%), diabetes (18,4%), VIH+ (13.1%). Tratamiento: drenaje pleural 72,7%, cirugía 4,5%, y antibioterapia 86,4%. Evolución: 60,5% curación; mortalidad 18,4%, y desconocido 21,1%. El papel de SGV como agente causal fue: claro (46%); contaminante (10,8%); desconocido (43,2%). S. constellatus fue la principal especie asociada a significación clínica. Conclusiones: Existe una gran discrepancia entre los métodos de identificación molecular y fenotípica de los SGV. Sólo un 46% de los SGV aislados de líquido pleural presenta significación clínica siendo la especie más frecuente S. constellatus. La resistencia a penicilina fue frecuente. 127 UTILIDAD DEL GENOTIPADO MUCA Y FPVA EN EL ANÁLISIS MOLECULAR DE PSEUDOMONAS AERUGINOSA DE PACIENTES CON INFECCIÓN RESPIRATORIA CRÓNICA A.D. Valderrey1, P.A. Jiménez2, M.D. Maciá3, A. FernándezOlmos4, R. Rotger1 y M.J. Pozuelo2 1 Dpt. Microbiología II, Facultad de Farmacia, Universidad Complutense, Madrid. 2Dpt. Biología Celular, Bioquímica y Biología Molecular, Facultad de Farmacia, Universidad San Pablo-CEU, Madrid. 3Servicio de Microbiología y Unidad de Investigación, Hospital “Son Dureta”, Palma de Mallorca. 4 Servicio de Microbiología, Hospital Universitario “Ramón y Cajal”, Madrid. Introducción: En la colonización pulmonar en pacientes con fibrosis quística (FQ) predominan las cepas mucoides de Pseudomonas aeruginosa, que experimentan procesos de hipermutación y selección de variantes más adaptadas al entorno, hasta llegar a una cepa final predominante. Sin embargo, es posible que se mantengan varias poblaciones simultáneas en competencia. Nuestros resultados previos indican que el genotipado de los genes mucA y fpvA, que codifican respectivamente, un regulador que controla la síntesis de alginato (desreprimida en las cepas mucoides típicas de la colonización en FQ) y el receptor de pioverdina (sometido a presión selectiva durante la colonización), permite un seguimiento de las distintas poblaciones y detectar la incorporación de nuevas variantes o cepas. Objetivos: 1. Comparar los datos obtenidos previamente en aislados de pacientes de FQ del Hosp. Ramón y Cajal con otros de distinta zona geográfica y de pacientes con otras enfermedades con colonización crónica (EPOC o bronquiectasia no asociadas a FQ). 2. Analizar las poblaciones de P. aeruginosa de un solo paciente obtenidas en un breve espacio de tiempo (una serie de 4-5 esputos diarios, con pocos días de intervalo), para excluir el proceso de evolución y la posibilidad de infección por nuevas cepas con motivos de la variabilidad. Material y métodos: 161 cepas aisladas en el Hosp. Ramón y Cajal de 13 pacientes con FQ (13 de esputos seriados obtenidos del mismo paciente en tres días) y 41 cepas aisladas en el Hosp. Son Dureta de 24 pacientes con FQ, EPOC o bronquiectasia. Se amplificó un fragmento de 500 pb del gen mucA y de 800 pb del gen fpvA y secuenció para definir variaciones alélicas. El DNA total se sometió a restricción con SpeI y PFGE. Resultados y conclusiones: Se han detectado 24 alelos distintos del gen mucA y 13 del gen fpvA en las cepas aisladas del Hosp. Ramón y Cajal, y 23 alelos mucA en las cepas del Hosp. Son Dureta. En el primer caso la variabilidad es menor por número de cepas, y mayor por paciente, lo que resulta congruente con el hecho de que la muestra representa la evolución a lo largo de muchos años (hasta 11), mientras que en el segundo caso no hay apenas variación temporal. Se ha comprobado que el tipo de enfermedad con colonización crónica no condiciona significativamente la variabilidad. Sólo 7 alelos (incluyendo el silvestre) aparecen en los dos grupos de muestras según el origen geográfico, pero tampoco hay relación entre alelos (mucA o fpvA) y el tipo de enfermedad. El análisis de 13 cepas del mismo paciente muestra 4 alelos distintos mucA y fpvA, y agrupamiento en al menos 4 pulsotipos SpeI diferentes, pero que no coinciden entre sí. Por tanto, se ha comprobado que coexisten varias poblaciones distintas. Este trabajo ha sido subvencionado por el proyecto PI/050569 del FIS. 128 CORYNEBACTERIUM PSEUDODIPHTHERITICUM UN PATÓGENO RESPIRATORIO ESCASAMENTE DETECTADO: TASA DE AISLAMIENTO EN MUESTRAS RESPIRATORIAS P. Martín-Rabadán, S. Guijarro, M. Torres, L. Alcalá y E. Bouza Servicio de Microbiología y Enfermedades Infecciosas. Hospital General Universitario Gregorio Marañón Introducción: Corynebacterium pseudodiphtheriticum (Cpd) es un agente potencialmente patógeno que raras veces es reportado como causa de infección, siendo estas en su mayoría infecciones del tracto respiratorio inferior (TRI). Existe poca información sobre su incidencia en muestras clínicas. Este organismo produce una potente ureasa, lo que lo diferencia de la mayoría de las corynebacterias saprofíticas pudiéndose utilizar esta característica como prueba diferencial para bacilos Gram (+) de muestras respiratorias. Objetivos: Cuantificar la incidencia de Cpd en muestras clínicas del TRI y evaluar una técnica de despistaje. Métodos: Nuestro centro es un Hospital Universitario General y de referencia de 1750 camas que atiende a una poEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 51 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 52 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) blación de unas 714,000 personas. Durante los años 2000 al 2005 se realizó de forma prospectiva un test de ureasa (Chrystensen) a todas las cepas de difteroides presentes en recuentos < 104 ufc/ml en lavados broncoalveolares (BAL), aspirados traqueales o broncoaspirados (BAS) o en recuentos > 103 ufc/ml en el Ringer de transporte de cepillos telescopados (CT). También se incluyeron las muestras de esputo que cumplieran los requisitos habituales (> 25 leucocitos pmns, < 5 células epiteliales y difteroides como flora predominante en la tinción y en los cultivos). Las cepas ureasa (+) fueron identificadas utilizando las galerías API-Coryne. Resultados: Durante el periodo de estudio se procesaron 21,397 muestras del TRI. Se detectó Cpd en 51 muestras de 40 pacientes. Su distribución por tipo de muestra: (Cpd aislados/muestras totales - % muestras positivas para Cpd) fue la siguiente: BAS 40/11,017-0,36%, BAL 2/891-0.22 %, CT 1/1,216-0,08 % y esputo 8/2,871-0,28 %. En 25 de las 40 primeras muestras con Cpd, se aisló simultáneamente al menos un patógeno respiratorio en recuentos significativo. El virado del indicador de pH de los test de ureasa se produjo generalmente en minutos (dependiendo del inóculo). Todas las colonias ureasa positivas testadas se identificaron posteriormente como Csd. Conclusiones: El test de la ureasa sobre colonias sospechosas es un sistema sencillo y rápido de despistaje. Utilizando criterios cuantitativos de laboratorio se detectó Cpd en 2,38 de cada 1.000 muestras del TRI remitidas para cultivo bacteriológico general. Su valor clínico y la patogenicidad asociada a la producción de ureasa, también presente en otros patógenos respiratorios Gram positivos (Nocardia y Rhodococcus) merece estudios posteriores. 129 INCIDENCIA Y FACTORES DE RIESGO EN LA COLONIZACIÓN NASOFARÍNGEA POR POTENCIALES PATÓGENOS RESPIRATORIOS EN NIÑOS M. Arias, F. Pérez, A. Fleites, L. Garrido, P. Capón, J. Mayordomo* y J. Rodriguez* Servicio de Microbiología. *Departamento de Pediatría. Hospital Universitario Central de Asturias. Objetivos: Conocer la prevalencia y factores de riesgo para la colonización nasofaringea de Haemophilus influenzae (HI), Streptococcus pneumoniae (SP) y Moraxella catarrhalis (MC), de niños asturianos. Material y métodos: Se estudiaron 277 niños con edades de 1 a 12 años que acudieron a Urgencias pediátricas durante el año 2005 a los que tras consentimiento informado de los padres, se completó un cuestionario que incluía una serie de datos demográficos y clínicos: edad, nº de hermanos, fumadores en la familia, asistencia a guarderías, escolarización, uso de antibióticos, administración de vacuna antineumocócica, infecciones respiratorias, no respiratorias, otitis, asma, diagnóstico de urgencias. La muestra se recogió mediante torunda flexible transportándose al laboratorio e inmediatamente procesada. Los patógenos respiratorios fueron aislados e identificados según los procedimientos standard. Para su estudio los niños se dividieron en tres grupos: 1- 3, 4-6 y > 6 años Resultados: De los 277 niños el numero total de portadores nasofaringeos para los tres gérmenes estudiados fue de 102 (36,8%), la mayoría 90 (88,2%), colonizados por un solo patógeno: 62 (60,8%) HI, 15 (14,7%) SP, y 13 (12,7%) MC. Solo 12 (11,8%) portaban mas de un patógeno. Ningún niño tenía más de 2 patógenos. En 47 (17%), 33 sin patógenos respiratorios y 14 con alguno de los patógenos, se aislaron S. aureus o S. pyogenes. La proporción de niños portadores de patógenos respiratorios fue significativamente mas alta en los niños menores de 7 años, 93 (38,4%) que en los de mas edad 6 (17%) (p = 0,01). En los mayores de 7 años la colonización por S. aureus 6 (17%) fue significativamente mas frecuente (p = 0,0001). De los 51 menores de 4 años que iban guarderías, 28 (58,9%) presentaron al- 52 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 gún patógeno en proporción significativamente mas alta frente a los 107, con 40% de portadores, que estaban en casa, (p = 0,01). En los 19 niños vacunados frente al neumococo, (todos menores de 4 años), 56,6%, presentaron colonización por HI significativamente mas alta frente a los no vacunados, 139 con 23% de colonización (p = 0,01). Ninguna de las otras variables presentó influencias significativas en el estado de portador. Conclusiones: Baja prevalencia de portadores de SP, y de dos patógenos. El HI fue el patógeno mas prevalente en los tres grupos de edad. El riesgo de ser portador es mayor en niños menores de 7 años que vayan a la guardería y que hayan recibido la vacuna antineumocócica. 130 IMPORTANCIA DE LA INFECCIÓN VÍRICA EN LA EXACERBACIÓN DE LA ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA* R. Boixeda1, N. Rabella2, G. Sauca3, M. Delgado1, X. MartínezCosta1, M. Mauri1, V. Vicente1, E. Palomera4 y J.A. Capdevila1 1 Servicio de Medicina Interna, Hospital de Mataró. Consorci Sanitari del Marseme. Mataró. 2Laboratorio de Virología, Hospital de Sant Pau. Barcelona. 3Laboratorio de Microbiología, Hospital de Mataró. Consorci Sanitari del Marseme. Mataró. 4 Unidad de Investigación. Hospital de Mataró. Consorci Sanitari del Marseme. Mataró. Objetivos: 1) Determinar la frecuencia y causa de la infección respiratoria en pacientes hospitalizados con exacerbación aguda de la enfermedad pulmonar obstructiva crónica (EA-EPOC), con importancia en la etiología vírica. 2) Investigar las características clínicas, marcadores biológicos y evolución según la causa de infección. 3) Importancia de los métodos diagnósticos en la EA-EPOC. Metodología: Estudio de cohortes, prospectivo, longitudinal y observacional. Ámbito: hospital comarcal con un área de 220,000 habitantes y un laboratorio de virología. Pacientes adultos con EPOC diagnosticada por espirometría que precisen ingreso por EA-EPOC. Recogida de variables demográficas, clínicas, microbiológicas y evolutivas en todos los casos. Estudios de laboratorio para el diagnóstico: gram y cultivo de esputo, serologías para agentes atípicos, detección de antígenos víricos por inmunocromatografía y inmunofluorescéncia directa, cultivos víricos por influenza A, influenza B, VRS, adenovirus, rinovirus y parainfluenza virus, y finalmente técnicas de PCR para metapneumovirus y coronavirus, procedentes de muestras nasofaríngias. Resultados: Se han incluido 137 pacientes, el 97.8% hombres, edad media de 72,7 años, de grado moderado-severo según la GOLD (VEMS < 40% en el 58,4%). Se presentan las características clínicas y su posterior evolución, presentando mejoría clínica el 91%, con recaída posterior el 29,8%, y reingresando el 35,8% y mortalidad en 19 pacientes. Se recogieron 88 esputos, 130 muestras de lavado nasofaríngio y 131 serologías, estableciéndose el agente causal en 48 pacientes (35%), bacteriana en el24.1% y vírica 9,5%, destacando el bajo porcentaje de etiología mixta (1,5%). La etiología bacteriana: 8,7% Haemphilus influenzae, 8.7% Pseudomona aeruginosa, 2,2% Moraxella catharralis, 2,2% Escherichia Coli, 1,5% Streptococcus pneumoniae, 0,7% Xanotmonas malthopilia y 0,7% Micobacterium tuberculosis. La etiología vírica: 3,1% VRS, 1,5% metapneumovirus y coronavirus, y 0,7% parainfluenzae, rinovirus y adenovirus. Conclusiones: La infección vírica es causa de descompensación aguda de la EPOC, de importancia en el manejo de su tratamiento. Desde un punto de vista clínico es difícil diferenciar la enfermedad vírica de la bacteriana. La enfermedad vírica presenta una distribución estacional lo que debería marcar los esfuerzos en las técnicas diagnósticas, con dificultad de sensibilidad en los test rápidos y baja utilidad clínica de las serologías. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 53 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 131 IMPLICACIÓN DEL RHINOVIRUS EN PROCESOS RESPIRATORIOS J. Fernández, E. Gómez, S. Suárez1, M. Torralba, J. Boga, S. Melón y M. de Oña Servicio de Microbiología (unidad de Virología). 1Servicio de Pediatría. Hospital Universitario Central de Asturias. Objetivo: El género Rhinovirus ha sido asociado a infecciones banales de las vías respiratorias altas (VA), no valorándose exhaustivamente su implicación en procesos de vías bajas (VB). Nuestro objetivo fue analizar el papel del Rhinovirus en procesos respiratorios de VA ó VB en relación con los demás virus respiratorios. Material y métodos: Desde el 25 de octubre al 31 de diciembre del 2007, 279 muestras respiratorias procedentes de 258 pacientes en edad pediátrica (media 1.49 años, 85 con diagnóstico de infección respiratoria de VA y 194 de VB) fueron procesadas para diagnóstico viral de manera rutinaria. Se realizó detección de antígeno viral sobre la muestra por IF con Ac monoclonales frente a Influenza A-IA-, Influenza B-IB-, VRS, Adenovirus-ADV-, Parainfluenza-PV- y MetapneumovirusMPV-, y se inocularon en MDCK, MRC-T, LLC-MK2 (shell-vial y cultivo convencional). Se llevó a cabo detección genómica para estos virus además de Coronavirus, Bocavirus-HBoV- y EBV, según protocolos establecidos y estandarizados en nuestro laboratorio. La extracción del material genómico se realizó mediante el método automático Cobas Ampliprep (Roche). La detección de Rhinovirus se llevó a cabo mediante una RT-PCR anidada. Resultados: Se detectaron virus en 187 muestras (67,0%). De éstas, 148 (79,1%) fueron infecciones simples y 39 (20,9%) mixtas. El VRS se encontró en 85 (30,5%), Rhinovirus en 65 (23,3%), ADV en 26 (10,4%), IA en 14 (5,0%), IB en 10 (3,6%), HBoV en 9 (3,2%), MPV en 6 (2,2%), EBV en 6 (2,2%), PV en 4 (1,4%), Enterovirus en 3 (1,1%). El rendimiento diagnóstico en las infecciones de VB (148 positivos; 76,3%) fue significativamente mayor que en las de VA (39 positivos; 45,9%) (p < 0,0001). VRS está implicado en procesos de VB (41,9% de positivos frente al 5,9% en VA) (p < 0,0001), ADV en VA (20,0% frente a 4,6%) (p < 0,0001). IA sólo en VB y sin infecciones mixtas. El Rhinovirus se encontró en 53 muestras (27,3%) de VB frente a 12 (14,1%) de VA (p < 0,02). Se acompañó de otros virus en 22 muestras de VB y en 5 de VA (41,5%); en 31 muestras con patología de VB (16,0%) fue el único agente encontrado. Conclusiones: El Rhinovirus tiene una gran incidencia en las infecciones respiratorias, y además principalmente en las de vías bajas. Presenta un gran número de infecciones mixtas independientemente del diagnóstico. Se confirma el VRS como principal patógeno viral en la época de estudio (y de VB); el ADV es el principal patógeno en VA. Aspectos microbiológicos y clínicos de las infecciones por micobacterias 132 ESTUDIO MICROBIOLÓGICO DE LAS MICOBACTERIAS NO TUBERCULOSAS DESDE 2004 A 2007 EN UN HOSPITAL TERCIARIO DE LA COMUNIDAD BALEAR C.I. Marinescu1, A. Medio1, J. Vegué2, M.A. Delgado1, J.L. Pérez1 y A. Ramírez1 Servicio de Microbiología, 1Hospital Universitario Son Dureta, Palma de Mallorca, 2Hospital de la Vall d´Hebron, Barcelona. Introducción: En los últimos años se han descrito nuevas especies de micobacterias implicadas en patología humana. Nuestro objetivo fue analizar los aislamientos de Micobacterias No Tuberculosas (MNT) en nuestro laboratorio durante los últimos 4 años (2004-2007). Material y métodos: Las muestras para estudio fueron descontaminadas con NaOH y N-acetil-L-cisteína por el método MycoPrep® (BBL®) e inoculados en el medio líquido Bact-Alert 3D® (bioMérieux®) y en Lowenstein-Jensen. Los aislados se identificaron mediante métodos genotípicos y/o fenotípicos. Finalmente se evaluó el significado clínico de los aislados por estudio de las características clínicas y microbiológicas de cada uno de los pacientes. Resultados: Se obtuvieron 139 cepas de MNT correspondientes a 78 pacientes, rango de edad (21-92 años). La distribución por años (2004, 2005, 2006 y 2007) fue de 22, 14, 19 y 23 casos respectivamente; resultando una incidencia de un 13,3%, 10,9%, 17,8% y 15,6% sobre el total de micobacterias aisladas en ese período. Un total de 59 aislados pudieron identificarse a nivel de especie de micobacteria: M. avium (13), M. gordonae (11), M. fortuitum (6), M. chelonei (6), M. intracellulare (4), M. xenopi (3), M. frederiksbergense (3) M. abscessus (2), M. marinum (2), M. szulgai (3), M. peregrinum (2), M. poriferae (1), M. lentiflavum (1), M. malmoense (1) y M. nonchromogenicum (1). Las cepas de MNT se aislaron preferentemente en muestras respiratorias (57). Otras localizaciones fueron: cutáneas (8), heces (3), orina (3), sangre (2), ganglio (2) y otras (3). Mycobacterium avium (complejo) fue implicado en todos los casos de aislamiento de sangre, heces y ganglios. En 32/78 aislados (41,0%), los pacientes cumplían criterios clínico-patológicos de probable significación clínica. Conclusiones: 1) En nuestra área las MNT alcanzan actualmente un 15% de las micobacterias aisladas, no observándose diferencias en la distribución de las diferentes especies en el período estudiado; 2) Los métodos genotípicos permitieron identificar algunas de las nuevas especies descritas recientemente (M. frederiksbergense y M. poriferae); 3) Es de destacar la importancia del aislamiento e identificación de MNT ya que, en nuestro estudio, más del 40% de las cepas aisladas fueron clínicamente valorables. 133 RELACIÓN ENTRE LA MOVILIDAD Y LA CAPACIDAD DE DESARROLLAR BIOFILM EN MICOBACTERIAS NO PIGMENTADAS DE CRECIMIENTO RÁPIDO D. García-Almeida1, N. Z. Martín de Hijas1, A. Celdrán2, R. Fernández-Roblas1, I. Gadea1 y J. Esteban1 1 Servicio de Microbiología, 2Servicio de Cirugía, Fundación Jiménez Díaz. Introducción: Los Glicopeptidolípidos de la pared de las MNPCR están implicados en la formación de biofilm, así como en la movilidad por deslizamiento. Ambas características estarían relacionadas en las cepas que se han estudiado. Objetivos: Evaluar la movilidad por deslizamiento de distintas cepas de MNPCR y relacionarla a su vez con la capacidad de dichas cepas para producir biofilm. Material y métodos: Se realizó el estudio de la movilidad de aislamientos de MNPCR y de cepas de colección en medio de movilidad constituido por caldo Middlebrook 7H9 suplementado con un 0,3% agar. La medición de los diámetros de movilidad se llevó a cabo tras 7 días de incubación a 37º C. El estudio de formación de biofilm se realizó en placas microtiter. Se evaluó también la relación entre la presencia de movilidad y la significación clínica de los aislamientos. Resultados: Para el estudio se utilizaron 20 cepas de colección pertenecientes a 16 especies distintas (M. abscessus, M. alvei, M. brumae, M. chelonae, M. elephantis, M. fortuitum, M. goodii, M. immunogenum, M. mageritense, M. mucogenicum, M. peregrinum, M. porcinum, M. senegalense, M. septicum, M. smegmatis y M. wolinskyi) y 167 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 53 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 54 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) aislamientos clínicos de 9 especies distintas (9 M. abscessus, 2 M. alvei, 30 M. chelonae, 90 M. fortuitum, 5 M. mageritense, 8 M. mucogenicum, 21 M. peregrinum, 1 M. porcinum y 1 M. septicum). Presentaron movilidad 71 de las cepas frente a las 116 que presentaron movilidad negativa. La mayor movilidad se daba en M. abscessus M. chelonae. Tampoco se evidenció ninguna relación entre la presencia de movilidad y el significado clínico de los aislamientos. (diámetro medio 11,48 mm) mientras que en M. peregrinum (diámetro medio 6,68 mm) se daba la menor de todas. Se encontraron diferencias significativas entre M. chelonae y M. peregrinum (p = 0,031); y entre las de M. fortuitum y M. peregrinum (p = 0,002). En la formación de biofilm se obtuvo que únicamente no lo formaban 45 de las cepas. No se detectaron diferencias significativas en la movilidad entre las cepas que formaban biofilm como en las que no lo hacían; exceptuando el caso de Conclusiones: La presencia de movilidad por deslizamiento no es una característica presente de modo uniforme en las MNPCR, y tampoco la presencia de ésta se asocia de forma constante con la capacidad de producir biofilm ni con el significado clínico de los aislamientos. Únicamente se obtuvo una relación significativa movilidad-biofilm en M. chelonae. Estos bacilos serán transportados por el fluido alveolar hacia el árbol bronquial superior, dónde tendrán la oportunidad de formar parte de los aerosoles generados con la inspiración. Al estar en estado no replicativo, estos bacilos tendrán una mayor capacidad para resistir futuras condiciones de estrés previas a la reinfección del propio hospeadador o para infectar nuevas personas. De esta manera los ME se convierten en células claves para la perpetuación de M. tuberculosis. Agradecimientos: Bill and Melinda Gates Foundation: Grand Challenge #12; TBVAC Consortium; Plan Nacional I+D+I FIS CM06/00123; Programa de becas FPU del Ministerio de Educación y Ciencia. 134 Objetivos: Estudiar los aislamientos de Mycobacterium tuberculosis realizados en el Laboratorio de Microbiología (LM) del Hospital INGESA de Ceuta, pertenecientes a muestras biológicas recibidas entre enero de 2004 y diciembre de 2007. Material y métodos: Las muestras han sido procesadas mediante tinción de Ziehl-Neelsen (ZN) y cultivo en medio MGIT (BACTEC MGIT 960®-Becton-Dickinson®). La identificación se ha producido mediante el sistema Genprobe (Biomerieux®). El antibiograma a cuatro fármacos (Isoniacida, Rifampicina, Estreptomicina y Etambutol) ha sido efectuado en el sistema BACTEC MGIT 960®. Los datos se trataron con el sistema STATGRAPHICS Plus. Resultados: Durante el año 2004 se registraron 38 aislamientos de micobacterias, 9 previamente detectadas mediante ZN (23,68%). En 2005 se registraron 49 aislamientos, 11 de ellas detectadas previamente mediante ZN (22,44%). Durante el año 2006 se registraron 27 aislamientos, 10 de ellas detectadas previamente mediante ZN (37%). Durante el año 2007 se han registrado 77 aislamientos, 29 de ellas detectadas previamente mediante ZN (37,66%). Al observar la incidencia de los aislamientos de cepas nuevas por año y por 105 habitantes obtenemos los siguientes datos: 2004: 50,2, 2005: 64,73, 2006: 36,16., 2007: 102,8. Por edades los pacientes con más aislamientos son los situados entre 20 y 40 años (46,93%). Por sexo el 82% de los casos se ha dado en hombres y el 18% en mujeres. El 35% de las cepas aisladas pertenecían a pacientes cuya residencia habitual no estaba fijada en Ceuta; bien por pertenecer a países que no son miembros de la Unión Europea (UE) o por encontrarse de paso entre África y Europa. Todas las cepas se han identificado como Micobacterium tuberculosis complex. Las resistencias mostradas han sido: isoniazida (12%), estreptomicina (10%), rifampicina (2%) y etambutol (2%); con un porcentaje de multirresistencias del 1%. La muestras positivas corresponden a esputos (79,71%), broncoaspirados (8,7%), abscesos (4,35%), líquido pleural (2,9%), líquido cefalorraquídeo (2,9%) y un 1,45% a otras muestras. Conclusiones: 1. Se ha detectado un incremento muy llamativo de aislamientos de Micobacterium tuberculosis en el último año. 2. La incidencia de casos detectados microbiológicamente es muy superior a las detectadas en el resto de España y la UE. 3. Los niveles de multirresistencias son bajos. 4. Existe un porcentaje de aislamientos considerable de pacientes de países no comunitarios que suponen una mayor carga de trabajo en el LM. LOS MACRÓFAGOS ESPUMOSOS SON LAS CÉLULAS CLAVE QUE PERMITEN LA PERSISTENCIA Y DISEMINACIÓN DE LA INFECCIÓN POR MYCOBACTERIUM TUBERCULOSIS N.Cáceres1,2, G.Tapia3, I. Ojanguren3, O.Gil1,2, S. Pinto1,2, C. Vilaplana1,2 y P-J. Cardona1,2* 1 Unitat de Tuberculosi Experimental (UTE). Institut per a la Investigació en Ciències de la Salut Germans Trias i Pujol. Universitat Autònoma de Barcelona. Badalona. 2CIBER Enfermedades Respiratorias. 3Servicio de Anatomía Patológica, Hospital Universitari Germans Trias i Pujol. Badalona. Objetivos: La fase crónica de la infección inducida por M. tuberculosis en el modelo experimental de ratón se caracteriza por la acumulación de macrófagos espumosos (ME), que rodean el exterior del granuloma ocupando los espacios alveolares. Algunos de estos ME contienen bacilos ácido-alcohol resistentes. El objetivo de este estudio es caracterizar los ME y los bacilos que se hallan en su interior para averiguar su significado fisiológico. Material y métodos: Se infectaron cobaias y ratones spf mediante aerosolización con la cepa H37Rv Pasteur de M. tuberculosis. En diferentes tiempos postinfección se extrajeron los pulmones. El lavado bronco-alveolar (LBA) se obtuvo mediante la inyección intratraqueal de solución isotónica. Los pulmones extraídos se fijaron en formol, se procesaron y se tiñeron con Hematoxilina-Eosina y Ziehl-Neelsen (ZN) para ser analizados mediante microscopía óptica. Granulomas aislados de los mismos pulmones se fijaron en Karnovsky y se procesaron para ser analizados mediante microscopía electrónica de transmisión. Se obtuvieron cytospins a partir de LBA de ratón que se tiñeron con los métodos Auramina O/phenol, ZN y el colorante Nile Red (NR) y se analizaron después con microscopía de fluorescencia. Suspensiones de M.tuberculosis H37Rv Pasteur y E. coli ATCC se tiñeron con NR para ser analizadas mediante citometría. Resultados: Se muestra la presencia de cuerpos lipídicos (CL) en los macrófagos desde el inicio de la infección, acumulándose en la fase crónica para generar cristales de colesterol. La microscopía electrónica y la tinción con NR permiten observar inclusiones lipofílicas intracelulares (ILIs) dentro de los bacilos de M. tuberculosis que están en el interior de los ME. Discusión y conclusiones: Estos datos confirman el papel de los ME en el drenaje de bacilos en estado no replicativo. 54 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 135 AISLAMIENTO DE MYCOBACTERIUM TUBERCULOSIS EN MUESTRAS BIOLÓGICAS EN EL ÁREA SANITARIA DE CEUTA EN EL PERÍODO 2004 A 2007 J. López-Barba, S. Martínez, T. Orgaz, S. Hijano, I. José y J. Díaz S. de Microbiología. Hospital del Instituto Nacional de Gestión Sanitaria de Ceuta. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 55 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 136 TUBERCULOSIS EN UN ÁREA DE MALLORCA. TENDENCIAS EN EL PERÍODO 2003-2007 C. Cifuentes1, M. García-Gasalla1, I. Mir2, A. Pareja3, M.C. Pérez-Seco4, A. Payeras1, S. Pons2, I. Losada1, C. Morey1, A. Ortiz1 y M.C. Gallegos4 1 S. de Medicina Interna, 2S. de Neumología, 3U de Epidemiología, 4S. de Microbiología, Hospital Son Llàtzer, Palma de Mallorca. Objetivos: Conocer las características clínicas, epidemiológicas y microbiológicas de la enfermedad tuberculosa en nuestro medio. Material/Métodos: Estudio descriptivo de los casos de tuberculosis diagnosticados en el H. Son Llàtzer que asiste a una población aproximada de 250.000h con distribución urbano-rural de Mallorca. Se recogen datos clínicos, epidemiológicos y microbiológicos del periodo enero 2003-dic 2005. Resultados: Se diagnosticaron 228 casos de de tuberculosis en el periodo referido, 61,1% en varones. La edad media fue de 41,5 años (DE: 18,7), 55,1% fumadores. 148 (64,6%) eran autóctonos y el resto emigrantes de otros países: 37 (16,2%) originarios de Centro-Sud América, 31(13,6%) de Africa, 4 (1,8%) de Europa central o del Este, 4 del Oeste de Europa, 3 (1,3%) de la Ex-URSS y un caso (0,4%) de Pakistan. El número de casos y la proporción de población emigrante fue variable en los diferentes años (tabla): Año Total de casos Nº de extranjeros (%) 2003 2004 2005 2006 2007 36 46 45 42 59 5 13 20 11 32 (13,8%) (28,3%) (44,4%) (26,2%) (54,2%) Las localizaciones fueron: pulmonar 144 (62,9%), pleural 23 (10%), ganglionar 19 (8,3%), extrapulmonar única 30 (13,6%) -de las cuales meningea 11- y diseminada con afectación de 2 o más órganos en 12 (5,2%). El cultivo para micobacterias fue positivo en 169 (73,8%), el diagnóstico fue anatomopatológico en 31 (13,5%), por el estudio de ADA en 35 (15,3%) y por PCR para M. tuberculosis positiva en dos casos (0,9%). Se pudo realizar antibiograma en 169 casos: en 10 se observó resistencia a isoniacida, 6/44 (13,6%) casos en 2007, 2/30 (6,7%) en 2006, 2/30 (6,6%) en 2005, ningún caso en los años anteriores. Los pacientes con resistencia a isoniacida no habían recibido previamente tratamiento para la tuberculosis, eran autóctonos en 5 casos (2 en 2007, 1 en 2006, 2 en 2005), y extranjeros en el resto. La mortalidad atribuible a tuberculosis fue de 4,4%, la tasa de abandono de tratamiento de 6,6%. Conclusiones: El número de casos de tuberculosis ha aumentado de forma significativa en nuestro área en el último año, sin que exista relación con ningún brote y sobre todo a expensas de la población emigrante. A partir de 2005 se observa la aparición de resistencias a isoniacida, con una incidencia de hasta 13,6% en 2007, en población emigrante y autóctona. Si se confirma esta tendencia, será necesario plantear tratamiento inicial con 4 fármacos tuberculostáticos en todos los pacientes de nuestro área. 137 ACTIVIDAD IN VITRO DE VARIOS FÁRMACOS, SOLOS O EN ASOCIACIÓN, FRENTE A MICOBACTERIAS NO TUBERCULOSAS DE CRECIMIENTO RÁPIDO EN FASE LATENTE R. Cremades, A. Santos, E. López, J.C. Rodríguez, E. GarciaPachón*, M. Ruiz, P. López y G. Royo S. Microbiología; *S. Neumología. Hospital General Universitario de Elche. Universidad Miguel Hernández. Objetivo: Realizar un proceso de cribado para conocer los fármacos más activos frente a aislados clínicos de M. fortui- tum, M. chelonae y M. peregrinum en fase latente de crecimiento. Influencia de la combinación de dos o tres fármacos Material y métodos: Cepas: 26 aislados clínicos de M. fortuitum, 11 de M. chelonae y 2 de M. peregrinum. Se identificación por métodos clásicos, por LIPA (Innogenetics) y por secuenciación del 16 S. Procedimiento: Un inóculo bacteriano de 105 ufc se puso en contacto con una concentración de 2 µg/ml de cada antibiótico en caldo Mueller Hinton. Tras 3 días de incubación, se realizó un subcultivo en agar sangre para comprobar la capacidad esterilizante de los fármacos en este modelo in vitro. El estado latente de los microorganismos se logró con un ajuste el pH del medio a 4,6. Antibióticos: Frente a M. chelonae se ensayaron los siguientes fármacos: claritromicina, amikacina, tobramicina, imipenem, moxifloxacino y linezolid. Además, se analizaron 14 combinaciones de 2 ó 3 fármacos. Frente a M. fortuitum y M. peregrinum se analizaron: levofloxacino, moxifloxacino, claritromicina, amikacina, imipenem, linezolid, rifampicina y doxiciclina. Además, se analizaron 16 combinaciones de 2 ó 3 fármacos Resultados: Frente a M. chelonae, ningún fármaco sólo o en asociación muestra actividad frente a más del 30% de las cepas (4/11). La combinación triple formada por claritromicina, moxifloxacino y amikacina es la que presenta actividad frente a más cepas. Frente a M. fortuitum y M. peregrinum, los mejores resultados se obtiene con la asociación entre moxifloxacino y alguno de los siguientes fármacos: amikacina, imipenem, linezolid, rifampicina y doxicliclina (actividad frente a 82,1% de las cepas) Conclusiones: El tratamiento de las infecciones por micobacterias no tuberculosas es complejo debido a diversas causas: falta de correlación de los estudios in vitro clásicos con la respuesta clínica, necesidad de administrar tratamientos prolongados con varios fármacos, etc. Se ha sugerido que la capacidad esterilizante de los fármacos y su actividad sobre microorganismos en fase latente pueden ser dos factores muy importantes en la utilidad de los mismos. Nuestro trabajo muestra que, entre los fármacos ensayados, ninguno muestra buena actividad frente a M. chelonae en fase latente, mientras que, frente a las otras dos especies estudiadas, las combinaciones de moxifloxacino con varios fármacos muestra resultados alentadores que deben ser confirmados en ensayos clínicos o modelos animales. 138 ACTIVIDAD IN VITRO DE ISONIACIDA, RIFAMPICINA Y VARIAS FLUOROQUINOLONAS FRENTE A MYCOBACTERIUM TUBERCULOSIS: ESTUDIO DE LA CAPACIDAD ESTERILIZANTE TRAS EXPOSICIONES CORTAS R. Cremades, A. Santos, E. López, J.C. Rodríguez, E. GarcíaPachon*, M. Ruiz, P. López, F. Loredo y G. Royo S. Microbiología; *S. Neumología. Hospital General Universitario de Elche. Universidad Miguel Hernández Objetivo: Conocer la actividad de isoniacida, rifampicina y varias fluoroquinolonas para esterilizar los cultivos de Mycobacterium tuberculosis tras exposición corta (1 ó 2 días) Material y métodos: Cepas: Dos cepas de M. tuberculosis sensibles a todos los fármacos por los métodos clásicos: ATCC Mt 41323 y HGUE 35. Antibióticos utilizados: Isoniacida (0,1, 0,2, 0,5 µg/ml), rifampicina (1, 2 y 5 µg/ml), ciprofloxacino, levofloxacino y moxifloxacino a (0,5, 1, 2 y 5 µg/ml). Métodos: a.- Método de las proporciones: El estudio de la sensibilidad a isoniacida y a rifampicina fue realizada mediante el sistema BACTEC y mediante el método de las proporciones (Instituto de Salud Carlos III, Majadahonda, Madrid). b.- Concentración mínima inhibitoria: (J.C. Rodríguez et al. Int J Antimicrob Agents 2002; 20: 464-7). c.- Concentración preventiva de mutaciones: Concentración de antibióEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 55 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 56 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) tico que inhibe el crecimiento de un elevado inóculo bacteriano 1010 ufc (J.C. Rodríguez et al. J. Antimicrob Chemother 2004; 53: 441-4). d.- Actividad esterilizante in vitro tras exposición corta a los fármacos: Se pusieron en contacto un inóculo bacteriano de 105 ufc con diversas concentraciones de fármacos durante 1 y 2 días; se comprobó la capacidad esterilizante de los mismos mediante subcultivos en medios sin antibióticos. Límite de detección de la técnica: 2000 microorganismos. Resultados: A pesar de que las dos cepas presentan valores semejantes y considerados como sensibles mediante la determinación de la CMI y la CPM, encontramos diferencias importantes en la tercera técnica empleada. Frente a la cepa ATCC 41323, isoniacida, rifampicina y moxifloxacino muestran capacidad esterilizante de los cultivos tras exposiciones de 1 y 2 días; levofloxacino sólo presenta esta actividad a dosis altas (1, 2 y 5 ug/ml) y ciprofloxacino no se muestra activo a ninguna de las concentraciones ensayadas. En cambio, ningún antibiótico muestra capacidad esterilizante frente a la otra cepa Conclusiones: Se ha comunicado que una de los mejores métodos para controlar esta enfermedad es acortar los tratamientos (Global Alliance for Tuberculosis Drugs Development; 2001) por lo que los fármacos deben tener actividad esterilizante. Observamos que los fármacos comparados presentan diferencias en esta actividad, siendo isoniacida, rifampicina y moxifloxacino los más activos. Por otra parte, los resultados son diferentes en función de la cepa, a pesar de que son consideradas ambas como sensibles por los métodos clásicos. En este modelo, moxifloxacino es más activa que las otras fluoroquinolonas, sin embargo, deben realizarse estudios más amplios, para comprobar la importancia clínica de este parámetro. 139 UTILIDAD DE LA PCR A TIEMPO REAL EN EL DIAGNÓSTICO DEL DERRAME PLEURAL TUBERCULOSO: MODELO EXPERIMENTAL A. Santos, R. Cremades, J.C. Rodríguez, E. Garcia-Pachón*, F. Loredo, N. García, M. Ruiz, P. López y G. Royo S. Microbiología; *S. Neumología. Hospital General Universitario de Elche. Universidad Miguel Hernández. Objetivos: Desarrollo de un modelo experimental para comparar la utilidad de diferentes sistemas de extracción de DNA en el diagnóstico del derrame pleural tuberculoso. Material y métodos: Líquidos pleurales: Alícuotas de 1 ml de volumen de 24 líquidos pleurales con cultivo negativo a bacterias habituales y a M. tuberculosis. A cada alícuota se le añadió 1000 microorganismos de un cultivo de M. tuberculosis previamente cuantificado. Métodos de extracción de DNA comparados: Método A: Sistema descrito por Van Embden et al (utilización de detergentes, enzimas, fenol-cloroformo e isopropanol). Método B: Lisis de la muestra y purificación con QIAamp® DNA Mini Kit. (Qiagen), Método C: TNAI mediante el robot Cobas AMPLIPrep (Roche). Método D: Proceso manual basado en procesos de congelación y descongelación. Método E: Procedimiento de congelación y purificación con la resina Chelex® 100. Método F: Proceso manual basado en calentamiento a 100ºC. Método G: Sistema basado en la utilización de detergentes (SDS y Tritón 20). Método H: DNA IQ TM Casework Sample Kit mediante el robot Maxwell 16. Cuantificación del DNA: Mediante diluciones seriadas de micobacterias previamente cuantificadas y comparación del número de ciclos que amplifica la muestra. Resultados: Existen grandes diferencias de sensibilidad entre los sistemas ensayados, siendo el método B el que consigue mejores resultados (detecta la presencia de DNA de micobacterias en todas las muestras y además obtiene más cantidad de DNA de micobacterias) seguido de método C (detecta DNA en todas las muestras pero en menor canti- 56 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 dad). El método A y E detectan DNA en 12 y 23 de 24 muestras respectivamente. El resto de los procedimientos muestran malos resultados. En cuanto al tiempo de realización de cada muestra, también existen grandes diferencias: A: 4 h 21’; B: 3 h 19’; C: 50’; D: 1 h 42’; E: 1 h 55’; F: 33’ G: 35’; H: 30’. Respecto al coste por muestra, A: 0,52 €; B: 5,23 €; C: 10 €; D: 0,16 €; E: 0,31 €; F: 0,16 €; G: 0,23 €; H: 2,25 €. Conclusiones: Los trabajos publicados señalan la poca sensibilidad de la reacción en cadena de la polimerasa en el diagnóstico del derrame pleural; consideramos que una de los procesos que se deben optimizar para mejorar la rentabilidad diagnóstica de esta técnica, es la extracción de DNA€ Nuestro trabajo señala diferencias significativas de sensibilidad en función de la técnica empleada. El sistema de columnas de Quiagen con un tratamiento previo de la muestra es el que muestra más sensibilidad, seguido del sistema comercializado por Roche, que aunque presenta menor capacidad de extracción del DNA, es más fácil de realizar aunque más costoso. 140 QUANTIFERON®-TB-GOLD IN TUBE COMO ALTERNATIVA A LA PRUEBA DE LA TUBERCULINA EN EL DIAGNÓSTICO Y MANEJO DE LA INFECCIÓN TUBERCULOSA M.D. López1, E. Pérez2, J. Gutiérrez3, S. de Tena1, M.I. López2, J.C. Alados1, J.L. de Francisco1, C. de Miguel1, M.C. Cárave2 y L. Calbo1 1 S. Microbiología, Hospital del SAS de Jerez. 2S. Infecciosas, Hospital del SAS de Jerez. 3S. Medicina Preventiva, H.U. Puerta del Mar. Cádiz. Introducción: La prueba de la tuberculina (PT) se ha utilizado como ayuda en el diagnóstico de la infección tuberculosa (ITB) pese a sus limitaciones, debido a la baja sensibilidad y especificidad. Se han desarrollado técnicas basadas en la cuantificación in vitro de la respuesta inmunitaria celular mediante la determinación de interferón-gamma (IFN-γ) por las células T sensibilizadas. QuantiFERON®-TB-Gold In Tube (QFN-G) es un test que utiliza antígenos específicos (ESAT-6 Y CFP-10) de estimulación mejorando la sensibilidad y especificidad. Presenta una buena correlación con la PT, perfilándose como una buena alternativa. Nuestros objetivos fueron medir la concordancia de los resultados de la PT y QFN-G y establecer la indicación correcta del tratamiento de la ITB Latente (TIT) según los resultados de la técnica. Material y métodos: Analizamos los resultados de ambas pruebas en 149 pacientes con riesgo de infección TB diferenciados en 2 grupos: 83 contactos con enfermos TB (mayor o menor a 6 horas/día) y 66 pacientes pertenecientes a grupos de riesgo (residentes en instituciones cerradas, sanitarios, toxicómanos e inmigrantes). Se determinó la producción de IFN-γ en sobrenadante de sangre total mediante EIA por la técnica de QFN-G (Cellestis, Australia) siguiendo las instrucciones del fabricante. Se siguieron los criterios de SEPAR para la interpretación de la PT y para las indicaciones terapéuticas y las recomendaciones del CDC para el uso de QF. Para el análisis de la concordancia se utilizó el índice Kappa con precisión de la estimación mediante intervalo de confianza del 95%. Resultados: El 63% de los pacientes estaban vacunados con BCG. En los contactos no vacunados se obtuvo una buena concordancia entre ambas pruebas. En vacunados se observó discordancia siempre a expensas de una PT positiva con QFN-G negativo. En el grupo de riesgo sólo se obtuvo concordancia en individuos vacunados en los que la PT resultó ″ 15 mm. Aplicación clínica: En pacientes con PT positiva susceptibles de TIT la indicación se suprimió en el 50%. En pacientes con 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 57 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) PT positiva no candidatos a TIT se asumió la indicación en un 20%. Conclusiones: 1. En vacunados, el QFN-G presenta una menor interferencia en los resultados que la PT. 2. La utilización de esta técnica permite seleccionar mejor a los candidatos a TIT. 3. La técnica presenta claras ventajas para el paciente: rapidez en los resultados, objetividad en la interpretación, evita la doble visita de lectura y mejora la confidencialidad. 141 DIAGNÓSTICO DE INFECCIÓN TUBERCULOSA EN PACIENTES CANDIDATOS A TRATAMIENTO ANTITNFα: PRUEBA DE LA TUBERCULINA VERSUS DETECCIÓN EN SANGRE DE INTERFERON-GAMMA S. Casas1, X. Juanola2, X. Bordas3, A. Andreu4, R. Moure4, F. Alcaide4, L. Anibarro5, E. Cuchí6, X. Surís10, G. Salvador7, M. Esteve8, V. Ortiz10, X. Martínez-Lacasa9, C. Martí11, J. Cuquet12, R. Guerrero1 y M. Santín1 1 Unidad de Tuberculosis, Servicio de Enfermedades Infecciosas, Hospital Universitari de Bellvitge, IDIBELL, L’Hospitalet de Llobregat, Barcelona. 2Servicio de Reumatología, Hospital Universitari de Bellvitge, IDIBELL, L’Hospitalet de Llobregat, Barcelona. 3Servicio de Dermatología, Hospital Universitari de Bellvitge, IDIBELL, L’Hospitalet de Llobregat, Barcelona. 4 Servicio de Microbiología, Hospital Universitari de Bellvitge, IDIBELL, L’Hospitalet de Llobregat, Barcelona. 5Unidad de Tuberculosis, Servicio de Medicina Interna, Complexo Hospitalario de Pontevedra, Pontevedra. 6Servicio de Microbiología, Hospital Mutua de Terrassa, Terrassa, Barcelona. 7 Servicio de Reumatología, Hospital Mutua de Terrassa, Terrassa, Barcelona. 8Servicio de Gastroenterología, Hospital Mutua de Terrassa, Terrassa, Barcelona. 9Servicio de Medicina Interna, Hospital Mutua de Terrassa, Terrassa, Barcelona. 10 Servicio de Reumatología, 11Servicio de Microbiología, 12 Servicio de Medicina Interna, Fundació Hospital-Asil de Granollers, Granollers, Barcelona. Objetivos: Comparar la prueba de la tuberculina (PT) con una prueba de detección en sangre de gamma-interferón (IFN-g) para el diagnóstico de infección tuberculosa (ITB) en pacientes con enfermedades inflamatorias previo al inicio de tratamiento con agentes anti-factor de necrosis tumoral alfa (TNFα). Métodos: Estudio multicéntrico, prospectivo, transversal, de pacientes candidatos a terapia anti- TNFα valorados en 4 hospitales españoles, desde octubre de 2006 a Octubre del 2007. El diagnóstico de ITB se basó en la historia previa de ITB, la radiografía de tórax, la PT en 2 pasos (primera PT y “booster”) y la detección en sangre de IFN-g mediante la prueba de QuantiFERON® TB Gold-in Tube (QFT). Se consideró la PT positiva si la induración ≥ 5 mm. Siguiendo las guías del laboratorio, se consideró el QFT positivo cuando la producción de IFN-g en la muestra con antígenos de TB menos el control negativo ≥ 0,35 UI/mL; se consideró indeterminado cuando la producción de IFN-g en el control positivo era ≤ 0,5 UI/mL o cuando era > 8 UI/mL en el control negativo. La concordancia entre la PT y el QFT se calculó mediante el índice kappa de Cohen (k). Resultados: Se valoraron 155 pacientes, 80 (52%) mujeres, media de edad 49 a. 12 (8%) eran inmigrantes. 69 (45%) presentaban artritis reumatoide, 32 (21%) psoriasis cutánea, 28 (18%) espondiloartropatía, 14 (9%) artritis psoriásica, 11 (7%) enfermedad inflamatoria intestinal y 1 (1%) enfermedad de Behçet. 110 (71%) estaban recibiendo tratamiento inmunosupresor, principalmente corticoides (40%). 34 (22%) habían recibido vacunación con BCG, 5 (3%) tenían historia previa de ITB y 8 (5%) tenían la radiografía de tórax patológica. La PT fue positiva en 48 (31%) (31 en la 1ª PT y 17 en la 2ª) y 35 (23%) un QFT positivo (p < 0,01). De los 23 pacientes con algún factor de riesgo de ITB, un 65% tuvieron la PT positiva, frente a un 39% el QFT (p = 0,007). Una vez excluidos los pacientes con BCG, esta diferencia no fue signifi- cativa (70% vs. 44%, p = 0,09). La concordancia entre las 2 pruebas fue del 81% (k = 0,52, IC95% IC 0,45-0,6), y no se vio influida por el tratamiento de base (81% vs 79%; p = 0,8) ni la vacuna BCG (73% vs 83%, p = 0,2). La concordancia en los pacientes con alguna de las 2 pruebas positivas fue del 48%. En los pacientes bajo tratamiento con corticoides, la proporción de resultados positivos con el QFT es mayor que con la PT en 2 tiempos (29% vs 25%, p < 0,001). Hubo 5 (3%) resultados indeterminados con el QFT en relación a una baja producción de IFN-g en el control positivo. Conclusiones: La concordancia global entre la PT y el QFT es moderada, pero es baja en el grupo que presenta alguna de las 2 pruebas positivas, lo cual limitaría el uso de QFT como único método de diagnóstico de ITB en esta población. El resultado del QFT se ve menos influido por el uso de corticoides que la PT. La tasa de resultados indeterminados es baja. 142 ANÁLISIS DE LAS MANIFESTACIONES CLÍNICAS Y DE LA DEMORA DIAGNÓSTICA TOTAL (DDT) EN EL PACIENTE TUBERCULOSO M. Moreno, M. Alonso, J.A. Mirón, H. Iglesias y M.C. Sáenz Departamento de Medicina Preventiva, Salud Pública y Microbiología Médica. Hospital Clínico Universitario, Salamanca. Introducción: El retraso diagnóstico es uno de los factores que dificulta el control de la tuberculosis (TB). En los países desarrollados, la falsa creencia de que se trata de una enfermedad del pasado, supone, en muchos casos, que el paciente, ante síntomas inespecíficos, tarde en acudir al médico, y que éste tenga un bajo índice de sospecha. El objetivo general fue conocer las manifestaciones clínicas más frecuentemente asociadas a TB y estimar la DDT en esta patología. Material y métodos: Estudio descriptivo longitudinal, basado en la revisión de historias clínicas de una cohorte de pacientes de la Atención Especializada del Área de Salud de Salamanca, con diagnóstico de TB e inicio de tratamiento específico entre 1-Enero-2000 y 31-Diciembre2004. Los casos de TB fueron seleccionados según los criterios de la Red Nacional de Vigilancia Epidemiológica (RENAVE). Se definió DDT como el tiempo transcurrido desde el inicio de los síntomas hasta el comienzo del tratamiento; se excluyeron los pacientes asintomáticos y aquellos sin fecha de inicio de síntomas; no se pudo distinguir entre demora atribuible al enfermo (DE) y demora imputable al sistema sanitario (DSS) por disponer únicamente de información hospitalaria. Resultados: El 45,5% de los pacientes analizados presentó tos con expectoración; las formas mucopurulentas fueron el tipo más frecuente, en el 54,1%. En el 91,3% de los enfermos se confirmó la presencia de otros signos y síntomas; los más habituales fueron los síntomas generales, que en un 63,5% aparecieron como único cuadro clínico, en un 5,6% asociados a adenopatías y en un 30,9%, a otros síntomas. El análisis conjunto de las manifestaciones clínicas evidenció que sólo en un 6,5% de casos el paciente no presentó ninguna sintomatología. El cálculo de la DDT estimó una mediana de 43 días, un 50% central de pacientes con retraso diagnóstico entre 23 y 91 días, y extremos en 1 y 1833 días. En el 30,8% de los casos la DDT fue inferior a un mes, en el 43,3% se situó entre 1 y 3 meses, y en el 25,8%, por encima. En pacientes con infección por el VIH, la mediana disminuyó hasta 37 días, mientras que en VIH negativos fue de 45 días, aunque sin diferencias estadísticamente significativas (p < 0,05). Conclusiones: La DDT en TB es elevada, sobre todo si tenemos en cuenta el carácter contagiante de algunos enfermos. Para reducir estas cifras, sería recomendable educar sanitariamente a los pacientes y que los profesionales sanitarios sigan pensando en la TB ante determinados síntoEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 57 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 58 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) mas, algo que es posible mediante una formación continuada adecuada. 143 LA COMPOSICIÓN CLONAL DE LA POBLACIÓN DE MYCOBACTERIUM TUBERCULOSIS PRESENTE EN MUESTRAS CLÍNICAS PUEDE MODIFICARSE POR EL CULTIVO A. Martín, M. Herranz, M.J. Ruiz-Serrano, E. Bouza y D. García de Viedma Microbiología y Enfermedades Infecciosas. Hospital General Universitario Gregorio Marañón, CIBER Enfermedades Respiratorias (CIBER-RES). Introducción: La aplicación de las técnicas de genotipado al análisis de aislados clínicos de Mycobacterium tuberculosis (MTB) ha revelado que la infección por este patógeno presenta una complejidad clonal mayor que la asumida inicialmente. De este modo se han identificado con cierta frecuencia fenómenos de reinfección, infección múltiple y microevolución. Los estudios genotípicos se realizan a partir de aislados cultivados, puesto que se asume que éstos son un reflejo fiel de la composición clonal de los bacilos presentes en la muestra clínica. Sin embargo, es posible que el cultivo pudiera modificar la composición clonal inicial. Objetivo: Analizar si el cultivo puede modificar la composición clonal de la población de M tuberculosis presente en la muestra clínica. Material y métodos: Se realizaron combinaciones in vitro de 7 parejas de cepas de MTB en 5 proporciones diferentes (90/10, 10/90, 95/5, 5/95, 50/50) y se cultivaron durante 3 semanas en Lowestein-Jensen. Se extrajo el DNA de cada una de las mezclas antes y después del cultivo y se genotipó por MIRU-VNTR. Los productos de amplificación se analizaron por electroforesis tanto en gel de agarosa como capilar para determinar, en las distintas parejas, la proporción de cada una de las cepas. Adicionalmente, se siguió una estrategia equivalente combinando esputos bacilíferos en parejas y genotipando 30 colonias aisladas obtenidas a partir de la mezcla y tras su cultivo en medio líquido. Resultados: En el ensayo de combinación in vitro de cepas, se detectaron cambios marcados en las proporciones de 4/7 parejas tras su cultivo, llegando en un caso a desaparecer una de las cepas de la pareja. En el ensayo de combinación de esputos, en una pareja se identificaron diferencias en la proporción de las cepas antes (2/1) y después del cultivo (1/26). Conclusiones: El cultivo de distintas combinaciones in vitro de cepas y esputos modificó frecuentemente las proporciones iniciales de las cepas. Es posible que la complejidad clonal identificada al trabajar sobre aislados clínicos cultivados infravalore la existente en las muestras clínicas. Financiación: FIS: 060882; 061467; 0690357; CB06/06/0058; Ana Martín es receptora de una beca FPI de la Comunidad de Madrid cofinanciada por el Fondo Social Europeo (Orden 5297/2006). 144 SIGNIFICACIÓN CLÍNICA DEL AISLAMIENTO DE MICOBACTERIAS DE CRECIMIENTO RÁPIDO EN PACIENTES ADULTOS Z. Vázquez1, A. Fernández1, A. Andreu1, R. Moure1, R. Martín1, M. Santín2 y F. Alcaide1 1 Servicio de Microbiología y 2Servicio de Enfermedades Infecciosas. Hospital Universitario de Bellvitge-IDIBELL. REIPI. Barcelona. Introducción: El aislamiento clínico de las micobacterias de crecimiento rápido (MCR) ha aumentado en los últimos 58 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 años. Estos microorganismos pueden causar diversas infecciones, tanto en pacientes sanos como inmunodeprimidos. Objetivos: 1) Conocer la frecuencia y patogenicidad de los aislamientos clínicos de MCR en pacientes adultos; 2) Estudiar las características clínicas y microbiológicas de estas infecciones. Materiales y métodos: Estudio retrospectivo de 15 años (1993-2007) de todos los pacientes con algún aislamiento de MCR en el Hospital Universitari de Bellvitge. Los datos demográficos, clínicos y microbiológicos fueron registrados en una encuesta estandarizada. La significación clínica se realizó según los criterios de la American Thoracic Society (2007) para los aislamientos respiratorios. En los demás casos, se denominó como infección definitiva cuando existió clínica compatible con infección, aislamiento puro de la micobacteria y ausencia de otra etiología plausible. Resultados: Un total de 48 casos fueron identificados en el periodo de estudio. De ellos, 10 fueron excluidos: 7 sin datos disponibles y 3 de significado clínico incierto. De los 38 casos analizados, la media de edad fue de 59,3 años y el 76,3% fueron varones. Las 5 especies identificadas fueron: M. fortuitum (n = 20), M. chelonae (n = 14), M. mucogenicum (n = 2), M. abscessus (n = 1) y M. peregrinum (n = 1). En el 94,7% (n = 36) de los pacientes se detectó algún factor predisponente y en el 34,2% (n = 13) tuvieron infección definitiva por MCR. No se detectaron diferencias significativas entre los casos con y sin enfermedad respecto a la edad (61,1 vs 58,4 años), sexo (61,5% vs 84% de varones) y especie aislada (53,8% vs 52% de M. fortuitum). En 33 (86,8%) casos el origen de las MCR fue respiratorio, siendo mayor en los pacientes sin infección definitiva (96% vs 69,2%). De los 5 aislamientos extrapulmonares, 4 fueron patógenos. El tratamiento de la enfermedad por MCR fue farmacológico en 11 casos, requiriendo cirugía 3 de ellos y un caso fue exclusivamente quirúrgico. La claritromicina fue el fármaco más utilizado (n = 9) solo o en combinación (n = 7), sobre todo con aminoglucósidos (n = 5) y fluoroquinolonas (n = 5). Conclusiones: Las MCR son un aislamiento relativamente frecuente, especialmente M. fortuitum, seguido de M. chelonae. Aunque estas micobacterias son microorganismos ambientales, pueden ser patógenas hasta en un tercio de los casos, especialmente en los aislamientos extrapulmonares. 145 UTILIDAD DE GENOTYPE MTBDRPLUS PARA IDENTIFICAR MYCOBACTERIUM TUBERCULOSIS RESISTENTE A RIFAMPICINA E ISONIACIDA EN CEPAS Y MUESTRAS CLÍNICAS A. Lacoma1,2, N. Garcia1,2, J. Ruiz-Manzano1,3,4, C. Prat1,2,4, L. Haba1,2, L. Fuenzalida1,2, J. Maldonado5 y J. Domínguez1,2,4 1 Hospital Universitari Germans Trias i Pujol. Fundació Institut d’Investigació en Ciències de la Salut Germans Trias i Pujol. Universitat Autònoma de Barcelona. Badalona. 2Servei de Microbiologia. 3Servei de Pneumologia. 4Ciber Enfermedades Respiratorias. Instituto de Salud Carlos III. 5Serveis Clínics de Barcelona. Objetivos: 1. Evaluar la utilidad de MTBDRplus para detectar las mutaciones más frecuentes en los genes rpoB, katG y inhA en cepas clínicas de M. tuberculosis. 2. Determinar su utilidad para detectar M. tuberculosis resistente a RIF e INH directamente en muestra clínica. Material y métodos: Se incluyeron 62 cepas clínicas caracterizadas por BACTEC 460TB (14 RIFs/INHs, 36 RIFs/INHr y 12 RIFr/INHr) y secuenciación. De las cepas INHr también se determinó la CMI. Se incluyeron además 65 muestras clínicas, 39 de las cuales tenían baciloscopia positiva y 26 negativa. Procedían de 28 pacientes y las correspondientes cepas clínicas también se estudiaron por BACTEC 460TB (31 RIFs/INHs, 5 RIFs/INHr and 29 RIFr/INHr). GenoType MTBDRplus (HainLifescience, Nehren, Germany) combina la amplificación de material genético de M.tuberculosis con 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 59 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) una técnica de hibridación reversa en tiras de nitrocelulosa que permite conocer el patrón de susceptibilidad a rifampicina (RIF) e isoniacida (INH). Resultados: En el caso de las cepas clínicas, las concordancias globales entre MTBDRplus y BACTEC 460TB para detectar la susceptibilidad a RIF e INH fueron 98,3% (61/62) y 79% (49/62) respectivamente. La especificidad del test para detectar ambas resistencias fue del 100% y la sensibilidad del 91,7% (11/12) para RIF y del 73% (35/48) para INH. De entre las 14 cepas resistentes por BACTEC 460TB con resultado discordante para MTBDRplus, en sólo 3 casos la secuenciación reveló mutaciones que tendrían que haber sido detectadas por MTBDRplus. En las cepas con CMI ≥ 1 µg/ml la sensibilidad para detectar resistencia a INH fue del 85,7%. En este grupo la mutación más frecuente fue la S315T en el katG, incluida en el test. Mientras que para las cepas con CMI ≤ 1 µg/ml la sensibilidad fue del 62,9%. Las cepas con bajo nivel de resistencia presentaron con más frecuencia mutaciones no incluidas en el test. Por lo que respecta a las muestras clínicas directas, se obtuvieron resultados válidos en 51/65 (78,4%) casos. La concordancia entre las dos técnicas para detectar susceptibilidad en estas cepas fue del 98% (50/51) para la RIF y 96,2% (49/51) para la INH. Las 14 muestras con resultado inválido tenían baciloscopia negativa. Conclusiones: El test MTBDRplus representa una herramienta útil y práctica para el manejo de la tuberculosis, ya que permite conocer el patrón de susceptibilidad a RIF e INH de M. tuberculosis en cepa y muestra clínica identificando las mutaciones más frecuentes asociadas a estas resistencias. 146 UTILIDAD DE LA DETECCIÓN DE LA SÍNTESIS DE INTERFERÓN-GAMMA POR CÉLULAS T SENSIBILIZADAS PARA EL DIAGNÓSTICO DE LA INFECCIÓN TUBERCULOSA EN PACIENTES INFECTADOS POR VIH I. Latorre1,2,5,6, M. De Souza-Galvão5,7, J. Ruiz-Manzano1,3,5,6, C. Prat1,2,5,6, A. Lacoma1,2,5, J. Maldonado8, S. Roses1,2,5, N. Altet, R. Muga1,4,5 y J. Domínguez1,2,5,6 1 Hospital Universitari “Germans Trias i Pujol”. Fundació Institut en Ciències de la Salut “Germans Trias i Pujol”. 2Servei de Microbiologia. 3Servei de Pneumologia. 4Servei de Medicina Interna. 5Universitat Autònoma de Barcelona. 6 CiberEnfermedades Respiratorias. Instituto de Salud Carlos III. 7 Unidad de Prevención y Control de la Tuberculosis de Barcelona. 8Serveis Clínics de Barcelona. Objetivos: Determinar la utilidad de las técnicas in vitro basadas en la detección de IFN-gamma en el diagnóstico de la infección tuberculosa en pacientes VIH positivos, comparando los resultados con la prueba de la tuberculina. Material y métodos: Se estudiaron por QuantiFERON-TB GOLD In Tube, T-SPOT.TB y la prueba de la tuberculina 35 pacientes infectados por VIH, 3 de ellos con un número de células CD4 inferior a 250 (cel/µl). En once casos los pacientes presentaban cicatriz de vacunación con BCG. Alícuotas de sangre total y de células monocíticas extraídas de sangre periférica, respectivamente, fueron estimuladas con los antígenos específicos de M. tuberculosis ESAT-6 y CFP-10. La síntesis de IFN-gamma por las células T sensibilizadas se determinó en los sobrenadantes de sangre total mediante ELISA por la técnica del QuantiFERON-TB GOLD In Tubey en células mononucleares mediante ELISPOT por la técnica de T-SPOT.TB. Resultados: T-SPOT.TB y QuantiFERON-TB GOLD In Tube fueron positivos en el 25,7% (9/35) y el 31,4% (11/35) de los casos, respectivamente, en cambio, la prueba de la tuberculina fue positiva (> 5 mm) en el 48,6% (17/35). Las diferencias entre las dos técnicas in vitro no fueron signi- ficativas (P = 0,688). La concordancia global entre TSPOT.TB y QuantiFERON-TB GOLD In Tubefue de 82,8% (κ = 0,582), mientras que las concordancias globales del TSPOT.TB y QuantiFERON-TB GOLD In Tube con la tuberculina fueron de 73% (κ = 0,436) y 81,1% (κ = 0,611) respectivamente. En los pacientes con número de células CD4 inferior a 250 (cél/µl) se observó una concordancia de 100% con la prueba de la tuberculina. No se obtuvo en ningún caso ningún resultado indeterminado por ninguna de las dos técnicas in vitro. Si analizamos los resultados en los pacientes no vacunados, T-SPOT.TB fue positivo en 15,8% (3/19), QuantiFERON-TB GOLD In Tube en 31,6% (6/19) y la tuberculina en 36,8% (7/19). El único paciente con menos de 250 cél/µl no vacunado fue negativo por las tres técnicas. Conclusiones: 1) Aunque el número de pacientes es limitado y los resultados aún son preliminares, T-SPOT.TB presenta un menor número de resultados positivos en el diagnóstico de la infección tuberculosa en pacientes VIH que el QuantiFERON-TB GOLD In Tube y la tuberculina. 2) QuantiFERON-TB GOLDIn Tube muestra mayor concordancia con la prueba de la tuberculina que T-SPOT.TB. 3) No detectamos resultados indeterminados en ninguno de los pacientes estudiados. 147 CONCORDANCIA Y DISCORDANCIA DE LAS TÉCNICAS DE INTERFERON-GAMMA EN EL DIAGNÓSTICO DE LA INFECCIÓN TUBERCULOSA EN NIÑOS I. Latorre2,3,5,6, J. Domínguez2,3,5,6, M.L. De Souza-Galvao1,5, C. Milá1, M.A. Jiménez-Fuentes1, E. Lara1, J. Ruiz Manzano2,4,5,6, P. Lozano1, C. Mata1, R. Cabús1 y M.N. Altet1 1 Unidad de Prevención y Control de la Tuberculosis de Barcelona. SAP de suport al Diagnòstic i Tractaments. CAP Drassanes, ICS. 2Hospital Universitario Germans Trías i Pujol. Fundació Institut en Ciències de la Salut Germans Trias i Pujol. 3 Servicio de Microbiología. 4Servicio de Pneumologia. 5 Universidad Autónoma de Barcelona. 6Ciber de Respiratorio. Instituto de Salud Carlos III. Objetivos: Evaluar las dos técnicas para el diagnóstico in vitro de la infección tuberculosa mediante la determinación de la síntesis de interferón-gamma por las células T sensibilizadas (QuantiFERON-TB-GOLD in tube ® y TSPOT.TB®). Metodología: Se investigaron 166 niños a los que se practicó prueba de tuberculina mediante técnica de Mantoux según directrices de la OMS; el dintel de positividad se estableció en 5 mm de induración en los contactos de casos de tuberculosis y 10 mm en los niños procedentes de cribado tuberculínico. Se realizó extracción sanguínea y células mononucleares de sangre periférica, se estimularon con los antígenos específicos de Mycobacterium tuberculosis ESAT-6 y CFP10 mediante T-SPOT-TB ® y QuantiFERON-TB-GOLD in tube®. Se comparan los resultados de ambas pruebas. Resultados: Ambas técnicas concuerdan en 147/ 166 niños (88,6%) en los que se obtuvo el resultado de ambas pruebas, con un coeficiente (k) del 0,803. No se demostró significación estadística en el análisis bivariante de las variables que pueden influir en la concordancia entre ambas. Sin embargo, existe una correlación positiva entre el nº de células y la cantidad de IFN-γ que producen en los niños que tiene concordancia de ambas IGRAs: a más células, más IFN-γ, pero ésta correlación es negativa en los 19 niños con discordancia de ambas técnicas: cuando hay pocas células se produce mucho IFN-γ pero cuando hay muchas células, la cantidad total de IFN-γ disminuye. Conclusiones: La discordancia de ambas técnicas sugiere trastornos de la inmunidad frente a la infección tuberculosa en los niños, siendo posible que éste grupo sea los que más se beneficiarían del tratamiento de la infección. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 59 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 60 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 148 EFICACIA DE LA RESPUESTA DINÁMICA DE LAS CÉLULAS T SENSIBILIZADAS PRODUCTORAS DE IFNGAMMA EN LA MONITORIZACIÓN DEL TRATAMIENTO ANTITUBERCULOSO Y UTILIDAD EN EL DIAGNÓSTICO DE LA TUBERCULOSIS ACTIVA I. Latorre1,2,4,5, M. De Souza-Galvão4,6, J. Ruiz-Manzano1,3,4,5, C. Prat1,2,4,5, A. Lacoma1,2,4, C. Milà6, M.A. Jiménez6, S. Blanco1,2,4,5, I. García1,3, S. Roses1,2, M. Pérez1,2, J. Maldonado7, N. Altet6 y J. Domínguez1,2,4,5 1 Hospital Universitari “Germans Trias i Pujol” Fundació Institut en Ciències de la Salut “Germans Trias i Pujol”. 2Servei de Microbiologia. 3Servei de Pneumologia. 4Universitat Autònoma de Barcelona. 5CiberEnfermedades Respiratorias. Instituto de Salud Carlos III. 6Unidad de Prevención y Control de la Tuberculosis de Barcelona. 7Serveis Clínics de Barcelona. Objetivos: Determinar la síntesis de interferón-gamma por las células T sensibilizadas en pacientes con tuberculosis (TBC) activa y estudiar la cinética de la respuesta de las células T en la monitorización del tratamiento antituberculoso. Material y métodos: Un total de 93 pacientes con cultivo positivo para Mycobacterium tuberculosis fueron estudiados por las técnicas de QuantiFERON-TB GOLD In Tube (QFTG-IT) y T-SPOT.TB (TS.TB). Se clasificaron en dos grupos. Grupo 1:79 pacientes con TBC pulmonar, 10 de ellos se monitorizaron durante el tratamiento antituberculoso: en el momento del diagnóstico, entre el primer y el tercer mes de tratamiento, y entre el tercer mes y el final de la terapia antituberculosa. Grupo 2:14 pacientes con TBC extrapulmonar. La síntesis de IFN-gamma por las células T sensibilizadas se determinó en los sobrenadantes de sangre total mediante ELISA por la técnica del QFT-G-IT y en células mononucleares mediante ELISPOT por la técnica de TS.TB. Resultados: En pacientes con TBC pulmonar que aún no habían iniciado el tratamiento elTS.TBfue positivo en 30/36 (83,3%), mientras que por QFT-G-ITen 25/36 (69,4%). En cambio, durante el tratamiento, el TS.TB fue solo positivo en 30/43 (69,8%) y el QFT-G-IT en 21/43 (48,8%). En los pacientes con TBC extrapulmonar antes de iniciar el tratamiento, el TS.TB y el QFT-G-ITfueron positivos en 2/2 (100%) y durante el tratamiento en 5/12 (41,7%) respectivamente. En los diez pacientes monitorizados al inicio y durante el tratamiento antituberculoso, los resultados mostraron una variación inter-individual en la cinética de la respuesta de las células T mediante la determinación de la síntesis de interferón-gamma. Aunque las diferencias no fueron significativas, el número de células T específicas y la cantidad de IFNgamma liberado, aumenta una vez finalizado el tratamiento. Conclusiones: 1. TS.TB muestra mayor sensibilidad que QFT-GIT en la detección de IFN-gamma en pacientes con TBC activa. 2. Durante el tratamiento antituberculoso se reduce la respuesta de las células T sensibilizadas. 3. La cinética de la respuesta de las células T es variable entre los diferentes pacientes monitorizados durante el tratamiento. 4. Las técnicas basadas en la detección de IFNgamma pueden utilizarse de forma complementaria en el diagnóstico de la TBC activa, aunque hasta el momento, no pueden ser utilizadas como herramienta en la monitorización del tratamiento. 149 MYCOBACTERIUM TUBERCULOSIS RESISTENTES EN LOS PACIENTE DIAGNOSTICADOS DE TUBERCULOSIS PULMONAR EN LA PROVINCIA DE TOLEDO A. Blanco1, V. Cano2, J. González1, M.A. Díaz2, M. Salas2, R. Labra2, E. Sánchez2, P. Toledano2, T. Nuñez2 y A. Tutor2 1,2 Servicio de Medicina Interna. Complejo Hospitalario de Toledo. 1Hospital Tres Culturas. 2Hospital Virgen de la Salud. La tuberculosis es una enfermedad infectocontagiosa, causada por Mycobacterium tuberculosis. A pesar de ser una en- 60 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 fermedad curable, prevenible y controlable, dista mucho de ser erradicada. En 2005, la OMS informaba que la tuberculosis continuaba aumentando en todo el mundo a razón de un 1% anual. Actualmente se ha documentado la existencia de cepas resistentes a algún fármaco en todos los países estudiados y, lo que es más significativo, ya se conocen cepas del bacilo resistentes a todos los antituberculosos principales. En la actualidad la tuberculosis constituye la causa de muerte más frecuente por agente infeccioso y se considera un problema de salud pública de primera magnitud. Objetivos: Conocer la prevalencia cepas resistentes de Mycobacterium tuberculosis en los pacientes diagnosticados de tuberculosis pulmonar en la provincia de Toledo, determinar la influencia de la inmigración en la aparición de resistencias, e investigar los factores de riesgo en cada uno de los casos. Material y método: Estudio retrospectivo a partir de los casos de tuberculosis pulmonar con cultivo positivo diagnosticados en la provincia de Toledo entre enero de 2004 y diciembre de 2007. Resultados: Se identificaron 123 casos de tuberculosis pulmonar, 90 españoles y 33 extranjeros. Se ha detectado una tasa total de resistencia a fármacos de primera línea del 14,6%. El 22,2% de las cepas con resistencia la tenían a 1 sólo fármaco; el 77,8% de las cepas tenían resistencia a 2 o más fármacos. Con relación a los casos de tuberculosis pulmonar en pacientes extranjeros, el 24,2% de las cepas presentaban resistencia a fármacos de primera línea, de las cuales: el 12, 5% eran resistentes a 1 sólo fármaco, y el 87,5% de las cepas eran resistentes a 2 o más fármacos. Con relación a los casos de tuberculosis pulmonar en pacientes no extranjeros, el 11,1% de las cepas presentaban resistencia a fármacos de primera línea, de las cuales: el 30% de las cepas eran resistentes a 1 sólo fármaco, y el 70% de las cepas eran resistentes a 2 o más fármacos. Conclusiones: En los tres últimos años se constata un incremento de los casos de tuberculosis pulmonar en la provincia de Toledo, así como un incremento de cepas de Mycobacterium tuberculosis resistentes a fármacos de primera línea. Llama también la atención la alta tasa de cepas resistentes a fármacos de primera línea en el subgrupo de extranjeros (1 de cada 4). 150 ALGORITMO PARA LA IDENTIFICACIÓN DE MICOBACTERIAS NO TUBERCULOSAS EN UN LABORATORIO DE MICROBIOLOGÍA CLÍNICA Ó. Esparcia1,2, M. Español1, C. Moreno1, M. Garrigó1,2 y P. Coll1,2 1 Servei de Microbiologia, Hospital de la Santa Creu i Sant Pau. Barcelona. 2Departament de Genètica i Microbiologia, Universitat Autònoma de Barcelona. Objetivo: Describir el algoritmo de identificación de micobacterias no tuberculosas (MNT) aisladas en nuestro laboratorio durante el periodo 2002 – 2006. Material y métodos: A partir de los medios de aislamiento se estudió la velocidad de crecimiento, producción de pigmento, crecimiento a distintas temperaturas y morfología microscópica. La identificación de M. avium complex (MAC), M. avium, M. intracellulare, M. kansasii y M. gordonae se realizó mediante hibridación con sondas AccuProbe (Gen-Probe, San Diego, CA). En aquellos aislados con resultado negativo para las sondas se procedió a realizar el análisis del patrón de restricción de un fragmento del gen hsp65 (PRA hsp65). Los patrones obtenidos fueron comparados con aquellos descritos en el último algoritmo publicado (Brunello F. et al. J Clin Microbiol 2001). En caso de no obtener un patrón descrito se procedió a la secuenciación parcial del 16S rDNA. En aquellos casos en los que no se pudo llegar a la identificación de especie con esta última técnica y en los que el patrón obtenido era nuevo se procedió a la secuenciación parcial de hsp65. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 61 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Resultados: Durante el período estudiado se recuperaron 236 MNT. Fenotipicamente, 188 (79,6%) cepas correspondieron a crecedores lentos y 48 (20,4%) a crecedores rápidos. Un total de 102 (43.2%) aislados fueron identificados mediante sondas AccuProbe. En 39 aislados se obtuvo un resultado positivo con la sonda de MAC (23 M. avium, 9 M. intracellulare, y 7 aislados no hibridaron con las sondas específicas de M. avium y M. intracellulare). En los restantes 134 aislados se realizó el PRA hsp65 lo que permitió la identificación de 76 (56,7%). El patrón específico de M. xenopi fue el más frecuentemente encontrado (n = 35). En las 58 cepas restantes se procedió a la secuenciación del 16S rDNA, lo que permitió la identificación de 53 (91,3%) cepas, siendo M. parascrofulaceum (n = 20) la más frecuentemente encontrada. Cinco cepas no pudieron ser identificadas con esta técnica pero la secuenciación parcial de hsp65 si permitió identificar una de estas cinco (M. mucogenicum). En cuatro cepas (1,6%) no se logró la identificación de especie. En este trabajo se describen tres nuevos patrones de PRA hsp65 (M. alvei, M. mageritense y M. terrae). Conclusiones: Nuestro algoritmo permitió la identificación de 232 MNT (98,3%). La hibridación con sondas AccuProbe permitió la identificación de casi la mitad de MNT aisladas. El último algoritmo publicado para la interpretación del PRA hsp65 necesita ser actualizado. 151 CARACTERÍSTICAS CLINICO EPIDEMIOLÓGICAS DE LA TUBERCULOSIS EN EL ÁREA SANITARIA DE TOLEDO EN LOS AÑOS 1997-2007 E. Heredero, P. Zamarrón, C. Gómez, V. Martino, J.A. Rodriguez y S. Brea Servicio de Microbiología, Hospital Virgen de la Salud. Complejo Hospitalario de Toledo. Introducción: La tuberculosis constituye un importante problema sanitario que en los últimos años se ha visto incrementado debido a diferentes factores, como el VIH o la inmigración. Esta enfermedad puede aparecer en cualquier localización. A pesar de que la forma de presentación más común es la pulmonar, la afectación extrapulmonar constituye también un importante problema clínico. Objetivos: Analizar las características clínicas y epidemiológicas de los pacientes diagnosticados de Tuberculosis en el área sanitaria de Toledo durante el periodo 1997-2007, sus principales factores de riesgo y formas de presentación. Material y métodos: Estudio descriptivo retrospectivo de 350 pacientes diagnosticados de Tuberculosis durante el periodo 1997-2007 en el área sanitaria de Toledo. Se estudian todos los pacientes en los que se obtuvo cultivo positivo para Mycobacterium tuberculosis. Las muestras fueron procesadas para cultivo en medio líquido MGITT-BD. El análisis estadístico se realizó mediante el Test de Chi cuadrado. El nivel de significación estadística fue p < 0,05. Resultados: De los 350 pacientes, 251 fueron hombres (71,7%). La edad media fue de 49,3 años (mediana: 43; rango intercuartílico: 32-68). Un 18,6% de los pacientes fueron inmigrantes. El VIH fue positivo en 29 pacientes (8,3%). El mantoux se realizó en 134 casos, de los cuales en 73 (20,9%) resultó positivo. Se recogieron datos de la historia clínica de 174 pacientes, de los cuales un 63,2% tenían factores de riesgo que fueron los siguientes: etilismo crónico 64 (36,4%), tuberculosis previa 32 (18,2%), EPOC 15 (8,5%), contacto con un caso de TBC 9 (5,1%), inmunosupresión 8 (4,5%), drogadicción 7 (4%), estancia en instituciones penitenciarias 6 (3,4%). Las localizaciones encontradas por orden de frecuencia fueron: Pulmonar 260 (74,3%), Ganglionar 26 (7,4%), Pleural 19 (5,4%), Genitourinario 14 (4%), Osteoarticular 9 (2,6%), SNC 7 (2%), Peritoneal 6 (1,7%), Partes blandas 5 (1,4%), Diseminada 3 (0,9%). El Ziehl fue positivo en 156 casos (44,6%), variando en función de la localización: pulmonar (58,9%), diseminada (33,3%), osteoarticular (22,2%), genitourinaria (21,4%), ganglionar (20,8%), SNC (20%), pleural (10,5%), (p = 0,00). Conclusiones: Más de la mitad de los pacientes presentaron factores de riesgo para el desarrollo de tuberculosis. Los más importantes fueron el etilismo crónico y haber tenido una tuberculosis en el pasado. El Ziehl positivo fue más frecuente en la TBC pulmonar. En nuestra serie, la localización extrapulmonar más frecuente es la ganglionar, seguida de la pleural, genitourinaria y osteoarticular. 152 FRECUENCIA DE AISLAMIENTOS CLÍNICOS DE ESPECIES DEL GÉNERO MYCOBACTERIUM EN EL ÁREA DE INFLUENCIA DEL DEPARTAMENTO DE SALUD 5 DE LA COMUNIDAD VALENCIANA R. Guna1, M.R. Navarro2, R. Igual3, D. González-Granda4, J. Prat5, A. Garay6, Mallea6, O. Fraile6, T. García-Lozano6 y R. Borrás6,7 1 Unidad de Microbiología Hospital General Universitario, Valencia. 2Laboratorios de Microbiología, Hospital Vega Baja, Orihuela, Alicante. 3Laboratorios de Microbiología, Hospital San Francesc de Borja, Gandia, Valencia. 4Laboratorios de Microbiología Hospital Lluis Alcanyis, Xàtiva, Valencia. 5 Laboratorios de Microbiología, Hospital de Sagunto, Sagunto, Valencia. 6Servicio de Microbiología, Hospital Clínico Universitario, Valencia. 7Departamento de Microbiología, Facultad de Medicina y Odontología, Valencia. Objetivo: Con la finalidad de conocer la frecuencia y distribución de las especies del género Mycobacterium identificadas en el Hospital de referencia del Departamento de Salud 5 de la Comunidad Valenciana, se ha realizado un estudio retrospectivo de los resultados obtenidos en el periodo comprendido entre Enero de 2000 y Diciembre de 2007. Material y métodos: Durante el periodo de estudio fueron remitidos 448 aislados obtenidos de 302 pacientes de los Departamentos de Salud 4, 14 y 21, y fueron obtenidos en cultivo 2.721 aislados a partir de 44.424 muestras clínicas (6,1%) de 1.241 pacientes de los Departamentos de Salud 5, 9 y 12. Las muestras previa descontaminación y concentración por el método de Kubica (N-acetil-cisteina + NaOH), fueron inoculadas en medio de Löwenstein-Jensen con y sin piruvato y en MGIT, y los medios de cultivo fueron incubados a 37ºC en atmósfera convencional y en el Sistema BACTEC MGIT 960 durante 60 y 45 días, respectivamente. La identificación de los aislados se realizó mediante métodos convencionales y moleculares (Gen Probe, bioMerieux; INNO-LiPA Mycobacteria, Innogenetics; Genotype MTBC, Hain Lifescience; secuenciación). Resultados: Los 1.543 aislados estudiados fueron identificados como pertenecientes a 22 especies diferentes. La proporción de M. tuberculosis complex frente a las micobacterias atípicas fue de 2,8:1. Las especies más prevalentes fueron M. tuberculosis complex con 1.139 casos (73,8%), M. gordonae (104; 6,7%), M. kansasii (97; 6,3%), M. avium complex (86; 5,6%), M. fortuitum (66; 4,3%) y M. chelonae (30; 1,9%). Las restantes especies aisladas fueron: M. terrae (0,32%), M. marinum (0,3%), M. mucogenicum (0,2%), y M. falax, M. goodii, M. insubricum, M. lentiflavum, M. nebraskense, M. nonchromogenicum, M. peregrinum, M. scrofulaceum y M. szulgai con un caso (0,06%), cada una de ellas. En el seno del complejo M. tuberculosis se diferenciaron cuatro especies: M. tuberculosis, 1.123/1.139 (98,6%); M. bovis, (7; 0,6%); M. caprae (5; 0,4%) y M. africanum tipo 1 (4; 0,3%). En el complejo M. avium se diferenciaron dos especies: M. avium, 58/86 (67,4%), y M. intracellulare (28; 32,6%). Conclusiones: Los resultados obtenidos demuestran: 1ª.Que en el área de influencia del Departamento de Salud 5 de la Comunidad Valencia las especies más prevalentes son M. tuberculosis complex, M. kansasii y M. avium complex; 2ª.La utilidad de los métodos moleculares como herramientas Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 61 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 62 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) para la especiación, ya que han permitido la identificación de especies poco frecuentes del complejo M. tuberculosis, M. africanum tipo 1 y M. caprae, y de micobacterias atípicas de reciente descripción. 153 PREDICCIÓN DEL RIESGO DE INCUMPLIMIENTO TERAPÉUTICO DE LA TUBERCULOSIS EN PACIENTES ATENDIDOS EN EL HOSPITAL DE REFERENCIA DE UNA ÁREA URBANA DE ALTA ENDEMIA M. Haydee Amaro, F. Sánchez, G. Vallecillo, R. Güerri, A. Moreno, J.L. López Colomés, T. Carbonell y J.A. Caylà Servicio de Medicina Interna y Enfermedades Infecciosas. Servicio de Epidemiología. Hospital del Mar. Agencia de Salud Pública. Barcelona. Introducción y objetivos: El tratamiento directamente observado (TDO) para la tuberculosis es una de las principales estrategias de la OMS para mejorar el control de la enfermedad, pero su aplicación depende de los recursos disponibles y, aunque es una medida de control prioritaria, no se utiliza de forma homogénea. Los objetivos del presente trabajo son: 1. Conocer los factores socio-culturales de riesgo (FSCR) para la falta de cumplimiento terapéutico entre los enfermos diagnosticados de tuberculosis (TB) en un hospital universitario en el que se declaran más de 100 casos al año. 2. Crear una herramienta diagnóstica que ayude a detectar pacientes con aquellos FSCR significativamente relacionados con el incumplimiento terapéutico para monitorizar la adherencia y conseguir la finalización satisfactoria del tratamiento. Métodos: A partir del análisis prospectivo de 2766 casos de TB diagnosticados en el Hospital del Mar entre 1990 y 2006, se ha determinado una regla de predicción que estratifica los pacientes en tres grupos, atendiendo al riesgo de abandono del tratamiento (1 = riesgo bajo, 2 = riesgo moderado, 3 = riesgo elevado). La regla asigna puntos basados en la edad, la situación de inmigración reciente, la vida laboral activa y la existencia concomitante de FSCR (presencia de alguna condición de aislamiento o exclusión social como alcoholismo, uso de drogas, prisión, sin domicilio fijo-sin techo, entorno de familia desestructurada). Resultados: No existen diferencias significativas en la conclusión del tratamiento dentro de cada uno de los grupos de riesgo identificados en el estudio. El porcentaje de abandonos oscila entre el 1 y el 14% para los pacientes del grupo de riesgo 1 (P = 0,22), del 15 al 25% para los del grupo de riesgo 2 (P = 0,67) y es más del 25% para los del grupo de riesgo 3 (P = 0,12). Pertenecer al grupo 3 se asocia significativamente con recibir tratamiento directamente observado (TDO) en régimen de hospitalización (OR = 4,54; CI 95% = 2,87-8,23). Conclusiones: La regla de predicción que se describe en este trabajo identifica los pacientes con TB y alto riesgo de incumplimiento terapéutico y puede ser útil para el especialista a la hora de racionalizar los recursos del TDO en aquellas situaciones en que éste no pueda aplicarse de forma universal. 154 SENSIBILIDAD IN VITRO DE MICOBACTERIAS NO PIGMENTADAS DE CRECIMIENTO RÁPIDO A TIGECICLINA Y OTROS 10 ANTIMICROBIANOS R. Fernández-Roblas, N.Z. Martín de Hijas, A.I. Fernandez, D. García-Almeida, I. Gadea y J. Esteban Servicio de Microbiología. Fundación Jiménez Díaz. Introducción: El tratamiento de las infecciones causadas por micobacterias no pigmentadas de crecimiento rápido incluye el empleo de diversos antimicrobianos diferentes de los 62 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 antituberculosos tradicionales. Sin embargo, la sensibilidad de las distintas especies (e incluso de las distintas cepas de la misma especie) es muy variable, por lo que es necesaria la realización de estudios de sensibilidad específicos para conocer los patrones de resistencia de estas MNPCR. Objetivos: Estudiar la sensibilidad in vitro de tigeciclina y otros 10 antimicrobianos en aislamientos clínicos y cepas de colección de MNPCR. Material y métodos: Se estudió la sensibilidad in vitro de los aislamientos de MNPCR mediante la técnica de microdilución en placa. Los antibióticos estudiados fueron tigeciclina (TGC), eritromicina (E), claritromicina (CLA), azitromicina (AZT), ciprofloxacino (CIP), levofloxacino (LEV), amicacina (AK), tobramicina (TB), cefoxitina (FOX), doxiciclina (DOX) y cotrimoxazol (SXT). Resultados: Se estudiaron un total de 185 cepas de las siguientes especies: M. abscessus (10), M. alvei (3), M. brumae (1), M. chelonae (32), M. elephantis (1), M. fortuitum (91), M. goodi (1), M. immunogenum (1), M. mageritense (6), M. mucogenicum (7), M. peregrinum (23), M. porcinum (2), M. senegalense (1), M. septicum (2), M. smegmatis (3) y M. wolinskyi (1). Los resultados (CMI90 en mg/L) de las cepas con mayor número de aislamientos (N ≥ 5) se describen en la tabla: Especie TGC E CLA AZT CIP LEV AK TB FOX DOX SXT M. abscessus M. chelonae M. foruitum M. peregrinum M. mucogenicum M. megeritense 0,5 16 1 2 8 32 8 16 32 > 64 > 64 0,5 > 64 4 16 2 8 16 16 > 64 64 32 0,25 > 64 16 > 64 0,12 0,25 2 32 32 64 1 0,06 16 2 64 0,06 0,25 1 8 16 32 1 0,5 32 16 > 64 4 8 8 8 32 34 64 0,25 > 64 16 16 0,25 1 > 64 > 64 32 16 8 Conclusiones: Tigeciclina presentó las CMIs más bajas en todas las especies estudiadas con un número significativo de cepas. Entre los macrólidos, claritromicina presentó las CMIs más bajas, así como ciprofloxacino entre las quinolonas. Destaca la presencia de 3 cepas resistentes a amicacina en M. mageritense (2) y M. chelonae (1), así como 2 cepas de sensibilidad intermedia (1 M. fortuitum y 1 M. chelonae). Cefoxitina y doxiciclina fueron poco activas in vitro, así como cotrimoxazol (excepto en M. fortuitum y M. peregrinum). M. peregrinum fue, globalmente, la especie más sensible. 155 EVALUACIÓN DE LA TÉCNICA DE E-TEST PARA EL ESTUDIO DE SENSIBILIDAD A TIGECICLINA EN MICOBACTERIAS NO PIGMENTADAS DE CRECIMIENTO RÁPIDO N.Z. Martín de Hijas, R. Fernández Roblas, A.I. Fernandez, D. García-Almeida, I. Gadea y J. Esteban Servicio de Microbiología, Fundación Jiménez Díaz. Introducción: La sensibilidad de las distintas especies de micobacterias no pigmentadas de crecimiento rápido (MNPCR) es muy variable, por lo que es necesaria la realización de estudios de sensibilidad específicos para conocer los patrones de resistencia de estas MNPCR. Estos estudios son poco utilizados por su complejidad, habiéndose empleado como alternativa la técnica de E-test para otros antimicrobianos con resultados variables. Objetivos: Estudiar la correlación entre la técnica de E-test y la técnica de referencia de microdilución en caldo para el estudio de la sensibilidad de MNPCR a tigeciclina. Material y métodos: Se estudió la sensibilidad in vitro de los aislamientos de MNPCR mediante la técnica de microdilución en placa. El estudio de sensibilidad mediante E-test se realizó en placas de agar Müller-Hinton con 5% de sangre de carnero e incubación durante 3 días a 30ºC, con un inóculo de 1 McFarland. Para el análisis de los datos se definió como concordancia la obtención de una CMI igual en las dos técnicas, error menor la obtención mediante E-test de una 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 63 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) CMI inferior a la obtenida por microdilución, y error mayor la obtención mediante E-test de una CMI superior a la obtenida por microdilución. Resultados: Se estudiaron un total de 169 cepas de las siguientes especies: M. abscessus (10), M. chelonae (32), M. fortuitum (91), M. mageritense (6), M. mucogenicum (7), M. peregrinum (23). La correlación de resultados permitió establecer una concordancia en 61 cepas (12 M. chelonae, 34 M. fortuitum, 2 M. mageritense, 2 M. mucogenicum y 11 M. peregrinum), mientras que se detectaron 77 errores menores (4 M. abscessus, 13 M. chelonae, 45 M. fortuitum, 3 M. mageritense, 2 M. mucogenicum y 10 M. peregrinum) y 31 errores mayores (6 M. abscessus, 7 M. chelonae, 12 M. fortuitum, 1 M. mageritense, 3 M. mucogenicum y 2 M. peregrinum). Si se eliminan los errores de sólo una dilución, el número de errores mayores y menores disminuye a 13 y 50 respectivamente. Conclusiones: Sólo se pudo objetivar una correlación entre los resultados obtenidos mediante las dos técnicas en el 36,1% de los casos, si bien en el 45,6% de los casos el error obtenido fue una CMI por E-test menor que la obtenida mediante la técnica de referencia (en 27 casos el error fue de sólo 1 dilución), y en 18,3% el error fue una CMI mayor (en 18 casos el error fue de sólo 1 dilución). La técnica de E-test no es una buena alternativa para el estudio preciso de la CMI en MNPCR. 156 TOXICIDAD DEL TRATAMIENTO DE LA INFECCIÓN LATENTE TUBERCULOSA L. Anibarro1, S. Casas2, D. Sande1, L. González2, J. Paz3, M.R. Guerra2, A. Pena1, J. Dorca4 y M. Santín2 1 Unidade de Tuberculose, Servicio de Medicina Interna, Complexo Hospitalario de Pontevedra, Pontevedra. 2Unidad de Tuberculosis, Hospital Universitari de Bellvitge, Barcelona. 3 Unidade de Tuberculose, Medicina Preventiva, Complexo Hospitalario de Pontevedra, Pontevedra. 4Unidad de Tuberculosis, Servicio Neumología4, Hospital Universitari de Bellvitge, Barcelona. Objetivos: Determinar las características de la toxicidad del tratamiento de la infección latente tuberculosa (TIT), evaluar su seguridad y analizar factores de riesgo que obligan a su interrupción. Material y métodos: Estudio observacional, ambispectivo de pacientes que inician TIT en la Unidad de TB de dos hospitales españoles de enero 2004 a marzo 2007. Se realizaron controles clínicos y analíticos basales, al primer mes y cada 2-3 meses. Se constató la presencia de síntomas sugestivos de hepatotoxicidad. Las variables analizadas como posibles predictoras de interrupción del TIT por toxicidad fueron la edad, sexo, alcoholismo, diabetes, desnutrición, tratamiento con otros fármacos potencialmente hepatotóxicos, serología VHB/VHC, valor basal de transaminasas, episodio previo de TIT y tipo de tratamiento indicado. Resultados: Se incluyeron inicialmente 669 episodios de 645 pacientes que iniciaron TIT. Se excluyeron para el estudio los pacientes que abandonaron voluntariamente el tratamiento (n = 87), suspensión de isoniacida por resistencia del caso índice (n = 3), traslados a otra área (n = 3) y muerte sin relación con el TIT (n = 1). Se analizaron finalmente 575 episodios en 554 pacientes. La media de edad fue 41 años (58% mayores de 35 años), el 52% eran mujeres. El valor basal de transaminasas estaba alterado en 77 pacientes (14%). La pauta más indicada fue isoniacida 6-9 meses (91%). 176 pacientes (31%) presentaron algún efecto secundario en el primer mes, de ellos 131 por alteración en niveles de transaminasas. 63 episodios (11,0%) presentaron toxicidad que obligó a la suspensión definitiva (n = 29) o al cambio en la pauta (n = 34). La interrupción del TIT fue antes del segundo mes en el 81%. La hepatitis fue la causa más frecuente de indicación de interrupción (76%), seguida de intolerancia digestiva (9%) y cefalea (3%). Sólo el 27% de los pacientes en los que se suspendió el tratamiento por hepatotoxi- cidad referían síntomas. El 82% de pacientes que suspendieron el tratamiento por hepatitis tóxica presentaban alteración de transaminasas en los dos primeros meses. El análisis multivariante identificó como factores de riesgo de interrupción del TIT por toxicidad la edad (OR 1,03 por año de edad, IC95% 1,011,04) y diabetes (OR 6,45 IC95% 1,22-34,06). Conclusiones: Se debe considerar la realización de controles de transaminasas en todo paciente que inicia TIT, especialmente en los primeros meses de tratamiento, pacientes de edad avanzada y diabéticos. 157 TUBERCULOSIS MULTIRRESISTENTE: IMPACTO DE LA INMIGRACIÓN EN LOS DIAGNÓSTICOS DE ENFERMEDAD TUBERCULOSA DEL HOSPITAL UNIVERSITARIO DE FUENLABRADA, DEL ÁREA SUR DE MADRID N. Cabello, J.V. San Martín, J.M. Ruiz-Giardín, A. Barrios, E. Canalejo, J. Hinojosa y A. Zapatero Medicina Interna, Hospital Universitario de Fuenlabrada. Madrid. Introducción: La tuberculosis (Tb) ha aumentado en algunas zonas de España a partir del 2005 y nuestras tasas triplican las de la Unión Europea. Entre las causas que provocan esta situación epidemiológica ocupa un lugar destacado el incremento de casos de tuberculosis en población inmigrante en relación con el cambio demográfico y la llegada masiva de inmigrantes a España desde el año 2000. Según datos del Registro Regional de Casos de la Comunidad de Madrid (CAM), la tasa de incidencia de Tb en extranjeros ha sido de 42,8 casos por 100.000 habitantes en el año 2004. Del total de casos, 345 (35,1%) se dieron en personas nacidas fuera de España. Lo más destacable del informe es la tendencia de casos de origen no español que continúa siendo significativamente creciente. La definición de Tuberculosis multirresistente (MDRTB) es una cepa de M. Tuberculosis resistente in vitro a isoniacida y rifampicina y Tb con multiresistencia ampliada (XDRTB) si además es resistente a quinolona y a 1 o más drogas antitb inyectables (OMS oct 2006).De 982 casos de Tb registrados en el 2004 en la CAM, sólo en 362 (36,9%) se dispone de resultados del estudio de sensibilidad ante los tuberculostáticos, detectándose resistencia a isoniacida en 50 casos (68,5%) en 17 casos (23,3%) a rifampicina, en 9 (12,3%) a etambutol y en 23 casos (31,5%) a estreptomicina. Se ha comunicado resistencia al menos a isoniacida y rifampicina en 15 casos (4,1%). Diversos grupos de trabajo y Sociedades Científicas recomiendan buscar tuberculosis en inmigrantes cuando contactan por primera vez con el sistema sanitario, fomentar el tratamiento directamente observado (TDO) y mejorar la vigilancia epidemiológica tanto de la infección por VIH como de la Tb. Decidimos hacer un seguimiento prospectivo de todos los casos de Tuberculosis diagnosticados en nuestro hospital desde el momento de su apertura, incluyendo estudio de sensibilidades de nuestras cepas de micobacterias, dado que se ha detectado Tb con resistencia a fármacos en todos las zonas en que se ha estudiado y por tratarse de un problema clínico y epidemiológico emergente a nivel mundial. Es consecuencia de un mal tratamiento de la enfermedad tuberculosa, con responsabilidad atribuible, por tanto, al Sistema Sanitario. Objetivos concretos: 1. Evaluación de la incidencia y prevalencia de la enfermedad tuberculosa en poblacion inmigrante y descripción de las características clínico-epidemiológicas de los nuevos diagnósticos de tuberculosis en nuestro medio. 2. Estudiar la prevalencia de resistencias a tuberculostáticos en los nuevos diagnósticos de tuberculosis en inmigrantes y en poblacion general y las implicaciones que se deriven en cuanto a los fármacos de eleccion. 3. Identificar problemas en el manejo de la tuberculosis en la poblacion inmigrante con especial atención a: 3.1. Diferencias en cuanto a las formas de presentación clínica, 3.2. Adherencia al tratamiento, que pueda condicionar mayor generación de resistencias, 3.3 Consumo de recursos (ingreso hospitalario, traEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 63 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 64 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) tamiento directamente observado etc), 3.4 barreras culturales específicas y aspectos socioeconómicos Hipótesis: La población inmigrante está aumentando de forma muy importante en los últimos años en toda España y en concreto en Madrid y en nuestra área sanitaria, lo que podría incidir en el aumento de nuevos diagnósticos de enfermedad tuberculosa y sobre todo en el aumento de prevalencia de casos con resistencias primarias y secundarias al tratamiento tuberculostático, con las implicaciones correspondientes en Salud Pública. Las caraterísticas clínico-epidemiológicas de la enfermedad tuberculosa en esta población, así como los problemas específicos de manejo de estos pacientes no está bien definido, lo que añade dificultades para afrontar el problema desde el punto de vista de la prevención y el tratamiento Diseño: Se trata de un estudio de cohortes prospectivo en el que los sujetos de estudio son los pacientes diagnosticados de tuberculosis que han nacido fuera de España. Los resultados obtenidos en estos pacientes se comparan con pacientes con diagnóstico de tuberculosis y españoles. Ámbito del estudio: El estudio se ha realizado entre los pacientes diagnosticados de Tb en el Hospital Universitario de Fuenlabrada. El periodo de reclutamiento es el comprendido entre Junio del 2004 y Diciembre del 2007 y el periodo de seguimiento es de al menos un año desde el diagnóstico. Sujetos del estudio: todos los pacientes diagnosticados de Tb desde la apertura del Hospital de Fuenlabrada (junio 2004) hasta la fecha de cierre del periodo reclutamiento (diciembre del 2007) ingresados o en seguimiento en las consultas de Medicina Interna, Neumología u otras del hospital que no sean españoles. Se registraron simultáneamente los casos en pacientes españoles, lo que permite realizar comparaciones con esta población Análisis estadístico: Datos en formato ACCESS para la recogida de todas las variables. El análisis se realizó con el paquete estadístico SPSS versión 13 para Windows Resultados: El número total de casos incluidos en el estudio hasta la fecha es de 135 (n = 135). La edad media de los casos es de 40,68 años (rango de 1 a 86), la mayoría varones (72,7%), casi la mitad extranjeros (47,7%). Por país de origen, 36% subsaharianos, 26% Europa del Este 17% Magreb, 17% latinoamericanos, 4% otros. La localización de la Tb fue pulmonar en el 72,7% de los casos, bacilíferos 52,7% y con infección VIH de base 9,1%.Comparando ambos grupos, presentaban diferencias significativas respecto a la edad (más jóvenes los extranjeros, p > 0,05) con tendencia a mayor porcentaje de resistencia a fármacos en extranjeros (5 casos vs 1 caso p = 0,01) y en VIH positivos. El 4,4% de los casos de Tb tenían resistencia al menos a 1 fármaco de primera línea, aumentando la incidencia del 2005 (6,6% de los casos) al 2007 (12,7%). El porcentaje de multirresistencia global ha sido del 2,9% Conclusiones: Nuestros casos de Tb son: 1. Varones jóvenes, con amplio rango de edad (pediatría a geriatría. 2. Alto porcentaje de inmigrantes (casi 50%) sobre todo de África Subsahariana y Europa del este (Rumania). 3. Localización fundamentalmente pulmonar, baciliferos 50%. 4. Porcentaje considerable de resistencias, que se concentran en VIH e inmigrantes 5. Todos nuestros pacientes con Tb resistente se han incluido en tdo. 6. Se ha realizado estudio de resistencias al 100% de las cepas de micobacterias. 158 ABORDAJE BIOLÓGICO, PSICOLÓGICO Y SOCIAL EN COLECTIVOS VULNERABLES CON TUBERCULOSIS M.T. Peñafiel1, M.L. Sanchez1, M.R. Jiménez1, S. Vallejo2, M.J. Jiménez1. INDAL TB Equipo de Tuberculosis del Distrito de Atención Primaria Poniente de Almeria-Unidad de Medicina Tropical H. Poniente1, Centro de Salud Santa Maria del Águila. Unidad de Investigación2, Distrito Poniente Almería. Introducción: El control de la TB en el poniente almeriense, zona de invernaderos con elevada incidencia de la TB en 64 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 inmigrantes frecuentemente en situación de precariedad (idioma, infravivienda, ilegalidad, dispersión..), requiere la intervención integral con un equipo (UTB) interdisciplinario específico (médico, DUE y asistente social). Se realiza una estrategia bio-psico-social, individualizando cada caso. Uno de sus objetivos es el control de la adherencia del tratamiento. Objetivos: I) Describir las cargas de trabajo que suponen para la UTB, las actuaciones mas frecuentes de este programa integral. II) Conocer el efecto de esta intervención sobre la TB del inmigrante en el Poniente almeriense valorando el resultado del seguimiento y el grado de satisfacción del usuario. Material y métodos: Muestra: 83 pacientes (inmigrantes 61 (73,49%), hacinamiento 31(37,3%), barrera idiomática 37/61 (60,6%)) atendidos por la UTB durante el año 2006. Fuente de información: historia clínica de UTB. Variables de carga de trabajo: i) tiempo dedicado a la preparación del tratamiento individualizado, ii) lugar de supervisión (domicilio, centro sanitario), iii) nro. visitas por enfermo, iv) dispersión de la vivienda, v) casos que requieren intervención de mediador-interprete, vi) coordinación y aplicación del programa personalizado, vii) recaptación de casos tras desplazamientos o traslados. Hospitalización durante supervisión. Variables de efecto de la intervención: i) resultado del seguimiento, ii) satisfacción usuario, iii) opinión del Equipo UTB sobre el grado de adherencia al tratamiento. Resultados: Objetivo 1: El tiempo medio de tratamiento individualizado fue de 315 minutos/paciente. El 90,3% (73) de los pacientes tuvieron un seguimiento domiciliario, recibiendo una media de 21 visitas por caso y requiriendo la participación de mediadores al menos 20 enfermos. Coordinamos los traslados con el destino en 31 casos y se recapturaron a los 15 (100%) que regresaron durante el tratamiento. El 12% (10 casos) fueron hospitalizados durante la supervisión del tratamiento. Objetivo 2: completaron el tratamiento 62/67 (92,5%) pacientes, abandonaron 3 (4,5%) y fallecieron 2 (3%). De los que completaron el tratamiento, la satisfacción manifestada por el usuario fue buena en 98% y en opinión del Equipo UTB, el 97% de ellos con buena adherencia al tratamiento. Conclusión: La supervisión individualizada de un tratamiento complejo en una población vulnerable ha facilitado el cumplimiento del tratamiento, con un grado de satisfacción aceptable por parte del paciente y de la UTB. Agradecimientos: FIS (030986, 060882, 061467, 0690490, 0690357), J. Andalucía (05151, 06453). 159 REVISIÓN DEL ESTUDIO DE CONTACTOS DE LAS TUBERCULOSIS (TBC) EN LA PROVINCIA DE GIRONA EN UN PERÍODO DE 7 AÑOS J. Cucurull1, S. Vega1, N. Follia2, M. Sabaté2, N Camps2, Z González de Valle1 y Grupo de Estudio de la Tuberculosis en Girona (GETGI)3 1 Servicio de Medicina Interna, Hospital de Figueres. Fundació Salut Empordà. 2Sección de Epidemiología, Serveis Territorials de Salut a Girona. Hospital Sant Jaume (Olot), Parc Sanitari Martí Julià (Salt), Hospital Comarcal de la Selva (Blanes), Hospital Dr Josep Trueta (Girona), Hospital de Campdevànol Introducción: El estudio de los contactos de los pacientes diagnosticados de TBC es una actuación fundamental para la detección de focos de enfermedad, de nuevos enfermos y para la instauración de quimioprofilaxis (QP) para reducir las tasas de incidencia en el futuro. Objetivo: Analizar los estudios de contactos realizados un periodo de 7 años. Pacientes y método: Revisión de los informes anuales desde el año 2000 al 2006, elaborados a partir de los formularios estandarizados de estudio y seguimiento de los contactos de los casos de TBC declarados en la provincia de Girona. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 65 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Resultados: Se estudiaron 4566 contactos (6,3 por caso) de 729 TBCs (85,7%), en los casos de pacientes bacilíferos el 89% el año 2001, 95% o superior los años 2002, 2003 y 2005 y el 100% los años 2000, 2004 y 2006. Los contactos procedían del entorno familiar 2588 (56,7%) laboral 1065 (23,3%), escolar 527 (11,5%), lúdico 303 (6,6%) y otros 83 (1,8%). Se considero convivencia de alta intimidad (G I) en 1121 (24,65), media intimidad (G II) 1728 (37,8%) y baja intimidad o esporàdicos (G III-IV) 1708 (37,4%), no constaba e 9 casos. Se detectaron 38 con enfermedad activa (0,8%), No infectados y no candidatos a QP 2744 (60,1%) presentaron viraje 120 (4,4%) no acudieron para realizar el segundo PPD 466. Se instauró QP primaria en 388 (8,5%) la completaron 279 (71,9%), presentaron viraje 36 (9,3%) y se perdió el seguimiento de 77 (19,8%). Se prescribió QP secundaria en 784 (17,2%), completaron el seguimiento 562 (71,7%) y se perdieron 217 (27,7%). Registramos 36 (4,3%) casos de hepatotoxicidad en los 841 pacientes que acudieron a las visitas de seguimiento. De las pérdidas de seguimiento 396 (15,3%) correspondían al entorno familiar, 243 (22,8%) al laboral, 36 (6,8%) al escolar, 62 (20,5%) al lúdico y 23 (27,7%)a otros. Según el grado de convivencia G I 178 (15,9%), G II 292 (16,9%) y G III-IV 283 (16,6%) (porcentajes referidos al total de cada entorno i cada grado de convivencia en particular). Del total de las pérdidas (617, excluido el año 2000) 561 (90,9%) correspondían a casos con baciloscopia i/o Lowenstein positivos. 133 (26%) correspondian a inmigrantes (de un total de 511, excluidos los años 2000 y 2001) Conclusiones: 1) El porcentaje de casos en el que se estudian contactos es alto pero debemos mejorar el seguimiento para reducir el numero de pérdidas. 2) Se estudian prácticamente todos los casos bacilíferos. 3) Hemos hallado casi un 10% de virajes en los casos a los que se prescribió QP primaria. 4) Los entornos con menor porcentaje de pérdidas de seguimiento son el escolar y el familiar. 5) No existen diferencias en el porcentaje de pérdidas de seguimiento entre los diferentes grados de convivencia. 6) La incidencia de hepatotoxicidad es baja (< 5%). 160 EVALUACIÓN DE LOS RESULTADOS DEL PROGRAMA DE CONTROL EXTERNO DE CALIDAD SEIMC PARA EL DIAGNÓSTICO DE MICOBACTERIAS R. Guna1, N. Orta1, M. Ovies1, JL. Pérez1,3, C. Gimeno1,2 Servicio de Microbiología2,3. Departamento de Microbiología2. Programa de Control Externo de Calidad SEIMC1. Hospital Clínico Universitario y Facultad de Medicina de Valencia2. Hospital Son Dureta de Palma de Mallorca3 Objetivo: Evaluar los resultados obtenidos por el Programa de Control Externo de Calidad SEIMC (CCS) en la identificación de micobacterias. Material y métodos: Durante los años 1998-2006 se realizaron dos envíos anuales (media, 90 centros) y se compararon los resultados de los participantes con los de referencia. Se remitieron diferentes micobacterias: M. tuberculosis (MB-1/98, MB/2/02 y MB-2/06), M. kansasii (MB-1/99), M. avium (MB-2/99), M. fortuitum (MB-1/00), M. smegmatis (MB-2/00), M. gordonae (MB-1/01), M. chelonae (MB-2/01), M. thermoresistibile (MB-1/02), M. kansasii grupo I (MB1/03), M. bovis (MB-2/03), M. gastri (MB-1/04), M. intracellulare (MB-2/04), M. smegmatis (MB-1/05), M. kansasii genotipo VI (MB-2/05), M. chelonae (MB-1/06). Resultados: La participación media fue del 77,2%. El porcentaje de acierto en la identificación varió según la especie estudiada: en los 3 controles en que se remitió M. tuberculosis, el porcentaje de centros que identifican la especie desciende de un 62,3% en los dos primeros a un 50,6% en el último, siendo mayor en éste el porcentaje de centros que aportan la identificación de M. tuberculosis (complejo) por el uso mayoritario de sondas de ácidos nucleicos (SAN). En esta línea, en el envío 2/03 (M. bovis) sólo el 18,9% de los centros alcanza la identificación de especie, mientras que un 48,6% lo informaron como M. tuberculosis (complejo), utilizando SAN. En los controles en que se remitió una cepa de M. kansasii, el porcentaje de acierto ascendió de un 79,6% a un 88,1% y 87,9%, respectivamente, mejorando la capacidad de los participantes para llegar incluso a identificar el genotipo; en el control en que se envió una especie feno y genotípicamente similar (M. gastri), el porcentaje de acierto fue sólo del 47,9%. Con las cepas pertenecientes al complejo M. avium, el porcentaje de centros que llegó a un diagnóstico de especie ascendió del 35,7% a un 54,1%. Cuando se remitieron cepas poco habituales en la práctica clínica, los porcentajes de acierto fueron más bajos [M. thermoresistibile (27,6%), M. smegmatis (38,1%)], porcentaje que se eleva al 57,1% mediante hibridación. En el caso de M. fortuitum, M. chelonae y M. gordonae, los porcentajes oscilaron entre un 70% y 80%, empleándose en los dos primeros casos, técnicas moleculares junto con pruebas bioquímicas. Conclusiones: Hay factores externos a las características de la cepa y a la capacidad del laboratorio para la identificación de las micobacterias. Constatamos una asociación entre el método diagnóstico empleado y el nivel de identificación de la cepa: los centros que obtienen una identificación más precisa emplean métodos moleculares, sólos o asociados a pruebas bioquímicas convencionales. 161 ENFERMEDAD PULMONAR ASOCIADA A MICOBACTERIAS ATÍPICAS V. Pérez1, M. Román2, o. Navarro3, A. Vergara1, E. Cruz1 e I. Jesús de la Calle2 1 Medicina Interna, 2Microbiología y parasitología y 3Medicina Familiar y Comunitaria, Hospital Universitario Puerto Real. Objetivos: En los últimos años se ha observado un aumento en la incidencia de infecciones causadas por las micobacterias atípicas. El objetivo de nuestro estudio es describir la epidemiología de las micobacterias atípicas aisladas en 38 casos en medio hospitalario entre los años 1999-2007 en el Hospital Universitario Puerto Real. Método: Realizamos un estudio descriptivo retrospectivo mediante revisión de historias clínicas de 38 pacientes que presentaron muestras positivas para micobacterias atípicas en el Laboratorio de Microbiología de nuestro hospital. Parámetros utilizados: tipo de micobacteria, edad del paciente en el momento del aislamiento, estado inmunológico del paciente, origen de la muestra, patología presentada por el paciente en el momento del aislamiento, tratamiento realizado, tiempo y evolución del mismo, así como la necesidad de reingresos posteriores debidos a esta causa. Resultados: Se han aislado 38 muestras: esputo (36), aspirado bronquial (1) y drenaje quirúrgico de tumoración submaxilar (1). Con respecto a los microorganismos identificados se aisla M scrofulaceum en la tumoración maxilar y M abscessus en el broncoaspirado. En las muestras de esputo se aislan 11 casos de M avium, 5 de M fortuitum, 4 de M gordonae y 4 de M chelonae. En cuanto al lugar de aislamiento, 18 muestras lo fueron en medio hospitalario, 2 en recintos carcelarios y el resto en consultas. Respecto a las manifestaciones clínicas el 65% de los pacientes manifestó clínica respiratoria. En lo referente al tratamiento destacar que las micobacterias fueron tratadas en 13 casos de los cuales 7 fueron M avium. 12 casos tenían clínica respiratoria y sólo uno carecía de ésta. El tratamiento consistió en 6 casos de terapia antituberculosa, los otros 7 casos fueron tratados con etambutol asociado a claritromicina y rifabutina. El tiempo de tratamiento varió de 6 a 9 meses, siendo la evolución buena en la mayorÍa. En 5 casos los pacientes fallecieron siendo la causa atribuible a M. avium en 3 de ellas. En lo referente a la inmunocompetencia 17 pacientes eran VIH estadio C3 y dos de ellos se encontraban inmunodeprimidos por corticoterapia. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 65 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 66 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Conclusiones: El 65% de los pacientes de nuestro hospital desarrollaron algún tipo de manifestación respiratoria cuando padecen infección por micobacterias atípicas de escasa importancia clínica a excepción de la clínica por M. avium y M. abscesssus. Los aislamientos son tardios y dificultan el manejo clínico por lo que el clínico se plantea el inicio de tratamiento antituberculoso sin conocer el agente causal. M. avium produce elevada mortalidad asociada a gravedad y con independencia de tratamiento correcto. Las micobacterias afectan fundamentalmente a pacientes inmunocomprometidos y en ellos es mayor la letalidad. 163 162 BROTE DE INFECCIÓN EN PIEL Y TEJIDOS BLANDOS POR MYCOBACTERIUM FORTUITUM TRAS TRATAMIENTO CON MESOTERAPIA E. Ugalde1, P. García-Morrás2, J. March3, M. Perucha4 y J.A. Oteo5 1 Sección de Microbiología, Hospital San Pedro. Logroño. 2 Servicio de Dermatología, Hospital San Pedro. Logroño. 3 Laboratorio de Micobacterias, Hospital Carlos III. Madrid. 4 Servicio de Epidemiología4, Gobierno de la Rioja. Area GC de Enfermedades Infecciosas5, Hospital San Pedro. Logroño. Introducción: La mesoterapia es una técnica, utilizada fundamentalmente con fines cosméticos que consiste en inyectar sustancias que provocan lipólisis por vía intradérmica. Objetivo: Describimos una serie de pacientes con infección en piel y tejidos blandos por M. fortuitum secundarios a la mesoterapia en un centro de estética de la CA de La Rioja. Material y métodos: Entre Septiembre de 2007 y Enero de 2008 se estudiaron 30 pacientes con infección en piel y tejidos blandos que acudieron al Servicio de Dermatología del Hospital San Pedro de Logroño por presentar lesiones nodulares en las zonas de inyección, algunas de ellas ulceradas y supurativas tras recibir tratamiento con mesoterapia. A todos los pacientes se les tomaron muestras de las lesiones mediante biopsia que se enviaron al Laboratorio de Microbiología para estudio microbiológico. El cultivo se realizó en medios habituales y medios específicos para micobacterias. El cultivo de micobacterias se realizó en Löwenstein-Jensen (BioMérieux) y medio líquido MGIT 960 (Becton Dickinson). Inicialmente, para descartar que se trataba de M. tuberculosis se realizó una hibridación con sondas de DNA (AccuProbe, BioMérieux). La identificación de las cepas se llevó a cabo tras amplificación de la región 23SrADN e hibridación en fase sólida (Genotype “Mycobacterium”, Hain Diagnostica). Se testó la sensibilidad por el método E-test (AB Biodisk) a los siguientes antibióticos: ciprofloxacino, claritromicina, imipenem, trimetropim-sulfametoxazol, cefoxitina, amikacina y tobramicina. Resultados: De los 30 pacientes evaluados, todas eran mujeres con edades comprendidas entre 22 y 61 años, cuyos síntomas se iniciaron entre 4 y 20 semanas después de la aplicación de la mesoterapia. Durante ese período se recibieron un total de 30 biopsias cutáneas, cuyo cultivo en MGIT 960 fue positivo a los 7 días en 12 de ellas. A partir de los cultivos detectados como positivos, se realizó la tinción de auramina y un pase en agar chocolate para descartar que se trataba de una contaminación. Se vieron BAAR, y además, a las 48 horas se observó el crecimiento de unas colonias en agar chocolate, lo que dio lugar a pensar que se trataba de una micobacteria de crecimiento rápido. La identificación defitiva resultó ser M. fortuitum. Para la interpretación de la sensibilidad, se aplicaron los criterios de la CLSI, siendo las cepas sensibles a ciprofloxacino, claritromicina, imipenem, cefoxitina y amikacina y resistentes a trimetropim-sulfametoxazol y tobramicina. A todos los pacientes se les pautó levofloxacino (500 mg/24 h) 66 y claritromicina (500 mg/12 h) por vía oral, con evolución desfavorable precoz en 2 pacientes, a los que se ha añadido al tratamiento amikacina (15 mg/kg). En el momento de escribir el abstract estamos pendientes de ver la evolución. Conclusiones: Se describe un gran brote de infección cutánea y de partes blandas tras mesoterapia por M. fortuitum. En pacientes con antecedentes de mesoterapia que desarrollen tardíamente lesiones en piel y tejidos blandos se debe sospechar la posible infección por micobacterias no tuberculosas de crecimiento rápido. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 CA-125: UN MARCADOR ÚTIL DE TUBERCULOSIS EN RELACIÓN A OTRAS INFECCIONES PULMONARES J. Fortún1, P. Martín-Dávila1, R. Méndez1, A. Martínez1, F. Norman1, J. Rubi2, E. Pallares2, E. Gómez-Mampaso3 Y S. Moreno1 Servicios de Enfermedades Infecciosas1, Bioquímica2 y Microbiología3, Hospital Ramón y Cajal. Madrid. Introducción: Ca-125 es un marcador tumoral, cuyos niveles se incrementan en determinados tumores pero también en otras circunstancias como la tuberculosis pulmonar y extrapulmonar. Métodos: Desde enero-04 hasta diciembre-06 se determinaron de forma prospectiva los niveles séricos de Ca-125 en todos los pacientes con diagnóstico de tuberculosis pulmonar ingresados en nuestra unidad de aislamiento y se compararon con los niveles de Ca-125 obtenidos en pacientes ingresados en la misma unidad durante el mismo período y con sospecha clínica de infección respiratoria pero con un diagnóstico final diferente a tuberculosis pulmonar. En ambos grupos se excluyeron los pacientes con patología neoplásica. Las determinaciones de Ca-125 se llevaron a cabo mediante electro-quimo-luminiscencia (Elecsys 1010, Roche). El punto de corte óptimo de sensibilidad y especificidad se estimó mediante curvas ROC (Receiver operating characteristic curves). Resultados: Se analizaron un total de 89 pacientes: 35 con tuberculosis pulmonar (casos) y 54 con otros diagnósticos de infección respiratoria (controles). Los diagnósticos en el grupo control correspondieron a: neumonía adquirida en la comunidad (37 pac), infección del tracto respiratorio superior (8 pac), neumonía nosocomial (4 pac), neumonía intersticial (3 pac), empiema (1 pac) y pleuropericarditis (1 pac). En los pacientes con tuberculosis, la media de Ca-125 fue 104,9 ± 136,1 (mediana: 46; rango: 10-500). En el grupo control, el valor medio de Ca-125 fue 27,1 ± 19,7 (mediana: 24; rango: 5123). El análisis mediante curvas ROC confirmó una relación entre el valor de Ca-125 y diagnóstico de tuberculosis pulmonar, con un área de 0,77 (IC95%: 0,660,87). El punto de corte óptimo fue de 32,5 UI/ml, alcanzándos para este punto una sensibilidad y especificidad de 68,6% y 77,8%, respectivamente. El análisis multivariante confirmó el diagnóstico de tuberculosis pulmonar como el único factor asociado a niveles séricos elevados de Ca-125 (OR: 5,9 [IC95%: 2,0-16,7]). En 10 pacientes con tuberculsosis pulmonar se estimó una segunda determinación de Ca-125 al menos 2 meses desde el inicio del tratamiento anti-tuberculoso. La media de Ca-125 en estos casos fue: 59,5 ± 88,5 (mediana: 31; rango: 13-63). Conclusión: Los valores séricos de Ca-125 están elevados en pacientes con tuberculosis pulmonar y se reducen con el tratamiento anti-tuberculoso. En pacientes con infección respiratoria e infiltrado pulmonar un valor de Ca-125 en suero > 32,5 UI/ml sugiere una etiología tuberculosa y puede ser especial de utilidad en pacientes con baciloscopias de esputo negativas. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 67 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 164 REVISIÓN DE LAS TUBERCULOSIS (TBC) EN AUTÓCTONOS Y EN IMMIGRANTES EN LA PROVINCIA DE GIRONA EN UN PERÍODO DE 7 AÑOS J. Cucurull1, S. Vega1, N. Follia2, M. Sabaté2, N Camps2, Z Gonzalez del Valle1 y Grupo de Estudio de la Tuberculosis en Girona (GETGI)3 1 Servicio de Medicina Interna, Hospital de Figueres. Fundació Salut Empordà. 2Sección de Epidemiologia, Serveis territorials de Salut de Girona, Hospital Sant Jaume (Olot), Parc Sanitari Martí Julià (Salt), Hospital de Palamós, Hospital Comarcal de la Selva (Blanes), Hospital Dr Josep Trueta (Girona). 3Servicio de Medicina Interna Hospital de Campdevànol. Introducción: La incidencia de TBC parecía que estaba disminuyendo lentamente desde la aparición del TARGA y el mejor control de los pacientes seropositivos. La llegada de un gran número de inmigrantes (IM) procedentes de paises con mayores índices de prevalencia puede variar esta tendencia. Objetivo: Analizar los casos de TBC en un periodo de 7 años, en autóctonos y en IM recientes (< 5 años de estancia en nuestro país). Pacientes y método: Revisión de los informes anuales desde el año 2000 al 2006, elaborados a partir del seguimiento de los casos de TBC declarados. Resultados: Hemos revisado 852 TBCs, 569 H y 283 M, con unas tasas de incidéncia anuales del 2000 al 2006 de 23,36, 22,42, 21,22, 20,5, 19,98, 23,35 y 22,64. La localización pulmonar (P) y/o pleural (PL) fueron en conjunto las mas frecuentes 551 P (64,7%), 77 PL (9%), 20 P/PL (2,3%), 267 (46,8%) bacilíferas; seguidas de la Ganglionar 87 (10,2%), Genitourinaria 34 (4%), Miliar 24 (2,8%), Osteoarticular 17 (2%) Meníngea 13 (1,5%) y 25 (3%) de Otras localizaciones. Radiológicamente presentaban alteraciones en la placa de tórax 621 (72,9%), 173 (27,8%) cavitadas. Hubieron 554 (65%) cultivos positivos, 283 con baciloscopia también positiva, se detectaron resistencias en 43 casos (8% de los cultivos positivos). La mayoría de tratamientos instaurados fueron de 6 meses, 621 (72,9%), 405 con 3 fármacos y 216 con 4 fármacos. Se curaron 729 (85,6%), fallecieron 61 (7,2%), 10 a causa de la TBC (16,4% de los éxitus). Se perdió el seguimiento en 28 (3,3%) pacientes, 17 de ellos IM (60,7% de las pérdidas). 202 TBC correspondían a IM, 161 IM recientes (79,7%) de 7 el año 2000 a 35 el año 2005, procedentes de Marruecos 43, Africa subsahariana 44, America latina 38, Asia 19, Europa del Este 18 y Europa occidental 3. Las localizaciones eran similares a las de los autóctonos. 56 TBC correspondían a paciente VIH, 44 en el periodo 2000-2003 i 12 entre 2004 y 2006, con mayores porcentajes de miliar (18%) y ganglionar (16%). Conclusiones: 1) Las tasas de incidencia que tenían tendencia a disminuir, se han incrementado en los 2 últimos años. 2) Los casos de TBC en IM se ha ido incrementando progresivamente. 3) La localización pulmonar i/o pleural es la más frecuente. 4) Las pautas de tratamiento de 6 meses son las más usadas. 5) En los pacientes VIH el porcentaje de localizaciones extrapulmonares es más alto. 165 ESTUDIO IN VITRO SOBRE LA PENETRACIÓN DE AMICACINA, CLARITROMICINA Y CIPROFLOXACINO EN BIOFILMS DE MYCOBACTERIUM ABSCESSUS N.Z. Martín de Hijas*, I. Gadea*, A. Celdrán**, D. GarcíaAlmeida*, R. Fernandez-Roblas*, A. Bodas*** y J. Esteban* Departamento de Microbiología Clínica* y Departamento de Cirugía**. Fundación Jiménez Díaz. Laboratorio Fundación Jiménez Díaz Unilabs*** Introducción: Podríamos considerar que el desarrollo de biofilms es un mecanismo de resistencia antimicrobiana en la mayoría de bacterias. Dicha resistencia podría deberse a la dificultad del antibiótico para atravesar el biofilm. Objetivos: Analizar la penetración de los antibióticos amicacina, claritromicina y ciprofloxacino en biofilms maduros de Mycobacterium abscessus, tanto clínicos como de colección. Material y métodos: La penetración antibiótica se estudió mediante la técnica de Anderl et al. Se emplearon discos de amicacina (30 µg), claritromicina (15 µg) y ciprofloxacino (15 µg). Se generó el biofilm en discos de policarbonato incubando a 37º C durante 7 días. Se midieron los diámetros de inhibición a tiempo cero y a las 3, 6 y 24 horas utilizando la cepa Kocuria rhizophila ATCC 9341. Se emplearon como controles discos sobre poliestireno sin biofilm (control positivo) y discos sobre parafilm (control negativo). El porcentaje de antibiótico que atraviesa el biofilm se calcula de restar el antibiótico que persiste en el disco del que se encuentra presente en el control negativo. Todos los experimentos se realizaron por triplicado. Resultados: Se estudiaron tanto 4 aislamientos clínicos como la cepa tipo Mycobacterium abscessus DSM 44196. El porcentaje de antibiótico que penetra en el biofilm, obtenido de la media de los resultados a las 24 horas fue de 45,86% para amicacina; de 25,29% para claritromicina; y de 7,12% para ciprofloxacino. Los porcentajes obtenidos de los controles sin biofilm a las 24 horas fueron de 63,35% en el caso de amicacina; de 25,83% para claritromicina, y de 21,27% para ciprofloxacino. Conclusiones: No todos los antibióticos son capaces de atravesar el biofilm de M. abscessus. La claritromicina atraviesa el biofilm de manera similar al control, mientras que amicacina y ciprofloxacino (éste en mayor grado) ven bloqueado su paso de forma variable. 166 DETECCIÓN DE GENES DE RESISTENCIA A MACRÓLIDOS Y CORRELACIÓN CON LA RESISTENCIA FENOTÍPICA EN MICOBACTERIAS NO PIGMENTADAS DE CRECIMIENTO RÁPIDO N.Z. Martín de Hijas1, D. García-Almeida1, A. Bodas2, R. Fernández-Roblas1, I. Gadea1, J. Esteban1, Grupo de Estudio de Micobacterias de Madrid3 1 Servicio de Microbiología, 1Fundación Jiménez Díaz. 2Servicio de Microbiología, 2Laboratorios Fundación Jiménez DíazUnilabs. 3Grupo de Estudio de Micobacterias de Madrid: Juana Cacho (Hospital de Getafe), Raquel Cías (Hospital Clínico San Carlos), Rosa Daza (Hospital Puerta de Hierro), Diego Domingo (hospital de la Princesa), Julio García (Hospital la Paz), Enrique Gómez Mampaso (Hospital Ramón y Cajal), Elia Palenque (Hospital 12 de Octubre), María Jesús Ruiz Serrano (Hospital Gregorio Marañón). Introducción: Muchas cepas de micobacterias no pigmentadas de crecimiento rápido (MNPCR) causantes de infección son fenotípicamente resistentes a macrólidos. Entre los mecanismos más frecuentemente descritos como causa de esta resistencia figuran metilasas codificadas por diversos genes erm. Objetivos: Detectar la presencia de genes erm, codificadores de metilasas en aislamientos clínicos y cepas de colección de MNPCR, y correlacionar su presencia con la aparición de resistencia fenotípica a macrólidos. Material y métodos: Se estudió la sensibilidad in vitro de los aislamientos de MNPCR a eritromicina (E), claritromicina (C) y azitromicina (A) mediante la técnica de microdilución en placa. La detección de la presencia de genes erm se realizó mediante PCR empleando los primers de consenso CME-1 y CME-2 descritos por K. Nash. Se incluyeron como controles las cepas tipo de las especies identificadas. Resultados: Se estudiaron un total de 167 aislamientos clínicos de las siguientes especies: Mycobacterium abscessus (9), Mycobacterium alvei (2), Mycobacterium chelonae Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 67 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 68 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) (30), Mycobacterium fortuitum (89), Mycobacterium mageritense (5), Mycobacterium mucogenicum (7), Mycobacterium peregrinum (23), Mycobacterium porcinum (1), y Mycobacterium septicum (1). 109 cepas fueron positivas para los genes erm (65,3%). Los resultados (CMI90 en mg/L) de las cepas con mayor número de aislamientos (N ≥ 5) se describen en la tabla: Especie CMI90 E CMI90 C CMI90 A CMI90 E CMI90 C CMI90 A erm + erm + erm + erm erm erm - M. abscessus > 64 M. chelonae > 64 M. fortuitum > 64 M. mageritense > 64 M. mucogenicum 32 M. peregrinum > 64 32 32 16 8 16 16 15 > 64 > 64 16 > 64 > 64 2 2 > 64 – 0,5 8 ≤ 0,03 0,12 8 – ≤ 0,03 0,25 2 1 64 – 1 2 En las especies con mayor número de aislamientos, la CMI90 de los macrólidos fue mayor en el grupo en el que se detectó la existencia de genes erm (excepto claritromicina en M. fortuitum). El 100% de cepas de M. mageritense fueron erm positivas, seguido de M. fortuitum (85,3%), M. abscessus (55,6%), M. chelonae (40%), M. peregrinum (34,8%) y M. mucogenicum (14,3%). Conclusiones: Existen porcentajes variables de cepas sensibles a macrólidos y poseedoras de genes erm, así como cepas resistentes a macrólidos no poseedoras de dichos genes. 167 QUANTIFERON-TB-GOLD –TEST® EN LA PRÁCTICA CLÍNICA EN ENFERMOS CON TUBERCULOSIS ACTIVA M. García-Gasalla1, M.V. Fernandez-Baca2, A. Campins3, M.C. Cifuentes1, I. Mir4, A. Payera1, J. Murillas3, A. Pareja5, C. Morey1 y M.C. Gallegos2 1 S. de Medicina Interna, Hospital Son Llàtzer, Palma de Mallorca. 2S. de Microbiología, Hospital Son Llàtzer, Palma de Mallorca. 3S. de Medicina Interna, Hospital Son Dureta, Plama de Mallorca. 4S. de Neumología, Hospital Son Llàtzer, Palma de Mallorca. 5S de Epidemiología, Hospital Son Llàtzer, Palma de Mallorca. Introducción/Objetivos: el test de detección de IFN-gamma Quantiferon-TB-GoldTest® (QFG) es prometedor en el diagnóstico de infección tuberculosa y podría llegar a sustituir al PPD. Se estudia el valor del QFG y la concordancia QFG /PPD en enfermos de tuberculosis activa (TBC) Material y métodos: se determina QFGen pacientes con TBC, en los hospitales de Son Llàtzer y Son Dureta de Palma de Mallorca. Resultados: Se incluyeron 50 pacientes de edad media 37 años (DE: 15,6), 32 varones. 22 eran autóctonos (44%), originarios de Africa 12 (24%), Centro-Sud América 9 (18%), Este de Europa 6 (12%), Pakistan 1 (2%). La mediana de días de síntomas fue 26 (rango 1-270). La localización fue pulmonar en 32, pleural en 8, miliar en 3, ganglionar en 2, extrapulmonar única en 6. El diagnóstico se hizo por baciloscopia y/o cultivo de M.tuberculosis en 70%, ADA en 20% y anatomía patológica en 10%. La RX tórax mostró alteraciones en 45 (10 con cavitación, 2 miliar). El PPD fue positivo en 38, negativo en 5 y no se realizó en 7. QFG fue positivo en 38, negativo en 7 e indeterminado en 5. Se analizaron los 38 casos con QFG positivo: la media de edad fue 32,4 años (DE: 11,1). QFG fue positivo en 24/32 TBC pulmonares (incluidas las 10 formas cavitadas), 6/8 pleurales y 7/8 extrapulmonares únicas, incluyendo ganglionar. Los 7 pacientes con QFG negativo tenían una edad media de 46,7 años (DE: 18,2). Cuatro tenían TBC pulmonar, dos diseminada, uno extrapulmonar única. De los 5 pacientes con QFG indeterminado, la edad media fue 58,2 años (DE: 20,3). Cuatro tuvieron TBC pulmonar y uno pleural. 68 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 La edad fue significativamente inferior en los pacientes con QFG positivo respecto a los que lo tuvieron negativo (p = 0,007). No existían diferencias significativas en la positividad o negatividad de QFG en otros parámetros. 43 pacientes tenían ambos test realizados: 35 casos con QFG positivo tenían PPD positivo, uno tuvo QFG positivo y PPD negativo; cinco con QFG negativo tuvieron PPD positivo en 3 casos, negativo en 2; de los tres pacientes con QFG indeterminado solo uno tuvo PPD positivo. El índice de concordancia kappa entre PPD y QFG fue moderado 0,45 (p = 0,003). Conclusiones: QFG en la enfermedad tuberculosa podría tener una sensibilidad similar al PPD, con una concordancia kappa moderada (0,45) entre ambos. La edad de los pacientes fue significativamente menor cuando QFG fue positivo. Son necesarios más estudios para determinar la aplicabilidad de QFG en nuestro medio. 168 QUANTIFERON-TB-GOLD TEST® (QFG) Y PPD EN EL ESTUDIO DE CONTACTOS DE ENFERMOS DE TUBERCULOSIS M. García-Gasalla1, M.V. Fernandez-Baca2, M.C. Cifuente1, I. Mir3, A. Payeras1, A. Pareja4, A. Orti1 y M.C. Gallego2 1 S. de Medicina Interna, 2 S. de Microbiología, 3S. de Neumología, 4U de Epidemiología, Hospital Son Llàtzer. Palma de Mallorca. Introducción: Los test in vitro basados en la detección de IFN-Gamma como el Quantiferon-TB-Gold –Test® (QFG) ofrecen resultados prometedores en el diagnostico de infección tuberculosa y podrían llegar a sustituir al PPD. Existen todavía pocos estudios en España sobre su utilización en la práctica clínica. Objetivos: Determinar la concordancia entre Quantiferon-TB-Gold Test® (QFG) y el PPD en el estudio de contactos de pacientes con tuberculosis activa y valoración de la utilidad de la determinación de QFG en nuestro medio. Material y métodos: Se estudian convivientes adultos de enfermos de tuberculosis activa en el Hospital Son Llàtzer de Palma de Mallorca en 2007. El estudio incluye: PPD, RX tórax, análisis y determinación de QFG previa obtención de consentimiento informado. Se compara la proporción de positivos y negativos del PPD y del QFG utilizando el test de Mc Nemar, y la correlación utilizando el coeficiente Kappa. Resultados: Se incluyeron 88 convivientes de pacientes con tuberculosis activa, 39 grado 1, 49 grado 2. La media de edad fue de 39,4 años (DE: 16,2). 24 (27,3%) tenían historia de vacunación por BCG, 29 (33%) lo desconocían y 35 (39,7%) sabían que no habían sido vacunados. 58% eran autóctonos, 42% extranjeros. Globalmente, el test de Mantoux produjo significativamente más positivos 56/88 (63,6%) frente al QFG que fue positivo en 27/88 (30,7%) p < 0,05, con un índice de correlación kappa de 0,38 entre los dos test (p = 0,000) Considerando los pacientes vacunados, el PPD produjo significativamente más positivos, 18/24 (75%) comparado con el QFG, 6/24 (25%), (p < 0,05). La correlación entre ambos test fue peor en este grupo, kappa: 0,2 (p = 0,1) En lo que respecta a los no vacunados, el PPD también fue significativamente más veces positivo que el QFG, 16/35 frente a 9/35, pero la correlación entre ambos test fue mejor, kappa: 0,58 (p = 0,000) Entre contactos vacunados y no vacunados no hubo diferencia significativa en el diámetro del PPD, 15,5 (DE: 4,1) frente a 14,3 mm (DE: 4,4) (p = 0,4) Conclusiones: En este estudio se observa una pobre concordancia entre el test de Mantoux y el QFG, sobre todo en pacientes vacunados con BCG. El test de QFG puede tener una aplicación practica en este último grupo al permitir 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 69 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) identificar mejor a los contactos candidatos a tratamiento de infección tuberculosa latente y evitar así tratamientos innecesarios relacionados con un test de Mantoux positivo en vacunados con BCG. 169 COMPARACIÓN DE TRES MÉTODOS DE DETECCIÓN GENÉTICA DE MICOBACTERIAS DIRECTAMENTE DE MUESTRAS RESPIRATORIAS M.I. García-Arata1, R. Jiménez1,2, M. Alonso-Sanz1, J. Jaqueti1, J. García-Martínez1 y S. Prieto1 1 Servicio Análisis Clínicos - Microbiología, Hospital Fuenlabrada, Madrid; 2Servicio Microbiología, Hospital Severo Ochoa, Madrid. Introducción: En la última década se han desarrollado diversos métodos para la detección genética de M. tuberculosis directamente en las muestras clínicas. El objetivo básico de estas técnicas es la detección de material genético específico de M. tuberculosis, permitiendo establecer el diagnóstico en 1 a 3 días en lugar de las 2 a 4 semanas del cultivo. Muestras, pacientes y métodos: Se han analizado 88 muestras respiratorias (mayoritariamente esputos, BAS, y LBA) de 44 pacientes. Los métodos analizados fueron: tinción y cultivo, Amplicor® (Roche), Probetec® (Becton Dickinson) y Genotype® (Hain, Soria Melguizo). Amplicor® y Probetec ®, detectan el complejo M tuberculosis. La técnica de Genotype ®, permite detectar además las del complejo M avium-intracelulare que tiene en nuestro centro una incidencia alta y con criterios diagnósticos de la ATS. Resultados: Del total de muestras analizadas, se ha detectado crecimiento en 14 botellas y/o tubos con medio de cultivo pertenecientes a 10 pacientes: en 4 se identificó M tuberculosis y en 6 pacientes M. avium. En dos pacientes (5 muestras), además se detectó mediante tinción (estos resultaron positivos un paciente para M tuberculosis y el otro para M. avium). El resto de tinciones en el caso de cultivos positivos habían sido negativas. Los resultados obtenidos (para M tuberculosis) con las técnicas moleculares comparadas se reflejan en la tabla. N pacientes Técnica Tinción BAAR positiva Tinción BAAR negativa N = 44 Probetec® N = 44 Amplicor® N = 29 Genotype 1 (1) 0 (3) 1 (1) 0 (3) 1 (1) 1 (1) Valores de resultados positivos para M tuberculosis con las 3 técnicas comparadas (en paréntesis, positivos por cultivo). Con el método de Genotype® se analizaron 60 muestras de 29 pacientes. De estas, en dos pacientes se detectó M tuberculosis (de los dos pacientes en los que se había obtenido por cultivo, uno de ellos con tinción positiva, pero el otro, negativa) con lo que esta técnica ha resultado más sensible que las otras probadas. Además se detectó en un paciente con M. avium (con tinción y cultivo positivo) del total de los 4 positivos por cultivo (crecimiento de M. avium). Las muestras de los 3 pacientes con resultado negativo para Genotype®, fueron también negativas en la tinción BAAR, y se obtuvo crecimiento en sólo 4 del total de 9 muestras de esos 3 pacientes. Aunque el número probado aún es bajo para concluir, en nuestras manos este método es el que ha resultado más apropiado para las características de la población que atiende nuestro centro. Conclusión: Un método de detección genotípica en la rutina del trabajo de micobacterias resulta de gran utilidad como complemento al diagnóstico y en un futuro poder adelantar este diagnóstico en 2 a 4 semanas. 170 CARACTERIZACIÓN DE RFLP-TIPOS DE MYCOBACTERIUM TUBERCULOSIS PREVALENTES EN POBLACIÓN INMIGRANTE DE MADRID CAPITAL N. Alonso Rodríguez1, F. Chaves2, J. Iñigo3, M. Martinez Lirola4, M. Herranz1, A. Arce3, EpiMOLTB Madrid, INDAL-TB, E. Bouza1, D. Garcia de Viedma1 1 Servicio de Microbiología, Hospital Gregorio Marañón, Madrid; CIBER Enfermedades Respiratorias (CIBERES); 2Hospital Doce de Octubre, Madrid; 3Consejería de Sanidad, Madrid; 4Hospital Torrecárdenas, Almería. Objetivos: 1) Identificación de los RFLP-tipos prevalentes en la población inmigrante de Madrid capital; 2) Rastreo de dichos RFLP-tipos en otras poblaciones; 3) Análisis de los aislados representantes de los genotipos prevalentes mediante una segunda técnica de genotipado (MIRU-VNTR). Material y métodos: Se identificaron los RFLP-tipos prevalentes (clústeres de más de 3 casos) en una muestra compuesta por 633 aislados de MTB, procedentes de pacientes inmigrantes de Madrid capital durante el período 20042006. Se rastreó la existencia de estos genotipos en otras poblaciones: a) muestra de la población autóctona de Madrid (2004-2006; N: 475) y b) muestra poblacional de Almería (2003-2006; N: 393). Para el análisis mediante la técnica de MIRU-VNTR se utilizó el set de 15 loci (MIRU-15) (Supply et al 2006). El análisis de los genotipos se realizó con Bionumerics 4.6 (Applied Maths). Resultados: Se identificaron 12 RFLP-tipos prevalentes en inmigrantes en Madrid (clústeres que agrupaban 4-23 representantes). 10 de ellos fueron compartidos por casos de diversas nacionalidades (2-7), 9 se identificaron asimismo en casos autóctonos de Madrid y 3 en casos de Almería. El RFLP-tipo más prevalente entre la población inmigrante de Madrid (cluster 28) también fue identificado en autóctonos (N: 5), siendo igualmente el RFLP-tipo más prevalente en Almería (N: 25). En 4 de los 12 clústeres mayoritarios definidos por RFLP, MIRU-15 identificó diferencias en 1-3 representantes (implicando a 1-5 loci). En las muestras de Madrid y Almería, MIRU-15 subdividió al cluster 28 en diferentes agrupaciones y MIRU-tipos únicos. En Almería se observó que esta subdivisión podía tener significado epidemiológico. Conclusiones: Los genotipos prevalentes en población inmigrante en Madrid son compartidos frecuentemente por diversas nacionalidades. Asimismo, se identifican en casos autóctonos de Madrid y en la población de Almería. Algunos clústeres prevalentes fueron subdivididos por MIRU-15, lo que ayudó a redefinir la investigación epidemiológica. Financiación: FIS: 060882; 061467; 0690490; 0690357. REIPI RD06/0008. CB06/06/0058. N.A.R es beneficiaria de un contrato del programa FPI concedido por la Comunidad de Madrid (Orden 7580/2003) y cofinanciado por el Fondo Social Europeo. EpiMolTB Madrid: Raquel Cías, Rosa Daza, Diego Domingo, Jaime Esteban, Julio García, Enrique Gómez Mampaso, Elia Palenque, María J. Ruiz Serrano. INDAL-TB: Teresa Cabezas, Isabel Cabeza, Armando Reyes, Waldo Sánchez-Yebra, Manuel Rodríguez, M. Isabel Sánchez, M.Cruz Rogado, Rosa Fernández, Teresa Peñafiel, Juan Martínez, Pilar Barroso, M. Ángeles Lucerna, L. Felipe Diez Carmelo Gutiérrez. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 69 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 70 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 171 CARACTERIZACIÓN DE CEPAS BEIJING DE M TUBERCULOSIS DESDE EL PUNTO DE VISTA GENOTÍPICO E INFECTIVO M. Alonso1, N. Alonso1, M. Herranz1, M. Martínez2, E. Bouza1, EpiMolTB Madrid3, INDAL-TB4, D. García de Viedma1 1 Servicio de Microbiología Clínica y Enfermedades Infecciosas, Hospital General Universitario Gregorio Marañón, Madrid. CIBER Enfermedades Respiratorias CIBERES. 2Servicio de Microbiología, Complejo Hospitalario Torrecárdenas, Almería. 3EpiMolTB Madrid: F. Chaves, R. Cías, R. Daza, D. Domingo, J. Esteban, J. García, E. Gómez, J. Iñigo, E. Palenque y M. J. Ruiz Serrano. 4INDAL-TB: T. Cabezas, I. Cabeza, A. Reyes, W. Sánchez-Yebra, M. Rodríguez, M. I. Sánchez, M. C. Rogado, R. Fernández, T. Peñafiel, J. Martínez, P. Barroso, M. A. Lucerna, L. F. Diez,C. Gutiérrez. Introducción: La familia Beijing de M. tuberculosis está distribuida por todo el mundo, con una mayor prevalencia en Europa del Este y sudeste asiático. En algunos contextos se encuentra asociada a multirresistencia y se considera que su alta representatividad está vinculada a una mayor virulencia y control de la respuesta inmune. Objetivos: Realizar una caracterización genotípica completa de una colección de cepas Beijing de M. tuberculosis y analizar su infectividad in vitro. Materiales y métodos: Se seleccionaron dos estudios poblacionales de epidemiología molecular en Madrid (1872 cepas; 2002-2007) y Almería (519 cepas; 2003-2007). Las técnicas/marcadores genotípicos aplicados fueron: spoligotyping, RFLP-IS6110, MIRU-VNTR (set de 15 loci; Supply et al; 2006), pks15/1, RDs. La infectividad se evaluó en un modelo de infección in vitro con la línea THP-1. La capacidad infectiva se determinó cuantificando las CFUs y estimando la producción de citoquinas mediante ELISA. Resultados: 26 cepas fueron identificadas como Beijing mediante spoligotipado (24 (1,28%) en Madrid y 2 en Almería (0,38%)). 23 de las cepas fueron pansensibles, 2 resistentes a INH y una multirresistente. 22 de los aislamientos correspondieron a casos inmigrantes (42% de Perú y Ecuador). Todas las cepas mostraron intacto el gen pks15/1 y RD105 delecionada. Se identificó un elevado número (21) de RFLPtipos diferentes (9-22 copias IS6110) y dos clusters de 4 (inmigrantes y autóctonos) y 3 casos (autóctonos). MIRU15 ofreció una menor capacidad discriminativa que RFLP-IS6110. Se seleccionaron siete cepas para el análisis de infectividad. El índice de crecimiento intracelular y producción de citoquinas agrupó a cinco de las cepas junto a la cepa de referencia H37Rv. Las otras dos cepas presentaron un mayor crecimiento (p < 0,05), una producción contenida de TNF-α y mayores niveles de IL-10. Conclusiones: La presencia de cepas Beijing es reducida en las poblaciones analizadas y mayoritariamente no está asociada a resistencia. Un alto porcentaje de los casos corresponde a población inmigrante. MIRU15 ofrece menor capacidad de discriminación que RFLP-IS6110. La mayor parte de las cepas Beijing analizadas muestran un comportamiento infectivo equivalente al observado con la cepa control H37Rv. Financiación: FIS: 060882; 061467; 0690490; 0690357. REIPI RD06/0008. CB06/06/0058. 172 CARACTERIZACIÓN MOLECULAR DE MICOBACTERIAS: CONSIDERACIONES EPIDEMIOLÓGICAS B. Bermejo1, I. Avalos1, A. Antón1, C. Balado2, S. Esteban2, P. Sardá3 y V. Mejías3 1 Unidad Virología y Microbiología Molecular, 2Unidad Microbiología Clínica, Laboratorio de Análisis Dr. Echevarne. Barcelona. 3Servicio Sanitario, Centro Penitenciario Quatre Camins. Introducción y objetivo: Teniendo en cuenta el incremento de la circulación de mycobacterias en nuestro medio, fa- 70 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 vorecido por factores como la inmunodepresión y las migraciones, nos hemos propuesto analizar los aislamientos realizados en el periodo comprendido entre 2006-2008. Materiales y métodos: Se recibieron 223 aislados en medios de cultivos selectivos para micobacterias tuberculosas y no-tuberculosas (Lowstein jensen y bact-alert), procedentes de pacientes con sintomatología sospechosa de micobacteriosis. Las cepas se agruparon en dos grupos epidemiológicamente definidos: grupo A: 172 cepas aisladas de pacientes procedentes de diferentes puntos geográficos. grupo B: 51 cepas aisladas de reclusos en estado de inmunodepresión de un centro penitenciario La identificación se llevo a cabo mediante el método molecular INNOLIPA MYCOBACTERIA v2, siguiendo las indicaciones del proveedor y que es capaz de discriminar entre M. Tuberculosis (MTB) y 16 especies atípicas con importancia clínica. Resultados: Especies de micobacterias mas frecuentemente identificadas MTB Gen Myc (1) M. fortuitum M. gordonae otras Grupo A N = 172 Grupo B N = 51 64% 7% 8,7% 8,1% 12,2% 31% 40% 11,7% 9,8% 7,5% (1) Gen MYC: cepas no-MTB no identificadas por INNOLIPA Teniendo en cuenta las características del grupo B y ante la sospecha de circulación/colonización/infección de micobacterias ambientales, se ha procedido al tipado por secuenciación de la región espaciadora del rRNA 16S-23S del género Mycobacterium de todas las cepas gen Myc. 173 COMPARACIÓN DE LAS TÉCNICAS DE GENOTIPADO DE M. TUBERCULOSIS RFLPIS6110 Y VNTR-MIRU COMO IDENTIFICADORES DE CADENAS DE TRANSMISIÓN EN UNA AREA EPIDEMIOLÓGICAMENTE COMPLEJA M.J. Martínez1, N. Alonso2(*), M. Herranz2, M.T. Cabezas3, M.I. Cabeza3, W. Sánchez-Yebra1, M.L. Sánchez4, M.A. Lucerna3, M. Bonillo5, J. Martínez6, D. García de Viedma2, Grupo INDAL-TB 1 Microbiología, H. Torrecárdenas. 2Microbiología, H. Gregorio Marañón, CIBER Enfermedades Respiratorias-CIBERES. 3 Medicina Preventiva, H Poniente. 4Unidad de TB distrito Ponente, UTB Poniente. 5Área Gestión Sanitaria Levante, Distrito Levante. 6Servicios Médicos, I. Penitenciaria “El Acebuche”6. (*) Beneficiaria contrato programa Comunidad de Madrid (Orden 7580/2003) cofinanciado por Fondo Social Europeo. Objetivos: 1) Describir los clústeres de transmisión reciente identificados por RFLPIS6110 y VNTR-MIRU 2) Conocer la concordancia entre ambos métodos. Material y métodos: Muestra: Una cepa de C. M. tuberculosis (CMTB) por cada uno de los 314 casos de TB confirmados en Almería entre 01/2005 y 12/2007; muestra poblacional con alta proporción de extranjeros (184; 58,6%), de origen mayoritario africano (114(62%)). Genotipado: Mét. A: RFLP IS6110. Mét B: MIRU-VNTR-15. Cluster RFLP: casos cuyas cepas comparten idéntico genotipo. Cluster MIRU: se aplicaron dos criterios i) exigiendo identidad estricta de MIRUtipos (ID) y ii) tolerando variaciones mínimas en un solo locus (VSL). Caso huérfano: su cepa es un genotipo no compartido. Concordancias: si A y B consideran el caso en el mismo cluster o huérfano. Discordancias: si A agrupa en cluster y B considera huérfano o viceversa. Pérdidas: A: cepas no viables o patrones de < 6 bandas y no tipadas con A o B. Estadísticos: acuerdo (%), í. kappa y y prob. condicional. Resultados: Muestra válida 175 (56%). Anticipación en la obtención del genotipo por MIRU15: 37 días de media. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 71 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Total N.° de Clústeres Cl. Cl. Cl Concord. casos en clústeres autóctonos extranj. extranj. autóctonos (I. kappa) cluster (rango unina- multinay tamaño) cionales cionales extranj. RFLP-IS610 75 MIRU (ID) 62 29 (2-5) 25 (2-7) 9 10 9 10 5 2 6 3 81,7% (0,62) RFLP-IS610 75 MIRU (VSL) 73 29 (2-5) 25 (2-7) 9 9 9 9 5 3 6 4 81,7% (0,62) Las probabilidades de permanecer en cluster por ambas técnicas (P (B/A)c), contemplando los criterios de definición de cluster por MIRU15 planteados, fueron 0,73 (55/75) para ID y 0,77 (58/75) para VSL; por otra parte, las de permanecer con cepa huérfana (P(B/A)h) fueron 0,88 (88/100) y 0,85 (85/100) respectivamente. Conclusiones: 1. Se identifican diferencias en la asignación de clústeres entre ambas técnicas. El criterio de asignación estricto o tolerante de los clústeres definidos por MIRU15 no modifica la correlación con RFLP. 2. La técnica MIRU-15 muestra una tendencia a disgregar casos agrupados por RFLP. 3. A pesar de obtener una buena concordancia entre ambas técnicas se debe explorar el significado epidemiológico de las discrepancias RFLP/MIRU. FIS (030986, 060882, 061467, 0690490, 0690357), J. Andalucía (05151, 06453), CIBERES (06060058). 174 ANÁLISIS DE LA TRANSMISIÓN RECIENTE DE TUBERCULOSIS EN LOS CASOS ECUATORIANOS DE MADRID E IDENTIFICACIÓN DE CEPAS CANDIDATAS DE SER IMPORTADAS DESDE ECUADOR N. Alonso Rodríguez1, D. Kuffó2, P. Araya3, V. Ritacco4, F. Chaves5, J. Iñigo6, M. Herranz1, EpiMOLTB Madrid, Emilio Bouza1 y Darío García de Viedma1 EpiMolTB Madrid: Raquel Cías, Rosa Daza, Diego Domingo, Jaime Esteban, Julio García, Enrique Gómez Mampaso, Elia Palenque, María Jesús Ruiz Serrano 1 Servicio de Microbiología, 1Hospital Gregorio Marañón, Madrid; CIBER Enfermedades Respiratorias (CIBERES); 2INH Ecuador; 3 ISP Chile; ?4ANLIS Malbran/CONICET, B Aires Argentina; 5 Hospital Doce de Octubre, Madrid; Consejería de Sanidad, Madrid. Objetivos: Analizar molecularmente la transmisión reciente de la tuberculosis (TB) en pacientes inmigrantes ecuatorianos tras su llegada a Madrid, e identificar cepas candidatas de ser importadas desde Ecuador. Material y métodos: Se genotiparon mediante IS6110RFLP (RFLP) 633 cepas de Mycobacterium tuberculosis (MTB) aisladas de pacientes inmigrantes diagnosticados en 8 áreas sanitarias de Madrid y 475 cepas aisladas de pacientes autóctonos de 2 de estas áreas durante el período 2004-2006. Además, se genotipó una muestra de 88 cepas aisladas en 16 provincias diferentes de Ecuador en los años 2002 y 2006. En el análisis se estudiaron los casos ecuatorianos en Madrid: i) infectados por una cepa compartida con otro/s caso/s (clusters) en Madrid, candidatos de haber adquirido la TB por transmisión reciente tras su llegada a España y ii) infectados por cepas que fueran identificadas en Ecuador, candidatos de haber importado la TB desde su país de origen. Resultados: El 22% (140/633) de los casos de TB en inmigrantes fueron ecuatorianos. De éstos, el 42,8% formaron parte de 33 clusters (2-18 representantes) que incluyeron 17 casos ecuatorianos. El 69,7% de los clusters fueron multinacionales (2-7 nacionalidades), de los cuales, el 73,9% incluyeron casos autóctonos. En la muestra de cepas circulantes en Ecuador, se identificaron 66 RFLP-tipos diferentes, de los cuales 10 fueron también identificados en casos ecuatorianos de Madrid. La ma- yor parte de estos genotipos compartidos (9/10) se identificaron en casos que habían sido considerados huérfanos (no agrupados en cluster) en Madrid, mientras que el genotipo restante estaba implicado en un cluster que agrupaba 11 casos ecuatorianos. Conclusiones: Un porcentaje importante de los casos ecuatorianos en Madrid participa en cadenas de transmisión reciente. Existe una elevada permeabilidad en la transmisión de la tuberculosis entre la población ecuatoriana y otras nacionalidades, incluida la española. La comparación de genotipos circulantes en Ecuador con los aislados de los casos ecuatorianos en Madrid, facilitó la identificación i) de casos candidatos de haber importado la TB y ii) de una potencial importación de una cepa prevalente en Ecuador. Financiación: FIS:060882;061467;0690490;0690357.MECPCI2005-a7-0091.REIPIRD06/0008. CB06/06/0058. N.A.R es beneficiaria de un contrato del programa FPI concedido por Comunidad de Madrid (7580/2003) cofinanciado por Fondo Social Europeo. Aspectos microbiológicos y clínicos de las infecciones víricas (no VIH) 175 EVALUACIÓN DE LA RESPUESTA A LA TERAPIA FRENTE AL VIRUS DE LA HEPATITIS C EN UN HOSPITAL TERCIARIO A. Salinas, A. Puerta, E. Martínez, F. Mateos, J.J. Blanch e I. Tárraga Unidad de Enfermedades Infecciosas, Hospital General Universitario de Albacete. Introducción: En los últimos años, la aparición de nuevas terapias frente al virus de la hepatitis C (VHC) ha conseguido variar el curso natural de la infección, evitando la progresión a fibrosis hepática avanzada y sus complicaciones asociadas. Material y métodos: Estudio retrospectivo de pacientes con infección crónica por VHC atendidos en nuestra unidad entre marzo-1998 y moviembre- 2007, que recibieron tratamiento para la misma. Se analizaron variables epidemiológicas, clínicas, analíticas, histológicas y terapéuticas. Resultados: 100 pacientes que habían recibido tratamiento frente a VHC con distintas modalidades terapéuticas. Edad media: 37,4 años. Factor de riesgo más frecuente: drogadicción parenteral (61%). Coinfección VIH: 34%. Distribución por genotipos: 1a (32%), 1b (34%), 3 (28%), 4 (6%). La combinación Interferón pegilado alfa-2a + Ribavirina fue la terapia más utilizada (57%) seguida de Interferón pegilado alfa2b + Ribavirina (26%). En 16% de casos se utilizó Interferón no pegilado + Ribavirina y en 1 caso Interferón en monoterapia. Efectos secundarios más frecuentes: síndrome pseudogripal (46%) y leucopenia (45%). Hubo 2 casos de hipotiroidismo y 1 hipertiroidismo directamente asociados con la terapia. En 1 caso se documentó intento autolítico. En el 18% de casos se tuvo que parar la terapia por aparición de efectos adversos intolerables. En el 40% de nuestros enfermos se alcanzó respuesta viral sostenida (RVS). En el 71% de casos se consiguió normalización del nivel de transaminasas. Se observó RVS en el 46,8% de pacientes tratados con Peginterferón alfa-2a + Ribavirina frente a 56% de los casos tratados con Peginterferón alfa-2b + Ribavirina. En pacientes coinfectados la RVS fue menor Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 71 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 72 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) (28,1 %) que en monoinfectados (55,3%) (p 0,014). Tasa de respuesta según genotipo: 1a (24,1%), 1b (41,3%), 3 (72%), 4 (60%) (p 0.005). En pacientes que habían recibido tratamiento previo sin respuesta o con respuesta parcial, se administró un segundo ciclo obteniéndose RVS en 31,8% de casos. Conclusiones: La administración de interferón pegilado junto a ribavirina obtiene tasas de curación elevadas. El principal problema actual es el manejo de los efectos adversos secundarios al tratamiento, que en ocasiones obligan a disminuir la dosis del fármaco o a su supresión. En pacientes sin respuesta tras un primer ciclo de tratamiento se puede ofertar la posibilidad de un segundo ciclo de terapia, obteniéndose respuesta en un número significativo de casos. 176 ESTUDIO COMPARATIVO DE LA PREVALENCIA DE LA INFECCIÓN POR EL VIRUS DEL PAPILOMA HUMANO (VPH) EN MUJERES QUE DEMANDAN ASISTENCIA GINECOLÓGICA Y EN AQUELLAS CON INFECCIÓN POR VIH Y OTRAS ETS B. Hernández1, T. Hellín1, D. Rubio2, I. Sanz3, M. Mateos4, C. Gutiérrez1, C. Page1, M.J. Pérez-Elías1, A. Moreno1, J. L. Casado1, F. Dronda1 y S. Moreno1 1 Enfermedades Infecciosas, 2Ginecología, 3Anatomía Patológica, 4 Microbiología, Hospital Ramón y Cajal, Madrid. Objetivo: Determinar la prevalencia de infección por VPH y los factores de riesgo asociados, así como su relación con los hallazgos citológicos. Material y métodos: Estudio de cohortes prospectivo. Mujeres que acuden a las consulta de ginecología y a las consultas monográficas de ETS y VIH en el Hospital Ramón y Cajal. Tras consentimiento informado se rellena una ficha con variables socio-demográficas y epidemiológicas relevantes. En la visita inicial se procede al cribado de la infección por VPH y citología. Para la detección de ADN de VPH se emplea Hybrid Capture 2 HPV DNA test. Las siguientes visitas se realizan tras 12 meses en caso de negatividad basal y tras 4-6 meses en caso de positividad. Resultados: En los dos primeros años se han reclutado 151 mujeres, de las cuales disponemos de resultados de detección de VPH en todas ellas. La prevalencia de infección por VPH global es de un 29,8%, siendo de 19,4% en el grupo de pacientes sin otros factores de riesgo, 33,3% en mujeres con otras ETS y 50% en mujeres VIH positivas. En el análisis univariante se asociaron significativamente a la infección por VPH el tabaquismo y la infección por VIH. No se encontró asociación en el caso del nivel de estudios, anticoncepción farmacológica o el tener más de una pareja. En el análisis multivariante sólo permaneció significativamente asociado el tabaquismo. Los resultados citológicos de los que disponemos (143/151) muestran alteración en el 9,1% de los casos considerados globalmente, y en el 6%, 12% y 11,5% de las pacientes de las consultas de ginecología, ETS y VIH respectivamente. De las 13 pacientes con alteraciones citológicas 5 presentan ASC-US, 1 ASC-H y 7 L-SIL. En las pacientes con citología alterada se detectó ADN de VPH en todos los casos menos uno. Las 29 muestras de seguimiento (de 25 pacientes) se corresponden con: a) controles a 6 meses por positividad en la detección de VPH (n = 16) de las cuales negativizan el 18,7%, b) controles a 12 meses de las cuales el 80% permanecen negativas para ADN de VPH. Asimismo, en un control post-conización la detección de VPH fue negativa y la citología no presentó alteraciones. Conclusiones: De forma preliminar nuestros resultados muestran tasas de prevalencia de VPH elevadas en los tres grupos de población estudiados, y especialmente en mujeres sin otros factores de riesgo que atienden la consulta de ginecología, en comparación con los resultados de estudios previos publicados en nuestro país. 72 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 177 NEUMONÍA ASOCIADA A VARICELA: REVISIÓN DE 31 CASOS M. Álvarez-Argüelles, A. Morilla, R. Ortega, M. Rodríguez, F. Pérez y R. Cimadevilla Servicio de Microbiología, Hospital Universitario Central de Asturias. Introducción: La neumonía es la complicación más frecuente de la primoinfección por el virus varicela-zóster en los adultos. El objetivo de este estudio retrospectivo es revisar los datos epidemiológicos, clínicos, microbiológicos y terapéuticos de los pacientes ingresados en el Hospital Universitario Central de Asturias (HUCA) por presentar una neumonía asociada a varicela, en un periodo de 14 años. Material y métodos: Se revisaron todas las historias clínicas codificadas como varicela (códigos 052.0 a 052.9 de la CIE) desde el 1 de enero de 1992 hasta el 31 de diciembre de 2005 y se seleccionaron aquéllas en las que se refería la aparición de síntomas respiratorios acompañados de alteraciones en la radiografía de tórax. El grupo objeto del estudio incluía 31 pacientes (16 hombres y 15 mujeres), con un promedio de edad de 33 años (rango 20-54). Resultados: Todos los pacientes excepto uno eran fumadores. Tres tenían algún factor de inmunodepresión (un trasplantado renal a tratamiento con inmunosupresores, otro diagnosticado de SIDA y un tercero diagnosticado de enfermedad de Behçet y tratado con corticoides). Ninguna de las mujeres estaba embarazada. En 5 casos no se demostró la fuente del contagio. En 8 de los 31 pacientes, los síntomas respiratorios aparecieron antes o al mismo tiempo que el exantema vesicular; en los demás, lo hicieron 1-10 días después (media 3.3 días). En el momento del ingreso, todos los pacientes presentaban el rash, 23 tenían fiebre (Tª > 38ºC), 25 tos no productiva, 26 disnea y 9 dolor torácico. La auscultación fue normal en 6 casos y la Rx tórax mostró un patrón alveolointersticial bilateral en todos los pacientes menos uno. De los 10 pacientes que presentaban hipoxemia (pO2 < 60 mmHg), 8 tuvieron que ser ingresados en la UCI, aunque sólo uno necesitó ventilación mecánica. En 6 casos se encontró plaquetopenia (< 100.000/mm3), en 2 de ellos asociada a elevación de transaminasas (TGO > 300 U/L). La serología de varicela fue positiva en los 22 pacientes en los que se realizó. 28 pacientes fueron tratados con aciclovir durante una media de 9 días (rango 5-14). A 12 de ellos se les asoció un antibiótico. La evolución fue buena en todos los casos. El promedio de hospitalización fue de 8 días (rango 2-16). Conclusiones: 1. 32% de los pacientes de nuestro grupo, presentaron una insuficiencia respiratoria aguda severa y precisaron ingreso en la UCI. 2. En 25% de nuestros pacientes, los síntomas respiratorios aparecieron antes o al mismo tiempo que el exantema vesicular. 178 COMPLICACIONES DE LA VARICELA EN EL HOSPITAL UNIVERSITARIO CENTRAL DE ASTURIAS (1992-2005) A. Pérez, L. María Alba, I. de Diego, M. Álvarez-Argüelles, M. Lantero y R. Cimadevilla Servicio de Microbiología. Hospital Universitario Central de Asturias. Introducción: Habitualmente, la varicela es una enfermedad autolimitada y benigna. Sin embargo, las complicaciones no son excepcionales, ni están limitadas a niños e inmunodeprimidos. El objetivo de este trabajo retrospectivo es examinar las complicaciones de la varicela que fueron causa de ingreso en el HUCA, en un periodo de 14 años. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 73 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Material y métodos: Se revisaron todas las historias clínicas codificadas como varicela (códigos 052.0 a 052.9 de la CIE) desde el 1 de enero de 1992 hasta el 31 de diciembre de 2005 y se excluyeron las de aquellos pacientes cuyo ingreso no estaba relacionado con complicaciones de la enfermedad. El grupo objeto del estudio incluye 42 pacientes (18 hombres, 15 mujeres y 9 niños). Resultados: La neumonía fue la causa del ingreso en 31 casos. 16 eran hombres y 15 mujeres, todos adultos. 3 pacientes eran inmunodeprimidos. Los síntomas respiratorios aparecieron antes o al mismo tiempo que el exantema vesicular en 8 casos; en los demás lo hicieron 1-10 días después. De los 10 pacientes que presentaron hipoxemia (≤ 60 mmHg), 8 tuvieron que ser ingresados en la UCI, aunque sólo uno de ellos necesitó ventilación mecánica. En dos casos, la neumonía se acompañó de hepatitis aguda (TGO > 300 U/L) y de plaquetopenia (< 100.000/µL). 28 de los pacientes fueron tratados con aciclovir. La evolución fue satisfactoria en todos los casos. Las cerebelitis aparecieron como complicación tardía de la varicela en 4 de los 5 niños afectados. Un paciente diagnosticado de leucemia linfática crónica presentó lesiones ulceradas en esófago, estómago y duodeno (en las que se cultivó el VVZ) y una hepatitis aguda. Tres pacientes tuvieron infecciones bacterianas secundarias (dos celulitis de causa desconocida y un impétigo asociado a bacteriemia por S. pyogenes). Finalmente, una niña de 5 años presentó una púrpura trombocitopénica y un varón de 49 años una mielitis transversa, con paraplejia a nivel de D5. A excepción de este último paciente, todos los incluidos en el estudio se recuperaron sin secuelas. Conclusiones: En el grupo objeto de nuestro estudio, la neumonía fue la complicación más frecuente en los adultos y la cerebelitis la más frecuente en los niños. 179 EVOLUCIÓN DE LAS MUTACIONES ASOCIADAS A LAS RESISTENCIAS DEL VHB A ADEFOVIR Y LAMIVUDINA M. Causse, M.C. Gamero, J.B. Gutierrez-Aroca y M. Casal Servicio de Microbiología y Parasitología, H.U. Reina Sofía (Córdoba). Introducción: Para el tratamiento de la hepatitis producida por el VHB se dispone básicamente del Interferon pegilado y análogos de los nucleósidos (adefovir, lamivudina, entecavir...) El tratamiento es prolongado y genera resistencias, por lo que es importante detectar las mutaciones asociadas a las resistencias. El objetivo del estudio fue describir las mutaciones detectadas y su evolución en los años 2006 y 2007. Material y método: Se analizaron 152 muestras procedentes de la Consulta de Hepatología (Servicio de Digestivo) de nuestro hospital procedente de pacientes con mala respuesta al tratamiento. Las mutaciones se han detectado mediante hibridación reversa en tiras de nitrocelulosa con el sistema INNO-LIPA HBV DRv2 (Imnogenetics) utilizando un amplificado obtenido con un Hotstart Taq DNA Polymerasa de Quiagen tras extracción en Cobas Ampliprep con el Total Acid Isolation Kit (Roche). Resultados: En el adefovir no se detectó mutaciones asociadas a resistencia en 141 muestras y sólo en 8 se encontraron mutaciones: Una T181, 6 en T236 y otra T181+T236. Respecto a la lamivudina no se encontraron mutaciones en 98 muestras, en las otras 54 predominaron la mutación M180+I204 en 29 muestras seguidas de la I204 con 20 y la M180 con 5 en solitario. En ninguno de los antivirales se observó diferencias significativas en las mutaciones em relación con el año. También se encontró en 3 casos resistencia a ambos fármacos, siendo la mutación combinada T181+T236+M180+I204 la responsable. Conclusión: Para el adefovir las mutaciones asociadas a las resistencias fueron escasas al haberse incorporado recientemente a los tratamientos, siendo por el motivo inverso que la tasa de mutaciones para lamivudina es mayor. 180 DETECCIÓN DE BOCAVIRUS HUMANO (HBOV) EN MUESTRAS RESPIRATORIAS MEDIANTE PCR EN TIEMPO REAL Y ANÁLISIS FILOGENÉTICO M. García-Álvarez, C. Prieto, M.J. Babiano, S. Maldonado, J.R. Otero y L. Folgueira Servicio de Microbiología, Hospital 12 de Octubre. Madrid. Introducción: El Bocavirus humano (hBoV) es un parvovirus recientemente descrito como agente causal de infección respiratoria aguda, del que aún se desconocen muchas características clínicas y microbiológicas. El objetivo de este estudio fue conocer la prevalencia, distribución estacional y anual, tasa de coinfección con otros virus respiratorios y genotipos circulantes de este virus. Material y métodos: Mediante PCR en tiempo real se detectó una región del gen NP1 de hBoV en 1334 muestras respiratorias (667 de pacientes adultos y 667 de pacientes pediátricos) con infección respiratoria aguda que requirieron atención hospitalaria durante el periodo 2004-2006 (420 se obtuvieron en el año 2004, 392 en el 2005 y 522 en el 2006). En las muestras positivas para hBoV se realizó RT-PCR en tiempo real para detectar la presencia de: virus influenza A y B, VRS A y B, metapneumovirus humano (hMPV), parainfluenza 1, 2 y 3, rinovirus y coronavirus 229E, OC43 y NL63. Tras la extracción de ácidos nucleicos se realizó una PCR con parámetros de amplificación comunes a todos los virus estudiados en un LightCycler Instrument versión 2.0 (Roche Molecular Biochemicals) con detección del producto de PCR mediante sondas Taqman. La identificación molecular se llevó a cabo mediante amplificación y posterior secuenciación de un fragmento de 291 pb del gen NS1. La secuenciación se realizó en el ABIPRISM® 3100 Avant Genetic Analyzer (Applied Biosystems, Foster City, CA, USA). Las secuencias obtenidas se alinearon y analizaron mediante el software VNTI. Resultados: De las 1334 muestras respiratorias estudiadas se detectó hBoV en 32 (2,4%) de ellas, 27 (4,04%) en muestras de pacientes pediátricos y 5 (0,75%) en pacientes adultos. Se detectó coinfección con otro virus respiratorio en 18/32 casos (56,25%): 8 Rinovirus, 5 VRS A, 2 VRS B, 1 hMPV, 1 Influenza A y 1 Parainfluenza 3. 3/32 muestras positivas corresponden al año 2004 y las 29 restantes al año 2006. Se encontraron casos de infección por hBoV a lo largo de todo el año, excepto en los meses de verano. Tras el análisis filogenético de 17 cepas de hBoV encontramos la presencia de los dos genotipos circulantes descritos. Conclusiones: hBoV tienen una prevalencia más elevada en pacientes pediátricos que en adultos, se distribuye a lo largo de todo el año, excepto en los meses de verano y presenta grandes variaciones interanuales. La tasa de coinfección con otros virus respiratorios es muy elevada. Se han encontrado los dos genotipos circulantes descritos en las muestras analizadas. 181 UTILIDAD DE LA PCR EN TIEMPO-REAL EN EL DIAGNÓSTICO ETIOLÓGICO DE NEUMONÍA VÍRICA EN PACIENTES ADULTOS INMUNOSUPRIMIDOS M. García-Álvarez, C. Prieto, M.J. Babiano, S. Maldonado, J.R. Otero y L. Folgueira Servicio de Microbiología, Hospital 12 de Octubre. Madrid. Introducción: La neumonía es una de las principales causas infecciosas de morbi-mortalidad en los pacientes inmuEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 73 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 74 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) nosuprimidos. El objetivo de este estudio fue analizar cuáles son los virus respiratorios causantes de neumonía en pacientes adultos inmunosuprimidos utilizando una técnica de RT-PCR en tiempo real. Material y métodos: Se analizaron 44 muestras respiratorias de 40 pacientes adultos inmunosuprimidos (18 pacientes hematológicos, 9 TOS, 5 VIH seropositivos y 8 otras patologías) con diagnóstico clínico de neumonía de probable etiología vírica que requirieron ingreso hospitalario durante el periodo 2004-2006. 4 pacientes presentaron más de un episodio. Se realizó cultivo en shell-vial en las líneas celulares MRC-5, A-549 y MDCK, investigándose la presencia de virus influenza A y B, virus respiratorio sincitial (VRS), virus parainfluenza tipos1-3, adenovirus (ADV) y citomegalovirus (CMV) mediante la utilización de anticuerpos monoclonales específicos. El ARN viral se obtuvo a partir de 140 ml de muestra respiratoria empleando el sistema de extracción QIAamp viral RNA kit (Qiagen). Mediante RT-PCR en tiempo real se detectó la presencia de virus influenza A y B, VRS A y B, metapneumovirus humano (hMPV), parainfluenza 1, 2 y 3, rinovirus y coronavirus 229E, OC43 y NL63, utilizando una PCR simultánea realizada en un LightCycler Instrument versión 2.0 (Roche Molecular Biochemicals) con detección del producto amplificado mediante sondas TaqMan. Resultados: En 4de los 44 episodios neumónicos estudiados se encontró etiología bacteriana (2 S. pneumoniae, 1 S. aureus y 1 E. coli) siendo en todos ellos la RT-PCR negativa. De los 40 episodios restantes en 25 casos (62,5%) se detectó la presencia de algún virus mediante RT-PCR en tiempo-real: 16 Rinovirus (40%), 5 Influenza A (12,5%), 2 Influenza B (5%), 1 VRS B (2,5%) y 1 Parainfluenza 2 (2,5%), mientras que mediante cultivo celular solo se diagnosticaron 2 casos (5%) de Influenza A. En 3/25 casos se halló otro agente que podía ser responsable del cuadro clínico (CMV, M. pneumoniae y Aspergillus). Conclusiones: El papel de los virus respiratorios como agentes causales de neumonía en pacientes inmunosuprimidos puede estar infravalorado utilizando métodos diagnósticos convencionales. La RT-PCR en tiempo-real presenta una sensibilidad diagnóstica muy superior al cultivo celular. En nuestro estudio rinovirus y virus influenza destacan como agentes virales causantes de neumonía. 182 ESTUDIO DE LA RELACIÓN ENTRE GENOTIPOS Y MUTACIONES EN LA REGIÓN BASAL DEL CORE Y PRECORE EN ANDALUCÍA OCCIDENTAL B. Puche1, J.C. Palomares1,2, M.C. Nogales1, C. Victoria Almeida3 y E. Martin-Mazuelos1 1U.G.C. Microbiología, H.U. Virgen de Valme, Sevilla. 2Departamento de Microbiología, Universidad de Sevilla, Sevilla. 3Unidad de Investigación, H.U. Virgen de Valme, Sevilla. Introducción y objetivo: La infección crónica por el virus de la hepatitis B (VHB) es una de las causas principales del desarrollo de hepatitis crónica (HC), cirrosis (LC), y hepatocarcinoma celular (HCC) en el mundo. Nuestro objetivo fue determinar el genotipo y las mutaciones en la región basal del core (BCP) y precore (PC) y su relación en una cohorte de pacientes de Andalucía Occidental Material y método: Estudiamos una cohorte de 35 pacientes (71,4% varones, 28,6% mujeres; 88,6% HBeAg negativo) con infección crónica por VHB (68,6% HC, 31,4% LC). De 35 muestras de suero con una carga viral > 1.500 UI/ml se extrajo el ADN viral mediante el sistema COBAS Ampliprep (Roche Diagnostics) para la realización de ambas pruebas. El genotipado se llevó a cabo por secuenciación del antígeno de superficie (HBsAg) utilizando el Trugene HBV Genotyping kit (Siemens) y la determinación de las mutaciones BCP-PC mediante secuenciación de la región core-precore utilizando el 7-Deaza-dGTP-Cy5/Cy5.5 Dye Primer Sequencing kit (Siemens). Para el análisis estadístico de los resultados se utilizó la prueba Chi-Cuadrado de Pearson. 74 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 Resultados: 27 pacientes son genotipo D, 8 genotipo A, 1 B y 1 F. Analizamos las mutaciones BCP-PC de aquellos con genotipos D o A, ya que la representación de otros en la cohorte era poco significativa. Los cambios más frecuentes encontrados en la región BCP-PC están reflejados en la siguiente tabla: BCP T1753C A1762T - G1764A G1764A C1766T T1768A PC C1857T - G1897A G1896A Gen.D Gen.A 59,5% 59,5% 2,7% 5,4% 10,8% 19% 42,8% 19% 19% 14,3% 78,4% 4,8% 28,6% Conclusiones: 1. El genotipo D es el mayoritario en nuestra zona, seguido del A. Otros genotipos son puntuales en nuestra población. 2. No encontramos significación estadística que nos permita relacionar las mutaciones de la región BCP con el genotipo. 3. Las mutación G1896A sí está asociada al genotipo D (p = 0,002). 183 ETIOLOGÍA DE MENINGITIS VIRAL EN EL HOSPITAL UNIVERSITARIO MIGUEL SERVET EN EL PERÍODO COMPRENDIDO ENTRE LOS AÑOS 2005-2007 M.L. Monforte1, M.I. Cameo1, M.P. Palacián1, J.L. Bancalero2, M.T. Omeñaca1, A.M. Martínez-Sapiña1 y M.J. Revillo1 1 Microbiología y Parasitología, 2Bioquímica Clínica, Hospital Universitario Miguel Servet. Introducción: Las patologías causadas por agentes infecciosos que afectan al SNC son diversas; entre las principales se encuentran las meningitis, las meningoencefalitis (ME) y la encefalitis; que pueden ser causadas tanto por virus como por bacterias, hongos o parásitos. La meningitis aséptica (MA) se define como cualquier meningitis (infecciosa o no infecciosa), de causa desconocida después de la evaluación inicial, de las tinciones y cultivos habituales de líquido cefalorraquídeo (LCR). Frecuentemente se presenta con pleocitosis linfocítica; la causa más frecuente son los virus. Objetivo: Conocer el porcentaje de diagnóstico de etiología viral del total de casos de ME remitidos a nuestro Servicio con sospecha de meningitis viral (excluyendo los debidos a bacterias, hongos o parásitos) Material y métodos: Estudio retrospectivo descriptivo de los casos de ME viral en el período comprendido entre los años 2005-2007. Material: Punciones lumbares con algún criterio patológico. Métodos: Cultivo viral tradicional en líneas celulares y técnicas de biología molecular (PCR). Resultados: Revisadas 629 punciones lumbares patológicas 124 se diagnosticaron como meningitis, con la siguiente distribución: 51% bacterianas, 28% “asépticas” y 21% otras etiologías. Dentro de las meningitis asépticas se obtuvieron los siguientes resultados: etiología vírica 8,3% de las cuales 75% fueron producidas por enterovirus, 19% por herpes virus simple y el 6% por virus de Epstein-Barr, virus de parotiditis y virus varicela zoster. Centrándonos en los enterovirus, la media de edad fue de 9 años. Los casos se agruparon en torno a los meses de primavera-verano. Los síntomas clínicos predominantes fueron: fiebre (69%), cefalea (51%), vómitos (49%), rigidez de nuca (37%) y signos meníngeos positivos (56%). De los 39 casos, 28 presentaron un predominio linfocitario claro y en 11 casos no se realizó fórmula por falta de un número significativo de células en LCR. El diagnóstico se hizo: por cultivo en líneas celulares y/o PCR en los 39 casos de enterovirus y en el único 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 75 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) caso de parotiditis; y por biología molecular y12 casos de la familia herpes virus (Nexted PCR múltiple). Conclusiones: El porcentaje del diagnóstico de las meningitis con sospecha clínica viral sigue siendo actualmente bajo, por lo que sería necesario plantearse el estudio de otras etiologías virales y aumentar el rendimiento de los recursos diagnósticos actualmente disponibles a nuestro alcance con el fin de disminuir la morbi-mortalidad de las ME al instaurar tratamiento específico cuando lo haya y no tener que realizar tratamientos empíricos caros y tóxicos. 184 SINTOMATOLOGÍA GRIPAL Y OTROS VIRUS RESPIRATORIOS L. Piñeiro1, D. Vicente1,2, D. Baixas1, J. Izcara1, J.M. Marimón1,2 y M. Montes1,2 Servicio de Microbiología, 1Hospital Donostia, San Sebastián, Gipuzkoa. 2CibeRes 06/26. Introducción/Objetivos: En este trabajo se analizó en muestras de la red de vigilancia de la gripe del País Vasco la presencia de otros 12 virus respiratorios distintos (de 8 diferentes grupos) a los virus influenza A y B. El conocimiento de su incidencia y las infecciones mixtas asociadas puede contribuir al mejor conocimiento de la sintomatología respiratoria. Material y métodos: Entre octubre 2006 y mayo 2007 se analizaron 282 exudados faríngeos de pacientes con sospecha de gripe según los criterios clínicos de la International Classification of Health Problems in Primary Care. Se realizó cultivo celular en shell vial y posterior identificación por inmunofluorescencia directa. La extracción de ácidos nucleicos se hizo con el BioRobot M48 de Qiagen empleando el MagAttact Virus Mini M48 kit. Se realizó retrotranscripción con iniciadores aleatorios y PCR para la detección de virus influenza (A, B y C), rhinovirus, virus respiratorio sincitial (A y B), virus parainfluenza (1-4), adenovirus, coronavirus, metapneumovirus humano y bocavirus. Resultados: Las muestras procedieron de 180 adultos y 102 niños, correspondiendo a 146 hombres y 136 mujeres. Resultaron negativas 68 (24%) muestras y entre las positivas 129 (46%) fueron positivas solo a virus influenza, 59 (21%) a otros virus respiratorios y 26 (9%) fueron mixtas (virus influenza más otro virus). En total, en un 30% de las muestras se aisló otro virus respiratorio distinto del de la gripe. Después del grupo de virus gripales (55%), los otros grupos virales por orden de frecuencia fueron rhinovirus (17,7%), metapneumovirus humano (4,3%), adenovirus (3,2%), coronavirus (3,2%), virus respiratorio sincitial (2,5%), virus parainfluenza (2,1%) y bocavirus (2,1%). Rhinovirus se detectó como único virus en el 10% de las muestras. Conclusiones: 1. En más de la mitad de los pacientes remitidos por la red de vigilancia de la gripe se aisló un virus gripal (rendimiento diagnóstico elevado: 55%). 2. A pesar de emplearse una definición estricta de gripe, la presencia de otros virus respiratorios fue frecuente. 185 EDAD Y NIVEL DE TRANSFORMACIÓN DE LA LESIÓN CITOLÓGICA EN EL DESARROLLO DE LAS INFECCIONES, SIMPLES O COMBINADAS, DEL PAPILOMAVIRUS HUMANO TIPO 16 M. Román-Enry1, M. Sánchez-Agüera2, J.A. Lepe2, F. Galán-Sánchez1, M.A. Rodríguez-Iglesias1 y J. Aznar2 1 Laboratorio de Microbiología y 2Servicio de Microbiología, 1HU de Puerto Real (Cádiz) y 2HHUU Virgen del Rocío (Sevilla). Objetivo: Conocer la asociación del genotipo 16 del Papilomavirus humano (VPH-16) con la edad y el status citológico, así como su relación con la presencia del VPH-16 como único genotipo infectante o en infección mixta con otros genotipos. Pacientes y métodos: Se estudiaron 268 mujeres con infección demostrada por VPH-16 como único genotipo infectante o en infección mixta y se estratificaron por grupos de edad y status citológico. La determinación del genotipo de VPH se realizó mediante hibridación reversa (Linear Array, Roche) previo screening por captura de híbridos (HC2, Digene). Resultados: VPH-16 se detectó como único genotipo infectante en 138 pacientes (51,5%) y en infección mixta con otros genotipos en 130 (48,5%) (NS: p > 0,05). Cuando se estratificó la muestra por edad, los grupos de 25-34 años y de 35-44 años fueron los de mayor prevalencia de infección única con el 39,1% y el 31,2% de los casos respectivamente. En las infecciones mixtas ambos grupos seguían siendo los de mayor prevalencia con el 50% y 31,5% respectivamente. Respecto a la citología, cuando VPH16 era el único genotipo infectante, el 56,5% de lesiones eran lesiones de alto grado de transformación (HSIL) y únicamente el 16,7% presentaban lesiones de bajo grado (LSIL). En los pacientes con varios genotipos además del 16, el 31,5% eran HSIL y 40,8% LSIL, lo que presentaba diferencias con significación estadística (p = 0,0003). Cuando se estratifica por grupo de edad, las lesiones HSIL aparecen con mas frecuencia entre 35 y 44 años, con independencia que el HPV-16 sea el único genotipo infectante, sin embargo, el único grupo con diferencias estadísticamente significativas (p < 0,05) fue el de 55-64 años. Conclusiones: La presencia de VPH-16 en cervix se asocia fuertemente a HSIL. A partir de los 35 años el HSIL está relacionado con infecciones persistentes de varios años de evolución, que pueden ser únicas o mixtas junto a otros tipos. Sin embargo, en el grupo de mujeres estudiadas más jóvenes, entre 25 y 35 años y con menos tiempo de evolución, la lesión HSIL se asocia a infección única, mientras que en las infecciones mixtas con otros tipos predominan las lesiones LSIL. 186 PREDOMINIO DEL GENOTIPO G9 DE ROTAVIRUS EN NIÑOS CON GASTROENTERITIS AGUDA EN VALENCIA Y CASTELLÓN DURANTE 2005-2007 R. Montava1, C.J. Téllez1,2, J.M. Ribes1, M. Fernández1, J.C. Latorre1, J. Prat3 y J. Buesa1 1 Departmento de Microbiología, Facultad de Medicina, Universidad de Valencia, Hospital Clínico Universitario de Valencia. 2Servicio de Microbiología, Hospital General de Castellón. 3Servicio de Microbiología, Hospital de Sagunto. Introducción: Los rotavirus del grupo A son la principal causa de gastroenteritis aguda (GEA) en la infancia, siendo los genotipos G1, G2, G3 y G4 los más frecuentemente detectados. Sin embargo, en los últimos años han surgido en numerosos países genotipos poco comunes, que actualmente son considerados emergentes, como es el genotipo G9. La aparición de estos nuevos genotipos tiene un gran interés, pues pueden influir en la eficacia de la vacunación frente a rotavirus. Objetivo: Realizar un estudio de epidemiología molecular de las cepas de rotavirus aisladas durante 2005-2007 en nuestra zona geográfica (Valencia y Castellón). Material y métodos: Se han caracterizado los genotipos G (VP7) y P (VP4) de las cepas de rotavirus aisladas de niños con GEA por rotavirus en tres hospitales de la Comunidad Valenciana: Hospital Clínico Universitario de Valencia, Hospital de Sagunto y Hospital General de Castellón durante tres años (2005-2007). Se ha estudiado un total de 470 cepas de rotavirus (90 en 2005, 162 en 2006 y 218 en 2007) detectadas por enzimoinmunoanálisis (ELISA) o inmunocromatografía. El ARN viral se extrajo con fenol-cloroformo y celulosa CF11 o con Trizol (Invitrogen). Los genotipos G y P se determinaron mediante transcripción inversa y PCR semi-anidada Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 75 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 76 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) múltiple, con cebadores tipo-específicos de los genotipos G1, G2, G3, G4, G8, G9, G10 y G12, y P[4], P[6], P[8], P[9], P[10] y P[11]. Resultados: El genotipo G9 ha sido el más prevalente durante todo el periodo de estudio, con una frecuencia relativa del 65%, seguido de G1 (23,1%). En 2006 las cepas del genotipo G9 constituyeron el 79% del total. Otros genotipos como G2 (2,9%), G3 (1,3%) y G12 (0,2%) han sido mucho menos frecuentes. Las combinaciones de G1, G3 y G9 siempre se han producido con P[8], mientras que G2 combina con P[4] o P[6]. Conclusiones: El genotipo G9P[8] se detectó por vez primera en nuestra área geográfica en el periodo invernal 2003-04, habiéndose incrementando su prevalencia en los tres últimos años hasta constituir el genotipo predominante. 187 SEROPREVALENCIA DE ANTICUERPOS NEUTRALIZANTES FRENTE A VIRUS AICHI (KOBUVIRUS) EN LA POBLACIÓN DE VALENCIA J.M. Ribes1, R. Montava1, J. M. Fernández 1 y J. Buesa1,2 1 Departamento de Microbiología, Facultad de Medicina y Odontología, Universidad de Valencia. 2Servicio de Microbiología Cínica, Hospital Clínico Universitario de Valencia. Introducción: El virus Aichi fue descubierto en Japón en 1989 como causante de gastroenteritis asociada al consumo de ostras (Yamashita et al., 1991). Actualmente está clasificado en el género Kobuvirus en la familia Picornaviridae. Este virus se ha aislado en pacientes con gastroenteritis en países asiáticos, pero también se ha encontrado en Alemania y Brasil (Oh et al., 2006). En la población de Japón se ha descrito una seroprevalencia muy elevada frente a virus Aichi. En Europa se han detectado también tasas elevadas de seroprevalencia en Francia y en Alemania (Oh et al., 2006). No existen datos sobre la prevalencia de anticuerpos frente a virus Aichi en España. Objetivo: Analizar la seroprevalencia de anticuerpos frente a virus Aichi en individuos sanos de distintos grupos de edad seleccionados al azar en la ciudad de Valencia. Material y métodos: Se ha estudiado la presencia de anticuerpos IgG anti-virus Aichi por ELISA en 248 muestras de suero, utilizando como antígeno virus Aichi cultivado en células Vero. Mediante el método de reducción de focos infectivos por inmunoperoxidasa se ha determinado la presencia anticuerpos neutralizantes frente al virus. Resultados: Se ha detectado por ELISA la presencia de anticuerpos de clase IgG anti-virus Aichi en el 20% de niños de 2-5 años y en 61% de individuos de 16-20 años. El contacto con el virus se produce aparentemente antes de los 20 años de edad en el 61% de los individuos estudiados y antes de los 40 años en el 93%. Los sueros positivos por ELISA presentan también anticuerpos neutralizantes frente a virus Aichi a títulos ≥ 1/256, siendo los títulos de 1/16.000 frecuentes en los sueros con concentraciones superiores de IgG anti-virus Aichi. Conclusión: La seroprevalencia de anticuerpos frente a virus Aichi es muy elevada en nuestra población, siendo positivo el 58% de los sueros de personas de 11-15 años y el 93% de los individuos de 31-40 años de edad. Estos resultados requieren la confirmación de que el virus Aichi circula en la población, aislándolo a partir de muestras clínicas. Referencias: Oh et al. 2006. Molecular characterization of the first Aichi viruses isolated in Europe and in South America. Archives of Virology 151(6):1199-206. Yamashita et al. 1991. Isolation of cytopathic small round viruses with BS-C-1 cells from patients with gastroenteritis. J Infect Dis 164(5):954-7. 76 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 188 ESTUDIO DE GASTROENTERITIS VÍRICA EN NIÑOS INGRESADOS POR GASTROENTERITIS AGUDA (GEA) EN EL COMPLEJO HOSPITALARIO UNIVERSITARIO DE ALBACETE (C.H.U.A.) M. Martínez1, C. Sainz de Baranda1, L. Robles1, L. Moreno1, MR. Vicente1, M. Pariente1, M.D. Crespo1, M.E. Cabezas2, O. García2, C. Gutiérrez2 y A. Sánchez-Fauquier3 1 Laboratorio de Microbiología, Complejo Hospitalario Universitario de Albacete (C.H.U.A.). 2Unidad de Gastroenterología Pediátrica, Complejo Hospitalario Universitario de Albacete (C.H.U.A.). 3Servicio de Virología, Centro Nacional de Microbiología, Instituto de Salud Carlos III, Majadahonda, Madrid. Introducción: Las gastroenteritis víricas causan una alta tasa de hospitalización, sobretodo en niños menores de 5 años, siendo Rotavirus el principal causante. Objetivos: Conocer la incidencia y la etiología de GEA de origen vírico, con necesidad de hospitalización, así como la prevalencia de genotipos de Rotavirus en nuestro hospital. Material y métodos: Se realizó un estudio prospectivo desde enero de 2005 a septiembre de 2007 de los episodios de GEA en niños menores de 5 años ingresados en el C.H.U.A. Las muestras de heces se procesaron en nuestro laboratorio para búsqueda de enteropatógenos habituales mediante coprocultivo y estudio de Rotavirus y Adenovirus 40/41 por EIA (IDEIA® NLV, OXOID). Se realizó RT-PCR para Rotavirus, genotipos de Rotavirus, Astrovirus, Norovirus y EIA para Adenovirus en el Instituto de Salud Carlos III (proyecto VIGESS-net). Resultados: En el estudio se incluyeron 305 casos de niños menores de 5 años que requirieron hospitalización entre enero de 2005 y septiembre de 2007. En 223 de ellos (73%) el resultado fue positivo para alguno de los virus estudiados. De ellos, 182 (59,6%) fueron positivos para Rotavirus, y en 172 (56,3%) Rotavirus fue el único agente etiológico. Se detectó Norovirus en 36 (11,8%), Astrovirus en 6 (1,96%) y Adenovirus en 5 (1,6%). Se aislaron enteropatógenos bacterianos en 60 (19%). La incidencia anual de hospitalización por GEA vírica fue de 4.7/1000 niños, suponiendo un 4.83% de los ingresos anuales, con predominio estacional en los meses fríos, siendo el 66% (201 casos) menores de 2 años. El genotipo de Rotavirus más prevalente fue el G9 (56%), seguido del G3 (18,6%), G1 (16,5%) y G2 (2,7%), no encontrando G4 en ninguno de los casos. A pesar de estos resultados hay que destacar que el G3 pasó de ser el genotipo más predominante durante 2005 a no detectarse ninguno a partir de 2006. Conclusiones: Los virus representan la etiología más común en los casos de GEA infantil que requieren hospitalización y Rotavirus sigue siendo la causa más frecuente. Los Norovirus se sitúan como la 2ª causa de ingreso por GEA vírica, lo que plantea la necesidad de incluir la detección de los mismos en nuestro laboratorio. El genotipo G9 de Rotavirus se confirma como el más prevalente en nuestro medio. Se observa un cambio en los genotipos circulantes a lo largo del periodo de estudio lo que puede ser de gran importancia por su implicación en las estrategias actuales de vacunación. 189 COMPARACIÓN DE TÉCNICAS SEROLÓGICAS Y MOLECULARES EN EL DIAGNÓSTICO DE MONONUCLEOSIS INFECCIOSA (MNI) P. Alonso, M. de Oña, M. Rodríguez, A. Sampere, S. Melón, P. Mejuto y E. Gómez Servicio de Microbiología, Hospital Universitario Central de Asturias. Objetivos: Conocer la incidencia de infección por VEB en niños con sospecha de MNI, la aportación de la detección ge- 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 77 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) nómica del VEB al diagnóstico, la sintomatología más frecuente y la implicación de otros microorganismos en los síndromes mononucleósidos. Métodos: Se revisaron las historias clínicas de 196 pacientes con una edad media de 5,7 años (1-16) que tenían muestra de suero para estudio serológico y de exudado faríngeo para estudio virológico y que acudieron al Servicio de Urgencias de Pediatría entre abril de 2004 y abril de 2006 con sospecha de MNI. Se realizó la detección de anticuerpos heterófilos mediante la técnica de Paul Bunnell (Microgen), la detección deEBV VCA IgG e IgM por IFI (Merifluor®) y anti EBNA-1 IgG por EIA (Trinity, Biotech). La detección genómica se realizó mediante una PCR nested utilizando un fragmento del gen EBNA1. La amplificación cuantitativa del VEB se realizó por PCR a tiempo real en el termociclador Light Cycler (Roche®, USA) utilizando como marcador fluorescente SYBR Green. Resultados: De los 196 pacientes estudiados, serológicamente, 40 (20,4%) presentaron infección aguda, 67 (34,2%) infección pasada, 77 (39,3%) no presentaron marcadores de infección y en 12 casos (6,1%) se observó un patrón indeterminado o no valorable. El VEB se detectó por amplificación genómica en el 35,7% de los niños, siendo más frecuente (p < 0,001) en los casos de infección aguda (72,5%) que en el resto de los grupos serológicos (35,8% en infección pasada, 15,6% en no infección y 41,7% en patrones indeterminados). La media del número de copias fue significativamente mayor en los pacientes con infección aguda. Los microorganismos que siguieron en orden de frecuencia al VEB fueron: adenovirus (25), CMV (6), toxoplasma (1) y VHS 6 (1). Las infecciones agudas mostraron un pico en la primera infancia (2-6 años) y otro en la adolescencia (13 años). Los síntomas más frecuentes fueron fiebre (77,5%), faringitis (69,9%), linfadenopatía (73,5%), hepatoesplenomegalia (21,4) y exantema (10,7). Analíticamente, destaca la leucocitosis y la presencia de linfocitos activados, además del aumento de la proteína C reactiva. La hepatoesplenomegalia y presencia de linfocitos activados fueron significativamente más frecuentes en los pacientes con infección aguda que en los otros grupos Conclusiones: - La incidencia de infección por VEB fue elevada. - La detección genómica apoya el diagnóstico serológico y es fundamental en los patrones indeterminados o en los que no presentan marcadores por ser una infección muy temprana. - Destaca la implicación del adenovirus como causa de síndrome mononucleósido. - Clínicamente únicamente la hepatomegalia y presencia de linfocitos activados permitió diferenciar una MNI por VEB. 190 VIRUS Y SÍNDROMES FEBRILES EN PEDIATRÍA E. Gómez, M. de Oña, J. Fernández, A. Sampere, M. Sánchez, S. Jimenez* y S.Melón U. Virología. Servicios de Microbiología y Pediatría*. Hospital Universitario Central de Asturias Objetivo: Estudiar la implicación de los virus en los síndromes febriles (SF) pediátricos con especial atención de los que se acompañan de convulsión. Pacientes, muestras y métodos: Estudio prospectivo en el que se incluyeron 251 muestras (122 Ex. faríngeos, 58 Ex. nasofaríngeos, 69 leucocitos de sangre periférica -LSP-, 2 LCR) pertenecientes a 210 niños (116 niños y 94 niñas, edad media 3,4 ± 2,9 (1-14), 32 niños eran menores de 1 año) con síndrome febril y en el que un 21,4% (45 pacientes) se acompañó de convulsión. Se clasificaron en 5 categorías: convulsiones o crisis febril (45 pacientes), SF y exantema (16 pacientes), SF prolongado (9 pacientes), SF acompañado de adenopatías (12 pacientes) y en los restantes 127 niños solo constaba en el diagnóstico síndrome febril. En 34 pacientes se recogieron LSP y Ex. faríngeo, en 3 se recogieron 2 exudados faríngeos y en uno 2 LSP. Se realizó: cultivo convencional en MRC-5, LLC-MK2, cultivo en “shell vial” (MRC-5); RT-PCR (“casera”) para detectar Enterovirus y Rhinovirus; PCR nested para VHH6, VHH7, ADV, EBV y Toxoplasma (en adenopatías). A 40 de los 45 pacientes con crisis febril se les realizo cultivos bacterianos de faringe (23 niños), hemocultivo (11) orina (2), heces (3), y LCR (2). Resultados: De los 210 pacientes estudiados, fueron positivos para alguno de los virus investigados 122 (58,5%.) cuya distribución fue: 9/12 (75%) en los SF y adenopatías, 82/130 (63%) en SF, 5/9 (55,5%) en SF de larga evolución, 20/45 (44,4%) en crisis febriles y 7/17 (43,4%) en los SF con exantema. El VHH7 se detectó en 52 niños (24,7%), VHH6 en 30 (14,2%), EBV y ADV en 27 (12,8%), ETV en 13 (6,2%), CMV en 9 (4,2%) y virus respiratorios (IA, VRS PIV y Rhinovirus) en 8 (3,3%). El VHH 7 se distribuyó por igual en las categorías diagnosticas establecidas; ADV y EBV fundamentalmente en los SF acompañados de adenopatías y el VHH6 en las crisis febriles. Los cultivos bacterianos fueron FBN y negativos, hubo una infección urinaria por E. coli y una diarrea por Salmonella. En los 37 pacientes con más de una muestra coincidieron los resultados en 13, en otros 10 ambos resultados fueron positivos pero no iguales y en los restantes 14 el resultado fue discordante siendo en 10 casos los LSP positivos y las muestras faríngeas negativas. Tuvieron infecciones mixtas el 18.5% de los pacientes. Conclusiones: Se detectaron virus en un elevado porcentaje de niños con síndrome febril. El virus mas frecuente fue el VHH7. El VHH 6 se detectó con mayor frecuencia en las crisis convulsivas febriles, habría que estudiar y comprobar su posible relación con el desarrollo posterior de epilepsia. En los pacientes con 2 muestras, la de LSP tuvo mayor rendimiento que las muestras respiratorias. 191 ESTUDIO EPIDEMIOLÓGICO DE VIRUS RESPIRATORIOS EN PACIENTES TRASPLANTADOS DE MEDULA ÓSEA L. Martinez-Lage1, J. Pagan1, P. Antequera1, V. Perez2, R. Cesteros1 y R. Blazquez1 1 Servicio de Microbiología y Parasitología Clínica, 2Servicio de Hematología y Oncología Médica, Hospital General Universitario Jose Maria Morales Meseguer. Introducción: Los virus respiratorios (VR) producen infecciones generalmente autolimitadas en personas sanas, pero constituyen una de las principales causas de morbilidad y mortalidad (50- 70% de mortalidad) en enfermos trasplantados de médula ósea (TMO), ya que hay una mayor tendencia de progresión a neumonía severa. Objetivo: Estudiar la epidemiología y las características clínicas de las infecciones por virus respiratorios en pacientes trasplantados de medula ósea en nuestro hospital. Material y métodos: Se realizó un estudio retrospectivo de tipo descriptivo desde Marzo de 2005 hasta Diciembre de 2007 en el que se incluyeron a todos los pacientes trasplantados de médula ósea en los que se detectó algún tipo de VR en muestras de lavados nasales profundos (LN) Se revisaron las historias clínicas y los datos microbiológicos de los pacientes. La identificación de los aislamientos se realizó mediante inmunofluorescencia directa (IFD) (Chemicon Internacional) para virus Influenza A (I-A), virus Influenza B (IB), virus Respiratorio Sincitial (VRS), Parainfluenza 1-2-3 (PI) y Adenovirus (ADV) y detección de antígenos por inmunocromatografía (IC) rápida para I-A e I-B (Binax Now Influenza A&B). Resultados: Se procesaron un total de 298 LN obteniendo un 18,79% de resultados positivos. Los pacientes trasplantados con resultado positivo fueron 26. La distribución de los aislamientos en estos fue: 51,8% para el I-A, 22,2% para PI, 14,8% para el I-B, 11,1% para VRS. La enfermedad hematoEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 77 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 78 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) lógica de base más frecuente fue la Leucemia Mieloide Aguda 30,4%, seguida por el Linfoma No Hodgkin 21,8% y la Leucemia Aguda Linfática 13%. 10 pacientes (37%) presentaban Enfermedad de Injerto contra Huésped activa en el momento de la infección y el 66,6% llevaban algún tipo de tratamiento inmunosupresor. La manifestación clínica más común fue la correspondiente al tracto respiratorio superior. Tras el diagnóstico microbiológico solo tres pacientes recibieron tratamiento antiviral, 2 de ellos con Zanamivir y 1 con Oseltamivir, siendo la evolución favorable en todos ellos. Conclusión: En la población estudiada es el virus Influenza tipo A el que se detecta con mayor frecuencia. Disponer de técnicas rápidas y sensibles para el diagnóstico de virus respiratorios es recomendable para el control de pacientes trasplantados pudiendo adecuar el uso empírico de antibióticos y antivíricos. 192 ESTUDIO PROSPECTIVO DE LA INFECCIÓN POR VIRUS BK (BKV) EN PACIENTES VIH POSITIVOS J. Ledesma, P. Muñoz, P. González, D. García de Viedma, B. Loeches, M. Sánchez Somolinos, A. Fernández Cruz, P. Montilla, P. Gijón, I. Cabrero, E. Bouza y grupo de estudio de BKV. Servicio de Microbiología - Enfermedades Infecciosas CIBERES- GESITRA, Hospital General Universitario Gregorio Marañón, Madrid. Introducción: El poliomavirus BK (BKV) es un virus de pequeño tamaño que infecta a una ampliamente proporción de la población mundial. Tras la infección primaria, que ocurre generalmente durante la infancia, BKV permanece latente principalmente en el riñón. En estados de inmunosupresión el BKV es capaz de reactivarse y la reactivación puede asociarse a enfermedad. En receptores de transplante renal BKV se ha asociado a estenosis ureteral y nefritis tubulointersticial, mientras que en transplantados de médula ósea produce cistitis hemorrágica. En pacientes VIH (+) se han descrito algunos casos de nefritis tubulointersticial, cistitis hemorrágica, fallo renal, encefalitis, meningoencefalitis y retinitis asociados a BKV. Pero se carece de estudios prospectivos sobre la prevalencia de BKV en una población de pacientes VIH (+) con grados diferentes de inmunodeficiencia. Objetivo: Determinar la prevalencia de infección por el BKV en pacientes VIH positivos tratados en nuestro hospital y cuantificar la carga viral en el caso de positividad de las muestras. Materiales y métodos: Se analizaros prospectivamente muestras de sangre y orina de pacientes VIH + no seleccionados atendidos durante el período diciembre 2007- enero 2008 en la consulta externa de patología VIH del Servicio de Microbiología Clínica y E. Infecciosas. Las muestras se analizaron mediante nested PCR de una región del gen del antígeno T. Las muestras positivas fueron cuantificadas mediante PCR a tiempo real con sondas Taqman homólogas con una región del gen VP1. Resultados: Hasta el momento se han analizado 42 muestras de orina y plasma de 21 pacientes (5 mujeres, 16 hombres, edad media, 42,35 años). La mediana de CD4 era 264/mm3 y de la carga viral de VIH < 50 copias/ml. Todos los pacientes estaban recibiendo tratamiento anti-retroviral. Se detectó viruria en 14 muestras (66,6%) y salvo una muestra cuya carga viral era de 2,51 x 105 c/ml el resto presentaron cargas virales por debajo de 104c/ml. Ninguno de los pacientes virúricos presentó deterioro de la función renal y no se detectó ningún caso de viremia por BKV. (Proyectos FIS PI052390 y PI0690639) Conclusiones: El estudio sigue en marcha, pero con los datos obtenidos hasta el momento puede afirmarse que la eliminación del BKV en orina de pacientes VIH positivos bien controlados es frecuente (66%). Es preciso analizar la importancia del virus en fases más avanzadas de la enfermedad y particularmente en pacientes con deterioro de la función renal. 78 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 193 RESISTENCIA A AMANTADINA EN VIRUS GRIPALES AISLADOS EN EL PAÍS VASCO D. Vicente1,2, G. Cilla1, J. Mendiola1, J.M. Marimón1,2 y E. Pérez-Trallero1,2 Servicio de Microbiología, 1Hospital Donostia, San Sebastián, Gipuzkoa, 2CibeRes 06/26 Introducción: Para el tratamiento de la gripe se utilizan distintos fármacos antivirales, entre ellos, los más antiguamente y ampliamente empleados han sido los que interrumpen la replicación viral (amantadina y rimantadina) (antiM2). La resistencia a estos fármacos y a los nuevos antivirales (inhibidores de la neuraminidasa) es un problema creciente en distintas partes del mundo. El objetivo de este trabajo fue analizar la resistencia a anti-M2 en virus gripales detectados en la Comunidad Autónoma del País Vasco en donde el uso de amantadina es inusual fuera de la terapia antiparkinsoniana. Material y métodos: Se seleccionaron 157 muestras de pacientes en los que se detectó virus influenza tipo A (60 AH1, 97 AH3) entre los años 2000 y 2008 (8 temporadas), de las que 122 procedieron de la Red de Vigilancia de la Gripe del País Vasco y 35 muestras de pacientes de nuestro hospital. Para la detección de la resistencia se realizó amplificación de un fragmento de 330 bp del gen M2 (JCM 2002:40; 84-88), utilizando para ello una alícuota de c-DNA de cada muestra previamente congelada. Los amplificados fueron secuenciados en un ABIPRISM 3130 (Applied Biosystems). Se analizó la secuencia de aminoácidos de la región M2 para detectar los cambios en las cinco posiciones que confieren resistencia a anti-M2 (aa 26, 27, 30, 31 y 34). Resultados: Se detectaron mutaciones que confieren resistencia a anti-M2 en el 9,5% (15/157) de los virus analizados. La resistencia fue 15,5% (15/97) entre las cepas del tipo AH3 y no se detectaron resistencias entre las del tipo AH1. En las 6 primeras temporadas sólo se detectaron 5 cepas resistentes entre 83 cepas analizadas del subtipo AH3 (6%), mientras que en las 2 últimas temporadas (2006-2007 y 20072008) la resistencia en este subtipo aumentó hasta el 71,4% (10/14). La tasa de resistencia fue más elevada en niños (16,1%) que en adultos (5,9%) (P < 0,05). Todas las cepas resistentes, excepto una, presentaron la mutación serina por asparagina en el aminoácido 31 (S31N). Conclusiones: Aunque en los primeros años del estudio la resistencia era muy baja, los virus influenza AH3 actualmente circulantes en nuestro medio son frecuentemente resistentes. Dada la escasa utilización de la amantadina en nuestro medio, la resistencia encontrada parece proceder de otras latitudes. 194 ALTA RENTABILIDAD DE LA MUESTRA DE ESPUTO PARA LA DETECCIÓN DE VIRUS RESPIRATORIOS EN ADULTOS D. Vicente1,2, E. Sánchez-Haya1, J. Larruskain1, G. Cilla1, E. Perez-Trallero1,2 Servicio de Microbiología, 1Hospital Donostia, San Sebastián, Gipuzkoa, 2CibeRes 06/26 Introducción: El estudio de los virus en la infección respiratoria aguda (IRA) ha pasado de ser motivo de investigación a necesidad diagnóstica. La detección de los virus respiratorios se realiza habitualmente a partir de aspirado nasofaríngeo o frotis faríngeo. Sin embargo, la muestra más frecuentemente empleada para la investigación de patógenos respiratorios es el esputo. Objetivo: Comparar el rendimiento de la muestra habitual de esputo (sin medio de transporte especial) frente al exudado faríngeo con transporte viral (EFv) para la detección de 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 79 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) virus respiratorios en pacientes adultos hospitalizados con IRA. Método: Inicialmente se estudiaron 25 pacientes en los que se obtuvo una muestra de esputo siguiendo las indicaciones de obtención y transporte habituales y un EFv. La muestra inicial se completó con otros 75 esputos para alcanzar 100 episodios programados prospectivamente. Se extrajo ADN y ARN de todas las muestras (M48 Qiagen; easyMAG, Bio-Merieux) y se realizó retrotranscripción con iniciadores aleatorios y PCR para detección de virus influenza (A, B y C), VRS (A, B), virus parainfluenza (1-4), adenovirus, metapneumovirus, coronavirus, rhinovirus y bocavirus. En las muestras positivas se cuantificó la carga viral en un termociclador a tiempo real (LightCycler, Roche). Resultados: En el estudio comparativo, el esputo resultó de mayor rendimiento diagnóstico que el EFv. Se detectaron virus en 11 esputos y en 7 EFv. En dos episodios la muestra de esputo resultó negativa, detectándose en el EFv rhinovirus e influenza AH3, respectivamente. En 6 episodios el EFv resultó negativo detectándose en el esputo algún virus (2 influenza, 2 rhinovirus, 1 VRS y 1 metapneumovirus). En cinco episodios ambas muestras resultaron positivas, y en dos de ellas la carga viral fue más elevada (al menos dos logaritmos) en la muestra de esputo que en el EFv. En el estudio de prevalencia viral sobre 100 pacientes hospitalizados se detectó al menos un virus respiratorio en 42 (42%) muestras. Detectándose: 14 rhinovirus; 21 influenza A (19 AH3, 2 AH1); 4 VRS; 5 metapneumovirus y 2 parainfluenza (en 4 episodios se detectaron dos virus). Conclusiones: La muestra de esputo es útil para la detección de virus respiratorios en pacientes adultos con IRA, siendo suficiente una única muestra para investigar virus y bacterias. La elevada prevalencia de virus respiratorios en pacientes con IRA debe ser tenida en cuenta para la evaluación (sintomatología y pronóstico) de los pacientes. 195 DIAGNÓSTICO SEROLÓGICO DE LA INFECCIÓN POR EL VIRUS DE EPSTEIN-BARR (VEB) EN INDIVIDUOS INMUNOCOMPETENTES: PLAUSIBILIDAD DEL PERFIL SEROLÓGICO IGG ANTI-VCA (-), IGM ANTIVCA (-) E IGG ANTI-EBNA-1 (+) T. García-Lozano1, N. Tormo1, E. Costa1, M.A. Clari1, R. Gil1, D. Bravo1, C. Gimeno1, 2 y D. Navarro1, 2 1 Servicio de Microbiología Hospital Clínico Universitario. 2 Departamento de Microbiología, Facultad de Medicina. Universidad de Valencia (UVEG)2 Introducción: La interpretación de la serología específica del virus de Epstein-Barr (VEB) resulta en ocasiones problemática. El perfil IgG VCA (-), IgM-VCA (-), IgG EBNA-1 (+) ha sido clásicamente considerado como “no plausible”, en tanto que las IgG anti-EBNA-1 se detectan tardíamente tras el contagio, mucho después que las IgG anti-VCA y ambas persisten de por vida en el individuo infectado. Lo cierto, sin embargo, es que este perfil se observa con alguna frecuencia cuando las determinaciones de las especificidades de anticuerpos mencionadas se llevan a cabo mediante ELISAs comerciales; en estos casos es necesario averiguar si el individuo es susceptible o no a la infección por el VEB, lo que pasa por determinar si se está ante un falso positivo de IgG anti-EBNA-1 (el individuo es susceptible) o ante un falso negativo de IgG antiVCA (el individuo no es susceptible), ambas posibilidades descritas en la literatura. Objetivo: Averiguar la frecuencia del perfil referido durante el año 2007 y determinar su plausibilidad. Material y métodos: Inicialmente los sueros fueron analizados mediante los siguientes ELISAs manufacturados por Biotech: Captia IgG-anti EBNA-1 (proteína recombinante completa) y Captia IgG/IgM anti-VCA (pépido sintético in- munogénico de p18). Los sueros fueron analizados posteriormente con la prueba IgG anti-EBNA-1 de Biotest (proteína recombinante sin la secuencia de repeticiones glicina-alanina), IgG anti-VCA (p18) de DiaSorin, IgG anti- EBNA-1 (péptidos sintéticos de p72) de DiaSorin, e IgG anti-EBNA inmunofluorescencia anticomplementaria-IFAC- (prueba de referencia). Resultados: El perfil citado se obtuvo en 90 (5,5%) de los 1612 sueros analizados. La prueba IgG-EBNA-1 de Biotest fue positiva en 45 de los 90 sueros (50%). La prueba IgG anti-EBNA-1 de DiaSorin fue positiva en 32 de los 75 (42,6%) sueros analizados. Veintiocho sueros (37,3%) fueron positivos en los tres ensayos. Treinta sueros de los 90 analizados (30%) fueron positivos mediante IFAC, la mayoría de los cuales habían sido positivos mediante los tres ELISA. Finalmente, 28 de los 75 analizados mediante el ensayo IgG antiVCA de Diasorin fueron positivos. Conclusiones: El perfil IgG VCA (-), IgM-VCA (-), IgG EBNA-1 (+) obtenido mediante el uso de ELISAs comerciales no puede considerarse “a priori” como “no plausibe” y obliga a realizar pruebas complementarias, preferentemente IFAC, para establecer el estatus inmunitario del individuo frente al VEB. 196 DETECCIÓN DEL HBSAG DEL VHB POR 5 SISTEMAS COMERCIALES AUTOMÁTICOS EN MUESTRAS CON MUTACIONES EN EL DETERMINANTE “A” A. Avellón, M. Cabrerizo, M. Fogeda y J.M. Echevarría Laboratorio de Hepatitis, Centro Nacional de Microbiología. Majadahonda. Introducción: Actualmente, la posibilidad de que se produzcan resultados negativos falsos en la detección del HBsAg mediante inmunoensayos de captura debido a mutaciones en el determinante “a” es motivo de preocupación. Este riesgo afectaría al diagnóstico de los pacientes, al cribado de las unidades de sangre, y a la detección de embarazadas portadoras del virus con vistas a la profilaxis de la infección perinatal. Objetivos: Comprobar la capacidad de cinco inmunoensayos comerciales utilizados en España para detectar la presencia del HBsAg en un panel de 64 muestras de portadores crónicos que exhibían poblaciones mayoritarias de variantes con cambios de aminoácido únicos o múltiples en el determinante antigénico “a” (posiciones 112 a 157 del HBsAg), incluyendo las regiones 1 (9 muestras), 2 (2 muestras), 3 (34 muestras) y 4 (3 muestras). Las 16 muestras restantes exhibían mutaciones múltiples que afectaban a dos o más ellas. Métodos: Amplificación parcial mediante PCR nested y secuenciación directa del gen HBsAg/Polimerasa (posiciones 112 a 212). Identificación del genotipo, predicción del subtipo antigénico, y predicción de cambios de aminoácido respecto de la correspondiente secuencia salvaje. Determinación del HBsAg mediante los siguientes sistemas comerciales: Vitros HBsAg y Vitros HBsAg ES (Ortho-Clinical Diagnostics); Elecsys HBsAg II (Roche Diagnostics); Axsym HBsAg (Abbott Diagnostics); Hepanostika HBsAg Ultra (bioMerieux). Resultados: Una muestra con la mutación G145R mostró reactividades muy cercanas al valor de corte, bien por debajo o por encima de él, en todos los sistemas ensayados. Además, otras cinco muestras con mutaciones en las regiones 1 y 4, bien únicas o múltiples, mostraron reactividades positivas pero inusualmente débiles. Conclusiones: Todos los sistemas probados mostraron una capacidad de detección satisfactoria para con las variantes en determinante “a” más frecuentes entre los portadores españoles. Sólo las mutaciones que originan la transición G145R podrían comprometer la eficacia del cribado de HBsAg mediante inmunoensayos de última generación. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 79 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 80 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 197 SUSCEPTIBILIDAD A LA INFECCIÓN POR VIRUS DE LA HEPATITIS A (VHA) EN MUJERES EMBARAZADAS EN UN ÁREA DE MADRID L. Ros, M. Rodríguez-Domínguez, O. Martín-Sainz de la Maza, G. Ayala, J. Chacón y M. Mateos Servicio de Microbiología y Parasitología, Hospital Universitario Ramón y Cajal. Madrid. Objetivo: La infección por virus de la hepatitis A (VHA) es la causa más frecuente de hepatitis aguda en España. Aunque es infrecuente durante el embarazo, puede causar una enfermedad severa en adultos jóvenes. El objetivo del presente estudio fue determinar la presencia de anti-VHA en mujeres embarazadas y comparar los resultados con los obtenidos en un estudio realizado 2002 usando una metodología similar para observar variaciones en la prevalencia. Métodos: Desde Enero hasta Abril del 2007 se realizó un estudio transversal observacional para evaluar la presencia de anti-VHA IgG en 411 muestras de suero de mujeres embarazadas. La detección de anti-VHA IgG se realizó mediante inmunoensayo automatizado (Axsym®, Abbott Diagnostics). Resultados: Un total de 411 mujeres embarazadas (edad media 30,8 ± 6,3 años) fueron incluidas en el estudio. Se encontraron 193 muestras positivas, representando una prevalencia global de 46,9% (IC 95% = 42,01-51,91; p < 0,05). La prevalencia en los diferentes grupos de edad fue 55% en el grupo de edad (1) (de 10-26 años) (IC 95% = 44,74-65,68). 46% en el grupo de edad (2) 27-32 años (IC 95% = 36,4-55,7), 22% en el grupo de edad(3) 33-35 años (IC 95% = 12,1-32,9), 48% de 36,44 edad(4) (IC 95% = 37,2-59,4) El análisis univariante mostró que la edad estaba asociada con la presencia de infección por VHA (OR grupo 1:2,45 IC 95% = 1,53-3,91 OR grupo 2:2,04 IC 95% = 1,27-3,28 OR grupo 4:2,14 (IC 95% = 1,32-3,47). El grupo de edad 3 fue el de referencia. Conclusiones: Nuestro estudio mostró: 1) La prevalencia global de anti VHA en Madrid es similar a la seroprevalencia observada en otras áreas de España1. 2) La prevalencia de anti VHA ha disminuido en Madrid en los últimos 5 años desde 64,2% a 46,9% especialmente en el grupo de edad 3665 años2. 3) Un alto número de mujeres embarazadas (52,1%) es susceptible de infectarse por VHA y se puede beneficiar de la vacuna. 1.- López Izquierdo R, Udaondo MA, Zarzosa P et al. Seroprevalencia de las hepatitis virales en población representativa de una zona básica de salud urbana en Castilla y León. Enferm Infecc Microbiol Clin 2007;25(5):317-23 2.- Junquera s, Mateos M, Lasa E et al. Estudio seroepidemiológico de la hepatitis A en la comunidad de Madrid durante el año 2002. Enferm Infecc Microbiol Clin 2004;22(8):448-51 198 PATRONES SEROLÓGICOS DE LA HEPATITIS B EN UNA POBLACIÓN INMIGRANTE SUBSAHARIANA A. Rodríguez Guardado1, M. Rodríguez Pérez, S. Melón, P. Alonso, P. Mejuto, R. López Mateo, P. Suárez Leiva, JA Cartón1 Consulta de Medicina Tropical-Unidad de Enfermedades Infecciosas, Servicio de Medicina Interna I 1. Servicio de Microbiología. Hospital Universitario Central de Asturias Introducción: Las hepatitis virales son especialmente frecuentes en inmigrantes. Según los resultados de diversos estudios la frecuencia de algún marcador positivo de infección por el VHB es > 50% y la tasa de portadores de HBsAg oscila entre el 7-21% según la procedencia de la población atendida. Objetivo: Estudiar la frecuencia de los distintos patrones serológicos del VHB en una población inmigrante subsahariana. 80 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 Materiales y métodos: Entre marzo del 2006 y diciembre del 2007 se realizó un cribado serológico del VHB en todos los inmigrantes subsaharianos atendidos en la consulta de Medicina Tropical del HUCA. En todos ellos se determinó la presencia de antiHBc, HBsAg y antiHBs. En caso de positividad de alguno de ellos se determinaron también el HBeAg y antiHBe (AXSYM System ®, Laboratorios Abbott). Se consideró que existía un antiHBc aislado cuando el resto de los marcadores eran indetectables. En los pacientes portadores de HBsAg o con core aislado se determinó además la carga viral para el VHB. (COBAS Taq Man) Resultados: Se analizaron 86 pacientes (56% varones) con una edad media de 33 años. El tiempo medio de estancia en España fue de 671 días. Los países de procedencia más frecuentes eran: Guinea Ecuatorial (48%), Senegal (33,7%), Costa de Marfil (5,8%), Guinea-Conakry, Nigeria, Congo (3,5% respectivamente). El 82,6% de los inmigrantes subsaharianos presenta algún tipo de anticuerpos positivo para el VHB. El 48,8% presentaba marcadores de hepatitis B pasada, un 10,5% presentaba anticuerpos aislados contra antígeno del core, y un 16,3% presentaba una hepatitis B crónica. Sólo un paciente estaba vacunado y 15 pacientes resultaron negativos. En el caso de los pacientes portadores sólo uno presentaba HBeAg y el resto eran positivos para anti-HBe. La carga viral media del VHB era de 62.368 UI/ml (rango 438-52.900). El DNA del VHB fue negativo en todos los pacientes que presentaban un core aislado. Conclusiones: El porcentaje de inmigrantes subsaharianos que presentan algún tipo de anticuerpos positivo para el VHB fue elevado. El porcentaje de pacientes con hepatitis B crónica está dentro de los rangos descritos para este tipo de población. Estos datos avalan la importancia de realizar cribados sistemáticos en este grupo de población. 199 EFECTOS SECUNDARIOS Y ABANDONOS OBSERVADOS HASTA LA SEMANA 12 EN PRESOS CON HCC TRATADOS CON RIBAVIRINA Y PEGINTERFERON ALFA-2A MEDIANTE TDO O TERAPIA AUTOADMINISTRADA (TAA). ENSAYO CLINICO RIBADOT P. Saiz de la Hoya1, A. Marco2, J. Portilla3, M.D. Isach4, M. Bedia1, R. Planella5, A. Da Silva6, G. López-Palacio7, C. Solè8 y Grupo de estudio RibaDOT* 1 Servicios Médicos Penitenciarios, Centro Penitenciario Alicante I. 2 Servicios Médicos Penitenciarios, C.P. Barcelona hombres. 3 Unidad de Enfermedades Infecciosas, Hospital G.U. Alicante. 4 Servicios Médicos Penitenciarios, C.P. Picasent (Valencia). 5 Servicios Médicos Penitenciarios, C.P. Ponent (Lerida). 6 Servicios Médicos Penitenciarios, C.P.Quatre Camins (Barcelona). 7Servicios Médicos Penitenciarios, C.P. El Dueso (Cantabria). 8Servicios Médicos Penitenciarios, C.P. Brians (Barcelona). 9Servicios Médicos Penitenciarios. *El Grupo de estudio RibaDOT está integrado por 30 médicos de instituciones penitenciarias en España pertenecientes a GEISESP (Grupo de Enfermedades Infecciosas de la Sociedad española de sanidad Penitenciaria) Introducción y objetivo: RIBADOT es un ensayo clínico en marcha en 26 prisiones españolas que compara la eficacia del tratamiento de la HCC con ribavirina (RBV) en tratamiento autoadministrado (TAA) frente a RBV en tratamiento directamente observado (TDO) ambas pautas con IFN-peg α2a. El objetivo de este primer análisis es evaluar las causas de suspensión precoz del tratamiento de la HCC en una población especial y difícil como la penitenciaria. Métodos: Estudio comparativo, abierto y multicéntrico con RBV (TDO vs TAA) e IFN-peg α2a en TDO en presos naïves para el tratamiento de la HCC. Los reclusos se aleatorizaron (TDO vs TAA) según genotipo, CV VHC, ALT, coinfección por VIH y cirrosis. Se estudian los efectos adversos (EA) y los abandonos ocurridos hasta la semana 12. Los resultados se 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 81 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) expresan en porcentajes. Las comparaciones mediante la χ2 y Test de Fisher, o T-student. Resultados: Se aleatorizaron 256 pacientes y 249 (236 ?) iniciaron tratamiento: 121 en TDO y 128 en TAA. Edad media: 35,8 (± 6,5) años, UDIs: 73%, tratamiento con metadona: 32,1%, coinfección VIH: 20,9%. El 57,8% tenía una CV VHC > 800.000 UI, el 23,3% tenía ALT normales, el 1,2% tenían diagnóstico de cirrosis y el 56,2% genotipo 1/4. Sin diferencias entre ambos grupos en las variables basales. Hasta la semana 12 suspendieron el tratamiento 39 (15,7%) pacientes. Causas de suspensión relacionadas con el tratamiento: 10 (25,6%) por EA; 8 (20,5%) por abandonos voluntarios y 7 (17,9%) por fracaso terapéutico. Causas secundarias al medio penitenciario: 7 (17,9%) por retirada centro investigador y 7 (17,9%) por excarcelaciones o traslados a otras prisiones. No hubo diferencias significativas entre grupos. Realizando el análisis excluyendo las causas administrativas se observó un menor número de suspensiones en presos no infectados por VIH [5,1% vs 15,4%, p < 0,05; OR = 0,294 IC 95% (0,110: 0,788)]. No ese observaron diferencias según UDI, ALT basal, dosificación RBV, tratamiento con metadona, CV- VHC basal o genotipo VHC. Hubo 8 (4 por grupo) EA graves hasta la semana 12. Conclusiones. El número de suspensiones del tratamiento de la HCC en población penitenciaria hasta la semana 12 es bajo, con escasa incidencia de EA graves. La coinfección por VIH aumenta el riesgo de retirada del tratamiento. Existe un porcentaje pequeño de perdidas de seguimiento por la situación de reclusión de estos pacientes, pero no suelen significar la interrupción del tratamiento prescrito. 200 EFICACIA DEL TRATAMIENTO DIRECTAMENTE OBSERVADO DE RIBAVIRINA FRENTE A TERAPIA AUTOADMINISTRADA AMBAS PAUTAS CON INTERFERON PEGILADO ALFA-2A EN POBLACIÓN PENITENCIARIA CON HCC (ENSAYO CLÍNICO RIBADOT). ANÁLISIS A LAS PRIMERAS 12 SEMANAS P. Saiz de la Hoya1, J. Portilla2, A. Marco 2, JJ. Antón4, I. Faraco5, J. García-Guerrero6, E. Pozo7, J. De Juan8, C. Alía9 y Grupo de estudio RibaDOT* 1 Servicios Médicos Penitenciarios, C.P. Alicante I. 2Unidad de Enfermedades Infecciosas, Hospital G.U. Alicante. Servicios Médicos Penitenciarios, 3C.P. Barcelona hombres, 4C.P. Albolote (Granada), 5C.P. Sevilla, 6C.P. Castellón, 7C.P. Villabona (Asturias), 8C.P. Córdoba. 9C.P. C.P.Madrid IV. *El Grupo de estudio RibaDOT está integrado por 30 médicos de instituciones penitenciaria en España pertenecientes a GEISESP (Grupo de trabajo en Enfermedades Infecciosas de la Sociedad Española de Sanidad Penitenciaria). Introducción y objetivo: RIBADOT es un ensayo clínico que compara la eficacia del tratamiento de la HCC con ribavirina (RBV) en tratamiento autoadministrado (TAA) frente a RBV en tratamiento directamente observado (TDO) ambas pautas con IFN-peg α2a en una población especial y difícil como la penitenciaria. El objetivo es analizar la respuesta viral precoz (RVP) en ambos brazos. Métodos: Estudio comparativo, abierto y multicéntrico con RBV (TDO frente a TAA) ambas pautas con IFN-peg α2a en TDO en presos naïves para el tratamiento de la HCC. Los reclusos se aleatorizaron (TDO vs TAA) según genotipo, carga viral del VHC, ALT, coinfección por VIH y presencia de cirrosis. Se estudia la RVP a las 12 semanas definida como CV-VHC (< 400 UI.) o por descenso de la basal ≥ 2 log10. Se analiza la RVP en relación al genotipo del VHC, CV-VHC basal (< o > 800.000 UI) y antecedentes de uso drogas intravenosas (UDI). Análisis de eficacia realizado en intención de tratamiento modificado (las pérdidas no fueron consideradas fallos). Resultados: Se aleatorizaron256 pacientes y 249 (236 hombres y 16 mujeres) iniciaron tratamiento: 121 en TDO y 128 en TAA. Evaluables en la semana 12: 207 (100 TDO y 107 TAA). Las pérdidas no evaluables fueron debidas a ausencia CV semana 12 (n = 28), pérdida de seguimiento (n = 7), retirada del estudio (n = 7). Edad media: 36 (± 6,5) años; UDI: 74,5%; tratamiento con metadona: 31,9%, coinfección por VIH: 20,8%. El 55,1% presentaba una CV-VHC > 800.000 UI, ALT normales: 22,7%, cirrosis hepática 1,2%, genotipo 1/4: 58,4%, genotipo 3: 39,1%. No se observaron diferencias significativas de las variables basales entre ambos grupos. Hubo RVP en el 89% (IC95%: 82,9-95,1) de los pacientes en TDO y 85,0% (IC95%: 77,4-91,2) en el brazo TAA. Se objetivó CV-VHC indetectable en el 72% del grupo TDO y en el 73,8 % del TAA. La retirada por efectos adversos o abandonos voluntarios fue del 4% y 8,4% respectivamente. La RVP en el total de pacientes según la CV-VHC basal: 88,6% con CV alta y 84,9% con CV baja. RVP según genotipo, 2 o 3: 91,9%, 1 o 4: 83,5%. RVP en UDI: 85,7%, no UDI: 87%. RVP según ALT normal: 91,5%, elevada: 85,6%. Ninguna comparación entre grupos mostró diferencias significativas. Conclusiones: La RVP del tratamiento de la HCC en la población penitenciaria es muy elevada. El TDO de ribavirina no aumenta la RVP en población penitenciaria. La eficacia temprana no depende de la forma de administración, genotipo VHC o del valor basal de la CV-VHC. 201 TASA DE INCIDENCIA DE HOSPITALIZACIÓN DE NIÑOS MENORES DE 3 AÑOS CON INFECCIÓN POR METAPNEUMOVIRUS HUMANO G. Cilla1, M. Montes1, D. Vicente1, E.G. Pérez-Yarza2, E. Oñate2 y E. Pérez-Trallero1 1 Servicio de Microbiología y CibeRes 06/26, 2Dpto de Pediatría, Hospital Donostia, San Sebastián. Objetivo: Estimar la incidencia de hospitalización debida a infección por metapneumovirus humano (HMPV) adquirida en la Comunidad durante los últimos 3 años (Julio 2004-Junio 2007) en niños menores de 3 años de edad. Aunque numerosos estudios han analizado sus características clínico-epidemiológicas, muy pocos tienen base poblacional (ninguno en Europa que haya analizado hospitalización), por lo que la información existente sobre la incidencia de la enfermedad es escasa. Métodos: Se incluyeron todos los menores de 3 años de edad, habitantes del área asistida por nuestro hospital, hospitalizados por infección respiratoria aguda (IRA). Se obtuvo un aspirado nasofaríngeo en las primeras 72 horas de hospitalización. Se investigó en todas las muestras la presencia de VRS, virus influenza y parainfluenza (inmunocromatografía, cultivo en shell-vial y/o RT-PCR) (Coirás et al, J Med Virol 2004; 72: 484). La presencia de RNA de HMPV se investigó con cebadores del gen F (Kaida et al, J Clin Virol 2006; 35: 394). Para estimar la incidencia media anual por 1000 habitantes, se emplearon datos de población del Instituto Vasco de Estadística (2004). Resultados. Hospitalizaron 745 niños a causa de IRA en el transcurso de 799 episodios, detectándose HMPV en 90 (11,3%). El virus circuló entre Diciembre y Junio, siendo Abril el mes con más aislamientos, ocurriendo dos tercios de ellos en < 1 año de edad. Un 83,3% de los episodios correspondieron a niños con IRA de vías bajas (principalmente bronquiolitis). En un 14,4% de los episodios los niños ingresaron en la UCIP. La incidencia media anual por 1000 habitantes de infección por HMPV y otros virus considerados puede verse en la tabla. Niños hospitalizados Nº de casos (tasa por 1000 hbtes) Niños hospitalizados VRS Edad < 6 meses 6-11 meses 12-23 meses 24-35 meses Total 231 (39,4) 64 (10,9) 36 (3,0) 21 (1,8) 352 (10,0) Influenza Parainfluenza HMPV 14 (2,4) 8 (1,4) 12 (1,0) 2 (0,2) 36 (1,0) 23 (3,9) 19 (3,2) 15 (1,3) 6 (0,5) 63 (1,8) 39 (6,7) 20 (3,4) 21 (1,8) 10 (0,9) 90 (2,6) Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 81 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 82 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Conclusiones. HMPV es un importante patógeno respiratorio, que causa un número elevado de hospitalizaciones. Aunque la incidencia de hospitalización fue menor que la debida a VRS, fue mayor que la observada para los virus influenza y parainfluenza en todos los grupos de edad considerados. 202 DETECCIÓN DEL VIRUS RESPIRATORIO SINCITIAL (VRS) EN MUESTRAS RESPIRATORIAS, MEDIANTE DETECCIÓN DE ANTÍGENO Y CULTIVO EN SHELL VIAL A. Rosingh, P. Ros, B. Acosta y M. Gobernado Servicio de Microbiología y Parasitología. Hospital Universiario La Fe. Objetivo: Valorar las pruebas de detección de antígeno de VRS mediante inmunoanálisis, en relación al cultivo celular en shell-vial. Material y métodos: Desde el 1-1-07 hasta el 31-12-07 se procesaron 181 muestras, 171 de ellas mocos nasales, procedentes de pacientes con sospecha de infección vírica respiratoria. La población estudiada corresponde en su mayoría a niños y/o pacientes inmunodeprimidos.Las muestras fueron procesadas para detección de antígeno mediante la técnica de inmunocromatografía RSV PLUS® (Meridian), y mediante inoculación en shell-vial mixto con células MDCK, Hep 2 y A549 (Vircell®) y posterior tinción con anticuerpos monoclonales (Chemicon®). Resultados: Se procesaron 181 muestras mediante ambas técnicas, 31 de ellas fueron positivas por ambas técnicas, 7 lo fueron solo mediante detección de antígeno y 5 solamente en shell-vial. Los resultados se observan en la tabla. Ag+ AgTotal Sensibilidad Especificidad Shell-vial + Shellvial - Total 31 5 36 86 % 95 % 7 138 145 38 143 181 Conclusiones: 1) El uso de las técnicas combinadas permite el diagnóstico de un mayor número de casos, pero resulta muy laborioso y de coste elevado. 2) Las técnicas rápidas facilitan decisiones a corto plazo. 3) Es importante seleccionar los pacientes que requieran estudios adicionales, en estrecho contacto con el clínico. Aspectos microbiológicos y clínicos de la infección por el VIH y enfermedades asociadas 203 DIAGNÓSTICO ETIOLÓGICO DE LA NEUMONÍA BACTERIANA EN EL PACIENTE VIH. RENTABILIDAD DEL CULTIVO DEL ESPUTO R. Perelló1, M.A. Marcos2, O. Miró3, S. Camon3, M. Camps2, C. Cervera1 y A. Moreno1 1 Servicio de Enfermedades Infecciosas, 2Servicio de Microbiología, 3Servicio de Urgéncias, Hospital Clínic de Barcelona. Introducción: La infección respiratoria es uno de los problemas más frecuentes en pacientes infectados por el Virus 82 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 de la Inmunodeficiencia Humana (VIH), y la neumonía adquirida en la comunidad (NAC), es una causa importante de morbi-mortalidad. La utilidad del cultivo de esputo para el diagnóstico etiológico de la NAC.en la población general es controvertida, sin embargo en la población inmunodeprimida (VIH en particular) podría aumentar su rentabilidad. Objetivo: Determinar la rentabilidad diagnóstica del cultivo del esputo en el diagnóstico microbiológico de la NAC en el paciente VIH. Pacientes y métodos: Estudio prospectivo de 3 años de duración realizado en un hospital universitario de tercer nivel. Se incluyeron todos los pacientes VIH diagnosticados de NAC en los que se procedió a la recogida de esputo. Si éste era de buena calidad, según los criterios de Murray, se procedía al cultivo del mismo. Se excluyeron los pacientes diagnosticados de neumonía por P. jirovencii y/o infección tuberculosa. Definimos la NAC siguiendo los criterios de la IDSA. Se analizaron las siguientes variables: sexo, número de linfocitos CD4 (últimos previos al ingreso), carga viral (CV), PCR, número de leucocitos, valor de la escala de APACHE al ingreso y tratamiento con TARGA. Todos los cálculos estadísticos se calcularon con el paquete SPSS versión 14.0. Resultados: Se incluyeron un total de 120 episodios de NAC de los cuales se cursó cultivo de esputo de buena calidad en 91casos (75%), lo que contrasta en la NAC de la población general donde el cultivo es de un 14%. Se obtuvo aislamiento microbiológico en 25 casos (27%): 20 S. pneumoniae, 4 H. influenzae, 1 S. aureus. En una ocasión hubo coinfección por S. pneumoniae y H. influenzae. Este 27% es similar al descrito en la literatura (34%). La positividad del cultivo de esputo no se correlacionó con el estado inmunitario, CV ni tratamiento antirretroviral de los pacientes. Conclusión: S. pneumoniae es la bacteria mas frecuentemente aislada en el cultivo del esputo en la NAC del paciente VIH. El rendimiento en el diagnostico etiológico es similar al descrito en la literatura. La positividad del cultivo del esputo es independiente de estado inmunitario y del tratamiento antirretroviral de los pacientes. 204 LA SECUENCIA DEL GEN POL DE VIH SE PUEDE EMPLEAR PARA IDENTIFICAR CLUSTERS DE TRANSMISIÓN DE VIH N. Chueca1, V. Guillot1, M. Álvarez1, A. Peña1, L. Martín1, A. Lozano2, J. Pasquau3, J. Parra-Ruiz4, J. Hernández-Quero4, M.C. Maroto1 y F. García García1 1 Servicio de Microbiología, Hospital Clínico San Cecilio. 2Unidad de Enfermedades Infecciosas, Hospital de Poniente, Almería. 3 Unidad de Enfermedades Infecciosas, Hospital Universitario Virgen de las Nieves. 4Unidad de Enfermedades Infecciosas, Hospital Clínico San Cecilio. Introducción: Más del 50% de las cepas responsables de infecciones primarias de VIH-1 se acumulan en “clusters”, sugiriendo además que estas podrían ser las responsables de altas tasas de transmisión. Datos preliminares sugieren que la secuencia del gen pol que utilizamos para los estudios de resistencias podría también ser utilizada para este propósito. Objetivo: Valorar la introducción de estudios moleculares longitudinales para comprobar relaciones filogenéticas en los pacientes VIH-1 de nuestra cohorte de resistencias, e identificar los clusters de transmisión. Métodos: Nuestro estudio se ha iniciado con 727secuencias de VIH-1 pol obtenidas en los años 2005-2007. Como screening se ha utilizado la herramienta “genetic fingerprinting” del software de Trugene (mismatch <20), seleccionando 139 secuencias. Tras eliminar aquellas secuencias que pertenecían al mismo paciente (77), se identificaron 62 casos relacionados que se sometieron a un análisis más depurado, utili- 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 83 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) zando cladogramas y matrices de distancia para llegar a la construcción de árboles filogenéticos. Resultados: Los pacientes seleccionados, 79% hombres, presentaban una mediana de edad de 38.22 años, una mediana de 329 CD4/µL, y de 4,15 Log copias/ml; el 70 % eran naïve y el 9% primoinfectados. El análisis filogenético mostró la existencia de un grupo de 6 pacientes, todos nuevos diagnósticos del año 2007, que acumulaban en un único cluster con distancias genética = 0, que confirma la transmisión por la misma cepa, apuntando la posible alta transmisibilidad de la misma. Conclusiones: Recomendamos la utilización de la herramienta “genetic fingerprinting” del software de Trugene para localizar posibles cadenas de transmisión en la población VIH-1, sobre todo en los pacientes nuevos diagnósticos. Estos estudios pueden contribuir a la prevención de la enfermedad y a la posibilidad de localizar cepas de alto potencial de transmisión, grupos de riesgo implicados y tomar las medidas preventivas en cada caso. 205 TASA DE CAMBIO DE TARGA EN UNA UNIDAD DE VIH DE REFERENCIA Y EN UN HOSPITAL UNIVERSITARIO SIN UNIDAD ESPECÍFICA DE VIH M. Torralba1, M. Blasco2, G. Marcos2, T. Sánchez2, S. Canales2, M. Heredia2, D. Bernal1, S. Tello1, A. Costa1, E. Martín1, M.Rodríguez Zapata1, R. Rubio3 1 Servicio de Medicina Interna, 2Servicio de Farmacia, Hospital Universitario de Guadalajara. 3Unidad VIH. Servicio de Medicina Interna, Hospital Universitario 12 de Octubre. Introducción/Objetivos: El Tratamiento antirretroviral de gran actividad (TARGA) ha supuesto un disminución drástica de la morbimortalidad de los pacientes con infección por VIH. La toxicidad, resistencias y también la simplificación son causas importantes del cambio de los distintos tratamientos antirretrovirales. Nuestro objetivo fue comparar la tasa de cambio de tratamiento antirretroviral en unidad VIH de referencia y en un Hospital Universitario de 400 camas que no tiene una unidad específica de VIH. Material y métodos: Se analizaron dos cohortes desde 1997 hasta 2007: Cohorte 1: pacientes que iniciaron TARGA en el Hospital 12 de Octubre (unidad VIH de referencia). Cohorte 2: pacientes que iniciaron TARGA en el Hospital Universitario de Guadalajara (consultas de medicina interna general sin unidad específica de VIH). Se estudiaron las características epidemiológicas, clínicas e inmunovirológicas así como la tasa de cambio de tratamiento antirretroviral. Resultados: Se analizaron 333 pacientes en la cohorte 1 y 177 en la cohorte 2. Los grupos eran similares. Globalmente el 73% eran varones, el 18,6% padecían SIDA, 36,3% presentaban basalmente menos de 200 linfocitos CD4/ml. En cuanto al primer TARGA, se inició tratamiento en un 60% con inhibidores de la proteasa (IP) y en un 30% con no análogos de la transcriptasa inversa (NNRTI) y un 10% con otras pautas. En el grupo de los NNRTI se inició tratamiento con Efavirenz en el 81,7% y en el grupo de los IP se inició tratamiento con Lopinavir potenciado en el 23,7%. La media de edad en la cohorte 1 era de 36,7 años frente a 40,2 años en la cohorte 2 (p: 0,021). La media de seguimiento en la cohorte 1 fue de 41,3 meses y en la cohorte 2 de 44,7 meses (p = 0,16). Globalmente se suspendió el primer TARGA en un 20,6% por simplificación, en un 25% por toxicidad o intolerancia en un 9% por fracaso virológico, en un 13,4% por otras causas y en un 32% no se cambió el TARGA durante el tiempo de seguimiento. La tasa de cambio de TARGA fue 1,7 TARGA/año en la cohorte 1 y de 1,1 TARGA/año en la cohorte 2 (diferencia de medias de 0,6 IC95%: 0,09-1,3; p = 0,025). Conclusiones: La tasa de cambio del TARGA es superior en una unidad de VIH de referencia que en las consultas de Medicina Interna general no específicas o monográficas de VIH. 206 POLIMORFISMOS EN CEPAS VIH DE SUBTIPO NO-B INTRODUCCIÓN E. Gomez1, A. Rodriguez2, J. Fernandez1, A. Sampere1, P. Leiva1, M. Oña1 y S. Melon1 1 Servicio de Microbiología, 2Servicio de Enfermedades Infecciosas, Hospital Universitario Central de Asturias. La actividad y resistencias a antirretrovirales está ampliamente estudiada en cepas VIH de subtipo B, predominantes en Europa occidental y Norteamérica; sin embargo aún no está clara en pacientes infectados por cepas no-B, desconociéndose el posible papel de ciertos polimorfismos de los virus en la aparición de resistencias. Material y métodos: Se estudiaron 7 pacientes infectados con cepas de VIH de subtipo no-B a los que se les hizo estudios de secuenciación (TRUGENE® HIV-1 Genotyping Kit) en plasma; analizando subtipo, resistencias y mutaciones y se compararon con pacientes con VIH subtipo B de nuestro entorno. Resultados: De los 7 pacientes, 3 estaban infectados por una cepa recombinante subtipo CRF02-AG, 1 por una cepa subtipo G, 1 por subtipo D, y 2 por cepas mixtas(K/C y G/B). En cuanto a los análisis de resistencias, 3 de los pacientes no presentaban mutaciones de resistencia conocidas, 2 de ellos presentaban posible resistencia a TPV/r, y 2 a TPV/r y ATV/r. Los análisis de secuencias de la proteasa dieron los siguientes resultados: los 7 pacientes tenían la mutación M36I y de ellos 5 la K20I, que se han descrito como mutaciones que favorecen la aparición de L90M. Esos 5 pacientes también tenían la mutación L89M, que potencia el efecto de la L90M a NFV. Presentaron la mutación E35D los 3 pacientes con subtipo CRF02_AG, que reduce la susceptibilidad a NFV. Esta mutación también apareció en 3 pacientes de subtipos G, G/B y D. Asimismo 2 pacientes (con subtipo G y G/B) presentaron la mutación V82I, asociada a disminución de la barrera genética a IDV/r. Por otra parte 6 pacientes tenían la siguiente combinación de mutaciones: I13V, M36I, L63T. En la población infectada con VIH subtipo B de nuestro entorno, sólo la E35D (35%) y la M36I (19%) presentaron una prevalencia mayor del 1%. En los análisis de secuencias de la TI no se observaron mutaciones relevantes. Conclusiones: La mayoría de los pacientes infectados con cepas VIH subtipo no-B presentan polimorfismos que predisponen a la aparición de mutaciones de resistencias a IP o disminuyen la susceptibilidad en determinados genotipos. La presencia de estas mutaciones podría predecir el fracaso terapéutico en pacientes infectados por estas cepas. 207 ADHERENCIA (ADH) AL TRATAMIENTO ANTIRRETROVIRAL (TAR): GRADO DE ACUERDO ENTRE DOS MÉTODOS DE MEDIDA DE LA ADHERENCIA (MM-ADH) Y VALOR PREDICTIVO DE RESPUESTA VIROLÓGICA AL UTILIZAR UNO O DOS MM-ADH M.J Pérez-Elías1, M. Pumares1, L. Elías1, M.A. Rodriguez2, A. Moreno1, D. López1, E. Delsol1, A. Muriel3, C. Pérez2, M. Sánchez2, A. Royuela3, F. Dronda1, C. Quereda1, J.M. Hermida1, E. Navas 1, J.L. Casado1, V. Iglesias1 y S. Moreno1 y Grupo de estudio de Seguimiento y Adherencia 1 Servicio Enfermedades Infecciosas, 2Servicio Farmacia, 3 Servicio de estadística, Hospital Ramón y Cajal. Introducción: Las actuales guías de tratamiento antiretroviral recomiendan la evaluación periódica de la Adh utilizando más de un MM-Ad para aumentar la precisión de la medida. En consultas con elevado nº de pacientes, esta aproximación es costosa en tiempo y recursos humanos. Evaluamos la información aportada por dos MM-Ad, y así tratar de optimizar la evaluación de la Adh. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 83 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 84 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Métodos: De junio de 2006 a Enero de 2007 la Adh se monitorizó utilizando un cuestionario validado en español de seis-items (SMAQ), mediante un informe informatizado, y la información aportada por los registros de dispensación de la farmacia (info-Far). Se evaluó el grado de acuerdo entre los dos métodos y la predicción de la respuesta virológica, utilizando el primer informe de ambas MM-Adh, cuando coincidían en un periodo < 3 meses. Resultados: De los 1442 pacientes que recibían TAR, disponíamos de SMAQ e info-Far en 1009 (70%) y 1418 (98,2%), respectivamente, y eran coincidentes en 639 casos. Las características basales de los 639 pacientes eran: varón 77,5%, edad media 44 años, vía de infección del VIH por uso de drogas IV 52,6%, Sida 38%, y mediana de VIH-ARN y número de linfocitos CD4 1.7 log10 copias/mL y 423 cel/mL, respectivamente. Los fármacos utilizados con mayor frecuencia fueron los regímenes con IPs potenciados 44,6%. y los ITINAN 34%. Se obtuvieron resultados concordantes para ambas técnicas con buena Adh por SMAQ e info-Far en 538 (84%) y con mala Adh por SMAQ e info-Far en 23 (3,4%), un 87,4% de los pacientes, mientras que se encontraron resultados discordantes buena Adh por SMAQ y mala Adh por info-Far en 22 (3,4%) y mala Adh por SMAQ y buena Adh por info-Far en 56 (9%) (kappa 0,3; aceptable). Se encontró una correlación significativa entre el nº de pacientes con fracaso virológico (VIH-ARN > 1.7 log) cuando se compararon pacientes malos y buenos Adh identificados de forma independiente por SMAQ (40,3% vs 22,8% OR 2,28 [1,38-3,74]; p < 0,002) e Info-Far (44,4% vs 23,4% OR 2,6 [1,4-4,85]; p < 0,004), respectivamente, con un riesgo dos veces mayor de fracaso virológico en los pacientes no Adh. Si un paciente presentaba resultados concordantes de mala Adh por ambas técnicas el riesgo de fracaso virológico se multiplicaba por 5 con respecto a los Adh por ambas técnicas (61% vs 22% OR 5,32 [2,25-3,74]; p < 0,0001. Conclusiones: El registro de farmacia nos asegura información de adherencia de prácticamente toda la población. El grado de acuerdo de ambas técnicas fue sólo aceptable, debido al mayor nº de pacientes malos adherentes identificados por el SMAQ. Obtener resultados concordantes por ambas técnicas aumenta la predicción de la respuesta virológica al compararlo con cada método por separado. 208 NEMONÍA POR PNEUMOCYSTIS JIROVECII EN PACIENTES VIH-1 ANTES Y DESPUÉS DE LA TERAPIA ANTIRETROVIRAL COMBINADA. INFLUENCIA DE LOS GENOTIPOS DE DIHIDROPTEROATO SINTETASA EN EL PRONÓSTICO M.J. Álvarez-Martínez1, J.M. Miró2, M.E. Valls1, O. Sued2, M. Solé3, P.V. Rivas2, E. de Lazzari4, N. Benito2, F. García2, C. Agustí5, P.E. Wilson6, J.M. Gatell2, M.T. Jiménez de Anta1, S. Meshnick6 y A. Moreno2 1 Servicio de Microbiología, 2Servicio de Enfermedades Infecciosas, 3Servicio de Anatomía Patológica, 4Departamento de Estadística, 5Servicio de Neumología, Hospital Clínic-IDIBAPS (Institut d’Investigació August Pi i Sunyer), Universitat de Barcelona, Barcelona. 6Departments of Epidemiology, and Microbiology & Immunology, University of North Carolina, Chapel Hill, USA. Introducción: Las mutaciones en la dihidropteroato sintetasa (DHPS) de Pneumocystis jirovecii se han asociado al fallo de la profilaxis con sulfamidas. Sin embargo, es controvertido si su presencia se asocia a mal pronóstico. Objetivo: Determinar si la prevalencia de mutaciones en el gen de la DHPS ha cambiado tras la introducción de la terapia antiretroviral combinada (cART), y si se asocian a peor pronóstico en los pacientes VIH-1 con neumonía por Pneumocystis jiroveci (PCP). Material y métodos: Se incluyeron 167 pacientes infectados por el VIH-1 con PCP, diagnosticados durante los periodos pre-cART (1989-1995) y cART (2001-2004) en el Hospital 84 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 Clínic de Barcelona. El diagnóstico de PCP se realizó mediante microscopía en lavado broncoalveolar y/o esputo inducido, y el genotipado de DHPS. Las variables clínico-epidemiológicas fueron recogidas en un cuaderno de datos estandarizado. Resultados: El 17% de los pacientes presentó mutaciones en el gen de la DHPS (33% en el periodo pre-cART y 5,5% en el cART, p < 0,01). Los pacientes con mutaciones tenían edad (40 vs 39 años), sexo (76% vs.80%) y media de linfocitos CD4 (13 vs 21 cel/mm3) similar a los que los que no las presentaron. Los pacientes con mutaciones tenían más tendencia a ser homosexuales (47% vs 17%, p < 0,01), a tener criterios previos de SIDA (53% vs 25%, P = 0,04) y tratamiento previo con antiretrovirales (71% vs, 36%, p = .01). Además, habían recibido más profilaxis primaria (65% vs 26%, p < 0,01) que los pacientes con genotipo wild-type, siendo la profilaxis con sulfamidas en el 60% vs el 22% de los casos, respectivamente. El 95% de los pacientes recibió tratamiento con TMPSMX. Hubo 3 recidivas (4%) a los 3 meses, y 5 (6%) a los 6 meses, todas en el grupo con genotipo wild-type. La mortalidad intrahospitalaria (11% vs. 6%, p = 1,00), a los 3 meses (1% vs 6%, p = 0,33), y a los 6 meses (7 % vs 12 %, p = 0,63) fue baja y similar en ambos grupos, independientemente de la presencia de mutaciones. Conclusiones: Las mutaciones en el gen de la DHPS eran mucho más frecuentes en el periodo pre-cART, cuando los pacientes estaban sometidos a una mayor presión con sulfamidas, que en la actualidad. Sin embargo, su presencia no empeora el pronóstico de la PCP y la mayoría de los pacientes responden satisfactoriamente al tratamiento con TMP-SMX. 209 RIESGO VASCULAR EN UNA COHORTE DE PACIENTES CON INFECCIÓN VIH: FACTORES DE RIESGO J. Olalla, D. Salas, A. Del Arco, J. de la Torre, J.L. Prada y J. García Alegría Unidad de Medicina Interna. Hospital Costa del Sol. Marbella. Introducción: El Virus de la Inmunodeficiencia Humana (VIH) se ha asociado con una mayor incidencia de eventos vasculares. Además de los factores de riesgo vascular tradicionales, queda por definir la presencia de factores de riesgo propios en estos pacientes. Objetivos: describir los factores de riesgo vascular en una cohorte de población mediterránea con infección VIH, estudiar los parámetros relacionados con un aumento del riesgo vascular a 10 años (RV) en esta población. Material y métodos: se llevó a acbo un estudio transversal en la consulta de Infección VIH del Hospital Costa del Sol de Marbella entre los meses de Abril y Julio de 2007. Se revisaron las historias clínicas tomando los datos demográficos, factores de riesgo cardiovascular tradicionales (diabetes, hipertensión, dislipemia, tabaco, antecedentes personales o familiares de enfermedad vascular), obesidad (siguiendo los criterios de la OMS), y por último, se extrajeron muestras de sangre para determinación de glucosa, creatinina y perfil lipídico. Se calculó la prevalencia de síndrome metabólico siguiendo los criterios de la Federación Internacional de Diabetes. Se calculó el riesgo vascular a 10 años usando la escala de Framingham ajustada por edad y sexo. Resultados: Se incluyeron en el estudio 147 pacientes, 121 (82.3%) varones. La edad media de los pacientes fue de 43,92 años (IC95%: 42,46-45,37). 3.4% cumplían criterios de bajo peso 31,3% sufrían sobrepeso y un 5.4% tenían obesidad grado I. Eran fumadores activos un 59,9%, y un 1.4% habían dejado de fumar al menos tres meses antes de empezar el estudio. Se recogieron dos casos de diabetes, 6 de hipertensión y 27 (18,4%) de dislipemia. Cuatro pacientes habían tenido previamente un episodio de enfermedad vascular. En el momento del estudio, el 81.6% de los pacientes recibían tratamiento antirretroviral de gran actividad, (media de tiempo: 78.43 meses, 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 85 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) IC95%: 69.78-87,08) y casi la mitad (49.7%) reunían criterios de caso Sida en algún momento de su historia. La media de los valores de glucemia fue de 101,54 mg/dl (IC95%: 98,42104,66), creatinina 1,02 mg/dl (0.99-1.06), colesterol 188,84 mg/dl (181,47-196,22), trigliceridos 151,42 mg/dl (135,8-167). Reunían criterios de síndorme metabólico el 20,4% de los pacientes. Un 21.8% tenían un RV entre el 10% y el 20%, y un 4.1% mayor o igual al 20%. El análisis univariado encontró tan solo relación del RV mayor del 10% con la edad y la serología positiva para VHC (OR 2.3 95%IC 1.09-4.85). Esta relación con la infección por VHC persistió en el multivariante ajustando por la edad (OR 2.33, CI95%: 1.09-5). Conclusiones: La prevalencia del uso de tabaco es muy elvada en nuestra cohorte. Algo más de la cuarta parte de nuestros pacientes presentan un riesgo vascular a 10 años mayor del 10%, y en cerca de uno de cada 20 el riesgo es de más del 20%. La coinfección por VHC se asocia en nuestro estudio de forma significativa a un riesgo vascular más elevado. 210 EVOLUCIÓN DE LAS CAUSAS DE MUERTE EN PACIENTES VIH EN LOS ÚLTIMOS SIETE AÑOS Y CORRELACIÓN CLÍNICO-PATOLÓGICA M. del Río, M. Riera, T. Campins, L. Martín, J. Murillas, M. Ribas, M. Leyes, M. Peñaranda y C. Villalonga Servicio de Medicina Interna-infecciosas, Hospital Universitario Son Dureta, Palma de Mallorca Objetivo: Describir los cambios en la causa de muerte en pacientes VIH en el periodo 2000-2007 y la utilidad de las necropsias en conocer su etiología. Material y método: Todos los pacientes con infección VIH de la cohorte de nuestro hospital en seguimiento desde el 11-00 hasta el 31-12-07. Se analizó la mortalidad por causas considerando como causa principal de muerte la que constaba en la base de datos, codificada según la clasificación Internacional de Enfermedades en su décima revisión. Se cruzaron con el Instituto Nacional de Estadística los datos de los pacientes fallecidos o perdidos de seguimiento. Para el cálculo de las tasas de mortalidad se tomó como denominador el número de personas-año (p-a) en seguimiento. Se realizó análisis por periodos de las causas de muerte. Se describen las necropsias realizadas en este periodo y se evalúa la correlación clínico- patológica. Resultados: Han seguido control en consultas 2467 pacientes (15937 p-a en seguimiento). Fallecieron 334 (13,5%). 80,6% varones y 66,5% con criterios de SIDA. Las causas más frecuentes fueron cirrosis hepática-hepatocarcinoma 94 (28%), infecciones no relacionadas-neumonías bacterianas 60 (18%), infecciones oportunistas 56 (16,7%): LMP (14), P.carinii (12), micobacterias (10), CMV (8), Toxoplasma (8) y Criptococo (6). Las neoplasias asociadas causaron la muerte de 36 pacientes (10,77%) y las no asociadas (principalmente pulmón, ORL y colon) de 40 (12%). Las causas accidentales 18 y la patología cardiovascular 14 (4,2%). Al comparar los periodos 2000-03 frente al 04-07 se apreció disminución de mortalidad significativa: 176 fallecidos en el primer periodo (10039 p-a) frente a 158 en el segundo (14172 p-a) con RR 1,54 (1,24-1,91), p: 0.0001. En las tasas de mortalidad por causa específica sólo la mortalidad por cirrosis descendió de forma significativa: 53 por 10000 p-a en el primer periodo frente a 28 en el segundo periodo, exceso mortalidad de 1,8 (1,25-2,8) p: 0,003.En este periodo de tiempo se practicaron 27 necropsias (8%). 22 eran hombres (81,5%), edad media: 38,6 años (23-55 años) y 100% con criterios de SIDA. En 6 pacientes (22,2%) existió acierto total; en 12 (44,4 %) existió error tipo I y en 9 (33,3%) existió error tipo II. Conclusiones: La mortalidad en la época TARGA continúa disminuyendo en la población VIH controlada, con disminución significativa por cirrosis en los últimos años. Las necropsias siguen siendo útiles al apreciarse errores tipo I o II en el 77% de casos. 211 HIPERTROFIA VENTRICULAR IZQUIERDA EN PACIENTES CON INFECCIÓN POR VIH EN TRATAMIENTO ANTIRRETROVIRAL PROLONGADO E. Bernal1, I. Marín2, A. Muñoz1, A. Garcia3, T. Vicente2 y A. Cano1 1 Sección de Enfermedades Infecciosas, 2Sección de Cardiología, 3 Sección de Neurología, Hospital General Universitario Reina Sofia de Murcia. Introducción: La infección por el VIH es una causa importante de cardiopatía adquirida, y de insuficiencia cardiaca. La prevalencia está aumentando conforme mejora el tratamiento y la longevidad de dichos pacientes, y se ha relacionado con un estado inmunológico deprimido. Objetivos: Evaluar el grosor septointerventricular, la función sistólica (fracción de eyección- FE-) y función diastólica en pacientes con infección por el VIH asintomáticos sin antecedentes de cardiopatía isquémica en tratamiento antirretroviral prolongado. Material y métodos: Estudio transversal en el que se incluyeron pacientes consecutivos en tratamiento antirretroviral durante más de 1 año sin antecedentes de cardiopatía. Evaluación de la fracción de eyección ventricular izquierda por el método de Theich, valoración de la función diastólica (DD) por doppler pulsado en el flujo mitral. Se utilizo ecógrafo Philis iE33. Resultados: Se analizaron los datos de 24 pacientes, de los cuáles 8 estaban en tratamiento con no análogos de nucleosidos (ITINN) y 16 con inhibidores de la proteasa (IP), todos ellos en combinación con inhibidores de la transcriptasa inversa de nucleósidos. Diecisiete (70,8%) eran varones, de 43 ± 6 años, 0,5% hipertensos, ninguno era diabéticos, 84% fumadores y 31% con dislipemia. Los niveles de colesterol total fueron 186,8 ± 67, HDL colesterol 48 ± 23 mg/dl, LDL colesterol 89 ± 33 mg/dl y triglicéridos 218,8 ± 178 mg/dl. En 17 pacientes (70,8%) la carga viral fue indetectable y los niveles de CD4 fueron 510 ± 310 celulas/ml. La fracción de eyección fue superior al 50% en 22 (91,6%) pacientes. Los pacientes tratados con ITINN tuvieron una FE superior a los tratados con IP (73,17 ± 9,84 vs 66,92 ± 7,08; p = 0,1) La hipertrofia ventricular izquierda (HVI) estuvo presente en 7 (29,16%) pacientes. En 9 (37,5%) pacientes hubo disfunción diastólica (DD). No se encontró relación estadísticamente significativa entre la FE, HIV y DD con el tratamiento antirretroviral, con el tiempo de exposición, carga viral ni estatus inmunológico. Conclusiones: Una proporción significativa de pacientes con infección por el VIH tiene HVI sin hipertensión arterial. No se ha encontrado relación significativa entre los parámetros virológicos y alteración de la función ventricular izquierda. El VIH y /o el tratamiento antirretroviral podrían aumentar la incidencia de HVI en estos pacientes. 212 DOXORRUBICINA LIPOSOMAL COMO TRATAMIENTO DEL SARCOMA DE KAPOSI EN LA ERA TARGA: UNA TERAPIA EFICAZ A. Salinas, F. Jiménez, M. de Górgolas y M. Fernández-Guerrero División de Enfermedades Infecciosas, Fundación Jiménez Díaz. Madrid. Introducción: A pesar de la mejoría en el tratamiento frente al VIH, el Sarcoma de Kaposi (SK) sigue suponiendo un reto terapéutico Métodos: Estudio comparativo de 65 pacientes con SK tratados con terapia antineoplásica: grupo A (50 pacientes) tratados con terapia antineoplásica habitual (etoposido, adriamicina, bleomicina, vimblastina) y grupo B (15 pacientes) Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 85 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 86 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) con doxorrubicina liposomal (20 mg/m2 cada 21 días en 6 ciclos). Los pacientes del grupo A fueron tratados de 1988 a 1997 y los del grupo B de 2002 a 2007 Resultados: Las características clínicas de ambos grupos fueron similares en términos de sexo (hombres: 99 vs 100%), edad (40 vs 44 años), factor de riesgo VIH y carga viral. Las características clínicas de las lesiones del SK fueron: piel (96,3 vs 100%), afectación mucosa (55,8 vs 26,6 %) y visceral (29,4 vs 13,3%) en los grupos A y B respectivamente. La media de linfocitos CD4 en el momento del diagnóstico de SK fue más bajo en el grupo A que el B (157 vs 304 céls/mic). La terapia antirretroviral de alto grado (TARGA) fue administrada en el 29% y 100% de casos de grupo A y B respectivamente, sin embargo su uso previo a la quimioterapia fue sólo utilizado en el 60% de pacientes del grupo B. La respuesta completa, respuesta parcial o progresión en los grupos A y B fueron respectivamente: 10,3 vs 60%; 51,7 vs 33,3%; 24,1 vs 6,6%. La toxicidad hematológica se presentó en el 39,6 vs 0%, alopecia 10,3 vs 0%, gastrointestinal 10,6 vs 6,6% y neurológica 5,2 vs 0% en grupos A y B respectivamente. Conclusión: El tratamiento del SK con TARGA y doxorrubicina liposomal ha mejorado dramáticamente el pronóstico de la enfermedad, comparado con enfoques terapéuticos previos. 213 RESISTENCIA A LA INSULINA EN PACIENTES COINFECTADOS POR VIH Y VHC: PREVALENCIA Y FACTORES ASOCIADOS P. Ryan1,5, S. Resino2, P. Miralles1, M. Sánchez-Conde1, P. Catalán3, E. Alvarez4, D. Michelaud2, MA. Muñoz2, JM. Bellón5 y J. Berenguer1. 1 Unidad de Enfermedades Infecciosas/VIH, 2Servicio de Inmunologia, 3Servicio de Microbiologia, 4Servicio de Anatomia Patologica, 5Fundacion de investigacion “Hospital Gregorio Marañon”, Hospital General Universitario Gregorio Marañon. Objetivos: Analizar la prevalencia y los factores que se asocian con la resistencia a la insulina (RI) en pacientes co-infectados por el VIH y el VHC. Métodos: Se incluyeron pacientes a los que se le practicó una biopsia hepática entre mayo del 2000 y mayo del 2007 para valoración de tratamiento del VHC y que tenían una muestra de suero recogida el mismo día de la biopsia. Se recogieron variables epidemiológicas, clínicas, de laboratorio (incluyendo glucemia e insulinemia en ayunas) y tratamiento. Se consideró que existía RI cuando el índice HOMA era ≥ 3.8. Resultados: Se estudiaron 201 pacientes con una edad media de 39 años, el 76% eran varones, el 14% consumían > 50 g de alcohol al día y el 90% tenían antecedentes de consumo de drogas por vía parenteral. En el momento de la biopsia, el 95% recibían TARGA, la mediana de CD4+ era de 490 células/mm3, el 78% tenían carga viral de VIH < 50 copias/ml y el 31% había padecido una enfermedad definitoria de sida. El 61% de los pacientes estaban infectados por VHC genotipo 1. La distribución del grado de fibrosis según la escala METAVIR fue la siguiente: F0: 8%, F1: 34%, F2: 26%, F3: 20%, F4: 11%. De los 201 pacientes, 54 (26.8%) presentaban RI. En el estudio univariante, los factores que se asociaron con la presencia de RI fueron: el índice de masa corporal (IMC), la fibrosis hepática avanzada (F3-F4), la utilización de saquinavir y la ausencia de nevirapina en el régimen antirretroviral. En el análisis de regresión logística multivariante, los factores que se asociaron de forma independiente con la presencia de RI fueron, la fibrosis hepática avanzada (OR, 4; 95%CI, 1,2–12,4; p = 0,01) y el IMC (OR, 1,4; 95% CI, 1,1–1,8; p = 0,006). Conclusiones: La prevalencia de RI en nuestra cohorte de pacientes co-infectados por VIH/VHC fue del 27%. Los factores que se asociaron de forma independiente con RI fueron la fibrosis hepática avanzada y el IMC. 86 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 214 MUTACIONES DE RESISTENCIA EN PLASMA Y EN CÉLULAS MONOCLEARES DE SANGRE PERIFÉRICA DURANTE UN ESTUDIO RANDOMIZADO DE INTERRUPCIÓN DE TRATAMIENTO GUIADO POR CD4: RESULTADOS A LA SEMANA 96 M. Olmo1, J. Niubo1, M. Peñaranda2, F. Gutierrez3, J. Romeu4, M. Larrousse5, P. Domingo6, J.A. Oteo7, P. Sánchez1, I. Ruiz1, L. Ruiz4, C. Villalonga2, E. Bernal3, J. López-Aldeguer8, J.A. Iribarren9 y D. Podzamczer1, y el equipo de investigadores del estudio STOPAR 1 Servicio de Enfermedades Infecciosas, Hospital de Bellvitge. 2 Servicio de Medicina Interna, Hospital Son Dureta, Mallorca. 3 Servicio de Enfermedades Infecciosas, Hospital Gral. d´Elx, Alicante. 4Unidad VIH, Hospital Germans Trias i Pujol, Badalona, Barcelona. 5Servicio de Enfermedades Infecciosas, Hospital Clínic. Barcelona. 6Servicio de Medicina InternaEnfermedades Infecciosas, Hospital San Pau i Santa Creu. Barcelona. 7Servicio de Medicina Interna-Enfermedades Infecciosas, Hospital de la Rioja. Logroño. 8Unidad de Enfermedades Infecciosas, Hospital La Fe. Valencia. 9Servicio de Enfermedades Infecciosas, Hospital de Donostia. San Sebastian. Introducción: La aparición de resistencias tras la interrupción de TARGA (IT) se ha descrito en grado variable según los estudios y parece depender de diversos factores desde los propios fármacos a la estrategia de suspensión. Objetivo: Evaluar la selección de mutaciones de resistencia (MR) y su implicación clínica en una estrategia de IT guiada por CD4. Metodos: Ensayo randomizado, multicéntrico en pts VIH + adultos con TARGA, carga viral indetectable (CVI) y CD4 > 500 (nadir > 100). Los pts se randomizaron a tratamiento continuo (TC) o interrupción (IT). En los tratados con INNTI, éste se interrumpió 7 días antes.El mismo TARGA se reinició si CD4 < 350 y se suspendió de nuevo si CD4 > 500 con CVI durante al menos 3 meses. Punto final de evaluación: progresión de la enfermedad, muerte, CD4 < 200 y fallo virológico (FV). Se hizo test genotípico de resistencia en células mononucleares de sangre periférica (TGR-CMSP) en un subgrupo de pts de ambas ramas a nivel basal; y antes de cada nueva interrupción en pts IT. Se hizo TGR en plasma (TGR-P) en pts IT cuando CV > 400 c/mL tras la interrupción. Se usó el documento IAS de resistencias (Agosto 2006). Análisis por ITT (pérdida = fallo). Resultados: 106 pts incluidos (50 TC vs. 56 IT). 85% tratados con INNTI: 46 EFV, 44 NVP. Mediana de CD4 nadir 327 (105-1214) y basal 845 (523-1817). El TGR-CMSP basal (n = 48) mostró mutaciones de resistencia a INTI (MRINTI) en 4 pts, a INNTI (MR-INNTI) en 2 y a IP (MR-IP) en 2. 50/56 pts hicieron una sola IT. TGR-P se realizó en 54/56 (96%): 12/54 (22%) presentaron MR: 18% MR-INTI, 6% MRINNTI y 12% MR-IP. Un paciente con MR-INTI y MR-INNTI sufrió fallo virológico tras la primera IT. 6/56 pts siguieron más de una IT (n = 3: dos, n = 3: tres). Se hizo TGR-CMSP en 8/9 muestras detectándose la aparición de 2 MR-IP menores (L63P, A71T) y la desaparición de K103N en una muestra previa a la 3ª IT. El TGR-P en 9/9 muestras no mostró mutaciones mayores de novo, mientras que las mutaciones D67N+K219Q y M184V desaparecieron en una muestra de 2ª y 3ª IT. Tras reinicio del TARGA, los 6 pacientes presentaron CV <50 (mediana 12 semanas). Conclusión: El TGR-CMSP (basal) y el TGR-plasma (tras la 1ª interrupción) aportaron la mayor información en esta estrategia de IT. En las interrupciones posteriores no se detectaron nuevas mutaciones mayores mientras que algunas mutaciones pre-existentes desaparecieron. Interrumpir 7 días antes el INNTI puede haber contribuido a la baja tasa de mutaciones de resistencia 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 87 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 215 PERFIL METABÓLICO Y RIESGO CARDIOVASCULAR ESTIMADO TRAS LA SUSTITUCIÓN DE LOPINAVIR/R POR ATAZANAVIR/R. METATAZIP, SUB-ESTUDIO DEL ESTUDIO ATAZIP E. Ferrer1, M. Saumoy1, J. Ordoñez2, A. Milinkovic3, P. Domingo2, E. Ribera4, E. Negredo5, G. Leibenger1, J.M. Gatell3 y D. Podzamczer1 1 Servicio Enfermedades Infecciosas, H U Bellvitge. 2Servicio Medicina Interna, Hospital Sant Pau y Unidad de Lipidos. 3 Servicio Enfermedades Infecciosas del H Clinic. 4Servicio Enfermedades Infecciosas, Hospital Vall d’Hebrón. 5Fundació Lluita contra la Sida (FLS) Irsi-Caixa. Objetivo: Evaluar los cambios en el perfil metabólico y en el riesgo cardiovascular estimado en pacientes controlados virológicamente que pasan de una pauta que contiene Lopinavir/r (LPV/r) a una que contiene Atazanavir/r (ATV/r). Metodos: ATAZIP es un ensayo clínico multicéntrico en el que los pts en tratamiento con Lopinavir/r controlados virológicamente fueron randomizados a cambiar a una pauta con ATV/r o continuar con LPV/r durante 48 semanas. En un sub-estudio metabólico que se realizó en 5 centros se evaluaron los siguientes variables en la visita basal y a las 48 semanas: colesterol total (CT), trigliceridos (TG), cVLDL-, cHDL, cLDL, fracciones de LDL, apo A-I, apo B, glucosa, insulina, peptido-C y HOMA. La estimación del riesgo cardiovascular (RCVe) se calculó con la ecuación de Framingham. El t-test no pareado o el test U de Mann-Whitney se usaron para hacer comparaciones entre ramas y el t-test pareado o test de Wilcoxon para hacer comparaciones entre los datos basales y semana 48, Resultados: Se incluyeron 122 pts (61 LPV/r y 61 ATV/r) en el subestudio. Los dos grupos eran comparables basalmente, excepto en la proporción de pts con SIDA (LPV/r 60,7% vs 39,3, p = 0,019) y en CT (LPV/r 5,46 vs 5,06 mmol/l, p = 0,07). Una proporción mayor de pts en la rama de LPV/r recibió hipolipemiantes durante el estudio (24,6% vs 6,6, p = 0,006). A los 12 meses, CT total disminuyó en las dos pautas. ATV/r se asoció a una mayor reducción en TG (vs. LPV/r,p = 0,028), en el cociente CT/cHDL (12m vs. basal, p = 0,01), y a un aumento del cHDL (12 m vs. basal, p = 0,076) y del cociente Apo A/Apo B (12 m vs. basal, p = 0,079). El cLDL disminuyó en la rama de LPV/r, pero el tamaño de las particulas LDL también disminuyó (p = 0,012), y la proporción de pts con fenotipo B aumentó (p = 0,022) (perfil más aterogénico). Estos cambios no se observaron con ATZ/r. En ambas pautas se observó un aumento significativo en la insulina y en el péptido-C, sin cambios en el HOMA. El RCVe disminuyó en la rama de ATZ/r (-17%, p = 0,014), permaneciendo sin cambios en la rama de LPV/r (+5%, p = 0,76). En una regresión lineal multivariante, el cambio en el cociente CT/cHDL fue la única variable que se asoció a cambios en el RCVe, con una reducción de 2,3% del RCVe por cada unidad que disminuía el cociente CT/cHDL. Conclusiones: El cambio de LPV/r por ATZ/r se asoció a un perfil lipídico más favorable y a una disminución del riesgo cardiovascular estimado. 216 USO DE TENOFOVIR DF EN COMBINACIÓN CON ATAZANAVIR POTENCIADO Y NO POTENCIADO EN PACIENTES INFECTADOS POR EL VIH-1. SUB-ANÁLISIS DE LA COHORTE ESPAÑOLA PROTECTION E. Ribera1, J. González2, A. Prieto3, E. Condes4, C. Martín5, J. Vergas6, C. Romero7 y E. Pedrol8 1 Enfermedades infecciosas, Hosp. Univ. Vall D´Hebron. 2 Medicina Interna, Hosp. Univ. La Paz. 3Medicina Interna, Hosp. Univ. de Santiago. 4Enfermedades infecciosas, Hosp. de Móstoles. 5Medicina Interna, Hosp. Ntra. Sra. de la Montaña. 6 Unidad VIH, Hosp. Clínico San Carlos. 7Gilead Sciences. 8 Unidad VIH, 8Hosp. de Granollers. Introducción: Cuando se combina con TDF, se recomienda que ATV se administre potenciado con RTV. Sin embargo, en la práctica clínica diaria, a veces puede ser utilizado sin potenciar. Métodos: La cohorte PROTECTION incluyó retrospectivamente datos procedentes de 75 unidades de VIH en España de pacientes infectados por el VIH-1 que recibían TARGA que incluía tenofovir DF e inhibidores de la proteasa. En el presente análisis se describe la efectividad y seguridad en los sujetos que recibieron regímenes que incluían ATV potenciado y sin potenciar. Resultados: Fueron analizados 347 pacientes. La mayoría (75%) recibieron ATV potenciado. Las características basales y la efectividad virológica e inmunológica de ambas cohortes se muestran en la siguiente tabla: Características basales ATV/ritonavir (n = 260) ATV (n = 87) Varones (%) Edad media (años) Factor de riesgo VIH (%) CDC Clase C (%) Motivo de inicio (%) Tiempo previo de TAR; meses. Mediana (RIQ) Media CD4; cel/mm3 69% 42 ADVP (62%) 34% Rescate (46%) 61 (25-100) 69% 42 ADVP (50%) 30% Rescate (36%) 57 (27-97) 374 441 7% 7.2 meses +52 cel/mm3 9% 8,7 meses +77 cel/mm3 19/260 (7%) 2/87 (2%) 8/260 (3%) 1/87 (1%) Resultados Fracaso virológico (%) Tiempo medio seguimiento (meses) Aumento medio recuento CD4* Incidencia de hiperbilirrubinemia Proporción de interrupciones por EA Conclusiones: En nuestra cohorte ATV fué utilizado mayoritariamente potenciado con ritonavir. En la experiencia clínica cotidiana ambas estrategias (con y sin potenciar) han mostrado resultados similares en cuanto a control virológico e interrupciones por efecto adverso. La incidencia de hiperbilirrubinemia fué mayor en el grupo potenciado. *:en aquellos sujetos con datos disponibles a 48 semanas (n = 46 y 23 para las combinaciones potenciadas y no potenciadas respectivamente). 217 EFECTIVIDAD Y TOLERABILIDAD DE TENOFOVIR DF Y ANÁLOGOS DE TIMIDINA EN COMBINACIÓN CON INHIBIDORES DE LA PROTEASA. RESULTADOS DE LA COHORTE PROTECTION P. Domingo1, J. López-Aldeguer2, V. Boix3, V. Navarro4, E. Rodríguez de Castro5, V. Estrada6, E. De Frutos7 y E. Pedrol8 1 Unidad VIH, Hosp. de la Santa Creu i Sant Pau; 2 Enfermedades Infecciosas, Hospital La Fe. 3Enfermedades Infecciosas, Hosp. General de Alicante. 4Enfermedades Infecciosas, Hosp. Vega Baja. 5Medicina Interna, Hosp. Verge del Toro. 6Unidad VIH, Hosp. Clínico San Carlos. 7Gilead Sciences. 8 Unidad VIH, Hosp. de Granollers Introducción: Pueden encontrarse en la literatura multitud de datos clínicos acerca del uso de combinaciones de ITIANs ampliamente utilizadas y recomendadas en las guías para el tratamiento de pacientes naïve con infección por VIH. Sin embargo, en pacientes con fracaso virológico, la aparición de resistencias puede llevar a la necesidad de emplear combinaciones que no han sido tan ampliamente contrastadas. De ahí la necesidad de generar datos acerca del uso de combinaciones alternativas de ITIAN como tenofovir DF y análogos de timidina. Métodos: La cohorte PROTECTION incluyó retrospectivamente datos procedentes de 75 unidades de VIH en España Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 87 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 88 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) de pacientes infectados por el VIH-1 que recibían TARGA que incluía tenofovir DF e inhibidores de la proteasa. El presente análisis describe la efectividad y seguridad en aquellos pacientes que recibían concomitantemente un análogo de timidina (AZT/d4T). Resultados: Fueron analizados 243 pacientes que estaban tomando al menos TDF, AZTo d4T (72 y 171 respectivamente) y un IP. La edad media fué 40 años, El 73% eran varones y el 49% ex ADVP. El 41% estaban en categoría C antes de comenzar el tratamiento del estudio. Basalmente, la media del recuento de CD4 era de 295 cel/ml. La mediana de exposición previa a tratamiento antirretroviral fue de 68 meses (RIQ 31 - 99). El 78% de los pacientes recibió TDF+ (AZT/d4T) como parte de una combinación triple. LPV/r fué el tercer agente más utilizado (n = 116), seguido por ATV (n = 32) tanto potenciado como sin potenciar. La mayoría de los pacientes (79%) iniciaron estas terapias como tratamiento de rescate. Tras un seguimiento medio de 12,9 meses, la proporción de fracaso virológico fue del 22,8%. En aquellos pacientes de los que se dispone de 48 semanas de seguimiento (n = 113) hubo un aumento medio del recuento de linfocitos CD4 de 157 células (p < 0,001). Trece pacientes (5%) interrumpieron el tratamiento por acontecimiento adverso. De acuerdo al criterio clínico del investigador ocho de ellos fueron relacionados con el IP acompañante y cinco con el análogo de timidina. Conclusiones: En esta cohorte, el uso concomitante de TDF y AZT/d4T se utilizó mayoritariamente como tratamiento de rescate. La buena tolerancia de estas combinaciones junto con una adecuada respuesta de efectividad viral alcanzada en este estudio hace de esta combinación de ITIANs una buena opción para rescatar pacientes con elevada experiencia antirretroviral. 218 BAJA TOXICIDAD HEPÁTICA EN PACIENTES QUE CAMBIAN DE NEVIRAPINA 200 MG DOS VECES AL DIA A 400 MG UNA VEZ AL DÍA. ESTUDIO RANDOMIZADO A 12 MESES D. Podzamczer1, M. Olmo1, J. Sanz2, V. Boix3, B. Clotet4, H. Knobel5, G. Leibenger1, P. Domingo6, J.A. Pineda7, C. Vilades8, e investigadores del estudio NODy 1 Servicio de Enfermedades Infecciosas, Hospital Universitari de Bellvitge. Barcelona. 2Servicio de Medicina Interna, Hospital Principe de Asturias. Madrid. 3Unidad de Enfermedades Infecciosas, Hospital Gral de Alicante. 4Unidad VIH, Hospital Germans Trias. Badalona. 5Servicio de Enfermedades Infecciosas, Hospital del Mar. Barcelona. 6Servicio de Medicina Interna-Enfermedades Infecciosas, Hospital Sant Pau. Barcelona. 7Unidad de Enfermedades Infecciosas, Hospital Valme. Sevilla. 8Servicio de Medicina Interna, Hospital Joan XXIII. Tarragona. Objetivo: Evaluar la hepatotoxicidad en pacientes estables que están recibiendo una pauta de TARGA que incluye nevirapina (NVP) a dosis estandar de 200 mg dos veces al día (BID) y que cambian a una pauta de 400 mg una vez al día (OD) Métodos: Ensayo clínico randomizado, abierto y multicéntrico a 12 meses. Se incluyeron pacientes con NVP BID > 12 semanas (> 18 en mujeres con CD4 > 250/uL) con carga viral indetectable y ALT < 2,5 veces el límite superior de la normalidad (LSN). Los pacientes se estratificaron por VHC y CD4 y se randomizaron a seguir con NVP 200 mg/12 hs o cambiar a NVP 400 OD. El punto de evaluación principal fue el tiempo hasta ALT y/o AST ≥ grado 3 (> 5 veces LSN si ALT basal normal o > 3,5 veces el valor basal si este era > LSN). Se evaluó por intención de tratar: 1) cambio/pérdida = toxicidad y 2) datos observados. Resultados: Se randomizaron 302 pacientes y se consideraron evaluables 289 (143 OD y 146 BID). Los grupos fueron comparables a nivel basal, con 71% de varones, 97% caucásicos, 31% exADVP, 30% SIDA, 33% VHC+ y CD4 88 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 620/uL. La mediana del tiempo previo con NVP fue de 43 (3-93) meses. 82% (OD) vs. 94% (BID) pacientes continuaron sin eventos durante el seguimiento por análisis ITT S = T (Log-rank p = 0.002), mientras que no se observaron diferencias en el ITT de datos observados (98% vs. 99%, p = 0,27). Sólo 6 pacientes (5 OD, 1 BID) presentaron una elevación de ALT y/o AST #> grado 3. De los 5 pacientes en la rama OD, en 2 la elevación de transaminasas se debió a hepatitis viral aguda A y C, respectivamente, y en otros 2, los niveles volvieron a la normalidad a pesar de continuar con NVP OD. Además, se observó un aumento de ALT y/o AST grado 2 en 11% (OD) vs. 10% (BID) (p = 0,8). En un análisis multivariado, VHC+ y ALT elevadas a nivel basal fueron las variables asociadas de forma independiente a hepatotoxicidad ≥ grado 2. 7 pacientes OD vs. 6 pacientes BID presentaron un fallo virológico (Log rank, p = 0,67) En la rama OD, la proporción de pts con pérdida de seguimiento/violación de protocolo/cambio por otras razones fue más frecuente (15% vs. 5%). Conclusiones: En pacientes tratados con dosis estandar de NVP durante al menos 12-18 semanas, el cambio a NVP OD se asoció a tasas bajas de hepatotoxicidad, manteniendo la supresión viral. En esta cohorte, VHC+ y ALT basales elevadas fueron las variables asociadas a hepatotoxicidad. 219 RIESGO CARDIOVASCULAR ASOCIADO A INFECCIÓN POR VIH T. Fernandez, M. Sanchez Conde, J. Cosin, M. Ramirez, I. Gutierrez, J. Berenguer, P. Miralles y J.C. López Unidad de Enfermedades Infecciosas/VIH. Hospital Universitario Gregorio Marañón. Introducción: El tratamiento antirretroviral (TAR) se ha asociado con un aumento en la enfermedad cardiovascular, especialmente en aquellos pacientes que reciben tratamiento con inhibidores de la proteasa. Objetivo: Analizar los clásicos factores de riesgo cardiovascular en pacientes infectados por VIH, así como el riesgo cardiovascular individualizado de cada uno de ellos. Material y metodos: Pacientes infectados por VIH, sin antecedentes de cardiopatía isquémica y seguidos habitualmente en la consulta externa de nuestro hospital. Se analizaron los clasicos factores de riesgo cardiovascular, asi como el riesgo cardiovascular a 10 años aplicando el índice de Framingham. Resultados: Se incluyeron 244 pacientes de los cuales 176 eran varones, la mediana de edad fue de 43,4 años y en el 51% la adquisición de la infección fue por vía sexual. En el momento del estudio la mediana de CD4 fue de 504 cel/mm3, 77% tenían CVP < 50 cp/mL y 196 recibían TAR, 4,9% eran diabéticos y 8,6% hipertensos. La mediana de colesterol total, HDL, LDL y triglicéridos fueron 202, 52, 106 y 161 mg/dL respectivamente. El 65% eran fumadores. El 4% tenían un riesgo cardiovascular a 10 años según Framingham > 15%, el 33% entre 5-15% y en el 63% era < 5%. La presencia de un índice de Framingham ≥ 5% se relaciono de forma significativa con la mayor edad, el sexo masculino y el aumento del colesterol total. No existieron diferencias significativas respecto a otras variables clínicas o epidemiológicas. El riesgo cardiovascular fue similar entre los pacientes que recibian TAR frente a los que no estaban en tratamiento. Tambien fue similar entre los pacientes que recibian TAR que incluía no-nucleosido o un inhibidor de la proteasa. Conclusión: El riesgo cardiovascular en pacientes VIH en Madrid esta elevado respecto al resto de la poblacion, no existiendo diferencias significativas entre los pacientes tratados con los diferentes tipos de antirretrovirales y sí estando asociado con la edad, el sexo masculino y los niveles de colesterol. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 89 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 220 INTERPRETACIÓN DEL GENOTIPO DE RESISTENCIA A TIPRANAVIR EN PACIENTES NAÏVE INFECTADOS CON SUBTIPOS NO-B V. Guillot1, A. Peña-Monje1, L. Martín1, M. Álvarez1, A. Lozano2, M.A. López-Ruz3, L. Muñoz-Medina4, J.C. Palomares5, J. Hernández-Quero4, M.C. Maroto1 y F. García García1 1 Servicio de Microbiología, Hospital Clínico San Cecilio. 2Unidad de Enfermedades Infecciosas, Hospital de Poniente, Almería. 3 Unidad de Enfermedades Infecciosas, Hospital de Poniente, Almería. 4Unidad de Enfermedades Infecciosas, Hospital Clínico San Cecilio, Granada. 5Servicio de Microbiología, Hospital Universitario Virgen de Valme, Sevilla. Introduccion: En los subtipos no-B se ha comprobado la presencia de un elevado número de polimorfismos en el gen de la proteasa, que son reconocidos en algunas reglas de interpretación como mutaciones de resistencia. Hemos valorado la interpretación de resistencia a TPV en los nuevos diagnósticos de la Cohorte de Resistencias de Andalucia Oriental (CoRAO), con el objetivo de valorar si existen diferencias para determinados algoritmos entre los subtipos B y no-B. Material y métodos: Estudio retrospectivo de los pacientes naïve nuevos diagnósticos incluidos en CoRAO entre 2005 y 2007. Se estudiaron 288 pacientes: 68.2% varones, edad (mediana: 38,2), CD4 (mediana: 293,00), carga viral (mediana: 4.72 log), seroconvertores: 7.7%. El subtipado se realizó mediante análisis filogenético del gen pol. En todos los aislados se estudió la resistencia a Tipranavir empleando los siguientes sistemas de interpretación: MacArthur RD, et al (Drug Therapy in HIV Infection 2006, #P205), Marcelin AG, et al. (14th CROI 2007, #612), Parkin N, et al. (13th CROI 2006 #637), Stanford University HIVDR Database, Rega Institute v7.0, Baxter JD, et al. (J Virol 2006; 80:10794–801), Scherer J, et al. (11th EACS 2007, P3.4/07), y VircoType Analysis. Resultados: Obtuvimos un total de 97 subtipos no-B (36.2%). Las reglas de interpretación informaron “no evidencia de resistencia” para los subtipos B en un porcentaje significativamente superior a los subtipos no-B (p < 0,001). En concreto, para los subtipos no-B, tan sólo la regla de MacArthur, Stanford y VircoType informaron todas las muestras como “no evidencia de resistencia”. Las reglas propuestas por Baxter y el REGA institute clasificaron el 9.3% y 6.2% de los subtipos noB como “sensibilidad disminuida”, mientras que las reglas de Parkin y de Scherer asignaron esta categoría al 74.2% y 94.8% de los subtipos no-B. Finalmente, el 89.7% de los subtipos noB fueron clasificados como “resistentes” cuando se utilizó la regla propuesta por Marcelin. Conclusión: Existe una elevada discordancia entre las distintas reglas disponibles para la interpretación del genotipo de resistencia en pacientes naïve que están infectados por subtipos no-B. Se debe tener precaución al interpretar el genotipo de resistencia a TPV en pacientes naïve con subtipos no-B al utilizar determinadas reglas, que necesitarían ser validadas para estos subtipos. Nuestros datos confirman la importancia del subtipo a la hora de elaborar reglas de sensibilidad genotípica, especialmente a los inhibidores de la proteasa. 221 EVENTOS CORONARIOS AGUDOS EN LA ERA TARGA: UNA COMPLICACIÓN EMERGENTE A. Salinas1, F. Jiménez1, A. Goyenechea1, R. García-Delgado2, V. Acebrón1, M. Fernández-Guerrero1, J. Tuñón3 y M. de Górgolas1 1 División de Enfermedades Infecciosas, 2Servicio de Inmunología, 3Servicio de Cardiología, Fundación Jiménez Díaz, Madrid. Introducción: Desde la introducción de la Terapia Antirretroviral de Alto Grado (TARGA) para el tratamiento de la infección VIH, la esperanza de vida de los pacientes es mucho más larga y los eventos cardiovasculares podrían impactar significativamente en su supervivencia y calidad de vida. La implicación del TARGA en esta condición no es todavía clara Métodos: Estudio retrospectivo de pacientes infectados por VIH que sufrieron evento coronario agudo (infarto de miocardio y/o angor) desde Junio de 1999 hasta Febrero de 2007, dentro de una cohorte de 1200 pacientes VIH atendidos en la Fundación Jiménez Díaz de Madrid Resultados: 17 pacientes (1,4%) tuvieron 20 eventos coronarios agudos (16 infarto agudo de miocardio y 6 angor). Se detectaron varias lesiones coronarias: 5 pacientes (enfermedad de 3 vasos), 5 pacientes (2 vasos), 7 pacientes (1 vaso). La edad media fue de 47,4 años. 94,1% fueron varones. Todos salvo 2 casos (88,2%) estaban recibiendo TARGA en el momento del evento durante un tiempo medio de 65 meses. 46,6% estaban recibiendo TARGA que incluía Inhibidores de Proteasa (IP) y 53,3% terapia basada en no análogos. Los análogos más comunmente usados fueron: Lamivudina (9 pacientes), Zidovudina (6 pacientes), Estavudina (6 pacientes). La media de linfocitos CD4 en el momento del evento fue de 513 céls/mic, y la carga viral fue indetectable en el 71,4% de casos. Señalar que varios factores de riesgo coronario concomitantes estaban presentes en la mayoría de pacientes: tabaco (86,7%), hipercolesterolemia (58,8%), hipertensión arterial (35,3%), abuso de cocaína (17,6%), diabetes mellitus (5,8%). 3 pacientes tenían enfermedad vascular periférica. Se efectuó angioplastia en 14 pacientes. La media de fracción de eyección de ventrículo izquierdo tras la recuperación fue de 54%. Conclusión: Los eventos coronarios agudos en la población VIH positiva son todavía infrecuentes, sin embargo la gran mayoría de estos pacientes tienen factores de riesgo cardiovascular conocidos que podrían ser fácilmente controlables, tales como el tabaco, la hipertensión, la hipercolesterolemia y el abuso de cocaína 222 PRESIÓN ARTERIAL. INFLUENCIA DE ATAZANAVIR/R Y LOPINAVIR/RITONAVIR E. Deig1, P. García1, I. Vidal1 y E. Pedrol1,2 1 Unidad VIH, 2Servicio de Urgencias, Hospital General de Granollers. La prevalencia de HTA en pacientes VIH + varia según la serie consultada (8%vs 74%) siendo diversas las causas a las que se ha atribuido la responsabilidad de ello; queda por dilucidar el papel patogénico de la TARGA y de cada antirretroviral en particular. Objetivos: Valorar los cambios en las cifras de tensión arterial en dos grupos de pacientes que inician un tratamiento antiretroviral que incluye ATV/r o LPV/r. Pacientes y métodos: Se realiza estudio observacional y prospectivo en el que se incluyen pacientes que han iniciado una pauta ARV con ATV (grupo 1) o LPV/r (grupo 2) y que mantienen este tratamiento durante ≥ 18 meses. Las mediciones de TA se realizar según criterios del VII JNC. Resultados: Se incluyen 58 pacientes, 34 en el grupo 1 (edad media de 40 años, 70% varones y peso medio de 71.6kg) y 24 en el grupo 2 (edad media 42.7 años, 79% varones y 69.2kg). La media TA en el grupo 1 fue de 138/85 mmHg y en el grupo 2 de 127/78 mmHg. En el grupo 1, un 26% de los pacientes presentaban cifras de HTA grado 1 (158/94) frente 8.3% de los pacientes del grupo 2 (149/87). En la tabla se muestra la evolución (mmHg) en las cifras de tensión arterial sistólica (TAS) y diastólica (TAD) a lo largo de 18 meses TAS basalTAD basal TAS 6m TAD 12m TAS 18m TAS 18m TAD 6m TAS 12m Grupo 1 139 Grupo 2 135 138 83 127 81 85 139 83 141 83 78 129 79 133 79 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 89 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 90 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) La TAS aumento 1 mmHg a los 18 meses (respecto a la basal) en el grupo 1 y 8mmHg en el grupo 2. La TAD, se redujo 2 mmHg en el grupo 1 y aumento 3 mmHg en el grupo 2 a los 18 meses de tratamiento (NS). El aumentó de peso medio fue de 0,8 kg en el grupo 1 y de 1.4 kg en el grupo 2 (NS). Del subgrupo de pacientes hipertensos, a los que se les recomendó medidas higiénico-dietéticas +/- Olmesartan®, los pacientes del grupo 1 la TAS y la TAD se redujo 6 mmHg, respectivamente a los 18 meses; por lo contrario en el grupo 2 la TAS presentó un aumento de 8 mmHg y la TAD una reducción de 2 mmHg (NS). Conclusiones: Los resultados que hallamos en nuestra serie de pacientes, van en concordancia a los resultados obtenidos en estudios previos que muestra una tendencia con el tiempo a un aumento paulatino de la TAS y en menor grado la TAD. Los pacientes con ATV presentan un menor incremento, no significativo, de la TAS y una reducción de la TAD respecto a los pacientes con LPV. 223 EVALUACIÓN DEL GRADO DE FIBROSIS HEPÁTICA Y SU EVOLUCIÓN EN PACIENTES COINFECTADOS, EN LA ERA TARGA M.J. Bustinduy, J.A. Iribarren, M.A. Von Wichmann, M.J. Aramburu, F.J. Rodriguez-Arrondo, J. Arrizabalaga, X. Camino, M. Goenaga, C. Sarasqueta y H. Azkune Unidad de enfermedades infecciosas, Hospital Donostia. Donostia San Sebastian. Introducción: Se ha dicho que los pacientes VIH coinfectados con VHC tienen una evolución acelerada a fibrosis avanzada, pero la mayoría de los estudios mezclan pacientes de la era TARGA y pre-TARGA. No se conoce demasiado acerca de la fibrosis hepática en la era TARGA en pacientes bien controlados. Existen algunos métodos no invasivos para intentar cuantificar el grado de fibrosis, pero ninguno ha sido validado en pacientes coinfectados. La biopsia hepática (BH) es la mejor técnica para establecer el pronóstico y la necesidad de terapia. Nuestro objetivo es analizar la necesidad y seguridad de BH en nuestra cohorte de pacientes. Métodos: Analizamos todos los pacientes VIH y VHC coinfectados a los que se les ha realizado BH desde 1999 a enero del 2008, para medir el grado de fibrosis. Evaluamos datos demográficos, relacionados con el VHC, variables relacionadas con el VIH, seguridad y grado de fibrosis mediante la escala de Ishak de F0 (no fibrosis) a F6 (cirrosis). Utilizamos SPSS 13.0 para analizar los datos usando los test comparativos para variables cualitativas y cuantitativas. Resultados: Entre 1999 y enero 2008, se han realizado 325 biopsias (299 pacientes); varones 212 (71%) y 88 mujeres (29%), con una edad media de 39,7 (DE 4,3); nadir de CD4 de 222 (DE 157); CV de VHC 7,6 log (DE 1,3); GPT 128 (DE 120); UDVP: 89%; Categoría C 25%; TARGA 89%; Genotipo: G1: 52%; G2: 2%; G3:25%; G4:15%: Procedimiento de biopsia: percutánea 220 (67%), guiada por Ecografía 82 (25%), abierta 5 (1%), otros 18(5%). Información de la biopsia: útil el 85%, no útil el 15%. Grado de fibrosis F0: 78 (26%), fibrosis F1: 92 (30,7%), fibrosis F2: 27 (9%), F3:22 (7,3%), F4:18 (6%), F5:25 (8,3%), F6:15 (5%), Otros (Biopsia fallida, no valorable, faltan datos): 48 (14,7%). En análisis univariante no hay diferencias significativas en el grado de fibrosis (Tomado como la diferencia entre grado alto, F3, F4, F5 y F6 y grado bajo, F0, F1 y F2) en función de edad, GOT, CD4, nadir, sexo, práctica de riesgo y uso de nevirapina (Esta última en el límite de la significación estadística con una F de Fisher de 0,155) y si se observa significación estadística asociada al genotipo 1 (36,5%) frente al 3(21,4%) y 4(21,4%) y claramente superior al 2 (0%), si bien de este último sólo hay 4 casos, con una Chi cuadrado de 0,034. Reciben tratamiento tras biopsia 130 (40%) y el número de complicaciones tras biopsia es de 2 (0,6%). La evolución de la fibrosis, valorada en 25 pacientes rebiop- 90 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 siados, de ellos 7 para valorar grado de evolución (Resto por primera biopsia fallida) ha sido, con un tiempo de evolución de 61 meses de media (29-75m), lenta con evolución a un grado superior de fibrosis sólo en dos pacientes (Los dos en grado bajo todavía en segunda biopsia) Conclusiones: Una alta proporción de pacientes de nuestra cohorte, o no tienen fibrosis, o es de grado bajo 197 (60,6%). No obstante 40, un 12% tienen un alto grado de fibrosis y precisan seguimiento estricto y valoración en orden a un futuro transplante. Hoy día es la biopsia hepática la que nos da la información para evaluar actitud de tratamiento o no. En pacientes rebiopsiados, si bien la cifra de pacientes es baja (7), no parece haber tendencia a evolución rápida a grados de fibrosis superior, en la era TARGA 224 INFLUENCIA DE LA INMIGRACIÓN EN LAS CARACTERÍSTICAS DE LOS NUEVOS DIAGNÓSTICOS DE INFECCIÓN POR EL VIRUS DE LA INMUNODEFICIENCIA HUMANA A. Barrios1, J.M. Ruiz1, J.V. San Martín1, I. García-Arata2, N. Cabello1, E. Canalejo1, J. Hinojosa1 y A. Zapatero1 1 Servicio de Medicina Interna, 2Servicio de Microbiología, Hospital de Fuenlabrada, Madrid. Objetivos: Valorar la influencia de la población inmigrante en los nuevos diagnósticos de infección por el VIH y en la respuesta al tratamiento. Material y métodos: Análisis retrospectivo de 261 pacientes infectados por el VIH atendidos en el Hospital de Fuenlabrada de junio-2.004 a noviembre-2.007. Resultados: El 25% de sujetos eran inmigrantes. El grupo de riesgo fue: 49% UDVP, 34% heterosexuales (htx) y 15% homosexuales (hmx); 53% VHC+. Se determinó el subtipo en 60 pacientes: 45 B, 14 no B (mayoría en africanos) y 1 VIH-2 (africano). El 32% de los pacientes (82) habían sido recién diagnosticados, en el hospital (21%) o en atención primaria (11%): 70% varones; 58% htx, 31% hmx y 6% UDVP; 11% VHC+. El 55% eran inmigrantes (africanos el 73%). En la población inmigrante recién diagnosticada comparada con la española, la edad era menor (33 vs 38 años), se observó mayor frecuencia de mujeres (48% vs 11%), mayor transmisión htx (78% vs 31%) y menor por relaciones hmx (16% vs 51%) y por consumo de drogas vía parenteral (<0.1% vs 11%). Las cifras de CD4 y carga viral al diagnóstico no diferían de forma significativa (309 vs 180/mm3 y 37.750 vs 47.060 cop/ml). Durante el seguimiento hubo un 25% de pérdidas de seguimiento entre los inmigrantes vs < 0.1% en la población española. Para valorar la respuesta al tratamiento, se tuvieron en cuenta los 110 pacientes que eran naive en la primera atención hospitalaria. El 55% comenzaron tratamiento antirretroviral. Sólo 9 pacientes iniciaron tratamiento con IP. Entre los 47 sujetos que recibieron NNRTI, no se objetivó diferencia significativa en la respuesta inmunológica y virológica entre inmigrantes y españoles: mediana de variación de CD4 (/mm3) a los 6 meses (m) de +108 (n = 12) vs +133 (n = 17) y a los 12 m de +142 (n = 6) vs +209 (n = 10); CV < 50 cop/ml (OT) a los 6 m en 92% vs 76% y a los 12 m en 83% vs 90%, respectivamente. Sin embargo, en el subgrupo de pacientes que lograron CV < 50 cop/ml a los 6 m, los inmigrantes tendieron (p = 0.06) a presentar una menor respuesta inmunológica que los españoles [+87 (n = 11) vs +179 (n = 13)], que no se observó a los 12 m [+ 110 (n = 5) vs +233 (n = 9), p = NS]. Conclusiones: Más de la mitad de los nuevos diagnósticos de VIH en nuestro área se realizaron en inmigrantes heterosexuales. Las pérdidas de seguimiento frecuentes subrayan la necesidad de tratamiento supervisado. Se necesitan estudios sobre la respuesta al tratamiento antirretroviral en los pacientes con subtipos no B del VIH. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 91 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 225 RIESGO CARDIOVASCULAR Y ALTERACIONES METABOLICAS EN PACIENTES CON INFECCIÓN POR VIH: ANALISIS EPIDEMIOLÓGICO V. Pardo, JD. García-Palomo, M.G. Cuadra, A. Arnáiz y M.C. Fariñas. Unidad de Enfermedades Infecciosas, Hospital Universitario Marqués de Valdecilla, Santander (Cantabria) España. Introducción: La terapia antirretroviral (TAR) se asocia a una mayor prevalencia del riesgo vascular, debido a alteraciones metabólicas, determinantes genéticos y factores relacionados con el propio VIH, siendo poco concluyentes los trabajos publicados hasta el momento. Objetivos: Describir los factores de riesgo cardiovascular (FRCV); evaluar las alteraciones metabólicas y su posible relación con el tipo de tratamiento, tiempo de evolución y/o desarrollo de enfermedad cardiovascular (ECV) sintomática en pacientes VIH atendidos en un hospital de tercer nivel. Material y métodos: estudio descriptivo de una cohorte de 100 pacientes consecutivos revisados en una de las consultas de una Unidad de Enfermedades Infecciosas. Resultados: Se evaluaron 100 pacientes controlados entre 1993 y 2007; 74 varones y 26 mujeres, con una media de 41,5 ± 9,9 años. El 36,5% de los varones tenía ≥ 45 años y el 3,8% de las mujeres tenía ≥ 55 años. El IMC medio fue de 24,4 ± 3,9. El 63,5% de los varones y el 46,1% de las mujeres eran fumadores. Un paciente tenía antecedentes familiares de ECV y 9 presentaron algún ECV anteriormente al diagnóstico de infección por VIH. Eran hipertensos el 12,2% de los varones y el 7,7% de las mujeres. Presentaban DM el 5,4% de los varones, con una HbA1c media de 5,8 ± 0,9%. Se objetivaron niveles de HDL-colesterol < 40 en 17 pacientes, con una media de 35,1 ± 9,5 mg/dl, de los que 4 presentaron ECV sintomática. Los niveles medios de LDL-colesterol fueron de 95,1 ± 28,6 mg/dl, y los de triglicéridos de 193,1 ±198,9 mg/dl. 9 pacientes presentaron lipodistrofia y/o lipoatrofia facial. En 7 pacientes se observaron alteraciones del metabolismo mineral/óseo en forma de osteopenia/osteoporosis. 7 desarrollaron ECV sintomática (3 ACVA, 2 enfermedad arterial periférica y 2 IAM); de ellos el 100% eran varones con edad ≥ 38 años y con una media de 1,9 FRCV, por orden decreciente, tabaco (p = 0,016), edad (p = 0,03) y niveles bajos de HDL-colesterol (p = 0,72). En el momento del ECV, el 85,7% recibían TAR (incluyendo IP), con una media de 30,8 meses desde el inicio del tratamiento. Conclusiones: Los principales FRCV en la población VIH analizada son equivalentes a los de la población general: tabaco, edad y HDL-colesterol bajo. No se demostraron asociaciones estadísticamente significativas entre el tratamiento con TAR y el desarrollo de ECV sintomática. Es aconsejable realizar estudios con mayor tamaño muestral y tiempo de seguimiento. 226 ENSAYO RANDOMIZADO DE INTERRUPCIÓN DE TRATAMIENTO GUIADA POR CD4 EN PACIENTES TRATADOS MAYORITARIAMENTE CON INNTI: RESULTADOS A LA SEMANA 96 M. Olmo1, M. Peñaranda2, J. Niubo1, F. Gutierrez3, J. Romeu4, M. Larrousse5, P. Domingo6, J.A. Oteo7, P. Sánchez1, I. Ruiz1, L. Ruiz4, C. Villalonga2, E. Bernal3,J. Lopez-Aldeguer8, J.A. Iribarren9 y D. Podzamczer1 y los investigadores del estudio STOPAR 1 Ser. de Enfer. Infec., H. de Bellvitge. 2Ser. de Med. Interna, H. Son Dureta, Mallorca. 3Ser. de Enf. Infec., H. Gral. d´Elx, Alicante. 4 Unidad VIH, H. Germans Trias i Pujol, Badalona, Barcelona. 5Ser. de Enfer. Infec., H. Clínic. Barcelona. 6Ser. de Med. Interna-Enfer. Infec., H. San Pau i Santa Creu. Barcelona. 7Ser. de Med. InternaEnfer. Infec., H. de la Rioja. Logroño. 8Unidad de Enfer. Infec., H. La Fe. Valencia. 9Ser. de Enfer. Infec., H. de Donostia. San Sebastián. La interrupción de TARGA (IT) es una estrategia atractiva pero que ha mostrado resultados dispares dependiendo de las poblaciones estudiadas y los criterios utilizados. Objetivo: Evaluar una estrategia de IT guiada por CD4 en pacientes VIH + adultos y estables. Métodos: Ensayo randomizado y multicéntrico en pacientes con TARGA que presentaban carga viral indetectable (CVI) y CD4>500 cel/uL (nadir >100). Se randomizaron a tratamiento continuo (TC) o interrupción (IT). En los tratados con INNTI este se interrumpió 7 días antes. El mismo TARGA se reiniciaba si CD4 <350 y se suspendía cuando CD4 >500 con CVI durante al menos 3 meses. Punto final de evaluación: progresión de la enfermedad, muerte, CD4 <200, fallo virológico (FV). Se realizó un subestudio de resistencias cuyos datos son presentados en otro resumen. Análisis por ITT (pérdida = fallo). Resultados: Se incluyeron 106 pacientes (50 TC vs. 56 IT), 85% tratados con INNTI: 46 EFV, 44 NVP. La mediana de CD4 nadir fue 327 cel/uL (105-1214), basal 845 (523-1817) y en la semana 96: 784 (296-1904) en pacientes TC vs. 488 (255-1760) en pacientes IT, p<0.001. La mediana de tiempo hasta reinicio del TARGA fue de 313, 423 y 620 días (p = 0.003) según los CD4 nadir <200, 200-350 y >350, respectivamente. Se debió reiniciar el TARGA en el 78%, 63% y 25% de los pacientes con CD4 nadir <200, 200-350 y >350, respectivamente. Los pacientes IT recibieron solamente 23% de TARGA hasta la semana 96. CD4 nadir < 200 (RR 6, 95%CI 2,1-16,9; p<0.001) y CD4 basales < 600 (RR 8,4, 95% CI 2,627; p<0.001) se asociaron a reinicio precoz del tratamiento. Presentaron fallo terapéutico 6 pacientes TC (12%) (1 muerte, 1 embarazo, 4 pérdida o suspensión de TARGA) vs. 9 pacientes IT (16%) (1 muguet, 1 FV, 2 embarazos, 5 pérdida o suspensión de la pauta) (dif. 4%, 95% CI -7.5% - 15.3%). Además, 4 pacientes IT debieron reiniciar el TARGA por trombocitopenia (3) ó sindrome retroviral agudo (1), mientras que 9 pacientes TC lo cambiaron por efectos adversos (4 lipodistrofia, 2 síntomas digestivos, 1 neutropenia-linfopenia, 1 toxicidad hepática, 1 disfunción eréctil). Conclusiones: Este esquema de IT parece seguro y ahorró un 77% de tratamiento. Los CD4 nadir y los CD4 basales influyeron en la necesidad y el tiempo de reinicio del TARGA. 227 DESCENSO EN EL NÚMERO DE PACIENTES CANDIDATOS A LA DETERMINACIÓN DE RESISTENCIAS FRENTE AL TRATAMIENTO ANTIRRETROVIRAL: 2000-2007 B. Hernández, M.J. Pérez-Elías, C. Gutiérrez, J.L. Casado, A. Moreno, F. Dronda, C. Page y S. Moreno Enfermedades Infecciosas, Hospital Ramón y Cajal, Madrid. Introducción/Objetivos: La determinación de resistencias genotípicas es una técnica coste-efectiva y ha demostrado su valor para guiar la elección del tratamiento antirretroviral en el fracaso terapéutico. El objetivo del presente estudio es evaluar la demanda actual de la determinación de resistencias en el contexto de regímenes de terapia antirretroviral (TAR) de posología más cómoda. Material y métodos: Seleccionamos el primer trimestre de 2000 a 2007 como periodo representativo en el que la mayoría de los pacientes seguidos en nuestra consulta monográfica de VIH tendrían al menos una visita. La determinación de resistencias en nuestro centro está disponible desde 2000. Se estudió la población con fracaso terapéutico candidata a determinación de resistencia al tratamiento antirretroviral (carga viral (CV) >1000 copias/ml tras 6 meses de TAR). Se analizó la información relativa al seguimiento recogida en la base de datos prospectiva de la consulta de VIH. La tendencia lineal en el periodo estudiado se determinó mediante la prueba de χ2 de Mantel-Haenszel. Resultados: Se observó un descenso significativo en la proporción de pacientes candidatos a la determinación genotípica de resistencias en el periodo estudiado: 174/1212, 129/1203, 131/1185, 113/1138, 107/1380, 63/1404, 41/1353 y 56/1303, respectivamente (χ2 = 181.2; p = 0.000). La proEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 91 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 92 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) porción de pacientes nuevos en fracaso terapéutico, respecto a los años previos, también disminuyó de forma significativa (100%, 61.2%, 57%, 56.6%, 52.3%, 38.1%, 43.9% y 57.1%; χ2 = 97.8; p = 0.000). Asimismo, se encontró una tendencia lineal significativa en la creciente proporción de pacientes con CV indetectable (718/1212, 783/1203, 776/1185, 825/1138, 685/1380, 839/1404, 918/1353 y 934/1359; χ2 = 5.8; p = 0.016). Conclusiones: Los regímenes y estrategias terapéuticas recomendadas actualmente han propiciado el descenso del número de pacientes en fracaso terapéutico y por tanto de la demanda de pruebas de resistencia genotípica en nuestro centro. Una proporción importante de los pacientes en fracaso terapéutico ha fracasado previamente en más de una ocasión. 228 DOSIFICACIÓN INDIVIDUALIZADA DE ANTIRRETROVIRALES EN FUNCIÓN DE LAS CONCENTRACIONES PLASMÁTICAS ALCANZADAS EN CADA PACIENTE M.P. Valverde1, S. Cabrera1, G. Luna2, A. Fuertes2 y M. Domínguez-Gil3 1 Servicio de Farmacia, 2Unidad de enfemedades infecciosas, Hospital Universitario de Salamanca. 3Servicio de microbiología, Hospital Río Hortega. Valladolid. Introducción: La variación en la respuesta a tratamiento antirretroviral entre pacientes puede deberse a muchos factores. Uno de ellos podría ser la variabilidad en concentraciones plasmáticas alcanzadas con la administración de antirretrovirales a dosis estándar ya que, en el caso de los inhibidores de proteasa (IP) e inhibidores de la transcriptasa inversa no análogos de nucleósidos (ITINN), las concentraciones plasmáticas guardan relación con su eficacia y con algunos de sus efectos adversos. Objetivos: Estudiar la variabilidad de concentraciones plasmáticas de IP e ITINN en nuestro medio y su ajuste a márgenes terapéuticos propuestos en la bibliografía. Adecuar dosis de antirretrovirales a parámetros farmacocinéticos de cada paciente para obtener concentraciones plasmáticas que proporcionen máxima eficacia y menor toxicidad posible. Material y métodos: Durante 18 meses se determinaron concentraciones plasmáticas de seis IP (atazanavir, indinavir, lopinavir, nelfinavir, ritonavir y saquinavir) y dos ITINN (efavirenz y nevirapina) en la población de pacientes externos con tratamiento antirretroviral de un hospital de nivel terciario. El análisis de muestras se realizó por HPLCUV. La determinación de parámetros farmacocinéticos se llevó a cabo con el programa PKS® Abbott. El informe final se elaboró teniendo en cuenta estos datos e historia farmacoterapéutica del paciente: efectos adversos, adherencia medida por dos métodos indirectos, medicación concomitante, valores de linfocitos CD4 y carga viral. Resultados: Se monitorizaron 381 pacientes, con un total de 1.046 determinaciones de concentraciones de estos fármacos. Se excluyeron 197 por no haberse hecho la recogida de muestras según protocolo. El 39 % de las concentraciones se encontraron dentro de los márgenes terapéuticos, y un 61% presentaba valores fuera de estos (38,3% supraterapéuticos y 22,7% infraterapéuticos). Se realizaron ajustes posológicos en 16 pacientes; aumento de dosis (n = 5), reducción de dosis (n = 7) y eliminación del potenciador (n = 4). Conclusiones: Más de la mitad de pacientes controlados presentaban concentraciones fuera de los márgenes terapéuticos, lo que puede estar condicionando la diferente respuesta y toxicidad de los medicamentos administrados. La medición de concentraciones plasmáticas y corrección mediante ajuste de dosis es una herramienta más para la optimización de los tratamientos que ha mejorado la respuesta clínica y reducido los efectos adversos de estos medicamentos 92 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 229 MONITORIZACIÓN DE NIVELES PLASMÁTICOS DE FÁRMACOS ANTIRRETROVIRALES COMO HERRAMIENTA PARA CONTROL Y SEGUIMIENTO DEL TRATAMIENTO A. Aragonès1, M .Cano2, T. Puig3, J.A. Schoenenberger2, A. Nogués4 y R. Biosca4. 1 IRB Lleida. Servicio de Farmacia, IRB Lleida. Hospital universitari Arnau de Vilanova, Lleida. 2Servicio de Farmacia, 3 Servicio de Medicina Interna, 4Sección de Microbiología, Hospital Universitari Arnau de Vilanova, Lleida. Introducción: El seguimiento de la dispensación de fármacos antirretrovirales (ARV) por parte del Servicio de Farmacia (SF) y la monitorización de los niveles plasmáticos (NP) son herramientas para el control del tratamiento. Objetivos: Describir la actividad y las intervenciones realizadas por el SF, tras el inicio de la monitorización de los NP de los pacientes en tratamiento con inhibidores de la proteasa (IP) o análogos no nucleósidos de la transcriptasa inversa (ITIANN), durante septiembre 2005-diciembre 2007. Pacientes y métodos: Pacientes de nuestro Hospital y del Centre Penitenciari de Ponent, en tratamiento con IP y/o ITIANN, y alguno de los siguientes criterios: 1) que tras tres meses de tratamiento no disminuyera su carga viral (CV) en más de 1 log; 2) que habiéndose negativizado se positivizara; 3) que aumentara su CV, o 4) que precisaran control según criterio facultativo. Las peticiones en los tres primeros casos las realizó el SF de forma protocolizada. Las determinaciones de NP se llevaron a cabo por método HPLC. El SF comunicó las intervenciones al internista para incidir en la actitud terapéutica de éste. Resultados: Determinaciones: 363 (190 pacientes). 1) Según fármaco: lopinavir 34 %, efavirenz 28 %, atazanavir 25 %, nevirapina 8%, nelfinavir 4 %, saquinavir < 1 %) y amprenavir < 1%. 2) Distribución en el tiempo: 2005 (4 meses): 5 %; 2006: 42%; 2007: 53%. Intervenciones: 170 (47 % de las determinaciones).De éstas, en el 51 % se calificó el nivel como subterapéutico, el 40 % se recomendó interrogar al paciente sobre el correcto cumplimiento de la pauta, y en el 9 % se alertó de la posibilidad de interacciones medicametosas. La actitud terapéutica se ha dirigido a reforzar la adherencia, reeducar la toma de medicación, reducción de dosis, control de tratamientos no potenciados y subsanar las interacciones. Conclusiones: En nuestro estudio, el consejo terapéutico en base a los NP de antirretrovirales por el SF ha sido de gran ayuda en la optimización del tratamiento. El elevado nº de intervenciones realizadas (47 %) indica la necesidad de un control exhaustivo del tratamiento. El estudio protocolizado de NP CV-dependientes aumenta la detección de irregularidades. Observamos un aumento progresivo en las determinaciones solicitadas. A la vista de los resultados obtenidos creemos necesario estudiar los NP pre y post intervención para valorar la repercusión en la evolución del paciente. 230 ¿PUEDEN LOS LINFOCITOS CD8CD25 SER UN MARCADOR PREDICTIVO DEL SINDROME DE RECONSTITUCIÓN INMUNE TRAS LA TERAPIA ANTIRETROVIRAL? M. Cianchetta1, S. Raso1, A. Goyenechea2, M. FernandezGuerrero2, M. Górgolas2 y R. García1 1 Inmunologia, 2Enfermedades Infecciosas, Fundacion Jimenez Diaz -Capio 28040 Madrid Objetivos: En los pacientes VIH+ que inician terapia antiretroviral de alta eficacia se puede observar una disminución de la carga viral junto con un aumento de los linfocitos CD4 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 93 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) y en algunos pacientes esta reconstitución inmunológica lleva a una importante reacción inflamatoria o a un deterioro clínico producido por el incremento súbito de su respuesta inmune (Síndrome de Reconstitución Inmunológica). El objetivo de este trabajo es encontrar un parámetro inmunológico que pueda predecir este comportamiento Pacientes y métodos: Se han evaluado 55 pacientes VIH+ naive de tratamiento o sin tratamiento antiretroviral el año anterior al estudio, con linfocitos CD4 < de 100 cels/ul y una carga viral de VIH1 >4,5 Log. En ellos se han estudiado por citometría de flujo los linfocitos naive y de memoria y marcadores de activación basalmente y durante los 6 meses siguientes al comienzo de terapia anti-retroviral Resultados: En los 5 pacientes que presentaron RSI del aumento de los linfocitos CD4 a los seis meses de tratamiento anti-retroviral fue 8 veces superior al valor basal, mientas que en los que no presentaron SRI fue de 4 veces su valor basal a 6 meses de tratamiento, siendo el descenso de la carga viral VIH-1 de un 90% con respecto a su valor basal frente al 70% en los pacientes sin SRI. La elevación de estos linfocitos CD4 en ambos tipos de pacientes es siempre debida al aumento de los linfocitos CD4CD45RO (memoria). Cuando se analizaron los marcadores de activación de los linfocitos CD4 y CD8 (CD38, HLA-DR, CD25) se encontró una diferencia significativa entre los niveles basales de linfocitos CD8CD25 entre los pacientes que presentan SRI y los que no (SRI 17±32% vs pacientes sin SRI 4±6.8% p = 0.07) con una disminución marcada a lo largo del tratamiento de los linfocitos CD8CD25 en los pacientes que presentan SRI Conclusiones: El nivel basal de los linfocitos CD8CD25 y su evolución con el tratamiento antiretroviral podría ser un parámetro inmunológico útil para distinguir los pacientes que, con unos CD4 inferiores a 100 células /ml y una carga viral mayor de 4-5 Log, van a presentar un síndrome de reconstitución inmune con el inicio de la terapia anti-retroviral 231 UTILIDAD CLÍNICA DE LOS BIO-CHIPS GENÉTICOS EN LA INDIVIDUALIZACIÓN DEL TRATAMIENTO ANTIRRETROVIRAL CON EFAVIRENZ (EFV) S. Cabrera1, A. Sánchez1, M.J. García2, M. Cordero3, A. Iglesias3 y M. Domínguez-Gil4 1 Servicio de Farmacia, Hospital Universitario de Salamanca. 2 Departamento de Farmacia y Tecnología Farmacéutica, Universidad de Salamanca. 3Unidad de Enfermedades Infecciosas, Hospital Universitario de Salamanca. 4Servicio de Microbiología, Hospital Río Hortega. Valladolid. Objetivo: Evaluar la aplicación clínica del análisis farmacogenético y monitorización de niveles plasmáticos (TDM) en optimización del tratamiento con efavirenz. Metodología: Estudio realizado en 32 pacientes tratados con EFV al menos un año e incluidos en un programa de TDM. Las concentraciones plasmáticas de ART se determinaron por HPLC-UV. El análisis farmacocinético se realizó con software PKS® (Abbott-Diagnostic) en el que se implementaron los parámetros farmacocinéticos poblacionales disponibles en la literatura. Los parámetros farmacocinéticos individuales fueron estimados por métodos bayesianos. Para el análisis farmacogenético se utilizó el PHARMA CHIP® DNA (Progenika), que analiza polimorfismos genéticos involucrados en la regulación de la respuesta del EFV; entre ellos, del gen MDR1, que codifica al transportador Pglicoproteína, y de algunas isoenzimas del citocromo P450 (CYP) como las CYP2B6 y CYP3A4. Las recomendaciones de ajustes posológicos se realizaron tras analizar los datos farmacogenéticos, farmacocinéticos y evolución clínica (carga viral, CD4+, adherencia al tratamiento). Resultados: Se observó asociación significativa entre niveles elevados de EFV y el genotipo TT en el nucleótido 516 del gen 2B6. Los pacientes con genotipo TT tratados con EFV mostraron mayor incidencia de efectos adversos a nivel de SNC en relación al grupo control y a los que presentaban el genotipo GG. Se observó reducción de concentraciones de este fármaco en aproximadamente un 50 % en los pacientes con polimorfismos a nivel del gen MDR1. Se realizaron ajustes posológicos de EFV en 21 pacientes. En 12 pacientes se disminuyeron las dosis debido a concentraciones mínimas estimadas excesivamente elevadas (> 6 mcg/ml), asociadas a un genotipo TT y con efectos adversos a nivel del SNC. El ajuste de incremento de dosis se realizó en 9 pacientes que presentaban concentraciones mínimas estimadas inferiores a 1mcg/ml, asociados a polimorfismos en el gen MDR1 y respuesta clínica discreta. Las reducciones de dosis han provocado una mejoría de los efectos adversos a nivel del SNC manteniendo la eficacia clínica. Los incrementos de dosis han resultado en una mejora significativa en la respuesta virológica e inmunológica, con poca o ninguna influencia de efectos adversos. Conclusiones: El análisis farmacogenético es una herramienta útil justifica parte de la variabilidad farmacocinética de EFV y, en combinación con la TDM, y la utilización en la optimización de dosis del fármaco. 232 HALLAZGOS HISTOLÓGICOS Y FACTORES PREDICTORES DE FIBROSIS SEVERA EN PACIENTES VIH CON HEPATITIS CRÓNICA POR VIRUS C EN LA ERA DEL TRATAMIENTO ANTIRRETROVIRAL DE GRAN ACTIVIDAD (TARGA) A. Moreno1, S. Diz1, A. Moreno2, L. Moreno1, A. Muriel3, C. Quereda1, M.J. Pérez-Elías1, R. Bárcena4, A. Royuela3, E. Navas1, J.M. Hermida1, F. Dronda1, A. López-San Román4, M. García-González4, y S. Moreno1 1 Servicios de Enfermedades Infecciosas, 2Anatomía Patológica, 3 Bioestadística Clínica, 4Gastroenterología, Hospital Ramón y Cajal. Madrid. Introducción: La hepatopatía por VHC es una de las causas principales de morbi-mortalidad en los pacientes VIH. Está por definir el impacto de factores epidemiológicos y relacionados con el TARGA sobre la severidad histológica. Métodos: Entre Enero 1998-Mayo 2007, se realizó biopsia hepática (BH) en 323 pacientes consecutivos, Ags VHB (-), no tratados frente al VHC. Nuestro objetivo fue describir los hallazgos de la BH, y evaluar los factores predictores de severidad histológica (F ≥ 3) en el momento de la BH. Resultados: Varones (75%), ex ADVP (87%), 40 ± 5 años, 80% genotipo 1 ó 4. SIDA previo 31%, con un nadir de CD4 de 177 céls/ml (2-888); 51% habían recibido tanto IP como NNRTI. La mediana de tiempo en IP ó NNRTI fue 34 (1108) y 18 (1-92) meses. En el momento de la BH, la mediana de tiempo de infección por VHC y de CD4 fueron 20 años y 484 céls/ml; 64% tenían RNA VIH < 1,7log10 copias/ml; la mayoría (86%) recibían TARGA, principalmente con IP (35%) ó NNRTI (34%). Las cifras basales de transaminasas fueron: GOT 56 U/l (12-909), GPT 75 U/l (11-578), GGT 141 U/l (12-2076), FA 100 U/l (36-4388). La mediana de IAH fue 6, y la distribución de la fibrosis: F0 (n = 29, 9%), F1 (n = 121, 38%), F2 (n = 61, 19%), F3 (n = 69, 21%), F4 (n = 43, 13%). En el análisis univariable, la presencia de F ≥ 3 se asoció con GGT ≥ 100 U/l (p = 0.007), un nadir de CD4 < 200 céls/ml (p = 0,037) y, en el momento de la BH, la cifra de CD4 (p = 0,001), actividad de protrombina (p = 0,0001), albúmina (p = 0,0001), bilirrubina (p = 0,0001), GOT (p = 0,0001), GPT (p = 0,03), GGT (p = 0,021), FA (p = 0,0001), y recuento de plaquetas (0,0001). No se asoció con haber sido ADVP (p = 0,09), edad (p = 0,06), sexo (p = 0,35), SIDA previo (p = 0,06), tiempo de infección por VHC (0,090), exposición ó tiempo en IP (p = 0,1 y 0,074) ó NNRTI (p = 0,8 y 0,47), la presencia aislada de Ac anticore VHB (p = 0,58), genotipo VHC (p = 0,48), ó los niveles de RNA-VHC (p = 0,69). Tras análisis multivariable, la presencia de F ≥ 3 se Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 93 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 94 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) asoció a la edad (OR 1.075, 95%CI 1.022-1.131, p = 0,005), el antecedente de ADVP (OR 2.316, 95%CI 1.037-5.170, p = 0,04), y en el momento de la BH, GGT ≥ 100 U/l (OR 2.057, 95%CI, 1.232-3.436, p = 0,006), y menor recuento de CD4 (OR 0,999, 95%CI 0,998-1, p = 0,004) Conclusiones: En nuestra cohorte, la BH mostró F ≥ 3 en 34% de los casos, asociada de forma independiente a la edad, historia de ADVP, GGT ≥ 100 U/l, y menor recuento de CD4. Ni la exposición, ni el tiempo con IP ó NNRTI tuvieron un impacto significativo en la severidad histológica. 233 EVALUACIÓN DE LOS FACTORES CON IMPACTO EN LA PROGRESIÓN DE LA FIBROSIS EN PACIENTES VIH CON HEPATITIS CRÓNICA POR VIRUS C EN LA ERA DEL TRATAMIENTO ANTIRRETROVIRAL DE GRAN ACTIVIDAD (TARGA) A. Moreno1, A. Muriel2, S. Diz1, A. Moreno3, L. Moreno1, M.J. Pérez-Elías1, C. Quereda1, R. Bárcena4, J.L. Casado1, A. López San Román4, M. García4, F. Dronda1, J.M. Hermida1 y S. Moreno1 Servicos de Enfermedades Infecciosas1, Bioestadística2, Anatomía Patológica3, Gastroenterología4, Hospital Ramón y Cajal. Madrid. Introducción: Existe gran controversia sobre los factores predictores y el potencial efecto del tipo de régimen de TARGA sobre la velocidad de progresión de la fibrosis (VPF) en pacientes coinfectados por VIH y VHC. Métodos: Evaluar, mediante análísis univariable y multivariable de regresión logística, en 302 pacientes VIH consecutivos con fecha conocida de adquisición del VHC, HBsAg(), sin tratamiento previo frente al VHC, ARN-VHC (+), y biopsia hepática (BH) realizada entre Enero 1998-Mayo 2007, los factores que pueden influenciar una mayor VPF (punto de corte, VPF>0.1). Resultados: Varones (75%), ADVP (92%), genotipo 1 ó 4 (n = 237, 80%), 40 ± 5 años, y SIDA en 94 (31%). La mediana de tiempo de infección VHC fue de 20 años (3-31); 52% habían recibido tanto IP como NNRTI (mediana 34 (2108) y 18 (1-92) meses, respectivamente). En el momento de la BH, la mediana de CD4 era 473 céls/ml; 64% tenían RNA VIH<1,7log10 copias/ml; 86% en tratamiento antirretroviral, bien NNRTI (35%) ó IP (33%). La mediana de GOT 56 U/l (12-909), GPT 75 U/l (11-578), GGT 141 U/l (12-2076), FA 100 U/l (36-4388). La BH demostró fibrosis severa (F ≥ 3) en 106 (35%). La mediana estimada de VPF fue 0.09 unids/año (RIQ 0.05-0.15), >0.1unids/año en 128 (42%). En el análisis univariable, la exposición a IP (p = 0.032) y, en el momento de la BH, valores de GGT ″ 100 U/I (p = 0.02) y cifras menores de CD4 (p = 0.03) se asociaron a valores de VPF >0.1, pero no el antecedente ADVP (p = 0.8), exposición o tiempo en NNRTI (p = 0.78 y p = 0.34), el tiempo en IP (0.17), o ser naive a TARGA (p = 0.12). En el análisis multivariable, se mantuvo la asociación entre valores de VPF >0.1unids/año y la exposición a IP (OR 1.861, 95%CI 1.031-3.359, p = 0.039) y GGT ≥ 100 U/l (OR 1.743, 95%CI 1.070-2.838, p = 0.026). Respecto a aquellos pacientes nunca expuestos a IP, los pacientes tratados alguna vez con IP eran mayores (mediana 40 vs 38 años, p = 0.033), con una mayor incidencia de SIDA previo (36% vs 14%, p = 0.001), menor nadir de CD4 (146 vs 250 céls/ml, p = 0.001) o con más frecuencia habían tenido en algún momento del seguimiento cifras de CD4<200 céls/ml (66% vs 26%, p = 0.001). Conclusiones: En nuestra cohorte VIH/VHC, la exposición a IP y cifras de GGT ≥ 100 U/l en el momento de la BH se asociaron a una mayor VPF. Sin embargo, en los pacientes con experiencia a IP existió una frecuencia significativamente mayor de factores asociados a severidad histológica: mayor edad, y el haber presentado inmunodepresión severa o SIDA. 94 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 234 ¿INFLUYE LA ELECCIÓN DE NUCLEÓSIDOS EN LA EFICACIA DEL TRATAMIENTO CON PEG-IFN Y RIBAVIRINA EN LOS PACIENTES VIH CON HEPATITIS C? A. Moreno1, C. Quereda1, A. Muriel2, M.J. Pérez-Elías1, J.L. Casado1, F. Dronda1, J. Zamora2, M.L. Mateos3, A. Moreno4, R. Bárcena5, E. Navas y S. Moreno1 Servicios de Enfermedades Infecciosas1, Bioestadística2, Microbiología3, Anatomía Patológica4, Gastroenterología5, Hospital Ramón y Cajal. Madrid. Introducción: Actualmente está muy debatido el posible papel desfavorable de ciertos NRTIs en la eficacia del tratamiento con peg-IFN y RBV en pacientes VIH/VHC, atribuido a interacciones con RBV a nivel del metabolismo intracelular. Métodos: Se evaluó, mediante análisis individuales de regresión logística ajustados por potenciales variables de confusión (carga viral VIH, recuento de CD4, carga viral VHC, genotipo, severidad histológica (F ≥ 3), y cifras basales de GPT y GGT) el efecto de la utilización de abacavir (ABC), tenofovir (TDF), o el uso de 3 NRTI en la tasa de RVS en 174 pacientes consecutivos, Ags VHB (-), sin tratamiento previo frente al VHC, en su primer ciclo de peg-IFN/RBV ajustada a peso. Además, se evaluaron los factores predictores de RVS, mediante análisis univariante y multivariable de regresión logística. Resultados: Peg-IFN-alfa-2a, 53%, Peg-IFN-alfa-2b, 47%. Dosis media de RBV, 14,7 ± 2,4 mg/kg/día. 76% varones, ex ADVP 87%, 40 años (28-63). La mediana de duración de la infección por VHC fue 21 años, y 102 (59%) genotipo 1 ó 4. La mayoría (82%) recibián TARGA, principalmente con IP (n = 70, 49%), o NNRTI (n = 45, 31,5%); globalmente, se usó TDF en 69 (48%), ABC en 56 (39%), y 3 NRTIs en 25 (18%) pacientes, respectivamente. Las medianas basales de CD4 y carga viral VHC fueron 513 céls/ml y 5,8log10 UI/ml; 67% tenían RNA VIH <1,7log10 copias/ml. La tasa global de RVS fue del 45% (n = 79). Después de cada uno de los análisis individuales de regresión, no encontramos asociación estadísticamente significativa entre el uso de ABC (p = 0.597), TDF (p = 0.919) o 3 NRTI (p = 0.124) y la obtención de RVS. En el análisis univariable, los factores asociados a RVS fueron RNA VHC basal (p = 0.0001), el genotipo (p = 0.0001), el grado de fibrosis (p = 0.036), CD4 basales (p = 0.035), y una cifra de GGT ≥ 100 U/l (p = 0.004). En el análisis multivariable, se asociaron a ausencia de RVS tener genotipo 1 o 4 (OR 7.801, 95%CI 2.653-22.932, p = 0.0001), RNA VHC basal (OR 3.540, 95%CI 1.704-7.353, p = 0.001), y el grado de fibrosis (OR 1.789, 95%CI 1.211-2.644, p = 0.003). Conclusiones: En nuestra cohorte VIH/VHC, el uso de ABC, TDF ó 3 NRTIs no influyó de forma significativa en la tasa de RVS en pacientes que iniciaron su primer ciclo de tratamiento con peg-IFN y RBV ajustada al peso. Fueron factores independientes de fracaso terapéutico la infección por genotipo 1 ó 4, niveles basales elevados de carga viral VHC, y el grado de severidad histológica. 235 EVOLUCIÓN A LARGO PLAZO DE PACIENTES VIH CON CIRROSIS VHC E HIPERESPLENISMO TRATADOS CON PEG-INTERFERON Y RIBAVIRINA TRAS EMBOLIZACIÓN ESPLÉNICA PARCIAL (EEP) A. Moreno1, R. Bárcena2, C. Quereda1, E. Navas1, J.R. Foruny2, J. Blázquez3, J.M. Hermida1, F. Dronda1, L. Gil-Grande2, F. García-Hoz2, M.J. Pérez-Elías1 y S. Moreno1 Servicios de Enfermedades Infecciosas1, Hepatología2, y Radiología Vascular Intervencionista3. Hospital Ramón y Cajal. Madrid. Introducción: La embolización esplénica parcial (EEP) es una alternativa no quirúrgica para el tratamiento de la 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 95 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) trombopenia severa por hiperesplenismo, que contraindica el uso de IFN en pacientes con cirrosis VHC. Métodos: Desde Julio 2002 se realizó EEP en 17 pacientes cirróticos VIH/VHC con hiperesplenismo, previamente al uso de peg-IFN y RBV a dosis plenas; 13 pacientes (76%) ya han iniciado tratamiento, con datos completos en 10 (77%). Resultados: MELD 13 ± 3 (9-18; ≥ 14 en 7, 54%), 42 ± 5 años; 85% varones. Genotipo: 1 (62%), 3 (23%), 4 (15%); ascitis previa, 38,5%; Hb, plaquetas y neutrófilos 12,8 ± 1,6 g/dl, 44,838 ± 16,600 céls/ml (≤ 50,000 en 62%), y 1,801 ± 1,607 céls/ml (≤ 1,000, 38%). La EEP mejoró la cifra de plaquetas (p = 0.001), neutrófilos (p = 0.025) y Hb (p = 0.028); también parámetros de función hepática: actividad de protrombina (p = 0.005), INR (p = 0,005), bilirrubina (p = 0,007), albúmina (p = 0.059), y el MELD (0.002). 12 ± 10 semanas tras EEP iniciaron RBV ajustada a peso (media 16,7 ± 3,5 mg/kg/día) y dosis plenas de peg-IFN-α-2a (n = 9) o peg-IFNα-2b (n = 4). Cifras basales de PCR-VHC, ARN-VIH y CD4: 5,12 ± 0,9log10 UI/ml, 2,0 ± 0,87log10 copias/ml, y 496 ± 297céls/ml. No hubo que ajustar la dosis de Peg-IFN en ningún paciente. Tres interrupciones precoces (4, 20 y 40 s), sólo una por toxicidad (intolerancia subjetiva a peg-IFN). La mediana de duración del tratamiento 44 semanas, y 3 sujetos (30%) completaron más de 48 semanas (52, 69 y 73). Se usó EPO en 4 (31%), G-CSF en 3 (23%), y reducción de RBV en 3 (23%) tras una media de 17s. Las tasas de EVR y ETR fueron altas (50% y 40%), pero sólo un paciente alcanzó RVS (10%). Sin embargo, tras una mediana de seguimiento de 130 semanas, se mantuvieron las mejorías significativas en neutrófilos (p = 0,009), plaquetas (p = 0,005), creatinina (p = 0.025), actividad de protrombina (p = 0,014), INR (p = 0,007) y MELD (p = 0,015). Sólo hubo dos muertes, no relacionadas con enfermedad hepática. De los pacientes aún en tratamiento (n = 3), 2 (67%) han alcanzado PCR-VHC negativa en semanas 4 y 12, con dosis plenas y sin ajustes por toxicidad. Conclusiones: La tasa de RVS fue baja (10%), a pesar de 50% EVR y 40% ETR. Sin embargo, tras 130s de seguimiento, en pacientes cirróticos VIH/VHC con hiperesplenismo que pueden recibir dosis completas de peg-IFN/RBV tras EEP, se mantienen mejorías significativas de los parámetros hematológicos y de función hepática, con una supervivencia del 80%, sin muertes debidas a descompensación hepática. 236 TENDENCIAS DE LA SEROPREVALENCIA VIH EN EMBARAZADAS MEDIANTE SISTEMA DE LOTES. PERIODO 1995-2007 J.M. Eiros, S. Rojo, R. Arnáiz, A. Tenorio, B. Nogueira, L. Barrio y R. Ortiz de Lejarazu. Servicio de Microbiología, Hospital Clínico Universitario de Valladolid. Introducción y objetivos: La transmisión del VIH por vía heterosexual tiende a aumentar la proporción de mujeres infectadas y condiciona el 95% de los casos pediátricos. El cribado anónimo de VIH en embarazadas puede optimizarse. El objetivo del presente estudio ha sido valorar un sistema de lotes que simplifique y abarate esta analítica y evaluar una estrategia que permita medir las tendencias de la infección VIH en embarazadas. Métodos: Se ha realizado un estudio prospectivo desde Julio de 1995 a Diciembre de 2007 de todos los sueros recibidos en el servicio de microbiología de un hospital español de tercer nivel para cribado rutinario de protocolos de embarazo y neonatos. Se han confeccionado lotes de cinco/diez sueros (0.1 ml por suero) y el cribado de Ac de VIH se ha efectuado por lotes mediante ELFA. se ha procedido a la repetición en sueros individualizados incluidos en el lote positivo y confirmación por WB (criterios OMS). Resultados: De los 24891 sueros analizados se han documentado 29 positivos, lo que supuso una prevalencia de infección en esta población del 0.12% (IC 95% 0.10-0.71) para el periodo considerado. Entre los 4978 lotes analizados no se ha observado ninguno con dos muestras positivas para VIH. El ahorro calculado se ha estimado en 19882 test, lo que representa un 87% de reducción de costes directos en material. La minimización de cargas de trabajo se estimó en torno al 70% (confección de lotes y conservación). Conclusiones: El sistema de lotes en nuestra experiencia es una herramienta coste/eficaz para la vigilancia de la infección VIH en embarazadas. La prevalencia de la infección VIH en esta muestra poblacional obliga a mantener medidas de consejo y cribado VIH. 237 UTILIDAD DE LA SEROLOGÍA DURANTE EL CONTROL POSTERIOR AL TRATAMIENTO EN PACIENTES CON COINFECCIÓN VIH-LEISHMANIA C. Riera1, R. Fisa1, I. Molina2, S. Yañez1, P. López Chejade1, V. Falcó2, E. Ribera2, M. Crespo2, M. Gállego1, S. Tebar1, J Carrió1 y M. Portús1 1 Laboratorio de Parasitología, Facultad de Farmacia. Universitat de Barcelona. 2Servicio de Enfermedades Infecciosas, Hospital Vall d’Hebron.Universitat Autónoma de Barcelona. Objetivos: Estudiar la utilidad de la serología durante el control evolutivo posterior al tratamiento en pacientes con coinfección VIH-Leishmania y relacionar la respuesta humoral con la presencia de Leishmania en sangre periférica. Material y métodos: Se analizaron 149 muestras de suero en 18 pacientes VIH positivos con diagnóstico de leishmaniosis visceral (LV) confirmado mediante aspirado medular. Se obtuvieron 18 muestras durante el diagnóstico primario, 19 durante la recidiva clínica y 112 muestras obtenidas de forma secuencial durante la monitorización posterior al tratamiento (entre 6 meses y 9 años). Simultáneamente se recogieron muestras de sangre periférica (SP) para cultivo y PCR nested. Los pacientes fueron tratados con antimoniales o anfotericina B liposomal y siguieron profilaxis secundaria. Los test serológicos utilizados, ELISA y Western blot (WB), se realizaron de forma convencional, utilizando un antígeno total a partir de promastigotes de L. infantum (MHOM/FR/78/LEM-75). El cut-off para ELISA fue ≥ 20 U y se consideró WB positivo cuando se reveló un patrón proteico con las bandas polipeptídicas de 14 y/ o 16 kDa, consideradas especificas para Leishmania. Resultados: La serología fue positiva en 16 de los 18 pacientes (88,8%), siendo negativa en los otros dos. Los pacientes que durante el primodiagnóstico fueron seropositivos presentaron títulos de ELISA superiores a 100 U y el WB reveló patrones proteicos heterogéneos, con un elevado número de bandas entre 14 y 70 kDa. Durante la monitorización posterior al tratamiento, la mitad de los pacientes no recidivaron observándose un descenso en la tasa de anticuerpos así como en el número e intensidad de las bandas reveladas, excepto en dos pacientes que no presentaron respuesta humoral. En la mayoría de estos pacientes se detectó por PCR nested el parásito en SP de forma intermitente, mientras que los cultivos fueron negativos. En los 9 pacientes que recidivaron, los títulos serológicos por ELISA se mantuvieron elevados y en el WB se observó un incremento en la intensidad y en el número de bandas antes y durante la recidiva. Por PCR nested se detectó ADN de Leishmania en la mayor parte de las muestras de SP, mientras que los cultivos fueron positivos sólo en muestras obtenidas antes de la recidiva. Conclusiones: En pacientes que no recidivan, se observa un descenso de la serología relacionado con un descenso de la parasitemia detectable sólo por PCR nested indicando que el parásito permanece, a pesar de estar el paciente asintomático. Por otra parte la presencia de cultivos y PCR nested positivos, junto a un patrón proteico por WB que no se modifica y títulos de ELISA altos, indican probabilidad de que se produzca un nuevo episodio. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 95 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 96 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 238 239 DIFERENCIAS EN LA UTILIZACIÓN DE RECURSOS SANITARIOS Y COSTE ASOCIADO DE LOS PACIENTES VIH EN LOS HOSPITALES DE LA COHORTE COMESEM M. Velasco1, V. Castilla1, J. Sanz2, C. Barros3, G. Gaspar4, R. Torres5, E. Condes3 y M. Cervero5 1 Sección Infecciosas. Medicina Interna, Fundación Hospital Alcorcón. 2Medicina Interna, Hospital Príncipe de Asturias. Alcalá de Henares. 3Infecciosas. Medicina Interna, Hospital de Móstoles. 4Medicina Interna, Hospital Universitario de Getafe. 5 Infecciosas. Medicina Interna, Hospital Severo Ochoa. Leganés. TUBERCULOSIS (TBC) COMO COMPLICACIÓN DEL TRATAMIENTO CON INTERFERON EN PACIENTES COINFECTADOS CON HEPATITIS C (HEP-C) Y VIH. PREVALENCIA, CARACTERÍSTICAS Y EVOLUCIÓN 1 2 3 A. Martínez M.J. Pérez Elías , F. Zamora , M. Montes4, A. 2 2 2 Moreno , P. Martín , C. Quereda , J.M. Machín3, M. Matarranz1, E. Gómez- Mampaso2 y J. González3 1 Servicio Medicina Interna, Hospital San Juan, Alicante. 2 Servicio Enfermedades Infecciosas y Microbiología clínica, Hospital Ramón y Cajal, Madrid. 3Servicio Medicina Interna, Hospital la Paz, Madrid. 4Servicio Medicina Interna, Hospital Guadalajara, Guadalajara, Spain. Introducción: A pesar de ello, son muy escasos los trabajos que abordan este tema en España. Métodos: Todos los pacientes adultos con infección por VIH atendidos entre 2003 y 2005 en los centros de la Cohorte COMESEM (7775 pacientes). Se recogieron datos de hospitalización, atención en consultas externas (tanto de infecciosas como de otro tipo), hospital de día, urgencias y dispensación de fármacos. Para el cálculo de costes se aplicaron los costes unitarios de cada centro para cada episodio y el coste total del consumo de Farmacia de cada centro. Resultados: El consumo de recursos asistenciales y los costes fueron homogéneos en los 5 hospitales y consistentes a lo largo de los 3 años (tablas 1 y 2). El consumo de recursos aumentó en general a lo largo de los 3 años con la siguiente distribución por concepto: la hospitalización mostró un descenso del 12% (de 746 episodios en 2003 a 661 episodios en 2005), al igual que la atención en urgencias (de 2624 episodios a 2305 episodios, 13%) y las consultas aumentaron progresivamente (de 11782 episodios en 2003 a 13958 episodios en 2005, 16%). El porcentaje de coste mayor correspondió al gasto farmacéutico, (casi el 75% del gasto de forma consistente a lo largo de los 3 años). El coste global por paciente se incrementó al menos un 15% en el periodo 2003-5. Introducción: Se han descrito muy pocos casos de enfermedad tuberculosa desarrollados durante el tratamiento de la Hep-C con interferón tanto en pacientes coinfectados con VIH como no coinfectados. Tras la aparición de un caso investigamos la prevalencia, características de la enfermedad y la evolución, en tres hospitales de la comunidad de Madrid. Métodos: Revisión de las bases de datos de pacientes VIH en tratamiento que reciben o han recibido tratamiento con interferon entre enero de 1996 y junio de 2007. Resultados: Detectamos 4 casos (3 varones, de 48 a 36 años) con confirmación microbiológica de TBC coincidiendo con el tratamiento de la Hep-C. En uno de los casos el paciente tenía una prueba de tuberculina positiva y había recibido isoniazida durante 1 año. El momento de diagnóstico de la tuberculosis fue muy variable con respecto al momento de tratamiento de la Hep-C (rango, 4-40 semanas). En tres casos la TBC fue diseminada. El cultivo fue positivo para M. tuberculosis en esputo (1 pac), en esputo y orina (2 pac), y en muestra transbroquial y piel (1 pat). Otro paciente tuvo una PCR para M. tuberculosis-PCR positiva en esputo y orina. El ARN-VIH fue indetectable en 2 casos. El primer caso recibió interferon convencional, mientras que los otros tres recibieron interferón pegylado con ribavirina. En todos los pacientes se detectó una caída de CD4 antes del Dx (rango, 130-306 cel/mcL). Los 4 casos recibieron tratamiento antituberculoso convencional durante 9 meses y presentaron cura microbiológica. Se suspendió el tratamiento de la Hep-C en el momento de diagnóstico de la TBC en todos los pacientes. Se observó una prevalencia de enfermedad TBC en VIH/hep-C durante el tratamiento con interferon de 0,702% CI [0,192-1,787] por 100 pat/año, similar a la encontrada en pacientes VIH positivos recibiendo tratamiento antiretroviral (TARc) 0,7 % CI [0,57-0,85] y claramente superior a la encontrada en población general 0,04 CI [0,02-0,07]. Conclusiones: La tuberculosis desarrollada por estos pacientes podría estar relacionada con la caída de CD4 que se observa durante el tratamiento con interferon, siendo la prevalencia superior a la encontrada en población general y similar a la de la población VIH en TARc. Se recomienda un seguimiento estrecho de los pacientes VIH/HepC coinfectados y realizar una adecuada profilaxis previa al tratamiento con interferon, sobre todo en población con alta prevalencia de infección TBC. Tabla 1. Episodios de asistencia sanitaria por paciente y hospital en 2005 La infección por VIH es un proceso con alto consumo de recursos sanitarios. Hospitalización Consultas Urgencias Hospital de Día A B C D E 0,14 5,43 0,80 0,24 0,25 5,00 0,85 * 0,27 4,13 0,50 * 0,26 6,38 1,11 0,12 0,42 5,61 1,47 0,26 Tabla 2. Coste por paciente y hospital en el año 2005 (euros) A B C D E Total Farmacia 5339,9 5280,5 4196,0 6218,0 5251,9 5410,9 Hospitalización 999,9 982,1 920,0 1185,0 1764,7 1112,7 Consultas 334,8 203,3 244,5 318,1 282,9 278,5 Urgencias 77,0 77,9 30,5 113,2 103,5 78,5 Hospital de Día 92,9 * * 46,6 91,7 36,1 *No aplicable. Conclusiones: No existen diferencias en el consumo de recursos ni costes asociados al paciente VIH entre los 5 centros de la cohorte COMESEM. La atención en consultas continua aumentando. La gran mayoría del gasto corresponde al tratamiento antirretroviral. El incremento del coste de la atención al paciente VIH en nuestros centros fue tan solo similar al incremento del coste de la vida. 96 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 240 INFLUENCIA DE LA INFECCIÓN POR EL VIRUS DE LA INMUNODEFICIENCIA HUMANA (VIH) EN EL RESULTADO DEL TRATAMIENTO ANTITUBERCULOSO M. Moreno1, J.A. Mirón1, M. Alonso1, M.T. Santos2, I. Vela2, M.C. Sáenz1 1 Departamento de Medicina Preventiva, Salud Pública y Microbiología Médica, 2Servicio de Admisión y Documentación Clínica, Hospital Clínico Universitario, Salamanca. Introducción: La situación actual de la TB se debe a numerosas circunstancias, entre las cuales la pandemia del 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 97 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) VIH es considerada una de las principales. La lucha antituberculosa asume el tratamiento correcto de los enfermos como una de las claves para el control de la enfermedad; sin embargo, esta condición puede entrañar dificultades en determinados grupos, como los infectados por el VIH. El objetivo general fue valorar la repercusión de la infección por el VIH en el resultado del tratamiento antituberculoso. Material y métodos: Estudio descriptivo longitudinal, basado en la revisión de historias clínicas de una cohorte de pacientes con diagnóstico de TB e instauración de tratamiento específico entre 1-Enero-2000 y 31-Diciembre-2004, asistidos en la Atención Especializada del Área de Salud de Salamanca. Los criterios para la selección de casos de TB fueron los definidos por la Red Nacional de Vigilancia Epidemiológica (RENAVE); se aceptó infección por el VIH en los procesos con expresividad clínica codificados como 0.42 en CIE-9MC para los sujetos reclutados a través del CMBD, y en los casos en que la historia reflejaba anticuerpos frente al VIH para el resto. El resultado del tratamiento se basó en las normas de la OMS y la Unión Internacional contra la Tuberculosis y las Enfermedades Respiratorias (UICTER). Resultados: De los 321 pacientes con TB analizados, 62 (19,3%) estaban infectados por el VIH. De forma global, los resultados del tratamiento fueron 39,6% Resultados Satisfactorios (RS), 8,1% Fallecimientos y 52,3% Resultados Potencialmente Insatisfactorios (RPI), incluyéndose aquí los pacientes en los que no se pudo conocer el resultado; sin considerarlos, los porcentajes quedarían en 63,8%, 13,1% y 23,1%, respectivamente. Se obtuvieron diferencias estadísticamente significativas (p < 0,05) en el resultado del tratamiento según presencia o ausencia de VIH (p = 0,000); mientras que en los no infectados el 46,7% de los enfermos completaron correctamente la terapia, sólo en el 9,7 % de los VIH positivos la historia clínica revelaba tal resultado; fallecimientos y RPI fueron superiores en el grupo de seropositivos, con 12,9% y 77,4%, respectivamente, frente a 6,9% y 46,3% de los que no tenían esa comorbilidad. Conclusiones: El elevado porcentaje de historias clínicas que no recoge el resultado de la terapia antituberculosa hace que no dispongamos de información veraz sobre lo que ocurre durante el proceso asistencial en TB. La evidente influencia del VIH en el resultado del tratamiento en TB exige realizar un control activo de estos pacientes. 241 PREVALENCIA DE CRIOGLOBULINEMIA EN LOS PACIENTES COINFECTADOS CON VIH Y VHC F.J. Rodríguez Vidigal, A. Vera y A. Muñoz-Sanz Unidad de Patología Infecciosa, Hospital Universitario Infanta Cristina. Servicio Extremeño de Salud. Universidad de Extremadura. Badajoz. Introducción y objetivo: La crioglobulinemia (CGB) se asocia con frecuencia a la infección crónica por el VHC y a la coinfección por VHC-VIH. No está claro su significado clínico. El objetivo de este estudio fue conocer la prevalencia de CGB en los pacientes coinfectados y su posible relación con los datos inmunológicos, virológicos, metabólicos y clínicos. Material y métodos: Estudio prospectivo de 66 pacientes consecutivos con coinfección VIH-VHC, seguidos durante un promedio de 45 meses en una consulta de Patología Infecciosa. Se analizaron CGB, variables epidemiológicas, inmunológicas, virológicas, metabólicas, el tratamiento de la coinfección y la evolución clínica. Resultados: El 66,7% eran varones, con edad media de 38±7 años, un recuento medio de linfocitos CD4+ de 369/mm3 y una carga vírica VIH de 2,8 ± 1,9 log. En 7 casos (10,6%) se diagnosticó (biopsia) una cirrosis hepática. Se detectó CGB en 31 pacientes (47%), dos con síntomas de vasculitis crioglobulinémica. Fallecieron 8 pacientes (12,1%). En 6 se negativizó la CGB tras recibir peginterferón-ribavirina. No hubo diferencias significativas entre los pacientes con y sin CGB en lo referente a la edad, género, fibrosis hepática, genotipo del VHC, linfocitos CD4+, carga vírica de VHC y de VIH, respuesta al tratamiento del VHC y del VIH, lipodistrofia, descompensación de cirrosis o muerte. La persistencia de CGB se relacionó significativamente con valores menores de colesterol total (142 ± 27 frente a 186 ± 41, p = 0.01), HDL (38 ± 14 frente a 53 ± 16, p = 0.006) y LDL (78 ± 27 frente a 107 ± 34, p = 0.014). Conclusiones: 1) En nuestro estudio se detecta crioglobulinemia en la mitad de los pacientes coinfectados con VIH y VHC. 2) La presencia de CGB no supone diferencias virológicas, inmunológicas ni clínicas. 3) Los pacientes coinfectados con VHC-VIH y CGB tienen valores inferiores de colesterol total, HDL y LDL, de significado incierto. 242 RETRASO EN EL INICIO DEL TRATAMIENTO DE LA HEPATITIS C EN PACIENTES COINFECTADOS VHCVIH J.M. Guardiola, J. Cadafalch, M.A. Sambeat, L. Tuneu*, M. Gurgui y P. Domingo Servivcio de Medicina Interna. Unidad de E Infecciosas. (*) Servicio de Farmacia, H Sant Pau. Barcelona. Objetivos: La prevalencía de coinfección VIH-VHC es muy alta en nuestro entorno, fundamentalmente debido a que la vía de transmisión es a través del uso de drogas por vía parenteral mayoritariamente. Sin embargo el acceso al tratamiento se ve dificultado por múltiples motivos. Se analizan las diversas razones por las cuales los pacientes coinfectados no son tratados de su infección por VHC y retrasan de manera justificada o injustificada el inicio del tratamiento. Métodos: Se evalúan las causas que motivan el no inicio del tratamiento en una población representativa de pacientes. Se ha escogido la población de pacientes que ha iniciado el tratamiento con interferon pegilado mas rivabirina en el ultimo semestre del año 2007. Se analiza el tiempo de evolución de la enfermedad y el momento en el que se planteo el inicio del tratamiento, tal como queda reflejado en la historia clínica. También se analiza la causa por la cual el paciente retrasa el inicio del tratamiento y el motivo por el cual el paciente lo comienza. Resultados: 22 pacientes coinfectados iniciaron el tratamiento entre junio y diciembre de 2007. La edad media fue de 44 años (30-62). 14 fueron hombres. El 90% fueron Ex ADVP. El tiempo medio desde el conocimiento de la infección por VIH fue de 12 años, igualmente que el tiempo medio de la infección por VIH. En el momento del inicio del tratamiento el recuento CD4 medio fue de 450 cel/mm3, con una carga viral VIH de 450 cop/mL Un 80% tienen carga viral VIH indetectable. 15 de los 22 pacientes siguen tratamiento antrretroviral. La carga viral VHC fue de 2.500.000 UI/mL al inicio del tratamiento. En todos los pacientes se objetiva un retardo desde la primera propuesta de iniciar el tratamiento VHC y el inicio real del mismo. El tiempo medio de demora es de 42 ± 8 (1260) meses. Las principales causas de la demora fueron: 1. El paciente se niega ha recibir el tratamiento 2. No se ha conseguido una estabilidad clínica de la infección por VIH (CD4 por debajo de 200 y CV alta) 3. Comorbilidad que impide el inicio del tratamiento. Al ser preguntados los motivos por los cuales los pacientes que se niegan la respuesta más frecuente es el miedo a los efectos secundarios. El inicio del tratamiento se basa en la confianza que le despierta el equipo medico. Conclusiones: Todos los pacientes experimentan un notable retraso en el inicio del tratamiento. La causa más importante es el miedo que los pacientes tienen al inicio del tratamiento. La decisión de comenzar el tratamiento se basa en la confianza en el equipo medico. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 97 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 98 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 243 DIFERENCIAS EN LA UTILIZACIÓN DE RECURSOS SANITARIOS Y COSTE ASOCIADO EN LOS PACIENTES VIH CON MÁS EDAD M. Velasco, V. Castilla, J.E. Losa, L. Moreno, A. Espinosa, R. Barba y C. Guijarro Sección Infecciosas. Medicina Interna, Fundación Hospital Alcorcón. Introducción: La infección por VIH es un proceso con alto consumo de recursos sanitarios. En la actualidad, los pacientes VIH son heterogéneos, lo que implica un posible desigual consumo de recursos. Se diseñó este trabajo para valorar el uso de recursos y costes asociados de los pacientes VIH en función de la edad. Métodos: Todos los pacientes adultos con infección por VIH atendidos entre 2003 y 2005 en la Fundación Hospital Alcorcón. Se recogieron datos de hospitalización, atención en consultas externas (tanto de infecciosas como de otro tipo), hospital de día, urgencias y dispensación de fármacos. Para el cálculo de costes se aplicaron los costes unitarios para cada episodio y el coste total del consumo de Farmacia.Los resultados se expresan mediante media y desviación estándar. Se compararon los datos de los pacientes con una edad mayor y menor de 40 años. La comparación se realizó mediante U de Mann-Withney. Resultados: Se incluyeron 135 pacientes mayores de 40 años (47 [6]) y 179 menores de 40 años (35 [4]). El consumo de recursos fue mayor en el grupo de >40 años en los siguientes conceptos: consulta de cualquier tipo en Infecciosas y en otros servicios (10,9 [9,4] versus 8,4 [7,2] episodios en los 3 años, p = 0,005); consultas sucesivas en consultas de Infecciosas y de otros servicios (0,35 versus 0,28 consulta por paciente y año, p = 0,003); consultas de alta resolución (0,03 versus 0,01 consultas por paciente y año, p = 0,018); hospitalización (1,0 [2,1] versus 0,5 [1,1] hospitalizaciones por paciente y año, p = 0,007) y urgencias (0,4 versus 0.2 episodios por paciente y año, p = 0,048). No hubo diferencias en la utilización de consultas por primera vez, tanto específicas de Infecciosas como de otros servicios. Además, el consumo de tratamiento antirretroviral (14376,7 [12949] versus 9713,7 [8508,7] euros, p = 0,048) y el importe total (14376,7 [12949] versus 9713,7 [8508,7] euros, p = 0,048) también fueron mayores en el grupo de pacientes con más de 40 años. Conclusiones: Los pacientes VIH con más de 40 años consumen significativamente más recursos y resultan más costosos en nuestro centro que los menores de 40 años. Los recursos utilizados competen tanto al servicio de Infecciosas como a otros servicios diferentes. 244 PREDICCIÓN DE RECIDIVAS POST-TRATAMIENTO CON INTERFERÓN PEGILADO Y RIBAVIRINA EN PACIENTES COINFECTADOS POR VIH/VHC. VALOR DE LA TÉCNICA ULTRASENSIBLE TRANSCRIPTION MEDIATED AMPLIFICATION (TMA) B. Hernández1, A. Machuca2, C. Gutiérrez1, C. Page1, N. Fernández3, C. Quereda1, A. Moreno1, M.J. Pérez-Elías1, J.L. Casado1, F. Dronda1, M.P. García4, A. Fuertes5, R. Rubio4 y S. Moreno1 1 Enfermedades Infecciosas, Hospital Ramón y Cajal, Madrid. 2 Siemens Health Care. 3Inmunología, Hospital Carlos Haya, Málaga. 4Enfermedades Infecciosas, 5Microbiología, Hospital 12 de Octubre, Madrid. Introducción/Objetivos: Las recidivas tras respuesta al tratamiento de la hepatitis C crónica con interferón pegilado (Peg-IFN) más ribavirina ocurren hasta en el 20% de pacientes coinfectados por VIH. El uso de la técnica ultrasensi- 98 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 ble TMA (Versant, Siemens Health Care Diagnostics, Tarrytown, NY) podría detectar viremias residuales de bajo grado al final del tratamiento y ayudar a predecir recidivas. Material y métodos: Se seleccionaron pacientes coinfectados por VIH/VHC tratados para el VHC con Peg-IFN más ribavirina (administrados durante 12 meses) de los que se disponía de muestras de archivo. Se realizó TMA (umbral de detección: 5 UI/ml) en muestras de plasma recogidas durante el tratamiento (semanas 4, 12, 24, 48) y a los 6 meses post-tratamiento (RVS). La muestras negativas por PCR cualitativa (Cobas Amplicor, Roche Molecular System, Branchburg, NJ; umbral de detección: 50 UI/ml) durante el tratamiento se ensayaron mediante TMA y se correlacionó los resultados con la evolución virológica tras la retirada del tratamiento. Resultados: 102 pacientes cumplieron criterios para ser incluidos; 78% varones, con una mediana de edad de 40 años, carga viral de VIH indetectable en el 67% y una mediana de CD4 de 543 células/mL.Con respecto a la infección por VHC la mediana de ARN viral basal fue 600.000 UI/ml con la siguiente distribución de genotipos: G1 22%, G2 8%, G3 60% y G4 10%.Entre los pacientes con PCR negativa a fin de tratamiento 71 (85,5%) presentaron RVS y 12 (14,5%) recidivaron.Se disponía de muestra de archivo en 75 de estos (64 con RVS y 11 sin RVS). El TMA fue positivo en 5 de los 75 (6,7%) de los pacientes con PCR negativa a fin de tratamiento. Cuatro de 5 (80%) pacientes con TMA positivo recidivaron tras la retirada de la terapia, frente a 7 de 70 (10%) pacientes con TMA negativo (p = 0,0013). Sólo un paciente cuyo TMA fue positivo a fin de tratamiento tuvo RVS. La prueba del TMA presentó una sensibilidad del 36,4%, una especificidad del 98,4 % y valores predictivos positivo y negativo del 80 y 90%, respectivamente. Conclusiones: La prueba del TMA es muy específica para predecir la recidiva de infección por VHC en pacientes coinfectados VIH/VHC con PCR negativa al final del tratamiento con Peg-IFN más ribavirina. El TMA parece ser mejor que la PCR en la identificación de pacientes con RVS. 245 EFICACIA DEL TRATAMIENTO ANTIRRETROVIRAL EN CONDICIONES DE PRÁCTICA CLÍNICA: EVOLUCIÓN (2004-2008) EN UNA COHORTE HOSPITALARIA J.A. Iribarren, J. Arrizabalaga, M.J. Aramburu, F. RodríguezArrondo, M.A. von Wichmann, X. Camino, M.A. Goenaga, C. Sarasqueta*, G. Cilla**, L. Pascual, M.J. Bustinduy, H. Azkune, I. Arruabarrena, N. Iriondo S. Enfermedades Infecciosas, *S. Epidemiología, **S. Microbiología, Hospital Donostia. San Sebastián. Introducción: En los últimos años, los ensayos clínicos con antirretrovirales han demostrado tasas de eficacia cada vez más elevadas, tanto en pacientes naive como en pretratados. Sin embargo, poco es conocido respecto a la efectividad de su utilización en la práctica clínica; y menos aún de la evolución en el tiempo. Objetivos: Evaluar la eficacia del tratamiento antirretroviral y su evolución en el tiempo, en una cohorte hospitalaria, entre 2004 y 2008, en términos de exitus, datos inmunológicos y virológicos. Métodos: Estudio prospectivo de una cohorte de pacientes infectados por VIH en el período 2004-2008 analizando datos demográficos, de laboratorio, evolutivos y de tratamiento antirretroviral. Se recogen también las pérdidas de seguimiento (definidas por no acudir en 9 meses para los pacientes en TAR y en 12 para los no TAR no LTNP) y se analiza, mediante cortes semestrales (9 en total), CV, linfocitos CD4 y tratamiento antirretroviral, de aquellos pacientes no perdidos, de los que se dispone del dato. Se ha analizado la evolución de las proporciones en los sucesivos cortes mediante una chi cuadrado de tendencias. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 99 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Resultados: Entre el 01/01/2004 y el 01/01/2008, han acudido al menos una vez 1498 pacientes (67,5% varones); práctica de riesgo: UDVP, 53,9%; hetero 22,4%, homo 11,6%, desconocido 10,3%. Edad media: 43,7 +/-7,8. El 1/1/2004 había 1146 pacientes en seguimiento; 1230 a 1/1/2008, con 273 pacientes nuevos, 70 perdidos de seguimiento, 16 traslados. Ciento tres pacientes han fallecido por cualquier causa en 4790 pacientes/año de seguimiento (tasa de 21,5 x 1000/pacs año). De las 10.174 determinaciones de CV en dicho período, 71,2% y 81,1% estaban por debajo de 50 y 1000 copias/ml respectivamente. A 01/2004, 892 (77,8%) pacientes estaban en TAR; 1073 (87,2%) en enero 2008 (p < 0,000), de los que 981 llevaban más de 9 meses. El porcentaje de pacientes del global de la cohorte con CD4 < 200/ml en los cortes 1, 3, 5, 7 y 9 ha sido: 12,2-11,4-12,3-10,5-10,9% respectivamente (p = 0,02). La proporción de pacientes en TAR con CV < 50 y < 1000 copias en los mismos cortes ha sido de: 72,9-76,5-84,381,4-86,3% para < 50 c/ml (p < 0,000) y 87,4-91,5-92,1-92,494% para < 1000 c/ml (p < 0,000). Cuando se consideran aquellos pacientes que llevan más de 9 meses en TAR, de los que disponemos de determinaciones en la mayoría de los casos (p.ej, en el último corte para 95,3%), la proporción de pacientes con CV < 50 c/ml es, para los mismos cortes de: 78,779,8-87,8-85,4-90,2% (p < 0,000) y con menos de 1000 copias/ml: 91,3-94-95,3-95-96,5% (p < 0,000). Conclusiones: La eficacia del TAR, ya alta al inicio del estudio, ha ido mejorado significativamente (de 72,9% a 86,3% para CV < 50 copias/ml y de 87,4% a 94% para pacientes en TAR de cualquier duración; y de 78,7% a 90,2% para CV < 50 copias/ml y de 91,3% a 96,5% para CV < 1000 copias/ml para los que llevan al menos 9 meses en TAR). Casi el 90% de la cohorte presenta CD4 > 200/ml. 246 HEPATOTOXICIDAD EN PACIENTES EN TRATAMIENTO ANTIRETROVIRAL DE GRAN ACTIVIDAD QUE CONTIENE ATAZANAVIR A. Campins, M. Riera y C. Villalonga Departamento Enfermedades Infecciosas, Servicio de Medicina Interna, Hospital Son Dureta. Palma de Mallorca. Objetivos: Conocer la incidencia de eventos graves de hepatotoxicidad en pacientes en tratamiento antiretroviral de gran actividad (TARGA) con pautas que incluyen Atazanavir. Métodos: Estudio descriptivo y retrospectivo incluyendo a todos los pacientes HIV positivos, que han recibido en algún momento, tratamiento antiretroviral con Atazanavir (ATZ). Consideramos eventos graves de hepatotoxicidad: aumento de transaminasas grado 3-4, aumento de bilirrubina (blb) total grado 3-4, o cualquier descompensación de la hepatopatía previa. Resultados: Fueron evaluados 195 pacientes de los cuales, 73 % eran hombres, 40% habían presentado previamente algún evento oportunista (categoría C), y 42% presentaban serología positiva frente a VHC. Basalmente el 54% de los pacientes tenían CD4 absolutos inferiores a 350 células/ml. Un 20% presentaban inicialmente elevación de transaminasas superior a 1.5 veces el límite de la normalidad. La media de duración del tratamiento con ATZ fue de 65 semanas. Presentaron elevación transaminasas grado 3-4 un 6,6%, y elevación de Blb grado 3-4 un 44% (grado 4 un 8,7%). En 10 casos fué necesario la suspensión de ATZ. De ellos, 9 eran co-infectados por VHC, y 1 por VHB. De ellos se observó citolisis en 4/10, con elevaciones medias de aspartato aminotranferasas (AST) de 345 UI/ml (146-2493), y de alanino aminotransferasas (ALT) de 238 Ui/ml (142-318). Se practicó biopsia hepática en tres casos, todos compatibles con hepatitis tóxica. Dos casos desarrollaron insuficiencia hepática, y evolucionaron fatalmente. En 5/10 la suspensión de ATZ fué debida a hiperbilirrubinemia (media de 8.1 Ui/ml) y sintomatología gastrointestinal. En el análisis univariante, aquellos pacientes con elevación previa de transaminasas tienen un riesgo elevado (OR 10, IC 1-37 p < 0,001) de padecer hepatotoxicidad grado 3-4. En el análisis multivariante, los CD4 basales > 350 cels/ml se asocian a la suspensión del tratamiento con ATZ (OR 0,12 IC 0,15-0,98 p > 0,001). Conclusiones: La incidencia de la hepatitis tóxica en pacientes en tratamiento con ATZ es baja. No obstante hemos observado casos de hepatotoxicidad grave en paciente co infectados por VHC. La elevación basal de transaminasas se asocia a hepatotoxicidad grado 3-4. 247 QUE CANTIDAD DE GRASA PERIFÉRICA SE DEBE PERDER PARA DIAGNOSTICAR CLINICAMENTE UNA LIPOATROFIA? E. Ferrer1, E. Martinez2, L. del Rio3, J. Curto1, J. Rosales3, E. Ribera4, P. Barrufet5, J.M. Llibre6, M. Aranda7, P. Sanchez1 y D. Podzamczer1 1 Servicio de Enfermedades Infecciosas, Hospital de Bellvitge. 2 Servicio de Enfermedades Infecciosas, Hospital Clinic. 3 Servicios de Diagnóstico Radiológico, CETIR. 4Servicio de Enfermedades Infecciosas, Hospital Vall d’Hebron. 5Servicios de Medicina Interna, Hospital de Mataró. 6Servicios de Medicina Interna, Hospital de Calella. 7Servicios de Medicina Interna, Hospital de Terrassa, y grupo del estudio ABCDE. Fundamento: Dos ensayos clínicosrecientes (M03-613 y CTG 5142) han utilizado un punto de corte arbitrario de 20% de pérdida de grasa periférica (en miembros) para definir lipoatrofia (LA). Sin embargo, no se sabe la cantidad de grasa que se debe perder para que la LA sea clinicamente evidente. Objetivo: Evaluar por DEXA la cantidad de grasa periférica a perder para que la LA sea clinicamente visible para el observador (médico/paciente). Métodos: En un subgrupo de pacientes incluídos en el estudio ABCDE (Podzamczer et al, JAIDS 2007; d4T/3TC/EFV vs. ABC/3TC/EFV > LA en pacientes naive), se realizó DEXA a las semanas 0, 48 y 96. El diagnóstico clínico de LA se hizo mediante un cuestionario predefinido y una evaluación antropométrica. Se consideró LA moderada/ severa cuando era evidente para el médico y el paciente (LA, n = 13) y no LA en caso contrario (no LA, n = 41). Se usaron las curvas ROC para calcular la sensibilidad y especificidad de los diferentes puntos de corte (pérdida proporcional y absoluta de grasa) en el diagnóstico de LA clínica. Resultados: En 54 pacientes evaluados, la DEXA mostró una diferencia significativa entre grupos, en los cambios en la grasa periférica (-45% (-2,300 g) vs. +5% (+400 g), p < 0,001). La pérdida de grasa periférica a 96 semanas fue > 20% en 85% en LA vs. 37% en no LA (p = 0.003), > 30% en 85% vs. 27% (p < 0,001), y > 35% en 69% vs. 24% (p = 0.003). Considerando sólo los pacientes con LA, la cantidad absoluta de grasa periférica perdida a 96 semanas fue mayor en pacientes con grasa total basal en DEXA > 15 kg (mediana basal de la cohorte) vs. < 15 kg: 3,9 vs. 2,0 kg, p = 0,03), y en aquellos con peso basal > 65 kg (mediana basal de la cohorte) vs. < 65 kg (3,9 vs. 2,3 kgp = 0.30). Sin embargo, la proporción de grasa periférica perdida fue similar (48%, 43%, 40% y 47%, respectivamente). Según las curvas ROC, > 1,5 kg y > 30% fueron los puntos de corte más apropiados. Conclusiones: Un 37% de nuestros pacientes sin LA clínica hubieran sido diagnosticados de LA con el punto de corte de > 20%. La mayoría de pacientes con LA clínica presentaron una pérdida de grasa periférica > 30% (mediana 45%), independientemente de la grasa total o peso basal. Con la limitación del tamaño muestral, nuestros datos sugieren que 30% de pérdida de grasa periférica podría ser un punto de corte apropiado para el diagnóstico de LA clínica. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 99 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 100 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 248 FACTORES DE RIESGO PARA NECROSIS AVASCULAR EN PACIENTES SEROPOSITIVOS VIH G. Vallecillo, R. Güerri, F. Sánchez, E. Lerma, J. Villar, E. Solé, J.L. López Colomés y A. Díez Pérez Servicio de Enfermedades infecciosas/Medicina Interna, Hospital Universitario del Mar. Barcelona. Introducción: De forma progresiva, se han descrito un mayor número de casos de necrosis avascular (NA) en pacientes infectados por el virus de la inmunodeficiencia humana (VIH) siendo motivo de interés la patogenia de la NA en esta población. El objetivo de este estudio es revisar los casos de osteonecrosis diagnosticados en una cohorte de pacientes VIH con acceso al tratamiento antiretroviral de alta eficacia desde enero de 1998 hasta diciembre de 2006 y analizar los factores asociados al desarrollo de NA Métodos: Esta cohorte incluye 984 pacientes que siguen control en un hospital universitario de 455 camas y que ofrece control y seguimiento a pacientes afectos de infección por el VIH. Se obtuvieron los datos clínicos y epidemiológicos de forma retrospectiva revisando las historias clínicas de los pacientes y solo se incluyeron aquellos casos de osteonecrosis que fueron confirmados por resonancia magnética. Resultados: Se incluyeron 9 pacientes VIH diagnosticados de NA, Todos los pacientes se encontraban en estadio C de la infección VIH y presentaban más de 2 factores de riesgo asociados al desarrollo de NA documentados previamente en la población general: tabaquismo 9, enolismo 8, corticoterapia 6, dislipemia 1. Ocho pacientes realizaban tratamiento antiretroviral, media seguimiento 41 (18-64) meses, seis incluían en su esquema terapeútico inhibidores de la proteasa, uno realizaba un inhibidor no análogo de los nucleósidos y todos presentaron recuperación inmunológica tras la introducción del tratamiento, CD4 622 (372-972). En todos los pacientes la articulación coxofemoral se afectó de forma bilateral, precisando recambio protésico 7 pacientes y uno cirugía de descompresión. Además en 4 pacientes la afectación fue poliarticular: 2 articulación glenohumeral y 2 femorotibial. Conclusión: la NA es una entidad que aparece en estadios avanzados de la enfermedad y condiciona una elevada morbilidad en la población VIH. La elevada presencia de factores de riesgo conocidos condiciona una importancia capital a las medidas de prevención primaria. 249 LA RESPUESTA A INTERLEUKINA-2 EN PACIENTES INFECTADOS POR VIH SE ASOCIA A BENEFICIOS CLÍNICOS A LARGO PLAZO M. Sánchez-Conde*, C. Rodríguez-Rieiro#, M. Ramírez*, I. Gutiérrez*, J. Cosín*, J. Berenguer*, P. Miralles* y J.C. López* *Unidad de Enfermedades Infecciosas-VIH, #Servicio de Medicina Preventiva, Hospital General Universitario Gregorio Marañón. Introducción: El tratamiento con Interleukina-2 (IL-2) en pacientes infectados por VIH con respuesta inmunológica discordante (RID) ha demostrado hasta ahora beneficios analíticos con incrementos importantes en el recuento total de linfocitos T-CD4+. Sin embargo, este incremento analítico no ha sido nunca asociado con un beneficio clínico a largo plazo. Métodos: Análisis de todos los pacientes con RID al TAR que han recibido tratamiento con IL-2 en nuestro centro. La RID ha sido definida como la persistencia de niveles de CD4 < 250 cels./µL habiendo alcanzado RNA-VIH < 50 copias/mL. Hemos considerado como pacientes respondedores a IL-2 a aquellos que partiendo de cifras basales de CD4 < 100 cels./µL han conseguido un incremento absoluto de al menos 100 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 50 cels./µL. En aquellos con CD4 basales > 100 cells/µL esta respuesta ha sido definida como el incremento en al menos un 50% respecto a las cifras basales. La variable primaria de respuesta fue la muerte por cualquier causa y/o la aparición de eventos definitorios de SIDA (clase C del CDC). Resultados: Se han incluido 93 pacientes en el estudio. La mediana de edad al inicio de IL-2 era de 41 años, el 82.8% eran varones, la mediana de tiempo de TAR recibido previamente era de 33 meses. Al inicio de tratamiento con IL-2 la mediana de CD4 era de 165 cels./µL, mientras que el nadir de CD4 fue de 40 cels./µL. Tras el tratamiento con IL-2, 56 pacientes fueron considerados como respondedores y 37 como no respondedores. La mediana de CD4 al finalizar el tratamiento con IL-2 fue de 362 cels./µL en respondedores vs 169 cels./µL en no respondedores (p < 0,001), y estas diferencias se han mantenido hasta el final del seguimiento (320 vs 194 cels./µL, p< 0,001). Durante el seguimiento 15 pacientes del grupo de no respondedores y 5 del grupo de respondedores desarrollaron un evento definitorio de SIDA y/o muerte, siendo las diferencias significativas en el análisis de supervivencia Kaplan-Meier (Log-rank = 0,001). En el análisis multivariante según el modelo de Cox la falta de respuesta a IL-2 se asoció de forma significativa con un incremento en el riesgo de muerte o evento definitorio de SIDA (Hazard ratio 4,6; CI95% 1,6-12,7, p = 0,003). Conclusiones: En pacientes con RID al TAR y CD4 < 250 células/µL, la elevación de las cifras de CD4 tras el tratamiento con IL-2 se asocia a una mejor evolución clínica. El tratamiento con IL-2 debería ser ofrecido a todos los pacientes con RID al TAR y cifras de CD4 < 250 células/µL. 250 INFECCIÓN VIH Y AFECTACIÓN RENAL. PREVALENCIA Y FACTORES ASOCIADOS. M. Noureddine, J. De La Torre-Lima, J Olalla, L. Mérida, Y. Maldonado, E. Padilla, A Del Arco y J.L. Prada Grupo de Enfermedades Infecciosas de la Unidad de MI. Hospital Costa del Sol. Marbella (Málaga). Introducción: La enfermedad renal crónica (ERC) es una complicación frecuente en pacientes con infección por el VIH siendo en nuestro medio escasos los estudios que han evaluado la afectación renal y los factores asociados. Objetivo: Conocer el estado de la función renal en pacientes VIH en seguimiento, así como determinar posibles factores de riesgo asociados. Material y método: Estudio transversal de una cohorte de pacientes con infección VIH. Se recogieron los datos desde el 1/7/2007 al 1/10/2007. Se categorizó la variable continua filtrado glomerular (FG), medido mediante la fórmula MDRD, como mayor o menor de 90 ml/min. Resultados: De 394 pacientes VIH, 138 (35%) presentaban un filtrado glomerular disminuido (FGD) [inferior a 90 ml/min]. La edad media fue de 44,9 años (±8,8) frente a 44,5 (± 8,4) en el grupo con filtrado glomerular normal (FGN), con una diferencia significativa (p = 0,038). No hubo diferencias en el peso medio, que fue de 68,9 kg (± 14,2) en el grupo con FGD y de 70,8 (± 13,8) en el grupo con FGN. Se encontró significación en la antigüedad de la infección VIH, con una diferencia de 1,7 años entre ambos grupos (IC 0,4-2,9). Existió correlación entre la edad y la antigüedad de la infección por VIH. La media de CD4 fue de 637 (± 35,4) en el grupo con FGD y 624 (± 25,1) en el de FGN. El diagnóstico de SIDA y la carga viral no presentan diferencias significativas entre ambos grupos así como tampoco la coexistencia de La infección por VHB y VHC. De los 13 pacientes diagnosticados de diabetes mellitus en 4 hubo afectación del FG. En los 18 pacientes hipertensos se constató una diferencia de 9 puntos en el FG aunque no alcanzó significación estadística. Los pacientes en tratamiento con metadona presentaron mejores cifras de FG si 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 101 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) bien dentro de la normalidad (117,9 vs 102; p = 0,02) e igual sucedió los pacientes que estaban con TARGA. Estaban con tenofovir 109 pacientes sin que existieran diferencias estadísticamente significativas en el FG respecto a los que no lo tomaban (103 ± 2,4 vs 104 ± 1,7). Conclusión: Uno de cada 3 pacientes VIH presentan un filtrado glomerular inferior a 90 mL/min. La edad y la antigüedad de la infección VIH se asocian con dicha afectación y son factores protectores la terapia con metadona y el TARGA. Se debe evaluar sistemáticamente el FG en todos los pacientes con infección VIH dado que su prevalencia es elevada. 251 CARACTERÍSTICAS INMUNO-VIROLÓGICAS Y CLÍNICAS DE DEBUT EN UNA COHORTE DE PACIENTES INMIGRANTES CON INFECCIÓN POR VIH (PERÍODO 1998-2007) F. Vera1, J. Trujillo1, A. Cano2, J.A. García1, B. Delgado1, N. Cobos1, B. Alcaraz1, E. Peñalver1, A. Rodríguez1, J. García1, R. Vilaplana1, O.J. Martínez1, C. Pérez1, M. Alcalde1 y V. Herrero1 1 Sección Medicina Infecciosas, Hospital Universitario Santa María del Rosell, Cartagena. 2Unidad de Infecciosas, Hospital Universitario General Reina Sofía, Murcia. Objetivos: Describir las características clínicas e inmunovirológicas basales de la infección por VIH, en una cohorte de pacientes VIH+ e inmigrantes que residen en Cartagena (Murcia). Pacientes y métodos: Estudio de cohortes retrospectivo en el que se incluyeron todos aquellos pacientes inmigrantes que fueron diagnosticados de infección por VIH desde el 1 de enero de 1998 al 30 de septiembre de 2007. Datos sobre epidemiología, clínica de debut, y enfermedades infecciosas asociadas fueron analizados. Resultados: 89 pacientes con infección por VIH e inmigrantes fueron estudiados, de los cuales 76 (85%) eran naïve. De éstos, 55 casos (62%) eran varones y 34 (38%) mujeres con una mediana de edad de 33 y 28 años respectivamente. La mayoría procedían de África Subsahariana (AS, 40,4%) y Latino-América (LA, 28,1%), seguido de Europa Occidental (EO,11,2%), Europa del Este (EE, 11,2%), y Norte de África (NA, 9%). 38.2% de los pacientes tuvieron criterios definitorios de SIDA en la primera visita. Las principales enfermedades definitorias de SIDA fueron: Tuberculosis (N = 10), síndrome caquéctico (N = 9), P. P jiroveci (N = 6), y candidiasis esofágica (N = 6). Como ETS destacaron: sífilis y gonorrea en 7 casos (8%), y herpes genital en 4 casos (5%). El VHC y el Ag HBS+ fue demostrado en 23 (26%) y en 10 (11%) pacientes respectivamente. La mayoría de los casos VHC+ fueron descritos en pacientes procedentes del EE (90%) y EO (60%), (p < 0,001). No hubo diferencias estadísticamente significativas en la distribución de AgHBS+, AcHBS+ y AcHBc+ de acuerdo a la zona de origen (P = NS). La mediana basal de células CD4 fue de 248 cel./µl, y la carga viral basal de 35.000 copias/ml (4,5 Log 10 ). No diferencias estadísticamente significativas se observaron entre pacientes de diferentes zonas de origen, en función del recuento de CD4 basal (< 200, 200-350,> 350 cel/µl) y la CV basal (≥ 100.000 c/ml, < 100.000 c/ml). Conclusiones: En nuestra cohorte, una importante proporción de inmigrantes tuvieron criterios SIDA en la visita basal. La TBC y el síndrome caquéctico fueron las enfermedades definitorias de SIDA más prevalentes. La infección por VHC fue más frecuente entre los pacientes extranjeros procedentes de Europa, destacando además la alta prevalencia de hapatopatía crónica por VHB en el colectivo inmigrante con infección VIH. La zona de procedencia no determinó diferencias sobre el recuento de linfocitos CD4 o la cuantificación de carga viral en la visita basal. 252 ADHERENCIA, CALIDAD DE VIDA Y EFICACIA DE NEVIRAPINA COMO COMPONENTE DE UN TARGA DE PRIMERA LÍNEA. ESTUDIO PROCAVINA: RESULTADOS PRELIMINARES E. Pedrol1, O. Martínez-Madrid2, J. Cosín3, A. Guelar4, A. Martín-Farfán5, J. Vergas6, F. Alcacer7, V. Asensi8, I. Santos-Gil9 y E. Deig1 Unidad VIH, 1Hospital General de Granollers (Barcelona), 2 Hospital Santa María del Rosell (Cartagena), 3Hospital Gregorio Marañón (Madrid), 4Hospital del Mar (Barcelona), 5 Hospital de Osuna (Sevilla), 6Hospital Clínico San Carlos (Madrid), 7Hospital Clínico (Valencia), 8Hospital Central de Astúrias (Oviedo), 9Hospital de la Princesa (Madrid). Objetivo: Averiguar la adherencia, calidad de vida y la eficacia que se deriva del uso de nevirapina como componente de un TARGA de primera línea. Pacientes y métodos: Estudio multicéntrico y transversal que incluía pacientes VIH+ naïve que habían iniciado tratamiento con nevirapina + 2 ITIAN 12 semanas antes de la inclusión en el estudio (GN); se estableció un grupo control (GC) con pacientes de iguales características pero en cuyo tratamiento antirretroviral no se incluía nevirapina. A ambos grupos se les recogieron datos epidemiológicos, clínicos y analíticos (al inicio del tratamiento y tras 12 semanas de tratamiento) y se les aplicaba un cuestionario de adherencia y el cuestionario MOS-SF-30 de calidad de vida la semana 12 de tratamiento. Resultados: Se incluyeron 253 pacientes; se presentan datos de 135 pacientes: 71 en el GN y 64 en el GC (33 efavirenz; 16 lopinavir/r; 12 atazanavir/r y 3 saquinavir/r). No hubo diferencias significativas entre ambos grupos en el momento de inicio del tratamiento en cuanto a: edad, sexo, IMC, diagnóstico de SIDA, carga viral, conducta de riesgo, coinfección, consumo de alcohol, tratamiento con metadona [6,7% (GC) vs 7,4% (GN)], antecedentes de riesgo cardiovascular (hipertensión, dislipemia y tabaquismo), situación laboral y entorno familiar. El GC presentó unos linfocitos CD4 significativamente superiores en el momento del inicio del tratamiento que el GN (mediana: 181 vs 263 cel/mm3; p < 0,01). No se encontraron diferencias significativas en cuanto a adherencia [71% (GC) vs 77% (GN)]. Los resultados del MOS-SF-30 para valorar la calidad de vida relacionada con la salud no mostraron diferencias significativas entre ambos grupos [mediana: 82/100 (GC) vs 84/100 (GN)]. En el momento de la entrevista no se evidenciaron diferencias en cuanto a indetectabilidad de la carga viral [42% (GC) vs 46% (GN)], linfocitos CD4 [mediana: 316 vs 366 cel/mm3] o de existencia de síndrome de reconstitución inmunológica [3% (GC) vs 1,6% (GC)]. Conclusiones: En este estudio, nevirapina no presenta diferencias en relación a eficacia, adherencia e impacto sobre la calidad de vida de los pacientes que la toman en relación a otras pautas recomendadas como de primera línea en las guías terapéuticas. 253 TRATAMIENTO Y PREVENCIÓN CON ÁCIDOS GRASOS HIPEROXIGENADOS (AGH) DE LAS REACCIONES INFLAMATORIAS LOCALES (RIL) SECUNDARIAS A LA ADMINISTRACIÓN DE ENFUVIRTIDA E. Pedrol1,2, I. Vidal1, P. García1, E. Deig1 Unidad VIH1. Servicio de Urgencias2, Hospital General de Granollers (Barcelona). Introducción: El uso de enfuvirtida (ENF) se ha asociado en cerca del 98% de los casos a la aparición de RIL en los lugares de inyección lo que puede llevar al abandono de la medicación a más o menos corto plazo. Las preparaciones tópicas de AGH se usan para prevenir la aparición de úlceras vasculares lo que logran mediante la mejoría de la microcirEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 101 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 102 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) culación y de la hidratación local y promoviendo el recambio celular a ese nivel. Objetivo: Conocer si los AGH pueden mejorar y prevenir las RIL provocadas por ENF. Pacientes y métodos: Estudio piloto, prospectivo de pacientes que recibían tratamiento con ENF y presentaban una RIL. Se aplicaban 0,5 ml de AGH dos veces al día en la RIL (nódulo o induración) hasta la desaparición de la misma; entonces, y de forma preventiva se prescribía 0,5 ml de AGH en la nueva zona de administración de ENF 30 minutos antes de la misma. Resultados: Se incluyeron 16 pacientes: 87,5% hombres; edad media: 41 ± 6 años; ADVP: 62,5% y 25% heterosexuales; 100% estaban diagnosticados previamente de SIDA; media de linfocitos CD4 basales: 279 ± 244 cel/ml. Todos los pacientes presentaban una carga viral detectable y todos habían presentado una RIL durante su tratamiento con ENF. La RIL desapareció tras una media de 26 ± 18 días de tratamiento con AGH. Tras 276 ± 164 días de media de tratamiento preventivo con AGH el 75% de los pacientes siguen en tratamiento con ENF sin haber presentado nuevas RIL, 2 han presentado nuevas RIL (12,5%) y 2 han sido exitus. Conclusiones: En la serie presentada, los AGH mejoran y previenen las RIL debidas al uso de ENF; sin embargo, se necesitan más estudios para confirmar los beneficios de los AGH. Aspectos microbiológicos y clínicos de las enfermedades de transmisión sexual 254 INFECCIÓN GONOCÓCICA EN GIPUZKOA EN EL PERÍODO 2001-2007 M.J. Echeverría, J. Mendiola, M. Gomariz, J.L. Díaz de Tuesta, X. Camino y J.M. García-Arenzana Servicio de Microbiología. Hospital Donostia, San Sebastián. Introducción y objetivo: En Europa y en nuestra CCAA se ha constatado un aumento en las tasas de infección gonocócica en los últimos años. El objetivo es presentar nuestra experiencia en Gipúzkoa. Material y métodos: Las muestras, obtenidas entre 20012007, procedieron de sujetos ambulantes, mayoritariamente de San Sebastián, incluyendo una consulta de ETS (< 10% muestra). La siembra para N. gonorrhoeae se realizó en agar chocolate y VCA3 o Gonoline-Duo; se identificaron por estudio enzimático (Neisseria 4H) y serotipado con Ac. monoclonales (Phadebact). La detección de β-lactamasa por técnica de cefalosporina cromogénica (Remel). El estudio de sensibilidad se efectuó mediante E-test (Biodisk): penicilina, ceftriaxona, ciprofloxacino y tetraciclina; por Kirby-Bauer: espectinomicina; como control se utilizó la cepa ATCC 49226 y la interpretación según criterios CLSI. Resultados: Se analizaron 3110 muestras, aislándose gonococo en 162 (5,2%). Según localización resultaron positivos: 12,7% (n = 1131) uretrales; 2,6% (n = 153) rectales; 1,2% (n = 1117) endocervicales y 0,1% (n = 709) orofaríngeos. Anualmente la positividad osciló entre 2,1% en 2005 y 9,1% en 2002, no observándose incremento alguno en el periodo de estudio. Se diagnosticaron 161 episodios en 154 pacientes, la mayoría de ellos (88,3%) autóctonos. Hubo solo 14 mujeres (edad 6-64 años). Dos tercios (95/140) de los varones tuvieron entre 24 y 40 años (intervalo 17-65 años). Por proceso: 143 uretritis; 12 endocervicales; 3 proctitis; 1 mixta uretral-rectal; 1 faringitis y 1 vaginitis (niña de 6 años). 153 (94,4%) Cepas fueron serogrupo II/III y 9 (5,6%) serogrupo I. La producción de β-lactamasa fue mayor en el serogrupo I (p < 0,001). Resistencia: a penicilina 135 (83,3%, 102 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 59,3% I); a tetraciclina 157 (96,9 %, 48,1 % I); a ciprofloxacino (38,3%, 1,2% I). La resistencia a ciprofloxacino aumentó de 7,4% en 2003 a 62,1% en 2007. Todas las cepas fueron sensibles a ceftriaxona y 161 (99,4%) a espectinomicina. Conclusiones: No se observó incremento en las tasas de infección durante el periodo de estudio. La mayoría de los diagnósticos se dieron en varones autóctonos. La resistencia fue elevada destacando el gran aumento de la resistencia de alto nivel a quinolonas fluoradas. 255 CIRCULACIÓN DE SUBGRUPOS DE VIRUS RESPIRATORIO SINCITIAL Y REINFECCIONES GRAVES EN POBLACIÓN INFANTIL G. Cilla, M. Montes, D. Vicente, J. Mendiola y L. Piñeiro Servicio de Microbiología. Hospital Donostia, San Sebastián. Introducción: En los países desarrollados, el virus respiratorio sincitial (VRS) es el virus que causa mayor número de infecciones graves en menores de 3 años. Debido a la existencia de dos subgrupos de VRS (A y B) y de diferentes genotipos, las reinfecciones pueden ser frecuentes. Los objetivos de este trabajo han sido describir la circulación de cada subgrupo en niños con infección respiratoria aguda (IRA) cuya gravedad al menos motivase una visita al servicio de Urgencias del hospital y estudiar la ocurrencia y características de las reinfecciones por VRS. Métodos: En 7 temporadas (Julio 2000 y Junio 2007) se investigó la presencia de VRS en los aspirados nasofaríngeos (ANF) de los <3 años con IRA. La presencia de VRS se investigó mediante inmunoensayo (Abbott o Binax) y detección de RNA viral con una RT-PCR que identifica los subgrupos virales (Coiras et al, J Med Virol 2003; 69:132). Los ANF de un mismo paciente remitidos con >2 meses de diferencia se consideraron diferentes episodios. Resultados: Se estudiaron 4517 episodios de IRA, detectándose VRS en 1589 (35%). Ambos subgrupos cocircularon todas las temporadas con predominio del A las temporadas 1, 3, 5 y 7 y del B las temporadas 2, 4 y 6. Hubo 28 pacientes con 2 episodios de IRA por VRS (reinfección). En 20/28 (71,4%) ocasiones conocimos el subgrupo causal de ambos episodios, siendo el primero causado a partes iguales por cada subgrupo (10 A y 10 B). La mayoría de las reinfecciones (15/20) se debieron a cepas del subgrupo heterólogo (p < 0,05). Detectamos reinfecciones en el 2,5% de los niños que tenían <100 días de edad en el momento de padecer el primer episodio frente a 1,3% de los que eran mayores (p = 0,07). Durante la reinfección hospitalizaron 22 casos (78,6%), cifra similar a la observada en los episodios simples de infección (63,5% [973/1533]) (p = NS). Quince niños de los reinfectados (54%) presentaron enfermedades de base como asma, malformaciones congénitas etc. Conclusiones: La circulación de los subgrupos de VRS siguió un patrón cíclico de reemplazo anual. Las reinfecciones por VRS con expresión clínica grave no son raras, y son causadas más frecuentemente por cepas de subgrupo diferente al del cuadro inicial. Las reinfecciones graves parecen más frecuentes entre niños que presentan un sustrato favorable (enfermedad de base). 256 LA SÍFILIS: EL RENACER DE UNA VIEJA INFECCIÓN DE TRANSMISIÓN SEXUAL X. Camino1, M.A. von Wichmann1, J. Andonegi1, A. Areizaga1, G. Cilla2, E. Serrano2, L. Dario Piñeiro2, J. Echeverría2, J. A. Iribarren1, J. Arrizabalaga1, F. Rodríguez1, M. Goenaga1 y A. Azkune1 1 Unidad de Enfermedades Infecciosas. 2Servicio de Microbiología. Hospital Donostia. San Sebastián. Introducción: En los últimos años y al igual que en el resto de Europa estamos asistiendo a un importante au- 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 103 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) mento de la incidencia de la sífilis, una infección de transmisión sexual (ITS) poco frecuente en nuestro medio. Material y métodos: Revisamos retrospectivamente todos los casos de sífilis precoz diagnosticados en una consulta monográfica de ETS entre los años 2003 y 2007. Resultados: En ese período de tiempo se diagnostican un total de 26 sífilis precoces: 9 en los años 2003-2005, 6 en 2006 y 11 en 2007. 11 de ellas coincidieron con el diagnostico de infección por VIH. 24 pacientes fueron hombres y 2 mujeres. La edad media fue 36,5 años. Un 73% de los diagnósticos se dieron en pacientes homosexuales y un 25% fueron pacientes inmigrantes. Sólo un 7% de los pacientes se dedicaban a la prostitución. El diagnóstico fue clínico en 11 pacientes y todos tuvieron un resultado de RPR y FTA-abs/TPHA (+) con VDRL cuantitativo (+). Conclusiones: Se observa en los dos últimos años un importante aumento de casos de sífilis precoz, sobre todo en pacientes homosexuales. Un grupo importante de ellos son diagnosticados simultáneamente de sífilis precoz y VIH. Este problema debe hacer insistir en las campañas de prevención y pone de manifiesto la necesidad de consultas monográficas de ITS. 257 FACTIBILIDAD DE UNA PRUEBA INMUNOCROMATOGRÁFICA DE DETECCIÓN RÁPIDA DE ANTICUERPOS VIH-1/2 EN EL ÁMBITO EXTRASANITARIO R. Solano1,2, S. Carvajal2, P. García de Olalla2, E. Díez2, S. Martín2, P. Simón2, E. Lorente1,2, A. Moreno2, F. Sánchez2, J. Caylá2 y Grupo de Trabajo de las Saunas de Barcelona 1 Servei d’Epidemiología. Centro de Investigaciones Biomédicas de Epidemiología y Salud Pública (CIBERESP). 2Servei d’Epidemiología. Agencia de Salud Pública de Barcelona. Objetivo: Determinar los nuevos casos diagnósticos de VIH1/2 fuera del circuito sanitario habitual. Pacientes y métodos: Entre febrero y diciembre del año 2007 se ofreció la prueba rápida inmunocromatográfica Determine HIV-1/2 test (Abbott®) a los clientes de las principales saunas gays y de dos locales de ocio de Barcelona. En todos los casos se realizó un consejo pre y postprueba. Los sujetos se identificaron mediante un código y el resultado se entregó personalmente a partir de la mañana siguiente de la intervención. Se presenta un análisis descriptivo del estudio. Resultados: Durante el período de estudio se realizaron 80 intervenciones. De las 456 personas contactadas, 449 se hicieron la prueba. La media de edad fue de 33 años (D.E 10,5 años). Un 62% (277) fueron inmigrantes y de ellos cerca del 40% provenían de Brasil. El 82% (369) ya se habían practicado la prueba con anterioridad. Los motivos por los cuales se realizaron la prueba fueron por practicar sexo sin protección (28%) y por control periódico (65%). En el 8% (36) de los casos el resultado de la prueba fue reactiva. A pesar de haber contactado telefónicamente de forma reiterada con ellos, el 27% de los sujetos no acudieron a recoger el resultado de la prueba. Conclusiones: La utilización de la prueba rápida en estos locales es factible, facilita el acceso a la misma y demuestra un alto rendimiento. Este programa ha conseguido anticipar el diagnóstico en un importante número de infectados por VIH. Se recomienda difundir este tipo de programa a otras áreas geográficas con el fin de controlar mejor la infección. 258 INTEGRACIÓN DEL VIRUS DEL PAPILOMA HUMANO (VPH) TIPO 16 EN LESIONES ANALES DE HOMBRES INFECTADOS CON EL VIRUS DE LA INMUNODEFICIENCIA HUMANA (VIH) M.P. Cañadas1,2, L. Darwich1, S. Videla3, V. Cirigliano2, E. Ordóñez, E. Castella4, A. Tarrats5, M. Llatjos4, M. Bofill1, M. Piñol, F. García-Cuyas7, B. Clotet1,6 y G. Sirera3 1 Laboratorio de Retrovirología- Foundacion IrsiCaixa. 2General Lab, Barcelona. 3Fundación de Lucha Contra el SIDA. 4 Departamento de Patología. 5Departamento de Ginecología. 6 Unidad Clínica de HIV, Departamento de Medicina. 7 Departamento de Cirugía. Hospital Universitario Germans Trias i Pujol, Badalona (Barcelona). Universidad Autónoma de Barcelona (UAB). Introducción: La progresión de la lesión anal a cáncer está estrechamente asociada a la infección por VPH y en concreto a los denominados tipos de alto riesgo oncogénico. Los pacientes VIH positivos presentan una elevada prevalencia de infecciones múltiples, siendo el HPV-16 el más prevalente. Se ha detectado integración del ADN viral del VPH dentro de las células diana en lesiones cervicales pre-neoplásicas. Objetivo: Nuestro objetivo es estudiar si la integración viral es también un evento que tiene lugar en fases tempranas del proceso de carcinogénesis anal en pacientes VIH positivos. Material y métodos: Se obtuvieron muestras procedentes de células anales de 303 pacientes hombres que fueron atendidos en la Unidad Clínica de VIH del Hospital Universitario Germans Trias i Pujol. La detección y el genotipado de VPH fue realizado mediante F-HPV typing kit Se realizó también Citología (ThinPrep) y estudio histológico de todas las muestras. La presencia de integración fue analizada en las muestras VPH-16 positivas mediante una múltiplex Real-Time PCR para la amplificación simultánea de las regiones E2 y E6 ORF. El mismo valor Threshold Cycle (CT) para ambos genes indicaba formas episomales del virus, mientras que las formas integradas fueron detectadas como incremento del CT de E2. Resultados: El tipo VPH 16 fue el más prevalente seguido del VPH-39, VPH-33 y VPH-51. Se define como VPH mixto la coexistencia de formas episomales e integradas en la misma muestra, detectándose en el 18,8% (4/22) de las muestras categorizadas como AIN I, en el 38,46% (5/13) de los AIN II y en el 100% (1/1) de cánceres anales. En ninguna muestra con resultado normal de citología se detectaron formas integradas. Conclusiones: Estos resultados confirman la alta prevalencia de tipos de alto riesgo oncogénico en la población estudiada incluso en ausencia de patología anal. Los datos presentados muestran presencia simultánea de formas integradas y episomales en un subgrupo de lesiones anales de bajo grado, incrementando el nivel de integración a medida que aumenta la lesión. Este hecho sugiere que la integración puede constituir un evento temprano en la carcinogénesis anal y que el estado de integración podría ser considerado como una herramienta diagnóstica en la progresión de la lesión. 259 BROTE DE LINFOGRANULOMA VENÉREO EN HOMBRES HOMOSEXUALES EN BARCELONA, 2007 M. Vall-Mayans1, E. Caballero2, P. Armengol1, M.G. Codina2, M.J. Barberà1, A. Andreu2 y B. Sanz1 1 Unidad de ITS. CAP Drassanes. 2Servicio de Microbiología. Hospital Universitario Vall d’Hebron. Instituto Catalán de la Salud. Barcelona. Introducción y objetivo: El linfogranuloma venéreo (LGV) es una infección de transmisión sexual (ITS) sistémica causada por por una variedad de Chlamydia trachomatis (L1, L2 o Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 103 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 104 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) L3), endémica en paises tropicales. Desde el año 2004 se detectan brotes de LGV entre hombres homosexuales en ciudades de Holanda y posteriormente en otras ciudades europeas, incluyendo un caso confirmado de LGV en Barcelona en 2005. Una característica de estos brotes es la agrupación de los casos en redes de hombres homosexuales con prácticas sexuales de riesgo que frecuentan encuentros sexuales promiscuos. La mayoría presentan un síndrome rectal y es frecuente la coinfección con otras ITS. El estudio de los contactos resulta infructuoso. Se han detectado y notificado 7 casos confirmados de LGV en Barcelona entre septiembre 2007-enero 2008 en la Unidad de ITS de Barcelona. El objetivo es describir las características de esta serie clínica de casos. Métodos: Revisión de las historias clínicas de los casos de LGV. La determinación de Chlamydia trachomatis y la identificación de los serovares de LGV (L1, L2 y L3) se realizó mediante técnicas de amplificación de ácidos nucleicos (PCR a tiempo real). Resultados: Los 7 casos eran HIV positivos desde hacía un promedio de 5 años (8 meses-10 años), con una edad media de 36 años (25-44), 4 de ellos eran extranjeros. La duración media de la proctitis fue de 28 dias (7-60), tres casos fueron diagnosticados de sífilis primaria o gonococia al mismo tiempo. El promedio de parejas sexuales <12 meses fue de 45, casi todos ellos habían frecuentado recientemente un conocido lugar de contactos sexuales de Barcelona. Discusión: Este brote de LGV en Barcelona es parecido a los brotes occurridos en otras ciudades y refleja el resurgimiento de ITS en grupos nucleares de hombres homosexuales a nivel europeo. Con la finalidad de aumentar la detección de casos, el LGV debe considerarse en el diagnóstico diferencial de proctitis y tomar muestras microbiológicas para la determinación de Chlamydia trachomatis. Por otro lado, las agencias de salud pública y las organizaciones que agrupan hombres homosexuales juegan un papel informando de las consecuencias individuales y de salud pública del LGV. 260 GENOTIPADO DE CHLAMYDIA TRACHOMATIS L. Piñeiro, M. Montes, J. Mendiola, A. Gil-Setas, X. Camino y M.J. Echeverría Servicio de Microbiología. Hospital Donostia, San Sebastián, Gipúzkoa. Objetivo: El objetivo principal de este trabajo fue estudiar los genotipos circulantes de Chlamydia trachomatis (CT) en Gipúzkoa en una época donde la población inmigrante todavía era inferior al 10% con el fin de detectar posibles peculiaridades epidemiológicas en la región. Material y métodos: Las muestras se obtuvieron entre enero de 2006 y octubre de 2007. Una vez detectada CT, las muestras fueron genotipadas mediante la secuencia del gen ompA para una primera clasificación en grupos y seleccionadas para una posterior clasificación (multilocus sequence typing, análisis de plásmidos). Con fines comparativos se analizaron en este mismo laboratorio cepas procedentes de Navarra. El ADN se extrajo en el robot easyMAG empleando el kit NucliSens easyMAG, BioMérieux. Posteriormente se realizó una PCR convencional o nested en los casos en que el primer amplificado fuera negativo (primers gen ompA descritos por Lysén et al JCM 2004, 42: 1641). Los amplificados fueron secuenciados en un ABIPRISM 3130, Applied Biosystems. Las secuencias se analizaron en el BLAST. Resultados: Se genotiparon CT de 76 episodios (22 de Navarra). Cuatro cepas no pudieron ser genotipadas. Las muestras procedieron en su mayoría de enfermos autóctonos, aunque la representación de la población inmigrante (1/3) fue mayor que la que le correspondería por población. La edad media de los pacientes fue de 29 años. En el genotipado de grupo no se observaron diferencias importantes entre las cepas obtenidas en Gipúzkoa y Navarra. Globalmente el genotipo más frecuente fue el E (44%), seguido de los genotipos G (15%), F (13%), D (11%), J (11%), I (4%), B/Ba (1%) y K (1%). 104 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 De los 11 episodios con genotipo G, 8 (73%) fueron hombres, no encontrándose otras diferencias significativas entre los diferentes genotipos asociados a sexo o edad. Conclusiones: La distribución de los grupos genotipados fue similar a la descrita en todo el mundo, quizás con una mayor frecuencia relativa del genotipo G. La técnica de genotipado tuvo una rentabilidad muy elevada (95%). El genotipado basado en el gen ompA aportó poca información de valor epidemiológico, siendo necesario ampliar las técnicas de genotipado. 261 ¿BENEFICIARÍA LA VACUNA DE VPH A UNA POBLACIÓN FEMENINA CON PRÁCTICAS DE RIESGO? M.E. Álvarez-Argüelles1, S. Melón1, L. Villa1, A. Palacio1, J.A. Boga1, M. Junquera2, I. Herrero1 y M. de Oña1 1 Servicio de Microbiología. Hospital Universitario Central de Asturias. 2Unidad de ITS. Hospital Monte Naranco. Objetivo: Conocer la incidencia de los VPH y sus genotipos en distintos grupos de edad, dentro de un colectivo de mujeres que ejerce la prostitución. Pacientes y muestras: Se estudiaron 2408 exudados endocervicales de mujeres con edades comprendidas entre 17 y 75 años (29 ± 11,29), pertenecientes a una población de riesgo, que acuden a la consulta de ITS y recogidos en su primera visita para la determinación del VPH. Según la edad se dividieron en grupo I (< 25), grupo II (25-35) y grupo III (> 35). Métodos: Las muestras fueron enviadas de inmediato al servicio de Virología, tratándose con proteinasa K para liberar el ADN y posteriormente se amplificaron los fragmentos de los genes L1 y E6E7. Las muestras positivas se genotiparon mediante hibridación con sondas especificas para los genotipos de alto riesgo (VPH 16, 18,31, 33, 45, 58) y de bajo riesgo (VPH 6 y 11) marcadas con 32P. Resultados: Se encontró genoma del VPH en 580 (24,1%) de las mujeres estudiadas: en 247 (33,3%) del grupo I, 234 (21,7%) del lI, 98 (16,9%) del III. Se detectaron VPH vacunales (6/11/16/18) en 93 (37,6%) mujeres del grupo I, 80 (34,2%) del II y 39 (39,8%) del III. Los genotipos 16/18 fueron detectados en el 18,21%, 17,9% y 21,4% respectivamente en los tres grupos. Se detectaron genotipos no vacunales de BR en 56 (22,6%) mujeres del grupo I, 79 (33,7%) del grupo II y 35 (35,7%) del grupo III. En 73 (29,5%) mujeres menores de 25 años, 61 (26%) mujeres de 25-35 años y en 20 (20,4%) las de mayor edad se detectaron VPH AR no incluidos en la vacuna. Se detectaron infecciones mixtas en 35 (37,6%) mujeres del grupo I, 18 (7,7%) del grupo II y 7 (7,1%) del grupo III. Conclusiones: 1) Las mujeres más jóvenes tienen una mayor tasa de infección por el VPH, además de una mayor incidencia para los genotipos de alto riesgo e infecciones mixtas. 2) En las mujeres menores de 35 años se detectaron mayoritariamente genotipos no vacunales. 3) El porcentaje de incidencia de infección de VPH de bajo riesgo es similar en todos los grupos de edad. 4) Aunque individualmente los genotipos 16/18 fueron los más frecuentes, hay un elevado porcentaje de mujeres infectadas con genotipos de alto riesgo distintos a los incluidos en la vacuna. 262 PREVALENCIA DE GENOTIPOS DE VPH EN MUJERES CON LESIONES INTRAEPITELIALES DE BAJO Y ALTO GRADO M.E. Álvarez-Argüelles1, M. de Oña1, A. Sampere1, F. Forcelledo2, L. Villa1, M. Torrens3 y S. Melón1 1 Servicios de Microbiología, 2Anatomía Patológica y 3Ginecología. Hospital Universitario Central de Asturias. Objetivos: Analizar virológicamente los LSIL y HSIL estudiadas citológicamente en los 2 últimos años en nuestro hos- 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 105 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) pital. Realizar una aproximación del impacto de la vacuna anti-VPH en las mujeres estudiadas en nuestra área. Pacientes y muestras: Entre enero 2005-junio 2007 se contabilizaron 609 citologías cervicales con resultado patológico, pertenecientes a 480 mujeres con edades entre 16 y 83 años (36,46 ± 12,2) de las que 72 presentaban ASCUS, 312 LSIL, 87 HSIL y 9 carcinoma in situ (CIS 47,4 ± 17,75 años). Sólo 117 (19,2%) exudados endocervicales pertenecientes a 108 de estas mujeres fueron enviados para detección de genoma de VPH: 10 mujeres con ASCUS (12 muestras), 70 con LSIL (77 muestras) y 28 con HSIL (28 muestras). Métodos: Se amplificaron mediante PCR los fragmentos L1 y E6/E7 oncogénicos; las muestras positivas se tiparon mediante hibridación con sondas marcadas con 32P para genotipos 6/11/16/18/31/33/45 y 58, o mediante secuenciación con el sistema Open Gene de Siemens, utilizando el cebador MY11VIROV. Resultados: El genoma del VPH se detectó en 37 mujeres con diagnostico de LSIL (46,25%) y en 23 con HSIL (82,1%). De las mujeres estudiadas virológicamente, 16 (20%) de las mujeres con LSIL y 18 (64,3%) de las HSIL estaban infectadas por VPH vacunales. El total de los VPHs encontrados en los HSIL eran genotipo 16 y los detectados en los LSIL fueron 11 VPH-16, 3 VPH -18, 1 VPH- 6 y 1 VPH -11. En 21 (56,7%) mujeres con LSIL y en 5 (21,7%) con HSIL se encontraron genotipos no incluidos en la vacuna. 19 de los 21 LSIL y 4 de los 5 HSIL eran VPH AR. La edad media de las mujeres con citología de CIS, HSIL y LSIL fue de 55 ± 20, 40,56 ± 20, 35,39 ± 11,8 respectivamente (p < 0,01). Conclusiones: 1) Aproximadamente en la mitad de las mujeres con LSIL y el 80% con HSIL se detectó VPH, mayoritariamente de genotipos de alto riesgo. 2) En los HSIL se encontraron mayoritariamente VPH de alto riesgo incluidos en la vacuna, en aproximadamente la mitad de los LSIL se detectaron genotipos diferentes al 6/11/16/18, siendo la mayor parte de alto riesgo. 3) Entorno al 50% de los LSIL presentaron genotipos no vacunales, siendo la mayoría de alto riesgo., por lo que las mujeres con esta patología no se beneficiarían de la vacunación. 4) La edad está relacionada con la gravedad de las lesiones. 5) Es necesario utilizar técnicas que genotipen virus considerados como poco habituales. 263 EXPERIENCIA EN INFECCIÓN GENITAL POR VIRUS DEL PAPILOMA HUMANO (1997-2005) G. Ayala1, I. Aldanondo2, L. Ros1, M. Mateos1 y T. Hellín3 1 Servicio de Microbiología Clínica. 2Servicio de Dermatología. 3 Servicio de Enfermedades Infecciosas. Hospital Universitario Ramón y Cajal, Madrid. Objetivos: Estudiar de manera retrospectiva las características epidemiológicas y clínicas de los pacientes atendidos en la consulta de Enfermedades de Transmisión Sexual (ETS) de un Hospital Universitario con diagnóstico de infección por virus del Papiloma Humano en un período de 9 años (19972005). Material y métodos: El estudio incluye 537 pacientes atendidos en la unidad de ETS durante el periodo seleccionado que cumplen uno o más de los siguientes criterios: A) presencia de verrugas genitales y/o anales. B) estudio microbiológico positivo para la detección de VPH en muestras genitales y/o anales. C) alteraciones citológicas en muestras cervicales. Se revisaron de manera retrospectiva las historias clínicas de los pacientes recogiendo datos demográficos, epidemiológicos, clínicos y microbiológicos. Resultados: Se revisaron un total de 537 pacientes (219H/318M) con un rango de edad entre 16-71 años y una edad media de 32,3 años. Un 12% de los pacientes eran extranjeros con una distribución similar por sexos.130 pacientes eran VIH+, correspondiendo a un 28% de los hombres y un 22% de las mujeres. El 35% y 25% de hombres y mujeres respectivamente declaraba consumo habitual de drogas con un porcentaje similar de UDVP en ambos sexos (1,5%). Del total de los pacientes estudiados el 62% no había presentado otras ETS previas distintas de la infección por VPH y el resto habían presentado 1, 2, 3, ó más de 3 ETS previas en un 27%, 5%, 2%, y 1% respectivamente. En el subgrupo de pacientes VIH estos valores se elevaban hasta un 67%, 14%, 8% y 3% respectivamente. En cuanto a los datos de evolución se observó hasta un 50% de pérdidas de seguimiento. En los pacientes seguidos en sucesivas visitas se recogieron un 43% de curaciones y un 57% de recidivas. Conclusiones: El porcentaje de pacientes VIH+ entre los pacientes con diagnóstico de infección genital por VPH ha descendido sensiblemente, en relación a series anteriores1. No obstante, la presencia de otras ETS distintas de la infección por VPH aumenta de manera considerable entre el grupo de pacientes VIH+. Las numerosas recidivas y pérdidas de seguimiento constituyen una dificultad importante en el control de la infección genital por el virus de Papiloma Humano. 1. Hellín T., Sanz I. Eleven years of experience in STD Clinic Unit, Human Papillomavirus Infection. 38th ICAAC 1998. Paper L-79a, Session 130-L. American Society for Microbiology. San Diego (CAL), USA. 264 MOLLUSCUM CONTAGIOSUM EN UNA UNIDAD DE ITS L. Villa1, J.A. Varela2, L. Otero3, C. Sánchez2, M.L. Junquera4 y F. Vázquez1,5 1 Servicio de Microbiología. Hospital Monte Naranco, Oviedo. 2 Servicio de Dermatología y Venereología, Unidad de ITS. Ambulatorio de Pumarín. Gijón. 3Servicio de Microbiología. Hospital de Cabueñes, Gijón. 4Servicio de Dermatología y Venereología. Unidad de ITS. Hospital Monte Naranco, Oviedo. 5 Departamento de Biología Funcional, Área de Microbiología, Facultad de Medicina, Oviedo. Introducción: Molluscum contagiosum (MC) es una infección cutánea causada por un poxvirus del género Molluscipox, que produce tumores benignos en piel y mucosas; en personas immunocompetentes estas lesiones se resuelven solas, pero pueden persistir durante meses si no son tratadas. En los últimos años se está viendo un aumento de casos en individuos sexualmente activos y en pacientes VIH. Objetivo: Mostrar nuestra experiencia clínica y reconsiderar las tendencias en el predominio así como la epidemiología durante un período de 18 años, en pacientes que son atendidos en una unidad de Infecciones de Transmisión Sexual (ITS). Material y métodos: El estudio incluyó a 10.652 pacientes (6.577 mujeres y 4.075 hombres, de ellos 316 eran hombres que tenían sexo con hombres - MSM) que acudieron a la Unidad de ITS en Gijón (Asturias) entre 1988 y 2005. La media de edad era de 29,7 años (rango 17-69). El diagnóstico de Molluscum contagiosum se realizó clínicamente mediante el examen de lesiones y en asociación con la historia clínica y un tratamiento adecuado. Durante los 13 primeros años las lesiones fueron eliminadas por curetaje del tejido infectado y en los últimos cinco años mediante crioterapia. Además se llevó a cabo el diagnóstico de otras ITS. Resultados: Doscientos cuarenta y ocho pacientes (2,3%) tenían lesiones de MC, fue más frecuente en hombres (2,6%, 106/4075) que en mujeres (2,1%, 142/6577) pero sin significación estadística. Hubo más casos en hombres que tenían relaciones sexuales con otros hombres (MSM) (P < 0,05) en comparación con hombres heterosexuales. MC es más frecuentes en el grupo de edad de 20-29 años (p < 0,001) y la distribución a lo largo de los 18 años va desde el 0,7% al 6,2%. En ambos sexos, MC era más frecuente en usuarios de drogas por vía parenteral (p < 0,05). En hombres, la ITS asociada más frecuentemente fue la uretritis no gonocócica por Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 105 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 106 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Ureaplasma urealyticum, Chlamydia trachomatis, Trichomonas vaginalis y uretritis gonocócica) (30,2%) seguido de verrugas genitales (27,3%); en mujeres, la más frecuente era la vulvovaginitis (38,0%) (Incluyendo candidiasis y tricomoniasis), verrugas genitales (14,8%) seguido de vaginosis bacteriana (14,0%) y cervicitis por clamidias (8,4%). En 20 pacientes (8,0%) MCV estaba asociado con VIH, esta asociación es significativa en mujeres (P < 0,05). Conclusiones. El predominio de las infecciones por MCV parece haber aumentado considerablemente a lo largo de estos 18 años. La infección está asociada con otras ITS, como el VIH y en el grupo de mujeres. 265 PREVALENCIA DE GENOTIPOS DE VPH EN PACIENTES CON CITOLOGÍA ANORMAL A. Fernández-Olmos1, L. Ros1, J. Chacón1, M.D. Rubio2, I. Sanz3 y M.L. Mateos1 1 Servicio de Microbiología, 2Servicio de Ginecología, 3Servicio de Anatomía Patológica. Hospital Universitario Ramón y Cajal, Madrid. Introducción: La infección por el virus del papiloma humano (VPH) es la enfermedad de transmisión sexual más frecuente y está asociada al desarrollo de lesiones precancerosas y cáncer de cérvix. Existen más de 200 genotipos de VPH de los que aproximadamente 40 infectan el área genital. Objetivos: Estudiar la prevalencia de los distintos genotipos del VPH en muestras cervicales de pacientes con citología anormal. Materiales y métodos: En un periodo de 18 meses, se analizaron 331 muestras cervicales con un resultado positivo en la técnica de detección de VPH-AR por captura de híbridos (Hybrid Capture II test®, Digene, Gaithersburg, USA). Estas muestras procedían de 331 mujeres con edades entre 17 y 78 años (media 37) atendidas en la consulta de Ginecología por citología anormal. El genotipado del VPH se realizó mediante la técnica Linear Array® (Roche Diagnostics S.L., Barcelona, España) que utiliza la amplificación del ADN mediante PCR y posterior hibridación. Se siguieron las instrucciones del fabricante excepto en la extracción del ADN que se realizó de forma automatizada (COBAS AmpliPrep®, Roche Diagnostics S.L., Barcelona, España). Este método ha sido validado en anteriores estudios (Fernández-Olmos et al. Enferm Infecc Microbiol Clin 2008; 26:179-83). Esta prueba identifica 37 genotipos del VPH incluyendo 13 genotipos de alto riesgo (VPH-AR):16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 y 68, además de otros clasificados como de “posible alto riesgo”, de riesgo indeterminado o de bajo riesgo(VPH-BR). Resultados: Se obtuvieron en total 405 genotipos de VPH-AR a partir de las 331 muestras. Entre los VPHAR, el más frecuente es el VPH-16 (94; 14%), seguido del VPH-31 (57; 8%), VPH-52 (38; 6%), VPH-56 (38; 6%), VPH-51 (36; 5%), VPH-39 (27; 4%), VPH-59 (2; 3%) y VPH-18 (21; 3%). El resto de los genotipos se detectaron en menos del 3%. 184 pacientes (56%) presentaban infección mixta, encontrándose de 2 a 8 genotipos en una misma muestra. Discusión: Es importante conocer los genotipos de VPH porque los VPH-16 y VPH-18 tienen el mayor riesgo de progresión a CIN 3. Según algunos autores este riesgo varía desde el 17%(VPH-16) al 3% (otros VPH-AR). En este estudio el genotipo más prevalente es el VPH-16 (14%). El VPH18 sólo se ha encontrado en el 3% de las pacientes. Esta prevalencia tan baja ha sido confirmada por otros autores en nuestro país. Es importante destacar el alto número de infecciones mixtas encontrado (56%). Se necesitan más estudios para confirmar si la coinfección por varios genotipos aumenta el riesgo de progresión a CIN 3. 106 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 Aspectos microbiológicos y clínicos de la gastroenteritis infecciosa y la patología intraabdominal 266 CARACTERÍSTICAS DE LAS INFECCIONES ASOCIADAS A SALMONELLA SEROTIPO HADAR EN ELCHE DESDE 1995 N. López Riquelme, I. Escribano, J.C. Rodríguez, M. Ruiz, E. Pineda, F. Loredo y G. Royo Servicio de Microbiología. Hospital General Universitario de Elche. Universidad Miguel Hernández. Objetivo: Caracterizar las infecciones por Salmonella serotipo Hadar en nuestro medio: patología, sensibilidad antibiótica y epidemiología molecular. Material y métodos: Población estudiada: Área de salud de Elche (Alicante). Población aproximada: 250.000 personas. Periodo: Desde 1995 hasta la actualidad. Identificación y serotipado: Todas las muestras con sospecha clínica de infección por Salmonella se identificaron mediante pruebas bioquímicas y mediante el sistema Wider (Soria Melguizo, España). El serotipado de los aislados se realizó con antisueros (Difco, USA). La confirmación de la identificación y del serotipado se realizó en el Instituto Carlos III (Madrid). Epidemiología molecular: 64 aislados de este serotipo fueron estudiados mediante “variable number tandem repeat” (VNTR). La selección de los aislados se realizó al azar y no presentaban entre ellos relación epidemiológica conocida. La técnica se realizó mediante el estudio de 8 fragmentos genómicos, siguiendo el protocolo descrito por Lindstedt BA et al. El análisis de los fragmentos amplificados se realizó en un secuenciador automático, tras amplificación con cebadores marcados con FAM, MEX y TET. Resultados: 1. Evolución por serotipos a lo largo de los años: Durante todo el periodo estudiado, el serotipo Hadar es el tercero más prevalente en nuestro medio (136 aislados). 2. Evolución sensibilidad antibiótica: Mientras que los aislados del serotipo Hadar son generalmente resistentes a ácido nalidíxico desde el inicio del estudio, el serotipo Enteritidis muestra un incremento a lo largo del periodo y el resto de los serotipos muestra un patrón de resistencia relativamente estable en el tiempo y sensiblemente menor. No hemos detectado la presencia de cepas con alta resistencia a ciprofloxacino. En cambio, el análisis de los datos de resistencia a amoxicilina muestra que este serotipo presenta porcentajes superiores al serotipo Enteritidis y comparables al Typhimurium. No detectamos la presencia de cepas con resistencia a cefalosporinas de tercera generación. Tampoco detectamos cepas resistentes a cotrimoxazol, al contrario de lo que sucede en otros serotipos (22,4% de cepas resistentes en Enteritidis y 38,2% en Typhimurium). 3. Infecciones gastro/extraintestinales: El 8,8% de las infecciones de este serotipo son extraintestinales (6 infecciones urinarias, 3 bacteriemias, 2 infecciones de tejidos blandos). Este porcentaje es superior al serotipo Enteritidis (4,6%) y semejante a Typhimurium (9,7%). 4. Estacionalidad: Como los demás serotipos, son más prevalente en verano, seguido de primavera. 5. Epidemiología molecular: Mediante VNTR hemos detectado la presencia de 4 clusters no detectados por la epidemiología clásica que agrupaban al 15,6% de las cepas estudiadas. Dos de estos clusters estaban formados por 2 aislados y otro dos por 3 aislados. Conclusiones: Salmonella serotipo Hadar es el tercer serotipo más prevalente en nuestro medio y presenta unas características peculiares respecto al resto de los serotipos más prevalentes, de la que destaca su elevada tasa de aislados 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 107 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) clínicos con disminución de la sensibilidad a las fluoroquinolonas y su gran sensibildiad a cotrimoxazol. El análisis mediante técnicas moleculares permite detectar la presencia de clusters no observados por los métodos clásicos y su aplicación en la práctica clínica puede ayudar a controlar este importante problema de salud pública. 267 ABSCESOS HEPÁTICOS PIOGÉNICOS: EXPERIENCIA CLÍNICA, DIAGNÓSTICA Y TERAPÉUTICA EN UNA SERIE DE 80 CASOS D. López-Carmona2, J.D. Ruiz-Mesa1, G. Uribarri2, A. Plata1, N. Macias2, I. Portales2, P. Gallardo2, C. García-Fernandez2, J.M. Reguera1 y J.D. Colmenero1 1 Servicio de Enfermedades Infecciosas. 2Servicio de Medicina Interna. Hospital Universitario Carlos Haya. Málaga. Objetivo: Describir los diferentes aspectos etiopatogénicos, clínicos y evolutivos así como el manejo de pacientes con abscesos hepáticos piógenos (AHP). Métodos: Estudio descriptivo de una serie de 80 pacientes, diagnosticados de AHP, en el periodo comprendido entre Enero 1995 hasta Diciembre 2007, en un Hospital de tercer nivel de Andalucía Resultados: La edad media de los pacientes fue de 63,1 ± 16,2 años (R: 18-91). El 57,5% fueron varones. Como enfermedad subyacente presentaron D. Mellitus (30%), neoplasias (5%), abuso de alcohol (15%), insuficiencia renal crónica (5%) y tratamiento con inmunosupresores (3,8%). La patología biliar fue la causa predisponente más frecuente en 43,8%, pileflebitis 17,5%, diseminación por contiguidad 2,5%, traumatismo 1,3% y origen desconocido o criptogenético en 38,8%. En el 73,8% los abscesos fueron únicos. La localización fue en lóbulo hepático derecho (75%), lóbulo hepático izquierdo (20%) y en ambos (2,5%). En 2 casos, la localización no fue documentada. La duración media de los síntomas fue de 13,9 ± 24 días. La presencia de fiebre (91,3%), escalofríos (76,3%), nauseas/vómitos (38,8%), dolor en hipocondrio derecho (52,5%), hepatomegalia (25%) e ictericia (18,8%), fueron los síntomas y signos más comúnmente encontrados. En cuanto, a los hallazgos de laboratorio: leucocitosis, elevación de fosfatasa alcalina, incremento de VSG y PCR fueron los más frecuentes. Se realizó ecografía abdominal en 90% de los pacientes, con hallazgos ecográficos compatibles con AHP en 75% y TAC abdominal en un 95%, todos ellos con hallazgos compatibles. Recibieron antibióticos previos al tratamiento en un 40%. En 68 pacientes (85,1%) se realizó hemocultivos y en 63 (78,8%) cultivo del absceso, siendo positivos en 33 (48,5%) y 45 (71,4%) respectivamente. Los principales gérmenes aislados fueron E. Coli en 18 pacientes, S. intermedius en 15, K. pneumoniae en 13, anaerobios en 7 y brucella en 3. Todos fueron tratados con antibioterapia parenteral. La duración media del antibioterapia fue de 33,21 días. Se realizó punción-aspiración del absceso guiada por ECO/TAC a 10 pacientes (12,5%), drenaje percutáneo con colocación de catéter tras aspiración a 48 pacientes (60%) y drenaje quirúrgico a 10 pacientes (12,5%), de los cuales fueron cirugía electiva o fallo de tratamiento antibiótico en 7 pacientes, fracaso tras aspiración en 2 pacientes y fracaso tras drenaje percutáneo en 1 paciente. La mortalidad absoluta y recidiva fue del 11,3 % y 2,5% respectivamente. Conclusión: La patología biliar continúa siendo la principal causa de AHP. En nuestra serie, E. Coli, S. Intermedius y K. pneumoniae son los principales gérmenes etiológicos. El drenaje percutáneo junto con la antibioterapia hacen del AHP una patología de manejo esencialmente médico. El AHP aún sigue teniendo una mortalidad significativa. 268 ENTERITIS CAUSADA POR ESCHERICHIA COLI O157 PRODUCTORES DE TOXINAS SHIGA R. Elcuaz, F. Artiles, M. Blázquez-Andrada, C. García-Sánchez, M. Hernández-Febles, N. Ospina, I. Horcajada y F. Troncoso Servicio de Microbiología. Hospital Universitario de Gran Canaria Dr. Negrín. Objetivo: Escherichia coli O157:H7 y otros serotipos de E. coli productores de toxinas Shiga se han asociado con brotes y casos esporádicos de diarrea acuosa, colitis hemorrágica y síndrome urémico-hemolítico (SUH). El objetivo de nuestro estudio fue evaluar la incidencia y características clínicas de las enteritis causadas por E. coli O157 productores de toxinas Shiga en nuestro medio. Métodos: Se realizó la investigación desde enero de 1991 hasta diciembre de 2007, en todas las heces remitidas para coprocultivo desde el Hospital Universitario de Gran Canaria Dr. Negrín y el Hospital Materno Infantil de Las Palmas de Gran Canaria (41130 coprocultivos). Se utilizó el medio MacConkey sorbitol (suplementado con cefixima-telurito desde 1997), para diferenciar las colonias no fermentadoras de sorbitol. En estos aislados se realizo aglutinación con reactivo de partículas de látex sensibilizadas frente a E. coli O157. En los aislados de E. coli O157, se investigó la presencia de los genes codificadores de toxinas Stx 1 y Stx 2 mediante PCR. Se realizó tipado molecular por técnica de macrorrestricción de ADN cromosómico (RFLP-PFGE). Resultados: E. coli O157 productor de toxinas Shiga se detectó en 21 coprocultivos (0,05%), correspondientes a 20 pacientes (11 varones y 9 mujeres). En 19 casos fue el único enteropatógeno aislado, mientras en uno se aisló también Aeromonas caviae. En 19 casos el serotipo fue E. Coli O157: H7 y en un caso O157: H-; 18 aislados fueron Stx 1-/Stx 2+ y dos Stx 1+/Stx 2+. En 7 cepas se realizó tipado molecular, mostrando que solo dos cepas presentaban identidad clonal; estas dos cepas fueron aisladas con gran separación temporal. Los pacientes fueron 17 niños y 3 adultos de edad media 8,1 años (rango 12 días-40 años), todos fueron casos esporádicos. Cuatro de los veinte pacientes presentaban enfermedad de base (leucemia linfoblástica aguda, linfoma linfoblástico T, infección por VIH, trasplante renal). En cuanto al cuadro clínico, 9 pacientes presentaron colitis hemorrágica, 7 pacientes presentaron diarrea benigna y en otros 4 la infección fue asintomática. Solamente en un caso se produjeron complicaciones sistémicas, se trataba de un niño de tres años con diarrea hemorrágica que evolucionó a SUH durante el ingreso. La evolución fue favorable en todos los casos. Conclusiones: La frecuencia de aislamiento de este agente en Gran Canaria ha sido muy baja y no se han producido brotes epidémicos. No obstante, creemos importante la vigilancia del mismo por la posibilidad de producir brotes y complicaciones graves como el SUH. 269 AUSENCIA DE HELICOBACTER PYLORI EN SALIVA: DETECCIÓN DE DNA DEL MICROORGANISMO MEDIANTE PCR A TIEMPO REAL S. Belda1, M. Ruiz1, J. Sáez2, J. Solavera2, F. Loredo1, J.C. Rodríguez1, C. Sillero2 y G. Royo1 1 S. Microbiología. 2S. Medicina Digestiva. Hospital General Universitario de Elche. Universidad Miguel Hernández. Objetivo: Se ha sugerido que la saliva podría ser un medio de transmisión de la infección por Helicobacter pylori pero existe controversia sobre su importancia real, por lo que pretendemos detectar y cuantificar la presencia de este microorganismo en pacientes con patología gastroduodenal mediante PCR a tiempo real. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 107 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 108 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Pacientes y métodos: Pacientes: Se incluyeron 48 pacientes con una edad media de 54,7 ± 15,8, con patología gastroduodenal. Se consideraron que los pacientes estaban infectados por Helicobacter pylori si tenían cultivo positivo o positividad en dos o más de las siguientes técnicas: histología, ureasa rápida, test del aliento o antígeno en heces. Técnica aplicada: Se detectó la presencia de DNA de Helicobacter pylori en saliva mediante PCR a tiempo real. En 30 de ellos se realizó además la misma técnica en muestras de mucosa gástrica. PCR a tiempo real: Se diseñó un sistema que amplifica un fragmento del gen de la ureasa de Helicobacter pylori con los cebadores 5’- gctctcacttccataggctataatgtg y 5’gcgcatgtcttcggttaaaaa y la sonda marcada con FAM 5’tagggcctatgcctacccctgcga con capacidad de detectar la presencia de 40 microorganismos en cada muestra. La extracción de DNA de la saliva se realizó mediante el sistema QIAmp DNA minikit (QIAGEN). Resultados: De los 48 pacientes incluidos, 32 pacientes fueron diagnosticados de infección por Helicobacter pylori aplicando métodos clásicos. Además, en 30 sujetos se estudió la presencia de DNA de Helicobacter pylori en cámara gástrica por la misma técnica, siendo positiva en 25 pacientes (media de microorganismos detectada: 6.261.331 ± 2.262.969). En todos los casos, tanto en los infectados como en los no infectados, la PCR a tiempo real en saliva fue negativa. Conclusiones: No se ha identificado Helicobacter pylori en la saliva de pacientes con patología gastroduodenal por PCR a tiempo real, a pesar de que la misma técnica demuestre la presencia de la bacteria en cámara gástrica y que estudios previos establezcan el límite de detección de la técnica en 40 microorganismos por muestra. Estos resultados no apoyan la teoría de que la cavidad oral puede actuar como un reservorio para el Helicobacter pylori y concuerdan con los previamente publicados en pacientes no dispépsicos (Martínez-Gomis J et al. Oral Microbiol Immunol 2006; 21-407) o en pacientes dispépsicos (Kignel S et al. Oral Dis 2005; 11:17-21). Sin embargo, debe estudiarse la presencia de este microorganismo en otras localizaciones de la cavidad bucal para confirmar su implicación en la transmisión. 270 ABSCESO HEPÁTICO. ESTUDIO DE UNA SERIE DE 49 CASOS J. Pinilla, L. Hurtado, D. Mosquera, M.O. Moreno, A. Orive, M.V. Bonilla y R. Daroca Medicina Interna, San Pedro. Objetivo: Principal: describir la indicación de tratamiento invasivo en los abscesos hepáticos (AH) y la evolución según la modalidad de tratamiento; secundario: descripción clínica y microbiológica de la casuística de nuestro medio. Métodos: Estudio retrospectivo de los casos diagnosticados de AH en nuestro Hospital entre los años 1992 y 2005. Se revisaron las historias clínicas por parte de los autores de acuerdo con un protocolo preestablecido. Resultados: Se analizaron 49 pacientes diagnosticados de AH, edad 71,4 ± 13,1 años; varones 67,3%; enfermedades subyacentes: diabetes 16,3%, alcoholismo 14,3%, EPOC 8,2%, neoplasia 6,1%. Patogenia: desconocida 57,1%, cirugía biliar reciente 20,4%, otra cirugía abdominal reciente 6,1%, endoscopia 8,2%; demora diagnóstica 9,4±7,1 días; clínica: fiebre 93%, dolor abdominal 96%. Localización: lóbulo hepático derecho 83,7%. Absceso único: 68%. El hemocultivo fue positivo en 46,9%, de ellos 39% E. coli; Klebsiella pneumoniae, Clostridium perfingens y flora mixta 8,9% cada uno. Cultivo de aspirado del AH positivo en 14/35 (flora mixta 68,8%, E. coli 25%). Se empleó asociación de antibióticos en todos los casos, siendo los más usados betalactámicos 91,8%, aminoglucósidos 58,2% y metronidazol 42,9%. Se efectuó drenaje quirúrgi- 108 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 co en el 38,8% de los casos, percutáneo en 32,6% y no se efectuó drenaje en 28,6%. El número de pacientes en los que se empleó drenaje quirúrgico se redujo de 64,3% a 28,6% en los pacientes diagnosticados después del año 2000. No hubo diferencias respecto a la edad ó número de abscesos en cuanto al procedimiento elegido. La defervescencia se produjo de forma más tardía (11 días) en aquellos en los que se realizó drenaje percutáneo que en los que se efectuó quirúrgico (6,7 días). Se produjo recidiva en 6,1% de los pacientes. La mortalidad global fue de 16,3% (10% en los que se efectuó drenaje quirúrgico, 12,5% en los percutáneos y 28,5% en los que no se efectuó drenaje). Conclusiones: En nuestra serie, la edad de los pacientes, enfermedades subyacentes, patogenia, clínica y localización son similares a otras series publicadas en nuestro país. El rendimiento diagnóstico microbiológico fue similar, destacando el predominio de E. coli en hemocultivos y de flora mixta en aspirado de los abscesos. No hubo diferencias respecto a resultados clínicos del drenaje quirúrgico respecto al percutáneo, excepto la defervescencia, más precoz en el primero; la mortalidad fue mayor en los pacientes en quienes no se efectuó drenaje. El drenaje quirúrgico tiende a realizarse con menos frecuencia en la actualidad en beneficio del percutáneo. 271 ESTUDIO DE LOS SEROTIPOS Y FAGOTIPOS DE SALMONELLA SPP Y SU SENSIBILIDAD A LOS ANTIMICROBIANOS EN EL DEPARTAMENTO 02 DE LA PROVINCIA DE CASTELLÓN (2000-2006) E. Celades, J. Granados, M.D. Tirado, C. Téllez y R. Moreno Sección de Microbiología, Hospital General de Castellón. Objetivo: Conocer la frecuencia y evolución de los distintos serotipos de Salmonella spp presentes en el departamento 02 de la provincia de Castellón, además de su sensibilidad a los antimicrobianos. Material y métodos: Se realizó un estudio retrospectivo, en el que se recogieron datos microbiológicos de todos los casos con aislamiento de Salmonella spp en alguna muestra clínica entre Enero de 2000 y Diciembre de 2006. La serotipificación se realizó por aglutinación sobre portaobjeto utilizando antisueros comerciales (Bio-Rad), y para el estudio de sensibilidad se utilizó el sistema de microdilución en placa MicroScan (Dade-Behring) en el 2000 y el sistema Vitek-2 (Biomérieux) el resto de años. Todas las cepas se enviaron al Instituto de Salud Carlos III para confirmar el serotipo y realizar el fagotipado de Enteritidis, Typhimurium, Hadar y Virchow. Resultados: Se aislaron 1505 cepas, procedentes en su mayoría de heces (98,1%). Se identificaron 49 serotipos diferentes, siendo los más frecuentes: Enteritidis (51,9%), Typhimurium (28,4%), Hadar (5,2%), serotipo 4,5,12: i:(1,7%), Rissen (1,4%), Ohio (1,3%) y Virchow (1,2%). El resto de serotipos representaron un porcentaje menor del 1% cada uno. En todos los años del estudio predominó S. Enteritidis, excepto en 2005 en el que lo hizo S. Typhimurium. En cuanto a los fagotipos, los más frecuentes de S. Enteritidis fueron 1, 4 y 6; de S. Typhimurium 104b, U302 y 193; de S. Hadar 2, 1 y 11; y de S. Virchow 8, 17 y 19. La combinación de serotipo y fagotipo más hallada fue S. Enteritidis fagotipo 1 (28,7%). Los porcentajes de resistencia y sensibilidad intermedia encontrados fueron respectivamente: a amoxicilina-clavulánico 2,5% y 15,9%, a ampicilina 34,7% y 0,1%, a ciprofloxacino y norfloxacino 0% y 0,1%, a ofloxacino 0,1% y 0,9%, a cotrimoxazol 6,6% y 0%, y a cefotaxima 0% y 0,2%. Presentaron resistencia y/o sensibilidad intermedia a uno o más de los antimicrobianos estudiados el 86,2% (368/427) de S. Typhimurium, el 80,8% (63/78) de S. Hadar, el 69,2% (18/26) del serotipo 4,5,12: i:-, 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 109 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) el 21% (4/19) de S. Virchow, y el 11,9% (93/778) de S. Enteritidis. Conclusiones: Al igual que en otros estudios españoles y europeos el serotipo más frecuente en nuestro departamento es Enteritidis. Más de un 25% de todos los aislados presenta la misma combinación serotipo y fagotipo: S. Enteritidis fagotipo 1. Las resistencias antimicrobianas no suponen en nuestra zona un problema tan relevante como el descrito por otros autores. La resistencia a quinolonas es prácticamente nula y no encontramos resistencia a cefotaxima. El serotipo Typhimurium es el que presenta un mayor porcentaje de cepas con resistencia o sensibilidad intermedia a los antimicrobianos estudiados. 272 DETECCIÓN DE BOCAVIRUS Y OTROS VIRUS ENTÉRICOS EN HECES DE PACIENTES CON GASTROENTERITIS J.A. Boga1, A. Sampere1, J. Fernández1, E. Gómez2, M. Álvarez1, M. de Oña1 y S. Melón1 1 Servicio de Microbiología, 2Servicio de Nefrología, Hospital Universitario Central de Asturias, Oviedo. Objetivo: Estudiar la contribución de los Bocavirus como agente causal de gastroenteritis comparándolo con la incidencia de otros virus diarreicos (Rotavirus, Adenovirus, Norovirus y Astrovirus). Material: Se analizaron 449 muestras de heces pertenecientes a 449 pacientes (edad media: 25,4 ± 31,7 años) que fueron recogidos entre Septiembre de 2007 y Enero de 2008. Los virus se identificaron mediante una inmunocromatografía comercial (Rota-Adenovirus Simple, Operon), una RTPCR anidada múltiple (Adenovirus, Norovirus y Astrovirus), y una PCR anidada (Bocavirus). Resultados: Se identificó al menos un virus en 248 muestras (55,2%) de las que 69 (27,8%) fueron infecciones mixtas. Los virus detectados fueron 86 Norovirus (19,2%), 76 Adenovirus (16,9%), 61 Rotavirus (13,6%), 50 Bocavirus (11,1%) y 49 Astrovirus (10,9%). En las infecciones mixtas, se detectaron 33 Norovirus (47,8% de las infecciones mixtas), 31 Rotavirus (44,9%), 29 Adenovirus (37,7%), 26 Bocavirus (42,6%) y 24 Astrovirus (34,8%). Las combinaciones más frecuentes fueron 11 Adenovirus + Norovirus, 9 Rotavirus + Adenovirus, 9 Rotavirus + Astrovirus y 9 Norovirus + Bocavirus, destacando 4 Rotavirus + Adenovirus + Bocavirus y 1 Adenovirus + Norovirus + Bocavirus. Los Bocavirus estaban acompañados por otro virus en el 52,0% de las muestras positivas para Bocavirus, porcentajes similares en los casos de Rotavirus y Astrovirus (50,8% y 49,0% de las muestras positivas para Rotavirus y Astrovirus, respectivamente) y ligeramente superiores en Norovirus y Adenovirus (38,3% y 38,1% de las muestras positivas para Norovirus y Adenovirus, respectivamente). También se dividieron a los pacientes en tres grupos: menores de 6 años, entre 6 y 59 años y mayores de 60 años. Se observó que en las muestras provenientes del primer grupo se identificaron más virus que en las procedentes de los otros dos (70,4%, 36,5% y 37,3%, respectivamente; p < 0,001), fundamentalmente por la presencia de Rotavirus (24,2%, 1,7% y 3,0%; p < 0,001). Sin embargo, el Bocavirus no presenta diferencias significativas entre los grupos de edad estudiados (12,6%, 9,6% y 9,1%, respectivamente). Conclusiones: 1) La relativa frecuencia en la detección del Bocavirus en heces de pacientes con gastroenteritis apoya su papel como agente causal de estos procesos infecciosos, lo que hace necesario el estudio de un grupo control. 2) Presentan una tasa de infección mixta similar a la de otros virus diarreicos. 3) Afecta por igual a todos los grupos de edad. 273 DESCRIPCIÓN DE RIBOTIPOS Y PERFIL TOXIGÉNICO DE CEPAS AISLADAS DE PACIENTES CON DIARREA ASOCIADA A CLOSTRIDIUM DIFFICILE (DACD) M. Marín, A. Martín, L. Alcalá, T. Peláez, M. SánchezSomolinos, E. Cercenado, P. Catalán y E. Bouza Servicio de Microbiología Clínica-Enfermedades Infecciosas, Hospital General Universitario Gregorio Marañón. Universidad Complutense. Madrid. Introducción: Clostridium difficile es el principal agente causante de la diarrea asociada a antibióticos. La DACD se presenta como brotes o casos esporádicos, fundamentalmente de adquisición nosocomial pero también puede tener un origen comunitario. En los últimos años, se ha resaltado la importancia de una cepa hipervirulenta de C. difficile perteneciente al ribotipo 027 y productora de toxina A, toxina B y toxina binaria (A+B+bin+), que ha causado importantes brotes de diarrea nosocomial grave. También se ha descrito el aumento casos asociados a cepas variantes toxina A- B+ binde varios ribotipos. Objetivo: El principal objetivo de nuestro trabajo ha sido la caracterización molecular de las cepas de C. difficile toxigénico circulantes en nuestro hospital y la búsqueda de cepas pertenecientes al ribotipo 027. Métodos: Se han estudiado prospectivamente 388 cepas C. difficile toxigénico aisladas de pacientes con DACD entre los meses de enero y junio de 2007. La detección de toxinas A y B se realizó sobre los cultivos de C. difficile mediante una técnica inmunocromatográfica (Inmunocard. Meridian Biosc). La caracterización molecular de las cepas de C. difficile se llevó a cabo, mediante PCR-ribotipado y análisis filogenético con software Bionumerics versión 5.0. La detección de los genes de la toxina A (tcdA), toxina B (tcdB) y toxina binaria (cdtA y cdtB) se realizó por PCR. Resultados: El perfil tox A+ B+ bin- se obtuvo en 275 cepas (71%). Se detectó la presencia de un ribotipo mayoritario tox A+ B+ bin- que engloba a 103 aislados (26,5%). 52 aislados (13%) presentaron el perfil toxA+ B+ bin+, pero sólo 4 presentaron el ribotipo epidémico 027 (pertenecientes a 2 pacientes). 61 cepas (16%) tuvieron el perfil tox A- B+ bin- y se distribuyeron entre varios ribotipos. Conclusiones: En nuestro medio la detección de toxina binaria por PCR en aislados de C. difficile puede servir de método rápido de cribado para la búsqueda del ribotipo 027. El método es sensible pero poco específico y la identificación del ribotipo 027 requiere la tipación específica. Hasta donde nosotros sabemos, esta es la primera confirmación de la existencia del ribotipo 027 en cepas de C. difficile aisladas en España. 274 ESTUDIO COMPARATIVO DE DOS PROCEDIMIENTOS DE DETECCIÓN DE TOXICIDAD POR CLOSTRIDIUM DIFFICILE A. Galar, M.E. Portillo, M. Fernández-Alonso, A. Pérez-García, A. Aguinaga, G. Reina y J. Leiva Servicio de Microbiología, Clínica Universitaria de Navarra. Universidad de Navarra. Pamplona. Introducción: Clostridium difficile es uno de los patógenos entéricos nosocomiales más frecuentes en pacientes con diarrea y colitis pseudomembranosa asociada a antibióticos. Este microorganismo produce dos tipos de toxinas: A (enterotoxina) y B (citotoxina), con actividades biológicas diferentes y responsables de las lesiones intestinales. Aunque la detección de citotoxicidad es el método más preciso y fiable, su utilización está limitada a laboratorios con infraestructura para mantenimiento de líneas celulares. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 109 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 110 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Objetivo: Comparar la detección de toxicidad de C. difficile a partir de la bacteria aislada en medio de cultivo frente a la detección directa en heces. Material y métodos: Se analizaron 473 muestras de heces desde diciembre de 2006 hasta diciembre de 2007 procedentes de 323 pacientes ingresados con episodios diarreicos. Se procedió al aislamiento de la bacteria en medio selectivo (CDIFF, BioMérieux), cultivo en caldo tioglicolato y posterior detección de la capacidad toxigénica. En paralelo se detectó la toxicidad directamente en las heces. La detección de la toxina se realizó mediante la técnica inmunoenzimática (EIA) Inmunocard Toxins A+B (Meridian) y cultivo celular en fibroblastos humanos (MRC-5, ISCIII). Resultados: Se aislaron 26 cepas de C. difficile de 473 coprocultivos (5,5%), de las cuales 14 (53,8%) presentaron citotoxicidad, correspondiendo al 3,0% del total. La detección directa en heces de toxina de C. difficile se demostró en 21 de las 473 muestras (4,4%). La detección de toxina por los 2 procedimientos tuvo lugar en 23 casos (4,9%). La detección de toxina mediante EIA a partir del caldo de tioglicolato presentó una sensibilidad del 50% y especificidad del 90%, mientras que la sensibilidad y especificidad fue del 83,3% y 98,7% cuando se detectó directamente de la muestra de heces, utilizando como referencia la citotoxicidad. Conclusiones: La detección de citotoxicidad en heces fue más sensible que el aislamiento de la bacteria y posterior detección de la toxina (91,3% frente al 60,9%). No obstante, sería recomendable la combinación de ambos procedimientos para mejorar el diagnóstico microbiológico de la enfermedad causada por cepas de C. difficile productoras de toxina. La técnica de EIA presentó una mayor sensibilidad y especificidad para la detección de toxina de C. difficile en muestras clínicas que en cultivo en caldo de tioglicolato. 275 DISEÑO DE UN SISTEMA DE PCR A TIEMPO REAL PARA LA DETECCIÓN DE HELICOBACTER PYLORI EN LEUCOCITOS S. Belda1, M. Ruiz1, J. Sola-Vera2, J. Sáez2, R. Cremades1, V. Barberá1, F. Loredo1, J.C. Rodríguez1, C. Sillero2 y G. Royo1 1 S. Microbiología. 2S. Medicina Digestiva. Hospital General Universitario de Elche. Universidad Miguel Hernández. Objetivo: Diseñar un sistema de detección de H. pylori en muestras clínicas mediante PCR a tiempo real. Aplicación a leucocitos de los pacientes con infección del tracto gastrointestinal. Material y métodos: PCR a tiempo real: Se diseñó un sistema que amplifica un fragmento del gen de la ureasa mediante Primer express 3.0 (Applied Biosystems). La secuencia de los dos cebadores es: 5’- gctctcacttccataggctataatgtg y 5’- gcgcatgtcttcggttaaaaa y la de la sonda marcada con FAM es 5’- tagggcctatgcctacccctgcga. Se comprobó la especificidad utilizando Gen Bank. Es capaz de detectar la presencia de 40 microorganismos por muestra con una especificidad del 100%. Leucocitos: Se separaron mediante Histopaque y la extracción del DNA se realizó con el sistema automático TNAI (COBAS Ampliprep, ROCHE). La amplificación se hizo en el termociclador 7300 Real Time PCR System (Applied Byosytems). Pacientes estudiados: 33 pacientes con infección gastrointestinal por H. pylori (ulcus gástrico o duodenal, gastritis crónica, cáncer gástrico y dispepsia). Un paciente está infectado si presenta cultivo positivo o positividad de al menos dos de las siguientes pruebas: Gram, antígeno en heces, prueba del aliento, histología y ureasa rápida, También se incluyeron 15 pacientes en los que no se diagnosticó esta patología por los métodos clásicos. En 28 de los pacientes se obtuvieron biopsias gástricas, en las que se realizó PCR a tiempo real, detectando la presencia de DNA de este microorganismo en 24 de ellas (85,7%); de las cuales, 9 biopsias pertenecí- 110 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 an a pacientes cuya infección no había sido confirmada por los métodos clásicos. 21 de los 48 pacientes estudiados presentaban hemorragia digestiva alta. Resultados: No hemos detectado la presencia de H. pylori en ninguna muestra de leucocitos en los pacientes estudiados tanto en los infectados como en los no infectados, incluyendo todos los casos en los que la PCR fue positiva en mucosa gástrica. Conclusión: Existen pocos trabajos que estudien la presencia de H. pylori en leucocitos de sangre periférica, pero Dore M.P. et al (Dig Liver Dis, 2003) comunican que detectan la presencia del microorganismo en el 65% de los pacientes con esta patología. A pesar de la gran sensibilidad de la técnica y a pesar de la existencia de hemorragia digestiva en algunos pacientes, nuestro trabajo aporta datos que señalan que H. pylori es un patógeno que restringe su habitat al tracto gastrointestinal. Debe estudiarse más profundamente las características de la infección por H. pylori para conocer mejor su asociación con procesos extragastrointestinales. 276 DETECCIÓN DE HERPESVIRUS EN PACIENTES CON ENFERMEDAD INFLAMATORIA INTESTINAL R. Ortega1, A. Sampere1, P. Mejuto1, E. Gómez1, S. Melón1, L. Rodrigo2 y M. de Oña1 1 U. Virología. 2Servicios de Microbiología y Digestivo. Hospital Universitario Central de Asturias. Objetivos: Conocer, mediante la detección genómica en biopsias digestivas de pacientes con enfermedad inflamatoria intestinal (EII) y con patologías asociadas como colitis indeterminadas (CI), la incidencia de los virus del grupo herpes (virus herpes simple tipos 1 y 2 -VHS-1 y VHS-2-, virus varicela zoster -VVZ-, Virus Epstein-Barr -VEB- y citomegalovirus -CMV-). Pacientes y métodos: Desde enero del 2001 a diciembre de 2006 se realizó un estudio prospectivo en 223 biopsias intestinales pertenecientes a 194 pacientes con una edad media de 50,45 ± 19,27 años (rango de 15 a 88 años). En 170 de estos pacientes se estudió una muestra y en 24 más de una muestra. Las biopsias analizadas pertenecían a diferentes fragmentos intestinales: 96 a colon, 67 a recto, 9 a ileon, 8 a sigma, 5 a duodeno, 2 a recto-sigma y 2 a ciego. Los pacientes se clasificaron según la clínica o impresión diagnóstica en cuatro categorías: EII, CI, úlceras y diarrea. En todas las muestras se investigó la presencia de ADN de herpesvirus (glicoproteina B de CMV, glicoproteina D de VHS-1, glicoproteina G de VHS-2, IE-63 de VVZ y EBNA-1 de VEB) mediante una PCR “anidada” (nested) en un solo tubo: múltiple para VHS-1/VHS-2/VVZ e individual para CMV y VEB. Resultados: La EII presentó el mayor porcentaje de resultados positivos detectándose ADN viral en 64 (69,6%) de estos pacientes. Se encontró algún virus en 15 (42,8%) pacientes con CI, en 6 (30%) con úlceras y en 23 (48,9%) con diarreas. El virus más frecuentemente detectado fue el VEB 69 (51%), seguido del VHS-1 36 (27%) y CMV 23 (17%) (p < 0,01). En ningún caso se detectó genoma del VVZ. No se observaron diferencias significativas entre hombres y mujeres en el porcentaje viral hallado. El rendimiento diagnóstico de las biopsias de recto 38 (56,7%) comparando con las de colon 47 (48,9%) fue mayor aunque no de forma significativa. El porcentaje de detección viral aumentó cuando se analizaron dos muestras en un mismo paciente, pasando del 55,7% al 87,5%. En la EII la mayoría de los pacientes (83,3%) con dos muestras positivas presentaban el mismo virus en ambas muestras. Por último en cuanto a las infecciones mixtas, en un 25 (12,9%) de pacientes, se encontró genoma de dos o más virus. Estas infecciones mixtas fueron más frecuentes en pacientes con EII 19 y el virus más frecuentemente asociado fue el VEB 22 (88%). 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 111 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Conclusiones: 1. El porcentaje de replicación viral en los pacientes con EII fue significativamente superior al del resto de patologías digestivas estudiadas. El menor rendimiento diagnóstico se obtuvo en los pacientes con úlcera. 2. El virus más frecuentemente hallado de forma significativa fue el VEB. El VHS-1 y el CMV se detectaron en porcentajes similares y ambos fueron significativamente más frecuentes que el VHS-2. 3. Las biopsias tanto de recto como de colon tuvieron buen rendimiento diagnóstico. 4. El porcentaje de detección viral aumentó de forma significativa cuando se analizaron dos muestras en un mismo paciente. 277 COMPARACIÓN DE LA PCR A TIEMPO REAL CON LOS MÉTODOS CLÁSICOS DE DIAGNÓSTICO DE LA INFECCIÓN POR HELICOBACTER PYLORI S. Belda1, M. Ruiz1, J. Sola-Vera2, J. Sáez2, A. Santos1, R. Cremades1, E. Pastor1, F. Loredo1, J.C. Rodríguez1, C. Sillero2 y G. Royo1 1 S. Microbiología. 2S. Medicina Digestiva. Hospital General Universitario de Elche. Universidad Miguel Hernández. Objetivo: Comparar la utilidad de la cuantificación de Helicobacter pylori en muestras gástricas mediante un sistema de PCR a tiempo real con los métodos clásicos de diagnóstico. Material y métodos: PCR a tiempo real: Se diseñó un sistema que amplifica un fragmento del gen de la ureasa de este microorganismo con los cebadores 5’- gctctcacttccataggctataatgtg y 5’- gcgcatgtcttcggttaaaaa y la sonda marcada con FAM 5’- tagggcctatgcctacccctgcga. La extracción del DNA de las biopsias se realizó mediante el sistema EZ1 DNA Tissue kit (Qiagen) y el bioRobot EZ1; la amplificación se realizó en 7300 Real Time PCR (Applied Byosystems). Pacientes estudiados: 35 pacientes diagnosticados de infección gastrointestinal por H. pylori aplicando los criterios clásicos (cultivo positivo o positividad de dos de las siguientes pruebas: gram, antígeno en heces, prueba del aliento, histología y prueba de la ureasa rápida) y 27 pacientes en los que no se diagnosticó esta patología por los métodos clásicos. Resultados: La sensibilidad y especificidad de la PCR antral es de 100% y 40% y la PCR de cuerpo es de 100% y 42,3%. El área bajo la curva para la PCR antral fue 0,90 (p < 0,0001) con un punto de corte de 142002, y para la PCR de cuerpo fue de 0,92 (p < 0,0001) con un punto de corte de 65191. Los pacientes en los que se detecta la presencia de antígeno de H. pylori en heces presentan un número mayor de microorganismos en las biopsias gástricas (1,1 x 108 versus 7x107) y el 31,25% de los pacientes con antígeno positivo tienen menos de 105 microorganismos por biopsia, este porcentaje se incrementa al 60% en pacientes con antígeno negativo. Los pacientes con test de la ureasa positivo presentan un número mayor de microorganismos en las biopsias gástricas (1,7 x 108 versus 2,6 x 107) y el 4,87% de los pacientes con el test de la ureasa rápida positiva tienen menos de 105 microorganismos por biopsia, este porcentaje se incrementa al 74,54% en pacientes con test de la ureasa rápida negativo. Conclusiones: La comparación de los métodos clásicos con la PCR a tiempo real, muestra que éstos presentan una sensibilidad limitada y por tanto, la especificidad de la PCR muestra resultados bajos, aunque existe buena correlación con los métodos clásicos en el análisis estadístico (área bajo la curva comprendida entre 0,9 y 1). Por tanto, consideramos que ninguno de ellos, por si sólo, puede ser utilizado para descartar una infección por este microorganismo. La detección y cuantificación de microorganismos mediante PCR a tiempo real aparece como una técnica muy sensible, pero debe evaluarse la relevancia clínica de la detección de un número bajo de microorganismos. 278 EPIDEMIOLOGÍA Y EVOLUCIÓN CLÍNICA DE LA DIARREA ASOCIADA A CLOSTRIDIUM DIFFICILE (DACD) EN UN HOSPITAL UNIVERSITARIO D. Rodríguez1, E. Sulleiro2, B. Almirante1, C. Ferrer1, C. Pigrau2, R. Bartolomé2, N. Fernández-Hidalgo1 y A. Pahissa1 1 Servicios de Enfermedades Infecciosas y 2Microbiología, Hospital Universitari Vall d’Hebron. Barcelona. La incidencia de DACD ha aumentado en la última década causando cifras elevadas de morbilidad y mortalidad asociada. Objetivo: Describir la incidencia, epidemiología y evolución clínica de la DACD en nuestro centro. Métodos: Estudio de cohortes prospectivo de episodios de DACD en pacientes de edad > 16 a. ingresados en el periodo 2006-7. La identificación de caso se realizó mediante la detección en heces por enzimoinmunoanálisis de la toxina de CD. La clasificación del lugar de adquisición se realizó según los criterios recientemente publicados (McDonald LC et al. ICHE 2007;28:140-5). Se consideró fracaso terapéutico la recidiva en los primeros 30 días tras la finalización del tratamiento, la necesidad de cirugía o el fallecimiento del paciente. Resultados: Diagnosticamos 109 episodios de DACD en 108 pacientes, 55 (51%) hombres, con una mediana de edad de 65 a (límites: 17-92). En 27 (25%) episodios se consideró DACD de adquisición comunitaria y en 82 (75%) nosocomial (tasas de incidencia de 1,36 casos por 1.000 pacientes hospitalizados y 1,69 casos por 10.000 días de hospitalización). La mediana de tiempo entre el ingreso y el diagnostico fue de 15 d (límites 2-170). El índice de Charlson fue ≥ 3 en 30 (27,5%) de los casos. En 97 (89%) casos existía el antecedente de tratamiento antibiótico previo: penicilinas con inhibidores de las betalactamasas (46%), fluorquinolonas (25%), cefalosporinas (22%) y carbapenemas (14%). En 61/97 (63%) casos pudo retirarse el antibiótico. Otros factores de riesgo fueron: tratamiento con inhibidores de la bomba de protones 81%, corticoides 29%, nutrición parenteral 19%, nutrición enteral 12%, quimioterapia 14%, laxantes 5% y loperamida 4%. El 81% de los pacientes presentaban diarrea, 10% eran portadores asintomáticos y 9 (8%) padecieron una enfermedad fulminante. Evolución: 76 (70%) pacientes curaron, 16 (15%) fallecieron durante el ingreso, 13 (12%) recidivaron en una o más ocasiones y 4 (4%) requirieron una colectomía durante el primer episodio. Cinco de las 13 recidivas curaron, en 3 fallecieron los pacientes, 4 presentaron nuevas recidivas y 1 requirió una colectomia. Conclusiones: La incidencia de DACD nosocomial en nuestro centro es de 1,36 casos por 1.000 pacientes y 1,69 por 10.000 días de hospitalización. La enfermedad se presenta en personas mayores, hospitalizadas y con numerosos factores de riesgo asociados. Una evolución desfavorable se observa en un porcentaje elevado de pacientes (30%). 279 ANÁLISIS COSTE-EFICACIA DE REPETIR LA DETECCIÓN DE TOXINA A DE CLOSTRIDIUM DIFFICILE EN UNA POBLACIÓN CON BAJA PREVALENCIA C. Déniz, A. Mena y J.L. Pérez Servicio de Microbiología, Hospital Universitario Son Dureta. Palma de Mallorca. Introducción: Existe controversia acerca del coste-eficacia de procesar muestras secuenciales para el diagnóstico de la infección por C. difficile. Son escasos los estudios existentes y la mayor parte se ha llevado a cabo mediante la detección de citotoxina B en cultivo celular o en poblaciones de prevalencia elevada. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 111 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 112 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Objetivo: Analizar el coste-eficacia de la detección de enterotoxina A en muestras de heces procedentes de un número elevado de pacientes atendidos en un hospital de referencia con prevalencia baja. Métodos: Análisis retrospectivo de las muestras procesadas en el período 12/05-12/07; revisión de historias clínicas, en caso necesario; detección de toxina A por método ELFA (Vidas, bioMérieux). Definición: Se definió episodio microbiológico (EM) cuando se procesaron varias muestras de un paciente obtenidas en el transcurso de 7 d. Resultados: En ese período se remitieron 1767 muestras, de las que 128 resultaron positivas (7,3%). Un total de 322 pacientes tenían muestras repetidas (n = 903; 10,7% positivas) y, de éstos, 217 pacientes proporcionaron 240 EM para su análisis (n = 549 muestras). En sólo 2 EM (0,8%), la repetición del análisis resultó en un nuevo diagnóstico. A cambio, se repitieron 311 análisis inútiles (coste en reactivos, 1866 euros). Al analizar los EM con repeticiones innecesarias, 214 confirmaron un resultado negativo previo, y los otros 24 uno positivo. Los dos nuevos diagnósticos se produjeron con la segunda muestra, en dos pacientes con manifestaciones clínicas de diarrea por C. difficile. Con el excedente de coste, se podría efectuar el cultivo de C. difficile en más de la mitad de las muestras totales. Conclusiones: a) la repetición de detección de toxina A no es coste-eficaz en una población de baja prevalencia (sólo un 0,8% de diagnósticos añadidos); b) tomando datos de la literatura, sería preferible invertir el gasto innecesario en realizar el cultivo toxigénico, cuyo rendimiento permite diagnosticar hasta un 15-20% de episodios clínicos adicionales en poblaciones de baja prevalencia. 280 GASTROENTERITIS POR ROTAVIRUS EN PACIENTES PEDIÁTRICOS A PARTIR DE CINCO AÑOS Y EN PACIENTES ADULTOS. PERIODO 1995-2007 S. Rojo, S. García, J.M. Eiros, B. Nogueira, L. Barrio, C. GarcíaLoygorri, A. Álvarez, A. Tenorio y R. Ortiz de Lejarazu Servicio de Microbiología. Hospital Clínico Universitario de Valladolid. Introducción: Si bien existe abundante documentación relativa a las infecciones por Rotavirus en series pediátricas, su realidad en pacientes mayores está poco documentada. Nuestro objetivo ha sido describir las características de los pacientes con esta infección a partir de los 5 años de edad durante los últimos 13 años en un área asistencial de tercer nivel. Material y métodos: Se ha realizado un estudio retrospectivo entre 1995 y 2007 de 2253 solicitudes para determinación de virus de gastroenteritis en pacientes mayores de 5 años. En todos los casos la determinación de Rotavirus se efectuó mediante métodos directos para detección de antígeno mediante técnicas de inmunocromatografía en heces. Categorizamos a los pacientes en dos estratos etarios, por un lado el “grupo pediátricos” que incluyó los individuos desde los 5 años hasta los 13 y por otro lado el “grupo adultos” que comprendió los pacientes desde los 14 años. Resultados: Durante el período estudiado en el “grupo pediátrico” se solicitaron 1843 determinaciones con 71 detecciones positivas para rotavirus (3,9%). En el “grupo adultos” se solicitaron 410 determinaciones, de los cuales 12 casos resultaron positivos (2,9%). La edad media de los pacientes con infección por rotavirus en los grupos estudiados fue de 8 años (rango 5-13) en los “pediátricos” y 39,4 años (rango 14-98) en los “adultos”. En los dos grupos etarios se documentó un predominio del sexo masculino, 57,7% de varones en “pediátricos” y 66,6% en “adultos”. Dentro 112 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 del “grupo pediátricos”, 32 episodios necesitaron ingreso hospitalario, 35 fueron atendidos ambulatoriamente y 4 se atribuyen a infecciones nosocomiales. Entre los 12 episodios del “grupo adultos” solamente 2 necesitaron ingreso y el resto fueron atendidos en consultas externas. En el “grupo pediátricos” encontramos un 11,2% de coinfecciones (2 adenovirus, 3 Campylobacter jejuni y 3 Salmonella enteritidis). En los adultos evidenciamos un caso coinfectado por parásitos (E. coli y B. hominis). En los casos de gastroenteritis infantil por rotavirus se ha comprobado una clara estacionalidad, predominando en los meses de invierno, hecho no documentado en adultos. Conclusiones: Nuestra serie pone de manifiesto que la infección por Rotavirus está presente tanto en edades pediátricas mayores de las habitualmente consideradas como en adultos. Su protagonismo en el contexto asistencial no debe ser minusvalorado y puede ser oportuno impulsar estudios que corroboren estos hallazgos. 281 INCIDENCIA DE GASTROENTERITIS POR ASTROVIRUS EN EL DEPARTAMENTO DE SALUD Nº 5 DE VALENCIA DURANTE EL PERIODO 2003-2007 M.A. Clari1, N. Tormo1, J.C. Latorre1, T. García-Lozano1, D. Bravo1, D. Navarro1,2 y C. Gimeno1,2 1 Servicio de Microbiología. Hospital Clínico Universitario de Valencia. 2Departamento de Microbiología. Facultad de Medicina. Universidad de Valencia (UVEG). Introducción: Los astrovirus humanos son virus no envueltos RNAss. Se distribuyen mundialmente y causan un 2 a 9% de las gastroenteritis agudas en la infancia. Son responsables de gastroenteritis de la comunidad, así como de brotes nosocomiales. Objetivos: Determinar la incidencia de gastroenteriritis por Astrovirus en niños durante los años 2003 a 2007 en nuestra área de salud. Material y métodos: Se utilizó la prueba IDEIA™ Astrovirus (DAKO) para la detección de antígeno de Astrovirus en heces. La detección de antígeno de Rotavirus se llevó a cabo mediante ELISA (Rotaclone. Meridian Biosciences) o IC (SIMPLE ROTA-ADENO de Operon). La detección de Adenovirus entéricos se realizó mediante ELISA (Adenoclone 40/41 de Meridian Biosciences). Resultados: La determinación de antígeno de astrovirus se solicitó en 1686 ocasiones durante el periodo de tiempo evaluado. La prueba resultó positiva en 101 muestras (5,9%) obtenidas de niños cuyas edades estaban comprendidas entre los 43 días y los 11,5 años (media de edad de 2,73 años). El 38% de los niños habían sido atendidos en urgencias. El resto de las muestras fueron remitidas desde distintas salas de hospitalización. La incidencia desglosada por años fue la siguiente: 14 casos en 2003, 10 en 2004, 23 en 2005, 18 en 2007 y 36 en 2007. El 55% de los casos se registraron entre los meses de noviembre y enero. En 17 casos (16,8%) se detectó también antígeno de rotavirus, y en 3 casos (2,9%), junto a astrovirus, se detectó antígeno de adenovirus entéricos. En un caso se detectó antígeno de los tres virus. Conclusiones: La incidencia de las gastroenteritis por astrovirus en niños en nuestro departamento de salud es comparable a la registrada en otras zonas. La incidencia parece haber aumentado en 2007. La infección muestra una clara distribución estacional. La infección mixta por virus entéricos es común en nuestra área, lo que obliga a practicar las distintas pruebas de detección de antígeno con objeto de diagnosticar etiológicamente las gastroenteritis agudas. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 113 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Aspectos microbiológicos y clínicos de las infecciones urinarias y ginecológicas (no ETS) 282 CAMBIO EN LA ETIOLOGÍA DE LA IVU EN RESIDENCIAS DE ANCIANOS A FAVOR DE E. COLI RESISTENTE A CEFOTAXIMA M. Velasco1, A. Delgado-Iribarren2, J. Valverde2, L. Moreno1, R. Hervás1 y J.E. Losa1 1 Sección Infecciosas. Medicina Interna, 2Unidad de Microbiología. Area de Laboratorio, Fundación Hospital Alcorcón. Objetivos: Estudio comparativo de la etiología de infecciones de la vía urinaria (IVU) en residencias de ancianos (RAN) situadas en el área en dos periodos: 1998-2001 y 2005-08. Métodos: Estudio microbiológico mediante paneles MicroScan Walkaway de las muestras con recuento superior a 104 ufc/ml en orina realizado en los periodos siguientes: 1º) entre marzo de 1998 y diciembre de 2001 en 5 RAN y 2º) entre febrero-05 y enero-08 en 3 RAN. Las muestras procedían de Centros de Atención Primaria de áreas suburbanas de Madrid pertenecientes al Área Sanitaria 8, en los cuales se sitúan las residencias oficiales de la tercera edad, a las que corresponden 457 y 461 aislados respectivamente en cada período. Resultados: E. coli fue el patógeno más aislado en los dos periodos, pero con importantes diferencias en la prevalencia (aumento del 64% en el 2º periodo, tabla 1) y en la resistencia a antibióticos: en el 2º período, la resistencia se multiplicó por 5 a cefotaxima y por 1.5 a ciprofloxacino, pasando a ser 33% y 74% respectivamente. El porcentaje de aislamientos de Klebsilella y Proteus fue similar, mientras que el de bacterias con una marcada resistencia a antibióticos disminuyó en el 2º periodo: Pseudomonas (descenso del 29%), Providencia (26%), Morganella (31%) y Enterobacter (45%). Este grupo pasó del 40% de los aislados de las RAN en el 1º periodo al 16,5% en el 2º periodo. La resistencia a quinolonas en todas las cepas fue de más del 75% en el 2º periodo. En los gram positivos, se mantuvo estable la prevalencia de enterococos resistentes a ampicilina (estable en 5%) y descendió la prevalencia de S aureus resistentes a meticilina en un 20%. 98-01 05-08 n = 457 n = 461 37 6,3 9 15 5,2 10 4,2 57,7 6,1 2,8 4,4 4,4 2,6 1,9 2,2 80 5,2 5 100 4 PREDICTORES DE BACTERIEMIA POR E. COLI UROPATÓGENO PRODUCTOR DE BLEE M. Velasco1, A. Asenjo1, R. Barrena1, J. Valverde2, A. DelgadoIribarren2, C. Guijarro1, I. González-Anglada1 y V. Castilla1 1 Sección de Infecciosas. Medicina Interna, 2Unidad de Microbiología. Área de Laboratorio, Fundación Hospital Alcorcón. El aislamiento de E. coli productor de BLEE es un problema creciente en España. La mayoría de casos son de foco urinario. Se diseñó este trabajo para evaluar los predictores de bacteriemia por E. coli uropatógeno productor de BLEE Métodos: Se evaluaron todos los pacientes con bacteriemia por E. coli de foco urinario atendidos en nuestro hospital durante 2006. Se compararon datos clínicos y epidemiológicos entre los pacientes con E. coli productor o no de BLEE. Los resultados se expresan con la media (desviación estandar) y el porcentaje. Se realizó un análisis de regresión logística para evaluar de forma independiente predictores de bacteriemia por E coli BLEE. Resultados: Se incluyeron 106 pacientes, edad media 68,8 (22) años y 57,7% mujeres. Se aisló E coli BLEE en 19 pacientes (18%). Estos pacientes eran mayores (84 [7] vs 67 [23] años, p < 0,001), varones con más frecuencia (32 vs 9%, p = 0,03), institucionalizados en residencias (41 vs 10%, p = 0,001), con infección nosocomial (42 vs 15%, p = 0,04), demencia (35 vs 13%, p = 0,018) y cirrosis (67 vs 17, p = 0,08) con más frecuencia. Además, presentaban patología urológica (36 vs 5%, p < 0,001), manipulación urológica (41 vs 12%, p = 0,004), portaban sonda urinaria (29 vs 14%, p = 0,07), habían padecido infección urinaria previa (30 vs 10%, p = 0,01) y habían recibido antibiótico previo (38 vs 14%, p = 0,019) con más frecuencia. Los pacientes con bacteriemia por E. coli BLEE presentaron menos síntomas urinarios que los que tuvieron bacteriemia por E. coli no BLEE. En el análisis de regresión logística, la bacteriemia por E. coli BLEE se asoció únicamente a patología urológica previa (HR 12,5, IC95 2,270,5, p = 0,004) y estar institucionalizado en residencia (HR 5,7 IC95 1,2-25, p = 0,03). Conclusión: La proporción de E. coli BLEE en hemocultivos es muy alta en nuestro centro. Los pacientes varones ancianos con alteraciones urinarias y mayor uso de recursos sanitarios la padecen con más frecuencia. Los predictores de bacteriemia por E coli BLEE en pacientes con IVU bacteriemica son la patología urológica previa y estar institucionalizado en residencia. 284 % E coli Klebsiella Morganella morganii Pseudomonas aeruginosa Proteus mirabilis Providencia stuartii Enterobacter S. aureus R meti Enterococo R ampi 283 Conclusiones: Alta frecuencia de microorganismos multirresistentes en IVU de pacientes institucionalizados en RAN. Destaca el descenso de Pseudomonas, Morganella, Providencia y Enterobacterias a favor del aumento de E. coli con resistencia a cefotaxima. DISMINUCIÓN DE VIRULENCIA EN E COLI UROPATÓGENO PRODUCTOR DE BLEE PERO SIN DISMINUCIÓN DE LA INVASIVIDAD M. Velasco1, A. Delgado-Iribarren2, R. Tolón3, J. Valverde2, R. Pavón3 Y L. Moreno1 1 Sección de Infecciosas. Medicina Interna, 2Unidad de Microbiología. Area de Laboratorio, 3Laboratorio de Investigación, Fundación Hospital Alcorcón. El aislamiento de E. coli uropatógeno productor de BLEE es cada vez más frecuente. Sin embargo, hay pocos datos sobre su invasividad. Se diseñó este trabajo para evaluar tanto la prevalencia del mismo como la presencia de factores de virulencia y su relación con la invasividad. Métodos: Se evaluaron 2895 urocultivos y 193 hemocultivos de todos los pacientes con infección de la vía urinaria por E. coli atendidos en nuestro hospital durante 2005-6. Se compararon tasas de prevalencia anual de E. coli BLEE. Se seleccionaron aleatoriamente 74 cepas de E. coli procedente de sangre y orina con o sin BLEE. En estas cepas, se evaluó mediante PCR la presencia de los genes de fimA, Pap GIII, Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 113 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 114 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) PapC, haemolysin y CNF. Además, se evaluaron los mismos genes en 13 cepas de E. coli BLEE sensible a quinolonas (SQ). Las variables se comparan mediante chi cuadrado (o test de Fischer). Resultados: La prevalencia de BLEE en urocultivos aumentó de 9% en 2005 a 11% en 2006 (p = 0,047). De forma similar, la prevalencia en cepas productoras de infección urinaria (IVU) bacteriemica aumentó de 11% a 15% (p = 0,275). La presencia de factores de virulencia fue más frecuente en E. coli BLEE – que en BLEE+ tanto en cepas bacteriemicas (61,1% versus 41,3%, p = 0,011) como en no bacteriemicas (64,7% versus 35,5%, p < 0,001). El número de factores de virulencia por cepa también fue mayor en E. coli BLEE- que BLEE+, tanto en urocultivos (2,6 versus 1,4) como en hemocultivos (2,5 versus 1,6). Sin embargo, BLEE+ fue algo más frecuente en cepas bacteriemicas que en no bacteriemicas (12,4% versus 9,5% p = 0,102). No se encontraron diferencias significativas en la presencia de factores de virulencia entre las cepas de E. coli BLEE + bacteriemicas y no bacteriemicas (41,3% versus 35,5%, p = 0,285). Las cepas E. coli BLEE SQ presentaron factores de virulencia similares a las cepas BLEE+ (25%, 1,5 por cepa). Conclusiones: La prevalencia de E. coli uropatógeno BLEE+ es muy alta y está en aumento. La presencia de BLEE se asocia con un menor número de factores de virulencia, de forma independiente a la resistencia a quinolonas. La bacteriemia no es menos frecuente en estas cepas, por lo que otros factores además de la patogenicidad de la bacteria deben estar implicados en la invasividad de E. coli uropatógeno BLEE. 285 DESCRIPCIÓN DE LOS PATRONES DE RESISTENCIA A ANTIMICROBIANOS EN ENTEROBACTERIAS PRODUCTORAS DE I.T.U. S. Vázquez, S. Quevedo, S. Rey, R.B. Mohedano, M. Páez, M. del Álamo e I. Wilhelmi Microbiología, Severo Ochoa. Leganés. (Madrid). Introducción/objetivos: En los últimos años se ha descrito un aumento del porcentaje de resistencias a antimicrobianos en cepas de enterobacterias productoras de ITU. El objetivo de este estudio fue analizar la sensibilidad de cepas aisladas en urocultivos con mecanismo de resistencia adquirido. Material y métodos: Entre los meses de junio 2006 a junio 2007 se seleccionaron para el estudio todas las cepas procedentes de urocultivos con un patrón de resistencia que fuera diferente al natural y al producido por betalactamasas de espectro reducido. La identificación de las cepas y las CMIs se determinaron mediante el sistema WIDER® (Soria Melguizo). Los aislados sospechosos de presentar una resistencia diferente se confirmaron por disco placa y las cepas productoras de b-lactamasa de espectro extendido mediante E-test. Durante el periodo de tiempo estudiado se procesaron un total de 45.080 urocultivos y se obtuvo crecimiento de más de 104 UFC/ml en 15,65%. Resultados: Los microorganismos aislados más frecuentes fueron E. coli (69,6%), K. pneumoniae (8,3%), P. mirabilis (5,1%), K. oxytoca (1,6%), y otros –incluyendo Grampositivos(15,4%). Cumplieron los criterios de inclusión en el estudio 541 cepas (10,7%) que correspondían a 493 E. coli, 39 K. pneumoniae y 9 K. oxytoca. De las 541 cepas resistentes, el patrón obtenido se interpretó como hiperproducción de penicilinasa en 306 (56,6%), producción de b-lactamasa de espectro extendido 164 (30,3%), presencia de IRT (inhibitor resistant TEM) 43 (7,9%) y 28 (5,2%) como hiperproducción de cefalosporinasa (AmpC). El 95,7% de las cepas productoras de b-lactamasa de espectro extendido eran aislados de E. coli, 3,7% K. pneumoniae y 0,6% K. oxytoca y la mayoría (77,4%) provenían de uroculti- 114 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 vos solicitados en atención primaria (66,6%) y el servicio de urgencias del hospital (17,7%). Las resistencias más frecuentemente asociadas a BLEEs fueron únicamente frente a quinolonas en un 12,8%, quinolonas y cotrimoxazol en 43,2%, gentamicina, quinolonas y cotrimoxazol en 12,2%, ninguna resistencia asociada 9,7%. Conclusiones: En nuestro medio es común la presencia en enterobacterias, y en especial en E. coli, de mecanismos de resistencia de amplio espectro frente a antimicrobianos. Destaca la producción de BLEEs mayoritariamente en cepas de origen comunitario. El tratamiento empírico de estas infecciones se dificulta aún más por la presencia frecuente de resistencias asociadas. 286 SENSIBILIDAD A LOS ANTIMICROBIANOS DE PATÓGENOS URINARIOS AISLADOS DE PACIENTES ATENDIDOS EN URGENCIAS DURANTE 2007 J.C. Latorre, T. García-Lozano, M.A. Clari, R. Gil-Orts, E. Costa, R. Borrás y J. Buesa Servicio de Microbiología Clínica, Hospital Clínico Universitario de Valencia (HCUV). Departamento de Microbiología, Facultad de Medicina, Universidad de Valencia. Aunque la mayoría de las infecciones urinarias no constituyen una urgencia médica, la realidad es que con frecuencia muchos pacientes son atendidos en los servicios de Urgencias médicas. Ante la necesidad de instaurar un tratamiento antibiótico empírico hasta disponerse de los resultados del cultivo y del antibiograma, es muy conveniente conocer los principales patógenos urinarios del área asistencial y sobre todo su grado de sensibilidad a los antimicrobianos. Objetivo: Valorar retrospectivamente la sensibilidad a los antimicrobianos incluidos en el antibiograma habitual de las bacterias aisladas de pacientes afectos de infección urinaria, que fueron atendidos en Urgencias del HCUV durante 2007. Material y métodos: Se analizaron 7.907 muestras de orina. Las muestras se procesaron mediante análisis microscópico del sedimento urinario tras tinción de Gram, cultivo bacteriológico semi-cuantitativo en medio CLED y cualitativo en medio Cromogen MPO (Biomedics). Los patógenos aislados se identificaron por las características morfológicas de las colonias completados con análisis de sus propiedades metabólicas y enzimáticas. El estudio de sensibilidad “in vitro” se realizó mediante determinación de la CMI en microplaca (Sensititre) o mediante el método disco-placa, de acuerdo a las normas y criterios del “Clinical and Laboratory Standards Institute” (CLSI). Para estimar los antimicrobianos cuyo uso empírico hubiera sido más útil, definimos la tasa de aislamientos sensibles (TAS) que corresponde al resultado de aplicar la siguiente fórmula TAS = (NAS/NTA) x 100. NAS = número de aislamientos sensibles al antimicrobiano valorado. NTA = número total de aislamientos. Resultados: Se ha aislado un total de 1.863 bacterias uropatógenas, de las cuales 1.278 (68,59%) correspondieron a Escherichia coli, 163 (8,74%) a Enterococcus faecalis, 102 (5,47%) a Klebsiella pneumoniae, 74 (3,97%) a Proteus spp., 41 (2,2%) a Staphylococcus coagulasa-negativos, 32 (1,72%) a S. aureus, 38 (2,04%) a Pseudomonas aeruginosa y el resto a otras especies. Los antimicrobianos con TAS superior al 50% fueron los siguientes: amoxicilina-clavulánico. (82,62%), piperacilina-tazobactam (80,52%), imipenem (98,43%), aztreonam (54,75%), cefuroxima (70,53%), ceftazidima (79,55%), gentamicina (80,89%), tobramicina (79,01%), fosfomicina (73,16%), nitrofurantoína (52,28%), ciprofloxacino (65,22%) y cotrimoxazol (64,40%). Conclusiones: Los antimicrobianos de administración oral que tendrían una mayor utilidad como tratamiento empírico de infecciones urinarias de pacientes atendidos en Urgencias son amoxicilina-clavulánico, fosfomicina, cefuroxima, ciprofloxacino y cotrimoxazol, en este orden. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 115 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Respecto a los antimicrobianos de administración parenteral, tendrían una mayor utilidad como tratamiento empírico imipenem, gentamicina y tobramicina. 287 11 AÑOS DE CANDIDURIA EN EL HOSPITAL UNIVERSITARIO LA FE C. Salvador1, S. G. De Cruz2, J. Pemán3 Servicio de Microbiología, 1Hospital Universitario Virgen de la Arrixaca. Murcia, 2Hospital Clínico Universitario. Valladolid, 3 Hospital Universitario La Fe. Valencia. Introducción: La presencia de Candida spp en orina es común. La administración de antibióticos y las sondas urinarias son factores asociados con la candiduria. Sin embargo, este hallazgo puede indicar invasión de los tejidos del tracto urinario superior. Objetivos: Conocer la incidencia y las características epidemiológicas de Candida spp aisladas en urocultivos en el laboratorio de Microbiología del Hospital Universitario “La Fe” de Valencia. Material y métodos: Se realizó un estudio retrospectivo entre los años 1995-2006 recogiendo los datos demográficos y microbiológicos de todos los pacientes con aislamiento de Candida spp en muestras de orina. Resultados: Durante el período de estudio se procesaron un total de 471.840 cultivos de orina. Se aisló Candida spp en 1.353 muestras (0,3%). C. albicans se identificó en el 53% de los aislamientos, C. glabrata 17%, C. parapsilosis 17%, C. tropicalis 9%, C. krusei 0,3% y otras especies 3,7%. El 54% de los pacientes eran mujeres. C. parapsilosis fue la única especie que se identificó con mayor frecuencia en mujeres que en hombres (65%). La edad media fue de 33 años (0-96). El 43,5% de los aislamientos pertenecía a niños menores de 14 años. C. albicans y C. parapsilosis se aislaron con mayor frecuencia en este grupo de edad; sin embargo el resto de especies se identificaron en personas con más de 50 años. En los últimos años (2002-2006) aumentaron las muestras de orina con cultivo positivo para Candida spp. Conclusiones: C. albicans fue la especie aislada con más frecuencia. No se observó diferencia en cuanto al sexo de los pacientes con candiduria. La candiduria fue más común en niños y en pacientes con edades avanzadas. En los últimos años existió un aumento de infecciones urinarias por Candida spp., pero sin diferencias en la distribución por especies. 288 IDENTIFICACIÓN DIRECTA DE ESTREPTOCOCO GRUPO B MEDIANTE PCR EN TIEMPO REAL Y FACTORES QUE AFECTAN A LA SENSIBILIDAD EN SU DETECCIÓN M. Roman-Enry, I. Jesús de la Calle y M.A. Rodríguez-Iglesias Laboratorio de Microbiología, Hospital Universitario de Puerto Real (Cádiz). Objetivo: La colonización del tracto genital femenino por el estreptococo del grupo B (EGB) puede ser intermitente y es un hecho importante en las gestantes, por la posibilidad de su transmisión vertical al recién nacido. En nuestra población, alrededor del 12% de las gestantes son portadoras vaginales o rectales del EGB. El objetivo de este trabajo es evaluar la PCR en tiempo real como alternativa al cultivo en el cribado de EGB. Material y método: Se han procesado 135 muestras de exudado vaginal obtenidas en medio de Amies en la 35-37 semanas de gestación para el estudio de las gestantes portadoras del EGB. Las muestras fueron sembradas siguiendo procedimientos convencionales en Medio Granada (Biomedics) e incubadas en atmósfera anaerobia durante 24-48 horas. Las colonias sugestivas de EGB, pigmentadas o no, fue- ron confirmadas mediante serogrupado. De forma paralela y de la misma toma se procesó para la detección del gen cfb mediante PCR en tiempo real (BD-StrepB, BDGeneOhm) siguiendo las indicaciones del método en un termociclador Smartcycler. Resultados: Un total de 38 muestras fueron positivas por cultivo y PCR y en 75 ambas pruebas fueron negativas. En 21 muestras los resultados fueron discrepantes, de los cuales 5 fueron PCR (+) y cultivo (-) y 16 PCR (-) y cultivo (+). En estas muestras discrepantes se repitió la prueba de PCR confirmando los mismos resultados, sin embargo, cuando se incremento el inóculo de PCR de 1,5 a 3 µl, 7 de las 16 falsos negativos resultaron positivos. Con esta corrección la sensibilidad y especificidad de la técnica fue del 83,3 y 93,7 respectivamente, con valores predictivos positivo y negativo de 90,0 y 89,2. Las muestras falso-negativas por PCR presentaron un muy bajo número de colonias en el cultivo. Solo una muestra presentó resultados no valorables por PCR (0,7%). Discusión: La aportación de la PCR en tiempo real directamente de la muestra es conseguir un resultado valorable en menos de una hora y útil en la detección intraparto del EGB. Es conocido que la sensibilidad mejora mediante una incubación de al menos 4 horas en caldo selectivo. Nuestros resultados indican que la sensibilidad puede ser afectada por el volumen del extracto utilizado, que consigue recuperar más de la mitad de las muestras falsamente negativas con una carga bacteriana baja de EGB. Una dilución menor en el buffer de lisis podría tener efectos similares sobre la sensibilidad al diluir el inóculo en menor proporción. 289 EVALUACIÓN DEL SYSMEX UF1000I PARA EL SCREENING DE BACTERIURIAS EXTRAHOSPITALARIAS S. Bernal, A. González, T. González, J.C. Palomares y E. Martín Unidad de Gestión Clínica de Microbiología, Hospital Universitario de Valme. Objetivo: Disponer de un sistema de screening rápido de bacteriuria disminuiria de forma significativa la carga de trabajo asociada a los urocultivos. Nuestro objetivo fue evaluar el equipo SYSMEX UF1000i (Roche Diagnóstica, España) como método de screening de bacteriuria en muestras de orinas de origen extrahospitalario utilizando el cultivo convencional como método de referencia. Material y métodos: Procesamos 524 muestras consecutivas de orina de origen extrahospitalario mediante el sistema SYSMEX UF1000i y el cultivo semicuantitativo convencional. La muestras de orina fueron recogidas en un medio con conservante (Becton Dickinson) y procesadas inmediatamente a la recepción en el laboratorio. El análisis con el SYSMEX UF1000i se realizó siguiendo las instrucciones del proveedor utilizando el tubo primario de orina. Se analizó la sensibilidad, especificidad, valor predictivo negativo (VPN) y valor predictivo positvo (VPP) a diferentes recuentos de UFC/ml del SYSMEX UF 1000i respecto al cultivo que se usó como método de referencia. Resultados: La sensibilidad, especificidad, VPN y VPP del SYSMEX UF1000i fueron 76%, 75,7%, 91% y 49,5% respectivamente. Hubo 30 falsos negativos (5,7%) que correspondieron a 17 cultivos de flora mixta no valorable, 5 E. faecalis, 3 S. agalactiae, 2 E. coli, 2 P. mirabilis, 1 S. saprophyticus. El SYSMEX UF1000i detectó el 92% de los bacilos Gramnegativos (BGN) y el 56% de los Grampositivos (GP) aunque estos últimos solo constituyeron en 3,6% de los cultivos Conclusiones: 1) El SYSMEX UF1000i evitaría la realización del 56.7% de urocultivos solicitados, pudiéndose informar como negativos el mismo día de su recepción. 2) El 56,6% de los falsos negativos se correspondieron en realidad a cultivos con crecimiento de flora mixta no valorable. 3) El 92% de los BGN fueron detectados correctamente, pero el sistema solo Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 115 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 116 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) detecto el 56% de los GP. 4) El SYSMEX UF1000i es un sistema de despistaje de urocultivos automático, fácil, rápido y adaptable al tubo primario que permite una considerable reducción de la carga de trabajo del laboratorio. 290 TRATAMIENTO DE LAS INFECCIONES DEL TRACTO URINARIO INFERIOR EN ESPAÑA: ENCUESTA A LOS MÉDICOS C. Pigrau1, J.A. García2 en representación del comité científico Jurado Ciudadano Zambon en ITUs 1 Servicio de Enfermedades Infecciosas, Hospital Universitario Vall d´Hebrón. Barcelona. 2Hospital Universitario de Salamanca. Objetivo: Analizar las pautas de actuación del colectivo médico de atención primaria, urología y ginecología frente a las infecciones del tracto urinario inferior. Metodología: La encuesta se realizó de forma on-line durante el mes de mayo de 2007, siendo publicada en la web de Jurado Ciudadano Zambon. Asimismo se hizo una promoción por email utilizando una base de datos registrada de médicos de todo el territorio nacional. Se realizó un análisis descriptivo general de las respuestas, incluyendo media y desviación estándar en los valores numéricos, y distribución de frecuencias en las respuestas por categorías para el total de las respuestas, y para cada una de las especialidades médicas. Resultados: Se recogieron 675 respuestas válidas. La edad media fue 48,4 ± 7,2 años, y el tiempo de ejercicio 22,1 ± 7,7 años. La mayor parte (72,8%) eran hombres y la especialidad con más respuestas (76,7%) fue atención primaria, siendo la asistencia pública (92,9%) la ocupación principal. El valor medio de pacientes diagnosticados de cistitis semanalmente fue de 8,3 ± 7,6, lo que equivale al 5,6±8,2% de los pacientes visitados. El porcentaje de cistitis complicadas se situó 9,4 ± 12,2%, y el de recurrentes en 25,9 ± 22,9%. El 75,0% de los encuestados utiliza habitualmente las tiras reactivas para confirmar la sospecha de ITU. El 68,3% de los médicos siguen las recomendaciones de alguna guía de práctica clínica. Los tratamientos más utilizados son fosfomicina trometamol (59,7%), norfloxacino (12,5%), amoxicilina-clavulánico (9,4%) y ciprofloxacino (8,51%). Los factores que más pueden influir en la elección del tratamiento son los tratamientos previos efectivos en la misma paciente (75,7%), tratamientos no efectivo en la misma paciente (31,5%), duración del tratamiento (52,9%), seguridad del fármaco (52,8%) y conocimiento de resistencias en su ámbito geográfico (50,8%). El porcentaje de pacientes que llegaron a la consulta habiendo iniciado por su cuenta el tratamiento antibiótico fue de 20,3 ± 22,4%. El 87% de los encuestados opinan que los tratamientos antibióticos de pauta corta tienen una eficacia igual o superior a los tratamientos de pauta larga. Conclusiones: La mayor parte de los médicos siguen las indicaciones de alguna guía clínica, utilizan tiras reactivas para confirmar la sospecha de diagnóstico de ITU y opinan que los tratamientos de pauta corta son tanto o más efectivos que los de pauta larga. 291 PREVALENCIA Y ACTITUD DE LA POBLACIÓN FEMENINA ESPAÑOLA FRENTE A LAS INFECCIONES DEL TRACTO URINARIO INFERIOR (ITU) C. Pigrau1, J.A. García2 en representación del comité científico Jurado Ciudadano Zambon en ITUs 1 Servicio de Enfermedades Infecciosas, Hospital Universitario Vall d´Hebrón. 2Departamento de Microbiología Clínica, Hospital Universitario de Salamanca. Objetivo: Analizar la prevalencia y actitud de la población femenina española frente a las ITU 116 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 Material y método: Dentro del proyecto de Jurado Ciudadano Zambon en ITUs, se realizó una encuesta telefónica representativa por comunidad autónoma, rangos de edad y entorno rural y urbano. Se realizaron 6.545 contactos telefónicos durante mayo de 2007. Resultados: El 36,5% de las encuestadas habían padecido al menos una ITUs con una media de 2,5 ± 2 episodios. Un 47,3% han padecido > 2 episodios y un 11,8% > 3 episodios/año. El Médico general (72,5%), el Ginecólogo (12,9%) y el urólogo (4,1%) fueron los principales encargados del diagnóstico y tratamiento. El escozor al orinar (87,1%) y la sensación de urgencia (76,5%) y la polaquiuria (69,3%) fueron los principales síntomas referidos. Los síntomas duraron una media de 3,6 ± 3,1 días, desapareciendo en un 68% antes de 3 días. Las molestias fueron percibidas como más graves en las mujeres con ITU recurrentes (6,4 vs 5,8; p < 0,05). Las mujeres declararon no tener dificultades para seguir el tratamiento (91%), un 11% lo abandonó por efectos secundarios, y el 12% - al desaparecer los síntomas. El 60% prefirieron los tratamientos antibióticos de una toma al día y el 43% de una única toma. Un 10,1% se autodiagnóstico y automedicó (13% en las que padecieron > 2 episodios) y tan solo un 38% de ellas solicitaron consejo farmacéutico. El autodiagnóstico se incrementó con la edad, y el nivel de estudios. Se encontró una asociación clara entre el autodiagnóstico y el abandono del tratamiento al desaparecer los síntomas. En general las mujeres se mostraron muy satisfechas con el trato médico recibido (información, tiempo dedicado, trato medico y tratamientos prescritos). Conclusiones: Las ITUs son un trastorno con una elevada incidencia e impacto dentro la población femenina y a menudo son recurrentes. Destacó el elevado porcentaje de autodiagnóstico y autotratamiento así como las preferencias hacia soluciones terapéuticas lo más cortas posibles. 292 INFECCIONES EXTRAINTESTINALES POR SALMONELLA ENTERICA EN EL ÁREA 6 DE MADRID R. Martínez-Ruiz, B. Orden y R. Millán Servicio de Microbiología, Hospital Universitario Puerta de Hierro (Centro de Especialidades de Argüelles). Madrid. Objetivo: Conocer la frecuencia de infecciones extraintestinales por Salmonella enterica en pacientes extrahospitalarios en los últimos doce años, 1996-2007. Métodos: Estudio retrospectivo de las cepas de Salmonella enterica aisladas en nuestro laboratorio. Las muestras se procesaron por los métodos habituales. La identificación bioquímica y sensibilidad antibiótica de las cepas se realizaron con el sistema semiautomático Pasco (Difco) y Wider (Soria Melguizo). El serogrupado se realizó por aglutinación con partículas de látex coloreadas (Welcome). Resultados: Durante estos doce años se aisló Salmonella enterica en 3210 pacientes, considerando una sola cepa por paciente y proceso. En 23 pacientes se aisló en muestras extraintestinales: orina, 20; exudado vaginal, 2 y 1 en una herida en prepucio; la frecuencia de estos aislamientos ha aumentado en los últimos años. 20 pacientes eran mujeres (87%) y 3 hombres. El 78,3% de los pacientes eran adultos, y el 34,8% mayores de 60 años. 39,1% de las cepas eran del serogrupo C; 30,4% del D; 26,1%% del B y 4,3% del E-G. Proporción muy diferente a la observada en heces donde el serogrupo C solo supuso el 7,5% de nuestros aislamientos mientras que el D fue el 75,2%; el B el 16,4% y el E-G el 0,8%. 5 pacientes presentaban síntomas gastrointestinales al tiempo o en los días previos. Se realizó coprocultivo en 14, siendo positivo en 9. Los 20 pacientes con urocultivo positivo tenían síntomas de infección urinaria y dos de ellos tuvieron un segundo episodio. En todos los casos fue el único aislamiento. Obtuvimos 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 117 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) datos del sedimento en 11 pacientes, 10 de ellos con piuria. Se aisló Salmonella en el exudado vaginal de 2 niñas de 4 y 5 años con vulvovaginitis, en una de ellas se aisló junto con Streptococcus pyogenes. En las dos se aisló en el coprocultivo. En un paciente adulto con diarrrea previa y coprocultivo positivo se aisló Salmonella, junto con Enterococcus faecalis, en una lesión en el prepucio. Conclusiones: En nuestra Área Sanitaria, las infecciones extraintestinales por Salmonella enterica son poco frecuentes. El 87% son infecciones de orina, en las que predomina el serogrupo C, y afectan especialmente a mujeres adultas. Se debe realizar coprocultivo para descartar la presencia de Salmonella en heces. 293 PREVALENCIA Y ETIOLOGÍA DE PROSTATITIS MEDIANTE ESTUDIO DE SEMEN M.A. Orellana, M.T. Sánchez, T. Fernández-Chacón, M. Aramendi, G. Galera, L. Bustillo, M. Lucas y M.A. Amérigo Servicio de Análisis Clínicos (Microbiología), C.E.P. PONTONES. Area 11. Madrid. Introducción: Aunque la prueba de Meares y Stamey es el método de referencia para el diagnóstico de prostatitis crónica, muchos urólogos prefieren realizar cultivo de semen debido a su simplicidad en la recogida de muestra. Objetivo: Conocer la prevalencia y etiología de prostatitis mediante estudio de líquido seminal, así como los valores predictivos de la presencia de leucocitos en semen. Material y métodos: Estudio observacional, descriptivo, transversal. Se analizan 596 muestras de semen de pacientes procedentes de la consulta de urología, con sospecha de prostatitis, durante el periodo de tiempo comprendido entre Enero 2006- Noviembre 2007. Se realizan las siguientes determinaciones: - Presencia de leucocitos en fresco, mediante M.O. Se consideró positivo cuando se observan ≥ 10 L/C y negativo < 10 L/C. - Siembra en placas de agar-sangre, agar-chocolate, agarchocolate VCAT3 y agar-sabouraud (Biomerieux). - Detección de U. urealyticum y M. hominis con el sistema Micoplasma IST2 (Biomerieux). - Detección de C. trachomatis mediante inmunocromatografía CHLAMY-CHECK-1 (Grifols) entre Enero 2006 - Abril 2007 y PCR Cobas Amplicor (Roche), entre Mayo - Noviembre 2007. Resultados: El porcentaje de muestras positivas fue: 18,6% (111). - Los microorganismos aislados fueron: U. urealyticum 41 (34,71% de muestras positivas), E. coli 31 (25,62%), Haemophilus sp. 9 (7,43%), C. trachomatis 8 (6,61%), S. agalactiae 8 (6,61%), Ec. faecalis 7 (5,78%), M. hominis 5 (4.13%), Klebsiella sp. 3 (2,48%), M. morgagni 3 (2,48%), Candida sp. 3 (2,48%), P. mirabilis 2 (1,65%) y E. cloacae 1 (0,82%). - Se aisló ≥ 2 microorganismos/muestra en 1,5% (9). - El porcentaje de microorganismos aislados en muestras con leucocitos (+) y (-) fue: U. urealyticum 32,43% - 45,94%, E. coli 28,38% - 27,02%, C. trachomatis 8,11% -5,40%, S. agalactiae 8,11% -5,40%, Ec. faecalis 6,75% – 5,40%, M. hominis 2,70% - 8,11%, Haemophilus sp. 8,11% - 8,11%, Klebsiella sp. 4,05% - 0, P. mirabilis 1,35% - 2,70%, M. morgagni 2,70% 2,70%, Candida sp. 4,05% - 0, E. cloacae 1,35% - 0. -La prevalencia de C. trachomatis mediante inmunocromatografía fue 0,98% (4/405) y mediante PCR 2,09% (4/191). - La Sensibilidad, Especificidad, Valor Predictivo Positivo y Valor Predictivo Negativo de la presencia de leucocitos en semen fue: 33%, 77%, 25% y 83%. Conclusiones: 1. La muestra de semen puede ser utilizada para estudio de prostatitis, debido al porcentaje de muestras positivas y su simplicidad en la toma de muestra. 2. Los microorganismos aislados más frecuentemente fueron: U. urealyticum y E. coli. 3. No existen diferencias significativas en los microorganismos aislados, en las muestras positivas y negativas para leucocitos. 4. El porcentaje de positividad de C.trachomatis fue del doble mediante PCR que inmunocromatografía. 5. La visualización de leucocitos en semen es una prueba poco sensible y con muy bajo poder predictivo positivo. 294 NECESIDADES DE LA POBLACIÓN FEMENINA ESPAÑOLA FRENTE A LAS INFECCIONES DEL TRACTO URINARIO INFERIOR (ITUS): EL JURADO CIUDADANO EN ITUS J.A. García1, C. Pigrau2 en representación del comité científico Jurado Ciudadano Zambon en ITUs 1 Departamento de Microbiología Clínica, Hospital Universitario de Salamanca. 2Servicio de Enfermedades Infecciosas, Hospital Universitario Vall d´Hebrón. Barcelona. Objetivo: Recoger la opinión del colectivo de pacientes afectas de ITUs, sus recomendaciones y peticiones para el tratamiento de las ITUs. Metodología: Para la realización del jurado ciudadano se siguió la metodología publicada por el Jefferson Center. Se seleccionó a 25 mujeres que reconocieron haber padecido al menos un episodio de ITU/cistitis para participar en el jurado ciudadano (teniendo en cuenta la representatividad geográfica, edad, nivel de estudios y número de episodios sufridos). En el comité de expertos asesor se incluyeron especialistas en urología, ginecología, enfermedades infecciosas, atención primaria, medicina interna y farmacia. La vista del jurado tuvo lugar durante junio de 2007 y duró tres días. Las conclusiones se recogieron en un documento consensuado por las 25 miembros del jurado. Resultados: Las mujeres se refieren a la cistitis como un “enfriamiento/frío en la vejiga”, desconocen el origen bacteriano de la misma y su relación con la actividad sexual. Las mujeres manifiestan el elevado impacto que genera en su vida diaria la sintomatología y la sensación de que es un trastorno al que no se le da la debida importancia. El hecho de que no afecte por igual a hombres y mujeres lleva en ocasiones a la incomprensión social de las afectadas. Las mujeres expresaron la necesidad de un acceso inmediato-urgente al médico, amplia información por parte del médico, comprensión del entorno y considerar la baja laboral según si la sintomatología es intensa. En cuanto al diagnóstico sugieren incrementar el tiempo dedicado a dar información y una consulta más personalizada. Las mujeres con varios episodios no se sienten correctamente evaluadas. En cuanto al tratamiento expresaron la necesidad de saber que son antibióticos y tener más información sobre su correcto uso, así como información de las medidas suplementarias (analgésicos, etc). Mostraron interés en potenciar tratamientos de pauta corta para incrementar la adherencia y disponer de más información de los problemas de resistencias bacterianas que crea una mala adherencia. Conclusiones: Las pacientes desconocen muchos aspectos de las cistitis y de sus tratamientos y reclaman mayor información por parte del médico, mayor comprensión por parte de la sociedad y pautas que favorezcan la adhesión al tratamiento. 295 DETECCIÓN DE LA SENSIBILIDAD ANTIMICROBIANA EN 26.056 ESCHERICHIA COLI AISLADOS DE INFECCIONES URINARIAS EN LA COMUNIDAD EN 14 HOSPITALES DE LA COMUNIDAD VALENCIANA MEDIANTE LA REDMIVA I. Muñoz1, G. Royo2, H. Vanaclocha2 y miembros de RedMIVA 1 Dirección General de Salud Pública. Comunidad Valenciana. 2 S. Microbiología, Hospital General Universitario de Elche, Universidad Miguel Hernández. Objetivos: RedMIVA es la red de vigilancia microbiológica de la Comunidad Valenciana; recoge diariamente los resulEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 117 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 118 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) tados de los estudios microbiológicos realizados en los Laboratorios de Microbiología de la Agencia Valenciana de Salud. Presentamos la sensibilidad antimicrobiana de E. coli aislados durante el 2007, de infecciones urinarias de la comunidad a los antimicrobianos que habitualmente más se utilizan en el tratamiento de la infección urinaria en atención primaria. Material y métodos: Participan los 14 hospitales que han enviado sus resultados a la Red durante el 2007. Se estudia la sensibilidad a amoxicilina/ácido clavulánico, cefuroxima, ac. nalidíxico, ciprofloxacino y fosfomicina, en todos los aislados. Cada laboratorio de Microbiología participante, estudió la sensibilidad según su metodología habitual y analizó sus resultados. Todos los laboratorios participantes realizan el control de calidad de la SEIMC. La consulta en la aplicación de la RedMIVA se realizó en un tiempo real de 2 minutos y 15 segundos. Resultados: Se ha estudiado la sensibilidad antibiótica de 26.056 aislados clínicos. La sensibilidad a amoxicilina/ácido clavulámico, cefuroxima, ciprofloxacino y fosfomicina fueron de 85,8%, 85,7%, 69,2% y 97,7% respectivamente. En 7 hospitales se estudió también la actividad de ácido nalidídixo como marcador de la resistencia de bajo nivel a fluoroquinolonas, obteniéndose un porcentaje de sensibilidad del 53,4%. Ciprofloxacino presenta el porcentaje de resistencia más alto, oscilando del 23,7% al 42,1% en función de los datos aportados por los hospitales participantes del estudio. Conclusiones: La RedMIVA nos permite disponer de información de gran interés microbiológico, epidemiológico y clínico, con rapidez. Hemos aplicado esta herramienta para conocer la sensibilidad antimicrobiana del principal patógeno implicado en la infección urinaria en la comunidad; patología en la que el tratamiento antibiótico empírico es la práctica clínica habitual. Por otro lado, esta red nos permite en tiempo real conocer y comparar el estado de la resistencia a los antibióticos más utilizados en las diferentes Areas de salud de la Comunidad Valenciana. En este estudio se aprecia que las fluoroquinolonas presentan el porcentaje de sensibilidad más bajo, mientras que fosfomicina, muestra los porcentajes más altos, pudiendo ser ésta última, una opción terapéutica adecuada en las situaciones clínicas en las que su utilización esté indicada. Finalmente creemos, que estos datos son de gran interés para elaborar protocolos de tratamiento empírico en la infección urinaria de la comunidad. 296 CORYNEBACTERIUM UREALYTICUM: LA HISTORIA INTERMINABLE A. Gomez, M. Domínguez-Gil, C. Ramos, J. Santos, T. Mulero y A. Curiel Servicio de Microbiologia, Hospital Universitario del Rio Hortega. Introducción: C. urealyticum, fue considerado como saprofito de piel y mucosas durante casi cuarenta años. En la década de los ochenta comenzó a tomar relevancia clínica como patógeno oportunista especialmente implicado en el tracto urinario. Por la “dificultad” en su diagnóstico microbiológico la infección puede pasar desapercibida, como en el caso que presentamos. Objetivos: Alertar a los microbiólogos. Ante un cultivo de orina u otra muestra negativo a las 24 horas y cuando exista, analítica y clínicamente, una alta sospecha de infeccion, debemos prolongar la incubación de las placas a 48-72 horas como mínimo. Caso clínico: Paciente que con motivo de dos cólicos nefríticos, fue diagnosticada a los 20 años (1987) de estenosis pieloureteral bilateral con hidronefrosis derecha y disminución 118 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 del parénquima y función renal. Analítica normal y urocultivo negativo. A partir de esa fecha y a lo largo de 17 años se la han practicado alternativamente: 2 nefrostomías de descarga en ambos riñones, 3 pieloplastias, 7 litotricias y 3 nefrolitotomías percutáneas. En las analíticas de orina cabe destacar, ocasionalmente, microhematuria, leucocituria y PH alcalino. Urocultivos negativos. En el año 2004, en nuestro Hospital se le practicó la última nefrolitotomía percutánea y endopielotomía en riñón derecho quedando restos de litiasis en el mismo. En la orina recogida para cultivo creció C. urealyticum. Fue tratada con Eritromicina y Uronefres, este último indefinidamente. Durante cuatro años y bajo vigilancia microbiológica la paciente ha permanecido clínica y analíticamente normal. En Septiembre de 2007 le retiran el tratamiento y en Diciembre acude a nuestro Servicio con molestias vesicales y disuria. En el urocultivo crece de nuevo C. urealyticum tras 72 horas de incubación. Tratamiento: Eritromicina (antibiótico al que es sensible) y Uronefres. Conclusión: Este caso debe hacernos reflexionar. El motivo por el cual queremos dar a conocer el presente caso, es destacar la importancia de exigir información clínica que apoye la sospecha de una infección bacteriana para que bajo estas premisas decidamos aumentar el período de incubación de las placas de cultivo. Así podremos evaluar cuando la presencia de C. urealyticum es significativa en una muestra de orina. Si no sospechamos que C. urealyticum puede estar implicado y tomamos las medidas necesarias para “desenmascararlo” es probable que el paciente recorra un largo y tortuoso camino hasta descubrirlo. Aspectos microbiológicos y clínicos de las infecciones perinatales e infecciones pediátricas no incluidas en otros apartados 297 SEROTIPOS Y SENSIBILIDAD ANTIBIÓTICA DE STREPTOCOCCUS PNEUMONIAE A.M. Fernández, C. Mediavilla, S. Duran, J. Porras y A. Cardenas Laboratorio de microbiología. HRU Carlos haya. Málaga. Introducción: El Streptococcus pneumoniae es un patógeno bacteriano capaz de producir enfermedades graves como meningitis, bacteriemias, neumonías y otras. El tratamiento habitual de esta bacteria era la penicilina, pero en los últimos años ésta ha sido reemplazada como tratamiento de primera elección debido al aumento del número de cepas con sensibilidad disminuida a este antibiótico y a la aparición de cepas multirresistentes. Objetivos: Conocer los serotipos y la sensibilidad a los antibióticos de S. pneumoniae invasores aislados en niños menores de 15 años desde junio del 2005 a noviembre del 2007 en nuestro medio. Material y método: Desde junio del 2005 hasta noviembre del 2007 se recogieron un total de 41 aislamientos de S. pneumoniae en hemocultivos de niños menores de 15 años que acudieron al área hospitalaria. Las muestras fueron procesadas en el sistema BACTEC (Becton-Dickinson) y las concentraciones mínimas inhibitorias (CMI) se obtuvieron por el Método E-test®, utilizando los puntos de corte recomendados por la NCCLS. Posteriormente se remitieron al Centro 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 119 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Nacional de Microbiología para su serotipificación y comprobación de las pruebas de sensibilidad. Resumen: De los 97 S. pneumoniae invasores aislados en ese periodo, 41 pertenecieron a niños menores de 15 años; de los cuales 18 eran menores de 2 años. Del total de los niños, 4 necesitaron ingreso en UCI por su gravedad. Los serotipos aislados más frecuentemente fueron: 1 (19,5%), 19 (19,5%), 14 (17%) y 7 (12%). Separando el grupo de menores de 2 años, obtuvimos 19 (33%), 14 (22%), 15 (16%) y 7 (16%). El 65% de las cepas fueron sensibles a todos los antibióticos testados. De las cepas estudiadas, el 70,7% fueron sensibles a penicilina (CMI < 0,06 mg/l), el 26,8% no lo fueron (CMI > 0,12 mg/l) y el 2,4% presentó una resistencia elevada (CMI > 2). El 82,9% de las cepas fueron sensibles a eritromicina y tetraciclina (CMI < 0,25 y < 2 mg/l respectivamente), presentando ambas el 17% de resistencia. El 97,5% fueron sensibles a amoxicilina y cefotaxima. Todas fueron sensibles a cloranfenicol, levofloxacino y vancomicina. Conclusiones: Los serotipos más frecuentes aislados en nuestra población infantil son 1, 19, 14 y 7, variando en los menores de 2 años, que siguen la distribución 19, 14, 15 y 7. No encontramos relación significativa entre necesidad de ingreso en UCI y un serotipo determinado. En nuestro medio, el S. Pneumoniae presenta menor tasa de resistencia a penicilina que en otras poblaciones. Los fenotipos de resistencia más frecuentes encontrados fueron Resistencia a penicilina y Resistencia a penicilina, eritromicina y tetraciclina. 298 PREVALENCIA DE FILOGRUPOS Y SENSIBILIDAD ANTIBIÓTICA DE CEPAS COMENSALES DE ESCHERICHIA COLI AISLADAS EN NEONATOS SANOS M.J. del Amor1, C. Martínez Graciá2, P. Peso2, I. Vasallo3, G. Yagüe1 y M. Segovia1 1 Servicio de Microbiología. H. U. “Virgen de la Arrixaca”. Murcia. 2 Departamento de Ciencia y Tecnología de Alimentos. Fac. Veterinaria. Univ. Murcia. 3 Departamento de Investigación. Hero S.A. España. Introducción: Las cepas de E. coli se pueden clasificar en cuatro filogrupos: B2, B1, A y D, según la variación alélica de genes codificantes de enzimas. La mayoría de cepas patógenas pertenecen a los filogrupo B2 y D, mientras que las consideradas comensales se engloban mayoritariamente en los filogrupos A y B1. En cepas de E. coli causantes de patología extraintestinal en adultos se ha descrito una relación inversa entre el filogrupos y la resistencia a determinados antibióticos, de manera que los filogrupos considerados más patógenos suelen presentar una menor resistencia a quinolonas. Objetivo: Conocer la prevalencia de los distintos grupos filogenéticos, así como la sensibilidad a antibióticos de cepas de E. coli aisladas de heces de neonatos sanos en la primera semana de vida. Material y métodos: Se han estudiado 42 cepas de E. coli aisladas de heces de neonatos obtenidas en la 1ª semana de vida. Se incluyeron niños sanos nacidos a término vía vaginal. Las muestras fueron diluidas y cultivadas en Agar McConkey. La identificación de E. coli y las pruebas de sensibilidad se realizaron mediante el sistema VITEK 2 (BioMèrieux). Para la clasificación filogenética se utilizó la PCR múltiple descrita por Clermont et al. Resultados: De las 42 cepas estudiadas, 18 pertenecían al filogrupo B2 (43 %), 13 al A (31 %), 8 al D (19%) y 3 al B1 (7 %). Los porcentajes de cepas resistentes a diferentes antibióticos de los filogrupos B2/A/D/B1 fueron respectivamente: Ampicilina 61,1/30,7/87,5/0, Ac. nalidíxico 27,7/15,4/25/33,3, Ciprofloxacino 16,6/7,7/0/0 y Cotrimoxazol 16,6/15,4/62,5/0. Se analizó estadísticamente la relación entre filogrupos y sensibilidad antibiótica, encontrando diferencias significativas entre los filogrupos A-D con respecto a la resistencia a ampicilina (p = 0,011), A-D respecto cotrimoxazol (p = 0,026), B1-B2 respecto ampicilina (p = 0,050) y B1-D respecto ampicilina (p = 0,007). No se encontraron diferencias estadísticamente significativas en los porcentajes de resistencia a quinolonas entre los filogrupos considerados patógenos y comensales. Conclusiones: La alta proporción de cepas (42,85%) pertenecientes al grupo B2 aisladas en niños a los pocos días del nacimiento hace pensar que estas han sido adquiridas durante el parto a partir de la flora vaginal materna y, coincide con estudios que determinan la capacidad de las cepas de este grupo filogenético para adaptarse y persistir en la flora intestinal, independientemente del número de factores de virulencia que posean. A diferencia de otros estudios, no se encontró una relación inversa entre los filogrupos considerados patógenos y la sensibilidad a determinados antibióticos. 299 COMPARACIÓN DE FILOGRUPOS Y SENSIBILIDAD ANTIBIÓTICOS ENTRE CEPAS DE ESCHERICHIA COLI COMENSALES Y PRODUCTORAS DE SEPSIS EN NEONATOS M.J. del Amor1, C. Martínez Graciá2, P. Peso2, I. Vasallo3, J.J. Quesada4, A. Menasalvas4, G. Yagüe1 y M. Segovia1 1 Servicio de Microbiología. H. U. Virgen de la Arrixaca. Murcia. 2 Dep. de Ciencia y Tecnología de Alimentos. Fac. Veterinaria. Univ. Murcia. 3Departamento Investigación. Hero S.A. España. 4 Servicio de Pediatría. H. U. Virgen de la Arrixaca. Murcia. Objetivo: Comparar el grupo filogenético y la sensibilidad a antibióticos de cepas de E. coli procedentes de la flora fecal de neonatos sanos con cepas procedentes de cuadros de sepsis en niños ingresados en la unidad de neonatos del hospital. Material y métodos: Se estudiaron 42 cepas de E. coli procedentes de heces de neonatos sanos obtenidas en la primera semana de vida y 19 aislamientos clínicos de E. coli procedentes de hemocultivos de niños ingresados, en su mayoría, en UCI-neonatal (65%). La identificación y la sensibilidad antibiótica de las cepas se realizó mediante el sistema VITEK2 (BioMèrieux). La clasificación filogenética se realizó por la PCR múltiple descrita por Clermont et al. Resultados: De los 42 aislados comensales el 43% pertenecían al filogrupo B2, el 31% al A, 19 % al D y 7 % al B1, mientras que de los 19 aislados de hemocultivos el 63,2% fueron del grupo B2, el 15,8% del B1, y 21% del D. Ninguna cepa aislada de hemocultivos fue del grupo A, existiendo una diferencia significativa en este filogrupo (p < 0,006) con respecto a las cepas comensales. No existieron diferencias significativas en las proporciones del resto de los filogrupos. En cuanto a la sensibilidad antibióticos no se encontraron diferencias significativas entre las cepas comensales y patógenas con unos porcentajes de resistencias a ampicilina de 52,4% vs. 63,1% (comensales vs. sepsis), a ácido nalidixico del 23,8% vs. 26,3%, a ciprofloxacino de 9,5% vs. 21% y a cotrimozaxol de 23,8% vs. 21%. En ambos grupos de E. coli encontramos una cepa que poseía una betalactamasa de espectro extendido (BLEE) lo que supuso un 2,4% en cepas comensales y un 5,3% en las patógenas. Conclusiones: En ambos tipos de muestras el filogrupo predominante fue el B2 considerado, junto al D, como el más patógeno. En cepas comensales este predominio puede estar más relacionado con su procedencia de la flora vaginal materna y con la capacidad de este grupo para adaptarse y persistir en la flora intestinal, tal como algunos estudios sugieren, que con su capacidad patógena. La presencia de BLEE en heces de neonatos sanos resalta la importancia de implantar medidas eficientes de control de la infección, limitar el uso de antibióticos, etc. en unidades de neonatos, que impidan su selección y el consiguiente desarrollo de cuadros clínicos graves como sepsis. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 119 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 120 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 300 PREVALENCIA DE COLONIZACIÓN Y SENSIBILIDAD DE STREPTOCOCCUS AGALACTIAE EN EXUDADOS VAGINO RECTALES DE MUJERES GESTANTES M. Domínguez-Gil, A. Alberte, P. Pérez, C. Ramos, A. Gómez y R. Iglesias Servicio de Microbiología. Hospital Universitario del Río Hortega. Valladolid. Introducción: En la prevención de infección neonatal por el S. agalactiae (EGB) se recomienda la administración de antibióticos intraparto a gestantes portadoras. El tratamiento de elección es penicilina o ampicilina o, como alternativas, clindamicina o eritromicina. Estudios recientes demuestran un aumento de la resistencia del EGB a eritromicina y a clindamicina (16 y 15%, respectivamente), pudiendo plantear problemas para elegir la profilaxis antibiótica más adecuada en las gestantes alérgicas. Objetivo: Conocer el porcentaje de colonización por S. agalactiae en gestantes en el Área Oeste de Valladolid, durante los años 2003 a 2007, y el perfil de sensibilidad de las cepas aisladas. Material y métodos: Para el estudio de portadoras de EGB durante seis años que abarca el estudio, se analizaron los exudados vagino-rectales en la 35-37 semana de gestación. Para el cultivo se empleó caldo de enriquecimiento selectivo Todd-Hewitt (con colistina y ácido nalidíxico), y subcultivo en agar sangre e identificación del EGB de colonias aisladas, mediante detección del antígeno de grupo (aglutinación con látex). Las pruebas de sensibilidad se realizaron en el sistema automatizado VITEK 2® (BioMerieux). Resultados: De 2003 a 2007 se procesaron para screening de EGB 9223 exudados vagino-rectales (1844,6 determinaciones anuales y 153,7 mensuales). Se aisló S. agalactiae en 1175 pacientes (12,7%). Los porcentajes anuales se distribuyeron de la siguiente manera: en 2003, 15,7%; 2004, 14,8%; 2005, 11,7%; 2006, 12,5%; y 2007, 10,4% positivos para S. agalactiae. Todas las cepas fueron sensibles a penicilina y glicopéptidos. La distribución anual de las cepas resistentes a eritromicina fue: 25, 23, 15, 11 y 15%, y para clindamicina: 27, 27, 20, 18 y 22% de resistencia. El fenotipo sensible (eritromicina y clindamicina) para los años 2004 y 2005 fue el predominante (70 y 79%), a continuación el constitutivo (cMLS) con el 23 y el 15 %, respectivamente y el fenotipo iMLS y/o M representaron el 4 y 6 %. Conclusiones: El porcentaje de portadoras de S. agalactiae coincide con lo descrito en otros estudios. Han disminuido ligeramente los aislamientos positivos de S. agalactiae y, aunque han disminuido las cepas resistentes a eritromicina y a clindamicina, sigue siendo recomendable la realización de pruebas de sensibilidad en los aislamientos de S. agalactiae. El fenotipo eritromicina-clindamicina sensible fue el predominante durante los años incluidos en el estudio. 301 TOXOPLASMOSIS Y GESTACIÓN: ¿POR QUÉ ES TAN DIFÍCIL OBTENER DATOS ÚTILES PARA SU MANEJO? C. Muñoz1, M. Sierra2, J. Bosch3, C. Guardià4, T. Juncosa5, E. Dopico6 y Grupo de estudio de infección perinatal de la SEIMC 1 Microbiología. Hospital de la Santa Creu i de Sant Pau. 2 Microbiología. Hospital de Barcelona-SCIAS. 3Microbiología. Hospital Clínic. 4Laboratori Clínic Barcelonès Nord i Vallès Oriental. 5Microbiología. Hospital Sant.Joan de Deu, 6Laboratori Clínic l’Hospitalet. Introducción: No existe acuerdo sobre cual es la mejor estrategia de prevención de la toxoplasmosis congénita. En la mayoría de ocasiones se desconoce su incidencia real así como las manifestaciones clínicas que genera, con lo que es muy difícil evaluar la eficacia de cualquier estrategia de pre- 120 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 vención. Todo ello obedece principalmente a las dificultades de interpretación de la serología de la gestante debidas, en parte, a las peculiaridades de la propia enfermedad y, en parte, a una metodología poco eficaz. Material y métodos: Durante dos periodos de un año, 1999 y 2005, efectuamos dos estudios prospectivos y multicéntricos sobre la toxoplasmosis durante la gestación y su transmisión vertical. En 1999 participaron 10 centros de Cataluña y en 2005 nueve centros de diferentes regiones de España. Se incluyeron todas las gestantes con serología de toxoplasmosis realizada en los periodos mencionados. Se efectuó el seguimiento serológico de las gestantes con IgM positivas y de los recién nacidos de madres con toxoplasmosis aguda durante la gestación. Resultados: Primer periodo (1999): se estudiaron 16362 gestantes. La seroprevalencia fue del 28,6%, con una incidencia de primoinfección durante la gestación del 1.02/1000 gestantes. Se detectaron 5 casos de toxoplasmosis congénita. De las 106 mujeres con IgM+, 12 fueron clasificadas como agudas, 72 como anteriores a la gestación y 22 de evolución no filiada. Segundo periodo (2005): se estudiaron 25292 gestantes. La seroprevalencia fue del 22% con una incidencia de prioinfección durante el embarazo de 0,2/1000 gestantes. De las 126 mujeres con IgM+, 5 fueron clasificadas como agudas, 93 como anteriores a la gestación y 28 de evolución no filiada. Conclusiones: Los dos estudios se llevaron a cabo en centros sanitarios con todos los recursos, incluyeron un número elevado de gestantes, y fueron ejecutados por profesionales motivados cuyo objetivo era obtener la máxima información posible de los casos. A pesar de ello, los resultados obtenidos no aportan datos suficientemente concluyentes como para avanzar en el manejo de dicha enfermedad. Los principales problemas que hemos detectado son: gran diversidad de técnicas serológicas, falta de conexión entre los centros de primaria y los hospitales y desconocimiento de serologías anteriores, retraso en la primera determinación en algunas gestantes, y falta de seguimiento de los recién nacidos de madres con serología de toxoplasmosis no concluyente. Creemos que sólo el esfuerzo y consenso conjunto de los obstetras, microbiólogos y pediatras permitirá avanzar en la prevención de la toxoplasmosis congénita por lo que, es prioritario efectuar un análisis serio en el ámbito de política sanitaria en lo referente a esta infección. 302 ESTUDIO DE LA INFECCIÓN PERINATAL POR STREPTOCOCCUS AGALACTIAE TRAS VARIOS AÑOS DESDE LA IMPLANTACIÓN DE LAS ESTRATEGIAS DE PREVENCIÓN L. Moreno, E. Riquelme, M. Pariente, M. Martínez y M.D. Crespo Laboratorio de Microbiología. Complejo Hospitalario Universitario de Albacete. Objetivos: Conocer la tasa de colonización de Streptococcus agalactiae (EGB) en las mujeres embarazadas del área de nuestro hospital y la incidencia de infección perinatal por EGB tras un largo período desde el consenso de las medidas profilácticas a adoptar en la prevención de esta infección. Material y métodos: Entre 2000-2007 se procesaron 22749 muestras vagino-rectales procedentes de mujeres que estaban en su 35-37 semana de gestación. El escobillón obtenido se inoculó en medio SMB (selective broth medium) al que se le realizó un subcultivo en CNA a las 48 horas de incubación. Se aislaron las colonias betahemolíticas y las no hemolíticas compatibles con estreptococos. La identificación se realizó mediante frotis, prueba de la catalasa, prueba de hidrólisis de hipurato y aglutinación con partículas de látex. Los datos clínicos se obtuvieron mediante revisión de las historias clínicas de los pacientes diagnosticados de infección invasiva por EGB durante el período de estudio. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 121 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Resultados: Del total de muestras cultivadas se aislaron 3777 EGB. La tasa de colonización fue del 16,6%. En nuestro hospital se produjeron 23805 partos con 24118 nacidos vivos. Se produjo infección neonatal por EGB en 16 niños, 12 de ellos con infección precoz y 4 con infección tardía. Se aislaron EGB de muestras sanguíneas en 12 niños y en LCR y sangre en 4. La incidencia global fue del 0,66‰. La incidencia por años respecto a 1000 recién nacidos vivos fue: (0,68) 2000, (1,75) 2001, (0,68) 2002, (0,32) 2003, (0) 2004, (0,33) 2005, (0,63) 2006 y (0,94) 2007. El 37,5% (n = 6) de las madres estaban colonizadas por EGB, en 2 no constaba este dato. De las colonizadas, 4 recibieron profilaxis y 2 no. El 50% de las infecciones diseminadas fueron en niños cuyas madres no estaban colonizadas. Conclusiones: La quinta parte de las mujeres embarazadas en nuestro medio están colonizadas por EGB, siendo una tasa similar a la de otros estudios. Se confirma una incidencia de infección perinatal muy baja debido a la consolidación de las medidas profilácticas frente a la infección por EGB. Sin embargo, la mitad de las madres de niños con infección diseminada no estaban colonizadas. 303 DIAGNÓSTICO RÁPIDO DE MENINGITIS POR ENTEROVIRUS MEDIANTE PCR A TIEMPO REAL EN LCR: UTILIDAD EN PACIENTES PEDIÁTRICOS A. Menasalvas1, C. Salvador2, A. Moreno2, S. Alfayate1, H. Alarcón1 y M. Segovia2 1 Servicios de Pediatría y 2Microbiología Clínica. Hospital Universitario Virgen de la Arrixaca. Murcia. Introducción: Los enterovirus constituyen la principal causa de meningitis aséptica y son un grupo reconocido de agentes causales de fiebre sin foco en neonatos y lactantes menores de 1 año. Objetivo: Estudio de los episodios de meningitis por enterovirus en población pediátrica en nuestro centro desde la introducción de la PCR a tiempo real en LCR. Utilidad de la realización rápida (en menos de 24 horas) de la misma en el manejo clínico de estos pacientes. Métodos: Se han revisado las historias de los pacientes (niños menores de 11 años) diagnosticados de meningitis por enterovirus (PCR positiva en líquido cefalorraquídeo y cultivo de LCR y hemocultivos negativos) de noviembre de 2006 a enero de 2008. De cada episodio se han recogido datos epidemiológicos, clínicos, resultados de citobioquímica sanguínea y del LCR, tratamiento antibiótico, días de ingreso y evolución. Se realizó una técnica de PCR a tiempo real (GenXpert, Izasa) en las muestras de LCR en las que se solicitó y/o el cultivo bacteriológico era negativo a las 24 horas de incubación y /o datos en la citobioquímica compatibles con meningitis aséptica. Se registró la fecha del informe microbiológico y la influencia sobre el alta médica y/o el tratamiento. Resultados: Se han registrado 43 episodios en pacientes de edades comprendidas entre 5 días y 10 años y un 35% eran neonatos. El 72% del total eran varones. La mayoría se presentaron en los meses de mayo a julio (20 casos). Ingresaron el 76% (estancia media 4 días) y al 24% se les dio el alta desde Urgencias tras el resultado de la PCR. El cuadro clínico predominante fue el síndrome febril sin foco en niños menores de 2 años y síndrome meníngeo en niños mayores de 2 años. En el 23% de los casos el LCR fue normal. Se administraron antibióticos en 18 pacientes (85% menores de 1 año) de los que se retiró en el 33% tras el resultado de la PCR (en menos de 24 horas) y en el resto tras cultivos negativos (entre 72 y 96 horas). Todos los casos evolucionaron favorablemente sin complicaciones. Conclusiones: La introducción de una técnica de PCR a tiempo real en LCR permite un diagnóstico rápido, que puede evitar la hospitalización, acortar la estancia media y disminuir el uso de antibióticos, sobre todo en niños menores de 1 año. Aspectos microbiológicos y clínicos de las enfermedades infecciosas emergentes 304 STAPHYLOCOCCUS AUREUS SENSIBLE A OXACILINA PRODUCTOR DE LEUCOCIDINA DE PANTONVALENTINE. DESCRIPCIÓN DE TRES CASOS DE INFECCIONES ADQUIRIDAS EN LA COMUNIDAD I. Sánchez1, M.F. Guzmán1, A. Ortega1, M. Muñoz1, A. Ramos2, M.A. Romera3, L. Ley4, E. Silva5, A. Vindel6 y D. Dámaso1 Servicio de Microbiología1, Medicina Interna2, Unidad de Cuidados intensivos3, Neurocirugía4 y Oftalmología5, Hospital Universitario Puerta de Hierro. Sección de Bacteriología6, CNM. Inst. Salud Carlos III. Majadahonda. Madrid. Introducción: Staphylococcus aureus productor de leucocidina de Panton-Valentine (LPV) está emergiendo como un serio problema a nivel mundial. Habitualmente causa infecciones de piel y partes blandas, particularmente abscesos recurrentes, y en los últimos años está aumentando su incidencia como responsable de neumonías necrotizantes con alta mortalidad, sobre todo en población joven inmunocompetente. Objetivo: Comunicar la existencia de tres casos de S. aureus productores de LPV en cepas sensibles a oxacilina de origen comunitario. Materiales y métodos: Descripción caso 1: mujer de 42 años sin antecedentes de interés que presenta un cuadro de fiebre, tos y expectoración que no mejora con azitromicina. En 48 horas precisa ingreso en UCI con ventilación asistida. El patrón radiológico muestra una afectación alveolar multifocal y multilobular con nódulos múltiples y cavitados. Se envían al Servicio de Microbiología muestras de aspirado bronquial y lavado broncoalveolar. Descripción caso 2: varón de 33 años que ingresa por fiebre alta, dolor de cabeza y parestesias en el brazo izquierdo durante 10 días. Destacar de la historia clínica que en los últimos 5 años ha presentado forúnculos recurrentes y en las últimas 6 semanas ha tenido 2 episodios de abscesos de piel. El estudio por técnicas de imagen muestra un absceso cerebral parietal derecho con engrosamiento de la duramadre próximo a la lesión ósea. Se envían al Servicio de Microbiología muestras del absceso cerebral. Descripción caso 3: varón de 68 años que acude a consulta con un cuadro de 24 horas de evolución, dolor, enrojecimiento y picor en el ojo derecho sin otra sintomatología. Se diagnóstica de úlceras corneales infiltradas y se envía al Servicio de Microbiología una muestra del raspado corneal. En todos los casos, la identificación y estudio de sensibilidad del microorganismo aislado se realizó mediante el sistema Wider® (Soria Melguizo S.A.). Además, se confirmó la sensibilidad a oxacilina utilizando cefoxitina mediante disco-placa según normas del CLSI 2007 y se realizó una “PCR múltiple” para la detección de LPV, gen mec y confirmación de S. aureus. Resultados: En los tres casos comentados se aislaron Staphylococcus aureus sensibles a oxacilina, positivos para la leucocidina de Panton-Valentine (Luk-PV gen). La paciente del caso 1 fue tratada con cloxacilina durante 14 días mostrando una lenta mejoría hasta su recuperación. EL paciente del caso 2 fue tratado con cloxacilina, resección quirúrgica de la lesión ósea y del absceso cerebral adyacente, con buena evolución posterior. El cuadro 3 cedió tras la aplicación de colirio de cefazolina y cefadroxilo oral. Conclusiones: La aparición de infecciones comunitarias por cepas de S. aureus LPV positivas, debe ser tenido en cuenta especialmente en pacientes con neumonía comunitaEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 121 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 122 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) ria grave. Un diagnóstico e identificación precoz de la presencia de la toxina es vital de cara a instaurar un tratamiento adecuado, y puede ayudar en el manejo clínico del enfermo, sobre todo en infecciones graves. 305 DETECCIÓN EN ANDALUCÍA DEL VIRUS WEST NILE EN CULEX PIPIENS A. Vázquez1, M.P. Sánchez-Seco1,2, L. Hernández1, S. Ruiz3, C. Aranda4, E. Marqués5, R. Escosa6, M.A. Bustillo1, F. Molero1, J. Moreno3 y A. Tenorio1 1 Laboratorio de Arbovirus y Enfermedades Víricas Importadas. CNM.ISCIII, 2Unidad de Alertas y Emergencias. CNM.ISCIII, Centro Naciomal de Microbiología. 3Servicio de Control de Mosquitos, Diputación Provincial de Huelva. 4Servicio de Control de Mosquitos. Consell Comarcal del Baix Llobregat, Barcelona. 5 Servicio de Control de Mosquitos Badía de Roses y Aiguamolls del Ampurdá, Gerona. 6Servicio de Control de Mosquitos del Delta del Ebro, Tarragona. Introducción y objetivos: El virus West Nile (WNV) se mantiene en la naturaleza en un ciclo entre aves y mosquitos, principalmente del género Culex sp. El hombre, si es picado por un mosquito infectado, puede padecer un síndrome febril leve (19% de las infecciones) o complicaciones neurológicas (1%) siendo la encefalitis el cuadro más común. Desde su entrada en 1999 en Estados Unidos, el virus se ha expandido por todo el continente americano, donde ha causado miles de casos y cientos de muertes. Sin embargo, en Europa, donde circulan 4 linajes con diferente patogenicidad, produce brotes autolimitados. En la década de los 90, aumentó la frecuencia de los brotes especialmente en la cuenca del Mediterráneo, incrementándose también el número de casos y la severidad de la enfermedad. En nuestro entorno geográfico, se ha podido detectar el virus en Portugal, Francia y Marruecos. En nuestro país, se ha descrito un caso de infección neurológica producida por WNV y se ha demostrado loa presencia de anticuerpos neutralizantes en población humana y en aves no migrantes. Todo ello indica que el virus circula en España a pesar de que hasta el momento no se haya detectado de forma directa. La detección del virus en mosquitos capturados en diferentes humedales del país fue el principal objetivo que nos planteamos en este trabajo. Materiales y métodos: Entre los años 2001 y 2006 se capturaron mosquitos en Cataluña y Andalucía que se estudiaron amplificando un fragmento del gen de la polimerasa viral (NS5). Se utilizó una RT-Nested-PCR genérica capaz de amplificar cualquier miembro del género flavivirus. El método se diseñó en una región que permite realizar estudios de epidemiología molecular al analizar la secuencia del fragmento amplificado. Resultados y conclusiones: Se analizaron 6364 pooles de mosquitos, estimándose el número de ejemplares analizados en 108053. De estos pooles 3756 se obtuvieron en los humedales andaluces y el resto en Cataluña. Se estudiaron 23 especies diferentes correspondiendo 3706 pooles a Cx. Pipiens (principal vector de WNV en nuestro entorno). En un pool de Cx. pipiens obtenido en junio de 2006, se ha encontrado una secuencia similar a las descritas para WNV. Dicha secuencia es diferente a las conocidas hasta el momento y tras un análisis filogenético de 500 nucleótidos de la misma parece definir un nuevo linaje del virus. Esta es la primera vez que se detecta en España el WNV de forma directa. La detección en los mosquitos vectores, confirma la presencia del virus en nuestro entorno donde ya se tenían pruebas de infección humana y en aves. La descripción de un nuevo linaje abre nuevas posibilidades de estudio acerca de su patogenicidad y su papel como agente causal de cuadros febriles y/o neurológicos en el hombre. 122 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 306 INVESTIGACIÓN SOBRE LA PRESENCIA DE RICKETTSIA SP., ANAPLASMA PHAGOCYTOPHILUM, BORRELIA BURGDORFERI SENSU LATO, BARTONELLA SP. Y COXIELLA BURNETII EN NEOTROMBICULA AUTUMNALIS S. Santibáñez, P. Santibáñez, L. Pérez-Martínez, V. Ibarra, J. R. Blanco, A. Portillo y J.A. Oteo Área de Enfermedades Infecciosas, Hospital San Pedro-CIBIR, La Rioja (España). Introducción: Los trombicúlidos son artrópodos acariformes capaces de causar enfermedad por diferentes mecanismos. De ellos, Neotrombicula autumnalis es la única especie conocida en Europa occidental. En La Rioja se ha descrito su presencia zonas montañosas, provocando cada año brotes epidémicos de dermatitis pruriginosa con o sin fiebre en humanos y muerte de numerosos perros en la época de actividad del ácaro (finales de verano-mediados de otoño). No se ha demostrado su capacidad vectorial, si bien otros trombicúlidos transmiten infecciones en otras partes del planeta (Orientia tsutsugamushi). Objetivos: Investigar la presencia de Rickettsia sp., Anaplasma phagocytophilum, Borrelia burgdorferi sensu lato, Bartonella sp. y Coxiella burnetii en larvas de trombicúlidos (N. autumnalis) recogidas en La Rioja. Material y métodos: Recogida de 6 gr. de larvas de N. autumnalis (más de mil ejemplares) sobre la vegetación mediante técnica de arrastre en septiembre de 2005. Distribución en lotes para la extracción de ADN. Realización de PCRs para la detección de Rickettsia sp., A. phagocytophilum, B. burgdorferi sensu lato, Bartonella sp. y C. burnetii. Resultados y conclusiones: Todos los intentos de amplificación por PCR para la detección de bacterias de los cinco géneros señalados fueron negativos. En nuestro medio, la parasitación por N. autumnalis no es un factor de riesgo para sufrir una infección por los microorganismos estudiados. Agradecimientos: Este trabajo se ha realizado gracias a una ayuda a proyectos de investigación en el Programa “Fomenta 2007” concedida por la Consejería de Educación, Cultura y Deporte del Gobierno de La Rioja (2007/14). 307 PERFIL METABÓLICO DE 2 COMBINACIONES FIJAS DE ANÁLOGOS DE NUCLEÓSIDOS (TENOFOVIR/EMTRICITABINA VS ABACAVIR/LAMIVUDINA). BICOMBOMET, UN SUBESTUDIO DEL ESTUDIO BICOMBO. M. Saumoy1, J. Ordoñez2, P. Barragan1, E. Martínez3, E. Ribera4, R. Bonet2, H. Knobel5, E. Negredo6, J.M. Gatell3 y 1D. Podzamczer 1 Servei de Malaties Infeccioses. 2Bioquímica. 3Servei de Malaties Infeccioses. 4Servei de Malaties Infeccioses. 5Servei de Medicina Interna. 6Servei de Malaties Infeccioses. Introducción: Los fármacos antiretrovirales pueden producir alteraciones en el perfil metabólico que pueden causar un aumento del riesgo cardiovascular (RCV). En los últimos años se han comercializado varios fármacos con menos impacto metabólico. El objetivo de este estudio fue comparar el perfil metabólico y el RCV estimado de 2 combinaciones fijas de análogos de nucleósidos: tenofovir/emtricitabina (TDF/FTC) y abacavir/lamivudina (ABC/3TC) en pacientes con carga viral indetectable. Métodos: BICOMBO es un ensayo multicéntrico, que compara TDF/FTC y ABC/3TC en pacientes con carga viral indetectable. En el subestudio metabólico se determinaron, en ayunas, colesterol total (CT), colesterol -VLDL, -HDL y LDL, subfracciones de LDL, apo A-I, apo B, triglicéridos 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 123 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) (TG), glucosa, insulina, péptido-C e índice de HOMA basalmente (BL) y a los 12 meses. La estimación del RCV se evaluó con la ecuación de Framingham. El t-test no pareado o el test U de Mann-Whitney se usaron para hacer comparaciones entre ramas y el t-test pareado o test de Wilcoxon’s para hacer comparaciones entre los datos basales y del mes 12. Resultados: Se evaluaron 103 pts (TDF/FTC n = 55 y ABC/3TC n = 48). Basalmente las variables metabólicas y demográficas fueron comparables entre los 2 grupos excepto para la insulina (TDF 46.3 vs. 61.1 pmol/L, p = 0,06)Al mes 12 se observó un aumento significativo de CT, c-LDL y apoB, pero también de c-HDL y apo A-I en la rama de ABC/3TC comparado con TDF/FTC (p < 0,001, < 0,001, < 0,001, 0,006 y < 0,001). A pesar de estos cambios, los cocientes c-LDL/cHDL y apo A-I/apo-B no se modificaron en ninguna de las 2 ramas. En las 2 ramas se observó un aumento en las subfracciones pequeñas y densas de c-LDL (4, 5 y 6) (ABC/3TC 36,8%, p < 0,001; TDF/FTC 22.2%, p = 0,004), pero sólo en la rama de ABC/3TC se observó un aumento del fenotipo más aterogénico B (p = 0,028) y una disminución en el tamaño de c-LDL (p = 0,001). No se observaron cambios significativos en los niveles de TG ni en la estimación del RCV. En la rama de TDF/FTC los niveles de insulina aumentaron, pero el índice de HOMA no se modificó. Conclusiones: Hemos identificado cambios cuantitativos en el perfil lipídico inducido por TDF/FTC y ABC/3TC. ABC/3TC se asoció a un perfil de c-LDL más aterogénico aunque la estimación del RCV no se modificó en ninguna de las 2 ramas. 308 UNA ENFERMEDAD CAUSADA POR RICKETTSIA SLOVACA. A PROPÓSITO DE 36 CASOS DIAGNOSTICADOS EN CATALUNYA E. Antóna, T. Muñozb, F.J. Traveríab, B. Fonta, I. Ponsc, M.M. Noguerasa, I. Sanfeliuc, M. Quesadaa, S. Larioa, J. Luelmod y F. Seguraa a Servicio de Enfermedades Infecciosas, bServicio de Pediatría, c Laboratorio de Microbiología. UDIAT, dServicio de Dermatología, Corporació Sanitària Parc Taulí. Instituto Universitario (UAB). Sabadell. Barcelona. Introducción: En 1996, Lakos describe una nueva rickettsiosis del grupo de las fiebres manchadas denominada TickBorne Lymphadenopathy (TIBOLA) causada por R. slovaca. Objetivo: Describir los aspectos epidemiológicos y clínicos más relevantes de una serie de pacientes con TIBOLA diagnosticados en Catalunya. Pacientes y métodos: Se incluyeron en el estudio a todos aquellos pacientes que fueron atendidos en nuestro hospital y que presentaban la clínica característica de la enfermedad TIBOLA, que consiste en la presencia de una lesión de inoculación tras la picadura de una garrapata con linfoadenopatías regionales. El estudio se llevó a cabo en la Corporació Parc Taulí de Sabadell. El periodo de inclusión fue desde Abril del 2000 hasta Abril de 2006. Se practicaron serologías para Rickettsia conorii, R. slovaca y Borrelia burgdorferi. Se investigó la posible presencia de Rickettsias mediante la técnica de PCR/RFLP y LATE-PCR en sangre, biopsia cutánea y garrapatas procedentes de los pacientes. Resultados: 36 pacientes cumplieron los criterios de inclusión. 28 fueron niños. En la mayor parte de los casos la infección se produjo entre octubre y abril. En 34 pacientes la picadura de la garrapata se produjo en el cuero cabelludo. Se observó una escara necrótica rodeada por un halo eritematoso perilesional en 29 casos. Todos los pacientes presentaban linfoadenopatías regionales dolorosas. La serología para R. conorii fue positiva en 8 ocasiones y la de R. slovaca en 2. La PCR en sangre, en las muestras de biopsia y en tejido necrótico resultó negativa. En 7 pacientes se pudo estudiar la garrapata transmisora de la infección que se identificó como Dermacentor marginatus. En 4 de ellas se identificaron R. slovoca por técnica de PCR/RFLP y/o DNA secuenciación. 33 pacientes recibieron tratamiento antibiótico. La evolución fue favorable en todos los casos. Se observó una alopecia residual en 2 pacientes. Conclusión: TIBOLA está presente en Catalunya. Posee unas manifestaciones clínicas y epidemiológicas muy bien definidas aunque con dificultades en el diagnóstico etiológico. Estudio financiado por la beca FIS 060536 y por REIPI RD06/008. 309 UNA PROTEÍNA DE 33 KDA DE LA MEMBRANA EXTERNA (OMP) DE ACINETOBACTER BAUMANNII, IMPLICADA EN LA RESISTENCIA A IMIPENEM, INDUCE APOPTOSIS DE CÉLULAS EPITELIALES HUMANAS E. Fernández-Moreira*1, M. Tomás1, R. Villanueva1, M. Carvajal2 y G Bou1 1 Servicio de Microbiología, Hospital Juan Canalejo. A Coruña. CEBAS-CSIC. Murcia. Introducción: Se aisló en nuestro hospital una cepa multirresistente de A. baumannii (JC10-01), la cuál fue resistente a carbapenemes debido a la ausencia de una OMP de 33 kDa. Los antibióticos carbapenémicos se usan de forma rutinaria para tratar infecciones causadas por A. baumannii multirresistentes. El objetivo fue conocer si esta OMP, también tiene otro papel en la interacción de A. baumannii con células epiteliales humanas. Métodos: Purificación proteína OMP: HisTrapTM-HP (Amersham), Mono-Q-FF (Amersham) más una filtración en gel HiPrepTM 16/60 Sephacryl TM-S-100 (Pharmacia). Ensayo de actividad OMP: hinchazón de oocitos de Xenopus. Microscopía de fluorescencia: DAPI (Santa Cruz); Annexin-V-Fluos (Roche); JC-1 Mithochondrial Potential Sensor (Molecular Probes) and FITC-Phalloidin (Molecular Probes). Citometría de flujo: APO-BRDUTM (BD). Western-blot (WB), anticuerpos anticaspasa-3, -9 (BD) y -8 (SantaCruz). Todos los experimentos se realizaron por triplicado. Resultados: La proteína OMP se añadió a un cultivo de células Hep-2, a una conc. final de 8 ug/ml e incubada durante 4 y 12 horas en todos los experimentos. Los efectos apoptóticos, se revelaron mediante microscopía de fluorescencia % células apoptóticas 4 Hrs OMP DAPI Annexin-V JC-1 FITC-Phalloidin 4±2 5±3 3±1 0 12 Hrs + 80 ± 4 72 ± 7 75 ± 6 93 ± 4 5±3 7±3 6±3 2±1 + 93 ± 3 90 ± 2 90 ± 1 98 ± 2 Después de estimular células Hep-2 con la proteína OMP durante 12 hr, las células se analizaron mediante FACS. Control negativo, OMP incubada con un anticuerpo policlonal contra la misma (Ab) % Células apoptóticas + control – control OMP OMP + Ab 54,5 5,9 37,6 ± 16 1,4 ± 1 Los experimentos con oocitos de Xenopus mostraron su papel en el paso de imipenem y agua al interior bacteriano. Análisis de activación de caspasas por WB muestran activación de caspasas 3, 8 y 9; 12 horas después de ser estimuladas células Hep-2 con la proteína OMP Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 123 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 124 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Conclusiones: Nuestros resultados demuestran que la proteína OMP de 33 kDa de A. baumannii induce apoptosis en células epiteliales e interviene en el paso de agua al interior bacteriano 310 ENFERMEDAD DE CHAGAS AGUDA EN UN RECEPTOR ESPAÑOL DE TRANSPLANTE DE MEDULA ÓSEA Y. Faez Herrera1, S. Santamaría Fernandez2, P. Martín Rico3, I. Pérez de Pedro2, M.A. Cuesta Casas4, M.I. Muñoz Pérez4, I. Vidales Mancha4, A.I. Heiniger Mazo4 y J. de Dios Colmenero Castillo3 1 Seccion de Microbiología, 2Servicio de Medicina Interna, 3 Servicio de Enfermedades Infecciosas, 4Servicio de Hematología, Hospital Regional Universitario Carlos Haya Objetivo: Comunicamos un caso reciente de enfermedad de Chagas aguda postransfusional en un paciente español receptor de un transplante de médula ósea. La enfermedad de Chagas es un problema público de gran magnitud en áreas endémicas de Sudamérica. Los inmigrantes no tratados, procedentes de zonas endémicas son una fuente potencial de infección a través de hemoderivados, donaciones de órganos y por transmisión vertical. La enfermedad de Chagas aguda en los pacientes inmunodeprimidos puede ser fatal a menos que sea reconocida y tratada precozmente Metodología: Caso clínico: Paciente de 33 años que recibe un transplante alogénico de medula osea por una aplasia medular diagnosticada 2 meses antes del procedimiento del transplante .Había recibido varias transfusiones de concentrados de hematíes y plaquetas antes y después del TPH. En el 9º día tras transplante comenzó con fiebre en picos, visión borrosa, edema facial y rash generalizado. Todos los estudios microbiológicos y radiológicos fueron negativos. La fiebre persistió a pesar de tratamiento antibiótico y antifungico empirico. El edema y eritema se fue haciendo generalizado por lo que se realizó una biopsia cutánea en la que se observaron amastigotes de Trypanosoma cruzi. En microscopia directa de gota fresca se objetivó tripomastigotes móviles. Realizamos PCR de Trypanosoma cruzi con resultado positivo en sangre, piel, médula ósea y orina, aunque con serología negativa. Se inició tratamiento con benzonidazol 300 mg/d, con resolución de la fiebre a los 7 días y la parasitemia a los 10 días. La PCR se negativizó al mes. No aparecieron efectos secundarios. Ni el paciente ni el donante habían visitado zonas endémicas. 2 meses antes del transplante el paciente había recibido plaquetas de donante boliviano asintomático, con serología y PCR positiva a Trypanosoma cruzi. En el estudio epidemiológico se detectó otro caso transfusional que fue tratado con éxito. Conclusiones: En nuestro tiempo de intensos flujos migratorios el Chagas agudo transfusional debe considerarse en los pacientes inmunodeprimidos con fiebre persistente. La clínica más llamativa fue el eritema y edema palpebral y facial. En áreas no endémicas de Chagas se debe acelerar la implementarse del protocolo obligatorio existente de screening en donantes de sangre procedentes de zona endémica, así como en donantes y receptores de órganos y en embarazadas, para evitar la transmisión del parásito 311 MENINGITIS INFECCIOSAS EN PERSONAS MAYORES DE 60 AÑOS E. Arroyo, A. Vera, FJ Rodríguez Vidigal y A. Muñoz-Sanz Unidad de Patología Infecciosa. Hospital Universitario Infanta Cristina. Servicio Extremeño de Salud. Universidad de Extremadura. Badajoz Introducción y objetivo: El aumento de la esperanza de vida en la población general y las diferentes etiologías de las meningitis infecciosas (MI) según la edad, son razones que justifican el estudio de las características de las MI en personas mayores. 124 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 Material y métodos: Estudio retrospectivo de 50 casos de meningitis infecciosa en personas mayores de 60 años (el 68% fueron varones, de edad media 71,2 ± 7,1 años), atendidos en una Unidad de Patología Infecciosa (enero 1990-junio 2007). Se analizaron datos epidemiológicos, clínicos, diagnósticos, terapéuticos y evolutivos. Resultados: La edad media fue mayor durante el período 2000-2007 que antes del 2000: 72,2 ± 6,5 años frente a 69 ± 5,9 (p = 0,05). Hubo predominio estacional en otoño-invierno (62%) con estancia media de 17,8 ± 15,6 días. Trece pacientes necesitaron asistencia en UCI. Presentaban patología crónica el 42% (30% diabetes mellitus, 14% tratamiento inmunosupresor). Síntomas más frecuentes: fiebre (94%) y deterioro de conciencia (82%). No existían signos meníngeos en el 32%. Diagnóstico clínico-licuoral: meningitis bacteriana 74%, vírica 20% y tuberculosa 6%. Se logró diagnóstico microbiológico sólo en el 40% (LCR 32%, hemocultivos 14%): S. pneumoniae 20%, Streptococcus sp. 6%, Staphylococcus sp. 6%, bacilos gramnegativos 2%, Brucella sp. 2% y L. monocytogenes 2%. Hubo alteraciones en las pruebas de imagen en el 11,4%. El 92% recibió antimicrobianos (sólo en 18% se incluyó ampicilina) y al 23% se le asociaron glucocorticoides. La tasa de letalidad fue sólo del 6%. Conclusiones: 1) La edad media de los pacientes con meningitis infecciosa está aumentando. 2) En los mayores de 60 años, la meningitis infecciosa presenta unas características particulares. 3) En nuestro medio, la proporción de diagnósticos microbiológicos es discreta (40%). 4) La mortalidad global es baja. 312 ESTUDIO PRELIMINAR DE LA RESPUESTA HUMORAL EN POBLACIÓN GENERAL Y PERSONAS PICADAS POR GARRAPATAS FRENTE A HYALOMMA LUSITANICUM C. Giménez, L. Lledó y M.I. Gegundez Departamento de Microbiología y Parasitología. Universidad de Alcalá. Introducción: Se realizó un estudio preliminar sobre la respuesta humoral frente a antígenos totales de machos y hembras de Hyalomma lusitanicum (Ixodoidea:Ixodida), garrapata de amplia distribución en las regiones del Sureste de España introducida por animales silvestres. Transmite el protozoo parásito apicomplexa Theileria annulata, causante de la theileriosis mediterránea en ganado. Dado que hay poca información sobre las infecciones en humanos por esta garrapata, se llevó a cabo este estudio. Material y métodos: Se recolectaron de vegetación en primavera, 465 ejemplares adultos no alimentados y se separaron en machos y hembras. Se obtuvieron los antígenos totales, y se ensayaron frente a dos grupos de población humana procedentes de la provincia de Burgos: 97 muestras de suero procedentes de población general y 42 de personas que habían sufrido picadura de garrapatas. Se empleó ELISA no comercial, frente a IgG, IgM e IgE. Se consideraron positivos los resultados que obtenían una densidad óptica = DO+3‰. Resultados: En población general, ningún suero fue positivo frente a los antígenos de hembras de H. lusitanicum y solo uno resultó positivo frente a los antígenos del macho. Las 23 personas con picadura de garrapatas eran asintomáticas en el momento de obtener las muestras. Todos fueron picados por especies desconocidas, sin que hubiera relación entre mordedura y edad, profesión o lugar donde vivía el paciente. De estos, 12 fueron varones: 8,69% (0-10 años), 17,39% (1159 años), 21,73% (60-97 años) y 11 mujeres, de las cuales 8,69% (0-10 años), 30,43% (11-59 años) y 4,34% (60-97 años). Se encontraron 4 sueros positivos frente a IgG, tanto cuando se emplearon Ag de machos como de hembras, aunque solo dos de ellos reaccionaron frente a machos y no frente a hembras. Frente a IgM, tres sueros resultaron positivos frente a Ag de la hembra, y uno solo resultó positivo frente a Ag del macho. Dos sueros mostraron una única respuesta frente a IgM. Frente a IgE no se obtuvo ninguna respuesta. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 125 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Conclusiones: Existe un comportamiento antigénico distinto en machos y hembras de H. lusitancum, con diferencias significativas entre los dos grupos de población estudiados frente a los diferentes antígenos. Dado que para cada enfermedad producida por la picadura de garrapatas puede haber uno o varios vectores, H. lusitanicum puede estar implicado como vector susceptible de parasitar a humanos y de forma activa en la transmisión de patógenos. P. I. CCG06-UAH/SAL-0684. 313 ANÁLISIS COMPARATIVO DE LAS TÉCNICAS DE AGLUTINACIÓN Y ELISA –LPS DE FRANCISELLA TULARENSIS EN EL DIAGNÓSTICO DE LA TULAREMIA HUMANA J.I. Garrote, M. Arias, P. Brezmes, L. Pérez, B. Sánchez-Borge, P. Ballesteros, M.A. Rodríguez, C. Fernández, R. Flecha, P. Gutiérrez y A. Orduña Unidad de Investigación. Servicio de Análisis Clínicos. Hospital Clínico Universitario de Valladolid. Hospital Río Carrión. Palencia. Hospital Virgen de la Concha. Zamora. Antecedentes: Diez años después de la primera epidemia de tularemia humana documentada en Castilla y León, aparece una nueva epidemia de tularemia cuya incidencia supera ampliamente la registrada en 1997. La persistencia de títulos elevados de anticuerpos frente a Francisella tularensis durante años plantea problemas diagnósticos importantes ya que la epidemia actual se presenta fundamentalmente como tularemia neumónica y tularemia tifoídica, al contrario de lo acontecido con la epidemia de 1997 en la que la mayoría de casos se presentaron como tularemia ulceroganglionar, de mas fácil diagnóstico clínico. Material y métodos: Se han estudiado 110 muestras de sueros obtenidos de 110 pacientes de tularemia en el momento que acudieron a la consulta con sospecha clínica de tularemia (sueros iniciales). En todos los casos la confirmación clínica de caso de tularemia se realizó siguiendo los criterios del CDC. Como grupo control se utilizaron 88 sueros de donantes sanos sin historia previa conocida de tularemia. Para el diagnóstico de laboratorio se utilizaron las pruebas de microaglutinación en placa (MAT), seroaglutinación en tubo (SAT) y ELISA IgG, ELISA IgA, y ELISA IgM frente a lipopolisacárido de Francisella tularensis (LPS). El LPS fue obtenido a partir de la fase acuosa mediante la técnica de fenol caliente de Westphal. Fue purificado mediante tratamiento con DNAsa, RNAsa y proteinasa K. El estudio de la eficiencia diagnóstica de las pruebas la llevamos a cabo mediante el cálculo de las Curvas de Rendimiento Diagnóstico (CRD o ROC), sensibilidad, especificidad y LR+ y LR-. Resultados: Con la prueba de MAT el área bajo la curva fue de 0,967 (IC 95% 0,930-1004) La mejor relación sensibilidad-especificidad fue la calculada para la dilución 1/30 (sensibilidad 0,852, especificidad 1,00). En el caso de la prueba de SAT, el área bajo la curva fue de 0,926 (IC 95%, 0,872-0,981) y la mejor relación sensespec fue la obtenida con la dilución 1/50 (0,836 y 1,00 respectivamente). Con la prueba de ELISA IgG LPS el área bajo la curva fue de 0,996 (IC 95%, 0,990-1,003); con la prueba de ELISA IgA LPS el área bajo la curva fue de 1,000 (IC 95%, 1,000 – 1,000) y con la prueba de ELISA IgM LPS el área bajo la curva fue de 0,996 (IC 95% 0,988-1,004). Utilizando los valores óptimos calculados en las CRD, la mayor sensibilidad correspondió a la prueba de ELISA IgA-LPS (100%), seguida de las pruebas de ELISA IgG-LPS e IgM LPS (ambas 98,3%), MAT (93,4%) siendo la menos sensible la SAT (85,2%). En relación con la especificidad todas las pruebas presentaron una especificidad del 100% con excepción de la prueba de ELISA IgG que presentó una especificidad del 93,2%. Conclusiones: Nuestros resultados muestran que la prueba que presente un peor comportamiento diagnóstico es la SAT. Las pruebas ELISA presentan una mejor relacion sensibilidad especificidad, si bien es la prueba MAT la que resulta mas facil de realizar y presenta un menor coste. 314 NEUMONÍA ADQUIRIDA EN LA COMUNIDAD POR STAPHYLOCOCCUS AUREUS RESISTENTE A METICILINA (MEC IV): DESCRIPCIÓN DOS CASOS EN UN MISMO NÚCLEO FAMILIAR J.R. Paño-Pardo1, A. Rico1, R. Gomez2, A. García-Perea2, F. Aracil3, J.M. Fraile4, A. Martinez-Verdasco5 y J. Mingorance2 1 Unidad de Microbiología Clínica y Enfermedades Infecciosas, 2 Servicio de Microbiología y Parasitología, 3Servicio de Pediatría, 4 Servicio de Medicina Interna, 5Servicio de Neumología, Hospital Universitario La Paz. Objetivo: Describir clínica, microbiológica y epidemiológicamente los casos de dos pacientes pertenecientes a un mismo núcleo familiar con neumonía adquirida en la comunidad (NAC) por Staphylococcus aureus (SA) resistente a meticilina (mec IV). Pacientes, material y métodos: Descripción de dos casos. Identificación y sensibilidades de los aislados mediante técnicas estándar. Extracción del ADN genómico de los aislados mediante UltraClean Microbial DNA Isolation Kit (MoBio). Detección del gen de la leucocidina de Panton-Valentine (LPV) mediante PCR estándar. Identificación del cassette cromosómico SCCmec por PCR multiplex. Realización de encuesta epidemiológica y toma de muestras de los convivientes para cultivo. Descripción: Caso 1: Mujer filipina de 39 a con antecedente remoto de asma que 3 meses antes había tenido parto eutócico. Ingresó en UCI por fiebre, tos y disnea de 24 h de evolución, con insuficiencia respiratoria e infiltrados alveolares bilaterales. Se inició tratamiento con ceftriaxona y claritromicina con progresión radiológica en las primeras 72 h. El 3º día se recuperó SA en hemocultivos (3/3). Era resistente a meticilina y sensible a quinolonas, eritromicina, clindamicina, cotrimoxazol y tetraciclinas. Se sustituyó entonces el tratamiento antibiótico por vancomicina A los 15 d del ingreso se sustituyó la vancomicina por linezolid vo. Los hemocultivos de control y el ETE fueron negativos. Caso 2: Lactante de 3 meses, hijo de la paciente anterior, que ingresó 6 d después que ella con fiebre de 24 h de evolución, irritabilidad y decaimiento comprobándose neumonía de LID. Presentaba dermatitis seborreica en cuero cabelludo. Inicialmente se trató con cefotaxima y vancomicina. A las 72 h, en relación con deterioro clínico se modificó régimen antibiótico (linezolid y meropenem) y se comprobó derrame pleural que fue aspirado, aislándose SA con el mismo patrón de sensibilidad. La fiebre persistió durante 9 d y en pruebas de imagen se comprobó la aparición de bullas. Biología molecular: Presencia del gen de la LPV y del SCCmec de tipo IV en los aislamientos de ambos pacientes. Encuesta epidemiológica: Consistente con hacinamiento. El cultivo de tomas de fosas nasales fue positivo para SARM en un conviviente del núcleo familiar. Conclusiones: 1) El SA resistente a meticilina (mec IV; LPV+) es un microorganismo a considerar en NAC, sobre todo en formas graves. 2) Es conveniente valorar las circunstancias epidemiológicas de los convivientes cercanos. 315 PALUDISMO IMPORTADO EN LA REGIÓN DE MURCIA (1993-2006): ¿EXISTE SUBNOTIFICACIÓN? R. García-Pina1,5, A. García-Fulgueiras1,5, J.P. Millet2,5, J.A. Caylà2,5, L.P. Sánchez Serrano3,5, M.E. Rodríguez Valín3,5, M. Oviedo4,5 y N. Cardeñosa4,5 1 Consejería de Sanidad de la Región de Murcia. 2Agencia de Salud Pública de Barcelona. 3Centro Nacional de Epidemiología ISCIII. 4Departamento de Salud Pública de Cataluña. 5CIBER de Epidemiología y Salud Pública (CIBERESP). Introducción: El paludismo está incluido en la lista de Enfermedades de Declaración Obligatoria (EDO) desde princiEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 125 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 126 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) pios del siglo XX, y actualmente está sujeto a normativa (RD 2210, 28 de Dic. de 1995), que unificó criterios para la vigilancia. Los casos nuevos deben ser notificados por los médicos al Sistema de Información de las EDO (SISEDO). Al igual que otras CCAA, el SISEDO cuenta con cierto grado de subnotificación, no cuantificado. Objetivo: Conocer el grado de infradeclaración del paludismo, describir la situación epidemiológica y conocer los factores asociados a paludismo grave en la Región de Murcia (RM). Métodos: Revisión de los ingresos por paludismo entre residentes en la RM en el periodo 1993-2006 mediante consulta al CMBD (Registro Regional de Altas Hospitalarias), seleccionando los ingresos con diagnóstico principal al alta “paludismo” (código CIE 9-MC 0,84). Se revisaron las historias clínicas (HC) para excluir reactivaciones y fallos del tratamiento. Análisis: t-student para comparación de variables continuas, Z y χ2 para categóricas y regresión logística (univariada y multivariada) para determinar el riesgo de paludismo grave. Resultados: En el periodo 93-06 se registraron 53 casos en SISEDO y 88 en CMBD. Ambos sistemas registraron 92 casos (incluyendo 15 reactivaciones y 16 fallos de tratamiento), con un total de 61 casos incidentes: 22 registrados en registrados en EDO y CMBD, 17 sólo en EDO y 22 sólo en CMBD (36% de subnotificación en SISEDO). Teniendo en cuenta el total de carga de enfermedad (incluyendo reactivaciones y fallos del tratamiento, n = 92), la incidencia de paludismo pasó de 0,31/105 en el periodo 93-00 al 0,85/105 en el periodo 01-06 (p < 0,0001). El 77,2% de los casos fueron hombres (media de edad 34), siendo las mujeres 12,1 años más jóvenes (p < 0,0001). En 93-00 predominaron los españoles (54%) y en el 01-06 los extranjeros (79,7%; p < 0,0001). La procedencia más frecuente fue la africana (Guinea Ecuatorial y Nigeria) seguida de la latinoamericana (Ecuador). Del total de casos, el 40,2% eran inmigrantes recién llegados y el 55,4% había viajado a zonas endémicas (incluyendo turismo, trabajo ó visita a familiares). De estos últimos (n = 51), no habían tomado profilaxis (QP) el 40,9% de los españoles (n = 22) y ninguno de los 23 extranjeros (p < 0,0001). De los confirmados (n = 78) el 50% fueron por P. falciparum (35,9% no constó la especie). El 9,8% presentaron paludismo grave (n = 9), 4 de ellos estaban causados por P. falciparum. El riesgo de padecer paludismo según diferentes factores no resulta estadísticamente significativo debido al pequeño número de casos graves registrados. Conclusiones: Teniendo en cuenta los ingresos por paludismo, esta enfermedad está subnotificada en un 36%. Una escasa proporción de personas residentes en la RM que viajaron a zonas endémicas de paludismo tomaron QP, siendo la situación aún peor en la población extranjera que regresa de su país. Este es un factor de riesgo conocido para desarrollar formas graves de la enfermedad que pueden llevar incluso a la muerte. 316 ABSCESO HEPÁTICO POR KLEBSIELLA PNEUMONIAE MAGA+. ¿PRIMEROS CASOS EN ESPAÑA? Y. Meije1, A. García-Reyne1, C. Gómez2, M. Lizasoain1, R. San Juan,1 J. R. Otero2 y F. Chaves2 1 Unidad de Enfermedades infecciosas y 2Servicio de Microbiología, Hospital Universitario 12 de Octubre Introducción: Klebsiella pneumoniae (Kp) serotipo k1 portadora del gen magA, se describió por primera vez en 1981 y se caracteriza por un fenotipo de hiperviscosidad que dificulta la fagocitosis por el sistema inmunológico del huésped y le confiere la capacidad de producir abscesos hepáticos primarios y focos sépticos secundarios (endoftalmitis, embolismos sépticos pulmonares, meningitis, etc). Hasta ahora se han descrito alrededor de 900 casos, todos ellos en el Sudeste Asiático y Taiwán. En el último año han aparecido los primeros casos en Norte América y Europa. 126 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 Objetivo: Descripción clínico-microbiológica de los tres primeros casos documentados en España de absceso hepático por Kp-magA. Material y método: Descripción clínica de los casos. Para la detección del gen magA se amplificó por PCR un fragmento de 540 bases con los primers magA-F (5’-CGC-CGC-AAATAC-GAG-AAGTG-3’) and magA-R (5’-GCA-ATCGAA-GTGAAG-AGT-GC-3’). El producto amplificado fue secuenciado para confirmación mediante el BigDye Terminator v3.1 Cycle Sequencing Kit y un ABI Prism 3100 Avant genetic analyzer (Applied Biosystems, Foster City, CA). La secuencia del primer aislamiento (nº acceso GenBank DQ677561) se comparó con todas las secuencias bacterianas disponibles de la base de datos GenBank mediante el programa BLAST (http://www.ncbi.nlm.nih.gov/BLAST/BLAST.cgi). Resultados: Caso 1: Varón de 61 años de nacionalidad española y sin antecedentes de viajes al extranjero con absceso hepático y bacteriemia por Kp, sin otros focos sépticos. Caso 2: Varón de 27 años natural de Mali y que vive en España desde hace 5 años. Diagnosticado de absceso hepático, bacteriemia y cistitis enfisematosa por Kp identificada en hemocultivos y pus del absceso. Caso 3: Varón de 43 años de origen chino, diabético, que lleva 18 meses en España. Ingresa con absceso hepático, bacteriemia y embolismos sépticos pulmonares, cultivándose Kp en hemocultivos y pus del absceso. Todas los aislamientos contenían el gen magA y el correspondiente al caso 1 presentaba un 100% de similitud en las secuencias del gen magA de Kp (nº acceso GenBank AY762939, AB198423, AB117611 y AB085741). Conclusiones: Ante un paciente con absceso hepático por Kp, se debería sospechar la presencia de este patógeno emergente, incluso aunque no proceda de un área endémica, y buscar activamente focos sépticos extrahepáticos. La identificación del serotipo K1 y/o la detección del gen magA mediante PCR puede ser útil, desde el punto de vista clínico y epidemiológico, en la identificación de estos casos. 317 PREVALENCIA DE ANTICUERPOS FRENTE A RICKETTSIAS EN PACIENTES CON HIPERTRANSAMINEMIA L. Lledó1, J. Sánchez1, R. González1,2, M.I. Gegúndez1, J.V. Saz1 y M. Beltrán1,2 1 Dpto. Microbiología y Parasitología, Facultad de Medicina, Universidad de Alcalá. 2Servicio de Microbiología, Hospital Príncipe de Asturias. Objetivos: Las rickettsiosis son infecciones conocidas de antiguo pero en los últimos años están emergiendo nuevas especies que ocasionan enfermedad en humanos y otras están aumentando su incidencia. En estos cuadros, es muy frecuente que se asocie diversos grados de disfunción hepática, que en aisladas ocasiones puede ser severa. En este estudio nos planteamos investigar la seroprevalencia frente a rickettsias de ambos grupos (exantemáticas y tíficas) en pacientes con elevación de las transaminasas de etiología desconocida, comparándola con un grupo control. Material y métodos: Se estudiaron sueros de 143 pacientes con hipertransaminemia (101 hombres y 42 mujeres), y de 143 personas de población general con valores normales de transaminasas (con la misma distribución por sexo que en el grupo anterior). Todos los sujetos del estudio provenían del área de salud 3 de la Comunidad de Madrid. La técnica empleada para la detección de anticuerpos específicos de tipo Ig G frente a rickettsias del grupo tifus y del grupo de las fiebres exantemáticas fue la inmunofluorescencia indirecta (utilizando como antígeno células VERO infectadas con Rickettsia typhi y Rickettsia conorii respectivamente). Se consideró positivo un título igual o superior a 1/80. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 127 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Resultados: En el grupo de los pacientes con hipertransaminemia se detectaron 16 con anticuerpos frente a R. conorii, lo que representa una prevalencia del 11,2% (4,8% en mujeres y 14% en hombres; edades entre 25 y 81 años), y frente a R. typhi 10 (7% de prevalencia; 9,5% en mujeres y 5,9% en hombres, con edades comprendidas entre 1-68 años). Los títulos oscilaron entre 1/80 y 1/320 para R. conorii y entre 1/80 y 1/1280 para R. typhi. 7 sujetos con anticuerpos específicos se hallaron en el grupo perteneciente a población general frente a R. conorii (4,9% de prevalencia—7,1% en mujeres, 4% en hombres; edades comprendidas entre los 32-81 años), con títulos entre 1/80 y 1/320. Frente a R. typhi se detectaron 4 sueros con anticuerpos (2,8% de prevalencia—4,7% en mujeres, 2% en hombres; de 19-86 años), con títulos entre 1/80 y 1/320. Se encontraron diferencias estadísticamente significativas entre la prevalencia frente a R. conorii de los dos grupos estudiados (p < 0,05; chi2 = 3,84), pero no hubo diferencias significativas para la prevalencia de R. typhi entre los dos grupos, ni por género ni edad en cada uno de ellos. Conclusiones: Se confirma la presencia de infección por rickettsias en las poblaciones estudiadas, pero con cifras de prevalencia significativamente superiores en el grupo de pacientes con hipertransaminemia para el grupo de las fiebres exantemáticas. 318 DETECCIÓN DE VIRUS TOSCANA EN LCR DE PACIENTES CON MENINGOENCEFALITIS S. Sanbonmatsu2, M. Pérez-Ruiz1, J. Palomares2 y J.M. Navarro-Marí1 1 Servicio de Microbiología, H.U. Virgen de las Nieves. 2Servicio de Medicina Interna, 3Laboratorio de Microbiología, 2,3 Hospital Santa Ana. Motril. Granada. El virus Toscana (VTOS) constituye la segunda causa de meningitis linfocitaria en nuestro medio, precedido por enterovirus. Al igual que éste, el cuadro clínico que produce habitualmente es autolimitado y de escasa gravedad. Existen pocos casos descritos de infección neurológica grave por VTOS. La mejor técnica diagnóstica en muestra de LCR es la PCR. Sin embargo, no es un virus que se investigue de forma rutinaria, entre otros motivos, porque no existen técnicas moleculares comerciales. En este trabajo describimos dos casos graves de meningoencefalitis por VTOS. La metodología que se empleó para la detección de VTOS fue el cultivo en células Vero y RT-PCR de la muestra de LCR. CASO 1: infección neurológica persistente por VTOS en varón, 45 años, procedente de zona rural de Granada, esplenectomizado, trasplantado renal y en tratamiento crónico con inmunosupresores, que ingresó en el hospital con síndrome febril y síndrome confusional agudo. En el LCR (280 linfocitos/mm3) se detectó VTOS mediante cultivo en células Vero y RT-PCR. A los 12 días del ingreso, presentó una crisis tónico-clónica, deterioro cognitivo, cuadro ictal hemisférico izquierdo con disfasia, disartria y paresia. Un mes después se obtuvo nueva muestra de LCR en la que vuelve a detectarse VTOS. En el suero de fase aguda no se detectaron anticuerpos anti-VTOS. El estudio en sueros de fase convaleciente, a los 10 días y 5 meses, los resultados fueron: IgM positiva-IgG negativa e IgM positiva-IgG positiva débil, respectivamente. Se confirmó la especificidad de la seroconversión mediante neutralización de ECP en cultivo celular. El paciente recibe el alta a los dos meses. CASO 2: varón de 54 años, procedente de la costa de Granada, que ingresa por síndrome confusional agudo y fiebre. Antecedentes: tratamiento con corticoides por enfermedad de Crohn. En la muestra de LCR tomada al ingreso (110 linfocitos/mm3) se detecta VTOS. Recibe tratamiento antibiótico y antiviral durante 21 días, tras lo cual se le da el alta. Al mes reingresa por cuadro ictal de mareo, agitación, disartria y dificultad de movilización de miembro superior dere- cho. A la semana del segundo ingreso recibe el alta. En el suero de fase convaleciente se detectan anticuerpos IgG e IgM anti-VTOS (no se dispone de suero de fase aguda). Conclusiones: VTOS podría jugar un papel importante en complicaciones y procesos neurológicos graves, probablemente relacionado con factores predisponentes en los pacientes afectados. Infecciones en pacientes trasplantados 319 PRONÓSTICO DE LA FUNCIÓN RENAL EN PACIENTES CON PIELONEFRITIS Y TRASPLANTE RENAL S. Fiorante1, F. López-Medrano1, A. Lalueza1, M. Lizasoain1, J.M. Morales2, A. Andres2 y J.M. Aguado1 1 Unidad de Enfermedades Infecciosas, 2Servicio de Nefrología, Hospital Universitario 12 de Octubre. Madrid. España Introducción: La pielonefritis (PNF) es una complicación frecuente en los pacientes con trasplante renal (TxR). Las consecuencias de la PNF en la función del injerto renal no ha sido dilucidada. El objetivo de este estudio es caracterizar la frecuencia de microorganismos causantes de PNF y evaluar la función del injerto renal a medio plazo (tres años de seguimiento postrasplante para cada paciente). Método: Cohorte retrospectiva de 189 pacientes con TxR consecutivos, entre enero de 2002 y diciembre de 2004 en un hospital terciario. Todos los pacientes cumplieron con una estrategia de detección y tratamiento sistemático de bacteriuria asintomática (BA) durante los tres años posteriores al trasplante y acudieron a consulta si presentaban síntomas. La PNF fue definida como dolor lumbar, fiebre con o sin síntomas urinarios bajos y aislamiento bacteriano en urocultivo y/o hemocultivo. La función del injerto renal se evaluó mediante: creatinina plasmática (CP), aclaramiento de creatinina (AC) y proteinuria (PT) al mes 1, 3, 6 12, 24 y 36 postrasplante en todos los pacientes. Se realizó un análisis de medidas repetidas (ANOVA). Un valor de p < 0,05 fue considerado significativo. Para el estudio de factores de riesgo de PNF se realizó un análisis univariante mediante regresión logística completando el estudio mediante análisis multivariante. Resultados: De los 189 pacientes que compusieron la cohorte, 19 pacientes presentaron 25 episodios de PNF. La incidencia de PNF fue de 4,4 episodios por cada 100 pacientes y año. De los 19 pacientes que presentaron PNF 17 pacientes presentaron BA. Las bacterias más frecuentemente aisladas en orina de los pacientes con PNF fueron: Escherichia coli, Pseudomonas aeruginosa, Klebsiella spp y Morganella morgagni. En el análisis multivariante para factores asociados al desarrollo de PNF resultaron significativos los siguientes: presencia de entre 2 y 5 episodios de BA (OR: 7,703; IC:1,42941,509 p = 0,0175); presencia de > 5 episodios de BA(OR: 13,516; IC:1,975-92,496 p = 0,0080); Glomerulonefritis como enfermedad que motivó el trasplante (OR: 4,474; IC:1,42614,034 p = 0,0102); presencia de al menos un episodio de rechazo agudo(OR:3,524; IC:1,075-11,558 p = 0,0376); Enfermedad por CMV (OR: 4,015; IC:0,970-16,613 p = 0,0551); trasplante simple de riñón (OR: 0,193; IC:0,052-0,712 p = 0,0135). Los pacientes con PNF, comparados con los que no presentaron PNF, no mostraron diferencias en la evolución de la función renal del injerto medida en CP (p = 0,5918), PT (p = Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 127 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 128 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 0,0057) y AC (p = 0,7369) durante los 36 meses de seguimiento. Conclusiones: La presencia de PNF no deteriora la función del injerto renal a medio plazo. La BA de repetición identifica a un grupo de pacientes en los que la PNF puede ocurrir. 320 INFLUENCIA DE LA BACTERIURIA ASINTOMÁTICA EN EL PRONÓSTICO DE LA FUNCIÓN RENAL EN PACIENTES CON TRASPLANTE RENAL S. Fiorante1, F. López-Medrano1, A. Lalueza1, M. Lizasoain1, J.M. Morales2, A. Andres2 y J.M. Aguado1 1 Unidad de Enfermedades Infecciosas, 1Servicio de Nefrología, Hospital Universitario 12 de Octubre. Madrid. España. Introducción: Las infecciones urinarias constituyen la complicación más frecuente en los pacientes con trasplante renal (TxR). La conducta frente a la bacteriuria asintomática (BA) no ha sido evaluada en pacientes con TxR. Las guías más recientes de diagnóstico y tratamiento clínico no mencionan una recomendación sobre el tema por escasa evidencia científica. Evaluamos una estrategia de detección y tratamiento sistemático de BA en pacientes con TxR con un seguimiento de 36 meses cada paciente. Método: Cohorte retrospectiva de 189 pacientes con TxR consecutivos, entre enero de 2002 y diciembre de 2004 en un hospital terciario. BA fue definida como aislamiento de la misma bacteria con un recuento de > 105 ufc/mL en dos muestras de orina consecutivas en mujeres asintomáticas; en una muestra de orina de hombres, y un recuento > 102 ufc/mL en una muestra de orina de hombres o mujeres con sonda vesical. En todos los pacientes se realizó detección y tratamiento sistemático de BA, en visitas quincenales en el primer trimestre, mensuales entre el mes 4 y 10; cada dos meses entre los 12 y 18 meses y una vez por trimestre desde el mes 18 hasta el 36 después del trasplante. La función del injerto renal se evaluó mediante: creatinina plasmática (CP), aclaramiento de creatinina (AC) y proteinuria (PT) al mes 1, 3, 6 12, 24 y 36 postrasplante. Se realizó un análisis de sus posibles tendencias y se compararon mediante un análisis de medidas repetidas (ANOVA). Un valor de p < 0,05 fue considerado significativo. Para el estudio de factores de riesgo se realizó un análisis univariante mediante regresión logística completando el estudio mediante análisis multivariante. Resultados: 298 episodios de BA fueron detectados en 96 sujetos de la cohorte (1 episodio en 36 pacientes; entre 2 y 5 episodios en 45 pacientes y más de 5 episodios en 15 pacientes). Hubo 19 episodios de cistitis y 25 de pielonefritis. Los 93 pacientes restantes no presentaron episodios de BA durante los 36 meses de seguimiento. En el análisis multivariante para factores asociados al desarrollo de BA, resultaron estadísticamente significativos los siguientes: Sexo femenino (OR 4,5; IC 95% 2,3-8,6; p < 0,0001), Glomerulonefritis como enfermedad que motivó el trasplante (OR 2,15; IC: 1,03-4,5; p = 0,04); trasplante doble de riñón (OR 4,09; IC: 1,17-14,3; p = 0,02) y dos o más cirugías del tracto urinario posteriores al trasplante (OR 2,35; IC: 0,99-5,5; p = 0,051). Durante el seguimiento no se encontraron diferencias estadísticamente significativas en CP, AC o PT entre pacientes que presentaron y no presentaron BA (independientemente del número de episodios). Conclusiones: Los receptores de TxR con BA detectada y tratada sistemáticamente presentaron la misma evolución de la función del injerto renal que los receptores que nunca presentaron BA durante los 36 meses de seguimiento. 128 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 321 INCIDENCIA DE LA INFECCIÓN POR MICROORGANISMOS MULTIRRESISTENTES EN EL PRIMER MES TRAS LA REALIZACIÓN DE UN TRASPLANTE DE ÓRGANO SÓLIDO O. Len, J. Gavalda, Y. Puigfel, G. Bou, A. Moreno, M. Gurguí, C. Peña, P. Muñoz, A. Ramos, J. Fortún, C. Lumbreras, M. Blanes, J.M. Cisneros, J. de la Torre-Cisneros, N. Borrell, M. Montejo y A. Pahissa RESITRA (Red de Estudio de la Infección en el Trasplante)/REIPI (Red Española de Investigación en Patología Infecciosa). Introducción: En los últimos años la incidencia de infección nosocomial por microorganismos multirresistentes (MDR) no ha dejado de aumentar. No obstante, no se tienen datos acerca de la epidemiología de este fenómeno en la población de receptores de un trasplante de órgano sólido (TOS). Objetivo: Estudiar la epidemiología y los factores de riesgo asociados a la infección debida a bacterias MDR en los 30 primeros días tras la realización de un TOS y su relación con la mortalidad. Métodos: Estudio prospectivo de cohortes. De enero de 2004 a diciembre de 2005 se incluyeron 3367 receptores de un TOS en la base de datos de RESITRA (Red de Estudio de la Infección en el Trasplante). Se consideraron para el análisis todas las infecciones padecidas por cada paciente durante el periodo de estudio. Resultados: Globalmente, la incidencia de infección fue del 27,8% (938 episodios). Por tipo de infección: bacteriana 83,7%, viral 9,9% y fúngica 5,9%. La incidencia de bacterias MDR fue 9% (71/785). Por tipo de TOS: corazón 5,2% (3/58), riñón 7,9% (26/326), hígado 8,9% (26/291) y pulmón 12,8% (10/78). Por tipo de microorganismo: Staphylococcus aureus resistente a meticilina (SARM) 27,8% (15/54), Acinetobacter baumanii resistente a carbapenem 19,6% (9/46), Pseudomonas aeruginosa resistente a tres o más familias de antibióticos 19,3% (16/83), Escherichia coli productora de β-lactamasas de espectro extendido (BLEE) 16,5% (27/164) y Klebsiella spp BLEE 9,1% (3/33). Los factores de riesgo asociados con la infección por bacterias MDR en el análisis multivariado fueron, de forma global, una peor condición clínica pretrasplante (OR 1,46; IC 95%: 1,36-1,69) y el día tras el trasplante en el que se realiza el diagnóstico para las infecciones debidas a SARM y P. aeruginosa MDR. La mortalidad asociada a la infección por bacterias MDR fue del 4,2% (3/71). Los factores de riesgo asociados con la mortalidad en el análisis multivariado fueron: la presencia de shock séptico (OR 44,3; IC 95%: 9,9197,4), número de hemoderivados transfundidos en el trasplante (OR 1,075; IC 95%: 1,008-1,13), la neumonía asociada a ventilación mecánica (OR 5,1; IC 95%: 1,17-22,1) y la infección por A. baumanii (OR 18,9; IC 95%: 3,3-108,5). Conclusiones: Las infecciones por bacterias MDR en el primer mes tras el trasplante de órgano sólido son frecuentes, se relacionan con la condición clínica previa del receptor y su aparición tardía posttrasplante, pero no se asocian con una mayor mortalidad. 322 EPIDEMIOLOGÍA DE LA DIARREA ASOCIADA A CLOSTRIDIUM DIFFICILE EN EL TRASPLANTE DE ÓRGANO SÓLIDO O. Len, D. Rodríguez, J. Gavalda, Y. Puigfel, G. Bou, A. Moreno, M. Gurguí, C. Peña, P. Muñoz, A. Ramos, J. Fortún, J.M. Aguado, M. Blanes, J.M. Cisneros, J. de la Torre-Cisneros, N. Borrell, M. Montejo y A. Pahissa RESITRA (Red de Estudio de la Infección en el Trasplante)/REIPI (Red Española de Investigación en Patología Infecciosa) Introducción: La colitis pseudomembranosa es una de las infecciones nosocomiales diagnosticadas con mayor frecuen- 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 129 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) cia. Sin embargo el conocimiento de la epidemiología de este proceso en el trasplante de órgano sólido es limitado. El objetivo de este estudio es determinar la incidencia y evolución de la diarrea asociada a Clostridium difficile (DACD) en esta población así como los factores de riesgo para su adquisición. Métodos: De julio de 2003 a diciembre de 2005 se incluyeron 4473 trasplantes de órganos sólido de forma prospectiva en la base de datos de RESITRA (Red Estudio de la Infección en el Trasplante). Se definió como colitis pseudomebranosa la presencia de diarrea y un test de ELISA positivo para la toxina A y B de Clostridium difficile. Resultados: Se diagnosticaron 42 episodios de colitis pseudomembranosa en 36 pacientes. La incidencia anual por tipo de trasplante fue: 13,6% páncreas, 6,9% pulmón, 1,6% corazón, 0,9% hígado y riñón. El diagnóstico se estableció con una mediana de 31,5 días (rango: 6 a 741) tras el trasplante. Quince de los 42 episodios (35,7%) se relacionaron con el acto quirúrgico mientras que 16 casos (38,1%) ocurrieron tras el tratamiento de una infección bacteriana con antibióticos. En 11 episodios no se recogía la administración previa de antibióticos en el mes anterior. Todos los episodios se trataron con metronidazol. Se añadió vancomicina en 2 casos por mala evolución. Únicamente se realizó una colectomía en un trasplante hepático. Seis pacientes (16,7%) presentaron recidiva. No se produjeron fallecimientos debidos a la DACD. Los factores de riesgo asociados a la colitis pseudomembranosa dentro de los primeros 30 días tras el trasplante que resultaron del análisis multivariado fueron el trasplante pulmonar (OR 5,6; IC 95%: 1,1-18,9), el trasplante urgente (OR 3,3; IC 95%: 1,1-9,7) y la profilaxis antibiótica con penicilinas (OR 13,2; IC 95%: 3,7-47,5) o cefalosporinas (OR 4,5; IC 95%: 1,6-12,8). Conclusiones: En el trasplante de órgano sólido la DACD no se relaciona siempre con la exposición previa a antibióticos. La detección rápida de la toxina de Clostridium difficile es fundamental para iniciar el tratamiento de forma precoz, lo que posibilita que el pronóstico sea bueno. 323 INFECCIONES OPORTUNISTAS EN RECEPTORES PEDIÁTRICOS DE TRASPLANTE HEPÁTICO TRAS TRATAMIENTO DE INDUCCIÓN CON BASILIXIMAB O. Len1, J. Gavaldà1, J. Bueno2, M. Falcone1, J. Ortega3, C. Margarit†2, C. Venturi2, R. Charco2 y A. Pahissa1 1 Servicio de Enfermedades Infecciosas, 2Servicio de Cirugía Hepatobiliopancreática y Trasplante Hepático, 3Servicio de Vigilancia Intensiva Pediátrica, Hospital Vall d’Hebron. Barcelona. Introducción: El uso de basiliximab como terapia de inducción para la prevención del rechazo agudo en el trasplante hepático pediátrico permite la reducción de la dosis de esteroides con lo que se consigue evitar los múltiples efectos secundarios derivados de su uso en esta población. Sin embargo, la información respecto a la incidencia de infecciones oportunistas (IO) derivadas de esta estrategia es limitada. Objetivo: Conocer la cronología y los factores de riesgo asociados a la aparición de infecciones oportunistas en una amplia cohorte de receptores pediátricos de trasplante hepático que recibieron un protocolo de inmunosupresión basado en tacrolimus, sin corticoides y con basiliximab como terapia de inducción. Métodos: Todos los receptores de trasplante hepático que recibieron basiliximab en el momento del procedimiento desde enero de 2000 a diciembre de 2006 se evaluaron para la aparición de infección oportunista con un seguimiento de 2 años. Resultados: Se realizaron 62 trasplantes hepáticos en 56 receptores. La edad media fue de 3,9 años. De ellos, 17 (30,6%) eran menores de 1 año. De forma global, 21 recep- tores (33,9%) desarrollaron 30 episodios de infección oportunista. La infección viral era responsable del 90% de los episodios: citomegalovirus (síndrome viral 8, neumonía 1, hepatitis 1 y afectación diseminada 1, virus de EpsteinBarr (mononucleosis infecciosa 8), adenovirus (colitis 2, síndrome febril 1), virus respiratorio sincitial (neumonía 2), virus del herpes humano 6 (síndrome febril 1), virus de la varicela-zóster (varicela 1) y virus del herpes simplex 1 (infección localizada 1). Aproximadamente la mitad de los episodios ocurrieron pasados los 6 meses del trasplante. La infección fúngica fue responsable de 3 episodios: candidiasis esofágica 1, candidiasis diseminada 1, aspergilosis pulmonar invasora 1. Cuatro pacientes (19%) fallecieron a consecuencia de la infección (dos de ellos en relación a la infección fúngica invasora). La aparición de rechazo agudo (OR 3,5; IC 95%: 1,1-11,8) fue la única variable asociada al desarrollo de una infección oportunista en el análisis multivariado de factores de riesgo. En esta cohorte también se diagnosticaron 4 casos de enfermedad linfoproliferativa postrasplante. Conclusiones: Las infecciones virales (mayoritariamente debidas a virus del grupo herpes) son la etiología principal de las infecciones oportunistas en esta población. Su aparición se observa en el periodo postrasplante tardío. El rechazo agudo fue el único factor de riesgo independiente asociado a la aparición de la infección oportunista. 324 INFECCIÓN POR HTLV-I Y II EN DONANTES DE ÓRGANOS EN ASTURIAS J. Fernández, M. Rodríguez, P. Leiva, P. Mejuto, P. Alonso, C. Pereiras y F. Méndez Servicio de Microbiología, Hospital Universitario Central de Asturias. Introducción: El virus linfotrópico de células T humanas tipo I y II (HTLV-I y II) es un retrovirus que ha sido relacionado con patologías como la leucemia de células T del adulto, paraparesia espástica tropical, uveítis. Es endémico en parte de Japón, en el Caribe y en ciertas zonas de África, y sus vías de transmisión son la sexual, la perinatal, y a través de sangre ó trasplante de órganos. Por ello se ha planteado la necesidad de realizar un cribado, bien sea universal ó selectivo, en los donantes de órganos para detectar este patógeno. Objetivo: Estudiar la prevalencia de HTLV-I y II en donantes de órganos en Asturias para valorar la posibilidad de introducirlo en el cribado rutinario en todas la donaciones. Material y métodos: Se realizó la detección de anticuerpos frente al HTLV-I y II (marcador de infección) en 191 donantes de órganos recibidos en el Hospital Universitario Central de Asturias en un período de 4 años (Enero 2004-Diciembre 2007) mediante un EIA indirecto comercial (Abbott-Murex) que incorpora antígenos de HTLV-I y II. Resultados: De los donantes estudiados 114 (59,7%) eran hombres y 77 mujeres (40,3%) con una media de edad de 59,5 años (rango 2 - 81 años). 186 eran españoles (97,4%). El resto procedían de Argentina, Ecuador, Cuba, Ghana y Suiza. Ninguno de los pacientes analizados resultó ser positivo para la infección por HTLV-I y II. Conclusiones: No se confirmó ningún caso positivo en nuestro estudio, lo que concuerda con otros resultados revisados. Debe descartarse sistemáticamente la infección por HTLV-I y II en donantes procedentes de áreas endémicas, donde la incidencia del virus es mucho más elevada. Aunque el cribado en la población general no está justificado, debido al aumento de flujo migratorio y a la mayor frecuencia de viajes a estas áreas la prevalencia de HTLV-I y II en nuestro medio debería vigilarse. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 129 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 130 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 325 INFECCIÓN POR PSEUDOMONAS AERUGINOSA EN RECEPTORES DE TRASPLANTE RENAL, HEPÁTICO Y PANCREÁTICO L. Linares1, C. Cervera1, F. Marco2, M. Almela2, F. Cofán3, M.J. Ricart3, M. Navasa4, A. Mas4 y A. Moreno1 1 Servicio de Enfermedades Infecciosas, 2Servicio de Microbiología, 3Unidad de Trasplante Renal, 4Servicio de Hepatología, Hospital Clinic de Barcelona - IDIBAPS Universitat de Barcelona. Introducción: La infección por Pseudomonas aeruginosa (PAER) es una causa frecuente de infección nosocomial y la aparición de cepas multirresistentes es un problema emergente. La infección por PAER en el trasplante de órgano sólido es causa de morbi-mortalidad. A la propia agresividad de la bacteria se le añade la dificultad del tratamiento antibiótico debido al frecuente requerimiento de aminoglucósidos o colistina en cepas multirresistentes, ambos muy nefrotóxicos. Existe poca información en la literatura acerca de la incidencia, factores de riesgo y evolución de dichas infecciones en la población con trasplante de órgano. Nuestro objetivo es analizar las infecciones por PAER en receptores de un trasplante renal, pancreático y hepático. Método: Durante 4 años (Julio de 2003 a Julio de 2007), se recogieron prospectivamente, todos los pacientes sometidos a trasplante renal, pancreático o hepático en el Hospital Clínic de Barcelona. Se analizaron variables demográficas, pre, peri y post-trasplante. Se definió como PAER multiresistente (PAER MR) a aquellas cepas aisladas con resistencia a dos familias o más de antibióticos con actividad antipseudomónica. Consideramos muerte relacionada el fallecimiento en los primeros 30 días tras la infección. Los datos se analizaron con el paquete estadístico SPSS 14,0. Resultados: Durante el periodo de estudio se incluyeron 904 receptores (476 renales, 88 páncreas [82 con trasplante renal asociado], 340 hepáticos). Se registraron 110 episodios de infección por PAER en 76 pacientes (8,4%), de los cuales 39 eran PAER MR (35% de los aislados). En 30 episodios la infección por PAER cursó con bacteriemia (27%), 9 de las cuales fueron PAER MR. La incidencia de infección por PAER por tipo de trasplante, fue: 41 renales (8,6%), 5 páncreas (5,7%) y 30 hepáticos (8,8%) (p = 0,621). El origen más frecuente de la infección fue la orina (46 episodios, 42%), seguido de respiratorio (17), herida quirúrgica (16) e intraabdominal (12). Los antibióticos antipseudomónicos más utilizados fueron los carbapenems (31%), seguido de cefalosporinas antipseudomónicas (23%), aminoglucósidos (22%), quinolonas (15%), piperacilina-tazobactam (5%) y colistina (4%). Tres pacientes (4%) presentaron muerte relacionada con la infección [2 por PAER MR (uno con infección diseminada y otro con neumonía), y uno con neumonía por PAER sensible]. La supervivencia a 1 año post-trasplante fue peor en los pacientes que presentaron una infección por PAER en comparación con los que no la presentaron (96% frente a 87%, log-rank p < 0,001). Conclusiones: La infección por PAER fue frecuente en la población trasplantada (8,4%) y en una tercera parte producidas por PAER MR. Estas infecciones condicionan una peor supervivencia al año del trasplante. 326 INFECCIÓN POR E. COLI Y KLEBSIELLA SPP. PRODUCTORES DE BLEE EN RECEPTORES DE UN TRASPLANTE DE ÓRGANO SÓLIDO C. Cervera1, L. Linares1, M. Almela2, F. Marco2, F. Cofán3, M.J. Ricart3, M. Navasa4, E. Roig5 y A. Moreno1 1 Servicio de Enfermedades Infecciosas, 2Servicio de Microbiología, 3Unidad de Trasplante Renal, 4Unidad de Trasplante Hepático, 5Unidad de Trasplante Cardiaco, Hospital Clínic de Barcelona - IDIBAPS - Universidad de Barcelona Introducción: La infección por bacterias multiresistentes son causa de mortalidad, pérdida del injerto y prolongación 130 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 de la estancia hospitalaria. En los últimos años la incidencia de infección por enterobacterias productoras de betalactamasas de espectro extendido (BLEE) se ha incrementado exponencialmente en la población ingresada. Existe poca información con respecto a estas infecciones en pacientes con trasplante de órgano sólido. Método: Desde Julio de 2003 a Julio de 2007, todos los pacientes sometidos a un trasplante renal, pancreático, hepático o cardiaco fueron evaluados prospectivamente. Se recogieron las variables demográficas, pre y peritrasplante, complicaciones post-trasplante y todos los eventos de infección por E. coli y Klebsiella spp. Definimos muerte relacionada con la infección aquella que acontece antes de 30 días desde el diagnóstico. El análisis estadístico se realizó con el programa SPSS versión 14. Resultados: Durante el periodo de estudio se incluyeron 974 receptores de un trasplante (476 renales, 82 renopancreáticos, 6 páncreas aislado, 327 hepáticos, 67 cardiacos, 14 hepatorrenales y 2 cardiorrenales). Se registraron un total de 249 infecciones por E. coli, de las que 80 (32%) eran E. coli productoras de BLEE y un total de 85 infecciones por Klebsiella spp. de las que 45 (53%) eran productoras de BLEE. De todas las infecciones por E. coli, 58 (23%) cursaron con bacteriemia y 21 de ellas (40%) eran productoras de BLEE. De todas las infecciones por Klebsiella spp., 20 (24%) cursaron con bacteriemia y 10 de ellas (50%) eran productoras de BLEE. Las infecciones por bacterias productoras de BLEE fueron más frecuentes en el trasplante hepatorrenal (21%) seguido del renal (11%). El foco más frecuente fue el urinario: E. coli BLEE 54 casos (68%) y Klebsiella spp BLEE 37 casos (82%). En 10 pacientes con infección por E. coli o Klebsiella spp productoras de BLEE hubo muerte relacionada con la infección. A dos años del trasplante, los pacientes con una infección previa por E. coli o Klebsiella spp productoras de BLEE tenían peor supervivencia (77%), que los que presentaron una infección por E. coli o Klebsiella spp no productoras de BLEE (95%) o que los que no presentaron infección por estas bacterias (95%) (log-rank p < 0,001). Los factores de riesgo independientes asociados a la infección por E. coli y Klebsiella spp productoras de BLEE fueron la edad (OR 1,03, IC 95% 1,01-1,05) y el recibir un trasplante renal (OR 1,8, IC 95% 1,1-3,0). Conclusiones: La cepas productoras de BLEE en receptores de un trasplante representan más de una tercera parte de las infecciones por E. coli y Klebsiella spp. Estas infecciones se asocian a una peor supervivencia del paciente a los 2 años. Los factores independientes para su aparición son la edad avanzada y recibir un trasplante renal. 327 INTERACCIÓN CICLOSPORINA-POSACONZAZOL EN PACIENTES CON TRASPLANTE DE MÉDULA ÓSEA V. Badía-Serrano1, M.A. de Cos1, B. Sánchez-Santiago1, A. Mediavilla1, C. Almenara1 y M. López-Duarte2 1 Servicio de Farmacología Clínica y 2Servicio de Hematología, Hospital Universitario “Marqués de Valdecilla”. Santander. Existen datos en la bibliografía que demuestran interacción anticalcineurínicos - posaconazol (PSZ) en voluntarios sanos y en el contexto de los ensayos clínicos en pacientes transplantados. Objetivo: Analizar la interacción ciclosporina (CsA) – PSZ en el contexto clínico asistencial, en los pacientes con trasplante de médula ósea (TMO) que reciben CsA como profilaxis de la Enfermedad Injerto Contra Huésped (EICH) y PSZ como profilaxis o tratamiento de infecciones fúngicas invasivas (IFI). Método: Se revisaron, de manera retrospectiva, todos los pacientes trasplantados en el Servicio de Hematología del Hospital Marqués de Valdecilla a lo largo del 2007, se seleccionaron aquellos pacientes que habían recibido tratamiento con ciclosporina y posaconazol de manera concomitante. Los 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 131 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) niveles de ciclosporina se determinaron en sangre total, mediante inmunoensayo específico, en un analizador AXSYM (Abbot). Se definió índice nivel-dosis (IND) como concentración sanguínea/dosis diaria. Resultados: 7 de los pacientes (4 mujeres y 3 hombres) que habían recibido un TMO, habían sido tratados con CsA + PSZ, cuatro de ellos recibían PSZ a dosis terapéutica (400 mg/12 h) y tres a dosis profiláctica (200 mg/8 h). Tres de los pacientes experimentaron cambio en la vía de administración de CsA durante el tratamiento con PSZ y por ello no se consideraron en el cálculo del incremento del IND de CsA. El IND-CsA (media y rango) en los cuatro pacientes que recibieron la CsA por vía oral desde antes de iniciar el PSZ fue de 0,86 (0,58-1,60) antes de iniciar PSZ, 1,04 (0,53-1,56) a la semana de asociar PSZ y 2,18 (1,234,44) a la dos semanas. En promedio el IND aumentó 1,2 veces a la semana y 2,5 veces a las dos semanas de tratamiento con PSZ sobre el IND basal. En los pacientes con profilaxis, dos no presentaron interacción ciclosporina-posaconazol. El efecto de la interacción comienza a apreciarse a partir del cuarto día de la asociación y se expresa con mayor intensidad entre los 7 y 14 días de la asociación. El incremento de la concentración sanguínea de ciclosporina obligó en 6 de los 7 pacientes a reducir la dosis de ciclosporina desde un 20 a 60%. Conclusiones: Posaconazol aumenta de manera variable los niveles de ciclosporina, con aumento del IND, lo que obliga a una mayor frecuencia de monitorización de los niveles de CsA. En algunos pacientes la interacción obliga a reducir en forma importante las dosis de ciclosporina. 328 ESTUDIO PROSPECTIVO, MULTICÉNTRICO DE CASPOFUNGINA EN PROFILAXIS DE INFECCIÓN FÚNGICA INVASIVA EN RECEPTORES DE TRASPLANTE HEPÁTICO DE ALTO RIESGO J. Fortun, P. Martín-Davila, M. Montejo, P. Muñoz, C. Aragon, J.M. Cisneros, M. Blanes, A. Ramos, J. Gavalda y R. San Juan Servicios de Enfermedades Infecciosas, Hospitales: Ramón y Cajal (Madrid), Cruces (Bilbao), Gregorio Marañón (Madrid), Carlos Haya (Malaga), Virgen del Rocío (Sevilla), La Fe (Valencia), Puerta de Hierro (Madrid), Vall d´Hebron (Barcelona), Doce de Octubre (Madrid) . Introducción: La prevención de infección fúngica invasiva (IFI) en trasplantados hepáticos es prioritaria. La frecuencia de IFI en estos pacientes alcanza en alguna series el 67% (Collins LA. J Infect Dis1994;170:644-52.). El objetivo de este ensayo clínico, prospectivo, no comparativo y abierto, realizado bajo la coordinación de GESITRA, fue evaluar la eficacia y seguridad de caspofungina en estos pacientes. Métodos: Se consideraron trasplantados hepáticos de alto riesgo para el desarrollo de IFI los pacientes que cumplían UNO de los siguientes criterios: a) retrasplante o b) insuficiencia renal que requería diálisis, o DOS o más de los siguientes criterios: a) colonización fúngica, b) elevados requerimientos transfusionales (> 40 unid), c) coledocoyeyunostomía, d) fístula biliar o e) reintervención. Los pacientes recibieron caspofungina, 50 mg/día (primer día: 70 mg), durante 21 días. Se consideró respuesta favorable la ausencia de IFI (probable o probada por criterios EORTC/MSG) durante los 100 días siguientes a la administración de caspofungina, en ausencia de suspensión prematura por toxicidad o falta de eficacia. Resultados: Se reclutaron los 70 pacientes previstos en el estudio. Se presentan los resultados de los primeros 49 pacientes evaluables. La mediana de administración de caspofungina fue de 21 días (rango: 5-54 días). En 17 pacientes (35%) se redujo la dosis de caspofungina a 35 mg por alteración de enzimas hepáticas. En 2 pacientes (4%) se suspendió la administración de caspofungina por sospecha de toxicidad hepática, a los 16 y 19 días de administración, respectivamente. La tolerancia de caspofungina fue buena. Ocho pacientes (16%) fallecieron durante el estudio por causas no relacionadas con caspofungina y/o IFI. Entre los supervivientes, con seguimientos de > 100 días post-administración de caspofungina, sólo se documentó un caso de IFI (2%), que desarrolló una infección de herida quirúrgica por Mucor spp, 42 días después de suspender la profilaxis con caspofungina. No se confirmaron otros casos de IFI probable o probada. Conclusiones: En este análisis interino se observó una respuesta favorable en el 88% de los pacientes evaluables (37/42), con una incidencia global de IFI en trasplantados hepáticos de alto riesgo del 2% (1/49). Estos resultados sugieren un uso seguro y eficaz de caspofungina en la profilaxis de IFI en el trasplante hepático. 329 PCR EN TIEMPO REAL VS. PCR CUANTITATIVA CONVENCIONAL PARA DETECCIÓN DE CMV EN RECEPTORES DE TRASPLANTE ALOGÉNICO DE PROGENITORES HEMATOPOYÉTICOS (TPHA) J.J. Navarro1, N. Arenal2, E. Lomas2, P. Sánchez1, M.L. González2, R. R. Cámara3 y L. Cardeñoso2 1 Servicio de Microbiología, 2Servicio de Microbiología, 3Servicio de Hematología, Hospital Universitario de la Princesa Objetivo: Comparación de CMV-PCR a tiempo real Abbott CMV m2000rt vs. Roche PCR Cobas® Amplicor® CMV tras extracción automatizada de DNA (TNAI-PCR) para el manejo de la infección por CMV en pacientes TPHa. Material y métodos: Un total de 386 muestras de plasma obtenidas durante 69 episodios de infección por CMV de TPHa fueron estudiadas prospectivamente con antigenemia CMV pp65 CINApool® (Argene) (AG) y PCR cuantitativa COBAS® Amplicor® CMV Monitor test, Roche (CA-PCR). La extracción automatizada se realizó de forma prospectiva en el 2007 y retrospectiva en los años 2005-2006, utilizando COBAS® Ampliprep® TNAI kit (TNAI) a partir de 350 microL de plasma (TNAI-PCR). Con la PCR a tiempo real de Abbott para CMV m2000rt (RPCR) las muestras fueron estudiadas de manera retrospectiva; para ello la extracción se realizó a partir de 200 microL de plasma en el extractor automático m2000sp. Para R-PCR los resultados inferiores a 52 copias/ml se consideran negativos. Una muestra se consideró positiva cuando AG ≥ 2 cel/4 x 105 cel y/o CA-PCR ≥ 600 copias/mL. Un episodio fue definido como el periodo entre la primera muestra positiva por AG y/o CA-PCR hasta la negativizacion de las muestras por ambas técnicas. Se analizan de forma independiente las muestras y los episodios. La correlación entre ambos métodos se determinó por los coeficientes de Kappa y Pearson. Resultados: Análisis de muestras: R-PCR detectó el 79% de las AG positivas vs. 71% por TNAI-PCR. AG fue no valorable en 38 muestras (9,8%); de estas fueron positivas por R-PCR 21 (55%) vs. 14(37%) por TNAI-PCR. La mediana de los valores para R-PCR fueron 274 copias/ml (rango, 52-3,65 x 105copias/ml) vs. 2545 copias/ml para TNAI-PCR (rango: 604-105 copias/ml). La concordancia entre los ensayos fue 81% (k = 0,66) y la correlación fue 0,97 (p < 0,0001). Análisis de episodios: Ocho episodios (11,6%) fueron detectados sólo por AG (todos con PCRs negativas). Ocho episodios fueron positivos sólo por PCRs (R-PCR detectó 7 episodios y TNAI-PCR 8). En total, R-PCR detectó 60 (87%) comparado con 53 (77%) TNAI-PCR, frente a 61 por AG (88,4%). En 14 episodios (20,3%) R-PCR fue más precoz que TNAI-PCR (mediana = 5 días), y en 10 (14,4%) TNAI-PCR detectó antes que R-PCR (mediana = 10 días). Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 131 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 132 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Infecciones en otros inmunodeprimidos EPISODIOS AG + AG - TNAI-PCR+ TNAI-PCR- R-PCR + R-PCR - 45 8 53 16 0 16 53 7 60 8 1 9 61 8 69 Conclusión: R-PCR y TNAI-PCR han mostrado una excelente concordancia. Ambas son útiles para el manejo de la infección por CMV en receptores de TPHa. 330 CUANTIFICACIÓN DE GENOMA DE CMV EN LINFOCITOS DE SANGRE PERIFÉRICA A. Sampere, S. Melón, E. Gómez, M. Sánchez, B. Molina1, M. Rodriguez2 y M. de Oña Servicio de Microbiología (U. de Virología), 1Servicio de Cardiología, 2Servicio de Digestivo, Hospital Universitario Central de Asturias, Oviedo Objetivos: Analizar los resultados de la cuantificación genómica de CMV por dos métodos de PCR a tiempo real (PCRTR) y contrastar estos resultados con la técnica de Antigenemia (Ag). Material y métodos: Se procesaron 275 muestras de sangre con EDTA en dos periodos: 136 pertenecientes a 27 trasplantados (4 TMO, 4 TC, 7 TH y 12 TR) con Ag positiva (grupo I) y posteriormente, se seleccionaron 139 muestras de 82 trasplantados (20 TMO, 6 TC, 11 TH, 44 TR y 1 TP), que se procesaron prospectivamente (grupo II). Se separaron los leucocitos por sedimentación, realizándose la Ag y la PCR cualitativa según protocolos establecidos en el laboratorio. Las Ag y/o PCR positivas se cuantificaron en un termociclador LightCycler (Roche) por dos métodos: PCR-TR con sonda marcada (Argene en el grupo I, con límite de detección de 50 copias y AffigeneRoche en el II, con límite de detección de 400 copias) y PCR-TR con SYBR GREEN (protocolo casero; límite de detección de 500 copias). Resultados: La PCR-Argene se realizó en 81 casos, siendo cuantificable en 74 (91%; 25 con Ag +) y no cuantificable en 7 (2 Ag +). La PCR-casera se realizó en 109 muestras, cuantificándose 92 (84%; 19 con Ag +) y no cuantificando 17 (5 Ag +). Valores de Ag hasta 5 células+/105 y de 5 a 10 células+, la media del logaritmo de la PCR-casera aumentaba en 2 órdenes (2,4 ± 2,1 vs 4,6 ± 0,5 copias/105 LSP; p = 0,01) y la PCR-Argene en 1,5 (3,5 ± 1,4 vs 5 ± 0,7 copias/105 LSP; p = 0,01). En las 54 muestras procesadas por ambas técnicas, la PCR-Argene cuantificó 51 y con una media de 4,2 ± 0,9 copias/105 LSP; la PCR-casera cuantificó 44 muestras con 3,8 ± 1,6 copias/105 LSP de media. En el grupo II, con muestras no seleccionadas, la PCR casera cuantificó 21 muestras (18%; 4 Ag +), estando por debajo del límite 118 (5 Ag +). La PCR- AffigeneRoche cuantificó 26 (23%; 5 Ag +), quedando por debajo del límite 113 (4 Ag +). En las 37 muestras cuantificables por ambas, la media del logaritmo fue 2,41 ± 2,2 copias/105 LSP para la PCR-casera y 2,44 ± 1,7 copias/105 LSP para la comercial. Conclusiones: 1) La cuantificación genómica, por cualquier método, fue más sensible que la Ag. 2) la correlación entre Ag y carga viral fue buena con valores de hasta 10 células positivas. 3) la técnica casera mostró una sensibilidad y unos resultados de cuantificación similares a las comerciales. 4) La PCR casera presenta menor coste y resultados similares a las comerciales, aunque es necesaria su mejor puesta a punto. 331 MENINGITIS BACTERIANA ESPONTÁNEA EN ANCIANOS V. Pomar1, N. Benito1, J. López-Contreras1, R. Pericas2, M. Gurguí1 y P. Domingo1 1 Unidad de Enfermedades Infecciosas, Servicio de Medicina Interna, 2Servicio de Microbiología, Hospital de la Santa Creu i Sant Pau, Barcelona. Describir datos epidemiológicos, clínicos, terapéuticos y evolutivos de las meningitis bacterianas espontáneas (MBE) en pacientes ancianos. Análisis prospectivo, desde 1982 hasta 2007, de las MBE en pacientes ancianos y diagnosticados en el Hospital de Sant Pau (Barcelona). Se consideran ancianos pacientes ≥ 65 años. Se excluyen los pacientes con antecedente de traumatismo craneal o neurocirugía. Durante este período se diagnosticaron 583 MBE, 186 en ancianos (32%). Ochenta y ocho pacientes (47%) eran varones y la edad media fue 73 años (65-89). Eran adquiridas en la comunidad 177 (95%). Presentaban enfermedades subyacentes 132 pacientes (71%) y foco infeccioso extrameníngeo 82 (44%). Presentaron tríada clásica 93 pacientes (50%). Comparativamente con el resto de meningitis, los ancianos tenían al ingreso mayor alteración del nivel de conciencia (p = 0,004) y mayor presencia de crisis comiciales (p = 0,001). La tinción de Gram del LCR fue positiva en 63 pacientes (34%) y el cultivo en 125 (67%) siendo monomicrobiano en 123 casos (66%). El microorganismo más frecuentemente aislado fue Streptococcus pneumoniae en 48 pacientes (26%), seguido por Neisseria meningitidis y Listeria monocytogenes, ambos en 21 pacientes (11%). Una cuarta parte presentaron meningitis por germen desconocido, más de la mitad de los cuales (65%) recibieron antibioterapia previamente. La mitad de los pacientes presentaron bacteriemia confirmada microbiológicamente y 32 (17%) cursaban con shock séptico en el momento del ingreso. La mayoría (155, [29%]) recibieron como tratamiento empírico una cefalosporina de 3ª o 4ª generación mientras que 39 (21%) la asociación de cefalosporina y ampicilina. Asociaron corticoides endovenosos en 69 pacientes (37%). Durante el ingreso presentaron complicaciones neurológicas 55 pacientes (30%) y extraneurológicas 76 (41%). Fallecieron 56 pacientes, el 30%. Comparativamente con el resto de meningitis, los ancianos presentaron más complicaciones neurológicas (p = 0,002), extraneurológicas (p = 0,001) y mayor mortalidad (p = 0,001). La MBE en los ancianos suele acontecer en pacientes con enfermedades subyacentes. Suele ser una infección adquirida en la comunidad y el microorganismo más frecuentemente aislado es S. pneumoniae seguido de N. meningitidis y L. monocytogenes. Comparativamente con el resto de las meningitis, presentan al ingreso mayor alteración del nivel de conciencia y mayor presencia de crisis comiciales, desarrollan más complicaciones neurológicas y extraneurológicas, y tienen mayor mortalidad. 332 LISTERIOSIS INVASIVA: EXPERIENCIA DE 11 AÑOS EN UN HOSPTAL GENERAL A. Granados1, B. Font1, B. Artigas1, M. Navarro1, D. Fontanals2 y F. Segura1 1 Servicio de enfermedades infecciosas. 2Laboratorio de Microbiologia-UDIAT, Corporació Sanitària Parc Taulí (Sabadell). Objetivos: Analizar las características clínicas y epidemiológicas de los enfermos diagnosticados de listeriosis invasiva en nuestro centro. 132 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 133 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Material y métodos: Revisión de historias clínicas de todos los pacientes diagnosticados de listeriosis invasiva entre enero de 1996 y Septiembre 2007 en el Hospital Parc Taulí de Sabadell con un área de referencia de 400.000 habitantes. Resultados: Se incluyeron 41 pacientes (59% hombres), edad media 65 años, 63,4% mayores de 60 años. Incremento de incidencia (1 caso en 1996, 7 casos en 2007). El 34% de los pacientes no eran immunocomprometidos. Infección de sistema nervioso central (SNC): 22 casos. Meningitis en 14 pacientes (64%). Hemocultivos positivos en el 86% de los casos y cultivo de líquido cefalo-raquídeo (LCR) positivo en el 53%. En LCR había predominio de linfocitos en el 53% de los casos, la ratio de glucosa LCR/plasma era inferior a 0,5 en el 79% de los casos y la tinción de GRAM fue negativa en los 17 casos en que se realizó. El tiempo medio desde el ingreso hasta el inicio de un tratamiento eficaz fue de 1,1 días. El 50% de los pacientes recibieron un tratamiento doble antilisteria. La duración media del tratamiento fue de 27,6 días. La mortalidad general fue del 36%, en 4 casos (18,2%) directamente relacionada con la infección. Bacteriemia primaria: 19 casos. Clínica: fiebre (53%) y escalofríos (27%), el 75% de ellos con menos de 2 días de evolución clínica. Tiempo medio desde el ingreso hasta el inicio de un tratamiento eficaz: 1,8 días. El 79% de los pacientes recibieron un tratamiento antilisteria, la duración media del cual fue de 18 días. La tasa de mortalidad fue del 42,1%, en 3 casos directamente relacionada con la infección Conclusiones: Incremento en la incidencia de listeriosis invasiva, probablemente por al aumento en el número de enfermos immunodeprimidos y de la esperanza de vida. En infecciones del SNC el predominio de linfocitos en el recuento leucocitario en LCR y una relación de glucosa LCR/plasma inferior a 0,5 serían sugestivos de infección por LM. En pacientes ancianos o immunodeprimidos con clínica compatible con bacteriemia de foco desconocido o infección de SNC, LM debe tenerse en cuenta como etiología probable y el tratamiento empírico debería ser activo frente a LM. 333 LISTERIOSIS: ¿EXISTEN DIFERENCIAS EN PACIENTES CON CÁNCER? O. Mitjàa, I. Ruiza, I. Molinaa, C. Pigraua, I. Gasserb, A. Pratc, C. Barrenetxead y A. Pahissaa a Servicio de Enfermedades Infecciosas; bServicio de Microbiología; cServicio de Oncología; dServicio de Hematología, Hospital Universitario Vall d’Hebron. (Barcelona). Objetivos: Estudiar si existen diferencias clínicas en los pacientes onco-hematológicos (OH) y no OH y analizar la implicación de dichas diferencias en el pronóstico de la enfermedad. Métodos: Análisis observacional prospectivo de todos los casos de listeriosis detectados microbiológicamente en un hospital terciario entre 1983 y 2006. Resultados: Se detectaron 118 casos de listeriosis, 37 (31%) en pacientes OH, de los cuales 19 (50%) presentaban una neoplasia sólida y el 74% estaba en quimioterapia. Globalmente, en 71 (60%) casos la listeriosis se presentó en forma de bacteriemia y en 47 (40%) con afectación del SNC. Los pacientes OH presentaron con menor frecuencia afectación del SNC, 19% vs 49% (p = 0,002). Sin embargo, cuando ésta existía predominaba la afectación en forma de abceso. La mediana de duración de los síntomas antes del ingreso fue de 1 día (media 2,16) en los OH frente a 2 días (media 3,48) en los no-OH (p = 0,19). La respuesta inflamatoria medida como neutrofilia fue inferior en el grupo de OH (5321 c/mm3 vs 10102 c/mm3, p = 0,003). No hubo diferencias significativas de mortalidad global entre OH (21,6%) y no-OH (23,5%) y tampoco entre los pacientes con afectación del SNC (19,1%) y bacteriemia (25,4%). Conclusiones: En los pacientes OH la manifestación clínica más frecuente es la bacteriemia, presentando una incidencia más baja de afectación del SNC y de respuesta inflamatoria. No existen diferencias en cuanto a la mortalidad entre 334 TRATAMIENTO DE INFECCIÓN TUBERCULOSA LATENTE (TITL) EN PACIENTE ONCOHEMATOLÓGICO. DIECIOCHO AÑOS DE EXPERIENCIA B. de Dios1, M. Lizasoain1, J.J. Lahuerta2, Y. Meije1, A. García-Reyne1, F. Fernández-Débora2, F. López-Medrano1, E. Palenque3, y J.M. Aguado1 Unidad de Enfermedades Infecciosas1, Servicio de Hematología2 y Servicio de Microbiología3, Hospital Universitario “12 de Octubre”. Madrid. Introducción: La tuberculosis (TB) es una enfermedad con una alta prevalencia en nuestro país. Se conoce el riesgo de reactivación de enfermedad TB latente que supone la inmunodepresión, pero es menos conocido su efecto en el paciente onco-hematológico. Objetivo: Revisar el grado de seguridad y eficacia del TITL prescrito en base a indicaciones establecidas en la valoración inicial del paciente onco-hematológico. Material y método: Se analizan un total de 5.625 registros clínicos de los pacientes atendidos en el Servicio de Hematología del Hospital Universitario “12 de Octubre” desde junio/1989 hasta septiembre/2007. Se revisan los casos que han recibido TITL (Isoniacida 300 mg/d durante al menos 6 meses), atendiendo a las indicaciones establecidas (prueba de tuberculina (PT) positiva: ≥ 5 mm, lesiones residuales en la radiografía de tórax, antecedentes de contacto reciente, antecedentes de enfermedad TB incorrectamente tratada), el grado de cumplimiento, la tolerancia y la eficacia conseguida, así como el número y características epidemiológicas de los casos de TB diagnosticados. Resultados: El número total de PT realizadas fue de 1.070. De entre ellos 189 (17,7%) pacientes tuvieron una PT positiva. Recibieron TITL un total de 179 pacientes: 107 (57%) por PT positiva, y 72 por otra causa. En general la tolerancia y el cumplimiento fueron buenos siendo la principal razón de suspensión del tratamiento la hepatotoxicidad (7%). No hubo ningún caso de toxicidad grave. Se diagnosticaron un total de 11 casos de enfermedad tuberculosa. Dos de los 107 (1,9%) pacientes con PT positiva conocida previamente desarrolló enfermedad TB; uno no recibió TITL y el otro lo había recibido de forma incompleta por hepatotoxicidad. El resto de casos de enfermedad TB no tenían PT previa ni se conocían sus antecedentes. Conclusiones: La indicación de TITL por PT positiva alcanzó casi un 60%. La tolerancia fue buena a pesar de la administración simultánea de quimioterapia, con una incidencia aceptable de hepatotoxicidad significativa. Creemos que la presencia de al menos dos casos de desarrollo de enfermedad TB con antecedente de PT positiva justifica la necesidad de un Programa de Control de TB en paciente onco-hematológico que favorezca el estudio de TB latente y el cumplimiento de TITL en aquellos casos indicados. 335 INFECCIONES GRAVES EN PACIENTES CON LEUCEMIA LINFÁTICA CRÓNICA (LLC) EN EL INICIO DEL SIGLO XXI F. Puchades1, I. Jarque2, M. Salavert1, F. Gomis2, G. Martín2, J.I. Lorenzo2, J. Sanz2, J. Pemán3, B. Acosta3 y J. López-Aldeguer1 Unidad de Enfermedades Infecciosas1, Servicio de Hematología2, Servicio de Microbiología3, Hospital Universitario La Fe, Valencia. Introducción: La leucemia linfática crónica (LLC) es la más frecuente en pacientes adultos de países occidentales. Las infecciones oportunistas forman parte de la historia natural de la LLC, pero las nuevas estrategias de tratamiento Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 133 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 134 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) pueden influir en el cambio epidemiológico y manifestaciones clínicas de las complicaciones infecciosas. Objetivos: Describir los factores de riesgo, tipos de infección y los microorganismos causales más frecuentes de las complicaciones infecciosas en pacientes con LLC. Material y métodos: Estudio retrospectivo de los episodios infecciosos diagnosticados en pacientes con LLC que requirieron hospitalización en nuestro centro por esta causa, en el período 2001-2007. Se excluyeron los episodios de pacientes receptores de trasplante de progenitores hematopoyéticos. Resultados: Se evaluaron 64 episodios infecciosos que ocurrieron en 29 pacientes (53% hombres), con edad media de 69,81 ± 9,97años; 13 pacientes (45%) sufrieron más de un episodio. El tiempo medio transcurrido desde el diagnóstico de LLC hasta el momento de la infección fue de 5,87 ± 4,74 años. El 35% de los episodios ocurrieron en pacientes con menos de 2 años de evolución desde el diagnóstico de LLC. El 68% de los episodios ocurrieron en pacientes con edad > 65 años. Presentaban linfopenia el 26% de los casos y neutropenia el 40%. Respecto al tratamiento, todos habían recibido corticoides, 42% agentes alquilantes, 44% análogos de las purinas, 30% alemtuzumab y 24% rituximab. Un 13% no recibieron ningún tipo de tratamiento adicional, salvo corticoterapia. En relación al tipo de infección, el 34% se consideró fiebre de origen desconocido, 62% infección del tracto respiratorio (41% neumonías), 8% infecciones gastrointestinales, 3% infecciones urinarias y 1,5% meningitis. Los microorganismos detectados fueron: S. pneumoniae (5%), H. influenzae (3%), citomegalovirus (CMV) (8%), E. coli (6%), P. aeruginosa (3%) y con 1,5% Listeria spp., Campylobacter spp., rotavirus, Nocardia spp., Candida spp y Aspergillus spp. En un 65% de los episodios no se documentó ningún agente etiológico. La infección por CMV se asoció significativamente con el uso de alemtuzumab (P = 0,02), pero no con linfopenia, neutropenia ni otros fármacos. El 38% de los pacientes (11% de los episodios) fallecieron en relación con el episodio infeccioso, existiendo una relación entre la mortalidad y las infecciones por gramnegativos (P = 0,02), con una tendencia superior en pacientes con edad > 65 años (P = 0,07). Conclusiones: Aunque siguen siendo prevalentes las infecciones por bacterias encapsuladas, cada vez son más frecuentes las infecciones por bacterias, virus y hongos oportunistas. La infección por CMV se asocia al uso de alemtuzumab. La mortalidad infecciosa es mayor en pacientes > 65 años y se relaciona con infecciones por bacterias convencionales, especialmente procesos sépticos por gramnegativos. 336 PREVALENCIA DE INFECCIÓN DEL VIRUS BK (BKV) Y CUANTIFICACIÓN DE LA CARGA VIRAL EN PACIENTES ONCOLÓGICOS M. Martín2, P. González1, P. Muñoz1, J. Ledesma1, D. García de Viedma1, M.A. Lozano3, M. L. Couselo3, I. Erquiaga3, E. Andres3, E. Bouza1 y grupo de estudio de BKV 1 Microbiología-Enfermedades Infecciosas- CIBERES, Hospital General Universitario Gregorio Marañón. 2 Medicina Interna, Hospital del Norte. 3Oncología Radioterápica, Hospital General Universitario Gregorio Marañón, GESITRA, REIPI Introducción: El Poliomavirus BK (BKV) es un virus adquirido normalmente con carácter asintomático durante la infancia y cuya reactivación es causa de enfermedad fundamentalmente en pacientes con trasplante renal (nefritis intersticial, estenosis ureteral) y de médula ósea (cistitis hemorrágica). Aunque se ha especulado con una potencial causalidad de BKV en determinados tumores, no existe ningún trabajo que analice su presencia en sangre y orina de pacientes con neoplasias no hematológicas. Objetivo: Determinar la prevalencia y carga viral de infección por BKV en pacientes con enfermedades malignas no hematológicas que no han sido sometidos a trasplantes. 134 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 Materiales y métodos: Estudio prospectivo de pacientes oncológicos ingresados o que acuden a consultas externas en nuestra Institución. Se hicieron determinaciones de viruria y viremia Las muestras se analizaron mediante nested PCR de una región del gen del antígeno T y las que presentaron una PCR cualitativa positiva fueron cuantificadas mediante PCR a tiempo real con sondas Taqman homólogas con una región del gen VP1y con un límite de detección de 104 copias/ml. Resultados: Hasta el momento (nov 07-enero 08) se han analizado 46 muestras de orina y plasma de 23 pacientes oncológicos sometidos a tratamiento radioterápico o en revisión después del mismo. La edad media fue de 62 años (± 11,8) años y 19 eran mujeres. La localización de los tumores fue la siguiente; 17 en útero, 4 en próstata; 1 en piel y 1 en tejido mesenquimal. Los tipos de tumores fueron: 7 epiteliales, 13 adenocarcinomas, 2 mesenquimales y 1 hematológico. Ninguno de los pacientes presentaba disfunción renal significativa en el momento de la determinación Todos los pacientes, salvo uno, estaban en remisión. Mediante PCR cualitativa se detectó viruria en 17 muestras (73,9%) y no se detectó viremia en ninguno de los pacientes. A excepción de una muestra de orina cuya carga viral fue de 8,14 x 106 c/ml el resto presentaron cargas virales indetectables. Conclusiones: La eliminación del BKV en orina de pacientes oncológicos es mucho más frecuente de lo esperado, pero en el tipo de pacientes estudiados hasta el momento con cargas virales en orina bajas. Es preciso investigar el potencial papel de BKV en pacientes con enfermedades oncológicas no hematológicas en los que se detecte disfunción renal o cistitis hemorrágica. Grupo de estudio BKV: M. A. Andrés, E. Andrés, E. Bouza, M. L. Couselo, I. Erquiaga, D. García de Viedma, P. González, J. Ledesma, M. A. Lozano, M. Martín, M. Martínez, P. Muñoz, A. Pérez, N. Pozo, A. Rodríguez. (Proyectos FIS PI052390 y PI0690639) Aspectos microbiológicos y clínicos de la sepsis y la bacteriemia 337 BACTERIEMIAS POR ENTEROBACTERIAS PRODUCTORAS DE BETALACTAMASAS DE ESPECTRO EXTENDIDO (BLEE) P. Antequera, C. Guerrero, L. Martínez Lage, J. Pagán, A. Pérez, y R. Blázquez Servicio de Microbiología Clínica, Hospital General Universitario “José María Morales Meseguer” Introducción: La aparición de enterobacterias productoras de BLEE es un problema creciente que dificulta el tratamiento de las infecciones bacterianas. Objetivos: Describir las características clínico-epidemiológicas y la mortalidad de las bacteriemias por enterobacterias productoras de BLEE en nuestro centro. Material y método: Seguimiento prospectivo de todas las bacteriemias detectadas en nuestro centro en un periodo de 2 años (2004 - 2005). El protocolo de recogida de datos incluía datos epidemiológicos, clínicos y microbiológicos. La identificación y las pruebas de sensibilidad antimicrobiana se realizaron con un sistema semiautomatizado (MicroScan®). La presencia de BLEE se confirmó mediante la prueba de sinergia con doble disco. Resultados: Las enterobacterias causaron 382 (85,6%) de 446 episodios de bacteriemias por bacilos gram-negativos. 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 135 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) De ellos, 37 (9,6%) fueron causados por enterobacterias productoras de BLEE (33 Escherichia coli y 4 Klebsiella spp). El porcentaje de aislados de Escherichia coli productores de BLEE fue 12,2% (33/270) y el de Klebsiella spp fue de 7,5% (4/ 53). La adquisición fue nosocomial en 16 casos (46,2%), asociada a cuidados sanitarios en 7 (18,9%) y comunitaria en los 14 restantes (38,8%). El origen se documentó en 23 casos, siendo el tracto urinario (62,2%) el más frecuente, seguido del abdominal (21,7%). La edad media de los pacientes fue de 61,6 años, 20 (54%) fueron varones, 17 (45,9%) mujeres y el 86,5% había recibido algún antibiótico recientemente. La sepsis grave (5 casos) y el shock séptico (5 casos) fueron las formas de presentación en un 27% de los pacientes. La mortalidad global fue de 13,5% y la atribuible a la bacteriemia fue de 8,1% (3 casos). El tratamiento empírico no fue apropiado en el 64,8% de todos los casos. Los porcentajes de inadecuación fueron: 43,7%, para las bacteriemias de adquisición nosocomial, 85,7% para las relacionadas con los cuidados sanitarios y 78,5% para las comunitarias. El antibiograma preliminar realizado directamente de las botellas de hemocultivos se llevó a cabo en 34 casos y detectó correctamente 32 enterobacterias productoras de BLEE (94,1%). Conclusiones: La frecuencia de enterobacterias productoras de BLEE en los cuadros de sepsis hace que deban tenerse en cuenta para el tratamiento empírico de estas infecciones. La realización del antibiograma directo de las botellas de hemocultivos permite la detección rápida de estos microorganismos y una adecuación precoz del tratamiento. 338 ¿ES ÚTIL LA PROCALCITONINA EN LA DETECCIÓN PRECOZ DE LA BACTERIEMIA EN PACIENTES CON CÁNCER? E. Aznar, M. Sánchez, P. Lorente, MC. Sanjuán y J. Maiquez Servicio de laboratorio, Fundación Instituto Valenciano de Oncología. Valencia. Introducción y objetivo: La presencia de bacteriemia y/o fungemia en pacientes con cáncer es una complicación frecuente y supone una situación clínica de extrema gravedad, con una mortalidad que oscila entre el 20 - 50%. Su detección precoz es vital para el pronóstico de su enfermedad. El objetivo del este estudio es valorar la utilidad de la procalcitonina (PCT) como marcador predictivo en la detección precoz de la bacteriemia. Pacientes y métodos: Estudio prospectivo entre febrero de 2006 y junio de 2007 en pacientes con cáncer, en los que tras presentar síndrome febril (de 38,3ºC o dos registros de 38ºC), se les realizó extracciones de hemocultivos , bioquímica y hemograma. La incubación de los hemocultivos se realizó en un sistema automatizado de monitorización continua Bactec9050® (Becton Dickinson). Los aislamientos se identificaron con un sistema Microscan® de Dade Bhering. Las determinaciones de PCT fueron efectuadas en un analizador Liaison®. Se consideró un resultado positivo superior a 0,5 ng/ml. Los hemogramas se efectuaron en un Cell-dyn 3700 Abbott®. Se recogieron los siguientes datos clínicos: edad, sexo, tipo de tumor, lugar de adquisición de la bacteriemia, y características microbiológicas más relevantes. Resultados: Se registraron 100 episodios con síndrome febril en 93 pacientes, 51 hombres y 42 mujeres, con edad media en hombres de 62 años (23-82) y en mujeres de 55 años (25-90). De los 100 episodios estudiados, 52 fueron evaluados como Bacteriemias verdaderas (16 Comunitarias / 36 Nosocomiales). Se documentaron 57 aislamientos: Gram- (33), Gram+ (13), Hongos (8), Anaerobios (6), polimicrobianas (10). Hubo 16 episodios en pacientes neutropénicos. Los microorganismos más frecuentes fueron E. coli (12), Pseudomonas spp (8), Candida spp (8), Klebsiella spp (7), S aureus (4), Enterococcus spp (3), Streptococcus spp (3), Staphylococcus coagulasa negativo (3). Los valores medios de PCT en el grupo de Bacteriemias verdaderas fue de 7,76ng/ml y 1,05 ng/ml en el grupo de Bacteriemias negativas (p = 0,005). Los valores medios de PCT en el grupo de los Gram+ fue de 11,15 ng/ml, en Gram- 8,05 ng/ml (p = 0,6). PCT en Hongos 0,33 ng/ml. La sensibilidad y especificidad fueron de 52% y 83% con un valor predictivo positivo del 77%, un valor predictivo negativo del 62% y una OR diagnóstica de 5. En el subgrupo de pacientes neutropénicos, la sensibilidad y especificidad fueron de 70% y 83% con valor predictivo positivo del 88%, valor predictivo negativo del 63% y una OR diagnóstica de 11 Conclusiones: 1. Se encontraron mejores resultados en pacientes en situación de neutropenia febril. 2. La determinación seriada de PCT podría mejorar los resultados, pero con un coste beneficio elevado y excesiva sobrecarga de los Laboratorios de Urgencias. 3. La PCT tiene una escasa o nula utilidad en la detección de candidemias. 4. La utilidad de la PCT en la práctica clínica es insuficiente, seguimos sin disponer de un test rápido y eficaz para detectar bacteriemia 339 INFLUENCIA DE LA CONCENTRACIÓN MÍNIMA INHIBITORIA (CMI) A VANCOMICINA EN EL PRONÓSTICO DE LA BACTERIEMIA POR STAPHYLOCOCCUS AUREUS METICILIN- RESISTENTE (SAMR) A. Lalueza1, F. Chaves2, R. Sanjuan1, M. Daskalaki2, M. Lizasoain1, F. López Medrano1, F. Sanz2, J. Rodriguez2 y J.M. Aguado1 1 Unidad de Enfermedades Infecciosas, 1Servicio de Microbiología, Hospital Universitario 12 de Octubre. Madrid. España. Introducción: Existe cierta controversia sobre el posible fracaso terapéutico en pacientes tratados con vancomicina, incluso con cepas de SARM consideradas totalmente sensibles al antibiótico (CMI ≤ 2 microg/mL). El objetivo del estudio era analizar la influencia de la CMI a la vancomicina en la evolución de la bacteriemia por SAMR durante el ingreso y en el seguimiento a largo plazo. Método: Estudio retrospectivo de todos los pacientes con bacteriemia por S. aureus ocurridas entre enero de 2002 y diciembre de 2004 en un hospital terciario. De las 278 bacteriemias por S. aureus se seleccionaron 63 casos de bacteriemia por SAMR tratados con vancomicina. Todos los aislados eran sensibles a vancomicina (CMI ≤ 2 microg/mL) mediante el método de microdilución (Wider). La CMI exacta a la vancomicina se determinó mediante E-test, y se estableció un punto de corte en 1,5 microg/mL. Resultados: Trece de los 63 pacientes (20,63%) presentaron CMI a vancomicina > 1,5 microg/mL. Durante el ingreso los pacientes con CMI > 1,5 microg/mL para vancomicina presentaron menor riesgo de sepsis grave (92% no tuvieron ninguna respuesta inflamatoria frente al 44% en el grupo con CMI < 1,5 microg/mL; p = 0,005), no habiendo diferencias ni en el porcentaje de bacteriemias complicadas (23% vs 18%, p = 0,857), ni en la bacteriemia persistente (23% vs 34%, p = 0,679) ni en la mortalidad atribuible (15,4% vs 20%, p = 0,985). Treinta y uno de los 63 pacientes son seguidos a largo plazo. 6 de ellos (19,3%) presentan complicaciones tardías de la bacteriemia por SAMR. Este subgrupo presenta más prótesis osteoarticulares (33% vs 0%, p = 0,043) y más casos con CMI > 1,5 (67% vs 20%, p = 0,082). En el estudio univariante el único factor predictor de complicaciones tardías fue la presencia de un SAMR con CMI para Vancomicina > 1,5 (OR: 8; IC del 95%: 1,127-56,79). Conclusiones: La presencia de complicaciones tardías asociadas a la bacteriemia por SAMR fue significativamente mayor en las cepas con CMI para vancomicina > 1,5 microg/mL. Este resultado puede tener importantes implicaciones clínicas a la hora de seleccionar el tratamiento en pacientes con cepas de SARM con CMI a vancomicina > 1 microg/mL por el método de microdilución. Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 135 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 136 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 340 IMPACTO DE LOS CRITERIOS DE SÍNDROME DE RESPUESTA INFLAMATORIA SISTÉMICA (SRIS) EN RELACIÓN A LA CONFIRMACIÓN MICROBIOLÓGICA DE LA INFECCIÓN EN PACIENTES CON SEPSIS GRAVE I. Losada1, L. Gutierrez2, L. Arquinio1, A. Villoslada1, M.D. Marco1, A. Llompart3 y M. Borges Sá2 1 Servicio de Medicina Interna, 2Servicio de UCI, 3Servicio de Urgencias, Hospital Son Llatzer Palma Mallorca. Introducción: Los criterios para identificar pacientes con riesgo de sepsis han sido descritos hace años, pero su real significación para predicción de infección y su impacto siguen siendo controvertidos. Existe una variabilidad en su sensibilidad y especificidad tanto diagnóstico como pronóstica en enfermos con sepsis. Objetivo: Analizar el impacto de los criterios de SRIS en relación a los pacientes con y sin confirmación del diagnóstico microbiológico. Métodos: Estudio prospectivo asociado a implementación de un Protocolo Informatizado del Manejo Integral y Multidisciplinar de la Sepsis (PIMIS) en un Hospital Docente de 400 camas. Definimos SRIS según el Consenso publicado en 2002 (1). Sólo se han incluido paciente con Sepsis Grave (SG) y Shock Séptico (SS) identificados en cualquier área del centro, salvo Pediatría. Test Chi-cuadrado. Resultados: Identificamos 481 pacientes entre feb/2006 y julio/2007. Un 66% eran varones y la edad media fue 64,7 años. El APACHE II medio 16,9 (DE 9,3), SOFA 5,3 (3,2) y SAPS III 63,5 (16,5). El origen de adquisición de la SG/SS fueron: 71,6% comunitario, 19,4% nosocomial extra-UCI y 9,1% intra-UCI. El 57% de los pacientes cumplían criterios de SG y 43% de SS. Las infecciones más comunes fueron: Neumonía comunitaria 33%, Infección abdominal 26% y Neumonía Nosocomial/NAV 11%. Hubo confirmación microbiológica a través de cultivos y/o serologías en el 68,6%. Los hemocultivos sacados en la activación fueron positivos en el 32,8%. Hubo 47% de infecciones monomicrobianas y 21,4% polimicrobianas. La Tabla I describe la relación de los criterios de SRIS en el momento de la activación del PIMIS con la presencia o no de diagnóstico microbiológico confirmado: Variables SRIS Tª > 38º Tª < 36º FC > 90 FR > 20 paCO2 < 32 mmHg Leucocitosis (%) Leucopenia Total(%)Con diagn. Sin diagn. micro micro 52 13 84 73 30,6 55,7 11,4 74,5 60,3 70,5 65,6 70,1 65,7 81,2 22,5 39,7 29,5 34,4 29,9 34,4 18,2 p 0,008 NS 0,026 0,011 NS NS 0,016 Conclusiones: Las variables de los criterios de SRIS que significativamente se asociaron con confirmación microbiológica fueron: la fiebre, taquicardia, taquipnea y leucopenia. 1. Levy et al. CCM. 2002. 341 ¿ES LA DIABETES MELLITUS UN FACTOR PRONÓSTICO EN PACIENTES CON BACTERIEMIA POR ESCHERICHIA COLI? G. Peralta1, M.P. Roiz2, M.B. Sánchez3, J.C. Garrido4, F. Mateos4, R. Teira1, B. Ceballos3, S. Alonso3, A. Lopez1 e I. De Benito2 1 Servicio de M. Interna, Hospital Sierrallana. 2 Servicio de Microbiología, Hospital Sierrallana. Servicio de Farmacología clínica3 Hospital Universitario Marqués de Valdecilla. 4Servicio de Bioquímica, Hospital Sierrallana. 5Urgencias, Hospital Sierrallana. Introducción: la información sobre la influencia de la diabetes en el pronóstico de los pacientes con bacteriemia es es- 136 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 casa. Algunos datos indican que la diabetes puede influir negativamente en el pronóstico de estos pacientes. Por otra parte existen indicios que sugieren que el mejor control metabólico de estos pacientes puede haber disminuido su mortalidad. Métodos: realizamos una revisión retrospectiva de los pacientes con bacteriemia por E. coli de nuestro centro, identificados mediante la base de datos del laboratorio de Microbiología. La comparación de las proporciones se realizó mediante el test de la chi al cuadrado y el test de Fisher. Para el estudio de los factores pronósticos se aplicó un análisis de regresión logística introduciendo las variables que se asociaron de manera estadísticamente significativa con la mortalidad en el análisis univariable y la variable diabetes. Resultados: entre enero de 1997 y mayo de 2007 identificamos 849 casos de bacteriemia por E. coli con una mortalidad hospitalaria del 6,4%. De ellos 131 fueron diabéticos (15,5%). La proporción de diabéticos fue similar entre los pacientes que fallecieron y los que no fallecieron: 12,7% vs 15,7%, p = 0,36. Los pacientes que fallecieron con más frecuencia tenían sepsis severa o shock (61,1% vs 9,7%, p < 0,001), estaban inmunosuprimidos (11,1% vs 3,8%, p = 0,02), tenían un índice de Charlson > 2 (38,5% vs 14,6%, p < 0,001), tenían un foco no urinario de bacteriemia (76,9 vs 39,6, p < 0,001) o recibieron tratamiento empírico inadecuado (27,8% vs 14,8%, p = 0,01). En el análisis de regresión logística las variables que se asociaron con la mortalidad hospitalaria fueron la existencia de sepsis severa o shock (ORa, 95% IC: 13,51, 6,94-26,3), un índice de Charlson > 2 (ORa, 95% IC: 3,21, 1,57-6,59), la existencia de foco urinario (ORa, 95% IC: 0,22, 0,11-0,45) y la adecuación del tratamiento antibiótico empírico (ORa, 95% IC: 0,33, 0,15-0,7). El ORa, 95% IC para diabetes en el modelo fue: 0,69, 0,25-1,88. Conclusiones: en nuestros pacientes con bacteriemia por E. coli la existencia de diabetes no es un factor pronóstico. 342 ANÁLISIS DEL TRATAMIENTO ANTIBIÓTICO EMPÍRICO (TAE) EN UN PROTOCOLO DE MANEJO INTEGRAL DE LA SEPSIS EN UN HOSPITAL T. Lladóa, I. Losadaa, A. Sociasb, A. Villosladaa, B. Comasc, L. Gutierrezb y M. Borgesb a M. Interna, bUCI, cUrgencias, Hospital Son Llàtzer. Objetivo: Analizar el uso del TAE en pacientes (pts) con Sepsis Grave (SG) o Shock Séptico (SS) en cualquier área de un hospital docente. Material y métodos: Estudio prospectivo realizado durante 15 meses. Desde 2006 desarrollamos un Protocolo Informatizado de Manejo Multidisiciplinar Integral de Sepsis (PIMIS) que es activado por cualquier facultativo en todo el hospital para rápida identificación y tratamiento. Analizamos las principales características del TAE. El Test estadístico fue el Chi-cuadrado. Resultados: Identificamos 481 pts, 64% varones, edad media 64,7 años. APACHE II medio fue 16,9 (DE 9,3), SOFA inicial 5,3 (3,2) y SAPS III 63,5 (16,5). Presentaban SS 205 (42,6%) y SG 246 (57,4%). 59% ingresaron en UCI. Se activaron desde Urgencias 46% y de Hospitalización 54% (38% UCI y 16% Planta). Los focos más frecuentes fueron: pulmonar 44%, abdominal 25,6% y urinario 15%. Las infecciones más comunes: Neumonía comunitaria 33%, Infección abdominal 26% y Neumonía Nosocomial/NAV 11%. Resultados positivos de microbiología en 70% y hemocultivos en 34%. TAE demoró más de 24 hr en 1,8% (1,6% SG, 2,2% SS). El nº de antibióticos (atb) a la activación fue 2,3 (R 1-11). Un 36,5% empezaron con uno, 47,3% con dos, 9,5% con 3 y 6,8% ≥ 4 atb. El nº medio de atb en UCI fue 2,9 atb, Urgencias 1,8 y Planta 2,3 (p = 0,001). 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 137 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Variables -inicio TAE < 6 hs -inicio TAE > 6 hs TAE apropiado TAE inapropiado TAE indeterminado Nº atb (n) Cambio TAE Desescalonamiento Total pts SG % SS % p -88,9% -10,0% 55,2% 7,8% 37% 2,3 56% 29,4% -87,4 -11,0 48,7 7,8 43,5 1,9 54,9 29,6 -90,9 -8,6 64,4 7,9 27,7 2,6 57,5 29,1 -0,3 -0,6 0,002 0,002 0,006 0,001 0,5 0,9 Conclusiones: El inicio del TAE en un Protocolo Multidisciplinar en pts con SG/SS fue precoz, gran mayoría ≥ 2 atb, principalmente UCI y Planta. Al descartar los indeterminados el TAE fue apropiado en 87,5%, significativamente más en SS. La causa más frecuente del cambio fue el desescalonamiento. 343 ESTUDIO DE LA FORMACIÓN DE BIOPELÍCULAS POR MICOPLASMAS DE INTERÉS MÉDICO A. Rivera1, L. Cedillo1 y G. Fuentes2 Microbiología médica. 1Laboratorio de Micoplasmas, Centro de Investigaciones Microbiológicas del ICUAP. 2Escuela de Biología de la Benemérita Universidad Autónoma de Puebla. Mexico. Introducción: Los micoplasmas se asocian con diversos padeciminetos en el humano, y su estudio en la formación de biopelículas es nulo. Por tal motivo es importante considerar la formación de biopelículas con superficies inertes, lo cual puede favorecer su diseminación en instrumental médico. Objetivo: Analizar la formación de biopelículas por micoplasmas de interés médico en superficies inertes. Material y métodos: En microplacas de 96 pozos se colocaron 50 µl de cultivo de Mycoplasma pneumoniae a una concentración de 1X106 UFC/ml., más 50 µl de caldo Eaton, dejándose incubar por 37 ºC, adicionándose 50 µl de caldo Eaton cada 24 horas durante 4 días. De forma simultánea cada 24 horas se resembraron 5 µl en agar Eaton para cuantificar la suspensión planctónica. Al cabo de los cuatro día se procedió a decantar el cultivo y se lavaron los pozos con agua destilada. Se adicionó solución de cristal violeta al 0,5% y se dejó reposar durante 30 minutos, enseguida se lavaron los pozos con agua destilada y se dejo que secara la placa. Este mismo esquema de trabajo se realizó con cultivos de Mycoplasma fermentans y Mycoplasma penetrans a concentración de 1X106 UFC/ml. Resultados: Mycoplasma pneumoniae presentó formación de biopelícula en las paredes de los pozos de las microplacas de forma abundante y en la fracción planctónica se mostró crecimiento > 1 x 106. Mycoplasma penetrans presentó mediana formación de biopelícula con crecimiento planctónico < 1 x 103 UFC, por su parte, Mycoplasma fermentans presentó mínima formación de biopelícula, con escaso crecimiento planctónico < 1 x 103 UFC. El análisis por microscopia óptica revelo la formación de agregados bacterianos. Conclusión: Estudiar la formación de biopelículas por parte de micoplasmas de interés medico tiene relevancia ya que no existen estudios al respecto, de tal forma estos datos iniciales han dado paso a continuar con este trabajo incluyendo otros factores abióticos que condicionen la formación de biopelículas. Además de considerar que los mecanismos por los cuales las bacterias en biopelículas son más resistentes a los antibióticos que las planctónicas son todavía objeto de estudio. 344 BACTERIEMIA NOSOCOMIAL POR STAPHYLOCOCCUS AUREUS: TRATAMIENTO TEMPRANO Y REMOCIÓN DEL FOCO L. Pascale1, N. Borda2, A. Anziano1, C. Radice1, M. Ramos1, M. Gianello1, S. Ebressy1, T. Gambande2, R. Notario2 y J. Bermejo1 Unidad de Enf. Infecciosas1 y Servicio de Microbiología2, Hospital Español de Rosario (Argentina) Introducción: Las “bacteriemias nosocomiales debidas a Staphylococcus aureus” (BNSa) mantienen una elevada mortalidad aún tras la administración de tratamientos antibióticos apropiados. La exploración de factores pronóstico, objeto de intervención, es una necesidad en la búsqueda de mejores resultados. Objetivos: Evaluar el peso de diferentes variables sobre la mortalidad en BNSa, focalizado al tratamiento antibiótico temprano y la remoción del foco. Pacientes y métodos: Ciento trece episodios de BNSa (Incidencia 1,1 episodios/1000 ingresos), en 111 pacientes internados entre 1998 y 2007, en un hospital de 200 camas, fueron motivo de un estudio retrospectivo, descriptivo y analítico, sobre un diseño de casos (“muertes atribuibles” [Ma]) y controles (sobrevivientes+muertes no atribuibles). Los pacientes fueron identificados a través de la base de datos Whonet (OMS). Para el vuelco de datos y análisis se utilizó Epi-Info 2000 (CDC-OMS). Resultados: La edad promedio de los pacientes fue de 65 años (± 14DS), 44,2% fueron varones. No hubo diferencia respecto de condiciones comórbidas (Charlson) entre casos y controles. La tasa de Ma alcanzó el 43,4% (49); 37,7% (26/69) en las BNSa por “foco removible” (FR) y 52,3% (23/44) en las BNSa por “foco no removible” (FNR) (p = 0,06). El 43% de las Ma ocurrieron en los 5 días siguientes a la toma de hemocultivos. La prevalencia de cepas “resistentes a meticilina” (RM) fue 52% (59). Recibieron un “tratamiento efectivo en las 24 hs siguientes a la toma de hemocultivos” (Tef1) 30,5% (18/59) de las BNSaRM vs. 61% (33/54) de las BNSa por cepas sensibles. En análisis univariado fueron significativas las siguientes variables: Edad > 65 años, OR 2,73 (IC 1,255,97); tratamiento efectivo (Tef), OR 0,17 (0,06-0,49); RM, OR 3,53 (1,60-7,77); score de Pitt > 3, OR 4,25 (1,40-12,95); remoción del foco (RdF), OR 0,32 (0,15-0,70) y bacteriemia asociada a catéter (Bc), OR 0,32 (0,14-0,73). El Tef1 estuvo al límite de la significación (OR 0,46 [IC 0,21-1.00]). La regresión logística, seleccionó como independientes a Tef (OR 0,23), edad > 65 años (OR 2,65), RM (OR 3,47) y Pitt > 3 (OR 4,98). En el subanálisis por severidad de la BNSa hubo efecto protector de Tef1 en pacientes con Pitt ≤ 3 (OR 0,32 [IC 0,13-0,79]). Conclusiones: Recibir Tef reduce el riesgo de muerte. La RdF tiene efecto protector dependiente de la condición FR. Los pacientes más graves no se beneficiarían de la administración precoz de antibióticos efectivos (Tef1). 345 BACTERIEMIA NEUMOCÓCICA NOSOCOMIAL: ESTUDIO CLÍNICO Y EVOLUTIVO DE 66 CASOS V. Pintado, R. Blázquez, E. Loza1, C. Quereda, E. Navas, J. Fortún, J. Cobo y S. Moreno Enfermedades Infecciosas y 1Microbiología, Hospital Ramón y Cajal, Madrid. Introducción: La bacteriemia neumocócica comunitaria (BNC) es una complicación de diversas infecciones como neumonía o meningitis, pero existe menos experiencia sobre la bacteriemia nosocomial (BNN). Se revisa la epidemiología, clínica y evolución de la BNN en un hospital terciario. Métodos: Estudio descriptivo observacional de BNN (> = 3 días de ingreso) en adultos (> 18 años). Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 137 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 138 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) Resultados: Durante un período de 18 años (1990-2007) se documentaron 755 episodios: 689 BNC y 66 BNN (9%). De los pacientes con BNN, 74% eran varones con edad media de 61,5 años (20-89). La mayoría (89%) tenía enfermedades crónicas como neoplasia (45%), hepatopatía (24%), EPOC (18%), IRC (18%), diabetes (15%), o inmunodeficiencia (51%) secundaria a corticoides (38%), inmunosupresores (24%) o infección VIH (12%). El tiempo (mediana) desde el ingreso hasta la BNN fue 12,5 días (3-73). El origen más frecuente fue la neumonía (64%), seguido de bacteriemia primaria (18%), infección de TRS (15%) y otras infecciones (3%). Se observó resistencia a penicilina, cefotaxima y eritromicina en el 44%, 12%, y 22% de los casos. La mayoría de los pacientes recibió monoterapia empírica con betalactámicos (61%) o asociada a aminoglucósidos (17%) u otros antibióticos (15%). En el estudio comparativo con BNC, los pacientes con BNN tuvieron una mayor incidencia (p < 0,05) de bacteriemia primaria, enfermedades basales como IRC o neoplasia, bacteriemia polimicrobiana, resistencia a penicilina y shock séptico. La mortalidad fue también mayor (41% vs 16%; p < 0,001) y se relacionó con la BNN en la mayoría de los casos (39%). El estudio multivariante no demostró sin embargo que la infección nosocomial tuviera impacto sobre la mortalidad. Conclusiones: Una alta proporción de las bacteriemias neumocócicas son de adquisición nosocomial. La frecuencia de bacteriemia primaria, infección polimicrobiana y shock séptico es mayor que en la infección comunitaria. La BNN aparece como una grave complicación en pacientes con diversas enfermedades subyacentes como neoplasia o IRC y se asocia a una alta mortalidad. 346 FACTORES PREDICTORES DE COMPLICACIONES EN BACTERIEMIAS POR S. AUREUS M. Franco Huerta1, J.M. Lomas Cabezas1, F.J. Martínez Marcos1, A. Márquez Sanabria2, C. Luque Duque2, J.M. Saavedra Martín2 y A.M. Domínguez Castaño2 1 Unidad de Gestión Clínica de Medicina Interna y 2Servicio de Microbiologia, Hospital Juan Ramón Jiménez. Huelva. Introducción: La bacteriemia por S. aureus (BSA) está asociada a una notable morbimortalidad que obliga al conocimiento de una serie de factores individuales de riesgo que permitan optimizar el manejo de esta entidad. Objetivos: 1) Detección precoz de las BSA. 2) Consejo al facultativo responsable del enfermo. 3) Seguimiento y descripción de la evolución una vez aplicados protocolos de actuación. Material y métodos: Identificación de los pacientes mediante revisión diaria de los HC en el laboratorio de Microbiología. Se excluyen los servicios de Hematología y Pediatría; así como los pacientes del hospital de enfermos crónicos. Realizamos un protocolo asistencial aconsejando a los facultativos responsables de los pacientes en pautas de tratamiento empírico y duración del mismo. Realizamos revisión presencial o telefónica de los pacientes a los tres meses. Análisis de regresión logística multivariado paso a paso a aquellas variables que en el análisis univariado habían demostrado una asociación significativa con bacteriemia complicada o con un endpoint combinado en el que se incluían bacteriemia complicada, exitus o recidiva. Resultados: 71 aislamientos y 8 pérdidas n: 63; la edad media fue 62 años con una relación varones/mujeres: 1/3. Si analizamos patologías de base: destacan DM 32/63 (49%), IRC 20/63 (32%); más del 20% partían de cierta situacion de inmunosupresión (13/63). El origen más frecuente fue el catéter 58/63 (92%) (en 70% (42/58) fue periférico). Más del 85% de las bacteriemias estuvieron relacionadas con la asistencia sanitaria. El 8% de los 138 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 aislamientos fueron resistentes a meticilina. El tratamiento en el caso de los SAMS fue subóptimo en 21% (12/58) y todos los MARSA se trataron correctamente. Se describieron complicaciones en 20,6% (13/63) de los pacientes, agrupadas fundamentalmente en las BSA con FR (27,3% vs 5,3%). Las más frecuentes fueron EI 7/63 (11%) y tromboflebitis supurada 6/63 (9,5%). La mortalidad atribuible fue del 5% (3/63). En el análisis univariado se asociaron con el desarrollo de complicaciones: HC positivo 72 h p 0,02, origen distinto a flebitis p 0,03, ausencia de catéter p 0,004; y en el multivariado se asocian con aumento del riesgo para desarrollar una complicación HC positivo 72h (OR 21,08) y origen distinto a flebitis (OR 16,6). Al analizar el endpoint combinado no hubo asociación estadísticamente significativa en el análisis univariado, si bien HC positivo 72h rozó la significación (p 0,07). Conclusiones: 1) Escasa resistencia a la meticilina a pesar de un elevado número de BSA relacionadas con la asistencia sanitaria. 2) La complicación mas frecuente fue la endocarditis. 3) La mortalidad directamente relacionada fue del 5%. 4) Los principales factores predictores de complicaciones fueron la bacteriemia persistente durante más de 24 horas y un origen de la BSA distinto a la flebitis. 347 IMPLANTACIÓN DEL PROTOCOLO INFORMÁTICO DE MANEJO MULTIDISCIPLINAR INTEGRAL DE LA SEPSIS (PIMIS) EN UN HOSPITAL, PRIMEROS 15 MESES J. Barcelóa, I. Losadab, L. Gutierrezb, A. Llompartc, R. Moralesd, A. Sociasa, A. Rodrigueza y M. Borgesa a UCI. bMedicina Interna. cUrgencias. dCirugía, Hospital Son Llàtzer. Introducción: La mortalidad de la sepsis grave (SG) y del shock séptico (SS) siguen por encima del 29 y 45%, respectivamente (1). La implantación de protocolos para el manejo “agresivo” de ambos ha conseguido, en los pocos estudios publicados, disminuir la estancia y mortalidad. Objetivo: Seguimiento de un protocolo informatizado multidisciplinar desarrollado para la rápida identificación y manejo de la SG y SS en cualqier Servicio del Hospital, excepto pediatría. Método: Estudio prospectivo realizado en un Hospital docente de 400 camas. Desarrollamos un protocolo para: identificación SG/SS (SIRS y disfunción orgánica-DO), monitorización y soporte terapéutico. El PIMIS consta de 4 partes: A) identificación (≥ 2 SRIS y ≥ 1 DO); B) monitorización analítica automática (0-6-12 hs); C) genera un comentario de evolución; D) acceso a un soporte terapéutico estandarizado. Hay acceso online a todos los pacientes incluidos y un aviso automático de su inclusión en la hoja de trabajo. Proceso educacional a través de múltiples sesiones: general, por servicios, enfermería y dirección. Test de chi-cuadrado y de Fischer. Resultados: Analizamos 481 episodios durante 15 meses (feb/06-jun/07), 64% varones, edad media 64,7 a. Se activaron desde Urgencias 46% y de Hospitalización 54% (siendo 38% UCI y 16% Planta). Un 59% ingresaron en UCI. El número de activaciones se incrementó con el tiempo: 0,4 episodios/día en los primeros 3 meses hasta 2/día en el último trimestre. El origen de adquisición: 71,6% comunitario, 19,4% nosocomial extra-UCI y 9,1% intra-UCI. Criterios SRIS fueron: fiebre 52%, hipotermia 13%, taquicardia 84%, taquipnea 73%, paCO2 < 32 mmHg 30,6%, leucocitosis 55,7% y leucopenia 11,4%. Y de DO clínicos: 53% hipotensión, 54,9% hipoxemia, 28,9% oliguria y 23,7% alt consciencia; y los analíticos: elevación creatinina 26%, coagulopatia 18,3%, PCR doble 20,6%, hipelacticemia 19,8% y 6,9% hiperbilirrubinemia. Fueron 60% SG y 40% SS. El APACHE II medio 16,9 (DE 9,3), SOFA 5,3 (3,2) y SAPS III 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 139 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) 63,5 (16,5). El nº de DO al activar el PIMIS: 21% afectación de un órgano, pero 79 tenía 2 o más DO (2: 27,6%; 3: 27,8%; y »4: 23,2%). Los focos más frecuentes fueron: pulmonar 44%, abdominal 25,6% y urinario 15%. Las infecciones más comunes: Neumonía comunitaria 33%, Infección abdominal 26% y Neumonía Nosocomial/NAV 11%. La estancia global hospitalaria fueron 26 (DE 31) días, y en UCI de 18 (27) días. La mortalidad global fue del 28,4%: 19,6% SG y 43,5% SS (p < 0,001). Conclusiones: implementamos el PIMIS para el manejo de SG/SS en todo el Hospital en enfermos con elevados índices de gravedad y la mayoría identificados fuera de la UCI, especificamente en Urgencias. Mayoría son comunitarias y pocas intra-UCI. Criterios clásicos de sospecha diagnóstica como la fiebre o hipotensión sólo ocurrían en algo más del 50%. Los focos de SS/SG más comunes son el pulmonar y abdominal. 1. Angus et al. Crit Care Med. 2001. 348 BACTERIEMIA NEUMOCÓCICA: ESTUDIO CLÍNICO Y EVOLUTIVO DE 755 EPISODIOS (1990-2007) V. Pintado, R. Blázquez, E. Loza1, J. Fortún, J. Cobo, P. Martin-Dávila, J.M. Hermida y S. Moreno Enfermedades Infecciosas y 1Microbiología. Hospital Ramón y Cajal. Madrid. Introducción: La incidencia de bacteriemia neumocócica (BN) parece estar aumentando en los últimos años, así como la tasa de resistencia de S. pneumoniae a antibióticos. Se revisan las características epidemiológicas, clínicas y evolutivas de la BN en un hospital terciario. Métodos: Estudio observacional retrospectivo de BN en adultos (> 18 años) durante 18 años (1990-2007). Resultados: Se presentaron 755 episodios (721 primeros episodios, 34 recidivas). Se ha documentado un aumento de incidencia de BN (media de casos/año: 1990-1995 = 28, 1996-2001 = 39, 2002-2007 = 58). Durante los tres periodos se observó una fluctuación de la tasa de resistencia a penicilina (33%-39%-23%), cefotaxima (3%-9%-11%) y eritromicina (13%-23%-19%). 64,5% eran varones con edad media de 57 años (18-94). La mayoría de los pacientes (82%) presentaban enfermedades subyacentes como hepatopatía (27%), neoplasia (19%), EPOC (18%), etilismo (18%), cardiopatía (10%), IRC (6%) y/o inmunodepresión por corticoides (11%), inmunosupresores (10%) o infección VIH (26%). El origen más frecuente de la BN fue la neumonía (79,5%), seguido de infección de TRS (6,5%), meningitis (6%), BN primaria (5,5%), peritonitis (1,5%) y otras infecciones (1%). La infección fue nosocomial en un 9% de los casos. La práctica totalidad de las recidivas se presentó en pacientes VIH. La mayoría de pacientes recibió tratamiento empírico con betalactámicos (48%), quinolonas (9%), macrólidos (3%) o combinación de betalactámicos con macrólidos (19%), quinolonas (7%) u otras asociaciones (14%). La mortalidad global en los primeros 30 días fue de 18% y se relacionó directamente con la BN en la mayoría de casos. La mortalidad fue similar en pacientes con neumonía (19%), meningitis (13%), BN primaria (19%) o infección de TRS (16%). El estudio multivariante demostró que la presencia de shock séptico (OR = 16,9), fracaso respiratorio (OR = 3.3), edad avanzada (OR = 1,9) y sensibilidad a penicilina (OR = 0,3) fueron los principales factores pronósticos de mortalidad. Conclusiones: Se ha observado un aumento de la incidencia de la BN y una fluctuación de las tasas de resistencia a antibióticos. La neumonía comunitaria continúa siendo la causa más frecuente de BN, pero una significativa proporción de casos es de adquisición nosocomial. La mortalidad es elevada y se relaciona con la presencia de shock séptico, fracaso respiratorio y edad avanzada, pero no con el origen de la BN. 349 GENES DE VIRULENCIA Y DIVERSIDAD GENÉTICA ENTRE CEPAS DE ESCHERICHIA COLI O1:K1:H7/HCAUSANTES DE INFECCIONES URINARIAS, SEPSIS Y MENINGITIS EN HUMANOS Y CEPAS PATÓGENAS AVIARES A. Mora1, G. Dahbi1, C. López1, M. Blanco1, J.E. Blanco1, M.P. Alonso2, S. Bonacorsi3, M. Moulin-Schouleur 4, J. Blanco1. 1 Laboratorio de Referencia de E. coli, Facultad de Veterinaria, Universidad de Santiago de Compostela, Lugo, 2Unidad de Microbiología, Complejo Hospitalario Xeral-Calde de Lugo. 3 Laboratorie d´Etudes de Genétique Bactérienne dans les Infections de l´Enfant, Université Denis Diderot-Paris 7. 4 Infectiologie Animale et Santé Publique, INRA, Centre de Tours. Introducción: Las cepas de Escherichia coli se han clasificado en base a los estudios clínicos y de virulencia dentro de tres grandes grupos: cepas patógenas intestinales, patógenas extraintestinales (ECExP), y comensales. El grupo de los ECExP, que incluye cepas causantes de infecciones urinarias, sepsis y meningitis y cepas patógenas aviares, presentan una diversidad genética elevada, con un amplio abanico de factores de virulencia asociados. Objetivos: Definir las relaciones genéticas entre cepas O1:K1:H7/H- causantes de infecciones extraintestinales en seres humanos y aves, así como el potencial zoonótico de las cepas de origen aviar. Materiales y métodos: Se investigó una colección de 59 cepas de E. coli patógenas extraintestinales: 21 cepas aviares y 38 cepas humanas (16 de meningitis y 22 de ITUs y/ó sepsis). Todas pertenecían al serotipo O1:K1:H7/H-. La determinación de los perfiles de virulencia se llevó a cabo analizando la presencia de 12 genes (fimH, fimA, papC, papG I, papG II, papG III, sfa/foc, tsh, iucD, neuC, hlyA, ibeA) mediante PCR. La asignación de los grupos filogenéticos (A, B1, B2, D) también se realizó por PCR. Las relaciones clonales se establecieron utilizando la técnica de electroforesis en campo pulsado (PFGE) usando la enzima XbaI. Los perfiles PFGE obtenidos fueron analizados con el programa Bionumerics (Applied-Maths). Resultados: Todas las cepas fueron positivas para al menos tres de los doce genes de virulencia analizados. Los genes más prevalentes entre los tres grupos de cepas (aviares, meningitis, ITU-sepsis) fueron neuC (100% de las 59 cepas); fimH (100%, 88%, 86%, respectivamente); papC (100%, 88%, 91%); iucD (95%, 88%, 95%). Las principales diferencias las marcaron los genes fimA (10%, 38%, 45%); tsh (33%, 6%, 9%) y hlyA (0%, 19%, 14%). La asignación de los grupos filogenéticos señaló diferencias entre cepas de origen humano y aviar. Así, aunque todas las cepas (aviares, meningitis, ITU-sepsis) pertenecieron al grupo B2 (95%, 44%, 59%, respectivamente) o al D (5%, 56%, 41%), las diferencias de distribución fueron significativas. Cuando se realizó el análisis clonal de los perfiles de macrorrestricción se detectaron 13 cluster que agrupaban 48 de las 59 cepas del estudio (5 cluster entre las 21 cepas aviares, 7 cluster entre las 16 cepas de meningitis y 10 entre las 22 cepas aisladas de ITU-sepsis). Los cluster PFGE-VII y PFGE-VIII, muy próximos entre sí (82% similitud) agruparon el mayor número de cepas (9 y 11, respectivamente), las cuales eran de origen aviar y humano (ITU-sepsis). Se observó en el dendrograma una clara disgregación de las cepas según su grupo filogenético B2 o D. También destaca el agrupamiento de las cepas fimA positivas, de forma que 12 (67%) de las 18 cepas positivas para este gen formaron un cluster de similitud > 75% en el dendrograma; y el agrupamiento de las cepas tsh positivas: 8 (73%) de 11 con una similitud > 77%. Conclusiones: La principal conclusión es que, aunque en conjunto existen diferencias entre las cepas ECExP O1:K1:H7/H- de origen humano y aviar, marcadas en primer lugar por la distribución de grupo filogenético, así como por las diferencias de prevalencia de determinados genes de virulencia (fimA, tsh, hly), hemos encontrado que determinaEnferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 139 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 140 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) das cepas de origen humano comparten un origen clonal común con cepas patógenas aviares, de acuerdo con sus perfiles de macrorrestricción, grupo filogenético y perfiles de virulencia. Este trabajo demuestra que las cepas ECExP aviares y humanas son altamente similares, lo que confirma que ciertas cepas patógenas aviares poseen el potencial de causar infecciones en humanos. 350 ESTUDIO DESCRIPTIVO DE LAS BACTERIEMIAS DE ORIGEN URINARIO P. Antequera, J. Pagán, C. Guerrero, L. Martínez-Lage, A. Pérez y R. Blázquez Servicio de Microbiología, Hospital Gneral Universitario “José María Morales Meseguer”. Introducción: La infección del tracto urinario (ITU) es una de las infecciones extrahospitalarias más frecuentes y la más común de las infecciones nosocomiales. Objetivo: Describir las características clínicas, epidemiológicas y microbiológicas de las bacteriemias de origen urinario en nuestro centro. Métodos: Seguimiento prospectivo de todos los pacientes con bacteriemia de origen urinario durante 1 año. El protocolo de recogida de datos incluía datos epidemiológicos, clínicos y microbiológicos. La identificación y la sensibilidad antimicrobiana se realizaron por un sistema semiautomatizado (MicroScan®). Resultados: Se han incluido un total de 137 casos, 73 (53,3%) varones y 64 (46,7%) mujeres. La edad media fue de 64,3 años. El 82,4% de los pacientes (113) tenían alguna enfermedad de base y en 75 casos (66,3%) presentaban alteraciones urológicas. Quince pacientes (10,9%) no fueron hospitalizados, la mayoría fueron mujeres (86,6%) y solo un 20% tenían alteraciones del tracto urinario. La adquisición fue nosocomial en 21 casos (15,3%), comunitaria en 88 (64,23%) y hubo 28 (20,4%) casos relacionados con la asistencia sanitaria, de los que 10 se produjeron tras la realización de biopsia prostática. El síndrome febril fue la forma de presentación clínica más frecuente, 116 casos (84,6%); el 7,3% presentaron sepsis severa y 6,5% shock séptico. El origen urinario se documentó microbiológicamente en 113 casos (82,5%). Los bacilos gram negativos fueron responsables del 92,7% de las infecciones, siendo Escherichia coli el agente causal más frecuente (111 casos). Se detectaron enterobacterias productoras de betalactamasa de espectro extendido (BLEE) en 8 aislados: 7 de E. coli y 1 de Klebsiella spp. lo que representa un 6,3% de los aislados de E. coli y un 14,2% de los de Klebsiella spp. Los antimicrobianos más utilizados en el tratamiento empírico fueron ceftriaxona (45,2%), amoxicilina-clavulánico (29,2%) y ciprofloxacino (14,6%). El tratamiento fue inadecuado en 22 casos (16%) y en un 87% (7/8) de las causadas por enterobacterias productoras de BLEE. La mortalidad global fue de 4,3% y la directamente relacionada 2,9% (4 casos). Conclusiones: La mayoría de las bacteriemias de origen urinario se producen en pacientes con alguna patología urolológica de base. La presencia de enterobacterias productoras de BLEE en estas infecciones hace que sea necesario revisar el tratamiento empírico de la sepsis de origen urinario. 351 ESTUDIO COMPARADO ENTRE LA PRUEBA DE SEPTIFAST Y EL HEMOCULTIVO EN PACIENTES DE UVI C. García Loygorri, F. Bobillo, C. Gobernado, L. Barrio, F. PérezGonzález, R. Ortiz de Lejarazu, M.A. Bratos, A. Rodríguez Torres y A. Orduña Unidad de Cuidados Intensivos, Servicio de Microbiología e Inmunología, Hospital Clínico Universitario de Valladolid. Antecedentes: En los últimos años existe un interés creciente en las pruebas de biología molecular aplicadas 140 Enferm Infecc Microbiol Clin 2008;26(Espec Congr):1-221 al diagnóstico microbiológico. Recientemente, se ha introducido como herramienta diagnóstica una técnica de PCR a tiempo real (PCR-TR) (Septifast, Roche Diagnostics) que permite detectar 25 especies microbianas que suponen mas del 95% de los microorganismos causantes de sepsis. Material y métodos: Se han estudiado 183 muestras de sangre procedentes de 70 pacientes ingresados en la Unidad de Cuidados Intensivos del Hospital Clínico Universitario de Valladolid. En cada caso se ha realizado de forma simultánea hemocultivo para aerobios, anaerobios y hongos (Bactec, Becton Dickinson) y la prueba de Septifast. Resultados: De las 183 muestras 41 (22,4%) resultaron positivas en la prueba de Septifast y 34 (18,5%) fueron positivas en el hemocultivo. La concordancia (cualitativa) fue del 74,8% (114 muestras negativas (62,3%) y 23 positivas (12,6%)). Cuatro aislados (3 B. thetaiotamicron procedente de 3 muestras del mismo paciente, y 1 Corynebacterium sp de probable contaminación) no se encuentran incluidos en el panel de Septifast. En 1 caso se detectó en Septifast Aspergillus fumigatus. Once casos de hemocultivo con crecimiento de Staphylococcus coagulasa negativos fueron considerados por el Septifast como contaminación y en 4 casos como infección. En 1 caso se detectó en el hemocultivo una infección polimicrobiana, y en 3 casos mediante Septifast. El resultado de la PCR-TR antecedió al resultado del hemocultivo en 4,3 días por término medio en el caso de negatividad de éste, y en 1,6 días en caso de hemocultivo positivo (informe previo). 352 EVALUACIÓN DE LA TÉCNICA SEPTIFAST EN SEPSIS NEONATAL M. Pérez-Ruiz1, M.J. Ruiz-Pérez1, I. Pedrosa1, E. Torres1, J. Rodríguez Granger, S. Paulos, M. Peña2, J.A. Hurtado2 y M. Rosa-Fraile1 1 Servicio de Microbiología y 2Servicio de Pediatría, H.U. Virgen de las Nieves. Granada. La sepsis neonatal es una importante causa de morbimortalidad. Es un proceso infeccioso sistémico, que se confirma con el aislamiento de microorganismos en sangre. Un diagnóstico precoz y el inicio del tratamiento son fundamentales en la evolución del recién nacido. LightCycler® SeptiFast MGRADE es una técnica de PCR en tiempo real, basada en la amplificación, detección e identificación de ADN de los 25 patógenos más frecuentemente aislados de hemocultivos en población adulta. Aunque algunos de los patógenos implicados en sepsis de recién nacidos no son identificados específicamente por este método, nos propusimos evaluar la utilidad de Septifast, en comparación con los resultados de los hemocultivos, en el ámbito de la sepsis neonatal. Desde abril de 2007 hasta enero 2008 se procesaron en paralelo, para hemocultivo (HC) y septifast (SF), 38 muestras de sangre de otros tantos recién nacidos y lactantes (con menos de 44 semanas de edad post-gestacional) con sospecha clínica y analítica de sepsis neonatal. El HC se procesó por el método automático Bactec y la muestra para SF se envió con EDTA como anticoagulante. Se obtuvieron 22 HC negativos y 15 positivos. Con la técnica SF se obtuvieron 21 resultados negativos y 16 positivos. Los resultados obtenidos con las dos técnicas fueron concordantes en 24 episodios (65%): 17 negativos y 7 positivos (2 estafilococos coagulasa-negativa (SCN), 1 Enterococcus faecalis, 1 Enterobacter cloacae, 1 E. faecalis + E. cloacae, 1 Escherichia coli). Hubo 13 casos discordantes: 5 HC-negativo vs septifast positivo (2 SCN, 2 Pseudomonas aeruginosa y 1 neumococo), 4 SF-negativo vs HC-positivo (3 SCN y estreptococo grupo viridans), y 4 episodios en los que el patógeno detectado por ambas técnicas fue diferen- 01 Comunicaciones 2008.QXD 18/4/08 13:25 Página 141 XIII Congreso de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) te. En 3 de estos últimos, se aisló SCN en el HC mientras que SF detectó Candida parapsilosis en un caso y P. aeruginosa en dos episodios. Es de destacar que estos dos últimos episodios correpondían a diferentes muestras de un mismo paciente en el que P. aeruginosa fue además aislado simultáneamente de otras muestras (exudado de catéter y tubo endotraqueal). Conclusiones: 1) Septifast podría ser una herramienta útil, empleada en paralelo con el HC, en el diagnóstico de sepsis neonatal. 2) Son necesarios estudios más amplios para conocer la utilidad real del SF en este grupo poblacional. 353 ESTUDIO DE UTILIZACIÓN DE DAPTOMICINA EN UN HOSPITAL DOCENTE DE TERCER NIVEL M. Duero, D. Campany, B. Almirante1, J. Monterde Servicio de Farmacia. 1Servicio de Enfermedades infecciosas. Hospital Universitari Vall d’Hebron. Introducción: Durante el año 2006 la Agencia Española del Medicamento autorizó el uso de daptomicina (D) para infecciones complicadas de piel y tejidos blandos. Posteriormente, se han publicado los resultados de diferentes estudios y ensayos clínicos que han ampliado la posibilidad de utilizar el antibiótico en otras situaciones clínicas. Objetivo: Evaluar la indicación, efectividad y seguridad de los tratamientos con D. Material y métodos: Estudio prospectivo, observacional y longitudinal realizado durante el año 2007 en el Hospital Universitari Vall Hebron (1200 camas). Mediante una hoja de recogida de datos se registran las características de los pacientes, el tipo de infección, la información microbiológica, la duración y dosis utilizadas de D y la respuesta clínica y microbiológica después de finalizar el tratamiento. Resultados: Durante el periodo de estudio se realizaron 19 tratamientos con D (tabla 1): Indicación Sepsis por catéter Infección de piel y partes blandas Infección de material ortopédico Infección intraabdominal Endocarditis Otras Nº tratamientos (%) 7(37) 2(11) 2(11) 3(16) 1(5) 4(21) En 12/19 pacientes (63,1%) la infección fue bacteriémica y todos los tratamientos se adaptaron a la etiología: SPCN (8/19), SARM (5/19), SAMS (3/19) y otros (3/19). De entre la población clínicamente evaluable (15/19), se observó resolución clínica al final del tratamiento en 13/15 pacientes (86,6%). Los 2 fracasos terapéuticos correspondieron a la necesidad de retirar el antibiótico por reacción adversa grave (neumonía eosinofílica) en un paciente, y a fallecimiento no relacionado, en el otro caso. No se observaron elevaciones de CPK en ningún tratamiento, aunque sólo se realizó monitorización de este parámetro analítico en 3/19 pacientes (15,8%). En 10/19 pacientes (52,6%) fue posible el análisis microbiológico. En los 10 casos se documentó la erradicación del microorganismo identificado inicialmente. Conclusiones: La mayoría de tratamientos con D responden a infecciones por punta de catéter por SPCN en pacientes, en su mayoría, con algún factor que limita el uso de otras alternativas (principalmente insuficiencia renal). Es importante el uso de D en unidades especiales en las que la administración única diaria del antibiótico se considera una ventaja. Globalmente, la efectividad y seguridad de D han sido adecuadas. A pesar de ello, es necesario mejorar la monitorización de algunos parámetros analíticos, especialmente en tratamientos prolongados. 354 FACTORES PRONÓSTICOS DE MORTALIDAD RELACIONADA CON LA BACTERIEMIA POR STAPHYLOCOCCUS AUREUS A. Lalueza1,