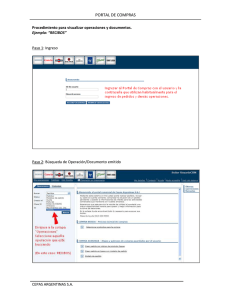
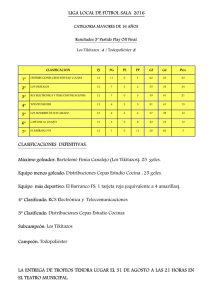
norma técnica - Instituto de Salud Pública de Chile
Anuncio

NORMA TÉCNICA M INIS TERIO D E SALUD I NS TITUTO D E S ALUD PÚBLI CA Ilustración 1 VIGILANCIA DE LABORATORIO INSTITUTO DE SALUD PUBLICA DEPARTAMENTO LABORATORIOS DE SALUD AUTORES DEPARTAMENTO LABORATORIOS DE SALUD SUBDEPARTAMENTO DE MICROBIOLOGÍA SECCIÓN MICOBACTERIAS SECCIÓN ESPIROQUETAS SECCIÓN BACTERIOLOGÍA SECCIÒN DE VIROLOGÍA SUBDPTO. COORDINACION DE LABORATORIO SECCION PARASITOLOGIA INDICE Página Introducción 3 Vigilancia de Laboratorio de Campylobacter spp 4 Vigilancia de Laboratorio de Chlamydia psittaci 7 Vigilancia de laboratorio de Coxiella burnetti 9 Vigilancia de Laboratorio de Escherichia coli Productor de Toxina Shiga STEC Escherichia coli Verotoxigénico O157 y otros 12 Vigilancia de Laboratorio de Echrlichia spp. 16 Vigilancia de Labortorio de Legionella pneumophilia 19 Vigilancia de Laboratorio de Leptospira spp. 22 Vigilancia de Laboratorio de Listeria monocytogenes 26 Vigilancia de Laboratorio de Salmonella spp. 29 Vigilancia de Laboratorio de Shigella spp. 32 Vigilancia de Laboratorio de Streptococcus agalactiae 35 Vigilancia de Laboratorio de Streptococcus pneumoniae 38 Vigilancia de Laboratorio de Streptococcus pyogenes 41 Vigilancia de Laboratorio de Treponema pallidum 44 Vigilancia de Laboratorio de Tripanosoma cruzi 48 Vigilancia de Laboratorio de Vibrio cholerae 54 Vigilancia de Laboratorio de Vibrio parahaemolyticus 57 Vigilancia de Laboratorio de Virus de la Hepatitis C 60 Vigilancia de Laboratorio de Virus de la Hepatitis B 64 Vigilancia de Laboratorio de Virus de la Inmunodeficiencia Humana (VIH) 68 Vigilancia de Laboratorio de Yersinia spp. 79 Vigilancia de Resistencia antimicrobiana a Enterococcus spp. 76 Vigilancia de Resistencia antimicrobiana de Haemophilus influenzae serotipo b 79 Vigilancia de Resistencia antimicrobiana del Mycobacterium tuberculosis 82 Vigilancia de Resistencia antimicrobiana Neisseria gonorrhoeae 84 Vigilancia de Resistencia antimicrobiana Neisseria meningitidis 87 Vigilancia de Resistencia antimicrobiana Salmonella spp. 90 Vigilancia de Resistencia antimicrobiana Shigella spp. 92 Vigilancia de Resistencia antimicrobiana Streptococcus pneumoniae 94 Vigilancia de Resistencia antimicrobiana Staphyloccocus aureus 96 I nt r o d u c c i ó n La Epidemiología es básicamente, el estudio de los problemas de salud o los eventos que ocurren a las personas, tomadas a nivel de población, obteniendo tasas que son comparables en el tiempo, para ser usadas en el control y prevención de las enfermedades. Esta ciencia tiene como sustento la notificación del fenómeno estudiado, y para ello, históricamente, se ha usado en nuestro país fundamentalmente la vigilancia de morbilidad, es decir, una notificación basada en hallazgos clínicos, siendo los resultados de laboratorio usados solamente para confirmar el diagnóstico ya hecho por los médicos tratantes u otros profesionales de la salud. Sin embargo desde 1999, en que se inicia la revisión del Reglamento sobre Notificación de Enfermedades de Declaración Obligatoria, que había sido aprobado en 1983, se incluyen además del Sistema de Vigilancia de Morbilidad, el Sistema de Vigilancia Ambiental y el Sistema de Vigilancia de Laboratorio. Este último define el rol de los laboratorios públicos y privados en la vigilancia epidemiológica de las enfermedades transmisibles, y establece la obligatoriedad de notificar la detección en el laboratorio de los agentes etiológicos allí definidos, todo lo cual se plasma en el Decreto Nº 712 del año 2000 y modificado el año 2002 como decreto Nº 139. La última actualización del listado oficial de las enfermedades sujetas a vigilancia nacional, incluyendo los agentes etiológicos que deben notificar los laboratorios públicos y privados, se aprueba el 22 de octubre del 2004, en el Decreto Nº 158. En esta importante tarea, el Instituto de Salud Pública de Chile tiene la obligación de organizar, evaluar, confirmar y analizar la información procedente de los laboratorios públicos y privados del país, para a su vez, notificar definitivamente al Ministerio de Salud. Para cumplir con este objetivo se han diseñado las Fichas de Notificación de Laboratorio contenidas en esta Norma Técnica, las que deben ser utilizadas por los laboratorios del país, en su rol a nivel local, en la vigilancia epidemiológica de las enfermedades transmisibles. Las fichas de esta norma técnica corresponden a todas las enfermedades bajo Vigilancia de Laboratorio, para lo cual se encuentran disponibles formularios correspondientes para el envío de cepas o datos, según corresponda (www.ispch.cl). es importante no olvidar que ademas existen otros agentes bajo notificación (Vigilancia Universal, decreto ley Nº 158,2004) en el cual existe un componente de laboratorio en el proceso de su reporte. Cualquier agente aislado de este grupo de enfermedades debe obligatoriamente ser enviado al Laboratorio Nacional de Referencia Instituto de Salud Pública de chile. Dr. Julio García Moreno Jefe Departamento Laboratorios de Salud 3 Vigilancia de Laboratorio de Campylobacter spp JUSTIFICACIÓN DE LA VIGILANCIA Campylobacter spp son considerados como una de la bacterias que más comúnmente causa enteritis en el mundo. En Chile no se conoce la importancia que tiene este agente a nivel nacional, por lo cual se hace necesario el estudio con el objeto de conocer su prevalencia y establecer su control como agente asociado a Enfermeda Trasmitida por Alimento (ETA). DESCRIPCIÓN DEL AGENTE Campylobacter son bacilos gram-negativos con formas curvas sigmoídeos o espirales, pueden presentarse con formas esféricas o cocoides especialmente en cultivos viejos, son móviles por un flagelo único o bipolar, no forman esporas y generalmente son microaerófilos. Familia : Campylobacteraceae Genero : Campylobacter Especies a vigilar : C.jejuni , C. coli ENFERMEDAD HUMANA PRODUCIDA POR ESTE AGENTE La infección debido a C. jejuni y C. coli , produce un amplio espectro de la enfermedad desde pacientes asintomáticos hasta gastroenteritis severa, además pueden producir infecciones extraintestinales (bacteriemia, hepatitis, nefritis etc,) así como también complicaciones tardías de la enfermedad : síndrome de Guillain Barré y artritis reactiva. TIPO DE MUESTRAS REQUERIDAS -Deposición PERIODO OPTIMO PARA LA TOMA DE MUESTRA Ante sospecha de la enfermedad y previo al tratamiento antibiótico CONSERVACION Y TRANSPORTE DE LA MUESTRA Si el periodo de transporte es mayor a 2 horas la muestra debe ser colocada con tórula en medio de transporte como Cary-Blair, Stuart o Amies. TECNICAS DE LABORATORIO UTILIZADAS Tinción Cristal violeta / Bicarbonato de sodio (VB) Cultivo 4 CONTROL DE CALIDAD EXTERNO Los laboratorios locales deben estar adscritos a un programa de evaluación externa de calidad. CONDICIONES DE BIOSEGURIDAD Debe manipularse de acuerdo al nivel 2 de la Clasificación Internacional de Riesgo (Ref.Laboratory Biosafety Manual 4° Ed. 2004). ENVÍO A LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que realicen diagnóstico presuntivo a través de la tinción VB deben enviar al Instituto de Salud Pública las láminas que resulten positivas, acompañados del formulario correspondiente. Aquellos laboratorios que aíslen Campylobacter deben mandar la cepa aislada en medio de transporte Cary Blair dentro de 48 horas a temperatura ambiente, mediante formularios provistos por esta institución. 5 Vigilancia de Laboratorio Campylobacter spp. Laboratorio Local Muestra Medio de Transporte Cary Blair Negativa Informe al paciente TINCION Violeta Bicarbonato Positiva Enviar lámina ISP Informe presuntivo al paciente Negativo CULTIVO Informe al paciente Positivo Envío Cepa ISP Informe al Laboratorio Local Informe al MINSAL Informe al MINSAL Informe Laboratorio Local 6 Vigilancia de Laboratorio de Chlamydia psittaci JUSTIFICACIÓN DE LA VIGILANCIA La psitacosis es una infección respiratoria, frecuentemente ocupacional, que puede causar brotes en los lugares de trabajo y en ocasiones menos frecuentes intrafamiliares. La vigilancia se hace necesaria con el fin de conocer la prevalencia de en Chile, debido a que representa un problema de salud pública en otros países. DESCRIPCIÓN DEL AGENTE Las chlamydias son bacterias intracelulares obligadas, no crecen en medios de cultivo sintéticos, solamente en cultivos celulares. Familia Genero Especie a vigilar : : : Chlamydiaceae Chlamydia C. psittaci ENFERMEDAD HUMANA QUE PRODUCE Psitacosis , neumonía atípica en muchos casos severa. TIPOS DE MUESTRAS REQUERIDAS Suero PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRAS Dos muestras: la primera en la fase aguda (primera semana) y la segunda tres a seis semanas después. CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS Conservar y transportar a temperatura entre 4-8°C TECNICAS DE LABORATORIO UTILIZADAS - Inmunofluorescencia indirecta ELISA PCR CONDICIONES DE BIOSEGURIDAD Chlamydia psittaci debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que diagnostiquen este agente estarán obligados a notificarlos semanalmente al ISP, informando la técnica utilizada. Aquellos laboratorios que no cuenten con la técnica deberán enviar las muestras al Laboratorio de Referencia donde se realizará el estudio del agente, para lo cual debe utilizar el Formulario para envío de muestras clínicas de la Sección Bacteriología . 7 Vigilancia de Laboratorio Chlamydia psittaci Negativo Laboratorio Local que realiza la Técnica Positivo Notificar semanalmente al ISP, informando la técnica utilizada Informe al paciente Informe al MINSAL Laboratorios que NO realizan la Técnica Negativo Informe al Laboratorio Local Muestra Laboratorio de Referencia ISP Positivo Informe al Laboratorio Local Informe al MINSAL 8 Vigilancia de laboratorio de Coxiella burnetti JUSTIFICACIÓN DE LA VIGILANCIA C. burnetti produce una rickettsiosis febril aguda, que se puede presentar en forma repentina existiendo una enorme variabilidad en su gravedad y duración. En algunos casos se presenta neumonitis con tos, expectoración escasa, dolor torácico y signos físicos mínimos. Se debe realizar el diagnóstico diferencial con otras fiebres de origen desconocido. DESCRIPCIÓN DEL AGENTE Coxiella burnetti es un cocobacilo pleomórfico con una pared celular gram-negativa y que solo crece intracelularmente. Este microorganismo tiene dos fases antigénicas: la fase I aparece en la naturaleza y la fase II es detectable después de múltiples traspasos de laboratorio en huevos o cultivos celulares. Ambas fases son extraordinariamente estables en el ambiente y resistentes a muchos desinfectantes. Familia Género Especie a vigilar : Rickettsiaceae : Coxiella : C. burnetti ENFERMEDAD HUMANA QUE PRODUCE Fiebre Q. La infección puede ser asintomática en el 50% de los casos, causar cuadros febriles agudos o crónicos. El período de incubación es de 10-16 días. Fiebre aguda: Puede ser de tres tipos; autolimitada, o asociada con neumonía y/o hepatitis. Este cuadro se pueden complicar con meningitis aséptica y/o encefalitis. También puede complicar un embarazo. Fiebre crónica: Es la forma más seria y produce principalmente endocarditis, infección de prótesis vasculares, osteomielitis, hepatitis y fiebre prolongada. TIPOS DE MUESTRAS REQUERIDAS Suero PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRAS Dos muestras: la primera en la fase aguda y la segunda tres a seis semanas después. CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS Conservar y transportar refrigerado entre 4° y 8° C. TÉCNICAS DE LABORATORIO UTILIZADAS - Serológicas: Titulación de anticuerpos contra C. burnetti en muestras de suero pareado por métodos como: Fijación del complemento, ELISA o Inmunofluorescencia indirecta, siendo este último el de elección. - Detección directa : por Inmunofluorescencia desde tejidos o por PCR. 9 CONDICIONES DE BIOSEGURIDAD Las muestras de tejido y sangre deben manipularse de acuerdo al Nivel 3 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004), dado que Coxiella burnetti es altamente infecciosa. Las cepas de Coxiella burnetti constituyen un riesgo moderado para la persona y bajo para la comunidad. Debe manipularse de acuerdo al Nivel 2 de la Clasificación Internacional de Riesgo. ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que diagnostiquen este agente estarán obligados a notificarlos semanalmente al ISP, informando la técnica utilizada. Aquellos laboratorios que no cuenten con la técnica deberán enviar las muestras al Laboratorio de Referencia donde se realizará el estudio del agente, para lo cual debe utilizar el Formulario para envío de muestras clínicas de la Sección Bacteriología . 10 Vigilancia Laboratorio Coxiella burnetti Negativo Laboratorio Local que realiza la Técnica Positivo Notificar semanalmente al ISP, informando la técnica utilizada Informe al paciente Informe al MINSAL Laboratorio que NO realizan la Técnica Negativo Informe al Laboratorio Local Muestra Laboratorio de Referencia ISP Positivo Informe al Laboratorio Local Informe al MINSAL 11 Vigilancia de Laboratorio de Escherichia coli Productor de Toxina Shiga STEC Escherichia coli Verotoxigénico O157 y otros. JUSTIFICACIÓN DE LA VIGILANCIA Escherichia coli verotoxigénico, denominado actualmente Escherichia coli productor de Toxina Shiga (STEC), es considerado un agente emergente que puede causar enfermedad diarreica o brotes epidémicos con complicaciones severas. STEC es agente de vigilancia como patógeno emergente grave, debido a la alta letalidad producida por el cuadro clínico Síndrome Hemolítico Urémico (SHU). DESCRIPCIÓN DEL AGENTE Escherichia coli es un bacilo gramnegativo, que crece bien en medios de cultivo tradicionales. Familia : Enterobacteriaceae Género : Escherichia Especie a vigilar : E. coli, Categoría Enterohemorrágico (ECEH), denominado E. coli Productor de Toxina Shiga (STEC). Las cepas de E. coli causantes de diarrea o enfermedades entéricas han sido clasificados en 6 categorías: E. coli enteropatógeno (ECEP), E. coli enterohemorrágico (ECEH ó STEC), E. coli enterotoxigénico (ECET), E. coli enteroinvasivo (ECEI), E. coli enteroagregativo (ECEAgg) y E. coli adherencia difusa (ECAD). El prototipo de STEC es el serotipo O157:H7, forma parte de la flora intestinal de animales bovinos, ovinos, porcinos, aves, etc. La infección puede ser por ingesta de alimentos contaminados, principalmente cárneos, lácteos o de persona a persona. ENFERMEDAD HUMANA QUE PRODUCE La infección por STEC es una zoonosis que puede causar casos esporádicos o brotes de diarrea, Colitis Hemorrágica (CH), Síndrome Hemolítico Urémico (SHU), Púrpura Trombocitopénica Trombótica (PTT). Se estima que alrededor del 10 % de la población pediátrica infectada por STEC desarrolla SHU, cuya mortalidad es de 3 a 5 % en niños menores de 5 años y un alto porcentaje en mayores de 60 años. El cuadro clínico de SHU producido por STEC, se caracteriza inicialmente por diarrea sanguinolenta, de 3 a 4 días de duración, acompañada de dolores abdominales, tenesmo y pujo. Se han descrito alrededor de 50 serogrupos capaces de producir SHU. En nuestro país algunos de los serogrupos identificados de cepas de pacientes con este cuadro clínico son: O157, O26, O55, O6, O111. TIPO DE MUESTRA REQUERIDA Deposición 12 PERIODO ÓPTIMO PARA LA TOMA DE MUESTRA Ante la sospecha clínica de SHU o presencia de CH, obtener la muestra de deposición para estudio de STEC, lo antes posible (3 4 días), ya que la mayoría de los pacientes excretan el agente por períodos menores a siete días. El paciente no debe estar con tratamiento antimicrobiano. CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS La muestra de deposición debe colocarse en un frasco limpio y ser cultivada dentro de las 2 horas de recolección. Si el tiempo entre la recolección de la muestra y la siembra es mayor, poner la deposición en medio de transporte Cary-Blair, a temperatura ambiente. TÉCNICAS UTILIZADAS POR EL LABORATORIO NIVEL LOCAL Realizar coprocultivo para estudio de E. coli a muestras provenientes de pacientes con cuadro clínico SHU o CH. Continuar con serología para los serogrupos de mayor frecuencia: O157, O26, O55, O6, O111 u otros asociados en Chile. Enviar al Laboratorio de Referencia toda cepa de E. coli aislada de SHU o CH independiente del resultado serológico. La patogenicidad de STEC está dada por la toxina Shiga. LABORATORIO DE REFERENCIA Confirmación Bioquímica de especie. Determinación de factores de virulencia por PCR: - Factor adherencia eae, Toxina Shiga Stx1 y Stx2, Enterohemolisina E-Hly Pruebas Serológicas: Somática O y Flagelar H. Biotipificación de cepas O157:H7. Pruebas biológicas para detección de citotoxina (cultivo celular línea Vero). CONTROL DE CALIDAD EXTERNO El laboratorio debe estar adscrito a un sistema de control de calidad como el Programa de Evaluación Externo de Calidad (PEEC) del Instituto de Salud Pública u otro similar. CONDICIONES DE BIOSEGURIDAD Escherichia coli debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) 13 ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que identifiquen este agente están obligados a notificarlos semanalmente al Instituto de Salud Pública y enviar 3 cepas al Laboratorio de Referencia de E. coli Diarreogénico, donde se realizará su confirmación. Se deben estudiar todas las cepas de E. coli provenientes de enfermedad tóxico alimentaria, SHU y CH. Enviar las cepas en tubos de agar corriente u otro medio no inhibidor debidamente sellado y rotulado. Transportar a temperatura ambiente y cumpliendo con las exigencias de bioseguridad para material biológico. Todas las cepas deben venir con el formulario para “Formulario para envío de cepas Sección Bacteriología” con toda la información solicitada. Con el solo hecho de enviar una cepa, ésta se considera automáticamente notificada. En aquellos casos en que por algún motivo no pudiera enviarse la cepa a confirmar, debe necesariamente notificarse considerando para ello los mismos antecedentes solicitados en el formulario antes mencionado. 14 Vigilancia de Laboratorio Escherichia coli productora de toxina Shiga STEC Muestra Deposición Cuadro : SHU, CH, ETA Cultivo Escherichia coli 3 colonias Negativo Envío al ISP Confirmación Informe al Laboratorio Local SHU CH ETA Positivo Informe MINSAL Informe Laboratorio Local : Síndrome hemolítico urémico : Colitis hemorrágica : Enfermedad transmitida por alimento 15 Vigilancia de Laboratorio de Ehrlichia spp JUSTIFICACIÓN DE LA VIGILANCIA La ehrlichiosis es una enfermedad recientemente reconocida en el hombre, las manifestaciones varían desde cuadros muy leves hasta la enfermedad grave que puede ser mortal. Los síntomas suelen ser inespecíficos. El diagnóstico diferencial incluye fiebre de las Montañas Rocosas, enfermedad de Lyme, tularemia y otros cuadros febriles. La vigilancia de este agente permitirá diseminación en Chile. conocer su importancia y controlar su DESCRIPCIÓN DEL AGENTE Ehrlichia spp. Son bacterias gramnegativas, intracelulares obligadas, que infectan y se propagan mas eficientemente dentro de las vacuolas citoplasmáticas especialmente en fagocitos mononucleares y granulocíticos. Por análisis estructural dos distintas formas morfológicas se pueden identificar: core denso y forma reticulada . Familia Género Especies a vigilar : Rickettsiaceae : Ehrlichia : Ehrlichia spp. ENFERMEDAD HUMANA QUE PRODUCE Ehrlichiosis; enfermedad bacteriana febril aguda, con síntomas inespecíficos como fiebre, anorexia, cefalea, náuseas, mialgias y vómitos. El reservorio parece ser la garrapata Rhipicephalus sanguineus, la cual transmite esta bacteria a los perros y eventualmente a los humanos por picaduras. Se puede presentar de tres formas: Ehrlichiosis Humana Monocitotrópica (EMH), el agente causal es E. chaffeensis, y es cuando afecta a los mononucleares. Se han notificado casos en estados meridionales de Estados Unidos. Ehrlichiosis Humana Granulocitotrópica (EGH), el agente causal es E. fagocitofila, en este caso hay hay predilección por los granulocitos. Se han notificado casos en Estados Unidos en estados del medio oeste y noroeste. Ehrlichiosis Sennetsu o fiebre Sennetsu, el agente causal es E. sennetsu. En este cuadro de fiebre es común la linfoadenopatía generalizada. Esta enfermedad se ha presentado en la parte occidental de Japón. TIPOS DE MUESTRAS REQUERIDAS Suero PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRAS Dos muestras; la primera en la fase aguda y la segunda tres a seis semanas después. 16 CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS Conservar y transportar refrigeradas entre 4 y 8 °C. TÉCNICAS DE LABORATORIO UTILIZADAS Serología: Titulación de anticuerpos contra Ehrlichia en muestras de suero pareadas por el método de Inmunofluorescencia indirecta los que pueden ser provistos comercialmente o a través de laboratorios de salud pública. Moleculares: Reacción en cadena de polimerasa (PCR), el cual es un método rápido y específico que permite identificar el agente etiológico. CONDICIONES DE BIOSEGURIDAD Ehrlichia spp debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que diagnostiquen este agente estarán obligados a notificarlos semanalmente al ISP, informando la técnica utilizada. Aquellos laboratorios que no cuenten con la técnica deberán enviar las muestras al Laboratorio de Referencia donde se realizará el estudio del agente, para lo cual debe utilizar el Formulario para envío de muestras clínicas de la Sección Bacteriología . 17 Vigilancia Laboratorio Ehrlichia spp Negativa Laboratorio Local que realiza la técnica Positiva Notificar semanalmente al ISP informando la técnica utilizada Informe al paciente Informe al MINSAL Laboratorio que no realiza la técnica Negativa Informe al Laboratorio Local Muestra Laboratorio de Referencia Instituto de Salud Pública Positiva Informe al Laboratorio Local Informe al MINSAL 18 Vigilancia de Laboratorio de Legionella pneumophila JUSTIFICACIÓN DE LA VIGILANCIA La infección con Legionella pneumophila produce neumonía bacteriana aguda, que se puede presentar en brotes o episodios aislados, que en ausencia de tratamiento tiene una alta mortalidad. En Chile no se conoce su prevalencia a nivel nacional, por lo cual es motivo de vigilancia. DESCRIPCIÓN DEL AGENTE Bacilo gramnegativo, fastidioso, requiere de cisteína y otros nutrientes para su aislamiento desde muestras clínicas. Familia Genero Especie a vigilar : Legionellaceae : Legionella : L. pneumophila ENFERMEDAD HUMANA QUE PRODUCE Legionella spp produce dos tipos de manifestaciones clínico-epidemiológicas identificadas y diferentes: enfermedad de los legionarios (neumonía) y fiebre de Pontiac ( cuadro febril inespecífico). Ambas se caracterizan por anorexia, malestar general, mialgia, cefalalgia, fiebre, tos seca, dolor abdominal y diarrea. TIPOS DE MUESTRAS REQUERIDAS Suero. PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRAS Dos muestras; la primera en la fase aguda (primera semana) y la segunda tres a seis semanas después. CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS Conservar y transportar a temperatura entre 4-8°C TÉCNICAS DE LABORATORIO UTILIZADAS - Inmunofluorescencia indirecta Inmunofluorescencia directa Técnicas de biología molecular CONDICIONES DE BIOSEGURIDAD Legionella pneumophila debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) 19 ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que diagnostiquen este agente estarán obligados a notificarlos semanalmente al ISP, informando la técnica utilizada. Aquellos laboratorios que no cuenten con la técnica deberán enviar las muestras al Laboratorio de Referencia donde se realizará el estudio del agente, para lo cual debe utilizar el Formulario para envío de muestras clínicas de la Sección Bacteriología . 20 Vigilancia de Laboratorio Legionella pneumophila Negativo Laboratorio Local que realiza la Técnica Positivo Informe al paciente Notificar semanalmente al ISP, informando la técnica utilizada Informe al MINSAL Laboratorio que NO realizan la Técnica Negativo Informe al Laboratorio Local Muestra Laboratorio de Referencia ISP Positivo Informe al Laboratorio Local Informe al MINSAL 21 Vigilancia de Lab orat orio de Le pt o s p ir a spp CLASIFICACIÓN INTERNACIONAL DE ENFERMEDADES (CIE-10) A.27 Leptospirosis AGENTE ETIOLÓGICO Leptospira spp JUSTIFICACIÓN DE LA VIGILANCIA LABORATORIO La vigilancia de este agente es importante, dado que corresponde a una zoonosis de amplia distribución geográfica, afectando a animales domésticos, silvestres y hombres. La enfermedad puede variar desde un proceso inaparente a uno grave que puede terminar con la muerte del paciente. En Chile la magnitud de esta enfermedad es desconocida, aunque han habido varios brotes diagnosticados, por lo que esta vigilancia activa permitirá tener un real conocimiento de ella, lo cual permite una mejor planificación de prevención y control De acuerdo al actual Reglamento de Notificación de Enfermedades Transmisibles de Declaración Obligatoria los laboratorios clínicos o bancos de sangre, públicos y privados, estarán obligados a notificarlos semanalmente al Instituto de Salud Pública, en formularios en que debe quedar registrada la siguiente información: Identificación del paciente, tipo de muestra, procedencia (ver ficha adjunta). DESCRIPCIÓN DEL AGENTE Clasificación: Orden: Spirochaetales. Familia : Leptospiraceae. Género : Leptospira. Especie: L. Interrogans. (Patógena) y L.biflexa (Saprófita) Serovariedades existen más de 200. Serogrupos existen alrededor de 23. Morfología: Microorganismo aeróbico obligatorio, de gran movilidad debido a un axostilo, de forma helicoidal, con una o ambas extremidades curvas, en forma de gancho. A diferencia de otras espiroquetas patógenas, se cultiva fácilmente en medios artificiales. El periodo de sobrevida de las leptospiras patógenas en agua varía según temperatura, pH, salinidad y grado de polución. La multiplicación óptima es a pH 7.2-7.4. Experimentalmente se ha constatado la persistencia de leptospiras viables en agua hasta por 180 días. 22 ENFERMEDADES HUMANAS QUE PRODUCE ESTE AGENTE Leptospirosis La mayor parte de las personas infectadas cursan con un cuadro clínico benigno y moderado. Las manifestaciones clínicas son variables y con diferentes grados de severidad, la enfermedad subclínica o inaparente es más frecuente en zonas endémicas. La enfermedad se caracteriza por dos fases: La bacterémica (leptospirémica), que dura 7-10 días y que se presenta como cuadro febril tipo influenza y la leptospirúrica, que en un alto porcentaje tiene meningitis aséptica, que dura desde 1 semana a varios meses. Se distinguen dos tipos clínicos: el ictérico y el anictérico. El primero corresponde a la forma clásica o enfermedad de Weil que es la forma menos frecuente y más severa y que se relaciona con la variedad icterohemorragiae. La gravedad de la patología depende, en parte, de la variedad serológica infectante. La tasa de letalidad es baja, pero aumenta con la edad, alcanzando a un 20% en los pacientes con ictericia y falla renal que no hayan sido tratados adecuadamente, incluso con diálisis renal. La muerte se debe a falla hepatorrenal, hemorragia, síndrome de disfunción respiratoria del adulto o arritmias por miocarditis. TIPO DE MUESTRAS REQUERIDOS Las muestras apropiadas para un diagnóstico rápido son: Sangre en cantidad de 5 cc. Suero en cantidad de 1 a 2 cc. PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRA Durante la primera semana de la enfermedad (fase leptospirémica) la espiroqueta se pesquisa en sangre y LCR por medio del cultivo y también por examen directo. Durante este período no hay anticuerpos circulantes detectables por las pruebas serológicas de rutina, pero es importante una serología basal, para posterior pareamiento serológico para una correcta interpretación de los resultados. En la segunda semana, del 8º-10º día post-infección (fase leptospirúrica) ya se pueden detectar los anticuerpos específicos. CONSERVACIÓN Y TRANSPORTE DE LA MUESTRA La muestra se debe conservar y transportar refrigerada a temperatura de 4-8 ° C. Recipiente primario: Tubo plástico con tapa rosca o tapón de goma. En ningún caso se aceptarán tubos o frascos tapados con algodón. Recipiente secundario: Recipiente metálico o plástico que debe contener material absorbente en cantidad suficiente para absorber todo el líquido o contenido biológico de la muestra en caso de fuga desde el recipiente primario. Envoltura externa: Protege al recipiente secundario de las influencias exteriores durante el transporte. 23 Identificación: En la parte externa del recipiente secundario debe adherirse el formulario u orden de examen indicando claramente la identificación del paciente y de la muestra. TÉCNICAS DE LABORATORIO UTILIZADAS LABORATORIO LOCAL Puede realizar la técnica Elisa IgM o algún test rápido LABORATORIO DE REFERENCIA Técnica Elisa IgM Confirmación por la técnica de Microaglutinación MAT (estudio de serovar infectante) CONTROL DE CALIDAD EXTERNO Los laboratorios locales deben estar adscritos a un programa de evaluación externa de la calidad. CONDICIONES DE BIOSEGURIDAD Leptospira spp debe manipularse de acuerdo al nivel 2 de Bioseguridad correspondiente a la Clasificación internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4º ED. 2004) ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que obtengan exámenes con resultados positivos para leptospirosis están obligados a notificarlos semanalmente al Instituto de Salud Pública y enviar muestra de suero al Laboratorio de Referencia de Espiroquetas, donde se realizará la confirmación. Todas las muestras deben enviarse con el formulario Envío de muestras: sospecha de Leptospirosis a la Sección Espiroquetas con toda la información solicitada. En aquéllos casos en que por algún motivo no pudiera enviarse la muestra a confirmación, debe necesariamente notificarse con el/los exámenes realizado/s considerando para ello los mismos antecedentes solicitados en el formulario antes mencionado. Si la confirmación se realiza en un laboratorio local, igualmente debe notificarse al Instituto de Salud Pública completando toda la información del formulario, sin enviar la muestra. 24 Algoritmo Diagnóstico Leptospira spp Laboratorio Local * MUESTRA Suero de Paciente con Cuadro Clínico Compatible con Leptospirosis Positivo Estudio en Laboratorio Local Notificación examen Positivo, Adjunto muestra para estudio de serovar Negativo Se informa ** Laboratorio de Referencia Nacional de Leptospiras ISP Nota * : Si no hay capacidad diagnóstica en Laboratorio local, se envía al ISP Nota ** : Si el cuadro clínico es altamente sospechoso el examen debe ser repetido 2 semanas después 25 Vigilancia de Laboratorio de Listeria monocytogenes JUSTIFICACIÓN DE LA VIGILANCIA Es importante la vigilancia de este agente, dada su capacidad de producir brotes asociados a alimentos y por el aumento de aislamientos a partir de cuadros invasivos como sepsis de embarazadas y en recién nacidos, meningitis en neonatos y también en adultos con algún grado de inmunosupresión DESCRIPCIÓN DEL AGENTE Es un cocobacilo pequeño grampositivo, B-hemolítico, catalasa positivo, crece bien en agar con sangre de cordero al 5% en atmósfera de 3-5% de CO2. Género Especie a vigilar : Listeria : L.monocytogenes (aislados de cuadros invasivos) ENFERMEDAD HUMANA QUE PRODUCE Principalmente cuadros invasivos en menores, embarazadas y adultos inmunodeprimidos. De éstos, los más frecuentes son meningitis y septicemias. TIPOS DE MUESTRAS REQUERIDAS Líquido cefaloraquídeo, sangre y otros líquidos o muestras provenientes de cavidades estériles. PERÍODO OPTIMO DE TOMA DE MUESTRA La muestras deben ser tomadas según las indicaciones específicas descritas para cada una de ellas, lo antes posible, en forma aséptica, en períodos de alza febril y previo tratamiento antimicrobiano. CONSERVACIÓN Y TRANSPORTE DE MUESTRAS Las muestras deben enviadas al Laboratorio de acuerdo a los procedimientos definidos en el Manual de Toma de Muestras. TÉCNICAS DE LABORATORIO UTILIZADAS Laboratorio Local Cultivo e identificación bioquímica Laboratorio de Referencia -Confirmación bioquímica -Serotipificación 26 CONTROL DE CALIDAD EXTERNO El laboratorio local debe estar adscrito a algún Programa de Control de Calidad, ya sea este el PEEC u otro similar. CONDICIONES DE BIOSEGURIDAD Listeria monocytogenes debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) ENVIO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que identifiquen este agente en enfermedad invasora están obligados a notificarlos semanalmente al Instituto de Salud Pública y enviar las cepas al Laboratorio de Referencia, en donde se realizará su confirmación y estudio serológico. El envío de estas cepas, se hará en tubos de agar sangre con cultivo fresco o en medio de transporte (Amies) debidamente sellado, rotulado y a temperatura ambiente. La encomienda se despacha a temperatura ambiente y cumpliendo con las exigencias de transporte de material biológico. Todas las cepas deben enviarse con el Formulario para Envío de cepas Sección Bacteriología con toda la información solicitada. El hecho de enviar una cepa se considera automáticamente notificada. En aquellos casos en que por algún motivo no pudiera enviarse la cepa a confirmación, debe necesariamente notificarse considerando para ello los mismos antecedentes solicitados en el formulario antes mencionado. 27 Vigilancia Laboratorio de Listeria m onocytogenes Laboratorio Local M uestra cuadro invasivo Liesteria m ono cytoge nes Env ío al Instituto de S alud P ublica de Chile Co nfirmación y Serotipificación Inform e al M IN S AL Inform e al Laboratorio Local 28 Vigilancia de Laboratorio de Salmonella spp JUSTIFICACIÓN DE LA VIGILANCIA LABORATORIO La salmonelosis es una de las principales causas de enfermedades transmitidas por alimentos. La detección y control de los brotes es complicada por el hecho de que existen más de 2000 serotipos diferentes de Salmonella, tanto las especies que causan infecciones gastrointestinales como las que producen fiebres entéricas son objeto de vigilancia. La caracterización y tipificación definitiva de los aislamientos es de utilidad en el estudio epidemiológico para identificar tendencias, detectar brotes, fuentes de infección e implementar medidas de control. DESCRIPCIÓN DEL AGENTE Bacilo Gram negativo, oxidasa negativa, crece bien en medios corrientes a 35ºC a las 18 -24 horas de incubación en ambiente aerobio. Familia Género Especies a vigilar : Enterobacteriaceae : Salmonella : Salmonella spp. La especie enterica esta compuesta de 6 subespecies: enterica, salamae, arizonae, diarizonae, houtenae, indica. La mayoría de los serotipos que afectan al hombre se encuentran en la subespecie enterica (Ejemplo: Salmonella Enteritidis, Salmonella Typhimurium). Las que causan fiebres entéricas son: S.Typhi, S.Paratyphi A y B ENFERMEDADES HUMANAS QUE PRODUCE ESTE AGENTE La salmonelosis es una enfermedad que comúnmente se manifiesta por enterocolitis aguda de comienzo repentino, que incluye cefalalgia, dolor abdominal, diarrea, nauseas y vómitos. La deshidratación especialmente en lactantes y ancianos puede ser grave. La infección puede comenzar como una enterocolitis aguda y transformarse en una fiebre intestinal con septicemia o infección focal. A veces el agente infeccioso se localiza en cualquier tejido del cuerpo produciendo abscesos y causando artritis séptica, colecistitis, endocarditis, meningitis, pericarditis, neumonía, piodermia o pielonefritis. TIPOS DE MUESTRA REQUERIDAS Las muestras clínicas apropiadas para el diagnóstico son: Principalmente deposiciones y dependiendo del sitio de infección: sangre, heridas, orina, otras. PERIODO ÓPTIMO PARA LA TOMA DE MUESTRA Lo antes posible una vez que se sospeche de la infección, durante la etapa aguda (generalmente entre 5 a 7 días) y previo al tratamiento antimicrobiano. 29 CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS Deposiciones: muestra fresca debe procesarse idealmente durante los primeros 30 minutos después de obtenida, de lo contrario usar medio de transporte (Ej. Cary Blair), el que se conserva a 4ºC hasta procesar la muestra lo antes posible para lograr una mayor recuperación del patógeno. Para otro tipo de muestras remitirse al manual de procedimientos. TÉCNICAS DE LABORATORIO UTILIZADAS LABORATORIO LOCAL - Aislamiento del agente, identificación bioquímica y serotipificación dependiendo de la complejidad del laboratorio. LABORATORIO DE REFERENCIA - Confirmación bioquímica. - Tipificación serológica: Determinación de antígenos somáticos y flagelares. - Fagotipificación - Técnicas moleculares: Reacción de polimerasa en cadena (PCR), electroforesis de campo pulsado para subtipificación en caso de brotes. CONTROL DE CALIDAD EXTERNO Los laboratorios locales deben estar adscritos a un programa de evaluación externa de la calidad. CONDICIONES DE BIOSEGURIDAD Salmonella spp debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que identifiquen este agente están obligados a notificarlos semanalmente al Instituto de Salud Pública y enviar las cepas al Laboratorio de Referencia de Enterobacterias (cepas obtenidas de aislamientos de cualquier sitio anatómico y de cualquier patología, una por cada paciente, privilegiando aquellas de enfermedad invasora), en donde se realizará su confirmación y estudio serológico. Los aislamientos deben mantenerse en agar nutritivo o agar TSI, estos mismos medios pueden usarse para su envío al Laboratorio de Referencia. La encomienda se despacha a temperatura ambiente y cumpliendo con las exigencias de transporte de material biológico. Todas las cepas deben enviarse utilizando el Formulario para envío de cepas Sección Bacteriología con toda la información solicitada. El hecho de enviar una cepa se considera automáticamente notificada. En aquellos casos en que por algún motivo no pudiera enviarse la cepa a confirmación, debe necesariamente notificarse considerando para ello los mismos antecedentes solicitados en el formulario antes mencionado. 30 Vigilancia de Laboratorio y Resistencia Salmonella spp Laboratorio Local Diagnóstico Presuntivo Salmonella spp. Envío Resultado Susceptibilidad al Laboratorio de Referencia Envío una cepa por paciente al Laboratorio de Referencia Informes periódicos al MINSAL Confirmación Bioquímica y Estudio Serológico NO SI Confirmación Informe Laboratorio Local Informe al Laboratorio Local Informe al MINSAL 31 Vigilancia de Laboratorio de Shigella spp JUSTIFICACIÓN DE LA VIGILANCIA Shigella spp. es un importante agente de diarreas principalmente en niños, debido a su baja dosis infectante se transmite fácilmente. La vigilancia de laboratorio permite determinar la prevalencia de las distintas especies y es de utilidad en el estudio de brotes. DESCRIPCIÓN DEL AGENTE Bacilo Gram negativo, oxidasa negativa, crece bien en medios corrientes a 35ºC a las 18 -24 horas de incubación en ambiente aerobio. Familia Género Especies a vigilar : Enterobacteriaceae : Shigella : S. dysenteriae S. flexneri S. boydii S. sonnei ENFERMEDAD HUMANA QUE PRODUCE Causante de shigelosis, infección bacteriana aguda que afecta el intestino grueso y la porción distal del intestino delgado y se caracteriza por diarrea acompañada de fiebre, náuseas y a veces toxemia, vómito, cólicos y tenesmo. En los casos típicos las deposiciones contienen sangre y mucus (disentería), sin embargo muchos casos tienen como cuadro inicial el de diarrea acuosa. La bacteriemia es rara. Es una enfermedad grave cuando hay disentería y su complicación más importante es la deshidratación. TIPOS DE MUESTRA REQUERIDAS Principalmente deposiciones u otras dependiendo del sitio de infección (secreción vaginal en niñas u otra) PERIODO ÓPTIMO PARA LA TOMA DE MUESTRAS Lo antes posible una vez que se sospeche de la infección, durante la etapa aguda (generalmente entre 5 a 7 días) y previo al tratamiento antimicrobiano. CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS Deposiciones: muestra fresca debe procesarse idealmente durante los primeros 30 minutos después de obtenida, de lo contrario usar medio de transporte (Ej. Cary Blair), el que se convserva a 4ºC hasta procesar la muestra lo antes posible para lograr una mayor recuperación del patógeno. Se debe tener presente que Shigella es sensible a temperaturas elevadas, por lo tanto es muy importante la refrigeración de las muestras. 32 TÉCNICAS DE LABORATORIO UTILIZADAS LABORATORIO LOCAL: - Aislamiento del agente, identificación bioquímica y serotipificación dependiendo de la complejidad del laboratorio. LABORATORIO DE REFERENCIA: - Confirmación bioquímica - Biotipificación de S .flexneri - Tipificación serológica: Determinación de serotipo. - Técnicas moleculares: Reacción de polimerasa en cadena (PCR), electroforesis de campo pulsado para estudio de brotes. - Se envia al Laboratorio de Susceptibilidad de ISP para la vigilancia de la resistencia. CONTROL DE CALIDAD EXTERNO Los laboratorios locales deben estar adscritos a un programa de evaluación externa de la calidad. CONDICIONES DE BIOSEGURIDAD Shigella spp debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que identifiquen este agente están obligados a notificarlos semanalmente al Instituto de Salud Pública y enviar las cepas al Laboratorio de Referencia de Enterobacterias, (una por cada paciente) en donde se realizará su confirmación y estudio serológico. Para aquellos laboratorios que aíslen más de 10 cepas de Shigella semanales deben enviar una de cada cinco, excepto en casos de brotes. La notificación debe hacerse del total de cepas identificadas en el periodo considerando los mismos antecedentes solicitados en el formulario de envío de cepas. Las cepas deben mantenerse en agar nutritivo o agar TSI, estos mismos medios pueden usarse para su envío al Laboratorio de Referencia, la encomienda se despacha a temperatura ambiente y cumpliendo con las exigencias de transporte de material biológico. Todas las cepas deben enviarse con el Formulario para Envío de cepas de la Sección Bacteriología con toda la información solicitada . 33 Vigilancia de Laboratorio y Resistencia Shigella spp Laboratorio Local Diagnóstico Presuntivo Shigella spp. Envío una cepa por Paciente, o 1/5 de las cepas si el laboratorio clínico recibe más de 10 muestras por semana al Laboratorio de Referencia Envío Resultado de Susceptibilidad al Laboratorio de Referencia Informes periódicos al MINSAL Confirmación Bioquímica y Estudio Serológico NO SI Confirmación Informe Laboratorio Local Informe al Laboratorio Local Informe al MINSAL 34 Vigilancia de Laboratorio de Streptococcus agalactiae JUSTIFICACIÓN DE LA VIGILANCIA El Streptococcuss agalactiae es el principal agente etiológico de infección invasora en el recién nacido : sepsis y meningitis, por lo cual es motivo de vigilancia de laboratorio. DESCRIPCIÓN DEL AGENTE Cocaceas gram-positivas, facultativas, dispuestas en cadenas, beta hemolíticas. Familia Genero Especie a vigilar : Streptococcaceae : Streptococcus : Streptococcus agalactiae (aislados de cuadros invasivos) ENFERMEDAD HUMANA QUE PRODUCE En el recién nacido: sepsis, meningitis, pneumonia. En mujeres embarazadas: infección urinaria, amnionitis y esterilidad . En pacientes inmunocomprometidos o con enfermedades crónicas: endocarditis e infecciones de tejidos blandos, cirrosis, diabetes, cáncer, SIDA. TIPOS DE MUESTRAS REQUERIDAS LCR, sangre, líquido pleural, líquido articular. PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRA Ante sospecha clínica y antes del tratamiento antimicrobiano. CONSERVACIÓN Y TRANSPORTE DE LA MUESTRAS La muestra debe ser procesada de inmediato, de lo contrario utilizar medio de transporte; Stuart, Amies, tórula seca en sílica. TÉCNICAS DE LABORATORIO UTILIZADAS - Cultivo Serología CONTROL DE CALIDAD EXTERNO Los laboratorios locales deben estar adscritos a un programa de evaluación externa de la calidad. CONDICIONES DE BIOSEGURIDAD Streptococcus agalactiae debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) 35 ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos, públicos y privados en que identifiquen este agente desde sepsis y meningitis, estarán obligados a enviar la cepa al Instituto de Salud Pública mediante formularios provistos por esta institución. Estas deben venir en tubo de agar sangre con cultivo fresco (18-24 horas) o en medio de transporte, a temperatura ambiente. Todas las cepas deben enviarse con el Formulario para Envío de cepas Sección Bacteriología con toda la información solicitada. El hecho de enviar una cepa se considera automáticamente notificada. En aquellos casos en que por algún motivo no pudiera enviarse la cepa a confirmación, debe necesariamente notificarse considerando para ello los mismos antecedentes solicitados en el formulario antes mencionado. 36 Vigilancia de Laboratorio Streptococcus agalactiae Laboratorio Local Muestras Líquidos estériles Identificación Presuntiva Streptococcus agalactiae Envío de cepa al Laboratorio de Referencia para su confirmación Informe al Laboratorio Local Informe MINSAL 37 Vigilancia de Laboratorio de Streptococcus pneumoniae JUSTIFICACIÓN DE LA VIGILANCIA La neumonía neumocócica es causa importante de muerte en lactantes y ancianos. Es importante conocer la prevalencia de S. pneumoniae a nivel nacional en cuadros invasivos como meningitis, septicemia, etc. Se vigila solamente la enfermedad invasora. DESCRIPCIÓN DEL AGENTE Diplococo grampositivo, alfa hemolítico, crece bien en agar sangre a 35°C atmósfera de CO2 al 5%. Familia Género Especie a vigilar en una : Streptococcaceae : Streptococcus : S. pneumoniae (cuadros invasivos) ENFERMEDAD HUMANA QUE PRODUCE Neumonía típica, meningitis bacteriana, bacteremia, otitis, conjuntivitis, etc. TIPOS DE MUESTRAS REQUERIDAS Secreciones del tracto respiratorio inferior LCR Sangre Secreción ótica u otras cavidades estériles PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRAS Al momento de sospechar la enfermedad y antes del tratamiento antimicrobiano CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS Enviar las muestras inmediatamente al laboratorio a temperatura ambiente. TÉCNICAS DE LABORATORIO UTILIZADAS - Cultivo e identificación Susceptibilidad a antimicrobiana Serotipificación por técnica de Quellung CONTROL DE CALIDAD EXTERNO Los laboratorios locales deben estar adscritos a un programa de evaluación externa de la calidad. 38 CONDICIONES DE BIOSEGURIDAD Streptococcus pneumoniae debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) ENVÍO A LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que identifiquen este agente en enfermedad invasora están obligados a notificarlos semanalmente al Instituto de Salud Pública y enviar las cepas al Laboratorio de Referencia, en donde se realizará su confirmación y estudio serológico y estudios de susceptibilidad. El envío de estas cepas, se hará en tubos de agar sangre con cultivo fresco o en medio de transporte (Amies) debidamente sellado, rotulado y a temperatura ambiente. La encomienda se despacha a temperatura ambiente y cumpliendo con las exigencias de transporte de material biológico. Todas las cepas deben enviarse con el Formulario para Envío de cepas Sección Bacteriología con toda la información solicitada. El hecho de enviar una cepa se considera automáticamente notificada. En aquellos casos en que por algún motivo no pudiera enviarse la cepa a confirmación, debe necesariamente notificarse considerando para ello los mismos antecedentes solicitados en el formulario antes mencionado. 39 Vigilancia de Laboratorio y Resistencia Streptococcus pneumoniae Laboratorio Local Muestra Cuadros Invasivos Diagnóstico Streptococcus pneumoniae Envío datos de Susceptibilidad al Laboratorio de Referencia Envío Cepa al Laboratorio de Referencia ISP, para su Confirmación Informes periódicos al MINSAL Informe laboratorio Local Informe MINSAL 40 VIGILANCIA DE LABORATORIO DE Streptococcus pyogenes JUSTIFICACIÓN DE LA VIGILANCIA El incremento en estos últimos años de infecciones piógenas severas causadas por este agente y dada la alta mortalidad asociada, hace necesaria una vigilancia de laboratorio a nivel nacional. DESCRIPCIÓN DEL AGENTE Cocaceas gram-positivas, facultativas, dispuestas en cadenas, colonias beta hemolíticas. Familia Genero Especie a vigilar : Streptococcaceae : Streptococcus : Streptococcus pyogenes (aislados de cuadros invasivos) ENFERMEDAD HUMANA QUE PRODUCE Infecciones piógenas complicadas por insuficiencia renal, coagulación intravascular diseminada (CID), síndrome de distress respiratorio en el adulto, necrosis de tejidos blandos. TIPOS DE MUESTRAS REQUERIDAS LCR, sangre, líquido pleural, líquido articular, punción de absceso. PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRAS Ante sospecha clínica y antes del tratamiento antimicrobiano. CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS La muestra debe ser procesada de inmediato, de lo contrario utilizar medio de transporte: Stuart, Amies, tórula seca en sílica. TECNICAS DE LABORATORIO UTILIZADAS - Cultivo - Serología CONTROL DE CALIDAD EXTERNO Los laboratorios locales deben estar adscritos a un programa de evaluación externa de la calidad. CONDICIONES DE BIOSEGURIDAD Streptococcus pyogenes debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) 41 ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que identifiquen este agente en enfermedad invasora están obligados a notificarlos semanalmente al Instituto de Salud Pública y enviar las cepas al Laboratorio de Referencia, en donde se realizará su confirmación y estudio serológico. El envío de estas cepas, se hará en tubos de agar sangre con cultivo fresco o en medio de transporte (Amies) debidamente sellado, rotulado y a temperatura ambiente. La encomienda se despacha a temperatura ambiente y cumpliendo con las exigencias de transporte de material biológico. Todas las cepas deben enviarse con el Formulario para Envío de cepas Sección Bacteriología con toda la información solicitada. El hecho de enviar una cepa se considera automáticamente notificada. En aquellos casos en que por algún motivo no pudiera enviarse la cepa a confirmación, debe necesariamente notificarse considerando para ello los mismos antecedentes solicitados en el formulario antes mencionado. 42 Vigilancia de Laboratorio Streptococcus pyogenes Laboratorio Local Muestra Enfermedades invasora Identificación Streptococcus pyogenes Envío de cepas al Laboratorio de Referencia ISP, para su Confirmación Informe al Laboratorio Local Informe al MINSAL 43 Vigilan cia Laboratorio de Treponema pallidum CLASIFICACIÓN INTERNACIONAL DE ENFERMEDADES (CIE 10) A50-A52 Sífilis especificación. congénita, S¡filis congénita precoz, sintomática, latente, sin otra AGENTE ETIOLÓGICO Treponema pallidum JUSTIFICACIÓN DE LA VIGILANCIA LABORATORIO Es una enfermedad que afecta, anualmente, a más de 12 millones de personas en el mundo. Debe diagnosticarse precozmente para evitar complicaciones tardías y para prevenir su propagación. La importancia epidemiológica radica en que se trata de una enfermedad grave pero prevenible y además es un indicador de salud que evalúa los éxitos y fracasos tanto de los programas de lucha contra las enfermedades de transmisión sexual, como los de atención prenatal en el país. DESCRIPCIÓN DEL AGENTE Orden : Familia : Género : Spirochaetales Treponemataceae Treponema Morfología: Son células espiraladas de 0,1-1.4 µm de diámetro y 5-20- µm de largo, móviles, tienen movimiento de rotación y de traslación. Se observan en microscopio de campo oscuro. ENFERMEDAD HUMANA QUE PRODUCE ESTE AGENTE Produce la sífilis. Esta es una enfermedad que se transmite por contacto o relación sexual con una pareja infectada. También puede transmitirse por transfusión sanguínea o vertical de madre a hijo por vía transplacentaria. En este último caso se producen abortos, mortinatos y recién nacidos infectados. En el curso de la enfermedad se distinguen las siguientes etapas: Sífilis Precoz: Etapa localizada, de multiplicación de los treponemas en el lugar del sitio de entrada al organismo. Sífilis Secundaria: Etapa generalizada, el treponema invade todos los órganos y fluídos. Sífilis Tardía: Etapa de baja contagiosidad y de gran relevancia clínica, cualquier órgano puede ser afectado. TIPOS DE MUESTRAS REQUERIDOS -Exudado de lesiones -Suero -LCR 44 PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRAS Exudado de lesiones: -El chancro, lesión húmeda, aparece entre 10 y 90 días después del contagio (sífilis primaria). -Lesiones con costra (sífilis secundaria) -Parches mucosos -Lesiones cérvico-uterinas Muestra de Sangre: Los anticuerpos aparecen de 1 a 4 semanas después de la aparición del chancro. Muestras de LCR: Se puede desarrollar neurosífilis durante la etapa secundaria, pero generalmente es una complicación de sífilis tardía y puede ocurrir después de 2 años de iniciada la enfermedad. CONSERVACIÓN Y TRANSPORTE DE MUESTRAS Las muestras de sangre y de LCR deben guardarse entre 4 - 8ºC si se van a procesar dentro de las 72 hrs. Si el análisis se va a realizar con posterioridad la sangre se centrifuga y se guarda el suero a -20ºC, al igual que el LCR. El transporte de las muestras se hace en un recipiente rígido e irrompible y dentro de una bolsa de plástico. Los documentos adjuntos a la muestra se colocan en una bolsa de plástico separada. Se recomienda refrigerar las muestras al realizar el traslado. TÉCNICAS DE LABORATORIO UTILIZADAS LABORATORIO LOCAL RPR en tarjeta (Rapid Plasma Reagin) USR en lámina (Unheated Serum Reagin) VDRL en lámina (Venérela Disease Research Laboratory) MHA-TP (Microhemagglutination Assay for Antibodies to Treponema Pallidum) Elisa IgG/IgM para sífilis Tests treponémicos rápidos de inmunocromatografía LABORATORIO DE REFERENCIA MHA-TP (Microhemagglutination Assay for Antibodies to Treponema Pallidum) FTA-ABS (Fluorescent Treponemal Antibody-Absorption Test) INTERPRETACIÓN DE RESULTADOS Cuando se usan para tamizaje en una población de bajo riesgo, todos los resultados reactivos deben confirmarse con un examen treponémico para descartar resultados falsos positivos. Se debe interpretar de acuerdo a la etapa de la enfermedad sospechada. Los resultados de exámenes son una ayuda para el médico, quien debe correlacionarlos con otros exámenes, los datos clínicos y anamnesis del paciente con factores de riesgo para llegar a un diagnóstico de sífilis. 45 Un examen no treponémico reactivo puede indicar una infección presente, pasada o una reacción falsa positiva. Estas reacciones pueden deberse a errores de laboratorio o a la presencia de anticuerpos no relacionados con Sífilis. Un examen no treponémico no reactivo, sin evidencia clínica de sífilis puede indicar ausencia de infección, una infección tratada adecuadamente o sífilis en período de incubación, una reacción de prozona (inhibición de la reactividad debido al exceso de anticuerpos) y en algunos casos a sífilis tardía. En sífilis secundaria todos los exámenes son reactivos CONTROL DE CALIDAD EXTERNO Los laboratorios locales deben estar adscritos a un programa de evaluación externa de la calidad. CONDICIONES DE BIOSEGURIDAD debe manipularse de acuerdo al nivel 2 de Bioseguridad correspondiente a la Clasificación internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4º ED. 2004) Treponema pallidum ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que obtengan exámenes serológicos no treponémicos reactivos para sífilis deben enviar las muestras para confirmarlas por exámenes treponémicos a un laboratorio local y hacer la notificación semanal, de los casos confirmados, al Instituto de Salud Pública en el Formulario de envío de muestras Serología de Sífilis o Exámenes para sífilis congénita , con toda la información solicitada. En el caso de no haber laboratorio local que realice técnicas treponémicas de confirmación, se deben enviar al Instituto de Salud Pública, junto con el formulario con toda la información solicitada. Si por algún motivo no pudiera enviarse la muestra, debe necesariamente notificarse las muestras con exámenes no treponémicos reactivos, considerando para ello los mismos antecedentes solicitados en el formulario antes mencionado 46 Vigilancia de Laboratorio Treponema pallidum Laboratorio Local Prueba no Treponemica Reactiva Laboratorio Local Confirmación con prueba Treponemica Reactivo Informe a Lab. Referencia Informe MINSAL Laboratorio sin Pruebas Confirmatorias No Reactivo Informe de pruebas no Treponemicas al Laboratorio de Referencia Informe MINSAL Vigilan cia de Laboratorio Trypanosoma cruzi CLASIFICACIÓN INTERNACIONAL DE ENFERMEDADES CIE-10 B57 (Enfermedad de Chagas) AGENTE ETIOLÓGICO Trypanosoma cruzi JUSTIFICACIÓN DE LA VIGILANCIA DE LABORATORIO Agente causal de la enfermedad de Chagas, que constituye uno de los problemas principales de salud pública en diversos países del continente americano y sobre todo de Latinoamérica. El año 1991, los Ministros de Salud de seis países del Cono Sur, incluido Chile, se comprometieron a realizar acciones para lograr interrumpir la transmisión vectorial y transfusional de la enfermedad de Chagas. A raíz de este compromiso, el Ministerio de Salud de Chile estableció oficialmente un programa dirigido a alcanzar esta meta. Lo anterior fortalece la importancia de vigilar este agente parasitario. DESCRIPCIÓN DEL AGENTE Clasificación: Reino Sub Reino Phylum Sub Phylum Clase Orden Sub Orden Familia Género Sub género Especie : : : : : : : : : : : Protista Protozoa Sarcomastigophora Mastigophora Zoomastigophorea Kinetoplastida Trypanosomatina Trypanosomatidae Trypanosoma Schizotrypanum cruzi Variedades: Análisis de isoenzimas y biología molecular, muestran claras evidencias de la existencia de dos subgrupos genéticos designados como: Linaje 1 predominantemente de ciclo doméstico y Linaje 2 de ciclo selvático, este último se divide en 5 grupos. Ambos linajes son patógenos para el hombre. Morfología: En sus distintos hospederos y en medios de cultivo Trypanosoma cruzi presenta tres tipos morfológicos diferentes Tripomastigoto: Fusiforme de aproximadamente 16 a 20 µm de largo, citoplasma granuloso con un núcleo central. Presenta un kinetoplasto subterminal, de éste nace una membrana ondulante que en su borde libre lleva un flagelo. Se encuentra circulando en la sangre de los mamíferos y en extremo posterior del vector (tripomastigoto metacíclico); no se divide. 48 Epimastigoto: Fusiforme de unos 20 µm, con el kinetoplasto ubicado delante del núcleo. Tiene una corta membrana ondulante y un flagelo libre. Es la forma de multiplicación en el intestino del vector y la forma predominante en los medios de cultivo. Amastigoto: Elemento redondeado de 2 a 4 µm aproximados, en el que distinguen en núcleo y el kinetoplasto. Posee un flagelo corto no emergente, el cual no se distingue con microscopía de luz. Esta es la forma de multiplicación intracelular en el mamífero. ENFERMEDADES HUMANAS QUE PRODUCE ESTE AGENTE Enfermedad de Chagas o Tripanosomiasis Americana. TIPOS DE MUESTRAS REQUERIDOS Dependerá de la técnica de laboratorio a realizar: Diagnóstico Directo: Existen varias técnicas para el diagnóstico directo de este parásito, se mencionarán aquellas de uso más frecuente. Examen microscópico de sangre fresca: 2 ml de sangre total con anticoagulante. Gota gruesa: Sangre sin anticoagulante 3 a 4 gotas por preparación. Tomada por punción venosa o digital. Método MicroStrout: Mediante punción digital recolectando la muestra en 6 capilares heparinizados. Xenodiagnóstico: El paciente debe someterse a la picadura de triatominos libres de la parasitosis por aproximadamente 20 min. Reacción en Cadena de la Polimerasa (PCR): Sangre total con Citrato de Sodio 3,2% como anticoagulante, la cantidad mínima requerida es de 2 ml. Se excluye el uso de heparina y EDTA. También, se puede recolectar sangre total con guanidina 4M (1:4) y sangre en papel filtro. Diagnóstico Serológico: Suero o plasma Cantidad: mínimo 2 ml. Nota: No se recomienda el uso de sangre de cordón por la probable interferencia con los métodos diagnósticos. PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRA Debe considerarse el periodo de la enfermedad del paciente. En aquellos pacientes con sospecha de estar en periodo agudo, deberán realizarse los exámenes directos lo antes posible y para la serología se deberá esperar a lo menos 15 días. Para recién nacidos ambas muestras deben recolectarse simultáneamente. CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS Suero o Plasma: Conservada a 4 °C por un máximo de 5 días. Congelada a 20 °C. Transporte: En tubo plástico con tapa hermética con la medidas necesarias de bioseguridad y para mantener la temperatura. Sangre total para Métodos directos: Conservada a 4 °C por un máximo de 3 días. 49 Transporte: En tubo plástico con tapa hermética con la medidas necesarias de bioseguridad y para mantener la temperatura. ALGORITMO DIAGNÓSTICO El diagnóstico de laboratorio de la infección por T. cruzi, puede realizarse por: Métodos Directos en los cuales se comprueba la presencia del parásito en la muestra. Métodos Indirectos que detectan la presencia de anticuerpos específicos contra el parásito en la muestra. Algoritmo Métodos Directos :En los exámenes en los cuales se compruebe la presencia del parásito podrán ser informados sin necesidad de la confirmación de este resultado por otro método. En caso de duda en el diagnóstico directo, la muestra deberá ser enviada al Laboratorio de Referencia de Parasitología del ISP o a centros autorizados por éste. Algoritmo Métodos Indirectos:En el caso del diagnóstico indirecto los bancos de sangre o laboratorios clínicos deberán seguir el siguiente algoritmo: Se entenderá por examen de tamizaje a la determinación de anticuerpos anti Trypanosoma cruzi realizada mediante técnicas de ELISA o aglutinación en los Bancos de Sangre y laboratorios clínicos del país, tanto públicos como privados. Se entenderá como exámenes de confirmación aquellos realizados por el Laboratorio de Referencia de Parasitología del ISP o bien en centros autorizados por éste. El diagnóstico de laboratorio de la infección por Trypanosoma cruzi sólo podrá ser informado al paciente después de realizada la confirmación. Tamizaje: Toda primera muestra que en el tamizaje tenga un resultado positivo para anticuerpos contra Trypanosoma cruzi deberá ser sometida nuevamente a una determinación en duplicado, utilizando el mismo ensayo o técnica. En caso de obtenerse un resultado positivo en dos o más de las tres determinaciones, referidas en el punto anterior, la misma muestra deberá ser enviada al ISP o a los centros autorizados por éste para realizar los exámenes confirmatorios. En caso de obtenerse un resultado negativo en dos de las repeticiones señaladas, la muestra deberá ser informada con resultado final negativo. El examen confirmatorio en el ISP u otro centro autorizado será gratuito. El procedimiento de toma de muestra y envío de la sangre a los centros confirmatorios se realizará de acuerdo a las normas técnicas y administrativas elaboradas por el Laboratorio Nacional de Referencia de Parasitología del ISP. TÉCNICAS DE LABORATORIO UTILIZADAS Diagnóstico parasitológico directo: Se describen las técnicas más empleadas para este propósito: Observación microscópica al fresco: Consiste en la observación de sangre del paciente, 1 a 2 gotas entre portaobjeto y cubreobjeto. Se busca la presencia de tripomastigos móviles de Trypanosoma cruzi. 50 Se deben observar 6 preparaciones por muestra. Informe de resultados: Negativo: No se observan tripomastigotos de Trypanosoma cruzi Positivo: Presencia de tripomastigotos de Trypanosoma cruzi Método de concentración MicroStrout :Sangre total tomada directamente del paciente (punción digital) en capilares heparinizados; los que son centrifugados para separar sus componentes. Se examina al microscopio la fracción leucoplaquetaria completa del capilar. Se deben tomar a lo menos 6 capilares por paciente. Se busca la presencia de tripomastigos móviles de T. cruzi. Informe de resultados Negativo: No se observan tripomastigotos de Trypanosoma cruzi Positivo: Presencia de tripomastigotos de Trypanosoma cruzi Xenodiagnóstico :Basado en la multiplicación activa del T. cruzi en el tubo digestivo de triatominos. Se utilizan ejemplares de estados ninfales libres del parásito, sirve para el diagnóstico tanto en la etapa aguda y crónica de la infección con una sensibilidad de 100 % y 50 % respectivamente. Informe de resultados Negativo Positivo Se emite un informe a los 30, 60 y 90 días. Reacción en cadena de la Polimerasa (PCR) : Técnica de biología molecular que utiliza partidores específicos para amplificar el DNA del parásito en muestras clínicas de pacientes. Es útil para fase aguda, latente y crónica de la enfermedad. Informe de resultados Negativo Positivo Diagnóstico Parasitológico Indirecto :Se describen las técnicas más empleadas para este propósito: Aglutinación Indirecta : Partículas o glóbulos rojos son sensibilizadas con antígeno soluble de T. cruzi los que al entrar en contacto con anticuerpos contra el parásito provocan la aglutinación, lo que se interpreta como una reacción positiva. Enzima Inmuno Ensayo (ELISA): Placas de poliestireno son sensibilizadas con antígeno soluble de T. cruzi, los que se unirán a anticuerpos específicos contra el parásito si están presentes en la muestra. Se agrega un conjugado formado por un anti anticuerpo unido a una enzima y se podrá evidenciar una reacción positiva si al adicionar el sustrato específico se desarrolla una reacción de color, que indicaría la presencia de anticuerpos en la muestra del paciente. Inmunofluorescencia Indirecta (IFI) : Parásitos completos, obtenidos de cultivo, se fijan a pocillos de placas de vidrio. El suero del paciente en estudio se coloca en contacto con los antígenos, formándose la unión antígeno-anticuerpo, luego se agrega un conjugado marcado con sustancias fluorescentes. 51 Al observar las placas en un microscopio de epifluorescencia los parásitos se verán fluorescentes en aquellos casos de muestras con anticuerpos específicos contra Trypanosoma cruzi. INTERPRETACIÓN DE LOS RESULTADOS Diagnóstico Directo Los resultados positivos :De cualquiera de las técnicas descritas como métodos parasitológicos directos deberán considerarse como diagnóstico de laboratorio de esta parasitosis. Los resultados negativos :Obtenidos con los métodos directos no descartan la presencia del parásito, ya que estos métodos tienen cifras variables de sensibilidad. Diagnóstico Indirecto :La interpretación de los resultados para los métodos indirectos, se detalla en los puntos anteriores de esta ficha. CONTROL DE CALIDAD INTERNO Se debe tener implementado un Programa de Control de Calidad Interno en el laboratorio que incluya todas las técnicas para esta parasitosis. Dicho programa debe incorporar el uso de controles (+) y (-) propios y/o comerciales, diseño de cartas-control, registro de novedades relacionadas con las técnicas. CONTROL DE CALIDAD EXTERNO Para las técnicas de diagnóstico indirecto, el laboratorio clínico debe estar adscrito al Programa de Evaluación Externa de la Calidad del ISP en el Subprograma Serología de la Enfermedad de Chagas. CONDICIONES DE BIOSEGURIDAD El procedimiento de toma de muestra y envío de la sangre o papel filtro a los centros confirmatorios se realizará de acuerdo a las Normas Técnico-Administrativas para Laboratorios Clínicos Minsal, 1998. LABORATORIO DE REFERENCIA Los Laboratorios clínicos y bancos de sangre públicos o privados deben enviar a confirmar las muestras que resulten positivas o indeterminadas al tamizaje. Estas muestras podrán se enviadas para su confirmación al Laboratorio de Referencia de Parasitologia del ISP o a los centros autorizados por éste compañadas por el formulario diseñado para ello. 52 Diagnóstico Trypanosoma cruzi ( Diagnóstico Indirecto) Muestra Inicial Laboratorio Local Negativo Positivo Resultado Muestra Negativa Negativa-Negativa Repetir en Duplicado Positiva-Positiva Muestra Negativa Confirmar Negativa-Positiva Instituto de Salud Publica Laboratorio de Referencia Informe Laboratorio Local Informe MINSAL 53 Vigilancia de Laboratorio de Vibrio cholerae JUS TIF ICAC IÓN DE LA VIGI LANCIA Vibrio cholerae es un agente de vigilancia universal e inmediata. Es el agente etiológico del cólera, enfermedad gastrointestinal que puede expandirse rápidamente como epidemia y/o pandemia a través de la ingestión de agua y/o alimentos contaminados. Tiene la potencialidad de desarrollo de resistencia a los antibióticos. DESCRIPCI ÓN DEL AGENTE Es un bacilo gramnegativo aerobio facultativo, levemente curvo, fermentador de glucosa y sacarosa, es oxidasa positiva. Tradicionalmente el serotipo O1 ha sido el causante de las grandes epidemias y pandemias. Sin embargo el año 1993 en Bangladesh se aisló el serotipo O139 de pacientes con cólera. Familia Genero Especie a vigilar : Vibrionaceae : Vibrio : V. cholerae. ENFE RMEDAD HUMANA QUE PRODUCE Cólera. El cólera gravis se caracteriza por una diarrea masiva con pérdida de gran volumen de agua lo que causa un gran desbalance hedreolectrolítico Si no se restituye el volumen hidrosalino rápidamente puede causar la muerte del paciente. TIPO DE MUESTRAS REQUERIDAS Deposición PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRAS La muestra se debe tomar inmediatamente al comienzo de los síntomas y previo al tratamiento con antibiótico. CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS La muestra se puede tomar en un frasco limpio. Si el traslado de la muestra es mayor de 30 minutos se debe utilizar un medio de transporte como Cary Blair. TECNICAS DE LABORATORIO UTILIZADAS Nivel local: Cultivo e identificación bioquímica presuntiva de acuerdo a normativa vigente: ORD. C1 01166 Laboratorio Referencia: Cultivo, confirmación bioquímica, serología, caracterización molecular y susceptibilidad antimicrobiana. 54 CONTROL DE CALIDAD EXTERNO El laboratorio debe estar adscrito a un programa externo de calidad ya sea el del Instituto de Salud Pública (PEEC) u otro. CONDICIONES DE BIOSEGURIDAD Vibrio cholerae debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que identifiquen este agente están obligados a notificarlos semanalmente al Instituto de Salud Pública y enviar las cepas en forma inmediata al Laboratorio de Referencia de Vibrios donde se realizará su confirmación, susceptibilidad y estudio serológico. El envío de estas cepas, se hará en tubos de agar Mueller Hinton o agar Soya Tripticasa, debidamente sellado, rotulado y a temperatura ambiente. No enviar en medios que contengan carbohidratos (ej. TSI o LIA), porque los subproductos ácidos del metabolismo, rápidamente disminuyen su viabilidad. La encomienda se despacha a temperatura ambiente y cumpliendo con las exigencias de transporte de material biológico. Todas las cepas deben enviarse con el Formulario para Envío de cepas de la Sección Bacteriología con toda la información solicitada. El hecho de enviar una cepa se considera automáticamente notificada. En aquellos casos en que por algún motivo no pudiera enviarse la cepa a confirmación, debe necesariamente notificarse considerando para ello los mismos antecedentes solicitados en el formulario antes mencionado. 55 Vigilancia de Laboratorio Vibrio cholerae Laboratorio Local Muestra Deposición Diagnóstico presuntivo Vibrio spp. Envío inmediato al Laboratorio Referencia ISP, para su Confirmación y Serotipificación Informe Laboratorio Local Informe MINSAL 56 Vigilancia de Laboratorio de Vibrio parahaemolyticus JUS TIF ICAC IÓN DE LA VIGI LANCIA Vibrio parahaemolyticus es el agente causal de brotes de gastroenteritis aguda relacionado con la ingestión de pescados, mariscos y crustáceos crudos o mal cocidos, contaminados con este agente. Por esto motivo, es importante la vigilancia de Laboratorio de este agente, para identificar las zonas afectadas y aportar información para las medidas de control. DESCRIPCI ÓN DEL AGENTE Es un bacilo gramnegativo aerobio facultativo, levemente curvo, fermentador de glucosa pero no de sacarosa, es oxidasa positiva. Requiere de una concentración de Na Cl de 1% en el medio para desarrollarse. Familia Genero Especie a vigilar : Vibrionaceae : Vibrio : V.parahaemolyticus ENFERMEDAD HUMANA QUE PRODUCE Gastroenteritis que puede estar acompañada de vómitos, náuseas, calambres y dolor abdominal con pérdida de gran volumen de líquido en algunas ocasiones, con características de disentería. Este cuadro diarreico es autolimitado. TIPOS DE MUESTRAS REQUERIDAS Deposición PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRAS La muestra se debe tomar inmediatamente al comienzo de los síntomas y previo al tratamiento con antibiótico. CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS La muestra se puede tomar en un frasco limpio. Si el traslado de la muestra es mayor de 30 minutos se debe utilizar un medio de transporte como Cary Blair por un período máximo de una semana, el que se debe mantener a temperatura ambiente pues los vibrios son sensibles al frío TECNICAS DE LABORATORIO UTILIZADAS Nivel local: Cultivo e identificación bioquímica presuntiva de acuerdo a normativa vigente: ORD. C1 01166 Laboratorio Referencia: Cultivo, confirmación bioquímica, serología, caracterización molecular y susceptibilidad antimicrobiana. 57 CONTROL DE CALIDAD EXTERNO El laboratorio debe estar adscrito a un programa externo de calidad ya sea el del Instituto de Salud Pública (PEEC) u otro. CONDICIONES DE BIOSEGURIDAD Vibrio parahaemolyticus debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que identifiquen este agente están obligados a notificarlos semanalmente al Instituto de Salud Pública y enviar las cepas en forma inmediata al Laboratorio de Referencia de Vibrios donde se realizará su confirmación. El envío de estas cepas, se hará en tubos de agar Mueller Hinton o agar Soya Tripticasa, debidamente sellado, rotulado y a temperatura ambiente. No enviar en medios que contengan carbohidratos (ej. TSI o LIA), porque los subproductos ácidos del metabolismo rápidamente disminuyen su viabilidad. La encomienda se despacha a temperatura ambiente y cumpliendo con las exigencias de transporte de material biológico. Todas las cepas deben enviarse con el Formulario para Envío de cepas de la Sección Bacteriología con toda la información solicitada. El hecho de enviar una cepa se considera automáticamente notificada. En aquellos casos en que por algún motivo no pudiera enviarse la cepa a confirmación, debe necesariamente notificarse considerando para ello los mismos antecedentes solicitados en el formulario antes mencionado. 58 V ig ila n cia d e L a b o ra to rio V ib rio p a ra h a e m o lyticu s Laboratorio Local M uestra D eposición D iagnóstico presuntivo V ibrio spp. En vío a l Laboratorio R eferencia IS P , p a ra s u C o n firm a ció n Inform e Laboratorio Local Inform e M IN S AL 59 Vigilan cia Laboratorio Virus de la Hepatiti s C CLASIFICACIÓN INTERNACIONAL DE ENFERMEDADES (CIE 10) B17.1 Hepatitis aguda tipo C AGENTE ETIOLÓGICO Virus hepatitis C JUSTIFICACIÓN DE LA VIGILANCIA DE LABORATORIO El virus de la Hepatitis C tiene distribución mundial, y se transmite preferentemente por vía parenteral, a través de transfusiones sanguíneas o por contacto con material cortopunzante. La enfermedad es frecuentemente asintomática, y en alrededor del 80% de los casos va a la cronicidad, terminando en una cirrosis hepática o en un hepatocarcinoma maligno. A partir de 1996 se realiza tamizaje obligatorio en Bancos de Sangre del país. (Circular 4F/ 53 del 19 de Diciembre de 1995, MINSAL). Su vigilancia de laboratorio se basa principalmente en el diagnóstico serológico de la infección. DESCRIPCIÓN DEL AGENTE El virus de la Hepatitis C es un virus RNA pequeño, de aproximadamente 30 nm de diámetro, con una envoltura lipídica. Pertenece al género Flaviviridae, y se han descrito más de 6 genotipos diferentes. Posee 2 glicoproteínas de envoltura (gp33 y gp70), una proteína del core (p22) y cuatro proteínas no estructurales (proteasa, helicasa, replicasa y polimerasa). ENFERMEDADES HUMANAS QUE PRODUCE ESTE AGENTE Hepatitis levemente sintomática o asintomática. Produce infección persistente en el 80% de los casos y generalmente conduce a una hepatitis crónica. El 20 al 30 % de ellos terminará en una cirrosis y/o carcinoma hepatocelular. En algunos casos, se asocia a enfermedades autoinmunes, como crioglobulinemia, vasculitis y glomerulonefritis. TIPOS DE MUESTRA REQUERIDOS Suero o plasma (1 ml aproximadamente). PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRA Dado el carácter asintomático y crónico de esta enfermedad, la muestra debe tomarse en cualquier momento en que se sospeche la infección. CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS Las muestras de sangre deben recolectarse en envases sin anticoagulantes, para obtener suero. La sangre debe mantenerse a 4-8º C. El suero debe ser extraído en condiciones de asepsia, en frascos limpios y estériles, plásticos y con tapa rosca. En el caso de enviar más de una muestra simultáneamente al laboratorio, deberá tomarse la precaución de colocar cada una protegida por separado en un recipiente metálico o de material aislante, esto evitará rupturas, pérdidas y contaminación del operador. 60 TÉCNICAS DE LABORATORIO UTILIZADAS Técnicas ELISAs específicas para la detección de anticuerpos IgG, las que utilizan antígenos recombinantes o sintéticos adheridos a una fase sólida, que se unen a los anticuerpos presentes en el suero, desarrollándose a través de reacción enzimática o de fluorescencia. Técnicas de aglutinación corresponden a partículas sensibilizadas con antígenos recombinantes o sintéticos, que aglutinan en presencia de anticuerpos de VHC en muestras de suero o plasma. Dado los numerosos resultados falsos positivos que tienen actualmente las técnicas de tamizaje para anticuerpos VHC, se recomienda confirmarlas con técnicas suplementarias. Entre ellas la más utilizada es: RIBA (ensayo en tira inmunoabsorbente). Se basa en la detección de anticuerpos que reaccionan con antígenos virales recombinantes y sintéticos, que están adheridos a una membrana de nitrocelulosa. La visualización de la reactividad anti-VHC se logra utilizando conjugados enzimáticos de anti IgG humana, en conjunción con un sustrato colorimétrico. INTERPRETACIÓN DE RESULTADOS En las técnicas ELISAs, las muestras con valores de absorbancia inferiores al valor de la línea de corte (CUT OFF) se consideran negativas o no reactivas para anticuerpos anti-VHC. Las muestras con valores de absorbancia superiores o iguales al valor de la línea de corte se consideran inicialmente reactivas y debieran repetirse. Si la muestra vuelve a tener valores de absorbancia superior o igual a la línea de corte, deberá ser confirmada con alguna técnica suplementaria. En el caso de las técnica suplementaria RIBA, la reactividad anti-VHC se determina comparando la intensidad de cada banda de antígeno con la intensidad de las bandas de los controles internos de IgG humana de cada tira. A cada banda se le asigna visualmente un valor de acuerdo a la intensidad de las bandas controles. Una muestra será considerada positiva si al menos dos bandas o más tienen una reactividad igual o superior a la banda control más débil (1). Se considera negativa cuando no se alcanza una reactividad igual o mayor a la banda control más débil. Sin embargo, si una única banda tiene una reactividad igual o superior a la banda control más débil, será considerada como indeterminada y se le solicitará una nueva muestra al paciente. CONTROL DE CALIDAD INTERNO Para realizar el tamizaje se deben utilizar ensayos evaluados y recomendados por el ISP que cumplan los siguientes requisitos técnicos: 100 % de sensibilidad y 90% especificidad. Los ensayos deben realizarse según las condiciones señaladas por el fabricante. Para utilizar los controles en los ensayos individuales, se recomienda realizarlos por lo menos cada vez que se realiza la técnica. Se deben incorporar controles Positivos (alícuotas congeladas de muestras confirmadas por el ISP) cuando se utilice un nuevo estuche de reactivos. 61 CONTROL DE CALIDAD EXTERNO Participar del Programa Evaluación Externa de la Calidad (PEEC) del ISP, para anticuerpos VHC. CONDICIONES DE BIOSEGURIDAD Las muestras deben manipularse con nivel de riesgo II, y aplicando todas las medidas de precaución universales, (utilizar guantes desechables, mascarillas, sistema de eliminación de desechos biopeligrosos, utilizar solución de hipoclorito de sodio al 0,5 % para desinfectar cualquier salpicadura, etc.). ENVIO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que identifiquen este agente están obligados a notificarlos semanalmente al Instituto de Salud Pública y enviar la información correspondiente en forma inmediata al Laboratorio de Referencia de Hepatitis donde se hará su registro correspondiente. Toda la información requerida deberá enviarse en el Formulario de Notificación de Hepatitis para envío muestras / vigilancia de laboratorios , con los antecedentes completos, el que se encuentra disponible en la pagina web del Instituto de Salud Pública. 62 Diagnostico Virus Hepatitis C Laboratorio Local Muestra Doblemente reactiva Positivo Negativo Positivo Positivo PCR Negativo Tamizaje 1 Negativo Tamizaje 2 Positivo RIBA 3.0 Informe Positivo Negativo Informe Negativo No Concluyente 2 Muestra Información al ISP iMac Informe de casos positivos Confirmados Reactivos en tamizaje en ausencia de confirmación Informe MINSAL 63 Vigilancia de Laboratorio Virus de la Hepatitis B CLASIFICACIÓN INTERNACIONAL DE ENFERMEDADES (CIE 10) B16 Hepatitis aguda tipo B AGENTE ETIOLÓGICO Virus de la Hepatitis B JUSTIFICACIÓN DE LA VIGILANCIA DE LABORATORIO El virus de la Hepatitis B es uno de los agentes causales de la Hepatitis aguda, la cual es transmitida por contacto sexual, por vía transfusional, transmisión vertical madre-hijo o por accidentes con material cortopunzante. La infección con virus de la Hepatitis B es capaz de dejar portadores crónicos de por vida, capaces de transmitir silenciosamente la enfermedad, y en algunos casos producir una hepatitis crónica, la cual puede terminar en un hepatocarcinoma maligno. Debido a ello, lo que debe vigilarse es el estado de portador crónico a la Hepatitis B, es decir, aquellos que sean reactivos al Antígeno de Superficie de la Hepatitis B (HBsAg.) DESCRIPCIÓN DEL AGENTE El virus de la Hepatitis B pertenece a la familia Hepadnaviridae. Es un virus DNA de doble cadena asimétrica y abierta. Tiene en su superficie el antígeno de superficie del virus de la Hepatitis B (HBsAg), el cual es altamente inmunogénico y útil para el diagnóstico del estado portador. Su nucleocápside está constituida por el antígeno core, en cuyo interior está el material genético, el antígeno e y la DNA polimerasa. ENFERMEDADES HUMANAS QUE PRODUCE ESTE AGENTE Hepatitis aguda, de curso habitualmente benigno. Aproximadamente un 10 % quedan como portadores crónicos. De ellos, un 20% mueren por Cirrosis hepática y un 4% desarrollarán un hepatocarcinoma primario del hígado. TIPO DE MUESTRAS REQUERIDOS -Sangre -Suero -Plasma Las muestras pueden recolectarse ya al comienzo de la sintomatología aguda. PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRA Para determinar el estado de portador, puede tomarse una muestra de suero posterior a la mencionada en el Artículo 18.5, en la etapa de convalescencia. CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS Las muestras de sangre deben recolectarse en envases sin anticoagulantes, para obtener suero. Este debe ser extraído en condiciones de asepsia, ojalá en frascos limpios y estériles, plásticos y con tapa rosca. En el caso de enviar más de una muestra simultáneamente al laboratorio, deberá tomarse la precaución de colocar cada una protegida por separado en un recipiente metálico o de material aislante. Esto evitará rupturas, pérdidas y contaminación del operador. 64 TÉCNICAS DE LABORATORIO UTILIZADAS Técnicas ELISAs específicas para la detección de antígeno de superficie de la Hepatitis B (HBsAg), utilizan un anticuerpo anti-HBsAg en fase sólida, que se une al antígeno presente en el suero del paciente, el cual reacciona frente a un conjugado marcado con una enzima, la que en contacto con un sustrato apropiado, desarrolla una reacción colorimétrica, la que puede ser leída visual o instrumentalmente. La sensibilidad mínima exigida para una técnica ELISA es que detecte al menos 1 ng/ml de HBsAg. Existen técnicas más rápidas para la detección de este antígeno, pero son menos sensibles que los ELISAs, y su lectura es generalmente visual. Dado que existen resultados falsos positivos que tienen estas técnicas de tamizaje, se recomienda confirmarlas con técnicas suplementarias. Estas últimas se basan en la neutralización del HBsAg, presente en la muestra del paciente, a través de su anticuerpo específico, las que son corridas en una prueba ELISA en paralelo, semejante al tamizaje, y en donde se mide posteriormente la absorbancia de la muestra no neutralizada y la neutralizada. INTERPRETACIÓN DE RESULTADOS En las técnicas por ELISAs, las muestras con valores de absorbancia inferiores al valor de la línea de corte (CUT OFF) se considera que no contiene HBsAg, de acuerdo al límite de sensibilidad de la técnica. Las muestras con valores de absorbancia superiores o iguales al valor de la línea de corte se consideran inicialmente reactivas y deberán repetirse. Si vuelve a tener valores de absorbancia superior o igual a la línea de corte, deberá ser confirmada con alguna técnica confirmatoria. En el caso de las técnicas confirmatorias, un resultado no reactivo indica que la muestra analizada no contiene HBsAg, o que lo contiene por debajo del límite de detección del ensayo confirmatorio. Un resultado positivo confirmado indica que la muestra analizada contiene HBsAg. CONTROL DE CALIDAD INTERNO Para realizar el tamizaje se deben utilizar ensayos evaluados y recomendados por el ISP que cumplan los requisitos técnicos de: 90 % de especificidad y 100% de sensibilidad. Los ensayos deben realizarse según las condiciones señaladas por el fabricante. Para utilizar los controles en los ensayos individuales, se recomienda realizarlos por lo menos una vez el día de su ejecución. Se deben incorporar controles Positivos (alícuotas congeladas de muestras confirmadas por el ISP) cuando abra un nuevo estuche o set de reactivos. CONTROL DE CALIDAD EXTERNO Participar del Programa Evaluación Externa de la Calidad (PEEC) del ISP, para antígeno de superficie de la Hepatitis B (HBsAg). 65 CONDICIONES DE BIOSEGURIDAD Las muestras deben manejarse con todas las medidas de precaución universal (utilizar guantes desechables, mascarillas, sistema de eliminación de desechos biopeligrosos, utilizar solución de hipoclorito de sodio al 0,5 % para desinfectar cualquier salpicadura, etc.). ENVIO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que identifiquen este agente están obligados a notificarlos semanalmente al Instituto de Salud Pública y enviar la información correspondiente en forma inmediata al Laboratorio de Referencia de Hepatitis donde se hará su registro correspondiente. En el caso de los Bancos de Sangre, públicos y privados, ellos deberán acompañar este formulario con la muestra correspondiente, donde se realizará su confirmación. Estas muestras de suero o plasma deberán ser enviadas en un tubo plástico estéril, con tapa rosca e identificada con el nombre del paciente. Su envío deberá hacerse con material refrigerante para garantizar su conservación. Toda la información requerida deberá enviarse en el Formulario de Notificación de Hepatitis para envio muestras / vigilancia de laboratorios , con los antecedentes completos, el que se encuentra disponible en la pagina web del Instituto de Salud Pública de Chile. 66 Diagnóstico de Antígeno de Superficie de Hepatitis B Confirmación de HBsAg/ISP Laboratorio Local Negativa Positiva Muestra Doble Reactivo Laboratorio de Referencia ISP Envío Confirmación en el Laboratorio Local Positiva Negativa Tamizaje 1 Negativa Positiva Confirmada Positiva Confirmado Negativa Tamizaje 2 Positivo Negativa Técnica Confirmatoria Informe ISP Confirmación Laboratorio Informe ISP Negatividad Informe Laboratorio Local Informe MINSAL Informe Laboratorio Local 67 Vigilancia Laboratorio Virus de la Inmunodeficiencia Humana (VIH) CLASIFICACIÓN INTERNACIONAL DE ENFERMEDADES (CIE 10) B20-B24 Enfermedad por Virus de la Inmunodeficiencia Humana (VIH) AGENTE ETIOLÓGICO VIRUS DE LA INMUNODEFICIENCIA HUMANA (VIH) JUSTIFICACIÓN DE LA VIGILANCIA DE LABORATORIO La epidemia del VIH/SIDA tiene distribución mundial. En nuestro país ha aumentando en forma progresiva, proyectándose como una de las principales causas de muerte en los próximos años. Por ser una infección cuyos portadores pueden ser asintomáticos por varios años es fundamental detectarla con la mayor precocidad y así tomar medidas que permitan prevenir la transmisión a otras personas, establecer terapias y precauciones para mejorar la calidad de vida y retardar la progresión de la enfermedad. Esta infección es de tamizaje obligatorio en Bancos de Sangre desde 1987, cual está actualizado en la circular N°4F/53/19.12.1995 del Ministerio de Salud. Su vigilancia de laboratorio se basa principalmente en el diagnóstico serológico de la infección. DESCRIPCIÓN DEL AGENTE El VIH es un virus RNA clasificado en la familia Retroviridae; existen dos tipos de VIH: VIH1 y VIH-2, siendo el VIH-1 el de mayor potencial patogénico y de mayor diseminación en el mundo. Dentro del VIH-1 se distinguen nueve genotipos distintos, denominados de la A a la J. Su estructura está formada por una envoltura de glicoproteínas: la gp 120 y la gp 41, bajo ésta se encuentra la cápside constituida por la proteína p17 y en el interior está el core con una estructura proteica la p24 que contiene al nucleoide constituido por dos cadenas de ARN monocatenario íntimamente relacionados con las proteinas p9 y p7 y las enzimas integrasa, proteasa y transcriptasa reversa. En nuestro país el 99% de los casos confirmados a la fecha corresponden a VIH-1 y de los casos subtipificados la mayoría corresponden a subtipo B. La transmisión del VIH puede ocurrir a través de vía sexual, sanguínea (transfusional, por órganos o tejidos infectados y por cortes o pinchazos con sangre contaminada), vertical de madre a hijo (durante el embarazo, al momento del parto) y durante la lactancia. ENFERMEDADES HUMANAS QUE PRODUCE ESTE AGENTE El Virus de la Inmunodeficiencia Humana (VIH) es el agente etiológico del Síndrome de Inmunodeficiencia Adquirida (SIDA). El SIDA corresponde a la etapa final de la infección por VIH que resulta de una selectiva y progresiva destrucción del sistema inmune del paciente. TIPOS DE MUESTRA REQUERIDOS Pruebas serológicas: Suero o plasma (mínimo 3 ml.) Detección de Ácidos Nucleicos por Reacción de Polimerasa en cadena (PCR): 5 ml de sangre total con 0,5 ml de anticoagulante Etilen Diamino Tetra Acético (EDTA) 0,5 M. 68 PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRA La muestra puede tomarse en cualquier momento en que se sospeche la infección. En caso de antecedentes de exposición reciente debe considerarse el periodo de ventana de la infección para repetir el examen. CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS Las muestras de sangre deben recolectarse en envase sin anticoagulante, para obtener suero. Este debe ser extraído en condiciones de asepsia, en frascos limpios y preferentemente estériles, plásticos y con tapa rosca. En las muestras de sangre para PCR: Mantener a temperatura ambiente y entregar al laboratorio dentro de las 12 hrs. de tomada la muestra. Dada la confidencialidad del examen de VIH la identificación del paciente debe registrarse con la clave establecida. TÉCNICAS DE LABORATORIO UTILIZADAS Técnicas Básicas Técnicas ELISAs que utilizan lisados virales, antígenos recombinantes o sintéticos adheridos a una fase sólida, que se unen a los anticuerpos presentes en el suero, desarrollándose a través de reacción enzimática o de fluorescencia. Técnicas de aglutinación con partículas sensibilizadas con antígenos recombinantes o sintéticos, que aglutinan en presencia de anticuerpos. Los ensayos se diferencian por su capacidad de detección de las distintas clases de inmunoglobulinas (IgM - IgG) y de antígeno p24. Los métodos mencionados si bien son muy sensibles, específicos y reproducibles, no están libres de reacciones reactivas falsas por lo que toda muestra reactiva debe ser confirmada por métodos suplementarios más específicos en el Laboratorio de Referencia del ISP. Ensayos suplementarios Por su alta especificidad es posible detectar las muestras reactivas falsas de aquellas muestras verdaderamente reactivas provenientes de individuos infectados: Inmunofluorescencia Indirecta (IFI): En la prueba de Inmunofluorescencia se utilizan frotis elaborados en el ISP, de acuerdo a protocolos internacionales, tanto para la elaboración como la ejecución de la técnica. Se utilizan líneas celulares H9 (control) y H9HTLVIII-B (infectadas). LIA: Inmunoensayo comercial en línea con proteínas recombinantes y péptidos sintéticos de VIH-1 y VIH-2 impregnadas en tiras de nitrocelulosa. Western blot (WB): Ensayo comercial que utiliza tiras de nitrocelulosa donde se han traspasado las proteínas virales provenientes de lisados celulares infectados, las que previamente han sido separadas por electroforesis en geles de poliacrilamida. La presencia de anticuerpos específicos contra las proteínas de VIH se evidencia luego del revelado con diferentes sustratos. OTRAS PRUEBAS ALTERNATIVAS -Reacción en cadena de polimerasa (P.C.R.) -Detección de antigenemia viral 69 Reacción en cadena de polimerasa (P.C.R.): Es una técnica altamente sensible y específica que consiste en la amplificación de regiones genéticas específicas del provirus integrado en el genoma de las células sanguíneas periféricas infectadas. En el ISP se utiliza una reacción de PCR doble o anidado de alta sensibilidad y especificidad. Su mayor utilidad es en casos de infección perinatal (hijo de madre VIH+), en aquellos casos de pacientes que han tenido contacto reciente con personas VIH (+) confirmadas y en algunos casos con resultado de anticuerpos anti-VIH indeterminado. Detección de antigenemia viral: Este método consiste en detectar el antígeno p24 libre mediante un ELISA en fase sólida. La reactividad de este ELISA debe ser neutralizada sobre un 50% para ser considerada positiva. Se realiza sólo en aquellos casos de pacientes que han tenido contacto reciente con personas VIH (+) confirmadas, en individuos con sintomatología sospechosa de primoinfección y no confirmados por la presencia de anticuerpos anti-VIH. Además, este ensayo se usa en pacientes pediátricos menores de 18 meses, hijo de madre VIH (+). INTERPRETACIÓN DE RESULTADOS: En las técnicas ELISAs, las muestras con valores de absorbancia inferiores al valor de la línea de corte (CUT OFF) se consideran negativas o no reactivas para anticuerpos anti-VIH. Las muestras con valores de absorbancia superiores o iguales al valor de la línea de corte se consideran inicialmente reactivas y deberán repetirse. Si la muestra vuelve a tener valores de absorbancia superior o igual a la línea de corte, deberá ser confirmada con alguna técnica suplementaria. De acuerdo al algoritmo del Laboratorio de Referencia de VIH, una muestra es considerada negativa cuando resulta no reactiva por los dos ensayos de ELISA preestablecidos; o bien, no se detecta reactividad contra ninguna proteína viral mediante métodos suplementarios. Las muestras negativas no poseen anticuerpos específicos contra el VIH. Una muestra es clasificada positiva cuando resulta reactiva por ambos ELISAs y reactiva por inmunofluorescencia indirecta (Células infectadas con reactividad igual o mayor a +1) o se detecta un patrón de reactividad mínimo, mediante métodos suplementarios, con las proteínas virales derivadas de los genes gag y env. En el estudio de PCR se considera positiva una muestra cuando presenta una amplificación de los genes pol y env utilizando el ADN extraído de los linfocitos del paciente. *Detección de Antígeno p24: se realiza en casos de reactividad de ELISA que detecta p24 o en casos donde existe evidencia clínica o epidemiológica de infección y no se detecta presencia de anticuerpos (Accidente laboral, sospecha seroconversión, etc). Un resultado negativo no descarta la infección y se debe realizar estudio de anticuerpos. Los resultados reactivos deben ser confirmados por prueba de Neutralización y evaluados en conjunto con el estudio de anticuerpos. En la detección de antígeno la absorbancia de la muestra debe disminuir sobre un 50% respecto a la absorbancia de la muestra no neutralizada. En caso de que el paciente sea confirmado positivo por el ISP, debe tomarse una segunda muestra de Confirmación de Identidad, la que debe ser analizada nuevamente en el Laboratorio (No debe enviarse esta muestra al ISP). Sólo en caso que este resultado sea nuevamente reactivo, se procederá a informar al paciente de su condición de portador del VIH, realizando en este momento la consejería. 70 CONTROL DE CALIDAD INTERNO Para realizar el tamizaje se deben utilizar ensayos evaluados y recomendados por el ISP, que cumplan los siguientes requisitos técnicos: 100 % de sensibilidad para donantes en Bancos de Sangre o 99% de sensibilidad para laboratorio clínicos y una especificidad mayor o igual al 95 % en ambos casos. Los ensayos deben realizarse en las condiciones señaladas por el fabricante, utilizando los controles según recomendación y en los ensayos individuales, los controles deben realizarse por lo menos una vez en el día de la ejecución. Se deben incorporar controles positivos (alicuotas congeladas de muestras confirmadas por el ISP) cuando utilice un nuevo estuche o set de reactivos. CONTROL DE CALIDAD EXTERNO Participar del Programa Evaluación Externa de la Calidad (PEEC) del ISP. CONDICIONES DE BIOSEGURIDAD Las muestras deben manejarse con las medidas de precaución universal en ambiente de bioseguridad nivel 2. ENVÍO A LABORATORIO DE REFERENCIA Todo Banco de Sangre y laboratorio clínico público o privado del país que obtenga un resultado reactivo para el tamizaje de VIH debe enviar la muestra para ser confirmado por técnicas suplementarias en el ISP. La Normativa vigente, según Resolución exenta N° 371 del 02 de febrero del 2001 del Ministerio de Salud, establece que en caso de obtenerse un resultado positivo en dos exámenes utilizando el mismo test de tamizaje, la muestra debe enviarse a confirmación al ISP. Si el ISP ratifica el resultado positivo, el establecimiento requeriente procederá a tomar una segunda muestra de sangre al paciente, para realizar la confirmación de identidad con el mismo test de tamizaje originalmente efectuado. Sólo si este nuevo examen resultara positivo, se practicará la notificación obligatoria prevista en el artículo 4° del decreto supremo N° 466 de 1987, del Ministerio de Salud, y se procederá a informar al paciente, por intermedio del personal debidamente entrenado en consejería VIH. Para el envío de muestras se deberan utilizar los formularios de notificación de VIH o formulario de notificación de SIDA pediatrico según corresponda. 71 DIAGNOSTICO INFECCIÓN POR VIH Laboratorio Clínico Prueba de screening o tamizaje Recom endadas por el ISP (Análisis de sesibilidad y especificidad) (Enzimoinmunoensayos (ELISA),Ensayos de Aglutinación, Enzimoinm unoensayos en punto de línea Reactiva Negativa Repite Tamizaje INFORME AL PACIENTE Reactiva ISP Pruebas Suplementarias o Confirmación ELISA ABBOTT Y ELISA Biomerieux VIH 1 y 2, IgG e IgM y Ag p24 ETAPA 1 SCREENING Positivo/P ositivo ETAPA 2 INM UNOFLUORESCENC IA Positivo/Negativo Negativo Indeterminado Positivo Indeterminado (*) ETAPA 5 SEGUND A MU ESTRA Positivo Indeterminado Negativo LIATEK VIH ETAPA 3 INMUNOBLOT ETAPA 4 EMISION DE RESULTA DO Negativo/Negativo IFI IFI Positivo (*) Positivo Positivo Indeterminado CONF IRM ACION DE IDENTIDAD (Solo Laboratorio Externo) Negativo (*) Negativo Negativo Negativo MU ESTRA PARA PCR (Envíar al ISP) (*)= Ag p24, ver texto 72 Vigilancia de Laboratorio de Yersinia spp JUSTIFICACIÓN DE LA VIGILANCIA LABORATORIO Su caracterización es de utilidad en el estudio epidemiológico para identificar tendencias, detectar brotes, fuentes de infección e implementar medidas de control de las ETAs. DESCRIPCIÓN DEL AGENTE Bacilo Gram negativo, oxidasa negativa, metabólicamente más activo a 25 - 30ºC que a 35ºC, por lo tanto incubaciones a esta última temperatura el desarrollo es más lento. Familia Género Especies a vigilar : Enterobacteriaceae : Yersinia : Y. enterocolitica, Y. pseudotuberculosis ENFERMEDAD HUMANA QUE PRODUCE Yersiniosis, enfermedad entérica bacteriana aguda, que se manifiesta en forma típica por diarrea febril aguda, enterocolitis, linfadenitis entérica aguda que se asemeja a apendicitis, que en algunos casos se complica por eritema nodoso, artritis post infecciosa e infección sistémica. Las infecciones por Yersinia enterocolitica se manifiestan con frecuencia en forma de un síndrome de gastroenteritis, y las causadas por Y. pseudotuberculosis, por dolor abdominal. TIPOS DE MUESTRAS REQUERIDAS Deposiciones PERIODO ÓPTIMO PARA LA TOMA DE MUESTRAS Lo antes posible una vez que se sospeche de la infección, durante la etapa aguda (generalmente entre 5 a 7 días) y previo al tratamiento antimicrobiano. CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS Deposiciones: muestra fresca debe procesarse idealmente durante los primeros 30 minutos después de obtenida, de lo contrario usar medio de transporte (Ej. Cary Blair), el que se conserva a 4ºC hasta procesar la muestra lo antes posible para lograr una mayor recuperación del patógeno. Las cepas de Yersinia se pueden enviar al Laboratorio de Referencia en agar nutritivo o agar TSI a temperatura ambiente. TÉCNICAS DE LABORATORIO UTILIZADAS LABORATORIO LOCAL - Aislamiento del agente, identificación bioquímica. LABORATORIO DE REFERENCIA - Confirmación bioquímica - Biotipificación y Serotipificación de Yersinia enterocolitica 73 CONTROL DE CALIDAD EXTERNO Los laboratorios locales deben estar adscritos a un programa de evaluación externa de la calidad. CONDICIONES DE BIOSEGURIDAD Yersinia spp debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que identifiquen este agente están obligados a notificarlos semanalmente al Instituto de Salud Pública y enviar las cepas al Laboratorio de Referencia de Enterobacterias, uno por cada paciente, para realizar su confirmación. Las cepas deben enviarse en agar nutritivo o agar TSI a temperatura ambiente y cumpliendo con las exigencias de transporte de material biológico. Todas las cepas deben ser acompañadas del Formulario para envío de cepas de la Sección Bacteriología con toda la información solicitada (nombre del paciente, edad, origen de la cepa, fecha aislamiento de la muestra, procedencia del paciente, caso de brote o aislado, etc.). El hecho de enviar una cepa se considera automáticamente notificada. En aquellos casos en que por algún motivo no pudiera enviarse la cepa a confirmación, debe necesariamente notificarse considerando para ello los mismos antecedentes solicitados en el formulario antes mencionado. 74 Vigilancia de Laboratorio Yersinia spp Laboratorio Local Diagnóstico Presuntivo Envió una cepa por paciente Laboratorio Referencia de Enterobacterias ISP Confirmación Bioquímica Biotipificación Estudio Serológico (Yersinia enterocolitica) NO SI Confirmación Informe al Laboratorio Local Informe al Laboratorio Local Informe MINSAL 75 Vigilancia de la resistencia antimicrobiana a Enterococcus spp JUS TIF ICAC IÓN DE LA VIGI LANCIA La aparición de Enterococcus Vancomicina Resistente (EVR), como agente causal de infecciones intrahospitalarias, llevó a implementar un Sistema Nacional de Vigilancia de los Enterococcus de hisopados rectales en pacientes que permanezcan en la UCI por cinco días o más, de acuerdo a la Circular Ministerial 4C/28. Stgo 09 Mayo 2000. Además de esto, el Reglamento 712 establece la necesidad de vigilancia nacional de cualquier cepa sospechosa de ser EVR, no importando su origen. DESCRIPCI ÓN DEL AGENTE Cocáceas gram-positivas facultativas, dispuestas en cadena, pares o aisladas con hemólisis alfa. La detección de resistencia a la Vancomicina requiere de incubación a 35°C por 24 horas. Familia Genero Especies a vigilar : Streptococcaceae. : Enterococcus. : Enterococcus faecalis, Enterococcus faecium. ENFERMEDADES HUMANAS QUE PRODUCE ESTE AGENTE Bacteremias asociadas a catéteres venosos centrales, infecciones urinarias asociadas a catéteres urinarios permanentes e infecciones en pacientes post-operatorios entre otras. TIPO DE MUESTRAS REQUERIDAS -Secreciones de heridas -Sangre -LCR -Orina -Líquido articular PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRA Ante sospecha clínica y previo a la administración de antimicrobianos. CONSERVACIÓN Y TRANSPORTE DE LA MUESTRA Si las muestras son extraídas y enviadas al laboratorio dentro de una hora, procesarlas de inmediato, de lo contrario utilizar medio de transporte, tales como: tórula en seco o con sílica-gel para hisopados rectales,y para líquidos estériles, medios de transporte Amies- Stuart. TÉCNICAS DE LABORATORIO - Cultivo e identificación bioquímica Susceptibilidad antimicrobiana 76 CONTROL DE CA LIDAD INT ERNO Los medios de cultivo, reactivos y técnicas deben ser controlados con las cepas de referencia y con la periodicidad definida para cada caso. El control de calidad de las técnicas de susceptibilidad se realiza con la cepa ATCC S.aureus 25923 y la ATCC E.faecalis 29212 CONTROL DE CALIDAD EXTERNO El Laboratorio debe estar adscrito a un programa externo de la calidad (PEEC) u otra entidad. CONDICIONES DE BIOSEGURIDAD Enterococcus spp. debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) ENVÍO DE CEPAS AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados en que identifiquen este agente, estarán obligados a enviar las cepas con resistencia o intermedia a Vancomicina al Instituto de Salud Pública mediante el formulario de envío de cepas de la sección Bacteriología. Las cepas de Enterococcus deben ser enviadas en tubos de agar corriente u otro medio no inhibidor debidamente sellado y rotulado. 77 Vigilancia de la resistencia antimicrobiana Enterococcus spp Laboratorio Local Hisopado Rectal Otras muestras Cepas de Enterococcus Vancomicina Intermedia o Resistente Envío de Cepas al Laboratorio de Referencia ISP, para su Confirmación Informe Laboratorio Local Informe Minsal 78 Vigilancia de la Resistencia Antimicrobiana de Haemophilus influenzae serotipo b JUSTIFICACIÓN DE LA VIGILANCIA Las enfermedades invasoras producidas por Haemophilus influenzae se presentan como infecciones severas bacterémicas y otras de menor gravedad que se limitan al tracto respiratorio superior. La introducción de la vacuna anti Hib al Programa Ampliado de Inmunizaciones debe estar acompañada de una evaluación de impacto, la cual se realiza mediante la vigilancia de estas enfermedades. Además de confirmar la presencia de este agente, es importante realizar estudios de susceptibilidad para poder determinar la magnitud y la extensión de la resistencia de Haemophilus influenzae serotipo b a los antimicrobianos de uso más frecuente (principalmente B- lactámicos y Cloramfenicol), especialmente de cuadros invasivos. DESCRIPCION DEL AGENTE Cocobacilo gramnegativo, oxidasa positiva, catalasa positiva .Requiere de medios enriquecidos (agar chocolate suplementado), de un 5-10% de CO2 y una temperatura de 35-37º C, para su desarrollo. Familia Género Especie a vigilar : Pasteurellaceae : Haemophilus : H.influenzae serotipo b ENFERMEDAD HUMANA QUE PRODUCE Cuadros invasivos, principalmente en niños menores. Agente causal de meningitis, septicemias, neumonías, otras. TIPOS DE MUESTRAS REQUERIDAS Líquido cefalorraquídeo, sangre y otros líquidos o muestras provenientes de cavidades estériles. PERIODO OPTIMO PARA LA TOMA DE MUESTRAS Inmediatamente, ante la sospecha de la enfermedad y previo a cualquier tratamiento con antimicrobianos. CONSERVACION Y TRANSPORTE DE LAS MUESTRAS Conservar y transportar a temperatura ambiente, no refrigerar. TÉCNICAS DE LABORATORIO UTILIZADAS A nivel Local: -Cultivo e identificación bioquímica -Biotipificación -Determinación de B- lactamasa. -Susceptibilidad antimicrobiana Laboratorio de Referencia -Confirmación bioquímica -Serotipificación -Biotipificación -Determinación de B- lactamasa. -Determinación de Cloranfenicolacetiltransferasa (CAT). -Susceptibilidad por difusión en agar HTM. -Susceptibilidad por método de Concentración Inhibitoria Mínima (CIM) 79 CONTROL DE CALIDAD INTERNO Las técnicas de susceptibilidad deben ser controladas con la cepas Haemophilus influenzae ATCC 49247 y H. Influenzae ATCC 49766. CONTROL DE CALIDAD EXTERNO El laboratorio local debe estar adscrito a algún Programa de Evaluación de Calidad, sea este el PEEC u otro similar. CONDICIONES DE BIOSEGURIDAD Haemophilus influenzae debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) ENVÍO AL LABORATORIO DE REFERENCIA Los Laboratorios clínicos públicos y privados que identifiquen este agente deberán notificar y enviar las cepas al Laboratorio de Referencia del Instituto de Salud Pública , quien realizará la confirmación, serotipificación y vigilancia de la resistencia antimicrobiana. Los cultivos de Haemophilus deben ser frescos (18-24 horas) serán enviados en un tubo con agar chocolate tendido, a temperatura ambiente (no refrigerar). La cepa debe enviarse junto al Formulario para envío de cepas de la Sección Bacteriología con toda la información solicitada. 80 Vigilancia de Resistencia para Haemophilus influenzae Laboratorio Local Muestra Enfermedad Invasora Diagnóstico Haemophilus influenzae Envío datos de Susceptibilidad al Laboratorio de Referencia Informes periódicamente al MINSAL Envío Cepa al Laboratorio de Referencia ISP, para su Confirmación Informe laboratorio Local Informe MINSAL 81 Vigilancia de la Resistencia Ant imicr obiana del Mycobacterium tuberculosis CLASIFICACIÓN INTERNACIONAL DE ENFERMEDADES (CIE-10) A15-A19 Tuberculosis pulmonar, confirmada bacteriológica e histológicamente AGENTE ETIOLÓGICO Mycobacterium tuberculosis JUSTIFICACIÓN Conocer las tasas de resistencia 1ª y 2ª en las cepas de M. tuberculosis circulantes en el país. Estas cifras son consideradas como el mejor indicador global de gestión de un Plan Nacional de Tuberculosis. Utilizar la magnitud y tendencia de estos indicadores esenciales, para evaluar y adecuar los tratamientos primarios y secundarios de tuberculosis actualmente en uso, o realizar los cambios necesarios de tratamiento vigentes en el país. Implementar una vigilancia selectiva-preventiva en pacientes con coinfección TBCVIH/SIDA. ENFERMEDAD QUE PRODUCE Tuberculosis TIPOS DE MUESTRAS De origen pulmonar proveniente de pacientes sintomáticos respiratorios por más de 15 días. Estas muestras son las únicas epidemiológicamente importantes, dado que son la única forma de presentación transmisible en la comunidad. Expectoración: estudio seriado de 2 muestras obtenidas después de un esfuerzo de tos. Una inmediata y a lo menos una de ellas matinal. TÉCNICAS DE LABORATORIO UTILIZADAS BACILOSCOPIA: MÉTODO DE ZIEHL-NIELSEN: Observación microscópica de la muestra teñida con colorantes específicos, tinción basada en la alcohol-ácido-resistencia que presentan las Micobacterias. CULTIVO: Siembra de la muestra en el medio de cultivo Lowenstein-Jensen, previo tratamiento con el método de Petroff. La lectura debe efectuarse a los 30 y 60 días. ESTUDIO DE SENSIBILIDAD: A partir de un cultivo positivo se realiza el método de las proporciones de Canetti, Rist y Grosset. Esta técnica se basa en la comparación porcentual del desarrollo bacteriano entre el medio de cultivo con antibiótico para cada y un medio de control. La lectura se efectúa a los 28 días. TÉCNICA DE WAYNE: Se utiliza para el estudio de sensibilidad a Pirazinamida, método químico enzimático indirecto de reacción colorimétrica. El medio de Dubos utilizado en esta técnica mejora la representatividad de los resultados. La lectura se efectúa a los 7 días. 82 ESTUDIO DE IDENTIFICACIÓN: A partir de un subcultivo de la muestra derivada, se le realizan pruebas enzimáticas, bioquímicas, estudios de caracterización fisiológicos y/o genéticos según necesidad para llegar a la identificación del M. tuberculosis, especialmente en cepas poliresistentes. Los resultados se obtienen a los 4 días CONTROL DE CALIDAD Control Interno Se realiza control al medio de cultivo con droga utilizando la cepa H37rv y una cepa salvaje (autóctona Mapuche). Control Externo Evaluado por el Laboratorio de Enfermedades Tropicales Príncipe Leopoldo de Bélgica. BIOSEGURIDAD Las cepas deben manipularse con las medidas de precaución universales en ambiente de bioseguridad nivel 3. ENVÍO AL LABORATORIO DE REFERENCIA Envío: La derivación de las cepas al Laboratorio de Referencia debe hacerse lo más próximo al momento del hallazgo de positividad de los cultivos (máximo 10 días), durante este tiempo deben conservarse las cepas a 4ºC. Las cepas deben enviarse con identificación clara y en el formulario diseñado para tal efecto. Transporte: El transporte de las cepas debe hacerse protegiendo cada tubo (papel, plástico, plumavit, etc.), en una caja resistente. Al exterior de la caja debe adherirse un sobre que contenga los formularios de las cepas con los respectivos antecedentes del paciente. El embalaje debe indicar destino y remitente en forma clara y señalar que contiene material frágil. 83 Vigilancia de la Resistencia Antimicrobiana de Neisseria gonorrhoeae JUSTIFICACIÓN DE LA VIGILANCIA La gonorrea es una enfermedad de transmisión sexual que debe ser vigilada por el impacto en salud pública, principalmente por: 1. Al estar asociada a VIH aumenta la transmisibilidad de ambas patologías 2. El no tratarla puede tener como consecuencia la infertilidad 3. La infección gonocócica materna se asocia a nacimiento de niños de bajo peso y oftalmia gonocócica del recién nacido. 4. Su alta capacidad de transmisión. La vigilancia de la resistencia de N.gonorrhoeae, se ha hecho cada vez más necesaria debido a la aparición de cepas resistentes a los antibióticos, lo cual podría llevar a un fracaso de tratamiento. Actualmente la droga de elección del Ministerio de Salud es ciprofloxacino. DESCRIPCIÓN DEL AGENTE Diplococo gramnegativo, oxidasa positiva, fastidioso en su desarrollo, no crece en agar sangre, crece bien en agar Thayer Martin y agar chocolate suplementado, requiere CO2 y una temperatura de 35-36.5°C. Familia Genero Especie a vigilar : Neisseriaceae : Neisseria : N.gonorrhoeae ENFERMEDAD HUMANA QUE PRODUCE Gonorrea TIPOS DE MUESTRAS REQUERIDAS Secreción uretral, secreción cervical, secreción conjuntival, hemocultivo, líquido articular PERIODO OPTIMO PARA LA TOMA DE MUESTRAS Al momento de sospechar la enfermedad y antes del tratamiento antimicrobiano CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS Si la siembra de la muestra es antes de 15 minutos de tomada la muestra, conservar y transportar a temperatura ambiente. En caso contrario conservar y transportar en ambiente CO2 (tarro con vela) u otro método similar. TÉCNICAS DE LABORATORIO - Cultivo e identificación bioquimica - Susceptibilidad por difusión - Concentración inhibitoria mínima La técnica utilizada para el estudio de susceptibilidad es la descrita en los manuales CLSI (NCCLS) al igual que el procedimiento de control de calidad. 84 CONTROL DE CALIDAD EXTERNO Los laboratorios locales deben estar adscritos a un programa de evaluación externa de la calidad. CONDICIONES DE BIOSEGURIDAD Neisseria gonorrhoeae debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que identifiquen este agente están obligados a notificarlos mensualmente al Instituto de Salud Pública y enviar las cepas al Laboratorio de Referencia de Neisseria, en donde se realizará su confirmación y vigilancia de la resistencia antimicrobiana. Las cepas se deben enviar en tubos de agar chocolate tendido o en medio de transporte (Amies). El cultivo debe ser fresco (18-24 horas), para asegurar la viabilidad del microorganismo. La encomienda se despacha a temperatura ambiente y cumpliendo con las exigencias de transporte de material biológico. Todas las cepas deben enviarse con el Formulario para Envío de cepas Sección Bacteriología con toda la información solicitada. El hecho de enviar una cepa se considera automáticamente notificada. En aquellos casos en que por algún motivo no pudiera enviarse la cepa a confirmación, debe necesariamente notificarse considerando para ello los mismos antecedentes solicitados en el formulario antes mencionado. 85 Vigilancia de Resistencia para Neisseria gonorhoreae Laboratorio Local Muestra Diagnostico presuntivo Neisseria gonorhoeae Envío al Laboratorio Referencia ISP Confirmación Estudio Susceptibilidad Informe Laboratorio Local Informe MINSAL 86 Vigilancia de la Resistencia Antimicrobiana de Neisseria meningitidis JUSTIFICACIÓN DE LA VIGILANCIA La enfermedad meningocócica forma parte de un programa internacional de vigilancia y control de la Organización Mundial de la Salud (OMS), para dar respuesta a posibles brotes. La penicilina, es una de las drogas que ha presentado resistencia aislada en algunos países y resistencia intermedia en porcentajes de 5-70 % dependiendo del país. En Chile se encontró resistencia intermedia desde el año 1993 (3%). Actualmente, se ha determinado un 52% de las cepas con resistencia intermedia y por este motivo debe mantenerse esta vigilancia. La susceptibilidad a rifampicina, debe ser realizada tan pronto sea posible, ya que este antimicrobiano se utiliza en el tratamiento de los contactos. La vigilancia de la resistencia para N.meningitidis, es realizada por el Laboratorio de Referencia del Instituto de Salud Pública. DESCRIPCIÓN DEL AGENTE Diplococo gramnegativo, oxidasa positiva, crece en agar sangre y agar chocolate suplementado, requiere CO2 y una temperatura de 35-36.5°C. Familia Genero Especie a vigilar : Neisseriaceae : Neisseria : N.meningitidis ENFERMEDAD HUMANA QUE PRODUCE Meningitis, meningococcemia. TIPOS DE MUESTRAS REQUERIDAS LCR, hemocultivo, líquido articular. PERIODO OPTIMO PARA LA TOMA DE MUESTRAS Al momento de sospechar la enfermedad y antes del tratamiento antimicrobiano CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS Conservar y transportar a temperatura ambiente. TÉCNICAS DE LABORATORIO UTILIZADAS - Cultivo e identificación bioquimica Seroagrupación Susceptibilidad por difusión a rifampicina Serotipificación con anticuerpos monoclonales Concentración inhibitoria mínima (CIM) 87 CONTROL DE CALIDAD EXTERNO Los laboratorios locales deben estar adscritos a un programa de evaluación externa de la calidad CONDICIONES DE BIOSEGURIDAD Neisseria meningitidis debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que identifiquen este agente están obligados a notificarlos inmediatamente al Instituto de Salud Pública y enviar las cepas al Laboratorio de Referencia de Neisseria, en donde se realizará su confirmación, caracterización serológica y vigilancia de la resistencia antimicrobiana. Las cepas se deben enviar en tubos de agar chocolate tendido o en medio de transporte (Amies). El cultivo debe ser fresco (18-24 horas), para asegurar la viabilidad del microorganismo. La encomienda se despacha a temperatura ambiente y cumpliendo con las exigencias de transporte de material biológico. Todas las cepas deben enviarse con el Formulario para Envío de cepas Sección Bacteriología con toda la información solicitada. El hecho de enviar una cepa se considera automáticamente notificada. En aquellos casos en que por algún motivo no pudiera enviarse la cepa a confirmación, debe necesariamente notificarse considerando para ello los mismos antecedentes solicitados en el formulario antes mencionado. 88 V ig ila n c ia a la R e s is te n c ia N e is s e ria m e n in g itid is L a b o ra to rio L o c a l M u e s tra D ia g n o s tic o N e is s e ria m e n in g itid is E n v ío in m e d ia to a l L a b o ra to rio R e fe re n c ia IS P C o n firm a c ió n C a ra c te riz a c ió n E s t u d io S u s c e p tib ilid a d In fo rm e L a b o ra t o rio L o c a l In fo rm e M IN S A L 89 Vigilancia de la Resistencia Antimicrobiana de Salmonella spp JUSTIFICACIÓN DE LA VIGILANCIA La resistencia de Salmonella spp. no tíficas a los antimicrobianos es muy variada, presentándose cepas y/o serotipos muy sensibles y otros con distintos grados de resistencia. La vigilancia de resistencia a este agente permitirá detectar la aparición de nuevas resistencias y es necesaria para el control local y nacional, para la coordinación y colaboración internacional en los temas relacionados con el uso de antimicrobianos, de resistencia y desarrollo de drogas. El estudio de vigilancia debe ser realizado en todos los establecimientos que efectúen aislamiento de Salmonella de cualquier grupo serológico, excepto a Salmonella Typhi, la cual se realizará en el Instituto de Salud Pública. TÉCNICAS DE LABORATORIO UTILIZADAS Métodos para estudio de susceptibilidad: difusión en agar, E Test, dilución (CIM) por dilución en agar, o en caldo (métodos automatizados). CONTROL DE CALIDAD Control de Calidad Interno: -Cepas ATCC: E. coli 25922, E. faecalis 29212, Pseudomonas aeruginosa 27853, E. coli 35218 (en antimicrobianos Beta lactámicos- Inhibidor Beta lactamasa), Klebsiella pneumoniae 700603 (para Beta Lactamasa Espectro Extendido). El control de calidad con las cepas ATCC permite evaluar el método, el medio de cultivo, los antimicrobianos, pH, la estandarización y la lectura. -Es necesario además controlar altura del agar, número de sensidiscos aplicados por placa, humedad del agar y esterilidad. Control de Calidad Externo: El laboratorio debe estar adscrito al programa de evaluación externo de calidad del ISP u otra entidad. ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios participantes en el WHONET deberán enviar mensualmente al ISP, los resultados de la vigilancia de resistencia mediante el programa correspondiente. 90 Vigilancia de Laboratorio y Resistencia Salmonella spp Laboratorio Local Diagnóstico Presuntivo Salmonella spp. Envío Resultado Susceptibilidad al Laboratorio de Referencia Envío una cepa por paciente al Laboratorio de Referencia Informes periódicos al MINSAL Confirmación Bioquímica y Estudio Serológico NO SI Confirmación Informe Laboratorio Local Informe al Laboratorio Local Informe al MINSAL 91 Vigilancia de la Resistencia Antimicrobiana de Shigella spp JUSTIFICACIÓN DE LA VIGILANCIA En los últimos años Shigella spp. ha presentado un incremento importante de la resistencia a los antimicrobianos en uso. La vigilancia de resistencia a este agente permitirá conocer los patrones de resistencia que se distribuyen en el país además de detectar la aparición de nuevas resistencias. La vigilancia es necesaria para el control local y nacional, para la coordinación y colaboración internacional en los temas relacionados con el uso de antimicrobianos, de resistencia y desarrollo de drogas. El estudio de vigilancia debe ser realizado en todos los establecimientos que efectúen aislamiento de Shigella. TÉCNICAS DE LABORATORIO UTILIZADAS Métodos para estudio de susceptibilidad: difusión en agar, E Test, dilución (CIM) por dilución en agar, o en caldo (métodos automatizados). CONTROL DE CALIDAD Control de Calidad Interno: -Cepas ATCC: E. coli 25922, E. faecalis 29212, Pseudomonas aeruginosa 27853, E. coli 35218 (en antimicrobianos Beta lactámicos- Inhibidor Beta lactamasa), Klebsiella pneumoniae 700603 (para Beta Lactamasa Espectro Extendido). El control de calidad con las cepas ATCC permite evaluar el método, el medio de cultivo, los antimicrobianos, pH, la estandarización y la lectura. -Es necesario además controlar altura del agar, número de sensidiscos aplicados por placa, humedad del agar y esterilidad. Control de Calidad Externo: El laboratorio debe estar adscrito al programa de evaluación externo de calidad del ISP u otra entidad ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios participantes en el WHONET deberán enviar mensualmente al ISP, los resultados de la vigilancia de resistencia mediante el programa correspondiente. Para aquellos laboratorios que aíslen más de 10 cepas de Shigella semanales deben enviar una de cada cinco. 92 Vigilancia de Laboratorio y Resistencia Shigella spp Laboratorio Local Diagnóstico Presuntivo Shigella spp. Envío una cepa por Paciente, o 1/5 de las cepas si el laboratorio clínico recibe más de 10 muestras por semana al Laboratorio de Referencia Envío Resultado de Susceptibilidad al Laboratorio de Referencia Informes periódicos al MINSAL Confirmación Bioquímica y Estudio Serológico NO SI Confirmación Informe Laboratorio Local Informe al Laboratorio Local Informe al MINSAL 93 Vigilancia de la Resistencia Antimicrobiana de Streptococcus pneumoniae JUSTIFICACIÓN DE LA VIGILANCIA La ausencia de una vacuna con una efectividad completa que proteja contra las infecciones causadas por S. pneumoniae, especialmente en niños menores de dos años de edad o con alguna inmunodeficiencia, hace que la rápida emergencia de cepas de neumococos con susceptibilidad disminuida a la penicilina y a otro tipo de antibióticos represente un serio problema de salud pública. Por lo tanto es importante realizar vigilancia de resistencia antimicrobiana a todas las cepas de S. peumoniae (enfermedad invasora ) en el laboratorio clínico. TECNICAS DE LABORATORIO UTILIZADAS - Técnica por difusión a oxacilina, según manuales CLSI (NCCLS). - Concentración inhibitoria mínima por E-test, según instrucciones del fabricante. - Concentración inhibitoria mínima por microdilución en placa a penicilina y cefotaxima en las cepas con un halo de inhibición a la oxacilina < 20 mm. La técnica utilizada es la descrita en los manuales NCCLS al igual que el procedimiento de control de calidad. CONTROL DE CALIDAD EXTERNO Los laboratorios locales deben estar adscritos a un programa de evaluación externa de la calidad ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos públicos y privados que identifiquen este agente desde cuadros invasivos, están obligados a notificarlos mensualmente al Instituto de Salud Pública y enviar las cepas al Laboratorio de Referencia de S.pneumoniae, en donde se realizará su confirmación, estudio serológico y vigilancia de la resistencia antimicrobiana. Las cepas se deben enviar en tubos de agar sangre tendido o en medio de transporte (Amies). El cultivo debe ser fresco (18-24 horas), para asegurar la viabilidad del microorganismo. La encomienda se despacha a temperatura ambiente y cumpliendo con las exigencias de transporte de material biológico. Todas las cepas deben enviarse con el Formulario para Envío de cepas Sección Bacteriología con toda la información solicitada. El hecho de enviar una cepa se considera automáticamente notificada. En aquellos casos en que por algún motivo no pudiera enviarse la cepa a confirmación, debe necesariamente notificarse considerando para ello los mismos antecedentes solicitados en el formulario antes mencionado. 94 Vigilancia de Laboratorio y Resistencia Streptococcus pneumoniae Laboratorio Local Muestra Cuadros Invasivos Diagnóstico Streptococcus pneumoniae Envío Cepa al Laboratorio de Referencia ISP, para su Confirmación Envío datos de Susceptibilidad Informe laboratorio Local Informe MINSAL 95 Vigilancia de la Resistencia Antimicrobiana de Staphyloccocus aureus JUSTIFICACIÓN DE LA VIGILANCIA La creciente exposición del paciente a los antimicrobianos y la aparición de Staphylococcus aureus meticilino resistente (SAMR), tanto nosocomial como adquirido en la comunidad, y Staphylococcus aureus vancomicina intermedia (SAVI), crea un mayor riesgo de morbilidad y mortalidad a las infecciones causadas por este agente DESCRIPCIÓN DEL AGENTE Cocácea grampositiva dispuesta en racimo, muchas de las cepas son beta-hemolíticas en agar sangre, se desarrollan en atmósfera normal y la detección de la resistencia es temperatura dependiente ( 35°C). Familia Genero Especie a vigilar : Micrococcaceae : Staphyloccocus : Staphyloccocus aureus ENFERMEDAD HUMANA QUE PRODUCE Enfermedades piogénicas TIPO DE MUESTRA REQUERIDAS Muestras tomadas de acuerdo al sitio de infección PERÍODO ÓPTIMO PARA LA TOMA DE MUESTRAS Ante sospecha clínica y antes del tratamiento antimicrobiano. CONSERVACIÓN Y TRANSPORTE DE LAS MUESTRAS Si el período de transporte es mayor a dos horas: Utilizar medio de transporte como Stuart, Amies, Tórula seca en sílica gel TÉCNICAS DE LABORATORIO - Cultivo e identificación bioquímica Susceptibilidad antimicrobiana CONTROL DE CALIDAD INTERNO Los medios de cultivo, reactivos y técnicas deben ser controlados con las cepas de referencia y con la periodicidad definida para cada caso. El control de calidad de las técnicas de susceptibilidad se realiza con la cepa ATCC S. aureus 25923 y la 29213 CONDICIONES DE BIOSEGURIDAD S. aureus debe manipularse de acuerdo al Nivel 2 de Bioseguridad correspondiente a la Clasificación Internacional de Riesgo. (Ref. Laboratory Biosafety Manual 4° Ed. 2004) 96 ENVÍO AL LABORATORIO DE REFERENCIA Los laboratorios clínicos, públicos y privados en que se identifique este agente, estarán obligados a notificar los resultados de la susceptibilidad antimicrobiana, enviando la información al Instituto de Salud Pública mediante formularios provistos por esta institución. La frecuencia de envio, y el periodo de tiempo que se solicitará esta informacion, será informado oportunamente. En el caso de las cepas Staphylococcus aureus vancomicina intermedia o resistente deberán ser enviadas al Laboratorio de Referencia de acuerdo a la circular 17 A - 18 del 16 de Julio del 2002 (Prevención de la emergencia y diseminación de S. aureus resistentes a vancomicina en hospitales) . 97 Vigilancia de la Resistencia antimicrobiana de Staphylococcus aureus Laboratorio Local Muestra Staphylococcus aureus Notificar resultados de susceptibilidad antimicrobiana al Laboratorio Referencia ISP Enviar cepas VISA y VRSA al Laboratorio Referencia ISP, para su Confirmación Informe periódicos al MINSAL Informe al Laboratorio Local Informe MINSAL VRSA : S. aureus vanvomicina resistentes VISA : S. aureus vancomicina intermedia 98