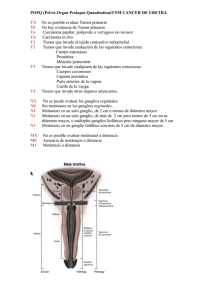
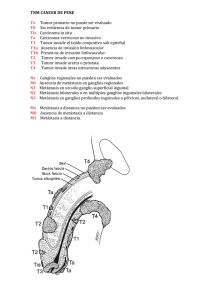
actualización Carcinoma epidermoide de nasofaringe Enrique Coscarón Blancoa y Eva Purificación Martín Garridob a Servicio de Otorrinolaringología. Hospital Virgen de la Concha. Zamora. Servicio de Aparato Digestivo. Hospital Virgen de la Concha. Zamora. b Introducción y epidemiología El carcinoma de nasofaringe tiene baja incidencia en España. Su clínica depende de su patrón de crecimiento y afecta a la vía aerodigestiva, la trompa de Eustaquio, los nervios y vasos craneocervicales, la órbita y al endocráneo, principalmente. Se requiere colaboración estrecha interdepartamental y entre niveles asistenciales para optimizar el diagnóstico, la estadificación, el tratamiento y el seguimiento de estos pacientes. Puntos clave • Sedebeexplorarimperativamenteelcávumen todo adulto afectado de taponamiento ótico, hipoacusia conductiva, autofonía y plenitudotalgia fugaz o de adenopatía solitaria cervical no inflamatoria. • Nosedebedemorareldiagnósticodeun cáncer de nasofaringe manifestado como adenopatía única o múltiple cervical en paciente asintomático. • Eltratamientodelcarcinomadenasofaringees multidisciplinar siendo el médico de atención primaria pieza clave en el diagnóstico precoz. • Laprincipallíneadetratamientodeesta enfermedad consiste en radioterapia con o sin quimioterapia concomitante en la mayoría de los casos, no la cirugía. • Elprincipalfactorpronósticoeslapresenciade enfermedadganglionar(N+). E ntendemos por cáncer de nasofaringe o cávum aquella neoplasia maligna que se desarrolla en la faringe comprendida entre la base del cráneo y el velo del paladar. Su estirpe histológica es predominantemente carcinoma, aunque pueden existir otras como los linfomas. Su zona de asiento preferente es la fosita de Rosenmüller o yuxtatubárica, punto clave donde el epitelio de la mucosa se apoya directamente en el tejido linfoide subyacente y a 1-2 mm de la carótida interna. Es endémico en el sudeste asiático y en la población esquimal de Alaska y Groenlandia, con una incidencia de hasta 30/100.000; atribuible a factores como el consumo de pescado en salazón en la infancia, por su alto contenido en nitrosaminas volátiles y la frecuente infección por el virus de Epstein-Barr (VEB), principal factor involucrado, si bien su papel no ha sido todavía completamente aclarado. Existen otras zonas de riesgo intermedio como el Magreb y África Central, con una incidencia de 5-7/100.000. En países occidentales como los Estados Unidos y los de Europa Occidental, incluida España, la incidencia se estima cercana a 1/100.000. Existe un discreto predominio en los varones de 2-3:11,2. La edad de aparición suele ser superior a 50 años aunque en Magreb existiría un pico en torno a los 20 años de edad. La clasificación histológica más utilizada es la de la Organización Mundial de la Salud (OMS), la cual diferencia los grupos en función de la presencia o no de epitelio queratinizante, la presencia de infiltrado linfocitario, o su grado de diferenciación3: – Tipo 1 o epidermoide queratinizado bien diferenciado: 25%. – Tipo 2 o epidermoide no queratinizado: 15%. – Tipo 3 o indiferenciado, también conocido como linfoepitelioma debido a la presencia de células epidermoides indiferenciadas junto a un infiltrado reactivo de linfocitos normales: 60-65%. Es el más relacionado con el VEB, aunque también se relaciona con el tipo 2. En zonas endémicas, el tipo 3 puede suponer hasta un 90-95% de los casos. Esta estirpe suele asociarse también www.jano.es | enero 2011 01-act0092Carcinoma.indd 45 45 11/1/11 12:27:51 actualización Carcinoma epidermoide de nasofaringe E. Coscarón Blanco y E.P. Martín Garrido a pacientes más jóvenes y puede aparecer en cualquier punto del anillo de Waldeyer incluida la laringe4,5. Otros factores involucrados1,2: – HLA tipos A2, B14 (Asia), A10, B13, B18 (Magreb), B5 (en raza caucásica). – Anomalías genéticas: cromosoma 3 (gen RASSF1A, relacionado con reparación del ADN). – Genotipo c2/c2 del citocromo P450 2E1 (X2,6 RR). – Factores socioeconómicos: mayor consumo de alimentos ricos en carcinógenos por ser más baratos, como grasas fermentadas o a temperatura ambiente, pescado en salazón, etc. – Exposición laboral a formaldehído o polvo y conservantes o tratantes de madera, que se reconoce como enfermedad profesional en varios países. – Tabaco: principalmente relacionado con el tipo 1. No se ha demostrado riesgo de cáncer de cávum tras una mononucleosis infecciosa. A diferencia de los linfomas de Burkitt asociados a VEB, que también pueden asentar en el cávum, tampoco se ve favorecido por estados de inmunodeficiencia o infección por el VIH. Es posible que se requiera algún cambio previo en el epitelio tipo metaplasia. Clínica Sus manifestaciones clínicas1,2,5 vienen determinadas por factores como: – Su peculiar lugar de asiento. – Su extensión locorregional particular condicionada por la zona de asiento. – Su gran potencial metastatizante. De este modo, entendemos que sus primeros síntomas se deriven con frecuencia de la disfunción de la trompa de Eustaquio y de la obstrucción nasal: ototubaritis y otitis seromucosa. La afectación de la trompa de Eustaquio se debe a edema e inflamación por compresión y a la dificultad para el drenaje líquido y, más raramente, por infiltración directa de ésta. En consecuencia, es fácil que respondan rápidamente al tratamiento con corticosteroides, resolviéndose temporalmente la sintomatología, con el consiguiente retraso diagnóstico. Una ototubaritis relacionada con el cuadro catarral, si bien puede tranquilizarnos, no debe hacernos bajar la guardia puesto que la afectación tubárica por el tumor es predominantemente inflamatoria y puede ocurrir que el cuadro catarral sea el factor desequilibrante que lo ponga de manifiesto. En toda ototubaritis rebelde u otitis seromucosa del adulto debe sospecharse cáncer de cávum mientras no se demuestre lo contrario6. También es destacable la presencia de una obstrucción nasal por efecto masa, que puede acompañarse de 46 rinorrea escasamente sanguinolenta por erosión desecativa de la superficie tumoral y de una rinolalia cerrada o voz nasalizada, similar a la propia de un catarro común, por alteración del resonante nasal de la voz. La extensión a la base de cráneo produce afectación de los pares craneales oculomotores (la diplopía convergente es lo más frecuente) y del trigémino (neuralgia típica o atípica). La afectación de los pares craneales bajos (IX, X, XI, XII) revela extensión al foramen jugulare. Esta clínica neurológica puede aparecer en la primera consulta en un 10-20% de casos. En ausencia de los anteriores síntomas, raramente se extiende a la órbita (proptosis, quemosis, equimosis) o a fosa infratemporal (trismus). Un 20% se inician como adenopatía cervical maligna en paciente asintomático. En estas circunstancias, se debe realizar una exhaustiva búsqueda de tumor en las áreas de otorrinolaringología (ORL), con especial interés en el cávum. La asociación de adenopatías cervicales (electivamente a nivel II y III cervicales) a los demás síntomas ya mencionados en la nariz y el oído es la norma en un 60-80% de los pacientes. Estas adenopatías son en un alto porcentaje bilaterales (hasta el 50% según algunas series). La presencia de metástasis a distancia se detecta en el momento del diagnóstico en un 5% de casos, siendo el hueso y el pulmón su destino preferente, si bien se han descrito metástasis sistémicas solitarias en casi todos los órganos, incluso en la laringe; y tumores sincrónicos en diversos puntos de las aerodigestivas superiores (VADS) aún en ausencia de adenopatías cervicales4. El cáncer de nasofaringe es el tumor de VADS que metastatiza con más frecuencia tanto a nivel locorregional como a distancia. Diagnóstico El diagnóstico se basa principalmente en la visualización directa (electivamente mediante endoscopio rígido o fibroscopio de una tumoración vegetante e infiltrante, generalmente lateralizada hacia un hemicávum, aunque es posible encontrar casos que incluso asientan en la línea media y casos de crecimiento submucoso con mínimas alteraciones en superficie. Actualmente, el papel del espejillo nasofaríngeo ha quedado relegado por las prestaciones de la endoscopia moderna, que permite una correcta exploración en pacientes escasamente colaboradores, con anatomía desfavorable, o incluso en niños. No obstante, por su amplia disponibilidad, su papel histórico es innegable y todavía es una técnica ampliamente utilizada tanto en la consulta de ORL como en atención primaria (fig. 1). Para determinar la existencia de adenopatías, debe realizarse palpación sistemática de todas las áreas ganglionares cervicales. La confirmación diagnóstica se lleva a cabo mediante biopsia, preferiblemente del tumor primario. Hay que enero 2011 | www.jano.es 01-act0092Carcinoma.indd 46 11/1/11 12:27:51 actualización Carcinoma epidermoide de nasofaringe E. Coscarón Blanco y E.P. Martín Garrido Figura 1 recordar, sin embargo, que hasta un 10% de las adenopatías metastásicas cervicales proceden de un tumor de origen desconocido. En estos casos, el cávum es una de las áreas más importantes que hay que tener en cuenta y la punción aspiración con aguja fina sobre la adenopatía cervical puede ser reveladora, especialmente en el tipo 3 de la OMS5. Actualmente, se consideran útiles algunos marcadores que demuestran la presencia del VEB: copias virales (ADN libre viral) o marcador CYFRA 21. En algunos centros, la determinación de inmunoglobulina A frente a la cápside viral o frente al antígeno precoz y el antígeno nuclear del VEB se usan para monitorizar la respuesta al tratamiento y en la detección precoz de recidivas; si bien la prueba más sensible para estos fines sigue siendo la visualización directa mediante endoscopia del cávum, con biopsias dirigidas5-8. En el diagnóstico diferencial se deberá considerar la presencia de otras entidades frecuentes como la hipertrofia adenoidea (en adultos se debe descartar infección por el VIH), los quistes de retención mucosa, los quistes de Thornwaldt, el angionasofibroma (se debe tener precaución en adultos jóvenes varones al biopsiar tumoraciones de cávum sin estudio previo por imagen) y otras neoplasias malignas con posible asiento en cávum, entre las que destacan los linfomas (fig. 1). Es necesario realizar un estudio por imagen apropiado para determinar el estadio tumoral (fig. 2). La prueba inicial de elección es la tomografía computarizada (TC). Imagen endoscópica de carcinoma de nasofaringe A B En la fotografía superior se observa una neoplasia maligna de nasofaringe en paciente afecto de otitis seromucosa persistente. Obsérvese el aspecto falsamente inocente de su superficie lisa y redondeada sugerente de quiste o benignidad. En la fotografía inferior se muestra un caso de hipertrofia de adenoides. Figura 2 A Estudio mediante resonancia magnética B Obsérvese la compresión tumoral de la trompa de Eustaquio, causante de la otitis seromucosa, sin extensión a parafaringe, base del cráneo, fosa nasal o senos paranasales (T1). www.jano.es | enero 2011 01-act0092Carcinoma.indd 47 47 11/1/11 12:27:52 actualización Carcinoma epidermoide de nasofaringe E. Coscarón Blanco y E.P. Martín Garrido Con ella se puede realizar una aproximación al estadio locorregional (T y N) y su aportación resulta especialmente significativa en cuanto a la demostración de afectación de las paredes óseas y extensión precoz a la base del cráneo que evidencia su osteólisis, si bien se ve limitada para demostrar la extensión endocraneal, orbital y su prolongación a lo largo de los nervios. Esta limitación se ve resuelta por la resonancia magnética, que incluso diferencia masa tumoral de inflamación y retención mucosa en casos de afectación sinusal. Esta prueba permite valorar, mejor que la TC, la extensión en profundidad e incluso permite diferenciar la fibrosis postratamiento de una eventual recidiva. Históricamente, en nuestro centro se completaba el estudio con una TC toracomediastínica, una ecografía abdominal y una gammagrafía ósea (especialmente en casos de aumento de fosfatasa alcalina en sangre e hipercalcemia) para determinar la presencia o ausencia de metástasis (M). Actualmente se contempla la posibilidad de llevar a cabo una tomografía por emisión de positrones (PET) para la estadificación de los tumores de cabeza y cuello, la confirmación o exclusión de persistencia tumoral Figura 3 Estudio mediante tomografía por emisión de positrones corporal con 18F-desoxiglucosa Se demuestra la hipercaptación local tumoral y la presencia de adenopatías metastásicas cervicales, como reflejo del hipermetabolismo de las células tumorales que captan ávidamente la glucosa. Figura 4 postratamiento (determinar grado de respuesta tumoral a tratamiento), la detección precoz de recidivas y la búsqueda de un tumor primario de origen desconocido. Con esta prueba se simplifica el proceso diagnóstico y se demuestra la presencia de tumores primarios y metástasis de muy pequeño tamaño (8 mm), tanto locorregionales como a distancia, con un aceptable valor predictivo positivo (70-80%), pero un mejor valor predictivo negativo (> 90%) (fig. 3). La integración de PET-TC permite además una excelente ubicación anatómica para las lesiones sospechosas y posibilita el diagnóstico y la localización de algunos tumores de origen desconocido (fig. 4). También permite demostrar lesiones sincrónicas que pueden haber pasado inadvertidas, hecho que acaece en cerca del 10% de pacientes de VADS9-11. Habitualmente, el estadio del tumor se determina según la clasificación TNM de la Unión Internacional Contra el Cáncer que coincide con la de la American Joint Committee on Cancer, cuya última revisión tuvo lugar en 200212,13 (tabla 1). Abordaje terapéutico El tratamiento viene condicionado por diversos factores: – El peculiar asiento del tumor y sus complejas relaciones anatómicas con estructuras neurovasculares y de la base del cráneo. – Su gran sensibilidad y, por tanto, su buena respuesta en términos globales al tratamiento con quimioterapia (QT) y radioterapia (RT), especialmente en el tipo 3. – El estadio tumoral y la comorbilidad. Los objetivos del tratamiento son: a) la curación, lograr el máximo intervalo libre de enfermedad; b) el control locorregional y el control sintomático y de soporte según el estadio tumoral, y c) la respuesta del paciente a sus necesidades. Estudio mediante tomografía por emisión de positrones-tomografía computarizada El calorigrama muestra claramente la presencia de tumor y de adenopatías cervicales metastásicas junto a su localización exacta, lo cual permite una mejor planificación del tratamiento. 48 enero 2011 | www.jano.es 01-act0092Carcinoma.indd 48 11/1/11 12:27:52 actualización Carcinoma epidermoide de nasofaringe E. Coscarón Blanco y E.P. Martín Garrido Tabla 1 EstadiosTNMsegúnlaAmericanJointCommitteeonCancer/UniónInternacionalContraelCáncer (AJCC/UICC)2002 T N M T1 N0 M0 Tumor limitado a nasofaringe Ausencia de metástasis ganglionares identificables Ausencia de metástasis a distancia T2 N1 M1 Extensión a tejidos blandos de orofaringe y/o fosas nasales Ganglios unilaterales < 6 cm supraclaviculares Presencia de metástasis a distancia T2a N2 Sin extensión parafaríngea Ganglios bilaterales <6 cm supraclaviculares T2b N3a Con extensión parafaríngea Ganglios > 6cm supraclaviculares T3 N3b Invasión de estructuras óseas y/o senos paranasales Ganglios en fosa supraclavicular T4 Extensión endocraneal y/o afectación de fosa infratemporal, y/o nervios craneales y/o hipofaringe y/o órbita Estadio T N M I T1 N0 M0 IIa T2a N0 M0 IIb T1-2 N1 M0 T2b N0 M0 T1-3 N2 M0 T3 N0 M0 IVa T4 N0-2 M0 IVb Cualquier T N3 M0 IVc Cualquier T Cualquier N M1 III El adecuado manejo de esta enfermedad requiere una fluida y amplia colaboración interdisciplinar (especialista en ORL, oncólogo médico, oncólogo radioterapeuta, cuidados paliativos, radiología, hospitalización domiciliaria, etc.). En nuestro centro ha resultado especialmente constructiva y gratificante la fluida comunicación entre el servicio de ORL y atención primaria para llevar a cabo el seguimiento y ofrecer los cuidados y soporte adecuados a nuestros pacientes, y creemos que esta línea debe ser la norma. Es recomendable la constitución de comités oncológicos multidisciplinares que determinen las directrices y opciones de tratamiento individuales para cada paciente, con o sin su participación directa en ese momento. Cuando se habla de tratamiento, se deben considerar diversos aspectos como el tratamiento medicoquirúrgico, el soporte, la rehabilitación y los cuidados paliativos. Tratamiento medicoquirúrgico Debido a los factores mencionados anteriormente, el tratamiento de esta enfermedad no es quirúrgico sino www.jano.es | enero 2011 01-act0092Carcinoma.indd 49 49 11/1/11 12:27:53 actualización Carcinoma epidermoide de nasofaringe E. Coscarón Blanco y E.P. Martín Garrido Tabla 2 Principales secuelas del tratamiento del cáncer de nasofaringe y su posible tratamiento Síntoma Causa Posible tratamiento Hiposialia-xerostomía Irradiación de parótidas Hidratación abundante, pilocarpina, sorbitol chupado. Excelente higiene dental para evitar caries Mucositis Xerostomía, QRT, sobreinfección fúngica Dieta adaptada, higiene bucodental, anestésicos locales (lidocaína) enjuagada previa a ingesta. Enjuague con antifúngico. Hidratación y soporte enteral o parenteral en casos graves Rinitis costrosa Destrucción de glándulas por QRT Lavados nasales frecuentes con soluciones salinas-instilación oleosa Reducción movilidad cervical Fibrosis-esclerosis cervical por RT Edema cervical (RT y cirugía cervical) Rehabilitación y fisioterapia Masaje-drenaje linfático Alopecia facial-cervical Destrucción folículos pilosos por RT Es definitiva: tratamiento cosmético Dermatitis RT Protección solar, cremas regeneradorasprotectoras Otitis seromucosa Disfunción de trompa de Eustaquio por edema o fibrosis post RT o infiltración tumoral Tratamiento médico (corticoides nasales o sistémicos-antibióticos). Valorar drenaje transtimpánico si no es bien tolerada o mala respuesta a tratamiento médico Osteorradionecrosis RT+ mal estado bucodentario Oxigenación hiperbárica, antibioterapia, reconstrucción. Mejor estrategia, la profilaxis y las extracciones dentarias previas a RT. No indicar extracciones hasta 12-18 meses tras RT Trismus Fibrosis articulación temporomandibular o de músculos masticadores. Espasmo muscular Dieta adaptada, diazepam, calor local, rehabilitación, según caso Radionecrosis cerebral frontotemporal RT ----- Hipotiroidismo RT cervical Hormonoterapia sustitutiva Mielitis RT > 45 g y sobre médula Preventiva: irradiación selectiva Astenia, anorexia, dolor Multifactorial Según causas. Analgesia a demanda según escala OMS OMS: Organización Mundial de la Salud; QRT: quimiorradioterapia; RT: radioterapia. mediante RT o quimiorradioterapia (QRT), con independencia de que en algún momento la cirugía pueda tener un papel que se comentará más adelante. Hasta épocas recientes, el tratamiento estándar de cualquier estadio era la RT externa convencional exclusiva. El tratamiento estándar difiere según el estadio del tumor y, a grandes rasgos, según las guías de consenso13-15 consiste en: – RT externa a dosis curativas sobre el tumor y el cuello en tumores pequeños sin adenopatías cervicales patológicas demostrables clínica y radiológicamente. Se corresponderían con T1 y T2a N0 M0. Se administran 70 Gy 50 sobre el tumor y 50 sobre el cuello si no hay adenopatías cervicales y 70 si las hay, a dosis de 2 Gy/día. – El resto de estadios, en ausencia de metástasis a distancia, se abordaría mediante QRT concomitante, con irradiación del tumor y de las cadenas ganglionares cervicales. Si no hay adenopatías cervicales, se administran 70 Gy sobre el tumor y 50 sobre el cuello y, si las hay, 70 Gy a dosis de 2 Gy/día. Asimismo, se administran 100 mg/m2 de superficie corporal de cisplatino los días 1, 22 y 43 de RT. Posteriormente, se administra QT: 80 mg/m2 de cisplatino y 1.000 mg/m2 de 5-fluorouracilo cada 4 semanas en 3 ciclos tras finalizar la RT16,17. enero 2011 | www.jano.es 01-act0092Carcinoma.indd 50 11/1/11 12:27:53 actualización Carcinoma epidermoide de nasofaringe E. Coscarón Blanco y E.P. Martín Garrido Tabla 3 Principales factores de mal pronóstico del cáncer de nasofaringe Presencia de adenopatías cervicales metastásicas (N+) T4 Ausencia de esterilización tumoral tras el tratamiento Intervalo libre de enfermedad inferior a 6 mesesrecidiva precoz Bajo tiempo de duplicación potencial tumoral Edad > 40 años Más de 40.000 copias de VEB (ADN libre viral) por mililitro de sangrea Hemoglobina <12 gr/dlb Mal estado general y comorbilidades Metástasis a distancia en el momento del diagnóstico VEB: virus de Epstein-Barr. a Implica mayor agresividad tumoral y un mayor riesgo de recidivas y de metástasis a distancia. b Condiciona una peor respuesta a quimioterapia y radioterapia por reducción de la oxigenación y replicación tumoral. – En caso de existencia de metástasis a distancia, se optaría por QT con diversos regímenes posibles pero con participación de cisplatino y, sólo si se objetivara una respuesta completa, se realizaría RT a dosis curativa sobre el tumor y el cuello. En caso de metástasis óseas puede optarse también por aplicar RT paliativa sobre ellas. Todas estas recomendaciones de tratamiento tienen un grado IIa de evidencia científica. Existen modificaciones en el régimen de RT que alteran el fraccionamiento (hiperfraccionamiento) para lograr un aumento de dosis fraccionándolo en 2 dosis/día; y de la distribución de la dosis en el campo (RT de intensidad modulada) para lograr irradiar selectivamente al tumor preservando estructuras como la carótida, el nervio óptico, las parótidas, etc., y reducir así las secuelas18,19. La QT con más fármacos (taxanos-cetuximab) mejora la respuesta y el intervalo libre de enfermedad aunque a expensas de una mayor morbimortalidad. No se dispone todavía de suficiente evidencia científica que ilustre su contribución exacta. El cávum es difícilmente accesible a cirugía, requiriendo abordajes traumáticos o mutilantes sin que puedan compararse los resultados. La cirugía20,21 se reserva para determinados casos: – Rescate de pequeñas persistencias o recidivas tumorales (generalmente T1), con diferentes abordajes (endoscópico, transfacial, etc.) según la situación concreta. – Rescate de persistencia o recidiva ganglionar cervical post QRT mediante vaciamientos celuloganglionares cervicales adaptados según el caso. – Solución de secuelas y trastornos asociados: drenajes transtimpánicos, estenosis cicatricial de coanas, etc. Soporte y rehabilitación Los efectos secundarios de los tratamientos con RT son ampliamente conocidos pero aumentan si concurre QT. Prácticamente todos los pacientes experimentan cierto grado de dermatitis, mucositis, xerostomía, disgeusia, astenia, algias diversas y alteraciones del gusto. En la tabla 2 se recogen las secuelas más frecuentes y su posible tratamiento. El papel de los médicos rehabilitadores y del personal de fisioterapia permitirá actuar sobre hombros congelados (generalmente tras cirugía de rescate tumoral sobre cuello), limitaciones de movilidad cervical por cuello en coraza, etc. Es destacable la frecuencia de disfagia multifactorial que impide una correcta nutrición e hidratación del paciente, con la consiguiente pérdida de peso. El seguimiento estrecho por todos los profesionales permite ajustar la analgesia y la nutrición a sus necesidades (textura, calorías, contenido en proteínas o fibra). Existen diversos preparados en el mercado (Ensure®, Nutrison®, Diasip®, etc.) que pueden complementar o suplementar la dieta en caso necesario, y cuya composición varía dentro de una misma gama en función de los requerimientos del paciente. Por último, recordar un aspecto muy importante: el soporte psicológico. Las neoplasias malignas suponen un acontecimiento dramático que altera todas las estructuras, tanto personales como familiares. El miedo, la incertidumbre y las dolencias van a hacer mella en el paciente. Resulta tranquilizante para el paciente tener acceso a su ORL y a su médico de atención primaria ante cualquier circunstancia por nimia que pueda ser. El hecho de saber que sus necesidades terapéuticas (mal control de dolor, disfagia importante, disnea, etc.) y de información directa, clara, sencilla y veraz, junto con un adecuado adiestramiento en autocuidados y conductas ante la presencia de signos de alarma, contribuyen a reducir el componente de ansiedad latente. En caso necesario, se debe solicitar la colaboración del psiquiatra o del psicólogo. Cuidados paliativos Los cuidados paliativos suponen una concepción de abordaje integral de la persona afectada por una enfermedad no curable que, poco a poco, se va debilitando y aparecen síntomas y sufrimiento por progresión de ésta, tanto en el paciente como en sus familiares. A este respecto, es importante aliviar al máximo estas situaciones respetando en todo momento la autonomía del paciente; aportando la información necesaria y facilitando el soporte psicológico, afectivo y espiritual necesario, con el objetivo de proporcionar la máxima calidad de vida posible sin menoscabo de las medidas necesarias de soporte para mantener la vida. No obstante, queda lejos de la intención de este manuscrito su análisis pormenorizado. Probablemente, es en esta fase cuando más se tenga que apoyar al paciente; aunwww.jano.es | enero 2011 01-act0092Carcinoma.indd 51 51 11/1/11 12:27:53 actualización Carcinoma epidermoide de nasofaringe E. Coscarón Blanco y E.P. Martín Garrido que la finalidad ya no sea curativa. Estos cuidados debe proporcionarlos el profesional que mejor sepa manejar cada situación concreta, si bien es interesante fomentar la creación de unidades especializadas en este tipo de cuidados que requieren una gran flexibilidad tanto en el acceso a las prestaciones como en el manejo. Pronóstico y seguimiento La tasa global de recidiva locorregional se estima en un 20%, aunque hay que recordar que es el tumor de VADS que más tendencia tiene a la metástasis a distancia. No existe demostración fehaciente de la influencia en la respuesta y supervivencia en función del tipo histológico de la OMS. Lo que sí es determinante es el estadio, especialmente en lo concerniente a la presencia de enfermedad ganglionar (N+). Otros factores se recogen en la tabla 314,22. Con las mencionadas estrategias de tratamiento, el control tumoral es del 80-90% en los tumores pequeños sin metástasis y de un 50-78% en los demás estadios salvo en aquellos que presentan metástasis a distancia2. La adición de nuevas sustancias como taxanos y cetuximab parece mejorar el pronóstico al aumentar las respuestas y el intervalo libre de enfermedad, aunque todavía es necesaria una mayor evidencia científica para conocer su impacto real en el curso de esta enfermedad15. Es imprescindible efectuar un seguimiento evolutivo estrecho de la enfermedad. Con independencia del seguimiento cercano por parte del médico de atención primaria, parece razonable que, al menos el primer año, sea explorado por el especialista en ORL cada 1-3 meses, distanciando las visitas conforme van transcurriendo los años. Se debe insistir al paciente acerca de la importancia de acudir a las revisiones y consultas que se indiquen desde los distintos servicios involucrados. Es recomendable llevar a cabo una evaluación basal por imagen postratamiento, que contribuya a la detección precoz de las recidivas; la realización de una radiografía pulmonar anual y la determinación cada 6-12 meses de la hormona estimulante de la tiroides13. Es necesario determinar con periodicidad el estado nutricional del paciente (peso, proteínas totales en sangre, albúmina sérica, transferrina, etc.). Actualmente, la prueba ideal para descartar recidivas o enfermedad metastásica postratamiento, especialmente en caso de haber recibido RT y para zonas difícilmente accesibles a la exploración o palpación es la PET-TC, cuyo valor predictivo positivo es cercano a un 70-75% pero su valor predictivo negativo es >90-95%. De esta manera, un estudio de PET-TC negativo nos llevará a tener casi la seguridad de ausencia de recidiva o metástasis, mientras que un estudio positivo se deberá valorar cuidadosamente en el contexto del paciente y, para evitar hipercaptaciones inflamatorias, nunca se deberá realizar antes de las 12 semanas post RT. 52 Por último cabe recordar que habitualmente no se considera curado al paciente hasta que no ha transcurrido un período de 10 años libre de enfermedad; a diferencia de lo que ocurre en otros tumores de cabeza y cuello en los que este período es de 5 años5. Ante cualquier síntoma de nueva aparición o exacerbación de una sintomatología previa, es sumamente importante descartar recidiva o progresión tumoral y no atribuirlo injustificadamente a efectos colaterales del tratamiento. Asimismo, es necesario efectuar una exploración y una valoración completa de esta nueva situación y actuar en consecuencia. J BIBLIOGRAFÍA 1. Alcalde J, Basterra J, Rey J, Ruba D. Carcinoma de rinofaringe. En: Basterra J. Carcinomas de faringe. Badalona: Euromedice Ediciones Médicas; 2007. p .59-100. 2. Boussen H, Bouaouina N, Gamoudi A, Mokni N, Benna F, Ladgham A. Cancers du nasopharynx. EMC Oto-rhinolaryngologie. Paris: Elsevier Masson SAS; 2007. 20-590-A-10. 3. Shanmugaratnam K, Sobin LH. Histological typing of tumors of the upper respiratory tract and ear. En: Shanmugaratnam K, Sobin LH. International Histological classification of tumors. Geneve: WHO; 1991. p. 32-3. 4. Coscarón Blanco E, Pérez Liedo MC, Suárez Ortega MC, De Prado San José MM, González del Rey MC, Ortiz Rodríguez-Parets J. Linfoepiteliomas sincrónicos en áreas otorrinolaríngeas. Controversias diagnósticas y terapéuticas. Acta Otorrinolaringol Esp. 2007;8:119-22. 5. Thawley SE, Panje WR, Batsakis JG, Lindberg RD. Comprehensive management of head and neck tumors. Tumors of the pharynx. Philadelphia: WB Saunders; 1999. p. 738-805. 6. Ho KY, Lee KW, Chai CY, Kuo WR, Wang HM, Chien CY. Early recognition of nasopharyngeal cancer in adults with only otitis media with effusion. J Otolaryngol Head Neck Surg. 2008;37:362-5. 7. Chan KH, Gu YL, Ng F, Ng PS, Seto WH, Sham JS, et al. EBV specific antibody-based and DNA-based assays in serologic diagnosis of nasopharyngeal carcinoma. Int J Cancer. 2003;105:706-9. 8. Yap YY, Hassan S, Chan M, Choo PK, Ravichandran M. Epstein-Barr virus DNA detection in the detection of nasopharyngeal carcinoma. Otolaryngol Head Neck Surg. 2007;136:986-91. 9. Chang JT, Chan S, Yen TC, Liao CT, Lin CY, Lin KJ, et al. Nasopharyngeal carcinoma staging by (18)F-fluorodeoxyglucosa positron emission tomography. Int J Radiat Oncol Biol Phys. 2005;62:501-7. 10. Manavis J, Sivridis L, Koukourakis MI. Nasopharyngeal carcinoma: the impact of CT-scan and of MRI on staging, radiotherapy treatment planning and outcome of the disease. Clin Imaging. 2005;29:128-33. 11. Højgaard L, Specht L. PET/CT in head and neck cancer. Eur J Nucl Med Mol Imaging. 2007;34:1329-33. 12. Sobin LH, Wittekind CH. Pharynx. In: TNM classification of malignant tumors. UICC publication. New York: Wiley-Liss; 2002. p. 27-35. 13. Head and Neck Cancers. Practice guidelines in oncology 2008. National Comprehensive Cancer Network; 2008. 14. Sanguineti G, Geara F, Garden A, Tucker SL, Ang KK, Morrison WH, et al. Carcinoma of the nasopharynx treated by enero 2011 | www.jano.es 01-act0092Carcinoma.indd 52 11/1/11 12:27:53 actualización Carcinoma epidermoide de nasofaringe E. Coscarón Blanco y E.P. Martín Garrido radiotherapy alone: determinants of local and regional control. Int J Radiat Oncol Biol Phys. 1997;37:985-96. 15- Chua DT, Sham JS, Kwong DL, Au GK. Treatment outcome after radiotherapy alone for patients with stage I-II nasopharyngeal carcinoma. Cancer. 2003;98:74-80. 16. Al-Sarraf M, Le Blanc M, Giri PG, Fu KK, Cooper J, Vuong T, et al. Chemoradiotherapy versus radiotherapy in patients with advanced nasopharyngeal cancer: phase III randomized intergroup Study 0099. J Clin Oncol. 1998;16:1310-7. 17. Chan AT, Leung SF, Ngan RK, Teo PM, Lau WH, Kwan WH, et al. Overall survival after concurrent cisplatin-radiotherapy compared with radiotherapy alone in loco-regionally advanced nasopharyngeal carcinoma. J Nat Cancer Inst. 2005;97:536-9. 18. Lin JC, Chen KY, Jan JS, Hu CY. Partially hyperfractionated accelerated radiotherapy and concurrent chemotherapy for advanced nasopharyngeal carcinoma. Int J Radiat Oncol Biol Phys. 1996;36:1127-36. 19. McMillan S, Pow EH, Kwong DL, Wong MC, Sham JS, Leung LH, et al. Preservation of quality of life after intensitymodulated radiotherapy for early-stage nasopharyngeal carcinoma: results of prospective longitudinal study. Head Neck. 2006;28:712-22. 20 Wei WI. Cancer of the nasopharynx: functional surgical salvaje. World J Surg. 2003;27:844-8. 21 Suárez Nieto C, Llorente Pendás JL, Gómez Martínez J. Cirugía de los tumores parafaríngeos, infratemporales y de la rinofaringe. En: Suárez C, Gil-Carcedo LM, Marco J, Medina JE, Ortega P, Trinidad J, editores. Tratado de Otorrinolaringología y Cirugía de Cabeza y Cuello. Cirugía oncológica de cabeza y cuello y de la base del cráneo. Madrid: Editorial Médica Panamericana SA; 2008. p. 3333-65. 22. Pérez CA, DeVineni VR, Marcial-Vega V, Marks JE, Simpson JR, Kucik N. Carcinoma of the nasopharynx: factors affecting prognosis. Int J Radiat Oncol Biol Phys. 1992;23:271-80. BIBLIOGRAFÍA COMENTADA Alcalde J, Basterra J, Rey J, Ruba D. Carcinoma de rinofaringe. En: Basterra J. Carcinomas de faringe. Badalona: Euromedice Ediciones Médicas; 2007. Monografía multidisciplinar sobre los carcinomas faríngeos. Se analiza desde su epidemiología, factores patogénicos, y biología, hasta su diagnóstico y tratamiento, incluyendo el impacto que tienen las diferentes terapéuticas en el paciente, tanto a nivel de efectos y secuelas como de supervivencia. Head and Neck Cancers. Practice guidelines in oncology 2008. National Comprehensive Cancer Network; 2008. Guía realizada por cirujanos de cabeza y cuellootorrinolaringólogos, oncólogos, radioterapeutas e internistas. Es una obra que, a modo de árbol de decisiones propone protocolos de consenso de diagnóstico y posibilidades de tratamiento de los tumores de cabeza y cuello teniendo en cuenta no sólo la estadificación del tumor sino factores como el estado general del paciente. Se describe también la posibilidad de tumor de origen desconocido, tumores irresecables y recidiva postratamiento. Asimismo, recoge en sus páginas la estadificación actualizada TNM de los tumores de cabeza y cuello y un pequeño compendio resumido sobre las bases teóricas que fundamentan el tratamiento de los tumores de cabeza y cuello junto con las pautas más aceptadas de quimioterapia, radioterapia y combinación de ambas en sus diferentes modalidades para cada caso. Están editadas en formato pdf, accesible a través de la página www.nccn.org Thawley SE, Panje WR, Batsakis JG, Lindberg RD. Comprehensive management of head and neck tumors. Tumors of the pharynx. Philadelphia: WB Saunders; 1999. Tratado sobre el manejo integral y multidisciplinario en tumores de cabeza y cuello. Su aportación más destacada es el debate sobre las controversias de las diferentes estrategias terapéuticas. Todos los tratamientos y estrategias tienen una eficacia, pero tienen un peaje, es decir, unos riesgos y secuelas, que pueden incluso culminar con el deceso y el paciente va a sufrir a nivel físico, psicológico, social y laboral. www.jano.es | enero 2011 01-act0092Carcinoma.indd 53 53 11/1/11 12:27:53
Anuncio
Documentos relacionados
Descargar
Anuncio
Añadir este documento a la recogida (s)
Puede agregar este documento a su colección de estudio (s)
Iniciar sesión Disponible sólo para usuarios autorizadosAñadir a este documento guardado
Puede agregar este documento a su lista guardada
Iniciar sesión Disponible sólo para usuarios autorizados