MANEJO INTRAPARTO DE LAS GESTANTES CON CESÁREA ANTERIOR FRANCISCO JAVIER MALDE CONDE MARIA TERESA AGUILAR ROMERO ALBERTO PUERTAS PRIETO INTRODUCCIÓN Entre 1970 y 2007 la tasa de cesáreas en Estados Unidos aumentó del 5% a más del 31%1. Este incremento es consecuencia de distintos factores relacionados con la práctica clínica, entre los que han destacado el empleo de monitorización fetal electrónica continua y el descenso de los partos vaginales en presentaciones de nal‐ gas y de los partos con fórceps. En España, al igual que en el resto de países la tasa de cesáreas ha ido en au‐ mento, en el año 2004 la tasa de cesáreas fue del 22%2, incidencia que varía en fun‐ ción del hospital al que hagamos referencia. De este modo, se registró una incidencia del 24.5% (7‐57.2%) en los hospitales no docentes y con menos de 1000 partos/año (Nivel I); seguido de una incidencia del 21.9% (12.2‐29%) en los hospitales docentes con más de 1000 partos/año (Nivel III), y una tasa menor de un 20.4% (17.5‐39%) en los hospitales no docentes con un nivel de asistencia de más de 1000 partos al año (Nivel II). Este mismo estudio realizado sobre los partos vaginales tras cesárea ante‐ rior demuestra que los resultados se encuentran muy relacionados con el tipo de hospital que presta la asistencia2: Hospital no TOP 20 Hospital TOP 20 Hospital Nivel I 19.4% 31.6% Hospital Nivel II 24.7% 46.2% Hospital Nivel III 26.3% 46.8% [1] Actualización Obstetricia y Ginecología 2011 Las mujeres con una cesárea previa en los siguientes embarazos plantean múltiples interrogantes en cuanto al riesgo materno y fetal, especialmente en el mo‐ mento del parto. Clásicamente siempre se defendió un axioma que venía a decir “hecha una cesárea, siempre una cesárea”, sin embargo, a partir de los años 70 se empezó a defender el parto vaginal como una buena alternativa en pacientes con cesárea anterior, aparecieron estudios en los que con una buena selección de las pa‐ cientes los riesgos disminuían1 y la posibilidad de éxito (parto vaginal) aumentaba. Entre el 60‐80%1,2 de las mujeres que intentan un parto vaginal lo consiguen, por lo que la dificultad está en identificar aquellas mujeres (20‐40%) a las que se les debería hacer una cesárea electiva para evitar los riesgos derivados del intento de parto tras cesárea anterior. Se han identificado como factores que favorecen el éxito del parto vaginal tras cesárea anterior1: Parto vaginal previo Intento de parto vaginal previo finalizado con éxito Cesárea anterior por presentación distinta a la cefálica Mujeres con parto de inicio espontáneo Aproximadamente el 25%3 de los partos en mujeres con cesárea anterior se inician de forma inducida y el 58% son estimulados, ambos factores se saben que aumentan las posibilidades de fracaso de parto y de la aparición de efectos adversos, especialmente de rotura o dehiscencia uterina. ROTURA UTERINA Es la complicación más temida por las pacientes que han tenido una cesárea en algún embarazo anterior, así como por el personal médico que las atiende. La mayoría de las roturas uterinas1,6 ocurren en pacientes que han tenido una cesárea previa, pero también puede ocurrir en otros tipos de incisiones uterinas, ta‐ les como miomectomias, polipectomias, cirugía sobre tabique uterino... La rotura uterina sintomática en general se refiere a aquella en la que la pared uterina completa (serosa, miometrio y decidua) esta rota, que generalmente se acompaña de sangrado y a veces de extrusión de parte o la totalidad de feto y pla‐ centa, en cuyos casos es cuando hay mayor morbilidad y mortalidad tanto para ma‐ dre como para feto. [2] Medicina Materno‐Fetal La incidencia en general es muy baja4, son muchos los estudios que no diferen‐ cia entre la rotura y la dehiscencia, lo que dificulta la comparación entre estudios, pero examinando los distintos estudios, podríamos concluir: 1. La rotura uterina sintomática ocurre en el 0 al 7.8 por 1000 intentos de par‐ to vaginal (TOLAC) en cesáreas anteriores, con una media de 3.6‰. Por tanto compa‐ rando TOLAC con cesárea electiva el incremento de riesgo medio es del 2.7‰ 2. La rotura uterina asintomática ocurre en el 0 al 19 por 1000 TOLAC, con una media de 12.6‰. Riesgo que es similar al encontrado en mujeres que han decidido hacerse una cesárea electiva. MANIFESTACIONES CLÍNICAS La rotura uterina habitualmente ocurre en el momento del parto, cuando ocu‐ rre antes del parto está más relacionado con cicatrices uterinas que no son transver‐ sas en el segmento uterino inferior. Su forma de presentación es muy variable, dependiendo de si se presenta en forma de dehiscencia que incluso puede pasar desapercibida por ser asintomática y diagnosticarse en el transcurso de una laparotomía o tras el parto en una exploración de revisión del canal del parto: o bien manifestarse en forma de rotura que ponga en importante peligro tanto la vida de la madre como la del feto. En mujeres con cicatriz uterina previa en los que se realiza un intento de parto vaginal, hay que sospechar una rotura uterina si aparece1,6,7,8,9: A LTERACIONES DE LA FRECUENCIA CARDIACA FETAL Muchos son los estudios que han intentado identificar los cambios de la fre‐ cuencia cardíaca fetal característicos que aparecen en el parto de aquellas gestantes con cesárea anterior en las que aparece alguna complicación, pero debido a que la rotura uterina es rara, es difícil definir si existen alteraciones específicas que nos con‐ firmen dicha rotura. La anomalía más comúnmente aceptada como característica de la rotura uterina es la bradicardia mantenida. Sin embargo, otras alteraciones rela‐ cionadas son las deceleraciones tardías, las deceleraciones prolongadas, deceleracio‐ nes variables o en general cualquier anomalía de la frecuencia cardiaca fetal que apa‐ rece en el transcurso del parto de una mujer con cesárea anterior. Es muy difícil investigar cual es el patrón más frecuente de la frecuencia car‐ diaca fetal que nos haría sospechar una rotura uterina, ya que al revisar la bibliografía existente la mayoría de estudios son retrospectivos en los que además utilizan defini‐ [3] Actualización Obstetricia y Ginecología 2011 ciones distintas para describir anomalías de la frecuencia cardíaca fetal. El patrón en‐ contrado con más frecuencia1,4,5 en las roturas sintomáticas es la bradicardia fetal, que aparece en el 33.3% al 70.3% de todos los casos. Seguidamente aparecen las de‐ celeraciones tardías entre el 19 y 87.5% de los casos, por último las deceleraciones variables entre el 5.1% y el 19% de los casos. A pesar de no existir una alteración específica de la frecuencia cardiaca fetal que confirme la existencia de una rotura uterina, en todas estas pacientes que inician el parto es obligatoria la monitorización electrónica fetal continua junto con la pre‐ sencia siempre de personal cualificado para evaluación de la misma en todo momen‐ to del parto, ya que la rotura uterina es repentina y puede ser catastrófica tanto para el feto como para la madre. No existen predictores antenatales de rotura uterina. En el registro cardiotocográfico también existen modificaciones de la dinámica uterina que sugieren la posibilidad de una rotura uterina, apareciendo dinámica inco‐ ordinada, aumento del tono uterino y finalmente cese de la dinámica. No existe evidencia de mayor beneficio para control del parto mediante el uso de catéter de presión intrauterino ni con electrodo fetal para control de alteraciones de la frecuencia cardiaca fetal1,4,5. D OLOR ABDOMINAL Cualquier dolor que aparece en el transcurso del parto no siempre es carac‐ terístico de la rotura uterina. En mujeres con anestesia epidural existe evidencia1,6,10 de que la anestesia no enmascara el dolor consecuencia de la rotura uterina, por ello se sabe que en la mayoría de las ocasiones el dolor es consecuencia de que el efecto analgésico es defectuoso por analgesia que deja ventanas de dolor que pueden loca‐ lizarse sobre la cicatriz uterina. El dolor de la rotura uterina es percibido por la paciente y debemos sospechar‐ lo en aquellas pacientes con buen efecto analgésico de la anestesia epidural y que repentinamente comienzan a percibir dolor generalmente percibido como continuo en región de cicatriz uterina. También sugiere la rotura en pacientes con analgesia epidural que requieren aumentar frecuentemente la dosis de anestesia en el trans‐ curso del parto. S ANGRADO Hay que diferenciar el sangrado vaginal del intraabdominal, ya que el primero por lo general es escaso y en la mayoría de las ocasiones no es por una rotura uteri‐ na, así que siempre hay que descartar otras causas más frecuentes de sangrado vagi‐ nal: progresión en la dilatación cervical, anomalías de la placentación (placenta baja, desprendimiento placentario) [4] Medicina Materno‐Fetal El sangrado intraabdominal puede ser escaso, sin embargo en ocasiones se manifiesta en forma de hemorragia importante con repercusión materna en forma de taquicardia e hipovolemia materna que puede ocasionar un cuadro severo de shock hipovolémico que requiere intervención quirúgica urgente. M ANIFESTACIONES POSTPARTO La rotura uterina se caracteriza por dolor persistente y sangrado vaginal a pe‐ sar del empleo de agentes útero‐tónicos. La hematuria puede ocurrir si la rotura se extiende a la vejiga. No existe evidencia1,6 del beneficio de la revisión sistemática tras el parto de la cicatriz uterina de la cesárea anterior en pacientes asintomáticas, puesto que su ma‐ nejo es expectante en caso de dehiscencia comprobada de la cicatriz. DIAGNÓSTICO Al ser un evento que ocurre de manera repentina y puede ser catastrófico tan‐ to para la madre como para el feto, en pacientes con cesárea anterior es obligatoria sospechar la rotura uterina ante la aparición de dolor repentino que se acompaña de alteraciones en la frecuencia cardíaca fetal y/o sangrado. En ocasiones el diagnostico se confirma por la palpación de partes fetales en abdomen materno, y la certeza me‐ diante su confirmación durante una laparotomía, generalmente realizada de urgen‐ cia. Al ser un evento de aparición tan brusca la mayoría de sociedades científicas recomiendan asistir estos partos siempre en hospitales donde se pueda hacer una cesárea de urgencia, por tanto con accesibilidad rápida al quirófano y con la presen‐ cia de un ginecólogo, anestesista, pediatra y personal de quirófano1,3,4,6. En ocasiones su manejo puede ser expectante cuando las condiciones mater‐ nas y fetales son estables y el diagnóstico es incierto, es necesario un control estricto de constantes maternas y del estado fetal con monitorización cardiotocográfica con‐ tinua esperando una adecuada progresión del parto. PRONÓSTICO La rotura uterina es la causa más frecuente de morbilidad en las pacientes que intentan un parto vaginal con cesárea previa1,4,11,12, los riesgos más frecuentemente encontrados son4: [5] Actualización Obstetricia y Ginecología 2011 1. Transfusión sanguínea (1.8‰ TOLAC) 2. pH arteria umbilical fetal menor de 7.00 (1.5‰) TOLAC): Para diagnosticar la encefalopatía neonatal hipoxico‐isquémica sabemos que el pH inferior a 7.0 es nece‐ sario pero no suficiente. Landon y colaboradores13 realizaron un estudio prospectivo en el que identificaron 12 casos de encefalopatía neonatal entre casi 18000 recién nacidos de madres a los que se intentó un parto vaginal con cesárea previa; no hubo ningún caso de encefalopatía entre los 16000 recién nacidos de madres a las que se les hizo una cesárea electiva. 7 de los 12 casos ocurrieron en roturas uterinas sin‐ tomáticas. El riesgo total para encefalopatía neonatal en casos de rotura uterina en el intento de parto vaginal fue de 0.46‰. este riesgo no es mayor que el descrito para la población obstétrica general. 3. Histerectomía (0.9‰ TOLAC): Dicho riesgo es similar al encontrado en aque‐ llas mujeres a las que se les realiza una cesárea electiva. 4. Lesión genito‐urinaria (0.8‰ TOLAC) 5. Muerte perinatal (0.4‰ TOLAC): Riesgo muy bajo, que no difiere significati‐ vamente de la que ocurre en mujeres primíparas a las que se les realiza un parto va‐ ginal. 6. Muerte materna (0.02‰ TOLAC) En comparación con el parto vaginal tras cesárea, se deberían realizar 370 cesáreas electivas para evitar una rotura de útero sintomática, más de 7000 para pre‐ venir una mortalidad perinatal asociada a una rotura de útero y más de 3000 para evitar una histerectomía postparto6. PARTO EN CESAREA ANTERIOR La inducción del parto en gestantes con cesárea anterior se mantiene hoy día como un tema muy controvertido. El inicio del parto espontáneo es junto con la exis‐ tencia de parto vaginal previo los factores que más disminuyen los riesgos derivados del parto vaginal en este tipo de pacientes1,4,6. Según la SEGO6 la inducción en estas pacientes es un procedimiento válido siempre que exista una indicación clara. Sin embargo, no existe un criterio unánime en cuanto a la forma de inducción, puesto que el empleo de prostaglandinas vagina‐ les es una contraindicación relativa que en la mayoría de los estudios se ha relaciona‐ do con una mayor tasa de roturas uterinas. Recopilando algunos de estos estudios la ACOG1 en sus nuevas recomendaciones desaconseja el empleo de prostaglandinas vaginales en estas pacientes por el mayor riesgo de rotura. [6] Medicina Materno‐Fetal Por tanto las Sociedades científicas1,6 (SEGO, ACOG, Sociedad de Obstetras y Ginecólogos de Canada) recomiendan esperar el inicio espontáneo del parto y, si es posible, realizar el seguimiento del mismo sin emplear oxitocina, pero en el caso de necesitar de la misma, existe consenso en la recomendación de que ésta puede em‐ plearse siempre que la perfusión este controlada por bomba y exista una correcta monitorización de la dinámica uterina. Estas sociedades científicas3 proponen, en la semana 38 de gestación, hacer un estudio detallado y particularizado de cada caso para ver la posibilidad del parto vaginal, discutiendo con la paciente los riesgos y be‐ neficios del parto vaginal y si este es aceptado, firma del consentimiento informado pertinente. Éste consideran que es un buen momento para proceder a una maniobra de separación de las membranas del cuello uterino (maniobra de Hamilton) que favo‐ rece el inicio espontáneo del parto (grado de evidencia II, fuerza de la recomendación C). Si el cérvix esta en unas condiciones muy desfavorables, son partidarios de la cesárea electiva. La maduración cervical con sonda de Foley puede realizarse con seguridad en las mujeres con cesárea previa. La experiencia con otros procedimientos mecánicos para la maduración cervical (como el balón de Cook) es muy reducida, lo que por el momento no permite extraer conclusiones14,15. En caso de optar por una cesárea electiva hay que tener en cuenta que son re‐ cién nacidos con mayor riesgo de morbilidad respiratoria, por lo que parece que el mejor momento para programar la cesárea con menor morbilidad sería entre la 39 y 40 semanas de gestación16. Sin embargo, más cercana la programación de la cesárea a la 40 semana, mayor riesgo de inicio espontáneo del parto y por tanto podría no evitarse el riesgo de rotura uterina, teniendo que hacer una cesárea de urgencia con los riesgos maternos que ésta conlleva4,17: ‐ Mayor pérdida sanguínea y por tanto necesidad de transfusiones ‐ Mayor riesgo de lesiones quirúrgicas ‐ Mayor riesgo de histerectomía ‐ Mayor riesgo de infecciones postoperatorias ‐ Más complicaciones en futuros embarazos (alt. en placentación, cirugía más complicada…) Los estudios que analizan la amnioinfusión18 en caso de pacientes de parto con cesárea anterior son pocos y para valorar los riesgos de la misma deberían estudiarse un número demasiado grande de pacientes como para conseguir conclusiones váli‐ das; casi todos los estudios coinciden en que la amnioinfusión no está contraindicada, [7] Actualización Obstetricia y Ginecología 2011 siempre que se haga con adecuado control de la presión intrauterina y en casos en los que no existan signos que nos pudiesen hacer pensar que existe una dehiscencia. PREVENCIÓN DE LA ROTURA UTERINA Las medidas que se pueden emplear para prevenir la rotura uterina a parte de estar basadas en una adecuada selección de las pacientes, existen algunas medidas que dependerán de la técnica empleada para realizar la cesárea: 1. Lugar de la incisión uterina: el riesgo de rotura se ve muy influenciada en función de si la incisión fue en segmento uterino inferior donde es menor el riesgo. La mayoría de las incisiones desconocidas son transversas bajas6 (92%) y por lo tanto de bajo riesgo de rotura. 2. Cierre uterino: las pacientes en las que la sutura uterina se ha realizado en una sola capa tienen el doble de riesgo de rotura en posteriores embarazos que si la sutura se hubiera realizado en dos capas. Por tanto, aunque la sutura en una capa se ha relacionado con menor pérdida sanguínea, menor tiempo operatorio y menor do‐ lor postoperatorio; estas ventajas se eliminan al aumentar el riesgo de rotura en los siguientes embarazos19. 3. Intervalo entre embarazos: son varios los estudios que defienden que la existencia de un período de tiempo corto entre embarazos aumenta el riesgo de complicaciones en el momento del parto. Hay varios trabajos que han demostrado que la reparación de la musculatura uterina ocurre en un período largo de meses, ya que el tejido miometrial se regenera lentamente y la reparación ocurre a partir de la proliferación de fibroblastos que recubren el miometrio de tejido conectivo; se ha comprobado por histeroscopia que la cicatriz uterina no completa su reparación has‐ ta un período que oscila entre los 6 y 12 meses20. Así, Stamilo y colaboradores21 en un importante estudio demostrarón que un período entre embarazos menor de 6 meses es un factor de riesgo independiente para la rotura uterina en siguientes embarazos, además estas pacientes con intervalo corto de tiempo entre embarazos tienen mayor morbilidad materna reflejada en forma de más lesiones operatorias y mayor necesi‐ dad de transfusiones sanguíneas. La SEGO6 establece un intervalo menor de 18 meses para considerar que el riesgo de rotura esta elevado. [8] Medicina Materno‐Fetal CONCLUSIONES 1. La mayoría de las pacientes con una cesárea en partos anteriores deben in‐ tentar un parto por vía vaginal, siendo muy importante una adecuada información de riesgos y beneficios tanto a la paciente como a los familiares. 2. Para disminuir los riesgos del parto vaginal en caso de cesárea anterior es fundamental una buena selección de las pacientes. 3. No existe contraindicación para el empleo de la anestesia epidural, es más, debería ser empleada en la mayoría de este tipo de partos. 4. El inicio espontáneo del parto es el mejor factor pronóstico de éxito del par‐ to vaginal, junto con la existencia de un parto vaginal previo en estas pacientes. 5. No existe contraindicación para la inducción del parto vaginal, aunque esta debe estar bien justificada y realizada con oxitocina. No se deben emplear prosta‐ glandinas vaginales, especialmente misoprostol. 6. La rotura uterina es la complicación del parto vaginal en cesárea anterior que ocasiona mayor morbilidad materna y fetal. Su incidencia es del 0.32 al 0.47%. BIBLIOGRAFIA ACOG Practice Bulletin Number 115: Vaginal birth after previous cesarean delivery. Obstet Gynecol 2010; 116(2): 450‐463. Carrera JM, Lailla JM, De Miguel JR, Larracoechea J, Gonzalez A, Melchor JC, Herrera J, Serra B, Gilsanz F, Guasch E. Cesárea. Documentos de Consenso SEGO 2006. Disponible en www.prosego.com Cabrillo E, Ucieda R, Melchor JC, Usandizaga M. Inducción del parto. Documentos de Consen‐ so SEGO 2005. Disponible en www.prosego.com Welischar J, Quirk JG. Trial of labor after cesarean delivery. Revisión septiembre 2010en UpTo Date. Disponible en www.uptodate.com Ridgeway JJ, Weyrich DL, Benedetti TJ. Fetal heart rate changes associated with uterine rup‐ ture. Obstet Gynecol 2004; 103: 506‐512. Parto vaginal tras cesárea. Protocolo de la SEGO actualizado en 2010. Disponible en www.prosego.com. Dekker GA, Chan A, Luke CG, Priest K, Riley M, Halliday J, King JF, Gee V, O`Neill M, Snell M, Cull V, Cornes S. Risk of uterine rupture in Australian women attempting vaginal birth after one prior cesarean section: a retrospective population based cohort study. BJOG 2010; 117: 1358‐1365. Guise JM, Berlin M, McDonagh M, Oterweil P, Chan B, Helfand M. Safety of vaginal birth after cesarean: a systematic review. Obstet Gynecol 2004; 103: 420‐9. Constantine MM, Fox K, Byers BD, Mateus J, Ghulmiyyad LM, Blackwell S, Hankins GD, Grob‐ man WA, Saade G. Validation of the prediction model for success of vaginal birth after cesarean deli‐ very. Obstet Gynecol 2009; 114: 1029‐33. [9] Actualización Obstetricia y Ginecología 2011 Birnbach DJ, Bucklin BA, Dexter F. Impact of anesthesiologists on the incidence of vaginal birth after cesarean in the United States: role of anesthesia availability, productivity, guidelines and patient safety. Semin Perinatol 2010; 34: 318‐324. Al‐Zirqi I, Stray‐Pedersen B, Forsen L, Vangen S. Uterine rupture after previous cesarean sec‐ tion. BJOG 2010; 117: 809‐20. Grobman WA, Lai Y, Landon MK et al. Prediction of uterine rupture associated with attempted vaginal birth after cesarean delivery. Am J Obstet Gynecol 2008; 199: 30.e1‐30.e5. Landon MB, Hauth JC, Leveno KJ et al. Maternal and perinatal outcomes associated with a trial of labor after cesarean delivery. N Engl J Med 2004; 351: 2581‐2587. Pennell CE, Henderson JJ, O`Neill MJ, McCleery S, Doherty DA, Dickinson JE. Induction of labor in nulliparus women with an unfavourable cervix: a randomized controlled trial comparing double and single balloon catheters and PGE2 gel. BJOG 2009; 116: 1443‐52. Khotaba S, Volfson M, Tarazova L, Odeh M, Barenboym R, Fait V et al. Induction of labor in women with previos cesarean section using the double balloon device. Acta Obstet Gynecol Scand 2001; 80: 1041‐1042. Berghella V. Repeat cesarean delivery. Revisión septiembre 2010 en UpTo Date. Disponible en www.uptodate.com Duff P. A simple checklist for preventing major complications associated with cesarean deli‐ very. Obstet Gynecol 2010; 116 (6): 1393‐1396. Hicks Paul. Systematic review of the risk of uterine rupture with the use of amnioinfusion after previous cesarean delivery. Southern Medical Journal 2005; 98(4): 458‐461. Bujold E, Goyet M, Marcoux S, Brasard N, Cormier B, Hamilton E et al. The role of uterine clo‐ sure in the risk of uterine rupture. Obstet Gynecol 2010; 116: 43‐50. Bujold E, Gauthier RJ. Risk of uterine ruptured associated with an interdelivery interval be‐ tween 18 and 24 months. Obstet Gynecol 2010; 115: 1003‐1006. Stamilio DM, DeFranco E, Paré E et al. Short interpregnancy interval: Risk of uterine ruptura and complications of vaginal birth after cesarean delivery. Obstet Gynecol 2007; 110 (5): 1075‐1082. [10]
 0
0
Anuncio
Descargar
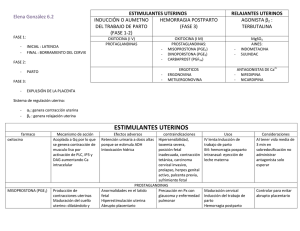
Anuncio
Añadir este documento a la recogida (s)
Puede agregar este documento a su colección de estudio (s)
Iniciar sesión Disponible sólo para usuarios autorizadosAñadir a este documento guardado
Puede agregar este documento a su lista guardada
Iniciar sesión Disponible sólo para usuarios autorizados